причины, симптомы, лечение и профилактика
В челюстных лимфатических узлах происходит обработка лимфы, циркулирующей в клетках и капиллярах ротовой полости и области головы. Подчелюстной лимфаденит относится к полиэтиологическим заболеваниям: причиной его развития могут стать как хронические болезни, так и инфекции в острой стадии. Болезнь требует обязательного лечения у специалиста, самостоятельно вылечить лимфаденит невозможно.

Что такое подчелюстной лимфаденит, стадии развития
Подчелюстным лимфаденитом называется воспаление шейных и подчелюстных лимфоузлов, которое бывает острым и хроническим. Часто заболевание вторично, то есть возникает не самостоятельно, а как симптом первичной инфекции.

Острая стадия
При острой форме болезни может воспалиться один лимфоузел либо несколько. В зависимости от того, какой экссудат содержится в воспаленном узле – гной или серозная жидкость – лимфаденит подразделяют на гнойный и негнойный. Лечится острая форма болезни путем удаления гноя из лимфоузла и устранения первопричины воспаления.
При наличии внутри лимфоузла гноя существует опасность его прорыва и заражения окружающих тканей.
Хроническая стадия
Переход заболевания в хроническую фазу является следствием отсутствия адекватного лечения. Узел больше не увеличивается в размерах и затвердевает. Болевой синдром усиливается, и возникает сильная интоксикация организма. Кожа вокруг узла становится багровой.
По сравнению с острой фазой болезни, при хроническом лимфадените отчетливо заметно увеличение площади воспаленных тканей вокруг лимфоузла. Опасность этой формы протекания патологии состоит в том, что может потребоваться удаление лимфатического узла.
Причины возникновения подчелюстного лимфаденита
Воспаление шейных и челюстных лимфоузлов связано преимущественно с болезнями ротовой полости и органов дыхания. Основными причинами подчелюстного лимфаденита являются:
- Перенесенная респираторная инфекция в острой форме вирусного или бактериального происхождения без характерной локализации.
- Стоматологические заболевания. Особенно часто причиной воспалительного процесса в поднижнечелюстных лимфоузлах становится запущенный кариес или одно из его осложнений: пульпит, периодонтит, гингивит, пародонтит, пародонтоз.
- Наличие в анамнезе заболеваний горла: тонзиллита, хронической ангины, фарингита, аденоидита.
- Острый отит.
- Хроническое либо острое воспаление носовых пазух: фронтит, гайморит, синусит.
- Механическое повреждение подчелюстного лимфатического узла, вызванное травмой.
- Наличие в организме очагов хронического воспаления, характерных для ревматоидного артрита, ЗППП, ВИЧ.
- Инфицирование организма палочкой Коха. Наличие микроорганизма необязательно влечет развитие туберкулезного процесса, поэтому пациент может и не знать о заражении. Но даже в подавленном состоянии палочка Коха может поражать лимфоузлы.
Симптомы, фото и диагностика подчелюстного лимфаденита
Отличить подчелюстной лимфаденит от обычного увеличения лимфоузлов, возникающего при пониженном иммунитете, можно по наличию болезненных ощущений и уплотнения. Если при прикосновении к узлу не возникает боль, и не прощупывается уплотнение, его увеличение может быть спровоцировано пониженным иммунитетом. Уплотнение лимфоузла может сигнализировать о развитии онкологии, поэтому при его обнаружении необходимо срочно обследоваться у врача.
Для подчелюстного лимфаденита характерно увеличение лимфатических узлов, но оно не является главным симптомом. Чтобы у врача возникло подозрение на лимфаденит, должен проявиться как минимум один из перечисленных признаков:
- Болевой синдром. На ранних этапах развития болезни отмечаются ноющие тянущие боли высокой интенсивности в нижней части головы – под нижней челюстью. Сильная боль ощущается при легком нажатии на лимфоузел, в процессе жевания, при зевании, повороте головы. По мере прогрессирования заболевания усиливается боль при пальпации, а затем и в состоянии покоя. Самостоятельно купировать болевой синдром пациентам не удается.
- Значительное увеличение лимфоузла и сильный отек, который затрудняет глотание и провоцирует возникновение ощущения распирания в подъязычной области. При глотании возникает ощущение, что кусок пищи слишком велик. Затрудняется речь.
- Затрудненное дыхание. Возникает постепенно, сопровождается синюшностью носогубного треугольника и бледностью кожных покровов лица.
- Визуально заметная припухлость под щекой. Размер уплотнения зависит от тяжести протекающего патологического процесса, количества серозной жидкости и гноя.
- Повышение температуры тела до 39–40 °C, которое может сопровождаться сильной головной болью и потливостью. Такая температура плохо сбивается обычными жаропонижающими средствами.
- Покраснение кожных покровов над узлом и вокруг него. Если в узле скопился гной, кожа вокруг него приобретет выраженный багровый оттенок. Обнаружить скопление гноя можно при пальпации, гной прощупывается даже через фактуру кожи и узла.
При наличии признаков воспаления поднижнечелюстного лимфоузла необходимо обратиться за помощью к врачу. Лечением лимфаденита занимаются терапевты, отоларингологи и хирурги.

Фото: хроническое воспаление лимфатического узла

Фото: острое воспаление лимфатического узла
Кроме визуального осмотра и прощупывания узла, врачи используют еще несколько методов клинической диагностики:
- Общий анализ крови. При развитии подчелюстного лимфаденита отмечается значительное повышение уровня лейкоцитов в крови.
- Ультразвуковое исследование. Позволяет выявить наличие гноя и серозной жидкости внутри лимфоузла.
- Бактериологический анализ жидкости из лимфоузла. Позволяет определить тип бактерии, вызвавшей воспаление, и подобрать наиболее эффективные антибиотики.
- Проведение полной дифференциальной (исключающей иные болезни) диагностики. Необходимо в связи со схожестью симптомов подчелюстного лимфаденита с другими заболеваниями: воспалением слюнных желез, аденоидитом.
Для назначения корректного лечения необходимо выявить форму заболевания и определить тяжесть патологического процесса.
Как лечить подчелюстной лимфаденит
Полностью вылечить воспаление поднижнечелюстных лимфоузлов можно только при комплексном подходе. Схему лечения подчелюстного лимфаденита у ребенка или взрослого врач определяет, изучив все симптомы и анамнез больного.
Первый этап лечения осуществляется стоматологами и хирургами и может включать медикаментозные и хирургические методы терапии. На этом этапе должны быть решены две главные задачи – санация очага инфекции и купирование болевого синдрома. Основными группами назначаемых препаратов являются:
- Антибиотики. В подавляющем большинстве случаев заболевание имеет бактериальную природу, поэтому лечение подчелюстного лимфаденита требует приема антибиотиков. Обычно используются антибиотики пенициллинового ряда, так как характерными возбудителями заболевания являются стрептококки или стафилококки. Чтобы подобрать наиболее эффективный препарат, врач может назначить пациенту взятие пункции, позволяющей определить стойкость бактерий к тому или иному лекарству. Обычно назначается Ампициллин, Ампиокс, Оксациллин, Бициллин, Амоксициллин или Тикарциллин.
- Противовоспалительные средства. Используются для снятия воспаления. Лекарство должен подбирать лечащий врач с учетом течения заболевания и анамнеза.
- Анальгетики. Необходимы исключительно для того, чтобы устранить острый болевой синдром. Анальгетики являются сопутствующим медикаментом, основное лекарство при подчелюстном лимфадените у взрослых – антибиотики.
Параллельно с медикаментозной терапией врач выполняет санирование очагов инфицирования. Если причиной болезни стало воспаление слизистой оболочки ротовой полости, то лечить его будет хирург-стоматолог.
Чтобы быстро снять воспаление и ускорить процесс выздоровления при гнойной форме лимфаденита, узел вскрывается хирургическим путем, после чего из него удаляется скопившийся гной.
Когда будет устранен первоисточник воспаления, и минует острый период болезни, врач назначит пациенту физиопроцедуры. Особенно эффективен электрофорез. На этом этапе лечения можно использовать народные средства для скорейшего восстановления.
Подчелюстной лимфаденит у детей
У детей подчелюстной лимфаденит возникает реже, чем у взрослых. У малышей до трех лет заболевание и вовсе не может развиться, что обусловлено особенностями формирования лимфатической системы.

Фото: подчелюстной лимфаденит у ребенка
Если ребенка беспокоит боль в шейной или челюстной области, родителям следует аккуратно прощупать его узлы. Здоровые лимфоузлы довольно мягкие и подвижные, а сама процедура абсолютно безболезненна. При появлении болезненных ощущений или обнаружении уплотнения следует срочно обратиться к педиатру.
Основной причиной воспаления детских лимфоузлов являются заболевания зубов, десен и инфекция в носоглотке. Схему лечения подчелюстного лимфаденита у ребенка врач определяет индивидуально с учетом возраста пациента и допустимости приема медикаментов.
Профилактика подчелюстного лимфаденита
Профилактика подчелюстного лимфаденита заключается в проведении мероприятий, предупреждающих развитие заболеваний, которые могут стать причиной возникновения воспалительного процесса в лимфоузлах:
- В периоды эпидемии ОРЗ следует избегать мест массового скопления людей и выполнять все меры профилактики респираторных заболеваний.
- Нужно своевременно проходить обследование у стоматолога и выполнять все необходимые лечебные мероприятия.
- Надо правильно и до конца лечить заболевания носоглотки, не допускать перехода острых форм ЛОР-патологий в хронические.
Подчелюстной лимфаденит: симптомы, причины, лечение
Воспаление лимфоузлов под нижней челюстью называется подчелюстным лимфаденитом. Это заболевание беспокоит как взрослых, так и детей. В чем же его причина? Как распознать подчелюстной лимфаденит? Что делать для скорейшего выздоровления? Можно ли лечиться народными средствами?
Причины подчелюстного лимфаденита
Лимфаденит в основном провоцируется стафилококками и стрептококками, которые, попав в лимфоток, «перекочевывают» в лимфоузлы. Причиной такой «миграции» может стать наличие очага воспаления практически в любом органе. В случае с подчелюстным лимфаденитом наибольшую опасность представляют заболевания ротовой полости, такие как:
- кариес;
- пульпит;
- периодонтит;
- гингивит;
- пародонтоз;
- хронический гайморит;
- хронический тонзиллит.
На фоне этих болезней во рту «процветает» инфекция, которая и поражает лимфоузлы. Реже причиной подчелюстного лимфаденита становится бактерия сифилиса или палочка Коха, вызывающая туберкулез. В такой ситуации воспаление лимфоузлов относится к вторичным заболеваниям.
Иногда лимфаденит возникает после травмы, из-за которой происходит нарушение целостности кожных покровов и патогенная микрофлора попадает внутрь организма. Если заболевание было спровоцировано таким образом, то его можно отнести к первичным.
Симптомы подчелюстного лимфаденита


На раннем этапе болезнь может вообще никак не проявляться, но очень скоро становятся заметными ее наиболее явные признаки:
- Быстрое увеличение лимфатических узлов под нижней челюстью, их болезненность при пальпации и постепенное затвердевание.
- Легкое покраснение воспалившихся участков, которые постепенно становятся бордовыми, а затем синюшными.
- Отек в месте воспаления.
- Нарушение сна.
- Резкие краткосрочные приступы боли, отдающей в ухо (так называемые «прострелы»).
- Дискомфорт во время глотания.
- Воспаление слизистой ротовой полости.
- Повышение температуры до 400.
- Общая слабость организма.
- Повышенный уровень лейкоцитов по результатам анализа крови.
В своей основной массе люди игнорируют первые приступы несильной боли. На этом этапе лимфоузлы еще почти не прощупываются, но в течение трех дней картина кардинально меняется. Припухлость становится ярко выраженной и постепенно распространяется на всю подчелюстную поверхность, а кожа кажется растянутой.
Обычно больные становятся раздражительными, депрессивными, теряют интерес к происходящему вокруг и быстро устают. Это объясняется сильным дискомфортом, который не позволяет нормально спать и открывать рот, чтобы поесть. Ухудшает состояние высокая температура.
В дальнейшем боли продолжают усиливаться, а в очаге воспаления скапливается гной, на что указывает посиневшая кожа.
Обнаружив у себя вышеуказанные симптомы любой степени выраженности, следует обратиться к стоматологу-хирургу. Самолечение недопустимо. Иногда даже врачу бывает сложно определить точный диагноз, поскольку подчелюстной лимфаденит может маскироваться, например, под воспаление слюнных желез.
Лечение
Лечение должно проходить под контролем врача. В первую очередь терапия направлена на устранение инфекции, спровоцировавшей заболевание. В основном используются такие препараты:
- Жидкость Бурова (8%-й раствор ацетата алюминия). Обладает вяжущими, противовоспалительными и средне выраженными антисептическими свойствами. Жидкость Бурова используется для полосканий и холодных примочек. Перед применением препарат разводится в 10-20 раз.
- Солевой раствор. Им рекомендуется полоскать рот при хроническом тонзиллите.
- Антибиотики. Они могут назначаться как в таблетированной форме, так и в виде внутримышечных инъекций. Среди наиболее распространенных – Цефалексин, Клиндамицин, Амоксиклав, Линкомицин, Цефуроксим. Принимать антибиотики следует строго по предписанию врача, не прерывая и не продлевая самовольно курс.
Если лимфаденит был обнаружен на ранней стадии, то полосканий и антибиотиков может быть достаточно. В случае когда присутствует гнойное воспаление в одном узле, то необходима несложная операция, во время которой делается надрез и гнойное содержимое выводится из лимфоузла через дренаж.
Но у основного количества больных поражено сразу несколько лимфоузлов. В такой ситуации требуется достаточно серьезное хирургическое вмешательство. В процессе операции врач делает разрез в области под нижней челюстью, куда вставляет дренажную трубку и производит выведения гноя. После завершения процедуры рана закрывается зажимами.
Лечение народными средствами
Самостоятельное лечение лимфаденита крайне нежелательно. Как максимум – народные средства могут оказаться эффективными на начальной стадии развития заболевания. Но в любом случае домашняя терапия должна быть согласована с врачом.
Среди наиболее популярных способов избавления от подчелюстного лимфаденита следующие:
- пить имбирный чай;
- прикладывать на ночь компресс на основе спиртовой настойки эхинацеи. Понадобится развести 1 ст. л. настойки удвоенным количеством теплой воды и пропитать полученным раствором бинт;
- принимать настойку эхинацеи внутрь. Необходимо развести 30-35 капель настойки в 0,5 стакана воды и пить такое лекарство трижды в день;
- употреблять черничный напиток. Следует растолочь горстку свежих ягод, залить кашицу водой, выдержать около часа и выпить. Повторять перед каждым приемом пищи;
- принимать порошок из одуванчика. Такое достаточно необычное лекарство можно приготовить только летом. Необходимо высушить корни одуванчика, затем измельчить их. Получившийся порошок нужно съедать по 1 ч. л. за полчаса до еды;
- пить свекольный сок. Из свежего овоща нужно добыть сок и поместить его на 6 часов в холодильник (предварительно сняв пену). Пить полученное лекарство нужно по утрам перед завтраком. Поскольку свекольный сок не слишком приятный на вкус, то его можно на четверть разводить морковным;
- пить чесночный настой. Понадобится залить теплой водой две измельченные чесночные головки и настоять на протяжении трех суток, помешивая готовящееся лекарство дважды в день. Пить настой нужно по 2 ч. л. в перерывах между едой;
- принимать витамин С. Начальная доза 0,5 г трижды в сутки. Если признаков улучшения не наблюдается, то рекомендуется увеличить дозу до 0,75-2 г.
Применение народных средств при наличии гноя в лимфоузлах только отнимет время: пока больной думает, что он лечится, заболевание продолжает развиваться. Как показывает практика, челюстной лимфаденит рано или поздно заставляет человека обратиться в больницу. И лучше для самого пациента, чтобы это произошло рано.
Просим оценить работу нашего автора
 Загрузка…
Автор: Исаев Сергей Михайлович
Загрузка…
Автор: Исаев Сергей Михайлович
Подчелюстной лимфаденит: диагностка и лечение.
Некоторые заболевания могут застать врасплох. Например, о такой патологии, как подчелюстной лимфаденит знают далеко не все. Потому те, кому нужна помощь, игнорируя начальные симптомы и отказываясь от своевременного лечения, теряют драгоценное время, а впоследствии сталкиваются с тяжелыми осложнениями, которых легко можно было избежать.
По какой причине могут воспалиться лимфоузлы?Чтобы с вами никогда не случилось подобного, редакция портала UltraSmile.ru советует прочитать статью об этом заболевании и в случае чего действовать незамедлительно.
Выясните причину появления заболевания
Лимфаденит подчелюстной – патология, при которой воспаляются нижнечелюстные лимфоузлы. Как известно, лимфоузлы являются своеобразными естественными фильтрами нашего организма, отвечающими за стойкость иммунитета. Именно они не пропускают в кровеносную систему различные патогенные микроорганизмы и защищают ее. Но сами лимфоузлы могут быть подвержены атаке бактерий и в первую очередь страдают, если здоровье человека становится уязвимым в результате полученных травм или ослабления иммунитета. Заболевание может возникнуть на фоне ангины, тонзиллита, гайморита.
У детей воспаляются лимфоузлы чаще всего в периоды прорезывания зубов и смены молочного прикуса на постоянный. Привести к патологии может и сбой в работе иммунной системы, например, красная волчанка или ревматоидный артрит.
Самой же распространенной причиной, по которой лимфоузлы воспаляются, становится близость источника инфицирования, преобладание в микрофлоре полости рта стафилококка и стрептококка, а также отсутствие мер по санации зубов и десен, когда во рту у пациента обнаруживается застарелый кариес или пульпит, стоматит, гингивит или пародонтит. Причиной появления проблемы может стать наличие воспалительного процесса под установленными ранее коронками, пломбами, протезными конструкциями. Поэтому если вы давно не посещали стоматолога, то очень велика вероятность того, что у вас возникнет лимфаденит.
«Конечно, лимфаденит чаще всего возникает при недобросовестном отношении пациентов к состоянию зубов и десен, при несвоевременном решении стоматологических проблем. Но в некоторых случаях патология может стать свидетельством куда более серьезных проблем со здоровьем, в частности, онкологии», – комментирует ситуацию Беляева О.А., стоматолог-терапевт.
Определите симптоматику проявлений патологии
На самых начальных стадиях заболевание может вовсе остаться незамеченным. Визуальных проявлений и болевых реакций первое время не выявляется, но вы можете почувствовать общую слабость и раздражительность. По мере прогрессирования добавляется ряд симптомов, которые должны насторожить:
- опухает, отекает и увеличивается подчелюстная область: на ощупь она становится твердой, многие люди обнаруживают у себя наличие шишек или округлых новообразований в области локализации лимфоузлов,
- возникает боль и дискомфорт: они могут проявляться в периоды глотания пищи, при надавливании на воспаленные участки, при положении лежа (из-за чего у человека нарушается сон). Боли могут отдаваться в голову и в ушные области,
- поднимается температура тела: она может достигать 40 градусов,
- изменяют цвет кожные покровы: пораженные области приобретают сначала красный оттенок, потом из-за нарушения кровообращения и наличия гнойных масс могут синеть.
От начала появления заболевания до его перехода в острую стадию может пройти всего несколько дней. А упущенное время оборачивается сильной отечностью шеи и общей интоксикацией организма.
Несмотря на острые проявления, многие люди игнорируют заболевание или же стараются вылечить его только средствами народной медицины, не обращаясь к врачу. Тогда оно с большой долей вероятности переходит в хроническую стадию и сопровождается появлением гнойного содержимого в лимфоузлах. Такая ситуация опасна распространением инфекции на соседние ткани и органы в результате прорыва гнойника и образования абсцесса.
«У моего сына был недавно лимфаденит. Я могу предостеречь родителей: заболевание часто возникает тогда, когда вы совсем не занимаетесь закалкой детского организма и укреплением иммунитета. Поэтому, дерзайте. Хорошо еще то, что патология у детей проходит без возникновения гнойной инфекции».
Gala, otzovik.com
Обратитесь к врачу для диагностики
Лимфаденит подчелюстной имеет определенные причины и характерные симптомы, но прежде, чем составить план лечения и указать пациенту на необходимость мер профилактики, врач назначает УЗИ для выявления гнойного содержимого, анализ крови для дифференциальной диагностики. Также дополнительно могут быть назначены пункция, бакпосев и биопсия, туберкулиновые пробы. Цель – отличить заболевание от:
- лейкоза,
- ВИЧ-инфекций,
- аутоиммунных патологий (красная волчанка),
- флегмоны,
- остеомиелита,
- кисты лица,
- гранулирующего периодонтита.
Некоторые пациенты при возникновении лимфаденита беспокоятся, что заболевание может быть предпосылкой к появлению злокачественной раковой опухоли. Но такие переживания напрасны, т.к. 99% процентов всех исследований на эту тему не подтверждают подобных опасений.
Часто для более детальной диагностики и определения эффективной тактики лечения пациент может быть дополнительно направлен к разнопрофильным специалистам: инфекционисту, отоларингологу, стоматологу, терапевту, фтизиатру.
Соблюдайте составленный врачом план лечения
Если вы обратились к профессиональному врачу вовремя, пока заболевание не привело к образованию гнойного экссудата и сильной интоксикации организма, вам будет назначена терапия, которая поможет купировать воспалительный процесс. А также прием антибиотиков для устранения инфекции.
Большинство из перечисленных ниже мер пациент должен будет выполнять в домашних условиях, но, естественно, под контролем специалиста:
- курс антибиотикотерапии: 7-10 дней нужно будет пить лекарства в зависимости от того, каким вирусом или бактерией была вызвана патология. Чаще всего в таких случаях могут быть назначены антибиотики пенициллиновой группы «Амоксиклав», «Аугментин», «Флемоклав», При лечении назначают антибиотики
- примочки с применением мазей: «Троксевазин» или мазь Вишневского, Гепариновая мазь,
- прием витаминных комплексов: в их составе обязательно должен присутствовать витамин С,
- частое теплое питье: как и в период любых простудных заболеваний, обеспечение организма чистой питьевой водой помогает в борьбе с инфекциями. Также можно пить соки из клюквы, чаи и компоты, морсы с добавлением ягод смородины и черники,
- усиление гигиены полости рта: присутствие патогенной микрофлоры будет способствовать дальнейшему развитию заболевания, именно поэтому пациент должен свести ее к минимуму при помощи систематического ежедневного ухода, антисептических полосканий настоями трав, ирригатора, ополаскивателей,
- поддержание температурного режима: больному нельзя переохлаждаться, необходимо все время находиться в тепле.
Также нужно посещать больницу для прохождения физиопроцедур, кварцевого облучения, прогревания сухим теплом и УВЧ-терапии. После того, как острые проявления пройдут, необходимо посетить стоматолога, который проведет санацию полости рта, заменит старые коронки и пломбы, вылечит кариес и пульпит, займется терапией по восстановлению кровообращения в деснах.
В запущенных случаях решайтесь на хирургическое вмешательство
Если терапия не дает результата, а также в том случае, когда в лимфоузлах появился гной, нужно решаться на оперативное вмешательство: врач использует анестезию, после чего выполнит наружный разрез в пораженной области, установит дренаж для оттока гнойного содержимого и назначит прием антибиотиков.
В тяжелых случаях может понадобиться хирургическое удаление патологииЕсли же пациент намеренно отказывается от таких мероприятий или вовсе избегает посещения врача, то патологический процесс может осложниться прорывом гнойного содержимого в дыхательные пути, появлением свищей в бронхах и даже в пищеводе. Также человек рискует заполучить тромбоз, флегмону, сепсис.
Примите все возможные меры профилактики
Оградить себя и своих детей от такого заболевания, как лимфаденит, несложно. Нужно только всегда внимательно относиться к состоянию своего здоровья, способствовать укреплению иммунитета. Также следите за «порядком» у себя во рту: своевременно лечите стоматологические заболевания, вовремя проходите профилактические осмотры, соблюдайте ежедневную гигиену по уходу за зубами и деснами.
Notice: Undefined variable: post_id in /home/c/ch75405/public_html/wp-content/themes/UltraSmile/single-item.php on line 45
Notice: Undefined variable: full in /home/c/ch75405/public_html/wp-content/themes/UltraSmile/single-item.php on line 46

Оцените статью:
 Загрузка…
профилактика
Загрузка…
профилактика
Консультирующий специалист
Комментарии
Темы
Акции
Обсуждаемые темы
Подчелюстной лимфаденит | Компетентно о здоровье на iLive
Симптомы подчелюстного лимфаденита
Как правило, подчелюстной лимфаденит можно довольно просто диагностировать по его симптомам. При попадании инфекции в узел, тот воспаляется, что сопровождается болью, покраснением кожных покровов в области узла. Еще коже может стать горячей, потому что местно температура тела поднимается.
В некоторых случаях лимфатический узел сильно увеличивается в размерах. Это происходит из-за отека тканей, либо из-за накопления гноя в самом узле и в тканях вокруг него. Ведь подчелюстной лимфаденит бывает двух типов: негнойный и гнойный.
Кроме болевых и других симптомов подчелюстного лимфаденита, его можно обнаружить по общему анализу крови. Уровень лейкоцитов в крови при этом заболевании резко повышается.
Местное повышение температуры, то есть горячая коже в области узла, может сопровождаться общим ухудшением самочувствия и повышение температуры всего тела. При остром течении процессов и нагноении температура тела может резко и сильно повышаться.
Пациент может испытывать слабость, озноб и проявлять признаки общей интоксикации, а именно бледность кожных покровов, вялость, отсутствие аппетита.
Острый подчелюстной лимфаденит
Подчелюстной лимфаденит бывает двух типов – острый и хронический. При первом случае заболевания, оно всегда протекает в острой форме, но если не предоставить пациенту адекватного лечения, болезнь может перейти в хроническую форму.
При остром подчелюстном лимфадените может воспаляться только один или несколько узлов сразу. Хотя острое течение заболевания может быть и при негнойной форме лимфаденита, но чаще всего оно вызвано именно нагноением.
При этом гной может собираться в узле и флюктуировать. Это значит, что гной «переливается» и «колеблется» в узле, что может привести к прорыву и дальнейшему заражению тканей. Кроме того, при остром течении болезни инфекция может поразить не только сам узел, но и другие ткани вокруг него, они отекают, краснеют и болят.
Острый лимфаденит может мешать полноценно пользоваться той частью тела, где расположен узел. При подчелюстном лимфадените может болеть шея и челюсть. Боль может появляться и при открытии или закрытии рта.
 [6], [7], [8], [9], [10], [11], [12]
[6], [7], [8], [9], [10], [11], [12]
Хронический подчелюстной лимфаденит
Хронический подчелюстной лимфаденит может появиться как следствие неправильного лечения острой формы этого заболевания. В то время как при острой форме лимфатический узел набухает, увеличивается в размере и кожа вокруг него краснеет, при хронической форме узлы могут затвердеть.
Также при хронической форме инфекция и воспаление может перекинуться с самого узла на ткани вокруг него. У больного наблюдаются те же симптомы, что и при острой форме заболевания. Поднимается как температура тела, так и температура кожи вокруг узлов. Кожа краснеет. Человек ощущает сильное недомогание, озноб и вялость.
Если лимфаденит переходит в хроническую форму, может понадобиться более радикальный метод его лечения – удаление узла. В то время как острый лимфаденит можно лечить путем удаления гноя из узла и применением антибиотикотерапии.
 [13], [14], [15], [16], [17], [18]
[13], [14], [15], [16], [17], [18]
Подчелюстной лимфаденит у детей
Подчелюстной лимфаденит у детей встречается так же часто, как и у взрослых. Инфекция может попасть в узлы через лимфу из разных очагов воспаления. Это может быть инфекция зубов и десен, хронические инфекции в носоглотке и так далее.
Нужно отметить, что у детей первых лет жизни лимфаденит не может развиться, ведь лимфатические узлы формируются на протяжении первых трех лет жизни.
Если это заболевание своевременно не лечить, то может понадобиться хирургическое вмешательство и даже удаление воспаленного узла. Поэтому, важно вовремя обратиться к врачу, ведь воспаление некоторых узлов заметить самому труднее. Многие родители и не подозревают о существовании лимфатических узлов в затылочной части головы. Хотя подчелюстной лимфаденит у детей диагностировать довольно просто.
Ребенок может жаловаться на боль в области шеи или под челюстью. Родитель может прощупать узлы. Если они здоровы, это не вызовет у ребенка никаких болезненных ощущений. Кроме того, здоровые узлы будут мягкие и подвижные на ощупь.
симптомы и лечение, код по МКБ-10
Подчелюстной лимфаденит – распространенная патология, встречающаяся как у взрослых, так и у детей. Болезнь чревата серьезными осложнениями и требует своевременного и адекватного лечения. В некоторых случаях симптоматика недуга выражена слабо, и больные не спешат обращаться к врачу.
Что такое подчелюстной лимфаденит?
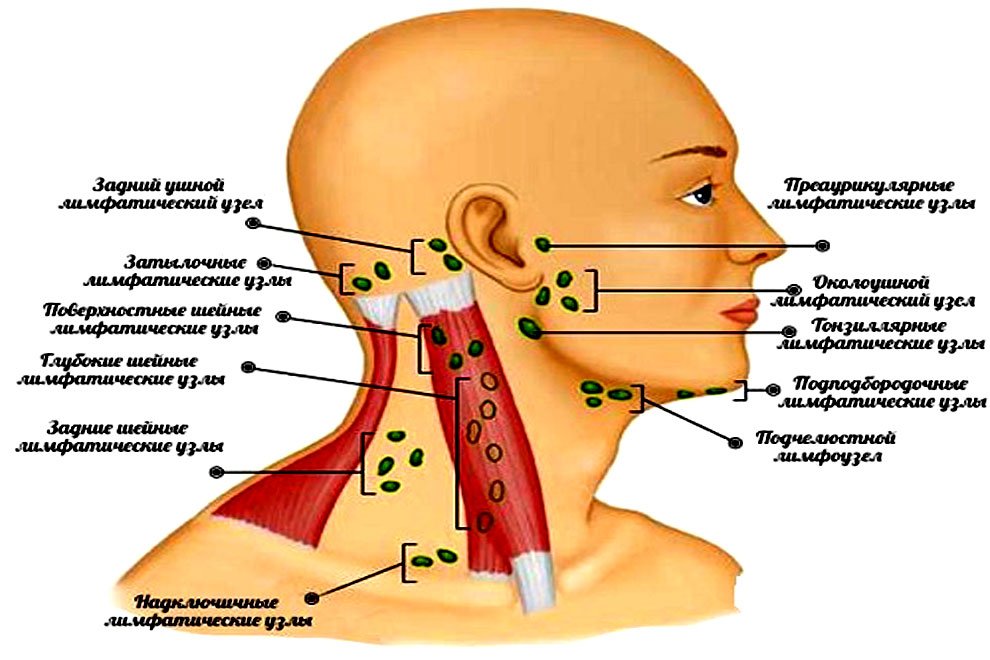
Воспаление лимфатических узлов характерно для многих заболеваний, среди которых подчелюстной лимфаденит
Подчелюстной лимфаденит (код по международной классификации болезней МКБ-10 – L0.4, L0.4.0) – это локальное воспаление лимфатических узлов, защищающих организм от патогенной микрофлоры. Развитие болезни обуславливается попаданием в лимфоузлы и накапливанием в них инфекционных агентов.
Классификация
В зависимости от характера течения заболевания различают острый и хронический челюстной лимфаденит.
Острая форма патологии характеризуется высокой скоростью появления симптоматики и общего развития болезни от первых признаков и до момента, требующего незамедлительного медицинского вмешательства.
Самолечение при острой форме подчелюстного лимфаденита категорически противопоказано.
Хронический лимфаденит отличается продолжительным инкубационным периодом, характеризующимся наличием слабо выраженной симптоматики. Болезнь в этом случае отличается трудностью лечения и требует точной постановки диагноза и комплексного подхода в терапии.
В зависимости от характера содержимого лимфоузлов подчелюстной лимфаденит подразделяется на гнойный и негнойный. Гнойной форме заболевания может предшествовать острый серозный лимфаденит подчелюстной области.
В зависимости от распространенности патологического процесса болезнь разделяется на локализованную и генерализованную формы.
Установить степень поражения лимфатической системы собственными силами по внешним признакам без специальных средств исследования практически невозможно.
В зависимости от причин, его вызвавших, лимфаденит подразделяется на специфический и неспецифический.
Кроме того, выделяют следующие формы заболевания:
- простую;
- гиперпластическую;
- деструктивную.
Простой лимфаденит сопровождается классическими проявлениями воспалительного процесса и обладает склонностью к хронизации. Болезнь проявляется покраснением кожных покровов над лимфатическими узлами, однако их размер при этом остается нормальным. Подобная форма заболевания наиболее проста в лечении.
Гиперпластический поднижнечелюстной лимфаденит является более сложной формой патологии, сопровождающейся как покраснением кожи, так и значительным увеличением лимфоузлов. Болезнь в данном случае затрагивает как узел, так и окружающие его ткани.
Деструктивный лимфаденит сопровождается разрушением лимфатических узлов и прилегающих к ним тканей на фоне развившихся гнойных процессов. Это наиболее тяжелая форма патологии, требующая незамедлительного лечения.
Причины
Отит может стать причиной воспаления
Причины развития подчелюстного лимфаденита могут быть различными. Неспецифические формы заболевания являются, как правило, следствием:
- фарингита или тонзиллита, в том числе и хронического;
- отита;
- кариеса;
- воспалительных процессов под зубными коронками и мостами;
- воспаления слюнных желез;
- инфекционно-воспалительных заболеваний ротовой полости – стоматитов, гингивитов, пародонтоза;
- пневмонии;
- гнойной ангины.
Специфические формы патологии развиваются на фоне болезней, поражающих лимфатические узлы:
- ВИЧ-инфекции;
- сифилиса;
- туберкулеза.
Симптомы подчелюстного лимфаденита
Развитие острых форм подчелюстного лимфаденита происходит стремительно. Вначале лимфатические узлы чуть-чуть увеличиваются в размерах. Они уплотняются, легко прощупываются, однако сохраняют подвижность. У заболевших наблюдаются небольшой подъем температуры и слабо выраженные признаки общего недомогания.
При дальнейшем прогрессировании болезни к концу третьего дня происходит существенное увеличение лимфоузла. Нижняя часть лица и челюсть опухают, температура тела поднимается до 38-40 С. Появляется боль острого характера, сопровождающая попытки открытия рта или шевеления головой.
Острая форма подчелюстного лимфаденита требует срочной госпитализации больного. В противном случае гной, скопившийся в узлах, может прорваться наружу, что, в свою очередь, может привести к необратимым последствиям в организме больного.
Хронические формы патологии обладают менее выраженными признаками. Незначительное увеличение лимфоидной ткани в сочетании с симптоматикой общего недомогания может продолжаться месяцами – обострения в данном случае чередуются с периодами ремиссий. Описанное течение заболевания характерно для людей, в организме которых имеется очаг хронической инфекции – тонзиллит, кариес и т.д. Больные, как правило, не спешат с обращением к врачу, вследствие чего их состояние значительно ухудшается.
Диагностика
Комплексное обследование поможет выявить причину заболевания
Диагностика подчелюстного лимфаденита требует комплексного подхода. Врач должен произвести анализ клинической картины заболевания и анамнеза пациента.
Основной целью диагностики является обнаружение первичного очага воспаления и установление причин заболевания.
Для этого могут быть использованы:
- анализ крови;
- ультразвуковое исследование лимфатических узлов;
- рентгенография грудной клетки;
- туберкулиновые пробы;
- пункция и биопсия лимфоузлов;
- бактериологический посев;
- гистологическое и цитологическое исследование тканей.
Для уточнения диагноза могут быть рекомендованы консультации отоларинголога, инфекциониста, фтизиатра, гематолога, хирурга.
Во время постановки диагноза исключаются следующие патологии со сходной симптоматикой:
- флегмоны;
- остеомиелит;
- опухоли слюнных желез;
- кистозные образования шеи и лица;
- метастазы злокачественных опухолей;
- диффузные патологии соединительной ткани – дерматомиозит, красная волчанка, ревматоидный артрит;
- ВИЧ-инфекция;
- туберкулез;
- системные болезни – саркоидоз, лейкоз;
- гранулирующий периодонтит.
Как лечить подчелюстной лимфаденит?

При отсутствии гноя в лимфатических узлах, лечение не требует хирургического вмешательства
Лечение подчелюстного лимфаденита может быть как консервативным, так и оперативным. Выбор того или иного метода лечения основывается на этиологии воспалительного процесса и наличии или отсутствия гноя в лимфатических узлах.
Лечение подчелюстного лимфаденита взрослых ничем не отличается от терапии детей.
Медикаментозная терапия
Медикаментозное лечение патологии направлено, прежде всего, на борьбу с возбудителем инфекционных процессов в организме. С этой целью используются противовирусные препараты и антибиотики, иммуномодулирующие средства.
Усилить действие медикаментозных средств помогают физиотерапевтические процедуры – электрофорез, УВЧ, гальванотерапия.
При наличии туберкулеза назначаются препараты типа ПАСК, Фтивазид, Этамбутол, Протионамид и их аналоги. Продолжительность лечения ими может достигать полугода.
Любые медикаментозные средства, в том числе и антибиотики, при подчелюстном лимфадените назначает лечащий врач. Самолечение в данном случае недопустимо.
Оперативное лечение
Оперативное лечение подчелюстного лимфаденита назначается при нагноении лимфатических узлов и прилегающих к ним тканей. Лимфоузлы в данном случае вскрываются, очищаются от гноя, дренируются и обрабатываются специальными антисептическими растворами. Затем больным назначаются антибактериальные средства, предотвращающие повторное инфицирование.
Средства народной медицины

Луковый компресс помогает устранить боль и облегчить состояние больного
Средства народной медицины используются исключительно в качестве дополнения к основному лечению. Вылечить болезнь исключительно ими невозможно. Для уменьшения выраженности симптоматики и облегчения состояния больных, как правило, используют компрессы.
Компресс с эхинацеей
Аптечную настойку эхинацеи разводят водой в пропорции 1:2. Готовым раствором смачивают бинт и прикладывают к воспаленным лимфоузлам. Компрессы ставят на ночь, обматывая шею теплым платком или шарфом.
Луковый компресс
Головку репчатого лука запекают в духовке. Запеченную луковицу очищают от кожуры, толкут и смешивают со столовой ложкой аптечного дегтя. Готовую смесь наносят на бинт и прикладывают к воспаленным лимфатическим узлам. Процедуру производят на ночь перед сном.
Компресс с травяным отваром
Листья ореха, тысячелистник, зверобой и омелу смешивают в равных пропорциях. Четыре чайных ложки готового средства заливают стаканом воды и варят на протяжении нескольких минут. В готовом средстве смачивают бинт и прикладывают к лимфоузлам. Процедуру проводят на ночь перед сном. Продолжительность лечения составляет четырнадцать дней.
Компресс с листьями мяты
Свежие листья мяты измельчаются до кашицеобразного состояния, их прикладывают к воспаленной области и закрепляют бинтом. Заменить мяту можно листьями одуванчика.
Компресс с нутряным жиром
Двести граммов нутряного жира растапливают на водяной бане и смешивают с тремя столовыми ложками измельченной травы горчичника лекарственного. Получившуюся смесь держат на водяной бане на протяжении четырех часов, затем процеживают через марлю, переливают в тару и ставят в холодильник. Готовое средство прикладывают к воспаленным лимфатическим узлам трижды в сутки.
Компресс с цикорием
Корень цикория измельчают, заливают кипятком и настаивают на протяжении двадцати минут. Затем кашицу толкут, а излишки воды выливают. Готовую смесь выкладывают на бинт и прикладывают к пораженным лимфатическим узлам на два часа.
Профилактика
Профилактика подчелюстного лимфаденита направлена, прежде всего, на предотвращение и лечение хронических болезней. Объясняется это тем, что лимфаденит является вторичным заболеванием, развивающимся на фоне воспалительных процессов (особенно часто лимфатические узлы страдают от стрептококков и стафилококков).
Важно понимать, что первичная инфекция может протекать абсолютно безболезненно. Например, это может быть кариес, не сопровождающийся зубной болью, или хронический насморк без температуры и иных выраженных проявлений.
С током лимфы инфекция из других органов проникает в лимфоузлы и провоцирует развитие в них острых воспалительных процессов. Таким образом, для предупреждения подчелюстного лимфаденита следует своевременно лечить зубы и заболевания ЛОР-органов, поддерживать гигиену ротовой полости, посещать отоларинголога и стоматолога с целью профилактического осмотра.
Прогноз

При своевременном лечении можно избежать осложнений заболевания
Своевременная и адекватная ситуации терапия позволяет полностью излечить заболевание. Однако, если болезнь не лечить, то прогнозы могут быть неутешительными.
Острая форма может перейти в хроническую, сопровождающуюся затвердением лимфоузлов, требующим их удаления.
Негнойный лимфаденит может перейти в гнойную форму, требующую использования антибактериальных препаратов и оперативного лечения с целью удаления гноя. В противном случае содержимое узлов может прорваться наружу и инфицировать окружающие ткани (быстрое распространение инфекции в данном случае способно привести к заражению крови, сепсису и летальному исходу).
Подчелюстной лимфаденит: симптомы и лечение, причины
Подчелюстной лимфаденит, симптомы и лечение которого описаны в этой статье, является разновидностью воспалительного процесса в лимфатических узлах. К основным причинам, провоцирующим развитие заболевания, можно отнести воспалительные процессы ротовой полости.
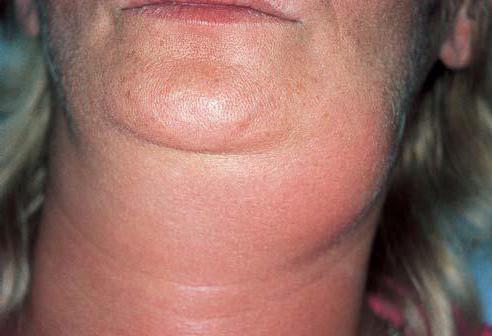
Основные причины заболевания
Как проявляется лимфаденит подчелюстной? Причины, симптомы, лечение описаны в этой статье. Как правило, заболевание вызывается такими бактериями, как стафилококки и стрептококки, которые, проникнув в лимфоток, поражают лимфатические узлы. Причиной такого явления может стать воспалительный процесс в любом внутреннем органе.
Что касается лимфоденита, то его может спровоцировать наличие:
- кариеса;
- пульпита;
- периодонтита;
- гингивита;
- пародонтоза;
- гайморита в хронической форме;
- тонзиллита в хронической форме.
Эти заболевания способствуют распространению инфекции, поражающей лимфатические узлы. Значительно реже лимфаденит может быть вызван сифилисом или палочкой Коха при туберкулезе. В этом случае воспаление нижней челюсти относится к вторичному проявлению основного заболевания.
Иногда возникновение болезни провоцирует травма, нарушающая целостность кожного покрова, когда бактерии проникают внутрь организма. Если механизм заболевания таков, то его относят к первичному поражению.

Симптомы заболевания
Подчелюстной лимфаденит, симптомы и лечение которого известны медицине, на первых этапах себя практически не проявляет, но вскоре заболевание становится заметным.
К ярким признакам можно отнести:
- интенсивное увеличение лимфоузлов в области нижней челюсти;
- болевые ощущения при пальпации и затвердевание;
- легкую красноту на пораженных участках, которые постепенно приобретают бордовый оттенок, а затем синеют;
- отечность на месте воспаления;
- инсомнию;
- резкие болевые приступы, которые отдают в ухо;
- неприятные ощущения в горле во время глотания;
- повышение температуры тела до 40 ºС;
- астеническое состояние;
- высокий показатель лейкоцитов в крови.
В большинстве случаев люди не принимают во внимание первые признаки. Лимфатические узлы не прощупываются, но за три дня картина может резко измениться. Припухлость становится явной и постепенно охватывает всю нижнюю челюсть. Кожа натягивается.
Как выявляется подчелюстной лимфаденит? Симптомы и лечение у взрослого варьируются. Как правило, у пациентов отмечаются неврологические нарушения. Больные жалуются на раздражительность, пониженный фон настроения, астению. Это можно объяснить дискомфортом, причиняемым заболеванием. Боль не дает возможности уснуть, жевать, температура тела поднимается до критической отметки.
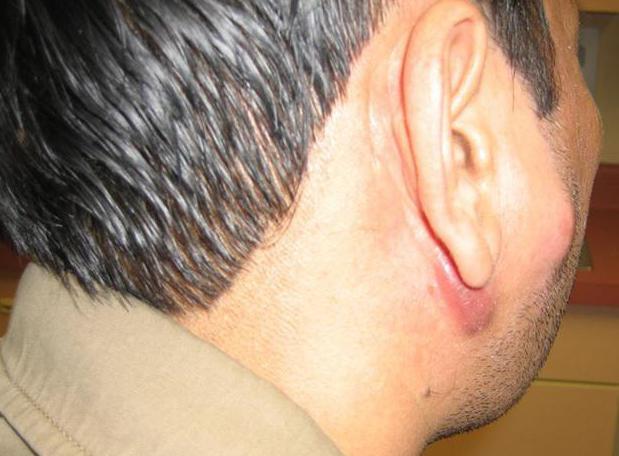
В дальнейшем боль становится более интенсивной, в очаге воспаления собирается гной, о чем свидетельствует синюшная кожа.
Обнаружив подчелюстной лимфаденит, симптомы и лечение которого являются темой нашего обзора, не стоит заниматься самолечением. Порой даже опытный врач ставит диагноз с трудом, поскольку признаки заболевания совпадают с признаками воспаления слюнных желез.
Подчелюстной лимфаденит в острой форме
Подчелюстной лимфаденит может протекать в острой и хронической форме. В первом случае воспалению может подвергнуться только один или несколько узлов одновременно. Хотя острое течение может наблюдаться и без наличия гноя, но чаще всего оно вызвано именно абсцессом. При этом гной может локализоваться в узле и флюктуировать, что свидетельствует о том, что он перемещается по узлу. Это может спровоцировать его прорыв и более обширное распространение воспаления. Помимо этого, в острой форме инфекция может поразить не только узел, но и близлежащие к нему ткани. Они также отекают и болят.
При острой форме болевые ощущения могут затронуть шею и челюсть. Боль вызывается открыванием и закрыванием рта.
Подчелюстной лимфаденит в хронической форме
Лимфаденит подчелюстной (причины, симптомы, лечение и профилактика описаны в статье) может протекать и в хронической форме. Она может быть спровоцирована неправильным лечением острого заболевания. При остром течении лимфоузел опухает, кожа вокруг него становится красной, а при хронической форме узлы затвердевают.
При хроническом процессе, так же как и при остром, воспаление может затронуть близлежащие к узлу ткани. У пациента отмечаются те же самые признаки, как и при остром течении: повышение температуры, покраснение кожи, астения и лихорадка.
Если заболевание носит хронический характер, то врачи могут прибегнуть к хирургическому методу, в ходе которого будет удален пораженный узел. Острая форма купируется путем удаления гноя из пораженного узла с дальнейшим применением антибиотиков.
Появление подчелюстного лимфаденита у детей
Заболевание в детском возрасте встречается достаточно часто. Инфекция может распространиться из различных очагов воспаления. Это может быть инфицирование зубов, десен, горла и т. д.
У грудничков такое заболевание развиться не может, так как формирование лимфоузлов происходит на протяжении первых трех лет жизни ребенка.
Если вовремя не купировать процесс у ребенка, то может понадобиться хирургическая операция по удалению узла. Поэтому важно своевременно начать терапию. Многие родители даже и не подозревают о том, что лимфоузлы располагаются и в области затылка. Хотя подчелюстной лимфаденит у детей диагностируется с легкостью.
Ребенок предъявляет жалобы на болевые ощущения в области шеи или же нижней челюсти. Родитель может нащупать узлы. Они будут мягкими и подвижными.
Диагностика заболевания
Существует ряд методов, помогающих диагностировать данное заболевание. Врач может поставить диагноз только по признакам, не проводя никаких обследований, так как симптоматика заболевания довольно яркая.
Помимо визуального метода, а также пальпации существуют и другие диагностические способы. К примеру, врач может назначить пациенту сдачу анализа крови. Как уже говорилось, заболевание провоцирует повышение уровня лейкоцитов.
Прибегают и к УЗИ. Ультразвук выявляет наличие гноя в узле. Помимо этого, врач может провести пункцию (сбор жидкости на бактериологический анализ). Подобная манипуляция поможет установить, какая именно бактерия спровоцировала воспаление и какой антибиотик целесообразно назначать в этом случае.
Основные принципы лечения
Как протекает подчелюстной лимфаденит? Симптомы и лечение народными средствами, а также методами традиционной медицины указывают на то, что это заболевание воспалительного характера, вызывающее нагноение. Терапия основана на устранении инфекции, которая вызвала воспаление.
Как правило, прибегают к таким препаратам, как:
- Жидкость Бурова (раствор алюминия 8%). Она оказывает вяжущее и противовоспалительное действие. Используется в качестве полосканий и холодных примочек. Перед применением средство разводится в 10-20 раз.
- Раствор на основе соли. Используется для полосканий.
- Применение антибиотиков. Они назначаются как в виде таблеток, так и в форме внутримышечных инъекций. Среди них наибольшее распространение получили такие препараты, как «Цефалексин», «Клиндамицин», «Амоксиклав,» «Линкомицин», «Цефуроксим». Принимать антибиотики следует только по предписанию врача.
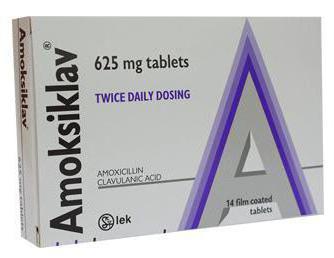
Если подчелюстной лимфаденит (симптомы и лечение описаны) был диагностирован на ранней стадии, то обычно применение полосканий и антибиотиков для купирования достаточно.
Если при воспалении набирается гной, то обычно прибегают к несложной операции, которая предполагает совершение небольшого надреза и выведение гноя посредством дренажа.
У большинства пациентов поражению подвергаются сразу несколько узлов. В таком случае потребуется хирургическая операция. Врач делает под нижней челюстью разрез небольшой величины. В него вставляется трубка для дренажа и производится выведение гноя. При завершении манипуляции рана затягивается зажимами. После операции пациент должен пропить курс антибиотиков.
Применение народных средств при лечении лимфаденита
Как купируется подчелюстной лимфаденит? Симптомы и лечение народными средствами, а также методами традиционной медицины представлены в этой статье. В большинстве случаев применение народных способов при лимфадените — это пустая трата времени. Больной полагает, что облегчает свое состояние, а на самом деле заболевание прогрессирует и, как показывает практика, приводит на больничную койку.

Обычно народные способы эффективны только при начальной стадии заболевания. В любом случае без рекомендаций врача прибегать к использованию домашних способов нельзя.
Среди наиболее популярных народных методов лечения следует отметить:
- Питье имбирного чая.
- Прикладывание компресса с настойкой эхинацеи на спирту. Одна ст. л. препарата разводится теплой водой в пропорции 1:2. Полученной смесью пропитывается бинт.
- Питье настойки эхинацеи. С этой целью 30-35 капель средства разводятся в половине стакана воды. Лекарство принимается три раза в день.
- Употребление напитка из черники. Горстку свежих ягод следует протолочь, кашицу залить водой, выдержать примерно час и пить. Процедура повторяется перед каждым приемом пищи.
- Применение порошка одуванчика. Приготовить такое лекарство можно только летом. Корни одуванчика просушиваются, затем измельчаются. Получившийся порошок съедается по 1 ч. л. за 30 минут до еды.
- Употребление сока свеклы. Из свежих плодов выжимается сок и помещается на 6 часов в холодильник (пенку следует снять). Пьется лекарство по утрам перед завтраком. Вкус свекольного сока не очень приятен, поэтому его можно развести на четверть морковным соком.
- Питье настоя чеснока. Две головки чеснока следует измельчить и залить теплой вскипяченной водой. Их настаивают на протяжении 3 дней. Дважды в день лекарство помешивается. Пьется настой по 2 ч. л. между приемом пищи.
- Употребление витамина С. Начальной дозой считается 0,5 г три раза в день. Если улучшения состояния не наблюдается, то рекомендуется увеличение лозы до 2 г.
Профилактические меры
Как протекает подчелюстной лимфаденит (симптомы и лечение), фото, имеющиеся в этой статье, дают представление. Заболевание приносит мучительную боль и требует применения антибиотиков. Зачастую для купирования недуга требуется операция.
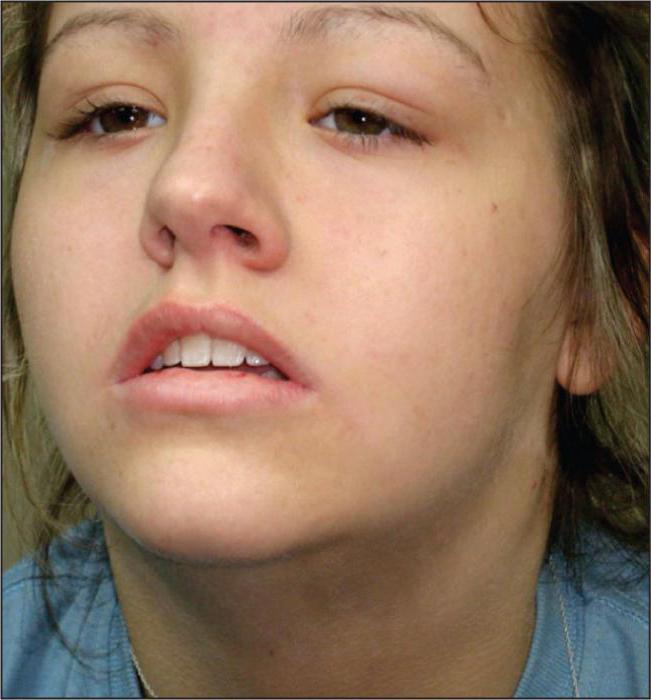
Чтобы не столкнуться с такой проблемой, как лимфаденит, следует избегать инфицирования организма и лечить своевременно все, пусть даже не очень серьезные заболевания. Следует избегать царапин и ранений кожи. При их появлении сразу же обрабатывать антисептическими средствами. Не стоит недооценивать своевременное лечение десен и кариеса, так как именно они в первую очередь могут спровоцировать развитие столь неприятного заболевания.
причины и лечение воспаления лимфатических узлов
Подчелюстной лимфаденит – это воспаление поднижнечелюстных лимфатических узлов. Лимфоузлы являются своего рода барьером, задерживающим микроорганизмы, токсины и другие вредные вещества, идущие с током лимфы от областей организма с воспалительным процессом.
При проникновении большого количества инфекционных агентов из первичного очага в лимфоузел в нем нарушается микробный баланс, что приводит к развитию лимфаденита.
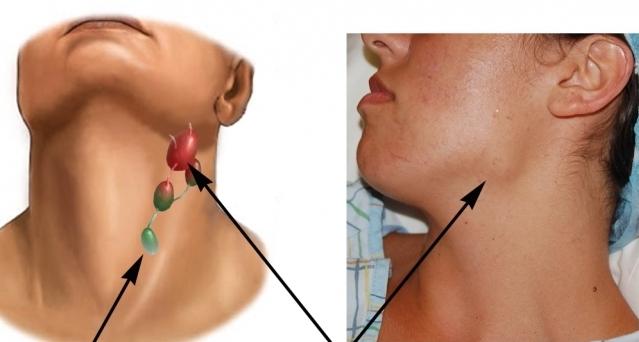
Таким образом, воспаление подчелюстных лимфатических узлов является вторичным заболеванием, то есть они реагируют на какие-то патологические процессы в челюстно-лицевой области.
Содержание статьи:
Причины
Какие патологии могут приводить к подчелюстному лимфадениту:
- Апикальный периодонтит (острая и хроническая формы).
- Периостит и остеомиелит челюсти.
- Острый и хронический перикоронарит (воспаление десны в области прорезывающегося зуба мудрости).
- Одонтогенный гайморит.
- Радикулярные кисты (в том числе в период обострения).
- Поражения слизистой оболочки полости рта и красной каймы губ (герпетический или афтозный стоматит, кандидоз полости рта и т.д.)
- ЛОР-патология (отиты, ларингиты, гаймориты).
Нередко лимфаденит может развиться после травматичных хирургических манипуляций в челюстно-лицевой области, например, после удаления зубов (особенно – зубов мудрости), операций на челюстях, дентальной имплантации и т.д.
Клиническая картина
Выделяют острую и хроническую форму данного заболевания, при этом острый процесс может быть серозным или гнойным.
Острый лимфаденит
Серозное воспаление лимфоузла не всегда сопровождается ухудшением самочувствия пациента, отек мягких тканей также наблюдается не всегда. Кожные покровы над лимфатическим узлом не изменены в цвете. Жалобы больного связаны с болью в подчелюстной области, усиливающейся во время разговора и движения челюсти. Нередко пациентов беспокоит болезненное глотание.
При пальпации лимфатический узел увеличен в размере (в норме – 0,5-1,0 см. в диаметре), овальной формы, болезненный, эластичный и подвижный. Окружающие ткани мягкой консистенции и не спаяны с лимфоузлом.
Серозный процесс нередко перетекает в гнойный, для которого характерно нарушение общего состояния пациента – повышается температура тела, появляется слабость, озноб, недомогание, теряется аппетит.
Определяется припухлость тканей поднижнечелюстной области, кожа над отеком красная, плотная, резко болезненна. Если удается пропальпировать лимфоузел, то он плотной консистенции, увеличен, малоподвижен.
Хронический лимфаденит
Хроническая форма чаще всего является исходом острого процесса, однако в последнее время все чаще можно наблюдать первичное хроническое воспаление в лимфоузлах.
Заболевание развивается медленно, в течение нескольких месяцев. Пациенты жалуются на наличие небольшого шарика в подчелюстной области, который может быть болезненным. У некоторых пациентов наблюдается увеличение температуры до 37,3 градусов, общая слабость. Отека мягких тканей, как правило, не отмечается.
При пальпации определяется лимфоузел округлой или овальной формы, увеличенный в размере, эластичной консистенции, подвижный и не спаянный с окружающими тканями. При длительном течении процесса могут появляться свищевые ходы на коже поднижнечелюстной области.
Нередко наблюдаются обострения хронического процесс в лимфатическом узле, при этом симптоматика соответствует серозной или гнойной форме острого лимфаденита.
Диагностика
При подозрении на лимфаденит подчелюстных узлов необходимо комплексное обследование пациента для обнаружения причины патологии. Особое внимание уделяют одонтогенной инфекции, для поиска которой обязательно проведение рентгенологического метода исследования.
Лечение
Начинать лечение любой формы подчелюстного лимфаденита необходимо с выявления причины заболевания и ее устранения.
Подлежат удалению все разрушенные зубы (корни), зубы с очагами инфекции на верхушках корней (по рентгенограмме), «восьмерки» с явлениями перикоронарита. Вскрывают периодонтальныеи поднадкостничные абсцессы (при их наличии). Удаляют зубы с радикулярными кистами или проводят операцию цистэктомии. Необходима консультация у оториноларинголога и, при необходимости, соответствующее лечение.

Острый серозный подчелюстной лимфаденит можно купировать, не прибегая к хирургическому вмешательству на лимфоузле. Назначают медикаментозное лечение (антибиотики, антигистаминные и обезболивающие средства), компрессы с димексидом на поднижнечелюстную область, физиотерапевтические методы.
При гнойной форме показано вскрытие гнойного очага с последующим дренированием раны. Пациенту ежедневно проводят перевязки, обрабатывая раны растворами антисептиков. Также назначают комплексную противовоспалительную терапию.
Для лечения хронической формы, помимо устранения причины, прибегают к физиотерапевтическим методам лечения. При обострениях тактика терапии такая же, как и при острой стадии заболевания.
При длительном течении хронического лимфаденита с образованием свищевых ходов показано их иссечение (иссекают также лимфатические узлы).
Советуем прочитать: Техника проведения радикальной гайморотомии по Колдуэллу-Люку
Острый лимфаденит | Грамотно о здоровье на iLive
Классификация острого лимфаденита
- Острый лимфаденит бывает гнойно-серозным (гнойный).
Серозный и гнойный острый лимфаденит — стадии единого процесса. Сначала воспаление начинается серозно, может закончиться самостоятельно или после соответствующего лечения, а может перейти в гнойное.
- Различают неспецифический острый лимфаденит и специфический, все зависит от типа возбудителя, его спровоцировавшего.
- В зависимости от того, какие группы лимфатических узлов поражены, классифицируются следующие типы острого лимфаденита:
- лимфаденит лица и шеи.
- шейный.
- подчелюстной.
- одонтогенный.
- мезентериальный.
- паховый.
 [20], [21], [22], [23]
[20], [21], [22], [23]
Острый серозный лимфаденит
При остром серозном лимфадените общее состояние здоровья незначительно.Температура может не быть, а может подняться до 38 ° С. На этом этапе возникают болезненные ощущения в лимфоузлах, они увеличиваются в размерах. Когда они чувствуют, они немного плотные и подвижные. При своевременном выявлении и лечении первичного очага эти лимфоузлы уменьшаются в размерах, проходит их болезненность, нормализуется общее самочувствие. В противном случае серозное воспаление переходит в гнойное.
 [24], [25], [26], [27]
[24], [25], [26], [27]
Гнойный острый лимфаденит
При гнойном воспалении в лимфатических узлах отмечается их выраженная болезненность, повышение температуры выше 38 ° С.Сон нарушен, появляется головная боль, слабость, т.е. сильно страдает общее самочувствие. Со временем на месте лимфоузла образуется абсцесс, который нужно будет удалить хирургическим путем в условиях стационара, он никуда не денется. Не стоит заниматься лечением гнойного острого лимфаденита, очень опасного для здоровья и жизни, поскольку чревато развитием лимфаденоплегии и сепсиса (заражения крови).
Острый лимфаденит лица и шеи
Как правило, причиной острого лимфаденита лица и шеи являются циркулирующие в полости рта микроорганизмы — кокковая флора — стафилококки.Те. Такой лимфаденит возникает в результате одонтогенной инфекции. Поэтому важно своевременное лечение кариозных зубов. Чаще всего инфекция проникает в следующие группы лимфатических узлов и возникает:
- Поднижнечелюстной острый лимфаденит.
- Генетический.
- острый шейный лимфаденит.
- околоушная железа.
- надчелюстной и нижней челюсти.
В профилактике вышеуказанного острого лимфаденита важна личная гигиена рук, с особой осторожностью следует удалять прыщи, прыщи на лице и шее.
 [28], [29], [30]
[28], [29], [30]
Острый мезентериальный лимфаденит (мезаденит)
Острый мезентериальный лимфаденит — это воспаление лимфатических узлов брыжейки кишечника. Такой острый лимфаденит бывает после операций на органах брюшной полости (например, устранения аппендицита), после заболеваний верхних дыхательных путей, туберкулеза и многих других заболеваний. Такой лимфаденит чаще встречается у детей школьного возраста. Появляется внезапно, возникает острая схваткообразная боль внизу живота, не связанная с приемом пищи, диспепсические расстройства (тошнота, возможно рвота), повышение температуры до высоких цифр.В такой ситуации необходимо тщательно собрать анамнестические данные, досконально изучить клинику, пройти необходимые инструментальные и лабораторные исследования, которые назначит специалист.
 [31], [32], [33], [34], [35], [36], [37], [38]
[31], [32], [33], [34], [35], [36], [37], [38]
Острый паховый лимфаденит
При остром паховом лимфадените лимфатические узлы в паховой области увеличиваются и уплотняются. При этом отмечается болезненность внизу живота, а в паховой области, особенно при движении и физических нагрузках, повышается температура.Причиной воспаления лимфатических узлов в паховой области могут быть: сифилис, метастазы половых путей, прямой кишки, грибковые заболевания и раны на нижних конечностях. При обнаружении увеличенных паховых лимфоузлов, необходимо немедленно обратиться за помощью к врачу (терапевту, хирургу, если этот ребенок педиатр).
 [39], [40], [41], [42], [43], [44]
[39], [40], [41], [42], [43], [44]
Поднижнечелюстной лимфаденит: симптомы и лечение
Поднижнечелюстной лимфаденит, симптомы и лечение которого описаны в этой статье, является разновидностью воспаления лимфатических узлов. К основным причинам, провоцирующим развитие заболеваний, можно отнести воспалительные процессы ротовой полости.
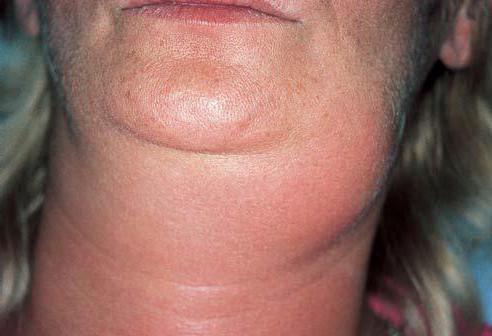
Основные причины заболевания
Как проявляется подчелюстной лимфаденит? Причины, симптомы, лечение описаны в этой статье. Как правило, заболевание вызывают такие бактерии, как стафилококки и стрептококки, которые, проникая в лимфатическую систему, поражают лимфатические узлы.Причиной такого явления может стать воспаление в любом внутреннем органе.
Что касается лимфаденита, то может быть наличие:
- Карина;
- Кафедра;
- Пародонтит;
- Гингивит;
- Пародонтоза;
- Гайморит в хронической форме;
- Тонзиллит в хронической форме.
Эти заболевания способствуют распространению инфекции, поражая лимфатические узлы. В гораздо меньшей степени лимфаденит может быть вызван сифилисом или туберкулезной палочкой при туберкулезе.В данном случае воспаление нижней челюсти относится к вторичным проявлениям основного заболевания.
Иногда появление болезни провоцирует травму, нарушающую целостность кожных покровов, когда бактерии проникают в организм. Если механизм заболевания есть, то это относится к первичному поражению.

Симптомы
Поднижнечелюстной лимфаденит — симптомы и лечение, известные медицине, которые на ранних стадиях почти не проявляются, но вскоре болезнь становится видимой.
К ярким знакам относятся:
- Интенсивное увеличение лимфатических узлов нижней челюсти;
- Боль при пальпации и затвердение;
- Легкое покраснение на пораженных участках, которое постепенно приобретает оттенок бордового, а затем синего;
- Отек в месте воспаления;
- Бессонница;
- Приступы резкой боли, отдающей ухо;
- Дискомфорт в горле при глотании;
- Повышение температуры тела до 40 ºC;
- Астеническое состояние;
- Повышенное содержание лейкоцитов в крови.
В большинстве случаев люди не принимают во внимание первые признаки. Лимфоузлы не пальпируются, но за три дня картина может кардинально измениться. Отек становится очевидным и постепенно покрывает всю нижнюю челюсть. Кожа натянута.
Рекомендуется

Что делать, если у вас потрескалась кожа на руках?
Каждый из нас хоть раз в жизни сталкивается с небольшой, но очень, при этом, потрескавшейся кожей на руках. В это время появляются раны разного размера, которые болят и доставляют неудобства, особенно при контакте с водой или моющими средствами….
Как выявляется подчелюстной лимфаденит? Симптомы и лечение взрослого диапазона. Обычно у пациентов наблюдаются неврологические нарушения. Больные жалуются на раздражительность, пониженное настроение, астению. Это можно объяснить дискомфортом, вызванным заболеванием. Боль не дает спать, жевать, температура тела поднимается до критического уровня.
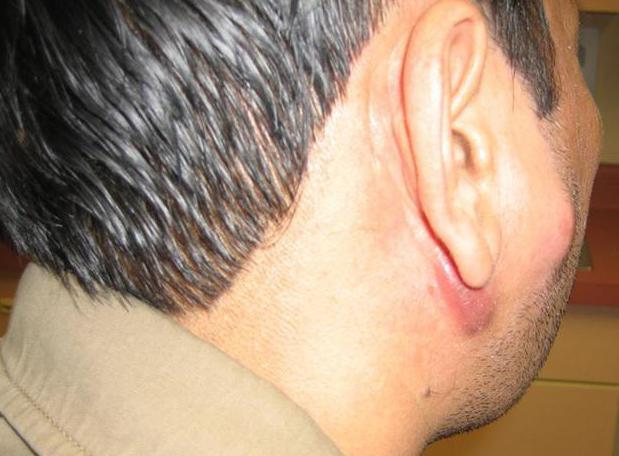
В дальнейшем боль становится более интенсивной, воспаление идет гной, о чем свидетельствует посинение кожи.
Обнаружив поднижнечелюстной лимфаденит, симптомы и лечение которого являются предметом нашего обзора, заниматься самолечением не нужно. Иногда даже опытный врач затрудняет диагностику, поскольку симптомы совпадают с признаками воспаления слюнных желез.
Поднижнечелюстной лимфаденит в острой форме
Поднижнечелюстной лимфаденит может протекать в острой и хронической форме. В первом случае воспалению может подвергаться только один или несколько узлов одновременно.Хотя острое течение может наблюдаться без наличия гноя, но чаще всего оно вызвано абсцессом. Гной может локализоваться в узле и колебаться, что свидетельствует о его перемещении по узлу. Это может вызвать его разрыв и более широкое распространение воспаления. Кроме того, в острой форме инфекция может поражать не только узел, но и окружающие его ткани. Они тоже опухают и болят.
При острой боли могут поражать шею и челюсть. Боль возникает при открытии и закрытии рта.
Поднижнечелюстной лимфаденит в хронической форме
Поднижнечелюстной лимфаденит (причины, симптомы, лечение и профилактика описаны в статье) может протекать в хронической форме. Спровоцировать его может неправильное лечение острых заболеваний. При остром течении лимфатический узел опухает, кожа вокруг него становится красной, а при хронической форме узлы затвердевают.
При хроническом процессе, а также при остром воспалении возможно поражение окружающих тканей хозяина. У больного наблюдаются те же признаки, что и при острой форме: повышение температуры, покраснение, утомляемость и повышение температуры тела.
Если болезнь хроническая, врачи могут прибегнуть к хирургическим методам, при которых удаляется пораженный узел. Острая форма устраняется удалением гноя с инфицированного места с последующим применением антибиотиков.
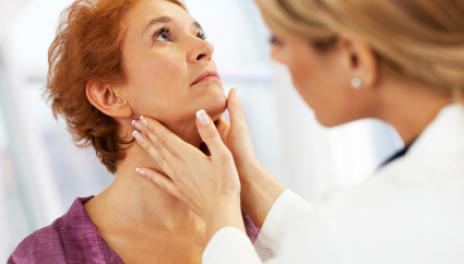
Возникновение подчелюстного лимфаденита у детей
Заболевание встречается у детей довольно часто. Инфекция может распространяться из разных очагов воспаления. Это может быть инфекция зубов, десен, горла и т. Д.
У грудных детей это заболевание не может развиваться, так как образование лимфатических узлов происходит в течение первых трех лет жизни ребенка.
Если время не останавливает процесс у ребенка, то может потребоваться хирургическая операция по удалению узла. Поэтому очень важно начать терапию. Многие родители даже не подозревают, что лимфатические узлы расположены в области шеи. Хотя подчелюстной лимфаденит у детей диагностируется легко.
Ребенок жалуется на боли в шее или нижней челюсти. Родитель может найти узлы. Они будут мягкими и подвижными.
Диагностика
Существует несколько методов диагностики этого заболевания.Врач может поставить диагноз только по симптомам, не проводя никаких анализов, потому что симптомы заболевания довольно яркие.
Помимо визуального метода, а также пальпации, существуют и другие способы диагностики. Например, врач может назначить анализ крови. Как уже было сказано, болезнь вызывает повышение уровня лейкоцитов.
Обращение к УЗИ. Ультразвук выявляет наличие гноя в узле. Кроме того, врач может провести люмбальную пункцию (забор жидкости на бактериологический анализ).Такая манипуляция поможет установить, какие бактерии спровоцировали воспаление и какой антибиотик целесообразно назначить в этом случае.
Основные принципы лечения
Как протекает подчелюстной лимфаденит? Симптомы и лечение народными средствами и традиционной медициной говорят о том, что заболевание было воспалительным, вызвав нагноение. Терапия основана на устранении инфекции, вызвавшей воспаление.
Как правило, прибегают к таким препаратам как:
- Жидкость Бурова (раствор алюминия 8%).Обладает вяжущим и противовоспалительным действием. Используется как полоскание и холодные примочки. Перед применением разбавить в 10-20 раз.
- Раствор на основе солей. Используется для полоскания.
- Применение антибиотиков. Они назначаются как в виде таблеток, так и в виде внутримышечных инъекций. Среди них наиболее широко используются такие препараты, как «Цефалексин», «Клиндамицин», «Амоксиклав», «Линкомицин», «Цефуроксим». Антибиотики должен назначать только врач.
Если поднижнечелюстной лимфаденит (симптомы и лечение описаны) были диагностированы на ранней стадии, обычно для облегчения достаточно использования жидкости для полоскания рта и антибиотиков.
Если в воспалении набирается гной, обычно прибегают к несложной операции, которая предполагает небольшой разрез и удаление гноя дренажем.
У большинства больных в поражении обнажается несколько узлов. В этом случае потребуется операция. Под подбородком врач делает небольшой разрез. Его вставляют в трубку для дренажа и удаления гноя. По завершении манипуляции рана затягивается зажимами. После операции пациенту необходимо пропить курс антибиотиков.
Применение народных средств в лечении лимфаденита
Как купируется подчелюстной лимфаденит? Симптомы и лечение народными средствами и традиционной медициной представлены в этой статье. В большинстве случаев использование традиционных методов лечения лимфаденита — это пустая трата времени. Пациент считает, что его состояние облегчает, а на самом деле болезнь прогрессирует и, как показывает практика, ведет в больницу.

Обычно народные методы эффективны только на начальной стадии заболевания.В любом случае без консультации врача использовать домашние методы невозможно.
К числу наиболее популярных методов лечения можно отнести:
- Пить имбирный чай.
- Прикладываем компресс …
Лимфаденопатия головы и шеи
Изображения: Ссылки по теме на внешние сайты (из Bing)
Онтология: Шейная лимфаденопатия (C0235592)
| Определение (NCI) | Увеличение шейных лимфатических узлов обычно из-за инфекций или поражения злокачественными новообразованиями. |
| Концепции | Патологическая функция ( T046 ) |
| SnomedCT | 127086001 |
| Английский | ЛИМФАДЕНОПАТИЯ ЦЕРВИКАЛЬНЫХ, шейные лимфатические узлы увеличены, шейные лимфатические узлы увеличены (физический признак), увеличены шейные лимфатические узлы, шейная лимфаденопатия, увеличение шейных лимфатических узлов, увеличенные лимфатические узлы шеи, шейные лимфатические узлы, шейные лимфатические узлы, увеличенные шейные лимфатические узлы, шейные лимфатические узлы, увеличенные шейные лимфатические узлы лимфатический узел, шейная лимфаденопатия, шейная лимфаденопатия (заболевание), шейная лимфаденопатия |
| Голландский | Baarmoederhalslymfadenopathie |
| Французский | Цервикальная лимфаденопатия, LYMPHADENOPATHIE CERVICALE |
| Немецкий | Лимфаденопатия зервикал, LYMPHADENOPATHIE ZERVIKAL |
| Итальянский | Линфаденопатия шейная |
| Португальский | Линфаденопатия шейная, ЛИНФАДЕНОПАТИЯ ЦЕРВИКАЛЬНАЯ |
| Испанский | Линфаденопатия шейная, ЛИНФАДЕНОПАТИЯ ЦЕРВИКАЛЬНАЯ, Линфаденопатия шейная (трасторно), линфаденопатия шейная |
| японский | 頚 部 リ ン パ 節 症, ケ イ ブ リ ン パ セ ツ シ ョ ウ |
| Чешский | Крчни лимфаденопатия |
| Венгерский | Лимфаденопатия Ньяки |
Онтология: Острый лимфаденит лица, головы и шеи (C0452156)
| Концепции | Болезнь или синдром ( T047 ) |
| ICD10 | L04.0 |
| SnomedCT | 200700005 |
| Английский | Ас-лимфаденит лица / головы / шеи, острый лимфаденит лица, головы и шеи (диагноз), острый лимфаденит лица, головы и шеи, Острый лимфаденит лица, головы и шеи, Острый лимфаденит лица, головы и шеи (заболевание) |
| Немецкий | Острый лимфаденит почек, Kopf und Hals |
| Корейский | 얼굴, 머리 및 목 의 급성 림프절염 |
| Голландский | Острый лимфаденит van aangezicht, hoofd en hals |
| Испанский | линфаденит агуда де кара, кабеза и куелло (трасторно), линфаденит агуда де кара, кабеза и куелло |
Онтология: увеличенные задние шейные лимфатические узлы (C0742175)
| Концепции | обнаружение ( T033 ) |
| Английский | увеличение задних шейных лимфатических узлов, задняя шейная лимфаденопатия, увеличение задних шейных лимфатических узлов (физическая находка) |
Онтология: увеличенные предаурикулярные лимфатические узлы (C0747788)
| Концепции | обнаружение ( T033 ) |
| Английский | увеличены преаурикулярные лимфатические узлы, преаурикулярная лимфаденопатия, увеличенные преаурикулярные лимфатические узлы (физический признак), увеличенные преаурикулярные лимфатические узлы |
Онтология: Субментальная лимфаденопатия (заболевание) (C0749111)
| Концепции | Патологическая функция ( T046 ) |
| SnomedCT | 127083009 |
| Английский | увеличенные субментальные лимфатические узлы (физическая находка), субментальная лимфаденопатия, субментальные лимфатические узлы, увеличенные субментальные лимфатические узлы, субментальная лимфаденопатия (нарушение), субментальная лимфаденопатия |
| Испанский | linfadenopatía submentoniana (трасторно), linfadenopatía submentoniana |
Онтология: Надключичная лимфаденопатия (C0749155)
| Концепции | Патологическая функция ( T046 ) |
| SnomedCT | 127088000 |
| Английский | увеличены надключичные лимфатические узлы, надключичная лимфаденопатия, надключичная лимфаденопатия, увеличенный надключичный лимфатический узел (физикальный признак), увеличенный надключичный лимфатический узел, надключичная лимфаденопатия (заболевание) |
| Испанский | линфаденопатия надключичная (трасторно), линфаденопатия надключичная |
Онтология: Затылочная лимфаденопатия (C0920024)
| Концепции | Патологическая функция ( T046 ) |
| SnomedCT | 127076002 |
| Голландский | ахтерхофдлимфаденопатия |
| Французский | Lymphadénopathie occipitale |
| Немецкий | okzipitale Лимфаденопатия |
| Итальянский | Linfadenopatia occipitale |
| Португальский | Линфаденопатия затылочная |
| Испанский | Затылочная аденопатия, затылочная линфаденопатия (трасторно), затылочная линфаденопатия |
| японский | 後 頭部 リ ン パ 節 症, コ ウ ト ウ ブ リ ン パ セ ツ シ ョ ウ |
| Чешский | Okcipitální lymfadenopatie |
| Венгерский | Затылочная лимфаденопатия |
| Английский | Затылочная лимфаденопатия, Затылочная лимфаденопатия (заболевание) |
Онтология: Задняя предсердная лимфаденопатия (C1264051)
| Концепции | Патологическая функция ( T046 ) |
| SnomedCT | 127077006 |
| Английский | Задняя предсердная лимфаденопатия (заболевание), Задняя предсердная лимфаденопатия |
| Испанский | Linfadenopatía auricular posterior (trastorno), linfadenopatía auricular posterior |
Онтология: Поднижнечелюстная лимфаденопатия (C1264056)
| Концепции | Патологическая функция ( T046 ) |
| SnomedCT | 127082004 |
| Голландский | подчелюстная лимфаденопатия |
| Французский | Лимфаденопатия су-мандибулер |
| Немецкий | submandibulaere Лимфаденопатия |
| Итальянский | Линфоаденопатия нижнечелюстная |
| Португальский | Линфаденопатия подчелюстная |
| Испанский | Поднижнечелюстная линфаденопатия, нижнечелюстная линфаденопатия (трасторно), нижнечелюстная линфаденопатия |
| японский | 顎 下 リ ン パ 節 症, ガ ッ カ パ セ ツ シ ョ ウ, ガ ク リ ン パ セ ツ シ ョ ウ |
| Английский | Увеличенные подчелюстные лимфатические узлы, увеличенные подчелюстные лимфатические узлы (физический признак), увеличенные подчелюстные лимфатические узлы, подчелюстная лимфаденопатия, увеличенные подчелюстные лимфатические узлы, подчелюстная лимфаденопатия (нарушение), подчелюстная лимфаденопатия |
| Чешский | Submandibulární lymfadenopatie |
| Венгерский | Поднижнечелюстная лимфаденопатия |
Онтология: Яремная лимфаденопатия (C1264060)
| Концепции | Патологическая функция ( T046 ) |
| SnomedCT | 127089008 |
| Английский | Яремная лимфаденопатия (заболевание), Яремная лимфаденопатия |
| Испанский | линфаденопатия югулар (трасторно), линфаденопатия югулар |
Онтология: Передняя шейная лимфаденопатия (C1264061)
| Концепции | Патологическая функция ( T046 ) |
| SnomedCT | 1270 |
| Английский | увеличенные передние шейные лимфатические узлы (физическая находка), передняя шейная лимфаденопатия, увеличенные передние шейные лимфатические узлы, передняя шейная лимфаденопатия (заболевание), передняя шейная лимфаденопатия |
| Испанский | линфаденопатия передняя шейка матки (трасторно), линфаденопатия передняя шейка матки |
Онтология: Лимфаденопатия головы И / ИЛИ шеи (C1827289)
| Концепции | обнаружение ( T033 ) |
| SnomedCT | 425061006 |
| Английский | Лимфаденопатия головы И / ИЛИ шеи, Лимфаденопатия головы И / ИЛИ шеи (заболевание) |
| Испанский | linfadenopatía de cabeza Y / O cuello (трасторно), linfadenopatía de cabeza Y / O cuello |
Подход к лимфаденопатии | Изучите педиатрию
Щелкните, чтобы открыть pdf: Подход к лимфаденопатии
Определение
Лимфаденопатия определяется как увеличение лимфатических узлов. Этот процесс часто является вторичным по отношению к инфекции и часто бывает доброкачественным и проходит самостоятельно. Вирусные или бактериальные инфекции приводят к локальным ответам лимфоцитов и макрофагов, что приводит к увеличению узлов. Также может быть локальная инфильтрация воспалительными клетками в ответ на инфекцию самих узлов.Это известно как лимфаденит. Наконец, очень важно исключить более редкие и более серьезные причины, такие как лимфомы или лейкемии, которые возникают из-за пролиферации неопластических лимфоцитов или макрофагов.
Обычно лимфоидная ткань увеличивается до полового созревания, а затем постепенно атрофируется на протяжении всей остальной жизни. Нормальные лимфатические узлы наиболее заметны у детей в возрасте от 4 до 8 лет.
История
Лимфаденопатия чаще всего встречается у маленьких детей, чья наивная иммунная система чаще реагирует на впервые возникшие инфекции.Существует много разных причин лимфаденопатии, поэтому для постановки диагноза критически важны подробный анамнез и физикальное обследование. Особенно важно исключить возможные новообразования. Вот некоторые вопросы, которые помогут сузить разницу:
- Характеристики лимфатического узла (ов). Начало, размер, продолжительность? Это болезненно или эритематозно? Обобщенный или местный? Сопутствующие симптомы?
- Недавние инфекции. У этого ребенка была недавняя инфекция, которая может объяснить лимфаденопатию? Симптомы со стороны верхних дыхательных путей? Есть респираторные симптомы? Сыпь? Изменения в дефекации или мочеиспускании? Есть боль в костях или суставах? Изменения зрения? Головные боли?
- Конституциональные симптомы? Лихорадка, ночная потливость, похудание?
- Поражение кожи или травма? Кошачья царапина? Укусы животных / насекомых? Другие открытые раны? Зубные абсцессы?
- Общее состояние здоровья.Был ли этот ребенок госпитализирован в прошлом? Есть ли текущие медицинские условия? Какие-нибудь операции? Посещения отделения неотложной помощи?
- Недавние путешествия и экспозиции. Мог ли ребенок заразиться инфекцией во время путешествия? Контактировал ли ребенок с инфицированными людьми? Воздействие вирусных респираторных заболеваний, таких как ВЭБ / ЦМВ? Воздействие туберкулеза?
- Статус иммунизации. MMR?
- Лекарства. Карбемазепин или фенитоин? Существует множество лекарств, которые могут вызвать лимфаденопатию.
- Аллергия.
- У подростков также важно спросить о внутривенном введении наркотиков и получить сексуальный анамнез.
- Кошки. Подумайте о токсоплазмозе и бартонелле
- Еда. Употребление в пищу непастеризованного молока животных (бруцеллез) или недоваренного мяса (токсоплазмоз, туляремия)
Физический экзамен
У детей часто легко пальпируются узлы, увеличенные в ответ на инфекцию. Узлы, которые обычно пальпируются, включают переднюю шейную, паховую и подмышечную области примерно до 12 лет.Пальпируемые узлы в надключичной области часто связаны со злокачественными новообразованиями грудной клетки или живота и всегда требуют дальнейшего исследования.
Всегда проводите полный медицинский осмотр, начиная с общего внешнего вида, показателей жизнедеятельности и параметров роста. Они лихорадочные? Нанесите их на соответствующий график роста; они похудели? Затем проведите полный систематический медицинский осмотр, уделяя особое внимание осмотру головы и шеи, брюшной полости и дерматологии. Всегда обращайте особое внимание на область увеличенного узла как очаг инфекции.Например, у ребенка с аденопатией шейки матки следует обследовать ротоглотку и рассмотреть возможность стрептококкового фарингита или вирусной инфекции верхних дыхательных путей. Спросите, не было ли у пациента боли в горле или ушах. У грудного ребенка с затылочной лимфаденопатией следует обследовать кожу головы на предмет таких поражений, как себорейный дерматит.
Голова и шея — внимательно изучите:
— Инфекция кожи головы (например, себорейный дерматит, tinea capitius)
— Конъюнктивит инъекционный
— Фарингит ротоглотки, стоматологические проблемы, гинивостоматит, вызванный вирусом простого герпеса
— Уши при остром среднем отите
Живот — внимательно осмотрите:
— Гепатоспленомегалия (на самом деле это считается частью вашего исследования лимфатических узлов!)
— Образования в брюшной полости (e.грамм. нейробластома)
Кожа — внимательно изучите:
— Любые высыпания
— Петехии, пурпура, экцигозы (например, тромбоцитопения)
Обследование лимфатических узлов:
При пальпации лимфатического узла важно учитывать следующее:
— Размер (измерьте)
— Расположение
— Фиксация
— Согласованность
— Нежность
| За вычетом выводов | Вызывающие беспокойство результаты, повышающие риск злокачественных новообразований |
|
|
Обязательно обследуйте все лимфатические узлы: преурикулярные, постаурикулярные, миндалин, подподбородочные, подчелюстные, передние шейные, задние шейные, затылочные, надключичные, подмышечные, эпитрохлеарные (в переднекубковой ямке), паховые, подколенные. и не забывайте про печень и селезенку !!

Рис. 1: «Диаграмма (c) EMIS 2011, распространенная по адресу http: // www.Patient.co.uk/diagram/Lymph-nodes-head-and-neck.htm, используется с разрешения «.
Тщательный анамнез и медицинский осмотр помогут определить, необходимо ли дальнейшее расследование.
Дифференциальная диагностика
|
Обобщенное Увеличение более 2-х несмежных групп лимфатических узлов |
|
Инфекционный · Вирусные (наиболее распространенные): ИВДП, корь, ветряная оспа, краснуха, гепатит, ВИЧ, ВЭБ, ЦМВ, аденовирус · Бактериальные: сифилис, бруцеллез, туберкулез, брюшной тиф, сепсис · Грибковые: гистоплазмоз, кокцидиоидомикоз · Протозойные: токсоплазмоз Болезни неинфекционные воспалительные · Ревматологические заболевания: саркоидоз, ревматоидный артрит, SLE · Болезни накопления: болезнь Неймена-Пика, болезнь Гоше · Сывороточная болезнь · Болезнь Розая-Дорфмана Злокачественные: лейкемия, лимфома, нейробластома Лекарственная реакция: фенитоин, аллопуринол Гипертиреоз |
|
Локализованный увеличение одного узла или нескольких смежных узловых областей |
|
А. Цервикальный (наиболее частая аденопатия у детей, часто инфекционная причина): Инфекционные: 1. Вирусная инфекция верхних дыхательных путей 2. Инфекционный мононуклеоз (ВЭБ, ЦМВ) 3. Стрептококковый фарингит группы А 4. Острый бактериальный лимфаденит (например, золотистый стафилококк) 5. Болезнь Кавасаки (односторонний шейный лимфатический узел> 1,5 см) 6. Краснуха 7. Болезнь кошачьих царапин 8.Токсоплазмоз 9. Туберкулез, атипичные микобактерии Неопластические: (злокачественные детские опухоли развиваются в голове и шее в случаев. Нейробластома, лейкемия, неходжкинская и рабдомиосаркома чаще встречаются у детей младше 6 лет. У детей старшего возраста чаще встречаются лимфома Ходжкина и неходжкинская лимфома. обыкновенный. 1. Острый лейкоз 2. Лимфома 3. Нейробластома 4. Рабдомиосаркома
Б. Подчелюстная и подподбородочная 1. Инфекции полости рта и зубов 2. Острый лимфаденит
C. Затылочный 1. Педикулез головного мозга (вши) 2. Tinea capitis / местная кожная инфекция 3. Краснуха 4. Розеола
D. Преаурикулярный (редко пальпируется у детей) 1. Местная кожная инфекция 2.Хроническая офтальмологическая инфекция
E. Средостение (не пальпируется напрямую; косвенная оценка — наличие надключичной аденопатии. Может проявляться кашлем, дисфагией, кровохарканьем или синдромом ВПВ — это неотложная медицинская помощь!) 1. ВСЕ 2. Лимфома 3. Саркоидоз 4. Муковисцидоз 5. Гранулематозная болезнь (туберкулез, гистоплазмоз, кокцидиоидомикоз)
Ф. Надключичный (ассоциированный с серьезным основным заболеванием) 1. Лимфома 2. Туберкулез 3. Гистоплазмоз 4. Кокцидиоидомикоз
г. Подмышечный 1. Локальная инфекция 2. Болезнь кошачьих царапин 3. Бруцеллез 4. Реакции на прививки 5. Неходжкинская лимфома 6. Ювенильный ревматоидный артрит 7.Гнойный гидраденит
H. Брюшной полости (может проявляться болью в животе, болью в спине, частым мочеиспусканием, запором или кишечной непроходимостью из-за инвагинации) 1. Острый мезентериальный аденит 2. Лимфома
I. Паховая 1. Локальная инфекция 2. Пеленочный дерматит 3. Сифилис |
Расследования
- Общий анализ крови, мазок периферической крови
- Скорость оседания эритроцитов (неспецифическая)
- Исключить инфекционные причины: моноспороз, цитомегаловирус, ВЭБ и токсоплазма, титры бартонеллы, кожный тест на ТБ, тест на ВИЧ, СРБ, СОЭ
- Функция печени и почек + анализ мочи (системные нарушения, которые могут вызвать лимфаденопатию)
- Лактатдегидрогеназа, мочевая кислота, кальций, фосфат, магний при подозрении на злокачественное новообразование
- Костный мозг, биопсия печени, биопсия лимфатических узлов под контролем КТ или УЗИ
Исследования изображений
- Рентген грудной клетки.Это исследование поможет определить наличие аденопатии средостения и основных заболеваний легких, включая туберкулез, кокцидиоидомикоз, лимфомы и нейробластомы.
- УЗИ лимфатических узлов
- КТ грудной клетки и / или живота. Надключичная аденопатия часто связана с серьезным заболеванием грудной клетки и брюшной полости.
- Ядерно-медицинское сканирование помогает при оценке лимфом.
Менеджмент
- Лечение антибиотиками.Бактериальная инфекция приводит к образованию крупных узлов, которые становятся теплыми, эритематозными и болезненными. Начните с антибиотиков, которые покрывают бактериальные патогены, часто вызывающие лимфаденит, включая золотистый стафилококк и стрептококк пиогенес. Проведите повторную оценку через 2–4 недели. Биопсия, если она не изменилась или больше.
- Если есть большая вероятность злокачественного новообразования, следует немедленно рассмотреть возможность проведения эксцизионной биопсии.
- При наличии лимфаденита для посева может потребоваться аспират.
Заключение
Таким образом, лимфаденопатия является признаком множества основных заболеваний, большинство из которых являются доброкачественными у детей.Реже встречается более серьезная причина лимфаденопатии, и поэтому чрезвычайно важно подумать о злокачественном новообразовании и исключить его с помощью тщательного сбора анамнеза и физического осмотра.
Список литературы
- Макклейн, К. и Флетчер Р. Подход к ребенку с периферической лимфаденопатией. UpToDate 2009. www.uptodate.com.
- Макклейн, К. и Флетчер Р. Причины периферической лимфаденопатии у детей. UpToDate 2009. www.uptodate.com.
- Клейгман Р.М., Маркданте К.Дж., Йенсен Х.Б., Берман РЭ.Нельсон Основы педиатрии 5 -е издание . Эльзельвьер Сондерс, 2006.
Благодарности
Сценарист: Tram Nguyen
Отредактировано: Энн Мари Джекилл
.