К статьям / | Одонтогенный гайморит — симптомы, причины, лечение |
Отоларингология |
В лор-практике бывают случаи, когда пациент приходит к оториноларингологу с жалобами на сильную заложенность в носу и гноетечение из полости носа. При этом у пациента повышенная температура тела и головные боли. Но лор-врач, осмотрев больного, отправляет его на приём к стоматологу. «Почему?», — удивитесь вы. Потому что в этом случае мы имеем дело с одонтогенным гайморитом. Гайморит — это разновидность синусита. Развитие гайморита одонтогенной природы не связано с простудными заболеваниями или ОРВИ. Основная причина недуга — больные зубы. Сначала имеет место развитие воспалительного заболевания зуба, после воспалительный процесс с верхней челюсти выходит за пределы ротовой полости и локализуется в гайморовой пазухе. К подобному состоянию нельзя относиться попустительски. Что такое гайморовы пазухиГайморовы пазухи (их также называют верхнечелюстными) — это особые полости по обеим сторонам носа, заполненные воздухом. Каждая полость соединена с носовым проходом маленькими отверстиями — соустьями. Полости покрыты слизистой оболочкой. Функция слизи — задерживать в ней бактерии и вредные частицы, а затем выводить их из организма посредством тех самых соустий. При возникновении отёка выводное отверстие сильно сужается, в результате чего слизь вместе с вредными частицами и бактериями не может выйти наружу и застаивается. В это время больной начинает испытывать распирающие боли в области щек — так начинается воспаление верхнечелюстной пазухи. Лечением верхнечелюстной пазухи нельзя пренебрегать, поскольку бездействие может спровоцировать тяжёлые последствия вплоть до сепсиса и менингита. 
Классический гайморит может быть двусторонним, когда поражаются обе пазухи. При одонтогенной форме воспалительный процесс запускается в той пазухе, с какой стороны расположен больной зуб. Виды одонтогенного воспаленияБолезнь начинается с серозной формы. Для неё характерны отёчность слизистой оболочки, заложенность носа, расширение капилляров, усиленная выработка секрета. Отёчность тканей приводит к сужению соустий, слизистые массы не находят выхода наружу и слизь с патогенным содержимым скапливается в пазухе. Так серозное воспаление переходит в гнойное. Также выделяют острую форму протекания заболевания и хроническую. Хронический одонтогенный гайморит возникает из-за неправильного лечения острого. Хронический одонтогенный гайморит протекает годами, обостряясь во время снижения иммунитета или при попадании инфекции.
Причины возникновения одонтогенного гайморитаПонять, почему возникает острый одонтогенный гайморит очень легко — достаточно обратиться к анатомии. Если посмотреть на строение черепа, то можно увидеть: 5, 6 и 7 зубы верхней челюсти расположены очень близко к гайморовой пазухе. Бывают случаи, что эти зубы даже заходят в её полость. Инфекция, находящаяся в зубе, легко истончает и без того небольшое расстояние между зубом и стенкой пазухи и беспрепятственно проникает внутрь, таким образом запуская воспалительный процесс. Развитие в острой форме происходит в силу следующих причин:• Неправильная гигиена полости рта. Самая частая причина заболевания — это пренебрежение элементарными правилами ухода за ротовой полостью: неправильная и нерегулярная чистка зубов, затягивание визита к стоматологу, когда есть проблемы с зубами. В особой группе риска те пациенты, у кого диагностирована запущенная форма кариеса с развивающимся некрозом зубного нерва. 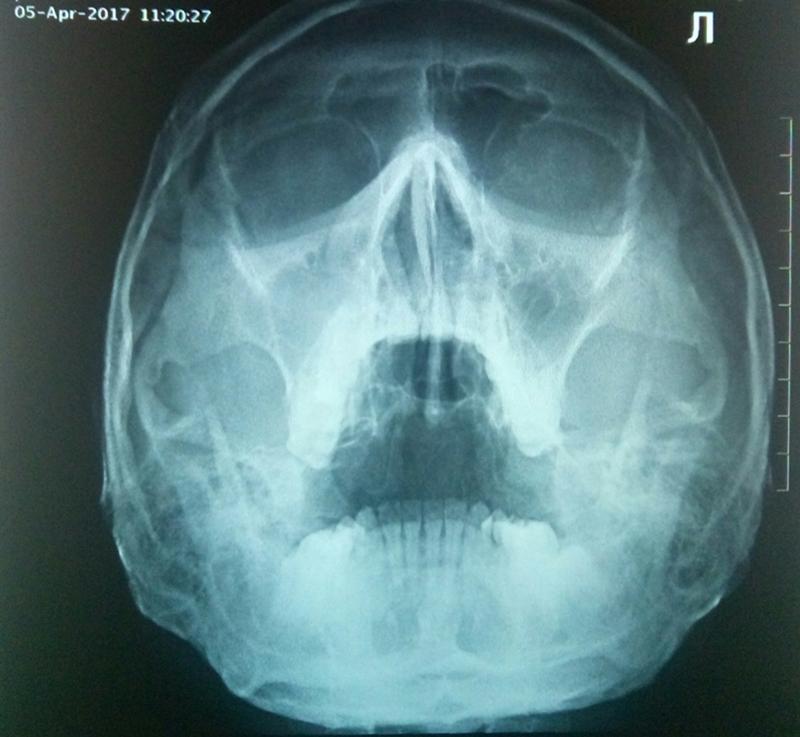
• После удаления зуба. Попадание инфекции после удаления зуба связано с образованием свища — небольшого канала, через который инфекция попадает в гайморову пазуху. Это происходит в случае, когда корни больного зуба входили в гайморову полость. • Неправильно установленная пломба. К сожалению, бывают случаи, когда развитию воспаления способствуют неумелые действия недостаточно квалифицированных стоматологов. Часть пломбы может попасть в пазуху, и она тут же будет воспринята организмом, как инородная частица, и запустится воспалительный процесс. Если после посещения зубного врача у вас начался насморк, нужно проконсультироваться с оториноларингологом. • Заболевания ротовой полости. Кариес, болезни дёсен, пародонтоз, наличие кист — все те болезни, при которых на слизистой оболочке полости рта находится очаг инфекции. Симптомы заболеванияСимптоматика болезни схожа с классическим воспалением гайморовых пазух.  Только высококвалифицированный оториноларинголог сможет отличить одонтогенный синусит от обычного. Только высококвалифицированный оториноларинголог сможет отличить одонтогенный синусит от обычного. Признаками одонтогенного гайморита являются:• постоянная заложенность носа; • гнойные выделения из носа с характерным запахом; • возникновение запаха из ротовой полости больного; • болевые ощущения в области щёк под глазами; • острая зубная боль в верхней челюсти; • повышенная температура тела. Также к симптомам относится общее ухудшение самочувствия, не проходящее чувство усталости, проблемы со сном. Хронический одонтогенный синусит проявляется дискомфортом в области поражённой пазухи. В целом больной чувствует себя удовлетворительно, пока не наступает период обострения. Диагностика и лечениеЛечение воспалённой верхнечелюстной пазухи, как и любого другого заболевания, начинается с диагностики и определения причин, приведших к воспалительному процессу. 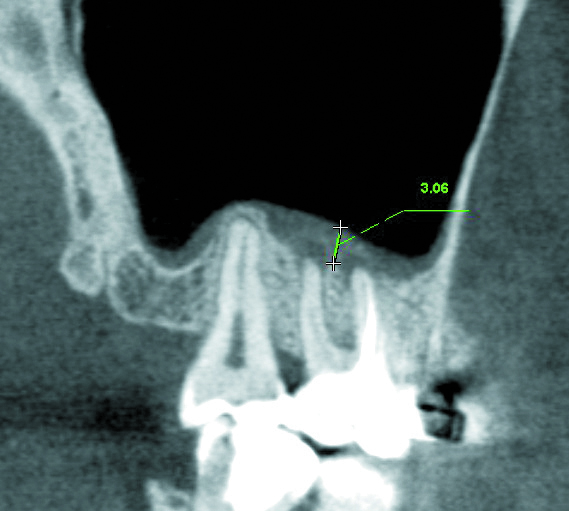 Одонтогенный гайморит — коварное заболевание, которое необходимо лечить под контролем врача — оториноларинголога. Он выявит точную причину болезни и расскажет, как лечить недуг. Одонтогенный гайморит — коварное заболевание, которое необходимо лечить под контролем врача — оториноларинголога. Он выявит точную причину болезни и расскажет, как лечить недуг. Диагностика начинается с осмотра пазух. Для выявления и лечения больного зуба, вызвавшего воспаление, пациента направляют на рентгенологическое исследование, а в особо тяжёлых случаях на компьютерную томографию. Если мы имеем дело с перфорацией гайморовой пазухи и проникновением в неё, например, части материала для пломбирования зуба — в этом случае показано хирургическое лечение. Операция проводится с целью удаления из пазухи инородного тела и последующим устранением места дефекта. Если гайморит без перфорации, чтобы высвободить из пазухи гнойный массы, проводится пункция (прокол) верхнечелюстной пазухи. Устрание симптомов заключается в приёме антибактериальных препаратов, промываниях носовой полости, использовании сосудосуживающих капель, а также проведении физиопроцедур. Высококвалифицированный лор-врач, современное оборудование и гибкая ценовая политика — вот три составляющих успеха нашей клиники. Если вы столкнулись с проблемой гайморита, не затягивайте с визитом к врачу! Будьте здоровы! |
Лечение острого одонтогенного гайморита | Услуги Центра челюстно-лицевой хирургии
Острый одонтогенный гайморит — воспалительный процесс, поражающий слизистую оболочку, выстилающую верхнечелюстную пазуху, нетипичного характера.
Его возникновение обусловлено не гриппом или острыми респираторными заболеваниями, как в случае с «классическим» гайморитом, а вирусных и инфекционных болезней ротовой полости и, прежде всего, зубов. Развитию гайморита могут послужить инфекционные заболевания зубных или около зубных тканей (пульпит, периодонтит, пародонтит) зубов на верхней челюсти, радикулярная нагноившаяся киста, ретенированные зубы, остеомиелит.
Развитию гайморита могут послужить инфекционные заболевания зубных или около зубных тканей (пульпит, периодонтит, пародонтит) зубов на верхней челюсти, радикулярная нагноившаяся киста, ретенированные зубы, остеомиелит.
Причины появления одонтогенного гайморита
Причин, по которым возникает острый гайморит одонтогенного характера, несколько:
- недостаточная гигиена полости рта,
- осложненный кариес верхних зубов,
- воспалительные заболевания десен,
- анатомические особенности пациента (корни зубов растут внутрь гайморовой пазухи),
- попадание инородного тела при лечении или удалении зуба.
В начальной стадии одонтогенный гайморит может протекать незаметно, а затем проявляется сразу несколько симптомов, характерных при гайморите:
- чувство тяжести, распирания в области гайморовой пазухи,
- сильная боль в зубах или половине верхней челюсти,
- характерные выделения из носа,
- боль при прикосновении в области носа или под глазами,
- заложенность носа,
- сильный неприятный запах изо рта или носовых пазух.

Все это характерные жалобы пациентов при гайморите. Возникновение одного или сразу всех симптомов, достаточно веское основание для срочного обращения к опытному специалисту с целью уточнения диагноза и назначения лечения. Следует помнить, что одонтогенный гайморит — заболевание сложное, требующее квалифицированного и своевременного лечения в условиях клиники. Если этого не сделать, можно получить тяжелые осложнения: переход в хроническую форму, распространение воспаления на другие пазухи, образование полипов, воспаление надкостницы и кости верхней челюсти.
Симптомы
Гайморит одонтогенного происхождения сопровождается острыми болями в пораженной зоне, щечной, подглазничной областях или всей лицевой половины. Отмечаются боли в височной, лобной, затылочной части, скуловой кости, а также верхних зубов, гнойные или слизистые выделения из носа. Небольшие болевые ощущения могут отмечаться в области коренных зубов при надкусывании. Общие симптомы в виде недомогания, слабости, расстройства аппетита, нарушений обоняния до полной потери. Отмечается изменение общего состояния (озноб, повышение температуры тела, головная боль, слабость и усталость, нарушения сна). На воспаление могут реагировать лимфоузлы — развивается подчелюстной лимфоденит.
Отмечается изменение общего состояния (озноб, повышение температуры тела, головная боль, слабость и усталость, нарушения сна). На воспаление могут реагировать лимфоузлы — развивается подчелюстной лимфоденит.
Гайморит одонтогенного происхождения характеризуется двумя стадиями развития: серозной и гнойной. Одонтогенный гайморит острого характера начинает развиваться с серозной стадии, при которой поражаются стенки слизистой оболочки гайморовой пазухи, появляется отечность, выделения из носа имеют слизистый характер, нет симптомов интоксикации организма, воспалительный процесс ограничен слизистой оболочкой гайморовых пазух. При отсутствии своевременного лечения серозная форма перетекает в гнойную. При гнойном гайморите повышается температура, появляются признаки интоксикации, носовое дыхание заметно ухудшается, в выделениях появляется гной. Обе стадии (и серозная, и гнойная) могут иметь как острый, так и хронический характер. При этом хроническая форма может перейти в острую при появлении инфекции или ослаблении иммунитета.
Если не начать оперативное и всестороннее лечение, острый однотогенный гайморит очень быстро (буквально в течение двух дней) катаральное воспаление может перерасти в гнойное.
Острый однотогенный гайморит продолжается 2–3 недели до полного выздоровления или перехода в хроническую стадию. К тяжелым осложнениям относятся перенос воспаления на другие пазухи носа с развитием пансинусита (острое или хроническое воспаление всех придаточных пазух носа — гайморовой, лобной, клиновидной и решетчатого лабиринта).
Диагностика заболевания
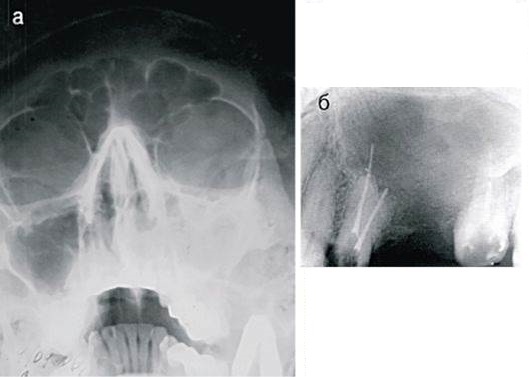
Гайморит одонтогенного характера диагностируют с помощью рентгеновского обследования верхней челюсти и гайморова синуса. В целом, рентгенологическое исследование достаточно информативно. С помощью нескольких снимков можно достоверно определить очаг инфекции — воспалительные изменения в зубах и тканях, их окружающих. Единственным недостатком рентгенографии является невозможность определить характер выделений (кровь, слизь, гной).
Поскольку одной рентген-диагностики недостаточно, проводятся дополнительные исследования — компьютерная томография (КТ полости носа, придаточных пазух и носоглотки применяется для выявления опухолей различного характера и кистозных образований) и эндоскопическое обследование, в результате которого можно не только визуально исследовать состояние слизистой оболочки синуса, но и при необходимости провести удаление гноя.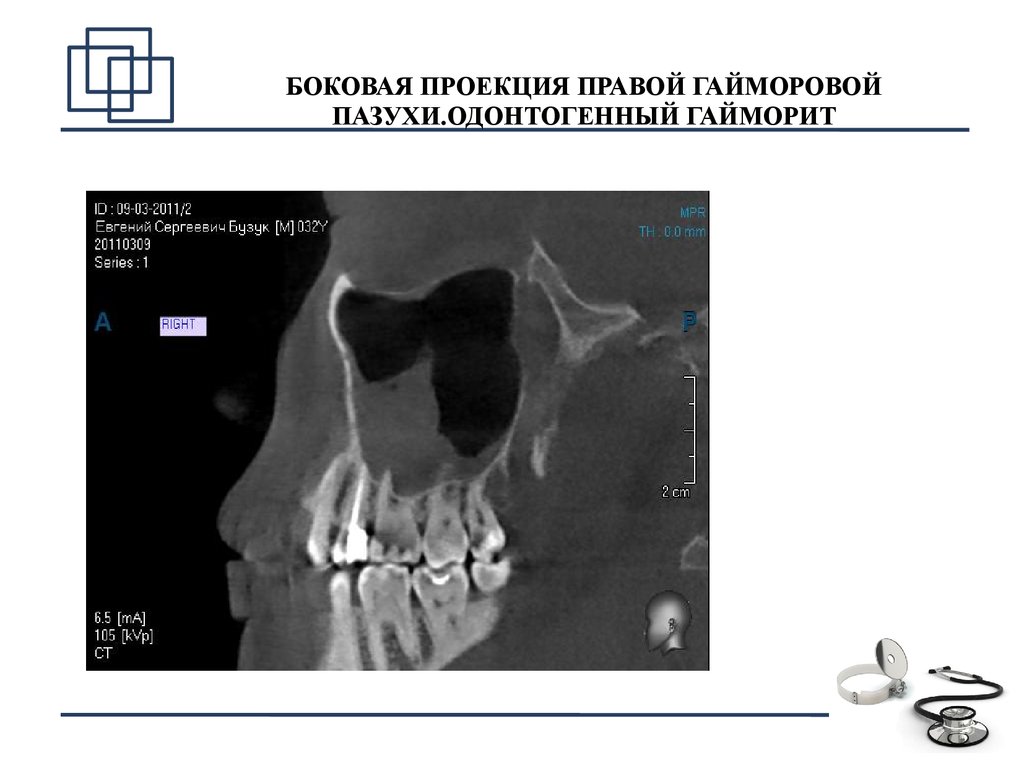 Риноскопия — метод, позволяющий объективно оценить внешний вид, состояние, цвет слизистой, локализацию и прочее, используется для диагностики острого одонтогенного гайморита очень редко. То же самое можно сказать и о пункции верхнечелюстной пазухи, которая используется как для диагностики, так и для лечения гайморита, обеспечивая удаление содержимого пазух и обработки антибиотиками и антисептиками.
Риноскопия — метод, позволяющий объективно оценить внешний вид, состояние, цвет слизистой, локализацию и прочее, используется для диагностики острого одонтогенного гайморита очень редко. То же самое можно сказать и о пункции верхнечелюстной пазухи, которая используется как для диагностики, так и для лечения гайморита, обеспечивая удаление содержимого пазух и обработки антибиотиками и антисептиками.
Лечение
Лечение необходимо начинать с устранения очага инфекции в области верхней челюсти. Именно поэтому, этим вопросом занимается хирург-стоматолог и лор-врач. После осмотра пациента и проведения диагностики (рентген, компьютерная томография) назначается операция с использованием местной анестезии или под общим наркозом. Только когда хирург-стоматолог устранит причину гайморита (удалит больной зуб, проведет резекцию корня, устранит кисту) можно перейти к лечению последствий. Для этого лор-врач проводит пункцию гайморовых пазух. При наличии гноя, его удаляют, после чего пазуху промывают растворами антибиотика и антисептика. С целью дренирования в пазуху можно ввести пластмассовый катетер и периодически её промывать, либо проводить повторные пункции.
С целью дренирования в пазуху можно ввести пластмассовый катетер и периодически её промывать, либо проводить повторные пункции.
После вмешательства больному назначают сосудосуживающие средства для восстановления состояния слизистой, промывания носа и физиотерапевтические процедуры. Дополнительно могут быть назначен курс антибиотиков и противовоспалительных препаратов.
В качестве мер профилактики гайморита стоматологи и отоларингологи рекомендует уделять достаточное внимание гигиене полости рта и регулярно посещать дантиста. Даже самый обыкновенный невылеченный кариес в несколько раз увеличивает риск развития острого гайморита, связанного с патологией зубов.
Операция и восстановительные процедуры в Центре челюстно-лицевой хирургии и имплантологии
Центр челюстно-лицевой хирургии и имплантологии располагает собственным стационаром, включающим операционные, оснащенные высокоточным медицинским и анестезиологическим оборудованием. А также удобные палаты, где можно пройти реабилитацию после операции. Коллектив врачей обладает огромным опытом лечения подобных заболеваний любой сложности. Центр обладает специальной лицензией на проведение операций под общим наркозом, здесь работают хирурги и анестезиологи с большим опытом практической деятельности.
Коллектив врачей обладает огромным опытом лечения подобных заболеваний любой сложности. Центр обладает специальной лицензией на проведение операций под общим наркозом, здесь работают хирурги и анестезиологи с большим опытом практической деятельности.
При своевременном обращении лечение может быть осуществлено даже без прокола гайморовой пазухи: сначала хирург удалит зуб, ставший причиной заболевания, а затем лор-врач проведет лечение гайморита антибиотиками и антибактериальными препаратами.
В сложных случаях, когда одонтогенный гайморит уже привел к паталогическому изменению слизистой оболочки гайморовой пазухи, необходима операция гайморотомии, которую проведут опытнейшие хирурги в Центре челюстно-лицевой хирургии и имплантологии. Этот метод вмешательства заключается в получении открытого доступа к гайморовой пазухе, удаление в ней воспаленных тканей, а также обеспечение необходимого оттока слизи и гноя. Решение о необходимости такой операции принимает врач-отоларинголог. Перед гайморотомией пациентам придется провести полное обследование организма, включающее стандартный набор исследований, проводящихся при любом хирургическом вмешательстве, а именно: клинические и биохимические анализы крови и мочи, рентген верхнечелюстных пазух или компьютерную томографию.
Выбором хирургического доступа к верхнечелюстной пазухе для каждого конкретного пациента занимается лечащий врач. При радикальной гайморотомии хирург получает доступ к верхнечелюстной пазухе через обширный разрез слизистой оболочки десны под верхней губой. После этого производится дренирование пазухи и очищение её от гноя.
Эндоскопическая гайморотомия предполагает небольшой разрез, достаточный для проведения в гайморову пазуху эндоскопа. Именно этому методу хирургического вмешательства врачи отдают предпочтение в настоящее время. Причиной такого выбора является ряд неоспоримых преимуществ эндоскопической гайморотомии. Среди которых можно выделить, например, малую травматичность, отсутствие послеоперационных рубцов, минимальную кровопотерю, отсутствие отека и других осложнений, характерных для хирургического лечения подобных заболеваний.
Последующее физиотерапевтическое и медикаментозное лечение, а также соблюдение не самых обременительных рекомендаций врача, среди которых, особо тщательный и бережный уход за полостью рта, промывание носа и другие ограничения, приводит к окончательному излечению.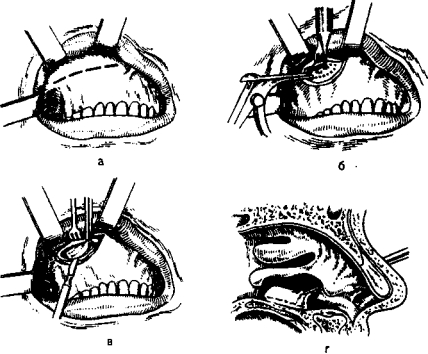
Одонтогенный синусит: обзор современной литературы
1. Национальное интервью по вопросам здоровья . Сводная статистика здравоохранения для взрослых в США: Национальное интервью по вопросам здоровья, 2012 г. https://www.cdc.gov/nchs/data/series/sr_10/sr10_260.pdf. По состоянию на 15 октября 2017 г.
2. Мелен я, Линдал Л, Андреассон Л, Рундкранц Х. Хронический гайморит: определение, диагностика и связь с стоматологическими инфекциями и полипозом носа. Acta отоларингол (Stockh) 1986; 101: 320–327. [PubMed] [Академия Google]
3. Пуглиси С, Привитера С, Майолино Л. и др. Бактериологические данные и устойчивость к противомикробным препаратам при одонтогенном и неодонтогенном хроническом верхнечелюстном синусите. J Медицинская микробиология 2011;60:1353–1359. [PubMed] [Google Scholar]
4.
Американская академия имплантологической стоматологии
. Зубные имплантаты: факты и цифры, 2017 г. https://www.aaid.com/about/Press_Room/Dental_Implants_FAQ.html. Доступ 15 октября 2017 г.
5. Мехра П, Чон Д. Верхнечелюстной синусит одонтогенного происхождения. Curr Infect Dis Rep 2008;10(3):205–210. [PubMed] [Академия Google]
6. Лопатин А.С., Сысолятин СП, Сыслятин П.Г., Мельников МН. Хронический гайморит стоматологического генеза: обязателен ли наружный хирургический доступ? Ларингоскоп 2002; 112:1056–1059. [PubMed] [Google Scholar]
7. Ариас-Иримия О, Барона-Дорадо С, Сантос-Марино Дж.А., Мартинес-Родригес Н., Мартинес-Гонсалес Дж.М. Метаанализ этиологии одонтогенного гайморита. Med Oral Patol Oral Cir Bucal 2010;15:70–73. [PubMed] [Google Scholar]
8. Мыгинд Н, Даль Р. Анатомия, физиология и функции носовых полостей в норме и при патологии. Adv Drug Deliv Rev 1998;29:3–12. [PubMed] [Google Scholar]
9. Курайшиты М.С., Джонс Н.С., Мейсон Дж. Реология носовой слизи: обзор. Клин Отоларингол 1998; 23:403–413. [PubMed] [Google Scholar]
10.
Кеннеди Д.У.
Функциональная эндоскопическая хирургия носовых пазух. Арка Отоларингология
1985; 111: 643–649.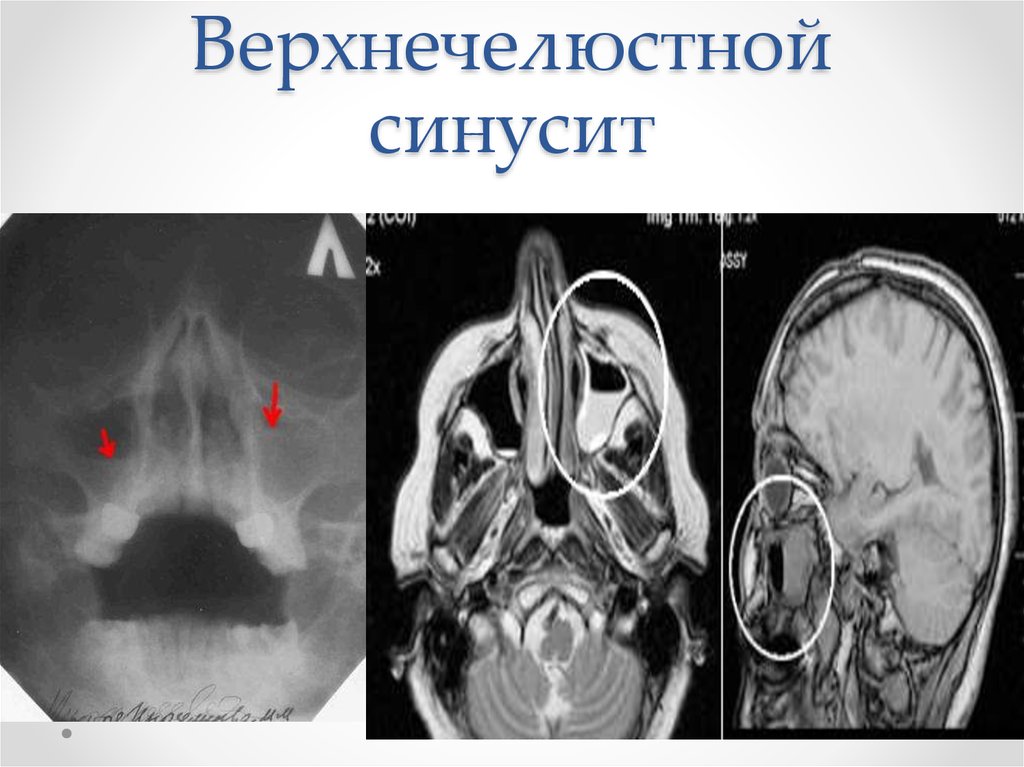 [PubMed] [Google Scholar]
[PubMed] [Google Scholar]
11. Ким СЖ, Парк Дж.С., Ким ХТ, Ли Ч, Парк Ю.Х., Бэй Дж. Х. Клинические особенности и результаты лечения параназального синусита, связанного с зубными имплантатами: 2-летнее проспективное обсервационное исследование. Клин Исследования оральных имплантатов 2016;27:100–104. [PubMed] [Google Scholar]
12. Лечиен Дж.Р., Филель О, де Араужо ПК, Се Дж. В., Шантрен Г, Соссез С. Хронический верхнечелюстной риносинусит стоматологического происхождения: систематический обзор 674 случаев заболевания. Int J Отоларинг 2014;1–9. [Бесплатная статья PMC] [PubMed] [Google Scholar]
13. Цирк М, Драйзейдлер Т, Поль М. и соавт. Одонтогенный верхнечелюстной синусит: ретроспективное исследование 121 случая хирургического вмешательства. J Краниомаксиллофак Сург 2017;45:520–525. [PubMed] [Академия Google]
14.
Майо М,
Боулз WR,
Маккланахан С.Л.,
Джон МТ,
Ахмад М.
Конусно-лучевая компьютерная томография при гайморите. J Эндодонтия
2011; 37: 753–757. [PubMed] [Google Scholar]
[PubMed] [Google Scholar]
15. Трельч М, Паш С, Трельцш М. и соавт. Этиология и клинические характеристики симптоматического одностороннего гайморита: обзор 174 случаев. J Краниомаксиллофак Сург 2015;43:1522–1529. [PubMed] [Google Scholar]
16. Хоскисон Э, Дэниел М, Роусон Дж. Э., Джонс Н.С. Доказательства роста заболеваемости одонтогенным синуситом за последнее десятилетие в Великобритании. J Ларингология и отология 2012; 126:43–46. [PubMed] [Академия Google]
17. Гамба П. Одонтогенные кисты верхней челюсти после имплантации зубов: предложение новой радиологической/клинической классификации. Int J Инновационные исследования в области медицинских наук 2016;10:431–438. [Google Scholar]
18. Брук И. Синусит одонтогенного происхождения. Отоларингол Head Neck Surg 2006; 135:349–355. [PubMed] [Google Scholar]
19.
Шахбазян М,
Джейкобс Р.
Диагностическая ценность 2D и 3D визуализации при одонтогенном гайморите: обзор литературы. J оральная реабилитация
2012; 39: 294–300.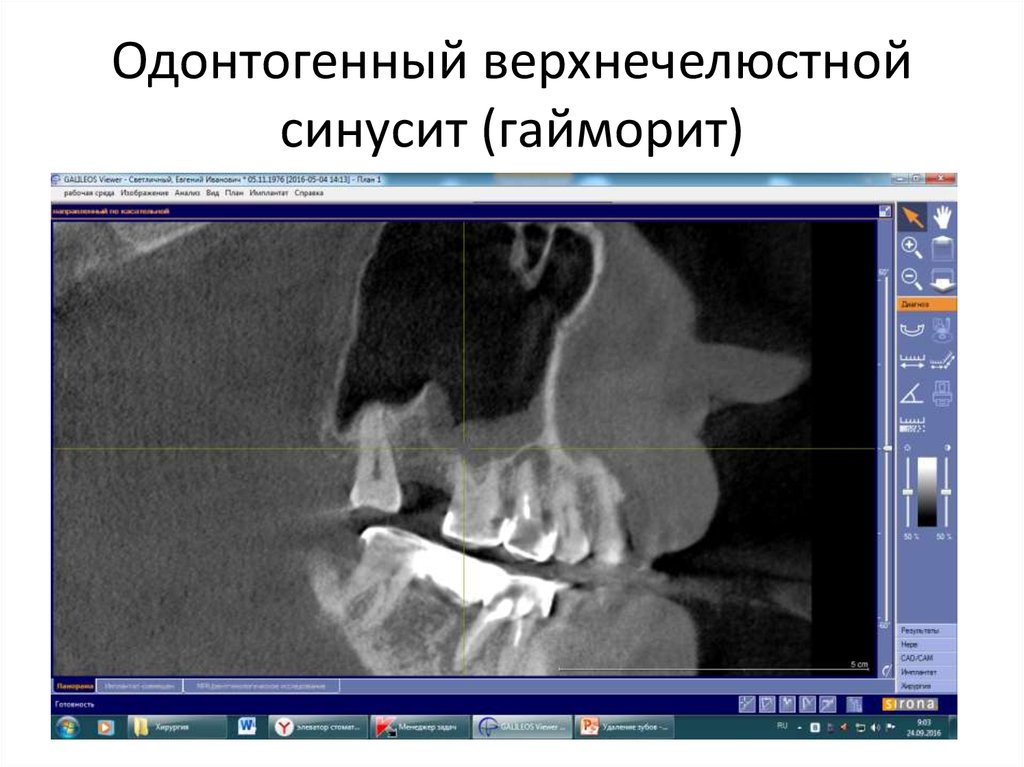 [PubMed] [Академия Google]
[PubMed] [Академия Google]
20. Дуглас CW, Валахович РВ, Wijesinha A, et al. Клиническая эффективность рентгенографии зубов в выявлении кариеса зубов и заболеваний пародонта. Oral Surg Oral Med Oral Pathol 1986; 62: 330–339. [PubMed] [Google Scholar]
21. Шахбазян М, Вандевуде С, Вятт Дж, Джейкобс Р. Сравнительная оценка периапикальной рентгенографии и КЛКТ для лучевой диагностики в боковом отделе верхней челюсти. стоматология 2015;103:97–104. [PubMed] [Google Scholar]
22. Розенфельд РМ, Анды Д, Бхаттачария Н. и др. Клинические рекомендации: Синусит у взрослых. Отоларингол Head Neck Surg 2007;137(3):S1–S31. [PubMed] [Академия Google]
23. Мацумото Ю, Икеда Т, Ёкои Х, Коно Н. Ассоциация между одонтогенными инфекциями и односторонним помутнением пазухи. Аурис Насус Гортань 2015; 42: 288–293. [PubMed] [Google Scholar]
24.
Бомели СР,
Бранштеттер Б.Ф.,
Фергюсон Б.Дж.
Частота стоматологического источника острого гайморита. Ларингоскоп
2009;119(3):580–584.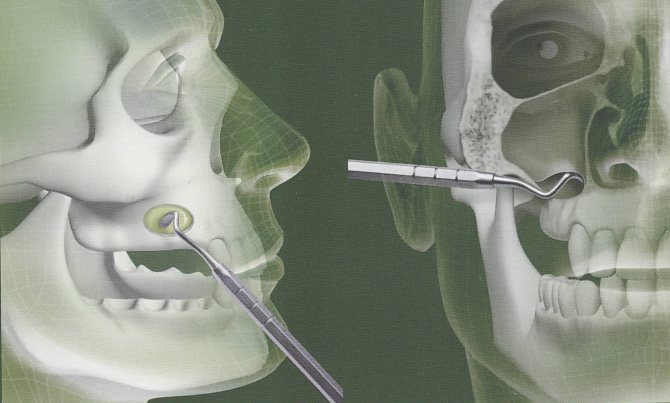 [PubMed] [Google Scholar]
[PubMed] [Google Scholar]
25. Покорный А, Татарин Р. Клинические и рентгенологические данные в серии случаев гайморита стоматологического генеза. Международный форум аллергии Rhinol 2013;3:973–979. [PubMed] [Google Scholar]
26. Ван КЛ, Николс БГ, Поэткер Д.М., Лоэрл Т.А. Одонтогенный синусит: серия случаев изучения диагностики и лечения. Международный форум аллергии Rhinol 2015;5:597–601. [PubMed] [Google Scholar]
27. Лонгини АБ, Бранштеттер Б.Ф., Фергюсон Б.Дж. Восприятие отоларингологами одонтогенного гайморита. Ларингоскоп 2012;122;1910–1914. [PubMed] [Google Scholar]
28. Сайбене А.М., Пиполо ГК, Лозза П. и др. Переопределение границ одонтогенного синусита: ретроспективная оценка внечелюстного поражения у 315 пациентов. Международный форум аллергии Rhinol 2014;4:1020–1023. [PubMed] [Академия Google]
29.
Сайбене А.М.,
Вассена С,
Пиполо С и др. Одонтогенный и риногенный хронический синусит: современное микробиологическое сравнение. Международный форум по аллергии Rhinol 2015;
6:41–45. [PubMed] [Google Scholar]
[PubMed] [Google Scholar]
30. Куан ЕС, Су Джей Ди. Системная и одонтогенная этиология хронического риносинусита. Отоларингол Клин Н Ам 2017;50:95–111. [PubMed] [Google Scholar]
31. Фадда Г.Л., Берроне М, Крозетти Э, Сукко Г. Монолатеральные синоназальные осложнения стоматологических заболеваний или лечения: когда эндоскопическая эндоназальная хирургия требует внутриротового доступа? Acta Otorhino Italica 2016;36:300–309. [Бесплатная статья PMC] [PubMed] [Google Scholar]
32. Маттос Дж.Л., Фергюсон Б.Дж., Ли С. Прогностические факторы у пациентов, перенесших эндоскопическую хирургию околоносовых пазух по поводу одонтогенного синусита. Международный форум аллергии Rhinol 2016; 6: 697–700. [PubMed] [Google Scholar]
33. Ли КЛ, Ли СЖ. Клиника и лечение одонтогенного синусита. Йонсей Мед Дж. 2010;51:932–937. [Бесплатная статья PMC] [PubMed] [Google Scholar]
34.
Джиам НТ,
Гольдберг А.Н.,
Мурр А.Х.,
Плетчер С.Д.
Хирургическое лечение хронического риносинусита после синус-лифтинга. Am J Ринол Аллергия
2017; 31: 271–275.
[Бесплатная статья PMC] [PubMed] [Google Scholar]
Am J Ринол Аллергия
2017; 31: 271–275.
[Бесплатная статья PMC] [PubMed] [Google Scholar]
Определение и лечение одонтогенного гайморита
1. Gaudin RA, Hoehle LP, Smeets R, Heiland M, Caradonna DS, Grey ST, Sedaghat AR. Влияние одонтогенного хронического риносинусита на общее качество жизни, связанное со здоровьем. Eur Arch Оториноларингол. 2018; 275:1477–1482. doi: 10.1007/s00405-018-4977-5. [PubMed] [CrossRef] [Google Scholar]
2. Sarber KM, Dion GR, Weitzel EK, McMains KC. Приближается хронический синусит. South Med J. 2013; 106: 642–648. дои: 10.1097/SMJ.0000000000000018. [PubMed] [CrossRef] [Google Scholar]
3. Holt GR. Ринит, острый синусит и хронический синусит влияют на качество жизни. South Med J. 2013; 106:491. doi: 10.1097/SMJ.0b013e3182a66964. [PubMed] [CrossRef] [Google Scholar]
4. Dion GR, Weitzel EK, McMains KC. Современные подходы к диагностике и лечению ринита. South Med J. 2013; 106: 526–531. doi: 10.1097/SMJ.0b013e3182a5f0f6. [PubMed] [CrossRef] [Google Scholar]
[PubMed] [CrossRef] [Google Scholar]
5. Stevens WW, Lee RJ, Schleimer RP, Cohen NA. Патогенез хронического риносинусита. J Аллергия Клин Иммунол. 2015; 136:1442–1453. doi: 10.1016/j.jaci.2015.10.009. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
6. Dykewicz MS, Hamilos DL. Ринит и синусит. J Аллергия Клин Иммунол. 2010; 125:S103–S115. doi: 10.1016/j.jaci.2009.12.989. [PubMed] [CrossRef] [Google Scholar]
7. Dass K, Peters AT. Диагностика и лечение риносинусита: основные моменты практического параметра 2015 года. Curr Allergy Asthma Rep. 2016; 16:29. doi: 10.1007/s11882-016-0607-8. [PubMed] [CrossRef] [Google Scholar]
8. Хамилос Д.Л. Хронический риносинусит: эпидемиология и лечение. J Аллергия Клин Иммунол. 2011;128:693–707. doi: 10.1016/j.jaci.2011.08.004. [PubMed] [CrossRef] [Google Scholar]
9. Лопатин А.С., Сысолятин С.П., Сысолятин П.Г., Мельников М.Н. Хронический гайморит стоматологического генеза: обязателен ли наружный хирургический доступ? Ларингоскоп. 2002; 112:1056–1059. doi: 10.1097/00005537-200206000-00022. [PubMed] [CrossRef] [Google Scholar]
2002; 112:1056–1059. doi: 10.1097/00005537-200206000-00022. [PubMed] [CrossRef] [Google Scholar]
10. An JH, Park SH, Han JJ, Jung S, Kook MS, Park HJ, Oh HK. Лечение смещения зубного имплантата в верхнечелюстную пазуху. Maxillofac Plast Reconstr Surg 25. 2017;39:35. doi: 10.1186/s40902-017-0133-1. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
11. Мелен И., Линдал Л., Андреассон Л., Рундкранц Х. Хронический верхнечелюстной синусит. Определение, диагностика и отношение к стоматологическим инфекциям и полипозу носа. Акта Отоларингол. 1986; 101: 320–327. doi: 10.3109/00016488609132845. [PubMed] [CrossRef] [Google Scholar]
12. Albu S, Baciut M. Неудачи в эндоскопической хирургии верхнечелюстной пазухи. Отоларингол Head Neck Surg. 2010; 142:196–201. doi: 10.1016/j.otohns.2009.10.038. [PubMed] [CrossRef] [Google Scholar]
13. Kretzschmar DP, Kretzschmar J. Риносинусит: обзор с точки зрения стоматологии. Oral Surg Oral Med Oral Pathol Oral Radiol Endod.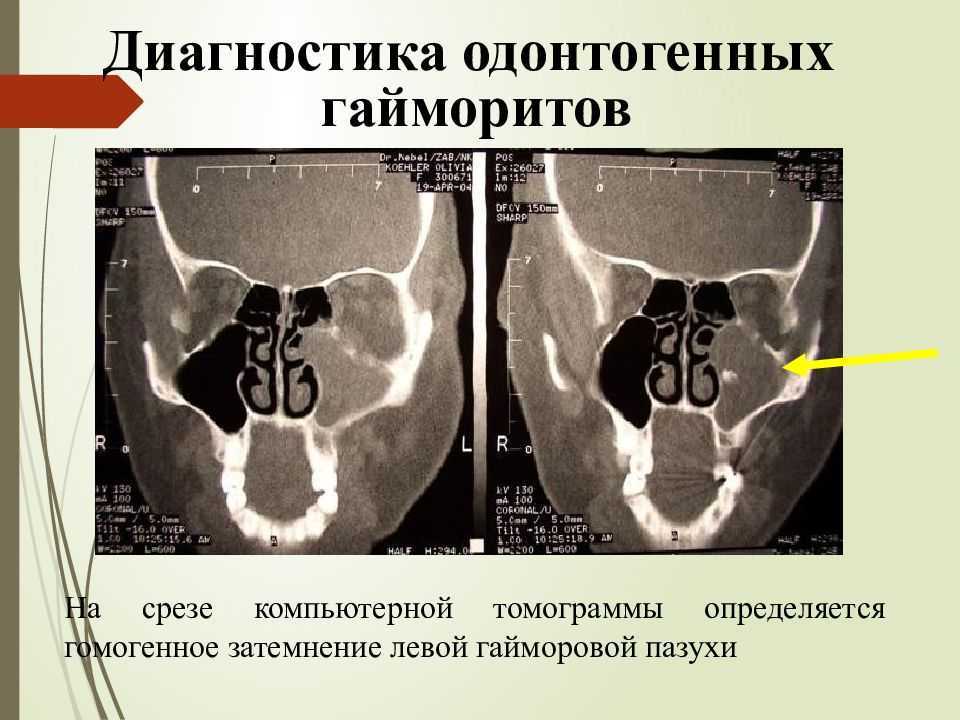 2003; 96: 128–135. doi: 10.1016/S1079-2104(03)00306-8. [PubMed] [CrossRef] [Google Scholar]
2003; 96: 128–135. doi: 10.1016/S1079-2104(03)00306-8. [PubMed] [CrossRef] [Google Scholar]
14. Bauer WH. Верхнечелюстной синусит стоматологического происхождения. Am J Orthod Oral Surg. 1943; 29: 133–151. doi: 10.1016/S0096-6347(43)
-0. [CrossRef] [Google Scholar]15. Брук И. Синусит одонтогенного генеза. Отоларингол Head Neck Surg. 2006;135:349–355. doi: 10.1016/j.otohns.2005.10.059. [PubMed] [CrossRef] [Google Scholar]
16. Mehra P, Jeong D. Верхнечелюстной синусит одонтогенного происхождения. Curr Infect Dis Rep. 2008; 10: 205–210. doi: 10.1007/s11908-008-0034-7. [PubMed] [CrossRef] [Google Scholar]
17. Симунтис Р., Кубилюс Р., Падервинскис Э., Рышкене С., Тушас П., Вайткус С. Клиническая эффективность основных рентгенологических методов диагностики одонтогенного гайморита. Eur Arch Оториноларингол. 2017; 274:3651–3658. doi: 10.1007/s00405-017-4678-5. [PubMed] [CrossRef] [Академия Google]
18. Oberli K, Bornstein MM, von Arx T. Периапикальная хирургия и верхнечелюстная пазуха: рентгенологические параметры для клинического результата. Oral Surg Oral Med Oral Pathol Oral Radiol Endod. 2007; 103: 848–853. doi: 10.1016/j.tripleo.2006.09.017. [PubMed] [CrossRef] [Google Scholar]
Oral Surg Oral Med Oral Pathol Oral Radiol Endod. 2007; 103: 848–853. doi: 10.1016/j.tripleo.2006.09.017. [PubMed] [CrossRef] [Google Scholar]
19. Гёчмен Г., Варол А., Гёкер К., Баса С. Актиномикоз: отчет о случае со стойким экстраоральным синусовым трактом. Oral Surg Oral Med Oral Pathol Oral Radiol Endod. 2011;112:e121–e123. doi: 10.1016/j.tripleo.2011.06.008. [PubMed] [CrossRef] [Академия Google]
20. Ариас-Иримия О., Барона-Дорадо С., Сантос-Марино Х.А., Мартинес-Родригес Н., Мартинес-Гонсалес Х.М. Метаанализ этиологии одонтогенного гайморита. Med Oral Patol Oral Cir Bucal. 2010;5:e70–e73. [PubMed] [Google Scholar]
21. Ким С.Б., Юн П.Ю., Ким Ю.К. Клиническая оценка костного трансплантата синуса у пациентов с слизистой ретенционной кистой. Maxillofac Plast Reconstr Surg 25. 2016;38:35. doi: 10.1186/s40902-016-0081-1. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
22. Лонгини А.Б., Фергюсон Б.Дж. Клинические аспекты одонтогенного гайморита: серия случаев. Международный форум по аллергии Rhinol. 2011;1:409–415. doi: 10.1002/alr.20058. [PubMed] [CrossRef] [Google Scholar]
Международный форум по аллергии Rhinol. 2011;1:409–415. doi: 10.1002/alr.20058. [PubMed] [CrossRef] [Google Scholar]
23. Legert KG, Zimmerman M, Stierna P. Sinusistis одонтогенного происхождения: патофизиологические последствия раннего лечения. Акта Отоларингол. 2004; 124: 655–663. doi: 10.1080/00016480310016866. [PubMed] [CrossRef] [Google Scholar]
24. Фигдор Д., Гулабивала К. Выживание вопреки всему: микробиология корневых каналов, связанных с заболеванием после лечения. Темы Эндода. 2011;18:62–77. doi: 10.1111/j.1601-1546.2011.00259.Икс. [CrossRef] [Google Scholar]
25. Рикуччи Д., Сикейра Дж. Ф., мл. Апикальный актиномикоз как континуум внутрикорневой и экстракорневой инфекции: клинический случай и критический обзор его связи с неудачей лечения. Дж Эндод. 2008; 34:1124–1129. doi: 10.1016/j.joen.2008.06.002. [PubMed] [CrossRef] [Google Scholar]
26. Su L, Gao Y, Yu C, Wang H, Yu Q. Хирургическое эндодонтическое лечение рефрактерного периапикального периодонтита с экстракорневой биопленкой. Oral Surg Oral Med Oral Pathol Oral Radiol Endod. 2010;110:e40–e44. doi: 10.1016/j.tripleo.2009.12.051. [PubMed] [CrossRef] [Google Scholar]
Oral Surg Oral Med Oral Pathol Oral Radiol Endod. 2010;110:e40–e44. doi: 10.1016/j.tripleo.2009.12.051. [PubMed] [CrossRef] [Google Scholar]
27. Selden HS. Взаимосвязь верхнечелюстной пазухи и эндодонтии. Oral Surg Oral Med Oral Pathol. 1974; 4: 623–627. doi: 10.1016/0030-4220(74)
-4. [PubMed] [CrossRef] [Google Scholar]28. Selden HS. Эндоантральный синдром: эндодонтическое осложнение. J Am Dent Assoc. 1989; 119: 397–402. doi: 10.14219/jada.archive.1989.0053. [PubMed] [CrossRef] [Google Scholar]
29. Selden HS. Эндоантральный синдром и различные эндодонтические осложнения. Дж Эндод. 1999;25:389–393. doi: 10.1016/S0099-2399(06)81178-7. [PubMed] [CrossRef] [Google Scholar]
30. Dugas NN, Lawrence HP, Teplitsky PE, Pharoah MJ, Friedman Оценка периапикального здоровья и качества лечения зубов с запломбированными корнями в двух канадских популяциях. Int Endod J. 2003; 36: 181–192. doi: 10.1046/j.1365-2591.2003.00640.x. [PubMed] [CrossRef] [Google Scholar]
31. Nair PNR. О причинах персистирующего верхушечного периодонтита: обзор. Int Endod J. 2006; 39: 249–281. дои: 10.1111/j.1365-2591.2006.01099.х. [PubMed] [CrossRef] [Google Scholar]
Nair PNR. О причинах персистирующего верхушечного периодонтита: обзор. Int Endod J. 2006; 39: 249–281. дои: 10.1111/j.1365-2591.2006.01099.х. [PubMed] [CrossRef] [Google Scholar]
32. Nair PNR, Pajarola G, Schroeder HE. Типы и частота периапикальных поражений человека, полученных при удалении зубов. Oral Surg Oral Med Oral Pathol Oral Radiol Endod. 1996; 81: 93–102. doi: 10.1016/S1079-2104(96)80156-9. [PubMed] [CrossRef] [Google Scholar]
33. Янагисава В. Патологическое исследование периапикальных поражений. I. Периапикальные гранулемы: клинические, гистологические и иммуногистопатологические исследования. Дж Орал Патол. 1980; 9: 288–300. дои: 10.1111/j.1600-0714.1980.tb00386.x. [PubMed] [CrossRef] [Google Scholar]
34. Nair PNR, Schmid-Meier E. Апикальная гранулема с эпителиальным покровом. Oral Surg Oral Med Oral Pathol Oral Radiol Endod. 1986; 62: 698–703. doi: 10.1016/0030-4220(86)90266-5. [PubMed] [CrossRef] [Google Scholar]
35. Хаапасало М., Шен Ю. , Рикуччи Д. Причины стойких и возникающих после лечения эндодонтических заболеваний. Темы Эндода. 2011; 18:31–50. doi: 10.1111/j.1601-1546.2011.00256.x. [CrossRef] [Академия Google]
, Рикуччи Д. Причины стойких и возникающих после лечения эндодонтических заболеваний. Темы Эндода. 2011; 18:31–50. doi: 10.1111/j.1601-1546.2011.00256.x. [CrossRef] [Академия Google]
36. Матилла К. Рентгенологические исследования взаимосвязи периапикальных поражений и состояния слизистой оболочки верхнечелюстных пазух. Акта Одонтол Сканд. 1965; 23: 42–46. [PubMed] [Google Scholar]
37. Матилла К., Альтонен М.А. Клинико-рентгенологическое исследование апикэктомированных зубов. Одонтол Тидскр. 1968; 76: 389–406. [PubMed] [Google Scholar]
38. Аруни А.В., Доу И., Мишра А., Флетчер Х.М. Сообщество биофильмов — бунтари по делу. Curr Oral Health Rep. 2015; 2:48–56. дои: 10.1007/s40496-014-0044-5. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
39. Post C, Stoodley P, Hall-Stoodley L, Erlich G. Роль биопленок в отоларингологических инфекциях. Curr Opin Otolaryngol Head Neck Surg. 2004; 12:185–190. doi: 10.1097/01.moo.0000124936.46948.6a. [PubMed] [CrossRef] [Google Scholar]
40. Форман А., Псалтис А.Дж., Тан Л.В., Вормолд П.Дж. Характеристика бактериальных и грибковых биопленок при хроническом риносинусите. Am J Rhinol Аллергия. 2009; 23: 556–561. [PubMed] [Академия Google]
Форман А., Псалтис А.Дж., Тан Л.В., Вормолд П.Дж. Характеристика бактериальных и грибковых биопленок при хроническом риносинусите. Am J Rhinol Аллергия. 2009; 23: 556–561. [PubMed] [Академия Google]
41. Хили Д.Ю., Лейд Дж.Г., Сандерсон А.Р., Хансакер Д.Х. Биопленки с грибами при хроническом риносинусите. Отоларингол Head Neck Surg. 2008; 138: 641–647. doi: 10.1016/j.otohns.2008.02.002. [PubMed] [CrossRef] [Google Scholar]
42. Sunde PT, Olsen I, Debelian GJ, Tronstad L. Микробиота периапикальных поражений, рефрактерных к эндодонтической терапии. Дж Эндод. 2002; 28: 304–310. doi: 10.1097/00004770-200204000-00011. [PubMed] [CrossRef] [Google Scholar]
43. Рамадан Х.Х., Санклемент Дж.А., Томас Дж.Г. Хронический риносинусит и биопленки. Отоларингол Head Neck Surg. 2005; 132:414–417. doi: 10.1016/j.otohns.2004.11.011. [PubMed] [CrossRef] [Академия Google]
44. Санклемент Дж.А., Вебстер П., Томас Дж., Рамадан Х.Х. Бактериальные биопленки в операционном материале больных хроническим риносинуситом. Ларингоскоп. 2005; 115: 578–582. doi: 10.1097/01.mlg.0000161346.30752.18. [PubMed] [CrossRef] [Google Scholar]
Ларингоскоп. 2005; 115: 578–582. doi: 10.1097/01.mlg.0000161346.30752.18. [PubMed] [CrossRef] [Google Scholar]
45. Chen HH, Liu X, Ni C, Lu YP, Xiong GY, Lu YY, Wang SQ. Бактериальные биопленки при хроническом риносинусите и их связь с тяжестью воспаления. Гортань Аурис Насус. 2012; 39: 169–174. doi: 10.1016/j.anl.2011.04.014. [PubMed] [CrossRef] [Академия Google]
46. Принц А.А., Штайгер Д.Д., Халид А.Н., Догрхамджи Л., Регер С., О Клэр С., Чиу А.Г., Кеннеди Д.В., Палмер Д.Н., Коэн Н.А. Распространенность биопленкообразующих бактерий при хроническом риносинусите. Ам Джей Ринол. 2008; 22: 239–245. doi: 10.2500/ajr.2008.22.3180. [PubMed] [CrossRef] [Google Scholar]
47. Татарин Э.К., Татарин И., Очал Б., Коркмаз Х., Сайлам Г., Оздек А., Челик Х.Х. Распространенность биопленок и их реакция на медикаментозное лечение при хроническом риносинусите без полипов. Отоларингол Head Neck Surg. 2012;146:669–675. doi: 10.1177/0194599811434101. [PubMed] [CrossRef] [Google Scholar]
48. Рагаб А., Эсса Н., Эль-Раги Н., Захран В., Эль Боролси А. Оценка адгезии бактерий и расположения биопленок в качестве новых целей в лечении хронического риносинусита. Eur Arch Оториноларингол. 2012; 269: 537–544. doi: 10.1007/s00405-011-1715-7. [PubMed] [CrossRef] [Google Scholar]
Рагаб А., Эсса Н., Эль-Раги Н., Захран В., Эль Боролси А. Оценка адгезии бактерий и расположения биопленок в качестве новых целей в лечении хронического риносинусита. Eur Arch Оториноларингол. 2012; 269: 537–544. doi: 10.1007/s00405-011-1715-7. [PubMed] [CrossRef] [Google Scholar]
49. Младина Р., Скитарели Н., Муси С., Ристи М. Биопленка существует на здоровой слизистой оболочке придаточных пазух носа: проспективное слепое исследование с помощью сканирующего электронного микроскопа. Клин Отоларингол. 2010;35:104–110. дои: 10.1111/j.1749-4486.2010.02097.х. [PubMed] [CrossRef] [Google Scholar]
50. Perloff JR, Palmer JN. Доказательства наличия бактериальных биопленок на стентах лобного кармана у пациентов с хроническим риносинуситом. Ам Джей Ринол. 2004; 18: 377–380. doi: 10.1177/194589240401800607. [PubMed] [CrossRef] [Google Scholar]
51. Hunsaker DH, Leid JG. Связь биопленок с хроническим риносинуситом. Curr Opin Otolaryngol Head Neck Surg. 2008; 16: 237–241. doi: 10. 1097/MOO.0b013e3282fdc6d5. [PubMed] [CrossRef] [Академия Google]
1097/MOO.0b013e3282fdc6d5. [PubMed] [CrossRef] [Академия Google]
52. Уиттакер С.Дж., Клиер С.М., Коленбрандер П.Е. Механизмы адгезии оральных бактерий. Анну Рев Микробиол. 1996; 50: 513–552. doi: 10.1146/annurev.micro.50.1.513. [PubMed] [CrossRef] [Google Scholar]
53. Hallberg K, Holm C, Ohman U, Stromberg N. Actinomyces naeslundii демонстрирует варианты генов фимбриальных субъединиц fimP и fimA, соответствующие различным типам кислого белка, богатого пролином, и бета-связанные специфичность связывания галактозамина. Заразить иммун. 1998;66:4403–4410. [Бесплатная статья PMC] [PubMed] [Google Scholar]
54. Sunde PT, Tronstad L, Eribe ER, Lind PO, Olsen I. Оценка перирадикулярной микробиоты с помощью гибридизации ДНК-ДНК. Эндод Дент Трауматол. 2000; 16: 191–196. doi: 10.1034/j.1600-9657.2000.016005191.x. [PMC free article] [PubMed] [CrossRef] [Google Scholar]
55. Grosjean P, Weber R. Грибковые шарики придаточных пазух носа: обзор. Eur Arch Оториноларингол. 2007; 264:461–470. doi: 10.1007/s00405-007-0281-5. [PubMed] [CrossRef] [Google Scholar]
2007; 264:461–470. doi: 10.1007/s00405-007-0281-5. [PubMed] [CrossRef] [Google Scholar]
56. Manarey CR, Anand VK, Huang C. Заболеваемость метициллин-резистентным золотистым стафилококком, вызывающим хронический риносинусит. Ларингоскоп. 2004;114:939–941. doi: 10.1097/00005537-200405000-00029. [PubMed] [CrossRef] [Google Scholar]
57. Kang IG, Kim ST, Jung JH, Paik JY, Woo JH, Cha HE, Chi MJ, Jin SM, Lee KC. Эффект эндоскопической марсупиализации слизистых оболочек околоносовых пазух с вовлечением орбиты: обзор 27 случаев. Eur Arch Оториноларингол. 2014; 271: 293–297. doi: 10.1007/s00405-013-2538-5. [PubMed] [CrossRef] [Google Scholar]
58. Bell GW, Joshi BB, Macleod RI. Болезнь гайморовой пазухи: диагностика и лечение. Бр Дент Дж. 2011; 210: 113–118. doi: 10.1038/sj.bdj.2011.47. [PubMed] [CrossRef] [Академия Google]
59. Vassallo P, Tranfa F, Forte R, D’Aponte A, Strianese D, Bonavolontà G. Офтальмологические осложнения после операции по поводу полипоза носа и синуса. Eur J Офтальмол. 2001; 11: 218–222. doi: 10.1177/112067210101100302. [PubMed] [CrossRef] [Google Scholar]
Eur J Офтальмол. 2001; 11: 218–222. doi: 10.1177/112067210101100302. [PubMed] [CrossRef] [Google Scholar]
60. DeFreitas J, Lucente FE. Процедура Колдуэлла-Люка: институциональный обзор 670 дел: 1975–1985 гг. Ларингоскоп. 1998; 98: 1297–1300. [PubMed] [Google Scholar]
61. Низкий WK. Осложнения операции Колдуэлла-Люка и как их избежать. Aust NZ J Surg. 1995;6:582–584. doi: 10.1111/j.1445-2197.1995.tb01700.x. [PubMed] [CrossRef] [Google Scholar]
62. Няркио-Мякеля М., Кварнберг Ю. Эндоскопическая хирургия носовых пазух или операция Колдуэлла-Люка в лечении хронического и рецидивирующего верхнечелюстного синусита. Acta Otolaryngol Suppl. 1997; 529: 177–180. doi: 10.3109/00016489709124115. [PubMed] [CrossRef] [Google Scholar]
63. Константинидис И., Константинидис Дж. Медиальная максиллэктомия при рекальцитрантном синусите: когда, почему и как? Curr Opin Otolaryngol Head Neck Surg. 2014;22:68–74. дои: 10.1097/МОО.0000000000000009. [PubMed] [CrossRef] [Google Scholar]
64. Симунтис Р., Кубилюс Р., Вайткус С. Одонтогенный верхнечелюстной синусит: обзор. Стоматология. 2014;16:39–43. [PubMed] [Google Scholar]
Симунтис Р., Кубилюс Р., Вайткус С. Одонтогенный верхнечелюстной синусит: обзор. Стоматология. 2014;16:39–43. [PubMed] [Google Scholar]
65. Пак М.В., Ким С.М., Ампонса Э.К., Ли С.К. Простая коррекция взрывного перелома с помощью модифицированного подхода Колдуэлла-Люка. J Craniofac Surg. 2015; 26:e306–e330. doi: 10.1097/SCS.0000000000001698. [PubMed] [CrossRef] [Google Scholar]
66. Kim SM, Eo MY, Cho YJ, Kim YS, Lee SK. Дифференциальная экспрессия белка в секреторной жидкости при гайморите и ретенционной кисте верхней челюсти. Eur Arch Оториноларингол. 2017; 274:215–222. doi: 10.1007/s00405-016-4167-2. [PubMed] [CrossRef] [Академия Google]
67. Ким С.М. Удаление имплантата под зрительным каналом с помощью модифицированной эндоскопической хирургии пазух. Eur Arch Оториноларингол. 2017; 274:1167–1171. doi: 10.1007/s00405-016-4416-4. [PubMed] [CrossRef] [Google Scholar]
68. Соклер К., Вуксан В., Лаук Т. Лечение ороантрального свища. Акта Стомат Хорват. 2002; 36: 135–140.

 Вовремя обнаруженные симптомы и диагностика, проведённая грамотным лор-врачом, позволят своевременно диагностировать зубной гайморит и избежать серьёзных осложнений.
Вовремя обнаруженные симптомы и диагностика, проведённая грамотным лор-врачом, позволят своевременно диагностировать зубной гайморит и избежать серьёзных осложнений. 
