генерализованный, хронический, быстропрогрессирующий, острый, гнойный, очаговый и другие
Пародонтит — воспалительный процесс, аутоинфекционного происхождения, протекающий в пародонтальных тканях, сопровождается прогрессирующей деструкцией кости и периодонтальных тканей, часто с образованием пародонтальных карманов.
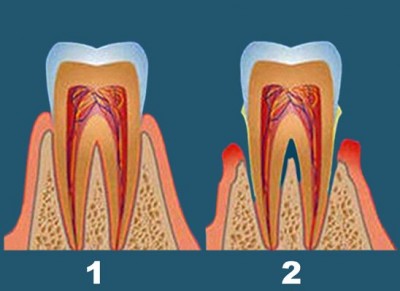
1- здоровый пародонт, 2 — заболевание пародонта
Этиология и патогенез пародонтита
Этиология и патогенез пародонтита очень обширный объем информации, так как на развитие патологий пародонтальных тканей как напрямую, так и косвенно воздействует огромное множество факторов. Все они условно делятся на: местные и общие.
Местные причины и факторы, способствующие развитию пародонтита
Зубные бляшки, зубной налет, зубной камень
Несколько последних десятилетий, а именно проводимые за это время исследования, все больше подтверждают теорию о том, что полость рта является отдельной самостоятельной определенно сбалансированной биологической системой, а заболевания пародонта рассматриваются в данном контексте в качестве нарушения равновесия баланса между тканями полости рта и бактериальным симбиозом. Исходя из аспектов данной теории, причинами возникновения заболеваний пародонта считаются:
- Наличие и состояние зубных бляшек и зубного налета, а также продукты обмена в них
- Специфические факторы тканей ротовой полости способные в той или оной мере влиять на патогенетические возможности микроорганизмов и продуктов их жизнедеятельности
- Общие факторы организма, участвующие в регуляции метаболизма в тканях ротовой полости, в частности, отвечающие за реакцию тканей на патогенное воздействие
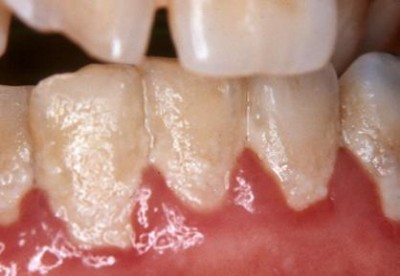
Зубная бляшка
Особо важными для изучения пародонтологических болезней принято считать четыре основных образования в ротовой полости.
- Первые два — неминерализованные: зубная бляшка и мягкий зубной налет
- Вторые два минерализованные, а именно: наддесневой и поддесневой зубные камни
При этом первые (зубная бляшка), постепенно превращается в зубной камень, путем минерализации, где десневая жидкость и слюна являются источниками минералов (фосфора, кальция, карбонатов, магния и др. микроэлементов).
Таким образом, зубная бляшка, по мере роста продвигающаяся в под десневой край, становится причиной раздражения тканей десны.
Происходит это из-за токсинов выделяемых микроорганизмами, обитающими в этой зубной бляшке. Дальнейшее развитие процесса, как правило, приводит к воспалению прилежащих тканей и повреждению эпителия выстилающего десневой карман, то есть к состоянию имя которого — пародонтит.
Роль выделяемых микроорганизмами экзотоксинов и эндотоксинов на развитие пародонтита
Но стоит отметить, что не все микроорганизмы способны вызывать подобный эффект. Как известно все бактерии делится на два вида: грамм положительные и грамм отрицательные. Грамм положительные бактерии в данном случае являются постоянными обитателями полости рта, а продукты их обмена – экзотоксины, не оказывают патогенного влияния на ткани полости рта, в частности пародонтальные ткани.
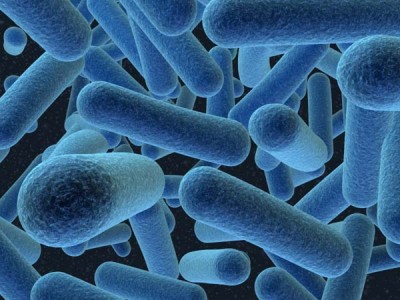
Грамм положительные бактерии под микроскопом
Иные же, грамм отрицательные представители, то есть выделяемые ими токсины — эндотоксины, крайне устойчивы к изменению температуры, агрессивны в отношении тканей в месте бактериальной аппликации, являются стимуляторами формирования антител. Способны нарушать нормальный клеточный обмен, что сопровождается гипер- а затем гипогликемией, и нередко приводит к развитию геморрагического некроза, что в целом уже и есть, не что иное как пародонтит.
Особое значение в роли обмена веществ и образования патологий пародонта отводится слюне и ее составу. Ведь именно она является источником ферментов первично расщепляющих пищу, источником микроэлементов, а значит, в немалой степени ее свойства способны влиять на образование зубных отложений, и его состав.
Ятрогенные факторы
К местным факторам способствующим развитию пародонтита относят ятрогенные, а именно, местные травматические факторы, например: дефекты протезирования. Но в данном случае форма болезни будет острой очаговой.
Перегрузка пародонта
Также выделяют такую причину, провоцирующую пародонтит, как перегрузка тканей пародонта, при аномалиях прикуса, ранней потере зубов, аномалиях их положения. Связано это с тем, что при перегрузке пародонта возникает изменение трофики — питания тканей, что неизбежно приводит к их изменению.
Недогрузка пародонта
Недостаточность функции жевания и недогрузка, тоже являются предрасполагающими факторами к развитию патологий пародонта. Отсутствие нагрузки на пародонт, при жевании, провоцирует начало атрофического процесса в его тканях.
Общие факторы, влияющие на развитие пародонтита
Дефицит витаминов

Витамины необходимые для организма человека
Первопричинными, общими факторами влияющими на развитие пародонтологических болезней считается дефицит витаминов С, В1, А, Е. Особо выделяют витамин С. Так как его недостаток существенно сказывается на состоянии коллагеновых волокон, которые в свою очередь являются частью тканей пародонта.
Витамин А способствует нормальному процессу эпителизации десен, витамины В1, Е, участвуют в обмене веществ, регенеративных процессах, играют важную роль в поддержании общей устойчивости тканей.
Атеросклероз сосудов
Атеросклероз сосудов нередко является причиной развития пародонтита, так как вызывает явления остеодистрофии, что приводит к рецессии — уменьшению альвеолярных отростков челюстей, образованию зубодесневых карманов, погружению в них эпителия, разрушению круговой связки зуба. Такое состояние становится прекрасной почвой для еще более активного размножения бактерий, и нередко приводит к развитию гнойно-воспалительных процессов.
Пониженная реактивность организма, то есть общее снижение защитных иммунных сил организма, не является причиной развития пародонтита, но является фактором, предрасполагающим к нему, так как при патогенном воздействии эндотоксинов организм не способен дать достаточную к ним устойчивость.
Эндокринология в пародонтологии
К факторам риска также относят нарушения эндокринного характера, особенно нарушение функции половых, паращитовидных, и щитовидной железы. Также отмечается склонность к пародонтиту у лиц страдающих диабетом. В последнем случае картина пародонтита имеет хронический генерализованный характер в разной степени тяжести.
Заболевания ЖКТ (желудочно кишечного тракта), особенно язвенная болезнь желудка и двенадцатиперстной кишки, способствует накоплению гистамина в сыворотке крови, действие которого на сосуды нередко приводит к изменениям в пародонте.
Болезни желудочно — кишечного тракта
Патологии крови
Заболевания крови и гемопоэтической системы, такие как анемия, лейкемия, нарушение свертываемой и фибринолитической систем, нейтропения, приводят к дистрофическим изменениям в пародонте, гиперплазии десневого края, резорбции и остеопорозу костной ткани.
Психосоматика
Психосоматические факторы. Прием лекарственных седативных препаратов, нейролептиков, транквилизаторов, приводящих к ксеротомии; гиперкинезия (бруксизм) жевательных мышц при стрессе, нередко становится фактором способствующим развитию пародонтита.
Классификация пародонтита
По течению:
- острое
- хроническое
- обострившееся (абсцедирующее)
- ремиссия
По распространенности процесса:
- локализованный (очаговый)
- генерализованный (диффузный)
По степени тяжести:
- легкий
- средней степени
- тяжелый
Характеристика пародонтита разной степени тяжести
Легкая
Пародонтит первой легкой степени тяжести характеризуется убылью альвеолярной кости до1/3 высоты корня зуба, дно пародонтального кармана при обследовании достигается на отметке глубины до 3,5 мм, зубы при этом неподвижны.
Средняя
Вторая степень — среднетяжелая характеризуется наличием пародонтального кармана, глубина которого достигает 5мм, а убыль альвеолярной кости составляет 1/2 высоты корня, при этом наблюдается патологическая подвижность зубов 1-2 степени.
Тяжелая
Третья степень тяжелая охарактеризована глубиной пародонтальных карманов более 5 мм, при сопутствующей убыли альвеолярной кости на более чем 1/2 высоты корня, при этом выявляется 3-4 степень подвижности зубов.
Степени подвижности зубов
- 1-я степень подвижности диагностируется при способности смещения зуба, по отношению к соседнему, в небном – щечно-язычном, вестибуло-оральном направлениях, не более чем на 1 мм.
- 2-я степень определяется при патологической подвижности более чем на 1 мм по, тем же направлениям, с присоединением подвижности в направлении небно-дистальном.
- 3-ей степенью считается подвижность зуба во всех направлениях, включая вертикальное, в случае отсутствия соседних зубов возможно наклонен.
- 4-ой степенью является патологическая подвижность зуба, при которой он может совершать вынужденные движения даже вокруг своей оси.
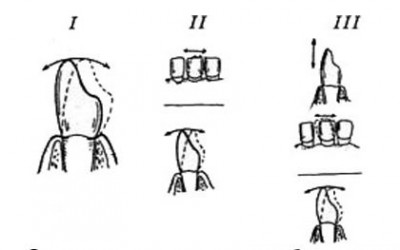
Степени подвижности зубов
Формы и виды пародонтита
Очаговый пародонтит
Очаговый пародонтит это форма воспалительного процесса расположенная локализовано, то есть отдельно на определенном участке пародонта, в области одного, двух или нескольких зубов, при условии полного или относительного здоровья остальных пародонтальных тканей. Чаще всего причиной его становятся местная травматизация, например: завышенная пломба, или нависающая, натирание некорректно установленной коронки или мостовидного протеза. Чаще всего локализованный пародонтит проявляется в острой форме, то есть начинается резко, непредвиденно, внезапно, с быстро нарастающими клиническими симптомами.
Генерализованный пародонтит
Генерализованный пародонтит, иначе именуемый диффузным, характеризуется патологическими изменениями пародонтальных тканей в области практически всех или всех зубов в зубном ряду. Чаще носит хроническую форму, имеет бактериальную этиологию, начало заболевания, как правило, бессимптомно, безболезненно.
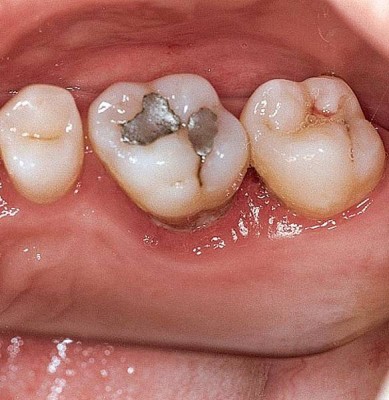
Генерализованный пародонтит
Острый пародонтит
Острый пародонтит воспалительный процесс в пародонтальных тканях полости рта характеризующийся резким появлением боли, отека, кровоточивости, нередко появлением гнойного экссудата или сукровичных выделений из десневого кармана.
Хронический пародонтит
Хронический пародонтит — форма воспалительного процесса протекающего в тканях пародонта, циклического характера (смена рецидивов — обострений и ремиссий — затуханий).
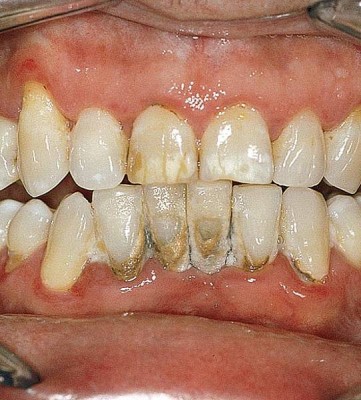
Хронический пародонтит
Хронический генерализованный пародонтит
Хронический генерализованный пародонтит — форма болезни, имеющая диффузный характер поражения пародонтальных тканей. Характеризуется сменой ремиссий и рецидивов.
Гнойный пародонтит
Гнойный пародонтит — патологическое состояние пародонта, при котором из образованных десневых карманов выделяется гнойный экссудат. Запущенный гнойный пародонтит может стать причиной развития абсцесса.
Абсцедирующий пародонтит
Абсцедирующий пародонтит, осложненная форма пародонтита, характеризующаяся развитием гнойного очага — абсцесса.
Агрессивные формы пародонтита
Агрессивные формы пародонтита – формы пародонтита с нетипичным течением, вызванные микроорганизмами способными быстрее и сильнее проникать в ткани пародонта, обладающими наиболее выраженными патогенными свойствами.
Классификация агрессивных форм пародонтита
- Хронический пародонтит взрослых
- Рано возникающий пародонтит (РВП)
- Препубертатный пародонтит
- Ювенильный пародонтит (пародонтоз)
- Быстропрогрессирующий пародонтит
- Тип А.
- Тип В.
- Рефрактерный пародонтит
- Язвенно-некротический гингиво-пародонтит
- Пародонтит, ассоциированный с системными заболеваниями
Пародонтит взрослых
Название данного подтипа говорит само за себя. Пародонтит взрослых это патологическая медленно развивающаяся форма пародонтита поражающая лиц старше 35 лет. Чаще всего потеря костной ткани у таких пациентов происходит по горизонтальному типу, однако не исключается и вертикальная — угловая потеря.
Характерной особенностью данного заболевания является его этиология, а именно провокация его развития грамм-отрицательными бактериями.
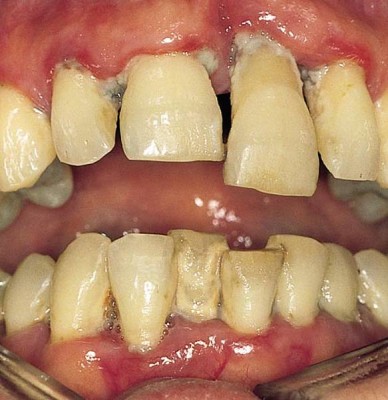
Пародонтит у взрослого человека
При обследовании пациентов с данной формой заболевания, патологически измененные клетки крови не обнаруживаются. В многообразии пародонтологических болезней именно данный недуг является самым распространенным среди взрослого населения.
Пародонтит препубертатный
Препубертатным пародонтитом по праву считается пародонтит, возникающий после прорезывания постоянных зубов. Сама по себе данная форма заболевания встречается достаточно редко, однако ее распространенность все-таки позволила выделить две формы: локализованную и генерализованную.
Ювенильный пародонтит (десмодонтоз)
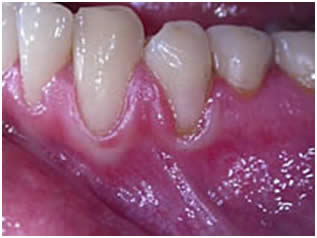
Ювенильный пародонтит (десмодонтоз)
У некоторого, незначительного количества подростков встречается ЛЮП — локализованный ювенильный пародонтит. Как правило, начало развития патологии приходится на пубертатный период. Классическим вариантом развития заболевания является вертикальная потеря кости у первых моляров, нередко в данный процесс вовлекаются и резцы. Примечательно то, что выраженная потеря кости может развиваться практически бессимптомно.
Налета в значительном количестве не обнаруживается. Симптоматики воспалительного процесса нет, или она очень скудная.
Отдельные пародонтологи, поддерживают теорию о семейной предрасположенности, так как при данном заболевании в крови обнаруживаются нейтрофилы или моноциты функционально не полноценные, однако оба типа клеток при данной патологии дефектов иметь не могут.
Также отмечается в 3 раза увеличенная частота случаев ЛЮП у лиц женского пола.
Иногда причиной данного состояния может стать одна из форм неспецифических анаэробных бактерий, относящихся к грамм-отрицательным. Что подтверждается положительной динамикой при лечении ЛЮП антибиотиками в составе комплексной терапии.
Помимо прочего, для юношеского пародонтита, не редкость и генерализованная форма, когда в патологический процесс вовлекается полностью зубной ряд.
Быстро прогрессирующий пародонтит
Данная форма пародонтита характерна для лиц, вышедших из пубертатного периода, и младше 35 лет. Характеризуется выраженной потерей альвеолярной кости, в генерализованной форме — вокруг большинства зубов. В данном случае потеря кости может происходить как по вертикальному, так и по горизонтальному типу, а также в их комплексе.
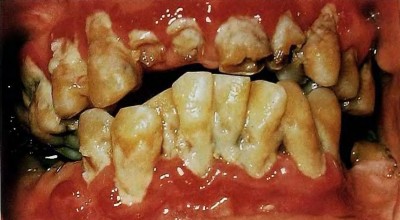
Быстро прогрессирующий пародонтит
Для данного заболевания также характерно несоответствие количества налета и степени деструктивных изменений кости. Некоторые случаи развития быстропрогрессирующего пародонтита можно ассоциировать с наличием таких системных заболеваний, как сахарный диабет, или синдром Дауна, однако они нередко встречается у лиц, не имеющих подобных системных патологий.
Быстро прогрессирующий пародонтит внутри своей формы подразделяется еще на два типа, оба они характеризуются быстрой генерализованной потерей кости и прикрепления, а делятся по возрастной категории пациентов. А именно:
- к типу А относят пародонтит, развившийся у пациентов в возрасте от 14-26 лет
- к типу В относят быстропрогрессирующий пародонтит поражающий пародонт у пациентов в возрасте от 26 до 35 лет.
Независимо от типа, заболевание часто рецидивирует, несмотря на успешность и качество проведенной терапии.
Рефрактерный пародонтит
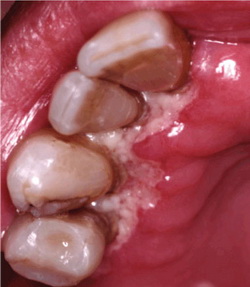
Язвенно-некротический гингиво-пародонтит
Рефрактерный пародонтит это особый вид пародонтита, который, несмотря на постоянное проведение терапевтических мероприятий, продолжает развиваться, что сопровождается потерей костной ткани одновременно в нескольких участках.
Язвенно-некротический гингиво-пародонтит
Чаще всего данное заболевание является следствием нелеченого острого язвенно-некротического гингивита, особенно длительно продолжающихся и рецидивирующих форм, а также при недостаточном их лечении. Эпизодически повторяющаяся активность патологии приводит к разрушению тканей пародонта, и как следствие к образованию, как межзубных, так и десневых кратеров. Также цикличность течения заболевания негативно отражается на возможности адекватного ухода и лечения.
Заключение
Пародонтит, классификация которого описана выше, на самом деле не такое уж безобидное заболевание. Несмотря на мнимую его несерьезность, прогрессирующие и агрессивные формы могут привести к необратимым последствиям вплоть до потери зубов. Патогенез пародонтита обширен, а значит, пострадать от данной патологии, может практически каждый человек. Чтобы защитить себя и близких от этого недуга, нужно своевременно обращаться к стоматологу, регулярно проходить профилактический осмотр, и, конечно же, знать симптомы пародонтита.
Вам понравилась статья? Поделись с друзьями!
возникновение у взрослых, этиология и патогенез
Пародонтит — серьёзное стоматологическое заболевание, при котором воспалительный процесс на поверхности дёсен охватывает все ткани, фиксирующие зубы в костях челюстей.
В результате этого начинается разрушение соединения зуба с десной и межальвеолярных перегородок, что приводит к выпадению зубов.
В запущенном состоянии болезнь может спровоцировать возникновение более серьёзных проблем, таких как увеличение сахара в крови и даже инсульт.
Google+
Vkontakte
Odnoklassniki
Лечение
Лечение пародонтита заключается в комплексном подходе, позволяющем не только устранить причину возникновения воспаления, но и избежать рецидива.
Основу составляет индивидуальный подход в каждом конкретном случае и соблюдение чёткой последовательности проводимых лечебных процедур.
Терапия начинается с санации ротовой полости и выполнения профессиональной гигиены (удаления зубного камня). После чего применяются лекарственные препараты. Чаще всего борьба с пародонтитом осуществляется:
- антисептиками;
- ингибиторами протеолиза;
- ферментами;
- витаминами;
- противотрихомонадными препаратами;
- биогенными стимуляторами;
- нестероидными противовоспалительными средствами;
- гормональными препаратами;
- сульфаниламидными антибиотиками.
Важно! Если в процессе лечения причина возникновения воспаления не была устранена полностью, то возможен рецидив заболевания с осложнениями.
Этиология и патогенез пародонтита
Отправной точкой в развитии пародонтита является несоблюдение гигиены полости рта, постоянное наличие зубного налёта, который состоит из перегнивших пищевых остатков, и бактериальных инфекций.
Тёплый и влажный микроклимат ротовой полости и остатки пищи создают благоприятную среду для быстрого размножения инфекций. Затем все идёт по накатанному пути.
Микробы (к примеру, бактерии стрептококка) в результате жизнедеятельности вырабатывают кислоту, «разъедающую» ткани зуба. Зуб разрушается, а бактерии переходят на дёсны, создавая очаги воспаления. В результате этого начинается гингивит — болезнь дёсен, сопровождаемая кровоточивостью.
Если вовремя не обратиться к специалисту и не начать лечение, то заболевание провоцирует появление пародонтальных карманов (щелей, расположенных между десной и зубом), а инфекция распространяется не только на верхней части зуба, но и у корней.
На этой стадии ежедневная чистка зубов не даёт возможности вычистить ткани десны, особенно самостоятельно. В результате развивается периодонтит, который кроме кровоточивости дёсен, сопровождается повышением чувствительности зубов к холодной и горячей пище.
Фото 1. Оголенные корни, пораженные инфекцией, это приводит к расшатыванию зубов и пародонтиту.
После того как инфекция поражает корень зуба и его подкорневое пространство процесс ускоряется, что приводит к развитию пародонтита и расшатыванию зуба.
Внимание! Осложнением запущенного или недолеченного пародонтита является пародонтоз — воспаление альвеолярного отростка, являющего той частью челюсти, на которой находятся зубы.
Тема занятия № 1: Пародонтит. Классификация. Этиология. Патогенез
Основные понятия и положения темы:
Пародонтит – заболевание воспалительного характера, сопровождающееся деструктивным разрушением всех тканей пародонта.
Распространенность воспалительных заболеваний пародонта в нашей стране достигает 95% и выше.
Классификация пародонтита по МКБ-10 (1997 г.):
Острый пародонтит (К05.2):
К05.20 – периодонтальный (пародонтальный) абсцесс десневого происхождения без свища;
К05.21 – периодонтальный (пародонтальный) абсцесс десневого происхождения со свищом.
Хронический пародонтит (КО5.3):
К05.30 – локализованный;
К05.31 – генерализованный;
К05.32 – хронический перикоронит;
К05.33 – утолщенный фолликул (гипертрофия сосочка).
Классификация пародонтита
(пародонтологический конгресс СтАР, 2001 г.)
Течение: хроническое, агрессивное.
Фазы (стадии) процесса: обострение (абсцедирование), ремиссия.
Тяжесть пародонтита определяется тремя симптомами:
Степенью резорбции костной ткани.
Глубиной пародонтального кармана.
Подвижностью зубов.
Степени тяжести:
легкая – пародонтальные карманы не более 4 мм, резорбция костной ткани межкорневой перегородки до 1/3 длины корней, патологической подвижности нет;
средняя – карманы от 4 до 6 мм, резорбция костной ткани перегородок на 1/3-1/2 длины корней, патологическая подвижность І-ІІ ст.
тяжелая – глубина карманов более 6 мм, резорбция костной ткани перегородок более ½ длины корней, патологическая подвижность ІІ-ІІІ ст.
Распространенность процесса: локализованный (очаговый), генерализованный.
Острый пародонтит наблюдается крайне редко, чаще носит локальный характер и развивается вследствие острой механической травмы пародонта.
Этиология пародонтита. Ведущим этиологическим фактором пародонтита, по данным отечественных и зарубежных исследователей, является микрофлора зубной бляшки, образующейся на пелликуле зуба в области зубодесневой борозды. Патогенное влияние микрофлоры может быть связано с изменением её состава при избыточном накоплении в зубном налёте. В этих случаях появляются преимущественно грамотрицательные микроорганизмы, фузобактерии, спирохеты. В последние годы в зубном налете, вызывающем воспаление и деструкцию тканей пародонта, отмечают роль так называемых ассоциаций потенциально агрессивной микрофлоры: Actinobacillus, Actinomycetemcomitans, Porphyromonas gingivalis, Bacteroides forsytus, Spirochetе, Prevotella intermedia, Campilobacter rectus, Eubacteriuv nodatum, Treponema denticola, Streptococcus intermedius, Peptostreptococcus micros, Fusobacterium nucleayum, Eikenella corrodens.
Выделяют ряд местных и общих факторов риска, способствующих возникновению пародонтита. Факторы, вызывающие перегрузку пародонта: патология прикуса (скученность зубов), супраконтакты, травматические «узлы», парафункциональные привычки (сжатие зубов, бруксизм), дефекты протезирования и пломбирования. Факторы, вызывающие ишемию тканей пародонта, – короткие уздечки языка и губ, нарушение прикрепления уздечек языка, губ и тяжей, мелкое преддверие рта. Плохая гигиена полости рта, придесневые кариозные полости предрасполагают к развитию пародонтита. Врожденные особенности строения пародонта: тонкая, малокератинизированная десна, недостаточная толщина альвеолярной кости, выпуклый контур зубной дуги, часто сочетающийся с выпуклостью корней.
Общие заболевания, связанные с нарушением процессов адаптации: хронические эмоциональные стрессы, эндокринные заболевания, мочекаменная болезнь, язвенная болезнь ЖКТ, системный остеопороз и др. соматическая патология.
Все перечисленные факторы, нарушая защитную систему пародонта, создают предпосылки к реализации патогенного влияния микрофлоры на ткани пародонта и в первую очередь – на зубодесневое прикрепление, воспаление и деструкция которого является началом пародонтита.
Патогенез. Особенности влияния зубной бляшки на развитие пародонтита:
— активное воздействие протеолитических ферментов, которые, действуя на межклеточные связи эпителия прикрепления, приводят к повышению его проницаемости;
— кроме этого, действуя на органическую субстанцию эпителиального прикрепления, ферменты изменяют коллоидное состояние и способствуют нарушению связи эпителия с эмалью зуба;
— образуемые анаэробными бактериями эндотоксины повреждают клетки, соединительнотканные образования и основное вещество. Они могут активировать систему комплемента, кининов и других медиаторов воспаления, вызывая ответные иммунные реакции – гуморальные и клеточные, способствовать развитию воспаления мягких тканей с последующей деструкцией костной ткани альвеолы;
— секретируемые в процессе воспаления биологически активные вещества (гистамин, серотонин) воздействуют на клеточные мембраны сосудов – прекапилляров и капилляров. Биологически активные вещества активизируют выход форменных элементов крови, активизируют тучные и плазматические клетки, лимфоциты;
— патогенная микрофлора, обладая антигенными свойствами и оказывая сенсибилизирующее действие, приводит к усилению альтерации и образованию аутоантигенов, которые вызывают лизис круговой связки зуба, костной ткани. При этом освобождаются новые тканевые антигены, которые усугубляют течение пародонтита.
Основные патогенетические механизмы развития хронического пародонтита:
1. Повреждение клеток и межклеточного матрикса, коллагеновых структур вследствие выделения лизосомальных ферментов полиморфно-ядерными лейкоцитами.
2. Выделение плазменных и клеточных медиаторов воспаления.
3. Нарушение микроциркуляторного русла и вследствие этого повышение сосудисто-тканевой проницаемости.
4. Ухудшение трофики тканей пародонта приводит к нарушению кислородного питания тканей и изменению энергетических процессов, обеспечивающих жизнеспособность клеток. В этих случаях включаются примитивные способы выработки энергии при помощи перекисного и свободнорадикального окисления с образованием большого количества высокотоксичных продуктов: супероксиданиона, малонового альдегида и др.
По мере развития пародонтита образуется пародонтальный карман, это связано с разрушением зубодесневого прикрепления, изъязвлением его и прорастанием эпителия в подлежащую соединительную ткань, разрушением соединительнотканного прикрепления и коллагеновых структур круговой связки зуба. В результате лизиса этих структур образуется грануляционная ткань, инфильтрированная макрофагами, плазматическими клетками и лимфоцитами. В механизме образования пародонтального кармана существенную роль играют твердые поддесневые зубные отложения.
В дальнейшем наблюдается воспалительная резорбция костной ткани альвеолы на фоне активации остеокластов. Одновременно подавляется активность остеобластов, то есть нарушается остеогенез, поэтому костная ткань замещается грануляционной тканью. Так формируется пародонтальный карман и возникает полное разрушение опорно-удерживающего аппарата зуба, что в итоге приводит к потере зубов.
Этиология и патогенез заболеваний пародонта
Заболевания пародонта могут развиваться под влиянием как местных причин, так и сочетанного воздействия местных и общих (эндогенных) факторов на фоне измененной реактивности организма.
МЕСТНЫЕ ПРИЧИНЫ
За последние 25 лет все большее число зарубежных исследователей считают ведущими в этиологии и патогенезе заболеваний пародонта местные причины. Оформилась концепция, согласно которой полость рта рассматривается как сбалансированная биологическая система, а заболевания пародонта — в большинстве случаев как результат нарушения равновесия между бактериальным симбиозом и тканями полости рта. G. Cowley и Т. Macphee считают, что ключом к изучению этиологии заболеваний пародонта являются три группы факторов:
- 1) состояние и продукты обмена в зубной бляшке и зубном налете;
- 2) факторы полости рта, способные усиливать или ослаблять патогенетический потенциал микроорганизмов и продуктов их обмена;
- 3) общие факторы, регулирующие метаболизм тканей полости рта, от которых зависит ответная реакция на патогенные воздействия.
В литературе существуют различные обозначения зубных отложений, однако чаще других используется термин «бляшка». Г. Н. Пахомов различает две основные группы зубных отложений — неминерализованные и минерализованные и шесть видов зубных отложений. В пародонтологии, на наш взгляд, наибольшее значение имеют четыре образования: из неминерализованных отложений зубная бляшка и мягкий зубной налет (белое вещество), из минерализованных — наддесневой и поддесневой зубные камни. Таким образом, в структурном отношении зубной камень образуется на основе зубной бляшки за счет минерализации последней. Минеральные компоненты (кальций, фосфор, магний, карбонаты, микроэлементы) наддесневого зубного камня слюнного происхождения, а десневая жидкость является источником поступления минералов для поддесневого камня.
Л. Т. Малышкина, изучая ультраструктуру светлого и темного зубного камня, показала, что поверхность зубного камня, контактирующая со слюной, покрыта бактериальным налетом, тесно связанным со структурой камня. Наддесневой зубной камень состоит из трех зон:
- 1) зоны бактериального налета без признаков минерализации;
- 2) промежуточной зоны, представленной глубокими слоями зубного налета, где в совокупности с отдельными кристаллами бактерии образуют центры минерализации;
- 3) зоны собственно наддесневого зубного камня.
Усиление активности щелочной фосфатазы, аминотрансфераз в слюне при образовании зубного камня связано с преципитацией солей кальция из слюны. Повышение в бактериальной бляшке активности щелочной фосфатазы и альдолазы на определенных этапах ее образования, высокое содержание АТФ в зубном налете и слюне при наличии светлого, промежуточного и темного зубного камня указывают на роль зубного налета наряду со слюной в образовании зубного камня. Более высокая активность фосфатаз, аминотрансфераз зубных отложений по сравнению со слюной позволяет считать, что наддесневые зубные отложения в известной мере являются источниками поступления ферментов в смешанную слюну. По данным Л. Т. Малышкиной, морфологические и биохимические различия светлого и темного наддесневого зубного камня отражают различные стадии образования твердых наддесневых отложений. В соответствии с этим светлый зубной камень можно расценивать как начальный этап образования камня, а темный — как конечный.
Большинство зарубежных исследователей развитие воспалительных изменений в пародонте объясняют влиянием зубной бляшки. Она содержит большое количество микробов: от 100 до 300 млн в 1 мг зубного налета. Скорость роста зубной бляшки зависит непосредственно от количества углеводов в пище. Максимальная скорость роста отмечается при поступлении сахарозы, затем глюкозы и фруктозы; исключение составляет рафиноза. Сахара являются источниками синтеза интра- и экст-рацеллюлярных полисахаридов кокковыми микроорганизмами .
Н. Loe и соавт. у лиц, не соблюдавших правила гигиены полости рта, выявили в зубном налете различное содержание представителей микрофлоры в зависимости от времени культивирования (табл. 4).
Зубная бляшка, продвигаясь по мере роста под десневой край, вызывает раздражение тканей за счет микроорганизмов и их токсинов, что в дальнейшем приводит к повреждению эпителия десневого кармана и воспалению прилежащих тканей.
На состояние тканей пародонта оказывают влияние продукты жизнедеятельности микробов — токсины. Экзотоксины — производные грамположительной микрофлоры — являются обычными для полости рта и не имеют выраженного патогенетического потенциала. Эндотоксины — производные грамотрицательной микрофлоры — устойчивы к температурным воздействиям, проявляют агрессивное действие в месте бактериальной аппликации, стимулируют формирование антител, вызывают вазомоторные расстройства, нарушают клеточный обмен, сопровождающийся гипергликемией с последующей гипогликемией, приводят к геморрагическому некрозу.
Нарушение целостности эпителия — наиболее важная деталь в генезе воспаления десны. В результате действия ферментов (гиалуронидаза, хондроитинсульфатаза, протеаза, глюкуронидаза, коллагеназа) — производных нескольких видов микроорганизмов полости рта — отмечается деполимеризация гликозоаминогликанов основного вещества, вследствие чего становится возможной инвазия эндотоксинов в ткани. Протеазы больше, чем другие ферменты, разрушают коллаген. Коллагеназа играет важную роль, но не является, по-видимому, основной, так как под влиянием кислой среды быстро теряет свойства. Н. Matis, наоборот, считает, что коллаген в основном разрушается под действием коллагеназы.
Гингивит является типичной реакцией воспаления соединительной ткани в ответ на деятельность микрофлоры зубного налета, которая приводит к необратимым повреждениям зубодесневого эпителия. Если лечение не проводится, то гингивит как первичное заболевание с прогрессирующим течением переходит в пародонтит, что имеет решающее значение для потери зубов. За исключением редко встречающихся воспалительных процессов, обусловленных травмой, гингивит имеет инфекционное происхождение, причем в составе местной микрофлоры преобладают анаэробы и актиномицеты. Патогенность микрофлоры в постоянно углубляющемся зубодесневом кармане, где имеются оптимальные условия для накопления зубного налета, играет главную роль в процессе прогрессирования гингивита и перехода его в пародонтит. Различные виды воспаления десны и соответствующие им формы гингивитов, по-видимому, обусловлены только индивидуальной реактивностью больного.
Один из возможных механизмов развития воспаления пародонтальных тканей схематично можно представить следующим образом:
- 1. Бактериальные эндотоксины + протеазы зубной бляшки и десневой жидкости.
- 2. Дегрануляция тучных клеток (накопление серотонина, гистамина, гепарина) + изменение активности ферментов каллик-реин-кининовой системы и их ингибиторов.
- 3. Дезинтеграция гликозаминогликанов — изменение проницаемости сосудов.
- 4. Нарушение ресинтеза коллагена (изменение активности коллагеназы), изменение барьерной функции пародонта (местная реактивность) и общей реактивности организма.
Какова же действительно роль микробной флоры зубной бляшки в этиологии и патогенезе заболеваний пародонта? По нашему мнению, она должна оцениваться в соответствии с нозологическими формами поражения пародонта. Многие отечественные авторы считают, что первично вследствие поражения сосудов и микроциркулярных расстройств возникают дистрофические изменения тканей пародонта, а микрофлора полости рта на фоне снижения барьерной функции пародонта вызывает воспалительный процесс, который при наличии первичной дистрофии способствует прогрессированию деструктивных изменений пародонтальных тканей. Следовательно, микробам при данной патологии (дистрофически-воспалительная форма пародонтоза) отводится роль вторичного звена патогенетических механизмов заболевания.
При гингивите и генерализованном прогрессирующем пародонтите большинство зарубежных авторов, как отмечают В. В. Хазанова и Е. А. Земская, В. В. Хазанова , Н. Loe, расценивают зубодесневой налет как причину воспалительно-деструктивных изменений в тканях пародонта.
Поскольку многие авторы не без основания считают зубные отложения одной из основных причин развития заболеваний пародонта, низкое гигиеническое состояние полости рта является одним из ведущих этиологических факторов. При изучении в течение 5 лет влияния как недостаточного соблюдения правил гигиены полости рта, так и наличия зубного камня на развитие заболеваний пародонта, частоту и глубину зубодесневых карманов у 800 рабочих и служащих в возрасте от 20 до 59 лет отмечена прямая зависимость частоты гингивита от гигиенического состояния полости рта. Среди лиц, плохо и удовлетворительно соблюдавших правила гигиены полости рта, гингивит обнаруживался у 80%, при надлежащем выполнении этих правил — у 20%.
Аллопластика
Н. Loe и соавт. в экспериментах установили прямую зависимость между формированием зубной бляшки и развитием гингивита у лиц со здоровыми деснами. В работе указывается, что гингивит развивается через 15—21 день при полном несоблюдении гигиены полости рта. На роль гигиены полости рта как этиологического фактора в развитии заболеваний пародонта указывают и ряд других авторов. В работах Г. И. Кадниковой , J. Ericksson, A. Rizzo и др. показано, что контролируемая чистка зубов и применение хлоргексидина для полоскания не только дают лечебный эффект при гингивите, но и могут быть использованы для профилактики этого заболевания.
Особое значение в этиологии заболеваний пародонта имеет слюна (ее состав и свойства, скорость секреции, влияющая на накопление зубного налета, его химический состав, кальцификация). Кроме того, известно, что слюна растворяет составные части пищи и осуществляет их ферментативное расщепление. Согласно одной из теорий формирования зубного камня, микроорганизмы зубной бляшки способны вырабатывать из мочевины слюны (в местах ее застоя) аммиак, в результате чего ощелачивается окружающая среда и выпадают в осадок компоненты зубного камня.
D. Frostel, определяя уролитическую активность зубной бляшки путем измерения количества аммиака — производного мочевины слюны, установил, что емкость (мощность) щелочных продуктов бляшки значительно больше, чем кислых. Автор указывает, что высокое содержание аммиака в зубной бляшке не играет существенной роли в развитии кариеса, но важно при заболеваниях пародонта. Зубной камень, собранный у таких больных, имел щелочную реакцию и выраженную способность вырабатывать аммиак. I. Mandel и N. Thopson, определявшие содержание мочевины в слюне больных с обильными зубными отложениями и без них, нашли более высокое содержание мочевины в слюне подчелюстной железы и в сформированном зубном камне у больных с обильными зубными отложениями. Ю. А. Петрович, анализируя результаты исследований различных авторов и собственных наблюдений, считает, что в основе усиленного образования зубного камня при пародонтозе лежит нарушение биохимических процессов в слюнных железах.
В смешанной слюне обнаружено около 30 ферментов: амилаза, бета-глюкуронидаза, лизоцим, кислая и щелочная фосфатазы, алистераза, липаза, ацетилхолинэстераза, псевдохолинэстераза, каталаза, пероксидаза, сукциндегидрогеназа, ангидраза, альдолаза и др. Роль всех этих энзимов в развитии заболеваний пародонта полностью не выяснена, но она несомненна. Описана патология пародонта — акаталазия, развивающаяся вследствие недостатка каталазы в слюне и тканях.
P. Brandstzaeg показал, что слюнные иммуноглобулины, адсорбируясь на бактериях, обитающих в полости рта, действуют по принципу реакции антитело — антиген.
Секреторный IgA из околоушной железы действует агглютинирующе на поверхность определенных микробов. S. Mergenhagen и соавт. установили, что слюна из околоушной слюнной железы содержит антитела, которые разрушают бактерии полости рта. Как отмечает С. Gibbons, лизоцим малоэффективен в отношении микроорганизмов полости рта, однако автор полагает, что лизоцим действует синергично с другими факторами, такими, как иммунобактериологическая система жидкости десневого кармана, гидролитические энзимы, в результате чего происходит лизис бактерий путем гидролиза связей между N-ацетилмурамовой кислотой, N-ацетилглюкозамином и полисахаридами клеточной оболочки бактерий.
L. Jwamoto и соавт. предполагают, что слюнная пероксидаза играет важную роль в экологии зубной бляшки. Смешанная слюна содержит две пероксидазы, которые способны задерживать бактериальный рост (большая пероксидаза — производное слюны, малая — лейкоцитов), Оба этих фермента сходны с лактопероксидазой, которая в определенных условиях полностью ингибирует гексокиназу и другие гликолитические энзимы. Помимо того, слюнная пероксидаза оказывает антибактериальное действие на лактобациллы и стрептококки.
Иммунологические аспекты воспаления. Длительный контакт между микробами зубной бляшки и тканями пародонта чреват возникновением аутоиммунных процессов, которые могут обусловливать цепную реакцию, сопровождающуюся прогрессирующими альтернативными изменениями тканей пародонта. В связи с этим широко изучаются микробная флора зубодесневых карманов, возможность микробной аллергизации организма и развития аутоиммунологических реакций. Исследование видового состава микроорганизмов содержимого зубодесневых карманов показало, что основную роль в развитии воспаления пародонтальных тканей играют стрептококки и стафилококки. Значительное место отводится бактероидам, фузобактериям, вейлонеллам, спирохетам и др.
Изучая роль патогенных стафилококков в воспалительных и аллергических реакциях при пародонтозе с помощью обнаружения антител к патогенным стафилококкам и другой микрофлоре патологического зубодесневого кармана, Л. В. Ларионова у 80±:15% больных гнойно-воспалительную реакцию связывает с действием патогенных стафилококков. Кроме того, она определила высокий уровень антител к патогенным стафилококкам в сыворотке крови больных пародонтозом до лечения (в 10 раз выше титра сывороток здоровых людей).
По мнению L. Stetson, не первичная биологическая активность эндотоксинов, а циркуляция выработанных ими антител имеет значение в нарушении реакции тканей. Как полагает Н. Slavkin , в период цементогенеза в составе цемента появляются дериваты белков эмали, которые могут быть антигенами и вызвать аутоиммунный ответ. При агрессивном течении патологии пародонта с выраженной деструкцией цемента происходит деминерализация его, в связи с чем белки эмали могут быть демаскированы и не распознаны иммунными системами. В этом случае они становятся антигенами и развивается аутоиммунный процесс, вызывающий усиление воспалительной реакции.
A. Rizzo и S. Mergenhagen, используя методику получения феномена Шварцмана (вводился эндотоксин, приготовленный из В. veillinella бляшки), экспериментально получили характерную для указанного феномена картину с обширными инфильтратами. Тяжесть поражения десны зависела от степени вирулентности микроорганизмов бляшки. На то, что микрофлора, ее ферменты способны аллергизировать ткани полости рта и вызывать в них реакции типа аллергического феномена Артюса и Шварцмана, указывал G. Gustafson. Известно, что в патогенезе реакции Шварцмана принимают участие ферменты лизосом полиморфно-ядерных лейкоцитов.
С помощью электронной микроскопии в тканях десны человека, поврежденных эндотоксином, Н. Freedman и соавт. наблюдали своеобразную дегрануляцию полиморфно-ядерных лейкоцитов, сопровождающуюся выталкиванием лизосом из клеток. Ферменты и другие продукты лизосомного происхождения вступают во взаимодействие с окружающими структурами, что, по-видимому, приводит к нарушению проницаемости гистогематических барьеров, вызывая или усиливая явление альтерации.
Важно отметить, что вследствие повышенной проницаемости гистогематических барьеров бактериальные антигены проходят через эпителиальное прикрепление, являющееся серьезным тканевым барьером. Вырабатываемые микробами бактериальной бляшки ферменты, обладая литическими свойствами, обусловливают альтеративные изменения (разрежение межклеточных связей клеток), что в конечном итоге способствует образованию зубодесневого кармана. I. Aurer-Kozely даже обнаружил в экссудате десневых карманов факторы, приводящие к разрушению поврежденных лейкоцитов и клеток эпителиального прикрепления. Подобные местные изменения, по мнению М. Bouysson, J. Simon и соавт. и др., могут сопровождаться общими иммунологическими сдвигами в организме.
Что касается механизмов иммунологического воздействия антигенных компонентов микробной бляшки, то, по данным R. Snyderman и соавт., эндотоксины микробов приводят в действие такие эффекторные системы организма, как комплемент, кинины и другие медиаторы иммунитета. При этом полиморфно-ядерные лейкоциты в результате хемотаксиса скапливаются в области воспаления. S. Mergenhagen и соавт., J. Thonard, говоря о механизме иммунологического воздействия антигенов микробной бляшки, считают, что полиморфно-ядерные лейкоциты, помимо выделения альтерирующих ткани ферментов, с помощью хемотаксической реакции привлекают к области поражения иммунокомпетентные клетки, вырабатывающие антитела. В этой реакции значительная роль отводится комплементу, являющемуся важным медиатором в воспалительном процессе.
В настоящее время общеизвестно, что реакция связывания комплемента складывается из последовательных этапов взаимодействия 9 отдельных компонентов. Хотя конечным этапом последовательных реакций всех компонентов является лизис микробных клеток, эритроцитов, не следует забывать, что при данном процессе образуются важные побочные продукты, имеющие прямое отношение к воспалению. Повышение проницаемости сосудов, изменение хемотаксической реакции полиморфно-ядерных лейкоцитов, появление отека десны — все это способствует аккумуляции и внедрению новой порции бактериальных антигенов зубной бляшки, которые вновь атакуют иммунную систему организма. Хемотаксис вызывается бактериальной бляшкой так же, как и механизм реакции антиген — антитело и комплементарной системы. В этой реакции действуют клеточный и гуморальный иммунные механизмы. Наиболее важными антигенами являются мукопептиды клеточной оболочки грамположительных и липопо-лисахариды (эндотоксины) грамотрицательных бактерий. Белки, продуцируемые бактериями, также могут функционировать как антигены.
Наиболее подробные сведения о роли состава бактериальной зубной бляшки, проникновении бактериальных продуктов в ткани пародонта, ответной реакции полиморфно-ядерных лейкоцитов (и их деграиуляции), макрофагов, лимфоцитов, иммуноглобулинов, комплемента и специфических антител, а также иммунного ответа организма приведены W. Wilton и Т. Lehner (1983). Нельзя не согласиться с ними, что иммунные механизмы ответа на влияние ингредиентов бактериальной бляшки довольно сложны и окончательно не изучены. В частности, неясно, какому из четырех известных типов иммунного ответа принадлежит главенствующая роль в развитии заболевания пародонта.
К местным травматическим (ятрогенным) причинам относятся дефекты протезирования (коронка, глубоко продвинутая под десну, базис съемного протеза, сдавливающий десневые сосочки, и др.), дефекты лечения зубов (избыток амальгамы или цемента и попадание мышьяковистой пасты в межзубной промежуток, воздействие мономера пломб и протезов), вредное влияние неправильно сконструированных ортодонтических аппаратов.
Из причин, способствующих появлению зубного налета, необходимо указать на анатомические особенности зубов (аномалии формы, размеров и др.), их неправильное расположение в зубной дуге и кариозные поражения. Эти причины могут вызвать папиллит, гингивит, реже более глубокие изменения пародонта (пародонтит), причем поражения, как правило, носят локальный характер.
Перегрузка тканей пародонта, как показывают эксперименты и клинические наблюдения, вызывает комплекс патологических изменений в тканях пародонта с преобладанием воспалительных и дистрофических явлений. Деструктивно-воспалительные процессы вследствие перегрузки пародонта могут наблюдаться при аномалиях прикуса (глубокий прикус, глубокое резцовое перекрытие, открытый, прогнатический, прогенический прикус и др.), аномалиях положения зубов (скученность зубов), ранней потере моляров и премоляров, после удаления большого количества зубов (постэкстракционные передвижения зубов), при неправильном определении показаний к мостовидному протезированию, неправильно сформированном преддверии полости рта, после хейло- и уранопластики, при бруксизме (скрежетание зубами во сне) и др. (рис. 15).
Характерно, что ткани пародонта (связочный аппарат, кость) сравнительно хорошо переносят вертикальную перегрузку и значительно хуже горизонтальную. Превышение адаптационных возможностей пародонта может привести к нарушению его кровоснабжения и в дальнейшем к резорбции костной ткани. При этом морфологическим субстратом развивающихся в пародонте дистрофических изменений является вначале тромбоз сосудов кости, а в дальнейшем развивается ее резорбция. При травматических поражениях пародонта клинические и рентгенологические изменения локализуются обычно в области отдельных зубов или их групп (рис. 16).
Остеопластика
Перегрузка пародонта всегда сопровождается изменениями гидростатического давления крови в сосудах, крово- и лимфото-ка и как следствие этого появлением гемо- и лимфостазов, нарушением проницаемости гистогематических барьеров (ГТБ) периваскулярным отеком, диападезом форменных элементов крови, агрегацией эритроцитов, эмболией и, наконец, тромбозом сосудов. Развиваются явления гипоксии. Все это не может не сказаться на структуре Пародонтальных тканей. Вследствие нарушения фиксирующей функции коллагеновых и эластичных волокон периодонта возникает подвижность зубов, их болезненность при накусывании.
В дальнейшем отмечается не только набухание коллагеновых волокон, но также их деструкция. Нарушается целость эпителиального покрова в области зубодесневого соединения, образуется карман, а затем вследствие инфекции десневой щели, пролиферации и погружного роста эпителия развиваются воспалительные явления. В дальнейшем воспалительно-деструктивный процесс приводит к резорбции межзубных костных перегородок.
Таким образом, травматические факторы могут быть причиной локализованных, но не генерализованных поражений пародонта. Вместе с тем перегрузка отдельных зубов в значительной степени усугубляет течение генерализованных процессов, усиливая воспалительные и атрофически-резорбтивные процессы в околозубных тканях, способствуя разрушению связочного аппарата и в конечном итоге элиминации зубов.
Функциональная недостаточность может быть причиной заболевания пародонта. Недостаточность функции жевания является порождением современной цивилизации. Тщательно обработанная, мягкая пища лишает ткани пародонта полноценной нагрузки, вследствие чего могут развиваться атрофические процессы. Кроме того, такая пища содействует образованию зубных отложений, нередко являющихся единственной причиной воспаления маргинального пародонта. При этом существенное значение имеет индивидуальная предрасположенность к заболеванию пародонта. Другой вариант функциональной недостаточности — локальная, например в отсутствии антагонистов, при открытом прикусе и т. д. Недостаток функции жевательного аппарата снижает резистентность тканей пародонта к внешним воздействиям (микробы, травма) и одновременно способствует отложению зубного камня. В связи с этим при функциональной недостаточности чаще всего развиваются воспалительные изменения в тканях пародонта.
Недогрузка группы зубов или отдельных зубов оказывает неблагоприятное влияние на пародонт. R. Kronfeld и I. Glickman утверждали, что в пародонте зубов со сниженной функцией развивается дистрофический процесс с поражением коллагеновых волокон периодонта и атрофией прилежащей костной ткани. Согласно теории функциональной патологии зубочелюстной системы Курляндского, в результате частичной адентии пародонт распадается на отдельные разнофункционирующие звенья (функционирующий центр, травматический узел и нефункционирующее звено). В пародонте разнофункционирующих, в том числе недогруженных, зубов развиваются деструктивные процессы.
Влияние бляшки и зубного камня на ткани пародонта нельзя считать чисто местной причиной, ибо их образование и активность зависят от состояния реактивности организма (изменение минерального и белкового состава слюны, десневой жидкости, их ферментативной активности, иммуноглобулинов, кининовой системы и т. д.). Уместно напомнить, что деление на общие и местные факторы носит искусственный характер, ибо, хотя местные факторы могут выступать как организаторы патологического процесса, ответная реакция организма всегда обусловлена общими факторами.
Пародонтит — Википедия
Пародонти́т (от др.-греч. παρα- — около, ὀδούς — зуб, -ит — воспалительного характера), иначе воспалительное заболевание тканей пародонта, характеризующееся прогрессирующим разрушением нормальной структуры альвеолярного отростка челюсти. Пародонтит распространён достаточно широко, как и другие заболевания пародонта.
Классификация пародонтита
Классификация пародонтита по МКБ-10 (1997 г.):
Острый пародонтит (К05.2):
К05.20 – периодонтальный (пародонтальный) абсцесс десневого происхождения без свища;
К05.21 – периодонтальный (пародонтальный) абсцесс десневого происхождения со свищом.
Хронический пародонтит (КО5.3):
К05.30 – локализованный;
К05.31 – генерализованный;
К05.32 – хронический перикоронит;
К05.33 – утолщенный фолликул (гипертрофия сосочка).
Классификация по степени тяжести:
легкая – пародонтальные карманы не более 4 мм, деструкция костной ткани межкорневой перегородки до 1/3 длины корней, патологической подвижности нет;
средняя – карманы от 4 до 6 мм, деструкция костной ткани перегородок на 1/3-1/2 длины корней, патологическая подвижность І-ІІ ст.
тяжелая – глубина карманов более 6 мм, деструкция костной ткани перегородок более ½ длины корней, патологическая подвижность ІІ-ІІІ ст.
По распространенности:
локализованный (очаговый), генерализованный.
Клинические проявления
Заболевание проявляется прогрессирующей деструкцией альвеолярных отростков (а именно, зубных ячеек этих отростков). Симптоматика начальных стадий скудна — кровоточивость дёсен, шаткость зубов, иногда — вязкая слюна, налёт на зубах. При активном течении вследствие быстрой деструкции альвеолярных отростков зубы постепенно выпадают.
Более разнообразны клинические проявления при обострении пародонтита: воспаление десны, гнойные выделения из зубо-десневых карманов, неприятный запах изо рта, патологическая подвижность зубов, их смещения. Нередки абсцессы и свищи на десне, увеличение и болезненность подчелюстных лимфатических узлов. Хроническое течение с частыми обострениями пародонтита могут сопровождаться микробной аллергией.
Этиология и патогенез
Среди причин развития пародонтита выделяют общие (системные) и местные.
- Местные причины:
- Микроорганизмы — наиболее актуальная местная причина пародонтита. Первичным источником их служит зубная бляшка. При тяжелом течении пародонтита чаще всего обнаруживаются Porphyromonas gingivalis, Actinobacillus actinomycetemcomitans, Prevotella intermedia, Treponema denticola.
- Другая доказанная группа причин — травматическая. К ним относятся: травмирующие аномалии прикуса, высокое прикрепление тяжей и уздечек слизистой полости рта, скученность и аномалии положения зубов, гипертонус жевательной мускулатуры.
- Общие причины:
- Соматическая патология (сахарный диабет, иммунодефициты, заболевания кровеносной системы и пр.), сопровождающаяся так называемым «пародонтальным синдромом».
- Кроме того, многие хронические заболевания, не обладая специфическим влиянием на пародонт, предрасполагают к возникновению или отягощают течение хронического пародонтита.
Факторы риска
На течение пародонтита неблагоприятно влияют отложения зубного камня, неопрятное содержание полости рта, курение[1]. Согласно данным исследователей, сигаретный дым и его компоненты способствуют образованию биопленки, в состав которой входят различные патогенные микроорганизмы, такие как Staphylococcus aureus, Streptococcus mutans, Klebsiella pneumoniae и Pseudomonas aeruginosa.[2] Курение сигарет может повышать вероятность того, что некоторые из этих микроорганизмов не просто усиленно размножаются, но и прочно укрепляются в полости рта, поддерживая хроническое воспаление и болезни пародонта.
Связь с другими болезнями
Хроническая болезнь почек. В недавних исследованиях показана связь пародонтоза с системными заболеваниями, такими как хроническая болезнь почек[3]. Профессор Иэн Чаппл университета Бирмингем в результате исследования данных более 13000 человек обнаружил, что за последние 10 лет уровень смертности у пациентов с хроническими заболеваниями почек был равен 32 % при отсутствии пародонтоза, в то время как у пациентов, страдающих пародонтозом и заболеванием почек, уровень смертности был равен 41 %, что сравнимо с уровнем смертности больных ХБП с диабетом и без[4].
Болезнь Альцгеймера. Согласно исследованиям Mark Ide, Marina Harris et al., снижение когнитивных функций при болезни Альцгеймера коррелирует с наличием у пациента пародонтита. Исследование опубликовано в журнале PLOS One[5], и по его результатам, заболевание десен связывают с шестикратным снижением когнитивных функций (выборка 59 человек, длительность наблюдения 6 месяцев). В 2014 году опубликовано исследование, продемонстрировавшее, что в биоптате мозга пациентов с болезнью Альцгеймера обнаруживается бактерия-возбудитель пародонтоза en:Porphyromonas gingivalis[6]
Профилактика
В стадии ремиссии — высокий уровень личной гигиены полости рта, употребление жёсткой, растительной пищи, равномерное участие всех зубов в жевании, своевременное удаление зубных отложений и пломбирование зубов. Для раннего выявления пародонтита необходимо обширное обследование, которое включает сбор сведений, осмотр, зондирование глубины зубодесневых карманов, а также рентгенографию.
Концепции лечения
1. Консервативная
Закрытый и открытый кюретаж – золотой стандарт пародонтологического лечения. Это этиотропное лечение, в процессе которого удаляется биоплёнка и поддесневой зубной камень, являющиеся причиной заболевания. Закрытый кюретаж предпочтителен при неглубоких карманах (до 4 мм), открытый кюретаж – в более сложных случаях. Результатом такого лечения является, как правило, улучшение состояния, но восстановления утраченной костной ткани не происходит.
2. Регенеративная
Направленная регенерация тканей – потенциально самый многообещающий подход. Возможно восстановление костной ткани, но при определённых условиях. Более успешные результаты у однокорневых зубов и многостеночных дефектов.
3. Резекционная
Резекция костных стенок – самый предсказуемый, но наименее щадящий способ устранения пародонтального кармана. Эстетические результаты лечения не самые приемлемые, оставшаяся костная ткань с жевательной нагрузкой справляется хуже. Поэтому этот подход постепенно устаревает.
4. Альтернативные методы – удаление зуба с последующей имплантацией
В особо тяжёлых случаях следует отказаться от сохранения зубов с неблагоприятным прогнозом и рассмотреть более предсказуемый и надёжный вариант имплантации.
Цели и результаты пародонтологического лечения
1. Полное восстановление утраченных тканей
Недостижимо. Даже при полном восстановлении зубодесневого прикрепления утраченные ткани не регенерируют полностью.
2. Исчезновение карманов
Возможно формирование нового прикрепления частично за счёт кости, цемента и периодонтальной связки (в апикальных участках). Остальная часть прикрепления создаётся посредством образования соединительного эпителия и сближения соединительной ткани с поверхностью корня. Такое заживление считается очень хорошим результатом пародонтологического лечения.
3. Прекращение потери прикрепления
Карманы остаются, но неглубокие и неактивные. Такой результат достигается во многих случаях и считается удовлетворительным.
4. Устранение или уменьшение клинических проявлений
Регенерации тканей пародонта не происходит, карманы сохраняются, кровоточивость десны прекращается. Такой результат можно рассматривать как частичный успех. Однако для долговременного поддержания такого состояния требуются частые и регулярные контрольные осмотры, а также крайне важна мотивация пациента.
Лечение
Первой фазой пародонтологического лечения является обучение правильной личной гигиене полости рта и контроль достигнутого результата. Лечение пародонтита в значительной степени зависит от мотивации пациента. Если она недостаточная, на успех рассчитывать бесполезно.
Следующий этап – профессиональная гигиена полости рта. Воспаление десны (гингигивит) и неглубокие карманы вполне возможно устранить этой несложной процедурой.
Далее после проведения контрольного зондирования (через 2-3 недели) принимается решение о судьбе оставшихся карманов. Пародонтит средней тяжести можно устранить закрытым или открытым кюретажем. При тяжёлых формах можно сразу переходить к направленной костной регенерации либо резекционным методам лечения.
После завершения хирургических процедур лечение не заканчивается. Пациенту необходимо самостоятельно поддерживать высокую планку личной гигиены всю оставшуюся жизнь, регулярно приходить на контрольные осмотры, при необходимости осуществлять профессиональную гигиену полости рта.[7]
См. также
Примечания
Литература
- Терапевтическая стоматология: учебник для вузов: в 3ч. / Под ред. проф. Г. М. Барера. — М.:ГЭОТАР-Медиа,2008. — Ч. 2: Болезни пародонта. — 236 с.
- Болезни пародонта, Каз., 1971;
- Лемецкая Т. И., Болезни пародонта (пародонтопатии), М., 1972;
- Рыбаков А. И., Иванов В. С., Клиника терапевтической стоматологии, М., 1973.
- Курякина Н. В., Кутепова Т. Ф. Заболевания пародонта. — М.: «Медицинская книга», 2003, 160 с.
- Лукиных Л. М. Болезни пародонта. Клиника диагностика, лечение и профилактика / Л. М. Лукиных, Е. Н. Жулев, И. Н. Чупрунова. — Нижний Новгород: изд-во НГМА, 2005. — 322 с.
- Мюллер Х. П. Пародонтология. — Львов: изд-во «ГалДент», 2004. — 256 с.
- Питер Феди. Пародонтологическая азбука/ Питер Феди, Артур Вернино, Джон Грей.- Изд. Дом «Азбука», 2003.- 287 с.
Ссылки
Этиология и патогенез болезней пародонтита
ЭТИОЛОГИЯ И ПАТОГЕНЕЗ БОЛЕЗНЕЙ ПАРОДОНТА
Выяснение причин болезней — наиболее важная и сложная проблема медицинской науки. Установление истинной причины болезней пародонта позволяет не только применить этиотропную терапию, но и наметить пути профилактики заболевания.
Научно-методический уровень на различных этапах изучения этиологии и патогенеза болезней пародонта обусловливал появление различных научных гипотез и теорий происхождения болезней пародонта.
В этиологии болезней пародонта важное значение среди местных факторов отводят отложениям на зубах (зубной камень, налет). В прошлом ведущую роль отводили механическому повреждению десны зубным камнем, что вызывало ее воспаление, В последние годы этиологическая роль зубных отложений оценивается с иных позиций. Микробная бляшка мягкого зубного налета, а не зубной камень признается основной причиной заболеваний пародонта.
В докладе научной группы ВОЗ (1977) указано, что бактериальная бляшка является первопричиной гингивита у человека. Взаимосвязь между бактериальной бляшкой и гингивитом подтверждается как в эксперименте, так и в клинике (удаление бактериального налета приводит к исчезновению гингивита).
Среди микроорганизмов зубной бляшки, вызывающих поражение пародонта, указывают на Bacteroides melaninogenicus, Actinomyces viscosus, Fusobacterium nucleatum, Streptococcus mutans и др. Механизм развития заболевания объясняют следующим образом. Продукты обмена микроорганизмов (токсины) повреждают межклеточное вещество эпителия, вызывают изменения в сосудах, клеточную инфильтрацию лейкоцитами.
При альтерации полиморфноядерных лейкоцитов выделяются лизосомные ферменты (гидролазы, протеазы и др.), которые разрушают основное вещество соединительной ткани. Одновременно наблюдаются разрушение коллагена и нарушение его синтеза за счет цитопатического действия лимфоцитов, скапливающихся в значительных количествах в очагах воспаления. Происходит увеличение количества плазматических и тучных клеток, появляются биологические активные вещества — серотонин, гистамин и особенно простогландины Е, F2a и др. В дальнейшем воспаление с десны распространяется на костную ткань альвеолярного гребня. Показано также, что фильтраты бактериального налета способны резорбировать кость в культуре ткани вследствие активации остеокластов. Предполагается, что микробные токсины воздействуют на иммунокомпетентную систему и вызывают активизацию лимфоцитов и остеокластов.
Гингивит переходит в более глубокое поражение тканей пародонта, развивается их деструкция, что определяют уже как пародонтит. Системные факторы, по данным научной группы ВОЗ (1977), способствуют лишь изменению реакции тканей пародонта на бактериальные воздействия.
Абсолютизация микробного фактора как единственной причины гингивита и отрицание роли организма в целом, что характерно для позиции некоторых зарубежных ученых, противоречит принципам марксистско-ленинской категории причинности. Отечественные микробиологи Л. Н. Ребреева, В. Ф. Кускова и др. рассматривают гингивит как аутоинфекционный процесс, при котором воспаление десны возникает лишь при определенных условиях, а именно снижении сопротивляемости организма и взаимодействии микробной ассоциации и организма больного. Эти авторы указывают, что при заболеваниях пародонта преобладают представители микрофлоры, которые лишь позднее становятся более патогенными (стрептококки анаэробные, бактероиды, лептотрихии, вейлонеллы и др.). Микроорганизмы зубного налета не только неблагоприятно влияют на пародонт, но и вызывают изменение реактивности организма, что в значительной степени определяет характер клинического течения заболевания пародонта и его прогноз: произойдет ли излечение воспаления в стадии гингивита или осуществится переход гингивита в более выраженную стадию заболевания с дальнейшим вовлечением в воспалительный процесс всех тканей пародонта, включая костную ткань лунки зуба (пародонтит).
Среди других местных факторов многие придают значение аномалии прикуса, аномалии положения зубов, ношению ортодонтических и ортопедических аппаратов. Наиболее частыми из этих причин считают глубокий прикус, скученность зубов во фронтальном участке нижней челюсти, перегрузку опорных зубов в мостовидной конструкции протеза и др. Оценка роли этих факторов в возникновении и развитии болезней пародонта весьма противоречива. Многие зарубежные авторы, в том числе научная группа ВОЗ, считают окклюзионные нарушения лишь предрасполагающими к накоплению микробной бляшки и не имеющими значения самостоятельного этиологического фактора. Другие ученые выделяют окклюзионную травму как самостоятельную форму заболевания пародонта. По мнению отечественных авторов, окклюзионные нарушения вызывают своеобразное локализованное поражение тканей пародонта (преимущественно дистрофические изменения костной ткани вследствие ишемии, тромбоза кровеносных сосудов). Однако и здесь нельзя полностью исключить патогенетическую роль микробного фактора, его взаимодействия с тканями пародонта. Сравнительно часто в подобных случаях у детей и подростков наблюдаются различные виды катарального и гипертофического гингивита ограниченного характера.
Важное значение в возникновении заболеваний пародонта имеет нарушение функции жевания вследствие употребления исключительно одной мягкой пищи, жевание только на одной стороне (наличие больного зуба и т. д.). Функциональная недогрузка части жевательного аппарата снижает самоочищаемость зубов и способствует накоплению мягкого налета. С другой стороны, чрезмерная нагрузка на опорный аппарат зубов (бруксизм и др.) тоже может быть причиной развития воспалительно-деструктивных изменений в тканях пародонта.
Отечественные ученые А. И. Евдокимов, И. О. Новик и др. считали, что воспаление десны всегда является процессом вторичным и возникает на основе первично развившихся дистрофических изменений костной ткани альвеолярного отростка, т. е. пародонтоза. Эта установка была положена в основу широко известной сосудистой теории пародонтоза Евдокимова. Согласно этой теории, пародонтоз развивается как первичный дистрофический процесс в костной ткани альвеолярного отростка челюстей вследствие атеросклеротических изменений артериол пародонта в результате общего атеросклероза или склероза только сосудов пародонта (по типу кардиосклероза). В подтверждение правильности своей теории автор выдвигал тот факт, что пародонтоз, как и атеросклероз, чаще обнаруживают у лиц 40 лет и старше. Между тем в настоящее время доказано, что болезни пародонта обнаруживаются в молодом возрасте. Более частое обнаружение их у лиц старше 40 лет, а также более тяжелые формы заболевания следует объяснять в первую очередь кумуляцией патологических изменений в пародонте.
Морфологическое изучение челюстей подтвердило наличие значительных изменений сосудов пародонта у больных, страдавших при жизни атеросклерозом, гипертонической болезнью [Мигунов Б. И., Жукова Е. И., 1954; Лемецкая Т. И., 1961, и др.]. Однако при этом не определялась активная резорбция костной ткани челюстей, как этого следовало ожидать.
Т. И. Лемецкой (1961) и М. П. Ельшанской (1967) были выявлены процессы дисгармоничной перестройки костной ткани глубоких отделов альвеолярного отростка в виде чередования явлений остеосклероза (эбурнеация) и остеопороза. Выявленные дистрофические изменения, очевидно, возникали в результате нарушения кровоснабжения. Воспалительные же изменения в десне у больных атеросклерозом были слабо выражены.
В настоящее время пересматривается и точка зрения на роль холестерина в патогенезе атеросклероза. Признавая ведущим моментом в возникновении пародонтоза атеросклероз, А. И. Евдокимов в последние годы счел возможным говорить и о значении сосудистых нарушений, развивающихся вследствие инфекционных и аллергических заболеваний.
Неврогенная теория болезней пародонта Платонова. В основу теории положено учение об организующей и регулирующей функции нервной системы. Ε. Е. Платонов рассматривал дистрофические и воспалительные изменения в пародонте как следствие трофических нарушений центральных или периферических отделов нервной системы. Как проявление тканевой нейродистрофии рассматривают пародонтоз и украинские авторы: И. О. Новик, Η. Ф. Данилевский, Э. Д. Бромберг и др.
В доказательство правильности неврогенной теории пародонтоза приводят следующие факты. Экспериментальные воздействия на различные отделы нервной системы (гипоталамус, серый бугор, ветви тройничного нерва и др.) вызывают изменения в пародонте, сходные с клиникой пародонтоза у человека [Глушков П. В., 1934; Энтин Д. А., 1936; Бромберг Э. Д., 1962, 1967, и др.]. Учитывая, что механизм травмирования нервной системы (перерезка, сдавление и т. д.) неадекватен условиям возникновения патологии у человека, были изменены условия воздействия. Так, Ε. Е. Платонов (1931) вводил нейтротоксин и дифтерийный токсин в область выхода ветвей тройничного нерва, А. А. Брегадзе (1967) раздражал II и III ветви тройничного нерва стафилококковым экзотоксином и эндотоксином кишечной палочки. Оба автора получали изменения в пародонте животного, клинически сходные с пародонтозом человека.
Таким образом, разнообразные клинические и экспериментальные исследования подтверждают наличие определенной этиологической и патогенетической связи между нарушениями в нервной системе и состоянием пародонта. Однако вряд ли можно все многообразие изменений в тканях пародонта объяснить лишь с позиций неврогенной теории. В связи с этим Ε. Е. Платонов, помимо патологии пародонта нервно-дистрофической природы, признавал возможность других видов поражения околозубных тканей, развивающихся преимущественно от местных воздействий или являющихся местным проявлением общей патологии. Среди эндогенных этиологических факторов пародонтоза указывают на значение обменных, эндокринных и других расстройств. Так, в клинике и эксперименте подтверждена роль нарушений витаминного баланса (особенно авитаминоза С, Е, группы В и др.).
Много работ посвящено изучению роли эндокринных расстройств в этиологии и патогенезе болезней пародонта. Установлена корреляция пародонтальных изменений с тяжестью сахарного диабета, доказана возможность развития пародонтоза при гипофункции половых желез. Качественные и количественные изменения в соотношении половых гормонов, минералокортикоидов отражаются на состоянии пародонта
По мнению Г. Н. Вишняк (1974), развитие пародонтоза можно поставить в связь с нарушением гипоталамо-гипофизарной регуляции.
Дистрофические изменения челюстных костей в виде остеопороза, несовершенного остеогенеза обнаружены при болезни Иценко— Кушинга (Л. А. Вилкова) и гипофизарном нанизме (Г. А. Ардабацкая) и рассматриваются как местное проявление системной остеопатии. Воспалительные изменения десны при этих заболеваниях, по-видимому, появляются вторично или одновременно с костными изменениями. По данным Н. А. Жижиной (1975), пародонтоз — одно из ранних проявлений остеопатий при экспериментальном моделировании различных заболеваний внутренних органов. Дистрофический характер изменений костной ткани челюстей животных обнаружен Т. И. Лемецкой и А. И. Воложиным в эксперименте при гипофункции околощитовидных желез и гипофиза, а также при некоторых экстремальных воздействиях (гиподинамия, гиперкапния, острая и хроническая гипоксия).
Постоянное обнаружение в десне при патологии пародонта лимфоидных и плазматических клеток дало основание трактовать это заболевание как проявление реакции гиперчувствительности замедленного типа и отнести пародонтоз к заболеваниям «с порочным кругом». При этом аутоиммунные реакции создают условия для неуклонного прогрессирования деструктивного процесса. В настоящее время нет убедительных данных о первичной роли аутоиммунных процессов в патогенезе болезней пародонта, они имеют, по-видимому, вторичный характер. Отечественными исследователями достаточно подробно изучено состояние неспецифической и специфической реактивности организма при болезнях пародонта. При этом выявлено снижение естественного иммунитета: понижение активности лизоцима сыворотки крови и слюны, фагоцитарной активности лейкоцитов и других показателей. Изучена антигенная структура десны и выделен антиген при пародонтозе. Обнаружены антитела к аутофлоре десневого и пародонтального карманов и к антигенам десны.
Таким образом, роль и значение факторов гуморального и клеточного иммунитета в патогенезе болезней пародонта до настоящего времени четко не определены и требуют дальнейших исследований.
Важное значение в патогенезе болезней пародонта имеет гипоксия, что подтверждено снижением тканевого дыхания десны, понижением уровня напряжения кислорода, определяемого полярографическим методом. Экспериментальные исследования по выяснению характера изменений тканей пародонта при острой и хронической гипоксии показали, что поражение пародонта служит местным проявлением общих изменений, преимущественно дистрофического характера.
Недостаточно изучена в этиологии и патогенезе болезней пародонта роль наследственных факторов, несмотря на то что они, несомненно, играют важную роль. Имеются данные о проявлении наследственной формы заболевания.
Подводя итог имеющимся взглядам на этиологию и патогенез болезней пародонта, следует подчеркнуть отсутствие единой точки зрения и признать существование взаимосвязи и взаимодействия некоторых местных и общих этиологических факторов.
Анализ многочисленных работ по вопросу этиологии и патогенеза болезней пародонта, а также собственные клинические, морфологические и экспериментальные исследования позволяют выделить две основные группы болезней пародонта и дать им следующее морфологическое описание.
1. Воспалительные заболевания пародонта (гингивит, пародонтит), при которых воспалительные изменения в десне и костной ткани сочетаются с вторично развивающимися дистрофическими. Последние проявляются вакуольной и баллонной дистрофией эпителия, мукоидным набуханием парапластической субстанции, гиалинозом, нарушением обмена гликогена и т. д.
2. Дистрофическое заболевание (пародонтоз), возникающее вследствие сосудистых, неврогенных нарушений, при гиповитаминозе С, D и др., эндокринных нарушениях, некоторых заболеваниях внутренних органов, сопровождающихся остеопатией (почечные остеопатии и др.). В подобных случаях изменения в пародонте следует рассматривать как местные проявления общей патологии.
При этом дистрофические изменения костной ткани челюстей развиваются первично, а воспаление десны и других тканей пародонта возникает вторично как осложнение.
Клиника очагового пародонтита
Кыргызско-Российский Славянский университет им. Б.Н. Ельцина
Медицинский факультет
Реферат
на тему: Очаговый пародонтит. Этиология, клиника и патогенез.
подготовил: Бийназаров Ж. сд13-15
проверил: д.м.н. профессор Сельпиев Т.Т.
Бишкек 2019
ПЛАН
Определение.
Типа локализованного пародонтита.
Этиология
Клиника.
5.
Пародонтит — воспаление тканей пародонта, характеризующееся прогрессирующим разрушением периодонта и кости. Пародонтит может локализоваться в области одного или нескольких зубов (локализованная форма) или в области всех зубов (генерализованная форма).
Локализованный, или очаговый, пародонтит — это воспаление тканей пародонта, окружающих зуб. В отличие от генерализованного пародонтита локализованный распространяется локально — поражает только один или несколько соседних зубов. И даже при длительном развитии заболевание не затрагивает «соседей». Болезни подвержены все группы возрастов независимо от пола, но чаще страдают люди в возрасте от 30 до 50 лет и подростки.
Типы локализованного пародонтита
· По степени тяжести:
-локализованный пародонтит легкой степени тяжести характеризуется болью в некоторых зубах при надавливании на десну, иногда кровоточивостью и появлением пародонтальных карманов, но общее самочувствие пациента не изменяется;
-локализованный пародонтит средней степени тяжести определяется по углублению десневых карманов, слабой подвижности зубов, регулярной кровоточивости десен;
-локализованный пародонтит в тяжелой стадии приводит к полному расшатыванию зубов, обнажению корней и нагноению десен, кость настолько разрушена, что проведение имплантации без предварительного наращивания уже невозможно.
· По характеру протекания патологии:
-острый локализованный пародонтит развивается быстро и стремительно, с проявлением всех характерных симптомов — заболевание успешно лечится, но без стоматологической помощи переходит в хроническую форму;
-локализованный хронический пародонтит характеризуется моментами обострения и спокойствия, пациенту кажется, что патология отступила, но воспалительный процесс продолжает разрушать ткани и проявляется уже в тяжелой стадии.
Этиология
В возникновении очагового пародонтита основную роль играют местнодействующие факторы:
· микробная бляшка
· -образование под- и наддесневых зубных отложений
· — отсутствие межзубных контактов
· -некачественно изготовленные зубные протезы
· -аномалии положения и формы зубов
· -патология прикуса
· -хроническая травма и перегрузка зубов.
· -Экзогенные факторы (плохой гигиенический уход, курение) также влияют на функциональное состояние тканей пародонта.
· -Большую роль играют профессиональные вредности, стрессы, травмы и вредные привычки.
· Короткая уздечка губы. При жевании и разговоре короткая уздечка постоянно оттягивается и тем самым вызывает ишемию прилежащей десны. В этой зоне происходит нарушение микроциркуляции, что в дальнейшем приводит к развитию диастемы и возникновению локального пародонтита.
· Нависающие края пломбы, постоянно травмирующие десну, могут стать причиной ровно так же, как и нерациональное протезирование. В данном случае мы говорим об одиночных коронках.
· Скученность зубов. При наличии неровно стоящих зубов, затруднительно полное очищение от остатков пищи и бактериального налета данного участка. Со временем мягкий зубной налёт, под воздействием слюны и находящегося в ней кальция, превращается в зубной камень, который может быть как наддесневым, так и поддесневым. Наличие зубного камня еще больше провоцирует образование пародонтальных карманов и развития воспаления.
· Травматическая окклюзия. Развитие травматической окклюзии возможно по многим причинам, но следствием различных факторов ведёт к появлению участка в зубной дуге, который воспринимает жевательное давление намного сильнее, чем остальные зубы. В норме, жевательное давление распространяется равномерно, тем самым, исключая перегрузку пародонта.
· инфекционные заболевания полости рта, например стоматит
· запущенный кариес
· курение
· плохая гигиена ротовой полости
· авитаминоз, сахарный диабет и нарушения работы ЖКТ
Клиника очагового пародонтита
Заболевание возникает, как правило, внезапно со следующими ярко выраженными симптомами на определенном участке десны:
· боль при жевании;
· кровоточивость;
· покраснение;
· отёчность.
· частое попадание пищи между зубов, еда застревает всегда в одном месте, а процесс вызывает боль и ощущение подвижности зубов
· изменение десневой ткани — уплотнение или истончение
· на поздней стадии появление нагноений
· образование десневых карманов
· постоянный налет на группе пораженных зубов
· повышенная чувствительность к холодному и горячему
Очаговый (местный или локализованный) пародонтит
Для того чтобы избежать хронической формы и потери зубов на локализированном участке, лечение очагового пародонтита следует начинать как можно раньше. Лечение очагового пародонтита должно быть комплексным. Оно проводится в два этапа: устранение причин, обусловивших развитие заболевания и лечение очага поражения.
Патогенез
При локализованном пародонтите воспалительные изменения обнаруживаются во всех тканях пародонта. Повреждение начинается с десневого края. При этом выраженные очаги воспаления имеют место прежде всего в десневых сосочках. Воспалительные изменения, главным образом, в эпителиальном слое. Вначале заболевания определяются выраженные экссудативные явления, набухание стенок капилляров. При легкой степени тяжести заболевания наблюдается увеличение количества измененных капилляров, метаболические и дистрофические изменения тканей пародонта. В кости наблюдаются явления остеокластической резорбции. При средней и тяжелой степени увеличивается количество склерозированных сосудов в соединительно-тканной основе десны и пародонта. По мере прогрессирования воспалительного процесса обнаруживаются инфильтраты от очаговых макрофагальных до разлитых лейкоцитарных. В эпителиальном покрове десны явления дистрофии и некробиоза. В области дна и внутренней стенки десневого кармана обильное разрастание грануляционной ткани. Костная ткань альвеолярного отростка резорбирована. Итогом деструкции тканей пародонта является образование десневого кармана. По мере углубления десневого кармана циркулярная связка и периодонт теряют связь с цементом корня зуба и замещаются грануляциями. В пульпе под влиянием микрофлоры десневых карманов отмечаются гиперемия и изменения в виде круглоклеточной инфильтрации.
При обострившемся течении пародонтита определяется отек мелких сосудов, плазматическая инфильтрация околососудистой ткани, очаговые лейкоцитарные инфильтраты с преобладанием полиморфно-ядерных элементов. Резко повышается проницаемость сосудов с инфильтрацией мягких тканей пародонта полиморфно-ядерными лейкоцитами.
Читайте также:
Рекомендуемые страницы:
Поиск по сайту

:
(936) |
Травматическими факторами, вызывающими пародонтит, являются различные повреждения.В случае острой механической травмы периодонтит быстро развивается с обострениями и кровотечением. Острая травма (результат резкого воздействия механических сил: внезапный шок, травма, падение и т. Д.) Приводит к острой травме. В таких случаях чаще поражаются передние зубы. Патологические изменения различаются в зависимости от силы удара. Если травма незначительна, разрывы тканей периапикального пародонта могут быть очевидны, и они вызывают воспаление; позже он утихает, и мякоть живая.Тяжелое повреждение пародонта может вызвать некробиоз и разрушение пульпы, которая позже инфицируется и в стадии гангрены распространяется на верхушечный периодонт, где и возникает воспаление. В связи с этим можно периодически контролировать реакцию зубов, подвергшихся травме, с помощью электроодонтометрии (ЭОМ). Иногда гематома рассасывается и нервная проводимость восстанавливается. Электровозбудимость в таких случаях становится нормальной. В других случаях он исчезает, постепенно уменьшаясь, что соответствует некрозу пульпы. Эндодонтические инструменты (экстрактор пульпы, корневая игла) могут быть повреждающими факторами при острых травмах. В процессе глубокой экстирпации может произойти отслоение тканей пародонта. Воспалительная реакция появляется сразу после разрыва тканей и кровоизлияния. Когда инструмент проходит через апекс, возникают травмы, вызывающие снижение иммунобиологических возможностей и способности ткани к заживлению. Поэтому создаются условия, негативно влияющие на процесс заживления.К факторам, способным вызвать воспалительную реакцию в пародонте, можно отнести также выход из корневого пломбы или штифта из верхушки, случайный укус твердого предмета. Хроническая травма . В случае слабой, но необратимой микротравмы (например, из-за аномалии прикуса, наличия искусственной коронки, ортодонтической или протезной конструкции, пломбы, завышающей прикус) силы травматического воздействия концентрируются в апикальной области корень, что может привести к хроническому пародонтиту.Изменения в пародонте прогрессируют медленно. Сначала ткань пародонта, кажется, приспособилась к этой перегрузке, и при ослаблении адаптивных механизмов развивается воспалительный процесс. В таких случаях происходит прогрессирующая резорбция кости. Организм компенсирует эту резорбцию за счет образования грануляционной или фиброзной ткани в травматической области, при этом пульпа остается живой. Это периодонтит жизненно важных зубов. Устранение травмы часто способствует восстановлению в области периапикальных изменений. Систематически применяемая сила может стать этиологическим фактором нервно-сосудистых нарушений, приводящих к асептическому некрозу. В дальнейшем инфекция этого участка вызывает развитие хронического пародонтита. Этот тип пародонтита может возникнуть у курильщиков трубки, музыкантов, играющих на духовых инструментах, при наличии дурной привычки откусывать концы нити зубами или кусать карандаш, а также во всех случаях постоянного давления на верхушку корня. При этом коронка зуба может оставаться неповрежденной, несмотря на продолжающееся воспаление пародонта и разрушение пульпы. Травматический пародонтит часто возникает из-за действий стоматолога, который лечит воспаленную пульпу. В процессе глубокой экстирпации может произойти отслоение тканей пародонта, что в конечном итоге приведет к хроническому воспалению пародонта. Часто при эндодонтическом лечении травматический периодонтит проявляется в виде осложнений, возникающих из-за повреждения тканей пародонта при введении эндодонтических инструментов (экстрактора пульпы, файла, развертки) в корневой канал или из-за выхода пломбировочного материала из корневого канала в пародонт. .Обычно в последнем случае развивается серозное воспаление, тогда как при повреждении пародонта инструментом, как правило, он инфицируется и возникает гнойный воспалительный процесс. Если инструмент проходит за верхушку корня (определение длины канала и его расширения), возникают травматические повреждения, в результате которых снижаются иммунобиологические возможности и возможности ткани к заживлению, а затем создаются условия, негативно влияющие на процесс заживления. Среди физических факторов следует выделить ожог пародонта при диатермокоагуляции. Клинические симптомы: При травматическом периодонтите клиническая картина во многом определяется состоянием пульпы, подверженной воздействию острого или хронического повреждения. Если пульпа жизнеспособна, течение процесса протекает в более легкой форме, прогноз благоприятный. Если происходит некроз пульпы, за травмой следует инфекция пародонта, и рано или поздно выявляется клиническая картина той или иной формы (серозной или гнойной) инфекционного пародонтита. Часто пациенты жалуются на усиление зубной боли при прикусывании им. Объективное обследование может показать, что причинный зуб цел, пломбирован, с кариозной полостью. Кариозная полость может сообщаться или не сообщаться с зубной полостью. Реакция зуба на температурные раздражители, зондирование, перкуссию, пальпацию, а также цвет слизистой оболочки в области верхушки корня зависит от формы развитого воспаления. Стоматологу необходимо провести рентгенологическое исследование зубов для исключения перелома корня и электрическую пробу пульпы для определения электровозбудимости пульпы для определения жизнеспособности нервно-сосудистого пучка. Медикаментозный пародонтит: У 30% зубов, подвергшихся лечению заболеваний пульпы, если они были предварительно девитализированы мышьяком, к концу первого года после лечения развивается какая-либо форма пародонта. Медикаментозно-токсический пародонтит возникает в основном в результате стоматологических процедур. В большинстве случаев это происходит из-за применения мышьяковых препаратов (нарушение срока годности или дозировки мышьяковой пасты), которые поражают ткани пародонта, вызывая воспалительные и дегенеративные изменения пародонта и альвеолярной кости.Использование сильнодействующих химикатов или лекарств, применяемых для лечения корневых каналов (эндодонтические растворы формалина, нитрата серебра, фенола, трикрезолформалина), также может вызвать этот тип пародонтита. Длительное воздействие мышьяковистой кислоты провоцирует токсические изменения пародонта и некроз окружающих тканей. Изменения тканей пародонта проявляются в виде покраснения, припухлости вокруг кровеносных сосудов и инфильтрации круглых клеток . В некоторых случаях возникает гиперергическая реакция, приводящая к сосудистым нарушениям в пародонте (кровоизлияние и дегенеративные изменения альвеолярной кости в виде резорбции остеокластов).Некоторые авторы идентифицируют этот процесс как нозологическую единицу — пародонтит мышьяковый токсический. Антисептики, применяемые при лечении корневых каналов, также могут вызывать воспаления. К ним относятся формалин, фенол, антиформин, трикрезол-формалин и др. Антиформин и фенол, применяемые для лечения корневых каналов, во многих случаях вызывают повреждение и разрушение клеточных элементов соединительнотканных волокон пародонта. Формалин, и в частности зубные пасты, содержащие его, вызывают глубокие деструктивные изменения тканей пародонта.Поэтому сильнодействующие препараты следует применять непродолжительное время и в концентрациях, не вызывающих вредного воздействия. Медикаментозный пародонтит может быть следствием пломбирования корневых каналов, особенно когда в результате этой процедуры часть пломбировочного материала перемещается в периапикальные ткани. Возникает воспалительная реакция. Его выраженность зависит от состава массы, заполняющей канал, и реактивности организма. Первоначально эта реакция проявляется как острый воспалительный процесс в апикальном периодонте.Впоследствии происходит формирование грануляционной ткани; позже он превращается в волокнистый и инкапсулирует пломбировочный материал, постепенно рассасывая инородное тело, за пределами вершины корня . Реакция также может быть усилена из-за повреждения тканей пародонта при пломбировании. Введение в корневой канал сильнодействующих дезинфицирующих веществ, таких как трикрезол-формалин, эвгенол, тимол, или пломбирование корневого канала материалами, содержащими эти агенты, оказывает некротизирующее действие на ткани пародонта.Для пародонтита этой группы характерны упорный характер течения и резистентность к терапии. Неврит нижнечелюстного нерва может быть тяжелым осложнением этого препарата. Это происходит из-за введения пасты трикрезол-формалина в нижнечелюстной канал через вторые моляры нижней челюсти. Медикаментозный пародонтит может переходить из серозного в гнойный. Клинические симптомы: В большинстве случаев зуб лечится из-за пульпита.Когда речь идет об ошибках в использовании мышьяковой пасты при лечении пульпита, периодонтит клинически проявляется картиной пульпита. Конечно, есть боли, характерные для пародонтита. Диагноз часто бывает трудным и на практике называется пульпитом, осложненным пародонтитом. При передозировке и нарушении срока годности применения мышьяковистой пасты, по типичным жалобам больных пульпитом, зубная боль снова рецидивирует на следующий день после прекращения острой боли при приеме пищи.И теперь эта боль становится грызущей, постоянной, медленно нарастающей, усиливающейся при прикусывании зуба. Клинические проявления зависят от продолжительности и интенсивности этиологического фактора. Как правило, пациенты жалуются на грызущие, постоянные боли, усиливающиеся при прикусывании зуба. Постепенно эти боли становятся более интенсивными, рвущими, пульсирующими, может появиться ощущение отросших зубов. При объективном осмотре выявляется глубокая кариозная полость, сообщающаяся с полостью зуба. Перкуссия болезненная.Может быть очевиден отек и покраснение мягких тканей, окружающих зуб (болезненность при пальпации). Это зависит от формы развитого воспаления в пародонте. На радиограмме никаких изменений не видно. Исследование электровозбудимости способствует проведению дифференциальной диагностики. Аллергический пародонтит. Аллергический пародонтит развивается у пациентов с повышенной чувствительностью к препаратам, применяемым для лечения и пломбирования корней.Лекарства с белком или сложной химической структурой действуют как антигены, вызывая образование антител. Вещества с простой химической структурой (гаптены) могут вступать в контакт с белками сыворотки в организме и затем в виде антигенного комплекса облегчать процесс выработки антител. Повторный контакт с этими лекарственными веществами провоцирует специфические характерные проявления болезни. Соответственно, комплекс лечебных мероприятий строится на специфике клинической картины.В первую очередь следует определить этиологический фактор, то есть лекарственное средство, являющееся источником иммунологического конфликта. У ряда больных наблюдается специфическая чувствительность к препаратам, содержащим формалин, антибиотики, эвгенол. Аллергические реакции, связанные с использованием йода и йодосодержащих соединений (йодоформ), очень часты, особенно когда они вводятся в пасты для пломбирования корневых каналов. Во многих случаях этиологические факторы могут действовать совместно.Например, зуб с некротизированной и инфицированной пульпой может иметь дополнительную травму; или лекарственный периодонтит может возникнуть при лечении инфицированного корневого канала, когда сочетаются медицинские и инфекционные факторы. Все это осложняет лечение пациента, требуя тщательного анализа стоматологического анамнеза, клинических и параклинических данных с целью определения ведущего этиологического фактора, ответственного за возникновение заболевания. На практике более широкое распространение получил аллергический пародонтит, что связано с чувствительностью пациентов к применяемым препаратам.При возникновении этих форм периодонтита обычно развивается серозное воспаление, сопровождающееся такими аллергическими реакциями, как кожная сыпь, отек лица и слизистой оболочки полости рта, раздражение горла с характерным кашлем и т. Д., Которые помогают уточнить природу заболевания. Выявление аллергической предрасположенности в анамнезе, а также положительные результаты аллергических проб, способствует уточнению диагноза и определению методов терапии. |
видов заболеваний и диагнозов | Карманная стоматология
Типы заболеваний пародонта, связанных с зубным налетом
Гингивит — пародонтит
Общий термин «заболевания пародонта» включает воспалительные, а также рецессивные изменения в деснах и пародонте (Page & Schroeder 1982; AAP 1989, 1996; Ranney 1992, 1993; Lindhe et al. 1997; Armitage 1999).
В то время как рецессия десны может иметь различную этиологию, в том числе морфологическую, механическую (неправильная гигиена полости рта) и даже функциональную (с.155), гингивит и пародонтит — это заболевания, связанные с зубным налетом. Сегодня становится все более и более очевидным, что одни только бактерии, включая даже так называемые пародонтопатические бактерии, всегда могут вызвать гингивит, но не пародонтит в каждом случае. Возникновение пародонтита, скорость его развития и проявление клинической картины также связаны с ответственностью негативных факторов хозяина и дополнительных так называемых факторов риска (Clark & Hirsch, 1995). Одними из наиболее важных являются дефекты острой реакции хозяина в результате функциональных нарушений полиморфно-ядерных гранулоцитов (PMN), других недостаточных иммунологических реакций и преобладания провоспалительных медиаторов, многие из которых являются генетически детерминированными.К хорошо установленным изменяемым факторам риска относятся, в частности, «нездоровые» привычки, такие как курение, употребление алкоголя и неполноценная диета (стр. 22).
Кроме того, системные расстройства и синдромы обычно являются и изменяемыми, облигатными или факультативными факторами риска пародонтита. В этом отношении особенно опасен сахарный диабет (стр. 132). Наконец, вся социальная среда человека может играть важную роль в возникновении и распространении пародонтита (стр.22, 51).
Все факторы, рассмотренные в главе «Этиология и патогенез» (стр. 21), увеличивают частоту всех заболеваний, включая пародонтит. Таким образом, пародонтит считается многофакторной этиологии. Перед лицом явного болезненного процесса остается трудным дифференцировать «этиологический вес» бактерий, с одной стороны, и реакцию хозяина и факторы риска, с другой, или различать эти этиологические факторы и среди них. Поэтому очень важен современный, непрерывный поиск ответственных «маркеров риска».
Сегодня клиницисты могут использовать дополнительные клинические параметры, такие как кровотечение при зондировании, тяжесть заболевания в зависимости от возраста пациента, а также микробиологические и генетические тесты, чтобы установить некоторое подобие правильного диагноза и прогноза (стр. 165) .
В будущем более точные исследования снижения защиты организма, вызванной иммунологическими дефектами, а также типа и количества участвующих цитокинов и медиаторов воспаления (например, в борозде, крови или слюне) упростят диагностику и позволят делать более точные прогнозы. о вероятном течении болезни, а также указании более адресной терапии.
Классификация болезней пародонта — Номенклатура
Результаты последних исследований и клинические знания привели номенклатуру заболеваний пародонта в состояние постоянного изменения. Действительно, из-за различного толкования научных результатов это часто приводило к конфликтам между авторами и научными обществами.
Сравнительно недавно была принята новая номенклатура Американской академии пародонтологии (AAP, 1989).Эта классификация различает гингивит (G) и пародонтит у взрослых (AP) следующих типов: пародонтит с ранним началом (EOP) с дальнейшими подклассами (PP, JP, RPP), пародонтит, связанный с системными заболеваниями (PSD), острый некротический язвенный гингивопериодонтит (ANUG / P) и резистентный к терапии рефрактерный периодонтит (RP).
Однако всего через несколько лет эта «новая» классификация перестала быть удовлетворительной! Европейская федерация пародонтологии (EFP) предложила в 1993 году новую классификацию, и даже этот был изменен в 1999/2000 во время международного семинара в сотрудничестве с AAP (Armitage 1999).
«Старая» классификация 1989 г. подверглась критике за то, что она придавала слишком большое значение возрасту пациента по сравнению с началом процесса заболевания. Например, «пародонтит взрослых» (ПП) как хроническое заболевание может также наблюдаться у подростков; быстро прогрессирующий пародонтит (RPP) наблюдался не только у молодых людей (EOP), но также мог появиться «внезапно» у пожилых пациентов; локализованная ювенильная форма (LJP) не наблюдалась только у молодых пациентов.Более того, «рефрактерный пародонтит» (РП) нельзя рассматривать как конкретное заболевание, потому что после лечения пародонтита заболевание может рецидивировать или заболевание может просто не поддаваться лечению.
Классификация 1999/2000
В этом третьем издании Цветового атласа пародонтологии последовательно используется самая последняя номенклатура (1999/2000), но несколько «старых» и хорошо известных терминов используются для периодических пояснений, например. g., LJP, который теперь классифицируется как «Тип III, агрессивный пародонтит A, локализованный.”
Таблица ниже представляет собой краткое изложение новой номенклатуры в помощь стоматологу. Полную и чрезвычайно полную «Классификацию заболеваний и состояний пародонта» можно найти в приложении («Классификации», стр. 519). Некоторые считают новую классификацию слишком обширной и всеобъемлющей, а другие критикуют ее как неполную!
Классификация заболеваний пародонта (Международный семинар AAP / EFP, 1999)
| Тип I | Болезни десен
A Заболевания десен, вызванные бляшками B Поражения десен без образования налета |
|
| Тип II | Хронический пародонтит
A Локализованный B Обобщенное |
|
| Тип III | Агрессивный пародонтит
A Локализованный B Обобщенное |
|
| Тип IV | Пародонтит как проявление системного заболевания A , связанное с гематологическими заболеваниями
B , связанные с генетическими заболеваниями C Иначе не указано (БДУ) |
|
| Тип V | Некротическое заболевание пародонта
A Язвенно-некротический гингивит (NUG) B Язвенно-некротический пародонтит (NUP) |
|
| Типы VI-VIII | Подробно описаны другие формы, а также переходы и «картины состояния» описанных заболеваний, а также сильные и слабые стороны новых классификаций (стр.519–522) и в оригинальных публикациях. | |
Гингивит
Гингивит, вызванный бляшками, простой гингивит, тип I A 1
Гингивит встречается повсеместно. Это вызванное бактериями воспаление (неспецифическая смешанная инфекция) краевой части десны (Löe et al. 1965).
В главе «Этиология и патогенез» описано развитие и прогрессирование гингивита от здоровой ткани до раннего поражения и до установленного гингивита (стр.56–59; Page & Schroeder 1976, Kornman et al. 1997). У детей раннее поражение (гингивит) с преобладанием Т-лимфоцитов может сохраняться в течение многих лет; с другой стороны, у взрослых стойкое поражение почти всегда представляет собой установленный гингивит (с преобладанием плазматических клеток), клиническая тяжесть которого может варьироваться. Клинически и патоморфологически можно разделить гингивит на легкий, средний и тяжелый, хотя эта классификация является относительно субъективной.
Для более точной диагностики воспаления десен целесообразно использовать общепринятые показатели, позволяющие количественно определять кровотечение при зондировании десневой борозды.
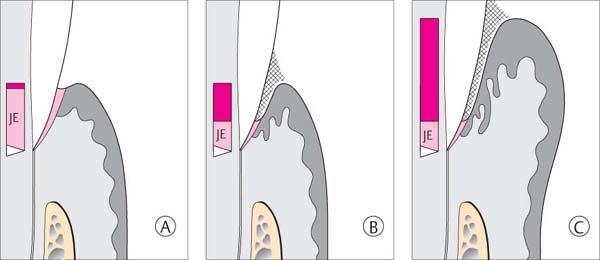
144 борозда и десневой карман
A Борозда: Гистологически в здоровой десне глубина борозды составляет не более 0,5 мм. Однако при зондировании зонд может проникнуть в соединительный эпителий на глубину до 2 мм.
B Десневой карман: При гингивите коронковая часть соединительного эпителия отделяется от зуба.Настоящей потери привязанности нет.
C Псевдокарман: При отеке десны может развиться псевдокарман.
Границу между здоровой десной и гингивитом установить трудно. Десна, которая кажется клинически здоровой, тем не менее, почти всегда показывает гистологически легкий воспалительный инфильтрат. Если наблюдается усиление клинического и гистологического воспаления, наблюдается латеральная пролиферация соединительного эпителия.JE отделяется от зуба на его краевой стороне, поскольку бактериальный фронт продвигается между поверхностью зуба и эпителием. В результате получается десневой карман т.
При тяжелом гингивите с отечным отеком и гиперплазией тканей часто образуется клинический псевдокарман.
Десневые карманы и псевдокарманы не являются настоящими пародонтальными карманами, потому что не произошло потери прикрепления соединительной ткани и не было апикальной пролиферации соединительного эпителия.Однако, поскольку среда псевдокарманов бедна кислородом, пародонтопатические анаэробные микроорганизмы могут процветать.
Это правда, что гингивит может перерасти в пародонтит. Однако даже без лечения гингивит может сохраняться в течение многих лет стационарно, проявляя лишь незначительные вариации интенсивности (Listgarten et al. 1985). При лечении гингивит полностью обратим.
Гистопатология
Клинические и гистопатологические картины установленного гингивита хорошо коррелируют (Engelberger et al.1983 г.).
Легкая инфильтрация, которая возникает даже в клинически здоровой десне, может быть объяснена реакцией хозяина на небольшое количество зубного налета, который присутствует даже в чистом зубном ряду. Такой налет состоит из непатогенных или умеренно патогенных микроорганизмов, в первую очередь из грамположительных кокков и палочек.
По мере увеличения накопления бляшек увеличивается и тяжесть клинически обнаруживаемого воспаления, о чем свидетельствует количество и размер воспалительного инфильтрата.Субэпителиальный инфильтрат состоит в основном из дифференцированных B-лимфоцитов (плазматических клеток) с меньшим количеством лейкоцитов других типов.
По мере нарастания воспаления все больше и больше гранулоцитов PMN мигрируют через соединительный эпителий. Как следствие, соединительный эпителий приобретает характеристики эпителия кармана (стр. 104, рис. 209; Müller-Glauser & Schroeder 1982), но без какой-либо значительной апикальной пролиферации.
145 Здоровая десна (слева)
.3 Эндодонтическая микробиология | Карманная стоматология
С момента пионерских исследований Миллера (1894 г.) наблюдается постоянный интерес к микробиологическим аспектам эндодонтических заболеваний. Почти все клинические ситуации, требующие эндодонтического лечения, имеют микробиологическую этиологию или могут позже развиться микробиологический компонент. Впоследствии, чтобы обеспечить наилучшие шансы на успех в лечении, стоматолог должен быть знаком с ключевыми аспектами эндодонтической микробиологии:
• роль микробов в этиологии и патогенезе различных заболеваний системы корневых каналов зуба;
• влияние лечебных процедур на микробную инфекцию;
• методы предотвращения повторного инфицирования корневого канала.
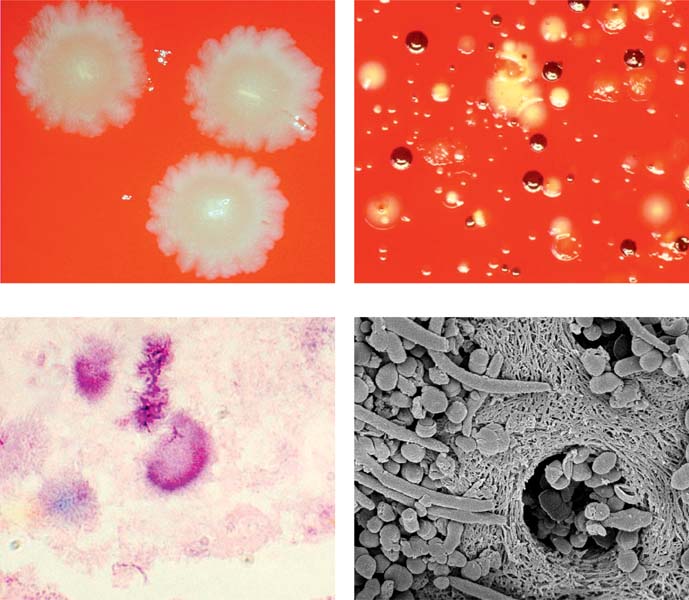
3.1 Обнаружение бактерий
Первичный апикальный пародонтит: инфицирование анаэробными бактериями. Анаэробные и микроаэрофильные бактерии являются ключевыми микробными компонентами первичного апикального периодонтита. Эти изображения показывают некоторые из наиболее важных микроорганизмов, вызывающих эндодонтическое заболевание.
Вверху слева: Fusobacterium nucleatum колоний.
Вверху справа: колонии Prevotella intermedia (темно-коричневый) и Porphyromonas gingivalis (светло-коричневый) вместе с колониями других бактерий из инфицированного корневого канала.
Слева внизу: гистологический препарат, показывающий колонии бактерий при периапикальном актиномикозе.
Внизу справа: Сканирующее электронное микроскопическое изображение бактерий, проникающих в дентинные канальцы.
Этиология апикального периодонтита
Связь между микробами и апикальным периодонтитом (АП) хорошо установлена. Используя гнотобиотических крыс (крыс, выращенных в стерильной среде), Kakehashi et al. (1965) были первыми, кто продемонстрировал бесспорную причинную связь между периапикальным воспалением (апикальный периодонтит = поражение эндодонтического происхождения [LED]) и присутствием микробов в корневом канале.По сравнению с нормальными крысами у животных-гнотобиотов с пульпой, контактирующей с ротовой полостью, и слюной без бактерий периапикальное заболевание не развивалось.
Результаты Какехаши и его коллег были проверены и уточнены Бергенгольцем (1974) и Сундквистом (1976), которые показали, что интактные некротические зубы человека проявляют апикальный периодонтит только , если бактерии присутствуют в корневом канале, тогда как некротические зубы со стерильными В корневом канале периапикальные патозы отсутствовали.
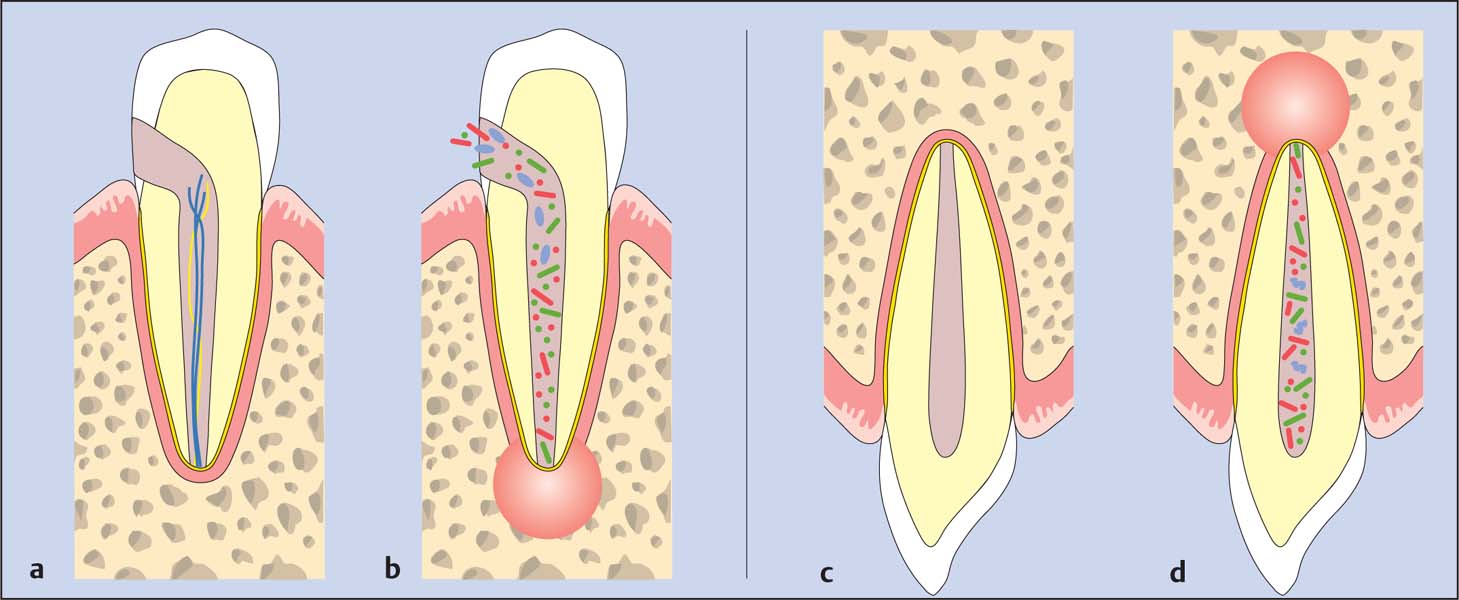
3.2 Классические исследования периапикального периодонтита
Kakehashi et al. (1965) продемонстрировали, что обнажение пульпы без бактерий не приводило к некрозу пульпы у крыс-гнотобиотов (а). Однако, как только экспериментальные животные вошли в контакт с крысами с нормальной бактериальной флорой ротовой полости, рентгенограммы вскоре после этого показали некроз пульпы и периапикальные поражения (b). Sundqvist (1976) изучал интактные, но некротизированные зубы с периапикальными поражениями и без них. Периапикальные поражения могут быть обнаружены только в зубах, в которых бактерии могут быть идентифицированы в корневых каналах и впоследствии культивированы (c, d).
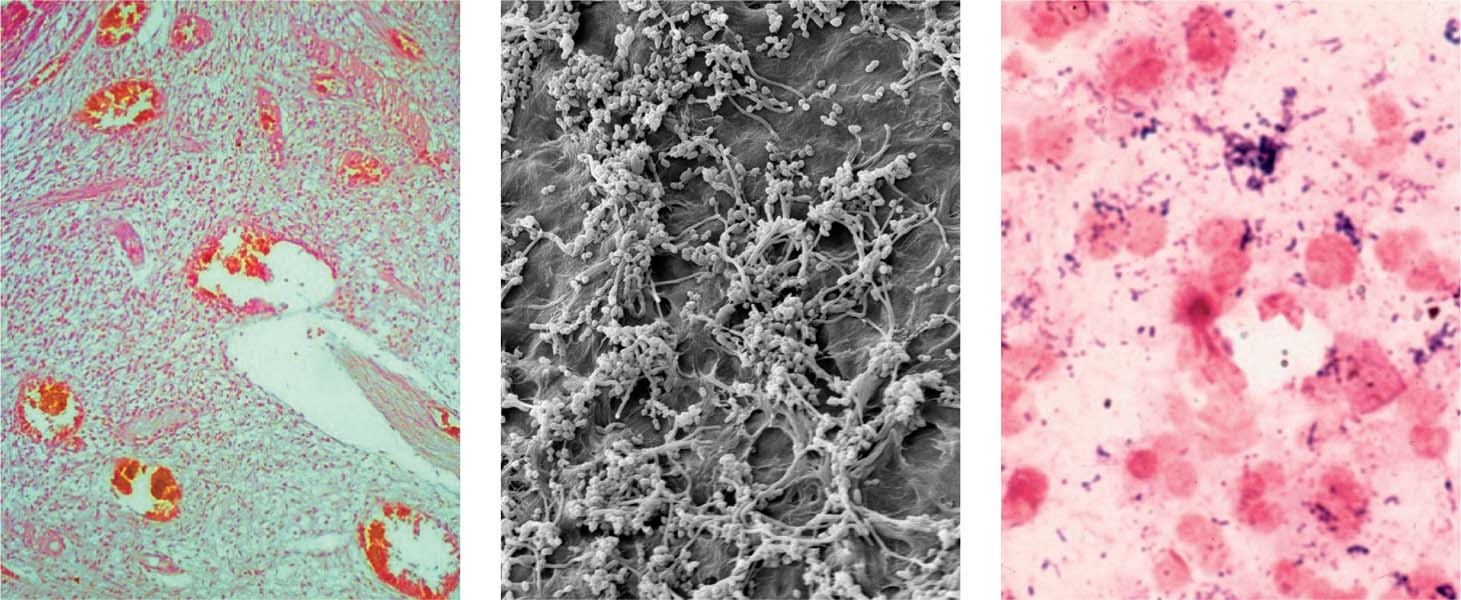
3.3 Бактериальная инфекция является причиной апикального периодонтита
Слева: воспаленная область коронковой пульпы. Хотя бактерии еще не проникли в пульпу, появляется начальная воспалительная реакция.
В центре: биопленка в корневом канале содержит бактерии (кокки и палочки) в плотных скоплениях различных морфотипов.
Справа: окрашенная по Граму биопсия некротизированного корневого канала зуба с ассоциированной AP; обратите внимание на относительно равномерное распределение многочисленных лейкоцитов (красный цвет), грамположительных кокков и палочковидных бактерий (синий).
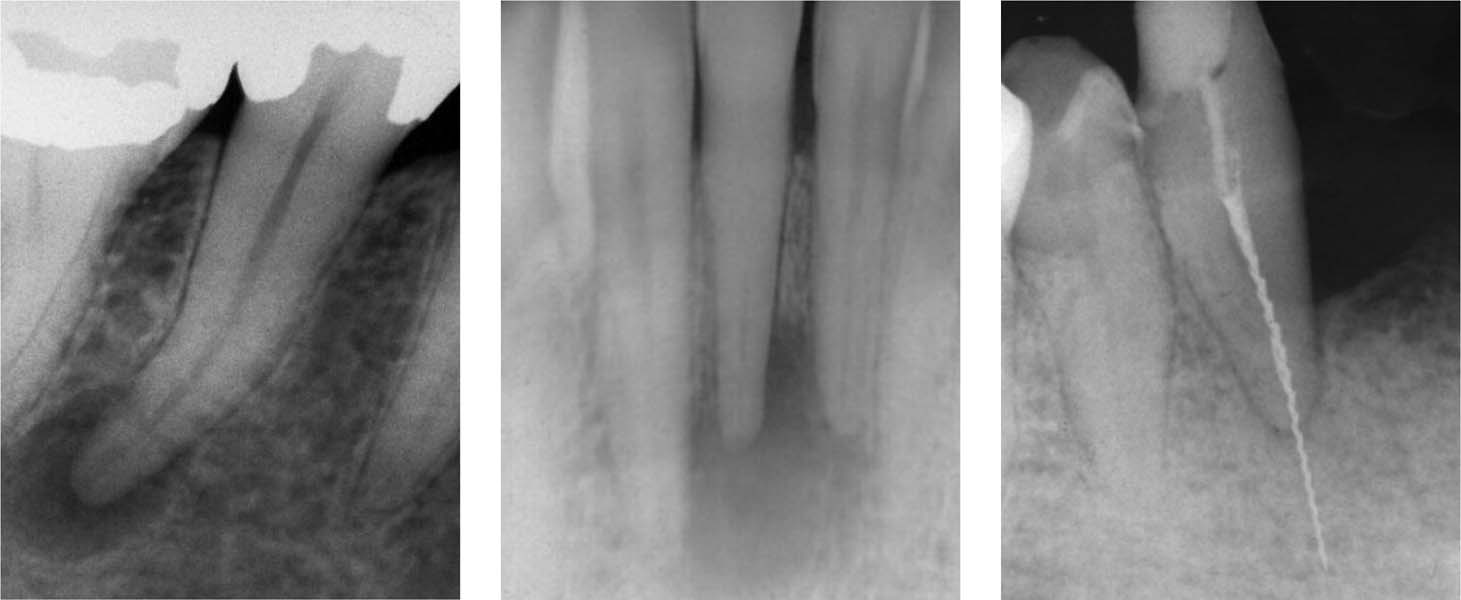
3.4 Внешний вид рентгенограммы
Слева: рентгенопрозрачное периапикальное поражение в этом некротизированном зубе указывает на наличие инфекции в некротизированном корневом канале.
В центре: AP в явно неповрежденном зубе. Этиология в таком случае обычно — травма, которая приводит к некрозу. Бактерии проникают через микроскопические каналы и боковые каналы или в виде бактериемии в корневой канал.
Справа: перелом Н-файла в зубе с частично заполненным корневым каналом; файл выходит далеко за вершину.Рентгенограмма не показывает никаких признаков апикального поражения.
Патогенез пульпита и апикального периодонтита
Первоначальные иммунологические реакции при развитии пульпита происходят в ответ на бактериальные антигены, высвобождаемые передним фронтом бактерий внутри кариозного поражения. Эти антигены сначала «исследуются» антиген-детектирующими / антигенпрезентирующими клетками (APC) пульпы.
Дендритные клетки являются основными APC в пульпе и макрофагах (кроме гистиоцитов), которые имеют молекулы главного комплекса гистосовместимости (MHC) класса II на своей клеточной поверхности (Jontell et al., 1998). Молекула класса II является продуктом гена MHC и представляет чужеродный материал (например, антигены) Т-клеткам в регионарных лимфатических узлах для распознавания.
После этого Т-клетки памяти попадают в кровоток в тканях, включая пульпу, где они вносят вклад в вторичный иммунный ответ. Когда микробные клетки в продвигающейся передней части кариозного поражения проникают в пульпу, может наблюдаться инфильтрация полиморфно-ядерных лейкоцитов и других воспалительных клеток, таких как Т-клетки памяти и плазматические клетки.
Реакции иммунологической защиты в любой части тела вызывают локальное разрушение тканей, и пульпа не является исключением. Микроабсцессы и очаговый некроз иногда можно увидеть в пульпе даже до того, как кариозное поражение (и микроорганизмы) проникает в пульпу.
По мере прогрессирования кариеса и увеличения антигенной нагрузки область некроза увеличивается в размерах, и в конечном итоге вся коронковая пульпа становится некротической. Только на этом этапе происходит инфицирование корневых каналов пораженного зуба.
Острые воспалительные реакции на прогрессирующую инфекцию в периапикальной области вовлекают многочисленные клетки системы воспалительного ответа хозяина и индуцируются эндогенными медиаторами, такими как простаноиды, кинины и нейропептиды. Интерлейкин-1 и простагландины являются ключевыми медиаторами резорбции периапикальной кости остеокластами (Сташенко и др., 1998).
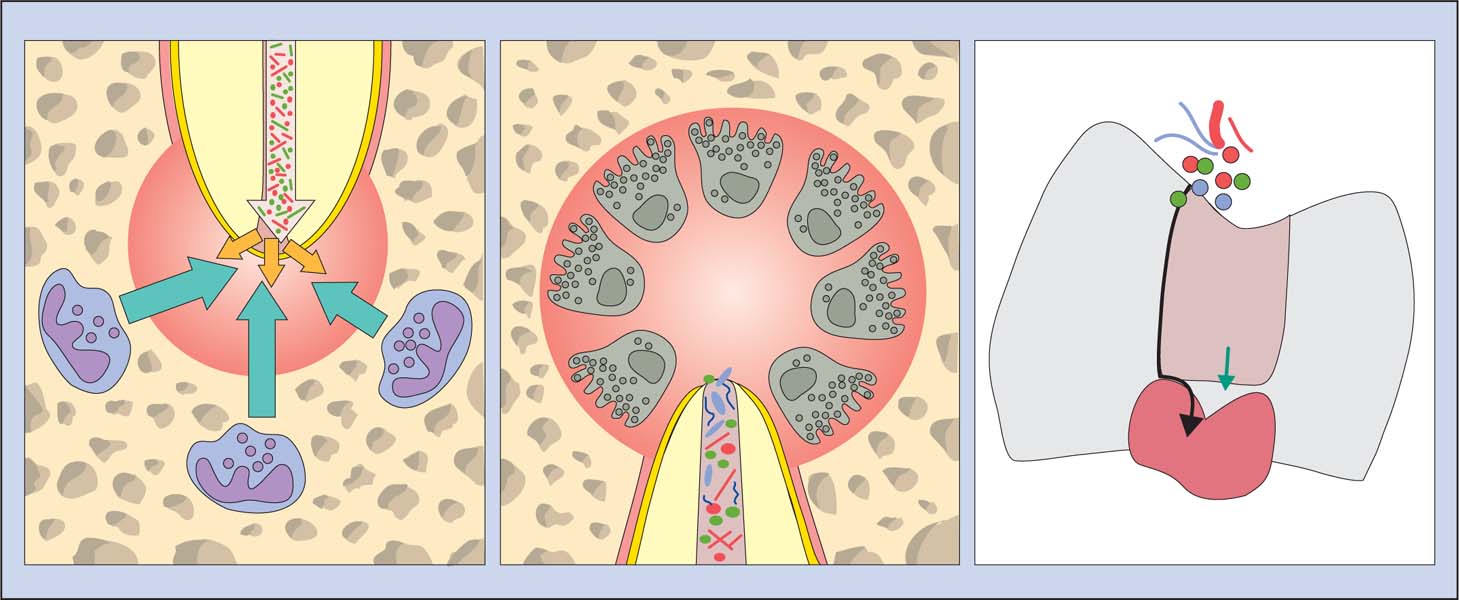
3,5 Иммунная реакция
Слева: стабильность в периапикальной области: клетки иммунной защиты подавляют вторжение микроорганизмов из некротизированного корневого канала.
Средний: В случае хронического ОП костная ткань резорбируется многоядерными остеокластами, которые активируются иммунологическим каскадом.
Справа: пульпа выдерживает химическое воздействие многочисленных пломбировочных материалов (зеленая стрелка). Утечка микробов через пространство между зубом и пломбировочным материалом корневого канала (черная стрелка) часто приводит к раздражению пульпы.
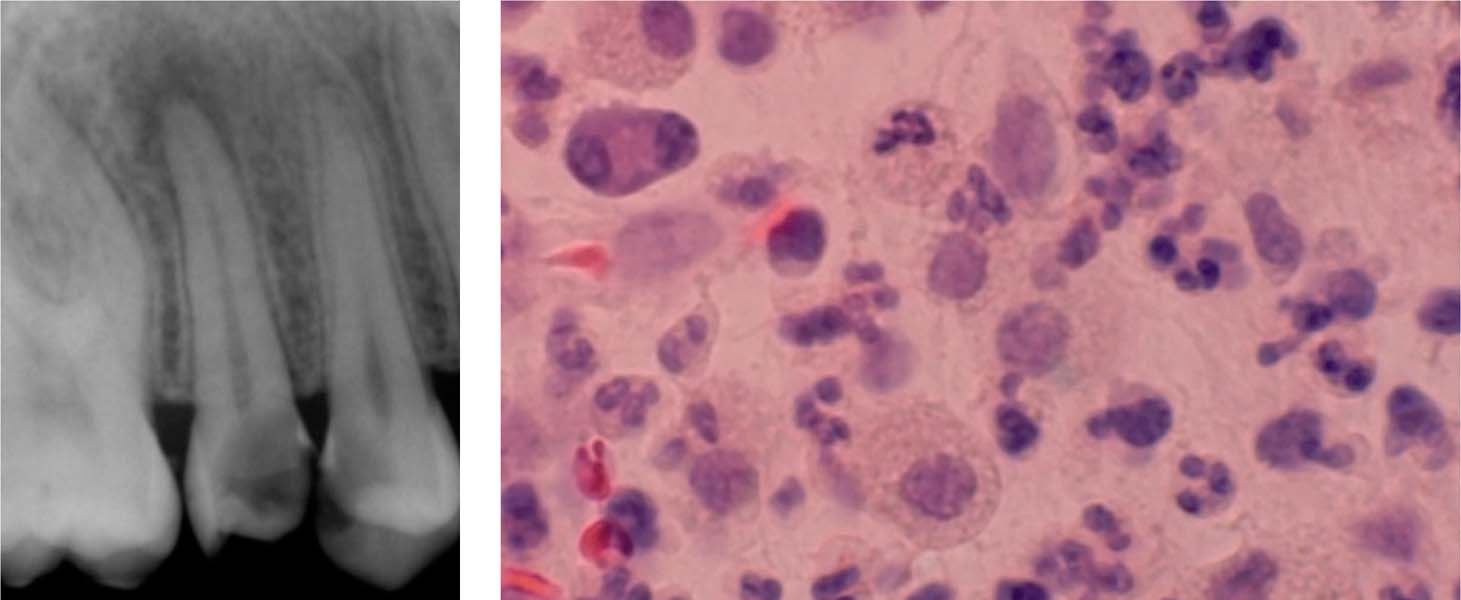
3,6 Апикальный периодонтит
Слева: рентгенограмма, показывающая глубокое кариозное поражение премоляра верхней челюсти.Второй премоляр верхней челюсти также имеет периапикальное поражение, представляющее AP.
Справа: Гранулоциты, плазматические клетки и лимфоциты видны на этом гистологическом срезе периапикальной области зуба с хроническим AP.
Микробиота при первичном апикальном периодонтите
Хронический апикальный пародонтит
Хронический апикальный периодонтит — это бессимптомное апикальное воспаление, вызываемое микробами в некротизированном корневом канале. Обычно это полимикробная инфекция, в которой преобладают облигатные анаэробные бактерии (Moller et al., 1966; Bergenholtz 1974; Канц и Генри, 1974; Сундквист, 1976, 1994; Heimdahl et al., 1985; ван Винкельхофф и др., 1985, 1988; Haapasalo et al., 1986a, b; Сунд Квист и др., 1989; Haapasalo 1993; Siqueira et al., 2001; Fouad et al., 2002; Хемалелакул и др., 2002; Мансон и др., 2002; Siqueira and Rocas, 2003, 2004a).
Количество различных видов в одном случае относительно невелико, обычно от двух до восьми видов, редко более 15 видов в одном зубе. Наиболее частыми изолятами являются Dialister pneumosintes (Bacteroides pneumosintes), Tannerella forsythensis (B.forsythus), Prevotella spp., Porphyromonas spp., Fusobacterium spp., Treponema spp., Campylobacter rectus (Wolinella recta), Micromonas micros (P. micros), Eubacterium sppid., Bifacterium Bifacterium spp. spp., Actinomyces spp., Propionibacterium spp., Lactobacillus spp. и Streptococcus spp. Большинство вышеперечисленных родов строго анаэробны, некоторые включают как анаэробные, так и факультативные анаэробные виды и штаммы, а стрептококки являются факультативными бактериями. E. faecalis реже наблюдается при первичном апикальном периодонтите, чем при эндодонтическом заболевании после лечения (Peciuliene et al., 2001; Rocas et al., 2004). Бактерии, наиболее часто выделяемые из первичных очагов апикального периодонтита, показаны на рис. 3.7 и 3.8.
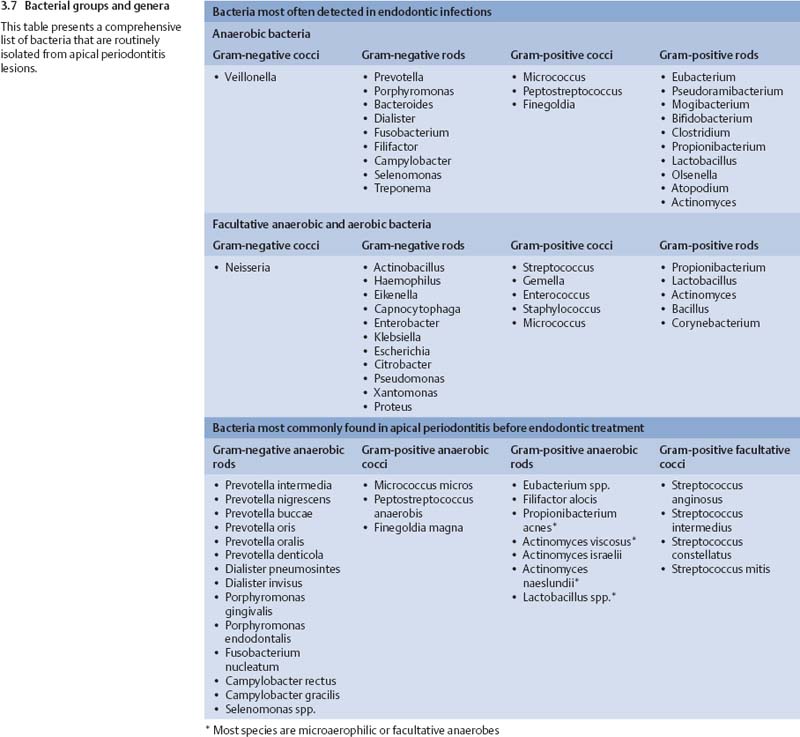
Острый апикальный пародонтит
Клинические признаки и симптомы острой апикальной инфекции включают боль, отек />
Только золотые участники могут продолжить чтение. Войдите или зарегистрируйтесь, чтобы продолжить
Связанные
. REFERENCIAS
|
