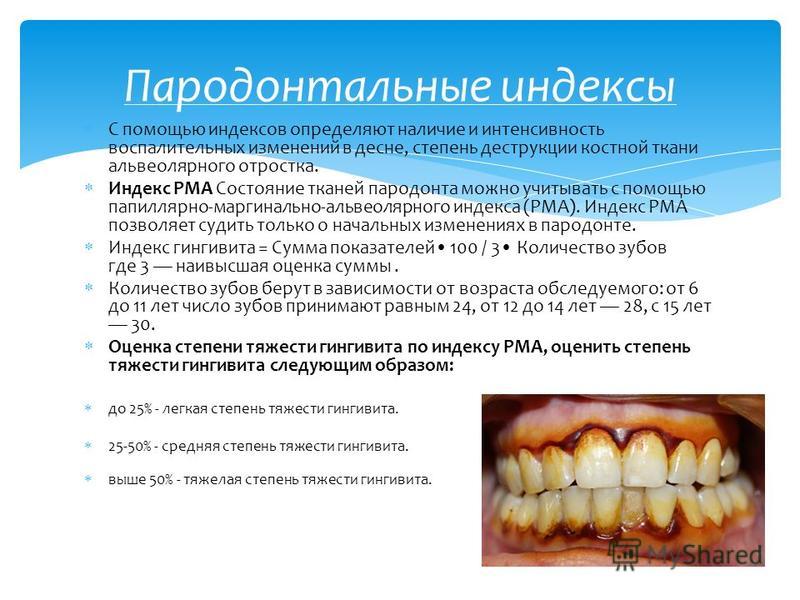
Пародонтит II стадии (средней тяжести): признаки и опасность заболевания
При пародонтите средней степени тяжести может начаться потеря зубов – тех, в области которых воспаление прогрессирует сильнее. Как правило, речь о боковых или жевательных зубах, на которые приходится максимальная нагрузка во время жевания.
Это одна из самых сложных и неприятных стадий пародонтита, поскольку предпринятые меры лечения не помогают (если не было комплексного подхода), а симптоматика вместе с воспалительным процессом только прогрессирует.
Диагностика заболевания: как достоверно определяется II стадия пародонтита
Диагностика данной стадии пародонтита проводится врачом терапевтом-пародонтологом или пародонтологом-хирургом. Большой акцент делается именно на комплексном подходе – крайне важно понять не только степень разрушения тканей пародонта, но и то, как воспалительный процесс действует на весь организм. Также важно увидеть и обратную связь – хоть и минимальная, но есть вероятность того, что причиной пародонтита стало не обильное скопление налета на зубах и деснах, а определенные заболевания организма.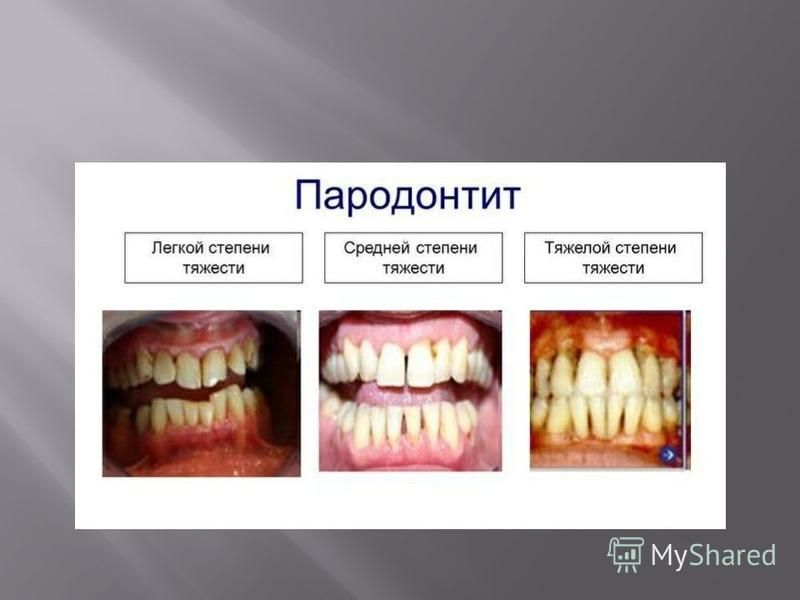
Комплексная диагностика обязательно проводится дважды – до начала лечения и после его окончания для оценки степени воспаления, восстановления разрушенных тканей, то насколько терапия была действенной.
- визуальный осмотр и сбор анамнеза – II стадию пародонтита можно определить даже путем визуального осмотра. Врачу будут видны пародонтологические карманы с гнойным содержимым, огромное количество зубных отложений. Кроме того, стоматолог в обязательном порядке пообщается с пациентом для выяснения, когда начались проблемы с деснами, какое лечение до этого момента проводилось, какие средства гигиены и как часто используются,
- измерение глубины пародонтальных карманов: для этого используются зонды с насечками (своеобразные линейки), специальные скейлеры. Выставляются определенные пародонтологические индексы, согласно которым проводится оценка степени потери десны и отчасти – костной ткани,
- компьютерная томография для оценки существующего объема костной ткани в нескольких измерениях,
- посев на анаэробную микрофлору – берется содержимое десневых карманов для точного определения возбудителя воспалительного процесса и назначения антибиотиков не общего профиля, а тех, что будут наиболее эффективными именно в вашем случае.
 Анализ сдается непосредственно в клинике – до лечения и через год для оценки результатов,
Анализ сдается непосредственно в клинике – до лечения и через год для оценки результатов, - анализ крови – клинический (общий), на уровень сахара в крови. Дополнительно также могут потребоваться иные анализы, например, показывающие количество определенных витаминов или уровень гормонального фона. Это важно для комплексной диагностики – для того, чтобы понять, что именно вызывает пародонтит и только ли в зубном налете дело.
Пародонтит. Симптомы и причины заболевания.
— какие бывают симптомы (признаки) пародонтита,
— причины пародонтита.
Пародонтит – это воспаление всех окружающих зуб тканей, сопровождающееся разрушением и убылью косной ткани, а также разрушением зубодесневого прикрепления.
Причины развития пародонтита.
Пародонтит может быть локализованным в области одного или нескольких зубов, а также иметь генерализованный характер (в области всех зубов).
Причины развития локализованного пародонтита:
1. Нависающие края пломб в межзубных промежутках − это приводит к травме межзубных сосочков, а также создает условия для задержки пищевых остатков в таких межзубных промежутках, и как следствие- развитие воспаления,
2. Нависающие края искусственных коронок или мостовидных протезов, травмирующие десну,
3. Плохо изготовленные съемные протезы, травмирующие десну,
4. Физическая травма (удар),
5. Окклюзионная травма (патология прикуса) − когда нагрузка при смыкании зубов распределяется не равномерно на все зубы, а есть участок преждевременного накусывания (суперконтакт). В месте такого суперконтакта зуб испытывает перегрузку, что сопровождается развитием воспаления. Очень часто оклюзионные травмы имеют место быть у пациентов, у которых отсутствует часть зубов.
Причины развития генерализованного пародонтита:
Генерализованная форма пародонтита, т.е. когда воспаление есть в области всех или большинства зубов − развивается вследствие плохой гигиены полости рта, наличия большого количества над и поддесневых зубных отложений.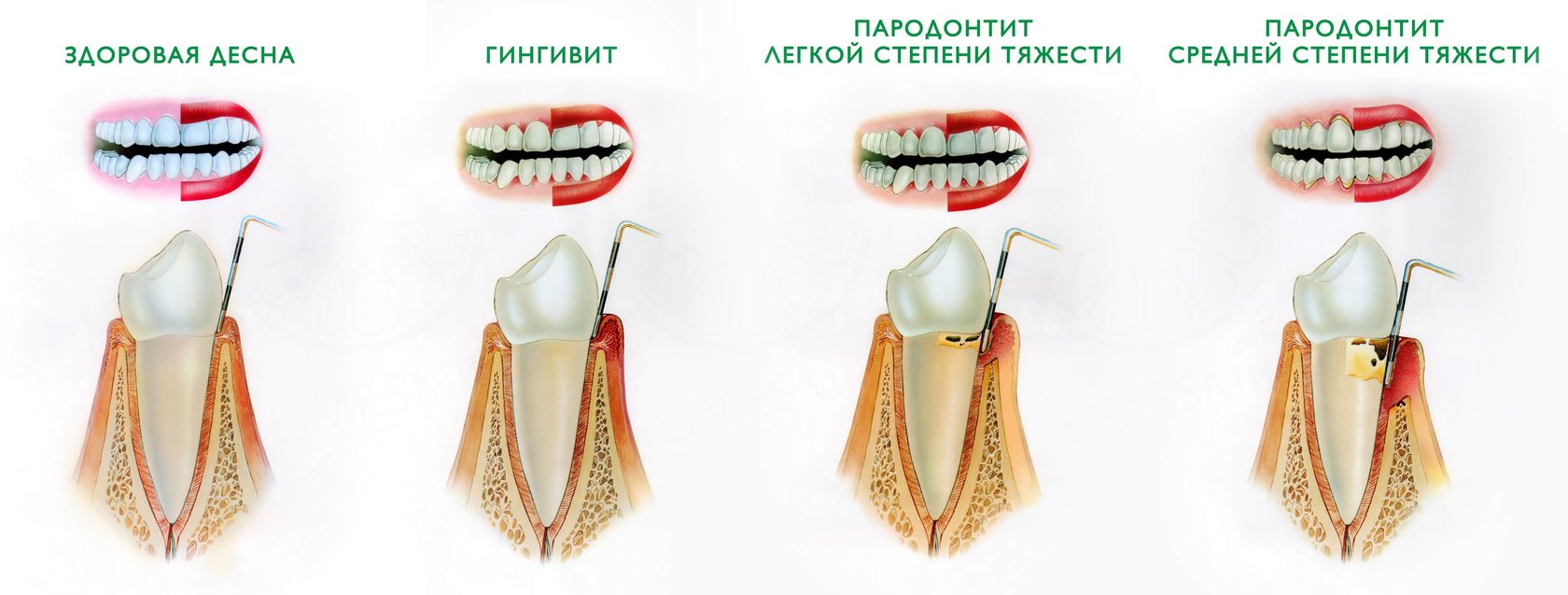 Токсины, выделяемые микроорганизмами зубного налета, запускают цепь воспалительных реакций в деснах, которые приводят к разрушению прикрепления зуба к кости, к разрушению костной ткани и т.д.
Токсины, выделяемые микроорганизмами зубного налета, запускают цепь воспалительных реакций в деснах, которые приводят к разрушению прикрепления зуба к кости, к разрушению костной ткани и т.д.
Симптомы пародонтита.
Симптоматика локализованной и генерализованной формы пародонтита мало чем отличается друг от друга, разница только в причинах возникновения воспаления и в количестве зубов, у которых развивается воспаление. Поэтому мы опишем только генерализованную форму, как наиболее часто встречающуюся. Симптомы генерализованного пародонтита будут зависеть от степени выраженности воспаления.
Пародонтит легкой степени.
Визуально определяется большое количество мягкого зубного налета, твердых зубных отложений, включая поддесневые зубные камни. Отмечается воспаление краевой десны, десневых сосочков: десна выглядит ярко красной или синюшной. Воспаленная десна легко кровоточит, например, при чистке зубов. Костная ткань вокруг зубов начинает рассасываться.
Пародонтит средней степени тяжести.
Происходит дальнейшее нарастание симптомов. Количество пародонтальных карманов увеличивается, а их глубина достигает 5 мм. Выделение серозно- гнойного экссудата из них становится более выраженным. Атрофия костной ткани вокруг зубов достигает 1/3-1/2 длины корней. Атрофия кости приводит к появлению подвижности зубов (1-2 степени, т.е. умеренная подвижность). Часто происходит обнажение шеек зубов и корней, или возможно наоборот воспалительное разрастание десны по типу гипертрофического гингивита. При обострении хронического воспаления могут возникать пародонтальные абсцессы (гнойники в деснах).
Часто на этом этапе возникают вторичные деформации зубных рядов – зубы начинают «разъезжаться», т.к. ослабленные ткани, удерживающие зубы в кости, не выдерживают жевательного давления.
Пародонтит тяжелой степени.
Происходит дальнейшее нарастание симптомов. Тяжелый пародонтит характеризуется часто возникающими обострениями, которые сопровождаются образованием абсцессов, резким припуханием десен, болями в них, увеличением подвижности зубов. Глубина пародонтальных карманов может достигать 5-6 мм и вплоть до верхушки корня. Атрофия костной ткани может достигать 2/3 и более длины корня.Подвижность зубов достигает 3-4 степени (сильная подвижность).
При тяжелой форме больные начинают страдать не только от местных симптомов, но также жалуются на слабость, недомогание, плохой сон, аппетит, обострение хронических заболеваний внутренних органов и т.д. Особенно сильно ухудшается состояние больных сахарным диабетом, сердечно-сосудистыми, гормональными, ревматоидными заболеваниями.
Обострение хронического пародонтита.
Существует также такое понятие, как «Течение заболевания». Для пародонтита характерно хроническое течение, когда симптоматика сглажена (без острых явлений воспаления), при этом периодически может возникать обострение пародонтита. Во время обострений симптоматика становится Острой, т.е. симптомы обостряются, становятся резко выраженными. Развитие обострения может быть связано как с истощением местных защитных механизмов полости рта, так и со снижением иммунитета организма.
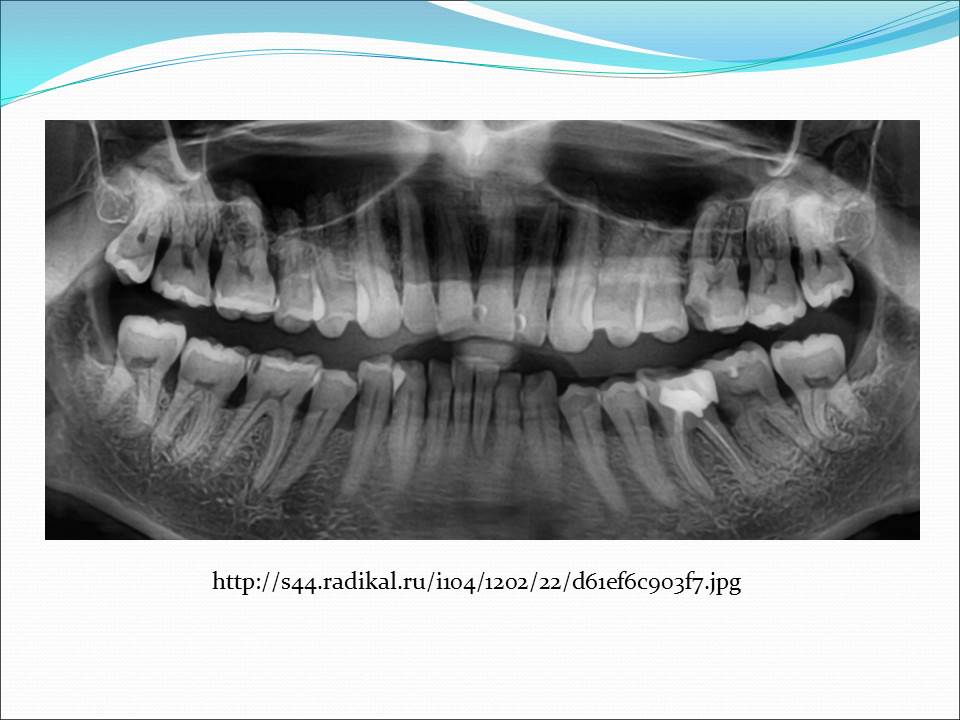
Диагностика пародонтита должна учитывать не только симптоматику и жалобы пациентов, но и обязательное рентгенографическое исследование. Как правило, при пародонтите проводят панорамную рентгенографию (ортопантомограмма). На таком панорамном снимке видны сразу все зубы и степень атрофии костной ткани у каждого зуба.
Пародонтит и Пародонтоз во время беременности.
Очень часто пациенты ошибочно используют термин «пародонтоз», подразумевая под ним заболевание, которое в действительности называется «пародонтит».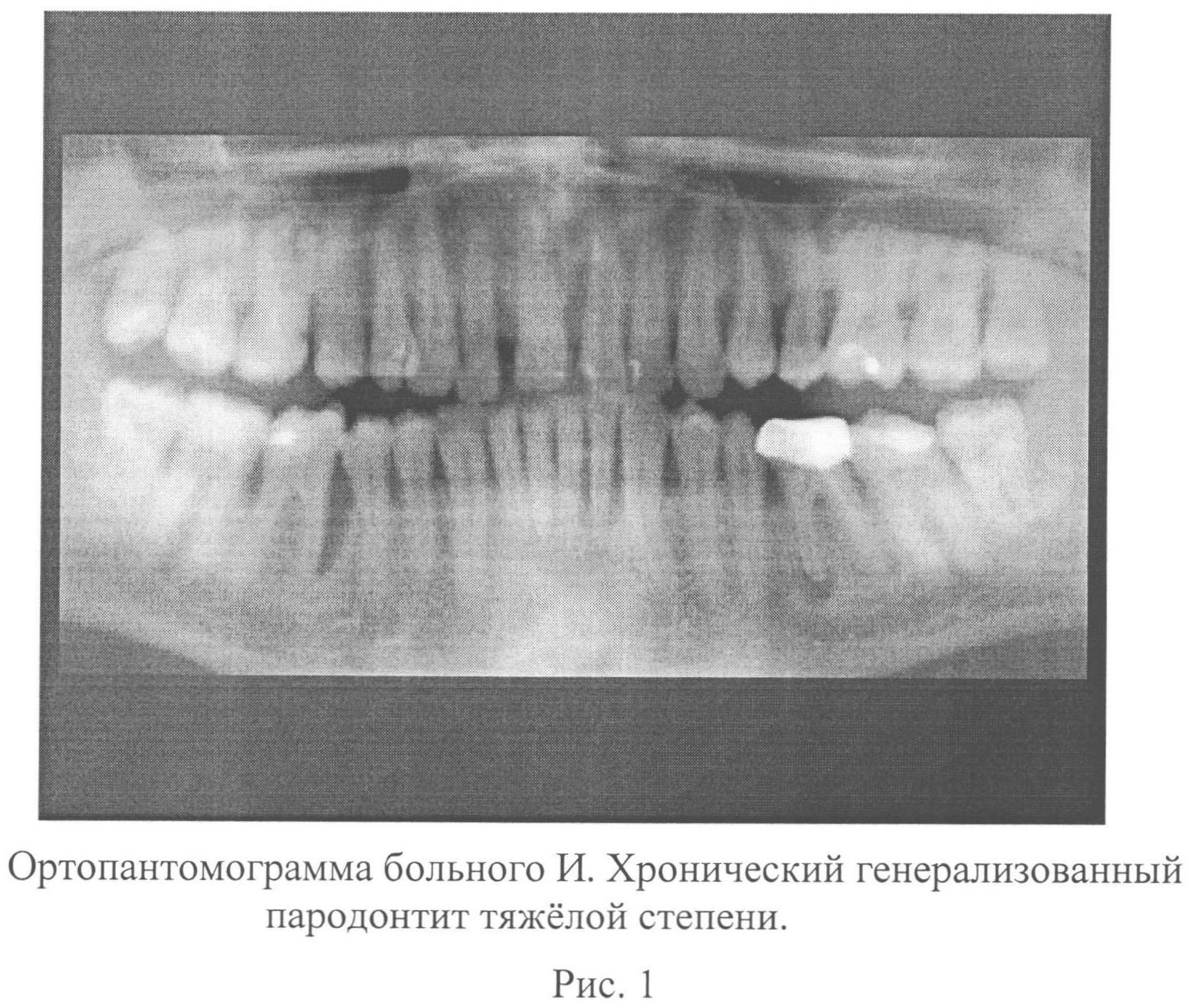 Перед началом лечения нужно правильно поставить диагноз, т.к. вместо пародонтита у беременной женщины может оказаться гингивит беременных.
Перед началом лечения нужно правильно поставить диагноз, т.к. вместо пародонтита у беременной женщины может оказаться гингивит беременных.
Какие же отличия пародонтоза и пародонтита у беременных?
Пародонтоз -это обменно-дистрофическое заболевание, которое проявляется медленной убылью десны и обнажением корней зубов. При этом воспаление в деснах отсутствует, при пародонтозе никогда не бывает ни кровоточивости, ни отека, ни болей.
Пародонтит — наоборот является воспалительным заболеванием десен, проявляющееся их кровоточивостью, отеком, покраснением или синюшностью, болями, образованием пародонтальных (зубодесневых) карманов с гнойным отделяемым. При средней и тяжелой степени пародонтита к описанным симптомам также присоединяется подвижность зубов, обнажение шеек и корней зубов.Пародонтит является следующим этапом развития хронического гингивита, который не был вовремя вылечен. Причина гингивита и пародонтита одинакова. Это недостаточная гигиена полости рта, при которой на зубах скапливается большое количество мягкого микробного зубного налета и твердых над и поддесневых зубных отложений.
Во время беременности у женщин появляется изменение гормонального фона, который является предрасполагающим фактором, что и ускоряет переход гингивита в пародонтит.
Отличия гингивита и пародонтита у беременных.
1. Симптомы гингивита у беременных:
— на зубах мягкий микробный зубной налет (микробная бляшка) и твердые наддесневые зубные отложения,
— кровоточивость десны (особенно при чистке зубов, при приеме жесткой пищи)
— покраснение или синюшность десны,
— иногда боли в десне,
— у беременных женщин (из-за гормональных изменений) к этим симптомам может присоединиться разрастание десневого края.
Гингивит является начальной стадией воспаления десны, при которой отсутствует образование пародонтальных карманов, подвижность зубов, обнажение корней зубов.
2. Симптомы пародонтита во время беременности:
Все вышеперечисленные симптомы гингивита, при пародонтите сохраняются.Основным отличием пародонтита от гингивита является:
— разрушение костной ткани вокруг зубов (при легкой форме пародонтита атрофия кости достигает 1/3 длины корня, при средней степени тяжести – до 1/2 длины корня, при тяжелом пародонтите атрофия достигает 2/3 и более длины корня),
— образование пародонтальных (зубодесневых) карманов (при разрушении кости одновременно происходит образование пародонтальных карманов и разрушение зубо-десневого прикрепления).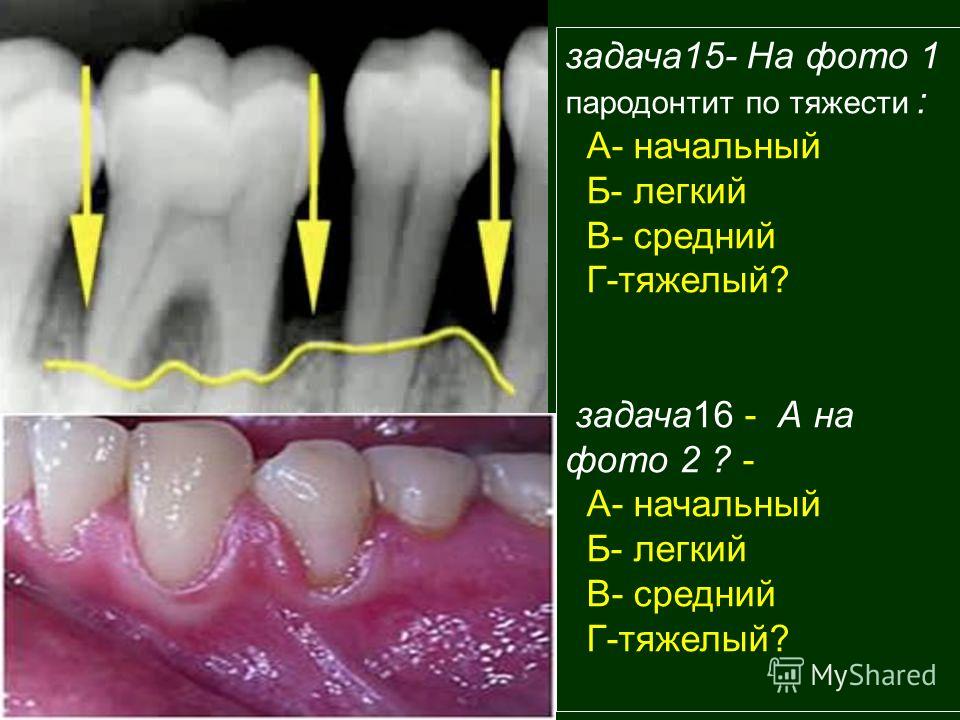 Глубина пародонтальных карманов зависит от тяжести воспаления и может составлять от 2-3 мм до 10 мм. Из пародонтальных карманов обычно выделяется серозно-гнойный экссудат,
Глубина пародонтальных карманов зависит от тяжести воспаления и может составлять от 2-3 мм до 10 мм. Из пародонтальных карманов обычно выделяется серозно-гнойный экссудат,
— появление подвижности зубов,
— обнажение шеек и корней зубов,
— на рентгенограмме будет видно, что уровень костной ткани соответствует норме (при гингивите разрушения костной ткани на рентгене Вы никогда не увидите), а на рентгенограмме, сделанной у пациента с пародонтитом средней степени тяжести будет видно, что костная ткань разрушена на 1/2 длины корня.
Лечение пародонтита у беременных.
Напомним, что основная причина развития пародонтита – это твердые зубные отложения и мягкий микробный зубной налет. Поэтому лечение будет направлено на устранение этих причин.
Удаление над и поддесневых зубных отложений это самый главный этап лечения, т.к. если не удалить причину заболевания, то все остальные мероприятия дадут, лишь временный и весьма небольшой эффект.
Снимают зубные отложения чаще ультразвуком, но можно делать это ручными инструментами.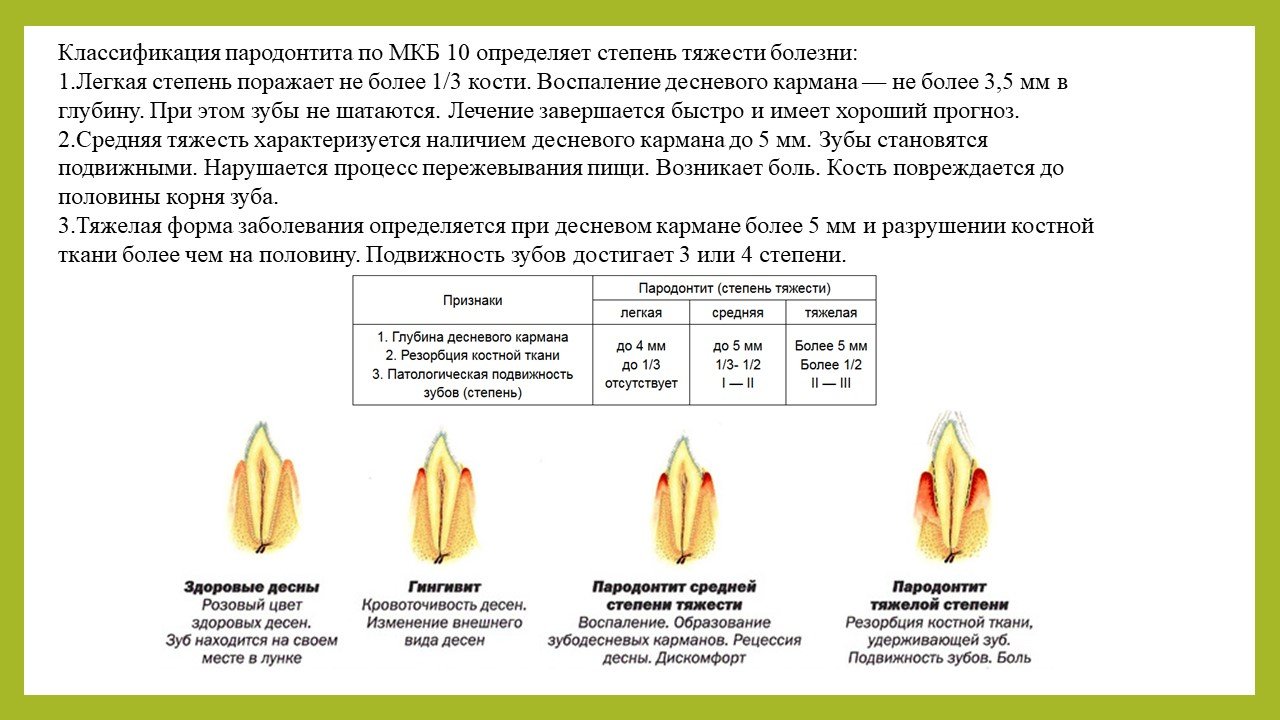 После снятия отложений зубки обязательно полируются специальными щетками и пастами.
После снятия отложений зубки обязательно полируются специальными щетками и пастами.
В первом триместре беременности обычно любые стоматологические вмешательства (анестезия, лечение зубов) противопоказаны, но зубные отложения снимать можно. Но, если возможно, то лучше даже такую процедуру перенести на второй триместр. Второй триместр является наиболее безопасным для лечебных процедур.
В третьем триместре снимать зубные отложения тоже можно, но в связи с повышенной утомляемостью и нервозностью беременных в этот период – лучше всё же (если есть такая возможность) перенести процедуры на период после родов.
После снятия зубных отложений, врач назначает противовоспалительную терапию индивидуально.
Противовоспалительная терапия – это такая терапия, которая обычно состоит из антисептических полосканий и аппликаций противовоспалительными гелями. Курс обычно длится 10 дней, проводить его можно (в случае невыраженного воспаления) даже в домашних условиях.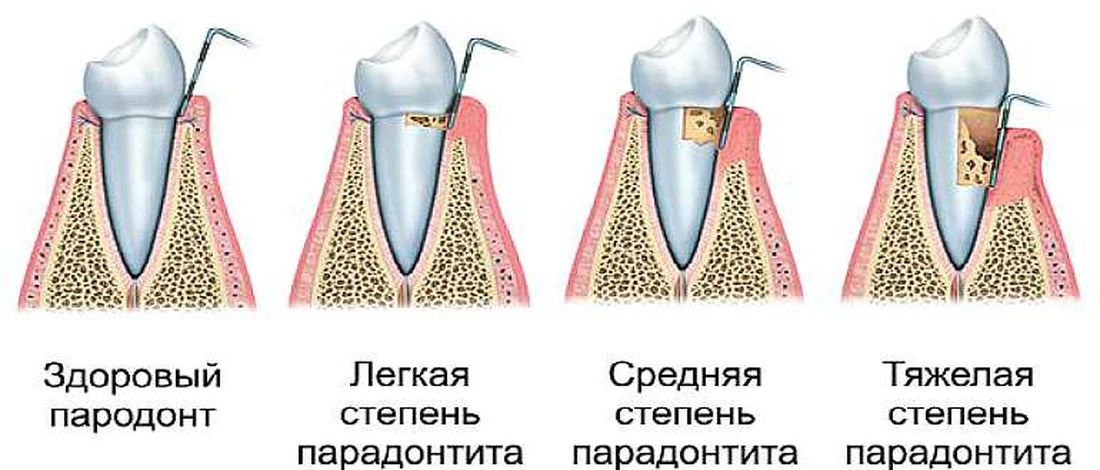 Напоминаем, что эффективен такой курс будет только после снятия зубных отложений.
Напоминаем, что эффективен такой курс будет только после снятия зубных отложений.
Врач назначит вам самые безопасные средства для антисептического полоскания полости рта. Лучше использовать готовые растительные эликсиры для полосканий, которые продаются в аптеках. Но правильный выбор средств сможет сделать только врач! Кроме полосканий врач назначит и аппликации на десну противовоспалительных гелей.
Многие гели не рекомендуется назначать беременным женщинам в 1-м триместре беременности (во 2-3- м триместрах – можно).
Правильно назначенные стоматологом гели наносятся на краевую часть десны и межзубные сосочки, как с передней, так и с задней поверхности зубов. После нанесения желательно 2-3 часа не принимать пищу и не полоскать рот (пить можно). Наносятся 2 раза в день утром и вечером сразу после полоскания антисептиками. Курс не более 10 дней.Так же врач подберет для Вас противовоспалительные зубные пасты –примером хорошей противовоспалительной зубной пасты является, например, «Пародонтакс». Эта паста содержит высокие концентрации лекарственных трав, а также содержит в своем составе небольшое количество солей (поэтому солоноватая на вкус). Содержание солей позволяет вытягивать из десен и зубодесневых карманов.
Эта паста содержит высокие концентрации лекарственных трав, а также содержит в своем составе небольшое количество солей (поэтому солоноватая на вкус). Содержание солей позволяет вытягивать из десен и зубодесневых карманов.
После снятия зубных отложений и назначения противовоспалительной терапии, стоматолог на приеме обучит Вас адекватной гигиене полости рта, т.к. все воспалительные заболевания десен связаны с недостаточной гигиеной полости рта.
У беременных женщин (в связи с гормональной перестройкой) воспаление возникает даже при минимальном количестве зубного налета и зубного камня, в связи с чем, им нужно уделять гигиене в 2 раза больше времени, чем остальным людям.
Огромную помощь в поддержании гигиены полости рта может оказать ирригатор для промывания межзубных промежутков, пародонтальных карманов и других труднодоступных участков полости рта. Так же беременным нужно соблюдать правильный режим питания. Для этого необходимо избегать частых перекусываний и потребления сладких напитков между основными приемами пищи. Если Вы съели печенюшку или конфетку – значит нужно идти чистить зубы, т.к. углеводы – это главное сырье для размножения микробов в полости рта. Если Вам лень выполнять это простое правило, то это по большому счету говорит о бессмысленности лечения и неизбежном прогрессировании заболевания даже в случае проведения противовоспалительных мероприятий.
Если Вы съели печенюшку или конфетку – значит нужно идти чистить зубы, т.к. углеводы – это главное сырье для размножения микробов в полости рта. Если Вам лень выполнять это простое правило, то это по большому счету говорит о бессмысленности лечения и неизбежном прогрессировании заболевания даже в случае проведения противовоспалительных мероприятий.
Дополнительные лечебные мероприятия при заболеваниях пародонта.
Если у Вас гингивит, то всего вышеперечисленного вполне достаточно, чтобы вылечить это заболевание и забыть о кровоточивости десен. Но если у Вас развился Пародонтит, то все вышеперечисленные мероприятия – это только базовое лечение, направленное на снятие симптомов воспаления. Как известно при пародонтите возникает подвижность зубов, появляются глубокие пародонтальные (зубодесневые) карманы, поэтому необходимы дополнительные лечебные мероприятия. К ним относится шинирование подвижных зубов, кюретаж пародонтальных карманов.
Статью подготовила: Заведующий отделением: врач-стоматолог-терапевт Логиновских Татьяна Сергеевна
Статья: Пародонтит.
 Диагностика и лечение
Диагностика и лечение Прочитайте и узнайте больше:
-
Пародонтит, что это и стоит ли его лечить?
-
Современные методы лечения пародонтита?
-
Возможно ли лечение пародонтита в домашних условиях, народными средствами?
Пародонтит – это воспалительное заболевание десен, которое сопровождается разрушением связочного прикрепления зуба к кости, рассасыванием костной ткани вокруг зуба, что приводит к потере зубов.
Проверьте признаки! Быть может, пора к пародонтологу!
- кровоточивость десен при чистке зубов и приеме жесткой пищи
- слизистая десен отечная, красная или синюшная
- бывают ли боли в деснах
- надавите на край десны – есть отделяемое, очень неприятный запах?
Поспешите, чем раньше пародонтолог поставит диагноз, начнет лечение, тем выше вероятность успешного результата и лучше прогноз.
Посмотрите, как выглядит пародонтит
Фото (с.) 24stoma.ru
Пародонтит может быть локализованным в области одного или нескольких зубов, а также иметь генерализованный характер (в области всех зубов).
Причины развития локализованного пародонтита:
- Нависающие края пломб в межзубных промежутках − это приводит к травме межзубных сосочков, а также создает условия для задержки пищевых остатков в таких межзубных промежутках и для развития воспаления.
- Нависающие края искусственных коронок или мостовидных протезов, травмирующие десну.
- Плохо изготовленные съемные протезы, травмирующие десну.
- Физическая травма (удар).
- Чаще — окклюзионная травма (патология прикуса) − когда нагрузка при смыкании зубов распределяется не равномерно на все зубы, а есть участок преждевременного накусывания (суперконтакт). В месте такого суперконтакта зуб испытывает перегрузку, что сопровождается развитием воспаления.

- Часто бывает у пациентов с частичным отсутствием зубов.
Причины развития генерализованного пародонтита:
Микробное расплавление костной ткани и связочного аппарата зубов из-за плохой гигиены полости рта, наличия над- и поддесневых зубных отложений. Зубной камень — минералы слюны, пищевой остаток, микробы. Токсины, выделяемые микроорганизмами зубного налета запускают цепь воспалительных реакций в деснах, которые приводят к разрушению прикрепления зуба к кости, к разрушению костной ткани и т.д.
Пародонтит: фото
Симптомы пародонтита будут зависеть от степени выраженности воспаления. Принято выделять следующие степени тяжести пародонтита:
Пародонтит легкой степени:
- Визуально определяется мягкий зубной налет, твердые зубные отложения, включая поддесневые зубные камни.
- Воспален край десны, межзубные сосочки: десна выглядит ярко красной или синюшной.
- Воспаленная десна легко кровоточит при дотрагивании инструментом.

- По рентгенограмме — костная ткань вокруг зубов начинает рассасываться. Атрофия кости достигает 1/4-1/5 длины корня.
- Имеются пародонтальные карманы глубиной до 3,5 мм (норма 1,5-2 мм), из которых при надавливании выделяется серозно-гнойный экссудат.
Пародонтит средней степени тяжести:
- Симптомы нарастают.
- Глубина пародонтальных карманов достигает 5 мм. Выделение серозно-гнойного экссудата более выраженным.
- Атрофия костной ткани вокруг зубов достигает 1/3-1/2 длины корней.
- Появляется подвижность зубов (1-2 степени, т.е. умеренная подвижность).
- Часто происходит оголение шеек зубов и корней, или наоборот- воспалительное разрастание десны по типу гипертрофического гингивита.
- Боли в дёснах.
- При обострении хронического воспаления могут возникать пародонтальные абсцессы (гнойники в деснах).
- Часто на этом этапе возникают вторичные деформации зубных рядов – зубы начинают «разъезжаться», т.
 к. ослабленные ткани, удерживающие зубы в кости, не выдерживают жевательного давления. Особенно это заметно в области передних зубов.
к. ослабленные ткани, удерживающие зубы в кости, не выдерживают жевательного давления. Особенно это заметно в области передних зубов. - Ухудшается общее состояние больных: появляется повышенная утомляемость, слабость, также происходит снижение иммунитета и частые простудные заболевания, отягощаются имеющиеся соматические хронические болезни, артериальное давление трудно стабилизируется
Пародонтит тяжелой степени:
- Происходит дальнейшее нарастание симптомов.
- Тяжелый пародонтит характеризуется часто возникающими обострениями, которые сопровождаются образованием абсцессов, резким припуханием десен, болями в них, увеличением подвижности зубов
- Глубина пародонтальных карманов может достигать 6-7 мм и вплоть до верхушки корня.
- Атрофия костной ткани может достигать 2/3 и более длины корня.
- Подвижность зубов достигает 3-4 степени (сильная подвижность).
- При тяжелой форме больные начинают страдать не только от местных симптомов, но также жалуются на слабость, недомогание, плохой сон, аппетит, обострение хронических заболеваний внутренних органов и т.
 д. Особенно сильно ухудшается состояние больных сахарным диабетом, ЖКТ, сердечно-сосудистыми, гормональными, ревматоидными заболеваниями.
д. Особенно сильно ухудшается состояние больных сахарным диабетом, ЖКТ, сердечно-сосудистыми, гормональными, ревматоидными заболеваниями.
Фото (с.) 24stoma.ru
Обострение пародонтита.
Для пародонтита свойственно хроническое течение, когда симптоматика сглажена (без острых явлений воспаления), при этом периодически возникает обострение, когда все симптомы резко выражены. Развитие обострения может быть связано как с истощением местных защитных механизмов полости рта, так и со снижением иммунитета организма.
Почему необходимо лечить пародонтит ?
Основные причины:
- Полость рта — это начало пищеварительного тракта, и инфекция с пищей попадает в желудок, кишечник; через слизистую полости рта токсины постоянно всасываются в кровоток и разносятся по ко всем органам инфицируя их, сенсибилизируют организм, развиваются аллергии.
- Подвижные зубы плохо пережёвывают пищу
- Выпадение зубов так же приводит к затрудненному жеванию, правильному формированию звуков
- Нарушается эстетика, снижается коммуникативная активность и качество жизни.
Алгоритм обследования и лечения пациентов с пародонтитом.
1. Консультация врача-пародонтолога.
Выберите медицинский центр, где работают врачи разных специализаций, оснащенный необходимым современным оборудованием диагностическим и лечебным, и своего лечащего врача — пародонтолога. Так как в лечении пародонтита очень важен комплексный подход. По опыту можно сказать, что врачами-пародонтологами, в большинстве случаев, работают обычные стоматологи — терапевты даже без соответствующей подготовки. Желательно обращаться к тем специалистам, которые имеют сертификаты и дипломы, подтверждающие то, что врач прошел подготовку (усовершенствование) именно по специальности «Пародонтология».
Диагноз «пародонтит» врач ставит на основании жалоб, клинического, функционального, рентгенологического обследования. После чего, первое, что нужно сделать – это составить план дополнительных обследований и лечебных мероприятий. Сделать это не так просто, как может показаться.
Если заболевание имеет легкую степень тяжести и при наличии всех зубов, то достаточно консультации и лечение только врача-пародонтолога.
В случае, когда заболевание имеет среднюю и тяжёлую степень, есть нарушения прикуса, есть отсутствующие зубы или зубы подлежащие удалению в процессе лечения – необходима совместная консультация врача-пародонтолога, врача-ортопеда (протезиста), ортодонта, стоматолога-терапевта, соматических специалистов Помните, что планировать протезирование, лечение зубов необходимо еще до начала собственно пародонтологического лечения.
Все эти специалисты во время осмотра пациента должны:
- определить прогноз тех или иных зубов (сохранение, удаление),
- предложить пациенту возможные варианты лечения, протезирования,
- согласовать с пациентом план лечения, его стоимость,
- определить последовательность применения методов лечения пародонтита в данной клинической ситуации.
Рентген-диагностика.
Для полноценной консультации будут необходимы рентгеновские снимки зубов (прицельные и панорамные), позволяющие оценить степень тяжести заболевания. На прицельном Rg Вы можете увидеть, что костная ткань в области центральных верхних резцов разрушена на 1/2 длины корня зуба.
На фото представлен панорамный рентгеновский снимок. По такому снимку можно оценить сразу все зубы, включая состояние ранее вылеченных зубов.
Лечение пародонтита зависит от того, насколько далеко зашел воспалительный процесс. Чем выше степень тяжести , тем лечение сложнее, дольше, дороже, тем хуже прогноз.
2. Удаление над- и поддесневых зубных отложений.
Помните, что причиной пародонтита в 99,9% случаев является недостаточная гигиена полости рта. Мягкий зубной налет и твердые над- и поддесневые зубные отложения являются главной причиной воспаления в деснах. И никакое лечение не может быть эффективным без удаления причинного фактора.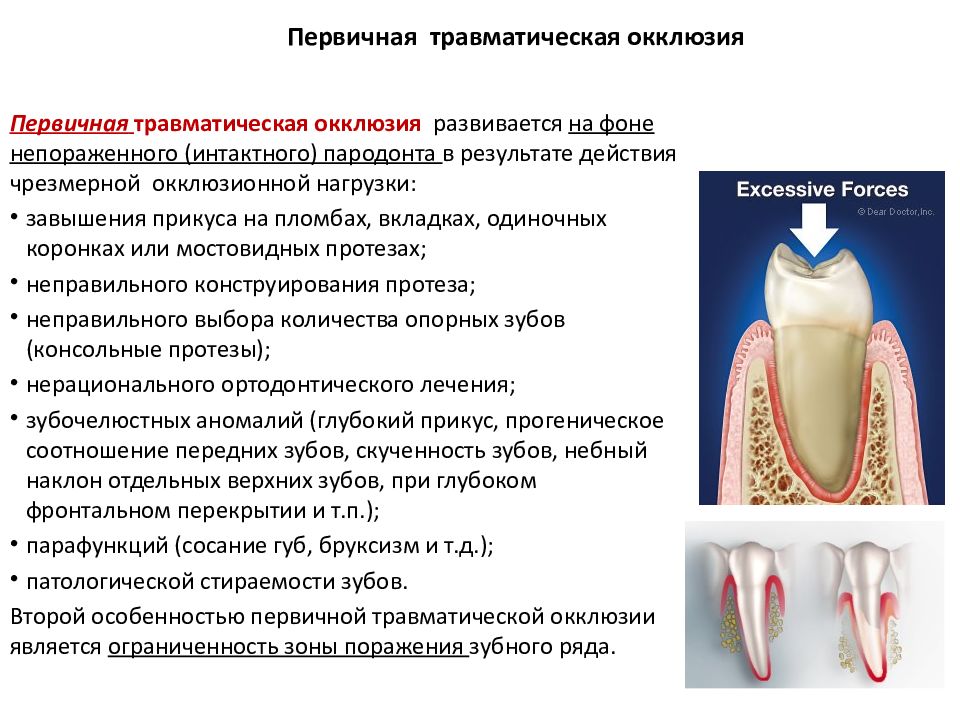 Поэтому основа лечения – это удаление зубных отложений и зубного налета. Лучше всего это делать при помощи ультразвука.
Поэтому основа лечения – это удаление зубных отложений и зубного налета. Лучше всего это делать при помощи ультразвука.
Я работаю на аппарате «Пъезон 400» фирм EMS и «Вектор»Durr Dental. Для полировки поверхностей применяю аппарат Аэр Фло фирм EMS.
При наличии противопоказаний к ультразвуку применяют специальные инструменты-ручные, пародонтологические кюреты, механические фрезы.
ДО ПОСЛЕ
3. Противовоспалительная терапия.
После того как пародонтолог удалил Вам зубные отложения, научил Вас правильно чистить зубы и пользоваться зубной нитью – необходимо снять воспалительные явления в деснах (отек, кровоточивость, боли, гноетечение). Целью противовоспалительной терапии также является подавление микробной микрофлоры в пародонтальных карманах, иначе пародонтит и дальше будет прогрессировать.
Медикаментозное лечение пародонтита можно разделить на местное и общее:
- общие — пероральные препараты, разной направленности действия, витамины, НПВС
- аплликации мазями, гелями, антибакрериальные инстилляции, ирригации.

Физиолечение:
- высокоэффективное лазерное лечение — стерилизация карманов, повышение регенерации тканей пародонта, снятие болей. В центре «СТОМО» специалист работает лазером «Picasso» AMD.
- электрофорез для более глубокого проникновения лекарственных средств в ткани.
Но нужно понимать, что процедуры лазер или электрофорез – это лишь вспомогательные методы, которые позволяет быстрее снять симптомы воспаления.
4. Санация полости рта, подготовка к протезированию
Параллельно со снятием зубных отложений и противовоспалительной терапией необходимо начинать лечение кариозных зубов, удаление нежизнеспособных зубов. Если на этапе составления плана лечения была определена необходимость протезирования мостовидными протезами или съемными протезами, то на этом этапе может проводиться подготовка зубов к протезированию, например депульпирование зубов.
Нужно отметить, что удаление из зуба нерва и пломбирование корневых каналов применяется не только при лечении пульпитов, периодонтитов. При пародонтите рекомендуют депульпировать зубы, у которых
При пародонтите рекомендуют депульпировать зубы, у которых
- величина атрофии костной ткани превышает 1/2 длины корня зуба,
- имеются глубокие пародонтальныекарманы достигающие 2/3 длины корня зуба.
Это связано с тем, что при таких условиях патогенная микрофлора из пародонтальных карманов может проникнуть через верхушку корня в пульпу зуба, вызвав развитие пульпита. Положительное влияние депульпирования зубов на подавление воспаления доказывается и тем, что подвижность депульпированных зубов (в подавляющем большинстве случаев) уменьшается.
Дальнейшая последовательность действий будет зависеть от клинической ситуации. Дальше может проводиться хирургическое лечение, шинирование подвижных зубов стекловолокном, могут изготавливаться временные и постоянные шинирующие зубные протезы, производиться избирательное пришлифовывание зубов.
5. Шинирование при пародонтите.
Временное шинирование обычно проводят при наличии подвижности зубов 2-3 степени с целью их укрепления, скорейшего прекращения воспаления и прогрессирования атрофии кости, и в конечном итоге, чтобы продлить срок их жизни.
6. Хирургическое лечение пародонтита.
Нужно сказать, что это один из самых важных методов, использующихся в комплексной терапии пародонтита. Это единственный радикальный метод, применение которого позволяет остановить прогрессирование данного заболевания. Хирургическое лечение пародонтита заключается в удалении из-под десны воспалительной грануляционной ткани, образующейся на месте рассосавшейся кости, а также из пародонтальных карманов, подсадке синтетической косной ткани, коррекции десневого края десны.
И, кстати, очень мало специалистов-хирургов-пародонтологов, способных делать эти сложные операции так, как это действительно правильно делать. В погоне за заработком – за такие операции берутся даже стоматологи-терапевты, которые не имеют должных навыков и умений. И даже среди амбулаторных хирургов-стоматологов достаточно мало тех, кто может провести данное хирургическое вмешательство правильно. В центре «СТОМО» работают только высококвалифицированные спецалисты, в том числе хирург-пародонтолог.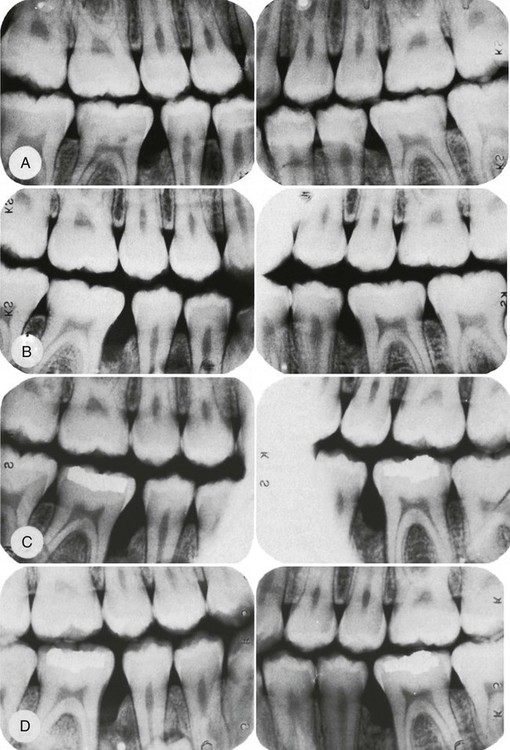
7. Протезирование при пародонтите.
Ортопедическое лечение пародонтита проводится у тех пациентов, у которых есть отсутствующие зубы. Этот этап лечения является по сути заключительным (не считая последующей периодической поддерживающей терапии), и от него во многом будет зависеть прогноз зубов. Цель ортопедического этапа лечения – восстановить жевательную эффективность зубных рядов, снизить механическую нагрузку на оставшиеся собственные зубы пациента, предотвратить смещение, выдвижение и потерю зубов, восстановить эстетику.
Если планируется проведение хирургической операции при пародонтите, то при отсутствии у пациента группы зубов – протезирование делается непосредственно перед операцией. И это не обязательно должен быть дорогой качественный современный протез. Можно изготовить временный недорогой съемный протез из пластмассы, который со временем (например, полгода) можно будет поменять на постоянный протез более высокого качества.
Это делается для того, чтобы разгрузить ослабленные зубы пациента на время проведения операции, периода заживления. Если же этого не сделать, то подвижность зубов после операции, а также разрушение костной ткани – не только не уменьшатся, а даже увеличатся.
Если же этого не сделать, то подвижность зубов после операции, а также разрушение костной ткани – не только не уменьшатся, а даже увеличатся.
8. Ортодонтическое лечение
Цель ортодонтического лечения заключается в коррекции прикуса, устранение патологического соотношения зубов и челюстей.
Более подробно о методах лечения для разных категорий пациентов в других статьях.
Будьте здоровы!
Центр гигиены и профилактики «СТОМО», г. Чеперовец
Страница не найдена — Центр протезирования зубов в Санкт-Петербурге
От некоторых пациентов услышишь, ну подумаешь всего лишь зубы, вот когда выпадут все, поставлю дешевый съёмный протез, а на сэкономленное куплю шубу, машину и т. д.
Или врач говорит пациенту, вот я вам сейчас все удалю, а вы пока походите со съёмным
протезом, пока все заживет, через три месяца я вам
сделаю наращивание костной ткани, а еще через 9 месяцев я вам поставлю кучу имплантатов на
верхнюю челюсть, какие зубы за 1 день, это все
реклама. Правда он не говорит, как прожить молодой и красивой девушке 1.5 года без зубов и
вылетающим протезом изо рта.
Правда он не говорит, как прожить молодой и красивой девушке 1.5 года без зубов и
вылетающим протезом изо рта.
Юлия пришла к нам, когда прошел 1 месяц после полного удаления зубов на верхней челюсти (диагноз тяжелая степень пародонтита), предыдущий врач стоматолог вручил съёмный протез, и разведя руками сказал: «Ну, что ж — не удобно, привыкайте, пол России ходит так и ни чего». Один месяц после удаления — это не совсем благоприятный период для имплантации, можно или сразу после удаления ставить имплантаты или через 2-3 месяца после, когда уже произошли необходимые биологические процессы.
Но в этой, ситуации мы рискнули и вернули пациентке зубы. Рискнули по тому, что узнали, что
этот месяц без зубов превратился для девушки в
настоящий ад.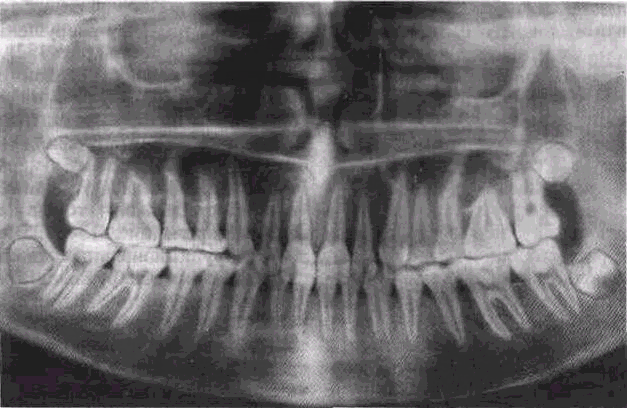 Думаю, не надо рассказывать все прелести ношения съёмного который не держится
во рту, но наблюдая за психологическим состоянием
пациента, мы оперативно организовали операцию, буквально через 2 дня после первого
визита.
Думаю, не надо рассказывать все прелести ношения съёмного который не держится
во рту, но наблюдая за психологическим состоянием
пациента, мы оперативно организовали операцию, буквально через 2 дня после первого
визита.
И вот Юля через 14 дней, когда уже сняли швы и сошли все отеки, выходит из кабинета нашего врача, вся семья ее встречает, она смотрит в большое зеркало в холе…. И да, слезы…. Но уже слезы счастья… Мы сами чуть не разревелись, видя такую радость пациента. Прошло 2 года, Юля периодически приходит к нам на осмотр, поменяла прическу, всегда лучезарно улыбается, счастливая молодая женщина…
Да, всего лишь зубы…. А для кого-то это новая жизнь.
ГЕНЕРАЛИЗОВАННЫЙ ПАРОДОНТИТ — Стоматология Северное Бутово Делия только качественные услуги
Генерализованный пародонтит – опасное заболевание, поражающее весь комплекс тканей пародонта. Данный воспалительный процесс способен поражать все зубы или большую их часть. При этом заболевание является одной из самых сложных и нерешенных проблем стоматологии.
Причины возникновения генерализованного пародонтита:
- неправильный прикус;
- налет на зубах;
- тяжелые заболевания организма;
- недостаток питательных веществ;
- вредные привычки;
- бруксизм;
- неправильная гигиена ротовой полости.
Виды генерализованного пародонтита
Классификация заболевания по степени тяжести:
- легкая форма. Глубина десневых карманов не достигает 3,5 мм, а костная ткань корня рассасывается максимум на 1/3;
- средняя форма. Данная степень характеризуется глубиной десневых карманов от 3, до 5 мм, и резорбцией кости корня максимум наполовину;
- тяжелая форма. Такой диагноз ставится, если глубина десневых карманов превышает 5 мм, а костная ткань корня рассасывается более чем наполовину.
Классификация по особенностям течения:
- обострение заболевания, которое диагностируется более одного раза в год;
- заболевание с обострением не чаще одного раза в два года;
- хроническая форма без обострений.

Симптомы генерализованного пародонтита
Как правило, при воспалении тканей пародонта пациент замечает следующие симптомы:
- отек десенных тканей;
- кровоточивость десен;
- острая пульсирующая боль (особенно при надавливании).
Когда заболевание распространяется, общее состояние пациента ухудшается, а кроме перечисленных симптомов наблюдается:
- увеличение и болезненность регионарных узлов;
- подвижность зубов;
- боль при надавливании;
- галитоз;
- гнойные выделения из десневых карманов.
Хроническая стадия генерализованного пародонтита характеризуется:
- обнажением зубных корней;
- светло-розовым цветом десенных тканей;
- отсутствием не снимке рентгена визуальных изменений костной ткани.
Лечение генерализованного пародонтита
Тактика лечения выбирается врачом-пародонтологом после тщательной диагностики. Выбор методики, используемой стоматологом при лечении, зависят от формы и степени тяжести генерализванного пародонтита.
Меры, применяемые в стоматологии при легкой степени тяжести заболевания:
При генерализованном пародонтите средней степени тяжести к перечисленным процедурам добавляются:
- очистка десневых карманов с помощью закрытогокюретажа;
- коррекция окклюзии и артикуляции;
- накладывание антисептических повязок.
После лечения врач проводит необходимые диагностические мероприятия и оценивает состояние зубов. Поднимается вопрос об удалении некоторых зубных единиц и последующем протезировании.
Если генерализованный пародонтит достиг тяжелой стадии, для лечения применяются:
- открытый кюретаж;
- гингивэктомия или гингивотомия;
- препараты повышающие иммунитет, противосполительные и антибактериальные средства.
Как правило, медикаментозное и стоматологическое лечение сопровождается физиотерапевтическими методиками.
Пародонтоз — причины и лечение
17.05.2017Пародонтоз это…
Согласно терминологии Большой Медицинской Энциклопедии пародонтоз — это поражение пародонта дистрофического характера (пародо́нт — комплекс тканей, окружающих зуб и удерживающих его в альвеоле, имеющих общее происхождение и функции).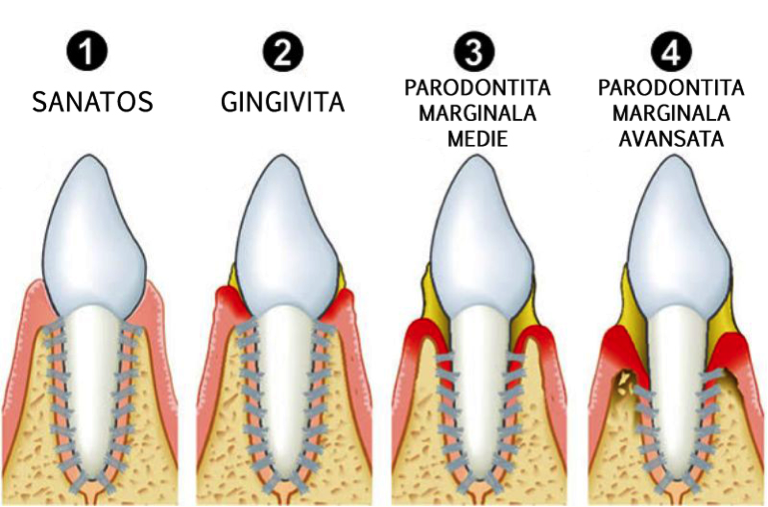 Дистрофия пародонта — преждевременная атрофия зубных альвеол, характеризующаяся прогрессирующей резорбцией их костной ткани, приводящая к образованию патологических зубодесневых карманов, гноетечению из них, к расшатыванию зубов и, нередко, к возникновению альвеолярных абсцессов. Внесем в медицинскую терминологию немного ясности.
Дистрофия пародонта — преждевременная атрофия зубных альвеол, характеризующаяся прогрессирующей резорбцией их костной ткани, приводящая к образованию патологических зубодесневых карманов, гноетечению из них, к расшатыванию зубов и, нередко, к возникновению альвеолярных абсцессов. Внесем в медицинскую терминологию немного ясности.
Дистрофия — в основе процесса нарушение комплекса механизмов (трофики), обеспечивающих метаболизм (обменные процессы) клеток и межклеточного вещества и сохранность их структуры, в результате чего изменяется функция органа.
Резорбция костной ткани – в патологии — рассасывание некротических масс и повторное поглощение (всасывание) веществ в кровеносные или лимфатические сосуды.
Альвеолярный абсцесс — образуется на альвеолярном отростке челюсти в результате верхушечного гнойного воспаления корневой надкостницы зуба. Гной, скопившийся первоначально у верхушки корня, инфицирует ячейку и вызывает воспаление костного мозга ее стенок.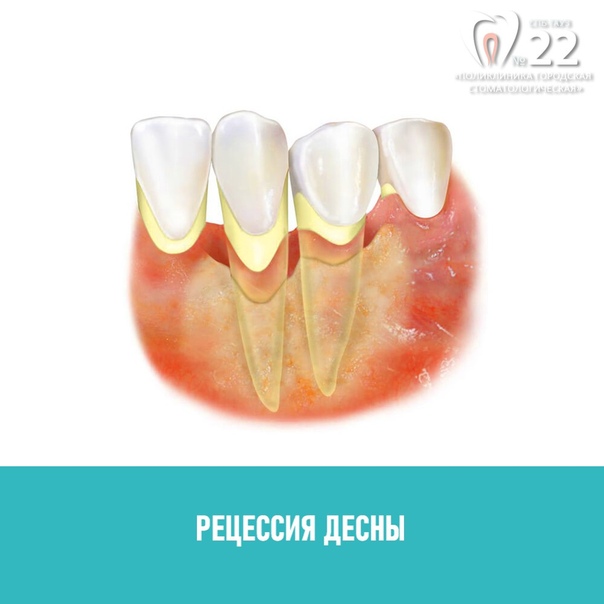
Причины возникновения пародонтоза.
Возникновение пародонтоза связывают главным образом с атрофией и склеротическими изменениями костной ткани челюсти, которые являются следствием атеросклеротических изменений сосудов и нарушений обменного характера. Причиной таковых могут стать эндокринные расстройства, нарушение функций желудочно-кишечного тракта, гиповитаминоз, естественные возрастные изменения в организме и т.п. Прогрессирующий патологический процесс выглядит так: уменьшаются объемы и размер костной ткани альвеолярных отростков, нарушается процесс ороговения эпителия в десне, в сосудах пародонта появляются склеротические изменения — они сужаются (просвет полого сосуда уменьшается). Воспалительный процесс отсутствует, но визуально наблюдается оголение шеек зуба (наличие клиновидных дефектов), полное отсутствие либо незначительное количество зубных отложений и патологических зубодесневых карманов. По мере прогрессирования недуга пародонт разрушается в глубоких его слоях, зубы начинают шататься, между ними появляются щели, положение зубов меняется, из-за этого жевательная функция нарушается (перегрузки при жевании). Воспалительные очаги в слизистой десны, которые могут появиться с течением болезни, стоматологи относят к вторичным симптомам пародонтоза. Среди возможных причин возникновения пародонтоза называют также индивидуальные особенности строения зубного ряда (так называемый прикус) и наследственную предрасположенность. Индивидуальные особенности во многом определяют то, насколько интенсивно происходит рассасывание костной ткани челюсти. В группу риска входят курящие люди, у которых риск атрофии костной ткани намного выше.
Воспалительные очаги в слизистой десны, которые могут появиться с течением болезни, стоматологи относят к вторичным симптомам пародонтоза. Среди возможных причин возникновения пародонтоза называют также индивидуальные особенности строения зубного ряда (так называемый прикус) и наследственную предрасположенность. Индивидуальные особенности во многом определяют то, насколько интенсивно происходит рассасывание костной ткани челюсти. В группу риска входят курящие люди, у которых риск атрофии костной ткани намного выше.
Основные симптомы пародонтоза.
Симптомы пародонтоза зависят от того, как далеко зашел процесс атрофии тканей. В зависимости от выраженности изменений выделяют легкую, средней тяжести и тяжелую формы.
Для легкой формы пародонтоза характерны зуд и легкое жжение в деснах, уменьшение объема тканей десны и, как результат, обнажение корней зубов на треть их длины. Уменьшается высота альвеолярных перегородок, возрастает чувствительность шеек зубов (болевые ощущения при приеме холодной или горячей пищи и вдыхании холодного воздуха), появляется зубной налет. На фоне различных инфекционных (простудных например) заболеваний могут наблюдаться покраснение и вздутие десны.
Симптоматика пародонтоза средней и тяжелой форм проявляется аналогично, заметной (по сравнению с легкой формой) разницей становятся более выраженными оголение шеек зубов (обнажением корней зубов наполовину их длины) и щели между зубами. Появляется подвижность зубов, которая в дальнейшем усугубляется. Может проявляться отделение гноя из десны, она выглядит воспаленной. Или же наоборот, ни кровь, ни гной не выделяются, цвет десны бледнеет. Появляются стойкие зубные отложения. В дальнейшем (при отсутствии лечения) полностью нарушается прикус, зубы смещаются или расходятся веером. В некоторых зубах костное ложе полностью рассасывается, и зубы выпадают (без боли и крови).
На основании клинической картины и результатов рентгенологического исследования (его назначают в обязательном порядке на любой стадии) устанавливают диагноз и назначают лечение. Иными словами, определяют причины возникновения пародонтоза и способы его лечения.
Иными словами, определяют причины возникновения пародонтоза и способы его лечения.
Лечение пародонтоза.
Обязательным условием комплексного подхода к лечению пародонтоза является устранение атеросклеротических изменений сосудов. Для активации кровообращения и лимфотока в тканях десен стоматологи назначают медикаментозную терапию и массаж (аппаратный тоже), гидромассаж, дарсонвализацию, электрофорез с витаминами. Помимо этого применяют электрофорез и физиотерапевтические процедуры (гальванизация и ультразвуковое воздействие). По симптоматике определяют методы лечения (степень вмешательства в процесс предотвращения развития) пародонтоза. Прежде всего, при подозрении на пародонтоз проводят рентгенологическое исследование. Если есть необходимость, проводят санацию полости рта: пломбируют кариозные полости; удаляют зубы, которые не подлежат лечению; депульпируют (удаляют нервную ткань, прочищают и пломбируют канал) те зубы, степень разрушения костной ткани которых достигла половины длины корня зуба. Далее удаляют зубные отложения и налет либо механическими способами (чистка зубов и кюретаж десневых карманов), либо пескоструйным аппаратом, либо ультразвуком. На очищенную поверхность зубов накладываются антисептические медикаменты. Только после этого проводят дальнейшее лечение. Это может быть шинирование (укрепление подвижных зубов) и хирургическое лечение. Шинируют зубы тремя способами. При помощи стекловолокна, при помощи спаянных между собой металлокерамических или цельно-керамических коронок или при помощи бюгельного протеза. Цель шинирования стабилизировать подвижные зубы. Далее — хирургическое вмешательство, результатом которого является ликвидация пародонтальных карманов, удаление всех появившихся в них отложений и соединительной ткани, которая образовалась на месте разрушенной костной.
Далее удаляют зубные отложения и налет либо механическими способами (чистка зубов и кюретаж десневых карманов), либо пескоструйным аппаратом, либо ультразвуком. На очищенную поверхность зубов накладываются антисептические медикаменты. Только после этого проводят дальнейшее лечение. Это может быть шинирование (укрепление подвижных зубов) и хирургическое лечение. Шинируют зубы тремя способами. При помощи стекловолокна, при помощи спаянных между собой металлокерамических или цельно-керамических коронок или при помощи бюгельного протеза. Цель шинирования стабилизировать подвижные зубы. Далее — хирургическое вмешательство, результатом которого является ликвидация пародонтальных карманов, удаление всех появившихся в них отложений и соединительной ткани, которая образовалась на месте разрушенной костной.
Прогнозирование. Можно ли вылечить пародонтоз?
Да, если Вам оказана квалифицированная и неотложная помощь на начальной стадии заболевания. И нет, если диагностирована средняя или тяжелая формы пародонтоза. На этих стадиях возможна лишь стабилизация разрушительных процессов и замедление прогрессирования пародонтоза.
На этих стадиях возможна лишь стабилизация разрушительных процессов и замедление прогрессирования пародонтоза.
Невозможно обойти вниманием и такой важный аспект как профилактика. Очень важна гигиена зубов и полости рта. При малейших признаках проблем с деснами необходимо обратиться к специалистам – раннее выявление заболевания – залог успеха. Самостоятельно для профилактики можно делать гигиенический массаж десен, применять травяные настои и отвары для ополаскивания полости рта, употреблять в пищу твердые овощи и фрукты (дополнительный массаж десен), а для укрепления костей (в том числе и костей челюсти) есть продукты, содержащие кальций и витамины.
Пародонтология
Во многих случаях заболевания пародонта часто протекают незаметно, а это означает, что симптомы не могут быть очевидными, пока не произойдет существенных изменений.Пародонт объединяет ткани, которые окружают зуб и удерживают его в костной ткани челюстей. Патологии пародонта, при которых постепенно разрушается связь челюстной костной ткани с корнями зубов, сегодня встречаются очень часто. А когда возраст человека достигает 35 лет, признаки этих заболеваний, хоть и в разной степени, но присутствуют практически у всех. Важно помнить, что ранняя диагностика и своевременное лечение позволяют полностью излечить болезнь. Но если начать лечение, когда патология приняла тяжелую форму, можно только остановить ее дальнейшее развитие, а также избежать повторения обострений.
А когда возраст человека достигает 35 лет, признаки этих заболеваний, хоть и в разной степени, но присутствуют практически у всех. Важно помнить, что ранняя диагностика и своевременное лечение позволяют полностью излечить болезнь. Но если начать лечение, когда патология приняла тяжелую форму, можно только остановить ее дальнейшее развитие, а также избежать повторения обострений.
Гингивит
Гингивит — воспаление десны без потери зубодесневого прикрепления.Чаще всего гингивит начинает развиваться на фоне неудовлетворительной гигиены полости рта. В течение короткого времени налет преобразуется в зубной камень, удаление которого возможно только при посещении стоматолога. Если заболевание не лечить, то оно переходит в более тяжелую форму.
Пародонтит
Пародонтит- воспаление десны и подлежащих структур, затрагивающее опорно — удерживающие аппарат зуба с образованием патологического кармана. Основные методы профилактики пародонтита — это регулярная чистка зубов, потребление жесткой пищи для обеспечения нагрузки на весь жевательный аппарат и незамедлительное посещение стоматолога при появлении любого из характерных симптомов пародонтита.К признакам пародонтита относят:
— запах изо рта
— кровоточивость десен при чистке зубов либо самопроизвольно
— оголение корня зуба
— появление пространства между десной и корнем
— подвижность зуба, изменение его положения
— гноетечение из кармана, отек десны.
Пародонтоз
Пародонтоз появляется в результате невоспалительного системного поражения околозубной ткани. Эта патология пародонта наблюдается несколько реже. Среди наиболее частых причин появления пародонтоза можно отметить:— нарушение работы желудочно-кишечного тракта
— наследственную предрасположенность
— сахарный диабет
— гиповитаминоз
— наличие других системных заболеваний (болезней сердца, атеросклероза, заболеваний сосудов, щитовидной железы).
Лечение
Принципы пародонтологического лечения одинаковы для всех форм заболевания. Лечение делится на фазы различной продолжительности, в зависимости от распространенности и степени тяжести заболевания.1 фаза: Профессиональная гигиена полости рта; Медикаментозное лечение
Нехирургические методы лечения могут быть более-менее эффективны только при неглубоких пародонтальных карманах до 3х мм, т.е. самой легкой степени пародонтита. При пародонтите средней и тяжелой степени эти методы могут лишь временно улучшить состояние десны, но это явление будет только кратковременным, и пародонтит будет однозначно прогрессировать дальше. Это лишь подготовительный этап перед дальнейшим лечением.
Как часто должна проводиться профессиональная гигиена?
Это будет зависеть от вашего состояния здоровья полости рта и полностью индивидуальны для каждого пациента. Большинство пациентов должны видеть пародонтолога не реже одного раза в шесть месяцев. Однако, если существует клиническая необходимость, может увеличиваться количество и частота посещений. Своевременное, плановое проведение профессиональной гигиены — залог вашего здоровья полости рта.
2 фаза: Хирургическое лечение
Операции, направленные на устранение карманов:— Гингивэктомия
— Апикальное смещение лоскута
— Кюретаж открытый
— Лоскутные операции
— Направленная регенерация тканей пародонта
Это единственные методики, которые позволяют ликвидировать пародонтальные карманы и добиться стабилизации пародонтита, а также за счет подсадки костной ткани уменьшить величину атрофии костной ткани (что также может уменьшить подвижность зубов). Поэтому, если Вы хотите как можно дольше жевать собственными зубами, то выбор методики очевиден.
Операции, направленные на устранение нарушений строения мягких тканей полости рта (такие нарушения часто являются причинами воспалительных процессов в пародонте и серьезно утяжеляют их течение):
— Пластика уздечек и тяжей слизистой оболочки полости рта
— Вестибулопластика
— Устранение рецессий
— Хирургическое удлинение клинической коронки зуба
3 фаза: Поддерживающая терапия и наблюдение
4 фаза: адекватное ортопедическое лечение и замещение дефектов зубных рядов.
Почему необходимо замещать дефекты зубных рядов?Потому что при наличии удаленных зубов — жевательная нагрузка распределяется между остальными зубами, которые при этом ослаблены.
Это ведет к перегрузке оставшихся зубов и как следствие — к увеличению скорости разрушения кости вокруг зубов, нарастанию подвижности зубов. Таким образом, нужно начинать лечение с консультации врача-стоматолога-ортопеда и составления плана дальнейшего лечения.
Наши работы
Лечение умеренных заболеваний пародонта — Кеннет Эггер, DDS
Все знают, что за зубами нужно ухаживать в домашних условиях. Старательно чистите зубы по две минуты дважды в день. Чистка зубной нитью один раз в день. Это действительно небольшое вложение времени.
Тем не менее, многие не тратят время и не уделяют достаточно внимания. Их награда? Потеря зуба из-за пародонтоза. Доктор Эггер лечит пародонтоз на ранних и средних стадиях, чтобы этого не произошло.
Плохие новости
Заболевание пародонта обычно называют болезнью десен, и это неинтересно.Пародонтит — это клинический термин, который является основной причиной потери зубов у взрослых в США. После установления вам потребуется постоянное лечение, чтобы не усугубить ситуацию. Под «худшим» мы подразумеваем не только потерю зубов, но и ухудшение состояния челюстных костей и возможную связь с другими заболеваниями, такими как болезни сердца и инсульт.
Предотвратимая
И все это можно предотвратить. Домашняя гигиена предотвращает заболевание пародонта у большинства людей. И даже у тех, кто плохо поработал дома, заболевание пародонта не должно подниматься выше головы.Тенденция к снижению сначала проявляется в отношении гингивита, который является модным термином для обозначения воспаления десен. Когда на деснах появляются участки красного цвета вместо прежнего здорового розового оттенка, вы понимаете, что не соблюдаете гигиену должным образом. Когда десны легко кровоточат, это тоже проявляется гингивитом. На этом этапе доктор Эггер может делать такие вещи, как строгание корней и простая профессиональная чистка, чтобы вернуть вашим зубам хорошее здоровье.
Как это попадает в болезнь десен?
Когда зубной налет и зубной камень накапливаются на зубах, они опускаются ниже линии десен.Когда это произойдет, начнется хроническое раздражение, воспаление и инфекция. По мере того, как эта тенденция продолжается, ваши десны начинают отрываться от поверхности корня зуба. Это позволяет бактериям, остаткам пищи и продуктам жизнедеятельности иммунной системы накапливаться еще глубже в деснах. По мере того, как эти карманы инфицированного материала вдоль линии десен углубляются, нижняя челюсть начинает поражаться постоянным воспалением. Теперь кость начинает разрушаться, и у нее возникают проблемы с удержанием верхних зубов.Конец этого прогрессирования — полная потеря зубов и коллапс нижней части лица, что слишком хорошо знакомо многим пожилым людям.
Знаки, чтобы следить за
Лучший способ избежать всего этого — просто хорошо ухаживать за зубами и дважды в год посещать доктора Эггера для профессиональной чистки и осмотра. В противном случае это тревожные признаки пародонтита:
- Кровоточивость десен при чистке зубов щеткой и нитью
- Опускание десны
- Красные пятна на деснах, особенно по линии десен
- Постоянный неприятный запах изо рта
- Расшатывание зубов
- Ткань десен опухшая, блестящая, мягкая и сухая на ощупь
Лечение пародонтита легкой и средней степени тяжести
Доктор.Эггер использует зубной камень и строгание корней для борьбы с заболеваниями десен на ранних стадиях. Эти процедуры позволяют достичь трех целей:
- Удаление зубного камня и инфекционных материалов из пародонтальных карманов
- Сглаживание поверхности корня зуба, чтобы бактериям было меньше места для роста
- Помогает деснам снова прилегать к корню зуба, чтобы предотвратить попадание бактерий и остатков пищи
Если у вас появились признаки пародонтита, не ждите. Позвоните доктору Эггеру по телефону 989-773-3560 и давайте разберемся с ситуацией.
Заболевания пародонта | Заболевания полости рта | Отделение гигиены полости рта
Что такое пародонтоз?
Заболевания пародонта в основном возникают в результате инфекций и воспалений десен и костей, которые окружают и поддерживают зубы. На ранней стадии, называемой гингивитом, десны могут опухнуть и покраснеть, а также кровоточить. В более серьезной форме, называемой периодонтитом, десна может отделяться от зуба, может быть потеряна кость, а зубы могут расшататься или даже выпасть.Заболевания пародонта чаще всего встречаются у взрослых. Заболевания пародонта и кариес — две самые большие угрозы здоровью зубов.
В недавнем отчете CDC 1 приводятся следующие данные о распространенности пародонтита в США:
- 47,2% взрослых в возрасте 30 лет и старше страдают той или иной формой пародонтоза.
- Заболеваемость пародонтом увеличивается с возрастом, 70,1% взрослых в возрасте 65 лет и старше страдают пародонтозом.
Это состояние чаще встречается у мужчин, чем у женщин (56.4% против 38,4%), люди, живущие ниже федерального уровня бедности (65,4%), лица с образованием ниже среднего (66,9%) и курильщики (64,2%)
Причины
Бактерии во рту поражают ткани, окружающие зуб, вызывая воспаление вокруг зуба, ведущее к пародонтозу. Когда бактерии остаются на зубах достаточно долго, они образуют пленку, называемую зубным налетом, которая со временем затвердевает до зубного камня, также называемого зубным камнем. Зубной камень может распространяться ниже линии десен, что затрудняет чистку зубов.Тогда только стоматолог сможет удалить зубной камень и остановить процесс пародонтоза.
Предупреждающие знаки
Следующие признаки являются тревожными признаками заболеваний пародонта:
- Неприятный запах изо рта или неприятный вкус
- Красные или опухшие десны
- Нежность или кровоточивость десен
- Болезненное жевание
- Шатающиеся зубы
- Чувствительные зубы
- Десны, которые отделились от зубов
- Любые изменения в соединении зубов при прикусывании
- Любое изменение посадки частичных протезов
Факторы риска
Определенные факторы повышают риск заболеваний пародонта:
- Курение
- Диабет
- Плохая гигиена полости рта
- Напряжение
- Наследственность
- Кривые зубы
- Основные иммунодефицитные состояния — e.г., СПИД
- Дефектные пломбы
- Прием лекарств, вызывающих сухость во рту
- Мосты, которые больше не подходят
- Женские гормональные изменения, например, при беременности или применении оральных контрацептивов
Профилактика и лечение
Гингивит можно контролировать и лечить с помощью хорошей гигиены полости рта и регулярной профессиональной чистки. Более тяжелые формы заболеваний пародонта также могут быть успешно вылечены, но могут потребовать более обширного лечения.Такое лечение может включать в себя глубокую очистку поверхностей корней зуба под деснами, прием лекарств, прописанных внутрь или помещаемых непосредственно под десны, а иногда и корректирующую операцию.
Чтобы помочь предотвратить или контролировать заболевания пародонта, важно:
- Чистите щеткой и пользуйтесь зубной нитью каждый день для удаления бактерий, вызывающих заболевания десен.
- Посещайте стоматолога не реже одного раза в год для осмотра или чаще, если у вас есть какие-либо из предупреждающих знаков или факторов риска, упомянутых выше.
Если вы не можете позволить себе стоматологическую помощь, вы можете получить помощь через следующие источники:
Что CDC делает в отношении заболеваний пародонта?
CDC в настоящее время работает с ключевыми партнерскими организациями, такими как Американская академия пародонтологии и Американская стоматологическая ассоциация, над улучшением и поддержанием эпиднадзора за заболеваниями пародонта среди взрослого населения США. Усилия CDC включают (1) разработку мер для использования в надзоре за пародонтозом на уровне штата и на местном уровне, (2) повышение достоверности оценок распространенности, полученных из NHANES (Национальное обследование здоровья и питания), за счет повышения точности. протоколов клинических обследований, использованных в этом национальном обзоре, и (3) разработка простых мер для скрининга заболеваний пародонта в клинических условиях.
Чтобы получить дополнительную информацию о деятельности CDC, щелкните по перечисленным ссылкам:
Эке П.И., Торнтон-Эванс Дж., Дай Б.А., Дженко Р. Достижения в эпиднадзоре за пародонтитом: Центры по контролю и профилактике заболеваний, проект по надзору за пародонтологическими заболеваниями. J Periodontol 11 февраля 2012: 1–9. Просмотреть полную иконку textexternal.
Eke PI, Page PC, Wei L, Thornton-Evans G, Genco RJ. Обновление определений случаев для популяционного эпиднадзора за пародонтитом. J Periodontol 16 марта 2012: 1–9. Просмотреть полную иконку textexternal.
Eke PI, Thornton-Evans G, Wei L, Borgnakke WS, краситель BA. Точность протоколов пародонтологического обследования NHANES. J Dent Res 2010; 89 (11): 1208–1213. Просмотр абстрактного внешнего значка.
Подкасты о пародонтальных заболеваниях и диабете
Слушайте сводку: подкаст о заболеваниях пародонта и диабете. Предоставляет ценную информацию о влиянии заболеваний пародонта и их связи с диабетом (длина 1:36).Посмотреть стенограмму.
Слушайте подкаст о заболеваниях пародонта и диабете. Информативное интервью с двумя стоматологами о заболеваниях пародонта, осложнениях диабета и влиянии плохого состояния полости рта на контроль уровня глюкозы в крови (длина 5:33). Посмотреть стенограмму.
Дополнительные ресурсы
Заболевания пародонта (десен): причины, симптомы и лечение. [PDF – 1.26 M] внешний значок. Брошюра для потребителей Национального института стоматологических и черепно-лицевых исследований. Bethesda, MD.Перепечатано в январе 2006 г.
Американская академия пародонтологии внешний значок
Журнальные статьи о заболеваниях пародонта
Номер ссылки
1 Eke PI, Dye B, Wei L, Thornton-Evans G, Genco R. Распространенность пародонтита у взрослых в США: 2009 и 2010 годы. J Dent Res . Опубликовано онлайн 30 августа 2012 г .: 1–7. Просмотреть полную иконку textexternal.
Начало страницы
заболеваний пародонта | Johns Hopkins Medicine
Что такое заболевания пародонта?
Слово периодонт означает «вокруг зуба».«Заболевания пародонта, также называемые заболеваниями десен, представляют собой серьезные бактериальные инфекции, поражающие десны и окружающие ткани. Если их не лечить, болезнь будет продолжаться, а нижележащая кость вокруг зубов растворится и больше не сможет удерживать зубы. на месте. Как правило, заболевание пародонта не вызывает болезненных ощущений, поэтому его можно иметь и не осознавать.
Стоматолог, специализирующийся на заболеваниях пародонта, называется пародонтологом.
Причины заболеваний пародонта?
Как и в случае с многие другие заболевания полости рта, бактерии и образование зубного налета часто являются причиной.Фактически, образование зубного налета (который содержит множество видов бактерий) является основной причиной заболеваний десен. Другие факторы, способствующие заболеванию десен, включают:
-
Генетика
-
Выбор образа жизни
-
Диета с низким содержанием питательных веществ
-
Курение или употребление бездымного табака
-
Аутоиммунные или системные заболевания
-
Диабет
-
Гормональные изменения в организме
-
Бруксизм (привычное непроизвольное сжатие или скрежетание зубами)
-
Некоторые лекарства
-
Чрезмерное употребление алкоголя
Каковы признаки и симптомы пародонта?
Это наиболее распространенные признаки и симптомы заболевания десен:
-
Красные, опухшие, болезненные десны
-
Кровотечение при чистке щеткой и / или зубной нитью
-
Опускание десен (десна, отделяющаяся от зубов)
-
Расшатанные или разделяющиеся зубы
-
Постоянный неприятный запах изо рта (неприятный запах изо рта)
-
Частичные протезы, которые больше не подходят
-
Гной между зубами и деснами
-
Изменение прикуса и выравнивания челюсти
Признаки и симптомы заболевания десен могут быть похожи на другие состояния или проблемы со здоровьем.Обратитесь к стоматологу или другому специалисту по гигиене полости рта для постановки диагноза.
Какие бывают типы заболеваний пародонта?
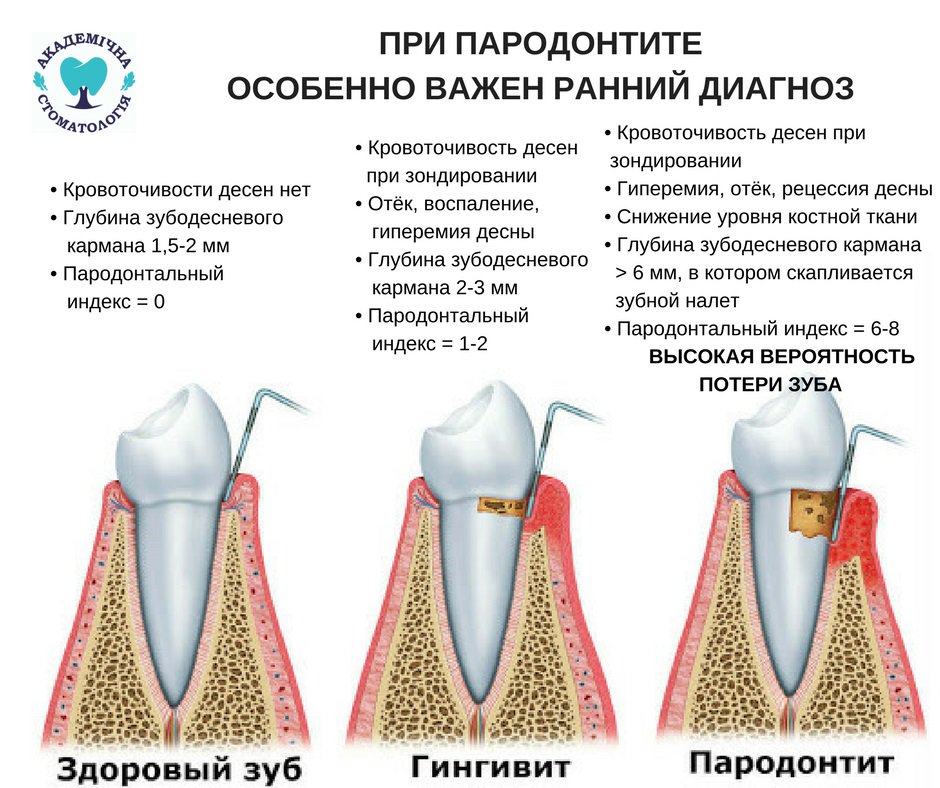
Различные типы заболеваний пародонта часто классифицируются по стадиям заболевания, включая:
-
Гингивит. Это самая легкая форма пародонтоза. Десны могут стать красными, опухшими и болезненными. Они могут легко кровоточить при ежедневной чистке и использовании зубной нити. Лечение у стоматолога и надлежащий постоянный уход в домашних условиях помогают решить эти проблемы.
-
Легкий пародонтит. Гингивит без лечения приводит к пародонтиту легкой степени. На этой стадии заболевания десен видны пародонтальные карманы. Это когда десна отделяется от зубов, в результате чего щель между зубами и деснами становится глубже. Это также вызывает преждевременную потерю костной ткани вокруг зубов. Необходима своевременная стоматологическая помощь, чтобы предотвратить дальнейшую эрозию костей и повреждение десен.
-
Пародонтит средней и тяжелой степени. На этой наиболее поздней стадии заболевания десен наблюдается значительная потеря костной массы, углубление пародонтальных карманов и, возможно, опускание десен, окружающих зубы.Зубы могут расшататься, и их необходимо удалить.
Какие методы лечения заболеваний пародонта?
Лечение может включать в себя любое из следующих действий или их комбинацию:
-
Удаление зубного камня (зубного камня) и зубного налета под деснами. Глубокая очистка (также называемая очисткой от зубного камня и выравниванием корней) может помочь удалить зубной камень под деснами и инфицированные ткани на ранних стадиях заболевания. Он также сглаживает поврежденные поверхности корней зубов. Затем десны могут снова прикрепиться к зубам.
-
Медицина. Антибактериальные препараты можно вводить местно в пародонтальные карманы или принимать внутрь.
-
Хирургия. Когда болезнь прогрессирует, инфицированные участки под деснами будут очищены, а ткани будут изменены или заменены. Типы операций включают:
-
Уменьшение карманов
-
Процедура регенерации
-
Трансплантат мягких тканей
-
Удлинение коронки
-
Заболевания пародонта (заболевания десен) — Northshore Dental and Oral Health
Диабет и здоровье полости рта
Какое отношение диабет имеет к заболеванию десен?
Люди с диабетом имеют повышенный риск развития заболеваний десен.Плохо контролируемый уровень сахара в крови может вызвать повреждение нервов, кровеносных сосудов, сердца, почек, глаз и стоп. Таким же образом могут быть затронуты десны.
Поскольку высокий уровень сахара в крови приводит к повреждению кровеносных сосудов, это снижает снабжение десен кислородом и питательными веществами, что повышает вероятность инфицирования десен и костей.
Неконтролируемый уровень сахара в крови может вызвать повышение уровня глюкозы в слюне, что создает питательную среду для бактерий, повышая риск заболевания десен и разрушения зубов.
Тяжелое заболевание десен может негативно повлиять на ваш контроль сахара в крови и увеличить ваши шансы страдать другими распространенными долгосрочными осложнениями диабета. Воспаление, которое возникает в деснах, проникает в кровоток и нарушает защитную систему организма, что, в свою очередь, влияет на контроль сахара в крови. Другими словами, заболевание десен и диабет связаны в обоих направлениях.
Рассмотрим:
- Проконсультируйтесь с вашим терапевтом, если ваш диабет плохо контролируется, и обратитесь к эндокринологу.
- Активное лечение заболеваний десен; глубокая очистка и последующий мониторинг (поддерживающая терапия)
- 3 месяца и тщательный домашний уход за полостью рта.
Лекарства, влияющие на десны
Увеличенная ткань десны — разросшаяся или увеличенная ткань десны, известная как «избыточный рост десен», иногда ассоциируется с приемом противосудорожных препаратов, таких как фенитоин, иммунодепрессанты (циклоспорин), например, принимаемые после трансплантации органов, и блокаторы кальциевых каналов (нифедипин, верапамил, амлодипин. ), которые принимают некоторые пациенты с сердечными заболеваниями для контроля артериального давления, препараты, препятствующие свертыванию крови (варфарин, аспирин), могут вызвать чрезмерное кровотечение после обработки десен (глубокая очистка), и особенно если десна приподнята для хирургического вмешательства при хирургической обработке раны.
Сообщите своему практикующему врачу, какие лекарства (включая травяные) вы принимаете, и какие необходимые советы / меры предосторожности вы принимаете.
Лекарства могут усугубить заболевание десен, поэтому может потребоваться активное лечение / операция (удаление чрезмерного роста) и более регулярный мониторинг / поддерживающая терапия.
Напряжение
В настоящее время известно, что повышенный уровень стресса увеличивает риск заболеваний пародонта. Считается, что это связано с высвобождением кортизола, и организм имеет меньшую способность бороться с инфекцией, также может влиять на стандарты гигиены полости рта и другие формы поведения. E.грамм. курение.
Рассмотрим: снижение уровня стресса.
Стадия и классификация пародонтита — Группа гигиены полости рта
Каждый день перед нами стоит задача расти как профессионалы. Часто бывает трудно успевать за всей новой информацией, которая, кажется, бомбардирует нас. Необходимость регулярного скрининга на рак полости рта среди более молодых людей. Рекомендации по профилактике и контролю инфекций, которые необходимо выполнять. Влияние на здоровье полости рта, которое окажет легализация каннабиса.Предварительные медицинские требования. Жестокое обращение с пожилыми людьми и как реагировать, когда мы видим его признаки в нашей процедурной комнате. MeToo на рабочем месте. Заболевания пародонта, связанные с множеством других недугов. И многое другое.
Сохранять профессионализм при работе с постоянно меняющейся информацией — непростая задача. Каждая из упомянутых выше тем заслуживает изучения, чтобы убедиться, что нам предоставлены истинные передовые практики, основанные на текущих знаниях.
В этой статье мы сосредоточимся на болезни, с которой мы сталкиваемся ежедневно, часто ежечасно.На этом фронте есть захватывающие новости.
К счастью, недавно нам были представлены новые классификации заболеваний пародонта, которые уточнят диагноз и, следовательно, протоколы лечения. Это повод для праздника!
Пародонтальные классификации 1999 г. были структурированы следующим образом (здесь представлены только общие категории):
- Заболевания десен:
Заболевания десен, вызванные зубным налетом
Поражения десен, не вызванные образованием налета - Хронический пародонтит
- Агрессивный пародонтит
- Пародонтит как проявление системных заболеваний
- Некротические заболевания пародонта
- Абсцессы периодонта
- Пародонтит, связанный с эндодонтическими поражениями
- Деформации и состояния развития или приобретенные состояния
Для некоторых множество подкатегорий в каждой из этих рубрик, казалось, усложняют и без того тяжелое заболевание, и это не всегда полезно для определения диагноза и соответствующего плана лечения.
В 2016 году Канадский журнал стоматологической гигиены опубликовал статью под названием «Текущее состояние классификации заболеваний пародонта». В этой статье авторы указывают, что Всемирный семинар по клинической пародонтологии планировал провести в ноябре 2017 года. В центре внимания будут ограничения существующих пародонтальных классификаций, включая уровни клинического прикрепления (CAL) в качестве основного критерия классификации, различая агрессивный и хронический пародонтит, а также локализованный и общий пародонтит.Целевая группа, участвовавшая в этой встрече, хотела включить дополнительные параметры (помимо CAL), такие как воспаление, кровотечение при зондировании, увеличенная глубина зондирования и рентгенологическая потеря кости.
Часто клиницисты, использующие только клиентские лицензии в качестве основного критерия классификации, оставляли нас в недоумении. Мы знаем об этой болезни намного больше, чем в 1999 году.
То, что мы знаем о заболеваниях пародонта и лучших методах лечения, продолжает развиваться. Классификации 1989 г. были прогрессом по сравнению с тем, что было доступно до того времени.Группы 1999 года были значительным улучшением по сравнению с этим. Теперь у нас есть «стадии» и «градации», которые подтверждают нашу приверженность улучшению диагностики и лечения этого заболевания.
Всемирный семинар был проведен, как и планировалось, в ноябре 2017 года с участием экспертов, включая членов Американской академии пародонтологии (AAP) и Европейской федерации пародонтологии (EFP). Целью семинара было рассмотрение новых технологий, исследований и информации с целью создания пересмотренных классификаций пародонта.Результатом этого семинара стали эти новые руководящие принципы AAP, которые были объявлены в июне 2018 года.
Вы можете распечатать некоторые из этих документов и ламинировать их, чтобы использовать их в качестве вспомогательных инструментов. Информация, которую они содержат, будет ценным активом для обучения клиентов. Их можно найти в версии для печати по адресу: perio.org/2017wwdc
Эта вводная статья представляет собой обзор и является хорошей отправной точкой для ознакомления с новой информацией.
Шаги, постановка и градация упростят последовательную диагностику.Это также поможет клиентам понять, когда мы сообщаем этот диагноз. В новых классификациях пародонтит представлен во многом так же, как и другие заболевания, которые классифицируются как стадии. Большинство людей знакомы с концепцией, что рак стадии IV более серьезен, чем стадия I. То же самое верно и в отношении пародонтита.
«Три шага к определению стадии и классификации пациента» включают:
Шаг 1: «Первоначальный обзор случая для оценки заболевания» — затем, используя результаты этой оценки, вы определяете «стадию» заболевания.
Шаг 2: «Установить стадию» — разделен на две части «от легкой до умеренной» и от «от средней до тяжелой». Затем, чтобы определить серьезность, сложность, степень и распространение пародонтита, вы выставляете «оценку».
Шаг 3: «Определите степень» — сосредоточьтесь на характеристиках клиента и факторах риска, системных влияниях и оценке предыдущего лечения (ов).
Четыре стадии пародонтита основаны на размере уже нанесенного повреждения.Измеряемые факторы включают: потерю межзубного клинического прикрепления, рентгенологическую потерю костной ткани, потерю зубов и глубину зондирования для стадий I и II. Кроме того, на стадиях III и IV участвуют разветвления, дефекты гребня и коллапс прикуса.
«Градация» новой системы классификации позволяет нам включать другие показатели заболевания, чтобы определить, насколько велик риск дальнейшего прогрессирования пародонтита у клиента.
«Основными критериями являются потеря костной массы или CAL, возраст, фенотип случая и отложения биопленки.К модификаторам степени относятся курение и диабет. Например, у клиента может быть стадия III, которая указывает на повреждение, значит, ранее было активное заболевание. Тем не менее, они имеют степень А, сейчас они находятся в «ремиссии», поэтому риск прогрессирования невелик. Этому клиенту, очевидно, потребуется иное лечение, чем тому, кто находится на стадии III, степени C.
По мере того, как мы продолжаем узнавать о причинах заболеваний пародонта и многих ассоциациях с системным здоровьем и благополучием, от экспертов, несомненно, потребуются дальнейшие пересмотры этих классификаций в будущем.
Как медицинские работники, мы обязаны оставаться в курсе результатов проводимых исследований. Однако, если мы читаем только о разработках и не применяем эти новые знания на практике, выиграем только мы.
Я бы посоветовал вам ознакомиться с документами AAP и быть уверенными в своих знаниях о четырех стадиях заболевания пародонта. Уметь обсуждать последствия серьезности, сложности, степени и распределения каждого этапа с точки зрения клиента.Тогда вы сможете обучать своего клиента понятным и понятным для него образом. Это, в свою очередь, приведет к принятию действительно необходимого терапевтического протокола.
Когда клиент имеет четкое представление о своей болезни и возможности дальнейшего разрушения, он лучше подготовлен для принятия наилучшего решения в отношении своего здоровья. Вот где система оценок предлагает такую значительную помощь. Возможность связать факторы риска со скоростью прогрессирования пародонтита, используя диаграмму в качестве ориентира, позволяет нам «нарисовать картину», специфичную для конкретных характеристик клиента.
Истинная гарантия качества означает, что мы не только исследуем новые концепции, навыки и технологии, но и фактически адаптируем нашу практику, чтобы включить текущие, основанные на фактах знания, чтобы мы всегда стремимся предоставлять передовой опыт.
Ресурсы
- Канадская ассоциация стоматологов-гигиенистов — www.cdha.ca
- Can J Dent Hyg 2016; 50 (3): 140-144
- Американская академия пародонтологии — www.perio.org
- Американская академия пародонтологии.Труды Всемирного семинара по клинической пародонтологии. Чикаго: Американская академия пародонтологии; 1989: I / 23– I / 24
Столы от Tonetti, Greenwell, Kornman.
J Периодонтальный 2018; 89 (Приложение 1): S159-S172.
Об авторе
Бет Райерс более 30 лет активно и целенаправленно занимается гигиеной полости рта. Ее страсть к своей карьере привела к глубокому опыту и накопленным знаниям, полученным с ее помощью; клинический опыт, обучение, чтение лекций, консультации, авторство и наставничество.Она является активным членом провинциальных и международных ассоциаций стоматологической гигиены, избранным директором Совета CDHA Онтарио, лидером общественного мнения и сертифицированным инструктором по диодному лазеру для мягких тканей.
Бет — увлекательный, увлеченный и динамичный профессиональный педагог, которому весело, когда она общается, и доставляет радость расти вместе со своими сверстниками в их приверженности
непрерывному обучению.
СВЯЗАННАЯ СТАТЬЯ: Стадия имплантата для идеальной эстетики
Болезнь десен (гингивит и пародонтит): симптомы, причины, лечение
Пародонтит, также обычно называемый болезнью десен или пародонтозом, начинается с роста бактерий во рту и может закончиться — если не лечить должным образом — потерей зубов из-за разрушение ткани, окружающей зубы.
В чем разница между гингивитом и пародонтитом?
Гингивит (воспаление десен) обычно возникает перед пародонтитом (заболеванием десен). Но не всякий гингивит приводит к пародонтиту. Большинство людей в какой-то момент жизни заболевают гингивитом, и его легкие симптомы легко игнорировать. Но без лечения это может обернуться для вашего рта серьезными проблемами. Хорошая новость заключается в том, что вы можете предотвратить или даже обратить вспять, просто чистя зубы, пользуясь зубной нитью и регулярно проводя чистку зубов и осмотры.
На ранней стадии гингивита в зубном налете накапливаются бактерии, вызывающие воспаление десен и легкое кровотечение во время чистки зубов. Хотя десны могут раздражаться, зубы по-прежнему прочно вставлены в лунки. На этом этапе не произошло необратимого повреждения костей или других тканей.
Когда вы забываете чистить зубы щеткой, пользоваться зубной нитью и полоскать рот жидкостью для полоскания рта, вокруг ваших зубов образуется липкая пленка из бактерий и пищи, называемая налетом. Грязь выделяет кислоты, которые атакуют внешнюю оболочку ваших зубов, называемую эмалью, и вызывают кариес.Через 72 часа налет затвердевает, образуя зубной камень, который образуется вдоль линии десен, что затрудняет полную очистку зубов и десен. Со временем эти скопления раздражают и воспаляют десны, вызывая гингивит.
У человека с пародонтитом внутренний слой десны и кости отделяется от зубов и образует карманы. Эти небольшие промежутки между зубами и деснами собирают мусор и могут инфицироваться. Иммунная система организма борется с бактериями, поскольку налет распространяется и растет ниже линии десен.
Токсины или яды, вырабатываемые бактериями в зубном налете, а также «хорошими» ферментами, участвующими в борьбе с инфекциями, начинают разрушать кости и соединительную ткань, которые удерживают зубы на месте. По мере прогрессирования заболевания карманы углубляются и разрушаются ткани десен и кости. Когда это происходит, зубы больше не фиксируются на месте, они расшатываются, и происходит их потеря. Заболевания десен — основная причина потери зубов у взрослых.
Что вызывает заболевание десен?
Зубной налет — основная причина заболевания десен.Однако другие факторы могут способствовать заболеванию пародонта. К ним относятся:
- Гормональные изменения, например, происходящие во время беременности, полового созревания, менопаузы и ежемесячных менструаций, делают десны более чувствительными, что облегчает развитие гингивита.
- Болезни могут повлиять на состояние ваших десен. Сюда входят такие заболевания, как рак или ВИЧ, которые влияют на иммунную систему. Поскольку диабет влияет на способность организма использовать сахар в крови, пациенты с этим заболеванием подвергаются более высокому риску развития инфекций, в том числе заболеваний пародонта и кариеса.
- Лекарства могут повлиять на здоровье полости рта, поскольку некоторые из них уменьшают отток слюны, что оказывает защитное действие на зубы и десны. Некоторые препараты, такие как противосудорожный препарат Дилантин и препарат от стенокардии Прокардия и Адалат, могут вызывать аномальный рост ткани десен.
- Вредные привычки , такие как курение, затрудняют восстановление тканей десен.
- Плохие привычки гигиены полости рта , такие как отказ от ежедневной чистки щеткой и зубной нитью, способствуют развитию гингивита.
- Семейный анамнез стоматологических заболеваний может быть фактором, способствующим развитию гингивита.
Каковы симптомы заболевания десен?
Заболевание десен может прогрессировать безболезненно и проявлять несколько явных признаков даже на поздних стадиях заболевания. Хотя симптомы заболевания пародонта часто неуловимы, это состояние не обходится без предупреждающих знаков. Некоторые симптомы могут указывать на ту или иную форму заболевания. Симптомы заболевания десен включают:
- Десны, кровоточащие во время и после чистки зубов
- Красные опухшие десны.Здоровые десны должны быть розовыми и твердыми.
- Постоянный неприятный запах изо рта или неприятный привкус во рту
- Опускание десен
- Формирование глубоких карманов между зубами и деснами
- Расшатанные или смещающиеся зубы
- Изменения в соединении зубов при прикусывании или частичной посадке зубные протезы
Даже если вы не замечаете никаких симптомов, у вас может быть некоторая степень заболевания десен. У некоторых людей заболевание десен может поражать только определенные зубы, например коренные зубы.Только стоматолог или пародонтолог может распознать и определить прогрессирование заболевания десен.
Как мой стоматолог диагностирует заболевание десен?
Во время стоматологического осмотра ваш стоматолог обычно проверяет следующее:
- Кровоточивость, опухоль, плотность и глубина кармана десны (пространство между десной и зубом; чем больше и глубже карман, тем тяжелее заболевание)
- Движение и чувствительность зубов и правильное положение зубов
- Ваша челюстная кость, чтобы помочь обнаружить разрушение кости, окружающей ваши зубы
Как лечится заболевание десен?
Цели лечения заболеваний десен — способствовать повторному прикреплению здоровых десен к зубам; уменьшить отек, глубину карманов и риск заражения; и остановить прогрессирование болезни.Варианты лечения зависят от стадии заболевания, от того, как вы могли отреагировать на предыдущее лечение, и от вашего общего состояния здоровья. Варианты варьируются от нехирургических методов лечения, контролирующих рост бактерий, до хирургических вмешательств по восстановлению поддерживающих тканей. Полное описание различных вариантов лечения представлено в разделе «Лечение заболеваний десен».
Как можно предотвратить заболевание десен?
Гингивит можно вылечить и предотвратить обострение заболевания десен почти во всех случаях, когда практикуется надлежащий контроль образования зубного налета.Надлежащая борьба с зубным налетом состоит из профессиональной чистки не реже двух раз в год и ежедневной чистки щеткой и зубной нитью.
Чистите зубы два раза в день. Используйте щетку с мягкой щетиной и зубную пасту с фтором. Меняйте зубную щетку каждые 3 месяца или чаще, если щетина изнашивается. Старые, изношенные зубы тоже не очистят. Чистка позволяет избавиться от зубного налета на доступных поверхностях зубов.
Нить удаляет частицы пищи и зубной налет между зубами и под линией десен.Пользуйтесь зубной нитью каждый день. Не ждите, пока что-то застрянет между зубами. Ежедневная чистка зубной нитью удаляет налет из мест, недоступных для зубной щетки. Вы также можете попробовать очистители межзубных промежутков, зубочистки или небольшие щетки, которые подходят между зубами. Спросите у стоматолога, как ими пользоваться, чтобы не повредить десны.
Прополощите рот. Антибактериальная жидкость для полоскания рта не только предотвращает гингивит, но и борется с неприятным запахом изо рта и зубным налетом. По данным Американской стоматологической ассоциации, антибактериальные полоскания могут уменьшить количество бактерий, вызывающих зубной налет и заболевания десен.Спросите у стоматолога, какая жидкость для полоскания рта подойдет вам лучше всего.
Другие изменения в здоровье и образе жизни могут снизить риск заболевания десен, уменьшить его тяжесть и замедлить его развитие. К ним относятся:
- Бросить курить. Курение вредно не только для сердца и легких, но и для зубов и десен. У курильщиков в семь раз больше шансов получить заболевание десен, чем у некурящих, а курение может снизить шансы на успех некоторых методов лечения.
- Снижение стресса. Стресс может затруднить иммунную систему вашего организма, чтобы бороться с инфекцией.
- Соблюдайте сбалансированную диету. Бактерии во рту питаются сахаром и крахмалом из пищи, питая их, выделяя кислоты, которые разрушают зубную эмаль. В нездоровой пище и конфетах содержится много лишнего сахара и крахмала. Избегайте их, чтобы сохранить здоровье зубов и десен. Правильное питание помогает вашей иммунной системе бороться с инфекцией. Употребление в пищу продуктов с антиоксидантами, например продуктов, содержащих витамин E (растительные масла, орехи, зеленые листовые овощи) и витамин C (цитрусовые, брокколи, картофель), может помочь вашему организму восстановить поврежденные ткани.
- Избегайте сжимания и скрежета зубами. Эти действия могут вызвать чрезмерное усилие на опорные ткани зубов и увеличить скорость разрушения этих тканей.
Несмотря на соблюдение правил гигиены полости рта и другой выбор здорового образа жизни, Американская академия пародонтологии утверждает, что до 30% американцев могут иметь больше шансов получить заболевание десен из-за своих генов. А у тех, кто имеет генетическую предрасположенность, вероятность получить какую-либо форму заболевания десен в шесть раз выше.Если у кого-то в вашей семье есть заболевание десен, это может означать, что вы также подвергаетесь большему риску. Если у вас более высокая вероятность заболевания десен, ваш стоматолог или пародонтолог может порекомендовать более частые осмотры, чистки и лечение, чтобы лучше контролировать это состояние.
Если с момента последнего посещения стоматолога прошло 6 месяцев, назначьте чистку для удаления зубного камня и налета с зубов. Спросите своего стоматолога о том, как правильно чистить зубы. Слишком сильное давление или отсутствие точек может привести к гингивиту.После чистки ваши десны должны поправиться в течение недели или около того, если вы чистите зубы два раза в день, а также пользуетесь зубной нитью и полощите один раз в день.
Связана ли болезнь десен с другими проблемами со здоровьем?
По данным CDC, исследователи обнаружили потенциальную связь между заболеванием десен и другими серьезными заболеваниями. У людей со здоровой иммунной системой бактерии во рту, попадающие в кровоток, обычно безвредны. Но при определенных обстоятельствах эти микроорганизмы связаны с проблемами со здоровьем, такими как инсульт и болезни сердца.Диабет — это не только фактор риска заболевания десен, но и заболевание десен может усугубить диабет.
Связь между псориазом средней и тяжелой степени и пародонтитом в скандинавской популяции | BMC Oral Health
Настоящее исследование было одобрено Региональным комитетом по этике медицинских и медицинских исследований (REC-South-East (# 2010/401)) и проводилось с октября 2011 года по декабрь 2012 года на стоматологическом факультете Университета Осло. и отделение дерматологии, Университетская больница Осло-Рикшоспиталет, Норвегия.
Участники исследования
Размер выборки был определен исходя из предположения, что ожидаемая распространенность пародонтита составляет 30% среди людей с псориазом по сравнению с 10% среди здоровых людей из контрольной группы [23]. Расчеты проводились по методу Флейсса в программном обеспечении с открытым исходным кодом OpenEpi [24]. Основываясь на уровне значимости 0,05, мощности 90% и соотношении случаев к контролю 1: 2, было решено включить в исследование 120 здоровых людей из контрольной группы и 60 человек с псориазом.Было выбрано большее количество контролей по сравнению с людьми, страдающими псориазом, чтобы увеличить мощность исследования.
Пациенты с псориазом были последовательно набраны из отделения дерматологии Университетской больницы Осло — Рикшоспиталет, Норвегия. Шестьдесят пять человек получили приглашение принять участие во время регулярного посещения дерматологического отделения или стационара. Их диагноз псориаза был подтвержден резидентным дерматологом (EMS) с использованием индекса площади и тяжести псориаза (PASI) [25].Этот индекс основан на степени эритемы, инфильтрации и шелушения (соответственно: 0 = нет, 1 = легкая, 2 = умеренная, 3 = тяжелая, 4 = очень тяжелая) и степени поражения четырех участков кожи тела (голова, туловище, руки и ноги). Согласно общеевропейскому консенсусу, бляшечный псориаз подразделяется на легкое, от умеренного до тяжелого [26]. Псориаз классифицируется как легкий, если PASI ниже 10, и как от умеренного до тяжелого, если он равен 10 или выше. Пациенты с баллом PASI ≥10 или продолжающееся системное или биологическое лечение считались страдающими псориазом от умеренной до тяжелой степени и получали приглашение пройти клиническое и рентгенографическое обследование пародонта на стоматологическом факультете Университета Осло.
Критериями включения были лица в возрасте от 18 до 65 лет, которые страдали псориазом от умеренной до тяжелой степени более пяти лет (см. Определение выше). Лица с известной известной гиперхолестеринемией, сопутствующими воспалительными заболеваниями, такими как инфекции, аутоиммунные заболевания, злокачественные новообразования и беременность, были исключены. После последующего приглашения по телефону 51 человек принял приглашение и принял участие в исследовании (79% ответивших). Во время клинического обследования у одного из пациентов была обнаружена беззубость, и он был исключен, оставив 50 человек с умеренным или тяжелым псориазом для дальнейшего анализа.Контрольная выборка была получена из списка, предоставленного Норвежским национальным регистром населения, содержащего одну тысячу случайно выбранных людей в возрасте 35–65 лет из большого района Осло. Меньшая случайная выборка из 400 человек была отобрана в два этапа (по 200 человек на каждом этапе) и приглашена для участия в исследовании. Были отобраны только участники, родившиеся в Норвегии или западной стране. Из 242 человек, отвечающих критериям, 125 приняли участие в исследовании (процент ответов 52%) (Рисунок 1).После исключения трех участников из-за псориаза, о которых сообщали сами, а также одного пациента с полной адентией, окончательная выборка исследования включала 121 контрольную группу. Из тех, кто отказался от участия, 56% лиц из контрольной группы и 50% лиц с псориазом согласились на телефонное интервью об их образовании, поведении, связанном со здоровьем зубов, привычках к курению и причине отказа от участия в исследовании. Двадцать процентов не ответивших на лечение в контрольной группе сообщили, что у них было диагностировано заболевание десен. Сравнение участников и тех, кто не участвовал в исследовании, в отношении имеющихся фоновых характеристик показало, что среди не ответивших в контрольной группе было больше курильщиков.Напротив, меньшее количество не посещавших участников сообщили, что они курили в настоящее время (14% против 32%), по сравнению с участниками из группы псориаза.
Рисунок 1Блок-схема исследуемой популяции.
Сбор данных
Все участники получили письменную информацию об исследовании и подписали информированное согласие. Сбор данных включал самостоятельное заполнение анкет, а также клиническое и рентгенологическое обследование в Институте клинической стоматологии, факультет стоматологии.Структурированная анкета включала исходную информацию (возраст, пол и образование), информацию о стоматологической помощи и посещении стоматолога, курении, общих заболеваниях, о которых сообщали пациенты, и использовании лекарств. Все вопросы в анкете были закрытыми, за исключением возраста, болезней, о которых сообщали сами, и использования лекарств, веса и роста, которые были открытыми. Уровень образования регистрировался как 1) неполное среднее образование или ниже, 2) полное среднее или 3) высшее образование. Для регрессионного анализа переменная образования была разделена на высшее образование по сравнению с вторым этапом среднего или нижним образованием.Статус курения регистрировался как никогда не курившие, бывшие или нынешние курильщики. Для регрессионного анализа переменная была разделена на нынешних и бывших и никогда не куривших.
Клиническое обследование включало количество отсутствующих зубов, оценку глубины зондирования кармана (PPD) и уровня клинического прикрепления (CAL) в мм, проведенное с помощью зонда LM 52B (LM-Instruments Oy, Финляндия). PPD, CAL, а также наличие зубного налета (да / нет) и кровотечение при зондировании (BOP) (да / нет) регистрировались на четырех поверхностях (MB, B, DB, P / L) всех присутствующих зубов, кроме для третьих моляров.Для статистического анализа записи были рассчитаны по доле участков с зубным налетом или противовыбросовым превентором. Клиническое обследование проводили два подготовленных экзаменатора. Первый исследователь (RSR) зафиксировал наличие зубного налета, BOP и PPD, тогда как второй (BFH) зафиксировал CAL.
Пародонтит был определен в соответствии с определениями случаев для наблюдения за пародонтитом, предложенными Центрами по контролю и профилактике заболеваний (CDC) и Американской академией пародонтологии (AAP) [27].Умеренный периодонтит определялся как наличие ≥2 интерпроксимальных участков с AL ≥4 мм (не на одном зубе) или ≥2 межзубных участков с PPD ≥5 мм (не на одном зубе). Тяжелый периодонтит определялся как наличие ≥2 межзубных участков с AL ≥6 мм (не на одном зубе) и ≥1 межзубных участков с PPD ≥5 мм. Лица, у которых был периодонтит средней или тяжелой степени в соответствии с определением, считались больными.
Шесть внутриротовых цифровых рентгенограмм, два прикуса с каждой стороны и две периапикальные рентгенограммы резцов обеих челюстей были сделаны с использованием держателей прикусных крыльев Kwik-Bite (Kerr Corporation, West Collins Orange, Калифорния, США) и Eggens ( Eggen X-ray, Лиллехаммер, Норвегия) держатели для пленок.Рентгенограммы получали с помощью системы цифровых пластин Digora Digital (Soredex, Финляндия) и рентгеновского аппарата Planmeca intra (Planmeca Oy, Финляндия). Изображения были переданы и сохранены с использованием цифровой системы хранения сервера изображений Sectra PACS (Sectra AB, Линчёпинг, Швеция). Рентгенограммы были увеличены с помощью компьютера, и рентгенологическая потеря костной ткани была зарегистрирована одним исследователем (BFH) с использованием общедоступной программы цифровой визуализации Image J (Image J, Национальные институты здравоохранения, Бетесда, Мэриленд, США).Потеря костной массы регистрировалась, когда расстояние от цементно-эмалевого перехода (CEJ) до альвеолярного гребня (AC) превышало 2 мм в местах, где CEJ и AC можно было четко идентифицировать. Измерения проводились в мм в межзубных областях полностью прорезавшихся клыков, премоляров, коренных зубов, верхних центральных резцов и нижних центральных и боковых резцов. Пациенты с рентгенологической потерей костной массы ≥3 мм на одном или нескольких участках считались страдающими заболеванием.
Рентгенологическое исследование было замаскированным, т.е. экзаменатор не знал, был ли у участников псориаз или нет, тогда как клиническое обследование нельзя было рассматривать как замаскированное, поскольку у некоторых пациентов наблюдались псориазные поражения, видимые исследователю.
Воспроизводимость рентгенологической потери костной ткани внутри исследователя оценивалась на основе повторных записей рентгенограмм от 20 случайно выбранных лиц в течение 14 дней, при этом значение K составляло 0,61 для регистрации потери костной массы в мм. и 0,75 для дихотомического результата (потеря костной массы присутствует / отсутствует) и считается хорошим [28].
Статистический анализ
При сравнении различий между псориазом и контрольными группами использовался критерий хи-квадрат для категориальных переменных и t-критерий независимых выборок для непрерывных переменных. Чтобы сбалансировать различия в исходных характеристиках между индивидуумами с псориазом и контрольной группой, для каждого человека была рассчитана оценка предрасположенности с использованием логистического регрессионного анализа, регрессирующего статус псориаза (0 = нет псориаза; 1 = псориаз) на фоновых характеристиках (возраст, гендер и образование) [29].Показатель предрасположенности рассматривался как вероятность заболевания псориазом, обусловленная фоновыми ковариатами.
Затем была отобрана подгруппа контрольных лиц на основе значений оценки предрасположенности и сопоставлена 1: 1 с индивидуумами в группе псориаза. Это позволило бы сравнивать людей, у которых на основе наблюдаемых данных больше сходных фоновых характеристик (схожая оценка предрасположенности), за исключением их статуса псориаза.
