Перфорация гайморовой пазухи при удалении зуба: симптомы и лечение
Содержание:
Особенности верхнечелюстной пазухи носа
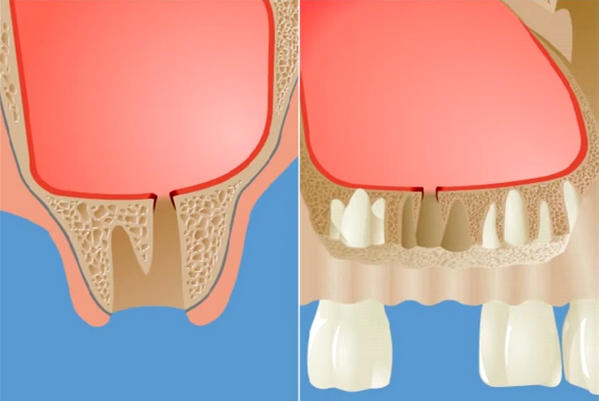
Верхнечелюстная пазуха (ее другое название — гайморова пазуха) располагается в толще костной ткани верхней челюсти. От ротовой полости ее отделяет альвеолярный отросток верхней челюсти, который и образует ее дно. Объем такой пазухи достаточно велик, и у взрослых людей он может достигать 10 сантиметров кубических.
 На фото: корни зубов у дна верхнечелюстной пазухи
На фото: корни зубов у дна верхнечелюстной пазухи
Такая пазуха, или синус, не является герметичной. Она имеет сообщение с полостью носа посредством узкой щели.
Обычно перфорация верхнечелюстной пазухи происходит в области ее дна. Этому способствуют некоторые ее особенности:
- Близкое расположение корней моляров и премоляров. В некоторых случаях толщина костного слоя между зубными корнями и дном гайморовой пазухи может быть сравнительно большой — до 1 см, но у некоторых людей костная граница между этими образованиями совсем тонкая — не более 1 мм.
- Иногда корни первого и второго моляров располагаются в самой полости пазухи, отделяясь от нее всего лишь слоем слизистой оболочки.
- Быстрое истончение слоя кости при наличии острых или хронических воспалительных заболеваний: периодонтитах, пародонтитах, кистах.
- Относительно тонкие костные трабекулы в ткани верхней челюсти.
Все это предрасполагает к возникновению перфорации при проведении стоматологических манипуляций, даже если техника лечения не была нарушена, а врач не прилагал значительной травмирующей силы.
Причины перфораций дна гайморовой пазухи
Этиология перфораций пазухи верхней челюсти всегда связана с проведением каких-либо стоматологических манипуляций. Перфорация может произойти:
- при удалении зубов;
- при эндодонтическом лечении;
- при имплантации зубов;
- при резекции корня.
При удалении зубов повреждение дна гайморовой пазухи может быть следствием как грубых действий стоматолога или несоблюдения им лечебной тактики, так и результатом анатомических особенностей самого пациента (например, когда зубные корни располагаются непосредственно в полости пазухи).
 На фото: зубной корень находится в близости от дна гайморовой пазухи, что увеличивает вероятность перфорации при удалении
На фото: зубной корень находится в близости от дна гайморовой пазухи, что увеличивает вероятность перфорации при удалении
При проведении эндодонтического лечения одним из осложнений является перфорация зубного корня, которая нередко сочетается с повреждением и прободением дна гайморовой пазухи. Это случается при чрезмерном расширении корневых каналов, в случае применения грубой силы при введении штифтовых элементов или уплотнении пломбирующего цемента. При таком варианте перфорации верхнечелюстной пазухи практически всегда происходит проникновение пломбировочного материала или обломков корня в ее полость.
Если же перфорация происходит в момент введения зубного импланта (это может быть имплант любой марки, например, Mis, Nobel, Xive и т.д.) или же при проведении пломбировки корневых каналов, введении штифтов в зубной корень, то она всегда является ошибкой терапевтической тактики врача.
Повреждения дна пазухи верхней челюсти является серьезным осложнением при имплантации искусственных корней в костную ткань при проведении протезирования. Это объясняется тем, что после удаления зуба костная ткань очень быстро подвергается процессам дистрофии. И в результате происходит уменьшение высоты альвеолярного отростка челюсти. Если врач не учитывает этот момент и неправильно проводит подготовку перед имплантированием, а также неверно подбирает размер импланта, то риск перфорации пазухи очень высок.
Резекция зубного корня является способом лечения при наличии кист в области его верхушки. При недообследовании пациента, когда врач не знает точного размера костной пластинки, отделяющей дно пазухи от стенки кисты, а также если требуется удаление большого объема челюстной кости – то перфорация гайморовой пазухи явление не редкое.
Симптомы перфорации
Если перфорация носовой пазухи произошла в момент удаления зуба, то ее симптомы будут достаточно специфическими:
- Появление в крови, выделяемой из зубной лунки, мелких пузырьков воздуха, количество которых увеличивается при резком форсированном выдохе через нос.
- Появление кровянистых выделений из носа на стороне перфорированной гайморовой пазухи.
- Изменение тембра голоса пациента, появление «гнусавости».
Иногда пациент начинает предъявлять жалобы на прохождение воздуха через лунку после удаления зуба, а также чувство тяжести или давления в проекции пазухи верхней челюсти.

Если перфорация верхнечелюстной пазухи происходит при проведении имплантации или же при эндодонтическом лечении, то заподозрить ее врач может по:
- характерному провалу инструмента или имплантируемого элемента после приложения некоторого усилия для его продвижения;
- изменению положения инструмента в ране;
- появлению в крови мелких пузырьков воздуха.
Если перфорация гайморовой пазухи по какой-либо причине не была диагностирована и пролечена сразу, то происходит инфицирование ее полости с развитием клиники острого синусита или гайморита, для которого характерны такие симптомы как:
- сильнейшие острые боли в области верхнечелюстной пазухи;
- отек слизистой носовой полости на соответствующей стороне с нарушением дыхания через нос;
- появление гнойных выделений из носа.
Также характерно появление общих симптомов интоксикации: головных болей, озноба, высокой температуры, слабости.
Диагностика
Диагностика перфорации дна верхнечелюстной пазухи при удалении зуба основывается на типичной клинической картине. В сомнительных случаях, а также при подозрении на такое осложнение при проведении имплантации либо эндодонтических манипуляциях необходимо использование инструментальных методов диагностики:
- Зондирование лунки удаленного зуба либо перфоративного канала тонким зондом. Это позволяет определить, что в ране отсутствует костное дно. При этом инструмент свободно проходит через мягкие ткани и не встречает на своем пути препятствий.
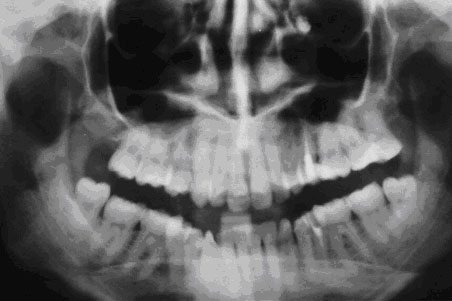
- Рентгенография области пазух. На снимках в таком случае можно обнаружить как затемнение полости вследствие скопления в ней крови, так и обломки зубных корней, импланты либо пломбировочный материал. Иногда целесообразно проведение рентгенографии с конрастированием, когда контрастное вещество вводится в полость через перфорационный свищ.
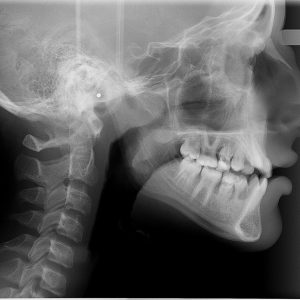
- Компьютерная томография, которая позволяет определить перфорации и наличие инородных тел в пазухе с максимальной точностью.
- При подозрении на застарелые перфорации проводятся общеклинические анализы крови, результат которых может свидетельствовать о наличии в организме активного очага инфекции.
Лечение
Лечение перфораций дна пазухи верхней челюсти зависит от того, какие изменения имеются в самой полости пазухи.
Лечение без операции возможно лишь в тех случаях, когда перфорация произошла при удалении зуба и была выявлена сразу же, а по данным рентгенографии нет признаков инфицирования полости пазухи или наличия в ней даже незначительных инородных тел. При таком варианте тактика врача заключается в максимально бережном сохранении сформированного в лунке кровяного сгустка, а также в профилактике его инфицирования. Для этого в нижнюю часть лунки вводится маленький марлевый тампон, пропитанный йодным раствором. Обычно он самостоятельно плотно фиксируется в раневой полости, но иногда требуется наложение швов на десну. Такое лечение йодом продолжается не менее 6-7 дней — до момента формирования полноценных грануляций и закрытия дефекта. При этом тампон не извлекается из лунки, чтобы не повредить кровяной сгусток.
Также возможно временное закрытие дефекта небольшой пластмассовой пластинкой, которую фиксируют на соседних зубах кламмерами. Она разобщает полости рта и пазухи, что способствует заживлению перфорации.
Одновременно назначается курс профилактических мероприятий, направленный на предупреждение развития воспалительных осложнений. Он включает прием антибиотиков, противовоспалительных препаратов, капель с сосудосуживающим эффектом. Проводится такой курс амбулаторно или в домашних условиях.
Если при перфорации произошло проникновение инородных тел в пазуху (импланта, пломбировочного материала, обломка зубного корня), то лечение проводится только в условиях стационара. В таком случае показана операция со вскрытием полости гайморовой пазухи, удалением инородного тела и нежизнеспособных тканей с последующим пластическим закрытием перфоративного дефекта.
Застарелые перфорации
Если перфорация пазухи верхней челюсти не была своевременно выявлена и устранена, то через 2-4 недели стадия острых проявлений пойдет на убыль, а в области дефекта сформируется свищ, соединяющий полость пазухи с поверхностью десны.
Такой процесс одновременно сопровождается симптомами хронического гайморита:
- постоянные тупые боли в области пазухи с иррадиацией в глазницу, висок;
- заложенность носа со стороны поражения;
- гнойные выделения из носовой полости, а также из свищевого отверстия;
- иногда у пациентов опухает щека на стороне поврежденной пазухи.
Большинство пациентов также предъявляют жалобы на ощущение движения воздуха через свищ при разговоре или чихании, трудности в произношении некоторых звуков, а также попадание жидкой пищи изо рта полость носа.
Лечение таких застарелых перфораций со свищами представляет некоторые трудности, поскольку наличие хронического очага воспаления в гайморовой пазухе значительно снижает эффективность терапии и достаточно часто приводит к рецидиву и повторному формированию свищевого канала.
Таким больным показано оперативное вмешательство, которое включает вскрытие верхнечелюстной пазухи с удалением всех нежизнеспособных тканей и инородных тел из ее полости, иссечение свища и пластическое закрытие дефекта. Антибиотики после удаления свища назначаются на курс продолжительностью 10-14 дней с одновременным приемом противовоспалительных и антигистаминных препаратов, применением физиотерапевтических методов лечения.
Последствия перфорации
- Развитие выраженной воспалительной реакции в полости пазухи с переходом инфекции на окружающие костные ткани и формированием очагов остеомиелита верхней челюсти.
- Распространение воспаления на другие пазухи черепа (лобные, клиновидные и решетчатые).
- Потеря здоровых зубов, расположенных в области непролеченной перфорации.
- Формирование гнойных очагов (абсцессов, флегмон).
Из-за близкого расположения верхнечелюстной пазухи и головного мозга, после перфорации возможно распространение инфекции на мозговые оболочки с развитием менингитов или менингоэнцефалитов, угрожающих жизни пациента.
Профилактические мероприятия
Профилактика перфораций дна верхнечелюстной пазухи заключается:
- в полноценном обследовании пациента перед проведением сложных стоматологических процедур;
- в правильной оценке анатомо-топографических особенностей каждого человека;
- в точном соблюдении технологии лечебных манипуляций.
Своевременное выявление признаков перфорации и ее адекватное лечение является залогом благоприятного исхода для пациента. Неправильная терапевтическая тактика или самолечение могут усугубить течение такого осложнения и стать причиной развития тяжелейших негативных последствий.
Перфорация верхнечелюстной пазухи: причины и признаки осложнения
Перфорация верхнечелюстной пазухи (синуса) – это осложнение, встречающееся во время удаления верхних жевательных зубов. По сути, это отверстие между полостью рта и пазухой, которое формируется в области дна лунки удаленного зуба.
Встречается нечасто, однако в некоторых случаях может привести к нежелательным последствиям – развитию воспаления в пазухе (гайморит).
Содержание статьи:
Причины
Можно выделить несколько причин, почему возникает данное осложнение:
- Близкое расположение корней верхних премоляров и моляров к верхнечелюстной пазухе. Наиболее часто в непосредственной близости к пазухе находится первый моляр, реже – второй и третий моляр, второй премоляр, совсем редко – первый премоляр.
- Наличие в области верхушек корней указанных зубов очагов инфекции, в результате чего истончается костная ткань между зубом и пазухой. Это наблюдается при хронических формах апикального периодонтита (гранулирующем и гранулематозном). В таком случае перфорация может произойти и при простом удалении причинного зуба.
- Травматичное удаление боковых зубов верхней челюсти. Иногда происходит проталкивание фрагмента корня или целого зуба в пазуху.
- Неаккуратное проведение кюретажа и выскабливание патологических тканей из лунки после удаления верхнего жевательного зуба.
- Объемные операции на альвеолярном отростке верхней челюсти (секвестрэктомия, цистэктомия, удаление ретинированного зуба).
Нередко перфорация происходит на фоне острого гнойного или хронического воспаления в пазухе одонтогенной природы. В таком случае после удаления зуба из лунки вытекает гной через образовавшееся соустье.
Как видим, в большинстве случаев перфорация дна верхнечелюстной пазухи случается не по ошибке врача, а вследствие особенностей анатомического строения.
Признаки перфорации
Главным признаком возникшего отверстия между полостью рта и синусом верхней челюсти – это прохождение воздуха из пазухи через лунку.
Как определить, есть ли перфорация:
- Осмотреть лунку, аккуратно прозондировать ее дно. При глубоком продвижении инструмента следует заподозрить о наличии отверстия.
- Зажать нос пациенту и попросить его несильно выдохнуть носом. Если перфорация есть, воздух будет выходить из пазухи в рот через лунку.
- Попросить пациента надуть щеки, при этом воздух не задерживается в полости рта, а выходит в полость носа. Данный прием использовать не рекомендуется, так как с током воздуха в пазуху может попасть патогенная микрофлора, что увеличивает шансы на развитие воспаления.
Осложнения
Во многих случаях небольшие перфорации верхнечелюстной пазухи зарастают самостоятельно без развития каких-либо осложнений. Но в некоторых случаях возникают нежелательные последствия:
Гайморит – воспаление слизистой оболочки пазухи. Как правило, развивается после проникновения патогенных микроорганизмов из одонтогенных очагов инфекции.
Возникновение свищевых ходов, идущих от пазухи к слизистой оболочки в области удаленного зуба.
Действия врача при перфорации
Объем врачебных манипуляций зависит от состояния верхнечелюстной пазухи. Если отсутствуют признаки гайморита, врач добивается формирования и удерживания кровяного сгустка в лунке путем пришивания небольшого куска йодоформной турунды к краям раны. В некоторых случаях используются специальные каппы. Альтернативным вариантом является пластическое закрытие лунки.
После вмешательства пациенту назначают антибиотики, сосудосуживающие капли в нос, физиолечение – мероприятия, направленные на профилактику одонтогенного гайморита.
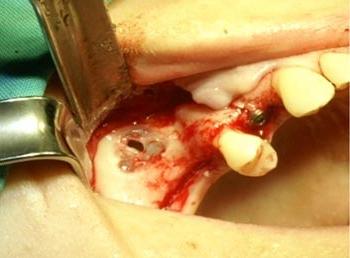
Если после удаления из лунки вытекает гной (при гнойном синусите), закрывать отверстие ни в коем случае нельзя, так как через него происходит отток экссудата.
При попадании корня в пазуху его необходимо удалить, не дожидаясь развития воспалительного процесса в синусе. Данная операция проводится в стационарных условиях.
Если после заживления лунки образовался свищ, проводят его пластическое замещение окружающими тканями.
Советуем к изучению: Основные советы по уходу за раной после удаления зуба
Перфорация дна гайморовой пазухи, диагностика и лечение
Прободение дна верхнечелюстной пазухи порой настигает пациента в кресле стоматолога, причинами становятся особенности анатомического строения черепа либо врачебная ошибка. По МКБ 10 эта ситуация не классифицируется как отдельное заболевание, а считается осложнением проведённого лечения.
Особенности верхнечелюстной пазухи носа
Верхнечелюстная, или гайморова, пазуха – это полость внутри черепа, ограниченная со всех сторон костной тканью. У взрослых людей она довольно объемна, порой достигает 10 см3. Её форма и расположение в костях обуславливают неповторимое произношение, присущее человеку. Полость, резонируя, формирует тембр звука.
Околоносовые пазухи выстланы изнутри тонкой слизистой оболочкой и соединяются с полостью носа тонкими канальцами для отвода слизи и вентиляции. Если отверстия забиваются, развивается воспаление – гайморит.
Известен ряд особенностей, объясняющих возникновение отверстия в дне гайморовых пазух:
- Размеры и толщина стенок, отделяющих верхнечелюстные пазухи от полости рта, индивидуальны у каждого человека. При истонченной кости (толщиной до 1 мм) пазуха с легкостью перфорируется при работе стоматолога. Тому способствует также близость корней передних зубов.
- Случается, корни дальних зубов проникают в область пазухи и отделяются от нее лишь тонкой плёнкой слизистой ткани. Пока зуб здоров, все в порядке. Если же с каналами таких зубов врач начинает производить манипуляции, слизистая прорывается, происходит проникновение.
- Даже здоровая кость способна атрофироваться и стать тонкой и слабой при постоянных заболеваниях пародонта и периодонта. Либо трабекулы верхней челюсти – пластинки, образующие её остов – незначительны от рождения. Такую преграду несложно перфорировать острыми инструментами.
Поэтому нельзя однозначно утверждать, что в развитии осложнения всегда виноват врач.
Когда возникает перфорация дна гайморовой пазухи
В обычной жизни перфорация невозможна, она всегда становится осложнением каких-либо стоматологических манипуляций с верхними зубами. Прободения происходят при удалении корней, во время установки имплантов, при лечении пульпита. При этом источником неприятностей для человека может стать и грубое нарушение доктором тактики лечения, и особое строение черепа и анатомия зубов.
К примеру, риск для пациента возрастает многократно, если предварительная рентгенография выявила слишком малое расстояние между апексом корня зуба и дном гайморовой пазухи.
Также опасность подстерегает, если врач чересчур старается расширить корневые каналы либо пломбирует их с избыточным уплотнением. Пломбировочный материал, трансформируясь, способен выйти за пределы верхушки канальца, впоследствии пазуха перфорируется почти в ста процентах зарегистрированных случаев.

Прорыв может произойти и при установке штифта или внедрении имплантата. В последних случаях это всегда ошибка стоматолога. Подобная случайность значительно осложняет дальнейшие процедуры при выполнении протезирования. Кости челюсти пациентов, давно утративших зубы и поздно обратившихся за вживлением имплантатов, крайне уязвимы. Если зуб удален, процессы дистрофии тканей ускоряются. Врач обязан учитывать эту особенность, определяя размер штифта и выполняя предимплантационную подготовку.
Прободение также происходит во время резекции корня, если стоматолог не побеспокоился заранее тщательно изучить данные обследования пациента и не знает размера костной пластинки, которая разграничивает гайморову пазуху и воспалённую кисту на зубе. Неаккуратное движение – и происходит перфорация. Также ее способна вызвать операция по изъятию значительного объема челюстной кости.
Симптомы перфорации
При нарушении целостности гайморовой пазухи развиваются однозначные симптомы:
- В крови, подступающей со дна зубной лунки заметны воздушные пузырьки. Врач просит пациента резко выдохнуть через нос. Если интенсивность пузырения возрастает, диагноз очевиден;
- Из ноздри с той стороны, где произошла перфорация, отмечается выделение крови;
- Тембральная составляющая голоса приобретает характерную гнусавость;
- Периодически отмечается ощущение, будто через полость зуба проходит воздух, в пазухе возле носа «распирает», давит изнутри.
Пациент по причине выполненной анестезии не способен почувствовать боль, которая возникает в момент прорыва тканей. Но врач способен заподозрить явление по характерным признакам:
- Ощущается момент проваливания эндодонтического инструмента после преодоления ощутимого препятствия;
- Тонкие орудия врача изменили свое положение по сравнению с недавним;
- Лунка зуба кровоточит, в жидкости различимы пузырьки воздуха.
Незамеченная перфорация неминуемо вызывает развитие сильнейших осложнений внутри замкнутого пространства гайморовой пазухи. В полость заносится инфекция, провоцирующая синусит. У человека начинаются выделения из носа с гноем, дыхание нарушается из-за развития отёка слизистой, ощущается боль высокой степени интенсивности, возрастающая при надавливании на область начала носогубных складок. Порой поднимается температура, пациент испытывает слабость, озноб
Диагностика
Если терапевт установил гайморит, а человек незадолго до того лечил зубы, причинно-следственная связь вполне понятна. Установить точную картину и обнаружить источник помогут инструментальные исследования.
Врач-эндодонт прозондирует лунку, оставшуюся после удаления зуба, определяя наличие либо отсутствие костного дна в ней. Процедура выполняется крайне осторожно.
Ощутимую помощь окажет рентген носовых пазух. Если на плёнке видны затемнения в полости, значит, налицо скопление крови внутри. Также на снимке удаётся рассмотреть обломки корней зуба, расположение штифтов, торчащий материал внутриканальной пломбы. Развеять сомнения поможет рентгенография с использованием контраста.
Недостаток рентгена – в его двумерности. Стереоизображение легко получить при прохождении компьютерной томографии. Врач рассмотрит результат сканирования в специальной программе, изучит зуб со всех сторон и выберет план лечения.
Если подозревается давняя перфорация, общий анализ крови покажет присутствие в результатах ряда патологических показателей, говорящих о наличии в теле пациента очага инфекции. Рассматривается исключительно вкупе с прочими исследованиями.
Лечение перфорации гайморовой пазухи
Безоперативное вмешательство возможно лишь в случае мгновенно обнаруженной перфорации, когда она диагностируется во время процедуры удаления зуба, либо лечения пульпита. Врач незамедлительно отправляет пациента на рентгенографию, по результатам определяет, развилось ли инфицирование гайморовой пазухи.
К примеру, произошло прободение стенки полости при удалении зуба. Стоматолог заметил дефект сразу же. В этом случае врач прилагает усилия по сохранению кровяного сгустка в лунке, где раньше располагался зуб. Терапия предполагает наложение тампонов с йодом, причем тампон плотно фиксируется в образовавшемся углублении и не извлекается оттуда на протяжении лечения – чтобы не потревожить запечатавший рану сгусток. Время грануляции и исчезновения прорыва обычно занимает до недели.
Допускается вариант фиксации пластикового заграждения, отделяющего пазушную полость от ротовой. Указанная пластинка удерживается на рядом стоящих зубах специальными кламмерами. А перфорация между тем заживает самостоятельно.
Если не удалось избежать проникновения инородных тел в верхнечелюстную пазуху либо началось распространение инфекции, потребуется пазуху вскрыть и прочистить. Образовавшуюся рану закрывают пластическим способом.
Застарелые перфорации
Случается, что пациент не обращается в клинику после лечения с причинением случайной перфорации. Поначалу боли острые и выраженные, но постепенно характер их меняется, ощущения сглаживаются. Между поражённой пазухой и наружной частью десны формируется свищевой ход. Все происходящее сопровождается развитием симптомов типичного гайморита: боли со стороны перфорированной внутричелюстной полости, постоянная заложенность носа, отток гноя из носовых ходов (а иногда и свищ на десне начинает гноиться). Часть пациентов жалуется на отек щеки с той стороны, где пазуха повреждена.
Если у человека после лечения развились странные ощущения, будто он ощущает движение воздуха через десну при чихании, кашле, а в нос проникает выпитая жидкость – налицо прямое указание на застарелую перфорацию гайморовой пазухи.
К сожалению, здесь неинвазивные методики не помогут. Требуется операция с удалением из пазухи посторонних включений и очагов инфекции. Свищ вырезают, проводят пластику открывшегося дефекта. После процедуры назначается курс антибиотиков с попутным физиотерапевтическим лечением и употреблением препаратов, снижающих риск аллергических реакций.
Последствия перфорации
Не стоит пациенту рассчитывать, что перфорация зарастет самостоятельно, нельзя воспринимать подобную рану поверхностно. Попытки самостоятельного лечения народными средствами, вскрытия свища на дому запрещены. Последствия неосторожного вмешательства выглядят зловеще:
- Утрата здоровых зубов в непосредственной близости к месту перфорации;
- Проникновение инфекции в прочие внутричерепные полости;
- Развитие абсцессов и флегмон с крайне тяжелыми последствиями для здоровья;
- Риск заболеть менингитом либо менингоэнцефалитом из-за близости головного мозга к воспаленным очагам внутри верхнечелюстной пазухи. С каждым актом чихания, находясь под большим давлением, патологическая флора разлетается внутри полостей и способна проникнуть в области, откуда легко поразить мозговые оболочки. Все это грозит летальным исходом.
Терапия застарелых перфораций, обросших свищевыми ходами, как правило, сложна и трудоёмка. Нередки рецидивы с новыми прорывами из пазухи к поверхности десны. Свищи – вовсе не безобидные образования, вылечить их непросто.
Профилактические мероприятия
Пациент не в силах предотвратить прободение гайморовой пазухи, а если подобное произошло, не сумеет преодолеть случившееся без помощи врача. Но опытный стоматолог вправе принять меры предотвращения нежелательного сценария. Для этого потребуется качественно провести предварительное обследование анатомических особенностей обратившегося в клинику человека и точно следовать методике врачебных манипуляций.
Причинив перфорацию, доктор обязан составить план лечения и довести пациента до благоприятного исхода. А человек, испытывающий тревожащие ощущения после удаления зуба, лечения пульпита либо в иных случаях, не должен терпеть и молчать. Своевременное обращение в клинику исключит развитие тяжких осложнений.
признаки, причины, методы лечения и осложнения при неправильном лечении
Гайморова пазуха известна многим благодаря такому распространенному заболеванию, как гайморит. У человека есть 2 гайморовы пазухи, располагающиеся в полости кости над верхней челюстью по обе стороны от носа. Они довольно обширные по своему объему, у взрослого человека они могут составлять в объеме до 10 кубических сантиметров. Опасность перфорации гайморовой пазухи возникает, когда происходит удаление зубов в этой части верхней челюсти.
Причины возникновение перфорации гайморовой пазухи

Особенности и причины развития патологии
Чаще всего о перфорации гайморовой пазухи говорят в связи с обращением к стоматологу. Именно стоматологические процедуры по удалению верхних зубов чаще всего приводят к такому явлению. В этом случае можно поговорить о перфорации дна пазухи.
Верхние зубы отделены от гайморовых пазух тонкими костными пластинками, которые в некоторых местах не толще миллиметра. Повредить их довольно просто.
Перфорация гайморовой пазухи – это не всегда вина врача. Иногда врач действует правильно и достаточно аккуратно, но прободение дна все равно происходит.
Можно выделить основные причины такого явления, как перфорация гайморовых пазух:
- Удаление зубов, о котором уже говорилось выше. Дно пазухи может повреждаться при слишком быстром и усиленном удалении зуба с помощью щипцов. Однако бывают и анатомические особенности, которые делают пазухи особенно уязвимыми.
- Эндодонтическое лечение. Это довольно сложные стоматологические процедуры, которые заключаются в манипуляциях в тканях зуба, десне, корне. То есть при подобном лечении нужно проникнуть глубоко в десну и под сам зуб, что может также привести к перфорации гайморовой пазухи. Такое лечение применяется в трудных случаях, когда зуб инфицирован или практически разрушен, но его еще можно сохранить.
- Имплантация зубов. Это замещение отсутствующего зуба искусственным имплантатом, который вживляется при помощи специального механизма из прочного и безопасного сплава. Это непростая и дорогостоящая операция, в которой корень зуба заменяется приспособлением, похожим на шуруп. При неправильном вживлении есть возможность повредить костную пластину.
- Хронический периодонтит. Это воспаление ткани вокруг зуба. При этом заболевании костная пластинка, которая отделяет верхний коренной зуб от гайморовой пазухи, истончается и отслаивается. В результате зуб нужно удалять, и перфорации не избежать даже при самом аккуратном удалении.
- Резекция корня. Это один из методов лечения хронического периодонтита, когда часть корня (его верхушка) удаляется вместе с гнойным образованием (кистой). При подобных манипуляциях с верхними зубами всегда есть вероятность перфорации гайморовых пазух.
Симптоматика

Признаки патологии
Что происходит, когда перфорируется дно гайморовой пазухи? Гайморова пазуха не является изолированной и герметичной, там циркулирует воздух. Поэтому при перфорации кровь будет вытекать с пузырьками воздуха и одновременно часть крови попадает в саму пазуху.
Нет необходимости самостоятельно ставить себе диагноз. Опытный врач сможет быстро определить причину этого явления. Однако если есть жалобы и опасения, ими следует поделиться.
Чаще всего выявляются следующие симптомы перфорации гайморовой пазухи:
- Из самой зубной лунки, которая образовалась после удаления, начнется кровотечение с пузырьками воздуха. Пузырьков станет больше, если резко выдохнуть через нос.
- При удалении зуба кровь наблюдается только из самой ранки, а при перфорации пазухи кровотечение может начаться и из носа, из той ноздри, что находится ближе к поврежденной пазухе.
- При подобном явлении больной начинает гнусавить, говорить «в нос». Однако это не всегда можно заметить сразу, потому что во рту находится ватный тампон, идет кровь, пациенту и так достаточно трудно говорить.
- Через некоторое время начинается ощущение свободной циркуляции воздуха через лунку зуба. Возникает ощущение давления и тяжести в верхней челюсти.
Если повреждение произошло при вживлении имплантата, инструмент врача провалится немного глубже положенного или резко поменяет свое положение. Врач быстро определит, что произошла перфорация.
Если все же перфорация была небольшой и осталась незамеченной, без лечения начнут появляться другие и более тревожные симптомы. Может начаться воспаление, гнойный процесс. Начнет болеть голова и верхняя часть челюсти, боль может переходить на область носа.
Если начался процесс воспаления, в пазухе может скапливаться гной.
При этом больному будет трудно дышать носом, одна ноздря отечет. Через некоторое время начнется выделение гноя из ноздри, ощущение ломоты в области носа, может повышаться температура, появляется общая слабость. Это говорит о начинающемся гайморите. При обращении к терапевту и лору следует обязательно сказать, что недавно происходило удаление зуба или вживление имплантата.
Способы лечения
 Прежде, чем назначить лечение, врач должен убедиться в наличии перфорации и осложнений. Поэтому процесс лечения перфорации гайморовой пазухи начинается с диагностики. Обследовать перфорацию можно тонким зондом, рентгеном или КТ. Желательно сделать рентген с контрастом или компьютерную томографию. На снимках будет видно, есть ли перфорация, попала ли кровь, а также осколки зуба и имплантата в саму пазуху.
Прежде, чем назначить лечение, врач должен убедиться в наличии перфорации и осложнений. Поэтому процесс лечения перфорации гайморовой пазухи начинается с диагностики. Обследовать перфорацию можно тонким зондом, рентгеном или КТ. Желательно сделать рентген с контрастом или компьютерную томографию. На снимках будет видно, есть ли перфорация, попала ли кровь, а также осколки зуба и имплантата в саму пазуху.
Перфорация может быть настолько застарелой, что выявить очаг воспаления можно только с помощью анализа крови и КТ.
Чаще всего лечение перфорации гайморовой пазухи не обходится без операции. Избежать этого можно только в том случае, когда стоматолог удалял зуб и обнаружил перфорацию сразу же, принял меры по устранению отверстия (обычно их зашивают или обрабатывают), а затем проводил систематическое обследование пациента.
Однако даже в случае немедленного обнаружения нужно сделать рентген, чтобы убедиться, что в полость пазухи не попало никакое инородное тело, способное вызвать воспаление.
Не всегда есть необходимость зашивать перфорацию, иногда достаточно убедиться, что ничего не попало в пазуху и затем не допускать открытия раны. К образовавшемуся сгустку относятся очень бережно, стараются его не задевать. К самой ранке прикладывают ватные тампоны с раствором йода. Чтобы в рану не попала никакая инфекция, тампоны с йодом накладываются в течение недели. Чтобы не спровоцировать кровотечение, тампон могут оставить на все 7 дней, наложив при этом небольшой шов на десну.
Полезное видео — перфорация гайморовой пазухи.
Закрыть перфорацию можно и пластиковой пластинкой. Это даст ей возможность затянуться без опасности попадания инфекции. Лечение перфорации гайморовой пазухи проводят амбулаторно, в домашних условиях. Пациенту обязательно назначается курс антибиотиков, противовоспалительные и обезболивающие препараты.
Если перфорация сопровождается различными осложнениями, например, попаданием осколков и инородных тел в полость пазухи, лечение проводится только после госпитализации и тщательного обследования. В этом случае необходима операция, в ходе которой убираются все инородные предметы, иссекаются отмершие ткани.
Последствия при неправильном лечении

Возможные осложнения
Лечение такой проблемы, как перфорация гайморовой пазухи, необходимо доверять специалистам. Нельзя лечить ее дома народными средствами, это может привести к очень серьезным последствиям.
Неправильное лечение, как и полное его отсутствие, одинаково опасны. Возможные последствия перфорации гайморовой пазухи:
- Синусит, гайморит. Гайморит – это разновидность синусита, когда воспаляются гайморовы пазухи, в них скапливается гной. Это может произойти при несвоевременном или неправильном лечении перфорации, когда инфекция распространяется дальше. При гайморите наблюдаются головные боли, чувство распирания, гнойные выделения из носа, возможна температура.
- Выпадение здоровых зубов. Ткани вокруг образовавшейся после удаления зуба ранки могут воспаляться, в результате страдают соседние здоровые зубы. Они начинают болеть и требовать дополнительного лечения.
- Остеомиелит верхней челюсти. Тяжелое заболевание, сопровождающееся гнойными и некротическими процессами в кости челюсти. У пациента наблюдается повышение температуры, головная боль, расшатывание зубов, боль в деснах и челюсти, опухание слизистой.
- Менингит. Наиболее опасное последствие, оно может привести к смерти пациента. Менингит возникает в том случае, если воспаление в гайморовой пазухе растет и распространяется на оболочки мозга, вызывая их воспаление.
Защититься от перфорации гайморовых пазух довольно непросто, учитывая, что часто это не зависит от самого пациента.
Чтобы избежать подобного явления, перед лечением зубов и проведением стоматологических процедур нужно проводить тщательное обследование состояния десны и челюсти пациента, проводить все операции осторожно и своевременно.
Пациенты же в свою очередь должны следить за состоянием зубов и вовремя обращаться за медицинской помощью. При появлении первых же признаков перфорации необходимо обратиться в клинику и начать лечение, выполняя все предписания врача.
Заметили ошибку? Выделите ее и нажмите Ctrl+Enter, чтобы сообщить нам.
Поделись с друзьями! Будьте здоровы!
Перфорация и свищ гайморовойверхнечелюстной пазухи: причины
Причины возникновения
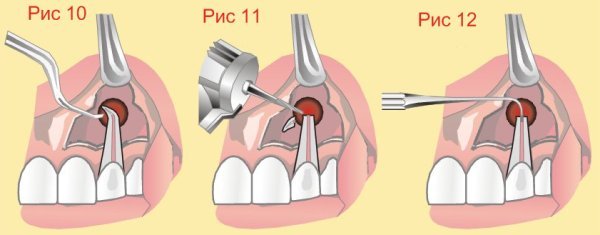

Этиология данного заболевания имеет разное происхождение:
- Индивидуальные особенности строения зуба, его каналов, корней и пр. При этом сложно предусмотреть направление движения стоматологического инструмента, из-за чего и образуется полость. Чаще всего это происходит в процессе расширения зубных каналов, а также при введении штифта.
- Механическое повреждение, травматизация плотных тканей от сильного удара, неправильной работы врачебным инструментом, от приложения значительной силы, которая оказывается излишней. Такая перфорация может выглядеть как трещина или образоваться пробоина. Объем появившейся полости будет зависеть от силы удара или размера травмирующего инструмента.
- Кариозное и другое инфекционное влияние, когда не пролеченное заболевание постепенно истончает стенки зуба, и со временем образует целые полости внутри его и достигает даже корней. Происходить это может в острой форме или в латентной, когда достаточно долго нет явных признаков заболевания.
Не всегда полная вина лежит на стоматологе, ведь для образования перфорации даже во время терапевтического лечения может быть особая предрасположенность:
- аномальное положение зубной оси не по центру, а со смещением к языку, губам или щекам;
- истирание эмали, при котором значительно уменьшается объем стенки зуба;
- проведение манипуляций через отверстие в искусственной коронке.
Рассмотрим более подробно причины и лечение именно тех вариантов появления прободения, которое произошло в процессе стоматологического вмешательства.
Профилактика
Профилактическим мероприятием служит поддержание должной гигиены полости рта, регулярное посещение стоматолога и своевременное пролечивание всех зубов, требующих адекватной терапии.
Помните, что возникновение перфорации является следствием не врачебной ошибки, а индивидуальных анатомических особенностей человека. Чтобы защититься, выбирайте клинику с репутацией, отзывами; желательно с филиалами в городе пребывания.
Перед проведением стоматологических процедур необходимо детальное обследование для выявления анатомических особенностей строения челюстей, опрос больного. Если вы видите, что стоматолог намерен приступить к процедуре без обследования, лучше отказаться от лечения у врача.
Признаки перфорации
Главным признаком возникшего отверстия между полостью рта и синусом верхней челюсти – это прохождение воздуха из пазухи через лунку.
Как определить, есть ли перфорация:
- Осмотреть лунку, аккуратно прозондировать ее дно. При глубоком продвижении инструмента следует заподозрить о наличии отверстия.
- Зажать нос пациенту и попросить его несильно выдохнуть носом. Если перфорация есть, воздух будет выходить из пазухи в рот через лунку.
- Попросить пациента надуть щеки, при этом воздух не задерживается в полости рта, а выходит в полость носа. Данный прием использовать не рекомендуется, так как с током воздуха в пазуху может попасть патогенная микрофлора, что увеличивает шансы на развитие воспаления.
Как проводится лечение
Если прободение было выявлено еще при удалении зуба, то устранить отверстие стоматолог может сразу же. Его необходимо зашить или обработать ватными тампонами, смоченными йодом. Для предотвращения инфицирования такие тампоны используются целую неделю. Пациент обязан систематически посещать врача, чтобы избежать осложнений. Но даже при выявлении свища сразу необходимо провести рентген, чтобы понять, нет ли инородных тел, которые в дальнейшем приведут к воспалительному процессу.
При инфицировании появившееся соустье гайморовой пазухи используется для проведения противовоспалительного лечения, введения лекарственных препаратов. Для улучшения дренажа в пазухе хирургическим путем врач производит расширение соустья. Это поможет добиться положительного и долгосрочного результата.
После курса мероприятий по устранению воспаления, когда выделений из носа уже нет, может быть проведена пластика соустья. Проводят ее под местной анестезией.
Чтобы избежать инфицирования и дать ране время затянуться, производят закрытие отверстия. Для этого используют ткань с твердого неба или щеки. Но этот вариант таит опасности: недостаток материала может послужить причиной возникновения нового свища, а рубец в том месте, где брали ткань, может мешать человеку.
Поэтому чаще применяют альтернативный вариант, при закрытии соустья пользуются пластиковой пластиной, которая обладает хорошими противовоспалительными качествами.
Операция требует опыта врача и тщательного выполнения рекомендаций пациентом. Удаление зуба, закончившееся свищом, требует тщательного обследования, ведь при попадании в гайморову пазуху инородных тел возможно воспаление, а при невнимательно проведенной операции возникают рецидивы.
Перфорация в области коронки зуба
Оно может появиться как в стенке единицы, так случается и перфорация зубного дна. Именно особенности строения внутренних каналов чаще всего способствуют этому.
Также влияние на появление подобных полостей имеет неправильно выбранный инструментарий врача или его неграмотные действия.
Симптомы
Если такая перфорация свежая и появилась сразу в процессе терапевтического лечения, то ее клиника вполне типична – пациент испытывает острую боль, а в области воздействия активно выделяется кровь. Сам же врач может почувствовать при этом, как его инструмент как будто провалился.
Более сложный случай, когда образовавшаяся полость застарелая и почти никак себя не проявляет. Человек может периодически ощущать незначительную ноющую боль, которая беспокоит редко. Только при тщательном осмотре опытного врача можно заметить грануляционные образования, внутренние кровотечения и острые реакции на прикосновение в конкретной области.
Как только стоматолог обнаруживает подобное, его заданием становится пломбирование полости, если она не больше 2 мм. Иначе пломбировочный материал просто попадет в периодонт и вызовет инфицирование тканей, что быстро разовьется в сложную форму периодонтита.
Диагностика
В случаях, когда перфорация образуется в стенке зуба, ее заметить несложно даже при беглом осмотре.
Для обнаружения подобной проблемы в зоне дна нужно будет сделать рентгенологический снимок с контрастом. Для этого используют штифт или специальный файл.
Лечение
Чем закрыть образовавшуюся полость в коронке зуба? Для этого применяют пломбы из биосовместимого материала. Если раньше популярностью пользовались СИЦ (стеклоиономерный цемент) или амальгама, то сегодня врачи предпочитают применять более качественные вещества – МТА (минералы триоксида агрегата).
Благодаря хорошим показателям по затвердению во влажной среде и минимальных рисках отторжения его выбирают как наиболее подходящий для подобных целей.
Такое устранение перфорации желательно проводить сразу, не оставляя на потом, а также использовать для этого специальный микроскоп, чтобы иметь хорошую видимость полости и тщательно контролировать качество лечения.
Симптоматика
Гайморова пазуха не является герметичной и полностью изолированной, внутри ее происходит циркуляция воздуха. Именно поэтому в процессе перфорации вытекание крови сопровождается пузырьками воздуха. Какие симптомы могут указывать на данное нарушение?
- В зубной полости, появившейся после удаления зуба, начинается кровотечение. Его дополняют пузырьки воздуха, которых становится больше, если сделать резкий выдох через нос.
- Когда удаляется зуб, кровоточит непосредственно то место, где он был расположен. Что же касается перфорации, то при таком повреждении кровь может поступать из носа. А конкретней – из ноздри, которая находится ближе к поврежденной пазухе.
- Нередко пациенты начинают «говорить в нос», то есть гнусавить. Но такой симптом сложно сразу же заметить из-за ватного тампона во рту.
- По прошествии определенного времени пациент ощущает свободную воздушную циркуляцию через зубную лунку. Далее появляется мнимая тяжесть в области верхней челюсти.
Если повреждение тканей произошло эндодонтическим врачебным инструментом в процессе имплантации зуба, то такой инструмент, как правило, проникает в ткань несколько глубже обычного. Кроме того, он может достаточно резко изменить свое положение. Тогда определить перфорацию не составит особого труда, но может быть и минимальное (малозаметное) повреждение. В таком случае возникают другие неприятные симптомы в виде воспалительного процесса, а также нагноения тканей. Появляется мучительная головная боль и болевые ощущения в верхней челюсти (особенно при закрытии рта).
Далее одна из ноздрей отекает и пациенту становится трудно дышать. Из ноздри появляются гнойные выделения, все тело одолевает слабость, неуклонно растет температура. Это . Поэтому на приеме у врача обязательно следует сказать о посещении в недавнем времени стоматолога. Это поможет быстрее прояснить клиническую картину.
Описание

Перфорация донной области верхнечелюстной пазухи может случится в процессе удаления верхних зубов. В основном это произойдет при удалении больших, реже маленьких зубов. Это случается потому, что анатомическое строение имеет свои особенности, которые затрагивают корни этих зубов и дно пазухи, находящейся в верхней челюсти.
При пневматическом типе образования пазухи верхние части корней больших и малых зубов отделены от дна пазухи посредством костной пластинки. В районе первых двух коренных зубов, имеющих большие размеры, толщина этой пластинки может достигать всего лишь 0,2 – 1,2 мм. Случается, что верхушки этих зубов вдавливаются в данную пазуху и даже могут выступать дальше ее дна. Кость, которая должна отделять зубные корни от верхнечелюстной пазухи, может рассасываться в результате и тогда ткань, находящаяся в патологическом очаге, сливается со слизистой оболочки данной кости. Если удалить этот зуб, то слизистая пазухи разоврется и образует симбиоз с полостью рта через лунку в удаленном зубе.
Осложнения
Разрыв верхнечелюстной пазухи представляет собой серьезное последствие стоматологических манипуляций, лечение которого чаще всего происходит в стационарных условиях. Чем это чревато, если корень зуба пророс в гайморову пазуху?
Самостоятельное лечение проблемы методами народной медицины может привести к еще более серьезным осложнениям, в том числе:
- Выраженный воспалительный процесс в пазуховой полости с дальнейшим инфицированием смежных тканей. Затем происходит развитие остеомиелита в верхней челюсти.
- Переход воспалительного процесса на другие черепные пазухи, включая клиновидные, лобные и решетчатые.
- Выпадение здоровых зубов, находящихся в области перфорации.
- Образование очагов гноя, флегмон и абсцессов.
Ввиду непосредственного соседства головного мозга, на фоне того, что корень зуба ушел в гайморову пазуху и произошел разрыв последней, не исключено возникновение инфекционного поражения мозговых оболочек. Следующим этапом серьезных осложнений может стать менингит или менингоэнцефалит, которые являются опасными для жизни пациента.
Терапия застарелых гайморитов
Как показывает практика, консервативная терапия неэффективна при застарелых гайморитах. Приходится прибегать к оперативному лечению воспаления с механическим промыванием пазухи для избавления от скопившегося экссудата. Также при необходимости производят иссечение омертвелых тканей и удаление инородного тела, если они есть. Обязательной фазой операции является закрытие сформировавшегося свища — отверстия, через которое сообщаются две полости. В послеоперационном периоде обязательным является назначение антибиотиков и противовоспалительных препаратов. При необходимости назначают физиотерапевтические процедуры.
Методы диагностики и лечения

Перед тем как определить протокол лечения, необходимо точно убедиться в том, что есть прободение костной перегородки. Сделать это можно при помощи миниатюрного зонда, рентгена или же компьютерной томографии. При этом рентген обязательно делают только с контрастным веществом. На полученном снимке обязательно будет заметно, есть ли инородные вещества или сгустки крови в гайморовой пазухе.
Иногда перфорация носовой перегородки бывает настолько старой, что определить её можно лишь при помощи анализов и компьютерной томографии.
Наиболее часто лечение перфорации сводится к хирургическому вмешательству. Избежать подобной операции можно лишь в том случае, если при процедуре удаления зуба врач сразу обнаружил повреждение перегородки и предпринял все меры для устранения такого дефекта. Для этого перегородка может быть ушита или в отверстие закладывают турунду, смоченную специальным раствором, который не только предотвращает инфицирование носовой пазухи, но и способствует зарастанию отверстия. При этом пациент должен несколько недель находиться под наблюдением врача, обычно доктор предписывает приходить на приём через день, для осмотра и замены турунды с лекарством.
Но не всегда сразу прибегают к зашиванию раны. Иногда хватает убедиться, что в носовую пазуху не проникли инородные тела, а затем следить, чтобы ранка не начала кровить. Чтобы избежать повторного кровотечения, рану могут тампонировать на неделю, наложив несколько швов на десну.
Очень важно бережно относиться к образовавшемуся кровяному сгустку. Для предотвращения инфицирования к нему прикладывают тампоны с йодоформом.
Закрыть образовавшуюся дырочку можно и специальной пластиковой пластинкой, которая препятствует проникновению инфекции в гайморову пазуху. В основном лечение перфорации проводится в домашних условиях, при этом пациент регулярно показывается врачу. Терапия должна быть комплексной и обязательно включать антибиотики, нестероидные противовоспалительные, а также обезболивающие лекарства.
Если в гайморову пазуху проникли посторонние тела, то без операции никак не обойтись. В подобном случае под наркозом удаляют осколки зуба. Части имплантатов и участки отмерших тканей.
Причины возникновения перфорации


Самостоятельно данное заболевание возникнуть не может. Перфорация и возникающий гайморит всегда являются следствием стоматологических манипуляций на зубе или верхнем твердом небе. К числу самых частых причин при оперативном лечении относятся:
- ампутация коренного зуба;
- частичное удаление корня зуба;
- лечение зубных каналов;
- зубное протезирование.
Возникновение перфорации может быть результатом особенности строения или ятрогении. Из-за неаккуратного врачебного вмешательства происходит повреждение нижней стенки пазухи.
В некоторых случаях зубы корнем могут частично находится в пазухе, в этом случае после его удаления появляется прямой канал в синус.
При лечении зубных каналов, в сочетании аномально тонкой кости и неаккуратных действий стоматолога, возможно прободение в полость верхнечелюстной пазухи.
Зубное протезирование всегда сопровождается травматизацией мягких тканей. Иногда во время установки зубного протеза врач осуществляет манипуляции, повредив нижнюю стенку в пазухе. В момент ввинчивания штифта при неаккуратной работе стоматолога и случае, когда альвеолярный отросток имеет истончения, происходит перфорация в гайморовую пазуху.
Причины возникновение перфорации гайморовой пазухи


Чаще всего о перфорации гайморовой пазухи говорят в связи с обращением к стоматологу. Именно стоматологические процедуры по удалению верхних зубов чаще всего приводят к такому явлению. В этом случае можно поговорить о перфорации дна пазухи.
Верхние зубы отделены от гайморовых пазух тонкими костными пластинками, которые в некоторых местах не толще миллиметра. Повредить их довольно просто.
Перфорация гайморовой пазухи – это не всегда вина врача. Иногда врач действует правильно и достаточно аккуратно, но прободение дна все равно происходит.
Можно выделить основные причины такого явления, как перфорация гайморовых пазух:
- Удаление зубов, о котором уже говорилось выше. Дно пазухи может повреждаться при слишком быстром и усиленном удалении зуба с помощью щипцов. Однако бывают и анатомические особенности, которые делают пазухи особенно уязвимыми.
- Эндодонтическое лечение. Это довольно сложные стоматологические процедуры, которые заключаются в манипуляциях в тканях зуба, десне, корне. То есть при подобном лечении нужно проникнуть глубоко в десну и под сам зуб, что может также привести к перфорации гайморовой пазухи. Такое лечение применяется в трудных случаях, когда зуб инфицирован или практически разрушен, но его еще можно сохранить.
- Имплантация зубов. Это замещение отсутствующего зуба искусственным имплантатом, который вживляется при помощи специального механизма из прочного и безопасного сплава. Это непростая и дорогостоящая операция, в которой корень зуба заменяется приспособлением, похожим на шуруп. При неправильном вживлении есть возможность повредить костную пластину.
- Хронический периодонтит. Это воспаление ткани вокруг зуба. При этом заболевании костная пластинка, которая отделяет верхний коренной зуб от гайморовой пазухи, истончается и отслаивается. В результате зуб нужно удалять, и перфорации не избежать даже при самом аккуратном удалении.
- Резекция корня. Это один из методов лечения хронического периодонтита, когда часть корня (его верхушка) удаляется вместе с гнойным образованием (кистой). При подобных манипуляциях с верхними зубами всегда есть вероятность перфорации гайморовых пазух.
Симптоматика


Что происходит, когда перфорируется дно гайморовой пазухи? Гайморова пазуха не является изолированной и герметичной, там циркулирует воздух. Поэтому при перфорации кровь будет вытекать с пузырьками воздуха и одновременно часть крови попадает в саму пазуху.
Нет необходимости самостоятельно ставить себе диагноз. Опытный врач сможет быстро определить причину этого явления. Однако если есть жалобы и опасения, ими следует поделиться.
Чаще всего выявляются следующие симптомы перфорации гайморовой пазухи:
- Из самой зубной лунки, которая образовалась после удаления, начнется кровотечение с пузырьками воздуха. Пузырьков станет больше, если резко выдохнуть через нос.
- При удалении зуба кровь наблюдается только из самой ранки, а при перфорации пазухи кровотечение может начаться и из носа, из той ноздри, что находится ближе к поврежденной пазухе.
- При подобном явлении больной начинает гнусавить, говорить «в нос». Однако это не всегда можно заметить сразу, потому что во рту находится ватный тампон, идет кровь, пациенту и так достаточно трудно говорить.
- Через некоторое время начинается ощущение свободной циркуляции воздуха через лунку зуба. Возникает ощущение давления и тяжести в верхней челюсти.
Если повреждение произошло при вживлении имплантата, инструмент врача провалится немного глубже положенного или резко поменяет свое положение. Врач быстро определит, что произошла перфорация.
Если все же перфорация была небольшой и осталась незамеченной, без лечения начнут появляться другие и более тревожные симптомы. Может начаться воспаление, гнойный процесс. Начнет болеть голова и верхняя часть челюсти, боль может переходить на область носа.
Если начался процесс воспаления, в пазухе может скапливаться гной.
При этом больному будет трудно дышать носом, одна ноздря отечет. Через некоторое время начнется выделение гноя из ноздри, ощущение ломоты в области носа, может повышаться температура, появляется общая слабость. Это говорит о начинающемся . При обращении к терапевту и лору следует обязательно сказать, что недавно происходило удаление зуба или вживление имплантата.
Диагностика
Если терапевт установил гайморит, а человек незадолго до того лечил зубы, причинно-следственная связь вполне понятна. Установить точную картину и обнаружить источник помогут инструментальные исследования.
Врач-эндодонт прозондирует лунку, оставшуюся после удаления зуба, определяя наличие либо отсутствие костного дна в ней
Процедура выполняется крайне осторожно.
Ощутимую помощь окажет рентген носовых пазух. Если на плёнке видны затемнения в полости, значит, налицо скопление крови внутри. Также на снимке удаётся рассмотреть обломки корней зуба, расположение штифтов, торчащий материал внутриканальной пломбы. Развеять сомнения поможет рентгенография с использованием контраста.
Недостаток рентгена – в его двумерности. Стереоизображение легко получить при прохождении компьютерной томографии. Врач рассмотрит результат сканирования в специальной программе, изучит зуб со всех сторон и выберет план лечения.
Если подозревается давняя перфорация, общий анализ крови покажет присутствие в результатах ряда патологических показателей, говорящих о наличии в теле пациента очага инфекции. Рассматривается исключительно вкупе с прочими исследованиями.
Действия врача при перфорации
Если патология была выявлена сразу, то в некоторых случаях возможно ее устранение без операции. Однако нередки случаи, когда требуется хирургическое вмешательство. Оно возможно только в условиях стационара.
Один из современных методов пластического закрытия образовавшегося отверстия заключается в перемещении с неба десневого лоскута и субэпителиального трансплантата.
Что такое десневой лоскут? Это небольшой участок ткани, который используется для исправления дефекта. Обычно используют полоску ткани из полости рта самого пациента.
Субэпителиальный трансплантат – здоровая донорская ткань, которую берут из-под поверхности неба. На нёбе делают небольшой надрез, на место изъятия трансплантата накладывают рассасывающиеся швы.
Операция проводится под контролем эндоскопа и относится к щадящим.
Метод хорош тем, что позволяет сохранить достаточный объем альвеолярного отростка с целью дальнейшего протезирования.
Если же при проведении процедуры в пазуху проникли посторонние частицы, то возникает необходимость во вскрытии пазухи. Инородные тела удаляются и проводится закрытие отверстия при помощи пластики.
Во время любой операции проводится ревизия. Она выполняется с целью выявления различных дефектов и определения степени вовлеченности тканевой поверхности в патологический процесс. Первая ревизия послеоперационной раны проводится на следующий день после операции и заключается в осмотре операционной поверхности на предмет гиперемии, отеков, повышенной болезненности.
Заключение
Залогом благоприятного исхода для здоровья пациента, если корень зуба находится в гайморовой пазухе,является своевременное и правильно подобранное лечение.
Самолечение и некорректное выполнение предписаний специалиста может привести к тяжелым последствиям и осложнениям. Необходимо помнить, что даже застарелые перфорации можно вылечить. Однако сделать это можно только хирургическим путем. Поэтому проблему лучше решить сразу, не откладывая на потом.
При удалении зуба открылась гайморова пазуха:
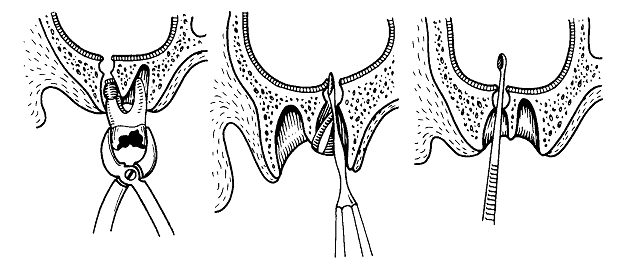
а) У полости повреждается только костная стенка, слизистая оболочка остается невредимой. б) Травмируется костная стенка полости, а слизистая оболочка остается целой, но часть корня попадает между костной стенкой и слизистой оболочкой. в) Нарушена и слизистая оболочка. Дефект в виде щели больших или меньших размеров.
г) Удалена часть слизистой оболочки вместе с гранулемой у верхушки корня и частью альвеолы. Таким образом, костная стенка пазухи и слизистая оболочка ее нарушаются. д) При вскрытии костной стенки и слизистой оболочки полости в полость попадает часть корня или же часть альвеолярной стенки.
В соответствии; различными статистическими данными, повреждение основной стенки гайморовой полости происходит чаще всего при удалении первого и второго большого коренного зуба. После этого по частоте повреждения следуют: второй малый коренной зуб, восьмой зуб, первый малый коренной зуб и — в конце — клык.

Диагностика травмы гайморовой пазухи
В случае прободения костной стенки полости внезапно уменьшается или совершенно исчезает сопротивление костной ткани инструменту (долоту, щипцам для удаления корней, серповидному элеватору, ложке). При повреждении костной стенки полости признаком целости слизистой оболочки является отрицательная носовая проба Вальсальвы, когда наблюдается натяжение и парусообразное выпячивание слизистой оболочки, просвечивающей синевато-серым цветом.
В случае одновременного повреждения костной стенки полости и покрывающей ее слизистой оболочки решающим диагностическим признаком является положительная носовая проба Вальсальвы. Эта проба осуществляется следующим образом: придавливая двумя пальцами крылья носа к носовой перегородке, закрывают носовые отверстия, затем обращаются к больному, чтобы он нагнетал воздух в нос.
Большинство больных сразу не знает, что от них требуется, поэтому лишь соответствующим образом вдувает воздух в носовую полость лишь при второй или третьей попытке. Если проба положительная, то воздух из носовой полости через отверстие в среднем носовом ходе, пазуху и перфорированное отверстие, а также через лунку проходит в полость рта. При этом определяется характерный звук.
Если проба по продуванию носа отрицательна, два наших пальца, сжимающие крылья носа, чувствуют их напряжение, вызываемое давлением воздуха. При положительной носовой пробе это напряжение не ощущается. Чем больше перфорированное отверстие, тем более характерна положительная носовая проба. При полной перфорации носовая проба может быть и отрицательной. Причина заключается в том, что в связи с продолжительным воспалительным процессом полипозно измененная слизистая оболочка пазухи закрывает перфорационное отверстие в виде клапана.
Поэтому, если имеется подозрение, что произошла перфорация, нельзя удовлетвориться отрицательной пробой по продуванию носа, а надо произвести также и противопробу: по просьбе врача больной надувает щеки. Если воздух не поступает в полость носа, то противопроба отрицательная. Если противопроба положительная, больной не может надуть щеки, потому что воздух из полости рта через перфорационное отверстие проходит в носовую полость. В редких случаях во время удаления зуба может произойти попадание части корня в зону патологического очага (полость околоверхушечной гранулемы, околоверхушечного хронического абсцесса, околоверхушечного диффузного остита, а также радикулярной кисты).
В этих случаях носовая проба и противопроба могут быть отрицательными. Положение корня уточняется с помощью рентгеновского снимка.
Часть корня видна на рентгеновском снимке высоко вне альвеолы, создается впечатление, будто она находится в полости. На самом же деле часть корня может находиться под неповрежденной слизистой оболочкой полости или под слизистой оболочкой щеки. Поэтому в таких случаях — кроме рентгеновского снимка и носовой пробы — значение имеет и пальпация.
Причины возникновения перфорации верхнечелюстной пазухи и методы ее лечения
Перфорация гайморовой пазухи возникает по нескольким причинам, но все они связаны с посещением стоматологической поликлиники. У человека расположение гайморовых пазух таково, что они очень близко соседствуют с верхнечелюстными зубами. Объем их довольно обширен и затрагивает всю площадь над верхней челюстью. Перфорация верхнечелюстной пазухи возможна при удалении зубов, протезировании.
ВАЖНО ЗНАТЬ! Гадалка баба Нина: «Денег всегда будет в избытке, если под подушку положить…» Читать подробнее >>

Причины возникновения перфорации
Не каждый знает, что при посещении стоматолога можно повредить гайморову пазуху. Происходит это во время обычной процедуры по удалению зубов, расположенных на верхней челюсти. Считается, что не всегда в этом вина врача. Строение гайморовых пазух таково, что они отделены от верхних зубов всего лишь тоненькой костной пластинкой. Отсюда и патология при стоматологических операциях (перфорация верхнечелюстной пазухи).
Каковы же основные причины этого? Почему происходит прободение и как быть в такой ситуации? Рассмотрим причины появления свища:
- При быстром удалении зуба щипцами может произойти прободение. Виной всему анатомические особенности строения лицевых костей пациента и сильное воздействие врача. Это может обернуться свищом.
- После удаления зуба многие прибегают к имплантации зубов. Эта операция довольно сложная, в ходе ее проведения может возникнуть такая непредвиденная ситуация, как перфорация верхнечелюстной пазухи.
- При лечении зуба, когда в нем протекают воспалительные процессы, требуется провести стоматологические манипуляции, которые помогут спасти костное образование. Процедуры проводятся глубоко в десне или корне, а это чревато проблемами с соустьем верхнечелюстной пазухи, прободением и дальнейшим инфицированием.
- Хронический периодонтит. В этом случае кости челюсти истончаются, пластинка становится тоньше и происходит ее отслоение. При попытке удалить больной зуб возникает отверстие, проникающее в соустье гайморовой пазухи, оно неизбежно, даже если врач будет предельно аккуратен. При его лечении прибегают к резекции корня. Во время операции верхушку корня зуба удаляют вместе с образовавшейся на нем гнойной кистой. Если процедура проводится в верхней челюсти, все может окончиться свищом. Когда гной распространяется дальше, то хирургического устранения проблемы не избежать.
Наиболее частые симптомы
Что такое перфорация (прободение) гайморовой пазухи? Первым симптомом при травме пластинки станет воздух, который, попадая в кровь, создаст пену. Кровь, вытекающая из раны, будет содержать в себе пузырьки, при этом, если человек глубоко вдохнет, их будет гораздо больше. А при выдохе кровь попадет в само соустье гайморовой пазухи. Если врач этого не замечает, то пациент обязан указать ему на данный симптом. Опытный специалист без труда определит, появился ли свищ.
На травму гайморовой пазухи могут указывать признаки:
- Из зубного промежутка, образовавшегося после устранения поврежденного зуба, течет кровь с воздушными пузырьками.
- Кроме кровотечения из лунки, кровь начинает вытекать из носового хода, расположенного вблизи от удаленного зуба.
- Голос человека меняется. Речь становится гнусавой, но этот признак часто остается незамеченным, ведь после процедуры во рту у пациента находится тампон и говорить с ним довольно неудобно.
- Спустя время человек замечает, что воздух свободно циркулирует сквозь лунку, оставшуюся после удаления зуба.
- При проведении операции по вживлению имплантата врач может определить прободение в тот момент, когда инструмент резко проваливается и меняет первоначальное положение.
Иногда случается так, что прободение было незначительным и бессимптомным, в этом случае проблемы начнутся немного позже, когда лунка заживает.

Возникают симптомы:
- головные боли, затрагивающие верхнюю челюсть и носовую часть черепа;
- скопление гноя свидетельствует о воспалительном процессе;
- отечность носа с одной стороны;
- изменившийся голос;
- трудности с дыханием;
- повышение температуры тела, слабость и разбитость;
- выделение гноя из носа.
Эти признаки являются симптомами начинающегося гайморита, поэтому человек может обратиться к лор-врачу.
Как проводится лечение?
Если прободение было выявлено еще при удалении зуба, то устранить отверстие стоматолог может сразу же. Его необходимо зашить или обработать ватными тампонами, смоченными йодом. Для предотвращения инфицирования такие тампоны используются целую неделю. Пациент обязан систематически посещать врача, чтобы избежать осложнений. Но даже при выявлении свища сразу необходимо провести рентген, чтобы понять, нет ли инородных тел, которые в дальнейшем приведут к воспалительному процессу.
При инфицировании появившееся соустье гайморовой пазухи используется для проведения противовоспалительного лечения, введения лекарственных препаратов. Для улучшения дренажа в пазухе хирургическим путем врач производит расширение соустья. Это поможет добиться положительного и долгосрочного результата.
После курса мероприятий по устранению воспаления, когда выделений из носа уже нет, может быть проведена пластика соустья. Проводят ее под местной анестезией.
Чтобы избежать инфицирования и дать ране время затянуться, производят закрытие отверстия. Для этого используют ткань с твердого неба или щеки. Но этот вариант таит опасности: недостаток материала может послужить причиной возникновения нового свища, а рубец в том месте, где брали ткань, может мешать человеку.
Поэтому чаще применяют альтернативный вариант, при закрытии соустья пользуются пластиковой пластиной, которая обладает хорошими противовоспалительными качествами.
Операция требует опыта врача и тщательного выполнения рекомендаций пациентом. Удаление зуба, закончившееся свищом, требует тщательного обследования, ведь при попадании в гайморову пазуху инородных тел возможно воспаление, а при невнимательно проведенной операции возникают рецидивы.
 Загрузка…
Загрузка… Перфорация гайморовой пазухи при удалении зуба 🚩 Стоматология
Удаление зубов в практике стоматолога происходит практически каждый день и относится к рутинным операциям. Однако при проведении удаления нередко бывают осложнения, при которых требуется дальнейшая терапия. Одним из таких осложнений признаётся перфорация гайморовой пазухи при удалении зуба.
Особенности строения
Гайморова (верхнечелюстная, основная) пазуха находится внутри кости верхней челюсти. Она от ротовой полости отграничена при помощи альвеолярного отростка. Он образует дно полости. Объём полости верхней челюсти может быть до десяти кубических сантиметров. У неё есть сообщение с носовой полостью. Внутри полость выстлана слизистой тканью.

Строение имеет особенности, которые помогают её легко повредить:
- Иногда толщина пластинки кости между дном полости корнями зубов не превышает один миллиметр.
- Встречается вариант расположения корня второго и первого моляров, когда они проникают в полость и отграничены от неё только слизистой, которая выстилает пазухи.
- Костная пластинка быстро истончается при воспалительных процессах.
- Небольшая толщина трабекул кости верхней челюсти.
Такие особенности строения обусловливают лёгкое повреждение её стенки, даже когда врачом не нарушено никаких правил и не приложено значительной силы.
Что такое перфорация гайморовой пазухи
Образование дефекта гайморовой пазухи – это осложнение при проведении манипуляций на верхней челюсти. Образуется отверстие между полостью рта и основной пазухой. Это может произойти при удалении коренных зубов верхней челюсти (моляров и премоляров) или при протезировании. А также при сложном эндодонтическом лечении корня зуба и удалении кистозных образований. Дефект формируется в месте лунки зуба.

Как происходит перфорация
Механизм возникновения дефекта гайморовой полости при экстракции зуба заключается в том, что происходит перфорация тонкого костного слоя между верхушкой корня и верхнечелюстной пазухой. Слой костной ткани в этом месте может быть толщиной всего один миллиметр. Повредить его очень легко. Перфорации чаще бывают при удалении первого моляра, так как его корни нередко в силу особенностей строения вдаются в полость основной пазухи верхней челюсти.
Причины возникновения перфорации.
Далеко не всегда стоматолог виноват в возникновении этого осложнения. Оно нередко может появиться в силу индивидуальных анатомических особенностей пациента. А также оно может быть обусловлено течением воспалительного процесса в ткани, окружающей корень.
Причины возникновения перфорации могут быть следующими:
- Прободение гайморовой пазухи при удалении зуба возникает чаще всего. Дно её перфорируется при резком удалении зуба с приложением больших усилий.
- У части больных корни верхних зубов внедряются в полость пазухи. При удалении зубов автоматически происходит нарушение целостности костной пластинки. При лечении возможно попадание материала для пломбирования в полость.
- При технически сложном эндодонтическом лечении. При таком виде лечения воспалительный очаг находится глубоко в толще десны или под корнем зуба. Вместо удаления больного зуба, стоматолог пытается его сохранить. В процессе такого вида лечения легко повреждается костная пластинка.
- В процессе установки импланта в кость верхней челюсти с последующим протезированием зуба может быть легко повреждена гайморова полость. Это происходит потому, что имплант похож на шуруп и должен быть ввинчен в кость. При дефектах проведения этой манипуляции или анатомо-топографических особенностях у больного может быть повреждена костная пластинка верхней челюсти (неправильно подобран размер импланта, были дефекты подготовки к имплантированию). Врач не учитывает перед постановкой импланта то, что при удалении зуба толщина костной пластинки быстро уменьшается.
- Прободение может произойти при хроническом воспалении тканей окружающих зуб (периодонтит). При этой патологии костная пластинка расслаивается и становится тонкой. Если в такой ситуации приходится удалять зуб, перфорация возникает практически всегда.
- Проведение манипуляции по удалению ретинированного зуба из гайморовой полости.
- Часто бывает перфорация при проведении процедуры резекции корня зуба. Необходимость в этой манипуляции возникает при экстракции корня с нагноившейся кистой.
Симптомы перфорации пазухи верхней челюсти
Как проявляется перфорирование гайморовой пазухи. Существуют специфические симптомы, когда это происходит.

Признаки перфорации:
- Кровотечение из лунки зуба с включением пузырьков воздуха. При выдохе через нос численность пузырьков возрастёт.
- При перфорации, кровотечение бывает не только из зубной лунки. Оно может быть из носового хода, который близок к пазухе.
- Больной говорит «в нос» или гнусавит.
- Затем возникает ощущение свободного прохождения воздуха через зубную лунку.
- Больной иногда отмечает распирание и чувство тяжести в области средней трети лица со стороны поражения.
Если прободение не было распознано сразу, и лечение не проводилось, то к предыдущей клинике присоединяются симптомы гайморита.
Гайморит проявляется:
- Повышается температура тела.
- Усиливается ощущение распирания в проекции гайморовой пазухи.
- Носовое дыхание затруднено.
- Слизистая носа на стороне поражения отёчна.
- Нарастает общая слабость.
- Ломящая боль в носовой области.
- Гнойное отделяемое из носового хода на той стороне, где была манипуляция.
Методы определения перфорации
Выявить эту патологию можно только на основании характерной клиники. Если есть сомнения, выполняется полный спектр диагностических манипуляций, включая инструментальные методы.

Чтобы диагностировать дефект костной пластинки, для последующего его устранения, необходимо при осмотре пациента выполнить манипуляции:
- Тщательно осмотреть зубную лунку, после того как удалили корень зуба.
- Выполнить зондирование её дна.
- Попросить пациента зажать нос и выдохнуть через нос. Воздух выйдет в рот через зубную лунку.
- Если пациент надувает щёки, воздух проходит в носовую полость. Но этот приём может спровоцировать воспаление пазухи, его нельзя часто применять.
Инструментальные методы диагностики включают:
- зондирование зубной и канала перфорации при помощи тонкого зонда;
- компьютерная томография;
- рентгенография, на снимках можно увидеть дефект и инородные тела;
- общий анализ крови.
Лечение перфорации пазухи при удалении зуба
Тактика ведения больного при перфорации зависит в первую очередь от состояния самой пазухи и времени выявления этого дефекта. Лечить этот дефект должен только квалифицированный специалист.
Лечение перфорации основной пазухи верхней челюсти имеет задачи:
- Закрытие дефекта.
- Предупредить процесс воспаления в пазухе.
- Назначить лечение, если есть воспаление.
- Если есть инородные частицы, то они должны быть извлечены.
Если перфорация была сразу же замечена и признаков инфицирования нет, то лечебные мероприятия следующие:
- Сохранение сгустка крови в зубной лунке.
- Провести мероприятия по предупреждению его инфицирования (наложение тампона с раствором йода).
- Наложить швы на десну, при необходимости.
- Лечение проводится, пока не вырастут грануляции и не будет закрыт дефект.
- Тампон из лунки не извлекают.
- Если дефект не закрывается самостоятельно, его закрывают пластиковой пластиной. Её фиксируют к зубам.
- Назначение курса лекарственной терапии, направленного на противодействие воспалению.
Если перфорация осложнена разрывом десны и пенетрацией инородных частиц в мягкие ткани, окружающие лунку зуба, выполняют пластическое закрытие дефекта в этот же день. Или через некоторое время, когда будет уверенность, что ткани будут держать швы. Перед этим удаляют все инородные тела и иссекают участки, подвергшиеся некрозу. Манипуляцию выполняют под рентген контролем, чтобы удостовериться, что там нет инородного тела. Если произошло проникновение в полость инородного тела, то необходимо делать операцию в условиях стационара.
Этапы операции:
- Вскрытие основной пазухи верхней челюсти.
- Удаление зуба из гайморовой пазухи (его обломков) и иных инородных тел.
- Иссечение некротических участков.
- Закрытие дефекта.
Последствия перфорации гайморовых пазух
Если не замечено наличие дефекта и больной, несмотря на симптомы, не обращается к врачу, это грозит наступлением серьёзных и опасных для здоровья последствий.

Возможные последствия:
- Выраженная воспалительная реакция.
- Формирование остеомиелита.
- Генерализация инфекции.
- Развитие абсцесса и флегмоны.
- Выпадение здоровых зубов в зоне свища.
- Хронический синусит.
- Менингит.
- Энцефалит.
- Тромбоз кавернозного синуса.
Чтобы избежать формирования осложнений пациент при любом неблагополучии после удаления зуба должен посетить стоматолога.
Застарелая перфорация пазух
При несвоевременном обнаружении и ликвидации дефекта острое воспаление утихнет. В течение месяца у пациента образуется свищ. Он соединяет поверхность десны и полость пазухи. Присоединяются признаки хронического воспалительного процесса. Это будет являться тяжелым осложнением.
У больного есть жалобы:
- Наличие тупых болей в верхней части щеки, постоянного характера. Они иррадиируют в область глаза и височную область.
- Ощущение заложенности носа с одной стороны.
- Отделение гноя из носа и из свищевого отверстия на верхней челюсти.
- Припухлость средней трети лица на стороне поражения.
- Движение воздуха через дефект.
- Трудности при разговоре.
- Попадание жидкости изо рта в нос.
Терапия застарелых процессов сопряжена со значительными трудностями. Больным показано оперативное лечение в стационаре.
Этапы операции:
- Вскрытие основной пазухи верхней челюсти.
- Извлечение инородных тел.
- Иссечение некротических участков и грануляций.
- Иссечение тканей, формирующих свищ.
- Закрытие дефекта.
После проведённой операции в обязательном порядке назначается лекарственная терапия с применение антибиотиков, противовоспалительных и противоотёчных препаратов курсом две недели.
Преимущества лечения в нашей клинике
Подводя итоги можно понять, что получить дефект перегородки полости верхней челюсти очень легко. Это зависит как от действий стоматолога, так и от индивидуальных анатомических особенностей пациента.
Обращаясь за лечением в нашу клинику в Москве, вы можете быть уверены, что таких осложнений у вас гарантированно не будет. У нас проводят профилактику осложнений.
Для этого у нас назначают обязательный комплекс профилактических мероприятий по их предотвращению:
- Мы проводим полное обследование больных перед проведением всех стоматологических манипуляций.
- Выполняем исчерпывающую оценку анатомо-топографических особенностей пациента.
- Мы соблюдаем все этапы стоматологических манипуляций.
Вы останетесь довольны качеством стоматологических услуг, если обратитесь к нам в клинику. В нашей клинике есть самое современное оборудование на уровне стандартов лучших европейских и американских стоматологических клиник. Мы можем предложить вам полный спектр всех диагностических процедур в одном месте. Наши врачи прошли обучение в ведущих мировых центрах стоматологии и владеют новейшими методиками лечения и протезирования. Мы поможем даже в самых сложных случаях. Мы разрабатываем индивидуальный курс лечения с учетом всех особенностей больного. Мы используем только проверенные методики лечения и материалы самого высокого качества. Наша клиника сделала доступными самые высококачественные стоматологические услуги. С полным спектром наших возможностей по лечению и диагностике вы можете ознакомиться на нашем сайте.
Тактика при осложнениях увеличения верхнечелюстной пазухи
Хирургические трудности, возникшие во время процедуры, могут привести к возникновению нескольких интраоперационных осложнений. Эти трудности могут возникать из-за наличия сложных анатомических ситуаций, выбора менее предсказуемых вариантов лечения, неадекватной системной или местной диагностики или ошибки оператора. Наиболее частыми интраоперационными осложнениями являются перфорация и кровотечение шнайдеровской мембраны, к другим относятся обструкция антрального комплекса носового отверстия, вывих имплантата в полость пазухи, перфорации щечного лоскута и, реже, повреждение подглазничного нерва. [17, 63].
3.2.1.1. Перфорация мембраны Шнайдера
Перфорация мембраны синуса, которая является наиболее частым осложнением во время операции синус-лифтинга, как сообщается, возникает в диапазоне от 20 до 44% случаев [17]. Перфорация мембраны может встречаться на разных этапах процедуры, включая подготовку антростомы, удаление или переворачивание костного окна, поднятие мембраны и размещение трансплантата. Более того, тонкая мембрана, наличие перегородок Андервуда, толстые или выпуклые боковые стенки, острый угол между щечной и небной стенками антральной полости, особенно когда ниже 30 °, неровности дна пазухи из-за выступающих профилей корней , предыдущие вмешательства на пазухе и уменьшение остаточной альвеолярной высоты менее 3.5 мм — один из анатомических факторов риска, провоцирующих перфорацию мембраны [64].
Точная оценка с помощью компьютерной томографии (КТ) может помочь определить трехмерную анатомию пазухи, чтобы минимизировать скорость перфорации. Когда известно, что имеются перегородки, рекомендуется удлинить окно в переднезаднем направлении, чтобы обеспечить подъем мембраны латерально-медиально с обеих сторон перегородки. Альтернативой этому подходу является создание двух отдельных окон; однако следует учитывать, что этот метод может привести к маленьким окнам, которые могут затруднить доступ и обзор [65].Было предложено использовать пьезоэлектрическую хирургию как ценное дополнение к хирургии носовых пазух, которая, как было показано, приводит к снижению скорости перфорации мембраны [54]. Другие соображения по предотвращению перфорации мембраны включают использование алмазных боров и подъем мембраны от латерального к медиальному, при этом инструмент постоянно находится в контакте с костью.
Тем не менее, в некоторых случаях перфорация неизбежна, несмотря на точную дооперационную рентгенографическую оценку и идеальные хирургические маневры.Перфорация мембраны пазухи может привести к бактериальному заражению и инфицированию трансплантата и диспергированию частиц, что приведет к нарушению функционального гомеостаза антральной полости [60]. После подтверждения перфорации следует определить точный размер перфорации, осторожно приподняв окружающую мембрану, чтобы снизить натяжение и избежать дальнейшего разрыва. Незначительные перфорации менее 1 мм могут самовосстановиться за счет складывания мембраны или образования сгустка, что позволяет одновременно установить имплантат.В перфорациях размером менее 5 мм использование фибринового клея, коллагеновых лент и биоабсорбируемых мембран или наложение швов на мембрану обычно достаточно для закрытия, которое позволяет одновременно установить имплант. Перфорация мембраны более 5 мм может потребовать использования биорассасывающихся мембран, пластин пластинчатой кости, наложения швов отдельно или в сочетании с фибриновым клеем или отказа от вмешательства. Независимо от размера и метода восстановления перфорации мембраны пазухи, не должно быть никаких сомнений в устойчивости перфорированной области для размещения трансплантата.
Поскольку большие перфорации представляют собой огромную проблему, несколько авторов изучили и предложили специфические методы восстановления, основанные на использовании коллагеновых мембран, локальных лоскутов и аутогенных костных блоков. Среди этих методов «метод мешочков Loma Linda», предложенный Proussaefs et al. [66] в 2003 году, включает покрытие всех внутренних костных стенок пазухи с помощью медленно резорбирующейся коллагеновой мембраны, имитирующей естественную мембрану, и складывание мембраны на боковой стенке с внешней фиксацией.Однако образование мешочка, окружающего материал трансплантата, может нарушить кровоснабжение, исходящее от стенок пазухи, таким образом представляя препятствие для созревания трансплантата и периода восстановления [67]. Совсем недавно Sindel et al. Предложили «технику интрасинузальной блокировки». [68], что позволяет одновременно устанавливать имплантаты при наличии большой перфорации мембраны с целью уменьшения количества хирургических вмешательств и осложнений, связанных с операциями.В этом методе аутогенные костные кольцевые блоки, взятые из симфиза нижней челюсти, помещаются внутри дна верхнечелюстной пазухи и стабилизируются с помощью одновременно установленного дентального имплантата с использованием механизма, аналогичного механизму винта и гайки (Рисунок 5). Авторы сообщили о выживаемости имплантатов 90% без каких-либо послеоперационных осложнений, таких как гайморит или инфекция.
Рисунок 5.
«Техника интрасинусальной фиксации»: аутогенное костное кольцо внутри полости пазухи прикрепляется к альвеолярному гребню через дентальный имплант.
3.2.1.2. Обильное кровотечение
Интраоперационное кровотечение является вторым наиболее частым интраоперационным осложнением процедуры синус-лифтинга [63]. Массивное кровотечение часто возникает из-за повреждения альвеолярной антральной артерии (AAA), которая представляет собой внутрикостный анастомоз между задней верхней альвеолярной артерией (PSAA) и подглазничной артерией. Также существует вероятность кровотечения из внекостного анастомоза ПСАА и подглазничной артерии во время подъема лоскута и из задней боковой носовой артерии [69].
Хотя кровотечение обычно незначительное, в некоторых случаях бывает трудно своевременно остановить кровотечение и вызывать дополнительные осложнения, такие как перфорация мембраны, нарушение кровоснабжения и смещение материала трансплантата [63]. Предоперационная оценка с использованием компьютерной томографии с коническим лучом (КЛКТ) может помочь создать окно, уважающее целостность сосудистых структур [70]. Дальнейшие попытки снизить риск кровотечения могут включать подготовку окна с помощью пьезохирургии или предпочтение алмазных боров, чем карбидных боров, при использовании вращающихся инструментов [54].Управление сосудистым кровотечением во время процедуры синус-лифтинга может осуществляться путем поднятия головы, приложения прямого и сильного давления на точку кровотечения, раздавливания кости вокруг сосуда, использования местных сосудосуживающих агентов или костного воска и наложения швов на сосуды [17 ]. Кроме того, кровотечение можно контролировать с помощью электрокоагуляции; однако следует уделять особое внимание тому, чтобы не вызвать перфорацию мембраны [71].
3.2.1.3. Другие осложнения
Неправильная хирургическая техника может привести к разрыву щечного лоскута при попытке закрытия без натяжения.Следовательно, следует избегать избыточного высвобождения щечного лоскута из-за толщины лоскута и выпуклости скулового возвышения. Аналогичным образом, передовые методы закрытия, такие как лоскут слизистой оболочки щеки на ножке, следует рассматривать в тех случаях, когда путем освобождения щечного лоскута невозможно добиться достаточного закрытия без натяжения. Тем не менее, еще одно осложнение, связанное с плохой хирургической техникой, — это повреждение подглазничного нерва, которое может возникнуть в результате давления во время ретракции или рассечения лоскута с целью его освобождения для закрытия [72].При проведении операции около подглазничного нерва следует проявлять осторожность, чтобы идентифицировать и защитить нерв. Кроме того, следует избегать переполнения трансплантата, так как это может привести к обструкции антрального комплекса мясного устья [63].
.Увеличение верхнечелюстных пазух для зубных имплантатов
1. Введение
Параназальные пазухи являются важными анатомическими структурами как в медицине, так и в стоматологии. Верхнечелюстная пазуха наиболее актуальна для практикующих стоматологов из-за ее близости к задним зубам верхней челюсти. Стоматологам часто приходится ставить диагноз относительно орофациальной боли, которая может иметь синогенное происхождение. Заболевания верхнечелюстной пазухи могут случайно наблюдаться на рентгенограммах при обычном стоматологическом осмотре и учитываться при дифференциальной диагностике.Поэтому большинство стоматологов непреднамеренно смотрят на верхнечелюстную пазуху своих пациентов.
Верхнечелюстной пазухи или антрального отдела Хаймора обычно избегают во время стоматологических операций. Связь или развитие пространства между верхнечелюстной пазухой и ротовой полостью (ороантральной) или между носовой и ротовой полостями (ороназальная) всегда считалась нежелательной проблемой, но принималась как осложнение при обнаружении после удаления зуба или любого другого орально-хирургическая процедура [1].Распад или перфорация оболочки пазухи — нежелательный случай из-за необходимости дополнительных операций. В случае хронической ороантральной фистулы образовавшаяся фистула обеспечивает проход между ротовой полостью и гайморовой пазухой. Следовательно, может происходить обмен микробной флоры и воспаление с различными возможными последствиями. Это простое осложнение может привести к серьезным проблемам, с ним легко справиться или спонтанно вылечиться. Поэтому челюстно-лицевые хирурги всегда осторожны в отношении осложнений, связанных с гайморовой пазухой.Кроме того, в целом отоларингологи, ведущие врачи в области заболеваний придаточных пазух носа, предпочитают избегать прямого контакта с пазухами. Таким образом, открытый трансантральный доступ (операция Колдвелла-Люка) выполняется редко по сравнению с менее инвазивным эндоскопическим доступом, за исключением редких ситуаций [2]. И наоборот, почти каждый практикующий стоматолог, практикующий имплантацию, воздействует непосредственно на верхнечелюстную пазуху или ее соседние части в альвеолярной кости и выполняет операции в непосредственной близости от антрального отдела Хаймора.В частности, увеличение гайморовой пазухи стало одной из самых популярных стоматологических процедур.
Увеличение верхнечелюстной пазухи — это процедура, направленная на увеличение вертикальной высоты альвеолярной кости для установки дентальных имплантатов. Уже более 30 лет операция по увеличению гайморовой пазухи выполняется для реконструкции верхней челюсти на имплантат [3]. В этой процедуре используются различные техники, подходы и материалы. Цель этой главы — рассмотреть основы увеличения гайморовой пазухи, разъяснить эту процедуру для отоларингологов, объяснить ее функцию и описать материалы, методы и осложнения для увеличения.
2. Оценка качества альвеолярной кости для дентальных имплантатов
Количество и качество альвеолярной кости являются наиболее важными параметрами, в первую очередь влияющими на успех лечения имплантатом. Достаточная поддержка кости — главное требование для остеоинтеграции имплантатов. Для определения высоты имплантата измеряется букколингвальная ширина. Также рекомендуется оставлять костную часть в апикальной области от анатомических ориентиров, таких как верхнечелюстная пазуха. Помимо ширины и высоты кости, плотность также имеет решающее значение для обеспечения успеха имплантата [4].Важно размещать имплантаты в местах с хорошей первичной стабильностью, что невозможно в регионах с низкой плотностью кости.
Помимо структуры, решающее значение имеет конкретная оценка имеющейся остаточной кости путем морфологической оценки. Детерминанты доступной кости могут быть указаны как высота, ширина, размер и наклон [5]. Текущие достижения в области технологий обработки поверхности имплантатов показали, что имплантаты длиной ∼8–10 мм обеспечивают долгосрочные успешные результаты [6]. Обязательно, чтобы к имплантату прилегала щечная и язычная кости толщиной не менее 1 мм [7].Для долгосрочного успеха имплантаты следует вставлять параллельно друг другу и соседним зубам, чтобы получить наилучшее распределение нагрузки [8]. Также необходимо обсудить подробный план лечения надстройки и протеза с учетом окклюзионных сил, межокклюзионного расстояния и межокклюзионных отношений в конкретной области [9]. Следовательно, оценка альвеолярной кости выполняется не только для оценки существующих характеристик и анатомии кости, но и для оценки будущей динамики всего процесса лечения, включая дизайн протеза, поддержку окружающих мягких тканей, гигиену полости рта пациента и социально-экономические соображения, которые обеспечивают долгосрочные эстетические и функциональные результаты реабилитации имплантатов [10].
Клинические и радиологические обследования необходимы для планирования лечения. Суждение врача при планировании лечения имеет первостепенное значение, поскольку каждый клинический случай уникален. Перед планированием лечения необходимо изучить историю болезни пациента и провести физикальное обследование. Важно отметить в анамнезе операции на носу, носовых пазухах или челюстях, хроническую боль в носовых пазухах / лице, острую инфекцию верхних дыхательных путей, курение и хроническое заболевание носовых пазух. Панорамное рентгеновское изображение обычно используется, поскольку оно дает адекватную информацию о соответствующей области.Однако конкретные результаты панорамной визуализации могут побудить клинициста запросить дополнительные методы визуализации, такие как компьютерная томография (КТ) или компьютерная томография с коническим лучом (КЛКТ). Эти методы позволяют оценить точное количество кости под дном пазухи, ширину буккопалатальной пазухи, наличие перегородок и любые предшествующие заболевания пазух. Таким образом, на основе подробного исследования КЛКТ можно принять необходимые меры предосторожности, предотвратить возможные осложнения или отказаться от операции.
2.1. Анатомия
Верхнечелюстная пазуха в детстве быстро растет, пока не достигает уровня дна носа. Он может достигать примерно 10 мм ниже дна носа [11]. Вершины премоляров и моляров верхней челюсти тесно связаны с нижней границей гайморовой пазухи. Верхнечелюстная пазуха простирается до области премоляров на передней границе, а крыша образована дном глазницы.
Объем гайморовой пазухи постоянно увеличивается с возрастом, что называется пневматизацией.Обычно это происходит в нижнем направлении, часто сопровождается удалением зуба, например, при потере верхнечелюстных премоляров или коренных зубов. Сообщается, что пневматизация гайморовой пазухи увеличивается после удаления зубов [12]. Утрата альвеолярной кости в этой области создает уникальную проблему для установки имплантата после удаления. Процесс пневматизации может в конечном итоге привести к сильному истончению альвеолярной кости и оставить недостаточное количество кости в области, предназначенной для дентальных имплантатов. Вертикальная потеря костной массы может происходить только между гребнем альвеолярного гребня и дном пазухи из-за процесса резорбции после удаления зуба.Это также может происходить при сохранении уровня гребня альвеолярного гребня с продолжающейся резорбцией под дном пазухи из-за повышенной активности остеокластов в пределах надкостницы шнайдеровской мембраны или комбинации обоих случаев. Кроме того, низкая плотность задней части верхней челюсти может способствовать всем этим процессам резорбции, что приводит к изменениям контура или размеров (Рисунок 1). Учитывая межокклюзионное расстояние, планирование протезирования, прогнозируемая высота и ширина имплантата, а также плотность оставшейся кости имеют важное значение для успешной протезной реабилитации.Морфология костного дефекта является важным фактором при выборе метода аугментации. Объем пазухи и высота полулунного перерыва определяют максимальный уровень подъема перепонки. Чрезмерное количество трансплантата в пазухе может вызвать проблемы с вентиляцией пазухи. Величина объема пазухи, необходимая для поднятия дна пазухи, определяется в соответствии со всеми этими параметрами.
Рисунок 1.
Пневматизация и развитие гайморовой пазухи.
Шнайдерова мембрана представляет собой тонкую биламинарную слизисто-надкостничную мембрану, выстилающую верхнечелюстные пазухи. Одна сторона этой мембраны состоит из эпителия, как и остальная часть респираторного тракта и носового эпителия. Тонкий слой псевдоцилированного многослойного респираторного эпителия над шнайдеровской мембраной создает важный барьер для защиты и защиты полости пазухи. Физиологическое значение мембранных ресничек состоит в том, чтобы направлять слизистые выделения и мусор к устью, так что при нормальном функционировании дренаж пазух постоянно поддерживается.Некоторые состояния, такие как аллергический ринит, дисфункциональные реснички носовых пазух или синусит, могут привести к местному отеку и закупорке устья; следовательно, последующая закупорка оттекающих слизистых выделений может вызвать осложнения после синус-лифтинга. Толщина мембраны ∼0,8 мм. [13] Слизистая оболочка носовых пазух менее сосудистая и тоньше, чем слизистая оболочка носа. Поднятие перепонки — деликатная процедура. Сохранение ее целостности необходимо для нормального функционирования пазухи после операции. Перфорация оболочки пазухи является наиболее частым осложнением, о котором сообщалось с самых первых сообщений об этой процедуре.Некоторые анатомические изменения, особенно касающиеся перегородок, могут вызвать такую перфорацию [14].
Перегородки гайморовой пазухи впервые были описаны Андервудом [15]. В литературе описаны многочисленные варианты перегородок верхнечелюстной пазухи, такие как частичные перпендикулярные перегородки, частичные горизонтальные перегородки и полная перегородка верхнечелюстной пазухи полной вертикальной перегородкой. Высота и положение перегородок также важны, потому что перегородки могут препятствовать сохранению мембраны.Иногда пазуху можно разделить на два или более отсека. В таких случаях инверсия костной пластинки и подъем шнайдеровской мембраны могут быть затруднены. Перегородки обычно возникают между областями двух соседних зубов, и их формированию могут способствовать различные фазы пневматизации пазух (рис. 2).
Рисунок 2.
Возможные варианты перегородки гайморовой пазухи. 1. множественные перегородки, 2. одиночные перегородки, 3. две базальные перегородки, 4. полные перегородки, 5.Частичная горизонтальная перегородка.
Важно отметить, что возможный внекостный анастомоз между задней верхней альвеолярной артерией и терминальной ветвью подглазничной артерии может вызвать кровотечение во время подъема лоскута. Внутрикостный анастомоз, напротив, всегда возникает на расстоянии 19-20 мм от альвеолярного края. Если во время подготовки латерального костного окна встречается внутрикостный анастомоз, кровотечение может усложнить всю процедуру.
2.2. Функция
Целью подъема и увеличения дна пазухи является создание достаточной кости для размещения имплантата с адекватной стабильностью. Пневматизация пазухи приводит к недостаточности задней альвеолы верхней челюсти. Адекватная высота кости и, следовательно, момент, когда следует выполнять подъем дна пазухи, остаются спорным вопросом. И наоборот, есть некоторые другие методы, при которых процедура увеличения пазухи полностью игнорируется, например, использование коротких имплантатов, имплантатов с изогнутым углом или дистальных кантилеверов.Сообщается, что все эти альтернативные методы дают долгосрочные успешные результаты [16].
Необходимость увеличения гайморовой пазухи зависит от количества недостающих боковых зубов. Если все премоляры и моляры отсутствуют, выполнение аугментации пазухи более необходимо, чем при отсутствии одного моляра или премоляра. Пациент может выбрать восстановление зубного моста, чтобы заменить один или два отсутствующих зуба. Более того, пациенты, у которых отсутствуют все премоляры и моляры или у которых отсутствуют задние зубы для поддержки восстановления моста, могут предпочесть частичный съемный протез, чем операцию по увеличению гайморовой пазухи [17].
Решение о необходимости увеличения пазухи зависит от планируемого размера имплантата. Обычно имплантаты считаются короткими, если их высота меньше 8 мм; следовательно, ожидается, что высота субантральной кости должна быть> 8 мм для установки имплантатов без синус-лифтинга. При установке имплантата в этой области можно использовать различные методы. Важный момент — решить, нужно ли вмешиваться в пазуху при установке имплантата. По сути, важна первичная стабилизация имплантата в кости.Для успешной остеоинтеграции зубной имплант должен быть прикреплен или, по крайней мере, оставаться неподвижным в кости на начальных этапах процесса заживления. Основываясь на этих принципах, имплантат может быть наклонен под углом, чтобы оставаться в кости, или укорочен и утолщен для увеличения окружающей костной поверхности. Однако хорошо известно, что имплантаты следует размещать параллельно друг другу по длинной оси, как это происходит в естественных корнях.
2.3. Противопоказание
Целью операции по увеличению гайморовой пазухи является установка дентальных имплантатов.Таким образом, некоторые противопоказания к имплантации имеют силу для увеличения пазухи. Перед установкой зубного имплантата следует установить опору предполагаемого зубного имплантата из мягких и твердых тканей. Местные или системные состояния могут поставить под угрозу заживление кости и остеоинтеграцию. Прежде чем планировать увеличение пазухи для дентальных имплантатов, следует поставить под сомнение обычное заживление пациента и детально оценить пазуху. Инфекция носовых пазух может напрямую повлиять на успех процедуры синус-лифтинга.Во время фазы деликатной подтяжки или после операции воспалительная жидкость в пазухах может легко проникнуть в увеличенный участок и нарушить заживление трансплантата. Следовательно, пациенты с острым воспалением носовых пазух должны лечиться от их заболевания носовых пазух. Курение и хронический синусит могут увеличить риски, связанные с процедурой увеличения носовых пазух. У курильщиков оболочка пазухи может быть значительно тонкой и хрупкой, что способствует быстрому разрыву перепонки во время подъема. Напротив, хронический синусит и аллергия могут привести к образованию толстой мембраны, что также может затруднить ее подъем.Любая другая находка, связанная с заболеванием верхнечелюстной пазухи, требует консультации отоларинголога во время предоперационного планирования [18].
Неконтролируемый диабет, новообразование, лучевая терапия или химиотерапия также могут считаться противопоказаниями к увеличению носовых пазух для дентальных имплантатов. Кроме того, предыдущие операции на пазухах или остеотомия по Le Fort I также могут быть противопоказанием из-за образования рубца после операции [19].
3. Материалы трансплантата, используемые при увеличении гайморовой пазухи
Для трансплантации дна пазухи и достижения желаемой высоты кости использовались различные материалы.Материалы для трансплантации можно разделить на категории в зависимости от их источника: аутотрансплантат, ксенотрансплантат, аллотрансплантат и аллопластик. Эти различные типы прививочных материалов можно использовать по отдельности или в любой комбинации. Костные трансплантаты заживают с помощью трех различных механизмов: остеогенеза, остеоиндукции и остеокондукции. Остеогенез — это способность производить новую кость. Остеоиндукция — это процесс стимуляции остеогенеза. Наконец, остеокондукция — это способность материала поддерживать рост кости по своей поверхности.В материалах для трансплантации в основном используется механизм остеокондуктивности для обеспечения биомеханической поддержки, стабилизации компонентов во время фазы заживления и создания основы для образования новой кости. Для лучшего заживления трансплантата необходимо обладать большинством этих механизмов.
Аутотрансплантат считается золотым стандартом увеличения гайморовой пазухи. Обладает остеогенными, остеоиндуктивными и остеокондуктивными свойствами. Кроме того, он обладает лучшей функцией биосовместимости. Однако он также имеет недостаток — заболеваемость на донорском участке.Внеротовые или интраоральные донорские участки представляют собой вторичный хирургический участок и риск сопутствующих осложнений. Также у них самая высокая скорость резорбции. Аутотрансплантаты можно собирать с нескольких участков. Необходимое количество костной ткани является основным фактором при выборе места сбора урожая. Заболеваемость донорским участком и предпочтения пациента — другие важные факторы, которые следует учитывать при выборе участка сбора урожая. Интраоральный нижнечелюстной симфиз, нижнечелюстная ветвь и бугристость могут представлять умеренный или небольшой объем кости для этой процедуры.Дополнительная кость может быть получена из любого другого места внутриротового забора или путем добавления другого источника готового трансплантата, такого как ксенотрансплантат или аллотрансплантат, если требуется. Аутотрансплантаты можно измельчить с помощью костной мельницы или костного измельчителя, чтобы распределить материал в костном пространстве или увеличить объем. Частичные трансплантаты могут способствовать инфильтрации сосудов, ангиогенезу, формированию костного матрикса и, таким образом, лучшему заживлению. Смесь измельченной костной стружки с кровью или богатым тромбоцитами фибрином также может улучшить организацию костного матрикса.
Если необходим дополнительный аутотрансплантат, двустороннее увеличение пазух или дополнительная пластика накладок, можно использовать места для экстраорального забора, которые представляют собой значительное количество кости (~ 50 мл). Участки экстраорального забора могут быть отнесены к участкам, обеспечивающим наибольшее количество кости, к относительно меньшему: задняя подвздошная, передняя подвздошная, свода черепа и большеберцовая кость. Как и ожидалось, из-за заболеваемости на донорском участке и необходимости более сложных операций пациенты обычно не предпочитают забор через ротовую полость.Свод черепа никогда не был приоритетным участком забора для относительно простой операции по увеличению костной ткани с целью установки зубного имплантата. Однако, когда другие альтернативы потерпели неудачу, и попытки использования большинства донорских сайтов оказались безуспешными, это остается вариантом. Осложнения на донорских участках после извлечения аутогенной кости включают, например, инфекцию, травму зубов, боль, сенсорные нарушения, нарушение походки и грыжу.
Аллогенные материалы для трансплантатов также биосовместимы и обладают некоторым остеокондуктивным потенциалом.Они происходят от людей и поступают из банков тканей. Однако риск передачи заболеваний и высокая скорость рассасывания являются основными недостатками этих трансплантатов. Минерализованная форма этих трансплантатов не является предпочтительной из-за медленной скорости образования кости, в то время как деминерализованные формы в основном предпочтительны из-за их костных морфогенных белковых ингредиентов и связанных с ними остеокондуктивных свойств. Материалы для аллопластических трансплантатов изготавливаются из гидроксиапатита, фосфатов кальция и биоактивного стекла.Кроме того, у них более низкая скорость резорбции по сравнению с аутотрансплантатами. Ксенотрансплантаты получены от донора вида, отличного от реципиента. Депротеинизированная бычья кость широко используется в хирургии увеличения носовых пазух благодаря хорошей остеокондуктивности и может использоваться отдельно или в сочетании с другими материалами для трансплантации.
Все трансплантаты имеют разное время заживления, от 4 до 10 месяцев. Скорость резорбции трансплантата является важным параметром в процедуре увеличения пазухи, потому что объем трансплантата будет уменьшаться, если материал рассасывается быстро.Ожидание формирования подходящей кости имеет решающее значение для установки имплантата в жизненно важную кость. В таких материалах установка имплантатов может быть выполнена раньше, чем в случае не резорбируемых материалов. Аллопластические трансплантаты, сульфат кальция и бета-трикальцийфосфат резорбируются быстро, в то время как биостекло резорбируется значительно медленнее. Следовательно, необходимо выбрать наиболее подходящее время для установки имплантата в соответствии со свойствами материала трансплантата. Сообщается, что аутогенная кость и ксенотрансплантаты дают наиболее предсказуемые и лучшие результаты при увеличении пазухи [20].
Знание особенностей используемого прививочного материала играет важную роль в общем результате и успехе процедуры прививки. Задняя верхнечелюстная область и оболочка пазух богаты сосудистой сетью; следовательно, трансплантат, помещенный в эти области, будет иметь хорошее кровоснабжение. Это региональное преимущество также усиливает остеобластическую активность увеличенного участка. Не следует недооценивать важность мембраны в процедуре синус-лифтинга. Сообщается, что мембрана Шнайдера имеет свойство индуцировать и увеличивать количество клеток-остеопрогениторов [21].Для создания костного пространства для установки имплантата используются различные методы, при этом сохраняя целостность мембраны, чтобы обеспечить питание трансплантата и барьер от полости гайморовой пазухи. Получение успешных результатов зависит от множества факторов. Помимо уникальных анатомических особенностей каждого случая, решающее значение имеют опыт хирурга и метод, используемый для увеличения. Выбор наиболее подходящей техники для каждого отдельного случая и применение надежных хирургических техник на соответствующем хирургическом участке являются обязательными для получения долгосрочных успешных результатов.
4. Техника трансплантации
Подтяжка гайморовой пазухи может выполняться непосредственно с боковой антростомией под прямой визуализацией или косвенно с трансальвеолярным доступом. Количество остаточной альвеолярной кости верхней челюсти определяет, какой доступ будет использоваться для увеличения пазухи. Следует детально оценить высоту кости ниже пазухи, ширину альвеолярной кости и анатомию пазухи, а КЛКТ может помочь в обеспечении точных измерений. Непрямой метод используется, когда необходимая высота увеличения составляет 3 мм или менее [22].
4.1. Прямая техника
Как впервые продемонстрировал Татум [23], прямая техника выполняется с прямой визуализацией мембраны пазухи. Первоначально делается разрез в средней части гребня или на небе в мезиодистальном направлении по длине альвеолярного гребня. Выполняются передние и задние выпускающие разрезы. Разрез должен выходить как минимум на один зуб за запланированную сторону. Адекватное хирургическое вмешательство и визуализация напрямую связаны с размером разреза.Полнослойный слизисто-надкостничный лоскут с трапециевидным основанием приподнимается при сохранении целостности надкостницы. Поднятие слизисто-надкостничного лоскута следует выполнять осторожно и начинать с середины гребня (то есть более небной области), чтобы избежать обнажения области трансплантации в случае расхождения раны. Размер разреза напрямую влияет на манипуляцию во время операции, размер остеотомии, стадию увеличения и установку имплантата. Поэтому не стоит недооценивать этот этап.
Супериннижний и переднезадний границы бокового окна определяют по объему пазухи, который перед операцией исследуют с помощью рентгенографии. После подъема слизисто-надкостничного лоскута большую часть времени тень пазухи может быть различена во время операции. Нижняя граница латерального костного окна должна быть на 2-5 мм выше дна пазухи, чтобы предотвратить разрыв оболочки пазухи и затруднение ее перелома. Передняя граница определяется мезиальной протяженностью пазухи до точки, в которой кюретка пазухи может выдвигаться и ею можно манипулировать для подъема, тогда как дистальная граница определяет расположение имплантата, планируемого наиболее сзади.Форма окна остеотомии может быть прямоугольной или овальной и иметь очертания размером ∼10 × 20 мм. Размер окна может увеличиваться или уменьшаться в зависимости от размера планируемой области, которая требует увеличения для установки имплантата. В некоторых случаях необходимо подготовить два отверстия из-за наличия перегородок, чтобы предотвратить разрыв мембраны (рис. 3) [24, 25].
Рисунок 3.
Различные боковые окна для доступа к мембране верхнечелюстной пазухи.
Остеотомия начинается с обводки бокового окна круглым бором до тех пор, пока по контуру не станет виден голубоватый оттенок.Остеотомия продолжается соединением отверстий. Центральное окошко нативной кости можно либо оставить на месте, либо удалить для замены после увеличения. Однако, если костяное окно маленькое, всю центральную часть можно легко выбросить во время подготовки. Наконец, острые края и углы следует закруглить, чтобы предотвратить перфорацию мембраны во время подъема [26].
Существуют различные методы остеотомии боковой стенки пазухи. Существуют различные методы и различные типы боров или инструментов для предотвращения разрыва слизистой оболочки носовых пазух.Для препарирования доступа используются традиционные карбидные или алмазные боры. В качестве альтернативы можно использовать вогнутый бор с алмазными шипами для предотвращения перфорации во время остеотомии. Кроме того, пьезохирургия — это ультразвуковой метод, рекомендуемый для селективной остеотомии с сохранением мембраны. Пьезоэлектрические хирургические системы были разработаны для использования определенной мощности, что позволяет проводить остеотомии в толстой и компактной кортикальной кости. Настоящее преимущество пьезохирургии заключается в том, что она не режет мягкие ткани и помогает снизить вероятность перфорации мембраны.Его также можно использовать для отделения мембраны пазухи от кости перед подъемом. Пьезохирургия может быть наиболее полезной в случаях, когда затрагиваются значительная часть кортикального слоя кости и тонкие мембраны. Однако, независимо от используемого метода или инструмента, оболочка пазухи очень тонкая и тонкая; таким образом, он может легко разорваться при грубом обращении или при надавливании во время остеотомии. Следовательно, врачи всегда должны проявлять осторожность во время остеотомии и подъема тяжестей [27, 28].
После того, как мембрана пазухи начинает отделяться от углов и краев, подъем может быть выполнен с помощью кюреток с широким основанием.Полное отделение мембраны от всех поверхностей должно выполняться медленно и никогда не терять контакта с костью. Прежде чем толкать мембрану вверх, необходимо убедиться, что мембрана отделена от кости. Важно делать это без чрезмерного давления. Этот процесс освобождения и отсоединения выполняется до достижения заданной высоты. Самая распространенная ошибка на этом этапе — не расширять медиальную сторону пазухи, что может привести к перфорации пазухи, при установке костного трансплантата из-за приложенного давления введения или повреждения мембраны при сверлении ложа имплантата [22].
В одноэтапном протоколе, когда имеется достаточное количество кости для поддержания первичной стабильности имплантата, высота которого составляет около 5 мм, подготовка ложа имплантата выполняется в соответствии с рекомендациями производителя имплантата. Во время сверления следует проявлять осторожность, чтобы не повредить мембрану кончиком сверла для имплантата [29]. В двухэтапном протоколе подготовленный трансплантат по частям помещается в просверленное отверстие с последующим 6-месячным ожиданием. Затем костный трансплантат в виде частиц вставляется в костное пространство пола.Частицы трансплантата должны достигать наибольшего расстояния, свободно размещаться, однородно диспергироваться и не должны быть перепакованы. После того, как кость помещается в пазуху, устанавливается слизисто-надкостничный лоскут и достигается первичное закрытие (рис. 4) [30].
Рисунок 4.
Введение костного трансплантата в костное пространство под шнайдеровской перепонкой.
4.2. Непрямой метод
Непрямой метод, разработанный Саммерсом в 1994 году, состоит из гребневого разреза, препарирования кости и подъема пазухи на несколько миллиметров [31].Техника трансальвеолярного синус-лифтинга более консервативна, чем открытый доступ. Мембрана пазухи напрямую не инструментируется. Кроме того, полость пазухи не визуализируется напрямую, а перфорацию мембраны определить труднее. Этот метод можно использовать, когда альвеолярная кость составляет не менее 5-6 мм. При использовании этой техники достигается прирост высоты кости на 4-8 мм. Процедура аугментации и подготовка ложа для имплантата выполняются одновременно. Однако существует верхний предел проникновения в отношении количества кости и прочности слизистой оболочки носовых пазух на разрыв из-за надавливания без отслоения.В этом методе пространство для имплантата подготавливается не только путем уплотнения кости апикально и подъема пазухи, но также путем уплотнения кости латерально с помощью остеотомов все большего диаметра [32, 33].
После того, как подняли слизисто-надкостничный лоскут на всю толщину, используется сверло для маркировки, чтобы определить точное место имплантата. Пилотное сверло (диаметром 1 мм) используется только на начальной глубине в несколько миллиметров. Он должен находиться на расстоянии около 2 мм от дна пазухи.Затем молотком забивают остеотомы. Первый остеотом разрушает корковый край дна гайморовой пазухи. Постепенное увеличение глубины снижает риск разрыва мембраны. Остеотомы большего размера используются, соответственно, до конечной глубины имплантата до планируемой ширины имплантата. Окончательный остеотом должен иметь меньший диаметр, чем запланированный диаметр имплантата, чтобы обеспечить первоначальную стабильность имплантата. Для имплантации в кость с низкой плотностью можно рассмотреть возможность добавления костного трансплантата ниже имплантата из-за отсутствия сжатой кости.Слизисто-надкостничный лоскут перемещается, и первичное закрытие достигается после установки имплантата [22, 26].
Есть и другие методы хирургии увеличения гайморовой пазухи. Например, баллонная техника — это метод непрямого подъема пазухи [34], выполняемый с применением баллона через транскрестальный доступ, который поднимает мембрану пазухи при надувании баллона. Другой используемый метод не предполагает костного трансплантата. В этой технике должна быть некоторая вертикальная высота кости для удержания имплантата в стабильном положении (не менее 5 мм).Мембрана пазухи поднимается традиционно с помощью боковой антростомии; затем имплант устанавливается без костного трансплантата. Имплант стоит под приподнятым дном пазухи, а приподнятая мембрана пазухи создает эффект палатки над имплантатом. Считается, что остеопрогениторный потенциал мембраны пазухи со временем создает костную опору вокруг апикальной части имплантата. Этот метод получил название бокового подъема дна синуса без трансплантата [35, 36].
5. Послеоперационные инструкции после операции по увеличению носовых пазух
Есть несколько вещей, о которых следует сообщить пациенту после операции.Вначале следует сообщить обычные послеоперационные инструкции по хирургическим вмешательствам в полости рта, такие как прикладывание льда и давление к месту, подъем головы и отдых. Кроме того, пациенты должны быть проинструктированы о мерах предосторожности в носовых пазухах, позволяющих избегать всего, что может вызвать внезапные изменения давления в носовых пазухах, таких как сморкание с закрытыми ноздрями и чихание с закрытым ртом. При повышении давления в пазухе возможны перфорация и смещение частичного трансплантата, что препятствует созреванию и заживлению трансплантата [26, 37].Кроме того, пациенту следует посоветовать принимать лекарства (такие как противовоспалительные препараты, антибиотики и назальные деконгестанты) по назначению хирурга.
6. Осложнения
Наиболее частым хирургическим осложнением является перфорация оболочки синуса. Это происходит, в частности, при прямой методике из-за сильного подъема, тонкой мембраны, острых краев и гребней, а также перегородки или неправильной топографии пазухи. Если перфорация пропущена или не закрыта должным образом, распространение трансплантата в виде частиц в верхнечелюстную пазуху может предрасположить пациента к инфекции или привести к плохой фиксации трансплантата в этой области.Лечение этого осложнения зависит от размера перфорации [14]. Небольшие перфорации перемещаются в область, где приподнятая слизистая оболочка складывается вместе. В таких случаях нет необходимости в дальнейшем управлении. При более крупных перфорациях следует попытаться изолировать и закрыть зазор резорбируемой мембраной, чтобы предотвратить потерю трансплантата в пазухе. Если перфорация настолько велика, что не может быть покрыта рассасывающейся мембраной, процедура отменяется, и повторная операция рассматривается через 2 месяца.Перфорация носовых пазух также увеличивает частоту послеоперационных синуситов, инфекций и несостоятельности трансплантата [38].
Другим сообщенным осложнением процедуры синус-лифтинга является значительное кровотечение из задней верхней альвеолярной артерии. У некоторых пациентов артериальные анастомозы могут существовать поверхностно на боковой стенке пазухи. Перед каждой операцией следует учитывать расположение задней верхней альвеолярной артерии. Необходимо принять меры предосторожности, чтобы избежать массивного кровотечения, и следует рассмотреть траекторию этой артерии после подробного исследования КЛКТ.Эта артерия может быть обнаружена во время остеотомии боковой стенки и ухудшает видимость операционного поля, что может увеличить вероятность перфорации мембраны и затруднить установку трансплантата. Следовательно, может потребоваться приостановка процедуры до прекращения кровотечения [39].
Верхнечелюстные перегородки — еще одна проблема, которая может усложнить процедуру увеличения пазухи. Следует учитывать их потенциальное существование и принимать необходимые меры предосторожности. Трудно или даже невозможно отделить оболочку синуса от перегородки без разрыва.Предоперационная оценка с помощью КЛКТ полезна для доступа к перегородкам носовых пазух при выполнении боковой антростомии. Большинство перегородок расположено в средней части антрального отдела. Для решения этой проблемы доступны различные методы, такие как увеличение размера костного окна или подготовка более одного бокового окна [40].
Послеоперационная инфекция — еще одно нежелательное осложнение после увеличения гайморовой пазухи. В случае распространения инфекции в пазуху инфицированный материал трансплантата следует удалить.Системные антибиотики должны быть соответственно скорректированы. В этих случаях ожидается отказ трансплантата. Также может потребоваться удаление привитого материала, чтобы избавиться от инфекции [18]. Выбор пациентов, планирование лечения и соответствующая техника увеличения пазух имеют важное значение для минимизации риска осложнений.
.Обработка перфораций мембраны пазухи
Авторы: Альберто Сальгадо Веласкес и Лино Эстеве Коломина
Дата публикации: 1 июня 2017 г.
Новый подход с использованием усовершенствованного фибрина, обогащенного тромбоцитами (A-PRF)
Аннотация
Можно ожидать, что каждая четвертая процедура синус-лифтинга приведет к перфорации мембраны Шнайдера. Хотя клиническое значение этого осложнения остается спорным, тщательная оценка факторов риска может помочь нам предотвратить перфорацию, наряду с использованием разумных хирургических методов.
Было предложено несколько методов восстановления перепонки пазухи, которые различаются в зависимости от расположения и размера перфорации. В этой статье будут представлены три отчета о случаях перфорации мембраны пазухи, которые лечили с помощью расширенного фибрина, обогащенного тромбоцитами (A-PRF).
Заболеваемость
Резорбированные альвеолярные гребни часто можно обнаружить в задней части верхней челюсти. В этих случаях перед установкой имплантатов часто требуются процедуры увеличения верхнечелюстной пазухи.Увеличение носовых пазух — одна из лучших документированных процедур в литературе с предсказуемыми долгосрочными показателями успеха, регулярно превышающими 90% 1–5 .
Однако эта процедура чувствительна к технике и сопряжена с некоторыми осложнениями. Перфорация оболочки синуса является наиболее частым осложнением со средней частотой 25–30% 6 . В недавнем метаанализе 1652 процедур синус-лифтинга, опубликованных в 12 исследованиях, взвешенная частота перфорации составила 23.5% (95% ДИ), в диапазоне от 3,6% до 41,8% 7 . Это несоответствие может быть связано с несколькими факторами или даже с тем, что перфорация остается необнаруженной. В качестве практического вывода можно ожидать, что на каждые четыре процедуры синус-лифтинга будет приходиться одна перфорация мембраны.
Факторы риска
Перфорация может возникнуть в результате человеческой ошибки на различных этапах, в том числе при просверливании кости; отделилась шнайдерова мембрана; или трансплантат заполнен. Кроме того, перфорация часто встречается в случаях, связанных с анатомическими изменениями, такими как более тонкие или более толстые мембраны; наличие перегородок; и патология пазух 8, 13, 14 .Снижение заболеваемости было зарегистрировано в нескольких исследованиях, в которых использовались пьезоэлектрические приборы. 7 .
Клинические последствия
Клинические последствия перфорации мембраны пазухи еще четко не установлены. Хорошо известно, что имплантаты, перфорирующие дно пазухи и выступающие на 3 мм в полость пазухи, не показывают более низких показателей успеха. 15 . Однако, когда шнайдерова мембрана перфорирована, материал трансплантата не ограничивается и может быть смещен и нарушена неоваскуляризация, что препятствует регенерации кости.Более того, было показано, что оболочка пазухи обладает остеогенными свойствами; содержит стволовые клетки; и участвует в формировании кости после подъема дна пазухи 16, 17 .
Перфорация мембраны связана с более высокими послеоперационными осложнениями; нарушение заживления трансплантата; и отказ имплантата 1, 6, 9, 12 . Однако другие исследования не обнаружили корреляции между ними 7, 8, 11 . Правильный диагноз и тщательное хирургическое вмешательство в перепонку кажутся лучшими методами лечения перфорации.
Классификация и обращение
Мембранные перфорационные отверстия были разделены на пять категорий в зависимости от их местоположения и сложности ремонта. 18 . Эта классификация была ретроактивно упрощена теми же авторами 19 . Основываясь на размере перфораций, Эрнандес-Альфаро и его коллеги определили три типа:
- менее 5 мм
- от 5 мм до 10 мм
- более 10 мм 6
Как правило, чем больше перфорация, тем сложнее управлять ею.Предложены различные методы ремонта перфорационных отверстий 6, 9, 20–23 .
Маленький (часто саморазрешается из-за складывания, которое происходит при отражении шнайдеровской мембраны.
Средние (5–10 мм) перфорации необходимо закрыть коллагеновой лентой или коллагеновой мембраной. Некоторые авторы также рекомендуют ушить перфорацию, хотя этот доступ трудновыполним. Иногда, расширяя остеотомию, шнайдерова мембрана может отразиться за пределами перфорации.В полость пазухи можно ввести рассасывающуюся мембрану так, чтобы ее концы выступали из окна, чтобы прикрепить ее к костным краям с помощью фиксаторов. Таким образом создается мешочек для трансплантата.
Большие (> 10 мм) перфорации должны быть закрыты пластинкой из пластинчатой кости или костным блоком. Также был предложен лоскут на щечной жировой подушке на ножке.
Наша техника
Мы настоятельно рекомендуем использовать обогащенный тромбоцитами фибрин (A-PRF) для устранения любого типа перфорации мембраны пазухи.В этой статье будут представлены три случая с различными перфорациями, все из которых были обработаны с использованием A-PRF.
A-PRF представляет собой сгусток, полученный простым центрифугированием венозной крови без добавления антикоагулянтов в соответствии с ранее описанным протоколом 24 . Хотя появляется все больше доказательств его роли в облегчении заживления ран, мы используем его из-за его адгезивности и устойчивости, что делает его очень подходящим для восстановления тканевого барьера. В дополнение к своим физическим свойствам трехмерная фибриновая сеть также предлагает самые большие возможности для прикрепления клеток к ней.
Случай 1: малая перфорация
Во время подъема мембраны пазухи в верхнем медиальном углу окна произошла небольшая перфорация класса I (рис. 1.1). Мы смогли продолжить подъем, не увеличивая отверстие, и подняли костную стенку в полость пазухи, как люк (рис. 1.2).
| Рисунок 1.1,1 | Рисунок 1.1.2 |
| Рисунок 1.2.1 | Рисунок 1.2.2 |
Поскольку перфорация была небольшой, коллагеновая мембрана не понадобилась.Мембраны A-PRF было достаточно, чтобы защитить верхнее пространство и восстановить барьер (рис. 1.3). Далее пространство под ремонтируемой мембраной было заполнено биоматериалом; другая мембрана A-PRF и коллагеновая мембрана были помещены для защиты трансплантата латерально (рис. 1.4–1.5).
| Рисунок 1.3,1 | Рисунок 1.3.2 | Рисунок 1.4.1 |
| Рисунок 1.4.2 | Рисунок 1.5,1 | Рисунок 1.5.2 |
Случай 2: несколько перфораций
Пациент обратился с жалобой на дисто-буккальный корень зуба 26 на дистальной стороне боковой костной стенки пазухи и полностью бессимптомно. Прямая экстракция не могла быть произведена в случае разрыва мембраны. Поэтому мы выполнили остеотомию вокруг корня с помощью пьезохирургии, чтобы создать костное окно (Рисунок 2.1). Затем шнайдерова мембрана была отделена, и произошло два небольших перфорации; один был классом I, другой — классом II (см. стрелки на рисунке 2.2).
| Рисунок 2.1.1 | Рисунок 2.1.2 |
| Рисунок 2.2,1 | Рисунок 2.2.2 |
Затем мы смогли изолировать и удалить корень без дальнейшего повреждения мембраны. Костная стенка была отражена, и мембрана была сложена, чтобы обеспечить подходящую крышу для увеличенного субантрального пространства (рис. 2.3). Мембрана A-PRF была применена и прилита к новой крыше, чтобы утолщить ее. Этого легко добиться благодаря характеристикам сцепления этой мембраны (Рисунок 2.4).
| Рисунок 2.3.1 | Рисунок 2.3.2 |
| Рисунок 2.4,1 | Рисунок 2.4.2 |
Из-за наличия двух разных перфораций крышу необходимо было дополнительно укрепить. Для этого мы поместили резорбируемую коллагеновую мембрану, чтобы создать автономное пространство, и заполнили его гранулами бычьей кости (рис. 2.5).
Чтобы закрыть боковое окно, мы поместили еще одну мембрану A-PRF и коллагеновую мембрану; переместил лоскут; и закрыли рану узловыми швами (Рисунок 2.6).
| Рисунок 2.5.1 | Рисунок 2.5.2 |
| Рисунок 2.6,1 | Рисунок 2.6.2 |
Корпус 3: большая перфорация
В третьем случае шнайдерова мембрана начала разрываться на нижнем крае, образуя перфорацию класса III, а затем возникла новая большая перфорация размером около 20 мм в верхней границе (рис. 3.1).
| Рисунок 3.1,1 | Рисунок 3.1.2 |
Для ведения этого дела мы нашли очень полезным следующий подход:
- Сохраните иссеченную костную стенку и попробуйте использовать ее в новом барьере, который будет создан (Рисунок 3.2).
- разместить до шести мембран A-PRF, которые будут прикрепляться к кости
- выполнить маневр Вальсальвы. Положительный результат указывает на то, что новый барьер был успешно создан (Рисунок 3.3)
- , чтобы усилить барьер, добавьте резорбируемую коллагеновую мембрану (рис. 3.4). Наше обоснование этого состоит в том, что можно ожидать, что мембрана A-PRF прослужит до 4 недель — половину времени, необходимого для регенерации мембраны Шнайдера (около 8 недель).
- вставьте еще одну коллагеновую мембрану так, чтобы ее края выступали из костного окна
- обеспечивает создание самодостаточного пространства, которое готово для размещения трансплантата, как описано Fugazzotto & Vlassis 18, 19 (Рисунок 3.5)
- , наконец, накройте трансплантат латерально мембраной A-PRF и другой коллагеновой мембраной над ним и зашивайте рану (рис. 3.6).
| Рисунок 3.2.1 | Рисунок 3.2.2 | Рисунок 3.3,1 |
| Рисунок 3.3.2 | Рисунок 3.4.1 | Рисунок 3.4.2 |
| Рисунок 3.5,1 | Рисунок 3.5.2 | Рисунок 3.6.1 |
| Рисунок 3.6.2 | ||
Список литературы
1.Дженсен О.Т. и др. (1998) Отчет о консенсусной конференции по синусам в 1996 году. IJOMI, 13 (доп.): 11–45.
2. Wallace SS & Froum SJ (2003) Влияние увеличения гайморовой пазухи на выживаемость внутрикостных дентальных имплантатов. Систематический обзор. Энн Периодонтол, 8: 328–43.
3. Del Fabbro M et al (2004) Систематический обзор выживаемости имплантатов, установленных в пересаженную верхнечелюстную пазуху. Int J Periodontics Restorative Dent, 24: 565–77.
4. Pjetursson BE et al (2008) Систематический обзор успешности подъема дна пазухи и выживаемости имплантатов, установленных в сочетании с подъемом дна пазухи.J Clin Periodontol, 35 (доп.): 216–40.
5. Nkenke E & Stelzle F (2009) Клинические результаты увеличения дна пазухи для установки имплантата с использованием аутогенной кости или заменителей кости: систематический обзор. COIR 20 (доп. 4): 124–33.
6. Hernández-Alfaro F et al (2008) Распространенность и лечение перфораций шнайдеровской мембраны во время процедур синус-лифтинга. COIR, 2008, 19: 91–8.
7. Аль-Даджани М. (2016) Заболеваемость, факторы риска и осложнения перфорации мембраны Шнайдера в хирургии синус-лифтинга: метаанализ.Implant Dent, 25 (3): 409–15.
8. Schwartz-Arad D et al (2004) Распространенность хирургических осложнений после трансплантации пазухи и их влияние на выживаемость имплантата. J Periodontol, 2004; 75: 511–6.
9. Proussaefs P, Lozada J, Kim J, et al (2004) Ремонт перфорированной мембраны синуса резорбируемой коллагеновой мембраной: исследование на людях. IJOMI, 19 (3): 413–20.
10. Timmenga NM, Raghoebar GM, Boering G, et al (1997) Функция верхнечелюстной пазухи после синуслифтинга для установки дентальных имплантатов.J Oral Maxillofac Surg, 55: 936–9.
11. Ardekian L et al (2006) Клиническое значение перфорации мембраны пазухи во время увеличения гайморовой пазухи. J Oral Maxillofac Surg, 64: 277–82.
12. Нолан П.Дж., Фриман К., Краут Р.А. (2014) Корреляция между перфорацией шнайдеровской мембраны и результатом трансплантата синус-лифтинга: ретроспективная оценка 359 расширенных синусов. J Oral Maxillofac Surg, 72: 47–52.
13. Wallace SS, Mazor Z, Froum SJ, et al (2007) Скорость перфорации шнайдеровской мембраны во время подъема синуса с использованием пьезохирургии: клинические результаты 100 последовательных случаев.Int J Periodontics Restorative Dent, 27: 413–419.
14. Lum AG и др. (2017) Связь между толщиной мембраны синуса и перфорацией мембраны при увеличении бокового окна синуса: ретроспективное исследование. J Periodontol, (0): 1–11.
15. Brånemark P-I, Adell R, Albrektsson T., Lekholm U, Lindstrom J, Rockler B (1984) Экспериментальное и клиническое исследование остеоинтегрированных имплантатов, проникающих в носовую полость и верхнечелюстную пазуху. J Oral Maxillofac Surg, 42: 497–505.
16.Srouji S и др. (2013) Оценка остеокондуктивного потенциала костных заменителей, встроенных в клетки-остеопрогениторы, полученные из мембраны Шнайдера или костного мозга верхней челюсти. COIR, 24 (12): 1288–94.
17. Дерьяк-Арама А.И. и др. (2015) Регенеративный потенциал шнейдеровской мембраны человека: клетки-предшественники и эпителиально-мезенхимальный переход. Anat Rec, 298 (12): 2132–40.
18. Vlassis JM & Fugazzotto PA (1999) Система классификации перфораций синусовой мембраны во время процедур увеличения с вариантами восстановления.Журнал Periodontol, 70 (6): 692–9.
19. Fugazzotto PA & Vlassis J (2003) Упрощенная система классификации и восстановления перфораций мембраны синуса. J Periodontol, 74: 1534–41.
20. Пикос М.А. (1999) Восстановление мембраны гайморовой пазухи. Отчет о технике больших перфораций. Имплант Дент, 8: 36–46.
21. Choi BH et al (2006) Цианоакрилатный клей для закрытия перфорации мембраны пазухи во время синус-лифтинга. J. Craniomaxillofac Surg, 34: 505–9.
22.Shlomi B et al (2004) Влияние перфорации и восстановления мембраны пазух с помощью Lambone на результат увеличения верхнечелюстной пазухи: рентгенологическая оценка. IJOMI, 19: 559–62.
23. Massei G et al (2015) Инновационная методика лечения перфорации мембраны синуса: отчет о двух случаях. Int J Periodontics Restorative Dent, 35: 373–9.
24. Dohan DM, Choukroun J, Diss A et al (2006) Богатый тромбоцитами фибрин (PRF): концентрат тромбоцитов второго поколения. Часть I: технологические концепции и эволюция.Oral Surg Oral Med Oral Pathol Oral Radiol Endod, 101 (3): e37–44.
.Клиническое значение перфорации мембраны синуса при увеличении верхнечелюстной пазухи
Достаточное количество кости в
 История болезни Немедленная нагрузка на зубной имплант после подъема дна пазухи с помощью остеотомической техники: клинический отчет и предварительные рентгенологические результаты Марио Сантагата, доктор медицины * Луиджи Гуариниелло, доктор медицины,
История болезни Немедленная нагрузка на зубной имплант после подъема дна пазухи с помощью остеотомической техники: клинический отчет и предварительные рентгенологические результаты Марио Сантагата, доктор медицины * Луиджи Гуариниелло, доктор медицины,
МЕЖДУНАРОДНЫЙ МЕДИЦИНСКИЙ КОЛЛЕДЖ
 МЕЖДУНАРОДНЫЙ МЕДИЦИНСКИЙ КОЛЛЕДЖ Совместная магистерская программа: имплантология и стоматологическая хирургия (M.Sc.) Базовые модули: Список отдельных модулей Базовый модуль 1 Основные принципы общей и стоматологической медицины
МЕЖДУНАРОДНЫЙ МЕДИЦИНСКИЙ КОЛЛЕДЖ Совместная магистерская программа: имплантология и стоматологическая хирургия (M.Sc.) Базовые модули: Список отдельных модулей Базовый модуль 1 Основные принципы общей и стоматологической медицины
Окончательная реставрация имплантата
 СЛУЧАЙНЫЙ СЛУЧАЙ Имплант костных колец. Техника одноэтапной трехмерной трансплантации кости: отчет о болезни Марк Р. Стивенс, доктор стоматологии 1 * Хани А. Эмам, магистр медицины 2 Махмуд Э. Л. Алайли, магистр медицины 3 Мохамед Шарави, доктор философии 4 Разновидность
СЛУЧАЙНЫЙ СЛУЧАЙ Имплант костных колец. Техника одноэтапной трехмерной трансплантации кости: отчет о болезни Марк Р. Стивенс, доктор стоматологии 1 * Хани А. Эмам, магистр медицины 2 Махмуд Э. Л. Алайли, магистр медицины 3 Мохамед Шарави, доктор философии 4 Разновидность
Сравнение потери кости вокруг имплантата
 Исходная статья Сравнение потери костной массы вокруг имплантата и выживаемости имплантатов верхней и внутренней полости верхней челюсти через 2 года AR.Рокн 1,2, ААР. Расули Гахруди 3,4, С. Хемати 5, А. Соолари 6 1 Юрист
Исходная статья Сравнение потери костной массы вокруг имплантата и выживаемости имплантатов верхней и внутренней полости верхней челюсти через 2 года AR.Рокн 1,2, ААР. Расули Гахруди 3,4, С. Хемати 5, А. Соолари 6 1 Юрист
Зуб, что дальше?
 Что будет дальше? Содержание >> Варианты лечения >> Клинические случаи >> Информация о продукте >> Часто задаваемые вопросы о продукте >> Почему сохранение гребня> Минимизация инвазии: сохранение объема кости> Минимизация инвазии:
Что будет дальше? Содержание >> Варианты лечения >> Клинические случаи >> Информация о продукте >> Часто задаваемые вопросы о продукте >> Почему сохранение гребня> Минимизация инвазии: сохранение объема кости> Минимизация инвазии:
Руководители: Dr.Фархан Раза Хан
 1 Ведущий: д-р Сана Эхсен Руководители: д-р Фархан Раза Хан 2 Зубной имплант (также известный как внутрикостный имплант или приспособление) — это хирургический компонент, который соединяется с костью челюсти для поддержки
1 Ведущий: д-р Сана Эхсен Руководители: д-р Фархан Раза Хан 2 Зубной имплант (также известный как внутрикостный имплант или приспособление) — это хирургический компонент, который соединяется с костью челюсти для поддержки
Хирургические осложнения
 Хирургические осложнения в этиологии, профилактике и лечении оральной имплантологии Луи Аль-Фарахе, основатель и директор dds, Калифорнийский институт имплантологии, Сан-Диего, Калифорния При участии Джеймса
Хирургические осложнения в этиологии, профилактике и лечении оральной имплантологии Луи Аль-Фарахе, основатель и директор dds, Калифорнийский институт имплантологии, Сан-Диего, Калифорния При участии Джеймса
БАНК ИМПЛАНТАТОВ СТОМАТОЛОГИИ
 БАНК СТОМАТОЛОГИЧЕСКИХ ИМПЛАНТАТОВ 1.Дайте определение остеоинтеграции. (4 балла, 1/4 2. Каковы критические компоненты приемлемого клинического испытания? (10 баллов) 3. Сравните жевательные способности людей
БАНК СТОМАТОЛОГИЧЕСКИХ ИМПЛАНТАТОВ 1.Дайте определение остеоинтеграции. (4 балла, 1/4 2. Каковы критические компоненты приемлемого клинического испытания? (10 баллов) 3. Сравните жевательные способности людей
Титановые внутрикостные имплантаты имеют
 Курение и осложнения внутрикостных зубных имплантатов * Девора Шварц-Арад, Наама Самет, Нахум Самет и Ави Мамлидер Справочная информация: Целью этого исследования было сравнить частоту осложнений
Курение и осложнения внутрикостных зубных имплантатов * Девора Шварц-Арад, Наама Самет, Нахум Самет и Ави Мамлидер Справочная информация: Целью этого исследования было сравнить частоту осложнений
Лечение ороантральной фистулы
 Клара Соклер 1 Ваня Вуксан 2 Томислав Лаук 3 1 Клиническое отделение хирургии полости рта Клиническая больница Дубрава, Загреб 2 Поликлиника стоматологической медицины, Загреб 3 Институт антропологии, Загреб Резюме
Клара Соклер 1 Ваня Вуксан 2 Томислав Лаук 3 1 Клиническое отделение хирургии полости рта Клиническая больница Дубрава, Загреб 2 Поликлиника стоматологической медицины, Загреб 3 Институт антропологии, Загреб Резюме
Эстетика в имплантологии
 Немедленная и функциональная эстетика в стоматологии на имплантатах Под редакцией Питера Мой Патрик Палаччи Ингвар Эрикссон Quintessence Publishing Co.Ltd. Лондон, Берлин, Чикаго, Токио, Барселона, Стамбул, Милан, Москва,
Немедленная и функциональная эстетика в стоматологии на имплантатах Под редакцией Питера Мой Патрик Палаччи Ингвар Эрикссон Quintessence Publishing Co.Ltd. Лондон, Берлин, Чикаго, Токио, Барселона, Стамбул, Милан, Москва,
БРИТАНСКИЙ СТОМАТОЛОГИЧЕСКИЙ ЖУРНАЛ
 КРАТКО Самый важный шаг в планировании лечения — это определение прогноза для оставшегося зубного ряда. Есть некоторые свидетельства того, что размещение посторонних материалов в выемках будет мешать
КРАТКО Самый важный шаг в планировании лечения — это определение прогноза для оставшегося зубного ряда. Есть некоторые свидетельства того, что размещение посторонних материалов в выемках будет мешать
Клинический успех.Ультразвуковые устройства. Мари Грейс Поблет-Мишель, DMD, MSc, DCD Жан-Франсуа Мишель, DDS, PhD, DCD
 Клинический успех в костной хирургии с помощью ультразвуковых аппаратов Мари Грейс Поблет-Мишель, DMD, MSc, DCD Жан-Франсуа Мишель, DDS, PhD, DCD Париж, Берлин, Чикаго, Токио, Лондон, Милан, Барселона, Стамбул,
Клинический успех в костной хирургии с помощью ультразвуковых аппаратов Мари Грейс Поблет-Мишель, DMD, MSc, DCD Жан-Франсуа Мишель, DDS, PhD, DCD Париж, Берлин, Чикаго, Токио, Лондон, Милан, Барселона, Стамбул,
