Периодонтит зуба. Причины, виды, симптомы, лечение, профилактика
Периодонтит – это воспаление периодонта – соединительных тканей, которые находятся между корневой частью зуба и его костным ложем, альвеолярными отростками. Кроме нервных окончаний в ней располагается множество капилляров и сосудов, уязвимых к инфекциям. Как правило данное заболевание является осложнением пульпита (когда воспаление нерва переходит в некроз и продукты распада нерва начинают проникать в костную ткань вокруг корня зуба).
различие пульпита и периодонтита в локализации воспалительного процесса
Причины возникновения
Стоматологи называют следующие причины периодонтита:
- неправильная или нерегулярная гигиена полости рта;
- травмы от ударов или сколов зуба;
- запущенные формы кариеса, запущенный пульпит нерва зуба;
- ошибка врача при установке пломбы.
Рентгенологическая картина при периодонтите:
Периодонтит на рентгенологическом снимке выглядит как очаг затемнения. В этом участке происходит воспаление в костной ткани и происходит ее рассасывание.
В этом участке происходит воспаление в костной ткани и происходит ее рассасывание.
Симптомы периодонтита
- непрерывная пульсирующая боль, как при контакте с зубом, так и без него;
- резкий неприятный запах изо рта, от которого невозможно избавиться;
- припухлость десны;
- ощущение тяжести и подвижности зубов;
- резкое изменение цвета эмали – потемнение или пожелтение;
- скопление гноя в зубодесневых карманах.
гнойный свищ на десне при хроническом периодонтита
Виды
Существует множество видов периодонтита, и стоматологи выделяют несколько классификаций – в зависимости от очага воспаления, стадии и формы протекания болезни.
По локализации:
- Краевой – вид поражения периодонта у десневого края. Чаще всего возникает из-за травматических факторов – спровоцировать болезнь может даже незначительный скол.
- Апикальный – воспаление в верхушечной части корня. Нередко ошибочно диагностируется, как одна из форм пульпита (воспаления нерва).

По стадии:
- Острая форма – бывает серозного и гнойного типа. Вторая разновидность опасна грозными осложнениями, дальнейшим развитием гнойного воспаления в близлежайшие ткани, развитие абсцессов или флегмон полости рта.
- Хроническая форма – разделяется на фиброзный, гранулирующий и гранулематозный периодонтит. Часто протекает практически бессимптомно, но периодически возможны обострения с сильными болями.
Лечение периодонтита
Лечение периодонтита назначается в зависимости от клинической картины. В большинстве случаев оно включает в себя несколько этапов с рентгеновскими снимками, а также применение медикаментозной терапии. В запущенных формах прописывается курс антибиотиков, рекомендуются физиотерапевтические процедуры.
Стандартный курс лечения состоит из следующих этапов:
- Предварительное обследование, включая рентгенологические снимки, определение формы заболевания и степени поражения.
- Обработка зубных каналов, промывание антисептическими препаратами.

- В острых гнойных фазах – рассечение десны для оттока гноя.
- Повторная очистка каналов, контрольный рентген или компьютерная томография.
- Установка временной пломбы с лекарственным препаратом, содержащим антисептики, чтобы избавиться от последствий воспаления.
- Снятие временной пломбы через неделю, повторная обработка и промывание каналов. Повторное пломбирование каналов лекарственным препаратом. Процедура повторяется до того момента, пока врач не убедится в том, что все следы нагноения убраны и риск рецидива минимален.
- Установка постоянной пломбы.
Конкретных сроков не назовет даже опытный стоматолог. Некоторым пациентам удается вылечить периодонтит за одну неделю, а кому-то приходится посещать клинику в течение полугода. Наибольшие трудности вызывают хронические формы периодонтита, в таких случаях лечение может длиться до полугода
Важно на весь период лечения соблюдать назначения доктора. Из физиотерапии назначается УВЧ и электрофорез в качестве дополнительных мер.
Осложнения периодонтита
При ненадлежащем лечении или несвоевременной диагностике у пациента начинается обширное гнойное воспаление – появляются множественные язвы, абсцессы и свищи. Все это приводит к развитию таких опасных заболеваний, как:
- флюс;
- периостит;
- киста зуба;
- остеомиелит;
- обширное заражение крови (сепсис).
Возможные последствия каждого из осложнений очень серьезные. Часто они приводят к госпитализации, операциям и длительному реабилитационному периоду.
осложнение периодонтита зуба — гнойный свищ на коже
Профилактика
Чтобы избежать любой формы периодонтита, необходимо следовать простым рекомендациям стоматологов, которые относятся к большинству клинических случаев:
- Чистить зубы нужно не реже двух раз в сутки – щетка не должна быть слишком жесткой, чтобы не травмировать десны и не заносить инфекцию в мягкие ткани.
- После каждого приема пищи пользуйтесь ополаскивателями – если специальной жидкости под рукой нет, достаточно тщательно прополоскать рот теплой кипяченой или фильтрованной водой.
- Посещайте стоматолога минимум 2 раза в год – плановый прием позволяет выявить большинство заболеваний на ранних стадиях, своевременно начать лечение и избежать серьезных последствий.
- Ежегодно проходите профессиональную чистку и удаляйте зубной камень – даже незначительный налет создает условия для размножения болезнетворных бактерий.
К общему совету для всех относят и отказ от вредных привычек. Курение и алкоголь способствуют ухудшению здоровья зубов, а также их привлекательности и природной белизны.
Хронический периодонтит – диагностика и лечение
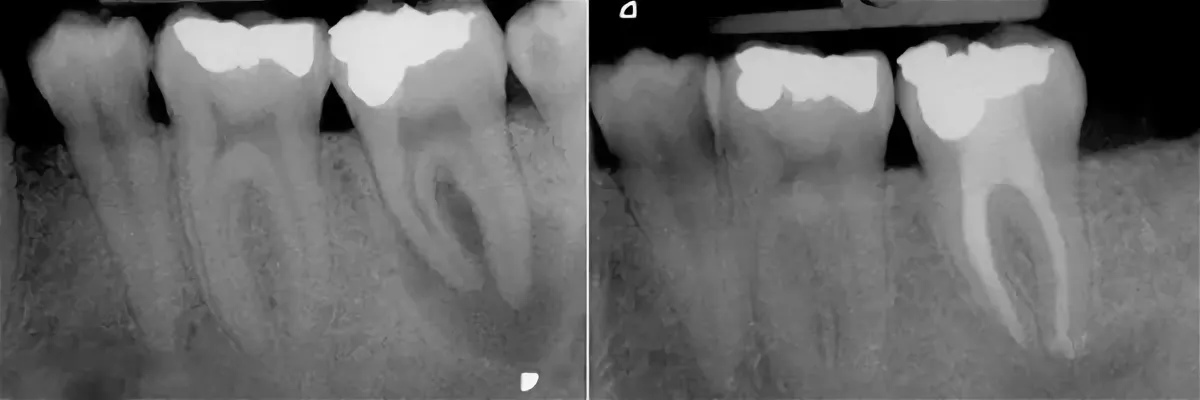
Проблема: в Семейный стоматологический центр «Диал-Дент» обратилась женщина для профилактического осмотра. По результатам рентгена зубов выявлен периодонтит в области жевательного зуба на нижней челюсти слева (воспаление наблюдается между корнями зуба).
Решение: проведена распломбировка каналов и лечение каналов зуба под микроскопом. После лечения периодонтита зуб восстановлен литой культевой штифтовой вкладкой и металлокерамической коронкой.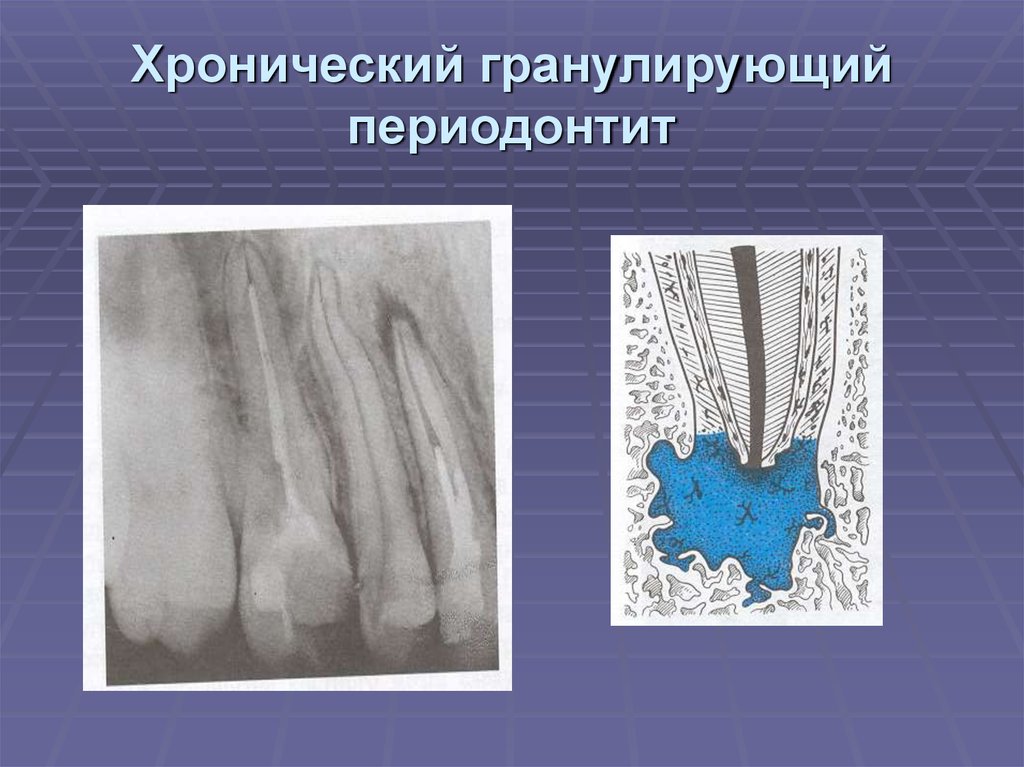
Диагностика хронического периодонтита
Хронический периодонтит – воспаление костной ткани у корня зуба — протекает без каких-либо симптомов. Внимательный стоматолог обратит внимание на ранее пролеченные каналы зубов, внимательно рассмотрит рентген зубов и расспросит пациента о его ощущениях, промелькнувшей когда-то боли в зубе или ноющем ощущении. Иногда пациенты отмечают, что болит зуб после пломбировки каналов, но со временем эта боль проходит, и к стоматологу пациент уже не обращается. Именно небольшая боль, которая когда-то была и затем прошла, должна насторожить стоматолога. Периодонтит переходит в хроническую форму и уже не дает болевых ощущений, а тем временем костная ткань вокруг корня зуба расплавляется и зуб уже не так прочно держится. В результате развития хронического периодонтита можно потерять не один зуб, так как процесс распространяется со временем и на соседние зубы. Если процесс воспаления в костной ткани расположен у верхушки корня, такой периодонтит называется апикальным.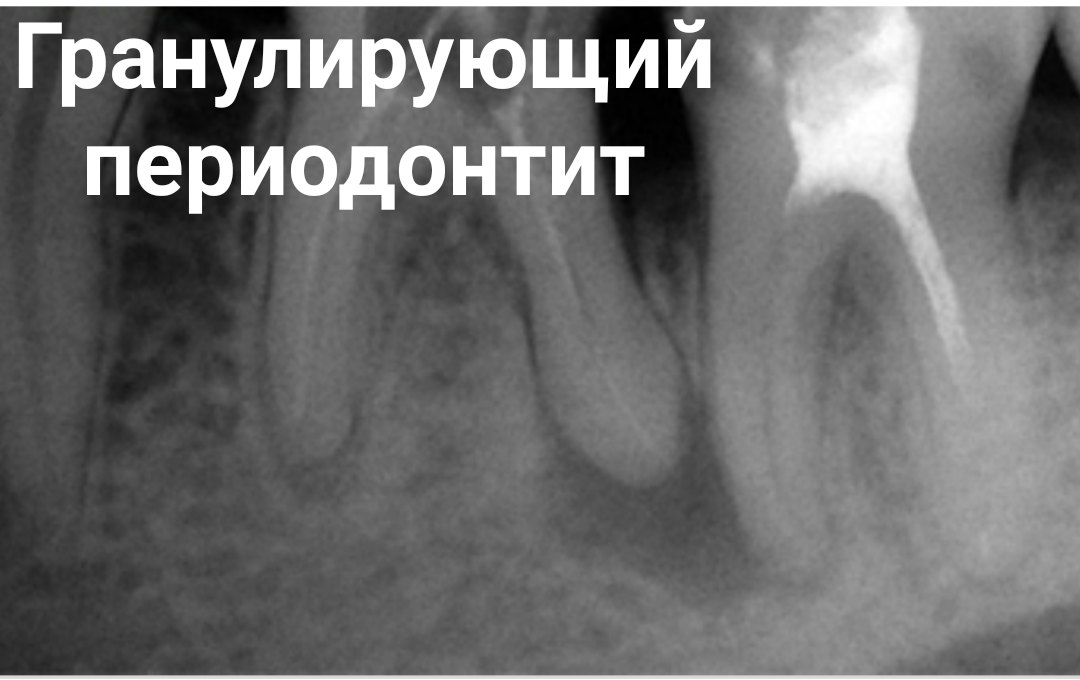
Стоматолог-эндодонтист обратил внимание на жевательный зуб внизу слева, закрытый пломбой. Пациентка рассказала, что давно в этом зубе лечили каналы и несколько раз, после лечения, она чувствовала ноющую боль, но не придала этому значения, так как боль была не сильной и затем прошла. Врач назначил сделать прицельный рентген зуба.
На рентгене зубов явно видны проявления периодонтита в виде затемнения у корней зуба.
В данном случае у пациентки именно перирадикулярный периодонтит, между корнями зуба у боковых стенок корней. Причиной, скорее всего, послужила трещина корня зуба.
Лечение периодонтита
Стоматолог-эндодонтист предложил пациентке провести ревизию зуба с микроскопом по поводу вертикальной трещины корня зуба и перфорации. По результатам ревизии зуба могут быть возможны два варианта лечения периодонтита:
- Перелечивание всех 4-х каналов в проблемном зубе с помощью операционного микроскопа.

- Удаление проблемного зуба с последующей имплантацией (через некоторое время, после восстановления костной ткани) и протезированием металлокерамикой.
После проведенной диагностики с помощью стоматологического микроскопа, врачом было предложено сохранить зуб и провести лечение каналов зуба под микроскопом. Во многих клиниках зуб бы просто удалили, но использование в «Диал-Дент» стоматологического микроскопа и отличная подготовка стоматологов-эндодонтистов позволяют спасти зубы от удаления. Периодонтит лечение потребует два посещения с интервалом в 4 недели и последующее наблюдение через 6 месяцев. На время лечения зуб будет закрыт временной композитной коронкой.
Первое посещение
На первом посещении проведена распломбировка каналов зуба с использованием современных обезболивающих препаратов.
Лечение проводилось с применением операционного микроскопа, дающего увеличение и подсветку рабочего поля. Такое лечение каналов зуба обеспечивает полное удаление вредной микрофлоры в канале, которая и вызывала воспаление, тем самым воспалительный процесс прекращается. После антисептической обработки проведена временная пломбировка каналов зуба гидроокисью кальция. Зуб закрыли временной композитной коронкой.
Второе посещение
Через четыре недели после контроля чистоты каналов с микроскопом проведена окончательная пломбировка каналов зуба с помощью материала AH+ и гуттаперчи. Это современный надежный метод пломбировки каналов, обеспечивающий их герметичность, то есть полную защиту от проникновения инфекции в каналы зуба. Зуб опять закрыт временной композитной коронкой. Теперь каналы чистые, источник воспаления устранен, но нужно дождаться восстановления костной ткани между корнями, чтобы провести окончательное протезирование зуба.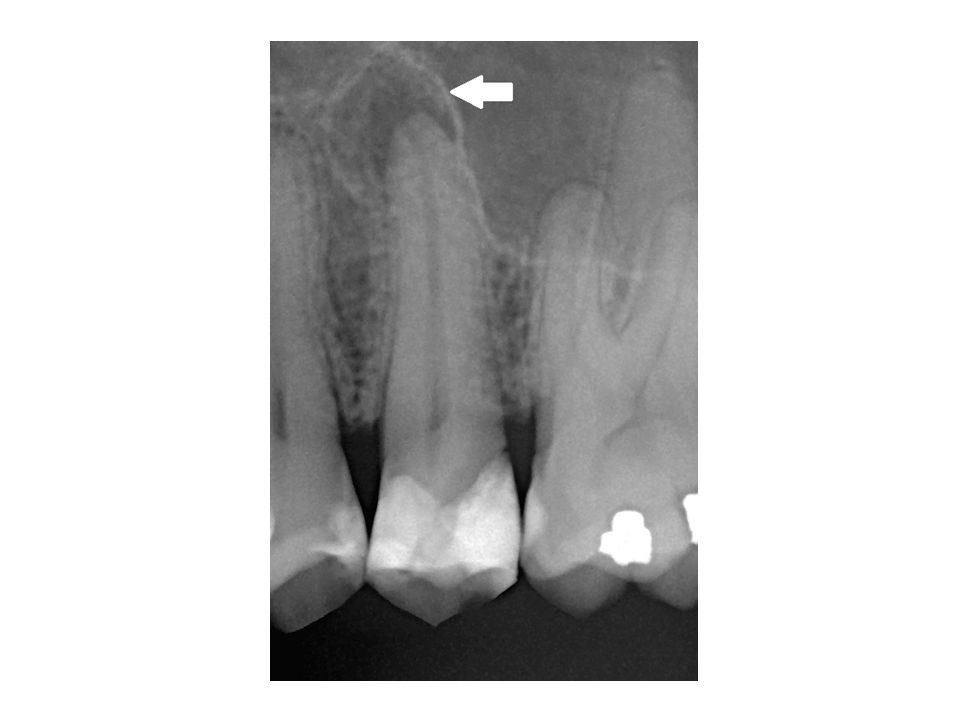
Протезирование металлокерамикой
Через 6 месяцев при посещении стоматолога проведен рентген зубов. Снимок показывает отсутствие признаков хронического периодонтита и полное заживление с образованием костной ткани между корнями. Периодонтит лечение закончено, можно восстанавливать зуб коронкой.
Восстановление депульпированного зуба должно быть надежным, чтобы предотвратить его раскол, поэтому решено восстановить зуб с помощью литой культевой штифтовой вкладки, и металлокерамической коронки. Вкладка служит основой для коронки, так как полость в зубе большая.
Другие примеры лечения каналов зубов под микроскопом, выполненного специалистами «Диал-Дент» смотрите тут.
Запись на консультацию по телефону +7-499-110-18-04 или через форму на сайте. Задать вопросы по лечению и протезированию зубов можно главному врачу клиники Цукору Сергею Владимировичу в Facebook.
Острый и хронический периодонтит – их виды, диагностика по рентгену
Из этой статьи Вы узнаете:
- что такое хронический апикальный периодонтит,
- отличия острой и хронической формы,
- диагностика по симптомам и рентгеновскому снимку.

Апикальный периодонтит (согласно классификации Лукомского) – принято делить на несколько форм. Прежде всего это – 1) острый периодонтит, 2) хронический периодонтит. Для острой формы воспаления характерны выраженная боль и отек, а у хронической формы – симптоматика вялая, либо может вообще отсутствовать. В последнем случае пациенты порой слишком поздно обращаются для терапии очага воспаления у верхушки корня зуба, и часто лечение таких зубов может быть уже только хирургическим.
Кроме того выделяют такую форму, как обострение хронического периодонтита. В результате влияния неблагоприятных факторов, например, простуды – ухудшается иммунитет, что чаще всего приводит к обострению хронического воспаления. Для периода обострения характерны такие же выраженные симптомы, как и при острой форме заболевания. Ниже мы расскажем о симптомах и диагностике каждой формы в отдельности.
Острый периодонтит –
В соответствии с теорией течения воспалительного процесса острую форму периодонтита принято разделять еще и на серозную, и гнойную формы.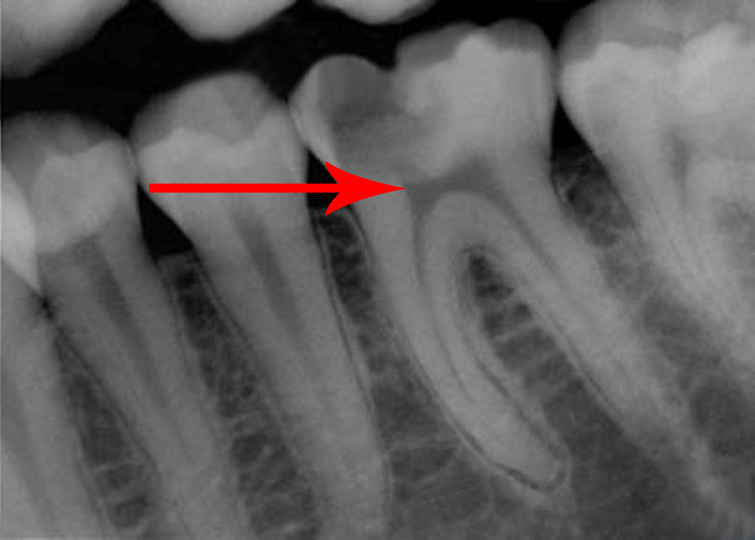 Диагностика острого серозного и острого гнойного периодонтита проводится только по симптоматике, т.к. на рентгеновском снимке изменений, как правило, нет.
Диагностика острого серозного и острого гнойного периодонтита проводится только по симптоматике, т.к. на рентгеновском снимке изменений, как правило, нет.
Это связано с тем, что диагноз «острый периодонтит» ставится только при первичном его возникновении. Возникнуть он может, например, как следствие –
1. Острый серозный периодонтит –
Симптомы –
поначалу боль может носить самопроизвольный характер, что связано с тем, что накапливающийся в периодонте воспалительный экссудат локализован в замкнутом пространстве, и поэтому он сдавливает нервные окончания. Боль резко усиливается при накусывании на зуб.
Именно отек периодонта связан с жалобами пациентов на чувство удлинения причинного зуба, и его преждевременное смыкание с зубами антагонистами другой челюсти. Отек действительно приводит к тому, что причинный зуб немного вертикально выдвигается.
Может быть незначительный отек мягких тканей лица в проекции причинного зуба, но при его пальпации (прощупывании) он как правило безболезненен.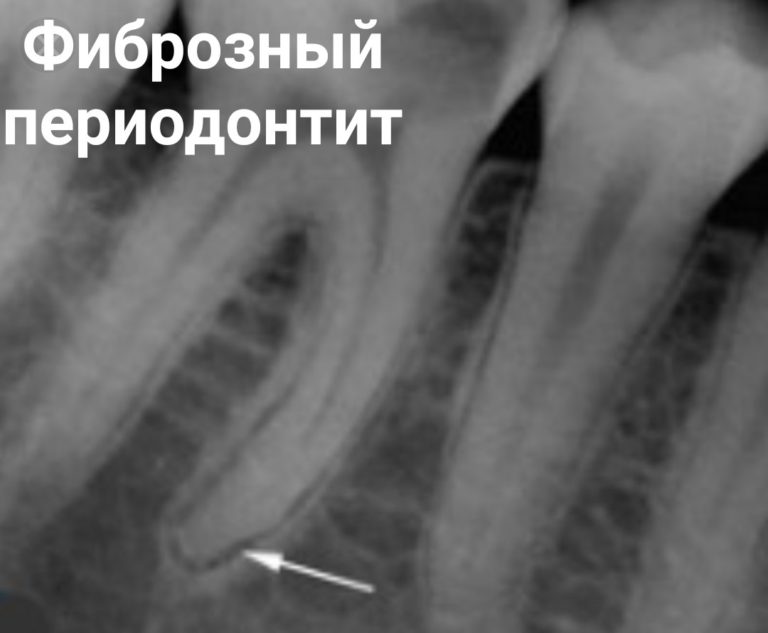 Так как пульпа при развитии периодонтита, как правило, уже мертва, то зондирование кариозной полости обычно безболезненно. На рентгенограмме на этой стадии развития воспаления еще нет каких-либо изменений.
Так как пульпа при развитии периодонтита, как правило, уже мертва, то зондирование кариозной полости обычно безболезненно. На рентгенограмме на этой стадии развития воспаления еще нет каких-либо изменений.
2. Острый гнойный периодонтит –
Симптомы –
примерно через два дня серозная стадия воспаления переходит в гнойную. С этим связано значительное усиление симптоматики. Болевые ощущения принимают характер пульсирующих болей с редкими безболевыми промежутками.
В результате того, что гной расплавляет периодонт (связочный аппарат зуба) – зуб становится подвижным. Может возникнуть значительный отек мягких тканей лица. Десна в области причинного зуба, как правило, резко болезненна при надавливании. На рентгенограмме по прежнему каких-либо значимых изменений не наблюдается.
Стадии развития острого гнойного периодонтита (рис.1-4) –
- Периодонтальная стадия –
гнойный процесс ограничивается областью периодонтальной щели, т. е. в области верхушки корня зуба возникает микроабсцесс (рис.1). Клинически это может соответствовать появлению чувство выросшего зуба.
е. в области верхушки корня зуба возникает микроабсцесс (рис.1). Клинически это может соответствовать появлению чувство выросшего зуба.
- Эндооссальная стадия –
гной проникает в костную ткань и инфильтрирует ее (рис.2).
- Формирование субпериостального абсцесса –
гной накапливается под надкостницей (рис.3). Клинически проявляется выраженным отеком десны, мягких тканей лица, выраженными болями. Пациенты называют это флюсом десны.
- Субмукозная стадия –
происходит разрушение надкостницы и гной выходит в мягкие ткани (с формированием в них абсцесса). После прорыва надкостницы боли сразу стихают, т.к. напряжение в очаге гнойного воспаления уменьшается. Но при этом увеличивается отек мягких тканей лица (рис.4).
Острый гнойный периодонтит: видео
На видео можно увидеть, как при вскрытии зуба с острым гнойным периодонтитом – из устья одного из корневых каналов начинает выходить гной.
Хронический апикальный периодонтит –
Хронический периодонтит чаще всего является исходом острого процесса, однако в некоторых случаях он может развиваться и самостоятельно (особенно при слабом иммунитете). Протекают хронические периодонтиты, как правило, бессимптомно, либо с небольшой болезненностью при накусывании на причинный зуб.
Выраженная симптоматика появляется только при обострении хронического процесса, что может быть спровоцировано переохлаждением организма, снижением иммунитета после перенесенного ОРВИ. Различают 3 формы хронического периодонтита…
1. Хронический фиброзный периодонтит –
Характеризуется тем, что волокна периодонта (связочного аппарата зуба, который связывает зуб с костью) постепенно замещаются соединительной фиброзной тканью. Периодонтит хронический фиброзный крайне скуден на симптоматику, и болевые ощущения могут отсутствовать полностью.
Поставить диагноз порой можно только на основе рентгеновского снимка.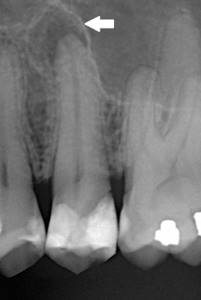 Если на ренгенограмме нормальный периодонт определяется в виде узкой равномерной полоски между корнем зуба с одной стороны, и альвеолой кости с другой, то при фиброзном периодонтите наблюдается порой значительное расширение периодонтальной щели.
Если на ренгенограмме нормальный периодонт определяется в виде узкой равномерной полоски между корнем зуба с одной стороны, и альвеолой кости с другой, то при фиброзном периодонтите наблюдается порой значительное расширение периодонтальной щели.
2. Хронический гранулирующий периодонтит –
Это самая активная из форм хронических периодонтитов. Она характеризуется появлением в области верхушек корней – грануляционной ткани, которая визуально выглядит как рыхлая зернистая ткань красного цвета. Грануляционная ткань обладает способностью к быстрому росту, что приводит к активному разрушению кости и замещению ее грануляционной тканью.
Симптоматика –
пациенты жалуются на боли ноющего характера, которые периодически обостряются. Накусывание на зуб и постукивание по нему вызывают умеренную болевую реакцию. На десне в проекции причинного зуба может существовать свищ, из которого будет выделяться скудное гнойное отделяемое.
На рентгеновском снимке –
хронический гранулирующий периодонтит очень хорошо видно на рентгеновских снимках.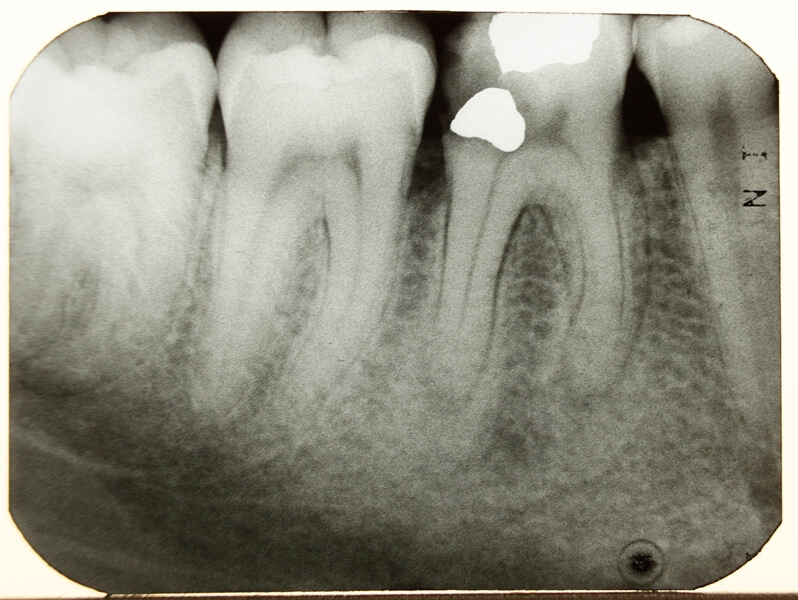 В проекции верхушки корня зуба определяется затемнение неправильной формы, с пламяобразными очертаниями. Такое затемнение говорит о том, что в данном участке костная ткань разрушилась, и произошло ее замещение грануляционной тканью.
В проекции верхушки корня зуба определяется затемнение неправильной формы, с пламяобразными очертаниями. Такое затемнение говорит о том, что в данном участке костная ткань разрушилась, и произошло ее замещение грануляционной тканью.
3. Хронический гранулематозный периодонтит –
Хронический гранулематозный периодонтите характеризуется тем, что на верхушке корня образуется что-то вроде гнойного мешочка. В зависимости от размера этого образования – принято различать следующие 3 разновидности данной формы периодонтита: гранулему, кистогранулему и радикулярную кисту. Они имеют одинаковое строение, заполнены гноем, и отличаются только размерами…
- Гранулема –
отличается тем, что имеет размеры до 0,5 см в диаметре. Лечение гранулемы относительно простое, в отличии от образований большего размера.
- Кистогранулема –
имеет размеры от 0,5 до 1-го см в диаметре.
- Киста –
образование на верхушке корня называют кистой, когда ее диаметр превышает 1 см.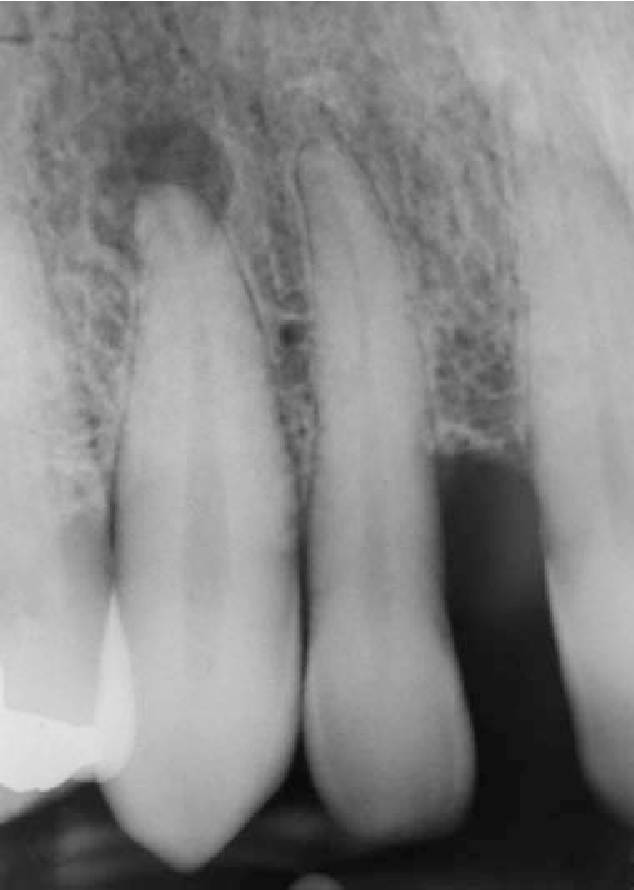 Кисты могут достигать и 5-6 см в диаметре, и даже полностью заполнять собой, например, гайморову пазуху верхней челюсти. Для кист размером 1-1.5 см возможно консервативное лечение, а при большем размере – рекомендуется их хирургическое удаление.
Кисты могут достигать и 5-6 см в диаметре, и даже полностью заполнять собой, например, гайморову пазуху верхней челюсти. Для кист размером 1-1.5 см возможно консервативное лечение, а при большем размере – рекомендуется их хирургическое удаление.
Гранулема и киста на рентгеновском снимках –
На рентгеновском снимке –
в области верхушки корня зуба определяется затемнение с четкими ровными контурами округлой формы. Это затемнение говорит о том, что в этом участке рассосалась костная ткань. Ровные четкие контуры такого затемнения говорят о том, что образование (кистогранулема или киста) имеет плотную капсулу, не связанную с окружающей костной тканью.
За счет чего происходит рост –
рост этих образований и превращение их друг в друга – происходит за счет постоянного увеличения количества гноя в внутри образования, что приводит к увеличению давления образования на окружающую костную ткань. Кость под воздействием давления – рассасывается. В результате образование занимает новое пространство, и далее все по новой. По мере увеличения гранулема превращается в кистогранулему, а последняя – в кисту.
В результате образование занимает новое пространство, и далее все по новой. По мере увеличения гранулема превращается в кистогранулему, а последняя – в кисту.
Симптоматика гранулематозного периодонтита –
эта форма периодонтита по характеру течения занимает промежуточное место между вялотекущей фиброзной формой периодонтита и агрессивным течением гранулирующего периодонтита. В начале своего развития хронический гранулематозный периодонтит имеет очень бедную симптоматику, и не всегда накусывание на зуб или постукивание по нему вызывает боль. Однако в более поздние сроки симптоматика усиливается (24stoma.ru).
Как выглядит гранулема/ кистогранулема (на верхушке корня удаленного зуба):
Обострение хронического периодонтита –
Длительно существующие хронические очаги воспаления в периодонте склонны к периодическим обострениям. Это будет проявляться появлением острых болей, припухлостью десны, отеком мягких тканей лица. К обострению хронического процесса могут привести:
Это будет проявляться появлением острых болей, припухлостью десны, отеком мягких тканей лица. К обострению хронического процесса могут привести:
- Повреждение оболочки периодонтального абсцесса –
при гранулематозном периодонтите очаг гнойного воспаления ограничен плотной фиброзной тканью, что напоминает мешочек, заполненный гноем. Чрезмерная нагрузка на зуб передается в свою очередь на затихший инфекционный очаг. Так как внутри кистогранулемы или кисты содержится гной, то накусывание на зуб приводит к повышению давления гноя внутри образования. Чрезмерное давление может вызвать разрыв оболочки (капсулы) и выходу инфекции за ее пределы, что приведет к обострению воспалительного процесса.
- Нарушение оттока гноя из очага воспаления –
В очаге воспаление при хроническом гранулирующем и гранулематозном периодонтите происходит практически постоянное образование гноя. Пока у гноя есть возможность выхода из очага воспаления через свищ, или через корневые каналы и далее в кариозную полость – процесс развивается незаметно и почти бессимптомно. Но как только свищ закрывается или корневые каналы забиваются (например, остатками пищи) происходит накапливание гноя в очаге воспаления, распирание, появляются острые боли, отек и т.д.
Но как только свищ закрывается или корневые каналы забиваются (например, остатками пищи) происходит накапливание гноя в очаге воспаления, распирание, появляются острые боли, отек и т.д.
- Снижение иммунитета организма –
это приводит к тому, что факторы, сдерживающие рост инфекции в периодонте зубов, ослабевают. Это приводит к бурному развитию инфекции и обострению процесса. О причинах развития периодонтита вы можете прочитать в статье: «Причины возникновения периодонтита». Надеемся, что наша статья оказалась Вам полезной!
Источники:
1. Стоматологическое образование автора статьи,
2. На основе личного опыта работы врачом-стоматологом,
3. National Library of Medicine (USA),
4. «Терапевтическая стоматология: Учебник» (Боровский Е.),
5. «Практическая терапевтическая стоматология» (Николаев А.).
Что такое периодонтит и как лечат?
Периодонтит – острое либо хроническое воспаление периодонта, т. е. тканей, примыкающих к корню зуба. Основная причина возникновения этой патологии – проникновение инфекции из канала зуба через отверстие в области верхушки корня при запущенном кариозном процессе или при нелеченном остром пульпите. Кроме того, периодонтит может быть следствием некачественного эндодонтического лечения и результатом действия токсичных веществ или полученной травмы (например, при резком накусывании очень твердых предметов).
е. тканей, примыкающих к корню зуба. Основная причина возникновения этой патологии – проникновение инфекции из канала зуба через отверстие в области верхушки корня при запущенном кариозном процессе или при нелеченном остром пульпите. Кроме того, периодонтит может быть следствием некачественного эндодонтического лечения и результатом действия токсичных веществ или полученной травмы (например, при резком накусывании очень твердых предметов).
Ввиду того, что периодонтит клинически может протекать как в острой форме, так и в хронической, его симптомы могут иметь самую разную степень выраженности.
Острый периодонтит манифестирует, как правило, достаточно ярко и обычно сопровождается болезненными ощущениями, локализованными в районе пораженного зуба и усиливающимися при накусывании на него. В отсутствии лечения эти боли, которые на начальных этапах нередко имеют ноющий характер, становятся пульсирующими, невероятно острыми и буквально нестерпимыми. Безболевые промежутки при этом очень коротки и нечасты. Некоторые пациенты отмечают общую слабость, проблемы со сном, головную боль. Возможно повышение температуры тела, отек тканей десны, а иногда и припухлость щеки на соответствующей стороне.
Некоторые пациенты отмечают общую слабость, проблемы со сном, головную боль. Возможно повышение температуры тела, отек тканей десны, а иногда и припухлость щеки на соответствующей стороне.
Хронический периодонтит в основном дает минимальную симптоматику либо вовсе протекает асимптомно. Если пациента что-то и беспокоит, то обычно речь идет об умеренной болезненности при накусывании на пораженный зуб и/или при контакте с горячим. Не исключено формирование свища, благодаря чему из очага воспаления выходит гнойное отделяемое и имеющаяся симптоматика на время уменьшается.
Диагностика и лечение периодонтита должны непременно осуществляться квалифицированным специалистом, причем затягивать с визитом к врачу ни в коем случае не стоит, так как это может привести к серьезным осложнениям: остеомиелиту челюсти, сепсису (заражению крови), гнойно-воспалительным процессам в мягких тканях лица и шеи со всеми вытекающими негативными последствиями.
Важнейшим этапом обследования при подозрении на периодонтит является рентгенография, которая помогает подтвердить диагноз, провести дифференциальную диагностику с другими заболеваниями и принять решение в отношении тактики предстоящего лечения.
На сегодняшний день врачи-стоматологи прилагают все возможные усилия для того, чтобы сохранить зуб, вовлеченный в патологический процесс. Основная задача при лечении острой формы периодонтита и обострений хронического периодонтита − обеспечение оттока гноя. С этой целью доктор вскрывает зуб (снимает коронку, удаляет пломбу), очищает и оставляет на несколько суток открытыми корневые каналы. Если обнаруживается абсцесс десны, его также непременно вскрывают. Дополнительно назначаются антибактериальные препараты и полоскания. Перечисленные манипуляции способствуют уменьшению болевых ощущений и улучшению самочувствия пациента.
Когда прекращается отхождение гноя, в корневых каналах на определенное время размещают антисептик. После купирования воспалительного процесса сначала ставят временную пломбу и только спустя неделю при наличии положительной динамики и при отсутствии осложнений ее заменяют постоянной.
Если речь идет о гранулирующей или о гранулематозной форме, комплексное лечение вполне может занимать несколько месяцев. На это время в просвет корневых каналов вносят особый материал на основе гидроокиси (гидроксида) кальция, что способствует регрессии воспалительных изменений и восстановлению костных тканей. Действие препарата медленное, поэтому длительность лечения велика.
На это время в просвет корневых каналов вносят особый материал на основе гидроокиси (гидроксида) кальция, что способствует регрессии воспалительных изменений и восстановлению костных тканей. Действие препарата медленное, поэтому длительность лечения велика.
К сожалению, не всегда удается вылечить периодонтит исключительно консервативными методами. Хирургические мероприятия требуются при обнаружении крупных (от полутора сантиметров в диаметре) кист. При этом сначала обрабатывают и пломбируют корневые каналы, а затем через совсем небольшой разрез резецируют корень пораженного зуба вместе с околокорневой кистой. В некоторых ситуациях докторам приходится удалять зуб, но такие радикальные меры на современном этапе требуются крайне редко.
Стоматологические поликлиники сети «Здоровая улыбка» предлагают самые современные и эффективные методы лечения различных форм периодонтита. Здесь Вам бесплатно предоставят консультацию, которая также включает бесплатную ортопантомографию (панорамный рентген-снимок) и разработают индивидуализированный план комплексного лечения. Постоянным клиентам, пенсионерам и ветеранам в клиниках сети «Здоровая улыбка» предоставляются скидки. Также Вы можете получить скидку при авансировании и воспользоваться актуальными, регулярно обновляемыми акционными предложениями − скидками на отдельные виды услуг.
Постоянным клиентам, пенсионерам и ветеранам в клиниках сети «Здоровая улыбка» предоставляются скидки. Также Вы можете получить скидку при авансировании и воспользоваться актуальными, регулярно обновляемыми акционными предложениями − скидками на отдельные виды услуг.
Желаемые дата и время
Телефон
Электронная почта
Как вас зовут?
Нажимая на кнопку «Записаться на прием», вы даёте согласие на обработку своих персональных данных.
симптомы, виды, лечение острого и хронического периодонтита — Аладен Клиник
Зубную боль хоть раз испытывал практически каждый человек на земле. Терпеть ее бывает очень сложно, а иногда просто невыносимо. Во избежание осложнений, одним из которых может быть периодонтит, следует сразу же обратиться к врачу.
Периодонтит – это воспалительный процесс верхушки зубного корня, а также в прилегающих к нему тканях.Это достаточно опасное заболевание, которое может повлечь за собой еще более серьезные проблемы, поэтому с лечением затягивать не стоит. Периодонтит может возникнуть вследствие запущенного пульпита или некачественного пломбирования каналов.
Также причинами возникновения этого заболевания могут быть инфекционное поражение, травма, последствия медикаментозного воздействия. По статистике это заболевание занимает 45-50% всех стоматологических заболеваний. Наиболее подвержены быстрому развитию заболевания люди с ослабленным иммунитетом.
Содержание:
- Симптомы периодонтита зуба
- Виды периодонтита
- Лечение периодонтита
- Ошибки и осложнения при лечение периодонтита
Симптомы периодонтита
Симптомы периодонтита не заметить невозможно. К ним относятся:
- Возникновение сильной боли, носящей постоянный характер;
- Появление болезненных ощущений при жевании или при прикосновении;
- Четкое ощущение того, какой именно зуб болит, с ощущением распирания изнутри;
- Выделение небольшого количества жидкости из-под зуба, скопление гноя в десне;
- Боль может быть пульсирующей и отдавать в височную или ушную область;
- Неприятный запах изо рта;
- Видимая отечность и покраснение десны.

Виды периодонтита
В зависимости от характера процессов, происходящих в области корня зуба, периодонтит имеет три формы.
- Хронический фиброзный. Разновидность хронического периодонтита. Этим заболеванием чаще страдают люди пожилого возраста. Заболевание протекает практически бессимптомно, но в период обострения могут возникать болевые ощущения при пережевывании пищи. Эта форма периодонтита проявляется фиброзным изменениям тканей периодонта, то есть ткань вокруг зуба становится бледно-розовой, а сам зуб может стать серым.
- Хронический гранулирующий. Также является хронической формой периодонтита. Часто является причиной осложненного кариеса, и характеризуется воспалением в тканях периодонта. При этом появляется грануляционная ткань, которая растет и может нести разрушительные последствия для кости.
- Гранулематозный. Хроническая стадия периодонтита с воспалительным характером. В тканях, у верхушки корня зуба появляются гранулемы, то есть образования, которые отделяют инфекционный очаг от части здорового зуба.
 Постепенно окружающие зуб ткани разрушаются.
Постепенно окружающие зуб ткани разрушаются.
Кроме того, по скорости протекания заболевания периодонтит может быть следующих видов.
- Острый. Такую форму заболевание приобретает на заключительной стадии. Такая форма характеризуется быстрым развитием, сопровождаясь острой болью (особенно при употреблении горячей еды), покраснением и отечностью десны, появлением свища.
- Хронический. Данная форма характеризуется вялотекущими процессами, вследствие не устраненного воспаления. Болезнетворные микроорганизмы постоянно проникают внутрь зуба и способствует его отмиранию, а также повреждению окружающих зуб тканей и разрушению кости.
- Хронический в стадии обострения. Когда заболевание проходит в стадии обострения, у человека возможно повышение температуры, появление головной боли, ощущение слабости, отек десны и лица, увеличение лимфоузлов, подвижность поврежденного зуба.
Лечение острого периодонтита
Любая форма заболевания требует незамедлительного лечения. Оперативное лечение периодонтита в острой форме заключается во вскрытии зуба для свободного доступа к каналам, и их механической чистке с применением местной анестезии. Также необходимо обработать каналы антисептиком или ввести антибиотики при необходимости. Возможно, потребуется несколько сеансов лечения, во время которых зуб оставляют либо открытым, либо закрывают временной пломбой. После устранения воспаления и болевых ощущений устанавливается постоянная пломба, после чего необходимо сделать рентгеновский снимок.
Оперативное лечение периодонтита в острой форме заключается во вскрытии зуба для свободного доступа к каналам, и их механической чистке с применением местной анестезии. Также необходимо обработать каналы антисептиком или ввести антибиотики при необходимости. Возможно, потребуется несколько сеансов лечения, во время которых зуб оставляют либо открытым, либо закрывают временной пломбой. После устранения воспаления и болевых ощущений устанавливается постоянная пломба, после чего необходимо сделать рентгеновский снимок.
В некоторых случаях периодонтит лечат хирургическим путем. При воспалении нерва, требуется его удаление. После завершения лечения некоторое время полезно полоскать зубы содовым раствором. Неприятные ощущения могут возникать в течение нескольких недель после лечения. Но вскоре они пройдут. Если в течение полугода не возникло повторных проблем, можно считать, что заболевание устранено. Благодаря современной медицине рецидивы заболевания случаются лишь в 15% случаев.
Лечение хронического периодонтита
Перед тем, как начать лечение периодонтита в хронической форме, необходимо провести тщательное обследование пациента. Для этого проводят зондирование и рентгенографию пораженного места челюсти. Исходя из результатов назначают действенный метод лечения.
Для этого проводят зондирование и рентгенографию пораженного места челюсти. Исходя из результатов назначают действенный метод лечения.
Лечение периодонтита проводится двумя способами.
- Лечение заболевания терапевтическим методом заключается в применении антибактериальных медикаментозных средств, имеющих широкий спектр действия, локализующих воспаление и снимающих симптомы. Каналы пародонта внутри зуба обрабатывают антисептиками, а также используют общеукрепляющие препараты для ускорения регенерации тканей. Возможно также применение лазерной обработки. Лечение длится до полугода. Динамику отслеживают с помощью рентгеновских снимков.
- Хирургический метод применяют если терапевтическое лечение не дало нужных результатов. Он заключается в удалении пораженных тканей, резекции верхушки зуба или в полном его удалении. При наличии большого количества гноя требуется установка эластичного дренажа. После процедуры пациенту необходимо пропить назначенные врачом медикаменты во избежание появления инфекции и для ускорения регенерации тканей.

Ошибки при лечении периодонтита
Врачебные ошибки допустимые при лечении периодонтита, или ошибки, возникающие в силу других причин, могут вызвать такие осложнения как появление свища, кисты и остеомиелита. Эти осложнения называются местными. Но бывают и общие осложнения. К ним относят интоксикацию организма и заражение (сепсис) крови. Поэтому для лечения такого заболевания, как периодонтит, стоит обращаться только к квалифицированным специалистам. Все осложнения, возникшие в ходе лечения периодонтита требуют незамедлительного медицинского вмешательства. Рассмотрим подробнее местные осложнения.
- Свищ. Свищ возникает вследствие некачественного пломбирования зуба, из-за чего внутри него размножаются бактерии. Появляется воспалительный процесс, и образуется свищ, через которые происходит выделение гноя. Лечение проводят с помощью приема антибиотиков и антигистаминных препаратов, а также промыванием соляным раствором. Если лечение проводят правильно, свищ закроется самостоятельно.

- Киста. Образование, возникающее в верхней части зуба, называется кистой. Она развивается медленно и не доставляет беспокойств. После увеличения размеров кисты начинаются осложнения. Диагностируют кисту с помощью рентгена, а удаляют хирургическим путем с применением местной анестезии.
- Остеомиелит. Инфекционное заболевание, которое может привести к распаду костей челюсти. Для диагностики нужно полное обследование, включающее в себя анализ крови, рентгенографию и прочие анализы. Для лечения необходимо удалить больной зуб, а затем принимать антибиотики.
Известно, что лучшей профилактикой заболеваний является их предупреждение. Не стоит откалывать поход к стоматологу на долгое время даже при возникновении небольшого кариеса. Следите за своими зубами, и тогда Вы избежите серьезных стоматологических заболеваний, будете иметь здоровые зубы и красивую улыбку.
|
Скандинавский Центр Здоровья на 2-й Кабельной
ул. |
(499) 519-33-87 ул. 2-я Кабельная, д. 2, стр. 25, стр. 26, стр. 37 |
16 отзывов |
|||
|
|||||
|
ПреАмбула в Южном Бутово
ул. |
(495) 320-44-78 ул. Адмирала Лазарева, д. 54, корп. 1 |
отзывы |
|||
|
|||||
|
ПреАмбула на Новокосинской
ул. |
(495) 152-58-96 ул. Новокосинская, д. 10, корп. 1 |
отзывы |
|||
|
|||||
|
ПреАмбула на Привольной
ул. |
(499) 519-33-83 ул. Привольная, д. 77 |
отзывы |
|||
|
|||||
|
ПреАмбула в Коммунарке
пос. |
(495) 152-58-93 пос. Коммунарка, ул. Лазурная, д. 7 |
отзывы |
|||
|
|||||
|
Стоматология ПреАмбула в Жулебино
ул. |
(499) 519-33-83 ул. Привольная, д. 77 |
отзывы |
|||
|
|||||
|
Дента-Эль на Садовой-Каретной
ул. |
(499) 519-33-63 ул. Садовая-Каретная, д. 24/7 |
4 отзыва |
|||
|
|||||
|
Дента-Эль на Черняховского
ул. |
(495) 320-75-71 ул. Черняховского, д. 2 |
1 отзыв |
|||
|
|||||
|
Дента-Эль на Хачатуряна
ул. |
(495) 320-75-71 ул. Хачатуряна, д. 12, корп. 1 |
отзывы |
|||
|
|||||
|
Дента-Эль на Фестивальной
ул. |
(499) 519-33-27 ул. Фестивальная, д. 4 |
отзывы |
|||
|
|||||
|
Дента-Эль на Сергия Радонежского
ул. |
(499) 519-35-81 ул. Сергия Радонежского, д. 5/2, стр. 1 |
отзывы |
|||
|
|||||
|
ЦЭЛТ на шоссе Энтузиастов
Шоссе Энтузиастов, д. |
(495) 152-58-35 Шоссе Энтузиастов, д. 62 |
15 отзывов |
|||
|
|||||
|
МЕДСИ в Марьино
ул. |
(495) 320-75-71 ул. Маршала Голованова, д. 1, корп. 2 |
21 отзыв |
|||
|
|||||
|
МЕДСИ в Бутово
ул. |
(499) 519-36-94 ул. Старокачаловская, д. 3, корп. 3 |
9 отзывов |
|||
|
|||||
|
МЕДСИ на Дубининской
ул. |
(499) 519-33-63 ул. Дубининская, д. 57, стр. 8 |
2 отзыва |
|||
|
|||||
|
МЕДСИ на Солянке
ул. |
(495) 152-59-93 ул. Солянка, д. 12, стр. 1 |
6 отзывов |
|||
|
|||||
|
МЕДСИ на Полянке
ул. |
(499) 519-33-55 ул. Малая Полянка, д. 7/7, стр. 1 |
1 отзыв |
|||
|
|||||
|
МЕДСИ в Хорошевском проезде
3-й Хорошевский пр-д, д. |
(499) 116-78-21 3-й Хорошевский пр-д, д. 1, стр. 2 |
2 отзыва |
|||
|
|||||
|
МЕДСИ на Ленинградском проспекте
Ленинградский пр-т, д. |
(495) 125-33-28 Ленинградский пр-т, д. 52 |
отзывы |
|||
|
|||||
|
КДЦ МЕДСИ на Красной Пресне
ул. |
(499) 519-33-55 ул. Красная Пресня, д. 16 |
2 отзыва |
|||
|
|||||
|
МЕДСИ в Митино
Пятницкое шоссе, д. |
(499) 519-36-71 Пятницкое шоссе, д. 37 |
отзывы |
|||
|
|||||
|
МЕДСИ на Пречистенке
Зубовский б-р, д. |
(499) 519-37-07 Зубовский б-р, д. 22/39 |
отзывы |
|||
|
|||||
|
МЕДСИ в Благовещенском переулке
Благовещенский пер. |
(495) 152-59-88 Благовещенский пер., д. 6, стр. 1 |
отзывы |
|||
|
|||||
Зуб. ру во 2-м Верхнем Михайловском проезде ру во 2-м Верхнем Михайловском проезде
2-й В. Михайловский пр-д, д. 9, стр. 2 |
(495) 152-58-96 2-й В. Михайловский пр-д, д. 9, стр. 2 |
отзывы |
|||
|
|||||
|
Моситалмед на Комсомольском проспекте
Комсомольский пр-т, д. |
(499) 519-36-82 Комсомольский пр-т, д. 15, стр. 1 |
отзывы |
|||
|
|||||
|
Дента-Эль на Братиславской
ул. |
(499) 116-78-02 ул. Братиславская, д. 26 |
1 отзыв |
|||
|
|||||
|
К+31 Запад на Академика Павлова
ул. |
(499) 519-35-88 ул. Академика Павлова, д. 22 |
9 отзывов |
|||
|
|||||
|
Дента-Эль на Брянской
ул. |
(495) 152-58-36 ул. Брянская, д. 3 |
отзывы |
|||
|
|||||
|
МЕДСИ на Ленинском проспекте
Ленинский пр-т, д. |
(499) 116-78-02 Ленинский пр-т, д. 20, стр. 1 |
отзывы |
|||
|
|||||
|
Мединцентр в 4-ом Добрынинском переулке
4-ый Добрынинский пер. |
(495) 152-58-97 4-ый Добрынинский пер., д. 4 |
3 отзыва |
|||
|
|||||
показать еще 1 2 3 Вперед |
|||||
Диагностика пародонтита – читайте всю информацию на сайте periodontal-health.
 com Перейти к содержимому
com Перейти к содержимому
Осмотр у стоматолога – единственный способ правильно оценить состояние десен. В дополнение к клинической оценке с помощью десневого зонда необходимо также сделать рентген для оценки состояния кости.
Клинический осмотр
Клинический осмотр в стоматологической практике – единственный способ правильно оценить состояние десен.
Подробнее …
Базовое пародонтологическое обследование
При первом осмотре стоматолог или гигиенист может провести так называемое базовое пародонтологическое обследование, которое занимает всего несколько минут.
Подробнее …
Состояние пародонта
Точное клиническое зондирование с помощью десневого зонда для измерения десневых карманов и высоты челюстной кости с точностью до миллиметра незаменимо для диагностики пародонтита.
Подробнее …
Рентгенологическое исследование
Измерения с помощью зонда для десен позволяют выявить места в зубном ряду с большей глубиной зондирования, которые требуют дополнительной рентгенологической оценки.
Подробнее …
Микробиологический тест
Сегодня микробиологические методы дают нам доступ к информации, которую невозможно было получить с помощью традиционных методов тестирования.
Подробнее …
Классификация заболеваний пародонта
Диагноз гингивита и пародонтита основан на международно признанной классификации заболеваний пародонта.
Подробнее …
Клинический осмотр в стоматологической практике – единственный способ правильно оценить состояние десен.
Самостоятельная оценка состояния десен, например, дома перед зеркалом, недостаточна для правильной оценки, поскольку невозможно самостоятельно определить, повреждены ли уже опорные структуры зуба воспалением десны десны. Десневые карманы также невозможно обнаружить самостоятельно.
Десневые карманы также невозможно обнаружить самостоятельно.
Только надлежащее клиническое обследование в стоматологической практике с помощью так называемого зонда десен (пародонтального зонда) может дать информацию о том, здоровы ли десны, есть ли воспаление десен (гингивит) или заболевание фиксирующих структур десны. зубы (периодонтит).
При первом осмотре стоматолог или стоматолог-гигиенист может провести так называемое базовое обследование пародонта, которое занимает всего несколько минут.
Базовое пародонтологическое обследование проводится для быстрого выявления проблем с деснами. Это простой способ определить наличие гингивита или пародонтита.
С помощью зонда для десен (пародонтального зонда) мягко и точно измеряется глубина проникновения на линии десен.
После этого краткого осмотра дальнейшие исследования проводятся только при наличии признаков повреждения структур, удерживающих зубы в челюстной кости. Эти дополнительные исследования включают в себя так называемое состояние пародонта и дополнительные рентгеновские снимки.
Целью базового пародонтологического осмотра (БПО) является получение следующей информации о состоянии пародонта в относительно короткие сроки:
- Здоровый пародонт или наличие гингивита с рекомендацией по профилактике и соответствующей долгосрочной профилактической помощи
- Заболевание пародонта с наличием пародонтита и рекомендации по соответствующему лечению пародонта
Каждый зуб должен оцениваться индивидуально. При зондировании градуированным пародонтальным зондом (отметки 3, 6, 8 и 11 мм) следует применять лишь небольшое давление 0,25 Н (25 г). Кончик зонда (диаметром 0,5 мм) осторожно вводят по оси зуба в десневую борозду. Глубина зондирования (PB) считывается по маркировке на зонде. У каждого зуба осматривают четыре участка; имплантаты не включены в BPE.
Айнамо, Дж., Бармес, Д., Бигри, Г., Катресс, Т., Мартин, Дж. и Сардо-Инфирри, Дж. (1982) Разработка общественного пародонтального индекса Всемирной организации здравоохранения (ВОЗ) потребности в лечении (CPITN). Int Dent J 32, 281-291.
Int Dent J 32, 281-291.
Дополнительная информация …
Точное клиническое зондирование десневым зондом для измерения десневых карманов и высоты челюстной кости с точностью до миллиметра незаменимо при диагностике пародонтита.
При клиническом осмотре с помощью десневого зонда (пародонтального зонда) измеряется глубина проникновения зонда в десневой карман не более чем в шести точках на зуб с точностью до миллиметра. В частности, измеряется длина между линией десны и дном кармана. Это называется глубиной зондирования. На здоровых участках глубина зондирования составляет не более 3 мм. На участках, где пародонтит уже привел к нарушению фиксации зуба, глубина зондирования может составлять 4 мм и более.
Кроме того, в так называемой пародонтальной карте точно записывается высота челюстной кости (уровень прикрепления). Пародонтальная карта незаменима для диагностики и планирования лечения. Пародонтальную карту можно записать онлайн в любой стоматологической практике и повторно использовать: www. periodontalchart-online.com.
periodontalchart-online.com.
Дополнительная информация …
Измерения с помощью зонда для десен позволяют выявить места в зубном ряду с большей глубиной зондирования, требующие дополнительной рентгенологической оценки.
Диагноз пародонтита может быть окончательно подтвержден только при проведении необходимых рентгенологических исследований. Выбор рентгенограмм, необходимых для диагностики пародонтита, может быть сделан только после клинического обследования. Это может предотвратить чрезмерное воздействие радиации.
В простейшем случае рентгенологическая картина состоит из 2 изображений (изображения прикуса-крыла), а в наиболее обширном случае она состоит из так называемого рентгенологического исследования с дополнительными 14 рентгеновскими снимками или панорамный рентген. Сделанные рентгеновские снимки должны показать челюстную кость, окружающую зуб, и дать возможность оценить тяжесть потери костной массы.
На каждом рентгеновском снимке, сделанном в стоматологическом кабинете, необходимо проверить зубной ряд на наличие кариеса и периодонтита.
Сегодня микробиологические методы дают нам доступ к информации, которую невозможно было получить с помощью обычных методов тестирования.
С помощью современных микробиологических тестов состав зубного налета проверяется на следующие вредные виды бактерий:
- Prevotella intermedia
- Porphyromonas gingivalis
- Aggregatibacter actinomycetemcomitans
- Treponema denticola
Стоимость этих дополнительных диагностических усилий оправдана, если полученная информация позволяет улучшить лечение или если можно избежать ненужного лечения.
Диагноз гингивита и пародонтита основывается на международно признанной классификации заболеваний пародонта.
В 1999 г. в США был проведен первый международный семинар по классификации заболеваний пародонта. Самая важная новая функция по сравнению с европейской классификацией 1993 заключалась в том, что формы заболевания больше не определялись в основном на основе возраста пациента на момент постановки первого диагноза (например, ювенильный и взрослый пародонтит). Введены новые формы хронического и агрессивного пародонтита, а также, например, пародонтит, который может быть связан с системными заболеваниями.
Введены новые формы хронического и агрессивного пародонтита, а также, например, пародонтит, который может быть связан с системными заболеваниями.
Однако новая классификация с 2018 года больше не делает различий между хроническим и агрессивным пародонтитом. Пародонтит теперь описывается — в соответствии с классификацией диабета — с использованием стадий и градаций.
Прежняя классификация 1999 г. включала следующие болезни:
- Заболевания десен (G)
- Гингивит, вызванный или не вызванный зубным налетом
- Хронический пародонтит (ХП)
- Агрессивный пародонтит (АП)
- Пародонтит как проявление системного заболевания (ПС)
- Некротическая болезнь пародонта (НП)
- Некротизирующий гингивит (НГ) или язвенно-некротический периодонтит (НЯП)
- Пародонтальный абсцесс
- Пародонтит, связанный с эндодонтическими поражениями
- Врожденные или приобретенные деформации и состояния
- напр.
 рецессии или отсутствие ороговевшей десны
рецессии или отсутствие ороговевшей десны
- напр.
Классификация 2018 года больше не делает различий между хроническим и агрессивным пародонтитом. Теперь он классифицирует заболевания пародонта с использованием стадий и градаций.
Тонетти, М.С., Гринвелл, Х. и Корнман, К.С. (2018) Стадия и классификация пародонтита: структура и предложение новой классификации и определения случая. J Пародонтол 89 Приложение 1, S159-S172. doi:10.1002/JPER.18-0006..
Дополнительная информация…
Вы можете использовать весь наш контент для своих собственных продуктов, признавая лицензию Creative Commons:
Attribution-NonCommercial-ShareAlike 4.0
https:/
/creativecommons.org/licenses/by-nc-sa/4.0/deed.en
Как цитировать наш контент:
www.periodontal-health.com / CC BY-NC-SA 4.0
Точность панорамной рентгенограммы для диагностики периодонтита по сравнению с клиническим обследованием
J Clin Med. 2020 июль; 9(7): 2313.
2020 июль; 9(7): 2313.
Published online 2020 Jul 21. doi: 10.3390/jcm13
, 1, 2, * , 3 , 2 , 2 and 1, 2
Информация об авторе Примечания к статье Информация об авторских правах и лицензиях Отказ от ответственности
В этом исследовании мы изучаем диагностическую точность рентгенографического метода потери костной ткани пародонта (R-PBL) в качестве инструмента скрининга пародонтита в форме рентгенографической потери костной массы в соответствии с определением случая 2018 года по сравнению с определением случая 2012 года. Анализ был основан на данных 456 пациентов (253 женщины и 203 мужчины), обследованных на предмет состояния пародонта в рамках проекта «Изучение здоровья пародонта в Алмада-Сейшал» (SoPHiAS) и подвергнутых панорамному рентгеновскому снимку зубов. У пациентов диагностировали пародонтит в соответствии с определением случая 2018 и 2012 годов. Классификация R-PBL определялась потерей альвеолярной кости и диагностировалась как отсутствие пародонтита (≥80% оставшейся альвеолярной кости), пародонтит от легкой до умеренной степени (от 66% до 79%).%), или тяжелый периодонтит (<66%). Мы оцениваем качество рентгеновского снимка, чтобы определить его влияние на эффективность R-PBL. Были определены чувствительность, специфичность, точность и прецизионность по нескольким показателям. Измерение производительности оценивалось с помощью анализа рабочих характеристик бинарного и многоклассового приемника/нахождения под кривой (ROC/AUC). Наши результаты показывают, что протестированный метод R-PBL в соответствии с определением случая 2018 года является надежным инструментом для скрининга случаев пародонтита. Этот метод не заменяет клиническую оценку пародонта, а, скорее, помогает пациентам установить окончательный диагноз пародонтита. Эти результаты будут способствовать развитию автоматизированных систем прогнозирования эпиднадзора за пародонтитом.
Классификация R-PBL определялась потерей альвеолярной кости и диагностировалась как отсутствие пародонтита (≥80% оставшейся альвеолярной кости), пародонтит от легкой до умеренной степени (от 66% до 79%).%), или тяжелый периодонтит (<66%). Мы оцениваем качество рентгеновского снимка, чтобы определить его влияние на эффективность R-PBL. Были определены чувствительность, специфичность, точность и прецизионность по нескольким показателям. Измерение производительности оценивалось с помощью анализа рабочих характеристик бинарного и многоклассового приемника/нахождения под кривой (ROC/AUC). Наши результаты показывают, что протестированный метод R-PBL в соответствии с определением случая 2018 года является надежным инструментом для скрининга случаев пародонтита. Этот метод не заменяет клиническую оценку пародонта, а, скорее, помогает пациентам установить окончательный диагноз пародонтита. Эти результаты будут способствовать развитию автоматизированных систем прогнозирования эпиднадзора за пародонтитом.
Ключевые слова: заболевания пародонта, пародонтит, потеря костной массы пародонта, скрининг случаев пародонтита, панорамный рентген зубов
За последние несколько лет в нескольких программах наблюдения были реализованы различные методы оценки состояния пародонта [1,2]. Диагностика пародонта с использованием протоколов регистрации всего рта (FRP) считается «золотым стандартом» для определения индивидуального пародонтального статуса [3,4,5,6,7]. Тем не менее, полное обследование полости рта требует оценки нескольких параметров и записи большого количества информации [8]. Кроме того, FRP очень требовательна с точки зрения времени и усилий как для пациентов, так и для исследователей, что может привести к ошибкам измерения и большому проценту отсева [3,9].].
Диагноз пародонтита основывается главным образом на клиническом обследовании [8]. Тем не менее, рентгенографическая оценка является критическим компонентом, который подтверждает наличие интерпроксимальных клинических признаков уровней периодонтальной кости для оценки прогноза пораженных пародонтом зубов, плана лечения и оценки рецидива или прогрессирования пародонтита [10,11]. В этом смысле радиографическая оценка потери костной массы становится особенно важной для классификации пародонтита на основе стадий, определяемых степенью тяжести, и степеней, отражающих прогрессирование заболевания [10].
В этом смысле радиографическая оценка потери костной массы становится особенно важной для классификации пародонтита на основе стадий, определяемых степенью тяжести, и степеней, отражающих прогрессирование заболевания [10].
Панорамная рентгенограмма — это рутинный метод визуализации при оказании стоматологической помощи, который обеспечивает ценную возможность скрининга [12]. Эта двухмерная рентгенография дает важную и дополнительную информацию, которая потенциально может служить ориентиром при стадировании и оценке состояния пародонта. В частности, панорамная рентгенограмма полезна при измерении потери периодонтальной кости (PBL) [13], а внутриротовые и панорамные рентгенографические измерения PBL продемонстрировали клиническое совпадение [14]. Кроме того, PBL успешно прошел валидацию в качестве надежного инструмента для крупномасштабных эпиднадзорных исследований в Швеции, в частности пародонтита и его связи с ишемической болезнью сердца (PAROKRANK), многоцентрового исследования случай-контроль с привлечением пациентов из 17 шведских больниц [15, 16,17]. Кроме того, рентгенографические измерения PBL в технологиях, основанных на машинном обучении, показали очень хорошие результаты и такую же дискриминацию, как и стоматологи [13]. Тем не менее, все эти методы должны следовать современным определениям случаев, а эффективность рентгенографических методов PBL с использованием определения случая 2018 года еще предстоит выяснить.
Кроме того, рентгенографические измерения PBL в технологиях, основанных на машинном обучении, показали очень хорошие результаты и такую же дискриминацию, как и стоматологи [13]. Тем не менее, все эти методы должны следовать современным определениям случаев, а эффективность рентгенографических методов PBL с использованием определения случая 2018 года еще предстоит выяснить.
Настоящее исследование было направлено на изучение диагностической точности метода PBL на основе рентгенографии (R-PBL) в качестве инструмента скрининга пародонтита в форме рентгенологической потери костной массы в соответствии с определением случая 2018 г. по сравнению со случаем 2012 г. определение.
2.1. Дизайн исследования и критерии приемлемости
Исследование здоровья пародонта в Алмада-Сейшале (SoPHiAS) — это репрезентативное популяционное исследование, в котором приняли участие 1064 человека с декабря 2018 г. по апрель 2019 г.[18]. Все участники дали свое предварительное письменное информированное согласие. Как сообщалось ранее, пациенты получили полную диагностику пародонта в соответствующем медицинском центре [18]. Все пациенты были направлены в стоматологическую клинику Egas Moniz Dental Clinic (EMDC) для бесплатного полного стоматологического осмотра с панорамной рентгенограммой и чисткой зубов. Кроме того, пациенты с пародонтитом имели возможность бесплатно пройти пародонтологическое лечение в EMDC. В EMDC перед обследованием пациенты подписывали форму информированного согласия. Чтобы иметь право на участие в этом исследовании, участник SoPHiAS должен был дать согласие на участие и пройти панорамную рентгенографию в EMDC в результате бесплатного последующего наблюдения.
Как сообщалось ранее, пациенты получили полную диагностику пародонта в соответствующем медицинском центре [18]. Все пациенты были направлены в стоматологическую клинику Egas Moniz Dental Clinic (EMDC) для бесплатного полного стоматологического осмотра с панорамной рентгенограммой и чисткой зубов. Кроме того, пациенты с пародонтитом имели возможность бесплатно пройти пародонтологическое лечение в EMDC. В EMDC перед обследованием пациенты подписывали форму информированного согласия. Чтобы иметь право на участие в этом исследовании, участник SoPHiAS должен был дать согласие на участие и пройти панорамную рентгенографию в EMDC в результате бесплатного последующего наблюдения.
Это исследование было одобрено двумя государственными комитетами по этике: Комитетом по этике исследований Регионального управления здравоохранения Лиссабона и долины Тежу, IP (регистрационные номера: Процесс: 3525/CES/2018 и 8696/CES/2018) и Комитет по этике Egas Moniz (регистрационные номера: Процесс: 595). Это исследование соответствовало рекомендациям Стандартов отчетности о диагностической точности (STARD) [19] (Приложение А).
Это исследование соответствовало рекомендациям Стандартов отчетности о диагностической точности (STARD) [19] (Приложение А).
2.2. Потеря пародонтальной кости (PBL) на основе рентгенографии Метод
Рентгенологическое исследование в соответствии со стандартизированным протоколом Rydén et al. [16] Третьи моляры были исключены, так как всего возможно 28 зубов. Зубные имплантаты не исследовались. Протезы, полные, частичные и полный мостовидный протез на имплантатах на любой челюсти классифицировались как съемные протезы [16]. Панорамные рентгенограммы были сделаны с помощью цифрового аппарата Orthophos XG 5 DS/Ceph (Sirona Dental System, Нью-Йорк, штат Нью-Йорк, США) в отделении радиологии EMDC. Три калиброванных и ослепленных исследователя (VM, JB и MM) использовали ImageJ (программное обеспечение Image Tool 3.0, Департамент стоматологической диагностики, Центр медицинских наук Техасского университета, Сан-Антонио, Техас, США) для диагностики пародонта с помощью рентгенографической PBL. измерения. PBL оценивали путем измерения общей длины корня (расстояние от верхушки зуба до цементно-эмалевой границы) и общей высоты кости (расстояние от вершины зуба до маргинального костного гребня) в каждом зубе (2). Измерения проводились на мониторе компьютера с высоким разрешением в затемненном помещении. Затем для этих измерений вычислялось среднее арифметическое, которое использовалось в качестве меры доли (%). На основании PBL в процентах пациенты затем были разделены на разные группы: здоровый пародонт (если PBL ≥ 80%), пародонтит легкой и средней степени тяжести (если PBL находился в пределах 79).и 66%) и тяжелый пародонтит (если PBL < 66%) [16].
измерения. PBL оценивали путем измерения общей длины корня (расстояние от верхушки зуба до цементно-эмалевой границы) и общей высоты кости (расстояние от вершины зуба до маргинального костного гребня) в каждом зубе (2). Измерения проводились на мониторе компьютера с высоким разрешением в затемненном помещении. Затем для этих измерений вычислялось среднее арифметическое, которое использовалось в качестве меры доли (%). На основании PBL в процентах пациенты затем были разделены на разные группы: здоровый пародонт (если PBL ≥ 80%), пародонтит легкой и средней степени тяжести (если PBL находился в пределах 79).и 66%) и тяжелый пародонтит (если PBL < 66%) [16].
Открыть в отдельном окне
Потеря пародонтальной кости (R-PBL) измерялась от маргинальной альвеолярной кости до верхушки зуба (синяя линия) и от цементно-эмалевой границы до верхушки зуба (желтая пунктирная линия). как в Ryden et al. [16] В примерах показано измерение R-PBL в моляре и премоляре.
2.3. Оценка качества панорамных рентгенограмм
Качественная оценка качества панорамных рентгенограмм проводилась одним исследователем (MM) в соответствии с критериями, предложенными Sabarudin и Tiau [20]. Зоны оценки были адаптированы для двух областей, верхней и нижней арок. Для обеих челюстей порядковая шкала оценки учитывала (1) охват анатомии, (2) плотность и контрастность и (3) анатомические структуры [20]. В ситуации отсутствия зубов или наличия имплантатов применялся только термин «неприменимо» (NA). Панорамные рентгенограммы расценивались как качественные, если все баллы были оценены в 3 или 4 балла. Если, по крайней мере, один балл был оценен в 1 или 2 балла, то качество оценивалось как низкое.
Зоны оценки были адаптированы для двух областей, верхней и нижней арок. Для обеих челюстей порядковая шкала оценки учитывала (1) охват анатомии, (2) плотность и контрастность и (3) анатомические структуры [20]. В ситуации отсутствия зубов или наличия имплантатов применялся только термин «неприменимо» (NA). Панорамные рентгенограммы расценивались как качественные, если все баллы были оценены в 3 или 4 балла. Если, по крайней мере, один балл был оценен в 1 или 2 балла, то качество оценивалось как низкое.
2.4. Надежность и воспроизводимость измерений
Панорамные рентгенограммы были получены сертифицированным рентгенологом с использованием Orthophos XG 5 DS/Ceph (Sirona Dental System, Нью-Йорк, США) в соответствии с инструкциями производителя и сохранены в базе данных информационного программного комплекса Sidexis (Sirona, Бенсхайм, Германия). Два обученных и аттестованных эксперта (VM и JB) выполнили пародонтальное обследование и сбор данных, как описано ранее [18]. Коэффициент внутриклассовой корреляции (ICC) составил 0,9. 8 и 0,99 для клинической потери прикрепления (CAL) и глубины зондирования (PD) соответственно. Внутриэкспертный ICC колебался от 0,97 до 0,99 как для PD, так и для CAL соответственно.
8 и 0,99 для клинической потери прикрепления (CAL) и глубины зондирования (PD) соответственно. Внутриэкспертный ICC колебался от 0,97 до 0,99 как для PD, так и для CAL соответственно.
В целях калибровки оценки рентгенографии три исследователя (VM (стоматолог 1), JB (стоматолог 2) и MM (стоматолог 3)) оценили 30 случайно выбранных панорамных рентгенограмм, всего 90 отдельных наблюдений. Три исследователя полностью совпали в 28 из 30 наблюдений (93,3%). Корреляция между стоматологами 1 и 2 составила 0,9.3, корреляция между 1 и 3 составила 0,95, а корреляция между 2 и 3 составила 0,97 (значение κ, 0,90).
2.5. Управление данными, методы испытаний и анализ
Результаты измерений PBL (%) после классификации на здоровый пародонт, пародонтит легкой и средней степени тяжести и тяжелый пародонтит сравнивали с диагнозом пародонта того же пациента в соответствии с Классификацией заболеваний и состояний пародонта, Американской академией пародонтологии (AAP) [21] и Классификацией пародонтальных и периимплантационных заболеваний и состояний, разработанной AAP и Европейской федерацией пародонтологии (EFP) [8], для определения точности панорамного изображения. Рентгенологический диагноз пародонтита. Для каждого определения пародонтологического случая были получены определенные наборы данных Microsoft Office Excel, чтобы сформулировать соответствующие алгоритмы.
Рентгенологический диагноз пародонтита. Для каждого определения пародонтологического случая были получены определенные наборы данных Microsoft Office Excel, чтобы сформулировать соответствующие алгоритмы.
При анализе эффективности в качестве стандартного эталона для определения каждого случая использовалась полная диагностика полости рта, поскольку она полностью отражает состояние пародонта. Чтобы проверить эффективность индекса, мы начали с вычисления окончательного диагноза с двумя переменными в соответствии с наличием заболевания (код: 0 — нет, 1 — да) и стадией (код: 0 — отсутствие пародонтита, 1 — легкая степень, 2 — средняя, 3 — тяжелая). Затем таблицы сопряженности использовались для расчета истинно положительных (TP), истинно отрицательных (TN), ложноположительных (FP) и ложноотрицательных (FN) значений. Исходя из этого, определяли чувствительность, специфичность, точность и прецизионность по нескольким показателям () [22]. Данные обрабатывались с помощью Microsoft Office (MO) Excel. Кроме того, отношение диагностических шансов (DOR) и соответствующая стандартная ошибка (SE) и 9Был оценен 5% доверительный интервал (95% ДИ). Измерение производительности оценивалось с помощью двоичной и многоклассовой области под кривой (AUC) с помощью анализа рабочих характеристик приемника (ROC). Для анализа AUC/ROC мы использовали R-пакет «plotROC» [23] (с помощью функций «roc» и «multiclass.roc». Данные анализировались в том виде, в котором они были записаны изначально, без обработки отсутствующих данных.
Кроме того, отношение диагностических шансов (DOR) и соответствующая стандартная ошибка (SE) и 9Был оценен 5% доверительный интервал (95% ДИ). Измерение производительности оценивалось с помощью двоичной и многоклассовой области под кривой (AUC) с помощью анализа рабочих характеристик приемника (ROC). Для анализа AUC/ROC мы использовали R-пакет «plotROC» [23] (с помощью функций «roc» и «multiclass.roc». Данные анализировались в том виде, в котором они были записаны изначально, без обработки отсутствующих данных.
Таблица 1
Показатели эффективности диагностики, использованные в сравнительном анализе
| Чувствительность (доля истинно положительных результатов) | TP/(TP + FN) | Доля положительных результатов теста среди больных результаты тестов среди «здоровых» |
| Точность | (TP + TN)/(TP + TN + FP + FN) | Доля правильно идентифицированных субъектов |
| Точность — положительные прогностические значения (PPV)0280 | TP/(TP + FP) | — |
| Индекс Юдена | .Отношение шансов положительного результата при заболевании к шансам положительного результата у здоровых людей | |
| DOR (95% ДИ) | 95% ДИ = log DOR ± 1,96SE (log DOR), где SE(logDOR)=1TP+1TN+1FP+1FN | — |
| Показатель F1 | 2TP/(2TP + FP + FN) | Гармоническое среднее точности и чувствительности |
| Коэффициент корреляции Мэтьюза (MCC) | × FN (TP ×) (TP+FP)×(TP+FN)×(TN+FP)×(TN+FN) | Мера качества бинарных классификаций |
Открыть в отдельном окне
95% ДИ: 95% Доверительный интервал, DOR: отношение диагностических шансов, FN: ложноотрицательный результат, FP: ложноположительный результат, SE: стандартная ошибка, TN: истинно отрицательный результат, TP: истинно положительный результат Адаптировано из [22].
3.1. Характеристики участников
Из первоначальной выборки из 1064 человек в исследование были включены 456 последовательных пациентов (в возрасте от 18 до 89 лет) в соответствии с критериями приемлемости (). У 185 пациентов не было заболевания, у 160 был пародонтит легкой и средней степени тяжести, а у 111 пациентов был диагностирован тяжелый пародонтит в соответствии с определением случая EFP/AAP 2018. Демографические и клинические характеристики участников с пародонтитом по стадиям представлены на рис.
Открыть в отдельном окне
Схема участников.
Таблица 2
Демографические и клинические характеристики участников ( n = 456) с распределением тяжести пародонтита в соответствии с определениями случаев EFP/AAP 2018 и CDC/AAP 2012.
| Variable | Result |
|---|---|
| Age, mean (SD) | 59. 9 (15.7) 9 (15.7) |
| Gender, n (%) | |
| Female | 253 (55.5) |
| Male | 203 (44.5) |
| Periodontal status (EFP/AAP 2018), n (%) | |
| Healthy | 185 (40.6) |
| Periodontitis | 271 (59. 4) 4) |
| Mild–Moderate (Stage I/II) | 160 (35.1) |
| Severe–Advanced (Stage III/IV) | 111 (24,3) |
| Состояние пародонта (CDC/AAP 2012), n (%) | |
| Healthy | 110 (24.1) |
| Periodontitis | 346 (75.9) |
| Mild–Moderate | 218 (47. 8) 8) |
| Severe | 128 (28.1) |
| Отсутствие зубов | 9,2 (6,7) |
| BoP (%) | 13,9 (20,0) |
| Среднее значение PD | 1.95 (0.81) |
| Mean CAL | 2.71 (1.47) |
| Mean Recession | 0. 77 (0.98) 77 (0.98) |
| Panoramic radiograph quality | |
| Low quality | 281 (61.6) |
| High quality | 175 (38.4) |
Open in a separate window
SD: standard deviation; EFP/AAP: Европейская федерация пародонтологии/Американская академия пародонтологии; CDC/AAP: Центры по контролю и профилактике заболеваний/AAP; CAL: потеря прикрепления; PD: глубина зондирования; BoP: Кровотечение при зондировании.
3.2. Показатели точности R-PBL в отношении наличия пародонтита
Что касается наличия пародонтита, R-PBL в определении случая 2018 г. превзошел определение случая 2012 г. (). С точки зрения чувствительности и чувствительности, R-PBL показал лучшую производительность в соответствии с определением случая 2018 года и более высокую точность, индекс Юдена, баллы F1 и MCC. Значения AUC и точности были более благоприятными для определения случая 2012 г., чем для классификации 2018 г. В обеих классификациях было показано, что R-PBL является чувствительным методом к показателю радиографического качества.
превзошел определение случая 2012 г. (). С точки зрения чувствительности и чувствительности, R-PBL показал лучшую производительность в соответствии с определением случая 2018 года и более высокую точность, индекс Юдена, баллы F1 и MCC. Значения AUC и точности были более благоприятными для определения случая 2012 г., чем для классификации 2018 г. В обеих классификациях было показано, что R-PBL является чувствительным методом к показателю радиографического качества.
Таблица 3
Анализ эффективности R-PBL в соответствии с определениями случаев EFP/AAP 2018 и CDC/AAP 2012 ( n = 456). Значения выражены как среднее значение и 95% доверительный интервал (95% ДИ).
| EFP/AAP 2018 | CDC/AAP 2012 | |||||||||
|---|---|---|---|---|---|---|---|---|---|---|
| Комбинезон ( n = 456) | Высококачественная рентгенография ( n = 175) | Низкокачественная рентгенография ( n = 281) | Overall ( n = 456) | High-Quality Radiography ( n = 175) | Low-Quality Radiography ( n = 281) | |||||
| TP | 270 | 103 | 167 | 280 | 100 | 180 | ||||
| FN | 1 | 0 | 1 | 42 | 12 | 30 | ||||
| FP | 76 | 25 | 51 | 66 | 28 | 38 | ||||
| TN | 109 | 47 | 62 | 68 | 35 | 33 | ||||
| Sensitivity | 99. 6 (99.1–100 ) 6 (99.1–100 ) | 100.0 (100–100) | 99.4 (98.7–100) | 87.0 (83.9–90.0) | 89.3 (86.4–92.1) | 85.7 (82.5–88.9) | ||||
| Specificity | 58.9 ( 54,4–63,4) | 65.3 (60.9–69.6) | 54.9 (50.3–59.4) | 50.7 (46.2–55.3) | 55.6 (51–60.1) | 46. 5 (41.9–51.1) 5 (41.9–51.1) | ||||
| Accuracy | 83.1 (79.7–86.6 ) | 85.7 (82.5–88.9) | 81.5 (77.9–85.1) | 76.3 (72.4–80.2) | 77.1 (73.3–81) | 75.8 (71.9–79.7) | ||||
| Youden’s index | 58.5 (54,0–63,1) | 65,3 (60,9–69,6) | 54,3 (49,7–58,8) | 37,7 (33,3–42,2) | 44. 8 (40.3–49.4) 8 (40.3–49.4) | 32.2 (27.9–36.5) | ||||
| Precision | 78.0 (74.2–81.8) | 80.5 (76.8–84.1) | 76.6 (72.7–80.5) | 80.9 (77.3 –84.5) | 78.1 (74.3–81.9) | 82.6 (79.1–86.1) | ||||
| F1 Score | 87.5 (84.5–90.6) | 89.2 (86.3–92.0) | 86. 5 (83.4–89.7) 5 (83.4–89.7) | 83,8 (80,5–87,2) | 83,3 (79,9–86,8) | 84,1 (80,8–87,5) | ||||
| MCC | 67,2 (62,9–71,5) | 72,5 (68,4–76,6) | 63,8 (59,4–68,2) | 40,1 (35,6–44,6) | 40,1 (35,6–44,6–68,2) | 40,1 (35,6–44,6–68,2) | 40,1 (35,6–44,6–68,2) | 40,1 (59,4–68,2) | 40,1 (59,4–68,2) | 40, ) |
| AUC | 68. 9 (64.7–73.2) 9 (64.7–73.2) | 74.9 (70.9–78.9) | 67.5 (63.2–71.8) | 71.4 (67.2–75.5) | 76.3 (72.4–80.2) | 65.1 ( 60,8–69,5) | ||||
Открыть в отдельном окне
AUC: Площадь под кривой; ТП: истинно положительный; ФН: ложноотрицательный; FP: ложноположительный результат; TN: истинно отрицательный; MCC: коэффициент корреляции Мэтьюза.
3.3. Точность Показатели R-PBL для определения стадии пародонтита
Многоклассовый анализ ROC с использованием значений AUC показал, что определение случая 2018 г. немного улучшило эффективность R-PBL при определении стадии пародонтита без учета рентгенографической оценки (). Примечательно, что R-PBL оказался очень чувствительным к показателю рентгенографического качества при использовании с классификацией 2018 года, в то время как для определения случая 2012 года эта разница была менее выраженной. Кроме того, методология R-PBL на высококачественных панорамных рентгенограммах с классификацией 2018 года была единственной стратегией, которая показала хорошую точность в качестве диагностического теста, в то время как остальные имели удовлетворительную точность.
Кроме того, методология R-PBL на высококачественных панорамных рентгенограммах с классификацией 2018 года была единственной стратегией, которая показала хорошую точность в качестве диагностического теста, в то время как остальные имели удовлетворительную точность.
Таблица 4
Анализ эффективности OPG в соответствии с определениями случаев EFP/AAP 2018 и CDC/AAP 2012 ( n = 456). Значения выражены как среднее значение и 95% доверительный интервал (95% ДИ).
| EFP/AAP 2018 | CDC/AAP 2012 | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Комбинезон ( n = 456) | Высококачественная рентгенография ( n = 175) | Низкокачественная рентгенография ( n = 281) | Overall ( n = 456) | High-Quality Radiography ( n = 175) | Low-Quality Radiography ( n = 281) | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| AUC | 76,6 (72,7–80,5) | 80,7 (77,1–84,3) | 74,2 (70,2–78,2) | 75,9 (71,9–79,8) | 77,2 (73,3–81) | 77,2 (73,3–81) | 77,2 (73,3–81) | 77,2 (73,3–81) | 77,2 (73,3–71) | 77,2 (71,9–79,8) | 77, Точность постановки (95% ДИ) | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| No disease | 51. 9 (50.7–53.1) 9 (50.7–53.1) | 65.3 (64.2–66.4) | 43.4 (42.2–44.5) | 61.8 (60.7–63) | 74.5 (73.4–75.5) | 52.4 (51.2–53.6) | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Mild–Moderate | 58.8 (57.6–59.9) | 66.2 (65.1–67.3) | 53.3 (52.1–54.4) | 55.5 (54.3–56.7) | 57.9 (56.7–59.1) | 54. 2 (53,1–55,4) 2 (53,1–55,4) | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Тяжелая | 64,0 (62,8–65,1) | 65,7 (64,6–66,8) | 63,2 (62–64,3) | 53,9 (52,7–55,1) | 46,2 (45–47,3) | 59,2 (58,1–60,4). -PBL может быть компетентным инструментом скрининга пародонтита в целях эпидемиологического надзора. Чтобы проверить эту гипотезу, мы собрали репрезентативную выборку из исследования SoPHiAS, у которой был полностью диагностирован пародонт и была сделана панорамная рентгенограмма в EMDC. Затем мы выполнили протестированный R-PBL на панорамных рентгенограммах и сравнили результаты с определениями случая 2018 и 2012 годов. Наши результаты подтверждают, что этот метод R-PBL является надежным и действенным инструментом для наблюдения за случаями пародонтита. Наши результаты подтверждают, что этот метод R-PBL является надежным и действенным инструментом для наблюдения за случаями пародонтита. Наши выводы могут иметь глобальное значение. (1) С точки зрения надзора за населением метод R-PBL в соответствии с определением пародонтального случая 2018 г. представляет собой перспективное преимущество перед наблюдением за состоянием здоровья полости рта. (2) Пародонтит является глобальной проблемой общественного здравоохранения из-за его тревожной глобальной распространенности и серьезного бремени для здоровья, экономики и качества жизни [24]. (3) программ эпиднадзора за пародонтитом мало, главным образом потому, что они очень требовательны с точки зрения времени, рабочей силы и денег; использование этой стратегии может преодолеть эти трудности. (4) Таким образом, этот метод может способствовать увеличению числа популяционных эпиднадзорных исследований пародонтита в крупномасштабном сценарии. Бесспорно, панорамные рентгенограммы имеют диагностическое значение для пародонтологии в отношении рентгенографических уровней костей, факторов задержки зубного налета, кариеса, поражений фуркаций, поддесневого камня и других состояний [25,26,27]. Интересно, что недавние исследования усилили клинические и эпидемиологические аспекты нового определения случая 2018 года. Во-первых, это новое определение случая оказалось последовательным инструментом для описания клинических характеристик пациентов, прогрессирования заболевания и возможной потери зубов [29]. Наши результаты подтверждают потенциальные последствия для программ профилактики общественного здравоохранения, поскольку в недавнем исследовании успешно применялись глубокие сверточные нейронные сети (CNN) для обнаружения PBL на панорамных рентгенограммах [13]. Точность, показанная в нашем исследовании, поддерживает интеграцию современной системы классификации в разработку автоматизированных систем прогнозирования с помощью алгоритмов в будущем. Таким образом, обнаружение потенциальных случаев пародонтита в условиях наблюдения с использованием полностью автоматизированных и информационных ресурсов, основанных на панорамных рентгенограммах, может вскоре стать реальностью с беспрецедентным потенциальным воздействием. Надзор необходим для выявления потенциальных чрезвычайных ситуаций в области общественного здравоохранения, поскольку пародонтит действительно является одной из них [24]. В совокупности эпиднадзор должен служить в качестве системы раннего предупреждения, выявлять чрезвычайные ситуации в области общественного здравоохранения, добиваться реализации политики и стратегий общественного здравоохранения, сообщать о влиянии вмешательства или прогрессе в решении конкретной проблемы и изучать эпидемиологию состояния, в отношении которого особые характеристики [30]. Надзор за общественным здравоохранением основан на постоянном, систематическом сборе, анализе и интерпретации данных, связанных со здоровьем, необходимых для планирования, реализации и оценки практики общественного здравоохранения [30]. В нашем исследовании используется сильная методология, соответствующая международным рекомендациям по отчетам о диагностической точности, полной диагностике пародонта и ее основе на образце, полученном в репрезентативном исследовании. Несмотря на бесчисленные возможности, есть ряд недостатков, о которых стоит упомянуть. Одним из ограничений метода R-PBL с помощью панорамной рентгенографии является невозможность точного трехмерного изображения костной структуры; следовательно, мы могли бы постоянно ожидать определенного уровня неточности. Возможной альтернативой может быть интеграция изображений конусно-лучевой компьютерной томографии в этот тип диагностического арсенала стоматологических изображений, поскольку периапикальные и прикусные рентгенограммы приняты в качестве текущего стандарта рентгенографии в пародонтологии. С точки зрения надзора за населением протестированный метод R-PBL в соответствии с определением случая 2018 года является надежным инструментом для скрининга случаев пародонтита. Этот метод чувствителен к рентгенологической оценке качества и не заменяет клиническую оценку пародонта, которая необходима для окончательного диагноза пародонтита. Эти результаты могут помочь в разработке автоматизированных систем прогнозирования эпиднадзора за пародонтитом. Таблица A1Рекомендации Стандартов отчетности о диагностической точности (STARD).
Открыть в отдельном окне Концептуализация, В. Это исследование не получило внешнего финансирования. Авторы заявляют об отсутствии конфликта интересов. 1. Бельтран-Агилар Э.Д., Мальвиц Д.М., Локвуд С.А., Розье Р.Г., Томар С.Л. Наблюдение за состоянием полости рта: прошлые, настоящие и будущие проблемы. Дж. Дент общественного здравоохранения. 2003; 63: 141–149. doi: 10.1111/j.1752-7325.2003.tb03492.x. [PubMed] [CrossRef] [Google Scholar] 2. Бельтран-Агилар Э.Д., Эке П.И., Торнтон-Эванс Г., Петерсен П. 3. Кингман А., Сусин С., Албандар Дж. М. Влияние протоколов частичной записи на оценку тяжести заболеваний пародонта. Дж. Клин. Пародонтол. 2008; 35: 659–667. doi: 10.1111/j.1600-051X.2008.01243.x. [PubMed] [CrossRef] [Google Scholar] 4. Tran D.T., Gay I., Du XL., Fu Y., Bebermeyer R.D., Neumann A.S., Streckfus C., Chan W., Walji M.F. Оценка пародонтита у населения: систематический обзор достоверности протоколов частичного осмотра рта. Дж. Клин. Пародонтол. 2013;40:1064–1071. doi: 10.1111/jcpe.12165. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar] 5. Тран Д.Т., Гей И., Ду С.Л., Фу Ю., Бебермейер Р.Д., Нойманн А.С., Стрекфус С., Чан В., Валджи М.Ф. Оценка протоколов пародонтологического осмотра полости рта для эпиднадзора за пародонтитом. Дж. Клин. Пародонтол. 6. Мачадо В., Ботельо Ж., Маскареньяс П., Кавакас М.А., Алвес Р., Мендес Ж.Дж. Частичные протоколы регистрации производительности по оценке тяжести и распространенности пародонтита: величина систематической ошибки, чувствительность и специфичность. Преподобный Порт. Эстоматол. Мед. Вмятина. Сир. Максилофак. 2018;59:1. doi: 10.24873/j.rpemd.2018.11.239. [CrossRef] [Google Scholar] 7. Ботельо Дж., Мачадо В., Проенса Л., Мендес Дж.Дж. Определение случая пародонтита 2018 г. повышает точность протоколов частичной диагностики всего рта. науч. Отчет 2020; 10: 1–7. doi: 10.1038/s41598-020-63700-6. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar] 8. Tonetti M.S., Greenwell H., Kornman K.S. Стадия и классификация пародонтита: структура и предложение новой классификации и определения случая. Дж. Клин. Пародонтол. 2018;45:149–161. doi: 10.1111/jcpe.12945. [PubMed] [CrossRef] [Google Scholar] 9. 10. Папапану П.Н., Санс М., Будунели Н., Дитрих Т., Ферес М., Файн Д.Х., Флеммиг Т.Ф., Гарсия Р., Джаннобиле В.В., Грациани Ф., и другие. Пародонтит: согласованный отчет рабочей группы 2 Всемирного семинара 2017 г. по классификации пародонтальных и периимплантационных заболеваний и состояний. Дж. Клин. Пародонтол. 2018;45:162–170. doi: 10.1111/jcpe.12946. [PubMed] [CrossRef] [Google Scholar] 11. Ланг Н.П., Бартольд П.М. Здоровье пародонта. Дж. Клин. Пародонтол. 2018;45:9–16. doi: 10.1111/jcpe.12936. [PubMed] [CrossRef] [Google Scholar] 12. Хорнер К., Раштон В., Уокер А., Циклакис К., Хиршманн П.Н., Ван дер Стелт П.Ф., Гленни А.-М., Вельдерс С.Л., Павитт С. Европейское руководство по радиационной защите в стоматологической радиологии — безопасное использование рентгенограмм в стоматологической практике. 13. Krois J., Ekert T., Meinhold L., Golla T., Kharbot B., Wittemeier A., Dörfer C., Schwendicke F. Глубокое обучение для радиографического обнаружения потери периодонтальной кости. науч. Отчет 2019; 9:8495. doi: 10.1038/s41598-019-44839-3. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar] Сравнение панорамных и внутриротовых рентгенограмм для оценки уровня альвеолярной кости в популяции пародонтологического обслуживания. Дж. Клин. Пародонтол. 2003; 30: 833–839.. doi: 10.1034/j.1600-051X.2003.00379.x. [PubMed] [CrossRef] [Google Scholar] 15. Hugoson A., Sjödin B., Norderyd O. Тенденции распространенности и тяжести заболеваний пародонта за 30 лет, 1973–2003 гг. Дж. Клин. Пародонтол. 2008; 35: 405–414. doi: 10.1111/j.1600-051X.2008.01225.x. [PubMed] [CrossRef] [Google Scholar] 16. Райден Л., Бухлин К., Экстранд Э., Де Файр Ю., Густафссон А., Холмер Дж., Кьельстрем Б., Линдал Б. 17. Нордендаль Э., Густафссон А., Норхаммар А., Насман П., Райден Л., Кьельстрем Б., Кьельстрем А.Б. Тяжелый пародонтит связан с инфарктом миокарда у женщин. Дж. Дент. Рез. 2018;97:1114–1121. doi: 10.1177/0022034518765735. [PubMed] [CrossRef] [Google Scholar] 18. Ботельо Дж., Мачадо В., Проенса Л., Алвес Р., Кавакас М.А., Амаро Л., Мендес Дж.Дж. Исследование здоровья пародонта в Алмада-Сейшал (SoPHiAS): перекрестное исследование в столичном районе Лиссабона. науч. Респ. 2019 г.;9:15538–15610. doi: 10.1038/s41598-019-52116-6. [PMC free article] [PubMed] [CrossRef] [Google Scholar] 19. Bossuyt P.M., Reitsma J.B., Bruns D.E., Gatsonis C.A., Glasziou P., Irwig L., Lijmer J.G., Moher D., Rennie U., De Vet H.C.W. и соавт. STARD 2015: обновленный список основных элементов для отчетов об исследованиях точности диагностики. 20. Сабарудин А., Тиау Ю. Дж. Оценка качества изображения при панорамной рентгенографии зубов: сравнительное исследование традиционных и цифровых систем. Квант. Визуализация Мед. Surg. 2013; 3:43–48. дои: 10.3978/j.issn.2223-4292.2013.02.07. [Статья PMC бесплатно] [PubMed] [CrossRef] [Google Scholar] 21. Eke P.I., Page RC, Wei L., Thornton-Evans G., Genco R.J. Обновление определений случаев для популяционного эпиднадзора за пародонтитом. Дж. Пародонтол. 2012; 83: 1449–1554. doi: 10.1902/jop.2012.110664. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar] 22. Glas A.S., Lijmer J.G., Prins M.H., Bonsel G.J., Bossuyt P.M. Отношение шансов диагностики: единый показатель эффективности теста. Дж. Клин. Эпидемиол. 2003;56:1129–1135. doi: 10.1016/S0895-4356(03)00177-X. [PubMed] [CrossRef] [Google Scholar] 23. Sachs M.C. plotROC: инструмент для построения кривых ROC. , Кернс С. и др. Болезни полости рта: глобальная проблема общественного здравоохранения. Ланцет. 2019; 394: 249–260. дои: 10.1016/S0140-6736(19)31146-8. [PubMed] [CrossRef] [Google Scholar] 25. Tugnait A., Clerehugh V., Hirschmann P. Полезность рентгенограмм в диагностике и лечении заболеваний пародонта: обзор. Дж. Дент. 2000; 28: 219–226. doi: 10.1016/S0300-5712(99)00062-7. [PubMed] [CrossRef] [Google Scholar] 26. Уолш Т., Аль-Хокайл О., Фосам Э.Б. Взаимосвязь потери костной массы, наблюдаемой на панорамных рентгенограммах, с клиническим пародонтальным скринингом. Дж. Клин. Пародонтол. 1997; 24: 153–157. дои: 10.1111/j.1600-051X.1997.tb00484.x. [PubMed] [CrossRef] [Google Scholar] 27. Окессон Л., Хаканссон Дж., Ролин М. Сравнение панорамной и внутриротовой рентгенографии и карманного зондирования для измерения уровня маргинальной кости. 28. Катон Дж.Г., Армитаж Г., Берглунд Т., Чаппл И.Л.К., Джепсен С., Корнман К.С., Мили Б.Л., Папаноу П.Н., Санс М., Тонетти М.С. Новая классификационная схема пародонтальных и периимплантатных заболеваний и состояний — введение и основные изменения по сравнению с 1999 классификация. Дж. Клин. Пародонтол. 2018;45:1–8. doi: 10.1111/jcpe.12935. [PubMed] [CrossRef] [Google Scholar] 29. Graetz C., Mann L., Krois J., Sälzer S., Kahl M., Springer C., Schwendicke F. Сравнение классификации пациентов с пародонтитом в 2018 г. по сравнению с классификацией 1999 года. Дж. Клин. Пародонтол. 2019;46:908–917. doi: 10.1111/jcpe.13157. [PubMed] [CrossRef] [Google Scholar] 30. Эпиднадзор ВОЗ за общественным здравоохранением. [(по состоянию на 13 июля 2020 г.)]; Доступно в Интернете: https://www.who.int/immunization/monitoring_surveillance/burden/vpd/en/9.0003 Обнаружение потери костной массы с помощью различных рентгенологических методов у пациентов с пародонтитомСохранить цитату в файлФормат: Резюме (текст) PubMedPMIDAbstract (текст) CSV Добавить в коллекции
Назовите свою коллекцию: Имя должно содержать менее 100 символов Выберите коллекцию: Не удалось загрузить вашу коллекцию из-за ошибки Добавить в мою библиографию
Не удалось загрузить делегатов из-за ошибки Ваш сохраненный поискНазвание сохраненного поиска: Условия поиска: Тестовые условия поиска
Эл. Который день? Первое воскресеньеПервый понедельникПервый вторникПервая средаПервый четвергПервая пятницаПервая субботаПервый деньПервый рабочий день Который день? воскресеньепонедельниквторниксредачетвергпятницасуббота Формат отчета: SummarySummary (text)AbstractAbstract (text)PubMed Отправить максимум: 1 шт. 5 шт. 10 шт. 20 шт. 50 шт. 100 шт. 200 шт. Отправить, даже если нет новых результатов Необязательный текст в электронном письме: Создайте файл для внешнего программного обеспечения для управления цитированиемПолнотекстовые ссылкиУайли Полнотекстовые ссылки . doi: 10.1902/jop.2008.070578. Ти-Сан Ким 1 , Кристиан Обст, Свен Зехачек, Клаудия Джинен
принадлежность
Ти-Сан Ким и др. J Пародонтол. 2008 9 июля0003 . doi: 10.1902/jop.2008.070578. АвторыТи-Сан Ким 1 , Кристиан Обст, Свен Зехачек, Клаудия Джинен принадлежность
Абстрактный
Фон:
Внутриротовые рентгенограммы могут помочь в постановке более точного диагноза заболеваний пародонта.
Методы:
Всего в это исследование было включено 110 человек (63 женщины). Критериями включения были диагноз агрессивного пародонтита (N = 49) или тяжелого хронического пародонтита (N = 61). У всех пациентов были доступны панорамные рентгенограммы (панорамные) и внутриротовые снимки всех областей (от 8 до 10 одиночных снимков). Анализ панорамных и внутриротовых снимков проводился с помощью компьютерной техники линейного измерения. Величину потери костной ткани по отношению к альвеолярному гребню (AC) и дну костного дефекта (BD) определяли в процентах от общей длины корня. Полученные результаты: В зависимости от исследуемого зуба и контрольной точки от 47,01% до 81,89% всех испытуемых были обнаружены различия между внутриротовыми и панорамными измерениями, которые составляли < или =10% от общей длины корня. Для измерений цементно-эмалевого соединения-AC различия между внутриротовыми и панорамными измерениями, которые составляли> 10% от общей длины корня, были обнаружены преимущественно в области верхних моляров и премоляров. На нижней челюсти различия между интраоральными и панорамными измерениями, которые составляли> 10% от общей длины корня, наблюдались для BD и AC на мезиальном контуре центрального резца.
Выводы:
Предварительная ориентация относительно ожидаемой потери костной массы возможна с помощью панорамных рентгенограмм. Дополнительные внутриротовые снимки могут быть полезны, когда ожидаются быстрые изменения уровня кости (например, агрессивный периодонтит). Похожие статьи
Посмотреть все похожие статьи Цитируется
| 34.
Общественное здравоохранение Int J Environ Res. 2022.
PMID: 35805792
Бесплатная статья ЧВК.
. doi: 10.1259/dmfr.201 | Реферат PubMed | Полный текст перекрестной ссылки | Google Scholar 41. Takarabe S, Kuramoto T, Shibayama Y, Tsuru H, Tatsumi M, Kato T, et al. Влияние качества луча и направления считывания в краевом профиле на передаточную функцию модуляции фотостимулируемых люминофорных систем с помощью краевого метода. J Med Imaging . (2021) 8:043501. doi: 10.1117/1.JMI.8.4.043501 PubMed Abstract | Полный текст перекрестной ссылки | Google Scholar 42. Чалишкан А., Шумер А.П. Определение, классификация и ретроспективный анализ артефактов изображения фотостимулируемого люминофора и ошибок при внутриротовой рентгенографии зубов. PubMed Abstract | Полный текст перекрестной ссылки | Google Scholar 43. Элангован С., Махабоб М.Н., Джайшанкар С., Кумар Б.С., Раджендран Д. Ошибочные рентгенограммы: перекрестный анализ среди студентов стоматологического колледжа в округе Намаккал, Тамил Наду, Индия. J. Pharmacy Bioalied Sci. (2016) 8 (Приложение 1): S116. doi: 10.4103/0975-7406.1 PubMed Abstract | Полный текст перекрестной ссылки | Академия Google 44. Smith B, Arabandi S, Brochhausen M, Calhoun M, Ciccarese P, Doyle S, et al. Онтологии биомедицинских изображений: обзор и предложения для будущей работы. Дж. Патол Информ. (2015) 6. doi: 10.4103/2153-3539.159214 PubMed Abstract | Полный текст перекрестной ссылки | Google Scholar 45. Гуркан М.Н., Томашевски Дж., Овертон Дж.А., Дойл С., Руттенберг А., Смит Б. Разработка онтологии количественного гистопатологического изображения (QHIO): тематическое исследование с использованием проблемы обнаружения горячих точек. PubMed Abstract | Полный текст перекрестной ссылки | Google Scholar 46. Krois J, Ekert T, Meinhold L, Golla T, Kharbot B, Wittemeier A, et al. Глубокое обучение для радиографического обнаружения потери пародонтальной кости. Науч. Отчет (2019) 9:2641. doi: 10.1038/s41598-019-44839-3 PubMed Abstract | Полный текст перекрестной ссылки | Google Scholar 47. Ким Дж., Ли Х.С., Сонг И.С., Юнг К.Х. DeNTNet: сеть глубокого переноса нейронов для обнаружения потери периодонтальной кости с помощью панорамных рентгенограмм зубов. Науч. Отчет (2019) 9:20335. doi: 10.1038/s41598-019-53758-2 PubMed Abstract | Полный текст перекрестной ссылки | Google Scholar 48. Chang HJ, Lee SJ, Yong TH, Shin NY, Jang BG, Kim JE и др. Гибридный метод глубокого обучения для автоматической диагностики потери пародонтальной кости и стадии пародонтита. Науч. Rep. PubMed Abstract | Полный текст перекрестной ссылки | Google Scholar 49. Kabir T, Lee CT, Nelson J, Sheng S, Meng HW, Chen L, et al. Сквозная запутанная сегментация и классификационная сверточная нейронная сеть для определения стадии пародонтита по периапикальным рентгенографическим изображениям. Препринт arXiv arXiv. (2021) 2109.13120. doi: 10.1109/BIBM52615.2021.9669422 PubMed Abstract | Полный текст перекрестной ссылки | Google Scholar 50. Ча Дж.И., Юн Х.И., Ё И.С., Ха К.Х., Хан Дж.С. Измерение потери костной массы вокруг имплантата с использованием сверточной нейронной сети на основе региона на периапикальных рентгенограммах зубов. J Clin Med. (2021) 10:1009. doi: 10.3390/jcm10051009 PubMed Abstract | Полный текст перекрестной ссылки | Google Scholar 51. Papapanou PN, Sanz M, Buduneli N, Dietrich T, Feres M, Fine DH, et al. Пародонтит: согласованный отчет рабочей группы 2 Всемирного семинара 2017 г. PubMed Abstract | Полный текст перекрестной ссылки | Google Scholar 52. Ravidà A, Travan S, Saleh MH, Greenwell H, Papapanou PN, Sanz M, et al. Соглашение между международными экспертами по пародонту, использующими классификацию периодонтита Всемирного семинара 2017 года. J Пародонтол . (2021) 92:1675–86. doi: 10.1002/JPER.20-0825 PubMed Abstract | Полный текст перекрестной ссылки | Google Scholar 53. Ямашита Р., Нисио М., До Р.К. Г., Тогаши К. Сверточные нейронные сети: обзор и применение в радиологии. Взгляд на визуализацию. (2018) 9: 611–29. doi: 10.1007/s13244-018-0639-9 PubMed Abstract | Полный текст перекрестной ссылки | Google Scholar Глоссарий 1. Компьютерная диагностика (CAD): компьютерная система, помогающая врачам быстро принимать решения при анализе медицинских изображений; 2. Интерпретация рентгенограмм при заболеваниях пародонта
Ян Беллоуз, DVM, DAVDC, DABVP, FAVD Серия рентгенографии Беллоуза. Информация, полученная при интерпретации внутриротовых рентгенограмм зубов, необходима для практики ветеринарной стоматологии. Рисунок 1: Анатомия пародонта: (A) альвеолярный край (B) твердая пластинка твердой мозговой оболочки; (С) периодонтальная связка. Рентгенограммы зубов, при сопоставлении с клиническим обследованием и историей болезни, позволяют практикующему врачу увидеть, где он не может прощупать или прощупать. В выпуске DVM Newsmagazine за май 2004 г. обсуждались внутриротовые стоматологические показания, оборудование, позиционирование и обработка. Это будет первая часть серии, состоящей из нескольких частей, посвященных интерпретации стоматологических снимков применительно к ведению клинических случаев. Изображения в этой серии были сделаны с помощью ImageVEt 70 Plus и цифровой сенсорной системы AFP Imaging EVA-Vet. Стадии заболевания пародонта Заболевание пародонта может быть классифицировано по стадиям с 1 по 4 на основании тяжести рентгенологических и клинических признаков. Рисунок 2: Потеря обычно острых углов между твердой пластинкой твердой мозговой оболочки и краями альвеол и вертикальная потеря кости второго нижнечелюстного моляра у собаки, типичная для пародонтита 2-й стадии. Измерение потери прикрепленияСтадия 1 , гингивит, возникает, когда десна кажется воспаленной. На 1-й стадии заболевания нет потери опоры пародонта или рентгенологических изменений. Стадия 2 , ранний периодонтит, возникает, когда потеря прикрепления составляет менее 25 процентов корня, измеренного от ЦЭГ до апекса. Клинически ранний периодонтит характеризуется образованием кармана или рецессией десны. Рентгенологически Стадия 2 Заболевание проявляется притуплением (округлением) альвеолярного края. Непрерывность твердой пластинки на уровне альвеолярного края может указывать на потерю на стадии 2 (рис. 2). Рисунок 3. Горизонтальная потеря костной массы вокруг корней второго и третьего премоляров нижней челюсти составляет от 25 до 40 процентов, типичная для пародонтита 3-й стадии. Стадия 3 , установленный пародонтит, диагностируется, когда происходит потеря прикрепления на 25-50 процентов (рис.
Рисунок 4: Горизонтальная потеря кости вокруг четвертого премоляра и первого моляра нижней челюсти.
По мере прогрессирования заболевания могут возникать двух-, одно- и бесстеночные (чашечные) дефекты. Рентгенологически вертикальные костные дефекты обычно имеют V-образную форму и четко очерчены (рис. 5). Рисунок 5: Вертикальная потеря кости вдоль дистального корня второго моляра нижней челюсти. Стадия 4 , прогрессирующее заболевание пародонта характеризуется наличием глубоких карманов и/или выраженной рецессией десны, подвижностью зубов, кровоточивостью десен и гнойными выделениями. Потеря прикрепления превышает 50% высоты корня (рис. 6). Рис. 6. Заболевание пародонта 4-й стадии с потерей костной ткани более чем на 50% вокруг второго и третьего моляров нижней челюсти. Обнажение фуркации Развилка – это место, где несколько корней зуба расходятся у ствола зуба. Рисунок 7: Нормальный вид фуркации четвертого премоляра верхней челюсти.
Рис. 8: Рентгенограмма фуркационного обнажения I класса.
Рис. 9: Рентгенограмма поражения фуркаций III класса. Хронический альвеолярный остит кошекХронический альвеолярный остит кошек (расширение щечной кости) клинически проявляется выпячиванием альвеол вокруг одного или обоих клыков верхней и/или нижней челюсти. Рисунок 10: Выпуклости вокруг верхнечелюстных клыков, вызванные хроническим альвеолярным оститом кошек. Рентгенологически это поражение выглядит как потеря костной массы вокруг корня и экспансивный рост альвеолярного клыка (рис. 10, 11). Рисунок 11: Потеря костной массы вокруг корней клыков вызвана хроническим альвеолярным оститом кошек и резорбцией корней. Суперпрорезывание у кошекСуперпрорезывание (экструзия) у кошек возникает, когда один или несколько клыков кажутся длиннее, чем обычно. Рентгенологически пораженные зубы имеют выраженную потерю пародонтальной поддержки (рис. 12). Рисунок 12: Потеря твердой пластинки зуба, пораженного пародонтитом, при кошачьем синдроме суперпрорезывания. Связанный контент: Пародонтология и радиология имплантатов | Pocket Dentistry Рентгенография зубов может использоваться для определения уровней альвеолярной кости вокруг пародонта и периимплантатных структур. Рентгенологические снимки пародонта позволяют оценить высоту альвеолярного отростка, периодонтальную связку, вовлечение фуркации и признаки разрушения кости. Ключевые точки
Введение В области пародонтологии рентгенография может использоваться для определения уровней альвеолярной кости в зависимости от рисунка и протяженности. Уровни альвеолярного гребня и костные дефекты можно измерить от цементно-эмалевого соединения (ЦЭГ) до гребня альвеолярной кости и от ЦЭГ до основания костного дефекта соответственно. На рентгенограммах можно увидеть пространство периодонтальной связки (PDL), периапикальную область и твердую пластинку, что дополнительно полезно для выявления факторов риска, таких как дефекты реставраций и зубной камень. Ценность рентгенограмм для диагностики заболеваний пародонта заключается в возможности оценить тяжесть и степень прогрессирования, определить прогноз и оценить результаты лечения. Рентгенограммы, однако, не могут заменить клинического обследования. На рентгенограммах можно визуализировать кальцифицированные изменения тканей. Хотя они не могут детализировать клеточную активность, они могут показать эффекты предыдущего клеточного опыта с костью и корнями. Методы рентгенографии пародонта В настоящее время периапикальные и прикусные рентгенограммы широко используются для формирования основы рентгенографической диагностической информации. Эта комбинация используется для оценки заболеваний пародонта в сочетании с клиническим обследованием. Используя эти изображения, клиницисты могут оценить состояние периодонтальной кости и точно предсказать прогноз и диагноз. Нормальная межзубная кость Оценка костных изменений при заболеваниях пародонта основывается главным образом на внешнем виде межзубных альвеолярных отростков. Рентгенологически это является основным наблюдением, потому что структура корня перекрывает и затемняет структуру как лицевой, так и язычной альвеолярной кости. Межзубная кость в норме представлена рентгеноконтрастной линией, которая располагается у края альвеолярного отростка и прилегает к ПДС. Однако изменение угла рентгеновского луча приводит к изменению внешнего вида. Межзубный альвеолярный гребень варьируется в зависимости от выпуклой анатомии поверхностей зубов и расположения ЦЭГ. Горизонтальная ширина кости по отношению к ширине проксимальной поверхности корня также является фактором, вызывающим вариации. Чаще всего изгиб межзубного гребня образует параллельную линию, аналогичную линии, образованной ЦЭГ соседних зубов (рис. Здоровая (нижняя + верхняя правая задняя) рентгенограмма прикуса: уровни альвеолярного гребня кажутся рентгеноконтрастными, плоскими и гладкими и соответствующим образом коррелируют на расстоянии 1–2 мм от ЦЭГ. Изображение предоставлено авторами. Рис. 2Здоровье (правая задняя нижняя челюсть) периапикальная рентгенограмма: уровни альвеолярного гребня кажутся рентгеноконтрастными, плоскими и гладкими. Пространства PDL выглядят как тонкая непрерывная рентгенопрозрачная линия. Изображение предоставлено авторами. Рис. 3 Health (передний секстант нижней челюсти) периапикальная рентгенограмма: уровни альвеолярного гребня кажутся рентгеноконтрастными, заостренными и резкими и соответствующим образом коррелируют на расстоянии 1–2 мм от CEJ. Здоровье (нижнечелюстной + верхнечелюстной левый задний секстант) фотоизображение: Клиническая картина здорового пародонта. Изображение предоставлено авторами. Рис. 5Здоровье (нижняя левая задняя часть) периапикальная рентгенограмма: уровни альвеолярного гребня кажутся рентгеноконтрастными, плоскими и гладкими. Пространства PDL выглядят как тонкая непрерывная рентгенопрозрачная линия. Изображение предоставлено авторами. Рис. 6Заболевание пародонта (нижнечелюстные + верхнечелюстные передние секстанты) фотоизображение: клиническая картина гиперплазии, вызванной блокаторами кальциевых каналов, бляшками. Изображение предоставлено авторами. Рис. 7 Заболевание пародонта (верхняя правая передняя часть) периапикальная рентгенограмма: уровни альвеолярного гребня выглядят нечеткими, с вертикальной (угловой) потерей кости, которая не параллельна ЦЭГ соседних зубов. Рентгенологические проявления заболеваний пародонта Разрушение альвеолярной кости при пародонтите имеет некоторые общие характеристики. Эти признаки могут присутствовать по отдельности или в комбинации. Как правило, наблюдается разрыв твердой мозговой оболочки. Может присутствовать нечеткость гребня альвеолярной кости. Этот внешний вид является результатом резорбции из-за распространения воспаления десен на периодонтальную кость. Наличие гребневой пластинки твердой мозговой оболочки также может свидетельствовать о здоровье пародонта. Рентгенологическим признаком пародонтита чаще всего является уменьшение высоты кости из-за увеличения активности остеокластов. Высота межзубной перегородки уменьшена за счет резорбции кости. Клиновидная форма на интерпроксимальных участках гребня создается за счет расширения периодонтального пространства, которое апикально направлено к корню. Наконец, расширение пародонтального пространства, создающее клиновидную форму на межпроксимальных участках гребня. Структура поверхности альвеолярной кости при заболеваниях пародонта, которая когда-то считалась линейной, теперь описывается как «сложная» с развитием методов визуализации и диагностики. Визуализация этой топологии имеет решающее значение как для диагностики, так и для планирования лечения. Например, определенные области, такие как межкорневые области, более склонны к потере костной массы с возрастающей вероятностью во время прогрессирования заболевания. В результате варианты лечения соответственно различаются. Клиницист решает, подходит ли пародонтальная остеопластика с остеотомией или без нее. В результате регенерация кости будет полезной и окажется положительной и предсказуемой. Хотя решение о регенерации кости принимается после того, как хирургический лоскут был поднят для клинической визуализации, в этом отношении оказались полезными достижения методов рентгенологической визуализации. Двумерное изображение имеет свои ограничения; изображая двухмерную структуру в плоскостной перспективе, визуализацию архитектуры нельзя предсказать так же точно, как трехмерные изображения. Деструкция костей при заболеваниях пародонта Самые ранние признаки заболеваний пародонта могут быть обнаружены только клинически из-за специфических особенностей раннего заболевания пародонта и ограничений рентгенографической визуализации. Рентгенограммы не могут зафиксировать начальные деструктивные изменения альвеолярной кости. Однако, как только появляются признаки некоторых структурных изменений, это указывает на то, что заболевание может прогрессировать за пределы начальных стадий заболевания пародонта. По словам Томаса, рентгенографические изображения недооценивают тяжесть потери костной массы. Диапазон изменений может составлять до 1,6 мм разницы при наблюдении за высотой альвеолярного гребня. Это особенно заметно при ангуляции рентгенограмм. Рентгенограммы помогают клиницисту определить количество оставшейся кости, а не потерю костной массы, косвенно определяя величину потери костной массы при заболеваниях пародонта. Клиницист оценивает количество кости от высоты оставшейся кости до приблизительно исходного физиологического уровня альвеолярного гребня. Стадия III, степень C, локализованный пародонтит у пациента-подростка (серия всего рта) Рентгенограмма FMX: картина вертикальной потери костной массы в области передних секстантов и первых моляров нижней челюсти. Изображение предоставлено авторами. Вовлечение фуркации Сложным аспектом рентгенографии пародонта является диагностика заболеваний зубов с вовлечением фуркаций (рис. 9 и 10). Степень поражения периодонта с разветвленными зубами важна для определения терапии. Заболевание пародонта (нижнечелюстной + верхнечелюстной правый задний секстанты) фотоизображение: клиническая картина поражения фуркации моляра нижней челюсти. Зонд Nabors необходим для определения тяжести в качестве дополнительного диагноза к рентгенологической оценке. Изображение предоставлено авторами. Рис. 10 Пародонтоз (нижняя + верхняя правая задняя) рентгенограмма прикуса: уровни альвеолярного гребня нижней челюсти кажутся нечеткими, с горизонтальной потерей кости за входами щечной и язычной фуркаций моляра нижней челюсти. Изображение предоставлено авторами. Схема разрушения кости Прогрессирование заболеваний пародонта приводит к физиологическим изменениям межпроксимальной кости. К таким физиологическим изменениям относятся разная высота и контур альвеолярного отростка, размер и форма альвеолярного мозгового пространства, рентгеноплотность альвеолярного гребня. Высота межзубной кости неизбежно уменьшается по мере прогрессирования заболевания. Паттерны потери межзубной кости могут быть горизонтальными, угловыми или вертикальными. Однако существуют ограничения рентгенографической визуализации, которая не может определить глубину кратерных дефектов, а также разрушение кости на щечной и язычной поверхностях. Кроме того, при наложении мезиальной и дистальной костной деструкции зуба может не наблюдаться. Однако потеря костной массы в межзубных промежутках имеет тенденцию продолжаться на щечной и язычной поверхностях. Эта потеря межзубной кости образует желобообразный дефект, который трудно обнаружить на рентгенограммах. Глубокие кратеровидные дефекты могут не наблюдаться на рентгенограммах при наличии плотных пластинок межзубной кости на щечных и язычных пластинках. | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
