симптомы, причины, виды и методы лечения периостита челюсти в Москве в Центре Хирургии «СМ-Клиника»
Общая информация
Симптомы периостита челюсти
Классификация
Диагностика
Операции при периостите челюсти
Реабилитация
Мнение врача
Периостит челюсти – острое воспалительное заболевание ограниченного характера, при котором поражаются ткани надкостницы в пределах лунки одного зуба. В народе такое состояние часто называется флюсом. Сопровождается патология выраженным отеком мягких тканей, резкой болезненностью, признаками общей интоксикации организма.
В народе такое состояние часто называется флюсом. Сопровождается патология выраженным отеком мягких тканей, резкой болезненностью, признаками общей интоксикации организма.
При отсутствии своевременного лечения такое заболевания приводит к серьезным последствиям в виде остеомиелита, флегмон и даже сепсиса, что влечет за собой реальную опасность для здоровья и жизни пациента.
Общая информация
Классификация
Симптомы периостита челюсти
Диагностика
В первую очередь специалист проводит тщательный осмотр ротовой полости и зубов, оценивает клинические проявления и жалобы пациента, собирает необходимый анамнез. В большинстве случаев сомнений в диагнозе не возникает. В рамках лабораторно-инструментальной диагностики назначаются рентгенография челюсти и общий клинический анализ крови с развернутой лейкоцитарной формулой.
При наличии у пациента сопутствующих заболеваний, системных или хронических состояний в комплекс обследований могут входить и другие необходимые процедуры, а также консультации профильных специалистов.
Перед использованием хирургических методов лечения периостита проводится дополнительное обследование в рамках предоперационной подготовки. Как правило, в него входят лабораторные анализы крови, пробы на переносимость анестетиков, оценка функций сердечно-сосудистой и дыхательной системы.
Операции при периостите челюсти
Реабилитация
Мнение врача
Вопросы и ответы
Все зависит от особенностей организма пациента и объема проведенной операции. В среднем, постоянный контроль требуется в течение 3–5 дней, после чего пациент может приходить лишь на профилактические осмотры.
Нет. В некоторых случаях гной находит выход, например, при прободении щеки, и тогда симптоматика ненадолго ослабевает. В любом случае такое заболевание самостоятельно не пройдет никогда и требуется обязательная медицинская помощь.
Источники
Записаться на прием
поля, отмеченные * необходимы к заполнению
Телефон*
Нажимая на кнопку, вы даете согласие на обработку своих персональных данныхЗапись через сайт является предварительной. Наш сотрудник свяжется с Вами для подтверждения записи к специалисту. Мы гарантируем неразглашение персональных данных и отсутствие рекламных рассылок по указанному вами телефону. Ваши данные необходимы для обеспечения обратной связи и организации записи к специалисту клиники.
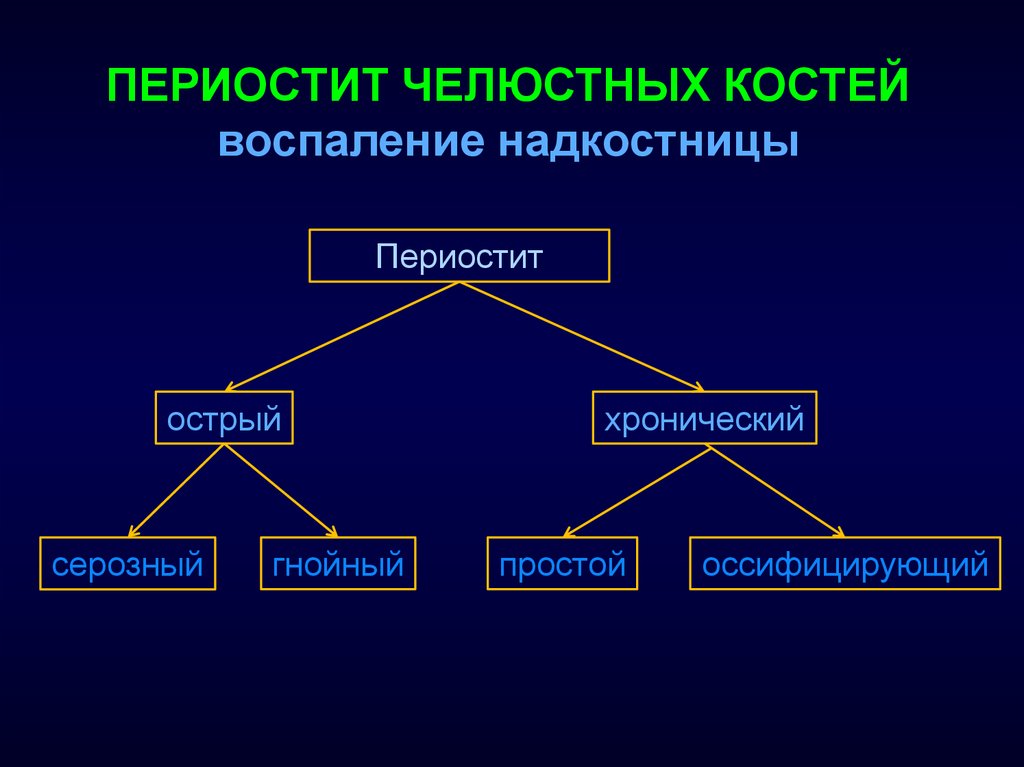
Периостит
Классификация
1. Острый периостит
Острый периостит
острый серозный периостит
острый гнойный периостит
2.Хронический периостит
Острый периостит
Острый одонтогенный периостит челюстей – воспаление надкостницы челюстных костей — инфекционно-воспалительный процесс, возникающий как осложнение заболеваний зубов и тканей пародонта.
Периостит челюстей чаще всего развивается в результате обострения хронического воспалительного процесса в периодонте, нагноения радикулярной или фолликулярной кисты, распространения воспалительного процесса из тканей окружающих ретенированный или полуретенированный зуб.
Острый серозный периостит
Острый серозный периостит рассматривается как явление перифокального воспаления при заболеваниях периодонта.
У
детей в возрасте 3-5 лет периостит может
развивается при остром воспалении
пульпы зуба. Острый периостит при
пульпите у ребенка является грозным
симптомом, указывающим на высокую
активность воспалительного процесса,
связанную с вирулентностью инфекции и
слабой сопротивляемостью детского
организма. Обильное кровоснабжение и
лимфообращение пульпы, челюстных костей
и мягких тканей в период формирования,
прорезывания, смены зубов и роста
челюстных костей способствует
распространению воспалительного
процесса из пульпы или периодонта в
костную ткань и периост. Периост растущих
костей находится в состоянии
физиологического возбуждения и легко
реагирует на любое раздражение.
Острый периостит при
пульпите у ребенка является грозным
симптомом, указывающим на высокую
активность воспалительного процесса,
связанную с вирулентностью инфекции и
слабой сопротивляемостью детского
организма. Обильное кровоснабжение и
лимфообращение пульпы, челюстных костей
и мягких тканей в период формирования,
прорезывания, смены зубов и роста
челюстных костей способствует
распространению воспалительного
процесса из пульпы или периодонта в
костную ткань и периост. Периост растущих
костей находится в состоянии
физиологического возбуждения и легко
реагирует на любое раздражение.
В начальной стадии заболевания развивается острое серозное воспаление периоста. При этом морфологически наблюдаются гиперемия сосудов, отек и клеточная инфильтрация периоста, который утолщается, становится рыхлым, волокна его разделяются серозным выпотом. При дальнейшем развитии процесса серозное воспаление переходит в гнойное.
Клиника.
Острый
серозный периостит проявляется в
утолщении периоста, выраженной
болезненности при его пальпации в
области причинного зуба.
Лечение. Лечение основного заболевания (пульпита или периодонтита), противовоспалительная терапия.
Острый гнойный периостит
При
дальнейшем развитии заболевания серозное
воспаление переходит в гнойное. Гнойный
экссудат из периодонта распространяется
по костному веществу и костномозговым
пространствам к поверхности кости,
разрушает корковый слой и проникает
под надкостницу, отслаивая ее от кости.
Надкостница отделяется от кортикальной
пластинки и приподнимается на том или
ином протяжении. Гнойный экссудат
скапливается под периостом с образованием
поднадкостничного абсцесса. Острый
гнойный периостит характеризуется
развитием в надкостнице двух
разнонаправленных процессов.
Клиника. Клиническая картина острого гнойного периостита челюсти может быть разнообразной и зависит от этиологических, патогенетических факторов, локализации и протяженности воспалительного процесса.
Чаще
поражается надкостница с вестибулярной
поверхности челюстей. Больные жалуются
на боль в области причинного зуба, отек
мягких тканей, нарушение общего
самочувствия, повышение температуры
тела. При осмотре определяется отек
мягких тканей лица. Отек локализуется
довольно типично в зависимости от
расположения зуба, явившегося причиной
гнойного периостита. Так, например, при
периостите от верхних резцов, наблюдается
значительная отечность верхней губы.
Если гнойный процесс развивается от
верхнего клыка и премоляров, то отек
локализуется в щечной, подглазничной
областях, распространяясь на нижнее
веко. Если причиной воспаления служат
верхние моляры – в околоушно-жевательной,
щечной областях. На нижней челюсти отек
может располагаться в области нижней
губы, щеки, распространяться на
поднижнечелюстную область. Следует
иметь виду, что в отличие от флегмоны,
при коллатеральном отеке, сопутствующем
гнойному периоститу, припухшие ткани
собираются в складку, при пальпации они
мягкие и лишь в глубине соответственно
расположению воспалительного очага, в
области надкостницы, обнаруживается
болезненный инфильтрат. Кожа в цвете
не изменена. Заболевание часто
сопровождается лимфаденитом. При осмотре
полости рта: гиперемия и отек слизистой
оболочки с вестибулярной стороны
альвеолярного отростка в области
«причинного» зуба и на некотором
протяжении, переходная складка сглажена,
выбухает.
Отек локализуется
довольно типично в зависимости от
расположения зуба, явившегося причиной
гнойного периостита. Так, например, при
периостите от верхних резцов, наблюдается
значительная отечность верхней губы.
Если гнойный процесс развивается от
верхнего клыка и премоляров, то отек
локализуется в щечной, подглазничной
областях, распространяясь на нижнее
веко. Если причиной воспаления служат
верхние моляры – в околоушно-жевательной,
щечной областях. На нижней челюсти отек
может располагаться в области нижней
губы, щеки, распространяться на
поднижнечелюстную область. Следует
иметь виду, что в отличие от флегмоны,
при коллатеральном отеке, сопутствующем
гнойному периоститу, припухшие ткани
собираются в складку, при пальпации они
мягкие и лишь в глубине соответственно
расположению воспалительного очага, в
области надкостницы, обнаруживается
болезненный инфильтрат. Кожа в цвете
не изменена. Заболевание часто
сопровождается лимфаденитом. При осмотре
полости рта: гиперемия и отек слизистой
оболочки с вестибулярной стороны
альвеолярного отростка в области
«причинного» зуба и на некотором
протяжении, переходная складка сглажена,
выбухает.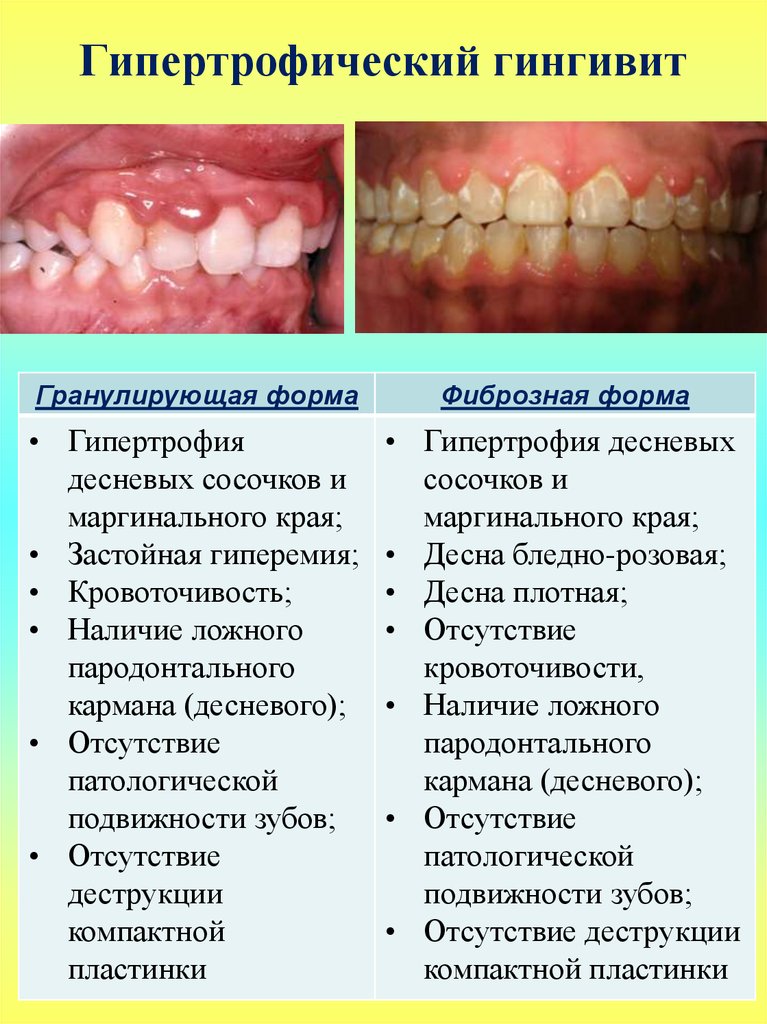
От зубов верхней челюсти поднадкостничный абсцесс может располагаться в области твердого неба. При этом изменений на лице нет. Скопление под надкостницей твердого неба гнойного экссудата ведет к отслаиванию мягких тканей от кости. Это сопровождается болями, нередко пульсирующего характера, усиливающимися при разговоре и приеме пищи. В полости рта: на небе инфильтрат полушаровидной или овальной формы, резко болезненный при пальпации. Слизистая над ним гиперемирована, поперечные небные складки сглажены.
От зубов нижней челюсти абсцесс может локализоваться с язычной стороны альвеолярного отростка. Больной при этом испытывает боли при глотании и разговоре.
Состояние больного при периостите челюстных костей средней степени тяжести, определяется повышение температуры тела до 37-38º С
У
детей младшего возраста острый гнойный
периостит развивается остро, быстро. Переход от стадии острого воспаления
периодонта до периостита может произойти
за несколько часов. Заболевание
характеризуется подъемом температуры
тела до высоких цифр (38-38.5º С). Общее
состояние ребенка средней тяжести или
тяжелое. Исходом острого периостита у
детей может быть хронический оссифицирующий
периостит. Он проявляется избыточным
костеобразованием по типу напластования,
что вызывает утолщение, деформацию
челюсти. Если эта деформация носит
характер косметического дефекта, в
возрасте старше 16 лет новообразованную
кость можно удалить.
Переход от стадии острого воспаления
периодонта до периостита может произойти
за несколько часов. Заболевание
характеризуется подъемом температуры
тела до высоких цифр (38-38.5º С). Общее
состояние ребенка средней тяжести или
тяжелое. Исходом острого периостита у
детей может быть хронический оссифицирующий
периостит. Он проявляется избыточным
костеобразованием по типу напластования,
что вызывает утолщение, деформацию
челюсти. Если эта деформация носит
характер косметического дефекта, в
возрасте старше 16 лет новообразованную
кость можно удалить.
Лечение заключается в удалении причинного зуба, вскрытии и дренировании субпериостального абсцесса (операция – периостотомия)
В
детском возрасте показана госпитализация.
Лечение должно сочетать неотложное
хирургическое вмешательство и
противовоспалительную терапию. Ввиду
опасности быстрого развития остеомиелита
с поражением зачатков постоянных зубов
молочные зубы, послужившие входными
воротами инфекции, подлежат срочному
удалению.
Хронический периостит
Хронический одонтогенный воспалительный процесс, развивающийся в периодонте или костной ткани челюсти, является источником раздражения периоста, который начинает продуцировать избыток молодой кости. Построение кости происходит путем напластовывания ее на поверхности челюсти в виде слоев с различной степенью оссификации. Хронический периостит может развиться при хроническом периодонтите, после острого периостита, но наиболее выражен при хронических формах остеомиелита челюстей. В детском возрасте часто развивается после травмы кости в ответ на механическое раздражение надкостницы.
Различают простой
и оссифицирующий периостит. При простом
периостите вновь образованная кость
после лечения подвергается обратному
развитию. Оссифицирующий периостит
проявляется избыточным костеобразованием
по типу напластования, и заканчивается,
как правило, гиперостозом, что вызывает
утолщение, деформацию челюсти.
Клиника. У детей чаще встречается первично-хроническая форма заболевания, развивающаяся при хроническом периодонтите. Часто толчком к развитию процесса служит обострение хронического периодонтита. Клинически выражается легкими болями, незначительным повышением температуры тела и появлением припухлости в области верхней или нижней челюсти. Пальпаторно с первых дней заболевания определяется эластичный инфильтрат, плотно спаянный с челюстью, слегка болезненный. Постепенно этот инфильтрат приобретает хорошо определяемые контуры, становится плотнее. Болезненность при пальпации уменьшается, а затем исчезает полностью.
Общее состояние больного с хроническим периоститом обычно не нарушено. Картина крови меняется мало.
Лечение:
устранение
первичного очага инфекции,
физиотерапевтические методы (электрофорез
йодида калия), спиртовые компрессы,
витамины. При оссифицирующем периостите,
если деформация кости носит характер
косметического дефекта, в возрасте
старше 16 лет новообразованную кость
можно удалить.
Periostitis causes, symptoms, diagnosis, treatment & prognosis
Contents
- What is periostitis
- Acute versus chronic periostitis
- Acute periostitis
- Chronic periostitis
- Shin splints prevention
- Periostitis causes
- Acute Причины периостита
- Факторы риска острого периостита
- Причины хронического периостита
- Факторы риска хронического периостита
- Acute Причины периостита
- Periostitis symptoms
- Periostitis diagnosis
- Periostitis treatment
- Periostitis prognosis
- Acute versus chronic periostitis
Periostitis is also known as periosteitis or periosteal reaction, is a medical condition caused by inflammation of the periosteum, a layer of connective ткани, окружающей кость. Периостит, как правило, носит хронический характер и характеризуется болезненностью и отеком кости, а также болью.
Термин «расколотый периостит голени» относится к боли вдоль большеберцовой кости — большой кости в передней части голени. Шипы на голени часто встречаются у бегунов, танцоров и новобранцев. В медицине известный как синдром медиального большеберцового стресса, периостит расколотой голени часто возникает у спортсменов, которые недавно усилили или изменили свои тренировочные программы. Повышенная активность перегружает мышцы, сухожилия и костную ткань.
Шипы на голени часто встречаются у бегунов, танцоров и новобранцев. В медицине известный как синдром медиального большеберцового стресса, периостит расколотой голени часто возникает у спортсменов, которые недавно усилили или изменили свои тренировочные программы. Повышенная активность перегружает мышцы, сухожилия и костную ткань.
Если у вас есть расколотая голень, вы можете заметить болезненность, болезненность или боль вдоль внутренней стороны большеберцовой кости и небольшую припухлость в голени. Сначала боль может прекратиться, когда вы перестанете тренироваться. В конце концов, однако, боль может быть постоянной и может прогрессировать до стрессовой реакции или стрессового перелома.
В большинстве случаев периостита голени можно лечить с помощью отдыха, льда и других мер по уходу за собой. Ношение подходящей обуви и изменение режима упражнений могут помочь предотвратить повторение расколотой голени.
Острый периостит в сравнении с хроническим
Периостит можно в общих чертах охарактеризовать как острый или хронический или, более конкретно, разделить по характеру.
Периостит может быть классифицирован как острый или хронический в зависимости от времени возникновения инициирующего процесса.
Острый периостит
Острый периостит обусловлен инфекцией, характеризуется диффузным образованием гноя, сильной болью, конституциональными симптомами и обычно приводит к некрозу. Это также может быть вызвано чрезмерной физической активностью, а также в случае медиального стрессового синдрома большеберцовой кости (также называемого периостальгией большеберцовой кости, периостальгией камбаловидной мышцы или расщеплением голени). Врожденное заражение сифилисом также может вызывать периостит у новорожденных.
Хронический периостит
Хронический периостит может возникнуть в результате травмы и нагрузки на кости. Примером может служить шина голени от бега.
Шина голени возникает в результате повторяющихся нагрузок на большеберцовую кость и соединительную ткань, которая прикрепляет ваши мышцы к кости.
Вы более подвержены риску расколотой голени, если:
- Вы бегун, особенно начинающий программу бега
- Вы внезапно увеличиваете продолжительность, частоту или интенсивность упражнений
- Вы бегаете по неровной местности, например по холмам, или по твердым поверхностям, например, по бетону
- Вы проходите военную подготовку
- У вас плоскостопие или высокий свод стопы
Профилактика расколотой голени
Для предотвращения расколотой голени:
- Проанализируйте свое движение.
 Формальный видеоанализ вашей техники бега может помочь определить модели движений, которые могут способствовать возникновению расколотой голени. Во многих случаях небольшое изменение в беге может помочь снизить риск.
Формальный видеоанализ вашей техники бега может помочь определить модели движений, которые могут способствовать возникновению расколотой голени. Во многих случаях небольшое изменение в беге может помочь снизить риск. - Не переусердствуйте. Слишком много бега или другой деятельности с высокой ударной нагрузкой, выполняемой в течение слишком долгого времени со слишком высокой интенсивностью, могут привести к перегрузке голеней.
- Подберите правильную обувь. Если вы бегун, меняйте обувь каждые 350–500 миль (560–800 км).
- Обратите внимание на арочные опоры. Супинаторы могут помочь предотвратить боль от расколотой голени, особенно если у вас плоский свод стопы.
- Обратите внимание на амортизирующие стельки. Они могут уменьшить симптомы расколотой голени и предотвратить рецидив.
- Уменьшить воздействие. Совместите тренировки с видами спорта, которые оказывают меньшее воздействие на ваши голени, такими как плавание, ходьба или езда на велосипеде. Не забывайте начинать новые действия медленно.
 Постепенно увеличивайте время и интенсивность.
Постепенно увеличивайте время и интенсивность. - Добавьте к своим тренировкам силовые упражнения. Упражнения для укрепления и стабилизации ног, лодыжек, бедер и кора помогут подготовить ноги к занятиям спортом с высокой нагрузкой.
Причины периостита
Причины периостита различаются в зависимости от того, является ли состояние острым или хроническим.
Причины острого периостита
Острый периостит может развиться в результате различных инфекций в других частях тела, эозинофильной гранулемы (гистиоцитоз из клеток Лангерганса), аневризматической костной кисты, остеоид-остеомы, гемофилии 1 и травмы.
Люди с хроническими язвами, например, страдающие диабетом или малоподвижные люди, у которых развиваются пролежни, более склонны к развитию периостита. Это особенно актуально, если язва не заживает или продолжает развиваться.
Некоторые аутоиммунные заболевания могут приводить к острому периоститу. Лейкемия, различные виды рака и заболевания крови — все это потенциальные состояния, которые могут привести к серьезным инфекциям костей.
Пролиферативный периостит или остеомиелит — это один из видов инфекции костей. Причиной обычно являются стафилококки и другие подобные бактерии.
Бактерии стафилококка присутствуют у здоровых людей. Они считаются частью обычных бактерий, обитающих на коже и в носу. Этот тип бактерий также может вызывать инфекции кожи, особенно у людей с ослабленной иммунной системой или хроническими заболеваниями. Если вы не лечитесь от инфекции, вызванной стафилококком или родственными бактериями, вы можете заболеть остеомиелитом.
Факторы риска острого периостита
Наличие любого из следующих факторов увеличивает риск острого периостита:
- любая системная инфекция, особенно инфекции кровотока
- операция по замене сустава или другой тип ортопедической хирургии вследствие атеросклероза, диабета, пролежней или язв
- открытый перелом, представляющий собой перелом кости с прокалыванием кожи и обнажением кости для микробов кожи и окружающей среды
Причины хронического периостита
Повторяющаяся нагрузка на кости может привести к хроническому периоститу.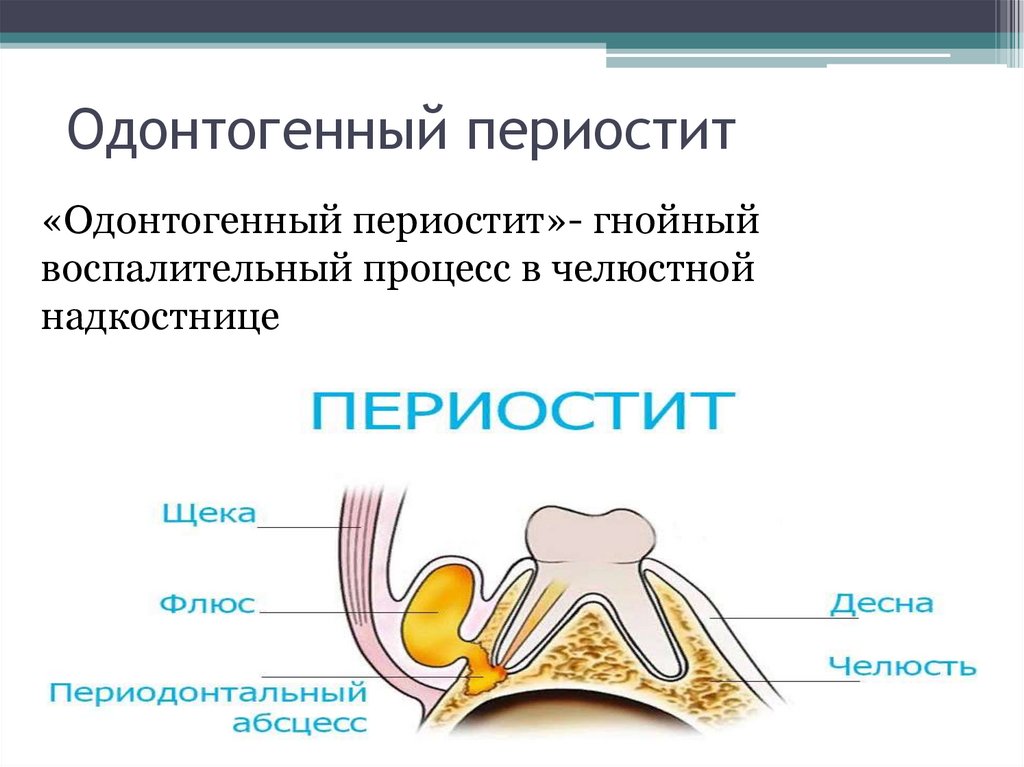 Спортсмены и люди, которые часто прыгают, поворачиваются или поднимают тяжести, подвергаются повышенному риску развития расколотой голени. Повторяющаяся нагрузка, которую эти действия оказывают на ваши кости, может привести к воспалительным изменениям, которые вызывают периостит.
Спортсмены и люди, которые часто прыгают, поворачиваются или поднимают тяжести, подвергаются повышенному риску развития расколотой голени. Повторяющаяся нагрузка, которую эти действия оказывают на ваши кости, может привести к воспалительным изменениям, которые вызывают периостит.
Факторы риска хронического периостита
Упражнения
Бегуны, танцоры, солдаты и все, кто ведет активный физический образ жизни, подвержены повышенному риску хронического периостита. Любой, кто резко увеличивает режим тренировок, рискует заболеть периоститом.
Болезнь Осгуда-Шлаттера
Некоторые другие неинфекционные формы периостита, такие как болезнь Осгуда-Шлаттера, чаще встречаются у растущих детей. Осгуд-Шлаттер — это воспаление коленного сустава, при котором сухожилие колена прикрепляется к большеберцовой кости. Это состояние приводит к хронической боли и отеку проксимальной части голени или области чуть ниже коленной чашечки или надколенника.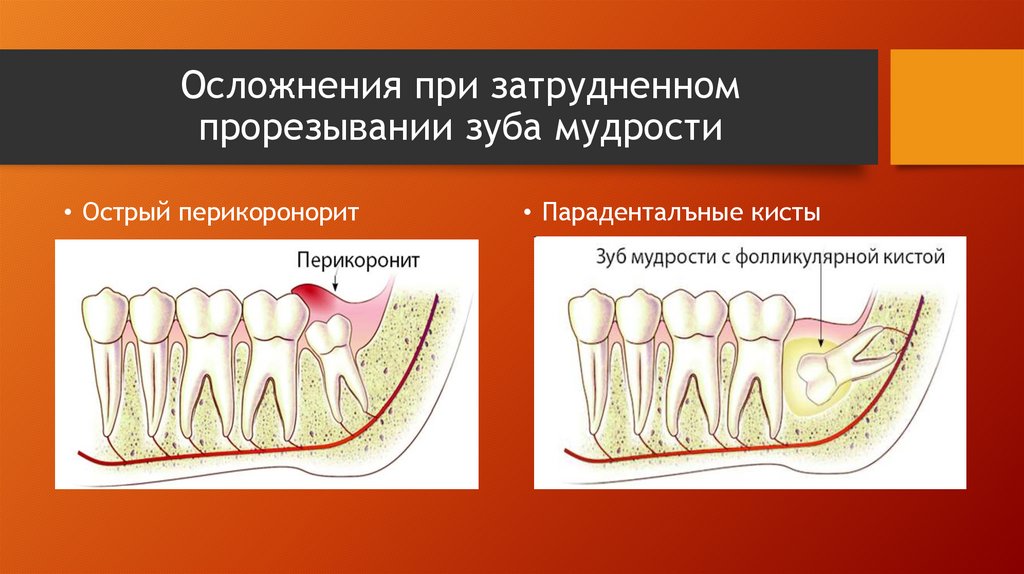
Болезнь Осгуда-Шлаттера чаще всего встречается у мальчиков-подростков, особенно у тех, кто физически активен и выполняет действия с повышенным риском, такие как прыжки и бег.
Симптомы периостита
Острые симптомы периостита
Симптомы острого периостита могут включать в себя:
- Интенсивная боль
- Сложность. ткань, окружающая кость
Симптомы хронического периостита
Хронический периостит или даже временные приступы расколотой голени и подобные травмы также вызывают отек и воспаление. Кости, пораженные неинфекционным периоститом, также болят и могут быть болезненными на ощупь. Люди с хроническим периоститом не выглядят такими больными, как люди с острым периоститом.
Хотя периостит часто поражает кости ног, он также может поражать длинные кости рук и позвоночник.
Диагностика периостита
Обратитесь к врачу, если бег или другая деятельность вызывают симптомы расколотой голени, а отдых не помогает. Вы должны обратиться к врачу, если у вас есть боли в суставах или костях, которые сохраняются. Могут быть мелкие переломы. В случае острого периостита серьезная инфекция может повредить ваши кости.
Вы должны обратиться к врачу, если у вас есть боли в суставах или костях, которые сохраняются. Могут быть мелкие переломы. В случае острого периостита серьезная инфекция может повредить ваши кости.
Во время приема врач осмотрит пораженный участок. Они могут оказать некоторое давление на область, чтобы помочь диагностировать проблему, поэтому будьте готовы к небольшому дискомфорту. Тесты, которые они могут заказать, включают:
- рентген, который может выявить переломы или признаки повреждения, вызванного инфекцией
- общий анализ крови для определения количества лейкоцитов и поиска признаков инфекции
Лечение периостита
Варианты лечения зависят от типа вашего периостита.
Лечение острого периостита
Врачи используют антибиотики для лечения инфекции, лежащей в основе острого периостита. Если инфекция вызывает гной и жидкость, вашему врачу может потребоваться дренировать ее хирургическим путем.
Вашему врачу также может потребоваться удалить любую костную ткань, которая некротизируется в результате инфекции.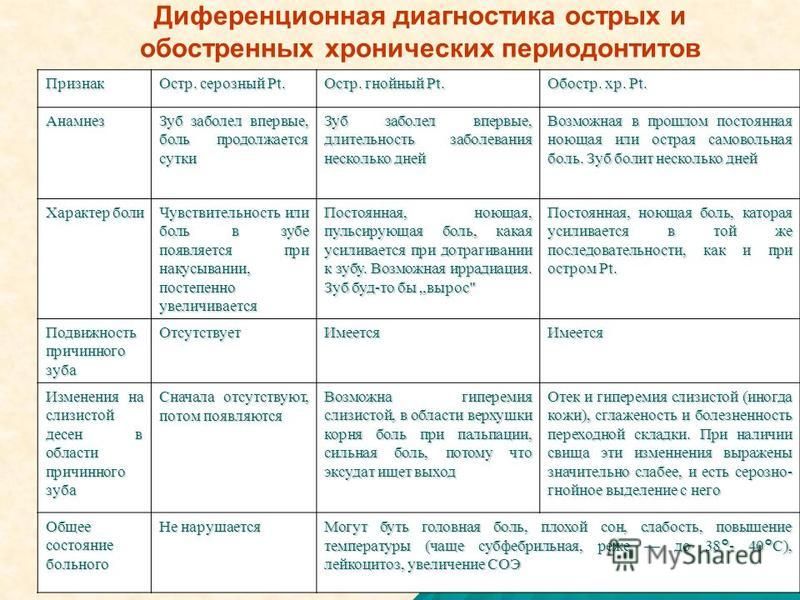 Это может предотвратить распространение инфекции. Это называется хирургической обработкой.
Это может предотвратить распространение инфекции. Это называется хирургической обработкой.
Лечение хронического периостита
В большинстве случаев расколотую голень можно вылечить, выполнив простые действия по уходу за собой:
- Остальные. Избегайте действий, которые вызывают боль, отек или дискомфорт, но не отказывайтесь от любой физической активности. Пока вы лечитесь, попробуйте упражнения с низкой нагрузкой, такие как плавание, езда на велосипеде или бег по воде.
- Лед. Прикладывайте пакеты со льдом к пораженной голени на 15–20 минут за один раз от четырех до восьми раз в день в течение нескольких дней. Чтобы защитить кожу, заверните пакеты со льдом в тонкое полотенце.
- Примите безрецептурное обезболивающее. Попробуйте ибупрофен (Advil, Motrin IB, другие), напроксен натрия (Aleve) или ацетаминофен (Tylenol, другие), чтобы уменьшить боль.
Постепенно возобновляйте свою обычную деятельность после того, как боль утихнет.
Если самопомощь не помогает, возможно, у вас более серьезная травма, требующая физиотерапии. Вам может понадобиться инъекция стероида, чтобы уменьшить воспаление. Однако в целом отдых в пораженной области должен облегчить симптомы.
Прогноз периостита
Если вам предстоит операция по поводу острого периостита, вам, вероятно, будут вводить антибиотики внутривенно или внутривенно в течение четырех-шести недель. Может последовать несколько недель перорального лечения антибиотиками. После этого ваше выздоровление будет зависеть от характера операции на костях.
Если вы перенесли операцию на кости ноги, вам может потребоваться несколько недель физиотерапии, чтобы восстановить нормальную способность ходить. Если у вас была операция на кости руки, вам может потребоваться ограничить использование этой руки в течение нескольких недель.
В незначительном случае расколотой голени может быть достаточно нескольких дней отдыха и льда, чтобы уменьшить воспаление. Периостит может развиться, когда незначительные травмы не заживают должным образом. Чем больше времени вы даете мелким травмам на заживление, тем больше шансов, что впоследствии вы избежите серьезной проблемы.
Периостит может развиться, когда незначительные травмы не заживают должным образом. Чем больше времени вы даете мелким травмам на заживление, тем больше шансов, что впоследствии вы избежите серьезной проблемы.
Острый периостит развивается редко, если у вас не было операций на костях или если у вас нет серьезных инфекций или проблем с кровообращением.
Ссылки
- Вольфганг Денерт. Руководство по обзору радиологии. (2011) ISBN: 9781609139438
Остеопериостит у детей: предложение алгоритма диагностики
Abstract
Ювенильные остеопериоститы (ЮОП) представляют собой группу воспалительных заболеваний костей, дифференциальная диагностика которых часто затруднена. Основными состояниями являются острый остеомиелит (ОСО), хронический небактериальный остеомиелит (ХНО) и синдром Голдблума (СГ). Исследование было направлено на разработку алгоритма ранней диагностики ЮОП. Рассмотрены истории болезни пациентов с ОСО, ХНО и СЖ, наблюдаемых в нашем Центре за последние 10 лет. Двенадцать дополнительных пациентов с GS были выбраны из литературного поиска PubMed/MEDLINE. Собранные данные включали демографические данные, клинические проявления, лабораторные и инструментальные исследования в начале заболевания. Была исследована связь между категориальными переменными, и сегментация пациентов с различными диагнозами была проанализирована с помощью модели дерева классификации (пакет CTREE) для построения диагностического алгоритма. В исследование вошли 92 пациента (33 CNO, 44 AOM, 15 GS). Среди 30 переменных, рассматриваемых в начале, девять (возраст в начале, лихорадка, потеря веса, симметрия, очаговость, функциональное ограничение, анемия, повышенная СОЭ, СРБ) оказались статистически значимыми для дифференциации трех клинических нозий друг от друга и были выбраны для построения дерево решений. Три переменные, симметричность поражения костей, наличие лихорадки и возраст начала заболевания, оказались важными для отличия каждого из трех заболеваний от других. Работоспособность диагностического алгоритма была проверена путем сравнения диагнозов, предоставленных моделью, с реальными диагнозами и показала 85,9% точность.
Двенадцать дополнительных пациентов с GS были выбраны из литературного поиска PubMed/MEDLINE. Собранные данные включали демографические данные, клинические проявления, лабораторные и инструментальные исследования в начале заболевания. Была исследована связь между категориальными переменными, и сегментация пациентов с различными диагнозами была проанализирована с помощью модели дерева классификации (пакет CTREE) для построения диагностического алгоритма. В исследование вошли 92 пациента (33 CNO, 44 AOM, 15 GS). Среди 30 переменных, рассматриваемых в начале, девять (возраст в начале, лихорадка, потеря веса, симметрия, очаговость, функциональное ограничение, анемия, повышенная СОЭ, СРБ) оказались статистически значимыми для дифференциации трех клинических нозий друг от друга и были выбраны для построения дерево решений. Три переменные, симметричность поражения костей, наличие лихорадки и возраст начала заболевания, оказались важными для отличия каждого из трех заболеваний от других. Работоспособность диагностического алгоритма была проверена путем сравнения диагнозов, предоставленных моделью, с реальными диагнозами и показала 85,9% точность.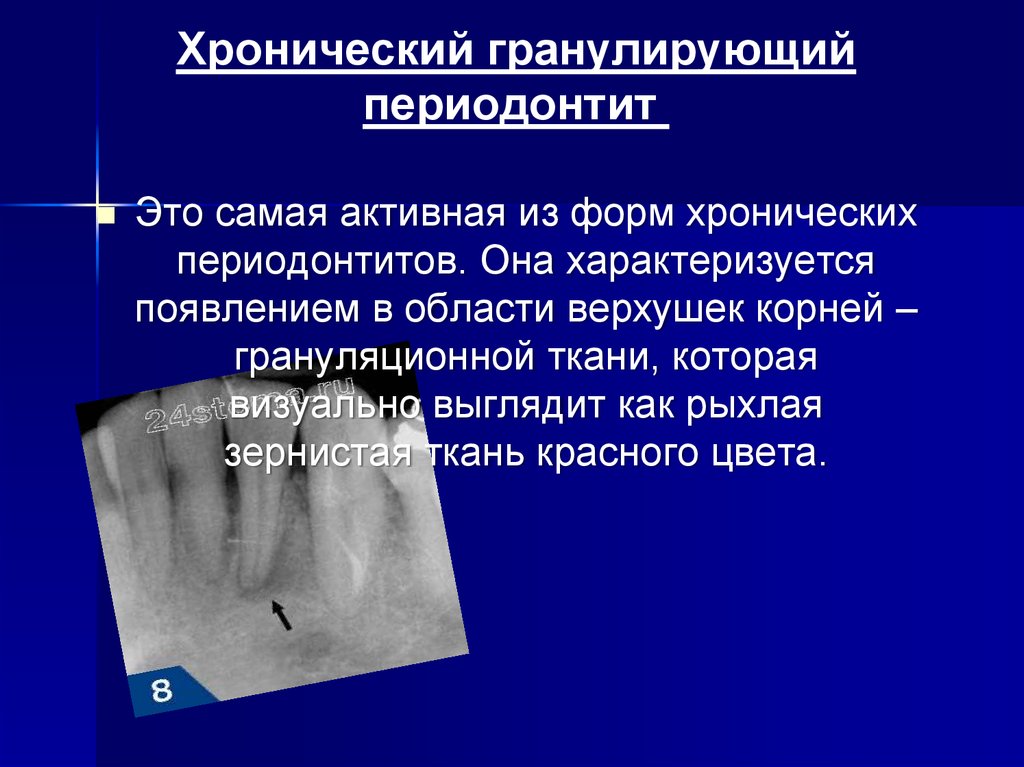
Заключение : Мы предлагаем диагностический алгоритм, основанный на простых клинических данных, который может помочь в быстрой и правильной диагностике ЮОП.
|
Что известно: • Ювенильный остеопериостит (ЮОП) представляет собой группу воспалительных заболеваний костей, за которыми наблюдают различные педиатры. • Различить эти состояния непросто, поскольку клинические и лабораторные признаки часто совпадают. Что нового: • Мы предлагаем диагностический алгоритм, основанный на клинических данных реальных пациентов, с высокой степенью точности. • Этот прибор может помочь в своевременной и правильной диагностике JOP. |
Введение
Ювенильные остеопериоститы (ЮОП) представляют собой группу сложных воспалительных состояний, дифференциальная диагностика которых у детей часто затруднена, что приводит к отсрочке начала соответствующего лечения. После исключения злокачественного новообразования двумя основными состояниями, включенными в JOP, являются острый остеомиелит (ООМ) и хронический небактериальный остеомиелит (ХНО) [1, 2]. Существует также более редкое и, возможно, недостаточно диагностируемое заболевание, синдром Голдблума (СГ), который заслуживает рассмотрения в этом контексте [3].
После исключения злокачественного новообразования двумя основными состояниями, включенными в JOP, являются острый остеомиелит (ООМ) и хронический небактериальный остеомиелит (ХНО) [1, 2]. Существует также более редкое и, возможно, недостаточно диагностируемое заболевание, синдром Голдблума (СГ), который заслуживает рассмотрения в этом контексте [3].
Различие между этими состояниями не всегда очевидно, так как клинические признаки и симптомы, результаты лабораторных исследований и визуализации часто совпадают, что может привести к неправильной или отсроченной диагностике.
ОСО представляет собой инфекционный процесс, обычно бактериальный, который обычно поражает метафизы длинных костей. Инфекция из кости может распространяться и вовлекать другие ткани, такие как надкостница, окружающие мягкие ткани и костный мозг. ОСО характеризуется острым началом лихорадки и боли в костях, что может привести к функциональному ограничению, например, к хромоте. Наиболее частым этиологическим агентом ОСО является Staphylococcus aureus , за которым следуют β-гемолитический стрептококк группы A (SβEGA) и Haemophilus influenzae типа b (Hib) [1].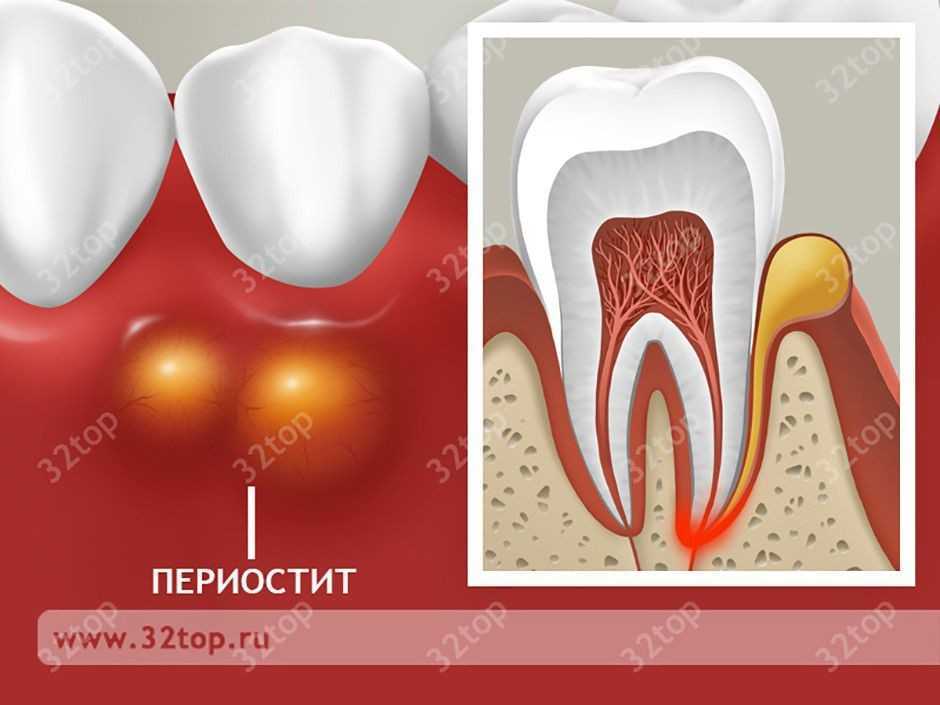 Как правило, локализация ОСО моноочаговая, но при тяжелых септических процессах или у лиц с ослабленным иммунитетом сообщалось о наличии множественных очагов [1].
Как правило, локализация ОСО моноочаговая, но при тяжелых септических процессах или у лиц с ослабленным иммунитетом сообщалось о наличии множественных очагов [1].
Хронический неинфекционный остеомиелит (ХНО) представляет собой аутовоспалительное состояние, характеризующееся стерильным остеомиелитом. CNO имеет широкий спектр клинических проявлений, которые могут варьироваться от простых самокупирующихся воспалительных поражений (моно- или олигоочаговых) до более тяжелых форм, таких как хронический рецидивирующий многоочаговый остеомиелит (CRMO). Диагноз ставится клинически, гистологически и путем исключения других заболеваний костей, таких как опухоли и гистиоцитоз [2].
Синдром Голдблума (СГ) — редкое и до сих пор плохо изученное клиническое состояние, при котором остеопериостит проявляется болями в костях, лихорадкой и потерей веса, часто связанными с диспротеинемией [3]. После первых двух случаев, описанных Голдблумом в 1966 г., с 1984 г. по настоящее время в литературе сообщается о еще 13 случаях [4, 5, 6, 7, 8, 9]. Этиопатогенез СГ неизвестен, хотя считается, что это постинфекционное состояние. Характерна симметричная локализация воспалительного процесса с наиболее частым поражением длинных костей: лучевой, бедренной, плечевой, локтевой и большеберцовой, в порядке убывания частоты [5, 9].]. Рентгенологические изменения в основном затрагивают надкостницу, хотя воспаление может поражать кость, а иногда и костный мозг [4, 5, 7]. Для этого синдрома характерны быстрый ответ на кортикостероидную терапию и медленная нормализация лабораторной и рентгенологической картины преимущественно в течение 4 мес.
Этиопатогенез СГ неизвестен, хотя считается, что это постинфекционное состояние. Характерна симметричная локализация воспалительного процесса с наиболее частым поражением длинных костей: лучевой, бедренной, плечевой, локтевой и большеберцовой, в порядке убывания частоты [5, 9].]. Рентгенологические изменения в основном затрагивают надкостницу, хотя воспаление может поражать кость, а иногда и костный мозг [4, 5, 7]. Для этого синдрома характерны быстрый ответ на кортикостероидную терапию и медленная нормализация лабораторной и рентгенологической картины преимущественно в течение 4 мес.
Целью этого исследования был поиск клинических признаков в начале заболевания, которые могут быстро направить клиницистов в сторону соответствующих исследований для правильной диагностики различных форм ЮОП.
Методы
Мы ретроспективно проанализировали клинические характеристики пациентов с ОСО, ХНО и СГ, наблюдаемых в нашем Центре за последние 10 лет. Поскольку GS является редко регистрируемым заболеванием, пациенты с полным набором данных также были выбраны из литературы с помощью поиска PubMed/MEDLINE.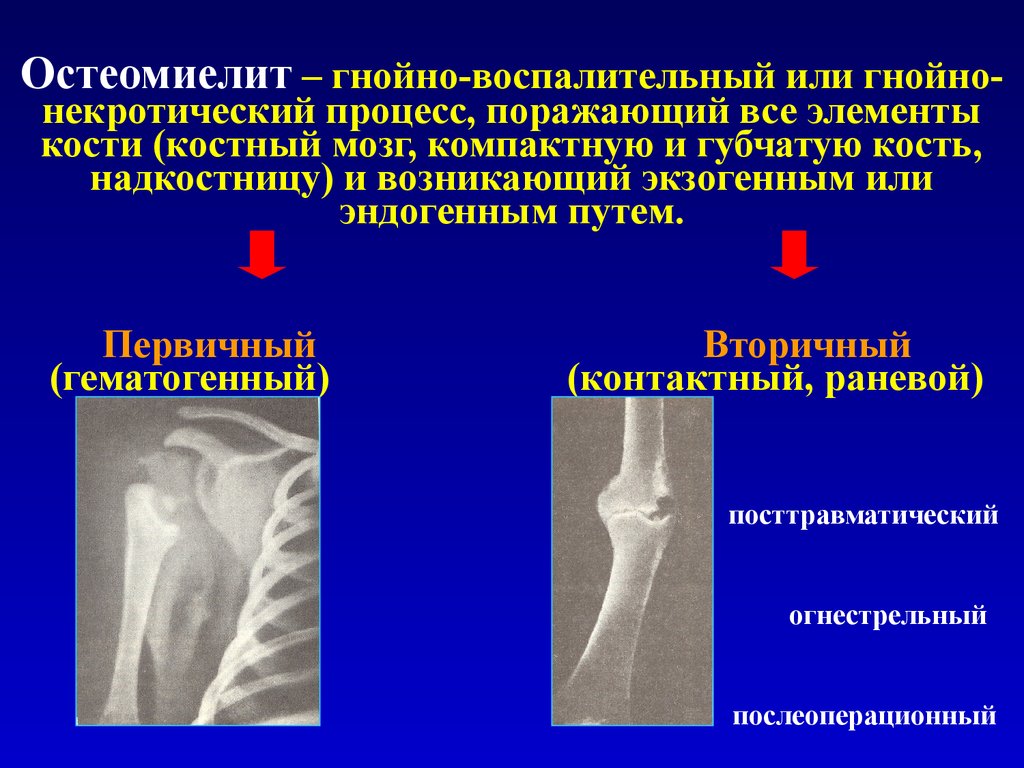 Мы исключили другие возможные состояния, такие как злокачественные новообразования, цинга, синдром Гарре и вызванный вориконазолом периостит, из-за их хронического течения и/или особенностей анамнеза. Собранные данные включали общие характеристики пациентов (пол, возраст на момент начала заболевания, наличие возможных триггерных событий, семейный анамнез ревматического заболевания, сопутствующие аутоиммунные заболевания, монофазное или рецидивирующее течение заболевания), клинические проявления, присутствующие в начале заболевания (лихорадка, очаг поражения). , местные признаки воспаления, симметричность и моно- или многоочаговая боль в костях, сопутствующий артрит, функциональные ограничения, снижение массы тела, другие системные симптомы и внекостные проявления) и лабораторные исследования (скорость оседания эритроцитов (СОЭ) и С-реактивный белок (СРБ). ), количество лейкоцитов (WBC), гемоглобин, α 2 -концентрация глобулина). СОЭ и СРБ считались аномальными, если они превышали 30 мм и 5 мг/л соответственно.
Мы исключили другие возможные состояния, такие как злокачественные новообразования, цинга, синдром Гарре и вызванный вориконазолом периостит, из-за их хронического течения и/или особенностей анамнеза. Собранные данные включали общие характеристики пациентов (пол, возраст на момент начала заболевания, наличие возможных триггерных событий, семейный анамнез ревматического заболевания, сопутствующие аутоиммунные заболевания, монофазное или рецидивирующее течение заболевания), клинические проявления, присутствующие в начале заболевания (лихорадка, очаг поражения). , местные признаки воспаления, симметричность и моно- или многоочаговая боль в костях, сопутствующий артрит, функциональные ограничения, снижение массы тела, другие системные симптомы и внекостные проявления) и лабораторные исследования (скорость оседания эритроцитов (СОЭ) и С-реактивный белок (СРБ). ), количество лейкоцитов (WBC), гемоглобин, α 2 -концентрация глобулина). СОЭ и СРБ считались аномальными, если они превышали 30 мм и 5 мг/л соответственно. Профиль лейкоцитов, гемоглобина и белка считался аномальным, если значения выше или ниже 2 стандартных отклонений для возраста, тромбоцитов — выше 400 000/мм 3 . Также были собраны результаты посева крови, радиологических исследований (стандартный рентген, магнитно-резонансная томография (МРТ), сканирование костей) и биопсии костей. Два независимых рентгенолога (MZ и CG) проанализировали рентгенологические изображения, полученные из нашего учреждения, а также из периферийных больниц, куда были первоначально госпитализированы некоторые пациенты. Пациенты с неполными данными были исключены из анализа.
Профиль лейкоцитов, гемоглобина и белка считался аномальным, если значения выше или ниже 2 стандартных отклонений для возраста, тромбоцитов — выше 400 000/мм 3 . Также были собраны результаты посева крови, радиологических исследований (стандартный рентген, магнитно-резонансная томография (МРТ), сканирование костей) и биопсии костей. Два независимых рентгенолога (MZ и CG) проанализировали рентгенологические изображения, полученные из нашего учреждения, а также из периферийных больниц, куда были первоначально госпитализированы некоторые пациенты. Пациенты с неполными данными были исключены из анализа.
Статистический анализ
Для каждой переменной были рассчитаны абсолютное и процентное распределения субъектов с АСО, ХНО и GS. Сравнения между тремя группами были сделаны путем применения соответствующих статистических тестов с учетом характеристик переменных, рассматриваемых в анализе, и размера выборки. Связь между категориальными переменными исследовалась с помощью точного критерия Фишера, а также, при необходимости, в его расширенной версии, критерия Фишера-Фримена-Холтона. Сегментация пациентов с разными диагнозами также была проанализирована с помощью модели дерева классификации (с использованием пакета «Деревья классификации: условное дерево вывода — CTREE» от R). Целью этого подхода было рекурсивное выполнение одномерных подразделений (со значимостью <0,05) зависимой переменной (окончательного диагноза) на основе значений набора ковариат, ранее отобранных с помощью двумерного анализа. Процедура ветвления продолжается до тех пор, пока оставшиеся предикторы не имеют статистически значимых одномерных ассоциаций. Окончательное дерево определяет параметры, которые четко разделяют пациентов, выделяя сегменты со значительно высокими процентами для каждого диагноза. А p значение <0,05 считалось статистически значимым. Все анализы проводились с использованием статистического программного обеспечения SPSS (версия 18.0) и R (версия 3.6.1).
Сегментация пациентов с разными диагнозами также была проанализирована с помощью модели дерева классификации (с использованием пакета «Деревья классификации: условное дерево вывода — CTREE» от R). Целью этого подхода было рекурсивное выполнение одномерных подразделений (со значимостью <0,05) зависимой переменной (окончательного диагноза) на основе значений набора ковариат, ранее отобранных с помощью двумерного анализа. Процедура ветвления продолжается до тех пор, пока оставшиеся предикторы не имеют статистически значимых одномерных ассоциаций. Окончательное дерево определяет параметры, которые четко разделяют пациентов, выделяя сегменты со значительно высокими процентами для каждого диагноза. А p значение <0,05 считалось статистически значимым. Все анализы проводились с использованием статистического программного обеспечения SPSS (версия 18.0) и R (версия 3.6.1).
Результаты
В исследование вошли 92 пациента с полной клинической документацией. Тридцать три имели CNO, 44 OMA и 15 GS. Что касается СГ, то в нашем Центре было диагностировано три пациента, а двенадцать дополнительных пациентов были отобраны из литературы с помощью поиска PubMed/MEDLINE. Мы сделали этот выбор из-за редкости этого заболевания и для того, чтобы сделать группу GS статистически сопоставимой с двумя другими.
Что касается СГ, то в нашем Центре было диагностировано три пациента, а двенадцать дополнительных пациентов были отобраны из литературы с помощью поиска PubMed/MEDLINE. Мы сделали этот выбор из-за редкости этого заболевания и для того, чтобы сделать группу GS статистически сопоставимой с двумя другими.
Клинические характеристики пациентов приведены в таблице 1. Средний возраст начала заболевания был значительно выше у пациентов с ХНО (9 лет) по сравнению с СГ и ОСО (6 лет). Пол оказался равномерно распределенным в трех группах, в то время как триггерное событие, обычно респираторная инфекция, было выявлено у 80% пациентов с СГ. Монофазное течение значительно характеризовало GS и OMA по сравнению с CNO, которое имело рецидивирующее течение более чем в 75% случаев. Лихорадка, глобально присутствующая в начале у 62% пациентов, была в основном обнаружена при СГ и ОСО. Локализация болей в костях верхних конечностей чаще выявлялась при СГ и ХНО, реже при ОСО. Наоборот, при ОСО и СГ преобладала локализация болей в нижних конечностях.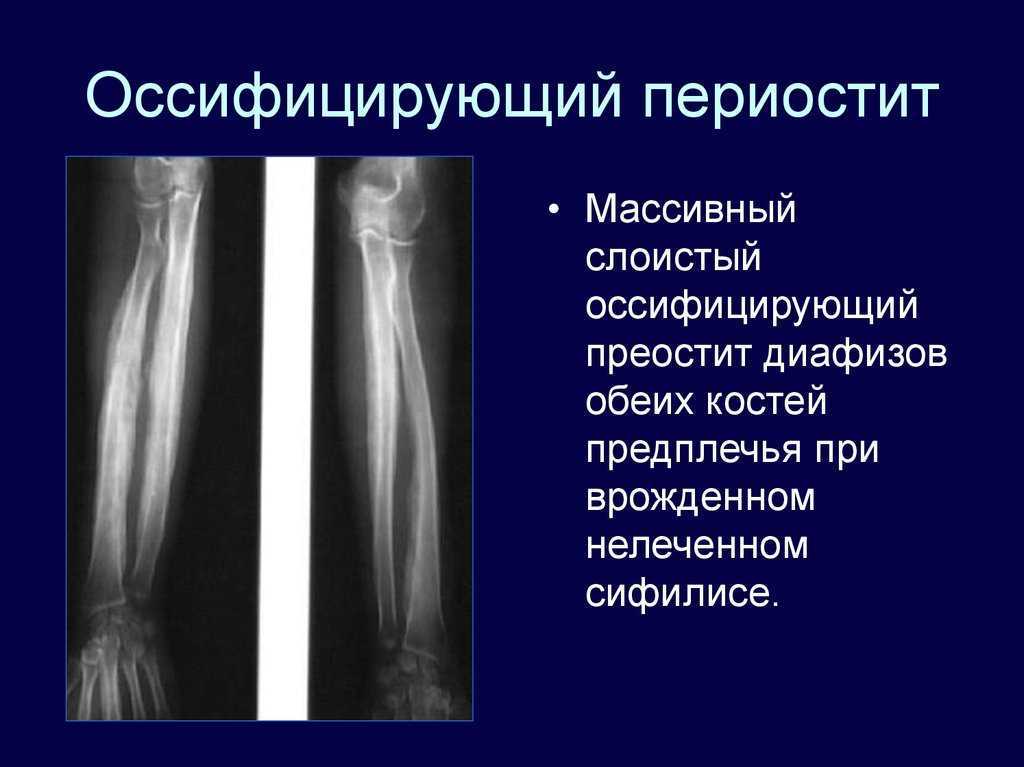 Заболевание носило преимущественно многоочаговый характер при СГ (93,3%) и CNO (57,6%), монофокальный при ОСО (95,5%). Симметричное поражение костей в дебюте было характерно для СГ (93,3%), редко при двух других заболеваниях. Следовательно, фокальность, симметрия и связанные с ними функциональные ограничения показали хорошее значение для дифференциации трех форм друг от друга. Что касается системных симптомов, то при СГ значительно чаще наблюдалась потеря массы тела, которая отмечалась у половины пациентов.
Заболевание носило преимущественно многоочаговый характер при СГ (93,3%) и CNO (57,6%), монофокальный при ОСО (95,5%). Симметричное поражение костей в дебюте было характерно для СГ (93,3%), редко при двух других заболеваниях. Следовательно, фокальность, симметрия и связанные с ними функциональные ограничения показали хорошее значение для дифференциации трех форм друг от друга. Что касается системных симптомов, то при СГ значительно чаще наблюдалась потеря массы тела, которая отмечалась у половины пациентов.
Полная таблица
Среди лабораторных анализов достоверно чаще у больных с СГ и ОСО встречались повышение острофазовых реактантов, СОЭ и СРБ, нейтрофильный лейкоцитоз, высокий уровень тромбоцитов и анемия (табл. 2). Аномальный белковый профиль был обнаружен у всех больных СГ и состоял из гипоальбуминемии и повышения уровня α2- и/или γ-глобулинов. Стандартная рентгенограмма в начале заболевания была ненормальной у 93,3% пациентов с СГ, у 87,9% пациентов с ХНО и только у 40,9% пациентов с ОСО.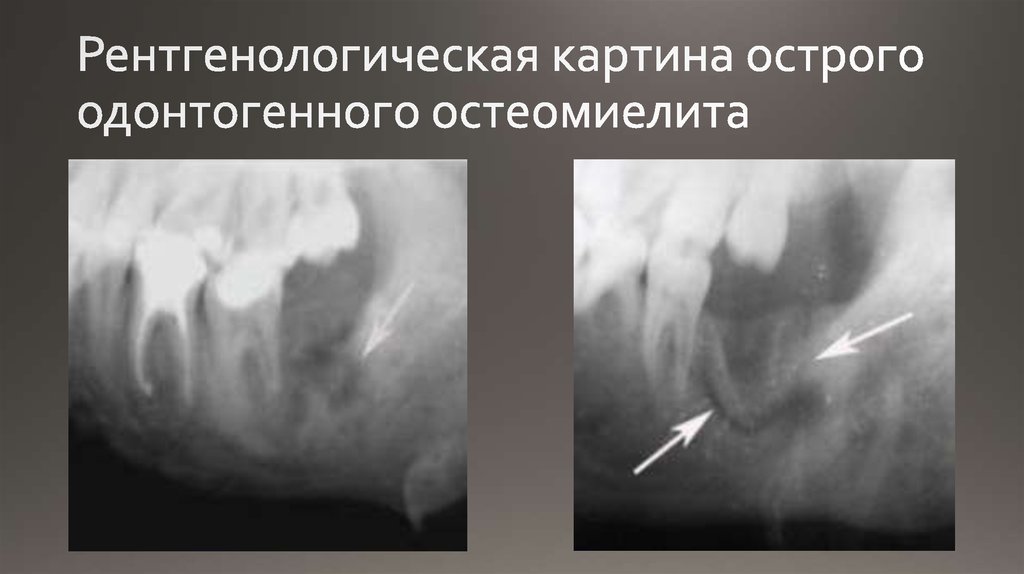 Рентгенологические признаки периостита характерны для СГ (80%), тогда как при ОСО преобладали остеиты (31,8%) (табл. 2). МРТ была патологической почти у всех пациентов, без существенной разницы между тремя состояниями. Сканирование костей, выполненное у 70% пациентов, подтвердило очаговое поражение, уже очевидное клинически в большинстве случаев. Биопсия кости, выполненная у одной трети пациентов, была, как правило, неспецифической, с небольшой возможностью дифференцировать эти три состояния. В заключение, МРТ, сканирование костей и биопсия малоэффективны для дифференциальной диагностики ЮОП, но помогают исключить возможное злокачественное новообразование.
Рентгенологические признаки периостита характерны для СГ (80%), тогда как при ОСО преобладали остеиты (31,8%) (табл. 2). МРТ была патологической почти у всех пациентов, без существенной разницы между тремя состояниями. Сканирование костей, выполненное у 70% пациентов, подтвердило очаговое поражение, уже очевидное клинически в большинстве случаев. Биопсия кости, выполненная у одной трети пациентов, была, как правило, неспецифической, с небольшой возможностью дифференцировать эти три состояния. В заключение, МРТ, сканирование костей и биопсия малоэффективны для дифференциальной диагностики ЮОП, но помогают исключить возможное злокачественное новообразование.
Полноразмерная таблица
Построение модели принятия решений
Из исходных 30 рассмотренных переменных после проведения двумерного анализа в R’s был введен набор из девяти ковариат Процедура дерева классификации . Эта программа, наконец, выбрала три переменные, способные значительно дифференцировать три диагностические группы, AOM, CNO и GS, друг от друга (рис. 1). Первым решающим узлом алгоритма была симметрия вовлечения костей (рис. 2). Симметричная локализация позволяет исключить ОСО и с разной вероятностью учитывать два других условия: вероятность 80% для СГ, вероятность 20% для ХНО. При наличии асимметричного поражения костей и лихорадки вероятность ОСО очень высока. При отсутствии лихорадки более вероятен диагноз ОСО у пациентов в возрасте ≤ 3 лет и ХНО у детей старшего возраста, соответственно. Уровень производительности алгоритма классификации, выполненный путем сравнения диагнозов, предоставленных моделью, и реальных диагнозов, показал 85,9.% точность.
Эта программа, наконец, выбрала три переменные, способные значительно дифференцировать три диагностические группы, AOM, CNO и GS, друг от друга (рис. 1). Первым решающим узлом алгоритма была симметрия вовлечения костей (рис. 2). Симметричная локализация позволяет исключить ОСО и с разной вероятностью учитывать два других условия: вероятность 80% для СГ, вероятность 20% для ХНО. При наличии асимметричного поражения костей и лихорадки вероятность ОСО очень высока. При отсутствии лихорадки более вероятен диагноз ОСО у пациентов в возрасте ≤ 3 лет и ХНО у детей старшего возраста, соответственно. Уровень производительности алгоритма классификации, выполненный путем сравнения диагнозов, предоставленных моделью, и реальных диагнозов, показал 85,9.% точность.
Построение модели принятия решений. Из исходных 30 переменных после двумерного анализа набор из 9 ковариат был введен в процедуру R’s Classification Tree, которая выбрала последние три решающих узла
Полноразмерное изображение
Рис. 2 ювенильный остеопериостит. ОСО острый остеомиелит, ХНО хронический небактериальный остеомиелит, ГС синдром Голдблума
2 ювенильный остеопериостит. ОСО острый остеомиелит, ХНО хронический небактериальный остеомиелит, ГС синдром Голдблума Полноразмерное изображение
Обсуждение
До сих пор не существует золотых стандартов, позволяющих легко отличить JOP друг от друга. На самом деле, демонстрация специфического возбудителя отмечается только у 30–50% пациентов с ОСО [1], биопсия полезна только для дифференциации остита от злокачественного новообразования [10] и, к сожалению, рентгенологическая визуализация едва ли способна дифференцировать инфекционный от злокачественного неинфекционные процессы [11]. Что касается биологических маркеров, то общие реактанты острой фазы, СОЭ, СРБ и даже сывороточный прокальцитонин показали низкую чувствительность и специфичность при дифференциации этих состояний [12].
Кроме того, пациентов с ЮОП наблюдают различные специалисты, такие как педиатры, ревматологи, ортопеды и инфекционисты, чьи диагностические подходы часто различаются в зависимости от конкретных культурных и профессиональных особенностей.
Поскольку диагностика различных типов ЮОП часто затруднена и задерживается, мы считаем важным раннее дифференцирование этих состояний, чтобы избежать инвазивных диагностических исследований и неадекватного лечения.
В этом исследовании мы проанализировали особенности этих трех состояний в начале заболевания и сравнили их, чтобы найти особые аспекты, которые могут помочь в дифференциальной диагностике.
Благодаря инновационной статистической процедуре, программе R’s Classification Tree , из тридцати исходных переменных девять показали значимость для дифференциации трех заболеваний с помощью двумерного анализа. В конце концов, программа R’s Classification Tree выбрала только три переменные, представляющие основные узлы окончательного алгоритма классификации: симметричность поражения костей, наличие лихорадки и возраст в начале заболевания. Уровень производительности этого классификационного алгоритма, проведенного путем сравнения диагнозов, предоставленных моделью, и реальных диагнозов, показал высокую степень точности (85,9). %). Таким образом, он позволяет с высокой вероятностью быстро приступить к диагностике и поставить правильный диагноз.
%). Таким образом, он позволяет с высокой вероятностью быстро приступить к диагностике и поставить правильный диагноз.
Мы признаем некоторые ограничения нашего исследования, которое было ретроспективным и гетерогенным, поскольку пациенты были взяты из разных источников. Однако метод извлечения данных был единым, и случаи с неполными данными исключались из анализа. Кроме того, первичные рентгенологические снимки пациентов поступали не только из нашего Центра, но и из периферийных больниц, куда некоторые из них поступали в первые дни болезни. Это, безусловно, снизило уровень стандартизации процедуры. Однако последующий независимый анализ изображений двумя рентгенологами, специализирующимися на заболеваниях опорно-двигательного аппарата у детей, позволил свести к минимуму любую возможную техническую погрешность.
В заключение предлагается клинико-диагностический алгоритм, который может помочь педиатрам общей практики и другим врачам, осуществляющим ведение ребенка с подозрением на ЮОП, в дифференциальной диагностике различных состояний с высокой степенью точности. Проспективная валидация этого инструмента на более широкой группе пациентов является оправданной.
Проспективная валидация этого инструмента на более широкой группе пациентов является оправданной.
Доступность данных
Набор данных, использованный в текущем исследовании, можно получить у соответствующего автора по обоснованному запросу.
Сокращения
- CRP:
-
С-реактивный белок
- СОЭ:
-
Скорость оседания эритроцитов
- МРТ:
-
Магнитно-резонансная томография
- PLT:
-
Число тромбоцитов
- WBC:
-
Количество лейкоцитов
Ссылки
-
Peltola H, Pääkkönen M (2014) Острый остеомиелит у детей.
 N Engl J Med 370 (4): 352–360. https://doi.org/10.1056/NEJMra1213956
N Engl J Med 370 (4): 352–360. https://doi.org/10.1056/NEJMra1213956 Статья КАС пабмед Google Scholar
-
Yongdong Zhao Y, Ferguson PJ (2020) Хронический небактериальный остеомиелит и аутовоспалительные заболевания костей. Клин Иммунол 216:108458. https://doi.org/10.1016/j.clim.2020.108458
Артикул КАС пабмед ПабМед Центральный Google Scholar
-
Goldbloom RB, Stein PB, Eisen A, McSheffrey JB, Brown BS, Wiglesworth FW (1966) Идиопатический периостальный гиперостоз с диспротеинемией. Новая клиническая сущность. N Engl J Med 274 (16): 873–878. https://doi.org/10.1056/NEJM196604212741603
Статья КАС пабмед Google Scholar
-
Сантос С., Эстанкейро П., Сальгадо М. (2013) Синдром Голдблума — отчет о болезни. Acta Reumatol Port 38(1):51–55
PubMed Google Scholar
- «>
Кувасима С., Нисимура Г., Харигая А., Кувасима М., Ямато М., Фудзиока М. (1999) Младенец с синдромом Голдблума. Pediatr Int 41 (1): 110–112. https://doi.org/10.1046/j.1442-200x.1999.01006.x
Статья КАС пабмед Google Scholar
-
Папа Р., Консоларо А., Миноя Ф., Каорси Р., Магнано Г., Гатторно М., Равелли А., Пикко П. (2017) Критическая роль МРТ STIR в раннем выявлении постстрептококкового периостита с диспротеинемией (синдром Голдблума). Clin Exp Rheumatol 35(3):516–517
PubMed Google Scholar
-
Cameron BJ, Laxer RM, Wilmot DM, Greenberg ML, Stein LD (1987) Идиопатический периостальный гиперостоз с диспротеинемией (синдром Голдблума): отчет о клиническом случае и обзор литературы. Артрит Реум 30 (11): 1307–1312. https://doi.org/10.1002/art.1780301116
Артикул КАС пабмед Google Scholar
- «>
Grogan DP, Martinez R (1984) Преходящая идиопатическая периостальная реакция, связанная с диспротеинемией. J Pediatr Orthop 4 (4): 491–494. https://doi.org/10.1097/01241398-198408000-00022
Статья КАС пабмед Google Scholar
-
Герскович Э.О., Гринспен А., Леман В.Б. (1990) Идиопатический периостальный гиперостоз с диспротеинемией-синдромом Голдблума. Педиатр Радиол 20(3):208–211. https://doi.org/10.1007/BF02012981
Артикул КАС пабмед Google Scholar
-
Grote V, Silier CCG, Voit AM, Jansson AF (2017)Бактериальный остеомиелит или небактериальный остит у детей: исследование с участием Немецкого подразделения по эпиднадзору за редкими заболеваниями у детей. Pediatr Infect Dis J 36 (5): 451–456. https://doi.org/10.1097/INF.0000000000001469
Статья пабмед Google Scholar
- «>
Khanna G, Sato TSP, Ferguson P (2009)Визуализация хронического рецидивирующего многоочагового остеомиелита. РадиоГрафика. 29(4):1159–1177. https://doi.org/10.1148/rg.294085244
Статья пабмед Google Scholar
-
Lorrot M, Fitoussi F, Faye A, Mariani P, Job-Deslandre C, Penneçot GF, Bingen E, Bourrillon A (2007) Лабораторные исследования при инфекциях костей и суставов у детей. Arch Pediatr 14: S86–S90. https://doi.org/10.1016/s0929-693х(07)80040-6
Артикул пабмед Google Scholar
Скачать ссылки
Благодарности
Мы благодарим Francesca Loro за ее техническую помощь в редактировании рукописи и IL VOLO, Ассоциацию детских ревматических заболеваний за активную поддержку этого исследования.
Наличие кода
Н/Д.
Финансирование
Нет средств для финансирования этой работы.
Информация о авторе
Авторы и принадлежности
-
Отдел ревматологии, Департамент женского и ребенка, Университет Падавы, Виа Джустиниани 3, 35128, Падуа, Италия
Francesco Zulian, Elena Marigo, Alessand ghenriahliahlihriahlihlihriahlinhriahlihrianhrianhrianhrianhrianhryhliahlinhriahlinhrianhrianhryhlianhryhlianhryhlianh.
.
-
Педиатрическое отделение, больница Сант-Эудженио, Рим, Италия
Francesca Ardenti-Morini
-
Explora—Research and Statistical Analysis, Vigodarzere, Падуя, Италия
Fabio Vittadello
-
Департамент медицины — DIMED, Радиологический институт, Университет Падувы, Падуа, Италия
Моника Зулиани и Чьяра Жиро
Автор
- Franceco Zulian
. поищите этого автора в PubMed Google Scholar
- Елена Мариго
Просмотр публикаций автора
Вы также можете искать этого автора в PubMed Google Академия
- Франческа Арденти-Морини
Просмотр публикаций автора
Вы также можете искать этого автора в PubMed Google Scholar
- Фабио Виттаделло
Просмотр публикаций автора
Вы также можете искать этого автора в PubMed Google Scholar
- Monica Zuliani
Просмотр публикаций автора
Вы также можете искать этого автора в PubMed Google Академия
- Chiara Giraudo
Посмотреть публикации автора
Вы также можете искать этого автора в PubMed Google Scholar
- Alessandra Meneghel
Просмотр публикаций автора
Вы также можете искать этого автора в PubMed Google Scholar
- Giorgia Martini
Просмотр публикаций автора
Вы также можете искать этого автора в PubMed Google Scholar
Вклады
Зулиан Ф.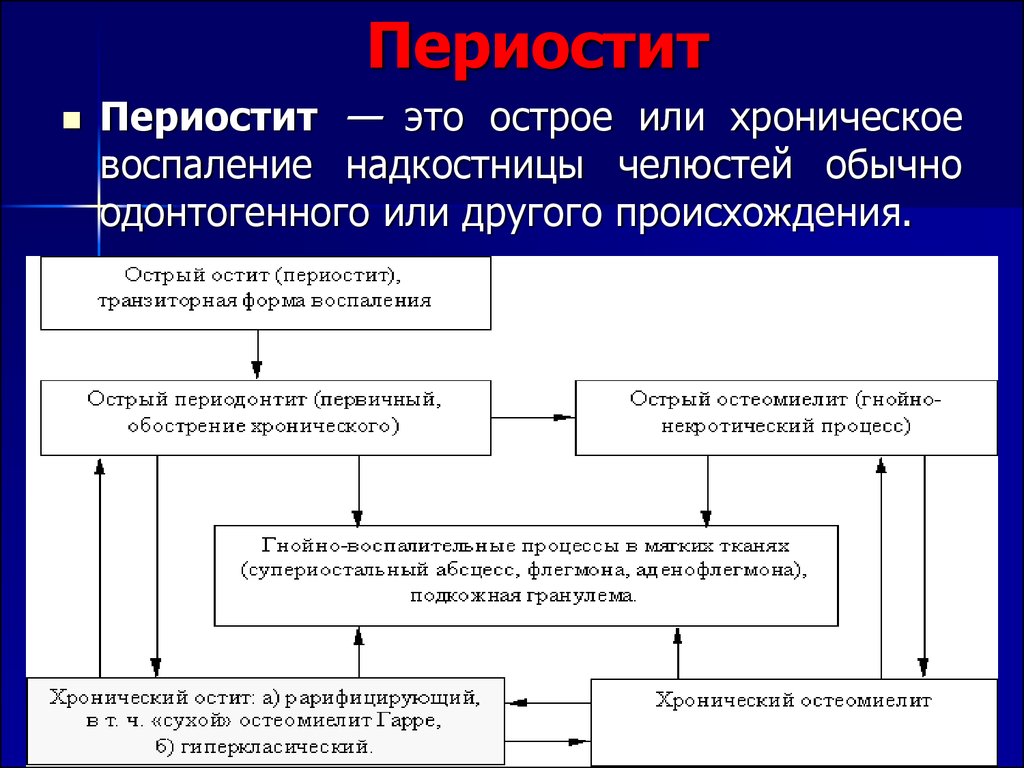 разработал исследование, написал черновик и отредактировал текст. Мариго Э. разработал исследование, написал черновик и отредактировал текст. Арденти-Морини Ф. собрал пациентов и отредактировал текст. Виттаделло Ф. разработал исследование, провел статистический анализ и отредактировал текст. Зулиани М. отредактировал рентгенологические изображения, собрал пациентов и отредактировал текст. Жираудо С. разработал исследование, отредактировал рентгенологические изображения и отредактировал текст. Менегель А. собрал пациентов и отредактировал текст. Мартини Г. собрал пациентов и отредактировал текст.
разработал исследование, написал черновик и отредактировал текст. Мариго Э. разработал исследование, написал черновик и отредактировал текст. Арденти-Морини Ф. собрал пациентов и отредактировал текст. Виттаделло Ф. разработал исследование, провел статистический анализ и отредактировал текст. Зулиани М. отредактировал рентгенологические изображения, собрал пациентов и отредактировал текст. Жираудо С. разработал исследование, отредактировал рентгенологические изображения и отредактировал текст. Менегель А. собрал пациентов и отредактировал текст. Мартини Г. собрал пациентов и отредактировал текст.
Автор, ответственный за переписку
Переписка с Франческо Зулиан.
Декларация этики
Одобрение этики
Одобрение этики не требовалось, поскольку это ретроспективное исследование, в котором все данные пациентов были полностью анонимными.
Согласие на участие
Н/Д.
Согласие на публикацию
Н/Д.
Конкурирующие интересы
Авторы заявляют об отсутствии конкурирующих интересов.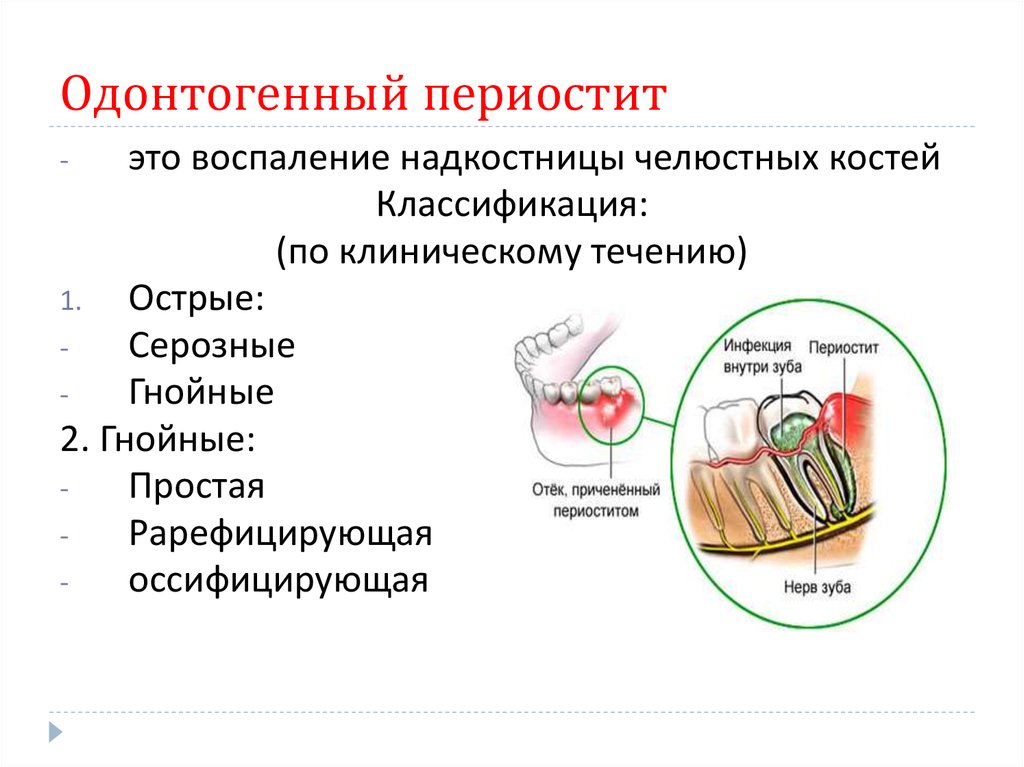
Дополнительная информация
Сообщение Николь Ритц
Примечание издателя
Springer Nature остается нейтральной в отношении юрисдикционных претензий в опубликованных картах и институциональной принадлежности.
Права и разрешения
Открытый доступ Эта статья находится под лицензией Creative Commons Attribution 4.0 International License, которая разрешает использование, совместное использование, адаптацию, распространение и воспроизведение на любом носителе или в любом формате, при условии, что вы укажете соответствующие права на оригинальный автор(ы) и источник, предоставьте ссылку на лицензию Creative Commons и укажите, были ли внесены изменения. Изображения или другие сторонние материалы в этой статье включены в лицензию Creative Commons на статью, если иное не указано в кредитной строке материала. Если материал не включен в лицензию Creative Commons статьи, а ваше предполагаемое использование не разрешено законом или выходит за рамки разрешенного использования, вам необходимо получить разрешение непосредственно от правообладателя.