Остеомиелит – статьи о здоровье
10.11.2022
Остеомиелит — это гнойная инфекция, поражающая костную ткань (остит), окружающую кость надкостницу (периостит) и костный мозг (миелит). Впервые возникший остеомиелит называют острым. В случае длительного течения заболевания с периодами обострения и ремиссии говорят о развитии хронического остеомиелита.
Причины
Остеомиелит развивается в результате попадания бактерий в костную ткань, надкостницу или костный мозг. Инфицирование кости может произойти эндогенным (внутренним) путем, такой остеомиелит принято называть гематогенным.
Гнойное воспаление костей может возникнуть при проникновении микроорганизмов из окружающей среды – это экзогенный остеомиелит.
Симптомы
Клиническая картина обычно характеризуется сверхострым началом болезни с септическими, токсическими симптомами. Температура высокая, у детей старшего возраста остеомиелит начинается ознобом; пульс учащенный, ребенок очень вялый и производит впечатление тяжело больного. В первые дни местные симптомы остеомиелита иногда не выражены, тяжелое общее состояние полностью определяет клиническую картину. Больной обычно жалуется на боли в кости; боль усиливается, пораженная кость становится чувствительной к давлению. Местное покраснение и отек не являются ранними симптомами остеомиелита, но через 2-3 дня от начала при возникновении субпериостального абсцесса эти признаки бросаются в глаза.
В первые дни местные симптомы остеомиелита иногда не выражены, тяжелое общее состояние полностью определяет клиническую картину. Больной обычно жалуется на боли в кости; боль усиливается, пораженная кость становится чувствительной к давлению. Местное покраснение и отек не являются ранними симптомами остеомиелита, но через 2-3 дня от начала при возникновении субпериостального абсцесса эти признаки бросаются в глаза.
При прорыве абсцесса, расположенного под надкостницей, боли уменьшаются и выявляются покраснение, отек, флюктуация.
Диагностика
Помимо оценки клинических проявлений и ручного осмотра применяются лабораторные методы исследования. Общий анализ крови с лейкоцитарной формулой в развернутом виде показывает сдвиг влево. Это означает, что воспаление в организме вызвано бактериальной природой.
Наряду с лабораторными способами используются инструментальные методы обследования:
- Рентгенография– самый распространенный вариант диагностирования остеомиелита.
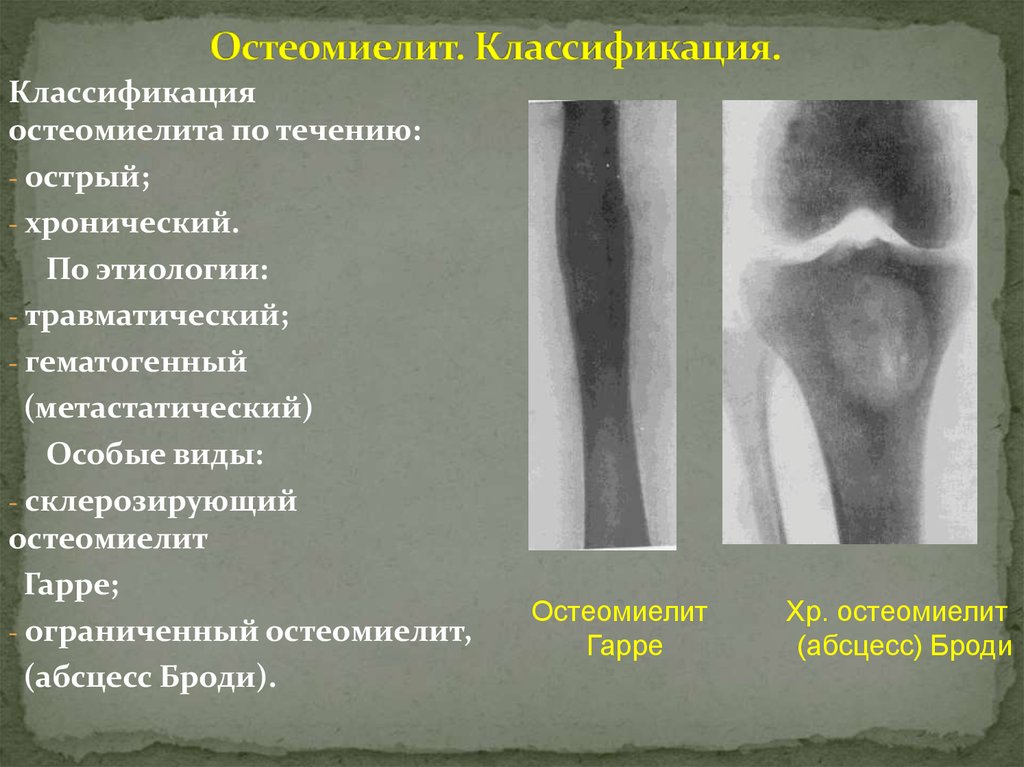 С помощью снимков можно определить локализацию некротических процессов, объем и степень выраженности инфекционного очага. С помощью рентгена можно выявить болезнь на ранних стадиях. По мере роста воспаления изменяется характер изображения на снимках, поэтому время протекания болезни можно обозначить с высокой точностью.
С помощью снимков можно определить локализацию некротических процессов, объем и степень выраженности инфекционного очага. С помощью рентгена можно выявить болезнь на ранних стадиях. По мере роста воспаления изменяется характер изображения на снимках, поэтому время протекания болезни можно обозначить с высокой точностью. - Компьютерная томография – наиболее информативный способ диагностики остеомиелита в любых его проявлениях. С помощью объемных изображений можно получить не только данные о локализации и интенсивности инфекции, но и создать реконструкцию окружающих мышечных тканей и спрогнозировать течение болезни.
Для точного диагноза, который имеет определяющее значение в лечении остеомиелита, необходимо сочетание лабораторных и инструментальных способов исследования.
Лечение
Лечение острого остеомиелита проводится только в стационаре. Проводят массивную антибиотикотерапию с учетом чувствительности микроорганизмов. Обязательным условием успешного лечения острого остеомиелита является дренирование гнойного очага. На ранних стадиях в кости делают трепанационные отверстия с последующим промыванием растворами антибиотиков и протеолитических ферментов.
На ранних стадиях в кости делают трепанационные отверстия с последующим промыванием растворами антибиотиков и протеолитических ферментов.
При гнойных артритах выполняют повторные пункции сустава для удаления гноя и введения антибиотиков, в некоторых случаях показана артротомия. При распространении процесса на мягкие ткани образовавшиеся гнойники вскрывают с последующим открытым промыванием.
В лечении хронического остеомиелита операция показана при наличии остеомиелитических полостей и язв, гнойных свищей, секвестров, ложных суставах, частых рецидивах с интоксикацией, выраженной болью и нарушением функции конечности, малигнизации, нарушении деятельности других органов и систем вследствие хронической гнойной инфекции.
Выполняют некрэктомию – удаление секвестров, грануляций, остеомиелитических полостей вместе с внутренними стенками и иссечение свищей с последующим промывным дренированием. После санации полостей проводят костную пластику.
Записаться на прием можно:
- круглосуточно через Личный кабинет или мобильное приложение «МЕДСИ-ПроМедицина онлайн»,
- ежедневно по тел.
 : +7 (347) 246-30-03 с 7.00 до 22.00 через контакт-центр холдинга.
: +7 (347) 246-30-03 с 7.00 до 22.00 через контакт-центр холдинга. - Или оставьте заявку в специальной форме, оператор свяжется с вами в ближайшее время:
Остеомиелит, описание заболевания на портале Medihost.ru
Остеомиелит – острое инфекционное заболевание, характеризующееся гнойным поражением всех структур кости – костной ткани (остит), надкостницы (периостит), непосредственно костного мозга (периостит). Остеомиелит обычно возникает как острое заболевание, однако может принять хроническую форму.
Причины
Самая главная причина развития остеомиелита – проникновение микроорганизмов в костную ткань и развитие там инфекционного процесса. Инфицирование может произойти за счет гематогенного пути, что характерно для детей грудного и юношеского возраста. Экзогенный остеомиелит развивается в результате попадания микроорганизмов из внешней среды. Пусковым моментом служат открытые переломы костей, огнестрельные раны, операционные вмешательства с нарушением асептики и антисептики.
Еще одна разновидность остеомиелита – контактный остеомиелит, который развивается в результате усугубления и распространения процесса с пораженных мягких тканей на кость.
Основные микроорганизмы, вызывающие остеомиелит – стафило и стрептококки, синегнойная палочка.
Также гематогенный миелит могут вызвать следующие заболевания:
- Ангина (острый тонзиллит)
- Отит (воспаление среднего уха)
- Гнойничковые заболевания кожи, фурункулы, карбункулы
- Панариций
- Скарлатина, корь, пневмония и др
Симптомы остеомиелита
Поскольку остеомиелит на ранних стадиях почти не проявляется никакими симптомами диагностика бывает довольно затруднительна. Основные симптомы можно условно разделить на местную и общую клинику.
К общей клинике можно отнести синдром интоксикации, обусловленный присутствием микроорганизмов в крои. У пациента появляется озноб, повышается температура тела до 40 градусов, развивается тахикардия, недомогание, ломота в теле. Такое состояние можно легко спутать с начинающейся острой респираторной инфекцией. Состояние длится примерно до 5 дней, затем развиваются местные симптомы остеомиелита.
Такое состояние можно легко спутать с начинающейся острой респираторной инфекцией. Состояние длится примерно до 5 дней, затем развиваются местные симптомы остеомиелита.
Пациент предъявляет жалобы на локальную боль в месте поражения, мягкие ткани отекшие и гиперемированные. Подвижность мягких тканей ограничена. Чаще всего остеомиелит развивается в нижних конечностях, реже в верхних. В самых редких случаях происходит поражение ребер, позвоночника, костей стоп и кистей. При движении пораженной конечности появляется резкая болезненность. Экзогенный остеомиелит сопровождается наличием травмы, ожогов, открытого перелома, оперативного вмешательства в анамнезе.
Хронический остеомиелит сопровождается той же симптоматикой, но менее интенсивного характера, также появляются свищи – патологические ходы-каналы, для истечения гноя наружу.
Диагностика остеомиелита
- Лабораторные исследования – общий клинический анализ крови, мочи, анализ крови на глюкозу, на С-реактивный белок
- При наличии свища – посев отделяемого на определение микроорганизмов, определение чувствительности к антибиотикам
- Рентгенологическое исследование
- Компьютерная томография, магнитно-резонансная томография, ультразвуковое исследование, радионуклидная диагностика
Лечение остеомиелита
Всех больных с остеомиелитом госпитализируют в стационар в травматологическое или хирургическое отделение. Дальнейшее лечение таких больных проводится двумя комплексными методами – консервативным и хирургическим.
Дальнейшее лечение таких больных проводится двумя комплексными методами – консервативным и хирургическим.
Консервативный метод включает в себя активную антибактериальную терапию с учетом чувствительности микроорганизма (цефтриаксон, гентамицин, линкомицин). Терапия препаратами проводится долго, до 4х недель. Далее проводится дезинтоксикация, плазмоферез. Назначают иммунотерапию – полиоксидоний и аналогические препараты, пробиотики. Назначаются препараты. Улучшающие циркуляцию крови – трентал, пентоксифиллин. При экзогенном остеомиелите проводят хирургическую обработку раны, антисептические мази и растворы.
Хирургическое лечение заключается в оперативном вмешательстве – производится санация очага воспаления, удаление некротизированных участков, проведение восстановительных операций. При восстановительных операциях проводят устранение дефектов кожи, костей и мягких тканей. Одним из видов восстановительных операций является остеосинтез.
По дате
По оценке
Хронический остеомиелит с пролиферативным периоститом тела нижней челюсти: описание случая и обзор литературы
Обзор
. 2019 май; 101(5):328-332.
2019 май; 101(5):328-332.
doi: 10.1308/rcsann.2019.0021. Epub 2019 11 марта.
Д Лю 1 2 , Дж. Чжан 1 3 , Т Ли 1 2 , К Ли 1 2 , X Лю 1 2
Принадлежности
- 1 Ключевая лаборатория регенерации тканей полости рта провинции Шаньдун, Школа стоматологии Шаньдунского университета, Цзинань, провинция Шаньдун, Китай.

- 2 Кафедра челюстно-лицевой хирургии, Школа стоматологии Шаньдунского университета, Цзинань, провинция Шаньдун, Китай.
- 3 Кафедра ортодонтии, Школа стоматологии, Шаньдунский университет, Цзинань, провинция Шаньдун, Китай.
- PMID: 30855166
- PMCID: PMC6513367
- DOI: 10.1308/rcsann.2019.0021
Бесплатная статья ЧВК
Обзор
D Liu et al.
Энн Р. Колл Surg Engl.
2019 май.
Бесплатная статья ЧВК
. 2019 май; 101(5):328-332.
doi: 10.1308/rcsann.2019.0021. Epub 2019 11 марта.
Авторы
Д Лю 1 2 , Дж. Чжан 1 3 , Т Ли 1 2 , К Ли 1 2 , X Лю 1 2 , Дж. Чжэн 1 2 , Z Вс 1 2 , X Ван 1 2
Принадлежности
-
1 Ключевая лаборатория регенерации тканей полости рта провинции Шаньдун, Школа стоматологии Шаньдунского университета, Цзинань, провинция Шаньдун, Китай.

- 2 Кафедра челюстно-лицевой хирургии, Школа стоматологии Шаньдунского университета, Цзинань, провинция Шаньдун, Китай.
- 3 Кафедра ортодонтии, Школа стоматологии, Шаньдунский университет, Цзинань, провинция Шаньдун, Китай.
- PMID: 30855166
- PMCID: PMC6513367
- DOI: 10.1308/rcsann.2019.0021
Абстрактный
Хронический остеомиелит с пролиферативным периоститом — редкая форма остеомиелита, характеризующаяся новообразованием кости с периостальной реакцией. Он также традиционно известен как остеомиелит Гарре. Распространенными источниками инфекции челюсти являются кариес зубов, связанный с периапикальным периодонтитом, пародонтитом, переломами и неодонтогенными инфекциями. Хронический остеомиелит с пролиферативным периоститом в основном проявляется у молодых пациентов. Здесь мы представляем случай 12-летнего пациента с хроническим остеомиелитом с пролиферативным периоститом без окончательного источника инфекции, такого как перикоронит, кариес и пародонтит. Терапевтические мероприятия включали хирургическую обработку и антибиотикотерапию. Ремиссия заболевания и нормальная симметричная морфология лица наблюдались через шесть месяцев наблюдения.
Он также традиционно известен как остеомиелит Гарре. Распространенными источниками инфекции челюсти являются кариес зубов, связанный с периапикальным периодонтитом, пародонтитом, переломами и неодонтогенными инфекциями. Хронический остеомиелит с пролиферативным периоститом в основном проявляется у молодых пациентов. Здесь мы представляем случай 12-летнего пациента с хроническим остеомиелитом с пролиферативным периоститом без окончательного источника инфекции, такого как перикоронит, кариес и пародонтит. Терапевтические мероприятия включали хирургическую обработку и антибиотикотерапию. Ремиссия заболевания и нормальная симметричная морфология лица наблюдались через шесть месяцев наблюдения.
Ключевые слова: Гарре; мандибулярный; Остеомиелит; Периостит.
Цифры
Рисунок 1
Клинические фотографии. (а) Отек…
(а) Отек…
Рисунок 1
Клинические фотографии. (а) Отек левой нижнечелюстной области от подбородка до…
фигура 1Клинические фотографии. (а) Отек левой нижнечелюстной области от подбородка до нижнечелюстного угла. (б) Боковой вид.
Рисунок 2
Поражение конусо-лучевое вычислено…
Рисунок 2
Поражение конусно-лучевой компьютерной томографии трехмерной реконструкции изображений. Изображение спереди: (а)…
фигура 2 Поражение конусно-лучевой компьютерной томографии трехмерной реконструкции изображений. Изображение спереди: (а) Изображение мягких тканей. (б) Изображение кости. (c) Изображение кости + мягких тканей. Изображение в боковой проекции: (d) изображение мягких тканей. (e) Изображение кости. (f) Изображение кости + мягких тканей.
(б) Изображение кости. (c) Изображение кости + мягких тканей. Изображение в боковой проекции: (d) изображение мягких тканей. (e) Изображение кости. (f) Изображение кости + мягких тканей.
Рисунок 3
Изображения конусно-лучевой компьютерной томографии…
Рисунок 3
Изображения конусно-лучевой компьютерной томографии. Остеолитические и склеротические поражения. (а) Панорамное изображение. (б)…
Рисунок 3Снимки конусно-лучевой компьютерной томографии. Остеолитические и склеротические поражения. (а) Панорамное изображение. (б) Изображение поперечного сечения. (c) Изображение коронарного сечения. (d) Изображение в сагиттальной плоскости.
Рисунок 4
Хирургическое вмешательство, опухоль: (а)…
Рисунок 4
Хирургическое вмешательство, опухоль: а) до операции; б) интраоперационно; и (c) после операции.
Хирургическое вмешательство, опухоль: а) до операции; б) интраоперационно; и (c) после операции.
Рисунок 5
Гистологическое исследование. (а) Костные трабекулы…
Рисунок 5
Гистологическое исследование. (а) Костные трабекулы реактивной кости, расположенные перпендикулярно …
Рисунок 5Гистологическое исследование. ( а ) Костные трабекулы реактивной кости, расположенные перпендикулярно поверхности кости (окраска гематоксилином и эозином, × 40). (б) Плотная фиброзная строма с хроническим воспалением в межтрабекулярном пространстве (окраска гематоксилином и эозином, ×100).
Рисунок 6
Через шесть месяцев наблюдения. Рентгенограмма…
Рентгенограмма…
Рисунок 6
Через шесть месяцев наблюдения. Рентгенологическое изображение, показывающее симметричный контур лица. Изображение спереди: (а)…
Рисунок 6Через шесть месяцев наблюдения. Рентгенологическое изображение, показывающее симметричный контур лица. Изображение спереди: (а) Изображение мягких тканей. (б) Изображение кости. (c) Изображение кости + мягких тканей. Изображение в боковой проекции: (d) изображение мягких тканей. (e) Изображение кости. (f) Изображение кости + мягких тканей.
См. это изображение и информацию об авторских правах в PMC
Похожие статьи
-
Остеомиелит с пролиферативным периоститом: необычный случай.
Тонг А.С., Нг И.
 О., Юнг К.М.
Тонг А.С. и др.
Oral Surg Oral Med Oral Pathol Oral Radiol Endod. 2006 ноябрь;102(5):e14-9. doi: 10.1016/j.tripleo.2006.03.025. Epub 2006, 12 сентября.
Oral Surg Oral Med Oral Pathol Oral Radiol Endod. 2006.
PMID: 17052617
О., Юнг К.М.
Тонг А.С. и др.
Oral Surg Oral Med Oral Pathol Oral Radiol Endod. 2006 ноябрь;102(5):e14-9. doi: 10.1016/j.tripleo.2006.03.025. Epub 2006, 12 сентября.
Oral Surg Oral Med Oral Pathol Oral Radiol Endod. 2006.
PMID: 17052617 -
Центральная гигантоклеточная гранулема нижней челюсти, ассоциированная со склерозирующим остеомиелитом Гарре (оссифицирующий периостит). История болезни.
Толлер МО, Караджа И. Толлер М.О. и соавт. Aust Dent J. 1993 Apr; 38(2):119-24. doi: 10.1111/j.1834-7819.1993.tb05473.x. Ост Дент Дж. 1993. PMID: 8494507
-
Хронический гнойный остеомиелит с пролиферативным периоститом, связанным с полностью пораженным зачатком третьего моляра: отчет о двух случаях.
Пак Дж, Мён Х.
 Парк Дж. и др.
J Korean Assoc Oral Maxillofac Surg. 2016 авг; 42(4):215-20. doi: 10.5125/jkaoms.2016.42.4.215. Epub 2016 24 августа.
J Korean Assoc Oral Maxillofac Surg. 2016.
PMID: 27595089
Бесплатная статья ЧВК.
Парк Дж. и др.
J Korean Assoc Oral Maxillofac Surg. 2016 авг; 42(4):215-20. doi: 10.5125/jkaoms.2016.42.4.215. Epub 2016 24 августа.
J Korean Assoc Oral Maxillofac Surg. 2016.
PMID: 27595089
Бесплатная статья ЧВК. -
Хронический негнойный остеомиелит нижней челюсти с пролиферативным периоститом: обзор.
Тайхи И., Радой Л. Тайхи I и др. Квинтэссенция Инт. 2018;49(3): 219-226. дои: 10.3290/j.qi.a39747. Квинтэссенция Инт. 2018. PMID: 29399678 Обзор.
-
Оссифицирующий периостит, возникающий в нижнечелюстной кости у молодого пациента: отчет о необычном случае и обзор литературы.
Фукуда М., Иноуэ К., Сакашита Х. Фукуда М. и др. J Oral Maxillofac Surg. 2017 сен;75(9):1834.e1-1834.e8.
 doi: 10.1016/j.joms.2017.04.015. Epub 2017 26 апр.
J Oral Maxillofac Surg. 2017.
PMID: 28527295
Обзор.
doi: 10.1016/j.joms.2017.04.015. Epub 2017 26 апр.
J Oral Maxillofac Surg. 2017.
PMID: 28527295
Обзор.
Посмотреть все похожие статьи
Цитируется
-
Диагностика и методы лечения остеомиелита.
Джа Й, Чаудхари К. Джа И и др. Куреус. 2022 26 октября; 14 (10): e30713. doi: 10.7759/cureus.30713. Электронная коллекция 2022 окт. Куреус. 2022. PMID: 36439590 Бесплатная статья ЧВК. Обзор.
-
Рецидивирующий остеомиелит с пролиферативным периоститом после сегментарной резекции и реконструкции нижней челюсти: клинический случай.
Маурер М., Готсаунер Дж.М., Мамилос А., Рейхерт Т.Е., Эттл Т. Маурер М. и соавт. Оральный челюстно-лицевой хирург.
 17 марта 2022 г. doi: 10.1007/s10006-022-01051-4. Онлайн перед печатью.
Оральный челюстно-лицевой хирург. 2022.
PMID: 35296946
17 марта 2022 г. doi: 10.1007/s10006-022-01051-4. Онлайн перед печатью.
Оральный челюстно-лицевой хирург. 2022.
PMID: 35296946 -
Рентгенологическая оценка периостальных реакций челюстей: ретроспективное КЛКТ-исследование.
Юнсал Г., Солук-Теккешин М., Бекташ-Кайхан К., Озджан И. Юнсал Г. и соавт. Оральный радиол. 2022 Октябрь; 38 (4): 497-508. doi: 10.1007/s11282-021-00580-0. Epub 2022 31 января. Оральный радиол. 2022. PMID: 35098398
-
Marein предотвратил индуцированный ЛПС остеокластогенез, регулируя путь NF-κB in vitro.
Ли И, Чжан Дж, Ян С, Чен Ц, Сян С, Чжан Ц, Ван С, Цзян К. Ли Ю и др. J Microbiol Biotechnol. 2022 28 февраля; 32 (2): 141-148. doi: 10.4014/jmb.2109.09033. J Microbiol Biotechnol.
 2022.
PMID: 35001005
Бесплатная статья ЧВК.
2022.
PMID: 35001005
Бесплатная статья ЧВК. -
Ортодонтический подход к склерозирующему остеомиелиту нижней челюсти Гарре.
Барбур И., Бран С., Бачут М., Арменцеа Г., Агиоргиесей А.И., Сучу Т.С., Барбур А.М., Оприс Х., Бачут Г., Дину К. Барбур I и др. Общественное здравоохранение Int J Environ Res. 2021 18 марта; 18 (6): 3159. дои: 10.3390/ijerph28063159. Общественное здравоохранение Int J Environ Res. 2021. PMID: 33803857 Бесплатная статья ЧВК.
Просмотреть все статьи «Цитируется по»
Типы публикаций
термины MeSH
Рецидивирующий остеомиелит с пролиферативным периоститом после сегментарной резекции и реконструкции нижней челюсти: клинический случай
Abstract
50-летний пациент с двухлетним анамнезом хронического остеомиелита тела левой нижней челюсти.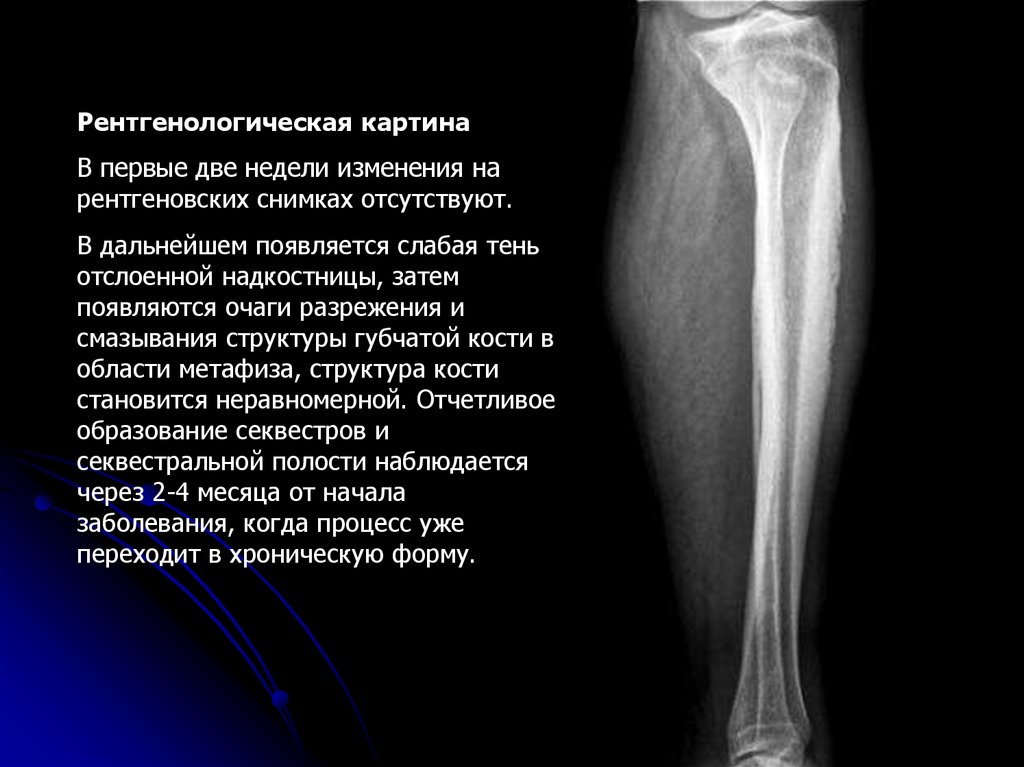 Проведена широкая сегментарная резекция левой половины нижней челюсти и реконструкция свободным васкуляризированным малоберцовым трансплантатом. Через шесть месяцев после операции пациент вернулся с болью, отеком и мотыльковыми поражениями трансплантата в сочетании с образованием аппозиционной кости, окружающей окостеневшую малоберцовую кость. Рентгенологическое и гистологическое исследование привело к диагнозу рецидивирующего остеомиелита с пролиферативным периоститом, поражающим резецированную и реконструированную нижнюю челюсть. Применение ибандроната приводило к значительному уменьшению симптоматики.
Проведена широкая сегментарная резекция левой половины нижней челюсти и реконструкция свободным васкуляризированным малоберцовым трансплантатом. Через шесть месяцев после операции пациент вернулся с болью, отеком и мотыльковыми поражениями трансплантата в сочетании с образованием аппозиционной кости, окружающей окостеневшую малоберцовую кость. Рентгенологическое и гистологическое исследование привело к диагнозу рецидивирующего остеомиелита с пролиферативным периоститом, поражающим резецированную и реконструированную нижнюю челюсть. Применение ибандроната приводило к значительному уменьшению симптоматики.
Введение
Хронический остеомиелит с пролиферативным периоститом (COMPP) или оссифицирующий периостит описывает редкий хронический остеомиелит с ассоциированным новообразованием периостальной кости. Заболевание традиционно известно как остеомиелит Гарре. Обычно это происходит в теле нижней челюсти у детей и подростков, вероятно, из-за более высокой активности периостальных остеобластов [1, 2]. Этиологически низковирулентные инфекции, такие как кариес зубов, периапикальные поражения, а также оставшиеся зубные зачатки, приводят к наложению незрелых витальных слоев кости за пределы ранее существовавшего кортикального слоя [2, 3]. Рентгеноконтрастное расслоение наблюдается параллельно поверхности кортикального слоя кости [2].
Этиологически низковирулентные инфекции, такие как кариес зубов, периапикальные поражения, а также оставшиеся зубные зачатки, приводят к наложению незрелых витальных слоев кости за пределы ранее существовавшего кортикального слоя [2, 3]. Рентгеноконтрастное расслоение наблюдается параллельно поверхности кортикального слоя кости [2].
Ниже мы представляем атипичный случай рецидивирующего хронического остеомиелита с нечетким новообразованием периостальной кости после широкой сегментарной резекции нижней челюсти и реконструкции васкуляризированным костным трансплантатом из малоберцовой кости у взрослого пациента.
История болезни
В феврале 2020 года у 50-летней женщины в течение двух лет наблюдались перемежающиеся болезненные отеки, асимметрия лица, цервикальный свищ и костное увеличение тела левой нижней челюсти. Она также сообщила о парестезии левого нижнего альвеолярного нерва. Повторная пероральная антибактериальная терапия приводила к кратковременному облегчению симптомов, которые всегда возвращались после прекращения приема антибиотиков. Что касается зубов, то был разрушен левый второй премоляр нижней челюсти, который был удален alio loco. В марте 2020 г. проведена компьютерная томография, на которой выявлено диффузное увеличение тела левой нижней челюсти на протяжении 9см с максимальной шириной 2,1 см и ослаблением костного мозга (рис. 1). Анализ крови показал нормальное общее количество лейкоцитов 8,74/нл и слегка повышенный уровень С-реактивного белка 8,0 мг/л. Левые нижнечелюстные моляры были удалены из-за запущенного периодонтита, и была проведена биопсия трепановым бором для получения образца измененной нижнечелюстной кости. При гистологическом исследовании можно было наблюдать хроническое воспаление с фиброзом костного мозга и избыточным костеобразованием. После обсуждения рентгенологических и гистологических результатов с пациентом было принято терапевтическое решение о субтотальной гемимандибулэктомии слева, за исключением мыщелкового отростка, который не был затронут воспалением. Другой причиной сохранения мыщелка было то, что 3D-планирование выявило укорочение малоберцового сосуда для контралатерального анастомоза при удлинении малоберцовой кости в область мыщелка.
Что касается зубов, то был разрушен левый второй премоляр нижней челюсти, который был удален alio loco. В марте 2020 г. проведена компьютерная томография, на которой выявлено диффузное увеличение тела левой нижней челюсти на протяжении 9см с максимальной шириной 2,1 см и ослаблением костного мозга (рис. 1). Анализ крови показал нормальное общее количество лейкоцитов 8,74/нл и слегка повышенный уровень С-реактивного белка 8,0 мг/л. Левые нижнечелюстные моляры были удалены из-за запущенного периодонтита, и была проведена биопсия трепановым бором для получения образца измененной нижнечелюстной кости. При гистологическом исследовании можно было наблюдать хроническое воспаление с фиброзом костного мозга и избыточным костеобразованием. После обсуждения рентгенологических и гистологических результатов с пациентом было принято терапевтическое решение о субтотальной гемимандибулэктомии слева, за исключением мыщелкового отростка, который не был затронут воспалением. Другой причиной сохранения мыщелка было то, что 3D-планирование выявило укорочение малоберцового сосуда для контралатерального анастомоза при удлинении малоберцовой кости в область мыщелка.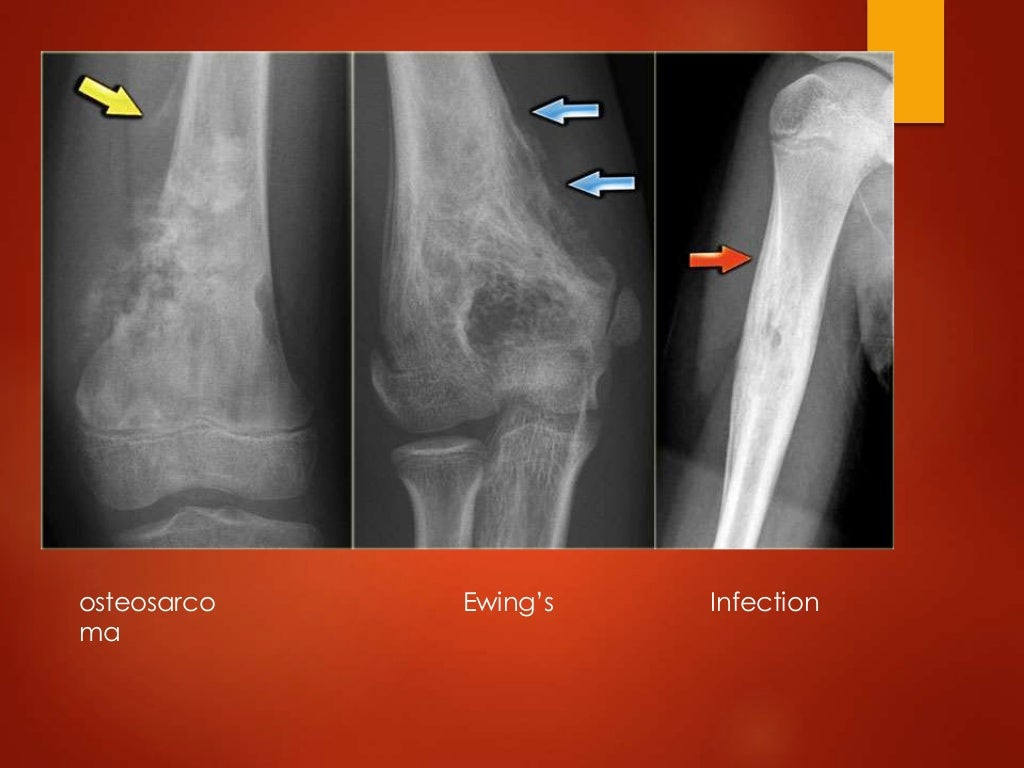 Резекция была выполнена в июне 2020 года, и нижняя челюсть была реконструирована с помощью запланированного свободного васкуляризированного трансплантата малоберцовой кости CADCAM с правой стороны (рис. 2). Кожную пластину малоберцовой кости помещали экстраорально для поднижнечелюстного охвата иссеченной фистулы и для мониторинга лоскута. Оперативное вмешательство и течение послеоперационного периода протекали гладко. Гистологическая оценка резецированной части нижней челюсти показала реактивное новообразование поднадкостничной кости с многочисленными неровными линиями костного матрикса. В новообразованной кости трабекулы расположены почти параллельно друг другу. Можно было обнаружить активацию зон остеобластов вдоль костных трабекул, а также фиброваскулярную строму в костных структурах со скудным хроническим воспалительным инфильтратом (рис. 3). На поверхности новообразованных трабекул можно было наблюдать избыток остеоида, вполне совместимый с остеомиелитом на фоне пролиферативного периостита [4].
Резекция была выполнена в июне 2020 года, и нижняя челюсть была реконструирована с помощью запланированного свободного васкуляризированного трансплантата малоберцовой кости CADCAM с правой стороны (рис. 2). Кожную пластину малоберцовой кости помещали экстраорально для поднижнечелюстного охвата иссеченной фистулы и для мониторинга лоскута. Оперативное вмешательство и течение послеоперационного периода протекали гладко. Гистологическая оценка резецированной части нижней челюсти показала реактивное новообразование поднадкостничной кости с многочисленными неровными линиями костного матрикса. В новообразованной кости трабекулы расположены почти параллельно друг другу. Можно было обнаружить активацию зон остеобластов вдоль костных трабекул, а также фиброваскулярную строму в костных структурах со скудным хроническим воспалительным инфильтратом (рис. 3). На поверхности новообразованных трабекул можно было наблюдать избыток остеоида, вполне совместимый с остеомиелитом на фоне пролиферативного периостита [4]. Немедленная послеоперационная компьютерная томография показала реконструкцию, как и планировалось. Пациент быстро выздоровел без каких-либо осложнений и был выписан через 10 дней после операции. Окклюзия была идеальной, максимальное открывание рта составляло 3,5 см (рис. 4). На дискомфорт при последующем наблюдении пациентка не жаловалась.
Немедленная послеоперационная компьютерная томография показала реконструкцию, как и планировалось. Пациент быстро выздоровел без каких-либо осложнений и был выписан через 10 дней после операции. Окклюзия была идеальной, максимальное открывание рта составляло 3,5 см (рис. 4). На дискомфорт при последующем наблюдении пациентка не жаловалась.
Исходная ситуация на панорамной рентгенограмме ( A ) и КТ ( B ). Растяжение и деформация левой половины нижней челюсти со склерозом губчатой кости и остеолитическими поражениями, распространяющимися от области правого премоляра до заднего края ветви (стрелки)
Изображение в натуральную величину
Рис. лоскут малоберцовой кости. A Трансплантат малоберцовой кости, разработанный с помощью CADCAM. Б Интраоперационный трансплантат малоберцовой кости с 4 сегментами. C Послеоперационная панорамная рентгенограммаПолноразмерное изображение
Рис. 3
3 Гистологические данные. a Поднадкостничная «новая» кость, показывающая реактивное формирование тканой кости с костными трабекулами, расположенными почти параллельно друг другу, обратите внимание на скудный воспалительный инфильтрат в фиброваскулярной строме (*) (окраска HE, × 60). b Активация остеобластов вдоль костных трабекул (стрелка), (окрашивание HE, × 250). c Множество неровных и не параллельных линий кости в результате быстрого образования неровной кости (стрелки) (окраска по Гимзе, × 360). d Увеличение остеоида (поверхность трабекулярной кости красно-оранжевого цвета) и неровные линии кости (поляризованное окрашивание Sirius, × 20)
Изображение в натуральную величину
Рис. 4 Через шесть месяцев после операции у нее развился массивный отек реконструированной левой нижней челюсти. При клиническом осмотре свищей не выявлено ни интра-, ни экстраорально. Панорамная рентгенограмма и еще одна компьютерная томография показали новое формирование аппозиционной кости как с язычной, так и с щечной стороны вокруг трансплантата малоберцовой кости, распространяющееся далее на оставшуюся нижнечелюстную кость.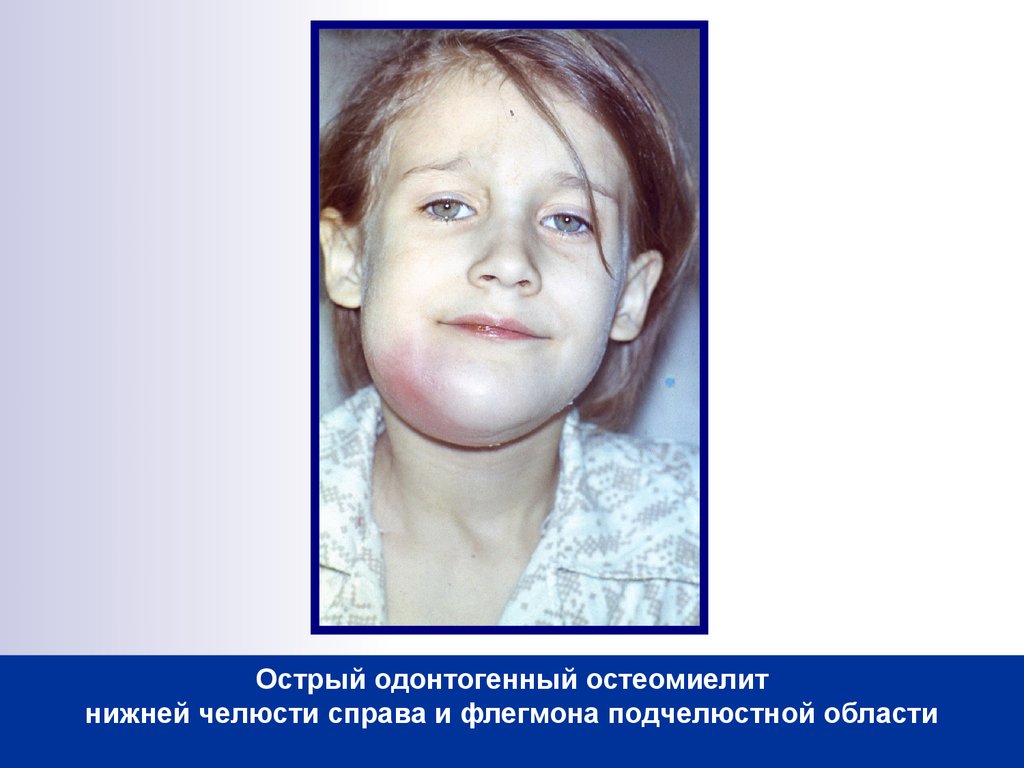 Сам трансплантат малоберцовой кости был широко окостенел между сегментами и по направлению к нижнечелюстной кости. Тем не менее, он представлял собой повреждения молью, подобные поражениям, указывающие на повторное заражение, вызванное рецидивом первоначального остеомиелита. ОФЭКТ показала активацию воспаления в левой нижнечелюстной области (рис. 5). Дальнейших активаций по всему телу, указывающих на системное ревматическое заболевание, не наблюдалось. Однако анализ крови показал только легкий лейкоцитоз (12,5 клеток/нл) и умеренное повышение С-реактивного белка (19).0,5 мг/л). При гистологическом исследовании пункционной биопсии ретромолярной области малоберцового трансплантата выявлен рецидив известного хронического остеомиелита пациента. Микробиотическое исследование не выявило бактерий ни в культуре, ни в ПЦР-анализе. Ибандронат (Бондронат® 6 мг, Kohlpharma GmbH, Мерциг, Германия) в виде однократной дозы вводили в рамках исследования не по прямому назначению. Спустя три месяца пациент больше не жаловался на дискомфорт.
Сам трансплантат малоберцовой кости был широко окостенел между сегментами и по направлению к нижнечелюстной кости. Тем не менее, он представлял собой повреждения молью, подобные поражениям, указывающие на повторное заражение, вызванное рецидивом первоначального остеомиелита. ОФЭКТ показала активацию воспаления в левой нижнечелюстной области (рис. 5). Дальнейших активаций по всему телу, указывающих на системное ревматическое заболевание, не наблюдалось. Однако анализ крови показал только легкий лейкоцитоз (12,5 клеток/нл) и умеренное повышение С-реактивного белка (19).0,5 мг/л). При гистологическом исследовании пункционной биопсии ретромолярной области малоберцового трансплантата выявлен рецидив известного хронического остеомиелита пациента. Микробиотическое исследование не выявило бактерий ни в культуре, ни в ПЦР-анализе. Ибандронат (Бондронат® 6 мг, Kohlpharma GmbH, Мерциг, Германия) в виде однократной дозы вводили в рамках исследования не по прямому назначению. Спустя три месяца пациент больше не жаловался на дискомфорт. Боль и отек заметно уменьшились; больше признаков воспаления не обнаружено. Лейкоциты (7,7 клеток/нл) и уровни СРБ (0,9мг/л) были нормализованы. Конусно-лучевая томография показала уменьшение поражений, подобных повреждениям моли, и стабильную ситуацию в отношении периостального новообразования кости (рис. 6А). В дальнейшем у больной признаков воспаления больше не было, констатировало субъективное самочувствие. Еще через 3 месяца мы провели частичное удаление материала остеосинтеза и установку дентальных имплантатов (рис. 6Б). В рамках операции были взяты биопсии малоберцовой кости и надкостницы. Оба образца показали живую кость с небольшим фиброзом периостальной соединительной ткани (рис. 7). Через девять месяцев после применения ибандроната больной больше не жаловался на боль, отек и другие неприятные ощущения. Начата ортопедическая реабилитация.
Боль и отек заметно уменьшились; больше признаков воспаления не обнаружено. Лейкоциты (7,7 клеток/нл) и уровни СРБ (0,9мг/л) были нормализованы. Конусно-лучевая томография показала уменьшение поражений, подобных повреждениям моли, и стабильную ситуацию в отношении периостального новообразования кости (рис. 6А). В дальнейшем у больной признаков воспаления больше не было, констатировало субъективное самочувствие. Еще через 3 месяца мы провели частичное удаление материала остеосинтеза и установку дентальных имплантатов (рис. 6Б). В рамках операции были взяты биопсии малоберцовой кости и надкостницы. Оба образца показали живую кость с небольшим фиброзом периостальной соединительной ткани (рис. 7). Через девять месяцев после применения ибандроната больной больше не жаловался на боль, отек и другие неприятные ощущения. Начата ортопедическая реабилитация.
Визуализация через 6 месяцев после операции. КТ в 3D-реконструкции: пролиферативный периостит проявляется в виде нового слоя кости, окружающего малоберцовый трансплантат (стрелки).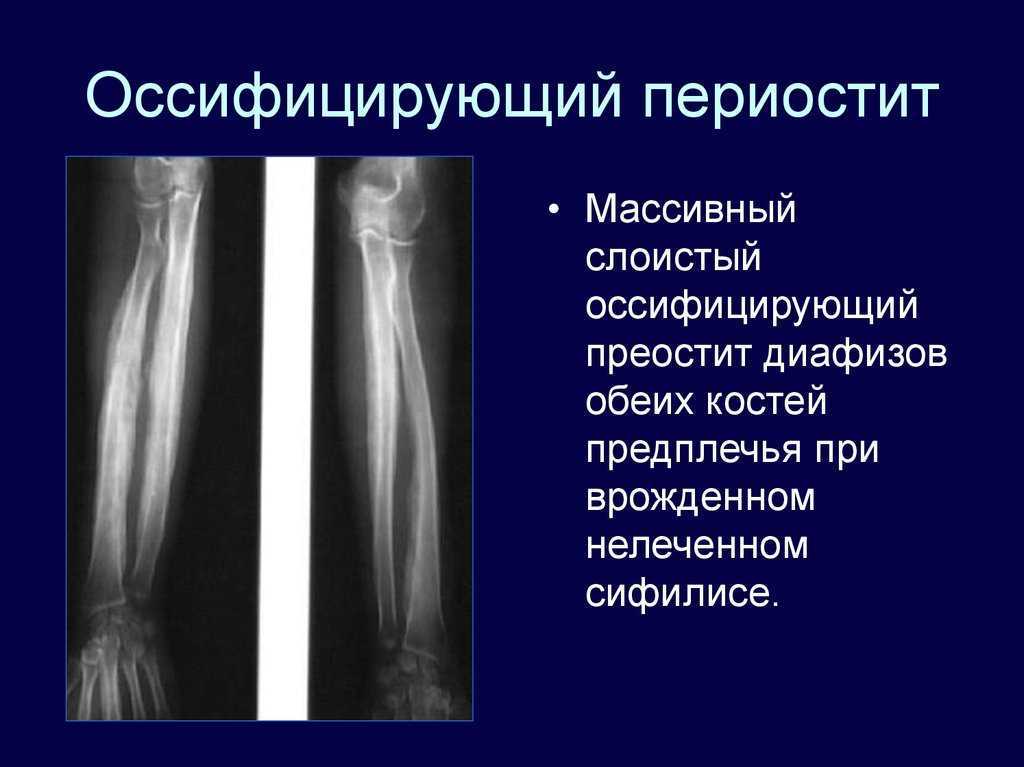 B Аксиальный вид, показывающий широко окостеневший трансплантат малоберцовой кости вместе с остеолизом, похожим на повреждение молью, внутри кости (стрелки). C Сцинтиграфия костей через 6 месяцев после операции: рецидив остеомиелита в левой нижней челюсти (стрелка) без какой-либо дальнейшей активации по всему телу (за исключением места инъекции возле левого локтевого сустава)
B Аксиальный вид, показывающий широко окостеневший трансплантат малоберцовой кости вместе с остеолизом, похожим на повреждение молью, внутри кости (стрелки). C Сцинтиграфия костей через 6 месяцев после операции: рецидив остеомиелита в левой нижней челюсти (стрелка) без какой-либо дальнейшей активации по всему телу (за исключением места инъекции возле левого локтевого сустава)
Изображение в полный размер
Рис. 6Ситуация через 6 месяцев после введения ибандроната. A Конусно-лучевая томография: уменьшение поражения молью в виде поражений и стабильная ситуация относительно пролиферативного периостита. B Интраоперационная ситуация при установке имплантата: аппозиционный слой кости, окружающий малоберцовый имплантат (стрелки)
Изображение в натуральную величину
Рис. 7 Гистологические данные после применения ибандроната. А Малоберцовый трансплантат: *витальная кость, x, поднадкостничный фиброз, обратите внимание на скудный лимфоцитарный инфильтрат в результате хронического воспаления (окраска, H. E.). B Сближение язычной кости: витальная компактная кость с признаками ремоделирования и неровными, не параллельными линиями кости (пример——) (окраска, H.E.)
E.). B Сближение язычной кости: витальная компактная кость с признаками ремоделирования и неровными, не параллельными линиями кости (пример——) (окраска, H.E.)
Изображение в натуральную величину
Обсуждение
Существует несколько терминов для обозначения хронического остеомиелита с ассоциированным периостальным новообразованием кости: остеомиелит Гарре, оссифицирующий периостит и пролиферативный периостит. Обсуждается образование поднадкостничной кости как реакция надкостницы на воспаление [3].
Сначала у пациента в течение двух лет наблюдался рецидивирующий полусторонний отек нижней челюсти и боль. Возможно, данный случай начался как обычный вторичный хронический остеомиелит, возникший в результате острой инфекции левой нижней челюсти. Внешний вид КТ и панорамная рентгенограмма показали обширные реактивные изменения костного мозга в дополнение к периостальным реакциям. Эта особенность в сочетании с отсутствием или слегка повышенными маркерами воспаления без положительной микробиологической культуры, помимо возраста пациента, также может согласовываться с результатами ювенильного хронического остеомиелита нижней челюсти [5]. Однако периостальная реакция с оссификацией приводит к послойному разрастанию кости, определяемому как поражение «луковой кожуры» или расслоение, что считается характерным признаком пролиферативного периостита [4]. Это согласуется с нашими гистологическими данными (рис. 3). Из-за степени поражения нижней челюсти потребовалась значительная резекция нижней челюсти в сочетании с микрососудистой реконструкцией.
Однако периостальная реакция с оссификацией приводит к послойному разрастанию кости, определяемому как поражение «луковой кожуры» или расслоение, что считается характерным признаком пролиферативного периостита [4]. Это согласуется с нашими гистологическими данными (рис. 3). Из-за степени поражения нижней челюсти потребовалась значительная резекция нижней челюсти в сочетании с микрососудистой реконструкцией.
Уникальным аспектом этого клинического случая является рецидив агрессивного остеомиелита нижней челюсти через 6 месяцев после резекции и реконструкции с наложением массивной новой кости вокруг повреждения молью, похожего на появление малоберцового трансплантата, который сам полностью окостенел. В литературе не описано сопоставимого случая. Чжан и др. сообщили о спонтанной регенерации кости после удаления васкуляризированного малоберцового трансплантата из нижнечелюстного сегментарного дефекта из-за инфекции [6]. Они определили надкостницу как источник остеогенеза и предположили, что инфекция является стимулом для образования новой кости. Внутренний слой надкостницы содержит клетки-предшественники, которые постоянно строят и восстанавливают кость, поэтому он определенно обладает способностью к остеогенезу [7]. Кроме того, инфекция может активировать остеобласты, происходящие из интактной надкостницы [8]. Другие авторы сообщают о подобных случаях спонтанной костной регенерации между культями нижней челюсти после сегментарной резекции [9].]. Конечно, мы не включали надкостницу в резекцию нижней челюсти, так как в этом нет необходимости при доброкачественных поражениях. Поэтому и в нашем случае предполагается, что надкостница является источником моделирования новой кости. Однако, в отличие от других отчетов, нижняя челюсть была резецирована и немедленно реконструирована с помощью васкуляризированной кости. Через 6 месяцев сегменты демонстрировали регулярное заживление, и, тем не менее, сама малоберцовая кость представляла собой повреждения молью, такие как поражения, указывающие на рецидив остеомиелита, поражающего трансплантированную малоберцовую кость, и на диагноз, подобный остеомиелиту с пролиферативным периоститом, который был подтвержден гистологическим исследованием.
Внутренний слой надкостницы содержит клетки-предшественники, которые постоянно строят и восстанавливают кость, поэтому он определенно обладает способностью к остеогенезу [7]. Кроме того, инфекция может активировать остеобласты, происходящие из интактной надкостницы [8]. Другие авторы сообщают о подобных случаях спонтанной костной регенерации между культями нижней челюсти после сегментарной резекции [9].]. Конечно, мы не включали надкостницу в резекцию нижней челюсти, так как в этом нет необходимости при доброкачественных поражениях. Поэтому и в нашем случае предполагается, что надкостница является источником моделирования новой кости. Однако, в отличие от других отчетов, нижняя челюсть была резецирована и немедленно реконструирована с помощью васкуляризированной кости. Через 6 месяцев сегменты демонстрировали регулярное заживление, и, тем не менее, сама малоберцовая кость представляла собой повреждения молью, такие как поражения, указывающие на рецидив остеомиелита, поражающего трансплантированную малоберцовую кость, и на диагноз, подобный остеомиелиту с пролиферативным периоститом, который был подтвержден гистологическим исследованием.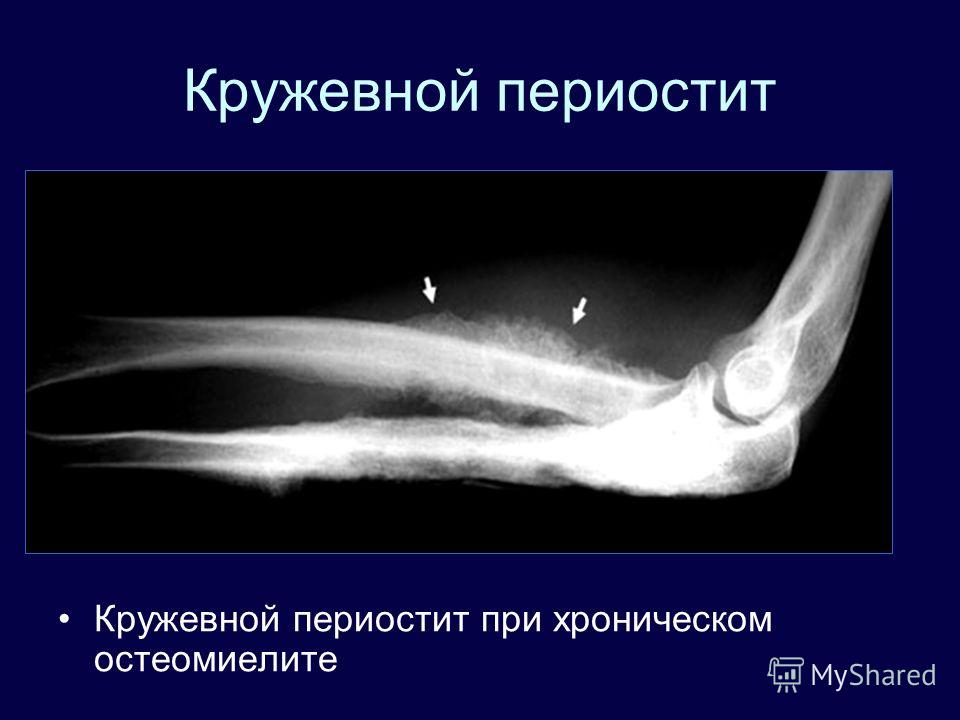 Ретроспективно вторичная реконструкция нижней челюсти после временного аллопластического остеосинтеза могла предотвратить эти остеомиелитические изменения в трансплантированной малоберцовой кости. Однако, насколько нам известно, такое поражение трансплантированной кости ранее никогда не описывалось. Что общего у нашего случая с несколькими другими случаями спонтанной костной регенерации нижней челюсти, так это воспалительные состояния из-за предположительно персистирующего остеомиелита пациента. Известно, что диффузный склерозирующий остеомиелит, конденсирующий остит и пролиферативный периостит приводят к дополнительному костеобразованию за счет определенного очага инфекции [10]. Таким образом, неясно, вызвано ли новообразование кости склонностью оставшейся нижнечелюстной надкостницы к спонтанной регенерации после сегментарной резекции или это пролиферативный периостит, вызванный рецидивом хронического остеомиелита пациента. Средний возраст пациентов, страдающих пролиферативным периоститом, составляет около 13 лет [11].
Ретроспективно вторичная реконструкция нижней челюсти после временного аллопластического остеосинтеза могла предотвратить эти остеомиелитические изменения в трансплантированной малоберцовой кости. Однако, насколько нам известно, такое поражение трансплантированной кости ранее никогда не описывалось. Что общего у нашего случая с несколькими другими случаями спонтанной костной регенерации нижней челюсти, так это воспалительные состояния из-за предположительно персистирующего остеомиелита пациента. Известно, что диффузный склерозирующий остеомиелит, конденсирующий остит и пролиферативный периостит приводят к дополнительному костеобразованию за счет определенного очага инфекции [10]. Таким образом, неясно, вызвано ли новообразование кости склонностью оставшейся нижнечелюстной надкостницы к спонтанной регенерации после сегментарной резекции или это пролиферативный периостит, вызванный рецидивом хронического остеомиелита пациента. Средний возраст пациентов, страдающих пролиферативным периоститом, составляет около 13 лет [11].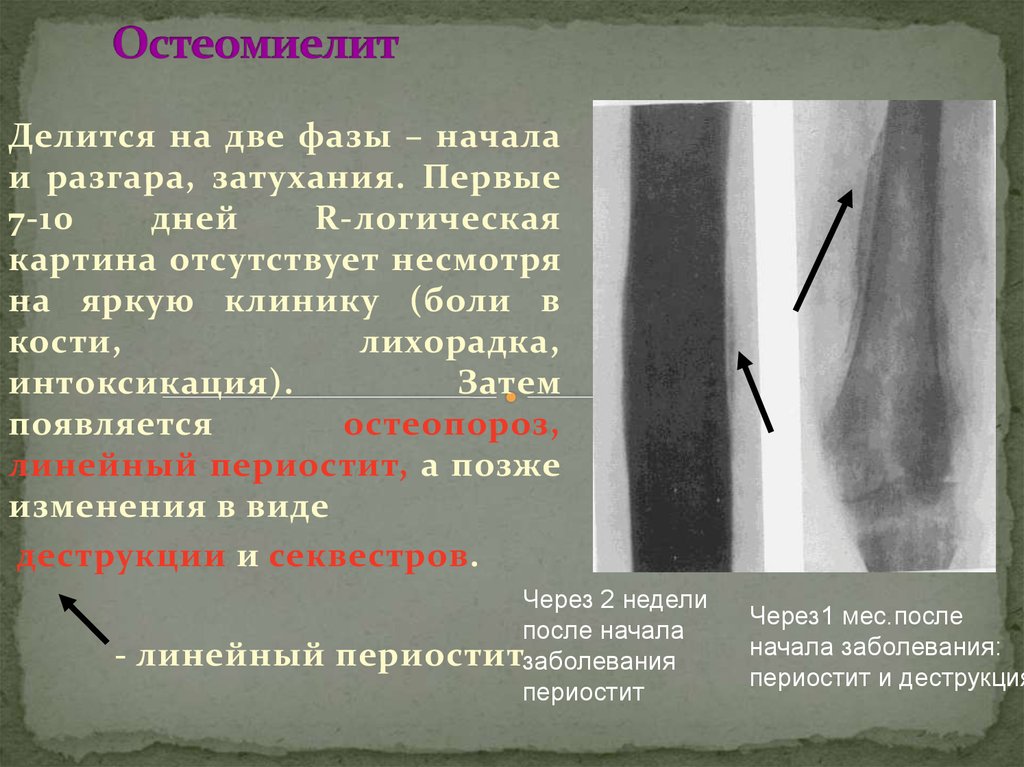 Появление у пожилых пациентов может быть редким, но не невозможным, как мы можем видеть в случае 69-летний пациент [11]. В соответствии с этим у более молодых пациентов обычно наблюдается спонтанная регенерация нижней челюсти после сегментарной резекции [8]. Некоторые авторы предполагают, что увеличение возраста может не означать снижения регенеративного потенциала периостальной кости, и сообщалось о нескольких случаях спонтанной регенерации резецированной нижней челюсти у пациентов более старшего возраста [9]. Таким образом, текущий возраст нашей пациентки 51 год не характерен ни для пролиферативного периостита, ни для спонтанной регенерации нижней челюсти, но не противоречит интерпретации новообразованной кости как того и другого. Тем не менее, форма новой кости, окружающей малоберцовый трансплантат, гистологическое исследование, отек и повреждения, похожие на повреждения молью в малоберцовой кости, указывают на то, что это периостальная реакция в смысле рецидива остеомиелита.
Появление у пожилых пациентов может быть редким, но не невозможным, как мы можем видеть в случае 69-летний пациент [11]. В соответствии с этим у более молодых пациентов обычно наблюдается спонтанная регенерация нижней челюсти после сегментарной резекции [8]. Некоторые авторы предполагают, что увеличение возраста может не означать снижения регенеративного потенциала периостальной кости, и сообщалось о нескольких случаях спонтанной регенерации резецированной нижней челюсти у пациентов более старшего возраста [9]. Таким образом, текущий возраст нашей пациентки 51 год не характерен ни для пролиферативного периостита, ни для спонтанной регенерации нижней челюсти, но не противоречит интерпретации новообразованной кости как того и другого. Тем не менее, форма новой кости, окружающей малоберцовый трансплантат, гистологическое исследование, отек и повреждения, похожие на повреждения молью в малоберцовой кости, указывают на то, что это периостальная реакция в смысле рецидива остеомиелита.
В недавнем прошлом некоторые авторы предложили применение бисфосфонатов, таких как ибандронат, для уменьшения клинических симптомов и снижения активности заболевания при диффузном склерозирующем остеомиелите [12]. Из-за того, что симптомы остеомиелита пациента не поддаются хирургическому лечению, мы начали исследование вне зарегистрированных показаний с применением ибандроната в однократной дозе. Это привело к значительному уменьшению симптоматики. Гистологическое исследование биопсии трансплантата малоберцовой кости и окружающего костного прилегания показало живую кость с персистирующим поднадкостничным фиброзом. Мы полагаем, что ибандронат может облегчить этот рецидив остеомиелита. Важно подчеркнуть, что лечение ибандронатом описано только для случаев небактериального остеомиелита, такого как диффузный склерозирующий остеомиелит [12]. Антирезорбтивная терапия у больных бактериальным или гнойным остеомиелитом челюсти может привести к ухудшению симптомов. Ввиду того, что микробиологическое исследование в нашем случае было отрицательным, мы сочли ибандронат терапевтическим вариантом.
Из-за того, что симптомы остеомиелита пациента не поддаются хирургическому лечению, мы начали исследование вне зарегистрированных показаний с применением ибандроната в однократной дозе. Это привело к значительному уменьшению симптоматики. Гистологическое исследование биопсии трансплантата малоберцовой кости и окружающего костного прилегания показало живую кость с персистирующим поднадкостничным фиброзом. Мы полагаем, что ибандронат может облегчить этот рецидив остеомиелита. Важно подчеркнуть, что лечение ибандронатом описано только для случаев небактериального остеомиелита, такого как диффузный склерозирующий остеомиелит [12]. Антирезорбтивная терапия у больных бактериальным или гнойным остеомиелитом челюсти может привести к ухудшению симптомов. Ввиду того, что микробиологическое исследование в нашем случае было отрицательным, мы сочли ибандронат терапевтическим вариантом.
В заключение, представленный случай рецидивирующего остеомиелита проявляется как пролиферативный периостит, несмотря на возраст пациента, и хотя остеомиелитически разрушенная нижнечелюстная кость как источник инфекции была полностью удалена, что делает этот случай довольно уникальным.
Ссылки
-
Felsberg GJ, Gore RL, Schweitzer ME et al (1990) Склерозирующий остеомиелит Гарре (оссифицирующий периостит). Oral Surg Oral Med Oral Pathol 70: 117–120. https://doi.org/10.1016/0030-4220(90)
-X
Артикул КАС пабмед Google ученый
-
Liu D, Zhang J, Li T et al (2019)Хронический остеомиелит с пролиферативным периоститом тела нижней челюсти: отчет о случае и обзор литературы. Ann R Coll Surg Engl 101: 328–332. https://doi.org/10.1308/rcsann.2019.0021
Статья КАС пабмед ПабМед Центральный Google ученый
-
Tong ACK, Ng IOL, Yeung KMA (2006) Остеомиелит с пролиферативным периоститом: необычный случай. Oral Surg Oral Med Oral Pathol Oral Radiol Endod 102: e14–e19. https://doi.org/10.1016/j.tripleo.2006.03.025
Статья пабмед Google ученый
- «>
Seok H, Kim SG, Song JY (2015)Пролиферативный периостит ветви и мыщелка нижней челюсти: отчет о клиническом случае. J Korean Assoc Oral Maxillofac Surg 41: 198–202. https://doi.org/10.5125/jkaoms.2015.41.4.198
Артикул пабмед ПабМед Центральный Google ученый
-
Heggie AA, Shand JM, Aldred MJ et al (2003)Ювенильный нижнечелюстной хронический остеомиелит: отдельная клиническая форма. Int J Oral Maxillofac Surg 32:459–468
Статья КАС Google ученый
-
Zhang Z, Hu J, Ma J и др. (2015)Спонтанная регенерация кости после удаления трансплантата васкуляризированной малоберцовой кости из нижнечелюстного сегментарного дефекта: клинический случай. Br J Oral Maxillofac Surg 53: 650–651. https://doi.org/10.1016/j.bjoms.2015.04.002
Артикул КАС пабмед Google ученый
- «>
Colnot C, Zhang X, Knothe Tate ML (2012) Текущие представления о регенеративном потенциале надкостницы: молекулярные, клеточные и эндогенные инженерные подходы. J Orthop Res 30: 1869–1878. https://doi.org/10.1002/jor.22181
Статья КАС пабмед ПабМед Центральный Google ученый
-
Ахмад О., Омами Г. (2015) Саморегенерация нижней челюсти после гемимандибулэктомии по поводу амелобластомы: отчет о клиническом случае и обзор литературы. J Maxillofac Oral Surg 14: 245–250. https://doi.org/10.1007/s12663-012-0462-7
Артикул пабмед Google ученый
-
de Villa GH, Chen CT, Chen YR (2003)Спонтанная регенерация кости нижней челюсти у пожилого пациента: отчет о клиническом случае и обзор литературы. Chang Gung Med J 26: 363–369
PubMed Google ученый
- «>
Lee C, Neville BW, Damm DD et al (2008) Оральная и челюстно-лицевая патология, 3-е изд. Elsevier Health Sciences, Лондон
Google ученый
-
Nortjé CJ, Wood RE, Grotepass F (1988) Оссифицирующий периостит против остеомиелита Гарре. Oral Surg Oral Med Oral Pathol 66: 249–260. https://doi.org/10.1016/0030-4220(88)
- -8
Статья пабмед Google ученый
-
Otto S, Troeltzsch M, Burian E et al (2015)Лечение ибандронатом диффузного склерозирующего остеомиелита нижней челюсти: облегчение боли и понимание патогенеза. J Craniomaxillofac Surg 43: 1837–1842. https://doi.org/10.1016/j.jcms.2015.08.028
Артикул пабмед Google ученый
Ссылки на скачивание
Финансирование
Финансирование в открытом доступе организовано и организовано Projekt DEAL.
Информация об авторе
Авторы и организации
-
Отделение челюстно-лицевой хирургии, Университетская клиника Регенсбурга, Franz-Josef-Strauss-Allee 11, 93053, Регенсбург, Германия Райхерт и Тобиас Эттл
-
Институт патологии, Университетская больница Регенсбург, Франц-Джозеф-Страсс-Алли 11, 93053, Регенсбург, Германия
Andreas Mamilos
Authors
- Michael Maill Mail для этого автора в PubMed Google Scholar
- Josef Maximilian Gottsauner
Просмотреть публикации автора
Вы также можете искать этого автора в PubMed Google Академия
- Андреас Мамилос
Просмотр публикаций автора
Вы также можете искать этого автора в PubMed Google Scholar
- Torsten E. Reichert
Просмотр публикаций автора
Вы также можете искать этого автора в PubMed Google Scholar
- Tobias Ettl
Просмотр публикаций автора
Вы также можете искать этого автора в PubMed Google Scholar
Автор, ответственный за переписку
Майкл Морер.
Декларация этики
Утверждение этики
Все процедуры, проведенные в исследованиях с участием людей, соответствовали этическим стандартам институционального и национального исследовательского комитета, а также Хельсинкской декларации 1964 г. и ее более поздним поправкам или сопоставимым этическим стандартам.
Согласие на участие
Получено письменное информированное согласие пациента на участие.
Согласие на публикацию
Было получено письменное информированное согласие пациента на публикацию данного отчета о клиническом случае. Авторы утверждают, что пациент дал информированное согласие на публикацию изображений на рис. 1–7.
Конкурирующие интересы
Авторы заявляют об отсутствии конкурирующих интересов.
Дополнительная информация
Примечание издателя
Springer Nature остается нейтральной в отношении юрисдикционных претензий в опубликованных картах и институциональной принадлежности.
