фото начальной стадии, симптомы, лечение и прогноз
Рак полости рта – это язва, которая длительное время не заживает и быстро увеличивается в размерах. Неоплазия также может иметь вид плотного узелка. Во рту отмечается интенсивное кровообращение, здесь расположена группа лимфатических сосудов, и распространение опухоли во рту происходит быстро. В патологический процесс часто вовлекается сеть кровеносных сосудов головы, головной мозг, дыхательные пути, нервные окончания, что приводит к летальному исходу. В половине случаев онкологии рта поражается язык, что вызывает неоплазию. В этом случае метастазы в соседние органы распространяются очень быстро.
Сущность и разновидности рака ротовой полости
Термин «рак ротовой полости» подразумевает различные злокачественные процессы во рту: появляющиеся на губах новообразования эпителиального происхождения, онкология слизистых оболочек, патологический процесс на дне ротовой полости, опухоли языка.
Этот тип онкологии встречается редко, но отмечается тенденция к росту заболеваемости. Различные виды патологического процесса во рту имеют отличительные особенности. Объединяет эти заболевания то, что при отсутствии своевременного лечения они способны привести к смерти человека. Группы риска по заболеванию составляют пожилые люди, но это не означает, что история болезни не встречается у детей. Недуг чаще проявляется у мужчин.
Заболевание имеет код по МКБ-10 – С06.9 «Неуточнённое злокачественное новообразование рта».
Предраковые состояния
Сегодня нет общего подхода к классификации предраковых состояний. Некоторые авторы понимают под этим термином все заболевания, способные спровоцировать развитие онкологии.
Известны следующие предвестники злокачественной опухоли во рту:
- Лейкоплакия – имеет вид белого ороговевшего пятна во рту, абсолютно безболезненного.
- Эритроплакия – сосудистые очаги во рту;
- Дисплазия – предраковый симптом.
- Папилломатоз и стоматит, возникшие после лучевой терапии.
Стоматит у человека
Сторонники подхода по локализации онкологии полагают, что могут встречаться следующие предраковые состояния:
- Предраковое заболевание слизистой оболочки рта.
- Предраковое заболевание красной каймы губ. К этой группе предраковых состояний относятся такие болезни, как постлучевой хейлит, кератоакантома.
- Предраковое заболевание кожи. К этой группе относятся лучевые и трофические язвы кожи, пигментная ксеродерма, эритроплазия Кейра, мышьяковистый и актинический кератоз, туберкулёзная волчанка, сифилис, глубокий микоз.
Виды рака полости рта
Выделяются разновидности онкологии рта:
- Папиллярный рак ротовой полости – онкология, поражающая горло, расположенная на небе, стенках глотки или язычке с сосочковыми выростами, свисающими вниз. Лечится эта форма рака успешно, не прорастает глубоко в ткани.
- Неоплазия дна полости рта – агрессивная форма онкологии полости рта в виде новообразования. Болезнь сопровождается ярко выраженным болевым синдромом, обильным слюноотделением, ограниченной подвижностью языка, затруднённым проглатыванием пищи. Даёт метастазы в шейные и подчелюстные лимфатические узлы.
- Карцинома щеки – онкология, локализованная в области угла рта по линии смыкания зубов. Проявляется болью при разговоре, глотании, жевании. Причиной патологии является травмирование зубами слизистых оболочек.
- Неоплазия нёба – железистая злокачественная опухоль на твёрдом небе, которая не выходит за пределы слюнных желёз. Проявляется как инкапсулированный безболезненный инфильтрат. Часто сопровождается воспалительными инфекциями. Встречается редко.
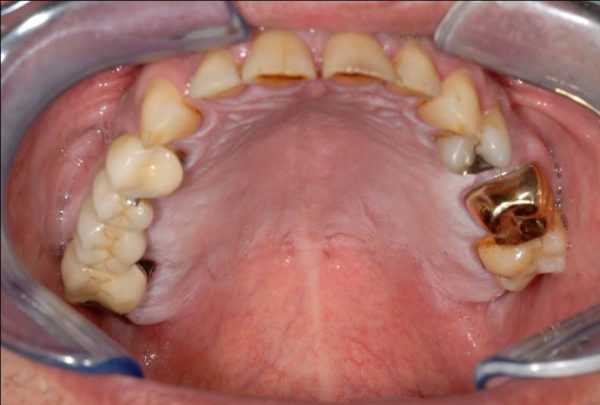
Нёбная неоплазия
- Плоскоклеточный рак – онкология в мягких тканях нёба, вызывающая трудности при проглатывании. Характеризуется ощущением присутствия во рту инородного тела, невнятной речью.
- Ороговевающий плоскоклеточный рак – онкология выглядит как жемчужина. Это самый распространённый рак ротовой полости.
- Неороговевающий плоскоклеточный рак – клетки эпителия мутируют в раковые, но ороговения не происходит.
- Рак десны – злокачественный процесс на поверхностной оболочке нижней десны. Провоцируется стоматологическими проблемами.
- Онкология слизистой оболочки альвеолярных отростков и надгортанника – злокачественная опухоль, на ранних стадиях которой в качестве сопутствующих заболеваний отмечаются стоматит и пародонтоз. Пациентов беспокоит ноющая зубная боль, зубы расшатываются, выпадают, десны опухают. При выпадении зуба из открывшейся лунки начинается кровотечение.
- Неоплазия языка – онкологическое новообразование, размещающееся на его спинке, боковой части языка, снизу или на его корне. Главные его симптомы – сложности жевания и глотания.
- Низкодифференцированный рак ротовой полости – разновидность злокачественного процесса с агрессивным характером, который образуется на стенках глотки или гортани. Трудно обнаружить на ранних стадиях.
- Рак слизистой оболочки полости рта in situ – самая редкая форма опухоли в полости рта.
По критерию роста опухоли выделяются 3 вида онкологии ротовой полости: язвенная, узловатая, папиллярная. При язвенной форме отдельные очаги патологии срастаются вместе, образуя язву, которая разрастается. Дно язвенного образования покрывает неприятный налет. При узловатой форме в полости рта обнаруживается плотный белёсый узел. Папиллярная форма по внешнему виду напоминает бородавки и сопровождается отёком близлежащих тканей.
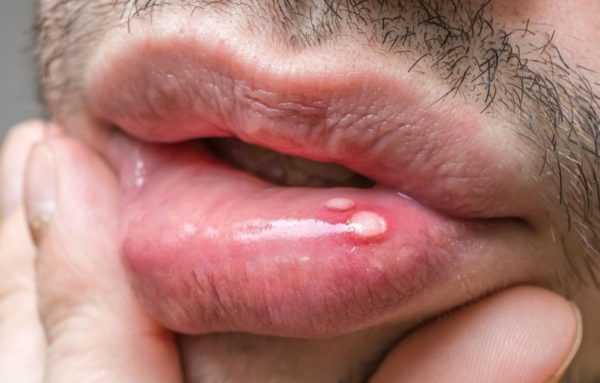
Папиллома рта
Причины развития рака ротовой полости
Развитие рака ротовой полости связано с образом жизни человека: наличием вредных привычек, пренебрежением гигиеническими процедурами полости рта, неправильным питанием, действием неблагоприятных внешних факторов. Распространённые причины рака:
- Табакокурение, употребление жевательного табака, вейп и курение электронных сигарет – это причина развития рака губы.
- Злоупотребление алкоголем.
- Работа, связанная с длительным пребыванием на солнце.
- Работа на производстве с лакокрасочной продукцией, труд на производстве с высокой токсичностью.
- Воздействие радиации.
- Неправильное питание: потребление слишком горячей, острой пищи, пристрастие к приправам, дефицит витамина А.
- Ежедневное использование ополаскивателя для полости рта, в составе которого есть спирт.
- Стоматологические проблемы, связанные с тем, что протезами либо сколами зубов повреждается щека.
- Использование для одного пациента зубных протезов из разных металлов – между ними может возникнуть гальваническое напряжение, способствующее мутированию клеток слизистой рта.
- Наследственность.
- Воздействие вируса папилломы, передающегося при поцелуе.
Людям сложно отказаться от привычного образа жизни, победить алкогольную или никотиновую зависимость. Многие пациенты, избавившиеся от рака, продолжают вести опасный образ жизни. В результате риск вторичной онкологии в других органах крайне ожидаем. При вторичном раке вероятность благоприятного исхода резко снижается.
Симптомы рака ротовой полости
Первые признаки рака ротовой полости обнаруживаются рано самим больным. К ним относятся язвы, трещины, узелки. Часто первые симптомы принимаются пациентами за начало воспалительного процесса. Также больные могут связывать эти боли со стоматологическими проблемами. У больного ухудшается общее состояние: появляется апатия, быстрая утомляемость, снижение качества выполнения трудовой деятельности, снижение массы тела.
Если не предпринято лечение, болезнь прогрессирует, о чём свидетельствует появление боли, отдающей в ухо, висок и голову. Опухоль начинает метастазировать в соседние органы и ткани.

Для неоплазии характерны сопутствующие гнойные и гнилостные инфекции, приводящие к интоксикации организма. Появляется язва на слизистой оболочке, идёт неприятный запах гнили изо рта.
3 и 4 стадия неоплазии характеризуется наличием болевых ощущений. Боль при неоплазии имеет высокодифференцированный характер и разделяется на острую и хроническую. Чем более запущена онкология, тем больше вероятность перехода острой боли в хроническую. Боль при раке ротовой полости бывает первичная и вторичная. Первичная боль подразделяется на соматическую, которая возникает в тех анатомических отделах полости рта, где локализуется онкология; и висцеральную, проявляющуюся болевыми ощущениями во внутренних органах, куда опухоль распространила метастазы.
Вторичные болевые ощущения возникают при длительном периоде соматической и висцеральной боли. Вторичная боль классифицируется по характеру:
- Невропатологическая боль – в мозг от ноцицептивных рецепторов поступает сигнал без видимых на то механических причин. Такое возможно, если источник, повреждающий ткань, уже исчез либо не может вызывать болевые ощущения, но пациент ощущает их. Нервные волокна вследствие длительного напряжения при перенесении болевых ощущений не могут расслабиться, что препятствует их способности передавать импульс в нормальном режиме. Это фантомная боль.
- Психогенная боль возникает в результате влияния вторичной реакции коры головного мозга.
При запущенных случаях онкология становится заметна внешне: деформируется лицо, что обусловлено метастазами опухоли в мышечную и костную ткань. Признаки интоксикации организма усиливаются.
Диагностика рака ротовой полости
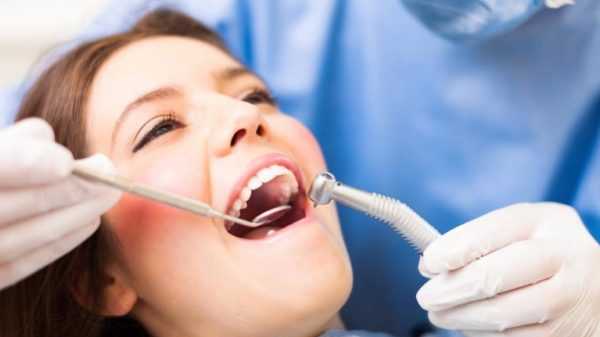
Самообследование является залогом раннего обнаружения рака ротовой полости. Однако на основе лишь самообследования отличить рак от других заболеваний ротовой полости не представляется возможным – больной не может видеть все отделы ротовой полости. Поэтому рекомендуется раз в полгода проходить осмотр стоматолога.
Обнаружить поражения онкологического характера в мягких тканях ротовой полости удаётся с помощью УЗИ. Для уточнения диагноза и определения разновидности рака предлагаются КТ, МРТ, рентгенография.
При условии незамедлительного обращения за медицинской помощью при обнаружении первых признаков онкологии есть вероятность выздоровления. На основании жалоб пациента уже можно предположить наличие онкологии, но это предположение требует подтверждения специальными лабораторными методами:
- Биопсия.
- Рентген скелета лицевой части черепа.
- Методы диагностики распространения метастазов – УЗИ брюшной полости и рентген грудной клетки.
Лечение рака ротовой полости
Необходимо обратиться за медицинской помощью при первых подозрительных симптомах, свидетельствующих о том, что рак начал поражать ткани:
- Если язвочки в ротовой полости долгое время не заживают, а в отдельных местах локализации есть припухлости.
- Наличие безболезненных красных или белых пятен на стенках ротовой полости.
- Болевые ощущения во рту.
- Ощущение онемения определённой части в ротовой полости, снижение чувствительности в ней.
- Ощущение присутствия инородного тела во рту, осложнения при глотании, жевании, нарушения словопроизношения по причине изменения подвижности языка.
- Кровотечение неустановленного генеза.
- Ограниченная подвижность языка, губ, нижней челюсти.
В зависимости от стадии рака, может применяться единственный метод лечения (монотерапия) либо комплексная терапия. Для лечения неоплазии в ротовой полости применяются операция, химиотерапия, лучевая терапия, радиоактивное облучение, паллиативная терапия, брахитерапия.
Залогом успешности любого из перечисленных методов лечения неоплазии является правильное питание во время лечения. В рационе обязательно должны быть растительные белки и белки животного происхождения. При невозможности самостоятельного питания пациента через рот, ему устанавливают зонд или внутривенно вводятся специальные парентеральные смеси.
Радиоактивная терапия
Если у пациента начальная стадия рака, то эффективно радиоактивное облучение или лучевая терапия с помощью высокоэнергетических рентгеновских лучей. Этот метод лечения хорошо переносится пациентами и практически не имеет побочных эффектов. Достоинством данного метода является то, что при его использовании воздействие на здоровые ткани минимальное. Метод не приводит к деформации лица и не сказывается на функционале речевого аппарата. Но результативен, только если рак ранний и при лечении метастазов в близлежащих лимфатических узлах. Когда рак ротовой полости метастазировал в другие органы, эффективность радиотерапии снижается.
Разновидностью лучевой терапии является брахитерапия. Это метод, предполагающий введение радиоактивных веществ прямо в раковую опухоль. Брахитерапия применяется, когда раком поражена губа или язык. Побочными эффектами при использовании метода является механическое повреждение тканей ротовой полости, а также нарушение гормонального фона в результате повреждения щитовидной железы. Для компенсации нехватки гормонов пациенту необходима консультация эндокринолога.
Радиотерапия может применяться на разных этапах лечения. Лучевая терапия на этапе подготовки к операции является самостоятельным методом, но используется и в послеоперационном лечении в комплексе с другими поддерживающими методами.
Операция
На 3 и 4 стадиях онкологии эффективно лечение посредством хирургического вмешательства. Степень определяется обширностью патологического процесса. В пределах здоровых тканей в ходе операции необходимо удалить опухоль полностью, чтобы рак не начал развиваться снова. При этом неизбежно удаляется часть здоровых тканей.
Распространённым местом метастазирования при неоплазии ротовой полости являются шейные лимфоузлы. При их поражении проводится лимфодиссекция – оперативное удаление шейных лимфатических узлов.
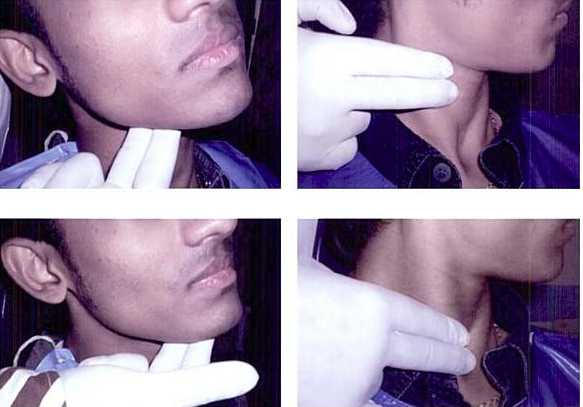
Обследование лимфатических узлов
Если форма неоплазии тяжёлая, хирургическое вмешательство предстоит обширное, сложное, предполагающее удаление части языка и костей челюсти. Восстановление удалённых частей костей лицевого отдела черепа осуществляется посредством имплантации костной ткани из других частей тела. В этих случаях пациент находится в реанимации, а затем в отделении интенсивной терапии.
В ряде случаев оперативного вмешательства при лечении неоплазии применяется микрографическая операция – вид хирургического вмешательства, предполагающий удаление онкоткани послойно. Удалённые слои опухоли анализируются под микроскопом в ходе операции. Ткань удаляется слой за слоем до того момента, пока с помощью микроскопа в ней не будет выявлено ни одной онкоклетки. Эта разновидность операции применяется при лечении рака губ.
Статистика показывает, что частыми последствиями операции являются косметические дефекты, так как полное удаление опухоли связано с иссечением мышц и костных тканей. Компенсировать подобное негативное последствие способна пластическая хирургия. Кроме того, распространённым негативным последствием является повреждение нервов, которое приводит к ограничению подвижности нижней челюсти, языка.
Химиотерапия
Химиотерапия эффективна при любых стадиях раковой опухоли в ротовой полости. Но этот метод позволяет лишь вполовину уменьшить размер онкологии, поэтому он применяется в комплексе с другими методами. При обширном поражении химиотерапия может быть назначена в дооперационный период, чтобы хирургическое вмешательство было меньше. Или же её назначают пациентам после операции для удаления остатков раковых клеток.
Химиотерапия, как и лучевая терапия, имеет много побочных эффектов. После нее часто наблюдается диарея, тошнота и рвота, облысение. Если во время курса химиотерапии больной перенесет ОРВИ, то велика вероятность образования у него иммунодефицита.
Паллиативная терапия
Паллиативная терапия применяется при запущенном злокачественном процессе, когда в результате раковой интоксикации или метастазирования в другие органы пациенту остаётся жить несколько месяцев. Как правило, тяжёлые виды онкологии ротовой полости соответствуют 4 стадии заболевания. На этом этапе в патологический процесс вовлечены многие анатомические отделы ротовой полости. Причём онкология метастазировала в кровеносные сосуды и нервные окончания, распространилась на ближайшие и отдалённые органы.
Эта стадия болезни характеризуется нестерпимой болью, которая мешает больному заниматься делами, спать. Боевые ощущения нарастают, когда человек двигается. Поражённые участки ротовой полости кровоточат. Острая боль возникает в тех тканях и органах, где присутствуют метастазы.
При таком характере и стадии заболевания лечение посредством химиотерапии или радиоактивного облучения будет уже запоздалым. Хирургическое вмешательство не поможет ввиду поражения многих твёрдых и мягких тканей метастазами. На 4 стадии рака врачи облегчают состояние пациента, снимая болевые ощущения и минимизируя побочные эффекты онкологии.
Паллиативная терапия снижает болевой синдром и останавливает кровотечения посредством применения обезболивающих опиатов. Для снятия соматической боли используются обезболивающие препараты пероральной формы, такие как анальгин и его аналоги, Нимесулид, парацетамол, Диклофенак. Для купирования висцеральной боли применяются обезболивающие уколы.
Если онкология прогрессирует, болевые ощущения нарастают, и ненаркотические анальгетики не помогают устранить боль, врач назначает опиоидные анальгетики: Кодеин, Кеторолак, Кетопрофен, Налбуфин и Прегабалин.
При тяжёлых формах онкологии ротовой полости назначаются наркотические препараты, купирующие боль, основное действующее вещество в которых – морфин. Также при сильных хронических болях применяется местная анестезия: сегодня пользуются популярностью обезболивающие пластыри, которые наклеиваются вблизи поражённого онкологией органа.
Профилактика неоплазии и прогноз по заболеванию
Профилактика рака ротовой полости включает шаги:
- Ежегодно проходить медосмотры у стоматолога и онколога.
- Отказаться от вредных привычек, связанных со злоупотреблением алкоголя и никотина.
- Снизить степень травмирования щек зубными протезами или острыми краями зубов.
- Ограничить пребывание на солнце, особенно в часы полуденного зноя.
- Организовать полноценное правильное питание.
- При невозможности оставить работу на вредном производстве необходимо соблюдать правила техники безопасности и использовать индивидуальные средства защиты.
Прогноз по неоплазии
Больные, обратившиеся за помощью врачей в борьбе с онкологией полости рта на ранних стадиях, имеют благополучный прогноз болезни. Если недуг прогрессировал до 3-4 стадии, и лечение оказалось запоздалым, выздоровление наступает лишь в половине случаев, даже при условии, что больной соблюдает клинические рекомендации.
У 80% пациентов с неоплазией языка после прохождения курса радиотерапии не происходит рецидивов на протяжении 5 лет. При онкологии дна ротовой полости и щек у 60% пациентов не наблюдается повторного развития злокачественных опухолей.
В случаях оперативного лечения рака благоприятность прогноза зависит от качества проведения хирургического вмешательства. Если в ходе операции удалены не все раковые клетки, то из них разовьётся вторичная онкология. При вторичных злокачественных процессах в организме прогноз редко благоприятный.
onko.guru
Плоскоклеточный рак полости рта — фото, симптомы, прогноз, лечение
Как развивается плоскоклеточный рак полости рта?
Плоскоклеточный рак полости рта – злокачественное новообразование, формирующееся из перерождённой эпителиальной ткани. Перерождение клеток эпителия начинается постепенно – под воздействием негативных факторов нарушаются обменные и биохимические процессы, приводящие к мутации генов одной или нескольких клеток.
У мутировавших клеток остаются только две функции – рост и бесконтрольное деление. Когда перерожденных клеток становится больше, они образуют опухолевидное образование, характеризующееся инвазивным ростом.
Плоскоклеточный рак слизистой полости рта чаще всего встречается у мужчин, но в последнее время становится все больше онкологических больных женского пола из-за алкоголя и табачного дыма. Но статистика показывает, что современные методы лечения значительно снизили процент смертности от плоскоклеточного рака полости рта.
Причины возникновения
Причины плоскоклеточного рака полости рта это комплекс неблагоприятных факторов биологического, физического и химического происхождения, которые могут влиять на перерождение тканей, как из внешней среды, так и изнутри.
В их число входят:
- Злоупотребление алкогольными напитками.
- Курение или жевание табака.
- Длительное воздействие ультрафиолетовых лучей и ионизирующей радиации.
- Кариозные зубы, неправильная гигиена ротовой полости.
- Некачественные или плохо подогнанные зубные протезы.
- Механические травмы слизистой оболочки.
- Неполноценное питание с низким содержанием овощей и фруктов.
- Регулярное употребление острой, жирной и горячей пищи.
- Угнетение иммунной системы вследствие приема иммунодепрессантов.
Отдельно выделяют патологии, относящиеся к предраковым, повышающим риск перерождения тканей слизистой оболочки в раковые:
- Лейкоплакия.
- Эритроплакия.
- Папилломатоз.
- Эрозии на фоне системной красной волчанки.
- Стоматит, вызванный облучением.
- Гиперкератоз.
- Глубокие микозы.
Во многих случаях, причины плоскоклеточного рака полости рта выявить не удается, так как он может возникнуть у полностью здорового человека, не имеющего вредных привычек. Иногда при тщательной диагностики удается выявить наследственную предрасположенность, вызывающую мутации генов p53 и ras, отвечающих за размножение и деление клеток.
Виды и классификация
Раковая опухоль полости рта подлежит классификации по нескольким критериям: внешнему виду, локализации и клеточной структуре.
По внешнему виду выделяют три формы:
- Узловатая – внешне представляет собой четко ограниченное уплотнение, покрытое неизмененной слизистой оболочкой. Характеризуется стремительным прогрессированием в размерах.
- Язвенная – плоскоклеточный рак слизистой полости рта начинается с небольшого изъявления, перерастающего в глубокую эрозию.
- Папиллярная – опухоль плотной структуры с неровными краями, по форме напоминающая папиллому.
В зависимости от локализации, выделяют следующие виды рака:
- Опухоли щек – злокачественный процесс начинается по линии рта, чаще всего на внутреннем уголке губ.
- Плоскоклеточный рак дна полости рта – новообразование берет свое начало на мышцах донышка, и быстро охватывает слюнные железе и нижнюю часть языка.
- Рак языка – опухоль может формироваться на любом из отделов языка, но чаще всего на боковых поверхностях. Реже встречается плоскоклеточный рак на нижней или верхней поверхности или корня языка.
- Рак альвеолярных отростков – новообразование локализуется на верхней ли нижней челюсти, быстро переходит на десна.
- Опухоль неба – плоскоклеточный рак полости рта, локализующийся на небе, чаще всего развивается из его мягкой части.
Формы по гистологической структуре:
- Высокодифференцированный плоскоклеточный рак полости рта.
- Умеренно дифференцированные плоскоклеточные опухоли.
- Низкодифференцированный рак ротовой полости.
Плоскоклеточный ороговевающий рак полости рта – относится к высокодифференцированным или умереннодифференцированным опухолям, состоящим из ороговевших клеток. Внешне представляет собой четко ограниченное уплотнение, медленно прогрессирующее в размерах. Чем выше степень дифференцировки, тем медленнее развивается опухоль и благоприятнее прогноз.
Низкодифференцированные новообразования ротовой полости сформированы их клеток, не имеющих сходства со здоровыми. Считаются самыми опасными из-за стремительного прогрессирования и раннего распространения метастазов. Обычно выглядят как язвенно-эрозивные повреждения.
Стадии развития
Чтобы подобрать тактику лечения, необходимо учитывать стадию плоскоклеточного рака полости рта, которая зависит от размеров новообразования, вовлечения в злокачественный процесс окружающих тканей, наличия регионарных и отдаленных метастазов.
Стадии заболевания:
- 1 – новообразование не превышает 10 мм. в диаметре, не выходит за пределы слизистого и подслизистого слоя. Лимфатические узлы остаются неизмененными.
- 2А – опухоль не более 20 мм., прорастает не глубже 10 мм. в глубину.
- 2В – небольшое онкообразование до 20 мм. с поражением одного лимфоузла со стороны первичной опухоли.
- 3А – злокачественная опухоль до 30 мм., в диаметре. Лимфатические узлы не вовлечены в злокачественный процесс.
- 3В — появляются регионарные метастазы.
- 4А – раковая опухоль распространяется на костные и мягкие ткани лица, метастазы отсутствуют.
- 4В – независимо от размера опухоли, метастазы поражают регионарные лимфатические узлы, нарушая их подвижность, или появляются вторичные опухоли в отдаленных участках тела.
Как быстро совершается переход из одной стадии плоскоклеточного рака полости рта в другую, зависит от степени дифференциации клеток.
Низкодифференцированные новообразования могут перейти из одной стадии в другую всего за несколько месяцев. Высокодифференцированный плоскоклеточный рак полости рта прогрессирует очень медленно, поэтому при своевременной диагностике имеет достаточно благоприятный исход.
Симптомы и признаки в зависимости от локализации онкоопухоли
В первое время симптомы плоскоклеточного рака полости рта никак себя не проявляют. Единственное, что может заметить пациент – небольшое уплотнение, трещину или язвочку, считая, что это результат воспалительного процесса или повреждения слизистой оболочки.
При прогрессировании болезни появляются более выраженные признаки плоскоклеточного рака полости рта. При увеличении злокачественного очага в размерах появляются болезненные ощущения, изначально охватывающие незначительный участок, затем, усиливаясь, отдают в ухо, висок или челюсть.
Плоскоклеточный рак дна полости рта сопровождается повышенным слюноотделением и припухлостью подчелюстных лимфоузлов. Онкообразование быстро распространяется в глубокие ткани, выделяет метастазы и приводит к появлению прожилок крови в слюне.
Рак щеки на первых стадиях напоминают аптозную язву, поэтому часто остается длительное время без качественного лечения. При увеличении опухоли в размерах дискомфортные и болезненные ощущения, усиливающиеся во время приемов пищи и разговоров. Если злокачественный процесс охватывает жевательные мышцы, появляются трудности при попытке открыть рот.
Плоскоклеточный рак ротовой полости, локализующийся в области альвеолярных отростков, вызывает сильные боли и обильное слюноотделение. Появляются сильные зубные боли, расшатанность зубов, воспаление и кровоточивость десен.
Опухоли неба вызывают боли еще на ранних стадиях болезни. Если рак представлен опухолью, значительно нарушаются функции глотания, затрудняется дыхание, может появиться заложенность носа. Новообразование часто травмируется пищей, отчего присоединяются инфекции, и начинается нагноение.
Плоскоклеточный рак языка чаще всего локализуется на боковых стенках и уже на первой стадии вызывает расстройство речи, жевания и проглатывания пищи. При локализации опухоли на корне языка основной симптом – затрудненное проглатывание пищи. Быстро прорастает в глубокие ткани, распространяясь в глотку и гортань.
Диагностика
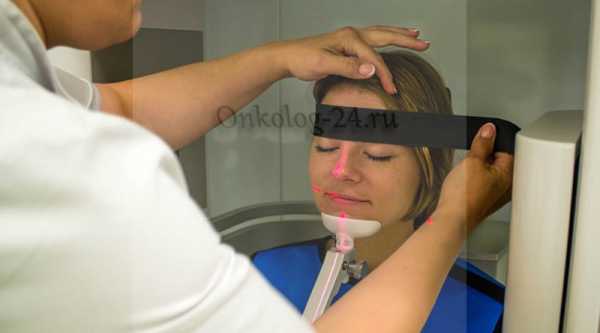
Если появляются симптомы плоскоклеточного рака полости рта, необходимо посетить пародонтолога или стоматолога для первичной диагностики. Врач, проведя визуальный осмотр и заподозрив злокачественный процесс, направит больного на консультацию к онкологу.
Обследования для постановки диагноза:
- Пальпация.
- Рентгенография лицевого скелета.
- Биопсия ракового участка.
- КТ и МРТ.
Для выявления метастазов проводится УЗИ шеи и брюшной полости, рентгенография грудной клетки, эндоскопия носоглотки и гортани. После проведения диагностики плоскоклеточного рака полости рта определяется индивидуальная тактика лечения.
Лечение плоскоклеточного рака полости рта
Лечение плоскоклеточного рака полости рта проходит два этапа: изначально проводится лечение первичной опухоли, затем профилактика или устранение метастазов. Поэтому в схему терапии входит сразу несколько методов – хирургический, противоопухолевый, радиологический.
Операционное лечение
Тактика проведения операции при плоскоклеточном раке полости рта подбирается с учетом стадии и распространенности новообразования. Небольшая опухоль полости рта иссекается с захватом 2-3 см. здоровых тканей, чтобы предупредить развитие рецидива.
При обширных новообразованиях проводится удаление плоскоклеточного рака полости рта с частичной или полной резекцией структур — нёба, языка, щеки, часто с захватом соседних анатомических зон. После обширных операций нарушаются такие важные функции как речь, дыхание, пережёвывание проглатывание пищи.
Если возможно, то в ходе операции по удалению плоскоклеточного рака полости рта, проводится реконструкция для восстановления утраченных органов и их функций. Но чаще всего, хирурги дожидаются после операционного восстановления, проводят подготовку и только при удовлетворительном состоянии пациента проводят пластическую операцию.Химиотерапия
Химиотерапия при плоскоклеточном раке полости рта проводится для предотвращения рецидива и уничтожения метастазов. Этот метод лечения заключается в использовании препаратов, губительно воздействующих на раковые клетки. При плоскоклеточном раке полости рта требуется внутривенное вливание противоопухолевых средств, так как при пероральном приеме наблюдается меньший эффект.
Какие препараты используют:
- Цисплатин.
- Метотрексат.
- 5-фторурацил.
- Паклитаксел.
- Гемцитабин.
- Таксотер.
Химиотерапия при плоскоклеточном раке полости рта требует сочетание двух или трех противоопухолевых препаратов – так злокачественные ткани быстрее разрушаются, снижая вероятность распространения метастазов по организму.
Химиотерапия назначается в качестве паллиативного лечения на последней стадии рака. Она позволяет остановить прогрессирование опухоли и снять боли в теле, вызванные распространением метастазов.
Лучевая терапия
Лучевая терапия при плоскоклеточном раке полости рта — эффективный метод уменьшения новообразования в размерах и предотвращения образования вторичных опухолей. На первой стадии плоскоклеточного рака слизистой полости рта позволяет уничтожить опухоль без хирургического вмешательства, а на более поздних этапах развития позволяет добиться более длительной ремиссии.
Облучение проводится двумя методами:
- Внешнее облучение – воздействие волн непосредственно на полость рта и шеи. Воздействию лучей подвергаются не только злокачественные, но и здоровые ткани, что приводит к развитию тяжелых осложнений.
- Брахитерапия – радиоактивные вещества вводятся непосредственно в ткани опухоли, что позволяет избежать повреждения здоровых тканей.
Лучевая терапия при плоскоклеточном раке полости рта часто сочетают с химиотерапией, чтобы повысить шансы на уничтожение всех раковых клеток.
Реабилитация после прохождения лечения
После операции плоскоклеточного рака полости рта требуется длительный период восстановления. Необходимо тщательно соблюдать все рекомендации лечащего врача, чтобы предотвратить развитие осложнений, в том числе рецидива.
Сразу после операции пациенту назначают противовоспалительную и антибактериальную терапию, чтобы предотвратить присоединение инфекции. Дальнейшая реабилитация заключается в восстановлении структур ротовой посредством реконструкции или пластики. Качественно проведенные операции позволяют полностью или частично восстановить утерянные функции.
При необходимости назначают занятия с логопедом и дефектологом, артикуляционную и дыхательную гимнастику, физиотерапевтическое лечение. Индивидуальный курс реабилитации подбирают исходя из обширности операции.
Питание и диеты
Плоскоклеточный рак полости рта требует изменений в питании, чтобы слизистая оболочка не подвергалась раздражению. Необходимо исключить раз продуктов:
- Специи, приправы.
- Острые соусы.
- Газированные напитки.
- Горячие напитки.
- Жирные блюда.
- Консервы, маринады.
- Сладости, дрожжевую выпечку.
- Кислые фрукты.
В период лечения плоскоклеточного рака полости рта, и после операции требуется особая диета, состоящая из жидкой и перетертой пищи — вязких каш, супов-пюре, мягкого творога, кисломолочных продуктов. Возвращение к твёрдой пище возможно после полного заживления тканей и восстановления функций жевания и глотания.
Прогноз жизни
Прогноз жизни при плоскоклеточном раке полости рта зависит от стадии заболевания и локализации новообразования. Если опухоль полости рта локализовалась на дне или корне языка, очень рано появляются первые метастазы, поэтому прогноз хуже, чем при раке другой локализации.
Наиболее благоприятное течение у высокодифференцированного плоскоклеточного ороговевающего рака полости рта – он медленно прогрессирует в размерах, не проникает в глубокие ткани и выделяет метастазы только на поздних стадиях развития. Пятилетний безрецидивный период рака языка на 1-2 стадии у 75-90% пациентов, прошедших лечение. При опухолях щеки и дна полости рта благоприятное течение болезни у 46-65% больных. На 3 стадии заболевания, независимо от расположения опухоли, отсутствие рецидивов наблюдается у 25-35% пациентов.
Низкодифференцированные опухоли стремительно разрастаются, охватывают глубокие слои и метастазируют даже при небольшом размере. Наблюдаются частые рецидивы, и спрогнозировать течение заболевания затруднительно.
Профилактика
Профилактика плоскоклеточного рака полости рта заключается в соблюдении следующих правил:
- Регулярно посещать стоматолога, пролечивать кариозные зубы.
- Исправлять дефекты зубных рядов.
- Использовать качественные зубные протезы.
- Тщательно пролечивать заболевания ротоглотки.
- Избегать травмирования слизистой оболочки.
- Отказаться от вредных привычек.
- Исключить из рациона раздражающую пищу.
Слизистая оболочка обычно быстро восстанавливается, но если не исключать факторы, постоянно ее раздражающие, то развивается хроническое воспаление, рано или поздно приводящее к перерождению клеток.
Информативное видео
Будьте здоровы!
onkolog-24.ru
Плоскоклеточный рак полости рта: проявления, фото, прогноз
Онкология полости рта, это довольно частое явление. Злокачественная опухоль излечима на своей начальной стадии образования, вот почему необходимо знать общую симптоматику болезни и ее первые признаки.
Медицинская справка
Плоскоклеточный рак слизистой – это злокачественное образование тканей полости рта. Данная разновидность опухоли наиболее часто встречается в возрастной категории пациентов, которым за 40 лет.
Причины
Статистические данные свидетельствуют о том, что опухоль данной локализации возникает чаще всего у мужчин, чем у женщин.

К главным факторам, которые способствуют развитию злокачественных новообразований рта, можно отнести:
- табакокурение, этот процесс разрушает здоровые клетки слизистой, вследствие чего происходят изменения в здоровых тканях на клеточном уровне;
- употребление спиртосодержащих напитков влияет на структуру слизистой, постепенно разрушая ее;
- различные механические повреждения слизистых тканей полости рта, что со временем может привести к необратимым процессам в их внутренней структуре;
- употребление слишком острой, горячей или холодной пищи также неблаготворно сказывается на слизистых оболочках рта;
- вирус папиломы (ВПЧ) так же способствует злокачественным образованиям.
Существуют предраковые заболевания, которые способствуют развитию опухоли. Среди них:
- Болезнь Боуэна. Способствует растущим узелковым тканям. Эти неоднородные структурные наросты могут соединяться воедино, образовывая гладкие бляшки. Данная болезнь является по своей сути внутриэпителиальным раком.
- Лейкоплакия. Характеризуется заболевание повышенным ороговением конкретных участков слизистой рта. Болезнь распространяется в виде белесых участков на слизистой. Впоследствии из пораженных участков также может развиться плоскоклеточный рак.
- Папилломатоз – это разрастание ткани на коже. Данные участки имеют слегка беловатую окраску и склонны к ороговению.
Все вышеперечисленные обстоятельства и факторы повышают процент возникновения болезни.
Клиническая картина
Довольно разнообразна общая клиническая картина этого заболевания. Почти в 95% случаев заболевания проявляется эритроплакия, которая в 65% имеет в своей структуре лейкоплакический компонент.
О злокачественности новообразования можно узнать по определенным внешним признакам и дополнительным факторам. К примеру, насыщенный беловатый или красноватый цвет новообразования свидетельствует о довольно высокой злокачественности.
На начальных этапах опухоль протекает практически бессимптомно. По мере роста и развития злокачественного образования полости рта, границы пораженных участков слизистой слегка стираются, ее структура заметно уплотняется и имеет неровные края. При протекающих процессах изъязвления, присутствуют болевые ощущения.
С течением времени у больного присутствует ощущение онемения или жжения в месте локализации опухоли.
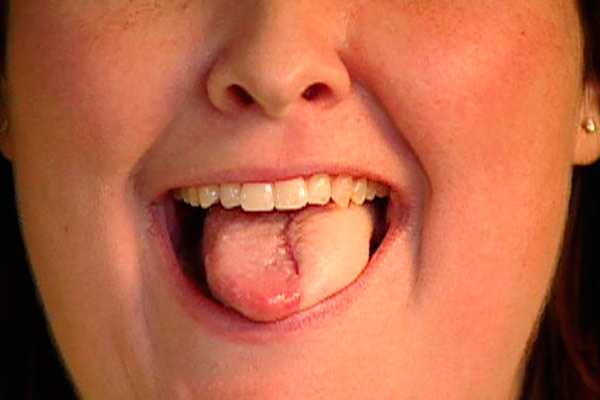
Виды
Плоскоклеточный рак слизистой рта характеризуется наличием в своей структуре дифференцированных клеток. Злокачественное образование состоит из своеобразной структуры, которую называют «жемчугом», из-за белесого цвета.
Данный рак прогрессирует сравнительно медленно. Его можно считать относительно благоприятным. Степень дифференцирования раковых клеток бывает различной. Выделяют несколько их разновидностей:
- высокодифференцированный;
- умереннодифференцированный;
- низкодифференцированный.
Стоит учитывать, что чем выше дифференциальная степень клеток новообразования, тем медленнее протекает развитие патологии. Также это обстоятельство влияет на прогноз.
По локализации
Образование различают в зависимости от его места дислокации:
- Слизистой оболочки щек. Частое место локализации опухоли, которое находится на линии рта приблизительно на уровне уголка губ. Сначала новообразование напоминает маленькую язвочку. С течением времени возникает определенный дискомфорт при открытии рта, улыбке, разговоре или употреблении пищи.
- Дна полости рта. Злокачественное образование локализуется на мышцах донышка. Опухоль может поражать находящиеся рядом зоны, к которым относятся: слюнные железы и низ языка. Больной жалуется на повышенное слюноотделение и боль.
- Слизистой неба. Плоскоклеточный рак развивается лишь на мягких участках небных тканей. Как правило, проблема выявляется во время приема пищи. Данный процесс сопровождается болезненными ощущениями.
- Передних небных дужек. Имеет большую склонность к метастазированию. Встречается у людей, возрастной категории 60-70 лет, преимущественно, у мужчин. Процесс развития болезни сопровождается неприятными и болезненными ощущениями в горле, усиливающимися при глотании слюны или пищи.
- В зоне альвеолярных отростков нижней и верхней челюстей. В большинстве случаев имеет строение плоскоклеточного злокачественного образования. Проявляется очень рано. В процесс развития опухоли вовлечены зубы, что и способствует появлению острой зубной боли. Начальный период развития новообразования сопровождается легким кровотечением.
От места локализации злокачественной опухоли зависит общая симптоматика развития заболевания.

Стадии
От степени размера образования, ее развития и дополнительных факторов, врачи могут определить стадию заболевания:
- 1 – новообразование размером не более 1 см. Опухоль находится в пределах подслизистого слоя. Метастазирование на начальной стадии отсутствует;
- 2 – диаметр новообразования составляет около 2 см. Также болезнь прорастает вглубь тканей. Поражение метастазами региональных лимфоузлов не наблюдается;
- 3 – диаметр опухоли составляет около 3 см. Для данной стадии характерно появление множества метастазов.
В зависимости от стадии и места локализации врач-онколог может назначать тот или иной курс терапии.
Симптоматика
Следующие симптомы указывают на развитие патологии в ротовой полости, после чего следует немедленно обратиться к онкологу:
- язык существенно увеличивается в размерах, из-за чего трудно разговаривать, искажается речь;
- онемение тканей языка;
- потеря чувствительности зубов и десен;
- без видимой на то причины начинают выпадать здоровые зубы;
- отекают челюсти;
- боли во рту, периодического или постоянного характера;
- увеличение лимфоузлов в области шеи;
- с течением болезни меняется голос;
- без видимой причины происходит потеря веса;
- различные образования на губах и во рту, которые не проходят достаточно длительное время. Это может быть: белое или красное пятнышко, уплотнение, нарост, язва.
Диагностика
На начальном этапе специалист визуально определяет опухоль, после чего проводит процедуры, благодаря которым можно поставить точный диагноз:
- Дифференциальная диагностика. В начальной стадии проводится дифференцирование с сифилитическим склерозом и герпетическим хейлитом. На поздних стадиях с язвенным туберкулезом и сифилитическим гуммой. Данный метод основан на отсеивании похожих по симптоматике заболеваний.
- Биопсия. Стандартная процедура в процессе которой берутся ткани опухоли для исследования путем поверхностного соскоба, взятии пункции иглой или же при помощи хирургического удаления части новообразования.
- Пальпация. При первых симптомах и подозрениях на плоскоклеточный рак ротовой полости, пальпируются (ощупываются) близко расположенные к опухоли региональные лимфы.
- Рентген. При помощи рентгенографии можно определить место локализации опухоли и наличие метастазов.
В большинстве случаев комбинируются различные диагностические методы, за счет чего можно получить более полную и ясную клиническую картину.

Терапия
Выбор терапии зависит от факторов, к которым относится: место локализации новообразования, ее степень, наличие метастазов. Онколог назначает конкретный вид лечения.
Химиотерапия. Назначается прием химиотерапевтических препаратов, которые обеспечивают регрессию опухолевых тканей. Методика позволяет уменьшить злокачественное новообразование в размерах.
Плоскоклеточный рак наиболее чувствителен к нескольким препаратам, которые и используются при химиотерапии: Блеомицину и Метотрексату. Зачастую, данную терапию комбинируют с лучевой, что позволяет добиться лучших результатов.
- Гемиглоссэктомия. Данная методика лечения возможна на первой и второй стадии плоскоклеточного новообразования. Данная операция имеет один существенный недостаток – высокую степень травматичности. В зависимости от места локализации опухоли, может удаляться хирургическим путем та или иная часть ротовой полости.
Подробнее о лечении в этом видео:
Прогнозы
Эффективность лечения зависит от места локализации злокачественного образования в ротовой полости и от стадии
На 1, при условии, что терапия начата своевременно, выживаемость составляет 98% от всех клинических случаев. На 2 выживаемость – 75%. На 3 стадии, при наличиях метастаз в региональных узлах, положительный прогноз составляет лишь 5%.
Также на прогноз влияют и другие факторы, к которым относятся: степень дифференцировки, место локализации образования, наличие метастаз и иммунитет больного.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
stoprak.info
Плоскоклеточный рак полости рта — фото, симптомы, прогноз, лечение
Как развивается плоскоклеточный рак полости рта?
Эта форма онкопатологии развивается в 95% клинических случаев зарождения злокачественных опухолей такой локализации. Плоскоклеточный рак слизистой полости рта может появиться в любом из её отделов, однако в большинстве случаев поражает дёсны, мягкое нёбо, нижнюю губу, дно ротовой полости и вентральную поверхность языка.
Механизм развития этого недуга заключается в следующем:
- эпителиальные клетки слизистой полости рта под воздействием негативных процессов начинают перерождаться, теряя свои естественные гистологические признаки;
- мутация клеточных элементов приводит к нарушению структуры ДНК и генной мутации, вследствие чего перерождённые клетки теряют способность к естественному отмиранию после завершения жизненного цикла и начинают бесконтрольно делиться.
В результате патологического процесса происходит замещение здоровых тканей слизистой оболочки патогенным плоскоклеточным эпителием, что первоначально приводит к дисплазии (промежуточному состоянию между раковой опухолью и негативными, но не являющимися необратимыми, изменениями эпителиального слоя).
к содержанию ↑Причины возникновения
Вопросы о том, почему появляется плоскоклеточный рак полости рта, на сегодняшний день остаются без ответа, т. к. окончательной теории зарождения раковых опухолей учёные до сих пор не смогли разработать. Однако все специалисты, занимающиеся онкологической практикой, придерживаются единого мнения о негативных факторах, способных спровоцировать развитие злокачественных новообразований такой локализации. Самые частые причины плоскоклеточного рака полости рта кроются в наличии в анамнезе человека предраковых заболеваний верхних дыхательных путей.
К патологическим процессам, способствующим развитию плоскоклеточной опухоли, относятся болезнь Боуэна, папилломатоз, лейкоплакия. Однако не у всех пациентов, страдающих от перечисленных недугов, непременно развивается онкологический процесс, так же как и у полностью здорового человека могут диагностировать злокачественное новообразование. Связано это с негативными эндогенными и экзогенными факторами под влиянием которых происходит мутация клеток или ускоряется процесс малигнизации.

Основные факторы, способствующие появлению неоплазий:
- наследственная предрасположенность;
- длительный стаж курения и злоупотребление алкоголем;
- работа на вредном производстве и проживание в местности с плохой экологией;
- механические, химические и термические повреждения слизистого эпителия, выстилающего рот.
к содержанию ↑Стоит знать! Наукой не доказано, что все вышеперечисленные негативные факторы это неоспоримые причины плоскоклеточного рака полости рта, но как отмечает многолетняя статистика, они повышают процент зарождения патологического процесса и ускоряют его прогрессирование.
Виды и классификация
Плоскоклеточный рак слизистой полости рта при постановке диагноза и подборе наиболее оптимального терапевтического курса принято классифицировать по гистологическим и морфологическим признакам, а также месту локализации. В первую очередь для определения характеристик опухолевой структуры выявляют её степень дифференцировки, т. е. зрелости клеток, составляющих её структуру.
В зависимости от этого критерия выделяют следующие виды онкологических поражений:
- Высокодифференцированный плоскоклеточный ороговевающий рак полости рта. Данный тип онкопоражения диагностируется чаще всего и характеризуется достаточно медленным развитием и ростом. Основными отличительными признаками патологического процесса являются хорошо дифференцированные клетки, практически не отличающиеся по своему гистологическому строению от здоровых. Высокодифференцированный плоскоклеточный рак полости рта визуально представлен ограниченными клеточными элементами с блестящим сероватым поверхностным слоем.
- Умеренно дифференцированный плоскоклеточный рак дна полости рта. Патология представлена клетками, подвергшимися мутации, поэтому её агрессивность более высокая. Такие опухоли сопровождаются специфической симптоматикой, способны распространять метастазы и инвазировать близлежащие ткани, вследствие чего они проще выявляются, но вместе с тем сложнее поддаются лечению.
- Низкодифференцированный плоскоклеточный рак дна полости рта, неороговевающая форма. Данная разновидность опухолевой структуры представлена скоплением клеток, в которых полностью отсутствует дифференцировка. Недифференцированная опухоль имеет большое сходство с саркомами, быстро прогрессирует и отличается повышенной злокачественностью.
Стоит знать! Чем выше дифференцировка клеточных элементов, входящих в состав очага неоплазии, тем медленнее прогрессирует злокачественный процесс, что повышает шансы пациентов на полное выздоровление. Классифицируются злокачественные опухоли полости рта и по месту локализации.
Возможная локализация рака в ротовой полости
По этому критерию выделяют следующие новообразования:
- дна ротовой полости. Повреждению подвергается подъязычная часть, в особенности слюнные железы;
- нёбного эпителия. Злокачественные очаги локализуются на мягких участках нёба и причиняют острые боли, появляющиеся обычно во время еды;
- передних дужек нёба. Патологический процесс отличается высокой агрессивностью и начинает рано распространять отдалённые метастазы;
- слизистой щёк. Чаще всего данные опухолевые структуры располагаются на уровне уголков губ и напоминают сначала небольшие, а затем достаточно крупные язвочки, причиняющие выраженный дискомфорт и болезненность;
- альвеолярных отростков верхней и нижней челюстей. В злокачественный процесс вовлекаются зубы, что приводит к раннему появлению негативной симптоматики в виде не купируемых обезболивающими средствами острых зубных болей.
к содержанию ↑Это интересно! Самой излюбленной локализацией плоскоклеточных злокачественных новообразований ротовой полости является язык – его поражение диагностируется более чем в 50% случаев. Новообразования такой локализации отличаются повышенной опасностью, т. к. склонны к быстрому росту и активному метастазированию. Только ранняя диагностика и своевременное начало лечения патологического процесса могут дать шансы на выздоровление или достижение максимально длительной ремиссии.
Стадии развития
Плоскоклеточный рак полости рта развивается не одномоментно, а последовательно проходя через несколько этапов, каждый последующий из которых характеризуется усилением агрессии злокачественного процесса и отягощением клинической симптоматики.
В клинической практике при назначении курса терапии используют 4 основные стадии плоскоклеточного рака полости рта:
- I стадия. Опухолевая структура, зародившаяся на слизистой, имеет небольшие размеры, до 2 см в диаметре, не инвазирует близлежащие ткани и не прорастает в регионарные лимфоузлы.
- II стадия. Аномальный очаг разрастается до 4-5 см, мутировавшие клетки прорастают в соседние отделы ротовой полости, однако метастазирование на данном этапе отсутствует.
- III стадия. Первичная опухолевая структура разрастается до гигантских размеров и полностью поражает несколько отделов ротовой полости. Появляются множественные метастазы в регионарных лимфоузлах, возможно начало метастазирования в отдалённые органы.
- IV стадия. Гигантская опухоль занимает всю ротовую полость и активно прорастает в близлежащие ткани шеи, лица, мозга, а также с кровотоком метастазирует во множественные отдалённые органы и костные структуры.
к содержанию ↑Стоит знать! Чем выше у стадии плоскоклеточного рака полости рта числовой индекс, тем ярче выражена клиническая симптоматика, сложнее выбор лечебного курса и хуже прогноз на выздоровление.
Симптомы и признаки в зависимости от локализации онкоопухоли
На этапе зарождения и первоначального развития раковая опухоль данной локализации не сопровождается какой-либо клинической симптоматикой. Единственные признаки плоскоклеточного рака полости рта на начальной стадии – это появление на слизистой щёк, языка или нёба белых и/или красных пятнышек непонятного происхождения с гладкой поверхностью.
На этапе активизации опухолевого процесса появляются следующие симптомы плоскоклеточного рака полости рта, которые имеют непосредственную зависимость от места расположения злокачественного образования:
- поражение языка приводит к его выраженной отёчности и онемению;
- аномальный очаг на нёбе вызывает выраженную болезненность при глотании;
- злокачественные структуры, расположившиеся на дёснах, сопровождаются их кровоточивостью и расшатыванием зубов;
- повреждение злокачественным процессом щёк выражается в появлении на их эпителиальном слое язв и внешней отёчности.

Боль в ротовой полости различной локализации
При переходе патологического процесса на заключительный этап развития появляются ярко выраженные специфические симптомы плоскоклеточного рака полости рта, приносящие физические и психологические мучения больному:
- сильные боли во рту, не купируемые приёмом обезболивающих препаратов;
- появление в ротовой полости незаживающих язв;
- изменение форм шеи, лица, языка;
- выпадение зубов.
Эти внешние признаки плоскоклеточного рака полости рта не всегда свидетельствуют о том, что у человека произошло зарождение раковой опухоли, однако они всегда указывают на серьёзное неблагополучие в организме, поэтому при их появлении необходимо в экстренном порядке посетить врача.
к содержанию ↑Диагностика
Ранняя диагностика плоскоклеточного рака полости рта повышает шансы пациентов на выздоровление или достижение максимально длительной ремиссии.
Обычно для выявления этого недуга проводятся следующие диагностические исследования:
- анализы крови, общеклинический, биохимический и на онкомаркеры;
- биопсия, гистологическое исследование тканей с аномальных участков слизистой.
Для исключения или подтверждения процесса метастазирования, а также оценки распространённости опухолевой структуры применяются инструментальные диагностические методики – ПЭТ, КТ, МРТ, УЗИ, эндоскопия, рентгенография грудной клетки.
к содержанию ↑Лечение плоскоклеточного рака полости рта
Терапевтические мероприятия, позволяющие провести высоко результативную борьбу с этой опасной патологией, могут быть только комплексными. Курс лечения имеет непосредственную зависимость от стадии и характера опухоли и включает одну или несколько терапевтических методик: хирургическое вмешательство, облучение и химиотерапия.
Операционное лечение
Для хирургического удаления опухолей такой локализации применяют различные виды операций. Их назначение проводится с учётом места локализации опухолевой структуры, стадии развития онкопроцесса и необходимости выполнения последующих реконструктивных вмешательств, позволяющих восстановить утраченные функции.
Обычно удаление плоскоклеточного рака полости рта выполняют следующим образом:
- Подвижная челюстная опухоль (не проросшая в корни зубов) резецируется без одномоментного иссечения костных структур. В случае выявления изменений в зубах аномальный участок вырезают с частью челюсти. На последних этапах болезни возможно полное её удаление.
- Рак губы удаляется чаще всего послойно (микрографический метод), при этом каждый слой исследуется под микроскопом. Такая разновидность оперативного вмешательства позволяет максимально сохранить здоровые тканевые структуры губ.
- Злокачественная опухоль языка резецируется частично или полностью. В последнем случае проводится радикальная операция глоссэктомия, после которой, спустя некоторое время, выполняется восстановительная пластика.
Если плоскоклеточный рак полости рта частично распространился на шейные лимфоузлы, их также резецируют.
к содержанию ↑Химиотерапия
Противоопухолевое медикаментозное лечение может проводиться как до операции, с целью уменьшения размеров материнского злокачественного очага, так и после выполненной резекции для уничтожения возможно сохранившихся на операционном поле или в кровотоке аномальных клеточных элементов. В некоторых случаях химиотерапия может сочетаться с облучением. Чаще всего для химиотерапевтического лечения онкоопухоли такой локализации используют 5-фторурацил, Цисплатин, Карбоплатин, Блеомицин, Метотрексат. Эти препараты могут применяться как в комплексе (схема подбирается врачом каждому пациенту в индивидуальном порядке, в зависимости от характера опухолевого процесса) или по отдельности.
к содержанию ↑Лучевая терапия
Облучение очага неоплазии может быть назначено как основной метод лечения в случае выявления злокачественного процесса на ранних стадиях, когда опухоль имеет небольшие размеры, или проводиться в комплексе с химиотерапией и операцией при активном развитии онкопроцесса. Целью лучевой терапии при этой разновидности злокачественного процесса является разрушение аномальных клеток до и после хирургического вмешательства и устранение сопровождающей недуг негативной симптоматики, восстановление глотательного рефлекса, прекращение кровотечений, устранение болезненности.
Чаще всего при новообразованиях такой локализации используется дистанционное (наружное) облучение. Длительность такого курса составляет от 5 до 7 недель, в зависимости от состояния пациента, а процедуры проводятся 5 раз в неделю. Двухдневый интервал между недельными циклами необходим для восстановления пациента. Брахитерапию (контактное воздействие радиационных лучей), считающуюся при лечении онкоопухолей наиболее продуктивным терапевтическим методом, при этой патологии применяют редко, т. к. прямое воздействие радиации может нанести серьёзный вред слизистому эпителию.
к содержанию ↑Реабилитация после прохождения лечения
Восстановительные процедуры, проводимые после того, как был удалён плоскоклеточный рак слизистой полости рта, преследуют цель вернуть пациента к привычному для него образу жизни.
Для этого применяют различные тактики:
- пластические операции по восстановлению удалённых участков;
- косметическое устранение наружных кожных дефектов;
- работа с психологом для нормализации эмоционального состояния.
Питание и диеты
Опухоль полости рта любой локализации требует обязательной коррекции питания. Диета при этом заболевании предусматривает полное щажение слизистой, т. е. вся пища, употребляемая больным, должна иметь мягкую структуру (слизистые супы, жидкие каши, овощные пюре) и комнатную температуру. Также категорически не рекомендуется включать в рацион острые, солёные и кислые блюда.
Прогноз жизни
Вопросы о том, сколько можно прожить с онкологией такой локализации и каковы шансы на выздоровление, задаются специалистам очень часто. Как комментируют врачи, прогноз жизни при плоскоклеточном раке полости рта зависит от многих факторов, в основном от стадии его развития и степени злокачественности.
В многолетних статистических данных отмечены следующие проценты 5-летнего выживания при опухолях рта разной локализации:
- поражение языка без вовлечения в патологический процесс лимфоузлов – более чем 50% случаев;
- повреждена полость дна рта без отдалённых метастаз – 65% случаев;
- онкопоражение нижней губы – практически 90%;
- патология мягкого нёба – 68 случаев.
Если плоскоклеточный рак слизистой полости рта пророс в лимфоузлы, прогнозы на продление жизни пациента резко сокращаются, а при распространении вторичных очагов в отдалённые органы, сводятся к нулю.
к содержанию ↑Профилактика
Специальных мероприятий по предупреждению развития этого недуга не существует, профилактика плоскоклеточного рака полости рта проводится посредством соблюдения правил здорового образа жизни:
- отказ от курения и употребления крепких спиртных напитков;
- збегание длительного нахождения под прямыми солнечными лучами;
- употребление в пищу продуктов, богатых антиоксидантами и клетчаткой.
Обязательным профилактическим мероприятием считается регулярная гигиена и санация ротовой полости.
к содержанию ↑Информативное видео: Где локализуется рак ротовой полости?
Будьте здоровы!
lor-24.ru
симптомы и первые признаки начальной стадии, как распознать рак ротовой полости
Злокачественные опухоли полости рта составляют около 6% от всех онкозаболеваний в целом. По гистологическому строению (типу образующих опухоль клеток) выделяют следующие типы:
- Опухоль из клеток эпителия — рак
- Опухоль из клеток соединительной ткани — саркома
- Меланома
Каждый из типов включает в себя несколько разновидностей.
Также отдельно выделяют несколько групп предраковых заболеваний. Предраковые заболевания полости рта делятся на:
- Облигатные — с высокой частотой озлокачествления. К ним относится Болезнь Боуэна, бородавчатый предрак, ограниченный гиперкератоз, хейлит Манганотти.
- Факультативные — с меньшей частотой озлокачествеления. В данную группу входят веррукозная форма лейкоплакии, папилломатоз, эрозивноязвенная и гиперкератотические формы системной красной волчанки и красного плоского лишая, постлучевой стоматит и постлучевой хейлит, кератоакантома.
Среди злокачественных опухолей полости рта чаще всего встречается рак.
Рак полости рта, в свою очередь, подразделяется следующим образом.
- Интраэпителиальная карцинома (Carcinoma in situ, рак in situ) характеризуется отсутствием прорастания в базальную мембрану, несмотря на злокачественность новообразования.
- Плоскоклеточный рак — встречается наиболее часто.
Причины и факторы риска
Причины развития злокачественных новообразования полости рта можно условно разделить на местные и общие факторы повышения риска.
К общим факторам относят возраст, наличие в анамнезе различных вредностей (воздействие радиации и т.п.), наследственная предрасположенность.
Местными факторами называют локальные факторы, влияющие на ротовую полость. К ним относятся — жевание насвая (табако- и наркосодежащих смесей), курение, привычка употреблять внутрь обжигающе горячие напитки, хроническая травматизация слизистой (обломком зуба, деформированным зубным протезом), а также наличие предраковых заболеваний. Отдельно следует выделить фактор риска выявления заболевания на поздних стадиях — отсутствие ежегодных осмотров стоматолога.
Именно пренебрежение профилактическими визитами к доктору препятствует диагностике рака на ранних, поддающихся лечению, стадиях и выявлению и лечению.
Локализация
Рак полости рта принято классифицировать по локализации. Это связано с тем, что обсуждаемая зона включает большое количество анатомических образований, отличающихся существенным разнообразием.
При выборе тактики лечения и вида операции значимую роль играет именно положение опухоли во рту. Разные участки ротовой полости по-разному иннервированы, по-разному кровоснабжаются, имеют разную функциональную значимость, поэтому перспективы лечения абсолютно одинаковых опухолей, расположенных в различных местах, могут существенно отличаться.
По локализации рак полости рта принято подразделять на:
- Рак щек
- Рак дна полости рта
- Рак языка
- Рак в зоне альвеолярного отростка
- Рак неба
- Рак десны
Рак слизистой оболочки щек
Рак слизистой оболочки щек занимает второе по частоте место (после рака языка) в структуре рака полости рта. Существенное влияние на повышение риска оказывают местные факторы, химические и физические агенты, вызывающие хроническую травматизацию слизистой оболочки. В большей степени, чем при раке других зон, актуален такой предрасполагающий фактор как хроническая травматизация зубными протезами, острыми краями поврежденных зубов.
Рак дна полости рта
Данный вид опухоли составляет 10-15% всех раков полости рта. Дно ротовой полости образовано структурами между языком и подъязычной костью. Слизистая, выстилающая дно полости рта, имеет развитую подслизистую основу, состоящую из рыхлой соединительной ткани и клетчатки. Данная область богато кровоснабжается. Всё это создаёт благоприятные условия для роста опухоли, ее распространения и метастазирования.
Рак языка
Рак языка — наиболее распространенная разновидность рака полости рта. Язык — подвижный орган с большим количество нервных окончаний (рецепторов). Благодаря этому пациенты, как правило, обращают внимание на возникшее новообразование, и имеют возможность своевременно обратиться за помощью. Развитая сеть кровеносных и лимфатических сосудов способствует раннему метастазированию опухоли, в первую очередь — в периферические лимфоузлы.

Рак в зоне альвеолярного отростка
Рак в данной области развивается или из клеток слизистой оболочки, или из эпителиальных островков Малассе. Эпителиальные островки Малассе — это остатки эпителиальных клеток в толще периодонта. В норме данные клетки никак себя не проявляют, но при неблагоприятных условиях могут стать источником опухоли. Отличительная особенность этих опухолей -относительно раннее возникновение симптомов, зубы в зоне роста опухоли подвергаются ее воздействию, у пациента появляются жалобы на боли.
Рак неба
Рак неба встречается редко. Разделяют твердое и мягкое небо, поэтому гистологические типы опухоли мягкого и твердого неба различны. Для твердого неба более характерны цилиндромы и аденокарциномы, мягкое небо в большей степени подвержено плоскоклеточному раку.
Метастазы
Метастатическая природа опухолей полости рта — большая редкость. Описаны случаи опухолей легких, почек, молочной и щитовидной желез, метастазировавших в ротовую полость. Также метастазировать в полость рта могут саркомы. Чаще появление признаков онкопатологии в полости рта может быть вызвано прорастанием опухоли из соседних анатомических зон. Уточнению диагноза помогает исследование тканей опухоли — гистологическое исследование.
Симптомы рака полости рта
Проявления заболевания зависят от характера опухоли и от зоны расположения. Как правило, пораженная область представляет собой или локальное изъязвление, или уплотнение (выпуклость, узел). Пациент чувствует боль и дискомфорт в соответствующей зоне. К тревожным признакам надо отнести следующие:
- Длительно существующая, незаживающая язва во рту.
Ротовая полость богата кровеносными сосудами, эпителий слизистой хорошо кровоснабжен и в норме при травматизации происходит быстрое его заживление. Любое повреждение слизистой рта заживает быстрее, чем аналогичное повреждение на
коже руки или ноги. Поэтому, если во рту есть язва и она по неясным причинам не затягивается длительное время — следует обратиться за медицинской помощью. - Бугорки, «шарики» под слизистой, независимо от той области рта, где они возникли.
Уплотнение под слизистой может быть симптомом как неонкологической патологии (например, кисты одной из мелких желез), так и признаком рака. Отличить одно от другого может только специалист. Уплотнение, возникшее изначально как киста, при отсутствии лечения в дальнейшем может подвергнуться озлокачествлению. - Нарушение глотания, жевания, неприятные ощущения у корня языка — все это повод заподозрить рак соответствующей области.
- Зубная боль и кровоточивость конкретного участка десны могут быть признаками рака. И, хотя аналогичные симптомы вызываются и куда менее грозными недугами, консультация стоматолога необходима. Таким образом, любое нарушение анатомической целостности или функциональных возможностей органов данной зоны несет в себе потенциальную угрозу, и это повод показаться врачу.
Стадии заболевания
I стадия характеризуется наличием опухоли до 1-2 см в диаметре, не выходящей за пределы пораженной зоны (щеки, десны, неба, дна полости рта), ограниченной слизистой оболочкой. В регионарных лимфоузлах метастазы не определяются.
II стадия — поражение такого же или большего диаметра, не выходящее за пределы какого-либо одного отдела полости рта, но распространяющееся в подслизистый слой. В регионарных лимфатических узлах — единичные метастазы.
III стадия — опухоль прорастает в подлежащие ткани, но не глубже периоста челюсти, или распространилась на соседние отделы полости рта. В регионарных лимфатических узлах — множественные метастазы размерами до 2 см в диаметре.
IV стадия — поражение распространяется на несколько отделов полости рта и глубоко инфильтрирует подлежащие ткани, в регионарных лимфатических узлах — неподвижные или распадающиеся метастазы, также характерно наличие отдаленных метастазов.
Классификация по стадиям периодически подлежит пересмотру, можно встретить подразделение стадий на подвиды — А и В. В настоящее время классификация по стадиям используется все реже, более актуальна классификация TNM. Ее принцип заключается в том, что данной кодировкой обозначаются характеристики самой опухоли, состояние ближайших к ней (регионарных) лимфоузлов, наличие или отсутствие отдаленных
метастазов.
В диагнозе онколог указывает гистологический тип рака, так как разные типы клеток отличаются по темпам роста, тенденции к метастазированию, чувствительности к лечению. Все типы классификаций служат одной цели — правильно оценить степень распространения болезни, степень повреждения и выработать верную тактику помощи.
Запись на консультацию круглосуточно
Лечение
Для проведения оптимального лечения важны следующие факторы:
- Своевременное обращение. Фактор запущенности заболевания играет огромную роль.
Даже сейчас, когда врачи научились достаточно успешно бороться с болезнью и на поздних стадиях, окончательный прогноз в большинстве случаев определяется тем, как быстро пациент обратился к онкологу. - Качественная диагностика. Существует множество методов исследования, позволяющих более точно установить диагноз. В онкологии широко применяются УЗИ, МРТ, КТ, ПЭТ-КТ, а также гистологические исследования.
- Хороший контакт пациента и лечащего доктора. Умение врача объяснить больному суть происходящего, поддержать его и верно выстроить совместную работу, а также умение пациента быть дисциплинированным, доверять специалисту и не затягивать с
выполнением назначенных исследований или лечебных процедур.
При раке полости рта применяются как хирургическое лечение, так и химиотерапия, и лучевая терапия (включая брахитерапию).
Хирургическое лечение
Операция — классика лечебной тактики в онкологии вообще и в онкологии полости рта в том числе. Сложность применения хирургии ротовой полости в том, что в ряде случаев технически сложно удалить опухоль и не повредить жизненно важные анатомические образования.
Врач учитывает следующие важные моменты:
- Область рта богато кровоснабжается, и это риск активного кровотечения.
- Органы и ткани области рта подвижны, и возможность этого смещения друг относительно друга определяет такие важные функции как речь, глотание и т.п.
- Анатомические образования данной зоны имеют мелкий размер и тесно прилежат друг к другу. В данной области мало балластных, функционально незначимых тканей, на каждый сантиметр приходятся важнейшие сосуды, нервы, органы. Это усложняет процесс операции. Отсутствие достаточного количества тканей делает более сложным закрытие дефекта, образовавшегося после удаления опухоли.
Как и в случае радикального оперативного лечения опухолей других зон, при операциях на полости рта стремятся соблюсти следующие условия:
- Удаление опухоли должно происходить в пределах здоровых тканей, срез проходит не на границе здоровой и больной ткани, а по здоровой ткани, то есть, опухоль иссекается как бы с запасом. При близком положении органов это составляет проблему.
- При иссечении опухоли учитывается важность дальнейшего восстановления целостности покрова, а также, по возможности, сохранение функции.
- Иссекая опухоль, в большинстве случаев, удаляют и периферические лимфоузлы. Это связано с тем, что ближайшие к опухоли лимфатические узлы являются ловушкой для метастазов, и в них зачастую могут содержаться клетки опухоли.
В классической онкологии хирургическое лечение было методом выбора, операции применялись, как правило, сразу после установления диагноза. В настоящее время подход немного изменился, стал более дифференцированным. Иногда операции предшествуют химиотерапия и (или) лучевая терапия.
Химиотерапия
Особенность опухолевых клеток — быстрый рост и деление. Именно на этом основан метод химиотерапии. В организм вводят специальные токсичные для клеток вещества, подавляющие их рост. Химиотерапия влияет на весь организм, но при этом большинство клеток малочувствительны к веществу, а для клеток опухоли химиопрепарат губителен.
Химиотерапия применяется как дополнение к операции, перед ней или после нее, как самостоятельный метод, и в комплексе с лучевой терапией.
Целесообразность применения химиотерапии определяется гистологическим типом опухоли. Разновидность препарата выбирается с учетом чувствительности конкретного новообразования к различным видам соответствующих лекарств.
Недостаток химиотерапии — ее побочные эффекты. В организме есть ряд здоровых клеток, которые часто обновляются, соответственно, быстро делятся. Это клетки слизистой желудочно-кишечного тракта, клетки крови и другие. Препараты химиотерапии влияют на них. Меняется формула крови, гибнут клетки выстилки желудка и кишечника. Результатом становятся тошнота, расстройство стула, слабость, снижение иммунитета. Данные явления временны, и, как правило, преодолимы, однако, применение химиотерапии требует постоянного врачебного наблюдения.
Лучевая терапия
Метод основан на повреждающем действии рентгеновского излучения на клетки, прежде всего на активно делящиеся клетки, каковыми являются клетки злокачественных опухолей. Лучевая терапия может применяться и как самостоятельный способ лечения, и в комплексе с оперативными методами и химиотерапией. Перед началом курса проводится разметка, определяющая направление воздействия и обеспечивающая максимальное воздействие на саму опухоль и минимальное — на окружающие ткани.
Брахитерапия — подвид современной лучевой терапии, когда источник излучения вводится непосредственно в пораженную область. Брахитерапия позволяет воздействовать на опухоль максимальными дозами излучения и уменьшить повреждающие влияние на здоровые ткани.
Прогноз и выживаемость
Прогноз заболевания зависит от стадии, локализации, своевременного оказания помощи. На ранних стадиях при условии адекватного лечения, заболевание практически всегда удается победить. Когда обращение к врачу было не своевременным, прогноз несколько хуже, процент излечившихся пациентов ниже. В оценке прогноза важно наличие или отсутствие отдаленных метастазов. Несмотря на огромный прогресс в онкологии, отдаленные метастазы резко снижают 5-летнюю выживаемость, это существенная проблема для специалиста. Помимо этого, прогноз зависит от гистологического типа опухоли, т.к. скорость роста у разных типов опухолей может существенно различаться. Возраст пациента, локализация опухоли, наличие у больного сопутствующих заболеваний, выбранная тактика лечения — все эти факторы существенно влияют на прогноз.
Профилактика
Профилактика рака полости рта включает в себя меры, направленные на поддержание общего физического здоровья с целью повышения противоопухолевого иммунитета. К ним относятся соблюдение режима труда и отдыха, своевременное лечение хронических заболеваний, гигиена.
Необходимо исключить повреждающие факторы, снизить риски — отказаться от курения, обжигающих напитков, контролировать состояние протезов.
При регулярном посещении стоматолога и самоосмотрах полости рта шанс на распознание болезни на ранних стадиях и ее успешное излечение существенно выше.
Таким образом, задача любого человека — забота о своей полости рта и регулярные визиты к стоматологу.
Запись на консультацию круглосуточно
www.euroonco.ru
Злокачественные опухоли полости рта — Википедия
Злокачественные опухоли полости рта — злокачественные новообразования, происходящие из эпителия полости рта и подлежащих тканей.
Заболеваемость злокачественными новообразованиями полости рта определяется бытовыми привычками, питанием, воздействием внешней среды. Основную долю (65 %) занимают опухоли языка, далее следуют опухоли слизистой оболочки щёк (12,9 %), дна ротовой полости (10,9 %), слизистой оболочки альвеолярных отростков верхней челюсти и твердого неба (8,9 %), мягкого нёба (6,2 %), слизистой оболочки альвеолярного отростка нижней челюсти (5,9 %), язычка мягкого нёба (1,5 %), передних нёбных дужек (1,3 %).
Этими заболеваниями мужчины страдают в 5-7 раз чаще, чем женщины. Пик заболеваемости приходится на возраст 60-70 лет, но риск заболеть возрастает с 40 лет. Тем не менее, этот вид заболевания иногда встречается и у детей. Особый риск заболеть возникает при злоупотреблении алкоголем, курении, жевании бетеля и насвая. Определённую опасность представляет постоянное травмирование слизистой оболочки коронкой зуба, пломбой или зубным протезом. В группу риска входят люди, работающие на вредных производствах (воздействие вредных веществ, повышенных температур и др.). Влияние характера питания на заболеваемость заключается в недостатке витамина А, употреблении слишком горячей и острой пищи.
Среди злокачественных опухолей полости рта чаще всего встречается рак. Заболеваемость меланомой и саркомой значительно ниже. В 95 % случаев наблюдается плоскоклеточный ороговевающий рак. По гистологической классификации рак полости рта имеет 4 типа:
- Carcinoma in situ. Наблюдается редко. Эпителий прошёл стадию малигнизации клеточного полиморфизма, но базальная мембрана не повреждена.
- Плоскоклеточный рак, проросший подлежащую соединительную ткань:
- ороговевающий плоскоклеточный рак (веррукозная карцинома): опухолевая масса имеет большие участки ороговевшего эпителия («раковые жемчужины»), быстро разрушает соседние ткани;
- неороговевающий плоскоклеточный рак: разрастания атипичных масс изменённого эпителия без ороговения; агрессивная опухоль;
- Низкодифференцированный рак с клетками веретенообразной формы, напоминающими клетки саркомы; самая злокачественная разновидность.
Среди сарком полости рта встречаются:
Опухоли задних отделов полости рта значительно агрессивнее, чем передних.
Начальный период развития заболевания[править | править код]
Начальный период заболевания протекает бессимптомно: опухоль проявляется в виде безболезненных узелков, язв и трещин. На этой стадии к врачу обращаются редко. Появление болей чаще всего связывают с тонзиллитом, заболеваниями зубов, невралгией и др.
Наиболее часто встречается язвенная форма опухоли, которая в половине случаев имеет быстрый рост. Более быстро растёт узловатая форма в виде уплотнений слизистой оболочки. Папиллярная форма имеет вид плотных разрастаний.
Развитый период[править | править код]
На этой стадии присоединяется боль, имеющая вначале локальный характер, но затем иррадиируя в различные области головы, ухо, виски. Опухоль вызывает повышенное слюноотделение. К опухоли присоединяется вторичная инфекция, маскирующая основное заболевание; с распадом опухоли появляется гнилостный запах.
Экзофитная папиллярная форма имеет вид грибовидных разрастаний с папиллярными выростами и встречается в 25 % всех случаев. Язвенная форма имеет вид кратерообразной язвы с валиком активного роста. Эндофитная форма встречается в 41 % случаев в виде язвы на опухолевом узле без чётких границ.
Запущенный период[править | править код]
На этой стадии опухоль широко распространена и разрушает прилежащие ткани.
Отдельные разновидности рака полости рта[править | править код]
Рак языка[править | править код]
Рак языка чаще всего встречается на боковой поверхности органа (62-70 % случаев), затем следуют нижняя поверхность, спинка языка (6 %), кончик языка (3 %). Корень языка поражается раком в 20-40 % случаев. Плоскоклеточный рак передней части языка возникает из малых слюнных желёз.
Обычно рак языка рано обнаруживается самими больными за исключением опухоли дистальных отделов. Этому способствуют рано проявляющиеся нарушения речи, жевания, глотания, а позже — присоединяющиеся боли, иррадиирующие вдоль ветвей тройничного нерва. Рак дистальных отделов языка проявляет себя нарушениями дыхания вследствие закупорки ротоглотки. Вследствие развитой лимфатической сети многочисленные метастазы в регионарные лимфатические узлы появляются довольно рано. Иногда их обнаруживают раньше, чем основной опухолевый узел.
Рак дна полости рта[править | править код]
Опухоль быстро растёт, прорастая как нижнюю поверхность языка, так и мышцы дна полости рта и подчелюстные слюнные железы, а также распространяясь по системе язычной артерии. Опухолевый узел обнаруживается больными как инородный нарост, затем по мере изъязвления появляются повышенное слюноотделение, боли, кровотечения и метастазы в регионарных лимфоузлах.
Рак слизистой оболочки щёк[править | править код]
Опухоль часто возникает на уровне угла рта, линии смыкания рта и в ретромолярной области и часто маскируется под обычную язву. Затем присоединяются боли при разговоре, жевании и глотании, а при прорастании жевательной или внутренней крыловидной мышцы — ограничения открывания рта.
Рак слизистой оболочки нёба[править | править код]
Опухоли слизистой оболочки твёрдого нёба представлены цилиндромами и аденокистозными аденокарциномами, происходящими из малых слюнных желёз; редко — плоскоклеточным раком. Мягкое нёбо чаще поражается плоскоклеточным раком. Заболевание рано проявляется болями вследствие быстрого изъязвления, иногда обнаруживается в виде медленно растущего опухолевого узла, а боли присоединяются позже вследствие его давления на слизистую оболочку, изъязвления и присоединения вторичной инфекции. Рак передних нёбных дужек проявляет себя неприятными ощущениями в горле, при глотании, а затем — ограничением открытия рта и кровотечениями, что указывает на запущенность процесса и плохой прогноз.
Рак слизистой оболочки альвеолярных отростков[править | править код]
Рак слизистой оболочки альвеолярных отростков может поражать и верхнюю, и нижнюю челюсти. Обычно представлен плоскоклеточным раком. В процессе опухолевого роста поражает зубы, в связи с чем рано проявляет себя болевыми ощущениями, однако по этой же причине неправильно идентифицируется. Легко кровоточит.
Метастазы рака органов полости рта чаще всего происходит в поверхностные и глубокие шейные лимфатические узлы. Направление распространения метастазов зависит от размеров опухоли, её гистологической принадлежности и локализации. Рак дна полости рта, альвеолярных отростков нижней челюсти и слизистой оболочки щёк поражает метастазами поднижнечелюстные лимфатические узлы; рак боковой поверхности и кончика языка — подчелюстные, средние и глубокие шейные лимфоузлы шеи; рак дистальных отделов полости рта — лимфатические узлы в области яремной вены. Очень редко метастазы обнаруживаются в надключичных лимфоузлах. Отдалённые метастазы встречаются редко, их находят в лёгких, сердце, головной мозг, кости, печень. Наличие метастазов значительно ухудшает прогноз заболевания.
Степень распространённости опухолей полости рта определяют визуально и при помощи пальпации, поскольку методы термографии, ультразвукового сканирования и компьютерной томографии не позволяют определить их распространённость в мягких тканях. Степень поражения челюсти и лицевых костей выясняют с помощью рентгенографии.
Дифференциальная диагностика позволяет отделить злокачественные новообразования от воспалительных заболеваний, сифилиса и туберкулёза слизистой оболочки полости рта. Окончательный диагноз ставится на основании результатов биопсии.
Лечение злокачественных опухолей полости рта включают в себя:
- лечение первичного опухолевого узла
- лечение метастазов
- Федяев И. М., Байриков И. М., Белова Л. П., Шувалова Т. В. «Злокачественные опухоли челюстно-лицевой области». — М.: Медицинская книга, Н. Новгород: Изд-во НГМД, 2000. — 160 с.
ru.wikipedia.org
Рак ротовой полости
Злокачественное новообразование, поражающее губы (чаще всего нижнюю губу), внутренние поверхности полости рта, а также заднюю стенку глотки, миндалины и слюнные железы.
Причины и факторы риска.
-
Курение, в том числе жевание и нюхание табака;
-
Употребление алкогольных напитков;
При сочетании этих двух факторов вероятность поражения ротовой полости возрастает.
-
Мужской пол, возраст старше 40 лет;
-
Острые края пломбы, неудобный протез или другие факторы, оказывающие травмирующее действие на слизистую рта;
-
Инфицирование полости рта вирусом папилломы 16-го типа;
-
Наличие красного плоского лишая слизистой полости рта;
-
Ослабление иммунитета при системном приёме химических препаратов;
-
Неполноценное питание с недостаточным употреблением фруктов и овощей и дефицитом антиоксидантов – витаминов А, С и Е;
-
Частый контакт с асбестом и полициклическими органическими соединениями.
Виды и формы. Различают три основных вида рака полости рта:
1. Узловатая. Во рту появляется уплотнение чёткой формы; поверхность слизистой в этом месте либо не меняется, либо имеет белесоватые пятна. Новое образование обычно быстро растет в размерах.
2. Язвенная. Проявляется в виде язвы на слизистой оболочке, беспокоит пациента и долго не заживает. Патология в виде язвочки быстро прогрессирует. Такая форма рака ротовой полости поражает слизистые чаще других разновидностей.
3. Папиллярная. Выглядит как опухоль плотной структуры, которая свисает в полость рта. Покров слизистой внешне не изменяется (обычно так выглядит рак слизистой оболочки полости рта в начальной стадии).
В зависимости от дислокации образования, различают:
-
Рак щёк – на линии рта, на уровне его угла. Сначала может напоминать язвочку. Со временем возникают ограничения в открывании рта, дискомфорт при жевании и разговоре.
-
Рак дна полости рта – на мышцах донышка и близлежащих зон, нижней части языка и слюнных желез. Пациент жалуется на боль и усиление слюноотделения.
-
Рак языка – на его боковых поверхностях, реже на нижней поверхности языка или его верхней части, затрагивает корень и кончик. Возникают трудности при жевании и дискомфорт во время пользования речевым аппаратом.
-
Опухоль в зоне альвеолярных отростков – на верхней и на нижней челюсти. Рак может поражать и зубы, что вызывает кровотечения и боли в этих местах.
-
Рак в зоне нёба – плоскоклеточный, если охвачены мягкие ткани. Твёрдое нёбо может иметь заболевание: цилиндрома, аденокарцинома, встречается и плоскоклеточный вид. Проблема обнаруживает себя появлением болей и дискомфорта во время приёма пищи.
Клинические проявления. Все они могут не быть свидетельством раковых образований, но переродиться в них с течением времени:
-
утолщение языка, что приводит к дискомфорту во время еды и разговора,
-
онемение языка,
-
онемение дёсен, некоторых зубов,
-
выпадение зубов без видимой причины,
-
отёк челюсти,
-
боль в ротовой полости, которая принимает хронический характер,
-
хроническое увеличение лимфатических узлов, расположенных в области шеи,
-
изменение голоса,
-
потеря веса,
-
появление на губах или в полости рта образования, которое не проходит длительное время и имеет тенденцию увеличиваться в размерах, это может быть красное или беловатое пятно, язвочка, нарост или уплотнение,
Образования проходят три фазы развития:
1. Начальная ступень – человек замечает непривычные явления в состоянии здоровья ротовой полости. Случаются неясные боли, уплотнения, язвы в полости рта.
2. Развитая стадия болезни — язвы становятся в виде щелей. Они могут располагаться над опухолью. Возникают болевые ощущения, которые могут отдавать в разные области головы. Раковая опухоль может развиваться и без выраженной боли.
3. Запущенная ступень — заболевание активно разрушает окружающие ткани.
Диагностика. Опухоль специалист определяет визуально. Клинический анализ периферической крови позволяет оценить общее состояние больного и обнаружить анемию (малокровие), а при биохимическом анализе крови крови можно заподозрить поражение печени и костей.
Степень разрастания болезни в мягкие ткани диагностируется методом пальпации и применением инструментальных методов визуализации:
-
Рентгенография грудной клетки – дает возможность выявить поражение легочной ткани, что встречается редко, но возможно при распространенном опухолевом процессе;
-
Компьютерная томография, иногда с дополнительным введением контрастного вещества – помогает определить размер, форму и расположение опухоли, а также наличие увеличенных лимфатических узлов.
-
Биопсия – взятие образца пораженной ткани для исследования с целью подтверждения диагноза. Материал может быть получен в результате соскоба в области подозрительного участка, пункции тонкой иглой или хирургического удаления части опухоли.
Лечение. Зависит от стадии развития новообразования и его формы.
-
Хирургическое вмешательство – задействуют, если нельзя обойтись без отсечения опухоли. После удаления образования могут проводиться манипуляции по восстановлению нарушенного внешнего вида пациента.
-
Лучевая терапия – наиболее часто используемый метод борьбы с раковой опухолью ротовой полости. Может быть использован как самостоятельный способ или после хирургического вмешательства.
При небольших опухолях лучевая терапия может быть основным методом. После операции способ помогает облегчить боль, нейтрализовать остаток раковых клеток, улучшает возможность глотания.
При необходимости применяют брахитерапию (внутреннее облучение). Стержни, содержащие материал для облучения, внедряют в опухоль на определённое время.
Химиотерапия. Применение лекарственных препаратов группы цитостатики (убивают раковые клетки) целесообразно в комбинации с облучением и/или с хирургическим вмешательством.
Лекарства подбирают в зависимости от переносимости и стадии заболевания.
Профилактика. Лучший метод профилактики рака полости рта – это периодический осмотр своего рта и глотки. Помните, что выявление рака на ранней стадии позволяет надеяться на успех лечения. Кроме того, в целях профилактики следует:
-
Расстаться с табакокурением, жеванием табака и чрезмерным потреблением алкоголя.
-
Разумно избегать ультрафиолетового облучения, беречься от прямых солнечных лучей.
-
Подбирать рацион, богатый клетчаткой и антиоксидантами. Исключить приём очень острой и горячей пищи.
-
Следить за полостью рта, исключить травмирующие факторы (обломки зубов с острыми краями, пломбы), разрушающие слизистую оболочку.
navigator.mosgorzdrav.ru
