Почему на языке появляются прыщики – что делать?
Прыщи на языке появляются в результате травм, воспалительных процессов ротовой полости или являются следствием патологических нарушений в организме. Новообразования отрицательно влияют на качество жизни пациента – возникает дискомфорт во время приёма пищи и затрудняется речь.
Прыщики на языке могут быть симптомом или следствием заболевания внутренних органов
Содержание
Причины появления прыщики на языке
Язык – это орган, который полностью лишён сальных желёз, что исключает появление на нём прыщей непатологической природы. Исходя из возбудителя неприятных образований на тканях, уплотнения варьируются в размерах, цвете и локализации.
Таблица «Причины образования прыщей на языке»
| Признаки образования (внешний вид, расположение) | Провоцирующие факторы |
| Болезненные шишки по бокам и на кончике языка | Повреждение тканей жёсткой пищей, прикусыванием, пирсингом |
| Раздражение слизистой от стоматологических манипуляций | |
| Сыпь по всему органу и в полости рта | Негативная реакция организма на продукты питания, медикаментозные препараты, гигиенические средства |
| Мелкие белые или красные пупырышки на всей поверхности языка, припухлость прыщей | Воспалились сосочки органа – папиллит. Заболевание возникает в результате ожогов, травм слизистой оболочки, инфекционных поражений Заболевание возникает в результате ожогов, травм слизистой оболочки, инфекционных поражений |
| Экссудативная эритема | |
| Глоссит | |
| Гнойнички, папулы, белые пупырышки, расположенные во рту, по бокам языка, возле дёсен | Афтозный стоматит, возникший на фоне аллергических реакций, перенесённых стрессов, дефицита железа, гормональных изменений, ослабленного иммунитета или развития вирусных инфекций |
| Высыпания под языком, белые точки по бокам | Нарушение правил гигиены – в ротовой полости разлагаются остатки пищи, размножаются бактерии, что ведёт к закупорке сосочков и развитию сыпи |
| Белые точки, гнойные папулы, язвочки, покрытые белым налётом, располагаются ближе к горлу на корне языка, сбоку уздечки, на кончике | Молочница (кандидоз) |
| Туберкулёз | |
| Импетиго | |
Белые прыщи на поверхности языка с прозрачной жидкостью внутри. Из папул может сочиться гной. Сыпь поражает не только язык, бугорки появляются на губах, слизистой оболочке ротовой полости, вокруг дёсен Сыпь поражает не только язык, бугорки появляются на губах, слизистой оболочке ротовой полости, вокруг дёсен | Герпесная инфекция |
| Выпуклые прыщики красного или белого цвета по бокам и в середине органа | Простуда, грипп, ОРВИ |
| Крупные шишки красного цвета, локализующиеся на корне языка у ребёнка, сопровождаются высокой температурой тела, покраснением конечностей и глазных склер, увеличением лимфоузлов | Болезнь Кавасаки |
| Кровавый язык с мелкой красной сыпью | Скарлатина |
| Уплотнения под органом красного, белого или прозрачного оттенка | Рак полости рта |
| Лимфоэпителиальные кисты | |
| Чёрные болезненные прыщи по языку, не заживающие длительное время | Оральная фиброма |
| Злокачественные процессы в ротовой полости | |
| Аллергия | |
| Пирсинг |
Важно!По мере развития болезни и усугубления состояния прыщи меняют плотность, размеры, могут гноиться и кровоточить. Нельзя игнорировать первые появления сыпи, иначе есть риск усугубить течение патологии.
Нельзя игнорировать первые появления сыпи, иначе есть риск усугубить течение патологии.
На фото показаны вид и локализация прыщей при заболеваниях разной этиологии у взрослых и детей.
Черные точки на языке могут быть признаком аллергии
Уплотнение под языком может быть раковой опухолью
Вид языка при скарлатине
Проявление болезни Кавасаки на языке
Молочница на языке
Воспаления под языком вследствие неправильной гигиены ротовой полости
Воспаленные сосочки языка при глоссите
Образования на языке при афтозном стоматите
Шишки на кончике языка могут появиться в результате травм или прикусывания
Прыщи с жидкостью внутри появляются при герпесе
Образования на языке при простуде и гриппе
К какому врачу обратиться?
Решить проблему с неприятными образованиями на языке поможет стоматолог или отоларинголог. При необходимости врач назначает консультацию у:
- аллерголога;
- гастроэнтеролога;
- эндокринолога.

Обратитесь к отоларингологу при появлении первых прыщей
Обследование у нескольких специалистов позволит быстрее выявить причину появления прыщей на языке и подобрать наиболее эффективное лечение.
Методы диагностики
Выявление причины, которая спровоцировала прыщи в ротовой полости, проводиться при помощи нескольких методов.
- Визуальный осмотр языка, полости рта и идентификация патологии по месту расположения высыпаний, их размеру и цвету.
- Взятие мазка с поверхности органа на бакпосев микрофлоры – для выявления грибков, вирусов, бактерий.
- Серологические исследования.
- Общий анализ мочи и крови.
Взятие мазка на бакпосев поможет определить точную причину поражения языка
Использование комплексной диагностики позволяет выявить источник негативных процессов и подобрать эффективную терапию.
Лечение прыщей на языке
Что делать, если появляются уплотнения, язвочки, ранки на языке? Не запускать патологические процессы, иначе можно спровоцировать серьёзные осложнения. Избавиться от проблемы помогут аптечные препараты и народные методы. Главное, всё делать правильно.
Избавиться от проблемы помогут аптечные препараты и народные методы. Главное, всё делать правильно.
Общие рекомендации
Облегчить состояние больного и ускорить процесс выздоровления реально, если соблюдать советы специалистов.
- Избегать травм оболочек языка и полости рта – не употреблять твёрдую пищу, горячие напитки, острые, солёные блюда, исключить пряности, алкоголь и курение.
- Регулярно обеззараживать ротовую полость антисептическими средствами – раствором марганца, фурацилина.
- При грибковых поражениях полоскать рот содовым раствором.
- Не раздражать слизистую оболочку газированными напитками, крепким чаем и кофе, отказаться от острой и солёной пищи.
- Следить за гигиеной рта – регулярно чистить зубы, полоскать рот после каждого приёма пищи.
Регулярно полоскайте рот для ускорения процесса заживления
Важно!Нарастание симптоматики в течение 2–3 дней не должно остаться без внимания.
Лекарства из аптеки
Группы препаратов подбираются исходя из основного заболевания.
- Противовирусные лекарства – Ингавирин, Ацикловир, Виферон.
- Антибактериальные таблетки – Метронидазол, Тетрациклин, Левомицетин.
- Антигистаминные препараты – Супрастин, Цетрин, Фенистил, Лоратадин.
- Противогрибковые средства местного действия – спрей Пропосол, гель Миконаз, Гексорал в форме аэрозоля и леденцов для рассасывания, гель Метрогил Дента.
- Антисептические растворы для полоскания – Хлоргексидин, Фурацилин, марганцовка.
- Анальгетики и противовоспалительные вещества – Ибупрофен, Парацетамол, Лидокаин, гель Холисал.
Тетрациклин поможет справится с прыщами, вызванными бактериальной инфекцией
Терапевтический эффект медикаментозного лечения зависит от правильного назначения лекарственных средств.
Как лечить народными средствами
Если на языке вскочил прыщ или появилась сыпь, которая сильно болит, избавиться от неприятных ощущений можно народными методами.
Примочки из алоэ
Растолочь до кашеобразного состояния 1–2 листа алоэ, выложить на ватные диски и прикладывать к поражённым местам на 20–30 минут до 4 раз в день. Примочки обезболивают и заживляют раны во рту.
Примочки обезболивают и заживляют раны во рту.
Экстракт чайного дерева для заживления
Обрабатывайте пораженные места маслом чайного древа
Масляной жидкостью обрабатывать прыщи на языке 3–5 раз в сутки. На палец намотать бинт, смочить в экстракте чайного дерева и смазывать пораженные участки.
Медовый раствор для полоскания
В 1 стакане тёплой воды растворить 2 ч. л. пчелиного продукта. Полоскать рот 3 раза в сутки. Между процедурами рекомендуется смазывать прыщи чистым мёдом. Натуральный продукт дезинфицирует ткани и способствует быстрому заживлению повреждённых участков.
Травяной сбор для дезинфекции рта
Ополаскивайте полость рта травяным настоем 5 раз в день
Приготовить растительную смесь – по 10 г соединить шалфей, ромашку, кору дуба, зверобой, облепиху. В 0,5 л кипятка заварить 1 ст. л. травяного сбора и проварить 15 минут. Остывшим и процеженным отваром полоскать полость рта до 5 раз в сутки.
Сода с йодом
В 1 л воды развести 2 ч. л. соды и 5 капель йода. Раствором промывать рот и язык 4 раза в день. Лекарство обеззараживает слизистую оболочку и успокаивает раздражённые ткани.
л. соды и 5 капель йода. Раствором промывать рот и язык 4 раза в день. Лекарство обеззараживает слизистую оболочку и успокаивает раздражённые ткани.
Перекись водорода
Держите во рту перекись водорода с водой несколько минут
Соединить воду с 3%-й перекисью (1:1). Набирать в рот приготовленный раствор и держать по 3–5 минут. За 1 раз делается 2–3 манипуляции. Количество процедур в день – 3.
Мёд, прополис и чистотел
В 2 ст. л. жидкого мёда добавить 10 капель сока чистотела и 5 капель спиртовой настойки прополиса, перемешать. Средством смазывать высыпания на языке 3–5 раз в сутки. Рецепт обладает природным противомикробным, антигрибковым, противовирусным и регенерирующим действием.
Важно!Лечение народными методами длится 5–7 дней. Если облегчения не наступило после 3 суток, стоит обратиться к врачу.
Прыщи на языке – их появление провоцируют вирусы, грибки, травмы, инфекции, аллергические реакции, нарушение правил гигиены, болезни внутренних органов.
Чтобы устранить проблему, нужно обратиться к стоматологу или отоларингологу для сдачи соскоба, крови и мочи. Эффективность лечения заключается в обнаружении истинной причины образования прыщей и назначении корректной терапии – антигистаминных, противовирусных, антисептических или антибиотических препаратов. Облегчить неприятные симптомы помогут травяные отвары, примочки, медовые растворы или прополис.
Прыщ: причины, симптомы и лечение
Содержание
В этой статье мы рассмотрим:
- Что такое прыщ?
- Как появляется прыщ?
- Кто склонен к прыщам?
- Каковы симптомы прыщей? Как диагностируется прыщ?
- Диагностика
- Каковы осложнения прыщей?
- Чем лечить прыщи?
- Домашние средства от прыщей
- Знаете ли вы?
Что такое прыщ?
Прыщ называется кожным заболеванием, при котором волосяные фолликулы забиваются отмершими клетками кожи и кожным салом. Это состояние часто приводит к образованию угрей, белых угрей, прыщей и прыщей на разных участках тела, включая лицо, шею, лоб, грудь, ноги, руки, спину, плечи и даже подмышки. Прыщ является одной из наиболее распространенных причин накопления мертвых клеток кожи и жира в волосяных фолликулах. Хотя прыщ чаще всего встречается у подростков, достигших половой зрелости, он также может появиться у людей всех возрастов.
Это состояние часто приводит к образованию угрей, белых угрей, прыщей и прыщей на разных участках тела, включая лицо, шею, лоб, грудь, ноги, руки, спину, плечи и даже подмышки. Прыщ является одной из наиболее распространенных причин накопления мертвых клеток кожи и жира в волосяных фолликулах. Хотя прыщ чаще всего встречается у подростков, достигших половой зрелости, он также может появиться у людей всех возрастов.
В зависимости от серьезности прыщей, это может привести к образованию рубцов на коже, а также к эмоциональному стрессу у некоторых людей. Таким образом, рекомендуется, чтобы раньше вы начали профилактические меры и лечение прыщей, тем ниже будет риск возникновения каких-либо серьезных проблем.
Как появляется прыщ?
Некоторые из основных причин возникновения прыщей включают:
- Скопление бактерий в порах кожи
- Чрезмерное выделение кожного сала
- Волосяные фолликулы забиваются частицами пыли, отмершими клетками кожи и жиром
- Избыточная активность определенного типа гормона, известного как «андроген»
Прыщи обычно появляются на лице, лбу, верхней части спины, плечах и области груди .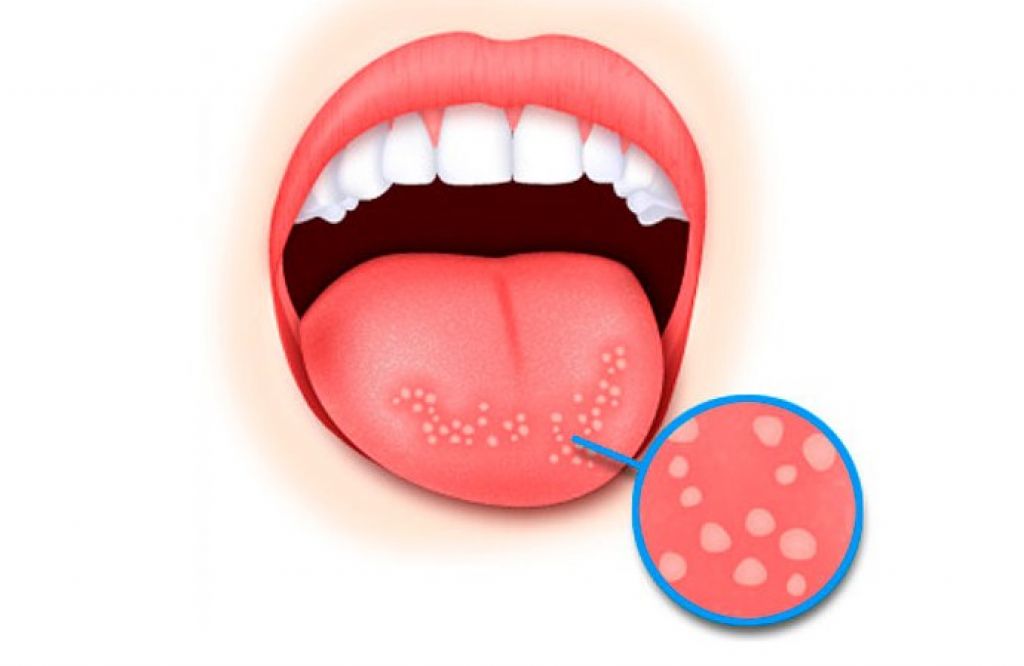 Это связано с тем, что эти области тела, как правило, имеют наибольшее количество сальных (масляных) желез в организме. Волосяные фолликулы остаются связанными с сальными железами.
Это связано с тем, что эти области тела, как правило, имеют наибольшее количество сальных (масляных) желез в организме. Волосяные фолликулы остаются связанными с сальными железами.
Волосяной фолликул может выпячиваться, что приводит к образованию белых угрей. В других случаях поры кожи могут оставаться открытыми на поверхности и могут потемнеть из-за скопления частиц пыли и масла. Это состояние называется «черные точки». Угри могут появиться в виде грязи, застрявшей в порах кожи. Тем не менее, поры кожи переполнены избыточным кожным салом и бактериями, которые приобретают коричневый цвет при контакте с воздухом снаружи.
Прыщи выглядят как красные пятна с отчетливым белым центром. Это состояние развивается, когда волосяные фолликулы блокируются бактериями и, таким образом, могут инфицироваться или воспаляться. Воспаления и закупорки, которые развиваются глубоко внутри волосяных фолликулов, имеют тенденцию к образованию кистоподобных шишек непосредственно под поверхностью кожи. Другие поры в кожном слое – отверстия потовых желез – обычно не участвуют в развитии прыщей или угрей.
Другие поры в кожном слое – отверстия потовых желез – обычно не участвуют в развитии прыщей или угрей.
Кто склонен к прыщам?
Некоторые из факторов, способствующих образованию прыщей, включают в себя:
- Гормональные изменения
- Экстремальный стресс
- Неигигиенические условия
- с использованием определенных препаратов
- Диета или изменения в жизнь
. Что являются симптомами Pimples of Pimples из Pimples of Pimples из Pimples of Pimples из Pimples of Pimples из Pimmoms of Pimples из Pimples of Pimples из Pimples of Pimples из Pimples ‘Pimples of Pimples of Pimples из Pimples’ Pimples ‘
5. Как диагностируется прыщ?
Признаки и симптомы прыщей могут различаться в зависимости от тяжести данного состояния. Некоторые из общих признаков включают в себя:
- Черные точки
- Белые точки
- Развитие небольших болезненных бугорков с белым центром
- Большие, плотные, красные болезненные бугорки
- Болезненные, наполненные гноем бугорки
В дополнение к этим распространенным кожным заболеваниям испытываете такие состояния, как затрудненное дыхание, стеснение в горле, обморок и отек языка и губ; то настало время, что вы должны обратиться к врачу как можно скорее.
Диагностика
Специального диагностического теста для прыщей не существует. Врач может просто проверить ваши физические особенности и историю болезни для диагностики прыщей.
Каковы осложнения прыщей?
Рубцы, которые не проходят, являются наиболее частыми осложнениями прыщей. Шрамы возникают, когда кисты или узелки прыщей прорываются и разрывают нижний слой кожи, оставляя после себя неприглядный постоянный шрам. Рубцевание также может произойти, когда вы постоянно прокалываете или выдавливаете прыщи.
Чем лечить прыщи?
Если вы пробовали безрецептурные (безрецептурные) лекарства и все равно не получили результата, ваш врач может порекомендовать вам некоторые сильнодействующие лекарства в зависимости от тяжести прыщей. Некоторые из наиболее распространенных местных препаратов, которые могут быть назначены вашим врачом, включают:
- Антибиотики
- Ретиноиды
- Азелаиновая и салициловая кислоты
- Комбинированные оральные контрацептивы
- Антиандрогенные средства
В некоторых случаях врач также может предложить некоторые полезные методы лечения прыщей. Некоторые из них:
Некоторые из них:
- Химический пилинг – с использованием химических средств, включая салициловую кислоту, ретиноевую кислоту или гликолевую кислоту.
- Инъекции стероидов – инъекции стероидов непосредственно в кистозные или узловые образования.
- Удаление черных и белых точек
- Фотодинамическая и лазерная терапия
Домашние средства от прыщей
- Предохраняйте кожу от скоплений жира и грязи
- Используйте травяные средства для умывания и увлажняющие средства
- Избегайте покалывания и выдавливания прыщей
- Маски на основе грязи или нима могут помочь уменьшить прыщи
- Пейте много воды ежедневно
Знаете ли вы?
- Угри — это не грязь
- Кисты состоят из особого белка
- Ни в коем случае нельзя выдавливать прыщ, чтобы не образовались рубцы
Ссылки по теме
https://www. youtube.com/watch?v=uLwTpC9KKlQ
youtube.com/watch?v=uLwTpC9KKlQ
https://www.youtube.com/watch?v=2-AYNR57trU
https://www.youtube.com/watch?v=2-AYNR57trU
https://www. .youtube.com/watch?v=UZgjNoJYaCI
Состояние кожи: A-I — Дерматология и эстетика корпуса
Состояние кожи: A – I
Главная » Состояние кожи: A-I
Фурункулы
Также известные как кожные абсцессы, фурункулы образуются в результате пореза или разрыва кожи, что приводит к бактериальной инфекции. Они характеризуются как красная болезненная область с болезненным, заполненным гноем центром, который может открыться спонтанно или хирургическим путем. Некоторые фурункулы вызваны вросшими волосами. Другие вызваны закупоркой потовых желез, например, некоторые виды кистозных угрей. Заболеть может любой. Они быстро растут и обычно болезненны, пока не истощатся. Однако, оставленный в покое, фурункул естественным образом достигает головы и лопается, позволяя гною стечь и коже заживать. Люди с ослабленной иммунной системой более восприимчивы к фурункулам, чем население в целом.
Фурункулы, как правило, возникают на участках тела, имеющих волосы или потовые железы и подвергающихся трению, обычно на лице, шее, подмышках или ягодицах. Существует множество различных типов фурункулов:
Фурункул или карбункул: Эти абсцессы вызываются бактерией Staphylococcus aureus. Фурункул – это единичный фурункул; карбункулы представляют собой глубокие скопления фурункулов, которые чаще всего образуются на задней части шеи, плечах или бедрах.
Копчиковая киста: Инфицированный волосяной фолликул в области ягодиц, вызванный длительным сидением. Пилонидальные кисты почти всегда требуют лечения.
Гидреденит гнойный: Это множественные абсцессы, которые образуются из-за закупорки потовых желез в подмышечных впадинах или в паховой области.
Кистозные угри: Эти фурункулы располагаются глубже в ткани кожи, чем более поверхностные формы акне. Обычно это происходит среди подростков.
Фурункулы хорошо лечатся домашними средствами. Чтобы ускорить заживление, прикладывайте к фурункулу тепло в виде горячих ванночек или компрессов. Держите область в чистоте, нанесите безрецептурную мазь с антибиотиком, а затем накройте марлей. Не прокалывайте и не сдавливайте фурункул, потому что это может привести к дальнейшему инфицированию. Если фурункул не проходит в течение двух недель, сопровождается лихорадкой или вызывает болезненные ощущения, обратитесь к дерматологу. Врач очистит, проколет и дренирует фурункул и назначит антибиотик для облегчения инфекции.
Кандидоз — это медицинский термин, обозначающий дрожжевые инфекции в организме. Существует три формы кандидоза, которые относятся конкретно к коже:
Оральный кандидоз (оральный кандидоз): Эта инфекция характеризуется кружевными белыми пятнами поверх покрасневших участков, которые появляются на языке, горле или в других частях тела. рот. Обычно это сопровождается лихорадкой, коликами или диареей. Оральная молочница может быть болезненной и приводить к неприятному ощущению жжения во рту. Люди, страдающие диабетом, с подавленной иммунной системой, пациенты, проходящие лечение антибиотиками или химиотерапией, а также те, кто носит зубные протезы, более восприимчивы к этой инфекции. Особенно важно поймать его на ранней стадии у младенцев и детей. Из-за дискомфорта, вызванного стоматитом, они могут перестать есть и/или пить.
Оральная молочница может быть болезненной и приводить к неприятному ощущению жжения во рту. Люди, страдающие диабетом, с подавленной иммунной системой, пациенты, проходящие лечение антибиотиками или химиотерапией, а также те, кто носит зубные протезы, более восприимчивы к этой инфекции. Особенно важно поймать его на ранней стадии у младенцев и детей. Из-за дискомфорта, вызванного стоматитом, они могут перестать есть и/или пить.
Опрелости: Кандидоз размножается в теплой влажной среде и в естественных складках кожи. Некоторые опрелости являются бактериальными, но многие из них вызваны грибковыми инфекциями. Для лечения опрелостей используйте безрецептурные порошки и мази, противогрибковые кремы и лосьоны. Планируйте частую смену подгузников, чтобы дать коже возможность регулярно подвергаться воздействию воздуха. Если опрелости не проходят через 7-10 дней, обратитесь к дерматологу.
Кандидальное опрелости: Эта дрожжевая инфекция возникает во влажных перекрывающихся складках кожи, например, на внутренней стороне бедер, под мышками, под грудью, под животом, за ушами и в перепонках между пальцами рук и ног. Чаще встречается у людей с избыточным весом. Он характеризуется красной, сырой кожей, окруженной шелушением и, в некоторых случаях, поражениями, которые зудят, сочатся или болят. Кандидозное опрелости лечат лечебными кремами для местного применения.
Чаще встречается у людей с избыточным весом. Он характеризуется красной, сырой кожей, окруженной шелушением и, в некоторых случаях, поражениями, которые зудят, сочатся или болят. Кандидозное опрелости лечат лечебными кремами для местного применения.
Целлюлит
Целлюлит – это распространенная бактериальная кожная инфекция, вызываемая бактериями Staphylococcus или Streptococcus. Обе эти бактерии естественным образом встречаются на коже. Разрыв или порез на коже приводит к проникновению бактерий в организм, что приводит к активной инфекции. Целлюлит чаще всего возникает из:
- Растрескивание или шелушение кожи между пальцами ног
- Укусы или укусы насекомых
- Порез, разрыв или травма кожи
Целлюлит проявляется в виде опухшего красного участка кожи, чувствительного и горячего на ощупь. Симптомы включают озноб, лихорадку, мышечную боль, утомляемость, боль или чувствительность в области кожной сыпи или воспалений. Покраснение увеличивается по мере распространения инфекции. Обычно он возникает внезапно и быстро распространяется. Целлюлит может возникнуть на любом участке тела, но обычно появляется на лице или ногах. Обязательно обратитесь к дерматологу, как только заметите эти симптомы, чтобы начать эффективное лечение.
Обычно он возникает внезапно и быстро распространяется. Целлюлит может возникнуть на любом участке тела, но обычно появляется на лице или ногах. Обязательно обратитесь к дерматологу, как только заметите эти симптомы, чтобы начать эффективное лечение.
Чтобы предотвратить целлюлит, обязательно промойте любой порез или повреждение кожи водой с мылом и накройте рану повязкой, пока она не закроется струпьями. Следите за покраснением, болезненностью, выделениями или болью, так как это признаки инфекции.
Ветряная оспа (Herpes Varicella Zoster)
Ветряная оспа является распространенным заболеванием, особенно среди детей. Он характеризуется зудящими красными пятнами или волдырями по всему телу. Ветряная оспа вызывается вирусом Herpes Varicella Zoster. Он очень заразен, но в большинстве случаев не опасен.
Ветряная оспа может передаваться за два-три дня до появления сыпи, пока волдыри не покроются коркой. Он распространяется от контакта с инфицированными людьми, которые кашляют, чихают, делятся едой или напитками, или при прикосновении к волдырям. Часто сопровождается головной болью, болью в горле и, возможно, лихорадкой. Инкубационный период (от заражения до появления первых симптомов) составляет от 14 до 16 дней. Когда волдыри покрываются коркой, они перестают быть заразными, и ребенок может вернуться к нормальной деятельности. Обычно это занимает около 10 дней после появления первых симптомов.
Часто сопровождается головной болью, болью в горле и, возможно, лихорадкой. Инкубационный период (от заражения до появления первых симптомов) составляет от 14 до 16 дней. Когда волдыри покрываются коркой, они перестают быть заразными, и ребенок может вернуться к нормальной деятельности. Обычно это занимает около 10 дней после появления первых симптомов.
Важно не расчесывать волдыри, так как это может замедлить процесс заживления и привести к образованию рубцов. Расчесывание также может привести к другой инфекции. Чтобы облегчить зуд, примите прохладную ванну. Ребенку следует соблюдать постельный режим и принимать безрецептурные анальгетики для снижения температуры. Более серьезные случаи обычно наблюдаются у людей с другими хроническими проблемами со здоровьем.
Хотя около четырех миллионов детей ежегодно заболевают ветряной оспой, ее можно предотвратить с помощью вакцины. Дети должны получить две дозы вакцины — первую в возрасте от 12 до 15 месяцев, а вторую — в возрасте от четырех до шести лет. Невакцинированных детей старшего возраста можно эффективно лечить двумя наверстывающими дозами. Взрослые, никогда не болевшие этим заболеванием, также должны быть вакцинированы.
Невакцинированных детей старшего возраста можно эффективно лечить двумя наверстывающими дозами. Взрослые, никогда не болевшие этим заболеванием, также должны быть вакцинированы.
Рожистое воспаление
Особый тип кожной инфекции (целлюлит), характеризующийся образованием волдырей; кожа красная, опухшая, теплая и/или болезненная на ощупь; или поражениями с приподнятыми краями, которые чаще всего появляются на лице или ногах. Он также проявляется язвами на щеках и переносице. Это обычно вызывается бактериями Streptococcus и встречается как у взрослых, так и у детей.
Рожа требует лечения, поэтому вам следует обратиться к дерматологу, как только вы подозреваете, что у вас может быть эта инфекция. Обычно назначают антибиотики (обычно пенициллин). В тяжелых случаях пациенту может потребоваться введение антибиотиков внутривенно.
Фолликулит
Фолликулит — это воспаление одного или нескольких волосяных фолликулов. Проявляется в виде сыпи или белых прыщей или пустул возле волосяного фолликула. Это может произойти на любом участке тела, но обычно поражает волосистые области, такие как шея или пах. Фолликулы могут быть повреждены в результате многократного трения (например, при трении слишком тесной одежды) или закупорки волосяного фолликула (например, при бритье). В большинстве случаев фолликулы инфицируются бактериями стафилококка.
Это может произойти на любом участке тела, но обычно поражает волосистые области, такие как шея или пах. Фолликулы могут быть повреждены в результате многократного трения (например, при трении слишком тесной одежды) или закупорки волосяного фолликула (например, при бритье). В большинстве случаев фолликулы инфицируются бактериями стафилококка.
Существует два типа фолликулита:
Поверхностный фолликулит: Поражает верхнюю часть волосяного фолликула и может вызывать покраснение, воспаление кожи, небольшие скопления красных бугорков, волдыри, которые вскрываются и покрываются коркой, и/или зуд и нежность. Когда инфекция возникает в мужских бородах, это называется зудом парикмахера. Когда это вызвано грибковой инфекцией, оно известно как Tinea Barbae (стригущий лишай).
Глубокий фолликулит: Поражает весь фолликул от его самых глубоких частей под кожей до поверхности кожи. Эта менее распространенная форма фолликулита наблюдается у людей, которые проходят лечение антибиотиками от хронических угрей, у людей с ВИЧ или у людей с фурункулами и карбункулами.
Как правило, фолликулит лечат противогрибковыми препаратами.
Гранулема
Гранулема — это общий термин, обозначающий небольшой узелок. Это может быть любой тип узла, от доброкачественного до злокачественного. Гранулемы возникают по всему телу. Два типа гранулемы особенно характерны для кожи:
Пиогенная гранулема: Маленькие красноватые бугорки на коже, склонные к кровотечениям. Это вызвано повреждением кожи. Чаще всего встречается на руках, руках и лице. В некоторых случаях узелки самопроизвольно исчезают. Чаще поражения необходимо удалять хирургическим путем. В результате этих процедур могут остаться шрамы.
Кольцевидная гранулема: Этот тип узла может возникнуть у любого человека, но чаще встречается у детей и молодых людей. Для него характерно кольцевидное поражение, круглое и твердое; красная, белая или пурпурная кожа вокруг прозрачного кратера нормальной кожи. Он может появляться индивидуально или в группах. Чаще всего он появляется на ладонях и стопах, локтях и коленях. У большинства людей других симптомов нет, но у некоторых может возникнуть зуд в месте поражения. Кольцевидная гранулема может рассасываться сама по себе и может со временем исчезнуть или не исчезнуть без лечения. Однако, если заболевание широко распространено или нежелательно с эстетической точки зрения, дерматолог может назначить стероидный крем или ввести стероиды непосредственно под поверхность кожи, чтобы ускорить заживление. Другим успешным методом лечения является ПУВА, при котором дается лекарство под названием псорален, а затем область подвергается воздействию ультрафиолетового света.
Чаще всего он появляется на ладонях и стопах, локтях и коленях. У большинства людей других симптомов нет, но у некоторых может возникнуть зуд в месте поражения. Кольцевидная гранулема может рассасываться сама по себе и может со временем исчезнуть или не исчезнуть без лечения. Однако, если заболевание широко распространено или нежелательно с эстетической точки зрения, дерматолог может назначить стероидный крем или ввести стероиды непосредственно под поверхность кожи, чтобы ускорить заживление. Другим успешным методом лечения является ПУВА, при котором дается лекарство под названием псорален, а затем область подвергается воздействию ультрафиолетового света.
Головные вши
Головные вши — это мелкие паразитические насекомые, которые размножаются в человеческих волосах, питаясь небольшим количеством крови с кожи головы. По оценкам, в США ежегодно происходит от шести до 12 миллионов заражений. Это особенно распространено среди детей дошкольного и младшего школьного возраста. Головные вши не переносят никаких заболеваний, но они очень заразны и могут сильно чесаться. Они характеризуются сочетанием небольших красных бугорков и крошечных белых пятнышек (также известных как яйца или гниды) на нижней части волос ближе всего к коже (менее четверти дюйма от кожи головы).
Головные вши не переносят никаких заболеваний, но они очень заразны и могут сильно чесаться. Они характеризуются сочетанием небольших красных бугорков и крошечных белых пятнышек (также известных как яйца или гниды) на нижней части волос ближе всего к коже (менее четверти дюйма от кожи головы).
Вши видны невооруженным глазом. Яйца выглядят как желтые, коричневые или коричневые точки на волоске. Живые вши также могут ползать по коже головы. Когда яйца вылупляются, они становятся нимфами (детскими вшами). Нимфы вырастают до взрослых вшей в течение одной или двух недель после вылупления. Взрослая вошь размером с кунжутное семя. Вши питаются кровью с кожи головы несколько раз в день. Они также могут выжить до двух дней вне кожи головы.
Головные вши передаются при контакте головы к голове; путем обмена одеждой, постельным бельем, расческами, щетками, головными уборами и другими предметами личного пользования; или лежа на мягкой мебели или кроватях зараженного человека. Вы можете определить, есть ли у вашего ребенка головные вши, разделив волосы ребенка и осмотрев гниды или вшей, особенно вокруг ушей и на затылке. Если у одного члена вашей семьи диагностированы вши, вам необходимо проверить каждого члена той же семьи.
Если у одного члена вашей семьи диагностированы вши, вам необходимо проверить каждого члена той же семьи.
Лекарственные средства от вшей включают шампуни, ополаскиватели и лосьоны, убивающие вшей. Многие из них продаются без рецепта, но для более тяжелых случаев доступны лекарства, отпускаемые по рецепту. Важно использовать эти препараты точно по инструкции и в течение полного курса лечения для устранения вшей. Не используйте крем-ополаскиватель, кондиционер или комбинированный шампунь и кондиционер для волос перед обработкой от вшей. Вы также не должны мыть голову в течение одного или двух дней после применения лечения. После применения медикаментозного лечения используйте специальную расческу, чтобы вычесать гниды на коже головы. Повторите всю обработку через семь-десять дней после первоначальной обработки, чтобы избавиться от вновь вылупившихся вшей. Обратите внимание, что нельзя обрабатывать человека более трех раз каким-либо отдельным препаратом от вшей.
Чтобы избавиться от вшей, вам также необходимо:
- Постирать все постельное белье и одежду зараженного человека в очень горячей воде.

- Сухая чистка одежды, которую нельзя стирать в машине.
- Вакуумная обивка салона дома и автомобиля.
- Любые предметы, такие как мягкие игрушки, которые нельзя стирать в машине, можно поместить в герметичный пакет и хранить в течение двух недель. Вши не могут прожить так долго без еды.
- Замочите расчески, щетки, ободки и другие аксессуары для волос в медицинском спирте или лечебном шампуне не менее чем на один час или выбросьте их.
Если у вашего ребенка все еще есть вши после двух недель приема безрецептурных лекарственных средств, обратитесь к дерматологу для более эффективного лечения.
Вирус простого герпеса
Простой герпес — это группа вирусных инфекций, вызывающих язвы во рту (оральный герпес) или на гениталиях (генитальный герпес). Существует два типа вируса простого герпеса:
Вирус простого герпеса Тип 1 — наиболее распространенная форма герпеса, поражающая большинство людей хотя бы один раз в детстве. Он передается от человека к человеку через контакт со слюной. Он отвечает за образование герпеса (волдырей) и язв вокруг рта и губ. Это также может вызвать увеличение лимфатических узлов на шее. Как правило, этот тип герпеса не требует лечения; однако доступны пероральные препараты для лечения. Он исчезнет сам по себе через семь-десять дней.
Он передается от человека к человеку через контакт со слюной. Он отвечает за образование герпеса (волдырей) и язв вокруг рта и губ. Это также может вызвать увеличение лимфатических узлов на шее. Как правило, этот тип герпеса не требует лечения; однако доступны пероральные препараты для лечения. Он исчезнет сам по себе через семь-десять дней.
Вирус простого герпеса типа 2 передается половым путем либо через область половых органов, либо через рот. Примерно каждый пятый взрослый в США имеет эту форму вируса герпеса, хотя многие люди не знают, что он у них есть. Инфекция характеризуется язвами, которые выглядят как маленькие прыщики или волдыри, которые быстро лопаются и сочится жидкость. Затем следует период образования корок и струпьев, пока поражения окончательно не заживут, что может занять до четырех недель. Инфекция распространяется на участки кожи, контактирующие с выделениями из волдырей. Поражения чаще всего появляются на влагалище, вульве, половом члене, мошонке, яичках, бедрах или ягодицах. Они могут сопровождаться лихорадкой, опухшими железами, головной болью или болезненным мочеиспусканием. Многие люди с генитальным герпесом испытывают ощущения зуда, покалывания, жжения или боли в областях, где будут развиваться поражения.
Они могут сопровождаться лихорадкой, опухшими железами, головной болью или болезненным мочеиспусканием. Многие люди с генитальным герпесом испытывают ощущения зуда, покалывания, жжения или боли в областях, где будут развиваться поражения.
Генитальный герпес диагностируется с помощью теста на вирусную культуру пузырчатой жидкости из очага поражения и анализов крови. Нет никакого известного лечения. Лечение предназначено для уменьшения боли и ускорения заживления и включает противовирусные препараты. Людям с более тяжелыми, длительными или частыми вспышками дерматолог может назначить более сильный противовирусный препарат.
В среднем у взрослых с генитальным герпесом бывает около четырех или пяти вспышек в год. Первая вспышка обычно самая серьезная, и в первый год возникает больше вспышек, чем в любой последующий год. Как правило, симптомы начинают проявляться примерно через две недели после заражения. Вирус укореняется в нервных клетках, бездействуя до тех пор, пока не появится снова с новой вспышкой. Известно, что вспышки вызваны стрессом, болезнью или чрезмерным солнечным светом. Людям с генитальным герпесом важно избегать половых контактов во время активной вспышки, чтобы снизить риск передачи инфекции половому партнеру. Однако вирус простого герпеса 2 типа может передаваться за несколько дней до появления каких-либо высыпаний. Вот почему людям с этой инфекцией рекомендуется практиковать безопасный секс и постоянно использовать презервативы.
Известно, что вспышки вызваны стрессом, болезнью или чрезмерным солнечным светом. Людям с генитальным герпесом важно избегать половых контактов во время активной вспышки, чтобы снизить риск передачи инфекции половому партнеру. Однако вирус простого герпеса 2 типа может передаваться за несколько дней до появления каких-либо высыпаний. Вот почему людям с этой инфекцией рекомендуется практиковать безопасный секс и постоянно использовать презервативы.
Гнойный гидраденит
Считающийся тяжелой формой акне, гнойный гидраденит представляет собой хроническое кожное воспаление, которое обычно возникает глубоко в коже в областях тела с потовыми железами, таких как пах или подмышки. Для него характерно сочетание угрей и красных поражений, которые вскрываются и выделяют гной, что может вызывать зуд или потливость. По мере того, как красные шишки увеличиваются в размерах, они могут становиться более болезненными.
Гнойный гидраденит возникает, когда сальные железы и волосяные фолликулы закупориваются жидкостью потовых желез, мертвыми клетками кожи и другими элементами, обнаруженными в волосяных фолликулах. Эти вещества захватываются и выталкиваются в окружающие ткани. Разрыв или порез кожи позволяет бактериям проникнуть в эту область и вызвать воспаление.
Эти вещества захватываются и выталкиваются в окружающие ткани. Разрыв или порез кожи позволяет бактериям проникнуть в эту область и вызвать воспаление.
Лечение зависит от тяжести состояния. В легких случаях хорошо работают домашние средства, такие как теплые компрессы и регулярное мытье антибактериальным мылом. В более сложных случаях для лечения инфекции могут потребоваться местные или пероральные антибиотики. Ваш дерматолог может также назначить пероральные ретиноиды, чтобы сальные железы не закупорили волосяной фолликул; нестероидные противовоспалительные препараты для снятия боли и отека; и кортикостероиды.
Крапивница (крапивница)
Крапивница характеризуется зудящими, красными, возвышающимися волдырями (также известными как волдыри) на поверхности кожи, которые могут распространяться или соединяться друг с другом, образуя более крупные области возвышающихся поражений. Они обычно вызываются воздействием аллергена или химического раздражителя. Они имеют тенденцию появляться внезапно и часто так же внезапно исчезают.
Крапивница обычно является аллергической реакцией на продукты питания, лекарства или животных. Они также могут быть вызваны воздействием солнца, стрессом, чрезмерным потоотделением или другими более серьезными заболеваниями, такими как волчанка. Любой человек может заболеть крапивницей. Они безвредны и не заразны. Крапивница может зудеть, гореть или жалить. Они редко нуждаются в медицинской помощи, поскольку имеют тенденцию исчезать сами по себе. Однако в стойких случаях ваш дерматолог может назначить антигистаминные препараты или пероральные кортикостероиды. Лучший способ предотвратить крапивницу — прекратить воздействие аллергического раздражителя.
Крапивница, длящаяся более шести недель, известна как хроническая крапивница или, при наличии отека под поверхностью кожи, ангионевротический отек. Причины ангионевротического отека неизвестны, но он может поражать внутренние органы и поэтому требует медицинской помощи.
Импетиго
Импетиго — это распространенная кожная инфекция, обычно встречающаяся у детей и младенцев. Он характеризуется наличием одиночных или множественных пузырей, наполненных гноем, которые легко лопаются и оставляют красноватую сырую основу и/или корку медового цвета. У большинства детей импетиго сначала появляется возле носа, а затем через расчесы распространяется на другие части лица, руки или ноги. Волдыри, как правило, зудят.
Он характеризуется наличием одиночных или множественных пузырей, наполненных гноем, которые легко лопаются и оставляют красноватую сырую основу и/или корку медового цвета. У большинства детей импетиго сначала появляется возле носа, а затем через расчесы распространяется на другие части лица, руки или ноги. Волдыри, как правило, зудят.
Существуют три формы импетиго:
Обычное импетиго: Вызывается стрептококковыми микробами. Он выглядит как красные язвы, которые быстро лопаются, выделяя жидкость, а затем образуют корку медового цвета. Это в первую очередь влияет на детей от младенчества до двухлетнего возраста.
Луковичное импетиго: Выглядит как заполненные жидкостью пузырьки, вызванные стафилококковыми микробами. Эта заразная инфекция переносится жидкостью, которая сочится из волдырей.
Эктима: Более серьезная форма импетиго, проникающая во второй слой кожи (дерму). Он характеризуется язвами, которые болезненны и/или заполнены жидкостью или гноем. Эти поражения чаще всего появляются на ногах или ступнях. Язвы вскрываются и покрываются твердой желто-серой коркой. Это также может вызвать опухание лимфатических узлов в пораженной области.
Эти поражения чаще всего появляются на ногах или ступнях. Язвы вскрываются и покрываются твердой желто-серой коркой. Это также может вызвать опухание лимфатических узлов в пораженной области.
Импетиго обычно лечат семи-десятидневным курсом пероральных и/или местных антибиотиков. Язвы, как правило, заживают медленно, поэтому важно пройти полный курс лечения. Обратите внимание, что безрецептурные местные антибиотики (например, неоспорин) неэффективны для лечения импетиго.
Интертриго
Интертриго — это воспаление кожи, возникающее в теплых влажных складках тела, где две поверхности кожи трутся друг о друга. Чаще всего он появляется на внутренней поверхности бедер, в подмышечных впадинах, в паху, в складках на задней части шеи, в нижней части груди у женщин и ниже живота у тучных людей. Это может быть вызвано бактериальной, дрожжевой или грибковой инфекцией. Симптомы включают красновато-коричневую сыпь, которая выглядит сырой и может сочиться или чесаться. В тяжелых случаях кожа может трескаться или кровоточить.
