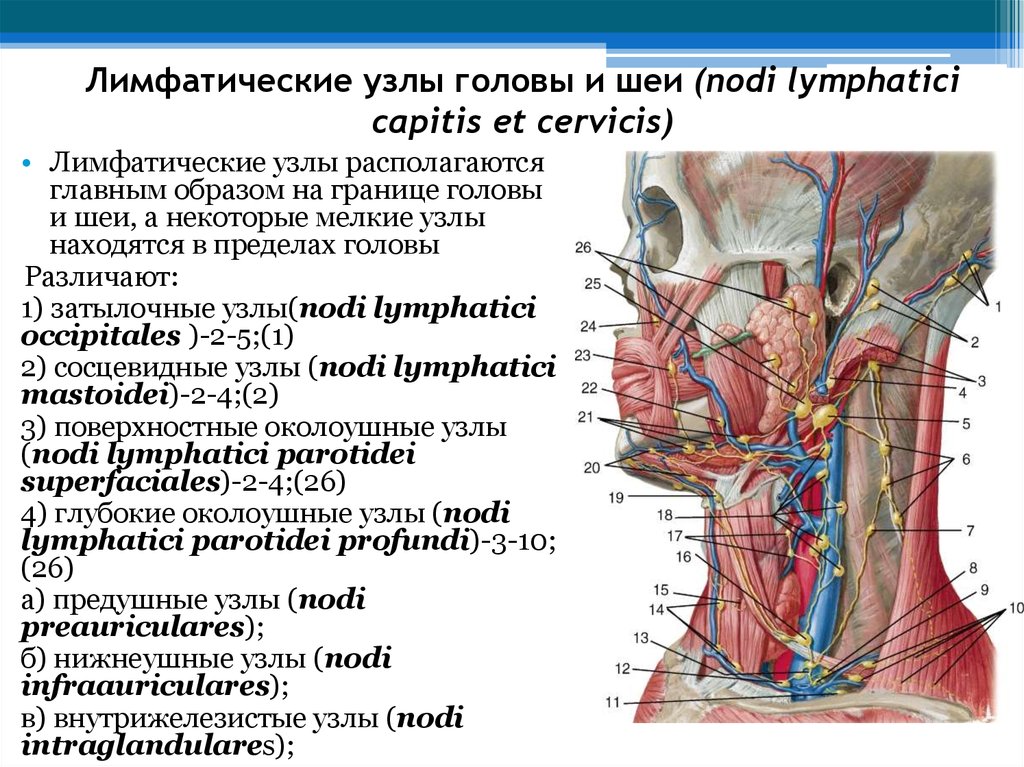
Лимфоузлы на УЗИ (лекция на Диагностере)
Чаще всего лимфоузлы увеличиваются при воспалении, но также могут быть проявлением рака. Распространенные причины лимфаденопатии: бактериальные, вирусные, паразитарные и грибковые инфекции, системная красная волчанка, болезнь Розаи-Дорфман, болезнь Кавасаки, рак.
Нажимайте на картинки, чтобы увеличить.
Рисунок. Снаружи лимфоузел покрыт фиброзной капсулой, от которой отходят трабекулы. Приносящие лимфатические сосуды подходят с выпуклой стороны. Выносящий лимфатический сосуд, вены и артерия проходят в воротах лимфоузла. По периферии расположены лимфатические узелки коркового слоя, а в центре — трабекулы, сосудистые шнуры и синусы мозгового слоя. В промежуточной зоне лимфоциты крови переходят в строму через стенки специальных венул. Зоны лимфоузла заселяют строго определенные клетки.
Лимфоузлы на УЗИ
Лимфоузлы исследуют линейным датчиком 7,5-12 МГц. Для осмотра больших конгломератов может пригодиться конвексный датчик 3-5 МГц.
У трети здоровых людей встречаются небольшие лимфоузлы, а длина отдельных экземпляров достигает 3,5 см. Размеры и форма лимфатических узлов зависят от расположения, а так же возраста и конституции пациента.
Нормальный лимфоузел на УЗИ — небольшое (менее 1 см) гипоэхогенное образование с гиперэхогенным рубчиком в центре; бобовидной или овальной формы; контур четкий, ровный или волнистый. Гипоэхогенная зона по периферии — корковое вещество, гиперэхогенная линейная структура — сосуды, трабекулы, жировые включения, частично мозговое вещество. В воротах гиперэхогенный треугольник «врезается» в паренхиму, здесь при ЦДК бывает видно сосуды.
Рисунок. На УЗИ нормальные лимфоузлы в заднем треугольнике шеи у девочки 9-ти лет (1), лимфоузел яремной цепи у пожилой женщины (2), подмышечный лимфоузел (3). На участках ограниченных фасциями лимфоузлы более вытянуты в длину, чем которые располагаются в рыхлой клетчатке.
Поперечный срез мышцы или сосуда можно ошибочно принять за лимфоузел. В режиме ЦДК легко отличить лимфоузел от сосуда. Если датчик развернуть на 90°, то сосуды и мышцы представляют собой трубчатую структуру, а лимфоузел имеет овальную форму независимо от среза.
Рисунок. На УЗИ гипоэхогенные округлые образования похожие на лимфоузлы (1). Датчик развернули на 90°, слева видно гипоэхогенный овальный лимфоузел (красная стрелка), а в справа — продольный срез мышы (желтые стрелки).
Рисунок. На УЗИ видно гипоэхогенный лимфоузел в окружении трех анэхогенных сосудов. Режим ЦДК подтверждает нашу догадку.
У пожилых часто встречается склероз лимфоузлов — округлые или овальные образования с выраженной гиперэхогенной неоднородной центральной частью и тонким гипоэхогенным ободком, капсула узла может быть видна фрагментарно. Некоторые лимфоузлы срастаются между собой, образуя крупные лентовидные образования.
Рисунок.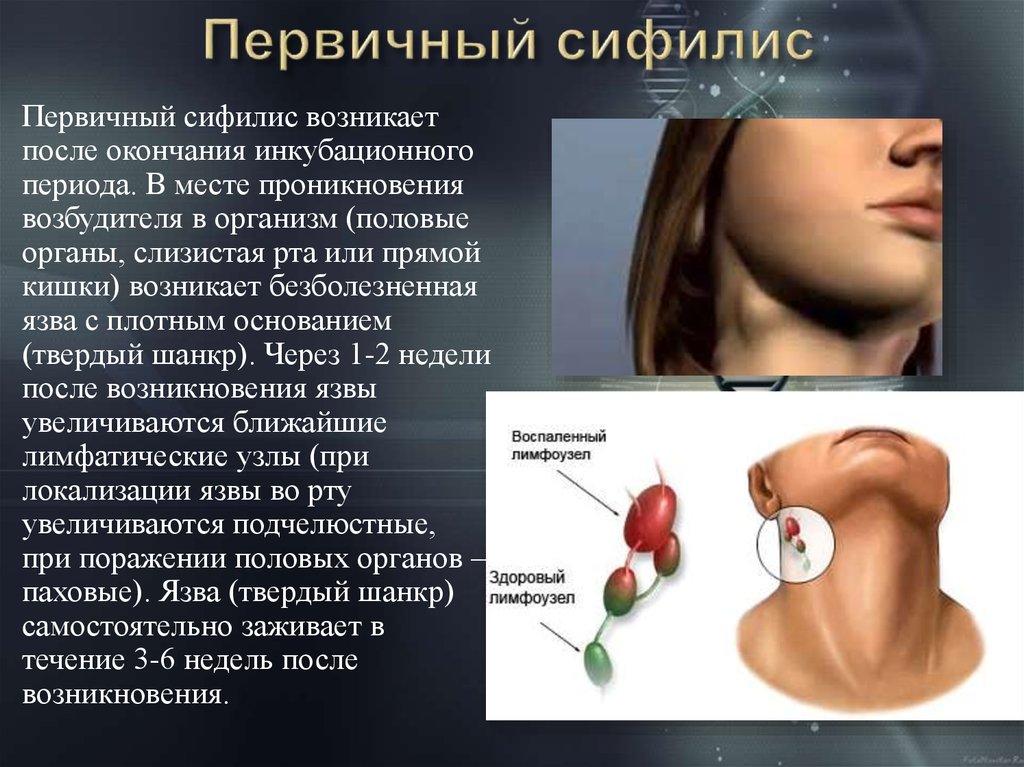 Женщина 65-ти лет с безболезненной «опухолью» в подмышке. На УЗИ определяется округлое образование с четким и ровным контуром, размер 20х10х15 мм; гипоэхогенный ободок по периферии и расширенная гиперэхогенная центральная часть; при ЦДК кровоток в гиперэхогенной зоне. Заключение: Подмышечный лимфоузел с жировой инфильтрацией мозгового вещества и переходной зоны.
Женщина 65-ти лет с безболезненной «опухолью» в подмышке. На УЗИ определяется округлое образование с четким и ровным контуром, размер 20х10х15 мм; гипоэхогенный ободок по периферии и расширенная гиперэхогенная центральная часть; при ЦДК кровоток в гиперэхогенной зоне. Заключение: Подмышечный лимфоузел с жировой инфильтрацией мозгового вещества и переходной зоны.
Ангиоархитектоника нормального лимфоузла — различают воротную артерию, которая переходит в линейно расположенный сосуд в центральной части. Если сосудистое русло можно проследить до капсулы, а PSV на воротной вене выше 5 см/сек, говорят о высокой степени активности лимфоузла.
Лимфаденопатия на УЗИ
Лимфаденопатия — это увеличение размеров, а также изменение формы одного или группы лимфатических узлов. Это симптом самых разных вирусных и бактериальных инфекций, но также могут быть признаком злокачественного процесса.
Вступая в борьбу с инфекцией лимфоузлы воспаляются. Воспалённые лимфоузлы стремительно «растут» в начале болезни и быстро «сдуваются» при выздоровлении.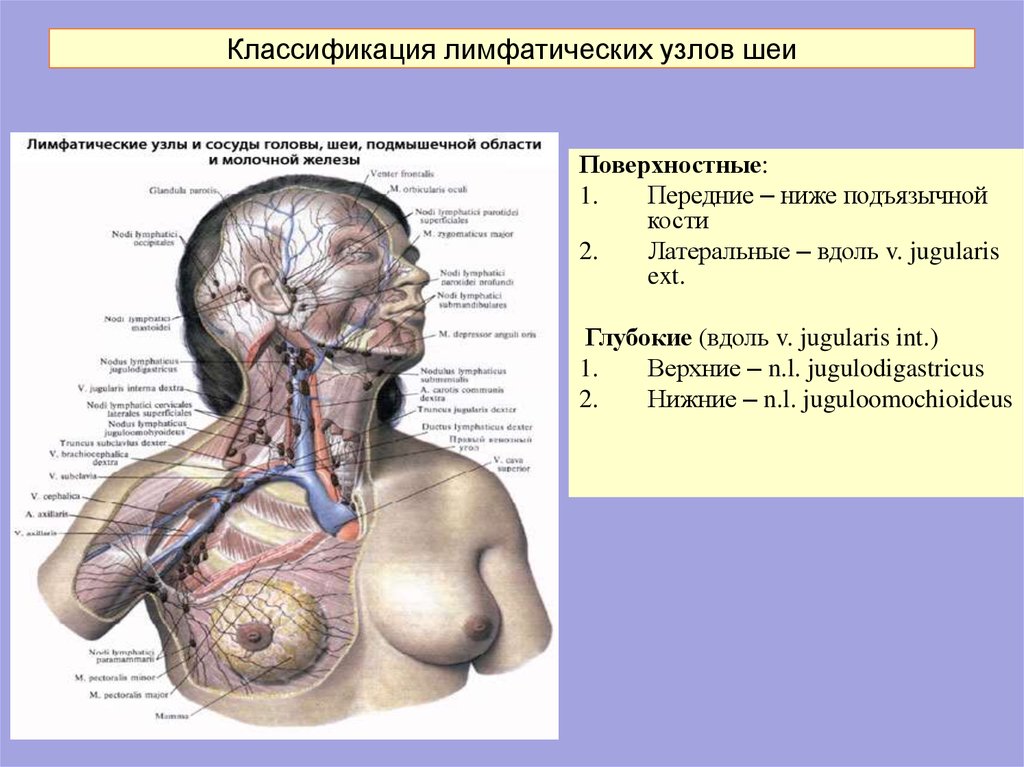 На УЗИ лимфоузел увеличен за счет корковой и околокорковой зоны, гипоэхогенный по периферии и гиперэхогенный в центре, форма овальная, контур четкий, кровоток только в воротах или отсутствует. Если воспаление переходит в окружающую клетчатку (периаденит), то может сформироваться абсцесс.
На УЗИ лимфоузел увеличен за счет корковой и околокорковой зоны, гипоэхогенный по периферии и гиперэхогенный в центре, форма овальная, контур четкий, кровоток только в воротах или отсутствует. Если воспаление переходит в окружающую клетчатку (периаденит), то может сформироваться абсцесс.
Рисунок. У детей с ОРВИ на УЗИ увеличенные шейные лимфоузлы с сохранной архитектурой — овальной формы, контур четкий и ровный, гипоэхогенные по периферии с гиперэхогенным центром.
Рисунок. Мальчик 6-ти месяцев с выраженным дерматитом. На УЗИ шейные (1) и подчелюстные (2) лимфоузлы увеличены, вытянутой формы, гипоэхогенные по периферии с гиперэхогенной линейной структурой в центре. Обратите внимание подчелюстной лимфоузел с волнистым контуром. Заключение: Лимфаденопатия шейных и подчелюстных лимфоузлов.
Рисунок. На УЗИ лимфоузлы увеличены, овальной формы, четкий и ровный контур, эхогенность пониженная, корковая зона несколько расширена, центральный рубчик видно отчетливо; кровоток в воротах усилен, сосуды расположены правильно — расходятся радиально, подкапсульный кровоток не определяется. Заключение: Лимфаденопатия с признаками высокой степени активности.
Заключение: Лимфаденопатия с признаками высокой степени активности.
Рисунок. Ребенок с высокой температурой, ангиной и двусторонней «опухолью» на шее, в общем анализе крови атипичные мононуклеары 25%. На УЗИ передне- и заднешейные лимфоузлы увеличены (максимальный размер 30х15 мм), округлой формы, неоднородные. Обратите внимание, центральный рубчик отлично видно, а кровоток на уровне ворот усилен. Заключение: Лимфаденопатия с признаками высокой степени активности. Большие группы увеличенных лимфоузлов на шее характерны для инфекционного мононуклеоза. Учитывая течение болезни и наличие атипичных мононуклеаров, вероятно, у ребенка инфекционный мононуклеоз.
Рисунок. Женщина жалуется на «опухоль» в подмышке и на локте. Неделю назад повздорила с соседской кошкой. На УЗИ подмышечный (сверху) и локтевые (снизу) лимфоузлы увеличены, округлой формы, выраженная гиперплазия корковой и околокорковой зоны, гиперэхогенный центральный рубчик сохранен; кровоток заметно усилен, сосуды расположены правильно — радиально.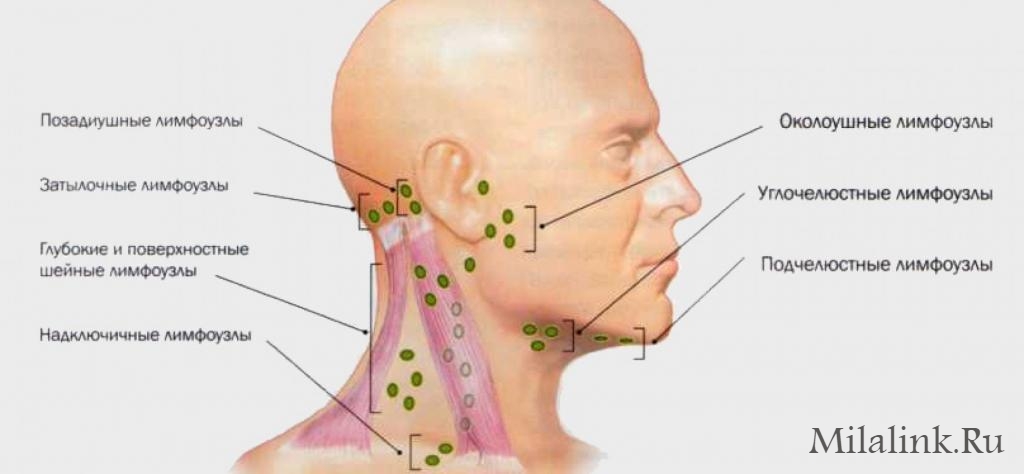
Туберкулез лимфоузлов на УЗИ
Туберкулез чаще поражает лимфоузлы шеи, подмышечной и паховой области. Обычно туберкулезный лимфаденит развивается медленно, лимфоузлы безболезненные, средний размер 3 см, но иногда могут достигать 10 см. На УЗИ пораженные лимфоузлы увеличены, гипоэхогенные, с нечетким контуром, часто можно увидеть выраженный периаденит и спаянные пакеты лимфоузлов. Для туберкулезного лимфаденита характерна неоднородная эхоструктура — анэхогенные кистозные полости и кальцинаты. При прогрессировании заболевания может образоваться абсцесс и свищи.
Рисунок. На УЗИ на шее определяется группа увеличенных лимфоузлов, неправильной формы; эхогенность понижена, центральный рубчик отсутствует; неоднородные за счет анэхогенных аваскулярных зон — очаги некроза; кровоток усилен, ход сосудов неправильный, выраженный подкапсульный кровоток. Заключение по результатам биопсии: Туберкулез лимфоузлов.
На УЗИ на шее определяется группа увеличенных лимфоузлов, неправильной формы; эхогенность понижена, центральный рубчик отсутствует; неоднородные за счет анэхогенных аваскулярных зон — очаги некроза; кровоток усилен, ход сосудов неправильный, выраженный подкапсульный кровоток. Заключение по результатам биопсии: Туберкулез лимфоузлов.
Рисунок. На УЗИ увеличенные лимфоузлы, неправильной формы с размытыми границами; эхогенность пониженная, центральный рубчик отсутствует; неоднородные за счет мелких кистозных полостей и гиперэхогенных включений с акустической тенью позади (кальцинаты). Заключение по результатам биопсии: Поражение лимфоузлов атипичными микобактериями. Гистологически очаги инфекции М. tuberculosis и атипичных микобактерий часто неразличимы. Классическим морфологическим проявлением в обоих случаях служит гранулема с казеозным некрозом.
«Бог в мелочах»
Кальцификаты в лимфоузлах характерны не только для туберкулеза, но и для метастазов папиллярной карциномы щитовидной железы.
10 признаков злокачественного лимфоузла на УЗИ
- Большие размеры, более 10 мм;
- Округлая форма, соотношение длинного и короткого размера (Д/К) <2;
- Эхогенность диффузно или локально понижена вплоть до анэхогенной;
- Концентрическое или эксцентрическое расширение коркового слоя;
- Гиперэхогенный центральный рубчик истончен или отсутствует;
- Неоднородная эхоструктура за счет гиперэхогенных кальцинатов и/или анэхогенных зон некроза;
- Неровный и размытый контур, когда клетки опухоли прорастают капсулу;
- Часто образуют крупные конгломераты;
- Кровоток дефективный — сосуды смещены, хаотично организованы, диаметр не уменьшается по направлению к капсуле, выраженный подкапсульный кровоток, аваскулярные зоны и др;
- Высокий индекс резистентности (RI >0,8) и пульсации (PI >1,5).
«Бог в мелочах»
Когда лимфоузел медленно растет, безболезненный, очень плотный и буквально врастает в окружающие его ткани – велика вероятность злокачественного процесса.
Лимфоузлы в затылочной и околоушной областях, как правило, имеют округлую форму. Оценивая узлы, опирайтесь не только на форму.
При абсцессе, туберкулезе, актиномикозе центральный гиперэхогенный рубчик в лимфоузлах может отсутствовать.
Иногда встречаются полностью гиперэхогенные лимфоузлы, что характерно для жировой инфильтрации, но НЕЛЬЗЯ исключить рак.
Экстракапсулярный рост опухоли часто приводит к объединению нескольких пораженных лимфоузлов в бесформенный конгломерат с вовлечением окружающих тканей.
Рисунок. На УЗИ лимфоаденопатия с эхо-признаками злокачественного процесса: увеличенный (28х16 мм) лимфоузел, округлой формы (Д/К <2), гипоэхогенный без центрального рубчика; определяется подкапсульный кровоток, диаметр сосудов не уменьшается по направлению к капсуле, RI 0,88.
Рисунок. Мужчина 63-х лет обнаружил «опухоль» на шее: растет медленно без боли и лихорадки.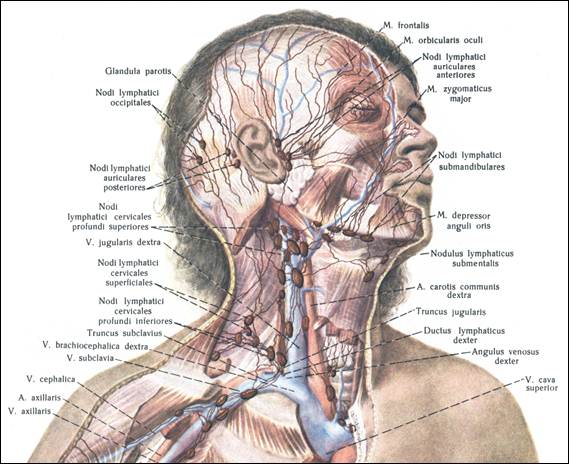 На УЗИ в районе кивательной мышцы определяется группа резко гипоэхогенных лимфоузлов без центрального рубчика, размер 10-20 мм; часть лимфоузлов округлые; встречаются лимфоузлы с резко усиленным кровотоком. Заключение по результатам биопсии: Лимфома.
На УЗИ в районе кивательной мышцы определяется группа резко гипоэхогенных лимфоузлов без центрального рубчика, размер 10-20 мм; часть лимфоузлов округлые; встречаются лимфоузлы с резко усиленным кровотоком. Заключение по результатам биопсии: Лимфома.
Рисунок. Женщина 32-х лет с «опухолью» на шее. На УЗИ в левой надключичной области определяются один большой и несколько маленьких гипоэхогенных лимфоузлов, округлой формы, центральный гиперэхогенный рубчик тонкий; кровоток заметно усилен, сосуды расположены хаотично, диаметр не уменьшается по направлению к капсуле, выраженный подкапсульный кровоток. В левой подвздошной ямке видно «сэндвич» — конгломерат из увеличенных гипоэхогенных лимфоузлов, между которыми залегают сосуды брыжейки. Заключение: Лимфоаденопатия с эхо-признаками злокачественного процесса. Рекомендована биопсия измененных лимфоузлов.
Рисунок. Мужчина 50-ти лет с жалобами на осиплость голоса, «опухоль» на шее слева. На УЗИ на шее определяется круглое образование с большой анэхогенной полостью в центре — зона некроза. На КТ видно большую опухоль в надгортанной области слева. Заключение по результатам биопсии: Увеличенный лимфоузел с метастазами плоскоклеточного рака. Для плоскоклеточного рака типичен центральный некроз лимфоузлов.
На УЗИ на шее определяется круглое образование с большой анэхогенной полостью в центре — зона некроза. На КТ видно большую опухоль в надгортанной области слева. Заключение по результатам биопсии: Увеличенный лимфоузел с метастазами плоскоклеточного рака. Для плоскоклеточного рака типичен центральный некроз лимфоузлов.
Рисунок. На УЗИ лимфоузел с метастазами папиллярного рака щитовидной железы: эхоструктура неоднородная — мелкие анэхогенные полости и микрокальцинаты; центральный рубчик не определяется; видно подкапсульный кровоток.
Рисунок. На УЗИ группа увеличенных округлых лимфоузлов на шее: гипоэхогенные, неоднородные за счет мелких и крупных анэхогенных, аваскулярных зон — очаги некроза. Заключение по результатам биопсии: Лимфоузлы с метастазами аденокарциномы. Первичную опухоль найти не удалось.
Рисунок. На УЗИ метастазы аденокарциномы легких разрушили нормальную архитектуру лимфоузла: неоднородный за счет чередования гипер- и гипоэхогенных участков, центральный рубчик отсутствует, форма лимфоузла неопределенная, контур нечеткий, что указывает на инфильтративный рост в окружающие ткани.
Рисунок. На УЗИ лимфома (1,2) между углом нижней челюсти и подчелюстной слюнной железой, также лимфоузел (3) с метастазами.
Лимфогранулематоз или лимфома Ходжкина — это злокачественная гиперплазия лимфоидной ткани. Опухоль развивается из одного очага, чаще в шейных, надключичных, средостенных лимфоузлах. На УЗИ видно пачку увеличенных лимфоузлов, четко отграниченных, не прорастающих капсулу и не сливающихся между собой.
Рисунок. Массивные лимфоузлы шеи при биопсии оказались лимфомой Ходжкина.
Задача. У ребенка на шее множественные умеренно округлые л/у до 1*0.8 см, в центре одного лимфоузла округлый анэхогенный очаг до 0.3 см, чуть выше л/у пятнистые (нечёткие разряженые участки). Часто смотрю лимфоузлы, такие вижу впервые. Помогите сориентироваться, что это может быть? Ответ: Интересное фото — картина ненормальная. Похоже на локальную инфильтрацию клеточными элементами — как варианты, лимфоциты кругом инфекционного агента (например, туберкулез и др. ), метастазы и т.д. Рекомендовано: УЗИ всех групп л/у с акцентом на надключичные, что встречаются только в патологических случаях — например, лимфома Ходжкина; оценить пробу Манту; рентген или КТ грудной клетки по показаниям. При неспособности решить задачу наблюдение 1 раз в месяц.
), метастазы и т.д. Рекомендовано: УЗИ всех групп л/у с акцентом на надключичные, что встречаются только в патологических случаях — например, лимфома Ходжкина; оценить пробу Манту; рентген или КТ грудной клетки по показаниям. При неспособности решить задачу наблюдение 1 раз в месяц.
Берегите себя, Ваш Диагностер!
Увеличение лимфоузлов
Фото: Mutzii
Увеличение лимфоузлов: натомо-физиологическоие условия, классификация.
Лимфатическая система человека, по мнению большинства авторов, эмбрионально развивается независимо от кровеносной системы, и её связь с венозной системой устанавливается вторично. Лимфатическая система закладывается в виде обособленных зачатков, которые растут и образуют лимфокапиллярные сосуды, которые, в свою очередь, расширяясь формируют лимфатические мешки (Привес М.Г., Лысенков Н.К., Бушкович В.И., 1974, 2001).
Лимфатические узлы плода начинают формироваться внутриутробно со 2 месяца внутриутробной жизни (из лимфатических мешков).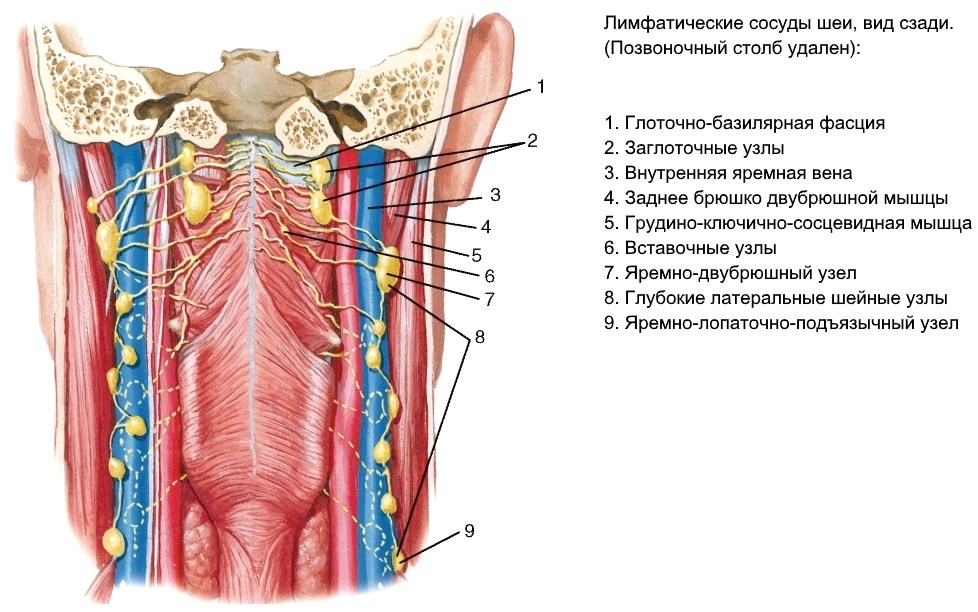 В последние месяцы внутриутробного развития лимфатические узлы сформированы, но их окончательное формирование произойдёт значительно позже — максимальное количество лимфоузлов у ребёнка насчитывается к возрасту 10 лет.
В последние месяцы внутриутробного развития лимфатические узлы сформированы, но их окончательное формирование произойдёт значительно позже — максимальное количество лимфоузлов у ребёнка насчитывается к возрасту 10 лет.
Исследованиями брыжеечных лимфатических узлов новорожденных (Харченко В.Г., 2005) найдены признаки (отсутствие лимфоидных фолликулов с герминативными центрами), свидетельствующие об отсутствии антигенной нагрузки в период внутриутробного развития.
Заселение микробами
Внутриутробный период развития плода в норме проходит вне контакта с микробами и, соответственно, вне активной работы лимфатических узлов. Заселение микробами начинается во время родов (микробиота родовых путей) и продолжается после рождения под влиянием окружающей среды.
На заселение микрофлорой влияет степень доношенности, метод родоразрешения (естественные, или операция), микробный состав родовых путей матери, характер вскармливания (грудное молоко, или искусственное вскармливание), условия пребывания в род. доме — санитарно-гигиеническая обстановка, внутрибольничные инфекции (Калмыкова А.И., 2001), а также заболевания матери, лечение антибиотиками и другими лекарствами, разлучение матери и новорожденного ребёнка, инфекционные заболевания новорожденного и его лечение.
доме — санитарно-гигиеническая обстановка, внутрибольничные инфекции (Калмыкова А.И., 2001), а также заболевания матери, лечение антибиотиками и другими лекарствами, разлучение матери и новорожденного ребёнка, инфекционные заболевания новорожденного и его лечение.
Кесарево сечение и микрофлора
Кесарённые дети, в отличии от детей, родившихся естественным путём, при микробиологическом исследовании сред показывают преобладание условно-патогенных и госпитальных штаммов, а сроки становления нормальной микрофлоры у них затягиваются (Харченко В.Г., 2005).
У каждой третьей женщины после Кесарева сечения наблюдается снижение функции молочных желёз, что влечет за собой ранний перевод на смешанное или искусственное вскармливание (Дэвис, Готефорс, 1987), что также является фактором дисбактериоза и отклонения от нормального развития иммунной и лимфатической системы.
Лимфатический узелДля выполнения своих функций лимфатические узлы имеют периферический синус, окружающий каждый такой узел под капсулой, и получающих по приносящим сосудам лимфу из соответствующих органных или тканевых регионов. Из периферического синуса выходит ряд других синусов, которые пересекают ткань лимфатических узлов и проводят лимфу в один выносящий сосуд, транспортирующий лимфу в венозную систему (Пальцев М.А., Аничков Н.М., 2001).
Из периферического синуса выходит ряд других синусов, которые пересекают ткань лимфатических узлов и проводят лимфу в один выносящий сосуд, транспортирующий лимфу в венозную систему (Пальцев М.А., Аничков Н.М., 2001).
У новорожденных клеточная и тканевая структура лимфатических узлов развита недостаточно. Они представляют собой скопление множества лимфатических узелков с очень нежной и густой сеткой, петли которой набиты круглыми лимфатическими тельцами.
Соединительнотканная капсула детского лимфатического узла нежна и тонка. От неё вглубь лимфатического узла отходят слабо выраженные тяжи — трабекулы, которые делят узел на дольки. Их выраженность будет проявлена только к возрасту 7 — 8 лет. Между трабекулами и узелками находятся пространства — синусы, через которые проходит лимфа. Эти структуры: капсула, трабекулы, фолликулы, синусы получат полное развитие только к 12 — 13 годам.
Из за мягкости соединительнотканной капсулы и недостаточной сформированности самих лимфатических узлов у новорожденных они прощупываются слабо, чаще: шейные и паховые, реже подмышечные и затылочные узлы.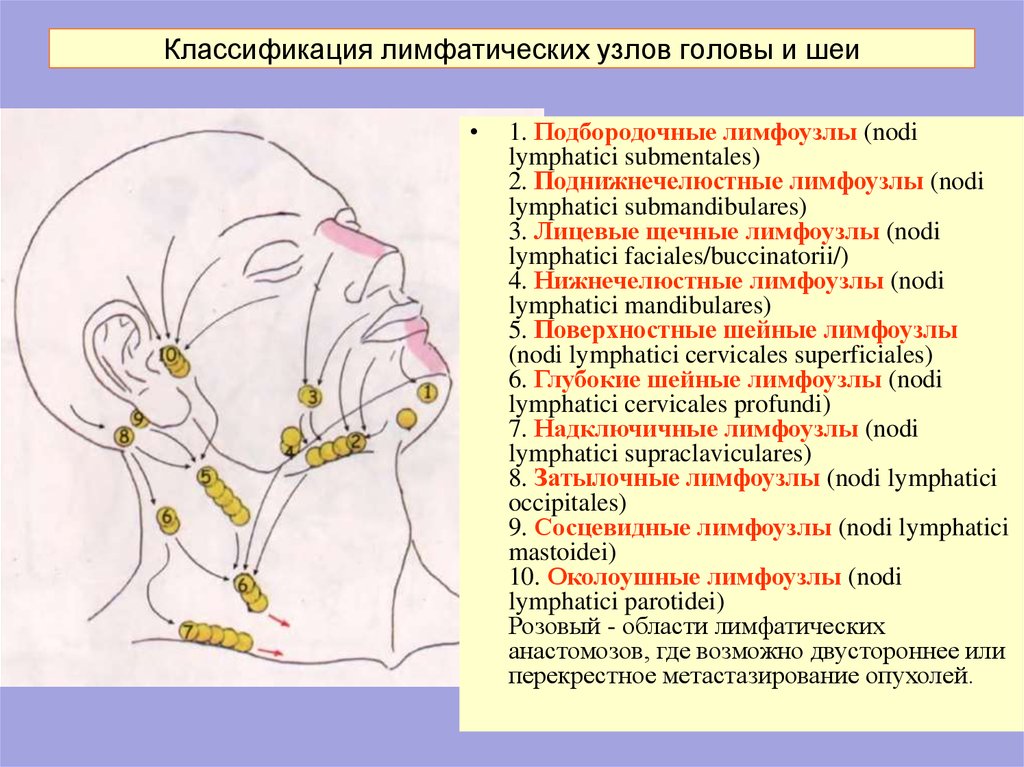 Их увеличение и уплотнение говорит о наличии воспаления, или иного патологического процесса.
Их увеличение и уплотнение говорит о наличии воспаления, или иного патологического процесса.
На протяжении всего детства происходит формирование лимфатической системы. Интенсивное развитие лимфатических узлов заканчивается (точнее замедляется) только к возрасту полового созревания. От юношеского до пожилого возраста количество лимфатических узлов сокращается в 1,5 — 2 раза (Привес М.Г., 1998). Лимфоузлы перестраиваются на протяжении всей жизни.
Лимфатические узлы играют важную роль в защитном барьере от инфекций (бактерий, вирусов, грибов), инородных частиц, клеток. Бактерии и инородные частицы, попадающие в лимфатические узлы задерживаются там, запутавшись в густой сети узелков и петель.
Там же происходит оценка опасности не только чужеродной клетки, но и собственной изменённой и повреждённой. В очищении лимфы в синусах участвуют лимфоциты и макрофаги (Жданов Д.Н., 1952; Бородин Ю.И., Григорьев В.Н., 1986). Лимфоузел может погибнуть, задержав в себе опасного микроорганизма, не допустив его проникновения дальше в тело.
Защитная функция лимфоузлов при воспалении состоит не только в задержке и снижении скорости лимфатического оттока, но и создании оптимальных условий для процессов фагоцитоза (Поликар А., 1965 Sterns Е., Doris Р., 1967, Бородин Ю.И., Григорьев В.Н., 1986).
Таким образом лимфатический узел задерживает распространение инфекции, при этом в нём самом происходит воспаление, усиливается приток крови, внешне лимфоузел увеличивается в размерах и уплотняется. Теперь его можно легко прощупать снаружи.
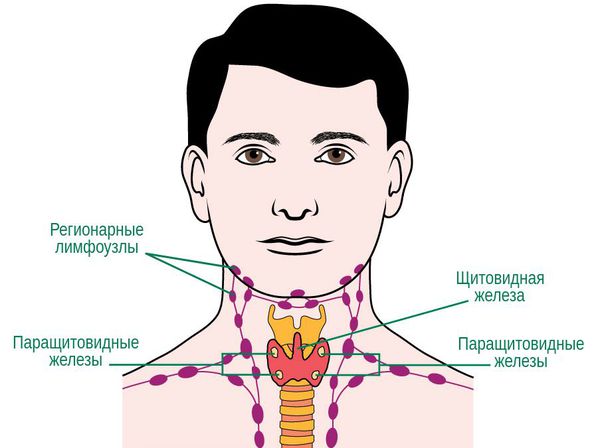
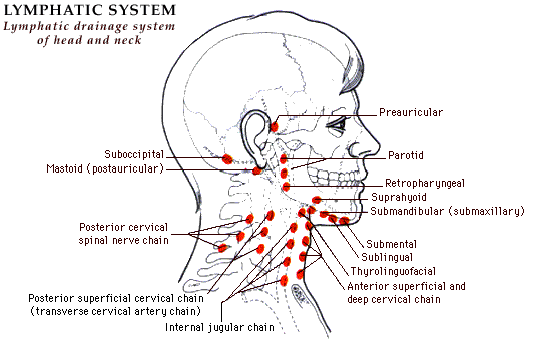
Периферические лимфоузлы- Шейные
- Подмышечные
- Локтевые
- Торакальные
- Паховые
Передние и задние шейные лимфоузлы собирают лимфу кожи лица (гнойничковые инфекции), шеи, околоушной слюнной железы (эпидемический паротит), слизистых оболочек носа, зева и рта (воспаления при прорезывании зубов). Подчелюстные узлы собирают лимфу полости рта и зева (воспаление при прорезывании зубов). Подбородочные лимфоузлы — с кожи подбородка и губ (герпес, гнойничковые инфекции).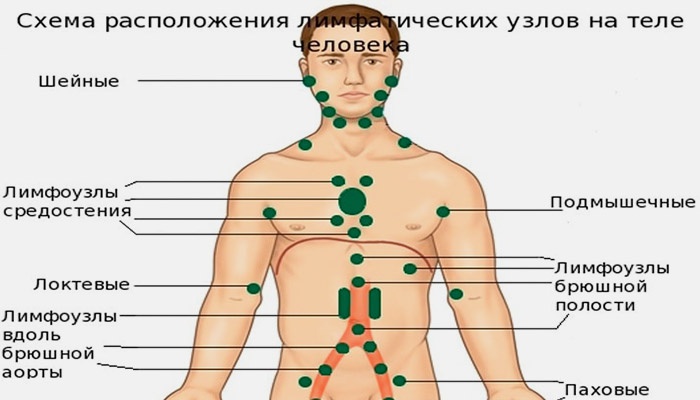
Воспаление подбородочного лимфатического узла нужно дифференцировать от щитовидно-язычного свища и щитовидно-язычной кисты — нарушений внутриутробного развития: рудиментов щито-язычного протока, а его, в свою очередь, от другого нарушения внутриутробного развития — центральной доли щитовидной железы (Исследование: сцинтиграфия с радиоактивным йодом-131).
Затылочные узлы дренируют кожу головы и задней части шеи. Подмышечные лимфатические узлы собирают лимфу с рук. Локтевые лимфоузлы — с III, IV и V пальцев кисти, её наружной поверхности и предплечья.
Надключичные лимфоузлы реагируют на заболевания с поражением кожи верхней части области грудной клетки (гнойничковые инфекции) и верхушек лёгких (внимание — туберкулёз). Торакальные лимфатические узлы отражают реакцию на воспаление кожи грудной клетки, грудных желёз, плевры и лёгких (бронхит, пневмония, плеврит, туберкулез).
Паховые и бедренные лимфоузлы дренируют кожу ног, половых органов, заднего прохода, промежности, ягодиц (гнойничковые инфекции, осложнённый анальный зуд, воспаление половых органов, парафимоз).
Туберкулёз, фелиноз…
Согласно современным исследованиям (Аксёнова В.А.,2001, Облеухова С.А., 2003, Stark J. R., 2004, Marais В J. et al., 2005) поражение внутригрудных лимфатических узлов при туберкулёзе у детей диагностируется в более чем 70% случаев.
При туберкулёзе могут увеличиваться верхние шейные лимфоузлы, в частности лимфатический узел над верхним краем грудино-ключично-сосцевидной мышцы. Похожее воспаление может быть при фелинозе — болезни кошачьей царапины (возбудитель Гр (-) палочка), при котором через некоторое время после оцарапывания кошкой может возникнуть гнойное воспаление лимфоузлов и мягких тканей шеи (Затурофф М., 1997).
Местное и общее
Местное увеличение лимфоузлов свидетельствует о наличии воспалительного процесса в регионе дренирования. Например, если увеличены только подмышечные лимфатические узлы справа, то процесс происходит в правой руке, если увеличен только один подбородочный узел, то воспаление в губах или подбородке.
Общее, генерализованное увеличение лимфоузлов, увеличение лимфоузлов и селезёнки свидетельствует о системном процессе, генерализованном воспалении, некоторых анемиях и других болезнях крови, обменных заболеваниях, иногда — рахите.
Некоторые изменения лимфатических узлов требуют тщательного обследования и исключения заболеваний, требующих специального лечения, например лимфогрануломатоза (болезнь Ходжкина) и других опухолей, инфекционного мононуклеоза, туберкулёза, заболеваний крови.
Внимание!
Заболевания, сопровождающиеся увеличением лимфоузлов часто имеют сходную картину, не позволяющую на ранних стадиях достоверно установить их происхождение. Важным вопросом при увеличении лимфатических узлов, особенно шейных и средостения должен быть вопрос о природе заболевания: воспалительное или злокачественное заболевание (Карташова О.М., 2006).
Диагностика
Для диагностики может быть использовано кроме осмотра и пальпации: анализ крови, иммунологическое исследование, УЗИ, МРТ, КТ, пункция лимфоузла и его цитологическое, гистологическое исследование.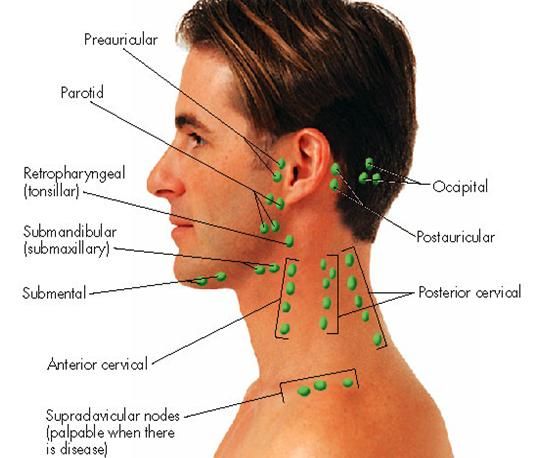
(по Пальцев М.А., Аничков Н.М., 2001)
- Реактивные состояния
Острый лимфаденит при гнойных инфекциях
Фолликулярная гиперплазия при системных заболеваниях (ВИЧ, СКВ, АУ)
Паракортикальные реакции
Реакции при герпетических инфекциях
Реакции при лекарственной гиперчувствительности
Синусные реакции
Гистиоцитарные реакции (на инородные частицы)
Гранулематозные реакции инфекционные (туберкулёз, хламидиоз и тд)
Гранулематозные реакции неизвестной этиологии (саркоидоз, болезнь Крона)
Болезнь Уиппла
Васкулиты
Другие заболевания
- Опухолевые поражения лимфоузлов
Метасзазы
Болезнь Ходжкина
Неходжкинские лимфомы
Припухание лимфоузловПрипухание лимфоузлов не всегда связано с ярким инфекционным процессом, или другим заболеванием, а часто проявляет слабо выраженное воспаление при расчёсах, ожогах, укусах насекомых.
При исключении заболеваний, требующих специального лечения и наблюдения, а также после острого периода воспаления показана и эффективна остеопатическая коррекция лимфатической системы — лимфодренаж, стимуляция венозного оттока, увеличение дренажной и помповой функции диафрагмы, стимуляция функции селезёнки.
Решение найдётся!
Врач-остеопат Арсений Гуричев
Лимфаденопатия — StatPearls — NCBI Bookshelf
Продолжение обучения
Лимфаденопатия относится к опуханию лимфатических узлов, которое может быть вторичным по отношению к бактериальным, вирусным или грибковым инфекциям, аутоиммунным заболеваниям и злокачественным новообразованиям. Это мероприятие описывает оценку и лечение лимфаденопатии и подчеркивает роль межпрофессиональной команды в оценке и лечении пациентов с этим заболеванием.
Цели:
Обобщите этиологию лимфаденопатии.
Опишите типичную картину лимфаденопатии.
Объясните лечение лимфаденопатии.

Получите доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Введение
Лимфатическая система представляет собой сложный компонент иммунной системы, участвующий в фильтрации веществ в организме. Лимфоциты являются неотъемлемыми агентами, участвующими в поиске белков-мишеней и путешествующих по лимфатическим узлам, которые диффузно расположены по всему телу. Лимфаденопатия — это термин, обозначающий увеличение лимфатических узлов. Лимфатические узлы — это небольшие железы, которые отвечают за фильтрацию жидкости из лимфатической системы. Они разделены на секции, известные как фолликулы, которые подразделяются на зоны B и зоны T, которые представляют собой основное место созревания лимфоцитов.
Аномальная пролиферация лимфоцитов может быть результатом воспаления, инфекции или злокачественного новообразования, поэтому врачи должны собрать подробный анамнез и провести физикальное обследование для выявления лимфаденопатии.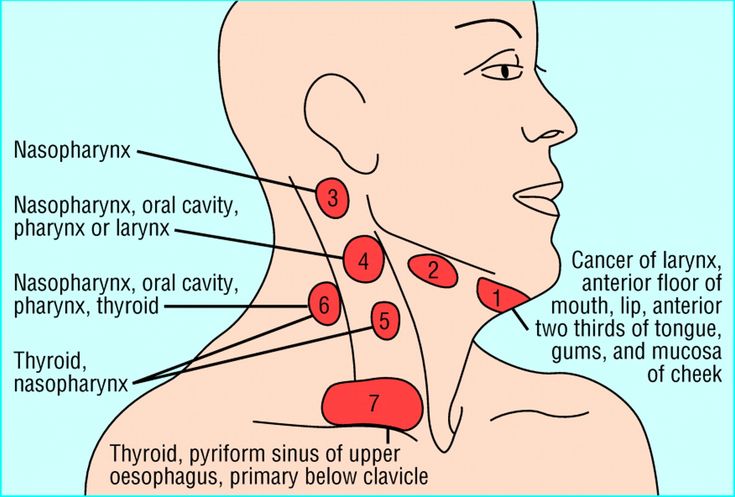 При обследовании на лимфаденопатию следует тщательно обследовать все соответствующие анатомические области, включая шейную, надключичную, подмышечную и паховую области. В целом размер нормального лимфатического узла у взрослого населения должен быть менее 1 см; однако из этого правила есть исключения.[1]
При обследовании на лимфаденопатию следует тщательно обследовать все соответствующие анатомические области, включая шейную, надключичную, подмышечную и паховую области. В целом размер нормального лимфатического узла у взрослого населения должен быть менее 1 см; однако из этого правила есть исключения.[1]
Этиология
Лимфаденопатия может быть неспецифической. Существует несколько потенциальных причин лимфаденопатии: инфекционные, аутоиммунные, злокачественные и лимфопролиферативные.
Существует широкий спектр инфекционных этиологий, включая бактериальные, грибковые, вирусные, микобактериальные, спирохетальные и протозойные организмы. Аутоиммунные расстройства, которые могут способствовать, включают, помимо прочего, саркоидоз, амилоидоз, системную красную волчанку, ревматоидный артрит и эозинофильный гранулематоз с полиангиитом. Злокачественные заболевания, такие как лимфома, лейкемия, метастатический рак и рак головы и шеи, также являются распространенными причинами лимфаденопатии. Лимфопролиферативные заболевания, такие как гемофагоцитарный лимфогистиоцитоз , также могут проявляться увеличением лимфатических узлов.
Лимфопролиферативные заболевания, такие как гемофагоцитарный лимфогистиоцитоз , также могут проявляться увеличением лимфатических узлов.
Лимфаденопатия может быть локализованной или диффузной. Около 75% большинства лимфаденопатий локализованы, и около 50% из них возникают в области головы и шеи. Сообщается, что генерализованная лимфаденопатия, которая затрагивает две или более несмежных областей, встречается в 25% случаев лимфаденопатии [2].
Выяснение этиологии лимфаденопатии может быть сложной задачей. Тщательный сбор анамнеза и медицинский осмотр являются одним из наиболее важных шагов в определении основной причины лимфаденопатии.
Этиологию можно определить по группам лимфатических узлов. Подбородочная и подчелюстная лимфаденопатия обычно имеет инфекционное происхождение, часто проявляясь вирусными продромальными явлениями. Задняя шейная лимфаденопатия может возникать в результате локализованных бактериальных и вирусных инфекций, а также лимфомы.[2] Подмышечная лимфаденопатия также может быть связана с лимфомой или злокачественным новообразованием молочной железы, но может быть связана с такими инфекциями, как болезнь кошачьей царапины. Наконец, на паховую лимфаденопатию могут влиять местные инфекции, передающиеся половым путем, лимфома и злокачественные новообразования органов малого таза.
Наконец, на паховую лимфаденопатию могут влиять местные инфекции, передающиеся половым путем, лимфома и злокачественные новообразования органов малого таза.
Эпидемиология
У большинства пациентов с лимфаденопатией доброкачественная этиология. Возраст является важным фактором, характеризующим эпидемиологию лимфаденопатии, и поэтому ее можно разделить на детскую и взрослую.
Дети чаще имеют доброкачественные причины лимфаденопатии. Чтобы лучше понять это, исследование, проведенное Knight PJ et al. рассмотрели 239 детей, перенесших биопсию периферических лимфоузлов, и обнаружили, что наиболее частой этиологией была реактивная гиперплазия неизвестной этиологии, за которой следовали гранулематозные инфекции, рак и дерматопатическая лимфаденопатия.[3]
Взрослые также имеют низкую распространенность злокачественных новообразований. Чтобы дополнительно охарактеризовать это, исследование было завершено в условиях семейной практики, где только 3% из 249 пациентов с лимфаденопатией подверглись биопсии. Из этих пациентов ни у кого не было обнаружено изнурительной болезни.[4]
Из этих пациентов ни у кого не было обнаружено изнурительной болезни.[4]
Голландское исследование также показало, что из 2556 пациентов, обратившихся к семейным врачам с неясной лимфаденопатией, 10% были направлены на биопсию, и только у 1,1% было обнаружено злокачественное новообразование.
Эти результаты отражены в двух сериях случаев, завершенных в отделениях семейной медицины в Соединенных Штатах, которые показали, что у 0 из 80 пациентов и у 3 из 238 пациентов были злокачественные причины лимфаденопатии соответственно.
Важно помнить, что в эндемичных регионах, таких как Южная Африка или Индия, наблюдается повышенный уровень лимфаденопатии из-за туберкулеза, паразитарных инфекций и ВИЧ.[2]
Патофизиология
Лимфатические узлы — часть ретикулоэндотелиальной системы, в которую входят моноциты крови, макрофаги соединительной ткани, тимуса, селезенки, костного мозга, кости, слизисто-ассоциированная лимфоидная ткань висцеральных органов, лимфатические сосуды и лимфатическая жидкость, обнаруженная в интерстициальной жидкости. [1]
[1]
Лимфатическая жидкость перемещается по лимфатической системе, переходя из органов в лимфоидные капилляры, лимфатические сосуды и, наконец, в лимфатические узлы для фильтрации чужеродного антигена. Инородные вещества попадают в лимфоидные клетки, что приводит к клеточной пролиферации и увеличению. Под микроскопом клеточная пролиферация в лимфоидных фолликулах может быть идентифицирована как несколько митотических фигур.[5] Поскольку лимфатические капсулы растягиваются из-за повышенной активности, пациенты могут испытывать локальную болезненность.
Развитие В-клеток происходит из плюрипотентных стволовых клеток костного мозга. В-клетки, которые успешно построили свои тяжелые цепи иммуноглобулина, мигрируют в зародышевые центры, чтобы обеспечить диверсификацию антител за счет соматической гипермутации. Считается, что В-клеточные лимфомы являются результатом чередования соматических гипермутаций и хромосомных транслокаций.
Развитие Т-клеток также начинается с плюрипотентных стволовых клеток, которые созревают в коре тимуса. [7] Находясь в коре тимуса, Т-клетки начинают специфические перестройки в Т-клеточном рецепторе. Понятно, что хромосомные транслокации на уровне рецепторов Т-клеток приводят к Т-клеточному лимфомагенезу.
[7] Находясь в коре тимуса, Т-клетки начинают специфические перестройки в Т-клеточном рецепторе. Понятно, что хромосомные транслокации на уровне рецепторов Т-клеток приводят к Т-клеточному лимфомагенезу.
Некроз фолликулов лимфатических узлов может возникать в результате многих различных состояний, будь то воспалительные, инфекционные или злокачественные. Преобладание нейтрофильных инфильтратов предполагает бактериальную инфекцию, тогда как преобладание лимфоцитарной может свидетельствовать о вирусной инфекции. Однако клиницисты должны помнить, что этиология может различаться; лимфомы, лейкозы, туберкулез или даже системная волчанка могут быть более подходящими диагнозами в соответствующем клиническом контексте.[8]
Гистопатология
Гистология лимфатических узлов может изменяться при наличии эндогенных поражений. Гистология может предоставить дополнительную информацию о причине лимфаденопатии, когда этиология не ясна во время первоначального сбора анамнеза, физического осмотра и лабораторной оценки.
Ниже приведен список частых причин лимфаденопатии с соответствующими гистологическими данными:
Бактериальный лимфаденит: Преимущественно нейтрофильный инфильтрат может быть обнаружен в пазухах и мозговых тяжах. Также можно увидеть фолликулярную гиперплазию.][10]
Вирусная лимфаденопатия: Инфильтрация макрофагами и лимфоидная гиперплазия. Некроз можно увидеть у людей с ослабленным иммунитетом.[11]
Саркоидоз: Неказеозные гранулемы, которые замещают нормальную архитектуру лимфатического узла
Неходжкинская лимфома: Частичная или распространенная потеря лимфатического узла одной клеточной линией. Лимфоидные клетки могут пролиферировать либо беспорядочно, либо как те, которые имитируют структуры фолликулярного центра.
Лимфома Ходжкина: Может быть классифицирована по гистологическому виду, указанному ниже. Эти гистологические типы перечислены в порядке от наиболее распространенного до наименее распространенного.
 [12]
[12]Nodular-sclerosing
Mixed cellularity
Lymphocyte-rich
Lymphocyte-depleted
History and Physical
A history and physical must be completed in a systematic форма. Нужно всегда помнить обо всех компонентах полного анамнеза и физического осмотра.
Анамнез включает следующее:
1. Анамнез заболевания: локализация, боль – если да, интенсивность, качество, начало, провоцирующие факторы, облегчающие факторы
2. Обзор систем: должен включать системный обзор все системы органов, включая конституциональные системы (лихорадка, озноб, ночная потливость, изменение массы тела, утомляемость).
3. Анамнез заболевания: Крайне важно знать предыдущий анамнез пациента, так как это может указать на причину лимфаденопатии (например, ВИЧ/СПИД, неходжкинская лимфома в отдаленном анамнезе)
4. Лекарства: некоторые лекарства могут вызывать обратимую лимфаденопатию (например, цефалоспорины, фенитоин [13])
5. Социальный анамнез: жизненно важно знать условия жизни, воздействие химических веществ, употребление алкоголя, табака, рекреационных наркотиков, домашних животных. , контакт с животными, недавнее путешествие
Социальный анамнез: жизненно важно знать условия жизни, воздействие химических веществ, употребление алкоголя, табака, рекреационных наркотиков, домашних животных. , контакт с животными, недавнее путешествие
6. Половой анамнез: уместно знать количество сексуальных партнеров, ведущих половую жизнь с мужчинами, женщинами или с обоими; использование средств защиты, история инфекций, передающихся половым путем, и партнеры с известными инфекциями, передающимися половым путем
7. Хирургический анамнез: узнайте, какие операции и когда они произошли, как скоро возникла лимфаденопатия (т. е. послеоперационная лимфаденопатия)
8. Семейный анамнез: необходимо знать, существует ли в семейном анамнезе рак
Физикальное обследование включает следующее:
1. Жизненно важные показатели: температура, артериальное давление, частота сердечных сокращений, частота дыхания, насыщение кислородом — все это важно для определения стабильности гемодинамики пациента. Это может помочь отличить сепсис от доброкачественных состояний.
2. Необходимо провести полное обследование, включая осмотр головы, ушей, носа, горла и щитовидной железы. Аускультация легких, сердца и пальпация на наличие спленомегалии и гепатомегалии. Следует провести тщательный осмотр кожи, при необходимости пальпируя ее на наличие высыпаний, поражений, узелков.
3. При пальпации лимфаденопатии необходимо учитывать локализацию, размер, плотность и болезненность.
Адрес:
Передние шейные лимфатические узлы расположены выше и ниже грудино-ключично-сосцевидной мышцы. Заднешейные лимфатические узлы располагаются позади грудино-ключично-сосцевидной мышцы.
Необходимо также двусторонне обследовать надключичную, подмышечную и паховую лимфаденопатию.
Местная лимфаденопатия предполагает более локализованное заболевание по сравнению с распространенной лимфаденопатией.[1]
Размер:
Шейные лимфатические узлы и подмышечные узлы являются атипичными, если > 1 см, по сравнению с надключичными > 0,5 см и паховыми узлами > 1,5 см.

Твердость:
Как правило, если лимфатический узел легко подвижен, он менее опасен для злокачественного состояния.
Боль:
Боль может быть признаком воспаления, острой реакцией на инфекцию и в меньшей степени беспокоит злокачественный процесс.
Оценка
Ниже приведен диагностический подход, который может помочь клиницистам оценить лимфаденопатию:
бластомикоз, кокцидиоидомикоз, криптококкоз), лабораторная оценка на сифилис, ВИЧ, ЦМВ, ВЭБ, ВПГ, ВГВ, количественный анализ на туберкулез.
2. Визуализация: Компьютерная томография (КТ) грудной клетки, брюшной полости и таза может быть использована для дальнейшего подтверждения локализации лимфаденопатии, характера и размера. Это также может помочь при биопсии, если это необходимо. [14]
3. Биопсия лимфатических узлов. Необходимость биопсии лимфатических узлов зависит от этиологии лимфаденопатии.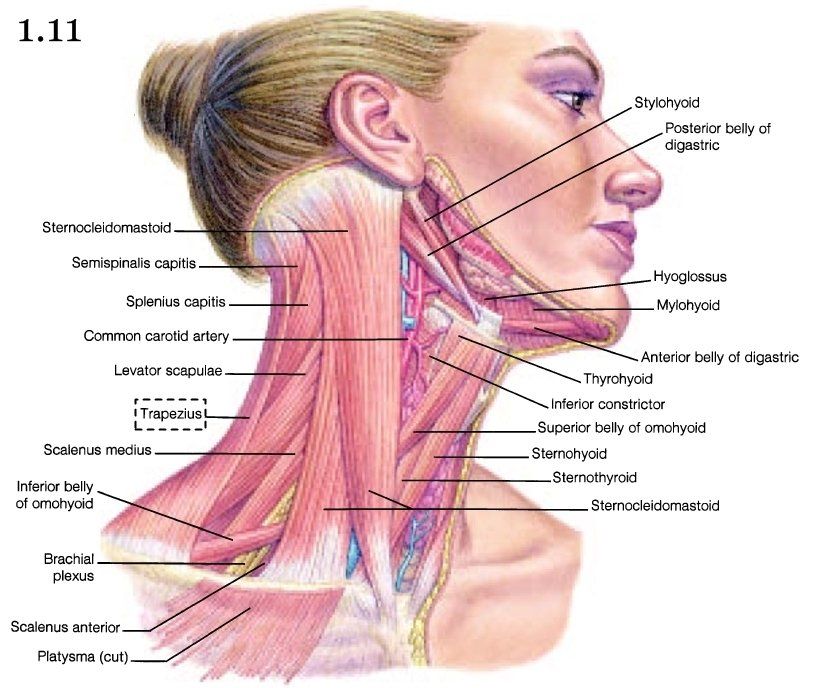 Биопсия эксцизионного узла является золотым стандартом диагностики.[15]
Биопсия эксцизионного узла является золотым стандартом диагностики.[15]
Лечение/управление
Лечение различается в зависимости от этиологии лимфаденопатии. Проще говоря, можно сделать следующие обобщения:
1. Злокачественные: Хирургия +/- лучевая терапия +/- химиотерапия.
2. Аутоиммунные: Иммунная терапия, системные глюкокортикоиды.
3. Инфекционные: Антибиотикотерапия, противовирусная терапия или противогрибковая терапия.
4. Лекарства: Необходимо прекращение приема лекарств с повторной оценкой.
Дифференциальный диагноз
Изменчивость причин лимфаденопатии часто может представлять диагностические проблемы для клиницистов. Чтобы уменьшить путаницу и повысить точность диагностики, важно собрать тщательный анамнез и физикальное исследование, создать набор дифференциальных диагнозов и организовать их в соответствии с их представлением.
Причины лимфаденопатии включают, но не ограничиваются: [2]
Злокачественные: метастатическое заболевание (т.
 е. рак желудка), злокачественные поражения кожи.
е. рак желудка), злокачественные поражения кожи.Аутоиммунные: Некоторые состояния, характеризующиеся высокой активностью иммунной системы, могут приводить к аномалиям лимфатических узлов, включая дерматомиозит, болезнь Кавасаки, ревматоидный артрит, саркоидоз, синдром Шегрена, болезнь Стилла, системную красную волчанку
Инфекционные: Многие различные инфекции могут способствовать доброкачественным изменениям лимфатических узлов. Поставщики медицинских услуг могут рассматривать несколько различных подкатегорий инфекции, включая бактериальные, вирусные и другие:
Бактериальные: бруцеллез, болезнь кошачьей царапины, бактериальный фарингит, сифилис, туберкулез, туляремия, брюшной тиф
Вирусные: цитомегаловирус, гепатит, простой герпес, ВИЧ, мононуклеоз, краснуха, вирусный фарингит.[16]
Другие: бубонная чума, бластомикоз, кокцидиоидомикоз, криптококкоз, гистоплазмоз, токсоплазмоз
Лекарства: Часто медикаментозное лечение лимфатических узлов может вызвать доброкачественный рост.
 Эти методы лечения включают, помимо прочего, аллопуринол, атенолол, каптоприл, карбамазепин, цефалоспорины, золото, гидралазин, пенициллин, фенитоин, примидон, пириметамин, хинидин, сульфаниламиды и сулиндак.[2]
Эти методы лечения включают, помимо прочего, аллопуринол, атенолол, каптоприл, карбамазепин, цефалоспорины, золото, гидралазин, пенициллин, фенитоин, примидон, пириметамин, хинидин, сульфаниламиды и сулиндак.[2]
Вышеупомянутые причины могут быть подразделены на мнемонический «MAIM», который может помочь в качестве полезного инструмента памяти для припоминания огромного количества дифференциалов, которые могут способствовать лимфаденопатии. Эти различия приводят к изменениям размера и/или консистенции лимфатических узлов и требуют дальнейшего изучения анамнеза, физического осмотра и диагностических тестов.
Стадирование
Стадирование — это процесс в онкологии, который позволяет поставщикам медицинских услуг определить степень бремени болезни по ее основным локализациям.
Следует знать, что злокачественная лимфаденопатия может возникать как при первичных лимфомах, так и при метастатическом раке.
Большинство, но не все виды рака используют систему стадирования опухоли, узлов и метастазов (TNM).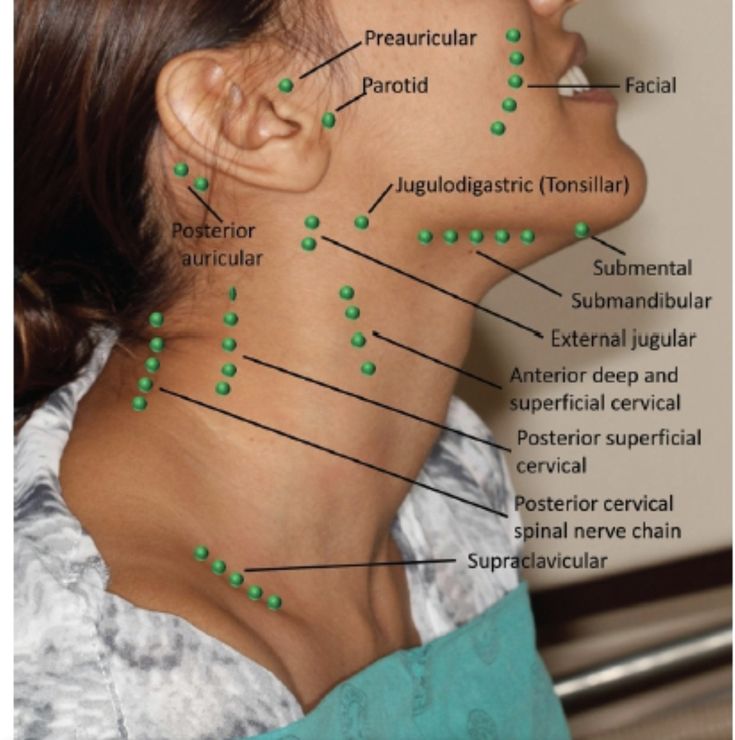 Опухоль относится к первичному поражению новообразованием и глубине поражения. Узел описывает местные лимфатические узлы, которые вовлечены в болезненный процесс, а метастазы определяют отдаленные участки поражения.
Опухоль относится к первичному поражению новообразованием и глубине поражения. Узел описывает местные лимфатические узлы, которые вовлечены в болезненный процесс, а метастазы определяют отдаленные участки поражения.
Стадирование неходжкинской и лимфомы Ходжкина основано на классификации Лугано, основанной на системе Анн-Арбор.[17]
Стадия I: Лимфома обнаружена в 1 лимфатическом узле или только в одном лимфоидном органе
Стадия II: Лимфома обнаружена в 2 или более группах лимфатических узлов на ипсилатеральной стороне диафрагмы
Стадия II : Двустороннее поражение лимфомы относительно диафрагмы
Стадия IV: Лимфома метастазирует в один орган за пределами лимфатической системы
Прогноз
доброкачественные и обычно связанные с инфекцией. Есть исключения из правил, особенно если история болезни и физикальное состояние пациента указывают на хроническую инфекцию, злокачественное новообразование или аутоиммунные заболевания.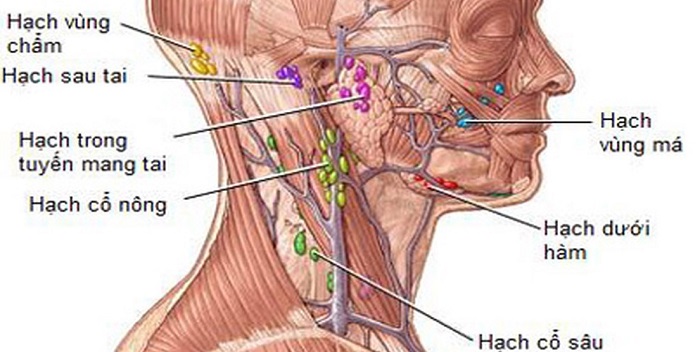 Другие факторы риска, которые могут быть плохими прогностическими показателями, включают, помимо прочего, пожилой возраст, продолжительность лимфаденопатии (более 4 недель), генерализованную лимфаденопатию, мужской пол, отсутствие разрешения размера узлов и системные признаки (такие как лихорадка, ночная потливость, потеря веса, гепатоспленомегалия).[18]
Другие факторы риска, которые могут быть плохими прогностическими показателями, включают, помимо прочего, пожилой возраст, продолжительность лимфаденопатии (более 4 недель), генерализованную лимфаденопатию, мужской пол, отсутствие разрешения размера узлов и системные признаки (такие как лихорадка, ночная потливость, потеря веса, гепатоспленомегалия).[18]
Осложнения
Хотя лимфаденопатия сама по себе может не привести к осложнениям, нелеченая лимфаденопатия может привести к ухудшению прогрессирования основного заболевания, наиболее опасным из которых является сепсис или метастатический рак. Для лимфаденопатии, связанной с аутоиммунными заболеваниями, прогрессирующее аутоиммунное заболевание может привести к раку или дисфункции иммунитета, что может привести к значительной заболеваемости и смертности.
Предупреждение и обучение пациентов
Обучение пациентов по-прежнему имеет решающее значение для смягчения последствий лимфаденопатии. Уменьшение взаимодействия с модифицируемыми факторами риска, такими как алкоголь, экологические токсины, рекреационные наркотики и/или табак, может значительно снизить риск злокачественной лимфаденопатии.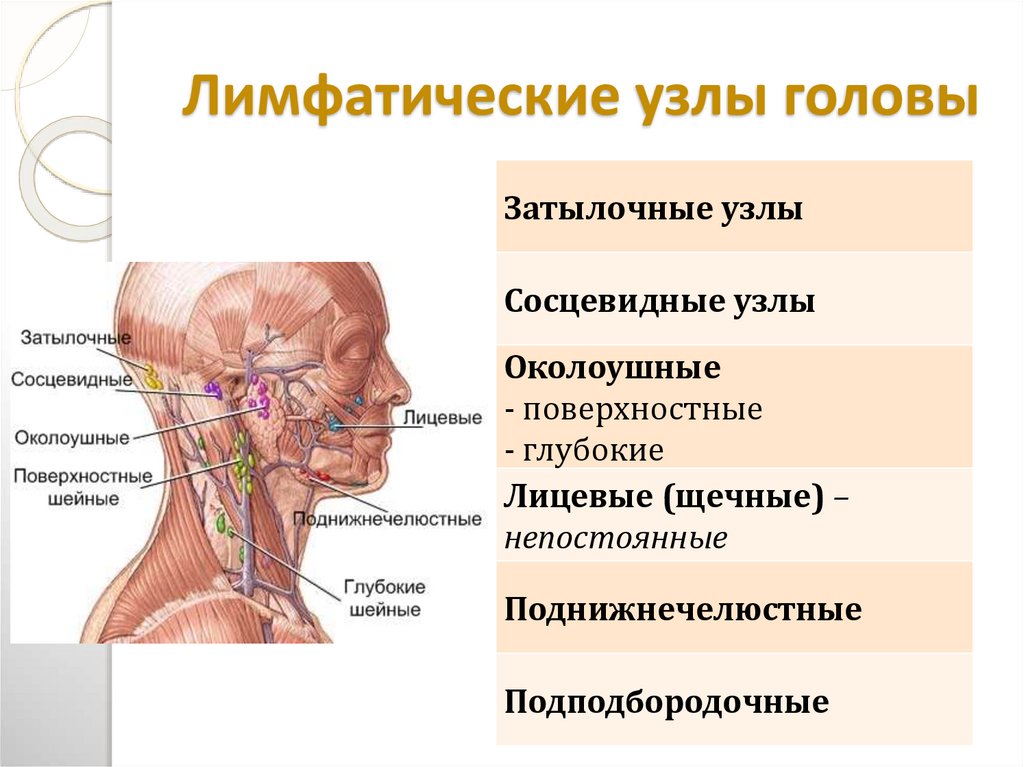 Иммунизация и безопасный секс могут помочь снизить риск инфекционной лимфаденопатии.
Иммунизация и безопасный секс могут помочь снизить риск инфекционной лимфаденопатии.
Улучшение результатов работы команды здравоохранения
Поставщики медицинских услуг, такие как медсестры, практикующие медсестры, фельдшеры и врачи, должны осознавать важность лимфаденопатии. Большинство случаев лимфаденопатии неспецифичны, и поэтому лечащий врач должен знать об этих признаках в дополнение к совету пациентам следить за любым аномальным ростом или любыми несоответствиями в регионарных лимфатических узлах.
Контрольные вопросы
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Комментарий к этой статье.
Рисунок
Двусторонняя внутригрудная лимфаденопатия. Изображение предоставлено S Bhimji MD
Ссылки
- 1.
Mohseni S, Shojaiefard A, Khorgami Z, Alinejad S, Ghorbani A, Ghafouri A. Периферическая лимфаденопатия: подход и диагностические инструменты.
 Иран J Med Sci. 2014 март; 39 (2 Дополнение): 158-70. [Бесплатная статья PMC: PMC3993046] [PubMed: 24753638]
Иран J Med Sci. 2014 март; 39 (2 Дополнение): 158-70. [Бесплатная статья PMC: PMC3993046] [PubMed: 24753638]- 2.
Феррер Р. Лимфаденопатия: дифференциальный диагноз и оценка. Ам семейный врач. 1998 15 октября; 58 (6): 1313-20. [PubMed: 9803196]
- 3.
Knight PJ, Mulne AF, Vassy LE. Когда показана биопсия лимфатических узлов у детей с увеличенными периферическими узлами? Педиатрия. 1982 г., апрель; 69(4):391-6. [PubMed: 7070884]
- 4.
Williamson HA. Лимфаденопатия в семейной практике: описательное исследование 249случаи. Дж. Фам Практ. 1985 г., май; 20 (5): 449–52. [PubMed: 3989485]
- 5.
Гоуинг Н.Ф. Опухоли лимфоретикулярной системы: номенклатура, гистогенез и поведение. J Clin Pathol Suppl (R Coll Pathol). 1974;7:103-7. [Бесплатная статья PMC: PMC1347234] [PubMed: 4598345]
- 6.
Месин Л., Эршинг Дж., Виктора Г.Д. Зародышевый центр В-клеточная динамика.
 Иммунитет. 20 сентября 2016 г.; 45(3):471-482. [Бесплатная статья PMC: PMC5123673] [PubMed: 27653600]
Иммунитет. 20 сентября 2016 г.; 45(3):471-482. [Бесплатная статья PMC: PMC5123673] [PubMed: 27653600]- 7.
Кумар Б.В., Коннорс Т.Дж., Фарбер Д.Л. Развитие, локализация и функция Т-клеток человека на протяжении всей жизни. Иммунитет. 2018 февраль 20;48(2):202-213. [Бесплатная статья PMC: PMC5826622] [PubMed: 29466753]
- 8.
Strickler JG, Warnke RA, Weiss LM. Некроз лимфатических узлов. Патол Анну. 1987; 22 Пт. 2: 253–82. [PubMed: 3317224]
- 9.
Fend F, Cabecadas J, Gaulard P, Jaffe ES, Kluin P, Kuzu I, Peterson L, Wotherspoon A, Sundström C. Ранние поражения при лимфоидной неоплазии: выводы, основанные на Мастерская XV. Встреча Европейской ассоциации гематопатологов и Общества гематопатологов в Уппсале, Швеция. Дж Гематоп. 5(3) сентября 2012 г. [бесплатная статья PMC: PMC3845020] [PubMed: 24307917]
- 10.
Элмор С.А. Гистопатология лимфатических узлов. Токсикол патол. 2006;34(5):425-54.
 [Бесплатная статья PMC: PMC1892634] [PubMed: 17067938]
[Бесплатная статья PMC: PMC1892634] [PubMed: 17067938]- 11.
Lucia HL, Griffith BP, Hsiung GD. Лимфаденопатия при цитомегаловирусном мононуклеозе у морских свинок. Arch Pathol Lab Med. 1985 ноябрь; 109(11):1019-23. [PubMed: 2996461]
- 12.
Eberle FC, Mani H, Jaffe ES. Гистопатология лимфомы Ходжкина. Рак Дж. 2009март-апрель;15(2):129-37. [PubMed: 193]
- 13.
Johns ME, Moscinski LC, Sokol L. Фенитоин-ассоциированная лимфоаденопатия, имитирующая периферическую Т-клеточную лимфому. Mediterr J Hematol Infect Dis. 07 сентября 2010 г .; 2 (2): e2010028. [PMC free article: PMC3033141] [PubMed: 21415974]
- 14.
Sumi M, Ohki M, Nakamura T. Сравнение сонографии и КТ для дифференциации доброкачественных и злокачественных шейных лимфатических узлов у пациентов с плоскоклеточным раком шейки матки. Голова и шея. AJR Am J Рентгенол. 2001 Апрель; 176 (4): 1019-24. [PubMed: 11264102]
- 15.

Weiss LM, O’Malley D. Доброкачественные лимфаденопатии. Мод Патол. 26 января 2013 г. Дополнение 1: S88-96. [PubMed: 23281438]
- 16.
Gaddey HL, Riegel AM. Необъяснимая лимфаденопатия: оценка и дифференциальная диагностика. Ам семейный врач. 01 декабря 2016 г .; 94 (11): 896-903. [PubMed: 27929264]
- 17.
Армитаж Дж.О. Стадирование неходжкинской лимфомы. CA Рак J Clin. 2005 г., ноябрь-декабрь; 55(6):368-76. [В паблике: 16282281]
- 18.
Чау И., Келлехер М.Т., Каннингем Д., Норман А.Р., Уотерспун А., Тротт П., Рис-Эванс П., Кверчи Делла Ровере Г., Браун Г., Аллен М., Уотерс Д.С., Хак С., Мюррей Т. , Бишоп Л. Многопрофильная клиника диагностики лимфатических узлов быстрого доступа: анализ 550 пациентов. Бр Дж Рак. 2003 10 февраля; 88 (3): 354–61. [Статья PMC бесплатно: PMC2747551] [PubMed: 12569376]
Лимфаденопатия — StatPearls — Книжная полка NCBI
Непрерывное образование Деятельность
Лимфаденопатия относится к набуханию лимфатических узлов, которое может быть вторичным по отношению к бактериальным, вирусным или грибковым инфекциям, аутоиммунным заболеваниям и злокачественным новообразованиям. Это мероприятие описывает оценку и лечение лимфаденопатии и подчеркивает роль межпрофессиональной команды в оценке и лечении пациентов с этим заболеванием.
Это мероприятие описывает оценку и лечение лимфаденопатии и подчеркивает роль межпрофессиональной команды в оценке и лечении пациентов с этим заболеванием.
Цели:
Обобщите этиологию лимфаденопатии.
Опишите типичную картину лимфаденопатии.
Объясните лечение лимфаденопатии.
Получите доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Введение
Лимфатическая система представляет собой сложный компонент иммунной системы, участвующий в фильтрации веществ в организме. Лимфоциты являются неотъемлемыми агентами, участвующими в поиске белков-мишеней и путешествующих по лимфатическим узлам, которые диффузно расположены по всему телу. Лимфаденопатия — это термин, обозначающий увеличение лимфатических узлов. Лимфатические узлы — это небольшие железы, которые отвечают за фильтрацию жидкости из лимфатической системы. Они разделены на секции, известные как фолликулы, которые подразделяются на зоны B и зоны T, которые представляют собой основное место созревания лимфоцитов.
Аномальная пролиферация лимфоцитов может быть результатом воспаления, инфекции или злокачественного новообразования, поэтому врачи должны собрать подробный анамнез и провести физикальное обследование для выявления лимфаденопатии. При обследовании на лимфаденопатию следует тщательно обследовать все соответствующие анатомические области, включая шейную, надключичную, подмышечную и паховую области. В целом размер нормального лимфатического узла у взрослого населения должен быть менее 1 см; однако из этого правила есть исключения.[1]
Этиология
Лимфаденопатия может быть неспецифической. Существует несколько потенциальных причин лимфаденопатии: инфекционные, аутоиммунные, злокачественные и лимфопролиферативные.
Существует широкий спектр инфекционных этиологий, включая бактериальные, грибковые, вирусные, микобактериальные, спирохетальные и протозойные организмы. Аутоиммунные расстройства, которые могут способствовать, включают, помимо прочего, саркоидоз, амилоидоз, системную красную волчанку, ревматоидный артрит и эозинофильный гранулематоз с полиангиитом. Злокачественные заболевания, такие как лимфома, лейкемия, метастатический рак и рак головы и шеи, также являются распространенными причинами лимфаденопатии. Лимфопролиферативные заболевания, такие как гемофагоцитарный лимфогистиоцитоз , также могут проявляться увеличением лимфатических узлов.
Злокачественные заболевания, такие как лимфома, лейкемия, метастатический рак и рак головы и шеи, также являются распространенными причинами лимфаденопатии. Лимфопролиферативные заболевания, такие как гемофагоцитарный лимфогистиоцитоз , также могут проявляться увеличением лимфатических узлов.
Лимфаденопатия может быть локализованной или диффузной. Около 75% большинства лимфаденопатий локализованы, и около 50% из них возникают в области головы и шеи. Сообщается, что генерализованная лимфаденопатия, которая затрагивает две или более несмежных областей, встречается в 25% случаев лимфаденопатии [2].
Выяснение этиологии лимфаденопатии может быть сложной задачей. Тщательный сбор анамнеза и медицинский осмотр являются одним из наиболее важных шагов в определении основной причины лимфаденопатии.
Этиологию можно определить по группам лимфатических узлов. Подбородочная и подчелюстная лимфаденопатия обычно имеет инфекционное происхождение, часто проявляясь вирусными продромальными явлениями. Задняя шейная лимфаденопатия может возникать в результате локализованных бактериальных и вирусных инфекций, а также лимфомы.[2] Подмышечная лимфаденопатия также может быть связана с лимфомой или злокачественным новообразованием молочной железы, но может быть связана с такими инфекциями, как болезнь кошачьей царапины. Наконец, на паховую лимфаденопатию могут влиять местные инфекции, передающиеся половым путем, лимфома и злокачественные новообразования органов малого таза.
Задняя шейная лимфаденопатия может возникать в результате локализованных бактериальных и вирусных инфекций, а также лимфомы.[2] Подмышечная лимфаденопатия также может быть связана с лимфомой или злокачественным новообразованием молочной железы, но может быть связана с такими инфекциями, как болезнь кошачьей царапины. Наконец, на паховую лимфаденопатию могут влиять местные инфекции, передающиеся половым путем, лимфома и злокачественные новообразования органов малого таза.
Эпидемиология
У большинства пациентов с лимфаденопатией доброкачественная этиология. Возраст является важным фактором, характеризующим эпидемиологию лимфаденопатии, и поэтому ее можно разделить на детскую и взрослую.
Дети чаще имеют доброкачественные причины лимфаденопатии. Чтобы лучше понять это, исследование, проведенное Knight PJ et al. рассмотрели 239 детей, перенесших биопсию периферических лимфоузлов, и обнаружили, что наиболее частой этиологией была реактивная гиперплазия неизвестной этиологии, за которой следовали гранулематозные инфекции, рак и дерматопатическая лимфаденопатия. [3]
[3]
Взрослые также имеют низкую распространенность злокачественных новообразований. Чтобы дополнительно охарактеризовать это, исследование было завершено в условиях семейной практики, где только 3% из 249 пациентов с лимфаденопатией подверглись биопсии. Из этих пациентов ни у кого не было обнаружено изнурительной болезни.[4]
Голландское исследование также показало, что из 2556 пациентов, обратившихся к семейным врачам с неясной лимфаденопатией, 10% были направлены на биопсию, и только у 1,1% было обнаружено злокачественное новообразование.
Эти результаты отражены в двух сериях случаев, завершенных в отделениях семейной медицины в Соединенных Штатах, которые показали, что у 0 из 80 пациентов и у 3 из 238 пациентов были злокачественные причины лимфаденопатии соответственно.
Важно помнить, что в эндемичных регионах, таких как Южная Африка или Индия, наблюдается повышенный уровень лимфаденопатии из-за туберкулеза, паразитарных инфекций и ВИЧ.[2]
Патофизиология
Лимфатические узлы — часть ретикулоэндотелиальной системы, в которую входят моноциты крови, макрофаги соединительной ткани, тимуса, селезенки, костного мозга, кости, слизисто-ассоциированная лимфоидная ткань висцеральных органов, лимфатические сосуды и лимфатическая жидкость, обнаруженная в интерстициальной жидкости. [1]
[1]
Лимфатическая жидкость перемещается по лимфатической системе, переходя из органов в лимфоидные капилляры, лимфатические сосуды и, наконец, в лимфатические узлы для фильтрации чужеродного антигена. Инородные вещества попадают в лимфоидные клетки, что приводит к клеточной пролиферации и увеличению. Под микроскопом клеточная пролиферация в лимфоидных фолликулах может быть идентифицирована как несколько митотических фигур.[5] Поскольку лимфатические капсулы растягиваются из-за повышенной активности, пациенты могут испытывать локальную болезненность.
Развитие В-клеток происходит из плюрипотентных стволовых клеток костного мозга. В-клетки, которые успешно построили свои тяжелые цепи иммуноглобулина, мигрируют в зародышевые центры, чтобы обеспечить диверсификацию антител за счет соматической гипермутации. Считается, что В-клеточные лимфомы являются результатом чередования соматических гипермутаций и хромосомных транслокаций.
Развитие Т-клеток также начинается с плюрипотентных стволовых клеток, которые созревают в коре тимуса. [7] Находясь в коре тимуса, Т-клетки начинают специфические перестройки в Т-клеточном рецепторе. Понятно, что хромосомные транслокации на уровне рецепторов Т-клеток приводят к Т-клеточному лимфомагенезу.
[7] Находясь в коре тимуса, Т-клетки начинают специфические перестройки в Т-клеточном рецепторе. Понятно, что хромосомные транслокации на уровне рецепторов Т-клеток приводят к Т-клеточному лимфомагенезу.
Некроз фолликулов лимфатических узлов может возникать в результате многих различных состояний, будь то воспалительные, инфекционные или злокачественные. Преобладание нейтрофильных инфильтратов предполагает бактериальную инфекцию, тогда как преобладание лимфоцитарной может свидетельствовать о вирусной инфекции. Однако клиницисты должны помнить, что этиология может различаться; лимфомы, лейкозы, туберкулез или даже системная волчанка могут быть более подходящими диагнозами в соответствующем клиническом контексте.[8]
Гистопатология
Гистология лимфатических узлов может изменяться при наличии эндогенных поражений. Гистология может предоставить дополнительную информацию о причине лимфаденопатии, когда этиология не ясна во время первоначального сбора анамнеза, физического осмотра и лабораторной оценки.
Ниже приведен список частых причин лимфаденопатии с соответствующими гистологическими данными:
Бактериальный лимфаденит: Преимущественно нейтрофильный инфильтрат может быть обнаружен в пазухах и мозговых тяжах. Также можно увидеть фолликулярную гиперплазию.][10]
Вирусная лимфаденопатия: Инфильтрация макрофагами и лимфоидная гиперплазия. Некроз можно увидеть у людей с ослабленным иммунитетом.[11]
Саркоидоз: Неказеозные гранулемы, которые замещают нормальную архитектуру лимфатического узла
Неходжкинская лимфома: Частичная или распространенная потеря лимфатического узла одной клеточной линией. Лимфоидные клетки могут пролиферировать либо беспорядочно, либо как те, которые имитируют структуры фолликулярного центра.
Лимфома Ходжкина: Может быть классифицирована по гистологическому виду, указанному ниже. Эти гистологические типы перечислены в порядке от наиболее распространенного до наименее распространенного.
 [12]
[12]Nodular-sclerosing
Mixed cellularity
Lymphocyte-rich
Lymphocyte-depleted
History and Physical
A history and physical must be completed in a systematic форма. Нужно всегда помнить обо всех компонентах полного анамнеза и физического осмотра.
Анамнез включает следующее:
1. Анамнез заболевания: локализация, боль – если да, интенсивность, качество, начало, провоцирующие факторы, облегчающие факторы
2. Обзор систем: должен включать системный обзор все системы органов, включая конституциональные системы (лихорадка, озноб, ночная потливость, изменение массы тела, утомляемость).
3. Анамнез заболевания: Крайне важно знать предыдущий анамнез пациента, так как это может указать на причину лимфаденопатии (например, ВИЧ/СПИД, неходжкинская лимфома в отдаленном анамнезе)
4. Лекарства: некоторые лекарства могут вызывать обратимую лимфаденопатию (например, цефалоспорины, фенитоин [13])
5. Социальный анамнез: жизненно важно знать условия жизни, воздействие химических веществ, употребление алкоголя, табака, рекреационных наркотиков, домашних животных. , контакт с животными, недавнее путешествие
Социальный анамнез: жизненно важно знать условия жизни, воздействие химических веществ, употребление алкоголя, табака, рекреационных наркотиков, домашних животных. , контакт с животными, недавнее путешествие
6. Половой анамнез: уместно знать количество сексуальных партнеров, ведущих половую жизнь с мужчинами, женщинами или с обоими; использование средств защиты, история инфекций, передающихся половым путем, и партнеры с известными инфекциями, передающимися половым путем
7. Хирургический анамнез: узнайте, какие операции и когда они произошли, как скоро возникла лимфаденопатия (т. е. послеоперационная лимфаденопатия)
8. Семейный анамнез: необходимо знать, существует ли в семейном анамнезе рак
Физикальное обследование включает следующее:
1. Жизненно важные показатели: температура, артериальное давление, частота сердечных сокращений, частота дыхания, насыщение кислородом — все это важно для определения стабильности гемодинамики пациента. Это может помочь отличить сепсис от доброкачественных состояний.
2. Необходимо провести полное обследование, включая осмотр головы, ушей, носа, горла и щитовидной железы. Аускультация легких, сердца и пальпация на наличие спленомегалии и гепатомегалии. Следует провести тщательный осмотр кожи, при необходимости пальпируя ее на наличие высыпаний, поражений, узелков.
3. При пальпации лимфаденопатии необходимо учитывать локализацию, размер, плотность и болезненность.
Адрес:
Передние шейные лимфатические узлы расположены выше и ниже грудино-ключично-сосцевидной мышцы. Заднешейные лимфатические узлы располагаются позади грудино-ключично-сосцевидной мышцы.
Необходимо также двусторонне обследовать надключичную, подмышечную и паховую лимфаденопатию.
Местная лимфаденопатия предполагает более локализованное заболевание по сравнению с распространенной лимфаденопатией.[1]
Размер:
Шейные лимфатические узлы и подмышечные узлы являются атипичными, если > 1 см, по сравнению с надключичными > 0,5 см и паховыми узлами > 1,5 см.

Твердость:
Как правило, если лимфатический узел легко подвижен, он менее опасен для злокачественного состояния.
Боль:
Боль может быть признаком воспаления, острой реакцией на инфекцию и в меньшей степени беспокоит злокачественный процесс.
Оценка
Ниже приведен диагностический подход, который может помочь клиницистам оценить лимфаденопатию:
бластомикоз, кокцидиоидомикоз, криптококкоз), лабораторная оценка на сифилис, ВИЧ, ЦМВ, ВЭБ, ВПГ, ВГВ, количественный анализ на туберкулез.
2. Визуализация: Компьютерная томография (КТ) грудной клетки, брюшной полости и таза может быть использована для дальнейшего подтверждения локализации лимфаденопатии, характера и размера. Это также может помочь при биопсии, если это необходимо. [14]
3. Биопсия лимфатических узлов. Необходимость биопсии лимфатических узлов зависит от этиологии лимфаденопатии. Биопсия эксцизионного узла является золотым стандартом диагностики.[15]
Биопсия эксцизионного узла является золотым стандартом диагностики.[15]
Лечение/управление
Лечение различается в зависимости от этиологии лимфаденопатии. Проще говоря, можно сделать следующие обобщения:
1. Злокачественные: Хирургия +/- лучевая терапия +/- химиотерапия.
2. Аутоиммунные: Иммунная терапия, системные глюкокортикоиды.
3. Инфекционные: Антибиотикотерапия, противовирусная терапия или противогрибковая терапия.
4. Лекарства: Необходимо прекращение приема лекарств с повторной оценкой.
Дифференциальный диагноз
Изменчивость причин лимфаденопатии часто может представлять диагностические проблемы для клиницистов. Чтобы уменьшить путаницу и повысить точность диагностики, важно собрать тщательный анамнез и физикальное исследование, создать набор дифференциальных диагнозов и организовать их в соответствии с их представлением.
Причины лимфаденопатии включают, но не ограничиваются: [2]
Злокачественные: метастатическое заболевание (т.
 е. рак желудка), злокачественные поражения кожи.
е. рак желудка), злокачественные поражения кожи.Аутоиммунные: Некоторые состояния, характеризующиеся высокой активностью иммунной системы, могут приводить к аномалиям лимфатических узлов, включая дерматомиозит, болезнь Кавасаки, ревматоидный артрит, саркоидоз, синдром Шегрена, болезнь Стилла, системную красную волчанку
Инфекционные: Многие различные инфекции могут способствовать доброкачественным изменениям лимфатических узлов. Поставщики медицинских услуг могут рассматривать несколько различных подкатегорий инфекции, включая бактериальные, вирусные и другие:
Бактериальные: бруцеллез, болезнь кошачьей царапины, бактериальный фарингит, сифилис, туберкулез, туляремия, брюшной тиф
Вирусные: цитомегаловирус, гепатит, простой герпес, ВИЧ, мононуклеоз, краснуха, вирусный фарингит.[16]
Другие: бубонная чума, бластомикоз, кокцидиоидомикоз, криптококкоз, гистоплазмоз, токсоплазмоз
Лекарства: Часто медикаментозное лечение лимфатических узлов может вызвать доброкачественный рост.
 Эти методы лечения включают, помимо прочего, аллопуринол, атенолол, каптоприл, карбамазепин, цефалоспорины, золото, гидралазин, пенициллин, фенитоин, примидон, пириметамин, хинидин, сульфаниламиды и сулиндак.[2]
Эти методы лечения включают, помимо прочего, аллопуринол, атенолол, каптоприл, карбамазепин, цефалоспорины, золото, гидралазин, пенициллин, фенитоин, примидон, пириметамин, хинидин, сульфаниламиды и сулиндак.[2]
Вышеупомянутые причины могут быть подразделены на мнемонический «MAIM», который может помочь в качестве полезного инструмента памяти для припоминания огромного количества дифференциалов, которые могут способствовать лимфаденопатии. Эти различия приводят к изменениям размера и/или консистенции лимфатических узлов и требуют дальнейшего изучения анамнеза, физического осмотра и диагностических тестов.
Стадирование
Стадирование — это процесс в онкологии, который позволяет поставщикам медицинских услуг определить степень бремени болезни по ее основным локализациям.
Следует знать, что злокачественная лимфаденопатия может возникать как при первичных лимфомах, так и при метастатическом раке.
Большинство, но не все виды рака используют систему стадирования опухоли, узлов и метастазов (TNM). Опухоль относится к первичному поражению новообразованием и глубине поражения. Узел описывает местные лимфатические узлы, которые вовлечены в болезненный процесс, а метастазы определяют отдаленные участки поражения.
Опухоль относится к первичному поражению новообразованием и глубине поражения. Узел описывает местные лимфатические узлы, которые вовлечены в болезненный процесс, а метастазы определяют отдаленные участки поражения.
Стадирование неходжкинской и лимфомы Ходжкина основано на классификации Лугано, основанной на системе Анн-Арбор.[17]
Стадия I: Лимфома обнаружена в 1 лимфатическом узле или только в одном лимфоидном органе
Стадия II: Лимфома обнаружена в 2 или более группах лимфатических узлов на ипсилатеральной стороне диафрагмы
Стадия II : Двустороннее поражение лимфомы относительно диафрагмы
Стадия IV: Лимфома метастазирует в один орган за пределами лимфатической системы
Прогноз
доброкачественные и обычно связанные с инфекцией. Есть исключения из правил, особенно если история болезни и физикальное состояние пациента указывают на хроническую инфекцию, злокачественное новообразование или аутоиммунные заболевания. Другие факторы риска, которые могут быть плохими прогностическими показателями, включают, помимо прочего, пожилой возраст, продолжительность лимфаденопатии (более 4 недель), генерализованную лимфаденопатию, мужской пол, отсутствие разрешения размера узлов и системные признаки (такие как лихорадка, ночная потливость, потеря веса, гепатоспленомегалия).[18]
Другие факторы риска, которые могут быть плохими прогностическими показателями, включают, помимо прочего, пожилой возраст, продолжительность лимфаденопатии (более 4 недель), генерализованную лимфаденопатию, мужской пол, отсутствие разрешения размера узлов и системные признаки (такие как лихорадка, ночная потливость, потеря веса, гепатоспленомегалия).[18]
Осложнения
Хотя лимфаденопатия сама по себе может не привести к осложнениям, нелеченая лимфаденопатия может привести к ухудшению прогрессирования основного заболевания, наиболее опасным из которых является сепсис или метастатический рак. Для лимфаденопатии, связанной с аутоиммунными заболеваниями, прогрессирующее аутоиммунное заболевание может привести к раку или дисфункции иммунитета, что может привести к значительной заболеваемости и смертности.
Предупреждение и обучение пациентов
Обучение пациентов по-прежнему имеет решающее значение для смягчения последствий лимфаденопатии. Уменьшение взаимодействия с модифицируемыми факторами риска, такими как алкоголь, экологические токсины, рекреационные наркотики и/или табак, может значительно снизить риск злокачественной лимфаденопатии. Иммунизация и безопасный секс могут помочь снизить риск инфекционной лимфаденопатии.
Иммунизация и безопасный секс могут помочь снизить риск инфекционной лимфаденопатии.
Улучшение результатов работы команды здравоохранения
Поставщики медицинских услуг, такие как медсестры, практикующие медсестры, фельдшеры и врачи, должны осознавать важность лимфаденопатии. Большинство случаев лимфаденопатии неспецифичны, и поэтому лечащий врач должен знать об этих признаках в дополнение к совету пациентам следить за любым аномальным ростом или любыми несоответствиями в регионарных лимфатических узлах.
Контрольные вопросы
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Комментарий к этой статье.
Рисунок
Двусторонняя внутригрудная лимфаденопатия. Изображение предоставлено S Bhimji MD
Ссылки
- 1.
Mohseni S, Shojaiefard A, Khorgami Z, Alinejad S, Ghorbani A, Ghafouri A. Периферическая лимфаденопатия: подход и диагностические инструменты.
 Иран J Med Sci. 2014 март; 39 (2 Дополнение): 158-70. [Бесплатная статья PMC: PMC3993046] [PubMed: 24753638]
Иран J Med Sci. 2014 март; 39 (2 Дополнение): 158-70. [Бесплатная статья PMC: PMC3993046] [PubMed: 24753638]- 2.
Феррер Р. Лимфаденопатия: дифференциальный диагноз и оценка. Ам семейный врач. 1998 15 октября; 58 (6): 1313-20. [PubMed: 9803196]
- 3.
Knight PJ, Mulne AF, Vassy LE. Когда показана биопсия лимфатических узлов у детей с увеличенными периферическими узлами? Педиатрия. 1982 г., апрель; 69(4):391-6. [PubMed: 7070884]
- 4.
Williamson HA. Лимфаденопатия в семейной практике: описательное исследование 249случаи. Дж. Фам Практ. 1985 г., май; 20 (5): 449–52. [PubMed: 3989485]
- 5.
Гоуинг Н.Ф. Опухоли лимфоретикулярной системы: номенклатура, гистогенез и поведение. J Clin Pathol Suppl (R Coll Pathol). 1974;7:103-7. [Бесплатная статья PMC: PMC1347234] [PubMed: 4598345]
- 6.
Месин Л., Эршинг Дж., Виктора Г.Д. Зародышевый центр В-клеточная динамика.
 Иммунитет. 20 сентября 2016 г.; 45(3):471-482. [Бесплатная статья PMC: PMC5123673] [PubMed: 27653600]
Иммунитет. 20 сентября 2016 г.; 45(3):471-482. [Бесплатная статья PMC: PMC5123673] [PubMed: 27653600]- 7.
Кумар Б.В., Коннорс Т.Дж., Фарбер Д.Л. Развитие, локализация и функция Т-клеток человека на протяжении всей жизни. Иммунитет. 2018 февраль 20;48(2):202-213. [Бесплатная статья PMC: PMC5826622] [PubMed: 29466753]
- 8.
Strickler JG, Warnke RA, Weiss LM. Некроз лимфатических узлов. Патол Анну. 1987; 22 Пт. 2: 253–82. [PubMed: 3317224]
- 9.
Fend F, Cabecadas J, Gaulard P, Jaffe ES, Kluin P, Kuzu I, Peterson L, Wotherspoon A, Sundström C. Ранние поражения при лимфоидной неоплазии: выводы, основанные на Мастерская XV. Встреча Европейской ассоциации гематопатологов и Общества гематопатологов в Уппсале, Швеция. Дж Гематоп. 5(3) сентября 2012 г. [бесплатная статья PMC: PMC3845020] [PubMed: 24307917]
- 10.
Элмор С.А. Гистопатология лимфатических узлов. Токсикол патол. 2006;34(5):425-54.
 [Бесплатная статья PMC: PMC1892634] [PubMed: 17067938]
[Бесплатная статья PMC: PMC1892634] [PubMed: 17067938]- 11.
Lucia HL, Griffith BP, Hsiung GD. Лимфаденопатия при цитомегаловирусном мононуклеозе у морских свинок. Arch Pathol Lab Med. 1985 ноябрь; 109(11):1019-23. [PubMed: 2996461]
- 12.
Eberle FC, Mani H, Jaffe ES. Гистопатология лимфомы Ходжкина. Рак Дж. 2009март-апрель;15(2):129-37. [PubMed: 193]
- 13.
Johns ME, Moscinski LC, Sokol L. Фенитоин-ассоциированная лимфоаденопатия, имитирующая периферическую Т-клеточную лимфому. Mediterr J Hematol Infect Dis. 07 сентября 2010 г .; 2 (2): e2010028. [PMC free article: PMC3033141] [PubMed: 21415974]
- 14.
Sumi M, Ohki M, Nakamura T. Сравнение сонографии и КТ для дифференциации доброкачественных и злокачественных шейных лимфатических узлов у пациентов с плоскоклеточным раком шейки матки. Голова и шея. AJR Am J Рентгенол. 2001 Апрель; 176 (4): 1019-24. [PubMed: 11264102]
- 15.




 [12]
[12]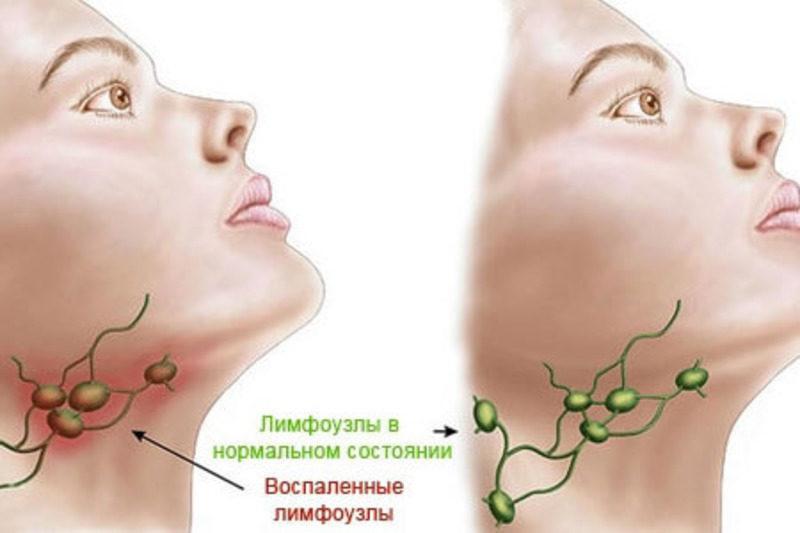
 е. рак желудка), злокачественные поражения кожи.
е. рак желудка), злокачественные поражения кожи. Эти методы лечения включают, помимо прочего, аллопуринол, атенолол, каптоприл, карбамазепин, цефалоспорины, золото, гидралазин, пенициллин, фенитоин, примидон, пириметамин, хинидин, сульфаниламиды и сулиндак.[2]
Эти методы лечения включают, помимо прочего, аллопуринол, атенолол, каптоприл, карбамазепин, цефалоспорины, золото, гидралазин, пенициллин, фенитоин, примидон, пириметамин, хинидин, сульфаниламиды и сулиндак.[2] Иран J Med Sci. 2014 март; 39 (2 Дополнение): 158-70. [Бесплатная статья PMC: PMC3993046] [PubMed: 24753638]
Иран J Med Sci. 2014 март; 39 (2 Дополнение): 158-70. [Бесплатная статья PMC: PMC3993046] [PubMed: 24753638] Иммунитет. 20 сентября 2016 г.; 45(3):471-482. [Бесплатная статья PMC: PMC5123673] [PubMed: 27653600]
Иммунитет. 20 сентября 2016 г.; 45(3):471-482. [Бесплатная статья PMC: PMC5123673] [PubMed: 27653600]