Метастазы в лимфоузлах при раке, susp mts: прогнозы при метастазах в лимфоузлах, лечение и признаки
Метастазы — это вторичные опухолевые образования, которые возникают в результате рассеивания злокачественных клеток из первичных очагов. Они могут распространяться по всему организму, поражая практически любой орган. Однако в подавляющем большинстве случаев первые метастазы обнаруживаются в лимфоузлах.
Причины метастазирования в лимфоузлы
Пока не до конца ясны механизмы, посредством которых возникает метастаз в лимфоузел. Известно, что в данном процессе играет роль активация у злокачественных клеток способности к миграции и структурная перестройка кровеносных и лимфатических сосудов, питающих и окружающих опухоль — в них отсутствует базальная мембрана и перициты. Некоторые капилляры даже образованы непосредственно опухолевыми клетками. Таким образом, злокачественные клетки попадают в лимфатические сосуды и по ним достигают ближайших лимфатических узлов.
Способность рака к метастазированию определяется несколькими факторами:
- Степенью злокачественности рака.
 Чем менее дифференцированы клетки опухоли, тем она агрессивнее и тем раньше начинает метастазировать.
Чем менее дифференцированы клетки опухоли, тем она агрессивнее и тем раньше начинает метастазировать. - Гистологическим типом опухоли. Чаще всего лимфогенным путем метастазируют карциномы — злокачественные новообразования, происходящие из эпителиальной ткани.
- Возрастом пациента. У молодых людей метастазы при одних и тех же опухолях в среднем появляются раньше, чем у людей пожилого возраста. Это связывают с особенностями кровообращения и активностью иммунной системы.
Ускорить процесс метастазирования могут тепловые процедуры и физиопроцедуры на область локализации новообразования, а также несоблюдение правил абластики при удалении опухоли. Последний момент очень важен при хирургическом лечении рака, поэтому онкологические операции должны выполняться в специализированных стационарах, в которых есть определенные условия для проведения подобных вмешательств и квалифицированный персонал.
Пути распространения
Сначала поражаются регионарные лимфоузлы, то есть те, которые расположены ближе всего к первичному опухолевому очагу. На какое-то время они сдерживают дальнейшее распространение, но злокачественные клетки прорываются через этот барьер и распространяются на отдаленные группы лимфоузлов. Там они также на какое-то время блокируются, но затем идут дальше, распространяясь по другим группам лимфатических узлов, внутренним органам и даже костям и костному мозгу.
На какое-то время они сдерживают дальнейшее распространение, но злокачественные клетки прорываются через этот барьер и распространяются на отдаленные группы лимфоузлов. Там они также на какое-то время блокируются, но затем идут дальше, распространяясь по другим группам лимфатических узлов, внутренним органам и даже костям и костному мозгу.
На какие виды рака указывает наличие метастазов в лимфоузлах
Как мы уже говорили, в лимфоузлы чаще всего метастазируют опухоли эпителиального происхождения, то есть карцинома. Саркомы (злокачественные опухоли из соединительной ткани) чаще метастазируют гематогенным путем, то есть с током крови. Однако и лимфогенный путь также имеет место быть.
Также лимфоузлы поражаются при лейкозах (раке крови) и лимфомах (рак лимфатической системы). В последнем случае количество групп пораженных лимфоузлов играет решающее значение для определения стадии заболевания.
По локализации пораженных лимфоузлов можно судить о том, где находится первичная опухоль, лишь ориентировочно. Например, для рака головы и шеи характерны метастазы в шейных лимфоузлах, при раке молочной железы – поражение лимфоузлов в подмышечной области и возле ключицы.
Например, для рака головы и шеи характерны метастазы в шейных лимфоузлах, при раке молочной железы – поражение лимфоузлов в подмышечной области и возле ключицы.
Для точного определения вида опухоли потребуется гистологическое исследование измененных узлов. Только после этого можно говорить об определенном диагнозе. Но бывают случаи, когда имеются метастазы, в том числе и множественные, но первичный очаг выявить не удается даже с использованием самых современных методов исследования. В этом случае диагноз так и звучит — метастатическое поражение из невыясненного первичного источника.
Как проявляются метастазы в лимфоузлах
Размер лимфоузлов при раке увеличивается, и это является главным признаком их поражения. Это неспецифическое проявление, которое может развиваться при воспалительных заболеваниях, некоторых инфекциях, лимфаденопатиях, аутоиммунных патологиях и др. Если лимфоузлы располагаются поверхностно, их можно пропальпировать. При раке они, как правило, имеют мягкую консистенцию.
Как выглядят метастазы в лимфоузлах? Например, при метастазах в лимфоузлах шеи симптомы именно такие, как описано выше: лимфатический узел увеличен, его можно прощупать, а если он достаточно большой – увидеть при осмотре.
Главным клиническим симптомом метастатического поражения лимфоузлов является их увеличение. Это неспецифическое проявление, которое может развиваться при воспалительных заболеваниях, некоторых инфекциях, лимфоаденопатиях, аутоиммунных патологиях и др. Если лимфоузлы располагаются поверхностно, их можно пропальпировать. При раке они, как правило, имеют мягкую консистенцию. Например, при метастазах в лимфоузлах шеи симптомы выглядят именно так, как описано выше: лимфоузел увеличен, его можно прощупать, а если он достаточно большой – увидеть при осмотре.
Болят ли лимфоузлы при раке? Как правило, сами по себе они на ощупь безболезненные. Если происходит увеличение глубоко расположенных лимфоузлов, они могут сдавливать внутренние органы, нарушать их работу и вызывать боль.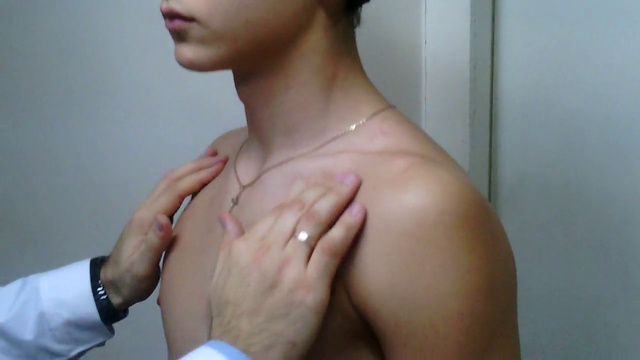 Симптоматика в этом случае будет зависеть от локализации пораженных лимфоузлов. Узлы ворот печени могут сдавливать воротную вену, приводя к развитию портальной гипертензии. Поражение лимфоузлов брыжейки может вызвать нарушение работы кишечника, внутригрудных — одышку и нарушение работы сердца. Таким образом, однозначно ответить на вопрос о том, болят ли лимфоузлы при онкологии, нельзя. Это не тот симптом, на который стоит ориентироваться. Наличие болевых ощущений зависит от ряда факторов.
Симптоматика в этом случае будет зависеть от локализации пораженных лимфоузлов. Узлы ворот печени могут сдавливать воротную вену, приводя к развитию портальной гипертензии. Поражение лимфоузлов брыжейки может вызвать нарушение работы кишечника, внутригрудных — одышку и нарушение работы сердца. Таким образом, однозначно ответить на вопрос о том, болят ли лимфоузлы при онкологии, нельзя. Это не тот симптом, на который стоит ориентироваться. Наличие болевых ощущений зависит от ряда факторов.
Диагностика метастатического поражения лимфоузлов
При обнаружении злокачественных опухолей обязательно проводится исследование, направленное на то, чтобы выявить метастазы в лимфоузлы – как регионарные, так и отдаленные. С этой целью применяются инструментальные и лабораторные методы:
- Ультразвуковое исследование.
- Компьютерная томография.
- Магнитно-резонансная томография.
- Контрастная лимфангиография.
- Эндоскопические методы исследования — с помощью специальной оптической техники производится осмотр внутренних полостей и органов.

Многие пациенты спрашивают: «susp mts – что это?». Данный медицинский термин расшифровывается довольно просто. Оба слова в нем – это сокращения: susp от латинского suspitio – подозрение на что либо, mts – от metastases. Таким образом, это подозрение на метастазы, например, в лимфатических узлах. Когда врач произносит термин susp mts, это означает, что ситуация неясная. А чтобы точно установить, имеются ли метастатические очаги, нужно провести обследование.
Одним из самых перспективных методов обнаружения метастазов является ПЭТ-КТ. В основе метода лежит внутривенное введение короткоживущих изотопов, которые сильнее всего накапливаются в зонах активного метаболизма, коими являются злокачественные новообразования. Таким способом можно диагностировать даже микрометастазы размером всего несколько миллиметров, которые невозможно детектировать другими методами исследования. ПЭТ позволяет обнаруживать опухолевые очаги даже в труднодоступных для других методах диагностики местах, например, метастазы в забрюшинные лимфоузлы, в лимфоузлы брюшной полости.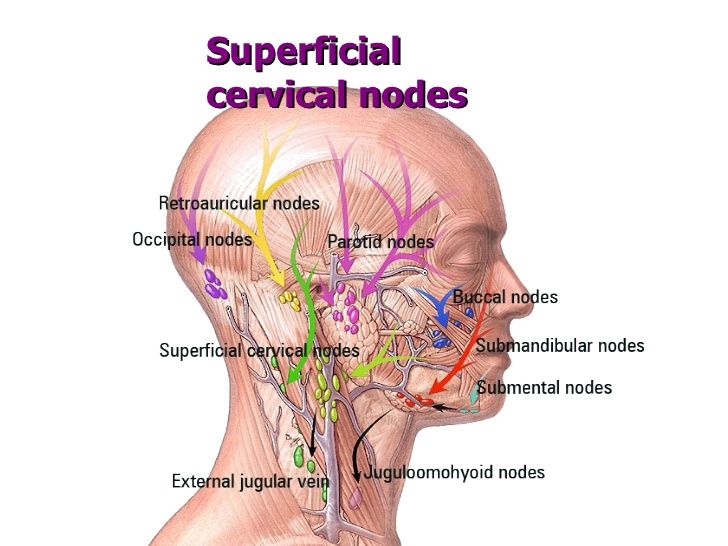
Показывает ли КТ метастазы в лимфоузлах? Да, опухолевые очаги могут быть видны на снимках. Но их не всегда удается отличить от неизмененной нормальной ткани. Всё же для достоверного подтверждения метастатического процесса в лимфоузлах золотым стандартом является ПЭТ-КТ.
После обнаружения подозрительных лимфоузлов, их пунктируют или проводят биопсию. Полученный материал отправляют в лабораторию на гистологическое или цитологическое исследование. Только после лабораторного подтверждения можно достоверно говорить о наличии метастазов.
Как лечат метастазы в лимфоузлах
Тактика лечения метастазов выбирается индивидуально, с учетом следующих аспектов:
- Органная принадлежность новообразования и ее гистологический вариант.
- Молекулярно-генетические особенности рака.
- Чувствительность к тому или иному методу лечения.
- Количество метастазов, их локализация и размеры.
- Общее состояние больного.
В качестве лечения могут применяться как стандартные противоопухолевые методы, так и самые современные разработки:
- Химиотерапия.

- Радиотерапия.
- Хирургические лечение.
- Таргетная терапия.
- Иммунотерапия.
- Гормонотерапия.
Хирургическое удаление лимфатических узлов называется лимфаденэктомией. Такие операции могут проводиться превентивно, при первичном удалении опухоли с высоким риском распространения по лимфатической системе, например, при раке яичников. В других случаях лимфоузлы удаляются после подтверждения их метастатического поражения. Например, проводят биопсию сторожевого лимфоузла, и если результат положительный, проводят лимфаденэктомию.
Помогает ли химиотерапия при метастазах в лимфоузлах? В целом да, это один из методов лечения злокачественных опухолей, распространившихся в лимфатические узлы. Химиопрепараты оказывают системное влияние на организм и повсеместно уничтожают раковые клетки, даже в случае микрометастазов, которые невозможно выявить имеющимися на сегодняшний день методами диагностики. Химиотерапия может быть назначена как самостоятельное лечение, так и в дополнение хирургическим операциям или лучевой терапии.
Следует отметить, что опухоль представляет собой гетерогенную группу клеток с мутациями различного типа. Химиопрепараты уничтожают их основную массу, но какая-то часть из них выживает и приобретает устойчивость к терапии первой линии. Из-за этого развивается рецидив или прогрессирование заболевания. В таком случае переходят к терапии второй и последующих линий, которые помимо цитостатиков могут содержать таргетные препараты (моноклональные антитела) и др. Они более прицельно действуют на молекулярные механизмы онкогенеза и если не приводят к выздоровлению, то на какое-то время сдерживают прогрессирование опухоли.
Некоторые злокачественные новообразования чувствительны к действию гормонов, которые в свою очередь стимулируют их рост и размножение. Если подавить этот механизм, опухоль не сможет активно развиваться, что на некоторое время сдержит ее рост. К таким новообразованиями относятся многие виды рака молочной железы. Проведение антигормональной терапии хоть и не излечивает больных, но продляет им жизнь на годы, а в некоторых случаях даже на десятки лет.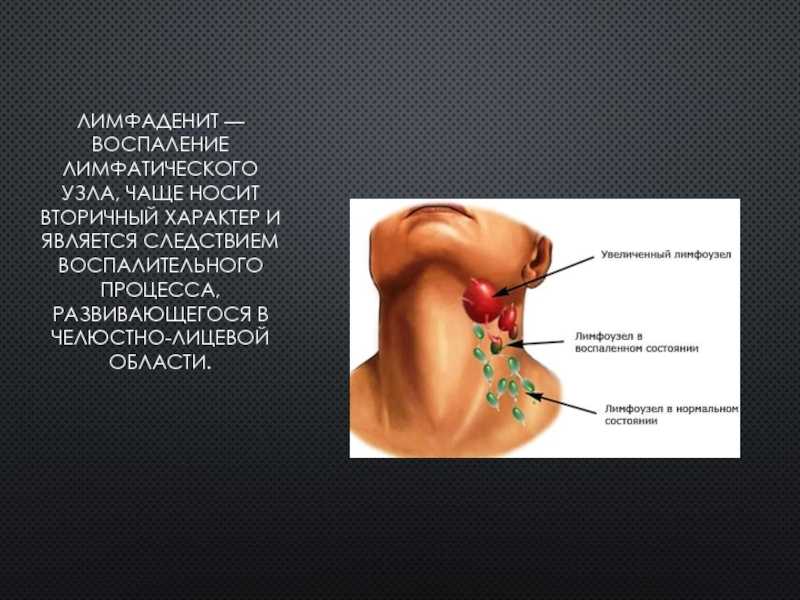
Лучевая терапия назначается для удаления метастазов радиочувствительных опухолей. В некоторых случаях она может заменять хирургические операции без ухудшения качества лечения и соответственно прогноза заболевания.
Профилактика
Для рака с высоким риском лимфогенного метастазирования обязательно проводятся профилактические мероприятия. В одних случаях требуется превентивное удаление лимфоузлов, даже если нет данных за их поражение. В других — проводят их облучение. Также в большом количестве случаев назначается химиотерапия, которая призвана в максимальном объеме уничтожить распространившиеся по организму раковые клетки.
Если говорить о профилактике возникновения метастазов в лимфоузлах, то стоит отметить, что практически любая злокачественная опухоль рано или поздно метастазирует. Обнаружив у себя новообразование, необходимо незамедлительно обратиться за специальной помощью, а не заниматься самолечением, которое может лишь усугубить ситуацию и ухудшить прогноз.
Запись на консультацию круглосуточно
+7 (495) 668-82-28
Воспаление лимфоузлов во время ангины
Высшая категория, кандидат мед. наук. Автор более 30 научных статей, 6 патентов на изобретения РФ, посвященных актуальным проблемам отоларингологии, ЛОР-онкологии, хирургии головы и шеи, а также автор способа хирургической профилактики кровотечения при тонзиллэктомии, позволяющий удалять миндалины бескровно. Неоднократно принимал участие, выступал с докладами на Российских и международных конференциях и научных форумах.
Содержание
- Причины воспаления шейных лимфоузлов
- Симптомы
- Диагностика
- Лечение
- Традиционная терапия
- Лечение нетрадиционными методами
- Негативные последствия
- У младенцев:
- Когда идти к врачу?
- Факторы риска тонзиллита
- Осложнения тонзиллита
- Почему возникает воспаление лимфоузлов на шее?
- Что делать, если болят лимфоузлы?
- Профилактика воспаления лимфоузлов
- Как отличить ангину от ОРВИ?
- Чем опасна ангина
- Симптомы гнойной ангины
- Фолликулярный тонзиллит
- Лакунарный тонзиллит
- Причины гнойной ангины
- Сколько длится ангина
- Лечение гнойной ангины у взрослых и детей
- Последствия гнойной ангины
Причины воспаления шейных лимфоузлов
Лимфатические узлы на шее могут быть увеличены по множеству причин. Основные причины:
Основные причины:
- воспаление лимфоузлов на шее происходит при инфицировании носоглотки, в том числе при ангине, когда микробы проникают в лимфатический узел; злокачественные опухоли, метастазы в узлы;
- ВИЧ-инфекция; заболевания щитовидки;
- проблемы с иммунитетом;
- инфекционные патологии, вызванные вирусами, бактериями, грибками, гельминтами, кишечной и гнойной палочкой; воспалительния в деснах и зубах; болезни, передающиеся половым путем; гнойные раны на теле;
- фурункулы, абсцессы;
- причиной, по которой возникает воспаление лимфоузлов, могут быть кошачьи царапины на коже.
Симптомы
Воспаление узлов по течению процесса бывает острым или хроническим, по характеру воспаления – серозным или гнойным. При остром тонзиллите поражаются чаще всего подчелюстные лимфоузлы.
- увеличение и уплотнение узлов;
- болезненность при надавливании;
- покалывание в очагах поражения;
- нередко может быть постоянная головная боль;
- затрудненное глотание, мышечные и суставные боли, лихорадка, общее недомогание;
Воспаление лимфоузлов на шее по клинике может быть схожим с ангиной
- заболевание переходит в серьезную форму, когда не проводится надлежащее лечение.
 Лимфоузлы увеличены, они становятся тверже, болезненность усиливается без прикосновения;
Лимфоузлы увеличены, они становятся тверже, болезненность усиливается без прикосновения; - при гнойной стадии узлы резко увеличены, боль выраженная дергающая, кожа над очагами поражения приобретает бордовый оттенок, отмечается сильная лихорадка. Узлы могут сливаться, образуя обширные очаги воспаления. Прикосновение к очагам вызывает нестерпимую боль;
- при хронической фазе симптомы могут быть смазаны, процесс протекает вяло. На шее отмечаются незначительные припухлости, температура тела может повышаться до субфебрильной.
Дети переносят лимфаденит гораздо тяжелее, чем взрослые. Если не проводится своевременное лечение, то у новорожденных может нарушиться развитие шейного отдела позвоночника
Диагностика
Лимфатические узлы могут быть увеличены при ста заболеваниях. Обязательно нужно консультироваться со специалистом, если обнаружен такой симптом. Даже если лимфаденит произошел на фоне ангины, это не исключает других причин заболевания, поэтому врач обращает внимание на сопутствующие симптомы.
Только специалист может разобраться, почему произошло увеличение лимфоузлов
Врач проведет осмотр, пальпацию, назначит ультразвуковое обследование лимфоузлов. Возможно, понадобятся консультации других специалистов: хирурга, стоматолога, онколога, инфекциониста. Дополнительные исследования: анализ на ВИЧ-инфекцию, компьютерная томография. Если воспаление длится полгода и более, то проводится биопсия с дальнейшим морфологическим исследованием тканей для исключения злокачественного образования.
Лечение
Традиционная терапия
На период лечения нужно оказаться от использования кремов, лосьонов, тоников, парфюмерии
При воспалении лимфоузлов на шее назначается лечение, направленное на устранение причин. При ангине проводится антибактериальная и противовоспалительная терапия, назначаются общеукрепляющие препараты, витамины, препараты, облегчающие симптомы. Подбор основных лечебных средств проводится в зависимости от возбудителя. Если тонзиллит и лимфаденит вызваны бактериями, то назначаются антибиотики широкого спектра действия. При грибковой инфекции применяются противогрибковые препараты. При вирусной ангине назначаются противовирусные средства.
При грибковой инфекции применяются противогрибковые препараты. При вирусной ангине назначаются противовирусные средства.
Нельзя на очаги воспаления ставить согревающие компрессы
Лечение нетрадиционными методами
- 10 капель эхинацеи пурпурной развести в 100мл воды. Разделить раствор на три приема. Растение обладает антисептическим и противовоспалительным эффектом.
- Камфорным маслом делать аккуратные легкие растирания очагов поражения.
- Делать компрессы с ихтиоловой мазью.
- Полоскать горло солевым раствором.
- Пить отвары трав с противовоспалительным эффектом.
- На 5 минут прикладывать к пораженному участку зеленый жадеит. Проводить процедуру 2-3 раза в день.
- Одна чайная ложка канадского желтокорня разводится в одном стакане воды. Принимать по стакану ежедневно, при этом употреблять кисломолочные продукты, чтобы избежать расстройства желудка.
- Ежедневно принимать одну столовую ложку сока алоэ.
Нельзя при лимфадените делать на очагах поражения йодную сетку, использовать грелку, согревающие компрессы. Эти процедуры способствуют быстрому распространению воспаления по руслу крови
Эти процедуры способствуют быстрому распространению воспаления по руслу крови
Негативные последствия
Если своевременно не проводится адекватное лечение лимфаденита, то это может привести к формированию абсцесса – аденофлегмоны. Характеризуется аденофлегмона тяжелым течением: высокой температурой, выраженной интоксикацией, болями в голове, сердце, мышцах.
Кожа над пораженным участком на шее краснеет, гиперемия выходит за пределы лимфоузла, появляются очаги размягчения, что свидетельствует о скоплении гноя. Воспаление узлов на шее у грудничка не дает ребенку правильно держать голову. Это может привести к нарушению развития позвоночного столба в шейном отделе.
У младенцев:
- слюнотечение из-за того, что больно глотать;
- беспокойство;
- отказ от еды
- при хроническом тонзиллите может плохо пахнуть изо рта.
Когда идти к врачу?
При ангине часто бывает важно поставить правильный диагноз. Поэтому покажите ребенку врачу, если:
- у него болит горло дольше 24-48 часов;
- ему трудно глотать;
- он необычно вялый или, наоборот, беспокойный.

Факторы риска тонзиллита
Возраст от 2 до 15 — для вирусных тонзиллитов, от 5 до 15 — для бактериальных. Маленькие дети редко болеют стрептококковой ангиной.
Осложнения тонзиллита
- Затрудненное дыхание.
- Сонное апноэ (задержка дыхания во время сна).
- Распространение инфекции на клетчатку около миндалин (паратонзиллит), перитонзиллярный абсцесс — скопление гноя за миндалиной.
- Острый шейный лимфаденит — воспаление шейных лимфоузлов.
Почему возникает воспаление лимфоузлов на шее?
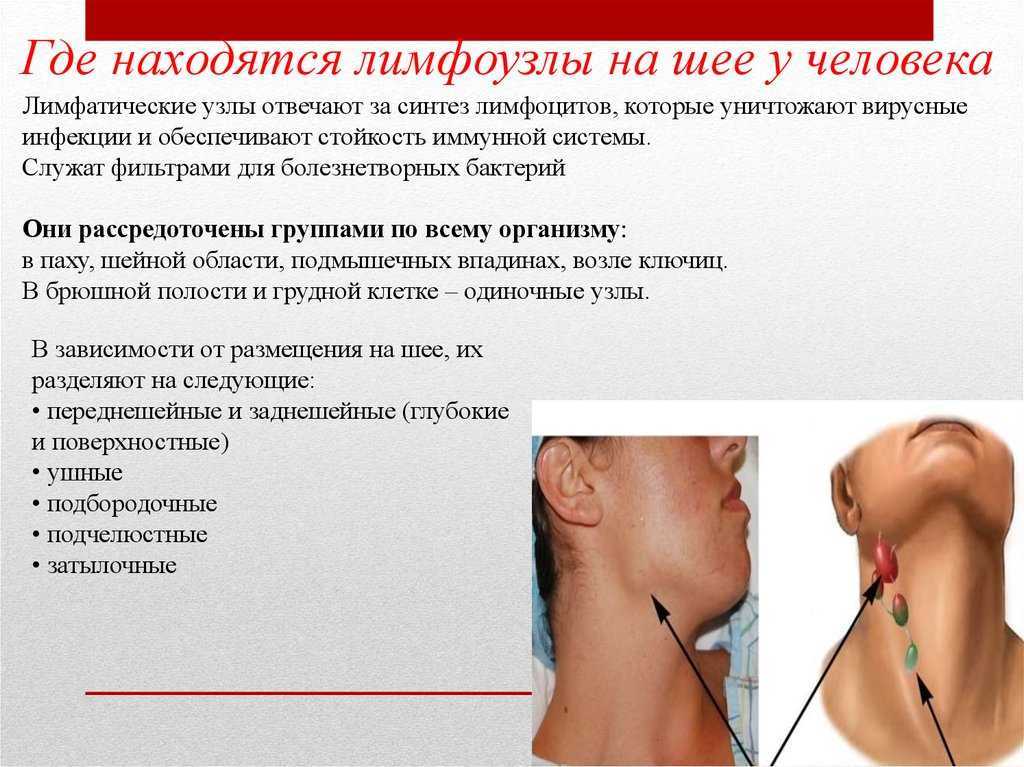
Так почему же возникает воспаление лимфоузлов на шее? Лимфоузлы — это неотъемлемая часть человеческой иммунной системы, часть ее защиты, своеобразный биофильтр, позволяющий предупреждать развитие многих болезней. Если фильтр «забивается», попросту не справляется с патогенными микроорганизмами, возникает воспаление. Таким образом, если у вас болят лимфоузлы, значит, в организме находится инфекция, угрожающая здоровью. Всего к шейным лимфоузлам можно отнести девять пар, так или иначе связанных с зоной лица или шеи. Они располагаются рядом с ушами, челюстью, над ключицами и даже под языком, поэтому возникновение болезненных ощущений в этих зонах может говорить о воспалении лимфоузлов.
Они располагаются рядом с ушами, челюстью, над ключицами и даже под языком, поэтому возникновение болезненных ощущений в этих зонах может говорить о воспалении лимфоузлов.
Чаще всего шейные лимфоузлы воспаляются при ангине или ушной инфекции. Также причиной возникновения болезненного состояния может стать ОРВИ, берущее пик распространения в осенний и весенний периоды, грипп, любые заболевания ротовой полости, начиная от стоматита и заканчивая кариесом. Лимфоузлы, находящиеся рядом с ушами, воспаляются при отите. Местоположением лимфоузлов играет важную роль в определении очага инфекции, так как обычно они сигнализируют о болезни близлежащих органов.
Куда реже боль в лимфоузлах возникает из-за нарушения обмена веществ, алкоголизма, болезни щитовидной железы или же простой аллергии, однако и исключать данные варианты совсем было бы неправильно.
Кроме того, воспаление лимфоузлов, к сожалению, можно связать и с серьезными проблемами, например, механическим повреждением (травмированием) самого лимфоузла или ближайших тканей, а также раковыми перерождением клеток лимфоткани.
Что делать, если болят лимфоузлы?
Лечение лимфоузлов всецело зависит от причин возникновения воспаления. Чтобы не «проглядеть» болезнь, достаточно быть внимательными во время визуального осмотра. При воспалении лимфоузлы увеличиваются — знакомый, например, подчелюстной рельеф становится более сглаженным. Существует около сотни заболеваний, связанных с этим состоянием, потому самостоятельная диагностика — это плохая идея. Гораздо более правильным решением будет обращение к терапевту: он сможет провести комплексное обследование, после которого направит к узкому специалисту, в зависимости от природы воспаления.
Характерными симптомами течения воспаления являются также изменение консистенции лимфоузла (он может стать мягким от нагноения, либо твердым при развитии раковых клеток лимфоткани), возникновение болезненных ощущениях при пальпации или глотании, покраснение кожных покровов на месте поражения, а также характерные для многих заболеваниям апатичность, усталость, головные боли и неизбежная при воспалении температура.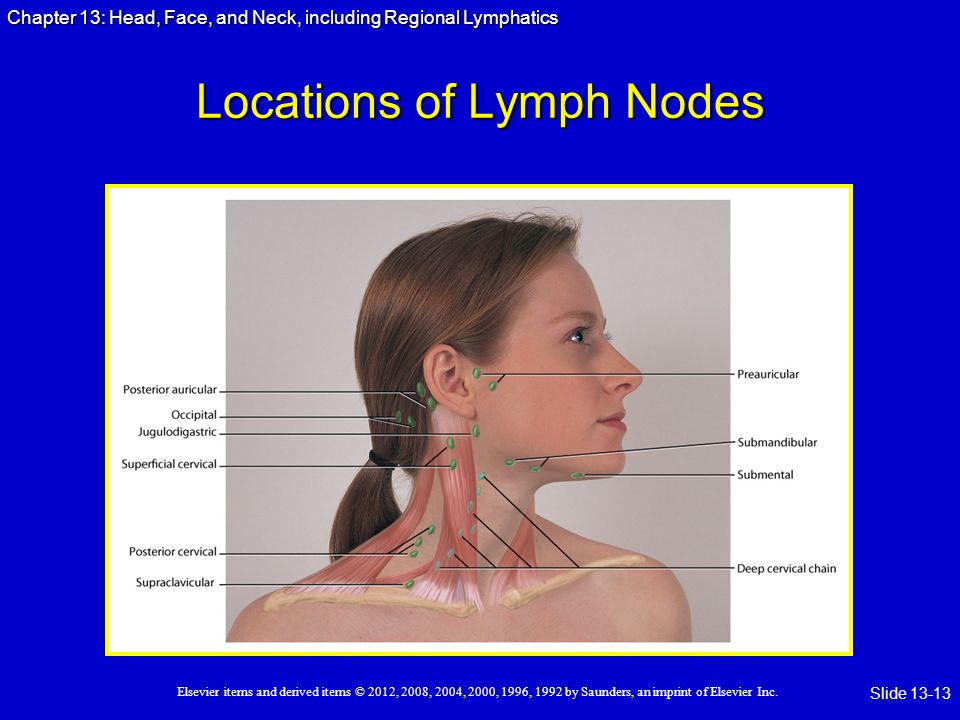
Если болят лимфоузлы на шее от ангины или любого другого заболевания, при котором подобные ощущения являются лишь симптомом, то боль пройдет вместе с окончанием основной болезни. Слабо выраженная симптоматика (легкая боль или покалывание при глотании или надавливании, общая слабость и частые простуды) говорит об общем ухудшении иммунной системы.
Во втором случае наиболее распространенным методом лечения является ультравысокочастотная терапия — процедура безболезненная и не причиняющая дискомфорта, проводимая с использованием специального оборудования. Антибиотики и противовоспалительные средства могут быть назначены врачом в случае острой необходимости, однако в целом достаточно соблюдать постельный режим, прием витаминов и обильное теплое питье. Облегчить течение болезни поможет настойка эхинацеи — по-настоящему волшебного растения, природного антисептика, устраняющего воспаление и укрепляющего иммунитет. Отвары мяты, ромашки или календулы помогут почувствовать себя лучше, а полоскание солью и содой поможет бороться с воспалением.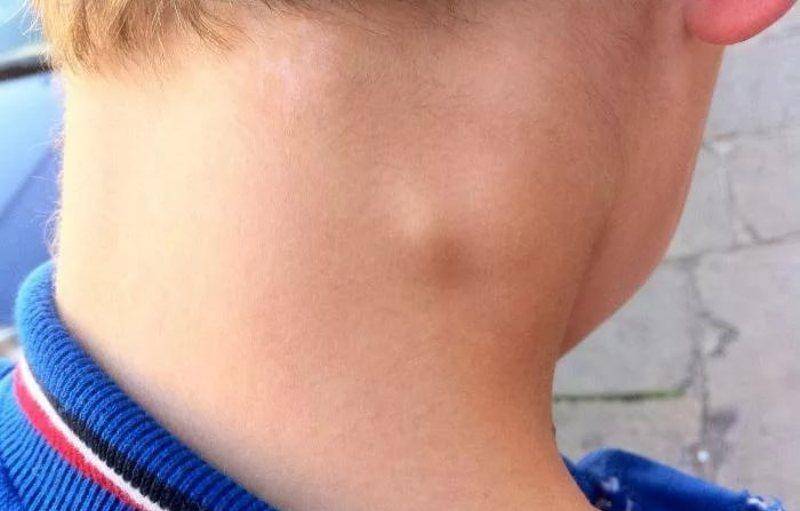
Помните, что воспаленные лимфоузлы ни в коем случае не следует прогревать, растирать, а так же наносить йодную сетку в этой области. Подобные процедуры усугубляют течение болезни и ускоряют распространение инфекции.
Профилактика воспаления лимфоузлов
Как мы уже упоминали выше, лимфоузлы — это часть иммунной системы, и возникновение воспаления — это сигнал о некорректной ее работе. Чтобы болезненных состояний не возникало, достаточно поддерживать иммунитет всем известными методами: закаляться, соблюдать личную гигиену, принимать витамины, избегать переохлаждений и сквозняков, не запускать течение инфекций и уделять достаточное внимание микротравмам и ранам.
Как отличить ангину от ОРВИ?
Несмотря на то, что воспаление миндалин может сопровождать респираторные инфекции, ангина и ОРВИ – разные заболевания. В первом случае воспалительный процесс в основном ограничивается гландами, во втором, кроме боли в горле, температуры и увеличения лимфатических узлов, всегда присутствуют симптомы поражения верхних дыхательных путей, такие как насморк, першение в горле, кашель с мокротой или без, охриплость голоса. При аденовирусной инфекции также могут быть признаки конъюнктивита: слезотечение, покраснение и резь в глазах.
При аденовирусной инфекции также могут быть признаки конъюнктивита: слезотечение, покраснение и резь в глазах.
Чем опасна ангина
Тонзиллит представляет опасность при развитии осложнений. Если горло при ангине болит дольше 7 дней, стоит задуматься о возможном воспалении тканей, окружающих гланды (перитонзиллит), их нагноении и формировании паратонзиллярного абсцесса. Если начинает болеть ухо и снижается слух, значит, развился отит.
К поздним осложнениям острого тонзиллита относят:
- ревматизм;
- гломерулонефрит;
- инфекционно-аллергический миокардит;
- полиартрит;
- холецистохолангит
Своевременно грамотное лечение позволяет предотвратить эти осложнения ангины.
Симптомы гнойной ангины
Болезнь начинается остро. Практически одновременно появляются общие и местные симптомы, которые достигают своего максимального развития на вторые сутки.
Общие симптомы:
- боль в горле, усиливающаяся при глотании и иногда отдающая в висок или ухо;
- сухость, першение и саднение в глотке;
- усиленное выделение слюны;
- возможен спазм жевательных мышц на стороне воспаления, который мешает широко открывать рот;
- увеличение и болезненность шейных лимфатических узлов.

Фолликулярный тонзиллит
Функциональная ткань миндалин состоит из фолликулов – отдельных «островков» лимфоидной ткани. Фолликулярная ангина – это гнойное воспаление фолликулов.
Вначале миндалины отекают, увеличиваются в размерах, становятся красными. Затем на красном фоне начинают проступать желто-белые точки – гной, который скапливается в фолликулах1,3.
Лакунарный тонзиллит
Лакунарная ангина начинается так же, как фолликулярная, с увеличения и покраснения миндалин. Затем в их многочисленных углублениях (лакунах) появляется гной. Он проступает на поверхности в виде желтовато-белых островков, которые постепенно увеличиваются и сливаются друг с другом.
Причины гнойной ангины
Непосредственной причиной воспаления миндалин является проникновение в них возбудителей инфекции – вирусов, бактерий, грибов. Однако заболевание развивается в основном на фоне снижения защитных сил организма.
Толчком к развитию тонзиллита могут стать:
- переохлаждение: заболевание особенно часто возникает в осенне-зимний и весенний периоды;
- несбалансированное питание, приводящее к гиповитаминозам и ослаблению иммунитета3;
- травмы миндалин, например, грубой пищей;
- расстройства нервной системы;
- воспалительные заболевания носа, околоносовых пазух, полости рта.

Небные миндалины находятся на пересечении дыхательных и пищеварительных путей. Поэтому их могут поражать микробы из полости рта, носа и глотки.
Чаще всего гнойное воспаление миндалин связывают со стрептококковой инфекцией2. Наиболее тяжелые формы заболевания вызывает бета-гемолитический стрептококк группы А. Именно его обнаруживают у 15% больных гнойной ангиной взрослых и у 20-30% детей.
Стрептококковая инфекция заразна. Больные и даже выздоровевшие после тонзиллита в течение 10-12 дней могут быть источником инфекции для здоровых людей.
Стрептококк нередко приводит к ревматическим заболеваниям и поражению внутренних органов. Поэтому при появлении признаков гнойной ангины нужно обязательно обращаться к врачу, чтобы уточнить, какой именно микроорганизм вызвал воспаление. Сегодня для диагностики стрептококковой инфекции используют экспресс-тесты, которые показывают результат с точностью до 99% в течение 15-20 минут.
Вирусные тонзиллиты обычно вызывают возбудители острых респираторных инфекций:
- аденовирусы;
- вирусы гриппа и парагриппа;
- риновирусы;
- вирус простого герпеса;
- вирус Эпштейна – Барр;
- цитомегаловирус4и другие.

Ангина бывает одним из проявлений кори, скарлатины, инфекционного мононуклеоза и болезней крови. Разобраться в хитросплетениях болезни способен только специалист.
Сколько длится ангина
Продолжительность заболевания зависит от его формы и тяжести течения. Общая длительность обычно не превышает 7 дней.
Вне зависимости от того, сколько лечится гнойная ангина, врач констатирует выздоровление только спустя 5 дней после нормализации температуры. При этом у больного должна исчезнуть боль в горле, лимфатические узлы должны стать безболезненными. Кроме того, всегда учитываются результаты анализов крови, мочи и электрокардиограммы.
Лечение гнойной ангины у взрослых и детей
Лечить тонзиллит должен врач. Он определит форму заболевания и назначит необходимые лекарства. Самолечение же способно привести к затяжному течению болезни и осложнениям.
Чтобы не заразить окружающих, больной острым тонзиллитом должен быть изолирован, ему должна быть выделена отдельная посуда и полотенце.
В период лихорадки показан строгий постельный режим, а после снижения температуры – полупостельный и домашний.
Показано обильное теплое питье и щадящее питание, которое не раздражает больное горло. Обычно врачи рекомендуют молочно-растительную диету с ограниченным количеством углеводов и высоким содержанием витаминов.
Медикаментозное лечение включает препараты общего и местного действия.
Для борьбы с инфекций и воспалением, облегчения симптомов тонзиллита врач может назначить следующие препараты:
- антибиотики;
- противовоспалительные;
- противоаллергические;
- жаропонижающие.
Местное лечение фолликулярной и лакунарной ангины включает полоскание или орошение горла, а также использование рассасывающихся таблеток с антисептическим, противовоспалительным и обезболивающим действием. Цель — механическое очищение миндалин от гноя, борьба с возбудителем, болью в горле и воспалением.
Последствия гнойной ангины
Острый тонзиллит может протекать с осложнениями. Их принято делить на местные и общие.
Их принято делить на местные и общие.
Местные осложнения:
- паратонзиллярный абсцесс — гнойник, который формируется за пределами миндалины при проникновении инфекции в окружающие ее ткани;
- острый средний отит – воспаление среднего уха;
- острый ларингит – воспаление гортани;
- шейный лимфаденит – воспаление лимфатических узлов.
Общие осложнения чаще возникают при стрептококковой ангине, к ним относят:
- ревматизм;
- ревматоидный артрит;
- миокардит;
- полиартрит;
- гломерулонефрит и пиелонефрит;
Использование препаратов гексэтидина прописано в клинических рекомендациях по лечению острого тонзиллофарингита2. Гексэтидин – антисептик, проявляющий активность в отношении большинства бактерий, вирусов простого герпеса 1-го типа, гриппа А, PC-вируса, поражающих респираторный тракт, и грибов. Кроме того, он оказывает легкое обезболивающее действие7.
УЗИ злокачественных шейных лимфатических узлов
[1] Ishii JI, Amagasa T, Tachibana T, Shinozuka K, Shioda S. УЗИ и КТ оценка метастазов в шейных лимфатических узлах рака полости рта. J Cranio-Max-Fac Surg. 1991;19:123. [PubMed] [Google Scholar]
УЗИ и КТ оценка метастазов в шейных лимфатических узлах рака полости рта. J Cranio-Max-Fac Surg. 1991;19:123. [PubMed] [Google Scholar]
[2] Вассалло П., Эдель Г., Роос Н., Нагиб А., Петерс П.Е. Ультрасонография доброкачественных и злокачественных лимфатических узлов с высоким разрешением in vitro. Сонографо-патологическая корреляция. Инвестируйте Радиол. 1993; 28:698. [PubMed] [Академия Google]
[3] Сом PM. Выявление метастазов в шейных лимфатических узлах: КТ- и МРТ-критерии и дифференциальная диагностика. Am J Рентгенол. 1992; 158:961. [PubMed] [Google Scholar]
[4] Сом PM. Лимфатические узлы шеи. Радиология. 1987; 165:593. [PubMed] [Google Scholar]
[5] DePena CA, Van Tassel P, Lee YY. Лимфома головы и шеи. Радиол Клин Норт Ам. 1990;28:723. [PubMed] [Google Scholar]
[6] Bruneton JN, Normand F. Шейные лимфатические узлы. В: Брунетон Дж. Н., редактор. УЗИ шеи. Берлин: Springer-Verlag. 1987; с. 81 [Google Scholar]
[7] Baatenburg de Jong RJ, Rongen RJ, Lameris JS, Harthoorn M, Verwoerd CD, Knegt P. Метастатическая болезнь шеи. Пальпация против УЗИ. Arch Otolaryngol Head Neck Surg. 1989;115:689. [PubMed] [Google Scholar]
Метастатическая болезнь шеи. Пальпация против УЗИ. Arch Otolaryngol Head Neck Surg. 1989;115:689. [PubMed] [Google Scholar]
[8] Сом П.М., Брандвейн М., Лидов М., Лоусон В., Биллер Х.Ф. Разнообразные проявления папиллярной карциномы щитовидной железы с поражением шейных узлов: данные КТ и МРТ. Am J Нейрорадиол. 1994;15:1123. [Бесплатная статья PMC] [PubMed] [Google Scholar]
[9] Ахуджа А., Ин М. Обзор сонографии шейных узлов. Инвестируйте Радиол. 2002; 37:333. [PubMed] [Google Scholar]
[10] Jeong HS, Baek CH, Son YI, et al. Использование интегрированной 18 F-FDG ПЭТ/КТ для повышения точности начальной оценки шейных лимфоузлов у пациентов с плоскоклеточным раком головы и шеи. Шея головы. 2007; 29:203. [PubMed] [Google Scholar]
[11] Суми М., Ван Каутерен М., Накамура Т. МРТ-микровизуализация доброкачественных и злокачественных узлов на шее. AJR Am J Рентгенол. 2006;186:749. [PubMed] [Google Scholar]
[12] Ахуджа А., Ин М. УЗИ в шкале серого в оценке шейной лимфаденопатии: обзор сонографических проявлений и особенностей, которые могут помочь новичку. Br J Oral Maxillofac Surg. 2000;38:451. [PubMed] [Google Scholar]
Br J Oral Maxillofac Surg. 2000;38:451. [PubMed] [Google Scholar]
[13] Линдберг Р. Распространение метастазов в шейные лимфатические узлы плоскоклеточного рака верхних дыхательных и пищеварительных путей. Рак. 1972; 29:1446. [PubMed] [Google Scholar]
[14] Комисар А. Лечение узловой отрицательной шейки. В: Vogl SE, редактор. Рак головы и шеи. Нью-Йорк: Черчилль Ливингстон; 1988. с. 19. [Google Scholar]
[15] van Overhagen H, Lameris JS, Berger MY, et al. Метастазы в надключичные лимфатические узлы при карциноме пищевода и желудочно-пищеводного перехода: оценка с помощью КТ, УЗИ и тонкоигольной аспирационной биопсии под контролем УЗИ. Радиология. 1991;179:155. [PubMed] [Google Scholar]
[16] ван Оверхаген Х., Ламерис Дж. С., Зондерланд Х. М., Тиланус Х. В., ван Пел Р., Шютте Х. Е. Ультразвуковая и тонкоигольная аспирационная биопсия надключичных лимфатических узлов под ультразвуковым контролем у пациентов с раком пищевода. Рак. 1991;67:585. [PubMed] [Google Scholar]
[17] Van Overhagen H, Lameris JS, Berger MY, et al.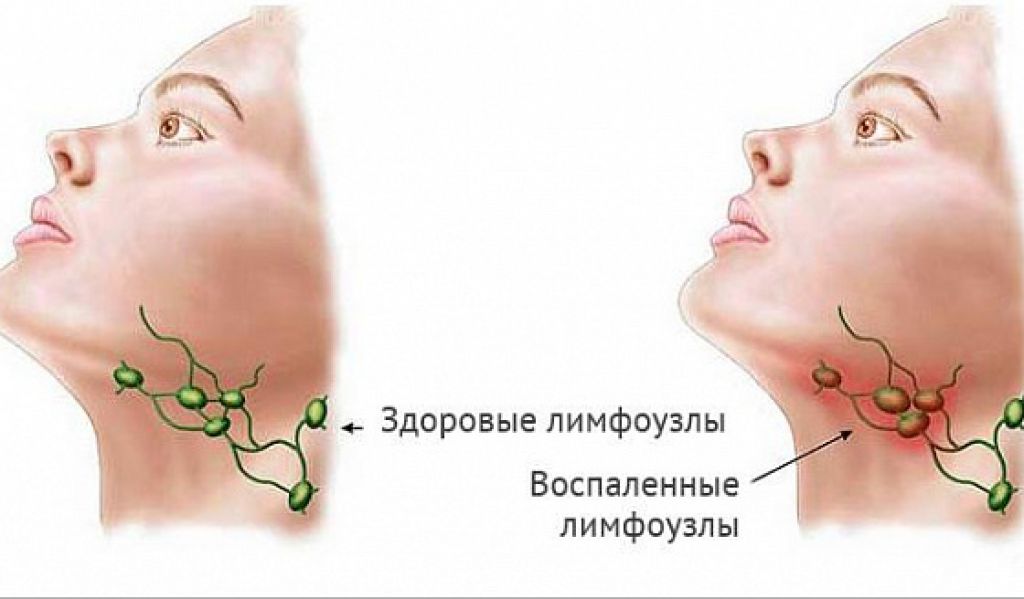 Улучшенная оценка надключичных и абдоминальных метастазов при раке пищевода и желудочно-пищеводного перехода с помощью комбинации ультразвука и компьютерной томографии. Бр Дж Радиол. 1993;66:203. [PubMed] [Google Scholar]
Улучшенная оценка надключичных и абдоминальных метастазов при раке пищевода и желудочно-пищеводного перехода с помощью комбинации ультразвука и компьютерной томографии. Бр Дж Радиол. 1993;66:203. [PubMed] [Google Scholar]
[18] Ахуджа А., Ин М., Кинг В., Метревели С. Практический подход к УЗИ шейных лимфатических узлов. Ж Ларынгол Отол. 1997; 111:245. [PubMed] [Академия Google]
[19] Ying M, Ahuja AT, Evans R, King W, Metreweli C. Шейная лимфаденопатия: сонографическая дифференциация между туберкулезными узлами и узловыми метастазами от карциномы не головы и шеи. Дж. Клин Ультразвук. 1998; 26:383. [PubMed] [Google Scholar]
[20] Sugama Y, Kitamura S. УЗИ шеи и надключичных лимфатических узлов с метастазами рака легких. Интерн Мед. 1992; 31:160. [PubMed] [Google Scholar]
[21] Yao ZH, Wu AR. Метастазы рака шейки матки в надключичные лимфатические узлы после лучевой терапии – анализ 219пациенты. Чунг Хуа Чунг Лю Ца Чжи. 1988;10:230. [PubMed] [Google Scholar]
[22] Kiricuta IC, Willner J, Kolbl O, Bohndorf W.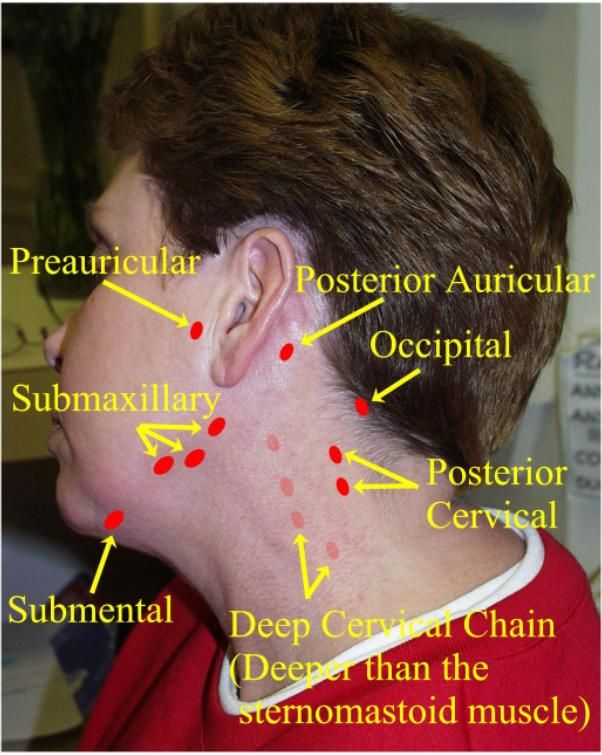 Прогностическое значение метастазов в надключичные лимфатические узлы у больных раком молочной железы. Int J Radiat Oncol Biol Phys. 1994; 28:387. [PubMed] [Google Scholar]
Прогностическое значение метастазов в надключичные лимфатические узлы у больных раком молочной железы. Int J Radiat Oncol Biol Phys. 1994; 28:387. [PubMed] [Google Scholar]
[23] Cervin JR, Silverman JF, Loggie BW, Geisinger KR. Повторное посещение узла Вирхова. Анализ с клинико-патологической корреляцией 152 тонкоигольной аспирационной биопсии надключичных лимфатических узлов. Arch Pathol Lab Med. 1995;119:727. [PubMed] [Google Scholar]
[24] Ахуджа А., Ин М., Эванс Р., Кинг В., Метревели С. Применение ультразвуковых критериев злокачественности при дифференциации туберкулезного шейного аденита от метастатической карциномы носоглотки. Клин Радиол. 1995;50:391. [PubMed] [Google Scholar]
[25] Swartz JD, Yussen PS, Popky GL. Визуализация шеи: узловая болезнь. Критическая диагностика визуализации. 1991; 31:413. [PubMed] [Google Scholar]
[26] Ахуджа А.Т., Чоу Л., Чик В., Кинг В., Метревели С. Метастатические шейные узлы при папиллярной карциноме щитовидной железы: УЗИ и гистологическая корреляция. Клин Радиол. 1995;50:229. [PubMed] [Google Scholar]
Клин Радиол. 1995;50:229. [PubMed] [Google Scholar]
[27] Attie JN, Setzin M, Klein I. Карцинома щитовидной железы в виде увеличенного шейного лимфатического узла. Am J Surg. 1993; 166:428. [PubMed] [Google Scholar]
[28] De Jong SA, Demeter JG, Jarosz H, Lawrence AM, Paloyan E. Первичная папиллярная карцинома щитовидной железы, проявляющаяся шейной лимфаденопатией: оперативный подход к «латеральной аберрантной щитовидной железе» Am Surg. 1993; 59:172. [PubMed] [Google Scholar]
[29] Ahuja A, Ying M, Yang WT, Evans R, King W, Metreweli C. Использование сонографии для дифференциации шейных лимфоматозных лимфатических узлов от шейных метастатических лимфатических узлов. Клин Радиол. 1996;51:186. [PubMed] [Google Scholar]
[30] Hajek PC, Salomonowitz E, Turk R, Tscholakoff D, Kumpan W, Czembirek H. Лимфатические узлы шеи: оценка с помощью УЗИ. Радиология. 1986; 158:739. [PubMed] [Google Scholar]
[31] Shozushima M, Suzuki M, Nakasima T, Yanagisawa Y, Sakamaki K, Takeda Y. Ультразвуковая диагностика метастазов в лимфатические узлы при раке головы и шеи. Дентомаксиллофак Радиол. 1990;19:165. [PubMed] [Google Scholar]
Ультразвуковая диагностика метастазов в лимфатические узлы при раке головы и шеи. Дентомаксиллофак Радиол. 1990;19:165. [PubMed] [Google Scholar]
[32] Solbiati L, Rizzatto G, Bellotti E, Montali G, Cioffi V, Croce F. УЗИ шейных лимфатических узлов с высоким разрешением при раке головы и шеи: критерии дифференциации реактивного и злокачественные узлы. Радиология. 1988;169(П):113. [Google Scholar]
[33] Ин М., Ахуджа А., Метревели С. Диагностическая точность сонографических критериев для оценки шейной лимфаденопатии. J УЗИ Мед. 1998;17:437. [PubMed] [Google Scholar]
[34] Ahuja A, Leung SF, Ying M, Metreweli C. Эхография метастатических узлов, леченных лучевой терапией. Ж Ларынгол Отол. 1999;113:993. [PubMed] [Google Scholar]
[35] Tohnosu N, Onoda S, Isono K. Ультрасонографическая оценка метастазов в шейные лимфатические узлы при раке пищевода с особым упором на взаимосвязь между отношением короткой оси к длинной (S/L) и раковое содержание. Дж. Клин Ультразвук. 1989;17:101. [PubMed] [Google Scholar]
1989;17:101. [PubMed] [Google Scholar]
[36] Ин М., Ахуджа А., Брук Ф., Браун Б., Метревели С. Сонографический вид и распределение нормальных шейных лимфатических узлов у населения Китая. J УЗИ Мед. 1996; 15:431. [PubMed] [Google Scholar]
[37] Vassallo P, Wernecke K, Roos N, Peters PE. Дифференциация доброкачественной поверхностной лимфаденопатии от злокачественной: роль УЗИ высокого разрешения. Радиология. 1992;183:215. [PubMed] [Google Scholar]
[38] Johnson JT. Хирург осматривает шейные лимфатические узлы. Радиология. 1990;175:607. [PubMed] [Google Scholar]
[39] van den Brekel MW, Stel HV, Castelijns JA, et al. Метастазирование шейных лимфатических узлов: оценка радиологических критериев. Радиология. 1990;177:379. [PubMed] [Google Scholar]
[40] Evans RM, Ahuja A, Metreweli C. Линейные эхогенные ворота при шейной лимфаденопатии – признак доброкачественности или злокачественности? Клин Радиол. 1993;47:262. [PubMed] [Google Scholar]
[41] Sakai F, Kiyono K, Sone S, et al. Ультразвуковая оценка метастатической лимфаденопатии шейки матки. J УЗИ Мед. 1988;7:305. [PubMed] [Google Scholar]
Ультразвуковая оценка метастатической лимфаденопатии шейки матки. J УЗИ Мед. 1988;7:305. [PubMed] [Google Scholar]
[42] Rubaltelli L, Proto E, Salmaso R, Bortoletto P, Candiani F, Cagol P. Сонография аномальных лимфатических узлов in vitro: корреляция сонографических и гистологических данных. Am J Рентгенол. 1990;155:1241. [PubMed] [Google Scholar]
[43] Ying M, Ahuja A, Brook F, Metreweli C. Сосудистые и серые сонографические особенности нормальных шейных лимфатических узлов: изменения в зависимости от размера узла. Клин Радиол. 2001; 56:416. [PubMed] [Академия Google]
[44] Solbiati L, Cioffi V, Ballarati E. УЗИ шеи. Радиол Клин Норт Ам. 1992;30:941. [PubMed] [Google Scholar]
[45] Ahuja A, Ying M, Leung SF, Metreweli C. Сонографический вид и значение метастатических узлов шейки матки после лучевой терапии рака носоглотки. Клин Радиол. 1996; 51:698. [PubMed] [Google Scholar]
[46] Ин М., Ахуджа А., Брук Ф. Повторяемость энергетической допплерографии шейных лимфатических узлов. Ультразвук Медицина Биол. 2002; 28:737. [PubMed] [Академия Google]
Ультразвук Медицина Биол. 2002; 28:737. [PubMed] [Академия Google]
[47] Ariji Y, Kimura Y, Hayashi N, et al. Энергетическая допплерография шейных лимфатических узлов у больных раком головы и шеи. Am J Нейрорадиол. 1998;19:303. [Бесплатная статья PMC] [PubMed] [Google Scholar]
[48] Na DG, Lim HK, Byun HS, Kim HD, Ko YH, Baek JH. Дифференциальный диагноз шейной лимфаденопатии: полезность цветной допплерографии. Am J Рентгенол. 1997; 168:1311. [PubMed] [Google Scholar]
[49] Wu CH, Chang YL, Hsu WC, Ko JY, Sheen TS, Hsieh FJ. Полезность допплеровского спектрального анализа и энергетической допплерографии в дифференциации шейных лимфаденопатий. Am J Рентгенол. 1998;171:503. [PubMed] [Google Scholar]
[50] Ying M, Ahuja A, Brook F, Metreweli C. Энергетическая допплерография нормальных шейных лимфатических узлов. J УЗИ Мед. 2000;19:511. [PubMed] [Google Scholar]
[51] Steinkamp HJ, Maurer J, Cornehl M, Knobber D, Hettwer H, Felix R. Рецидивирующая шейная лимфаденопатия: дифференциальный диагноз с помощью цветной дуплексной сонографии. Eur Arch Оториноларингол. 1994; 251:404. [PubMed] [Google Scholar]
Eur Arch Оториноларингол. 1994; 251:404. [PubMed] [Google Scholar]
[52] Ahuja AT, Ying M, Ho SS, Metreweli C. Распределение внутриузловых сосудов при дифференциации доброкачественных узлов шеи от метастатических. Клин Радиол. 2001;56:197. [PubMed] [Google Scholar]
[53] Maurer J, Willam C, Schroeder R, et al. Оценка метастазов и реактивных лимфатических узлов при допплерографии с использованием ультразвукового усилителя контраста. Инвестируйте Радиол. 1997; 32:441. [PubMed] [Google Scholar]
[54] Dragoni F, Cartoni C, Pescarmona E, et al. Роль высокоразрешающей импульсной и цветной допплерографии в дифференциальной диагностике доброкачественной и злокачественной лимфаденопатии: результаты многофакторного анализа. Рак. 1999;85:2485. [PubMed] [Академия Google]
[55] Chang DB, Yuan A, Yu CJ, Luh KT, Kuo SH, Yang PC. Дифференциация доброкачественных и злокачественных шейных лимфатических узлов с помощью цветной допплерографии. Am J Рентгенол. 1994; 162:965. [PubMed] [Google Scholar]
[PubMed] [Google Scholar]
[56] Adibelli ZH, Unal G, Gul E, Uslu F, Kocak U, Abali Y. Дифференциация доброкачественных и злокачественных шейных лимфатических узлов: значение B-режима и цветная допплерография. Евр Дж Радиол. 1998;28:230. [PubMed] [Google Scholar]
[57] Ishii J, Fujii E, Suzuki H, Shinozuka K, Kawase N, Amagasa T. Ультразвуковая диагностика злокачественной лимфомы полости рта и шеи. Bull Tokyo Med Dent Univ. 1992;39:63. [PubMed] [Google Scholar]
[58] Lee YY, Van Tassel P, Nauert C, North LB, Jing BS. Лимфомы головы и шеи: данные КТ при первичном обращении. Am J Рентгенол. 1987; 149:575. [PubMed] [Google Scholar]
[59] Bruneton JN, Normand F, Balu-Maestro C, et al. Лимфоматозные поверхностные лимфатические узлы: УЗИ. Радиология. 1987; 165:233. [PubMed] [Google Scholar]
[60] Ho SS, Ahuja AT, Yeo W, Chan TC, Kew J, Metreweli C. Продольное цветное допплеровское исследование поверхностных лимфатических узлов у пациентов с неходжкинской лимфомой, получающих химиотерапию. Клин Радиол. 2000;55:110. [PubMed] [Академия Google]
Клин Радиол. 2000;55:110. [PubMed] [Академия Google]
[61] Ин МТС. Кафедра оптометрии и рентгенографии Гонконгского политехнического университета, Гонконг; 1996. Ультразвуковая оценка шейных лимфатических узлов у населения Китая. п. 235. MPhil thesis [Google Scholar]
[62] Callen PW, Marks WM. Лимфоматозные массы, имитирующие кисту при УЗИ. J Can Assoc Radiol. 1979; 30:244. [PubMed] [Google Scholar]
[63] Bruneton JN, Roux P, Caramella E, Demard F, Vallicioni J, Chauvel P. Рак уха, носа и горла: ультразвуковая диагностика метастазов в шейные лимфатические узлы. Радиология. 1984;152:771. [PubMed] [Google Scholar]
[64] Ahuja AT, Ying M, Yuen HY, Metreweli C. «Псевдокистозный» внешний вид неходжкинских лимфоматозных узлов: нечастая находка с датчиками высокого разрешения. Клин Радиол. 2001; 56:111. [PubMed] [Google Scholar]
[65] Steinkamp HJ, Mueffelmann M, Bock JC, Thiel T, Kenzel P, Felix R. Дифференциальная диагностика поражений лимфатических узлов: полуколичественный подход с цветной допплерографией. Бр Дж Радиол. 1998;71:828. [PubMed] [Академия Google]
Бр Дж Радиол. 1998;71:828. [PubMed] [Академия Google]
[66] Ин МТС. Кафедра оптометрии и рентгенографии Гонконгского политехнического университета, Гонконг; 2002. Энергетическая допплерография нормальных и патологических шейных лимфатических узлов; п. 236. в докторской диссертации [Google Scholar]
[67] Moritz JD, Ludwig A, Oestmann JW. Цветная допплерография с контрастным усилением для оценки увеличенных шейных лимфатических узлов при опухолях головы и шеи. Am J Рентгенол. 2000;174:1279. [PubMed] [Google Scholar]
[68] Rubaltelli L, Khadivi Y, Tregnaghi A, et al. Оценка перфузии лимфатических узлов с помощью гармонической ультрасонографии в непрерывном режиме с контрастным веществом второго поколения. J УЗИ Мед. 2004;23:829. [PubMed] [Google Scholar]
[69] Lee YLP, Antonio GE, Ho SSY и др. Серийные динамические сонографические изменения усиления контраста в шейных лимфатических узлах: до и после лечения лимфомы. Международная и 9-я Национальная конференция по раку головы и шеи; 7–11 сентября 2007 г. ; Урумчи, Китай. 2007. [Google Scholar]
; Урумчи, Китай. 2007. [Google Scholar]
ВИЧ и увеличенные лимфатические узлы: симптомы, причины и лечение
ВИЧ — это вирусная инфекция, поражающая иммунную систему. Лимфатические узлы являются частью этой системы, и увеличение лимфатических узлов может происходить на ранних или поздних стадиях инфекции.
Лимфатический узел опухает, если его ширина составляет около полдюйма, и причиной обычно является инфекция.
Увеличение лимфатических узлов может быть ранним симптомом ВИЧ, а также может возникать на более поздних стадиях из-за оппортунистической инфекции.
Антиретровирусная терапия — это лекарство, которое может замедлить или остановить прогрессирование ВИЧ и поддерживать иммунную систему достаточно сильной для борьбы с инфекциями. Это уменьшает или устраняет любые осложнения, связанные с ВИЧ, и помогает человеку прожить долгую и здоровую жизнь.
В этой статье рассматривается связь между опухшими лимфатическими узлами и ВИЧ, а также методы лечения и перспективы для людей с этим заболеванием.
Лимфатический узел представляет собой небольшую бобовидную массу ткани. Эти узлы являются частью лимфатической системы, которая помогает организму бороться с инфекциями.
В организме имеется около 600 лимфатических узлов. Некоторые из них находятся в глубоких тканях, а другие — в скоплениях близко к поверхности кожи.
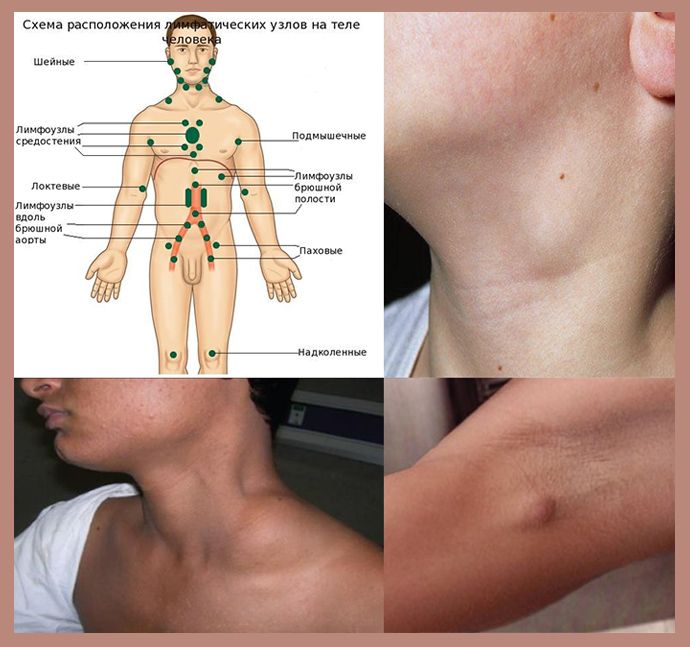
Увеличение лимфатических узлов является признаком того, что организм борется с инфекцией. Они ощущаются как нежные, болезненные шишки, и человек может заметить их в:
- обе стороны шеи
- под подбородком
- подмышки
- пах
Увеличение лимфатических узлов может быть ранним симптомом ВИЧ-инфекции.
Гриппоподобные симптомы обычно появляются в течение 2–4 недель после контакта с вирусом и сохраняются в течение нескольких дней или недель.
Специфические симптомы включают в себя:
- A Fever
- Усталость
- A Rash
- Muscle Aches
- Night Sweats
- A Sore Hore
- Swollen in Hoollen in Hoollen in Hoollen in lempes in nelolen in lempes in holes in voles in holes in holes in holes in holes in holes in holes in holes in holes in holes in holes in holes in holes
- . рот или гениталии
- тошнота с рвотой или без нее
Однако не все испытывают эти симптомы.
ВИЧ проникает в лейкоциты, называемые клетками CD4, и повреждает или разрушает их. Если человек не получает эффективного лечения, повреждение продолжается до тех пор, пока иммунная система не станет слишком слабой, чтобы бороться с инфекциями.
Если количество клеток CD4 падает ниже 200 клеток на кубический миллилитр, врач диагностирует 3 стадию ВИЧ. Это самая продвинутая стадия.
У человека с 3 стадией ВИЧ могут развиться различные инфекции и заболевания из-за повреждения иммунной системы. Эти инфекции могут привести к опуханию лимфатических узлов.
Эти инфекции могут привести к опуханию лимфатических узлов.
У некоторых людей опухшие или увеличенные лимфатические узлы являются одними из первых признаков ВИЧ-инфекции 3 стадии, и они могут быть увеличены в течение более 3 месяцев.
Другие симптомы, которые могут указывать на 3-ю стадию ВИЧ, включают:
- лихорадка
- вспышки герпеса, вызывающие сильные язвы во рту или на половых органах
- недостаток энергии
- стойкие высыпания
- кратковременная потеря памяти ответить на лечение
Стадия 3 ВИЧ может не развиваться в течение десяти или более лет после первоначального заражения. Если человек получает эффективное лечение, ВИЧ, скорее всего, не продвинется до этой стадии.
Узнайте больше о стадиях и хронологии ВИЧ.
Увеличение лимфатических узлов может быть результатом широкого спектра инфекций и может быть одним из симптомов ранней стадии ВИЧ.
ВИЧ невозможно диагностировать только по симптомам. Единственный способ убедиться в этом — тестирование.
Единственный способ убедиться в этом — тестирование.
Любой, кто хочет узнать о своем статусе или недавно мог подвергнуться воздействию вируса, должен пройти тест или обратиться за консультацией к поставщику медицинских услуг.
Узнайте, как пройти тестирование в США, здесь.
Поставщики медицинских услуг могут предложить профилактические препараты, называемые постконтактной профилактикой или ПКП. Если человек примет его в течение 72 часов после контакта с вирусом, это может предотвратить ВИЧ.
В то же время всем, у кого увеличена лимфа, следует обратиться к врачу в случае возникновения любого из следующих явлений:
- Узлы увеличиваются.
- Они были опухшими в течение 2 недель или более.
- Им тяжело.
- Не двигаются при нажатии.
- Они сопровождаются ночными потами или очень высокой лихорадкой и длятся более 3 или 4 дней.
- Других симптомов заболевания нет.
Чтобы диагностировать причину увеличения лимфатических узлов, врач проводит медицинский осмотр и расспрашивает о симптомах и недавних действиях.
Они также могут отправить образец крови или ткани на анализ. В некоторых случаях врачи берут образец жидкости из одного из узлов и проверяют его на наличие бактерий.
Для получения более подробной информации и ресурсов по ВИЧ и СПИДу посетите наш специальный центр.
Увеличение лимфатических узлов может быть результатом ряда инфекций, отличных от ВИЧ, включая следующие распространенные:
- корь
- острый фарингит
- ушные инфекции
- зубные инфекции
Менее распространенные причины включают туберкулез, сифилис и токсоплазмоз.
Увеличение лимфатических узлов также может быть результатом рака, такого как лейкемия или лимфома, которая представляет собой рак иммунных клеток.
Кроме того, если человек не получает лечения от ВИЧ, он может стать более восприимчивым к другим инфекциям и заболеваниям, что может привести к увеличению лимфатических узлов.
Узнайте больше о других причинах увеличения лимфатических узлов здесь.
Сначала врач диагностирует причину и рекомендует курс действий, принимая во внимание возраст человека, историю болезни, текущее состояние здоровья и то, насколько хорошо он переносит определенные лекарства.
Если основной причиной увеличения лимфатических узлов является ВИЧ, человек может пройти антиретровирусную терапию для лечения инфекции.
Антиретровирусные препараты не лечат ВИЧ. Вместо этого они снижают количество ВИЧ в организме, называемое «вирусной нагрузкой», до очень низкого уровня. Целью этого лечения является сделать вирусную нагрузку неопределяемой. Это означает, что у человека менее 200 копий вируса на миллилитр крови.
Как только лекарство достигает этого, вирус не может повлиять на общее состояние здоровья человека и не может передаваться другим. Некоторые говорят об этом как «непередаваемое равно необнаруживаемому» или «Н=Н».
Даже когда вирусная нагрузка не определяется, ВИЧ остается в организме, поэтому очень важно продолжать принимать лекарства и регулярно проверять их уровень.


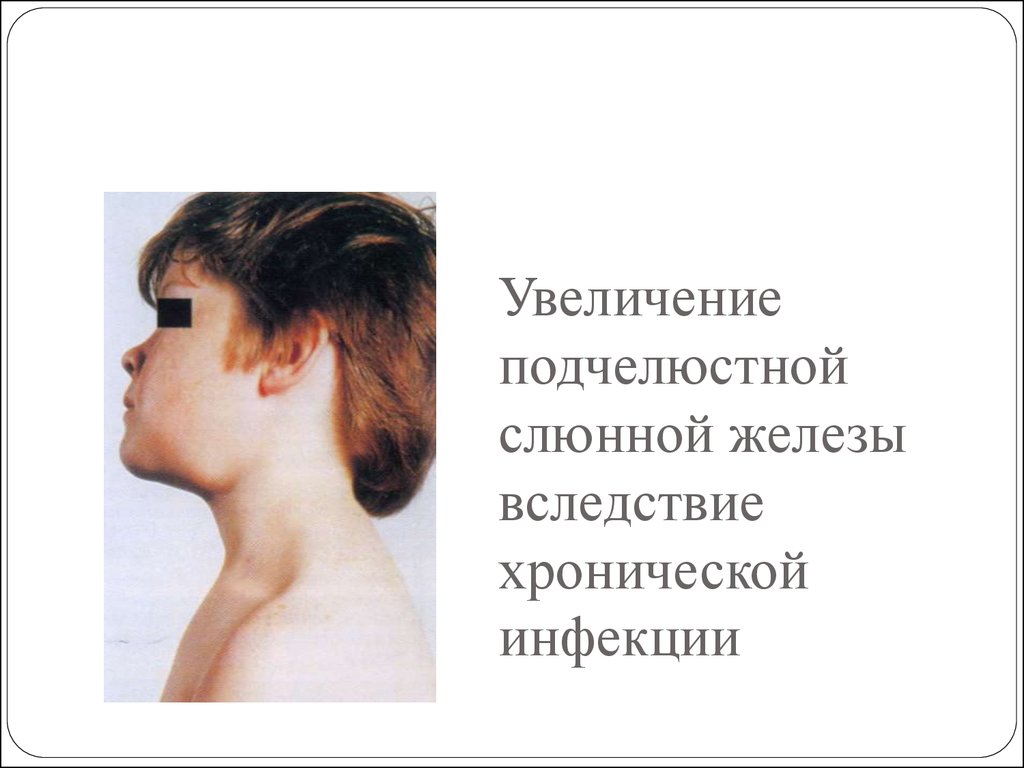 Лимфоузлы увеличены, они становятся тверже, болезненность усиливается без прикосновения;
Лимфоузлы увеличены, они становятся тверже, болезненность усиливается без прикосновения;