Подчелюстной лимфаденит 🌟 Поликлиника №1 РАН
Лимфаденит представляет собой воспалительные изменения одного или группы лимфатических узлов. Поражаться могут лимфатические образования всех областей организма. Наиболее часто в медицинской практике наблюдаются лимфаденопатии шейной и подчелюстной области. Это заболевание обычно имеет вторичный генез. Если воспаление приобретает гнойный характер, то возможен прорыв инфекции с развитием абсцессов и флегмон. Из поднижнечелюстной области воспаление может перемещаться вдоль анатомических образований в различные отделы. Такие ситуации могут угрожать жизни.
Огромное количество заболеваний косвенно или напрямую может приводить к воспалению лимфатических узлов, особенно инфекционные заболевания. Лимфатическая система человека относится к иммунной системе организма и представлена лимфатическими сосудами и лимфатическими узлами. В этой системе циркулируют иммунные клетки. Лимфа (жидкость, которая оттекает от органов и тканей по лимфатическим сосудам к лимфатическим узлам) несет частицы патогенных микроорганизмов для распознавания иммунными клетками.
Обнаружив такие изменения, пациенты обычно в первую очередь обращаются к терапевту. Однако, как было сказано ранее, если воспаление локализуется именно в подчелюстных узлах – следует предположить одонтогенный характер и обратиться к врачу-стоматологу.
Клиническая картина может отличаться в зависимости от локализации первичного очага. Собственно лимфаденит сопровождается пальпируемыми образованиями в подчелюстной области. Они будут иметь эластическую консистенцию, при пальпации возникают болезненные ощущения. Может отмечаться дискомфорт во время приема пищи, общее состояние обычно не изменяется. Такие симптомы свойственны катаральному (серозному) процессу. Если воспаление прогрессирует, лимфатический узел может полностью разрушаться гнойным процессом. В этом случае кожа над узлом становится горячей на ощупь, краснеет, температура тела повышается в зависимости от вида воспаления (развивается абсцесс или флегмона). сильные болевые ощущения дергающего или пульсирующего характера возникают уже в покое.
Диагностировать лимфаденит позволяет осмотр и пальпация пораженной области. В зависимости от того, что предполагает врач в качестве причины воспаления, будут назначены соответствующие методы диагностики. Обязательно проводят осмотр ротовой полости: можно констатировать воспалительные изменения зубов, слизистой ротовой полости, миндалин, глотки, гортани и других органов. Врач-стоматолог может назначить выполнение панорамного рентгенологического снимка, рентгенологическое исследование пазух носа. Всем пациентам показан общий анализ крови. При отсутствии патологии со стороны зубо-челюстного аппарата показана консультация терапевта, оториноларинголога. В некоторых ситуация требуется консультация онколога.
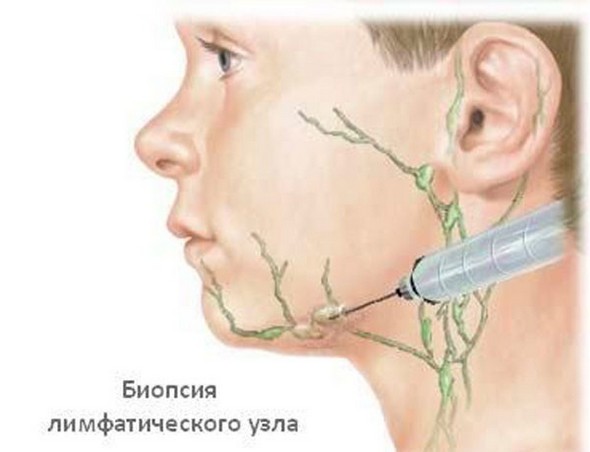
Из дополнительных методов используют мазки из ротоглотки для определения возбудители инфекционного процесса, биохимический анализ крови, УЗИ регионарных областей (позволит выявить увеличение недоступных пальпации узлов), различные методы визуализации органов головы и шеи (на наличие онкологической патологии), пункционная биопсия пораженного лимфатического узла с проведением цитологического и гистологического исследования и другие методы.
Лечение зависит от вида воспаления. В случае гнойного процесса показано хирургическое лечение – вскрытие и дренирование очага. Если воспаление катаральное, то в таком случае врач-стоматолог или отоларинголог проводит терапию основного заболевания (фарингита, тонзиллита, ларингита, периодонтита, периостита, пульпита и других). Лимфатические узлы в такой ситуации не в коем случае не вскрывают, а проводят консервативную терапию: УВЧ-терапия, мазевые повязки, нагревание с использованием источника сухого тепла.
Лимфаденит — ПроМедицина Уфа
Лимфаденитом называют воспаление лимфоузлов, иногда гнойное, специфического и неспецифического характера.
Виды и причины лимфаденита
Неспецифический лимфаденит обычно вызван стафилококками или стрептококками, другими возбудителями гнойной инфекции,а также продуктами их распада попавшими в лимфоузлы. Он может протекать как в острой форме, так и в хронической. При наличии у больного гнойных ран, фурункулов, трофической язвы, кариеса зубов и других местных воспалений наблюдается регионарный лимфаденит. При обширных и общих инфекциях эта болезнь может быть тотальной. У детей чаще всего лимфаденит спровоцирован ангиной, гриппом, отитом, а также кожными заболеваниями – инфицированной экземой, экссудативным диатезом и т. д. Специфического характера данное заболевание может быть вызвано возбудителями сифилиса, чумы, туберкулеза.
При обширных и общих инфекциях эта болезнь может быть тотальной. У детей чаще всего лимфаденит спровоцирован ангиной, гриппом, отитом, а также кожными заболеваниями – инфицированной экземой, экссудативным диатезом и т. д. Специфического характера данное заболевание может быть вызвано возбудителями сифилиса, чумы, туберкулеза.
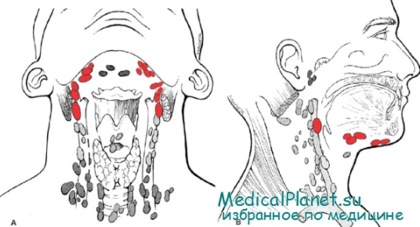
В организме человека воспаление лимфоузлов чаще всего локализуются в подмышечной или паховой области. При заболеваниях ЛОР-органов обычно воспаляются шейные, подбородочные, подчелюстные лимфоузлы. В этом случае причиной инфекции могут стать, например, нёбные миндалины или аденоиды, грипп, ангина острый фарингит, или вирусное поражение вызванное вирусами Эпштейн-Барра или цитомегаловирусом и т. д.
От инфицированных органов лимфогенным путем, а также с кровью от других органов инфекция попадает в лимфотическиеузлы являющиеся первым барьером на пути инфекции.
Признаки лимфаденита
К основным признакам, которые характеризуют это заболевание, можно отнести местное болезненное увеличение лимфоузлов, которое внешне заметно, недомогание, повышение температуры тела, головную боль, слабость.
При шейном лимфадените
Шейные лимфоузлы уплотняются, при нажатии причиняют боль. Повышается температура тела, головная боль, в области лимфоузлов флюктуация. У детей этот вид заболевания протекает быстрее и неприятнее – к общим симптомам добавляются нарушение сна, аппетита, отек шеи, общее недомогание.Если запустить этот процесс, то может возникнуть сепсис. Хронический шейный лимфаденит не такой болезненный, но стоит сказать, что наличие этой болезни может свидетельствовать о туберкулезе.
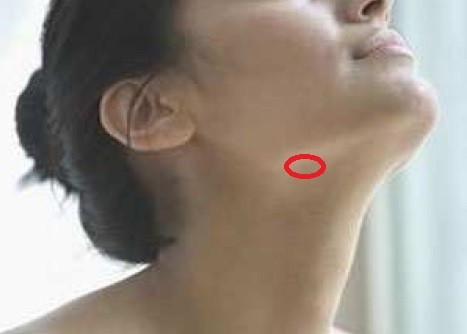
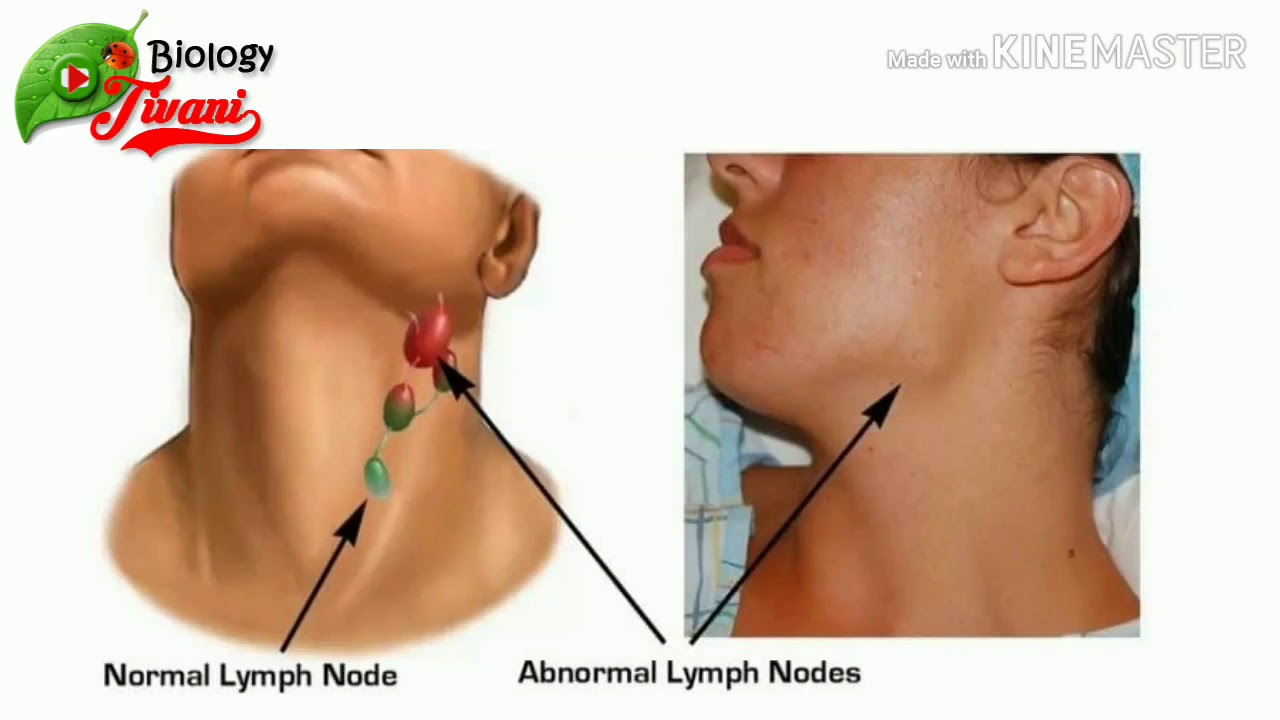
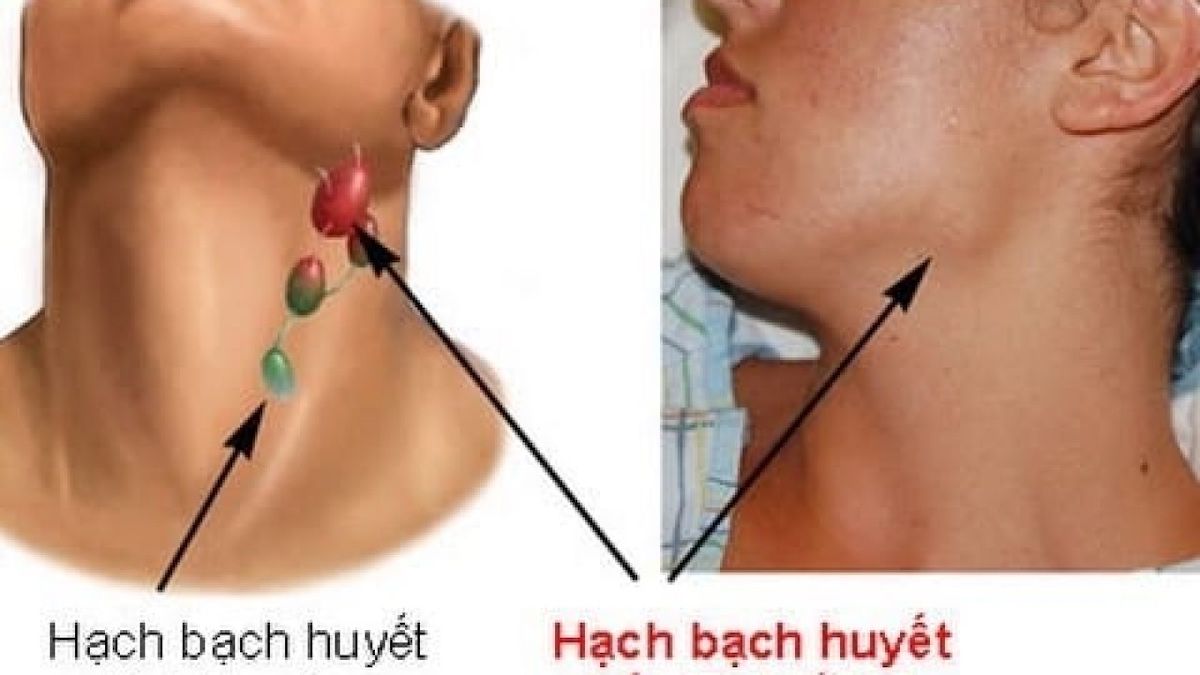
Подчелюстной лимфаденит
Начинается незаметно – при надавливании за ухом и под челюстью бывает слабовыраженная боль, это совершенно не мешает жевать и улыбаться. На третьи сутки обычно под челюстью появляется болезненная припухлость, покраснение слизистой во рту.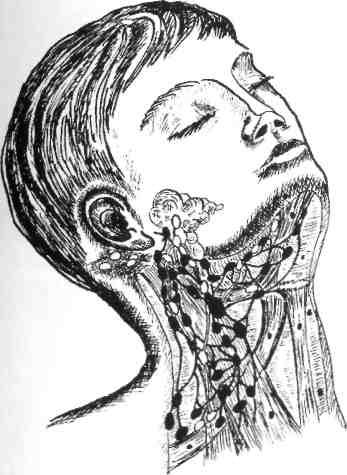 При отсутствии лечения тянуще-стреляющая боль станет сильнее, кожа лица начнет синеть.
При отсутствии лечения тянуще-стреляющая боль станет сильнее, кожа лица начнет синеть.
В хронической форме симптомы не очень явные – лимфоузлы увеличиваются, но практически безболезненно.
Диагностика лимфаденита
Обычно распознать острый неспецифический лимфаденит незатруднительно. Врач учитывает анамнез и клинические проявления. При хроническом течении заболевания необходима биопсия лимфоузла с последующим гистологическим анализом. Специфический лимфаденит, вызванный сифилисом, туберкулезом, чумой и т. д. требует целого комплекса клинико-лабораторных исследований. При диагностике такого вида лимфаденита привлекают венерологов, инфекционистов, фтизиатров.
Выявить наличие лимфаденита не так сложно, гораздо труднее узнать его причины. Обычно при диагностировании этого заболевания необходимы общий анализ крови, который поможет выявить и оценить наличие воспалительных процессов в организме, УЗИ – чтобы абсолютно безопасным медом оценить состояние лимфоузлов. При подозрении на опухолевую природу увеличения лимфоузлов, а также хронический или специфический лимфаденит, при отсутствии положительного эффекта от консервативного лечения проводится биопсия. Если поражены лимфоузлы, находящиеся глубоко в организме, то необходимо рентгенологическое исследование.
При подозрении на опухолевую природу увеличения лимфоузлов, а также хронический или специфический лимфаденит, при отсутствии положительного эффекта от консервативного лечения проводится биопсия. Если поражены лимфоузлы, находящиеся глубоко в организме, то необходимо рентгенологическое исследование.
Лечение лимфаденита
При лечении, возможно, понадобится консультация врачей различной специализации – в зависимости от локализации воспаления лимфоузлов. Например, при проблемах в подчелюстных и шейных – нужно обратиться к отоларингологу, стоматологу.
При лечении лимфаденита существует несколько направлений. Медикаментозное лечение предполагает устранение первопричины заболевания, а также симптоматическую терапию. Из физиотерапевтических методов при лечении лимфаденита применяются УВЧ, лазер и гальванизация. При развитии осложнений гнойного характера необходимо хирургическое вмешательство. Суть его в том, что при местном или общем наркозе проводится вскрытие гнойного очага, удаление гноя и пораженных тканей.
В случае лечения подчелюстного лимфаденита
следует учитывать, что очагом инфекции является ротовая полость. Так, сначала проводится ее санация. Далее назначается полоскание или компрессы специальными растворами. Можно дополнить лечение физиопроцедурами.
Подчелюстной лимфаденит в запущенной форме лечится с применением антибиотиков. В стадии нагноения возможно хирургическое вмешательство.
Важно знать, что подчелюстной лимфаденит не лечится народными средствами! Больной, упустивший время эффективного профессионального лечения, понадеявшийся на народные методы, может запустить болезнь, которая потом примет уже хроническую форму.
Лечение шейного лимфаденита
в легкой форме может включать в себя тепло, покой, избегание сквозняков, обильное питье. В случае обнаружения туберкулезной палочки необходимы специальныеантибиотики и больничный режим. Немаловажна при лечении лимфаденита и диета. Запрещена к употреблению жирная, богатая углеводами пища, молочные и мучные продукты.
Профилактика лимфаденита
Во избежание этой болезни следует своевременно лечить даже самые невинные, на первый взгляд, болезни. Не допускайте лишних царапин, травм, и ран. Регулярно ходите к стоматологу, чтобы следить за здоровьем своих зубов и десен.
Доверяйте свое здоровье врачам профессионалам «Профилактической медицины»!
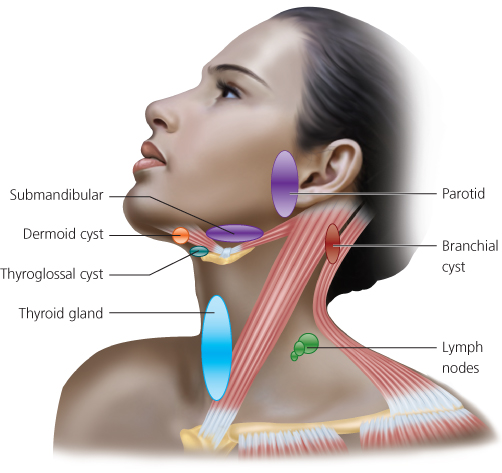
УЗИ подчелюстных лимфоузлов в Москве
УЗИ подчелюстных лимфоузлов — диагностическое обследование при помощи ультразвука. Лимфатические узлы относятся к периферическим органам иммунной системы, нарушение работы которых может свидетельствовать о наличии патологии в организме. При помощи УЗИ можно оценить состояние лимфоузлов и заподозрить отклонения.
Где пройти УЗИ подчелюстных лимфоузлов
Сделать УЗИ подчелюстных лимфоузлов можно в сети клиник МедЦентрСервис. Медицинский центр имеет ряд преимуществ:
- Точные результаты диагностики. Обследование проводится на оборудовании последнего поколения.

- Комфортные условия, с учетом современных медицинских стандартов и пожеланий пациентов.
- Прием без очередей, по записи.
- Пациентов принимают врачи с большим опытом.
- Лояльная ценовая политика.
Результаты диагностики будут готовы сразу же после процедуры, что позволяет пациенту немедленно обратиться к врачу для назначения терапии.
Что показывает процедура
Во время проведения УЗИ подчелюстных лимфоузлов доктор оценивает следующие показатели:
- расположение органов;
- форму, контуры, подвижность;
- измеряет размеры;
- изучает структуру и эхогенность.
Дополнительно врач осматривает кровеносные сосуды и окружающие ткани.
Процедура помогает выявить воспаление лимфатических узлов на шее, доброкачественные и злокачественные новообразования, метастазы.
Показания и противопоказания
Пройти УЗИ подчелюстных лимфоузлов рекомендуется в следующих случаях:
- Если при пальпации органы болезненны и увеличены.

- При покраснении и отеке кожи вокруг лимфоузлов.
- При хронических воспалительных процессах органов дыхательной системы.
- Если лимфоузлы увеличены, но не болят и чрезмерно подвижны.
- При наличии новообразований лимфатической системы.
- При туберкулезе, сифилисе и других тяжелых инфекциях.
- Если пациент страдает от болезни аутоиммунного характера.
- При наличии злокачественной опухоли.
Регулярно проходить диагностику рекомендуют пациентам из группы риска:
- Пациентам с ослабленным иммунитетом;
- При наличии эндокринных нарушений, в частности, патологии щитовидки;
- Если пациент страдает от тяжелых аллергических реакций.
- При хроническом алкоголизме.
Противопоказаний к УЗ-исследованию нет, так как оно считается полностью безопасным и может назначаться даже беременным и маленьким детям. Исключение составляют случаи, когда кожные покровы сильно повреждены и нет возможности провести УЗИ, тогда рекомендуют сначала избавиться от высыпаний и ран.
Подготовка и проведение УЗИ подчелюстных лимфоузлов
УЗИ шеи не требует специальной подготовки. Пациент заходит в кабинет и ложится на кушетку. Врач смазывает кожу гидрогелем и прикладывает ультразвуковой датчик. Устройство сканирует ткани ультразвуком, а полученные данные отправляет на компьютер, в итоге врач видит наглядное изображение.
Во время исследования доктор изучает полученную картинку, проводит измерения, оценивает контуры, структуру органа, а всю информацию фиксирует в протоколе исследования.
После окончания диагностики пациент вытирает с кожи остатки геля и может возвращаться к обычной жизни. УЗИ не влияет на самочувствие и не требует восстановления.
Нормы и расшифровка результата
Нормальные размеры лимфатических узлов зависят от возраста пациентов, его телосложения, что учитывает врач во время расшифровки результата. За норму приняты следующие показатели:
- Размер до 3,5 см, часто размеры небольшие.
- Локализация нормальная.
- Форма продолговатая, сплюстнутая, веретенообразная. У пожилого пациента может быть лентообразная.
- Эхогенность нормальная.
- Паренхима однородная.
- Корковое вещество выражено слабо.
- Капсула гиперэхогенная, имеет ровные и четкие контуры.
- Новообразования и метастазы отсутствуют.
- Визуализируется 2 ворота.
Оценивается и взаимодействие лимфоузла с окружающими тканями. В норме связь отсутствует, капсула сохранена, имеется прослойка соединительной ткани. Если происходит соприкосновение с сосудом или другими тканями, то без нарушений целостность лимфоузла.
В норме у пожилых пациентов могут наблюдать участки склероза, сращение лимфоузлов между собой, а также замещение части органа жировой тканью и разрушение капсулы.
Данная статья размещена исключительно с целью ознакомления в познавательных целях и не является научным материалом
или профессиональным медицинским советом.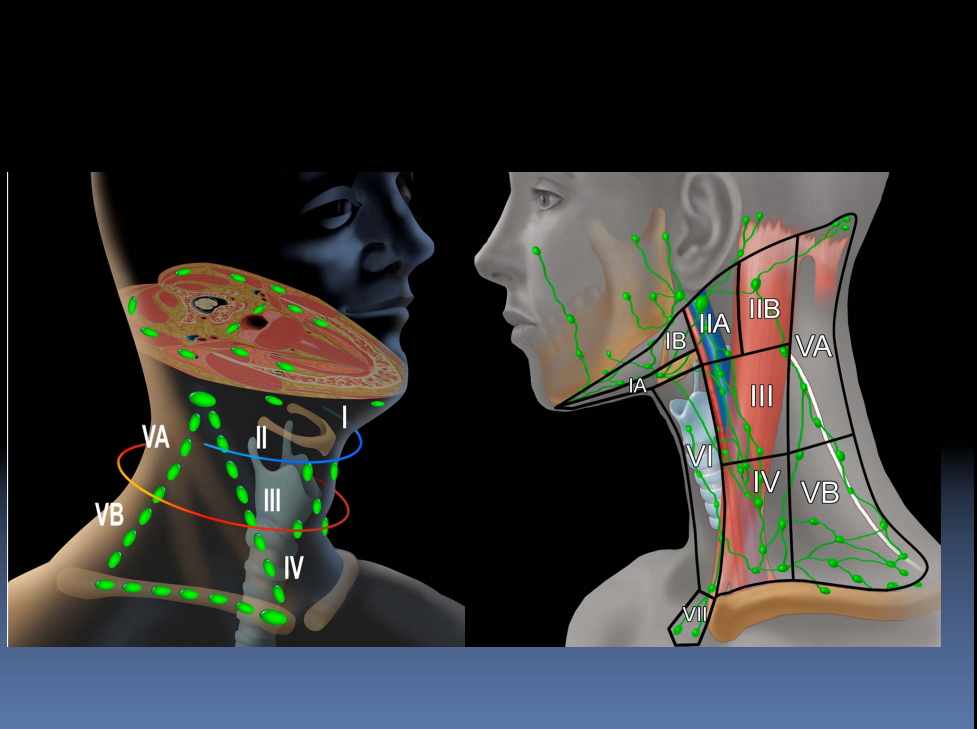 За диагностикой и лечением обратитесь к врачу.
За диагностикой и лечением обратитесь к врачу.
памятка о туберкулезе лимфоузлов, ассоциированном с ВИЧ-инфекцией
ТУБЕРКУЛЕЗ ПЕРИФЕРИЧЕСКИХ ЛИМФАТИЧЕСКИХ УЗЛОВ, АССОЦИИРОВАННЫЙ С ВИЧ-ИНФЕКЦИЕЙ
/памятка для врачей терапевтов, хирургов, онкологов, гематологов, фтизиатров/
Туберкулез периферических лимфатических узлов одна из наиболее часто встречающихся внелегочных локализаций туберкулеза.
Клиническая картина заболевания и течение туберкулеза у больных ВИЧ-инфекцией зависят от стадии ВИЧ-инфекции и определяются глубиной Т-клеточного иммунодефицита. Чаще характерно острое течение воспалительного процесса в лимфатических узлах с тенденцией к хронизации.
Жалобы
Особенностью клинического течения туберкулеза периферических лимфоузлов является выраженный интоксикационный синдром: фебрильная температура тела, слабость, недомогание, снижение аппетита, увеличение лимфоузлов определенной локализации.
Осмотр больного
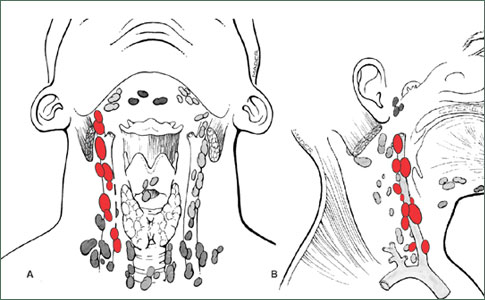
Отмечается быстрое прогрессирование воспалительных изменений в периферических лимфоузлах: неравномерное, ассимметричное их увеличение. Чаще поражаются шейные, подчелюстные лимфоузлы. Реже встречается туберкулез над- и подключичных, подмышечных и паховых лимфоузлов. Единичное их поражение встречается редко, обычно, увеличиваясь и сливаясь между собой, группы лимфоузлов образуют конгломераты с последующим абсцедированием и формированием свищей.
Дифференциальная диагностика туберкулеза периферических лимфоузлов проводится с лимфаденитами неспецифической этиологии, с кистами, с лимфопролиферативными заболеваниями: миеломой, лимфосаркомой и др.
Диагностика туберкулеза периферических лимфатических узлов.
- Тщательно собранный анамнез
- Рентгенография шеи и других областей с целью выявления обызвествленных лимфоузлов
- УЗИ мягких тканей, соответствующей области поражения
- Туберкулиновые пробы (в том числе ДСТ)
- Бактериологическое и цитологическое исследования отделяемого из свищей
- Гистологическое исследование удаленного лимфоузла
К «группе риска» относятся больные, обратившиеся к врачам (онкологам, хирургам, отоларингологам) по поводу рецидивирующих лимфаденитов: шейных, подчелюстных, околоушных, подмышечных и паховых областей, опухолевидных образований, незаживающих язв и свищей в мягких тканях.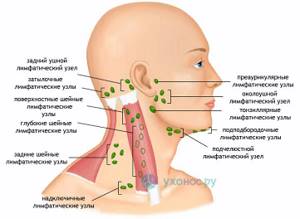
Все больные с подозрением на туберкулез периферических лимфатических узлов направляются к районному фтизиатру с клиническим минимумом обследования: общий анализ крови, общий анализ мочи, туберкулиновые пробы, УЗИ мягких тканей, ФГЛ (пленка), результат исследования отделяемого из свища на вторичную флору.
Составители: специалисты консультативного отделения для больных внелегочным туберкулезом №4
ГБУЗ ПК «ПКД «Фтизиопульмонология»
© Министерство здравоохранения Пермского края
ГБУЗ ПК «ПКД «Фтизиопульмонология», Пермь, 2015
Памятки для специалистов и населения вы найдете в этом разделе.
Доклады, приказы и протоколы лечения смотрите в библиотеке фтизиатра.
Анализы при увеличенных лимфоузлах
Анализы при увеличенных лимфоузлах позволяют выявить истинные причины данного явления. Комплекс исследований назначают врачи разной специализации: педиатры, отоларингологи, инфекционисты, онкологи. Лабораторные тесты рекомендуется пройти всем, кто столкнулся со значительным и устойчивым изменением размеров лимфатических узлов.
Лабораторные тесты рекомендуется пройти всем, кто столкнулся со значительным и устойчивым изменением размеров лимфатических узлов.
Лимфоузлы представляют собой небольшие округлые скопления лимфатической ткани и расположены в разных местах по всему телу — в паху, подмышечных впадинах, около ключиц и в области шеи. Они выполняют роль фильтра и препятствую распространению возбудителей инфекции, помогают бороться с бактериями и вирусами. Увеличенные лимфоузлы могут указывать на развитие следующих заболеваний:
- ОРЗ и ОРВИ,
- острого фарингита,
- токсоплазмоза,
- гипертиреоза и других эндокринных патологий,
- острых бактериальных, грибковых и паразитарных инфекций,
- ВИЧ,
- различных видов рака.
Чем больше лимфоузлы и сильнее болезненность, тем интенсивнее протекает патологический процесс. На анализ крови обязательно направляют, если увеличение лимфоузлов:
- достигает значительных размеров — больше перепелиного яйца,
- наблюдается только с одной стороны,
- существует длительное время.
Во всех этих случаях необходимо обратиться к врачу и пройти обследование, чтобы исключить или вовремя диагностировать серьезные заболевания.
Лабораторная диагностика в «Литех»
Сеть лабораторий «Литех» приглашает сдать комплекс анализов при увеличенных лимфоузлах. Доступны все виды исследований:
- общий клинический анализ крови с расшифровкой лейкоцитарной формулы,
- биохмия — тесты на С-реактивный и общий белок, белковые фракции,
- на антитела к ЦВ, вирусу Эпштейн-Барра, ВИЧ, гепатитов В и С, сифилису.
Увеличенные лимфоузлы требуют особого внимания, если у пациента отягощенная наследственность — в семье были случаи лимфопролиферативных заболеваний. Чтобы выявить влияние генетического фактора, рекомендуется пройти комплексное обследование и заказать оформление паспорта здоровья — мужского или женского в зависимости от пола. Результаты анализа будут готовые через 28 рабочих дней. В стоимость услуги включены:
- забор крови,
- выделение молекул ДНК из взятого образца,
- получение и обработка результатов,
- составление документа,
- заключение опытного генетика, кандидата медицинских наук.
Ищете, где удобно и недорого сдать анализы при увеличенных лимфоузлах? Обращайтесь в «Литех» — квалифицированные специалисты высокого уровня подготовки проводят исследования на современной аппаратуре. Запись — по телефонам ближайших офисов или через интернет-регистратуру. Точные цены, график взятия биоматериала и другие подробности уточняйте у администраторов.
Все статьи
| При вовлечении в болезненный процесс лимфатических узлов наиболее часто: | |||
| Увеличение лимфатических узлов | Вы можете нащупать увеличенный лимфатический узел размерами с горошину или фасоль, или даже больше. Увеличены могут быть как единичные, так и множественные лимфатические узлы по всему телу. | ||
| Единичные лимфатические узлы в подчелюстной, шейной затылочной областях увеличены до размеров фасоли, упругие, умеренно болезненные | Насморк, боль в горле, головная боль, лихорадка, боль в мышцах и другие признаки инфекции верхних дыхательных путей | ОРВИ или простуда | |
| Немногочисленные лимфатические узлы в подчелюстной области, околоушной области или верхней трети шеи, различной степени плотности и болезненности, размерами до 1-1,5 см, длительно существующие, увеличивающиеся в размерах на фоне ОРВИ | Частые ОРВИ, ангины, фарингиты, проблемы с зубами | Хроническая инфекция ротовой полости и ЛОР-органов: хронический тонзиллит, фарингит, кариес зубов, хронические воспалительные одонтогенные процессы, одонтогенные кисты | |
Множественные лимфатические узлы в подчелюстной, шейной затылочной, паховой и др. областях увеличены до размеров фасоли, мягкие, чаще — безболезненные областях увеличены до размеров фасоли, мягкие, чаще — безболезненные
|
Слабость, повышение температуры, возможно – увеличение печени и/или селезенки, а также сыпь на коже | Острые и хронические вирусные инфекции, токсоплазмоз, тяжелые паразитарные инвазии | |
| Различные симптомы в зависимости от конкретного заболевания – боли в суставах, лихорадка, высыпания на коже, боли в животе, повышение давления и др. | Аутоиммунные заболевания, такие как волчанка, узелковый периартериит или ревматоидный артрит и др. | ||
| Симптомы отсутствуют, или не связаны с фактом увеличения лимфоузлов | Длительный прием некоторых медикаментов, таких как аллопуринол, атенолол, каптоприл, эналоприл (реже), карбамазепин, некоторые антибиотики; сульфаниламиды; фенитоин, и др. | ||
| Единичный плотный, болезненный лимфатический узел чаще всего – в подчелюстной области, верхней трети шеи, подмышечной области |
Симптомы воспалительного процесса различной степени выраженности – от разлитого отека и покраснения кожи над лимфатическим узлом, лихорадка, различная выраженности локальной болезненности. Чаще – очевиден источник воспаления. Чаще – очевиден источник воспаления.
|
Регионарный лимфаденит, наличие входных ворот инфекции в виде повреждения кожи рук при подмышечном лимфадените, кариозных зубов при подчелюстном лимфадените, воспаления миндалин при шейном лимфадените. | |
| Увеличен единичный лимфатический узел или несколько рядом расположенных лимфатических узлов. Узлы плотные, чаще – совершенно безболезненные, малоподвижные за счет того, что спаяны с окружающей клетчаткой или между собой. Локализация увеличенных лимфатических узлов может быть любая, в частности – подмышечная область, нижняя треть шеи, надключичная область. | Дополнительные симптомы могут отсутствовать, или быть представлены общими клиническими симптомами, такими как потеря веса, лихорадка, слабость, кожный зуд, повышенная потливость, либо локальными симптомами, такими как – боли, уплотнение и деформация пораженного органа, отек конечности и др. |
Нередко – такое увеличение лимфатических узлов является признаком опухоли лимфатической системы, такой как лимфома (в частности – лимфома Ходжкина), или опухоли внутренних органов (желудка, кишечника, репродуктивной сферы и др. ). ).
|
|
| Уплотнение лимфатических узлов | Вы можете нащупать лимфатический узел или множественные узлы, которые могут быть различной степени плотности: как мягкие и едва различимые на ощупь, так и плотные как дерево или камень. | ||
| Плотные, чаще всего – безболезненные, несмещаемые лимфатические узлы любой локализации, особенно, в таких необычных местах, как нижняя часть шеи, подмышечные впадины | Дополнительные жалобы могут как полностью отсутствовать, так и быть представлены общими симптомами (слабость, потливость, лихорадка, потеря массы тела, зуд кожи, сыпь), или местными признаками (болезненность при сдавливании, отек окружающих тканей и конечностей; изменения кожи над лимфатическими узлами и др). |
В первую очередь необходимо исключить наличие опухоли, локализация которой может быть удалена от увеличенных лимфатических узлов. Также диагностический поиск включает такие инфекции, как туберкулез и сифилис. Также диагностический поиск включает такие инфекции, как туберкулез и сифилис.
|
|
| Болезненность лимфатических узлов | Увеличенные лимфатические узлы могут быть болезненными или нет. Болезненность лимфатических узлов может быть связана как с их воспалением, так и с быстрым ростом за счет растяжения капсулы узла, а также сдавливанием окружающих тканей и нервных окончаний. | ||
| Единичный плотный лимфатический узел, резко болезненный при касании, кожа над узлом покрасневшая и горячая на ощупь. | Чаще всего очевидны входные ворота инфекции: больное горло при увеличенном лимфатическом узле на шее, повреждение кожи на руке или ноге, панариций и т.д. | Инфекционный лимфаденит, если не обратиться к врачу незамедлительно, может понадобиться хирургическое лечение. | |
Один или несколько плотных лимфатических узлов, безболезненных или слабо болезненных при ощупывании, часто — спаянных между собой и малоподвижных, либо совершенно не смещаемых при ощупывании, кожа над узлами не изменена.
|
Дополнительные жалобы могут как полностью отсутствовать, так и быть представлены общими симптомами (слабость, потливость, лихорадка, потеря массы тела, зуд кожи, сыпь). Местные симптомы встречаются не часто, но могут быть вызваны сдавливанием окружающих тканей (болезненность, отек). | Нередко – такое увеличение лимфатических узлов является признаком опухоли лимфатической системы, такой как лимфома (в частности – лимфома Ходжкина), или опухоли внутренних органов (желудка, кишечника, репродуктивной сферы и др.). | |
| Несколько плотных лимфатических узлов, безболезненных или слабо болезненных при ощупывании, неспаянных между собой подвижных, которых иногда сравнивают с «картошкой в мешке». |
Дополнительные жалобы могут как полностью отсутствовать, так и быть представлены общими симптомами (слабость, лихорадка, кашель, потеря веса и др). Кожа над узлами может быть не изменена, или иметь синюшный оттенок, быть спаянной с лимфоузлами, могут образовываться наружные свищи с творожистым отделяемым.
|
Редкое в наше время состояние – туберкулез лимфатических узлов. Однако в связи с массовыми отказами от вакцинации и неконтролируемой миграцией из неблагополучных по туберкулезу регионов, забывать о вероятности этого заболевания нельзя | |
| Единичный безболезненный плотно-эластичный лимфатический узел, подвижный при пальпации, размерами от 1 до 3 и даже 5 см, кожа над ним не изменена. | Наиболее часто встречается локализация в паху, шейной или в подчелюстной области, что зависит от входных ворот инфекции. Входные ворота инфекции чаще всего могут локализоваться на половых органах, в области ануса, во рту, на миндалинах и представлять собой плотную безболезненную язву с белесым дном. Иногда при осмотре язва находится в стадии заживления и ее трудно заметить. |
Первичный сифилис. Нередкая, к сожалению, ситуация в наше время. Срочно к врачу! На этой стадии заболевание легко излечивается.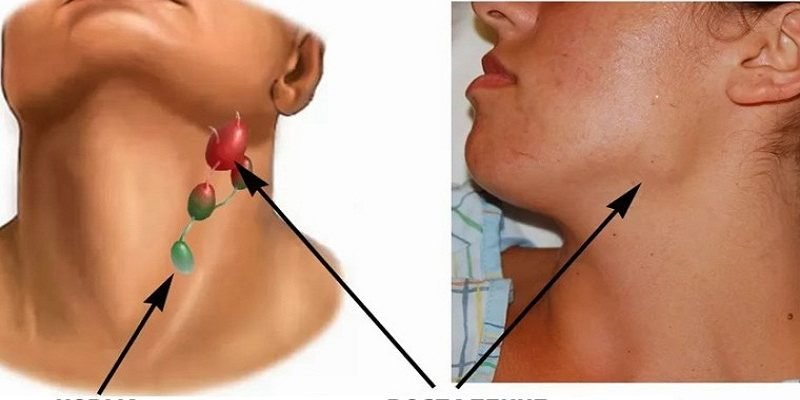
|
|
| Дополнительные признаки | Дополнительными признаками могут быть изменение кожи над лимфатическими узлами, наличие дополнительных симптомов, как местных, так и общих, а также особенности жизни пациента, его возраст, наследственность, профессиональная активность и путешествия. |
Целостную картину изменений в организме пациента, обратившегося с жалобами на увеличенные лимфатические узлы, должен оценить опытный врач. Чаще всего необходимо обратиться к терапевту, педиатру или врачу общей практики. После осмотра и стартового обследования, пациенту назначается динамическое наблюдение, лечение, либо дополнительные консультации узких специалистов. В зависимости от картины заболевания пациенту может потребоваться записаться к гематологу или получить направление к хирургу, дерматовенерологу, инфекционисту, фтизиатру, ЛОРу, стоматологу или онкологу. |
|
Вероятный идиопатический сиалоаденоз, отвечающий на лечение фенобарбиталом
Автор: Худякова Е. А., ветеринарный врач; Беляев А. С., ветеринарный врач. ВК «Аверия», г. Волгоград.
А., ветеринарный врач; Беляев А. С., ветеринарный врач. ВК «Аверия», г. Волгоград.
Клинический случай
Пациент: Люси – 4-летняя некастрированная сука породы длинношерстный той-терьер, вес 2,2 кг.Анамнез: за три месяца до обращения (в середине марта 2019 г.) у Люси начался кашель, который постепенно прогрессировал (вплоть до позывов на рвоту), еще через 1,5 месяца (в начале мая) увеличились подчелюстные лимфоузлы. Владельцы животного обратились в стороннюю клинику, где был прописан антибиотик курсом на 7 дней. Люси стало лучше, лимфоузлы немного уменьшились, однако через 3 дня они опять увеличились, кашель усилился. При возбуждении животного и во время прогулок на улице кашель усиливался, а также появлялось обильное слюнотечение. Рвота повторялась с периодичностью 1 раз в 1–2 недели. Владельцы обратились в другую клинику, где опять был назначен антибиотик «Синулокс» на 25 дней, на фоне приема которого особых улучшений и ухудшений владельцы у своего питомца не отметили.
Люси была вакцинирована комплексной вакциной в апреле 2018 г., обработана от блох и клещей каплями на холку (препарат «Инспектор») в июне 2019 г., а также была проведена обработка против гельминтов препаратом «Мильбемакс» в апреле 2019 г.
Клинический осмотр. При осмотре Люси находилась в ясном сознании, была активной, на внешние раздражители реагировала адекватно. Тургор кожи не снижен, кожная складка расправляется быстро, дегидратация клинически не проявляется (менее 5%). Видимые слизистые оболочки ротовой полости розовые с небольшим цианотичным оттенком, на зубах присутствует зубной налет и зубной камень, наблюдается обильное слюнотечение. Язвы, инородные предметы не визуализируются. Увеличения тканей под языком не отмечалось.
СНК – 1 сек.; ЧДД – 26, жесткое, хрипов нет; трахеальный рефлекс резко усилен. Справа отмечается увеличение подчелюстного лимфоузла до 1,5 см в диаметре, слева — до 1,0 см, лимфоузлы имеют гладкую поверхность, на ощупь подвижные и болезненные.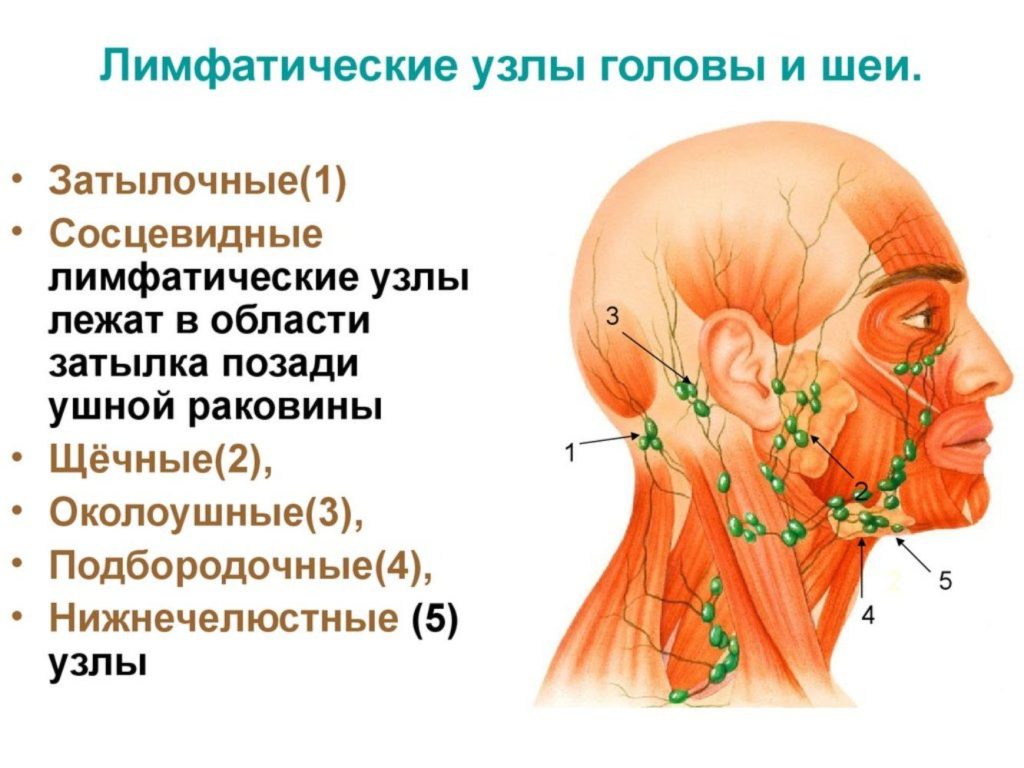 Поверхностные лимфатические узлы (по телу) не увеличены. ЧСС = 130, шумы не аускультируются, тоны четкие, ровные. АД (пальпаторно на бедренной артерии) — нормальное. Живот мягкий, безболезненный.
Поверхностные лимфатические узлы (по телу) не увеличены. ЧСС = 130, шумы не аускультируются, тоны четкие, ровные. АД (пальпаторно на бедренной артерии) — нормальное. Живот мягкий, безболезненный.
Лабораторные исследования. Клинический анализ крови – без особенностей, кроме показателей сгущения крови (гематокрит – 52%), в биохимическом анализе крови наблюдалось повышение активности щелочной фосфатазы (301 МЕ/л при референтных значениях – 20–150) и небольшое повышение активности АЛТ (88,3 МЕ/л при референтных значениях – 10–60).
Рентгенография. Грудная полость – без значимых изменений, избыточное количество газа в ЖКТ, возможно, связанное с аэрофагией, кашлем или рвотными позывами.
ЭхоКГ – без особенностей.
Дифференциальная диагностика (с учетом основных проблем)
Гиперсаливация: заболевания ротовой полости (зубной камень, травмы ротовой полости, инородное тело и пр.), заболевания слюнных желез (неоплазии, сиалоаденит, сиалоаденоз),заболевания ЖКТ (эзофагит, инородные тела, язвы желудка и др.
 ).
).Менее вероятные проблемы в данном клиническом случае: неврологические заболевания (идиопатический неврит тройничного нерва, поражения черепно-мозговых нервов), воздействие токсинов и лекарственных препаратов (растения, пестициды, инсектициды, бытовая химия и пр.), метаболические и другие причины (уремия, инфекции и иммуноопосредованные заболевания).
Хронический кашель: заболевания верхних дыхательных путей (ларингит, трахеит, «питомниковый» кашель и др.), заболевания нижних дыхательных путей (хронический бронхит, хроническое обструктивное заболевание легких, синдром мигрирующей личинки, эозинофильная бронхопневмопатия и пр.), кардиопатология.
Менее вероятные проблемы в данном клиническом случае: опухоли, микотические пневмонии, фиброз легких.
Увеличение подчелюстных лимфоузлов/слюнных желез: сиалоаденит, сиалоаденоз, реактивные лимфоузлы, лимфаденит. Менее вероятные: опухоли слюнных желез, лимфома.
Диагностический план:
- Эндоскопическое исследование ЖКТ, а также трахеоскопия.

- Тонкоигольная биопсия увеличенных подчелюстных масс.
Эндоскопическое обследование
Результаты эзофагогастродуоденоскопии: гиперемия и гиперплазия пищевода, отек и геморрагии на слизистой оболочке желудка, рефлюкс желчи в желудок, отек и гиперемия слизистой оболочки двенадцатиперстной кишки, набухшие и слипшиеся ворсинки. Дополнительно был проведен осмотр ротовой полости и трахеи: инородного предмета, новообразований, кист обнаружено не было. Визуализировались усиление сосудистого рисунка и гиперемия в верхней трети трахеи.Цитологическое исследование аспирата подчелюстных лимфоузлов:
Были представлены препараты высокого цитоза и хорошего диагностического значения. На фоне значительного числа эритроцитов, мелких капель жира обнаружены ацинарные скопления различной величины из клеток полигональной или округлой формы. Ядра мелкие, округлые, расположенные парацентрально или центрально, гиперхромные, ядрышки не визуализируются.
Заключение по цитологии: высокодифференцированный железистый эпителий слюнной железы. Пунктаты получены из слюнных желез, высокий цитоз может указывать на их гиперплазию. С учетом анамнеза более вероятен сиалоаденоз – невоспалительное, неопухолевое заболевание, сопровождающееся билатеральным симметричным увеличением слюнных желез в результате ацинарной гиперплазии. Для диагностики необходимо гистологическое исследование слюнных желез, так как цитологически сиалоаденоз характеризуется нормальными клетками слюнной железы.
Диагноз: вероятный идиопатический сиалоаденоз, отвечающий на лечение фенобарбиталом; эзофагит; гастроэнтерит; трахеит; заболевание зубов.
Лечение
До получения результатов цитологического исследования: стоморджил (2 мг) – внутрь по 1 таблетке 1 раз в сутки в течение 10 дней и вентер (1 г/табл) – по ¼ таблетки 2 раза в день (развести с водой и давать за 30 мин. до еды) в течение 14 дней. Динамика этого лечения оказалась отрицательной. После получения результатов цитологии: препарат «Паглюферал-2» – по 1/6 таблетки 2 раза в день минимум в течение 1 месяца.
до еды) в течение 14 дней. Динамика этого лечения оказалась отрицательной. После получения результатов цитологии: препарат «Паглюферал-2» – по 1/6 таблетки 2 раза в день минимум в течение 1 месяца.
Последующее наблюдение
При получении только препаратов «Стоморджил» и «Вентер» состояние Люси ухудшалось, отмечались обильная гиперсаливация, вялость и гипорексия, кашель с рвотными позывами. После начала применения фенобарбитала наступило резкое улучшение состояния, уменьшение гиперсаливации и кашля, улучшение аппетита, уменьшение размеров слюнных желез.В течение 7 дней после начала приема фенобарбитала гиперсаливация и кашель прошли, животное стало чувствовать себя хорошо (как и до болезни), оставалось только небольшое увеличение слюнных желез.
На контрольном осмотре через 1 месяц у пациента не отмечалось симптомов заболевания, Люси набрала вес до 2,6 кг, владелец также отметил улучшение качества шерсти, но появились симптомы ложной щенности, по поводу которой был рекомендован «Лакто-Стоп» в дозе 0,25 мл 1 раз в день перорально в течение 7 дней.
 Также был взят биохимический анализ крови, в котором отмечалось увеличение активности печеночных ферментов: АСТ – 94,3 МЕ/л (референтные значения – 10–50), АЛТ – 185 МЕ/л (10–60), ЩФ – 176 МЕ/л (20–155), ГГТ – 16,2 МЕ/л (2–10), а также холестерина – 9,08 ммоль/л (3,5–7,0), что, вероятно, было связано с приемом фенобарбитала. В итоге Люси принимала фенобарбитал в течение 2 месяцев.
Также был взят биохимический анализ крови, в котором отмечалось увеличение активности печеночных ферментов: АСТ – 94,3 МЕ/л (референтные значения – 10–50), АЛТ – 185 МЕ/л (10–60), ЩФ – 176 МЕ/л (20–155), ГГТ – 16,2 МЕ/л (2–10), а также холестерина – 9,08 ммоль/л (3,5–7,0), что, вероятно, было связано с приемом фенобарбитала. В итоге Люси принимала фенобарбитал в течение 2 месяцев.На момент написания статьи (спустя 6 месяцев с момента отмены фенобарбитала) рецидивов не отмечалось и пациент не получал никаких препаратов.
Обсуждение
Увеличение слюнных желез редко наблюдается у мелких животных1,2. Распространенные причины увеличения слюнных желез включают неоплазию, сиалоаденит, сиалоцеле, сиалолитиаз и отек слюнной железы2-6. Увеличение слюнных желез может являться физиологической гипертрофией, возникающей в ответ на хроническую стимуляцию, или быть вторичным проявлением по отношению к вегетативной невропатии4.За последние 30 лет сиалоаденоз стал признанным заболеванием у собак и кошек.
 В настоящее время, по опубликованным данным, зарегистрировано более 40 случаев заболевания у собак и 1 случай у кошки. Термин «сиалоаденоз» использовался у собак для характеристики сообщений о безболезненном, часто двустороннем увеличении подчелюстных слюнных желез, при котором не было обнаружено существенных аномалий посредством цитологических или гистологических исследований1,2,3,7,8,9,10. Однако существует еще большее количество зарегистрированных случаев с подобными клиническими симптомами, физикальными находками и реакцией на лечение, когда микроскопически находили различные воспалительные или некротические поражения. Сиалоаденоз у собак и кошек остается плохо определяемым и минимально обсуждаемым расстройством, о чем свидетельствует ограниченная информация, представленная в современных учебниках по внутренним болезням и хирургии, а также факт его исключения из большого ряда случаев, описывающих расстройства слюнных желез у собак и кошек.
В настоящее время, по опубликованным данным, зарегистрировано более 40 случаев заболевания у собак и 1 случай у кошки. Термин «сиалоаденоз» использовался у собак для характеристики сообщений о безболезненном, часто двустороннем увеличении подчелюстных слюнных желез, при котором не было обнаружено существенных аномалий посредством цитологических или гистологических исследований1,2,3,7,8,9,10. Однако существует еще большее количество зарегистрированных случаев с подобными клиническими симптомами, физикальными находками и реакцией на лечение, когда микроскопически находили различные воспалительные или некротические поражения. Сиалоаденоз у собак и кошек остается плохо определяемым и минимально обсуждаемым расстройством, о чем свидетельствует ограниченная информация, представленная в современных учебниках по внутренним болезням и хирургии, а также факт его исключения из большого ряда случаев, описывающих расстройства слюнных желез у собак и кошек.У людей сиалоаденоз составляет 6% слюнных расстройств и характеризуется как двустороннее безболезненное невоспалительное увеличение слюнных желез9.
 Наиболее часто поражаются околоушные железы. Сиалоаденоз в результате физиологической гипертрофии наблюдается у пациентов с компульсивными расстройствами пищевого поведения и акромегалией, хотя в других случаях его этиология остается неизвестной. Рвота является распространенным симптомом данного расстройства у людей, и увеличение слюнных желез, по-видимому, напрямую связано с частотой рвоты. Сиалоаденоз также наблюдался у людей с сахарным диабетом и при приеме различных лекарств1,7.
Наиболее часто поражаются околоушные железы. Сиалоаденоз в результате физиологической гипертрофии наблюдается у пациентов с компульсивными расстройствами пищевого поведения и акромегалией, хотя в других случаях его этиология остается неизвестной. Рвота является распространенным симптомом данного расстройства у людей, и увеличение слюнных желез, по-видимому, напрямую связано с частотой рвоты. Сиалоаденоз также наблюдался у людей с сахарным диабетом и при приеме различных лекарств1,7.Описанные случаи увеличения слюнных желез у собак часто сопровождались гиперсаливацией и различной степенью тошноты, рвоты, снижением аппетита и потерей веса5,11. До недавнего времени, согласно нескольким обзорам случаев, о которых сообщалось в ветеринарной литературе8,11, предполагалось, что сиалоаденоз может представлять собой две различные формы заболевания. Одна из них – идиопатическая форма без каких-либо отклонений, за исключением увеличенной слюнной железы.
 Другая связана с желудочно-пищеводными заболеваниями и может классифицироваться по двум типам: фенобарбитал-реагирующий тип, демонстрирующий положительную динамику на фоне лечения противоэпилептическими лекарственными средствами (фенобарбиталом, фенитоином, бромидом калия), и фенобарбитал-нереагирующий тип – с отсутствием такого ответа.
Другая связана с желудочно-пищеводными заболеваниями и может классифицироваться по двум типам: фенобарбитал-реагирующий тип, демонстрирующий положительную динамику на фоне лечения противоэпилептическими лекарственными средствами (фенобарбиталом, фенитоином, бромидом калия), и фенобарбитал-нереагирующий тип – с отсутствием такого ответа.Диагностическое обследование включало рутинные гематологические и биохимические анализы крови и анализ мочи, а также рентгенографию черепа, шеи и грудной клетки, ультразвуковое исследование слюнных желез, эндоскопию верхних отделов желудочно-кишечного тракта, тонкоигольную аспирацию и/или биопсию увеличенных слюнных желез и электроэнцефалографию. В более чем 50% зарегистрированных случаев дополнительных сопутствующих расстройств обнаружено не было. В остальных случаях были выявлены такие сопутствующие заболевания, как гастрит, эзофагит и/или мегаэзофагус. В серии случаев, зарегистрированных в Южной Африке, у 14 собак было отмечено сопутствующее заболевание пищевода из-за Spirocerca lupi7.
 Цитология и гистопатология увеличенных слюнных желез часто ничем не примечательны, хотя (как упоминалось выше) в ряде случаев были обнаружены признаки некроза, гиперплазии протоков или воспаления. В настоящее время неизвестно, являются ли случаи с гистопатологическими поражениями и без них одинаковыми или разными расстройствами.
Цитология и гистопатология увеличенных слюнных желез часто ничем не примечательны, хотя (как упоминалось выше) в ряде случаев были обнаружены признаки некроза, гиперплазии протоков или воспаления. В настоящее время неизвестно, являются ли случаи с гистопатологическими поражениями и без них одинаковыми или разными расстройствами. На данный момент этиология сиалоаденоза у собак, как и у людей, остается неясной. Во всех случаях увеличения слюнной железы нижней челюсти собаки не реагировали на сиаладенэктомию, антибиотики или иммуносупрессивную терапию7. В большинстве случаев (как это ни странно) пациенты отвечали на длительный прием фенобарбитала или других противосудорожных препаратов. Клинические симптомы обычно начинают исчезать в течение 24–36 часов, а слюнные железы уменьшаются в течение 2 недель. У некоторых собак прием противосудорожных препаратов можно полностью отменить примерно через 6 месяцев, хотя у других животных при отмене наблюдается рецидив, и им требуется пожизненная терапия данными препаратами.

Учитывая хороший ответ на фенобарбитал, выдвигается гипотеза о том, что этот синдром является необычной формой лимбической эпилепсии1,7,8,10.
В целом лимбическая система связана с эмоциями, мотивацией, памятью, поведением и различными вегетативными функциями12, она играет важную роль в регуляции соматического и висцерального моторного поведения. Признаки лимбической эпилепсии включают рвоту и гиперсаливацию12-13, а фенобарбитал действует через альтернативные механизмы, которые реагируют на это заболевание и оказывают локальное влияние на выработку слюны, моторику желудочно-пищеводного тракта и седативный эффект7.
Заключение
Диагноз в описанном случае был поставлен на основании клинической картины – гиперсаливации, хронического кашля и рвоты, потери веса и симметричного двустороннего увеличения слюнных желез, а также вследствие отсутствия цитологических изменений в слюнных железах и быстрого ответа на лечение фенобарбиталом.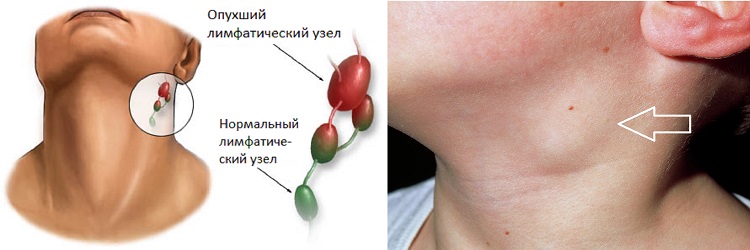 Однако из-за отказа владельца от проведения гистологического исследования слюнных желез для подтверждения окончательного диагноза последний был верифицирован как «вероятный».
Однако из-за отказа владельца от проведения гистологического исследования слюнных желез для подтверждения окончательного диагноза последний был верифицирован как «вероятный».Список литературы:
- Stonehewer J., Mackin A. J., Tasker S., Simpson J. W. and Mayhew I. G. Idiopathic phenobarbital-responsive hypersialosis in the dog: an unusual form of limbic epilepsy? J Small Anim Pract, 41:416–421, 2000.
- Boydell P., Pike R., Crossley D. Presumptive sialadenosis in a cat. J Small Anim Pract, 41:573–574, 2000.
- McGill S., Lester N., McLachlan A., Mansfield C. Concurrent sialocele and necrotising sialadenitis in a dog. J Small Anim Pract, 50:151–156, 2009.
- Sozmen M., Brown P. J., Whitbread T. J. Idiopathic salivary gland enlargement (sialadenosis) in a dogs: a microscopic study. J Small Anima Pract, 41:243–247, 2000.
- Schroeder H. and Berry W. L. Salivary gland necrosis in dogs: a retrospective study of 19 cases.
 J Small Anim Pract, 39:121–125, 1998.
J Small Anim Pract, 39:121–125, 1998. - Cook M. M., Guilford W. G. Salivary gland necrosis in a wire-haired fox terrier. N Z Vet J, 40:69–72, 1992.
- Gibbon K. J., Trepanier L. A. and Delaney F. A. Phenobarbitalresponsive ptyalism, dysphagia, and apparent esophageal spasm in a German Shepherd puppy. J Am Anim Hosp Assoc, 40:230–237, 2004.
- Gilor C., Gilor S. and Graves T. K. Phenobarbital-responsive sialadenosis associated with an esophageal foreign body in a dog. J Am Anim Hosp Assoc, 46:115–120, 2010.
- Boydell P., Pike R., Crossleyand D. and Whitbread T. Sialadenosis in dogs. J Am Vet Med Assoc, 216:872–874, 2000.
- Chapman B. L. and Malik R. Phenobarbitone-responsive hypersialism in two dogs. J Small Anim Pract, 33:549–552, 1992.
- Dagan A. Sialadenosis in a dog. Israel J Vet Med, 66:32–35, 2011.
- Brandy T. Idiopathic Phenobarbital-responsive hypersialosis: An unusual form of limbic epilepsy.
 Vet Tech, 31:10, 2010.
Vet Tech, 31:10, 2010. - Mawby D. I., Bauer M. S., Lloyd-Bauer P. M. and Clark E. G. Vasculitis and necrosis of the mandibular salivary glands and chronic vomiting in a dog. Can Vet J, 32:562–564, 1991.
Когда опухшие железы являются признаком рака лимфатических узлов? — Основы здоровья от клиники Кливленда
«Это время насморка и опухших желез (стон). Чаще всего вы можете винить симптомы вируса, который распространяется со скоростью лесного пожара.
Клиника Кливленда — некоммерческий академический медицинский центр. Реклама на нашем сайте помогает поддерживать нашу миссию. Мы не поддерживаем продукты или услуги, не принадлежащие Cleveland Clinic. Политика
Но иногда шишка сбоку на шее может сигнализировать о чем-то более опасном.В этих вопросах и ответах терапевт Дэниел Салливан, доктор медицины, объясняет, когда опухшие железы могут быть признаком рака, и как узнать, что вы находитесь в группе риска.
Q: Что такое лимфатические узлы или железы?
А: На шее есть две области, которые мы называем железами:
.
- Слюнные железы подайте слюну в рот, чтобы он оставался влажным. Они под челюстью и на сторона нашего лица.
- Лимфатические узлы , также известные как лимфатические узлы, в основном расположены сбоку на шее.
Лимфатические узлы — это сложная канализация организма. система. Они избавляются от вещей, которых наш организм не хочет, например, от бактерий, вирусы и другие вещи, которые попадают в нашу систему.
Их около 600 лимфатические узлы размером с горошину до фасоли по всему телу, от ног до челюсть.
Q: Почему иногда увеличиваются лимфатические узлы?
A: Когда лимфатический узел замечает что-то вредное в организме, он использует свои ресурсы, чтобы попытаться уничтожить это.Внутри лимфатических узлов находятся клетки крови, которые борются с инфекциями и болезнями. Когда лимфатические узлы начинают их использовать, железа становится больше.
Простуда, ангина и ушные инфекции — все это приводит к увеличению лимфатических узлов.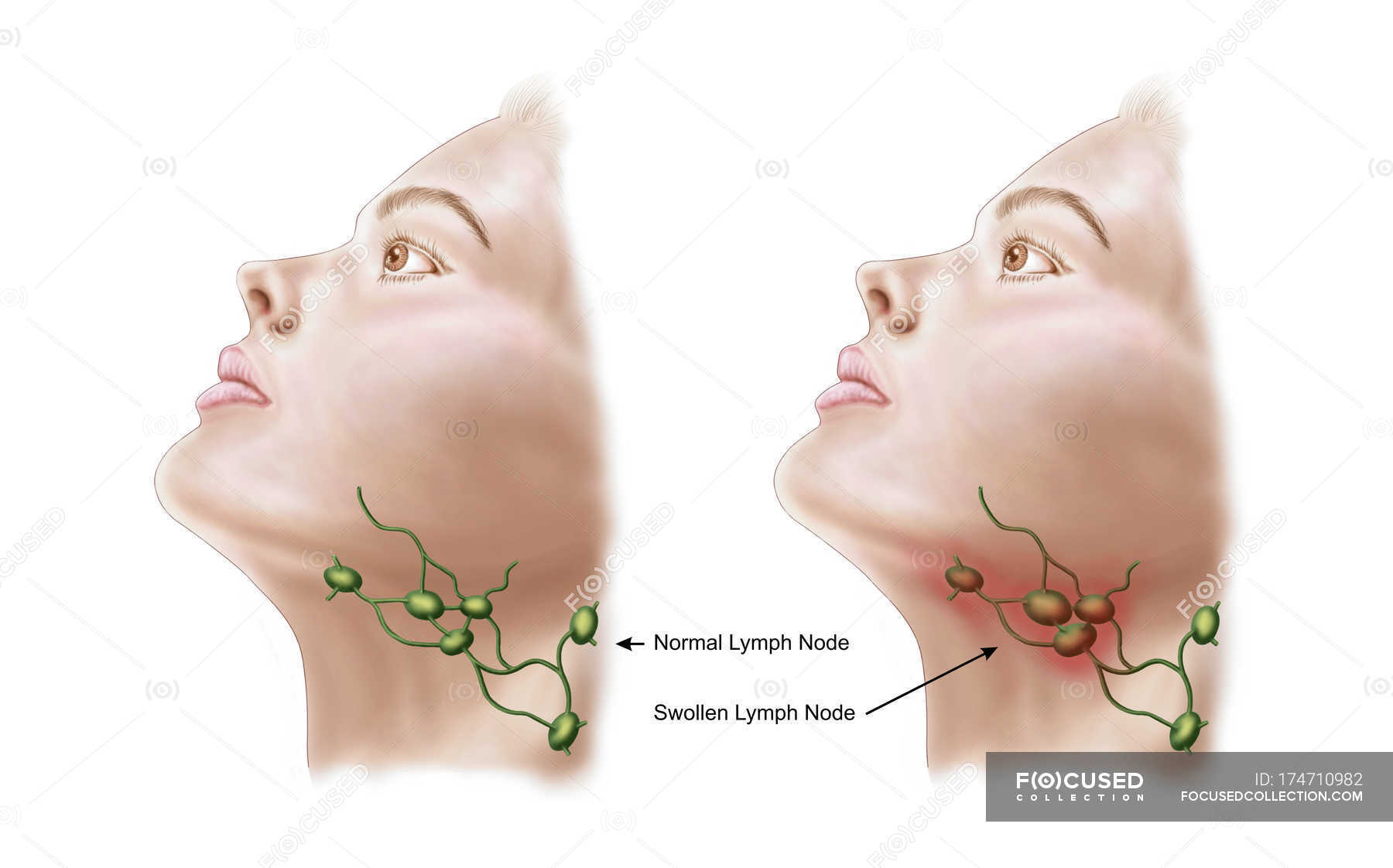 Лечим инфекцию, она проходит, а лимфатический узел сокращается.
Лечим инфекцию, она проходит, а лимфатический узел сокращается.
Местоположение имеет значение: железы под линией челюсти редко бывают проблема. Они могут набухать из-за попадания в рот одного из слюнных протоков. сужается или блокируется. Вероятность развития рака этих желез составляет маленький.Нас больше беспокоят лимфатические узлы сбоку на шее.
Q: Когда увеличение лимфатических узлов может быть признаком рака?
А: Часто лимфатические узлы болезненны, когда они опухли из-за инфекции. Мы получили обеспокоены, когда у кого-то есть лимфатический узел на шее, который:
- Увеличено (размером 1 см или более в диаметре).
- Не нежный и не болезненный.
- Не поправляется и был там больше двух недель.
Две недели — приблизительное руководство для нас, чтобы начать думать
рак как возможность. Если он был там более двух недель и
продолжает увеличиваться, это еще более серьезный красный флаг.
Есть и другие факторы что может указывать на рак:
- Предыстория пациента. Раки становятся немного более распространенными по мере того, как мы достигаем среднего возраста. Вероятность рака выше у людей старше 40 лет с опухшими железами, чем у 20-летних.
- История рака кожи. Если у вас был пролеченный рак кожи, мы бы учли возможность того, что рак распространился за пределы кожи.
- Выбор образа жизни. Мы также обращаем внимание на любой образ жизни, повышающий риск рака, включая курение и чрезмерное употребление алкоголя.
- Больной ВПЧ. Вирус папилломы человека или ВПЧ — еще один фактор, который подталкивает циферблат к раку. ВПЧ известен своим риском развития остроконечных кондилом, но у людей также может развиться ВПЧ во рту или горле.Это может привести к плоскоклеточному раку во рту или горле, который может вызвать увеличение лимфатических узлов.
Q: Какие виды рака чаще связаны с опухшими железами?
A: Плоскоклеточный рак — очень серьезный рак. Рак кожи, который начался на лице или коже черепа, тоже может вызывать беспокойство. Иногда стоматолог распознает рак ротовой полости. Если кто-то сказал мне: «Дантист однажды удалил у меня опухоль на ранней стадии из области рта или щек», это может быть признаком того, что что-то происходит.Мы бы также рассмотрели лимфому, рак лимфатических узлов.
Рак кожи, который начался на лице или коже черепа, тоже может вызывать беспокойство. Иногда стоматолог распознает рак ротовой полости. Если кто-то сказал мне: «Дантист однажды удалил у меня опухоль на ранней стадии из области рта или щек», это может быть признаком того, что что-то происходит.Мы бы также рассмотрели лимфому, рак лимфатических узлов.
История здоровья пациентов — важная часть разговора, поэтому мы можем спланировать дальнейшие шаги в их лечении.
Поднижнечелюстных лимфатических узлов — обзор
Поднижнечелюстные лимфатические узлы 427
Осмотр — отек правого поднижнечелюстного лимфатического узла 428
Пальпация лимфатического узла 429
Лимфатический узел на пересечении поднижнечелюстной и ретроаурикулярной областей 430
Субаурикулярный лимфатический узел 2 431
Ретроаурикулярный лимфатический узел 433
Боковые шейные лимфатические узлы 434
Левый боковой
 6,8
6,8 Левый боковой шейный лимфатический узел 436
Левый боковой шейный лимфатический узел 437
Левый боковой шейный лимфатический узел 438
Скрофулезные последствия после лимфатических узлов TBC 440
Надключичные лимфатические узлы — Признак Вирхова – Труазье 441
Подмышечные лимфатические узлы — очень важны при раке молочной железы 442
Кровотечение из левого соска при раке левой груди 443
Рубец после удаления подмышечной впадины Лимфатические узлы 444
Способы пальпации подмышечных впадин 444
- 7.6.15.1
-
Пальпация внутренней стенки подмышечной впадины 445
 6.16
6.16 Пальпация груди 449
Пальпация груди 450
Пальпация груди 451
Лимфатические узлы в Паховая область 452
- 7.6.17.1
-
Пальпация паховых лимфатических узлов 453
- 7.6.17.2
-
Осмотр — отек левого пахового лимфатического узла 454
- 7.6.17.3
-
Отек левого пахового лимфатического узла 455
- 7.6.17.4
-
Осмотр 456
- 7.6.17.5
-
Пальпация — мягкая консистенция 456
Эпитрохлеарные лимфатические узлы 458
Практическое руководство по клинической медицине Калифорнийского университета в Сан-Диего
Осмотр головы и шеи
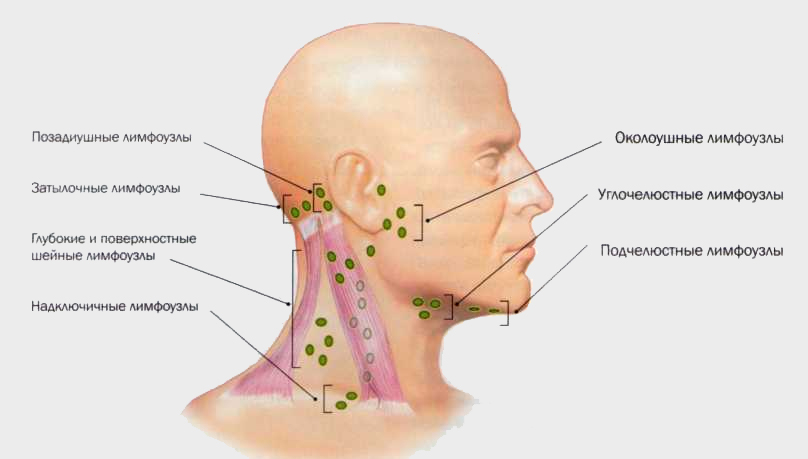
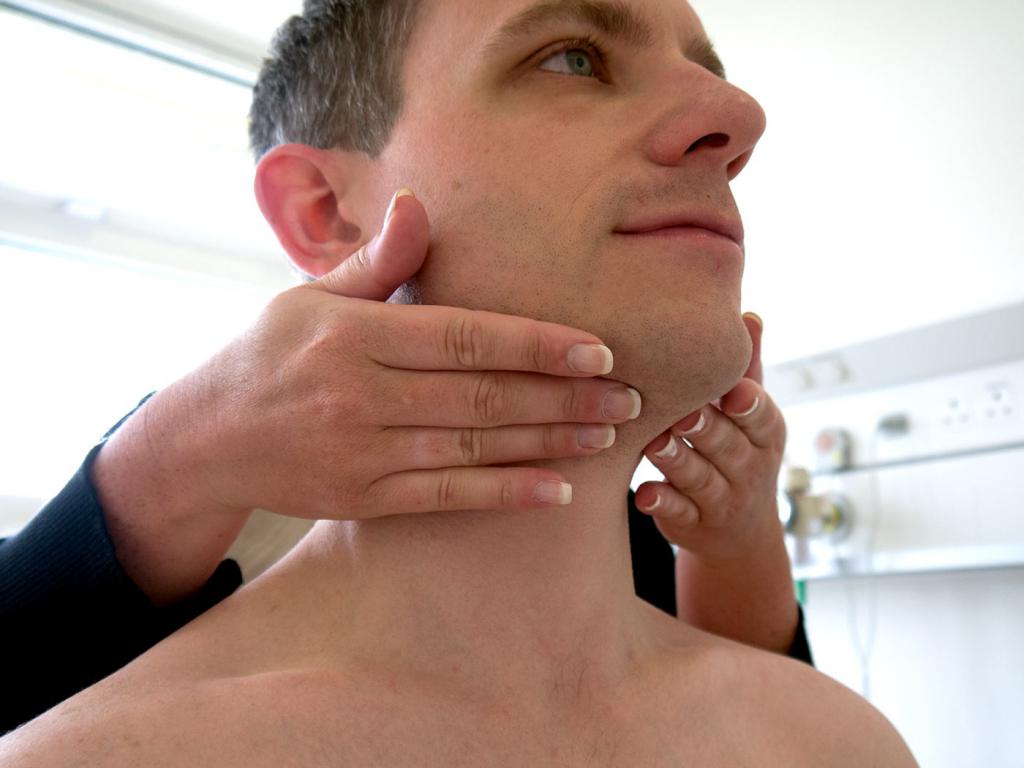
Лимфатических узлов:
Группы основных лимфатических узлов расположены вдоль передней
и задние части шеи и на нижней стороне челюсти. Если узлы
довольно большие, вы можете увидеть, как они выпирают под кожей, особенно
если увеличение асимметрично (то есть будет более очевидным, если одна сторона
больше другого). Для пальпации используйте подушечки всех четырех пальцев, как эти.
самые чувствительные части ваших рук. Осмотрите обе стороны головы одновременно,
проведите пальцами по рассматриваемой области, нанося равномерное, нежное
давление.Основные группы лимфатических узлов, а также структуры, которые они
слива, перечислены ниже. Описание дренажных путей является приблизительным.
поскольку часто существует изрядная изменчивость и совпадение. Узлы обычно
осмотрено в следующем порядке:
Если узлы
довольно большие, вы можете увидеть, как они выпирают под кожей, особенно
если увеличение асимметрично (то есть будет более очевидным, если одна сторона
больше другого). Для пальпации используйте подушечки всех четырех пальцев, как эти.
самые чувствительные части ваших рук. Осмотрите обе стороны головы одновременно,
проведите пальцами по рассматриваемой области, нанося равномерное, нежное
давление.Основные группы лимфатических узлов, а также структуры, которые они
слива, перечислены ниже. Описание дренажных путей является приблизительным.
поскольку часто существует изрядная изменчивость и совпадение. Узлы обычно
осмотрено в следующем порядке:
Пальпация передних шейных лимфатических узлов
- Передний шейный отдел (как поверхностный, так и глубокий): Узлы, которые лежат как на вершине, так и на
под грудинно-ключично-сосцевидными мышцами
(SCM) по обе стороны шеи, от угла челюсти до вершины
ключица.
Эта мышца позволяет голове поворачиваться вправо и влево. Правый SCM превращает идите налево и наоборот. Их можно легко идентифицировать, попросив пациента повернуть голову в вашу рука, пока вы оказываете сопротивление. Дренаж: внутренние структуры глотки, а также задняя часть глотки. глотка, миндалины и щитовидная железа.
- Задний шейный отдел шейки матки: продолжается по линии кзади от SCM, но перед трапециевидной мышцей, от уровня сосцевидного отростка до ключицы. Дренаж: кожа на тыльной стороне голова. Также часто увеличивается при инфекциях верхних дыхательных путей (например, при мононуклеозе).
- Тонзилляр: расположен чуть ниже угла нижней челюсти.
 Дренаж: миндалина и
задние отделы глотки.
Дренаж: миндалина и
задние отделы глотки. - Sub-Mandibular: Вдоль нижней части челюсти с обеих сторон. Дренаж: конструкции в дно рта.
- Sub-Mental: Чуть ниже подбородка. Дренаж: зубы и полость рта.
- Надключичная: в углублении над ключицей, сбоку от места, где она соединяется с ключицей. грудина.Дренаж: Часть горловой полости, брюшная полость.
Лимфатические узлы головы и шеи
Существует ряд других групп лимфатических узлов. Однако пальпация этих участков ограничивается теми
ситуации, когда проблема обнаруживается в этой конкретной области (например, предурикулярные узлы,
расположен перед ушами, может воспаляться при инфекциях наружного канала
ухо).
Что ты чувствуешь? Лимфатические узлы являются частью иммунной системы. Таким образом, они наиболее легко прощупывается при борьбе с инфекциями. Инфекции могут исходить от органов, которые они истощаются или в основном внутри самого лимфатического узла, что называется лимфаденитом. Зараженный лимфатические узлы, как правило, бывают:
- Твердый, нежный, увеличенный и теплый.Воспаление может распространиться на вышележащую кожу, вызывая его казаться покрасневшим.
Если инфекция не лечится, центр узла может стать некротическим, что приведет к
скопление жидкости и мусора внутри конструкции. Это называется абсцессом и ощущается
кусочек
как плотно наполненный воздушный шар или виноград (он же колебание). Знание того, какие узлы сливают
специфический
области помогут вам эффективно искать.После инфекции иногда остаются лимфатические узлы.
постоянно увеличены, хотя они не должны быть нежными, небольшими (менее 1 см), эластичными
согласованность и отсутствие характеристик, описанных выше или ниже. Часто встречается, например,
к
найти небольшие пальпируемые узлы в поднижнечелюстной / тонзилярной области здорового человека
лиц.
Вероятно, это связано с последствиями перенесенного фарингита или зубных инфекций.
Знание того, какие узлы сливают
специфический
области помогут вам эффективно искать.После инфекции иногда остаются лимфатические узлы.
постоянно увеличены, хотя они не должны быть нежными, небольшими (менее 1 см), эластичными
согласованность и отсутствие характеристик, описанных выше или ниже. Часто встречается, например,
к
найти небольшие пальпируемые узлы в поднижнечелюстной / тонзилярной области здорового человека
лиц.
Вероятно, это связано с последствиями перенесенного фарингита или зубных инфекций.
Злокачественные новообразования также могут поражать лимфатические узлы либо в первую очередь (например, лимфома), либо как место поражения. метастаз. В любом случае это обычно:
- Твердая, не тендерная, матовая (т.
 е. прилипшая друг к другу), фиксированная (т.е.
скорее прилип к
нижележащая ткань) и со временем увеличиваются в размерах.
е. прилипшая друг к другу), фиксированная (т.е.
скорее прилип к
нижележащая ткань) и со временем увеличиваются в размерах.
Расположение лимфатического узла может помочь определить место злокачественного новообразования. Размытый, двустороннее поражение предполагает системное злокачественное новообразование (например, лимфому), в то время как те, которые ограничены конкретная анатомическая область, скорее всего, связана с местной проблемой. Расширение узлы, расположенные только на правой стороне шеи в передней шейной цепи, для Например, будет соответствовать плоскоклеточной карциноме, часто связанной с внутриротовой первичный рак.
Цервикальная аденопатия:
Аденопатия правого переднего отдела шейки матки, вторичная по отношению к метастатическому раку.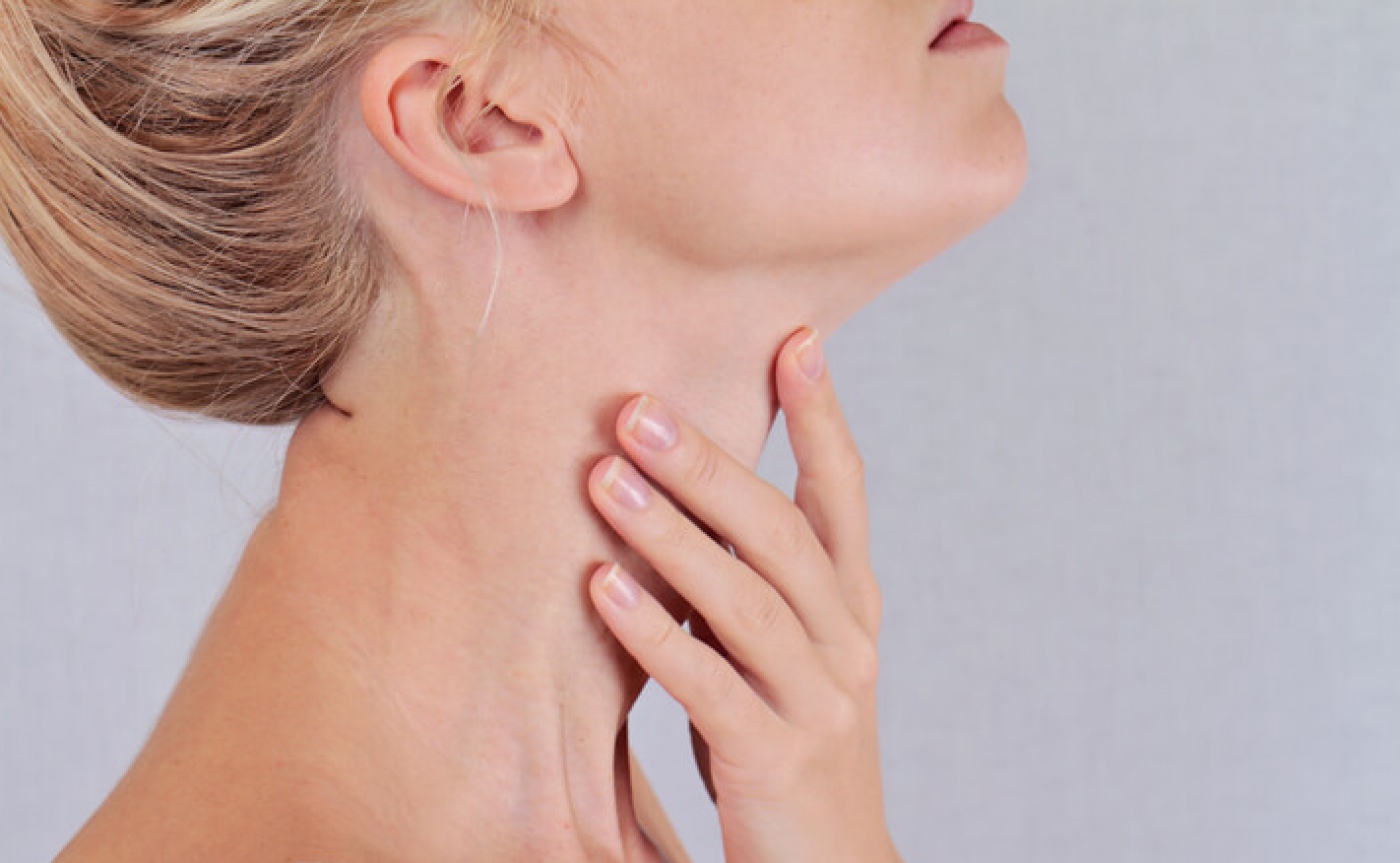
Цервикальная аденопатия:
Массивная правосторонняя цервикальная аденопатия, вторичная по отношению к метастатическому плоскоклеточному раку происходящие из ротоглотки этого пациента. Диффузные инфекции верхних дыхательных путей (например, мононуклеоз), системные инфекции (например, туберкулез) и
воспалительные процессы (например, саркоидоз) могут вызывать лимфаденопатию (т.е. лимфатический узел
увеличение). ВИЧ
инфекция также может вызвать аденопатию в любой области тела, включая голову / шею, подмышечную впадину,
эпитрохлеарный,
паховые и другие области, где есть лимфатические узлы.В этих настройках результаты могут быть
симметричный или
асимметричный. Историческая информация, а также находки в других частях тела имеют решающее значение для
эти
диагнозы. Кроме того, могут потребоваться серийные обследования в течение нескольких недель, чтобы определить:
ли узел
действительно увеличивается, наводит на мысль о злокачественном новообразовании или отвечает на терапию / с течением времени и
регресс в
размер, который может возникнуть при других воспалительных процессах.«
Кроме того, могут потребоваться серийные обследования в течение нескольких недель, чтобы определить:
ли узел
действительно увеличивается, наводит на мысль о злокачественном новообразовании или отвечает на терапию / с течением времени и
регресс в
размер, который может возникнуть при других воспалительных процессах.«
Ухо
Внешние конструкции: кратко осмотрите внешние конструкции, обращая особое внимание на любые кожа изменения, указывающие на рак (например, базальные клетки, меланома, плоскоклеточные клетки), часто протекающие бессимптомно аномалия, влияющая на эту подверженную воздействию солнца область. Если у пациента возникает боль, постарайтесь определить ее точный место расположения. Инфекция внутри наружного канала (наружный отит), может вызывать выделения и боль
когда
то
манипулируют мочкой уха и козелком.
Инфекция внутри наружного канала (наружный отит), может вызывать выделения и боль
когда
то
манипулируют мочкой уха и козелком.
Отоскоп
Отоскопия: отоскоп позволяет исследовать внешний канал, структуру, которая соединяет внешний мир со средним ухом, а также барабанной перепонкой и несколькими структурами внутреннего уха.Продолжить следующее:- Наденьте отоскопическую головку на отоофтальмоскопическую. Он должен легко скручиваться в позицию.
- Включите источник света.
- Поместите одно из одноразовых воронок на конец эндоскопа.
- Возьмитесь за прицел так, чтобы рукоятка была направлена прямо вниз или
под углом вверх и ко лбу пациента.
 Любая техника приемлема.
Если вы исследуете правое ухо, то прицел должен находиться в вашей правой руке.
Любая техника приемлема.
Если вы исследуете правое ухо, то прицел должен находиться в вашей правой руке. - Вставьте кончик зеркала в отверстие наружного канала. Сделай это под прямым обзором (т.е. не глядя в прицел).
- Осторожно возьмитесь левой рукой за верхнюю часть левого уха, потяните вверх и
назад.Это выпрямляет канал, облегчая прохождение
объем.
Отоскопическое обследование
- Посмотрите в смотровое окно любым глазом. Медленно
продвиньте прицел, немного направившись к носу пациента, но без
любой угол вверх или вниз.
 Двигайтесь небольшими шагами. Старайтесь не шевелить прицелом
слишком много, так как внешний канал довольно чувствителен. Я считаю полезным
вытяните мизинец и безымянный пальцы правой руки и положите их на
сторона головы пациента, оказывающая стабилизирующее действие. По мере продвижения,
обратите внимание на внешний вид наружного канала. В обстановке
инфекция, называемая наружным отитом, стенки становятся красными, опухшими и могут
не размещать зеркало.В нормальном состоянии должно быть много
комнаты. Если воск, который выглядит коричневатым, неровным и мягким, затемняет ваш
посмотреть, остановиться и перейти на другую сторону. Не пытайтесь извлечь его, пока / если
вы прошли специальную подготовку в этой области! Есть фармакологические средства
смягчающего воска, который затем можно легко орошать из канала.
Двигайтесь небольшими шагами. Старайтесь не шевелить прицелом
слишком много, так как внешний канал довольно чувствителен. Я считаю полезным
вытяните мизинец и безымянный пальцы правой руки и положите их на
сторона головы пациента, оказывающая стабилизирующее действие. По мере продвижения,
обратите внимание на внешний вид наружного канала. В обстановке
инфекция, называемая наружным отитом, стенки становятся красными, опухшими и могут
не размещать зеркало.В нормальном состоянии должно быть много
комнаты. Если воск, который выглядит коричневатым, неровным и мягким, затемняет ваш
посмотреть, остановиться и перейти на другую сторону. Не пытайтесь извлечь его, пока / если
вы прошли специальную подготовку в этой области! Есть фармакологические средства
смягчающего воска, который затем можно легко орошать из канала.
Наружный отит:
Отеки из-за инфекции на внешнем канал левого уха (рисунок справа) ограничивает пространство вокруг Q-Tip.Картинка слева для сравнения — нормальное ухо.Пройдя несколько сантиметров вперед, вы должны увидеть барабанная перепонка (также известная как барабанная перепонка). Обратите особое внимание на:
- Цвет: В здоровом состоянии имеет сероватый полупрозрачный вид.
- Структуры, стоящие за ним: тягучая, одна из костей
среднее ухо касается барабана.Барабан накрыт этим
кость, которая видна через ее верхнюю половину, наклонена вниз и назад.
 Часть, которая находится ближе всего к верху барабана, называется
боковой отросток и обычно наиболее заметен. Наконечник на
самый нижний аспект — это умбо.
Часть, которая находится ближе всего к верху барабана, называется
боковой отросток и обычно наиболее заметен. Наконечник на
самый нижний аспект — это умбо. - Световой рефлекс: Свет, исходящий из вашего прицела, будет
отражается от поверхности барабана, образуя треугольник, который
виден ниже тягучей.
- При инфекции в среднем ухе (известное
как средний отит, наиболее частый патологический процесс, поражающий эту область),
барабан становится диффузно красным и световой рефлекс теряется. Тягучий
также выглядит менее заметным, и вы можете увидеть линию, вызванную
собирая жидкость за барабаном.
 Это называется выпотом в среднем ухе.
и может вызвать выпирание барабана наружу.
Это называется выпотом в среднем ухе.
и может вызвать выпирание барабана наружу.
- На вашем прицеле есть клапан, который позволяет насадку небольшой сжимаемой лампочки. Поместите лампочку в ладонь который не удерживает прицел. С помощью этого устройства вы можете брызгать маленькими вдыхание воздуха (известное как пневматическая отоскопия) на барабанной перепонке.Нормальная мембрана движется, что может оценить экзаменатор. Вытекание препятствует этому. Попросите опытного экзаменатора продемонстрировать, поскольку это поначалу довольно неудобно и трудно оцените движение.
- Перейдите на другую сторону тела и осмотрите левое ухо.
 Положение руки обратное.
Положение руки обратное.
Выявление кондуктивного и нейросенсорного дефицита: как и в случае с остротой зрения, эти тесты будут только
выполняется, если пациент пожаловался на потерю слуха. Передачу звука можно разбить на
два компонента:
Передачу звука можно разбить на
два компонента:
- Проведение: прохождение звука снаружи на уровень 8-го черепного нерва. Этот включает передачу звука через внешний канал и среднее ухо.
- Сенсорно-невральная: передача звука через 8-й нерв в мозг.
Вебер: возьмитесь за шток камертона 512 Гц и заставьте его вибрировать
ударяя пальцами по руке или «защелкивая» концы между
ваш большой и средний пальцы. Затем поместите шток к задней части пациента.
голова, на воображаемой линии, равноудаленной от обоих ушей. Кости черепа
передаст этот звук на 8-й нерв, который затем следует оценить
в обоих ушах одинаково. Напомните пациенту, что он пытается уловить звук,
не гудение и вибрация от вилки. Если есть токопроводящий
дефицит (например, воск в наружном канале), звук будет лучше слышен в
это ухо. Это потому, что нарушение проводимости предотвратило любые конкурирующие звуки.
от попадания в ухо обычным путем. Вы можете создать переходную проводящую
потеря слуха при попадании пальца в одно ухо.Звук, передаваемый из настройки
тогда вилка будет громче с этой стороны. При постановке нейросенсорной
аномалии (например, акустическая невринома, опухоль, возникающая из 8-го CN),
звук будет лучше всего слышен в нормальном ухе. Если звук лучше слышен в одном
ухо описывается как переходящее в ту сторону. В противном случае тест Вебера
считается средней линией.
Напомните пациенту, что он пытается уловить звук,
не гудение и вибрация от вилки. Если есть токопроводящий
дефицит (например, воск в наружном канале), звук будет лучше слышен в
это ухо. Это потому, что нарушение проводимости предотвратило любые конкурирующие звуки.
от попадания в ухо обычным путем. Вы можете создать переходную проводящую
потеря слуха при попадании пальца в одно ухо.Звук, передаваемый из настройки
тогда вилка будет громче с этой стороны. При постановке нейросенсорной
аномалии (например, акустическая невринома, опухоль, возникающая из 8-го CN),
звук будет лучше всего слышен в нормальном ухе. Если звук лучше слышен в одном
ухо описывается как переходящее в ту сторону. В противном случае тест Вебера
считается средней линией.
Тест Вебера
Ринне: ударьте тем же камертоном и поместите стержень на сосцевидную кость, костный выступ. расположен
сразу за ухом и под ним. Костная проводимость позволит передавать звук и
оценен. Попросите пациента сообщить вам, как только он перестанет слышать звук.потом
поместите зубцы вилки, которая все еще колеблется, рядом с внешним каналом, но не касаясь его.
Они снова должны услышать звук. Это потому, что когда все работает
Обычно звук передается через воздух лучше, чем через кость. Этого не будет
то
случай кондуктивной тугоухости (напр.грамм. жидкость, связанная с инфекцией в
середина
ухо), что приводит к тому, что костная проводимость больше или равна воздушной. Если есть
нейросенсорная
аномалии (например, токсичность, вызванная лекарствами для 8-го CN), воздушная проводимость все еще должна быть
лучше
затем кость, поскольку они оба будут одинаково затронуты дефицитом.
расположен
сразу за ухом и под ним. Костная проводимость позволит передавать звук и
оценен. Попросите пациента сообщить вам, как только он перестанет слышать звук.потом
поместите зубцы вилки, которая все еще колеблется, рядом с внешним каналом, но не касаясь его.
Они снова должны услышать звук. Это потому, что когда все работает
Обычно звук передается через воздух лучше, чем через кость. Этого не будет
то
случай кондуктивной тугоухости (напр.грамм. жидкость, связанная с инфекцией в
середина
ухо), что приводит к тому, что костная проводимость больше или равна воздушной. Если есть
нейросенсорная
аномалии (например, токсичность, вызванная лекарствами для 8-го CN), воздушная проводимость все еще должна быть
лучше
затем кость, поскольку они оба будут одинаково затронуты дефицитом.
Тест Ринне
Нос
При отсутствии симптомов это обследование обычно не проводят.Сначала проверьте, не пациент может эффективно дышать через любую ноздрю. Надавите на одну ноздрю, пока она заблокирован, и пусть они вдохнут. Затем повторите с другой стороны. Воздух должен двигаться одинаково хорошо через каждую ноздрю. Чтобы посмотреть в нос, попросите пациента откинуть голову назад. Отжимание слегка на кончик носа большим пальцем левой руки. Поместите конец speculum (можно использовать тот же, что и при осмотре уха) в ноздри под прямым зрением.Теперь посмотрите в смотровое окно, отметив:
- Цвет слизистой оболочки.
 Он может сильно покраснеть на фоне
инфекционное заболевание.
Он может сильно покраснеть на фоне
инфекционное заболевание. - Наличие выделений, а также их цвет (прозрачные при аллергических реакции; желтоватый при инфекции).
- Средние и нижние носовые раковины, выступающие в виде полок вдоль боковая стенка.Любые полиповидные образования, которые могут быть связаны с аллергией. а обструктивные симптомы?
- Аналогичным образом исследуют другую ноздрю.
- Потеря обоняния (аносмия) — довольно распространенная проблема, которую часто не диагностируют.
У пациентов, которые упоминают об этой проблеме, обоняние можно грубо оценить.
используйте тест на запах спиртовой салфетки следующим образом:
- Попросите пациента закрыть глаза, чтобы у него не было никакого зрения
реплики.
- Закрывайте каждую ноздрю последовательно, убедившись, что они могут перемещать воздух адекватно через оба.
- Закройте одну ноздрю и преподнесите неизвестный предмет с характерным ароматом, просить пациента сообщить вам, когда он сможет обнаружить его запах.
Пациент должен уметь определять запах веществ с характерными ароматами на расстояние 10 см.Обычно используют масло кофе, мяты или грушанки.Использование кофейной гущи для оценки обоняния.
- Попросите пациента закрыть глаза, чтобы у него не было никакого зрения
реплики.
Оценка лобных и верхнечелюстных пазух
Верхнечелюстные и лобные пазухи
Голова и лицо содержат
ряд пазух, открытых полостей, сообщающихся с верхними дыхательными путями. Они
функция согревания и очистки воздуха, прежде чем он попадет в легкие. Они могут
также помогают снизить общий вес черепа. При нормальном здоровье эти пазухи
не могут быть оценены при осмотре и не вызывают никаких симптомов. Воспалительные состояния,
особенно те, которые вызваны аллергией или инфекцией, вызывают симптомы и обнаруживают
что может быть обнаружено при осмотре.Симптомы, связанные с синуситом
включают: заложенность носа, выделения из носа, лицевую боль, лихорадку и боль при
пальпация верхнечелюстных зубов. Лобная и гайморовая пазухи являются
два, которые можно исследовать косвенно. Обследование на синусит должно включать:
следующие:
Они
функция согревания и очистки воздуха, прежде чем он попадет в легкие. Они могут
также помогают снизить общий вес черепа. При нормальном здоровье эти пазухи
не могут быть оценены при осмотре и не вызывают никаких симптомов. Воспалительные состояния,
особенно те, которые вызваны аллергией или инфекцией, вызывают симптомы и обнаруживают
что может быть обнаружено при осмотре.Симптомы, связанные с синуситом
включают: заложенность носа, выделения из носа, лицевую боль, лихорадку и боль при
пальпация верхнечелюстных зубов. Лобная и гайморовая пазухи являются
два, которые можно исследовать косвенно. Обследование на синусит должно включать:
следующие:
- Исследование слизистой оболочки носа на предмет цветных выделений, как описано выше.Это связано с тем, что гайморовые пазухи стекают в нос через
проход, расположенный под средней носовой раковиной.

- Непосредственно пальпируйте и ударьте по коже над лобной и верхней челюстями. пазухи. Боль предполагает наличие основного воспаления.
- Приглушить свет в комнате. Поместите отоскоп с подсветкой прямо на подглазничный
ободок (косточка чуть ниже глаза).Попросите пациента открыть рот и посмотреть
для света, проникающего через слизистую верхней части рта. В обстановке
воспаление, гайморовая пазуха заполняется жидкостью и не позволяет
это просвечивание. Существуют специально разработанные трансиллюминаторы, которые
могут лучше работать для этой задачи, но не всегда доступны.
Трансиллюминация правой гайморовой пазухи
- Используя средство для удаления языка, постучите по зубам, которые сидят на полу
гайморовая пазуха.
 Это может вызвать дискомфорт при воспалении пазухи.
Это может вызвать дискомфорт при воспалении пазухи.
Оро-фаринкс
Экспозиция и хорошее освещение имеют решающее значение. У специалистов по голове и шее есть налобные фонари. которые обеспечивают отличное освещение и позволяют использовать обе руки для исследования полость рта. Однако большинство других врачей используют отоскоп или фонарик. для освещения.Депрессор языка помогает в исследовании. Экзамен должен выполняться в следующем порядке:- Попросите пациента высунуть язык, чтобы можно было осмотреть задний
глотка (т. е. задняя часть глотки). Попросите пациента сказать «А», что
приподнимает мягкое небо, обеспечивая лучший обзор.
 Если вы все еще не можете
чтобы увидеть, поместите лезвие языка � назад на язык и надавите, пока
пациент снова говорит «А», надеясь улучшить ваше мнение. Это вызывает некоторые
людей кляп, особенно когда лезвие надвигается на более проксимальный
аспекты языка. Иногда бывает важно определить,
рвотный рефлекс функциональный (т.е.грамм. после инсульта с нарушением CN 9 или 10;
или определить, может ли пациент с пониженным уровнем сознания
чтобы защитить дыхательные пути от аспирации). Это делается касанием ватной палочки.
против задней части глотки, язычка или языка. Делать не надо
это во время вашего обычного экзамена, так как это может быть довольно вредно!
Если вы все еще не можете
чтобы увидеть, поместите лезвие языка � назад на язык и надавите, пока
пациент снова говорит «А», надеясь улучшить ваше мнение. Это вызывает некоторые
людей кляп, особенно когда лезвие надвигается на более проксимальный
аспекты языка. Иногда бывает важно определить,
рвотный рефлекс функциональный (т.е.грамм. после инсульта с нарушением CN 9 или 10;
или определить, может ли пациент с пониженным уровнем сознания
чтобы защитить дыхательные пути от аспирации). Это делается касанием ватной палочки.
против задней части глотки, язычка или языка. Делать не надо
это во время вашего обычного экзамена, так как это может быть довольно вредно! - Обратите внимание на то, что язычок свисает с неба прямо в
средняя линия.
При «Ах» язычок поднимается вверх. Отклонение в одну сторону может быть вызвано параличом CN 9 (язычок отклоняется от пораженной стороны), опухолью или инфекция.
Дисфункция черепного нерва 9:
Пациент имеет перенес инсульт, в результате чего потеря функции левой CN 9.В результате язычок тянется к нормально функционирующая (т.е. правая) сторона. - Нормальный зев тускло-красного цвета. В обстановке заражения он
может стать довольно красным, часто покрытым желтым или белым экссудатом (например,
со стрептококком. Горло или другие виды фарингита).

- Миндалины находятся в нише, образованной дугами по обе стороны от рта.
Вершины этих дуг расположены латеральнее язычка и на одной линии с ним.
Нормальные миндалины варьируются от едва заметных до довольно заметных. При заражении
они становятся красными, часто покрываются беловато-желтыми выделениями. в
установка перитонзилярного абсцесса, миндалины кажутся асимметричными, а язычок
может отодвигаться от пораженной стороны.Когда это происходит, миндалина может
фактически уменьшают размер ротовой полости, затрудняя дыхание.
Левый перитонзилярный абсцесс.
Отклонение ноты язычок вправо. - Внимательно осмотрите верхнюю и нижнюю линии десен и слизистую оболочку.
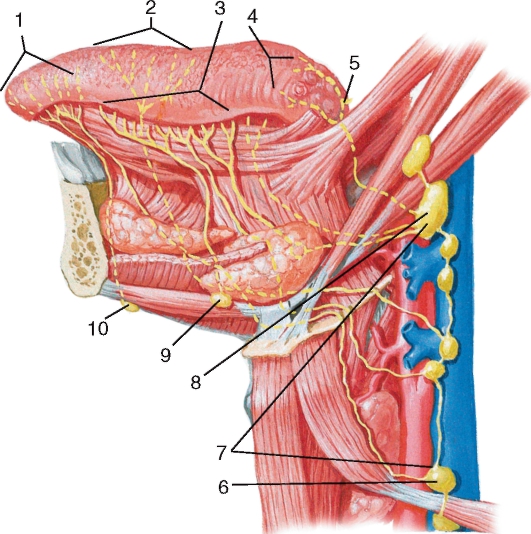 общий, который может казаться довольно сухим, если у пациента обезвоживание.
общий, который может казаться довольно сухим, если у пациента обезвоживание. - Осмотрите зубы, чтобы оценить их состояние в целом.
имеет большое значение, включая:
- Питание (способность есть)
- Внешний вид
- Самоуважение
- Возможность трудоустройства
- Общественное признание
- Системные заболевания (эндокардит и др.)
- Локальные проблемы:
- Глубокое отсутствие доступа к стоматологической помощи привело к тому, что доктора медицинских наук
ответственность за первичные Dx и Rx ряда стоматологических заболеваний.
- Стоматологическая анатомия и экзамен
- 16 верхних зубьев, 16 нижних зубьев
- Осмотреть все зубы и десны руками в перчатках, марлей, языком депрессор и освещение, если ненормально
- Обратите внимание на: Общий вид, отсутствие зубов, сломанные зубы или явные полости; области боли, отека или инфекции
- Если замечены аномальные участки, постарайтесь точно определить зуб / зубы вовлечены, а также степень проблемы.Например, боль произвела постукивание по зубу обычно вызвано корневым абсцессом.
NIH Зуб Сайт
Абсцесс зуба: Абсцесс зуба в области левого моляра.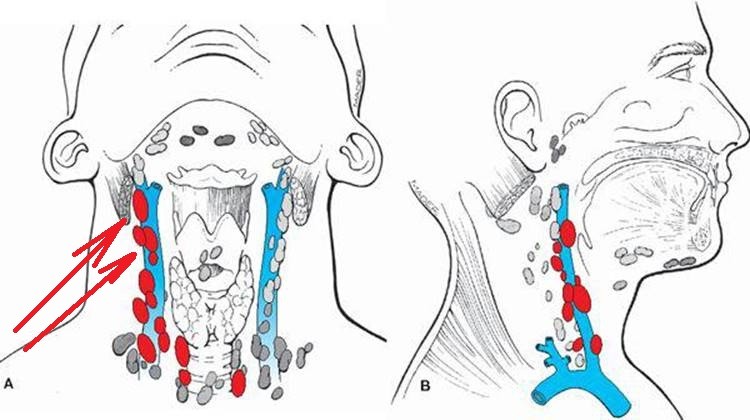 Связанный
Отчетливо видно воспаление левого лица.
Связанный
Отчетливо видно воспаление левого лица. - Попросите пациента высунуть язык за пределы рта, что позволит провести оценку
CN 12. При поражении нервов язык будет отклоняться в сторону
пораженная сторона. Есть ли явные наросты или аномалии? Попросите их перевернуть
язык вверх, чтобы можно было смотреть на изнанку.Если вы видите что-то ненормальное,
захватите язык марлей, чтобы лучше было видно.
Левый CN 12 Дисфункция:
Результат инсульта в L CN 12 Паралич.
Поэтому язык отклоняется влево. - Обратите внимание на любые новообразования на щеках, твердом небе (
рот между зубами), мягкое небо или где-либо еще.
 В частности, пациенты
кто курит или жует табак, подвержен риску плоскоклеточного рака полости рта. Любые районы
которые болезненны или кажутся ненормальными, также следует пальпировать. Надень пару
перчаток, чтобы лучше исследовать эти регионы. На что они похожи? Они
жесткий? В какой степени рост затрагивает более глубокие структуры? Если пациент
чувствует что-то, чего вы не видите, попробуйте заставить кого-то еще удерживать свет
источник, освобождая обе руки для исследования полости рта двумя языками
депрессоры.
В частности, пациенты
кто курит или жует табак, подвержен риску плоскоклеточного рака полости рта. Любые районы
которые болезненны или кажутся ненормальными, также следует пальпировать. Надень пару
перчаток, чтобы лучше исследовать эти регионы. На что они похожи? Они
жесткий? В какой степени рост затрагивает более глубокие структуры? Если пациент
чувствует что-то, чего вы не видите, попробуйте заставить кого-то еще удерживать свет
источник, освобождая обе руки для исследования полости рта двумя языками
депрессоры. - Околоушные железы расположены на обеих щеках. Инфекция вызовет боль
и припухлость в этой области, которую можно подтвердить при пальпации. Воздуховоды
которые дренируют околоушные железы, входят в рот на уровне нижних моляров и
легко видны.
 При заражении вы можете выделять гной из
протоков, осторожно пальпируя железу.
При заражении вы можете выделять гной из
протоков, осторожно пальпируя железу.
Масса правой околоушной железы.
Обратите внимание на увеличение справа по сравнению с левым.Исследование щитовидной железы
Перед пальпацией осмотрите область щитовидной железы. Если железа сильно увеличена, вы можете
на самом деле заметьте, как он выступает под кожей.Чтобы найти щитовидную железу, сначала найдите
щитовидный хрящ (он же Яблоко Адамса), который представляет собой выпуклость по средней линии к вершине
передняя поверхность шеи. Это особенно заметно у худых мужчин, сидит на
кольца трахеи, и лучше всего видно, когда пациент запрокидывает голову назад. Отклонение
в ту или иную сторону обычно ассоциируется с внутригрудной патологией.Например,
воздух, попавший в одну плевральную полость (известную как пневмоторакс), может создавать достаточное давление, чтобы
что он разрушает легкое с этой стороны, вызывая структуры средостения, а также
трахею, чтобы подтолкнуть ее к противоположной груди. Это отклонение может быть видно на
осмотр и может быть усилен, осторожно поместив палец в верхнюю часть щитовидной железы
хрящ и отмечая его положение относительно средней линии.Щитовидная железа лежит
примерно на 2-3 см ниже щитовидного хряща по обе стороны от трахеальных колец,
что может быть или не быть очевидным при визуальном осмотре. Если вы не уверены, дайте пациенту
стакан воды и пусть они проглотят, наблюдая за этим регионом.
Отклонение
в ту или иную сторону обычно ассоциируется с внутригрудной патологией.Например,
воздух, попавший в одну плевральную полость (известную как пневмоторакс), может создавать достаточное давление, чтобы
что он разрушает легкое с этой стороны, вызывая структуры средостения, а также
трахею, чтобы подтолкнуть ее к противоположной груди. Это отклонение может быть видно на
осмотр и может быть усилен, осторожно поместив палец в верхнюю часть щитовидной железы
хрящ и отмечая его положение относительно средней линии.Щитовидная железа лежит
примерно на 2-3 см ниже щитовидного хряща по обе стороны от трахеальных колец,
что может быть или не быть очевидным при визуальном осмотре. Если вы не уверены, дайте пациенту
стакан воды и пусть они проглотят, наблюдая за этим регионом.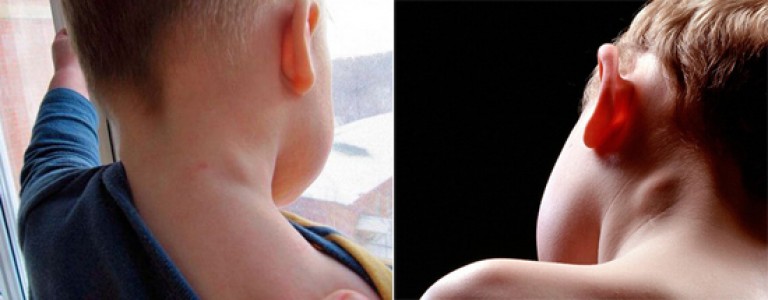 Ткань щитовидной железы вместе с
все соседние структуры будут двигаться вверх и вниз при глотании. Нормальная щитовидная железа
не видно, поэтому не стоит выполнять это упражнение на глотание, если вы не видите
что-нибудь на грубой проверке.
Ткань щитовидной железы вместе с
все соседние структуры будут двигаться вверх и вниз при глотании. Нормальная щитовидная железа
не видно, поэтому не стоит выполнять это упражнение на глотание, если вы не видите
что-нибудь на грубой проверке.
Расположение щитовидной железы
Пальпация: щитовидную железу можно исследовать, когда вы стоите впереди или позади нее. пациент.Осмотр сзади пациента описан ниже:
- Встаньте позади пациента и поместите три средних пальца каждой руки.
по средней линии шеи, чуть ниже подбородка.
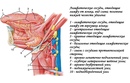 Осторожно проведите их вниз
пока вы не достигнете вершины щитовидного хряща, первой твердой структуры
с которым вы вступаете в контакт. Слегка надавливайте, иначе это может
быть неудобным.Убедитесь, что вы рассказываете своим пациентам, что делаете
чтобы они знали, что вы не пытаетесь их задушить! На хряще есть небольшая выемка
в верхней части и составляет примерно 1,5-2 см в длину. Как вы на самом деле не можете
увидеть область, которую вы изучаете, может быть полезно потренироваться впереди
зеркала. Вы также можете попытаться определить и почувствовать структуры из
спереди, глядя на рассматриваемую область перед выполнением экзамена с
позади.
Осторожно проведите их вниз
пока вы не достигнете вершины щитовидного хряща, первой твердой структуры
с которым вы вступаете в контакт. Слегка надавливайте, иначе это может
быть неудобным.Убедитесь, что вы рассказываете своим пациентам, что делаете
чтобы они знали, что вы не пытаетесь их задушить! На хряще есть небольшая выемка
в верхней части и составляет примерно 1,5-2 см в длину. Как вы на самом деле не можете
увидеть область, которую вы изучаете, может быть полезно потренироваться впереди
зеркала. Вы также можете попытаться определить и почувствовать структуры из
спереди, глядя на рассматриваемую область перед выполнением экзамена с
позади. - Пройдите пальцами по щитовидному хрящу, пока не дойдете до
горизонтальная бороздка, отделяющая его от перстневидного хряща (первая
трахеальное кольцо).
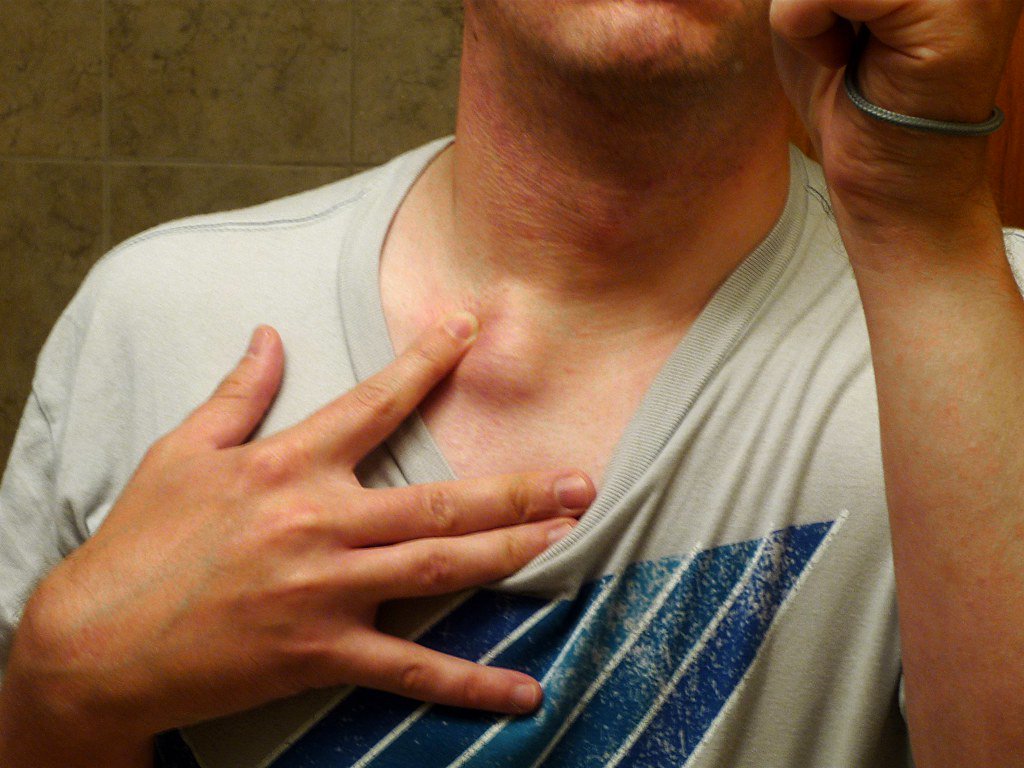 Вы должны почувствовать небольшое углубление (едва заметное
принимает кончик вашего пальца) между этими двумя структурами, прямо в
средняя линия. Это перстневидно-тироидная мембрана, место возникновения трахеи.
доступ в случае обструкции верхних дыхательных путей.
Вы должны почувствовать небольшое углубление (едва заметное
принимает кончик вашего пальца) между этими двумя структурами, прямо в
средняя линия. Это перстневидно-тироидная мембрана, место возникновения трахеи.
доступ в случае обструкции верхних дыхательных путей. - Продолжайте идти вниз, пока не дойдете до следующего четко очерченного кольца трахеи.
Теперь проведите тремя пальцами обеих рук по обе стороны от колец. В
щитовидная железа простирается от этой точки вниз примерно на 2-3 см вдоль
каждая сторона. Две основные доли соединены небольшим перешейком, доходящим до
через среднюю линию и почти никогда не прощупывается.Примените очень легкое давление, когда
вы пальпируете, так как нормальная ткань щитовидной железы не очень заметна и легко
сжимаемый.
 Если вы не уверены или желаете подтверждения, попросите пациента выпить
вода при пальпации. Железа должна скользить под вашими пальцами, пока она
движется вверх вместе с хрящевыми кольцами. Требуется очень мягкий, опытный
прикоснуться, чтобы на самом деле почувствовать эту структуру, поэтому не огорчайтесь, если
вы не можете ничего идентифицировать.
Если вы не уверены или желаете подтверждения, попросите пациента выпить
вода при пальпации. Железа должна скользить под вашими пальцами, пока она
движется вверх вместе с хрящевыми кольцами. Требуется очень мягкий, опытный
прикоснуться, чтобы на самом деле почувствовать эту структуру, поэтому не огорчайтесь, если
вы не можете ничего идентифицировать.Обследование щитовидной железы
- Обратите внимание на несколько моментов, когда вы пытаетесь определить щитовидную железу: Если увеличена
(и это субъективное ощущение, которое у вас разовьется после многих экзаменов),
это симметрично так? Односторонний vs.двусторонний? Есть дискретные узелки
в любой доле? Если железа кажется твердой, прикреплена ли она к соседнему
структуры (то есть прикреплены к подлежащей ткани .
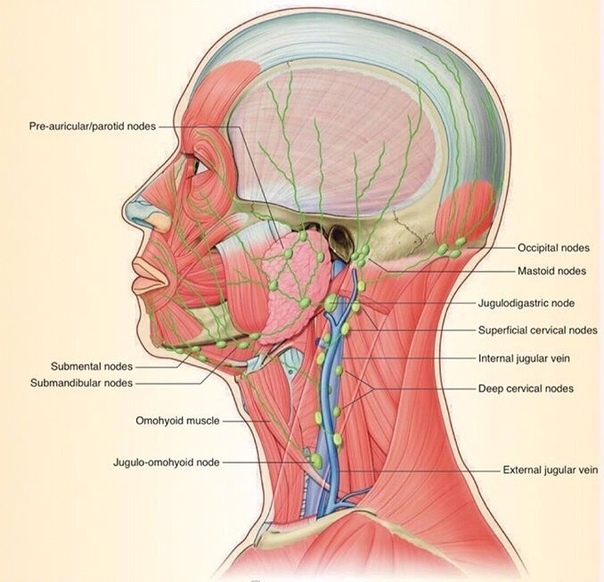 . соответствуют злокачественной опухоли)
или свободно передвигается (т.е. перемещается вверх и вниз при глотании)? Если есть беспокойство
re: злокачественное новообразование, тщательное обследование лимфатических узлов (описанное выше) важно, поскольку
это самый распространенный сайт распространения.
. соответствуют злокачественной опухоли)
или свободно передвигается (т.е. перемещается вверх и вниз при глотании)? Если есть беспокойство
re: злокачественное новообразование, тщательное обследование лимфатических узлов (описанное выше) важно, поскольку
это самый распространенный сайт распространения.
Лимфодренаж головы и шеи
Лимфатическая система предназначена для отвода тканевой жидкости, белков плазмы и других клеточных остатков обратно в кровоток, а также участвует в иммунной защите. Как только этот набор веществ попадает в лимфатические сосуды, он известен как лимфа . Лимфа впоследствии фильтруется лимфатическими узлами и направляется в венозную систему.
В этой статье исследуется анатомия лимфодренажа по всей голове и шее, а также то, насколько это актуально в клинической практике.Мы также рассмотрим кольцо Вальдейера , совокупность лимфатической ткани, окружающей верхнюю глотку.
Лимфатические сосуды
Лимфатические сосуды головы и шеи можно разделить на две большие группы; поверхностные сосуды и глубокие сосуды.
Надводные сосуды
Поверхностные сосуды отводят лимфу от кожи головы, лица и шеи в поверхностное кольцо лимфатических узлов на стыке шеи и головы.
Глубоководные суда
Глубокие лимфатические сосуды головы и шеи возникают из глубоких шейных лимфатических узлов . Они сходятся, образуя левый и правый яремные лимфатические стволы:
- Левый яремный лимфатический ствол — соединяется с грудным протоком у основания шеи. Он попадает в венозную систему через левую подключичную вену.
- Правый яремный лимфатический ствол — образует правый лимфатический проток у основания шеи. Он попадает в венозную систему через правую подключичную вену.
Лимфатические узлы
Лимфатические узлы головы и шеи можно разделить на две группы; поверхностное кольцо лимфатических узлов и вертикальная группа глубоких лимфатических узлов.
Поверхностные лимфатические узлы
Поверхностные лимфатические узлы головы и шеи получают лимфу из кожи головы, лица и шеи. Они расположены в форме кольца ; простирается от нижней части подбородка до задней части головы. В конечном итоге они попадают в глубокие лимфатические узлы.
- Затылочный: Обычно имеется от 1 до 3 затылочных лимфатических узлов. Они располагаются в задней части головы у боковой границы трапециевидной мышцы и собирают лимфу из затылочной области волосистой части головы.
- Сосцевидный отросток: Обычно имеется 2 сосцевидных лимфатических узла, которые также называются постаурикулярными лимфатическими узлами. Они расположены кзади от уха и лежат на стыке грудино-ключично-сосцевидной мышцы с сосцевидным отростком. Они собирают лимфу из задней части шеи, верхнего уха и задней части наружного слухового прохода (слухового прохода).
- Преурикулярные: Обычно имеется от 1 до 3 преурикулярных лимфатических узлов.
 Они расположены кпереди от ушной раковины и собирают лимфу с поверхностных участков лица и височной области.
Они расположены кпереди от ушной раковины и собирают лимфу с поверхностных участков лица и височной области.
- Околоушная железа: Околоушные лимфатические узлы представляют собой небольшую группу узлов, расположенных поверхностно околоушной железы. Они собирают лимфу из носа, полости носа, наружного слухового прохода, барабанной полости и боковых границ орбиты. Глубоко от околоушной железы находятся околоушные лимфатические узлы, которые дренируют носовые полости и носоглотку.
- Подментальная: Эти лимфатические узлы расположены поверхностно по отношению к миелоидной мышце.Они собирают лимфу из центральной нижней губы, дна рта и кончика языка.
- Поднижнечелюстной: Обычно имеется от 3 до 6 поднижнечелюстных узлов. Они расположены под нижней челюстью в поднижнечелюстном треугольнике и собирают лимфу со щек, боковых сторон носа, верхней губы, боковых частей нижней губы, десен и переднего языка. Они также получают лимфу из лимфатических узлов подбородка и лица.

- Лицевые: В эту группу входят верхнечелюстные / подглазничные, букцинаторные и наднижнечелюстные лимфатические узлы.Они собирают лимфу со слизистых оболочек носа и щек, век и конъюнктивы.
- Поверхностные шейные: Поверхностные шейные лимфатические узлы можно разделить на поверхностные передние шейные лимфатические узлы и задние боковые поверхностные шейные лимфатические узлы. Передние узлы лежат близко к передней яремной вене и собирают лимфу с поверхностных поверхностей передней части шеи. Задние боковые узлы лежат близко к внешней яремной вене и собирают лимфу с поверхностных поверхностей шеи.
Глубокие лимфатические узлы
Глубокие (шейные) лимфатические узлы получают всю лимфу из головы и шеи — прямо или косвенно через поверхностные лимфатические узлы. Они организованы в вертикальную цепочку, расположенную в непосредственной близости от внутренней яремной вены внутри каротидного влагалища.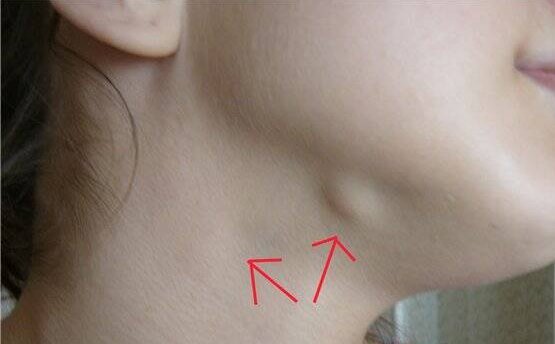 Эфферентные сосуды от глубоких шейных лимфатических узлов сходятся, образуя яремные лимфатические стволы .
Эфферентные сосуды от глубоких шейных лимфатических узлов сходятся, образуя яремные лимфатические стволы .
Узлы можно разделить на верхних, и нижних, глубоких шейных лимфатических узлов. Они многочисленны, но включают прото-глоточные, претрахеальные, паратрахеальные, заглоточные, подъязычные, ягулодигастральные (миндалины), югуло-подъязычные и надключичные узлы.
[старт-клиника]
Клиническая значимость: узел Вирхова
УзелВирхова — это надключичный узел , расположенный в левой надключичной ямке (расположен непосредственно выше ключицы).Он получает отток лимфы из брюшной полости.
Обнаружение увеличенного узла Вирхова обозначается как признак Труазье — и указывает на наличие рака в брюшной полости, в частности рака желудка, который распространился по лимфатическим сосудам.
[окончание клинической]
Кольцо Вальдейера
Миндалины Вальдейера обозначают скопление лимфатической ткани, окружающей верхнюю глотку. Эта лимфатическая ткань реагирует на болезнетворные микроорганизмы, которые могут попадать внутрь или вдыхать.Миндалины, составляющие кольцо, следующие:
Эта лимфатическая ткань реагирует на болезнетворные микроорганизмы, которые могут попадать внутрь или вдыхать.Миндалины, составляющие кольцо, следующие:
- Лингвальная миндалина — расположена на заднем основании языка и образует передне-нижнюю часть кольца.
- Небные миндалины — расположены с каждой стороны между небно-язычной и небно-глоточной дугами. Это обычные «миндалины», которые можно увидеть в полости рта. Они образуют боковую часть кольца.
- Трубные миндалины — они расположены там, где каждая евстахиева труба выходит в носоглотку и образует боковую часть кольца.
- Глоточная миндалина — также называемая назофарингеальной / аденоидной миндалиной, расположена в верхней части носоглотки за язычком и образует задне-верхнюю часть кольца.
[старт-клиника]
Клиническая значимость: воспаление небных миндалин (тонзиллит)
Небные миндалины могут воспаляться из-за вирусной или бактериальной инфекции.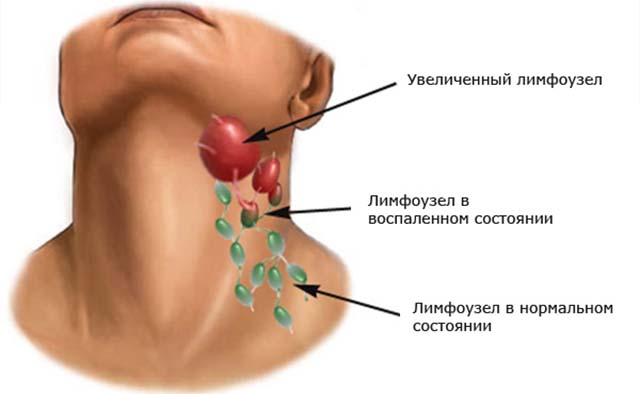 В таком случае они кажутся красными и увеличенными и сопровождаются увеличенными югуло-дигастральными лимфатическими узлами.
В таком случае они кажутся красными и увеличенными и сопровождаются увеличенными югуло-дигастральными лимфатическими узлами.
Хроническая инфекция небных миндалин лечится путем их удаления, тонзиллэктомия . При тонзиллэктомии кровотечение может происходить в первую очередь из наружной небной вены и во вторую очередь из тонзиллярной ветви лицевой артерии.
Если инфекция распространяется на перитонзиллярную ткань , она может вызвать образование абсцесса. Это может вызвать отклонение язычка, известное как ангина . Ангина — это неотложная медицинская помощь, поскольку она потенциально может вызвать непроходимость глотки.Лечится дренированием абсцесса и антибиотиками.
Рис. 2 — Ангина — воспаление перитонзиллярной ткани. Обратите внимание также, как язычок отклонился вправо в результате воспаления. [/ Caption][окончание клинической]
Лимфатические сосуды головного мозга
Считалось, что лимфатические сосуды отсутствуют в мозге, пока в 2015 году ученые не обнаружили лимфатические сосуды в мозге мышей, а затем и человека. Ведется работа по определению и описанию вовлеченных лимфатических сосудов.
Ведется работа по определению и описанию вовлеченных лимфатических сосудов.
слюнных желез — Солт-Лейк-Сити, Юта и Мюррей, Юта: ЛОР-специалисты
Где ваши слюнные железы?
Железы находятся во рту и горле и вокруг них. Мы называем главными слюнными железами околоушные, подчелюстные и подъязычные железы.
Все они выделяют слюну в ваш рот, в околоушную слюну через трубки, отводящие слюну, называемые слюнными протоками, около ваших верхних зубов, подчелюстные под языком и подъязычные через множество протоков в дне вашего рта.
Помимо этих желез, есть много крошечных желез, называемых малыми слюнными железами, которые расположены в ваших губах, внутренней области щек (слизистой оболочке щеки) и в других областях слизистой оболочки рта и горла. Слюнные железы производят слюну, используемую для увлажнения рта, запуска пищеварения и защиты зубов от кариеса.
В качестве меры по поддержанию здоровья важно ежедневно пить много жидкости.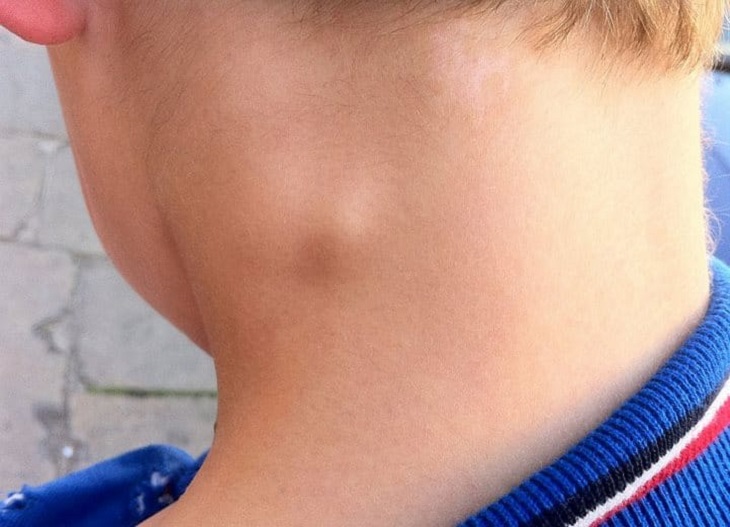 Обезвоживание — фактор риска заболевания слюнных желез.
Обезвоживание — фактор риска заболевания слюнных желез.
Что вызывает проблемы с железами?
Проблемы с слюнными железами, которые вызывают клинические симптомы, включают:
Непроходимость
Нарушение оттока слюны чаще всего возникает в околоушных и поднижнечелюстных железах, обычно из-за образования камней.Симптомы обычно возникают во время еды. Слюна начинает выделяться, но не может выйти из протоковой системы, что приводит к отеку пораженной железы и сильной боли, иногда при инфекции. Если камни полностью не препятствуют оттоку слюны, основные железы будут набухать во время еды, а затем постепенно уменьшаться после еды, а затем снова увеличиваться в размерах при следующем приеме пищи. Инфекция может развиться в бассейне заблокированной слюны, что приведет к более сильной боли и отеку желез. Если долго не лечить, железы могут стать абсцессом.
Система протоков основных слюнных желез, соединяющих железы со ртом, может быть ненормальной. В этих протоках могут образоваться небольшие сужения, которые уменьшают отток слюны, что приводит к инфекции и обструктивным симптомам.
В этих протоках могут образоваться небольшие сужения, которые уменьшают отток слюны, что приводит к инфекции и обструктивным симптомам.
Инфекция
Самая распространенная инфекция слюнных желез у детей — эпидемический паротит, поражающий околоушные железы. Хотя это чаще всего встречается у детей, которые не были вакцинированы, это может произойти и у взрослых. Однако, если у взрослого наблюдается опухоль в области околоушной железы только с одной стороны, это более вероятно из-за непроходимости или опухоли.
Инфекции также возникают из-за непроходимости протоков или медленного оттока слюны из-за обилия бактерий во рту.
У вас может быть вторичная инфекция слюнных желез из близлежащих лимфатических узлов. Эти лимфатические узлы представляют собой структуры в верхней части шеи, которые часто становятся болезненными при обычной боли в горле. Фактически, многие из этих лимфатических узлов фактически расположены внутри и глубоко в субстанции околоушной железы или рядом с подчелюстными железами. Когда эти лимфатические узлы увеличиваются из-за инфекции, у вас может появиться красная болезненная опухоль в области околоушных или поднижнечелюстных желез.Лимфатические узлы также увеличиваются из-за опухолей и воспалений.
Когда эти лимфатические узлы увеличиваются из-за инфекции, у вас может появиться красная болезненная опухоль в области околоушных или поднижнечелюстных желез.Лимфатические узлы также увеличиваются из-за опухолей и воспалений.
Опухоли
Первичные доброкачественные и злокачественные опухоли слюнных желез обычно проявляются в виде безболезненных увеличений этих желез. Опухоли редко поражают более одной железы и обнаруживаются как разрастание околоушной, подчелюстной области, неба, дна рта, щек или губ. Эти увеличения должен проверить отоларинголог-хирург головы и шеи.
Злокачественные опухоли основных слюнных желез могут быстро расти, быть болезненными и вызывать потерю подвижности части или всей пораженной стороны лица.Эти симптомы следует немедленно исследовать.
Другие заболевания
Увеличение слюнных желез также происходит при аутоиммунных заболеваниях, таких как ВИЧ и синдром Шегрена, когда иммунная система организма атакует слюнные железы, вызывая сильное воспаление.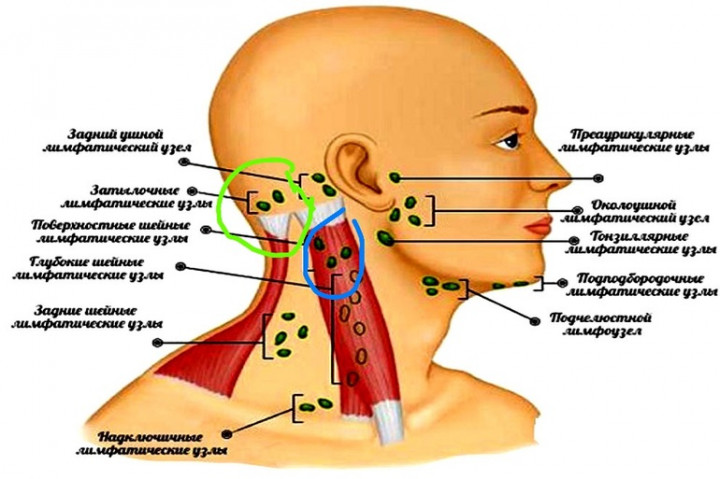 Часто бывает сухость во рту или сухость глаз. Это может произойти при других системных заболеваниях, таких как ревматоидный артрит. Диабет может вызвать увеличение слюнных желез, особенно околоушных желез. У алкоголиков может наблюдаться отек слюнных желез, обычно с обеих сторон.
Часто бывает сухость во рту или сухость глаз. Это может произойти при других системных заболеваниях, таких как ревматоидный артрит. Диабет может вызвать увеличение слюнных желез, особенно околоушных желез. У алкоголиков может наблюдаться отек слюнных желез, обычно с обеих сторон.
Как ваш врач ставит диагноз?
Нарушение оттока слюны чаще всего возникает в околоушных и подчелюстных железах, обычно из-за образования камней. Симптомы обычно возникают во время еды. Слюна начинает выделяться, но не может выйти из протоковой системы, что приводит к отеку пораженной железы и сильной боли, иногда при инфекции. Если камни полностью не препятствуют оттоку слюны, основные железы будут набухать во время еды, а затем постепенно уменьшаться после еды, а затем снова увеличиваться в размерах при следующем приеме пищи.Инфекция может развиться в бассейне заблокированной слюны, что приведет к более сильной боли и отеку желез. Если долго не лечить, железы могут стать абсцессом.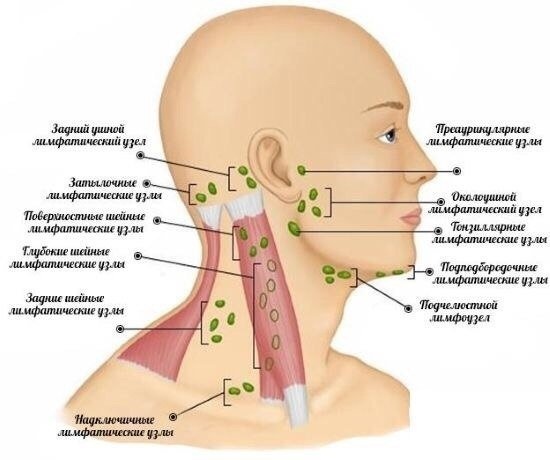
Система протоков основных слюнных желез, соединяющих железы со ртом, может быть ненормальной. В этих протоках могут образоваться небольшие сужения, которые уменьшают отток слюны, что приводит к инфекции и обструктивным симптомам.
Наиболее частая инфекция слюнных желез у детей — эпидемический паротит, поражающий околоушные железы.Хотя это чаще всего встречается у детей, которые не были вакцинированы, это может произойти и у взрослых. Однако, если у взрослого наблюдается опухоль в области околоушной железы только с одной стороны, это более вероятно из-за непроходимости или опухоли.
Инфекции также возникают из-за непроходимости протоков или медленного оттока слюны, потому что во рту много бактерий.
Возможно, у вас вторичная инфекция слюнных желез из соседних лимфатических узлов. Эти лимфатические узлы представляют собой структуры в верхней части шеи, которые часто становятся болезненными при обычной боли в горле.Фактически, многие из этих лимфатических узлов фактически расположены внутри и глубоко в субстанции околоушной железы или рядом с подчелюстными железами. Когда эти лимфатические узлы увеличиваются из-за инфекции, у вас может появиться красная болезненная опухоль в области околоушных или поднижнечелюстных желез. Лимфатические узлы также увеличиваются из-за опухолей и воспалений.
Когда эти лимфатические узлы увеличиваются из-за инфекции, у вас может появиться красная болезненная опухоль в области околоушных или поднижнечелюстных желез. Лимфатические узлы также увеличиваются из-за опухолей и воспалений.
Первичные доброкачественные и злокачественные опухоли слюнных желез обычно проявляются в виде безболезненного увеличения этих желез. Опухоли редко поражают более одной железы и обнаруживаются как разрастание околоушной, подчелюстной области, неба, дна рта, щек или губ.Эти увеличения должен проверить отоларинголог-хирург головы и шеи.
Злокачественные опухоли основных слюнных желез могут быстро расти, быть болезненными и вызывать потерю подвижности части или всей пораженной стороны лица. Эти симптомы следует немедленно исследовать.
Увеличение слюнных желез также происходит при аутоиммунных заболеваниях, таких как ВИЧ и синдром Шегрена, когда иммунная система организма атакует слюнные железы, вызывая сильное воспаление. Часто бывает сухость во рту или сухость глаз. Это может произойти при других системных заболеваниях, таких как ревматоидный артрит. Диабет может вызвать увеличение слюнных желез, особенно околоушных желез. У алкоголиков может наблюдаться отек слюнных желез, обычно с обеих сторон.
Это может произойти при других системных заболеваниях, таких как ревматоидный артрит. Диабет может вызвать увеличение слюнных желез, особенно околоушных желез. У алкоголиков может наблюдаться отек слюнных желез, обычно с обеих сторон.
Диагностика заболевания слюнных желез зависит от тщательного изучения вашего анамнеза, медицинского осмотра и лабораторных тестов.
Если ваш врач подозревает обструкцию основных слюнных желез, может потребоваться обезболивание отверстия слюнных протоков во рту, зондирование и расширение протока, чтобы помочь прохождению обструктивного камня.Перед этими процедурами рентген зубов может показать, где расположены кальцинированные камни.
Если в слюнной железе обнаружено образование, полезно сделать компьютерную томографию или МРТ (магнитно-резонансную томографию). Иногда может помочь тонкоигольная аспирационная биопсия в кабинете врача. В редких случаях краситель вводят через околоушный проток до того, как будет сделан рентгеновский снимок железы (сиалограмма).
Для выявления некоторых аутоиммунных заболеваний может потребоваться биопсия губы малых слюнных желез.
Как лечится заболевание слюнных желез?
Лечение заболеваний слюнной железы делится на две категории: медикаментозное и хирургическое. Выбор лечения зависит от характера проблемы. Если это связано с системными заболеваниями (заболеваниями, которые затрагивают все тело, а не одну изолированную область), то необходимо лечить основную проблему. Это может потребовать консультации с другими специалистами. Если заболевание связано с обструкцией слюнных желез и последующей инфекцией, ваш врач порекомендует увеличить потребление жидкости и может назначить антибиотики.Иногда для открытия закупоренных каналов используется инструмент.
Если в слюнной железе образовалось образование, может быть рекомендовано его удаление. Большинство образований в области околоушной железы доброкачественные (доброкачественные). Когда необходимо хирургическое вмешательство, следует проявлять большую осторожность, чтобы не повредить лицевой нерв в этой железе, которая двигает мышцы лица, включая рот и глаз. Когда злокачественные образования находятся в околоушной железе, их можно удалить хирургическим путем и сохранить большую часть лицевого нерва.После операции часто рекомендуется лучевая терапия. Обычно это делается через четыре-шесть недель после хирургической процедуры, чтобы обеспечить адекватное заживление до облучения.
Когда злокачественные образования находятся в околоушной железе, их можно удалить хирургическим путем и сохранить большую часть лицевого нерва.После операции часто рекомендуется лучевая терапия. Обычно это делается через четыре-шесть недель после хирургической процедуры, чтобы обеспечить адекватное заживление до облучения.
Те же общие принципы применимы к опухолям в поднижнечелюстной области или малых слюнных железах во рту и верхней части глотки. Доброкачественные заболевания лучше всего лечить консервативными методами или хирургическим путем, тогда как злокачественные заболевания могут потребовать хирургического вмешательства и послеоперационного облучения. Если опухоль вблизи слюнной железы представляет собой лимфатический узел, который увеличился из-за рака из другого участка, то, очевидно, потребуется другой план лечения.Отоларинголог-хирург головы и шеи может эффективно направить лечение.
Удаление слюнной железы не вызывает сухости во рту, называемой ксеростомией. Однако лучевая терапия рта может вызвать неприятные симптомы, связанные с уменьшением слюноотделения. Ваш врач может прописать лекарства или другие консервативные методы лечения, которые могут уменьшить сухость в этих случаях.
Однако лучевая терапия рта может вызвать неприятные симптомы, связанные с уменьшением слюноотделения. Ваш врач может прописать лекарства или другие консервативные методы лечения, которые могут уменьшить сухость в этих случаях.
Заболевания слюнных желез возникают по разным причинам. Эти заболевания лечатся как медикаментозно, так и хирургически.Лечением легко управляет отоларинголог-хирург головы и шеи, имеющий опыт в этой области.
Заболевания слюнных желез | Медицинская школа Макговерна
Слюнные железы находятся во рту, на лице и шее и около них. Обезвоживание является фактором риска некоторых заболеваний слюнных желез. Чтобы поддерживать хорошее здоровье полости рта, важно пить много жидкости каждый день, чтобы способствовать хорошему производству слюны.
К основным слюнным железам относятся околоушные (на щеке и под ухом), подчелюстные (под челюстью) и подъязычные (под языком) железы.Эти железы вырабатывают слюну, которая помогает увлажнять полость рта, инициирует переваривание пищи и помогает защитить зубы от кариеса. Вдоль губ, внутри щек, рта и горла расположено множество крошечных мелких слюнных желез.
Вдоль губ, внутри щек, рта и горла расположено множество крошечных мелких слюнных желез.
Каковы симптомы заболевания слюнных желез?
Проблемы со слюнными железами могут вызывать такие симптомы, как:
- Блокировка слюноотделения
- Затруднение при еде
- Отек железы (ей) щеки и шеи
- Боль в железе (ах)
- Повторные инфекции
- Выросты или уплотнения внутри желез или шеи
Что вызывает заболевания слюнных желез?
Обструкция слюны — Отток слюны может быть заблокирован в околоушных и поднижнечелюстных железах или протоках либо камнями, либо сужением внутри протоков.Закупорка слюнного протока может вызвать боль и отек слюнной железы. Как правило, железы набухают во время еды в течение нескольких минут, а затем постепенно уменьшаются, а затем снова увеличиваются во время следующего приема пищи. Инфекция с сильной болью и отеком может развиться, если железа заблокирована в течение длительного времени без возможности выделения скопившейся слюны.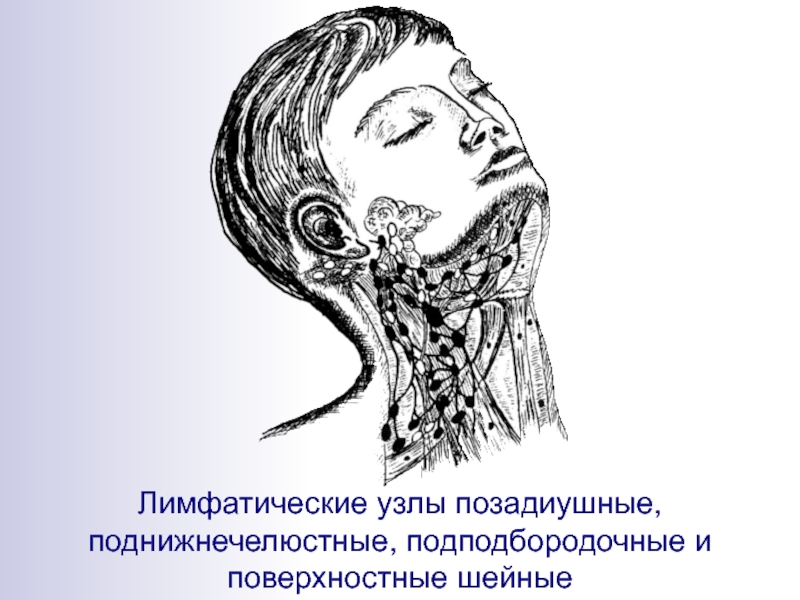 Если не лечить стойкую опухоль железы, в ней может развиться тяжелая инфекция или абсцесс.
Если не лечить стойкую опухоль железы, в ней может развиться тяжелая инфекция или абсцесс.
У вас может наблюдаться отек или увеличение близлежащих лимфатических узлов с закупоркой слюны.Эти лимфатические узлы представляют собой структуры в верхней части шеи, которые часто становятся болезненными при обычной боли в горле. Фактически, некоторые из этих лимфатических узлов расположены на или глубоко внутри околоушной железы или рядом с поднижнечелюстными железами. Когда эти лимфатические узлы увеличиваются в результате инфекции, у вас может появиться красная болезненная опухоль в этой области.
Опухоли — Раковые (злокачественные) или доброкачественные (доброкачественные) опухоли обычно проявляются в виде безболезненных шишек или увеличений. Опухоли редко поражают более одной железы и обнаруживаются как разрастание околоушной, подчелюстной области, неба, дна рта, щек или губ.Эти увеличения должен проверить ЛОР-специалист (уши, нос и горло) или отоларинголог.
Раковые опухоли основных слюнных желез могут быстро расти, быть болезненными и вызывать потерю подвижности частично или полностью пораженной стороны лица. Эти симптомы также следует немедленно проверить у ЛОР-специалиста.
Эти симптомы также следует немедленно проверить у ЛОР-специалиста.
Другие заболевания — Увеличение или воспаление слюнных желез также может быть вызвано аутоиммунными заболеваниями, такими как ВИЧ и синдром Шегрена, когда иммунная система организма атакует слюнные железы.Сухость во рту или сухости глаз — симптомы синдрома Шегрена. Это может произойти при других системных заболеваниях, таких как ревматоидный артрит. Диабет может вызвать безболезненное увеличение слюнных желез, особенно околоушных желез.
Каковы варианты лечения?
Если ваш врач или ЛОР подозревает обструкцию слюнных желез, они могут обезболить отверстие слюнных протоков во рту и расширить проток, чтобы помочь прохождению обструктивного камня. Визуализация с помощью компьютерной томографии или ультразвука также может показать, где расположены кальцинированные камни.
Если в слюнной железе обнаружено образование, полезно сделать компьютерную томографию или МРТ. Иногда тонкоигольная аспирационная биопсия в кабинете врача помогает определить, что происходит. В редких случаях краситель вводят через околоушный проток и делают рентгеновский снимок, называемый сиалограммой. В качестве альтернативы можно использовать небольшие эндоскопы, называемые сиалендоскопами, для исследования слюнных протоков, диагностики и лечения закупорки из-за камней или стеноза.
Иногда тонкоигольная аспирационная биопсия в кабинете врача помогает определить, что происходит. В редких случаях краситель вводят через околоушный проток и делают рентгеновский снимок, называемый сиалограммой. В качестве альтернативы можно использовать небольшие эндоскопы, называемые сиалендоскопами, для исследования слюнных протоков, диагностики и лечения закупорки из-за камней или стеноза.
Биопсия губы малых слюнных желез может потребоваться для выявления некоторых аутоиммунных заболеваний, таких как синдром Шегрена.
Лечение заболеваний слюнной железы делится на две категории — медикаментозное и хирургическое — и зависит от характера проблемы. Если это связано с заболеваниями или нарушениями, которые затрагивают все тело, а не одну изолированную область, тогда необходимо лечить основную проблему. Это может потребовать консультации с другими специалистами. Если заболевание связано с обструкцией слюнных желез и инфекцией, ваш врач или ЛОР-специалист может назначить антибиотики и порекомендовать увеличить количество жидкости.
Если в слюнной железе образовалось образование, может быть рекомендовано его удаление.Большинство новообразований в области околоушной железы доброкачественные. Когда злокачественные образования находятся в околоушной железе, их можно удалить хирургическим путем, сохранив при этом большую часть лицевого нерва в железе, которая двигает мышцы лица, в том числе мышцы рта и глаз. После операции иногда рекомендуется лучевая терапия. Обычно это делается через четыре-шесть недель после хирургической процедуры, чтобы обеспечить адекватное заживление до облучения.
Те же общие принципы применимы к новообразованию в подчелюстной области или малых слюнных железах во рту и верхней части глотки.Доброкачественные образования лучше всего лечить консервативными методами или хирургическим вмешательством. Если опухоль рядом с слюнной железой представляет собой лимфатический узел, который увеличился из-за рака из другого места, ваш ЛОР-специалист порекомендует другой план лечения.
Какие вопросы я должен задать своему врачу?
- В чем причина моей проблемы с слюнной железой?
- Требуется ли мне дальнейшее обследование с помощью визуализации или пункционной биопсии?
- Каковы признаки инфекции слюнных желез? Когда мне нужны антибиотики?
- Что я испытаю, если мне нужно будет удалить слюнную железу?
- Каковы возможные побочные эффекты хирургического вмешательства или лучевой терапии?
- Можете ли вы порекомендовать лекарства или другие консервативные методы лечения?
- Сколько раз вы выполняли такую процедуру?
С разрешения Американской академии отоларингологии — Фонда хирургии головы и шеи,
авторское право © 2019 или по настоящее время.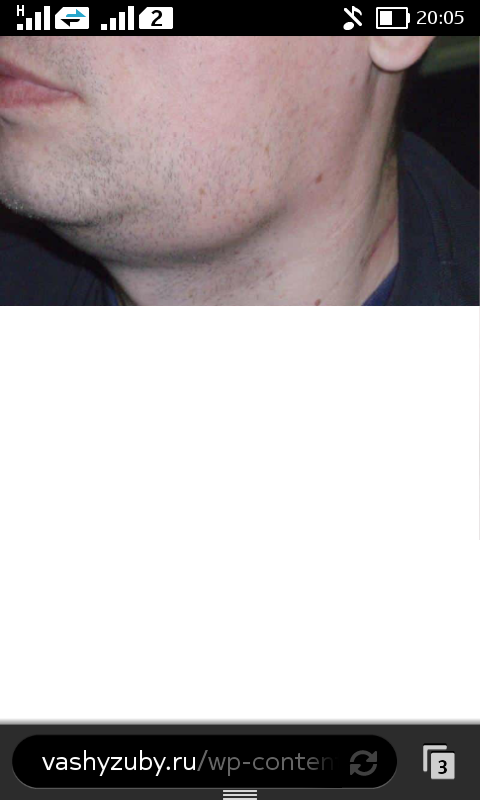 Все права защищены.
Все права защищены.
Иммуносупрессивные свойства подчелюстных лимфатических узлов у пациентов с опухолями головы и шеи: дифференциальное распределение регуляторных Т-клеток | Примечания к исследованиям BMC
Материалы и методы
Образцы пациентов
В это исследование были включены 30 пациентов в возрасте от 36 до 84 лет с опухолями головы и шеи (дополнительный файл 1: таблица S1). Все пациенты были прооперированы в отделении оториноларингологии и хирургии головы и шеи Университетской больницы Чиба.Мы отсортировали рассеченные LN в различные области LN (SMLN и UJLN) сразу после операции. Были собраны репрезентативные ЛУ в диапазоне от 7 до 10 мм в диаметре из областей SMLN и UJLN каждого пациента, и для анализа были использованы разделенные образцы размером приблизительно 5 мм 3 из этих лимфатических узлов. Приблизительно 1 × 10 7 клеток были собраны из сегментов, а другие сегменты были представлены для патологической диагностики.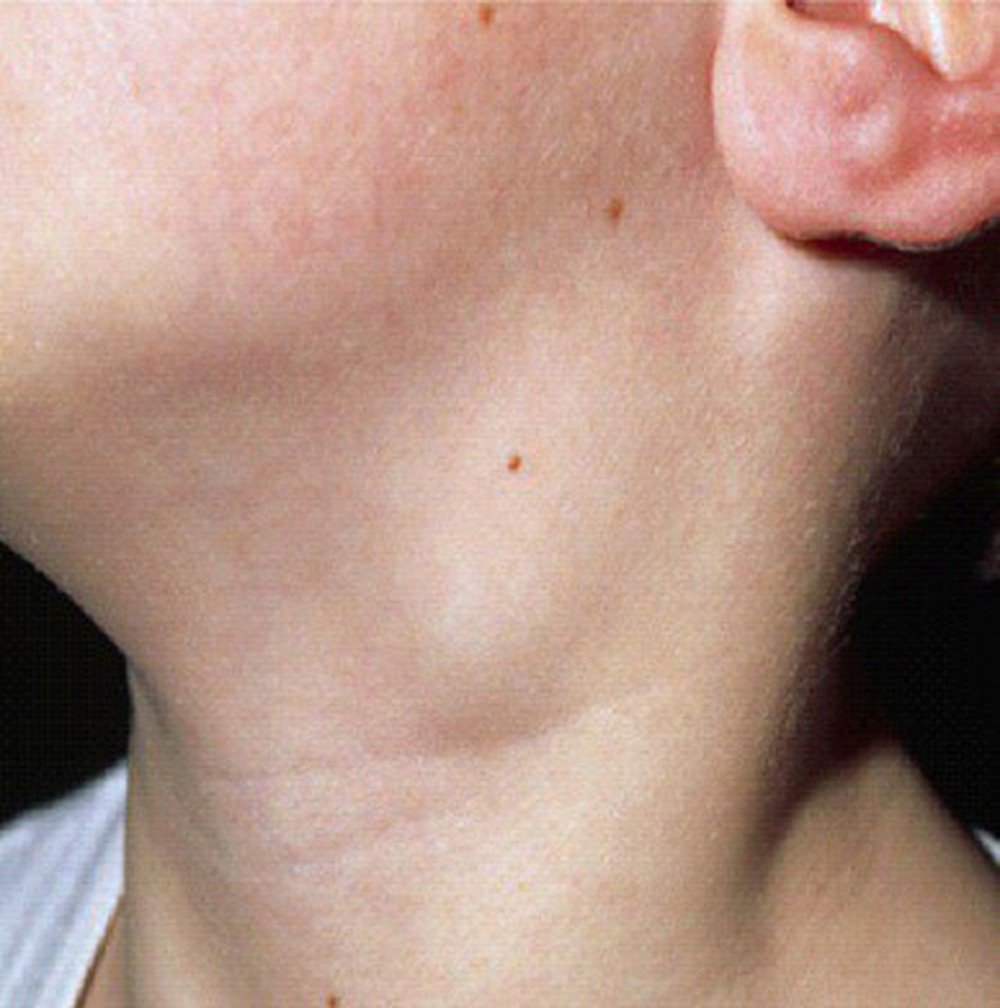 ЛУ без метастазов подтверждены патологическим исследованием.Исследование было одобрено этическим комитетом Университета Чиба. Письменное информированное согласие было получено от каждого пациента до участия в исследовании.
ЛУ без метастазов подтверждены патологическим исследованием.Исследование было одобрено этическим комитетом Университета Чиба. Письменное информированное согласие было получено от каждого пациента до участия в исследовании.
Мононуклеарные клетки лимфатических узлов (LNMC)
Собранные LN помещали в полную среду RPMI1640, а затем гомогенизировали для получения LNMC, которые фильтровали через нейлоновую сетку и дважды промывали полной средой RPMI1640.
Проточная цитометрия
LNMC окрашивали следующими антителами против человека: анти-CD3 APC, анти-CD56 PE-Cy7, анти-CD4 PacificBlue, анти-CD25 PE, анти-CD45RA FITC, анти-CD33 FITC (BD Bioscience, Франклин Лейкс, Нью-Джерси, США), анти-Vα24 FITC, анти-Vβ11 (Бекман Коултер, Бреа, Калифорния, США), анти-CD123 eFluor450, анти-FcεRIα PE (Affymetrix, Санта-Клара, Калифорния, США) и anti-CD303 FITC (Miltenyi Biotec, Bergisch Gladbach, Германия) для окрашивания поверхностей.Anti-Foxp3-eflour660 (eBioscience) использовали для внутриклеточного окрашивания. Разбавитель и концентрат для фиксации / пермеабилизации и буфер для пермеабилизации (все от Affymetrix) использовали для фиксации и повышения проницаемости клеток в соответствии с инструкциями производителя. Клеточные фенотипы оценивали с помощью системы FACSCanto II (BD Biosciences). Данные анализировали с помощью программного обеспечения FlowJo (Tree Star Inc., Ashland, OR, США).
Разбавитель и концентрат для фиксации / пермеабилизации и буфер для пермеабилизации (все от Affymetrix) использовали для фиксации и повышения проницаемости клеток в соответствии с инструкциями производителя. Клеточные фенотипы оценивали с помощью системы FACSCanto II (BD Biosciences). Данные анализировали с помощью программного обеспечения FlowJo (Tree Star Inc., Ashland, OR, США).
Статистический анализ
Статистический анализ проводился с использованием парного и непарного теста t .Статистически значимым считалось значение p <0,05.
Результаты
Дифференциальное распределение CD4
+ CD25 + Foxp3 + регуляторных Т-клеток (Tregs) между SMLN и UJLN Для исследования характеристик LNMC, выделенных из SMLN и UJLN + + +, пропорции Т-клеток, CD3 — CD56 + NK-клеток, CD3 + Vα24 + Vβ11 + NKT-клеток и CD4 + CD25 + Tregs Foxp3 + Tregs в L. Популяции клеток CD3 + , CD3 — клеток CD56 + и CD3 + клеток Vα24 + Vβ11 + в SMLN и UJLN не показали каких-либо значительных различий (рис. 1a – c). Доля клеток CD4 + CD25 + Foxp3 + в SMLN была значительно выше, чем в UJLN (p <0,01; рис. 1d). Подмножества Treg CD4 + Foxp3 + анализировали на основании экспрессии CD45RA и Foxp3. Доля клеток CD45RA — Foxp3 high среди клеток CD4 + Foxp3 + в SMLN была значительно выше, чем в UJLN (p <0.01; Рис. 1д). Напротив, доли клеток CD45RA + Foxp3 low среди клеток CD4 + Foxp3 + в SMLN и UJLN существенно не различались (рис. 1f). Доли CD4 + Т-клеток среди LNMC существенно не различались (рис. 1g).
Популяции клеток CD3 + , CD3 — клеток CD56 + и CD3 + клеток Vα24 + Vβ11 + в SMLN и UJLN не показали каких-либо значительных различий (рис. 1a – c). Доля клеток CD4 + CD25 + Foxp3 + в SMLN была значительно выше, чем в UJLN (p <0,01; рис. 1d). Подмножества Treg CD4 + Foxp3 + анализировали на основании экспрессии CD45RA и Foxp3. Доля клеток CD45RA — Foxp3 high среди клеток CD4 + Foxp3 + в SMLN была значительно выше, чем в UJLN (p <0.01; Рис. 1д). Напротив, доли клеток CD45RA + Foxp3 low среди клеток CD4 + Foxp3 + в SMLN и UJLN существенно не различались (рис. 1f). Доли CD4 + Т-клеток среди LNMC существенно не различались (рис. 1g).
Распределение субпопуляций лимфоцитов в SMLN и UJLN.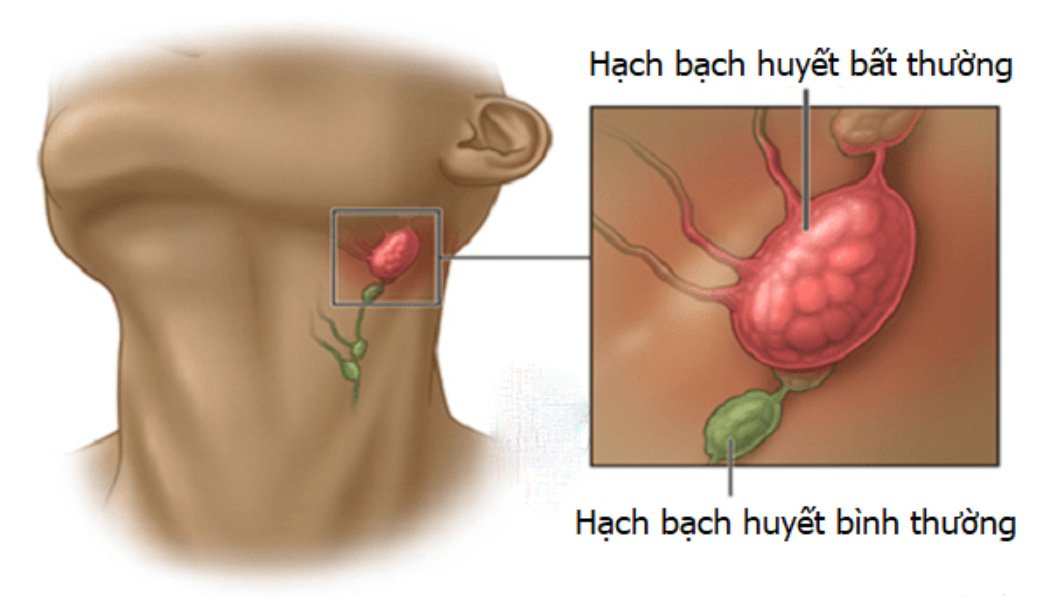 Пропорции CD3 + клеток ( a ), CD3 — CD56 + клеток ( b ), CD3 + Vα24 + Vβ11 + клеток ( c 97), CD4 + CD25 + Foxp3 + клеток ( d ), CD4 + CD45RA — Foxp3 высокий клеток ( e ), CD4 + CD45RA + низкий Foxp3 f ) и клетки CD4 + ( g ) среди LNMC SMLN и UJLN показаны (n = 30).Данные отображаются в виде коробчатых диаграмм. Промежутки центрального прямоугольника указывают от первого квартиля до третьего квартиля. Сегмент внутри прямоугольника показывает медиану, а усы над и под прямоугольником показывают минимальное и максимальное значения соответственно. Значения p были получены с помощью непарного t-критерия. ** p <0,01; н.у. не имеет значения
Пропорции CD3 + клеток ( a ), CD3 — CD56 + клеток ( b ), CD3 + Vα24 + Vβ11 + клеток ( c 97), CD4 + CD25 + Foxp3 + клеток ( d ), CD4 + CD45RA — Foxp3 высокий клеток ( e ), CD4 + CD45RA + низкий Foxp3 f ) и клетки CD4 + ( g ) среди LNMC SMLN и UJLN показаны (n = 30).Данные отображаются в виде коробчатых диаграмм. Промежутки центрального прямоугольника указывают от первого квартиля до третьего квартиля. Сегмент внутри прямоугольника показывает медиану, а усы над и под прямоугольником показывают минимальное и максимальное значения соответственно. Значения p были получены с помощью непарного t-критерия. ** p <0,01; н.у. не имеет значения
Повышение CD4
+ CD25 + Foxp3 + Tregs в SMLN независимо от клинических признаков Доли CD4 + CD25 + Foxp3 + клеток среди LNJLNs из SMLN были значительно крупнее, чем у UMLNs собраны у пациентов с обоими раками полости рта (p <0.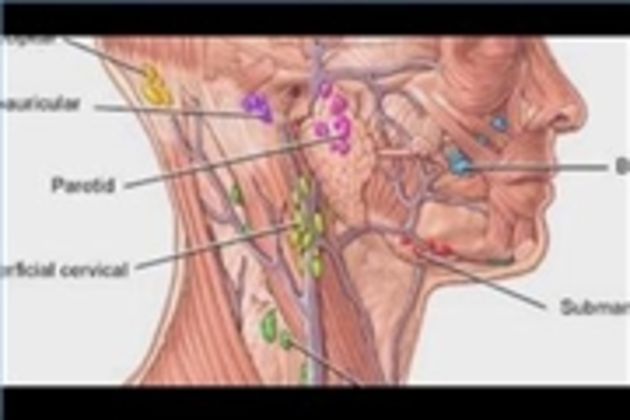 01; Рис. 2a) и рак на других участках (p <0,01; рис. 2b), как в ранней (p <0,05; рис. 2c), так и на поздней стадии (p <0,01; рис. 2d) случаях, а также у пациентов с метастазами в ЛУ или без них (p <0,01 и p <0,01 соответственно; рис. 2д, е).
01; Рис. 2a) и рак на других участках (p <0,01; рис. 2b), как в ранней (p <0,05; рис. 2c), так и на поздней стадии (p <0,01; рис. 2d) случаях, а также у пациентов с метастазами в ЛУ или без них (p <0,01 и p <0,01 соответственно; рис. 2д, е).
Доля CD4 + CD25 + Foxp3 + Treg среди LNMC из SMLN и UJLN на основе клинических особенностей. Показан процент клеток CD4 + CD25 + Foxp3 + среди LNMC из SMLN и UJLN ( a — f ).Пациенты с опухолями языка и полости рта показаны в ( a ) (n = 10), а пациенты с опухолями в других регионах показаны на ( b ) (n = 20). Группа ранней стадии, в которую вошли пациенты с I, II стадией и доброкачественными опухолями (n = 6) ( c ), и группа продвинутой стадии, которая включала III, IV стадии и рецидивирующие опухоли (n = 24) ( д ). Результаты анализа пациентов с метастазами в ЛУ представлены в ( e ) (n = 17), а пациенты без метастазов в LN показаны в ( f ) (n = 13). Значения p были получены с помощью парного t-критерия. * р <0,05; ** p <0,01; н.у. не имеет значения
Значения p были получены с помощью парного t-критерия. * р <0,05; ** p <0,01; н.у. не имеет значения
Повышенная доля FcεRI
+ CD33 + CD11c + клеток в SMLNПропорции как CD123 + CD303 + , так и CD33 + CD11c + клеток в клетках LNC не выявили существенные различия между SMLN и UJLN (рис. 3a, b). Однако доля клеток FcεRIα + CD33 + CD11c + в LNMC была значительно выше в SMLN, чем в UJLN (p <0.05; Рис. 3в).
Рис. 3 Распределение клеток CD123 + , CD303 + и клеток CD11c + CD33 + среди LNMC из SMLN и UJLN. Пропорции CD123 + CD303 + клеток ( a ), CD11c + CD33 + клеток ( b ) и FcεRIα + CD11c + CD33 + 905 клеток ( ) среди LNMC из SMLN и UJLN показаны. Значения p были получены с помощью парного t-критерия.* р <0,05; н.у. не имеет значения
Значения p были получены с помощью парного t-критерия.* р <0,05; н.у. не имеет значения
Обсуждение
В этом исследовании были изучены иммунологические различия LNMC между SMLN и UJLN, и наши данные показали, что SMLN обладают более иммуносупрессивными свойствами, чем UJLN. Сначала мы исследовали соотношение лимфоцитов между SMLN и UJLN, но не было значительных различий в CD3 + Т-лимфоцитах, CD3 — CD56 + NK-клетках или CD3 + Vα24 + Vβ11 + NKT-клетках. наблюдаемый.Однако значительно более высокие доли CD4 + CD25 + Foxp3 + Treg были обнаружены в SMLN, чем в UJLN. Недавно сообщалось, что CD4 + Foxp3 + Tregs были дополнительно подразделены на функционально различные субпопуляции на основе экспрессии CD45RA и Foxp3 [10]. CD45RA — Foxp3 high Tregs экспрессировали больше рецепторов CTLA-4 и IL-2 (CD25) на своей клеточной поверхности и обладали мощной иммуносупрессивной активностью по отношению к T-клеткам, и поэтому были названы эффекторными Treg [11, 12]. В этом исследовании значительно более высокая доля CD4 + CD45RA — Foxp3 high эффекторных Tregs была обнаружена в SMLN по сравнению с UJLN.
В этом исследовании значительно более высокая доля CD4 + CD45RA — Foxp3 high эффекторных Tregs была обнаружена в SMLN по сравнению с UJLN.
LNMC из SMLN и UJLN, использованных в этом исследовании, были собраны из хирургически резецированных образцов от пациентов с опухолями головы и шеи. Сообщается, что частота Treg в периферической крови повышается у пациентов с онкологическими заболеваниями, в том числе с раком головы и шеи [13, 14]. Эти результаты могут отражать увеличение регуляторных Т-клеток в LN с метастазами и первичными опухолями у онкологических пациентов, которые были связаны с клинической стадией и наличием метастазов в лимфатические узлы [13].Поэтому мы исследовали влияние факторов, связанных с опухолью, таких как первичная область опухоли, наличие метастазов в шейные LN и клиническая стадия, на различия в пропорциях Treg между SMLN и UJLN. Однако значимые различия в доле Treg CD4 + CD25 + Foxp3 + между SMLN и UJLN остались, независимо от изученных клинических признаков. Это свидетельствует о том, что повышенные Tregs были характерны для SMLN по сравнению с UJLN.
Это свидетельствует о том, что повышенные Tregs были характерны для SMLN по сравнению с UJLN.
В предыдущем исследовании DC, введенные в слизистую оболочку носа, мигрировали в UJLN, в то время как DC, введенные в слизистую оболочку ротовой полости, мигрировали в SMLN [8, 9]. Кроме того, значительное увеличение количества периферических NKT-клеток наблюдалось после введения DCs в импульсном режиме с лигандом NKT-клеток αGalCer в слизистую оболочку носа. Однако эти активности не были обнаружены после введения ДК в слизистую оболочку ротовой полости [8]. Хотя механизмы остаются неизвестными, было высказано предположение, что активация NKT-клеток с помощью DCs, которые мигрировали из слизистой оболочки полости рта, может быть ингибирована увеличением Tregs в SMLN, которые являются дренирующими LN слизистой оболочки полости рта.
Было показано, что индукция и расширение Treg контролируются DC [15, 16]. Человеческие DC имеют два основных подтипа: обычные DC (cDC) и плазмоцитоидные DC (pDC) [17]. кДК могут стимулировать Т-клетки, вызывая Th2- или Th3-ответы, в зависимости от воспалительной среды [18,19,20]. pDC продуцируют интерферон типа I при наличии инфекции [18], и было высказано предположение, что они индуцируют толерантность Т-клеток [18, 20]. В этом исследовании, хотя мы проанализировали CD123 + CD303 + pDC и CD33 + CD11c + клетки, которые включали популяции cDC, макрофагов и моноцитов, не было обнаружено различий между SMLN и UJLN.
кДК могут стимулировать Т-клетки, вызывая Th2- или Th3-ответы, в зависимости от воспалительной среды [18,19,20]. pDC продуцируют интерферон типа I при наличии инфекции [18], и было высказано предположение, что они индуцируют толерантность Т-клеток [18, 20]. В этом исследовании, хотя мы проанализировали CD123 + CD303 + pDC и CD33 + CD11c + клетки, которые включали популяции cDC, макрофагов и моноцитов, не было обнаружено различий между SMLN и UJLN.
Слизистая оболочка ротовой полости, как известно, содержит множество ДК, экспрессирующих FcεRI [7, 21], и аллергены могут захватываться молекулами IgE, связанными с FcεRI, экспрессируемыми на оральных ДК [22]. В этом исследовании большая доля FcεRI-экспрессирующих клеток CD33 + CD11c + наблюдалась в поднижнечелюстных LNMC по сравнению с верхними яремными LNMC. Эти FcεRI-экспрессирующие кДК могут мигрировать в SMLN со слизистой оболочки полости рта, где они индуцируют Treg и иммунную толерантность к различным часто подвергаемым воздействию антигенам или к аллергенам, вводимым с помощью сублингвальной иммунотерапии [7, 23].