Рак гортаноглотки — симптомы, признаки
Наверняка Вы задаётесь вопросом: что же теперь делать?
Подобный диагноз всегда делит жизнь на «до» и «после». Все эмоциональные ресурсы пациента и его родных брошены на переживания и страх. Но именно в этот момент необходимо изменить вектор «за что» на вектор «что можно сделать».
Очень часто пациенты чувствуют себя безгранично одинокими вначале пути. Но вы должны понимать — вы не одни. Мы поможем вам справиться с болезнью и будем идти с Вами рука об руку через все этапы вашего лечения.
Предлагаем Вашему вниманию краткий, но очень подробный обзор рака гортаноглотки.
Его подготовили высоко квалифицированные специалисты Отдела лучевого и хирургического лечения заболеваний головы и шеи МРНЦ имени А.Ф. Цыба – филиала ФГБУ «НМИЦ радиологии» Минздрава России.
Данная брошюра содержит информацию о диагностике и лечении рака гортаноглотки. Здесь собраны основные методики лечения данного заболевания, в том числе, последние разработки отечественных и зарубежных ученых-онкологов.
Мы поможем Вам победить рак!
ВведениеОсобенности локализации. Анатомия гортаноглотки
Гортаноглотка (нижний отдел глотки) — сложная анатомическая область, играющая важную роль в функции пищеварительной и дыхательной систем. Поэтому рак в гортаноглотке вызывает серьезные затруднения дыхания и глотания. Гортаноглотка – часть глотки от уровня верхнего края подъязычной кости (или дна ямки надгортанника) до нижнего края перстневидного хряща. В ее состав входят грушевидные карманы, боковые и задняя стенки и заперстневиднаяя область.
Статистика. Среди злокачественных опухолей ЛОР-органов рак гортаноглотки занимает второе место после рака гортани, составляя 40-60%. Среди опухолей верхних отделов дыхательных и пищеварительных путей рак гортаноглотки достигает 10-20%
Классификация и стадии рака гортаноглотки
По морфологическому строению более чем в 90% случаев диагностируется плоскоклеточный рак разной степени дифференцировки (ороговевающий, неороговевающий и др)
Кодирование по МКБ 10
C12 Злокачественное новообразование грушевидного синуса
C13.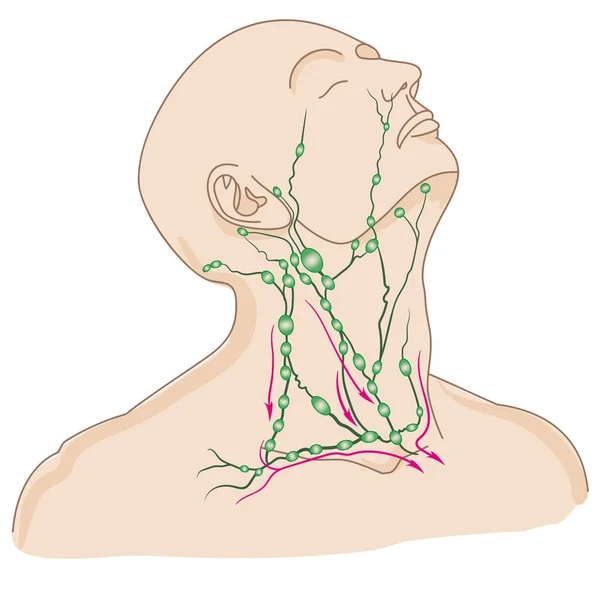 0 Злокачественное новообразование заперстневидной области
0 Злокачественное новообразование заперстневидной области
C13.1 Черпалонадгортанной складки нижней части глотки
C13.2 Задней стенки нижней части глотки
C13.8 Поражение нижней части глотки, выходящее за пределы одной и более вышеуказанных локализаций
C13.9 Нижней части глотки неуточненное.
Классификация
Клиническая классификация
TX Недостаточно данных для оценки первичной опухоли
T0 Первичная опухоль не определяется
Tis Преинвазивная карцинома (Carcinomainsitu)
T1 Опухоль ограничена одной анатомической областью гортаноглотки и не более 2см в наибольшем измерении
T2 Опухоль поражает несколько анатомических частей гортаноглотки или прилежащих структур не боле 4см в наибольшем измерении без фиксации половины гортани
T3 Опухоль более 4см в наибольшем измерении или с фиксацией половины гортани
T4а Опухоль распространяется на любую из следующих структур: щитовидно/перстневидный хрящ подъязычную кость, щитовидную железу и/или пищевод, центральную часть мягких тканей
T4b Опухоль распространяется на предпозвоночную фасцию, оболочку сонных артерий, структуры средостения
Регионарные лимфатические узлы
NX Недостаточно данных для оценки регионарных лимфатических узлов
N0 Нет признаков метастатического поражения регионарных лимфатических узлов
N1 Метастазы в одном лимфатическом узле на стороне поражения до 3 см. в наибольшем измерении
в наибольшем измерении
N2 Метастазы в одном лимфатическом узле на стороне пораже-ния до 6 см. в наибольшем измерении, или метастазы в не- скольких лимфатических узлах на стороне поражения до 6 см в наибольшем измерении, или метастазы в лимфатических узлах шеи с обеих сторон до 6 см в наибольшем измерении
N2а Метастазы в одном лимфатическом узле на стороне поражения до 6 см. в наибольшем измерении
N2b Метастазы в нескольких лимфатических узлах на стороне поражения до 6см в наибольшем измерении
N2c Метастазы в лимфатических узлах с обеих сторон или с противоположной стороны до 6 см. в наибольшем измерении
N3 Метастазы в лимфатических узлах более 6 см. в наибольшем измерении
Отдалённые метастазы
MX Недостаточно данных для определения отдалённых метастазов
М0 Нет признаков отдалённых метастазов
М1 Имеются отдалённые метастазы
Стадии рака гортаноглотки
Стадия0 | Тis | N0 | M0 |
СтадияI | T1 | N0 | M0 |
СтадияII | T2 | N0 | M0 |
СтадияIII | T3 | N0 | M0 |
T1 | N1 | М0 | |
T2 | N1 | М0 | |
T3 | N1 | М0 | |
СтадияIVA | T4a | N0 | М0 |
T4a | N1 | М0 | |
T1 | N2 | М0 | |
T2 | N2 | М0 | |
T3 | N2 | М0 | |
T4a | N2 | М0 | |
СтадияIVB | T4b | любая N | М0 |
любая Т | N3 | М0 | |
СтадияIVC | Любая T | Любая N | М1 |
Симптомы рака гортаноглотки
— ощущения присутствия кома в горле или инородного тела
— неприятные ощущения при глотании
— охриплость и болевые ощущения в горле затруднение дыхания
— нарушение глотания
— снижение массы тела
— увеличение узлов на шее
Причины возникновения и факторы риска рака гортаноглотки
— пол и возраст, преимущественно встречается у мужчин в возрасте 40-60лет.
— хронический фарингит
— инфицирование ВПЧ 16
— длительно существующая папиллома
— лейкоплакия
— дискератозы
— злостные курильщики
— гастроэзофагеальный рефлюкс
— группа лиц работающих в условиях запылённости, повышенной температуры, бензола, нефтепродуктов, сажи, фенольных смол
— злоупотребление алкоголем
Подавляющее число больных раком гортаноглотки являются злостными курильщиками. Риск появления рака гортаноглотки повышается из-за употребления алкогольных напитков, работы в условиях запылённости, повышенной температуры, повышенного содержания в атмосфере табачного дыма, бензола, нефтепродуктов, сажи, фенольных смол.
Когда обратится к врачу
Вышеперечисленные симптомы не являются обязательными признаками рака гортаноглотки они имеют место быть и при воспалительных заболеваниях , но если при лечении воспалительных заболеваний не наступает положительного эффекта в течении 2-3х недель, следует, обратится к ЛОР- онкологу.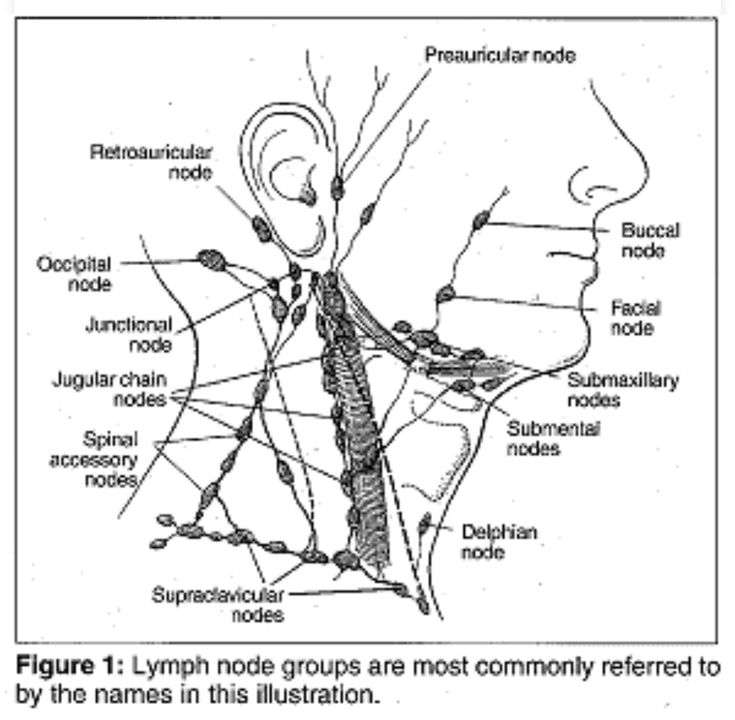
Подготовка к посещению врача
— составьте список симптомов, в том числе тех, которые могут показаться не связанным с причиной, по которой Вы записались на прием.
— запишите ключевую личную информацию.
— составьте список всех лекарственных препаратов или добавок, которые Вы принимаете.
— рассмотрите возможность сопровождения Вас на прием членов семьи или близким другом. Иногда достаточно трудно воспринять всю информацию, полученную в ходе визита.
— запишите все вопросы, которые Вы хотите задать врачу.
— при себе иметь всю медицинскую документацию по поводу заболевания, включая стекло препараты если проводилась биопсия по месту жительства.
Диагностика рака гортаноглотки
При подозрении на новообразование гортаноглотки больной направляется к специалисту по опухолям области головы и шеи. Гортаноглотка расположена глубоко, поэтому диагностика представляет определенные трудности. С помощью специального инструмента, представляющего собой гибкую тонкую трубку с осветителем и вводимого через нос или рот, тщательно исследуются полость носа, гортань и гортаноглотка.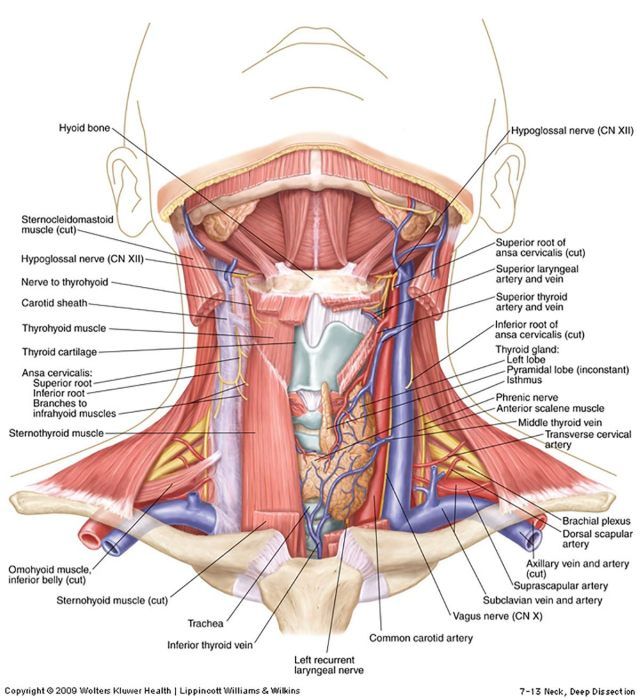 В случае выявления подозрительного очага или опухоли выполняется биопсия (взятие кусочка ткани для исследования).
В случае выявления подозрительного очага или опухоли выполняется биопсия (взятие кусочка ткани для исследования).
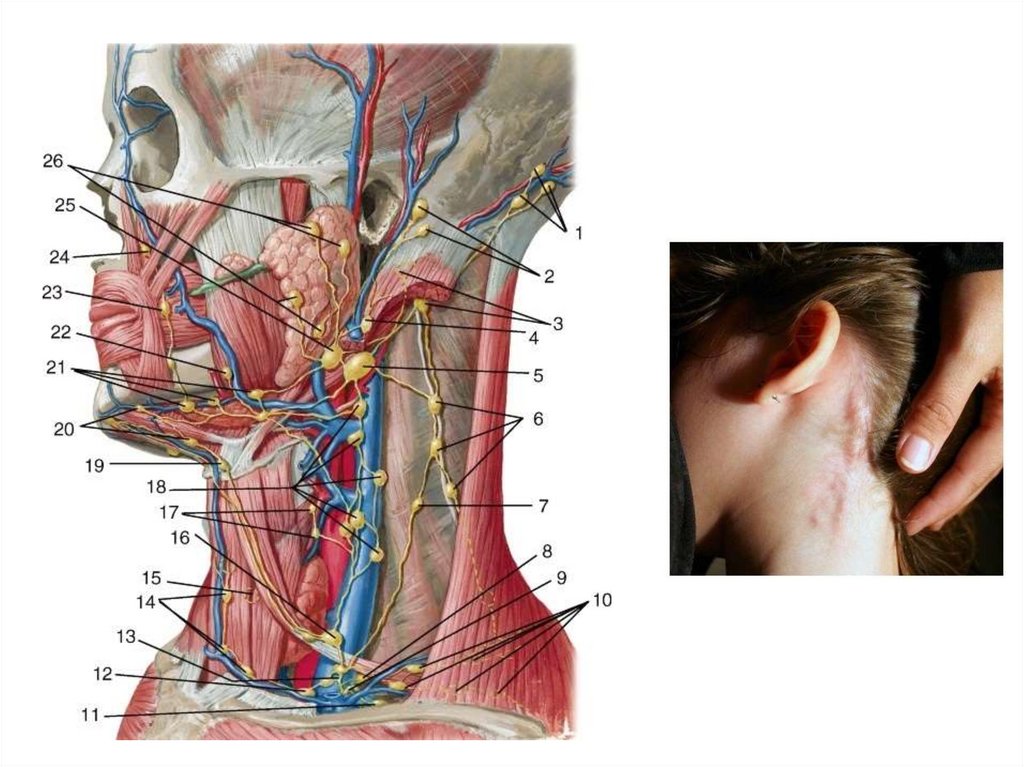
— объективный осмотр, осмотр и пальпация лимфоузлов шеи
— непрямая ларингоскопия
— видеоларингофарингоскопия
— биопсия опухоли, при наличии увеличенных узлов тонкоигольная биопсия под контролем УЗИ
— СКТ шеи, МРТ шеи, ПЭТ по показаниям
Методы лечение рака гортаноглотки. В нашей клинике практикуется комплексный подход, основанный на комбинировании наиболее эффективных методик — лучевая терапия, хирургия, полихимиотерапия
Хирургическое лечение
1. Эндоскопическая резекция гортаноглотки – возможна при раке начальных стадиях рака, без разрезов на коже шеи.
2. Отрытая резекция части гортаноглотки — при II-III стадиях рака гортаноглотки.
3. Открытая резекция гортани и гортаноглотки с одномоментной пластикой органа, при которой возможно сохранение разделительной функции гортани.
4. Ларингофарингоэктомия – полное удаление гортани. Дополняется трахеотомией (введением трубки через вскрытие трахеи) для дыхания; речь в дальнейшем может быть частично восстановлена с помощью специального аппарата, либо после занятий с логопедом, а также трахеопищеводным шунтированием. Также удаляются шейные лимфоузлы, а в некоторых случаях – щитовидная железа. В расширенном вариантерезецируется глотка и шейный отдел пищевода. После резекций глотки и шейного отдела пищевода восстановление питания осуществляется с помощью кожных лоскутов или участка кишечника.
5. Реконструктивные операции – одновременное или отсроченное восстановление всех или части утраченных функций, при наличии деформаций после предыдущих операций. После резекций глотки и шейного отдела пищевода восстановление питания осуществляется с помощью кожных лоскутов или участка кишечника.
Химиотерапия рака гортаноглотки
Используется как в самостоятельном варианте впри опухолях ΙV стадии в качестве паллиативного метода лечения, так и сочетании с послеоперационной лучевой терапией, при неблагоприятных факторах прогноза. Основными препаратами выбора при плоскоклеточном раке гортаноглотки: препараты платины, фторурацил, таксаны. Также в центре проводится суперселективная химиоинфузия и химиоэмболизация опухолевых сосудов.
Основными препаратами выбора при плоскоклеточном раке гортаноглотки: препараты платины, фторурацил, таксаны. Также в центре проводится суперселективная химиоинфузия и химиоэмболизация опухолевых сосудов.
Лучевая терапия рака гортаноглотки
Лучевая терапия назначается с разными целями:
В качестве адьювантного лечения после хирургического вмешательства при неблагоприятных факторах прогноза, либо при 4 стадии заболевания.
Для лечения рецидивного рака гортаноглотки.
В качестве паллиативного лечения при неоперабельных опухолях.
В некоторых случаях как самостоятельное лечение при ранних стадиях заболевания.
Прогноз
Выживаемость больных при раке гортаноглотки зависит от распространенности опухолевого поражения (стадии рака гортани). Так по нашим данным при I-II стадиях заболевания 5 летняя выживаемость составляет 92±4%, при III стадии 80±3.3%, при IV стадии 53±7.4%.
УЗИ лимфоузлов в Нижнем Новгороде, цены на УЗИ лимфатических узлов шеи в медицинском центре «Свет»
Стоимость услуг
Общие ультразвуковые исследования
| Ультразвуковое исследование брюшной полости (желчный пузырь, поджелудочная железа, селезёнка, печень) | 1 300 | |
| Ультразвуковое исследование органов брюшной полости и почек | 1 500 | |
| УЗИ печени и желчного пузыря | 1 000 | |
| УЗИ желчного пузыря | 800 | |
| УЗИ желчного пузыря с определением сократительной функции | 900 | |
| УЗИ печени | ||
| УЗИ селезенки | 700 | |
| Эхокардиография (УЗИ сердца) | 1 500 | |
| УЗДГ сосудов головы и шеи | 2 000 | |
| УЗИ поджелудочной железы | 700 | |
| УЗИ мочевого пузыря | 800 | |
| УЗИ мочевого пузыря с определением объема остаточной мочи | 900 | |
| УЗИ почек и надпочечников | 900 | |
| УЗИ почек и мочевого пузыря |
|
1 200 |
| УЗИ почек и мочевого пузыря с определением объема остаточной мочи | 1 300 | |
| УЗИ мошонки (яички, придатки яичек) | 1 000 | |
| УЗИ предстательной железы | 1 200 | |
| УЗИ кишечника | 900 | |
| УЗИ плевральных полостей | 1 000 |
УЗИ сердца, Дуплексное сканирование
| УЗДГ артерий и вен нижних конечностей | 2 000 | |
| УЗДГ артерий и вен верхних конечностей | 2 100 | |
| УЗДГ артерий нижних/верхних конечностей | 1 200 | |
| УЗДГ вен нижних/верхних конечностей | 1 200 | |
| УЗДГ сосудов головного мозга | 1 200 | |
| УЗДГ сосудов шеи (экстракраниальных сосудов, брахиоцефальных сосудов) | 1 200 | |
| Измерение лодыжечно-плечевого индекса (ЛПИ) | 700 | |
| УЗДГ сосудов печени | 1 100 | |
| УЗДГ сосудов почек | 1 200 | |
| УЗДГ брюшного отдела аорты с висцеральными ветвями | 1 200 | |
| УЗИ брюшного отдела аорты | 900 | |
| УЗДГ нижней полой вены с висцеральными ветвями | 1 700 | |
| УЗДГ нижней полой вены | 900 | |
| Ультразвуковая допплерография аорты и подвздошных артерий | 1 100 | |
| Ультразвуковая допплерография аорты, подвздошных артерий и артерий нижних конечностей | 2 200 | |
| Ультразвуковая допплерография нижней полой вены и подвздошной вены | 1 600 | |
| Ультразвуковая допплерография нижней полой вены, подвздошной вены и вены нижних конечностей | 2 700 | |
| Ультразвуковая допплерография брюшной аорты и почечных артерий | 1 000 |
УЗИ поверхностных структур, Гинекологические УЗИ
| УЗИ щитовидной и паращитовидных желез | 1 200 | |
| УЗИ щитовидной железы |
|
1 100 |
| УЗИ органов малого таза | 1 400 | |
| УЗИ лонного сочленения | 1 000 | |
| Фолликулометрия | 800 | |
| УЗИ молочных желез | 1 400 | |
| УЗИ мягких тканей | 900 | |
| УЗИ лимфоузлов шеи (затылочные, околоушные, подчелюстные, подъязычные, сосцевидные, надключичные, подключичные) | 1 300 | |
| УЗИ лимфатических узлов (1 зона) | 800 | |
| УЗИ слюнных желез | 1 000 | |
| Ультразвуковое исследование коленных суставов (обе ноги) | 1 400 | |
| УЗИ коленного сустава | 800 | |
| УЗИ локтевых суставов (обе руки) | 1 200 | |
| УЗИ локтевого сустава | 700 | |
| УЗИ тазобедренных суставов (обе ноги) | 1 400 | |
| УЗИ тазобедренного сустава | 900 | |
| УЗИ плечевых суставов (обе руки) | 1 500 | |
| УЗИ ахиллова сухожилия | 700 | |
| УЗИ плечевого сустава | 800 | |
| УЗИ лучезапястного сустава | 700 | |
| УЗИ лучезапястных суставов (обе руки) | 1 200 | |
| УЗИ суставов кистей (обе руки) | 1 200 | |
| УЗИ сустава кисти | 700 | |
| УЗИ суставов стоп (обе ноги) | 1 200 | |
| УЗИ суставов стопы | 800 |
УЗИ беременных
| Ультразвуковое исследование беременных (I триместр) | 1 900 | |
| Ультразвуковое исследование беременных (II триместр) | 2 300 | |
| Ультразвуковое исследование беременных (III триместр) | 2 400 | |
| Ультразвуковое исследование беременных (I триместр, многоплодная) | 2 900 | |
| Ультразвуковое исследование беременных (II триместр, многоплодная) | 3 600 | |
| Ультразвуковое исследование беременных (III триместр, многоплодная) | 3 900 | |
| Ультразвуковое исследование плода беременной до 11 недель | 1 400 | |
| Ультразвуковая допплерография маточно-плацентарного кровотока (МПК) | 1 400 | |
| Цервикометрия | 600 |
Язычные лимфатические узлы: анатомия, клинические аспекты и онкологическое значение
1. Ferlay J, Shin HR, Bray F, Forman D, Mathers C, Parkin DM. Оценки мирового бремени рака в 2008 г.: GLOBOCAN 2008. Int J Cancer. 2010;127:2893–2917. [PubMed] [Google Scholar]
Ferlay J, Shin HR, Bray F, Forman D, Mathers C, Parkin DM. Оценки мирового бремени рака в 2008 г.: GLOBOCAN 2008. Int J Cancer. 2010;127:2893–2917. [PubMed] [Google Scholar]
2. Джемал А., Брей Ф., Центр М.М., Ферлей Дж., Уорд Э., Форман Д. Глобальная статистика рака. CA Рак J Clin. 2011;61:69–90. [PubMed] [Google Scholar]
3. Weatherspoon DJ, Chattopadhyay A, Boroumand S, Garcia I. Тенденции и различия в заболеваемости раком полости рта и ротоглотки в США: 2000–2010 гг. Эпидемиол рака. 2015;39: 497–504. [Бесплатная статья PMC] [PubMed] [Google Scholar]
4. Woolgar JA, Triantafyllou A, Lewis JS Jr, Hunt J, Williams MD, Takes RP, Thompson LD, Slootweg PJ, Devaney KO, Ferlito A. Прогностические биологические особенности в образцах рассечения шеи. Eur Arch Оториноларингол. 2013; 270:1581–1592. [PubMed] [Google Scholar]
5. Озеки С., Таширо Х., Окамото М., Мацусима Т. Метастазы в язычный лимфатический узел при карциноме языка. J Maxillofac Surg. 1985; 13: 277–281.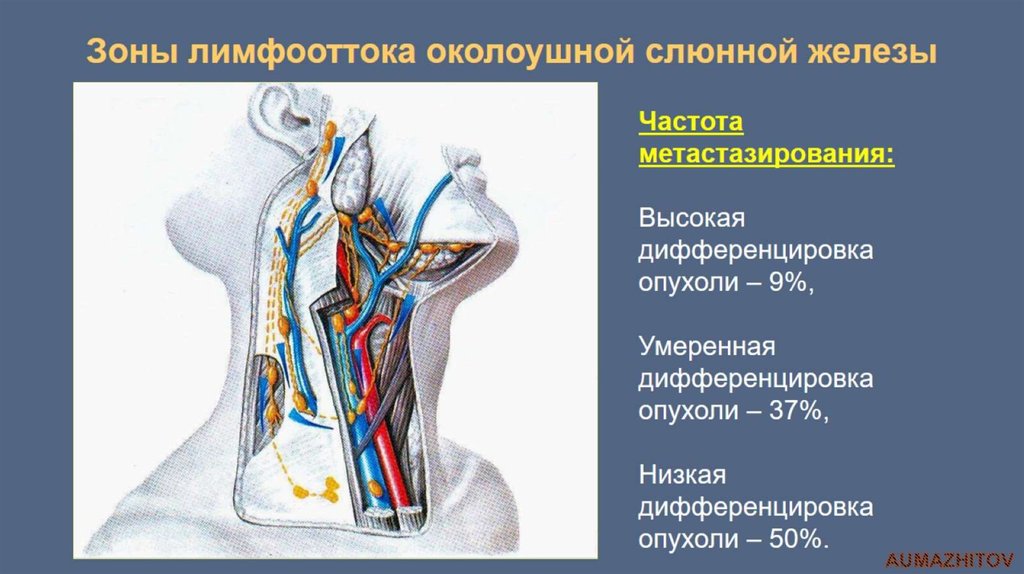 [PubMed] [Академия Google]
[PubMed] [Академия Google]
6. Küttner H. Über die Lymphgefäße und Lymphdrüsen der Zunge mit Beziehung auf die Verbreitung des Zungencarcinoms. Бейтр Клин Чир. 1898;21:732. [Google Scholar]
7. Рувьер Х. Мичиган, Анн-Арбор: Edwards Brother, Inc; 1938. Анатомия лимфатической системы человека. [Google Scholar]
8. Катаяма Т. Анатомическое исследование лимфатической системы рта. J Nippon Dent Assoc. 1943; 30: 647–677. [Google Scholar]
9. Машков О.А. Анатомия и топография лимфатических сосудов и регионарных лимфатических узлов языка взрослого человека. Москва: Первый МГМУ им. И.М.Сеченова, 1968. [Google Scholar]
10. Feind CR, Haagensen CD. Голова и шея. Лимфатические сосуды при раке. Pennsylvania, Philadelphia: Saunders WB, 1972. [Google Scholar]
11. Шеломенцев ЮА, Сушенцов АА. Некоторые принципы профилактики рецидивов после оперативного лечения рака языка // Вестн Хир Им И И Грек. 1975; 114: 71–74. [PubMed] [Google Scholar]
12. Ананян С.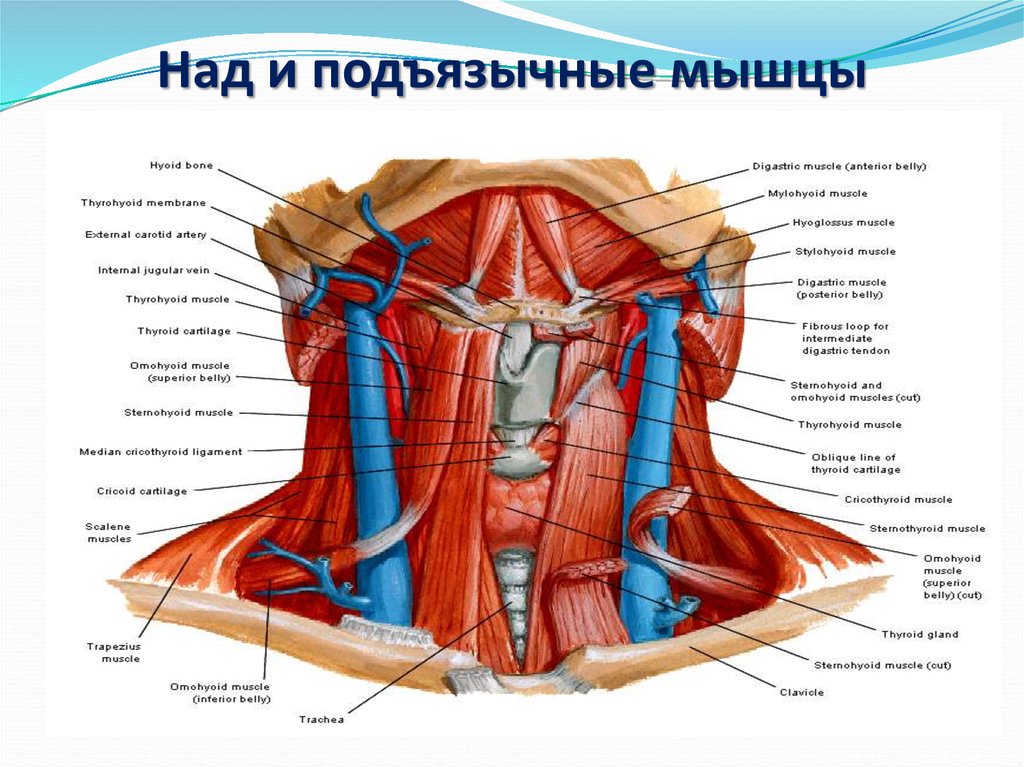 Г., Гветадзе С.Р., Илькаев К.Д., Мочальникова В.В., Зайратянц Г.О., Мхитаров В.А., Ян Х, Чичиашвили А.М. Анатомо-гистологическое исследование дна полости рта: язычные лимфатические узлы. Jpn J Clin Oncol. 2015; 45: 547–554. [PubMed] [Академия Google]
Г., Гветадзе С.Р., Илькаев К.Д., Мочальникова В.В., Зайратянц Г.О., Мхитаров В.А., Ян Х, Чичиашвили А.М. Анатомо-гистологическое исследование дна полости рта: язычные лимфатические узлы. Jpn J Clin Oncol. 2015; 45: 547–554. [PubMed] [Академия Google]
13. Tomblinson CM, Nagel TH, Hu LS, Zarka MA, Hoxworth JM. Срединные язычные лимфатические узлы: распространенность при визуализации и возможные последствия для определения стадии рака полости рта. J Comput Assist Томогр. 2017; 41: 528–534. [PubMed] [Google Scholar]
14. Suzuki M, Eguchi K, Ida S, Okada R, Kawada T, Kudo T. Метастазы в латеральные лингвальные лимфатические узлы при раке языка и клиническая классификация лингвальных лимфатических узлов. J Jpn Soc Head Neck Surg. 2016; 26:71–78. [Google Scholar]
15. DiNardo LJ. Лимфатика подчелюстного пространства: анатомическое, клиническое и патологическое исследование с применением карциномы дна рта. Ларингоскоп. 1998;108:206–214. [PubMed] [Google Scholar]
16. Hoshina Y, Hayashi T, Shingaki S, Saito C. Особенности визуализации метастазов в транзитных лимфатических узлах у пациентов с раком языка. J Jpn Soc Oral Oncol. 2010;22:25–36. [Google Scholar]
Hoshina Y, Hayashi T, Shingaki S, Saito C. Особенности визуализации метастазов в транзитных лимфатических узлах у пациентов с раком языка. J Jpn Soc Oral Oncol. 2010;22:25–36. [Google Scholar]
17. Эгучи К., Муро С., Мива К., Ямагути К., Акита К. Глубокая шейная фасция как анатомический ориентир язычных лимфатических узлов: анатомическое и гистологическое исследование. Гортань Аурис Насус. 2019;S0385-8146:30930–7. [PubMed] [Google Scholar]
18. Эгучи К., Каваи С., Мукаи М., Нагашима Х., Ширакура С., Сугимото Т., Асакаге Т. Метастазы в медиальные язычные лимфатические узлы при карциноме языка. Гортань Аурис Насус. 2020; 47: 158–162. [PubMed] [Академия Google]
19. Гродинский М. Заглоточный и боковой абсцессы глотки: анатомо-клиническое исследование. Энн Сург. 1939; 110: 177–199. [Бесплатная статья PMC] [PubMed] [Google Scholar]
20. Lindner HH. Анатомия фасций лица и шеи с особым вниманием к распространению и лечению внутриротовых инфекций (Людвига), которые прогрессировали в соседние фасциальные пространства.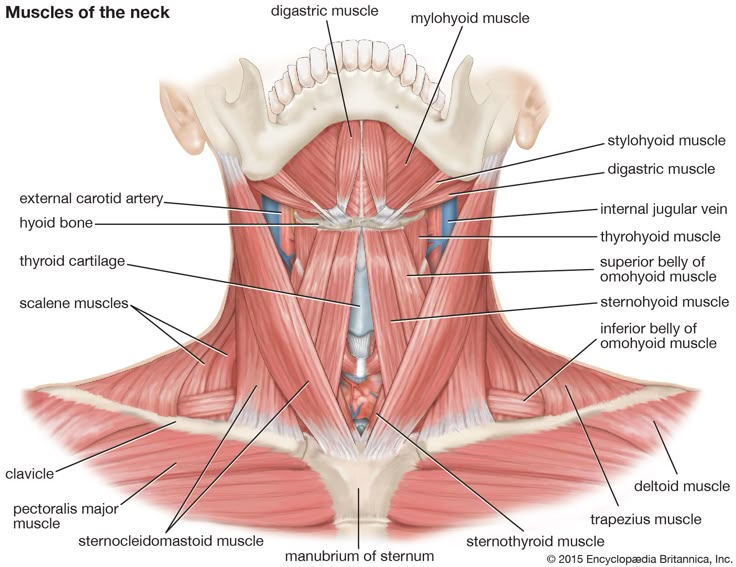 Энн Сург. 1986; 204: 705–714. [Бесплатная статья PMC] [PubMed] [Google Scholar]
Энн Сург. 1986; 204: 705–714. [Бесплатная статья PMC] [PubMed] [Google Scholar]
21. Hollinshead WH. Анатомия для хирургов. Голова и шея. Пенсильвания, Филадельфия: Харпер Роу, 19.82. [Google Scholar]
22. Вернер Дж.А., Дюнне А.А., Майерс Дж.Н. Функциональная анатомия лимфодренажной системы верхних дыхательных путей и ее роль в метастазировании плоскоклеточного рака. Шея головы. 2003; 25: 322–332. [PubMed] [Google Scholar]
23. Абэ М., Мураками Г., Ногучи М., Ядзима Т., Кохама Г.И. Афферентные и эфферентные лимфособирающие сосуды поднижнечелюстных узлов с особым упором на лимфатический путь, проходящий через челюстно-подъязычную мышцу. Шея головы. 2003;25:59–66. [PubMed] [Google Scholar]
24. Pan WR, Suami H, Taylor GI. Лимфодренаж поверхностных тканей головы и шеи: анатомическое исследование и клиническое значение. Plast Reconstr Surg. 2008; 121:1614–24; обсуждение 1625-6. [PubMed] [Google Scholar]
25. Даттон Дж.М., Грэм С.М., Хоффман Х.Т. Метастатический рак дна полости рта: язычные лимфатические узлы. Шея головы. 2002; 24:401–405. [PubMed] [Google Scholar]
Шея головы. 2002; 24:401–405. [PubMed] [Google Scholar]
26. Saida K, Naganawa Y, Umemura M, Oto H, Iwai S, Sakuma H. Случай множественных метастазов рака нижней десны в латеральные лимфатические узлы. Jpn J Oral Maxillofac Surg. 2014;60:257–261. [Академия Google]
27. Kimura Y, Hanazawa T, Okano T. Метастазы в лингвальные лимфатические узлы рака языка и дна полости рта, подозреваемые на основании изображений: клинический анализ и обзор японской литературы. Тукейбу Ган. 2010; 36: 488–497. [Google Scholar]
28. Honma Y, Kinoshita Y, Asano N, Mizutani N, Kakuta T, Hirai E, Shimura K. Метастазы в язычный лимфатический узел при карциноме языка: отчет о случае. Jpn J Oral Maxillofac Surg. 1986; 32: 1522–1524. [Академия Google]
29. Омура К., Такемия С., Шимада Ф., Хаяши Н. Метастазы в лингвальные узлы от рака языка: отчет о случае. Jpn J Oral Maxillofac Surg. 1989; 35: 996–1000. [Google Scholar]
30. Kitada H, Harada S, Ishikawa M, Notani K, Fukuda H, Shindoh M. Случай метастазирования в латеральные язычные лимфатические узлы у пациента с раком языка, обнаруженным до операции. Jpn J Oral Maxillofac Surg. 1999; 45: 620–622. [Google Scholar]
Случай метастазирования в латеральные язычные лимфатические узлы у пациента с раком языка, обнаруженным до операции. Jpn J Oral Maxillofac Surg. 1999; 45: 620–622. [Google Scholar]
31. Ohiro Y, Tei K, Kashiwazaki H, Totsuka Y, Iizuka T, Minowa K. Случай метастазирования в латеральные язычные лимфатические узлы у пациента с дооперационным диагнозом рака языка. Jpn J Oral Maxillofac Surg. 2002;48:359–362. [Google Scholar]
32. Han W, Yang X, Huang X, Hu Q, Wang Z. Метастазы плоскоклеточного рака языка в лингвальные лимфатические узлы. Br J Oral Maxillofac Surg. 2008; 46: 376–378. [PubMed] [Google Scholar]
33. Kawahara K, Kamiya Y, Ozawa N, Yamada T, Watanabe H, Sano D. Случай метастазирования в латеральные язычные лимфатические узлы у пациента с раком языка, подтвержденный пальпация во время операции. J Jpn Soc Oral Oncol. 2008; 20: 131–136. [Академия Google]
34. Zhang T, Ord RA, Wei WI, Zhao J. Метастаз раннего рака языка в подъязычные лимфатические узлы: отчет о двух случаях и обзор литературы. Int J Oral Maxillofac Surg. 2011;40:597–600. [PubMed] [Google Scholar]
Int J Oral Maxillofac Surg. 2011;40:597–600. [PubMed] [Google Scholar]
35. Андо М., Асаи М., Асакаге Т., Ояма В., Сайкава М., Ямазаки М., Миядзаки М., Угумори Т., Дайко Х., Хаяси Р. Метастатическое поражение шеи за пределами шеи диссекция: внимание к «парагиоидной» области при раке языка T1/2. Jpn J Clin Oncol. 2009; 39: 231–236. [PubMed] [Академия Google]
36. Омура К., Такемия С., Симада Ф., Макино С., Катахаши Т., Хонда Т., Хаяши Н., Окамура Х. Метастазы в лингвальные лимфатические узлы рака языка. Jpn J Head Рак шеи. 1994; 20:50–56. [Google Scholar]
37. Umeda M, Minamikawa T, Shigeta T, Oguni A, Kataoka T, Takahashi H, Shibuya Y, Komori T. Метастазы в язычный лимфатический узел у пациентов с плоскоклеточным раком дна полости рта : Отчет о двух случаях. Коби J Med Sci. 2010;55:E67–E72. [PubMed] [Академия Google]
38. Calabrese L, Bruschini R, Giugliano G, Ostuni A, Maffini F, Massaro MA, Santoro L, Navach V, Preda L, Alterio D, Ansarin M, Chiesa F. Компартментальная хирургия языка: долгосрочные онкологические результаты в лечение рака языка.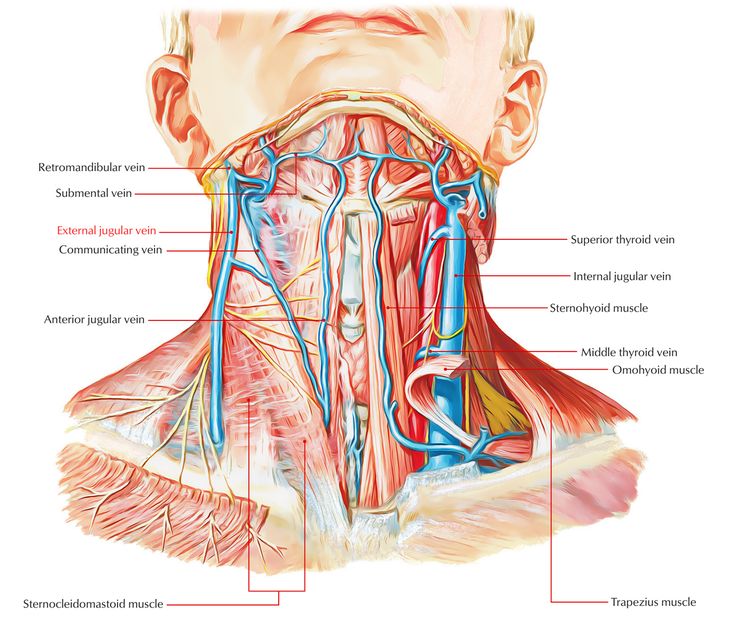 Оральный онкол. 2011;47:174–179. [PubMed] [Google Scholar]
Оральный онкол. 2011;47:174–179. [PubMed] [Google Scholar]
39. Андо М., Асаи М., Оно Т., Наканиши Ю., Асакаге Т., Ямасоба Т. Метастазы в язычные узлы при раке языка: ловушка при обычном расслоении шеи. Гортань Аурис Насус. 2010; 37: 386–389.. [PubMed] [Google Scholar]
40. Хаяши Н., Окамура Х., Танака Х., Огох К., Хашигути М., Масуи И., Хонда Т., Комото К., Хаяши Т., Омура К. Метастазы в срединные язычные лимфатические узлы рака языка. Отчет о случае. Jpn J Oral Maxillofac Surg. 1992; 38: 140–141. [Google Scholar]
41. Nishio N, Fujimoto Y, Hiramatsu M, Yamamoto Y, Sone M. Сонографическое обнаружение метастазов в язычные узлы раннего плоскоклеточного рака языка. Дж. Клин Ультразвук. 2018;46:69–72. [PubMed] [Академия Google]
42. Saito M, Nishiyama H, Oda Y, Shingaki S, Hayashi T. Язычный лимфатический узел, идентифицированный как сигнальный узел на КТ-лимфографии у пациента с плоскоклеточным раком языка cN0. Дентомаксиллофак Радиол. 2012; 41: 254–258. [Бесплатная статья PMC] [PubMed] [Google Scholar]
43. Сугияма С., Иваи Т., Изуми Т., Исигуро К., Баба Дж., Огури С., Мицудо К. КТ-лимфография для картирования сигнальных лимфатических узлов клинически N0 раннего рака полости рта . Визуализация рака. 2019;19:72. [Бесплатная статья PMC] [PubMed] [Google Scholar]
Сугияма С., Иваи Т., Изуми Т., Исигуро К., Баба Дж., Огури С., Мицудо К. КТ-лимфография для картирования сигнальных лимфатических узлов клинически N0 раннего рака полости рта . Визуализация рака. 2019;19:72. [Бесплатная статья PMC] [PubMed] [Google Scholar]
44. Yang Y, Zhou J, Shi X, Sha Y, Wu H. Долгосрочное наблюдение за непрямой лимфографией с использованием наночастиц золота, наполненных гадолинием, захваченных полиэтиленимином, в качестве двухрежимного контрастного вещества для КТ / МРТ для язычного сигнального лимфатического узла кролика. идентификация. Акта Отоларингол. 2017; 137:207–214. [PubMed] [Google Scholar]
45. Wu WJ, Zheng L, Zhang JG. Использование углеродных наночастиц для отслеживания скрытых лимфатических узлов языка на ранней стадии плоскоклеточного рака языка. Int J Oral Maxillofac Surg. 2019;48:1153–1155. [PubMed] [Google Scholar]
46. Jia J, Jia MQ, Zou HX. Язычные лимфатические узлы у больных плоскоклеточным раком языка и дна полости рта.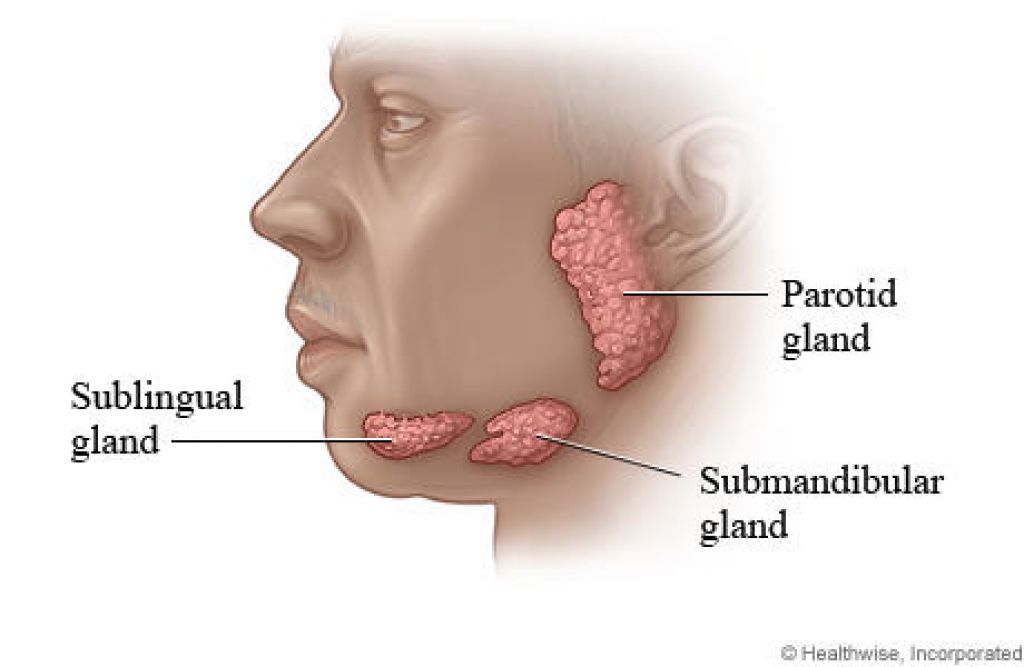 Шея головы. 2018;40:2383–2388. [PubMed] [Google Scholar]
Шея головы. 2018;40:2383–2388. [PubMed] [Google Scholar]
47. Fang Q, Li P, Qi J, Luo R, Chen D, Zhang X. Значение метастазов в лингвальные лимфатические узлы у пациентов с плоскоклеточным раком языка. Ларингоскоп. 2019;129:2527–2530. [PubMed] [Google Scholar]
48. Кая И., Озтюрк К., Турхал Г. Метастазирование подъязычных лимфатических узлов при карциноме дна полости рта на ранней стадии. Турок Арка Оториноларингол. 2017; 55: 177–179. [Бесплатная статья PMC] [PubMed] [Google Scholar]
Метастазы в сублингвальные лимфатические узлы при карциноме дна полости рта на ранней стадии
Turk Arch Оториноларингол. 2017 декабрь; 55(4): 177–179.
Опубликовано в Интернете 16 августа 2017 г. doi: 10.5152/tao.2017.2461
Информация об авторе Примечания к статье Информация об авторских правах и лицензии Отказ от ответственности
Метастазы в подъязычные лимфатические узлы очень редки при раке полости рта. Мы представляем случай рака дна полости рта (FOM) на ранней стадии с метастазами в подъязычный лимфатический узел. Несмотря на то, что частота метастазирования в подъязычные лимфатические узлы низкая, редкое наличие метастазов в подъязычные лимфатические узлы на ранней стадии рака FOM поднимает вопрос о рутинной диссекции FOM. Необходимы дальнейшие анатомические и патологоанатомические исследования, направленные на определение частоты и характера метастазирования в подъязычные лимфатические узлы.
Несмотря на то, что частота метастазирования в подъязычные лимфатические узлы низкая, редкое наличие метастазов в подъязычные лимфатические узлы на ранней стадии рака FOM поднимает вопрос о рутинной диссекции FOM. Необходимы дальнейшие анатомические и патологоанатомические исследования, направленные на определение частоты и характера метастазирования в подъязычные лимфатические узлы.
Ключевые слова: Карцинома дна полости рта, плоскоклеточный рак, подъязычная область, метастазы в лимфатические узлы
Дно полости рта (FOM) является третьей по частоте локализацией рака полости рта (1). Поражения в переднем ФОМ могут проникать в подъязычную железу или поднижнечелюстной проток и, таким образом, может потребоваться непрерывная резекция первичной опухоли. Наиболее частыми местами метастазирования шейки матки являются поднижнечелюстные лимфатические узлы, за которыми следуют верхние яремные и подбородочные лимфатические узлы при карциномах полости рта (1, 2). Поражения FOM на ранней стадии лечат трансоральной резекцией, тогда как более обширные формы могут потребовать дальнейших хирургических резекций, включая резекцию языка или нижней челюсти (2). На шее обычно проводится плановая диссекция шеи, если нет явных метастазов в лимфатических узлах. Непрерывная резекция поражений полости рта была предметом дискуссий из-за заболеваемости и онкологических причин (3). Метастазы в подъязычные лимфатические узлы очень редки при раке полости рта. В этом исследовании мы представляем случай рака FOM на ранней стадии с метастазами в подъязычные лимфатические узлы.
Поражения FOM на ранней стадии лечат трансоральной резекцией, тогда как более обширные формы могут потребовать дальнейших хирургических резекций, включая резекцию языка или нижней челюсти (2). На шее обычно проводится плановая диссекция шеи, если нет явных метастазов в лимфатических узлах. Непрерывная резекция поражений полости рта была предметом дискуссий из-за заболеваемости и онкологических причин (3). Метастазы в подъязычные лимфатические узлы очень редки при раке полости рта. В этом исследовании мы представляем случай рака FOM на ранней стадии с метастазами в подъязычные лимфатические узлы.
57-летний мужчина поступил с незаживающей язвой, расположенной в ФОМ. Симптомы длились семь месяцев, а гистопатологический диагноз был умеренно дифференцированным плоскоклеточным раком (SCC). При магнитно-резонансной томографии или компьютерной томографии метастазов в лимфатические сосуды не выявлено (4). Предоперационная клиническая и рентгенологическая стадия была T 1 N 0 M 0 . Больной оперирован под общим наркозом. Первичная опухоль была резецирована трансорально, и обе подъязычные железы были резецированы одновременно с первичной. Свободные от опухолей хирургические края были подтверждены с помощью замороженных срезов. Одновременно выполняли двустороннюю селективную диссекцию шеи. Уровни шейки I–II–III–IV рассекались на обеих шеях. Дефект слизистой оболочки восполнен полнослойным кожным лоскутом. Гистопатологическое исследование показало умеренно дифференцированный плоскоклеточный рак (наибольший диаметр 1 см). Опухоль имела инфильтративный макроскопический характер роста, без лимфатической, сосудистой или периневральной инвазии. В образцах шеи не было метастатических лимфатических узлов; однако в одном из двух лимфатических узлов были обнаружены метастазы в подъязычной области. Метастатический лимфатический узел не имел экстракапсулярного распространения. Пациент получил послеоперационную адъювантную лучевую терапию по поводу метастазов в лимфатические узлы.
Больной оперирован под общим наркозом. Первичная опухоль была резецирована трансорально, и обе подъязычные железы были резецированы одновременно с первичной. Свободные от опухолей хирургические края были подтверждены с помощью замороженных срезов. Одновременно выполняли двустороннюю селективную диссекцию шеи. Уровни шейки I–II–III–IV рассекались на обеих шеях. Дефект слизистой оболочки восполнен полнослойным кожным лоскутом. Гистопатологическое исследование показало умеренно дифференцированный плоскоклеточный рак (наибольший диаметр 1 см). Опухоль имела инфильтративный макроскопический характер роста, без лимфатической, сосудистой или периневральной инвазии. В образцах шеи не было метастатических лимфатических узлов; однако в одном из двух лимфатических узлов были обнаружены метастазы в подъязычной области. Метастатический лимфатический узел не имел экстракапсулярного распространения. Пациент получил послеоперационную адъювантную лучевую терапию по поводу метастазов в лимфатические узлы.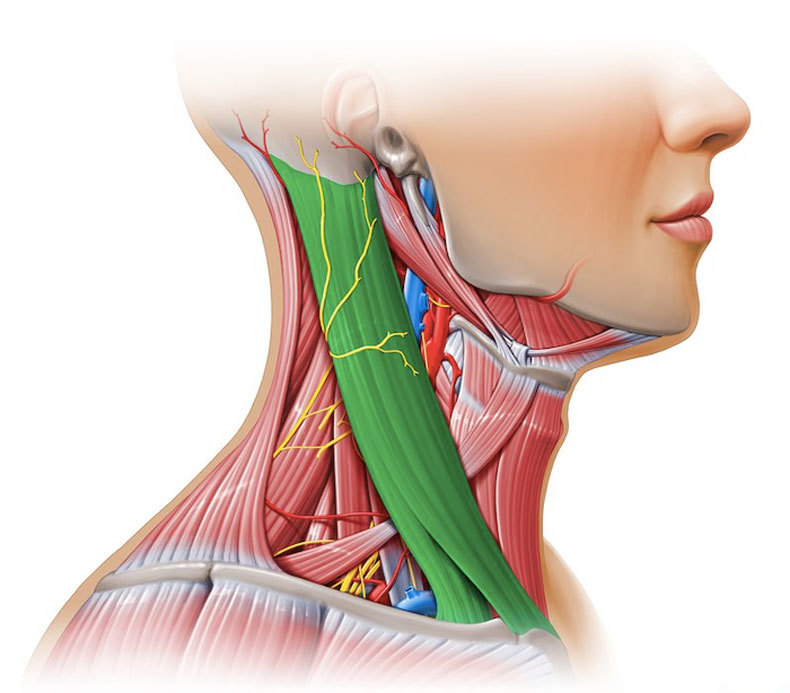 Пациент был свободен от болезни на двенадцатом месяце последующего визита. От пациента получено информированное согласие.
Пациент был свободен от болезни на двенадцатом месяце последующего визита. От пациента получено информированное согласие.
Открыть в отдельном окне
Аксиальное МРТ дна полости рта. Увеличенных лимфатических узлов не видно
Рак полости рта имеет тенденцию к метастазированию на уровни I–III, поэтому надподъязычно-подъязычная диссекция шеи является обычной процедурой, выполняемой для плановой диссекции шеи (4). О наличии лимфатических узлов вдоль ФОМ впервые сообщил Rouviere в 1938 г. как срединные и латеральные язычные лимфатические узлы (5). В настоящее время эти лимфатические узлы чаще называют подъязычными лимфатическими узлами, однако оба определения являются правильными. В медицинской литературе имеется несколько сообщений о метастазах в язычные лимфатические узлы. Во-первых, Озеки и соавт. (6) сообщили о трех случаях карциномы языка с метастазами в лингвальные лимфатические узлы в 1985. За этим сообщением последовал один случай плоскоклеточного рака ротовой полости языка с метастазами в латеральные язычные узлы в 2002 г. Dutton et al. (3) и один случай плоскоклеточного рака полости рта с метастазами в лингвальные лимфатические узлы в 2008 г. Han et al. (7). Woolgar (8) проанализировал 326 расслоений шеи у 253 пациентов с внутриротовым/орофарингеальным плоскоклеточным раком. Он сообщил о двух положительных срединных язычных узлах в 60 латеральных опухолях языка и положительном срединном язычном узле и двух положительных латеральных язычных узлах в 39 вентральных опухолях языка (8). Чжан и др. (9) сообщили о двух случаях раннего рака языка с метастазами в подъязычные лимфатические узлы. Умеда и др. (10) сообщили о двух случаях FOM SCC с метастазами в лингвальные лимфатические узлы (10).
Dutton et al. (3) и один случай плоскоклеточного рака полости рта с метастазами в лингвальные лимфатические узлы в 2008 г. Han et al. (7). Woolgar (8) проанализировал 326 расслоений шеи у 253 пациентов с внутриротовым/орофарингеальным плоскоклеточным раком. Он сообщил о двух положительных срединных язычных узлах в 60 латеральных опухолях языка и положительном срединном язычном узле и двух положительных латеральных язычных узлах в 39 вентральных опухолях языка (8). Чжан и др. (9) сообщили о двух случаях раннего рака языка с метастазами в подъязычные лимфатические узлы. Умеда и др. (10) сообщили о двух случаях FOM SCC с метастазами в лингвальные лимфатические узлы (10).
Непрерывная резекция сопряжена с большей заболеваемостью и повышенным риском образования свищей при раке ротовой полости. Однако следует также отметить, что подъязычные железы и подъязычная область являются продолжением поднижнечелюстной области. По этой причине мягкие ткани FOM, несущие лимфатические узлы, можно рассматривать как единое целое.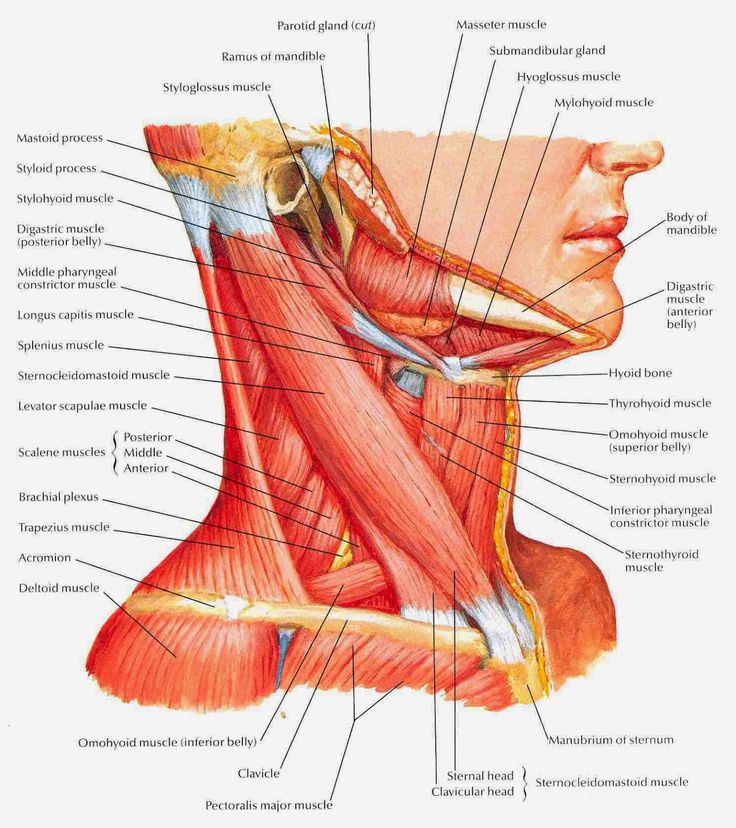 Кроме того, для большинства поздних стадий рака ФОМ требуются сквозные процедуры, поэтому ФОМ резецируется одновременно с лимфатическими сосудами шеи. Woolgar (8) предполагает, что сквозная резекция дает наилучшие шансы на аблацию рака, потому что вполне вероятно, что некоторые внутриротовые рецидивы связаны с оставшимися язычными лимфатическими узлами во время стандартной шейной диссекции. Лиманс и др. (11) проанализировали и сравнили 27 пациентов, которым было выполнено 28 прерывистых диссекций, и 34 пациента, которым было выполнено 40 непрерывных диссекций по поводу рака переднего отдела языка T2 или карциномы FOM. Они сообщили, что 5-летняя выживаемость была ниже в группе прерывистой диссекции, и они не рекомендовали прерывистую диссекцию шеи при раке ротовой полости. Напротив, Tesseroli et al. (12) сообщили, что прерывистая диссекция шеи, по-видимому, не влияет на безрецидивную или специфичную для заболевания выживаемость по сравнению с непрерывной диссекцией шеи. Однако они пришли к выводу, что для подтверждения результатов необходимо провести проспективное рандомизированное исследование.
Кроме того, для большинства поздних стадий рака ФОМ требуются сквозные процедуры, поэтому ФОМ резецируется одновременно с лимфатическими сосудами шеи. Woolgar (8) предполагает, что сквозная резекция дает наилучшие шансы на аблацию рака, потому что вполне вероятно, что некоторые внутриротовые рецидивы связаны с оставшимися язычными лимфатическими узлами во время стандартной шейной диссекции. Лиманс и др. (11) проанализировали и сравнили 27 пациентов, которым было выполнено 28 прерывистых диссекций, и 34 пациента, которым было выполнено 40 непрерывных диссекций по поводу рака переднего отдела языка T2 или карциномы FOM. Они сообщили, что 5-летняя выживаемость была ниже в группе прерывистой диссекции, и они не рекомендовали прерывистую диссекцию шеи при раке ротовой полости. Напротив, Tesseroli et al. (12) сообщили, что прерывистая диссекция шеи, по-видимому, не влияет на безрецидивную или специфичную для заболевания выживаемость по сравнению с непрерывной диссекцией шеи. Однако они пришли к выводу, что для подтверждения результатов необходимо провести проспективное рандомизированное исследование.
Признаки опухоли и их связь с метастазированием в подъязычные лимфатические узлы четко не определены; однако эта связь лучше определяется при раке языка полости рта. Чжан и др. (9) сообщили, что оба их случая с метастазами в подъязычные лимфатические узлы имели глубокие эндофитные поражения, расположенные на вентральной части языка.
Частота метастазов в подъязычные лимфатические узлы встречается редко при раке полости рта, и этот случай является вторым зарегистрированным случаем рака FOM с метастазами в подъязычные лимфатические узлы. Поскольку подъязычные лимфатические узлы расположены над челюстно-подъязычной мышцей, их не удаляют при рутинной прерывистой диссекции шеи. Подъязычные лимфатические узлы могут быть удалены вместе с подъязычными железами с небольшой болезненностью, а в случае метастазов необходима послеоперационная адъювантная терапия, поскольку подъязычные метастазы рассматриваются как метастазы в регионарные лимфатические узлы для улучшения выживаемости.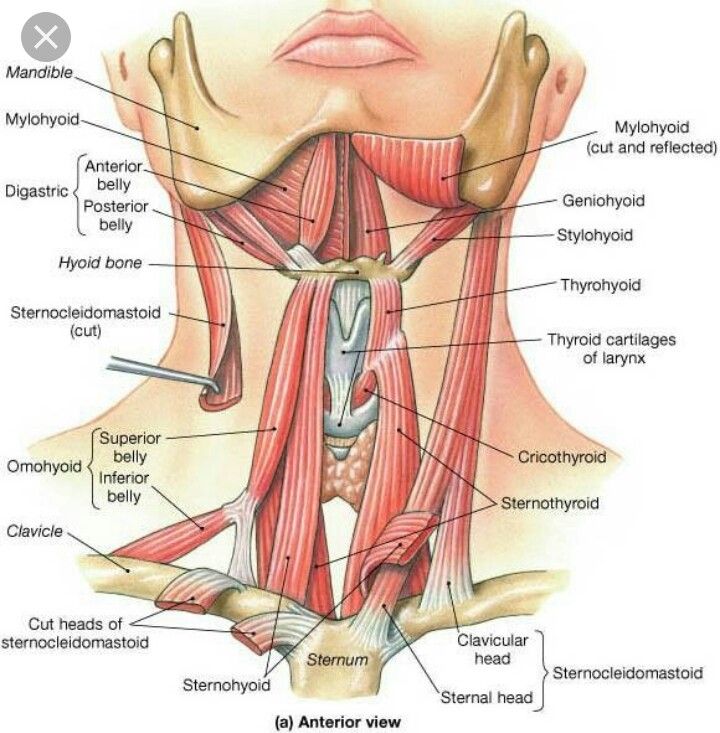
Несмотря на то, что частота метастазов в подъязычные лимфатические узлы низкая, наличие метастазов в подъязычных лимфатических узлах на ранней стадии рака ФОМ ставит вопрос о рутинной диссекции ФОМ. Необходимы дальнейшие анатомические и патологоанатомические исследования, направленные на определение частоты и характера метастазирования в подъязычные лимфатические узлы.
Информированное согласие: От пациента, участвовавшего в этом исследовании, было получено письменное информированное согласие.
Рецензирование: Внешнее рецензирование.
Вклад авторов: Концепция — К.О., И.К.; Дизайн — И.К., Г.Т.; Надзор — К.О., И.К.; Ресурс — И.К., Г.Т.; Материалы — К.О., И.К., Г.Т.; Сбор и/или обработка данных — G.T.; Анализ и/или интерпретация — К.О., И.К., Г.Т.; Поиск литературы — К.О., Г.Т.; Письмо — Г.Т.; Критические обзоры — К.О., И.К.
Конфликт интересов: Авторы не заявляли о конфликте интересов.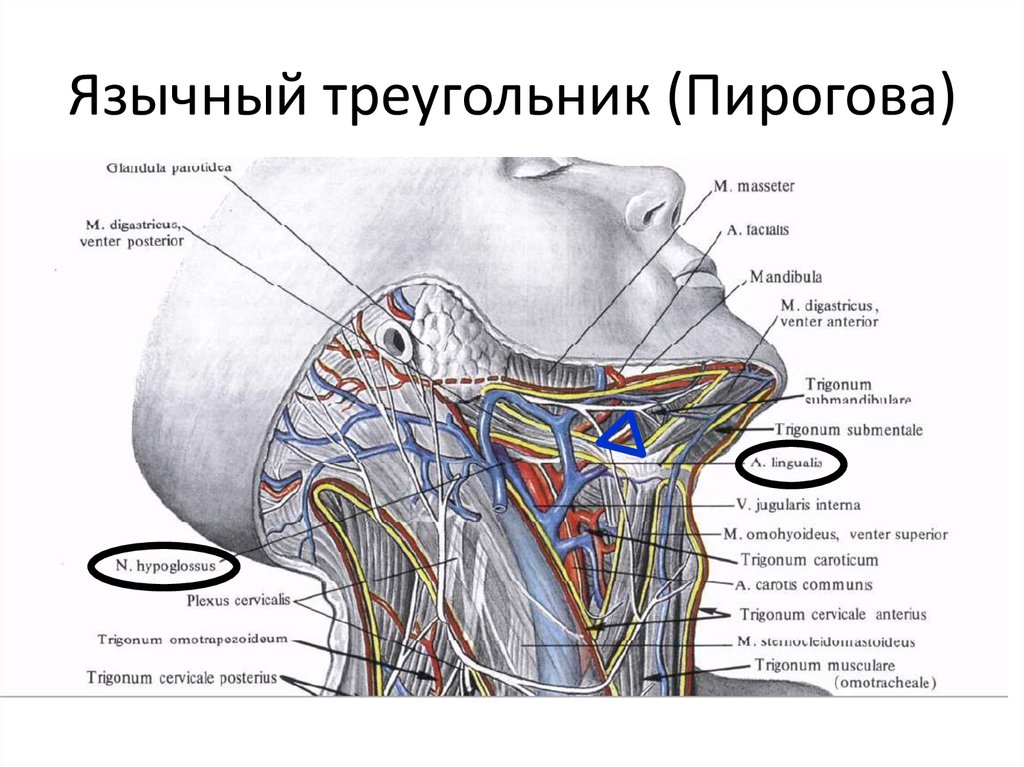
Раскрытие финансовой информации: Авторы заявили, что это исследование не получало финансовой поддержки.
1. Гонсалес Д., Роббинс К.Т. Рак полости рта, глотки и пищевода. В: Chan Y, Goddard JC, редакторы. KJ Lee’s Essential Otolaryngology. 11-е изд. Макгроу-Хилл; 2016. С. 701–26. [Google Scholar]
2. Вейн Р.О., Вебер Р.С. Злокачественные новообразования полости рта. В: Flint PW, Haughey BH, Robbins KT, Thomas JR, Niparko JK, Lund VJ, Lesperance MM, редакторы. Каммингс Отоларингология Хирургия головы и шеи. 6-е изд. Филадельфия, Пенсильвания: Эльзевир Сондерс; 2015. С. 1359–87. [Академия Google]
3. Даттон Дж.М., Грэм С.М., Хоффман Х.Т. Метастатический рак дна полости рта: язычные лимфатические узлы. Шея головы. 2002; 24:401–5. https://doi.org/10.1002/hed.10026. [PubMed] [Google Scholar]
4. Ferlito A, Silver CE, Rinaldo A. Избирательное лечение шеи при плоскоклеточном раке полости рта: современные концепции, подтвержденные проспективными исследованиями.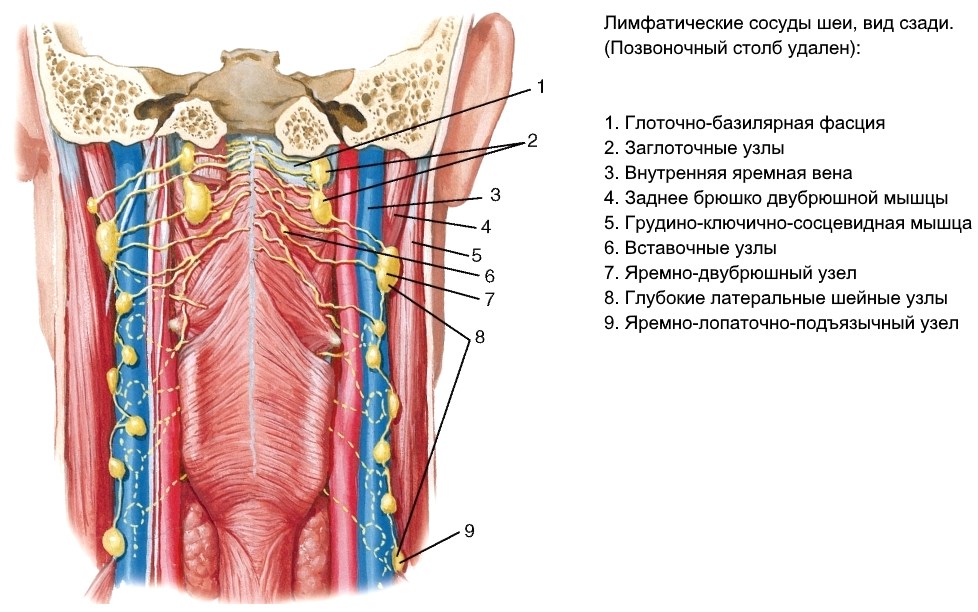 Br J Oral Maxillofac Surg. 2009;47:5–9. https://doi.org/10.1016/j.bjoms.2008.06.001. [PubMed] [Google Scholar]
Br J Oral Maxillofac Surg. 2009;47:5–9. https://doi.org/10.1016/j.bjoms.2008.06.001. [PubMed] [Google Scholar]
5. Rouviere H. Лимфатика языка и слюнных желез. В: Тоби М.Дж., переводчик. Анатомия лимфатической системы человека. Анн-Арбор, Мичиган: Edwards Brother, Inc.; 1938. с. 44. [Google Scholar]
6. Ozeki S, Tashiro H, Okamoto M, Matsushima T. Метастазы в язычный лимфатический узел при раке языка. J Maxillofac Surg. 1985; 13: 277–81. https://doi.org/10.1016/S0301-0503(85)80064-3. [PubMed] [Google Scholar]
7. Han W, Yang X, Huang X, Hu Q, Wang Z. Метастазы плоскоклеточного рака языка в лингвальные лимфатические узлы. Br J Oral Maxillofac Surg. 2008; 46: 376–8. https://doi.org/10.1016/j.bjoms.2007.12.002. [PubMed] [Академия Google]
8. Вулгар Дж.А. Гистологическое распределение шейных лимфатических узлов от внутриротовых / ротоглоточных плоскоклеточных карцином. Br J Oral Maxillofac Surg. 1999; 37: 175–80. https://doi.org/10.1054/bjom.1999.0036. [PubMed] [Google Scholar]
9.
