Почему ананас жжёт язык и зубы? Как съесть и не обжечься » BrestNote.by
Ананас – экзотический фрукт, по некоторым своим удивительным свойствам превосходящий многие вкусные и полезные фрукты на нашем столе. Однако, при поедании ананаса можно заметить одну особенность – он жжет язык и губы.
Жжение несильное, скорее это небольшое пощипывание, но оно весьма заметно и для некоторых доставляет дискомфорт. Почему ананас щиплет язык?
Такой эффект при поедании ананаса происходит вследствие содержания в нем фермента, называемого бромелайн.
Именно он разъедает язык, губы и весь рот практически в буквальном смысле. Этот фермент имеет свойство разрушать белковую структуру. Это свойство с одной стороны замечательное – ананас способствует усвоению белка, его переработке.
К примеру, добавляя ананасовый сок в стейк из мяса, можно добиться быстрого его размягчения именно благодаря бромелайну. Но с другой стороны – под действием этого фермента язык жующего будет также перевариваться бромелайном.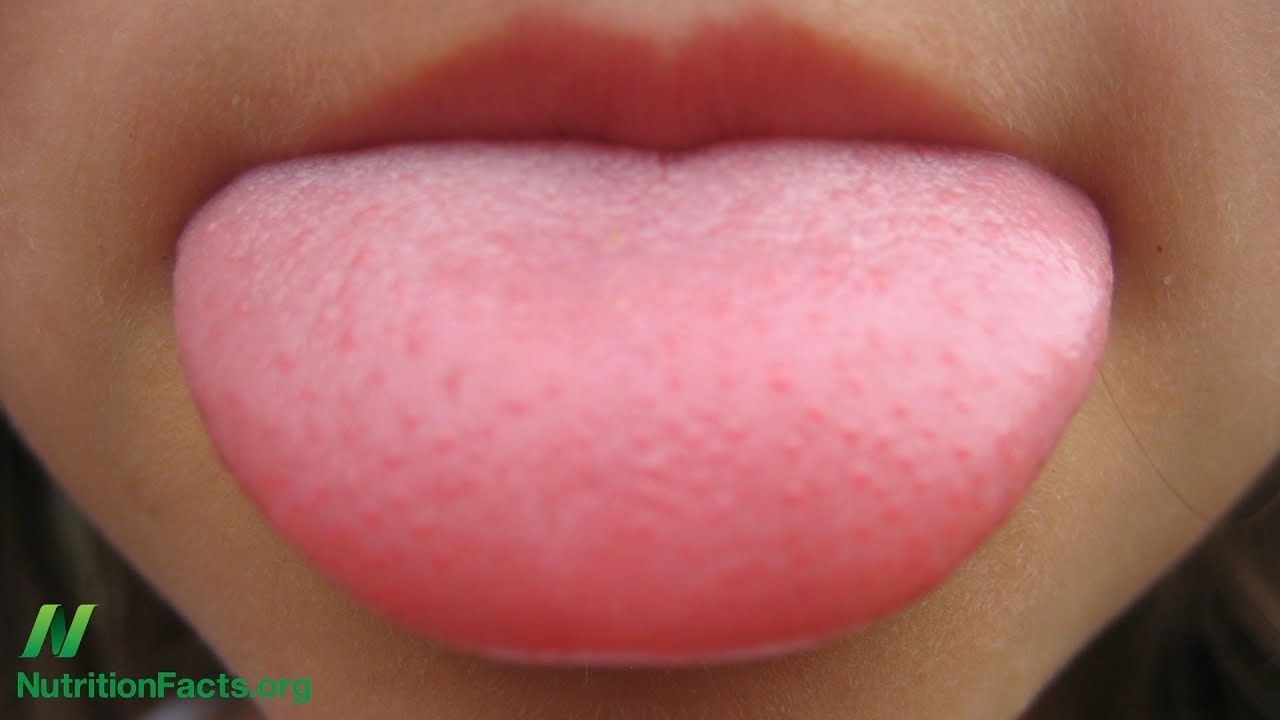
Конечно, многое зависит от количества съеденного за один раз.
Съев сразу несколько плодов, можно разъесть свой рот до основания. А если ограничиться несколькими дольками или пусть даже одним целым ананасом, неприятных ощущений будет совсем немного или вообще не будет.
Кроме того, важна в этом вопросе и степень спелости ананаса: неспелый зеленый, твердый, кислый ананас весьма сильно будет разъедать рот.
Кислота к тому же разъедает еще и зубную эмаль, поэтому после ананасового лакомства лучше сразу же прополоскать рот. Заметим, кстати, что людям с повышенной кислотностью желудка и язвенной болезнью лучше не соблазняться ананасом вовсе. Если же ананас мягкий, спелый, сладкий, ароматный, его есть будет гораздо приятнее, можно будет полакомиться вволю.
Естественно, человеческий организм имеет свойство самовосстанавливаться, и клетки языка и губ восстанавливаются тоже, и очень быстро, поэтому бояться съесть собственный язык не приходится, все ранки во рту и на языке заживут моментально.
В какой части ананаса больше всего фермента бромелайна? Оказывается, максимальное его количество содержится в стволе и в серединке плода, поэтому серединку лучше не есть, да и жуется она плохо.
Самое приятное – это ананасовый сок: он не щиплет язык, его не надо жевать. И он принесет гораздо больше пользы.
Когда секс опасен: аллергия на сперму | Культура и стиль жизни в Германии и Европе | DW
Главный врач Боннской университетской клиники, дерматолог и аллерголог, профессор Жан-Пьер Аллам (Jean Pierre Allam) до сих пор помнит свою первую пациентку, у которой обнаружилось редкий вид заболевания — аллергия на мужскую сперму. Женщина жаловалась на то, что после сексуального контакта у нее стали проявляться признаки локальной аллергической реакции — сильный зуд и отек половых органов. По словам медика, в настоящее время с подобными жалобами обращается примерно треть пациенток отделений аллергологии.
Жан-Пьер Аллам
У многих страдающих подобного вида аллергией женщин возникают еще более тяжелые симптомы. Речь идет о так называемых «системных реакциях», причиняющих вред всему организму. «В таких случаях покраснение кожи сопровождается сильным жжением, одышкой, головокружением, частыми позывами к дефекации и мочеиспусканию. Дело может дойти до анафилактического шока, чреватого потерей сознания и даже летальным исходом», — поясняет профессор Жан-Пьер Аллам. По его словам, это похоже на аллергическую реакцию, вызываемую укусом пчел и ос.
Несмотря на то, что впервые картина этой болезни была описана еще в 1958 году, об аллергии на сперму до сих пор мало кто знает. С одной стороны, причина кроется в том, что в специальной литературе описано немного случаев такого заболевания – лишь около ста. Точной статистики тоже не существует. Согласно предположениям медиков, в развитых странах подобная форма аллергии распространена особенно широко. Просто не все страдающие ею женщины решаются обращаться к врачу. Либо медики ставят ошибочный диагноз, поскольку аллергию на сперму легко спутать с инфекционными или венерическими заболеваниями.
Группа риска
Мужская сперма состоит из целого ряда субстанций, способных вызвать аллергию. В большинстве случаев ее провоцирует эндогенный белок (простатический специфический антиген — ПСА), содержащийся в простате каждого мужчины. При эякуляции ПСА обеспечивает разжижение спермы и тем самым увеличивает подвижность сперматозоидов, что необходимо для проникновения в женскую яйцеклетку и ее оплодотворения.
Аллергию вызывают содержащиеся в сперме субстанции
 Поэтому медики настоятельно рекомендуют: завели собаку — соблюдайте аккуратность, погладили пса — тщательно вымойте руки!
Поэтому медики настоятельно рекомендуют: завели собаку — соблюдайте аккуратность, погладили пса — тщательно вымойте руки! Аллергии на сперму подвержены и те, кто сверхчувствителен по отношению к отдельным продуктам питания. Например, известен случай, когда женщина, страдающая аллергией на орехи, чуть не лишилась жизни после сексуального контакта с мужчиной, который, как впоследствии выяснилось, за несколько часов до свидания лакомился орехами.
Когда страдают мужчины
Аллергическая реакция на сперму встречается и у мужчин. Эта болезнь, получившая название «синдром посторгазмического недомогания» (Post OrgasmicIllness Syndrome — POIS), пока мало изучена. По словам профессора Аллама, симптомы, о которых сообщают такие пациенты, не всегда характерны для аллергии. Заболевшие жалуются на головную боль, состояние прострации, лихорадку, насморк. Причем недомогание может давать о себе знать целую неделю после эякуляции. С первого взгляда, все выглядит так, как при простудном заболевании.
Тем не менее, медики считают, что речь в отдельных случаях может идти именно об аллергической реакции. Это подтверждают и результаты так называемых кожных аллергологических тестов, использующихся в диагностике аллергических заболеваний. Они показали, что немало мужчин, страдающих синдромом посторгазмического недомогания, испытывают и аллергию на собственный ПСА. Социальные последствия этого аутоиммунного заболевания таковы, что во время секса многие пациенты стараются избегать оргазма, либо вообще воздерживаются от половой близости.
Как победить болезнь
Но что же делать тем, кто аллергически реагирует на сперму? Для женщин, не желающих иметь детей, самое простое решение проблемы — использовать презерватив, говорит Жан-Пьер Аллам. Тем же, кто мечтает о потомстве, врач предлагает три варианта. Если симптомы аллергии носят лишь локальный характер и не влияют на весь организм, пациентка может принимать антигистаминные препараты, способные снять зуд, отеки, покраснение.
Другая возможность — использование метода десенсибилизации аллергенами, содержащимися в сперме: аллерген в небольшом количестве локально вводят в организм женщины. С каждым разом его объем повышается. Постепенно иммунная система привыкает к субстанции, и вырабатывается толерантность, поясняет Жан-Пьер Аллам.
При этом аллерголог делает существенную оговорку: минус метода десенсибилизации заключается в том, что для поддержания толерантности повторный ввод аллергенов необходимо осуществлять в относительно короткие сроки — каждые два-три дня. Иначе все пойдет насмарку.
Третий вариант — искусственное оплодотворение. Если женщина хочет родить ребенка от партнера, на ПСА которого у нее определена аллергия, осуществляется забор его спермы, постепенное освобождение сперматозоидов от простатического специфического антигена и их введение в яйцеклетку. В Германии при аллергии, подтвержденной диагнозом врача, расходы на эти процедуры может покрыть медицинская страховка.
Смотрите также:
-
Как немцы избавляются от недугов
Чай
Прежде чем решить, что делать с той или иной болезнью, неплохо выпить чашку травяного чаю.
 Его в Германии можно купить не только в аптеке, но и в любом магазине. Чаи из целебных трав оказывают благоприятное действие. Кроме того, они прекрасно поднимают общий тонус и помогают расслабиться.
Его в Германии можно купить не только в аптеке, но и в любом магазине. Чаи из целебных трав оказывают благоприятное действие. Кроме того, они прекрасно поднимают общий тонус и помогают расслабиться. -
Как немцы избавляются от недугов
Лакрица
Известное средство от кашля — корень солодки, лакричника или лакрицы (лат. Glycyrrhiza glabra), является основой любимого у немцев «тягучего» лакомства. Независимо от формы и степени сладости, лакричные конфеты способны творить и другие чудеса. Паста из измельченных лакричных пастилок и вазелина помогает избавить ноги от мозолей и ороговевшей кожи.
-
Как немцы избавляются от недугов
Горчица
О пользе горчичников в Германии сегодня мало кто знает. Также редко немцы парят ноги с горчичным порошком. Горчица известна здесь больше, как средство от… изжоги! Звучит парадоксально, но чайная ложка острой горчицы, «принятая» после еды, успокаивает желудок. Содержащееся в горчице горчичное масло улучшают работу желчного пузыря и печени, предупреждая возникновение изжоги.

-
Как немцы избавляются от недугов
Имбирь
В эпоху Средневековья к известным в Германии средствам «от всех болезней» — чесноку и корню хрена — присоединился завезенный из дальних стран имбирь (лат. Zingiber officinаle). Богатый витаминами и важными аминокислотами чудо-корень улучшает пищеварение и кровоснабжение. А имбирный чай с лимоном и медом — универсальное жаропонижающее и противовоспалительное средство.
-
Как немцы избавляются от недугов
Водка
То, что в меру «принятый» напиток не только согревает, но и избавляет от различных недугов, известно давным-давно. Приверженцы народной медицины в Германии применяют водку, как средство от… повышенной потливости ног и рук. Чтобы избавиться от такой неприятности, рекомендуется дважды в день протирать руки и ноги смоченной в водке марлей.
-
Как немцы избавляются от недугов
Сало по-немецки
Ломтик копченого сала или «шпека», как его называют немцы, способен спасти от зубной боли! Во всяком случае, утихомирить ее на время, пока вы доберетесь до зубного врача.
Не торопитесь съесть сразу весь кусочек — оставьте его за щекой, там, где болит зуб, и минут через 15-20 вам станет легче. Соль мяса «вытягивает» жидкость из опухшей десны и действует как легкое обезболивающее средство.
-
Как немцы избавляются от недугов
Оливковое масло
Благодаря высокому содержанию олеиновой (мононенасыщенной) кислоты, оливковое масло считается просто чудодейственным. Оно обладает целительными свойствами. Например: для устранения экземы тщательно втирают масло в покрасневшие участки кожи. Отличное профилактическое средство против кожных воспалений — ванна с добавлением 100 мл масла и 500 мл молока.
-
Как немцы избавляются от недугов
Капуста
О пользе белокочанной капусты можно слагать легенды. В Германии она считается средством от мигрени. Особенно полезен сок как свежей, так и квашеной капусты, утверждают народные целители. Помогает и наложенный на лоб компресс из мелко порубленных листьев капусты, завернутых в хлопчатобумажное полотенце.
-
Как немцы избавляются от недугов
Творог
Вместо горчичников в Германии чаще используют творог. Творожный компресс помогает избавиться от назойливого кашля. Для этого нагретую (не горячую!) творожную массу выкладывают на полотенце и кладут поочередно на грудь и спину, накрыв больного шерстяным одеялом.
-
Как немцы избавляются от недугов
Черный перец
Как известно, клин клином вышибают, а икоту — перцем! Опасной эту физиологическую реакцию организма не назовешь, обычно она проходит сама собой. Но иногда икота может быть мучительно продолжительной. В таком случае рекомендуется понюхать молотый черный перец. Содержащийся в нем алкалоид пиперин вызовет «защитную реакцию», и икающий, чихнув, избавится от икоты.
-
Как немцы избавляются от недугов
Пекарский порошок
Искусственный разрыхлитель теста или просто сода — к этому «подручному» средству немцы прибегают в срочном порядке при воспалении мочевого пузыря.
 Щепотка соды или пекарского порошка, растворенная в стакане воды, нейтрализует кислотную среду, столь благоприятную для размножения бактерий и превращает ее в щелочную.
Щепотка соды или пекарского порошка, растворенная в стакане воды, нейтрализует кислотную среду, столь благоприятную для размножения бактерий и превращает ее в щелочную. -
Как немцы избавляются от недугов
Бульон
При упадке сил, гриппе и прочих недомоганиях список «целительных» блюд в Германии возглавляет куриный бульон, приготовленный на медленном огне. В бульон добавляются пряности: гвоздика, перец-горошек, лавровый лист, коренья петрушки, луковица, по желанию — небольшой кусочек имбиря. Излюбленный немецкий суп из куриного бульона — с тонкой, домашней лапшой.
Автор: Инга Ваннер
Симптомы кандидоза у мужчин и женщин
Симптомы кандидоза у мужчин и женщин отличаются. Кандидоз или молочница является крайне неприятным грибковым заболеванием, которое зачастую появляется на слизистой половых органов и свидетельствует о факте сниженного иммунитета человека.
Кандидоз, иначе называемый как «молочница слизистой оболочки», главным образом проявляется в виде изолированных или сплошных участков налета белого цвета.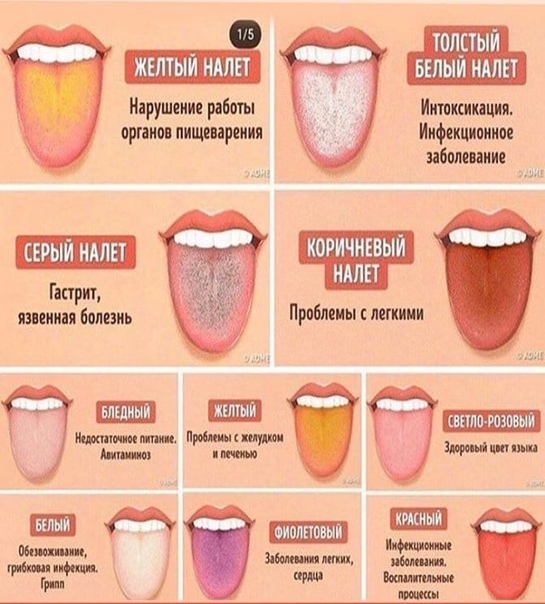 Места, которые поражены молочницей, обычно, бывают безболезненными, однако с образованием трещин либо уплотнением налета, может появиться слабовыраженная боль. При развитии кандидоза появляется краснота, кожная мацерация, зуд в анальном отверстии и около него.
Места, которые поражены молочницей, обычно, бывают безболезненными, однако с образованием трещин либо уплотнением налета, может появиться слабовыраженная боль. При развитии кандидоза появляется краснота, кожная мацерация, зуд в анальном отверстии и около него.
Симптомы кандидоза у мужчин
У представителей мужской половины молочница, как правило, проявляется как кандидозный баланопостит – воспалительное поражение ненаружного листка крайней плоти, а еще кожи головки пениса, вызванное дрожжеподобными грибами типа «Саndidа». Баланит или поражение головки полового члена кандидозом и баланопостит (этим термином именуется поражение крайней плоти) являются наиболее распространенными видами мочеполового кандидоза.
Среди самых явных симптомов данного заболевания у мужчин можно выделить следующие из них:
- болезненность,
- зуд и покраснение в области головки пениса
- отек крайней плоти и головки полового члена
- творожистый белый налет на головке члена
- болезненность при половых актах.

Что касается инкубационного периода болезни, то он составляет от двух до четырнадцати дней.
Развитию этого заболевания способствует главным образом врождённый фимоз либо удлиненная крайняя плоть, из-за чего создаются благоприятные условия как для разложения, так и для скопления смегмы. Кандидоз проявляется у мужчин в виде красной сыпи (нередко бывает с налетом), сопровождается и жжением, и очень сильным зудом.
Симптомы кандидоза у женщин
Говоря о вагинальном кандидозе, нужно в первую очередь отметить, что болезнь имеет немалое количество симптомов, и потому женщина может заметить у себя как лишь один симптом, так и все симптомы сразу. Наиболее распространенными симптомами кандидоза у женщин считаются:
- Покраснение влагалища, а также половых наружных органов;
- Острое жжение, сильный зуд в половых органах — пожалуй, самое неприятное и распространенное проявление данного вида заболевания, которое иногда может быть настолько сильным и внезапным, что из-за него может развиться нервное раздражение;
- Болезненное ощущение в области вульвы.
В случае если слизистая нежная оболочка влагалища воспаляется, женщина начнет чувствовать боль;
- Вагинальные выделения, безусловно, небольшие выделения имеются у каждой здоровой женщины. Однако же с появлением болезни их становится намного больше, как правило, они имеют белый цвет, напоминают творожную, не липучую массу, не имеют неприятного запаха;
- Нарушение и болезненность во время мочеиспускания. С попаданием мочи на воспаленный участок влагалища возникает чересчур жжение;
- Болезненность при половом акте. С воспалением слизистой влагалища акт становится неприятным и болезненным.
Все явные симптомы молочницы у женщин, обычно, появляются за одну неделю до начала менструального цикла. У женщин, которые являются предрасположенными к аллергиям, симптомы жжения и зуда при данном заболевании выражены сильнее. Жжение, обычно, становится более сильной в тепле (к примеру, после ванны) и к позднему вечеру, мешая заснуть. Из-за подобных неприятных болезненных ощущений половые контакты могут стать невозможными.
Нередко женщины сами себе ставят диагноз кандидоз, если они замечают белесые выделения. Но еще следует учесть фактор нормальных для здоровой женщины выделений, количество которых связано с тем, сколько дней остается до менструации. Они бесцветны и не имеют запаха. Выделения во время заболевания молочницей, как уже было сказано, густые и творожистые, обычно белого, редко зеленоватого или серого цвета.
Выделения не отличаются резким специфическим запахом. Хотя нужно отметить, наличие всех названных признаков еще никак не свидетельствует о том, что у женщины развивается именно молочница. Эти симптомы могут еще быть и проявлением таких заболеваний, как трихомониаз, хламидиоз, уреаплазмоз, бактериальный вагиноз, гонорея, микоплазмоз, генитальный герпес и пр. Кроме этого, молочница очень часто сопутствует всем этим инфекциям.
Поэтому когда женщину беспокоит что-либо из вышеописанного, не надо заниматься самолечением. Необходимо сразу же идти на медицинское обследование и выяснять причины и возбудителя. Достоверно установить кандидоз молочницу можно только при помощи специальных анализов.
Достоверно установить кандидоз молочницу можно только при помощи специальных анализов.
Лечение кандидоза у мужчин и женщин
Сегодня кандидоз является к одним из тех хорошо изученных физиологических состояний, в лечении которого в медицине имеется накопленный практический опыт.Поскольку молочница почти всегда развивается у людей на фоне снижения устойчивости организма к вирусам, то повышение иммунитета будет одной из главнейших задач в практике комплексной терапии. Если причина активного размножения патологического грибка не будет устранена, тогда он будет снова появляться. Именно поэтому в комплексе с применяемыми противогрибковыми препаратами во время лечения молочницы включаются также физиотерапия и иммуномодулирующая.
Очень часто параллельно противогрибковых (либо сразу после их применения) назначаются медикаментозные препараты молочнокислых бактерий. В период кандидоза острого типа выбор падает на бифидобактерии, поскольку лактобактерии оказываются как не совсем эффективными, так и небезопасными — они способствуют созданию благоприятной среды для размножения дрожжевых грибков.
Кроме того, кандидоз может оказаться следствием таких серьезных болезней, как сахарный диабет или туберкулез. Поэтому нельзя обделять вниманием сопутствующие признаки и проявления, которые наблюдаются вместе с теми или иными симптомами кандидоза.
Сегодня в целях лечения кандидоза широко используются фармакологические медикаментозные препараты. Методы лечения кандидоза включают в себя прием разных таблеток, постановку свечей вагинального типа, сидячие ванночки, подмывания спринцевания, а еще использование «лечебных» тампонов.
Свечи и таблетки для интравагинального использования назначаются женщинам, ну а при лечении этого заболевания кандидоза у мужчин главным образом прибегают к кремам и мазям противогрибкового действия. Курсовое лечение обычно составляет от четырех до семи дней и это зависит от выраженности признаков болезни, а также применяемого препарата.
При кандидозе у женщин и мужчин широкую популярность имеют еще и сидячие ванны с разными лечебными растворами.
Однако многие доктора выделяют, что этот способ помогает только устранить появившиеся неприятные проявления болезни, никак не воздействуя на саму причину развития и не убивая патогенные грибки изнутри.
При сравнительно легких проявлениях заболевания локального лечения может оказаться достаточно. Однако бывают такие случаи, когда необходим системный подход. Нередко рекомендуются к применению препараты так называемого широкого спектра действия.
В медицинских центрах «Диамед» работают врачи-профессионалы высокого класса. В процессе работы наши доктора используют самые передовые и современные методы диагностики заболеваний и их лечения. Персонал следует ведущим европейским стандартам и протоколам обследования.
Если вы заметили у себя симптомы кандидоза, запишитесь на прием к врачу в ближайшую к вам клинику по телефону:
- Клиника на Щелковской 8 (495) 221-21-14
- Клиника в Текстильщиках 8 (499) 322-23-97
- Клиника в Марьиной Роще 8 (495) 221-21-16
- Клиника в Митино 8 (495) 212-90-47
Мы работаем для вас без выходных. Наши администраторы подберут для вас удобное время и дату приема. При необходимости все дополнительные диагностические исследования вы сможете пройти в наших клиниках.
За время существования наших клиник мы собрали обширную практику излечения данного заболевания. Наши врачи не только лечат болезни, но также стараются поддержать своих пациентов и сделать все нужное для их скорейшего выздоровления. В клиниках «Диамед» все пациенты находятся в надежных руках.
#воспаление #признаки воспалительные заболевания интимные заболеванияКосметолог предупредила о негативных последствиях ношения масок
https://ria.ru/20200320/1568875495.html
Косметолог предупредила о негативных последствиях ношения масок
Косметолог предупредила о негативных последствиях ношения масок
Защитные маски, ставшие крайне востребованным и даже дефицитным товаром на фоне пандемии COVID-19, могут при длительном использовании вызвать появление… РИА Новости, 20.03.2020
2020-03-20T05:59
2020-03-20T05:59
2020-03-20T05:59
распространение коронавируса
коронавирус в россии
коронавирус covid-19
пекин
китай
общество
/html/head/meta[@name=’og:title’]/@content
/html/head/meta[@name=’og:description’]/@content
https://cdn22.img.ria.ru/images/07e4/03/12/1568785323_0:160:3072:1888_1920x0_80_0_0_30e031f4919c1f1a2c52c7d3355a3a91.jpg
ПЕКИН, 20 мар — РИА Новости, Анна Раткогло. Защитные маски, ставшие крайне востребованным и даже дефицитным товаром на фоне пандемии COVID-19, могут при длительном использовании вызвать появление покраснений, аллергии, воспалений и отеков на коже лица, заявила РИА Новости косметолог и владелица салона красоты в Пекине Юй Сяоин.Несмотря на то, что маска дает хоть небольшое, но все же чувство безопасности, она затрудняет дыхание, особенно при быстрой ходьбе, вызывает дискомфорт и приводит к ухудшению состояния кожи лица. Юй Сяоин подчеркнула, что тем, у кого чувствительная кожа, к выбору маски следует подходить с особым вниманием и изучить ее состав.По ее словам, «длительное ношение маски может вызвать чрезмерное давление и трение на отдельные участки кожи, что в свою очередь может нарушить функции эпидермального барьера и циркуляции крови, на коже могут появиться глубокие следы, краснота, отеки».»Если вы заметили легкое покраснение кожи, то следует умываться теплой чистой водой с использованием легкого молочка без отдушек, которое не раздражает кожу. После чего покрыть лицо увлажняющим кремом», — советует косметолог.Он подчеркнула, что в случае, если вы заметили хоть какие-то изменения или повреждения кожного покрова, то следует прекратить использовать косметику, включая отбеливающие и омолаживающие продукты, необходимо использовать гипоаллергенные и увлажняющие средства для чувствительной кожи.»Если повреждения кожи серьезные, рекомендуется своевременно обратиться к врачу и начать лечение лекарственными средствами», — указала собеседница агентства.При этом, даже если проблем с кожей нет, следует особо внимательно относиться к гигиене лица. Если есть необходимость носить маску, лучше временно отказаться от использования продуктов по уходу за кожей с жирной текстурой, так как в условиях плохой циркуляции воздуха под маской и повышенного потоотделения, может увеличиться выделение подкожного жира, поры закупорятся, внутренняя поверхность маски начнет прилипать к коже, что приведет к ее повреждениям.По совету косметолога также следует отказаться от «тяжелого» макияжа, после возвращения домой с улицы необходимо сразу же очистить кожу. Лучше умываться теплой водой, но без использования мыла, предпочтительнее применять специальные мягкие очищающие средства для лица. Также следует внимательно относиться к пилингу, он не должен быть агрессивным, лучше пользоваться мягким скрабом, но регулярно. Важно регулярно увлажнять кожу лица масками.Эффективность и необходимость ношения масок вызывает все больше споров в разных странах, эксперты сходятся во мнении, что их прежде всего должны носить те, кто болеет, чтобы не распространять инфекцию.Когда эпидемия возникла в Китае, здесь маски заставили носить всех просто потому, что было невозможно быстро выявить всех заболевших, и такая мера как «масочный режим» стала важной преградой на пути распространения вируса. По примеру Китая во многих странах населению настойчиво рекомендуют носить маски для защиты.На фоне улучшения эпидемической ситуации в Китае, государственный комитет по вопросам здравоохранения КНР опубликовал рекомендацию по правилам ношения масок, где указано, например, что, если вы находитесь дома, на улице, в местах, где нет скопления людей, и в хорошо проветриваемых местах, маску можно не носить. Тем не менее, «масочный режим» все еще действует в стране, в общественные места без маски вы не пройдете.
https://ria.ru/20200319/1568862169.html
https://ria.ru/20200319/1568868016.html
https://radiosputnik.ria.ru/20200320/1568829286.html
пекин
китай
РИА Новости
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
2020
РИА Новости
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
Новости
ru-RU
https://ria.ru/docs/about/copyright.html
https://xn--c1acbl2abdlkab1og.xn--p1ai/
РИА Новости
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
https://cdn25.img.ria.ru/images/07e4/03/12/1568785323_171:0:2902:2048_1920x0_80_0_0_4fb036da28ad997d4bd82eee3e0cea00.jpgРИА Новости
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
РИА Новости
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
коронавирус в россии, коронавирус covid-19, пекин, китай, общество
ПЕКИН, 20 мар — РИА Новости, Анна Раткогло. Защитные маски, ставшие крайне востребованным и даже дефицитным товаром на фоне пандемии COVID-19, могут при длительном использовании вызвать появление покраснений, аллергии, воспалений и отеков на коже лица, заявила РИА Новости косметолог и владелица салона красоты в Пекине Юй Сяоин.Несмотря на то, что маска дает хоть небольшое, но все же чувство безопасности, она затрудняет дыхание, особенно при быстрой ходьбе, вызывает дискомфорт и приводит к ухудшению состояния кожи лица. Юй Сяоин подчеркнула, что тем, у кого чувствительная кожа, к выбору маски следует подходить с особым вниманием и изучить ее состав.
«В состав масок нередко входят полипропиленовые волокна, которые могут вызвать повышенную чувствительность кожи, вместе с тем кожа в маске потеет, на ее поверхности из-за трения, грязи, пота могут появляться воспаления, покраснения, волдыри, прыщи, в некоторых случаях могут возникнуть симптомы аллергического контактного дерматита, в том числе зуд, жжение, покалывание, покраснение», — рассказала агентству Юй Сяоин.
По ее словам, «длительное ношение маски может вызвать чрезмерное давление и трение на отдельные участки кожи, что в свою очередь может нарушить функции эпидермального барьера и циркуляции крови, на коже могут появиться глубокие следы, краснота, отеки».
19 марта 2020, 18:59Распространение коронавирусаВрач назвал простую альтернативу медицинским маскам«Если вы заметили легкое покраснение кожи, то следует умываться теплой чистой водой с использованием легкого молочка без отдушек, которое не раздражает кожу. После чего покрыть лицо увлажняющим кремом», — советует косметолог.
Он подчеркнула, что в случае, если вы заметили хоть какие-то изменения или повреждения кожного покрова, то следует прекратить использовать косметику, включая отбеливающие и омолаживающие продукты, необходимо использовать гипоаллергенные и увлажняющие средства для чувствительной кожи.
«Если повреждения кожи серьезные, рекомендуется своевременно обратиться к врачу и начать лечение лекарственными средствами», — указала собеседница агентства.
19 марта 2020, 20:56Распространение коронавирусаИтальянский врач рассказала о критической ситуации в госпиталяхПри этом, даже если проблем с кожей нет, следует особо внимательно относиться к гигиене лица. Если есть необходимость носить маску, лучше временно отказаться от использования продуктов по уходу за кожей с жирной текстурой, так как в условиях плохой циркуляции воздуха под маской и повышенного потоотделения, может увеличиться выделение подкожного жира, поры закупорятся, внутренняя поверхность маски начнет прилипать к коже, что приведет к ее повреждениям.
По совету косметолога также следует отказаться от «тяжелого» макияжа, после возвращения домой с улицы необходимо сразу же очистить кожу. Лучше умываться теплой водой, но без использования мыла, предпочтительнее применять специальные мягкие очищающие средства для лица. Также следует внимательно относиться к пилингу, он не должен быть агрессивным, лучше пользоваться мягким скрабом, но регулярно. Важно регулярно увлажнять кожу лица масками.
10 марта 2020, 13:44Распространение коронавирусаКак отличить коронавирусную инфекцию COVID-19 от простудыЭффективность и необходимость ношения масок вызывает все больше споров в разных странах, эксперты сходятся во мнении, что их прежде всего должны носить те, кто болеет, чтобы не распространять инфекцию.
Когда эпидемия возникла в Китае, здесь маски заставили носить всех просто потому, что было невозможно быстро выявить всех заболевших, и такая мера как «масочный режим» стала важной преградой на пути распространения вируса. По примеру Китая во многих странах населению настойчиво рекомендуют носить маски для защиты.На фоне улучшения эпидемической ситуации в Китае, государственный комитет по вопросам здравоохранения КНР опубликовал рекомендацию по правилам ношения масок, где указано, например, что, если вы находитесь дома, на улице, в местах, где нет скопления людей, и в хорошо проветриваемых местах, маску можно не носить. Тем не менее, «масочный режим» все еще действует в стране, в общественные места без маски вы не пройдете.
20 марта 2020, 02:00Сказано в эфиреВрач предупредила об опасности «стратегического запаса» круп на домуНе стоит закупать в магазинах килограммы круп: у них есть определенные сроки хранения. Кроме того, есть и другая важная причина не копить дома запасы таких продуктов – ее назвала в интервью радио Sputnik врач патоморфолог, паразитолог Елена Чернышева.Лечение и уход за венозными трофическими язвами
Лечение венозной недостаточности и венозной трофической язвы – это командная работа, в которой важную роль играет и сам пациент. Если пациент понимает суть своего заболевания и его причины, если лечение проходит не- прерывно благодаря поддержке как семейного врача, так и семейной медсестры и врача-специалиста, то это помогает выздоровлению и в самых тяжелых случаях. Поскольку, к сожалению, от причины возникновения язвы нельзя полностью избавиться, то лечение венозной недостаточности должно длиться всю жизнь во избежание повторного возникновения язв.Настоящее руководство для пациента дает простые рекомендации о том, как можно предотвратить возникновение язв и как лечить уже имеющиеся язвы.
Венозная трофическая язва – это хроническая, часто плохо заживающая язва голени, причиной которой является заболевание вен. Обычно язва раз- вивается в нижней трети голени, около лодыжки, на внутренней стороне голени.
Причиной венозных трофических язв являются:
Расширения вен, которые могут быть обусловлены наследственной слабостью соединительной ткани и часто представлены у многих членов одной семьи. В расширенных венах нижних конечностей венозные клапаны не закрываются полностью, и часть крови, двигающейся по направлению к сердцу, перетекает через незакрывшиеся венозные клапаны обратно, и таким образом давление крови в венах нижних конечностей, и прежде всего в голени, поднимается.
Реже расширения вен возникают как следствие какого-либо другого состояния (беременность, опухоли в брюшной полости), из-за которого поток крови по направлению к сердцу затруднен.
Воспаление стенок вен, которое повреждает непосредственно клапаны вен и является причиной венозной недостаточности.
|
Если вены расширены и венозные клапаны повреждены вследствие перенесенного ранее воспаления, происходит обратный отток крови и застой крови в нижней части венозной системы. Стенка вен становится более тонкой и ее пропускаемая способность увеличивается. Это приводит к возникновению отеков в нижних конечностях, прежде всего в области лодыжек. Отек увеличивается к вечеру и уменьшается к утру, после того, как человек находится долгое время в горизонтальном положении. Если отек долгое время не проходит, через тонкую стенку вен кровоток начинают покидать красные кровяные тельца, которые окрашивают кожу в коричневато-фиолетовый оттенок. В коже нарушается обмен веществ, кожа и подкожные ткани истончаются, она становится сухой и развивается экзема. Если отек не лечить, может возникнуть плохо заживающая венозная трофическая язва (обычно после микротравмы).
Рисунок 1. Нормальные и расширенные (варикозные) вены
- Наследственность: доказано, что наследственность играет важную роль в возникновении расширения вен. Часто проблемы с расширением вен встречаются в нескольких поколениях одной семьи. Первые расширения вен могут возникнуть уже в молодом возрасте.
- Лишний вес: лишний вес или ожирение создают увеличенную нагрузку на нижние конечности, и жир, находящийся в брюшной полости мешает обратному оттоку венозной крови по направлению к сердцу.
- Пол: Венозная недостаточность чаще всего появляется у женщин.
- Возраст: частота встречаемости венозных трофических язв обычно увеличивается с возрастом.
- Долгое пребывание на ногах и сидя: продвижение крови по направлению к сердцу обеспечивает кроме всего про-чего и мышцы. Физическая активность запускает работу мышечного насоса, который улучшает продвижение крови по венам по направлению к сердцу. Долговременное стояние и сидение на одном месте увеличивает застой в венах и является причиной возникновения отеков в голенях и ступнях. Поэтому расширения вен чаще всего появляются у работников, проводящих рабочий день на ногах или сидя (например, парикмахеры, продавцы, шоферы, офисные работники).
- Курение ухудшает кровообращение.
- Беременность(сти): В случае беременности плод надавливает на находящиеся в брюшной области вены и является причиной повышенного давления в нижних конеч- ностях. Причиной появления расширения вен могут быть и гормональные изменения в организме во время беременности. Беременность сама по себе не является причиной заболеваний вен, но может ускорить появление венозной недостаточности. Каждая следующая беременность увеличивает риск появления венозной недостаточности.
- Расширенные вены на нижних конечностях становятся хорошо видны: может быть расширена как капиллярная сеть, принимающая при этом синюшный оттенок, так и вены, которые могут быть расширены до ширины толщины пальца.
- Боль и зуд во внутренней части голени, в нижней трети голени.
- К вечеру в ногах увеличивается чувство тяжести и усталости.
- На нижней конечности, прежде всего на лодыжке, появляется отек, который увеличивается к вечеру.
Фото 1. Расширенные вены на голени
Факт отека можно установить, нажав пальцем на переднюю поверхность нижней части голени. Под пальцем возникнет вмятина, которая исчезнет через несколько минут. Причиной отека является увеличение пропускной способности стенок венозных сосудов, из-за того, что давление в них увеличивается.
Изменение цвета кожи на голени является опасным сигналом того, что хроническая венозная недостаточность достигла фазы, во время которой имеется повышенный риск возникновения язвы.
Признаки, свидетельствующие об опасности возникновения язв:
- Покраснения в области лодыжки.
- Пигментация кожи (кожа стала коричневой): из-за хронической венозной недостаточности кроме плазмы (переход которой вызывает отеки) через стенки венозных сосудов в ткани начинают переходить и красные кровяные тельца, которые изменяют цвет кожи в коричневато-фиолетовый.
- Склероз или уплотнение кожи и подкожной клетчатки: из-за увеличения кровяного давления развивается уплотнение кожи и подкожной клетчатки в области лодыжки, из-за чего подкожная клетчатка и кожа становятся более тонкими, нижняя часть голени становится по сравнению с икроножной мышцей более худой и нога напоминает перевернутую бутылку от шампанского. Истончившаяся кожа становится очень легко травмируемой.
- Белесые пятна: характерны ярко-белые пятна, возникающие на фоне кожной пигментации.
- Воспаление кожи (экзема): нижняя часть голени может покрыться пурпурной, чешущейся и болезненной сыпью. Поверхность кожи может быть сухой или же, наоборот, влажной.
Фото 2. Отек и изменение кожи левой ноги. Голень напоминает перевернутую бутылку шампанского.
Фото 3. Варикозная (сухая) экзема
Фото 4. Гиперпигментация кожи, на фоне которой видны атрофические пятна
Фото 5. Типичные изменения кожи, сопровождающие хроническую венозную недостаточность, на их фоне видны язвы
Венозная трофическая язва развивается обычно в результате долговременного присутствия повышенного давления в венозной системе, и при помощи эффективных профилактических мер возникновения язвы можно избежать.
Для этого:
- Избегайте возникновения отеков конечностей: В венах кровь течет из конечностей в сторону сердца, снизувверх – т.е. в сторону, противоположную силе тяжести. Этим объясняется, почему отеки возникают тогда, когда человек с венозной недостаточностью долго сидит или стоит. К утру отеки уменьшаются, так как ноги были целую ночь в горизонтальном положении. Тот же принцип человек сможет направить себе на пользу, если в течение дня он найдет время немного полежать с поднятыми ногами. Состояние переполненных вен облегчается под действием силы тяжести. Если ноги подняты выше уровня грудной клетки, то отек тканей в них уменьшится.
- Двигайтесь. Говорят, что в икрах ног находится «другое сердце» человека, которое помогает накачивать кровь по направлению к сердцу. Икроножная мышца помогает циркуляции крови в венах. Прогулка в умеренном темпе или поездки на велосипеде помогают крови лучше циркулировать в венах. Если физическая активность по какойлибо причине невозможна, икроножные мышцы можно заставить работать и с помощью целенаправленного сгибания и разгибания пальцев ног. Долговременное нахождение в одной позе стоя или сидя является самым неподходящим при данном заболевании, такая поза может привести к увеличению отеков и усугублении венозной недостаточности.
- Избегайте лишнего перегрева: Известно, что состояние вен ухудшается обычно летом во время теплой погоды. При возможности избегайте горячей парилки в сауне, ванн, мытья в слишком теплой воде. Рекомендуется мыться умеренно теплой водой под душем.
- Увлажняйте поврежденную сухую кожи базовыми кремами. Продаваемые в аптеках кремы без запаха и красителей помогают восстановлению необходимого уровня влажности и эластичности в проблемных участках кожи и не вызывают аллергии.
- Бросьте курение и старайтесь уменьшить употребление алкоголя.
- Питание должно быть здоровым.
- Постарайтесь снизить излишний вес.
- Избегайте возникновения травм. Используйте компрессионное лечение (см. подробную информацию на стр. 15): хроническая венозная недостаточность требует компрессионного лечения – каждодневного и постоянного ношения специальных компрессионных чулков или бинтов. Такие медицинские лечебные чулки и эластические бинты изменяют при помощи внешнего давления обмен крови в венах и делают его более эффективным. Чулки нужно одевать на ноги (или фиксировать бинты) по утрам, чтобы предупредить возникновения отека в течение дня. Лечебные чулки или бинты нужно снимать вечером перед сном. Компрессионное лече- ние не применяется для лежачих больных. Не забывайте, что компрессионное лечение эффективно в профилактике возникновения язв только тогда, когда оно проводится постоянно!
- Другие возможности лечения расширения вен: обсудите со своим семейным врачом возможности хирургического лечения, которые на сегодняшний день означают не только проведение операции. При необходимости семейный врач выпишет направительный лист на прием к врачу-специалисту.
Венозная трофическая язва возникает на фоне предыдущего долговременного изменения кожи обычно после микротравмы (например, укус комара, царапина) в нижней области голени. Отек и нарушения обмена веществ в ткани приводят к тому, что язва начинает понемногу увеличиваться, поверхность ее может быть изначально покрыта коричневатой или черноватой коркой. Это признак умершей ткани или некроза. Из язвы выделяется собравшаяся в ткани отечная жидкость, которая является хорошей питательной средой для микробов, находящихся на здоровой коже и в окружении. В язве начинает развиваться хроническое воспаление, которое в свою очередь увеличивает отек и создает в тканях нарушение обмена веществ. Возникает так называемый «замкнутый круг», в котором возникшая язва ухудшает состояние вен и это в свою очередь является причиной нарушения обмена веществ в язве и окружающей ее ткани.
Не смотря на то, что хроническая венозная недостаточность является наиболее частой причиной возникновения хронических язв нижних конечностей, существует группа других заболеваний, которые также приводят к возникновению язв нижних конечностей.
Часто пациенты с язвами беспокоятся, может ли из-за язвы возникнуть гангрена, которая может привести к ампутации конечности. На самом деле венозная язва не вызывает гангрену. Гангрена возникает из-за нарушений артериального кровообращения, вследствие которой ткани не получают достаточно кислорода и питательных веществ. Такое нарушение кровообращения происходит вследствие сужения или закупорки артерий (артериальная или ишемическая язва). В таком случае на нижних конечностях и чаще всего на ступнях могут возникнуть болезненные язвы. На недостаточность кровообращения указывают обычно чувство холода в ногах, затрудненная ходьба (так называемая переменная хромота), а также боли в голени и ступнях.
Язвы на ногах могут быть и такими, при которых поврежденными могут быть как венозная, так и артериальная система кровообращения.
Кроме этого, есть и некоторые другие состояния организма, которые вызывают возникновение язв. В таких случаях перед началом компрессионной терапии нужно провести основательное обследование у семейного врача или у ангиохирурга.
Обязательно проинформируйте своего семейного врача, если у Вас есть диабет, гипертония, неврологические заболевания, заболевания суставов и желудочно-кишечного тракта, а также если у Вас есть злокачественная опухоль. Семейный врач сможет помочь Вам в выяснении истинной причины возникновения язв.
Медицинское компрессионное лечение проводится при помощи эластичного бинта или лечебного чулка, которые оказывают давление с внешней стороны и таким образом помогают работе венозных клапанов и улучшает кровоток в венах. Ночью компрессионные средства использовать не нужно. Компрессионная
терапия не применяется для лежачих больных.
Компрессионное лечение является главным методом лечения хронической венозной недостаточности и венозной трофической язвы, устраняющим основную причину данного заболевания. Самым важным в этом лечении является его непрерывность.
Действие компрессионного лечения на венозную систему:
- улучшает кровоток в венах, делая работу венозных клапанов более эффективной
- уменьшает объем лишней венозной крови в конечностях
- уменьшает обратный отток крови (рефлюкс) в поверхностных и/или глубоких венах
- уменьшает повышенное вследствие болезни давление крови в венах.
Компрессионное действие на ткани:
- уменьшает давление на ткани
- уменьшает воспаление
- способствует улучшению заживления тканей
Компрессионные чулки разделяют на компрессионные классы
Чулки I, II, III и IV компрессионного класса очень эффективны в лечении веноз- ной недостаточности. Решение о том, какого именно класса чулок нужно выбрать, принимает врач в зависимости от имеющегося уровня венозной недостаточности и состояния артерий нижних конечностей. В случае сопутствующей артериальной недостаточности слишком большая компрессия может привести к ухудшению кро- воснабжения ног.
Компрессионные чулки можно купить в магазинах, торгующих медицински- ми вспомогательными средствами. Лечебный чулок обязательно должен быть подобран индивидуально согласно размерам пациента. Поскольку первое одевание лечебного чулка может оказаться очень сложным, попросите продавца Вам помочь. При необходимости попросите вспомогательные средства для натягивания чулка.
Обязательно спросите о том, на какой срок и на каких условиях действует гарантия на купленные лечебные чулки.
Выбирая компрессионные чулки обязательно проследите, чтобы на упаковке чулок был знак EU. В таком случае можно быть уверенным, что чулок даст необходимую компрессию.
Фото 6 и 7. Правильное положение лечебного чулка и гольфа
Верхний край лечебного чулка не должен достигать паха, а только высоты складки ягодиц. Гольфы не должны быть выше уровня двух сантиметров от коленного сустава. Лечебные чулки имеют широкую, мягкую фиксируемую верхнюю часть (кант), которая не позволяет чулкам соскальзывать вниз.
Кроме лечебных гольфов и чулков можно использовать и лечебные колготки. Предпочтение нужно давать лечебным чулкам и колготкам, но и постоянное ношение лечебных гольф будет конечно лучше, чем отказ от компрессионного лечения.
В продаже имеются и профилактические чулки, предназначенные для профилактики тромбоза, которые носят во время операций и после них (обычно белые чулки). Они не подходят для лечения венозной недостаточности!
Одной из причин того, что компрессионное лечение не приносит результатов, является то, что лечебные чулки очень трудно надевать. Часто пациенты отказываются от компрессионных чулков именно из-за неудобства их использования.
Действительно, в начале чулки очень плотные. Поскольку нога в отеке, то часто натягивание чулка не удается. Все же есть несколько медицинских вспомогательных средств, которые облегчают надевание лечебного чулка на ногу. Например, есть специальная рама, на которую надевают лечебный чулок и затем в него скользящим движением помещают ногу.
В случае чулка без носка в качестве вспомогательного медицинского средства можно использовать мешочек со скользящей поверхностью или шелковый платок, который помещают на носок стопы и чулок натягивают скользящим способом на ногу. Позднее вспомогательное средство удаляют через открытый носок чулка.
В случае чулка с закрытым носком нужно вывернуть лечебный чулок, и, начиная с пальцев ног и ступни, постепенно натянуть чулок наверх. Можно использовать специальную скользящую пленку, фиксируемую под ступней и на голени, которая поможет при натягивании лечебного чулка.
Фото 8, 9, 10 и 11. Медицинские вспомогательные средства для натягивания чулков
Если одевание лечебного чулка все же не удается, то уменьшение отеков нужно начать с применения компрессионных бинтов.
Компрессионные бинты являются хорошей альтернативой компрессионным чулкам в случае, если у пациента есть проблемы с надеванием компрессионного чулка через язву. Следует предпочитать растягивающиеся эластичные бинты с шириной больше 10 см и длиной больше 7 метров, так как они дают лучший результат. Если бинт кажется жестким и раздражает кожу, то под бинт можно поместить хлопчатобумажную трубчатую повязку, которую обычно используют под гипсом. Бинт помещают на ногу утром сразу после того как Вы проснетесь, то есть в тот момент, когда отек еще не успел образоваться. Перевязку с сильным давлением начинают со ступни и двигаются перевязочными кругами вверх таким образом, чтобы следующий круг покрывал 2/3 предыдущего. Последний круг перевязки фиксируется при помощи пластыря. Для фиксирования бинта нельзя использовать имеющиеся в упаковке бинта булавки – они предназначены только для закрепления самого рулона бинта.
Компрессионные медицинские средства должны обеспечивать необходимое давление: самым большим давление должно быть в области нижней трети голени и оно должно уменьшаться по направлению к сердцу.
Фото 12. Под компрессионный бинт помещают хлопчатобумажный трубчатый чулок и смягчающую вату
Фото 13. Перевязку начинают со ступни, сразу же у пальцев, слегка натягивая бинт. Самое сильное давление должно быть в области лодыжки
Фото 14. Эластичный бинт закрепляется на голени при помощи пластыря. Для фиксирования бинта нельзя использовать булавки, прилагаемые к упаковке бинта
Фото 15. Перевязку области бедра начинают стоя с верхней части голени, по направлению вверх давление должно уменьшаться
Фото 16. Компрессионный бинт
Важно начинать лечение с утра, когда конечность еще не отекла или отек еще небольшой. Давление можно увеличивать постепенно. Самое большое давление должно быть в нижней части голени и уменьшаться по направлению вверх. Для того чтобы понять, достаточна ли величина давления, действующего в области лодыжки, нужно на нижнюю часть голени поместить манжету от аппарата для измерения давления и накачать его до давления 30 мм рт. ст. – это будет для Вас сравнительным показателем ощущения достаточного уровня давления и для лечебного чулка.
С точки зрения достижения конечной цели лечения очень важно его постоянство. Лечебные чулки или компрессионные средства перевязки нужно использовать каждый день и от этих процедур не освобождают ни визит к врачу, ни другие события. Достаточно однократного возникновения отека и усилия, направленные на проведенное до этого долговременное лечение, окажутся потраченными напрасно.
Одной из причин того, что компрессионное лечение не дает результатов, является то, что лечебные чулки очень трудно надевать. Часто пациенты отказываются от компрессионных чулков именно из-за неудобства их использования. Однако без постоянного лечения нельзя ожидать и улучшения состояния.
Физическая активность играет очень важную роль в лечении венозной недостаточ- ности. Прогулка в умеренном темпе помогает лучше закачивать кровь наверх благодаря работе мышц голени. Также действует и поездки на велосипеде. Если физическая активность по какой-либо причине невозможна, то помогут упражнения по сгибанию и разгибанию ступней (см. Приложение 1). Самым неподходящим для пациента является долговременное стояние или сидение в одной позе. В таких случаях пациент должен найти возможность иногда пройтись или полежать с поднятыми ногами – это для того, чтобы вены, находящиеся под большим давлением, могли бы освободиться от лишнего объема крови. Поместите под колени, голени и ступни подушки таким образом, чтобы ступни были на 20-30 см выше, чем ягодицы и чтобы лежать было удобно. Желательно полежать в такой позе по крайней мере 20-30 минут, при необходимости повторяя такие сеансы несколько раз в день. Хотя бы 30 минут в день нужно ходить пешком.
Эффективность использования пищевых добавок в лечении венозных трофических язв не доказана. В случае если пациент чувствует, что получает при употреблении пищевых добавок облегчение, то использование таких добавок, покупаемых в аптеках, не противопоказано.
Интенсивность боли в случае язвы очень индивидуальна. В некоторых случаях обезболивающие средства нужны только перед процедурой перевязки, в других случаях — боль может быть очень сильной и требует постоянного использования обезболивающих. Обсудите прием обезболивающих со своим семейным врачом, так как если необходимое количество принимаемых обезболивающих средств постоянно растет, то целесообразнее использовать более сильные обезболивающие или комбинировать их с другими лекарствами. При необходимости помощь можно получить в кабинетах консультации по боли, имеющихся при крупных больницах.
При заболеваниях вен частой проблемой бывает сухая и отшелушивающаяся кожа на голенях, которая требует ухода. В таких случаях помощь можно получить при применении продающихся в аптеках базовых кремов. Кремы, продающиеся в аптеках, не вызывают аллергии и восстанавливают естественный уровень влажности в зонах сухой кожи. В случае влажной экземы рекомендуется использование цинковой пасты. Если состояние кожи не улучшается, нужно обратиться за советом к семейному врачу.
В зависимости от своего характера и используемых средств лечения, язва нуждается в постоянной перевязке, которая может длиться месяцы и даже годы. Часто процедуру перевязки проводит обученная семейная медсестра или домашняя медсестра. В то же время и сам пациент и его близкие должны обладать основными знаниями о лечении язв и быть способными к самостоятельной смене бинтов. Самостоятельная смена бинтов позволяет пациентам быть более гибкими в планах каждодневной жизни, что для них более удобно. С вопросами, касающимися с лечением язвы, можно обратиться к семейной медсестре и домашней медсестре.
Старайтесь избегать выбора неправильных средств для лечения язв, поскольку лечение должно зависеть от состояния язвы и ее фазы развития. Не используйте для лечения язвы домашние средства (подорожник, листья капусты, печёный лук и др.).
- При необходимости примите за 15-20 минут до смены бинта назначенные Вам болеутоляющие.
- Вымойте руки.
- Прежде всего осторожно удалите с язвы бинт, при необходимости это можно делать, размочив бинт водой или физиологическим раствором. Поскольку перевязочный материал весь пропитан выделениями из язвы и бактериями, упакуйте данный опасный инфекционный материал в пластиковый пакет. Избегайте повторного использования перевязочного материала. При перевязке предпочитайте стерильные перевязочные материалы.
- Промойте язву слегка теплой водой с небольшим давлением под душем, стараясь при этом осторожно удалить тампоном корку язвы. При отсутствии душа прополосните язву слегка теплой водой, стараясь при этом осторожно удалить корку язвы чистым тампоном. На сегодняшний момент нет доказательного материала, говорящего о том, что использование антисептиков лучше, чем использование проточной теплой воды. Многие антисептики действительно эффективны в случае язвенных инфекций, но в то же время они тормозят процесс заживления. При очистке язв нельзя пользоваться перекисью водорода, поскольку у него имеется научно доказанное токсичное влияние на клетки тканей.
- Просушите окружающие язвы ткани и саму язву, слегка прикасаясь к ним тампоном (язву нельзя протирать жестко).
- По необходимости нужно смазать кремом окружающую язву сухую кожу.
- При плохом запахе из язвы, ее покраснении и при других признаках инфекции язву можно промыть антисептиком, не содержащим алкоголя.
- В случае выделений из язвы для защиты окружающей ее кожи можно использовать цинкосодержащие средства или другие защитные кремы (барьерные кремы).
- Поместите подходящее средство по уходу на язву и зафиксируйте повязкой (пластырь может в свою очередь повредить окружающую язву нежную кожу). Какое именно средство нужно использовать, Вам посоветует семейная медсестра, медсестра, специализирующаяся по язвам или домашняя медсестра и это будет зависеть от фазы развития язвы, выделений из нее, признаков воспаления и того, подходит ли данное средство именно Вам.
- Продолжайте компрессионное лечение.
Фото 17. Очищение язвы тампоном
Фото 18. Для удаления гнойного, плохо пахнущего покровного слоя язвы используйте антисептики для промывания язв
Фото 19. Просушите кожу, окружающую язву, слегка прикасаясь тампоном
Фото 20. Нанесите защитный крем на кожу, окружающую язву
Фото 21. Нанесите на язву средство для лечения язв
Фото 22. Зафиксируйте средство для ухода за язвой при помощи эластичного
бинта без сильного давления, но надежно
Язва проходит в своем заживлении несколько фаз, которые требуют при этом разных средств по уходу за язвами. Современные средства по уходу за язвами формируются из таких веществ, которые позволяют менять перевязку реже и при этом обеспечивают подходящую для заживления язвы среду. Консультантом по выбору конкретного средства выступают или семейная медсестра или домашняя медсестра.
Расходы на большую часть средств по уходу за язвами компенсирует Больничная касса на основании выписанного семейным врачом или врачом-специалистом дигирецепта.
Не держите язву открытой! Если язва будет сохнуть на открытом воздухе, то ее состояние ухудшится и при этом увеличивается риск возникновения инфекции.
Также на открытую язву нельзя наносить домашние средства лечения (как подорожник, листья капусты и др.), поскольку открытая язва является воротами внесения инфекций.
Обратитесь к врачу, если:
- Язва стала покрасневшей, болезненной и ее температура повысилась
- Несмотря на лечение, язва начала увеличиваться.
- На краях язвы возникли так называемые «карманы».
- Из язвы вытекают гнойные обильные выделения с плохим запахом.
- Появилось плохое самочувствие и повышенная температура.
Семейный врач может рекомендовать использование средств лечения язв с антибактериальным эффектом или при необходимости назначить противовос- палительное лечение.
Фото 23. Инфицированная хроническая язва
Заживление хронической язвы может несмотря на эффективное лечение продлиться несколько месяцев. Несмотря на то, что язва заживёт, по-прежнему никуда не денется причина, по которой возникла язва. Часто пациенты после заживления язвы больше не утруждают себя компрессионным лечением и отказываются от использования лечебных чулков и бинтов. Однако достаточно только одного эпизода отека — и может возникнуть новая язва. Для избегания возникновения новой язвы важны ключевые слова – пожизненное и постоянное компрессионное лечение.
Фото 24. Заживающая язва
Пластика кожи. Для кого? Почему? Когда? Если получившая лечение язва не зажила в течение периода от четырех до шести месяцев, то врач-специалист принимает решение о необходимости пластики кожи. Пластика кожи является довольно простой операцией, которая помогает заживлению язвы, но не исправляет причину ее возникновения. Поэтому операцию проводят только для тех пациентов, которые продолжают процедуры по компрессионному лечению и после заживления язвы. Новая язва (рецидив) возникает приблизительно у половины пациентов и причиной его является именно прерывание компрессионного лечения после заживления язвы. Достаточно только кратковременного скачка давления в венах – и пересаженная кожа отмирает и возникает новая язва.
Фото 25 и 26. Язва до пересадки кожи и язва, накрытая кожной пластикой
Часто венозная трофическая язва не является единственной проблемой пациента. У пациента могут быть и сформировавшаяся сердечная недостаточность, диабет и другие заболевания, которые могут мешать заживлению язвы. Обсудите свои проблемы со здоровьем со своим семейным врачом, который сможет по- мочь Вам держать сопутствующие заболевания под контролем.
Венозная трофическая язва является долговременной проблемой, осложняющей каждодневную жизнь пациента. Для того чтобы справиться с ней, необходима помощь разных специалистов. Ключ к решению проблемы заживления язвы на- ходится в руках самого пациента и для достижения успеха требуется постоянная работа по предписанному врачом лечебному плану.
- Необходимый для вас уровень компрессии лечебных чулков определяет врач в зависимости от степени тяжести венозной недостаточности и состояния артерий.
- Лечебные чулки можно купить в магазинах, торгующих товарами для здоровья. Продавцы таких магазинов смогут измерить Вашу ногу и помогут выбрать подходящий чулок.
- Выбирая компрессионные чулки, гольфы или колготки нужно следить за тем, чтобы на упаковке или на самих чулках был бы знак RAL-GZ 387:2000 и компрессионный класс (CCL 1-CCL 4). Так можно быть уверенным, что чулок даст постепенное.
знак RAL-GZ 387:2000
- В разных странах действуют разные стандарты. Проследите, чтобы у купленных чулков было именно то давление, которое Вам назначил врач.
- Поскольку первое одевание лечебного чулка может быть оказаться очень сложным, попросите продавца помочь Вам.
- Обязательно спросите о том, на какой срок и на каких условиях действует гарантия на лечебные чулки.
- Если Вам кажется, что самостоятельное натягивание чулка может оказаться слишком тяжелым для Вас, попросите у продавца вспомогательные средства.
Фото 1. Рама для натягивания на ноги компрессионного чулка
Фото 2. Карман для ступни, предназначенный для натягивания лечебного чулка с открытым носком
Фото 3. Вытаскиваемый карман для ступни, предназначенный для натягивания лечебного чулка с открытым и закрытым носком
Фото 4. Перчатки со специальным покрытием для натягивания лечебных чулков
- Newton, H. Assessment of a venouslegulcer. Wound Essentials, Vol5, 2010, 69–78.
- Newton, H. Eczema associated with venous leg ulcers. Wound Essentials, Vol9. 2014, 72–78
- Simplifying venous leg ulcer management. Consensus recommendation. Wounds International, 2015.
- Newton, H. Top tips for managing venous leg ulcers. Wounds International, Vol3, 2012.
- Sinha, S., Sreedharan, S. Management of venouslegulcer in generalpractice – a practicalguideline. http://www.racgp.org.au/afp/2014/september.
- Moffatt, C. Compression Therapy in Practice. Wounds UK, 2007.
- Anderson, I. What is venous leg ulcer. Wounds Essentials, Vol4, 2009.
- Collins, L., Seraj, S., Jefferson, T. Diagnosis and Treatment of VenousUlcers http://www.aafp.org/afp/2010/0415/p989.html.
- Leg Ulcrs. Patient information http//www. Circulationfoundation.org.uk.
- Griffin, J. Assessment and management of venouslegulcers.Wound Care Today, 2014,Vol 1, No 1.
- Carmel, J. E. Venous Ulcers. Acute and chronic wounds2012, chapter 12, 194–2013.
Муравьиные укусы и укусы | DermNet NZ
Автор: д-р Маде Ананда Кришна, врач общей практики больницы Cipto Mangunkusumo, медицинский факультет Universitas, Индонезия. Главный редактор: д-р Аманда Окли, дерматолог, Гамильтон, Новая Зеландия, декабрь 2015 г. Исправлено в сентябре 2020 г.
Что такое укус муравья?
Укус муравья происходит, когда муравей кусает свою челюсть и рот, чтобы ущипнуть человеческую кожу. Укус отличается от укуса: только самки муравьев имеют жало, большую часть хвоста тела.Огненные муравьи хватаются за кожу (кусают), а затем вводят яд своим жалом (что немедленно вызывает боль). Однако другие виды муравьев не кусаются и не жалят, а распыляют муравьиную кислоту.
Кто укусит муравья?
Любой человек, соприкасающийся с муравьями, подвергается риску укусов или укусов муравьев, особенно если они находятся в районе, где муравьи строят свои гнезда. Муравьи образуют гнезда, состоящие из нескольких холмов разной высоты и диаметра, иногда достигая более 0,5 метра и нескольких сантиметров в высоту.
Муравьи, как правило, более многочисленны в районах с:
- Компактная почва
- Земля
- Почвопокровное мало
- Несколько больших деревьев.
Большие местные реакции и системные реакции являются IgE-опосредованными и наблюдаются у людей, уже сенсибилизированных к яду муравьев.
Подробнее о муравьях
Муравьи относятся к отряду перепончатокрылых насекомых семейства Formicidae. В отряд перепончатокрылых входят пчелы и осы.
Насчитывается более 12 000 видов муравьев.Хотя почти все они могут укусить или ужалить, некоторые из них вызывают значительную местную и / или системную реакцию у людей. Большинство муравьев слишком малы, чтобы эффективно укусить людей, и их укус мягкий. Однако укус муравьев-комбайнов и огненных муравьев может вызвать неприятные симптомы и вызвать аллергические реакции.
Pachycondyla chinensis — это инвазивный вид муравьев, который распространился в Новую Зеландию из Дальнего Востока Азии, и его укус может вызвать анафилаксию. Myrmecia pilosula , широко известный как муравей-джемпер, произрастает в Австралии и является наиболее частой причиной фатальной анафилаксии, вызванной перепончатокрылыми насекомыми, в Тасмании.
Каковы клинические признаки укусов и укусов муравьев?
Типичной реакцией на многие укусы / укусы муравьев является локализованная крапивница. Укус или укус огненного муравья вызывает немедленную боль и красное пятно, за которым через несколько часов следует болезненная зудящая пустула, которая может длиться от нескольких дней до недель. Укусы обычно группируются, особенно под одеждой.
Типичная реакция кожи на укусы / укусы муравьев
Аллергические реакции на укусы и укусы муравьев
Обычно аллергические реакции на укусы перепончатокрылых проявляются мягче, чем на укусы.Аллергические реакции на перепончатокрылые подразделяются на 4 категории:
Местная реакция
Местная реакция является наиболее частым проявлением после укуса / укуса муравья. Он состоит из локализованной боли, зуда, покраснения, отека и уплотнения. Припухлость обычно менее 5 см в диаметре, иногда крапивница (шелушение). Местная реакция длится менее 24 часов.
Большая местная реакция
Большая местная реакция в виде боли, эритемы, волдырей, отека и зуда определяется как поражение большой площади кожи более 10 см вокруг места укуса / укуса, сохраняющейся не менее 24 часов.Во многих случаях степень тяжести достигает пика через 1-2 дня, а исчезновение занимает 7-10 дней.
Легкая системная реакция
Легкая системная реакция, затрагивающая кожу и / или желудочно-кишечный тракт, развивается менее чем в 1% укусов / укусов муравьев. Кожные проявления включают покраснение, зуд, ангионевротический отек, крапивницу и покраснение в областях, удаленных от укуса / укуса и / или общего распространения. Симптомы со стороны желудочно-кишечного тракта могут включать легкую тошноту, диарею и / или спазмы в животе.Головокружение, одышка и тошнота возникают при реакциях средней тяжести.
Тяжелая системная реакция
Тяжелая системная реакция на яд муравья характеризуется клиническими проявлениями в 2 системах органов, удаленных от укуса / укуса, такими как ангионевротический отек (особенно гортани), покраснение, охриплость, хрипы / бронхоспазм, боль в груди, гипотония, головокружение, сильная боль в животе, обильная рвота или спазмы матки. Возможны анафилактический шок и потеря сознания, остановка дыхания и сердца.
Как диагностировать укусы / укусы муравьев?
Диагноз укусов / укусов муравьев основывается на клинических данных и соответствующем воздействии или возможном контакте с муравьями. Направление на тестирование на аллергию возможно только в случае серьезной системной реакции. При большой местной реакции кожная проба не требуется, потому что риск анафилаксии после последующего укуса / укуса муравья чрезвычайно низок.
Как лечить укусы / укусы муравьев?
Лечение укусов / укусов муравьев зависит от типа реакции.Сначала удалите муравьев с кожи и промойте пораженный участок. Приложите прохладный компресс, чтобы успокоить зуд и уменьшить отек.
Лечение местной и большой местной реакции
Немедленное лечение может включать:
- Пероральные антигистаминные препараты от зуда и крапивницы
- Анальгетики, такие как парацетамол (американская терминология ацетаминофен), если болезненные ощущения
- Короткий курс пероральных кортикостероидов при сильной местной реакции, если воспаление проходит медленно
- Обучение предотвращению попадания насекомых: удаляйте видимые муравьиные гнезда, не ходите босиком, надевайте брюки и рубашку с длинными рукавами, когда занимаетесь активным отдыхом.
Долгосрочное управление:
- Обучение предотвращению насекомых в районах, где преобладают ядовитые муравьи
- Носите обувь и носки на улице
- Работая в саду, надевайте рабочие перчатки.
Лечение легкой и тяжелой системной реакции
Немедленное лечение может включать:
Долгосрочное лечение:
- Ручка для самостоятельной инъекции адреналина для пациентов с тяжелыми системными реакциями и обучение тому, как и когда ее использовать
- Направление к аллергологу на кожные пробы и иммунотерапию ядом
- Генерализованная крапивница у детей младше 16 лет не требует иммунотерапии
Каковы последствия укусов / укусов муравьев?
- Риск тяжелой системной аллергической реакции после укуса муравья / насекомого выше у взрослых (особенно старше 45 лет), чем у детей.Приблизительно 85% взрослых с системной аллергической реакцией относятся к категории тяжелых реакций, в то время как у детей это только 40%.
- Менее 1% укусов муравьев приводит к более тяжелой реакции после повторного укуса.
Анафилаксия | AAAAI
Анафилаксия (an – a – fi – LAK – sis) — серьезная аллергическая реакция, которая обычно возникает быстро и может привести к смерти. Эта неотложная медицинская помощь требует немедленного лечения, а затем последующего наблюдения у аллерголога / иммунолога, которого часто называют аллергологом.
Многие люди могут не осознавать, что у них аллергия, пока не испытают анафилаксию. Аллерголог осмотрит вас и поставит правильный диагноз. Если есть основания, ваш врач назначит инъекционный адреналин для использования в экстренных случаях.
Анафилаксия запускается, когда иммунная система чрезмерно реагирует на обычно безвредное вещество (аллерген, такой как арахис или пенициллин), вызывая симптомы от легких до тяжелых, поражающих различные части тела. Симптомы обычно появляются в течение нескольких минут или нескольких часов после приема пищи, проглатывания лекарства или укуса насекомого.
Анафилаксия требует немедленной медицинской помощи, включая инъекцию адреналина и посещение отделения неотложной помощи. Если ее не лечить должным образом, анафилаксия может быть фатальной. Иногда симптомы проходят, а затем возвращаются через несколько часов, поэтому важно предпринять эти шаги, как только начинается анафилактическая реакция, и оставаться под медицинским наблюдением до тех пор, пока реакция и симптомы не исчезнут.
Симптомы анафилаксии
Симптомы анафилаксии могут включать:
• Дыхание: хрипы, одышка, стеснение в горле, кашель, хриплый голос, боль / стеснение в груди, проблемы с глотанием, зуд во рту / горле, заложенность носа / заложенность носа
• Кровообращение: бледный / синий цвет, низкий пульс, головокружение, дурноту / обморок, низкое артериальное давление, шок, потеря сознания
• Кожа: крапивница, отек, зуд, тепло, покраснение, сыпь
• Желудок: тошнота, боль / спазмы, рвота, диарея
• Другое: беспокойство, чувство надвигающейся гибели, зуд / покраснение / слезотечение, головная боль, спазмы матки
Наиболее опасными симптомами являются низкое кровяное давление, затрудненное дыхание и потеря сознания, все из которых могут быть фатальными.Если у вас есть какие-либо из этих симптомов, особенно после еды, приема лекарств или укуса насекомого, немедленно обратитесь за медицинской помощью (позвоните 911). Не ждите, пока симптомы исчезнут или станут лучше сами по себе.
Общие причины
Продукты: Любая пища может вызвать аллергическую реакцию, но продукты, вызывающие большую часть анафилаксии, — это арахис, древесные орехи (например, грецкий орех, кешью, бразильский орех), моллюски, рыба, молоко, яйца и т. Д. консерванты.
Жалящие насекомые: Яд насекомых желтых жилетов, медоносных пчел, бумажных ос, шершней и огненных муравьев может вызывать у некоторых людей тяжелые и даже смертельные реакции.
Лекарства: Почти любое лекарство может вызвать аллергическую реакцию. Обычными лекарствами, вызывающими анафилаксию, являются антибиотики и противосудорожные препараты. Некоторые послеоперационные жидкости, вакцины, кровь и продукты крови, контрастные красители, обезболивающие и другие лекарства также могут вызывать тяжелые реакции.
Латекс: Некоторые изделия из натурального латекса содержат аллергены, которые могут вызывать реакции у чувствительных людей. Наибольшая опасность тяжелых реакций возникает при контакте латекса с влажными участками тела или внутренними поверхностями во время операции.
Упражнение: Упражнение, хотя и редко, может вызвать анафилаксию. Как ни странно, это не происходит после каждой тренировки, а в некоторых случаях возникает только после употребления определенных продуктов перед тренировкой.
Лечение и профилактика
Если у вас (или у кого-либо из ваших близких) начнется аллергическая реакция, используйте свой автоинъекционный адреналин и обратитесь в ближайшее отделение неотложной помощи. Чем раньше реакция будет вылечена, тем менее серьезной она может стать.Если вы принимали лекарства и чувствуете себя лучше, все равно обратитесь в больницу, чтобы убедиться, что ваша реакция под контролем.
После анафилактической реакции обратитесь к аллергологу для постановки правильного диагноза. Аллерголог изучит вашу историю болезни и при необходимости проведет другие тесты, чтобы определить точную причину вашей реакции. Ваш аллерголог может предоставить информацию о том, как избегать аллергена, а также план лечения. Избегание аллергена (ов) — главный способ оставаться в безопасности, но требует серьезного обучения.Конкретный совет может включать:
• Еда: как интерпретировать этикетки ингредиентов, управлять ужином в ресторане, избегать скрытых пищевых аллергенов
• Насекомые: не пользоваться парфюмерией, избегать яркой одежды и занятий с высоким риском; носить длинные рукава / брюки на улице
• Лекарства: каких лекарств / методов лечения следует избегать, список альтернативных лекарств
В некоторых случаях ваш аллерголог может предложить специальные методы лечения, такие как иммунотерапия (уколы от аллергии), чтобы практически исключить риск анафилаксии от укусов насекомых, или процедуры, позволяющие лечиться определенными лекарствами, на которые у вас аллергия.
Ваш аллерголог может также прописать адреналин для инъекций. Если да, убедитесь, что вы понимаете, как и когда его использовать. Всегда пополняйте рецепт по истечении срока действия. Это лекарство следует всегда носить с собой.
Ваш аллерголог может также попросить вас носить специальные украшения, которые идентифицируют вас как страдающего тяжелой аллергией. Этот идентификатор может предоставить врачам и другим лицам важную информацию о вашем состоянии здоровья.
Если у вас была анафилактическая реакция, проинформируйте семью, медицинских работников, работодателей и школьный персонал о вашей аллергии.
Полезные советы
• Анафилаксия — это серьезная аллергическая реакция, которая возникает быстро, иногда вызывая серьезные симптомы, поражающие различные части тела.
• Наиболее опасными симптомами являются низкое кровяное давление, затрудненное дыхание и потеря сознания, все из которых могут быть фатальными.
• Наиболее частыми причинами анафилаксии являются продукты, лекарства и укусы насекомых.
• Если у вас (или кого-либо из ваших близких) начнется аллергическая реакция, обратитесь за медицинской помощью, чтобы добраться до ближайшего отделения неотложной помощи.
• Обратитесь к аллергологу для последующего наблюдения и разработки плана лечения.
Почувствуйте себя лучше. Живи лучше.
Аллерголог / иммунолог, часто называемый аллергологом, — это педиатр или терапевт, прошедший как минимум два дополнительных года специализированной подготовки по диагностике и лечению таких проблем, как аллергия, астма, аутоиммунные заболевания, а также обследование и лечение пациентов с рецидивирующими заболеваниями. инфекции, например, иммунодефицитные заболевания.
Правильный уход может стать решающим фактором между аллергическим заболеванием и улучшением самочувствия. Посетив аллерголога, вы можете рассчитывать на точный диагноз, эффективный план лечения и образовательную информацию, которая поможет вам управлять своим заболеванием.
Служба поиска аллерголога / иммунолога AAAAI — это надежный ресурс, который поможет вам найти специалиста поблизости от дома.
Узнайте больше об анафилаксии.
Эпизод подкаста: Обновление анафилаксии: что нового в Практическом параметре 2020 года
Marcus Shaker, MD, MS, FAAAAI, обсуждает недавно опубликованный параметр практики анафилаксии.Слушайте сейчас, чтобы узнать об обновлениях параметров и важных вопросах для обсуждения, касающихся двухфазной анафилаксии и использования стероидов или антигистаминных препаратов для лечения анафилаксии. Это практично, тщательно и чрезвычайно полезно для всех, кто ухаживает за пациентами с риском анафилаксии — и самими пациентами. (12 августа 2020 г.)
Щелкните здесь, чтобы прослушать подкаст.
Прочтите стенограмму разговора.
Параметр практики анафилаксии
Эта статья была отрецензирована Эндрю Муром, MD, FAAAAI
Проверено: 28.09.20
Аллергия на укус пчел и ос, анальфилаксия
Для большинства людей укус насекомого (чаще всего в Новой Зеландии от ос, медоносных пчел или шмелей) приводит к умеренным краткосрочным симптомам и незамедлительному лечению.Однако небольшой процент населения испытает более серьезную общую или анафилактическую аллергическую реакцию на укусы насекомых, которые могут повлиять на все тело и могут быть опасными для жизни. По оценкам, два или три человека умирают в Новой Зеландии каждый год от укусов насекомых.
Симптомы укуса обычных насекомых и лечение
Большинство людей будут испытывать боль, зуд, покраснение и припухлость вокруг места укуса пчелы или осы. Первая помощь при этих симптомах включает пакеты со льдом или влажную ткань для уменьшения боли; и антигистаминные таблетки или кремы, крем с гидрокортизоном или лосьон с каламином для уменьшения зуда и воспаления.Укусы вызывают боль или зуд в течение одного-двух дней, но отек может длиться до недели. У небольшого количества людей может возникнуть гораздо более серьезная анафилактическая реакция на укусы насекомых либо сразу после укуса, либо в последующие несколько часов. Как правило, чем раньше начнется реакция, тем она будет тяжелее.Симптомы анафилаксии
Анафилактическая реакция возникает, когда иммунная система организма чрезмерно реагирует на яд насекомых, выделяя химические вещества, такие как гистамин, которые вызывают аллергическую реакцию.
Симптомы умеренной общей или анафилактической реакции включают:
- Крапивница или зуд по всему телу
- Покрасневшая или бледная кожа
- Пухлые веки
- Пухлые губы.
Симптомы тяжелой анафилактической реакции включают:
- Отек языка
- Затруднение глотания
- Отек вокруг губ и глаз
- Охриплость и хрипы
- Головокружение и дурнота
- Затрудненное дыхание
- Беспокойство и дезориентация
- Тошнота и рвота
- Симптомы шока, такие как учащенное сердцебиение, слабый пульс, бледность кожи и падение артериального давления
- Потеря сознания или судороги.
Тяжелая анафилактическая реакция — это неотложная медицинская помощь — наберите 111 и попросите скорую помощь, если у кого-то проявляются симптомы анафилактической реакции.
Лечение анафилаксии
Все предполагаемые анафилактические реакции требуют немедленной медицинской помощи. Реакция, которая сначала может показаться легкой, может прогрессировать до более серьезной.
Тяжелые анафилактические реакции требуют немедленного лечения с помощью лекарства под названием адреналин, вводимого в форме инъекции.Основное действие адреналина — усилить сердечное сокращение и открыть дыхательные пути в легких. Адреналина обычно достаточно, чтобы обратить реакцию вспять, хотя для этого может потребоваться более одной дозы.
Другие лекарства, которые также могут использоваться для дальнейшего уменьшения аллергической реакции, включают кортикостероиды и антигистаминные препараты.
Адреналин для самостоятельной инъекции (например, EpiPen) доступен для людей с анафилактическими реакциями. Устройство для инъекций наполнено адреналином и вводится в большую мышцу передней части бедра при возникновении анафилактической реакции.Устройство рассчитано только на одну дозу, поэтому медицинское обследование после введения адреналина имеет решающее значение в случае ухудшения реакции и необходимости введения дополнительных доз адреналина.
Если медикаментозное лечение безуспешно, может потребоваться помощь при дыхании путем введения дыхательной трубки в легкие. Если горло слишком опухло для введения дыхательной трубки, может потребоваться разрез трахеи (трахеостомия). Трахеостомия позволяет ввести дыхательную трубку непосредственно в легкие.
Профилактика анафилаксии
При аллергии на укусы пчел и ос можно уменьшить тяжесть будущих реакций — или даже полностью предотвратить их — с помощью лечения, известного как иммунотерапия. Это также можно назвать десенсибилизацией.
В иммунотерапии используется яд насекомых для постепенного повышения толерантности к яду. Обычно его проводит иммунолог или аллерголог. Небольшие количества яда пчелы или осы вводят под кожу несколько раз в течение длительного периода времени, пока количество яда в укусе не станет терпимым.Как только это произойдет, поддерживающие инъекции нужно будет делать каждые несколько недель в течение пяти лет.
Иммунотерапия обычно рекомендуется только при тяжелых анафилактических реакциях, сопровождающихся затрудненным дыханием или потерей сознания. Не рекомендуется при местных реакциях. Кожные уколы могут быть выполнены для выявления людей, которые могут страдать более серьезными реакциями на укусы насекомых.
Избегать укусов
Меры по предотвращению укуса важны для аллергиков.Allergy New Zealand рекомендует следующие меры:
- Носите закрытую обувь и одежду, закрывающую конечности, на улице
- Избегайте сильных духов и яркой одежды — они могут привлечь насекомых
- Быстро утилизировать мусор — осы привлекают мусор и гниющие фрукты
- Избегайте употребления сладостей и сладких напитков на улице
- Если вокруг вас летает жалящее насекомое, медленно уходите, не размахивая руками.
- Попросите кого-нибудь заняться садоводством и газонами
- Держитесь подальше от известных ульев и осин
- Обратитесь к профессиональному агенту по борьбе с вредителями, чтобы незамедлительно уничтожить осиные гнезда
- Используйте средство от насекомых.
Если укус пчелы остался в коже, удалите его осторожно. Это можно сделать, соскребая под колючим жалом тупой стороной ножа, краем кредитной карты или листом бумаги или чистым ногтем. Вытаскивая жало, старайтесь не хвататься за него. Это может привести только к введению большего количества яда. Особенно важно удалить наконечник.
После удаления жала промойте пораженный участок холодной водой с мылом. Не расчесывайте место укуса, так как это усугубит зуд и отек, а также увеличит риск заражения.
Люди, у которых были тяжелые реакции, должны всегда иметь при себе набор для оказания неотложной помощи, содержащий таблетки антигистаминного препарата и адреналин для самостоятельной инъекции (например, EpiPen). Это также может быть подходящим для некоторых людей с легкой реакцией, чтобы предотвратить прогрессирование реакции до более тяжелой реакции.
Ношение браслета Medic Alert и удостоверение личности предоставит полезную информацию медицинским работникам, обслуживающим вас в случае серьезной анафилактической реакции.
Дополнительная информация и поддержка
Для получения дополнительной информации и поддержки по поводу аллергии на укусы насекомых обратитесь к своему врачу или медсестре, либо позвоните:
Allergy New Zealand
Веб-сайт: www.allergy.org.nz
Бесплатный телефон: 0800 34 0800
Список литературы
Сент-Обин Крамп, В. (2013). Аллергия на укус насекомых (веб-страница). Окленд: Оклендская клиника аллергии и экземы. http://www.allergyclinic.co.nz/insect-sting-allergy [дата обращения: 19.08.20]
Министерство здравоохранения (2017 г.).Укусы пчел и ос (Интернет-страница). Веллингтон: Министерство здравоохранения Новой Зеландии. https://www.health.govt.nz/your-health/conditions-and-treatments/accidents-and-injuries/bites-and-stings/bee-and-wasp-stings [дата обращения: 19.08.20]
Райт, Б. (2013). Укусы пчел и ос (Интернет-страница). Гамильтон: DermNet NZ. https://dermnetnz.org/topics/bee-and-wasp-stings/ [дата обращения: 19.08.20]
Последняя редакция: август 2020 г.
Морские укусы и царапины | Michigan Medicine
Обзор темы
Прогулка по пляжу или купание в океане может быть веселым и расслабляющим.Но, как и в любой другой деятельности, могут произойти несчастные случаи. Этот раздел поможет вам определить, что делать дальше, если у вас укус медузы или португальского военного корабля, извержение морского волка или царапина на кораллах.
Укусы
Медузы и португальские военные являются членами большой группы ядовитых морских животных, в которую также входят огненные кораллы и морские анемоны. Они присутствуют во всем мире и вызывают травмы и болезни из-за выделения яда, когда их щупальца соприкасаются с кожей (жалящие).Щупальца — это длинные, тонкие, гибкие отростки, которые есть у медуз, португальских военных, кальмаров и осьминогов. Щупальца используются для хватания, ощупывания, перемещения и убийства добычи путем укуса. Хотя укус медузы или португальского военного корабля может вызвать тяжелое заболевание и сильную боль, зарегистрированные смертельные случаи редки.
Медузы часто обитают в прибрежных водах, будучи принесенными на берег ветрами или океанскими течениями. Чаще всего они встречаются в теплых океанских водах, особенно на атлантическом побережье США.Укусы возникают в результате контакта с щупальцами, которые выходят из прозрачного тела медузы. Медузы, плавающие в воде, часто трудно увидеть. Выброшенная на берег медуза, которая может выглядеть как целлофановая обертка от сигаретной пачки, может ужалить, если ее коснуться.
Укусы медузы вызывают немедленную сильную боль и жжение, которое может длиться несколько часов. Вдоль места укуса образуются приподнятые красные рубцы, которые могут выглядеть так, будто вас ударили кнутом. Рубцы могут сохраняться от 1 до 2 недель, а кожные зудящие высыпания могут появиться через 1–4 недели после укуса.К счастью, большинство укусов медуз не являются серьезными. Обширные укусы, аллергические реакции или тяжелые реакции встречаются нечасто, но случаются. Чтобы избежать риска утонуть, пловцы должны выходить из воды, как только они поймут, что их ужалили.
Коробчатая медуза, обитающая в Индийском океане и южной части Тихого океана, может вызвать смертельную реакцию. Это единственная медуза, для которой существует специфическое противоядие (противоядие). Если вы получите это противоядие, оно может спасти вам жизнь.
Высыпание морского пехотинца — это сыпь, которая возникает от укусов медузы или личинок морского анемона.Сыпь может вызывать сильный зуд и раздражение, но обычно проходит без лечения в течение 10–14 дней.
Португальский военный корабль (гидрозои) обитает в теплых морях по всему миру, но наиболее распространен в тропических и субтропических регионах Тихого и Индийского океанов и в Гольфстриме в северной части Атлантического океана. Они плавают по поверхности воды своими длинными, жалящими щупальцами, волочащимися в воде внизу. Отдельные щупальца, которые вымывают на пляже, могут оставаться опасными в течение нескольких месяцев.
Укус португальского военного корабля вызывает немедленную жгучую боль и покраснение в местах соприкосновения щупальцев с кожей. На пораженном участке появляется красная линия с небольшими белыми высыпаниями. В тяжелых случаях могут появиться волдыри и рубцы, похожие на нитку бус. Укусы, поражающие глаз, могут вызвать боль, отек, чрезмерное слезотечение, помутнение зрения или повышенную чувствительность к свету. Тяжелые реакции чаще всего возникают у детей и маленьких взрослых. Также возможны тяжелые токсические реакции на яд.
Скаты относятся к семейству акул. У них есть острые шипы в хвосте, которые могут вызвать порезы или колотые раны. В шипах тоже есть яд. Скаты не кусаются, но могут сосать ртом и оставлять синяк.
Коралловые царапины
Коралловые царапины и порезы — распространенные травмы, которые могут возникнуть при прогулке по пляжу, плавании, нырянии с трубкой или нырянии в теплой воде. Коралловые полипы, мягкий живой материал, покрывающий поверхность кораллов, можно легко оторвать от жесткой и абразивной структуры под ними, если вы коснетесь коралла, ударитесь или упадете на него.Кожная инфекция может развиться при попадании в рану мелких кусочков кораллов, другого мусора и бактерий. На заживление царапин и порезов на кораллах с острыми краями могут потребоваться недели или даже месяцы.
Аллергия на укус насекомых | Симптомы и лечение
Что мне делать, если меня ужалила пчела, и когда мне следует обратиться к аллергологу?
Что вы будете делать с пчелой или любым укусом насекомого, зависит от реакции вашего тела. Нормальная (неаллергическая) реакция включает боль или дискомфорт, а также отек или покраснение в том месте, где вас ужалили.Если жало все еще находится в вашей коже, удалите его, соскребая участок прямым краем, например кредитной картой. Не зажимайте жало и не используйте пинцет, потому что это может высвободить больше яда. Заморозите эту область, чтобы снять отек, и поднимите руку или ногу, если вас ужалили именно в этом месте. Ацетаминофен или ибупрофен могут облегчить боль. (Не давайте аспирин лицам младше 19 лет.) При зуде вы можете принять антигистаминный препарат, заморозить кожу или нанести лосьон с каламином. Хотя «нормальные» реакции не считаются опасными для жизни, обычно лучше избегать укусов в будущем.
Второй тип ответа похож на первый тип неаллергической реакции. Однако это более крупная местная реакция, которая вызывает опухоль, обычно более 3 дюймов вокруг укуса. Например, укус передней части руки может вызвать отек всей руки. Удалите жало и лечите отек, боль и зуд с помощью комбинации льда, эликсира и антигистаминных препаратов. Отек обычно достигает пика через два-три дня после укуса и может длиться неделю или больше. Как и первая реакция, это не опасно для жизни.Однако у вас может быть сильная боль и отек, который будет держаться в течение нескольких дней в том месте, где вас ужалили.
Последняя и наиболее опасная реакция — тяжелая аллергическая или анафилактическая, опасная для жизни реакция. Это наиболее серьезное заболевание, требующее немедленной медицинской помощи. Симптомы варьируются от легкой крапивницы или зуда до тяжелых реакций, включая шок или сужение дыхательных путей, которые могут быть опасными для жизни. Если вы знаете, что у вас серьезная аллергия на укус насекомого, вы всегда должны иметь при себе автоинжектор адреналина (EAI) и пройти осмотр у аллерголога, имеющего опыт лечения аллергии на насекомых.Если вас ужалили, воспользуйтесь своим EAI, позвоните 911 и при первых признаках анафилаксии обратитесь в ближайшее отделение неотложной помощи, даже если вы уже вводили адреналин.
Как узнать, была ли у меня аллергическая реакция на укус насекомого?
Симптомы аллергической реакции могут быть от легких до тяжелых. Они могут включать следующее (по отдельности или в комбинации):
- Ульи
- Зуд
- Промывка
- Отек вдали от укуса
- Головокружение или резкое падение артериального давления
- Хриплый голос, кашель, отек языка или затрудненное глотание
- Крапивница, зуд и опухоль в других местах, кроме места укуса
- Спазмы в животе, рвота, сильная тошнота или диарея
- Бессознательное состояние или остановка сердца
- Анафилаксия — это серьезная опасная для жизни аллергическая реакция, которая нарушает дыхание, вызывает внезапное падение артериального давления и может вызвать шок.Это может произойти в течение нескольких минут после укуса. Требуется доза адреналина (адреналина), обычно вводимая с помощью автоинжектора, и немедленная медицинская помощь.
Кто страдает аллергией на укусы насекомых?
Аллергические реакции на укусы могут возникать даже после многих нормальных реакций на укусы и в любом возрасте. По оценкам, потенциально опасные для жизни аллергические реакции на яд насекомых возникают у 0,4–0,8 процента детей и 3 процентов взрослых.
Могу ли я избавиться от аллергии на укус насекомых?
Да. Для долгосрочной защиты аллерголог может лечить вас уколами от аллергии (иммунотерапия), которые со временем развивают толерантность и обеспечивают до 98% защиты, если вы снова укусите. Помимо снижения риска системной реакции на будущие укусы, иммунотерапия ядом значительно улучшает качество жизни. Это особенно актуально для активных людей, у которых работа или развлечения выводят их на улицу. Продолжительность иммунотерапии ядом обычно составляет от трех до пяти лет, но ее можно продолжать бесконечно, в зависимости от того, насколько серьезными были реакции в прошлом, и от риска укусов в будущем.
Нужен ли мне автоинжектор адреналина?
Это зависит от ваших факторов риска, включая вашу реакцию на укус насекомого. Ваш аллерголог определит, есть ли у вас высокий риск тяжелой аллергической реакции, и при необходимости назначит автоинжектор адреналина.
Что такое иммунотерапия экстрактом всего тела?
Долгосрочное лечение аллергии на укусы огненных муравьев называется иммунотерапией экстрактом всего тела, которая включает в себя все тело муравья, а не только яд, как в случае с другими жалящими насекомыми.Это высокоэффективная программа, которую проводит аллерголог-иммунолог, которая может предотвратить будущие аллергические реакции на укусы огненных муравьев. В настоящее время мы не можем изолировать яд от огненных муравьев.
Иммунотерапия экстрактом всего тела включает введение постепенно увеличивающихся доз экстракта для снижения чувствительности пациента к укусу огненного муравья. Это может снизить риск будущей аллергической реакции на аллергическую реакцию населения в целом. В течение нескольких недель или месяцев люди, которые ранее жили в условиях постоянной угрозы серьезной реакции на укусы огненных муравьев, могут вернуться к нормальной жизни.
Если вы подозреваете, что у вас аллергия на укусы огненных муравьев, обратитесь к аллергологу. На основании вашего анамнеза и определенных тестов аллерголог определит, подходите ли вы для кожных тестов и иммунотерапии.
Эта страница была проверена и обновлена 05.02.2018.
Австралазийское общество клинической иммунологии и аллергии (ASCIA)
ASCIA PCC Ангионевротический отек 2019135,59 KB
Ангионевротический отек — это состояние, при котором из мелких кровеносных сосудов жидкость проникает в ткани, вызывая отек.Известного лекарства не существует, однако отек можно предотвратить с помощью лекарств.
Колпачковые вздутия на поверхности кожи называются крапивницей. Ангионевротический отек вызывает более глубокий отек тканей. Аллергия очень редко является причиной изолированного отека Квинке (отек без каких-либо других симптомов).
Насколько распространен ангионевротический отек?
До 20% людей в какой-то момент жизни заболевают крапивницей, и примерно у каждого третьего из них также будет ангионевротический отек.Сам по себе ангионевротический отек (без крапивницы) встречается гораздо реже.
Существует три основных типа ангионевротического отека:
- Ангионевротический отек плюс крапивница (крапивница): крапивница вызывает зуд, а отек Квинке — зуд, жар или болезненность.
- Только отек Квинке: зудящие, горячие и красные опухоли, часто большие и неприятные.
- Только отек Квинке: опухоли цвета кожи, без зуда и жжения, часто не поддаются лечению антигистаминными препаратами.
Ангионевротический отек у большинства людей со временем исчезает.Он может появиться снова после заражения, в состоянии стресса или без какой-либо конкретной причины, которую можно определить. Иногда это повторяющаяся проблема, которая повторяется на протяжении всей жизни. Ангионевротический отек редко бывает вызван серьезным основным заболеванием, при этом он не вызывает болезни и не вызывает повреждения таких органов, как почки, печень или легкие.
Где возникает ангионевротический отек?
Наиболее частыми участками тела являются лицо, губы, язык, горло и половые органы. Отек в одной области обычно длится от одного до трех дней.Иногда отек внутренних органов, таких как пищевод (пищевод или глотка, ведущая к желудку), желудка или кишечника, может вызывать боли в груди или желудке.
Хотя ангионевротический отек может проявляться зудом, покалыванием или жжением, часто нет никаких других симптомов, кроме дискомфорта от отека. Иногда опухоль может быть болезненной, особенно когда она возникает над суставами. Эти опухоли могут быть большими и продолжаться несколько дней. Если опухоль носит постоянный характер, а не приходит и уходит, следует рассмотреть другие возможные причины опухоли.
Опасен ли отек Квинке?
Ангионевротический отек не повреждает внутренние органы, такие как почки, печень или легкие. Единственная опасность заключается в сильном отеке горла или языка, так как это может вызвать затруднение дыхания. Сильный отек горла требует раннего приема лекарств, таких как адреналин от анафилаксии или икатибанта от наследственного ангионевротического отека (НАО), и доставки в больницу на машине скорой помощи.
Отек на внешней стороне шеи вызывает дискомфорт, но не влияет на дыхание.Отеки, мешающие дыханию, встречаются редко даже у людей с рецидивирующим ангионевротическим отеком.
Людей с рецидивирующим ангионевротическим отеком врач должен направить к специалисту по клинической иммунологии / аллергии для исследования основной причины и оптимизации лечения.
Когда подозревать аллергическую причину
Аллергические причины изолированного ангионевротического отека редки, но следует подозревать кратковременные эпизоды отека, которые возникают в аналогичных ситуациях, например, после приема определенных продуктов питания или лекарств.Аллергия на продукты или лекарства обычно вызывает крапивницу (крапивницу) или зуд, а также ангионевротический отек.
Реакции пищевой аллергии иногда бывают тяжелыми, драматическими и часто связаны с такими симптомами, как затрудненное дыхание, падение артериального давления, расстройство желудка и зудящая крапивница (крапивница), а также ангионевротический отек. Симптомы обычно возникают в течение одного-двух часов после употребления вредной пищи и исчезают в течение 12-24 часов. При таком типе реакции могут быть полезны тесты на аллергию, но важно отметить, что пищевая аллергия — очень редкая причина изолированного отека Квинке.
Роль пищевой непереносимости (которая отличается от аллергии) остается спорным. Изменения в диете, такие как отказ от встречающихся в природе пищевых химикатов и пищевых добавок, иногда можно попробовать под наблюдением опытных практикующих врачей и аккредитованных диетологов.
Основные причины отека Квинке
Препараты-ингибиторы АПФ (ангиотензинпревращающего фермента)
Примерно у 1 из 200 человек, принимающих эти лекарства от сердца и артериального давления, развиваются отеки.Большинство отеков появляются в течение первых нескольких месяцев лечения. Однако иногда начало заболевания может быть отсрочено на месяцы или годы или проявляться только при увеличении дозы. Неясно, почему у некоторых людей появляются отеки, а у других нет, но простой переход на другой бренд или тип ингибитора АПФ, похоже, не помогает.
Отеки от этих лекарств не вызывают зуда или боли, обычно возникают вокруг лица, языка и горла и не сопровождаются крапивницей. Это не аллергические реакции, поэтому они не могут быть подтверждены никакими тестами на аллергию на коже или крови.Если симптомы исчезают после прекращения приема препарата, диагноз обычно считается подтвержденным. Отек может исчезнуть через несколько недель после прекращения приема лекарств.
Наследственный ангионевротический отек (НАО)
Это редкое состояние, встречающееся примерно у 1 из 50 000 человек с низким уровнем (дефицитом) или пониженной эффективностью фермента, ингибирующего С1. Могут быть поражены лицо, язык, горло и кишечник, а приступы верхних дыхательных путей могут быть опасными для жизни. Отеки не зудят и не болезненны, а цвет кожи часто нормальный.Внутренний отек является относительно распространенным явлением, что приводит к обращению в больницу с сильными болями в животе или груди без одновременного внешнего отека. Важно отметить, что НАО не связано с крапивницей (крапивницей), но иногда может возникнуть красная круговая сыпь. Эпизоды могут быть вызваны эмоциональным стрессом, алкоголем, гормональными изменениями или травмой (например, стоматологической операцией). HAE можно обнаружить по анализу крови.
Хотя HAE часто передается в семье, генетические изменения, связанные с HAE, могут появиться в новом поколении, чего не было у родителей.HAE обычно проявляется в подростковом возрасте, а не в младенчестве, но проявление также может быть отсроченным.
Приобретенная недостаточность ингибитора С1
В еще более редких случаях низкие уровни ингибитора С1 возникают в связи с некоторыми случаями лимфомы, злокачественных новообразований и аутоиммунных заболеваний, таких как системная красная волчанка (СКВ). Набухания аналогичны описанным выше.
Инфекция
Вирусная инфекция обычно является наиболее частой причиной крапивницы (крапивницы) и ангионевротического отека у детей, особенно если они длятся более 24 часов.
Пищевая или лекарственная аллергия
Отеки, вызванные аллергическими реакциями на продукты или лекарства, иногда бывают серьезными и драматичными, но обычно проходят в течение 24 часов.
Прочие причины
Заболевания щитовидной железы и некоторые типы воспалительного артрита чаще встречаются у людей с крапивницей и ангионевротическим отеком. У некоторых людей, чьи опухоли сохраняются в течение многих лет без очевидной причины, причиной может быть аутоиммунный процесс. Это означает, что часть иммунной системы организма может атаковать кожу.В большинстве случаев единственная причина не обнаруживается. Аллергические заболевания почти никогда не являются причиной отеков, которые длятся несколько дней или повторяются в течение нескольких недель.
Отеки, которые могут выглядеть как отек Квинке
- Контактная аллергия от животных или растений обычно локализуется в месте прямого контакта. Он часто бывает зудящим, непродолжительным, не вызывает внутреннего отека и вызывает высыпания с волдырями, которые слезятся и шелушатся через несколько дней.
- Аллергия на животных может вызывать зудящую крапивницу (крапивницу) и ангионевротический отек, но чаще всего возникает при тяжелой сенной лихорадке (аллергический ринит) и / или астме.
- Укусы насекомых пчел, ос и некоторых муравьев могут вызвать сильное местное и временное опухание.
- Палиндромный ревматоидный артрит — это редкая форма артрита, вызывающая отеки, которые длятся несколько дней, в основном над суставами и поражающими конечности. Отеки обычно болезненные и горячие, а не зудящие. У некоторых людей с этим заболеванием в конечном итоге развивается ревматоидный артрит.
- Менее распространенные имитации ангионевротического отека включают следующие причины отека, которые имеют тенденцию сохраняться:
- Дерматомиозит (мышечная слабость, покраснение и отек лица).
- Закупорка верхней полой вены (основной вены в груди, которая может привести к постоянному скоплению жидкости в шее, лице и руках).
- Сниженная активность щитовидной железы (которая может вызывать отечность лица и губ, известную как микседема).
- Розацеа на лице (вызывает неспецифическую отечность лица, покраснение, покраснение и прыщи).
- Орофациальный гранулематоз (фиксированный отек лица и губ, иногда связанный с воспалением кишечника).
- Подкожная эмфизема (утечка воздуха в мягкие ткани, часто возникающая после травмы или операции).
- Кластерная головная боль (сильная односторонняя головная боль, сопровождающаяся отечностью вокруг глаза с той же стороны).
Как долго длится ангионевротический отек?
Это зависит от причины. Если обнаружена излечимая причина или если причиной является прием ингибитора АПФ, эпизоды отека должны прекратиться. Если причина не найдена, опухоль может прекратиться через несколько недель или месяцев или может продолжаться годами, и невозможно предсказать, когда она исчезнет.
Аспирин, другие обезболивающие и отек Квинке
Если у вас аллергия на аспирин или аналогичные обезболивающие, их прием может вызвать отек. У каждого третьего человека с ангионевротическим отеком опухоль быстро ухудшится, если они будут принимать эти лекарства, даже если у них нет на них аллергии. Поэтому для обезболивания лучше принимать парацетамол. Если вы уже принимаете аспирин или аналогичные обезболивающие регулярно и без симптомов, то нет необходимости прекращать их прием.
Зачем делать тесты?
Основная причина тестирования — исключить основные заболевания, которые могут проявиться сначала как ангионевротический отек, а позже — как другие состояния. Эти состояния могут нуждаться в отдельном лечении или исследовании. Вот почему медицинский осмотр и анализы крови проводятся у людей с выраженным или рецидивирующим ангионевротическим отеком.
Лечение отека Квинке
- Пройдите тесты, чтобы подтвердить или исключить основную причину. Это важно, но в большинстве случаев результаты тестов нормальные.
- Симптомы могут исчезнуть со временем. У некоторых людей бывает только один эпизод, в то время как другие страдают от повторяющихся приступов, которые в конечном итоге прекращаются без видимой причины.
- Избегайте отягчающих факторов. Часто полезны неспецифические меры, такие как отказ от чрезмерного тепла, острой пищи или алкоголя. Поскольку аспирин может усугубить опухоль, его следует избегать, если он уже не принят без проблем. Ингибиторы АПФ (ангиотензинпревращающего фермента) обычно не назначают людям с ангионевротическим отеком в анамнезе.Другая группа лекарств от сердца и артериального давления, называемая блокаторами рецепторов ангиотензина 2, обычно считается безопасной.
- Основой лечения являются антигистаминные препараты. Выделение гистамина в коже, по-видимому, вызывает отек у большинства людей. Антигистаминные препараты блокируют этот эффект. Поскольку для уменьшения симптомов им требуется один-два часа, часто лучше принимать их регулярно, а не по мере необходимости. Цель состоит в том, чтобы остановить приступы отека или сделать их менее частыми или менее серьезными.Людям с тяжелым ангионевротическим отеком часто лучше принимать их каждый день, останавливаясь каждый месяц или два, чтобы проверить, нужны ли они, и возобновлять их, если да. Разные люди лучше всего реагируют на разные антигистаминные препараты. Антигистаминные препараты, не вызывающие сонливости, продаются без рецепта. К сожалению, они менее эффективны при ангионевротическом отеке, чем при крапивнице (крапивнице), и часто совершенно неэффективны при незудящем ангионевротическом отеке, в котором гистамин, по-видимому, не играет значительной роли.
- Лекарства прочие. Поскольку вероятность побочных эффектов выше, другие препараты обычно назначают на тот случай, когда антигистаминные препараты не предотвращают ангионевротический отек, и их обычно назначают под наблюдением специалиста. Эти виды лекарств с большей вероятностью потребуются людям с частыми не вызывающими зуда опухолями и людям с дефицитом ингибитора С1 (наследственным или приобретенным). В последние годы для пациентов с НАО стало доступно несколько новых лекарств.К ним относятся концентрат С1-ингибитора и ингибитор рецептора брадикинина (Икатибант).
Препараты при беременности и кормлении грудью
Лечение отека Квинке, как и других аллергических состояний, осложняется при беременности и кормлении грудью. Существует несколько исследований, посвященных использованию лекарств во время беременности и кормления грудью. Согласно местным руководствам, большинство антигистаминных препаратов без снотворного действия относительно безопасны. Старые седативные антигистаминные препараты, вероятно, будут безопасными для периодического или краткосрочного использования. Нет никаких доказательств того, что прием антигистаминных препаратов уменьшит выработку молока, однако следует обратиться за медицинской помощью.
© ASCIA 2019
ASCIA — это ведущая профессиональная организация специалистов по клинической иммунологии / аллергии в Австралии и Новой Зеландии.
РесурсыASCIA основаны на опубликованной литературе и обзорах экспертов, однако они не предназначены для замены медицинских рекомендаций. На содержание ресурсов ASCIA не влияют никакие коммерческие организации.
Для получения дополнительной информации посетите www.allergy.org.au
Чтобы сделать пожертвование на исследования в области иммунологии / аллергии, перейдите на сайт www.allergyimmunology.org.au
Содержание обновлено апрель 2019 г.
COVID язык и COVID пальцы ног — затяжная пандемия вызывает больше «менее распространенных» симптомов | The Weather Channel — Статьи The Weather Channel
Репрезентативное изображение
(B A Raju / BCCL, Chennai)По мере того, как мы вступаем во второй год пандемии COVID-19, список возможных странных симптомов, связанных с этой болезнью, продолжает расти.В декабре 2020 года во многих частях мира были зарегистрированы опухший язык, язвы во рту, сыпь и волдыри на языках пациентов с COVID-19, которые вместе назывались «языком COVID».
В настоящее время в определенных регионах, таких как Европа, все чаще регистрируются такие симптомы, как покраснение и сыпь на подошвах ног, неофициально называемые «COVID-пальцы». Поскольку все больше пациентов сообщают о менее распространенных или неклассических симптомах, таких как язык COVID и пальцы ног COVID, эксперты предупреждают, что людям следует остерегаться таких признаков и принимать соответствующие меры предосторожности.
По данным Всемирной организации здравоохранения, «сыпь на коже или изменение цвета пальцев рук и ног» признается менее распространенным симптомом COVID-19. В Соединенном Королевстве — стране, которая борется с новым вариантом SARS-CoV-2 — в середине января эпидемиолог из Королевского колледжа в Лондоне сообщил об увеличении числа случаев COVID языка.
«Наблюдая за растущим числом языков Covid и странными язвами во рту. Если у вас странный симптом или даже просто головная боль и усталость, оставайтесь дома!» Этот твит профессора Тима Спектора, который возглавляет «Исследование симптомов COVID ZOE» в Великобритании, в январе привлек внимание к «языку COVID».
Еще в июне 2020 года в исследовании, опубликованном в журнале Nature Evidence-Based Dentistry, были описаны примеры пациентов с COVID-19, у которых возникли изъязвления или волдыри во рту. Исследования показывают, что полость рта может быть уязвимой для коронавируса областью из-за обилия рецептора ACE2 (ангиотензинпревращающего фермента) в тканях полости рта.
Даже о «COVID на пальцах ног» впервые сообщили еще в мае 2020 года многие дерматологи. О красных, болезненных шишках, поражениях кожи, чувстве жжения и боли в пальцах ног и руках у пациентов с COVID-19 сообщалось несколько раз.
Что еще более беспокоит, так это то, что такие «менее распространенные» симптомы становятся все более и более частыми в некоторых частях земного шара. Эксперты считают, что в настоящее время об этих симптомах не сообщается, поскольку люди обычно не осознают, что они связаны с COVID-19.
В ходе исследования, проведенного в больнице в Мадриде, Испания, оценивались симптомы 666 пациентов, инфицированных SARS-CoV-2. Результаты показывают, что каждый четвертый пациент жаловался на опухший язык и другие симптомы, связанные с языком, а четверо из десяти отметили необычные изменения и жжение в руках и ногах.В исследовании подчеркивается, что почти у половины пациентов с COVID-19 с легкими или умеренными симптомами в течение периода исследования наблюдались проблемы, связанные с кожей или слизистыми оболочками.
По данным ВОЗ, серьезные симптомы COVID-19 включают затрудненное дыхание, потерю речи или подвижности и боль в груди. Кроме того, «наиболее частыми» симптомами заболевания являются жар, кашель, усталость и потеря обоняния и вкуса. «Менее распространенными» симптомами являются боли, головная боль, боль в горле, красные глаза, диарея и кожная сыпь.

