Осложнения после удаления желчного пузыря
Оптимальный метод лечения желчекаменной болезни
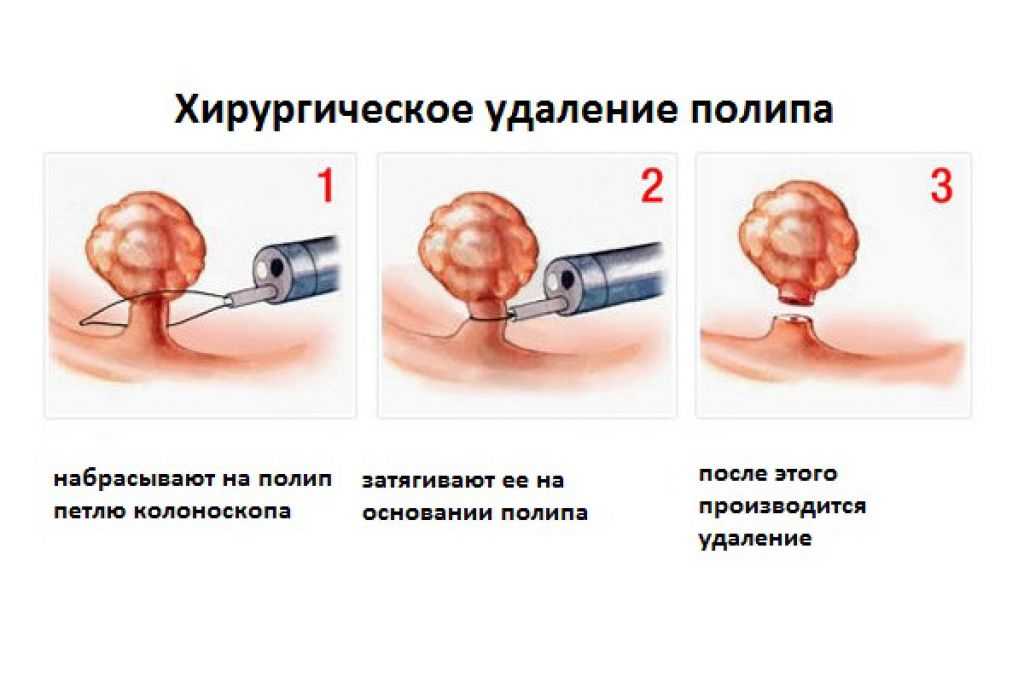
На сегодня золотой стандарт — это лапароскопическая холецистэктомия. Выполняется через три или четыре небольших разреза (прокола) с помощью специальной видеокамеры и инструментов. Есть вариант выполнения через один несколько больший разрез в области пупка, вовсе без разреза (через желудок), и даже с помощью робота, но широкого распространения они не получили (преимущества не очевидны, а стоимость выше).
В подавляющем большинстве случаев срок пребывания в клинике — два дня: госпитализация в день операции, выписка на следующий день после контроля анализов, УЗИ. Безусловно, решение о выписке всегда совместно, если пациенту спокойнее подольше побыть под наблюдением, всегда поддержим.
В течение недели после операции обычно рекомендуем щадящий режим, несмотря на вполне хорошее самочувствие. Первые два–три дня могут беспокоить ноющие боли в плече, связано этой с остаточным газом в брюшной полости и бывает после любой лапароскопической операции.
Диета после холецистэктомии
Вопрос очень дискутабельный, на самом деле. На мой взгляд, слухи о необходимости строгой диеты сильно преувеличены.
Отсутствует резервуарная функция желчного пузыря, желчь в ее изначальном виде постоянно поступает в 12-перстную кишку. В связи с этим есть надо почаще (поступает постоянно), малыми порциями и ограничить жиры (желчи, находящейся в ДПК каждый момент времени, должно «хватить» на эмульгацию жиров). Если нарушить диету, ничего особенно страшного не случится, но пациент это поймет (будет больно, и диарея).
Доктор Натрошвили А.Г. о современном подходе к лечению ЖКБ на канале ТВ-Центр в ток-шоу «Доктор И»
Про осложнения холецистэктомии
Все осложнения можно разделить на два вида: возникающие непосредственно во время или в ближайшее время после операции; и отдаленные (пресловутый постхолецистэктомический синдром).
Большинство возникающих во время или сразу после операции осложнений, к счастью, «малые», не угрожающие жизни и здоровью. Это гематомы, серомы, воспаление — суммарно в районе 5 %, чаще всего не требуют никакого особого лечения, не говоря уже о повторных операциях.
Серьезных осложнений во время операции, по большому счету, четыре – это кровотечение, травма желчных протоков, тромбоэмболия легочной артерии и резидуальный холедохолитиаз.
Несмотря на отработанную методику лапароскопической холецистэктомии, исключить их полностью пока не удается даже в клиниках, где накоплен большой опыт выполнения этих операций.
Кровотечение
С кровотечением понятно — оно может возникнуть во время любой операции. При плановой холецистэктомии риск минимальный.
Повреждение желчных протоков
Страшный сон для любого хирурга. По литературным данным частота 0,15–0,36 % и зависит от многих факторов: плановая или экстренная операция (понятно, что плановой риски значительно ниже), выраженности воспалительных и рубцовых изменений в зоне желчного пузыря, конституциональных и анатомических особенностей. .. Встречается целый ряд аномалий (взаимоотношений анатомических структур в зоне желчного пузыря), которые иногда ставят в тупик даже очень искушенного хирурга. Основное правило здесь — «не уверен — не обгоняй», в том смысле, что мы должны быть абсолютно уверены в понимании анатомии у конкретного пациента. Всегда. Каждый раз. Даже в самых «банальных» случаях.
.. Встречается целый ряд аномалий (взаимоотношений анатомических структур в зоне желчного пузыря), которые иногда ставят в тупик даже очень искушенного хирурга. Основное правило здесь — «не уверен — не обгоняй», в том смысле, что мы должны быть абсолютно уверены в понимании анатомии у конкретного пациента. Всегда. Каждый раз. Даже в самых «банальных» случаях.
Безусловно, большое значение имеет опыт хирурга и качество оборудования. Есть целый ряд приемов, которые позволяют минимизировать риск осложнений — техника critical view of safety(для меня и уже многих коллег — обязательна во время каждой операции), интраоперационная холангиография, и даже использование флюоресцентной лапароскопии (ICG). Думаю, технические особенности не очень интересны для «нехирургов», но тем не менее)
Следующее осложнение — это тромбоэмболия легочной артерии
К счастью, довольно редко при лапароскопической холецистэктомии и правильной профилактике, хотя на 100 % предотвратить его до сих пор невозможно. Очень много факторов влияют, в том числе время операции, объем кровопотери, состояние свертывающей системы, наличие варикозной болезни, возраст… Все это учитывается, определяются риски и подбор оптимального варианта профилактики.
Очень много факторов влияют, в том числе время операции, объем кровопотери, состояние свертывающей системы, наличие варикозной болезни, возраст… Все это учитывается, определяются риски и подбор оптимального варианта профилактики.
«Забытые» камни в желчном протоке или резидуальный холедохолитиаз
Отдельная большая тема для разговоров типа «Если удалить желчный пузырь, камни продолжат образовываться в протоках». Много раз уже писали — это очень редкая история, разве что в ситуации типа персистирующего холангита или муковисцидоза. Подавляющее большинство камней в протоках после удаления желчного пузыря были там на момент удаления, но никак себя не проявляли. До недавнего времени у нас не было безопасного способа диагностики бессимптомного холедохолитиаза. Последние годы активно пользуемся МРТ (это безопасно и информативно). Думаю, это здорово уменьшит количество «забытых камней».
Отдаленные последствия удаления желчного пузыря или постхолецистэктомический синдром (ПХЭС)
Надо сказать, что мифов и страшилок по этому поводу довольно много. Попробую выразить свою точку зрения, основанную на собственном опыте и анализе мировой литературы.
Попробую выразить свою точку зрения, основанную на собственном опыте и анализе мировой литературы.
Как следует из названия, под постхолецистэктомическим синдромом подразумевают любые проблемы со стороны желудочно-кишечного тракта после удаления желчного пузыря.
Напомню, что «после» не всегда означает «вследствие». В большинстве случаев к самой операции эти проблемы не имеют никакого отношения, зачастую при внимательном анализе оказывается, что они были у пациента и до операции. Это еще раз подчеркивает необходимость тщательной оценки клинической картины и индивидуального подхода при принятии решения о необходимости удаления желчного пузыря. На мой взгляд, именно недостаточно внимательная оценка симптомов и желание во что бы то ни стало удалить желчный пузырь приводит к появлению большинства комментариев типа «Удалили — только хуже стало» и пр.
Чаще всего за т.н. «ПХЭС» принимают синдром раздраженного кишечника, гастроэзофагеальную рефлюксную, язвенную болезнь и хронический панкреатит. Мышечные или неврогенные боли тоже нельзя списывать со счетов. Почему же ставят диагноз «ПХЭС»? Доктора тоже люди, а людям свойственно идти по пути наименьшего сопротивления.. «Болит? Желчный убрали? Конечно же это ПХЭС!». Выявить истинную причину не так просто, на самом деле.
Мышечные или неврогенные боли тоже нельзя списывать со счетов. Почему же ставят диагноз «ПХЭС»? Доктора тоже люди, а людям свойственно идти по пути наименьшего сопротивления.. «Болит? Желчный убрали? Конечно же это ПХЭС!». Выявить истинную причину не так просто, на самом деле.
Если не принимать во внимание ранее описанные осложнения в ходе операции, к реальным отдаленным последствиям холецистэктомии можно отнести две проблемы: послеоперационную диарею и дисфункцию сфинктера Одди.
Послеоперационная диарея
Мнения по поводу причин ее появления разные, большинство экспертов отводит ведущую роль отсутствии резервуарной функции желчного пузыря. При недостаточном обратном всасывании постоянно поступающей желчи, она в большем, чем обычно количестве поступает в толстую кишку, что и провоцирует диарею. Надо сказать, что при желчекаменной болезни функция пузыря уже нарушена, и часть пациентов жалуются на диарею и до операции.
Очень разные данные о частоте этого симптома, от 1 до 35 %. Большинство исследований говорит о 10–15 %. В моей практике намного ниже, но достоверность личных наблюдений, как известно, невелика. Кроме соблюдения диеты (очень важно есть понемногу несколько раз в день), с диареей помогут справиться секвестранты желчных кислот (колестирамин), иногда приходится назначать лоперамид. В подавляющем большинстве случаев диарея проходит довольно быстро.
Большинство исследований говорит о 10–15 %. В моей практике намного ниже, но достоверность личных наблюдений, как известно, невелика. Кроме соблюдения диеты (очень важно есть понемногу несколько раз в день), с диареей помогут справиться секвестранты желчных кислот (колестирамин), иногда приходится назначать лоперамид. В подавляющем большинстве случаев диарея проходит довольно быстро.
Есть мнение, подтвержденное экспериментальными исследованиями, что при сохраненном сфинктерном аппарате, общий желчный проток в течение нескольких месяцев частично компенсирует резервуарную функцию желчного пузыря.
Дисфункция сфинктера Одди или ДСО
Проявляется эпизодами довольно интенсивных болей в правом подреберье, напоминающие боли при желчной колике. Причина — в спазме сфинктера Одди (он регулирует поступление желчи из общего желчного протока в 12-перстную кишку).
ДСО бывает двух типов:
- Тип 1 — боли в правом подреберье с расширенными жёлчными протоками и повышенными трансаминазами (АЛТ и АСТ).

- Тип 2 — боли сопровождаются чем-то одним: или расширенные протоки или повышенные трансаминазы.
Тип 1 очень эффективно лечится папиллотомией (рассечением большого дуоденального соска)
Эффективность папиллотомии при 2-м типе ДСО намного меньше (около 40 %), но все таки достаточно, чтобы возможность проведения этой процедуры была очень тщательно рассмотрена.
Резюмируя, хочу еще раз подчеркнуть важность взвешенного, индивидуального подхода к такой «банальной» операции, как холецистэктомия. Были желчные колики или острый холецистит? Безусловно надо оперировать, вероятность дальнейших серьезных проблем намного выше, чем осложнений.
«Случайно» нашли камни в желчном пузыре и нет никаких симптомов? Живите спокойно, соблюдая диету. Появятся симптомы — приходите, не дожидаясь осложнений, поможем!
Последствия после удаления яичников — восстановление после операции
Односторонняя овариоэктомия является частым оперативным вмешательством, производимым по поводу доброкачественных и кистозных образований яичника, обширного эндометриоза, внематочной беременности, гнойно-воспалительных заболеваний и т.д. Обычно она проводится в предменопаузальном периоде, но нередко удаление яичника переносят молодые женщины в активном репродуктивном возрасте, что составляет около 12% в гинекологических стационарах. Односторонняя овариоэктомия снижает вероятность наступления беременности. Основным методом лечения бесплодия в этой ситуации является ЭКО оплодотворение.
Изменения, происходящие в организме
Сама по себе овариоэктомия несложная и не требует длительной реабилитации, особенно если выполняется при помощи лапароскопа и удаляется только один яичник. Однако, она имеет целый ряд негативных последствий для здоровья женщины и проводится исключительно по жизненно-важным показаниям. Удаление яичника вызывает изменения работы гормональной системы, повышение активности свертывающей системы крови, нарушение липидного и общего жирового обмена, развитие сердечно-сосудистых заболеваний и остеопороза, снижение возможности зачатия. После операции могут возникнуть следующие клинические проявления:
Однако, она имеет целый ряд негативных последствий для здоровья женщины и проводится исключительно по жизненно-важным показаниям. Удаление яичника вызывает изменения работы гормональной системы, повышение активности свертывающей системы крови, нарушение липидного и общего жирового обмена, развитие сердечно-сосудистых заболеваний и остеопороза, снижение возможности зачатия. После операции могут возникнуть следующие клинические проявления:
- приливы, повышенная потливость особенно в ночное время;
- нарушение психоэмоционального состояния – постоянная тревожность, плаксивость, быстрая смена настроения;
- неконтролируемое повышение давления, развитие гипертензии;
- снижение или полное отсутствие либидо;
- чрезмерная утомляемость, нарушение сна;
- постоянные головные боли;
- сухость влагалища, частые позывы к мочеиспусканию.
Выраженность симптомов зависит от целого ряда факторов и, прежде всего, от возраста пациентки.
Односторонняя овариоэктомия может сопровождаться нарушением менструального цикла. Она приводит к снижению уровня эстрадиола, что вызывает компенсаторное повышение концентрации гонадотропинов, причем секреция ФСГ возрастает раньше и достигает более высокого уровня по сравнению с концентрацией лютеинизирующего гормона. Это свидетельствует о развитии овариальной недостаточности яичника и нарушении способности к деторождению. Физиологическая стимуляция фолликулостимулирующего гормона (ФСГ), наблюдаемая после оперативного вмешательства, приводит к компенсаторному увеличению оставшегося яичника. Размеры, достигаемые им в течение первых шести месяцев, являются максимальными, после этого его объем начинает сокращаться, и через год после овариоэктомии он не превышает 14 куб. см. В этом состоянии яичник стабилизируется и в дальнейшем существенно не изменяется. В течение года после оперативного вмешательства происходит постепенное компенсаторное восстановление структуры и функции яичника, однако полной нормализации не наступает.
Можно ли забеременеть с одним яичником?
Проведение односторонней овариоэктомии снижает шансы материнства, так как приводит к преждевременному истощению овариального резерва. Однако, если изначально его уровень был высоким, а других патологий в репродуктивной системе, кроме заболевания, ставшего показанием к оперативному вмешательству, у женщины не было, то она может забеременеть. Определить это возможно практически сразу после проведения операции. Ультразвуковое и рентгенологическое исследования позволяют оценить проходимость и форму оставшегося придатка, и шансы наступления беременности. Если овуляция происходит, труба проходима, и спермограмма у партнера хорошая, то вероятность зачатия достаточно высока. В отдельных случаях может потребоваться проведение ЭКО, основными показаниями к которому являются:
- непроходимость оставшейся маточной трубы;
- наличие сопутствующих рисков бесплодия;
- плохое качество эякулянта партнера;
- отсутствие беременности после шести циклов приема гонадотропинов.
В случае, если запас ооцитов в сохранившемся яичнике истощился полностью, добиться зачатия будет возможно только посредством имплантации донорских яйцеклеток. В нашем центре ЭКО можно пройти все виды обследования и, при необходимости, провести экстракорпоральное оплодотворение после проведенной овариоэктомии.
Овариэктомия (операция по удалению яичников) – клиника Майо
Обзор
Женская репродуктивная система
Женская репродуктивная система
Яичники, фаллопиевы трубы, матка, шейка матки и влагалище (влагалищный канал) составляют женскую репродуктивную систему.
Овариэктомия (oh-of-uh-REK-tuh-me) — это хирургическая процедура по удалению одного или обоих яичников. Ваши яичники представляют собой миндалевидные органы, которые расположены по обе стороны от матки в области таза. Ваши яичники содержат яйцеклетки и вырабатывают гормоны, которые контролируют ваш менструальный цикл.
Когда овариэктомия включает удаление обоих яичников, она называется двусторонней овариэктомией. Когда операция включает удаление только одного яичника, это называется односторонней овариэктомией.
Овариэктомия также может быть выполнена как часть операции по удалению матки (гистерэктомия).
Товары и услуги
- Книга: Забота о вас
- Комплексный онкологический центр клиники Майо
Почему это делается
Рак яичников
Рак яичников
Рак яичников — это тип рака, который начинается в яичниках. Яичники, каждый размером с миндаль, производят яйцеклетки (яйцеклетки), а также гормоны эстроген и прогестерон.
Овариэктомия может быть выполнена при:
- Тубоовариальном абсцессе — заполненном гноем кармане, затрагивающем маточную трубу и яичник
- Рак яичников
- Эндометриоз
- Доброкачественные (доброкачественные) опухоли или кисты яичников
- Снижение риска рака яичников или рака молочной железы у лиц с повышенным риском
- Перекрут яичника — перекручивание яичника
Записаться на прием в клинику Майо
Риски
Овариэктомия — относительно безопасная процедура. Однако любая хирургическая процедура сопряжена с риском.
Однако любая хирургическая процедура сопряжена с риском.
Риски овариэктомии включают следующее:
- Кровотечение
- Инфекция
- Повреждение близлежащих органов
- Разрыв опухоли с распространением потенциально раковых клеток
- Задержка клеток яичников, которая продолжает вызывать признаки и симптомы, такие как тазовая боль, у женщин в пременопаузе (синдром остаточного яичника)
- Невозможность забеременеть самостоятельно при удалении обоих яичников
Менопауза после овариэктомии
Если у вас не было менопаузы, у вас наступит менопауза, если будут удалены оба яичника. Это лишает организм гормонов, таких как эстроген и прогестерон, вырабатываемых яичниками, что приводит к таким осложнениям, как:
- Признаки и симптомы менопаузы, такие как приливы и сухость влагалища
- Депрессия или тревога
- Болезнь сердца
- Проблемы с памятью
- Снижение полового влечения
- Остеопороз
Удаление яичников в более молодом возрасте, например до 45 лет, может увеличить риск ранней менопаузы. Поговорите со своим врачом о рисках, поскольку они связаны конкретно с вашей ситуацией.
Поговорите со своим врачом о рисках, поскольку они связаны конкретно с вашей ситуацией.
Прием низких доз препаратов для заместительной гормональной терапии после операции и примерно до 50 лет может снизить риск этих осложнений. Но заместительная гормональная терапия имеет свои риски. Обсудите ваши варианты с врачом.
Как вы подготовитесь
Для подготовки к овариэктомии ваш врач может попросить вас:
- Прекратить прием пищи за определенное количество часов до операции и ограничить потребление жидкости
- Прекратить прием некоторых лекарств
- Пройдите визуализирующие обследования, такие как УЗИ и анализы крови, чтобы помочь хирургам спланировать процедуру
План лечения бесплодия
Если вы хотите иметь детей, поговорите со своим врачом о возможных вариантах. В зависимости от вашей конкретной ситуации могут быть способы сохранить вашу способность забеременеть. Попросите своего врача направить вас к специалисту по лечению бесплодия, который может вместе с вами обсудить ваши варианты.
Чего ожидать
Во время овариэктомии
Лапароскопическая овариэктомия
Лапароскопическая овариэктомия
При лапароскопической овариэктомии используются специальные инструменты, которые вводятся через несколько разрезов в брюшной полости для удаления яичников.
Во время операции по удалению яичников вам введут анестетики, чтобы погрузить вас в состояние, похожее на сон. Вы не будете в курсе во время процедуры.
Овариэктомия может быть выполнена двумя способами:
- Лапаротомия. При этом хирургическом подходе хирург делает один длинный разрез в нижней части живота, чтобы получить доступ к яичникам. Хирург отделяет каждый яичник от кровоснабжения и тканей, которые его окружают, и удаляет яичник.
-
Малоинвазивная лапароскопическая хирургия. При этом хирургическом подходе хирург делает пару очень маленьких надрезов в брюшной полости.

Хирург вводит трубку с крошечной камерой через один разрез и специальные хирургические инструменты через другие. Камера передает видео на монитор в операционной, который хирург использует для управления хирургическими инструментами.
Каждый яичник отделяют от кровоснабжающей и окружающей ткани и помещают в мешочек. Мешочек вытягивают из брюшной полости через один из небольших разрезов.
Лапароскопическая овариэктомия также может быть выполнена с помощью хирургического робота. Во время роботизированной хирургии хирург наблюдает за 3D-монитором и использует ручное управление, позволяющее перемещать хирургические инструменты.
Будет ли ваша овариэктомия открытой, лапароскопической или роботизированной операцией, зависит от вашей ситуации. Лапароскопическая или роботизированная овариэктомия обычно обеспечивает более быстрое выздоровление, меньшую боль и более короткое пребывание в больнице. Но эти процедуры подходят не всем, и в некоторых случаях операцию, которая начинается как лапароскопическая, может потребоваться преобразовать в открытую процедуру во время операции.
После овариэктомии
После овариэктомии вы можете ожидать:
- Провести некоторое время в послеоперационной палате, пока действие анестезии прекращается
- Перейдите в больничную палату, где вы можете провести от нескольких часов до нескольких дней, в зависимости от вашей процедуры
- Вставайте как можно скорее, чтобы помочь своему выздоровлению
Большинство людей могут вернуться домой после операции по удалению яичников, и им не нужно будет проводить ночь в больнице.
Результаты
Насколько быстро вы сможете вернуться к своей обычной деятельности после овариэктомии, зависит от вашей ситуации, включая причину операции и способ ее проведения.
Большинство людей могут вернуться к полной активности через две-четыре недели после операции.
Обсудите с хирургом упражнения, вождение автомобиля, сексуальные ограничения и общий уровень активности.
Клинические испытания
Ознакомьтесь с исследованиями Mayo Clinic, посвященными тестам и процедурам, помогающим предотвращать, выявлять, лечить или управлять состояниями.
Персонал клиники Мэйо
Связанные новости
Новости клиники Мэйо
Продукты и услуги
Краткосрочные и долгосрочные вопросы
Что такое гистерэктомия?
Гистерэктомия — хирургическая операция по удалению матки. Существует несколько типов гистерэктомии, в зависимости от того, что удаляется:
- При частичной гистерэктомии удаляется часть или вся матка, но шейка матки остается нетронутой.
- При тотальной гистерэктомии удаляются как матка, так и шейка матки.
- Тотальная гистерэктомия с сальпингоофорэктомией удаляет матку, шейку матки, один или оба яичника и фаллопиевы трубы.
Гистерэктомия выполняется либо через брюшную полость, либо через влагалище. Некоторые из них могут быть выполнены лапароскопически или с помощью роботизированной техники. Подход, который использует ваш врач, может сыграть роль в побочных эффектах, которые могут возникнуть после операции.
Читайте дальше, чтобы узнать больше о побочных эффектах гистерэктомии.
Гистерэктомия может вызвать несколько краткосрочных физических побочных эффектов. Некоторые могут также испытывать эмоциональные побочные эффекты в процессе выздоровления.
Физические побочные эффекты
После гистерэктомии вам может потребоваться остаться в больнице на день или два. Во время вашего пребывания вам, скорее всего, будут давать лекарства, чтобы облегчить любую боль, пока ваше тело заживает. Лапароскопическая гистерэктомия иногда не требует пребывания в больнице.
По мере выздоровления вы, вероятно, заметите кровянистые выделения из влагалища через несколько дней или недель после процедуры. Это совершенно нормально. Вы можете обнаружить, что ношение прокладки на этом этапе восстановления помогает.
Фактическое время, необходимое для восстановления, зависит от типа операции и вашей активности. Большинство людей могут вернуться к своему обычному уровню активности примерно через шесть недель после абдоминальной гистерэктомии.
Если у вас вагинальная гистерэктомия, время восстановления обычно короче. Вы должны быть в состоянии вернуться к своей обычной деятельности в течение трех или четырех недель.
Вы должны быть в состоянии вернуться к своей обычной деятельности в течение трех или четырех недель.
В течение нескольких недель после гистерэктомии вы можете заметить:
- боль в месте разреза
- припухлость, покраснение или синяк в месте разреза
- жжение или зуд возле разреза
- онемение возле разреза или вниз по ноге
Имейте в виду, что если вам предстоит тотальная гистерэктомия с удалением яичников, у вас сразу начнется менопауза. Это может вызвать:
- приливы
- сухость влагалища
- ночные поты
- бессонницу
Эмоциональные побочные эффекты
Матка является важнейшим органом во время беременности. Его удаление означает, что вы не сможете забеременеть, что для некоторых может быть сложной задачей. Вы также перестанете менструировать после гистерэктомии. Для некоторых это большое облегчение. Но даже если вы чувствуете облегчение, вы все равно можете испытывать чувство потери.
Для некоторых беременность и менструация являются важными аспектами женственности. Некоторым людям может быть трудно пережить потерю способности обоих в одной процедуре. Даже если вы взволнованы перспективой не беспокоиться о беременности или менструации, после процедуры могут возникнуть противоречивые чувства.
Прежде чем делать гистерэктомию, подумайте о том, чтобы посетить HysterSisters, организацию, занимающуюся предоставлением информации и поддержкой тем, кто рассматривает возможность гистерэктомии.
Вот мнение одной женщины об эмоциональных аспектах гистерэктомии.
После любого типа гистерэктомии у вас больше не будет менструации. Вы также не можете забеременеть. Это постоянные последствия гистерэктомии.
После гистерэктомии могут возникнуть проблемы с выпадением органов. В 2014 году исследование более 150 000 историй болезни пациентов показало, что 12% пациентов после гистерэктомии нуждались в операции по поводу пролапса тазовых органов.
В некоторых случаях выпадения органов влагалище больше не соединяется с маткой и шейкой матки. Влагалище может вытягиваться само по себе или даже выпячиваться за пределы тела.
Влагалище может вытягиваться само по себе или даже выпячиваться за пределы тела.
Другие органы, такие как кишечник или мочевой пузырь, могут выпадать туда, где раньше находилась матка, и давить на влагалище. Если вовлекается мочевой пузырь, это может привести к проблемам с мочеиспусканием. Хирургия может исправить эти проблемы.
У большинства женщин после гистерэктомии не возникает опущения матки. Чтобы предотвратить проблемы пролапса, если вы знаете, что вам предстоит гистерэктомия, рассмотрите возможность выполнения упражнений для мышц тазового дна, чтобы укрепить мышцы, поддерживающие ваши внутренние органы. Упражнения Кегеля можно делать в любое время и в любом месте.
Если во время процедуры вам удалили яичники, симптомы менопаузы могут сохраняться в течение нескольких лет. Если у вас не удалены яичники и менопауза еще не наступила, менопауза может наступить раньше, чем ожидалось.
Если у вас удалены яичники и наступила менопауза, некоторые из ваших симптомов могут повлиять на вашу сексуальную жизнь. Сексуальные побочные эффекты менопаузы могут включать:
Сексуальные побочные эффекты менопаузы могут включать:
- сухость влагалища
- боль во время секса
- снижение полового влечения
Все это связано с изменением уровня эстрогена, вырабатываемого вашим организмом. Есть несколько вещей, которые вы можете рассмотреть, чтобы противодействовать этим эффектам, например, заместительная гормональная терапия.
Однако многие женщины, перенесшие гистерэктомию, не испытывают негативного влияния на свою сексуальную жизнь. В некоторых случаях облегчение хронической боли и кровотечения улучшает половое влечение.
Узнайте больше о сексе после гистерэктомии.
Гистерэктомия — это серьезная операция. Как и все операции, она сопряжена с рядом непосредственных рисков. Эти риски включают:
- большая кровопотеря
- повреждение окружающих тканей, включая мочевой пузырь, мочеиспускательный канал, кровеносные сосуды и нервы
- тромбы
- инфекция
- побочные эффекты анестезии
- непроходимость кишечника
- 90 и не означает, что гистерэктомия небезопасна.
 Ваш врач должен обсудить с вами эти риски перед процедурой и сообщить вам о шагах, которые они предпримут, чтобы свести к минимуму риск более серьезных побочных эффектов.
Ваш врач должен обсудить с вами эти риски перед процедурой и сообщить вам о шагах, которые они предпримут, чтобы свести к минимуму риск более серьезных побочных эффектов. Если они не обсудят это с вами, не стесняйтесь спрашивать. Если они не могут предоставить эту информацию или ответить на ваши вопросы, возможно, они не подходят вам.
Гистерэктомия может стать процедурой, которая изменит жизнь и принесет значительные преимущества, но с некоторыми потенциальными рисками. Вот почему так важно найти врача, которому вы доверяете и с которым вам будет комфортно разговаривать перед процедурой.
Хороший врач выделит время, чтобы выслушать ваши вопросы и опасения перед операцией. Хотя вам и следует поднимать любые вопросы, вот несколько конкретных вопросов, которые стоит задать:
- Существуют ли какие-либо нехирургические методы лечения, которые могут улучшить мои симптомы?
- Какой тип гистерэктомии вы рекомендуете и почему?
- Чем грозит оставление яичников, фаллопиевых труб или шейки матки на месте?
- Какой подход к хирургии вы выберете и почему?
- Подхожу ли я для вагинальной гистерэктомии, лапароскопической хирургии или роботизированной хирургии?
- Используете ли вы новейшие хирургические методы?
- Есть ли какие-либо новые исследования, касающиеся моего состояния?
- Будут ли мне по-прежнему нужны мазки Папаниколау после гистерэктомии?
- Если вы удалите мои яичники, порекомендуете ли вы заместительную гормональную терапию?
- Всегда ли необходима общая анестезия?
- Как долго мне потребуется госпитализация после операции?
- Каково стандартное время восстановления в домашних условиях?
- Будут ли у меня шрамы и где?
Гистерэктомия может вызывать несколько краткосрочных и долгосрочных побочных эффектов.

