Глоссит языка у детей: симптомы и лечение
Расстояние между буквами
- Взрослая стоматология
- Детская стоматология
- Медицинский Центр
- Лор-Центр
Москва, Ломоносовский пр-кт, д. 25, к. 1
Содержание:
- Причины
- Симптомы
- Диагностика
- Лечение
- Профилактика
Глоссит у детей – патологический процесс воспалительного генеза, при котором происходит поражение тканей языка. При развитии этого заболевание происходят структурные изменения, меняется цвет поверхностных тканей языка. Глоссит у детей имеет инфекционную природу возникновения, по мере прогрессирования патологии возможно возникновение серьезных осложнений, вплоть до формирования абсцессов или образования шейной флегмоны.
Причины развития глоссита у детей
Глоссит у детей может выступать самостоятельной патологией или быть одним из клинических признаков сопутствующих системных заболеваний организма. Существует широкий спектр факторов, под воздействием которых может развиваться этот патологический процесс. Наиболее распространенные и вероятными причинами возникновения глоссита у детей выступают:
- термические ожоги языка или систематическое употребление чрезмерно горячей пищи;
- вирусные инфекции, в особенности вирус герпеса;
- механические повреждения языка, прикусывание, порезы и прочее;
- индивидуальная реакция непереносимости компонентов используемой зубной пасты;
- несоблюдение гигиены полости рта, что приводит к размножению патогенных бактерий и способствует начало воспалительного процесса.
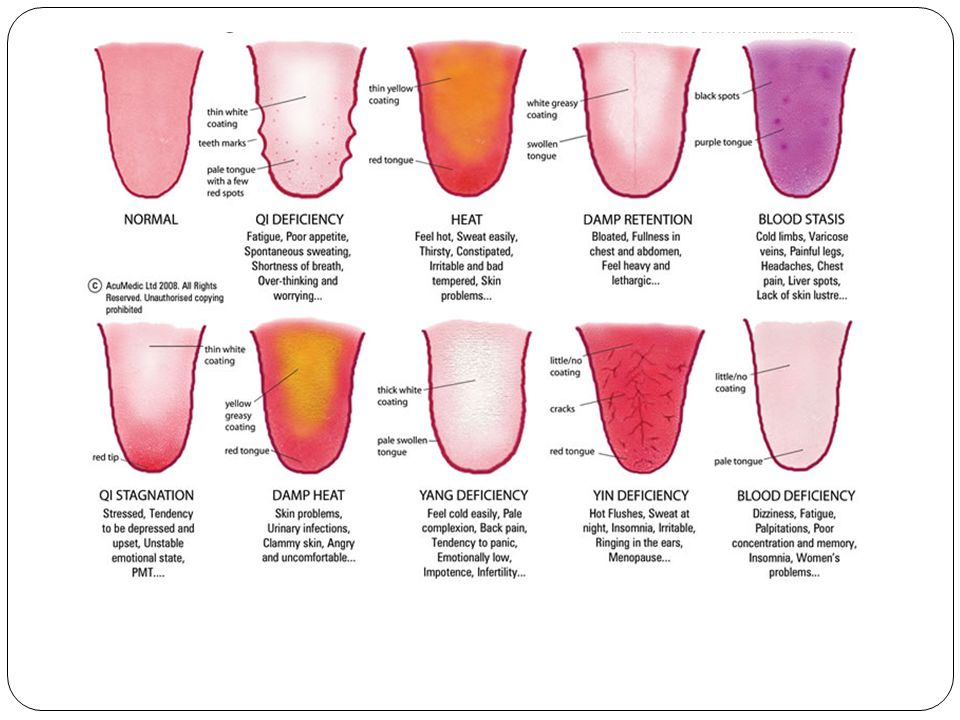
Клиническая картина
Симптоматика глоссита у детей варьируется в зависимости от причин развития болезни и стадии ее прогрессирования. При этом детские стоматологи выделяют наиболее распространенные и характерные клинически признаки заболевания, в их числе:
При этом детские стоматологи выделяют наиболее распространенные и характерные клинически признаки заболевания, в их числе:
- осеменение языка неравномерным налетом, на манер пятен;
- изменение цвета, оттенок может поменяться по всей площади языка или фрагментарно;
- появление резко неприятного, зловонного запаха изо рта;
- чрезмерно обильное или скудное слюноотделение;
- глоссит у детей часто сопровождается отечностью языка, из-за чего искажается произношение, возможно нарушение глотательного рефлекса.
Как диагностируется глоссит у детей
Диагностировать глоссит у детей опытный врач способен по результатам визуального осмотра, с которого начинается прием у стоматолога. Врач оценивает не только состояние языка, но и окружающих тканей, включая зубы и десна, уточняет симптомы, изучает анамнез пациента. После этого проводятся более информативные исследования, для выяснения точной причины болезни:
- соскоб с поверхности языка для выявления возбудителя;
- ПЦР-диагностика;
- рентгенологическое исследования при выявленных патологиях зубного ряда.

Особенности лечения заболевания
Тактика лечения глоссита у детей для каждого пациента разрабатывается индивидуально. Во внимание принимаются результаты диагностики, возраст ребенка и другие факторы. Базируется лечение на методах консервативной терапии, в числе которых ключевыми выступают:
- профессиональная чистка зубов и обработка мягких тканей антисептическим средством в стоматологическом кабинете;
- прием витаминных комплексов для поддержания работы иммунной системы;
- применение антибиотиков, противовирусных или противогрибковых средств, в зависимости от особенностей клинического случая;
- усиление гигиены полости рта, применение назначенных врачом раствором для полоскания.
Для лечения глоссита у детей в возрасте до 3 лет врач может дать индивидуальные рекомендации, в числе которых протирание поверхности языка раствором фурацилина и т.д.
Основы профилактики глоссита у детей
Чтобы уберечь здоровье ребенка, избавить его от неприятных симптомов, лишнего стресса, лучше придерживаться профилактических мер, предупреждая развитие глоссита, а не занимаясь его лечением. К числу основных рекомендаций по профилактике глоссита у детей относятся:
К числу основных рекомендаций по профилактике глоссита у детей относятся:
- тщательная гигиена полости рта, следить за этим вопросом необходимо с младенчества;
- предотвращение ожогов и других повреждений структур полости рта;
- здоровое и сбалансированное питание, организму ребенка необходимы все витамины и полезные веществ для поддержания иммунитета;
- своевременное лечение возникающих заболеваний, не только стоматологических;
- регулярные профилактически визиты к стоматологу, которые должны осуществляться каждые полгода.
Соблюдение этих простых рекомендаций позволит вам никогда не столкнуться с глосситом у детей. Но если у вашего ребенка возникли симптомы глоссита, запишитесь на прием к квалифицированным специалистам клиники «ШИФА» уже сейчас.
Потемнение языка — Симптомы и Лечение
Чёрный налёт на языке – это зачастую первый признак того или иного расстройства, который выражается задолго до проявления других характерных симптомов болезни. Подобный признак не имеет ограничений относительно возрастной категории, отчего нередко наблюдается у детей. Однако причины появления тёмного налёта у детей и взрослых могут отличаться.
Подобный признак не имеет ограничений относительно возрастной категории, отчего нередко наблюдается у детей. Однако причины появления тёмного налёта у детей и взрослых могут отличаться.
В зависимости от того, что послужило источником проявления подобного симптома, клиническая картина будет дополняться широким спектром симптомов, характерных для болезней ЖКТ.
Для того чтобы окончательно выяснить причину появления столь тревожного признака, пациенту необходимо пройти ряд диагностических обследований, начиная от изучения истории болезни и заканчивая выполнением инструментальных методов обследования.
В большинстве случаев, лечение носит комплексный характер и состоит из приёма лекарственных препаратов, применения рецептов альтернативной терапии и выполнения нескольких приёмов чистки языка.
Существует широкое разнообразие патологических причин, которые могут вызвать появление тёмного налёта на языке у детей и взрослых. В зависимости от возрастной категории будут отличаться и предрасполагающие факторы.
- ацидоз – это состояние, при котором нарушается водно-щелочной баланс в кислую сторону. В норме, у здорового человека различные вредные вещества, обусловленные протеканием процесса окисления, довольно быстро устраняются. Однако в некоторых ситуациях задерживаются дольше положенного времени. К ним можно отнести период вынашивания ребёнка, заболевания кишечника, а также продолжительное голодание. Именно это и вызывает появление тёмного налёта;
- ангина или острая форма тонзиллита – это недуги инфекционного характера, которые обуславливаются патологическим влиянием различных микроорганизмов;
- продолжительный приём антибиотиков – несмотря на то что антибактериальные вещества могут побороть довольно много заболеваний, они наносят организму вред и значительно ослабляют иммунную систему. Чёрный налёт на языке – это следствие длительного курса терапии такой группой медикаментов;
- молочница – зачастую сопровождается белым налётом на языке, но чем дольше не лечить болезнь, тем темнее будет налёт, вплоть до чёрного;
- сахарный диабет;
- химиотерапия или радиотерапия;
- грибковые инфекции – при этом тёмный налёт может локализоваться не только на языке, но также на щеках, зубах или дёснах;
- недостаток кислорода в крови;
- холецистит;
- онкологический процесс в толстом кишечнике;
- язвенное поражение ДПК или желудка;
- некоторые простудные заболевания;
- отравление организма токсинами;
- хроническое течение таких расстройств, как гастрит или колит;
- патологии печени;
- пневмония или бронхит;
- трахеит или дисбактериоз;
- фарингит или тонзиллит;
- сильная интоксикация организма.
Бронхит – возможная причина тёмного налёта на языке
Причины чёрного или тёмного налёта на языке у ребёнка:
- потребление в пищу продуктов с красителями;
- проникновение в ротовую полость стрежня ручки или карандаша;
- нерегулярная гигиена ротовой полости;
- применение жидких препаратов железа, направленных на увеличение в крови уровня гемоглобина.
В остальном факторы формирования тёмного налёта для детей и взрослых будут соответствовать.
Во время первичной диагностики врач обращает внимание не только на окрас, но и на другие признаки налёта на языке. Главным среди них является место локализации тёмного или чёрного налёта на языке:
- кончик языка – заболевания со стороны сердечно-сосудистой системы;
- немного дальше – патологии лёгких;
- в центре по направлению к корню – болезни ЖКТ;
- по бокам – поражение печени и селезёнки.
В зависимости от консистенции существует несколько характеристик налёта:
- сухой;
- влажный;
- творожистый;
- жирный.

По распространённости тёмный или чёрный налёт:
- полностью покрывает язык;
- формирует чёткие участки или пятна;
- выражается небольшими вкраплениями.
В зависимости от того, как отделяется налёт от языка:
- снимается плёнкой;
- счищается с трудом, но без боли;
- отделяется тяжело и вызывает сильную болезненность.
Также стоит отметить, что врач обращает внимание на толщину слоя налёта и на интенсивность цвета. Чем тоньше слой и слабее оттенок, тем мягче протекает тот или иной недуг.
Поскольку в подавляющем большинстве случаев чёрный или тёмный налёт на языке указывает на какое-либо заболевание, то на его фоне могут проявиться такие симптомы, как:
- сильная жажда;
- сухость слизистой рта;
- ощущение неприятного запаха изо рта;
- изменение вкусовых предпочтений;
- болезненность различной степени проявления и места локализации, в зависимости от поражённого органа;
- изжога и отрыжка;
- тошнота и рвота;
- неприятный привкус в ротовой полости;
- увеличение значений температуры тела и пульса, а также изменение АД;
- бледность, синюшность или желтушность кожного покрова;
- нарушение стула, что выражается в чередовании запоров и диареи или же преобладает один из этих факторов;
- отсутствие аппетита;
- снижение массы тела.
Стоит учесть, что такая симптоматика – это лишь основа клинической картины, которая будет отличаться у различных пациентов при разных недугах.
Для того чтобы клиницист смог определить окончательную причину появления тёмного или чёрного налёта, ему необходимо ознакомиться с результатами следующих обследований:
- детального опроса пациента;
- изучения истории болезни и анамнеза жизни пациента;
- тщательного физикального осмотра;
- лабораторных исследований крови, мочи и кала;
- специфических тестов, направленных на обнаружение болезнетворной бактерии;
- рентгенографии и УЗИ;
- эндоскопических процедур и биопсии;
- КТ и МРТ;
- других диагностических методик, которые показаны к выполнению при подозрении на то или иное заболевание;
- консультирования узкими специалистами.
Проведение компьютерной томографии
Устранение такого симптома полностью зависит от того, что послужило источником к его возникновению. Таким образом, в зависимости от причин появления основного симптома, лечение будет состоять из:
Таким образом, в зависимости от причин появления основного симптома, лечение будет состоять из:
- диетотерапии – если фактором формирования стали болезни ЖКТ;
- приёма лекарственных препаратов – для устранения патологического микроорганизма, сопутствующей симптоматики и воспалительного процесса;
- физиотерапии;
- народных рецептов – как части комплексного консервативного лечения;
- хирургического вмешательства – при тяжёлом состоянии пациента, неэффективности других методик терапии и по индивидуальным показаниям.
Самые действенные рецепты альтернативного лечения включают в себя приготовление отваров и настоев для полоскания на основе:
- душицы и липы;
- подорожника и тысячелистника;
- коры дуба и ромашки;
- шалфея и мяты;
- семян льна и земляники.
Кроме этого, существует несколько методик, как можно очистить язык от тёмного или чёрного налёта. Это можно делать при помощи:
- чайной ложки – для лучшего эффекта необходимо обвернуть её марлей;
- щётки-скребка – по причине того, что она выполнена из пластика, она не нанесёт вреда слизистой;
- мягкой зубной щётки – для этого важно использовать антибактериальную зубную пасту.

Однако, если налёт при помощи таких техник не проходит, или процесс чистки вызывает боль, необходимо проконсультироваться у клиницистов.
Для того чтобы у людей не возникло проблем с налётом на языке, в частности тёмным или чёрным, необходимо:
- вести здоровый образ жизни;
- свести до минимума потребление жирных и острых блюд, копчёностей, крепкого кофе и газированных напитков;
- регулярно выполнять гигиену полости рта и следить за тем, как это делают дети;
- не превышать курс лечения антибиотиками, установленный лечащим врачом;
- для чистки зубов и языка использовать мягкую щётку, антибактериальную пасту и ополаскиватели на основе растительных компонентов.
Кроме этого, во избежание развития заболеваний до тяжёлых стадий, необходимо несколько раз в год проходить обследования у гастроэнтеролога, стоматолога и ЛОР-врача.
Источник: OkGastro. ru
ru
Читайте также
Обмороки в кардиологической практике
Потеря сознания – синдром, широко встречающийся в клинической практике. До 40% людей хотя бы один раз в жизни теряли сознание. При этом врачи разделяют понятия обморок (синкопе, синкопальное состояние) и нарушение сознания. Диагностикой и лечением причин синкопальных состояний занимаются преимущественно кардиологи; пациенты с нарушениями сознания (эпилепсия, инсульты, коматозные состояния) обследуются и лечатся у неврологов.
В институте клинической кардиологии им. А.Л. Мясникова НМИЦ кардиологии обследованием и лечением пациентов с обмороками занимаются в лаборатории синкопальных состояний, созданной на базе Отдела клинической электрофизиологии и рентгенхирургических методов лечения нарушений ритма сердца. Специалистами накоплен уникальный опыт работы с такими пациентами, разработаны алгоритмы их диагностики и лечения. В 2011г получен Патент Российской Федерации на оригинальный способ определения причины обмороков различного происхождения. Ежегодно в Институте проходят обследование до 300х больных с приступами потери сознания различного генеза.
Ежегодно в Институте проходят обследование до 300х больных с приступами потери сознания различного генеза.
Патент Российской Федерации на изобретение «Способ определения причины обмороков различного происхождения», 2011г
Подразделение отвечает всем современным требованиям, предъявляемым к центрам обследования пациентов с приступами потери сознания. Разработаны специальные анкеты для опроса больных, позволяющие с высокой степенью вероятности уже на этапе первичного обследования заподозрить причину потери сознания. Непосредственно сотрудниками Отдела проводятся все необходимые методы обследования (ЭКГ, Холтеровское мониторирование ЭКГ, телеметрическое наблюдение за ЭКГ, ЭХОКГ, суточное мониторирование АД, неинвазивная топическая диагностика аритмий, стандартная и модифицированная нагрузочные пробы, чреспищеводное электрофизиологическое исследование, вагусные и ортостатические пробы и др.). На базе Отдела в условиях рентгеноперационной выполняются сложные инвазивные методы обследования: внутрисердечное электрофизиологическое исследование (опыт проведения с 1977г), а также имплантация мониторов для длительной записи ЭКГ. При необходимости возможно использование других методов обследования, имеющихся в арсенале НМИЦ кардиологии, в том числе ангиографических исследований (коронароангиографий, ангиографий брахиоцефальных артерий и пр), магнитно-резонансной и компьютерной томографий, консультаций невролога, регистрации ЭЭГ и пр.
При необходимости возможно использование других методов обследования, имеющихся в арсенале НМИЦ кардиологии, в том числе ангиографических исследований (коронароангиографий, ангиографий брахиоцефальных артерий и пр), магнитно-резонансной и компьютерной томографий, консультаций невролога, регистрации ЭЭГ и пр.
Специалисты лаборатории являются лидерами в стране по опыту проведения длительной пассивной ортостатической пробы (выполняется в Институте с 1990г), «золотого стандарта» в диагностике причин синкопальных состояний. Также разработан и внедрен в клиническую практику особый протокол проведения пробы на велоэргометре с целью определения причин обмороков.
Кабинет для проведения ортостатических и нагрузочных проб
После установления причины потери сознания, разрабатывается индивидуальный план лечения. Сложность используемых методов терапии зависит от выявленных нарушений. Для пациентов с ортостатическими обмороками разработаны обучающие материалы, рекомендации по модификации образа жизни и питания, применяются «тренировки» (специфические физические упражнениям, позволяющие предотвратить развитие обморока), определяются показания к медикаментозной терапии и немедикаментозным способам лечения. Пациентам с нарушениями ритма сердца проводятся радиочастотные и криоаблации источников аритмий. При диагностике нарушений проводимости сердца, выступающих в качестве причин обмороков, – имплантация электрокардиостимуляторов. У особой категории пациентов, имеющих серьезные заболевания сердца, высокий риск развития злокачественных аритмий выполняются имплантации кардиовертеров-дефибрилляторов и ресинхронизирующих устройств.
Пациентам с нарушениями ритма сердца проводятся радиочастотные и криоаблации источников аритмий. При диагностике нарушений проводимости сердца, выступающих в качестве причин обмороков, – имплантация электрокардиостимуляторов. У особой категории пациентов, имеющих серьезные заболевания сердца, высокий риск развития злокачественных аритмий выполняются имплантации кардиовертеров-дефибрилляторов и ресинхронизирующих устройств.
Рентгеноперационная Отдела клинической электрофизиологии
Уникальный многолетний опыт ведения пациентов с приступами потери сознания, разработанные собственные методы диагностики и лечения, позволяют установить причину обмороков и подобрать эффективную терапию более чем в 95% случаев, что превосходит по эффективности многие мировые центры.
Причины синкопальных состояний:
Непосредственной причиной обморока является снижение кровотока в головном мозге на фоне снижения артериального давления. К этому могут приводить различные состояния, например нарушения ритма или проводимости сердца, пороки и опухоли сердца, последствия перенесенного инфаркта миокарда или воспаления сердечной мышцы (сердечная недостаточность), при которых происходит снижение выброса крови сердцем. Такие пациенты нуждаются в обследовании в специализированном кардиологическом отделении.
Такие пациенты нуждаются в обследовании в специализированном кардиологическом отделении.
Часто причиной синкопе служит рефлекторное снижение артериального давления в ответ на медицинские манипуляции (забор крови, визит к стоматологу), боль, эмоциональное возбуждение, сильный кашель, напряжение при мочеиспускании или дефекации. Но чаще всего к обморокам такого типа приводит пребывание в душном помещении, длительное стояние (в транспорте, в очереди), резкое прекращения физической нагрузки (быстрый подъем по лестнице, окончание интенсивной тренировки, остановка после бега). Из-за механизма развития данного вида синкопе их называют вазовагальными (нейрогенными, нейрорефлекторными). В таких случаях полное обследование может не выявить каких-либо заболеваний сердца, а для подтверждения причины потери сознания используются длительная пассивная ортостатическая проба, особая разновидность пробы с физической нагрузкой и так называемые вагусные пробы. У лиц пожилого возраста частой причиной обмороков является ортостатическая гипотензия – снижение артериального давления при вставании. В ряде случаев эти симптомы могут появляться и в молодом возрасте, а также могут быть настолько выраженными, что пациент теряет способность долго находится в вертикальном положении тела. Необходимо помнить, что появление таких симптомов может служить признаком ряда неврологических болезней и требует обязательной консультации как кардиолога, так и невролога. Обмороки, протекающие по типу ортостатической гипотензии также могут развиваться при варикозном расширение вен нижних конечностей, при кровопотере, у беременных и др.
В ряде случаев эти симптомы могут появляться и в молодом возрасте, а также могут быть настолько выраженными, что пациент теряет способность долго находится в вертикальном положении тела. Необходимо помнить, что появление таких симптомов может служить признаком ряда неврологических болезней и требует обязательной консультации как кардиолога, так и невролога. Обмороки, протекающие по типу ортостатической гипотензии также могут развиваться при варикозном расширение вен нижних конечностей, при кровопотере, у беременных и др.
Реже встречаются синкопальные состояния при наличии синдрома каротидного синуса. У таких больных потеря сознания может наступить при каких-либо манипуляциях, надавливаниях в области шеи – бритье, завязывание шарфа, ношение одежды с тесным воротом. Это связано с повышенной чувствительность рецепторов, находящихся в области сонных артерий (сосудов, питающих головной мозг). Не редко обмороки являются итогом бесконтрольного использования лекарственных препаратов или неправильно подобранных дозировок, кратности их приема.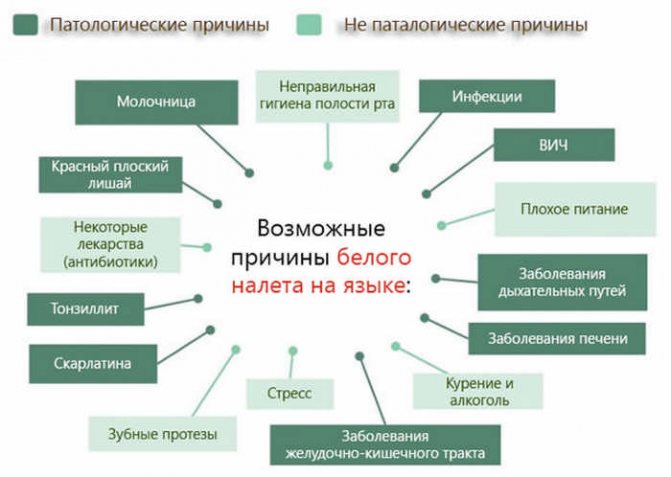 Особенно это касается применения нитратов, мочегонных препаратов, антиаритмиков, средств для снижения артериального давления. Назначение препаратов должно проводится врачом и быть обоснованным. При подозрении на связь синкопальных состояний с принимаемой лекарственной терапией необходимо проконсультироваться с врачом для изменения схемы приема лекарств.
Особенно это касается применения нитратов, мочегонных препаратов, антиаритмиков, средств для снижения артериального давления. Назначение препаратов должно проводится врачом и быть обоснованным. При подозрении на связь синкопальных состояний с принимаемой лекарственной терапией необходимо проконсультироваться с врачом для изменения схемы приема лекарств.
Клиническая картина:
Перед потерей сознания пациент может испытывать предвестники обморока: сердцебиение, головокружение, потемнение в глазах, дурноту, тошноту, мелькание «мушек» перед глазами, потливость или наоборот, похолодание конечностей. Чаще всего эти симптомы возникают в вертикальном положении тела, однако могут наблюдаться и сидя, и даже лежа. В некоторых случаях потеря сознания развивается внезапно, когда пациент даже не успевает понять, что произошло. Такой тип обморока наиболее опасен в плане риска получения травмы в результате падения. В бессознательном периоде отмечается бледность кожных покровов, утрата мышечного тонуса. Пациент не отвечает на вопросы. Может наблюдаться «выгибание» тела, подергивания конечностей и даже судороги, что само по себе не является критерием постановки диагноза эпилепсии. Уровень артериального давления низкий или даже не определяется. При попытке определить пульс может наблюдаться значительное снижение его частоты вплоть до паузы в работе сердца, или пульс может быть настолько частым, что его трудно сосчитать.
Пациент не отвечает на вопросы. Может наблюдаться «выгибание» тела, подергивания конечностей и даже судороги, что само по себе не является критерием постановки диагноза эпилепсии. Уровень артериального давления низкий или даже не определяется. При попытке определить пульс может наблюдаться значительное снижение его частоты вплоть до паузы в работе сердца, или пульс может быть настолько частым, что его трудно сосчитать.
Отличительной особенностью синкопального состояния является его кратковременность (обморок редко длится более 5 минут) и полная обратимость (после возвращения сознания пациент все помнит, узнает окружающих, отвечает на вопросы). Может сохраняться бледность кожных покровов, их влажность. Часто пациенты испытывают слабость, общее плохое самочувствие. Уровень артериального давления и частота пульса зависят от причины обморока, и могут быть как нормальными, так и оставаться пониженными или повышенными.
Диагностика причин потери сознания:
При возникновении синкопального состояния необходимо обратиться к врачу для поиска причины обморока. Важным является детальное описание обстоятельств потери сознания – в каких условиях это произошло, что испытывал пациент до и после синкопе. Также ценными являются свидетельства очевидцев обморока. Чем больше информации получит врач, тем точнее он сможет выбрать необходимые методы обследования. Их количество и степень сложности зависят от предполагаемой причины синкопе. Врач может ограничиться взятием анализов крови, съемкой электрокардиограммы и проведением эхокардиографии, а может расширить обследование с использованием длительного мониторирования электрокардиограммы, проведением чреспищеводного или внутрисердечного электрофизиологического исследования, длительной пассивной ортостатической пробы, проб с физическими нагрузками, томографических исследований и т.д. Правильным является первичное обращение к врачу с разработкой плана обследования для максимально быстрой и точной диагностики причины обморока.
Важным является детальное описание обстоятельств потери сознания – в каких условиях это произошло, что испытывал пациент до и после синкопе. Также ценными являются свидетельства очевидцев обморока. Чем больше информации получит врач, тем точнее он сможет выбрать необходимые методы обследования. Их количество и степень сложности зависят от предполагаемой причины синкопе. Врач может ограничиться взятием анализов крови, съемкой электрокардиограммы и проведением эхокардиографии, а может расширить обследование с использованием длительного мониторирования электрокардиограммы, проведением чреспищеводного или внутрисердечного электрофизиологического исследования, длительной пассивной ортостатической пробы, проб с физическими нагрузками, томографических исследований и т.д. Правильным является первичное обращение к врачу с разработкой плана обследования для максимально быстрой и точной диагностики причины обморока.
Лечение синкопальных состояний:
Лечение синкопе можно разделить на оказание немедленной помощи в момент потери сознания и на лечение установленной причины обморока.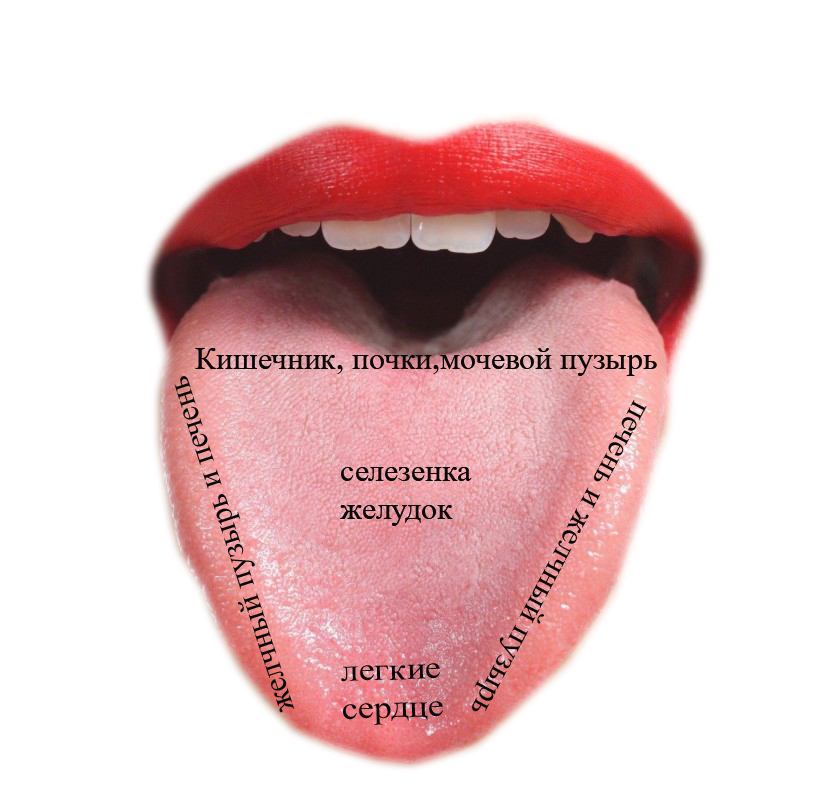
Важным для пациента является распознавание предвестников потери сознания для своевременного принятия мер, направленных на предупреждение получения травмы в результате падения. При появлении предвестников (тошнота, головокружение, сердцебиение и пр.) следует немедленно сесть или (лучше) лечь, желательно приподняв ноги на возвышение (спинка кровати, сумка, сложенная одежда). Также, если причина обморока не установлена или есть подозрение на развитие жизнеугрожающих состояний, необходимо вызвать бригаду скорой медицинской помощи. Использование лекарственных средств, если это ранее не обговорено со специалистом, может быть опасным и усугубить течение обморока. Если Вы являетесь свидетелем развития обморока, уложите пострадавшего на спину, повернув его голову на бок и, по возможности, приподнимите ноги. Нужно убедиться, что дыхательные пути пациента свободны. При наличии судорог не стоит насильно удерживать голову или конечности пациента, достаточно обезопасить их от получения травмы (например, подложить под голову что-то мягкое). Важно попытаться определить пульс – его наличие и характеристики (частый или редкий, правильный или не ритмичный), может быть важным впоследствии для определения причины синкопе.
Важно попытаться определить пульс – его наличие и характеристики (частый или редкий, правильный или не ритмичный), может быть важным впоследствии для определения причины синкопе.
Успешность лечения обмороков напрямую зависит от точности установления причины, его вызвавшей. Рефлекторные обмороки часто не требуют медикаментозного лечения, но таким пациентам нужно пройти этап специального обучения, на котором пациенты учатся применять меры, позволяющие в последующем избегать повторения потери сознания, получают рекомендации по изменению образа жизни, степени физической активности и т.п. Пациенты с кардиальными причинами обмороков нуждаются в специализированном лечении – назначении антиаритмической терапии или хирургическом лечении аритмий, имплантации электрокардиостимулятора пациентам с нарушением проводимости сердца, устранении препятствия току крови при наличии порока сердца, медикаментозном или инвазивном лечении сердечной недостаточности. Для пациентов с ортостатической гипотензией также разработаны рекомендации и схемы лечения в зависимости от наличия хронических заболеваний, признаков болезней нервной системы. На визите проводится детальный разбор лекарственной терапии, которую пациент принимает постоянно или эпизодически, для исключения или минимизации влияния лекарств на частоту возникновения обмороков.
На визите проводится детальный разбор лекарственной терапии, которую пациент принимает постоянно или эпизодически, для исключения или минимизации влияния лекарств на частоту возникновения обмороков.
Необходимо помнить, что потеря сознания является поводом для обращения к специалисту для установления причины синкопе, определения прогноза для жизни и разработке оптимальной схемы лечения выявленного заболевания.
Черный волосатый язык | Beacon Health System
Обзор
Черный волосатый язык — это временное, безвредное заболевание полости рта, которое придает языку темный пушистый вид. Отчетливый вид обычно является результатом скопления омертвевших клеток кожи на множестве крошечных выступов (сосочков) на поверхности языка, содержащих вкусовые рецепторы. Эти сосочки, которые длиннее, чем обычно, могут легко захватывать и окрашиваться бактериями, дрожжами, табаком, пищей или другими веществами.
Хотя черный волосатый язык может вызывать тревогу, обычно он не вызывает никаких проблем со здоровьем и обычно безболезненный. Черный волосатый язык обычно проходит путем устранения возможных причин или способствующих факторов и соблюдения правил гигиены полости рта.
Черный волосатый язык обычно проходит путем устранения возможных причин или способствующих факторов и соблюдения правил гигиены полости рта.
Симптомы
Признаки и симптомы черного волосатого языка включают:
- Почернение языка, хотя цвет может быть коричневым, рыжевато-коричневым, зеленым, желтым или белым
- Волосатый или пушистый вид языка
- Измененный вкус или металлический привкус во рту
- Неприятный запах изо рта (галитоз)
- Ощущение рвоты или щекотки при чрезмерном разрастании сосочков
Когда обратиться к врачу
Несмотря на непривлекательный вид, черный волосатый язык обычно является временным и безвредным состоянием.
Обратитесь к врачу, если:
- Вас беспокоит внешний вид вашего языка
- Черный волосатый язык сохраняется, несмотря на чистку зубов и языка два раза в день
Причины
Черный волосатый язык обычно возникает, когда выступы на языке, называемые сосочками, становятся длиннее, потому что они не сбрасывают омертвевшие клетки кожи, как обычно. Из-за этого язык выглядит волосатым. Мусор, бактерии или другие организмы могут скапливаться на сосочках и приводить к обесцвечиванию.
Из-за этого язык выглядит волосатым. Мусор, бактерии или другие организмы могут скапливаться на сосочках и приводить к обесцвечиванию.
Хотя причину черного волосатого языка не всегда можно определить, к возможным причинам или способствующим факторам относятся:
- Изменения нормального содержания бактерий или дрожжей во рту после применения антибиотиков
- Плохая гигиена полости рта
- Сухость во рту (ксеростомия)
- Регулярное использование ополаскивателей для полости рта, содержащих раздражающие окисляющие вещества, такие как пероксид
- Употребление табака
- Чрезмерное употребление кофе или черного чая
- Чрезмерное употребление алкоголя
- Мягкая диета, которая не помогает стереть омертвевшие клетки кожи с языка
Диагностика
Диагностика черного волосатого языка основывается на внешнем виде и возможных причинах или способствующих факторах. Это также включает устранение других состояний, которые могут вызывать похожий внешний вид языка, таких как:
- Нормальные вариации цвета языка (пигмента)
- Пищевые продукты или лекарства, окрашивающие язык
- Грибковые или вирусные инфекции
- Поражения полости рта, возникающие на языке, такие как волосатая лейкоплакия полости рта
- Почерневший язык (псевдочерный волосатый язык) из-за использования продуктов, содержащих висмут, таких как пепто-бисмол
Лечение
Черный волосатый язык обычно не требует лечения. Хотя это непривлекательно, это временное, безвредное состояние.
Хотя это непривлекательно, это временное, безвредное состояние.
Правильная гигиена полости рта и устранение факторов, которые могут способствовать этому заболеванию, таких как воздержание от употребления табака или раздражающих жидкостей для полоскания рта, помогают избавиться от черного волосатого языка. Обязательно поговорите со своим врачом или стоматологом, прежде чем прекратить прием назначенного лекарства.
Образ жизни и домашние средства
Для поддержания здоровья полости рта и устранения изменения цвета языка:
- Чистите язык. Аккуратно очищайте язык каждый раз, когда чистите зубы, чтобы удалить мертвые клетки, бактерии и остатки пищи. Используйте зубную щетку с мягкой щетиной или гибкий скребок для языка.
- Чистить после еды. Чистите зубы не реже двух раз в день, а в идеале после каждого приема пищи, используя зубную пасту с фтором.
- Используйте зубную нить не реже одного раза в день.
 Правильная чистка зубной нитью удаляет частицы пищи и налет из межзубных промежутков.
Правильная чистка зубной нитью удаляет частицы пищи и налет из межзубных промежутков. - Регулярно посещайте стоматолога. Проходите профессиональную чистку зубов и регулярно осматривайте ротовую полость, что поможет вашему стоматологу предотвратить проблемы или обнаружить их на ранней стадии. Ваш стоматолог может порекомендовать вам расписание.
- Поддерживайте хорошее питание. Пейте много воды и придерживайтесь сбалансированной диеты, включающей свежие фрукты и овощи.
Подготовка к приему
Ниже приведена информация, которая поможет вам подготовиться к приему и узнать, чего ожидать от врача или стоматолога.
Что вы можете сделать
Перед назначением составьте список:
- Любые симптомы, которые вы испытываете, включая любые, которые могут показаться не связанными с причиной вашего обращения
- Все прописанные лекарства, витамины, травы, другие добавки и лекарства, отпускаемые без рецепта, которые вы принимаете, включая дозировки
- Вопросы, которые следует задать вашему врачу или стоматологу
Некоторые основные вопросы, которые следует задать своему врачу или стоматологу, могут включать:
- Что, вероятно, вызывает мои симптомы?
- Как лучше поступить?
- Есть ли ограничения, которым я должен следовать?
- Каких последующих действий следует ожидать?
Не стесняйтесь задавать любые вопросы во время приема.
Чего ожидать от врача или стоматолога
Ваш врач или стоматолог может задать вам вопросы о ваших симптомах и методах ухода за полостью рта, в том числе:
- Когда вы впервые заметили симптомы?
- Являются ли ваши симптомы случайными или постоянными?
- Как часто вы чистите зубы или чистите зубные протезы?
- Как часто вы пользуетесь зубной нитью?
- Какой жидкостью для полоскания рта вы пользуетесь?
- Сколько кофе или чая вы пьете?
- Употребляете ли вы табачные изделия?
- Какие лекарства, растительные продукты или другие добавки вы принимаете?
- Вы дышите ртом?
- Были ли у вас недавно какие-либо инфекции или заболевания?
Последнее обновление: 8 марта 2018 г.
© 1998-2022 Фонд медицинского образования и исследований Мэйо (MFMER). Все права защищены.
Условия использования
Язык женщины становится коричневым после курса антибиотиков
по
Кейт Кнайзел, автор статей, MedPage Today
9 мая 2022 г.
69-летняя женщина обратилась в медицинскую клинику по поводу коричневого «пятна» на языке, появившегося около 10 дней назад. У нее не было лихорадки, тошноты или изменения вкуса не было. Она не курила и не пила. У нее не было никаких изменений в лекарствах, и она отрицала использование травяной/традиционной китайской медицины, окисляющих/раздражающих жидкостей для полоскания рта, средств для чистки языка или скребков для языка.
Ее история болезни включала высокое кровяное давление, гиперлипидемию, сахарный диабет и остеопороз. У нее также было диагностировано смешанное заболевание соединительной ткани, по поводу которого она принимала преднизолон перорально по 5 мг один раз в день.
В более позднем анамнезе пациента был диагностирован теносиновит правого указательного и среднего сгибателей пальцев, осложненный остеомиелитом, вызванным Mycobacterium chelonae . Примерно за 3 месяца до того, как она попала в клинику, ей сделали санацию и реконструктивную операцию. Из-за бактериальной инфекции ей также начали лечение внутривенным введением тобрамицина и имипенема и пероральным введением кларитромицина. Она принимала эти антибиотики в течение 6 недель, после чего перешла на пероральный прием моксифлоксацина и кларитромицина. Десять дней спустя она заметила потемнение языка в коричневом цвете и обратилась в клинику.
Из-за бактериальной инфекции ей также начали лечение внутривенным введением тобрамицина и имипенема и пероральным введением кларитромицина. Она принимала эти антибиотики в течение 6 недель, после чего перешла на пероральный прием моксифлоксацина и кларитромицина. Десять дней спустя она заметила потемнение языка в коричневом цвете и обратилась в клинику.
Физикальное обследование показало, что общее состояние пациентки хорошее: артериальное давление 135/76 мм рт.ст., пульс 80 ударов в минуту, частота дыхания 15 вдохов в минуту, температура тела 36,7°С. Слизистая оболочка рта была сухой, и на дне ее рта было очень мало скопившейся слюны. Клиницисты отметили коричневое изменение цвета на спинке языка с коврообразными удлиненными нитевидными язычными сосочками (рис. 1).
Рисунок 1: После начала приема моксифлоксацина у пациента появилось коричневое изменение цвета на спинке языка с коврообразными удлиненными нитевидными язычными сосочками.
У нее не было признаков кариеса, неприятного запаха изо рта, выделений, кровотечения или экссудата, а десны были здоровы и неповреждены. Она не пользовалась зубными протезами. Клиницисты обнаружили, что палец ее правой руки зажил, а все другие клинические обследования были ничем не примечательны.
Она не пользовалась зубными протезами. Клиницисты обнаружили, что палец ее правой руки зажил, а все другие клинические обследования были ничем не примечательны.
По результатам лабораторных исследований выявлена легкая анемия (гемоглобин 11,5 г/дл), количество лейкоцитов 9800/мм 3 , скорость оседания эритроцитов 20 мм в час, уровень С-реактивного белка 1,0 мг/дл .
Не было никаких симптомов, требующих посева мазка с языка. Изменение цвета развивалось в течение примерно 10 дней, что помогло исключить возможные диагнозы, такие как волосатая лейкоплакия полости рта или черный акантоз. Клиницисты поставили предварительный диагноз: окрашенный язык из-за пищевых продуктов или черный волосатый язык (BHT) из-за антибиотиков. Они проинструктировали пациентку о ежедневной гигиене полости рта и соскабливании языка, и она наблюдалась в течение следующих 2 недель.
Однако изменение цвета и удлинение нитевидных язычных сосочков ее языка сохранялись. При планировании следующих шагов клиницисты сообщили ей о более низкой чувствительности моксифлоксацина, чем кларитромицина, к изолированным Mycobacterium chelonae .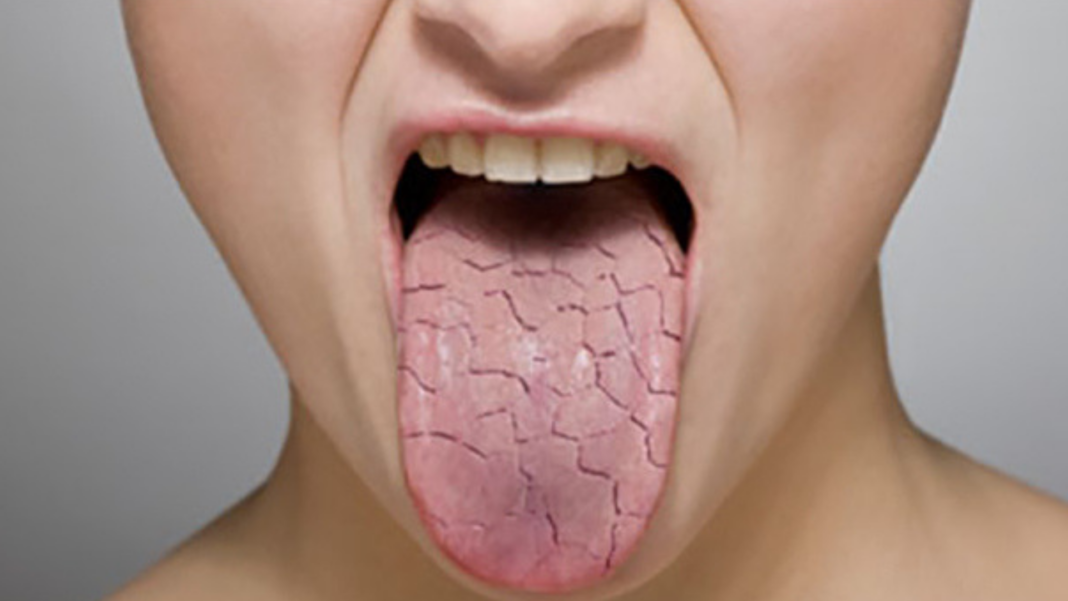 Она решила прекратить прием моксифлоксацина и продолжила монотерапию кларитромицином. Ее язык вернулся к нормальному состоянию в течение 2 дней после прекращения приема моксифлоксацина (рис. 2). Последующее наблюдение через 12 месяцев не выявило признаков рецидива теносиновита.
Она решила прекратить прием моксифлоксацина и продолжила монотерапию кларитромицином. Ее язык вернулся к нормальному состоянию в течение 2 дней после прекращения приема моксифлоксацина (рис. 2). Последующее наблюдение через 12 месяцев не выявило признаков рецидива теносиновита.
Рисунок 2. После прекращения приема моксифлоксацина черный волосатый язык уменьшился.
Обсуждение
Клиницисты, сообщившие об этом случае, призвали своих коллег быть в курсе «агентов или образа жизни, которые могут вызвать ДГТ», и отметили важность консультирования пациентов о возможности этой приобретенной доброкачественной реакции, прежде чем использовать методы лечения, которые могут вызвать это состояние, чтобы избежать беспокойства пациента или преждевременного прекращения лечения.
Классически BHT (также называемый lingua villosa nigra) представляет собой «поверхностный черный и волосатый ковер, похожий на язычный нарост», впервые описанный в 16 веке как «волосы на языке, которые снова вырастают после удаления», отмечают авторы случая.
BHT встречается относительно редко, с зарегистрированной распространенностью от 0,6% до 11,3%, пишут авторы, в зависимости от возраста, пола, этнической принадлежности и исследуемой популяции, а также от внутренних или внешних факторов.
Хотя факторы, участвующие в развитии ВГТ, до конца не изучены, похоже, что это происходит из-за того, что «дефектное шелушение дорсальной поверхности языка… препятствует нормальному санации, что приводит к накоплению ороговевших слоев», объяснила группа.
Это приводит к гипертрофии и удлинению поверхностных волосовидных нитевидных сосочков, которые затем могут накапливать «грибки, бактерии и мусор…», которые могут включать «остатки табака, кофе, чая и других пищевых продуктов, а также порфирин- производят хромогенные организмы во флоре полости рта, которые придают характерный оттенок», — написали они.
BHT диагностируется визуально, часто проявляясь характерным черным цветом, хотя обесцвечивание может «колебаться от черновато-коричневого до желто-зеленого и беспигментного», отметили они.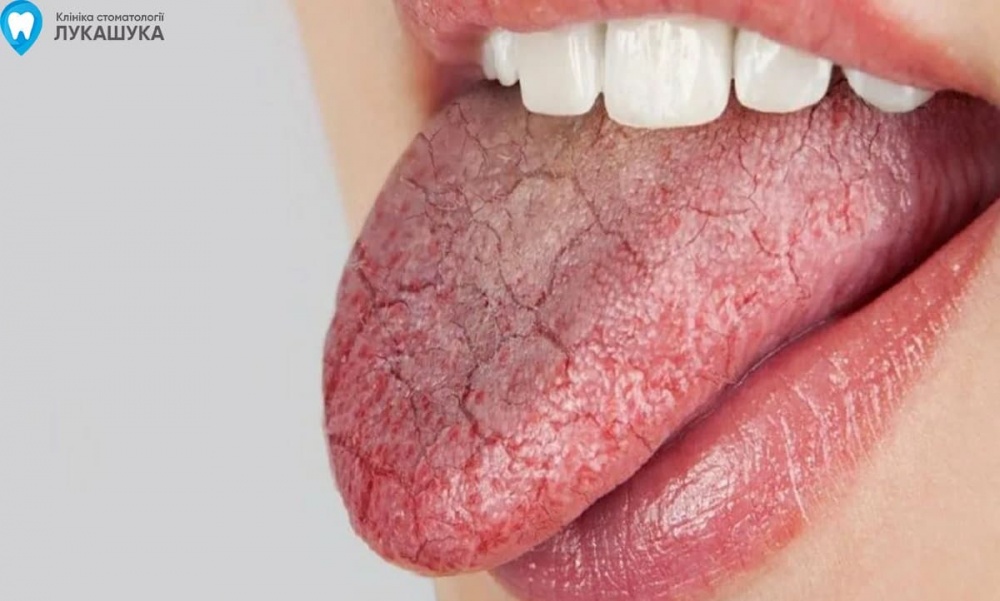 Наличие характерных длинных, толстых нитевидных сосочков является ключом к дифференциации BHT от других причин изменения цвета языка и может быть подтверждено микроскопически.
Наличие характерных длинных, толстых нитевидных сосочков является ключом к дифференциации BHT от других причин изменения цвета языка и может быть подтверждено микроскопически.
Этиология BHT не была четко определена, но, вероятно, является многофакторной, отметили авторы, перечислив следующие потенциальные внешние и внутренние факторы.
Внешние факторы:
- Интенсивное употребление табака, алкоголя или внутривенных наркотиков
- Чрезмерное потребление кофе или черного чая
- Длительное использование окисляющих/раздражающих жидкостей для полоскания рта
- Недавняя лучевая терапия головы и шеи
Внутренние факторы:
- Плохая гигиена полости рта
- ВИЧ
- Невралгия тройничного нерва, приводящая к ограничению движений языка
- Ксеростомия
Хотя случайное курение представляет несколько повышенный риск ГГТ по сравнению с некурящими (15-10% у мужчин, 5,5 % до 5,2% у женщин), интенсивное употребление табака привело к предполагаемой распространенности 58% среди мужчин и 33% среди женщин, согласно исследованию различных поражений языка у 5150 турецких стоматологических амбулаторных пациентов.
У описанной здесь пациентки наблюдалось недостаточное выделение слюны в результате смешанного заболевания соединительной ткани, после чего она начала лечение моксифлоксацином, что привело к развитию ГГТ. Это считается первым английским сообщением о BHT, вызванной моксифлоксацином, отметили они, добавив, что оценка этого пациента 5 по шкале вероятности побочных реакций Наранхо «была выше, чем [для] других лекарств, принимаемых пациентом».
Хотя БГТ, вызванная антибиотиками, встречается редко, она была связана с использованием пенициллинов, цефалоспоринов, имипенема/циластатина, метронидазола, доксициклина, эритромицина, миноциклина и линезолида, отмечают авторы, цитируя литературный обзор прошлых случаев БГТ. 20 лет, в течение которых на линезолид приходилось более половины из 19 зарегистрированных случаев.
Теоретически вызванная антибиотиками БГТ возникает, когда «дисбиоз во рту приводит к росту хромогенных бактерий, особенно Porphyromonas gingivalis », — заявила группа, хотя грибковые инфекции или обесцвечивание из-за лечения антибиотиками сами по себе также были предложены в качестве возможных причин. Авторы случая заявили, написав: «Неясно, применимы ли эти гипотезы ко всем антибиотикам, потому что только ограниченное количество антибиотиков было обнаружено как причина БГТ». Они добавили, что симптомы БГТ, как правило, улучшаются в течение нескольких дней после прекращения приема вероятных возбудителей и соблюдения надлежащей гигиены полости рта.0005
Авторы случая заявили, написав: «Неясно, применимы ли эти гипотезы ко всем антибиотикам, потому что только ограниченное количество антибиотиков было обнаружено как причина БГТ». Они добавили, что симптомы БГТ, как правило, улучшаются в течение нескольких дней после прекращения приема вероятных возбудителей и соблюдения надлежащей гигиены полости рта.0005
Раскрытие информации
Авторы не отметили конфликта интересов.
Первичный источник
American Journal of Case Reports
Ссылка на источник: Кейт М. и др. «Случай индуцированного моксифлоксацином черного волосатого языка» Am J Case Rep 2022; DOI: 10.12659/AJCR.936235.
Включите JavaScript для просмотра комментариев с помощью Disqus.
Черный волосатый язык
Обновлено
Черный волосатый язык — это временное, безвредное заболевание полости рта, при котором язык становится темным и пушистым.
Обзор
Черный волосатый язык — это временное, безвредное заболевание полости рта, придающее языку темный пушистый вид. Отчетливый вид обычно является результатом скопления омертвевших клеток кожи на множестве крошечных выступов (сосочков) на поверхности языка, содержащих вкусовые рецепторы. Эти сосочки, которые длиннее, чем обычно, могут легко захватывать и окрашиваться бактериями, дрожжами, табаком, пищей или другими веществами.
Хотя черный волосатый язык может вызывать тревогу, обычно он не вызывает никаких проблем со здоровьем и обычно безболезнен. Черный волосатый язык обычно проходит путем устранения возможных причин или способствующих факторов и соблюдения правил гигиены полости рта.
Темы
- Обзор
- Симптомы
- Причины
- Диагностика
- Лечение
- СПИСИ И СРЕДИНАЯ СРЕДИ
- Подготовка к приводе. сосочки и окрашивание бактериями, дрожжами, пищей, табаком или другими веществами во рту.

Симптомы
Признаки и симптомы черного волосатого языка включают:
- Почернение языка, хотя цвет может быть коричневым, рыжевато-коричневым, зеленым, желтым или белым
- Волосатый или пушистый вид языка
- Измененный вкус или металлический привкус во рту
- Неприятный запах изо рта (галитоз)
- Ощущение рвоты или щекотки при чрезмерном разрастании сосочков
Когда обратиться к врачу
Несмотря на непривлекательный вид, черный волосатый язык обычно является временным и безвредным состоянием.
Обратитесь к врачу, если:
- Вас беспокоит внешний вид вашего языка
- Черный волосатый язык сохраняется, несмотря на чистку зубов и языка два раза в день
Причины
Черный волосатый язык обычно возникает, когда выступы на языке, называемые сосочками, становятся длиннее, потому что они не сбрасывают омертвевшие клетки кожи, как обычно. Из-за этого язык выглядит волосатым.
 Мусор, бактерии или другие организмы могут скапливаться на сосочках и приводить к обесцвечиванию.
Мусор, бактерии или другие организмы могут скапливаться на сосочках и приводить к обесцвечиванию. Хотя причину черного волосатого языка не всегда можно определить, возможные причины или способствующие факторы включают:
- Изменения в составе нормальных бактерий или дрожжевых грибков во рту после применения антибиотиков
- Плохая гигиена полости рта
- Сухость во рту (ксеростомия)
- Регулярное использование ополаскивателей для полости рта, содержащих раздражающие окисляющие вещества, такие как пероксид
- Употребление табака
- Чрезмерное употребление кофе или черного чая
- Чрезмерное употребление алкоголя
- Мягкая диета, которая не помогает стереть омертвевшие клетки кожи с языка
Диагностика
Диагностика черного волосатого языка основывается на внешнем виде и возможных причинах или способствующих факторах. Это также включает устранение других состояний, которые могут привести к сходному внешнему виду языка, например:
- Нормальные вариации цвета языка (пигмента)
- Пищевые продукты или лекарства, окрашивающие язык
- Грибковые или вирусные инфекции
- Поражения полости рта, возникающие на языке, такие как волосатая лейкоплакия полости рта
- Почерневший язык (псевдочерный волосатый язык) из-за использования продуктов, содержащих висмут, таких как пепто-бисмол
Лечение
Черный волосатый язык обычно не требует лечения.
 Хотя это непривлекательно, это временное, безвредное состояние.
Хотя это непривлекательно, это временное, безвредное состояние. Надлежащая гигиена полости рта и устранение факторов, которые могут способствовать заболеванию, таких как отказ от употребления табака или раздражающих жидкостей для полоскания рта, помогают избавиться от черного волосатого языка. Обязательно поговорите со своим врачом или стоматологом, прежде чем прекратить прием назначенного лекарства.
Образ жизни и домашние средства
Для поддержания здоровья полости рта и удаления цвета языка:
- Чистите язык. Аккуратно очищайте язык каждый раз, когда чистите зубы, чтобы удалить мертвые клетки, бактерии и остатки пищи. Используйте зубную щетку с мягкой щетиной или гибкий скребок для языка.
- Чистить после еды. Чистите зубы не реже двух раз в день, а в идеале после каждого приема пищи, используя зубную пасту с фтором.
- Используйте зубную нить не реже одного раза в день. Правильная чистка зубной нитью удаляет частицы пищи и налет из межзубных промежутков.

- Регулярно посещайте стоматолога. Проходите профессиональную чистку зубов и регулярно осматривайте ротовую полость, что поможет вашему стоматологу предотвратить проблемы или обнаружить их на ранней стадии. Ваш стоматолог может порекомендовать вам расписание.
- Поддерживайте хорошее питание. Пейте много воды и придерживайтесь сбалансированной диеты, включающей свежие фрукты и овощи.
Подготовка к приему
Ниже приведена информация, которая поможет вам подготовиться к приему и узнать, чего ожидать от врача или стоматолога.
Что вы можете сделать
Перед визитом составьте список:
- Любые симптомы, которые вы испытываете, включая любые, которые могут показаться не связанными с причиной вашего визита
- Все прописанные лекарства, витамины, травы, другие добавки и лекарства, отпускаемые без рецепта, которые вы принимаете, включая дозировки
- Вопросы, которые следует задать вашему врачу или стоматологу
Некоторые основные вопросы, которые следует задать своему врачу или стоматологу, могут включать:
- Что, вероятно, вызывает мои симптомы?
- Как лучше поступить?
- Есть ли ограничения, которым я должен следовать?
- Каких последующих действий следует ожидать?
Не стесняйтесь задавать любые вопросы во время приема.