Киста в верхнечелюстной пазухе симптомы и причины образования
Есть заболевания, о которых пациенты не подозревают годами. Медленно развиваясь и внезапно заявляя о себе букетом неприятных ощущений, они становятся для своих обладателей полной неожиданностью. Один из таких коварных недугов — киста верхнечелюстной пазухи. Что это, насколько опасно и как правильно лечится?
По обе стороны носа у нас расположены две костные полости, называемые верхнечелюстными (или гайморовыми) пазухами. Выстилающая их изнутри оболочка имеет множество желез, которые постоянно выделяют слизь. Если по какой-то причине проток железы закупоривается, она начинает наполняться собственным продуктом. Надувшийся в итоге «шарик» и есть гайморова киста.
Почему появляются кисты, точно сказать никто не может. Но список «подозреваемых» очень широк. Первые места в нем занимают:
- хронические гаймориты,
- аллергические реакции,
- искривления носовой перегородки,
- полипы носа,
- травмы.

При этих состояниях нарушается обмен воздуха между пазухами и носовой полостью, что в свою очередь приводит к развитию воспалительных процессов и чрезмерной активности желез.
Болит голова — виновата киста
Маленькие кисты в верхнечелюстных пазухах никак себя не проявляют. Узнать о них пациент может только случайно, например, в ходе обследования по поводу гайморита.
Другое дело — подросшие образования. Достигая размеров носовой пазухи, киста упирается в ее стенки и сдавливает нервные окончания. Пациент начинает жаловаться на лицевые боли, отдающие в виски, глаза и зубы. Нередко, не понимая в чем дело, человек сначала обращается к стоматологу или офтальмологу.
Дальше — больше. Выходя за пределы гайморовой пазухи, киста пережимает тройничный нерв, что вызывает сильные головные боли. На лице появляется припухлость.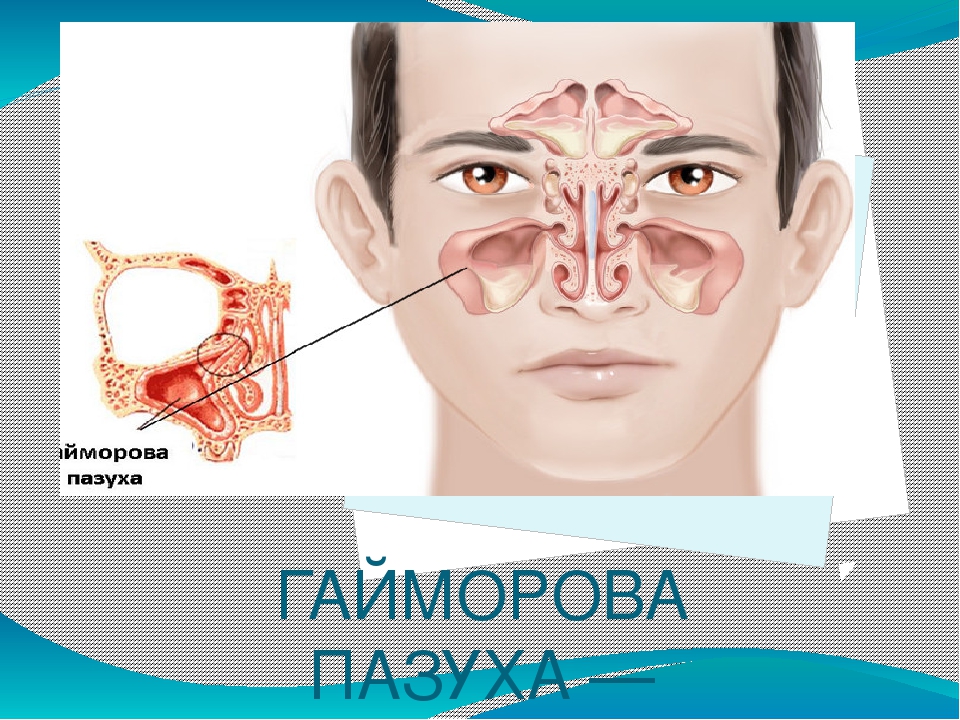 Из-за смещения стенки носа затрудняется дыхание на пораженной стороне. В худшем случае дело может закончиться отитом, бронхитом и менингитом.
Из-за смещения стенки носа затрудняется дыхание на пораженной стороне. В худшем случае дело может закончиться отитом, бронхитом и менингитом.
Что делать?
Решая вопрос о лечении кисты, ЛОР-специалист обычно занимает выжидательную тактику. Дело в том, что рост образования продолжается десятилетиями. Поэтому, пока оно маленькое и не доставляет никакого дискомфорта, трогать его необязательно. К тому же, хоть и нечасто, киста верхнечелюстной пазухи может опорожняться самостоятельно. Боли при этом не возникает, а содержимое «шарика» вытекает через нос.
А вот если патология доставляет беспокойство, то единственно эффективный способ ее лечения — операция. Многие пациенты, боясь хирургического вмешательства, пытаются избавиться от проблемы с помощью народной медицины: делают промывания, закапывают в нос растительные отвары или смазывают ими слизистые. Смысла в таких процедурах нет, поскольку они лишь на время облегчают дыхание, но не уменьшают размеров образования.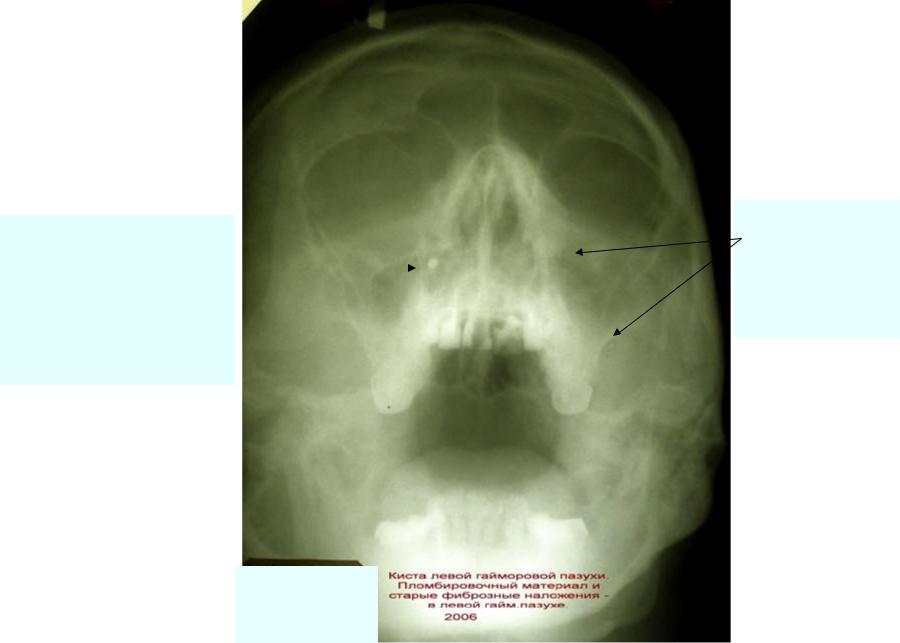
Удаление кист верхнечелюстных пазух: без крови и боли
Существуют различные способы удаления кист верхнечелюстных пазух. Классический вариант выглядит так: хирург делает разрез под верхней губой пациента, вскрывает долотом стенку костной полости и иссекает кисту. Недостатки подобного вмешательства в том, что оно довольно травматично и требует длительного периода реабилитации.
В нашей клинике операции на кисте верхнечелюстных пазух осуществляются с применением эндоскопических технологий. Под визуальным контролем врач делает маленький (размером в несколько миллиметров) прокол в десне и уже через него извлекает патологическое образование. Никаких «долбящих» манипуляций при этом не производится. Все вмешательство длится не более 20 минут.Восстановление организма после эндоскопии происходит очень быстро, поэтому пациентов мы не госпитализируем. Покинуть клинику разрешается в тот же день.
Предупрежден — значит вооружен
Избежать появления кист в правой или левой верхнечелюстной пазухе поможет соблюдение простых мер профилактики:
- Следите за состоянием иммунитета, старайтесь на простужаться. В морозную погоду воздерживайтесь от посещений бассейна и занятий спортом на свежем воздухе.
- Заболев ОРВИ, не пускайте болезнь на самотек. Именно вирусные заболевания становятся основной причиной хронических гайморитов, а вслед за ними — и кист.
- Регулярно посещайте стоматолога. Иногда воспаление с корней зубов перекидывается на пазухи.
- После лечения кисты могут появляться снова. Чтобы не допустить рецидива, регулярно наблюдайтесь у отоларинголога. Выясните, в чем причина проблемы. Возможно вам нужно исправить искривленную носовую перегородку или избавиться от полипов.
И помните, лечить любую патологию должен специалист. Домашнее лечение неэффективно и грозит серьезными последствиями.
Домашнее лечение неэффективно и грозит серьезными последствиями.
Лечение и операция по удалению верхнечелюстной кисты – клиника доктора Коренченко
Киста гайморовой пазухи или верхнечелюстная киста – одно из часто выявляемых доброкачественных новообразований ЛОР-органов. Она обнаруживается примерно у 10% взрослого населения, причем в ряде случаев становится случайной диагностической находкой. Но, несмотря на доброкачественный характер и возможность малосимптомного течения, киста в пазухе носа требует хирургического лечения. Такая операция в современных ЛОР-клиниках проводится малоинвазивным путем, с использованием эндоскопической аппаратуры.
Истинная киста верхней челюсти – это доброкачественное новообразование, которое фактически является переполненной железой слизистой оболочки в гайморовой пазухе. Ее внутренняя эпителиальная выстилка продолжает секретировать слизь, что способствует постепенному росту кисты.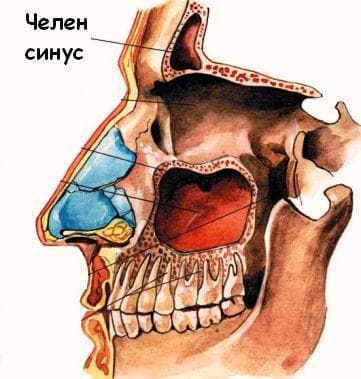
Реже встречаются кисты одонтогенного («зубного») происхождения, представляющие собой воспаленные ткани пазухи с очагом гнойного расплавления. Их появление обусловлено проникновением инфекции через пародонт при осложненном кариесе, аномальном расположении коренных зубов или при чрезмерно травматичном стоматологическом вмешательстве.
Небольшая киста в пазухе может не давать явных симптомов. Но по мере своего роста она обычно становится причиной различных нарушений, значительно снижающих качество жизни пациента. Киста верхнечелютной пазухи может приводить к заложенности носа, головной боли, ухудшению зрения и другим проявлениям. Она предрасполагает к хроническим инфекционно-воспалительным процессам и осложняет течение других ЛОР-заболеваний.
Полностью устранить возникающие симптомы, не избавившись от новообразования в синусе, невозможно. Поэтому киста в носу требует лечения у грамотного ЛОР-врача, даже если она стала случайной диагностической находкой при исследовании структур черепа и головного мозга.
Лечить консервативно или удалять?
Традиционно лечение образования в верхней челюсти подразделяется на консервативную терапию и хирургические вмешательства. Нередко применяется выжидательная тактика, с динамическим контролем размеров кисты и назначением средств для коррекции симптомов и уменьшения воспаления. Но такой подход в большинстве случаев не оправдывает возлагаемых на него ожиданий и не приводит к излечению пациента.
Консервативная терапия не способна привести к обратному развитию уже сформировавшегося кистозного образования, хотя и помогает справиться с инфекционно-воспалительными реакциями. Поэтому единственный действительно результативный и прогностически оправданный метод лечения – радикальное хирургическое удаление кисты в верхнечелюстной пазухе. При этом предпочтение отдается малоинвазивным методикам.
Грамотно проведенное эндоскопическое удаление кист челюсти помогает справиться с заложенностью носа, устраняет боль и другие симптомы. Такое вмешательство не провоцирует рубцевания, способствует восстановлению адекватного функционирования пазухи, не оставляет внешних следов.
Такое вмешательство не провоцирует рубцевания, способствует восстановлению адекватного функционирования пазухи, не оставляет внешних следов.
Как избавиться от кисты. Пошаговый план действий
Удаление кисты в носу
Хирургическое вмешательство под контролем эндоскопа
Местная анестезия
Время вмешательства 20-40 минут
Время пребывания в клинике — 1,5 часа
Бесплатное наблюдение — 3 месяца
Стоимость 26 000 руб
Операция на кисте в носу проводится в амбулаторных условиях и требует предварительного обследования. Базовый план действий включает:
- Предварительное обследование (КТ придаточных пазух носа, развернутый общий анализ крови, коагулограмма, анализы на ВИЧ, вирусные гепатиты В и С, сифилис). Такую диагностику можно пройти по месту жительства и предоставить врачу результаты, срок годности анализов – 2 недели.

- Предварительная консультация ЛОР-врача в клинике, проводится накануне запланированной операции. Специалист оценивает результаты пройденного обследования, при необходимости назначает дополнительные анализы (если они были не сданы заранее, просрочены или имеют клинически значимые отклонения).
- Операция по удалению кисты в верхнечелюстной пазухе. Проводится эндоскопическим путем, под местной анестезией, с использованием лазера. Такое удаление кисты пазухи не требует разрезов и наложения швов, все манипуляции осуществляются через соустье пазухи с носовой полостью. Операция длится не более 20–40 минут, после завершения основного этапа пациент в течение 1 часа находится под наблюдением в клинике.
- Послеоперационный контрольный осмотр. Проводится в клинике на следующий день, что входит в общую стоимость операции. Врач оценивает общее состояние пациента, с помощью эндоскопа осматривает полость носа и придаточные пазухи носа, дает рекомендации на период восстановления (реабилитации).
Общая продолжительность лечения в клинике составляет 3 дня. Реабилитационный период после эндоскопического удаления верхнечелюстной кисты составляет обычно 3–7 дней. В течение этого времени необходимо соблюдать рекомендации врача, что не требует повторных визитов в ЛОР-клинику.
Куда обращаться
Эндоскопическое удаление кисты в верхнечелюстной пазухе – малоинвазивная и хорошо переносимая процедура, с низким риском осложнений и непродолжительным периодом восстановления.
ЛОР-Клиника доктора Коренченко – специализированный современный медицинский центр в Санкт-Петербурге. Для обследования и лечения пациентов наши специалисты применяют только проверенные высокоэффективные методики с высоким профилем безопасности, отдавая предпочтение эндоскопии и другим малоинвазивным современным технологиям. Это позволяет повысить результативность лечебно-диагностических манипуляций, минимизирует испытываемый пациентом дискомфорт, сокращает период реабилитации и улучшает прогноз.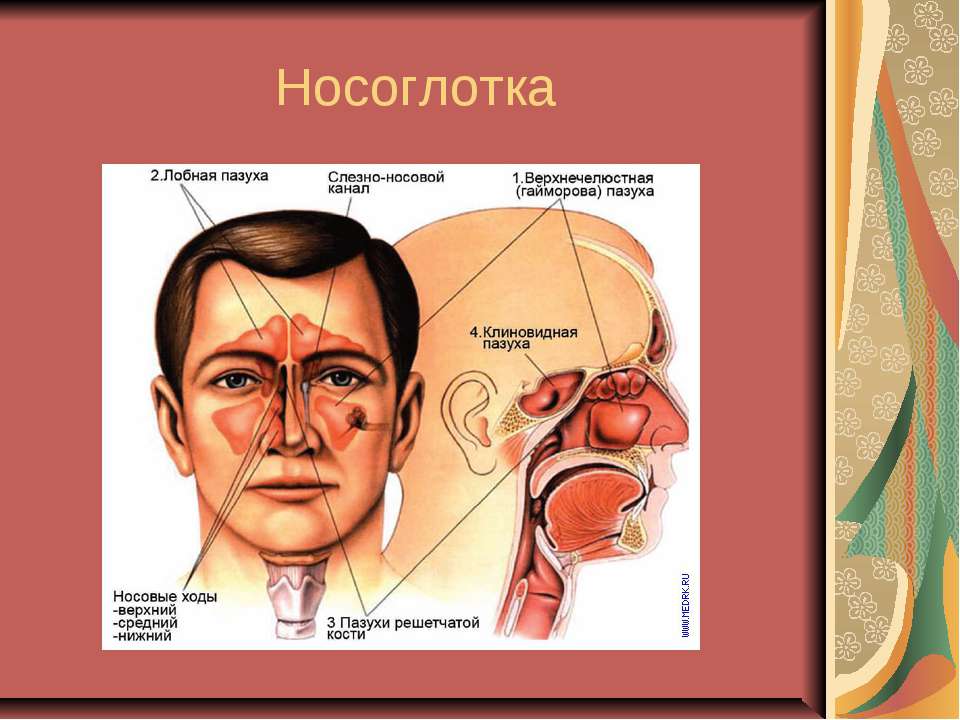
Результативность операции во многом зависит от квалификации врача и качества используемого эндоскопического оборудования. Поэтому к выбору клиники следует подходит вдумчиво, отдавая предпочтение профильным хорошо оснащенным учреждениям с опытными специалистами.
Удаление кисты верхнечелюстной пазухи в ЛОР-Клинике доктора Коренченко дает низкий процент рецидивов и осложнений. Каждый пациент получает индивидуально составленные рекомендации и обеспечивается бесплатным наблюдением (контролем состояния) в течение 3 последующих месяцев. При необходимости наши специалисты разрабатывают план дальнейшего лечения для устранения других выявленных ЛОР-заболеваний.
Специализированное лечение в ЛОР-Клинике доктора Коренченко могут получить и иногородние пациенты, записавшись на предварительную консультацию по телефону через администратора или с помощью электронной почты.
как обнаружить и что делать?
Нам не привыкать к простуде в холодное время. Но если недомогание, затруднённое дыхание и отёчность преследует круглый год, это повод задуматься, нет ли более серьёзных заболеваний носоглотки. Киста в пазухе носа — одна из частых причин подобного недомогания.
Но если недомогание, затруднённое дыхание и отёчность преследует круглый год, это повод задуматься, нет ли более серьёзных заболеваний носоглотки. Киста в пазухе носа — одна из частых причин подобного недомогания.
Что из себя представляет киста в пазухе носа?
Носоглотка покрыта изнутри слизистой оболочкой, которая защищает органы дыхания от пересыхания, пыли и переохлаждения. В ней находятся железы, продуцирующие слизь. Если она не может попасть в пазухи носа и скапливается внутри железы, образуется киста — пузырёк, наполненной жидкостью.
Сама киста, расположенная в пазухе носа, не представляет опасности. Она не может перейти в злокачественное образование и стать причиной для серьёзных заболеваний. Но со временем киста может перекрыть дыхание. А при очень большом размере — деформировать череп или способствовать постоянным бронхитам и пневмониям.
Чаще всего кисту можно обнаружить в лобных пазухах (область над переносицей и бровями). Реже — под крыльями носа, над верхней челюстью или под переносицей. Одновременно может образоваться несколько кист. Над верхней челюстью они образуются из-за проблем с зубами и дёснами. Из-за того, что пазухи носа и ротовая полость находятся рядом, инфекции и воспаления легко переходят между ними.
Одновременно может образоваться несколько кист. Над верхней челюстью они образуются из-за проблем с зубами и дёснами. Из-за того, что пазухи носа и ротовая полость находятся рядом, инфекции и воспаления легко переходят между ними.
Такие новообразования всегда остаются доброкачественными, но не могут исчезнуть без серьёзного вмешательства.
Симптомы и признаки
Коварство кисты пазухи носа в том, что начало болезни похоже на обычное ОРЗ. Поэтому есть все шансы не успеть вовремя начать лечение. А это может быть чревато серьёзными последствиями: искривятся носовые хрящи и начнутся тяжёлые гнойные воспаления, особенно в случае разрыва кисты.
Тревогу должны вызвать следующие симптомы:
- невозможно снять заложенность носа обычными препаратами;
- долгая головная боль;
- боль у переносицы, крыльев носа или над глоткой, которая становится сильнее при наклонах и поворотах головы;
- ощущения инородного тела в носовых проходах;
- в месте, где развилась киста, даже лёгкое прикосновение вызывает боль.

Если болезнь запустить, часто начинает портиться зрение, появляется боль в глазах. А если при развитии кисты в заполняющую её жидкость попала инфекция (например, из больного зуба), то симптомы схожи с гайморитом: повышается температура, появляются гнойные выделения и отёки.
Каковы причины болезни?
К сожалению, решающий фактор в развитии кисты — наследственность. Если у ваших родителей или старших родственников была такая проблема, нужно быть внимательнее.
Кроме того, нужно быть осторожнее, если:
- вы часто страдаете простудами,
- постоянно контактируете с аллергенами,
- есть проблемы с зубами или дёснами,
- у вас изменённая форма костей лица из-за врождённой или приобретённой травмы.
Даже при хорошей наследственности совпадение остальных факторов существенно повышает риск образования кисты. Поэтому, при серьёзном недомогании, обязательно пройдите проверку и не ставьте диагнозы самостоятельно!
К кому обращаться, если есть подозрение на кисту?
Если вы подозреваете, что у вас киста в пазухе носа, незамедлительно обратитесь к отоларингологу или терапевту. После визуального осмотра вам предстоит пройти более точное обследование: рентген, МРТ, КТ или эндоскопию. Последняя, кроме внешнего осмотра, позволит сразу же взять ткани кисты на анализ.
После визуального осмотра вам предстоит пройти более точное обследование: рентген, МРТ, КТ или эндоскопию. Последняя, кроме внешнего осмотра, позволит сразу же взять ткани кисты на анализ.
Кроме того, иногда требуется консультация стоматолога. Если причиной болезни стал запущенный кариес и пародонтит, без лечения зубов остаётся риск образования новой кисты.
Лечение и профилактика
Если вы в группе риска, можно отсрочить наступление болезни совсем простыми способами:
- вовремя лечить все заболевания носоглотки: будь то простуда или боль в зубах;
- укреплять иммунитет — в этом помогут правильный образ жизни, свежий воздух, здоровый сон и полноценное питание;
- избегать вредных летучих веществ: табака, растворителей, бытовой химии и красок;
- если у вас есть аллергия, причин которой не удаётся избежать, придётся регулярно принимать антигистаминные препараты.
Решение о способе лечения должен принимать специалист. Обычно назначают препараты, которые помогает снять воспаления, отёки и победить инфекцию. Можно даже удалить кисту, если её наличие приносит боль и дискомфорт.
Ни в коем случае нельзя заниматься самолечением — оно может привести к увеличению кисты в размерах. И уж тем более не стоит обращаться к народной медицине.
После успешного лечения придётся пару раз в год посещать врача-отоларинголога — заболевание может дать рецидив. Впрочем, при правильном образе жизни и своевременном лечении ОРЗ и кариеса шанс повторного образования кисты очень мал.
Кисты околоносовых пазух — симптомы, причины, факторы риска, диагностика и лечение в медицинских центрах «К+31
Диагностика
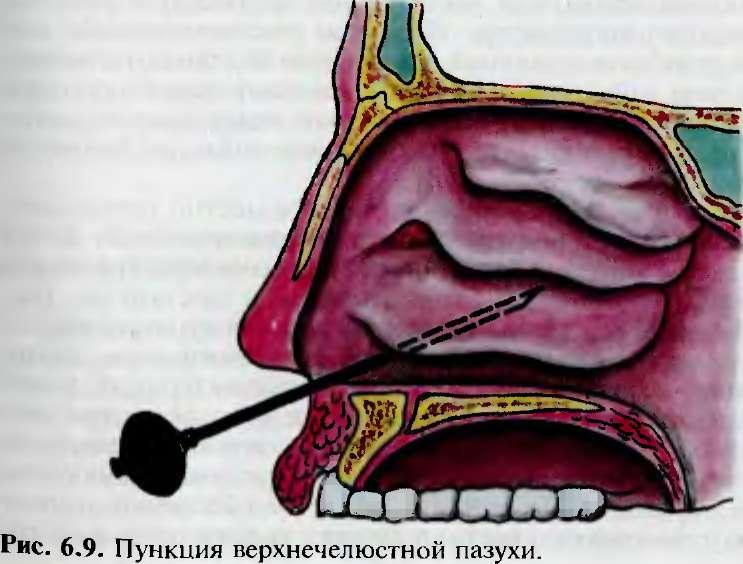
Для диагностики используют рентгенологические методы. Самым оптимальным является КТ (компьютерная томография) полости носа и околоносовых пазух, который позволяет с точностью до миллиметра определить размер кисты и ее месторасположение.
Лечение кист околоносовых пазух
Лечение кисты в околоносовых пазухах возможно только с помощью хирургических методов. Сегодня золотым стандартом операции является применение эндоскопической техники в сочетании с методикой FESS. В отделении Оториноларингологии Клиники К+31 используют эндоскопические инструменты, что позволяет врачу контролировать весь ход операции на мониторе в режиме реального времени, видеть микроструктуру носа. Операция проводится через нос, что помогает избежать разрезов на лице. Метод практически не имеет противопоказаний, редко имеет осложнения, сокращает время пребывания в стационаре (пациенты выписываются в тот же день) и позволяет вернуться к обычному ритму жизни максимально быстро.
Сегодня золотым стандартом операции является применение эндоскопической техники в сочетании с методикой FESS. В отделении Оториноларингологии Клиники К+31 используют эндоскопические инструменты, что позволяет врачу контролировать весь ход операции на мониторе в режиме реального времени, видеть микроструктуру носа. Операция проводится через нос, что помогает избежать разрезов на лице. Метод практически не имеет противопоказаний, редко имеет осложнения, сокращает время пребывания в стационаре (пациенты выписываются в тот же день) и позволяет вернуться к обычному ритму жизни максимально быстро.
Радикулярная киста – округлая полость на верхушке корня зуба, заполненная жидкостью.
Факторы риска и причины формирования радикулярной кисты:
- Травма зуба.
- Некачественное стоматологическое лечение (отломки инструментов в корневых каналах, выход пломбировочного материала за пределы канала).
- Наследственная склонность к кистообразованию.

- Хронические воспалительные процессы тканей, окружающих зуб.
Симптомы радикулярной кисты
Радикулярная киста может бессимптомно существовать годами, постепенно увеличиваясь в размерах. Больной может отмечать появление припухлости в области корня зуба. Проблемы возникают тогда, когда содержимое кисты по тем или иным причинам нагнаивается и формируется свищевой ход. В случае присоединения воспалительных явлений появляются ноющие боли в зубе, ощущение того, что «зуб вырос», снаружи, в области десны появляется отверстие, из которого выделяется содержимое (отверстие свищевого хода).
Диагностика
Достоверным методом диагностики является КТ околоносовых пазух.
Лечение радикулярных кист
Лечение хирургическое. После консультации стоматолога и выработки тактики, производится удаление кисты, используя эндоскопический или комбинированный доступ.
Киста верхнечелюстной пазухи носа. Лечение и удаление кисты
Довольно часто в своей практике ЛОР врачи сталкиваются с такой проблемой, как киста околоносовой пазухи. Несмотря на то, что заболевание встречается часто, практически у каждого десятого человека, оно в основном обнаруживается случайно, например, при рентгенологическом исследовании по совершенно другому поводу. Это объясняется тем, что киста в носу долгое время может не беспокоить пациента и не проявляться какими-либо симптомами. Поэтому важно понять, что своевременное лечение кист необходимо, чтобы не наступили возможные осложнения и для улучшения качества жизни пациента.
Несмотря на то, что заболевание встречается часто, практически у каждого десятого человека, оно в основном обнаруживается случайно, например, при рентгенологическом исследовании по совершенно другому поводу. Это объясняется тем, что киста в носу долгое время может не беспокоить пациента и не проявляться какими-либо симптомами. Поэтому важно понять, что своевременное лечение кист необходимо, чтобы не наступили возможные осложнения и для улучшения качества жизни пациента.
Что такое киста околоносовой пазухи?
Киста околоносовой пазухи – это образование с эластичной, упругой стенкой, заполненное жидкостью. Её размер и расположение могут быть самыми разными, что отражается на клинических проявлениях (жалобах пациента).
По классификации выделяют нескольких видов кист:
- Ретенционные (истинные): возникают по причине закупорки протоков желёз слизистой оболочки;
- Псевдокисты (ложные): появляются под воздействием аллергена, в связи с инфекционным заболеванием либо из-за воспалительного процесса в корнях зубов верхней челюсти.

Кроме того, кисты классифицируют в зависимости от того, каким содержимым оно наполнено, т.е. слизистые, гнойные и серозные.
Как появляется киста пазухи носа?
Механизм развития кист придаточных пазух носа довольно простой.
Начнем с того, что в слизистой оболочке придаточных пазух находятся железы, вырабатывающие слизь. Каждой такой железе предназначается свой выводной проток для выделения секрета, который открывается на поверхности слизистой оболочки пазухи носа.
Под воздействием различных неблагоприятных факторов, происходит утолщения слизистой и выводные протоки закупориваются. При этом железа продолжает свою работу всё с той же силой, слизь формируется, но выход для нее перекрыт. Из-за давления стенки, железы начинают заполняться слизью, растягиваются и образуют кистозное новообразование. Примерно тот же эффект получается если надеть в водопроводный кран надувной шарик и открыть кран — вода будет течь и надувать шарик.
Существует несколько НЕБЛАГОПРИЯТНЫХ ФАКТОРОВ, которые будут способствовать развитию данного процесса, а именно изменению толщины слизистой и закупорке протоков:
- воздействие аллергена и возникновение аллергических реакции,
- полипы,
- инфекционные заболевания,
- хронические заболевания, развивающиеся в полости носа (ринит) или в его придаточных пазухах (синуситы: гайморит, фронтит и т.
 д.),
д.), - заболевания зубов верхней челюсти, анатомические особенности строения носа.
Симптомы кисты челюстной пазухи
Итак, на какие же симптомы необходимо обратить внимание? В каких случаях необходимо обязательно обратиться к врачу?
Конечно, в первую очередь следует сказать, что киста челюстной пазухи (как правой, так и левой) может развиваться бессимптомно (то есть её появление и постоянное нахождение в верхнечелюстной пазухе не вызывает дискомфорта для человека) при диаметре меньше 1 см.
В таком случае, обычно, обнаружение кисты происходит или случайным образом (например, рентгенологическое исследование для подтверждения диагноза гайморит), или при дальнейшем значительном разрастании новообразования (больше 1 см в обхвате).
Если же киста одной из пазух причиняет дискомфорт (имеет размеры, превышающие 1 см), то наблюдаются такие симптомы:
- затрудненность дыхания (особенно после физической нагрузки),
- постоянная заложенность носа (частый симптом для ребенка),
- локальные боли над местом пораженной пазухи (чаще верхнечелюстной, правой или левой),
- ложные симптомы повышенного внутриглазного давления (оказывает киста объемом больше 1 см, откуда и неприятные ощущения),
- гнойные выделения (если сопутствующие заболевания возглавляет гайморит),
- симптомы поражения иннервации (гипо- или аносмия — потеря обоняния),
- мучительные головные боли, которые быстро восстанавливаются даже после сильных анальгетиков (сдавление ветви тройничного нерва).

Все эти перечисленные симптомы являются поводом для обращения к ЛОР-врачу, во избежание осложнений, который может вызвать такой процесс!
Осложнения при кисте пазух носа
К самым распространённым осложнениям можно отнести:
- гнойный процесс внутри образования;
- усиление давления на кости черепа, приводящие к его деформации;
- орбитальные осложнения, так при гнойном обострении синусита процесс может перейти на область глаза (клетчатка орбиты, глазное яблоко, мышцы, сосуды и нервы находящиеся в орбите).
Диагностика кисты пазух носа
Кроме стандартного опроса и осмотра пациента все врачи клиники «Лор-Плюс» владеют техникой эндоскопического осмотра. С помощью эндоскопа – длинной тонкой трубочки с миниатюрной видеокамерой врач может провести наиболее полный осмотр ЛОР органов, определить наличие дополнительных особенностей строения полости носа, изменения слизистой оболочки носа в глубоких отделах, которые могут мешать нормальному дыханию.
В настоящее время золотым стандартом диагностики кисты околоносовых пазух является компьютерная томография. Данный метод позволяет с точностью до миллиметра установить размер кисты, ее расположение в пазухе, что очень важно для выбора метода удаления кисты.
Лечение кисты околоносовых пазух
Какой метод лечения поможет в случае обнаружения кисты околоносовой пазухи?
Удаление кист проводит исключительно хирургическим методом!
Но следует отметить, что не все кисты подлежат удалению, и, следовательно, оперативное лечение проводится только при наличии показаний, которые определяет врач после осмотра и получения результатов дополнительных методов обследования.
В клинике «Лор Плюс» врачи владеют всеми современными оперативными методами удаления кист:
- эндоскопическая эндоназальная микрогайморотомия,
- эндоскопическая микрогайморотомия через переднюю стенку верхнечелюстной пазухи.

Это малотравматичные операции, которые позволяет под контролем эндоскопа удалять кисты гайморовых пазух, инородные тела (чаще всего пломбировочный материал).
Методики, в принципе, не имеют противопоказаний, крайне редко сопровождаются какими-либо осложнениями и не требуют продолжительной госпитализации больного в стационар.
Записаться на прием
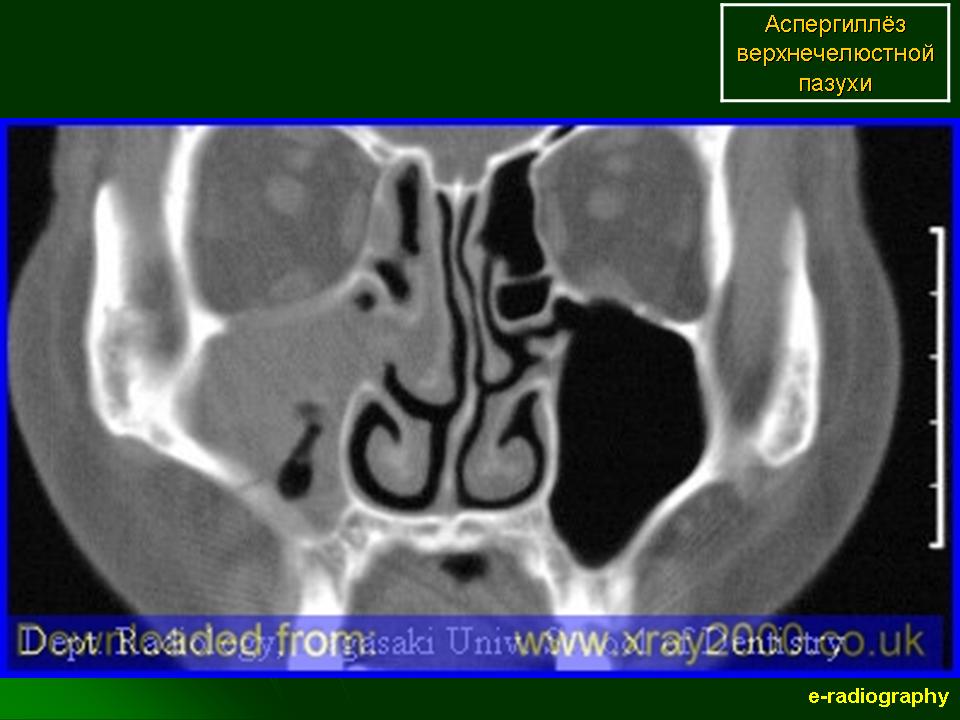
Хронический ателектаз верхнечелюстной пазухи у детей, сопровождающийся хроническим синуситом
Хронический ателектаз верхнечелюстной пазухи, известный также как синдром молчащего синуса, сопровождается бессимптомной гипоплазией верхнечелюстной пазухи, прогрессирующим энофтальмом, асимметрией лица [1-5].
Впервые клинические симптомы данной патологии описаны W. Montgomery в 1964 г., а сам термин «Silent sinus syndrome» («синдром молчащего синуса») был предложен спустя 30 лет C. Soparkar и соавт. [6].
Заболевание считается достаточно редким. Согласно данным Н. Babar-Craig и соавт. [7], за период с 1961 по 2010 г. в литературе представлено всего 105 наблюдений ателектаза верхнечелюстной пазухи. Возраст описанных пациентов колебался от 26 до 74 лет.
в литературе представлено всего 105 наблюдений ателектаза верхнечелюстной пазухи. Возраст описанных пациентов колебался от 26 до 74 лет.
Этиология и патогенез данного состояния пока остаются предметом дискуссий, однако большинство авторов считают, что в случае первичного ателектаза уменьшение объема верхнечелюстной пазухи возникает за счет ее длительной гиповентиляции в результате анатомических нарушений структур остиомеатального комплекса, в частности крючковидного отростка.
Особенности строения крючковидного отростка способствуют формированию патологического клапана в области остиомеатального комплекса, что приводит к нарушению нормальной вентиляции пазухи. Постепенно происходит абсорбция газов, возникает стойкое отрицательное давление в пазухе, начинаются транссудация и заполнение просвета синуса густой слизью, в результате стенки истончаются и втягиваются в просвет, нарушается нормальная архитектура глазницы [1, 4, 8-11].
Механизм развития синдрома молчащего синуса чем-то напоминает патогенез экссудативного отита.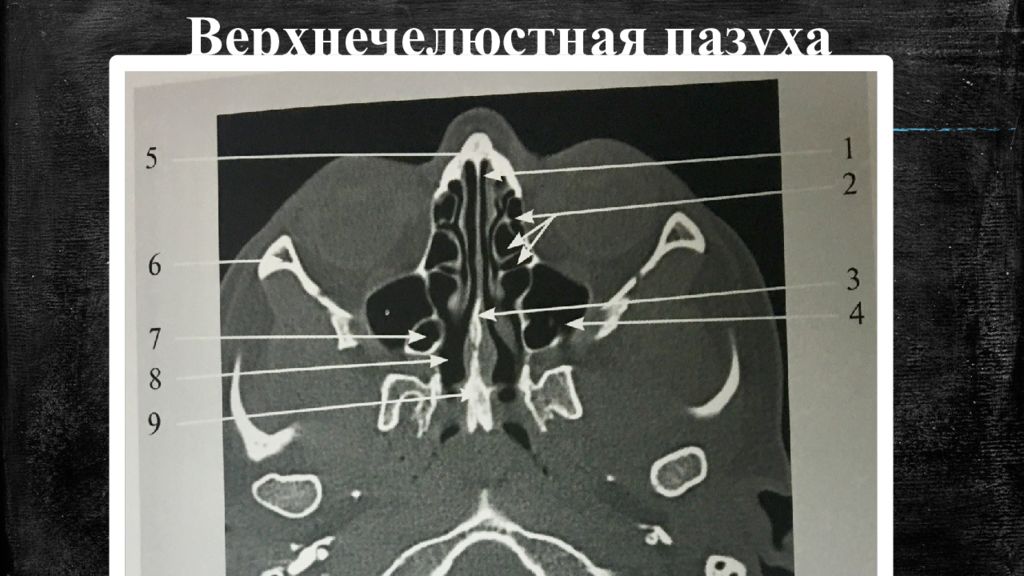
Некоторые авторы выделяют несколько этапов формирования верхнечелюстного ателектаза: стадии мембранозной, костной и клинической деформации, при последней появляется асимметрия лица, энофтальм и/или гипоглобус.
Описаны также случаи вторичного синдрома молчащего синуса на фоне травмы лица, хронического риносинусита, функциональных эндоскопических эндоназальных вмешательств, декомпрессии орбиты у пациентов с эндокринной офтальмопатией [5, 6, 8, 9, 12].
Диагностируется синдром молчащего синуса на основании сочетания клинических признаков и результатов компьютерной томографии (КТ) околоносовых пазух.
Диагностическими КТ-критериями являются уменьшение размера пазухи по сравнению с противоположной стороной, понижение уровня дна орбиты, латерализация внутренней стенки пазухи и решетчатой воронки, латеральное подворачивание средней носовой раковины.
При этом на разных этапах и стадиях заболевания пазуха может содержать патологический секрет или быть временно свободной от отделяемого и заполненной воздухом. Поэтому снижение пневматизации вовлеченной в процесс пазухи не является обязательным условием для постановки диагноза.
Поэтому снижение пневматизации вовлеченной в процесс пазухи не является обязательным условием для постановки диагноза.
В доступной литературе встречаются только единичные упоминания об ателектазе верхнечелюстной пазухи у детей [13]. При этом не всегда понятно, как авторы дифференцировали синдром молчащего синуса от гипоплазии верхнечелюстной пазухи или ее возрастного отставания в развитии.
Остается пока неясным, когда начинает формироваться ателектаз у взрослых — в зрелом возрасте или ранее, в детстве, на этапе роста и формирования лицевого черепа.
В связи с этим приводим собственные наблюдения хронического верхнечелюстного ателектаза у детей, который не был диагностирован своевременно, что послужило поводом к проведению необоснованного лечения и выполнению инвазивных манипуляций.
Клиническое наблюдение 1
Пациентка П., 13 лет, поступила в стационар с жалобами на выделения из правой половины носа, продолжающиеся в течение 3 мес. На догоспитальном этапе дважды перенесла пункцию верхнечелюстной пазухи. В первый раз манипуляция осложнилась орбитальным отеком. При повторной манипуляции пазуха была промыта без затруднений, получено слизисто-гнойное отделяемое. На К.Т. околоносовых пазух выявлено втяжение стенок правой верхнечелюстной пазухи, которая резко уменьшена в объеме и гомогенно затемнена. Наблюдается типичный признак верхнечелюстного ателектаза — выраженная латерализация фонтанеллы и крючковидного отростка (рис. 1).
На догоспитальном этапе дважды перенесла пункцию верхнечелюстной пазухи. В первый раз манипуляция осложнилась орбитальным отеком. При повторной манипуляции пазуха была промыта без затруднений, получено слизисто-гнойное отделяемое. На К.Т. околоносовых пазух выявлено втяжение стенок правой верхнечелюстной пазухи, которая резко уменьшена в объеме и гомогенно затемнена. Наблюдается типичный признак верхнечелюстного ателектаза — выраженная латерализация фонтанеллы и крючковидного отростка (рис. 1).
Рис. 1. КТ пациентки П. с хроническим верхнечелюстным ателектазом в коронарной (а) и аксиальной (б) проекциях.
В плановом порядке пациентке выполнена эндоскопическая операция на правой верхнечелюстной пазухе: резецирован патологически измененный крючковидный отросток, вскрыта латерализованная решетчатая булла, кпереди и кзади расширено естественное соустье, удалено патологическое содержимое. В ходе операции соблюдали повышенную настороженность во избежание повреждения орбитальной стенки, находящейся ниже, чем обычно.
Операция и послеоперационный период протекали без осложнений.
Во время контрольного осмотра спустя 6 мес после операции носовое дыхание у девочки свободное, выделений из носа нет.
Клиническое наблюдение 2
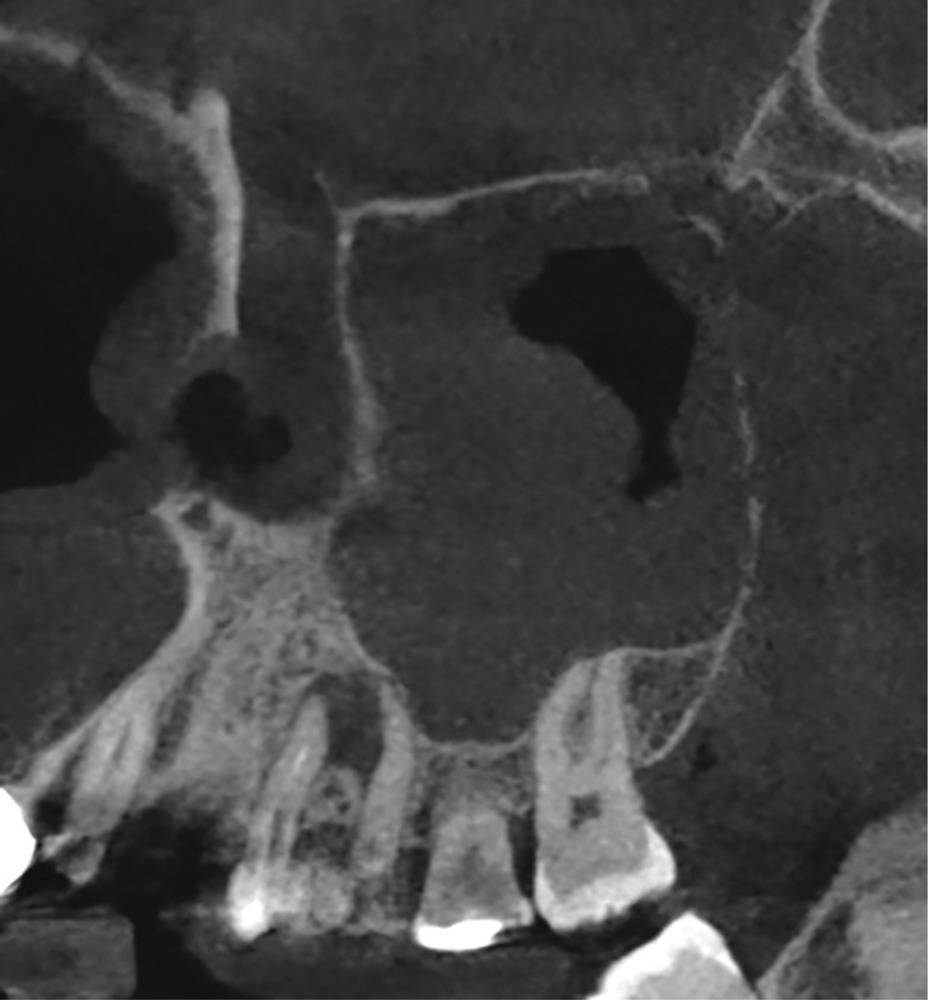
Пациентка С., 8 лет, обратилась с жалобами на асимметрию лица, дискомфорт в проекции правой верхнечелюстной пазухи, рецидивирующие синуситы справа. В течение 2 лет респираторные инфекции осложняются верхнечелюстным синуситом справа, патологическими ощущениями в области правого глазного яблока. С 2014 г. родители отмечают асимметрию лица. Консервативное лечение, проводимое антибактериальными препаратами, топическими стероидами, было неэффективным.
При осмотре выявляется асимметрия лица за счет более низкого расположения правого глазного яблока (рис. 2).
Рис. 2. Пациентка С. с хроническим верхнечелюстным ателектазом: наблюдается асимметричное расположение зрачков правого и левого глаза.
На КТ выявлено уменьшение объема и пристеночное утолщение слизистой оболочки правой верхнечелюстной пазухи, втяжение ее передней стенки, опущение дна правой глазницы по сравнению с левой. Фонтанелла правой верхнечелюст-ной пазухи смещена латерально, средняя носовая раковина подвернута в латеральном направлении (рис. 3).
Рис. 3. КТ пациентки С. с хроническим ателектазом верхнечелюстной пазухи.
На основании клинических симптомов и данных КТ диагностирован хронический ателектаз правой верхнечелюстной пазухи. Пациентке выполнена эндоскопическая операция на правой верхнечелюстной пазухе: резецирован крючковидный отросток, вскрыты передние клетки решетчатого лабиринта, расширено блокированное соустье верхнечелюстной пазухи.
Пациентка находилась под наблюдением в течение 6 мес. Назальные симптомы не возобновлялись, асимметрия лица не прогрессировала.
Учитывая отсутствие клинических симптомов заболевания в обоих описанных наблюдениях, мы не стали подвергать детей дополнительной лучевой нагрузке и отказались от проведения контрольной КТ околоносовых пазух.
Таким образом, можно предположить, что синдром молчащего синуса у детей встречается чаще, чем принято было считать ранее.
Консервативное лечение при данной патологии неэффективно, инвазивные медицинские процедуры, такие как пункция верхнечелюстной пазухи, опасны вследствие низкого стояния орбитальной стенки и маленького просвета пазухи.
В связи с этим оториноларингологам необходимо соблюдать настороженность в отношении описанной патологии, особенно при выявлении гипоплазии или асимметрии околоносовых пазух.
Своевременно выполненное внутриносовое эндоскопическое хирургическое вмешательство является оптимальным методом лечения данной патологии у детей и позволяет предотвратить прогрессирование энофтальма и развитие хронической гнойной инфекции, восстановить вентиляцию и дренирование верхнечелюстной пазухи, сохранить нормальное развитие околоносовых пазух и лицевого скелета ребенка.
Конфликт интересов отсутствует.
Участие авторов:
Концепция и дизайн: Ю. Р.
Р.
Сбор и обработка материала: У.М., С.А., Е.Л., О.С.
Статистическая обработка данных, написание текста: У.М.
Редактирование: Ю.Р., С.А., Т.П.
Верхнечелюстная синусотомия — Клиники Беларуси
Верхнечелюстная синусотомия
Что такое верхнечелюстные пазухи (старое название – гайморовы пазухи)?
Верхнечелюстные пазухи являются одними из четырех парных околоносовых синусов человека. У маленьких детей верхнечелюстные пазухи не развиты, их полное развитие и формирование происходит к 4-5 годам.
Верхнечелюстные пазухи сообщаются с полостью носа через естественные соустья, через которые в пазухи поступает воздух при дыхании, а также осуществляется выведение слизи из верхнечелюстных пазух. Также они участвуют в формировании тембра голоса. В норме пазухи выстланы слизистой оболочкой, в составе которой имеются специальные бокаловидные клетки. Эти клетки постоянно продуцируют слизь, которая в определенном направлении оттекает в полость носа через естественное соустье.
При нарушении проходимости соустья могут возникать заболевания верхнечелюстных пазух:
- кисты пазухи,
- острый и хронический верхнечелюстной синусит (гайморит по старой классификации) и ряд других.
Жалобы пациентов при заболеваниях верхнечелюстной пазухи могут быть различными: от полного отсутствия симптомов до выраженного нарушения состояния с головной болью, затруднением дыхания и выделениями из носа.
Диагностика заболеваний верхнечелюстных пазух (гайморита)
Для диагностики заболеваний верхнечелюстных пазух производится:
- осмотр,
- эндоскопическое исследование полости носа,
- компьютерная томография, оценка результатов которой позволяет установить точный диагноз и определить необходимый объем операции.
Верхнечелюстная синусотомия – золотой стандарт в лечении заболеваний верхнечелюстных пазух
Для восстановления проходимости соустья и удаления из пазухи патологического содержимого применяются хирургические методы лечения. Одним из золотых стандартов является эндоскопическая верхнечелюстная синусотомия. При данной операции с помощью эндоскопической техники осматривается полость носа, область естественного соустья. С помощью специального тонкого ножа обеспечивается доступ к соустью, которое затем расширяется. Через расширенное соустье пазуха осматривается, удаляется киста, полипы, инородные тела из пазухи. Все этапы операции выполняются исключительно под контролем эндоскопа и с максимальным сохранением нормальной анатомии носа.
Одним из золотых стандартов является эндоскопическая верхнечелюстная синусотомия. При данной операции с помощью эндоскопической техники осматривается полость носа, область естественного соустья. С помощью специального тонкого ножа обеспечивается доступ к соустью, которое затем расширяется. Через расширенное соустье пазуха осматривается, удаляется киста, полипы, инородные тела из пазухи. Все этапы операции выполняются исключительно под контролем эндоскопа и с максимальным сохранением нормальной анатомии носа.
В том случае, когда выполнить верхнечелюстную синусотомию в силу анатомических причин не представляется возможным, прибегают к использованию доступа через переднюю поверхность верхней челюсти. Выполняется маленький разрез слизистой, обязательно в вертикальном направлении, чтобы не повредить веточку нерва, который проходит в этом месте. Затем с помощью бора выполняется маленькое отверстие в передней стенке верхнечелюстной пазухи. Все остальные этапы операции осуществляются только под контролем эндоскопической техники: осматривается пазуха, удаляется все патологическое содержимое, осматривается и, при необходимости, расширяется естественное соустье, после чего рана ушивается.
Видеоэндосокпическая стойка
Видеоэндоскопическая стойка представляет собой современную полифункциональную систему, которая позволяет с помощью камеры и оптики высокого разрешения выполнять хирургические вмешательства в полости носа и околоносовых пазухах. Хороший обзор операционного поля позволяют выполнить хирургическое вмешательство в необходимом объеме и свести к минимуму риск осложнений.
Возможности видеоэндоскопической стойки позволяют вести видео- и фотоархивирование выполненных вмешательств.
Что происходит после операции?
В послеоперационном периоде может наблюдаться затруднение дыхания через оперированную половину носа, скудные слизистые выделения. В случае доступа через переднюю стенку пазухи может присутствовать умеренный отек мягких тканей щеки.
Длительность пребывания в стационаре зависит от состояния послеоперационной раны и общего состояния пациента и составляет 2-5 дней. В послеоперационном периоде необходимо периодически наблюдаться у оториноларинголога и соблюдать режим щадящей физической активности в течение двух недель.
В послеоперационном периоде необходимо периодически наблюдаться у оториноларинголога и соблюдать режим щадящей физической активности в течение двух недель.
В Беларуси на высоком профессиональном уровне производится реабилитация пациентов после операций на ЛОР-органах.
Что такое ретенционная киста верхнечелюстной пазухи?
Что такое ретенционная киста верхнечелюстной пазухи?
Киста удержания верхнечелюстной пазухи — это поражение, которое развивается на внутренней стороне стенки верхнечелюстной пазухи. Они часто представляют собой куполообразные мягкие образования, которые обычно образуются на дне гайморовой пазухи.
К счастью, ретенционная киста верхнечелюстной пазухи — доброкачественное или незлокачественное образование. Тем не менее, если у вас ретенционная киста гайморовой пазухи, рекомендуется узнать больше о ней и возможных вариантах лечения.
Ваши пазухи связаны между собой полостями внутри черепа, расположенными в нескольких разных местах на лице. Они известны как «придаточные пазухи носа», потому что все они расположены вокруг носа и связаны с носовой полостью.
Они известны как «придаточные пазухи носа», потому что все они расположены вокруг носа и связаны с носовой полостью.
Различные пары придаточных пазух носа названы в честь костей, в которых они расположены. Самая большая пара пазух — это верхнечелюстные пазухи по обе стороны от носа, около скул. Остальные пары носовых пазух:
- Решетчатые пазухи: Они расположены рядом с глазами по обе стороны от переносицы.Они маленькие, всего шесть решетчатых пазух.
- Лобные пазухи : Они находятся рядом со лбом над глазами.
- Клиновидные пазухи: Они находятся в черепе глубже, чем другие пары пазух, расположенных за глазами.
Когда они здоровы, носовые пазухи покрыты тонким слоем слизи, но ряд проблем может вызвать проблемы с носовыми пазухами.
Наиболее частые симптомы ретенционной кисты верхнечелюстной пазухи
Некоторые исследования показали относительно высокую частоту ретенционных кист слизистой в придаточных пазухах носа. Фактически, ретенционные кисты — частая случайная находка во время визуализационных тестов, таких как компьютерная томография (КТ), наблюдаемая в 13 процентах сканирований КТ и тестов магнитно-резонансной томографии (МРТ). Случайная находка означает, что визуализирующий тест был назначен для другой клинической цели, а ретенционная киста была обнаружена случайно.
Фактически, ретенционные кисты — частая случайная находка во время визуализационных тестов, таких как компьютерная томография (КТ), наблюдаемая в 13 процентах сканирований КТ и тестов магнитно-резонансной томографии (МРТ). Случайная находка означает, что визуализирующий тест был назначен для другой клинической цели, а ретенционная киста была обнаружена случайно.
Несмотря на то, что ретенционные кисты гайморовой пазухи относительно распространены, многие люди даже не подозревают о них. В большинстве случаев эти кисты не имеют симптомов и обнаруживаются только при визуализации.
Однако иногда ретенционная киста в верхнечелюстной пазухе может вызывать обструкцию или может сильно разрастаться, вызывая ряд симптомов. Сюда могут входить:
- Покалывание или онемение
- Боль или повышенная чувствительность
- Хронические головные боли
- Закупорка носа
- Головокружение
Обычно ретенционная киста гайморовой пазухи не представляет опасности, хотя были случаи, когда киста разрывалась после травмы головы.
Диагностика и лечение
КТ обычно достаточно, чтобы диагностировать ретенционную кисту гайморовой пазухи.Если обнаружено небольшое поражение, лечение может не потребоваться. Фактически, некоторые ретенционные кисты гайморовой пазухи регрессируют сами по себе. Ваш врач может порекомендовать контролировать его с помощью периодической визуализации.
Однако, если у вас большая киста или вы испытываете симптомы, может быть рекомендовано лечение. Если вам нужно удалить кисту, ваш врач, скорее всего, назначит компьютерную томографию перед процедурой. Затем киста может быть удалена с помощью небольшой эндоскопической хирургии носовых пазух, которая включает либо энуклеацию, при которой удаляется все поражение без его разрыва, либо кюретаж, при котором киста удаляется с помощью специального петлевидного инструмента.Большинство людей сообщают об отсутствии боли или минимальном дискомфорте после операции.
О гайморите верхней челюсти
Иногда рецидивирующие или хронические инфекции носовых пазух или синусит верхнечелюстных пазух связаны с развитием ретенционных кист верхнечелюстных пазух, хотя поражения могут развиваться и без синусита.
Как диагностируется гайморит?
Инфекции гайморовых пазух обычно связаны с проблемами с дренажом. Это может быть вызвано непроходимостью, воспалением, полипами, искривлением перегородки или аномально густой слизью, вызванной вирусом.Гайморит может быть вызван даже стоматологическим заболеванием, и иногда его впервые диагностирует стоматолог. Узнайте больше о давлении в носовых пазухах зубов и о связи между зубной инфекцией и инфекцией носовых пазух.
Симптомы могут включать:
- Боль в лице, особенно над щекой и верхними зубами
- Болезненность или болезненность задних зубов
- Головная боль
- Закупорка носа
- Постназальный капельница
- Лихорадка
Во время осмотра врач может постучать по вашим щекам, зубам или деснам, чтобы проверить, нет ли у вас болезненности, боли или отека.Ваш врач может назначить компьютерную томографию или другие тесты для подтверждения диагноза.
Лечение гайморита верхней челюсти
Часто гайморит можно лечить с помощью лекарств, назальных спреев и противоотечных средств, но иногда требуется операция на носовых пазухах. Д-р Ален Коэн считается одним из лучших хирургов синусов в области и часто с большим успехом выполняет эндоскопические операции на носовых пазухах в офисе. Узнайте больше о том, чего ожидать от хирургической баллонной синупластики и как с ее помощью можно лечить гайморит.
Д-р Ален Коэн считается одним из лучших хирургов синусов в области и часто с большим успехом выполняет эндоскопические операции на носовых пазухах в офисе. Узнайте больше о том, чего ожидать от хирургической баллонной синупластики и как с ее помощью можно лечить гайморит.
Почему стоит выбрать Институт синусов Южной Калифорнии?
Если у вас проблемы с носовыми пазухами, это не то, что вам следует игнорировать. Часто они могут стать хроническими или повторяющимися и могут существенно повлиять на качество вашей жизни. Когда вы ищете специалиста по синусам, вам следует искать лучшее.
Д-р Ален Коэн, доктор медицины, FACS, FARS, является сертифицированным хирургом ЛОР / головы и шеи, известным экспертом в области хирургии носа и носовых пазух, а также доцентом клинического профессора хирургии в Медицинской школе Дэвида Геффена. UCLA.Он признан одним из лучших синусовых хирургов в Лос-Анджелесе и, как основатель Южно-Калифорнийского института синусов, является директором Национального центра передового опыта в области синусов, назначенного компанией Stryker / Entellus. Синус-хирурги по всей стране ищут его для обучения из-за его опыта и известности в этой области.
Синус-хирурги по всей стране ищут его для обучения из-за его опыта и известности в этой области.
В Институте синусов Южной Калифорнии доктор Коэн использует самые современные технологии и новейшие методы для диагностики и лечения всех видов проблем носовых пазух, от общих до сложных.
Если у вас проблемы с носовыми пазухами, свяжитесь с нами сегодня, чтобы записаться на прием!
Синусит — Консультант по терапии рака
Что нужно знать каждому врачу.
Синусит поражает каждого седьмого взрослого (31 миллион человек) в Соединенных Штатах каждый год, а медицинские расходы на него оцениваются почти в 6 миллионов долларов. Более 20% назначений антибиотиков взрослым относятся к синуситу, что делает его пятым по частоте диагнозом, при котором назначают антибиотики. Цели диагностики и лечения синусита сосредоточены на сокращении ненадлежащего использования антибиотиков и рентгенографии.
«Синусит» определяется как воспаление одной или нескольких придаточных пазух носа; поскольку синусит редко возникает без воспаления прилегающей слизистой оболочки носа, предпочтительным термином является «риносинусит». В большинстве случаев риносинусит поражает более одной придаточной пазухи носа, чаще всего гайморовую пазуху и пазуху решетчатой кости. Изолированная инфекция лобной или клиновидной пазухи — редкое и потенциально опасное состояние.
В большинстве случаев риносинусит поражает более одной придаточной пазухи носа, чаще всего гайморовую пазуху и пазуху решетчатой кости. Изолированная инфекция лобной или клиновидной пазухи — редкое и потенциально опасное состояние.
«Риносинусит» определяется как симптоматическое воспаление полости носа и придаточных пазух носа, которое характеризуется двумя или более из следующих симптомов: закупорка / заложенность носа, выделения (передние или постназальные выделения), боль / давление в лице, снижение или потеря обоняния.В большинстве случаев риносинусит поражает более чем одну придаточную пазуху носа, обычно верхнечелюстную и решетчатую пазухи. Изолированная инфекция лобной или клиновидной пазухи — редкое и потенциально опасное заболевание, обычно вызываемое бактериями.
Анатомические аномалии часто проявляются обструкцией, при этом ринорея является менее выраженным симптомом. Отклонение перегородки может вызвать односторонний или двусторонний застой и рецидивирующий синусит.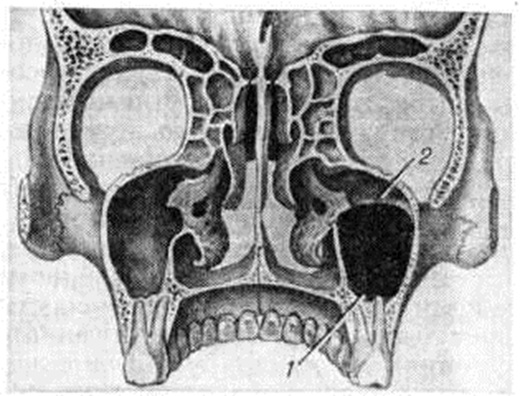 Для диагностики может потребоваться ринофарингоскопия.
Для диагностики может потребоваться ринофарингоскопия.
Гранулематоз с полиангиитом (ранее известный как гранулематоз Вегенера) может проявляться жалобами на гнойную ринорею, перфорацию и эрозию перегородки носа и носовых пазух.Воспаление носа может вызвать повреждение хряща и коллапс, что приведет к седловидной деформации носа.
II. Диагностическое подтверждение: Вы уверены, что у вашего пациента синусит?
Кардинальными симптомами острого риносинусита являются гнойный дренаж из носа, сопровождающийся заложенностью носа и / или чувством переполнения лицевыми болями. Эти симптомы были определены как наиболее предсказуемые симптомы острого риносинусита, будь то бактериальные или вирусные.
Важно отличать предполагаемый острый бактериальный риносинусит от риносинусита, вызванного вирусными инфекциями верхних дыхательных путей (URI) или неинфекционными состояниями.Бактериальный риносинусит следует диагностировать, когда признаки и симптомы острого ринита сохраняются более десяти дней или если признаки и симптомы ринита ухудшаются после первоначального улучшения (двойное ухудшение).
A. История, часть I: Распознавание образов:
Риносинусит
В целях диагностики и лечения риносинусит классифицируется как:
-
Острый риносинусит (ОРС) — продолжительность симптома менее 4 недель. ОЛБ далее классифицируется как острый бактериальный риносинусит (ОБРС) или острый вирусный риносинусит (АВРС).
-
Подострый риносинусит — продолжительность симптомов 4-12 недель.
-
Хронический риносинусит (ХРС) — продолжительность симптомов более 12 недель. Симптомы СВК различаются по степени тяжести и распространенности. Закупорка носа является наиболее частым симптомом, за которым следуют заложенность лица, переполненность давлением, обесцвеченные выделения из носа и гипосмия. Наличие двух или более признаков / симптомов, сохраняющихся более 12 недель, очень важно для диагностики СВК. Боль / давление на лице должны сопровождаться другими признаками и симптомами со стороны носа.
-
Рецидивирующий острый риносинусит — 4 или более эпизода ОРС в год продолжительностью не менее семи дней с промежуточными периодами без симптомов. Диагностика рецидивирующего ОРС требует, чтобы каждый эпизод соответствовал критериям ОБРС. Подтверждать диагноз каждого истинного бактериального эпизода сложно, но желательно.
-
Неосложненный риносинусит — риносинусит без клинически очевидного распространения воспаления за пределы придаточных пазух носа и полости носа на момент постановки диагноза (например,g., без неврологических, офтальмологических или мягких тканей).
Бремя симптомов одинаково как при рецидивирующем риносинусите, так и при СВК, однако в первом случае использование антибиотиков выше. Пациентам с обоими состояниями может быть полезен посев из носа или визуализирующие исследования. Факторы риска как рецидивирующего, так и хронического риносинусита включают аллергический ринит, муковисцидоз, иммунодефицитное состояние, цилиарную дискинезию и анатомические изменения. Наиболее частыми первичными иммунодефицитными расстройствами, связанными с СВК и рецидивирующим ОРС, являются дефицит IgA, общий вариабельный иммунодефицит и гипогаммаглобулинемия.
Наиболее частыми первичными иммунодефицитными расстройствами, связанными с СВК и рецидивирующим ОРС, являются дефицит IgA, общий вариабельный иммунодефицит и гипогаммаглобулинемия.
B. История, часть 2: Распространенность:
Наиболее частая этиология ОРС — вирусная инфекция верхних дыхательных путей. Вирусный риносинусит осложняется острой бактериальной инфекцией лишь в 0,5–2%. Следующие факторы являются дополнительными факторами, связанными с синуситом:
Общие причины
-
Вирусная инфекция, особенно инфекции верхних дыхательных путей
-
Аллергический ринит
-
Турбинатный отек при беременности
-
Анатомические вариации
Аномалия остеомеатального комплекса (см. Рисунок 1
Отклонение перегородки
Конча буллезная
Гипертрофия средних носовых раковин
-
Курение сигарет
-
Сахарный диабет
-
Плавание, дайвинг, высотное восхождение
-
Стоматологические инфекции и процедуры
-
Гастроэзофагеальная рефлюксная болезнь
-
Лекарство / действие препарата (т.
 е., кокаин, местные сосудосуживающие средства)
е., кокаин, местные сосудосуживающие средства)
Рис.1
Анатомия остеомеатального комплекса
Более редкие причины
-
Муковисцидоз
-
Новообразование
-
Механическая вентиляция
-
Использование назальных трубок, например назогастральных зондов для кормления
-
Аспириновое обострение респираторного заболевания (AERD), также известное как триада Самтера (чувствительность к аспирину, ринит, астма)
-
Саркоидоз
-
Гранулематоз с полиангиитом
-
Иммунодефицит
-
Хирургия носовых пазух
-
Синдром неподвижных ресничек
-
Кокаин интраназальный
Риносинусит, вызванный аллергией и раздражителями, чаще бывает хроническим и / или рецидивирующим.Инфекционные причины риносинусита включают вирусы, бактерии и грибки. Наиболее распространенными вирусами, определяемыми при пункции гайморовой пазухи, являются риновирус, вирус гриппа и вирус парагриппа.
Наиболее распространенными вирусами, определяемыми при пункции гайморовой пазухи, являются риновирус, вирус гриппа и вирус парагриппа.
Внебольничный острый бактериальный риносинусит чаще всего вызывается Streptococcus pneumoniae и Haemophilus influenzae. Бактерии чаще всего выделяются из гайморовых пазух. Если ОБРС возникает в результате инфицирования корня зуба в полость пазухи, могут быть идентифицированы микроаэрофильные и анаэробные бактерии.
Нозокомиальный бактериальный риносинусит — это острый синусит, который может поражать пациентов в отделениях интенсивной терапии (ОИТ) и обычно проявляется лихорадкой неизвестного происхождения. Пациенты с длительным пребыванием в отделении интенсивной терапии и пациенты с длительной интубацией, особенно с назотрахеальной интубацией, подвергаются повышенному риску развития ОБРС. Наиболее частыми патогенами, связанными с внутрибольничным бактериальным риносинуситом, являются грамотрицательные бактерии, включая Pseudomonas aeruginosa, klebsiellae pneumoniae, виды энтеробактерий, Proteus mirabilis, serratia marcescens и S. aureus.
aureus.
C. История болезни, часть 3: конкурирующие диагнозы, которые могут имитировать синусит
A. Носовые полипы
B. Структурные / механические факторы
-
Искривление перегородки / аномалии перегородки
-
Аденоидальная гипертрофия
-
Травма
-
Инородные тела
-
Опухоли носа — доброкачественные, злокачественные
-
Атрезия хоан
-
Волчья пасть
-
Фарингоназальный рефлюкс
С.Ринорея спинномозговой жидкости
,00D. Синдром цилиарной дискинезии
Носовые полипы — это доброкачественные образования, которые могут вызывать одностороннюю или двустороннюю заложенность носа, потерю обоняния и / или ринорею. Анатомические аномалии обычно проявляются выраженными обструктивными симптомами и менее тяжелой ринореей. Отклонение перегородки может вызывать симптомы односторонней или двусторонней заложенности носа или рецидивирующего синусита. Для диагностики может потребоваться фиброоптическая ринофарингоскопия или компьютерная томография (КТ).
Опухоли носа могут быть доброкачественными или злокачественными и чаще всего проявляются обструкцией.
D. Результаты физикального осмотра
Первоначальная диагностическая оценка должна включать показатели жизнедеятельности и физикальное обследование головы и шеи. Примечательные находки включают диффузный отек и эритему, локализованные на пораженной скуле или периорбитальной области; ощутимая болезненность щек или болезненность / перкуссия верхних зубов; носовой или гнойный дренаж в задней части глотки; признаки поражения вне пазух (флегмона глазницы или лица (см. рис. 2), выпячивание глазницы, аномальные движения глаз, ригидность шеи).
Рис.2
Целлюлит глазницы
Передняя риноскопия может выявить диффузный отек слизистой оболочки, сужение средней носовой раковины, гипертрофию нижней носовой раковины, обильную ринорею или гнойные выделения.
Могут быть отмечены полипы или отклонение перегородки.
Трансиллюминация имеет ограниченное значение в качестве диагностического метода (см. Рисунок 3).
Рис.3
Просвечивание верхнечелюстной пазухи.
Источник света расположен по подглазничному краю.осматривается твердое небо.
E. Какие диагностические тесты следует провести?
Риносинусит
Эндоскопические посевы или посевы из пазух могут быть выполнены отоларингологами с использованием жестких оптических микроскопов. Хотя это не показано в повседневной медицинской практике, его следует учитывать, если:
-
Есть подозрение на внутричерепное распространение инфекции пазухи.
-
Подозреваются атипичные возбудители, в том числе пациенты с нозокомиальным синуситом.
-
Пациент с ослабленным иммунитетом, муковисцидозом или недавняя госпитализация.
-
Пациенты, не отвечающие на эмпирические антибиотики.
Микробиологические тесты, включая вирусные культуры выделений из носа, не нужны, поскольку вирусный риносинусит проходит самостоятельно, а бактериальные культуры, взятые из слепых мазков из носа, не являются надежными.
Хронический риносинусит и рецидивирующий острый риносинусит
Диагностическое тестирование, используемое для исследования основных причин СВК и рецидивирующего острого риносинусита, включает носовую эндоскопию, рентгенографическую визуализацию (см. Рисунок 4), а также тесты на аллергию и иммунитет.
Рис.4
Рентгенограмма носовых пазух.
В правой гайморовой пазухе наблюдается утолщение слизистой оболочки (стрелка).
Носовая эндоскопия оценивает воспалительные заболевания слизистой оболочки, обструкции, новообразования и собирает средние мясные культуры. При рецидивирующем ОРС назальная эндоскопия подтверждает наличие гнойных выделений из носа для диагностики, оценки обструкции и получения посевов среднего мяса.
Радиографическая визуализация позволяет оценить воспалительное заболевание и анатомическую обструкцию при СВК и может использоваться для оценки анатомической обструкции при рецидивирующем остром риносинусите.
Аллергия и иммунные тесты могут использоваться для выявления аллергии и иммунодефицитных состояний при обоих заболеваниях. Иммунодефицитное состояние следует подозревать у пациентов с СВК или рецидивирующим ОРС, особенно когда риносинусит связан со средним отитом, бронхитом, бронхоэктазами или пневмонией.
Если пациенты страдают стойкими гнойными инфекциями, следует рекомендовать иммунное тестирование, которое включает количественное измерение уровней IgG, IgA, IgM и оценку ответа антител на белковые и полисахаридные антигены, такие как столбнячный анатоксин или пневмококковая полисахаридная вакцина.Для оценки клеточного иммунитета можно измерить количество и функцию Т-клеток.
2. Какие визуализационные исследования (если таковые имеются) следует назначить для установления диагноза? Как следует интерпретировать результаты?
Рентгенография обычно не рекомендуется для первичной оценки неосложненного синусита. Это полезно при подозрении на осложнение ОРС или альтернативных диагнозах, таких как злокачественные новообразования или другие неинфекционные причины лицевой боли.
Sinus CT предпочтительнее простых пленок, так как позволяет лучше визуализировать детали костей и мягких тканей.Кроме того, простая рентгенография пазух носа имеет низкую чувствительность и специфичность для определения утолщения слизистой оболочки придаточных пазух носа и связана с высоким уровнем ложноотрицательных и ложноположительных результатов.
Неконтрастная компьютерная томография пазух носа — это предпочтительный метод визуализации для оценки придаточных пазух носа. Общие результаты КТ при синусите включают утолщение слизистой оболочки, уровни жидкости и воздуха и пузырьки воздуха в носовых пазухах.
КТ с йодным контрастом показана пациентам с признаками и симптомами осложненного синусита, включая снижение остроты зрения, диплопию, периорбитальный отек, сильную головную боль или изменение психического статуса, а также помогает при рецидивирующем или резистентном к лечению риносинусите для выявления блокады костно-мясной комплекс.
Магнитно-резонансная томография (МРТ) полезна при ОРС в сочетании с КТ при подозрении на поражение экстра-синуса.
III. Управление по умолчанию.
Симптоматическое лечение и успокоение — предпочтительная стратегия ведения пациентов с легким риносинуситом. Антибиотики предназначены для пациентов с умеренными и тяжелыми симптомами, длящимися более 7 дней, которые соответствуют диагностическим критериям для клинической диагностики острого бактериального риносинусита. Антибиотики также показаны для лечения тяжелого риносинусита независимо от продолжительности заболевания.
Клинически трудно отличить АВРС от ОБРС в течение первых десяти дней болезни. AVRS — заболевание, которое проходит самостоятельно. Лечение, как правило, должно быть симптоматическим и поддерживающим. Для снятия боли рекомендуются анальгетики, такие как НПВП и парацетамол. Интраназальное орошение физиологическим раствором рекомендуется при AVRS и в качестве дополнительного лечения при ABRS.
Ни местные, ни системные деконгестанты не рекомендуются в качестве дополнительного лечения при ОБРС. Назальные стероиды также могут использоваться для уменьшения воспаления носа и особенно рекомендуются пациентам, которые также страдают аллергическим ринитом.Обычно используемые назальные стероиды включают беклометазон AQ или дозированный ингалятор MDI, будесонид MDI, флунизолид, флутиказон, триамцинолон AQ или MDI и дексаметазон MDI.
Системный обзор четырех рандомизированных плацебо-контролируемых исследований показал значительно большее улучшение или разрешение симптомов при интраназальном введении стероидов в качестве монотерапии легкого синусита, чем при использовании одного плацебо. Рандомизированное исследование мометазона фуроата 200 мкг два раза в день превосходило плацебо и пероральный амоксициллин.
Было показано, что местные деконгестанты, такие как оксиметазолин, значительно уменьшают отек, но их не следует использовать более трех дней, чтобы избежать застойных явлений. Деконгестанты для местного применения обладают меньшим количеством системных побочных эффектов по сравнению с их пероральными аналогами.
Пероральные деконгестанты часто используются для уменьшения отека слизистой оболочки и облегчения аэрации и дренажа. Фактические данные показали, что среди нескольких пероральных деконгестантов только пероральный эфедрин сульфат превосходил плацебо. Ринорея может возникнуть из-за чрезмерной парасимпатической стимуляции подслизистой железы слизистой оболочки носа.Было показано, что 0,06% ипратропия бромид значительно уменьшает такую ринорею. Муколитики, такие как гвайфенезин, служат для разжижения секрета и могут способствовать облегчению дренажа и очищения слизистой.
При подозрении на ОБРС следует начать антибактериальную терапию. Выбор антибиотика осуществляется на основе самого узкого спектра, который включает наиболее распространенные патогены, с целью минимизировать лекарственную устойчивость. Теоретически культуральная терапия является оптимальной, но при ОБРС посевы получают либо путем эндоскопии, либо с помощью антральной пункции и предназначены для пациентов с осложненным синуситом.
Американское общество инфекционных заболеваний рекомендует амоксициллин-клавуланат в качестве начальной эмпирической антимикробной терапии ОБРС с низким риском резистентности. В случае аллергии на пенициллин следует использовать респираторный фторхинолон (левофлоксацин, моксифлоксацин) или доксициклин. В районах с высоким уровнем эндемичности устойчивых к пенициллину организмов или у пациентов, отвечающих любому из следующих критериев: посещение дневного стационара, возраст <2 лет или> 65 лет, недавняя госпитализация, использование антибиотиков в последний месяц или с ослабленным иммунитетом, высокие дозы амоксициллин-кальвуланат следует использовать в качестве эмпирического лечения.
Триметоприм-сульфаметоксазол и макролиды (азитромицин, кларитромицин) не рекомендуются для эмпирической терапии из-за высоких показателей резистентности S. pneumonia и Haemophilus influenza.
Если улучшение симптомов наблюдается в течение 3-5 дней после начала антибактериальной терапии, продолжайте терапию в течение 5-7 дней. Если симптомы ухудшаются после 48-72 часов лечения или не улучшаются в течение 3-5 дней лечения, расширьте охват или переключитесь на другой класс антибиотиков. Если симптомы улучшатся после начала лечения антибиотиками второго ряда, лечение продолжайте 5-7 дней; если симптомы продолжают ухудшаться или не улучшаются через 3-5 дней, рассмотрите возможность проведения компьютерной томографии или МРТ для выявления неинфекционных причин или гнойных осложнений (т.е. орбитальное или внутричерепное распространение инфекции). Также рассмотрите посевы из носовых пазух или кишечника.
A. Немедленное управление.
Серьезные осложнения острого бактериального риносинусита, такие как менингит, абсцесс мозга, периорбитальный целлюлит (см. Рис. 2) и тромбоз кавернозного синуса, возникают из-за распространения инфекции синуса на центральную нервную систему. Этим пациентам может быть показано хирургическое вмешательство.
Аналогичным образом, острый молниеносный инвазивный грибковый синусит (МСФО) — это заболевание пациентов с ослабленным иммунитетом или пациентов с плохо контролируемым диабетом.Поскольку болезнь может быстро прогрессировать и быть опасной для жизни, требуется немедленная диагностика и неотложная консультация отоларинголога.
B. Советы по медицинскому осмотру для руководства.
Неудача лечения определяется как отсутствие улучшения симптомов через 3-5 дней после начала терапии первой линии или ухудшение симптомов через 48-72 часа после начала лечения. Пациентам, которые не прошли терапию антибиотиками первой линии, могут потребоваться альтернативные антибиотики (см. Выше).
Рецидив после начального лечения — симптомы, повторяющиеся в течение двух недель после ответа на начальное лечение, обычно представляют собой неадекватное искоренение инфекции.Как правило, при легком рецидиве симптомов используется более длительный курс того же антибиотика. Если симптомы рецидива умеренные или тяжелые, требуется смена антибиотика, поскольку это может быть результатом резистентных к антибиотикам организмов.
Физические признаки, указывающие на внепаточные осложнения бактериального синусита, включая периорбитальный и орбитальный абсцесс, эпидуральный абсцесс, менингит и абсцесс головного мозга, требуют немедленного внимания, поскольку они требуют агрессивного лечения и хирургического вмешательства.
С.Лабораторные тесты для отслеживания реакции на лечение и корректировок в нем.
Как упоминалось выше, если пациенты с острым бактериальным синуситом не реагируют на лечение после 3-5 дней терапии антибиотиками второй линии, требуется эндоскопия для получения бактериальной культуры для антибактериальной терапии с контролем посева. Кроме того, компьютерная томография придаточных пазух носа (см. Рисунок 5) может быть выполнена, если симптомы продолжают ухудшаться или если они не улучшаются при начальной терапии, поскольку это может помочь дифференцировать другие диагнозы, такие как полипы и структурные аномалии.
Рис.5
КТ околоносовых пазух.
Панель A показывает нормальные носовые пазухи. На панели B уровень воздуха и жидкости в левой гайморовой пазухе (стрелка) указывает на наличие острого синусита.
E. Распространенные ошибки и побочные эффекты управления
Синусит — одно из наиболее распространенных заболеваний, при котором антибиотики используются слишком часто, поскольку бывает трудно отличить вирусный синусит от бактериального синусита.
IV. Лечение сопутствующих заболеваний
Н / Д
г.Иммуносупрессия (ВИЧ, хронические стероиды и т. Д.).
Синусит — рецидивирующая или хроническая проблема у 30-68% пациентов с ВИЧ-инфекцией.
VI. Меры безопасности и качества пациентов
B. Соответствующая профилактика и другие меры по предотвращению реадмиссии.
Первичная профилактика
Пациенты с СВК и рецидивирующим ОРС не могут предотвратить начало заболевания, но могут заниматься практикой, которая может снизить риск развития ВРС, который часто предшествует ОБРС. Пациенты могут свести к минимуму воздействие патогенов, соблюдая правила гигиены рук, особенно при контакте с больными.Мытье рук с мылом или использование средства для растирания рук на спиртовой основе — одна из наиболее эффективных стратегий снижения риска развития ВРС.
Вторичная профилактика
Вторичная профилактика сводит к минимуму симптомы и обострение СВК и рецидивирующего ОРС при первоначальном обнаружении симптомов. Промывание носа физиологическим раствором рекомендуется для вторичной профилактики и после операции на носовых пазухах. Систематический обзор доказательств, связывающих ГЭРБ и синусит, показывает слабые доказательства, но пилотное исследование продемонстрировало, что лечение ГЭРБ ингибиторами протонной помпы может предотвратить СВК.
Поскольку СВК и рецидивирующий острый риносинусит имеют периоды обострения симптомов, клиницисты и пациенты должны совместно разработать стратегии лечения, которые могут минимизировать симптомы, способствовать выздоровлению и предотвратить рецидивы.
Авторские права © 2017, 2013 ООО «Поддержка принятия решений в медицине». Все права защищены.
Ни один спонсор или рекламодатель не участвовал, не одобрял и не платил за контент, предоставляемый Decision Support in Medicine LLC. Лицензионный контент является собственностью DSM и защищен авторским правом.
Лечение гайморита | Симптомы и причины двустороннего гайморита
Пользователь соглашается и признает, что Пользователь прочитал, понял и принимает положения и условия, содержащиеся в брошюре, прилагаемой к Устройству (« Устройство »), в отношении его использования, операций, возврата. / Замена и гарантийная политика.
Пользователь настоящим соглашается и признает, что Устройство (аппаратное и программное обеспечение), используемое в положении
услуг Medanta предоставляется на условиях «как есть» и «как доступно» через Alivecor India Private
Ограничено.Medanta никоим образом не поддерживает и не продвигает Устройство, а также не несет ответственности.
для любых претензий, заявлений или гарантий, явных или подразумеваемых, в отношении безопасности, надежности,
долговечность и производительность устройства.
Однажды использованные услуги не могут быть отменены, за исключением случаев, когда Пользователь просит отменить
услуга в день покупки, и в этом случае полная сумма платы за услугу будет возвращена Пользователю.
при условии, что Устройство не было распаковано.
До истечения срока действия услуги Пользователь может продлить услуги, воспользовавшись различными программами.
параметры.Для указанных целей Пользователь может позвонить на нашу горячую линию +91 124 4141414 или посетить сайт www.medanta.org. Расширенная программа, используемая Пользователем, активируется автоматически по истечении срока действия существующей программы услуг.
В случаях, когда Пользователь выбрал использование Услуг через арендованное Устройство, возвращаемый депозит сумма в размере 5000 ₹ (« Сумма депозита ») применима и оплачивается Пользователем. Возврат депозита Сумма подлежит возврату Устройства в рабочем и неповрежденном состоянии.Возврат депозита Сумма должна быть произведена с помощью того же способа оплаты, что и покупка, в тех случаях, когда Пользователь лично посещает Меданту для возврата Устройства. Если Пользователь решит вернуть Устройство по почте, Сумма депозита будет возвращена Medanta в электронном виде через НЕФТЬ или банковский перевод в течение семь (7) рабочих дней с момента получения Устройства и получения отсканированного изображения / копии «Аннулированного» Проверка банковского счета Пользователя.
По истечении срока действия услуг (с точки зрения количества ЭКГ или продолжительности программы), предоставленных
Пользователю, Устройство должно быть возвращено в течение 10 (десяти) дней, в противном случае Сумма депозита будет
конфисковано.
Обратите внимание, что пакет ЭКГ или возвращаемый залог за устройство не подлежат передаче от одного пациента к другому.
Другой.
два случая и обзор литературы
РЕЗЮМЕ
Остеомы — это доброкачественные опухоли, характеризующиеся разрастанием компактной или губчатой кости. Чаще всего это нижняя челюсть, за которой следуют пазухи. Эти опухоли медленно растут, обычно бессимптомны и обычно обнаруживаются случайно при рентгенологическом исследовании. Остеомы обычно возникают в лобной пазухе, затем в решетчатой и верхнечелюстной пазухах и очень редко в клиновидной пазухе.Симптомы возникают, когда остеомы закупоривают устье пазухи или соприкасаются с соседними орбитальными или внутричерепными структурами. Представлены два случая остеомы гайморовой пазухи вместе с обзором литературы.
КЛЮЧЕВЫЕ СЛОВА: Maxillary sinus, Osteoma
RIASSUNTO
Gli osteomi sono tumi benigni caratterizzati da proliferazione dell’osso compatto. Самый часто встречающийся из исходных текстов представляет собой мандиболу и последовательные из них. Si tratta di cabini a lenta crescita, generalmente asintomatici, диагностика di solito ,identalmente grazie ad esami radiologici.Gli osteomi dei seni paranasali si localizzano наиболее часто встречается в livello del seno frontale, и идет в обычном режиме decrescente в livello dell’etmoide, del seno mascellare, и только raramente nel seno sfenoidale. Diventano sintomatici in caso di ostruzione degli osti sinusali oppure in caso di compresse delle strutture orbitali o intracraniche adiacenti. Presentiamo due casi di osteoma del seno mascellare con revisione della letteratura.
Введение
Остеомы — распространенные доброкачественные остеогенные поражения придаточных пазух носа 1 .Это доброкачественные опухоли, состоящие в основном из зрелой компактной или губчатой кости 2 . Чаще всего это нижняя челюсть (особенно угол), за ней следуют пазухи, из которых лобная часть поражена в 96%, решетчатая кость в 2% и верхняя челюсть в 2% случаев. Клиновидная пазуха поражается редко 2 3 . Остеомы растут медленно и могут распространяться на окружающие структуры, что может привести к серьезным осложнениям, таким как поражение орбиты или внутричерепная инвазия 1 4 .У многих пациентов остеома придаточных пазух носа протекает бессимптомно. Эти поражения обычно обнаруживаются случайно во время рентгенологического исследования не связанных проблем, таких как незначительная травма головы 5 .
Случай серии
Случай 1
25-летний мужчина обратился с жалобой на периодическую локализованную боль над левой щекой в течение последних девяти месяцев. Это не было связано с лихорадкой или выделениями из носа. Травмы в анамнезе не было. При осмотре левая щека в норме, при пальпации болезненности нет.Осмотр носа показал отклонение носовой перегородки вправо кпереди и нормальную слизистую носа. При пальпации околоносовые пазухи безболезненны. Цифровой рентгеновский снимок придаточных пазух носа показал костную массу в антральном отделе левой верхней челюсти. Компьютерная томография выявила костную массу на ножке, отходящую от боковой стенки антрального отдела верхней челюсти (). Текущие анализы крови и мочи в пределах нормы. Под анестезией костная масса, выходящая из боковой стенки, была удалена с помощью доступа Колдуэлла-Люка.Резецированный образец был отправлен на гистопатологическую оценку и диагностирован как остеома (). Послеоперационный период протекал без осложнений. После операции пациент обратил внимание на облегчение боли в щеке. Через год после операции цифровой рентген придаточных пазух носа не показал рецидива роста.
Компьютерная томография, показывающая костную массу в антральном отделе левой верхней челюсти.
Компьютерная томография, показывающая остеому и утолщение слизистой в правом антральном отделе верхней челюсти и полиповидное образование в левом антральном отделе верхней челюсти.
Случай 2
Мужчина 40 лет поступил в нашу специализированную клинику для лечения хронического двустороннего синусита. У пациента наблюдались периодические двусторонние выделения из носа и головная боль в течение последних девяти месяцев, и не было облегчения от лечения антибиотиками. При осмотре носа были обнаружены густые желтые двусторонние выделения из носа с застойной слизистой оболочкой носа. Присутствовали постназальные выделения. При пальпации носовые пазухи безболезненны. КТ показала полиповидное образование мягких тканей в антральном отделе левой верхней челюсти.В антральном отделе правой верхней челюсти утолщенная слизистая оболочка и небольшая костная масса присутствовали в боковой стенке (). Текущие анализы крови и мочи в пределах нормы. Пациенту проведена эндоскопическая операция на носовых пазухах в виде двусторонней антростомии среднего прохода. Полиповидное образование было удалено из антрального отдела левой верхней челюсти, а утолщенная слизистая оболочка с костной массой была удалена из правого антрального отдела верхней челюсти. Гистопатологическое исследование удаленных образований подтвердило диагноз воспалительного полипа и остеомы.После операции у пациента исчезли выделения из носа, и через год не было рецидива.
Микрофотография плотной кости (высокое увеличение H&E).
Обсуждение
Остеомы — наиболее частые фиброзно-костные поражения придаточных пазух носа 5 . Их можно разделить на периферические, центральные или внескелетные 6 — 9 . Периферическая остеома возникает в основном в области головы и шеи 6 . Остеомы носовых пазух встречаются нечасто, с частотой 0.43% и наблюдаются в 3% синусовых КТ серии 5 . Другие зарегистрированные места образования остеомы в черепе включают наружный слуховой проход, орбитальные кости, височную кость, крыловидные пластинки, нижнюю челюсть, клиновидную и затылочную кости 5 10 11 .
Патогенез остеомы остается спорным. Существует три общепринятых теории этиологии остеомы придаточных пазух носа: эволюционная, травматическая и инфекционная. Нет единой теории, адекватно объясняющей все остеомы 5 .Varboncover et al. 12 предположили, что остеомы возникают либо из остатков эмбрионального хряща, либо из устойчивой эмбриологической надкостницы. Воспалительная теория предполагает, что хронические воспаления придаточных пазух носа стимулируют пролиферацию связанных с надкостницей остеогенетических клеток 6 13 14 . Было высказано предположение, что остеома является продуктом посттравматического или поствоспалительного процесса. Возможный этиологический фактор включает стимуляцию эмбриологических хрящевых остатков 15 .Каплан и др. 16 предположил, что сочетание травмы и мышечного вытяжения может играть роль в его развитии. Гистопатологический вид включает аномальную структуру кости, плотную компактную кость и отсутствие гаверсовских систем 6 .
Остеомы могут возникнуть в любом возрасте, но чаще встречаются у молодых людей. По мнению некоторых авторов, они чаще встречаются у мужчин 16 , тогда как другие сообщают, что они чаще встречаются у женщин 9 17 .Верхнечелюстная пазуха поражается менее чем в 2% всех случаев, обычно на боковой стенке пазухи 2 . Оба наших пациента были мужчинами, и остеома возникла из боковой стенки.
У многих пациентов остеома придаточных пазух носа протекает бессимптомно. Они обнаруживаются случайно во время рентгенологического исследования по поводу несвязанных проблем, таких как легкая травма головы 5 . Большинство остеом на ранней стадии бессимптомны и обычно обнаруживаются при плановом рентгенологическом исследовании 4 .Задержка в диагностике объясняется тем, что эти поражения бессимптомны, когда они маленькие 1 .
Клинические признаки, симптомы и осложнения зависят от локализации, размера и направления роста поражения 4 . Симптомы, связанные непосредственно с остеомой, обычно возникают в результате «массового эффекта», когда поражение поражает нормальные структуры 5 .
Остеомы верхнечелюстной пазухи растут медленно и обычно бессимптомны, но могут иметь симптомы в зависимости от локализации и начала 15 18 .Таким образом, переднее разгибание может привести к деформации лица. Продолжающийся рост может полностью заблокировать устье пазухи или носовую полость и привести к развитию мукоцеле 1 4 . Симптомы включают боль, отек, синусит и выделения из носа. В редких случаях они могут расширяться в орбиту, вызывая диплопию, птоз и снижение остроты зрения 15 18 . Осложнения возникают, когда остеома становится достаточно большой, чтобы задеть окружающие структуры. У одного из наших пациентов был хронический синусит, а у другого периодически возникала боль над левой щекой.
Боль может быть связана или не быть связана с остеомой, особенно если локализация боли и остеомы не совпадают. 5 . Когда пациент жалуется на головную боль в области остеомы и исключены другие патологии, приводящие к головной боли, показано иссечение 19 . У одного из наших пациентов возникла боль над левой щекой, которая прошла после хирургического удаления остеомы.
Остеомы могут быть одиночными или множественными. Множественные остеомы лицевого скелета могут возникать при синдроме Гарднера.Это аутосомно-доминантное заболевание характеризуется полипозом кишечника, множественными остеомами, кожными фибромами, эпидермальными кистами и ретинированными зубами 20 . У наших пациентов таких поражений не обнаружено.
Диагностика и оценка распространения опухоли во всех трех измерениях могут быть выполнены с помощью рентгенограмм и CT 21 , хотя последний более точен при определении остеомы. Они выглядят как ограниченные плотные образования, прикрепленные к исходной кости либо широкой, либо узкой ножкой 5 .Окружающая кость нормальная и не имеет литического или изъеденного молью вида. Даже при обширных остеомах окружающая кость истончается и перемещается под действием давления, а не за счет прямого проникновения 5 . Магнитно-резонансная томография может использоваться для определения состояния прилегающих мягких тканей и слизистой оболочки пазухи 21 .
Бессимптомные остеомы могут не требовать вмешательства, тогда как симптоматические остеомы определенно требуют хирургического удаления 1 .Поскольку большинство остеом протекает бессимптомно, многие исследователи рекомендуют периодическую визуализацию для отслеживания их роста и вмешательства до развития осложнений. 22 . Остеомы, которые не вызывают симптомов, но на серийных рентгенограммах показывают, что они быстро растут и имеют вероятность появления симптомов в будущем, может потребоваться удаление 23 . Koivunen et al. 18 отметили, что остеомы придаточных пазух носа следует удалять, если поражение заполняет 50% объема пазухи.
Показания к хирургическому лечению включают серьезное косметическое обезображивание, ограничение или потерю функции, значительную скорость роста или необходимость окончательного гистопатологического диагноза. 6 . Лечение остеомы заключается в полном хирургическом удалении основания в месте соединения с кортикальной костью 24 . Хирургическая процедура зависит от локализации, степени и имеющихся осложнений 4 . Сообщений о злокачественной трансформации остеом нет. 6 24 .
У обоих наших пациентов были симптоматические остеомы. В первом случае остеома была большого размера и была удалена методом Колдуэлла-Люка. Эндоскопическое удаление крупных остеом затруднено, и их лучше всего удалить с помощью той процедуры, которую мы использовали. Во втором случае у пациента был двусторонний хронический гайморит и односторонняя остеома. Выполнена двусторонняя эндоскопическая антростомия среднего прохода и удалена остеома из правого антрального отдела верхней челюсти.
Эндоскопическая хирургия слизистой оболочки верхнечелюстной пазухи | Head & Face Medicine
Мукоцеле придаточных пазух носа — доброкачественные кистообразные расширяющиеся образования, выстланные секреторной слизистой оболочкой дыхательных путей из псевдостратифицированного столбчатого эпителия [1, 2].Они представляют собой наполненные слизью образования и развиваются после закупорки устья пазухи и дренажного паттерна, что подтверждается высокой частотой мукоцеле в лобной пазухе, вызванной вариациями нософронтального протока [6, 9].
Мукоцеле медленно растут. Лунд и Милрой предположили, что препятствие оттоку пазухи в сочетании с наложенной инфекцией вызывает выброс цитокинов из лимфоцитов и моноцитов. Высвобождение цитокинов будет стимулировать фибробласты к секреции простогландинов и коллагеназ, что, в свою очередь, может стимулировать резорбцию кости, приводящую к расширению мукоцеле [12].
Мукоцеле верхнечелюстной пазухи относительно редки и составляют менее 10% слизистой оболочки придаточных пазух носа. Существует множество теорий о происхождении и развитии мукоцеле гайморовой пазухи, таких как хроническая инфекция, аллергическое заболевание носовых пазух, травма, предыдущая операция, и в некоторых случаях причина остается неясной. Они более распространены в Японии, где обычно регистрируются после гайморовой синусэктомии по Колдвеллу-Люку [1, 2, 9]. Предполагается, что слизистые оболочки, которые развиваются после операций Колдуэлла-Люка, образуются в результате защемления слизистой оболочки носовых пазух.Хотя одна из теорий развития мукоцеле — хроническая инфекция, Busaba et al. сравнили бактериологию мукоцеле верхнечелюстной пазухи с хроническим синуситом и сообщили, что данные не подтверждают наличие инфекции как основного источника нетравматического мукоцеле верхнечелюстной пазухи [13]. Пациенты с хроническим синуситом лечатся пероральными антибиотиками перед операцией, как и в нашей группе пациентов. В послеоперационном периоде они наблюдаются при появлении любых симптомов и / или необходимости повторной операции. В нашей серии 5 пациентов (36%) ранее перенесли операцию (одна операция Колдуэлла-Люка и 4 эндоскопические операции на решетчатой кости), кроме того, у 9 пациентов (64%) не было известной патологии, которая могла бы вызвать образование мукоцеле на верхней челюсти.
Мукоцеле верхнечелюстной пазухи ранее сообщалось в челюстно-лицевой литературе [14–17]. Симптомы мукоцеле связаны с их расширением и последующим давлением на окружающие анатомические структуры и их закупоркой. Мукоцеле антрального отдела обычно проявляется в виде безболезненного выпячивания щеки. Медиальное расширение стенки гайморовой пазухи в носовую полость смещает нижнюю носовую раковину и вызывает обструкцию носа [18]. Сильное расширение антрального отдела в нижнюю орбиту может вызвать смещение орбитального содержимого и визуальные изменения.Смещение вниз в область альвеол может даже вызвать расшатывание зубов [7–9].
Диагноз мукоцеле ставится на основании симптомов, визуализации, хирургического исследования и гистологического подтверждения. Наиболее информативным рентгенологическим обследованием является компьютерная томография. Компьютерная томография покажет мукоцеле как гомогенное поражение, которое изоденсировано мозгу и не имеет контрастного усиления, если не инфицировано [1, 5, 19]. В стенках пазух есть гладкие четко очерченные края костных эрозий.Напротив, при злокачественных новообразованиях образование, вероятно, будет неправильной формы с эрозией или разрушением стенок пазух, инфильтрацией в окружающие мягкие ткани и неровными краями абсорбции кости. Магнитно-резонансная томография лучше всего подходит для образования мукоцеле, вторичного по отношению к опухолям носовых пазух, при которых слизистая оболочка мукоцеле усиливается после внутривенного контраста [5, 17]. При наличии расширения и деструкции костей дифференциальный диагноз включает доброкачественные и злокачественные поражения придаточных пазух носа.Доброкачественные поражения включают нейрофиброму; дермоидная, эпидермоидная, цементирующая фиброма; ангиофиброма; инвертирующая папиллома и цилиндринома. К злокачественным новообразованиям относятся аденоидно-кистозная карцинома, плазмоцитома, эмбриональная рабдомиосаркома, лимфома, шваннома и опухоли стоматологического происхождения [5, 9]. При отсутствии эрозии костей мукоцеле необходимо дифференцировать от нескольких состояний, включая ретенционные кисты, хронический синусит, антрахоанальный полип и полипоз околоносовых полостей [3, 5, 9].
Ретенционные кисты часто встречаются в верхнечелюстной пазухе и могут быть обнаружены при визуализирующих исследованиях примерно у 9% населения.Считается, что они образуются из-за закупорки протоков серомукозных желез в слизистой оболочке носовых пазух, что приводит к образованию кисты, выстланной эпителием, содержащей слизистую или серозную жидкость. Они развиваются под слизистой оболочкой носовых пазух, поэтому они такие тонкостенные. Рентгенологически киста представляет собой округлое куполообразное образование из мягких тканей, чаще всего расположенное на дне верхнечелюстной пазухи; он часто содержит прозрачную желтоватую жидкость. Мукоцеле связаны с закупоркой протока или естественного устья любого из придаточных пазух носа и растут под надкостницей.Надкостница способствует образованию кистозной стенки, в результате чего стенка мукоцеле становится толстой и жесткой. Место роста мукоцеле находится под надкостницей, тогда как ретенционные кисты растут под слизистой оболочкой пазухи. Это объясняет, почему ретенционные кисты — это нерасширяющиеся, хорошо ограниченные массы, покрытые слизистой оболочкой, тогда как мукоцеле проявляют остеолитическую способность с тенденцией к расширению по пути наименьшего сопротивления [3, 5, 17, 20, 21].
Антрахоанальный полип, как полагают, представляет собой гипертрофическую слизистую пазухи грыжи, проникающую в носовую полость через естественную или добавочную устье.Обструкция носа является наиболее частым симптомом и рентгенологически проявляется как помутнение пораженной пазухи. Они никогда не разрушают кость [3, 9]. Носовые полипы могут быть одиночными или множественными и могут располагаться в полости пазухи или своде носа. Они могут вызвать расширение полости носа, но не вызывают эрозии кости [9].
Лечение мукоцеле верхнечелюстной пазухи хирургическое. Исторически рекомендованным лечением является полное иссечение с использованием открытого доступа, которое влечет за собой синусэктомию по Колдвеллу-Люку, нижнее назоантральное окно и удаление слизистой оболочки мукоцеле.В случаях, когда обнаруживается значительное распространение мукоцеле на мягкие ткани лица, открытый доступ кажется оправданным. В случаях, когда мукоцеле ограничивается пазухой или распространяется в орбиту или решетчатую пазуху, эндоскопическая операция по эвакуации содержимого мукоцеле и аэрации / дренирования полости мукоцеле через широкую антростомию среднего отверстия является надежным методом вмешательства [1, 2, 10, 11].
Верхнечелюстная пазуха — обзор
Верхнечелюстная пазуха
Верхнечелюстная пазуха, самая большая из придаточных пазух носа, представляет собой полости пирамидальной формы, расположенные в верхних челюстях.Основание гайморовой пазухи образует нижнюю часть боковой стенки носовой полости. Крыша гайморовой пазухи образована дном глазницы, которая содержит подглазничный канал, а дно состоит из альвеолярного отростка. Вершина простирается к скуловой кости и часто в нее. Линия Онгрена — это теоретическая линия, проходящая от медиального угла глазной щели до угла нижней челюсти, которая разделяет рак верхнечелюстной пазухи на опухоли надструктуры и инфраструктуры.Опухоли, расположенные выше этой произвольной плоскости, раньше поражают жизненно важные структуры, такие как глазница и средняя черепная ямка, и поэтому имеют худший прогноз. 41 Для понимания анатомии верхнечелюстной пазухи также важна крылонебно-небная ямка. Крыловно-небную ямку, также известную как клиновидно-небная ямка, можно рассматривать как коробку, передняя стенка которой является задней стенкой гайморовой пазухи. Задняя стенка — это крыловидные пластинки и нижняя часть клиновидной кости, крыша — нижняя глазничная щель.Пол представляет собой палантиновый канал и содержит большой палантиновый нерв. Медиально определяется перпендикулярной плоскостью небной кости. Крыловно-небная ямка содержит верхнечелюстной нерв (V2), который входит из головного мозга через круглое отверстие, а также крылонебный узел и дистальную верхнечелюстную артерию, которая входит через крыловидно-верхнечелюстную щель. Крыловно-небный ганглий является самым большим парасимпатическим ганглием головы и шеи и выполняет сенсорную, моторную и симпатическую функции.
Шестьдесят два процента случаев рака верхнечелюстной пазухи являются плоскоклеточными карциномами. 2,42 Другие гистологические типы и пережитки показаны в таблице 36-2.
Распространение рака верхнечелюстной пазухи зависит от места его возникновения. Новообразования супраструктуры имеют тенденцию распространяться в полость носа, носоглотку, решетчатые клетки, нижнюю или медиальную стенку орбиты, содержимое глазницы, крыловидно-небную ямку, жевательное пространство, подвисочную ямку, основание черепа, параселлярную область и кавернозный синус и среднюю часть. черепная ямка.Опухоли инфраструктуры распространяются на небо, альвеолярный отросток, гингивобуккальную борозду, мягкие ткани щеки, носовую полость, жевательную мышцу, крылонебно-небное пространство и крыловидную ямку. Иногда бывает трудно отличить опухоль от верхней альвеолы и твердого неба.
В целом, частота клинической лимфаденопатии при постановке диагноза относительно редка, но поскольку региональные рецидивы являются обычным явлением, предполагается, что на момент обращения существует субклиническая узловая болезнь. 25 Cantu et al. Сообщили, что у 8,3% из 399 пациентов была лимфаденопатия, а во время наблюдения (в среднем 109 месяцев) у 12,5% развился регионарный рецидив. Плоскоклеточный первичный рак верхней челюсти имел 10,3% случаев узлового поражения при обращении, с частотой рецидивов 36,4% у пациентов с уровнем N +. 35 Кумулятивная частота рецидивов шеи у пациентов с плоскоклеточным раком верхней челюсти составила 20,7%. 35 Le 43 опубликовал локализацию узлового предлежания и отказа и обнаружил, что уровни IB, II, V и преаурикулярная область могут быть задействованы ипсилатерально, а уровни II — контралатерально.
Клинические особенности и иммуногистологические исследования для экспрессии фактора роста эндотелия сосудов и рецептора 2 фактора роста эндотелия сосудов
Цели . Организованная гематома (ОГ) — это редкое, неопухолевое, геморрагическое поражение, вызывающее отек слизистой оболочки и истончение костей, в основном в верхнечелюстной пазухе. Мы стремились прояснить клиническую картину и лечение БГ. Методы . Представлены три случая ОГ верхнечелюстной пазухи и обзор литературы. Результатов . Трое мужчин в возрасте 16–40 лет жаловались на заложенность носа, частые носовые кровотечения и / или головную боль. При клиническом и рентгенологическом обследовании выявлена ОГ верхнечелюстной пазухи. Они были излечены по частям с помощью эндоскопической антростомии среднего мясного канала. Кроме того, в поражении экспрессировались фактор роста эндотелия сосудов и его рецептор. Выводы . Патогенез ОГ неясен, и он представляет собой различные гистологические данные и данные визуализации; однако исключить злокачественные опухоли несложно.Минимально инвазивная хирургия, такая как эндоскопическая хирургия носовых пазух, может полностью вылечить ее. Таким образом, важно установить диагноз с помощью КТ и МРТ и оперативно провести хирургическое лечение.
1. Предпосылки
Организованная гематома (ОН) встречается редко, в основном возникает из верхнечелюстной пазухи и представляет собой неопухолевое геморрагическое поражение, вызывающее отек слизистой оболочки и истончение костей [1]. Первое сообщение об этом поражении было представлено в японской литературе как «кровяной нарыв» Тадокоро в 1917 году, и его относительно трудно отличить от злокачественного поражения, вызывающего отек слизистой оболочки и истончение костей [2, 3].До сих пор во многих отчетах описывались результаты визуализации и / или клиническое течение, но патогенез заболевания неясен. Относительно инвазивная хирургия, такая как чрезчелюстной доступ и боковая ринотомия, была описана в предыдущих сообщениях [4, 5]. В последнее время увеличивается количество сообщений о лечении с помощью эндоскопической хирургии носовых пазух [2, 6]. В этой серии случаев мы сообщаем о трех случаях ОГ, которые были излечены по частям с помощью эндоскопической антростомии среднего мясного канала. Кроме того, мы впервые продемонстрировали, что рецептор 2 фактора роста эндотелия сосудов (VEGF) (VEGFR2) экспрессируется на клетках эндотелия сосудов расширенных сосудов.VEGF также экспрессируется в воспалительных клетках вокруг расширенных сосудов. Эти проявления могут быть связаны с патогенезом OH.
2. Изучение клинического случая
Три пациента с ОГ верхнечелюстной пазухи, которые лечились в нашем отделении с 2010 по 2011 год, были ретроспективно проанализированы на основании их медицинских карт. Клинические особенности пациентов представлены в таблице 1.
| ||||||||||||||||||||||||||||||||||||||||||||||||||||
2.1. Случай 1
У 35-летнего мужчины были частые носовые кровотечения и заложенность носа. Никто в прошлом не подвергался хирургическому вмешательству или травме околоносовых пазух и не получал антикоагулянтные препараты для лечения основного заболевания. При околоносовой эндоскопии наблюдалось расширение медиальной стенки правой гайморовой пазухи до носовой стороны с полипом и (рис. 1 (а)) сгустком крови. КТ показала расширяющуюся, гомологичную, увеличивающуюся массу размером 7 × 5 см с деструкцией кости верхнечелюстной пазухи.На МРТ на периферии на T 1 -взвешенном изображении наблюдалась низкая или изо-интенсивность, а на T 2 -взвешенном изображении наблюдалась изо-высокая интенсивность (Рис. (б)). Центральная область усиливалась сильнее, чем периферия (рис. 2 (c)). Слизистая оболочка околоносовых пазух утолщена. Однако центральная область показала низкую интенсивность и была сильно усилена гадолинием на визуализации, взвешенной по T 1 , и продемонстрировала высокую интенсивность на визуализации, взвешенной по T 2 .Были проведены патологические исследования, но признаков злокачественности не было. Поражения были вылечены по частям с помощью эндоскопической антростомии среднего и нижнего мясных каналов с помощью микродебридера. Образования были хрупкими и геморрагическими, но капсула легко отслаивалась от слизистой оболочки верхней челюсти. Произошло полное удаление опухоли, оставшаяся часть слизистой оболочки гайморовой пазухи была слегка отечной и осталась нетронутой. Общая кровопотеря во время операции составила 700 мл, переливание крови не потребовалось.Время операции 127 мин. Верхнечелюстные пазухи были хорошо открыты, признаков рецидива не наблюдалось (рис. 1 (b)). Послеоперационных осложнений не было, послеоперационное течение пациентов протекало без осложнений.
2.2. Случай 2
У 16-летнего мужчины была заложенность носа и головная боль без значительного анамнеза и приема антикоагулянтов. При параназальном эндоскопическом исследовании выявлено расширение медиальной стенки правой гайморовой пазухи на носовую сторону с полипом.КТ показала расширяющуюся, гомологичную, увеличивающуюся массу с деструкцией кости верхнечелюстной пазухи. Размер массы 5 × 5 см. Изображения МРТ были аналогичны Случаям 1. Вкратце, низкая интенсивность наблюдалась на периферии при визуализации, взвешенной по T 1 , и изо-интенсивность наблюдалась на визуализации, взвешенной по T 2 . Центральная область показала низкую интенсивность и была сильно усилена гадолинием на визуализации, взвешенной по T 1 , и продемонстрировала высокую интенсивность на визуализации, взвешенной по T 2 .Патологические исследования не выявили признаков злокачественности. Поражения были вылечены по частям с помощью эндоскопической антростомы среднего прохода с помощью микродебридера. Произведено полное удаление опухоли. Общая кровопотеря составила 300 мл, переливание крови не потребовалось. Продолжительность операции 95 мин. Верхнечелюстные пазухи были хорошо открыты, признаков рецидива не наблюдалось.
2.3. Случай 3
У 40-летнего мужчины были частые носовые кровотечения, ни один из них не имел значительного анамнеза в анамнезе и не получал антикоагулянтные препараты.При параназальном эндоскопическом исследовании выявлено расширение медиальной стенки правой гайморовой пазухи на носовую сторону с полипом. Изображения КТ и МРТ подтвердили специфические особенности ОГ, такие же, как в случаях 1 и 2. Размер массы составлял 6 × 4 см. Патологическая оценка не показала признаков злокачественности. Полное удаление опухоли было выполнено эндоскопической антростомией среднего мясного канала. Общая кровопотеря во время операции составила 450 мл, переливание крови не потребовалось. Время операции от 155 мин.Послеоперационных осложнений не было, послеоперационное течение пациентов протекало без осложнений.
Гистологически образцы всех случаев состояли из расширенных сосудов, кровоизлияний, фибрина, экссудации, фиброза, гиалинизации и неоваскуляризации без атипичных клеток (Рисунки 3 (a) и 3 (b)). Кроме того, чтобы помочь выяснить патогенез ОН, мы проверили экспрессию VEGF и VEGFR с помощью иммуногистохимии. Антитела к VEGF (Santa Cruz Biotechnology, Даллас, Техас, США) и VEGFR2 (Cell Signaling Technology, Беверли, Массачусетс, США) использовали в концентрациях 1: 100 и 1: 200.Во всех трех случаях VEGF экспрессировался в эндотелиальных и воспалительных клетках, таких как нейтрофилы, макрофаги и плазматические клетки вокруг расширенных сосудов (рис. 3 (c)). VEGFR экспрессировался на эндотелиальных клетках расширенных сосудов (рис. 3 (d)). 9. Обсуждение. Song et al.заявили, что «организация» относится к «замещению гематомы фиброзной тканью» и что недавно предложенный термин «гематомоподобная масса» неадекватен для объяснения ее гистопатологического и клинического поведения [1, 3]. В последнее время количество сообщений о клинических характеристиках увеличивается, но патогенез до конца не изучен [1–7]. Общие симптомы, связанные с ОГ, включают частое носовое кровотечение, заложенность носа, отек щек и экзофтальм [8]. В нашей серии исследований чаще всего наблюдались частые носовые кровотечения, заложенность носа и головная боль, и пациенты желали облегчения этих тяжелых симптомов.ОГ обычно встречается у пациентов в возрасте от 20 до 40 лет, как в наших отчетах, и возраст пациентов на момент постановки диагноза моложе, чем у пациентов с карциномой верхней челюсти [1].
Правильный предоперационный диагноз важен для определения терапевтического плана, поэтому настоятельно рекомендуются КТ и МРТ [1, 3, 6–8]. Приведенные данные КТ-визуализации носовых пазух довольно неспецифичны и обычно включают большую массу, вызывающую расширение верхнечелюстной пазухи с эрозией кости; пятнистое, неоднородное усиление различной степени обычно обнаруживается в пределах поражения на КТ с контрастированием [1, 6, 8–10].МРТ показывает утолщение слизистой оболочки околоносовых пазух. Слизистая оболочка хорошо увеличена на T 1 -взвешенном изображении с контрастом, и высокая интенсивность наблюдается на T 2 -взвешенном изображении. Предполагается, что воспалительные изменения возникают в результате обструкции поражением. Эти точки отличаются от злокачественной опухоли, вызывающей инвазивное разрушение кости, и от инвазии слизистой оболочки. Таким образом, наличие крови с низким потоком учитывалось в центральной области, что соответствовало наличию гематомы в патологических данных.Однако периферические области были менее усилены и соответствовали зоне фиброза. Следовательно, двухфазный внешний вид является важной визуализационной характеристикой этого поражения, и ее важно указать в дифференциальной диагностике, прежде чем определять стратегию лечения [1]. Hur et al. пришли к выводу, что организованная гематома придаточных пазух носа может быть ошибочно принята за злокачественную опухоль; Характерные результаты визуализации, такие как эрозия стенок костных пазух, заметно неоднородная интенсивность сигнала и папиллярное или ветвистое усиление, облегчают диагностику ОГ [10].
Патогенез верхней челюсти до конца не изучен. Предложен возможный механизм образования ОН [1]. Согласно этой теории, (1) повторное кровотечение в полузамкнутом просвете (гайморовой пазухе) формирует гематому, которая инкапсулируется фиброзом; (2) таким образом, это увеличивает давление внутри гематомы; и (3) прогрессирующее расширение гематомы вызывает деминерализацию прилегающих структур. А именно, OH может представлять собой вызванное асептическим воспалением кровотечение с гематомой в замкнутом пространстве.Охта и др. продемонстрировали экспрессию CD31 и CD34 в этом типе поражения, чтобы проверить теорию отрицательной спирали [9]. Результаты показали, что эндотелиальные клетки сохраняют свою структурную целостность и расширенный рисунок на ограниченной площади. Экспрессия CD34 указывает на активированную неоваскуляризацию, наблюдаемую в поражении [9]. Yokoi et al. также обнаружены первичные ангиоматозные поражения и наличие пролиферативной активности [6]. VEGF — это сигнальный белок, продуцируемый клетками, который стимулирует васкулогенез и ангиогенез.Мы наблюдали, что поражения, которые высоко экспрессируют VEGF / VEGFR2, имеют высокую степень васкуляризации и что другие воспалительные поражения extra-OH в тех же образцах имеют меньшую экспрессию VEGF / VEGFR2. Было показано, что VEGF и его рецепторы связаны с неоваскуляризацией ОН.
Мы первые продемонстрировали, что VEGF экспрессируется в соседних воспалительных клетках, а VEGFR экспрессируется в частях гемангиомы. Хотя статистический анализ не может быть проведен из-за недостатка случаев, эти данные предоставляют некоторые доказательства того, что экспрессия VEGF и VEGFR2 связана с причиной ОГ.
Операция по удалению ОГ является обязательной в качестве стратегии лечения первой линии. Предоперационная эмболизация может уменьшить объем интраоперационного кровотечения, но не требуется во всех случаях [1, 2]. Предыдущие пациенты перенесли относительно инвазивные операции, такие как операция Колдвелла-Люка, операция Денкера или доступ к боковой ринотомии [4, 5]. В последнее время удаление эндоскопическим методом, менее инвазивным хирургическим методом, является наиболее распространенным хирургическим подходом [2, 6]. Причины этого изменения могут быть связаны с развитием эндоскопической хирургии и пониманием того, что патогенез ОГ — это асептическое кровотечение, вызванное воспалением, с гематомой в замкнутом пространстве, а не новообразованием.Наш опыт показал, что полное удаление было возможно из увеличенного среднего носового хода, поскольку капсула легко отслаивается от слизистой оболочки верхней челюсти. Фактически, все случаи в этой серии были полностью удалены с помощью антростомии среднего носового канала и не требовали комбинации с чрезчелюстным доступом. С другой стороны, Suzuki et al. описали, что полное удаление не является необходимым для лечения ОГ, потому что даже если в пазухе осталось небольшое количество оставшейся ткани, болезнь в конечном итоге излечилась во всех их случаях [2].В настоящее время эндоскопическая хирургия становится основным методом лечения БГ.
Само собой разумеется, что важно проверить хирургический метод с другими подходами, когда ESS нелегко для удаления OH во время операции, и обсудить с пациентами возможность модификации хирургического подхода во время операции до операции.
4. Заключение
Патогенез ОГ неясен, и ОН представляет различные результаты при гистологическом и визуализирующем диагнозе, но нетрудно исключить злокачественные опухоли.Кроме того, малоинвазивные операции, такие как эндоскопическая хирургия носовых пазух, могут полностью вылечить его. Таким образом, важно установить диагноз с помощью КТ и МРТ и быстро вылечить поражение с помощью хирургической операции.
Аббревиатуры
| OH: | Организованная гематома |
| VEGF: | Фактор роста эндотелия сосудов |
| VEGFR2: | 907 907 9023 CTR-фактор роста 2: 907|
| МРТ: | Магнитно-резонансная томография. |
Согласие
Письменное информированное согласие было получено от сторон на публикацию этого отчета и любых сопутствующих изображений.
Конфликт интересов
Авторы заявляют об отсутствии конфликта интересов.
Вклад авторов
Все авторы внесли равный вклад в эту статью.
