СПОСОБ ЛЕЧЕНИЯ НЕВРАЛГИИ ТРОЙНИЧНОГО НЕРВА. Патент № RU 2612936 МПК A61K31/20 | Биржа патентов
Реферат
Настоящее изобретение относится к медицине, а именно к неврологии, и касается лечения невралгии тройничного нерва. Для этого осуществляют комплексное лечение, включающее ежедневное внутривенное введение берлитиона и блокаду второй и третьей ветвей тройничного нерва, чередуемые через день с внутримышечным введением мильгаммы. Блокаду выполняют в область подглазничного и нижнечелюстного отверстий. Дополнительно с первого дня в курс лечения включают препарат L-лизина эсцинат, который вводят больному один раз в день внутривенно капельно в дозе 10 мг в 100 мл 0,9% раствора натрия хлорида. Такой эмпирически подобранный комплекс лечебных мероприятий обеспечивает сокращение сроков лечения и увеличение продолжительности ремиссии при снижении побочных эффектов. 3 пр.
Формула изобретения
Способ лечения невралгии тройничного нерва, включающий проведение медикаментозной терапии, стимулирующей процесс ремиелинизации в составе: ежедневное внутривенное введение берлитиона и блокады второй и третьей ветвей тройничного нерва, чередуемые через день с внутримышечным введением мильгаммы, отличающийся тем, что с первого дня в курс лечения дополнительно включают препарат L-лизина эсцинат, который вводят больному один раз в день внутривенно капельно в дозе 10 мг, разведенных в 100 мл 0,9% раствора натрия хлорида, блокады второй и третьей ветвей тройничного нерва выполняют в область подглазничного и нижнечелюстного отверстий, курс лечения составляет 5-9 дней.
Описание
Настоящее изобретение относится к медицине, а именно к неврологии, и может быть использовано для лечения больных невралгией тройничного нерва.
Невралгия тройничного нерва (НТН) — хроническое рецидивирующее заболевание, протекающее с ремиссиями и обострениями различной продолжительности, отдельные приступы которых проявляются внезапной, интенсивной, стреляющей болью в зонах иннервации третьей, второй и, крайне редко, первой ветвей тройничного нерва, с преобладанием в правой стороне лица (Ревегук Е.А., Карпов С.М. Актуальность проблемы невралгии тройничного нерва в неврологии // Успехи современного естествознания. — 2013. — №9. — С. 127-128). Заболевание характеризуется тяжелыми приступами мучительных болей в лице, возникающих при разговоре, приеме пищи, бритье, умывании и пр. в результате раздражения триггерных точек (Eller J.L. Stubhang A. Trigeminal neuralgia: definition and classification. // Neuro-surg. Focus. — 2005, Vol. 18, N 5. — P. 63).
в результате раздражения триггерных точек (Eller J.L. Stubhang A. Trigeminal neuralgia: definition and classification. // Neuro-surg. Focus. — 2005, Vol. 18, N 5. — P. 63).
Интенсивность и частота приступов, доходящих нередко до 100 и выше в день, доводит больных до отчаяния, иногда и до попыток к самоубийству. Интенсивность боли и отсутствие эффективных методов лечения лишают больного радости жизни, трудоспособности, замыкая все его интересы на этой мучительной боли (А. Ирасек. Хирургия боли. Атрия, 1958, С. 13-15; Грачев Ю.В. Патогенетические механизмы и клинические особенности тригеминальных лицевых болей // Невролог. и психиатр. им. С.С. Корсакова, 1999. — Т. 99, №8. — С. 38-42.; Love S. Trigeminal neuralgia: pathology and pathogenesis / Brain. — 2002. — Vol. 125, N 3. — P. 687). Поэтому разработка новых, эффективных способов лечения невралгии тройничного нерва является актуальной проблемой современной медицины.
Проведенные исследования по научно-медицинской и патентной литературе выявили различные способы лечения невралгии тройничного нерва.
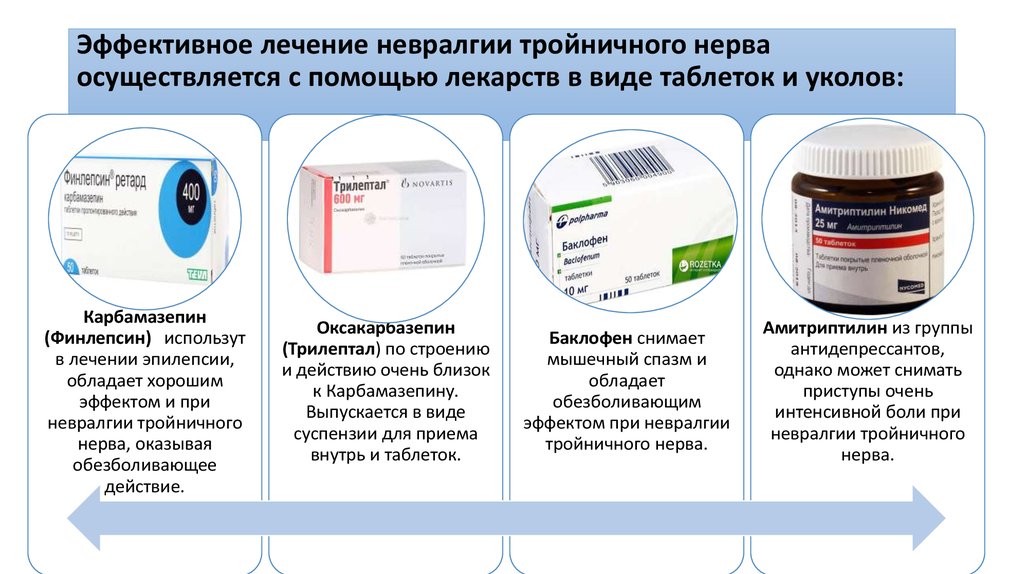
В работе Карлова В.А. и Савицкой О.Н. (Невралгия тройничного нерва // М.: Медицина, 1980, с. 96-97) описан способ лечения невралгии тройничного нерва путем назначения больному препаратов дибензоазепинового ряда: финлепсин, карбамазепин, тегретол.
Недостатком способа является то, что прием этих препаратов приводит к кратковременной ремиссии заболевания. С каждым очередным обострением заболевания эффективность этих препаратов, а значит и эффективность лечения НТН прогрессивно снижается, а количество побочных явлений неуклонно нарастает (Савицкая О. Н. Невралгия тройничного нерва: периферические и центральные механизмы патогенеза, вопросы клиники и лечения // Автореф. дисс. докт. мед. наук. М., 1976).
Н. Невралгия тройничного нерва: периферические и центральные механизмы патогенеза, вопросы клиники и лечения // Автореф. дисс. докт. мед. наук. М., 1976).
Авторским свидетельством СССР №1114423 (1984 г., БИ №35) защищен «Способ лечения невралгии тройничного нерва» антиэпилептическими препаратами. Больному дополнительно местно в область надглазничного, подглазничного или подбородочного отверстий, в зависимости от пораженной невралгией ветви тройничного нерва, вводят либераторы гистамина и назначают препараты кальция, аскорбиновую кислоту и противогистаминные препараты.
Недостатками способа являются недостаточная эффективность лечения, поскольку блокады выполняют в отдалении от очага демиелинизации, кратковременные периоды ремиссии и частые обострения, требующие продолжения приема антиэпилептических препаратов в относительно больших дозах и после проведенного курса лечения.
Авторским свидетельством СССР №1822775 (1993 г., БИ №23) защищен «Способ лечения невралгии тройничного нерва», включающий введение раствора новокаина в область крупных стволов тройничного нерва с использованием 4%-го раствора новокаина, который вводят десятью инъекциями через день, 2 мл — в первый день, 3 мл — во второй, 4 мл — в третий и по 5 мл с 4-го по 10-й день введения препарата, через 2 недели курс повторяют.
Недостатками способа являются кратковременность обезболивающего эффекта, наличие широкого диапазона побочных действий лекарственного препарата и противопоказаний, а также необходимость длительного лечения.
Патентом РФ №2020972 (1994 г. , БИ №19) защищен «Способ лечения невралгии тройничного нерва», путем проведения противосудорожной терапии и дополнительного однократного проведения гемосорбции веновенозным контуром со скоростью 50 мл/мин с перфузией не менее одного объема циркулирующей крови.
, БИ №19) защищен «Способ лечения невралгии тройничного нерва», путем проведения противосудорожной терапии и дополнительного однократного проведения гемосорбции веновенозным контуром со скоростью 50 мл/мин с перфузией не менее одного объема циркулирующей крови.
Недостатками способа являются техническая сложность метода, требующего обеспечения сложной дорогостоящей аппаратурой, сорбентами, а также риск возникновения осложнений при проведении гемосорбции, таких как тромбоэмболия легочной артерии, гемолиз эритроцитов, анемия, шок.
Патентом РФ №2202349 (2003 г., БИПМ №10) защищен «Способ лечения тригеминальной невралгии». Больному назначают комплекс препаратов, в который входят малые дозы антиконвульсантов, например финлепсин по 50 мг три раза в сутки, и нейровазоактивные препараты ежедневно, имигран через день, стадол в течение первых двух суток. При этом один раз в неделю вводят 20 мл 1%-го раствора новокаина в звездчатый узел на стороне поражения.
При этом один раз в неделю вводят 20 мл 1%-го раствора новокаина в звездчатый узел на стороне поражения.
Недостатками данного способа являются его недостаточная эффективность, так как эффективность антиконвульсантов с каждым очередным обострением убывает, а количество побочных эффектов нарастает, помимо этого раствор анестетика, вводимый в область, отдаленную от тройничного нерва, непосредственного влияния на пораженный нерв не оказывают.
Патентом РФ №2227028 (2004 г., БИПМ №11) защищен «Способ лечения невралгии тройничного нерва». Способ предусматривает пероральное назначение больному глицерина утром по 0,5 мг на 1 кг массы тела больного, медикаментозной терапии, стимулирующей процесс ремиелинизации: непосредственно к очагу демиелинезации второй и третьей ветвей тройничного нерва в область круглого и овального отверстий вводят комплекс медикаментов, набранных в один шприц, в составе кеналог, т. е. триамцинолон — 40 мг, витамин В12 — 500 мкг и 2%-ный раствор лидокаина — 4,0 мл. Блокады выполняют через день в количестве от 3 до 5 в зависимости от наступления ремиссии. Берлитион вводят внутривенно капельно по 300 мг два раза в сутки с интервалом 10-12 часов в течение 5 дней; в течение последующих 5 дней берлитион в той же дозе дважды в день вводят перорально. Мильгамму вводят по 2,0 мл внутримышечно через день, чередуя с блокадами, в количестве от 3 до 5 инъекций.
е. триамцинолон — 40 мг, витамин В12 — 500 мкг и 2%-ный раствор лидокаина — 4,0 мл. Блокады выполняют через день в количестве от 3 до 5 в зависимости от наступления ремиссии. Берлитион вводят внутривенно капельно по 300 мг два раза в сутки с интервалом 10-12 часов в течение 5 дней; в течение последующих 5 дней берлитион в той же дозе дважды в день вводят перорально. Мильгамму вводят по 2,0 мл внутримышечно через день, чередуя с блокадами, в количестве от 3 до 5 инъекций.
Недостатками способа являются недостаточная эффективность лечения, обусловленная сохранением болевых пароксизмов в промежутке между блокадами, особенно в первые дни лечения, сложность методики выполнения блокад в область круглого и овального отверстий, обусловленная близостью расположения сонной артерии и опасностью ее повреждения, возникновение побочных эффектов, таких как нарушение водно-электролитного баланса, головная боль, тошнота, рвота после применения глицерина — дегидратационного препарата осмотического действия.
Патентом РФ №2349313 (2009 г., БИПМ №8) защищен «Способ медикаментозного лечения невралгии тройничного нерва», заключающийся в проведении аппликации области проекции выхода пораженных ветвей тройничного нерва на коже лица салфетками, смоченными и умеренно отжатыми в растворе, состоящем из 98%-го раствора диметилсульфоксида и 2%-го раствора анестетика — новокаина или лидокаина в объемном соотношении 1:9, или 1:5, или 3:10 соответственно, по 20-30 минут 2-3 раза в день в течение 10-15 дней.
Недостатком способа является его недостаточная эффективность, поскольку аппликации выполняют на область выхода ветвей тройничного нерва на лицо, а в настоящее время большинство неврологов и нейрохирургов причиной невралгии тройничного нерва считают нейроваскулярный конфликт между корешком тройничного нерва и одной или несколькими петлями артерий мозжечка (Jannetta PJ. Trigeminal neuralgia. Eds. R.S. Rovit et al. Baltimore, 1990, p. 201-222; L. La Mantia, Role Microvascular decompression in Trigeminal neuralgia and multiple sclerosis (letter) // Lancet, 1999, vol. 354, №9193, p. 1878-1879).
Trigeminal neuralgia. Eds. R.S. Rovit et al. Baltimore, 1990, p. 201-222; L. La Mantia, Role Microvascular decompression in Trigeminal neuralgia and multiple sclerosis (letter) // Lancet, 1999, vol. 354, №9193, p. 1878-1879).
Наиболее близким техническим решением, принятым за прототип, является защищенный патентом РФ №2438657 «Способ лечения невралгии тройничного нерва» (2012 г., БИПМ №1). Способ предусматривает проведение медикаментозной терапии, стимулирующей процесс ремиелинизации в составе: ежедневное внутривенное введение берлитиона и блокады второй и третьей ветвей тройничного нерва, чередуемые через день с внутримышечным введением мильгаммы.
При этом берлитион вводят по 300 мг два раза в сутки с интервалом 10-12 часов, блокады выполняют препаратами, набранными в один шприц: кеналог (Депо-Медрол) — 40 мг, витамин В12 — 500 мкг и 2%-ный раствор лидокаина — 4,0 мл, через день в количестве от 3 до 5 блокад.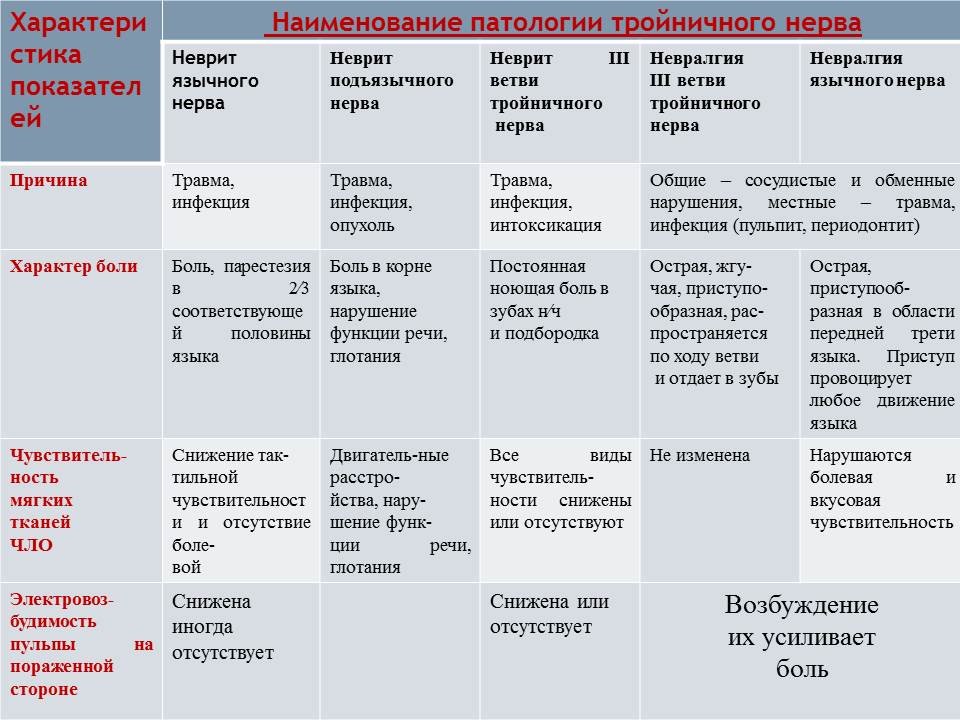 Мильгамму вводят больному внутримышечно в дозе 2,0 мл один раз в день.
Мильгамму вводят больному внутримышечно в дозе 2,0 мл один раз в день.
Блокады второй и третьей ветвей тройничного нерва выполняют в область круглого и овального отверстий. Также больному утром перорально вводят глицерин в дозе 0,5 мг на 1 кг массы тела больного. Ежедневно через каждые 3-4 часа 4-5 раз в день производят аппликации продолжительностью 30-45 минут на зоны триггерных точек лица больного салфетками, смоченными в растворе, состоящем из смеси лекарственных препаратов, при следующем объемном соотношении компонентов, %: 98%-ный раствор диметилсульфоксида — 20, 2%-ный раствор лидокаина — 40, 2%-ный спиртовый раствор анестезина — 40. Курс лечения составляет 7-10 дней.
Недостатками прототипа являются недостаточная эффективность лечения, обусловленная длительностью лечения и незначительным сроком ремиссии, который по данным авторов прототипа составляет от 8 до 15 месяцев, сложность методики выполнения блокад в область круглого и овального отверстий, обусловленная близостью расположения сонной артерии и опасностью ее повреждения, возникновение побочных эффектов, таких как нарушение водно-электролитного баланса, головная боль, тошнота, рвота после применения глицерина — дегидратационного препарата осмотического действия.
Задачей предлагаемого изобретения является разработка высокоэффективного способа лечения больных невралгией тройничного нерва.
Техническим результатом, проявляющимся при реализации данного способа, является повышение эффективности лечения невралгии тройничного нерва за счет сокращения длительности курса лечения, увеличения срока ремиссии, предупреждения возникновения осложнений и побочных эффектов.
Технический результат достигается тем, что больному невралгией тройничного нерва проводят медикаментозную терапию, стимулирующую процесс ремиелинизации в составе: ежедневное внутривенное введение берлитиона и блокады второй и третьей ветвей тройничного нерва, чередуемые через день с внутримышечным введением мильгаммы. С первого дня в курс лечения дополнительно включают препарат L-лизина эсцинат, который вводят больному один раз в день внутривенно капельно в дозе 10 мг, разведенных в 100 мл 0,9% раствора натрия хлорида. Блокады второй и третьей ветвей тройничного нерва выполняют в область подглазничного и нижнечелюстного отверстий. Курс лечения составляет 5-9 дней.
С первого дня в курс лечения дополнительно включают препарат L-лизина эсцинат, который вводят больному один раз в день внутривенно капельно в дозе 10 мг, разведенных в 100 мл 0,9% раствора натрия хлорида. Блокады второй и третьей ветвей тройничного нерва выполняют в область подглазничного и нижнечелюстного отверстий. Курс лечения составляет 5-9 дней.
Подробное описание способа
Больному невралгией тройничного нерва с первого дня поступления в стационар проводят медикаментозную терапию, стимулирующую процесс ремиелинизации в составе: ежедневное внутривенное введение берлитиона и блокады второй и третьей ветвей тройничного нерва, чередуемые через день с внутримышечным введением мильгаммы. Берлитион вводят по 300 мг два раза в сутки с интервалом 10-12 часов. Блокады второй и третьей ветвей тройничного нерва выполняют на стороне поражения в область подглазничного и нижнечелюстного отверстий препаратами, набранными в один шприц: Депо-Медрол — 40 мг, витамин В12 (Цианокобаламин) — 500 мкг и 2%-ный раствор лидокаина 4,0 мл, в количестве от 3 до 5 блокад в зависимости от наступления полной ремиссии. Мильгамму вводят в дозе 2,0 мл один раз в день. С первого дня в курс лечения дополнительно включают препарат L-лизина эсцинат, который вводят больному один раз в день внутривенно капельно в дозе 10 мг, разведенных в 100 мл 0,9% раствора натрия хлорида. Курс лечения составляет 5-9 дней.
Блокады второй и третьей ветвей тройничного нерва выполняют на стороне поражения в область подглазничного и нижнечелюстного отверстий препаратами, набранными в один шприц: Депо-Медрол — 40 мг, витамин В12 (Цианокобаламин) — 500 мкг и 2%-ный раствор лидокаина 4,0 мл, в количестве от 3 до 5 блокад в зависимости от наступления полной ремиссии. Мильгамму вводят в дозе 2,0 мл один раз в день. С первого дня в курс лечения дополнительно включают препарат L-лизина эсцинат, который вводят больному один раз в день внутривенно капельно в дозе 10 мг, разведенных в 100 мл 0,9% раствора натрия хлорида. Курс лечения составляет 5-9 дней.
L-лизина эсцинат (регистрационный номер: ЛП — 000504) — ангиопротекторное средство. L-лизина эсцинат понижает активность лизосомальных гидролаз, что предупреждает расщепление мукополисахаридов в стенках капилляров и в соединительной ткани, которая их окружает, и таким образом нормализует повышенную сосудисто-тканевую проницаемость и оказывает антиэкссудативное (противоотечное) и обезболивающее действие. Препарат повышает тонус сосудов.
Препарат повышает тонус сосудов.
Ежедневное внутривенное введение берлитиона, выполнение блокад второй и третьей ветвей тройничного нерва в область подглазничного и нижнечелюстного отверстий, чередование блокад через день с внутримышечным введением мильгаммы, а также введение с первого дня в курс лечения инфузий L-лизина эсцината в указанных выше дозах и режимах позволяют сократить длительность курса лечения, существенно увеличить сроки ремиссии и предупредить возникновение осложнений и побочных эффектов.
Практическая реализуемость предлагаемого способа лечения невралгии тройничного нерва иллюстрируется примерами из клинической практики.
Пример 1: больная Р. , 60 лет поступила в клинику неврологии и нейрохирургии Ростовского государственного медицинского университета (РостГМУ) с жалобами на сильные, резкие, стреляющие приступы боли в правой половине лица в области верхней и нижней челюсти, провоцируемые разговором, туалетом полости рта. Считала себя больной 8 лет, когда после переохлаждения возник первый приступ боли продолжительностью до 10 секунд. Зона боли — вторая и третья ветви правого тройничного нерва. Последнее обострение продолжалось до 1 месяца, приступы болей не прекращались, больная поступила в клинику для проведения курса консервативной терапии. Неврологическое обследование выявило гиперестезию в зоне иннервации второй и третьей ветвей правого тройничного нерва. Триггерная зона — крыло носа справа, нижняя губа, подбородок. Количественная оценка боли по визуальной аналоговой шкале (ВАШ) составила 10 баллов.
, 60 лет поступила в клинику неврологии и нейрохирургии Ростовского государственного медицинского университета (РостГМУ) с жалобами на сильные, резкие, стреляющие приступы боли в правой половине лица в области верхней и нижней челюсти, провоцируемые разговором, туалетом полости рта. Считала себя больной 8 лет, когда после переохлаждения возник первый приступ боли продолжительностью до 10 секунд. Зона боли — вторая и третья ветви правого тройничного нерва. Последнее обострение продолжалось до 1 месяца, приступы болей не прекращались, больная поступила в клинику для проведения курса консервативной терапии. Неврологическое обследование выявило гиперестезию в зоне иннервации второй и третьей ветвей правого тройничного нерва. Триггерная зона — крыло носа справа, нижняя губа, подбородок. Количественная оценка боли по визуальной аналоговой шкале (ВАШ) составила 10 баллов.
Больной Р. была выполнена магнитно-резонансная томография (МРТ) головного мозга. Заключение: МРТ — признаки наружной гидроцефалии вследствие атрофического процесса вещества головного мозга. Объемных образований в задней черепной ямке не обнаружено.
была выполнена магнитно-резонансная томография (МРТ) головного мозга. Заключение: МРТ — признаки наружной гидроцефалии вследствие атрофического процесса вещества головного мозга. Объемных образований в задней черепной ямке не обнаружено.
Больной Р. был поставлен диагноз: классическая невралгия правого тройничного нерва с локализацией боли в зоне иннервации второй и третьей ветвей, стадия обострения.
Больной Р. было проведено лечение согласно заявляемому способу.
С первого дня поступления в стационар больной Р. провели медикаментозную терапию, стимулирующую процесс ремиелинизации в составе: ежедневное внутривенное введение берлитиона и блокады второй и третьей ветвей тройничного нерва, чередуемые через день с внутримышечным введением мильгаммы. Берлитион вводили по 300 мг два раза в сутки с интервалом 10 часов. Блокады второй и третьей ветвей тройничного нерва выполняли на стороне поражения в область подглазничного и нижнечелюстного отверстий препаратами, набранными в один шприц: Депо-Медрол — 40 мг, витамин В12 (Цианокобаламин) — 500 мкг и 2%-ный раствор лидокаина 4,0 мл. Мильгамму вводили в дозе 2,0 мл один раз в день. С первого дня в курс лечения дополнительно включали препарат L-лизина эсцинат, который вводили больной один раз в день внутривенно капельно в дозе 10 мг, разведенных в 100 мл 0,9% раствора натрия хлорида. Было выполнено 3 блокады. Курс лечения составил 5 дней. У больной Р. была достигнута полная ремиссия, после чего больная Р. была выписана домой. В течение 18 месяцев после проведенного лечения болевые приступы, осложнения и побочные эффекты не были зафиксированы.
Берлитион вводили по 300 мг два раза в сутки с интервалом 10 часов. Блокады второй и третьей ветвей тройничного нерва выполняли на стороне поражения в область подглазничного и нижнечелюстного отверстий препаратами, набранными в один шприц: Депо-Медрол — 40 мг, витамин В12 (Цианокобаламин) — 500 мкг и 2%-ный раствор лидокаина 4,0 мл. Мильгамму вводили в дозе 2,0 мл один раз в день. С первого дня в курс лечения дополнительно включали препарат L-лизина эсцинат, который вводили больной один раз в день внутривенно капельно в дозе 10 мг, разведенных в 100 мл 0,9% раствора натрия хлорида. Было выполнено 3 блокады. Курс лечения составил 5 дней. У больной Р. была достигнута полная ремиссия, после чего больная Р. была выписана домой. В течение 18 месяцев после проведенного лечения болевые приступы, осложнения и побочные эффекты не были зафиксированы.
Пример 2: больная С. , 67 лет, поступила в клинику неврологии и нейрохирургии РостГМУ с жалобами на выраженные приступы боли стреляющего характера в левой половине лица в области верхней и нижней челюсти, провоцируемые разговором, приемом пищи, туалетом полости рта. Считала себя больной 5 лет, когда после переохлаждения возник первый болевой пароксизм продолжительностью до 20 секунд. Зона боли — вторая и третья ветви левого тройничного нерва. Проводившаяся медикаментозная терапия обеспечивала кратковременные ремиссии по 3-5 месяцев. За период последнего обострения, продолжительностью 3 месяца, из-за невозможности адекватного приема пищи больная потеряла 6 кг массы тела. Неврологическое обследование симптомов выпадения неврологических функций не выявило. Триггерная зона — крыло носа слева, нижняя губа. Количественная оценка боли по ВАШ составила 10 баллов.
, 67 лет, поступила в клинику неврологии и нейрохирургии РостГМУ с жалобами на выраженные приступы боли стреляющего характера в левой половине лица в области верхней и нижней челюсти, провоцируемые разговором, приемом пищи, туалетом полости рта. Считала себя больной 5 лет, когда после переохлаждения возник первый болевой пароксизм продолжительностью до 20 секунд. Зона боли — вторая и третья ветви левого тройничного нерва. Проводившаяся медикаментозная терапия обеспечивала кратковременные ремиссии по 3-5 месяцев. За период последнего обострения, продолжительностью 3 месяца, из-за невозможности адекватного приема пищи больная потеряла 6 кг массы тела. Неврологическое обследование симптомов выпадения неврологических функций не выявило. Триггерная зона — крыло носа слева, нижняя губа. Количественная оценка боли по ВАШ составила 10 баллов.
Больной С. была выполнена МРТ головного мозга. Заключение: МРТ — признаки внутренней и наружной гидроцефалии вследствие атрофического процесса вещества головного мозга. Объемных образований в задней черепной ямке не обнаружено.
Заключение: МРТ — признаки внутренней и наружной гидроцефалии вследствие атрофического процесса вещества головного мозга. Объемных образований в задней черепной ямке не обнаружено.
Больной С. был поставлен диагноз: классическая невралгия левого тройничного нерва с локализацией боли в зоне иннервации второй и третьей ветвей, стадия обострения.
Больной С. было проведено лечение согласно заявляемому способу.
С первого дня поступления в стационар больной С. провели медикаментозную терапию, стимулирующую процесс ремиелинизации в составе: ежедневное внутривенное введение берлитиона и блокады второй и третьей ветвей тройничного нерва, чередуемые через день с внутримышечным введением мильгаммы. Берлитион вводили по 300 мг два раза в сутки с интервалом 12 часов. Блокады второй и третьей ветвей тройничного нерва выполняли на стороне поражения в область подглазничного и нижнечелюстного отверстий препаратами, набранными в один шприц: Депо-Медрол — 40 мг, витамин В12 (Цианокобаламин) — 500 мкг и 2%-ный раствор лидокаина 4,0 мл. Мильгамму вводили в дозе 2,0 мл один раз в день. С первого дня в курс лечения дополнительно включали препарат L-лизина эсцинат, который вводили больной один раз в день внутривенно капельно в дозе 10 мг, разведенных в 100 мл 0,9% раствора натрия хлорида. Было выполнено 4 блокады. Курс лечения составил 7 дней. У больной была достигнута полная ремиссия, после чего больная С. была выписана домой. В течение 19 месяцев после проведенного лечения болевые приступы, осложнения и побочные эффекты не были зафиксированы.
Берлитион вводили по 300 мг два раза в сутки с интервалом 12 часов. Блокады второй и третьей ветвей тройничного нерва выполняли на стороне поражения в область подглазничного и нижнечелюстного отверстий препаратами, набранными в один шприц: Депо-Медрол — 40 мг, витамин В12 (Цианокобаламин) — 500 мкг и 2%-ный раствор лидокаина 4,0 мл. Мильгамму вводили в дозе 2,0 мл один раз в день. С первого дня в курс лечения дополнительно включали препарат L-лизина эсцинат, который вводили больной один раз в день внутривенно капельно в дозе 10 мг, разведенных в 100 мл 0,9% раствора натрия хлорида. Было выполнено 4 блокады. Курс лечения составил 7 дней. У больной была достигнута полная ремиссия, после чего больная С. была выписана домой. В течение 19 месяцев после проведенного лечения болевые приступы, осложнения и побочные эффекты не были зафиксированы.
Пример 3: больная Г., 72 лет поступила в клинику неврологии и нейрохирургии РостГМУ с жалобами на сильные стреляющие боли по типу удара электрическим током в правой половине лица, провоцируемые разговором, туалетом лица, приемом пищи с частотой свыше 40 раз в сутки и продолжительностью до 30 секунд. Считала себя больной 12 лет, когда впервые без видимой причины появились боли приступообразного характера в правой половине лица. Ремиссии болевого синдрома в течение первых 10 лет болезни составляли от 3 до 6 месяцев. Последнее обострение продолжалось до 1,5 месяцев, приступы болей не прекращались, и больная поступила в клинику для проведения курса консервативной терапии. Неврологическое обследование симптомов выпадения функций нервной системы не выявило. Триггерная зона — крыло носа справа, нижняя губа. Интенсивность боли по ВАШ составила 10 баллов.
Считала себя больной 12 лет, когда впервые без видимой причины появились боли приступообразного характера в правой половине лица. Ремиссии болевого синдрома в течение первых 10 лет болезни составляли от 3 до 6 месяцев. Последнее обострение продолжалось до 1,5 месяцев, приступы болей не прекращались, и больная поступила в клинику для проведения курса консервативной терапии. Неврологическое обследование симптомов выпадения функций нервной системы не выявило. Триггерная зона — крыло носа справа, нижняя губа. Интенсивность боли по ВАШ составила 10 баллов.
Больной Г. был поставлен диагноз: классическая невралгия правого тройничного нерва с локализацией боли в зоне иннервации второй и третьей ветвей, стадия обострения.
Больной Г. было проведено лечение согласно заявляемому способу.
С первого дня поступления в стационар больной Г. провели медикаментозную терапию, стимулирующую процесс ремиелинизации в составе: ежедневное внутривенное введение берлитиона и блокады второй и третьей ветвей тройничного нерва, чередуемые через день с внутримышечным введением мильгаммы. Берлитион вводили по 300 мг два раза в сутки с интервалом 12 часов. Блокады второй и третьей ветвей тройничного нерва выполняли на стороне поражения в область подглазничного и нижнечелюстного отверстий препаратами, набранными в один шприц: Депо-Медрол — 40 мг, витамин В12 (Цианокобаламин) — 500 мкг и 2%-ный раствор лидокаина 4,0 мл. Мильгамму вводили в дозе 2,0 мл один раз в день. С первого дня в курс лечения дополнительно включали препарат L-лизина эсцинат, который вводили больной один раз в день внутривенно капельно в дозе 10 мг, разведенных в 100 мл 0,9% раствора натрия хлорида. Было выполнено 5 блокад. Курс лечения составил 9 дней. У больной Г. была достигнута полная ремиссия, после чего больная Г. была выписана домой. В течение 20 месяцев после проведенного лечения болевые приступы, осложнения и побочные эффекты не были зафиксированы.
Было выполнено 5 блокад. Курс лечения составил 9 дней. У больной Г. была достигнута полная ремиссия, после чего больная Г. была выписана домой. В течение 20 месяцев после проведенного лечения болевые приступы, осложнения и побочные эффекты не были зафиксированы.
В клинике неврологии и нейрохирургии РостГМУ с использованием предлагаемого способа было проведено лечение 12 больных, их них женщин — 8, мужчин — 4; возраст больных от 58 до 75 лет. Длительность лечения составила от 5 до 9 дней. Сроки ремиссии составили от 18 до 20 месяцев. Ни у одного больного после проведенного лечения не наблюдались осложнения и побочные эффекты.
Таким образом, предлагаемый способ по сравнению с прототипом повышает эффективность лечения за счет сокращения длительности курса лечения, увеличения продолжительности ремиссии у больных невралгией тройничного нерва, предупреждает возникновение осложнений и побочных эффектов.
Лекарства от нейропатической боли | Spine-health
Особый характер нейропатической боли, вызванной повреждением нервов, а не болью в другом месте, передающейся по нервам, отражается в типе лекарств для ее лечения.
См. Лекарства от болей в спине и шее
Лекарства, применяемые при эпилепсии или депрессии, могут быть полезны из-за их воздействия на нервные сигналы, в то время как противовоспалительные препараты, такие как ибупрофен, обычно не действуют. Опиоидные анальгетики, иногда называемые наркотиками или болеутоляющими, в некоторых случаях являются вариантом, но не первым выбором. Лекарства обычно не устраняют полностью боль.
См. Опиоидные обезболивающие препараты
Поиск наилучшего лекарства или комбинации лекарств для лечения невропатической боли часто требует проб и ошибок. Сначала обычно пробуют низкую дозу лекарства, потому что побочные эффекты, как правило, усиливаются при более высоких дозах. Если требуется большее обезболивание, дозу обычно увеличивают медленно. Многие из этих лекарств могут занять несколько недель, чтобы полностью подействовать.
Многие из этих лекарств могут занять несколько недель, чтобы полностью подействовать.
См. раздел «Симптомы нейропатии»
Противоэпилептические препараты (АЭП)
Лекарства, используемые для контроля эпилептических припадков, известны как противосудорожные, противосудорожные или нейролептические препараты. Эти лекарства также могут помочь успокоить нервную боль и часто являются вариантом лечения первой линии. К противосудорожным препаратам относятся:
- Карбамазепин (торговая марка Тегретол)
- Габапентин (торговая марка Нейронтин)
- Окскарбазепин (торговые марки Oxtellar XR и Trileptal)
- Прегабалин (торговая марка Лирика)
- Топирамат, Топамакс (торговая марка Qudexy XR, Topamax и Trokendi XR)
Карбамазепин и окскарбазепин обычно более эффективны, чем другие препараты, для блокирования боли при невралгии тройничного нерва. Это состояние лицевого нерва вызывает сильную, внезапную, кратковременную боль.
Побочные эффекты противосудорожных препаратов включают, помимо прочего, боль в груди, запор, спутанность сознания, сонливость, тошноту, проблемы с сердцем и серьезные аллергические реакции. Противосудорожные препараты противопоказаны беременным женщинам.
Антидепрессанты
Все больше и больше мы узнаем, что те же дисбалансы нейротрансмиттеров, которые могут вызывать депрессию, также связаны с хронической нейропатической болью. Умеренное облегчение невропатической боли и проблем со сном, связанных с болью, может быть достигнуто с помощью антидепрессантов, независимо от того, страдает ли человек депрессией или нет. Антидепрессанты уменьшают симптомы, исправляя дисбаланс нейротрансмиттеров нервной системы.
См. Антидепрессанты: Полное руководство
При нейропатической боли часто назначают следующие типы антидепрессантов:
- Трициклические антидепрессанты лечат диабетическую невропатию, постгерпетическую невралгию (опоясывающий лишай) и центральную постинсультную боль.
 Эти лекарства включают амитриптилин (торговые марки Amitril, Elavil), имипрамин (торговые марки Tofranil), нортриптилин (торговые марки Aventyl, Pamelor) и дезипрамин (торговые марки Norpramin). Термин трициклический происходит от химической структуры лекарства.
Эти лекарства включают амитриптилин (торговые марки Amitril, Elavil), имипрамин (торговые марки Tofranil), нортриптилин (торговые марки Aventyl, Pamelor) и дезипрамин (торговые марки Norpramin). Термин трициклический происходит от химической структуры лекарства. - Ингибиторы обратного захвата серотонина и норадреналина (SNRIs) Дулоксетин (торговая марка Cymbalta) и венлафаксин (торговая марка Effexor) лечат боль, связанную с диабетической невропатией. Венлафаксин пролонгированного действия также полезен для облегчения боли при полиневропатии.
- Комбинированная терапия хорошо помогает некоторым людям. Один из таких препаратов, тапентадол (торговая марка Nucynta), сочетает в себе элементы антидепрессанта и опиоида. Исследования показали, что он имеет некоторые преимущества перед опиоидным оксикодоном.
1
 Pain Med 2016 11 августа. Epub 2016 11 августа.
,
2
Вадивелу Н., Кай А., Маслин Б., Кодумуди Г., Леглер А., Бергер Дж. М. Тапентадол пролонгированного действия в лечении периферической диабетической нейропатической боли. Ther Clin Risk Manag. 2015;11:95-105.
Pain Med 2016 11 августа. Epub 2016 11 августа.
,
2
Вадивелу Н., Кай А., Маслин Б., Кодумуди Г., Леглер А., Бергер Дж. М. Тапентадол пролонгированного действия в лечении периферической диабетической нейропатической боли. Ther Clin Risk Manag. 2015;11:95-105.
- Селективные ингибиторы обратного захвата серотонина (СИОЗС). Эта группа препаратов обычно не является препаратами первого выбора сама по себе, но может быть полезна в сочетании с трициклическими антидепрессантами или при плохой переносимости других препаратов. Варианты включают эсциталопрам (торговая марка Lexapro), пароксетин (торговые марки Brisdelle, Paxil и другие) и флуоксетин (торговые марки Prozac, Sarafem и другие).
Побочные эффекты и риски при приеме антидепрессантов могут включать, помимо прочего, проблемы с сердцем, запор, сонливость, головокружение, увеличение веса, сухость во рту и тошноту. Антидепрессанты также могут увеличить риск суицидальных мыслей. Женщины должны проконсультироваться со своим врачом, прежде чем принимать антидепрессанты или любые другие лекарства во время беременности.
Женщины должны проконсультироваться со своим врачом, прежде чем принимать антидепрессанты или любые другие лекарства во время беременности.
Местное лечение
Обычно доступное в виде пластыря, геля или крема, местное лечение может быть полезным при локализованной невропатической боли. Лекарства в этих продуктах впитываются в кожу, либо вызывая онемение, либо облегчая боль.
Местное лечение может быть хорошим вариантом для людей, которые не переносят или предпочитают не принимать пероральные лекарства. Небольшая часть лекарства попадает в кровоток, что позволяет избежать когнитивных побочных эффектов. Для значительного облегчения боли обычно требуется несколько применений.
Лидокаин (торговые марки Lidoderm, Xylocaine и другие) и капсаицин (торговые марки Zostrix, Trixaicin и другие) являются распространенными средствами местного лечения.
Покраснение лица, а также отек, жжение и другие раздражения в области применения лекарства являются наиболее распространенными побочными эффектами. Менее распространенные побочные эффекты включают, помимо прочего, кашель, стеснение в груди/хрипы и проблемы с дыханием.
Менее распространенные побочные эффекты включают, помимо прочего, кашель, стеснение в груди/хрипы и проблемы с дыханием.
Опиоидные лекарства
Опиоиды могут быть полезны в определенных случаях, но их часто не рекомендуют из-за опасений по поводу передозировки, злоупотребления, зависимости и последствий длительного приема. Высокие дозы опиоидов обычно необходимы для значительного облегчения боли при невропатических состояниях.
См. Опиоиды при болях в спине: возможность злоупотребления, инструменты оценки и лечение зависимости и другие) лечат диабетическую периферическую невропатию, постгерпетическую невропатию, полинейропатию и фантомную боль в конечностях. Фантомная боль в конечности – это боль, которая сохраняется после ампутации конечности.
См. Опиоидные обезболивающие препараты
Трамадол классифицируется правительством США как наркотик, но является синтетическим лекарством. Часто считается, что он имеет меньший риск зависимости, чем типичные опиоиды, но все же может вызывать привыкание.
См. Трамадол от боли в спине и Трамадол: возможные побочные эффекты, взаимодействия, риски и осложнения
Побочные эффекты и риски опиоидов, такие как сонливость, запор, рвота и тошнота, заставляют некоторых людей прекращать прием лекарств. Существует также риск опасных для жизни проблем с дыханием, которые могут привести к летальному исходу, если лекарство сочетается с алкоголем или лекарством, обладающим седативным эффектом. Использование опиоидов не рекомендуется во время беременности.
См. Потенциальные риски и осложнения опиоидных препаратов
Дополнительные лекарства
Другие лекарства могут быть полезны для уменьшения различных типов невропатической боли. При сильной боли, вызванной раздражением и воспалением нервов, могут помочь кортикостероиды, такие как преднизолон.
Лекарства от невропатической боли можно вводить в виде инъекций, с помощью имплантированного обезболивающего насоса или пластыря, а также перорально.
Невралгия тройничного нерва: причины, триггеры и лечение
Невралгия тройничного нерва — это хроническое болевое состояние в области лица или головы, источником которого является тройничный нерв. Это состояние, также известное как tic douloureux, является наиболее распространенной причиной лицевых болей. Он поражает 15 000 человек в год и чаще встречается у женщин, чем у мужчин. Хотя это чаще происходит в возрасте 50-70 лет, восприимчив любой возраст, включая младенчество.
Это состояние, также известное как tic douloureux, является наиболее распространенной причиной лицевых болей. Он поражает 15 000 человек в год и чаще встречается у женщин, чем у мужчин. Хотя это чаще происходит в возрасте 50-70 лет, восприимчив любой возраст, включая младенчество.
Невралгия тройничного нерва наиболее известна своей мучительной болью. Эта боль может начаться быстро и прерывисто, но по мере прогрессирования состояния боль может длиться намного дольше. Лечение зависит от того, что вызывает раздражение нерва. Варианты облегчения включают лекарства или хирургическое вмешательство для облегчения боли, а также некоторые дополнительные и альтернативные медицинские методы лечения.
[запись]
Общие причины невралгии тройничного нерва
При невралгии тройничного нерва нарушается функция тройничного нерва. Наиболее распространенной причиной является сдавление нерва кровеносным сосудом. Путем пульсации сосуда он изнашивает защитную миелиновую оболочку нерва.
Другие причины могут быть:
- Травма для лица
- Стоматологические процедуры
- Синусные хирургии
- Инсульта
- поражения головного мозга
Множественный склероз также может потребовать, чтобы это было связано с моей способностью. .
Редкие причины могут быть связаны с давлением опухоли или артериовенозной мальформацией, которая представляет собой состояние, при котором артерии и вены спутываются.
Триггеры невралгии тройничного нерва
Если у пациента невралгия тройничного нерва, она может быть вызвана малейшим прикосновением. Обычные триггеры включают:
- Бритье
- Прикосновение к лицу
- Еда
- ПИГИ
- Чистые зубы
- Talking
- Скажите на макияж
- Breez
Признаки и симптомы невралгии тройничного нерва
Чрезвычайные уровни боли являются отличительной чертой невралгии тройничного нерва, хотя интенсивность боли может варьироваться от человека к человеку.
 Диапазон включает внезапную, острую или колющую боль, вплоть до более постоянного ожога или боли. Некоторые могут сообщать о более электрической или «молниеносной» боли.
Диапазон включает внезапную, острую или колющую боль, вплоть до более постоянного ожога или боли. Некоторые могут сообщать о более электрической или «молниеносной» боли. Невралгия тройничного нерва возникает спонтанно. Пациенты могут испытывать приступы боли, которые приходят волнами в течение дня. Как правило, между волнами есть период, когда боль стихает. Боль со временем усиливается и становится менее чувствительной к лекарствам. Несмотря на изнуряющую боль днем, невралгия тройничного нерва редко возникает ночью.
По данным Гарвардской медицинской школы, примерно у 50% пациентов есть определенные триггерные точки на лице, где боль в тройничном нерве может быть вызвана давлением или изменением температуры.
Из-за мучительной боли беспокойство по поводу возвращающейся боли также может быть еще одним симптомом невралгии тройничного нерва.
Ветви тройничного нерва
Также известный как пятый черепной нерв, тройничный нерв имеет широкое распространение.
 Это самый большой нерв в голове, он расположен как с правой, так и с левой стороны. Начинаясь возле уха, тройничный нерв разветвляется вперед на лоб, щеку и челюсть. Этот нерв проводит сенсорную информацию от лица к мозгу и стимулирует движение мышц челюсти для жевания.
Это самый большой нерв в голове, он расположен как с правой, так и с левой стороны. Начинаясь возле уха, тройничный нерв разветвляется вперед на лоб, щеку и челюсть. Этот нерв проводит сенсорную информацию от лица к мозгу и стимулирует движение мышц челюсти для жевания.
- Офтальмологическая ветвь идет к носу, вокруг глаз и ко лбу.
- Верхнечелюстная ветвь идет к виску, ниже глаза и выше рта.
- Нижнечелюстная ветвь идет к области челюсти перед ухом и вдоль челюстной кости к подбородку.
Диагностика невралгии тройничного нерва
Ни один тест не может диагностировать невралгию тройничного нерва. Диагноз ставится путем исключения других состояний с перекрывающимися симптомами. Он начинается с тщательного осмотра и сбора анамнеза, чтобы исключить другие причины головной или лицевой боли. Недавние события, такие как корневые каналы или инфекции зубов, травмы или вирусные инфекции (например, герпес или опоясывающий лишай), могут вызывать тот же тип боли, что и невралгия тройничного нерва.

Исключение других причин лицевых болей может затруднить диагностику невралгии тройничного нерва. Многие другие состояния, такие как поражение височно-нижнечелюстного сустава или кластерные головные боли, имеют сходные симптомы с невралгией тройничного нерва. Однако из описания симптомов больного становится очевидным характер невралгии тройничного нерва.
Для диагностики может потребоваться МРТ, чтобы исключить другие возможные состояния, такие как рассеянный склероз (РС) или опухоль. Требуется дополнительная специальная визуализация, чтобы определить, сдавлен ли тройничный нерв кровеносным сосудом.
Поскольку невралгия тройничного нерва может предшествовать рассеянному склерозу, в дополнение к визуализации и дальнейшим диагностическим исследованиям функциональный анализ крови может включать тестирование на общие аутоантитела, связанные с аутоиммунными процессами в нервной системе.
Традиционное лечение невралгии тройничного нерва
Медикаментозное лечение
Традиционное лечение обычно начинается с приема обезболивающих препаратов.
 Целью их терапевтического эффекта является уменьшение или блокирование болевого сигнала, идущего от тройничного нерва к головному мозгу. Вот распространенные типы используемых лекарств:
Целью их терапевтического эффекта является уменьшение или блокирование болевого сигнала, идущего от тройничного нерва к головному мозгу. Вот распространенные типы используемых лекарств: - Противосудорожные препараты: Исследования показывают, что карбамазепин на 70% эффективен в уменьшении боли при невралгии тройничного нерва. Эти лекарства работают, блокируя возбуждение нерва.
- Спазмолитики: Миорелаксанты, такие как баклофен или габапентин, могут использоваться вместо карбамазепина или вместе с ним. Хотя это более новые методы лечения, и доказательств, подтверждающих их использование, мало, а методологическое качество большинства исследований относительно низкое.
- Трициклические антидепрессанты: Нейропатическая боль, такая как невралгия тройничного нерва, также может реагировать на эти лекарства.
Вышеперечисленные лекарства могут иметь неприятные побочные эффекты.
 Они могут включать головокружение, сонливость, двоение в глазах и тошноту. Пациентам потребуется наблюдение со стороны врача и рутинный анализ крови.
Они могут включать головокружение, сонливость, двоение в глазах и тошноту. Пациентам потребуется наблюдение со стороны врача и рутинный анализ крови.
Некоторые состояния невралгии тройничного нерва перестают реагировать на лекарства и требуют более высоких доз, другого рецепта или других вариантов лечения, таких как инъекции или хирургическое вмешательство.
Хирургия
Если пациенты не реагируют на лекарства, есть два основных варианта хирургического вмешательства; ризолиз и нейрэктомия. После многих из этих процедур ожидается некоторая степень онемения лица, и TN часто возвращается, даже если процедура первоначально была успешной. Существуют также серьезные риски, связанные с этими операциями, в том числе потеря слуха, проблемы с равновесием, утечка спинномозговой жидкости (жидкость, которая омывает головной и спинной мозг), инфекция, анестезия dolorosa (сочетание поверхностного онемения и глубокой жгучей боли), инсульт, хотя последний встречается редко.

Ризолиз: Эта процедура использует стимул для повреждения нервных волокон, чтобы блокировать болевой сигнал. Это может быть компрессия баллона, инъекция глицерина, облучение гамма-ножом, радиочастотная абляция и микроваскулярная декомпрессия. Существует множество различных типов ризолиза, и каждый вариант с рисками и преимуществами следует обсудить с пациентом.
Нейрэктомия: Нейрэктомия – это иссечение части нерва либо в месте его вхождения обратно в ствол мозга, либо в части ветвей тройничного нерва, что может служить для устранения боли. Это может вызвать длительное онемение в области лица, которая иннервируется перерезанным нервом. Тем не менее, нерв может вырасти снова, и ощущение может вернуться со временем. При нейрэктомии существует риск создания болезненной анестезии.
Дополнительные и альтернативные варианты лечения невралгии тройничного нерва
Объем исследований подходов функциональной медицины растет и требует дальнейшего изучения.
 Вот несколько естественных подходов, доказавших свою эффективность:
Вот несколько естественных подходов, доказавших свою эффективность: Иглоукалывание
Исследования показывают, что иглоукалывание имеет синергетический терапевтический эффект с традиционными методами обезболивания при невралгии тройничного нерва. Это обширное исследование показало, что лицевые акупунктурные точки наряду с дистальными акупунктурными точками имели эффективную частоту 90,6%.
Акупунктурные инъекции витамина B12
Акупунктурные инъекции витамина B12 более эффективны, чем карбамазепин, при лечении боли при невралгии тройничного нерва. Сто четыре случая невралгии тройничного нерва были случайным образом разделены на группу лечения и контрольную группу. Группу лечения лечили акупунктурной инъекцией 2000 мкг витамина B12 в акупунктурную точку (ST 7). Акупунктурная точка ST 7 находится прямо над тем местом, где нижнечелюстная ветвь тройничного нерва выходит из черепа на лицо.
Контрольная группа получала карбамазепин перорально. Терапевтические эффекты анализировали после трех терапевтических курсов.
 Результаты показали значительную разницу между двумя группами в кумулятивной оценке боли. В группе инъекций Acupoint B12 показатель эффективности составил 82,5% по сравнению с 57,4% в контрольной группе, принимавшей карбамазепин перорально.
Результаты показали значительную разницу между двумя группами в кумулятивной оценке боли. В группе инъекций Acupoint B12 показатель эффективности составил 82,5% по сравнению с 57,4% в контрольной группе, принимавшей карбамазепин перорально.
Другие дополнительные и альтернативные варианты лечения
Хотя это и анекдотично, некоторые пациенты также находят облегчение благодаря хиропрактике и биологической обратной связи.
В дополнение к вышеуказанным методам лечения линза функциональной медицины помогает определить основную причину воспалительного процесса у каждого пациента. Подход к балансировке систем эффективно восстанавливает иммунный и воспалительный ответ, чтобы уменьшить уровень боли, а не маскировать ее.
Повышение уровня фолиевой кислоты у пациентов, принимающих карбамазепин
Исследования показали, что у пациентов, принимающих карбамазепин, снижается уровень фолиевой кислоты. Поэтому рекомендуется включить в рацион продукты, богатые фолиевой кислотой (такие как чечевица, спаржа и шпинат), и обсудить прием фолиевой кислоты с врачом.

