Синдром раздражённого кишечника — Услуги
Что такое синдром раздраженного кишечника (СРК)?
Синдром раздраженного кишечника (СРК) — довольно распространенное заболевание при котором, несмотря на отсутствие каких-либо болезненных изменений во внутренних органах, люди испытывают приступы сильных болей в животе, сопровождающиеся поносом, вздутием живота или запором.
Для справки
По оценкам специалистов, синдромом раздраженного кишечника страдает от 10 до 15% и более всех взрослых людей (в основном люди молодого и зрелого возраста). Женщины страдают СРК чаще мужчин и склонны к развитию более тяжелых форм этой болезни. Синдром раздраженного кишечника не относится к группе опасных заболеваний, однако без адекватного лечения это расстройство в значительной степени снижает качество жизни человека.
Причины возникновения
Синдром раздраженного кишечника относится к группе функциональных расстройств.
То есть данное состояние возникает у людей, у которых даже самое тщательное обследование не может обнаружить никаких болезненных изменений ни в желудке, ни в кишечнике, ни в других внутренних органах, которые могли бы объяснить наблюдающиеся симптомы. Точные причины возникновения синдрома раздраженного кишечника в настоящее время не известны, а многочисленные клинические исследования показывают, что вероятнее всего в основе развития этого заболевания лежит нарушение сложной программы регуляции работы кишечника под действием следующих факторов:
- стресс, хроническое переутомление
- наследственная предрасположенность
- употребление некоторых продуктов питания
- изменение состава микрофлоры кишечника
СРК и стресс
Связь стресса с развитием синдрома раздраженного кишечника была доказана многочисленными наблюдениям, показавшими значительное учащение и увеличение тяжести болезни у людей, подверженных сильным эмоциональным переживаниям (потеря родственников или друзей, неблагоприятная обстановка в семье) или хроническому переутомлению на работе.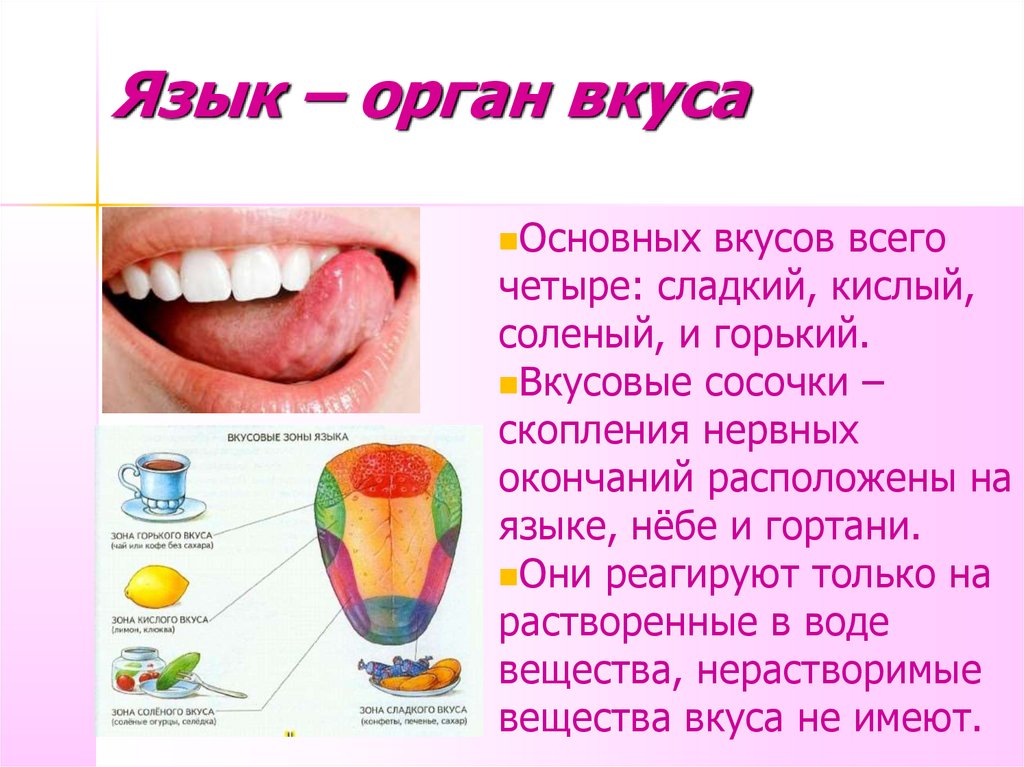
СРК и питание
Многие люди с синдромом раздраженного кишечника отмечают усиление болей в животе или учащение поноса после употребления в пищу молока, яиц, злаков (особенно продуктов из пшеницы), орехов, продуктов из сои, красного мяса (говядина, свинина).
Обратите внимание
Если вы заметили, что симптомы болезни усиливаются после приема в пищу вышеназванных продуктов, а также молока либо злаков (любых мучных продуктов) – обязательно пройдите обследование у врача!
Симптомы и признаки синдрома раздраженного кишечника
Основным симптомом синдрома раздраженного кишечника являются внезапные и периодически повторяющиеся приступы боли или дискомфорта в животе.
Многие люди при СРК испытывают режущие, крутящие, схваткообразные боли, похожие на те, что возникают при пищевом отравлении или при поносе (или как ощущение резкой необходимости дефекации). После дефекации боли в животе либо полностью исчезают, либо становятся значительно слабее. У некоторых людей, страдающих СРК, одновременно с приступом болей в животе начинается понос, у других, напротив, запор. Приступы болей в животе с запором (или поносом) могут случаться по несколько раз в неделю или чаще (до нескольких раз в день). Общая продолжительность одного периода болезни может составлять несколько месяцев или лет.
У некоторых людей, страдающих СРК, одновременно с приступом болей в животе начинается понос, у других, напротив, запор. Приступы болей в животе с запором (или поносом) могут случаться по несколько раз в неделю или чаще (до нескольких раз в день). Общая продолжительность одного периода болезни может составлять несколько месяцев или лет.
Несмотря на то, что симптомы СРК доставляют значительное неудобство, менее 1/3 пациентов обращаются к врачу, считая симптомы болезни проявлением пищевого отравления, несварения, личной особенностью работы их пищеварительного тракта или признаком заболеваний других внутренних органов. У людей заболевших СРК нередко могут присутствовать и симптомы функциональной диспепсии: боли или дискомфорт в животе, вздутие живота, частая отрыжка, которые часто воспринимаются как симптомы гастрита или язвы желудка.
Когда нужно обратиться к врачу?
Симптомы синдрома раздраженного кишечника могут быть совершенно неотличимы от признаков некоторых опасных заболеваний кишечника и других внутренних органов (болезнь Крона, язвенный колит, рак кишечника, кишечные инфекции), которые требуют срочного обращения к врачу и специального лечения.
Обратитесь в клинику «Медлайн» если:
- понос содержит примеси крови или если вы заметили кровянистые выделения из анального отверстия
- последние анализы крови показали, что у вас анемия (низкий уровень гемоглобина)
- приступы поноса и болей в животе будят вас ночью и заставляют встать с постели
- одновременно с болью в животе и поносом наблюдается повышение температуры тела
- со временем понос или запор становятся все сильнее и не реагируют на обычное лечение
- кто-то из ваших родственников болел или болеет целиакией, раком кишечника, раком яичников, болезнью Крона или неспецифическим язвенным колитом
- понос (более частый и жидкий стул) появился внезапно и длится более 6 недель у человека старше 60 лет
|
Первичный прием врача гастроэнтеролога (сбор анамнеза, назначение необходимого обследования для постановки диагноза, (постановка первичного диагноза) ЦЕНА: 1500 |
|
Повторный осмотр врача гастроэнтеролога (постановка диагноза, назначение необходимого курса лечения) ЦЕНА: 1500 |
Вернуться назад
Вздутие живота — причины и лечение, к какому врачу обратиться
Ольга Бадрина
40 649
Вздутие живота — симптом многих состояний и заболеваний, при котором живот как будто надувается, становится плотным и даже иногда болит. В некоторых случаях вздутие связано с метеоризмом — избыточным скоплением и отхождением газов, но может быть первым признаком куда более серьёзных состояний. В статье разбираемся, почему появляется вздутие живота, когда стоит обратиться к врачу и что делать, чтобы не сталкиваться с такой проблемой.
В некоторых случаях вздутие связано с метеоризмом — избыточным скоплением и отхождением газов, но может быть первым признаком куда более серьёзных состояний. В статье разбираемся, почему появляется вздутие живота, когда стоит обратиться к врачу и что делать, чтобы не сталкиваться с такой проблемой.
СОДЕРЖАНИЕ
Что такое вздутие живота и где оно бывает
Причины вздутия
Когда и к какому врачу обращаться
Диагностика
Лечение вздутия живота
Как облегчить вздутие
Что такое вздутие живота и где оно бывает
Вздутие живота (тимпания) — дискомфортное ощущение тяжести и распирания в области живота. Как правило, сопровождается урчанием, отрыжкой воздухом, иногда — диареей или запором. Реже при вздутии отмечаются боль и колики.
Кроме вздутия и чувства распирания, некоторые пациенты отмечают тошноту, неприятный привкус во рту и боль.
Локализация боли зависит от того, где именно скопились газы:
- Селезёночный изгиб кишечника — ощущается давление и боль в левом подреберье.
 Боль отдаёт в область сердца.
Боль отдаёт в область сердца. - Подпечёночный изгиб кишечника — чувство распирания и боль под правым ребром. Боль отдаёт в правую лопатку, плечо и шею.
- Слепая кишка — боль в правой нижней части живота.
- Тонкий кишечник — вздутие ощущается в области вокруг пупка.
Причины вздутия
У вздутия живота могут быть разные причины: от банки консервированного горошка на обед до панкреатита или синдрома раздражённого кишечника.
Физиологические причины
Наиболее распространённая причина вздутия — употребление продуктов, стимулирующих газообразование.
Дело в том, что в кишечнике пища окончательно расщепляется до нужных веществ, которые всасываются в тонком кишечнике, и ненужных, которые поступают в толстую кишку и выводятся при дефекации.
Некоторые продукты содержат сложные вещества, которые переварить не так просто, например клетчатку или крахмал. Чтобы их расщепить, на помощь приходят бактерии, которые постоянно живут в кишечнике. Газы — отходы жизнедеятельности таких бактерий, которые образуются, когда они перерабатывают углеводы и другие вещества. Запах и количество газов зависит от того, какие бактерии живут в кишечнике и сколько их.
Газы — отходы жизнедеятельности таких бактерий, которые образуются, когда они перерабатывают углеводы и другие вещества. Запах и количество газов зависит от того, какие бактерии живут в кишечнике и сколько их.
Распространённая причина вздутия — употребление продуктов, стимулирующих газообразование. Газы — отходы жизнедеятельности бактерий, обитающих в кишечнике
Другая причина вздутия — заглатывание воздуха. Так бывает, когда человек торопится и ест или пьёт на ходу, разговаривает во время приёма пищи. В этом случае вздутие кратковременное, а дискомфорт проходит при отрыжке.
Кроме того, вздутие усиливают курение и затруднённое носовое дыхание, потому что в этих случаях человек также заглатывает воздух ртом.
У пожилых людей вздутие может быть связано с возрастными изменениями в кишечнике.
После 50–60 лет слизистая оболочка кишечника частично атрофируется, перистальтика замедляется, поэтому пищеварение может замедлиться — газы скапливаются и провоцируют метеоризм и вздутие живота.
У беременных женщин вздутие часто возникает на поздних сроках. Это связано с механическим сдавливанием кишечника увеличенной маткой, замедлением перистальтики из-за изменений гормонального фона, а также возросшей нагрузкой на печень и поджелудочную железу. Обычно облегчение наступает в течение месяца после родов.
Кроме того, вздутие живота может появиться на фоне эмоциональных переживаний. Так, лёгкая нервозность из-за утренней пробки может привести к выбросу гормонов стресса и замедлить пищеварение, спровоцировав вздутие, боль или запор. Более серьёзные переживания, например из-за предстоящего публичного выступления, могут привести к ускорению пищеварительных процессов и даже диарее.
Точной взаимосвязи между силой стресса и нарушениями пищеварения нет — это индивидуальные реакции.
Перечисленные причины относятся к физиологическим и не считаются признаком болезни. Как правило, в таких случаях улучшения можно добиться изменением диеты или использованием симптоматических средств. Но есть и более серьёзные причины вздутия живота.
Но есть и более серьёзные причины вздутия живота.
Инфекции
На фоне инфекционных заболеваний нарушается бактериальный состав кишечника — развивается дисбиоз. В результате усиливается газообразование — живот надувается и болит. Кроме того, появляются другие признаки инфекции — тошнота, рвота, диарея, повышение температуры.
Инфекционные заболевания, которые сопровождаются вздутием:
- острые кишечные инфекции — дизентерия, сальмонеллёз, ротавирусная инфекция;
- грибковое поражение желудочно-кишечного тракта — кандидоз кишечника, вызванный грибами рода Candida;
- паразитарные инфекции — лямблиоз, описторхоз, токсокароз, эхинококкоз, аскаридоз, энтеробиоз.
К вздутию могут привести не только перечисленные, но и любые другие кишечные инфекции, вне зависимости от возбудителя.
Патологии толстой кишки
Вздутие живота — один из признаков поражения толстой кишки, который зачастую сочетается с запорами и болью в животе.
- воспалительные заболевания — язвенный колит, болезнь Крона;
- онкологические заболевания и предраковые состояния — доброкачественные и злокачественные опухоли кишечника, полипы;
- врождённое или приобретённое увеличение толстой кишки — мегаколон или долихосигма;
- изменение просвета кишечника — пневматоз (образование воздушных полостей), дивертикул (выпячивание кишечной стенки).
Болезни пищевода и желудка
Вздутие живота часто наблюдается при воспалении верхних отделов пищеварительного тракта. При этом нарушается моторика желудочно-кишечного тракта: газы скапливаются и продвигаются по нему неравномерно, провоцируя неприятные ощущения.
Заболевания пищевода и желудка, которые сопровождаются вздутием:
- гастроэзофагеальная рефлюксная болезнь — хроническое заболевание, обусловленное нарушением моторики органов желудочно-пищеводной зоны, из-за которого содержимое желудка периодически забрасывается назад в пищевод;
- грыжа пищеводного отверстия диафрагмы — выпячивание части пищевода в среднее отделение грудной стенки.

Нарушение всасывания
Иногда в тонкой кишке пища не всасывается как следует: не хватает ферментов. Если не хватает лактазы (фермента для расщепления молочного сахара) или есть непереносимость глютена (главного белка злаковых растений), употребление соответствующих продуктов может увеличить выработку газов и привести к вздутию.
Кроме того, вздутие живота провоцирует мальабсорбция — состояние, возникающее в результате нарушения всасывания питательных веществ в желудочно-кишечном тракте.
Абдоминальные воспалительные процессы
Резкое вздутие живота, сопровождающееся сильной болью, может быть признаком тяжёлых состояний, требующих немедленного обращения к врачу. Так бывает при остром воспалении брюшной стенки — перитоните, а также непроходимости кишечника.
Сильное вздутие и отсутствие отхождения газов — характерные признаки кишечной непроходимости.
Кроме того, причиной вздутия живота может быть патологическое скопление жидкости в брюшной полости — асцит.
Функциональные расстройства желудочно-кишечного тракта
Функциональные расстройства — состояния, проявляющиеся симптомами со стороны желудочно-кишечного тракта без патологических изменений.
При функциональных расстройствах нарушается чувствительность нервных окончаний в слизистой оболочке. Из-за этого желудку кажется, «что-то не так», и он реагирует болью, вздутием или диареей, хотя на самом деле причин для беспокойства нет.
Наиболее частые формы функциональных расстройств ЖКТ — синдром раздражённого кишечника и функциональная диспепсия.
Несостоятельность брюшной стенки
Изменение анатомической структуры брюшной стенки также может приводить к вздутию. Так бывает, например, при расхождении (диастазе) прямых мышц живота, грыже белой линии или послеоперационных грыжах.
Когда и к какому врачу обращаться
Вздутие живота периодически случается у каждого человека и само по себе редко связано с чем-то опасным для здоровья. Чаще всего живот надувается из-за стресса, газированных напитков, диеты, богатой сложными углеводами, малоподвижного образа жизни, перекусов на ходу или нарушения состава кишечной микрофлоры.
Если же вздутие беспокоит постоянно и мешает нормально жить — стоит обратиться к врачу. Можно начать с терапевта или сразу записаться к профильному специалисту, который занимается лечением проблем ЖКТ, — гастроэнтерологу.
Диагностика
Чтобы понять точную причину вздутия, врач может назначить лабораторные или инструментальные исследования.
Лабораторные методы диагностики вздутия
Чаще всего используют расширенное или базовое биохимическое исследование, определяют уровень основных ферментов поджелудочной железы и печени в крови.
Клинический анализ крови с лейкоцитарной формулой и СОЭ (с микроскопией мазка крови при выявлении патологических изменений) (венозная кровь)
Клинический анализ крови — исследование состава крови, которое позволяет оценить общее состояние здоровья, выявить воспаление, бактериальные, вирусные и грибковые инфекции, а также помочь в диагностике анемий, заболеваний кроветворных органов, аллергических реакций и аутоиммунных болезней.
44 бонуса на счёт
440 ₽
В корзину
Печень и поджелудочная железа
Скидка 5%
1 890 ₽
Исследование позволяет обнаружить патологии печени и поджелудочной железы на ранней стадии. Комплекс особенно рекомендован пациентам, которые испытывают неприятные болезненные ощущения в верхних отделах живота, тошноту, рвоту, горечь во рту.
1 800 ₽
180 бонусов на счёт
1 800 ₽
В корзину
Чтобы оценить химический состав и физические свойства содержимого толстой кишки, а также провести микроскопический анализ на патогенную микрофлору, врач может назначить копрограмму, анализы на фекальный кальпротектин, фермент панкреатическую эластазу, токсины бактерии Clostridium difficile в кале, анализ на яйца гельминтов. Для исключения воспалительных и онкологических заболеваний кишечника используют анализ на скрытую кровь в кале.
Копрограмма
Анализ включает в себя физико-химическое и микроскопическое исследование кала. Исследование назначают для выявления патологий желудочно-кишечного тракта.
40 бонусов на счёт
400 ₽
В корзину
Кальпротектин в кале
Анализ на кальпротектин в кале позволяет найти причину болей в животе и желудочно-кишечных кровотечений, отличить воспалительные заболевания кишечника (язвенный колит и болезнь Крона) от невоспалительных и проконтролировать эффективность лечения.
2 720 ₽
272 бонуса на счёт
2 720 ₽
В корзину
Панкреатическая эластаза 1
Панкреатическая эластаза — фермент поджелудочной железы, который участвует в переваривании пищи. Анализ помогает выявить нарушение работы поджелудочной железы — панкреатическую недостаточность.
1 880 ₽
188 бонусов на счёт
1 880 ₽
В корзину
Токсин А и В (Clostridium difficile, псевдомембранный колит), антигенный тест
Исследование позволяет выявить в образцах кала токсины, выделяемые бактерией Clostridium difficile, и диагностировать псевдомембранозный колит — воспаление толстой кишки.
1 320 ₽
132 бонуса на счёт
1 320 ₽
В корзину
Яйца гельминтов
Исследование биоматериала под микроскопом позволяет обнаружить яйца гельминтов (глистов) в кале и диагностировать вызываемые ими заболевания — гельминтозы.
34 бонуса на счёт
340 ₽
В корзину
Тест «Colon View Hb и Hb/Hp» на скрытую кровь в кале (обнаружение гемоглобина или комплекса гемоглобина/гаптоглобина в кале)
Анализ позволяет выявить скрытое кровотечение из нижних отделов желудочно-кишечного тракта. Применяется в рамках скрининга колоректального рака и предраковых состояний.
1 110 ₽
111 бонусов на счёт
1 110 ₽
В корзину
Кроме того, применяют анализы на глютен и лактозу, чтобы выявить непереносимость этих нутриентов.
Целиакия: расширенный скрининг
Скидка 6%
3 760 ₽
Комплексное серологическое исследование позволяет выявить антитела к соединительным тканям тонкой кишки, а также к глиадину — компоненту злакового белка глютена. Используется при подозрении на целиакию и для контроля лечения этого заболевания.
Используется при подозрении на целиакию и для контроля лечения этого заболевания.
3 570 ₽
357 бонусов на счёт
3 570 ₽
В корзину
Непереносимость лактозы
Исследование полиморфизма (разновидности) в регуляторной области (MCM6) гена, кодирующего фермент лактазу (LCT). Позволяет выявить генетические причины непереносимости лактозы — неспособности организма полноценно усваивать молоко и молочные продукты во взрослом возрасте из-за нехватки фермента.
1 020 ₽
102 бонуса на счёт
1 020 ₽
В корзину
Инструментальные методы диагностики вздутия живота
Эзофагогастродуоденоскопия, или гастроскопия: врач с помощью эндоскопа — гибкой трубки с камерой на конце — осматривает слизистую оболочку пищевода, желудка и начальных отделов кишечника изнутри. Таким способом можно выявить воспаление, дефекты слизистой оболочки или опухоли.
Колоноскопия — ещё одно эндоскопическое исследование, которое позволяет оценить состояние слизистой оболочки нижних отделов кишечника. При колоноскопии эндоскоп вводится через анальное отверстие.; Исследование требует специальной подготовки.
УЗИ брюшной полости — позволяет быстро и неинвазивно оценить состояние жёлчевыводящих путей, печени, селезёнки, сосудов, обнаружить опухоли, кисты или другие изменения.
Рентгенография — позволяет оценить общее состояние внутренних органов и моторику тонкого и толстого кишечника (рентгенография с барием), исключить непроходимость кишечника.
Лечение вздутия живота
Тактика лечения будет зависеть от причины вздутия. Так, при инфекционных заболеваниях кишечника терапия будет направлена на уничтожение патогенов и восстановление баланса микрофлоры, при гастрите — на восстановление слизистой оболочки желудка, а при лактазной недостаточности — на исключение молока из рациона.
Определять точную причину вздутия и назначать лечение должен только врач.
Если же вздутие не связано с заболеваниями или патологическими состояниями, можно попробовать помочь себе самостоятельно, немного изменив образ жизни и добавив полезные привычки.
Как облегчить вздутие
Газы — индивидуальная реакция, поэтому, прежде чем активно бороться со вздутием, стоит понаблюдать за собой и выделить те продукты, лекарства или состояния, после которых живот начинает бунтовать. Тогда станет понятно, в чём кроется причина — в шаурме, супе с фасолью или эмоциональных переживаниях.
Если виновник найден, постарайтесь исключить его из жизни или хотя бы ограничить, чтобы проверить, действительно ли в нём было дело.
Что ещё поможет справиться со вздутием
Физическая активность
После еды точно не рекомендуется лежать или сидеть, скрючившись за компьютером. Хотя бы 20 минут после приёма пищи стоит находиться в вертикальном положении с прямой спиной. Если есть желание, можно прогуляться — это поможет уменьшить вздутие.
Если есть желание, можно прогуляться — это поможет уменьшить вздутие.
Ограничение продуктов, усиливающих газообразование
Бобовые, капуста, молоко, чёрный хлеб, яйца способствуют повышенному газообразованию, но это индивидуальная реакция.
Часто вздутие живота связано с тем, что в употребляемых продуктах содержится много клетчатки. Но клетчатка — неотъемлемая часть здорового питания и исключать её из рациона насовсем не рекомендуется.
Если человек никогда не ел её регулярно, то следует постепенно добавлять бобовые, овощи и фрукты в рацион, чтобы найти свою оптимальную порцию.
Фалафель усиливает газообразование из-за большого количества клетчатки
Ферментированные продукты
Если газообразование связано с нарушением баланса микробов в кишечнике, помогут продукты, содержащие полезные бактерии (пробиотики). К продуктам — источникам полезных бактерий относятся консервированные овощи и фрукты, кефир или йогурт.
Осознанное питание
Тщательно пережёвывать пищу и не разговаривать во время еды — не просто нотация маленьким детям, а важный шаг, который поможет не заглатывать излишки воздуха и заодно сделает процесс приёма пищи более осознанным и приятным. Кроме того, медленная трапеза помогает нормализовать вес, потому что сигналы о насыщении успевают дойти до мозга только через 20 минут после того, как первый кусочек попал в рот.
Кроме того, медленная трапеза помогает нормализовать вес, потому что сигналы о насыщении успевают дойти до мозга только через 20 минут после того, как первый кусочек попал в рот.
Отказ от газированных напитков
Часто при вздутии дело не в еде, а в напитках. Так, шипучие или газированные жидкости вроде пива, минеральной воды или сладкой газировки приводят к накоплению углекислого газа в желудке, из-за чего он раздувается.
Лучший напиток для борьбы с этим — вода. Только не газированная.
Частые вопросы
Наиболее распространённая причина вздутия — употребление продуктов, стимулирующих газообразование. Кроме того, к вздутию могут приводить заглатывание воздуха во время еды или эмоциональные переживания.
Но иногда вздутие живота может быть первым признаком куда более серьёзных состояний: перитонита, асцита, инфекций и многих других патологий. Ставить точный диагноз должен только врач после очной консультации и проведения необходимых исследований.
К продуктам, которые стимулируют газообразование, относятся: бобовые, мучные изделия, красное мясо, газированные напитки, фастфуд, фрукты, грибы, пиво, жевательная резинка.
Народные средства, которые рекомендуют при вздутии живота, — настои и отвары лекарственных трав (ромашки, мяты, петрушки), сок квашеной капусты или огуречный рассол. Но доказательств того, что они хоть как-то помогают, практически нет. Газы — индивидуальная реакция, поэтому, прежде чем активно бороться со вздутием, стоит понаблюдать за собой и выделить те продукты, лекарства или состояния, после которых живот начинает бунтовать. Если виновник найден, постарайтесь исключить его из жизни или хотя бы ограничить, чтобы проверить, действительно ли в нём было дело. Если это не помогает, следует обратиться к врачу. Он определит точную причину вздутия живота и назначит препараты с доказанной эффективностью, которые принесут облегчение.
Информацию проверил
врач-эксперт
Справочник Симптомы
Оцените статью:
1
2
3
4
5
6
7
8
9
10
Полезная статья? Поделитесь в социальных сетях:
ВАЖНО
Информация из данного раздела не может служить достаточным основанием для постановки диагноза или назначения лечения. Решение об этом должен принимать врач на основании всех имеющихся у него данных.
Решение об этом должен принимать врач на основании всех имеющихся у него данных.
Вам может быть интересно
Язвенная болезнь желудка и двенадцатиперстной кишки
Сифилис
Трихомониаз
Уреаплазмоз
Гонорея (триппер)
Синдром Жильбера
Наследственное доброкачественное заболевание печени. Жизни оно не угрожает, но периодически вызывает неприятные симптомы — пожелтение белков глаз и кожи и — реже — тошноту, снижение аппетита, боли в животе.
Анемия
Особое состояние, при котором содержание эритроцитов или гемоглобина в крови снижено, и все ткани организма испытывают дефицит кислорода.
Целиакия
Заболевание, при котором слизистая оболочка тонкого кишечника повреждается, если человек ест продукты, содержащие пшеницу и некоторые другие злаковые.
Самые популярные материалы
Вздутие живота Пап-тест (Мазок Папаниколау) Рак простаты Маточное кровотечение Диспареуния — боль при половом актеЗакажите
исследования
с выездом
на дом
Используйте
бонусы
в программе
лояльности
Получите
консультацию
специалиста
онлайн
Подпишитесь
на Telegram-
канал
Гемотест Live
К началу страницы
Что может вызвать потерю вкуса и обоняния?
Некоторые вирусы и состояния здоровья, включая COVID-19, могут быть причиной потери вкуса и обоняния.
Букет цветов. Домашняя еда. Молоко с истекшим сроком годности. Наши чувства вкуса и обоняния помогают нам обнаруживать и каталогизировать широкий спектр вкусов и ароматов. Оба могут также служить для того, чтобы сообщить нам, когда что-то небезопасно есть. И, что интересно, то, что мы воспринимаем как нарушение нашей вкусовой способности, часто может быть связано с проблемами, связанными с нашим обонянием.
И, что интересно, то, что мы воспринимаем как нарушение нашей вкусовой способности, часто может быть связано с проблемами, связанными с нашим обонянием.
Здесь Кевин Хур, доктор медицинских наук, специалист по ринологии в Keck Medicine of USC, описывает 4 распространенные причины, которые могут привести к потере чувства вкуса или обоняния.
1. Вирусные инфекции, такие как грипп, простуда и COVID-19Если у вас была простуда, вы, возможно, слишком хорошо знакомы с заложенностью носа, из-за которой трудно обонять. На самом деле, как обычная простуда, так и грипп могут вызывать временную аносмию или полную неспособность различать запахи. Ученые также выявили потерю вкуса и обоняния среди симптомов, связанных с COVID-19..
«Вирусы могут повреждать клетки, которые обнаруживают запахи, и вызывать отек носа, что ограничивает поток воздуха к обонятельным рецепторам, — говорит доктор Хур, доцент клинической отоларингологии — хирургии головы и шеи в Медицинской школе Кека Университета Южной Калифорнии.
Когда пропадает обоняние, часто теряется и вкус. Когда вы пережевываете пищу, высвобождаемые ароматы достигают вашего носа и активизируют ваше обоняние. Если ваш нос заложен или заложен из-за простуды или гриппа, запахи не могут достичь сенсорных клеток в вашем носу, и вы теряете большую часть удовольствия от вкуса. Еда становится пресной и теряет нюансы.
2. Неврологические состояния«Некоторые нейродегенеративные состояния, поражающие нервную систему, такие как болезнь Альцгеймера, болезнь Паркинсона и рассеянный склероз (РС), могут поражать участки мозга, ответственные за обработку запахов, влияющих на обоняние пациента и вкус», — говорит доктор Хур.
Важно отметить, что только то, что вы испытываете потерю обоняния, не означает, что у вас разовьется болезнь Паркинсона. Но снижение обоняния или гипосмия часто является ранним признаком заболевания.
3. Полипы носа Если вы склонны к частым инфекциям носовых пазух, у вас могут развиться полипы носа или доброкачественные новообразования в носу, которые могут повлиять на обоняние из-за воспаления слизистой оболочки носа, которое может препятствовать появлению запахов. от достижения обонятельных нервов.
от достижения обонятельных нервов.
«Носовые полипы со временем могут вырасти до размеров, которые препятствуют доступу воздуха к клеткам, определяющим запахи», — говорит доктор Хур.
Лечение может включать местные лекарства, такие как стероидные спреи и промывания носа солевым раствором, которые уменьшают размер полипов. В некоторых случаях также может быть проведено хирургическое вмешательство.
Как только воспаление будет взято под контроль, обоняние может вернуться.
4. ВозрастПо данным Национального института здоровья, до 1 из 4 американцев старше 40 лет могут испытывать изменения в обонянии; это число увеличивается почти до 1 из 3 для людей старше 80 лет. Что касается вкуса, то 1 из 5 американцев может испытывать изменения после 40 лет.
С возрастом несколько факторов могут способствовать потере вкуса и запах, включая проблемы с зубами, сухость во рту, некоторые лекарства, употребление алкоголя и курение. Кроме того, с возрастом может происходить меньшее выделение слизи в носу, потеря нервных окончаний и изменения вкусовых рецепторов, что влияет на обоняние и вкус.
Если вы испытываете потерю вкуса и обоняния, поговорите со своим лечащим врачом или посетите отоларинголога, врач, который специализируется на заболеваниях уха, горла и носа, может помочь вам точно определить, что вызывает эти изменения в вашем чувства.
Свяжитесь с нашей командой
Получите индивидуальный уход за ушами, носом и горлом от нашего отделения отоларингологии USC Caruso — специалистов по хирургии головы и шеи. Наша команда занимается лечением целого ряда состояний, включая аллергии, заболевания носовых пазух, апноэ во сне и многое другое.
Узнайте больше
Темы
Условия, связанные с возрастом
COVID-19
путешествия и воспитание детей.
Признаки и симптомы опухолей гипофиза
Не все опухоли гипофиза (аденомы гипофиза) вызывают симптомы. Но когда они это делают, они могут вызывать следующие симптомы:
- Некоторые опухоли вызывают симптомы, когда они вырабатывают слишком много одного или нескольких гормонов гипофиза.
 Их называют функциональными (или функционирующими) аденомами гипофиза , и симптомы, которые они вызывают, зависят от того, какой гормон(ы) они вырабатывают. Эти опухоли, как правило, вызывают симптомы, пока они еще маленькие.
Их называют функциональными (или функционирующими) аденомами гипофиза , и симптомы, которые они вызывают, зависят от того, какой гормон(ы) они вырабатывают. Эти опухоли, как правило, вызывают симптомы, пока они еще маленькие. - Опухоли, которые не вырабатывают достаточного количества гормонов, чтобы вызвать симптомы, называемые нефункционирующими ( или нефункционирующими ) аденомами , могут стать достаточно большими, чтобы давить (или врастать) в близлежащие структуры, такие как части мозг, близлежащие нервы или другие части самого гипофиза.
Симптомы, вызванные большими опухолями
Гипофиз находится в очень маленьком пространстве у основания черепа. Опухоли гипофиза, которые становятся достаточно большими, могут давить или прорастать в близлежащие части мозга, нервы, связанные со зрением, или другие важные структуры. Это может привести к таким симптомам, как:
- Проблемы с движением глаз, которые могут привести к затуманиванию или двоению в глазах
- Дефекты поля зрения (особенно потеря периферического зрения)
- Прогрессирующая слепота
- Головные боли
- Онемение или боль лица
- Головокружение
- Потеря сознания (обморок)
Опухоли, достигшие больших размеров, также могут сдавливать и разрушать нормальные части гипофиза. Это может привести к низкому уровню одного или нескольких гормонов гипофиза , что, в свою очередь, может привести к низкому уровню некоторых гормонов организма, таких как кортизол, гормон щитовидной железы и половые гормоны. В зависимости от того, какие гормоны затронуты, симптомы могут включать:
Это может привести к низкому уровню одного или нескольких гормонов гипофиза , что, в свою очередь, может привести к низкому уровню некоторых гормонов организма, таких как кортизол, гормон щитовидной железы и половые гормоны. В зависимости от того, какие гормоны затронуты, симптомы могут включать:
- Чувство усталости или слабости
- Необъяснимая потеря веса или увеличение веса
- Низкое кровяное давление
- Потеря волос на теле
- Ощущение холода
- Менструальные изменения или отсутствие менструаций у женщин
- Эректильная дисфункция (проблемы с эрекцией) у мужчин
- Рост ткани молочной железы у мужчин
- Снижение интереса к сексу
Несахарный диабет
Большие опухоли могут иногда давить на заднюю (заднюю) часть гипофиза, вызывая нехватку гормона вазопрессин (также называемый антидиуретическим гормоном или АДГ ). Это может привести к несахарному диабету. В этом состоянии с мочой теряется слишком много воды, поэтому человек часто мочится и испытывает сильную жажду, поскольку организм пытается справиться с потерей воды.
Это может привести к несахарному диабету. В этом состоянии с мочой теряется слишком много воды, поэтому человек часто мочится и испытывает сильную жажду, поскольку организм пытается справиться с потерей воды.
Если не лечить, это может вызвать обезвоживание и изменение уровня минералов в крови, что может привести к коме и даже смерти. Несахарный диабет можно лечить, заменив вазопрессин препаратом под названием десмопрессин. (Несахарный диабет не связан с сахарным диабетом, при котором у людей наблюдается высокий уровень сахара в крови.)
Апоплексия гипофиза
Другой способ, которым опухоль гипофиза (особенно крупная) может вызвать многие из вышеперечисленных симптомов, — это кровотечение или закупорка кровеносного сосуда, что снижает кровоснабжение гипофиза. Это состояние, известное как гипофизарная апоплексия , встречается нечасто, но может привести к быстрому развитию симптомов и часто требует неотложной медицинской помощи.
Симптомы, вызванные избытком гормонов, вырабатываемых опухолями
Симптомы, вызванные избытком гормонов гипофиза, зависят от того, какой гормон(ы) вырабатывает опухоль. (Даже когда опухоль вырабатывает избыток гормонов, она все равно может вызывать некоторые из вышеперечисленных симптомов, например, изменения зрения или головные боли.)
(Даже когда опухоль вырабатывает избыток гормонов, она все равно может вызывать некоторые из вышеперечисленных симптомов, например, изменения зрения или головные боли.)
Аденомы, секретирующие гормон роста (соматотрофные аденомы)
Последствия опухолей, вырабатывающих слишком много гормона роста (GH), у детей и подростков отличаются от таковых у взрослых.
У детей и подростков высокие уровни гормона роста могут стимулировать рост почти всех костей в организме, что известно как гигантизм. Признаки и симптомы могут включать:
- Очень высокий рост
- Очень быстрый рост
- Боль в суставах
- Повышенное потоотделение
У взрослых кости рук и ног больше не могут расти, даже когда уровень GH очень высок, поэтому люди не становятся выше. Но кости рук, ног и черепа взрослого человека могут расти на протяжении всей жизни. Выработка слишком большого количества гормона роста во взрослом возрасте вызывает состояние, называемое акромегалией . Признаки и симптомы могут включать:
Признаки и симптомы могут включать:
- Рост кистей и стоп
- Изменения внешнего вида лица (из-за роста лицевых костей)
- Более широкое расстояние между зубами и выступающая вперед челюсть (из-за роста челюстной кости)
- Огрубление голоса
- Утолщение языка и нёба, приводящее к нарушениям сна, таким как храп и апноэ во сне (паузы дыхания)
- Утолщенная кожа
- Увеличение роста волос на теле
- Онемение или покалывание в руках или ногах
- Синдром запястного канала
- Боль в суставах
- Повышенное потоотделение
- Высокий уровень сахара в крови или даже сахарный диабет
- Высокое кровяное давление
- Болезнь сердца
Многие из этих изменений могут происходить очень медленно, и люди могут не заметить их, пока не посмотрят на свою старую фотографию или не попытаются надеть шляпу, кольцо, перчатки или туфли, которые они не носили много лет.
Аденомы, секретирующие кортикотропин (АКТГ) (кортикотрофные аденомы)
Высокие уровни АКТГ заставляют надпочечники вырабатывать избыток стероидных гормонов, таких как кортизол. Это вызывает симптомы, которые врачи объединяют в Болезнь Кушинга . У взрослых симптомы могут включать:
- Необъяснимое увеличение веса (в основном на лице, груди и животе)
- Фиолетовые растяжки на груди или животе
- Новый или усиленный рост волос (на лице, груди и/или животе)
- Отек и покраснение лица
- Акне
- Лишний жир на задней части шеи
- Капризность или депрессия
- Легкий синяк
- Высокий уровень сахара в крови или даже сахарный диабет
- Высокое кровяное давление
- Снижение интереса к сексу
- Изменения менструального цикла у женщин
- Ослабление костей, которое может привести к остеопорозу или даже переломам
Большинство из этих симптомов также могут наблюдаться у детей. Дети с болезнью Кушинга также могут перестать расти и иметь проблемы с успеваемостью в школе.
Дети с болезнью Кушинга также могут перестать расти и иметь проблемы с успеваемостью в школе.
Пролактинсекретирующие аденомы (пролактиномы или лактотрофные аденомы)
Пролактиномы чаще всего встречаются у молодых женщин и пожилых мужчин.
- У женщин до наступления менопаузы высокий уровень пролактина приводит к тому, что менструации становятся менее частыми или прекращаются. Высокий уровень пролактина также может вызывать аномальную выработку грудного молока, называемую галактореей .
- У мужчин высокий уровень пролактина может вызывать рост молочных желез и выработку молока, а также эректильную дисфункцию (проблемы с эрекцией)
- И у мужчин, и у женщин может наблюдаться потеря интереса к сексу, бесплодие и ослабление костей (остеопороз).
Иногда эти опухоли могут достигать больших размеров и давить на близлежащие нервы и части мозга, что может вызывать головные боли и проблемы со зрением. У женщин, у которых нет менструаций (например, у девочек до полового созревания и у женщин после менопаузы), пролактиномы могут быть незаметны до тех пор, пока они не станут достаточно большими, чтобы вызвать эти симптомы.
Аденомы, секретирующие тиреотропин (ТТГ) (тиротрофные аденомы)
Эти редкие опухоли вырабатывают слишком много тиреотропного гормона (ТТГ), который затем заставляет щитовидную железу вырабатывать избыточное количество гормонов щитовидной железы. Это может вызвать симптомы гипертиреоз (повышенная активность щитовидной железы), например:
- Учащенное или нерегулярное сердцебиение
- Тремор (тряска)
- Потеря веса
- Повышенный аппетит
- Ощущение тепла или жара
- Потливость
- Проблемы с засыпанием
- Беспокойство
- Частые испражнения
- Припухлость в передней части шеи (из-за увеличения щитовидной железы)
Гонадотропинсекретирующие аденомы (гонадотропные аденомы)
Эти опухоли вырабатывают лютеинизирующий гормон (ЛГ) и/или фолликулостимулирующий гормон (ФСГ).
Большинство аденом, секретирующих гонадотропин, не вырабатывают достаточного количества гормонов, чтобы вызвать симптомы, поэтому они в основном являются нефункционирующими аденомами.
