Влияние алкоголя на печень | Эссенциале
- Главная
- Статьи
- Влияние алкоголя на печень
Как вы думаете, как много пьют россияне и как эта отечественная «традиция» соотносится с поведением жителей других стран?
За последние 5 лет россияне стали выпивать меньше (с 15,1 литров до 12,8 литров абсолютного спирта на человека в год).
Но что такое 12,8 литров – много это или мало? Оказывается, достаточно много. Если посмотреть статистику 32 европейских стран, Россия оказывается на 8 месте (данные 2017 года).
Кто в Европе потребляет больше всего спирта? Выяснилось, что это жители Литвы, принимающие 18,2 литра спирта в год. В перерасчете на 0,5л бутылки пива крепостью 5% это 728 бутылок (или литр пива каждый день).1
Не секрет, что злоупотребление горячительными напитками – пагубная практика. И первым органом, принимающим удар, (это не новость!), является печень. Алкогольная болезнь печени – вот название заболевания. Спросите, что происходит в печени при этом заболевании?
Мужчины и женщины, ежедневно употребляющие более 40 и 20 граммов этанола соответственно, рискуют развитием жировой болезни печени.2
Что такое жировая болезнь печени?
В зависимости от количества выпиваемого спиртного для формирования заболеваний достаточно от 5 до 10–12 лет. Под воздействием алкоголя повреждаются и гибнут гепатоциты, нарушаются окислительно-восстановительные процессы, происходит накопление токсичного продукта распада алкоголя — ацетальдегида, развивается воспаление и начинается замена печеночных клеток соединительной тканью. Печень увеличивается в размерах, может нарушаться ее функция Синтез соединительной ткани знаменует фиброз, который в свою очередь эволюционирует в цирроз печени – основную причину трансплантации данного органа.3
Печень увеличивается в размерах, может нарушаться ее функция Синтез соединительной ткани знаменует фиброз, который в свою очередь эволюционирует в цирроз печени – основную причину трансплантации данного органа.3
Как восстановить печень после алкоголя?
Вопросы, который рано или поздно встает перед каждым человеком, злоупотребляющим алкоголь:
• Как поддержать здоровье?
• Что делать, если за плечами уже большой опыт?
• Обратимы ли последствия?
Для начала нужно прекратить или ограничить объем потребляемого спирта. Как можно раньше. Лечение жировой болезни печени — процесс, требующий изменения образа жизни, дисциплины, упорства и работы с врачом, следования его рекомендациям.4
При условии полного отказа от спиртных напитков, сбалансированном питании, регулярном наблюдении у врача и следовании его рекомендациям на ранних стадиях заболевания прогноз может быть благоприятным.5
Среди терапевтических возможностей можно отметить применение эссенциальные фосфолипидов. Эссенциальные фосфолипиды встраиваются в поврежденные мембраны клеток печени и способствуют их регенерации. Такое действие направлено против воспаления и способствует задержке образования соединительной ткани6. Однако важно помнить, что для лечения жировой болезни печени необходим комплексный подход с изменением стиля жизни при регулярном наблюдении и согласовании терапии с врачом.
Эссенциальные фосфолипиды встраиваются в поврежденные мембраны клеток печени и способствуют их регенерации. Такое действие направлено против воспаления и способствует задержке образования соединительной ткани6. Однако важно помнить, что для лечения жировой болезни печени необходим комплексный подход с изменением стиля жизни при регулярном наблюдении и согласовании терапии с врачом.
вам также могут быть полезны
Влияние алкоголя на печень
Мужчины и женщины, ежедневно употребляющие более 40 и 20 граммов этанола соответственно, рискуют развитием алкогольной жировой болезни печени
Хронический вирусный гепатит
Хронический вирусный
гепатит — инфекционное заболевание, которое может быть вызвано рядом особых вирусов. Подробнее о диагнозе читайте в нашем материале
Подробнее о диагнозе читайте в нашем материале
Фосфолипиды являются «кирпичиками», из которых состоят клетки печени. Однако под воздействием негативных факторов или на фоне заболеваний печени фосфолипидный баланс может быть нарушен…
Средство для печени №1 в мире*
Узнать о наличии
*по продажам за 2020 год согласно данным ООО Николас Холл Европа за 2020 год в 63 странах. Полный текст подтверждающего письма можно прочитать на официальном сайте Эссенциале® Форте Н. https://essentiale.ru/products/numberone
*по продажам за 2020 год согласно данным ООО Николас Холл Европа за 2020 год в 63 странах. Полный текст подтверждающего письма можно прочитать на официальном сайте Эссенциале® Форте Н.
Показать источники
- 1. http://www.eurocare.org/library/updates/lithuania_the_heaviest_drinking_country_in_the_world — — доступ от 20.02.2018.
- 2. https://www.novayagazeta.ru/news/2016/05/20/121858-potreblenie-alkogolya-v-rossii-snizilos-na-tret — доступ от 20.02.2018.
-
3.
Диагностика и лечение неалкогольной жировой болезни печени Под редакцией академика РАН, профессора В.
 Т. Ивашкина Москва 2015
Т. Ивашкина Москва 2015
- 4. В.Т. Ивашкин и соавт. Клинические рекомендации Российского общества по изучению печени по ведению взрослых пациентов с алкогольной болезнью печени, РЖГГК, 2017;27(6), 20-40.
- 5. S Dam-Larsen et al, Long term prognosis of fatty liver: risk of chronic liver disease and death, Gut. 2004 May; 53(5): 750–755.
-
6.
Инструкция по медицинскому применению лекарственного препарата Эссенциале Форте Н ( Рег.
 уд. П N011496/01).
уд. П N011496/01).
- MAT-RU-2200075-1.0-02/2022
что это такое, как применяются
Cостояние печени играет жизненно важную роль для здоровья человека. Этот орган весом более килограмма выполняет множество задач. В одной клетке печени, гепатоците, протекает около 500 различных биохимических процессов1. В печени осуществляется распад и/или детоксикация вредных веществ, а также выведение их из организма. Кроме того, орган синтезирует важнейшие составные части биологических мембран — фосфолипиды2.
Что такое клеточная мембрана?
Клетки — основные строительные блоки человеческого организма. Они, в свою очередь, не могут существовать без жиров и фосфолипидов, образующих наружную мембрану, «стенку» клетки, которая удерживает внутри нее цитоплазму. Мембрана представляет собой два слоя фосфолипидов, которые состоят из гидрофильной «головки», притягивающейся к воде, и гидрофобного, то есть водоустойчивого «хвоста». «Головки» двух рядов фосфолипидов обращены наружу, к жидкости, а «хвосты» скрепляются друг с другом, обеспечивая клеточным стенкам высокую прочность2.
Мембрана представляет собой два слоя фосфолипидов, которые состоят из гидрофильной «головки», притягивающейся к воде, и гидрофобного, то есть водоустойчивого «хвоста». «Головки» двух рядов фосфолипидов обращены наружу, к жидкости, а «хвосты» скрепляются друг с другом, обеспечивая клеточным стенкам высокую прочность2.
Фосфолипиды выполняют структурную функцию, поддерживая клеточный каркас, участвуют в процессах молекулярного транспорта, ферментативных и других, не менее значимых процессах. Любое нарушение их деятельности может иметь самые серьезные последствия2.
Гепатоциты — «кирпичики» печени
Клетки печени, гепатоциты, составляют до 70 — 85% массы органа. Они несут основную ответственность за деятельность печени, участвуя в таких процессах, как:
- Синтез и хранение протеинов
- Расщепление углеводов
- Синтез холестерина, желчных солей и фосфолипидов
- Детоксикация, расщепление и выведение веществ
- Инициирование образования и, собственно, выработка желчи.

Клеточная стенка гепатоцитов, как и любых других клеток, состоит из фосфолипидов, обеспечивающих ее полноценное функционирование. Однако, к сожалению, она уязвима. Воздействие негативных факторов, например, некоторых лекарственных препаратов, токсичных веществ и особенно алкоголя и даже несбалансированного рациона приводит к нарушению внутриклеточного обмена и гибели гепатоцитов. Так развиваются различные заболевания печени1.
Когда печень «шалит»?
Проблемы с печенью прежде всего связаны с хронической интоксикацией, которая, в свою очередь, может быть вызвана различными заболеваниями и состояниями. К ним относится хронический прием алкоголя, сахарный диабет 2 типа, экологическая интоксикация, «химизация» пищи и быта, неблагоприятное действие лекарств и другие факторы. Все они способствуют развитию оксидативного стресса вследствие нарушения адекватной работы антиоксидантных механизмов. Постепенно на фоне хронического негативного влияния происходит деструкция клеточных мембран, белков и ДНК, нарушается работа клетки.
Итогом длительной интоксикации является триада: перекисное окисление липидов (окислительная их деградация, происходящая под действием свободных радикалов), накопление в клетках печени жира более 5% от массы органа (стеатоз) и хроническое воспаление1.
Эссенциальный — значит, необходимый
Для лечения поражений печени различного происхождения широко применяются эссенциальные фосфолипиды (ЭФЛ). Их принципиальным отличием от обычных фосфолипидов является наличие дополнительной молекулы линолевой кислоты. Это позволяет ЭФЛ с легкостью восполнять дефекты клеточной мембраны, что увеличивает ее гибкость и нормализует функции. Именно наличие линолевой кислоты считается наиболее важным отличием ЭФЛ от классических фосфолипидов, например, лецитина, которое лежит в основе лечебных преимуществ эссенциальных фосфолипидов2.
В каком-то смысле назначение ЭФЛ можно назвать мембранной терапией, ведь их активность связана именно с клеточными стенками. Возможным же такое лечение стало благодаря соевым бобам, из которых и получают ценное вещество3.
Возможным же такое лечение стало благодаря соевым бобам, из которых и получают ценное вещество3.
Соевые бобы: из глубины веков до наших дней
Однолетнее растение семейства Бобовые на протяжении тысячелетий используется человеком. Упоминания о нем есть в книгах времен императора Шэн Нунг, царствовавшего в 2838 году до нашей эры1. Тогда соевые бобы считались одни из пяти «святых зерновых», без которых была невозможна жизнь на земле.
Сегодня известно около 800 видов соевых бобов. Они содержат 35 — 40% белков, 20 — 30% углеводов, 5 — 10% сопутствующих веществ (витамины, тритерпеновые сапонины, флавоноиды и т.д.), а также 12 — 18% жиров. Масла, входящие в состав бобов, на 90 — 95% состоят из глицеридов жирных кислоты, в частности, олеиновой и линолевой. В процессе переработки сырого масла удается получить 30 — 45% соевого лецитина (фосфатидилхолина), который и является «целевым продуктом», используемым в фармацевтической промышленности для создания препаратов, проявляющих гепатопротекторный эффект.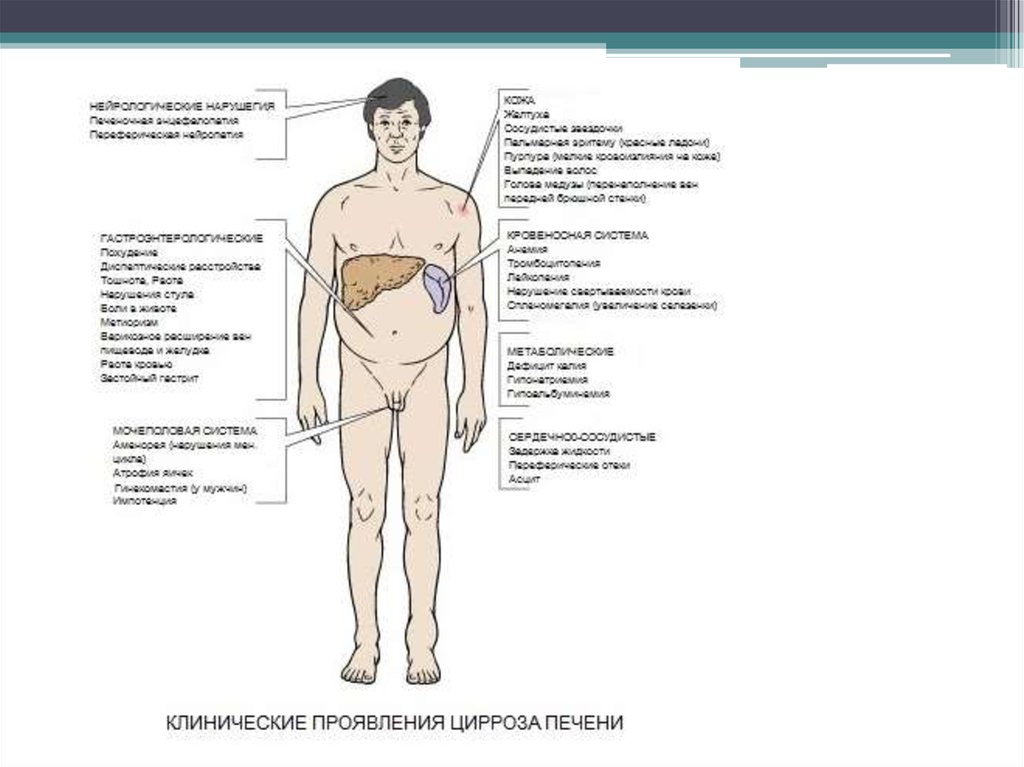
Фосфатидилхолины в действии
Получаемые из соевых бобов фосфатидилхолины представляют собой типичный липидный двойной слой, состоящий из гидрофильной «головки» и гидрофобного «хвоста» и являющийся основным структурным компонентом биологических мембран. Эссенциальные фосфолипиды легко заменяют эндогенные, то есть, «собственные» фосфолипиды организма, которые оказались по тем или иным причинам повреждены, встраиваясь в клеточную мембрану. При этом ЭФЛ могут поступать в организм как перорально, в виде твердых лекарственных форм (капсулы), так и внутривенно, с инъекционным раствором высокой степени очистки4.
Кстати, название «эссенциальные фосфолипиды» зарегистрировано только для препаратов, где содержится не менее 75% фосфатилхолина. Примеромлекарственного средства, содержащего ЭФЛ в высокой концентрации — Эссенциале Форте Н. В 1 капсуле Эссенциале форте Н содержится 76% фосфатидилхолина3.
На защиту мембран!
Встраивание эссенциальных фосфолипидов в поврежденные мембраны гепатоцитов обеспечивает восстановление нормальных мембранных структур, что, в свою очередь приводит к комплексному терапевтическому эффекту. Какое же действие оказывают ЭФЛ? Прежде всего, они проявляют протективные (защитные) и регенеративные свойства в отношении клеток печени1. При этом поражение печени может быть вызвано самыми различными факторами, среди которых токсические, воспалительные, аллергические, обменные и иммунологические реакции1.
Какое же действие оказывают ЭФЛ? Прежде всего, они проявляют протективные (защитные) и регенеративные свойства в отношении клеток печени1. При этом поражение печени может быть вызвано самыми различными факторами, среди которых токсические, воспалительные, аллергические, обменные и иммунологические реакции1.
Доказано, что ЭФЛ защищают гепатоциты при повреждениях, связанных с действием различных химических веществ, алкоголя, наркотических препаратов, цитостатиков, которые применяются для лечения онкологических заболеваний, ионизирующего излучения и так далее1.
ЭФЛ и полиненасыщенные жирные кислоты
Механизм действия ЭФЛ сродни действию омега 3-6-полиненасыщенных жирных кислот (ПНЖК), поскольку первые представляют собой по сути природную форму существования вторых. Омега 3-6-ПНЖК — эссенциальные жиры, снижающие риск ряда заболеваний, в том числе сердечно-сосудистых и диабета. Они не синтезируются в организме, и должны ежедневно поступать в организм в количестве 2 г омега-3 и 6 граммов омега-6 ПНЖК. Однако красные сорта рыбы, грецкие орехи, растительные масла, соевые бобы, где содержатся в большом количестве эти кислоты, высококалорийны, что ограничивает их употребление5.
Однако красные сорта рыбы, грецкие орехи, растительные масла, соевые бобы, где содержатся в большом количестве эти кислоты, высококалорийны, что ограничивает их употребление5.
Препараты, содержащие ЭФЛ, например, Эссенциале форте Н, могут широко применяться для восполнения диетического дефицита полиненасыщенных жирных кислот, не увеличивая калорийность рациона6. А какую важную роль они играют при заболеваниях, связанных с нарушением обмена жиров!
Холестерин — стоп!
Эссенциальные фосфолипиды принимают участие в транспорте холестерина в плазме и тканях, а также образовании липопротеинов высокой и низкой плотности (ЛПВП и ЛПНП) 7. Напомним, что именно с повышением уровня ЛПНП и триглицеридов и снижением содержания ЛПВП связано одно из самых опасных заболеваний — атеросклероз.ЭФЛ обеспечивают так называемую системную мобилизацию холестерина и его утилизацию на всех этапах метаболизма за счет ряда процессов, в том числе:
- Повышение синтеза ЛПНП и мобилизация холестерина из плазмы крови
- Обеспечение захвата ЛПНП гепатоцитами
- Повышение секреции холестерина, фосфолипидов и жиров в желчь, что, соответственно, снижает их накопление в печени.
 8
8
В состав желчи входят желчные кислоты (около 70%) и ЭФЛ (фосфатидилхолин, составляет 22% желчи)
Камни в желчном пузыре: легче предотвратить, чем лечить
Как известно, до 90% желчных камней являются преимущественно холестериновыми, состоящими как минимум на 70% из холестерина10. Увеличение выброса в желчь холестерина, приводящее к камнеобразованию, может происходить вследствие несбалансированности рациона и его насыщения животными жирами. Важным фактором риска ЖКБ считается и экологическое загрязнение, приводящее к хронической интоксикации организма и, как следствие, увеличению потребности в антиоксидантах и ЭФЛ, необходимых для связывания токсических веществ. Если запасы ЭФЛ и антиоксидантов не пополняются, функция клеточных мембран нарушается, и организм начинает накапливать холестерин, чтобы сохранить структуру клеточной стенки, запуская процесс камнеобразования11, 12.
К группе повышенного риска ЖКБ относятся лица, злоупотребляющие алкоголем. Профилактическое назначение препаратов ЭФЛ тем, кто испытывает высокую нагрузку токсинами или алкоголем, компенсирует дефицит фосфолипидов и препятствует камнеобразованию12.
Неалкогольная жировая болезнь печени
Важный эффект ЭФЛ достигается благодаря их способности улучшать обмен липидов. Он особенно актуален при лечении неалкогольной жировой болезни печени (НАЖБП), которая возникает вследствие избыточного накопления жиров в органе. Необходимо отметить, что распространенность этого заболевания постоянно растет, в том числе и у детей и подростков, особенно живущих в городах6. В РФ только у пациентов общей практики распространенность НАЖБП достигает 27%6!
На фоне заболевания развивается комплекс патологических нарушений, среди которых снижение чувствительности тканей к инсулину, повышение содержания инсулина в крови. Увеличивается масса висцерального жира, что приводит к ожирению и артериальной гипертензии. У больных часто развивается сахарный диабет 2 типа и гиперлипидемия — повышение уровня холестерина и триглицеридов в крови. Люди, страдающие НАЖБП, должны контролировать калорийность рациона, минимизировать поступление транс-жиров, холестерина и увеличить потребление полиненасыщенных липидов (более 10 граммов в сутки)7. В связи с высокой калорийностью содержащих ПНЖК продуктов особое значение приобретают препараты ЭФЛ, оказывающие выраженный терапевтический эффект.
У больных часто развивается сахарный диабет 2 типа и гиперлипидемия — повышение уровня холестерина и триглицеридов в крови. Люди, страдающие НАЖБП, должны контролировать калорийность рациона, минимизировать поступление транс-жиров, холестерина и увеличить потребление полиненасыщенных липидов (более 10 граммов в сутки)7. В связи с высокой калорийностью содержащих ПНЖК продуктов особое значение приобретают препараты ЭФЛ, оказывающие выраженный терапевтический эффект.
При жировой инфильтрации гепатоцитов, которая наблюдается у больных НАЖБП, препараты, содержащие эссенциальные фосфолипиды, способствуют13 снижению стресса митохондрий клеток, обусловленного избытком жирных кислот, уменьшению выраженности воспалительного процесса и нормализации жирового обмена за счет коррекции дислипидемии14. Назначение этих препаратов позволяет улучшить липидный состав крови, показатели перекисного окисления жиров и восстановить систему антиоксидантной защиты в целом6.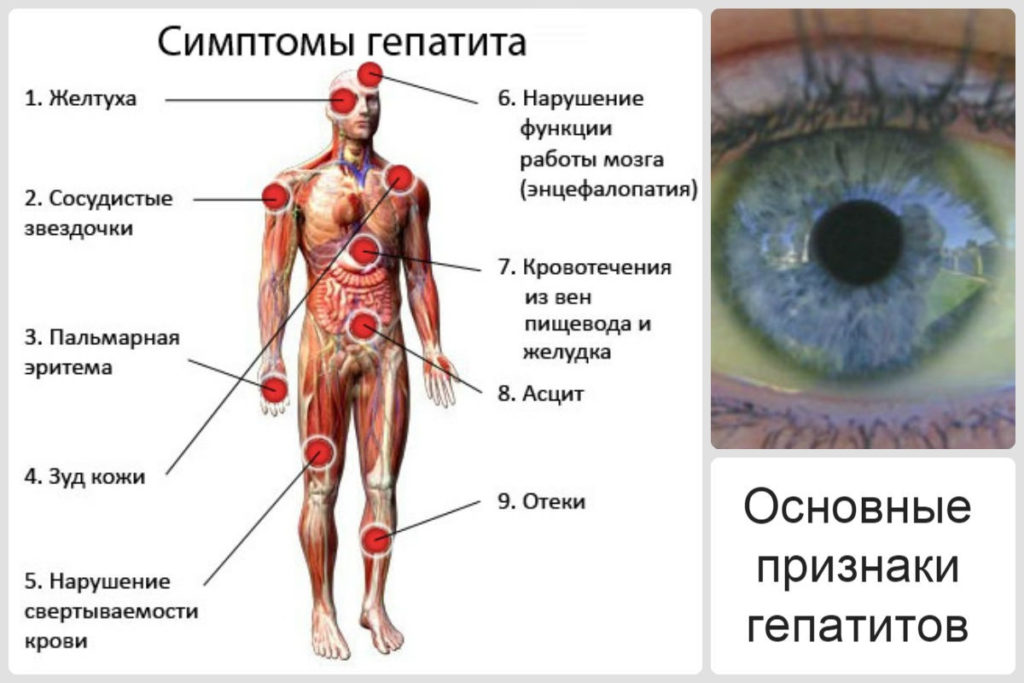
Клинически доказано, что эссенциальные фосфолипиды, например, в составе препарата Эссенциале форте Н, при НАЖБП улучшают течение и прогноз жировой инфильтрации печени, повышают чувствительность тканей к инсулину, нормализуют липидный профиль (то есть, способствуют снижению уровня «плохого» холестерина и триглицеридов) и к тому же уменьшают выраженность симптомов нарушений пищеварения.
Испытание алкоголем
Не менее важным показанием к назначению эссенциальных фосфолипидов является алкогольная болезнь печени (АБП). Высокому риску развития заболевания подвергаются люди, которые ежедневно принимают 40-80 мл чистого этанола на протяжении 4-6 лет15. Алкоголь богат «легкими» углеводными калориями, которые постепенно вызывают жировую дегенерацию внутренних органов. Кроме того, он способствует развитию нарушения кровообращения органа. При хронической алкогольной интоксикации на фоне оксидативного стресса происходит некроз гепатоцитов, развивается хронический воспалительный процесс и фиброз печени. Механизм развития последнего во многом обусловлен активацией так называемых звездчатых клеток. В норме они находятся в состоянии покоя, а при повреждении гепатоцитов «просыпаются» и становятся способными к интенсивному делению в участках воспаления16. В результате ткань печени разрастается, и в дальнейшем этот процесс часто заканчивается циррозом.
Механизм развития последнего во многом обусловлен активацией так называемых звездчатых клеток. В норме они находятся в состоянии покоя, а при повреждении гепатоцитов «просыпаются» и становятся способными к интенсивному делению в участках воспаления16. В результате ткань печени разрастается, и в дальнейшем этот процесс часто заканчивается циррозом.
Действие ЭФЛ при алкогольном поражении печени
Назначение эссенциальных фосфолипидов при алкогольном поражении печени позволяет связать активные формы алкоголя, которые образуются при поступлении высоких доз алкоголя и «запускают» механизм оксидативного стресса. Благодаря высокой биодоступности и возможности внедряться в клеточные мембраны гепатоцитов ЭФЛ способствуют удалению свободных радикалов и восстанавливают структуру клеточной стенки. Кроме того, ЭФЛ оказывают антифибротическое действие, подавляя активацию звездчатых клеток печени и останавливая патологический процесс развития фиброза17.
ЭФЛ можно назвать универсальным средством, оказывающим противовоспалительное, антифибротическое действие, а также предотвращающим гибель клеток печени18. Эти возможности обеспечивают эффективность при хронических гепатитах, циррозе, жировой дистрофии печени, алкогольном гепатите и других нарушениях работы печени.
Эти возможности обеспечивают эффективность при хронических гепатитах, циррозе, жировой дистрофии печени, алкогольном гепатите и других нарушениях работы печени.
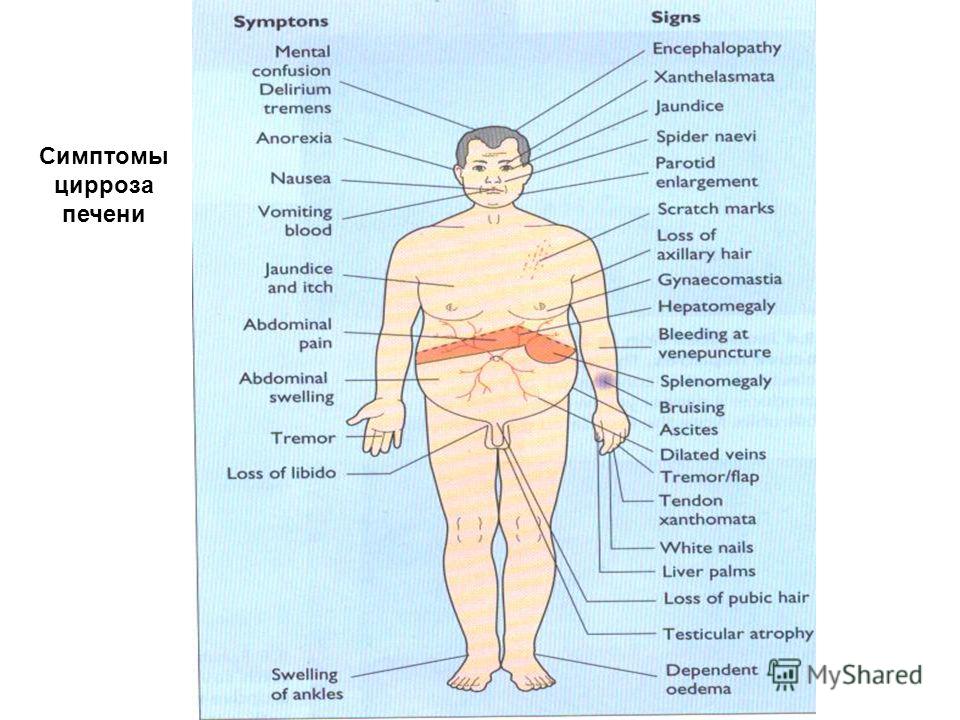
Общие характеристики заболеваний печени
Каковы некоторые общие симптомы заболеваний печени?
При диагностике заболевания печени врач изучает симптомы пациента и проводит физикальное обследование. Кроме того, врач может запросить биопсию печени, функциональные пробы печени, УЗИ, компьютерную томографию (КТ) и/или магнитно-резонансную томографию (МРТ).
Некоторые распространенные симптомы заболевания печени включают следующие, каждый из которых кратко описан ниже:
- Желтуха. Пожелтение кожи и глаз.
- Холестаз
- Увеличение печени
- Портальная гипертензия
- Варикоз пищевода
- Асцит. Скопление жидкости в брюшной полости.
- Печеночная энцефалопатия
- Печеночная недостаточность
Что такое желтуха?
Желтуха — это пожелтение кожи и белков глаз из-за аномально высокого уровня билирубина (желчного пигмента) в кровотоке. Моча обычно темная из-за билирубина, выделяемого через почки. Высокий уровень билирубина может быть связан с воспалением или другими аномалиями клеток печени или закупоркой желчных протоков. Иногда причиной желтухи является распад большого количества эритроцитов, что может наблюдаться у новорожденных. Желтуха обычно является первым признаком, а иногда и единственным признаком заболевания печени.
Моча обычно темная из-за билирубина, выделяемого через почки. Высокий уровень билирубина может быть связан с воспалением или другими аномалиями клеток печени или закупоркой желчных протоков. Иногда причиной желтухи является распад большого количества эритроцитов, что может наблюдаться у новорожденных. Желтуха обычно является первым признаком, а иногда и единственным признаком заболевания печени.
Что такое холестаз?
Холестаз означает любое состояние, при котором выделение желчи уменьшается или прекращается. «Холе» относится к желчи, а «застой» означает «без движения». Отток желчи может быть блокирован внутри печени, вне печени или в обоих местах. Симптомы могут включать:
- Желтуха
- Темная моча
- Бледный стул
- Легкое кровотечение
- Зуд
- Асцит
- Озноб
- Боль со стороны желчевыводящих путей или поджелудочной железы
- Увеличенный желчный пузырь
Некоторые причины холестаза включают следующие:
- Гепатит
- Алкогольная болезнь печени
- Первичный билиарный цирроз
- Лекарственные эффекты
- Гормональные изменения во время беременности
- Камень в желчном протоке
- Сужение желчных протоков
- Рак желчных протоков
- Рак поджелудочной железы
- Воспаление поджелудочной железы
Что такое увеличение печени?
Увеличение печени обычно является признаком заболевания печени, хотя симптомы, связанные с небольшим увеличением печени (гепатомегалия), обычно отсутствуют. Симптомы сильно увеличенной печени включают дискомфорт в животе или «чувство сытости».
Симптомы сильно увеличенной печени включают дискомфорт в животе или «чувство сытости».
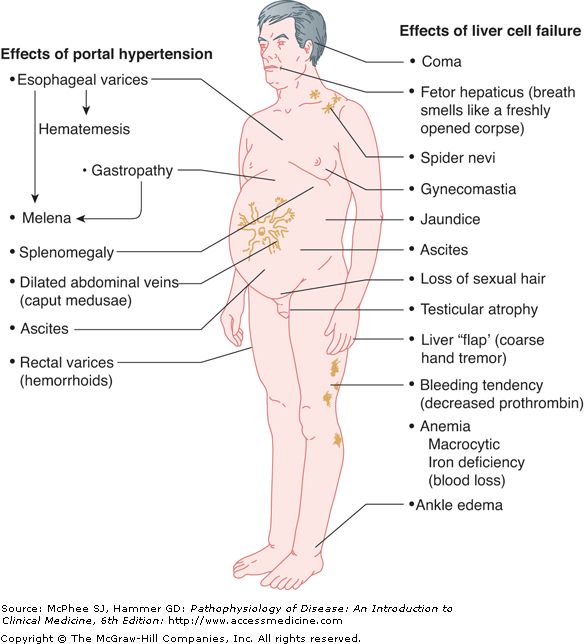
Что такое портальная гипертензия?
Портальная гипертензия — это высокое кровяное давление в воротной вене, которая снабжает печень кровью из кишечника и селезенки. Портальная гипертензия может быть связана с повышением артериального давления в портальных сосудах или с сопротивлением току крови через печень. Портальная гипертензия может привести к росту новых кровеносных сосудов (называемых коллатералями), которые соединяют кровоток из кишечника с общим кровообращением, минуя печень. При этом вещества, которые в норме удаляются печенью, попадают в общий кровоток. Симптомы портальной гипертензии могут включать:
- Асцит
- Развитие варикоза. Варикозное расширение вен (варикоз пищевода) чаще всего развивается в нижнем конце пищевода и в слизистой оболочке желудка, хотя они могут развиваться в любом месте от рта до ануса.
Что такое варикозное расширение вен пищевода?
Варикоз пищевода — это расширенные кровеносные сосуды в стенках нижней части пищевода, склонные к кровотечению. Они могут появиться у людей с тяжелым заболеванием печени. Больная печень может вызвать портальную гипертензию, то есть высокое кровяное давление в воротной вене. Портальная вена снабжает печень кровью. Со временем это давление вызывает рост кровеносных сосудов, называемых коллатеральными кровеносными сосудами. Эти сосуды действуют как каналы для отвода крови под высоким давлением. Избыточное давление в этих сосудах приводит к их расширению и извитости. Эти сосуды могут в конечном итоге достичь нижних отделов пищевода и желудка и склонны к разрыву. Разрыв может привести к значительной кровопотере из-за рвоты или потери крови через желудочно-кишечный тракт. Симптомы варикозного расширения вен пищевода могут включать:
Они могут появиться у людей с тяжелым заболеванием печени. Больная печень может вызвать портальную гипертензию, то есть высокое кровяное давление в воротной вене. Портальная вена снабжает печень кровью. Со временем это давление вызывает рост кровеносных сосудов, называемых коллатеральными кровеносными сосудами. Эти сосуды действуют как каналы для отвода крови под высоким давлением. Избыточное давление в этих сосудах приводит к их расширению и извитости. Эти сосуды могут в конечном итоге достичь нижних отделов пищевода и желудка и склонны к разрыву. Разрыв может привести к значительной кровопотере из-за рвоты или потери крови через желудочно-кишечный тракт. Симптомы варикозного расширения вен пищевода могут включать:
- Безболезненная рвота кровью
- Черный, дегтеобразный или кровянистый стул
- Снижение диуреза
- Чрезмерная жажда
- Головокружение
- Бледность
- Анемия. Состояние, которое указывает на низкое количество эритроцитов.

Что такое асцит?
Асцит – это скопление жидкости в брюшной полости, вызванное утечкой жидкости с поверхности печени и кишечника. Асцит, вызванный заболеванием печени, обычно сопровождает другие характеристики заболевания печени, такие как портальная гипертензия. Симптомы асцита могут включать вздутие брюшной полости, что вызывает дискомфорт и одышку. Причины асцита могут включать следующее:
- Цирроз печени (особенно цирроз, вызванный алкоголизмом)
- Алкогольный гепатит
- Закупорка печеночной вены
Асцит также может быть вызван непеченочными заболеваниями.
Что такое печеночная энцефалопатия?
Печеночная энцефалопатия представляет собой ухудшение функции головного мозга и поражение нервной системы из-за накопления в крови токсических веществ, которые в норме удаляются печенью. Энцефалопатию печени также называют портально-системной энцефалопатией, печеночной энцефалопатией или печеночной комой. Симптомы могут включать:
Симптомы могут включать:
- Нарушение сознания
- Изменения логического мышления, личности и поведения
- Изменения настроения
- Затуманенное суждение
- Сонливость
- Путаница
- Вялая речь и движения
- Дезориентация
- Потеря сознания
- Кома
- Судороги (редко)
- Мышечная скованность или тремор
- Неконтролируемое движение
Что такое печеночная недостаточность?
Печеночная недостаточность — серьезное ухудшение функции печени. Печеночная недостаточность возникает, когда большая часть печени повреждается из-за какого-либо заболевания печени. Симптомы могут включать:
- Желтуха
- Склонность к синякам или легкому кровотечению
- Асцит
- Нарушение функции мозга
- Общее ухудшение здоровья
- Усталость
- Слабость
- Тошнота
- Потеря аппетита
- Диарея
Болезнь печени, связанная с употреблением алкоголя.
 Симптомы
Симптомы
Во многих случаях люди с алкогольным заболеванием печени (ARLD) не имеют каких-либо заметных симптомов до тех пор, пока их печень не будет серьезно повреждена.
Ранние симптомы
Если вы испытываете ранние симптомы ОРЗЛ, они часто весьма неясны, например:
- боль в животе (боль в животе)
- потеря аппетита
- усталость
- плохое самочувствие
- диарея
- общее недомогание
Прогрессирующие симптомы
По мере того как печень становится более серьезно поврежденной, могут развиться более очевидные и серьезные симптомы, такие как:
- пожелтение кожи или бели глаз (желтуха)
- отек ног, лодыжек и ступней, вызванный скоплением жидкости (отек)
- отек живота, вызванный скоплением жидкости, известный как асцит
- высокая температура и приступы озноба
- сильный кожный зуд
- выпадение волос
- необычно искривленные кончики пальцев и ногти (барабанные пальцы)
- красные пятна на ладонях
- значительная потеря веса 912 слабость и спутанность сознания 3 и мышечное истощение , проблемы со сном (бессонница) и изменения личности, вызванные накоплением токсинов в головном мозге
- выделение черного дегтеобразного стула и рвота кровью в результате внутреннего кровотечения
- склонность к более легкому кровотечению и синякам, например, частые кровотечения из носа и кровоточивость десен
- повышенная чувствительность к алкоголю и наркотикам, поскольку печень не может их обработать
Когда следует обратиться за медицинской помощью достиг продвинутой стадии.