Гнойно-воспалительные заболевания ротовой полости требуют лечения антибактериальными препаратами, поскольку патологический процесс провоцируют бактерии. Важным этапом является обследование у стоматолога для выявления инфекции и выбора лекарств. Антибиотики при флюсе применяются в виде таблеток и местных средств. Важно знать, как правильно проводить антибактериальную терапию при гнойном заболевании.


Что такое флюс
Содержание статьи
В стоматологии флюс (одонтогенный периостит) — это инфекционное заболевание, нарыв под надкостницей, возникающий по причине разрушения зуба. Патология сопровождается опуханием десны и щеки, что и является основным проявлением болезни.
Периостит может быть результатом запущенного кариеса, гниения зуба, неправильного роста третьего моляра (зуба мудрости). Возникает он по причине активности патогенных микроорганизмов — стафилококков и стрептококков.
Кроме опухлости щеки, заболевание сопровождается пульсирующей болью, сильным отеком десны, неприятным запахом изо рта.
Без лечения нарыв может прорваться как наружу в полость рта, так и внутрь, тогда инфекция распространяется на соседние ткани и попадает в кровоток.


Показания для приема антибиотиков
Антибиотики при флюсе зуба у взрослого применяются с целью остановки развития инфекции и для снятия воспалительного процесса. Важным этапом для эффективной терапии является правильный выбор антибактериального препарата.
Лечение флюса может проводиться хирургическим методом, когда стоматолог делает надрез десны и ставит дренаж. В таком случае также назначаются антибиотики для профилактики осложнений.


Особенности применения
Для эффективности применения антибактериальных препаратов врач должен подобрать индивидуальную дозировку, длительность курса и частоту приема. При этом нужно исключить противопоказания и непереносимость отдельных средств. При выборе учитываются возраст, вес, иммунный статус, наличие иных стоматологических заболеваний.
Цифран
Препарат Цифран содержит в составе ципрофлоксацин. Он препятствует распространению бактерий и оказывает хороший антимикробный эффект. Выпускается в таблетках по 250, 500, 1000 мг.
Особенности:
- продолжительное действие;
- отсутствие привыкания;
- высокая эффективность в лечении периостита.


Ампиокс
Лекарство Ампиокс входит в группу пенициллинов, содержит оксациллин и ампициллин. Оказывает воздействие на большинство патогенных микроорганизмов, производит бактерицидный эффект. Продается в капсулах по 250 мг.
Особенности:
- помогает при средних и тяжелых инфекциях;
- разрешен детям и при беременности;
- есть риск побочных эффектов — тошноты, диареи, рвоты, аллергии.
Доксициклин
Средство Доксициклин относится к тетрациклиновым антибиотикам. Обладает широким спектром действия. Оказывает бактериостатическое влияние на патогенные организмы. Продается в капсулах по 100 мг.
Особенности:
- длительное действие;
- не оказывает негативного влияния на кишечник;
- нельзя применять при беременности и до 8 лет.


Амоксиклав
Антибиотик Амоксиклав включает в состав клавулановую кислоту и амоксициллин. Обладает широким спектром действия. Быстро распространяется по тканям всего организма. Можно приобрести в таблетках по 1000 мг.
Особенности:
- разрешен для детей;
- быстро улучшает общее состояние;
- не применяется при беременности и грудном кормлении;
- может вызвать расстройства ЖКТ (желудочно-кишечного тракта), аллергию.
Линкомицин
Капсулы Линкомицин относятся к линкозамидам, это препарат с бактериостатическим и бактерицидным действием. Широко применяется в лечении стоматологических болезней. Продается в капсулах по 250 мг.
Особенности:
- быстрое действие;
- устранение неприятной симптоматики — обезболивание, снятие воспаления;
- противопоказан при беременности, болезнях почек и печени.


Амоксициллин
Лекарство Амоксициллин относится к пенициллинам. В составе имеется одноименное действующее вещество. Справляется с грамположительными и грамотрицательными бактериями. Выпускается в таблетках по 500 мг.
Особенности:
- быстро всасывается, не нарушая желудочную среду;
- можно принимать в любое время, независимо от еды;
- много побочных действий.


Рекомендации по применению
Каждый препарат имеет определенную дозировку и назначается курсом на несколько дней. Есть стандартные схемы лечения, но врач может прописать индивидуальный курс.
Нужно учитывать, что все препараты имеют противопоказания и побочные реакции. Читать инструкцию нужно внимательно перед приемом любого лекарства.


Длительность курса
Срок терапии всегда определяется лечащим врачом. Обычно лечение продолжается от 5 до 14 дней, в среднем — 7-10 суток. Самостоятельно менять курс нельзя.
Дозировка
Суточная доза антибактериального препарата может разделяться на 2-4 приема. Интервалы между употреблением должны быть 5-8 часов. Пить лекарство нужно в одно и то же время.
Стандартная дозировка антибиотиков при флюсе:
- Цифран — 500-750 мг 2 раза в течение 7-14 дней;
- Ампиокс — 250-500 мг 2 раза в течение 7 дней;
- Доксициклин — 100 мг 2 раза в течение 7 дней;
- Амоксиклав — 125 мг 3 раза в течение 5-10 дней;
- Линкомицин — 500 мг 4 раза до 14 дней;
- Амоксициллин — 500-1000 мг 3 раза в течение 5-7 дней.
Питание
Разные антибиотики могут приниматься как во время еды, так и после. Некоторые средства можно пить в любое время. Эту информацию нужно уточнять в инструкции к каждому препарату. Обычно антибиотики принимаются в течение получаса после приема пищи.
Запивать лекарство нужно негазированной водой в большом количестве. Не рекомендуется пить молоко и сладкие напитки, включая чай, также не подходят фруктовые соки и кофе.


Дополнительные препараты
При флюсе лечение в домашних условиях антибиотиками дополняется и другими лекарствами, которые назначает стоматолог после обследования. Вместе с антибактериальными принимают противовоспалительные, регенерирующие, обезболивающие средства. Это могут быть стоматологические гели — Холисал, Солкосерил, Метрогил-Дента, Кандид. Выбор препарата зависит от того, какими нарушениями сопровождается флюс.
Также обязательно проводятся полоскания рта не менее 8 раз в сутки. Для этого используются отвары трав и аптечные средства — Хлоргексидин, Мирамистин. Из трав можно использовать ромашку, календулу, шалфей, кору дуба.
Антибиотики наружного применения
Вместе с таблетками при флюсе эффективно применять антибактериальные мази. Они наносятся на слизистую оболочку после еды и полоскания рта.
Список наиболее эффективных наружных антибиотиков при флюсе десны:
- Левомеколь — мазь, останавливающая распространение патогенных микроорганизмов и восстанавливающая поврежденную слизистую. Нужно наносить на ватный тампон и прикладывать его к очагу воспаления.
- Метрогил-Дента — стоматологический гель, содержащий метронидазол и хлоргексидин. Наносится 3 раза в день на поврежденную слизистую оболочку.
- Мазь Вишневского — снимает боль и отечность. Содержит касторовое масло, березовый деготь и ксероформ. Обладает антибактериальным и ранозаживляющим действием. Наносится на стерильный ватный тампон, который прикладывается к гнойнику.
- Асепта — бальзам с главными действующими компонентами: метронидазолом и хлоргексидином. Обладает противовоспалительным и успокаивающим действием. Наносится на десну, где удерживается длительное время за счет липкой структуры.
- Тетрациклиновая мазь — уничтожает грамположительные и грамотрицательные бактерии. Нельзя применять средство слишком долго, зубы могут окраситься в темный цвет или деформироваться.
- Гиоксизон — мазь, содержащая окситетрациклина гидрохлорид и ацетат гидрокортизона. Применяется для лечения гнойных поражений слизистых. Мазь накладывается на десны в виде аппликаций.


Аналоги по образу действия
К препаратам, которые помогают уничтожить бактерии и восстановить слизистую, можно отнести антисептики и противовоспалительные средства. Из таблеток хорошо подходит Нимесил. Средство убирает зубную боль, снимает воспаление. Также поможет Диазолин, который справляется с воспалительным процессом, снимает отечность, но сам по себе оказывает антиаллергическое действие.
Из препаратов, которые борются с воспалением, можно выбрать Кетонал, Ибупрофен и Наклофен. Также выраженным противовоспалительным действием обладает Диклофенак, но он негативно влияет на слизистую оболочку ЖКТ. Поэтому при проблемах с желудком от него лучше отказаться.
Хорошо себя зарекомендовали народные средства. В частности, это содовый раствор, которым следует полоскать ротовую полость несколько раз в день. Он убирает бактериальный налет. Полезно полоскать рот отварами ромашки, разбавленной в воде настойкой календулы, смазывать соком алоэ.
Народные средства нужно применять как вспомогательную, но не основную меру.


Восстановление после антибактериальной терапии
Прием антибиотиков плохо сказывается не только на вредной микрофлоре, но и на здоровой. Длительный прием таких препаратов может навредить, вызвав дисбактериоз и склонность к другим инфекционным заболеваниям. Поэтому после лечения должно следовать восстановление.
Что касается питания, полезной будет кисломолочная продукция. Также рекомендуется принимать пребиотики, которые восстанавливают микрофлору ЖКТ. Это Линекс, Аципол, Хилак, Бифидумбактерин, Энтерол. Не менее полезными будут сорбенты, которые выводят вредные вещества. Это активированный уголь, Энтеросгель, Смекта, Полисорб.
Для укрепления иммунитета рекомендуется пить травяные отвары и включить в рацион орехи, мед, зелень. Следует употреблять много жидкости. При длительной терапии антибактериальными препаратами нужно регулярно обследоваться у врача.


Видео о применении антибиотиков при лечении зубов
В видео рассказывается о применении антибиотиков при лечении зубов.
Флюс сопровождается болезненностью и отёчностью, ввиду чего человек сталкивается с колоссальным дискомфортом. Перед тем как снять опухоль, необходимо установить истинные причины развития флюса. В домашних условиях это можно сделать быстро. Однако заниматься самолечением опасно, рекомендуем посетить стоматолога в ближайшее время.
Причины развития флюса
Флюс на десне имеет определённые причины, которые нужно установить до начала лечения в домашних условиях.
Итак, опухоль провоцируют следующие факторы:
- механические повреждения дёсен;
- недолеченный зуб;
- воспаление кармана десны;
- кариес в запущенной степени;
- пульпит;
- периодонтит в острой форме.
Важно!
Некоторые из указанных выше причин не вы обозначите самостоятельно. Поэтому записывайтесь на приём к стоматологу.
Лечение флюса дома
Опухоль затрагивает не только десну, но и нос, губы, щёки. Лечение флюса в домашних условиях осуществляется антибиотиками, гелями, растворами для полосканий и пр. Также в ход идёт народное врачевание, рецепты которого используются в дополнение к основному курсу.
№1. Антибиотики от флюса
Не стоит самостоятельно прописывать себе курс антибиотиков. Но если вы решили это сделать, тогда изучите раздел с противопоказаниями и тонкостями приёма.
«Амоксициллин»
Флюс сопровождается воспалением и развитием гноя (не всегда). Как снять опухоль – пропить «Амоксициллин» в домашних условиях. Он быстро подавляет активность патогенных микроорганизмов, отёк спадает спустя несколько дней. При достижении положительной динамики нужно срочно идти к доктору.
«Линкомицин»
Мощнейшее бактерицидное воздействие направлено на очаг воспалительного процесса. Благодаря этому удаётся добиться результата гораздо быстрее, чем при приёме «Амоксициллина». Когда опухоль спадёт, не стоит прекращать терапию ещё несколько суток.
«Цифран»
Флюс зубной определяется степенью запущенности. В сложных случаях лечение в домашних условиях реализуется антибиотиками, вводимыми инъекционно. Лекарственный состав очень сильный, соответственно, отпускают его только по предписанию врача.
«Ампиокс»
Комбинированный антибиотик, включающий ампициллин. Вещества останавливают дальнейшее распространение отёчности, убирают сильную боль, убивают болезнетворных бактерий. Противопоказаний минимум, но их следует брать в расчёт.
«Доксициклин»
Флюс нужно срочно лечить. Но перед тем как снять опухоль, желательно получить одобрение доктора на использование «Доксициклина» в домашних условиях. При умелом приёме препарат быстро убьёт возбудителей и уберёт отёчность.
№2. Противовоспалительные препараты от флюса
Помимо антибиотиков нужно применять средства, направленные на снятие воспаления, боли, отёчности и температуры.
«Нимесил»
Лучшее средство среди аналогов, отпускается в порошковой форме, действует практически сразу. Обладает приятным мятным вкусом, понижает температуру и показывает впечатляющие обезболивающие свойства.
«Наклофен»
Помогает как быстро избавиться от флюса, так и обезболить воспалённую зону. В домашних условиях редко используется, поскольку вводится инъекционно. Существует много запретов к применению, которые нужно изучить.
«Ибуфен»
Создан на основе ибупрофена, отпускается в различной форме. Всасывается стенками ЖКТ быстро, так же скоро разносится кровью по организму. Буквально через 30 минут после приёма температура понижается, видны первые признаки улучшения.
«Кетонал»
Нестероидный препарат, применяющийся при лечении флюса. Как снять опухоль, понизить температуру и уменьшить боль – принимать «Кетонал» в домашних условиях согласно рекомендациям (не более 300 мг. ежесуточно). Вы быстро придёте в форму.
«Диазолин»
В кратчайшие сроки устраняет отёчность, затронувшую дёсны и мягкие ткани лица. Благодаря противоаллергическим и бактерицидным свойствам вредные микроорганизмы гибнут, вследствие чего воспаленная область перестаёт гноить.
№3. Растворы от флюса для полоскания полости рта
Так как убрать флюс нужно в максимально короткие сроки, воспользуйтесь в домашних условиях проверенными растворами. Благодаря регулярному полосканию ротовой полости отёчность быстро сойдёт со щеки.
«Хлоргексидин»
Проводите полоскания, чтобы устранить воспалительные процессы. Разрешается использовать состав каждые 2 часа.
«Ротокан»
Растворите в 0,2 л. слегка прогретой воды 20 мл. спиртовой настойки. Проводите процедуру через равный промежуток времени несколько раз в сутки.
«Бетадин»
Немного прогрейте 0,25 л. очищенной воды, примешайте 20 мл. раствора. Полощите ротовую полость не менее 5 раз на протяжении дня.
Перекись водорода
Разведите кипячёную воду с перекисью в равном соотношении. Регулярно проводите полоскание ротовой полости.
№4. Гели и мази от флюса
Флюс развивается по разным причинам, однако важно знать, как снять болезненные ощущения и опухоль. Приобретите одно из нижепредставленных средств и воспользуйтесь им в домашних условиях, чтобы быстро устранить всю симптоматику.
«Метрогил Дента»
Препарат выпускается в форме геля, который не имеет цвета и запаха. Распределите небольшое количество на воспалённую десну. Активный состав быстро вытягивает гной, устраняет боль и отёчность, угнетает активность патогенных бактерий. Используйте средство с равным промежутком времени несколько раз в день.
«Левомеколь»
При использовании мази гной быстрее выходит, пропадает отёчность, рассасывается воспалительный процесс. Активные вещества глубоко проникают в ткани, повышая регенерацию клеток. Накладывайте мазь на воспалённую область десны на 1 час несколько раз в день.
№5. Народные средства от флюса
Когда образовался флюс на щеке, требуется незамедлительное лечение. Народные методы помогут справиться с проблемой в домашних условиях.
Раствор из соли
Разведите 0,25 л. прогретой воды 2 ч. л. столовой соли. Для лучшего воздействия добавьте 3 капли йода. Проводите тщательное полоскание несколько раз в сутки.
Настойка прополиса
Для разового полоскания разведите в 120 мл. воды 20 мл. настойки. Проводите процедуру на протяжении дня несколько раз.
Настойки календулы и шалфея
Добавьте в 0,2 л. воды по 20 капель настоек. Проводите полоскание ротовой полости по стандартной схеме несколько раз в течение суток.
Сок алоэ
Пропустите зрелый стебель алоэ через мясорубку. Заверните кашицу в чистую марлевую ткань. Приложите к воспалённой области. Проводите терапию до 4 раз в сутки.
Важно!
Если беспокоит флюс, не пытайтесь думать о том, как снять опухоль. При первой возможности обратитесь к врачу. Самостоятельным лечением в домашних условиях можно быстро усугубить ситуацию.
Что запрещается делать при флюсе
1. Не прогревайте воспалённую зону. Такие манипуляции только усилят болезненные ощущения, проявится ещё больший отёк.
2. Не накладывайте тугую повязку, в противном случае она помешает оттоку гноя. Из-за этого развивается сильное воспаление.
Не затягивайте с лечением флюса. Старайтесь сразу решать такие проблемы у специалистов. При самолечении вы лишь на короткий срок снимите болезненные ощущения. Если вовремя не посетить доктора, образуется более серьёзное воспаление.
Лечение флюса на десне в домашних условиях

Быстро избавиться от флюса (периостита) можно только посетив стоматолога и продолжив в домашних условиях лечение, начатое во врачебном кабинете. Терапия этого воспалительного заболевания должна быть комплексной, длительной и включать применение антибактериальных средств, противовоспалительных препаратов, а так же местных способов лечения в виде полосканий, примочек и компрессов с лекарственными мазями.
Содержание:
Противовоспалительные таблетки
Противовоспалительные препараты при флюсе оказывают сильное обезболивающее действие, снимают отек и ослабляют воспаление. Некоторые из применяемых лекарственных средств способны снимать высокую температуру, которая иногда сопровождает симптомы периостита.
Нимесил
Таблетки от флюса с выраженным обезболивающим эффектом, активно устраняют воспаление на всех стадиях заболевания. Суточная доза препарата составляет 200 мг (по 1 таблетке 100 мг дважды в день). Длительность лечения зависит от клиники периостита и необходимости лечения зубной боли.
Диазолин
Лекарственное средство от флюса из группы антиаллергических препаратов. Обладает сильным противоотечным действием, снижает выработку биологически активных веществ воспаления в месте развития гнойника. Принимается диазолин в зависимости от выраженности отека тканей десны и щеки по 1 таблетке (100 мг) 1-3 раза в день до улучшения состояния.
Диклофенак
Противовоспалительный препарат, оказывающий мощное противовоспалительное действие, значительно ослабляет зубную боль. Для устранения болевого синдрома применяется по 25-50 мг 1-2 раза в день.
Чем полоскать рот при флюсе
Растворы для полоскания на начальных этапах заболевания могут оказать противовоспалительное действие и предотвратить развитие гнойника. Если все же стоматологу пришлось вскрывать очаг нагноения, то он обязательно подскажет, чем прополоскать флюс, что бы избежать дальнейшего распространения воспаления и быстрее устранить симптомы.
Обычная питьевая сода является самым простым и надежным средством от периостита. Она быстро устранит отек, надолго облегчит боль и остановит воспалительный процесс. Для приготовления раствора для полоскания от флюса необходимо полную чайную ложку соды растворить в 200 мл остывшей прокипяченной воде. Полоскать рот каждые 2 часа до стихания острых проявлений заболевания. Затем процедуру можно повторять 4-5 раз в сутки до полного выздоровления.
Ротокан
Основу препарата составляет спиртовой настой лекарственных трав: календулы, ромашки аптечной и тысячелистника. Полоскание рта при флюсе раствором ротокана оказывает антисептическое действие, уменьшает болезненные проявления, снимает воспаление. 5 мл средства (1 чайная ложка) растворяют в стакане теплой воды и полощут каждые 2-3 часа до стихания боли. В стадии затихания воспалительного процесса процедуру проводят 3-4 раза в день.
Малавит
В состав препарата входят натуральные экстракты лекарственных трав, ионы серебра и меди, благодаря чему Малавит обладает антибактериальным эффектом, снимает даже выраженный отек тканей, облегчает боль и предупреждает распространение инфекции. 5-10 капель лекарственного средства следует растворить в теплой, но не прокипяченной воде. Полоскать ротовую полость 5-7 раз в день до улучшения состояния. С целью закрепления противовоспалительного действия процедуру повторять трижды в день до момента полного выздоровления.
Хлоргексидин
Препарат губительно действует практически на все группы патогенных микроорганизмов. При местном применении оказывает выраженное противовоспалительное и ранозаживляющее действие. Полоскание рта при флюсе проводят 0,5% водным раствором хлоргексидина 4 раза в сутки до стихания клинических проявлений.
Бетадин
Благодаря входящему в состав лекарственного средства активному йоду, бетадин отлично борется с патогенными бактериями, устраняет воспаление, препятствует образованию гнойного очага и способствует скорейшему заживлению поврежденных тканей. Для приготовления раствора для полоскания полости рта чайную ложку 1% препарата растворяют в четверти стакана теплой воды и полощут 4 раза в день до облегчения симптомов.
Фурацилин
Средство от флюса с сильным антибактериальным эффектом. Для полоскания 1 таблетку фурацилина растворить в стакане кипятка. После того, как раствор остынет, полоскать полость рта каждые 2-3 часа пока не утихнет боль и не спадет отек на щеке.
Антибиотики
Применение антибиотиков является важным моментом в успешной терапии флюса. На ранней стадии эти лекарственные средства могут остановить распространение инфекции и предотвратить появление гнойника. На более поздних этапах, когда гнойный очаг уже сформировался, антибактериальные препараты назначаются после его вскрытия для профилактики осложнений и скорейшего выздоровления.
Антибиотики при флюсе нельзя принимать самостоятельно. Только стоматолог может дать рекомендацию, какой именно препарат следует пить и в какой дозировке. Это будет зависеть от возраста и веса пациента, его состояния и наличия лекарственной непереносимости.
Наиболее часто используемые антибактериальные средства при флюсе:
- Линкомицин
- Амоксициллин
- Ципролет
- Амоксиклав
- Доксициклин
- Ципрофлоксацин
- Трихопол
- Флемоксин солютаб
- Бисептол
- Левомицетин
Антибактериальные препараты нельзя использовать менее 5-7 дней или бросать после улучшения состояния. Это может вызвать лекарственную устойчивость у микроорганизма, вызвавшего флюс, и привести к утрате эффективности препарата при повторном возникновении заболевания.
Мази и гели
Местное использование мазей при периостите способствует скорейшему угасанию воспалительных процессов, более быстрому заживлению поврежденных тканей, эффективному устранению болевого синдрома.
Мазь Вишневского
При флюсе мазь Вишневского способна остановить развитие гнойного процесса, быстро ликвидировать отечность тканей и облегчить зубную боль. Входящий в состав препарата ксероформ оказывает антибактериальное действие, березовый деготь усиливает кровоток в месте повреждения, а касторовое масло способствует более глубокому проникновению лечебных компонентов.
Мазь Вишневского используют в начальных стадиях заболевания или после вскрытия гнойника. Препарат наносится на стерильную небольшую марлевую салфетку и прикладывается на кожу щеки в области воспаления на несколько часов.
Использовать мазь Вишневского при подозрении на наличие гнойного очага в месте периостита нельзя. Это может спровоцировать ухудшение состояния и развитие осложнений.
Метрогил дента
Препарат выпускается в форме геля, в состав которого входят антибактериальные компоненты: метронидазол и хлоргексидин. Лечебные вещества отлично проникают в очаг воспаления, быстро снимают болевые ощущения, устраняют отек тканей и предотвращают развитие гнойных осложнений. Гель обильно наносится непосредственно на слизистую десны над местом периостита. После его применения следует воздержаться от питья или приема еды минимум 30 минут. Процедуру повторяют трижды в день до стихания воспалительных реакций.
Левомеколь
В состав мази входят ингредиенты, которые обладают широким спектром антибактериальной активности и способствуют быстрой регенерации тканей. Левомеколь не теряет своих свойств при наличии гноя, поэтому является предпочтительным в случаях, когда не удалось избежать процесса нагноения. Мазь используют трижды в день. Ее наносят на стерильный марлевый или ватный тампон и прикладывают к флюсу на 2-3 часа. Если было произведено вскрытие гнойного очага, то препарат можно вводить непосредственно в образовавшуюся полость. Лечить зубной флюс Левомеколем необходимо до полного выздоровления.
Компрессы и примочки
Компрессы и примочки оказывают обезболивающее действие, ограничивают распространение воспалительного процесса, губительно влияют на болезнетворные микроорганизмы.
Компрессы с димексидом
Димексид при местном нанесении отлично проникает в воспалительный очаг, угнетает жизнедеятельность микробов и повышает их чувствительность к антибиотикам. Так же он способен устранять болевые ощущения. Для компресса при флюсе димексид разводится теплой водой до концентрации раствора 20-30% (на 20 мл препарата 80 мл жидкости), после чего им смачивается стерильная салфетка из нескольких слоев марли. Компресс накладывается на щеку в области поражения. Длительность процедуры 1-2 часа. Повторять дважды в день до устранения боли и признаков воспаления.
Перед первым использованием димексида необходимо провести тест на аллергическую реакцию на тыльной стороне локтевого сгиба.
Примочки с содой
Для лечения флюса чайную ложку пищевой соды завернуть в несколько слоев марли и поместить между щекой и десной на несколько часов. Это уменьшит отек и снимет зубную боль. Повторять примочку необходимо 2-3 раза в сутки.
Компресс с солью
Соль при флюсе обладает противовоспалительным действием, быстро облегчает боль и ослабляет воспаление. Для приготовления компресса 2-3 чайные ложки соли растворяют в 100 мл теплой воды. Раствором смачивают марлевый или ватный тампон и закладывают между больной десной и щекой. Каждые 2 часа компресс менять на новый до стихания острых симптомов.
Лучше использовать морскую соль, которая благодаря наличию йодистых компонентов способствует еще более лучшему снятию воспаления.
Вылечить флюс самостоятельно без участия стоматолога невозможно. Самолечение может быть не только не эффективным, но и опасным. Дома можно проводить только те терапевтические процедуры, которые были порекомендованы специалистом.
Проверенные способы лечения флюса в домашних условиях
Флюс (в стоматологической терминологии – периостит) – одно из наиболее часто встречающихся воспалительных заболеваний ротовой полости.
Сопровождается отечностью, опуханием мягких тканей в очаге локализации патологии, приносит болевые ощущения и требует своевременной терапии.
Опухоль десны является следствием образования большого количества гнойных масс, что чревато развитием инфекции и пародонта. Бороться с заболеванием можно как в лечебном учреждении, так и в домашних условиях.
Полоскания
Иногда проблему в течение нескольких дней можно решить самостоятельно, а в ряде случаев несвоевременное обращение в клинику может лишь навредить.
Данный способ терапии оказывает местное воздействие на зону поражения. Он эффективен как часть комплекса лечебных мероприятий в совокупности с мазями, медицинскими препаратами и лекарственными настоями.
Наиболее выраженный результат дает полоскание ротовой полости следующими средствами:
- Сода – способ самый доступный, быстро убирает отечность. Показано подобное полоскание при локализации очага воспаления в области десен. Делается в соотношении: чайная ложка средства на 250 мл теплой кипяченой воды. Орошать полость рта несколько раз в день – чем чаще, тем лучше эффект. Если опухоль становится меньше, интенсивность процедуры постепенно сокращается.
- Сода и соль – добавление в указанный выше раствор одной ложки соли усиливает лечебное воздействие, уменьшает болевой синдром, провоцирует отток гнойных масс. Противопоказаний и ограничений по количеству применений не имеет.
- Фурацилин мощный препарат, продается в аптечной сети без рецепта. В литре хорошо теплой воды растворить 0,1 г порошка фурацилина (это 5 или 10 таблеток, в зависимости от расфасовки).
Главное, чтоб жидкость была не слишком горячей, так как в этом случае эффективность препарата снижается. Если воспаление сопровождается болью, полоскать следует многократно. Раствор обладает выраженным противовоспалительным и антибактериальным эффектом.
Читайте здесь о том, является ли температура при прорезывании зубов обязательным симптомом.
Компрессы
Если воспаление затягивается, и полоскание не дает видимого результата, велик риск еще большей локализации флюса.
Общее для всех видов компрессов правило – он должен прикладываться холодным, так как тепло провоцирует размножение бактерий, и инфицирование внутренней части раны. В результате скопления гнойных масс увеличится, а болевой синдром станет только сильнее.
Компресс делается следующим образом – марля или широкий бинт сворачиваются в несколько слоев и обильно пропитываются лечебным средством. Ткань прикладывают к воспаленному участку на несколько часов, можно на всю ночь.
В качестве лекарственного средства можно использовать следующие компоненты:
- Сок лука. Выдавить сок растения на марлю, приложить к месту поражения. Отлично убивает микробы, способствует оттоку гноя;
- Яйцо. Взять желток, смешать с растительным маслом и сахаром до получения однородной, не слишком густой массы. Смесь успокаивает, снимает раздражение.
- Капустный лист промыть, проварить пару минут, остудить. Прикладывать на больное место без марли. Обладает заживляющим и успокаивающим эффектом.
- Содовый раствор. Компонент смешивается с небольшим количеством кипяченой воды. Выкладывается на марлю. Вытягивает гной, дезинфицирует.
- Лед. Кубики льда завернуть в бинт или марлю и приложить к воспаленному месту. Холод хорошо снимает боль, уменьшает отечность и смягчает пораженную ткань десны.
Каков бы ни был состав, компресс накладывают только дома, так как процедура эта довольно длительная, требует покоя и соблюдения гигиенических норм.
Мази и гели
Хорошо, когда в состав мази будет входить растительное масло. Продукт хорошо успокаивает ткани десны и смягчает поверхность. Как правило, аптечные препараты содержат в своем составе данный компонент.
Хорошо подходят для лечения флюса:
- Мазь Вишневского – останавливает выработку гноя, чистит от него мягкие ткани десны. Деготь березы, входящий в ее состав, снимает дискомфорт и убивает микробы. Оправдано применение на начальной стадии или когда гнойный мешок уже прорвался. Средство наносят на марлевый тампон и прикладывают к месту прорыва не 2—3 часа.
- Левомеколь убивает бактерии, восстанавливает поврежденную ткань, способствует регенерации клеток. Хороший эффект на любом этапе развития заболевания. Наносят на поврежденное место на три часа три раза в день.
- Метрогил–дента бережно втирают в место скопления гноя, предварительно промокнув зону воспаления ватным тампоном для осушения внешней поверхности мягкой ткани. Эффект наступает уже через несколько минут после применения. Хорошо охлаждает и снимает болевой порог. Использовать трижды в день.
В этой статье вы найдете отзывы о герметизации фиссур у детей.
Пройдите по ссылке http://dr-zubov.ru/xirurgiya/udalenie-zubov/kak-bolno-mudrosti-v-stomatologii.html, если интересно, больно ли удалять зуб мудрости и какую анестезию выбрать.
Медикаменты
Некоторые таблетки выполняют и жаропонижающую функцию, поскольку для данного заболевания характерно повышение температуры тела как реакция на наличие воспалительного процесса.
Антибиотики принимать не следует, это может только усложнить ситуацию.
Для лечения назначают следующие лекарственные препараты:
- Нимесил снимает боль, локализует воспаление на любом этапе течения болезни. Прием по одной таблетке утром и вечером. Курс лечения – по симптоматике;
- Диазолин противоаллергическое средство. Снимет отечность мягких тканей, уменьшает скопление гноя, локализует процесс воспаления. В зависимости от усложненности ситуации принимать 1—3 таблетки в сутки;
- Диклофенак – препарат противовоспалительного спектра действия, качественно уменьшает опухоль, хорошо корректирует болевой порог. Пить по 20—50 мг дважды в день.
Данные средства полностью избавить от флюса, к сожалению, неспособны – они лишь эффективно убирают симптомы заболевания.
Популярные народные рецепты
Рассмотрим наиболее популярные из них:
- запеченный лук сполна насыщен фитонцидами и флавоноидами, обладает стойким антимикробным воздействием и обезболивающим эффектом. Целая головка режется на две части и разбирается на составляющие ее чешуйки, которые запекают в духовом шкафу до полупрозрачного состояния. Прикладывают немного выше расположения флюса, меняя пластинки лука каждые 15—20 минут;
- мед и ржавый гвоздь – поистине шедевр народной мысли! Взять гвоздь и хорошо прогреть его на горелке, пока не появится черный налет, после чего обмакнуть в мед. Полученная смесь налета с медом втирается в воспаленную область. После нескольких процедур состояние существенно улучшается, а иногда и полностью избавляет от напасти;
- смазывание йодом – внешняя поверхность десны смазывается раствором йода, который быстро вытягивает гной и снимает воспаление. Главное правило – не сжечь слизистую ротовой полости;
- настойка из подорожника и спорыша. Пол литровая банка наполняется травами чуть больше половины, заливается водкой, и на пять суток убирается в темное место. Принимать внутрь небольшими порциями несколько раз в день;
- лепешка из глины. Смешать желтую глину, сок лимона с водой и мочой в произвольной пропорции до густой кашеобразной консистенции. Облепить воспаленное место на 1 час. Затем смыть.
В видео можно ознакомиться с приготовлением еще нескольких действенных рецептов.
Отзывы
Разумно сочетать вышеизложенные рецепты с традиционными способами лечения, и тогда результат не заставит себя ждать. Важно знать, что чаще всего в данной проблеме виноват кариесный зуб, который необходимо срочно лечить, как только удастся устранить флюс.
Если вы сталкивались с подобной проблемой, а также пользовались каким-либо народным способом, описанным в данной статье, поделиться впечатлениями можно в разделе «комментарии».
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
Как лечить флюс на десне. Возможность лечения флюса в домашних условиях
Не так уж редко в полости рта возникают достаточно серьезные воспалительные процессы. Одни из них являются самостоятельными, другие осложнением более легких заболеваний.
Флюс (нем. Fluß, буквально – поток, течение) — это воспалительное заболевание надкостницы верхней или нижней челюсти, сформированное из-за отсутствия своевременного лечения кариеса, пульпита, периодонтита или отдельных заболеваний пародонта. Говоря профессиональным языком, такое воспаление называется периоститом.
Основные причины возникновения периостита

Гнойник на десне в области причинного зуба, в поздней стадии формирования
Конечно, основной причиной является нелеченный кариес и его осложнения. В кариозной полости находятся всевозможные микроорганизмы. Они высоко патогенны, при отсутствии лечения могут быстро проникнуть в полость зуба и вызвать поражение пульпы или пульпит. Затем патологический процесс спускается ниже за пределы верхушки корня зуба и начинает формироваться верхушечный периодонтит. Он как раз и будет являться последней инстанцией перед воспалением надкостницы.
На развитие болезни может повлиять ангина, повреждения слизистой оболочки полости рта или даже занос инфекции гематогенным путем из соседних отделов челюстно-лицевой области.
Симптоматика периостита
Если распухла десна, то это не обязательно флюс. Припухлость наблюдается и при гипертрофическом гингивите. А вот заболевания пародонта способны сами по себе вызвать периостит. Особенно это касается пародонтита. При этом заболевании формируются десневые карманы с гнойным содержимым. Разрушение кости пародонта способствует проникновению инфекции на надкостницу челюсти.

Заболевания пародонта, способствующие формированию флюса
Опухоль десны формируется достаточно быстро. Буквально за сутки появляется резкая зубная боль. Даже самые сильные обезболивающие средства ее не снимают. Прикосновение или надавливание на зуб только усиливают болевую реакцию. Появление отека десны говорит о накоплении в ней серозного или гнойного экссудата. Если причинный зуб расположен на нижней челюсти, то наблюдается заметная асимметрия лица снаружи, на верхней челюсти наблюдается отек под глазным яблоком.
Страдает общее самочувствие. Повышается температура тела до 38-39 градусов. Наиболее выражены симптомы у людей среднего возраста, из-за особенностей строения челюстно-лицевой области. Иногда наблюдается флюс после удаления зуба. Причина тому занос инфекции извне или разрушенного зуба при удалении. По неопытности врача, из-за сложной операции в лунке удаленного зуба могут остаться частички отломленного корня. Они то и являются основной причиной воспаления в этом случае.

Бурная клиническая картина характерна для острого течения периостита. При хронической форме симптомы не выражены, и она может длиться долго. В случае обострения симптомы усиливаются и напоминают острое течение.
Лечебные мероприятия по устранению периостита
Все лечение флюса подразумевает медикаментозное, хирургическое и в определенных случаях физиотерапевтическое воздействие. Все мероприятия проводятся в комплексе.

Схема формирования периостита челюсти
Медикаментозное и физиотерапевтическое лечение направленно на подавление развития микроорганизмов в очаге воспаления и восстановления поврежденных тканей. Хирургическое воздействие помогает осуществить отток гноя и уменьшить отечность.
Что делать при наличии нарыва на десне? В первую очередь необходимо обратиться к врачу. Скорейшее посещение стоматолога поможет избежать более серьезных осложнений. Не леченый периостит способен быстро перейти в остеомиелит челюсти с образованием некроза и секвестрации. Это чревато возникновением сепсиса или заражением крови. Последствия флюса без надобного лечения способны привести к инвалидности и тяжелым увечьям лицевых костей.
Хирургическое вмешательство

Разрез десны при вскрытии флюса
Первое что необходимо сделать врачу, это удалить причинный зуб и провести периостотомию. Таким образом, будет обеспечен достаточный отток экссудат из раны. Отрытая лунка удаленного зуба будет способствовать также хорошей обработки ее антисептическими растворами.
Флюс после разреза десны сразу идет на убыль. Гной, который формировался в очаге воспаления, легко выходит и не имеет возможности накапливаться как раньше. Чтобы рана была дольше открытой, ставят дренаж. Он представляет собой обычную тонкую полоску из латекса. Все оперативные процедуры проводятся под местной анестезией.
При возникновении признаков периостита, место поражения нельзя не греть, не охлаждать. Тоже самое недопустимо сразу после проведения операции периостотомии.
Пациенты часто спрашивают можно ли не удалять зуб? Такое допускается, если процесс только в начальной стадии, но рассечение слизистой в области верхушки корня причинного зуба, проводиться обязательно. Тогда как лечить флюс в этом случае? Весь упор делается на применение лекарственных веществ.
Медикаментозное лечение
Оно в основном основано на применении антибактериальной терапии и антисептических полосканий.
Предупреждение для тех, кто пытается лечить флюс в домашних условиях:
Из таблетированных препаратов часто назначают Нимисил. Он имеет выраженные обезболивающие и противовоспалительные свойства. Припухлость на десне значительно снижается после 2-3 дней приема препарат.

Нимесил в упаковках по 30 пакетов фирмы Berlin-Chemie/Menarini (Берлин-Хеми/Менарини)
Параллельно может быть назначен Диазолин. Он помогает устранить сильный отек десны и уменьшить воспалительный процесс. Обладает слегка снотворным действием, поэтому его желательно принимать на ночь.

Диазолин (Diazolinum) в таблетках
Если мучают сильные постоперационные боли, то можно принимать Диклофенак. В нем сочетается мощное противовоспалительное действие с неплохим обезболивающим эффектом.

Диклофенак в таблетках фирмы Hemofarm
Чтобы избежать дальнейшего распространения патологического очага и образования гнойного скопления, назначают полоскания полости рта лекарственными препаратами. Самым простым и доступным может быть питьевая сода. Чайную ложку порошка растворяют в 200-250гр. теплой кипяченой воды. Кратность полоскания до 6 раз в день, в течение нескольких минут. Обязательна процедура после приема пищи. Ее остатки могу скапливаться в ране и провоцировать развитие микробов. Процедуру с данным препаратом можно применять до полного выздоровления.

Пищевая сода — самый доступный препарат, который можно использовать в домашних условиях для лечения флюса
Чтобы припухлость на десне прошла быстрее, и не возникло осложнений, стоит использовать препарат Ротокан. В его составе присутствуют настои трав с выраженным терапевтическим действием. Это настой календулы, ромашки, тысячелистника. Примерно 5мл. средства разводят в стакане воды. Полоскать необходимо по тому же принципу, что и содой.
Высокое положение среди антисептических препаратов занимает хлоргекседин. Мощное губительное действие на большинство микроорганизмов, позволили препарату получить особый статус в стоматологии. Помимо противовоспалительного действия, хлоргекседин способен активизировать рост клеток для скорейшего заживления раны.
Важную роль играют антибиотики при флюсе десны. Они помогают на ранних стадиях предотвратить образование гнойного экссудата. В более сложных случаях препараты назначаются только после вскрытия патологического очага. Антибиотики способствуют максимальному подавлению воспаления и предупреждению распространения инфекции.

Прием антибиотиков при флюсе — надежный способ быстро победить воспаление
Дозировку и само вещество назначает врач. Наиболее эффективными считаются следующие антибиотики:
- Линкомицин
- Ципролет
- Ципрофлоксацин
- Амоксиклав.
Чтобы вытянуть гной из десны, можно применить мазь Левомеколь. Ее применяют как до, так и после вскрытия гнойника. После вскрытия мазь закладывают непосредственно в рану, при помощи ватных жгутиков.

Мазь Левомеколь фирмы «НИЖФАРМ»
Кроме этого хороший эффект дают мазь Вишневского и Метрогил Дента.
Физиотерапия при периостите
Применение сил природы способствует наилучшему заживлению всех патологических ран, без осложнений и в короткие сроки. Так действие имеет геленеоновый лазер и обычное УФО. Эти методики позволяют в разы ускорить регенерацию и снять воспаление.

Терапевтическое воздействие лазером на гнойник
Электрофорез может применять с различными препаратами, в зависимости от необходимости. Для снятия боли используются анальгетики. Чтобы расщепить гнойный экссудат и быстрее его вывести, применяют ферменты. Ну а если необходимо восстановить костную ткань, то здесь подойдет электрофорез с кальцием. После вскрытия патологического очага через сутки, назначают УВЧ-терапию и УФО, непосредственно на слизистую полости рта, в области поражения.
Однако надо помнить, что физиотерапевтические методы имеют ряд абсолютных противопоказаний. Особенно это относиться к людям с заболеваниями эндокринной системы, страдающим низким артериальным давлением, беременным женщинам.
Выводы
Иногда, удается вылечить флюс в домашних условиях, но, зачастую, нежелание посетить врача-стоматолога приводит к усугублению ситуации. При появлении флюса, при первой же возможности, необходимо посетить врача, а не заниматься экспериментами с полосканием рта содой и солью.
Какие медикаменты назначают при лечении флюса
Для лечения периостита или флюса применяется хирургический метод. Поскольку это гнойное воспаление, то врач проведет вскрытие мешочка с целью вывода гноя наружу. Но одновременно стоматолог назначит антибактериальную и антисептическую терапию. Предписанное сочетание препаратов позволит остановить развитие воспалительного процесса и уничтожить инфекцию, которая его вызвала.
 Лечение флюса
Лечение флюса
Антибактериальная терапия предполагает прием антибиотиков, а антисептическая – полоскание полости рта специальными составами.
Важно!
Антибиотики нельзя сочетать с алкоголем – это может вызвать опасные осложнения и непредсказуемую реакцию организма. Кроме того, их нужно принимать исключительно курсом, то есть в течение не 3-4 дней, по истечению которых вам явно станет лучше, а 7 или 10 дней – как назначит врач. В противном случае препараты окажутся попросту не эффективными.
UltraSmile.ru собрал в одной статье основные препараты, которые сегодня назначают стоматологи для лечения периостита. Но настоятельно рекомендуем лишь ознакомиться со списком, но ни в коем случае не использовать данные средства для самостоятельного лечения! Дозировку должен подобрать врач исходя из тяжести заболевания и состояния организма. Самолечение, тем более антибиотиками, очень опасно!
Чем опасно самолечение флюса
Периостит – это достаточно сложное инфекционное заболевание, которое категорически запрещено лечить в домашних условиях без наблюдения специалиста. Только после осмотра у стоматолога можно определить, чем лечить флюс на десне.
Часто пациенты прибегают к самостоятельному лечению периостита или устранению первых его симптомов посредством приема обезболивающих препаратов, различных полосканий, использования капель или согревающих компрессов. Это является грубой ошибкой и может привести к серьезным осложнениям. Так, категорически запрещено:
- самостоятельное диагностирование заболевания, назначение лечения по собственному усмотрению,
- использование согревающих компрессов, грелок: это способствует ускоренному распространению гноя по всему организму,
- назначение себе препаратов антибиотического спектра действия – неправильная дозировка может привести к ослаблению иммунитета и нарушению работы многих органов,
- в день первого визита к доктору не следует принимать обезболивающие препараты (это может затруднить постановку диагноза).
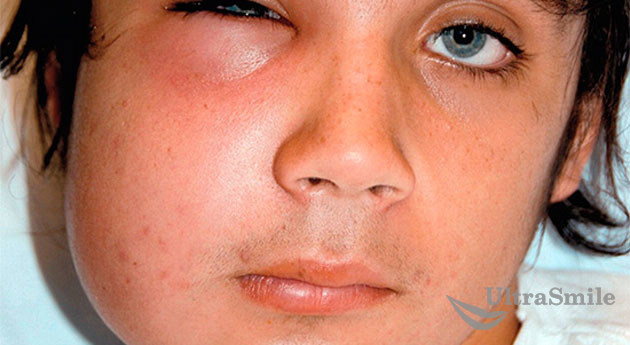 Флегмона
Флегмона
Флюс может привести к серьезным последствиям, если пациент затягивает визит к доктору и занимается самолечением в домашних условиях. Перечислим их:
- абсцесс – значительно скопление гноя в тканях, ограниченных надкостницей,
- флегмона – более обширное гнойное воспаление, которое распространяется по лицу и шее,
- сепсис – проникновение инфекции в кровь и распространение гноя по всему организму.
Список эффективных препаратов для лечения флюса
Медикаментозное лечение антибактериальными препаратами заключается в приеме антибиотиков с правильным соблюдением дозы, что может быть установлено только после определения степени тяжести заболевания. Как правило, назначаются следующие препараты:
- «Линкомицин» – основное средство, которое назначается при лечении флюса. Можно использовать в виде таблеток или инъекций (вводятся внутримышечно, особенно если у пациента имеются проблемы с кишечником),
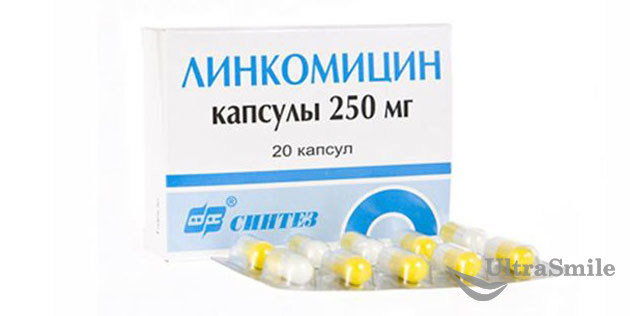 «Линкомицин»
«Линкомицин» - «Цифран» – также доступен в виде таблеток и инъекций. Его плюс в том, что он в меньшей степени нарушает микрофлору кишечника,
 «Цифран»
«Цифран» - «Ампиокс» – хорошо всасывается в кровь, имеет минимум побочных эффектов,
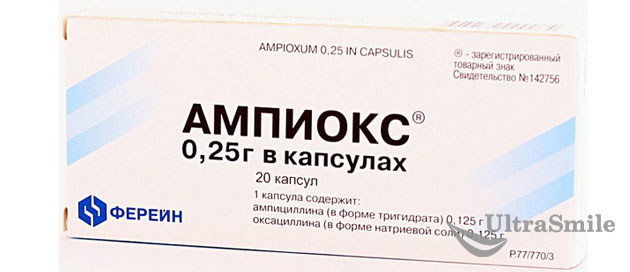 «Ампиокс»
«Ампиокс» - «Амоксиклав» – относится к группе пенициллиновых антибиотиков. Имеет минимум противопоказаний к применению.
 «Амоксиклав»
«Амоксиклав»
Кроме того, назначаются противовоспалительные и обезболивающие препараты (к примеру, «Нимесил»). Для уменьшения отека врач одновременно назначает прием антигистаминных препаратов («Диазолин», «Супрастин»), а при сильном болевом синдроме добавляются обезболивающие средства.
Среди наиболее распространенных антисептических препаратов для лечения флюса принято считать обычную пищевую соду. Приготовить раствор очень просто: достаточно 1 чайную ложку растворить в стакане кипяченой воды. Процедуру полоскания проводить не менее 6 раз в сутки, в том числе после еды, чтобы вымывать остатки пищи из ранки.
Флюс лечить можно также с помощью «Ротокана», который отличается своими терапевтическими свойствами. В состав настойки входят ромашка, тысячелистник, календула. Подходит для полосканий, ротовых ванночек и компрессов.
 Ротокан
Ротокан
Особенно эффективным также считается «Хлоргекседин»: препарат оказывает не только антибактериальное и противовоспалительное действие, но также ускоряет рост клеток, что способствует скорейшему заживлению ранки.
Что рекомендуют стоматологи
Основная рекомендация врачей заключается в том, чтобы не затягивать с визитом к стоматологу. Своевременно выявленный кариес или воспаление десен позволит избежать периостита и его осложнений.
 Обращение к стоматологу
Обращение к стоматологу
Если же заболевание уже проявило себя, то лечить его самостоятельно категорически запрещено. В лучшем случае лишь удастся приглушить первые симптомы. Для скорейшего выздоровления и исключения рецидива следует четко придерживаться предписаний лечащего врача по приему антибиотиков и противовоспалительных препаратов.
Видео: Как возникает флюс зуба
Флюс на десне — как быстро снять опухоль
Гнойное образование на десне в народе принято называть флюсом. Очень часто к нему относятся несерьезно, но это не просто небольшая припухлость, которая пройдет сама собой. Флюс – это онтогенный периостит, сложное инфекционное заболевание, поражающее надкостницу и челюстную кость. Встречается периостит достаточно часто, но без адекватного лечения оно чревато серьезными осложнениями, вплоть до заражения крови.
Без помощи стоматолога вылечить флюс практически невозможно. Лечебная программа включает в себя терапевтические, физиотерапевтические, хирургические методы.
Заметили гнойные образования на деснах и припухлость щек? Появилась острая боль в зубе или десне? Приходите на консультацию стоматолога нашей клиники. Вовремя начатое лечение флюса позволяет избавиться от проблемы в течение примерно 7 дней.
Почему образуется флюс
Предшественником флюса всегда являются стоматологические заболевания. Чаще всего к нагноению приводят:
- Невылеченный кариес. Если кариес не лечить, воспалительный процесс начинает распространяться на другие ткани. Постепенно развиваются пульпит и периодонтит.
- Механическая травма. Травмирование может привести не только к разрушению коронки. Очень часто в травмированных тканях зуба или десны развивается воспалительный процесс. Без лечения развиваются гнойные процессы, формируется флюс.
- Периодонтит. Больше чем в половине случаев флюс развивается именно на фоне периодонтита, как его осложнение. Это связано с тем, что гнойные процессы из пародонтальных карманов могут распространяться на шейку зуба.
- Некачественно запломбированные каналы. Перед пломбированием каналы должны быть полностью очищены, а пломбировочный материал полностью заполнять полость. Если нарушено хотя бы одно из условий, инфекция из канала распространяется на другие ткани.
Когда нужна помощь стоматолога
Флюс имеет ярко выраженные симптомы. Основной из них – появление гнойника на десне рядом с больным зубом. Гнойник развивается постепенно. Сначала десна немного припухает, на ней заметна небольшая шишка красного или белесого цвета. Через какое-то время на шишке образуется заметный свищевой ход, из которого вытекает гной. Развитие периостита сопровождают и другие симптомы:
- Припухлость и отечность десен, губ, щек. Иногда они могут быть такими большими, что искажаются черты лица.
- Сильная резка боль в области зуба. Иннервирует в височную область, глазницы.
- Больной зуб начинает сильно шататься, даже если раньше не отмечалось подвижности или она была незначительной.
Так как флюс вызывает инфекция, для него характерны симптомы, проявляющиеся при любом инфекционном процессе. Пациент чувствует недомогание, у него повышается температура, болит голова, появляется слабость. На голове и шее увеличиваются лимфоузлы.
Любой из этих симптомов – повод обратиться к врачу. Чем более запущен случай, тем выше риск развития осложнений. Это заболевание нередко сопровождается и другими патологическими процессами. Например, в тканях, пораженных инфекцией, может образоваться киста.
Методы лечения флюса
Начинать лечение нужно как можно раньше. Если абсцесс на десне вскрывается самопроизвольно, есть риск попадания инфекции в кровеносное русло. При таком инфицировании развивается заражение крови, а такое осложнение может привести к серьезным последствиям, вплоть до смерти пациента.
Лечение флюса всегда комплексное. Лечебная программа зависит от степени разрушения зуба и распространения инфекции.
Вскрытие гнойника на десне
Гнойник вскрывают всегда. Это позволяет снизить риск самопроизвольного вскрытия, которое может стать причиной развития осложнений. Флюс вскрывают под местной анестезией. Если у пациента есть панический страх или другие показания, врач может выбрать другой способ анестезии.
На обезболенной десне в районе флюса делают небольшой разрез, не больше 2 см в длину. После рассечения врач полностью очищает и стерилизует гнойную полость, обрабатывает ее антисептиками. Нельзя допустить образования корочки в районе разреза, так как она будет препятствовать оттоку сукровицы и гнойного содержимого. Для этого в разрез вставляют дренаж. После того, как полость очищена от гноя, можно приступать к общему лечению, цель которого – устранить причины, вызвавшие периостит.
Общее лечение
Методы зависят от причин, вызвавших флюс. Единственное исключение – периостит, развивающийся на фоне периодонтита. В этом случае сразу после вскрытия абсцесса врач приступает к пародонтологическому лечению. Никаких лечебных манипуляций с зубом проводить не требуется. В остальных случаях болезни зуба нужно лечить:
- Пульпит. Сначала стоматолог высверливает кариозные полости и проводит депульпирование. После этого делают эндодонтическое лечение каналов.
- Периодонтит. Лечение зависит от того, было ли ранее проведено депульпирование и пломбирование каналов. Если периодонтит развился впервые, врач удалит пульпу, очистит и запломбирует каналы. Если пломбирование каналов уже было выполнено ранее, их нужно распломбировать и лечить заново. Так как очень важно, чтобы гной из флюса вышел полностью, при лечении осложненного пульпита и периодонтита не ставят временную пломбу.
- Зуб после реставрации. На первом этапе перед врачом стоит задача полностью снять воспаление. После этого поврежденные ткани верхушки корня удаляют. Если состояние корня позволяет, зуб повторно реставрируют с помощью культевой вкладки или штифта и искусственной коронки. Когда повреждение очень сильно, целесообразнее удалять зуб.
Физиотерапия
Физиотерапевтические методы используют как дополнительные. Они позволяют быстрее справиться с инфекцией, остановить воспалительный процесс. Хороших результатов позволяют добиться следующие методы:
- Флюктуоризация. На воспаленные ткани воздействуют током слабого напряжения.
- Электрофорез с лидазой. На ткани воздействуют током, что позволяет эффективно распространять лекарственный препарат.
- Ультравысокочастотная терапия. Метод строится на воздействии электромагнитного поля.
- Ультразвуковая терапия. Воздействие ультразвука на инфицированные ткани ускоряет их регенерацию.
- Лазеротерапия. Поврежденные ткани зуба обрабатывают лазерным лучом.
Медикаментозная терапия
В лечении гнойных процессов обязательно используют антибиотики. Они снижают риск повторного развития инфекции. Обычно врач назначает метронидазол с линкомицином или клиндамицином. Такая комбинация препаратов позволяет воздействовать на граммположительные и анаэробные бактерии.
Метронидазол назначают перорально, линкомицин и клиндамицин – в виде таблеток или внутримышечных инъекций. Линкомицин применяют с осторожностью, так как этот препарат может вызвать аллергию.
Метронидазол назначают перорально, линкомицин и клиндамицин – в виде таблеток или внутримышечных инъекций. Линкомицин применяют с осторожностью, так как этот препарат может вызвать аллергию.
Обезболивающие препараты
Флюс сопровождается сильной болью, поэтому во время лечения можно использовать обезболивающие препараты, чтобы снизить болевые ощущения и облегчить общее состояние. Такие лекарства тоже должен назначать врач. Снизить сильную боль помогают нимесил, кетанов, нурофет и т.д.
Полоскания
Их применяют как дополнительное средство лечения для того, чтобы полностью удалить из вскрытого абсцесса гной и сукровицу и не позволить инфекции распространиться на здоровые участки. Сделать лечение более эффективным и ускорить заживление десны помогают содо-солевые ванночки и полоскания растворами антисептиков. При полосканиях нужно придерживаться следующих правил:
- В течение дня делать 4-5 неинтенсивных полосканий или ванночек. Для этого достаточно набрать в рот раствор и подержать его около 30 секунд.
- В течение дня делать 4-5 неинтенсивных полосканий или ванночек. Для этого достаточно набрать в рот раствор и подержать его около 30 секунд.
Мази
Мази помогают ускорить заживление после вскрытого абсцесса. Для этого используют:
- Левомеколь.
- Холисал.
- Асепта.
- Стоматофит.
- Метрогил Дента.
Мазь нужно осторожно нанести на место разреза с помощью ватной палочки. Нельзя делать это пальцами, так как можно дополнительно инфицировать рану.
Как лечить флюс у детей
У детей флюс встречается редко, но может привести к более серьезным осложнениям. Это связано с тем, что провоцирующим фактором для развития периостита в детском возрасте является ослабленный иммунитет. Кроме того, инфекция у малыша может распространяться очень быстро. Поэтому крайне важно обратиться к врачу при появлении малейшего подозрения на нагноение. Детей до 5 лет нужно госпитализировать.
Процесс лечения периостита у детей и взрослых практически не отличается. Но очень важно одновременное лечение у педиатра, направленное на повышение иммунитета и общее укрепление здоровья малыша.
Лекарство от флюса — ПрофиМед
Лечение флюса — непросто, но возможно

 Причины появления флюса могут быть разными: наличие пораженного кариесом разрушающегося зуба, развитие инфекции в десне или сильный ушиб.
Причины появления флюса могут быть разными: наличие пораженного кариесом разрушающегося зуба, развитие инфекции в десне или сильный ушиб.
В любом случае это заболевание носит воспалительный характер, является достаточно сложным и требует незамедлительного комплексного лечения у стоматолога. При отсутствии последнего недуг грозит опасными осложнениями. О том, как избавиться от периостита челюсти поговорим ниже.
Знакомьтесь — воспаление, опухоль и боль!
Флюс – это инфекционное, воспалительное заболевание челюстной надкостницы. Его научное название периостит. 
 Болезнь проявляется в виде небольшого болезненного бугорка, уплотнения на десне в области корня больного зуба. Без должного лечения образование очень быстро увеличивается в размерах, опухает щека и другие мягкие ткани в лицевой области.
Болезнь проявляется в виде небольшого болезненного бугорка, уплотнения на десне в области корня больного зуба. Без должного лечения образование очень быстро увеличивается в размерах, опухает щека и другие мягкие ткани в лицевой области.
У человека может значительно повыситься температура тела, отечность распространяется на губы, нос и нижнее веко, на десне образуется гнойный карман, появляется выраженное недомогание и слабость. Если причиной воспалительного процесса является зуб нижней челюсти, то опухоль может распространиться на подбородок, шею и затронуть лимфоузлы.
Основные принципы терапии
Гнойный периостит требует комплексного подхода, применение только одного метода не даст необходимых результатов и может привести к рецидиву болезни. Лечение обычно включает:
- хирургическую операцию – вскрытие образовавшегося очага воспаления и удаление гнойных масс;
- терапевтические процедуры: прием лекарственных средств и полоскания.

 Если заболевание проявило себя на начальной стадии, то стоматолог вполне может обойтись без вскрытия десны. Ему достаточно рассверлить зуб и раскрыть канал для того, чтобы образовавшийся гной мог беспрепятственно выйти из области инфицирования. В некоторых случаях приходится прибегнуть к удалению причинного жевательного элемента.
Если заболевание проявило себя на начальной стадии, то стоматолог вполне может обойтись без вскрытия десны. Ему достаточно рассверлить зуб и раскрыть канал для того, чтобы образовавшийся гной мог беспрепятственно выйти из области инфицирования. В некоторых случаях приходится прибегнуть к удалению причинного жевательного элемента.
При этом назначается лечение медикаментами, преимущественно антибактериальными препаратами. Эта стадия периостита в первую очередь требует уменьшения отечность и предотвращение дальнейшего развития заболевания с образование гнойного очага.
Если флюс имеет более сложную форму, то возникает необходимость рассечения десны (надкостницы) в районе воспаления. Операция осуществляется под местным наркозом. После хирургического вмешательства пациенту назначаются антибиотики, антигистаминные средства. Кроме этого, для ускорения заживления стоматолог может порекомендовать полоскания, лечебные мази и физиотерапевтические процедуры.

 Хирургическое лечение может потребоваться при неэффективности воздействия лекарственными средствами или запущенной форме нарушения. Основные принципы лечения заболевания следующие:
Хирургическое лечение может потребоваться при неэффективности воздействия лекарственными средствами или запущенной форме нарушения. Основные принципы лечения заболевания следующие:
- обеспечение оттока образовавшихся гнойных масс из очага развития инфекции;
- ликвидация микробного воспаления посредством приема антибактериальных средств;
- местное воздействие антисептиками;
- исключение повторного возникновения зубного флюса.
Объективно оценить тяжесть периостита и назначить соответствующее лечение может только стоматолог. Поэтому при появлении первых признаков болезни нужно как можно скорее проконсультироваться со специалистом.
Отправляемся в стоматологическую клинику
Лечение периостита у стоматолога с применение хирургического вмешательства может потребоваться, когда заболевание приобрело довольно обширные масштабы. В этом случае прием антибиотиков уже не принесет необходимых результатов и только отнимет драгоценное время, тем самым усугубив ситуацию.


Хирургическое лечение включает в себя следующие процедуры:
- проведение осмотра и рентгеновского исследования с целью выяснения причины возникновения периостита и выбора пути решения проблемы;
- местное обезболивание необходимой области надкостницы;
- вскрытие зубной полости и каналов зуба для того чтобы дать возможность гною покинуть воспаленную околокорневую область;


На фото рентгенография при периостите
если рентгеновский снимок показывает невозможность сохранения зуба, то он подлежит удалению, образовавшаяся лунка тщательно очищается от гнойных масс и промывается, в нее помещается дренаж для оттока вновь образующегося гноя;
Комплексный удар по болезни
Лечение периостита челюсти с применение лекарственных препаратов актуально как на начальной стадии болезни в качестве самостоятельной терапии, так и после хирургического вмешательства.
Использование антибиотиков
Антибиотики при флюсе зуба назначаются в случае проникновения инфекции, развития осложнений и для устранения образовавшегося гноя. Кроме того, необходимость применения антибактериальных средств определяется в зависимости от стадии флюса.
Чаще всего назначаются:

 Если лечение начато своевременно на начальном этапе развития, то пациенту прописываются таблетки с широким спектром действия для исключения вероятности дальнейшего распространения инфекции.
Если лечение начато своевременно на начальном этапе развития, то пациенту прописываются таблетки с широким спектром действия для исключения вероятности дальнейшего распространения инфекции.- Если болезнь находится на запущенной стадии, то больному понадобятся более сильные препараты.
- Назначаются антибактериальные лекарственные средства и после хирургического вмешательства. В этом случае антибиотики не дадут бактериям размножаться в образовавшейся ране и вызывать воспаление.
При обращении к стоматологу сначала проводится анализ и выясняется возбудитель заболевания. Чаще всего в этой роли выступают бактерии стафилококка или стрептококка. В зависимости от результата исследования пациенту назначается соответствующий препарат.
В аптеке можно приобрести лекарства, которое чаще всего назначают стоматологи:
- Амоксициллин и Амоксиклав;

 Доксициклин;
Доксициклин;- Линкомицин;
- Трихопол;
- Цифран;
- Ампиокс;
- Азитромицин.
Необходимую дозировку лекарственного средства в каждом конкретном случае должен определять специалист.
При лечении периостита для уменьшения отека используются полоскания, антигистаминные средства и физиотерапия.
Антигистаминные средства
Антигистаминные препараты при лечении периостита назначаются наряду с антибактериальными средствами. Они повышают устойчивость и сопротивляемость организма по отношению к инфекции. Также антигистаминные снимают интоксикацию организма, вызванную образованием и распространением гнойных масс.

 Эриус;
Эриус;- Диазолин;
- Супрастин;
- Тавегил;
- Перитол;
- Фенкарол.
Эти лекарственные препараты не только повышают резистентность организма, но и исключают развитие аллергии, которая может появиться на фоне приема антибиотиков.
Полоскания ротовой полости
При данной проблеме полоскание ротовой полости рекомендуется:

 в самом начале развития заболевания;
в самом начале развития заболевания;- на затихающей стадии;
- во время лечения антибиотиками;
- для облегчения болевого синдрома;
- если нет возможности в срочном порядке посетить стоматолога;
- при хроническом течении флюса.
При периостите применяется полоскание лекарственными травами: ромашкой, шалфеем, календулой, горичником.
В лечебных целях используются отвары и настойки. Растения могут завариваться как по отдельности, так и в качестве сбора. Процедура осуществляется каждые 2 – 2,5 часа.
Хороший обезболивающий и антибактериальный эффект дает полоскание раствором из соды и соли. Очень хорошо снимает воспаление отвар, приготовленный из коры дуба. Настойка прополиса (природного антибиотика) снимает боль и оказывает заживляющее действие. Из аптечных лекарственных средств рекомендуется к использованию Хлоргексидин.
Лечение сопутствующей патологии

 При лечении флюса нельзя оставлять без внимания и сопутствующие заболевания ротовой полости, такие как кариес, пульпит, периодонтит. Возможные очаги воспаления и пораженные кариесом зубы непременно нужно залечивать во избежание повторения болезни.
При лечении флюса нельзя оставлять без внимания и сопутствующие заболевания ротовой полости, такие как кариес, пульпит, периодонтит. Возможные очаги воспаления и пораженные кариесом зубы непременно нужно залечивать во избежание повторения болезни.
Болевой синдром при периостите и повышенную температуру снимают обезболивающими и жаропонижающими средствами.
Физиотерапия
При остром течении заболевания пациенту наряду с другими лечебными мероприятиями назначается курс физиотерапии. Это необходимо для скорейшего заживления и усиления целенаправленного действия лекарственных препаратов.

 Применяются следующие физиотерапевтические процедуры:
Применяются следующие физиотерапевтические процедуры:
- зональное воздействие электрического тока на воспаленную область;
- УФ-облучение;
- инфракрасное облучение;
- сеансы СВЧ;
- электрическое поле УВЧ.
Возможные осложнения

 Очень опасным считается флюс верхней челюсти, так как при неблагоприятном течении болезни гнойные массы могут распространиться на область лица, а затем и в головной мозг. Гной имеет свойство крайне быстро переходить на мягкие и твердые ткани, поэтому без должного лечения нарушение очень быстро может привести к появлению гнойников мягких тканей лица и остеомиелиту.
Очень опасным считается флюс верхней челюсти, так как при неблагоприятном течении болезни гнойные массы могут распространиться на область лица, а затем и в головной мозг. Гной имеет свойство крайне быстро переходить на мягкие и твердые ткани, поэтому без должного лечения нарушение очень быстро может привести к появлению гнойников мягких тканей лица и остеомиелиту.
Но самым опасным последствием является сепсис – заражение крови, которое может привести к летальному исходу.
Периостит развивается очень и очень быстро. Поэтому во избежание плачевных последствий ни в коем случае нельзя заниматься самолечением. При первых же симптомах заболевания нужно как можно быстрее обратиться к врачу.
О причинах развития флюса, лечении и возможных осложнениях смотрите в этом видео:
Будьте в кусе: чем можно полоскать и какие антибиотики принимать при флюсе
Полностью вылечить такое заболевание, как флюс можно только с помощью стоматолога.
После осмотра специалист назначит лечение флюса в домашних условиях антибиотиками и другими препаратами.
Медикаментозная терапия довольно продолжительная и включает комплекс противовоспалительных и антибактериальных средств.
Лечение медикаментами в домашних условиях
Существует несколько форм выпуска препаратов для облегчения симптомов заболевания такие как:
- таблетки;
- растворы для полоскания;
- мази и гели.
Такие формы препарата чаще всего назначают для широкого воздействия, поскольку таблетки принимаются перорально. Они обладают противовоспалительным и антиаллергенным свойством.


Наиболее действенными таблетками являются:
- Нимесил (Нимит) – одно из лучших обезболивающих средств, а также эффективно борется с воспалительными процессами. Продолжительность терапии зависит от формы болезни с дозировкой препарата 1 таблетка 2 раза в день;
- Диазолин – антиаллергический препарат, который воздействует на отеки и уменьшает гнойники. Принимать следует по 1 таблетке до 3 раз в день, в зависимости от состояния воспаления десен;
- Диклофенак – одно из лучших средств устраняющих сильную зубную боль. Применять можно до 2 раз в день 25-50 мл.
Растворы для полоскания
В большинстве случаев растворы и настои назначаются как профилактические меры или дополнительные меры в лечении флюса. В их составе небольшая доля этилового спирта, поэтому они являются хорошими антисептиками.

 Врачи часто отдают предпочтение таким средствам, как:
Врачи часто отдают предпочтение таким средствам, как:
- Ротокан – травяной раствор на спиртовой основе. При наличии флюса используется для обеззараживания и снятия воспаления с десен и слизистой оболочки ротовой полости. Для использования следует растворить чайную ложку средства в стакане теплой воды и полоскать рот каждые два часа;
- Малавит – натуральный травяной препарат с добавлением серебрянных и медных частиц, благодаря чему является сильным антибактериальным средством. А также помогает снять отеки и сдерживает инфекцию, препятствуя ее распространению. Для использования нужно 10 капель препарата и стакан теплой воды, сделав раствор, следует полоскать рот до 7 раз в сутки до улучшения состояния;
- Хлоргексидин – сильный антисептик, применяемый не только в стоматологии. Способствует восстановлению тканей и обладает противовоспалительным местным действием. Для полоскания следует использовать раствор 0,5 % до 4 раз в сутки.
Мази и гели
Препараты такой формы лучше способствуют устранению воспалительных процессов и быстро восстанавливают поврежденные ткани. Некоторые также устраняют болевые ощущения.
При флюсе наиболее популярны следующие препараты:

 Мазь Вишневского – используется при флюсе для воздействия на гнойные образования и снятия отечности. А также снимает боль и благодаря ксероформу входящему в состав эффективно борется с вредными бактериями. Использовать следует для профилактики возникновения инфекции после операции на гнойниках;
Мазь Вишневского – используется при флюсе для воздействия на гнойные образования и снятия отечности. А также снимает боль и благодаря ксероформу входящему в состав эффективно борется с вредными бактериями. Использовать следует для профилактики возникновения инфекции после операции на гнойниках;- Метрогил дента – гель обладает сильным местным действием – обезболивает и устраняет сильные отеки. Его следует наносить на слизистую оболочку на 30 минут, в это время нельзя употреблять пищу или пить. Действия выполнять 3 раза в сутки до уменьшения воспаления;
- Левомеколь – используется в случаях сильного нагноения, благодаря широкому антибактериальному воздействию. Применять следует 3 раза в день с помощью ватного или марлевого тампона.
Антибиотики при флюсе
В стоматологии антибиотики являются наиболее эффективным, поскольку сдерживают воспалительный процесс и препятствуют распространению инфекции по организму.


Терапия с помощью антибиотиков предотвращает появление гнойных образований. Если же не удалось этого избежать, то их используют после оперативного срезания гнойника, они помогают ускорить процесс реабилитации.
Эффективность лечения зависит от переносимости препарата, а также степени заболевания и некоторых личностных факторов пациента.
Действенными при флюсе являются:


- Доксициклин;
- Амоксициллин;
- Амоксилав;
- Линкомицин;
- Ципролет;
- Ципрофлоксацин;
- Трихопол.
Курс терапии антибиотиками длится не более недели, поскольку более длительное использование уменьшает эффективность действия препаратов, вызывая привыкание организма.
Какой препарат выбрать?
После осмотра специалист определит степень заболевания и назначит нужный препарат. Вне зависимости от формы или степени флюса лечение обязательно начинается с антибиотиков.


Прежде чем начать лечение флюса в домашних условиях антибиотиками, врач должен провести диагностику для определения возбудителя инфекции.
Если флюс был вызван стрептококами или стафиллококами, то стоматолог назначит доксициклин, цифран, линкомицин или ампиокс.
При флюсе могут быть назначен прием следующих антибиотиков:


- Ампиокс – антибиотик с широким спектром воздействия на воспалительный процесс, особенно вызванный стафилококковыми бактериями.
- Цифран – препарат сильного действия, который практически не вызывает побочных эффектов. Антибиотик можно принимать всем, за исключением пациентов с аллергией на компоненты препарата.
- Доксициклин – жидкий антибиотик, который вводят внутривенно с помощью шприца. Борется с бактериями, которые вызывают нагноения. Противопоказан для лиц младше 16 лет, для остальных пациентов курс и частоту приема обозначает врач.
- Линкомицин – эффективный препарат в борьбе с инфекцией, но имеет множество противопоказаний и побочных эффектов.
- Амоксициллин – сильный антибиотик, который оказывает широкое действие на вредные бактерии способствующие развитию флюса. Имеет противопоказания к применению для беременных, страдающих печеночной недостаточностью или лейкозом лимфы. Можно использовать для детей от 12 лет.
- Амоксилав – препарат в виде порошка и таблеток. Соединяет в себе амоксициллин и клавулоновую кислоту. Благодаря такому тандему оказывает эффективное местное влияние на воспаления и гнойники.
- Ципрофлоксацин – относится к фторхиноловой группе препаратов. Является бактерицидным антибиотиком с широким влиянием. Запрещен к применению для кормящих женщин, пациентам, не достигшим 18 лет, а также людям страдающим колитом.

 Важно знать, что антибиотики являются препаратами, сильно воздействующими на организм, и имеют довольно много противопоказаний и побочных действий.
Важно знать, что антибиотики являются препаратами, сильно воздействующими на организм, и имеют довольно много противопоказаний и побочных действий.
Наиболее распространенным противопоказанием является непереносимость компонентов препарата.
А также их не рекомендуется принимать при беременности, лактации, возможно лишь в случаях, когда польза для матери превышает вред для ребенка. Средство запрещено для маленьких детей и людям с ослабленным иммунитетом.
Перед назначением курса антибиотиков специалист учесть особенности организма пациента и его заболевания. Если правила назначения не были соблюдены или у пациента возникло новое заболевание во время приема медикаментов, то возможно возникновение побочных эффектов.
- проблемы в роботе желудочно-кишечного тракта;
- прорывные обильные кровотечения;
- слабость мышц;
- аллергическая реакция;
- отечность;
- смена давления.
При возникновении любых побочных эффектов следует незамедлительно прекратить прием антибиотиков и обратиться за медицинской помощью.
Видео по теме
Выпуск телепередачи «Жить здорово!» с Еленой Малышевой, посвященный лечению флюса:
Флюс — чем лечить недуг и причины патологии
Чем лечить флюс на десне и как такой воспалительный процесс в ротовой полости может отразиться на состоянии здоровья человека? Такой вопрос часто задают те пациенты, которые сталкиваются с такой проблемой, как флюс. При таком недуге развивается воспалительный процесс на верхней либо нижней челюсти, и спровоцировать его появление способны многие причины. Важно при возникновении характерных симптомов периодонтита посетить стоматолога, который подберет необходимое лечение. 

Особенности недуга
Главной причиной развития флюса считается кариес зубов и его осложнения. Дело в том, что в кариозной полости скапливается множество патогенных микроорганизмов, которые при отсутствии медикаментозной терапии начинают проникать в полость зуба и поражать область пульпы. Постепенно такой патологический процесс распространяется за пределы зубного корня и следствием этого становится развитие верхушечного периодонтита.
Спровоцировать появление флюса способны определенные факторы:
- острый тонзиллит;
- травмы и повреждения слизистой рта;
- проникновение бактерий гематогенным путем из ближайших отделов челюстно-лицевой области
Иногда флюс возникает при длительном лечении антисептическими препаратами, а также при отсутствии гигиенического ухода за полостью рта.
Патология сопровождается опухолью десны и возникновением резкой зубной боли, которую не удается снять даже с помощью самых эффективных обезболивающих средств. При прикосновении к зубу и при надавливании на него наблюдается еще большее усиление болевого синдрома Кроме этого, появляется сильный отек ткани, который свидетельствует о скоплении в ней гноя.
В том случае, если больной зуб находится на нижней челюсти, то можно заметить асимметрию лица. При образовании флюса на верхней челюсти развивается сильный отек ткани подглазничной области. Может наблюдаться ухудшение общего самочувствия пациента с повышается температуры тела до 39 градусов.
Особенности лечения недуга


При появлении флюса следует обратиться к специалистам, которые подберут необходимое лечение с учетом состояния пациента. При скоплении большого количества гноя в десне проводится его удаление через разрез. Для того, чтобы очистить полость от гнойного содержимого применяется резиновый дренаж, который вставляется в выполненный на десне разрез. Кроме этого, лечащий врач проводит удаление зуба, предварительно введя обезболивающий препарат. После операции могут назначаться физиотерапевтические процедуры, прием антибиотиков и препаратов противовоспалительного действия. Важно помнить о том, что при флюсе категорически запрещено проведение в домашних условиях следующих процедур:
- нельзя ставить теплые компрессы и грелки на область отека, поскольку это может провоцировать активное размножение патогенных микроорганизмов и усиление воспалительного процесса;
- не рекомендуется спать на той стороне лица, где образовался отек;
- следует отказаться от употребления горячих напитков и блюд, а также не полоскать ротовую полость горячими растворами;
- на период лечения придется отказаться от горячей ванны либо душа.
Специалисты рекомендуют избегать любого самолечения в домашних условиях и при первых подозрениях на флюс обращаться в медицинское учреждение.
Препараты для обработки полости рта
В домашних условиях для снятия болевых ощущений и уменьшения количества гноя рекомендуется проводить полоскание ротовой полости антисептическими и противовоспалительными растворами.


Идеальным антисептиком считается Хлоргексидин, применение которого помогает избавиться от многих патогенных микроорганизмов и бактерий. Такое лекарственное средство не провоцирует развития аллергической реакции, и ускоряет процесс заживления поврежденных участков ткани. С помощью Хлоргексидина удается замедлить воспалительный процесс в ротовой полости и избавиться от сильной боли. При флюсе рекомендуется полоскать рот лекарственным препаратом через каждые 2 -3 часа.


Хорошо зарекомендовало себя при борьбе с различными воспалительными заболеваниями в ротовой полости такое лекарственное средство, как Ротокан. Оно представляет собой спиртовой раствор, приготовленный на основе лекарственных трав, как календула, ромашка и шалфей. Ротокан обладает противовоспалительным, антисептическим и противоотечным действием на пораженный участок десны. В домашних условиях можно использовать средство для полоскания рта при флюсе, добавив 20 мл препарата на стакан воды.
При лечении флюса можно использовать Бетадин, в составе которого присутствуете такой антисептик, как йод. Такой лекарственный препарат оказывает губительное действие на очаг воспаления, ускоряет процесс оттока гнойного содержимого и обеззараживает раны. Для полоскания рта необходимо приготовить средство, растворив в 200 мл воды 20 мл йодного раствора. Для того, чтобы снять отечность тканей рекомендуется полоскать рот 4-5 раз в день.
Для дезинфекции ротовой полости при флюсе можно применять перекись водорода, которая обладает обеззараживающим действием. Такое лекарственное средство помогает очистить рану после установки дренажа для оттока гнойного содержимого. Для приготовления раствора для полоскания следует развести перекись водорода в соотношении 1:1.
Противовоспалительные средства при патологии
Рекомендуется использовать противовоспалительные средства, действие которых направлено на избавление от резкой зубной боли. Кроме этого, с помощью таких лекарств удается уменьшить отечность ткани и тем самым облегчить состояние пациента. Хороший эффект дают следующие лекарственные средства :
- Диклофенак позволяет избавиться от воспалительного процесса в ротовой полости и снять болевой синдром. В сутки разрешается принимать 25-50 мг средства несколько раз в день.
- Нимесил- это специальное средство в виде таблеток, с помощью которого удается уменьшить воспалительный процесс при любых стадиях и формах болезни. В день разрешается принимать 200 мг такого лекарства, предварительно разделив его на два приема по 100 мг.
- Диазолин является антиаллергенным препаратом, который можно применять при лечении флюса. Он оказывает противоотечное действие и помогает остановить процесс распространения гноя на рядом расположенные ткани. В зависимости от степени отека в день разрешается принимать до 3 таблеток такого средства.
Для борьбы с недугом в домашних условиях разрешается применение фармацевтических средств в виде мазей. Вылечить флюс, ускорить процесс заживления пораженных участков десен и избавиться от воспаления помогает:
- мазь Вишневского;
- Метрогил гель;
- Левомеколь.
В том случае, если воспалительный процесс находится на начальной стадии своего развития, то хороший эффект дает лечение мазью Вишневского. С ее помощью снять отек тканей и избавится от болевого синдрома, а антибактериальное действие препарата помогает остановить гнойный процесс. Небольшое количество мази следует нанести на кусочек стерильного бинта и наложить на несколько часов на больную десну.
Левомеколь считается эффективным лекарственным средством против различных видов бактерий и помогает восстановить пораженную ткань. Применять такую мазь можно при присутствии выделяющегося гноя, поскольку она все равно проникает в десну и ускоряет процесс выздоровления. В сутки можно несколько раз наносить мазь на поврежденную десну, снимая ее через 2-3 часа.
Быстро избавиться от болевых ощущений при флюсе и снять отечность поврежденной ткани удается с помощью такого геля, как Метрогил дента. Он втирается непосредственно в десны, эффективно воздействует на десну и помогает избавиться от развития многих осложнений. Такой гель рекомендуется применять несколько раз в день, причем в течение 30 минут после него придется отказаться от приема пищи.
Народная медицина против недуга
Лечение флюса в домашних условиях нельзя назвать эффективной заменой медицинской помощи, но оно помогает избавить пациента от неприятной симптоматики. Как лечить флюс в домашних условиях с помощью средств народной медицины, если визит к врачу пока невозможен?
Простым и надежным средством от флюса считается соль, из которой можно приготовить лекарственный раствор. Дело в том, что соль считается народным антисептиком, который может быстро уменьшить воспалительный процесс и снять боль. Для приготовления раствора для полоскания может использовать как морскую, таки обычную поваренную соль. Для этого в 200 мл теплой воды растворяют 1 чайную ложку соли. В том случае, если у больного наблюдается слишком сильная отечность ткани, то для улучшения оттока гноя рекомендуется добавить в солевой раствор несколько капель йода.
Народная медицина рекомендует применять для полоскания ротовой полости при флюсе настойку прополиса, которую можно приобрести в любой аптеке. С ее помощью удается остановить процесс размножения бактерий и избавиться от отека тканей. Кроме этого, в составе настойки присутствуют дубильные вещества, которые помогают снять болевой синдром и ускорить заживление образовавшейся раны. Для приготовления раствора для полоскания в 120 мл теплой воды растворяют 20 мл лекарственного средства.
Алоэ часто применяют для лечения многих патологий, и при флюсе с его помощью удается снять болевые ощущения и отек лица. Для этого рекомендуется прикладывать к пораженному месту перемолотые листья растения, предварительно завернув образовавшуюся кашицу в марлевую ткань. Такой компресс следует наложить на кожные покровы на 1-2 часа, причем его сок может слегка горчить.
Какие же средства от флюса из народной медицины можно использовать для полоскания ротовой полости?
- В домашних условиях можно приготовить отвар шалфея по следующему рецепту. В небольшую емкость всыпают 10 грамм растения и заливают 200 мл кипятка. Образовавшуюся массу следует прокипятить в течение 10 минут и остудить. Приготовленное средство можно применять для полоскания ротовой полости при флюсе.
- Можно воспользоваться настоем календулы, приготовленного из 20 грамм сухих измельченных цветков растения и 240 мл кипятка. Все ингредиенты следует смешать между собой и настаивать в течение 45 минут, после чего процедить и использовать для полоскания рта.
- При появлении флюса на десне можно воспользоваться свежим капустным листом. Предварительно его следует в течение 2 минут отварить, после чего остудить и приложить к больному месту.
- При сильной боли рекомендуется воспользоваться компрессом, приготовленным из шалфея и травы горчичника. Необходимо приготовить лекарственный отвар, залив 20 грамм сухой растительной смеси 500 мл кипятка. В приготовленном отваре следует смочить марлевую ткань и приложить ее к больной десне.
- Можно заварить пакетик зеленого чая и добавить в него немного шалфея. Такое приготовленное средство при флюсе рекомендуется настоять в течение 20-30 минут, после чего всыпать 5 грамм соли, перемешать и применять для полоскания рта.
В большинстве случаях при отсутствии эффективного медикаментозного лечения наблюдается ухудшение состояния пациента и усугубление ситуации. Именно по этой причине при первых признака флюса рекомендуется обратиться за консультацией к специалисту, а не проводить различные эксперименты в домашних условиях.
Источники:
http://dentazone.ru/zabolevaniya/oslozhneniya/lechenie-flyusa.html
Будьте в кусе: чем можно полоскать и какие антибиотики принимать при флюсе
Флюс, чем лечить
типов, побочные эффекты и многое другое
Лекарства, отпускаемые без рецепта (OTC), — это лекарства, которые можно купить без рецепта врача. Нестероидные противовоспалительные препараты (НПВП) — это препараты, которые помогают уменьшить воспаление, что часто помогает облегчить боль. Другими словами, они противовоспалительные препараты.
Вот более распространенные внебиржевые НПВП:
- высокие дозы аспирина
- ибупрофен (Advil, Motrin, Midol)
- напроксен (Aleve, Naprosyn)
НПВП могут быть очень эффективными.Они имеют тенденцию работать быстро и обычно имеют меньше побочных эффектов, чем кортикостероиды, которые также уменьшают воспаление.
Тем не менее, прежде чем использовать НПВП, вы должны знать о возможных побочных эффектах и лекарственных взаимодействиях. Читайте эту информацию, а также советы о том, как безопасно и эффективно использовать НПВП.
НПВП действуют путем блокирования простагландинов, которые являются веществами, которые повышают чувствительность нервных окончаний и усиливают боль при воспалении. Простагландины также играют роль в контроле температуры вашего тела.
Препараты НПВП, подавляя действие простагландинов, помогают облегчить боль и снизить температуру. Фактически, НПВП могут быть полезны для уменьшения многих типов дискомфорта, в том числе:
НПВП особенно важны для лечения симптомов артрита, таких как боль в суставах, воспаление и скованность. НПВП, как правило, недорогие и легко доступны, поэтому они часто являются первыми лекарствами, назначаемыми людям с артритом.
рецептурный препарат целекоксиб (Celebrex) часто назначают для длительного лечения симптомов артрита.Это потому, что это легче для вашего желудка, чем другие НПВП.
НПВП блокируют фермент циклооксигеназу (ЦОГ) от образования простагландинов. Ваше тело производит два типа ЦОГ: ЦОГ-1 и ЦОГ-2.
ЦОГ-1 защищает слизистую оболочку желудка, а ЦОГ-2 вызывает воспаление. Большинство НПВП являются неспецифическими, что означает, что они блокируют как СОХ-1, так и СОХ-2.
Неспецифические НПВП, которые продаются без рецепта в США, включают:
- высокодозированный аспирин
- ибупрофен (Advil, Motrin, Midol)
- напроксен (Aleve, Naprosyn)
низкодозированные аспирин т обычно классифицируется как НПВП.
Неспецифические НПВП, которые доступны по рецепту в США, включают:
Селективные ингибиторы ЦОГ-2 — это НПВП, которые блокируют больше ЦОГ-2, чем ЦОГ-1. Целекоксиб (Celebrex) в настоящее время является единственным селективным ингибитором ЦОГ-2, доступным по рецепту в США.
То, что вы можете купить некоторые НПВП без рецепта, не означает, что они абсолютно безвредны. Возможны побочные эффекты и риски, наиболее распространенными из которых являются расстройство желудка, газы и диарея.
НПВП предназначены для периодического и кратковременного использования. Ваш риск побочных эффектов увеличивается, чем дольше вы их используете.
Всегда разговаривайте с вашим лечащим врачом, прежде чем использовать НПВП, и не принимайте разные типы НПВП одновременно.
НПВП блокируют ЦОГ-1, что помогает защитить слизистую оболочку желудка. В результате прием НПВП может способствовать возникновению незначительных проблем с желудочно-кишечным трактом, в том числе:
В более серьезных случаях прием НПВП может раздражать слизистую оболочку желудка и вызывать язву.Некоторые язвы могут даже привести к внутреннему кровотечению.
Если у вас возникли какие-либо из следующих симптомов, немедленно прекратите использование НПВП и позвоните своему врачу:
- сильная боль в животе
- черный или смолистый стул
- кровь в вашем стуле
Риск развития проблем с желудком выше для людей, которые:
- часто принимают НПВП
- имеют в анамнезе язвы желудка
- принимают разбавители крови или кортикостероиды еда, молоко или антацид.
Если у вас есть проблемы с желудочно-кишечным трактом, ваш врач может посоветовать вам перейти на селективный ингибитор COX-2, такой как целекоксиб (Celebrex). Они реже вызывают раздражение желудка, чем неспецифические НПВП.
Прием НПВП увеличивает ваш риск для:
Риск развития этих условий увеличивается при частом использовании и высоких дозировках.
Люди с сердечно-сосудистыми заболеваниями имеют повышенный риск развития сердечно-сосудистых заболеваний при приеме НПВП.
Немедленно прекратите прием НПВП и обратитесь к врачу, если у вас возникнут какие-либо из следующих симптомов:
- звон в ушах
- размытое зрение
- сыпь, крапивница и зуд
- задержка жидкости
- кровь в моче или стул
- рвота и кровь в рвоте
- сильная боль в животе
- боль в груди
- учащенное сердцебиение
- желтуха
НПВП могут взаимодействовать с другими лекарствами.Некоторые лекарства становятся менее эффективными, когда они взаимодействуют с НПВП. Два примера — лекарства от кровяного давления и низкие дозы аспирина (при использовании в качестве разжижителя крови).
Другие комбинации препаратов также могут вызывать серьезные побочные эффекты. Соблюдайте осторожность, если вы принимаете следующие препараты:
- Варфарин. НПВП могут фактически усиливать эффект варфарина (кумадина), лекарства, используемого для предотвращения или лечения тромбов. Комбинация может привести к чрезмерному кровотечению.
- Циклоспорин. Циклоспорин (Neoral, Sandimmune) используется для лечения артрита или язвенного колита (UC). Это также предписано людям, у которых была пересадка органа. Принимая его с NSAID может привести к повреждению почек.
- Литий. Сочетание НПВП со стабилизирующим настроение препаратом лития может привести к опасному накоплению лития в вашем организме.
- Низкие дозы аспирина. Прием НПВП с низкими дозами аспирина может увеличить риск развития язв желудка.
- Селективные ингибиторы обратного захвата серотонина (СИОЗС). Кровотечение в пищеварительной системе также может быть проблемой, если вы принимаете НПВП с селективными ингибиторами обратного захвата серотонина (СИОЗС).
- Диуретики. Принимая НПВП, обычно не проблема, если вы также принимаете диуретики. Тем не менее, ваш врач должен следить за высоким артериальным давлением и повреждением почек, пока вы принимаете их оба.
Всегда консультируйтесь со своим лечащим врачом, прежде чем давать какие-либо НПВП ребенку младше 2 лет. Дозировка для детей основана на весе, поэтому прочитайте диаграмму дозировки, прилагаемую к препарату, чтобы определить, сколько дать ребенку.
Ибупрофен (Адвил, Мотрин, Мидол) является наиболее часто используемым НПВП у детей. Это также единственный препарат, одобренный для применения у детей в возрасте от 3 месяцев. Напроксен (Aleve, Naprosyn) можно давать детям старше 12 лет.
Хотя аспирин одобрен для применения у детей старше 3 лет, детям в возрасте 17 лет и младше, у которых может быть ветряная оспа или грипп, следует избегать аспирина и содержащих его продуктов.
Предоставление аспирина детям может увеличить риск развития синдрома Рейе, серьезного состояния, которое вызывает отек печени и головного мозга.
Синдром Рейе
Ранние симптомы синдрома Рейе часто возникают во время выздоровления от вирусной инфекции, такой как ветряная оспа или грипп. Однако у человека может развиться синдром Рейе через 3–5 дней после начала инфекции.
Первоначальные симптомы у детей младше 2 лет включают диарею и учащенное дыхание. Начальные симптомы у детей старшего возраста и подростков включают рвоту и необычную сонливость.
Более серьезные симптомы включают в себя:
Ранняя диагностика и лечение могут быть спасением жизни.Если вы подозреваете, что у вашего ребенка синдром Рей, немедленно обратитесь к врачу.
Чтобы получить наилучшие результаты от внебиржевого лечения, следуйте этим советам.
Оцените свои потребности
Некоторые безрецептурные препараты, такие как ацетаминофен (тайленол), хороши для облегчения боли, но не помогают при воспалении. Если вы можете терпеть их, НПВП, вероятно, являются лучшим выбором для артрита и других воспалительных состояний.
Прочтите этикетки
Некоторые безрецептурные препараты сочетают в себе ацетаминофен и противовоспалительное средство.НПВП можно найти в некоторых лекарствах от простуды и гриппа. Обязательно прочитайте список ингредиентов на всех безрецептурных препаратах, чтобы знать, сколько из каждого лекарства вы принимаете.
Прием слишком большого количества активного ингредиента в комбинированных продуктах увеличивает риск побочных эффектов.
Храните их правильно
Внебиржевые лекарствамогут потерять свою эффективность до истечения срока годности, если хранятся в жарком, влажном месте, например в аптечке в ванной комнате. Чтобы сделать их последними, храните их в сухом прохладном месте.
Принять правильную дозу
При приеме НПВП без рецепта, обязательно прочитайте и следуйте инструкциям. Продукты различаются по силе, поэтому убедитесь, что вы берете правильное количество каждый раз.
НПВП не являются хорошей идеей для всех. Прежде чем принимать эти лекарства, уточните у своего лечащего врача:
Обратитесь к своему лечащему врачу, если вам больше 65 лет и планируете принимать НПВП.
Если вы беременны, проконсультируйтесь с врачом, прежде чем принимать НПВП.Некоторые исследования показали, что прием НПВП на ранних сроках беременности может увеличить риск выкидыша, но необходимы дополнительные исследования.
Прием НПВП в третьем триместре беременности не рекомендуется. Они могут привести к преждевременному закрытию кровеносного сосуда в сердце ребенка.
Вам также следует поговорить со своим лечащим врачом о безопасности использования НПВП, если вы употребляете три или более алкогольных напитков в день или если вы принимаете разжижающие кровь лекарства.
НПВП могут быть полезны для снятия боли, вызванной воспалением, и многие из них доступны без рецепта.Спросите своего поставщика медицинских услуг о правильной дозировке, и не превышайте этот предел.
НПВП могут входить в состав некоторых лекарств, поэтому обязательно прочитайте этикетку любого безрецептурного препарата, который вы принимаете.
FDA консультирует пациентов по использованию нестероидных противовоспалительных препаратов (НПВП) для COVID-19[3/19/2020] FDA известно о новостях, в которых говорится, что использование нестероидных противовоспалительных препаратов (НПВП), таких как ибупрофен, может усугубить коронавирусную болезнь (COVID-19).Эти новостные сообщения последовали за письмом от 11 марта 2020 года в медицинском журнале «Ланцет», в котором предполагалось, что энзим (молекула, которая способствует биохимической реакции в организме) увеличивается при помощи НПВП и может усугубить симптомы COVID-19.
В настоящее время FDA не располагает научными данными, связывающими использование НПВП, таких как ибупрофен, с ухудшением симптомов COVID-19. Агентство занимается дальнейшим расследованием этой проблемы и будет сообщать общественности, когда появится больше информации. Тем не менее, все рецептурные ярлыки НПВП предупреждают, что «фармакологическая активность НПВП в снижении воспаления и, возможно, лихорадки, может снизить полезность диагностических признаков при обнаружении инфекций.”
Для тех, кто желает использовать другие варианты лечения, кроме НПВП, существует несколько безрецептурных (OTC) и рецептурных лекарств, одобренных для снятия боли и снижения температуры. FDA предлагает поговорить с вашим лечащим врачом, если вы беспокоитесь о приеме НПВП и полагаетесь на эти лекарства для лечения хронических заболеваний.
FDA рекомендует общественности прочитать полную этикетку с информацией о наркотиках на безрецептурных препаратах перед использованием. Безрецептурные препараты безопасны и эффективны, если вы следуете указаниям на этикетке и / или по указанию врача.Пациенты, которые используют рецептурные препараты, должны принимать эти препараты в соответствии с указаниями врача и в соответствии с инструкциями на этикетке.
FDA рекомендует медицинским работникам и пациентам сообщать о побочных эффектах или проблемах с качеством, возникающих при использовании любых лекарств, в программе FDA MedWatch Reporting Event:
- Заполните и отправьте отчет онлайн; или
- Загрузите и заполните форму, а затем отправьте ее по факсу 1-800-FDA-0178
-
Содержание тока по состоянию на:
-
Регулируемый товар (ы)
Тема (ы)
Нестероидные противовоспалительные препараты (НПВП)Что такое нестероидные противовоспалительные препараты (НПВП)?
Когда у вас болит спина, болит голова, усиливается артрит или вы чувствуете лихорадку, есть вероятность, что вы получите НПВП (нестероидный противовоспалительный препарат) для облегчения.
Вы принимаете НПВП каждый раз, когда принимаете аспирин, или Advil®, или Aleve®. Эти препараты являются общими обезболивающими и жаропонижающими средствами. Каждый день миллионы людей выбирают НПВП, чтобы помочь им снять головную боль, боли в теле, отеки, скованность и жар.
Вы знаете наиболее распространенные НПВП:
- аспирин (доступен в виде отдельного ингредиента, известного под различными торговыми марками, например, Bayer® или St. Joseph®, или в сочетании с другими ингредиентами, известными под такими торговыми марками, как Anacin®, Ascriptin®, Bufferin® или Excedrin®).
- Ибупрофен (известный под торговыми марками, такими как Motrin® и Advil®).
- Напроксен натрия (известный под торговой маркой Aleve®).
Вы можете получить безрецептурные безрецептурные НПВП в аптеках и супермаркетах, где вы также можете купить менее дорогой непатентованный (не фирменный) аспирин, ибупрофен и напроксен натрий.
Ацетаминофен (Тайленол®) не является НПВП. Это обезболивающее и жаропонижающее средство, но не обладает противовоспалительными свойствами НПВП. Тем не менее, ацетаминофен иногда сочетается с аспирином в безрецептурных продуктах, таких как некоторые сорта Excedrin®.
Для чего вы используете НПВП?
НПВП используются для лечения:
Они также могут быть использованы для снижения температуры или облегчения незначительных болей, вызванных простудой.
Как работают НПВП?
НПВП блокируют выработку определенных химических веществ в организме, которые вызывают воспаление.НПВП хороши при лечении боли, вызванной медленным повреждением тканей, например, при артрите. НПВП также хорошо борются с болями в спине, менструальными болями и головными болями.
НПВП действуют как кортикостероиды (также называемые стероидами), без многих побочных эффектов стероидов. Стероиды — это искусственные препараты, которые похожи на кортизон, естественный гормон. Как и кортизон, НПВП уменьшают боль и воспаление, которые часто сопровождаются заболеваниями суставов и мышц, а также травмами.
Как долго я должен использовать внебиржевой НПВП?
Не используйте внебиржевой НПВП непрерывно более трех дней при лихорадке и 10 дней при болях, если только ваш врач не скажет, что все в порядке.Безрецептурные НПВП хорошо помогают при боли, но предназначены для кратковременного применения.
Если ваш врач разрешает вам принимать НПВП в течение длительного периода времени, вы и ваш врач должны следить за вредными побочными эффектами. Если вы заметите плохие побочные эффекты, возможно, потребуется изменить ваше лечение.
Сколько времени занимает прием НПВП?
Это зависит от НПВП и состояния, которое лечат. Некоторые НПВП могут работать в течение нескольких часов, в то время как другие могут занять неделю или две.
Как правило, при острых (острых внезапных болях) травмах мышц мы рекомендуем НПВП, которые действуют быстро.Тем не менее, их нужно принимать каждые четыре-шесть часов из-за их короткого времени действия.
При остеоартрозе и ревматоидном артрите, которые требуют длительного лечения, врачи обычно рекомендуют НПВП, которые принимаются только один или два раза в день. Однако, как правило, эти лекарственные средства требуют больше терапевтического (целебного) эффекта.
Как назначаются НПВП?
НПВП назначают в разных дозах, в зависимости от состояния. Эти препараты могут потребоваться от одного до четырех раз в день.Не увеличивайте дозу, не посоветовавшись с врачом.
Вам могут быть назначены более высокие дозы НПВП, например, если у вас ревматоидный артрит (РА). РА часто вызывает значительную степень жара, припухлости, покраснения и скованности в суставах. Более низкие дозы могут быть назначены при остеоартрозе и острых мышечных травмах, так как обычно наблюдается меньше отечности и часто нет тепла или покраснения в суставах.
Ни один NSAID не гарантированно будет работать. Возможно, вам и вашему врачу придется опробовать несколько типов НПВП, чтобы найти подходящий для вас.
Когда назначаются более сильные НПВП?
НПВП, отпускаемые по рецепту, часто рекомендуются при ревматологических заболеваниях, включая ревматоидный артрит и остеоартрит средней и тяжелой степени. Эти НПВС также назначают при умеренно болезненных опорно-двигательного аппарата, таких как боль в спине.
Какие рецептурные НПВП?
Вот несколько примеров рецептурных НПВП. Некоторые НПВП доступны только в виде общих составов (без фирменных наименований).
Общие названия / общие торговые марки
- Целекоксиб (Celebrex®)
- Диклофенак (Voltaren® [выпускается под торговой маркой в тематической форме])
- Фенопрофен (Нальфон®)
- Индометацин (Индоцин® [выпускается под маркой в жидкой форме])
- Кеторолак трометамин (Торадол®)
Общие названия (без брендов)
- Меклофенамат натрия.
- Дифлунисал.
- Толметин.
- Кетопрофен.
- Флурбипрофен.
Как мой доктор выбирает НПВП, который подходит мне?
Планируя ваше лечение, ваш врач учитывает эффективность и риски этих препаратов. Ваша история болезни, физикальное обследование, рентген, анализы крови и наличие других заболеваний — все это играет роль в принятии решения о том, какие НПВП будут работать для вас.
После того, как вы начнете программу приема НПВП, регулярно встречайтесь с врачом, чтобы проверить наличие вредных побочных эффектов и, при необходимости, внести какие-либо изменения.Для этой части вашего лечения могут потребоваться анализы крови или другие анализы (включая исследование функции почек).
Существуют ли конкретные предупреждения, связанные с использованием НПВП?
Управление по санитарному надзору за качеством пищевых продуктов и медикаментов требует, чтобы маркировка НПВП содержала следующие конкретные предупреждения:
Эти предупреждения для НПВС без аспирина:
- НПВС без аспирина могут увеличить вероятность сердечного приступа или инсульта. Этот риск может быть больше, если у вас есть сердечные заболевания или факторы риска (например, курение, высокое кровяное давление, высокий уровень холестерина, диабет) для сердечно-сосудистых заболеваний.Тем не менее, риск также может быть увеличен у людей, у которых нет заболеваний сердца или тех факторов риска. Этот риск может возникнуть на ранних стадиях лечения и может увеличиться при более длительном применении.
- Проблемы с сердцем, вызванные неаспириновыми НПВП, могут возникнуть в течение первых недель использования и могут встречаться чаще при более высоких дозах или при длительном применении.
- Неаспирин НПВП не должны использоваться непосредственно до или после операции по шунтированию сердца.
Это предупреждение для всех НПВП, включая аспирин:
НПВП могут увеличить вероятность серьезных побочных эффектов со стороны желудка и кишечника, таких как язва и кровотечение.Эти побочные эффекты могут возникать без предупреждающих знаков. Этот риск может быть больше у людей, которые:
- старше.
- В анамнезе язва желудка или проблемы с кровотечением.
- На разжижители крови.
- Находятся на нескольких рецептурных или безрецептурных НПВП.
- Пейте три или более алкогольных напитков в день.
Каковы общие побочные эффекты НПВП?
У вас могут возникнуть побочные эффекты, если вы принимаете большие дозы НПВП или принимаете их в течение длительного времени.Некоторые побочные эффекты слабо выражены и проходят, в то время как другие являются более серьезными и нуждаются в медицинской помощи. Если ваш врач не скажет вам сделать это, не принимайте безрецептурный НПВП с назначенным рецептурным НПВП, многократные безрецептурные НПВП или более рекомендованную дозу НПВП. Это может увеличить риск побочных эффектов.
Побочные эффекты, перечисленные ниже, являются наиболее распространенными, но могут быть и другие. Спросите своего врача, если у вас есть вопросы по поводу вашего конкретного лекарства.
Наиболее часто встречающимися побочными эффектами НПВП являются желудочно-кишечные (желудка и кишечника) симптомы, такие как:
Эти желудочно-кишечные симптомы, как правило, можно предотвратить, если принимать препарат вместе с пищей, молоком или антацидами (такими как Maalox® или Mylanta®).
Позвоните своему врачу, если эти симптомы продолжаются более нескольких дней, даже если вы принимаете НПВП с едой, молоком или антацидом. NSAID, возможно, должен быть остановлен и изменен.
Другие побочные эффекты НПВП включают в себя:
- Головокружение.
- Чувство легкомысленности.
- Проблемы с балансом.
- Сложность концентрации.
- Легкие головные боли.
Если эти симптомы продолжаются более нескольких дней, прекратите прием НПВП и позвоните своему врачу.
Какие побочные эффекты я должен сказать своему врачу о сразу ?
Если у вас есть какие-либо из этих побочных эффектов, важно немедленно позвонить своему врачу :
Желудочно-кишечный тракт / мочеиспускательный
- Черный стул — кровавый или черный, смолистый стул.
- Кровавая или мутная моча.
- Сильная боль в животе.
- Кровь или материал, похожий на кофейную гущу при рвоте (кровотечение может происходить без таких симптомов, как боль).
- Невозможность мочи или изменение количества мочи.
- Необычное увеличение веса.
- Желтуха.
Голова (зрение, слух и т. Д.):
- Затуманенное зрение.
- Звон в ушах.
- Светочувствительность (большая чувствительность к свету).
- Очень сильная головная боль.
- Изменение силы с одной стороны больше, чем с другой, проблемы с речью или мышлением, изменение баланса.
Возможные аллергические реакции и другие проблемы
- Задержка жидкости (определяется по отечности рта, лица, губ или языка, вокруг лодыжек, ступней, голеней, рук и, возможно, вокруг глаз).
- Сильная сыпь или крапивница или красная, шелушащаяся кожа.
- Зуд.
- Необъяснимые кровоподтеки и кровотечения.
- Одышка, проблемы с дыханием или необычный кашель.
- Боль в груди, учащенное сердцебиение, сердцебиение.
- Острая усталость, симптомы гриппа.
- Очень сильная боль в спине.
- Чувствую себя очень уставшим и слабым.
Могу ли я принимать НПВП, если меня лечат от высокого кровяного давления?
НПВП могут вызывать высокое кровяное давление (гипертонию) у некоторых людей.Возможно, вам придется прекратить прием НПВП, если вы заметите повышение артериального давления, даже если вы принимаете лекарства от артериального давления и соблюдаете диету. Спросите своего врача об этом, прежде чем начать принимать НПВП.
В каких случаях мне следует проконсультироваться с врачом перед приемом НПВП?
Если у вас есть какие-либо из следующих условий или обстоятельств, пожалуйста, проконсультируйтесь с вашим врачом, прежде чем принимать НПВП:
- Беременность (НПВП следует избегать в третьем триместре).Проконсультируйтесь с вашим провайдером об использовании в первом или втором триместре).
- Дети и подростки с вирусными инфекциями (с или без лихорадки) не должны получать аспирин или аспирин-содержащие продукты из-за риска синдрома Рейе (редкого, но смертельного заболевания, которое может повлиять на мозг и печень).
- Те, у кого предстоящие хирургические процедуры, в том числе стоматологические операции.
- Люди, которые имеют три или более алкогольных напитков в день.
- Астма, которая усиливается при приеме аспирина.
- Если вам 65 лет или больше.
Заболевания
Сердце и условия кровотечения
- Проблемы с кровотечением (люди, у которых в анамнезе длительное время кровотечения или у которых легко появляются синяки).
- Высокое кровяное давление, которое трудно контролировать.
- Активная застойная сердечная недостаточность.
- История инсульта или сердечного приступа.
Аллергические и лекарственные взаимодействия
- Известная аллергия на лекарства, особенно аспирин, другие НПВП и сульфаниламидные препараты.
- Носовые полипы (связаны с большей вероятностью аллергии NSAID).
- Пожалуйста, проконсультируйтесь с вашим фармацевтом или медицинским работником, прежде чем начинать прием НПВП, чтобы определить, совместимы ли ваши текущие лекарства, отпускаемые по рецепту и без рецепта, а также ваши диетические / травяные добавки с НПВП. Делайте это, особенно если вы принимаете варфарин (Coumadin®), клопидогрел (Plavix®), кортикостероиды (например, преднизон), фенитоин (Dilantin®), циклоспорин (Neoral®, Sandimmune®), пробенецид и литий (Lithobid®).
- Если вы принимаете диуретики (также называемые водными таблетками) для контроля артериального давления, вы можете подвергнуться большему риску проблем с почками, если вы принимаете НПВП.
- Фенилкетонурия (ФКУ). Некоторые безрецептурные НПВП подслащены аспартамом, источником фенилаланина.
Могут ли НПВП вызывать аллергические реакции?
В редких случаях НПВП может вызывать генерализованную аллергическую реакцию, известную как анафилактический шок. Если это происходит, это обычно происходит вскоре после того, как человек начинает принимать НПВП.Симптомы этой реакции включают в себя:
- опухшие глаза, губы или язык.
- Трудность глотания.
- Одышка.
- Быстрый пульс.
- Боль в груди или стеснение.
При возникновении любого из этих симптомов позвоните по телефону 9-1-1 или попросите кого-нибудь немедленно отвезти вас в ближайшее отделение неотложной помощи.
Помните, что перед назначением любого лекарства сообщите врачу:
- Если у вас аллергия на какие-либо лекарства, продукты питания или другие вещества.
- Если вы в настоящее время принимаете какие-либо другие лекарства (включая лекарства, отпускаемые без рецепта) и / или травяные или диетические добавки.
- Если вы беременны, планируете забеременеть или кормите грудью.
- Если у вас есть проблемы с приемом каких-либо лекарств.
- Если у вас анемия, заболевание почек или печени, язвенная болезнь желудка или желудка, болезнь сердца, высокое кровяное давление, проблемы с кровотечением или свертываемостью, астма или рост в носу (полипы носа).
Последний отзыв медицинского специалиста Клиники Кливленда 25.01.2020.
Список литературы
Получите полезную, полезную и актуальную информацию о здоровье и здоровье
е Новости
Клиника Кливленда является некоммерческим академическим медицинским центром.Реклама на нашем сайте помогает поддержать нашу миссию. Мы не поддерживаем продукты или услуги не Cleveland Clinic. политика
,Побочные эффекты и лекарственные взаимодействия нестероидных противовоспалительных препаратов2. Неблагоприятные эффекты НПВП
Неблагоприятные лекарственные реакции (ADR) являются серьезной проблемой для здоровья во всем мире, вызывая частые госпитализации и являясь одной из основных причин смертности [4]. Хотя побочные эффекты нестероидных противовоспалительных препаратов (НПВП) влияют на ограниченный процент пользователей, широкое использование этих лекарств может вызвать серьезные проблемы со здоровьем. Вероятность тяжелых побочных эффектов коррелирует с дозой и возрастом пациентов, причем пожилые люди более уязвимы.Более низкие начальные дозы и снижение доз у пациентов из группы риска являются хорошими профилактическими стратегиями, но необходимы дальнейшие исследования для разработки генетических или биохимических маркеров токсичности НПВП, чтобы лучше предвидеть появление нежелательного побочного действия, вызванного лекарственными средствами [5 ].
Побочные эффекты НПВП могут проявляться на разных уровнях.
2.1. Желудочно-кишечный тракт
Желудочно-кишечные (ЖКТ) побочные эффекты НПВП считаются отличительной чертой этого фармакологического класса, поражая 10–60% пациентов [6].Они могут включать множество симптомов и проявлений, варьирующих по степени тяжести: от простой диспепсии с пирозом до полностью развитой язвы желудка или кишечника. Изъязвления могут осложниться острым кровотечением и перфорацией, угрожающей жизни. Наиболее частые побочные эффекты НПВП на желудочно-кишечном уровне вместе с дополнительными факторами риска представлены в таблице 1.
Пораженная система органов Симптомы и проявления Дополнительные факторы риска Желудочно-кишечный тракт тракт Диспепсия с пирозом, болью в животе, тошнотой, анорексией, эрозиями желудка, язвами, перфорацией, желудочно-кишечным кровотечением, анемией анамнезом желудочно-кишечной язвы, Helicobacter pylori , возрастом старше 60 лет, высокими дозами антиоксидантов и антиоксидантными антиоксидантами, применение антиоксидантов и антиоксидантов кортикостероиды, использование нескольких НПВП Таблица 1.
Неблагоприятные эффекты НПВП на желудочно-кишечном уровне и дополнительные факторы риска.
Адаптировано с реф. [1, 6].
Склонность НПВС вызывать желудочно-кишечные побочные эффекты зависит от молекулы и способа действия. Неселективные НПВП часто вызывают повреждение желудочно-кишечного тракта, в то время как селективные НПВП ЦОГ-2 имеют значительно улучшенную желудочную переносимость. Механизм NSAID-индуцированного повреждения желудочно-кишечного тракта был тщательно изучен [5, 6].
Неселективные НПВП могут вызывать поражения слизистой оболочки желудочно-кишечного тракта за счет местного эрозивного эффекта в сочетании с системным эффектом, характеризующимся истощением простагландинов, синтезируемых ЦОГ-1 (рис. 1). Обычно эти «хорошие» простаноиды стимулируют синтез и секрецию слизи и бикарбоната, усиливают кровоток и способствуют пролиферации эпителия. Устраняя эти полезные эффекты, неселективные НПВП создают желудочную среду, более восприимчивую к местной эрозии под действием экзогенных и эндогенных факторов.Таким образом, кислотные свойства большинства НПВП вызывают повреждение слизистой оболочки, поскольку молекулы лекарственного средства остаются в неионизированной липофильной форме в кислой среде желудка, проникая в поверхностные эпителиальные клетки, где они диссоциируют, задерживая ионы водорода и вызывая поражения. Молекулы НПВП дополнительно снижают гидрофобность слизи желудка, позволяя соляной кислоте и пепсину атаковать эпителий поверхности [5, 6].
Рисунок 1.
Механизмы NSAID-индуцированного повреждения желудочно-кишечного тракта.
Кроме того, снижение TXA2, процесс, который впоследствии может способствовать кровотечению, является дополнительным механизмом вызванного НПВП повреждения желудка.
Является ли прямой, местный эрозивный эффект неселективных НПВП или системное истощение «хороших» простагландинов ключевым фактором, ответственным за появление желудочно-кишечного повреждения, все еще остается предметом споров.
Было проведено несколько крупномасштабных эпидемиологических исследований для сбора ценной информации о безопасности желудочно-кишечного тракта (GI) класса NSAID.
Что касается неселективных НПВП, исследование информационных информационных систем по артриту, ревматизму и старению (ARAMIS) показало, что частота желудочно-кишечных осложнений была в шесть раз выше у пациентов, принимающих НПВП, чем у не пользователей [7]. Метаанализ Gabriel et al. показали, что относительный риск (ОР) первого желудочно-кишечного тракта составляет 2,4 (ДИ 95%: 2,2–2,7), но становится 4,8 (ДИ 95%: 4,0–5,6), если существует предыдущая история язвы [8]. Кроме того, в другом исследовании было выявлено, что относительный риск развития нежелательных явлений ЖКТ с возрастом увеличивается с 1.От 8 у более молодых пациентов до 3,5 у пациентов от 60 до 75 лет [9].
Кроме того, исследование новой переносимости парацетамола, аспирина и ибупрофена (PAIN) продемонстрировало, что ибупрофен (<1200 мг / день) был похож на ацетаминофен (<3000 мг / день) с точки зрения частоты значительных побочных эффектов со стороны ЖКТ и что Статистически значимое меньшее количество событий было связано с ибупрофеном по сравнению с аспирином (<3000 мг / день) в течение 1–7 дней лечения [10].
Что касается селективных НПВП ЦОГ-2, в рамках долгосрочного исследования безопасности целекоксиба (CLASS) в рандомизированных пациентах с ревматоидным артритом принимали целекоксиб 400 мг два раза в день, ибупрофен 800 мг три раза в день или диклофенак 75 мг два раза в день.Через 6 месяцев в группе целекоксиба наблюдались значительно более низкие показатели желудочно-кишечного тракта (ОР 0,59; 95% ДИ: 0,38–0,94) [11].
Для эторикоксиба побочные эффекты со стороны желудочно-кишечного тракта оценивали комбинированным анализом 10 клинических испытаний с участием 3142 пациентов. Согласно этому исследованию, эторикоксиб вдвое сокращает как перфорацию, так и подтвержденное и неподтвержденное кровотечение по сравнению с неселективными НПВП [12].
Наконец, метаанализ 112 крупномасштабных рандомизированных клинических исследований показал, что риск язвы и серьезных осложнений со стороны желудочно-кишечного тракта, связанных с коксибами, был ниже, чем неселективные НПВП (ОР 0.49; 95% ДИ: 0,38–0,62 против 0,55 руб .; 95% ДИ: 0,38–0,80) [13].
В ведении пациентов, получающих НПВП в отношении желудочно-кишечной токсичности, следует учитывать несколько ключевых фактов [5, 14]:
-
Самая низкая доза должна использоваться в течение кратчайшего периода времени.
-
Следует избегать одновременного применения антикоагулянтов и кортикостероидов.
-
Helicobacter pylori инфекция должна быть ликвидирована, если присутствует.
-
НПВП с высокой токсичностью GI (пироксикам, кетопрофен, кеторолак) следует избегать.
-
Повреждение желудка можно уменьшить, связав НПВП с ингибиторами мизопростола или протонной помпы (ИПП).
-
Если отсутствуют желудочно-кишечные факторы риска, предпочтительны неселективные НПВП.
-
При наличии одного или нескольких факторов риска желудочно-кишечного тракта следует использовать коксибы или неселективные ингибиторы протонного насоса NSAIDS + (ИПП).
2.2. Сердечно-сосудистые заболевания
Основываясь на имеющихся в настоящее время данных, регулирующие органы из ЕС (EMEA) и США (FDA) пришли к выводу, что повышенный риск нежелательных сердечно-сосудистых (CV) событий был продемонстрирован для всех селективных НПВП, содержащих ЦОГ-2. Сердечно-сосудистые события имеют тромботическую природу — острые инфаркты миокарда (ОИМ) или инсульты. Кроме того, неселективные НПВП могут вызывать нежелательные сердечно-сосудистые события, особенно при использовании в высоких дозах и в течение более длительных периодов времени.
Как следствие, Управление по санитарному надзору за качеством пищевых продуктов и медикаментов (FDA) потребовало, чтобы все селективные НПВП ЦОГ-2 были помечены в штучной упаковке предупреждением о повышенном риске серьезных сердечно-сосудистых тромботических событий и противопоказанием для пациентов, недавно перенесших процедуру АКШ. , Что касается неселективных НПВП, FDA пришло к выводу, что краткосрочное использование не связано с повышенным риском сердечно-сосудистых заболеваний, но в маркировке должен быть указан потенциальный риск [14].
ЦОГ-2 селективные НПВП, особенно коксибы (рофекоксиб, снятый с рынка, целекоксиб, эторикоксиб), ингибируют синтез сосудистого простациклина (PGI2), естественного ингибитора агрегации тромбоцитов с вазодилатирующими свойствами.PGI2 является защитным медиатором для сердечно-сосудистой системы, действующим через IP своего рецептора, экспрессируемого в различных типах клеток. Повышенный риск сосудистых событий, вызванных снижением образования PGI2, может быть уменьшен одновременным подавлением ЦОГ-1 в тромбоцитах. К сожалению, селективные препараты ЦОГ-2, не имеющие сродства к ЦОГ-1, не снижают выработку тромбоцитами тромбоксана А2 (TXA2) (рис. 2). В совокупности эти два эффекта могут привести к «протромботическому состоянию» со значительным риском развития инфаркта миокарда или инсульта [5].Однако, за исключением напроксена, ни один из неселективных НПВП (кроме аспирина) не может воздействовать на ЦОГ-1 тромбоцитов таким значительным образом, который необходим для эффекта ингибирования тромбоцитов [15].
Рисунок 2.
Механизм тромбоза, вызванного применением ЦОГ-2-селективных НПВП.
Было проведено множество крупномасштабных эпидемиологических исследований для сбора данных, касающихся профиля безопасности сердечно-сосудистых (CV) классов NSAID.
Сравнительный анализ пациентов с артритом, получающих целекоксиб 400 мг два раза в день, и пациентов, получавших плацебо в метаанализе первичной профилактики аспирина, показал, что годовой показатель острого инфаркта миокарда (ОИМ) был выше у пациентов, получавших целекоксиб, по сравнению с плацебо (0 ,80 против 0,50) [16].
В метаанализе трех крупных обсервационных исследований эторикоксиб был связан со значительным повышением риска развития ОИМ на 97% [17].
Для неселективных лекарств несколько эпидемиологических исследований дали противоречивые результаты. В отношении ибупрофена исследования, оценивающие потенциальный риск сердечно-сосудистых событий, варьировались от отсутствия риска (ОР 0,96; 95% ДИ: 0,81–1,14) до значительно повышенного риска (ЧСС 1,84; 95% ДИ: 1,62–2,08) [18].
Для напроксена исследования варьировались от снижения риска (ОР 0.75; 95% ДИ: 0,62–0,92) к значительному увеличению риска (ИЛИ 1,27; 95% ДИ: 1,01–1,60) [19].
Совсем недавно большой метаанализ 754 РКИ (350 000 пациентов) пришел к выводу, что диклофенак (150 мг в день) представляет аналогичные риски для препаратов, селективных к ЦОГ-2, по смертности (ОР 1,02; 95% ДИ: 0,84–1,24), но напроксен (1000 мг в день) ассоциируется с меньшим количеством сердечно-сосудистых событий и более низкой смертностью [20].
На основании собранных к настоящему времени доказательств было предложено несколько стратегий лечения НПВП и профилактики сердечно-сосудистых заболеваний [5, 14]:
-
Пациенты с низким риском сердечно-сосудистых заболеваний (менее 1% / год) могут быть назначены либо без — селективный НПВП или коксиб, выбор между двумя зависит от риска GI.
-
У пациентов с промежуточным риском сердечно-сосудистых заболеваний (1–3% в год) следует выбирать ибупрофен или напроксен (+ ИПП).
-
У пациентов с высоким риском сердечно-сосудистых заболеваний (выше 3% в год) выбор — напроксен + ИПП и аспирин, назначаемый за 2 часа до приема.
-
В Европе EMEA противопоказана коксибам при наличии факторов риска сердечно-сосудистых заболеваний.
2.3. Почечная
У нормальных людей НПВП не оказывают существенного влияния на функцию почек.Тем не менее, простагландины являются важными медиаторами на уровне почек. Они участвуют в поддержании регуляции громкости и баланса электролитов, они также контролируют выделение ренина и способствуют расширению почек. Все НПВП могут изменять функцию почек путем ингибирования выраженных в почках ЦОГ-1 (который регулирует почечную гемодинамику и клубочковую фильтрацию) и / или ЦОГ-2 (который обеспечивает экскрецию соли и воды) [21].
Обычно НПВП связаны с задержкой соли и воды из-за потери PG-индуцированного действия на ADH.Это удержание гидросолевого раствора может спровоцировать артериальную гипертензию, но эффект сильно различается у разных молекул. По-видимому, индометацин и напроксен могут повышать среднее артериальное давление на 3–4 мм рт. Ст. [22].
Редко, НПВП могут вызывать нефропатию, чему способствуют высокие дозы нескольких лекарств, но также у пациентов с застойной сердечной недостаточностью, хроническим заболеванием почек, гиповолемией, нарушениями системы РААС. Проявления нефропатии могут различаться (например,грамм. интерстициальный нефрит, нефротический синдром и папиллярный некроз), и, к сожалению, он может прогрессировать до острой почечной недостаточности [23]. Из доступных НПВП индометацин является наиболее мощным ингибитором почечных простагландинов, поэтому он связан с большим количеством случаев почечной недостаточности. Наркотики с промежуточным риском включают ибупрофен, напроксен, диклофенак, сулиндак и пироксикам [24]. Нефротоксический потенциал препаратов, селективных к ЦОГ-2, менее ясен.
2.4. Печеночная
Гепатотоксичность является редким побочным эффектом НПВП, но с потенциальными серьезными последствиями.В ряде клинических испытаний сообщалось о кратковременном повышении уровня трансаминаз в печени при лечении НПВП, но значения обычно нормализовались во времени. Лишь у небольшого числа пациентов наблюдалось значительное повреждение печени с такими симптомами, как тошнота, рвота, боль в верхней части живота, усталость и желтуха. Повреждения были в основном холестатическими, но также были документированы гепатоцеллюлярные или смешанные случаи [25].
В двух крупных когортных исследованиях было выявлено соотношение гепатотоксичности, связанной с НПВП, в соотношении 9/100000 пациентов.В первом исследовании из 228 392 пациентов, принимавших диклофенак, индометацин, напроксен, сулиндак или пироксикам, было выявлено 34 случая острого повреждения печени. Относительный риск развития повреждений печени увеличился у пациентов с ревматическими заболеваниями (ОР 10,9; 95% ДИ: 2,4–50,2). Возраст и пол не увеличивали относительный риск [26]. Во втором исследовании приняли участие 625 307 пациентов из Англии и Уэльса, выявлено только 23 случая острого повреждения печени. Только сулиндак был связан со значительным риском [27].
Нимесулид, селективный НПВС, содержащий СОХ-2, продаваемый в Европе, также ассоциировался с повышенным риском токсичности для печени, но в 2011 году Европейское агентство по лекарственным средствам (EMA) пришло к выводу, что соотношение пользы / риска остается положительным для пациентов с острой болью или первичная дисменорея [28, 29].
2.5. Кровь
Нестероидные противовоспалительные препараты (НПВП) могут влиять на агрегацию тромбоцитов и время кровотечения из-за ингибирования синтеза PG и TXA2. Аспирин является наиболее сильным соединением в этом отношении из-за необратимого ингибирования ЦОГ-1 из тромбоцитов, что приводит к увеличению времени кровотечения.Для аспирина продление времени кровотечения примерно вдвое превышает исходное значение у здоровых людей после однократного приема 325 мг. Эффект начинается через 12 часов после введения дозы и длится от 24 до 48 часов. Другие препараты из класса также могут увеличить время кровотечения, но значения находятся в верхнем пределе нормы [30].
2.6. Гиперчувствительность
Нестероидные противовоспалительные препараты (НПВП), как сообщается, являются второй наиболее распространенной причиной вызванных препаратом реакций гиперчувствительности, гиперчувствительность к аспирину, начиная с 0.От 5 до 1,9% от общей популяции, с большей распространенностью среди астматиков или пациентов с хронической крапивницей [31, 32]. Гиперчувствительность, вызванная НПВП, имеет широкий спектр клинических проявлений — от анафилаксии или тяжелого бронхоспазма, развившегося в течение нескольких минут, до реакций замедленного типа, появляющихся через несколько дней или недель. Часто встречаются бронхиальная астма, обостренные аспирином респираторные заболевания (AERD), риносинусит, крапивница. Кожные или системные реакции замедленного типа очень редки и включают синдром Стивенса-Джонсона, токсический эпидермальный некролиз (TEN) и лекарственную реакцию с эозинофилией и системными симптомами (DRESS).
Патогенетический механизм NSAID-индуцированной астмы и AERD представлен ингибированием COX-1 (аспирином и другими неселективными NSAID), который запускает механизм, приводящий к астматическому приступу или носовым симптомам. По-видимому, депривация PGE2 может привести к активации воспалительных путей и локальной и системной генерации цистеинил лейкотриенов, наиболее сильных бронхоконстрикторов.
Помимо аспирина были зарегистрированы документированные реакции гиперчувствительности, особенно у НПВП с гетероарильной кислотной группой (напроксен, диклофенак, ибупрофен), более новые селективные соединения СОХ-2, имеющие очень низкую частоту этого неблагоприятного эффекта [33].
3. Наркотиков взаимодействий НПВП
Наркотиков взаимодействий становится все более серьезной проблемой для медицинских работников в связи с необходимостью использования нескольких лекарств для лечения сложных патологий [34]. НПВП часто участвуют во взаимодействии между лекарственными препаратами, что приводит к увеличению госпитализации и стоимости медицинской помощи [35].
3.1. Антигипертензивные препараты
У пациентов с нормотензивной и нелеченной гипертонической болезнью НПВП, вероятно, оказывают слабое влияние на артериальное давление.Добавление НПВП к гипотензивным препаратам может снизить эффективность гипотензивных средств при плохом контроле артериального давления. Несколько классов антигипертензивных средств более подвержены этому взаимодействию: ингибиторы ренина-ангиотензина-альдостерона, диуретики и бета-адреноблокаторы. Блокаторы кальциевых каналов и симпатолитические препараты центрального действия не затрагиваются. У пожилых пациентов с артериальной гипертензией могут наблюдаться значительные изменения в контроле артериального давления [36].
Помимо воздействия на артериальное давление, существует опасение, что взаимодействие НПВП-антигипертензивные препараты может повысить риск острого повреждения почек, поскольку оба класса имеют почечные эффекты [37].
Патогенетические механизмы этих взаимодействий изменчивы. НПВП прямо или косвенно влияют на ингибиторы ангиотензинпревращающего фермента (АПФ), уменьшая синтез почечного простагландина и снижая синтез простагландина, индуцируемый ингибиторами АПФ. Кроме того, НПВП снижают эффективность диуретиков за счет снижения их натрийуретического эффекта. На бета-блокаторы влияет снижение синтеза простагландинов и снижение содержания ренина в плазме, но их антигипертензивные эффекты незначительно модифицированы [38].
Комплексный обзор клинических данных из США подчеркнул, что индометацин, напроксен и пироксикам были связаны с клинически значимым повышением артериального давления, особенно у пациентов, получавших эналаприл [38, 39]. Другое исследование в США пациентов с гипертонической болезнью, получавших ИАПФ, а также получавших ибупрофен (2400 мг / день), набуметон (2000 мг / день) или целекоксиб (400 мг / день), показало, что ибупрофен, но не набуметон или целекоксиб, увеличился среднее артериальное давление с 6.5 ± 1,4 мм рт. Ст. [40].
Кроме того, учитывая, что антагонисты альдостерона (спиронолактон) могут увеличивать риск кровотечений из желудочно-кишечного тракта, пациенты должны быть проинформированы о том, что длительное применение НПВП может увеличить вероятность побочных эффектов со стороны желудочно-кишечного тракта [37].
В том же исследовании в США было обнаружено, что небольшое, но значительное повышение артериального давления происходило при введении индометацина, пироксикама, напроксена или ибупрофена у пациентов, получавших гидрохлоротиазид или амилорид [38]. В другом исследовании изучалось влияние ибупрофена (2400 мг / день) и напроксена (750 мг / день) на артериальное давление у пациентов с гипертонической болезнью, получавших гидрохлоротиазид.Через 4 недели влияние НПВП на артериальное давление считалось незначительным [41].
В заключение, пациенты с гипертонической болезнью, получающие ИАПФ или гидрохлоротиазид, должны избегать хронического применения НПВП [37].
3.2. Антитромботические средства
Наркотиков взаимодействий между НПВП и антитромботических препаратов были тщательно изучены, так как они могут привести к серьезным последствиям.
Одновременное введение НПВП и кардиопротективного аспирина может привести к конкуренции за доступ к активному сайту ЦОГ-1.Теоретически, это может привести к снижению необратимого ингибирования аспирином тромбоцитов COX-1 с последующим снижением клинической эффективности (предотвращение нежелательного тромботического события). Исследование, проведенное на 5208 человек, показало, что у пациентов, принимающих профилактический аспирин вместе с ибупрофеном (более четырех раз в неделю), риск инфаркта миокарда почти удвоился по сравнению с пациентами, принимающими ибупрофен нечасто [42]. Другие исследования показали разные результаты. Ретроспективное исследование 42 611 пациентов, включая 8688 случаев ИМ, показало, что у пациентов, получавших аспирин и любой НПВП, риск развития ИМ был ниже, чем у тех, кто не принимал аспирин и НПВП [43].Другое исследование 22 071 практически здоровых пациентов показало, что регулярное, но не прерывистое применение НПВП подавляет клиническую пользу аспирина [44].
Несмотря на противоречивые результаты этих исследований, рекомендуется избегать хронического применения НПВП у пациентов, получающих лечение кардиопротективным аспирином. FDA рекомендует принимать ибупрофен как минимум за 8 часов до и через 30 минут после приема аспирина, чтобы снизить вероятность взаимодействия [45].
Хотя НПВП не вызывают прямого фармакодинамического взаимодействия с варфарином, одновременный прием может увеличить вероятность желудочно-кишечного кровотечения [46].
3.3. Антидепрессанты
В 1990-х годах было опубликовано большое количество сообщений о нарушениях свертываемости крови, связанных с селективными ингибиторами обратного захвата серотонина (СИОЗС), что побудило к дальнейшим исследованиям. Хотя тромбоциты не синтезируют серотонин, они могут поглощать его из плазмы, и поэтому серотонин может быть вовлечен в гемостаз и тромбоз. Таким образом, при ассоциации SSRI с NSAID, которые также могут влиять на тромбоциты, возможно взаимодействие. Кроме того, возможно фармакокинетическое взаимодействие, учитывая, что некоторые SSRI ингибируют CYP2C9, фермент, участвующий в метаболизме ибупрофена и диклофенака [47].
Недавний обзор показал, что риск кровотечения ЖКТ с использованием СИОЗС по сравнению с неиспользованием составляет 2,6 (95% ДИ: 1,7–3,8) [48]. В другом обзоре литературы были обобщены данные четырех ретроспективных исследований, посвященных изучению неблагоприятных результатов от ассоциации СИОЗС с НПВП. В двух исследованиях был сделан вывод о том, что отношение риска кровотечений из верхней части желудочно-кишечного тракта после ассоциации было выше, чем аддитивный риск любого из препаратов отдельно [49].
3.4. Алкоголь
Алкоголь может способствовать кровотечению из желудочно-кишечного тракта при употреблении в больших количествах, так что эффект добавки с НПВП был задокументирован.Исследование методом «случай-контроль» с участием 1224 стационарных больных выявило 2,7-кратное увеличение риска кровотечений из желудочно-кишечного тракта у лиц, которые регулярно принимали ибупрофен и употребляли алкоголь (95% ДИ: 1,6–4,4) [50]. Другое исследование с использованием 1083 госпитализированных пациентов показало, что наличие либо использования НПВП, либо злоупотребление алкоголем в анамнезе приводило к соотношению шансов (ИЛИ) 2,9 для тяжелых событий ЖКТ, в то время как наличие обоих факторов риска приводило к ИЛИ 10,2 [51. ].
3.5. Метотрексат
Было обнаружено, что некоторые НПВП снижают почечный клиренс метотрексата, который может вызывать токсические явления (почечная недостаточность, панцитопения), особенно в высоких дозах [37].Недавно в Кокрановском обзоре говорилось, что использование низких доз МТХ (менее 25 мг в неделю, подкожно) и НПВП не приводит к клинически значимому взаимодействию [52].
