Проводниковая анестезия
Проводниковой (или регионарной) называют анестезию, достигаемую путём подведения местного анестетика к нервному стволу или нервному сплетению проксимальнее иннервируемой им зоны, где предстоит операция. Особенностью проводниковой анестезии является постепенное начало её действия (в отличие от инфильтрационной), при этом в первую очередь достигается анестезия проксимальных отделов, а затем — дистальных, что связано с особенностью строения нервных волокон.
Основные анестетики для проводниковой анестезии: прокаин, лидокаин, бупивакаин. Используют небольшие их объёмы, но достаточно высокие концентрации (1-2% растворы).
Местный анестетик вводят обычно периневрально в определённых для каждого нервного ствола зонах. Наибольшее распространение получили следующие виды проводниковой анестезии:
• анестезия по Лукашевичу-Оберсту — при операциях на пальцах;
• анестезия по Усольцевой — при операциях на кисти;
• блокада плечевого сплетения при операциях на верхней конечности;
• блокада бедренного, седалищного и
запирательного нервов при операциях
на нижней конечности.
Пример. Анестезия по Лукашевичу-Оберсту, наиболее часто используемая при вскрытии панариция. На основание пальца накладывают жгут, дистальнее него справа и слева от кости вводят из 2 точек по 1-2 мл 1-2% прокаина (или лидокаина), после этого через 5-7 мин после проверки достижения анестезии (укалывание иглой) производят разрез. В последнюю очередь наступает анестезия ногтевой фаланги (через 7-10 мин).
Следует отметить, что проводниковую анестезию, наряду со спинномозговой и перидуральной, всё чаще используют в современной хирургии как самостоятельно, так и в комбинации с нейролептаналгезией и другими методами общего обезболивания.
Эпидуральная и спинномозговая анестезия
Эпидуральная (перидуральная) и
спинномозговая анестезии схожи как по
технике выполнения, так и по уровню
блокады проведения болевого импульса
(корешки спинного мозга). Эти виды
анестезии в настоящее время широко
используют при операциях на нижних
конечностях, нижних частях брюшной
стенки и брюшной полости.
Эпидуральная анестезия
Метод технически более сложный, чем спинномозговая анестезия, но имеет меньше осложнений, что связано с отсутствием повреждения мозговых оболочек.
При проведении эпидуральной анестезии используют лидокаин или бупивакаин. Пункцию осуществляют в положении больного на боку или сидя. При этом больной максимально наклоняется вперёд для увеличения промежутков между остистыми отростками (рис. 7-3).
После анестезии кожи берут специальную
иглу, а в шприц набирают анестетик с
пузырьком воздуха. Делают пункцию между
остистыми отростками на необходимом
для операции уровне. Иглу продвигают
до жёлтой связки, а затем через неё (рис.
7-4). При этом ввести раствор анестетика
практически невозможно, пузырёк воздуха
в шприце сжимается. После прохождения
связки пузырёк расширяется, и раствор
легко начинает поступать внутрь. Такое
падение сопротивления — основной признак
проникновения в перидуральное
пространство.
Рис. 7-3. Положение больного при эпидуральной и спинномозговой анестезии
Рис. 7-4. Пункция эпидурального и субдурального пространств: 1 — эпидуральное пространство; 2 — субдуральное пространство; 3 — игла в эпидуральном пространстве; 4 — игла в субдуральном пространстве
анестезия в стоматологической клинике Complex Dent в Киеве
Проводниковая анестезия — это метод местного обезболивания, используемый в стоматологии. Анестетик вводится с помощью иголки в область рядом со стволом нерва.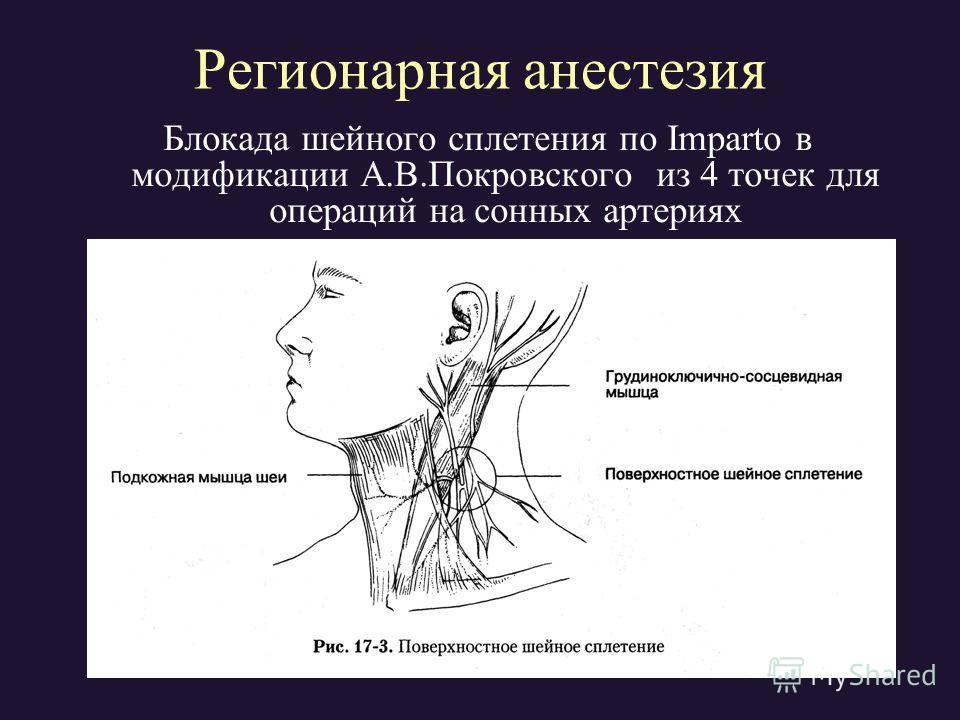 Чувствительность в этом участке челюсти снижается, благодаря чему становится возможным безболезненное проведение хирургических операций.
Чувствительность в этом участке челюсти снижается, благодаря чему становится возможным безболезненное проведение хирургических операций.
Принцип действия проводниковой анестезии
В результате введения препарата происходит блокада нерва или группы нервов. Болевой сигнал не передается в мозг, поэтому пациент не чувствует боли в ходе хирургических манипуляций. В связи с этим важно ввести средство именно в ту область, которая будет подвержена хирургическому вмешательству. Пациент остается в сознании и может чувствовать механическое воздействие на ткани, но болевой сигнал от конкретной области введения анестетика не поступает. Эффект может длиться около часа, чего достаточно для большинства стандартных стоматологических операций.
Техника проведения проводниковой анестезии
Перед уколом часто применяют аппликационные анестетики, которые обезболивают область введения иглы в десну. Затем средством набирают в шприц из специальной капсулы, строго соблюдая дозировку. Укол нужно сделать как можно ближе к нерву, чтобы наверняка заблокировать передачу сигналов о боли. Введение такого препарата непосредственно в нерв может привести к его отмиранию, поэтому важно обратиться к профессионалам. Даже в случае введения анестетика в сам нерв чувствительность восстанавливается в течение нескольких месяцев.
Введение такого препарата непосредственно в нерв может привести к его отмиранию, поэтому важно обратиться к профессионалам. Даже в случае введения анестетика в сам нерв чувствительность восстанавливается в течение нескольких месяцев.
Через несколько минут после укола средство начинает действовать, ткани теряют чувствительность. Стоматология использует проводниковую анестезию чаще других, поскольку она высокоэффективна и безопасна.
Виды операций, которые проводятся под проводниковой анестезией
Показаниями к использованию проводниковой анестезии в Комплекс Дент могут стать:
- удаление одного или нескольких зубов;
- удаление абсцессов и новообразований;
- глубокий кариес;
- лечение пародонта;
- травмы челюсти;
- ортопедические операции.
В зависимости от проблемы проводниковая анестезия вводится или в десну, или в кожные покровы лица. Она может быть внутриротовой и внеротовой. Противопоказаниями к использованию такого типа анестезии могут стать аллергия на препарат, наличие инфекционных заболеваний и детский возраст. В остальных случаях этот метод применяется благодаря своей эффективности и длительности до 2 часов.
В остальных случаях этот метод применяется благодаря своей эффективности и длительности до 2 часов.
С помощью проводниковой анестезии можно воздействовать и на верхнюю, и на нижнюю челюсть. Высокая концентрация вещества в участке тканей позволяет использовать минимальную дозу, а значит, избежать негативного влияния наркоза на организм. Стоматологическая клиника Complex Dent предлагает записаться на прием к специалистам в Киеве и проконсультироваться с опытными стоматологами. Современные методы обезболивания в Украине позволяют обеспечить комфортные условия для проведения любых стоматологических операций.
Цена на такие процедуры минимальная, а общая стоимость лечения зависит от сложности операции. Благодаря использованию проводниковой анестезии можно избежать неприятных ощущений во время лечения кариеса, удаления зуба и нерва. Метод подходит не только для планового лечения, но и для экстренных ситуаций, переломов и травм челюсти. Его также используют в том случае, если другие методы обезболивания не подходят.
Преимущества клиники Комплекс Дент
Лучшие условия лечения кариеса и других заболеваний ждут вас в стоматологической клинике Complex Dent в Киеве. Мы находимся возле метро Дарница и Левобережная, неподалеку массив Воскресенка, Днепровский район. Кроме удобного места расположения клиники, вы оцените и другие преимущества Комплекс Дент:
- широкий спектр стоматологических услуг;
- профессиональные врачи;
- идеальный сервис;
- доступные цены на услуги;
- чистота и комфорт.
Наши стоматологи используют только современные материалы и оборудование, дают гарантию на свою работу. Опытные специалисты точно устанавливают диагноз и предлагают самые эффективные методы лечения.
Позаботьтесь о своем здоровье и запишитесь на консультацию в стоматологическую клинику Комплекс Дент прямо сейчас!
Регионарная анестезия
Медицинские специальности
Master
Рубрика
Что такое регионарная анестезия?
Содержание
Общая анестезия — это комбинация лекарств, которые человек вдыхает через маску или вводит через катетер в вену, чтобы заставить человека заснуть. Напротив, регионарная анестезия выполняется путем инъекции лекарства рядом с группой нервов, чтобы обезболить область вашего тела, требующую хирургического вмешательства.
Напротив, регионарная анестезия выполняется путем инъекции лекарства рядом с группой нервов, чтобы обезболить область вашего тела, требующую хирургического вмешательства.
Существует несколько видов регионарной анестезии. Двумя наиболее часто используемыми являются спинальная анестезия и эпидуральная анестезия, которые производятся с помощью инъекций, сделанных с большой точностью в соответствующих областях спины. Их часто предпочитают для обезболивания во время родов и после операций на органах брюшной полости или грудной клетки. Кроме того, их можно использовать в качестве основного анестетика при операциях на брюшной полости или ноге.
Другим распространенным типом регионарной анестезии является блокада периферических нервов, которая производится с помощью инъекций, обычно выполняемых под ультразвуковым контролем, которые делаются с большой точностью вблизи скопления нервов, чтобы обезболить соответствующую область вашего тела, требующую хирургического вмешательства. Обычно эти инъекции делают, чтобы онеметь нервы на руке или ноге. Существуют также техники, помогающие обезболить области груди и живота.
Обычно эти инъекции делают, чтобы онеметь нервы на руке или ноге. Существуют также техники, помогающие обезболить области груди и живота.
Заголовок
Могу ли я одновременно получать общую и регионарную анестезию?
Содержание
Часто во время процедуры сочетают общую и регионарную анестезию, особенно если одной из целей регионарной техники является облегчение боли после операции. Если у вас есть регионарная анестезия в дополнение к общей анестезии, это может позволить вашему анестезиологу использовать меньше общей анестезии, что может позволить вам быстрее восстановиться после завершения операции.
Заголовок
Как долго будет действовать регионарная анестезия?
Содержимое
Если вам сделают одну инъекцию лекарства, вызывающего онемение нервов, вы можете ожидать облегчения боли в течение 4–24 часов после операции. Это может варьироваться в зависимости от используемого лекарства. Эти инъекции часто используются для обезболивания после операций на костях. Для более болезненных процедур мы также можем оставить небольшую трубку (катетер), которая будет подключена к обезболивающему насосу и будет непрерывно подавать вам лекарства. Эта трубка может облегчать боль, пока вы находитесь в больнице, и до тех пор, пока ваша боль не будет контролироваться пероральными обезболивающими препаратами.
Для более болезненных процедур мы также можем оставить небольшую трубку (катетер), которая будет подключена к обезболивающему насосу и будет непрерывно подавать вам лекарства. Эта трубка может облегчать боль, пока вы находитесь в больнице, и до тех пор, пока ваша боль не будет контролироваться пероральными обезболивающими препаратами.
Заголовок
Что я буду чувствовать после того, как блокировка вступит в силу?
Содержимое
Независимо от того, какую методику регионарной анестезии вы применяете, в конце операции у вас будет некоторое временное онемение, тяжесть или слабость в руках или ногах. Это нормально. Вы также можете не иметь полного мышечного контроля над пораженной частью тела. Пока ваша рука немеет, вы должны носить повязку во время ходьбы или любой другой деятельности. Пока ваша нога онемела, вы должны использовать помощь и костыли, чтобы передвигаться. Вы должны ВСЕГДА следовать инструкциям ваших врачей и медсестер в отношении уровня вашей активности после ЛЮБОЙ операции.
Заголовок
Каковы риски регионарной анестезии?
Содержимое
Каждый раз, когда игла или катетер вводится под кожу, могут возникнуть кровоподтеки, инфекция или кровотечение. Это не очень распространено. Иногда онемение и слабость длятся некоторое время после того, как действие лекарства должно было прекратиться. У вас могут быть остаточные эффекты лекарства еще на день или два. Это нормально.
Конкретные риски анестезии зависят от конкретной процедуры и состояния пациента. Вы должны спросить своего анестезиолога о любых рисках, которые могут быть связаны с вашей конкретной анестезией. Ваш анестезиолог тщательно оценивает ваше состояние, выносит медицинские заключения, принимает меры предосторожности и обеспечивает особое лечение на протяжении всей процедуры. Вы можете свободно обсуждать со своим анестезиологом варианты анестезии, обезболивания после операции, их преимущества и возможные побочные эффекты.
Заголовок
Каковы мои варианты обезболивания после операции?
Содержание
Регионарная анестезия — не единственный выбор для послеоперационного обезболивания. Существует несколько вариантов обезболивания после операции:
Существует несколько вариантов обезболивания после операции:
Оральные обезболивающие препараты. Существует множество типов пероральных обезболивающих препаратов, часто назначаемых в комбинациях, которые помогают контролировать боль. Они часто назначаются в дополнение к местной анестезии и регионарной анестезии как часть мультимодального режима, чтобы ускорить восстановление после операции.
Внутривенный «В.В.» или внутримышечно «I.M.» Лекарства.
Местная анестезия. Хирург может ввести в хирургический разрез другие обезболивающие препараты. Эти препараты являются местными анестетиками. Они вызывают онемение или потерю чувствительности на небольшом участке тела.
Регионарная анестезия. Разнообразие методов, которые могут помочь уменьшить боль после операции. Для этих процедур используются местные анестетики и другие препараты, чтобы уменьшить или «заблокировать» боль и другие ощущения в более широкой области тела.
Регионарная анестезия для офисных процедур: Часть I. Операции на голове и шее
ГОХАР А. САЛАМ, доктор медицинских наук, Д.О.Семейный врач. 2004;69(3):585-590
Хотя при хирургических процедурах обычно используется местная анестезия, в некоторых ситуациях блокада поля или нерва может обеспечить более эффективную анестезию. При полевой блокаде местный анестетик проникает по границе операционного поля, оставляя операционную зону нетронутой. При полевых блокадах к анестетику может быть добавлен адреналин для усиления вазоконстрикции и увеличения продолжительности анестезии. При блокаде нерва анестетик вводится непосредственно рядом с нервом, иннервирующим операционное поле.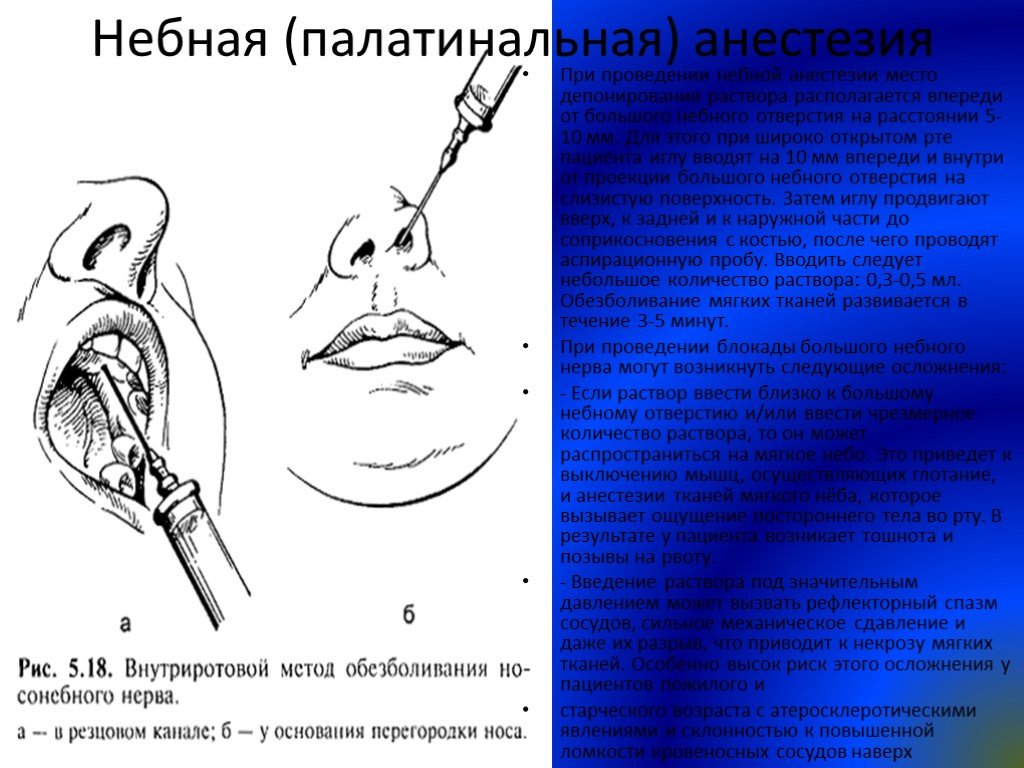 Обзор регионарной анатомии и расположение нервов и других важных структур имеет важное значение перед введением инъекции. Системная токсичность редко возникает при регионарной анестезии, и ее можно предотвратить, используя наименьшую возможную дозу и аспирируя перед инъекцией. Блокады надглазничного, надблокового, подглазничного и подбородочного нервов могут обеспечить адекватную анестезию при процедурах на частях лица. Блокада поля также может учитываться при операциях на ухе или губах.
Обзор регионарной анатомии и расположение нервов и других важных структур имеет важное значение перед введением инъекции. Системная токсичность редко возникает при регионарной анестезии, и ее можно предотвратить, используя наименьшую возможную дозу и аспирируя перед инъекцией. Блокады надглазничного, надблокового, подглазничного и подбородочного нервов могут обеспечить адекватную анестезию при процедурах на частях лица. Блокада поля также может учитываться при операциях на ухе или губах.
Эффективная анестезия является обязательным условием любой хирургической процедуры. Большинство семейных врачей используют местную анестезию из-за ее простоты, безопасности и эффективности. Однако для некоторых процедур могут потребоваться большие дозы, и в определенных клинических ситуациях могут быть рассмотрены другие методы анестезии. Часть I этой статьи, состоящей из двух частей, посвящена вариантам регионарной анестезии при операциях на голове и шее.
Сравнение вариантов анестезии
При лечении разрывов местная анестезия может быть столь же эффективной, как и местная инфильтрация, и обычно не вызывает дискомфорта, что делает ее особенно полезной для детей. 1,2 Для процедур на неповрежденной коже у детей одним из широко используемых местных средств является крем EMLA (эвтектическая смесь местных анестетиков), представляющая собой комбинацию 2,5% лидокаина и 2,5% прилокаина. EMLA имеет доказанные преимущества, но ограничена отсроченным началом действия (через один-два часа после применения). 3,4
Полевая блокада обезболивает нервы, иннервирующие кожу в операционном поле. Раствор местного анестетика инфильтрируют вокруг границы операционного поля. Анестезия при полевой блокаде длится дольше, чем при местной инфильтрации, 5 , и она не вызывает отека в операционном поле или затемнения местной анатомии. 2
| Вскрытие абсцесса и дренирование |
| Закрытое вправление переломов и вывихов |
| Foreign body removal |
| Ingrown toenail excision |
| Paronychia drainage |
| Subcutaneous cyst removal |
| Suturing |
| Topically before procedures such as nasolaryngoscopy, esophagogastroduodenoscopy |
| Wound debridement |
Регионарная анестезия особенно полезна, когда необходимо обезболить большие площади; в этих случаях для местной инфильтрации потребуются большие дозы анестетика (Таблица 1) . При блокаде нерва анестетик вводится в экстраневральное или параневральное пространство, обеспечивая полную анестезию в области, иннервируемой этим нервом, дистальнее места инъекции.
6 Иглы с тупым срезом (с фаской B), которые имеют увеличенный угол скоса (45 градусов) и более тупой кончик, могут свести к минимуму травму нерва. 7 Пациенты обычно получают адекватную анестезию в течение 10–20 минут после инъекции, а для блокады нервов требуется относительно небольшое количество раствора анестетика. Анестезия начинается с симпатической блокады, которая вызывает расширение периферических сосудов. Затем пациенты испытывают потерю болевых ощущений, температурной чувствительности, проприоцепции, а также ощущения прикосновения и давления; двигательный паралич является конечной стадией. 3
При блокаде нерва анестетик вводится в экстраневральное или параневральное пространство, обеспечивая полную анестезию в области, иннервируемой этим нервом, дистальнее места инъекции.
6 Иглы с тупым срезом (с фаской B), которые имеют увеличенный угол скоса (45 градусов) и более тупой кончик, могут свести к минимуму травму нерва. 7 Пациенты обычно получают адекватную анестезию в течение 10–20 минут после инъекции, а для блокады нервов требуется относительно небольшое количество раствора анестетика. Анестезия начинается с симпатической блокады, которая вызывает расширение периферических сосудов. Затем пациенты испытывают потерю болевых ощущений, температурной чувствительности, проприоцепции, а также ощущения прикосновения и давления; двигательный паралич является конечной стадией. 3
| Allergy to anesthetic agent |
| Infection at injection site |
| Poor patient acceptance or cooperation |
| Physician’s lack of familiarity with nerve block |
| Coagulopathy |
Ключом к успешной регионарной анестезии является знание местной анатомии нерва и связанных с ним ориентиров. Чтобы избежать введения анестетика в нерв, пациенту предлагается подать сигнал, если в области введения иглы ощущается какая-либо парестезия. Некоторые врачи считают, что парестезия помогает локализовать нерв; однако этот метод может увеличить риск остаточной нейропатии. 5 Острая, сильная боль при инъекции свидетельствует о внутриневральной инъекции; перед введением дополнительного анестетика игла должна быть извлечена. Общение с пациентом и минимизация седативных средств добавляют еще один элемент безопасности. Регионарная анестезия может использоваться почти в любой ситуации, когда местная анестезия не подходит, но следует избегать некоторых ситуаций с более высоким риском (таблица 2) . 8
Чтобы избежать введения анестетика в нерв, пациенту предлагается подать сигнал, если в области введения иглы ощущается какая-либо парестезия. Некоторые врачи считают, что парестезия помогает локализовать нерв; однако этот метод может увеличить риск остаточной нейропатии. 5 Острая, сильная боль при инъекции свидетельствует о внутриневральной инъекции; перед введением дополнительного анестетика игла должна быть извлечена. Общение с пациентом и минимизация седативных средств добавляют еще один элемент безопасности. Регионарная анестезия может использоваться почти в любой ситуации, когда местная анестезия не подходит, но следует избегать некоторых ситуаций с более высоким риском (таблица 2) . 8
| Центральная нервная система |
Головокружение, шум в ушах, металлический привкус, нарушения зрения, онемение языка и губ (редко переходящее в мышечные подергивания), потеря сознания, судороги и кома. |
| Сердечно-сосудистая система |
| Снижение сократимости желудочков, снижение проводимости и потеря вазомоторного тонуса. |
Местная токсичность при регионарной анестезии встречается редко. 3,9 Большинство случаев системной токсичности затрагивают центральную нервную систему или сердечно-сосудистую систему в результате внутрисосудистого введения или передозировки анестетика (Таблица 3) . Эти осложнения можно предотвратить, используя наименьшую эффективную дозу анестетика и аспирируясь перед инъекцией. Использование бупивакаина (маркаина) было связано с более высокой частотой сердечных осложнений. 10 У беременных местные анестетики, вводимые в больших дозах, могут всасываться и передаваться плоду; высокие концентрации анестетиков для плода могут привести к неблагоприятным последствиям. 11 Например, блокады шейки матки обычно следует избегать у беременных.
Подготовка
Перед проведением регионарной анестезии пациенту объясняют процедуру, риски и возможные осложнения и получают согласие. Для местной анестезии не требуется специальной подготовки. Обзор региональной анатомии и расположения нервов и других важных структур также необходим перед инъекцией.
При инфильтрационной анестезии раствор анестетика набирается в шприц с иглой большого диаметра (например, 18 размера). Лидокаин (ксилокаин) является наиболее часто используемым местным анестетиком из-за его быстрого начала действия и адекватной продолжительности. Однако доступно множество других агентов (Таблица 4) . 9,12 1-процентный или 2-процентный раствор лидокаина используется для местной инфильтрационной и полевой блокады; при блокаде нервов концентрация обычно ограничивается 1 процентом. Эпинефрин (разведение от 1:100 000 до 1:200 000) можно добавлять к растворам анестетиков при местных инфильтрациях и полевых блокадах для усиления вазоконстрикции, что снижает системную абсорбцию и продлевает продолжительность анестезии. 4,13 Однако этот метод не используется при блокаде нервов, поскольку многие нервы проходят непосредственно рядом с артериальными сосудами; непреднамеренная внутрисосудистая инъекция может вызвать ишемию. Также следует избегать введения адреналина вблизи конечных артериальных ветвей пальцев, кончика носа, мочек ушей или кончика полового члена. 2,3
4,13 Однако этот метод не используется при блокаде нервов, поскольку многие нервы проходят непосредственно рядом с артериальными сосудами; непреднамеренная внутрисосудистая инъекция может вызвать ишемию. Также следует избегать введения адреналина вблизи конечных артериальных ветвей пальцев, кончика носа, мочек ушей или кончика полового члена. 2,3
Бикарбонат натрия может быть добавлен для нейтрализации кислого местного анестетика и уменьшения ощущения жжения, связанного с введением анестетика. 14,15 Обычная смесь представляет собой разведение 1:10 (1 мл бикарбоната натрия добавляют к 10 мл 1-процентного лидокаина). Буферизация лидокаином может привести к медленной потере эффективности агента; поэтому рекомендуется использовать раствор в течение одной недели после смешивания.
Область, подлежащая анестезии, очищается раствором повидонйода перед введением анестетика. Иглы малого калибра (например, от 25 до 30 калибра) используются для уменьшения дискомфорта пациента. Растяжение кожи в месте инъекции может уменьшить дискомфорт.
Растяжение кожи в месте инъекции может уменьшить дискомфорт.
| Agent | Drug class | Concentration (%) | Onset | Duration* | Maximum dose (mg per kg) |
|---|---|---|---|---|---|
| Lidocaine (Ксилокаин) | Амид | 1 | Рапид | От 30 до 60 минут | 4 |
| Мепивакаин (Карбокаин) | |||||
| 1 | Moderate | 45 minutes to 1.5 hours | 4 | ||
| Bupivacaine (Marcaine) | Amide | 0.25 | Slow | 2 to 4 hours | 3 |
| Procaine (Novocain) | Ester | 1. 0 to 2.0 0 to 2.0 | Slow | 15 to 60 minutes | 7 |
| Tetracaine (Pontocaine) | Ester | 0.25 | Slow | 2 to 3 hours | 1.5 |
| Chloroprocaine (Nesacaine) | Ester | 2 | Slow | 30 minutes | 6 to 7 |
Местная анестезия
Комбинация лидокаина, адреналина и тетракаина (понтокаин) может быть использована для заживления разрывов кожи. 16 Аппликатор с ватным наконечником или ватный тампон, пропитанный смесью, наносится на 20–30 минут. Эта процедура противопоказана в областях, снабжаемых концевыми артериями (например, ушная раковина, нос, половой член и пальцы). Для процедур на неповрежденной коже накладывают ЭМЛА и покрывают окклюзионной повязкой типа Tegaderm. Перед началом процедуры анестетик должен оставаться в контакте с кожей в течение одного-двух часов; может потребоваться повторное применение в течение как минимум 30-60 минут. Анестезирующие спреи могут быть использованы на слизистых оболочках. Анестетик распыляется в течение 15–30 секунд и может повторяться для достижения адекватной анестезии.
Перед началом процедуры анестетик должен оставаться в контакте с кожей в течение одного-двух часов; может потребоваться повторное применение в течение как минимум 30-60 минут. Анестезирующие спреи могут быть использованы на слизистых оболочках. Анестетик распыляется в течение 15–30 секунд и может повторяться для достижения адекватной анестезии.
Местная инфильтрация
Местная инфильтрация используется, когда требуется анестезия на небольших участках (например, при заживлении небольших разрывов, при биопсии кожи). Раствор анестетика проникает в глубокие слои дермы, где начинает разветвляться чувствительное сплетение, кровоснабжающее кожу. Количество используемого раствора зависит от области, которую необходимо инфильтровать; однако обширная местная инфильтрация не рекомендуется.
Полевой блок
При полевом блоке анестетик вводится в подкожную область вокруг операционного поля. Игла вводится в двух точках, а анестезирующий раствор вводится по четырем линиям (стенкам), окружающим зону анестезии (Рисунок 1) . Форму анестезирующего поля можно изменить, изменив количество и направление анестезирующих стенок.
Форму анестезирующего поля можно изменить, изменив количество и направление анестезирующих стенок.
Блокада лба
Лоб иннервируется надглазничным и надблоковым нервами. Надглазничный нерв выходит из надглазничного отверстия, которое можно пальпировать вдоль верхнего края глазницы примерно на 2,5 см латеральнее средней линии лица. Надблоковый нерв выходит вдоль верхнего края глазницы, примерно на 1 см медиальнее надглазничного отверстия 9.0097 (Рисунок 2) .
Надглазничный нерв блокируется путем введения иглы по направлению к отверстию и введения 2–3 мл 1-процентного лидокаина. Следует избегать инъекции непосредственно в отверстие, чтобы снизить риск повреждения нерва. Чтобы заблокировать надблоковый нерв, 2–3 мл 1% лидокаина вводят вдоль верхнего края глазницы, на 1 см медиальнее надглазничного отверстия. Чтобы заблокировать оба нерва, приблизительно 5–7 мл 1-процентного лидокаина инфильтрируют непосредственно над костью под медиальными двумя третями брови.
Блокада подглазничного нерва
Подглазничный нерв иннервирует центральную область лица, включая верхнюю губу, щеки и часть наружной части носа. Нерв выходит из подглазничного отверстия, которое расположено чуть ниже орбиты, немного носовой от воображаемой линии, проведенной через середину подглазничного края. 17
Для блокады нерва иглу вводят примерно на 1 см ниже подглазничного отверстия и продвигают вверх к отверстию, после чего вводят от 2 до 4 мл 1-процентного лидокаина (Рисунок 3) . Иглу направляют вверх и латерально, чтобы избежать прохождения через отверстие в глазницу.
Блокада уха
Ухо иннервируется большим ушным, малым затылочным и ушно-височным нервами, а также сосцевидными ветвями малого затылочного нерва. 17 Для анестезии необходим полевой блок. Приблизительно от 10 до 20 мл анестетика вводят выше и ниже уха, чтобы получить ромбовидный блок (рис. 4) . Следует соблюдать осторожность вблизи височной артерии.
