Особенности применения мандибулярной анестезии
- Время чтения статьи: 1 минута
В стоматологии для обезболивания во время операций используется мандибулярная анестезия. С ее помощью блокируется самая крупная ветвь нижнечелюстного нерва. Такой вид обезболивания не обеспечивает полное отключение всех зубов нижнего ряда. Для полного исключения болевых ощущений нужно дополнительно ввести анестетик в слизистую возле определенного зуба.
Когда требуется
Проведение мандибулярной анестезии целесообразно при всех стоматологических процедурах, сопровождающихся болезненными ощущениями: в случае лечение кариеса, удалении зубов, удаления секвестров и так далее. Пациент во время лечения должен находиться в горизонтальном положении, так как есть вероятность потери сознания. Место укола нужно обработать обезболивающим кремом, чтобы больной не помешал точному введению иглы.
Все виды проводниковой анестезии требуют выбора точного места для укола. Ошибка в несколько миллиметров может привести к онемению глотки или потери чувствительности области, отвечающей за слух.
Ошибка в несколько миллиметров может привести к онемению глотки или потери чувствительности области, отвечающей за слух.
Что затрагивает анестезия
Независимо от вида, после мандибулярной анестезии теряют чувствительность:
-
весь нижний ряд зубов на стороне, в которую был сделан укол;
-
нерв возле альвеолы и слизистая челюсти;
-
кожа и слизистая губ на соответственной стороне.
Теряет чувствительность после процедуры и кожа возле рта и подбородка.
Доступные техники
Проводниковое нижнечелюстное обезболивание проводится несколькими способами: внутриротовыми и внеротовыми. Первый вариант в свою очередь разделяется на виды:
Внеротовые техники: модифицированный подскуловой метод Егорова, Уварова, Берше-Дубова, Берше, позадичелюстной и поднижнечелюстной способы.
Для манипуляций нужно использовать качественные иглы, строго придерживаться техники, не вводить иглу до канюли и не делать резких перемещений шприца. Если часть иглы отломалась и осталась в тканях, то ее удаление возможно только в условиях стационара после тщательно проведенного рентген обследования.
Внутриротовая техника
Если не учитывать измененные вариации, то данная методика может проводиться только аподактильно или с пальпацией.
Аподактильно
Стоматолог, применяя эту технику, сосредотачивается на крыловидной складке нижней челюсти. Шприц с анестетиком устанавливается напротив малых коренных или первого большого зуба. Уколоть нужно прямо в центр складки в участок треугольного ската.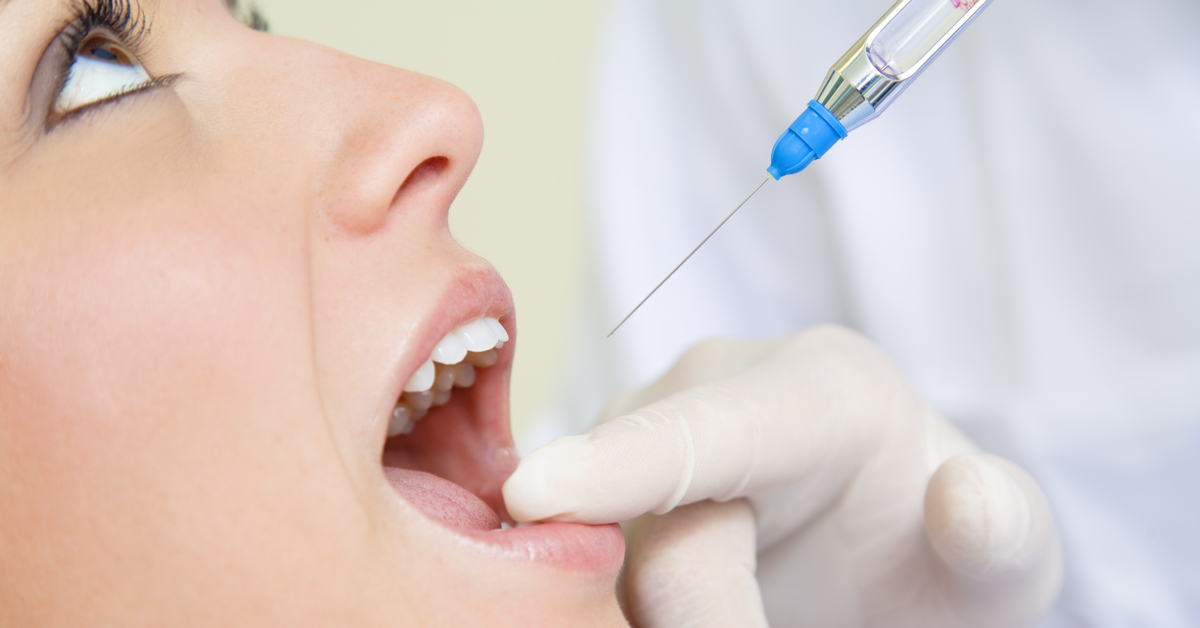
С пальпацией
Чтобы сделать анестезию, врач прощупывает место будущего укола и определяет нахождение височного гребешка. Шприц ставится на одном уровне с первым коренным зубом с противоположной стороны. Игла устанавливаться чуть повыше жевательной поверхности крайнего зуба нижнего ряда примерно на один сантиметр. После в ткани вводиться миллилитр обезболивающего средства. Далее шприц переноситься на другую сторону и ставится над резцами. На глубине два сантиметра, в ткани впрыскивается оставшийся анестетик.
Внеротовых методик мандибулярной анестезии очень много. Техники изменялись и совершенствовались, но все они предполагают наружное обезболивание нервов, то есть ввод средства через ткани полости рта.
Возможные осложнения
Во время проведения анестезии следует строго придерживаться техники, в ином случае могут возникать осложнения. Например, введение иглы ближе к середине, чем требуется, может привести к разрыву волокон крыловидной мышцы. Есть вероятность кровотечения и возникновения гематомы, если игла повредит сосуд ротовой полости. В последствие кровоподтек может дополниться инфекцией. В результате возникнет воспаление, требующее стационарного лечения. Повреждение сосуда также повышает риск попадания анестетика в кровоток, что может сопровождаться появлением ишемических участков на подбородке и губах.
Кроме того, есть вероятность системного влияния на организм адреналина, присутствующего в составе обезболивающего средства. Неправильная установка шприца может повредить сам нижнечелюстной нерв, что станет причиной онемения, ощущение сохранится примерно на 8-12 часов после укола. Возможным осложнением является нарушение мимики лицевых мышц, но такое случается крайне редко. При грубом нарушении техники выполнения анестезии, возникает риск повреждения ветвей нерва лица.
При грубом нарушении техники выполнения анестезии, возникает риск повреждения ветвей нерва лица.
Эта статья носит информативный характер, за подробностями просим вас обращаться к врачу! О противопоказаниях и побочных действиях спрашивайте у врача.
404 Cтраница не найдена
Размер:
AAA
Изображения Вкл. Выкл.
Обычная версия сайта
К сожалению запрашиваемая страница не найдена.
Но вы можете воспользоваться поиском или картой сайта ниже
|
|
TheWand STA — Single Tooth Anesthesia
Контролируемая скорость потока
Запатентованная технология ControlFlo
Контроль скорости потока и давления анестетика во время анестезии
3 скорости создающие течение потока для каждого метода инъекции
- Режим STA, который имеет одну пониженную скорость потока анестетика (ControlFloTM).
 Этот режим активируется при включении базового блока.
Этот режим активируется при включении базового блока. - Нормальный режим имеет две скорости потока анестетика.
- Турбо режим имеет три скорости потока анестетика.
Динамический контроль давления
(DPS) в окружающих тканях в реальном времени.Запатентованная технология.
Позволяет сделать виртуозную безболезненную анестезию одного зуба без коллатерального отека.
Мониторинг выходного давления для оптимального позиционирования иглы.
Визуальная и звуковая обратная связь предоставляет аккуратное определение (PDL) – интралигаментарной связки.
Функциональные возможности
STA CompuDent Drive Unit
3 режима интенсивности подачи раствора анестетика
- ControlFlo (контролируемая подача) – ниже болевого порога чувствительности пациента; 1кап/2 сек.
- RapidFlo (быстрая подача) – используется для инфильтрационной и мандибулярной анестезии; 50 сек/1картридж.
- TurboFlo (двойная скорость RapidFlo) – используется после онемения в области введения анестетика.
Круиз контроль в режиме ControlFlo – активизируется через 3 секунды.
Автоматическая аспирация.
Эргономичный и лёгкий наконечник в форме ручки не похож на традиционный шприц и не вызывает чувство страха и отрицательных ощущений у пациента, а также позволяет прекрасно контролировать направление иглы.
Режим STA с технологией динамического контроля давления (DPS) при проведении интралигаментарной анестезии.
Световое и звуковое оповещение врача в режиме реального времени о том, что:
- Игла достигла оптимального места введения анестетика (интралигаментарном пространстве).
- Игла вышла за пределы оптимального места введения анестетика.
- Игла заблокирована
Наконечник The Wand
Обеспечивает чуткий тактильный контроль.
- Уникальный в виде ручки захват
- Легкий как перышко
Возможность использования инъекционной техники двойного вращения во избежание изгибания иглы.
Наконечник может быть укорочен тем самым увеличив доступ и контроль.
Режим мульти картридж
Возможность использовать несколько картриджей с одной инъекцией
Лучшая возможность для нижнеальвеолярной проводниковой анестезией.
Авто аспирация
Аккуратная аспирация в определенном месте расположения иглы.
Без выдвижений как шприцом.
Учебный режим
Звуковая обратная связь в помощь для обучения врачей
Обезболивание переднего и среднего верхнего альвеолярного нерва AMSA
Новая методика проведения анестезии на верхней челюсти позволяет при помощи одной инъекции с нёбной стороны обезболить зубы, начиная от центрального резца до второго премоляра, без коллатерального обезболивания губ, кожи лица и мимических мышц. Идеально для проведения эстетической реставрации.
Анестезия в области резцового отверстия P-ASA
При проведении одной инъекции в области резцового отверстия достигается полноценное обезболивание передней группы зубов верхней челюсти (от клыка до
клыка), а также окружающих твердых и мягких тканей при снижении дозы используемого анестетика.
STA Модифицированная интралигаментарная анестезия
Модифицированная интралигаментарная анестезия STA стала намного комфортнее и эффективнее, поэтому она может быть использована в качестве основного метода анестезии. Практически 100% эффективность обезболивания при эндодонтических вмешательствах, особенно на жевательной группе зубов.
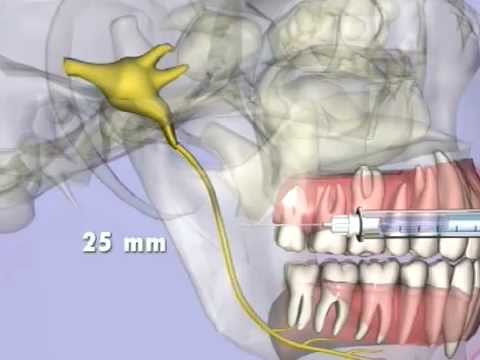
Обезболивание нижнего альвеолярного нерва
При использовании новой системы The Wand повышается качество и точность проведения мандибулярной анестезии, уменьшается дискомфорт, ощущаемый пациентом. Специально разработанный наконечник и техника проведения анестезии «методом двойного вращения при введении иглы» позволяет безболезненно провести процедуру и сокращается время наступления анестезии.
Инфильтрационная анестезия
Регулируемая компьютером скорость подачи раствора анестетика делает обычную инфильтрационную анестезию более эффективной, предсказуемой и комфортной для пациента.
С аппаратом STA CompuDent Drive Unit используются только наконечники
The Wand STA.
- 30G 1/2″ игла – Нёбная/Интралигаментарная/Инфильтрационной анестезия.
- 30G. 1″ игла – Инфильтрационная/Мандубулярной анестезия, особенно у детей.
- 27G. 1 1/4″ игла – Мандибулярная анестезия.
Previous Next
Блокада зубных нервову собак и кошек повышает безопасность анестезии.
Приведенное выше видео демонстрирует оральную блокаду
регионарных нервов у собак и кошек
Щелкните видео, чтобы посмотреть его сейчас, и
Запишитесь на бесплатное онлайн-обучение стоматологии простая техника обезболивания, позволяющая уменьшить количество ингаляционного анестетика, необходимого во время операции на полости рта, и повысить послеоперационный комфорт пациента.
Блокада зубного нерва у собак и кошек является важным компонентом высококачественных стоматологических услуг в практике мелких животных. Блокада нервов у собак и кошек не только обеспечивает превосходную послеоперационную анальгезию, но и в значительной степени способствует максимальному повышению безопасности анестезии. Это достигается за счет блокады нейронов натриевых каналов, которая минимизирует требуемую концентрацию ингаляционного анестетика. Более низкие концентрации ингалянта позволяют сердечному выбросу, частоте дыхания, кровяному давлению, оксигенации тканей и тканевой перфузии оставаться оптимальными. концентрации анестетиков.
Блокада нервов у собак и кошек не только обеспечивает превосходную послеоперационную анальгезию, но и в значительной степени способствует максимальному повышению безопасности анестезии. Это достигается за счет блокады нейронов натриевых каналов, которая минимизирует требуемую концентрацию ингаляционного анестетика. Более низкие концентрации ингалянта позволяют сердечному выбросу, частоте дыхания, кровяному давлению, оксигенации тканей и тканевой перфузии оставаться оптимальными. концентрации анестетиков.
Оборудование
В большинстве клиник, вероятно, есть все необходимое для проведения блокады зубных нервов собакам и кошкам, подвергающимся челюстно-лицевой хирургии. фунт (4 кг). Для пациентов весом более 8,8 фунтов используются 3- или 6-мл шприцы с иглами 3/4 дюйма от 22 до 25 ga, в зависимости от необходимого объема инфузии. Иглы меньшего калибра сводят к минимуму ощущение иглы в ткани и затрудняют подтверждение правильного размещения.
Агенты
Лидокаин (2%) и бупивакаин (0,5%) можно использовать в одном шприце. Быстрое начало действия лидокаина и длительное действие бупивакаина обеспечивают очевидное двойное преимущество.2 Максимальная рекомендуемая общая доза для этих препаратов составляет 1 мг/кг каждого в смеси. Правильную дозу можно получить, используя 0,2 мл 2% лидокаина и 0,8 мл 0,5% бупивакаина на 10 фунтов массы тела.
Быстрое начало действия лидокаина и длительное действие бупивакаина обеспечивают очевидное двойное преимущество.2 Максимальная рекомендуемая общая доза для этих препаратов составляет 1 мг/кг каждого в смеси. Правильную дозу можно получить, используя 0,2 мл 2% лидокаина и 0,8 мл 0,5% бупивакаина на 10 фунтов массы тела.
Объем на одно место
Максимальный рекомендуемый объем лидокаин-бупивакаиновой смеси для введения в одно место зависит от размера пациента следующим образом3:
- Кошка или маленькая собака (< 13,2 фунта [6 кг]) = от 0,1 до 0,3 мл
- Собака среднего размера (от 13,2 до 55 фунтов [от 6 до 25 кг]) = от 0,3 до 0,6 мл
- Крупная собака (от 25,1 до 40 кг [от 55,1 до 88 фунтов]) = от 0,8 до 1,2 мл
- Очень крупная собака (> 88 фунтов [40 кг]) = от 1,4 до 1,6 мл
Обычные блоки
Четыре блокады нервов обычно используются для блокады зубных нервов у собак и накладываются на различные области ротовой полости собак.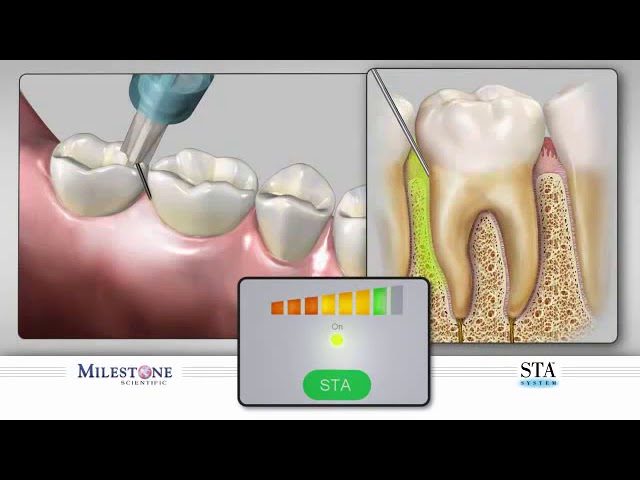 мезоцефальные и доликоцефальные собаки — подглазничные и верхнечелюстные, среднеподбородочные и нижнеальвеолярные. Только три из этих блокад нервов выполняются у кошек и брахицефальных собак, потому что чрезвычайно короткое подглазничное отверстие у этих пациентов позволяет подглазничному доступу воздействовать на всю верхнюю челюсть на соответствующей стороне. Следовательно, это исключает необходимость отдельной блокады верхнечелюстного нерва у таких пациентов.
мезоцефальные и доликоцефальные собаки — подглазничные и верхнечелюстные, среднеподбородочные и нижнеальвеолярные. Только три из этих блокад нервов выполняются у кошек и брахицефальных собак, потому что чрезвычайно короткое подглазничное отверстие у этих пациентов позволяет подглазничному доступу воздействовать на всю верхнюю челюсть на соответствующей стороне. Следовательно, это исключает необходимость отдельной блокады верхнечелюстного нерва у таких пациентов.
Для каждого из этих блоков после того, как набрана правильная доза желаемого местного анестетика и игла продвигается в нужное место, агент вводится после аспирации, чтобы гарантировать, что игла не находится в сосуде. Не продвигайте и не втягивайте иглу во время инъекции, чтобы избежать случайного попадания в сосуд.
Пошаговые иллюстрированные руководства по каждому из этих блоков:
Ростральная верхнечелюстная (подглазничная) регионарная блокада
Эта блокада затрагивает подглазничный нерв и ростральный верхнечелюстной альвеолярный нерв.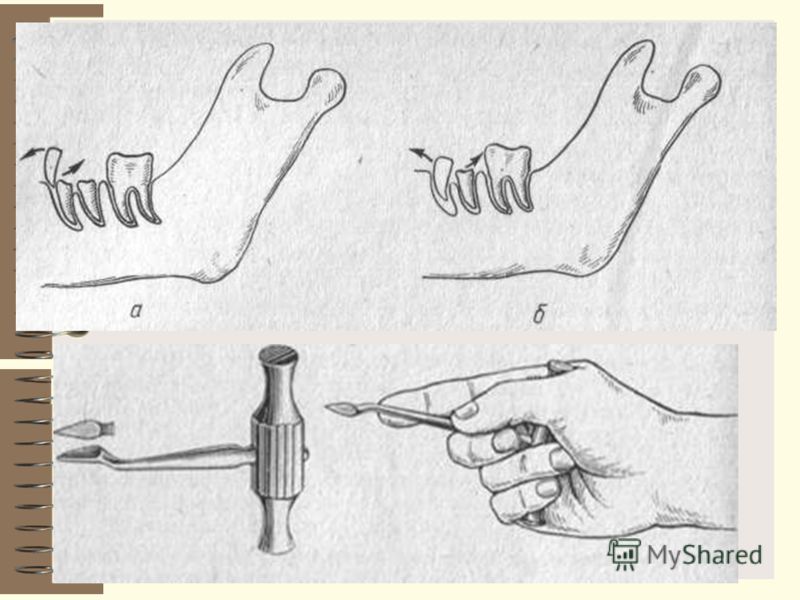 Он обеспечивает обезболивание резцов, клыков и первых трех премоляров соответствующей стороны. Прилегающая верхнечелюстная кость и окружающие мягкие ткани также поражаются.
Он обеспечивает обезболивание резцов, клыков и первых трех премоляров соответствующей стороны. Прилегающая верхнечелюстная кость и окружающие мягкие ткани также поражаются.
Этап 1
Используйте череп для определения подглазничного отверстия мезиально от мезиобуккального корня четвертого премоляра верхней челюсти. Игла проходит через отверстие в подглазничный канал.
Шаг 2A
Для проведения блокады подглазничного нерва у собак оттяните верхнюю губу дорсально и пропальпируйте подглазничное отверстие.
Этап 2B
Кроме того, пальпируйте подглазничный сосудисто-нервный пучок, когда он выходит из подглазничного канала и идет ростродорсально. Круг представляет подглазничное отверстие, а стрелка показывает ход и направление соответствующего сосудисто-нервного пучка.
Шаг 3
Одной рукой отведите губу и пучок дорсально, а другой рукой проведите иглу близко к верхнечелюстной кости вентральнее отведенного пучка в каудальном направлении до точки сразу внутри канала. . Игла должна пройти в канал, не задев кость. Если встречается кость, слегка вытяните иглу и перенаправьте ее так, чтобы она легко прошла в канал.
. Игла должна пройти в канал, не задев кость. Если встречается кость, слегка вытяните иглу и перенаправьте ее так, чтобы она легко прошла в канал.
Каудальный верхнечелюстной (верхнечелюстной) краевой блок
Эта блокада затрагивает ветви верхнечелюстного нерва — подглазничный нерв, крылонебный нерв, а также большой и малый небные нервы.1 Заблокированные структуры включают кости, зубы и мягкие ткани верхней челюсти, включая кости твердого неба и слизистой оболочки мягкого и твердого неба на соответствующей стороне.
Шаг 1
Используйте череп, чтобы визуализировать размещение иглы каудальнее второго моляра верхней челюсти.
Ссылка
- Beckman BW, Legendre L. Блокады регионарных нервов для челюстно-лицевой хирургии у домашних животных. Compend Contin Ed Pract Vet 2002; 24:439-444.
Шаг 2
Для выполнения верхнечелюстной блокады откройте рот пациента и отведите спайку губы каудально.
Этап 3
Проведите иглу в дорсальном направлении, перпендикулярном плоскости неба, проникая в слизистую непосредственно позади небного и дистощечного корней второго моляра верхней челюсти. Иглу не нужно продвигать дальше слизистой оболочки более чем на 3–5 мм, в зависимости от комплекции пациента.
-
Ростральная нижнечелюстная (средняя подбородочная) регионарная блокада
Эта блокада зубного нерва у собак поражает резцы и клыки соответствующей стороны, а также прилежащие кости и мягкие ткани.
Шаг 1
Используйте череп, чтобы ознакомиться со средним ментальным отверстием. Игла проходит через среднее подбородочное отверстие в нижнечелюстной канал.
Шаг 2
Для проведения блокады среднего подбородочного нерва у собак одной рукой оттяните нижнегубную уздечку вентрально.
Шаг 3
Другой рукой направьте иглу в каудальном и слегка вентральном направлении, проходя в среднее подбородочное отверстие, которое находится на одной трети расстояния от вентрального края нижней челюсти.
 У собак это отверстие находится на уровне мезиального корня второго премоляра. У кошек он находится на полпути между клыком и третьим премоляром.
У собак это отверстие находится на уровне мезиального корня второго премоляра. У кошек он находится на полпути между клыком и третьим премоляром. -
Каудально-нижнечелюстная (нижнеальвеолярная) регионарная блокада
Эта блокада затрагивает все зубы нижней челюсти, кость нижней челюсти и мягкие ткани на соответствующей стороне ростральнее места инъекции.
Этап 1
Используйте череп для определения нижнего альвеолярного нерва (короткая белая стрелка), углового отростка нижней челюсти (желтая стрелка) и места предполагаемого введения иглы (длинная белая стрелка). Нижний альвеолярный нерв блокируется перед входом в нижнечелюстной канал.
Этап 2
Блокада нижнего альвеолярного отростка выполняется экстраорально, сначала пальпируя углубление на вентральном крае каудальной части нижней челюсти ростральнее углового отростка. Это углубление должно быть в той же рострально-каудальной плоскости, что и латеральный угол глазной щели.
 Поэтому, если углубление трудно пальпировать, в качестве ориентира можно использовать латеральный угол глазного яблока.
Поэтому, если углубление трудно пальпировать, в качестве ориентира можно использовать латеральный угол глазного яблока.
Шаг 3
Введите иглу в кожу на язычной стороне каудальной части углубления. С иглой, параллельной язычной стороне нижней челюсти, продвигайте ее вдоль кости, пока она не достигнет одной трети расстояния от вентрального до дорсального тела нижней челюсти. Теперь игла окажется в непосредственной близости от нижнечелюстного отверстия, где нижний альвеолярный нерв входит в нижнечелюстной канал.
Ссылки
Holmstrom SE, Frost P, Eisner ER. Регионарная и местная анестезия. В: Ветеринарная стоматологическая техника . 2-е изд. Филадельфия, Пенсильвания: WB Saunders, 2007; 626.
Мама КР. Местные анестетики. В: Гейнор Дж. С., Мьюир В. В., ред. Справочник по ветеринарному обезболиванию . Сент-Луис, Миссури: Мосби, 2002; 232.
Бекман БВ. Патофизиология и лечение хирургической и хронической боли в полости рта у собак и кошек. Дж Vet Dent 2006;23(1):50-60.
Дж Vet Dent 2006;23(1):50-60.
Местная анестезия в ветеринарной челюстно-лицевой хирургии
Скачать в формате PDF
Tony M. Woodward, DVM, Diplomate AVDC
Animal Dental Care, Colorado Springs, Colorado
Текущие стандарты ветеринарной медицины диктуют адекватный уровень обезболивания
для наших пациентов. Для эффективного контроля боли используется упреждающий, многорежимный подход, который начинается с предоперационных препаратов, включает выбранный протокол анестезии и продолжается в послеоперационный период. Местная (регионарная) анестезия играет важную роль в контроле боли у хирургических пациентов полости рта. Эти методы используются для ряда распространенных стоматологических процедур, включая удаление, хирургию периодонтального лоскута, лечение травматических повреждений полости рта, удаление опухоли, небную хирургию и лечение корневых каналов.
Местные анестетики оказывают свое действие, предотвращая деполяризацию клеточной мембраны афферентного нейрона
. Проницаемость мембраны нейронов для ионов натрия снижена, что препятствует распространению нервного импульса за пределы зоны блокады. Местные анестетики также действуют как сосудорасширяющие средства, которые могут усиливать кровотечение и эффективно снижать эффективность из-за того, что продукт уносится повышенным кровотоком. Добавление какого-либо сосудосуживающего средства, такого как адреналин, может значительно продлить время действия и помочь противодействовать склонности к увеличению кровотечения.
Проницаемость мембраны нейронов для ионов натрия снижена, что препятствует распространению нервного импульса за пределы зоны блокады. Местные анестетики также действуют как сосудорасширяющие средства, которые могут усиливать кровотечение и эффективно снижать эффективность из-за того, что продукт уносится повышенным кровотоком. Добавление какого-либо сосудосуживающего средства, такого как адреналин, может значительно продлить время действия и помочь противодействовать склонности к увеличению кровотечения.
Использование местной анестезии дает пациенту несколько преимуществ. Местная анестезия
позволяет снизить уровень общей анестезии, необходимой для завершения процедуры. Снижение уровня общих анестетиков улучшает артериальное давление во время операции и способствует более быстрому восстановлению после анестезии. Кроме того, местная анестезия может обеспечить обезболивание в течение нескольких часов в ближайшем периоперационном периоде. Наконец, использование местной анестезии представляет собой еще один способ обезболивания, который работает синергетически с другими методами, такими как наркотики, агонисты альфа-2 и НПВП.
Материалы, необходимые для местной анестезии, просты и недороги. Несколько агентов обычно используются для блокады нервов, и они различаются по времени начала и продолжительности действия, как показано ниже. Выбор агента с комбинированным сосудосуживающим средством (адреналином) будет иметь тенденцию к тому, чтобы блок длился ближе к более длинному концу диапазонов, указанных ниже. Применение адреналина противопоказано пациентам с неконтролируемым гипертиреозом, сердечными аритмиями и астмой. Рассмотрите возможность использования бупивакаина с адреналином, когда это возможно, и используйте бупивакаин или мепивакаин без адреналина, когда адреналин противопоказан.
Анестетики доступны во флаконах с несколькими дозами или в картриджах по 1,8 мл, которые
помещаются в стоматологический аспирационный шприц. Стоматологические шприцы хорошо подходят для аспирации одной рукой, но картриджи для этих шприцев значительно дороже, чем многодозовые флаконы. Доступные размеры игл для аспирационных шприцев: 25, 27 и 30 калибра длиной 1 или 1 3/8 дюйма. В качестве альтернативы при использовании флаконов с несколькими дозами можно использовать простые шприцы и иглы люэровского типа. Я предпочитаю использовать обычные шприцы на 1 или 3 куб. см и иглы 25-го калибра 1 1/2 дюйма для большинства блокад нервов. У пациентов с кошачьими игла 27-го калибра может облегчить введение в отверстия меньшего размера.
В качестве альтернативы при использовании флаконов с несколькими дозами можно использовать простые шприцы и иглы люэровского типа. Я предпочитаю использовать обычные шприцы на 1 или 3 куб. см и иглы 25-го калибра 1 1/2 дюйма для большинства блокад нервов. У пациентов с кошачьими игла 27-го калибра может облегчить введение в отверстия меньшего размера.
Осложнения местной анестезии могут включать аритмию, вторичную по отношению к внутрисосудистому введению
, бронхоспазм (если использовался адреналин), невропатию, вторичную по отношению к травме, и кровотечение/гематому. При проведении блокады нижнего альвеолярного (нижнечелюстного) нерва можно непреднамеренно заблокировать язычный нерв, иннервирующий язык. Это может привести к членовредительству у пациента после выздоровления. Из-за малых объемов анестетика, используемого у маленьких пациентов, можно легко превысить безопасную общую дозу анестетика для тела, что приведет к угнетению сердечно-легочной деятельности и возможной смерти. Хотя у каждого из используемых агентов есть свои безопасные дозы, простое эмпирическое правило заключается в том, чтобы поддерживать общую дозу тела ниже 2 мг/кг массы тела, независимо от используемого агента. Для маленьких пациентов может быть безопаснее составить расчетную общую дозу для тела в начале процедуры. Когда содержимое этого шприца закончилось, никакого дополнительного средства набирать не следует. Как правило, для блокады нервов у кошек требуется от 0,1 до 0,3 мл, а у собак требуется от 0,1 до 0,5 мл на место. При всех блокадах нервов перед инъекцией следует провести аспирацию, чтобы уменьшить вероятность внутрисосудистого введения. Следующие четыре блока равны
Хотя у каждого из используемых агентов есть свои безопасные дозы, простое эмпирическое правило заключается в том, чтобы поддерживать общую дозу тела ниже 2 мг/кг массы тела, независимо от используемого агента. Для маленьких пациентов может быть безопаснее составить расчетную общую дозу для тела в начале процедуры. Когда содержимое этого шприца закончилось, никакого дополнительного средства набирать не следует. Как правило, для блокады нервов у кошек требуется от 0,1 до 0,3 мл, а у собак требуется от 0,1 до 0,5 мл на место. При всех блокадах нервов перед инъекцией следует провести аспирацию, чтобы уменьшить вероятность внутрисосудистого введения. Следующие четыре блока равны
чаще всего используются у собак и кошек.
Подглазничный блок (рис. 1)
Анатомия: Подглазничные нервы иннервируют зубные структуры на каждой стороне
верхней челюсти и резцовой кости. Подглазничный нерв является основным конечным отделом верхнечелюстной ветви тройничного нерва. Каудальный верхний альвеолярный нерв ответвляется от подглазничного нерва, когда он входит в подглазничный канал и обеспечивает иннервацию четвертого премоляра и обоих моляров. Средний верхний альвеолярный нерв ответвляется от подглазничного нерва в середине подглазничного канала и иннервирует премоляры с первого по третий. Черепной верхний альвеолярный нерв ответвляется от подглазничного нерва непосредственно перед тем, как он покидает подглазничный канал, и иннервирует клык и резцы на этой стороне.
Каудальный верхний альвеолярный нерв ответвляется от подглазничного нерва, когда он входит в подглазничный канал и обеспечивает иннервацию четвертого премоляра и обоих моляров. Средний верхний альвеолярный нерв ответвляется от подглазничного нерва в середине подглазничного канала и иннервирует премоляры с первого по третий. Черепной верхний альвеолярный нерв ответвляется от подглазничного нерва непосредственно перед тем, как он покидает подглазничный канал, и иннервирует клык и резцы на этой стороне.
Заблокированная область: В зависимости от уровня, на котором находится блок, можно эффективно
заблокировать зубы, кость и щечные мягкие ткани либо от клыка вперед, от третьего премоляра вперед, либо от всего верхнечелюстная аркада.
Техника: Подглазничное отверстие легко пальпируется над дистальным (каудальным) корнем
третьего верхнего премоляра. Введите иглу через слизистую оболочку полости рта в каудальном направлении и введите иглу в подглазничный канал на расстояние, соответствующее области, требующей закупорки. Размещение агента непосредственно внутри подглазничного канала блокирует ипсилатеральный клык и резцы. Размещение блока в центральной области подглазничного канала будет блокировать от третьего премоляра вперед, а размещение блока в каудальной части подглазничного канала (рядом с верхнечелюстным отверстием) заблокирует всю аркаду, а также твердые и мягкие небные структуры. Каудальная часть подглазничного канала расположена на уровне медиального угла глазной щели, который служит ориентиром для максимального продвижения иглы. Во всех случаях сильное давление пальцев на подглазничное отверстие во время инъекции и в течение 60 секунд после нее будет способствовать диффузии агента в заднем направлении, повышая вероятность эффективной блокады. Тот же метод используется у кошачьих и собак с брахицефалами, при этом следует соблюдать осторожность, чтобы не ввести иглу за пределы медиального угла глазной щели, поскольку подглазничный канал довольно короткий по сравнению с собаками с нормоцефалом и долихоцефалом.
Размещение агента непосредственно внутри подглазничного канала блокирует ипсилатеральный клык и резцы. Размещение блока в центральной области подглазничного канала будет блокировать от третьего премоляра вперед, а размещение блока в каудальной части подглазничного канала (рядом с верхнечелюстным отверстием) заблокирует всю аркаду, а также твердые и мягкие небные структуры. Каудальная часть подглазничного канала расположена на уровне медиального угла глазной щели, который служит ориентиром для максимального продвижения иглы. Во всех случаях сильное давление пальцев на подглазничное отверстие во время инъекции и в течение 60 секунд после нее будет способствовать диффузии агента в заднем направлении, повышая вероятность эффективной блокады. Тот же метод используется у кошачьих и собак с брахицефалами, при этом следует соблюдать осторожность, чтобы не ввести иглу за пределы медиального угла глазной щели, поскольку подглазничный канал довольно короткий по сравнению с собаками с нормоцефалом и долихоцефалом.
Верхнечелюстная блокада (рис. 2 и 3)
Анатомия: Некоторые авторы предпочитают верхнечелюстную блокаду при попытке добиться
анестезии всего верхнечелюстного квадранта. Недостатком данной методики является слепое введение анестетика в ретробульбарное пространство, занятое рядом жизненно важных структур. Преимущество этой методики заключается в том, что она может обеспечить улучшенную анестезию последних премоляров и моляров.
Заблокированная область: Все зубные, костные и мягкие ткани всего верхнечелюстного квадранта,
включая мягкие и твердые небные структуры на этой стороне.
Техника: Пальпируйте вентральную часть скуловой дуги в месте ее соединения с верхней челюстью.
Иглу следует направлять дорсально, рядом с костью, продвигая ее приблизительно до уровня кончиков корней последнего моляра. У кошек лучше всего добраться до этой области через подглазничный канал с помощью описанной ранее подглазничной блокады 9. 0015
0015
Большой небный блок (рис. 4)
Анатомия: Большой небный нерв отходит от большого небного отверстия и обеспечивает
иннервацию твердых и мягких небных структур. Большие небные отверстия у собак расположены на поперечной линии, соединяющей центр верхних четвертых премоляров. Нервы проходят краниально, примерно на полпути между средней линией неба и зубной аркадой. У кошек главные небные отверстия расположены чуть краниальнее, чем у собак.
Заблокированная область: Кость и мягкие ткани твердого и мягкого неба и небной части десны, окружающей верхнечелюстную аркаду.
Техника: Поместите блок чуть каудальнее области, которую нужно заблокировать. Представьте себе линию
на полпути между средней линией и аркадой, проведите иглу к небу и поместите блок. Будет виден очевидный пузырь, подтверждающий размещение блока. Техника такая же у кошек, при этом главные небные отверстия расположены на линии, соединяющей небные бугры верхних четвертых премоляров (рис. 5).
5).
Подбородочный (средний подбородочный) блок (рис. 6)
Анатомия: Средний подбородочный нерв выходит из среднего подбородочного отверстия, которое у собак
расположено на латеральной стороне нижней челюсти ниже медиального (краниальный) корень нижнего второго премоляра. Отверстие немного ближе к вентральной коре, чем альвеолярный костный гребень. Как правило, отверстие располагается на каудальном крае уздечки губы. У кошек отверстие расположено между третьим премоляром (который является самым ростральным премоляром у кошки) и клыком, на полпути вниз по латеральной поверхности нижней челюсти. У кошек это также может визуализироваться как расположенное латеральнее вершины нижнего клыка.
Заблокированная область: Если блок находится вне отверстия, затрагиваются только мягкие ткани вокруг
ипсилатеральных клыков и резцов. Если блок помещается внутрь ментального отверстия и сохраняется давление пальцев, чтобы заставить агент диффундировать каудально в нижнечелюстной канал, также будут затронуты зубные структуры и кость.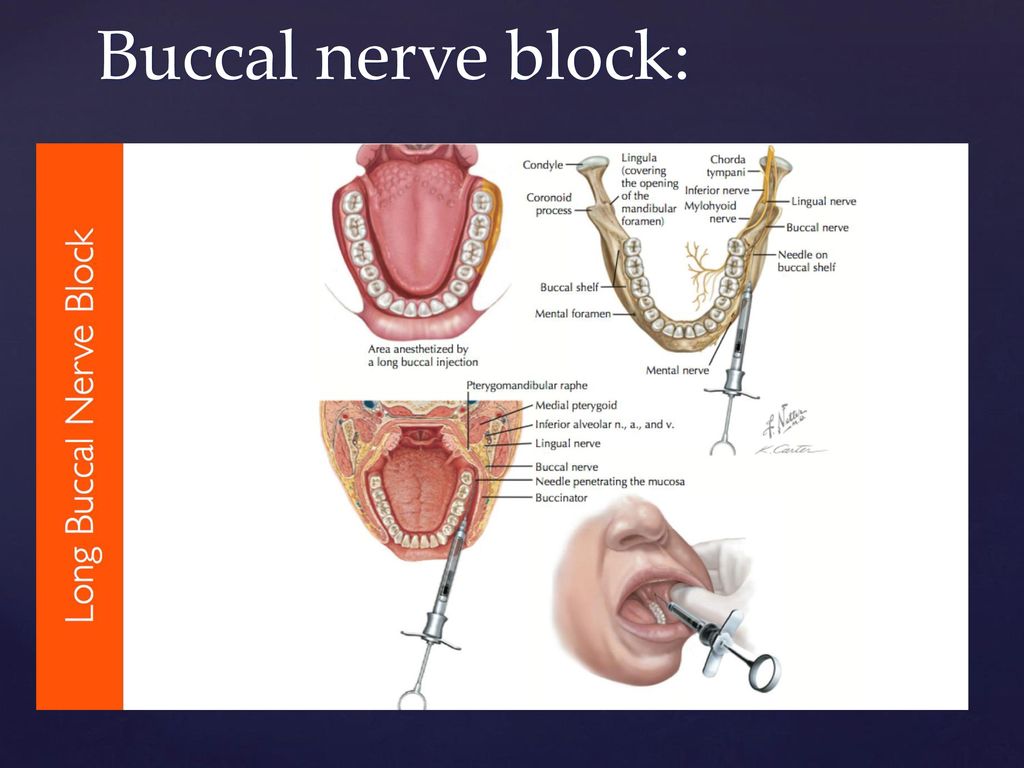 У кошек трудно поместить блок внутрь отверстия из-за его небольшого размера.
У кошек трудно поместить блок внутрь отверстия из-за его небольшого размера.
Техника: Поместите иглу чуть краниальнее отверстия,
которое можно легко пропальпировать у крупных пациентов. Направьте иглу назад и, если возможно, введите иглу в отверстие как можно глубже. Если вы не можете поместить блок в отверстие, просто поместите блок вокруг отверстия снаружи. Нижнеальвеолярный (нижнечелюстной) блок (рис. 7)
Анатомия: Нижнечелюстной нерв входит в нижнюю челюсть с медиальной стороны и обеспечивает
чувствительность зубов и костей на ипсилатеральной стороне. Отверстие расположено примерно на полпути между угловым отростком нижней челюсти и краниальной частью венечного отростка нижней челюсти каудальнее последнего моляра нижней челюсти. Перед входом в нижнечелюстное отверстие отходит язычный нерв, снабжающий язык. Это клинически значимо, так как этот блок может непреднамеренно привести к лингвальной анестезии и вторичному членовредительству языка.
Область заблокирована: Все зубные и костные структуры ипсилатеральной нижней челюсти.
Техника: Этот блок может быть размещен как внутриротовым, так и внеротовым способом. Если используется внеротовая техника
, небольшой участок на вентральной части нижней челюсти прямо ростральнее углового отростка обрезается и препарируется. Вентральная поверхность нижней челюсти пальпируется на наличие небольшой выемки сразу краниальнее углового отростка. У мелких собак и кошек может быть невозможно пропальпировать эту выемку. Игла вводится через кожу ниже этой выемки и проходит вверх по медиальной стороне нижней челюсти примерно на полпути вверх по нижней челюсти. Для внутриротовой техники большой палец помещается на краниовентральную сторону венечного отростка нижней челюсти, а указательный палец той же руки помещается на угловой отросток. Между этими двумя фиксированными точками проводится воображаемая линия, игла вводится на медиальной стороне нижней челюсти и продвигается вдоль этой линии примерно на половину расстояния до углового отростка. Независимо от того, какой метод используется, у многих пациентов можно пальпировать нижнечелюстной нерв и отверстие внутри рта, чтобы подтвердить размещение иглы перед инъекцией. Этот блок делается аналогичным образом в кошке.
Независимо от того, какой метод используется, у многих пациентов можно пальпировать нижнечелюстной нерв и отверстие внутри рта, чтобы подтвердить размещение иглы перед инъекцией. Этот блок делается аналогичным образом в кошке.
Брызговик
Еще один блок, который можно использовать в челюстно-лицевой хирургии, — это «брызг». Брызговик
просто вводят в ткани в области хирургического вмешательства или помещают в закрытое пространство, где он может диффундировать. Примеры могут включать введение анестетика в зашитое место удаления, где агенту позволяют диффундировать в ткани места удаления. Бекман Б., Лежандр Л.: Блокады регионарных нервов для ротовой хирургии у животных-компаньонов.
Compend Cont Ed Pract 2002; 24: 439
Lantz G: Регионарная анестезия в стоматологии и челюстно-лицевой хирургии. J Vet Dent 20:181-186, 2003.
Транкилли В., Гримм К., Ламонт Л.: Лечение боли у лечащего врача мелких животных. Джексон, Вайо, Teton New Media, 2000 г., стр. 48–52.
48–52.
Скачать в формате PDF
Эволюция стоматологической анестезии: описательный обзор инноваций в доклиническом обучении и клинической помощи — Fa
Обзор статьи
9 , Лора РидКафедра профилактической и восстановительной стоматологии, Тихоокеанский университет, Школа стоматологии Артура А. Дугони, Сан-Франциско, Калифорния, США
Пожертвования: (I) Концепция и дизайн: BA Fa; (II) Административная поддержка: Л. Рейд; (III) Предоставление материалов для исследования или пациентов: BA Fa; (IV) Сбор и сборка данных: Оба автора; (V) Анализ и интерпретация данных: оба автора; (VI) Написание рукописи: Оба автора; (VII) Окончательное утверждение рукописи: Оба автора. 9 ORCID: 0000-0001-7444-2192.
Адрес для переписки: Бернадет Альвеар Фа, DDS. Доцент кафедры профилактической и восстановительной стоматологии Тихоокеанского университета, Школа стоматологии Артура А.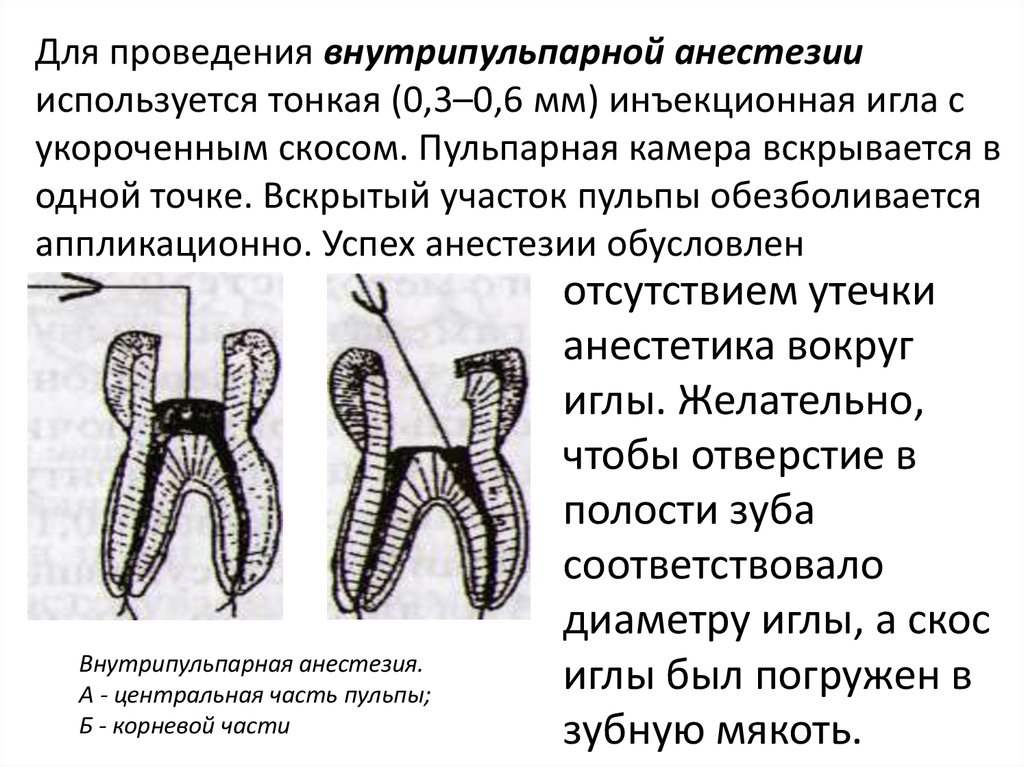 Дугони, 155 5th Street, Сан-Франциско, Калифорния
Дугони, 155 5th Street, Сан-Франциско, Калифорния
Предыстория и цели: В течение последних 5 лет технологические инновации для обучения стоматологической анестезии были постоянными. Некоторые инновации направлены на то, чтобы помочь дидактическому обучению местной анестезии, а другие повышают клиническую эффективность местной анестезии. Дополнительным преимуществом инноваций, используемых в доклиническом обучении, является возможность моделировать общение с начинающими поставщиками стоматологических услуг, чтобы помочь с уходом, ориентированным на пациента. Клиническое применение новых стоматологических технологий сейчас пользуется большим доверием, чем когда-либо в прошлом. В этой статье представлен обзор литературы за последние 5 лет, в которой обсуждается стоматологическая анестезия для доклинических учебных программ и инновационные технологии, используемые для повышения эффективности местной анестезии при клинических стоматологических процедурах. Цель этой статьи — описать историю и современные методы инновационных инструментов, используемых для обучения и проведения стоматологической анестезии.
Цель этой статьи — описать историю и современные методы инновационных инструментов, используемых для обучения и проведения стоматологической анестезии.
Методы: Авторы представляют инновации в доклинической стоматологической анестезии и современные технологии стоматологической анестезии, применявшиеся в клинической практике с 2016 по 2021 год. стоматологическая анестезия и технологии обезболивания.
Основное содержание и выводы: В литературе рассмотрены различные способы представления и изучения стоматологической анестезии по сравнению с традиционными методами. Новые инновации подняли стоматологическую анестезию на новый уровень комфорта пациента и безопасности медицинских работников полости рта. Достижения в области доклинического обучения — это новая норма, а технологии обеспечивают гибкость для различных стилей обучения, делают обучение более глубоким и значимым и лучше подготавливают студентов к переходу к клиническому обучению на живых пациентах.
Выводы: Благодаря передовым инновациям анестезия зубов преподается по-разному, но одно остается неизменным: управление болью у пациентов не может быть поставлено под угрозу.
Ключевые слова: Стоматологическая анестезия; контроль над болью; технологии; инновации
Поступила: 12 октября 2021 г.; Принято: 16 января 2022 г.; Опубликовано: 31 марта 2022 г.
doi: 10.21037/joma-21-9
Введение
Одной из констант современного мира являются перемены. Изменение стоматологической анестезии было жизненно важным фактором в ее многофакторном процессе. Дальнейшее доклиническое стоматологическое образование традиционно состоит из лекционных семинаров, анатомических моделей и инъекций «равный-равному» в качестве метода обучения (1). Важность изучения стоматологической анестезии требует понимания элементов фармакологии, а также анатомии головы и шеи. Главы в учебниках по стоматологической анестезии посвящены обсуждению тройничного нерва и его ветвей, иннервирующих зубы (2-5). Незнание особенностей тройничного нерва и его ветвей оказало бы медвежью услугу пациентам, получающим помощь (6).
Незнание особенностей тройничного нерва и его ветвей оказало бы медвежью услугу пациентам, получающим помощь (6).
По мере развития технологий вносятся изменения, которые используются для обучения специалистов по уходу за полостью рта (OHP) (7). Стоматологическая анестезия направлена на устранение боли и имеет важное значение в стоматологии (6,8-11). В этой статье обобщаются инновации, разработанные за последние 5 лет в рамках доклинических программ стоматологической анестезии, и передовые технологии в клинической практике для безопасного и комфортного проведения местной анестезии. Мы представляем следующую статью в соответствии с контрольным списком отчетов для описательного обзора (доступен по адресу https://joma.amegroups.com/article/view/10.21037/joma-21-9)./рк) (12).
Методы
Информация, собранная для написания этой статьи, представлена в таблицах 1,2 . Собранные данные были взяты из литературы за период с 2016 по 2021 год. Ключевые слова для облегчения поиска изначально включали доклиническую стоматологическую анестезию, инновации в стоматологической анестезии и технологии обезболивания. По результатам поиска статьи были ориентированы на взрослое население, а затем уточнены по темам, представленным в статье.
Ключевые слова для облегчения поиска изначально включали доклиническую стоматологическую анестезию, инновации в стоматологической анестезии и технологии обезболивания. По результатам поиска статьи были ориентированы на взрослое население, а затем уточнены по темам, представленным в статье.
Таблица 1
Обзор стратегии поиска
| Предметы | Спецификация |
|---|---|
| Дата поиска | с августа 2021 г. по октябрь 2021 г. |
| Поиск в базах данных и других источниках | NCBI, Google Scholar ® , Институциональный поиск с использованием PacificCat |
| Используемые условия поиска | Обучение анестезии зубов, доклиническая стоматологическая анестезия, инновации, технологии обезболивания, инновации в доклинической стоматологической анестезии |
| Таймфрейм | 2016–2021 |
Критерии включения и исключения (тип исследования, языковые ограничения и т. д.) д.) |
Включено: рецензируемые журналы, популяция взрослых стоматологов, опубликованные на английском языке, различные обзоры литературы, описательные обзоры, оригинальные статьи, системный обзор и метаанализ; Исключено: педиатрия, стоматологическая популяция с особыми медицинскими потребностями, публикации не на английском языке |
| Процесс выбора 904:30 | Оба автора предоставили |
| Любые дополнительные соображения, если применимо | Н/Д |
NCBI, Национальный центр биотехнологической информации; Н/Д, не применимо.
Таблица 2
Источники, использованные для обзора за последние 5 лет
| Источники | Ключевые слова/особенности поиска |
|---|---|
| НЦБИ | Инновация в доклинической стоматологической анестезии |
| Академия Google | Обучение стоматологической анестезии, доклиническая стоматологическая анестезия, инновации, технологии обезболивания 904:30 |
| Индивидуальный поиск текста с использованием институциональной базы данных | Ручной поиск ссылок найденной литературы |
NCBI, Национальный центр биотехнологической информации.
Инновации в стоматологическом образовании
Обучение местной стоматологической анестезии — это многофакторный процесс, достижения в области доклинического обучения предоставляют OHP возможность учиться не только на лекциях и семинарах. Традиционные методы обучения OHP включают повторение материала из учебников и личных лекций (1). Поскольку мы смотрим в будущее, наша статья признает изменения в технологиях и их использовании в стоматологических программах.
Интернет-ресурсы
Интересно, что в течение десятилетий программа OHP предлагала онлайн-возможности непрерывного стоматологического образования. Различные стоматологические организации и стоматологические компании уже предлагали стоматологическому онлайн-контенту OHP (13–16).
Пять-десять лет назад программы по подписке начали использоваться для вовлечения учащихся в самостоятельное онлайн-обучение. Программа Softchalk ® была внедрена в различные учебные программы и использовалась для изучения анатомии и предоставления дополнительного контента по стоматологии (17-20). Программа позволила преподавателям использовать Canvas 9.0346 ® , интранет-система учреждения, для создания собственного увлекательного интерактивного контента, добавления его в свои курсы через интранет-систему и записи подробных результатов учащихся по их материалам SoftChalk ® в журнал оценок Canvas ® . Недавние методы обучения стоматологии стали более прогрессивными, но когда мир столкнулся с пандемией COVID-19, из-за которой весь дидактический контент необходимо было размещать в Интернете, обучение OHP резко изменилось. Преподаватели стали более творчески подходить к доставке контента, и были изучены дополнительные онлайн-ресурсы для оптимального предоставления определенных деталей курсов (15,16,21,22).
Программа позволила преподавателям использовать Canvas 9.0346 ® , интранет-система учреждения, для создания собственного увлекательного интерактивного контента, добавления его в свои курсы через интранет-систему и записи подробных результатов учащихся по их материалам SoftChalk ® в журнал оценок Canvas ® . Недавние методы обучения стоматологии стали более прогрессивными, но когда мир столкнулся с пандемией COVID-19, из-за которой весь дидактический контент необходимо было размещать в Интернете, обучение OHP резко изменилось. Преподаватели стали более творчески подходить к доставке контента, и были изучены дополнительные онлайн-ресурсы для оптимального предоставления определенных деталей курсов (15,16,21,22).
Такие технологии, как Zoom ® , позволили докторантам OHP встречаться на виртуальных платформах и разбиваться на небольшие дискуссионные группы для более глубокого изучения материала курса (16,23). Zoom ® — это облачная программная платформа для одноранговой видеоконференцсвязи, которая позволяет преподавателям связываться со студентами через их ноутбуки или телефоны и предоставлять материалы курса. Zoom ® позволяет общаться лицом к лицу, а преподаватели могут отображать содержание лекций, а также разбивать студентов на небольшие дискуссионные группы или «комнаты отдыха» ( Рисунок 1 ).
Zoom ® позволяет общаться лицом к лицу, а преподаватели могут отображать содержание лекций, а также разбивать студентов на небольшие дискуссионные группы или «комнаты отдыха» ( Рисунок 1 ).
Рис. 1 Zoom для малых групп ® Сеансы в группах (это изображение опубликовано с согласия участников).
Такие программы, как WebEx ® , Microsoft Teams ® , группы Google ® , являются другими платформами, доступными для цифрового обучения и групповых занятий. COVID-19 потребовал использования технологий для обучения студентов доклиническому материалу, который когда-то преподавался лично. Эти технологии довольно широко используются в доклинических стоматологических программах (15-19 лет).,22-25). Еще одним преимуществом нововведений, описанных выше, является возможность моделировать общение с новичком в области OHP, чтобы помочь с уходом, ориентированным на пациента (6). По мере развития телездравоохранения в медицине мы осознаем, что барьеры близости необходимо устранить, а общение имеет важное значение.
Институциональные программы продолжали продвигаться в Интернете, а другие открыли такие сайты, как Osmosis.org, чтобы помочь с просмотром учебных программ (24,25). Osmosis ® medical — это медицинская образовательная платформа, предлагающая высококачественные анимационные видеоролики по предметам медицинской школы и клиническому контенту. У них есть более 1800 видеороликов, предлагающих контент по фундаментальным наукам (анатомия, физиология, биохимия, фармакология и аналогичные предметы), а также другой контент медицинских школ, такой как обзор систем органов, патология, клинические рассуждения.
Видео
Видео десятилетиями использовались в других профессиях и всегда были популярным дополнением к традиционным лекциям, но в настоящее время становятся все более популярными в стоматологическом образовательном контенте (26). Благодаря обновлению различных технологий, от камер до объективов, аудио и функций редактирования, видеотехнологии стали более продвинутыми и особенно помогают тем, кто учится визуально ( рис. 2 ).
2 ).
Рисунок 2 Онлайн-сессия (небольшая группа) с мультимедийным видео (это изображение публикуется с согласия пациента/участника).
Пошаговые видеоролики помогают учащимся изучить различные аспекты анатомии головы и шеи, важные для стоматологической анестезии. Смешанная техника с использованием анимации была принята в течение последних 5 лет (26-29). Использование усовершенствованной технологии для захвата видео высокого разрешения делает изображение более подробным, привлекательным и, возможно, способствует более эффективному обучению. Видеоконтент также позволяет использовать более творческие стили презентации, такие как караоке-видео с использованием музыки жанра поколения, чтобы сделать обычно сухую дидактическую информацию немного более «запоминающейся» для студентов, прежде чем они пойдут на клиническое лечение пациентов (30). Ютуб ® также является платформой, на которой доступны различные видеоролики, но необходимо сообщить OHP о достоверности представленного контента.
Виртуальная реальность и тактильные технологии
Виртуальная реальность используется как для студентов-стоматологов, так и для пациентов стоматологов. Обучение виртуальной реальности в стоматологии, где инструменты используются для процедур, обычно включает тактильный интерфейс. Haptic означает «прикасаться». Наиболее распространенный тип тактильного интерфейса обеспечивает обратную связь по силе, предоставляя учащемуся информацию в режиме реального времени об их силе или давлении на инструмент. Практическая тактильная технология в сочетании с технологией виртуальной реальности позволила студентам научиться правильно держать стоматологический шприц виртуально, находить анатомические ориентиры, важные для виртуального проведения местной анестезии зубов, и позволила студентам-стоматологам попытаться сделать инъекцию, используя сцену виртуальной реальности. Для стоматологических пациентов со стоматологическим страхом и беспокойством виртуальная реальность позволяет стоматологическому пациенту получить столько виртуальных контактов, сколько необходимо для десенсибилизации и снижения беспокойства перед стоматологическими процедурами (31-34).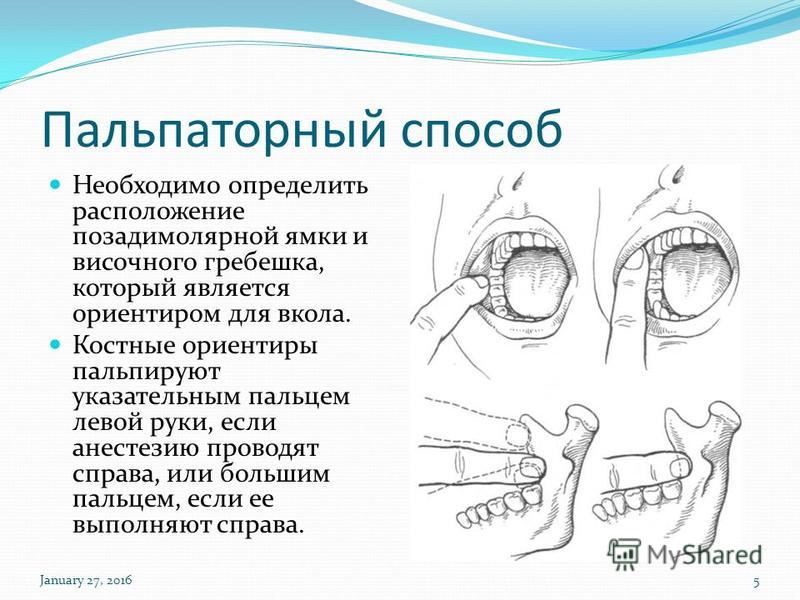 Результаты OHP с тактильными технологиями и виртуальной реальностью были благоприятными, но необходимы дальнейшие исследования для оценки эффективности.
Результаты OHP с тактильными технологиями и виртуальной реальностью были благоприятными, но необходимы дальнейшие исследования для оценки эффективности.
Инновации в клиническом применении
На мировом стоматологическом рынке было достигнуто множество клинических достижений в области местной анестезии. Представленное обсуждение ограничивается инновациями в области местной анестезии на рынке США.
Гипноз
Техника, использовавшаяся в прошлом и не считавшаяся благоприятной в медицинском сообществе или в западной культуре, начала набирать обороты в стоматологической анестезии (35,36). Недавние исследования предполагают, что гипноз возможен, и предлагают альтернативный вариант, кроме фармацевтических препаратов, для пациентов, обращающихся за стоматологической помощью. В недавнем тематическом исследовании были представлены три клинические ситуации, когда пациенты могли пройти стоматологическое лечение с использованием гипнотической терапии без применения стоматологической анестезии. Эта техника, хотя и не иностранная, становится все более популярной в западном обществе (36,37). Пациенты получают пользу от этой альтернативной техники, избегая инъекций иглы и местных анестетиков, которые должны обрабатываться организмом. Гипноз предоставляет практикующим стоматологам еще один вариант ведения пациентов и позволяет OHP предлагать менее инвазивную альтернативу оказанию стоматологической помощи своим пациентам. Гипноз — это специфическая техника, которую не часто преподают в качестве доклинической техники, однако понимание использования успокаивающих техник, помогающих в ведении пациентов, обсуждается для лучшего опыта пациентов (6).
Эта техника, хотя и не иностранная, становится все более популярной в западном обществе (36,37). Пациенты получают пользу от этой альтернативной техники, избегая инъекций иглы и местных анестетиков, которые должны обрабатываться организмом. Гипноз предоставляет практикующим стоматологам еще один вариант ведения пациентов и позволяет OHP предлагать менее инвазивную альтернативу оказанию стоматологической помощи своим пациентам. Гипноз — это специфическая техника, которую не часто преподают в качестве доклинической техники, однако понимание использования успокаивающих техник, помогающих в ведении пациентов, обсуждается для лучшего опыта пациентов (6).
Буферизация
Коммерческие растворы местных анестетиков имеют кислый pH для максимальной растворимости в воде и химической стабильности. Часть кислой формы этого местного анестетика должна быть деионизирована, чтобы проникнуть через двойной липидный слой, проникнуть в клетки и стать эффективным. В то время как организму требуется некоторое время для естественной буферизации введенного кислого раствора местного анестетика, буферизация может быть достигнута в шприце за секунды до инъекции. Исследования показывают, что это приводит к более быстрой и глубокой местной анестезии и большему комфорту пациента в месте инъекции (38-41). В настоящее время для стоматологической анестезии доступны две буферные системы. Некоторые учреждения и дочерние клинические программы применяют буферизацию при лечении пациентов.
Исследования показывают, что это приводит к более быстрой и глубокой местной анестезии и большему комфорту пациента в месте инъекции (38-41). В настоящее время для стоматологической анестезии доступны две буферные системы. Некоторые учреждения и дочерние клинические программы применяют буферизацию при лечении пациентов.
Система Anutra ® , представленная в 2015 году, использует тактильный шприц и систему смешивания, в которой используется многодозовый флакон с 2% раствором лидокаина HCl 1:100 000 адреналина для объединения 8,4% бикарбоната натрия (, рисунки 3,4, ).
Рисунок 3 Anutra ® Медицинская буферная система.
Рисунок 4 Anutra ® Медицинский тактильный шприц.
Буферная ручка Onset от Onpharma ® одобрен Федеральным агентством по лекарственным средствам США для использования со всеми доступными в США стоматологическими анестетиками. Система использует перо для расчета точного количества 8,4% бикарбоната натрия, которое необходимо заменить в стоматологическом картридже с анестетиком (42). Благодаря точному обмену рН анестетиков составляет примерно 7,4, физиологический рН. После буферизации картриджа его следует немедленно ввести ( Рисунок 5 ).
Система использует перо для расчета точного количества 8,4% бикарбоната натрия, которое необходимо заменить в стоматологическом картридже с анестетиком (42). Благодаря точному обмену рН анестетиков составляет примерно 7,4, физиологический рН. После буферизации картриджа его следует немедленно ввести ( Рисунок 5 ).
Рисунок 5 Картридж с бикарбонатом натрия для буферной пен-системы Onset ® .
Устройство для местной анестезии с компьютерным управлением (CCLAD)
Внедрение CCLAD началось в конце 1990 г. (43). Milestone Scientific ® была новаторской системой, которая помогла завоевать доверие CCLAD в стоматологической анестезии. Со временем все больше компаний разработали CCLAD с целью контроля скорости подачи анестезии для создания безболезненной инъекции (8,44,45). Благодаря инновациям и обновлениям Wand/STA ® теперь представляет собой систему, которая работает с использованием ножной педали для управления подачей анестетика через наконечник, который не похож на стандартный шприц. Эта прикрепленная система обеспечивает более эргономичный вариант для OHP и оснащена звуковым индикатором скорости подачи анестетика.
Эта прикрепленная система обеспечивает более эргономичный вариант для OHP и оснащена звуковым индикатором скорости подачи анестетика.
Недавно Dentapen ® был выпущен в Соединенных Штатах как CCLAD с батарейным питанием. Эта система оснащена беспроводным устройством на батарейках, контейнером для картриджей и ручками для управления системой CCLAD. Две рукоятки создают эргономичную ручку для захвата CCLAD для OHP. После разборки контейнер для картриджа и ручки можно поместить в автоклав или протереть дезинфицирующими салфетками. Прибор с батарейным питанием можно дезинфицировать с помощью дезинфицирующих салфеток.
Втягивание и осцилляция
Dental Vibe ® — это система, которая добавляет элемент безопасности для OHP и комфорта во время родов для пациента. Эта система основана на теории боли Ворот и ограниченной способности организма воспринимать множество раздражителей одновременно (46-48). Система включает в себя перезаряжаемый блок, в котором используется одноразовый наконечник для втягивания и обеспечения света и колебаний ткани во время инъекции.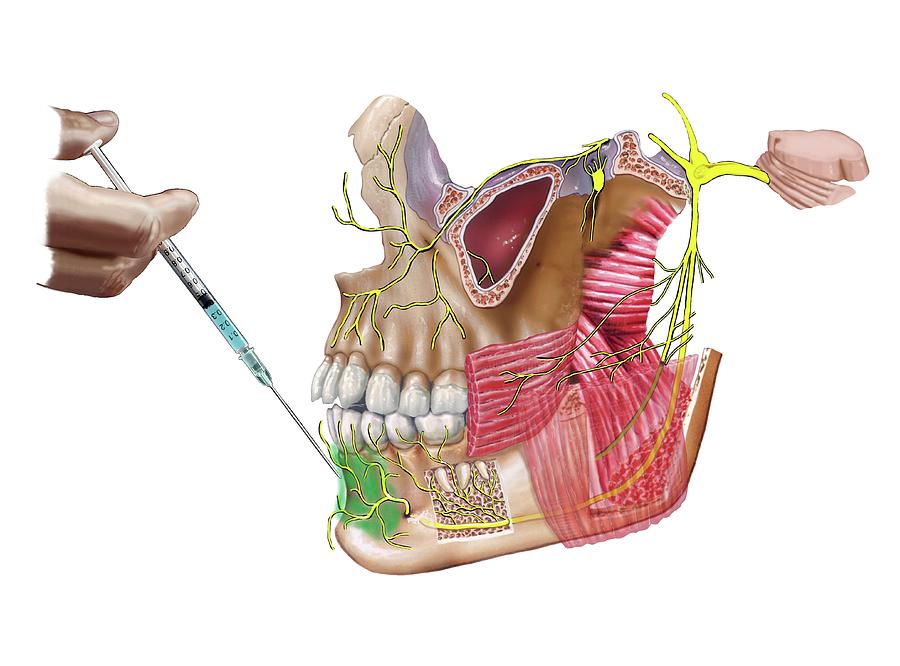 Использование одноразового наконечника помогает снизить риск повреждения внутриротовой иглой за счет удаления втягивающего пальца со слизистой оболочки полости рта (49).-51). Для OHP Dental Vibe позволяет отводить инструмент, а не палец, при проведении местной анестезии, что, как было доказано, приводит к меньшему количеству травм от укола иглой, особенно у новых врачей, которые не имеют опыта местной анестезии (51-53). Осциллирующие колебания посылают пульсации глубоко в ткани, чтобы стимулировать возбуждение альфа-волокон и отвлекать пациента от введения иглы и боли (48,49,54,55) (, рис. 6, ). В настоящее время в США существует несколько учреждений, использующих Dental Vibe (9).0223 Рисунок 7 ) в клиническом применении, в то время как другие обучают использованию ретракции инструмента в доклиническом обучении и клиническом применении.
Использование одноразового наконечника помогает снизить риск повреждения внутриротовой иглой за счет удаления втягивающего пальца со слизистой оболочки полости рта (49).-51). Для OHP Dental Vibe позволяет отводить инструмент, а не палец, при проведении местной анестезии, что, как было доказано, приводит к меньшему количеству травм от укола иглой, особенно у новых врачей, которые не имеют опыта местной анестезии (51-53). Осциллирующие колебания посылают пульсации глубоко в ткани, чтобы стимулировать возбуждение альфа-волокон и отвлекать пациента от введения иглы и боли (48,49,54,55) (, рис. 6, ). В настоящее время в США существует несколько учреждений, использующих Dental Vibe (9).0223 Рисунок 7 ) в клиническом применении, в то время как другие обучают использованию ретракции инструмента в доклиническом обучении и клиническом применении.
Рис. 6 Система Dental Vibe ® , используемая для проведения нижнечелюстной блокады.
Рисунок 7 Аккумуляторная осциллирующая система с подвижными зубцами для одноразового использования пациентом.
Достижения в области доклинического обучения — это новая норма, технологии обеспечивают гибкость для различных стилей обучения, делают обучение более глубоким и значимым и лучше подготавливают студентов к переходу к клиническому обучению на живых пациентах. Напротив, достижения в области клинического образования имеют в виду большую безопасность и комфорт пациентов, а также большую безопасность и эффективность медицинских работников при проведении местной анестезии. Инновации и технологические достижения в области клинического образования обязательно должны приносить пользу как ОНР, так и пациенту. Технологические достижения в общей образовательной программе, что требует обсуждения как доклинических, так и клинических достижений, заслуживают дальнейшего изучения. Осведомленность о росте и новых разработках помогает расширить возможности OHP в доклиническом обучении и клиническом применении.
Поскольку упомянутые выше инновации являются современными, не во всех учебных программах стоматологических школ используется обсуждаемая технология.
Ограничения доступа к обсуждаемым инновациям и технологиям могут быть связаны с финансами, аттестацией преподавателей и наличием надежного источника в Интернете. Другие ограничения нашей статьи связаны с местной анестезией зубов. К сожалению, другие альтернативные методы лечения, такие как внутривенная седация, не обсуждались. Дополнительные данные и эффективность внутривенной седации были дополнительно оценены и сделаны выводы о большой пользе для клинического применения (56).
Выводы
Методика обучения местной анестезии и клиническая технология местной анестезии постоянно совершенствуются. С внедрением технологий и инноваций образование и клиническое применение продолжают развиваться.
Потребуются дополнительные исследования для оценки как методов обучения с использованием новых технологий, так и устройств, устанавливаемых в кабинете, с целью улучшения клинического опыта местной анестезии как для стоматолога, так и для пациента.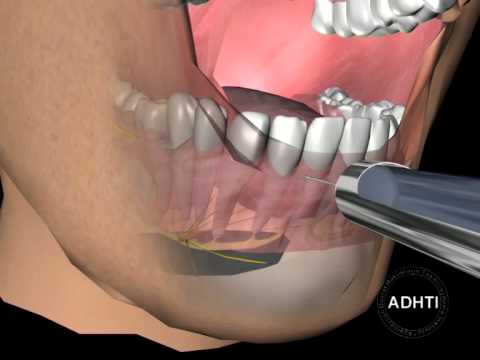 По мере совершенствования OHP в клинической помощи необходимо собирать больше данных, чтобы определить успех или неудачу местной анестезии во время лечения пациентов. Одним из факторов, который является абсолютным и не должен меняться, является акцент на поддержании глубокой анестезии при лечении пациентов в стоматологии.
По мере совершенствования OHP в клинической помощи необходимо собирать больше данных, чтобы определить успех или неудачу местной анестезии во время лечения пациентов. Одним из факторов, который является абсолютным и не должен меняться, является акцент на поддержании глубокой анестезии при лечении пациентов в стоматологии.
Благодарности
Авторы выражают признательность Тихоокеанскому университету, Школе стоматологии Артура А. Дугони в Сан-Франциско, Калифорния. Кроме того, мы также хотели бы поблагодарить г-жу Доминик Уинфилд, доктора Бину Сурти и г-на Майкла Интерранте.
Финансирование: Нет.
Сноска
Контрольный список отчетности: Авторы заполнили контрольный список отчетности описательного обзора. Доступно по адресу https://joma.amegroups.com/article/view/10.21037/joma-21-9./rc
Файл экспертной оценки:
Конфликты интересов: Оба автора заполнили единую форму раскрытия информации ICMJE (доступна по адресу https://joma. amegroups.com/article/view/10.21037/joma-21-9/coif). У авторов нет конфликта интересов, о котором следует заявить.
amegroups.com/article/view/10.21037/joma-21-9/coif). У авторов нет конфликта интересов, о котором следует заявить.
Этическое заявление: Авторы несут ответственность за все аспекты работы, обеспечивая надлежащее расследование и решение вопросов, связанных с точностью или целостностью любой части работы.
Заявление об открытом доступе: Это статья открытого доступа, распространяемая в соответствии с международной лицензией Creative Commons Attribution-NonCommercial-NoDerivs 4.0 (CC BY-NC-ND 4.0), которая разрешает некоммерческое копирование и распространение статьи. со строгим условием, что никакие изменения или правки не вносятся, а оригинальная работа правильно цитируется (включая ссылки как на официальную публикацию через соответствующий DOI, так и на лицензию). См.: https://creativecommons.org/licenses/by-nc-nd/4.0/.
Ссылки
- Кэри А.
 Л., Гомес Дж., Раффаэлли С.Д. и др. Доклиническое обучение местной анестезии в стоматологических школах: систематический обзор. J Dent Educ 2018; 82: 1059-64. [Перекрестная ссылка] [PubMed]
Л., Гомес Дж., Раффаэлли С.Д. и др. Доклиническое обучение местной анестезии в стоматологических школах: систематический обзор. J Dent Educ 2018; 82: 1059-64. [Перекрестная ссылка] [PubMed] - Маламед С.Ф. Справочник по местной анестезии. Elsevier Health Sciences, 2014:186-203.
- Либготт Б. Анатомические основы стоматологии. Elsevier Health Sciences, 2017:493-505.
- Мичан Дж. Г. Практическая стоматологическая местная анестезия: 6 (Основы: хирургия полости рта и медицина полости рта). Издательство «Квинтэссенция», 2019 г..
- Монхайм Л.М. Местная анестезия и обезболивание в стоматологической практике. CV Mosby Company, 1965:33-78.
- Брэди М., Фа Б.А. Управление болью при лечении, ориентированном на пациента. Доступно в Интернете: https://decisionsindentistry.com/article/pain-management-in-patient-centered-care/
- Глик М. Стоматология на распутье.
 J Am Dent Assoc 2018; 149: 565-6. [Перекрестная ссылка] [PubMed]
J Am Dent Assoc 2018; 149: 565-6. [Перекрестная ссылка] [PubMed] - Ридер А., Нусстейн Дж., Драм М. Успешная местная анестезия в восстановительной стоматологии и эндодонтии. Квинтэссенция Паблишинг Компани Инкорпорейтед, 2017.
- Саксена П., Гупта С.К., Ньюаскар В. и др. Достижения в области стоматологических методов и устройств для местной анестезии: обновление. Natl J Maxillofac Surg 2013; 4:19-24. [Перекрестная ссылка] [PubMed]
- Юнг Р.М., Рыбак М.А., Милнер П.Т. и соавт. Местные анестетики и достижения в их применении – обзор. J Pre Clin Clin Res 2017; 11: 94-101. [Перекрестная ссылка]
- Маламед С.Ф., Рид К.Л., Окундайе А. и др. Местная и регионарная анестезия в стоматологической и челюстно-лицевой хирургии. В: Осложнения регионарной анестезии. Спрингер, Чам, 2017: 341–58.
- Грин Б.Н., Джонсон К.Д., Адамс А. Написание повествовательных обзоров литературы для рецензируемых журналов: секреты мастерства.
 J Chiropr Med 2006; 5:101-17. [Перекрестная ссылка] [PubMed]
J Chiropr Med 2006; 5:101-17. [Перекрестная ссылка] [PubMed] - Гуттманн Г.Д., Ма Т.П., Макферсон Б.Р. Создание общей анатомии, актуальной для студентов-стоматологов. J Dent Educ 2003; 67: 355-8. [Перекрестная ссылка] [PubMed]
- Оливер Г., Дэвид Д. А., Белл С. и др. Исследование преподавания стоматологической местной анестезии в стоматологических школах Соединенного Королевства. СААД Раскопки 2016; 32:7-13. [ПубМед]
- Chang TY, Hong G, Paganelli C, et al. Инновации стоматологического образования во время пандемии COVID-19. J Dent Sci 2021; 16:15-20. [Перекрестная ссылка] [PubMed]
- Айер П., Азиз К., Ойциус Д.М. Влияние COVID-19 на стоматологическое образование в США. J Dent Educ 2020; 84: 718-22. [Перекрестная ссылка] [PubMed]
- Карр Дж. Эффективность онлайн-модулей предварительного обучения в учебной программе первого года медицинской школы (докторская диссертация, Бостонский университет).
 Доступно в Интернете: https://www.proquest.com/docview/1814764421?pq-origsite=gscholar&fromopenview=true
Доступно в Интернете: https://www.proquest.com/docview/1814764421?pq-origsite=gscholar&fromopenview=true - Мачадо Р.А., Бонан ПРФ, Перес DEDC и др. Пандемия COVID-19 и влияние на стоматологическое образование: обсуждение текущих и будущих перспектив. Браз Орал Рес 2020;34:e083. [Перекрестная ссылка] [PubMed]
- Дири С. Пандемия COVID-19: последствия для стоматологического образования. Дент на базе Evid 2020; 21:46-7. [Перекрестная ссылка] [PubMed]
- Чжэн М., Феррейра Л. Геймификация для улучшения онлайн-обучения и взаимодействия. J Dent Educ 2020; Epub перед печатью. [Перекрестная ссылка] [PubMed]
- Миллер С.Дж., Айкен С.А., Мец М.Дж. Восприятие D.M.D. готовность студентов к курсам фундаментальных наук в США: могут ли помочь модули онлайн-обзоров? Eur J Dent Educ. 2015;19:1-7. [Перекрестная ссылка] [PubMed]
- Друзинский Р., Даблдей А. Таблетки в лабораториях общей анатомии и нейроанатомии: быстро и грязно может работать.
 FASEB J 2015; 29:209-5. [Перекрестная ссылка]
FASEB J 2015; 29:209-5. [Перекрестная ссылка] - Чен Э., Качмарек К., Охьяма Х. Восприятие учащимися стратегий дистанционного обучения во время COVID-19. J Dent Educ 2020; Epub перед печатью. [Перекрестная ссылка] [PubMed]
- Morandini AC, Ramos-Junior ES, Zheng M, et al. Использование видеопродукции как мощного инструмента стоматологического образования. J Dent Educ 2020; Epub перед печатью. [Перекрестная ссылка] [PubMed]
- Осмос Tyson C. J Med Libr Assoc 2020; 108: 345-8.
- Вонг Г., Апторп Х.К., Руиз К. и др. Инновационный образовательный подход с использованием обучающих видео для обучения навыкам местной анестезии зубов. Евро J Dent Educ 2019;23:28-34. [Перекрестная ссылка] [PubMed]
- Фа Б.А., Радиф М., Сурти Б. и др. Использование Sharpie ® для повышения безопасности местной анестезии во время COVID. Монография JADA + COVID-19: Стоматология справилась с вызовами пандемии.
 Утренняя встреча ADA; 2021. Доступно онлайн: https://pages.ada.org/en/covidmonograph/using-sharpie-to-increase-safety-in-local-anesthesia-during-covid-dr.-bernadette-alvear-fa .
Утренняя встреча ADA; 2021. Доступно онлайн: https://pages.ada.org/en/covidmonograph/using-sharpie-to-increase-safety-in-local-anesthesia-during-covid-dr.-bernadette-alvear-fa .
- Fa BA, Interrante MA, Castagna DM. Пилотное исследование по внедрению смешанной техники и анимации в курс доклинической стоматологической анестезии. J Dent Educ 2020; 84: 1046-52. [Перекрестная ссылка] [PubMed]
- Лоун М. Инновационные стратегии обучения анатомии студентов-стоматологов (докторская диссертация, Университетский колледж Корка). Доступно в Интернете: https://cora.ucc.ie/bitstream/handle/10468/5535/Innovative%20strategies%20for%20teaching%20anatomy%20to%20dental%20students.pdf?sequence=1&isAllowed=y
- Fa BA, Navas AE, Cochnauer HA, et al. Вдохновленная караоке анестезия. J Dent Educ 2020; Epub перед печатью. [Перекрестная ссылка] [PubMed]
- Corrêa CG, dos Santos Nunes FD, Tori R. Основанная на виртуальной реальности система для обучения стоматологической анестезии.
 В: Международная конференция по виртуальной, дополненной и смешанной реальности 2014; 267-76. Спрингер, Чам.
В: Международная конференция по виртуальной, дополненной и смешанной реальности 2014; 267-76. Спрингер, Чам. - Башни А, Филд Дж, Стоукс С и др. Обзорный обзор использования и применения виртуальной реальности в доклиническом стоматологическом образовании. Бр Дент Дж. 2019; 226: 358-66. [Перекрестная ссылка] [PubMed]
- Колласо Э., Кира Э., Саллаберри Л.Х. и др. Погружение и тактильная обратная связь влияют на обучение техническим навыкам стоматологической анестезии в виртуальной реальности. J Dent Educ 2021; 85: 589-98. [Перекрестная ссылка] [PubMed]
- Света В.Р., Абхинав Р.П., Рамеш А. Роль виртуальной реальности в восприятии боли пациентами после введения местной анестезии. Энн Максиллофак Сург 2019;9:110-3. [Перекрестная ссылка] [PubMed]
- Красилнек Х.Б., Дженкинс М.Т., Маккрани Э.Дж. Особые показания к гипнозу как методу анестезии. J Am Med Assoc 1956; 162:1606-8. [Перекрестная ссылка] [PubMed]
- Мосс Д.
 , Уиллмарт Э. Гипноз, анестезия, обезболивание и подготовка к медицинским процедурам. Энн Паллиат Мед 2019;8:498-503. [Перекрестная ссылка] [PubMed]
, Уиллмарт Э. Гипноз, анестезия, обезболивание и подготовка к медицинским процедурам. Энн Паллиат Мед 2019;8:498-503. [Перекрестная ссылка] [PubMed] - Facco E, Bacci C, Zanette G. Гипноз как единственная анестезия при челюстно-лицевой хирургии: Колумбово яйцо. J Am Dent Assoc 2021; 152: 756-62. [Перекрестная ссылка] [PubMed]
- Маламед С.Ф. Буферизация местных анестетиков в стоматологии. Пульс 2011;44:8-9.
- Гудчайлд Дж. Х., Дональдсон М. Новый метод буферизации с прямой инъекцией в присутствии пациента для местного анестетика в стоматологии. Compend Contin Educ Dent 2019;40:e1-e10. [ПубМед]
- Маламед С.Ф., Фалькель М. Достижения в области местных анестетиков: буферизация pH и растворенный CO2. Дент Сегодня 2012;31:88-93; викторина 94-5. [ПубМед]
- Tirupathi SP, Rajasekhar S. Буферизованная местная анестезия по сравнению с небуферизованной при блокаде нижнего альвеолярного нерва у детей: систематический обзор.
 J Dent Anesth Pain Med 2020; 20: 271-9. [Перекрестная ссылка] [PubMed]
J Dent Anesth Pain Med 2020; 20: 271-9. [Перекрестная ссылка] [PubMed] - Каттан С., Ли С.М., Херш Э.В. и др. Обеспечивают ли буферные местные анестетики более успешную анестезию, чем небуферные растворы, у пациентов с поражением пульпы зубов, требующих стоматологического лечения?: систематический обзор. Ассоциация J Am Dent 2019;150:165-77. [Перекрестная ссылка] [PubMed]
- Фридман М.Дж., Хохман М.Н. А. Компьютеризированная инъекционная система 21 века для местного обезболивания. Compend Contin Educ Dent 1997; 18:995-1000, 1002-3; викторина 1004. [PubMed]
- Фаулер С., Кроули С., Драм М. и др. Боль при инъекциях блокады нижнего альвеолярного нерва с использованием управляемого компьютером устройства для местной анестезии (CCLAD): проспективное рандомизированное исследование. Анест Прог 2018;65:231-6. [Перекрестная ссылка] [PubMed]
- Квак Э.Дж., Панг Н.С., Чо Д.Х. и др. Компьютеризированная доставка местных анестетиков для безболезненной анестезии: обзор литературы.
 J Dent Anesth Pain Med 2016; 16:81-8. [Перекрестная ссылка] [PubMed]
J Dent Anesth Pain Med 2016; 16:81-8. [Перекрестная ссылка] [PubMed] - Мелзак Р., Кац Дж. Теория управления воротами: достижение мозга. В: Хаджиставропулос Т., Крейг К.Д. (ред.). Боль: психологические аспекты. Издательство Lawrence Erlbaum Associates, 2004: 13–34.
- Дикенсон А.Х. Теория боли с контролем ворот выдержала испытание временем. Бр Дж. Анаст 2002; 88: 755-7. [Перекрестная ссылка] [PubMed]
- Кац Дж., Розенблюм Б.Н. Золотая годовщина теории боли Мелзака и Уолла о контроле ворот: празднование 50-летия исследований и лечения боли. Pain Res Manag 2015; 20: 285-6. [Перекрестная ссылка] [PubMed]
- Шефер Дж.Р., Ли С.Дж., Андерсон Н.К. Вибрационное устройство для контроля дискомфорта от инъекций. Compend Contin Educ Dent 2017;38:e5-8. [ПубМед]
- Шилпаприя М., Джаянти М., Редди В.Н. и др. Эффективность новой системы доставки вибрации при боли, связанной с инъекцией местной анестезии у детей.
 J Indian Soc Pedod Prev Dent 2015; 33: 173-6. [Перекрестная ссылка] [PubMed]
J Indian Soc Pedod Prev Dent 2015; 33: 173-6. [Перекрестная ссылка] [PubMed] - Брэди М., Ву Д., Куни Э. и др. Внедрение IRT: техника ретракции инструмента при проведении местной анестезии. Дж. Анест Клин Рез 2021; 12:986.
- Fa BA, Gupta S, Bhattacharrya M. Предпочтения оператора в отношении метода ретракции во время проведения анестезии. Стома Эду Дж. 2016; 3:10-5. [Перекрестная ссылка]
- Fa BA, Cuny E. Предварительные данные поддерживают модификацию техники ретракции для предотвращения травм от укола иглой. Анест Прог 2016;63:192-6. [Перекрестная ссылка] [PubMed]
- Чинг Д., Финкельман М., Лоо С.И. Влияние инъекционной системы DentalVibe на боль во время инъекций местной анестезии у подростков. Педиатр Дент 2014;36:51-5. [ПубМед]
- Дак-Албаб Р., Аль-Монакель М.Б., Кошха Р. и др. Сравнение эффективности вибрации с Dentalvibe и гелем бензокаина в облегчении боли, связанной с нижнечелюстной инъекцией: рандомизированное клиническое исследование.
 Anaesth Pain & Intensive Care 2016;20:43-9.
Anaesth Pain & Intensive Care 2016;20:43-9. - Аскар Х., Миш Дж., Чен З. и др. Мониторинг капнографии при процедурной внутривенной седации: систематический обзор и метаанализ. Clin Oral Investig 2020; 24: 3761-70. [Перекрестная ссылка] [PubMed]
doi: 10.21037/joma-21-9
Цитируйте эту статью как: Fa BA, Reid L. Эволюция стоматологической анестезии: описательный обзор инноваций в доклиническом обучении и клинической помощи. J Oral Maxillofac Anesth 2022; 1:4.
Техники регионарной анестезии головы и шеи
Первоначально эта статья появилась в новостях ASRA, том 17, выпуск 4, стр. 38-44 (ноябрь 2017 г.).
Авторы
Брэндон Кандарян, MD, MS
Врач-резидент, PGY-4
Отделение анестезиологии, периоперационной медицины и медицины боли
The Mount Sinai Hospital
New York, New York
Adam Levine, MD
Профессор Анестезиология, периоперационная и обезболивающая медицина, фармакология и отоларингология
The Mount Sinai Hospital
New York, New York
Samuel DeMaria, Jr. , MD
, MD
Доцент
Отделение анестезиологии, периоперационной и обезболивающей терапии
The Mount Sinai Hospital
New York, New York
Редактор отдела: Kristopher Schroeder, MD
Введение
Голова и шея имеют богатую иннервацию с надежно идентифицируемыми поверхностными и костными ориентирами. Это делает региональную анестезию при хирургических вмешательствах на голове и шее практичной и эффективной. Несмотря на новизну для отоларингологических хирургических процедур, использование регионарной анестезии является обычным явлением для стоматологических и челюстно-лицевых процедур. Регионарная анестезия головы и шеи обычно используется для послеоперационного обезболивания и безопасно проводится после индукции анестезии, но ее также можно эффективно использовать в качестве основного анестетика (например, поверхностная цервикальная блокада при каротидной эндартерэктомии). Кроме того, у пациентов с патологией головы и шеи могут потребоваться методы интубации в сознании, а блокада регионарных нервов может использоваться для усиления местного действия анестезии. Наконец, регионарные блокады, установленные во время операции, эффективно использовались в качестве единственного анестетика для исследования и гемостаза в редких и катастрофических случаях послеоперационного кровотечения. Как и в случае со всеми регионарными методами анестезии, важно обсудить запланированную блокаду с хирургом до операции для каждого пациента отдельно, поскольку некоторые блокады противопоказаны из-за патологии пациента, как описано ниже. В дополнение к обеспечению интраоперационной и послеоперационной анальгезии было показано, что определенные блокады в сочетании с адреналином улучшают операционные условия для хирурга. В следующем обсуждении мы опишем блоки головы и шеи, которые мы обычно используем в нашей практике.
Наконец, регионарные блокады, установленные во время операции, эффективно использовались в качестве единственного анестетика для исследования и гемостаза в редких и катастрофических случаях послеоперационного кровотечения. Как и в случае со всеми регионарными методами анестезии, важно обсудить запланированную блокаду с хирургом до операции для каждого пациента отдельно, поскольку некоторые блокады противопоказаны из-за патологии пациента, как описано ниже. В дополнение к обеспечению интраоперационной и послеоперационной анальгезии было показано, что определенные блокады в сочетании с адреналином улучшают операционные условия для хирурга. В следующем обсуждении мы опишем блоки головы и шеи, которые мы обычно используем в нашей практике.
Блокада лобного нерва (V1)
Тройничный нерв, самый крупный из черепных нервов, обеспечивает сенсорную и моторную иннервацию лица. Нервные корешки берут начало в мосту, а чувствительные волокна направляются к тройничному ганглию. От тройничного ганглия нерв разделяется на три основные ветви: глазной (V1) нерв, верхнечелюстной (V2) нерв и нижнечелюстной (V3) нерв.
Офтальмологическая ветвь тройничного нерва обеспечивает сенсорную иннервацию верхней трети лица (рис. 1). Лобный нерв является самой крупной ветвью глазного нерва и делится на конечные ветви, называемые надглазничным и надблоковым нервами (рис. 2). Блокада лобного нерва может использоваться для блокады обоих нервов. [1] Эти однократные блокады нервов могут использоваться в офтальмологии, краниотомии, хирургии лобных пазух и косметической хирургии носа. Это выполняется путем пальпации надглазничной вырезки, расположенной в средней части верхней орбиты, введения 1–2 мл 0,5% бупивакаина (блокирует надглазничный нерв) и направления иглы к медиальной части брови (рис. 3). Важно пальпировать глазницу свободной рукой и оставлять палец на орбите на протяжении всей блокады, чтобы свести к минимуму риск введения местной анестезии в глазное яблоко. [2] Область анестезии включает верхнее веко, лоб, переносицу и кожу головы (рис. 4).
Подглазничный (V2)
Подглазничный нерв обеспечивает чувствительность щеки, верхней губы, века и боковой части носа (рис. 5). Мы обычно используем двусторонние однократные подглазничные блокады в сочетании с двусторонними однократными клиновидно-небными блокадами для процедур функциональной эндоскопической хирургии околоносовых пазух (FESS). Рандомизированное исследование, проведенное в нашем учреждении, показало, что эта блокада в сочетании с фенопалатиновой блокадой снижает потребность в опиатах и время после наркоза. [3] Подглазничный блок также можно использовать при операциях на верхней губе, носу и верхних зубах. Хотя существует три подхода для блокады подглазничного нерва (сублабиальный, прямой или трансназальный), мы обычно используем трансназальный доступ, который снижает вероятность заметного прокола кожи лица в послеоперационном периоде.
5). Мы обычно используем двусторонние однократные подглазничные блокады в сочетании с двусторонними однократными клиновидно-небными блокадами для процедур функциональной эндоскопической хирургии околоносовых пазух (FESS). Рандомизированное исследование, проведенное в нашем учреждении, показало, что эта блокада в сочетании с фенопалатиновой блокадой снижает потребность в опиатах и время после наркоза. [3] Подглазничный блок также можно использовать при операциях на верхней губе, носу и верхних зубах. Хотя существует три подхода для блокады подглазничного нерва (сублабиальный, прямой или трансназальный), мы обычно используем трансназальный доступ, который снижает вероятность заметного прокола кожи лица в послеоперационном периоде.
Сначала пальпируют подглазничное отверстие, где находится подглазничный нерв, обнаружив борозду, расположенную ниже края глазницы, в 3 см от средней линии лица. [4] Этот палец оставлен в этой выемке как для обозначения траектории движения иглы, так и для предотвращения попадания иглы в орбиту. Через ноздри вводят 1,5-дюймовую иглу 25-го калибра и проводят ее поверхностно под кожей по направлению к подглазничному отверстию, останавливаясь на полпути между краем носа и подглазничным отверстием (рис. 6). Затем иглу отсасывают и вводят 2 мл 0,5% бупивакаина. [5] Блокада повторяется контралатерально при двусторонних хирургических вмешательствах.
Через ноздри вводят 1,5-дюймовую иглу 25-го калибра и проводят ее поверхностно под кожей по направлению к подглазничному отверстию, останавливаясь на полпути между краем носа и подглазничным отверстием (рис. 6). Затем иглу отсасывают и вводят 2 мл 0,5% бупивакаина. [5] Блокада повторяется контралатерально при двусторонних хирургических вмешательствах.
Противопоказания к этой процедуре включают новообразования или артериовенозные мальформации, затрагивающие полость носа. При наличии таких противопоказаний мы делаем этот блок сублабиальным доступом. В этом подходе свободный палец снова остается на подглазничной вырезке по ранее упомянутым причинам, и игла проводится, начиная между деснами и губами, пока игла снова не окажется на полпути между краем носа и подглазничной бороздкой, где иглу аспирируют, а затем вводят 2 мл 0,5% бупивакаина (рис. 7). [6] Если используется интраоперационное компьютерное томографическое изображение для FESS, этот блок следует выполнять после регистрации, поскольку система использует глубину кожи и топографию, которые могут быть изменены этим блоком.
Инфраальвеолярный (блокада нижнего альвеолярного нерва, V3)
Нижнечелюстной (V3) нерв является самой крупной ветвью тройничного нерва. Он выходит из черепа через овальное отверстие и затем делится на задний ствол, который становится нижним альвеолярным нервом, иннервирующим моляры и премоляры. Эта ветвь проходит кзади и латерально, чтобы стать язычным нервом вместе с нижней альвеолярной артерией и веной, а затем выходит из подбородочного отверстия, чтобы стать подбородочным нервом, который обеспечивает чувствительность нижней губы и подбородка. Язычный нерв обеспечивает чувствительную иннервацию передних двух третей языка, слизистой оболочки дна полости рта и язычной десны. Одновременно с этой блокадой блокируются нижний альвеолярный нерв и язычный нерв. Мы используем этот блок для операций на нижней челюсти, всех нижнечелюстных зубах, дне полости рта, передних двух третях языка, слизистой оболочке и коже нижней губы и подбородка.
Целью блокады является нижнечелюстной нерв, проходящий по медиальной стороне ветви нижней челюсти до входа в нижнечелюстное отверстие.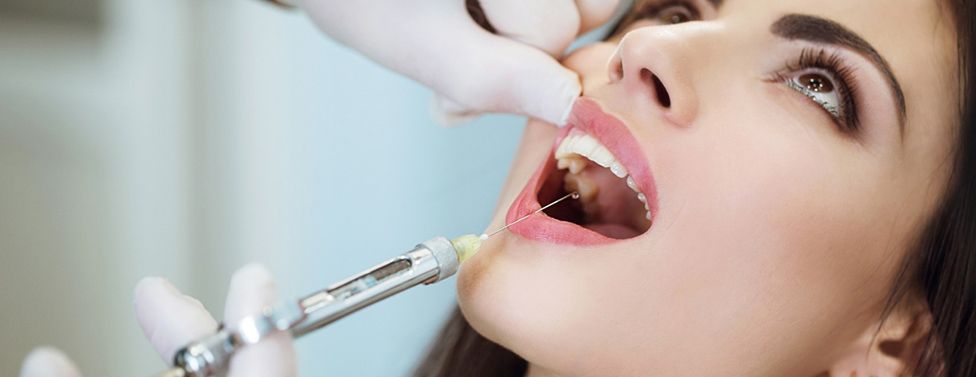 [7] Мы используем иглу 25-го калибра длиной 1,5 дюйма для однократного введения. Пациент лежит на спине, рот открыт, щека втянута. Идентифицируются венечная вырезка и крылонижнечелюстной шов. [8] Венечная выемка представляет собой наиболее вогнутую область на передней границе ветви, показанную на рис. 8а как самые внутренние сплошные синие линии. Если это не очевидно при осмотре, выемку можно пропальпировать пальцем. Крылонижнечелюстной шов обозначен черными пунктирными линиями на том же рисунке. [2] Затем иглу помещают в место инъекции из контралатеральной области премоляров, обозначенной черной точкой на рис. 8b. Иглу продвигают до контакта с нижней челюстью (обычно на глубину 25–35 мм). После контакта с нижней челюстью извлеките иглу на один миллиметр, слегка направьте иглу назад и введите 2–5 мл 0,5 % бупивакаина. От двух до четырех мл 0,5% бупивакаина следует вводить непрерывно, пока игла вынимается, чтобы заблокировать язычный нерв.
[7] Мы используем иглу 25-го калибра длиной 1,5 дюйма для однократного введения. Пациент лежит на спине, рот открыт, щека втянута. Идентифицируются венечная вырезка и крылонижнечелюстной шов. [8] Венечная выемка представляет собой наиболее вогнутую область на передней границе ветви, показанную на рис. 8а как самые внутренние сплошные синие линии. Если это не очевидно при осмотре, выемку можно пропальпировать пальцем. Крылонижнечелюстной шов обозначен черными пунктирными линиями на том же рисунке. [2] Затем иглу помещают в место инъекции из контралатеральной области премоляров, обозначенной черной точкой на рис. 8b. Иглу продвигают до контакта с нижней челюстью (обычно на глубину 25–35 мм). После контакта с нижней челюстью извлеките иглу на один миллиметр, слегка направьте иглу назад и введите 2–5 мл 0,5 % бупивакаина. От двух до четырех мл 0,5% бупивакаина следует вводить непрерывно, пока игла вынимается, чтобы заблокировать язычный нерв.
Крыловидно-небный узел
Клино-небный ганглий также начинается от верхнечелюстной ветви тройничного нерва. Он обеспечивает чувствительность твердого неба, мягкого неба, миндалин, слизистой оболочки носа и глотки, задней части носовой перегородки и околоносовых пазух. В нашем учреждении мы обычно используем трансоральный доступ для блокады клиновидно-небного нерва. Мы проводим индукцию после блокады и эндотрахеальную интубацию.
Он обеспечивает чувствительность твердого неба, мягкого неба, миндалин, слизистой оболочки носа и глотки, задней части носовой перегородки и околоносовых пазух. В нашем учреждении мы обычно используем трансоральный доступ для блокады клиновидно-небного нерва. Мы проводим индукцию после блокады и эндотрахеальную интубацию.
После вытягивания шеи мы используем лезвие Macintosh 3, чтобы вывести язык и эндотрахеальную трубку из поля зрения, одновременно освещая небо (рис. 9). Мы идентифицируем большое небное отверстие, находя борозду, которая находится медиальнее пространства между первым и вторым верхними молярами (примерно на 0,5–1 см медиальнее). Затем мы используем 1,5-дюймовую иглу 25 калибра для инъекций. Иглу сгибают под углом 90 градусов на расстоянии 1,5 см от кончика и вводят до этого изгиба в эту борозду в крылонебную ямку, где находится клиновидно-небный ганглий (рис. 10). Иглу аспирируют и вводят по 1,5 мл 1–2% лидокаина с адреналином 1:100 000 с каждой стороны для двусторонних хирургических вмешательств. [5] Локальное побледнение твердого неба подтверждает правильность места инъекции. Побледнение является вторичным по отношению к сужению сосудов внутренней верхнечелюстной артерии, расположенной в крылонебной ямке. [4] Эпинефрин, добавляемый к местному анестетику, помогает как уменьшить абсорбцию в этой области, так и улучшить операционное поле.
[5] Локальное побледнение твердого неба подтверждает правильность места инъекции. Побледнение является вторичным по отношению к сужению сосудов внутренней верхнечелюстной артерии, расположенной в крылонебной ямке. [4] Эпинефрин, добавляемый к местному анестетику, помогает как уменьшить абсорбцию в этой области, так и улучшить операционное поле.
Возможные осложнения включают внутрисосудистую инъекцию, повреждение подглазничного нерва и транзиторную диплопию. Его следует избегать в тех случаях, когда патология может затрагивать крылонебную ямку. Если хирург будет использовать контроль компьютерной томографии для FESS, этот блок должен быть помещен до регистрации, потому что положение, необходимое для блока (выдвижение головы), может нарушить полосу изображения на лбу.
Поверхностная шейная блокада
Поверхностное шейное сплетение обеспечивает чувствительность от нижней челюсти до ключицы и может использоваться для центральных (щитовидная железа, паращитовидная железа или кисты щитовидной железы) или боковых (шейная диссекция, биопсия лимфатических узлов) хирургических вмешательств. При центральных процедурах блок устанавливают билатерально. Если блок будет использоваться для послеоперационной боли, ориентиры идентифицируются и отмечаются до индукции, а блок устанавливается после индукции.
При центральных процедурах блок устанавливают билатерально. Если блок будет использоваться для послеоперационной боли, ориентиры идентифицируются и отмечаются до индукции, а блок устанавливается после индукции.
В положении лежа пациентов просят напрячь грудино-ключично-сосцевидную мышцу (поднять голову, прижимая руку ко лбу), чтобы определить задний край грудино-ключично-сосцевидной мышцы. [2] Согнутая мышца шеи, видимая в направлении, противоположном направлению движения пациента, представляет собой грудино-ключично-сосцевидную мышцу. Задняя граница этой мышцы обозначена маркером. Затем на этой границе проводят среднюю линию между сосцевидным отростком и выступающим бугорком С6 или бугорком Шассеньяка на уровне перстневидного хряща. Эта срединная точка является предполагаемым местом выхода шейного сплетения. [5, 6] Блокада может выполняться как в бодрствующем, так и во сне, в зависимости от процедуры и предпочтений пациента. Затем с помощью 1,5-дюймовой иглы 25G поверхностно вводят 10 мл 0,5% бупивакаина вдоль этой демаркированной границы (рис.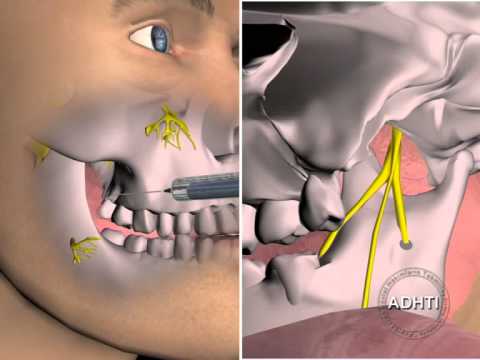 11). Важно оставаться поверхностным на протяжении всей инъекции и несколько раз аспирировать во время инъекции, чтобы убедиться, что сосуд не был задет. Риски для этой процедуры минимальны, поскольку инъекция проводится поверхностно вдоль границы мышцы. Были описаны более новые методы с ультразвуком, и некоторые из наших преподавателей эффективно используют этот метод. [9]
11). Важно оставаться поверхностным на протяжении всей инъекции и несколько раз аспирировать во время инъекции, чтобы убедиться, что сосуд не был задет. Риски для этой процедуры минимальны, поскольку инъекция проводится поверхностно вдоль границы мышцы. Были описаны более новые методы с ультразвуком, и некоторые из наших преподавателей эффективно используют этот метод. [9]
Рекуррентная (транстрахеальная) и верхняя блокада гортани
При интубации в сознании мы обычно выполняем транстрахеальную блокаду для анестезии возвратных гортанных нервов и прямую двустороннюю блокаду верхнего гортанного нерва. Мы используем эти блоки, чтобы дополнить нашу коррекцию ротоглотки перед выполнением техники интубации в сознании, но мы также используем их для ларингоскопии, бронхоскопии и чреспищеводной эхокардиографии. Верхний гортанный нерв может быть заблокирован на щитовидно-подъязычной мембране (между верхним рогом щитовидной железы и подъязычной костью). Верхний гортанный нерв иннервирует основание языка, заднюю поверхность надгортанника и черпаловидные отростки.
Верхний гортанный нерв иннервирует основание языка, заднюю поверхность надгортанника и черпаловидные отростки.
Для выполнения блокады пациент ложится на спину и поворачивает голову в сторону, которую необходимо заблокировать. Свободной рукой пальпируют подъязычную кость или щитовидный хрящ, который у большинства пациентов удается идентифицировать более надежно, и держат его между указательным и большим пальцами. Верхний гортанный нерв проходит немного латеральнее бугорка большого рога подъязычной кости, и он является целью однократного блока. [5] Указательный палец оставляют на противоположной стороне подъязычной кости, нажимая вниз для стабилизации и идентификации подъязычной кости. Игла 25G вводится до тех пор, пока не почувствуется сопротивление при попадании в большой рог подъязычной кости или щитовидный хрящ. Затем иглу извлекают на 1 см и проверяют на отсутствие аспирации, а затем вводят 2 мл 2% лидокаина. Этот блок выполняется на двусторонней основе.
Возвратная ларингеальная или транстрахеальная блокада проводится для анестезии возвратного гортанного нерва.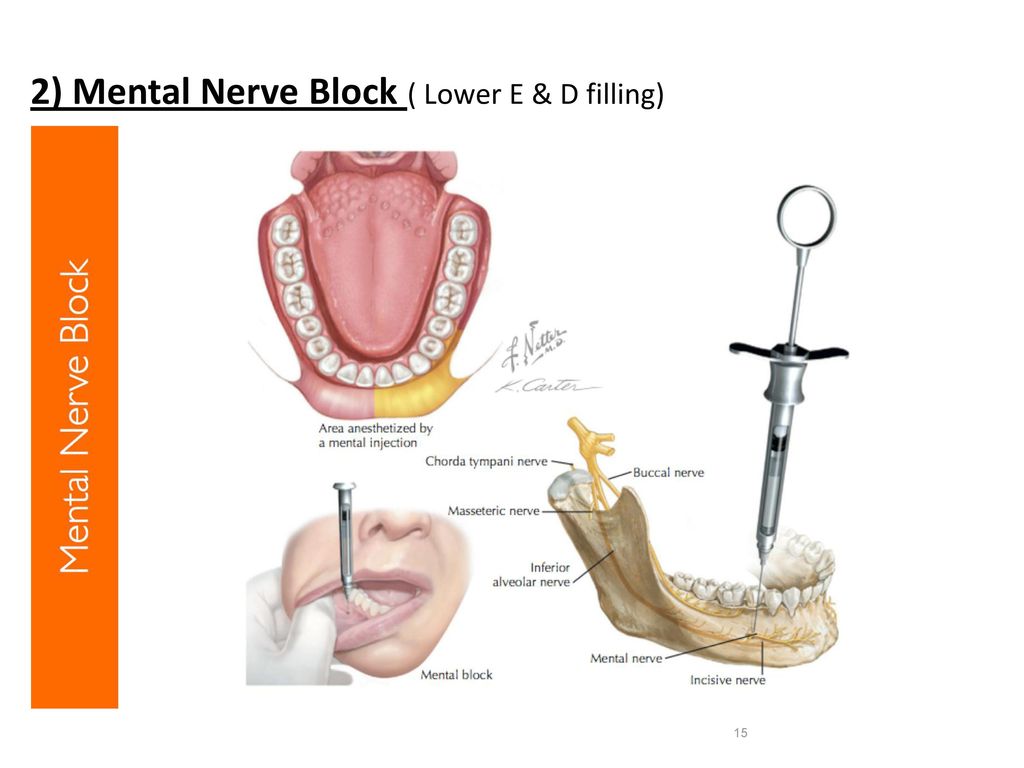 Возвратный гортанный нерв иннервирует голосовую щель и трахею. При транстрахеальной блокаде больного укладывают на спину и пальпируют перстнещитовидную мембрану. Периферический венозный катетер 20-го калибра с местной анестезией вводят в это пространство при аспирации с помощью катетера объемом 5 см3 до тех пор, пока не почувствуется хлопок и не вернутся пузырьки воздуха, подтверждая положение внутри трахеи. Затем иглу удаляют, оставляя катетер на месте и обеспечивая немедленный доступ к дыхательным путям. Шприц на 5 мл, наполненный 4 мл 4% лидокаина, снова подсоединяют и снова аспирируют, чтобы подтвердить правильное положение (пузырьки воздуха видны при аспирации, отсутствие крови). Затем пациента просят сделать глубокий вдох и вводят местную анестезию. Пациент обычно кашляет, когда местная анестезия покрывает голосовые связки, поэтому мы сообщаем пациенту, чтобы он ожидал этого события во время согласия и еще раз непосредственно перед инъекцией.
Возвратный гортанный нерв иннервирует голосовую щель и трахею. При транстрахеальной блокаде больного укладывают на спину и пальпируют перстнещитовидную мембрану. Периферический венозный катетер 20-го калибра с местной анестезией вводят в это пространство при аспирации с помощью катетера объемом 5 см3 до тех пор, пока не почувствуется хлопок и не вернутся пузырьки воздуха, подтверждая положение внутри трахеи. Затем иглу удаляют, оставляя катетер на месте и обеспечивая немедленный доступ к дыхательным путям. Шприц на 5 мл, наполненный 4 мл 4% лидокаина, снова подсоединяют и снова аспирируют, чтобы подтвердить правильное положение (пузырьки воздуха видны при аспирации, отсутствие крови). Затем пациента просят сделать глубокий вдох и вводят местную анестезию. Пациент обычно кашляет, когда местная анестезия покрывает голосовые связки, поэтому мы сообщаем пациенту, чтобы он ожидал этого события во время согласия и еще раз непосредственно перед инъекцией.
Помимо того, что этот метод является эффективным методом анестезии возвратного гортанного нерва, этот метод одновременно может использоваться при обучении выполнению экстренной игольной крикотиротомии. Если эта блокада не может быть выполнена из-за патологии в этой области или сложности в подтверждении локализации, возвратную гортань также можно заблокировать путем введения эпидурального катетера в фиброоптический эндоскоп и введения 4 мл 4% лидокаина под прямой визуализацией голосовых связок. .
Если эта блокада не может быть выполнена из-за патологии в этой области или сложности в подтверждении локализации, возвратную гортань также можно заблокировать путем введения эпидурального катетера в фиброоптический эндоскоп и введения 4 мл 4% лидокаина под прямой визуализацией голосовых связок. .
Заключение
Несмотря на описание нескольких регионарных блокад, обычно используемых в нашей повседневной практике, это не исчерпывающий список блокад нервов при хирургических вмешательствах на голове и шее. Сформировав прочные отношения с отоларингологами в нашей больнице на протяжении многих лет, мы смогли сотрудничать и создать наш текущий репертуар методов регионарной блокады. Сочетание анатомических и ультразвуковых регионарных методов помогает нам обучать наших ординаторов различным методам регионарных блокад. Кроме того, поскольку наша больница приняла протоколы расширенного восстановления после операции (ERAS) для различных хирургических процедур, мы включили эти региональные методы в протоколы ERAS для операций на голове и шее, чтобы попытаться ускорить восстановление и снизить периоперационное использование опиоидов.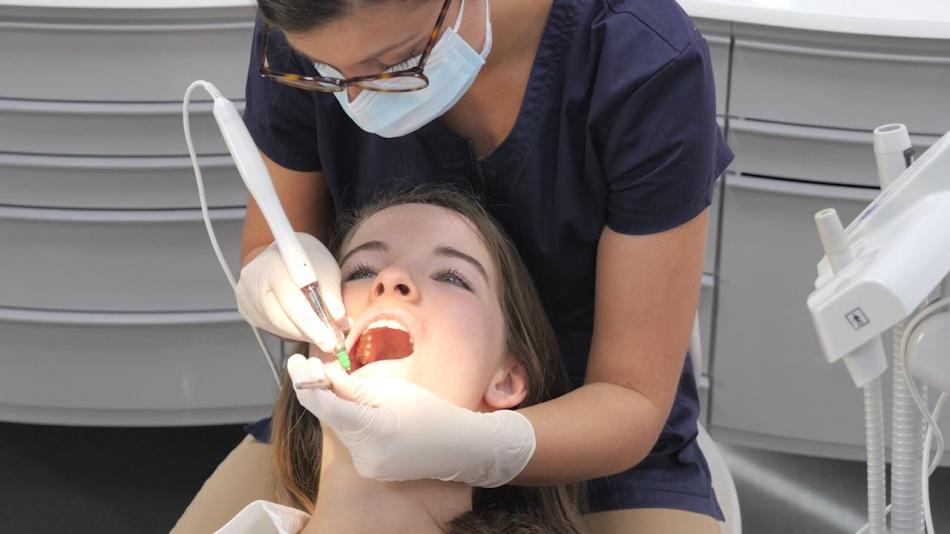
Подтверждение
Все изображения сделаны с разрешения группы Springer Nature Publishing Rights and Permissions.
Ссылки
- Канакарадж М., Шанмугасундарам Н., Чандрамохан М., Каннан Р., Перумал С.М., Нагендран Дж. Регионарная анестезия в челюстно-лицевой и челюстно-лицевой хирургии. J Pharm Bioalied Sci. 2012;4:S264–S269. doi: 10.4103/0975-7406.100247
- Taub PJ, Soldanska M. Регионарная анестезия. Тауб П.Дж., Патель П.К., Бухман С.Р., Коэн М., ред. Основы челюстно-лицевой хирургии Ферраро. Нью-Йорк, штат Нью-Йорк: Springer; 2015: 77–90.
- ДеМария младший С., Говиндарадж С., Чиносорватана Н., Канг С., Левин А.И. Двусторонняя блокада клиновидно-небных ганглиев улучшает послеоперационную анальгезию после эндоскопической хирургии носовых пазух. Am J Аллергия на ринол. 2012;26(1):e23–e27. doi: 10.2500/ajra.2012.26.3709
- Левин А.И., Говиндарадж С., ДеМария С., ред. Анестезиология и отоларингология.
 Дордрехт: Спрингер; 2013.
Дордрехт: Спрингер; 2013. - Ричардсон Дж. Атлас интервенционного управления. BrJ Анаест. 2004; 92(4): 604–605. doi: 10.1093/bja/aeh544
- Бараш П.Г., Каллен Б.Ф., Столтинг Р.К., Кахалан М., Сток М.С. Клиническая анестезия. 6-е изд. Филадельфия, Пенсильвания: Липпинкотт Уильямс и Уилкинс; 2009.
- Халил Х. Базовый обзор методов блокады нижнего альвеолярного нерва. Эссе Анест Res. 2014;8(1):3–8. doi:10.4103/0259-1162.128891
- Takasugi Y, Furuya H, Moriya K, Okamoto Y. Клиническая оценка блокады нижнего альвеолярного нерва путем инъекции в крылонижнечелюстное пространство впереди нижнечелюстного отверстия. Анестезия Прог. 2000;47:125–129. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC2149033/ По состоянию на 9 сентября 2017 г.
- Hadzic A, Carrera A, Clark TB, et al. Блокада периферических нервов по Хаджичу и анатомия регионарной анестезии под ультразвуковым контролем. 2-е изд. Нью-Йорк, штат Нью-Йорк: McGraw-Hill; 2012.
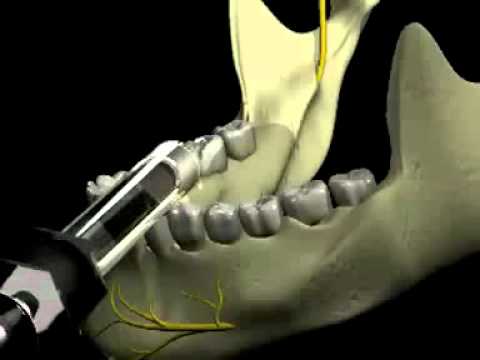
Устранение неполадок и преодоление неудач при анестезии
Резюме
Когда возникают трудности с получением адекватной нижнечелюстной анестезии, систематический подход, включающий оценку факторов пациента и техники оператора, значительно улучшит результаты.
Даже для самых опытных практикующих стоматологов по-прежнему трудно достичь последовательной глубокой нижнечелюстной анестезии в 100% случаев. Это может быть стрессом как для стоматолога, так и для пациента и часто нарушает плотный рабочий график. Слишком часто стоматологию приходится проводить, когда местная анестезия неполная и пациент испытывает некоторый дискомфорт, что ставит под угрозу как качество стоматологического лечения, так и доверие пациента.
Сообщения о частоте неудач при мандибулярной анестезии сильно различаются, до 48% 1 упоминается в литературе. Клиническая реальность такова, что время от времени нижнечелюстная анестезия будет проблематичной для каждого практикующего стоматолога, независимо от опыта. 2
2
Существует множество факторов, способствующих неадекватной нижнечелюстной анестезии, но даже несмотря на то, что некоторые из этих факторов находятся вне нашего контроля, многое еще можно сделать для повышения показателей успеха. Имейте в виду, что не все неудачи местных анестетиков связаны с техникой оператора. Такие факторы, как сотрудничество с пациентом, морфология лица, предоперационная боль, 3 Тревога пациента, недостаточное количество раствора местного анестетика, воспаление и инфекция 4 могут сильно повлиять на эффективность метода местной анестезии. Кроме того, некоторые анатомические особенности 5 не позволяют получить хорошую местную анестезию на нижней челюсти, и требуются альтернативные методы.
В следующем обзоре будут рассмотрены некоторые вопросы, связанные с нижнечелюстной анестезией, и предоставлен клиницистам подход к устранению неполадок с материалами и техникой, а также различные аспекты ведения пациентов.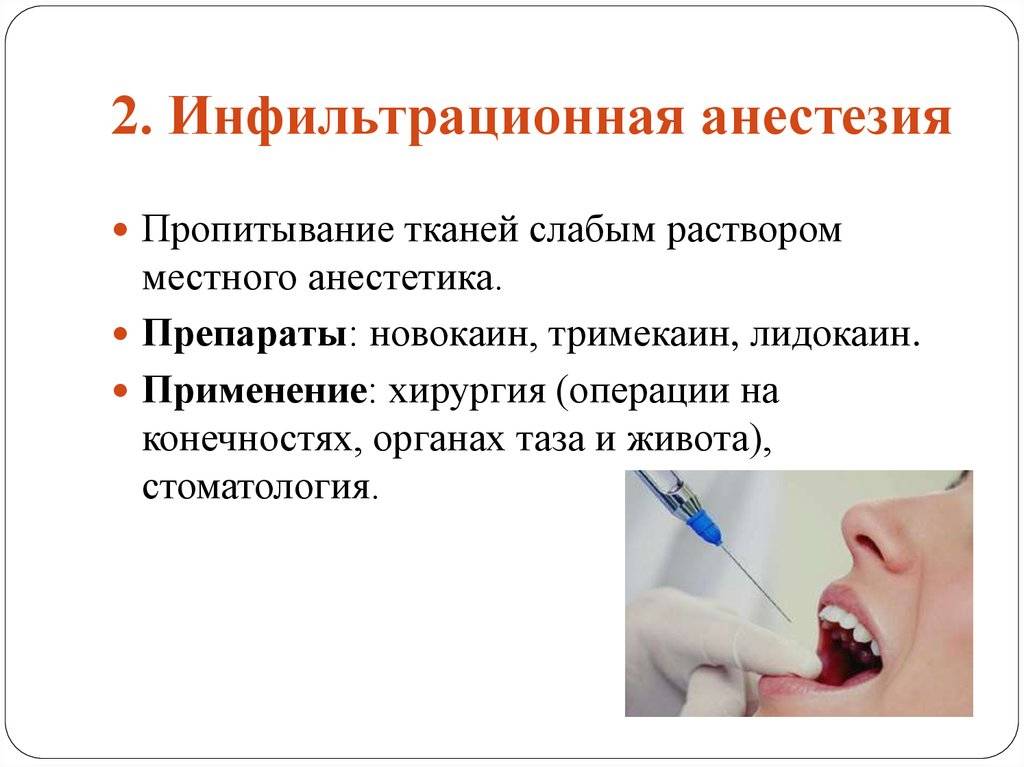
Факторы, способствующие неадекватной нижнеальвеолярной местной анестезии
Анатомия
Целью всех методов местной анестезии нижней челюсти является промывание нижнего альвеолярного нерва на достаточном протяжении местным анестетиком для временного блокирования передачи болевых сигналов. Это достигается применением местного анестетика в объеме, достаточном для покрытия трех узлов Ранвье (промежутков миелиновой оболочки) на целевом нерве 6 со средним расстоянием между узлами до 1,5 мм. Для предсказуемой адекватной нижнечелюстной блокады раствор местного анестетика должен контактировать с нервом по крайней мере на 5 миллиметров выше язычка, где нерв входит в ветвь нижней челюсти.
Анатомические факторы, такие как расширение ветви нижней челюсти, межрезцовое отверстие, размер и положение языка, а также высота язычка в месте входа нижнего альвеолярного нерва в нижнюю челюсть, вносят свой вклад в легкость или трудность достижения адекватной местной анестезии. Внутриротовая и внеротовая оценка пациента может дать подсказки относительно того, как изменить технику для достижения большего успеха.
Внутриротовая и внеротовая оценка пациента может дать подсказки относительно того, как изменить технику для достижения большего успеха.
Внеротовой анализ должен включать пальпацию переднего и заднего краев нижнечелюстной ветви ( Рис. 1 и 2 ) и расширение ветви относительно средней сагиттальной плоскости ( рис. 3 ). Эти два приближения помогут определить, где нижний альвеолярный нерв входит в ветвь нижней челюсти, что обычно описывается как точка на 1,0-1,5 см выше окклюзионной плоскости нижней челюсти и в среднем на 16,5 мм от передней границы ветви. 7
Рис. 1
Рис. 2
Рис. 3
При выполнении традиционной нижнечелюстной блокады расширение ветви определяет, насколько далеко назад должен располагаться ствол шприца, чтобы максимально приблизиться к прямому углу к медиальной части ветви этот доступ обычно приводит к прочному контакту с ветвью, что обеспечивает окончательный ориентир для инъекции (, рис. 4, ).
4, ).
Рис. 4
Интраоральный осмотр должен включать межрезцовое расстояние при максимальном открывании рта, выраженность или относительное отсутствие крыловидно-нижнечелюстного шва, расположение нижнечелюстной вырезки, передний край ветви, высоту окклюзионной плоскости нижней челюсти относительно медиальный аспект нижнечелюстной ветви и положение языка.
У многих пациентов стандартная точка введения расположена слишком низко, что приводит к отложению раствора местного анестетика на уровне нижнечелюстного язычка или ниже, что приводит к отсутствию нижнего альвеолярного нерва. Использование более высокой точки инъекции (на 1,5–2,0 сантиметра выше окклюзионной плоскости нижней челюсти и ближе к нижнечелюстной вырезке) повысит эффективность. Это одна из причин того, что подходы Гоу-Гейтса и Вазирани-Акинози дают более высокий уровень успеха, чем стандартная техника нижнечелюстной блокады. 8
В литературе много написано о добавочной иннервации зубов нижней челюсти, а также о редком явлении, таком как множественные язычки и раздвоение нижнечелюстных каналов.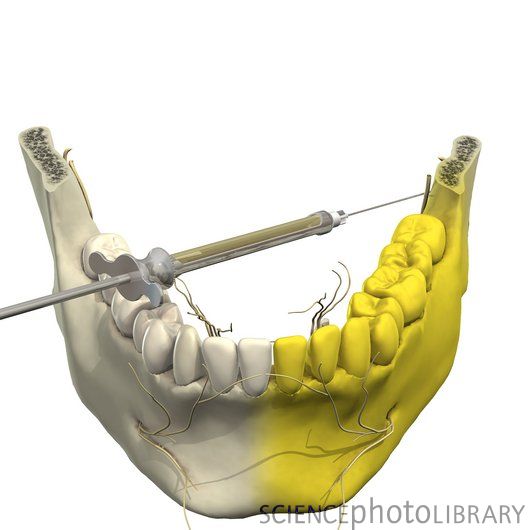 Значение этих анатомических вариаций для нижнечелюстной анестезии трудно определить. 9 Сообщаемая частота неудач нижнечелюстной блокады превышает частоту добавочной иннервации нижнечелюстных моляров. 10
Значение этих анатомических вариаций для нижнечелюстной анестезии трудно определить. 9 Сообщаемая частота неудач нижнечелюстной блокады превышает частоту добавочной иннервации нижнечелюстных моляров. 10
Другие менее распространенные значимые осложняющие анатомические факторы включают тяжелую ретрогнатию, деформации лица, травму лица в анамнезе и операцию на нижней челюсти в анамнезе. Обратите внимание на высоту язычка относительно плоскости нижней челюсти на панорамной рентгенограмме в Рисунок 5 . У этого пациента после операции на нижней челюсти техника нижнечелюстной блокады, расположенная высоко на медиальной стороне ветви, была успешной для достижения глубокой местной анестезии, в то время как предыдущие попытки с использованием стандартной техники нижнечелюстной блокады оказались безуспешными из-за того, что местный анестетик вводился ниже язычка, таким образом пропуская нижний альвеолярный нерв. Техника блока высокого стандарта описана ниже.
Рис. 5
Инфекция и предоперационная боль
Адекватная анестезия всегда оказывалась более сложной задачей для пациентов, испытывающих боль 11 , а также для пациентов с инфекцией. 12 Наличие предоперационной боли и инфекции в значительной степени связано с неадекватной местной анестезией как на нижней, так и на верхней челюсти. Подход к этим ситуациям часто зависит от конкретного пациента, и если срочно требуется стоматологическое лечение из-за боли или инфекции, могут потребоваться другие методы, такие как седация и общая анестезия.
Тревога
Тревожные пациенты более чувствительны к боли и с меньшей вероятностью будут полностью сотрудничать при получении инъекции, что может привести к гораздо более низкой вероятности успеха. Мандибулярная анестезия требует значительных навыков и точности, что требует хорошего сотрудничества с пациентом.
Перед введением местного анестетика обсудите местную анестезию с пациентом, чтобы улучшить сотрудничество во время инъекции в отношении достаточно широкого открытия, правильного положения языка и неподвижности во время инъекции.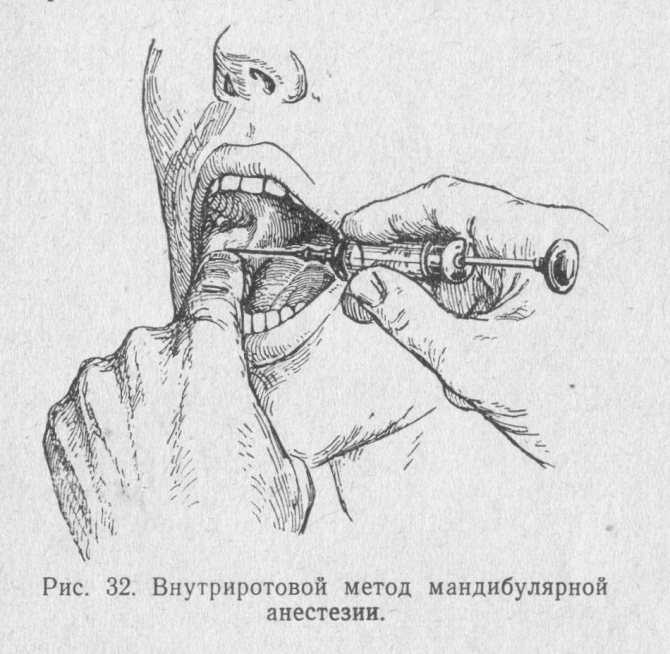
Тревога также повышает чувствительность пациентов к боли, а тревожные пациенты более остро реагируют на дискомфорт. 12 Когда анестезию тревожного пациента оказывается затруднительным, и он чувствует боль, его беспокойство еще больше усугубляется. Пациенты, которые испытывали трудности с неэффективной местной анестезией в прошлом, часто имеют уровень тревоги выше среднего. Эту информацию можно получить из тщательного стоматологического анамнеза.
Needle Gauge
Существует тенденция к использованию игл меньшего диаметра для местной анестезии, так как меньшие иглы приведут к меньшей боли при инъекциях. Хотя это было опровергнуто 14 , эта практика сохраняется.
Игольчатые калибры, такие как 27 и 30, легко отклоняются при введении в ткани, что приводит к попаданию местного анестетика в область, не предназначенную для этого, что приводит к неадекватности или отказу анестезии. При выполнении нижнечелюстной блокады точность последней инъекции раствора местного анестетика определяет успех этой блокады. Иглы большего размера, такие как 25-го калибра, минимально изгибаются при инъекции, обеспечивая более высокую степень точности. Использование иглы калибра 25 вызывает не более ощутимую боль при инъекции, чем игла меньшего калибра, но значительно увеличивает шансы на успешную нижнечелюстную анестезию.
Иглы большего размера, такие как 25-го калибра, минимально изгибаются при инъекции, обеспечивая более высокую степень точности. Использование иглы калибра 25 вызывает не более ощутимую боль при инъекции, чем игла меньшего калибра, но значительно увеличивает шансы на успешную нижнечелюстную анестезию.
Кроме того, иглы 25 размера редко ломаются во время инъекции, в то время как 99% сломанных игл имеют размер 30. 15
Объем местного анестетика
Как упоминалось выше, достаточный объем местного анестетика должен присутствовать на достаточной длине нижнего альвеолярного нерва до его входа в нижнюю челюсть, чтобы обеспечить эффективную анестезию. В некоторых случаях 1,8 мл местного анестетика (один картридж) может быть недостаточно для достижения адекватной местной анестезии. Когда у пациента в анамнезе имеется неадекватная нижнечелюстная анестезия, может быть полезно использовать 3,6 миллилитра (два картриджа) местного анестетика путем двукратного введения пациенту одной и той же техники.
Местные анестетики
Исследования не показали каких-либо существенных преимуществ одного местного анестетика перед другими в отношении нижнечелюстной блокады. Неофициальные сообщения о большей эффективности артикаина по сравнению с лидокаином при нижнечелюстной блокаде имеются в большом количестве, но они не подтверждаются литературой. 16 Артикаин доступен в виде четырехпроцентного раствора, который, как было показано, увеличивает риск нейротоксичности и долгосрочного нарушения чувствительности после инъекции нижнечелюстной блокады. 17 Другие местные анестетики, доступные в более высоких концентрациях, такие как 4% раствор прилокаина, также связаны с нейротоксичностью, в то время как 2% лидокаин имеет низкий риск нейротоксичности.
При неэффективности местной анестезии: систематический подход
Если методика нижнечелюстной блокады не дала адекватной местной анестезии, выполните следующие действия: предыдущее лечение зубов? Если да, то была ли в конечном итоге достигнута успешная анестезия? Можно ли получить предыдущие записи о лечении.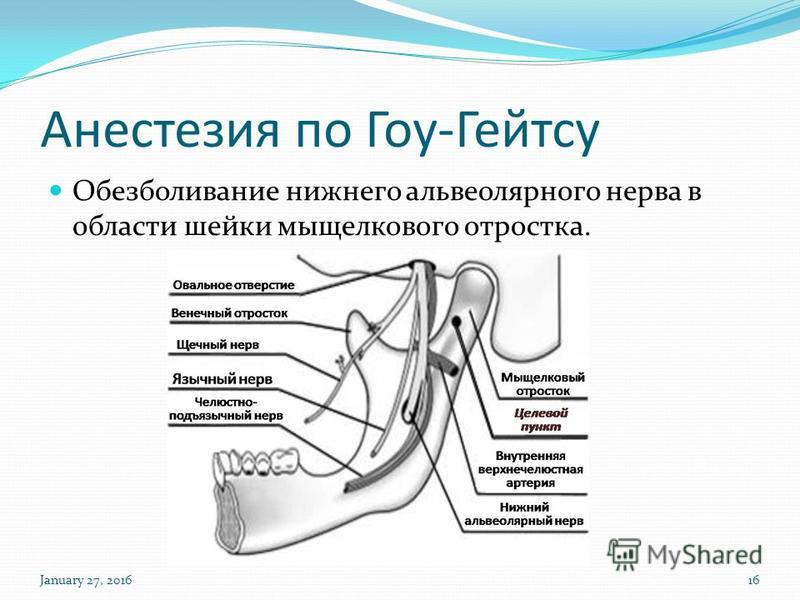 Каковы результаты экстра- и интраорального осмотра, есть ли отклонения от нормы, такие как резкое расширение ветви или ограниченное межрезцовое отверстие?
Каковы результаты экстра- и интраорального осмотра, есть ли отклонения от нормы, такие как резкое расширение ветви или ограниченное межрезцовое отверстие?
 18,19 Одно исследование пациентов с необратимым пульпитом показало, что успешность буккальной инфильтрации артикаином составляет 62%, а лидокаином — 37%. Если анестезия достигается с помощью инфильтрации моляров нижней челюсти, продолжительность анестезии пульпы может быть короче с ограниченным временем лечения. 20
18,19 Одно исследование пациентов с необратимым пульпитом показало, что успешность буккальной инфильтрации артикаином составляет 62%, а лидокаином — 37%. Если анестезия достигается с помощью инфильтрации моляров нижней челюсти, продолжительность анестезии пульпы может быть короче с ограниченным временем лечения. 20 Альтернативные методы
Здесь подробно описаны два альтернативных подхода, не требующих высокой квалификации для освоения, как для получения адекватной нижнечелюстной анестезии как в случае неудачи, так и для регулярного использования для повышения общего уровня успеха.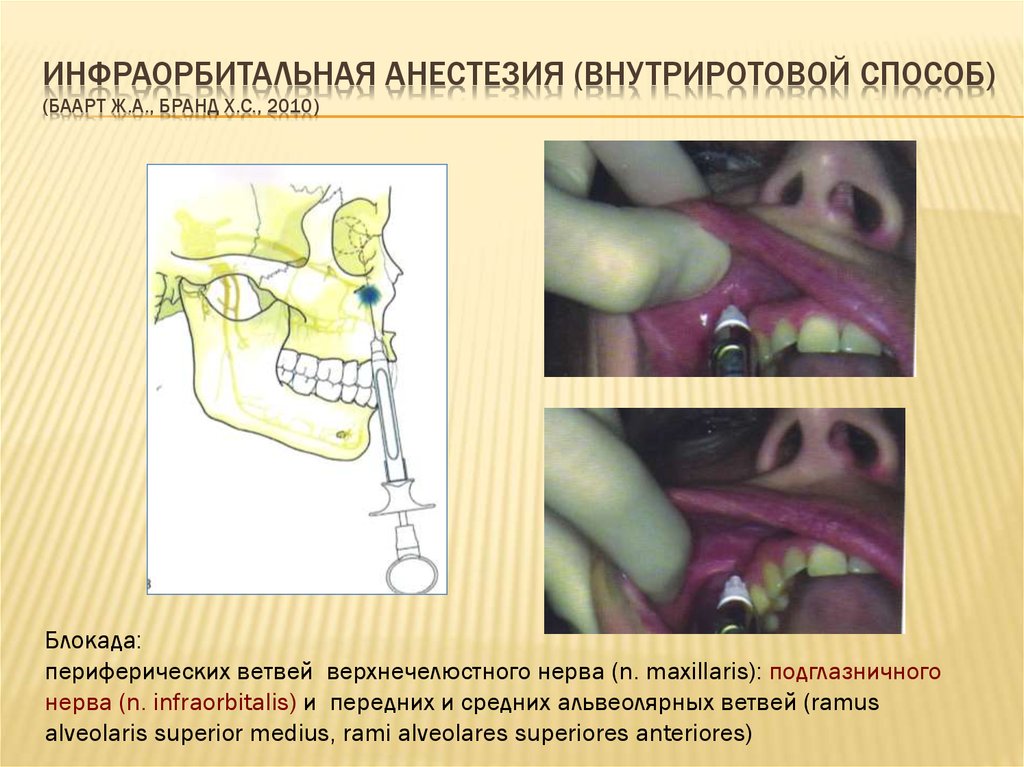
Техника нижнечелюстной блокады Вазирани-Акинози
В этой технике используется подход с закрытым ртом, когда нижняя челюсть находится в состоянии покоя. Преимущества этого подхода включают меньшую потребность в сотрудничестве с пациентом в отношении достаточно широкого открытия для стандартного доступа или блокады нижней челюсти по Гоу-Гейтсу. Использование подхода с закрытым ртом также делает этот метод предпочтительным для пациентов с сильным рвотным рефлексом.
Эта инъекция выполняется таким образом, что раствор местного анестетика вводится немного выше области, где при стандартной технике нижнечелюстной блокады обычно вводится раствор местного анестетика (, рис. 6, ). Третья ветвь тройничного нерва имеет более последовательное течение в этой области, что повышает вероятность успеха техники Вазирани-Акинози. С помощью техники Вазирани-Акинози анестезируют нижнечелюстной нерв, щечный, язычный и челюстно-подъязычный нервы.
Рис. 6
6
Техника
Успех этой техники можно повысить, сделав небольшой изгиб иглы 25G для лучшего доступа к медиальной части ветви нижней челюсти. Можно оценить расширение ветви нижней челюсти путем экстраоральной пальпации нижнего края нижней челюсти. Угол ветви к средней линии — это приблизительный угол, на который следует согнуть иглу, чтобы выполнить эту инъекцию, и обычно это угол от 10 до 15 градусов (9).0224 Рис. 7 ). Игла должна быть согнута у втулки одним твердым движением, избегая многократных усилий, которые могут увеличить риск перелома иглы. Колпачок иглы можно использовать для создания изгиба, обеспечивающего стерильность иглы. Также полезно определить передне-заднюю ширину нижнечелюстной ветви, так как половина этого расстояния является идеальной глубиной проникновения иглы.
Рис. 7
Пациент должен держать зубы в легком контакте с расслабленной жевательной мышцей. Сжатие скрывает анатомию и уменьшает потенциальное пространство, где должна быть местная анестезия. 0002 депонировано.
0002 депонировано.
- Найдите передний край венечного отростка, оттянув мягкие ткани для лучшей визуализации. Пальпируйте передний и задний края ветви, чтобы определить среднюю точку. С помощью иглы с колпачком экстраорально оцените положение кончика иглы в середине ветви относительно верхних моляров верхней челюсти, это и есть необходимая глубина введения (, рис. 8, ).
- Точка введения параллельна окклюзионной плоскости верхней челюсти на уровне слизисто-десневого соединения второго моляра верхней челюсти. Изгиб иглы должен быть направлен латерально к ветви, а скос должен быть обращен к средней линии, чтобы облегчить отклонение иглы к медиальной части ветви.
- Если во время введения иглы происходит контакт с костью, то обычно это передний край ветви (, рис. 9, ), и игла должна быть перенаправлена медиально на несколько миллиметров.
- Костные ориентиры отсутствуют, так как эта инъекция проводится только в мягкие ткани, поэтому глубину введения лучше всего оценивать по средней точке ветви.
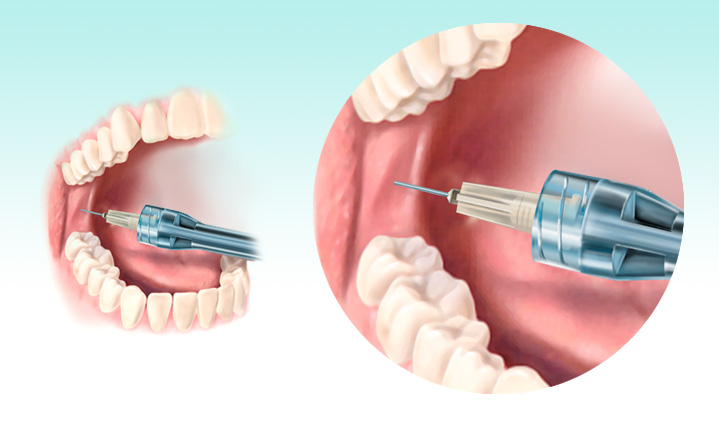 Как правило, кончик стандартной длинной иглы (35 миллиметров) должен располагаться в медиальной части второго моляра верхней челюсти. Хотя важно провести аспирацию перед инъекцией, частота положительной аспирации и гематомы при использовании этого метода невелика.
Как правило, кончик стандартной длинной иглы (35 миллиметров) должен располагаться в медиальной части второго моляра верхней челюсти. Хотя важно провести аспирацию перед инъекцией, частота положительной аспирации и гематомы при использовании этого метода невелика.
Рис. 8
Рис. 9
удерживая параллели
с окклюзионной плоскостью верхней челюсти и не позволяя пациенту расслаблять жевательные и медиальные крыловидные мышцы, что приводит к отклонению кончика иглы или затемнению точки инъекции.
Начало и продолжительность анестезии при этой инъекции сравнимы со стандартной нижнечелюстной блокадой.
Техника блокады высокого стандарта
Это простая техника, требующая небольшого изменения стандартного доступа к нижнечелюстной блокаде, и поэтому ее очень легко использовать для увеличения успеха в получении нижнечелюстной анестезии.
Преимуществом этого подхода является простота использования и расположение местного анестетика выше в крыловидно-нижнечелюстном пространстве, что обеспечивает лучшую эффективность местного анестетика.
- В этой методике используются все те же ориентиры, что и при стандартной нижнечелюстной блокаде, включая венечную вырезку, контралатеральные премоляры и крылонижнечелюстной шов. Кроме того, внутриротово пальпируйте нижнечелюстную вырезку (9).0224 рис. 10 ) для определения максимальной высоты впрыска.
- Как и при стандартной нижнечелюстной блокаде, используйте контралатеральные премоляры для определения угла введения иглы. Вместо того, чтобы вводить раствор местного анестетика на уровне венечной вырезки, которая находится примерно на 1,0 см выше окклюзионной плоскости нижней челюсти, введите иглу так, чтобы она коснулась медиальной части ветви чуть ниже нижнечелюстной вырезки, точка, которая находится на расстоянии 1,5–2,0 сантиметра. над нижнечелюстной окклюзионной плоскостью ( Рис. 11 ). Было показано, что этот подход значительно увеличивает показатели успеха. 22
- При выполнении этой инъекции важно провести аспирацию, так как в этой области есть несколько кровеносных сосудов.
 Должно быть минимальное сопротивление инъекции местного анестетика, поскольку инъекция проводится в потенциальное пространство медиальной части ветви нижней челюсти.
Должно быть минимальное сопротивление инъекции местного анестетика, поскольку инъекция проводится в потенциальное пространство медиальной части ветви нижней челюсти.
Рис. 10
Рис. 11
Начало анестезии аналогично стандартному доступу к нижнечелюстной блокаде, но этот метод более успешен.
Заключение
Исследования показали, что введение местных анестезирующих инъекций вызывает стресс у стоматологов. 18 процентов стоматологов сообщили, что эта проблема заставила их задуматься о смене карьеры. 23
Стресс стоматолога во время инъекции особенно распространен при нижнечелюстной анестезии из-за точности, необходимой для техники, и всегда существующей возможности неадекватной нижнечелюстной блокады. Шаги, предпринятые для улучшения техники и степени успеха, могут значительно уменьшить этот стресс и создать лучший опыт как для пациента, так и для стоматолога.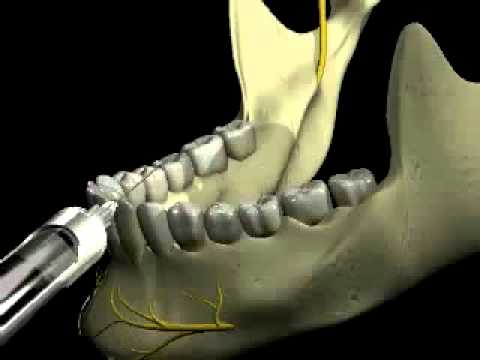
При лечении пациента с неудачной нижнечелюстной блокадой в анамнезе или при неадекватной нижнечелюстной анестезии во время лечения рекомендуется взвешенный простой подход. Для достижения успеха время от времени требуется оценка и переоценка каждого отдельного пациента.
Особое внимание к внутриротовой и экстраоральной анатомии, анамнезу пациента и беспокойству пациента может помочь улучшить результаты. Описаны две альтернативные методики, помогающие улучшить результаты и повысить эффективность мандибулярной анестезии. Хотя нет единого ответа на вопрос о методах повышения эффективности нижнечелюстной местной анестезии, существует ряд способов улучшить шансы на обеспечение хорошей операционной анестезии.
Oral Health приветствует эту оригинальную статью.
Фотографии:
Рисунки 1, 2, 3: Брайан Уотерс;
Фигуры 4,5,6,7,8,9,10,11: Седжаан Арора.
Ссылки
- Кауфман Э., Вайнштейн П., Милгром П.
 Трудности при проведении местной анестезии. J.A.D.A. 108:205-208, 1984.
Трудности при проведении местной анестезии. J.A.D.A. 108:205-208, 1984. - Вонг М.К., Якобсен П.Л. Причины неудач местной анестезии. J Am Dent Assoc.1992;123(1):69–73.
- Аггарвал В., Сингла М., Суббия А., Виеканандхан П., Шарма В., Шарма Р., Пракаш В., Гитаприя Н. Влияние предоперационной боли на блокаду альвеолярного нерва. Анест. Прогресс 62:135-139, 2015.
- Флери АА. Неэффективность местной анестезии при эндодонтическом лечении: фактор острого воспаления. Сборник 11: 210-214, 1990.
- Вольф К., Брокау Э., Белл А., Джой А. Вариант нижних альвеолярных нервов и значение для местной анестезии. Анест. Прогресс 63:84-90, 2016.
- Raymond SA, Steffenson SC, Gugino LD, Strichartz GR. Анест. аналг. 1989 г., май; 68 (5): 563–70.
- Lasemi E, Motamedi MHK, Talaeipour AR, Shafaeifard S, Fard MJK, Navi F, Lasemi R, Zardi Z, Alipanah F. Панорамная рентгенографическая связь нижнечелюстного отверстия с передней границей ветви и окклюзионной плоскостью как помощь в нижней части Блокада альвеолярного нерва.
 Анест Прог. Весна 2019; Том. 66(1):20-23.
Анест Прог. Весна 2019; Том. 66(1):20-23. - Уотсон Дж. Э. Приложение: Некоторые анатомические аспекты техники Гоу-Гейтса для нижнечелюстной анестезии. Oral Sur Oral Med Oral Path. 1973 год; 36:328-330.
- Анил А., Пекер Т., Тургут Х.Б., Гулекон И.Н., Лиман Ф. Вариации анатомии нижнего альвеолярного нерва. бр. J. Oral Maxillofac Surg. 2003;41:236-239.
- Силлнаппа М., Вуори В., Лехтинен Р. Челюстно-подъязычный нерв и нижнечелюстная анестезия. Междунар. J. Oral Maxillofac Surg 1988; 17:206-207.
- Hargreaves KM, Keizer K, Неэффективность местной анестезии в эндодонтии: механизмы и лечение. Эндо темы. 2002;1:26-39.
- НаджарТ. Почему нельзя добиться адекватной регионарной анестезии при наличии инфекции? Oral Surg Oral Med Oral Path 1977; 44:7-13.
- Шумахер Р., Фельден М. Влияние тревоги на экспериментальную боль с использованием ТДТ. Боль 1981; 7: (дополнение): 512.
- Фуллер Н.П., Менке Р.А., Мейерс В.Дж.,. Восприятие боли при трех разных внутриротовых введениях игл.
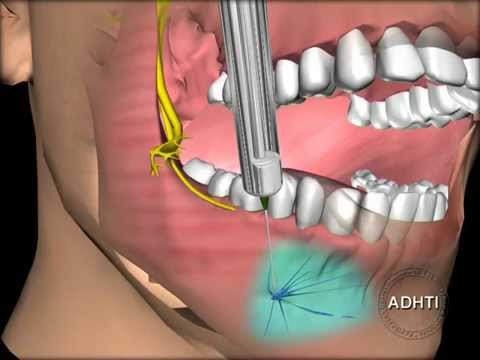 J.A.D.A. 1979; 99:822-824.
J.A.D.A. 1979; 99:822-824. - Маламед С., Рид К., Пурсаттар С. Поломка иглы: заболеваемость и профилактика. Дент Клин Норт Ам. 2010 г.; 54: 745-756.
- Брандт Р.Г., Андерсон П.Ф., Макдональд Н.Дж., Сон В., Питерс М.К. Эффективность анестезии пульпы артикаином по сравнению с лидокаином в стоматологии: мета-анализ. ЯДА 2011; 142:493-504.
- Гаристо Г.А., Гаффен А.С., Лоуренс Х.П., Тененбаум Х.К., Хаас Д.А. ЯДА 2010;141:836-844.
- Фостер В. Драм М., Ридер А. Бек М. Анестезирующая эффективность щечной и язычной инфильтрации лидокаином после блокады нижнего альвеолярного нерва в задних зубах нижней челюсти. АнестПрог. 2007 г.; 54:163-169.
- Rogers BS, Botero TM, McDonald NJ, Gardner RJ, Peters MC. Эффективность артикаина по сравнению с лидокаином в качестве дополнительной буккальной инфильтрации моляров нижней челюсти с необратимым пульпитом: проспективное рандомизированное двойное слепое исследование. Дж. Эндо. 2014; (40) 6: 753–758.
- Робертсон Д.
 , Нусстейн Дж. и соавт. Анестезирующая эффективность артикаина при буккальной инфильтрации задних зубов нижней челюсти. ЯДА 2007;138:1104-1112.
, Нусстейн Дж. и соавт. Анестезирующая эффективность артикаина при буккальной инфильтрации задних зубов нижней челюсти. ЯДА 2007;138:1104-1112. - Agren E, Danielsson K. Проводниковая блокада нижней челюсти. Сравнительное исследование методов Фишера и Гау-Гейта. Швед Дент Дж. 1981;5:81–9.
- Reed KL Усовершенствованные методы введения местных анестетиков. Генерал Дент. 1994;42:248-251.
- Саймон Дж. Ф., Пельтье Б., Чемберс Д., Дауэр Дж. Квинт. октябрь 1994 г.; 25(9):641-6.
Об авторе
Доктор Уотерс — стоматолог-анестезиолог, практикующий в Торонто. Он окончил стоматологический факультет Университета Торонто и прошел резидентуру по анестезии в Медицинском центре Новой Англии Тафтс в Бостоне.
Не забудьте подписаться на еженедельный электронный информационный бюллетень Oral Health Group!
Местные анестетики для нефролога | Клинический почечный журнал
Журнальная статья
Нупур Н Уппал,
Нупур Н Уппал
Ищите другие работы этого автора на:
Оксфордский академический
Google ученый
Митал Джавери,
Митал Джавери
Ищите другие работы этого автора на:
Оксфордский академический
Google ученый
Сусана Хонг,
Сусана Хонг
Ищите другие работы этого автора на:
Оксфордский академический
Google ученый
Линда Шор-Лессерсон,
Линда Шор-Лессерсон
Ищите другие работы этого автора на:
Оксфордский академический
Google ученый
Кенар Д Джавери,
Кенар Д Джавери
Ищите другие работы этого автора на:
Оксфордский академический
Google ученый
Хасан Иззедин
Хасан Иззедин
Ищите другие работы этого автора на:
Оксфордский академический
Google ученый
Clinical Kidney Journal , том 15, выпуск 2, февраль 2022 г. , страницы 186–193, https://doi.org/10.1093/ckj/sfab121
, страницы 186–193, https://doi.org/10.1093/ckj/sfab121
Опубликовано:
02 июля 2021 г.
История статьи
Получено:
02 марта 2021 г.
Решение редакции:
14 июня 2021 г.
Опубликовано:
02 июля 2021 г.
Опубликовано исправление: Clinical Kidney Journal , том 15, выпуск 1, январь 2022 г., стр. 182, https://doi.org/10.1093/ckj/sfab144
Фильтр поиска панели навигации Clinical Kidney JournalЭтот выпускЖурналы ERAНефрологияКнигиЖурналыOxford Academic Термин поиска мобильного микросайта
Закрыть
Фильтр поиска панели навигации Clinical Kidney JournalЭтот выпускЖурналы ERAНефрологияКнигиЖурналыOxford Academic Термин поиска на микросайте
Advanced Search
У пациентов с заболеванием почек эти агенты используются во время введения катетера для гемодиализа и перитонеального диализа, артериовенозных фистул и трансплантатов, трансплантации почки, паратиреоидэктомии, биопсии почки, стоматологических и кожных процедурах. Пациенты на хроническом гемодиализе используют местное применение перед использованием игл для катетеризации артериовенозной фистулы перед началом диализа. Они также используются для лечения острых и хронических болевых состояний, при блокаде регионарных нервов и в мультимодальных протоколах расширенного восстановления. Несмотря на их частое использование как врачами, так и пациентами, данных об использовании местных анестетиков у пациентов с почечной недостаточностью недостаточно. В этом обзоре будет обобщено использование местных анестетиков при хроническом заболевании почек, описана их фармакология и влияние более низкой предполагаемой скорости клубочковой фильтрации на их фармакокинетику, а также предложено регулирование дозы у пациентов с дисфункцией почек.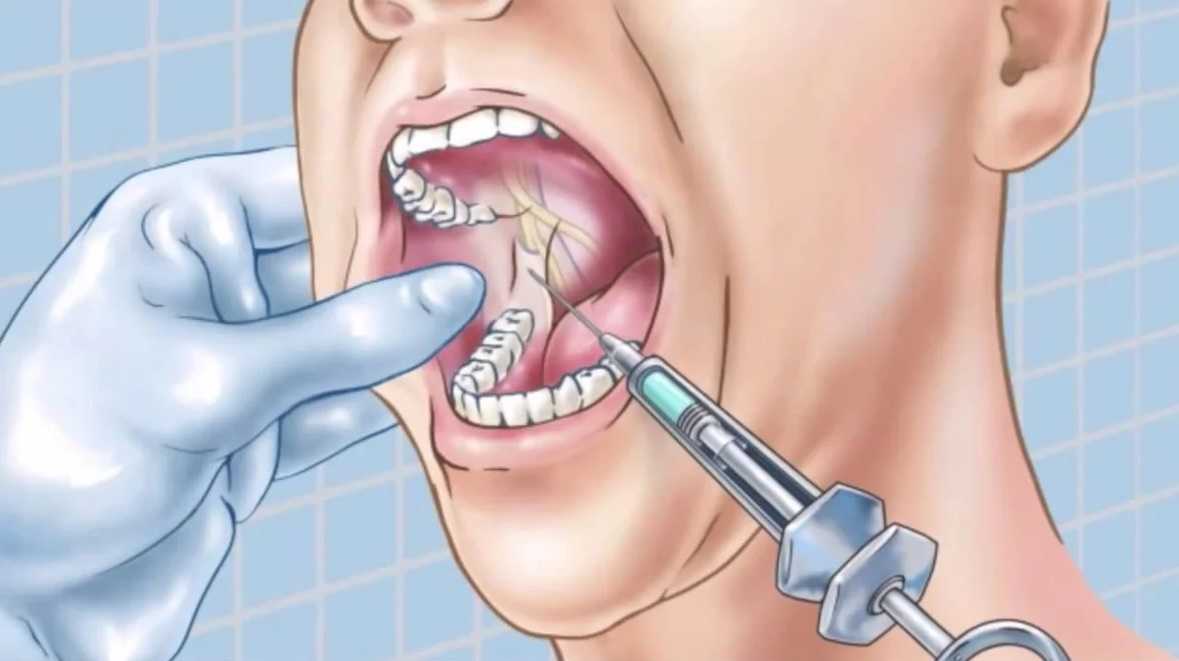
хроническая болезнь почек, местные анестетики, фармакология
Основным механизмом действия является обратимая блокада потенциалзависимых натриевых каналов после диффузии через мембрану нейронов. Они также взаимодействуют с другими каналами и рецепторами, такими как калиевые и кальциевые каналы, лиганд-управляемые каналы и рецепторы, связанные с G-белком [1–3].
РИСУНОК 1:
Открыть в новой вкладкеСкачать слайд
Типичный местный анестетик. Верх: сложный эфир; внизу: амидного типа. Рисунок создан с помощью biorender.com.
Таблица 1.
Типы МА и показания к их применению
| Молекула . | Индикация . |
|---|---|
| Амидная структура LA | |
| Артикаин | Одонтология |
| Лидокаин | Инфильтрация, блокада нерва, офтальмологическая, эпидуральная, интратекальная, ВВРА, местное применение (например, гели, мазь, жидкость, крем, спрей, пластырь) |
| Левобупивакаин | Инфильтрация, эпидуральная блокада, интрадуральная |
| Бупивакаин | Инфильтрация, блокада нерва, эпидуральная, интратекальная |
| Мепивакаин | Инфильтрация, эпидуральная, интратекальная, блокада нерва |
| Prilocaine | Infiltration, IVRA, topical (used in eutectic mixture with lignocaine) Local on healthy skin, spinal anesthesia |
| Ropivacaine | Infiltration, nerve block, epidural, intrathecal, wound infusion, phantom limb pain опоясывающий герпес боль |
| сложноэфирная структура LAs | |
| оксибупрокаин | |
| прокаин/хлоропрокаин, интрадуральная блокада 0 | |
| Тетракаин | Слизистая, глазная |
Молекула
. | Индикация . |
|---|---|
| Amide structure LAs | |
| Articaine | Odontology |
| Lidocaine | Infiltration, nerve block, ophthalmic, epidural, intrathecal, IVRA, topical use (i.e., gels, ointment, liquid, cream, спрей, пластырь) |
| Levobupivacaine | Infiltration, nerve block, epidural, intrathecal |
| Bupivacaine | Infiltration, nerve block, epidural, intrathecal |
| Mépivacaine | Infiltration, epidural, intrathecal, nerve block |
| Prilocaine | Инфильтрация, ВВРА, местная (используется в эвтектической смеси с лигнокаином) Местно на здоровой коже, спинномозговая анестезия |
| Ropivacaine | Infiltration, nerve block, epidural, intrathecal, wound infusion, phantom limb pain, herpes zoster pain |
| Ester structure LAs | |
| Oxybuprocaine | |
| Procaine/chloroprocaine | Infiltration , эпидуральная, интратекальная, блокада нерва |
| Тетракаин | Слизистая, офтальмологическая |
Внутривенная регионарная анестезия.
Открыть в новой вкладке
Таблица 1.
Типы МА и показания к их применению
| Молекула . | Индикация . |
|---|---|
| Amide structure LAs | |
| Articaine | Odontology |
| Lidocaine | Infiltration, nerve block, ophthalmic, epidural, intrathecal, IVRA, topical use (i.e., gels, ointment, liquid, cream, спрей, пластырь) |
| Levobupivacaine | Infiltration, nerve block, epidural, intrathecal |
| Bupivacaine | Infiltration, nerve block, epidural, intrathecal |
| Mépivacaine | Infiltration, epidural, intrathecal, nerve block |
| Prilocaine | Инфильтрация, ВВРА, местная (используется в эвтектической смеси с лигнокаином) Местно на здоровой коже, спинномозговая анестезия |
| Ropivacaine | Infiltration, nerve block, epidural, intrathecal, wound infusion, phantom limb pain, herpes zoster pain |
| Ester structure LAs | |
| Oxybuprocaine | |
| Procaine/chloroprocaine | Infiltration , эпидуральная, интратекальная, блокада нерва |
| Тетракаин | Слизистая, глазная |
молекула
. | Индикация . |
|---|---|
| Amide structure LAs | |
| Articaine | Odontology |
| Lidocaine | Infiltration, nerve block, ophthalmic, epidural, intrathecal, IVRA, topical use (i.e., gels, ointment, liquid, cream, спрей, пластырь) |
| Левобупивакаин | Инфильтрация, блокада нерва, эпидуральная, интратекальная |
| Bupivacaine | Infiltration, nerve block, epidural, intrathecal |
| Mépivacaine | Infiltration, epidural, intrathecal, nerve block |
| Prilocaine | Infiltration, IVRA, topical (used in eutectic mixture with lignocaine) Местно на здоровой коже, спинномозговая анестезия |
| Ропивакаин | Инфильтрация, блокада нервов, эпидуральная, интратекальная, раневая инфузия, фантомная боль в конечностях, боль при опоясывающем герпесе |
| Ester structure LAs | |
| Oxybuprocaine | |
| Procaine/chloroprocaine | Infiltration, epidural, intrathecal, nerve block |
| Tetracaine | Mucosal, ophthalmic |
IVRA, intravenous regional анестезия.
Открыть в новой вкладке
Различия в реакции отдельных пациентов на МА, вероятно, больше, чем предполагалось ранее. Системная токсичность МА (ПОСЛЕДНЯЯ) может привести к серьезным травмам пациента и летальному исходу. Соответственно, необходимо обучать медицинских работников всех соответствующих специальностей безопасному использованию МА [3]. В этом кратком обзоре подытожено практическое использование МА для нефролога.
В таблицах 2 и 3 описаны различные характеристики МА (сложноэфирные и амидные анестетики).Таблица 2.
Фармакокинетические параметры, влияющие на фармакологию, фармакокинетику МА
| Фармакокинетические параметры . | Действие через или зависит от . |
|---|---|
| Абсорбция | − Свойства: растворимость в липидах, связывание с белками, pKa |
| − Васкуляризация места инъекции0425 | |
| − Additives | |
| Distribution | − Tissue vascularization |
| − Amides: good diffusion in the lungs, spleen, kidneys | |
| − Placental barrier passage | |
| Metabolism | −Esters: hydrolysis в парааминобензойную кислоту, вызывающую аллергию |
| − Амиды: Метаболизм в печени | |
| Выведение | − Печень и почки |
| − Функция рН, связывания с белками и растворимости в жирах |
Фармакокинетические параметры
. | Действие через или зависит от . |
|---|---|
| поглощение | — Свойства: растворимость липидов, связывание белка, PKA |
| — Васкуляризация PKA | |
| — Vascularization.1603 − Additives | |
| Distribution | − Tissue vascularization |
| − Amides: good diffusion in the lungs, spleen, kidneys | |
| − Placental barrier passage | |
| Metabolism | −Esters: hydrolysis into para -Аминобензойная кислота, вызывающая аллергию |
| −Амиды: Метаболизм в печени | |
| Выведение | −Печень и почки |
| − Функция рН, связывания с белками и растворимости в жирах |
Открыть в новой вкладке
Таблица 2.
Фармакокинетические параметры, влияющие на фармакологию, фармакокинетику МА
Фармакокинетические параметры
. | Действие через или зависит от . |
|---|---|
| Абсорбция | − Свойства: растворимость в липидах, связывание с белками, pKa |
| − Vascularization of the injection site | |
| − Concentration | |
| − Additives | |
| Distribution | − Tissue vascularization |
| − Amides: good diffusion in the lungs, spleen, kidneys | |
| − Прохождение через плацентарный барьер | |
| Метаболизм | − Сложные эфиры: гидролиз в парааминобензойную кислоту, вызывающую аллергию |
| −Amides: Hepatic metabolism | |
| Elimination | −Liver and kidney |
| −Function of pH, protein binding and fat solubility |
Pharmacokinetic parameters
. | Действие через или зависит от . |
|---|---|
| Абсорбция | − Свойства: растворимость в липидах, связывание с белками, pKa |
| − Vascularization of the injection site | |
| − Concentration | |
| − Additives | |
| Distribution | − Tissue vascularization |
| − Amides: good diffusion in the lungs, spleen, kidneys | |
| − Прохождение через плацентарный барьер | |
| Метаболизм | − Сложные эфиры: гидролиз в парааминобензойную кислоту, вызывающую аллергию |
| − Амиды: метаболизм в печени | |
| Выведение | -Печень и почки |
| -Функция pH, связывание белков и растворимость в жирах |
Открыть в новой вкладке
Таблица 3.
Характеристики амидных и эфирных МА
| Характеристика . | Амидные МА . | Сложные эфиры . |
|---|---|---|
| Metabolism | Hepatic, slow | Pseudocholinesterase to PABA, rapid |
| Stability | More stable | Can break down in heat, ampules and sun |
| Allergic reactions | Rare | Possible due to PABA производное |
| Системная токсичность | Чаще | Менее вероятно |
| Характеристика . | Амидные МА . | Сложные эфиры . |
|---|---|---|
| Metabolism | Hepatic, slow | Pseudocholinesterase to PABA, rapid |
| Stability | More stable | Can break down in heat, ampules and sun |
| Allergic reactions | Rare | Возможно из-за производного ПАБК |
| Системная токсичность | Чаще | Менее вероятно |
ПАБК, парааминобензойная кислота.
Открыть в новой вкладке
Таблица 3.
Характеристики амидных и эфирных МА
| Характеристика . | Амидные МА . | Сложные эфиры . | ||||
|---|---|---|---|---|---|---|
| Метаболизм | Печеночный, медленный | Псевдохолинэстераза в ПАБК, быстрый | ||||
| Стабильность | Более стабильная | может сломать тепло, ампулы и солнце | ||||
| Аллергические реакции | РЕДИЯ | из -за возможных из -за получения | из -за получения | . |
| Характеристика . | Амидные МА . | Сложные эфиры . |
|---|---|---|
| Metabolism | Hepatic, slow | Pseudocholinesterase to PABA, rapid |
| Stability | More stable | Can break down in heat, ampules and sun |
| Allergic reactions | Rare | Возможно из-за производного ПАБК |
| Системная токсичность | Чаще | Менее вероятно |
ПАБК, парааминобензойная кислота.
Открыть в новой вкладке
Скорость начала действия, активность и продолжительность действия МА зависят от p K a, растворимости в липидах и связывания с белками соответственно. Большинство МА имеют быстрое начало действия при парентеральном введении для инфильтративной анестезии, самым быстрым из которых является лидокаин (0,5–1 мин), за которым следует прилокаин (1–2 мин). Среднее начало действия остальных агентов составляет от 3 до 5 минут. Поскольку скорость диффузии через оболочку нерва и нервную мембрану связана с долей неионизированного лекарственного средства, МА с низким p K a имеют быстрое начало действия, а те, у которых p K a выше, имеют более медленное начало действия. Если рН ткани снижен, что может произойти в очагах инфекции, начало действия может быть еще более продолжительным или лекарство становится неэффективным. Еще одним фактором является морфология нерва, учитывая, что относительно тонкие болевые волокна обычно легко обезболиваются. В определенных пределах более высокая концентрация и большая растворимость в липидах в небольшой степени улучшают начало заболевания. Продолжительность действия зависит от продолжительности времени, в течение которого препарат может оставаться в нерве, блокируя натриевые каналы [5].
В определенных пределах более высокая концентрация и большая растворимость в липидах в небольшой степени улучшают начало заболевания. Продолжительность действия зависит от продолжительности времени, в течение которого препарат может оставаться в нерве, блокируя натриевые каналы [5].
Фармакокинетические параметры абсорбции, распределения, метаболизма и элиминации определяют, как будет действовать МА (таблица 2). Кроме того, влияние МА на различные ионные каналы и внутриклеточные пути также влияет на их действие. Молекулярная масса и растворимость этих агентов в липидах важны, поскольку они определяют скорость, с которой молекулы диффундируют через мембраны. Агенты с меньшей молекулярной массой и большей растворимостью в липидах имеют более быструю диффузию через липидные мембраны и быстрее достигают места действия, влияя на скорость начала действия. Растворимость в липидах напрямую связана с потенцией. Растворимость липидов в липидах выражается в виде коэффициента распределения, который определяется как отношение концентрации, когда липиды растворяются в смеси липидов и водных растворителей. Более высокая растворимость в липидах дает больший объем распределения LA, что связано с более высокой активностью. Кроме того, МА с высокой степенью связывания белка с α 1 -кислые гликопротеины (ААГ) обладают большей продолжительностью действия и меньшей биодоступностью для метаболизма. Гипоксия, гиперкапния и тканевой ацидоз снижают связывание белков, что может еще больше снизить активность МА. Вазоконстрикция может продлить действие анестетика за счет уменьшения системного распределения. В табл. 2 приведены факторы, влияющие на фармакологию различных МА [1–3].
Более высокая растворимость в липидах дает больший объем распределения LA, что связано с более высокой активностью. Кроме того, МА с высокой степенью связывания белка с α 1 -кислые гликопротеины (ААГ) обладают большей продолжительностью действия и меньшей биодоступностью для метаболизма. Гипоксия, гиперкапния и тканевой ацидоз снижают связывание белков, что может еще больше снизить активность МА. Вазоконстрикция может продлить действие анестетика за счет уменьшения системного распределения. В табл. 2 приведены факторы, влияющие на фармакологию различных МА [1–3].
МА действуют на ионные каналы. Блокада натриевых (Na+) каналов МА предотвращает генерацию потенциалов действия на нервных окончаниях во время инфильтрационного блока, блокирует проведение потенциала действия по аксонам при блокаде периферических нервов и ингибирует зависимое от деполяризации высвобождение медиаторов и нейропептидов в пресинаптических окончаниях, где МА проникают в спинной мозг при нейроаксиальных блоках. Потенциалы действия в ноцицептивных волокнах угнетаются, что приводит к блокаде передачи болевых импульсов. Ингибирование калиевых (K+) каналов потенцирует блокирующее действие, которое происходит через блокаду Na+-каналов. Гиперполяризационно-активируемая блокада циклических нуклеотид-управляемых каналов МА приводит к антиаритмической способности системного лидокаина и антигипералгетическому действию лидокаина при лечении хронической боли. Наконец, МА влияют и на кальциевые каналы [6, 7]. Кроме того, МА могут изменять поверхностный электрический заряд клеточной мембраны и влиять на динамику липидов [8].
Потенциалы действия в ноцицептивных волокнах угнетаются, что приводит к блокаде передачи болевых импульсов. Ингибирование калиевых (K+) каналов потенцирует блокирующее действие, которое происходит через блокаду Na+-каналов. Гиперполяризационно-активируемая блокада циклических нуклеотид-управляемых каналов МА приводит к антиаритмической способности системного лидокаина и антигипералгетическому действию лидокаина при лечении хронической боли. Наконец, МА влияют и на кальциевые каналы [6, 7]. Кроме того, МА могут изменять поверхностный электрический заряд клеточной мембраны и влиять на динамику липидов [8].
Фармакокинетика Las’ и дозирование при заболеваниях почек
Как острая, так и/или хроническая почечная недостаточность могут изменять 4 фазы фармакокинетики лекарственного средства: всасывание, распределение, метаболизм и выведение. Нарушение функции почек может быть причиной патофизиологических вариаций, которые могут иметь последствия для всасывания лекарств, независимо от их влияния на элиминацию [9]. У пациентов с нарушением функции почек наблюдается повышенная начальная абсорбция МА в месте инъекции [10, 11], возможно, из-за относительного подщелачивания МА. При гипердинамической циркуляции увеличенный кровоток в сочетании с повышенным поглощением может привести к высоким пиковым концентрациям в плазме, которые могут быть достигнуты раньше по сравнению с пациентами с нормальной функцией почек. Кроме того, нарушение функции почек также приводит к снижению клиренса метаболитов МА, выводимых почками [12, 13]. Таким образом, пиковый эффект ЛК и их метаболитов может накапливаться при длительной инфузии [14]. В совокупности это может привести к быстрому достижению и поддержанию высоких пиковых концентраций и накоплению метаболитов, особенно при непрерывных инфузиях. Это может предрасполагать к более высокому профилю риска побочных эффектов [15], что требует рассмотрения возможности использования сниженной дозы и избегания длительной инфузии у пациентов с почечной дисфункцией.
У пациентов с нарушением функции почек наблюдается повышенная начальная абсорбция МА в месте инъекции [10, 11], возможно, из-за относительного подщелачивания МА. При гипердинамической циркуляции увеличенный кровоток в сочетании с повышенным поглощением может привести к высоким пиковым концентрациям в плазме, которые могут быть достигнуты раньше по сравнению с пациентами с нормальной функцией почек. Кроме того, нарушение функции почек также приводит к снижению клиренса метаболитов МА, выводимых почками [12, 13]. Таким образом, пиковый эффект ЛК и их метаболитов может накапливаться при длительной инфузии [14]. В совокупности это может привести к быстрому достижению и поддержанию высоких пиковых концентраций и накоплению метаболитов, особенно при непрерывных инфузиях. Это может предрасполагать к более высокому профилю риска побочных эффектов [15], что требует рассмотрения возможности использования сниженной дозы и избегания длительной инфузии у пациентов с почечной дисфункцией.
МА амидного типа, которые включают бупивакаин, левобупивакаин и ропивакаин, прежде всего подвергаются метаболизму в печени с образованием неактивных метаболитов до экскреции [15] и, таким образом, могут лучше подходить для использования у пациентов с почечной недостаточностью. В настоящее время артикаин является ЛА выбора для пациентов с хронической болезнью почек (ХБП), которым проводятся стоматологические процедуры [16]. Рекомендуется установить тщательный мониторинг ответа на лечение МА [17]. МА не поддаются диализу, однако рекомендуется избегать использования препарата во время сеансов гемодиализа, поскольку активные метаболиты могут подвергаться диализу. Цучия и др. предложили снизить дозу МА примерно на 25% у пациентов с ацидозом [18].
В настоящее время артикаин является ЛА выбора для пациентов с хронической болезнью почек (ХБП), которым проводятся стоматологические процедуры [16]. Рекомендуется установить тщательный мониторинг ответа на лечение МА [17]. МА не поддаются диализу, однако рекомендуется избегать использования препарата во время сеансов гемодиализа, поскольку активные метаболиты могут подвергаться диализу. Цучия и др. предложили снизить дозу МА примерно на 25% у пациентов с ацидозом [18].
Снижение экспрессии белка и активности нескольких ферментов, модифицирующих лекарственные препараты (Cyp1a1, Cyp2c11, Cyp3a1, Cyp3a2, Nat1, Nat2), наблюдалось в экспериментальных моделях терминальной стадии болезни почек (ESKD), что, в свою очередь, было показано влиять на фармакокинетику лидокаина [19]. Наоборот, у пациентов с прогрессирующей ХБП также повышен уровень ААГ. Связывание МА с ААГ может привести к уменьшению свободной фракции препарата, доступной для печеночного метаболизма, а также к уменьшению объема распределения. Это может привести к очевидной «неэффективности» анестезии и тем самым привести к увеличению дозировки МА и последующим побочным эффектам.
Это может привести к очевидной «неэффективности» анестезии и тем самым привести к увеличению дозировки МА и последующим побочным эффектам.
Пере и др. . сообщили, что фармакокинетика ропивакаина не изменяется у пациентов с нарушением функции почек. Хотя неконъюгированные концентрации 3-ОН-ропивакаина в плазме были относительно высокими [аналогично таковым у 2′,6′-пипеколоксилидида (PPX)], токсический потенциал этого метаболита незначителен. В то время как значительная часть активного метаболита PPX выводится почками, также имеет место клинически значимое непочечное выведение PPX у пациентов с нарушением функции почек [11].
На основании имеющихся рекомендаций нет необходимости корректировать дозу лидокаина у пациентов с почечной недостаточностью. Сообщается, что инфузия лидокаина у пациентов с уремией безопасна, при этом не происходит аномального накопления лидокаина или его метаболита моноэтилглицинексилидида. Однако уровень его основного метаболита глицинексилидида может прогрессивно увеличиваться даже через 12 часов [20] и вызывать неврологические побочные эффекты. Хотя фармакокинетика лидокаина существенно не изменяется при ХБП, было показано, что его клиренс снижается пропорционально степени нарушения функции почек у пациентов, не получающих гемодиализ [17]. Лидокаин практически не подвергается диализу [17, 21].
Хотя фармакокинетика лидокаина существенно не изменяется при ХБП, было показано, что его клиренс снижается пропорционально степени нарушения функции почек у пациентов, не получающих гемодиализ [17]. Лидокаин практически не подвергается диализу [17, 21].
Артикаин — наиболее широко используемый МА препарат для амбулаторной стоматологической хирургии в ряде европейских стран [22]. Он вызывает сенсорную и моторную блокаду короче, чем бупивакаин, и обладает меньшей нейротоксичностью, чем лидокаин. Он метаболизируется неспецифическими эстеразами плазмы как в крови, так и в тканях, что приводит к быстрому клиренсу. Кроме того, быстрое расщепление артикаина до неактивного метаболита артикаиновой кислоты связано с очень низкой системной токсичностью и, следовательно, с возможностью повторных инъекций [23]. Кроме того, адреналин присутствует в низкой концентрации в растворах артикаина. Благодаря своим благоприятным фармакологическим характеристикам артикаин, по-видимому, является ЛА первого выбора у пациентов с нарушением функции почек [16].
Модели на животных показали, что ацидоз может снижать связывание бупивакаина с белками, что приводит к увеличению свободной фракции препарата и связанному с этим повышенному риску токсичности. Сообщалось также, что ацидоз снижает порог центральной нервной системы (ЦНС) к токсическим побочным эффектам МА [18]. Кроме того, пациенты с прогрессирующим заболеванием почек имеют уремическую дисфункцию тромбоцитов, а те, кто находится на гемодиализе, также обычно получают гепарин во время сеансов лечения. Это увеличивает риск кровотечения, что является важным фактором, который необходимо учитывать при использовании спинальной анестезии у этой группы пациентов.
Эпинефрин обычно назначают вместе с МА для замедления всасывания МА, увеличения продолжительности анестезирующего действия и усиления блокады [10]. Пациенты с почечной дисфункцией подвергаются более высокому риску побочных реакций, так как это может привести к увеличению побочных эффектов из-за МА, и более низкая, чем обычно, доза может быть адекватной для получения аналогичного анестезирующего эффекта.
ДРУГИЕ ПАТОЛОГИЧЕСКИЕ И ФИЗИОЛОГИЧЕСКИЕ СОСТОЯНИЯ ПРИ ЗАБОЛЕВАНИЯХ ПОЧЕК
У пациентов с хронической болезнью почек или ХПН часто наблюдаются сопутствующие заболевания печени и сердца. Элстон и др. . предложили несколько механизмов, с помощью которых ХБП может нарушать метаболизм лекарственных средств в печени. К ним относятся модификация связывания с белками плазмы, изменение кровотока в печени, ингибирование реакций биотрансформации метаболитами, обычно выделяемыми почками, и ингибирование метаболизма в печени или захвата циркулирующими ингибиторами, присутствующими в уремической плазме [24]. У некоторых пациентов почечная недостаточность может привести к серьезным изменениям метаболизма из-за замедления ферментативных реакций печени, таких как восстановление, ацетилирование и окисление [25]. Таким образом, препарат со строго печеночным метаболизмом может изменять фармакокинетику у пациентов с почечной недостаточностью [26]. Заболевания печени, как правило, не увеличивают риск системной токсичности, связанной с ЛК, при однократном введении. Однако уремия может нарушать метаболические функции как печени, так и почек, что может приводить к увеличению накопления метаболитов липопротеинов, экскретируемых почками [27].
Заболевания печени, как правило, не увеличивают риск системной токсичности, связанной с ЛК, при однократном введении. Однако уремия может нарушать метаболические функции как печени, так и почек, что может приводить к увеличению накопления метаболитов липопротеинов, экскретируемых почками [27].
Заболевания сердца с ассоциированной сердечной недостаточностью могут привести к системной токсичности, связанной с LA. Неясно, вызван ли этот эффект снижением клиренса, связанным с заболеванием почек или застоем в печени, или снижением выведения из-за самого заболевания сердца. Сердечная недостаточность снижает местную абсорбцию этих препаратов из-за низкой перфузии тканей. «Безопасная доза» и профиль токсичности МА уникальны для конкретного препарата. Эти безопасные дозировки доступны для наиболее часто используемых МА. В большинстве случаев токсичность проявляется парестезиями, периоральным покалыванием и другими симптомами периферической нервной системы. Ранняя системная токсичность для некоторых агентов LA может быть по своей природе ЦНС, в то время как другие демонстрируют раннюю кардиотоксичность. Повышенный риск токсичности наблюдается у пациентов, получающих либо непрерывные инфузии, либо повторные дозы МА [14].
Повышенный риск токсичности наблюдается у пациентов, получающих либо непрерывные инфузии, либо повторные дозы МА [14].
У беременных с ХБП или ХПН большинство МА можно использовать во время эпидуральной анестезии. Они могут системно всасываться и проникать через плаценту в зависимости от местного рН, степени связывания с белками и р К а молекулы. Они также в низких концентрациях выделяются в грудное молоко, однако и лидокаин, и бупивакаин безопасны для кормящих матерей [28].
ЛП инфильтрационная или регионарная блокада анестезии часто выполняется у пожилых людей как средство снижения необходимых доз системных седативных и опиоидных препаратов для достижения анестезии. Чувствительность к местной анестезии у пожилых людей повышается из-за снижения плотности нейронов, скорости проведения нервов и физиологических изменений у пожилых людей. Кроме того, у пожилых людей с заболеванием почек клиренс МА может быть замедлен из-за снижения системного кровотока и функции печени. Более низкие дозы МА часто могут быть достаточными для достижения адекватного блока у пожилых людей по сравнению с более молодыми людьми [29].].
Более низкие дозы МА часто могут быть достаточными для достижения адекватного блока у пожилых людей по сравнению с более молодыми людьми [29].].
LA ИСПОЛЬЗОВАНИЕ У ПАЦИЕНТОВ С ЗАБОЛЕВАНИЕМ ПОЧЕК
Существует несколько хирургических вмешательств, которые могут потребоваться пациентам с ХБП и ТХПН. Всем пациентам, нуждающимся в заместительной почечной терапии, либо создают доступ для гемодиализа, либо устанавливают катетер при ПД, и/или проводят трансплантацию почки. Паратиреоидэктомия — еще одна операция, обычно выполняемая в этой популяции пациентов. Использование МА для операций может иметь различные клинические последствия. Кроме того, предполагается роль МА в лечении зуда, связанного с ХБП.
Одним из наиболее распространенных оперативных вмешательств у пациентов с ХБП является создание АВФ. Успех АВФ изучался при сравнении регионарной и местной анестезии с использованием смесей бупивакаина и лидокаина. Самое последнее исследование показало преимущество регионарной анестезии над ЛА для проходимости АВФ [30]. Регионарная анестезия была связана с улучшением результатов, предположительно в результате вазодилатации за счет блокады симпатических нервов, улучшения кровотока и уменьшения вазоспазма в периоперационном и послеоперационном периодах [31].
Регионарная анестезия была связана с улучшением результатов, предположительно в результате вазодилатации за счет блокады симпатических нервов, улучшения кровотока и уменьшения вазоспазма в периоперационном и послеоперационном периодах [31].
Блокада плечевого сплетения является идеальной методикой обеспечения анестезии руки при формировании АВФ [32]. Однако есть клиническое подозрение, что блокада плечевого сплетения менее эффективна у пациентов с ХБП, чем у пациентов с нормальной функцией почек. Это подтверждается исследованием, которое показало уменьшение продолжительности (38%) анестезии плечевого сплетения при ХБП [33]. Авторы предположили, что это может отражать более быстрое системное поглощение препарата из-за увеличения сердечного выброса при почечной недостаточности [34]. Кроме того, сообщения о токсичности при ХБП [35, 36] привели к предположению, что фармакокинетика МА может неблагоприятно изменяться при этом состоянии, хотя окончательные данные в этой области отсутствуют.
Катетеризация АВФ вызывает боль у пациентов с тХПН и требует применения местных анестетиков для минимизации дискомфорта. В недавней обзорной статье указывается, что эвтектическая смесь местного анестезирующего крема (EMLA), представляющая собой комбинацию лидокаина и прилокаина, более эффективна в обезболивании по сравнению с лидокаином и гелем или спреем пироксикама [37]. ЭМЛА представляет собой смесь 2,5% лидокаина и 2,5% прилокаина. Местные побочные эффекты при применении ЭМЛА включают отек, эритему и бледность кожи. Однако один обзор показал, что могут возникать более серьезные реакции, включая метгемоглобинемию, токсичность для ЦНС и кардиотоксичность. Факторы, способствующие системной токсичности, включают чрезмерное применение EMLA, воспаленную или больную кожу и детский возраст. В педиатрической группе рекомендуется использовать EMLA с осторожностью [38].
Установка ПД катетера также успешно использовала ЛА в блоках регионарной анестезии с использованием ультразвукового контроля [39]. Блок поперечной плоскости живота (ТАП) представляет собой технику, при которой МА вводят между поперечной мышцей живота и внутренней косой мышцей, а диффузия препарата вызывает анестезию нервов, обеспечивающих кожную иннервацию брюшной стенки. Этот метод уменьшил потребность в опиоидах в послеоперационном периоде и уменьшил послеоперационную тошноту и рвоту, которые испытывали пациенты. В исследовании Ли et al ., при использовании 40 мл 0,25% ропивакаина для блокады TAP не было побочных эффектов [39]. В японском тематическом исследовании с применением ропивакаина в дозе 1,8 мг/кг (120 мг) было обеспечено адекватное обезболивание у пациента, перенесшего ТАР-блокаду с установкой ПД катетера с сердечной и почечной дисфункцией. Пациент достиг максимума 2,5 мкг / мл через 15 минут, и у него не развился значительный LAST, за исключением сонливости. Основываясь на этой существующей литературе, мы считаем, что дозировка ропивакаина 100–120 мг является верхним пределом, и мы избегаем превышения этого верхнего предела, чтобы избежать LAST, особенно у пациентов с почечной и сердечной дисфункцией [40].
Блок поперечной плоскости живота (ТАП) представляет собой технику, при которой МА вводят между поперечной мышцей живота и внутренней косой мышцей, а диффузия препарата вызывает анестезию нервов, обеспечивающих кожную иннервацию брюшной стенки. Этот метод уменьшил потребность в опиоидах в послеоперационном периоде и уменьшил послеоперационную тошноту и рвоту, которые испытывали пациенты. В исследовании Ли et al ., при использовании 40 мл 0,25% ропивакаина для блокады TAP не было побочных эффектов [39]. В японском тематическом исследовании с применением ропивакаина в дозе 1,8 мг/кг (120 мг) было обеспечено адекватное обезболивание у пациента, перенесшего ТАР-блокаду с установкой ПД катетера с сердечной и почечной дисфункцией. Пациент достиг максимума 2,5 мкг / мл через 15 минут, и у него не развился значительный LAST, за исключением сонливости. Основываясь на этой существующей литературе, мы считаем, что дозировка ропивакаина 100–120 мг является верхним пределом, и мы избегаем превышения этого верхнего предела, чтобы избежать LAST, особенно у пациентов с почечной и сердечной дисфункцией [40].
Не было выявлено причинно-следственной или ассоциативной связи между типом анестезии и исходами почки после трансплантации, но было предложено использовать препарат пропофол как полезный для смягчения ишемически-реперфузионного повреждения. Было показано, что проводниковая анестезия с использованием эпидурального введения МА снижает частоту ОПП, но, вероятно, в результате техники анестезии, а не самого МА [41]. При исследовании 13 здоровых лиц не было выявлено изменения почечного кровотока после введения 2% лидокаина с адреналином для эпидуральной анальгезии [42]. Кроме того, лидокаин и бупивакаин связаны с низкой токсичностью и отличными результатами трансплантации при использовании для эпидуральной анестезии во время трансплантации почки [43].
Хотя трансплантацию почки обычно проводят под общей анестезией (ОА), также можно использовать комбинированную спинно-эпидуральную анестезию (КСЭА). Небольшое ( n = 50) рандомизированное контрольное исследование, в котором сравнивали использование регионарной и ГА при трансплантации почки, не показало существенной разницы между общей продолжительностью анестезии, длительностью операции или гемодинамическими параметрами [43]. 92% успеха при CSEA без каких-либо существенных интраоперационных изменений [44]. ГА может быть связан с более высоким риском гемодинамической нестабильности у пациентов с сопутствующими сердечно-сосудистыми или респираторными нарушениями. Одним из таких состояний может быть ТХПН, вторичная по отношению к синдрому Альпорта. Отчет о клиническом случае с использованием CSEA во время трансплантации почки у пациента с синдромом Альпорта предполагает, что низкая доза МА вместе с непрерывной эпидуральной инфузией полезна для обеспечения адекватной анестезии без рисков, связанных с ГА, и может помочь в успешном восстановлении пересаженного трансплантата. [45].
92% успеха при CSEA без каких-либо существенных интраоперационных изменений [44]. ГА может быть связан с более высоким риском гемодинамической нестабильности у пациентов с сопутствующими сердечно-сосудистыми или респираторными нарушениями. Одним из таких состояний может быть ТХПН, вторичная по отношению к синдрому Альпорта. Отчет о клиническом случае с использованием CSEA во время трансплантации почки у пациента с синдромом Альпорта предполагает, что низкая доза МА вместе с непрерывной эпидуральной инфузией полезна для обеспечения адекватной анестезии без рисков, связанных с ГА, и может помочь в успешном восстановлении пересаженного трансплантата. [45].
Нейроаксиальный путь введения МА может быть идеальным у пациентов с заболеванием почек, поскольку он может обеспечить лучший послеоперационный контроль боли, когда противопоказаны нестероидные противовоспалительные препараты, а доза опиоидов ограничена из-за риска угнетения дыхания [46].
Вторичный гиперпаратиреоз является осложнением почечной недостаточности, и пациентам, которым медикаментозная терапия не помогает, требуется паратиреоидэктомия. Пациенты могут иметь преимущества, если операция выполняется под ЛА, по сравнению с ГА. Как тотальная [47], так и фокусированная паратиреоидэктомия [48] при первичном гиперпаратиреозе при проведении ЛА сопровождались минимальной послеоперационной болью и минимальной послеоперационной потребностью в анальгетиках, а также уменьшением послеоперационной тошноты и рвоты. В качестве агентов использовали 1% лидокаин и комбинацию 0,2% бупивакаина и 2% лигнокаина в соотношении 1:1 для тотальной и фокусированной паратиреоидэктомии соответственно [47, 48].
Пациенты могут иметь преимущества, если операция выполняется под ЛА, по сравнению с ГА. Как тотальная [47], так и фокусированная паратиреоидэктомия [48] при первичном гиперпаратиреозе при проведении ЛА сопровождались минимальной послеоперационной болью и минимальной послеоперационной потребностью в анальгетиках, а также уменьшением послеоперационной тошноты и рвоты. В качестве агентов использовали 1% лидокаин и комбинацию 0,2% бупивакаина и 2% лигнокаина в соотношении 1:1 для тотальной и фокусированной паратиреоидэктомии соответственно [47, 48].
Прамоксина гидрохлорид представляет собой производное морфина, которое можно использовать в качестве местного МА для лечения зуда, связанного с прогрессирующей ХБП и ХПН. Янг и др. . провели рандомизированное двойное слепое исследование у пациентов, находящихся на гемодиализе, которое показало статистически значимую эффективность при использовании 1% прамоксина при применении два раза в день в течение 4 недель [49].
ТОКСИЧНОСТЬ МА
Обычно дисфункция почек не увеличивает риск токсичности МА, за исключением случаев метаболических нарушений, включая ацидоз, гипоксию или гиперкарбию. Гипердинамическая циркуляция у пациентов с уремией вызывает быстрое повышение уровня МА в плазме после блокады большого объема нерва, однако уровни свободного лекарства в циркуляции низкие из-за большего связывания белка с ААГ, который является реагентом острой фазы и увеличивается в этой подгруппе пациентов [12]. Таким образом, общий риск системной токсичности МА остается низким.
Гипердинамическая циркуляция у пациентов с уремией вызывает быстрое повышение уровня МА в плазме после блокады большого объема нерва, однако уровни свободного лекарства в циркуляции низкие из-за большего связывания белка с ААГ, который является реагентом острой фазы и увеличивается в этой подгруппе пациентов [12]. Таким образом, общий риск системной токсичности МА остается низким.
В таблице 4 описаны различные местные и системные проявления токсичности, наблюдаемые при применении МА. Первоначальное лечение токсичности МА должно быть сосредоточено на обеспечении проходимости дыхательных путей, поддержке кровообращения и снижении системных побочных эффектов. Лечение остановки сердца, вызванной ЛП, основано на рекомендациях по усовершенствованной сердечно-сосудистой поддержке жизни (ACLS) с некоторыми корректировками. Эпинефрин (менее 1 мкг/кг) рекомендуется для начального лечения. При возникновении желудочковых аритмий предпочтительной фармакотерапией является амиодарон, поскольку лидокаин и прокаинамид могут усиливать существующую токсичность МА [50]. В случае возникновения судорог рекомендуется немедленное введение бензодиазепинов.
В случае возникновения судорог рекомендуется немедленное введение бензодиазепинов.
Таблица 4.
Токсичность и противоречия в клиническом применении (для всех классических МА)
| Аллергия: редко, <1% (эфиры МА более склонны вызывать аллергические реакции, чем амиды) |
| Повреждение мышц, соединительной ткани и хрящей |
| Местная нейротоксичность |
| Системная токсичность периоральное покалывание, металлический привкус, шум в ушах, дизартрия, дисфория, головокружение, сонливость, дисгевзия, тремор, логорея, нарушения зрения |
| Основные симптомы со стороны ЦНС: возбуждение, судороги, кома, респираторный дистресс |
| , тахикардия, желудочковая эктопия/тахикардия/фибрилляция), гипотензия или гипертензия, нарушения проводимости (например, расширенный комплекс QRS) |
| *Lidocaine and mepivacaine predominantly affect myocardial contractility |
| *Ropivacaine, levobupivacaine and bupivacaine are negatively inotropic, and highly arrhythmogenic |
| Hematologic symptoms: methemoglobinemia |
| *Can lead to cyanosis, tachypnea, exercise непереносимость, утомляемость, головокружение, обмороки и слабость |
| * Наблюдается при использовании прилокаина, артикаина и бензокаина |
| Инъекционные осложнения: |
| Травма иглой, гематома, образование абсцесса, парестезия, некроз |
| Повреждение мышц, соединительной ткани и хрящей |
| Местная нейротоксичность |
| Системная токсичность |
| Незначительные симптомы со стороны ЦНС: напр. периоральное покалывание, металлический привкус, шум в ушах, дизартрия, дисфория, головокружение, сонливость, дисгевзия, тремор, логорея, нарушения зрения |
| Основные симптомы со стороны ЦНС: возбуждение, судороги, кома, респираторный дистресс |
| , тахикардия, желудочковая эктопия/тахикардия/фибрилляция), гипотензия или гипертензия, нарушения проводимости (например, расширенный комплекс QRS) |
| *Lidocaine and mepivacaine predominantly affect myocardial contractility |
| *Ropivacaine, levobupivacaine and bupivacaine are negatively inotropic, and highly arrhythmogenic |
| Hematologic symptoms: methemoglobinemia |
| *Can lead to cyanosis, tachypnea, exercise непереносимость, утомляемость, головокружение, обмороки и слабость |
| * Наблюдается при использовании прилокаина, артикаина и бензокаина |
Открыть в новой вкладке
Таблица 4.
Токсичность и противоречия при клиническом применении (для всех классических МА)
| Аллергия: редко, <1% (эфиры МА более склонны вызывать аллергические реакции, чем амиды) | ||||||||||||||||||||||||||||||||||||||||
| Тахифилаксия: неясные механизмы и клиническая значимость | ||||||||||||||||||||||||||||||||||||||||
| Injection complications: | ||||||||||||||||||||||||||||||||||||||||
| Needle trauma, hematoma, abscess formation, paraesthesia, necrosis | ||||||||||||||||||||||||||||||||||||||||
| Injury to muscles, connective tissue and cartilage | ||||||||||||||||||||||||||||||||||||||||
| Local neurotoxicity | ||||||||||||||||||||||||||||||||||||||||
| Systemic toxicity | ||||||||||||||||||||||||||||||||||||||||
| Незначительные симптомы со стороны ЦНС: напр. периоральное покалывание, металлический привкус, шум в ушах, дизартрия, дисфория, головокружение, сонливость, дисгевзия, тремор, логорея, нарушения зрения | ||||||||||||||||||||||||||||||||||||||||
| Основные симптомы со стороны ЦНС: возбуждение, судороги, кома, респираторный дистресс | ||||||||||||||||||||||||||||||||||||||||
| Сердечно-сосудистые симптомы: аритмии (брадикардия, тахикардия, желудочковая эктопия/тахикардия/фибрилляция), гипотензия или гипертензия, нарушения проводимости (например, комплекс QRS), расширенный комплекс QRS | ||||||||||||||||||||||||||||||||||||||||
| *Лидокаин и мепивакаин преимущественно влияют на сократительную способность миокарда | ||||||||||||||||||||||||||||||||||||||||
| *Ропивакаин, левобупивакаин и бупивакаин обладают отрицательным инотропным действием и обладают высокой аритмогенной активностью | ||||||||||||||||||||||||||||||||||||||||
| Гематологические симптомы: метеемоглобинемия | ||||||||||||||||||||||||||||||||||||||||
| *может привести к цианозу, тахипнеа, непереносимости упражнений, | ||||||||||||||||||||||||||||||||||||||||
| *, с помощью PRICAINE, | ||||||||||||||||||||||||||||||||||||||||
| Аллергия: редко, <1% (эфиры ЛК более склонны вызывать аллергические реакции, чем амиды) | |||||||||||||||||||||||
| Устойчивость: связана с мутациями в ионных каналах и/или метаболическими нарушениями | |||||||||||||||||||||||
| Tachyphylaxis: unclear mechanisms and clinical relevance | |||||||||||||||||||||||
| Injection complications: | |||||||||||||||||||||||
| Needle trauma, hematoma, abscess formation, paraesthesia, necrosis | |||||||||||||||||||||||
| Injury to muscles, connective tissue and cartilage | |||||||||||||||||||||||
| Local нейротоксичность | |||||||||||||||||||||||
| Системная токсичность | |||||||||||||||||||||||
| Незначительные симптомы со стороны ЦНС: напр. периоральное покалывание, металлический привкус, шум в ушах, дизартрия, дисфория, головокружение, сонливость, дисгевзия, тремор, логорея, нарушения зрения | |||||||||||||||||||||||
| Основные симптомы со стороны ЦНС: возбуждение, судороги, кома, респираторный дистресс | |||||||||||||||||||||||
| Сердечно-сосудистые симптомы: аритмии (брадикардия, тахикардия, желудочковая эктопия/тахикардия/фибрилляция), гипотензия или гипертензия, нарушения проводимости (например, комплекс QRS), расширенный комплекс QRS | |||||||||||||||||||||||
| *Лидокаин и мепивакаин преимущественно влияют на сократительную способность миокарда | |||||||||||||||||||||||
| *Ропивакаин, левобупивакаин и бупивакаин обладают отрицательным инотропным действием и обладают высокой аритмогенной активностью | |||||||||||||||||||||||
| Гематологические симптомы: метеемоглобинемия | |||||||||||||||||||||||
| *может привести к цианозу, тахипнеа, непереносимости упражнений, усталости, головокружения, синкопа и слабости | |||||||||||||||||||||||
| *is orainociane at of | |||||||||||||||||||||||
| *orsicaine и articaine arianoceaine | |||||||||||||||||||||||
| Коррекция дозы у пациентов с ХБП и ТХПН . | |||||||
|---|---|---|---|---|---|---|---|
| Частота токсичности МА у пациентов с ХБП и ХБП | |||||||
| Потенциальная роль и основные механизмы, ведущие к защите почек при использовании конкретных МА0430 | |||||||
| Профиль безопасности и токсичности при использовании МА при биопсии почек | |||||||
| Исследования качества жизни для улучшения обезболивания у пациентов с тХПН с использованием крема EMLA | |||||||
| Схема назначения нефрологов, выполняющих процедуры и использующих МА |
Открыть в новой вкладке Таблица 5. Необходимые исследования по применению МА у пациентов с заболеваниями почек . | ||||||
| Частота случаев токсичности МА у пациентов с ХБП и ХБП | |||||||
| Потенциальная роль и основные механизмы, ведущие к защите почек при использовании специфических МА | |||||||
| Данные по безопасности и взаимодействию с лекарственными средствами у пациентов с трансплантацией органов | |||||||
| Профиль безопасности и токсичности при использовании МА при биопсии почек | |||||||
| Исследования качества жизни для улучшения обезболивания у пациентов с тХПН, использующих крем EMLA 302 10425 | |||||||
| Корректировка доз у пациентов с ХБП и ХБП . |
|---|
| Заболеваемость токсичности LA у пациентов с ХБП и ESKD |
| Потенциальная роль и базовые механизмы, ведущие к защите почек с использованием специфических данных LAS |
| Safety Date Data Data Gate Data Data Data Gate Orgsplant |
| Исследования качества жизни для улучшения обезболивания у пациентов с тХПН, использующих крем EMLA |
| Схема назначений нефрологов, проводящих процедуры и использующих МА |
Открыть в новой вкладке
ЗАЯВЛЕНИЕ О КОНФЛИКТЕ ИНТЕРЕСОВ
K.D.J. работает консультантом в компаниях Astex Pharmaceuticals и Natera и является платным автором Uptodate.com.
РЕФЕРЕНЦИИ
1
Lirk
P
,
Hollmann
MW
,
Strichartz
G.
Наука о местной анестезии: фундаментальные исследования, клиническое применение и будущие направления
.
Аналг Анест
2018
;
126
:
1381
–
1392
2
Shah
J
,
Votta-Velis
EG
,
Borgeat
A.
Новые местные анестетики
.
Best Pract Res Clin Anaesthesiol
2018
;
32
:
179
–
185
3
Gitman
M
,
Fettiplace
MR
,
Weinberg
GL
и др.
Системная токсичность местных анестетиков: описательный обзор литературы и клинические данные по профилактике, диагностике и лечению
.
Пласт Реконстр Хирург
2019
;
144
:
783
–
795
4
Katzung
BG
,
White
ПФ.
Местные анестетики. In:
Katzung
BG
,
Masters
SB
,
Trevor
AJ
, editors.
Фундаментальная и клиническая фармакология
. 11-е изд.
Нью-Йорк, штат Нью-Йорк
:
McGraw-Hill Companies Inc.
;
2009
5
Скотт
DB
,
Jebson
PJR
,
Оплетка
9etal . Факторы, влияющие на уровни лигнокаина и прилокаина в плазме . Бр Дж Анест 1972 ; 44 : 1040 – 1049 6 Шольц
5 А.
 0943
0943 Механизм действия (местных) анестетиков на потенциалзависимые натриевые и другие ионные каналы
.
Бр Дж Анаст
2002
;
89
:
52
–
61
7
Fozzard
HA
,
Lee
PJ
,
Lipkind
GM.
Механизм действия местных анестетиков на потенциалзависимые натриевые каналы
.
Curr Pharm Des
2005
;
11
:
2671
–
2686
8
Tsuchiya
H
,
Mizogami
M.
Interaction of local anesthetics with biomembranes consisting of фосфолипиды и холестерин: механистические и клинические последствия анестезирующих и кардиотоксических эффектов
.
Anesthesiol Res Pract
2013
;
2013
:
297141
9
Craig
RM
,
Murphy
P
,
Gibson
TP
et al.
Кинетический анализ всасывания D-ксилозы у здоровых людей и у пациентов с хронической почечной недостаточностью
.
J Lab Clin Med
1983
;
101
:
496
–
506
10
Pere
P
,
Salonen
M
,
Jokinen
M
и другие.
Фармакокинетика ропивакаина у пациентов с уремией и без уремии после подмышечной блокады плечевого сплетения
.
Аналг Анест
2003
;
96
:
563
–
569
11
Pere
PJ
,
Ekstrand
A
,
Salonen
M
и другие.
Фармакокинетика ропивакаина у пациентов с хронической почечной недостаточностью
.
Бр Дж Анаст
2011
;
106
:
512
–
521
12
Park
KK
,
Sharon
VR.
Обзор местных анестетиков: минимизация риска и побочных эффектов в кожной хирургии
.
Дерматол Хирург
2017
;
43
:
173
–
187
13
Rosenberg
PH
,
Veering
BT
,
Urmey
WF.
Максимально рекомендуемые дозы местных анестетиков: многофакторная концепция
.
Reg Anesth Pain Med
2004
;
29
:
564
–
575
14
Thomson
PD
,
Melmon
KL
,
Richardson
JA
et al.
Фармакокинетика лидокаина при выраженной сердечной недостаточности, заболеваниях печени и почечной недостаточности у человека
.
Энн Интерн Мед
1973
;
78
:
499
–
508
15
Мерфи
E J 90
Фармакология для снятия острой боли у пациентов с сопутствующим заболеванием почек или печени
.
Интенсивная терапия анестезии
2005
;
33
:
311
–
322
16
Нижарадзе
N
,
Mamaladze
M
,
Chipashvili
N
,
Vadachkoria
D.
Articaine — the best choice of local анестетик в современной стоматологии
.
Новости Грузии Мед
2011
; 190:
15
–
23
17
De Martin
S
,
Orlando
R
,
Bertoli
M
et al.
Дифференциальное влияние хронической почечной недостаточности на фармакокинетику лидокаина у пациентов, получающих и не получающих гемодиализ
.
Клин Фармакол Тер
2006
;
80
:
597
–
606
18
Tsuchiya
H
,
Mizogami
M
,
Ueno
T
,
Shigemi
K.
Кардиотоксические местные анестетики все чаще взаимодействуют с биомиметическими мембранами в кислых условиях, подобных ишемии
.
Биол Фарм Булл
2012
;
35
:
988
–
992
19
Follman
KE
,
Dave
RA
,
Morris
ME
и другие.
Влияние почечной недостаточности на опосредованную транспортером почечную реабсорбцию лекарственных средств и взаимодействие между лекарственными средствами в почках: исследование, основанное на моделировании
.
Biopharm Drug Dispos
2018
;
39
:
218
–
231
20
Collinsworth
KA
,
Strong
JM
,
Atkinson
AJ
младший и др.
Фармакокинетика и метаболизм лидокаина у пациентов с почечной недостаточностью
.
Клин Фармакол Тер
1975
;
18
:
59
–
64
21
Vaziri
ND
,
Saiki
JK
,
Hughes
W.
Выведение лидокаина с помощью гемодиализа
.
Южный Мед J
1979
;
72
:
1567
–
1568
22
Bartlett
G
,
Mansoor
J.
Articaine buccal infiltration vs lidocaine inferior dental block -Обзор литературы
.
Бр Дент Дж
2016
;
220
:
117
–
120
23
Oertel
R
,
Rahn
R
,
Kirch
W.
Clinical pharmacokinetics of артикаин
.
Clin Pharmacokinet
1997
;
33
:
417
–
425
24
Elston
AC
,
Bayliss
MK
,
Park
9093
.
Влияние почечной недостаточности на метаболизм лекарств в печени
.
Бр Дж Анест
1993
;
71
:
282
–
290
25
Катлер
RE
,
Кричман
KH
,
Блэр
5 AD.

Фармакокинетика лекарственных средств и эффекты почечной недостаточности. In:
Massry
SG
,
Glassock
RJ
, редакторы.
Учебник нефрологии. Балтимор: Уильямс и Уилкинс
,
1983
;
8
:
42
26
Izzedine
H
,
Launay-Vacher
V
,
G
D.
Guide де рецепты де лекарства чез ле пациента insuffisant почечной. Антальгические и противовоспалительные средства
Антальгические и противовоспалительные средства
.
Париж: Méditions International
,
2004
27
Jokinen
MJ
,
Neuvonen
PJ
,
Lindgren
L
et al.
Фармакокинетика ропивакаина у пациентов с терминальной хронической болезнью печени
.
Анестезиология
2007
;
106
:
43
–
55
28
Ortega
D
,
Viviand
X
,
LOREC
.
Экскреция лидокаина и бупивакаина с грудным молоком после эпидуральной анестезии при кесаревом сечении
.
Acta Anaesthesiol Scand
1999
;
43
:
394
–
397
29
Paqueron
X
,
Boccara
G
,
Bendahou
M
et al.
Блокада нерва плечевого сплетения имеет длительную продолжительность у пожилых людей
.
Анестезиология
2002
;
97
:
1245
–
1249
30
Aitken
E
,
Kearns
R
,
Gaianu
L
et al.
Долгосрочная функциональная проходимость и экономическая эффективность создания артериовенозной фистулы под регионарной анестезией: рандомизированное контролируемое исследование
.
J Am Soc Нефрол
2020
;
31
:
1871
–
1882
31
Aitken
E
,
Jackson
A
,
Kearns
R
et др.
Влияние регионарной и местной анестезии на исход после создания артериовенозной фистулы: рандомизированное контролируемое исследование
.
Ланцет
2016
;
388
:
1067
–
1074
32
Urban
J
,
McDonald
H
,
Steen
S.
Подмышечная блокада и диализ
.
Ассоциация J Am Med
1967
;
199
:
139
–
141
33
Bromage
PR
,
Gertel
M.
Brachial plexus anesthesia in chronic renal failure
.
Анестезиология
1972
;
36
:
488
–
493
34
Эдде
R
,
Deutsch
S.
Остановка сердца после межлестничной блокады плечевого сплетения
.
Анестезия
1977
;
56
:
446
–
447
35
Gould
D
,
Aldrete
J.
Bupivacaine cardiotoxicity in a patient with renal failure
.
Acta Anaesthesiol Scand
1983
;
27
:
18
—
21
36
ALZAATHEREH
MY
,
14.LAIM15
4
4
4
4
4
4
4
4
4
4
4
4
.
.
Стратегии лечения боли, связанной с катетеризацией артериовенозной фистулы: интегративный обзор литературы
.
Гемодиал Инт
2020
;
24
:
3
–
11
37
Tran
AN
,
Koo
JY.
Риск системной токсичности при местном применении лидокаина/прилокаина: обзор
.
J Препараты Дерматол
2014
Сен;
13
:
1118
–
1122
PMID: 25226014.
38
Li
Z
,
Tang
XH
,
Li
Q
et al.
Косая подреберная блокада поперечной плоскости живота под ультразвуковым контролем как основной метод анестезии при имплантации катетера для перитонеального диализа и оценка концентрации ропивакаина в плазме у пациентов с тХПН: проспективное, рандомизированное, двойное слепое, контролируемое исследование
.
Внутренний номер
2018
;
38
:
192
–
199
39
Ishida
T
,
Tanaka
S
,
Sakamoto
A
и другие.
Концентрация ропивакаина в плазме после блокады ТАР у пациента с сердечной и почечной недостаточностью
.
Местная регистрационная анестезия
2018
;
11
:
57
–
60
40
Motayagheni
N
,
Phan
S
,
Eshraghi
C
и другие.
Обзор влияния анестетиков на функцию почек: потенциальная защита органов
.
Am J Нефрол
2017
;
46
:
380
–
389
41
Suleiman
MY
,
Passannante
AN
,
Onder
RL
и другие.
Изменение почечного кровотока во время эпидуральной анестезии у здоровых лиц
.
Анестезия
1997
;
84
:
1076
–
1080
42
Hadimioglu
N
,
Ertug
Z
,
Bigat
Z
и другие.
Рандомизированное исследование, сравнивающее комбинированную спинальную эпидуральную и общую анестезию при операции по пересадке почки
.
Процедура трансплантации
2005
;
37
:
2020
–
2022
43
Bhosale
G
,
Shah
V.
Combined spinal-epidural anesthesia for renal transplantation
.
Процедура трансплантации
2008
;
40
:
1122
–
1124
44
Gobbi
F
,
Sales
G
,
Bretto
P
et др.
Спинальная блокада с непрерывной эпидуральной инфузией для трансплантации почки у пациента с синдромом Альпорта: клинический случай
.
Процедура трансплантации
2016
;
48
:
3067
–
3069
45
Srivastava
D
,
Tiwari
T
,
Sahu
S
и другие.
Анестезиологическое обеспечение операции по пересадке почки у пациентов с дилатационной кардиомиопатией с фракцией выброса менее 40%
.
Anesthesiol Res Pract
2014
;
2014
:
525969
46
Black
MJ
,
Ruscher
AE
,
Lederman
J
,
Chen
H.
Местная/цервикальная блокада по сравнению с общей анестезией при минимально инвазивной паратиреоидэктомии: в чем преимущества?
Энн Сург Онкол
2007
;
14
:
744
–
749
47
Sen
S
,
Cherian
AJ
,
Ramakant
P
и другие.
Фокусная паратиреоидэктомия под местной анестезией — технико-экономическое обоснование
.
Indian J Endocrinol Metab
2019
;
23
:
67
–
71
48
Young
TA
,
Patel
TS
,
Camacho
F
и другие.
Противозудный лосьон на основе прамоксина более эффективен, чем контрольный лосьон, для лечения уремического зуда у взрослых пациентов, находящихся на гемодиализе
.
J Dermatolog Treat
2009
;
20
:
76
–
81
49
Sekimoto
K
,
Tobe
M
,
Saito
S.
Токсичность местных анестетиков: острое и хроническое лечение
.
Неотложная медицинская хирургия
2017
;
4
:
152
–
160
50
Neal
JM
,
Barrington
MJ
,
Fettiplace
MR
и другие.
Третий совет Американского общества регионарной анестезии и обезболивания по системной токсичности местных анестетиков: резюме, 2017 г.
.
Reg Anesth Pain Med
2018
;
43
:
113
–
123
51
Neal
JM
,
Woodward
CM
,
Harrison
TK.
Контрольный список Американского общества регионарной анестезии и медицины боли для лечения системной токсичности местных анестетиков: версия 9 2017 г.


 , страницы 186–193, https://doi.org/10.1093/ckj/sfab121
, страницы 186–193, https://doi.org/10.1093/ckj/sfab121