Патологии миндалин и их особенности
Миндалины — небольшие, но крайне важные органы, находящиеся в глотке. Миндалевидные образования наделены определенными функциями, и соответственно ухудшение их работы негативно сказывается на работе всего организма.
Строение миндалин и их количество
Миндалины или иначе гланды состоят из лимфоэпителиальной пористой ткани. Располагаются в области носоглотки по кругу, входят в состав кольца Пирогова-Вальдейера (глоточно-лимфатического).
Подразделяются на парные и непарные, всего их 6. К первой группе относят:
- Небные. Находятся с двух сторон глотки в углублении, образованном языком и мягким небом.
- Трубные. Располагаются рядом со слуховой трубой.
Непарные образования:
- Глоточная или носоглоточная. Находится на заднем своде глотки.
- Язычная. Место локализации – задняя часть корня языка.
Функции миндалин:
- Барьерная. Задерживают и обезвреживают бактерии и вирусы.

- Иммуногенная. В фолликулах гланд образуются В и Т лимфоциты.
- Кроветворная. Активна в период новорожденности.
- Ферментативная. В тканях органов секретируются некоторые ферменты, необходимые для начального этапа пищеварения в ротовой полости.
Гланды также участвуют в формировании тембра голоса, поэтому их поражение приводит к осиплости.
Виды патологий
Миндалины являются первым барьером, задерживающим патогенные микроорганизмы. Поэтому воспалительные и инфекционные поражения гланд достаточно распространены, особенно среди детей от 5 до 10 лет.
Ангина
Термином ангина (острый тонзиллит) обозначается остро протекающее воспаление небных или глоточной миндалины. Основные признаки заболевания – сухость, першение и боль в горле, гиперемия и увеличение в размерах гланд, повышение температуры, симптомы интоксикации.
Выделяют несколько форм ангины, чаще всего диагностируется:
- Катаральная. Симптомы выражены незначительно, при соответствующем лечении проходят за 3-5 дней.
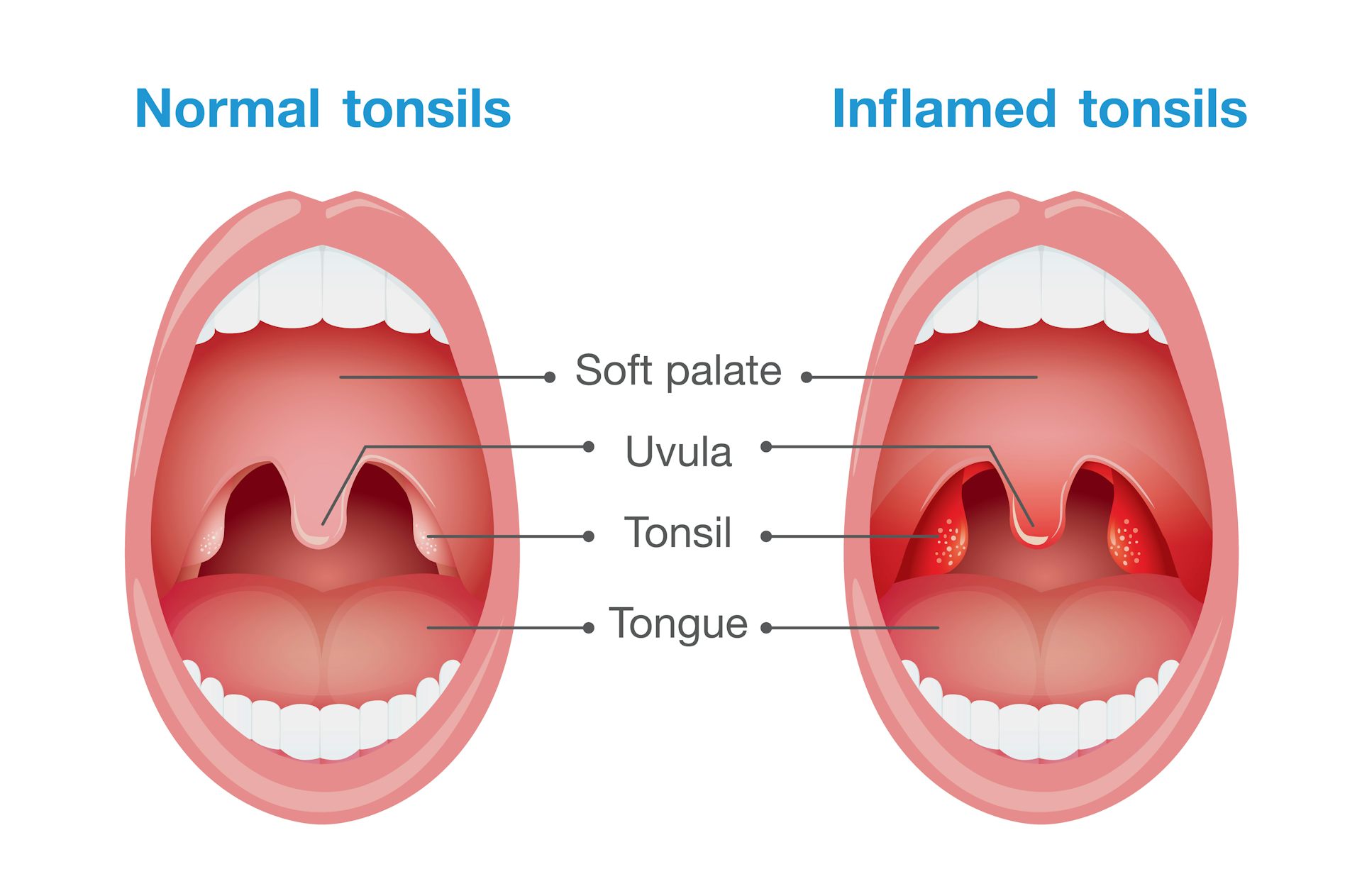
- Фолликулярная. Поражаются фолликулы. Характерный симптом – боль при глотании, отдающая в ухо. Температура может повышаться до 38 и выше градусов, при осмотре видны увеличенные миндалины с беловато-желтыми точками.
- Лакунарная. По проявлениям сходна с фолликулярной, однако симптомы интоксикации могут быть выражены наиболее резко. Желтовато-белый налет покрывает большую часть воспаленных гланд.
Лечение ангины предполагает использование антибиотиков, частые полоскания горла, снижение температуры при необходимости. В первые дни острого воспаления необходим постельный режим, его соблюдение снижает риск возникновения осложнений.
Хронический тонзиллит
Чаще всего является следствием не долеченной формы острой ангины. Протекает с периодами рецидивов и ремиссий. Хронический очаг инфекции нередко становится причиной развития таких опасных заболеваний, как ревматизм, красная волчанка, нефрит.
Лечение комплексное. Больному подбираются антибиотики и средства, повышающие иммунитет.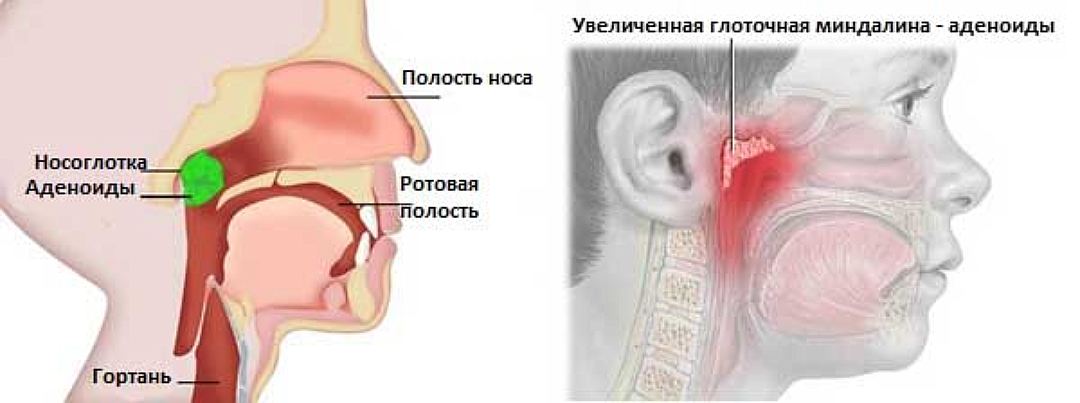 При отсутствии эффекта от консервативной терапии рекомендуется частичное или полное удаление миндалин.
При отсутствии эффекта от консервативной терапии рекомендуется частичное или полное удаление миндалин.
Гипертрофия
Разрастание тканей в большинстве случаев характерно для носоглоточной миндалины. Болезнь иначе называется аденоидит и подвержены ему часто болеющие ОРВИ дети раннего возраста. Первичные признаки – часто повторяющийся насморк, шумное дыхание и храп во время сна, кашель, усиливающийся ночью, слизистые выделения из носа.
Запущенные формы аденоидита приводят к хронической гипоксии, из-за чего появляется вялость, невнимательность. Отсутствие своевременной терапии может стать причиной неправильного формирования костей лицевого черепа. В зависимости от степени выраженности гипертрофии лечение может быть медикаментозным или хирургическим.
Абсцессы
Характеризуются образованием рядом с гландами полостей, заполненных гноем. Чаще всего абсцессы возникают на фоне ангины. Симптомы – сильная боль со стороны поражения, лихорадка, высокая температура, интоксикация организма. Абсцессы вскрываются хирургическим путем.
Абсцессы вскрываются хирургическим путем.
Новообразования
На миндалинах могут формироваться кисты. Не исключается злокачественное поражение, которое на ранней стадии проявляется увеличением тканей и периодическими болями.
Причин развития болезней миндалин очень много. Основные из них – это заражение стафилококками, стрептококками, кишечной палочкой. Воспаление может быть спровоцировано переохлаждением, механической травмой, химическим ожогом. Вероятность патологий повышается при гиповитаминозе и низком иммунитете. Патогенные микроорганизмы могут попасть в ткани лимфатического кольца не только напрямую, но и по крови при хронических и острых заболеваниях других органов.
Стоимость услуг
| Код | Наименование услуги | Стоимость |
|---|---|---|
| 7025 | Промывание небных миндалин с использованием препарата клиники | 1000 руб |
| 7037 | Фонофорез лекарственного вещества на область нёбных миндалин или задней стенки глотки | 700 руб |
Полезные статьи
Миндалины | Centro Coromina — Dr.
Расположение миндалин
Частичное удаление миндалин
Частичное удаление миндалин лазером
Дыхание ребенка до и после частичного удаления миндалин лазером и удаления аденоидов
МИНДАЛИНЫ
Что такое миндалины?
Миндалины – это парные скопления лимфоидной ткани, выполняющей защитную функцию, которые расположены в глубине ротовой полости с правой и левой стороны.
Основные функции
Основной функцией миндалин является выработка антител, отвечающих за иммунитет. Количество вырабатываемых антител одинаково, независимо от размера миндалин.
Какие заболевания миндалин встречаются?
- Частые воспаления, такие как острый тонзиллит, сопровождающийся высокой температурой и/или гнойными выделениями. Метод (медикаментозный или хирургический) лечения зависит от каждого конкретного случая.
- Увеличение размера миндалин (гипертрофия). Гипертрофия может вызвать ряд нарушений, таких как храп во сне, проблемы с зубами, гиперактивность и т. д. (см. ниже «Храп у ребенка»).
Как лечатся эти нарушения?
Храп у ребенка с увеличенными миндалинами (гипертрофией) лечится путем частичного удаления миндалин лазером, при этом во время операции можно также удалить аденоиды (аденоидэктомия).Основные преимущества частичного удаления миндалин лазером:
- Безболезненная процедура
- Отсутствие кровотечения.
 В то время как при обычном хирургическом вмешательстве вероятность кровотечения составляет 6,7 %.
В то время как при обычном хирургическом вмешательстве вероятность кровотечения составляет 6,7 %. - Сохраняется небольшая часть миндалин, поэтому они продолжают выполнять свою защитную функцию и вырабатывать антитела
- Операция доступна для пациентов любого возраста, даже для самых маленьких детей.
- В связи с несложностью операции пациент должен находиться в больнице всего несколько часов.
Максимум через 72 часа дыхание полностью восстановится. Благодаря коррекции увеличенных гланд (путем лазерной абляции) и гипертрофированных аденоидов пациента больше не будут беспокоить храп, потоотделение и неудобные позы во время сна.
Частичное удаление миндалин радиоволновым методом
Эндоскопия носа
Преимущества лазерного удаления миндалин
Храп у ребенка
Врачи Жорди Коромина и Эдуард Эстивиль опубликовали книгу «Храп у ребенка. Ребенок с синдромом обструктивного апноэ сна, в которой описывается данная болезнь, а также достижения в области лечения этой патологии с помощью лазерной терапии.
×Nuestro sitio web usa cookies para mejorar la experiencia de usuario, conocer sus hábitos de navegación y ofrecerle mejor contenido. Si continúa navegando por el sitio entendemos que da su consentimiento a nuestra política de cookies. Aceptar
Our website uses cookies in order to improve your user experience, know your navigation habits and offer you better contents. By using this website you consent to our cookie policy. Accept
Our website uses cookies in order to improve your user experience, know your navigation habits and offer you better contents. By using this website you consent to our cookie policy. Accept
By using this website you consent to our cookie policy. Accept
Our website uses cookies in order to improve your user experience, know your navigation habits and offer you better contents. By using this website you consent to our cookie policy. Accept
Забота о горле. Что вы не знали о миндалинах
Большинство из нас вспоминают о миндалинах, только когда они нас беспокоят. Воспалительные процессы в горле — большая проблема как для детей, так и для взрослых. Наиболее часто причиной воспаления в глотке является именно воспаление миндалин (гланд) — скоплений лимфоидной ткани в глотке. WoMo решил разобраться, где находятся миндалины, от чего они воспаляются и в какой момент требуется хирургическое вмешательство.
Миндалинами называют эти образования из-за внешней схожести с ядрами ореха миндаля, а гландами — потому что гланды в переводе — «маленький жёлудь». По-латыни они называются tonsillae — отсюда название воспаления органа — тонзиллит.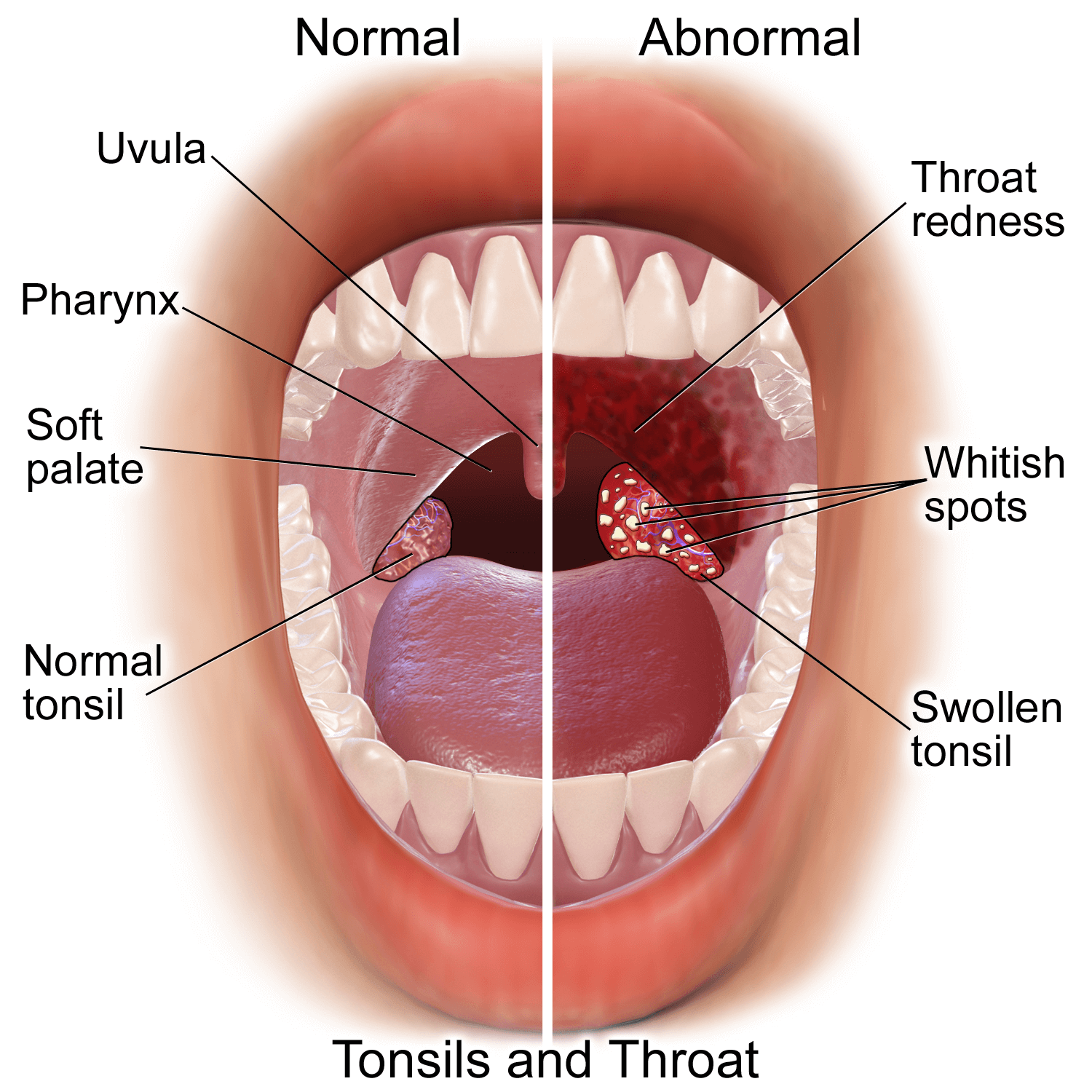
Небные миндалины — это органы иммунной системы организма человека. Они участвуют в формировании иммунного ответа при попадании в организм возбудителей различных инфекций. В норме инфекционный агент должен попасть в миндалины, где его распознают клетки иммунной системы и разовьются реакции, направленные на борьбу с возбудителем инфекции.
Интересно, что гланды влияют на тон речи и тембр голоса.
До конца миндалины еще не изучены, но механизм их работы хорошо понятен. Миндалины первыми встают на пути к микробам и вирусам. Это своеобразные стражи нашего организма. Как только происходит контакт с бактериями, миндалины начинают активно вырабатывать иммунные клетки, с помощью которых они убивают непрошеных «гостей». Параллельно всем органам иммунной системы посылают предупреждение об атаке, и организм приводится в полную боевую готовность. Когда гланды борются с микробами, они увеличиваются в размерах, сразу становится заметным их покраснение и отёчность. Все это свидетельствует о начале воспаления. Гланды «сражаются», чтобы не пропустить вирусы дальше в организм и кровеносную систему.
Гланды «сражаются», чтобы не пропустить вирусы дальше в организм и кровеносную систему.
Свежие новости
Строение миндалин и их количествоМиндалины (гланды) состоят из лимфоэпителиальной пористой ткани. Располагаются в области носоглотки по кругу, входят в состав кольца Пирогова-Вальдейера (глоточно-лимфатического). Подразделяются на парные и непарные, всего их 6.
К первой группе относят:
Небные. Находятся с двух сторон глотки в углублении, образованном языком и мягким небом.
Трубные. Располагаются рядом со слуховой трубой.
Непарные образования:
Глоточная или носоглоточная. Находится на заднем своде глотки.
Язычная. Место локализации – задняя часть корня языка.
Насколько опасно воспаление миндалин?Воспаление небных миндалин называется ангиной или тонзиллитом. Пока что неизвестны причины, почему некоторые люди болеют ангиной часто и сильно. Тонзиллит бывает острым и хроническим. Именно острый тонзиллит называют ангиной. Наиболее значимым бактериальным возбудителем ангины является гемолитический стрептококк группы А.
Тонзиллит бывает острым и хроническим. Именно острый тонзиллит называют ангиной. Наиболее значимым бактериальным возбудителем ангины является гемолитический стрептококк группы А.
Тонзиллит, как правило, проходит через пять-семь дней и без лечения, но это не значит, что заболевание можно пустить на самотек. Важно держать болезнь под контролем (своим и врача) и не допустить осложнений.
В каких случаях аденоиды нужно удалять?Если аденоидные миндалины опухли, они могут заблокировать дыхание и засорить ваш синусовый дренаж, что может вызвать инфекции пазух и ушей. Если аденоиды слишком велики, это заставляет человека дышать через рот. У детей частое дыхание через рот может привести к деформации лица, если они напрягают развивающиеся кости лица. Верхняя челюсть становится более глубокой и выдается вперед, а нижняя развивается хуже. У таких детей как правило „французское“ произношение, потому что звуки образуются исключительно в носоглотке. Это должно насторожить родителей и стать поводом для посещения ЛОР-врача. Самое серьезное, чем может грозить несвоевременное решение данной проблемы — развитие у ребенка глухоты и задержка нервно-психического развития.
Верхняя челюсть становится более глубокой и выдается вперед, а нижняя развивается хуже. У таких детей как правило „французское“ произношение, потому что звуки образуются исключительно в носоглотке. Это должно насторожить родителей и стать поводом для посещения ЛОР-врача. Самое серьезное, чем может грозить несвоевременное решение данной проблемы — развитие у ребенка глухоты и задержка нервно-психического развития.
В случае постоянно повторяющихся простуд врач не назначит операцию сразу. Сначала будут лечить консервативно, то есть с помощью таблеток, капель и других препаратов.
Когда удаляют миндалины?И аденоиды, и миндалины — это родственные органы из лимфоидной ткани, которая одинаково реагирует на воспаления. Если миндалины чрезмерно увеличатся, их нужно частично резецировать (полностью миндалины не удаляют никогда). Иногда хирург проводит эту операцию вместе с аденотомией — иначе есть вероятность, что миндалины, в случае, если их не трогать, возьмут на себя функцию аденоидов и через полгода увеличатся так, что придется делать новую операцию.
Раньше широко практиковалось удаление миндалин (тонзиллэктомия). Сегодня к этому вопросу подходят очень осторожно – это является крайней мерой.
Подобное решение принимается на основании совокупности диагнозов и заключений оториноларинголога, хирурга, терапевта, гематолога и других, поскольку принцип «нет миндалин – нет ангин» может привести к новым проблемам.
Рекомендацией к проведению операции может ревматические осложнения. Врачи говорят о ней, когда консервативные методы лечения не приносят результата. Консервативный метод подразумевает использование антибиотиков или антисептической терапии. Они назначаются пациенту в случае, если ангина вызвана гнойным стрептококком. Строение клеточной стенки стрептококка, который вызывает ангину, схоже с соединительной тканью организма человека. Когда человек заболевает, его организм может вовлечь себя в аутоиммунное воспаление. Таким образом ангина может оказывать негативное влияние на сердце, почки и суставы.
Когда врач понимает, что ревматические осложнения возможны, миндалины рекомендуется удалять. Кроме того, если через неделю после ангины начинают болеть суставы и сердце, это повод обратиться к врачу.
Ещё одним показанием для удаления миндалин являются паратонзиллярные абсцессы. Они представляют собой возникновение гнойника за миндалиной в результате ангины. Человек при этом не может глотать, есть и даже открывать рот.
Американские врачи рекомендуют удалять миндалины, если человек более трёх раз в год болеет ангиной, и при неподдающемся лечению неприятном запахе изо рта. Проводить операцию по удалению гланд рекомендуется пациентам в возрасте до 30 лет. У более зрелых пациентов повышен риск возникновения обильного кровотечения.
У перенесших удаление миндалин нередко развивается вторичный местный иммунодефицит, они чаще страдают воспалительными заболеваниями носа и околоносовых пазух, аллергическими заболеваниями, полипозным синуситом, хроническим фарингитом, бронхитом, нередко нарушением менструального цикла, гормональными проблемами. В организме, как известно, нет лишних деталей.
Удаление небных миндалин не гарантирует отсутствие ангины в будущем. Это можно объяснить тем, что при проведении операции может остаться небольшое количество лимфоидной ткани. Она способна постепенно разрастаться, способствуя восстановлению удаленных органов. Кроме того, воспаляться могут не только небные, но и другие виды миндалин, формирующие лимфоидное кольцо.
Профилактика заболеванийСуществует огромное количество профилактических мер, предупреждающих патологии миндалин.
Средствами профилактики болезней гланд являются:
- надлежащая личная гигиена;
- активные физические нагрузки на свежем воздухе;
- закаливающие мероприятия;
- постоянный мониторинг состояния гланд у отоларинголога;
- разнообразное правильное питание;
- исключение вредных привычек;
- защита от переохлаждения;
- отказ от слишком холодных, а тем более ледяных продуктов питания и напитков.
Профилактика заболеваний гланд является трудоемким процессом, позволяющим уберечь их, как нужный орган иммунитета и избежать хирургического вмешательства.
Читайте также: «Ни минутой меньше! Почему прелюдия важна для отношений»
Хронический тонзиллит
Вашему ребенку предстоит хирургическое вмешательство. Мы хотели бы дать Вам и Вашему ребенку информацию о необходимости данного вмешательства. Мы заботимся о том, чтобы Вы не чувствовали себя беспомощными в этой ситуации. Нам хотелось бы ознакомить Вас с существенными моментами самой операции, факторами риска в случае ее невыполнения. Для этого служит предлагаемая Вам письменная информация. Прочтите ее внимательно, чтобы обсудить с врачом все непонятные моменты.
У каждого здорового ребенка в глотке имеется лимфоидная ткань, которая объединяется в так называемое лимфоаденоидное глоточное кольцо. Оно включает небные миндалины — «гланды» — их можно увидеть при осмотре рта — они выглядят как шарики, выступающие по бокам от языка, глоточную миндалину – ее увидеть при прямом осмотре полости рта нельзя, она прячется в носоглотке, за небом, язычная миндалина – располагается в корне языка, и множество лимфоидных фолликулов, рассыпанных по задней стенке глотки, у входа в гортань (см. рис. 18). Эти образования помогают ребенку победить болезнетворные бактерии, попадающие в глотку при дыхании и приеме пищи, способствуют формированию местного иммунитета – защиты от возбудителей заболеваний. Кстати, в этих органах нет клеток, влияющих на половое развитие ребенка, они не вырабатывают половых гормонов, поэтому их заболевания не влияют на половое развитие ребенка, и при их удалении в случае необходимости (об этом далее) половое развитие не нарушается.
В раннем детском возрасте – обычно с 2 до 5-7 лет – описанные органы работают очень напряженно, так как ребенок расширяет сферу контактов со сверстниками, посещая детский сад, и неизбежно часто инфицируется, заболевает респираторными заболеваниями. При этом, если иммунные силы ребенка недостаточно сильны в связи с врожденными особенностями, экологическими факторами и другими причинами, лимфоидные органы увеличиваются в объеме. Такое увеличение небных миндалин называется «гипертрофия небных миндалин», они могут воспаляться — воспаление миндалин называется тонзиллит. Тонзиллит может быть острым и хроническим. У детей хронический тонзиллит и аденоиды – увеличенная глоточная миндалина – часто сочетаются.
Миндалины глотки оказывают значительное влияние на состояние здоровья, развитие органов, находящихся рядом. Какое же это влияние? Ощутимое препятствие для прохождения воздушной струи через нос приводит к дыханию через рот. Следствие очевидно — в дыхательные пути попадает необработанный воздух — не очищенный, не согретый и не увлажненный. Хронический воспалительный процесс, постоянно тлеющий в ткани миндалин и аденоидов, периодически обостряясь, способствует затяжным, рецидивирующим заболеваниям трахеи и бронхов (бронхит, обструктивный бронхит, трахеит, фарингит), может вызвать самостоятельно или усугубить течение аллергии, в тяжелых случаях проявляющейся в виде бронхиальной астмы, аллергической ринопатии, атопического дерматита. Аденоиды и увеличенные небные миндалины, заполняя глотку, ухудшают работу слуховых труб, которые не могут в достаточном объеме доставлять воздух в среднее ухо, вследствие чего развивается секреторный отит, что может привести к снижению слуха, а при проникновении инфекции в ухо, к его острому воспалению – острому гнойному среднему отиту. Плохое дыхание через нос способствует неправильному развитию челюстно-лицевой области – нарушается прикус зубов, изменяется форма лица (так называемое «аденоидное лицо»).
Возбудители инфекционных заболеваний дыхательных путей (чаще всего стрептококки) после перенесенной ангины остаются в небных миндалинах, развивается хроническое их воспаление – хронический тонзиллит. При стечении неблагоприятных обстоятельств (переохлаждение, стресс, вирусная инфекция), процесс в миндалинах активируется. Это протекает в виде очередной ангины с налетами на миндалинах или гнойными пробками. Что очень опасно, каждое обострение тонзиллита может вызвать осложнения в виде заболеваний других органов и систем организма ребенка, чаще всего – ревматических заболеваний сердца и суставов, заболеваний почек (пиелита, пиелонефрита, гломерулонефрита). Кроме того, обострение тонзилиллита или ангина порой вызывают осложнения в виде абсцесса (гнойника) в глотке. Это осложнение называется паратонзиллярный абсцесс. Паратонзиллярный абсцесс свидетельствует, что небная миндалина не справляется со своей функцией, он может в любое время рецидивировать.
Какие факторы способствуют увеличению миндалин глотки, развитию хронического тонзиллита?
- Наследственность, — по крайней мере, если родители страдали аденоидами, тонзиллитом, ребенок в той или иной степени тоже с этой проблемой столкнется.
- Воспалительные заболевания носа, горла, глотки — и респираторные вирусные инфекции, и корь, и коклюш, и скарлатина, и ангины и т.д.
- Нарушения питания — особенно перекармливание.
- Склонность к аллергическим реакциям, врожденная и приобретенная недостаточность иммунитета.
- Нарушения оптимальных свойств воздуха, которым дышит ребенок — очень тепло, очень сухо, много пыли, примесь вредных веществ (экологическая обстановка, избыток бытовой химии).
- Неадекватное (неправильное) лечение острого тонзиллита (ангины). Наиболее частыми ошибками является неполный курс лечения антибиотиком, неправильное его дозирование, нарушение лечебно-охранительного режима (ранний подъем с постели, прогулки на улице ранее 7-10 суток от начала лечения).
Таким образом, действия родителей, направленные на профилактику хронического тонзиллита, сводятся к коррекции, а еще лучше, к изначальной организации образа жизни, способствующего нормальному функционированию системы иммунитета — кормление по аппетиту, физические нагрузки, закаливание, ограничение контактов с пылью и бытовой химией.
Чем отличается хронический тонзиллит от гипертрофии миндалин?
Гипертрофия миндалин – это увеличение их в размерах в возрасте ребенка до 9-10 лет. При хроническом же тонзиллите миндалины могут быть любого размера, отличительной его особенностью является развитие в миндалинах хронического воспалительного процесса.
Если у ребенка наряду с хроническим тонзиллитом или увеличенными небными миндалинами есть аденоиды?
Наличие аденоидов, затрудненного носового дыхания в значительной степени влияют на развитие болезни миндалин. В этом случае отоларингологи предлагают при компенсированной форме тонзиллита, сохраняя небные миндалины, обязательно удалить аденоиды, а при декомпенсированной форме включить в объем операции по удалению небных миндалин и аденотомию, что незначительно удлиняет операцию и практически незаметно для пациента, но сильно влияет на результат операции. Если этого не сделать, у ребенка появляется высокая вероятность прогрессирования тонзиллита или аденоидита, что сведет на нет результаты тонзиллэктомии – сохранится затрудненное носовое дыхание, вновь ребенок станет часто болеть, не пройдет или усугубится храп.
Когда тонзиллит лечат, а когда делают операцию?
Существуют две формы хронического тонзиллита: компенсированная и декомпенсированная. При декомпенсированной форме без оперативного лечения на обойтись – миндалины надо удалять. Этот диагноз выставляют тогда, когда тонзиллит часто обостряется (2-3 ангины в год), процесс выходит за пределы миндалин, если развиваются заболевания отдаленных органов и систем, например, нефрит, ревматические заболевания сердца и суставов. Миндалины необходимо удалять при развитии паратонзиллярного абсцесса.
Можно и нужно ли лечить хронический тонзиллит?
Подчеркнем, что лечить не только можно, но и необходимо. Пока у ребенка не развились изменения, о которых говорилось ранее, каждые полгода следует проводить как местное лечение в виде орошений слизистой оболочки глотки водными растворами, обладающими противовоспалительными, антиаллергическими и антимикробными свойствами, так и общие методы лечения, включая витаминные препараты, средства, влияющие на иммунную систему, местно действующие вакцинные препараты, физиотерапевтические методы (магнито-, лазеротерапия, ингаляции). Особенно важным отоларингологи считают при лечении тонзиллита проведение курса промывания лакун небных миндалин (7-10 процедур на курс лечения).
Как срочно следует выполнить операцию?
Операция по удалению миндалин – тонзиллэктомия – является плановой, то есть выполняется при полном здоровье ребенка или ремиссии хронических заболеваний. Ее нельзя выполнять во время острых заболеваний (ОРИ) и 3-4 недели после выздоровления. Таким образом, всегда есть возможность выполнить данную операцию в благоприятный для ребенка период, что сведет к минимуму риск послеоперационных осложнений.
Вырастают ли небные миндалины вновь, возможны ли рецидивы?
Нет, полностью удаленные небные миндалины вырасти вновь не могут.
Как удаляют миндалины?
Эта операция выполняется с использованием местной или общей анестезии (наркоза). Длится она 25-30 минут и при правильной психологической подготовке ребенка переносится удовлетворительно. Несложность операции не является свидетельством ее безопасности. Возможны и осложнения в связи с наркозом, и кровотечения, и повреждения неба. Но все это бывает не часто.
От удаления миндалин ультразвуком и лазером хирурги давно отказались в связи с огромным риском осложнений.
Сколько времени ребенок находится в больнице после операции?
В связи с высоким риском развития кровотечения в послеоперационном периоде ребенок находится в стационаре в течение 6 суток после операции.
Что следует делать после выписки ребенка?
Ребенок выписывается из больницы под наблюдение ЛОР врача или педиатра в поликлинике по месту жительства. Обычно рекомендуется домашний режим в течение 1-2 недель. При этом следует ограничить физические нагрузки, однако, в постели ребенка держать не нужно. При приеме пищи первые дни нельзя употреблять горячую, острую пищу, кислые соки и фрукты, газированные напитки, мороженое. Через 5-7 дней режим питания становится обычным. На 10-14 сутки после выписки при удовлетворительном общем состоянии ребенка, отсутствии повышенной температуры тела, гладком заживлении раны в глотке, можно посещать детский коллектив, выходить на улицу. Нельзя лишь заниматься спортивными упражнениями, посещать бассейн. Полностью рана в глотке заживает через 3-4 недели. Через месяц после операции никаких ограничений в образе жизни и в режиме питания нет.
Как удалить миндалины в Детском городском ЛОР Центре?
Для установления диагноза, при отсутствии ЛОР врача в поликлинике, можно записаться на прием в городской консультативный ЛОР кабинет по телефону 2-78-49-00 (справочная).
Прием осуществляется по будним дням, с 8.00. до 20.00.
Если диагноз «хронический тонзиллит» установлен и решение оперировать ребенка Вами принято, с направлением на оперативное лечение, выданным в поликлинике, Вам следует подойти в приемное отделение 3-й детской клинической больницы в любое удобное для Вас время. Вашего ребенка запишут на госпитализацию в выбранный Вами день и выдадут план обследования (список необходимых для выполнения операции анализов). Госпитализация проводится во вторник и четверг, с 13.00. до 15.00. и в воскресенье с 16.00. до 18.00. Операция осуществляется на следующий день.
Хронический тонзиллит — болезнь любого возраста
Воспалительные процессы в горле — большая проблема как для детей, так и для взрослых. О наиболее частой их причине — хроническом воспалении небных миндалин — рассказывает врач-оториноларинголог консультативно-диагностического отделения ГКБ № 52 Жуков Григорий Александрович.
Разбираемся в терминах.
Наиболее часто причиной воспаления в глотке является именно воспаление миндалин, или гланд (это одно и тоже на самом деле) — скоплений лимфоидной ткани в глотке. Миндалинами называют эти образования из-за внешней схожести с ядрами ореха миндаля, а гландами — потому что гланды в переводе — «маленький жёлудь». По-латыни мы назовем их tonsillae — отсюда название воспаления органа — тонзиллит.
Зачем нужны миндалины?
Небные миндалины — это органы иммунной системы организма человека. Они участвуют в формировании иммунного ответа при попадании в организм возбудителей различных инфекций. В норме инфекционный агент должен попасть в миндалины, где его распознают клетки иммунной системы и разовьются реакции, направленные на борьбу с возбудителем инфекции.
Почему развивается воспаление небных миндалин?
Если лимфоидная ткань не успевает или не в силах обезвредить «врага», возникает воспаление самих миндалин — ангина. Хроническое воспаление (хронический тонзиллит), как правило, возникает в результате перенесенной ангины, когда в миндалинах сохраняется вялотекущий воспалительный процесс.
Итак, хронический тонзиллит — затяжной воспалительный процесс в тканях небных миндалин. Он может быть как у детей, так и у взрослых.
Что чувствует человек?
Пациенты на протяжении долгого времени чувствуют дискомфорт и боли в горле, могут откашливаться так называемые «пробки», наблюдается повышение температуры до субфебрильных цифр, общая слабость, что заставляет обратиться к врачу.
Что видит врач при осмотре?
При осмотре глотки врач обнаруживает отек и покраснение небных дужек, увеличение и покраснение миндалин, ткань их рыхлая, в лакунах миндалин образуются пробки . Пробки на миндалинах представляют скопление вещества в лакунах миндалин. Это вещество — смесь омертвевших клеток и продуктов жизнедеятельности патогенных бактерий. Если пробки сохраняются долго, в их структуре откладываются соли, поэтому они становятся жесткими. Пробки могут быть множественными и единичными, различаются по структуре, размеру и цвету. Чаще всего это небольшие желтоватые вкрапления, видимые в лакунах, однако цвет может варьироваться от серого до коричневого.
Что может назначить врач при обострении хронического тонзиллита?
Лечение комплексное: медикаментозное (антибиотики), местное (полоскания горла растворами антисептиков и орошения спреями), а также старые добрые физиотерапевтические процедуры, после стихания обострения можно промыть лакуны миндалин от пробок (это делает ЛОР-врач). НО: самолечением заниматься мы не советуем, особенно не следует самостоятельно принимать антибиотики. «Неправильные» назначения могут привести к формированию устойчивости возбудителя к антибиотику, и в дальнейшем этот препарат не будет эффективен.
Чем опасен хронический тонзиллит?
Заболевание протекает с периодическими обострениями в виде ангин. В состоянии хронического воспаления миндалины не способны выполнять свою работу и становятся очагом инфекции. Постоянное присутствие инфекции в организме обусловливает снижение иммунитета, а потому — склонность к частым респираторным заболеваниям. А если присоединяются боли в суставах, боли и перебои в работе сердца — это признаки серьезных осложнений. Именно поэтому хронический тонзиллит в запущенных случаях является показанием к удалению небных миндалин. Операция проводится только по назначению ЛОР-врача.
Удаление миндалин: где и как?
Операция тонзилэктомия требует госпитализации в ЛОР-стационар на несколько дней. Она выполняется под местной или общей анестезией. В нашем отделении мы удаляем миндалины хирургическим методом — скальпелем, петлей.
Поскольку в результате операции образуется довольно большая рана, которая требует в некоторых случаях наложения швов, мы можем оставить пациента под наблюдением до 5 дней — в послеоперационном периоде высок риск кровотечений. Потребуются некоторые ограничения — такие, как диета (жидкая негорячая пища), отсутствие нагрузок в течение 3-4 недель и постельный режим.
А как насчет мороженого после операции?
Это известная история из детства. Можно рассасывать кусочки люда, можно есть мороженое, но главное — бережно относиться к себе в течение некоторого времени после операции и идеально — с вниманием и заботой в дальнейшем.
Хронический тонзиллит — причины, операция и профилактика
Заболевание, которым страдают практически все трудоспособные люди и проявление которого человек иногда вовсе не замечает, называется хроническим тонзиллитом. Хронический тонзиллит является заболеванием верхних дыхательных путей, выражающимся в длительном воспалительном процессе миндалин. Хронически тонзиллит достаточно распространённое заболевание, которому подвержены до 10% популяции стран Европы и России. Кроме состояния дискомфорта, отягощающего жизнь человека, больного хроническим тонзиллитом, опасность недуга выражается в наличии постоянного очага воспаления и инфекции в организме, вызывающего осложнения тонзиллита. Речь идёт о ревматизме, пиелонефрите, ревмокардите, полиартрите, развитии аутоиммунных заболеваний. Поражённые миндалины создают состояние токсикоза всего организма в связи с отравлениями бактериальными токсинами или продуктами их распада.
Причины развития хронического тонзиллита
Хронический тонзиллит чаще всего развивается по причине неэффективного или незавершенного курса лечения острой формы тонзиллита. Из-за длительного снижения местного иммунитета формируются очаги воспаления, являющиеся местами активизации патогенных организмов.
Удаление небных миндалин или тонзиллэктомия считается одной из наиболее распространенных в ЛОР-практике операций, особенно в детском возрасте.
Лакуны рассекают ножом при хроническом тонзиллите, чтобы уничтожить препятствия, обусловливающие задержку в лакунах патологического содержимого. После рассечения происходит превращение лакуна в открытый желоб. Проведение такой операции предполагает применение местной анестезии. Сначала, используя специальный изогнутый пуговчатый зонд, врач направляет усилия, чтобы определить расположение, направление и глубину лакун. Затем врач рассекает все обнаруженные лакуны, начиная с самой нижней, производит введение ножа в лакуну до дна и рассекает ее стенки. Особенно внимательно врач подходит к процессу рассечения криптов верхнего полюса миндалины.
Частичное удаление небных миндалин производят посредством специального инструмента по типу гильотины, оснащённой кольцевидным ножом. Кроме того, операции проводятся с применением специальных кусачек.
Тонзиллотомия и кускование способствуют не столько уничтожению очагов инфекции, сколько их укорачиванию, оставляя нетронутыми их глубокие части. Развивающиеся после тонзиллотомии и кускования рубцы приводят к сужению выходных отверстий и просветов остающихся лакун и их ответвлений.
Электрокаустику миндалин, направленную на лечение хронического тонзиллита, применяют с конца прошлого столетия. Электрокаутер вводится в холодном состоянии в каждую лакуну до ее дна. После этого включается ток, происходит накаливание электрокаутера до желтого накала и концом делают прожигание дна лакуны, а затем ее стенки. В послеоперационный период лакуны, чтобы избежать сращение краев, смазывают 10% раствором танин-глицерина. Полное интракапсулярное выжигание небных миндалин электрокаутером, описанное выше, не оправдало себя и не получило широкого распространения.
Показания к операции
Оперативное лечение проводится в следующих ситуациях:
- при обструкции дыхательных путей во время сна, помехах при носовом дыхании, глотании из-за постоянного отека;
- при замене большей части лимфоидной ткани органа соединительной, в результате чего значительно снижается его функциональность;
- при прогрессировании патологического состояния из-за регулярного консервативного лечения на протяжении года или более;
- при выраженных токсико-аллергических формах заболевания;
- при тонзиллите, сопровождающемся сильными осложнениями — острой ревматической лихорадкой, ревмокардитом, гломерулонефритом;
- при частых обострениях заболеваний (более пяти случаев в год) на фоне консервативного лечения;
- при абсцессах в тканях миндалин.
Операция по удвоению небных миндалин называется двухсторонней тонзилэктомией. Лимфоидную ткань удаляют частично или в полном объёме. Объем операций назначается исключительно врачом.
Профилактика тонзиллита
- воздушные ванны;
- водные процедуры;
- занятия спортом;
- лечением кариозных зубов, особенно у детей.
Удаление миндалин в Санкт-Петербурге
Тонзилэктомия – это удаление миндалин, которое проводится чаще всего из-за их хронического воспаления (тонзиллита). К этому радикальному методу прибегают в случае невозможности восстановить нормальное функционирование этих органов.Миндалины выполняют барьерную роль, являясь частью иммунной системы. Они представляют собой скопление специфической лимфоидной ткани, которая располагается в слизистой ротовой полости и являются частью глоточного кольца. Они имеют пористую структуру, вырабатывают специфические защитные клетки – «В» и «Т» лимфоциты и выполняют роль ловушки для инфекционных агентов.
Показания и противопоказания для удаления миндалин
- Частые обострения хронического тонзиллита при наличии в миндалинах стрептококковой инфекции.Чтобы избежать серьезных осложнений, миндалины лучше удалить. Выявить стрептококк можно с помощью специального анализа. Можно попытаться устранить инфекцию с помощью антибиотиков, но если титр антител останется высоким, лучше решать эту проблему хирургическим путем.
- Разрастание лимфоидной ткани при запущенном тонзиллите. Это может привести к апноэ – задержки дыхания во время сна. Это также может вызвать дискомфорт при глотании.
- Паратонзиллярный и заглоточный абсцесс – когда воспалительный процесс переходит на окружающие ткани ротовой полости
- При прогрессировании заболевания, несмотря на адекватное консервативное лечение. Когда уже не помогают лекарственные средства от тонзиллита, а также вакуумное удаление гнойных пробок, промывания и полоскания, физиотерапия
- При положительных ревмопробах, а также поражении сердца, почек и других внутренних органов, которые пострадали из-за хронической интоксикации. Для этого необходимо сдать анализ на определение С-реактивного белка, который является показателем наличия ревматизма
- Если у человека имеется сепсис или тромбоз яремной вены, вызванный инфекцией, очаг которой расположен в миндалинах
- При нарушениях работы сердца во время обострения хронического тонзиллита
- Инфекционные заболевания сердца, суставов, сосудов и почек
- Если пациент переболел ангиной более 5 раз в течение года
- Тяжелая сердечно-сосудистая патология, наличие сердечной недостаточности, декомпенсированного порока сердца;
- Злокачественные новообразования;
- Беременность и лактация;
- Заболевания крови, нарушение свертываемости;
- Тяжелая почечная недостаточность;
- Легочная форма туберкулеза;
- Сахарный диабет;
- Психические заболевания;
- Острое респираторное заболевание. Операцию можно проводить после выздоровления;
- Непролеченный кариес
Подготовка к операции и послеоперационный период
Перед операцией необходимо сдать общие лабораторные анализы, а также анализ на свертываемость крови – коагулограмму, дополнительное определение количества тромбоцитов. Обязательно посетить специалистов – кардиолога, терапевта и стоматолога. За месяц до операции запрещается принимать нестероидные противовоспалительные препараты и аспирин, при этом назначаются препараты, которые повышают свертываемость. Перед хирургической процедурой возможно принятие успокоительных средств. За сутки до операции нежелательно принимать анальгетики.
За 12 часов до начала процедуры запрещается принимать пищу, а за 4 часа – даже воду. Операция проводится натощак.
После завершения вмешательства не разрешается разговаривать не менее 10 дней, запрещается поднимать тяжести, принимать слишком горячую, острую, пряную или холодную пищу, с осторожностью чистить зубы. Также не рекомендуются дальние поездки, перелет, посещение бани, сауны и солярия, проведение косметологических процедур, прием аспирина, ибупрофена.
Методы удаления
Удаление с помощью лазера. Данный метод удаление миндалин может быть полным или ограничиваться только подрезанием верхних слоев – абляцией. Для проведения операции могут использовать разные виды лазера:
— Волоконно-оптический – используется при серьезном и обширном поражении миндалин;
— Углеродный – способствует уменьшению участка инфекции и объема миндалин за счет эффекта испарения;
— Гольмиевый помогает избавиться от инфекции, которая имеет очаги внутри миндалин;
— Инфракрасный помогает избежать послеоперационного кровотечения за счет скрепления тканей.
Хирургическое удаление – операция, которая проводится уже несколько десятков лет под общим наркозом. Однако данный метод имеет и свои недостатки:
— Постоперационный болевой синдром;
— Риск развития кровотечений;
— Возможность появления аллергий, а также трахеитов, фарингитов;
— Снижение иммунитета;
— Коблация – холодноплазменный метод, при котором используется специальный аппарат, а воздействие проводится с помощью специальных электродов. Удаление проходит с помощью холодного разрушения мягких тканей, которые распадаются на отдельные соединения;
Радиоволновой метод имеет много преимуществ, среди которых:
— Незначительная травматизация тканей
— Быстрое заживление
— Отсутствие образования грубых рубцов и дефекта тканей
— Риск осложнений практически отсутствует
Электрокоагуляция – эффективный метод, недостатком которого является наличие ожога, который может причинять дискомфорт при заживлении.
Криодеструкция – один из самых популярных и безболезненных методов в основе которого находится замораживание с помощью жидкого азота. Этот метод позволяет сохранить здоровые части миндалин, которые способны вырабатывать защитные клетки для поддержания местного иммунитета.
Специалисты «Моей клиники» имеют большой опыт в проведении операций по удалению миндалин. Запишитесь к нам на прием и получите консультацию в удобное для вас время.
Анатомия эндокринной системы
Эндокринная система представляет собой сложную сеть желез и органов. Он использует гормоны для контроля и координации метаболизма вашего тела, уровня энергии, воспроизводства, роста и развития, а также реакции на травмы, стресс и настроение. Следующие элементы являются неотъемлемыми частями эндокринной системы:
Гипоталамус. Гипоталамус расположен в основании мозга, рядом с перекрестом зрительных нервов, в месте пересечения и пересечения зрительных нервов позади каждого глаза.Гипоталамус выделяет гормоны, которые стимулируют или подавляют высвобождение гормонов в гипофизе, в дополнение к контролю водного баланса, сна, температуры, аппетита и артериального давления.
Тело шишковидной железы. Пинеальное тело расположено ниже мозолистого тела, в середине мозга. Он производит гормон мелатонин, который помогает организму понять, когда пора спать.
Гипофиз . Гипофиз расположен ниже мозга.Обычно эта железа размером не больше горошины контролирует многие функции других желез внутренней секреции.
Щитовидная железа и паращитовидная железа. Щитовидная железа и паращитовидные железы расположены в передней части шеи, ниже гортани (голосовой ящик). Щитовидная железа играет важную роль в обмене веществ в организме. Паращитовидные железы играют важную роль в регулировании баланса кальция в организме.
Тимус. Тимус расположен в верхней части грудной клетки и производит лейкоциты, которые борются с инфекциями и разрушают аномальные клетки.
Надпочечник. Надпочечники расположены над каждой почкой. Как и многие другие железы, надпочечники работают рука об руку с гипоталамусом и гипофизом. Надпочечники вырабатывают и выделяют кортикостероидные гормоны и адреналин, которые поддерживают кровяное давление и регулируют обмен веществ.
Поджелудочная железа. Поджелудочная железа расположена в задней части живота, позади желудка. Поджелудочная железа играет роль в пищеварении, а также в производстве гормонов.Гормоны, вырабатываемые поджелудочной железой, включают инсулин и глюкагон, которые регулируют уровень сахара в крови.
Яичник. Яичники женщины расположены с обеих сторон матки, ниже отверстия фаллопиевых труб (труб, идущих от матки к яичникам). В дополнение к яйцеклеткам, необходимым для воспроизводства, яичники также вырабатывают эстроген и прогестерон.
Яичко. Мужские яички расположены в мешочке, подвешенном снаружи мужского тела.Яички производят тестостерон и сперму.
Железы внутренней секреции и их гормоны
начало содержанияЧтение за 3 минуты
Гормональная система (называемая эндокринной системой в медицинской терминологии) состоит из различных желез, которые выделяют разные гормоны.
Гормоны подобны системе связи организма. Они принимают сообщения от одной части тела (железы), чтобы сообщить другой части тела (целевой клетке) сделать что-то важное.Железы внутренней секреции влияют на воспроизводство, обмен веществ, рост и многие другие функции.
Ниже приведен список основных желез (их расположение см. На схеме), некоторые из вырабатываемых ими гормонов и их влияние на организм.
Гипоталамус: область в основании мозга, которая связывает мозг с гормональной системой.
Эндокринная система.- основных гормонов — антидиуретический гормон (АДГ), окситоцин, дофамин, рилизинг-гормон кортикотропина, рилизинг-гормон тиреотропина (TRH), гонадотропин-рилизинг-гормон (GnRH), гормон высвобождения гормона роста (GHRH) и соматостатин
- воздействий — гипоталамус связывает гормональную и нервную системы.Его гормоны поддерживают организм в стабильном состоянии. Они влияют на ритмы сна, бдительность, аппетит, массу тела, жажду, артериальное давление, частоту сердечных сокращений, половое влечение, обучение, память, настроение и то, как организм реагирует на болезнь
Гипофиз: железа в форме фасоли в основании головного мозга.
- основные гормоны — лютеинизирующий гормон (ЛГ), фолликулостимулирующий гормон (ФСГ), пролактин, гормон роста, тиреотропный гормон (ТТГ), адренокортикотрофический гормон (АКТГ)
- влияет — гипофиз помогает контролировать другие железы и вырабатывает гормоны, которые контролируют кровяное давление, уровень сахара в крови, реакцию на стресс, менструацию, выработку спермы, рост костей, мышечную массу, сокращения во время родов, производство грудного молока и связь между матерью и ребенком
Другие сальники
Шишковидная железа: небольшая железа около центра мозга.
Щитовидная железа: небольшая железа в передней части шеи, охватывающая дыхательное горло.
- основных гормонов — трийодтиронин (Т3), тироксин (Т4), кальцитонин
- влияет на обмен веществ, рост костей, уровни энергии, температуру тела, то, как клетки используют кислород, частоту сердечных сокращений, кровоток, уровень кальция, метаболизм витаминов, развитие мозга у младенцев и детей и репродуктивную функцию
Паращитовидные железы: четыре небольших железы на шее позади щитовидной железы.
- основных гормонов — гормон паращитовидной железы (ПТГ)
- влияний — регулирование уровня кальция в крови
Надпочечники: 2 железы, расположенные над почками с каждой стороны тела.
- основных гормонов — адреналин, кортизол, альдостерон, ДГЭА, тестостерон
- влияний — реакция на стресс и кровяное давление / контроль соли и воды, уровень сахара в крови, энергия, развитие половых органов, частота сердечных сокращений, внимание, воспаление, развитие плода
Поджелудочная железа: длинная железа позади желудка, под печенью.
- основные гормоны — инсулин, глюкагон, соматостатин, вазоактивный кишечный пептид (VIP)
- влияния — контроль сахара в крови
Яичники (только женщины): по 2 железы с каждой стороны матки в тазу.
- основных гормонов — эстроген, прогестерон, тестостерон, антимюллеров гормон (АМГ), ингибин A и ингибин B
- влияния — характеристики самок, хранение и выпуск яиц
Семенники (только мужчины): 2 железы в мошонке, позади полового члена.
- основные гормоны — тестостерон, антимюллеров гормон (АМГ), эстрадиол, ингибин B
- влияния — мужские характеристики, производство спермы
Узнайте больше о гормональной системе.
Узнайте больше о разработке и обеспечении качества контента healthdirect.
Последний раз рассмотрено: ноябрь 2020 г.
Об эндокринной системе — эндокринные железы и гормоны
Основы эндокринной системы
- Эндокринная система состоит из сети желез.
- Эти железы выделяют гормоны, регулирующие многие функции организма, включая рост и обмен веществ.
- Эндокринные заболевания распространены и обычно возникают, когда железы вырабатывают неправильное количество гормонов.
Проще говоря, эндокринная система — это сеть желез, которые выделяют химические вещества, называемые гормонами, чтобы помочь вашему организму нормально функционировать. Гормоны — это химические сигналы, которые координируют ряд функций организма.
Эндокринная система регулирует определенные внутренние процессы.(Примечание: эндокринный не следует путать с экзокринным . Экзокринные железы, такие как потовые и слюнные железы, секретируются наружу и внутрь через протоки. Гормоны внутренней секреции выделяются изнутри через кровоток.)
Эндокринная система помогает контролировать следующие процессы и системы:
- Рост и развитие
- Гомеостаз (внутренний баланс систем организма)
- Обмен веществ (уровни энергии тела)
- Репродукция
- Ответ на раздражители (стресс и / или травма)
Эндокринная сеть
Эндокринная система выполняет эти задачи через сеть желез, которые представляют собой небольшие, но очень важные органы, производящие, хранящие и секретирующие гормоны.
Железы эндокринной системы:
Эти железы вырабатывают различные типы гормонов, которые вызывают определенный ответ в других клетках, тканях и / или органах, расположенных по всему телу. Гормоны достигают этих далеких целей с помощью кровотока. Как и нервная система, эндокринная система является одним из основных коммуникаторов вашего тела. Но вместо того, чтобы использовать нервы для передачи информации, эндокринная система использует кровеносные сосуды для доставки гормонов к клеткам.
Болезни эндокринной системы
Чтобы все работало гладко (то есть ваше тело функционировало должным образом), определенные процессы должны работать правильно:
- Эндокринные железы должны выделять правильное количество гормонов (если они выделяют слишком много или слишком мало, это называется гормональным дисбалансом).
- Ваше тело также нуждается в сильном кровоснабжении для транспортировки гормонов по всему телу.
- В ткани-мишени должно быть достаточно рецепторов (где гормоны прикрепляются и выполняют свою работу).
- Эти мишени должны уметь адекватно реагировать на гормональный сигнал. Модель здесь будет похожа на первичный гипотиреоз , где гипофиз вырабатывает ТТГ, ТТГ переносится через кровоток в щитовидную железу, щитовидная железа имеет соответствующие рецепторы, но по какой-либо причине она не может эффективно производить или секретировать щитовидную железу. гормон.
Эндокринные заболевания являются обычным явлением и возникают даже тогда, когда один из этапов процесса не работает должным образом.Если у вас есть эндокринное заболевание или расстройство, вы можете проконсультироваться со специалистом, известным как эндокринолог, который эффективно диагностирует и поможет вылечить ваше состояние.
Обновлено: 18.05.21
Обзор гипоталамуса
Обзор тимуса
Основы тимуса
- Вилочковая железа, расположенная за грудиной и между легкими, активна только до полового созревания.
- После полового созревания вилочковая железа начинает медленно сокращаться и заменяться жиром.
- Тимозин — гормон тимуса, который стимулирует развитие Т-клеток, борющихся с болезнями.
Вилочковая железа не будет функционировать на протяжении всей жизни, но на нее возложена большая ответственность, когда она активна, — помогая организму защитить себя от аутоиммунитета, который возникает, когда иммунная система обращается против самой себя. Таким образом, вилочковая железа играет жизненно важную роль в лимфатической системе (защитной сети вашего тела) и эндокринной системе.
До рождения и на протяжении всего детства вилочковая железа играет важную роль в производстве и созревании Т-лимфоцитов или Т-клеток, особого типа белых кровяных телец, которые защищают организм от определенных угроз, включая вирусы и инфекции.Тимус производит и секретирует тимозин, гормон, необходимый для развития и производства Т-клеток.
Вилочковая железа отличается тем, что, в отличие от большинства органов, у детей она самая большая. По достижении половой зрелости вилочковая железа начинает медленно сокращаться и заменяться жиром. К 75 годам вилочковая железа представляет собой не более чем жировую ткань. К счастью, к моменту полового созревания вилочковая железа производит все ваши Т-клетки.
Анатомия вилочковой железы
Тимус расположен в верхней передней (передней) части грудной клетки непосредственно за грудиной и между легкими.Розовато-серый орган имеет две доли тимуса.
Тимус достигает максимального веса (около 1 унции) в период полового созревания.
Тимозин: гормон тимуса
Тимозин стимулирует развитие Т-клеток. В детстве белые кровяные тельца, называемые лимфоцитами, проходят через вилочковую железу, где трансформируются в Т-клетки.
Когда Т-клетки полностью созреют в тимусе, они мигрируют в лимфатические узлы (группы клеток иммунной системы) по всему телу, где помогают иммунной системе в борьбе с болезнями.Однако некоторые лимфоциты, независимо от того, находятся ли они в лимфатических узлах или тимусе, могут перерасти в рак (известный как болезнь Ходжкина и неходжкинские лимфомы).
Хотя вилочковая железа активна только до полового созревания, ее двойная функция в качестве эндокринной и лимфатической железы играет важную роль в вашем долгосрочном здоровье.
Обновлено: 10.06.14
Эндокринная система | Биология для майоров II
Результаты обучения
- Определить структуру и функцию эндокринной системы
Эндокринная система — это система контроля желез без протоков, которые секретируют гормоны в определенных органах.Гормоны действуют как «посланники» и переносятся кровотоком к различным клеткам тела, которые интерпретируют эти сообщения и действуют на них.
Кажется неправдоподобным, что небольшое химическое вещество может попасть в кровоток и вызвать действие в отдаленном месте тела. Тем не менее, это происходит в наших телах каждый день в нашей жизни. Способность поддерживать гомеостаз и реагировать на раздражители во многом обусловлена гормонами, секретируемыми в организме. Без гормонов вы не смогли бы расти, поддерживать постоянную температуру, производить потомство или выполнять основные действия и функции, необходимые для жизни.
Эндокринная система обеспечивает электрохимическую связь гипоталамуса головного мозга со всеми органами, которые контролируют метаболизм, рост, развитие и воспроизводство в организме.
В эндокринной системе секретируются два типа гормонов: стероидные (или липидные) и нестероидные (или белковые) гормоны.
Эндокринная система регулирует свои гормоны посредством отрицательной обратной связи, за исключением очень специфических случаев, таких как роды. Повышение активности гормона снижает выработку этого гормона.Иммунная система и другие факторы также участвуют в качестве факторов контроля, в целом поддерживая постоянный уровень гормонов.
Типы сальников
Экзокринные железы — это те железы, которые выделяют свои клеточные секреции через проток, который выходит наружу или в просвет (пустое внутреннее пространство) органа. К ним относятся определенные потовые железы, слюнные и поджелудочные железы, а также молочные железы. Они не считаются частью эндокринной системы.
Рисунок 1.Основные эндокринные железы. (Мужчина слева, женщина справа.) 1. Шишковидная железа 2. Гипофиз 3. Щитовидная железа 4. Тимус 5. Надпочечник 6. Поджелудочная железа 7. Яичник 8. Яичко
Эндокринные железы — это железы, которые не имеют протока и выделяют свои секреты непосредственно в межклеточную жидкость или в кровь. Набор эндокринных желез составляет эндокринную систему.
- Основными эндокринными железами являются гипофиз (передняя и задняя доли), щитовидная железа, паращитовидная железа, надпочечники (кора и продолговатый мозг), поджелудочная железа и гонады.
- Гипофиз прикреплен к гипоталамусу нижней части переднего мозга.
- Щитовидная железа состоит из двух боковых масс, соединенных поперечной перемычкой, которые прикреплены к трахее. Они немного ниже гортани.
- Паращитовидные железы представляют собой четыре массы ткани, по две вкраплены кзади в каждую латеральную массу щитовидной железы.
- Один надпочечник расположен над каждой почкой. Кора — это внешний слой надпочечника.Мозговое вещество — это внутреннее ядро.
- Поджелудочная железа расположена вдоль нижней кривизны желудка, недалеко от того места, где она встречается с первой областью тонкой кишки, двенадцатиперстной кишкой.
- Гонады (яичники и семенники) находятся в полости малого таза.
Гормоны и типы
Гормон — это тип химического сигнала. Они являются средством связи между клетками.
Эндокринная система вырабатывает гормоны, которые играют важную роль в поддержании гомеостаза и регуляции репродукции и развития.Гормон — это химический мессенджер, производимый клеткой, который влияет на определенные изменения клеточной активности других клеток (клеток-мишеней). В отличие от экзокринных желез (которые производят такие вещества, как слюна, молоко, желудочная кислота и пищеварительные ферменты), эндокринные железы не выделяют вещества в протоки (трубки). Вместо этого эндокринные железы выделяют свои гормоны непосредственно в окружающее внеклеточное пространство. Затем гормоны диффундируют в близлежащие капилляры и переносятся с кровью по всему телу.
Эндокринная и нервная системы часто работают для достижения одной и той же цели. Оба влияют на другие клетки с помощью химических веществ (гормонов и нейромедиаторов). Однако они достигают своих целей по-разному. Нейротрансмиттеры действуют немедленно (в течение миллисекунд) на соседние мышцы, железы или другие нервные клетки, и их действие кратковременно. Напротив, гормонам требуется больше времени для достижения желаемого эффекта (от нескольких секунд до нескольких дней), они могут воздействовать на любую клетку, ближайшую или удаленную, и вызывать эффекты, которые длятся до тех пор, пока они остаются в крови, что может длиться до нескольких часов.
В таблице 1 показаны основные гормоны, их мишени и их функции в клетке-мишени.
| Таблица 1. Major Horomes | ||||
|---|---|---|---|---|
| Эндокринная железа | Выделение гормона | Химический класс | Целевая ткань / орган | Основная функция гормона |
| Гипоталамус | Гипоталамические высвобождающие и ингибирующие гормоны | Пептид | Передняя доля гипофиза | Регулируют гормон передней доли гипофиза |
| Задний гипофиз | Антидиуретик (АДГ) | Пептид | Почки | Стимулирует реабсорбцию воды почками |
| Окситоцин | Пептид | Матка, молочные железы | Стимулирует сокращение мышц матки и выделение молока молочными железами | |
| Передний гипофиз | Стимулирование щитовидной железы (ТТГ) | Гликопротеин | Щитовидная железа | Стимулирует щитовидную железу |
| Адренокортикотропный (АКТГ) | Пептид | Кора надпочечников | Стимулирует кору надпочечников | |
| Гонадотропный (ФСГ, ЛГ) | Гликопротеин | Гонады | Производство яйцеклеток и спермы, производство половых гормонов | |
| Пролактин (PRL) | Белок | Молочные железы | Производство молока | |
| Рост (GH) | Белок | Мягкие ткани, кости | Деление клеток, синтез белка и рост костей | |
| Щитовидная железа | Тироксин (Т4) и трийодтироний (Т3) | Йодированная аминокислота | Все ткани | Повышает скорость обмена веществ, регулирует рост и развитие |
| Кальцитонин | Пептид | Кости, почки и кишечник | Понижает уровень кальция в крови | |
| Паращитовидные железы | Паращитовидная железа (ПТГ) | Пептид | Кости, почки и кишечник | Повышает уровень кальция в крови |
| Кора надпочечников | Глюкокортикоиды (кортизол) | Стероид | Все ткани | Повышает уровень глюкозы в крови, стимулирует расщепление белков |
| Минералокортикоиды (альдостерон) | Стероид | Почки | Реабсорбирует натрий и выводит калий | |
| Половые гормоны | Стероид | Гонады, кожа, мышцы и кости | Стимулирует репродуктивные органы и улучшает половые признаки | |
| Медулла надпочечника | Адреналин и норадреналин | Модифицированная аминокислота | Сердечные и другие мышцы | Выпускается в экстренных ситуациях, повышает уровень глюкозы в крови, реакция «бей или беги» |
| Поджелудочная железа | Инсулин | Белок | Печень, мышцы, жировая ткань | Снижает уровень глюкозы в крови, способствует образованию гликогена |
| Глюкагон | Белок | Печень, мышцы, жировая ткань | Повышает уровень глюкозы в крови | |
| Тесты | Андрогены (тестостерон) | ,00Стероид | Гонады, кожа, мышцы и кости | Стимулирует мужские половые признаки |
| Яичники | Эстроген и прогестерон | Стероид | Гонады, кожа, мышцы и кости | Стимулирует женские половые признаки |
| Тимус | Тимозины | Пептид | Т-лимфоциты | Стимулирует выработку и созревание Т-лимфоцитов |
| Шишковидная железа | Мелатонин | Модифицированная аминокислота | Мозг | Контролирует циркадные и околгодовые ритмы, возможно, участвующие в созревании половых органов |
Внесите свой вклад!
У вас была идея улучшить этот контент? Нам очень понравится ваш вклад.
Улучшить эту страницуПодробнее
Эндокринные железы | Больница общего профиля Тампы
Все типы эндокринных желез являются частью системы, которая вырабатывает и выделяет гормоны в организме (в отличие от желез экзокринной системы, которые производят вещества, которые выводятся из организма по протокам). Гормоны, вырабатываемые этими железами, действуют как посланники, и они переносятся через кровоток в другие органы по всему телу, где они помогают регулировать функции организма, которые варьируются от роста до воспроизводства.
Некоторые из основных эндокринных желез расположены в головном мозге, включая шишковидную железу, гипофиз и гипоталамус. Гипоталамус рассматривается как коммутатор эндокринной системы, соединяющий нервную систему с эндокринной системой, и отвечает за выработку гормонов, которые заставляют другие железы запускать или прекращать вырабатывать собственные гормоны. Гипофиз, который часто называют «главной железой» из-за его широкого круга функций, снабжает организм гормоном роста, гормоном, стимулирующим щитовидную железу, и несколькими другими важными гормонами.В шее находятся и другие эндокринные железы, в том числе щитовидная и паращитовидная железы, которые помогают контролировать базальную скорость метаболизма в организме, стимулируют строительство костей и регулируют уровни кальция и фосфата в кровотоке.
Есть несколько дополнительных эндокринных желез, которые находятся в брюшной полости, с основными железами, включая поджелудочную железу и надпочечники. Поджелудочная железа, расположенная за желудком, регулирует уровень сахара в кровотоке за счет использования инсулина и других гормонов.Надпочечники расположены над почками и производят адреналин, а также несколько стероидных гормонов. Хотя репродуктивные органы, включая яичники (у женщин) и яички (у мужчин), выполняют другие функции, их также можно рассматривать как эндокринные железы, поскольку они также производят гормоны.
Когда все эндокринные железы организма хорошо работают вместе, организм может регулировать основные функции, правильно переваривать пищу, расти и соответствующим образом реагировать на стресс. Однако существует множество эндокринных заболеваний, при которых железы не вырабатывают нужное количество гормонов, у них не хватает рецепторов гормонов для их правильного функционирования или органы просто не реагируют на сигналы, подаваемые гормонами.
Общая больница Тампы располагает ресурсами, необходимыми для лечения широкого спектра эндокринных заболеваний, включая диабет, гипотиреоз и гипертиреоз, а также многих других заболеваний. Фактически, TGH был назван одной из лучших больниц Америки по лечению диабета и эндокринологии по версии U.S. News & World Report за 2020-2021 годы.
Органы эндокринной системы: анатомия и функции
Органы эндокринной системы: хотите узнать об этом больше?
Наши увлекательные видео, интерактивные викторины, подробные статьи и HD-атлас помогут вам быстрее достичь лучших результатов.
С чем вы предпочитаете учиться?
«Я бы честно сказал, что Kenhub сократил мое учебное время вдвое». — Читать далее. Ким Бенгочеа, Университет Реджиса, Денвер
Автор:
Рэйчел Бакстер, бакалавр, магистр наук
•
Рецензент:
Франческа Другган, бакалавр, магистр наук
Последний раз отзыв: 12 ноября 2020 г.
Время чтения: 29 минут
Эндокринная система — это совокупность желез. Эти железы выделяют множество гормонов, которые с кровотоком попадают в определенные органы-мишени. Гормоны выполняют особые функции, такие как регулирование роста, обмена веществ, температуры и репродуктивного развития. Как и нервная система, эндокринная система действует как сигнальный путь, хотя гормоны действуют медленнее, чем нервные импульсы.
Эндокринные сигналы могут длиться от нескольких часов до нескольких недель. Главный центр управления органами эндокринной системы — это гипоталамус в головном мозге. Область медицины, связанная с эндокринной системой, известна как эндокринология.
| Гипоталамус |
Границы: спереди — передняя комиссура, lamina terminalis, перекрест зрительных нервов; posteroinferiorly — заднее перфорированное вещество; снизу — инфундибулярная ножка; выше — борозда гипоталамуса и основание третьего желудочка Структура: хиазматическая область, туберальная область, мамиллярные тела Функция: производит , выделяя и ингибирующих гормонов , которые влияют на гипофиз Гормоны: антибиотики -диуретик (ADH), , высвобождающий кортикотропин (CRH), , высвобождающий гонадотропин (GnRH), , высвобождающий гормон роста и , ингибирующий (GHRH и GHIH), окситоцин , окситоцин и — ингибирующие (PRH и PIH), тиреотропин-высвобождающие (TRH) |
| Гипофиз |
Расположение: гипофизарная ямка, соединенная с гипоталамусом через инфундибулум Структура: аденогипофиз, нейрогипофиз Функция: производит стимулирующих гормонов , которые влияют на эндокринные железы тела гормоны аденогипофиза: гормоны аденогипофиза чГР), тиреотропный (ТТГ), фолликулостимулирующий (ФСГ), лютеинизирующий (ЛГ), пролактин (ПРЛ), аденокортикотропный (АКТГ), меланоцитстимулирующий Гормоны нейрогипофиза: окситоцин, антидиуретический гормон (АДГ) |
| Шишковидная железа |
Расположение: между верхними холмиками Функция: регулирует цикл сна-бодрствования Гормон: мелатонин |
| Щитовидная железа |
Расположение: передняя поверхность шеи на уровнях C5-T1 Структура: левая доля, правая доля, перешеек (соединяет доли) Функция: регулирует обмен веществ (усиливая его) Гормоны: тироксин (T4 ), трийодтиронин (Т3), кальцитонин |
| Паращитовидные железы |
Расположение: кзади от долей щитовидной железы Функция: регулирует уровень кальция в крови (повышая его) Гормон: паратироидный гормон |
| Эндокринная поджелудочная железа и слизистая оболочка желудка |
Расположение: Островки Лангерганса ткани поджелудочной железы, слизистая оболочка желудка Функция: регулирует уровень глюкозы в крови, регулирует пищеварение Гормоны: инсулин, глюкагон, гастрин, секретин, грелин, мотилин, холецистокинин 9038, ингибирующий полицистокин желудка 9038 |
| Надпочечники |
Расположение: верхних полюсов почек Структура: кора надпочечников (выделяет глюкокортикоиды и минералокортикоиды), мозговой слой надпочечника (выделяет биогенные амины) Функция: регулирует кровяное давление, электролитный баланс , реакцию на стресс : глюкокортикоиды — кортизол, кортикостерон; минералокортикоид — альдостерон; биогенные амины — адреналин, норадреналин, дофамин |
| Гонады |
Функция: регулирует половое развитие, поведение и характеристики; регулирует гаметогенез Гормоны яичек: тестостерон Гормоны яичников: эстроген, прогестерон |
| Клинические отношения | Гиперфункция, гипофункция, аденома, карцинома |
В этой статье обсуждаются все важные анатомические и функциональные аспекты эндокринной системы.
Органы эндокринной системы
Эндокринные железы обычно имеют сосудов, и не имеют протоков. Вместо этого протоки находятся в экзокринных железах, которые производят гормональные сигналы вне тела. Гормоны эндокринных желез хранятся в вакуолей или гранул , готовых к высвобождению.
Эндокринные железы расположены по всему телу и выполняют множество различных функций. Ключевые эндокринные железы и органы перечислены ниже:
- Гипоталамус
- Шишковидная железа
- Гипофиз
- Щитовидная железа
- Паращитовидная железа
- Яичники
- Тесты
- Поджелудочная железа
- Надпочечники
- Желудочно-кишечный тракт
Гипоталамус
Границы
Гипоталамус — это структура размером с миндаль лимбической системы мозга и центр управления эндокринной системой.Его границы следующие:
- Передняя часть: передняя комиссура, терминальная пластинка и перекрест зрительных нервов
- Заднее нижнее: заднее перфорированное вещество
- Внизу: воронкообразная ножка
- Выше: гипоталамическая борозда и основание третьего желудочка
Структура
Переднезадний гипоталамус можно разделить на три области: хиазматическую, туберальную и область маммиллярных тел.Хиазматическая область расположена непосредственно над зрительным перекрестом (отсюда и название) и связана с циркадным ритмом и вариациями эндокринной секреции в течение дня. Зона туберала содержит клубень cinereum . Эта масса серого вещества расположена между тельцами маммиллярных тел и перекрестом зрительных нервов. Infundibulum выступает из клубня cinereum, переходя в заднюю долю гипофиза.Структура, называемая срединным возвышением , отделена от основания воронки тубероинфундибулярной бороздой. И, наконец, область маммиллярных тел, которые представляют собой полусферические структуры размером с горошину, расположенные кпереди от заднего перфорированного вещества. Их роль — контролировать память и эмоциональное выражение.
Медиолатерально , гипоталамус можно снова разделить на три зоны: перивентрикулярно , промежуточное и латеральное .Области и зоны содержат и граничат с несколькими ядрами гипоталамуса, каждое из которых отвечает за определенные функции.
Функция
Гипоталамус контролирует эндокринную систему несколькими путями. К ним относятся прямые проекции на задней доли гипофиза (нейрогипофиз) и косвенный контроль над передней долей гипофиза (аденогипофиз) через проекции на срединное возвышение и через вегетативную нервную систему. Гипоталамус осуществляет свой контроль, производя высвобождающие или ингибирующие гормоны, известные как нейрогормоны .Высвобождающие гормоны стимулируют выработку гормонов в гипофизе, в то время как ингибирующие гормоны подавляют его.
Нейрогормоны, вырабатываемые гипоталамусом для управления производством гормонов гипофизом, включают:
- Антидиуретический гормон (АДГ): Увеличивает абсорбцию воды в почках.
- Кортикотропин-рилизинг-гормон (CRH): Стимулирует высвобождение кортикостероидов надпочечниками, регулируя метаболизм и иммунный ответ.
- Гонадотропин-рилизинг-гормон (ГнРГ): ГнРГ стимулирует выработку фолликулостимулирующего гормона (ФСГ) и лютеинизирующего гормона (ЛГ), которые в совокупности поддерживают работу яичников и яичек.
- Гормон, высвобождающий гормон роста (GHRH) или гормон, ингибирующий гормон роста (GHIH): GHRH вызывает высвобождение гормона роста (GH), в то время как GHIH имеет противоположный эффект. У детей GH необходим для поддержания здорового состава тела.У взрослых он обеспечивает здоровую костную и мышечную массу и участвует в распределении жира.
- Окситоцин: Он участвует в выработке грудного молока, оргазме и сокращении гладких мышц. Он также регулирует температуру тела, помогая перераспределить тепло, и циклы сна, поскольку считается, что повышение уровня окситоцина помогает вызвать сон.
- Пролактин-рилизинг-гормон (PRH) или пролактин-ингибирующий гормон (PIH) : PRH стимулирует выработку грудного молока, в то время как PIH его ингибирует.Это также можно увидеть у мужчин, хотя это признак серьезных проблем со здоровьем.
- Тиротропин-рилизинг-гормон (TRH): TRH вызывает высвобождение тиреотропного гормона (ТТГ), вызывая высвобождение гормонов щитовидной железы, которые регулируют обмен веществ, энергию, рост и развитие.
Гипофиз
Расположение
Гипофиз (hypophysis cerebri) представляет собой структуру размером с горошину яйцевидной формы, прикрепленную через воронку к tuber cinereum гипоталамуса .Он расположен в пределах гипофизарной ямки (турецкое седло) клиновидной кости. diaphragma sellae твердой мозговой оболочки только частично закрывает железу внутри ямки, потому что она содержит отверстие для воронки. Венозный синус отделяет железу от дна ямки.
Строение
Гипофиз состоит из двух основных частей: нейрогипофиза и аденогипофиза. Нейрогипофиз — это фактическое разрастание промежуточного мозга, напрямую связанного с гипоталамусом.Обе части включают в себя воронку. Нейрогипофиз включает ствол infundibulum , который является продолжением срединного возвышения tuber cinereum. Он также содержит заднюю (нервную) долю . аденогипофиза можно разделить на промежуточных частей (граница между двумя долями гипофиза) и передних частей (передняя доля), которые оба образуют часть аденогипофиза. Аденогипофиз также содержит pars tuberalis , васкуляризированную оболочку, окружающую ножку воронки.
Основной нейросекреторный путь через нейрогипофиз берет свое начало от супраоптических и паравентрикулярных ядер гипоталамуса и заканчивается около синусоидов задней доли. В результате гормоны попадают прямо в кровоток. Другая группа нейронов, которые заканчиваются срединным возвышением и инфундибулярным стволом, высвобождают ингибирующие и высвобождающие гормоны в системе гипофизарного портала , в конечном итоге контролируя секреторную активность аденогипофиза.
Функция
Гипофиз накапливает некоторые из гормонов, вырабатываемых гипоталамусом, прежде чем выпустить их в кровь. Из двух долей передняя доля больше и составляет 75% железы. Он также играет большую роль в выработке гормонов, хотя задняя доля все еще выполняет некоторую работу.
Передняя доля секретирует в кровоток в общей сложности 7 различных гормонов, а именно:
- Гормон роста человека (hGH): hGH стимулирует рост тканей и синтез белка для восстановления тканей.
- Тиреотропный гормон (ТТГ): ТТГ вызывает выработку гормонов щитовидной железой.
- Фолликулостимулирующий гормон (ФСГ): Вызывает выработку эстрогена у женщин, а также развитие ооцитов (незрелых яйцеклеток). ФСГ также стимулирует выработку спермы в яичках.
- Лютеинизирующий гормон (ЛГ): ЛГ стимулирует выработку эстрогена и прогестерона у женщин и выработку тестостерона у мужчин.
- Пролактин (PRL): Стимулирует выработку молока в молочных железах.
- Адренокортикотропный гормон (АКТГ): Он участвует в реакции организма на стресс и вызывает выработку кортизола в коре надпочечников.
- Меланоцит-стимулирующий гормон (MSH): MSH может вызывать потемнение кожи. Он также может участвовать в мозговой деятельности, но его точная роль в этом до сих пор неизвестна. Pars intermedia производит МСГ во время внутриутробного развития плода.
Между тем задняя доля гипофиза участвует только в выработке двух гормонов; окситоцин и антидиуретический гормон (АДГ) . Окситоцин участвует в родах, выработке молока и оргазме. АДГ играет важную роль в снижении потери воды за счет уменьшения мочеиспускания и потоотделения, а следовательно, повышения артериального давления.
Шишковидная железа
Расположение
Наряду с гипоталамусом и гипофизом в головном мозге находится шишковидная железа (epiphysis cerebri).Это небольшой орган, расположенный в углублении между superior colliculi , ниже звездочки мозолистого тела . Железа заключена в нижний слой tela choroidea третьего желудочка .
Структура
Шишковидная железа имеет основание, которое направлено вперед и разделено на верхних и нижних пластин шишковидной железой , которая также служит точкой прикрепления к крыше третьего желудочка.Пластинки содержат задних и хабенулярных комиссур соответственно.
Паренхима железы сильно васкуляризована и разделена на дольки несколькими перегородками, которые также несут кровеносные сосуды и симпатические нервы. Эти адренергические симпатические аксоны берут начало от тенториума мозжечка и входят в железу как конический нерв. Паренхима шишковидной железы состоит в основном из пинеалоцитов . Стебель шишковидной железы состоит в основном из глии.
Функция
Шишковидная железа выполняет более специфическую функцию, участвуя только в секреции гормона мелатонина . Он высвобождается из луковичных расширений клеточных тел пинеалоцитов . Этот гормон участвует как в половом развитии, так и в цикле сна-бодрствования. Что касается репродуктивного развития , мелатонин блокирует секрецию гонадотропинов (ФСГ и ЛГ) гипофизом.
Мелатонин также регулирует цикл сна-бодрствования , реагируя на количество света, попадающего на сетчатку.Сетчатка передает эту информацию гипоталамусу, который, в свою очередь, отправляет информацию шишковидной железе. Шишковидная железа секретирует мелатонин в зависимости от количества света, попадающего на сетчатку. Чем меньше света, тем больше вырабатывается мелатонина, вызывающего сон.
Щитовидная железа
Расположение
Щитовидная и паращитовидная железы — это железы внутренней секреции у основания шеи. Щитовидная железа — самая большая железа эндокринной системы.Он расположен в передней части шеи на уровне C5-T1 позвонков , глубоко до грудино-щитовидной и грудинно-подъязычной мышц.
Структура
Он состоит из двух долей , правой и левой, которые восходят вверх к щитовидному хрящу, соединенных между собой перешейком . Доли расположены кпереди от гортани и трахеи, а перешеек — кпереди от второго и третьего трахеальных колец. У некоторых людей коническая пирамидальная доля поднимается от перешейка к подъязычной кости.
Щитовидная железа заключена в фиброзную капсулу , которая прикреплена к перстневидному хрящу и кольцам трахеи плотной соединительной тканью. Сама фиброзная капсула заключена в свободную оболочку фасции . Железа сильно васкуляризована. Артерии, снабжающие ее, — это верхних и нижних щитовидных артерий , которые лежат между фиброзной капсулой и оболочкой фасции. Венозный отток железы осуществляется через верхнюю, среднюю и нижнюю пары щитовидных вен, которые образуют щитовидное сплетение вен .Иннервация идет от шейных симпатических ганглиев , а также парасимпатических волокон блуждающих нервов .
Функция
Щитовидная железа играет важную роль в регулировании обмена веществ. Он производит 2 важных метаболических гормона, тироксин (T4) и трийодтиронин (T3) . Т4 содержит 4 атома йода, а Т3 содержит 3 атома йода. И Т3, и Т4 влияют на обмен веществ в организме, влияя на выработку белка каждой клеткой тела.Это производство белка, в свою очередь, влияет на рост тканей, температуру, потребление энергии и частоту сердечных сокращений. Щитовидная железа также производит кальцитонина, , который является антагонистом паратироидного гормона.
Вам нужно пересмотреть свои знания об основах анатомии эндокринной системы? Ознакомьтесь с нашими дополнительными вопросами викторины, диаграммами и инструментами для обучения.
Паращитовидные железы
Расположение и характеристики
Паращитовидные железы (обычно всего 4) представляют собой небольшие уплощенные овальные структуры, расположенные на задней поверхности каждой доли щитовидной железы .Обычно они лежат между фиброзной капсулой щитовидной железы и ее внешней фасциальной оболочкой.
Железы разделены на две верхние и две нижние. Расположение верхних паращитовидных желез довольно постоянно, на уровне нижней границы перстневидного хряща , на 1 см выше точки входа нижних артерий щитовидной железы в щитовидную железу. нижних паращитовидных желез обычно расположены около нижних полюсов щитовидной железы, но имеют более разнообразное расположение.
Артерии, кровоснабжающие паращитовидные железы, отходят от нижних артерий щитовидной железы . Венозный отток осуществляется через паращитовидных вен , которые затем отводятся в венозное сплетение щитовидной железы. Иннервация осуществляется парасимпатическими волокнами блуждающих нервов , аналогичными щитовидной железе.
Функция
Паращитовидные железы поддерживают уровень кальция в крови, производя паратироидный гормон . Вместе с кальцитонином эти два гормона поддерживают уровень ионов кальция в крови, что важно для здоровья костей, а также для работы мышц и нервной системы.
Кишечная эндокринная система
Желудочно-кишечный тракт сам по себе может вырабатывать гормоны и известен как кишечная эндокринная система. Клетки, секретирующие гормоны, рассредоточены по слизистой оболочке желудка и тонкой кишки. Эти клетки не производят гормоны постоянно, вместо этого они производят это в ответ на окружающую среду внутри желудка и кишечника, реагируя на количество пищи, проходящей через них.
Поджелудочная железа
Поджелудочная железа особенно важна для эндокринной системы кишечника, поскольку она выделяет гормоны , инсулин и глюкагон, , которые регулируют уровень сахара в крови.Поджелудочная железа — добавочная пищеварительная железа . Он поперечно пересекает тела позвонков L1 и L2 . Поджелудочная железа расположена кпереди от желудка, между двенадцатиперстной кишкой справа и селезенкой слева. Его передний край соприкасается с поперечной ободочной кишкой.
Эта железа состоит из четырех частей: головы, шеи, тела и хвоста.
- Головка прикрепляется к нисходящей и горизонтальной частях двенадцатиперстной кишки , охватывая ее С-образной формой.Крюкообразный отросток — это нижний выступ от головы, который проходит кзади от верхней брыжеечной артерии (SMA) .
- Короткая шейка поджелудочной железы покрыта брюшиной и расположена рядом с привратником желудка. Печеночная воротная вена формируется кзади от нее путем соединения селезеночной вены и верхней брыжеечной вены (SMV).
- Тело поджелудочной железы продолжается в поперечном направлении от шеи, проходя спереди к аорте и L2 позвонку и кзади от сальниковой сумки .Передняя поверхность покрыта брюшиной и также является частью ложа желудка.
- Хвост расположен впереди левой почки и представляет собой внутрибрюшинную структуру. Он тесно связан с воротами селезенки и левым колическим изгибом.
От хвоста к голове через паренхиму проходит главный проток поджелудочной железы . Он присоединяется к общему желчному протоку , сразу за двенадцатиперстной кишкой, образуя короткую гепатопанкреатическую ампулу (ампулу Фатера) .Эта структура открывается в нисходящую часть двенадцатиперстной кишки. Гепатопанкреатический сфинктер (сфинктер Одди) предотвращает заброс дуоденального содержимого в ампулу. Главный проток поджелудочной железы также содержит сфинктер, контролирующий кровоток внутри него.
Кровоснабжение осуществляется через панкреатических артерий , которые ответвляются от нескольких сосудов, расположенных поблизости. Венозный отток осуществляется через панкреатических вен , и большинство из них пусто в селезеночную вену. Иннервация поджелудочной железы происходит от блуждающего нерва и брюшно-тазового чревных нервов .
Функция
Существует шесть основных гормонов желудочно-кишечного тракта:
- Гастрин: Стимулируется присутствием пептидов и аминокислот в просвете желудка и играет важную роль в секреции желудочной кислоты .
- Секретин: Он вырабатывается в ответ на кислые уровни pH и вызывает выработку воды и бикарбоната из поджелудочной железы и желчных протоков, чтобы снова повысить pH.
- Грелин: Грелин стимулирует аппетит и кормление.
- Мотилин: Мотилин участвует в движении и сокращениях желудочно-кишечного тракта.
- Холецистокинин: Стимулирует секрецию ферментов поджелудочной железы и опорожнение желчного пузыря в ответ на увеличение жирных кислот и аминокислот в тонком кишечнике.
- Полипептид, ингибирующий желудочный кишечник: . Он предотвращает движение и секрецию желудка и вызывает высвобождение инсулина в ответ на увеличение содержания глюкозы и жира в тонком кишечнике.
Надпочечники (надпочечники)
Расположение
Надпочечники (надпочечники) — это две железы треугольной формы, расположенные на поверхности почек . Они имеют желтоватый оттенок и расположены между надомедиальными частями почек и диафрагмой. Железы окружены почечной фасцией , которая также обеспечивает точку прикрепления к ножкам диафрагмы. Перегородка отделяет железы от почек.Две железы не идентичны. Правый более пирамидальный и апикальный, а левый — более серповидный. У них также несколько иные позиции и отношения. Вены и лимфатические сосуды входят и выходят из каждой железы через hilum .
Кровоснабжение надпочечников осуществляется через верхних , средних и нижних надпочечников артерий . Венозный отток осуществляется через правую и левую супраренальные вены , которые впоследствии отводятся в нижнюю полую вену и левую почечную вену соответственно.Иннервация происходит от чревного сплетения и брюшно-тазовых чревных нервов .
Устройство и функции
Железы разделены на две части; кора надпочечников и мозговое вещество надпочечников. кора надпочечников является внешней частью надпочечника и производит гормоны, жизненно важные для жизни, такие как глюкокортикоиды — гидрокортизон хором (кортизол) и кортикостерон. Гидрокортизон регулирует выработку энергии, кровяное давление и работу сердца. Кортикостерон играет роль в иммунных реакциях и уменьшении воспаления. Кора надпочечников также производит альдостерон , , который контролирует кровяное давление.
Мозговое вещество надпочечника — это внутренняя часть железы. На самом деле это масса нервной ткани, содержащая множество капилляров и синусоидов. Мозговое вещество производит гормоны, такие как адреналин . Мозговое вещество надпочечников помогает организму справляться со стрессом, вырабатывая два гормона, адреналин и норадреналин. Адреналин , более известный как адреналин, участвует в реакции организма «бей или беги», увеличивая частоту сердечных сокращений и уровень глюкозы в крови, а также вызывая усиление кровотока к мозгу и мышцам. Норэпинефрин работает с адреналином, сужая кровеносные сосуды и повышая кровяное давление во время стрессовой реакции.
Репродуктивная
Тесты
Эндокринными органами репродуктивной системы являются яичники и семенники у женщин и мужчин соответственно.Яички представляют собой парные яйцевидные железы, которые производят сперматозоидов и мужские гормоны, в основном тестостерон . Каждый семенник подвешен в мошонке за счет своего собственного семенного канатика , левый свешивается ниже правого, в основном из-за длины семенного канатика. Яички почти полностью покрыты висцеральным слоем tunica vaginalis , закрытым брюшным мешком. Углубление в влагалищной оболочке представляет собой пазуху придатка яичка .Влагалищная оболочка также имеет париетальный слой , который прилегает к внутренней семенной фасции. Полость , заполненная жидкостью , расположена между висцеральным и париетальным слоями, обеспечивая некоторую подвижность семенников.
Яички имеют жесткую волокнистую внешнюю поверхность, называемую tunica albuginea . На внутренней, задней поверхности фиброзной ткани имеется выступ, называемый средостением , яичка. Фиброзные перегородки отходят от этого гребня между дольками, образованными семенными канальцами .Внутри этих трубок вырабатываются сперматозоиды. Прямые канальцы соединяют семенные канальцы с rete testis , которые представляют собой каналы, расположенные в средостении яичек.
Эти железы получают кровоснабжение от тестикулярных артерий , берущих начало в брюшной аорте. Венозный отток осуществляется через лозовидное венозное сплетение , которое окружает артерию яичка. Сплетения каждого яичка соединяются, образуя левой и правой тестикулярных вен.Они впадают в левую почечную вену и нижнюю полую вену соответственно. Иннервация яичек осуществляется через семенниковое сплетение , которое берет начало в почечном и аортальном сплетениях.
Яичники
Яичники — это железы миндалевидной формы, в которых развиваются ооцитов, вырабатывают женские гормоны. Каждый из них подвешен на мезовариуме , отделе брюшной складки широкой связки матки. До полового созревания поверхность яичника покрыта мезотелием яичника , также известным как поверхностный эпителий, что придает ему блестящий вид.Эта структура состоит из одного слоя кубовидных ячеек. После полового созревания поверхность яичника покрывается рубцами из-за овуляции, которая включает разрыв фолликулов яичника и выделения ооцитов.
Яичники подвешены внутри полости таза с каждой стороны матки, близко к боковой стенке таза. В частности, они расположены внутри ямки яичника . К суполатеральной стороне яичника прикреплена поддерживающая связка яичника .Это брюшная складка, охватывающая сосуды яичников, лимфатические сосуды и нервы, которые переходят в мезовариум. Связка яичника проходит через мезовариум, удерживая яичник прикрепленным к матке. Это остаток овариальной губернии плода.
Кровоснабжение яичников осуществляется через яичниковых артерий , отходящих от брюшной аорты. Венозный отток осуществляется через лозовидное венозное сплетение внутри широкой связки.Вены от сплетения соединяются, образуя яичниковых вен , которые сопровождают яичниковые артерии. Правая яичниковая вена дренирует в нижнюю полую вену, а левая — в левую почечную вену. Иннервация идет от яичникового сплетения .
Функции
Половые гормоны вырабатываются в этих органах в результате продукции LH и FSH гипофизом. Вырабатываемые ими гормоны важны для полового развития, размножения и регулирования менструального цикла.
Два ключевых гормона, вырабатываемых яичниками, — это эстроген и прогестерон . Их производство запускается высвобождением гормонов гипоталамусом. Есть три типа эстрогенов: эстрадиол, эстрон и эстриол. Все это вместе обеспечивает здоровое половое развитие и фертильность. Эстрадиол важен для развития груди, распределения жира и развития репродуктивных органов. Прогестерон наиболее важен во время беременности и овуляции, когда он обеспечивает пригодность слизистой оболочки матки для роста плода.
У мужчин тестостерон вырабатывается семенниками. Тестостерон усиливает рост костей, волос и развитие половых органов в период полового созревания. Тестостерон также важен для увеличения мышечной силы.
Особенности
- Эндокринная система представляет собой совокупность желез, которые секретируют различные гормоны, которые перемещаются к определенным органам-мишеням через кровоток. Эндокринные железы обычно сосудистые и не имеют протоков.Гормоны желез внутренней секреции хранятся в вакуолях или гранулах, готовых к высвобождению.
- Гипоталамус — это центр управления эндокринной системой. Его можно разделить на хиазматические, туберальные и маммиллярные области тела. Его контроль над эндокринной системой осуществляется через прямые проекции на нейрогипофиз и косвенные — на аденогипофиз.
- Гипофиз расположен в гипофизарной ямке, частично покрытой турецкой диафрагмой.Он делится на переднюю долю (аденогипофиз) и заднюю долю (нейрогипофиз). Секреция гипофиза напрямую контролируется гипоталамусом через тракты к нейрогипофизу и косвенно через портальную систему гипофиза к аденогипофизу.
- Шишковидная железа расположена на уровне верхних бугорков. Он состоит из пинеалоцитов, вырабатывающих мелатонин, важный гормон в цикле сна и бодрствования.
- Щитовидная железа является самой большой эндокринной железой и расположена в шее на уровне позвонков C5-T1.Он состоит из двух долей, соединенных перешейком. Он производит гормоны тироксин, трийодтиронин и кальцитонин.
- паращитовидных желез расположены на задней поверхности щитовидной железы. Есть два высших и два низших. Эти железы производят гормон паращитовидной железы.
- Кишечная эндокринная система находится в желудочно-кишечном тракте. Поджелудочная железа составляет важную ее часть, секретируя гормоны инсулин и глюкагон.У этой железы есть голова, шея, тело и хвост. Он высвобождает свои гормоны в основном протоке поджелудочной железы, который открывается в двенадцатиперстной кишке.
- Надпочечники расположены на верхней части почек, от которых они отделены перегородкой. Железы состоят из внешней части (кора надпочечников) и внутренней части (мозговое вещество надпочечников). Кора надпочечников производит глюкокортикоиды, а мозговое вещество надпочечников — адреналин и адреналин.
- семенников и яичников считаются эндокринными органами репродуктивной системы.Яички производят сперматозоиды и в основном гормон тестостерон. Они подвешены в мошонке семенным канатиком. Яичники являются местом развития ооцитов и выработки гормонов эстрогена и прогестерона. Яичники расположены в яичниковой ямке.
Органы эндокринной системы: хотите узнать об этом больше?
Наши увлекательные видео, интерактивные викторины, подробные статьи и HD-атлас помогут вам быстрее достичь лучших результатов.
С чем вы предпочитаете учиться?
«Я бы честно сказал, что Kenhub сократил мое учебное время вдвое.” — Читать далее. Ким Бенгочеа, Университет Реджиса, Денвер
Показать ссылкиКаталожные номера:
- К. Л. Мур, А. Ф. Далли, А. М. Р. Агур: Клинически ориентированная анатомия, 7-е издание, Липпинкотт Уильямс и Уилкинс
- Сьюзан Стендринг: Анатомия Грея: анатомические основы клинической практики, 41-е издание, Elsevier
- К. Смит: Эндокринная система: гипоталамус и гипофиз. Visible Body, (по состоянию на 22 июля 2016 г.)
- Дж.Barron: Эндокринная система: гипоталамус, гипофиз и шишковидные железы. Baseline of Health Foundation (по состоянию на 22 июля 2016 г.)
- Р. Бейли: Шишковидная железа. About Education, (по состоянию на 22 июля 2016 г.)
- Р. Боуэн: Кишечная эндокринная система. (по состоянию на 22 июля 2016 г.)
- Р. М. Саргис: Обзор надпочечников. Endocrineweb, (по состоянию на 22 июля 2016 г.)
- р.М. Саргис: Обзор гипоталамуса. Endocrineweb, (по состоянию на 22 июля 2016 г.)
- Р. М. Саргис: Обзор шишковидной железы. Endocrineweb, (по состоянию на 22 июля 2016 г.)
- Т. Тейлор: Эндокринная система. Inner Body, (доступ 22 июля)
- T. Taylor: Thyroid and Parathyroid Glands. Inner Body, (по состоянию на 22 июля 2016 г.
