Разрез десны при периодонтите: показания и описание процедуры
Многие пациенты, страдающие хроническим воспалением десен, а также периапикальных тканей задаются вопросом, можно ли излечиться от периодонтита. Ответ не может быть однозначным. Многое зависит от вида воспаления, формы процесса, классификации заболевания. Иногда доктору приходится делать разрез десны при периодонтите. Кому показана такая процедура? Что представляет собой периодонтит? Разберемся подробнее.

Периодонт
Соединительная ткань, заполняющая пространство между самим зубом и креплением его с альвеолярными отростками челюсти носит название периодонт. Периодонтальная щель начинается в основании оболочки десны, а заканчивается у альвеолярного отростка. На разных участках щель имеет разную толщину, возле середины корня она наиболее узкая.
Периодонт содержит сосуды лимфы и нервные окончания, благодаря этому происходит питание резцов и многочисленных коллагеновых волокон. Каждое волокно образуется огромным количеством полисахаридов и различных белков. Основной задачей структуры является обеспечение подвижности зуба. Чтобы выполнять данную задачу, участки волокон должны проникать в костную ткань.
Воспаление периодонта
Воспаление прикорневой оболочки и соединительных тканей зуба называется периодонтитом. Хронический периодонтит таит в себе некоторую угрозу, так как симптомы заболевания проявляются не сразу. Заболевание может возникнуть у пациентов любого возраста, оно не имеет возрастных ограничений.
Первый и незначительный симптом болезни – неприятных запах, кровоточивость десен при чистке зубов. Часто пациенты жалуются на некоторый дискомфорт, когда принимают пищу. Главный симптом болезни – локализованная боль, носит которая пульсирующий характер, нарастает со временем и не имеет конкретного местоположения. При большой нагрузке на резцы боль увеличивается, при стискивании зубов нарастает сильнее, иногда невозможно употреблять даже жидкую пищу. При этом происходит повышение температуры тела. В таких случаях просто необходима помощь стоматолога. В запущенных случаях может потребоваться хирургическое вмешательство. Разрез десны при периодонтите производится в крайних случаях, но часто такое действие помогает спасти зуб.
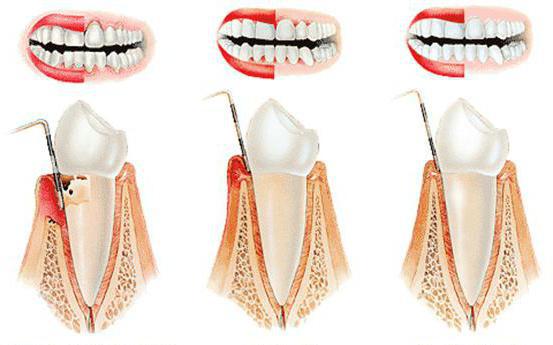
Острый периодонтит
Если резкая боль зашла в такую стадию, когда даже прикоснуться к зубу невозможно, напухает десна, зачастую и щека с губой, зуб при этом шатается, а температура тела подскочила – это значит, пульпит завершил свою черную миссию. Ваше безучастие привело к тому, что воспаление из корня резца вышло за пределы, захватило все ткани, окружающие зуб, начался острый периодонтит. Срочно нужно обращаться к стоматологу, который постарается спасти ваш зуб, возможно, потребуется разрез десны при периодонтите, этого не стоит бояться. После процедуры доктор объяснит, что далее необходимо делать для заживления раны.
Часто периодонтит может стать следствием травмы: последствие неудачного лечения пульпита, после надкусывания чего-то твердого. Стоматологи призывают беречь резцы и никогда не разгрызать что-то твердое.
Хронический периодонтит
Хронический периодонтит в конечном итоге приводит к тому, что зубной ряд расшатывается, между зубами образовываются щели, десны кровоточат не только при чистке, но и в спокойном состоянии (даже ночью). Характерной особенностью данного протекания является то, что стадия переходит поочередно из острой в хроническую. Например, больной может сказать, что зуб болел, но через какое-то время боли прекратились, часто такое явление бывает при гранулематозном периодонтите. Если болезнь протекает по такому сценарию, выявить патологию помогает только рентгеновский снимок, так как пациент может ощущать только незначительный дискомфорт, потемнение зуба, неприятный запах. При обследовании кариозной полости зондом после выпадения пломбы даже не возникают болезненные ощущения.
Назначается рентген, на снимке будет хорошо заметен участок с закругленным образованием. Такая деструкция тканей и есть гранулема, если размер ее более 1 см, то это – кистогранулема. В хронической форме вряд ли потребуется делать разрез десны при периодонтите, но последствия болезни очень коварны. Воспаление в зубном канале происходит поэтапно, болезнетворные бактерии, размножаясь, выделяют множество токсинов. Интоксикация может привести к различным заболеваниям сердца, почек, суставов и других органов.
Методы
Выявив хронический и острый периодонтит зубов, лечение доктором назначается незамедлительно. Устраняется эта проблема двумя путями:
- консервативно-терапевтическим;
- хирургическим.
Эффективным дополнением является физиотерапия, когда положительный результат получают, применяя электрофорез с йодистым калием, магнитотерапию, УВЧ на воспаленную зону, лазеротерапию, парафиновые аппликации.
Периодонтит никогда не излечивается одноэтапно. Пациенту до полного выздоровления неоднократно придется посетить стоматологию. Порядок оказания помощи имеет определенные стадии.
Лечение периодонтита: этапы. Разрез десны
После постановки диагноза доктор в первую очередь должен:
- обеспечить отток гноя;
- снять симптомы интоксикации.
Чтобы определить степень развития воспаления будет назначена процедура рентгена. После этого стоматолог будет работать с пострадавшими тканями, предварительно прибегнув к анестезии. Ткани могут быть повреждены пульпитом, кариозным процессом, небрежным предыдущим лечением.
Периодонтит продолжится распломбировкой корневых каналов, где возникли проблемы. При помощи антисептиков доктор их должен обработать.
Для беспрепятственного отхождения гноя необходимо будет расширить апикальное отверстие верхней части корня зуба.
Если болезнь проходит на фоне флюса, то не обойтись без разреза десны. Далее, чтобы закрыть корневые каналы, доктор использует ватный тампон.
Существует несколько способов лечения периодонтита. Более подробно рассмотрим крайний способ — хирургический.
Хирургическое лечение хронических периодонтитов, способы
При лечении воспаления периодонта только в крайних случаях прибегают к периодонтальной хирургии. Она предполагает полное либо частичное удаление зуба или корня. В современной стоматологии все реже практикуется экстракция, на сегодняшний день хирургия стремится к зубосохранению и обладает всеми средствами для этого.
Но иногда приходится делать надрез десны (над зубом мудрости, например). Это происходит в тех случаях, когда требуется произвести отток гноя при периодонтите.
Все чаще хирурги прибегают к резекции апекса корня, удаляется при этом не вся верхушка, а лишь пораженная часть. Процедура удаления проходит при максимальном обезболивании, проводится операция очень быстро. Удается не только сохранить зуб, но и в дальнейшем реставрировать его коронкой либо другими способами.
Использование лазерного метода при резекции позволяет одновременно удалять гранулему, кисту. Метод достаточно результативный и при этом бескровный. Лазерные технологии нашли широкое применение в хирургии премоляров, резцов, клыков.
При воспалении периодонта в молярах проводят гемисекцию, при этом зуб распиливается, пораженный корень удаляется, при этом сохраняется здоровый и зуб восстанавливается ортопедическими способами.
Гингивотомия (разрез десны вертикально)
В некоторых случаях не удается вскрыть зуб, чтобы произвести консервативное лечение, в таких случаях приходится прибегать к разрезу. Часто причиной такого вмешательства может быть периодонтит. После разреза десны происходит отток экссудата, гноя. Также он показан при воспалительных процессах надкостницы, чтобы предотвратить более серьезные осложнения.
Разрез десны в таких случаях называют гингивотомией. Каковы показания к гингивотамии? Они могут быть следующими:
- очень глубокий, большой, но при этом узкий карман десны;
- периодонтальный одиночный большой абсцесс;
- краевое воспаление или один из видов маргинального периодонтита;
- зачастую периодонтит зуба мудрости.
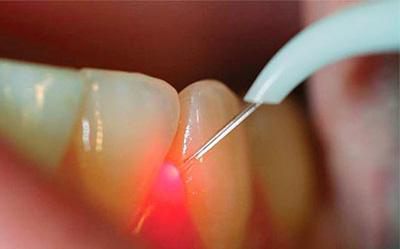
Как проводится разрез десны?
Процесс гингивотомии происходит поэтапно:
- Анестезия.
- Рассечение по всей глубине десны в области зубнодесневого кармана.
- Разрезы вертикально (в боковых участках).
- Отсераприрование лоскутов.
- Санация кармана. Удаление пораженного эпителия и гранул.
- Наложение швов и повязки.
Лечение после разреза десны обычно проходит без осложнений, рана затягивается довольно быстро и не имеет впоследствии дефектов ткани.
Разрез производится разными способами, зависит все от степени тяжести воспалений, а также показаний к манипуляциям. Может быть принято решение провести гингивэктомию (горизонтальный разрез). В любом случае для успешного результата хирургического вмешательства большое внимание следует уделять асептике. Асептика позволяет избегать инфицирования ран, предотвращает попадание патогенных организмов в хирургическое поле. Кроме этого, необходимо использование стерильных перчаток, инструментов, салфеток, тампонов.

Как заживает десна
Заживление ран после пародонтологических операций – это формирование новых анатомических и физиологических соединений между клетками и тканями. Непосредственно сам процесс имеет несколько этапов:
- После вмешательства образуется кровяной сгусток, который сформировывается в течение 10 минут, он служит барьером, защитой от вредоносных микробов и инфекций.
- В течение 3-4 часов образовывается молодая соединительная (грануляционная) ткань.
- Формирование коллагена и эпителизация проходит 7-10 дней. Иногда может вызывать небольшой зуд.
- Созревание и регенерация длится от 2 до 3 недель. Ранка затягивается, но полное заживление наступает только через несколько месяцев.
Что делать после процедуры
Многие задаются вопросом, как быть после разреза десны? Что делать, чтобы заживление раны прошло быстро? После хирургического вмешательства стоматолог обязательно должен предупредить больного, как ухаживать за десной. Но некоторые больные немного в «шоковом» состоянии не помнят, придя домой, что же советовал им доктор. Итак, рекомендации после разреза десны:

- После хирургического вмешательства доктор положит в ранку марлевый тампон, чтобы остановить кровотечение. Держать его нужно не менее 20 минут.
- Придя домой, нужно прилечь и немного отдохнуть.
- Не следует после операции принимать пищу, пить любые напитки на протяжении трех часов. Далее в рационе питания должна присутствовать только мягкая пища, чтобы избежать травмирования места разреза.
- Если испытываете сильные боли, можно принять какой-либо обезболивающий препарат. На второй день после манипуляций необходимо начать полоскание, это позволит избежать инфицирования раны, а также развития воспалительных процессов. Можно использовать для полоскания «Фурацилин», настои ромашки и шалфея.
- В течение трех дней после вмешательства не стоит употреблять горячую, жесткую пищу, а также открывать широко рот.
- Ограничьте все физические, эмоциональные нагрузки.
- Под запретом занятия в спортзале, сауна, горячая ванна.
- На протяжении недели лучше отказаться от курения и алкоголя.
- Ни в коем случае не прижигайте ранку зеленкой или йодом. Не прикладывайте ничего горячего. Так вы сделаете только хуже!
- Стоматолог может назначить аппликации на рану противомикробных и ранозаживляющих препаратов («Солкосерил», «Холисал», «Стоматофит»).
- Чтобы укрепить иммунитет, можно принимать поливитаминные комплексы и иммуномоделирующие средства.
- Для контроля заживления через пять дней стоит обратиться к доктору.
Периодонтит зубов: виды инфекционный, гранулирующий лечение

 Периодонтит – воспалительный процесс в околозубных тканях, который часто приводит к развитию гнойных образований. Основные причины периодонтита – повреждения костной ткани, нарушение связок между костной тканью и зубом, изменение характеристик пластинки кортикума – то есть внешней части кости. Очень часто патология сопровождается образованием корней между периодонтом, зубным корнем, тканью, которой зуб удерживается в альвеоле.
Периодонтит – воспалительный процесс в околозубных тканях, который часто приводит к развитию гнойных образований. Основные причины периодонтита – повреждения костной ткани, нарушение связок между костной тканью и зубом, изменение характеристик пластинки кортикума – то есть внешней части кости. Очень часто патология сопровождается образованием корней между периодонтом, зубным корнем, тканью, которой зуб удерживается в альвеоле.Определение заболевания
Верхушечный периодонтит – воспалительный процесс в соединительной ткани (периодонт), которая окружает корень зуба в районе верхушки. Патология проявляется резкой болью в десне при надавливании, усиливающейся даже при самом незначительном прикосновении к нему, припухлостью щеки, отеком десны, патологической подвижностью зубного ряда, увеличением температуры тела.
Периодонтит – частая причина развития кисты челюсти, флегмоны, свищей, абсцесса. Не тяните с лечением.
В терапии периодонтита широко применяются рассасывающие пасты, специальные препараты, которые потенцируют регенерацию костных тканей.


При острых воспалительных процессах важно обеспечить качественный дренаж периодонтальной щели.
Поскольку верхушечный периодонтит часто является ничем иным, как осложнением кариеса, главной мерой профилактики является своевременная санация ротовой полости.
Причины возникновения
Главная причина развития периодонтита – распад нервных волокон и поражение связки, удерживающей зуб. Именно этим объясняется болезненная подвижность зубного ряда, неприятные ощущения при прикосновениях, жевании.
Может повышаться температура тела, иногда при периодонтитах увеличиваются в размерах лимфатические регионарные узлы.В ряде случаев патология может протекать совершенно безболезненно – с рассасыванием кости в области корня и образованием гранулемы, визуально имеющей вид мешочка на верхушечной части зуба. В более серьезных случаях могут образовываться полости – кисты – требующие длительного и сложного лечения, которое не всегда помогает спасти зуб.
При периодонтите могут развиваться осложнения со стороны внутренних органов и систем организма – гломерулонефриты, поражения клапанов сердца, суставов.
Очень часто главной причиной развития периодонтита является неправильное, некачественное лечение корневых каналов.


На снимках в данном случае будут канальные полости, обломки инструментов.
Такие зубы нужно подвергать экстракции, удалять их необязательно – хороший врач делает все возможное для спасения корня. Основная составляющая лечения – ультразвуковая, антисептическая обработка.
С учетом происхождения периодонтиты делятся на инфекционные и неинфекционные. В первом случае воспалительные процесс вызывают микроорганизмы, продукты их жизнедеятельности. Бактерии проникают через корневой канал периодонт, туда могут попадать к лимфогенным, гематогенным узлам. Инфекционные периодонтиты – результат острого диффузного, хронического гангренозного пульпита, некротических дегенеративных изменений в тканях.
Неинфекционные периодонтиты являются следствием хронических или одномоментных травм – ушибов, неправильной экстрипации пульпы, резкого надкусывания твердых продуктов. Хронические травмы достаточно часто встречаются у курильщиков, использующих трубки, музыкантов-духовиков, любителей перекусывать нитки зубами. Также злую шутку может сыграть надавливание ручкой на зуб, слишком высокая установка пломбы. Агрессивные химические препараты вроде формалина вызывают химические периодонтиты при расширениях корневых каналов.
Симптомы
Периодонтит проявляется выраженной болью в области пораженного зуба, которая может усиливаться при контакте с ним.


Часто больные жалуются на повышение температуры тела, могут образовываться флегмоны, кисты, развиваться околочелюстной абсцесс.
Не дожидайтесь, пока появится свищ или разовьется остеомиелит – данные состояния относятся к тяжелым и часто требуют удаления зубов. В лечении периодонтитов широко применяются рассасывающие пасты, препараты, которые потенцируют регенерацию костных тканей.
Периодонтит возникает в кариозной полости или запломбированном зубе, часто рецидивирует. Результатом всегда становится некротизация пульпы.
Виды
При определении типа периодонтита врач учитывает даже самые незначительные на первый взгляд детали – это позволяет ему подобрать максимально эффективное лечение. В классической стоматологической практике периодонтиты делятся на 4 категории.
Инфекционный
Инфекционный периодонтит возникает в результате попадания в организм инфекции. Основные пути заражения:


- Образование околозубных полостей , сопровождающееся ослабеванием связей между зубом и периодонтом и зубом, образование небольших полостей, в которые затем проникает инфекция.
- Запущенный глубокий кариес – при кариозных процессах со временем повреждаются коронка зуба и пульпа. Через каналы инфекция потом попадает на верхушки корней зуба и вызывает воспаление. Больше подробностей о том, как лечат глубокий кариес смотрите в этой статье.
- Переход от зараженного зуба – периодонтит в запущенных случаях распространяется на другие зубы.
Любой периодонтит является частично инфекционным, поскольку болезнетворные микроорганизмы играют главную роль в развитии патологии.
Лечение в данном случае будет консервативным, если его недостаточно, врач может назначить резекцию.
Травматический
Развивается при травмах, переломах, ударах и прочих повреждениях. Ненамеренное или намеренное некорректное распределение нагрузок на периодонт и зубы также может вызывать повреждения в костных тканях.


Также травматический периодонтит может вызывать воспалительный процесс, который развивается из-за завышенного расположения пломб.
Лечение проводится по той же схеме, как для инфекционной патологии, также нужно будет устранить раздражитель (например, неправильно установленный имплант).
Медикаментозный
Главная причина развития медикаментозной формы патологии – неправильное применение медикаментов, нарушение рецептуры, предписаний врача. Активные компоненты лекарственных препаратов приводят к ослаблению связей между зубом и костью, повреждению коронки, десен.
Это приводит к образованию пустотных карманов в районе корня – идеального источника проникновения инфекции. Первое, что нужно сделать при медикаментозном периодонтите – устранить контакт с раздражителем.
К медикаментозным периодонтитам относят аллергические реакции на прием определенных лекарственных средств.
Ятрогенный
 Если канал был прочищен во время лечения некачественно, внутри него могут оставаться органические вещества, вызывающие гнойные процессы в корнях. Полость при пломбировании нужно заполнять полностью – иначе в нее могут попасть бактерии, которые потом по каналам дойдут до периодонта. Единственным способом решения проблемы в данном случае будет перепломбировка.
Если канал был прочищен во время лечения некачественно, внутри него могут оставаться органические вещества, вызывающие гнойные процессы в корнях. Полость при пломбировании нужно заполнять полностью – иначе в нее могут попасть бактерии, которые потом по каналам дойдут до периодонта. Единственным способом решения проблемы в данном случае будет перепломбировка.
Формы
Острый тип
Для него характерны острые локальные боли, иногда появляются ноющие неприятные ощущения, переходящие затем в сильную пульсацию. Неприятные ощущения распространяются на близлежащие участки, усиливаются, становятся рвущими и резкими (речь идет об иррадации).

Процесс течения острого периодонтита состоит из двух стадий:
- Ноющая боль, увеличение чувствительности при нажатии на пораженный зуб.
- Увеличение болевых ощущений, сильное воспаление, отек тканей, ослабление связей между зубом и периодонтом. Острая боль возникать может даже при легком касании зуба языком.
В рамках острой формы патологии выделяется несколько подтипов:
- серозная – инфильтрат выходит только из клеток ткани, в результате чего те набухают, становятся болезненными, болевые ощущения ноющие, тупые, постепенно нарастают;
- гнойная – инфильтрат выходит из клеток с кровяными и лимфатическими включениями, развиваются гнойные процессы. Боль резкая, острая, болезненность при касании зуба выраженная.
Хронический тип
При хроническим периодонтите боль начинает беспокоить не сразу, но со временем обязательно появляется и постепенно нарастает. 
 На начальном этапе патологию поможет определить только рентген.
На начальном этапе патологию поможет определить только рентген.
Хроническая форма практически не доставляет человеку неудобств и схожа по симптомам с другими заболеваниями, поэтому важна правильная диагностика.
В зависимости от характера течения хронический периодонтит бывает:
- Фиброзным – заболевание протекает медленно, болезненные ощущения отсутствуют. Возможно изменение чувствительности зуба на тепло и холод, оттенка эмали, часто появляется неприятный характерный запах. Во время болезни соединительные ткани будут заменяться фиброзными.
- Гранулирующим – для данной формы характерны периодические вспышки не сильной боли в результате надавливания на зуб либо десну. Лечение гранулирующего периодонтита – длительный и болезненный процесс. Боль через определенное время проходит. Патология сопровождается образованием свища – маленького шарообразного уплотнения в области корней на десне. Позже из свища может выделяться гной, часто происходит увеличение региональных лимфоузлов.
- Гранулематозным – самый опасный тип. В данном случае возле корня зуба появляется мешочек с гноем или абсцесс. По мере прогрессирования заболевания он уплотняется, увеличивается в размерах, что в конечном счете приводит к образованию кисты. Больше информации о выявлении и лечении гранулематозного периодонтита читайте в этом материале.
Обострения хронической формы сопровождаются сильными болями, отеком, выделением гноя в области зараженного зуба.
Первая помощь в домашних условиях
В домашних условия воспаление периодонта вы не вылечите – обязательно обращайтесь за квалифицированной врачебной помощью. Что можно сделать дома – так это унять боль и облегчить свое состояние. Примите обезболивающее – подойдет ибупрофен или парацетамол. Затем осторожно почистите зубы нейтральной пастой (без абразивных частиц, мятных добавок), прополощите рот содой.
Не нужно обматывать больную щеку платком – как минимум это не поможет, а как максимум сделает только хуже. И не тяните с обращением к врачу – воспалительный процесс сам по себе не пройдет, а со временем только начнет усиливаться.
Греть область, в которой расположен больной зуб, ни в коем случае нельзя.
Способы лечения
Рассмотрим основные способы лечения периодонтита с учетом формы, стадии течения заболевания.
Консервативное
Тактика действий в данном случае зависит от степени выраженности клинических симптомов, причин развития патологии.


На начальных этапах применяются пасты, рассасывающие гранулемы, кисты, запускающие процессы регенерации в костных тканях.
На поздних этапах применяется временная пломба зуба, но вам придется посещать стоматолога намного чаще для закладывания, замены лекарственных препаратов, более того, врачи не дают никаких гарантий успешного излечения (например, пациент хочет спасти зуб при запущенном периодонтите, и стоматолог предлагает ему попробовать консервативное лечение). Когда каналы будут вылечены, производится постоянное пломбирование.
Резекция верхушки корня
К ней прибегают в исключительных случаях, поскольку врач делает все возможное для сохранения корня. Резекция позволяет удалять кисту, не затрагивая сам зуб. Главный минус операции – она нарушает целостность корня, тот становится подвижным, может расшатываться. Неплохие результаты дает частичное удаление верхушки на многокорневых зубах, но жевать ими все равно придется в будущем с осторожностью.
Резекция предполагает создание разреза, трепанацию, иссечение корневой верхушки и наложение швов. Если гранулема, киста достаточно крупные, для дальнейшей имплантации придется делать костную пластику.


Если консервативная терапия невозможна, проводится резекция верхушки корня зуба.
В особенно тяжелых случаях может применяться гемисекция зуба. Это операция по удалению поврежденной части зуба с последующей установкой коронки.
Особенности терапии острой формы с наличием гнойников, абсцесса
При острой форме периодонтита сначала каналы нужно освободить от экссудата. Дренирование периодонтальной щели осуществляется через корневой канал, десневой карман либо лунку, оставшуюся после удаления. Если данные методики дренажа использовать нельзя, стоматолог делает разрез по переходной складке.
Разрез по переходной складке – травматичная, но эффективная методика. Она помогает в том числе при осложнениях абсцессом.
Антибиотики назначаются в тех случаях, когда симптомы интоксикации выражены сильно. Основная группа препаратов – сульфаниламиды. 
 При сильной боли можно использовать анальгетики, от аутоинтоксикации, сенсибилизации назначается раствор кальция хлорида 10%, клемастин либо другой антигистаминный препарат.
При сильной боли можно использовать анальгетики, от аутоинтоксикации, сенсибилизации назначается раствор кальция хлорида 10%, клемастин либо другой антигистаминный препарат.
Все манипуляции проводить нужно с обезболиванием, трепанация зуба, снятие пломбы осуществляются высокооборотными турбинными борами. Для обезболивания подходит проводниковая, инфильтрационная анестезия раствором лидокаина, ультракаина в концентрации 2%. Острые явления неплохо купируют отвары ромашки, эвкалипта, содовые полоскания.
Обработка корневых каналов
Когда воспаление стихнет, проводится инструментальная и медикаментозная обработка каналов. При отсутствии экссудации перкуссия, пальпация будут безболезненными.


Канал следует пломбировать на уровне верхушки.
Если экссудат продолжает выделяться, полость дренируют. Многокорневые зубы часто имеют труднопроходимые и/или кривые каналы, поэтому дренировать их проблематично. В данном случае вместо дренирования можно использовать серебрение, резорцин-формалиновый метод, электрофорез или анод-гальванизацию. Затем зуб на 3-4 дня закрывают максимально герметично, пломбируют каналы пастой с резорцином и формалином.
В некоторых случаях боль в зубе после чистки каналов может сохраняться до недели. Это абсолютно нормальный процесс после инвазивного вмешательства. Если же неприятные ощущения продолжаются более длительное время – это явный повод для повторного визита к стоматологу.
Особенности лечения медикаментозной формы

 Терапия медикаментозной формы патологии начинается с устранения провоцирующего фактора. Цель лечения медикаментозного периодонтита – снижение степени интоксикации периодонта и уменьшение объемов выделяемого экссудата. Это достигается за счет фракционного удаления гнойного и прочего содержимого корневых каналов путем механической обработки, применения антидотов, препаратов, снижающих отделение экссудата. При мышьяковом периодонтите, встречающемся чаще других, количество экссудата уменьшить можно за счет использования йодсодержащих препаратов, раствора нитрофурала с гидрокортизом 0.15%.
Терапия медикаментозной формы патологии начинается с устранения провоцирующего фактора. Цель лечения медикаментозного периодонтита – снижение степени интоксикации периодонта и уменьшение объемов выделяемого экссудата. Это достигается за счет фракционного удаления гнойного и прочего содержимого корневых каналов путем механической обработки, применения антидотов, препаратов, снижающих отделение экссудата. При мышьяковом периодонтите, встречающемся чаще других, количество экссудата уменьшить можно за счет использования йодсодержащих препаратов, раствора нитрофурала с гидрокортизом 0.15%.
Устранение обострения хронического периодонтита
При обострениях хронической формы периодонтита используются физические и импрегнационные методики лечения. После перенесенного периодонтита любая травма, переохлаждение могут приводить к рецидивам, а они уже чреваты удалением зубов и необходимостью протезирования.
Видео
Данное видео расскажет про лечение периодонтита.
Заключение
- Периодонтит – воспалительный процесс в твердых тканях зуба, который может сопровождаться образованием гнойного эксудата.
- На ранних этапах для лечения периодонтита достаточно применения специальных лечебных паст, в запущенных случаях производится удаление зуба. Имейте в виду, что даже эта процедура может оказаться сложной, т.к. ткани десны уже повреждены и велика вероятность столкнуться с послеоперационными осложнениями, такими как нагноение или альвеолит. Подробней о лечении альвеолита после удаления зуба читайте тут.
- Типа патологии – инфекционная, травматическая, медикаментозная, ятрогенная. Формы – острая и хроническая.
- Самолечение не допускается.
Лечение острого периодонтита в стадии гнойного экссудата
Первое посещение
Обезболивание – проводится инфальтрационная, проводниковая, интралигаментарная или внутрикостная анестезии с использованием современных анестетиков. Либо фиксация зуба пальцами руки.
Препарирование кариозной полости или удаление старой пломбы.
Обеспечение доступа к полости зуба.
Раскрытие полости зуба.
Расширение устьев корневых каналов
Эвакуация распада пульпы из корневого канала (раскрытие верхушечного отверстия или нет)
Зуб оставляют открытым на несколько дней (обычно 2-3).
На этом первое посещения заканчивается. На дом пациентам рекомендовано: тщательное полоскание гипертоническими растворами до 6-8 раз в день. Закрывать кариозную полость ватным тампоном при приеме пищи. Дополнительно в назначениях на дом из-за явлений интоксикации или при разрезе по переходной складке наряду с местным лечением больному обязательно необходимо назначить симптоматическое лечение, которое заключается в назначении антибиотиков, сульфаниламидных препаратов, ненаркотических анальгетиков, поливитаминов, гипосенсибилизирующих препаратов.
Второе посещение
Обязательно уточняют жалобы пациента, уточняют анамнез, оценивают объективный статус: состояние слизистой оболочки возле причинного зуба, данные перкуссии, наличие или отсутствие эксудата в корневом канале.
При отсутствии жалоб и удовлетворительном общем и местном состоянии приступают к инструментальной обработке корневых каналов одним из известных методов (чаще всего метод «Краун-даун»), чередуя ее с медикаментозной обработкой после определения рабочей длины корневого канала.
В дальнейшем существует два подхода при лечении острого периодонтита в стадии экссудации:
Ряд авторов после ликвидации болевых ощущений, отсутствии экссудата из корневого канала, при безболезненной перкуссии зуба и пальпации десны рекомендуют в это же второе посещение проводить пломбирование корневых каналов с использованием препаратов на основе гидроокиси кальция. После рентгенконтроля пломбирования корневых каналов проводится постановка изолирующей прокладки и постоянной пломбы. Такой поход чаще используется при лечении однокорневых зубов. В случае появлення периостальных явлений (то есть обострения процесса — боли при накусывании) проводят разрез по переходной складке для создания оттока экссудата.
Другие авторы рекомендуют после проведения инструментальной обработки корневых каналов провести пробу на «герметизм», т.е. ввести в корневой канал турунду с антисептиком (крезофен, крезодент) и закрыть зуб временной пломбой на несколько дней (2 дня).
Третье посещение
При отсутствии жалоб на боль при накусывании на причинный зуб – проводят пломбирование корневых каналов с использованием препаратов на основе гидроокиси кальция с постановкой изолирующей прокладки и постоянной пломбы. В случае появлення периостальных явлений (то есть обострения процесса — боли при накусывании) проводят разрез по переходной складке для создания оттока экссудата или распломбирование корневого канала.
Лечение периодонтита: этапы, разрез десны
Периодонтом называют соединительную ткань, которая заполняет пространство между зубом и его креплением к альвеолярным отросткам челюсти. Периодонтальная щель берёт своё начало от основания слизистой оболочки десны и заканчивается в области альвеолярного отростка. Щель на разных своих участках имеет разную толщину. Самой узкой она становится возле середины корня.
В периодонте находятся нервные окончания и сосуды лимфы, осуществляющие питание резца и многочисленные коллагеновые волокна. Каждое такое волокно, образовано большим количеством самых разных белков и полисахаридов. Основная задача данной структуры — обеспечить зубу достаточный уровень подвижности. Для того, чтобы успешно выполнять данную функцию, участки волокон проникают в цемент и костную ткань. Причём погружение в кость более значительно.
Основное предназначение периодонта:
- Амортизирующая — мягко распределяет нагрузку на зубы;
- Трофическая — равномерно распределяет тяжести по всей кости челюсти;
- Пластическая — благодаря наличию цементобластов и остеобластов участвует в построении цемента и кости, ну а также, частично влияет на процесс прорезывания и смены зубов.
- Барьерная — не допускает распространение микробов.
Воспаление периодонта
Периодонтит — это воспаление прикорневой оболочки зуба и его соединительных тканей. Хронический периодонтит представляет некоторую угрозу, так как все его симптомы не проявляются сразу. Заболевание не имеет возрастных ограничений, и может поразить пациентов любого возраста.
Первыми и самыми незначительными симптомами является появление неприятного запаха изо рта, появление крови из дёсен при чистке зубов. Пациенты часто жалуются на дискомфорт при приёме пищи. Проявляется, когда инфекция проникает из корневого канала, через отверстие на вершине корня, а также, из-за кариеса поразившего зуб. Главным симптомом недуга, является локализованная боль, которая носит пульсирующий характер, не имеет чёткого местоположения и нарастает со временем.
Она увеличивается при большей нагрузке на зубы, а при стискивании зубов стает просто невыносимой, что лишает возможности кушать даже жидкую пищу, и все это на фоне повышения температуры. При подобных обстоятельствах, безотлагательная стоматологическая помощь крайне необходима.
Возникновение периодонтита
Причины, которые в конечном итоге приведут к периодонтиту разные. В зависимости от воздействующих на периодонт факторов, выделяют:
- инфекционный;
- травматический;
- медикаментозный.
Инфекционный — возникает, когда воспаление соединительной оболочки происходит из-за попадания микроорганизмов через корневой канал при пульпите (воспалении нервно-сосудистого пучка внутри зуба и корневых каналах). Сюда же относят, периодонтиты вызванные осложнениями, возникшими из-за некачественно запломбированных каналов и некачественной депульпация зуба. В первом и втором случае, заболевание началось по причине врачебной ошибки.
Травматический периодонтит является результатом травмы как спортивной, так и бытовой. К травме может привести постоянное механическое воздействие из-за плохого протезирования. К этой же группе относятся пульпиты, возникшие по причине вывиха зуба или перелома корня.
Медикаментозный. Возникает в результате длительного воздействия на каналы зуба различных раздражающих факторов — мышьяка, ментола, формалина, а, так же, при сепсисе (заражении крови). Когда резец воспаляется изнутри, концентрация жидкости увеличивается. Если есть отток через корневой канал, то боль не очень беспокоит, но есть риск появления периодонтита хронического. Если же, оттока нет — развивается острое воспаление соединительной ткани: сначала серозное, как начальная стадия, а после и гнойное. Ещё одной причиной может стать аллергическая реакция на пломбировочный материал.
Общие признаки всех форм заболевания
Как определить, что беспокойство вам приносит именно периодонтит? Когда резкая боль не оставляет никакой возможности прикоснуться к зубу, если он шатается, напухает десна, а, иногда, и губа со щекой, и все эти проявления болезни сопровождаются резким повышением температуры – то значит пульпит уже сделал свое черное дело. Ваше долготерпение привело к тому, что из корня резца, воспаление вышло за его границы, и, захватив ткани облекающие зуб, вызвало острый периодонтит.
Иногда периодонтит является следствием травмы десен, при неудачном лечении пульпита, или после сильного надкусывания очень твердых предметов. Поэтому стоматологи и рекомендуют беречь резцы, не грызть орехи и что – либо в твердой оболочке.
Серозный периодонтит
Это первоначальный этап процесса развития воспаления в организме. Развивается как осложнение острых форм пульпита, когда не было проведено своевременное лечение. Больной жалуется на сильные боли, определить источник которых не может. Зуб, чаще всего, частично, или полностью разрушен. Слизистая оболочка в районе расположения зуба воспалена и красного цвета. Общая реакция организма на серозный периодонтит не проявляется, даже температура, обычно, не повышается.
При осмотре можно легко выявить зуб, который является причиной беспокойства. В нём всегда есть глубокая кариозная полость, зондирование которой не вызывает болезненных ощущений. Боль возникает если легонько постучать по зубу. На рентгенографическом снимке нет никаких изменений.
Если не приступить к лечению кариозного зуба на данном этапе, болезнь прогрессирует и возникает гнойный периодонтит.
Гнойный периодонтит
В его основе чаще всего лежит уже знакомая нам серозная форма заболевания, которую вовремя не вылечили. Больной с гнойным воспалением соединительной ткани уже испытывает недомогание – слабость, увеличение температуры тела и головную боль. Когда прикасаются к больному резцу – боль увеличивается, хотя, по-прежнему, определить, точно, источник боли пациент не может. Боль увеличивается при надкусывании, поэтому пациент, щадя больной зуб, жует зубами на другой стороне челюсти.
Иногда зуб находится под коронкой, или под пломбой. Боль имеет, ярко выраженный характер приступов, при которых резкая боль чередуется с кратковременным облегчением. Так же, воспаленный зуб может быть в разной степени подвижным.
Признаки гнойного периодонтита:
- Пульсирующая боль, которая отдаёт в виски, глаза и значительно усиливается в горизонтальном положении;
- Возникают ощущения «выросшего» зуба по причине скопления экссудата;
- Любое касание зуба приводит к усилению боли. Пациент держит рот в открытом состоянии, стремясь избежать неприятных, сильно болезненных ощущений;
- Резкое ухудшение общего самочувствия. Головные боли и выраженная слабость;
- Подъём температуры тела;
- Отёки лица с той стороны, где расположен больной зуб;
- Увеличение лимфатических узлов;
- Очень редко, зуб становится подвижным;
- Могут быть изменения со стороны крови. В частности рост числа лейкоцитов;
- На снимке размеры периодонтальной щели увеличиваются.
Гнойную форму необходимо дифференцировать от других заболеваний, имеющих сходные симптомы: серозного периодонтита, гнойного пульпита, гнойного периостита, одонтогенного остеомиелита.
Основная задача, стоящая перед врачом на первом этапе лечения — удалить гной и поражённые ткани. Для этого необходимо обеспечить отток гноя через зубные каналы. В крайнем случае, когда подвижность зуба значительна, может быть предложено удаление.
Осложнения при остром периодонтите
Коварность подобной формы заболевания приводит к всевозможным осложнениям, таким, как челюстной остеомиелит (воспаление костного мозга), гнойные процессы в мягких подчелюстных тканях лица и шеи, и страшнее всего к заражению крови.
Иногда периодонтит является следствием травмы десен при неудачном лечении пульпита, или после сильного надкусывания очень твердых предметов. Поэтому стоматологи и рекомендуют беречь резцы, не грызть орехи и что–либо в твердой оболочке.
Хроническая форма
Хроническая форма периодонтита приводит к высокой подвижности зубов в зубном ряду, между ними могут образовываться щели. Дёсны начинают кровоточить уже не только при чистке, но и в относительно спокойном состоянии — ночью. Характерной особенностью протекания данного процесса являются поочерёдные переходы от острой стадии к хронической и обратно. К примеру, при гранулематозном периодонтите больной может рассказать, что зуб одно время болел, а затем всё само по себе прекратилось.
При таком течение болезни, выявить наличие патологии можно лишь с использованием рентгеновского снимка. Потому что кроме незначительного дискомфорта, потемнения зуба, выпадения пломбы и неприятного запаха, мы ничего не имеем. Обследование кариозной полости зондом не вызывает болезненных ощущений.
Вот тогда и назначается рентген снимок, на котором хорошо будет виден участок с деструкцией ткани с образованием, имеющим круглую форму. Это и есть гранулёма или если её размер превышает 1 см. — кистогранулёмма.
При хронической форме, воспаление вершины зубного канала происходит поэтапно, поэтому особо не беспокоит. Но, размножаясь вокруг зубов, различные болезнетворные бактерии выделяют токсины, отравляющие организм. Из-за интоксикации возникают различные по сути, но одинаковые по способу инфицирования, болезни сердца, суставов, почек и других органов.
Как лечить периодонтит?
Исключительно в стоматологических отделениях. Только длительное высококвалифицированное лечебное вмешательство поможет спасти Ваши зубы.
Методика устранения такой проблемы как периодонтит предусматривает два пути. Консервативный терапевтический и хирургический. Физиотерапия является эффективным дополнением. Здесь положительный результат будет получен при применении электрофореза с йодистым калием, УВЧ с воздействием на зону воспаления, магнитотерапия, лазеротерапия и иногда парафиновые аппликации.
Лечение никогда не проходит одноэтапно. До полного выздоровления, пациенту придётся не раз побывать в стоматологическом кресле. Существует определённый порядок оказания помощи.
Сначала нужно обеспечить устранение гноя из очага воспаления. Периодонтит, лечение — корень зуба освобождается от остатков воспаленной соединительной ткани, производится тщательное очищение и дезинфекция, и только после подобных процедур ставиться временная пломба.
Через неделю, если не заметно никаких признаков прогресса заболевания, делается рентген и, по его результатам, устанавливается пломба, на этот раз постоянная.
Но, бывают случаи, когда зуб спасти нет никакой возможности: это тогда, когда корневой канал слишком узок, для оттока жидкости и при таком течении болезни, лечение не даст никакого результата. При ухудшении состояния больного, врач назначает антибиотики, а если состояние не улучшается и далее, производится оперативное вмешательство.
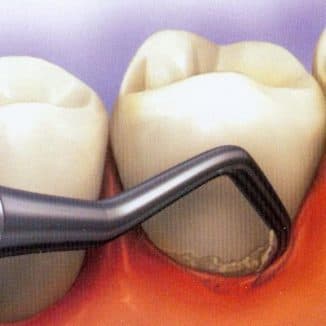
Разрез десны при периодонтите производится, когда другими процедурами нет никакой возможности обеспечить выведение жидкости из воспаленной части полости рта и тем облегчить состояние больного.
Из вышеизложенного следует, что не стоит пренебрегать лечением кариеса, чтобы избежать более серьезных проблем с пульпитом и, как следствие, с острой и хронической формы периодонтита. Острая форма болезни ведет к осложнениям и длительному лечению. А, коварный хронический периодонтит, вызывает стойкое ухудшение здоровья из-за интоксикации организма. Берегите свои зубы, не грызите орехи, чаще обращайтесь к стоматологу – и будьте здоровы.
При оказании помощи нельзя исключить и возникновение ошибок. В случае неправильной диагностики не правильно определяется причина возникновения проблемы, и весь процесс лечения может оказаться безрезультатным. Наоборот, будет происходить дальнейшее ухудшение состояния пациента. Особого внимания при оказании помощи требуют каналы. Их обработка является очень сложным процессом. В недавнем прошлом, очень часто происходила перфорация каналов. Что ещё больше осложняло процесс лечения.
Лечение острого гнойного периодонтита
Первое посещение
Обезболивание– проводится инфальтрационная, проводниковая, интралигаментарная или внутрикостная анестезии с использованием современных анестетиков. Однако, иногда при правильно проведенном обезболивании, выбранном анестетике и подобранной дозировке полной аналгезии не возникает.
Это может быть связано с несколькими причинами:
1. рН в области воспаленного зуба более низкая, что делает анестетик менее эффективным;
2. увеличение кровообращения в окружающей ткани способствует быстрому выведению анестетика из зоны введения и т.д.;
3. из-за скопления эксудата в периодонтальной щели нарушается диффузия анестетика.
Либо фиксация зуба пальцами руки.
Препарирование кариозной полости или удаление старой пломбы.
Препарирование полостей проводится с соблюдением всех этапов. Весь кариозный дентин должен быть удален до собственно эндодонтического вмешательства, чтобы избежать ятрогенного (повторного) инфицирования системы корневых каналов;
Обеспечение доступа к полости зуба.Задача этого этапа заключается в создании прямого доступа инструмента к полости зуба и к устьям корневых каналов. Осуществляется через кариозную полость в полостях 1 класса по Блэку, путем выведения кариозной полости на оральную или жевательную поверхности при кариозных полостях 2-4 классов по Блэку, либо путем трепанации жевательной или оральной поверхностей при каризных полостях 5 класса.
Раскрытие полости зуба. Задача этого этапа заключается в создании широкого и удобного доступа инструмента к полости зуба и к устьям корневых каналов. При раскрытии полости зуба необходимо учитывать специфику топографии полостей зубов в зависимости от их групповой принадлежности и возраста пациента.
При проведении доступа к корневым каналам необходимо придерживаться следующих принципов:
1. Инструменты не должны встречать препятствий в коронковой части зуба при введении их в устья корневых каналов:
2. Должны быть удалены навесы пульповой камеры;
3. Не должна нарушаться целостность дна пульповой камеры для сохранения воронкообразности устьев корневых каналов;
Расширение устьев корневых каналов для беспрепятственного проникновения эндодонтических инструментов в корневой канал.
Эвакуация распада пульпы из корневого канала проводится поэтапно (фрагментарно), используя пульпоэкстрактор или файлы, начиная с коронковой части. Каплю антисептика наносят на устье корневого канала, затем инструмент вводят на 1/3 рабочей длины корневого канала, проворачивают на 90 градусов и извлекают. Затем, после очистки инструмента, вновь наносят каплю антисептика и инструмент вводят в корневой канал, но уже на 2/3его длины. Затем снова очищают инструмент, наносят каплю антисептика и вводят инструмент на полную рабочую длину корневого канала. Удаление распада пульпы должно сопровождаться обильной ирригацией корневых каналов (медикаментозная обработка корневых каналов), чаще всего для этого рекомендуется 0,5-0,25 % раствор гипохлорита натрия. Для разжижения экссудата применяют растворы протеолитических ферментов.
Существует два различных подхода на данном этапе лечения. Одни авторы рекомендуют проводить раскрытие верхушечного отверстия или расширение апикальной констрикции для создания оттока экссудата из периапикальных тканей. Критерием контроля открытия верхушечного отверстия служит появление экссудата в просвете корневого канала. В том случае, если при расширении апикальной констрикции экссудат не получен (длительность воспаления) при наличии периостита, в это же посещение выполняют разрез по переходной складке с последующим дренированием раны.
В последнее время стали появляться публикации, в которых авторы отрицательно относятся к открытию верхушечного отверстия, мотивируя это тем, что мы тем самым разрушаем апикальную констрикцию и в дальнейшем при пломбировании корневого канала возникает риск выведения пломбировочного материала в периодонт.
Зуб оставляют открытым на несколько дней (обычно 2-3).
На этом первое посещения заканчивается. На дом пациентам рекомендовано: тщательное полоскание гипертоническими растворами до 6-8 раз в день. Закрывать кариозную полость ватным тампоном при приеме пищи.
Второе посещение
Обязательно уточняют жалобы пациента, уточняют анамнез, оценивают объективный статус: состояние слизистой оболочки возле причинного зуба, данные перкуссии, наличие или отсутствие эксудата в корневом канале.
При отсутствии жалоб и удовлетворительном общем и местном состоянии приступают к инструментальной обработке корневых каналов одним из известных методов (чаще всего метод «Краун-даун»), чередуя ее с медикаментозной обработкой. Оптимальный результат лечения достигается только при тщательной механической обработке корневых каналов с иссечением некротических тканей со стенок каналов и создания конфигурации каналов, приемлемой для его полноценной обтурации.
Инструментальная обработка корневых каналов проводится после определения рабочей длины корневого канала одним из доступных методов (таблицы, рентенологический снимок, апеклокатор, радиовизиография). В данном случае обработка проводится до апикальной констрикции. Чтобы не травмировать периапикальные ткани инструментами при механической обработке рекомендуется выставить все инструменты на рабочую длину корневого канала с помощью стоппера.
Инструментальная обработка корневых каналов с открытым верхушечным отверстием требует особого внимания. Необходимо следить за тем, чтобы ни раствор для ирригации, ни содержимое канала не попали в периапикальные ткани и чтобы они не травмировались инструментами при механической обработке.
Далее после ликвидации болевых ощущений, отсутствии экссудата из корневого канала, при безболезненной перкуссии зуба и пальпации десны ряд авторов рекомендуют в это же второе посещение проводить пломбирование корневых каналов с использованием препаратов на основе гидроокиси кальция. После рентгенконтроля пломбирования корневых каналов проводится постановка изолирующей прокладки и постоянной пломбы. Такой поход чаще используется при лечении однокорневых зубов. В случае появлення периостальных явлений (то есть обострения процесса — боли при накусывании) проводят разрез по переходной складке для создания оттока экссудата.
Разрез по переходной складке при периодонтите – Здоровье полости рта
Многие пациенты, страдающие хроническим воспалением десен, а также периапикальных тканей задаются вопросом, можно ли излечиться от периодонтита. Ответ не может быть однозначным. Многое зависит от вида воспаления, формы процесса, классификации заболевания. Иногда доктору приходится делать разрез десны при периодонтите. Кому показана такая процедура? Что представляет собой периодонтит? Разберемся подробнее.

Периодонт
Соединительная ткань, заполняющая пространство между самим зубом и креплением его с альвеолярными отростками челюсти носит название периодонт. Периодонтальная щель начинается в основании оболочки десны, а заканчивается у альвеолярного отростка. На разных участках щель имеет разную толщину, возле середины корня она наиболее узкая.
Периодонт содержит сосуды лимфы и нервные окончания, благодаря этому происходит питание резцов и многочисленных коллагеновых волокон. Каждое волокно образуется огромным количеством полисахаридов и различных белков. Основной задачей структуры является обеспечение подвижности зуба. Чтобы выполнять данную задачу, участки волокон должны проникать в костную ткань.
Воспаление периодонта
Воспаление прикорневой оболочки и соединительных тканей зуба называется периодонтитом. Хронический периодонтит таит в себе некоторую угрозу, так как симптомы заболевания проявляются не сразу. Заболевание может возникнуть у пациентов любого возраста, оно не имеет возрастных ограничений.
Первый и незначительный симптом болезни – неприятных запах, кровоточивость десен при чистке зубов. Часто пациенты жалуются на некоторый дискомфорт, когда принимают пищу. Главный симптом болезни – локализованная боль, носит которая пульсирующий характер, нарастает со временем и не имеет конкретного местоположения. При большой нагрузке на резцы боль увеличивается, при стискивании зубов нарастает сильнее, иногда невозможно употреблять даже жидкую пищу. При этом происходит повышение температуры тела. В таких случаях просто необходима помощь стоматолога. В запущенных случаях может потребоваться хирургическое вмешательство. Разрез десны при периодонтите производится в крайних случаях, но часто такое действие помогает спасти зуб.

Острый периодонтит
Если резкая боль зашла в такую стадию, когда даже прикоснуться к зубу невозможно, напухает десна, зачастую и щека с губой, зуб при этом шатается, а температура тела подскочила – это значит, пульпит завершил свою черную миссию. Ваше безучастие привело к тому, что воспаление из корня резца вышло за пределы, захватило все ткани, окружающие зуб, начался острый периодонтит. Срочно нужно обращаться к стоматологу, который постарается спасти ваш зуб, возможно, потребуется разрез десны при периодонтите, этого не стоит бояться. После процедуры доктор объяснит, что далее необходимо делать для заживления раны.
Часто периодонтит может стать следствием травмы: последствие неудачного лечения пульпита, после надкусывания чего-то твердого. Стоматологи призывают беречь резцы и никогда не разгрызать что-то твердое.
Хронический периодонтит
Хронический периодонтит в конечном итоге приводит к тому, что зубной ряд расшатывается, между зубами образовываются щели, десны кровоточат не только при чистке, но и в спокойном состоянии (даже ночью). Характерной особенностью данного протекания является то, что стадия переходит поочередно из острой в хроническую. Например, больной может сказать, что зуб болел, но через какое-то время боли прекратились, часто такое явление бывает при гранулематозном периодонтите. Если болезнь протекает по такому сценарию, выявить патологию помогает только рентгеновский снимок, так как пациент может ощущать только незначительный дискомфорт, потемнение зуба, неприятный запах. При обследовании кариозной полости зондом после выпадения пломбы даже не возникают болезненные ощущения.
Назначается рентген, на снимке будет хорошо заметен участок с закругленным образованием. Такая деструкция тканей и есть гранулема, если размер ее более 1 см, то это – кистогранулема. В хронической форме вряд ли потребуется делать разрез десны при периодонтите, но последствия болезни очень коварны. Воспаление в зубном канале происходит поэтапно, болезнетворные бактерии, размножаясь, выделяют множество токсинов. Интоксикация может привести к различным заболеваниям сердца, почек, суставов и других органов.

Методы
Выявив хронический и острый периодонтит зубов, лечение доктором назначается незамедлительно. Устраняется эта проблема двумя путями:
- консервативно-терапевтическим;
- хирургическим.
Эффективным дополнением является физиотерапия, когда положительный результат получают, применяя электрофорез с йодистым калием, магнитотерапию, УВЧ на воспаленную зону, лазеротерапию, парафиновые аппликации.
Периодонтит никогда не излечивается одноэтапно. Пациенту до полного выздоровления неоднократно придется посетить стоматологию. Порядок оказания помощи имеет определенные стадии.
Лечение периодонтита: этапы. Разрез десны
После постановки диагноза доктор в первую очередь должен:
- обеспечить отток гноя;
- снять симптомы интоксикации.
Чтобы определить степень развития воспаления будет назначена процедура рентгена. После этого стоматолог будет работать с пострадавшими тканями, предварительно прибегнув к анестезии. Ткани могут быть повреждены пульпитом, кариозным процессом, небрежным предыдущим лечением.
Периодонтит продолжится распломбировкой корневых каналов, где возникли проблемы. При помощи антисептиков доктор их должен обработать.
Для беспрепятственного отхождения гноя необходимо будет расширить апикальное отверстие верхней части корня зуба.
Если болезнь проходит на фоне флюса, то не обойтись без разреза десны. Далее, чтобы закрыть корневые каналы, доктор использует ватный тампон.
Существует несколько способов лечения периодонтита. Более подробно рассмотрим крайний способ – хирургический.

Хирургическое лечение хронических периодонтитов, способы
При лечении воспаления периодонта только в крайних случаях прибегают к периодонтальной хирургии. Она предполагает полное либо частичное удаление зуба или корня. В современной стоматологии все реже практикуется экстракция, на сегодняшний день хирургия стремится к зубосохранению и обладает всеми средствами для этого.
Но иногда приходится делать надрез десны (над зубом мудрости, например). Это происходит в тех случаях, когда требуется произвести отток гноя при периодонтите.
Все чаще хирурги прибегают к резекции апекса корня, удаляется при этом не вся верхушка, а лишь пораженная часть. Процедура удаления проходит при максимальном обезболивании, проводится операция очень быстро. Удается не только сохранить зуб, но и в дальнейшем реставрировать его коронкой либо другими способами.
Использование лазерного метода при резекции позволяет одновременно удалять гранулему, кисту. Метод достаточно результативный и при этом бескровный. Лазерные технологии нашли широкое применение в хирургии премоляров, резцов, клыков.
При воспалении периодонта в молярах проводят гемисекцию, при этом зуб распиливается, пораженный корень удаляется, при этом сохраняется здоровый и зуб восстанавливается ортопедическими способами.
Гингивотомия (разрез десны вертикально)
В некоторых случаях не удается вскрыть зуб, чтобы произвести консервативное лечение, в таких случаях приходится прибегать к разрезу. Часто причиной такого вмешательства может быть периодонтит. После разреза десны происходит отток экссудата, гноя. Также он показан при воспалительных процессах надкостницы, чтобы предотвратить более серьезные осложнения.
Разрез десны в таких случаях называют гингивотомией. Каковы показания к гингивотамии? Они могут быть следующими:
- очень глубокий, большой, но при этом узкий карман десны;
- периодонтальный одиночный большой абсцесс;
- краевое воспаление или один из видов маргинального периодонтита;
- зачастую периодонтит зуба мудрости.

Как проводится разрез десны?
Процесс гингивотомии происходит поэтапно:
- Анестезия.
- Рассечение по всей глубине десны в области зубнодесневого кармана.
- Разрезы вертикально (в боковых участках).
- Отсераприрование лоскутов.
- Санация кармана. Удаление пораженного эпителия и гранул.
- Наложение швов и повязки.
Лечение после разреза десны обычно проходит без осложнений, рана затягивается довольно быстро и не имеет впоследствии дефектов ткани.
Разрез производится разными способами, зависит все от степени тяжести воспалений, а также показаний к манипуляциям. Может быть принято решение провести гингивэктомию (горизонтальный разрез). В любом случае для успешного результата хирургического вмешательства большое внимание следует уделять асептике. Асептика позволяет избегать инфицирования ран, предотвращает попадание патогенных организмов в хирургическое поле. Кроме этого, необходимо использование стерильных перчаток, инструментов, салфеток, тампонов.

Как заживает десна
Заживление ран после пародонтологических операций – это формирование новых анатомических и физиологических соединений между клетками и тканями. Непосредственно сам процесс имеет несколько этапов:
- После вмешательства образуется кровяной сгусток, который сформировывается в течение 10 минут, он служит барьером, защитой от вредоносных микробов и инфекций.
- В течение 3-4 часов образовывается молодая соединительная (грануляционная) ткань.
- Формирование коллагена и эпителизация проходит 7-10 дней. Иногда может вызывать небольшой зуд.
- Созревание и регенерация длится от 2 до 3 недель. Ранка затягивается, но полное заживление наступает только через несколько месяцев.
Что делать после процедуры
Многие задаются вопросом, как быть после разреза десны? Что делать, чтобы заживление раны прошло быстро? После хирургического вмешательства стоматолог обязательно должен предупредить больного, как ухаживать за десной. Но некоторые больные немного в «шоковом» состоянии не помнят, придя домой, что же советовал им доктор. Итак, рекомендации после разреза десны:

- После хирургического вмешательства доктор положит в ранку марлевый тампон, чтобы остановить кровотечение. Держать его нужно не менее 20 минут.
- Придя домой, нужно прилечь и немного отдохнуть.
- Не следует после операции принимать пищу, пить любые напитки на протяжении трех часов. Далее в рационе питания должна присутствовать только мягкая пища, чтобы избежать травмирования места разреза.
- Если испытываете сильные боли, можно принять какой-либо обезболивающий препарат. На второй день после манипуляций необходимо начать полоскание, это позволит избежать инфицирования раны, а также развития воспалительных процессов. Можно использовать для полоскания “Фурацилин”, настои ромашки и шалфея.
- В течение трех дней после вмешательства не стоит употреблять горячую, жесткую пищу, а также открывать широко рот.
- Ограничьте все физические, эмоциональные нагрузки.
- Под запретом занятия в спортзале, сауна, горячая ванна.
- На протяжении недели лучше отказаться от курения и алкоголя.
- Ни в коем случае не прижигайте ранку зеленкой или йодом. Не прикладывайте ничего горячего. Так вы сделаете только хуже!
- Стоматолог может назначить аппликации на рану противомикробных и ранозаживляющих препаратов (“Солкосерил”, “Холисал”, “Стоматофит”).
- Чтобы укрепить иммунитет, можно принимать поливитаминные комплексы и иммуномоделирующие средства.
- Для контроля заживления через пять дней стоит обратиться к доктору.
Source: fb.ru
Лечение хронического верхушечного периодонтита (по посещениям) в зависимости от метода
Лечение хронического верхушечного периодонтита (по посещениям) в зависимости от метода
Для успешного медикаментозного лечения хронического периодонтита необходима полная проходимость корневого канала. Только в этом случае удается полностью запломбировать корневой канал и исключить его как источник разнообразных раздражителей, поддерживающих воспалительный процесс в периодонте. Кроме того, только через корневой канал мы можем активно воздействовать на воспалительный процесс в околоверхушечных тканях. Поскольку каналы резцов, клыков и отчасти премоляров в большинстве случаев доступны для обработки, можно считать, что проблема лечения периодонтита в однокорневых зубах в основном разрешается сравнительно легко. Лечение сводится к удалению распада пульпы, воздействию на микрофлору канала различными медикаментозными средствами, механическому расширению канала и верхушечного отверстия по показаниям, воздействию на околоверхушечные ткани лекарственным веществом и пломбированию корневого канала зуба цементом или пастой.
Лечение хронического верхушечного периодонтита однокорневого зуба. Однокорневые зубы с хорошо доступными для обработки каналами при фиброзном, гранулематозном, гранулирующем периодонтите и околокорневой кисте лечат в терапевтическом отделении при помощи медикаментов с последующим пломбированием каналов фосфат-цементом.
Первое посещение. Производят обработку кариозной полости, а затем ее формирование с выведением на язычную небную) поверхность у резцов и клыков или на жевательную поверхность у премоляров. Выведение полости обеспечивает хороший доступ к корневому каналу, прямое и беспрепятственное введение в него пульпэкстрактора, корневой иглы или расширяющего инструмента.
В случае интактной коронки у зуба с некротизированной пульпой производят трепанацию его соответствующей поверхности. Распад пульпы из канала однокорневого зуба нужно удалять в первое посещение. При этом соблюдают те же меры предосторожности, что и при удалении распада пульпы в случаях острого периодонтита. Тщательное и осторожное механическое удаление распада с предварительным введением антисептика в канал предотвращает проталкивание его в околозубные ткани. Проведению этого этапа обработки корневого канала следует уделять очень большое внимание.
После механического удаления распада пульпэкстрактором или механическими расширителями каналов производят медикаментозную обработку корневого канала каким-либо антисептиком, ферментом с антибиотиком. Узкие или облитерированные каналы расширяют механическим способом или с помощью ЭДТА. Методика расширения корневых каналов ЭДТА сводится к следующему. После удаления пульпы или ее распада и обработки канала перекисью водорода, спиртом и эфиром, 20% раствор комплексона вводят на ватной турунде на длину проходимой части канала. Комплексон можно вводить на корневой игле с турундой и нагнетать в проходимую часть канала. Так повторяют несколько раз. Через 20—30 с ватным тампоном отсасывают отработанный комплексон и вслед за этим вводят новую его порцию. Подобную смену комплексона осуществляют несколько раз в течение 1—2 мин. Затем каналорасширителем удаляют декальцинированный дентин, промывают канал дистиллированной водой и высушивают. Комплексон удаляет соли кальция из предентина и создает благоприятные условия для последующего инструментального расширения корневого канала. После обработки корневого канала одним из указанных методов его высушивают и оставляют в нем ватную турунду с каким-либо антисептиком или ферментом. Можно пользоваться смесями, обладающими антисептическим и обезболивающим свойствами, например камфорофенолом, жидкостью Платонова. Тампон с лекарственным веществом изолируют герметической повязкой. Следует предупредить больного о необходимости удаления повязки (временная пломба) в случае появления болей.
Второе посещение. Через 2—3 дня удаляют повязку и пульпэкстр актором извлекают турунду. При наличии следов экссудата или загрязнения турунды следует повторить обработку канала ферментами, антисептиками по описанной выше методике. При отсутствии следов экссудата на турунде и благоприятном клиническом течении канал достаточно промыть спиртом и эфиром в целях его высушивания. После обработки канала следует проверить корневой иглой проходимость апикального отверстия. Если при предельно глубоком введении иглы больной не ощущает боли, нужно расширить апикальную часть канала зуба корневой иглой, ручным или машинным стержневым инструментом до появления болезненности, которая свидетельствует о проникании его в периодонт. Этот этап очень важен для лечения гранулирующего периодонтита, гранулемы и корневой кисты, так как только при полной проходимости корневого канала лекарственное вещество и пломбировочный материал могут быть доведены до верхушечного отверстия корня или введены в очаг воспаления (при соответствующих показаниях).
В ряде случаев для получения точного представления о степени проникания иглы в канал целесообразно сделать рентгенограмму с введенной в него корневой иглой. Если канал расширен полностью, его можно запломбировать.
При наличии плохо проходимого канала или ограничении во времени как исключение следует перенести пломбирование на третье посещение. В этих случаях в канале повторно оставляют турунду, а кариозную полость закрывают повязкой.
Третье посещение. Через 2—3 дня вновь удаляют повязку. Если турунда чистая, канал промывают спиртом, эфиром и пломбируют жидким фосфат-цементом. При наличии на турунде следов экссудата перед пломбированием нужно вновь произвести обработку канала раствором антисептика, фермента с антибиотиками. Фосфат-цемент надежно заполняет весь канал, закрывает плотно апикальное отверстие корня, предотвращает поступление бактерий и их токсинов в периодонт. Уже одного этого в ряде случаев достаточно для ликвидации очага хронического воспаления, для восстановления костной ткани при гранулирующей, гранулематозной форме периодонтита и даже при кистах. Эти факты доказывают, что ткань периодонта в отличие от пульпы обладает хорошей регенераторной способностью.
Ряд авторов (А. А. Анищенко, Ε. Е. Платонов, М. И. Грошиков и др.) считают, что более эффективно введение фосфат-цемента за верхушку корня в патологический очаг в целях воздействия на околозубные ткани и стимулирования регенеративного процесса.
Пломбирование канала фосфат-цементом требует в среднем 7—10 мин в зависимости от длины и ширины канала. Значительно ускоряется процесс пломбирования в случае применения каналонаполнителя, а также использования штифтов. Ощущение некоторой болезненности при пломбировании указывает на проникание фосфат-цемента за верхушку корня, что целесообразно при всех формах хронического периодонтита, за исключением его фиброзной формы.
В последнее десятилетие было усовершенствовано лечение хронического периодонтита, которое предусматривает сокращение количества посещений до одного. Абсолютным показанием к лечению однокорневых зубов в одно посещение является наличие свищевого хода. Через свищ происходит отток экссудата, поэтому пломбирование канала и введение фосфат-цемента за верхушку зуба не сопровождаются обострением воспалительного процесса.
Все указанные выше манипуляции — удаление распада пульпы из канала, антисептическая его обработка, расширение апикального отверстия и пломбирование канала — проводятся в той же последовательности, но сразу в первое посещение. При очень узких каналах или ранее пломбированных фосфат-цементом не до верхушки корня, когда приходится тратить много времени на их расширение или удаление пломбы, какую-то часть работы приходится откладывать на следующее посещение.
Имеются показания к лечению однокорневых зубов в одно посещение и в стадии обострения хронического периодонтита, когда уже существуют показания к разрезу по переходной складке. После соответствующей инструментальной и антисептической обработки канал зуба пломбируют и вслед за этим под анестезией производят разрез по переходной складке, через который в дальнейшем и обеспечивается отток экссудата. Если при обострении воспалительного процесса больной очень плохо себя чувствует, утомлен и ослаблен, то в первое посещение чаще приходится ограничиваться созданием оттока экссудата через канал и разрезом мягких тканей по переходной складке. Пломбирование канала и наложение постоянной пломбы в этих случаях переносят на следующее посещение.
Лечение хронического периодонтита в сокращенные сроки (одно посещение) может быть проведено во всех случаях, когда имеются зубы с хорошо проходимыми каналами (преимущественно однокорневые). Для этой цели наиболее эффективен внутриканальный электрофорез йодида калия. Постоянный ток понижает возбудимость периферических рецепторов периодонта, оказывает противовоспалительное и болеутоляющее действие, тем самым уменьшая обострения воспалительного процесса. Рекомендация делать инъекцию 100 000—200 000 ЕД пенициллина с новокаином по переходной складке после пломбирования корневого канала в настоящее время должна быть оставлена, так как это создает предпосылки для возникновения устойчивых к антибиотикам штаммов бактерий. К инъекциям пенициллина и других антибиотиков в больших дозах следует прибегать при прямых показаниях к лечению, а не в целях профилактики.
Таким образом, лечение хронического периодонтита и корневых кист у однокорневых зубов следует считать в настоящее время решенной проблемой. Только в случаях, когда каналы зуба оказываются облитерированными или плохо запломбированными, лечение оказывается безуспешным. Что касается лечения многокорневых зубов с хроническим периодонтитом, то успех его зависит от того, удалось ли сделать проходимыми корневые каналы. Если каналы с помощью стержневых инструментов расширены и произведено их пломбирование за верхушку корня или хотя бы до верхушечного отверстия, можно надеяться на восстановление костной ткани, т. е. на полное излечение. Такое лечение можно считать радикальным. Однако обработка и расширение всех каналов зуба отнимают много времени у врача и не всегда успешны вследствие сложности их анатомического строения (искривление корня, узость каналов и т. д.). Несмотря на то что большое количество многокорневых зубов с частично расширенными и неполно запломбированными каналами может длительное время не беспокоить больных, рентгенологический контроль редко свидетельствует об улучшении состояния тканей, окружающих зуб; реже процессе стабилизируется, а чаще происходит увеличение очага разрежения кости.
Лечение хронического верхушечного периодонтита многокорневого зуба. Первое посещение. Производят обработку кариозной полости, раскрытие полости зуба, удаление всех навесов твердых тканей, а также частичное удаление распада пульпы. Полость и проходимые корневые каналы зуба промывают антисептиком (хлорамин, фурацилин, перекись водорода). Плохо проходимые корневые каналы в первое посещение полностью лучше не обрабатывать, а обезвредить их содержимое путем наложения на устья каналов на 1—2 дня тампона с фенолформалином, или же применить резорцин-формалиновый метод без катализатора. После этого накладывают герметическую повязку. При благоприятном клиническом течении допустимо в первое же посещение пломбирование проходимого корневого канала фосфат-цементом с использованием внутриканального электрофореза.
Второе посещение. Через 2—3 дня удаляют повязку и тампон. После внесения на устье канала 1—2 капель хлорамина или раствора фермента удаляют распад пульпы из доступной для обработки части корневого канала. Если проходимые корневые каналы не запломбированы в первое посещение, то расширяют верхушечное отверстие. К данному этапу обязательно следует стремиться, хотя достигнуть этого удается не всегда. Нужно помнить, что чем глубже удалось проникнуть в канал зуба, тем больше надежды на успех лечения.
Каналы многокорневых зубов не всегда удается хорошо обработать. В таких случаях наиболее действенными методами являются резорцин-формалиновый или электрофорез йода, ферментов, анод-гальванизация. Так как при периодонтите корневые каналы более инфицированы, чем при пульпите, то резорцин-формалиновый метод следует применять дву- или троекратно.
Третье посещение. Через 3—5 дней, если больной не предъявляет жалоб, а перкуссия зуба и пальпация десны в области верхушки корня безболезненны, каналы пломбируют. Над устьями непроходимых каналов оставляют резорцин-формалиновую пасту. После этого на зуб накладывают постоянную пломбу. Хорошие результаты лечения зубов с непроходимыми каналами, а также «не выдерживающих герметизма» получены в случае применения электрофореза (ионогальванизации). При обширных очагах разрежения у верхушки корня зуба с очень узкими каналами проводят до 5—6 процедур. В ряде случаев при лечении хронического периодонтита многокорневого зуба пломбирование фосфат-цементом широких каналов сочетают с пломбированием узких каналов резорцин-формалиновой пастой или парацином.
В клинике часто приходится наблюдать обострения хронического периодонтита, симптоматика которых ничем не отличается от острого периодонтита. Дифференциальный диагноз основывается на обнаружении на рентгенограмме изменений, свойственных той или иной форме хронического периодонтита. Лечение вначале не отличается от терапии выраженных форм острого периодонтита (создание оттока через корневой канал, проведение дополнительного разреза десны по показаниям и т. д.). После стихания острых явлений проводят такое же лечение, как при хроническом периодонтите с пломбированием каналов до или за верхушечное отверстие корня. Эта схема лечения не является исчерпывающей — возможны и другие варианты.
Прогноз хронического периодонтита зависит главным образом от качества пломбирования канала. Полностью запломбированный канал и тем более запломбированный за верхушечное отверстие корня дает основание рассчитывать на благоприятные отдаленные результаты — постепенную ликвидацию очага разрежения (резорбции) кости. Однако результаты лечения следует и в этом случае проверять не ранее чем через 9—12 мес, так как восстановление кости происходит очень медленно. Для восстановления кости после лечения околокорневой кисты размером 1,5—2 см требуется иногда 2—3 года.
Лечение оказывается безуспешным, т. е. кость челюсти не восстанавливается, в следующих случаях: 1) канал запломбирован не полностью; 2) во время жевания зуб испытывает повышенное давление, что чаще всего бывает при патологии прикуса или отсутствии протеза, когда он необходим в целях разгрузки имеющихся зубов; 3) апикальный очаг хронического воспаления имеет сообщение с патологическим десневым карманом, через который продолжается его инфицирование, несмотря на то что канал запломбирован полностью; 4) при кисте костная ткань не восстанавливается, если в соседних зубах произошел некроз пульпы, но лечение их не проводилось; 5) снижение общей иммунологической реактивности (старшие возрастные группы).
Что такое пародонтит? Типы, различия и лечение
Пародонтит — это воспаление и дегенерация глубоких тканей десны, включая кости, которые могут возникнуть в результате нелеченого случая гингивита . Степень поражения при пародонтите может привести к потере зубов и сильной деформации десны и полости рта. Для эффективного лечения пародонтита необходимо профессиональное стоматологическое обслуживание.
Что происходит при пародонтите?
Болезнь десен может включать широкий спектр заболеваний, начиная от более легкой степени гингивита и заканчивая более тяжелым периодонтитом.Причины, факторы риска и даже некоторые симптомы пародонтита такие же, как и при гингивите.
По мере того, как заболевание десен распространяется на более глубокие структуры вокруг зуба, десна отделяется от зуба, образуя карманы, в которых находится больше налета и бактерий. По мере того, как карманы становятся глубже, налет затвердевает, образуя зубной камень, на котором оседает больше налета, что вызывает разрушение десен, кости и соединительной ткани, поддерживающей зуб, что приводит к расшатыванию зуба в его лунке, что в конечном итоге приводит к его разрушению. выпадать.
Развитие и прогрессирование пародонтита будет варьироваться у разных людей, поскольку в него вовлечены многие факторы, такие как тип бактерий, содержащихся в зубном налете, а также индивидуальная реакция на инфекцию
Типы пародонтита
- Агрессивный пародонтит
- Это острая форма пародонтита, которая развивается довольно быстро.
- Это происходит у людей, которые в остальном здоровы.
- Агрессивный пародонтит, как правило, передается в семье и чаще встречается у курильщиков.
- Хронический пародонтит
- Это наиболее распространенный тип пародонтита.
- Могут быть случайные всплески быстрого прогрессирования, за которыми следует относительно более медленная активность.
- Пародонтит, связанный с системными заболеваниями
- Системные заболевания, такие как диабет и ВИЧ-инфекция, могут быть связаны с этим типом пародонтита.
- Некротическое заболевание пародонта
- При этом типе периодонтита наблюдается обширный некроз костей, десен и более глубоких тканей.
- Чаще встречается у пациентов с ослабленным иммунитетом, например, больных СПИДом и раком, а также в случаях тяжелого недоедания.
Различия между гингивитом и пародонтитом
- Гингивит — это первая стадия заболевания десен, которая может перейти в следующую стадию, то есть пародонтит .
- Гингивит обычно является легкой формой заболевания десен, а пародонтит — более тяжелой и обширной.
- При гингивите воспалены только десны, в то время как при пародонтите также может быть дополнительное поражение более глубоких структур, включая кость и соединительную ткань.
- Только поверхностный слой десны участвует в гингивите , тогда как при пародонтите более глубокие слои десны могут отодвигаться от зуба, образуя карманы.
- Гингивит обычно является обратимой формой заболевания десен, в то время как пародонтит может вызывать необратимое повреждение костей и тканей.
- Зуб остается надежно зафиксированным при гингивите , а при пародонтите он может расшататься в лунке или выпасть.
- Хороший уход за собой, включая ежедневную чистку зубов щеткой и зубной нитью, после профессиональной чистки зубов обычно помогает избавиться от гингивита . Лечение пародонтита может потребовать повторного профессионального ухода и более обширных мероприятий, включая хирургическое вмешательство.
Лечение пародонтита
Чистка щеткой и зубной нитью позволяет очистить только 2–3 мм ниже линии десен.В то время как хорошая гигиена полости рта является обязательным условием, лечение периодонтита требует более агрессивных мер. Могут потребоваться следующие стоматологических процедур .
Удаление зубных отложений и корневое строгание
- Удаление зубного камня и корневое строгание позволяет очистить карманы глубиной до 4–5 мм.
- Эффективно удаляет зубной камень и, сглаживая поверхность корня, помогает предотвратить образование зубного налета.
- При эффективном использовании лазерная процедура для удаления зубного налета и зубного камня имеет то преимущество, что вызывает меньший дискомфорт, кровотечение и опухоль, чем другие методы, используемые для глубокой очистки.
Операция при пародонтите
Операция может потребоваться, если глубина карманов составляет 5 мм или более.
- Хирургия лоскута
- Хирургический разрез позволяет приподнять десну в виде лоскута.
- Затем можно тщательно очистить зуб и уменьшить глубину кармана, чтобы облегчить чистку в будущем.
- Также возможно исправление дефектов костей, возникших в результате инфекции.
- После процедуры десны зашивают, чтобы они снова могли плотно прижаться к зубу.Это может привести к тому, что зуб станет длиннее обычного.
- Костные и тканевые трансплантаты
- Костные и тканевые трансплантаты могут потребоваться в дополнение к хирургии лоскута в случае чрезмерного разрушения костей и тканей при пародонтите.
- Управляемая регенерация ткани — это метод, который можно использовать вместе с костной пластикой, когда крошечный кусок сеткообразного материала вставляется между костью и тканью десны.
- Это помогает отделить ткань десны от кости, позволяя каждой повторно расти на своем месте.
- Гингивэктомия
- В некоторых случаях может потребоваться гингивэктомия (хирургическое иссечение или удаление части инфицированной и отделенной десны), чтобы оставшаяся здоровая десна могла снова прикрепиться к зубам.
- Послеоперационные меры
- Могут потребоваться пероральные антибиотики, особенно в случае образования абсцесса.
- Гели или волокна, пропитанные антибиотиками, можно вводить в глубокие карманы десен.
- Ополаскиватель для полости рта с хлоргексидином глюконатом можно использовать после операции.
- Если зуб, пораженный пародонтитом, не может быть сохранен, будет произведено удаление или удаление зуба.
- Зубные имплантаты (замена постоянных зубов) могут быть выполнены после удаления зуба или в случае выпадения зуба.
Статьи по теме
- Что такое заболевание десен?
- Что такое гингивит?
- Стоматологические процедуры
Немедленная, ранняя и обычная установка имплантата пациенту с пародонтитом в анамнезе
Целью данной статьи является описание случая протезно-имплантационной реабилитации пациента с пародонтитом, уделяя особое внимание различным срокам установки имплантата. После первичного лечения пародонта были удалены зубы с повышенной степенью подвижности и резорбцией кости. В разное время заживления оральные имплантаты устанавливались под ортопедический ориентир. После периода остеоинтеграции имплантаты были загружены, и представлены результаты через год наблюдения.
1. Введение
Имплантация представляет собой действенный терапевтический вариант для замены утраченных по разным причинам зубов с высоким успехом и выживаемостью в средне- и долгосрочной перспективе [1]. Однако, согласно седьмому семинару по пародонтологии [2], риск осложнений и периимплантной инфекции существует и увеличивается у субъектов с пародонтитом, с плохой гигиеной полости рта и у курильщиков [3]. Следовательно, контроль этих факторов риска и пародонтальная терапия являются ключевыми элементами для достижения стабильных результатов с течением времени [4].Научная литература и клинический опыт показывают, что перед любым реабилитационным вмешательством пародонтологическое лечение должно проводиться во всех случаях, когда это необходимо и приводит к более высокой вероятности успеха имплантации [5–7]. Недавнее проспективное продольное исследование показывает, что риск инфицирования увеличивается через десять лет в случае лечения пародонтита, особенно если он агрессивен [8]. Тем не менее, пародонтальная терапия и мотивационное усиление гигиены полости рта представляют собой важные элементы для снижения риска периимплантной инфекции и необходимости хирургического вмешательства в случае периимплантита.После длительных периодов наблюдения риск периимплантита увеличивается у пациентов с заболеваниями пародонта в анамнезе, особенно у курильщиков. Hardt et al. сообщили о 5-летней успешной имплантации 97% у здоровых пародонтальных пациентов и 92% у пародонтальных пациентов [9]. Он также сообщил, что у 64% пациентов с заболеваниями пародонта в анамнезе средняя резорбция кости вокруг имплантата превышала 2 мм от момента установки протеза, по сравнению с 24% у здоровых пациентов с пародонтом.Mengel et al., Кроме того, в проспективном продольном клиническом исследовании сравнили результаты, полученные у 15 пациентов, лечившихся от генерализованного агрессивного пародонтита, у 12 пациентов, получавших лечение от генерализованного хронического пародонтита, и, наконец, у 12 рассматриваемых здоровых пародонтальных пациентов [10]. У здоровых пародонтальных пациентов и у пациентов с хроническим пародонтитом показатели успешности имплантации были равны 100%, в то время как у пациентов с агрессивным пародонтитом показатель успеха составлял 95,7% для верхней челюсти и 100% для нижней челюсти.В литературе также анализировались другие факторы, которые могут повлиять на результат имплантологического лечения. Среди них время результата нагрузки не может повлиять на терапевтические результаты (несостоятельность имплантата: ОР 1,65; 95% доверительный интервал от 0,68 до 3,98; 10 испытаний) [11]. Даже для определения времени установки имплантата недостаточно данных для определения возможных преимуществ или недостатков немедленных, немедленных или отсроченных имплантатов; поэтому предварительные выводы из литературы основаны на нескольких исследованиях с недостаточной мощностью, которые часто оцениваются как имеющие высокий риск систематической ошибки.На Консенсусной конференции Третьей международной группы имплантологов (ITI) были определены три основных протокола установки имплантата в зависимости от времени между удалением зуба и установкой имплантата [12]. В протоколе типа 1 (немедленная установка имплантата) имплантаты помещаются в лунки для свежей экстракции с целью контакта оставшихся стенок лунки с имплантатом. В протоколе типа 2 (ранняя установка имплантата) имплантаты устанавливаются примерно через 4–8 недель после удаления зуба.Основная цель этого протокола — обеспечить отсутствие патологии при установке имплантата и, в то же время, оптимизировать доступность мягких тканей для первичного заживления и возможного увеличения латеральной кости. В протоколе типа 3 (ранняя отсроченная / традиционная установка имплантата) имплантаты устанавливаются после того, как произойдет большая часть изменений размеров альвеолярного гребня (12–16 недель). Chen et al. проанализировали выживаемость и клинические исходы имплантатов после немедленной и ранней постэкстракции с имплантатами, помещенными в места заживления, и пришли к выводу, что нет статистически значимых различий в показателях выживаемости имплантатов в краткосрочной перспективе (12 месяцев наблюдения) [13].Даже группа Квиринена в недавнем обзоре по этой теме приводит к такому же выводу, утверждая, что в отсутствие долгосрочных данных клинические результаты послеоперационных имплантатов и имплантатов, установленных в зажившие участки, практически одинаковы [14].
Размещение фиксатора при удалении зуба должно основываться на адекватном понимании структурных изменений, происходящих в альвеолярном отростке после потери зуба [15]. Во время заживления стенки альвеолярной кости частично рассасываются, центр лунки заполняется пористой костью, и общий объем участка значительно уменьшается [16].Однако превалирует букколингвальная резорбция и происходит в первые 3 месяца после удаления [17, 18].
Таким образом, клиницист должен знать и прогнозировать изменения гребня после экстракции, чтобы спланировать время установки имплантата и управление сайтом наилучшим образом, чтобы получить предсказуемые результаты. В свете этих предпосылок мы описываем клинический случай, который привлек наше внимание для реабилитации с помощью дентальных имплантатов из-за потери зубов в задней верхней и нижней челюсти при тяжелом периодонтите.Цель этой работы — проиллюстрировать важность борьбы с инфекциями пародонта вместе с разумным выбором времени установки имплантата в разные места для наилучшего решения проблемы пациента.
2. Отчет о клиническом случае
63-летний пациент, страдающий хроническим пародонтитом на поздней стадии, попал под наше наблюдение для решения своих стоматологических проблем с конкретной просьбой о реабилитации с помощью несъемных протезов. Состояние здоровья хорошее.При интраоральном осмотре обнаружены отложения зубного камня и разная степень подвижности верхних и нижних зубов в жевательной области. Кроме того, на натуральных зубах 4-5-28-29-30-31 не было адекватных несъемных реставраций. На Рисунке 1 показаны исходная пародонтальная карта и рентгенологический статус пациента. Панорамная рентгенограмма, сделанная пациентом перед отрывом левых боковых элементов, показала обширную резорбцию кости. После снятия альгинатных оттисков были разработаны модели с диагностической восковой моделью случая.Было назначено сканирование зубов TC для оценки доступного объема кости для протезной реабилитации пораженных участков пародонта. После тщательного осмотра полости рта и картирования пародонта была проведена нехирургическая пародонтальная терапия и повторная оценка через 4 недели. В этот момент у пациента была серьезная потеря костной ткани пародонта в задних правых областях. Изображения демонстрируют клиническое заживление через 10 недель (рис. 2) после удаления задних левых зубов. Пародонтальная диаграмма при переоценке показана на Рисунке 3.На зубе № 21 мы удалили несочетаемую протезную коронку и зафиксировали временную реставрацию из полимера. Пациент на протяжении всего курса терапии сохранял периодонтальную стабильность и на каждом контроле был мотивирован к соблюдению гигиены полости рта; это соответствует руководящим принципам, изложенным недавно на седьмом Европейском семинаре по пародонтологии [2]. После снижения местных раздражающих факторов была проведена имплантация (рис. 4). Операцию проводили под местной анестезией с использованием 4% раствора артикаина в сочетании с сосудосуживающим средством (Убистезин форте, 3M ESPE).Разрез продолжили от беззубого дистального гребня до борозды мезиального зуба, клыка. Лоскут на всю толщину был осторожно приподнят. Было решено продолжить установку имплантатов на участках под номерами 12-13-14 (OsseoSpeed Astra Tech AB, Mölndal, Швеция) и номерами 21-20-19 с установкой имплантата типа 3 (заживление большой кости и полное созревание мягкой кости). ткань / т, 10 недель). Перед операцией пациент выполнил в течение 2 минут полоскание хлоргексидином 0,20% (Curasept, Curadent Healthcare SPA, Саронно, Вирджиния, Италия).Позиционирование имплантата под контролем протеза было получено с помощью хирургического шаблона, разработанного при первоначальной диагностической восковой модели (рис. 3). Участки с номерами 12-13-14 были подготовлены для установки 2 имплантатов, соответственно, 3,5 × 11 мм и 1 имплантата 4,0 × 11 мм. В нижнюю челюсть были вставлены 3 имплантата: 3,5 × 9 мм (номер 21), 3,5 × 11 мм (номер 20) и 4,0 × 9 мм (номер 19) соответственно. Рана ушита матрасом из E-PTFE и простыми швами (вспененный политетрафторэтилен, Gore-Tex, W.L. Gore Associates Inc., Флагстафф, Аризона 86004). После операции пациентка получала антибиотикопрофилактику амоксициллина 2 г / сут и полоскала 0,2% хлоргексидина диглюконат 3 раза / сут в течение 4 недель. Пациенту показали, как выполнять технику чистки с вращением щеткой, и он был мотивирован на соблюдение гигиены полости рта. Пациент не сообщал о конкретных симптомах и не проявлял никаких неблагоприятных клинических признаков. Во время остеоинтеграции имплантата пациент не накладывал на беззубые гребни какой-либо временной протезной реабилитации, чтобы избежать травм и расхождения раны на ранних этапах заживления.После 5 месяцев заживления мы приступили к обнажению имплантатов с помощью небольшого разреза с помощью мини-лезвия. Винт-заглушка был заменен на заживляющий абатмент. Через 7 дней мы приступили к снятию слепка из полиэфира (Impregum Penta 3M ESPE). Клиническое обследование при доставке протеза выявило клинически здоровые мягкие ткани вокруг имплантата и отсутствие признаков осложнения. Мы приступили к цементированию с помощью временного устройства (Temp Bond, Kerr, Италия), тщательно контролируя избыток цемента, чтобы избежать воспаления тканей вокруг имплантата [19].Через 4 недели приступили к реабилитации задних правых отделов. Имплантат верхней челюсти был установлен через шесть недель после удаления (установка 2 типа). Заживление мягких тканей облегчило операцию, но частичное заживление кости вынудило нас пересмотреть гребень с помощью ксенотрансплантата (Bio-Oss, Geistlich, Wolhusen, Швейцария) в зазоре, образованном между поверхностью имплантата и остаточной полостью для удаления альвеол ( Рисунок 5). Фактически, литература демонстрирует самопроизвольное заживление дефектов четырех стенок с костным зазором 1.5–2 мм [20]. В случае костной неровности или больших дефектов необходимо использовать костный трансплантат, чтобы противодействовать ремоделированию ткани вокруг имплантата. Ширина гребня была хорошей, показывая послеоперационную ширину гребня от 5 до 6 мм в самой коронковой части альвеолярной кости. Два имплантата 3,5 / 13 мм были вставлены в участки 5-4 и 1 имплант 4,0 / 9 мм в участок №3. Через месяц после операции мы удалили несочетаемый несъемный протез № 31-30-29, отшлифовали культи и доставили. временные мосты с 31 по 29.Через две недели номер 28 был извлечен из-за перелома, и немедленный имплант был установлен в новую лунку (тип 1) (рис. 6). В Таблице 1 показаны все размеры имплантатов и краткий обзор хирургических и ортопедических схем. Здесь мы сделали выбор в пользу заживления через слизистую оболочку, чтобы облегчить лечение лоскутов и закрытия тканей. Литература не демонстрирует статистически значимых различий в показателях выживаемости и успешности имплантатов, установленных с помощью двухэтапной или одноэтапной техники и чрезслизистого заживления [21, 22].Период остеоинтеграции составил 6 месяцев для верхней челюсти и 4 месяца для нижней челюсти. Все имплантаты после экстракции были вставлены путем размещения плеча имплантата на 1 мм ниже уровня гребневой кости, обеспечивая физиологические изменения гребня после удаления, и были закреплены на язычной / небной кортикальной пластине в местах после удаления [15–18]. На Рисунке 7 показан схематический обзор времени установки имплантата относительно удаления зуба. Клинический контроль при установке протеза показывает отличный эстетический результат и хорошее качество мягких тканей вокруг имплантата (рис. 8).
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| См. Рисунок 7. | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
3. Обсуждение
Использование имплантатов в пациенты с потерей зубов из-за заболеваний пародонта в настоящее время являются установившейся практикой [23, 24]. Однако риск неудачи увеличивается у пациентов с пародонтитом, курением и плохой гигиеной полости рта [8]. По согласованию с Шестым европейским семинаром по пародонтологии имплантаты были установлены для поддержки несъемного протеза после успешного завершения начальной пародонтальной терапии (оценка налета на всю полость рта (FMPS) <25%, оценка кровотечения из полости рта (FMBS) <25%) и пациент получает надлежащий уход за пародонтом [4].Тщательное управление сроками установки имплантата при этом типе реабилитации с опорой на имплантаты позволило минимизировать риск осложнений и добиться хороших результатов, что подтверждается научными данными [3]. Однако значительное уменьшение костной массы в результате удаления зуба и вертикальные дефекты, типичные для этого пациента с пародонтозом, привели к неидеальному эстетическому результату. Такой результат был ожидаемым, и мы должным образом проинформировали пациента перед началом лечения, потому что мы не смогли полностью охватить треугольное пространство зубного сосочка для увеличения расстояния между гребнем интерпроксимальной кости и точкой контакта [25, 26].Тем не менее, правильная трехмерная установка имплантата и обработка ткани вокруг имплантата позволили нам получить удовлетворительный результат. Целостность щечной кортикальной кости в случае имплантатов после удаления является фундаментальным условием, потому что контакт между имплантатом и тонкой щечной костью подвергает нас неизбежным последствиям, представленным более выраженной резорбцией кости и, следовательно, более быстрым обнажением поверхности имплантата. . Экспериментальные и клинические исследования показали, что установка имплантатов после удаления не изменяет характер резорбции кости после удаления зубов [27, 28].После потери зуба количество костной ткани уменьшается, и немедленная установка имплантата не меняет этого физиологического явления [29]. Тем не менее, использование приспособлений малого диаметра и их правильное расположение (более язычное) вместе с методами одновременной или отсроченной управляемой регенерации кости могут помочь врачу поддерживать и сохранять объем ткани вокруг имплантата, улучшая клинические и эстетические результаты даже в случае имплантатов после удаления. [15, 30]. Еще одна трудность, связанная с установкой имплантата после удаления, заключается в достижении первичной стабильности в положении с ортопедическим направлением.При установке имплантата типа 1 и типа 2 по времени фиксаторы прикрепляются апикально к альвеолярному гнезду в естественной кости. Однако в контролируемом клиническом исследовании Зигенталер отметил, что протокол немедленной установки имплантата не всегда обеспечивает первичную стабильность имплантатов [31]. Таким образом, при наличии больших лунок, которые исключают вовлечение апикальной нативной кости, может быть предпочтительнее отложить установку имплантата. В данном конкретном случае установка имплантата по оси предполагаемой будущей протезной реконструкции позволила нам получить хорошую первичную стабильность в участках 3-4-5 и 28.Там w
.общеупотребительных терминов о пародонте | Perio.org
Ниже приведены некоторые из наиболее часто используемых терминов, когда речь идет о заболеваниях пародонта.
абсцесс
Локальное скопление гноя в полости, образовавшейся при распаде тканей.
агрессивный пародонтит
Форма пародонтита, развивающаяся у клинически здоровых пациентов. Общие черты включают быструю потерю прикрепления, разрушение костей и семейную агрегацию.
исчисление
Зубной налет затвердевший. Зубной камень (или зубной камень) обычно твердый, грубый и пористый.
цемент
Минерализованная костеподобная ткань, которая покрывает корень зуба и сливается с периодонтальной связкой, удерживая зуб на месте.
хронический пародонтит
Форма заболевания пародонта, приводящая к воспалению в опорных тканях зубов, прогрессирующему прикреплению и потере костной массы, и характеризуется образованием кармана и / или рецессией десны.Он признан наиболее часто встречающейся формой пародонтита. Это распространено среди взрослых, но может возникнуть в любом возрасте. Утрата привязанности обычно прогрессирует медленно, но могут возникать периоды быстрого прогрессирования.
зубной налет
Липкая бесцветная пленка, которая постоянно образуется на зубах. Бактерии в зубном налете вызывают заболевания пародонта. Если налет не удаляется каждый день осторожно щеткой и зубной нитью, он превращается в зубной камень.
лоскутная хирургия
Пародонтолог делает разрез в десне в месте образования пародонтальных карманов.Он или она отражает лоскут десны, обнажая корень зуба, и вычищает всю инфекцию из кармана. На этом этапе могут быть выполнены процедуры регенерации кости, такие как пересадка кости. Затем пародонтолог позиционирует десну, чтобы уменьшить карман и ускорить заживление. После процедуры разрез зашивают.
гингивит
Первая стадия пародонтоза. Десны обычно краснеют, опухают и легко кровоточат. Это вызвано бактериями зубного налета, если не удалять их ежедневно.
имплантаты
Искусственные заменители корней зубов. Изготовленные из титана и устанавливаемые в челюсть, зубные имплантаты имеют форму винта, цилиндра или лезвия. Протезы прикрепляются к той части имплантата, которая выступает через десну. Во многих отношениях зубные имплантаты действуют как естественные зубы.
поддерживающая терапия
Текущая программа, разработанная для предотвращения рецидивов заболеваний пародонта у пациентов, прошедших пародонтологическое лечение.Также называется поддерживающей пародонтальной терапией.
некротические заболевания пародонта
Инфекция, характеризующаяся некрозом тканей десны, периодонтальной связки и альвеолярной кости. Эти поражения чаще всего наблюдаются у людей с системными заболеваниями, включая, помимо прочего, ВИЧ-инфекцию, недостаточность питания и подавление иммунитета.
остеоинтеграция
Крепление кости к зубному имплантату. Обычно это занимает от трех до шести месяцев после того, как имплант был помещен в рот.
пародонтальная связка
Ткань, прикрепляющая зуб к кости. Обычно разрушается в запущенных случаях пародонтоза, создавая повышенную подвижность зубов.
пародонтальный карман
Токсины, содержащиеся в зубном налете, разрушают десны и соединительные ткани под линией десен. Десны отделяются от зубов, образуя карман (пространство). По мере того как болезнь прогрессирует по направлению к кости, карман заполняется зубным налетом и инфекцией. Если не лечить, кость и соединительная ткань, окружающие зуб, могут быть настолько сильно повреждены, что зуб выпадет или потребуется его удаление.
пародонтология
Отрасль стоматологии, специализирующаяся на лечении опорных тканей зубов, а также на установке, обслуживании и лечении зубных имплантатов.
пародонтолог
Стоматолог, прошедший дополнительную подготовку в области пародонтологии и специализирующийся на профилактике, диагностике и лечении тканей, окружающих зубы, а также на установке и обслуживании зубных имплантатов.
пародонтит
Заболевание пародонта, сопровождающееся потерей костной ткани вокруг зубов.
пародонтит как проявление системных заболеваний
Пародонтит, часто начинающийся в молодом возрасте, связанный с одним из нескольких системных заболеваний, например диабетом.
пародонт
Ткани, которые окружают и поддерживают зубы, включая десны, периодонтальную связку и кость.
Корневая чистка и строгание
Безоперационная процедура, при которой пародонтолог удаляет зубной налет и камень из пародонтального кармана и вокруг корня зуба и разглаживает поверхность корня для ускорения заживления.
.Процесс восстановления после операции с двойным разрезом FTM, страхование и стоимость
Метод двойного разреза — самая популярная форма операции по маскулинизации грудной клетки. Эта процедура включает в себя хирургическое удаление грудной ткани и лишней кожи, а также изменение размера и размещение ареол в качестве кожных трансплантатов в более мужское положение. В результате получается плоская грудь с горизонтальными рубцами на каждой стороне груди.
Почему стоит выбрать процедуру двойного разреза
Двойной разрез FTM / N является одной из самых эффективных процедур маскулинизации грудной клетки и до сих пор составляет более 80% лучших операций FTM / N, выполняемых доктором.Моссер. Он не имеет себе равных по своей способности создавать самую плотную и плоскую грудную клетку с полной настройкой расположения ареолы относительно мышцы и горизонтального рубца. Метод двойного разреза подходит для пациентов с большим телом, грудной клеткой и более сложными участками лишней кожи.
Этот метод включает размещение ареол в виде свободных кожных трансплантатов, что может привести к потере кожного трансплантата или снижению чувствительности. Видны горизонтальные рубцы, которые, хотя и исчезают, вряд ли исчезнут полностью.
Кожные трансплантаты с двойным надрезом
Распространенное заблуждение о кожных трансплантатах с двойным надрезом состоит в том, что они незначительны с высокой вероятностью неудачи. В практике доктора Моссера это встречается крайне редко. Менее 2% кожных трансплантатов имеют значительную степень потери, и по состоянию на лето 2018 года доктор Моссер ни разу не потерял полностью свободный трансплантат соска. Однако эту возможность следует учитывать.
Преимуществом использования кожных трансплантатов является то, что хирург настраивает расположение ареол.Его можно выбрать очень точно симметричным образом и в правильном месте относительно края мышцы, чтобы с усиленным развитием мышц грудь продолжала выглядеть более мужественно.
Двойной разрез и чувствительность сосков
При определенных методах возможным хирургическим исходом являются соски, не имеющие чувствительности. Однако методы, которые использует доктор Моссер, позволяют пациенту поддерживать значительное количество нервных окончаний, которые доктор Моссер соединяет с сенсорным нервом в материале кожного трансплантата.Для большинства пациентов уровень ощущения, который возникает в соске после операции, аналогичен ощущению от царапания пальцем кожи в верхней части груди перед операцией. Ощущение нормальной кожи сохраняется, но это не повышенная чувствительность сосков, которую можно было испытать до операции. Если пациент очень привязан к высокому уровню чувствительности сосков перед операцией, имеет смысл рассмотреть процедуру перевернутой буквы Т или петли в качестве альтернативы.
Двойной разрез, плоскостность и герметичность
Процедура двойного разреза является наиболее эффективной для достижения максимальной степени плоскостности и герметичности грудной клетки.Еще одно преимущество этого метода заключается в том, что хирург может лучше всего настроить горизонтальный разрез. Если какой-либо из этих исходов является для вас приоритетом, следует рассмотреть возможность двойного разреза.
Как избежать горизонтального разреза
Большинству пациентов с умеренным или большим количеством грудной ткани потребуется значительное иссечение кожи. Таким образом, горизонтальный разрез практически неизбежен. Однако пациенты с минимальным количеством грудной ткани или очень эластичной кожей без выступа грудной клетки могут рассмотреть вариант замочной скважины или периареолярного разреза.
В итоге:
В конечном счете, двойной разрез выдержал испытание временем не зря. Это воспроизводимый и надежный способ добиться мужской груди. Минусы минимальны и предсказуемы. Важно тщательно рассмотреть компромиссы этой процедуры и знать, что уровень послеоперационного удовлетворения от этой процедуры чрезвычайно высок.
Вверху этой страницы находится анимированное видео, показывающее, как выполняется мастэктомия FTM / N с двойным разрезом.
.