Киста влагалища: описание болезни, причины, симптомы, стоимость лечения в Москве
Киста – это мешковидная опухоль, которая располагается в преддверии влагалища. На протяжении времени киста может увеличиваться в размерах, за счет накопления жидкости, воздуха или другого вещества в организме. Заболевание может длительное время проходить бессимптомно. Диагностируется с помощью гинекологических исследований. На начальной стадии назначается медикаментозное лечение. В запущенной форме делают операцию по удалению.
Киста влагалища может находиться как на наружной, так и внутренней части. Размер опухоли может достигать теннисного шара, либо быть очень маленькой. Киста имеет круглую или овальную форму. Представляет собой эластичный шар, заполненный прозрачным слизистым содержимым, светло-желтого или темно-коричневого цвета. Наружная часть опухоли соприкасается с мышечной тканью стенок влагалища. Обычно размер не превышает 10 см в диаметре. Кистоз чаще всего поражает переднюю стенку влагалища. По статистике кисту диагностируют у женщин, страдающих дисплазией.
По статистике кисту диагностируют у женщин, страдающих дисплазией.
Благодаря современной медицине и специальному оборудованию, киста влагалища обнаруживается, и лечится на ранних стадиях. Случаев развития с кисты в злокачественную опухоль не практиковалось. По мере развития заболевания усиливаются болевые ощущения, создается масса дискомфорта. Чтобы сохранить себя от не желаемых последствий и осложнений, вовремя обращайтесь за помощью к медикам.
Причины возникновения
Определяют ряд причин образования кисты во влагалище женщины. Выделяют несколько главных факторов появления:
Врожденный фактор относится к аномальному развитию влагалищных стенок. Это формируется еще при утробной жизни девочки. Образования могут развиваться по обеим сторонам каналов наружного отверстия. Зачастую эта киста передней части стенки, но может находиться глубже. Киста преддверия обусловлена тем, что она расположена довольно близко к входу влагалища, и женщина может обнаружить ее самостоятельно.
Травматические чаще всего получаются в результате грубого сексуального проникновения, а так же травматического воздействия в паховую зону. Имплантационная киста возникает после оперативного вмешательства. Например, аборт или послеродовые травмы.
Так же причиной развития кисты может стать:
-
несоблюдение правил гигиены;
-
бактериальные инфекции влагалища;
-
осложнения во время беременности;
-
послеродовые осложнения;
-
искусственный срыв беременности;
-
травма;
-
болезненный секс;
-
дисплазия;
-
эндометриоз;
-
гонорея, хламидиоз, трихомонад.
Причину возникновения кисты во влагалище определяют по ее визуальному виду и месту нахождения. Существуют следующие виды:
1. Бартолиновая киста. Находится на бартолиновых железах, которые выделяют естественную жидкость для смазки половых губ.
2. Киста Гартнера. Появляется в результате не исчезновения эмбриональных каналов. Остатки секреции могут привести к развитию кисты.
3. Мюллера. Появляется в любом месте стенки влагалища. Распространённый вид кисты. Развивается из материалов, оставшихся после развития плода.
4. Эпидермальная. Местонахождение – нижняя часть стенки. Трудно заметить, она имеет маленькие размеры. Самый распространенный вид кисты, который возникает в результате травматических повреждений.
Эта поистине женская болезнь не имеет возрастной категории. К риску относятся как новорожденные, так и пожилые люди. Всего у нескольких процентов девушек диагностируют кисту в молодом возрасте. Женщина может прожить всю жизнь, и даже не знать о существовании у нее данной патологии при отсутствии причин возникновения, жалоб и симптомов.
Женщина может прожить всю жизнь, и даже не знать о существовании у нее данной патологии при отсутствии причин возникновения, жалоб и симптомов.
Резкое и грубое проникновение во время сексуальной активности, чаще всего провоцирует появление кисты. На стенке влагалища появляются ушибы и микро разрывы.
Симптомы
При маленьких размерах киста не доставляет никаких неудобств женщине на протяжении жизни. Не возникает никаких ощущений при занятиях сексом и мочеиспускания. Чаще всего диагностируют кисту такого размера на обычном плановом осмотре. При больших размерах есть вероятность заражения кисты бактериями, которые находятся на коже. Так же инфекции, вызванные несоблюдением правилам гигиены, передающиеся половым путем, могут привести к заражению кисты. Вызвать гнойное воспаление, абсцесс.
Киста, сопровождающаяся абсцессом, обладает симптомами интоксикации организма. Появляется усталость и слабость, головокружения, тошнота, рвота.
Киста возникает в результате наличия аномального развития. Закупорка канала приводит к скоплению секреционной жидкости. Нарушается ее отток во влагалище. Таким образом, происходит закупорка, и со временем проток начинает зарастать. Если самостоятельно обнаружили нарост, но он не приносит дискомфорта и болевых ощущений, не паникуйте. Для установления и подтверждения диагноза пройдите курс гинекологического обследования.
Такой вид эндометрия редкое явление. Возникает во время механического повреждения влагалища. Полость наполнена жидкостью, имеет коричневый цвет и кровянистые вкрапления. Пациентки испытывают сильные боли внизу живота, а так же боли при посещении туалета. Сильные менструальные боли. Выделяют следующие признаки опухоли злокачественного характера:
-
значительное повышение температуры тела;
-
резкое снижение веса;
-
отсутствие аппетита;
-
маточные боли;
-
уплотнение чувствуется через брюшную полость;
-
изменение цвета выделений, присутствие запаха;
-
быстрая утомляемость.

Диагностические процедуры
Киста диагностируется во время осмотра гинеколога с помощью вспомогательных инструментов. Проводиться трансвагинальное УЗИ. Обязательно приобретается специальный гинекологический набор. Также киста обнаруживается во время проведения планового УЗИ.
Первый и немало важный момент это опрос пациентки на наличие жалоб. Степень выраженности симптомов поможет определить степень развития заболевания. Обязательными процедурами является сдача общих анализов мочи и крови. Так же берется на проверку бактериальный мазок влагалища.
При установке данного диагноза в обязательном порядке, девушки и женщины должны посетить проктолога и уролога для исключения и профилактики других сопутствующих заболевания.
Не своевременная диагностика кисты может вызвать инфекцию тканей влагалища. Гнойные воспаления будут нести кистозный характер. Сильные болевые ощущения могут появиться в результате лопнувшей мягкоэластичной или тугоэластичной ткани мешка.
Подбор клиники
Следует серьезно отнестись к выбору клиники, в которой хотите произвести хирургическое удаление влагалищной кисты. Выбирайте только квалифицированных специалистов с большим опытом проведения подобных операций. Специалисты предлагают малоизвестные и эффективные методы лечения. Цена должна соответствовать качеству. Главная цель – это работа на результат, скорейшее выздоровление пациентки.
Большую роль играет расположение стационара и операционных кабинетов. Обязательно наличие современного оборудования, для проведения операции и всех видов диагностики. Достаточное количество медицинских работников, для обеспечения контроля протекания периода реабилитации. Наличие удобных постелей и комфортных условий пребывания на стационаре.
Виды операций
В остальных случаях метод лечения – оперативный. Существует два основных вида лечения кисты влагалища:
1. Пункция. С помощью шприца и биопсионной иглы убирается жидкость из кистозного мешка. Способ относится к временному. Со временем полость снова начинает наполняться жидкостью. Его используют, например, во время беременности, когда женщине противопоказано операционное вмешательство.
Пункция. С помощью шприца и биопсионной иглы убирается жидкость из кистозного мешка. Способ относится к временному. Со временем полость снова начинает наполняться жидкостью. Его используют, например, во время беременности, когда женщине противопоказано операционное вмешательство.
2. Полное удаление образования. Во время хирургического вмешательства, врач полностью удаляет нарост с жидкостью. Операция проводиться под анестезией. Также во время родов в процессе удаления разрывов промежности. Метод используется довольно редко. Это самый крайний случай удаления. Есть вероятность осложнения задеть мочевой проток. Из-за удаления и швов, визуальный эстетичный вид теряется.
3. Марсупиализация. Также возможна операция по откачиванию жидкости с капсулы и подшивание ее оболочки к стенке влагалища, чтобы предотвратить повторное накопление. Это самый безопасный вид операции.
Подготовка к операции
Перед операцией следует провести ряд мероприятий по подготовке. Сдать и изучить лабораторные исследования.
Сдать и изучить лабораторные исследования.
1. Посещение терапевта, гинеколога, уролога, проктолога и других назначенных специалистов.
2. Сдаются обязательные общие анализы крови и мочи.
3. Флюорография.
4. Кардиограмма.
5. Определяется уровень свертываемости крови.
6. Исследования мазка.
7. ПЦР на СПИД, ВИЧ, сифилис и гепатиты.
8. УЗИ женских половых органов.
9. Консультация анестезиолога.
10. Наличие аллергии и невосприимчивости анестетика.
11. Дополнительно МРТ.
Рекомендовано отказаться от сексуальных контактов за 5-7 дней до операции. За 8-10 часов не употребляется пища. Делаются клизмы или применяется слабительные средства. Все предоперационные процедуры разъясняются пациентке заранее.
Противопоказания
Оперативное вмешательство не проводиться во время менструации. Так же имеется список противопоказаний:
Так же имеется список противопоказаний:
1. Плохие анализы мочи и крови.
2. Нехватка или переизбыток в крови тромбоцитов, лейкоцитов, эритроцитов.
3. Низкий или повышенный уровень гемоглобина.
4. Выраженная сердечнососудистая недостаточность.
5. Инфекционное заболевание.
6. Непереносимость лекарственных средств.
7. Пожилой возраст.
8. Онкологии.
Ход операции
Анестезиолог вводит пациентке местный наркоз. Хирург выполняет продольный разрез скальпелем в нужной зоне. Выполняет нужные действия с оболочкой кисты. Затем, кетгутовые или силиконовые нити используются для подшивки разрезов стенки. Шов обрабатывается антисептиком. Пациента приводят в чувства.
Перспектива полного излечения достаточно высока. В большинстве случаев никаких осложнений не возникает и период заживление происходит максимально быстро. Киста является доброкачественной опухолью, поэтому переход ее в раковую опухоль полностью исключено и не встречалось в медицинской практике. При неполной очистке от жидкости есть вероятность повторного появления кисты влагалища.
Киста является доброкачественной опухолью, поэтому переход ее в раковую опухоль полностью исключено и не встречалось в медицинской практике. При неполной очистке от жидкости есть вероятность повторного появления кисты влагалища.
Не стоит трогать кисту, если она не приносит никаких жалоб. Есть вероятность, что после операционного вмешательства пойдут осложнения. Образование нагноения или свища.
Киста Гартнера самая безопасная. Она не является противопоказанием при зачатии, беременности и родах. Не нарушает менструальный цикл. Но женщина должна находиться под постоянным наблюдением специалиста.
Избавление от кисты в домашних условиях и народными способами может привезти к осложнениям или кровотечениям. Не используйте никакие лекарственные и вспомогательные средства без назначения врача.
Реабилитация
Срок реабилитации и терапии короткий. Заживление и рассасывание швов проходит быстро. Женщина пару дней лежит в стационаре. Далее, по мере самочувствия и разрешению врача можно перейти на дневной стационар.
Далее, по мере самочувствия и разрешению врача можно перейти на дневной стационар.
Уже на 2-3 день разрешается перемещение. Не делая резких движений и наклонов. Не поднимать тяжелые предметы. В течение месяца менструальный цикл восстанавливается. После хирургического вмешательства можно носить поддерживающее жилье.
Швы обрабатываются антисептическими растворами во избежание попадания инфекции. Не употребляйте алкогольные напитки и откажитесь от курения. Не принимайте сосудорасширяющие препараты.
Профилактика
Своевременная диагностика и удаление помогает избежать женщинам проблем во время беременности. Все посещения гинеколога не должны быть болезненными, а осмотры с осторожностью выполнятся гинекологом. Бессимптомная киста не оказывает негативного влияние на репродукцию женского организма.
При обнаружении кисты немедленно запишитесь на осмотр в клинику. А что бы снизить риск ее появления соблюдайте следующие пункты:
Всегда держите влагалище в чистоте. Здоровый образ жизни, безболезненный и защищенный секс главные факторы здоровья женских половых органов. Пользуйтесь смазкой для нормализации нормальной среды влагалища во время секса, во избежание повреждения и болевых ощущений. Выполняя данные пункты, снижается частота возникновения вагинальной кисты или исчезает полностью.
Здоровый образ жизни, безболезненный и защищенный секс главные факторы здоровья женских половых органов. Пользуйтесь смазкой для нормализации нормальной среды влагалища во время секса, во избежание повреждения и болевых ощущений. Выполняя данные пункты, снижается частота возникновения вагинальной кисты или исчезает полностью.
Вагинальная киста не страшный недуг, с которым легко и просто справиться, соблюдая определенные правила. При обнаружении и увеличении нароста, проявлении характерных симптомов, вовремя обращайтесь за консультацией к гинекологу. Не стоит заниматься самолечением. Запустить процесс ухудшения состояния и сделать болезнь прогрессирующей.
Доброкачественные образования носа — Заболевания
- фибромы
- папилломы
- ангиомы и ангиофибромы
- остеомы
- невусы
- бородавки
- невромы
- пигментные опухоли и др.
Типичными признаками наличия опухолей носа являются:
- затруднение дыхания через ту половину носа
- которая поражена опухолевым заболеванием
- гипосмия
- аносмия
- в некоторых случаях возникают небольшие кровотечения
Если заболевание не лечить, то на поздней стадии оно может привести к деформации скелета лица, головным болям, расстройству зрения и т. д. диагностика проводится при помощи эндоскопии, зондирования, методом пальпации, гистологического исследования кусочка опухоли.
д. диагностика проводится при помощи эндоскопии, зондирования, методом пальпации, гистологического исследования кусочка опухоли.
Папилломы чаще всего локализуются в преддверии носа. Папиллома имеет вид небольшого кустика или единичного сосочка, расположенного на узком основании. Данная опухоль растет медленно и после ее удаления могут возникать рецидивы. Поэтому удаление папилломы должно быть радикальным. После удаления опухоли проводится электрокоагуляция или лазерная деструкция раневой поверхности.
Удаление фибромы носа
Фиброма носа — это достаточно редкое заболевание. Чаще всего фиброма располагается в преддверии носа или носоглотке. Первыми признаками фибромы являются односторонняя заложенность носа, которая в дальнейшем переходит в полное отсутствие носового дыхания. Если своевременно не произвести удаление опухоли, то ее рост вызывает изменения форм верхней челюсти, щеки, носовой перегородки. Также у больного появляются кровотечения, которые со временем становятся более сильными и частыми. Первыми признаками фибромы являются заложенность носа, если лечение не начать своевременно, то в дальнейшем происходит деформация щеки, неба и верхней челюсти. Лечение фибромы должно быть только хирургическим. Если опухоль имеет небольшие размеры, то ее удаляют при помощи изогнутых ножниц или специальных щипцов.
Первыми признаками фибромы являются заложенность носа, если лечение не начать своевременно, то в дальнейшем происходит деформация щеки, неба и верхней челюсти. Лечение фибромы должно быть только хирургическим. Если опухоль имеет небольшие размеры, то ее удаляют при помощи изогнутых ножниц или специальных щипцов.
Удаление остеомы носа
Остеомы носа чаще всего развиваются в возрасте 15-25 лет. Растут такие опухоли достаточно медленно и располагаются в основном в решетчатой кости или стенках лобных пазух. В некоторых случаях остеомы могут вызывать стойкие головные боли и различные мозговые расстройства. Лечатся остеомы только хирургически. Даже если остеома имеет средний размер и тяжелых симптомов не вызывает, она все равно подлежит полному удалению.
Удаление ангиомы носа
Ангиомы носа — это доброкачественные образования носа, которые возникают вследствие внутриутробного нарушения сосудистой системы. Достаточно часто ангиомы бывают множественными – данное заболевание называется ангиоматоз. Ангиома может быть капиллярной, пещеристой или ветвистой. Капиллярная ангиома является скоплением набухших капилляров, пещеристая ангиома это опухоль, образующаяся из крупных заполненных кровью полостей, а ветвистая ангиома является клубком из расширенных или извитых вен или артерий. Ангиомы в большинстве случаев не вызывают каких-либо функциональных нарушений. Лишь когда ангиома располагается на крыльях носа или на их внутренней поверхности, то может нарушаться носовое дыхание. Диагностируются ангиомы методом осмотра. Они легко распознаются по форме, синюшному или фиолетово-розовому цвету, а также мягкой консистенции. Ангиомы носа часто сочетаются с ангиомами сопутствующей половины лица. Лечение ангиомы зависит от ее типа. Капиллярные ангиомы уничтожают методом электрокоагуляции, криодеструкции или при помощи лазера. Более крупные капиллярные или пещеристые ангиомы удаляют хирургическим путем.
Ангиома может быть капиллярной, пещеристой или ветвистой. Капиллярная ангиома является скоплением набухших капилляров, пещеристая ангиома это опухоль, образующаяся из крупных заполненных кровью полостей, а ветвистая ангиома является клубком из расширенных или извитых вен или артерий. Ангиомы в большинстве случаев не вызывают каких-либо функциональных нарушений. Лишь когда ангиома располагается на крыльях носа или на их внутренней поверхности, то может нарушаться носовое дыхание. Диагностируются ангиомы методом осмотра. Они легко распознаются по форме, синюшному или фиолетово-розовому цвету, а также мягкой консистенции. Ангиомы носа часто сочетаются с ангиомами сопутствующей половины лица. Лечение ангиомы зависит от ее типа. Капиллярные ангиомы уничтожают методом электрокоагуляции, криодеструкции или при помощи лазера. Более крупные капиллярные или пещеристые ангиомы удаляют хирургическим путем.
Удаление ангиофибромы носа
Ангиофибромы носа могут развиваться в различных участках носоглотки.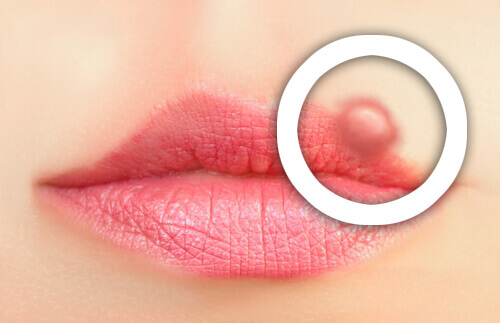 Ангиофиброма может располагаться в полости носа или придаточных пазухах, поэтому ее иногда можно спутать с ангиомой или фибромой. Этот факт очень важно учитывать при диагностике. При проведении дифференциальной диагностики должно учитываться то, что ангиофиброма является не просто фибромой, богатой сосудами или ангиомой с развитой стромой, а двухкомпонентной опухолью, у которой обе составляющие в равной мере обладают опухолевыми свойствами. Лечение ангиофибром исключительно хирургическое, но при удалении должно учитываться то, что данная опухоль склонна к инвазии и рецидивам.
Ангиофиброма может располагаться в полости носа или придаточных пазухах, поэтому ее иногда можно спутать с ангиомой или фибромой. Этот факт очень важно учитывать при диагностике. При проведении дифференциальной диагностики должно учитываться то, что ангиофиброма является не просто фибромой, богатой сосудами или ангиомой с развитой стромой, а двухкомпонентной опухолью, у которой обе составляющие в равной мере обладают опухолевыми свойствами. Лечение ангиофибром исключительно хирургическое, но при удалении должно учитываться то, что данная опухоль склонна к инвазии и рецидивам.
Удаление невромы носа
Неврома это доброкачественная опухоль, которая развивается из нервной ткани. Невромы как таковые подразделяются в свою очередь на глиомы и нейробластомы. Глиомы это врожденные невромы и они являются доброкачественными, нейробластомы же могут появиться в любом возрасте и носят злокачественный характер. Глиома может обнаруживаться в раннем возрасте и проявляется как припухлость в области носа. Размер опухоли увеличивается, когда ребенок плачет или кашляет. На ощупь глиома плотная. Нейробластома обнаруживается тогда, когда у пациента начинаются кровотечения, затруднение носового дыхания, головные боли, так как в начальной стадии она растет очень медленно. Достигнув определенных размеров, опухоль начинает расти очень быстро и проникает в окружающие ткани. Внешними признаками являются расширение корня носа, припухлость в области внутреннего угла глаза. При риноскопии опухоль представляет собой красновато-серое образование, которое кровоточит даже при легком дотрагивании зондом. Неврома носа лечится только хирургическим путем и в некоторых случаях сочетаемым с лучевой терапией. После удаления опухоль склонна рецидивировать.
Размер опухоли увеличивается, когда ребенок плачет или кашляет. На ощупь глиома плотная. Нейробластома обнаруживается тогда, когда у пациента начинаются кровотечения, затруднение носового дыхания, головные боли, так как в начальной стадии она растет очень медленно. Достигнув определенных размеров, опухоль начинает расти очень быстро и проникает в окружающие ткани. Внешними признаками являются расширение корня носа, припухлость в области внутреннего угла глаза. При риноскопии опухоль представляет собой красновато-серое образование, которое кровоточит даже при легком дотрагивании зондом. Неврома носа лечится только хирургическим путем и в некоторых случаях сочетаемым с лучевой терапией. После удаления опухоль склонна рецидивировать.
Удаление пигментные опухоли носа
Пигментные опухоли (невусы) встречаются более чем у 90% населения. Они появляются как с самого рождения, так и в течение всей жизни. Пигментная опухоль представляет собой плоский или немного возвышающийся над поверхностью кожи узелок с четко очерченными границами. Цвет пигментных опухолей может быть различным от коричневого до черного цвета. В процессе жизни пигментные опухоли могут превращаться в меланому, одну из наиболее злокачественных опухолей. Меланома в абсолютном большинстве случаев развивается именно на месте невуса кожи. Переходу из пигментной опухоли в меланому способствуют травмы, гормональная перестройка организма, повышенный уровень радиации, избыточное ультрафиолетовое излучение и др. На сегодняшний день пигментные опухоли можно удалять различными методами и это рекомендуется делать с целью профилактики меланомы.
Цвет пигментных опухолей может быть различным от коричневого до черного цвета. В процессе жизни пигментные опухоли могут превращаться в меланому, одну из наиболее злокачественных опухолей. Меланома в абсолютном большинстве случаев развивается именно на месте невуса кожи. Переходу из пигментной опухоли в меланому способствуют травмы, гормональная перестройка организма, повышенный уровень радиации, избыточное ультрафиолетовое излучение и др. На сегодняшний день пигментные опухоли можно удалять различными методами и это рекомендуется делать с целью профилактики меланомы.
При подозрении наличия данного заболевания вы можете проконсультироваться у оториноларинголога нашей клиники.
Должен ли я пойти к стоматологу или врачу?
Если вы заметили, что на внутренней стороне рта образовалась небольшая шишка, возможно, у вас развилось так называемое мукоцеле. Хотя мукоцеле довольно безвредно, вы должны лечить его быстро, чтобы предотвратить дальнейшую боль, чувствительность и дискомфорт.
Это подводит нас к вопросу: следует ли обращаться к стоматологу или врачу для лечения мукоцеле? Найдите ответ в этом руководстве от Flossy.
Что такое мукоцеле?
Мукоцеле представляет собой (незлокачественную) маленькую кисту, содержащую большое количество слизи. Обычно возникает из слюнных желез. Хотя большинство клиницистов не до конца понимают, почему он образуется, обычно это результат большого накопления слизи в слюнной железе.
Мукоцеле находится на внутренней стороне нижней губы — это место, наиболее близкое к слюнным железам. Однако вы также можете найти его на дне рта или внутренней стороне щек.
Мукоцеле поражают около 2,4 на 1000 человек, что делает его пятнадцатым наиболее распространенным заболеванием полости рта. Они чаще встречаются у молодых людей, при этом наибольшая доля мукоцеле встречается у лиц моложе 20 лет.
Два типа мукоцеле
Первый тип называется кистой экстравазации слизистой. Это наиболее распространенный тип мукоцеле, вызванный чрезмерной секрецией слюнных желез. Он образуется из-за того, что секрет выплескивается в окружающие ткани, что приводит к отечности.
Это наиболее распространенный тип мукоцеле, вызванный чрезмерной секрецией слюнных желез. Он образуется из-за того, что секрет выплескивается в окружающие ткани, что приводит к отечности.
Второй тип мукоцеле встречается реже. Называемая ретенционной кистой слизистой, она образуется, когда слюнная железа блокируется слизью. Они чаще встречаются у пожилых людей.
Мукоцеле также можно классифицировать в зависимости от его положения:
- Поверхностное мукоцеле: Этот тип мукоцеле расположен под поверхностью слизистой оболочки, которая является самым поверхностным уровнем слизистой оболочки. Это самый простой тип мукоцеле для лечения.
- Классическое мукоцеле: Этот тип мукоцеле располагается несколько глубже и располагается в верхнем слое подслизистой основы. Лечение этого мукоцеле может быть немного сложнее.
- Глубокое мукоцеле: Этот тип мукоцеле локализуется в самых нижних слоях слизистой оболочки.
 Это самый сложный тип мукоцеле для лечения, и он чаще встречается у пожилых людей.
Это самый сложный тип мукоцеле для лечения, и он чаще встречается у пожилых людей.
Каковы признаки и симптомы мукоцеле?
Признаки и симптомы зависят от типа мукоцеле и его локализации на коже. В большинстве случаев мукоцеле не вызывает боли — вплоть до невозможности обнаружения. Тем не менее, вы все равно можете чувствовать небольшой дискомфорт.
Если мукоцеле поверхностное, вы можете почувствовать небольшую шишку во рту, которая не вызывает сильной боли. Шишка может быть менее 1 сантиметра в диаметре и приобретать синий цвет.
Однако, если мукоцеле глубокое, вы можете испытывать некоторую боль, чувствительность и дискомфорт. Кроме того, мукоцеле может иметь различный внешний вид, приобретая круглую форму и не совсем белый цвет. Он также может быть больше 1 сантиметра в диаметре.
Что вызывает мукоцеле?
Хотя точные причины возникновения мукоцеле неизвестны, оно, вероятно, развивается из-за сочетания индивидуальных факторов и факторов, связанных с образом жизни.
Наиболее частой причиной мукоцеле является физическая травма, вызванная оральной деятельностью. Это может быть вызвано разными причинами, такими как прикусывание губы или щеки или пирсинг. В некоторых случаях мукоцеле может образоваться без какой-либо травмы в результате обструкции слюнной железы.
В большинстве случаев риск развития мукоцеле увеличивается, если вы не соблюдаете надлежащие правила гигиены полости рта, включая чистку зубов щеткой и зубной нитью два раза в день. Стресс может привести к тому, что вы прикусите щеку или губы, что повышает риск развития мукоцеле.
Хотя мукоцеле чаще встречается у людей в возрасте от 10 до 25 лет, возраст не является фактором риска для этого состояния. Мукоцеле может развиться у людей любого возраста.
Должен ли я лечить мукоцеле у стоматолога или врача?
Во многих случаях мукоцеле могут пройти сами по себе. Однако иногда они могут увеличиваться до такой степени, что вызывают довольно сильную боль и дискомфорт.
В этом случае следует проконсультироваться со своим стоматологом. Хотя ваш врач может дать вам направление на лечение, у него не будет необходимых инструментов для удаления мукоцеле.
Если требуется лечение, ваш стоматолог проведет процедуру по удалению мукоцеле. После применения местного анестетика стоматолог может использовать скальпель для удаления слюнной железы, вызывающей мукоцеле.
После этого ваш стоматолог может выполнить процедуру марсупиализации, которая помогает формированию нового слюнного протока. Это довольно сложная процедура, которую должен выполнять профессиональный стоматолог.
Если у вас рецидивирующее мукоцеле, ваш стоматолог может использовать другие методы лечения, такие как лазер, криотерапия или хирургическое иссечение. Возможно, вам также придется поработать со специалистом в области психического здоровья, чтобы избавиться от привычки кусать щеки или губы, поскольку они являются частой причиной мукоцеле.
Можно ли лечить мукоцеле дома?
Если ваше мукоцеле не вызывает значительного дискомфорта, вы можете подождать, пока оно само пройдет. Кроме того, вы можете попробовать несколько домашних средств, которые включают полоскание теплым раствором соленой воды или яблочным уксусом. Также можно приложить к пораженному участку теплый компресс.
Вам следует постоянно проверять свою кисту, чтобы убедиться, что она не увеличивается, так как это может увеличить риск ее превращения в инфекцию.
Если вы постоянно кусаете губы или щеки, одной из лучших профилактических стратегий, которую вы можете принять, является избавление от этих привычек. К сожалению, эти привычки могут быть компульсивными, и от них трудно избавиться. Чтобы помочь, вы можете попробовать поговорить со специалистом в области психического здоровья.
Если у вас нет доступа к специалисту по психическому здоровью, вы можете следить за тем, как вы кусаете щеки и губы. Ведя дневник своих привычек, вы можете установить связь между вашими эмоциональными состояниями, такими как скука, стресс или тревога, и вашими привычками.
Ведя дневник своих привычек, вы можете установить связь между вашими эмоциональными состояниями, такими как скука, стресс или тревога, и вашими привычками.
Со временем это может помочь вам определить, когда может произойти прикусывание щеки или губы, и остановить его здоровым поведением.
Выводы
Мукоцеле — это небольшая киста, которая образуется в ротовой полости. Это часто вызвано физической травмой лица, такой как прикусывание губ или щек.
В большинстве случаев мукоцеле безвредно и должно пройти само по себе. Однако, если он прогрессирует, то лечение у стоматолога является обязательным.
Если у вас образовалась мукоцеле на внутренней стороне губы или щеки, осмотр у стоматолога — лучший способ предотвратить дальнейшие осложнения. Flossy может помочь вам связаться с высококвалифицированным стоматологом за небольшую часть стоимости других стоматологов.
Источники:
Мукоцеле полости рта: клиническое и гистопатологическое исследование | NCBI
Мукоцеле полости рта: обзор литературы и клинический случай | НЦБИ
Домашние средства от кисты: что действительно работает? | Healthline
Симптомы мукоцеле
- Скачать PDF Копировать
Доктор Лиджи Томас, доктор медицинских наук.
Слизистая киста представляет собой тонкую, заполненную слизью опухоль на слизистой оболочке полости рта. Он обычно безболезненный и содержит прозрачную вязкую жидкость. Это влияет на оба пола одинаково, и происходит в любом возрасте. Большинство мукоцеле имеют диаметр до 1,5 см.
Большая часть мукоцеле связана с травмой губы, включая прикусывание или сосание губы. Острый зуб также может вызвать повреждение или разрыв слюнного протока. Поскольку у большинства детей раннего возраста нет зубов, мукоцеле редко встречается в младенчестве.
Более 70 процентов слизистых оболочек полости рта возникают в возрасте до 20 лет у подростков и детей. Однако есть исключения, в том числе мукоцеле, которое образуется на дне рта, вызывая опухоль, которая делает пораженного человека похожим на лягушку-быка (вид: Rana tigrina), с ее надувными воздушными мешками на подбородке, вплоть до нижней части. беспокоит лицо. По этой причине такое вздутие называют ранулой. Встречается у людей в возрасте от 50 до 60 лет. Обычно он больше, чем другие мукоцеле. Ретенционное мукоцеле также возникает позже, чем другие типы, чаще всего в возрасте старше 30 лет.
Обычно он больше, чем другие мукоцеле. Ретенционное мукоцеле также возникает позже, чем другие типы, чаще всего в возрасте старше 30 лет.
Симптомы мукоцеле
Мукоцеле представляют собой тонкостенные и обычно безболезненные куполообразные опухоли, чаще всего возникающие на нижней губе. Хотя они обычно одиночные, иногда их может быть несколько.
Другие локализации включают вентральную (нижнюю) поверхность языка, внутреннюю часть щек и небо.
Цвет мукоцеле может варьироваться от розового до темно-синего в зависимости от степени цианоза тканей, полноты сосудов и количества жидкости в мешочке. Иногда он темно-красный из-за кровоизлияния в очаг поражения, особенно при глубоком варианте мукоцеле полости рта. Поверхностные мукоцеле имеют тенденцию быть более прозрачными и голубовато-белыми.
Мукоцеле полости рта не вызывают особых симптомов, кроме пальпируемой небольшой припухлости во рту. Тем не менее, очень большие или стратегически расположенные мукоцеле могут вызвать обструкцию воздушного потока, дискомфорт, затруднения речи, боль при жевании или проблемы с глотанием, а в очень редких случаях — проблемы с дыханием, поскольку они блокируют горло. Иногда это может привести к внешнему отеку, если он достаточно большой и расположен глубоко. Ранулы чаще вызывают серьезные симптомы из-за своего местоположения.
Иногда это может привести к внешнему отеку, если он достаточно большой и расположен глубоко. Ранулы чаще вызывают серьезные симптомы из-за своего местоположения.
При разрыве слизистой оболочки может образоваться неглубокая эрозия, сопровождающаяся легкой болью. Заживление обычно быстрое. У некоторых пациентов поражение может длиться дольше, и редко сообщалось, что оно длится до трех лет.
Мукоцеле обычно флюктуируют из-за содержания в них жидкости, но иногда могут периодически дренироваться или быть фиброзными, и в этом случае ощущение флюктуации исчезает.
Ссылки
- https://medlineplus.gov/ency/article/001639.htm
- https://www.hindawi.com/journals/crid/2014/723130/
- https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4211243/
- http://www.medicinaoral.com/odo/volumenes/v2i1/jcedv2i1p18.pdf
Дополнительная литература
- Весь контент о мукоцеле
- Что такое мукоцеле?
- Причины мукоцеле
- Лечение мукоцеле
Последнее обновление: 27 февраля 2019 г.
