Симптомы воспаления тройничного нерва: виды невралгии и лечение
С невралгией тройничного нерва человечество знакомо с давних пор, но пока специалистам по лечению зубов не удалось прийти к единому мнению по поводу лечения данного заболевания. Что же это за недуг? Об этом и поговорим далее.
Воспаление тройничного нерва
Что представляет собой тройничный нерв? Это узел с 3 ветвями (отростками):
- глазная;
- верхнечелюстная;
- нижнечелюстная.
Помимо того, что воспаление тройничного нерва сопровождается головной болью в определенных областях лба и висков, оно еще может стать причиной возникновения проблем стоматологического характера, сопровождающихся зубной болью. Следует упомянуть и о том, что невралгия тройничного нерва имеет 2 вида:
- истинная;
- вторичная.
В первом случае речь идет об отдельном заболевании, которое провоцируют нарушения кровообращения, внутреннее или внешнее сдавливание.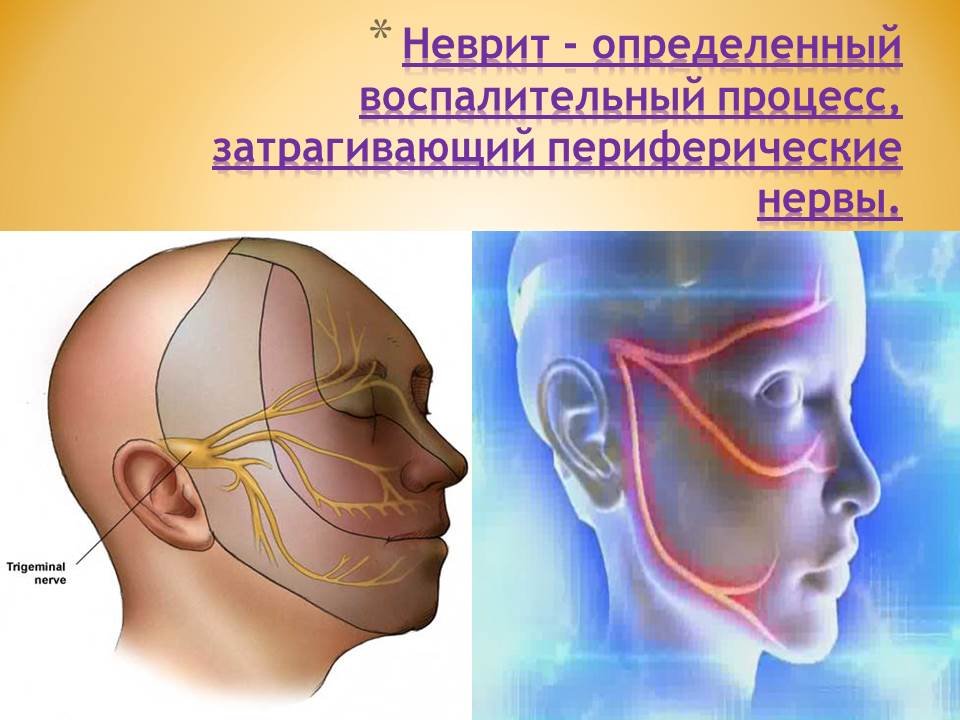
Во втором – можно говорить о последствиях основного недуга, в частности, это могут опухолевые, инфекционные и иные заболевания. Наиболее часто приходится сталкиваться с воспалительным процессом, затрагивающим 1 ветвь, но порой поражаются 2-3 ветви сразу, более того это может происходить одновременно с 2-х сторон лица.
Воспаление тройничного нерва: симптомы
Симптоматика заболевания, в первую очередь, отличается приступообразными головными болями, или болями, возникающими в той или другой части лица. Помимо этого, к симптомам воспаления тройничного нерва следует отнести:
- острую челюстную боль;
- спазмы жевательных и мимических мышц;
- расширение зрачков;
- повышенную раздражительность;
- бессонницу;
- сухость глаз и усиленное слезотечение;
- и ряд других.
В любом случае следует обратиться за медицинской помощью.
Воспаление лицевого нерва: лечение
Какие методы лечения используются в борьбе с воспалением лицевого нерва? В зависимости от сложности и стадии заболевания, применяются консервативные и хирургические методы.
В некоторых ситуациях медики прибегают к оперативной методике, предполагающей 2 способа, один из которых предполагает применение общего наркоза, когда проводится трепанация черепной ямки, а второй осуществляется под местной анестезией, и здесь речь идет о радиочастотной деструкции корешков.
Все перечисленные способы являются спорными и, как правило, не приводят к полному излечению.промисловість китаюk’ylbyuяндекс статистика ключевых словяк позбутися прищівseo оптимизация купить
Невралгия тройничного нерва | МКДЦ ФГБНУ НЦН
Невралгия тройничного нерва (синонимы: тригеминальная невралгия, болевой тик, болезнь Фозерджилла) — хроническое заболевание, протекающее с ремиссиями и обострениями, характеризующееся приступами чрезвычайно интенсивной, стреляющей боли в зонах иннервации II, III или, крайне редко, I ветви тройничного нерва.
СИМПТОМЫ
Симптоматическая невралгия тройничного нерва по клиническим про явлениям не отличается от классической идиопатической невралгии, на симптоматический характер которой могут указывать постепенно нарастающий сенсорный дефицит в зоне иннервации соответствующей ветви, отсутствие рефрактерного периода после болевого пароксизма в начале заболевания, а также появление других очаговых симптомов поражения ствола мозга или смежных ЧН (нистагм, атаксия, снижение слуха) . Одна из самых частых причин симптоматической невралгии тройничного нерва — рассеянный склероз. Особенно подозрительны на рассеянный склероз возникновение невралгии тройничного нерва у пациента молодого возраста, а также изменения стороны невралгии.
ДИАГНОСТИКА
Развёрнутый приступ классической невралгии тройничного нерва характеризуется типичной клинической картиной и обычно не представляет трудностей для
диагностики. Наиболее характерны следующие особенности болевого синдрома.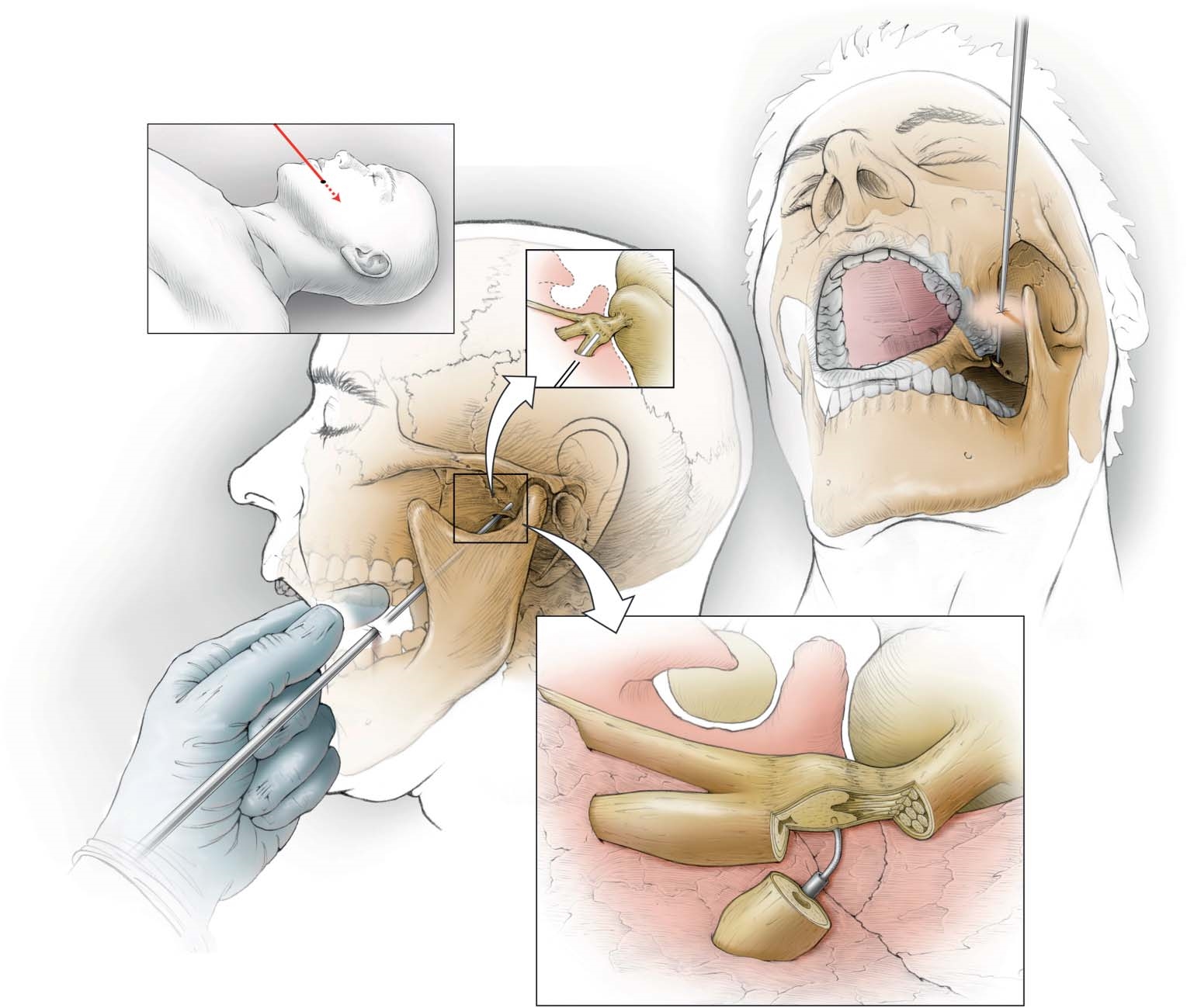
• Боль пароксизмального, чрезвычайно жестокого, стреляющего характера в лице, сравниваемая пациентами с разрядами электрического тока.
• Продолжительность болевого пароксизма никогда не превышает 2 мин (обычно 10-15 с) .
• Между 2 отдельными приступами есть «светлый» промежуток (рефрактерный период) , продолжительность которого зависит от выраженности обострения.
• Боли в период обострения имеют определённую, существенно не меняющуюся на протяжении многих лет заболевания локализацию в пределах зон иннервации
тройничного нерва.
• Болевой приступ всегда имеет определённую направленность — боль исходит из одного участка лица и достигает другого.
Наиболее частое расположение триггерных зон — носогубный треугольник и альвеолярный отросток.
• Наличие триггерных факторов — действий или условий, при которых возникают типичные болевые при ступы.
 Чаще всего такими факторами являются
Чаще всего такими факторами являютсяумывание, чистка зубов, жевание, разговор.
• Типичное поведение во время приступа. Как правило, больные не плачут, не кричат, не двигаются, а замирают в той позе, в которой их застиг приступ.
Иногда пациенты растирают зону боли или совершают чмокающие движения.
• На высоте болевого приступ а иногда возникают подёргивания мимических или жевательных мышц (в настоящее время вследствие применения для лечения
невралгии тройничного нерва антиконвульсантов этот признак наблюдают редко) .
• Отсутствие сенсорного дефекта (выпадения поверхностной чувствительности) в зоне болевых приступов. Этот признак не обязателен, так как после нервэкзереза, ретрогассеральной терморизотомии или этаноловых блокад в местах выхода нерва на лице в течение длительного времени остаётся гипостезия.
у ряда больных с течением времени развивается вторичный мышечнофасциальный прозопалгический синдром.
ПРИЧИНЫ
Традиционно выделяют первичную (идиопатическую) и вторичную (симптоматическую) невралгию тройничного нерва. Симптоматическая невралгия развивается как одно из проявлений других заболеваний ЦНС (рассеянный склероз, глиома ствола мозга, опухоли мостомозжечковой области, стволовой инсульт и др.). В настоящее время установлено, что первичная невралгия тройничного нерва в подавляющем большинстве случаев связана с компрессией корешка тройничного нерва в области его вхождения в ствол мозга. Обычно сдавление обусловлено патологически извитой петлёй верхней мозжечковой артерии (свыше 80% случаев).
Симптоматическая невралгия развивается как одно из проявлений других заболеваний ЦНС (рассеянный склероз, глиома ствола мозга, опухоли мостомозжечковой области, стволовой инсульт и др.). В настоящее время установлено, что первичная невралгия тройничного нерва в подавляющем большинстве случаев связана с компрессией корешка тройничного нерва в области его вхождения в ствол мозга. Обычно сдавление обусловлено патологически извитой петлёй верхней мозжечковой артерии (свыше 80% случаев).
ЛЕЧЕНИЕ
Лечение должно производиться исключительно врачом-неврологом. Самолечение недопустимо.
Невралгия тройничного нерва: симптомы и лечение
Невралгия тройничного нерва протекает весьма ощутимо: боль может продолжаться долго, быть приступообразной, мучительной. Чем раньше начать терапию в нашей клинике, тем больше шансов на успех. Врачи-неврологидиагностируют болезнь с помощью самой современной аппаратуры и предпишут вам индивидуальную комплексную терапию. Обратившись к нашим профессионалам, вы получите высококвалифицированную помощь и сведете к минимуму риски для здоровья.
Обратившись к нашим профессионалам, вы получите высококвалифицированную помощь и сведете к минимуму риски для здоровья.
Основное о болезни
Наши два тройничных нерва обусловливают чувствительность лица. Один нерв проходит слева, другой справа. Каждый имеет три ветви.
При невралгии правого или левого нерва начинаются приступы стреляющей интенсивной боли в местах расположения ветвей нерва. Боль не позволяет жить активной жизнью: к примеру, появляются сложности с приемом пищи, с соблюдением гигиенического режима. Заболеть можно в любом возрасте. Чаще болеют женщины.
Болезнь может возникнуть сама по себе либо быть осложнением другого заболевания.
Причины возникновения
- Аномальная расположенность сосудов головного мозга, которая провоцирует сдавливание нерва в зоне выхода его из черепной полости;
- Аневризма сосуда;
- Хронические инфекционные болезни лицевой области (кариес зубов в том числе) синусит;
- Переохлаждение лица;
- Опухоль головного мозга.

Признаки заболевания, которые вы не можете не заметить
Чаще всего боли возникают в зоне челюсти либо одной половине лица. Вам может показаться, если боли возникли впервые, что причина их кроется в зубах, поскольку боль начинается, как правило, в верхней либо нижней челюсти.
Боль бывает постоянной, временами усиливающейся, пароксизмальной, мгновенной, пульсирующей. Врачи разделяют боль на нетипичную и типичную.
Типичная характеризуется периодами обострения и регулярного стихания на короткое время. Боль у одних возникает редко, например, раз в день, у других вспыхивает каждый час. Боль словно ударяет током, секунд за 20 достигает пика, длится некоторое время, потом постепенно стихает.
Нетипичная боль охватывает часть лица, длится без затихания. Такую невралгию лечить очень трудно.
Чаще всего обострения бывают весной и осенью.
Диагностирование невралгии тройничного нерва
Диагностирование начинается с выяснения причины болей, сначала исследуются лор-органы, проводится стоматологическое обследование.
Как правило, диагностика трудностей не представляет. В клинике проведут и неврологический осмотр, в сомнительных случаях прибегнут к дополнительным исследованиям. Это:
- общие анализы крови, мочи;
- панорамная рентгенография полости рта;
- магнитно-резонансная томография;
- рентгенография придаточных пазух носа;
- электромиография и электронейрография.
Лечение в нашей клинике
Наши врачи начнут с медикаментозного лечения. Хирургическое будет применено в особенных случаях. Если вы страдаете от этой болезни, специалисты клиники гарантируют значительное увеличение интервала ремиссии: это означает, что вы сможете долго жить без боли.
Специалисты клиники назначат вам антигистаминные, противосудорожные, спазмолитические, сосудорасширяющие препараты. Медикаментозное лечение направлено на устранение боли, предупреждение повторных приступов. Помогают снять боли также физиотерапевтические методы: ионогальванизация с новокаином, ультрафонофорез с гидрокортизоном, электрофорез, чрескожная электростимуляция, диадинамотерапия, лазерная инфракрасная терапия.
Витаминотерапия тоже очень важна, особенно показаны витамины группы В: их в остром периоде заболевания вводят часто в виде инъекций вместе с аскорбиновой кислотой.
Если консервативная терапия бессильна, необходимо хирургическое вмешательство.
Современные операции производятся с помощью неинвазивных методов и предполагают коррекцию участков артерий, которые сдавливают ваш нерв. Так называемый Кибернож полностью устраняет болевой синдром. При использовании этой системы нужная доза излучения подводится к проводящим путям нерва с абсолютной точностью. Специалисты гарантируют высокую эффективность данной методики.
Профилактика: что вы можете предпринять, чтобы не заболеть
Чтобы избежать невралгии тройничного нерва, советуем вам вовремя начинать лечить воспаления придаточных носовых пазух, не переохлаждаться, следить за состоянием ваших зубов, всей зубочелюстной системы, избегать травм, инфекций, авитаминозов.
Необходимо помнить о недопустимости самодиагностики и лечения. Народная медицина только на недолгое время снимает болевой синдром. Чтобы успешность лечения была максимальной, постановку диагноза и выбор схемы терапии следует предоставить опытному врачу-неврологу нашей клиники.
Народная медицина только на недолгое время снимает болевой синдром. Чтобы успешность лечения была максимальной, постановку диагноза и выбор схемы терапии следует предоставить опытному врачу-неврологу нашей клиники.
Симптомы воспаления тройничного нерва причины – лечение воспаления тройничного нерва цена в Рязани
Состоящий из трех ветвей нерв получил свое название – тройничный – именно по причине такого необычного своего строения. Первая ветвь проходит над бровями, вторая пролегает рядом с крылом носа, а третья локализована близ нижней челюсти. Часто сильная боль в области бровей, лба, верхней и нижней челюстей, а также крыльев носа и шеи, спровоцирована именно воспалением тройничного нерва, причины которого могут быть разнообразными. В некоторых случаях этот диагноз даже может стать причиной развития у пациента невыносимой зубной боли.
Невралгия, или воспаление тройничного нерва, особенно часто развивается у представительниц прекрасного пола, перешагнувших пятидесятилетний рубеж.
Причины воспаления тройничного нерва
Невралгия этого нерва может развиться вследствие влияния на человека различных факторов. Вот наиболее значимые из них:
- сильное и/или регулярное переохлаждение области лица. Не нравится, что прическа портится под шапкой, а капюшоны Вам не идут? Привычка ходить зимой без головного убора может сослужить Вам дурную службу – регулярный прогулки по морозцу с непокрытой головой могут привести к тому, что приступ воспаления тройничного нерва порой будет развиваться даже вследствие умывания холодной водой, которое так полезно для тонуса кожи и ее здорового цвета;
- полученная в аварии, драке или иным способом травма мягких тканей лица, а также головы, может выступить в качестве причины воспаления тройничного нерва;
- любые новообразования на лице или аневризма близлежащих кровеносных сосудов, которые провоцируют давление на нерв, могут привести к нарушению его функционирования и последующему развитию невралгии;
- различные стоматологические заболевания – пульпит, пародонтит и т.
 д. – в отсутствие лечения способны привести к дальнейшему распространению воспаления, которое со временем перейдет и на нерв;
д. – в отсутствие лечения способны привести к дальнейшему распространению воспаления, которое со временем перейдет и на нерв; - наличие у пациента такого вирусного заболевания, как спровоцированный присутствием в организме вируса герпеса опоясывающий лишай. Он может присутствовать в организме годами, при этом никак не проявляясь, но в один далеко не прекрасный день на фоне простуды или любого другого состояния, которое сопровождается снижением иммунитета, привести к развитию воспаления, которое может распространиться и на тройничный нерв;
- чем старше становится человек и чем менее здоровый образ жизни он ведет, тем раньше на внутренних стенках его кровеносных сосудов появляются холестериновые бляшки – причина развития атеросклероза. Если в патологический процесс вовлечены и те сосуды, что отвечают за питание этого нерва, то это провоцирует его «голод». Как следствие из этого – воспаление тройничного нерва.
Симптомы воспаления тройничного нерва
Это не то заболевание, которое может остаться незамеченным – симптомы воспаления тройничного нерва проявляются, что называется, налицо. Вот наиболее характерные признаки данной патологии:
Вот наиболее характерные признаки данной патологии:
- приступы острой интенсивной боли. Они обычно длятся несколько минут, по истечении которых боль ослабевает и становится ноющей. Локализация неприятных ощущений зависит от того, какая именно из трех ветвей нерва поражена воспалением. Тем не менее, боль возникает только с правой или с левой половины лица;
- другой характерный симптом – это одностороннее спазмирование мышц. Спазм происходит внезапно и неожиданно для самого человека, сопровождаясь сильной болью. Со стороны это может выглядеть как гримаса и асимметрия черт лица;
- если после появления первых симптомов воспаления тройничного нерва лечение заболевания не было начато, то это может привести к появлению у пациента постоянной ноющей боли в месте поражения;
- паралич мышц, спазм которых провоцирует появление перманентной асимметрии черт;
- онемение кожных покровов в области пораженной части лица;
- чрезвычайная тревожность больного, который напряжен, как сжатая пружина, из-за ежеминутного ожидания нового приступа.
Ситуацию усложняет еще и то, что приступ невралгии может начаться без какой-либо видимой причины. Пациент невольно ожидает его начала, которое может произойти во время телефонного звонка или личного разговора, застолья или завтрака в одиночестве, а также в состоянии покоя.
Лечение воспаления тройничного нерва в «ОН КЛИНИК в Рязани»
Индивидуальным подбором терапии для избавления пациентов от симптомов невралгии – как и в случае с воспалением седалищного нерва – должен заниматься специалист. Лечение должно быть направлено на устранение основной причины заболевания, а не просто на снятие его симптомов.
Специалисты неврологического отделения нашего медицинского центра используют лучшие современные фармпрепараты: вазотоники и нейролептики, анальгетики и инъекции витаминов. Если консервативная терапия по каким-либо причинам не является результативной, то пациенту может быть назначено хирургическое лечение невралгии.
Вас интересует цена лечения воспаления тройничного нерва в Рязани в нашей семейной клинике? Позвоните нам, и наши администраторы запишут Вас на прием на любое удобное время!
Болезни периферической нервной системы
Болезни периферической нервной системы (невриты, полиневриты, невропатии).
В числе наиболее часто диагностируемых заболеваний периферической нервной системы человека выделяют несколько форм невритов, плакситов, невралгий, а также всевозможные разновидности данных патологий, имеющие различную топографию и проявляющиеся чаще всего резкими, а иногда слабыми болями перманентного характера. К слову, столь распространенный радикулит тоже является периферическим поражением.
Болезни периферической нервной системы являются наиболее распространенными в неврологической клинике и составляют до 50% амбулаторных больных. Не представляя, как правило, угрозы для жизни больных, они служат основной причиной утраты трудоспособности.
Причинами поражения периферической нервной системы могут быть острые и хронические инфекции, травмы, интоксикации, гиповитаминозы, ишемии, переохлаждения, компрессии, дегенеративные изменения в позвоночнике.
Патоморфологически при поражении периферического нерва наблюдается сначала набухание и распад миелиновой оболочки, пролиферация шванновских клеток, а затем наступают структурные изменения в самих нервных волокнах. При этом в соединительнотканных оболочках нерва отмечается расширение сосудов, экссудация, периваскулярный отек, кровоизлияния.
Если в этиопатогенезе преобладают воспалительные явления, то периферичекую патологию обозначают с окончанием «ит», если метаболические — то «ия». Если причиной болезни являются дегенеративные изменения позвоночника, то диагноз дополняют словами «вертеброгенный», «спондилогенный».
Патологии периферической нервной системы по месту локализации
В зависимости от места локализации и патогенеза различают следующие заболевания периферической нервной системы.
Неврит (невропатия) — болезнь, при которой патоморфологические изменения в нерве сопровождаются нарушением двигательных, чувствительных и вегетативных функций. Невралгия характеризуется приступами болей по ходу нерва без признаков его органического поражения.
Эта патология периферической нервной системы обусловливается преимущественно метаболическими, дегенеративными процессами в нервном волокне, при незначительных воспалительных изменениях в нем.
- Полиневрит (полиневропатия) — поражение множества нервов.
- Плексит — поражение нервного сплетения.
- Ганглионит — поражение межпозвонковых узлов.
- Радикулит — поражение корешков спинного мозга.
- Радикулоневрит — одновременное поражение корешков спинного мозга и нервных стволов.
- Миелорадикулоневрит — поражение спинного мозга, корешков и нервных стволов.
Самыми распространенными формами нарушений периферической нервной системы являются вертеброгенная патология (остеохондрозы), невриты (невропатии) и невралгии. Причем наиболее часто страдают те нервы, чьи стволы проходят через узкие костные каналы — лицевой, тройничный, седалищный.
Нарушения нервной системы периферического характера: лицевые невриты
Неврит глазодвигательного нерва. Заболевание преимущественно сосудистого, воспалительного, диабетического генеза. Наблюдается при интракраниальных опухолях.
Такой периферический неврит проявляется опущением верхнего века (птозом), расширением зрачка (мидриазом), расходящимся косоглазием и двоением в глазах (диплопией).
Лечение соответственно этиологии болезни, витаминотерапия, биостимуляторы.
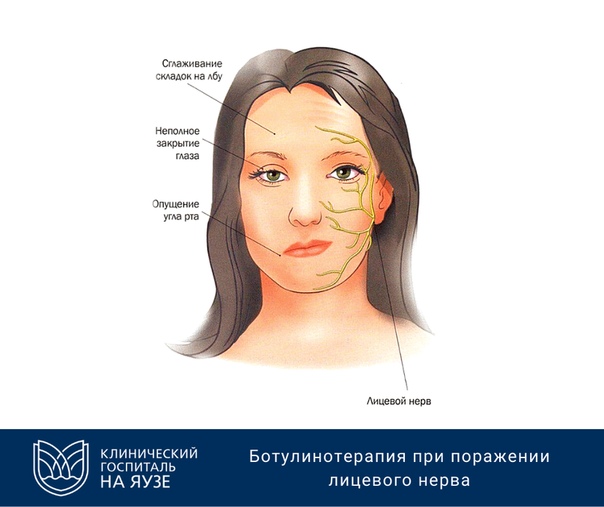
Невропатия (неврит) лицевого нерва. Встречается чаще поражений других черепных нервов.
Причиной заболевания могут быть переохлаждение, инфекция, травма, воспаление уха или мозговых оболочек, опухоли основания черепа. Поскольку ствол лицевого нерва проходит по узкому костному каналу и конечные ветви его расположены поверхностно, то нерв легко травмируется, а при воспалительных процессах развивается отек тканей, что приводит к сдавлению нерва и питающих его сосудов.
Этот неврит периферического нерва развивается остро или подостро. Различают периферический и центральный паралич лицевого нерва.
Периферический паралич характеризуется асимметрией лица — лицо перекошено в здоровую сторону. На стороне поражения кожные складки сглажены, глаз не закрывается (лагофтальм), при попытке закрыть глаз глазное яблоко подворачивается вверх (симптом Белла), пища застревает за щекой, оскал зубов больше в здоровую сторону. Возможны сухость глаза или слезотечение, расстройства слуха, вкуса и слюновыделения.
При центральном параличе наблюдаются только сглаженность носогубной складки и опущение угла рта.
Осложнением этого заболевания периферических нервов может быть стойкая контрактура пораженных мышц и тонический спазм мышц — лицевой гемиспазм.
Диагностика основывается на клинических данных и для уточнения диагноза иногда проводят ЛOP-исследование, рентгенографию черепа, компьютерную томографию.
Лечение этого заболеванич периферической нервной системы должно начинаться рано и соответствовать причине поражения. При инфекционно-воспалительном генезе назначают салицилаты, уротропин, индометацин, ацикловир, преднизолон.
Параллельно этиологическому лечению назначают сосудорасширяющие препараты дибазол, эуфиллин, трентал, никотиновую кислоту, противоотечные (лазикс, фуросемид, гипотиазид), витамины группы С 5-7 дня заболевания назначают тепловые процедуры (УВЧ, парафин, озокерит). В восстановительном периоде применяют прозерин, алоэ, ФиБС, ультразвук с гидрокортизоном на сосцевидный отросток и пораженную половину лица, электростимуляцию мышц лица, ЛФК, адящий массаж, иглорефлексотерапию. При отсутствии эффекта в течение 12 месяцев прибегают к нейрохирургическому вмешательству.
Уход заключается закапывании увлажняющих глазных капель и ношении очков днем. На ночь закладывают глазную мазь и закрывают глаза повязкой.
Профилактика: избегать переохлаждений, противоэпидемические мероприятия.
Невриты периферических нервов конечностей: симптомы и лечение невропатий
В основе невропатий периферических нервов конечностей чаще всего лежат внешняя травма или компрессия нервного ствола. Возможно ущемление нерва в костном канале, сдавление его в глубоком сне, при запрокидывании руки, при длительном наркозе, при наложении жгута. Также причиной невритов могут быть инфекции, ишемия, интоксикации.
Невропатия лучевого нерва. Проявляется симптомом «свисающей кисти», при этом больной не может разогнуть руку в лучезапястном и локтевом суставах, не может отвести большой палец и супинировать ладонь, снижается карпорадиальный рефлекс, нарушается чувствительность на тыльной поверхности 1, 2, 3-го пальцев.
Невропатия локтевого нерва характеризуется деформацией кисти по типу «птичьей лапы» в результате паралича и атрофии мелких мышц кисти; нарушением приведения и разведения пальцев; болями и снижением чувствительности на 5 и 4-м пальцах.
Невропатия срединного нерва. Проявляется нарушением сгибания кисти и пальцев в межфаланговых суставах, противопоставления большого пальца; нарушением чувствительности по латеральной поверхности ладони и 1-4-го пальцев. Также симптомами такой периферической невропатии являются атрофия мышц предплечья и уплощение ладони по типу «обезьяньей лапы». Больной не может сжать пальцы в кулак. Характерны сильные боли с каузалгическим оттенком и выраженные вегетососудистые и трофические расстройства (гипергидроз, гиперкератоз, ломкость ногтей, атрофия и цианоз кожи).
Невропатия наружного кожного нерва бедра (болезнь Рота). Возникает в результате инфекции, интоксикации (алкоголь, никотин, сахарный диабет), атеросклероза, длительного травмирования нерва. Эта невропатия периферического нерва проявляется парестезиями и болями по наружной поверхности бедра. Боли усиливаются ночью и, особенно, в вертикальном положении и при ходьбе. Определяется гипер- или гипестезия по наружной поверхности бедра.
Невропатия (неврит) малоберцового нерва. Характеризуется свисанием стопы и невозможностью разгибания ее и пальцев. Больной не может стать на пятку. Атрофируются мышцы передней поверхности голени. Нарушается чувствительность по наружной поверхности голени и тыльной поверхности стопы. Походка становится степпажной, «петушиной».
Невропатия (неврит) большеберцового нерва. Приводит к нарушению сгибания стопы и пальцев. Больной не может стать на носок. Атрофируются мышцы задней поверхности голени, и угасает ахиллов рефлекс. Отмечаются нарушения чувствительности по задней поверхности голени, подошве; выраженные боли и вегетативно-трофические расстройства.
Лечение периферической невропатии конечностей включает применение витаминов В, С, никотиновой кислоты, экстракта алоэ, прозерина, при необходимости — противоболевые средства.
Широко используется физиолечение:
- УВЧ
- УФО
- Электрофорез
- Ультразвук
- Лазеро- и магнитотерапия
- Массаж
- ЛФК
Уход заключается в предупреждении стойких парезов и контрактур (подвешивание, повязки, лонгеты для фиксации конечности, ортопедическая обувь), обучении больного элементам лечебной гимнастики. Если нет восстановления в течение двух месяцев, показана операция.
Поражения периферических нервов: невралгии
Невралгия тройничного нерва. Болезнь периферических нервов с выраженным болевым синдромом и рецидивирующим течением.
Причиной могут быть инфекции, интоксикации, атеросклероз, переохлаждение, патологические процессы на основании черепа, в придаточных пазухах носа, зубах, глазницах, сужение костных отверстий.
Основной симптом этого заболевания периферической системы — приступы резкой стреляющей боли в зоне иннервации одной или нескольких ветвей нерва. Боль длится несколько секунд, реже — минут. Провоцируется боль волнением, жеванием, разговором, прикосновением языка к чувствительным точкам (курковым) слизистой рта и десен. У больных поэтому может развиться навязчивый страх, и, чтобы не спровоцировать приступ, они застывают, задерживают дыхание, боятся совершить малейшее движение. Приступы могут сопровождаться покраснением половины лица, судорогами мимических мышц, слезотечением, обильным выделением из носа. В межприступный период можно обнаружить гиперстезию в зоне пораженной ветви и болезненность в точке ее выхода.
При поражении узла тройничного нерва наблюдаются постоянные жгучие боли и герпетические высыпания. Особенно опасен герпетический кератит при поражении первой ветви нерва.
Лечение в первую очередь направлено на устранение причины заболевания.
Далее назначают аналгезирующие и противовоспалительные средства (анальгин, седалгин, реопирин, индометацин, пенталгин):
Для подавления невралгических пароксизмов применяют карбамазепин (финлепсин), триметин, конвулекс клоназепам, нейронтин, ламиктал:
Также стимулируют метаболические процессы (ретаболил, солкосерил, актовегин, витамины группы В):Также применяют баклофен:При герпетических высыпаниях назначают ацикловир, герпесин:
Из физиолечения применяют УВЧ, УФО, диадинамические токи, СМТ, электрофорез новокаина, лазеротерапию..
Уход заключается в создании охранительного режима, профилактики переохлаждения больного и кормления его негорячей, хорошо протертой пищей.
Невралгия крылонёбного узла (синдром Сладера). Болезнь вызывается теми же причинами, что и невралгия тройничного нерва. Симптомами этого заболевания периферической нервной системы являются приступы боли в области глаза, корня носа, челюсти, зубов с распространением на язык, мягкое нёбо, ухо, шейно-плечелопаточную зону. Иногда боль охватывает половину головы, в ней появляются шум, головокружение, звон в ухе. При этом половина лица краснеет, усиливаются слезо- и слюнотечение. Приступ длится до одного часа.
Лечение и уход проводятся по той же схеме, что и при невралгии тройничного нерва. В качестве местной терапии проводят смазывание новокаином среднего носового хода.
Невралгия языкоглоточного нерва. Встречается чаще у пожилых людей. Причины — атеросклероз, опухоли, рубцы, остеофиты. Для этого нарушения периферической системы характерны приступы сильных болей в корне языка, миндалинах, с иррадиацией в ухо, глаз, шею. При этом больной испытывает сухость во рту, кашель, обильное слюновыделение.
Лечение проводится, как и при невралгии тройничного нерва; местно — смазывание корня языка кокаином.
Невралгия затылочного нерва. Вызывается переохлаждением, инфекциями, дегенеративными процессами в позвоночнике, арахноидитами и опухолями задней черепной ямки. Болезнь характеризуется приступами боли в одной половине затылка, иррадиирующими в ухо, шею, надплечье, лопатку. Боли усиливаются при движениях, кашле, чихании. Возможно вынужденное положение головы. При этом нарушении периферического характера отмечается болезненность точек выхода нерва и расстройства чувствительности в области затылка.
Лечение основного заболевания, противоболевые препараты, сосудорасширяющие, витамины, местно — УФО, УВЧ.
Межреберная невралгия. Может быть первичной и вторичной, т.е. возникающей на фоне других заболеваний, особенно при патологии позвоночника (остеохондроз, опухоли, туберкулез) и внутренних органов (легких, плевры, печени).
Для болезни характерны опоясывающие, стреляющие боли, распространяющиеся от позвоночника по межреберным промежуткам вокруг грудной клетки. Боли усиливаются при движениях, глубоком вдохе. Отмечаются расстройства чувствительности в зоне иннервации межреберных нервов, болезненность паравертебральных и межреберных точек. Возможны выпадения брюшных рефлексов и парез мышц брюшного пресса. При вовлечении в процесс межпозвонкового ганглия появляются симптомы опоясывающего лишая. Для уточнения диагноза необходимо тщательное обследование больного с целью исключить вторичный характер невралгии.
Лечение включает устранение причины заболевания, обезболивающие средства (анальгин, баралгин, диклофенак, индометацин):
Противосудорожные (финлепсин, по 0,2 г 1—2 раза в день):
Витамины, физиолечение (УВЧ, ДДТ),
Уход предусматривает создание щадящего режима, выбор удобного положения, профилактику переохлаждения.
Опоясывающий лишай (ганглионит, герпетическая межреберная невралгия). Болезнь вызывается нейротропным вирусом herpes zoster и провоцируется переохлаждением. В спинномозговых узлах и их черепных аналогах развивается воспалительный процесс, распространяющийся на нервы и корешки.
Болезнь начинается с общего недомогания, повышения температуры и боли в зоне иннервации пораженного ганглия (чаще всего в грудном отделе). Спустя 2-3 дня в месте боли появляются покраснение и высыпания очень болезненных пузырьков, наполненных серозной жидкостью. Везикулы часто нагнаиваются, образуя пустулы, которые покрываются корочкой, отпадающей через несколько дней.
При поражении гассерова узла высыпания появляются на коже лба, верхнего века, спинке носа и на оболочках глаза, что может закончиться кератитом и слепотой.
У некоторых больных, перенесших опоясывающий лишай, надолго остается боль (постгерпетическая невралгия) и возможны рецидивы.
Лечение включает противовирусные препараты (ацикловир 0,8 х 3, ретровир 0,25 х 5, валацикловир), дезинтоксикацию (гемодез), дегидратацию (фуросемид), курантил, противоболевые средства (азафен 0,025 х 6, пиразидол 0,05 х 3, мексилетин, финлепсин, амитриптилин, герпесин):
Местно применяют теброфеновую мазь, гассипол, УФО.
Полиневриты и полиневропатии периферических нервов
Полиневрит — множественное поражение периферических нервов инфекционного генеза.
Полиневропатия — токсическое поражение нервов в результате интоксикации организма, метаболических нарушений, аллергических реакций, циркуляторных расстройств. Если наряду с нервами поражается их корешковая часть, то определяют полирадикулоневрит.
Анатомически при полирадикулоневрите определяются воспалительные изменения (отек, гиперемия, инфильтрация) корешков, а в периферических нервах видны признаки распада миелина и дегенерации осевых цилиндров. Причем, если патологический процесс ограничивается мезенхиальными образованиями оболочек и сосудов, то это — интерстициальный неврит. Если же к нему присоединяется поражение нервных волокон (демиелинизация, распад осевых цилиндров), то — интерстициально-паренхиматозный неврит. При полиневропатиях происходят дегенеративные изменения нервов с преобладанием распада их миелиновых оболочек или нервных волокон.
Полиневриты и полиневропатии проявляются болями и парестезиями в дистальных отделах конечностей, периферическими параличами, расстройствами чувствительности по типу «перчаток» и «носков» и вегетативно-трофическими нарушениями (сухость, истончение кожи или гиперкератоз ее, цианоз, трофические язвы).
Инфекционный полиневрит вирусной этиологии характеризуется острым началом с общим недомоганием, повышением температуры, болями и парестезиями в конечностях.
В дальнейшем развиваются слабость, атрофии, параличи мышц рук и ног, нарушения чувствительности. Нервные стволы резко болезненны при пальпации. Обратное развитие симптомов протекает медленно.
Лечение включает противовирусные препараты, антибиотики, аналгетики, кортикостероиды, витамины, биостимуляторы.
Острый инфекционный полирадикулоневрит возникает обычно в холодное время года, начинается остро с подъема температуры, катаральных явлений, болей и парестезий в дистальных отделах конечностей. Определяются нарушения чувствительности по периферическому типу, болезненность нервных стволов, симптомы натяжения, дистальные параличи и вегетососудистые расстройства.
Одной из наиболее частых форм множественного поражения нервной системы является острый инфекционный полирадикулоневрит Гийена-Барре. Болезнь начинается остро с подъема температуры и катаральных явлений, обычно в холодное время года. У больных появляется быстро нарастающая слабость в ногах, затруднение ходьбы, боль по ходу нервных стволов.
Характерны симметричные вялые параличи, начинающиеся с нижних конечностей и охватывающие мышцы туловища, верхних конечностей, шею, поражения черепных нервов, расстройства чувствительности и резкая белковоклеточная диссоциация в спинномозговой жидкости. Течение этой формы болезни доброкачественное.
Другая разновидность полирадикулоневрита — восходящий паралич Ландри, при котором поражаются преимущественно передние корешки. Характерно острое начало и бурное течение болезни. Болезнь начинается с парестезий, боли, слабости, параличей ног, которые быстро, за 2-3 дня, распространяются на верхние конечности и черепные нервы, в первую очередь — бульбарные. При этом нарушается речь, глотание, наступают расстройства дыхания и сердечной деятельности. Нередок смертельный исход.
Лечение заключается в подавлении аутоиммунной воспалительной реакции (преднизолон, или его аналоги, внутривенно струйно до 1,5-2,1 г в сутки первые 3 дня с последующим снижением дозы и переходом на таблетированные препараты), введении антибиотиков (бензилпенициллин до 20 млн ЕД в сутки, гентамицин, рифампицин) и гексаметилентетрамина:Уменьшении боли (анальгин, вольтарен): Дезинтоксикации (гемодез, глюкоза):Улучшении нервно-мышечной передачи (прозерин внутримышечно по 1-2 мл два раза в сутки, галантамин, АТФ, витамины группы В):Применяют также иммуноглобулин и плазмаферез: При нарушении акта глотания внутривенно капельно вводят глюкозу, альбумин, гидролизин; при нарушении дыхания проводят реанимационные мероприятия. После затихания острых явлений проводят ультрафиолетовое облучение, сеансы УВЧ, легкий массаж, пассивные движения, вводят биостимуляторы и витамины. Спустя 2-3 месяца после затихания процесса можно назначать сероводородные и радоновые ванны, грязевые аппликации, занятия ЛФК. Дифтерийный полиневрит возникает через две-три недели после перенесенной дифтерии. При нем поражаются преимущественно черепные нервы — блуждающий, лицевой и отводящий. Особенно опасно появление бульбарных расстройств. После выздоровления голос на долгие годы может остаться глухим.Лечение осуществляют срочным введением анти-дифтерийной сыворотки (5-10 тыс. ЕД). Для предупреждения анафилактической реакции сначала вводят под кожу 0,5-1,0 мл сыворотки, а через 12-24 часа — всю дозу.
Аллергический (антирабический) полиневрит является следствием аллергической реакции на вакцину. После начала прививок у больного появляются головокружение, слабость, диспепсия, диффузные боли. Затем повышается температура; появляются рвота, неукротимая, сильная головная боль, развиваются вялые параличи конечностей и тазовые нарушения. Обратное развитие симптомов быстрое.
Диабетическая полиневропатия развивается на фоне гипергликемии. Для нее характерны парестезии, зуд и боли в ногах, расстройства чувствительности в дистальных отделах конечностей, угасание ахилловых и коленных рефлексов. Возможно поражение глазодвигательных нервов и вегетативных ганглиев.
Лечение включает коррекцию гипергликемии (диабетон, инсулин), витамины, трентал, копламин, ноотропы, аналгетики, биостимуляторы, анаболические стероиды, липостабилы, тиоктацид:
Алкогольная полиневропатия развивается подостро при хронической алкогольной интоксикации. Болезнь начинается с парестезий, жгучей боли в стопах на фоне резко выраженных вегетативных расстройств (цианоз, похолодание, потливость) конечностей.
В дистальных отделах развиваются парезы, нарушается поверхностная и глубокая чувствительность (сенситивная атаксия), появляются атрофии мышц. Весьма характерен корсаковский синдром — потеря памяти на недавние и текущие события, конфабуляция, временная и пространственная дезорганизация.
Лечение заключается в исключении алкоголя, назначении больших доз витаминов группы В, бенфогамма, миль-гамма, вазодилятаторов (спазвин) и других средств, применяемых при полиневропатиях.
Полиневропатия беременных связана с нарушением витаминного обмена, недостаточностью функции печени. Характерны парезы, нарушения чувствительности по периферическому типу, угасание рефлексов расстройства вегетативной иннервации в виде гипергидроза, похолодания конечностей. Возможен синдром Ландри.
Поражения периферической нервной системы: плекситы
Шейный плексит вызывается инфекциями, опухолями, туберкулезом и травмами шейного отдела позвоночника. Проявляется болями и нарушениями чувствительности в области затылка, уха, шеи, верхних отделах лопатки и плеча. Характерны нарушения функции диафрагмального нерва (нарушение дыхания, икота, полная или частичная неподвижность диафрагмы).
Плечевой плексит возникает после травм плеча, перелома ключицы, инфекций, патологии позвоночника и легких. В зависимости от локализации поражения различают верхний, нижний и тотальный плечевой плексит.
Верхний (паралич Дюшенна-Эрба) проявляется болями в верхней трети плеча, снижением рефлекса с т. biceps, затруднением отведения плеча, супинации, сгибания руки в локтевом суставе, а также нарушение чувствительности по наружной поверхности плеча и предплечья.
Нижний (паралич Дежерин-Клюмпке) характеризуется болями и расстройствами чувствительности по внутренней поверхности плеча и предплечья, парезом и атрофией мышц кисти и предплечья, снижением карпорадиального рефлекса. Возможен синдром Горнера-Бернара.
Тотальный плексит встречается редко, характеризуется болями в над- и подключичной области, иррадиирующими в руку, выпадением рефлексо
в, парезами и нарушением чувствительности во всей руке, грубыми вегетативно-сосудистыми расстройствами.
Пояснично-крестцовый плексит возникает вследствие инфекций, интоксикаций, болезней органов малого таза и брюшной полости, в период беременности, при патологических родах и травмах позвоночника и тазовых костей. Клинически плексит проявляется болями и нарушением чувствительности в области ягодицы, бедра и голени, выпадением коленного и ахиллового рефлексов, парезом стопы и атрофией мышц ягодиц и бедер.
Лечение аналогично лечению полиневропатии.
« На предыдущую страницу
Пройти диагностику и комплексное лечение невралгии тройничного нерва и в Москве, цена
Невралгия тройничного нерва (НТН), как правило, заставляет пациентов незамедлительно обращаться к врачу — боль при этом так сильна, что ее сравнивают с ударами тока. При НТН боли возникают по ходу пролегания ветвей тройничного нерва: в нижней части лица, вокруг носа или в районе глаз, однако пациенты также могут жаловаться на боли в области ушей, губ, кожи волосистой части головы, лба, щек, в зубах. Такие жалобы обусловлены индивидуальными особенностями прохождения тройничного нерва.
Обычно от НТН страдают пациенты в возрасте старше 50 лет, в основном женщины.
В отделении неврологии Клинического госпиталя на Яузе врачи проводят всестороннюю диагностику НТН и назначают индивидуальную схему лечения, учитывающую особенности каждого конкретного случая.
Симптомы невралгии тройничного нерва
Две ветви тройничного нерва идут симметрично с правой и левой стороны лица, отвечая за чувствительность различных участков: век, глаз, лба, ноздрей, щек, губ, челюстей и жевательных мышц.
При НТН чаще других воспаляются верхнечелюстной и нижнечелюстной отростки нерва. Боль, как правило, возникает внезапно, пациенты жалуются на ее выраженность. Иногда ее связывают с травмой или, например, с лечением зубов, однако обычно НТН не связана с этими причинами: даже если у пациента были больные зубы, после их лечения тройничный нерв продолжает болеть.
Иногда НТН сопровождают подергивания мимических мышц (болевой тик) и вегетативные расстройства (покраснение лица, слезотечение, слюнотечение, заложенность носа).
Болевой симптом может быть типичным и нетипичным:
- типичный — боль то затихает, то усиливается; боль стреляющая, спровоцировать ее может даже прикосновение к лицу
- нетипичный — боль не затихает, и в итоге пациенту кажется, что у него болит половина лица, он не может точно указать место локализации боли
Так как болезненные ощущения возникают при любой манипуляции, в том числе при умывании и бритье, НТН заметно снижает качество жизни пациента и нуждается в срочном лечении.
Причины невралгии тройничного нерва
Причиной развития НТН служат различные нарушения: неврологические, сосудистые, эндокринные, в том числе атеросклероз внутримозговых артерий, опухоли мостомозжечковой области, аномалии сосудов, рассеянный склероз.
Кроме того, НТН может развиться как следствие заболеваний других органов, например, воспаления пазух носа или зубов.
Диагностика невралгии тройничного нерва в Клиническом госпитале на Яузе
Врач отделения неврологии Клинического госпиталя на Яузе проводят дифференциальную диагностику НТН, чтобы исключить другие формы невралгий, опухоли мостомозжечковой области, аномалии развития сосудов в стволе мозга, мигрень и другие заболевания со схожими проявлениями.
Методы исследования включают:
- общий анализ крови и мочи
- МРТ или КТ (позволяет исключить опухоли мостомозжечковой области)
- исследование ЛОР-органов (рентгенография придаточных пазух носа)
- стоматологическое обследование (панорамная рентгенография полости рта)
В ходе диагностики и лечения необходимо пройти консультацию оториноларинголога, стоматолога и психотерапевта.
Лечение невралгии тройничного нерва в Клиническом госпитале на Яузе
Лечение НТН в Клиническом госпитале на Яузе имеет первоочередной целью купирование болевого синдрома, уменьшение двигательных, чувствительных, вегетативных нарушений и предупреждение повторных приступов.
Для этого специалисты отделения неврологии Клинического госпиталя на Яузе рекомендуют прием противосудорожных препаратов, нестероидных противовоспалительных средств, глюкокортикоидов, спазмолитиков, антихолинэстеразных препаратов, а также антидепрессантов и витаминов.
Обычно заболевание обостряется осенью и зимой, поэтому визит к врачу-неврологу пациент, который страдает невралгиями, может спланировать заранее. Специалисты Клинического госпиталя на Яузе помогут облегчить течение НТН и снизить риск рецидивов.
price 526 — Стоимость услуг
Подробнее цены на услуги Вы можете посмотреть в прайсе или уточнить по телефону, указанному на сайте.
Невралгия тройничного нерва | Клиника «Оберіг»
ПРЕИМУЩЕСТВА ЛЕЧЕНИЯ И ДИАГНОСТИКИ НЕВРАЛГИИ ТРОЙНИЧНОГО НЕРВА В УНИВЕРСАЛЬНОЙ КЛИНИКЕ «ОБЕРІГ»
- Опытные врачи-неврологи, которые постоянно повышают свою квалификацию.
- Современный аппарат МРТ для выявления опухолей головного мозга, очагов рассеянного склероза, патологии сосудов головного мозга.
Невралгия тройничного нерва проявляется интенсивными, простреливающими болями в лице, которые сравнивают с ударом электрическим током. По данным ВОЗ, невралгия тройничного нерва встречается у 2-4 человек на 100 000. Заболевание чаще бывает у женщин, чем у мужчин, и обычно развивается у людей старше 50 лет.
ПРИЧИНЫ НЕВРАЛГИИ ТРОЙНИЧНОГО НЕРВА
Тройничный нерв, самый крупный чувствительный черепной нерв, посылает сигналы в головной мозг от лица о боли, давлении, прикосновении и температуре. Он имеет три основные ветви, охватывающие нижнюю челюсть, щеки, лоб. Наиболее распространенная причина невралгии тройничного нерва – сдавливание его корешка расширенным, извилистым сосудом на основании черепа.
Сдавливание нерва сосудом приводит к разрушению миелиновой оболочки нервных волокон и, следственно, к беспорядочной и гиперактивной передаче импульсов. Малейшая стимуляция вызывает сильную боль.
Невралгия тройничного нерва также может быть связана с опухолью в головном мозге, которая сдавливает нерв, или образованием в нем бляшек при рассеянном склерозе.
СИМПТОМЫ НЕВРАЛГИИ ТРОЙНИЧНОГО НЕРВА
Невралгия тройничного нерва проявляется сильной болью в лице, которая длится несколько секунд или минут. Это одно из наиболее болезненных состояний, известных медицинской науке. Часто сопровождается спазмом мышц лица – болевым тиком.
Боль может возникать спонтанно или под воздействием триггеров. Это могут быть прикосновения, бритье, чистка зубов, накладывание макияжа, глотание, жевание и т.п. Приступ боли может вызывать даже легкое дуновение ветра.
Обычно боль возникает с одной стороны лица. Одновременная двусторонняя боль – редкое явление. Но у некоторых пациентов боль может возникать на разных сторонах лица попеременно, в разное время.
Боль охватывает челюсти, щеки, зубы, десна, губы, реже – глаза или лоб. Ее локализация зависит от того, какая ветвь тройничного нерва поражена заболеванием.
«Удары» тройничной невралгии могут следовать одним за другим с небольшими перерывами. Они могут появляться и отступать в течение дня, не оставляя человека в покое неделями и месяцами. Боль настолько сильная, что пациент полностью выпадает из жизни.
Также встречается более мягкая форма невралгии тройничного нерва, которая проявляется слабой, но продолжительной (до 3 дней) болью в лице. Пациенты описывают ее как жгучую, давящую, распирающую или как ощущение «мурашек» на коже.
Боль может исчезнуть на несколько месяцев или лет (этот период называется ремиссией). Со временем периоды ремиссии склонны укорачиваться.
ДИАГНОСТИКА НЕВРАЛГИИ ТРОЙНИЧНОГО НЕРВА
Диагностика невралгии тройничного нерва может быть затруднительной, поскольку не существует анализа или теста, который бы точно указывал на это заболевание. Врач полагается, прежде всего, на характерные симптомы и осмотр пациента. Магнитно-резонансная томография (МРТ) используется для того, чтобы узнать, связана ли невралгия тройничного нерва с опухолью, рассеянным склерозом или нейроваскулярным конфликтом.
ЛЕЧЕНИЕ НЕВРАЛГИИ ТРОЙНИЧНОГО НЕРВА
Для консервативного лечения невралгии тройничного нерва используются антисудорожные препараты, чаще всего – карбамазепин, габапентин, прегабалин, которые обычно назначается при эпилепсии. Препараты облегчают состояние пациентов, страдающих невралгией тройничного нерва, поскольку замедляют электрические импульсы и снижают способность нервных волокон передавать сигналы боли. Также назначаются миорелаксанты – лекарства, расслабляющие мышцы.
Если медикаменты не приносят облегчения или вызывают сильные побочные эффекты, может быть рекомендовано нейрохирургическое лечение. Операции можно условно разделить на две категории: устранение компрессии тройничного нерва и его разрушение. Какой бы хирургический метод не использовался – есть риск, что боль вернется спустя месяцы или годы.
Операция, которая освобождает тройничный нерв от сдавливания, называется микроваскулярной декомпрессией. Хирург делает небольшой разрез за ухом, через который получает доступ к точке пересечения нерва и сосуда. Он отодвигает сосуд от нерва и размещает между ними специальную тефлоновую прокладку. Если нерв сдавливает вена, она удаляется. Микроваскулярная декомпрессия обеспечивает наиболее длительный эффект среди всех хирургических методов лечения.
Операции по разрушению тройничного нерва избавляют от боли, поскольку прерывают передачу сигнала в мозг. Но при этом они могут привести к онемению части лица, а на его фоне – возникновению боли.
Хирурги используют различные методы для разрушения тройничного нерва. Среди них – инъекция глицерола, радиочастотная деструкция под контролем КТ или МРТ.
Также применяется лечение с помощью гамма- и кибер-ножа, при котором пациент не подвергается прямому хирургическому вмешательству. Участок нерва разрушается под воздействием направленного облучения. Радиохирургическое лечение не требует обезболивания и проводится в амбулаторных условиях.
Избавьтесь от мучительной боли! Обратившись в Универсальную клинику «Оберіг», вы пройдете правильную диагностику и получите эффективное лечение. Чем раньше начата борьба с невралгией тройничного нерва, тем больше шансов победить болезнь. Запишитесь на прием к врачу-неврологу по телефону:
(044) 521 30 03
Причины и методы лечения невралгии тройничного нерва (лицевой боли)
Что такое невралгия тройничного нерва?
Невралгия тройничного нерва — это продолжающееся болевое заболевание, которое поражает определенные нервы лица. Вы также можете услышать его под названием «tic douloureux».
Люди, страдающие этим заболеванием, говорят, что боль может ощущаться как удар электрическим током, и иногда она может быть сильной.
Врачи могут помочь вам в лечении, в том числе в медицине и хирургии.
Картирование нервов на вашем лице
Чтобы узнать о невралгии тройничного нерва, полезно немного узнать, как расположены пораженные нервы.
В вашей голове 12 пар так называемых черепных нервов. К этим парам относятся тройничные нервы, которые позволяют ощущать на лице ощущения. По одному нерву проходит с каждой стороны вашей головы.
Каждый тройничный нерв разделяется на три ветви, контролируя ощущения в разных частях лица. Это:
- Офтальмологическое отделение. Управляет вашим глазом, верхним веком и лбом.
- Верхнечелюстная ветвь. Это влияет на нижнее веко, щеку, ноздрю, верхнюю губу и верхнюю десну.
- Нижнечелюстная ветвь. Он управляет вашей челюстью, нижней губой, нижней десной и некоторыми мышцами, которые вы используете для жевания.
Заболевание может поражать любую из трех нервных ветвей, что означает, что вы можете ощущать боль ото лба до челюсти. Обычно вы чувствуете боль только на одной стороне лица. Некоторые люди чувствуют это с обеих сторон. Когда это происходит, это называется двусторонней невралгией тройничного нерва.
Симптомы невралгии тройничного нерва
Вам может казаться, что ваша боль возникла из ниоткуда.Некоторые люди с этим заболеванием начинают думать, что у них абсцедирующий зуб, и идут к стоматологу.
У людей с так называемой «атипичной» невралгией тройничного нерва, известной как тип 2, боль обычно менее интенсивна, но постоянна.
Врачи считают внезапные и сильные приступы боли признаком «классической» невралгии тройничного нерва. Если ваша боль больше похожа на ноющее и жжение, возможно, у вас нетипичная форма.
Общие симптомы невралгии тройничного нерва могут включать:
- Кратковременные периоды колющей или стреляющей боли.
- Боль, вызванная такими вещами, как чистка зубов, умывание, бритье или нанесение макияжа. Даже легкий ветерок в лицо может вызвать боль.
- Вы можете почувствовать его приближение в виде жжения или боли, прежде чем это станет очень болезненным.
- Эпизоды длятся от нескольких секунд до нескольких минут.
- Приступы случаются несколько раз в день или неделю, затем следуют периоды, в течение которых у вас их вообще нет. Эти безболезненные периоды известны как ремиссия.
- Боль обычно поражает только одну сторону лица.
- Боль может затронуть только одну часть лица или распространиться на более широкую область.
- Эпизоды со временем случаются все чаще, и боль может усиливаться.
- Вы чувствуете боль в основном в щеке, челюсти, зубах, деснах и губах. Реже поражаются глаза и лоб.
- После приступа ваше лицо может неконтролируемо подергиваться.
Некоторые люди с этим заболеванием также испытывают беспокойство, потому что не уверены, когда боль вернется.
Триггеры невралгии тройничного нерва
Боль при невралгии тройничного нерва может быть вызвана любым количеством факторов, например:
- Легкое прикосновение к лицу
- Бритье
- Мытье лица
- Чистка зубов
- Нанесение макияжа
- Сморкание
- Еда или питье, особенно горячая или холодная пища или напитки
- Разговор
- Улыбка
- Ветер или легкий ветерок
Невралгия тройничного нерва Причины и факторы риска
Это начинается с раздражения тройничного нерва.У вас может быть кровеносный сосуд, давящий на нерв, повреждая защитное покрытие вокруг него, которое называется миелиновой оболочкой.
Некоторые заболевания, например рассеянный склероз, также могут повредить миелиновую оболочку. Иногда на нерв давит опухоль или клубок артерий.
Твой тройничный нерв также может быть поврежден — возможно, в результате операции, несчастного случая или инсульта.
- Некоторые люди более подвержены невралгии тройничного нерва, чем другие:
- Женщины чаще, чем мужчины, страдают невралгией тройничного нерва.
- Заболевание чаще встречается у людей старше 50 лет.
- Заболевание может передаваться по наследству, возможно, из-за того, как кровеносные сосуды формируются в головном мозге.
- Это также может быть связано с высоким кровяным давлением.
Хотя боль может быть сильной, состояние не опасно для жизни. Однако это может быть прогрессирующее заболевание, что означает, что со временем оно ухудшается.
Диагностика невралгии тройничного нерва
Если у вас есть лицевая боль — особенно ощущения, которые продолжают возвращаться или не поддаются лечению обезболивающими, отпускаемыми без рецепта, — запишитесь на прием к врачу.
Будьте готовы рассказать своему врачу о том, как впервые появилась ваша боль, как часто вы ее чувствуете и что, кажется, вызывает ее.
Ожидайте, что ваш врач задаст много вопросов о вашем состоянии. Вы также можете пройти неврологический осмотр, во время которого врач прикасается к различным частям вашего лица. Они могут проверить ваши рефлексы, чтобы определить, сдавлен ли нерв.
Визуализирующий тест, такой как МРТ, может показать, является ли опухоль или рассеянный склероз основной причиной вашей проблемы.
Лечение невралгии тройничного нерва
Лечение этого состояния может включать прием лекарств и хирургическое вмешательство.
Лекарство: Обычные обезболивающие не работают для людей с невралгией тройничного нерва, но ваш врач может назначить разные типы лекарств:
- Чтобы нервы не реагировали на раздражение, вы можете принимать противосудорожные препараты.
- Вы также можете принимать миорелаксанты — отдельно или вместе с противосудорожными средствами.
- Ваш врач может порекомендовать трициклический антидепрессант для снятия симптомов.
- Некоторые исследования показывают, что уколы ботокса могут быть полезны, когда другие лекарства не снимают боль при невралгии тройничного нерва. Прежде чем врачи смогут назначать это широко, необходимы дополнительные исследования.
Продолжение
Хирургия: Со временем ваши лекарства могут помочь вам все меньше и меньше. Если это произойдет, у вас есть несколько вариантов хирургического вмешательства.
Некоторые из этих процедур являются амбулаторными, то есть вам не нужно лечь в больницу. Некоторым понадобится общая анестезия, что означает, что вы не будете бодрствовать во время операции.
Ваш врач может помочь вам решить, какая операция вам подходит, исходя из вашего общего состояния здоровья, задействованных нервов и ваших предпочтений.
Процедуры по лечению невралгии тройничного нерва включают:
- Радиохирургия гамма-ножом, , при которой используется излучение, сфокусированное на тройничном нерве.
- Сжатие баллоном, , при котором врачи вводят пустой баллон в пространство между тройничным нервом и основанием черепа. Когда баллон надувается, нерв прижимается к твердой кости, повреждая изоляцию нерва, так что вы не чувствуете боли от легкого прикосновения.
- Шот с глицерином, , который вводится в спинномозговую жидкость, окружающую тройничный нерв у основания черепа. Это повреждает изоляцию вокруг нерва, что снимает боль.
- Радиочастотная абляция, , при которой врачи и пациенты точно определяют область внутри тройничного нерва, вызывающую чрезмерную боль. Затем врач может направить на это место электрический ток, чтобы притупить ощущение.
- Микроваскулярная декомпрессия, , при которой кровеносные сосуды, поражающие нерв, перемещаются или удаляются.
- Неврэктомия, , при которой тройничный нерв частично перерезается для облегчения боли.
Естественное лечение невралгии тройничного нерва
Вы можете изучить альтернативные способы облегчить симптомы невралгии тройничного нерва. Вот некоторые из них, о которых вы можете спросить своего врача:
- Иглоукалывание (китайская традиция, в которой используются очень тонкие иглы для уравновешивания потока энергии в вашем теле)
- Ароматерапия (использование растительных масел, таких как мята перечная, лаванда, и т.п., чтобы помочь в исцелении)
- Медитация
- Йога
- Биологическая обратная связь (научиться управлять своим телом, чтобы уменьшить боль)
- Хиропрактика
Невралгия тройничного нерва
Состояние, называемое невралгией тройничного нерва, вызывает сильную лицевую боль. Этот болезненный синдром также иногда называют тик-дулуро.
Невралгия тройничного нерва характеризуется чрезмерной чувствительностью к прикосновению части лица или сильной лицевой болью, даже если к лицу не прикасаются.Это происходит у здоровых взрослых и является одним из наиболее распространенных типов лицевой боли.
Эрик Одрас / Getty ImagesСимптомы невралгии тройничного нерва
Обычно невралгия тройничного нерва поражает одну сторону лица и может вызывать боль всей стороны или только верхней, средней или нижней части лица.
Невралгия тройничного нерва вызывает пульсирующую, жгучую боль. Боль может быть постоянной или приходить и уходить. Он может даже на несколько месяцев затихнуть, а затем снова вспыхнуть.В большинстве случаев, если боль не лечится лекарствами или хирургическим вмешательством, на заднем плане будет постоянная лицевая боль, даже если она не обостряется.
Обычно кожа вокруг болезненного участка имеет нормальный вид. Иногда люди с невралгией тройничного нерва могут заметить легкую припухлость или покраснение болезненной области, но в большинстве случаев видимой проблемы нет.
Социальные аспекты невралгии тройничного нерва
Часто люди с невралгией тройничного нерва могут чувствовать себя эмоционально истощенными или капризными из-за постоянной, безжалостной боли.В зависимости от вашей ситуации, возможно, стоит обсудить ваше состояние с членами семьи, близкими друзьями или даже доверенными коллегами, чтобы они не интерпретировали ваше поведение как сдержанное или грубое.
Причины невралгии тройничного нерва
Невралгия тройничного нерва может быть вызвана раздражением тройничного нерва, нерва, который обеспечивает чувствительность лица. Известно, что заболевание начинается после стоматологической работы или операции в области лица. Однако чаще всего нет объяснения, почему у кого-то возникает невралгия тройничного нерва.Взаимодействие с другими людьми
В редких случаях имеется серьезная первопричина боли, например опухоль головного мозга или аневризма головного мозга. Ваш врач будет искать эти причины и исключать их, прежде чем поставить вам диагноз невралгии тройничного нерва.
Тройничный нерв
Каждая сторона вашего лица получает свою сенсорную функцию через нерв, называемый тройничным нервом. Невралгия тройничного нерва — это тип нейропатической боли, вызванной повреждением или раздражением тройничного нерва, и именно поэтому это состояние и называется.
На каждой стороне лица есть свой тройничный нерв. И у каждого тройничного нерва есть три ветви:
- Офтальмологический, верхняя ветвь : контролирует чувствительность кожи головы и лба
- Верхняя челюсть, средняя ветвь : контролирует чувствительность щек, носа, верхней губы, верхних зубов, верхних десен и верхней челюсти
- Нижняя челюсть, нижняя ветвь : контролирует чувствительность нижней губы, нижней челюсти, нижних зубов и нижних десен
Одна, две или все три ветви тройничного нерва могут быть вовлечены в невралгию тройничного нерва.
Лечение невралгии тройничного нерва
Существует несколько способов лечения боли, включая безрецептурные обезболивающие и лекарства, отпускаемые по рецепту, которые обычно используются при нервной боли. Наиболее часто назначаемые из этих лекарств включают карбамазепин и габапентин, известные как противосудорожные препараты. При невралгии тройничного нерва эти препараты используются для «успокоения» нервной активности и уменьшения боли.
Кремы, содержащие обезболивающие, популярны среди людей, страдающих невралгией тройничного нерва, но обычно не помогают при самой сильной боли.Тем не менее кремы безопасны в использовании, если они не попадают вам в глаза или уши. Некоторые люди действительно замечают улучшение с помощью кремов.
Хирургическое вмешательство также может помочь уменьшить или устранить боль при невралгии тройничного нерва. При хирургии тройничного нерва тройничный нерв или часть тройничного нерва намеренно перерезают, чтобы избавиться от боли. Часто после операции по поводу невралгии тройничного нерва нормальное ощущение лица снижается или теряется, но в случаях сильная боль, большинство людей с невралгией тройничного нерва думают, что оно того стоит.
Слово от Verywell
Невралгия тройничного нерва — очень мучительное и болезненное состояние. Однако это не опасно для жизни и не подвергает вас риску развития серьезного заболевания.
Жить с невралгией тройничного нерва сложно. Лечение сосредоточено на достижении контроля боли без возникновения побочных эффектов, мешающих повседневной жизни.
Со временем боль в большинстве случаев при невралгии тройничного нерва проходит сама по себе, что позволяет уменьшить прием обезболивающих или даже полностью отменить их.Однако трудно предсказать, сколько времени потребуется, чтобы боль уменьшилась сама по себе. Поэтому большинство людей с невралгией тройничного нерва считают, что стоит обратиться за медицинской помощью и обезболивать, пока состояние находится в наихудшем состоянии.
Невралгия тройничного нерва — симптомы, причины, лечение
Лечение невралгии тройничного нерва начинается с обращения за медицинской помощью к вашему лечащему врачу. Чтобы определить, есть ли у вас невралгия тройничного нерва, ваш лечащий врач может попросить вас пройти диагностические тесты и предоставить образцы крови для лабораторных исследований.
Обезболивающие (например, анальгетики) могут быть эффективными для уменьшения боли. Важно точно следовать плану лечения невралгии тройничного нерва и принимать все лекарства в соответствии с инструкциями. Кремы для местного применения, содержащие капсаицин, можно использовать на месте боли.
Безрецептурные обезболивающие при невралгии тройничного нерва
При легкой нервной боли могут быть прописаны безрецептурные обезболивающие, в том числе:
- ацетаминофен (тайленол)
- Аспирин
- Ибупрофен (Адвил, Мотрин)
- Напроксен (Алев)
Обезболивающие, отпускаемые по рецепту при невралгии тройничного нерва
Если ваша боль не облегчается лекарствами, отпускаемыми без рецепта, ваш лечащий врач может порекомендовать рецептурные обезболивающие, которые следует использовать с осторожностью.Лекарства, содержащие опиаты (например, кодеин), могут быть неэффективными и вызывают физическую зависимость, что приводит к зависимости.
Противосудорожные препараты, эффективные при лечении невралгии тройничного нерва, включают:
- Карбамазепин (Тегретол)
- Габапентин (нейронтин)
- Фенитоин (дилантин)
- Прегабалин (Лирика)
- Топирамат (Topamax)
Дополнительные варианты лечения невралгии тройничного нерва включают антидепрессанты, такие как амитриптилин (элавил), нортриптилин (памелор) и дулоксетин (цимбалта).Менее распространенные методы лечения включают блокаду нервов или инъекции обезболивающих в место боли. Иногда используется хирургическое лечение, которое может состоять из абляции различными методами для уменьшения болевых ощущений в тройничном нерве. Абляция включает удаление тканей или аномальных новообразований, вызывающих боль.
Некоторые дополнительные методы лечения могут помочь некоторым людям лучше справиться с невралгией тройничного нерва. Эти методы лечения, иногда называемые альтернативными методами лечения, используются в сочетании с традиционными методами лечения.Дополнительное лечение не заменяет традиционную медицинскую помощь. Обязательно сообщите своему врачу, если вы принимаете пищевые добавки или гомеопатические (отпускаемые без рецепта) средства, поскольку они могут взаимодействовать с предписанной медикаментозной терапией.
Дополнительные процедуры могут включать:
-
Иглоукалывание
-
Биологическая обратная связь
-
Гипноз
-
Лечебный массаж
-
Пищевые добавки, лечебные травы, чайные напитки и аналогичные продукты
-
Йога
Каковы возможные осложнения невралгии тройничного нерва?
При отсутствии лечения осложнения невралгии тройничного нерва могут быть серьезными или даже опасными для жизни.Вы можете минимизировать риск серьезных осложнений, следуя плану лечения, разработанному вами и вашим лечащим врачом специально для вас. Осложнения невралгии тройничного нерва включают:
Невралгия тройничного нерва | MS Trust
Не существует специального теста на невралгию тройничного нерва, поэтому диагноз и лечение зависят от вашего описания боли. Возможно, вам сделают МРТ, чтобы исключить другие состояния или проверить, активен ли ваш РС в данный момент. МРТ иногда может показать, вызвана ли невралгия тройничного нерва кровеносным сосудом, давящим на нерв внутри черепа.Это называется компрессией и является основной причиной невралгии тройничного нерва у населения в целом, но не у людей с рассеянным склерозом.
Невралгия тройничного нерва — хроническое заболевание. Хотя лечения нет, обычно с этим можно справиться до некоторой степени с помощью лечения.
Медикаментозное лечение
Как и другие формы нервной боли, невралгия тройничного нерва не снимается обычными обезболивающими, такими как парацетамол, аспирин или ибупрофен. Национальный институт здравоохранения и передового опыта (NICE) выпустил рекомендации по лечению нервной (нейропатической) боли.Они рекомендуют сначала лечить невралгию тройничного нерва карбамазепином (Тегретолом). Лечение обычно проводится несколько раз в день, и дозу медленно увеличивают в течение нескольких дней или недель до достижения эффективной дозы. Если вам по какой-либо причине необходимо отменить прием карбамазепина, дозу обычно снижают постепенно.
Баклофен может быть назначен для расслабления мышц и облегчения боли. Баклофен может быть назначен в сочетании с карбамазепином или другими препаратами, такими как окскарбазепин (Трилептал), ламотриджин (Ламиктал), габапентин (Нейронтин) или прегабалин (Лирика).
Если лекарство не работает или вызывает слишком много побочных эффектов, вас могут направить к специалисту по боли или нейрохирургу, чтобы обсудить другие варианты, которые могут помочь.
Хирургические процедуры
Существует ряд различных хирургических процедур для лечения невралгии тройничного нерва. Точный тип процедуры, подходящий для вас (если таковая имеется), а также возможные осложнения и преимущества любой хирургической процедуры будут варьироваться от человека к человеку, и их следует обсудить непосредственно с вашей нейрохирургической бригадой.Следующее предназначено в качестве краткого руководства и может помочь вам подумать о том, что может упомянуть нейрохирург или какие вопросы вы могли бы им задать.
Чрескожные процедуры
Существует несколько вариантов чрескожного (через кожу) хирургического вмешательства, поэтому вам нужно будет взвесить потенциальные преимущества и риски каждого лечения после консультации с вашим лечащим врачом. Они проводятся, когда вы находитесь под сильным седативным действием лекарств или под общим наркозом.Обычно вы можете пойти домой в тот же день.
Лечение заключается в преднамеренном повреждении тройничного нерва, чтобы нарушить проходящие по нему болевые сигналы.
Опции включают:
- Инъекции глицерина, при котором лекарство, называемое глицерином, вводится вокруг гассерианского ганглия, где три основные ветви тройничного нерва соединяются вместе
- гамма-нож или радиочастотное поражение, при котором игла используется для воздействия тепла непосредственно на гассерианский ганглий
- сжатие баллона, при котором крошечный баллон проходит по тонкой трубке, вставленной через щеку, а затем надувается вокруг гассерианского ганглия, чтобы сжать его.Затем баллон удаляется.
- Инъекции ботулинического токсина (ботокса) вокруг гассерианского ганглия в настоящее время изучаются для лечения невралгии тройничного нерва при рассеянном склерозе.
Наиболее частым побочным эффектом является онемение всего лица или его части, которое может ощущаться так же, как после инъекции у стоматолога.
Стереотаксическая радиохирургия
Концентрированный луч радиации используется для повреждения тройничного нерва, чтобы попытаться заблокировать нерв от посылки болевых сигналов.Вам не понадобится общий наркоз и нет необходимости делать надрез (надрез) на щеке. Процедура подействует на эффект в течение нескольких недель, но может облегчить боль на несколько месяцев или лет.
Микроваскулярная декомпрессия
Если невралгия тройничного нерва вызвана давлением кровеносного сосуда на нерв, эта процедура может облегчить состояние за счет отодвигания кровеносного сосуда. Это серьезная процедура, которая включает вскрытие черепа и проводится нейрохирургом под общим наркозом.
Более подробную информацию о хирургических процедурах при невралгии тройничного нерва можно найти в разделе о невралгии тройничного нерва на веб-сайте NHS Choices.
Как я могу справиться с невралгией тройничного нерва самостоятельно?
Жизнь с болью при невралгии тройничного нерва может быть истощающей, но есть несколько вариантов, которые вы можете попробовать справиться с невралгией тройничного нерва самостоятельно, возможно, в сочетании с медикаментозным лечением. Дополнительные и альтернативные методы лечения все чаще признаются полезными для самоконтроля.Например, иглоукалывание, хотя и неэффективно для всех, дает некоторое временное облегчение боли.
Триггерные факторы
Может быть полезно вести дневник симптомов, чтобы увидеть, есть ли какие-либо закономерности в ваших атаках или какие-либо триггерные факторы, которые их вызывают. Если вы можете определить триггерные факторы, вы можете предпринять шаги, чтобы избежать их, где это возможно, например:
- Не сидеть возле открытого окна или не носить шарф, если боль вызвана сквозняками или ветром
- использование трубочки, если горячие или холодные напитки вызывают боль в некоторых частях рта
- Избегайте определенных продуктов, если они для вас триггеры.Среди возможных вариантов — кофеин, цитрусовые и бананы.
Повседневная деятельность
- Если ваша боль мешает или усиливается от кусания или жевания, вы можете обнаружить, что употребление пищи более мягкой консистенции или разжижение пищи помогает. Если вы худеете из-за трудностей с приемом пищи, вам может потребоваться дополнить или обогатить пищу, и вам следует попросить своего терапевта направить вас к диетологу.
- чистка зубов, мытье или бритье могут быть более сложными, поэтому вам может потребоваться изменить способ выполнения этих повседневных задач.
- эрготерапевт может оценить влияние вашей боли и дать рекомендации и предоставить необходимое оборудование.
Недосыпание и депрессия
Лечение невралгии тройничного нерва может быть очень истощающим и приводить к недосыпанию, изоляции и депрессии. Хорошо оставаться максимально позитивным. Ваша медсестра или терапевт, работающая с РС, может направить вас к клиническому психологу для поддержки в сохранении позитивного настроения. Это может включать когнитивно-поведенческую терапию (КПТ), которая поощряет новые способы мышления и изменения в поведении.
Посещение психолога или использование психологических методов не означает, что боль не настоящая и физическая. Эти подходы могут быть лишь одним из способов помочь вам справиться с болью и хорошо с ней справиться.
Вы можете узнать больше о том, как справиться с болью самостоятельно, от А до Я боли.
Невралгия тройничного нерва: основы практики, анатомия, анатомия
Автор
Маниш К Сингх, доктор медицины Доцент кафедры неврологии, преподавательский факультет программы резидентуры по лечению боли и неврологии, Университетская больница Ганемана, Медицинский колледж Дрекселя; Медицинский директор, неврология и лечение боли, Институт нейробиологии Джерси
Маниш К Сингх, доктор медицины, является членом следующих медицинских обществ: Американской академии неврологии, Американской академии медицины боли, Американского общества головной боли, Американской ассоциации врачей индийского происхождения. , Американская медицинская ассоциация, Американское общество региональной анестезии и медицины боли
Раскрытие: Ничего не говорится.
Соавтор (ы)
Гордон Х. Кэмпбелл, MSN, FNP-BC Практикующая медсестра, неврологическая служба, Портлендский медицинский центр по делам ветеранов; Начальный факультет, клинический инструктор и приглашенный лектор, отделение семейного ухода, Школа медсестер Университета медицинских наук штата Орегон
Гордон Х. Кэмпбелл, MSN, FNP-BC является членом следующих медицинских обществ: Американская академия неврологии
Раскрытие информации: ничего расскрыть.
Сиддхарт Гаутам, постоянный врач MBBS , Институт нейробиологии Джерси
Раскрытие: Ничего не говорится.
Helmi L Lutsep, MD Профессор и заместитель председателя кафедры неврологии Медицинского факультета Орегонского университета здоровья и естественных наук; Заместитель директора Центра инсульта OHSU
Хелми Л. Луцеп, доктор медицины, является членом следующих медицинских обществ: Американская академия неврологии, Американская ассоциация инсульта
Раскрытие информации: Medscape Neurology Редакционный консультативный совет: Комитет по рассмотрению инсульта, CREST2; Консультативный совет врачей Coherex Medical; Клиническое испытание национального лидера и руководящего комитета, Bristol Myers Squibb; Abbott Laboratories, консультативная группа.
Главный редактор
Роберт Эган, доктор медицины NW Нейроофтальмология
Роберт Эган, доктор медицины, является членом следующих медицинских обществ: Американской академии неврологии, Американской кардиологической ассоциации, Североамериканского общества нейроофтальмологов, Медицинской ассоциации Орегона : Получил гонорары от Biogen Idec и Genentech за участие в консультативных советах.
Благодарности
Джейн В. Чан, доктор медицины Профессор неврологии / нейроофтальмологии, факультет медицины, отделение неврологии, Медицинский факультет Университета Невады
Джейн В. Чан, доктор медицины, является членом следующих медицинских обществ: Американской академии неврологии, Американской академии офтальмологии, Американской медицинской ассоциации, Североамериканского нейроофтальмологического общества и Phi Beta Kappa
.Раскрытие: Ничего не нужно раскрывать.
Джеймс Р. Коуч, доктор медицинских наук, FACP Профессор неврологии, Центр медицинских наук Университета Оклахомы
Раскрытие: Ничего не нужно раскрывать.
Теодор Дж. Гаэта, DO, MPH, FACEP Доцент кафедры неотложной медицины, Медицинский колледж Вейл Корнелл; Заместитель председателя и директор программы резидентуры по неотложной медицине, Департамент неотложной медицины, Методистская больница Нью-Йорка; Научный руководитель, адъюнкт-профессор кафедры неотложной медицины, медицинский факультет Университета Святого Георгия
Теодор Дж. Гаэта, DO, MPH, FACEP является членом следующих медицинских обществ: Альянса клинического образования, Американского колледжа врачей неотложной помощи, руководителей отделов неотложной медицины, Совета директоров резиденций неотложной медицины, Нью-Йоркской медицинской академии и Общество академической неотложной медицинской помощи
Раскрытие: Ничего не нужно раскрывать.
Дж. Стивен Хафф, доктор медицины Доцент кафедры неотложной медицины и неврологии, факультет неотложной медицины, Медицинский факультет Университета Вирджинии
Дж. Стивен Хафф, доктор медицины, является членом следующих медицинских обществ: Американской академии неотложной медицины, Американской академии неврологии, Американского колледжа врачей неотложной помощи и Общества академической неотложной медицины
Раскрытие: Ничего не нужно раскрывать.
Саймон К. Лоу, доктор медицины, фармацевт Доцент офтальмологии, Глазной институт Жюля Стейна, Калифорнийский университет, Лос-Анджелес, Медицинская школа Дэвида Геффена
Саймон К. Лоу, доктор медицинских наук, фармацевт является членом следующих медицинских обществ: Американской академии офтальмологии, Американского общества глаукомы и Ассоциации исследований в области зрения и офтальмологии
Раскрытие: Ничего не нужно раскрывать.
Эндрю Лоутон, доктор медицины Медицинский директор нейроофтальмологической службы, отделение офтальмологии, Баптистский глазной центр, Баптистский медицинский центр
Эндрю Лоутон, доктор медицины, является членом следующих медицинских обществ: Американской академии офтальмологии, Медицинского общества Арканзаса и Южной медицинской ассоциации
.Раскрытие: Ничего не нужно раскрывать.
Марк Э. Ленертс, доктор медицины, FAHS Штатный невролог, Mercy Medical Group; Адъюнкт-клинический профессор неврологии, кафедра неврологии, Калифорнийский университет, Дэвис, медицинский факультет
Марк Э. Ленертс, доктор медицины, FAHS является членом следующих медицинских обществ: Американской академии неврологии, Американского общества головной боли и Международного общества головной боли
Раскрытие: Ничего не нужно раскрывать.
Хорхе Э. Мендизабал, MD Консультант, Корпус Кристи Неврология
Хорхе Э. Мендизабал, доктор медицины, является членом следующих медицинских обществ: Американской академии неврологии, Американского общества головной боли, Национальной ассоциации инсульта и Совета по инсульту Американской кардиологической ассоциации
.Раскрытие: Ничего не нужно раскрывать.
Хэмптон Рой старший, доктор медицины Доцент кафедры офтальмологии Медицинского университета Арканзаса
Хэмптон Рой старший, доктор медицины, является членом следующих медицинских обществ: Американской академии офтальмологии, Американского колледжа хирургов и Панамериканской ассоциации офтальмологов
Раскрытие: Ничего не нужно раскрывать.
Tom Scaletta, MD Председатель, Отделение неотложной медицины, Больница Эдварда; Бывший президент Американской академии экстренной медицины
Том Скалетта, доктор медицины, является членом следующих медицинских обществ: Американская академия неотложной медицины
Раскрытие: Ничего не нужно раскрывать.
Франсиско Талавера, фармацевт, доктор философии Адъюнкт-профессор, Фармацевтический колледж Медицинского центра Университета Небраски; Главный редактор Medscape Drug Reference
Раскрытие информации: Medscape Salary Employment
Брайан Р. Юнг, доктор медицины Профессор офтальмологии, Медицинский факультет клиники Майо
Брайан Р. Юнг, доктор медицины, является членом следующих медицинских обществ: Американской медицинской ассоциации, Американского офтальмологического общества и Североамериканского нейроофтальмологического общества
Раскрытие: Ничего не нужно раскрывать.
Воспалительная псевдоопухоль тройничного нерва: неопластическая имитация, которую нельзя пропустить
Реферат
РЕЗЮМЕ: Воспалительная псевдоопухоль — это редкое неопухолевое образование, которое клинически и радиологически может имитировать спектр доброкачественных и злокачественных новообразований. Это редко встречается в голове и шее и особенно редко в основании черепа. Мы представляем случай псевдоопухоли тройничного нерва у пациента с головной болью и онемением лица.Для диагностики этого доброкачественного, но локально агрессивного объекта необходим высокий индекс подозрительности.
Воспалительная псевдоопухоль (ИПТ) встречается редко и может быть неотличима от целого ряда доброкачественных и злокачественных опухолей. Первоначально обнаруженная в легких, IPT теперь описана почти во всех анатомических участках. 1 В области головы и шеи встречается редко, но чаще всего поражает глазницу. Псевдоопухоль основания черепа встречается редко и имеет тенденцию к агрессивному поведению, часто имитируя новообразование. В этой статье мы обсуждаем редкий случай ИПТ, изолированного от основания черепа и происходящего от тройничного нерва.
История болезни
В остальном здоровая 24-летняя женщина обратилась с жалобой на левостороннюю головную боль и онемение лица в течение 6 месяцев. Она отрицала шум в ушах, нарушение слуха или дисфагию. Физикальное обследование выявило припухлость левой периорбитальной области и гипестезию в областях, снабжаемых тройничным нервом. Результаты оставшейся части неврологического осмотра не были примечательными. На внешнем изображении была обнаружена масса основания черепа, которую биопсировали эндоскопически. Гистология показала воспаление, пациенту назначили кортикостероиды.Когда ее симптомы не улучшились, ее приняли для обезболивания.
Повторная МРТ и КТ выявили увеличивающуюся массу в левой подвисочной ямке с расширением до основания черепа и вдоль всех отделов тройничного нерва с внутричерепным расширением и инвазией кавернозного синуса (Рис.1 A-E ). Произошло разрастание нерва в предконтинентальной цистерне со сдавлением и отеком моста. Выявлено ремоделирование верхушки левой каменистой кости, расширение овального отверстия и подглазничного канала.Масса была гипо- или изоинтенсивной по сравнению с мозгом на T2-взвешенных изображениях, и не было ограниченной диффузии.
Рис. 1.24-летняя женщина с левосторонней головной болью и онемением лица. A , Неулучшенная аксиальная компьютерная томография в костном алгоритме показывает ремоделирование и разрушение кости в левом основании черепа ( стрелки ). Также обратите внимание на умеренный склероз левого ската (звездочка , ). B , Неулучшенная аксиальная компьютерная томография в костном алгоритме показывает заметное расширение левого овального отверстия (звездочка , ) и расширение левого круглого отверстия (R). C , Осевое быстрое спин-эхо T2-взвешенное МРТ-изображение демонстрирует образование в круглом затылочном отверстии (R), по ходу левого пятого нерва, включая пещеру Меккеля ( стрелка ) и вдоль нерва в цистерне перед беременностью звездочка ). Обратите внимание на обычную пещеру Меккеля справа (M). D , Улучшенное аксиальное Т1-взвешенное МРТ-изображение показывает интенсивно увеличивающуюся массу мягких тканей вдоль левого пятого нерва, включая пещеру Меккеля и цистернальную часть тройничного нерва. E , Улучшенное коронарное Т1-взвешенное МРТ-изображение показывает образование, охватывающее подвисочную ямку (ИТ) и овальное отверстие (звездочка , ) вдоль пятого нерва до пещеры Меккеля и внутричерепного компартмента. Обратите внимание на обычную пещеру Меккеля справа (M). F и G , послеоперационные аксиальные ( F ) и корональные ( G ) увеличенные T1-взвешенные изображения, полученные через 8 недель после операции, когда пациент находился на стероидной терапии, показывают заметное сокращение интервала аномальных мягких тканей в пределах левой подвисочной ямки и вдоль пятого черепного нерва, доходящего до внутричерепного компартмента.
Лабораторное исследование включало полный подсчет клеток крови и базовую метаболическую панель, результаты которых были нормальными. Дальнейшее изучение воспалительного процесса, такого как скорость оседания эритроцитов, не проводилось, поскольку история отсутствия реакции на стероиды позволяет предположить, что состояние не было воспалительным по этиологии.
Пациенту выполнена ретромастоидная субокципитальная трепанация черепа. Во время операции новообразование охватило тройничный нерв, и часть, сдавливающая ствол головного мозга, была резецирована.Гистологическая оценка с помощью S100 и иммуноокрашивания нейрофиламентов показала, что нервные волокна повреждены и окружены воспалительным инфильтратом B- и T-лимфоцитов, плазматических клеток и макрофагов. Признаков атипии или новообразования не было. Окраски были отрицательными на бактерии, грибки и кислотоустойчивые бациллы. Тесты на вирус Эпштейна-Барра (EBV) и вирусы герпеса и ветряной оспы были отрицательными. Окончательный диагноз — ИПТ.
Пациент не имел осложнений и был выписан на пероральные стероиды.У нее улучшилась чувствительность лица и усилилась головная боль. Визуализация, проведенная через 8 недель после операции, когда она была на стероидах, показала значительное уменьшение размера новообразования (Рис. 1 F , — G ).
Обсуждение
Знания о псевдоопухоле головы и шеи в значительной степени основаны на опыте лечения псевдоопухоли орбиты, одной из наиболее распространенных форм ИПТ. 1 Псевдоопухоль головы и шеи редко затрагивает основание черепа и еще реже исходит из черепного нерва.Наш обзор зарегистрированных случаев показывает, что ИПТ основания черепа встречается в основном у взрослых, не проявляет склонности к сексу и ведет себя более агрессивно, чем другие псевдоопухоли головы и шеи. 2–7
IPT основания черепа обычно проявляется местной болью, отеком и / или параличом черепных нервов, как у нашего пациента. Параличи черепных нервов чаще всего возникают из-за сдавления нервов массой. Об обширном первичном поражении нервной системы сообщалось только в единичных случаях. 5,6 Системные симптомы, такие как лихорадка или потеря веса, не характерны при ИПТ головы и шеи, хотя они возникают при псевдоопухолях, поражающих другие участки. 1,8
Визуализация часто выявляет умеренно увеличивающуюся массу мягких тканей. Результаты МРТ включают массу, которая является изо- или гипоинтенсивной по сравнению с мозгом на T2-взвешенных изображениях. 1–7 Наличие выраженной гипоинтенсивности T2 может быть полезно для предположения IPT, а не других новообразований основания черепа, которые обычно изо или гиперинтенсивны на T2-взвешенных изображениях. В отличие от орбитальной болезни, экстраорбитальная IPT часто вызывает склероз, эрозию и ремоделирование костей. 1–3,7 В дополнение к этим функциям визуализации у нашего пациента также было обширное периневральное отслеживание вдоль тройничного нерва.
Представление нашего пациента и результаты визуализации считались наиболее совместимыми с новообразованием, таким как шваннома, хотя было рассмотрено периневральное вовлечение из других неопластических процессов. Лимфома, саркоидоз и воспалительные состояния, которые могут иметь аналогичные результаты МРТ с IPT, были первоначальными соображениями. Однако масса не демонстрировала ограниченной диффузии, у пациентки не было системных симптомов, и ее состояние было невосприимчивым к стероидам, поэтому они были сочтены менее вероятными.
Псевдоопухоль не имеет патогномоничных характеристик визуализации, и для диагностики требуется биопсия. Объединяющими чертами IPT являются отсутствие опухолевых клеток или микроорганизмов и наличие воспалительных клеток с фиброзом. Лимфоциты, плазматические клетки или эозинофилы могут преобладать в воспалительном компоненте или могут быть гетерогенными по составу. 4,5 Гипоинтенсивность, наблюдаемая на T2-взвешенных изображениях, вероятно, отражает комбинацию фиброза и ослабленной клеточности.
Этиология псевдоопухоли неясна, но считается, что она носит инфекционный или аутоиммунный характер. Часто отмечаются повышенные маркеры воспаления в сыворотке крови, 4 , и было высказано предположение, что ИПТ может быть результатом иммунного ответа на инфекцию, лежащую в основе. Были предложены ассоциации с EBV и другими агентами, 5,8 , хотя микроорганизмы выявляются редко. 2–4
Jung et al. 5 описали другой случай псевдоопухоли тройничного нерва, который продемонстрировал гистопатологические различия по сравнению с нашим случаем, несмотря на схожие клинические проявления и анатомическое и клеточное происхождение.Авторы сообщили, что опухолевые клетки показали иммунопозитивность к общему антигену лейкоцитов (LCA) и иммунотрицательность к S100. И LCA, и S100 обнаружены в клетках происхождения нервной ткани, и иммунопозитивность нашего образца для S100 и их образцов для LCA помогла подтвердить происхождение наших случаев от тройничного нерва. Напротив, их случай показал иммунопозитивность к ВЭБ, тогда как наш образец был отрицательным на маркеры инфекции. Однако значение этой разницы неизвестно, особенно учитывая скудность информации о IPT основания черепа, возникающей из нерва; Для оценки постинфекционной гипотезы, безусловно, необходимо дальнейшее изучение дополнительных случаев.
Хирургическая резекция основания черепа IPT в целом оказалась излечивающей. 2,5,7 В отличие от псевдоопухолей орбиты, экстраорбитальная ИПТ основания черепа плохо реагирует на стероиды 3,4 и может потребовать дополнительного лечения. Лучевая терапия использовалась у пациентов с орбитальной IPT, которые не переносят или не переносят стероидную терапию, 1 , но подобный успех не был продемонстрирован в ограниченных зарегистрированных случаях IPT основания черепа. 4 В нашем случае пациентка изначально не реагировала на стероиды, но после хирургической декомпрессии и последующей стероидной терапии у нее было значительное клиническое и радиологическое улучшение.
- Получено 2 марта 2009 г.
- Принято после пересмотра 23 марта 2009 г.
- Авторское право © Американское общество нейрорадиологов
Лечение боли в тройничном нерве и невралгии тройничного нерва в Бруксвилле, Флорида
Что такое невралгия тройничного нерва?
Невралгия тройничного нерва, также известная как tic douloureux, иногда описывается как самая мучительная боль, известная человечеству.Боль обычно затрагивает нижнюю часть лица и челюсть, хотя иногда она поражает область вокруг носа и над глазом. Эта сильная колющая боль, похожая на поражение электрическим током, вызвана раздражением тройничного нерва, который направляет ветви ко лбу, щеке и нижней челюсти. Обычно ограничивается одной стороной грани
Источник: Американская ассоциация неврологических хирургов
У меня невралгия тройничного нерва? Какие симптомы?
Типичные симптомы — боль в лице, начиная с верхней челюсти.Пациенты часто сообщают, что это происходит внезапно без какой-либо конкретной причины или после серьезной аварии, такой как автомобильная авария или работа стоматолога. Однако следует отметить, что существует не так много эмпирических данных, подтверждающих корреляцию между стоматологической работой и невралгией тройничного нерва.
Бывают двух видов:
Невралгия тройничного нерва, тип I
Симптомы — острые приступы и чувствительность к прикосновениям. Это может быть чистка зубов, прикосновение к лицу или даже разговор.Некоторые пациенты испытывают много приступов в течение дня, тогда как другие испытывают приступы реже. Состояние может приходить и уходить.
Невралгия тройничного нерва, тип II
Этот тип является более хроническим (постоянным) и может ощущаться как жгучая боль. Поскольку он более постоянный, приступы менее остры и ремиссия менее вероятна. Этот тип встречается реже, может поражать большие участки лица и считается более сложным для лечения.
У меня невралгия тройничного нерва? Как это можно диагностировать?
Чтобы диагностировать причину вашего состояния, врач может запросить МРТ.МРТ может выявить, что оказывает давление на тройничный нерв, например, вена, артерия или опухоль.
Что вызывает невралгию тройничного нерва?
Проще говоря, невралгия тройничного нерва вызывается давлением на тройничный нерв. Источником этого давления обычно является контакт с веной или артерией, однако он также может быть вызван другими факторами, такими как опухоль или косвенно через рассеянный склероз.
Некоторые пациенты сообщают, что острая травма (например, автомобильная авария или стоматологическая операция) предшествовала состоянию.Однако другие сообщают, что боль началась без видимой причины.
Лечение невралгии тройничного нерва — Как лечится невралгия тройничного нерва?
Существует два основных подхода к лечению невралгии тройничного нерва:
Варианты безоперационного лечения
Лекарства — один из наиболее распространенных вариантов лечения. К ним относятся:
- Карбамазапин
- Баклофен
- Фенитоин
- Окскарбазапин
Точное рекомендованное лекарство будет зависеть от ваших конкретных обстоятельств, поэтому обязательно проконсультируйтесь с врачом и никогда не пытайтесь получать лекарства самостоятельно.
Варианты хирургического лечения
Более интервенционный подход — рассмотреть возможность хирургического вмешательства. Цель операции — снизить давление на тройничный нерв. Есть две основные процедуры. Первый — это открытая черепно-мозговая хирургия. Эта операция направлена на устранение причины давления на нерв. Второй вариант — поражение, цель которого буквально «сжечь» пораженную часть нерва.
Дополнительные ответы на часто задаваемые вопросы
Ниже приводится список других часто задаваемых вопросов о трагеминальной невралгии.
Где болит невралгия тройничного нерва?
Случаи типа I обычно начинаются с боли в верхней челюсти. Его часто принимают за зубную боль, однако источником боли являются не зубные нервы, а тройничный нерв. В случаях типа II боль может распространяться на другие участки лица.
Кто лечит невралгию тройничного нерва?
Невралгию тройничного нерва лечат врачи интервенционного лечения боли, такие как доктор Альсаббаг. Его также часто лечат другие врачи, включая челюстно-лицевых хирургов, нейрохирургов и неврологов.
Пройдет ли невралгия тройничного нерва?
Невралгия тройничного нерва часто «приходит и уходит», особенно это наиболее распространенная версия состояния I типа. Однако само заболевание навсегда исчезнет только тогда, когда будет устранена его первопричина (давление на тройничный нерв). Иногда это может происходить естественным путем или путем лечения.
Является ли невралгия тройничного нерва наследственной?
Да, считается, что есть определенные гены, которые предрасполагают кого-то к этому заболеванию.Источник: http://fpa-support.org/genetics-study-by-the-facial-pain-research-foundation/
Можно ли вылечить невралгию тройничного нерва?
Да, если можно снять давление на тройничный нерв, то боль прекратится. Пожалуйста, ознакомьтесь с вариантами лечения выше для уточнения деталей.
Может ли невралгия тройничного нерва быть вызвана стоматологической работой?
Есть разные мнения по этому поводу. Несмотря на то, что многие пациенты утверждают, что симптомы появились после стоматологической работы, эмпирических данных, подтверждающих это, не существует.Возможно, более вероятно, что симптомы уже существовали, но стали более заметными после стоматологической работы.
Может ли невралгия тройничного нерва вызывать шум в ушах?
Да, многие пациенты отмечают шум в ушах. Это происходит не у всех пациентов, и определенные демографические данные пациентов и обстоятельства могут увеличить вероятность того, что они также страдают от шума в ушах.
Может ли невралгия тройничного нерва вызывать головокружение или головокружение?
Да, многие пациенты сообщают о головокружении и / или головокружении.Однако следует также отметить, что некоторые из прописанных лекарств могут вызывать аналогичные побочные эффекты, поэтому важно правильно определить причину головокружения и / или головокружения.
Может ли невралгия тройничного нерва вызвать отек лица?
Да, у некоторых пациентов действительно наблюдается отек лица, однако это более вероятно для типа II.
Насколько редко встречается невралгия тройничного нерва?
Это очень редкое заболевание, которым страдает только 1 из 10 000 человек.
Когда обратиться к врачу?
Если вы испытываете боль в верхней челюсти или лице, рекомендуется обратиться к врачу.Врач интервенционного обезболивания, такой как доктор Альсаббаг, сможет диагностировать ваше состояние, чтобы выяснить, есть ли у вас (или нет) невралгия тройничного нерва.
Является ли невралгия тройничного нерва постоянным?
Не всегда. Его часто можно вылечить и вылечить. Однако у некоторых пациентов (в частности, у пациентов типа II) он может оставаться с ними на протяжении всей их жизни.
