Современные методы обезболивания при онкологии
Боль, к сожалению, является неотъемлемым симптомом онкологических заболеваний. На заключительных стадиях болезни из терпимой она постепенно превращается в сильную, мучительную и постоянную. Хронический болевой синдром отягощает жизнь онкологического больного, угнетает не только физическое, но и психическое состояние.
Тема обезболивания при онкологии крайне актуальна для больных и их родственников. Современная медицина владеет широким арсеналом препаратов и методов для борьбы с болью при раковых опухолях. Более чем в 90% случаев болевой синдром удается купировать или уменьшить его интенсивность. Рассмотрим подробнее, как выстроена правильная схема обезболивания и на чем основаны передовые методы облегчения состояния онкологических больных.
Боль — это один из первых симптомов, который указывает на прогрессирование злокачественного процесса в организме. Если на ранней стадии рака на болевые ощущения жалуются не более трети пациентов, то по мере развития заболевания о них говорят практически всегда. Боль может вызывать не только сама опухоль, но и воспалительные реакции, приводящие к спазмам гладкой мускулатуры, поражения суставов, невралгия и раны после хирургического вмешательства.
Боль может вызывать не только сама опухоль, но и воспалительные реакции, приводящие к спазмам гладкой мускулатуры, поражения суставов, невралгия и раны после хирургического вмешательства.
Как правило, боль при раке появляется на III и IV стадиях. Однако иногда ее может и не быть даже при критических состояниях больного — это определяется типом и локализацией опухоли. Известны факты, когда рак желудка IV стадии протекал бессимптомно. Может не вызывать боли опухоль молочной железы — неприятные ощущения в таких случаях появляются только когда метастазы охватывают костную ткань.
Болевой синдром можно классифицировать по разным признакам. Так, по степени интенсивности боли могут быть слабые, средние и сильные; по субъективной оценке — колющие, пульсирующие, сверлящие, жгучие; по продолжительности — острые и хронические. Отдельно остановимся на классификации боли по происхождению:
Висцеральные — боли в области брюшной полости без четкой локализации, длительные, ноющие. Например, болезненные ощущения в области спины при раке почек.
Соматические — боли в связках, суставах, костях, сухожилиях: тупые, плохо локализуемые. Для них характерно постепенное наращивание интенсивности. Появляются на поздних стадиях рака, когда метастазы образуются в костной ткани и вызывают поражение сосудов.
Невропатические — боли, вызванные нарушениями в нервной системе. Например, давлением опухоли на нервные окончания или их повреждением. Такой тип ощущений вызывает также лучевая терапия или проведенная хирургическая операция.
Психогенные — боли без физических поражений, связанные со страхом, депрессией, самовнушением пациента. Появляются в результате сильных эмоциональных переживаний и не поддаются лечению обезболивающими средствами.
В медицине существует термин «фантомная боль» — это болевые ощущения в той части тела, которая удалена в результате операции. К примеру, болезненность в области груди после мастэктомии или боль в ампутированной руке или ноге. Точного объяснения этого явления до сих пор нет. Некоторые ученые видят причину в несогласованности той части мозга, которая отвечает за чувствительность, с той, что ответственна за мышление. Другие уверены, что фантомная боль — это результат плохо проведенной анестезии.
Другие уверены, что фантомная боль — это результат плохо проведенной анестезии.
Боль — это защитная реакция организма и главный сигнал тревоги. Она придумана природой, чтобы указать человеку на проблему, заставить его задуматься и побудить к действию. Однако хроническая боль при онкологии лишена этих функций. Она вызывает у больного уныние, чувство безысходности, депрессию (вплоть до психических расстройств), препятствует нормальному функционированию организма, лишает возможности чувствовать себя полноценным членом общества. Боль отнимает силы, необходимые в борьбе с раковой опухолью. Прогрессивная медицина рассматривает такую боль как патологический процесс, который требует отдельной терапии. Обезболивание при раке — это не разовая процедура, а целая программа лечения, призванная сохранить социальную активность пациента, не допустить ухудшения его состояния и угнетения психики.
Как снять боль при раке: нюансы выбора схемы обезболивания
Итак, подбор эффективной терапии для устранения боли — сложная задача, которая требует поэтапного подхода. Прежде всего врачу необходим анамнез: причина боли (если она установлена), давность, локализация, интенсивность, изменение характера боли в связи со сменой времени суток и в зависимости от интенсивности физической нагрузки, тип анальгетиков, которые уже применялись, и их эффективность во время приема. Если пациент жалуется на сильную боль, в первую очередь необходимо исключить состояния, требующие неотложной помощи, например инфекции или патологическое поражение мозговых оболочек метастазами. Для этого назначают ультразвуковое исследование, магнитно-резонансную томографию, компьютерную томографию и другие исследования по усмотрению врача. Если неотложное состояние исключено, выбор метода обезболивания будет зависеть от выраженности боли и ранее применяемых анальгетиков.
Прежде всего врачу необходим анамнез: причина боли (если она установлена), давность, локализация, интенсивность, изменение характера боли в связи со сменой времени суток и в зависимости от интенсивности физической нагрузки, тип анальгетиков, которые уже применялись, и их эффективность во время приема. Если пациент жалуется на сильную боль, в первую очередь необходимо исключить состояния, требующие неотложной помощи, например инфекции или патологическое поражение мозговых оболочек метастазами. Для этого назначают ультразвуковое исследование, магнитно-резонансную томографию, компьютерную томографию и другие исследования по усмотрению врача. Если неотложное состояние исключено, выбор метода обезболивания будет зависеть от выраженности боли и ранее применяемых анальгетиков.
Крайне важно, чтобы врач относился к болевым ощущениям пациента со всей серьезностью, не приуменьшая их значимость. Необходимо контролировать их снижение или увеличение. Бывает, онколог может назначить повышенную дозу лекарств или сразу перейти к наркотическим препаратам, чтобы достичь быстрого эффекта.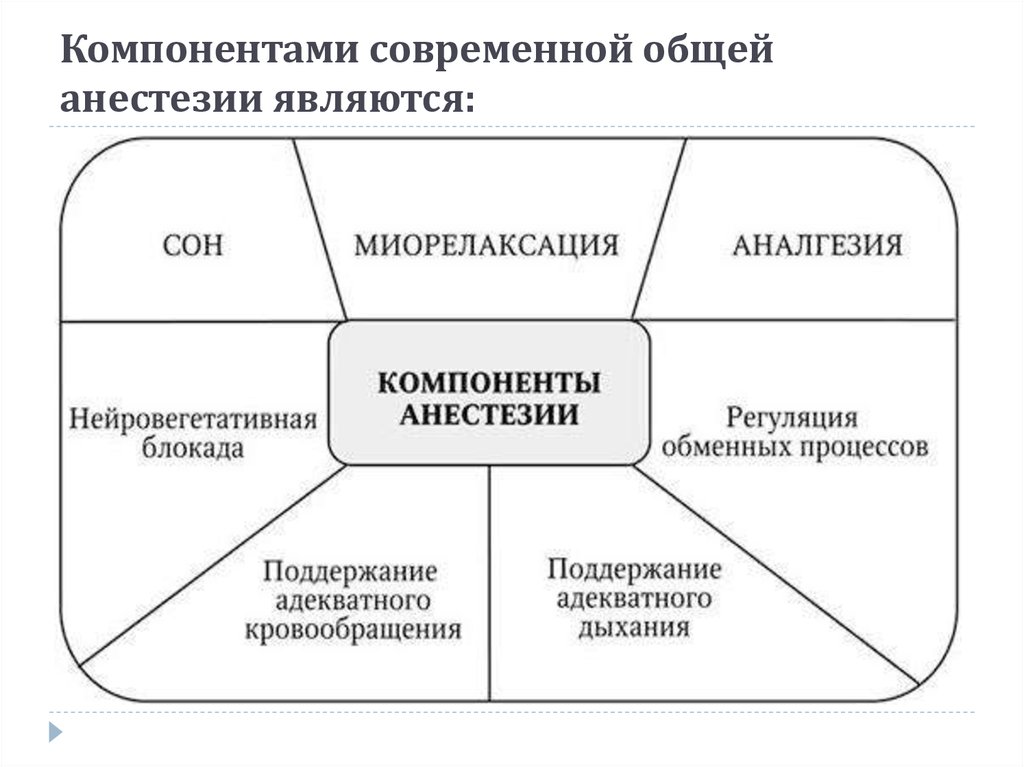 Но такая методика дает лишь кратковременный результат. Нередко ошибки совершают и сами пациенты, которые терпят «до последнего» и лишь затем начинают жаловаться. Между тем, прием обезболивающих необходим при первом появлении болей.
Но такая методика дает лишь кратковременный результат. Нередко ошибки совершают и сами пациенты, которые терпят «до последнего» и лишь затем начинают жаловаться. Между тем, прием обезболивающих необходим при первом появлении болей.
Точное следование правильной схеме приема способно значительно отсрочить потребность в сильнодействующих препаратах. Случается, что пациенты принимают все анальгетики подряд, подбирая то, что поможет им лучше и быстрее. Это также является ошибкой, поскольку важно выяснить причину боли. Например, спазмы в брюшной полости снимают лекарствами, которые при костных болях окажутся неэффективными. Не говоря уже о том, что боли вообще могут быть связаны с онкологией только косвенно или вовсе не иметь к ней никакого отношения.
Каждый врач действует в соответствии со своими знаниями и опытом, однако в основе всей противоболевой терапии лежит единая схема, рекомендованная Всемирной организацией здравоохранения, — «лестница ВОЗ».
Трехступенчатая система обезболивания при раке: «лестница ВОЗ»
В рекомендациях экспертов ВОЗ выделено три ступени фармакотерапии, которые обеспечивают рациональное лечение болевого синдрома у онкологических больных. В соответствии со ступенью подбирают и препараты:
В соответствии со ступенью подбирают и препараты:
при слабой боли — неопиоидные анальгетики;
при усилении — легкие опиоидные препараты;
при сильной боли — наркотическое обезболивание и адъювантная терапия.
Рассмотрим каждый этап более подробно.
Первая ступень. Начинают лечение болевого синдрома с ненаркотических анальгетиков и нестероидных противовоспалительных средств (НПВС). К ним относятся парацетамол, ибупрофен, аспирин, мелоксикам и другие. При боли в мышцах и суставах — диклофенак, этодолак и прочие. Все эти вещества воздействуют на периферические болевые рецепторы. В первые дни препараты могут вызывать общую усталость и сонливость, что проходит самостоятельно или корректируется изменением дозировки. Если прием таблеток не дает нужного результата, переходят к инъекциям.
Вторая ступень. Когда препараты первой ступени становятся неэффективны, к ним подключают слабые опиаты. Обычно это трамадол и кодеин. Болеутоляющий эффект достигается за счет воздействия на опиатные рецепторы ЦНС и замещения эндорфинов — «гормонов радости», выработка которых при интенсивных болях уменьшается. Трамадол назначают в форме таблеток или инъекций. Его принимают вместе с анальгином, парацетамолом и другими медикаментами первой ступени (синергетический эффект): трамадол воздействует на ЦНС, а НПВС — на периферическую нервную систему.
Трамадол назначают в форме таблеток или инъекций. Его принимают вместе с анальгином, парацетамолом и другими медикаментами первой ступени (синергетический эффект): трамадол воздействует на ЦНС, а НПВС — на периферическую нервную систему.
Третья ступень. Финальный этап лечения, к которому переходят, если пациент испытывает мучительные, непрекращающиеся боли. Медикаменты третьего этапа — это сильные опиаты, ключевой из которых — морфин. Однако есть вещества более щадящие, вызывающие меньшее привыкание. Это бупренорфин («Бунпронал») — эффективность 50% относительно морфина; пиритрамид («Дипидолор») — эффективность 60%; фентанил («Дюрогезик») — 75–125%. Эффект наступает через несколько минут после приема, однако больной должен четко следовать назначенной врачом схеме. Принимать препараты начинают с минимальной дозы, постепенно увеличивая ее.
Эффективные технологии снятия болевого синдрома у больных раком
Одним из основных факторов при выборе метода обезболивания при онкологии является не только эффективность действия, но и удобство для больного, влияние на качество его жизни. Раньше практически всегда использовались инвазивные методы — инъекции. Современные методы обезболивания разнообразны и максимально комфортны для пациентов.
Раньше практически всегда использовались инвазивные методы — инъекции. Современные методы обезболивания разнообразны и максимально комфортны для пациентов.
Обезболивающие пластыри. Это способ трансдермального введения препарата. Пластырь содержит четыре слоя: защитная полиэфирная пленка, резервуар с действующим веществом (например, с фентанилом), мембрана, корректирующая интенсивность выделения, и липкий слой. Пластырь можно наклеить в любом месте. Фентанил высвобождается постепенно на протяжении трех суток. Действие наступает уже через 12 часов, после удаления концентрация лекарственного вещества в крови медленно снижается. Дозировка может быть разная, ее подбирают индивидуально. Пластырь назначают, как правило, в самом начале третьей ступени обезболивания при онкологии.
Спинальная анестезия. При спинальной анестезии лекарство вводят в спинномозговой канал. Это приводит к временному «выключению» тактильной и болевой чувствительности. Введение происходит через катетер, что требует от врача определенного опыта. В качестве анальгетика используют морфин, норфин, фентанил и так далее. По спинномозговой жидкости и общей системе кровообращения они поступают в мозг. Не исключены побочные эффекты в виде тошноты и сонливости.
В качестве анальгетика используют морфин, норфин, фентанил и так далее. По спинномозговой жидкости и общей системе кровообращения они поступают в мозг. Не исключены побочные эффекты в виде тошноты и сонливости.
Эпидуральная анестезия. Лекарство вводят в эпидуральное пространство, расположенное между твердой мозговой оболочкой и стенками полости черепа или позвоночного канала. Препараты аналогичны спинальной анестезии. Эпидуральная анестезия используется, чтобы снять боль при раке, когда появились вторичные изменения в костях, а оральный и парентеральный методы введения уже не приносят результатов.
Нейролизис через ЖКТ при помощи эндосонографии. Нейролизис (невролиз) — это процесс разрушения ноцицептивного (болевого) нервного пути. Введение анальгетика происходит трансгастрально — через желудочно-кишечный тракт, точность обеспечивает эндоскопический ультразвуковой контроль. Такие методы местного обезболивания применяются, к примеру, при раке поджелудочной железы с эффективностью до 90%. Обезболивающий эффект способен сохраняться более месяца, в то время как наркотические анальгетики классическим способом пришлось бы вводить постоянно.
Обезболивающий эффект способен сохраняться более месяца, в то время как наркотические анальгетики классическим способом пришлось бы вводить постоянно.
Введение препаратов в миофасциальные триггерные пункты. Миофасциальный болевой синдром выражается спазмами мышц и появлениями в напряженных мышцах болезненных уплотнений. Они называются триггерными точками и вызывают боль при нажатии. Инъекции в триггерную зону снимают боль и улучшают подвижность участка тела.
Вегетативные блокады. Блокировка нерва предусматривает введение препарата в точку проекции нерва, который связан с пораженным органом и вызывает боль. Например, блокада при раке поджелудочной железы ликвидирует боль на несколько месяцев. В зависимости от вида анестетика, процедуру проводят раз в год, раз в полгода или каждую неделю. Еще один плюс — минимальное количество негативных последствий.
Нейрохирургические вмешательства. В ходе процедуры нейрохирург перерезает корешки спинномозговых или черепных нервов, по которым проходят нервные волокна. Таким образом, мозг лишается возможности получать болевые сигналы. Разрезание корешков не приводит к утрате двигательной способности, однако может затруднить ее.
Таким образом, мозг лишается возможности получать болевые сигналы. Разрезание корешков не приводит к утрате двигательной способности, однако может затруднить ее.
Анальгезия, контролируемая пациентом (PCA). Этот вид обезболивания основан на простом правиле: пациент получает анальгетики тогда, когда он этого хочет. В основе схемы лежит индивидуальное восприятие боли и необходимость приема анальгетиков. В европейских странах РСА принята в качестве стандарта постоперационного обезболивания. Метод прост и относительно безопасен. Однако пациентам необходимо проходить тщательный инструктаж.
Выбор конкретного метода обезболивания при раке зависит от многих факторов — вот почему так важны индивидуальный подход и тщательное обследование пациента, позволяющие врачу оценить эффективность метода, его целесообразность и возможные риски. Медики прочно утвердились в мысли, что болевой синдром необходимо лечить независимо от прогнозов по основному заболеванию. Устранение боли позволит предотвратить ее разрушительное действие на физическое, моральное и психическое состояние пациента, а также сохранить его социальную значимость.
Поделиться новостью
Современные подходы к обезболиванию родов
В жизни семьи рождение ребенка является достаточно важным событием. Мало что может сравниться с первым криком младенца и счастьем женщины, ставшей матерью. Однако во время родового акта каждая женщина испытывает значительную по интенсивности боль. Боль во время родов – субъективное ощущение, обусловленное растяжением нижнего маточного сегмента, раскрытием шейки матки, давлением плода на тазовое дно и мышцы промежности, растягиванием вульварного кольца и кожи промежности.
Тема обезболивания родов волновала человечество с незапамятных времен. Однако до сих пор существуют полярные точки зрения в отношении этой проблемы: с одной стороны, принято считать, что боль во время родов является обязательным атрибутом, а, согласно другому мнению, отсутствие болевых ощущений – современный стандарт ведения родов. В совместном заявлении Американского общества анестезиологов (ASA) и Американского общества акушеров и гинекологов (ACOG) подчеркивается, что нет таких обстоятельств, при которых женщина должна испытывать серьезную боль, в то время, когда она находится под наблюдением врача. В первую очередь адекватное обезболивание родов обеспечивает психологический комфорт и устраняет стресс, вызванный болью. Чрезмерная боль во время родов стимулирует выброс адреналина и норадреналина, соматотропного гормона, антидиуретического гормона, адренокортикотропного гормона, глюкагона, р-эндорфина, что может привести к гемодинамическим нарушениям, развитию гипервентиляции и гипокапнии с дыхательным алкалозом и компенсаторным метаболическим ацидозом (что приводит к нарушению транспорта кислорода), повышению уровня свободных жирных кислот и лактата. Эти изменения могут способствовать снижению активности схваток, развитию нарушений кровообращения в фетоплацентарном комплексе, метаболического ацидоза и гипоксии у плода.
В первую очередь адекватное обезболивание родов обеспечивает психологический комфорт и устраняет стресс, вызванный болью. Чрезмерная боль во время родов стимулирует выброс адреналина и норадреналина, соматотропного гормона, антидиуретического гормона, адренокортикотропного гормона, глюкагона, р-эндорфина, что может привести к гемодинамическим нарушениям, развитию гипервентиляции и гипокапнии с дыхательным алкалозом и компенсаторным метаболическим ацидозом (что приводит к нарушению транспорта кислорода), повышению уровня свободных жирных кислот и лактата. Эти изменения могут способствовать снижению активности схваток, развитию нарушений кровообращения в фетоплацентарном комплексе, метаболического ацидоза и гипоксии у плода.
Обезболивание родов основано на применении различных медикаментозных и немедикаментозных методик, которые уменьшают уровень психической тревожности, снимают напряжение и купируют проведение болевого импульса. Для обезболивания родов нельзя использовать весь спектр имеющихся в настоящее время лекарственных препаратов и немедикаментозных методик, поскольку многие из них одновременно с анальгезией (обезболиванием) негативно влияют на плод и процесс родов. Все применяемые в настоящее время методики обезболивания родов не являются идеальными, поскольку каждый способ имеет плюсы и минусы, и поэтому в конкретном случае способ купирования боли родового акта необходимо подбирать индивидуально с учетом психологического и физического состояния женщины, а также акушерской ситуации (положение, вес плода, ширина таза, повторные или первые роды и т.д.). Выбор оптимального для каждой конкретной женщины метода обезболивания родов осуществляется совместно врачом-акушером-гинекологом и анестезиологом так как эффективность различных методов обезболивания родов неодинакова.
Все применяемые в настоящее время методики обезболивания родов не являются идеальными, поскольку каждый способ имеет плюсы и минусы, и поэтому в конкретном случае способ купирования боли родового акта необходимо подбирать индивидуально с учетом психологического и физического состояния женщины, а также акушерской ситуации (положение, вес плода, ширина таза, повторные или первые роды и т.д.). Выбор оптимального для каждой конкретной женщины метода обезболивания родов осуществляется совместно врачом-акушером-гинекологом и анестезиологом так как эффективность различных методов обезболивания родов неодинакова.
Вся совокупность методов обезболивания родов подразделяется на три большие группы:
1. Немедикаментозные методы;
2. Медикаментозные методы;
3. Регионарная анальгезия (эпидуральная анестезия).
Эпидуральная аналгезия (ЭА) чаще всего используется для облегчения и снятия болей у рожениц. В недавнем обзоре Кокрановской базы данных эпидуральная аналгезия была признана наиболее эффективным способом управления болями по сравнению с ингаляционной анестезией, опиодными и неопиоидными анальгетическими средствами системного действия, немедикаментозными средствами.
В родильном доме «Лелека» для обезболивания родов активно используется эпидуральная аналгезия. Для эпидурального обезболивания применяется ропивакаин (в концентрации от 0,1% до 0,2% в объёме 10-12 мл) в сочетании с фентанилом (в дозе 2 мкг/мл рабочего раствора).
Комбинация этих препаратов позволяет снизить дозу местного анестетика. В результате блокируются каналы восприятия боли, но чувствительность двигательных нервов сохраняется. Этот метод, названный «ходячей или мобильной» эпидуральной аналгезией (потому что женщины могут ходить), позволяет роженицам чувствовать позывы к потугам и сохранить способность тужиться, не испытывая сильной боли. Мы добиваемся необходимого баланса между степенью обезболивания и сохранением свободы движений.
С 2019 года в нашей клинике роды стали еще более комфортными благодаря внедрению в ежедневную практику пациент-контролируемой эпидуральной аналгезии. К одной из модификаций эпидуральной анестезии в родах появившихся в последнее время относится эпидуральная аналгезия, контролируемая пациентом (PCEA – patient controlled epidural analgesia). В данном случае эпидуральный катетер соединяется со специальным устройством, которое при нажатии кнопки вводит роженице заранее запрограммированную дозу препарата. В большинстве случаев – это 8–10 мл 0,1% раствора ропивакаина или 0,1% раствора бупивакаина с фентанилом в дозе 2 мкг/мл. PCEA позволяет пациентке максимально сократить время ожидания анестезии. Как только женщина чувствует боль, она нажимает на кнопку. Сигнал поступает в специальный прибор, после чего доза анестетика автоматически вводится в эпидуральное пространство. Такой вид обезболивания позволяет роженице контролировать свои болевые ощущения и в некоторых ситуациях может быть более эффективным, чем простая эпидуральная аналгезия. Такая методика исключает субъективною оценку боли медицинским персоналом и делает процесс обезболивания родов индивидуальным, таким который подходит данной пациентке. Имея сравнительно небольшой собственный опыт использования PCEA доктора анестезиологи отметили высокую удовлетворённость рожениц при использовании данной методики.
В данном случае эпидуральный катетер соединяется со специальным устройством, которое при нажатии кнопки вводит роженице заранее запрограммированную дозу препарата. В большинстве случаев – это 8–10 мл 0,1% раствора ропивакаина или 0,1% раствора бупивакаина с фентанилом в дозе 2 мкг/мл. PCEA позволяет пациентке максимально сократить время ожидания анестезии. Как только женщина чувствует боль, она нажимает на кнопку. Сигнал поступает в специальный прибор, после чего доза анестетика автоматически вводится в эпидуральное пространство. Такой вид обезболивания позволяет роженице контролировать свои болевые ощущения и в некоторых ситуациях может быть более эффективным, чем простая эпидуральная аналгезия. Такая методика исключает субъективною оценку боли медицинским персоналом и делает процесс обезболивания родов индивидуальным, таким который подходит данной пациентке. Имея сравнительно небольшой собственный опыт использования PCEA доктора анестезиологи отметили высокую удовлетворённость рожениц при использовании данной методики.
Проанализировав нашу работу за 2018 год, а это 1910 родов из них 1170 эпидуральных аналгезий (73,2%) мы пришли к выводам:
1. Обезболивание родов – это очень важный аспект организации родовспоможения. Эффективное обезболивание с применением нейроаксиальной аналгезии растворами местных анестетиках в низкой концентрации – это безопасный метод обезболивания родов.
2. Нет необходимости задерживаться с началом эпидуральной аналгезии в родах, ее можно начинать после первой просьбы женщины об обезболивании.
3. ЭА не приводит к увеличению вероятности кесарева сечения.
4. ЭА может приводить к незначительному увеличению инструментального родоразрешения через естественные родовые пути.
5. Применение эпидуральной аналгезии не оказывает влияние на риск отрицательных неонатальных исходов.
6. Нет смысла останавливать ЭА во втором периоде родов.
7. Для эпидурального обезболивания нужно использовать низкую концентрацию местных анестетиков в сочетании с наркотическими анальгетиками.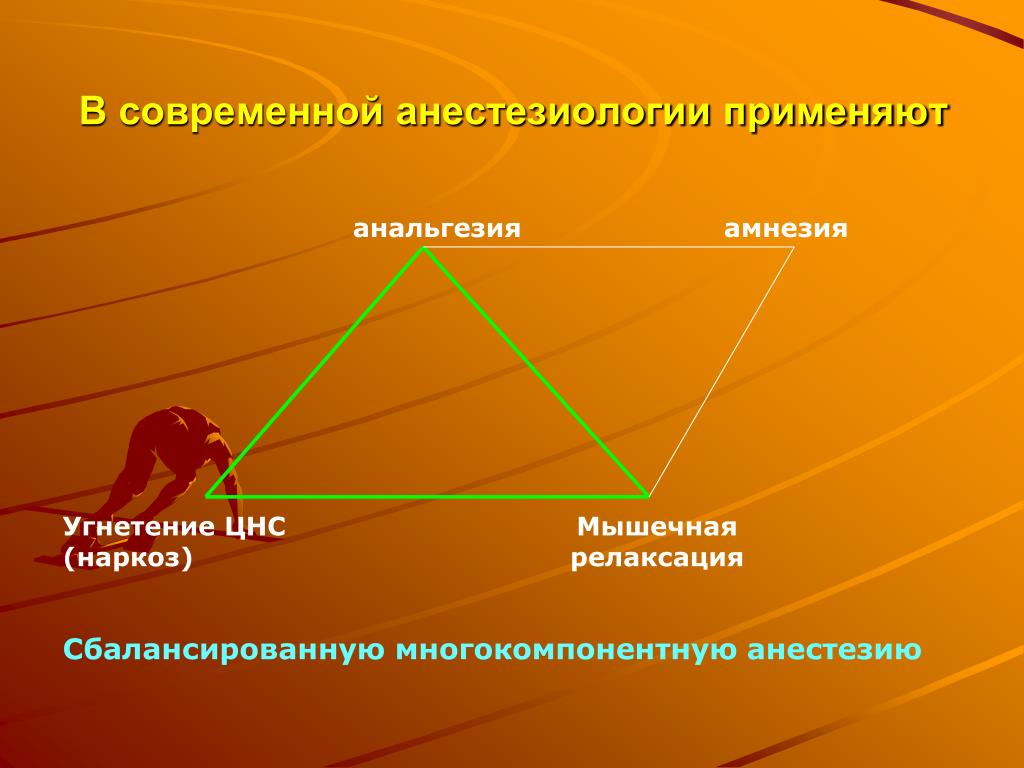
8. PCEA повышает удовлетворённость рожениц во время обезболивания и делает процесс обезболивания индивидуальным в каждой конкретной ситуации.
Акушерство
Противоболевая терапия в акушерстве
Применение анестезии и анальгезии в акушерстве является единственной сферой в анестезиологической практике, где уход получают два пациента одновременно.
Каждый раз когда беременная мама получает обезболивание, о ее здоровье и здоровье будущего малыша заботится целая команда специалистов: врачи, медсестры и акушерки. Правильное обезболивание в акушерстве изменилось не только в технике, но также и в понимании результатов лечения, относительно рисков и восприятия боли.
В идеальном мире разница между естественными и плановыми родами достаточная, в то время как непредвиденные обстоятельства могут увеличить риск здоровью как для мамы, так и для будущего ребенка. В первую очередь, состояние здоровья зависит от правильно выбранного метода обезболивания и от принятия решения как будут проходить роды: кесарево или обычные роды. Конечно, важную роль также играют такие факторы, как советы экспертов, происхождение и собственные ощущения матери.
Конечно, важную роль также играют такие факторы, как советы экспертов, происхождение и собственные ощущения матери.
Современное обезболивание предусматривает комплексный подход от начала схваток с фазами раскрытия шейки матки и рождения ребенка до лечения раны после кесарева сечения. Современные передовые методы дают возможность беременной женщине родить в более расслабленной атмосфере с наименьшей степенью боли.
Назначение
| Описание | Документ | Ссылка |
|---|
Соответствующий подход к обезболиванию должен определяться на основе клинической ситуации, планируемых процедур в соответствии с условиями и предпочтениями пациента.
Обеспечение доступа
| Описание | Документ | Ссылка |
|---|
Обеспечение доступа для обезболивания родов зависит от выбранного метода: нейроаксиальные методы требуют доступа к позвоночному каналу в соответствующее пространство (эпидуральное или субарахноидальное пространство), в то время как для общей анестезии обязательно нужно использовать венозный доступ
Дополнительно к уже имеющимся доступам, периферический венозный доступ используется для управления дополнительной инфузией и для потенциальных экстренных случаев.
Спинокан®
Игла со срезом Квинке для спинальной анестезии и диагностической люмбальной пункции
Пенкан®
Иглы с карандашной заточкой для спинальной анестезии и диагностической люмбальной пункций
Эспокан®
Набор для комбинированной спинально — эпидуральной анестезии (КСЭА)
Подготовка
| Описание | Документ | Ссылка |
|---|
Для подготовки к проведению процедуры, правильное положение пациента — это первое, что необходимо сделать для успешной установки нейроаксиальных игл и катетеров. Существуют специальные наборы, состоящие из всего необходимого для проведения анестезии: от дезинфицированных простыней до игл, катетеров, коннекторов и одноразовой одежды, что повышает безопасность и эффективность процедуры.
Существуют специальные наборы, состоящие из всего необходимого для проведения анестезии: от дезинфицированных простыней до игл, катетеров, коннекторов и одноразовой одежды, что повышает безопасность и эффективность процедуры.
Стерикан иглы неврологические
Применение
| Описание | Документ | Ссылка |
|---|
Выполнение процедуры сильно зависит от выбранного подхода: нейроксальные методы требуют ввода местного анестетика в правильно поставленную иглу или катетер, либо путем однократного введения, повторных болюсов или продолжительной инфузии. Управление экстренными ситуациями с помощью внутривенного введения, используя эластомерные помпы и функцию TCI (инфузия управляемая по целевой концентрации), делает выполнение процедуры легче и безопаснее.
Управление экстренными ситуациями с помощью внутривенного введения, используя эластомерные помпы и функцию TCI (инфузия управляемая по целевой концентрации), делает выполнение процедуры легче и безопаснее.
Эспокан®
Набор для комбинированной спинально — эпидуральной анестезии (КСЭА)
Перфузор® Спэйс
Удобная и безопасная смена шприца
Реабилитация
| Описание | Документ | Ссылка |
|---|
После родов женщина хочет заботиться о своем ребенке.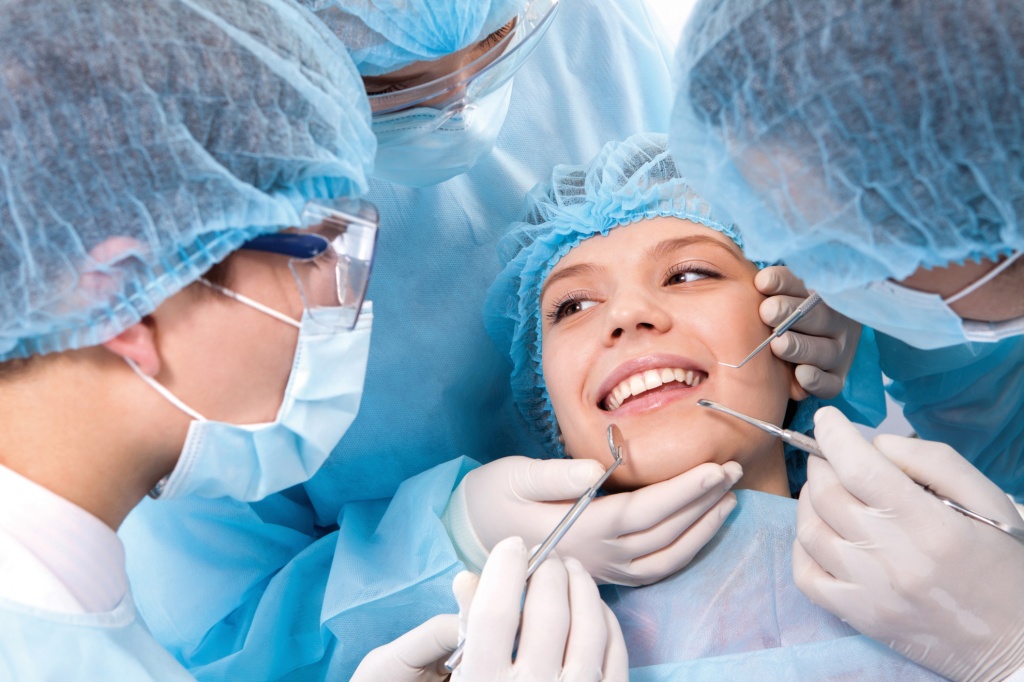 И это не должно вызывать трудности из-за неправильно выбранного метода послеоперативного обезболивания, особенно после кесарева сечения. Комбинированное управление болью вместе с новыми методами, такими, как продолжительное обезболивание или периферический нервный блок, повышают уровень комфорта во время восстановления.
И это не должно вызывать трудности из-за неправильно выбранного метода послеоперативного обезболивания, особенно после кесарева сечения. Комбинированное управление болью вместе с новыми методами, такими, как продолжительное обезболивание или периферический нервный блок, повышают уровень комфорта во время восстановления.
Изипамп® II ST/LT
Эластомерная инфузионная помпа для краткосрочных и долгосрочных инфузий.
Методы обезболивания в стоматологии сегодня
НЕМНОГО ИСТОРИИ
Местная анестезия насчитывает уже более 100 лет: эра обезболивания началась в 1905 году, когда ученый Альфред Эйнгорн впервые синтезировал новокаин. Это был настоящий прорыв в медицине, а особенно актуальным открытие стало для стоматологии.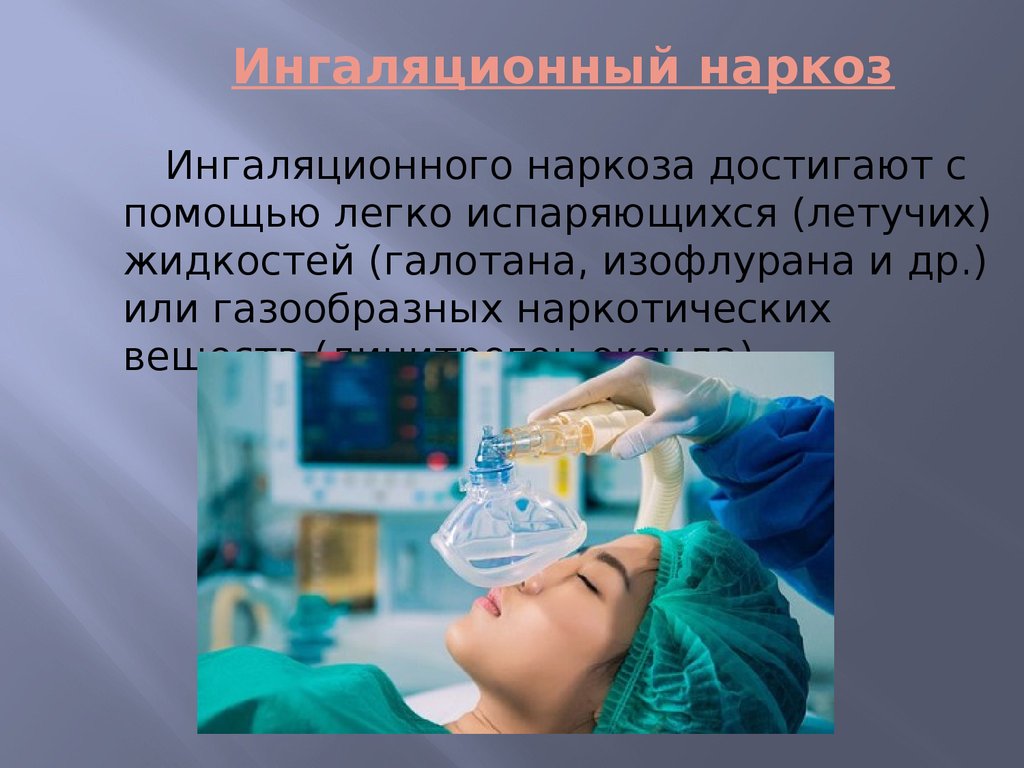 Легендарный новокаин долгое время был единственным анестетиком и применялся почти 50 лет. Но его время ушло. Сегодняшние методы обезболивания шагнули далеко вперед. Благодаря новым технологиям и достижениям современной химии постоянно появляются все более совершенные и удобные препараты для анестезии, отвечающие требованиям современной стоматологии. В наши дни пациент в кресле дантиста должен не просто не чувствовать боли, но вообще не испытывать никаких неприятных ощущений при лечении и протезировании. Поэтому используются самые разные виды обезболивания, позволяющие врачу осуществлять любые необходимые манипуляции, практически не доставляя пациенту неудобств. И каждый раз подбирается самый подходящий метод обезболивания.
Легендарный новокаин долгое время был единственным анестетиком и применялся почти 50 лет. Но его время ушло. Сегодняшние методы обезболивания шагнули далеко вперед. Благодаря новым технологиям и достижениям современной химии постоянно появляются все более совершенные и удобные препараты для анестезии, отвечающие требованиям современной стоматологии. В наши дни пациент в кресле дантиста должен не просто не чувствовать боли, но вообще не испытывать никаких неприятных ощущений при лечении и протезировании. Поэтому используются самые разные виды обезболивания, позволяющие врачу осуществлять любые необходимые манипуляции, практически не доставляя пациенту неудобств. И каждый раз подбирается самый подходящий метод обезболивания.
КРАТКО ОБ АНЕСТЕЗИИ ОБЩЕЙ…
В амбулаторной стоматологии, то есть в центре и клинике, куда пациент приходит на короткое время, практически всегда применяется местное обезболивание. Общая анестезия – прерогатива стационара; она используется в сложных стоматологических случаях, когда необходим очень большой объем работ в полости рта. Еще ее применяют при определенных физических и психических состояниях пациента (например, при непреодолимом страхе лечения, или если пациент психически болен, или имеет непереносимость препаратов местного действия). Общая анестезия оказывает существенное влияние на организм человека, ее использование предполагает тщательную подготовку, обследование организма и проводится бригадой врачей анестезиологов-реаниматологов. Поэтому широкого применения в практике дантистов она не нашла.
Еще ее применяют при определенных физических и психических состояниях пациента (например, при непреодолимом страхе лечения, или если пациент психически болен, или имеет непереносимость препаратов местного действия). Общая анестезия оказывает существенное влияние на организм человека, ее использование предполагает тщательную подготовку, обследование организма и проводится бригадой врачей анестезиологов-реаниматологов. Поэтому широкого применения в практике дантистов она не нашла.
… И ПОДРОБНО О МЕСТНОЙ
Местная анестезия подразделяется на аппликационную, инфильтрационную, проводниковую и стволовую. Аппликационная – поверхностное обезболивание, которое не распространяется на глубоко лежащие ткани. Это хорошо известный аэрозоль лидокаин или обезболивающий гель. Традиционно аппликационная анестезия применяется при снятии зубных отложений, лечении небольших пародонтальных воспалений, удалении шатающихся зубов и перед введением более глубокого вида анестезии, чтобы снять неприятные ощущения от укола.
Инфильтрационная анестезия – самая распространенная. Это знакомый всем нам укол обезболивающего. Делается он под слизистую оболочку или под надкостницу. Необходимое обезболивание наступает через несколько минут после введения препарата. Инфильтрационная анестезия применяется при лечении и удалении зубов. Пациент не чувствует боли примерно час, и этого достаточно практически для любого стоматологического вмешательства.
При проводниковой препарат подводится к волокну тройничного нерва, чтобы заблокировать чувствительность одной из его ветвей. Обезболивающий эффект возникает в области, которую иннервирует эта веточка тройничного нерва. Применяется при операциях на деснах, сложной работе на коренных зубах и иных больших по объему и времени манипуляциях.
Именно инфильтрационная и проводниковая (в большей степени) анестезии дают неприятные ощущения, знакомые всем нам как «заморозка», – онемение, холод, дискомфорт, ощущение асимметрии лица, но, когда препарат перестает действовать, эти явления исчезают.
Стволовая, или регенерационная, анестезия проводится у основания черепа для блокады всех ветвей тройничного нерва. Этот вид анестезии крайне редок для поликлиник, в основном он применяется в стационаре при оперативных вмешательствах не только на зубах и челюстях, но и на шее, лице; при тяжелом болевом синдроме, невралгии, различных травмах.
ИЗ МНОЖЕСТВА АНЕСТЕТИКОВ
При проведении обезболивания врач обязательно спрашивает пациента о наличии каких-либо общих заболеваний. Будьте внимательны и откровенны с врачом. Гипертоническая болезнь, болезни сердца и сосудов, сахарный диабет, аллергии… – все это может сыграть злую шутку с непроинформированным врачом и легкомысленным пациентом. Анестезия должна быть не только удобной, но и полностью безопасной. Поэтому тактика проведения обезболивания и препарат обязательно подбираются с учетом общего состояния здоровья человека.
Сегодняшний выбор анестетиков велик. В основном врачи отдают предпочтение препаратам на основе артикаина (наиболее эффективное соединение – в 5 раз более сильное, чем новокаин). Торговое название препаратов на основе артикаина – ультракаин, убистезин, септанест… Используются и анестетики на основе мепивакаина – это скандонест и мепивастезин. Не ушел в прошлое и лидокаин: на его основе делают ксилонор.
Торговое название препаратов на основе артикаина – ультракаин, убистезин, септанест… Используются и анестетики на основе мепивакаина – это скандонест и мепивастезин. Не ушел в прошлое и лидокаин: на его основе делают ксилонор.
Почему у препаратов одни и те же действующие вещества, но разные торговые названия?
Различные страны и фирмы-производители дают им разные торговые названия (и быть их может великое множество). Фактически же различаются анестетики своими добавками. Каждый препарат обязательно содержит консерванты, стабилизаторы и вазоконстрикторы. Первые два необходимы, в частности, для продления срока годности лекарства.
А вазоконстрикторы – специальные сосудосуживающие вещества –добавляются для нейтрализации сосудорасширяющего действия анестетиков, сокращающего срок их действия.
Врачу обязательно надо знать, а пациенту важно говорить обо всем, что связано с аллергией. Нежелательные реакции, приступы, коллапсы – зачастую все это вызвано не действием анестезирующего вещества, а именно добавками. Гипертоникам, например, противопоказаны сосудосуживающие добавки, иначе давление будет повышаться. Поэтому анестетик должен быть либо вообще без вазоконстрикторов, либо содержать их в очень маленькой концентрации. При беременности (в таком случае стоматологическое лечение лучше всего проходить во втором триместре) сосудосуживающие вещества могут повлиять на тонус гладкой мускулатуры и на состояние матки…
Гипертоникам, например, противопоказаны сосудосуживающие добавки, иначе давление будет повышаться. Поэтому анестетик должен быть либо вообще без вазоконстрикторов, либо содержать их в очень маленькой концентрации. При беременности (в таком случае стоматологическое лечение лучше всего проходить во втором триместре) сосудосуживающие вещества могут повлиять на тонус гладкой мускулатуры и на состояние матки…
Каждый пациент требует индивидуального, избирательного подхода при выборе анестезии перед началом стоматологического лечения. И современная медицина позволяет подобрать сугубо индивидуальный способ обезболивания.
Подготовила зубной врач высшей квалификационной категории Щербакова И.А.
Разделы:
Современная анестезиология: виды и назначение анестезии
ГлавнаяСтатьиСовременная анестезиология: виды и назначение анестезии
Анестезия, или наркоз – это искусственно созданное снижение или отсутствие чувствительности в процессе медицинских манипуляций. Какие существуют методы анестезии и в чем ее назначение?
Какие существуют методы анестезии и в чем ее назначение?
Назначение анестезии
Современная анестезиологическая служба решает следующие задачи:
- обеспечение хирурга оптимальными условиями работы во время операции, от чего зависит качество оперативного лечения,
- проведение эффективного и безопасного обезболивания пациента при оперативном вмешательстве,
- поддержание жизнедеятельности организма пациента перед операцией, во время и после нее,
- защита организма больного от агрессивного воздействия – хирургического, биологического, физического, инфекционного, химического и др.
Анестезия используется во время лечебных процедур и операций на любых частях тела с целью защиты пациента от операционной травмы.
Анестезиологическая помощь в целом включает широкий спектр задач:
- предварительная оценка состояния пациента с целью выявления анестезиологического риска,
- если необходимо, проведение интенсивной терапии больному с целью подготовки его к операции,
- премедикация или медикаментозная подготовка к анестезии,
- выбор способа анестезии и препаратов,
- применение анестезии при экстренных и плановых хирургических операциях, перевязках и диагностических исследованиях,
- контроль состояния пациента при анестезии, назначение медикаментозной коррекции с целью предупреждения опасных для жизни метаболических и функциональных расстройств,
- пробуждение пациента после общего наркоза,
- устранение болевого синдрома при некоторых заболеваниях (онкология и другие инкурабильные заболевания) и других состояниях.

Какие существуют виды и методы современной анестезии?
Виды анестезии
Основные виды анестезии:
- общее обезболивание,
- местная анестезия,
- сочетанная анестезия.
Общая анестезия или наркоз – это управляемая медикаментозная кома, многокомпонентная анестезия с временным отключением сознания, рефлексов, болевой чувствительности и расслаблением скелетной мускулатуры. Во время анестезии используют наркозно-дыхательные аппараты.
Общее обезболивание проводится несколькими методами:
- ингаляционный наркоз,
- неингаляционный наркоз,
- комбинированный наркоз.
Ингаляционная анестезия или «масочный наркоз» осуществляется с применением ингаляционных анестетиков, поступающих в организм через дыхательные пути. Используются летучие жидкости или газообразные наркотические препараты.
В чистом виде метод практически не используется, а является компонентом комбинированной анестезии. Современные вещества для ингаляционной анестезии отличаются безопасностью для организма больного, основная часть быстро выводится из организма через легкие, а остатки утилизируются клетками печени. Ингаляционный наркоз является хорошо управляемым методом анестезии.
Современные вещества для ингаляционной анестезии отличаются безопасностью для организма больного, основная часть быстро выводится из организма через легкие, а остатки утилизируются клетками печени. Ингаляционный наркоз является хорошо управляемым методом анестезии.
Неингаляционный наркоз – это вид общей анестезии, при котором растворы анестетиков вводятся внутривенно. Преимуществом способа является быстрое наступление анестезии в виде приятного для пациента засыпания, отсутствие стадии возбуждения. Относительный недостаток внутривенного наркоза в кратковременности его действия, поэтому его не используют в чистом виде при длительных операциях.
Комбинированная анестезия – это последовательное применение разных методов обезболивания: вводный в/в наркоз поддерживается ингаляцией закиси азота с последующим дробным в/в введением анестетиков.
Сочетанная анестезия – это применение методов местного и общего обезболивания.
Местная анестезия – это угнетение болевой чувствительности на ограниченном участке тела, что достигается блокадой периферических нервов на разных уровнях. Местное обезболивание используется чаще всего в амбулаторной практике для операций, перевязок, диагностических процедур. Существует несколько способов местной анестезии:
Местное обезболивание используется чаще всего в амбулаторной практике для операций, перевязок, диагностических процедур. Существует несколько способов местной анестезии:
- поверхностная (обработка кожи и слизистых),
- введение анестетиков в ткани тела (инфильтрационная анестезия),
- введение анестетика вблизи нервного ствола (регионарная анестезия).
Инфильтрационный метод – это пропитывание тканей раствором анестетика с его послойным введением.
Регионарный метод обезболивания подразделяется на спинномозговую, проводниковую, эпидуральную, внутрикостную и внутрисосудистую анестезию. Эффект обезболивания при этом методе достигается путем выключения проводимости в определенном нерве или нервном сплетении с сохраненным сознанием пациента.
Современные тенденции развития анестезиологии
Вновь внедряемые препараты для анестезии отличаются кратковременностью действия, что является важным условием управляемости эффекта. Современные анестетики ультракороткого действия отражают эту тенденцию. Преимущества современных препаратов в их быстром выведении из организма, не токсичности и отсутствии побочных действий, сокращенном времени сна пациента после их применения.
Современные анестетики ультракороткого действия отражают эту тенденцию. Преимущества современных препаратов в их быстром выведении из организма, не токсичности и отсутствии побочных действий, сокращенном времени сна пациента после их применения.
В современной анестезии используются в основном сочетанные и комбинированные методы обезболивания, которые характеризуются рациональным использованием и сочетанием положительных свойств современных анестетиков, исключающих побочные эффекты, осложнения и гарантирующих надежное и безопасное обезболивание.
Смотреть все статьи
Прецизионный хирургический микроскоп Leica M530 OHX для нейрохирургии и пластической реконструктивной хирургии
SMART-технологии в анестезиологии и интенсивной терапии
Как выбрать микроскоп для лаборатории
Как выбрать дефибриллятор?
Обезболивание и седация в Иваново при лечении зубов
Описание
Особой популярностью у наших клиентов пользуется седация в Иваново. И это неудивительно, ведь седация — это новейший и безопасный метод обезболивания, при применении которого пациент полностью расслаблен, но при этом способен контролировать ситуацию и прекрасно видит все, что происходит вокруг. Во время лечения зубов с помощью седации пациент через специальную маску вдыхает успокаивающий газ – смесь закиси азота с кислородом. Он абсолютно безопасен, не накапливается в организме и прекращает действие сразу после того, как маска снимается. Во время седации человек ощущает расслабленность и спокойствие, что особенно важно, если есть страх перед стоматологом.
И это неудивительно, ведь седация — это новейший и безопасный метод обезболивания, при применении которого пациент полностью расслаблен, но при этом способен контролировать ситуацию и прекрасно видит все, что происходит вокруг. Во время лечения зубов с помощью седации пациент через специальную маску вдыхает успокаивающий газ – смесь закиси азота с кислородом. Он абсолютно безопасен, не накапливается в организме и прекращает действие сразу после того, как маска снимается. Во время седации человек ощущает расслабленность и спокойствие, что особенно важно, если есть страх перед стоматологом.
Важно, что сама по себе седация в Иваново не имеет обезболивающего эффекта, поэтому параллельно обычно используются эффективные местные анестетики. Все это является эффективным методом анестезии и проводится при помощи специальных седативных средств. Однако седация дарит пациенту самое главное – полный покой во время всех процедур. Стоматолог в это время сможет спокойно провести все необходимые процедуры.
Преимущества седации во время лечения зубов:
- полная расслабленность при лечении;
- маленькие дети не чувствуют страха перед стоматологом и спокойно находятся в кресле в течение всего сеанса;
- спокойствие пациента позволяет стоматологу более качественно провести все манипуляции, так как ему не нужно спешить;
- седация – это не наркоз: пациент нормально дышит, может общаться с врачом и находится в сознании;
- после лечения воспоминания обо всех процедурах размыты, чувства страха нет, что очень важно для закрепления положительных впечатлений о лечении у детей.
Стоматология «Smile» уверяет Вас, что седация станет настоящим спасением, если ваш ребенок уже имел негативный опыт лечения зубов или удаления зубов и не хочет больше садиться в кресло. Стоматолог отныне станет лучшим другом вашего ребенка. Также седация поможет и взрослым, которые плохо переносят стоматологические процедуры и желают быстро забыть обо всех неприятных ощущениях.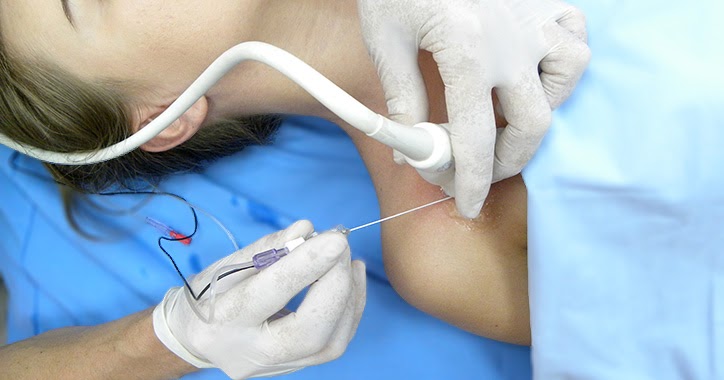 Она очень удобна при проведении имплантации, а так же ортопедических процедур, которые могут длиться до 12 часов.
Она очень удобна при проведении имплантации, а так же ортопедических процедур, которые могут длиться до 12 часов.
Технологии
- Седация масочная;
Седация представляет собой поверхностный сон, при котором пациента можно в любой момент разбудить. Такой метод направлен на успокоение пациента, чтобы специалист смог провести все необходимые стоматологические манипуляции. Седация является отличным дополнением к традиционной анестезии и проводится при помощи специальных седативных средств. В нашей клинике, для проведения седации, используется такой препарат как закись азота – кислородная седация (ЗАКС).
- Седация внутривенная;
Внутривенная седация проводится с помощью инъекции седативного препарата (Пропофол) и характеризуется временным выключением сознания человека, его болевой чувствительности и рефлексов.
- «Общий» наркоз;
Задача «общего» наркоза – на время проведения стоматологических процедур «отключить» сознание клиента.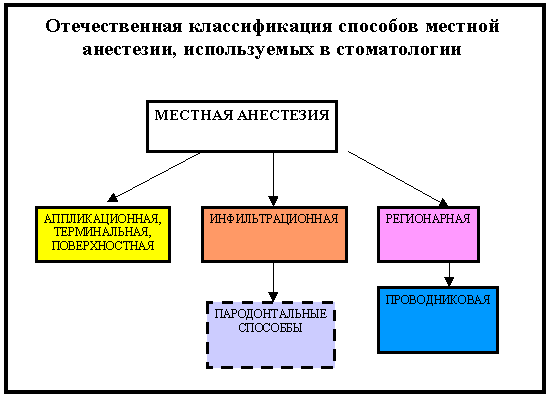 И сделать это без риска для его здоровья. Центр стоматологии «Smile» применяет в своей практике лишь наиболее безопасные новейшие препараты, например, «Севоран» (Севофлуран).
И сделать это без риска для его здоровья. Центр стоматологии «Smile» применяет в своей практике лишь наиболее безопасные новейшие препараты, например, «Севоран» (Севофлуран).
Болит зуб? Помните, лечение зубов может быть не только качественным, но и комфортным. Информацию о ценах и услугах нашей клиники вы можете найти на нашем официальном сайте. Звоните 44-58-44!
врачи центра
Смотреть всех
-
Ландышев Роман Витальевич
Врач- стоматолог-хирург
-
Колесников Эмиль Александрович
Врач-стоматолог-ортопед, ассистент кафедры стоматологии №1 ИвГМА
-
Куликова Марина Игоревна
Детский врач
-
Шпак Ксения Сергеевна
Детский врач
-
Рябкова Ольга Сергеевна
Детский врач
-
Лапенко Юлия Владимировна
Врач терапевт
наши цены
| Услуга | Цена |
| Инфильтрационная анестезия | 610,00 р. |
| Комбинированный ингаляционный наркоз (0,5 часа) | 2000,00 р |
| Тотальная внутривенная анестезия (0,5 часа) | 5750,00 р |
| Ингаляционная анестезия севофлураном (наркоз севоран за первые 0,5 часа) | 8600,00 р |
| Ингаляционная анестезия севофлураном (наркоз севоран за каждые последующие 0,5 часа) | 6050,00 р |
Анестезия — NHS
Анестезия означает «потеря чувствительности». Лекарства, вызывающие анестезию, называются анестетиками.
Анестетики используются во время тестов и хирургических операций, чтобы вызвать онемение в определенных областях тела или вызвать сон.
Предотвращает боль и дискомфорт и позволяет проводить широкий спектр медицинских процедур.
Местные анестетики и общие анестетики — это 2 широко используемых типа анестетиков:
- местная анестезия — это когда небольшой участок тела онемеет, и вы остаетесь в полном сознании — часто используется во время незначительных процедур
- общая анестезия — это когда вы находитесь в полном бессознательном состоянии и не подозреваете о процедуре — часто используется для более серьезных операций
Типы анестезии
Помимо местной и общей анестезии существует ряд других видов анестезии.
В отличие от общей анестезии, они не вводят вас в бессознательное состояние, а просто останавливают чувство боли в определенной области тела.
Различные типы анестезии:
- региональная анестезия — местная анестезия, вводимая в определенную область вашего тела, приводящая к онемению или облегчению боли при более глубоких операциях, когда требуется более обширное онемение
- эпидуральная анестезия — тип местный анестетик, обычно используемый для обезболивания нижней половины тела; например, для облегчения боли во время родов
- спинномозговой анестетик – тип регионарной анестезии, используемый для полного онемения нижних частей тела, которое длится около 3 часов, например, в основании позвоночника или в нижняя часть спины, поэтому операция может быть безопасно проведена в этой области
- седация — лекарство, вызывающее сонливость и расслабляющее как физически, так и умственно; иногда его используют для успокоения во время незначительных, болезненных или неприятных процедур.

Можно использовать различные типы анестезии в комбинации. Например, региональную анестезию можно использовать вместе с общей анестезией для облегчения боли после операции.
Седативное средство также иногда используется с регионарной анестезией, чтобы помочь вам расслабиться и успокоиться, а также безболезненно во время операции.
Как вводят анестетики
Анестетик можно вводить несколькими способами:
- в виде мази, спрея или капель
- в виде инъекции в вену
- в виде газа, которым вы вдыхаете
Перед процедурой ваш анестезиолог обсудит с вами ряд вопросов, в том числе:
- типы анестезии, подходящие для вашей процедуры
- любые риски или побочные эффекты, связанные с различными типами анестетиков
Они спланируют вашу анестезию и обезболивание вместе с вами, принимая во внимание любые ваши предпочтения для определенного вида анестезии. Вы должны попросить своего анестезиолога прояснить все, в чем вы не уверены.
Вы должны попросить своего анестезиолога прояснить все, в чем вы не уверены.
Если у вас общий наркоз, ваш анестезиолог будет внимательно следить за вами на протяжении всей операции и позаботится о том, чтобы после нее вы проснулись с комфортом. Они также могут помочь с обезболиванием, которое может вам понадобиться после процедуры.
Побочные эффекты
Анестетики состоят из ряда лекарств, которые у некоторых людей могут вызывать побочные эффекты. Ваш анестезиолог расскажет вам о любых побочных эффектах, которые могут возникнуть после применения определенного типа анестетика, и о мерах, которые будут приняты для их уменьшения.
Некоторые распространенные побочные эффекты, которые могут возникнуть после общей анестезии или некоторых регионарных анестетиков, включают:
- плохое самочувствие или тошноту
- головокружение и слабость0014
- ощущение холода или озноба
- головные боли
- зуд
- синяки и болезненность
- трудности с мочеиспусканием
- боли и боли
обработанный.
Сообщите лечащим вас медицинским работникам, если вы испытываете какие-либо из вышеперечисленных побочных эффектов или чувствуете боль после процедуры.
Риски и осложнения
В последние годы анестезия стала очень безопасной. Достижения в оборудовании, медицине и обучении означают, что серьезные проблемы возникают редко.
Однако, как и при любой операции или медицинской процедуре, существует потенциальный риск осложнений.
Преимущества и риски хирургического вмешательства и анестезии будут тщательно взвешены и объяснены вам до проведения какой-либо операции.
Перечисленные ниже осложнения анестезии очень редки.
Постоянные повреждения нервов
Это может вызвать онемение или паралич (неспособность двигаться частью тела), хотя это может быть результатом самой операции.
Если повреждение незначительное, вам может стать лучше в течение от нескольких дней до нескольких недель. Необратимое повреждение периферических нервов, которые проходят между спинным мозгом и остальной частью тела, происходит примерно у 1 из 1000 человек, подвергающихся общей анестезии.
Аллергическая реакция на анестезирующее лекарство
Хотя аллергическая реакция (анафилаксия) может быть тяжелой, под рукой имеется соответствующее лечение, позволяющее быстро и эффективно справиться с ней.
Точно не известно, как часто анестетики вызывают анафилаксию, но по наилучшей оценке, опасная для жизни аллергическая реакция возникает у 1 из 10 000 анестетиков. Более 95 процентов из них выживут и, как правило, хорошо поправятся.
Смерть
Если вы здоровый пациент, перенесший неэкстренную операцию, смерть наступает очень редко, примерно у 1 из 100 000 человек, подвергающихся общей анестезии. Тем не менее, это может увеличиться в зависимости от определенных факторов.
Тем не менее, это может увеличиться в зависимости от определенных факторов.
Факторы, влияющие на риск осложнений
Ваш риск развития осложнений будет зависеть от ряда факторов, в том числе:
- вашей истории болезни — например, есть ли у вас какие-либо другие серьезные заболевания или заболевания
- личные факторы — например, курите ли вы или лишний вес; если вы курите, прекращение за несколько недель до операции снизит риск возникновения проблем с дыханием, а снижение веса также поможет снизить риск
- тип процедуры, например плановая или неотложная, или внеплановая большая или малая процедура
- тип анестезии – при определенных обстоятельствах местная анестезия может иметь преимущества перед общей анестезией
Перед процедурой ваш анестезиолог объяснит, существуют ли какие-либо особые риски развития возможных осложнений.
В большинстве случаев преимущества перевешивают риски. Любые опасения, которые у вас есть, должны быть обсуждены с вашим анестезиологом до операции.
Дополнительная информация
Более подробную информацию о конкретных видах анестезии можно получить:
- местная анестезия
- общая анестезия
- эпидуральная
См. также информацию о пациентах Королевского колледжа анестезиологов.
Последняя проверка страницы: 23 сентября 2021 г.
Дата следующей проверки: 23 сентября 2024 г.
Современная техника анестезии для эстетической хирургии «MATFAS»
MATFAS
Современная техника анестезии для эстетической хирургии
Интересно, что март является национальным месяцем осведомленности о тромбозе глубоких вен (ТГВ)!
ТГВ — это явление образования тромбов в венах ног, которые могут оторваться и попасть в легкие. Это называется «легочной эмболией», это очень серьезно и потенциально смертельно. ТГВ и легочная эмболия являются самыми страшными осложнениями хирургии, поэтому сейчас самое время обсудить методы анестезии и то, как мы делаем это по-разному и по всем направлениям в нашем центре.
Это называется «легочной эмболией», это очень серьезно и потенциально смертельно. ТГВ и легочная эмболия являются самыми страшными осложнениями хирургии, поэтому сейчас самое время обсудить методы анестезии и то, как мы делаем это по-разному и по всем направлениям в нашем центре.
Как правило, «общая анестезия» подразумевает размещение дыхательной трубки в трахее (эндотрахеальная интубация) и введение газового агента, чтобы усыпить пациента. Обычно паралич и наркотики необходимы для того, чтобы пациенты переносили очень стимулирующую трубку в трахее.
Как действует газовая анестезия? Никто не знает! Вдыхаемый газовый агент не дает мозгу реагировать, но боль все равно есть, мозг ее воспринимает и испытывает стресс. По этой причине внутривенное введение наркотиков является стандартным при общей анестезии. Вышеуказанные факторы являются причиной того, что тошнота и рвота так распространены после операции, и почему требуется так много времени, чтобы оправиться от анестезии и почувствовать себя нормально.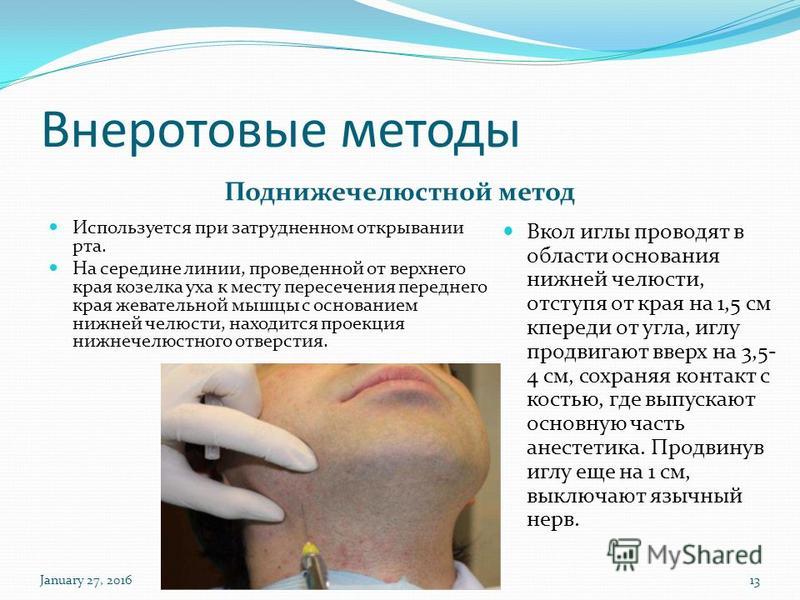 Мозгу нередко требуется несколько недель для полной перезагрузки.
Мозгу нередко требуется несколько недель для полной перезагрузки.
Гораздо более серьезным осложнением газовой анестезии является возможность развития ТГВ и очень опасного поражения легких. Используемые газовые агенты расширяют вены таза и ног, создавая скопление крови в нижней части тела. Это в сочетании с неподвижностью операции является идеальной питательной средой для образования сгустков.
Для чего используется общая анестезия? Очень практическая причина заключается в том, что для большинства операций, выполняемых по всем специальностям, нет другого выбора, потому что вы не можете обезболить операционную область, то есть кишечник и т. д. Опасность ТГВ просто принимается, и для профилактики пробуются другие меры, такие как как ранняя ходьба.
Другим фактором популярности общей газовой анестезии является то, что это «всегда делалось так». Это стандартная техника, и во многих отношениях это удобный подход и относительно невмешательство для анестезиолога. Тот факт, что общая анестезия подходит для многих операций, по-видимому, распространяется и на те, которые могут не применяться. Суровой реальностью остается то, что легочная эмболия существует, пациенты умирают, и пациенты пластической хирургии не являются исключением.
Суровой реальностью остается то, что легочная эмболия существует, пациенты умирают, и пациенты пластической хирургии не являются исключением.
Очень хорошая новость: газовая анестезия не единственный вариант! По своей природе анатомические реалии, большинство, если не все эстетические пластические хирургические операции могут быть выполнены с местной анестезией и легкой седацией. Оперируемая область, например грудь, полностью обезболивается путем введения разбавленного местного анестетика. Это эффективно устраняет боль из уравнения. Анестезиолог ввел внутривенно седативные препараты, чтобы «успокоить мозг» и сохранить сон пациента. Эта степень седации может быть достаточно легкой, так как пациент не испытывает дискомфорта. Хирург снимает боль в месте операции, а анестезиолог заботится о мозге. После завершения процедуры седация прекращается, и пациент просыпается без боли, потому что он не испытывал боли. Перед окончанием операции можно ввести местный анестетик длительного действия, чтобы продлить время онемения. В некоторых процедурах используется средство сверхдлительного действия, которое может действовать два-три дня. Это революционное отличие, которое произвело революцию в восстановлении после болезненных операций, таких как подтяжка живота.
В некоторых процедурах используется средство сверхдлительного действия, которое может действовать два-три дня. Это революционное отличие, которое произвело революцию в восстановлении после болезненных операций, таких как подтяжка живота.
Есть и другие важные последствия этого альтернативного режима анестезии. В отличие от газовой анестезии, хирург знает, если область неудобна, и может использовать больше местного анестетика. Когда больной просыпается, боли нет. Больной не парализован, имеется тонус в мышцах ног. Пациент может делать тонкие движения, позволяя крови двигаться, а не оставаться в статике. Опять же, без газовой анестезии не бывает скопления или застоя крови в нижних конечностях. Это крайне важно для предотвращения образования тромбов. Наркотики используются очень редко, и это в сочетании с отсутствием газовой анестезии приводит к резкому снижению частоты тошноты.
Если во время процедуры пациент станет более осознанным, чем в идеале, с этим можно будет легко справиться, даже если пациент ничего не вспомнит. Возможность того, что пациент проснется во время операции без ведома хирургической бригады, является только феноменом общей анестезии. Тот факт, что пациент просыпается с ясной головой и без боли, позволяет двигаться раньше, что также предотвращает образование тромбов. Точно так же продолжительность операции имеет гораздо меньшее значение, и все пациенты могут вернуться домой.
Возможность того, что пациент проснется во время операции без ведома хирургической бригады, является только феноменом общей анестезии. Тот факт, что пациент просыпается с ясной головой и без боли, позволяет двигаться раньше, что также предотвращает образование тромбов. Точно так же продолжительность операции имеет гораздо меньшее значение, и все пациенты могут вернуться домой.
Почему пластические хирурги не используют эту передовую минимально инвазивную анестезию? Честно говоря, я не знаю. Мы говорим в медицине, что «традиция умирает тяжело», и это вполне может быть фактором. В больницах и хирургических центрах делают то же, что делали всегда, а именно интубируют и используют газ. Уже недостаточно получить отличные хирургические результаты — пациент должен также иметь большой хирургический опыт. Прошли те времена, когда принято, чтобы послеоперационные пациенты испытывали боль и тошноту. Я разработал наш хирургический центр в основном для того, чтобы я мог контролировать анестезию: имея около 15 лет опыта работы с этим подходом, я чувствую, что значительно улучшенный комфорт и безопасность говорят сами за себя. Принимая во внимание безопасность и комфорт пациента, я твердо убежден, что это должно быть стандартом ухода за плановыми пластическими хирургическими процедурами.
Принимая во внимание безопасность и комфорт пациента, я твердо убежден, что это должно быть стандартом ухода за плановыми пластическими хирургическими процедурами.
Использование, типы, процесс, риски и безопасность при беременности
Что такое местная анестезия?
Под местной анестезией понимается использование препарата, называемого анестетиком, для временного онемения небольшого участка тела. Ваш врач может использовать местную анестезию перед выполнением незначительной процедуры, такой как биопсия кожи. Вы также можете получить местную анестезию перед стоматологической процедурой, такой как удаление зуба. В отличие от общей анестезии, местная анестезия не вызывает засыпания.
Местные анестетики предотвращают передачу болевых ощущений в мозг от нервов в пораженной области. Иногда используется с успокаивающим средством. Это поможет вам расслабиться.
Продолжайте читать, чтобы узнать больше о различных типах местной анестезии и о том, когда они используются.
Существует два основных типа местных анестетиков, в зависимости от способа их введения.
Местные анестетики
Местные анестетики наносят непосредственно на кожу или слизистые оболочки, например, на внутреннюю часть рта, носа или горла. Их также можно наносить на поверхность глаза. Местные анестетики выпускаются в виде:
- жидкостей
- кремы
- гели
- спреи
- пластыри
В некоторых случаях врач может использовать комбинацию местных анестетиков для более длительного эффекта.
Примеры процедур, которые могут включать местную анестезию, включают:
- наложение или снятие швов
- все, что связано с введением иглы
- внутривенное введение
- введение катетера
- лазерное лечение 2 хирургия катаракты0014
- эндоскопия
Безрецептурные местные анестетики, такие как бензокаин (Orajel), также могут помочь справиться с болью при:
- язвах на зубах, деснах или во рту
- незначительные ожоги
- сыпь от ядовитого плюща
- укусы клопов
- геморрой
инъекции
местные анестетики также можно вводить в виде инъекций. Инъекционные анестетики обычно используются для обезболивания во время процедур, а не для обезболивания.
Инъекционные анестетики обычно используются для обезболивания во время процедур, а не для обезболивания.
Процедуры, которые могут включать инъекцию местного анестетика, включают:
- лечение зубов, например, лечение корневых каналов
- биопсию кожи
- удаление новообразований под кожей
- удаление родинок или глубоких бородавок
- введение кардиостимулятора
- диагностические тесты, такие как люмбальная пункция или биопсия костного мозга
Какой тип мне понадобится?
Приведенные выше списки являются общими примерами. Некоторые из этих процедур, такие как операция по удалению катаракты, могут выполняться с любым типом анестетика. Ваш врач определит лучший тип для вас на основе нескольких факторов, в том числе:
- продолжительность процедуры
- размер и расположение области, требующей обезболивания
- любые основные заболевания, которые у вас есть
- любые лекарства, которые вы принимаете
Вам не нужно много делать, чтобы подготовиться к местной анестезии . Обязательно сообщите своему врачу, если вы:
Обязательно сообщите своему врачу, если вы:
- имеете какие-либо открытые раны вблизи пораженного участка
- принимаете какие-либо лекарства, особенно повышающие риск кровотечения, такие как аспирин
- страдаете нарушением свертываемости крови
Незадолго до процедуры вам сделают местную анестезию, чтобы дать время подействовать. Обычно это занимает всего несколько минут. Хотя вы не должны чувствовать никакой боли, вы все равно можете ощущать давление.
Немедленно сообщите своему врачу, если во время процедуры вы почувствуете боль. Возможно, им придется дать вам более высокую дозу.
Местная анестезия обычно проходит в течение часа, но вы можете ощущать некоторое затяжное онемение в течение нескольких часов. Когда он пройдет, вы можете почувствовать покалывание или заметить подергивание.
Старайтесь не забывать о пораженной области, пока действие анестезии прекращается. Очень легко случайно повредить онемевшую область в течение нескольких часов после процедуры.
При использовании местных анестетиков, отпускаемых без рецепта, таких как Orajel, имейте в виду, что при первом применении они могут вызывать небольшое жжение или жжение. Никогда не используйте больше, чем рекомендовано на этикетке продукта. Это может быть токсично, если слишком много поглощается вашей кожей.
Местные анестетики, как правило, безопасны и обычно не вызывают никаких побочных эффектов, за исключением легкого покалывания, когда действие проходит. Однако, если вам дали слишком много или инъекция попала в вену, а не в ткань, у вас может быть больше побочных эффектов, например:
- ringing in your ears
- dizziness
- numbness
- twitching
- a metallic taste in your mouth
In extremely rare cases involving very high doses, anesthesia may cause:
- seizures
- low blood pressure
- замедление сердечного ритма
- проблемы с дыханием
Также возможна аллергическая реакция на анестетик, но это бывает редко. По оценкам исследования 2011 года, только около 1 процента людей имеют аллергию на местные анестетики. Кроме того, большинство аллергических реакций на местные анестетики связаны с консервантом в составе анестетика, а не с самим препаратом.
По оценкам исследования 2011 года, только около 1 процента людей имеют аллергию на местные анестетики. Кроме того, большинство аллергических реакций на местные анестетики связаны с консервантом в составе анестетика, а не с самим препаратом.
A:
Ответы представляют мнения наших медицинских экспертов. Весь контент носит исключительно информационный характер и не должен рассматриваться как медицинский совет.
Местная анестезия — относительно безопасный способ обезболивания небольшого участка перед процедурой. Это также может помочь справиться с болью на коже или во рту. Хотя иногда это может вызывать побочные эффекты, обычно это происходит только в тех случаях, когда дозы превышают рекомендуемое количество.
Виды анестезии | Медицинский центр Центрального Вермонта
Анестезиологи используют широкий спектр препаратов в различных комбинациях, чтобы обеспечить пациенту комфорт, расслабление и отсутствие боли во время операции или других процедур. Лекарства, назначаемые анестезиологами, подразделяются на следующие категории:
Лекарства, назначаемые анестезиологами, подразделяются на следующие категории:
- Местные анестетики: Блокируют передачу нервных импульсов, не вызывая потери сознания.
- Общие анестетики: Вводят в бессознательное состояние.
- Анальгетики: Облегчение боли у пациентов до, во время или после хирургического вмешательства.
- Седативные средства: Приводят пациента к расслаблению/спокойствию и уменьшают тревогу; более высокие дозы также могут быть использованы для того, чтобы вызвать сон.
- Мышечные релаксанты: Работают на паралич скелетных мышц, чтобы облегчить интубацию или операцию.
В то время как только сертифицированные анестезиологи могут проводить определенные виды анестезии, такие как общая, эпидуральная и спинальная анестезия, некоторые врачи/хирурги могут применять местные анестетики без присутствия анестезиолога.
Тип анестезии, применяемой к пациенту, зависит от ряда факторов, включая тип процедуры, возраст пациента (детям может быть труднее сохранять неподвижность, чем взрослым) и историю болезни каждого пациента. Если для определенной процедуры подходит более одного типа анестезии, ваш анестезиолог подробно объяснит варианты и позволит вам выбрать тот, который позволит вам чувствовать себя наиболее комфортно.
Если для определенной процедуры подходит более одного типа анестезии, ваш анестезиолог подробно объяснит варианты и позволит вам выбрать тот, который позволит вам чувствовать себя наиболее комфортно.
Общая анестезия
Общая анестезия переводит все тело, включая мозг, в состояние бессознательного состояния (сна), во время которого пациент не осознает, ничего не чувствует и ничего не помнит о хирургическом опыте.
Общая анестезия вводится путем инъекции или через дыхательную маску, а иногда и то, и другое. Чтобы контролировать свое дыхание, пациентов интубируют, то есть вводят гибкую трубку в дыхательное горло. Трубка вставляется после анестезии и удаляется, когда вы просыпаетесь и дышите адекватно. После пробуждения от анестезии пациенты могут испытывать дезориентацию и/или легкую боль в горле после интубации.
- Ларингеальная маска (LMA) — Когда это возможно, анестезиолог будет использовать ларингеальную маску вместо интубации, поскольку она выполняется быстрее и вызывает меньший дискомфорт у пациента.
 ЛМА представляет собой трубку с надувной манжетой, которую вводят в глотку (верхнюю часть дыхательного горла).
ЛМА представляет собой трубку с надувной манжетой, которую вводят в глотку (верхнюю часть дыхательного горла).
Регионарная (или местная) анестезия
Регионарная анестезия — это инъекция местного анестетика вокруг основных нервов или спинного мозга для блокирования боли в большой области тела, например в конечности. Регионарная анестезия обеспечивает расслабление мышц, а также послеоперационное облегчение боли, поскольку эффект обезболивания может длиться от 8 до 12 часов, в зависимости от дозы. Это снижает потребность в обезболивающих препаратах после операции, а также уменьшает другие побочные эффекты операции, такие как тошнота. При необходимости вам также могут дать легкое седативное средство, которое поможет вам расслабиться или заснуть во время операции.
Типы регионарной анестезии:
- Блокада подмышечного нерва . Местный анестетик вводится вокруг нерва, который проходит через подмышечную впадину (подмышечную впадину) от плеча к руке, чтобы вызвать онемение в руке и кисти.
 Обычно используется для хирургии локтя, предплечья, запястья или кисти.
Обычно используется для хирургии локтя, предплечья, запястья или кисти. - Блокада межлестничного нерва — Местный анестетик вводится вокруг блокады нерва на шее, используемой для обезболивания плеча и руки. Обычно используется для хирургии плеча и плеча.
- Блокада бедренного нерва . Местный анестетик вводят вокруг блокады нерва в верхней части бедра/паховой области, чтобы обезболить ногу от колена до бедра. Обычно используется в хирургии верхней части ноги, бедра или колена.
- Блокада лодыжки – Местная анестезия вводится вокруг лодыжки, чтобы блокировать пять нервных ветвей, обеспечивающих чувствительность стопы. Как следует из названия, используется для хирургии голеностопного сустава, стопы или пальцев ног.
- Bier Block – Местные анестетики вводятся внутривенно, чтобы обезболить конечность, обычно руку, а затем накладывается жгут, чтобы предотвратить выход анестетика из этой области.
 Обычно используется при операциях на кисти или руке, которые длятся менее часа.
Обычно используется при операциях на кисти или руке, которые длятся менее часа.
Эпидуральная/спинальная анестезия
Эпидуральная и спинальная анестезия может использоваться для большинства операций ниже пупка. Чтобы получить эпидуральную или спинальную анестезию, сначала необходимо ввести капельницу, поскольку эти процедуры требуют, чтобы пациент был должным образом гидратирован. И эпидуральная, и спинальная анестезия используют местный анестетик, чтобы обезболить область, в которую вводится игла. В зависимости от типа операции пациенты могут также находиться под общей анестезией или легким седативным средством, которое позволяет им расслабиться и/или заснуть.
- Эпидуральная анестезия вводится в нижнюю часть спины/поясничного отдела с помощью специальной иглы, которая вводится между позвонками позвоночника в эпидуральное пространство вокруг позвоночника. После установки небольшой катетер (трубка) через иглу вводится в эпидуральное пространство, а затем игла удаляется, оставляя катетер на месте.
 Затем через катетер вводят местные анестетики и наркотики. Процедура обычно занимает от 10 до 25 минут. Поскольку при эпидуральной анестезии используется катетер, обезболивающее можно продолжать вводить для обеспечения послеоперационного обезболивания, если это необходимо.
Затем через катетер вводят местные анестетики и наркотики. Процедура обычно занимает от 10 до 25 минут. Поскольку при эпидуральной анестезии используется катетер, обезболивающее можно продолжать вводить для обеспечения послеоперационного обезболивания, если это необходимо. Типы процедур: Обычно используются при родах, кесаревом сечении и операциях на толстой кишке и желудочно-кишечном тракте.
- Спинальная анестезия вводится в нижнюю часть спины/поясничного отдела с помощью спинальной иглы, которая вводится между позвонками позвоночного столба в твердую мозговую оболочку, покрывающую позвоночник и нервные корешки. Оказавшись на месте, лекарства, включая местный анестетик, а иногда и наркотик, вводятся через иглу, а затем игла удаляется. Весь процесс обычно занимает от 5 до 20 минут.
Типы процедур: Обычно используется при гинекологических (например, гистерэктомии) и урологических (например, простате) операциях, а также при операциях на нижних конечностях (например, операции на колене).

MAC (Мониторинг анестезии)
Мониторинг анестезии (MAC) — это внутривенное введение легких седативных средств, чтобы помочь пациенту расслабиться и снять беспокойство во время незначительных процедур, не требующих общей анестезии. Эти процедуры, такие как биопсия и колоноскопия, обычно требуют инъекции местного анестетика для обезболивания области хирургического вмешательства.
Анестезия для детей
Наши анестезиологи обучены проведению анестезии для детей. При подготовке детей к операции учитываются физиологические различия, такие как более высокая частота сердечных сокращений и более низкое кровяное давление, чем у взрослых, а также эмоциональные различия, такие как более высокий уровень тревоги. Уровни тревожности у детей можно снизить с помощью премедикации седативными препаратами, а также заблаговременных экскурсий в хирургическую зону.
В CVMC наиболее распространенные процедуры, которым подвергаются педиатрические пациенты, связаны с проблемами уха, шеи и горла (ЛОР), такими как тонзиллит и хронические заболевания уха. Другие педиатрические процедуры, выполняемые в CVMC и требующие анестезии, включают обрезание, небольшие грыжи и спортивные травмы.
Другие педиатрические процедуры, выполняемые в CVMC и требующие анестезии, включают обрезание, небольшие грыжи и спортивные травмы.
анестетик | Определение, типы и история
внутривенная капельница
Посмотреть все СМИ
- Ключевые люди:
- Гарднер Куинси Колтон Уильям Томас Грин Мортон Гораций Уэллс Кроуфорд Уильямсон Лонг Уолтер Ченнинг
- Связанные темы:
- кокаин сумеречный сон общий наркоз местный анестетик непенте
Просмотреть весь связанный контент →
Резюме
Прочтите краткий обзор этой темы
анестетик , также пишется как анестетик , любой агент, вызывающий местную или общую потерю чувствительности, включая боль. Анестетики достигают этого эффекта, воздействуя на мозг или периферическую нервную систему, подавляя реакцию на сенсорную стимуляцию. Индуцированное таким образом состояние невосприимчивости известно как анестезия. Общая анестезия предполагает потерю сознания, обычно с целью облегчения боли во время операции. Местная анестезия включает потерю чувствительности в одной области тела из-за блокады проводимости нервов.
Общая анестезия предполагает потерю сознания, обычно с целью облегчения боли во время операции. Местная анестезия включает потерю чувствительности в одной области тела из-за блокады проводимости нервов.
Общие анестетики вызывают анестезию всего тела и могут вводиться либо путем ингаляции, либо путем прямой инъекции в кровоток. Взаимосвязь между количеством вводимого общего анестетика и угнетением сенсорной чувствительности мозга произвольно, но с пользой, разделена на четыре стадии. Стадия I — потеря сознания с умеренной мышечной релаксацией, подходит для коротких, незначительных процедур. Дополнительная анестезия вызывает стадию II, при которой повышенная возбудимость и непроизвольная активность делают операцию невозможной; Врачи обычно добиваются быстрого прохождения через стадию II. Полная хирургическая анестезия достигается на III стадии, которая далее подразделяется на основе глубины и ритма спонтанного дыхания, зрачковых рефлексов и спонтанных движений глаз. На IV стадию анестезии указывает потеря спонтанного дыхания и неизбежный коллапс сердечно-сосудистой системы.
Нередко общие анестетики комбинируют с препаратами, блокирующими передачу нервно-мышечного импульса. Эти дополнительные препараты назначают для расслабления мышц, чтобы облегчить хирургические манипуляции. В этих условиях может потребоваться искусственное дыхание для поддержания надлежащего уровня кислорода и углекислого газа в крови. Идеальный анестетик обеспечивает быструю и приятную индукцию (процесс, вызывающий анестезию), тщательный контроль уровня анестезии и быструю обратимость, хорошую мышечную релаксацию и малое количество токсических или побочных эффектов. Некоторые анестетики были запрещены для терапевтического использования из-за того, что они образуют взрывоопасные смеси с воздухом, из-за их чрезмерного раздражающего действия на клетки, выстилающие крупные бронхиолы легких, или из-за их неблагоприятного воздействия на печень или другие системы органов.
Ингаляционные анестетики вводятся в сочетании с кислородом, и большинство из них выводятся легкими при незначительном метаболизме в организме или без него. За исключением природной закиси азота (веселящего газа), все основные ингаляционные анестетики представляют собой углеводороды, соединения, образованные из атомов углерода и водорода. Каждый углерод может связать четыре атома водорода. Активность данного ряда углеводородов зависит от характера связей между атомами углерода и степени замещения атомов водорода галогенами. В простых эфирах атомы углерода связаны через один кислород, как в диэтиловом эфире, а замещение галогена увеличивает активность, как это видно в энфлуране и метоксифлуране. Своеобразным, непредсказуемым и серьезным побочным свойством галогенных анестетиков и миорелаксантов является их способность вызывать гиперметаболическую реакцию в скелетных мышцах у некоторых восприимчивых людей. Эта потенциально фатальная реакция, называемая злокачественной гипертермией, вызывает очень быстрое повышение температуры тела, потребление кислорода и образование углекислого газа.
За исключением природной закиси азота (веселящего газа), все основные ингаляционные анестетики представляют собой углеводороды, соединения, образованные из атомов углерода и водорода. Каждый углерод может связать четыре атома водорода. Активность данного ряда углеводородов зависит от характера связей между атомами углерода и степени замещения атомов водорода галогенами. В простых эфирах атомы углерода связаны через один кислород, как в диэтиловом эфире, а замещение галогена увеличивает активность, как это видно в энфлуране и метоксифлуране. Своеобразным, непредсказуемым и серьезным побочным свойством галогенных анестетиков и миорелаксантов является их способность вызывать гиперметаболическую реакцию в скелетных мышцах у некоторых восприимчивых людей. Эта потенциально фатальная реакция, называемая злокачественной гипертермией, вызывает очень быстрое повышение температуры тела, потребление кислорода и образование углекислого газа.
Викторина «Британника»
Есть ли в доме доктор? Тест «Первое в медицине»
Какой испанский конкистадор построил первую больницу на Североамериканском континенте? Кто разработал первую вакцину от оспы? Проверьте свои знания. Пройди тест.
Пройди тест.
Быстрая, безопасная и хорошо контролируемая анестезия может быть достигнута путем внутривенного введения депрессантов центральной нервной системы, таких как барбитураты (например, тиопентал), бензодиазепины (например, мидазолам) или другие препараты, такие как пропофол, кетамин и этомидат. Эти системные анестетики приводят к быстрому началу анестезии после однократной дозы из-за их высокой растворимости в липидах и относительно высокой скорости перфузии в головном мозге. Внутривенные анестетики часто используются для индукции анестезии и сопровождаются ингаляционными агентами для поддержания состояния анестезии. Потеря сознания происходит плавно в течение 10 или 15 секунд после начала инъекции.
Некоторые препараты, которые используются для индукции общей анестезии, также могут быть использованы для создания состояния, известного как седация в сознании (также называемая процедурной седацией). Это полубессознательное или сонливое состояние может быть вызвано введением препаратов в относительно малых дозах. Сознательная седация обычно используется для амбулаторных диагностических или небольших хирургических процедур, таких как стоматологические процедуры, заживление рваных ран или эндоскопия. Примеры препаратов, используемых для процедурной седации, включают препараты быстрого действия короткого действия, такие как кетамин, пропофол и мидазолам. Эти средства можно комбинировать с опиоидными анальгетиками (обезболивающими), такими как фентанил.
Сознательная седация обычно используется для амбулаторных диагностических или небольших хирургических процедур, таких как стоматологические процедуры, заживление рваных ран или эндоскопия. Примеры препаратов, используемых для процедурной седации, включают препараты быстрого действия короткого действия, такие как кетамин, пропофол и мидазолам. Эти средства можно комбинировать с опиоидными анальгетиками (обезболивающими), такими как фентанил.
Оформите подписку Britannica Premium и получите доступ к эксклюзивному контенту. Подпишитесь сейчас
Местные анестетики обеспечивают ограниченную анестезию, поскольку они вводятся в периферические чувствительные нервы, иннервирующие область, обычно путем инъекции. Таким образом, местные анестетики полезны при незначительных хирургических вмешательствах, таких как удаление зубов. Первым известным и широко используемым местным анестетиком был кокаин, алкалоид (природное органическое азотсодержащее соединение), экстрагируемый из листьев коки, полученных из различных видов Эритрокси .
Ощущение боли зависит от передачи информации от травмированного участка к высшим центрам мозга. Информация передается по тонким нервным (чувствительным) волокнам от периферических участков тела к спинному мозгу, а затем к головному мозгу. Местные анестетики вызывают временную блокаду проводимости по этим нервным волокнам, вызывая временную потерю болевой чувствительности.
Местные анестетики могут блокировать проведение нервных импульсов по всем типам нервных волокон, включая двигательные нервные волокна, передающие импульсы от головного мозга к периферии. Однако при обычных дозировках анестетика обычно наблюдается, что хотя болевая чувствительность может быть потеряна, двигательная функция не нарушается. Например, использование местного анестетика при стоматологических процедурах не препятствует движению челюсти. Избирательная способность местных анестетиков блокировать проводимость зависит от диаметра нервных волокон и длины волокна, на которое необходимо воздействовать, чтобы блокировать проводимость. Как правило, в первую очередь блокируются более тонкие волокна, и проводимость может быть блокирована, когда инактивирована только короткая длина волокна. К счастью, волокна, передающие ощущение тупой ноющей боли, являются одними из самых тонких и наиболее восприимчивых к местным анестетикам. Если используется большое количество местного анестетика, первым исчезает боль, за которой следуют ощущения холода, тепла, прикосновения и глубокого давления.
Как правило, в первую очередь блокируются более тонкие волокна, и проводимость может быть блокирована, когда инактивирована только короткая длина волокна. К счастью, волокна, передающие ощущение тупой ноющей боли, являются одними из самых тонких и наиболее восприимчивых к местным анестетикам. Если используется большое количество местного анестетика, первым исчезает боль, за которой следуют ощущения холода, тепла, прикосновения и глубокого давления.
Доступны многие синтетические местные анестетики, такие как прокаин (торговое название новокаин), лидокаин и тетракаин. Названия местных анестетиков принято заканчивать на -каин , после кокаин . Как правило, это вторичные или третичные амины, связанные с ароматическими группами сложноэфирной или амидной связью. Гидрофобная природа молекул позволяет им проникать через жировую оболочку нервных волокон и оказывать воздействие изнутри. При прохождении импульса по нерву происходят преходящие изменения свойств мембраны, которые позволяют протекать небольшим электрическим токам. Эти токи переносятся ионами натрия. Приток этих ионов натрия через небольшие каналы (ионные каналы), которые кратковременно открываются на поверхности оболочки нерва во время возбуждения, обеспечивает транспорт импульса. Местные анестетики блокируют эти каналы изнутри, препятствуя движению ионов натрия и слабых электрических токов. Действие местного анестетика прекращается, когда агент рассеивается, метаболизируется и выводится из организма. Его распространение от места инъекции частично зависит от кровотока в этой области. В некоторых случаях к раствору местного анестетика добавляют адреналин, чтобы вызвать местную вазоконстрикцию (сужение кровеносных сосудов) и продлить действие местного анестетика.
Эти токи переносятся ионами натрия. Приток этих ионов натрия через небольшие каналы (ионные каналы), которые кратковременно открываются на поверхности оболочки нерва во время возбуждения, обеспечивает транспорт импульса. Местные анестетики блокируют эти каналы изнутри, препятствуя движению ионов натрия и слабых электрических токов. Действие местного анестетика прекращается, когда агент рассеивается, метаболизируется и выводится из организма. Его распространение от места инъекции частично зависит от кровотока в этой области. В некоторых случаях к раствору местного анестетика добавляют адреналин, чтобы вызвать местную вазоконстрикцию (сужение кровеносных сосудов) и продлить действие местного анестетика.
Местные анестетики используются для индукции анестезии на ограниченных участках. Ограниченность площади достигается в основном местом и способом введения и отчасти физико-химическими свойствами молекул лекарственных средств. Препарат можно вводить подкожно вокруг окончаний чувствительных нервов, что позволяет проводить незначительные процедуры, такие как заживление разрывов кожи. Это называется инфильтрационной анестезией. Некоторые местные анестетики наносятся непосредственно на слизистые оболочки, например, носа, горла, гортани и уретры или конъюнктивы глаза. Это называется поверхностной или местной анестезией. Знакомым примером местной анестезии является использование некоторых местных анестетиков в леденцах от горла для облегчения боли при ангине. Местные анестетики могут быть введены рядом с главным нервным стволом в конечности, чтобы произвести так называемую регионарную анестезию нерва. В этой ситуации блокируется проводимость как по двигательным, так и по чувствительным волокнам, что позволяет проводить процедуры на конечности, пока пациент остается в сознании. Особая форма блокады регионарного нерва может быть достигнута путем введения местного анестетика в спинномозговой канал либо в пространство между двумя оболочками (твердой мозговой оболочкой), которые окружают спинной мозг (эпидуральная анестезия), либо в спинномозговую жидкость (спинальная или интратекальная анестезия).
Это называется инфильтрационной анестезией. Некоторые местные анестетики наносятся непосредственно на слизистые оболочки, например, носа, горла, гортани и уретры или конъюнктивы глаза. Это называется поверхностной или местной анестезией. Знакомым примером местной анестезии является использование некоторых местных анестетиков в леденцах от горла для облегчения боли при ангине. Местные анестетики могут быть введены рядом с главным нервным стволом в конечности, чтобы произвести так называемую регионарную анестезию нерва. В этой ситуации блокируется проводимость как по двигательным, так и по чувствительным волокнам, что позволяет проводить процедуры на конечности, пока пациент остается в сознании. Особая форма блокады регионарного нерва может быть достигнута путем введения местного анестетика в спинномозговой канал либо в пространство между двумя оболочками (твердой мозговой оболочкой), которые окружают спинной мозг (эпидуральная анестезия), либо в спинномозговую жидкость (спинальная или интратекальная анестезия). ). При спинномозговой анестезии удельный вес раствора местного анестетика соответствующим образом регулируется, а пациент располагается таким образом, чтобы анестезия ограничивалась определенной областью спинного мозга. Как при эпидуральной, так и при спинальной анестезии анестетик блокирует проводимость нервов, входящих и выходящих из спинного мозга на желаемом уровне.
). При спинномозговой анестезии удельный вес раствора местного анестетика соответствующим образом регулируется, а пациент располагается таким образом, чтобы анестезия ограничивалась определенной областью спинного мозга. Как при эпидуральной, так и при спинальной анестезии анестетик блокирует проводимость нервов, входящих и выходящих из спинного мозга на желаемом уровне.
Искусство анестезии | Science Museum
До того, как у нас появилась современная анестезия, операции были ужасно болезненными. Поиск обезболивающих уходит в далекое прошлое, и это история о состояниях, изменяющих сознание, ядовитых растениях и рекреационных наркотиках.
Что такое анестезия?
Анестезия — это метод использования веществ, называемых анестетиками, для уменьшения или блокирования боли во время операций и других медицинских процедур. Различные комбинации наркотиков и газов используются для создания разных уровней бесчувственности, от онемения одной части тела до полной потери сознания.
Было предпринято много попыток уменьшить мучительную боль хирургии. До появления общих анестетиков лучшим, на что мог надеяться пациент, были опьяняющие или успокаивающие средства, которые притупляли его чувства, пока хирург оперировал так быстро, как только мог.
Виды анестезии
- Седативный эффект варьируется от ощущения очень расслабленного состояния до сильной сонливости, но не без сознания. Он обычно используется для небольших хирургических процедур или для расслабления пациентов, испытывающих дискомфорт или дистресс. Он также используется в интенсивной терапии.
- Общая анестезия — это контролируемое состояние полного бессознательного состояния, используемое при крупных операциях и хирургических процедурах, когда пациенту необходимо сохранять неподвижность в течение длительного времени.
- Местные анестетики – это препараты, используемые для обезболивания частей тела. Их вводят непосредственно вокруг места операции при небольших хирургических вмешательствах.
 Регионарная анестезия используется в больших хирургических операциях, когда пациент остается в сознании. В этом случае местные анестетики вводят вблизи крупных нервов или спинного мозга. Эпидуральная анестезия, назначаемая при родах, является еще одним примером регионарной анестезии.
Регионарная анестезия используется в больших хирургических операциях, когда пациент остается в сознании. В этом случае местные анестетики вводят вблизи крупных нервов или спинного мозга. Эпидуральная анестезия, назначаемая при родах, является еще одним примером регионарной анестезии. - Анальгезия — это обезболивающее, а не форма анестезии, но эти два препарата часто включают одни и те же препараты и используются в комбинации. Самые мягкие анальгетики продаются на главной улице как болеутоляющие, а самые сильнодействующие — это опиоиды, такие как морфин, используемые для снятия сильной боли.
Травяное происхождение седативных средств
Во всем мире целители и мистики использовали растения с изменяющими сознание свойствами, чтобы облегчить боль и страдания.
Алкоголь обычно использовался, чтобы сделать пациентов бесчувственными (или опьяненными) перед лечением, но он также использовался в качестве растворителя в седативных снадобьях. Еще одним распространенным ингредиентом успокоительных зелий был опиум, извлеченный из опийного мака.
Еще одним распространенным ингредиентом успокоительных зелий был опиум, извлеченный из опийного мака.
Одним из первых примеров седативного зелья был мафейсан, смесь растительных экстрактов, созданная китайским хирургом 2-го века Хуа Туо. Точный рецепт утерян, но он мог содержать каннабис или аконит.
В Средние века седативные зелья стали стандартизировать вокруг определенной группы растений, обычно смешанных с опиумом и алкоголем. Английское успокоительное двале представляло собой смесь на спиртовой основе, содержащую желчь, опиум, белену, болиголов, салат и уксус.
К 15 веку смесь опиума, мандрагоры и белены была предпочтительным седативным средством при хирургических процедурах, таких как ампутация. Успокоительные очень мало изменились до 19 века.
Растения с седативными свойствами
Многие растения, используемые для успокоения, очень токсичны, и не нужно много времени, чтобы превратить успокоительное в яд.
В Южной Америке инки использовали жеваные листья коки в рану во время трепанации. Кокаин был выделен из растения коки (Erythroxylon Coca) в 1855 году и использовался в качестве местного анестетика.
Кокаин был выделен из растения коки (Erythroxylon Coca) в 1855 году и использовался в качестве местного анестетика.
Листовка, рекламирующая Hall’s Coca Wine, тонизирующее вино из листьев коки, 1899 год. Образ испанских конкистадоров, встречающих местных жителей, отражает южноамериканское происхождение растения.
Коллекция Wellcome, CC-BYВ древнеиндийском медицинском тексте «Сушрута-самхита» (400 г. до н. э.) пропагандировалось использование вина с благовониями индийской конопли (конопли) в качестве хирургического седативного средства. во время операции. Каннабис до сих пор используется для облегчения боли.
Коллекция Wellcome CC-BY Способ получения сока из опийного мака. Опиум использовался еще до средневековья. Это, вероятно, самое эффективное болеутоляющее средство, известное медицине, но оно также является наркотиком и вызывает сильное привыкание.
Мандрагору или мандрагору часто использовали в сочетании с другими растениями в успокаивающем зелье. Его мощная токсичность сделала его предметом суеверий и магических ритуалов, а корень, как говорили, напоминал человеческую фигуру.
Коллекция Wellcome, CC-BYБелена широко использовалась в Европе, Азии и исламском мире. Его использовали в сочетании с другими растениями как успокаивающее зелье.
Коллекция Wellcome, CC-BYАюрведическая медицина рекомендует шипастое яблоко (datura stramomium) при симптомах астмы. Листья обычно курят в сигарете или трубке. В Китае его использовали как успокаивающее средство во время операций. Джеймс Андерсон, английский генеральный врач Ост-Индской компании, узнал об этой практике и популяризировал ее в Европе, где она также известна как дурман.
Коллекция Wellcome, CC-BY Возможно, более известный как яд, болиголов использовался греческими и исламскими врачами при различных заболеваниях, включая боли в суставах, но даже небольшое количество могло быть опасным, поскольку разница между терапевтической и токсической дозой была очень небольшой.
Атропа белладонна также известна как паслен смертоносный. Его активным компонентом является нервно-паралитическое вещество и один из наиболее распространенных алкалоидов, используемых в медицине, атропин.
Коллекция WellcomeШироко используемый в китайской медицине аконитум (Aconitum napellus), как говорят, является ингредиентом легендарного седативного мафесана Хуа То. Его также использовал Ханаока Сейшу в его общем анестезирующем зелье.
Коллекция WellcomeВдыхаемые пары
Коллекция Wellcome, CC-BY
Титульный лист «Канона медицины» Ибн Синны, изданного в Италии, 159 г.5.
Вдыхание паров является признанным методом приема внутрь лекарств, особенно при заболеваниях грудной клетки и дыхательных путей.
Успокоительные действуют гораздо быстрее при вдыхании, чем при употреблении в виде зелья.
Исламский врач Ибн Сина (980 – 1037) описал успокоительные ингаляции при хирургических вмешательствах в Каноне медицины, возможно, самом влиятельном средневековом тексте в европейской и исламской медицине.
В Каноне описывается «усыпляющая губка», пропитанная травяным настоем , которую помещают под нос пациенту во время операции для успокоения. Усыпляющая губка или ткань продолжали использоваться в хирургии до 19 века.век.
Анестезирующие газы
Работая в Пневматическом институте в 1798 году, молодой Хамфри Дэви испытал на себе воздействие вдыхания закиси азота.
Он заметил две вещи: эйфорический эффект, из-за которого он назвал его веселящим газом, и тот факт, что он облегчал зубную боль.
Он предположил, что закись азота можно использовать в качестве анестетика во время операции. Его предложение не было поддержано медиками, но веселящий газ привлек общественное внимание, и демонстрации и «вечеринки» с вдыханием газа стали всеобщим ажиотажем.
Коллекция Wellcome, CC-BY
«Доктор и миссис Синтакс проводят эксперимент с пневматикой». Цветная акватинта Т. РоулендсонаГенри Хилл Хикман (1800–1830) представил миру термин «подвешенная анимация». Он экспериментировал с использованием углекислого газа в качестве анестетика в 1820-х годах.
К сожалению, медицинский журнал The Lancet описал его метод как «хирургический обман», и его работа была отклонена. Но и углекислый газ, и закись азота до сих пор используются в анестезии.
Средства для общей анестезии
Первое применение общей анестезии
Национальная медицинская библиотека Источник изображения для японского врача эпохи Эдо 19 века, проводившего операцию человеку, находящемуся без сознания.
Страница из «Иллюстрации странных болезней и их хирургического лечения». Хирургический журнал Ханаока Сейшу (1760-1835).
Хирургический журнал Ханаока Сейшу (1760-1835).
Первое надежно зарегистрированное использование общего наркоза было в Японии в 1804 году. Врач Сейшу Ханаока провел частичную мастэктомию 60-летней женщине с раком молочной железы.
Его пациентка пережила операцию, но умерла через шесть месяцев после операции. Ханоака продолжал делать сложные операции, которые часто оказывались успешными. За свою карьеру он также обучил более 2 000 студентов.
Ханоака использовала травяную смесь, которую пили, а не вдыхали. В нем было два очень сильнодействующих растения: аконит и терновник.
Его анестезия не распространилась за пределы Японии, и остальному миру пришлось ждать почти 50 лет общей анестезии.
Эфир или хлороформ?
Эфир (диэтиловый эфир) был первым общим анестетиком, который широко использовался в хирургии. Майкл Фарадей фактически опубликовал отчет о седативных и обезболивающих свойствах этой летучей и легковоспламеняющейся жидкости в 1818 году. Люди посещали «эфирные шалости», чтобы испытать эффект от вдыхания паров, проводились публичные демонстрации, и он продавался в качестве альтернативы алкоголю в пабах и магазинах Великобритании и Ирландии.
Люди посещали «эфирные шалости», чтобы испытать эффект от вдыхания паров, проводились публичные демонстрации, и он продавался в качестве альтернативы алкоголю в пабах и магазинах Великобритании и Ирландии.
В 1840-х годах студенты-медики и дантисты, которые посещали эфирные шалости, начали замечать, что люди, находящиеся под влиянием, похоже, не чувствуют боли. Стоматолог из Бостона Уильям Мортон экспериментировал с эфиром на себе, прежде чем использовать его в качестве анестетика для своих пациентов.
Одна из причин, по которой стоматологи с большей готовностью, чем хирурги, принимали закись азота и эфир, заключалась в том, что их пациентам не нужно было долго оставаться в бессознательном состоянии, а оба вещества было безопаснее использовать и контролировать в малых дозах.
Коллекция Wellcome, CC-BY
Источник изображения
за фотографию операции с использованием эфира в Массачусетской больнице общего профиля, 1847 г.
В 1846 году Мортон участвовал в первой публичной демонстрации использования эфира в качестве общего анестетика в хирургии в Массачусетской больнице общего профиля. Операция была признана успешной, и хирурги Европы и Америки быстро оценили потенциальные преимущества общей анестезии.
В Эдинбурге профессор акушерства Джеймс Янг Симпсон стал активным сторонником анестезии и впервые применил ее для женщин во время родов.
Симпсон открыл альтернативный эфиру анестетик — хлороформ, густую жидкость со сладким запахом. Хлороформ получил королевскую печать одобрения, когда доктор Джон Сноу ввел его королеве Виктории во время рождения двух ее детей.
По традиции эфирных игр Симпсон и его друзья сначала испытали хлороформ на себе (ок. 1840-х гг.). Хирурги в Англии перешли на хлороформ, потому что его было проще использовать, в то время как американцы придерживались эфира, потому что он был менее опасен. Но был ли это эфир или хлороформ, к концу 19-го века общие анестетики были широко распространены.
Но был ли это эфир или хлороформ, к концу 19-го века общие анестетики были широко распространены.
Эволюция анестезиологического оборудования
Раннее анестезиологическое оборудование использовалось методом ингаляции: несколько капель эфира или хлороформа наносились на ткань и помещались на нос и рот пациента. Позже оборудование было разработано для газов, и метод введения переключился на инъекции с фармацевтическими анестетиками. Местные анестетики и обезболивающие также могут применяться в виде глазных капель, кремов и таблеток.
На заре общей анестезии хирурги, такие как Джозеф Листер, продолжали использовать метод «усыпляющей губки» для вдыхания анестетика, накладывая ткань с несколькими каплями эфира или хлороформа на рот и нос пациента.
Коллекция Wellcome Ранний ингалятор для эфирной анестезии, 1847–1848 гг. Ингалятор адаптирован из оригинала Мортона, который назывался «Летеонский ингалятор», чтобы он мог запатентовать эфир как свое собственное открытие.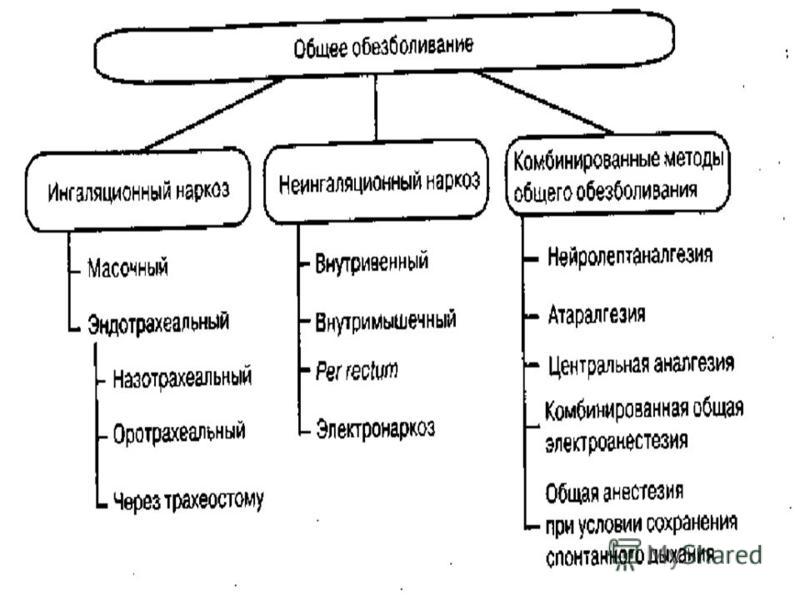 Но несколько человек уже использовали эфир в качестве анестетика.
Но несколько человек уже использовали эфир в качестве анестетика.
Джон Сноу, вероятно, был первым британским специалистом по анестезии. Он продвигал его использование и писал в прессу, чтобы исправить неправильные представления о воздействии хлороформа.
Коллекция WellcomeДжон Сноу (1813–1858 гг.) был первым специалистом-анестезиологом в Великобритании. Первоначально он описал свой ингалятор в 1847 году. Медная маска для лица, явно предназначенная для его пациентов из высшего общества, таких как королева Виктория, обшита бархатом.
Коллекция WellcomeДжозеф Томас Кловер (1825–1882) демонстрирует свое наркозное оборудование на пациенте. Кловер был одним из первых врачей, специализирующихся на анестезии.
Музей науки Джон Х. Морган (1847–1924), хирург, представил свой эфирный ингалятор в 1880-х годах. Его дизайн был направлен на то, чтобы лучше контролировать дозировку и уменьшить количество паров эфира, попадающих в комнату и вызывающих сонливость у анестезиолога и хирурга.
Его дизайн был направлен на то, чтобы лучше контролировать дозировку и уменьшить количество паров эфира, попадающих в комнату и вызывающих сонливость у анестезиолога и хирурга.
Стоматологический наркозный шприц с принадлежностями, Германия, 1907–1920 гг.
Групповая коллекция Музея наукиАнестезиолог проводит интубацию (введение катетера в дыхательные пути) под контролем ларингоскопа, 1920 г. Пациенты нуждались в интубации, если во время операции использовались миорелаксанты, и им требовался аппарат ИВЛ, чтобы помочь им дышать.
Коллекция Wellcome Основу современного наркозного аппарата заложил Генри Гаскин Бойл (1875–1941), анестезиолог. Оригинальная машина 1917 года возилась с собой в деревянном ящике и использовала эфир и закись азота. В этом есть испарители для эфира и трилена, расходомеры для кислорода, циклопропана и закиси азота, а также дыхательный мешок, 1941–1963 годы.
Ампулы с хлороформом стеклянные с оберткой из марли и ваты. Их использовали во время родов, раздавив ампулу и позволив женщине вдохнуть пары хлороформа из марли. 1935–1940.
Групповая коллекция Музея наукиАппарат Рональда Джармена (1894–1973) для внутривенного введения анестетика во время родов методом, известным как «сумеречный сон». Во время родов женщинам давали смесь морфина для обезболивания и средства для подавления памяти под названием скополамин. Седация обычно приводила к отсутствию запретов, и женщин часто физически ограничивали во время родов. Многие жаловались, что потеря памяти также лишила их опыта родов.
Групповая коллекция Музея науки Карандашный рисунок, на котором изображена беременная женщина, которой делают эпидуральную инъекцию в позвоночник для облегчения родовой боли. Хизер Спирс.
Хизер Спирс.
Набор процедур для эпидуральной блокады Everett, производства Avon Medicals Limited. Он содержит оборудование, необходимое для введения местного анестетика в «эпидуральное пространство» (вокруг спинного мозга) через очень тонкий катетер. Это распространенная форма обезболивания, используемая во время родов. Разработан в 1960-е годы.
Групповая коллекция Музея наукиФармацевтические анестетики быстрого действия
Достижения в области химии и фармакологии привели к созданию эффективных фармацевтических анестетиков. Сначала их извлекали из растений, используемых в традиционных седативных средствах, но позже были синтезированы новые лекарства, более эффективные и имевшие меньше побочных эффектов.
Фармацевтические препараты вводили внутривенно, путем инъекции, что означало, что они действовали даже быстрее, чем вдыхаемые пары и газы. У них также было очень темное применение.
У них также было очень темное применение.
Коллекция Wellcome, CC-BY Источник изображения для рекламы хирургического анестетика новокаин
Когда химики 19-го века исследовали традиционные растения, используемые для успокоения, они обнаружили, что многие активные ингредиенты происходят из одной и той же группы химических веществ, которую они назвали алкалоидами.
Морфин был одним из первых алкалоидов, выделенных из опийного мака. Belladonna и Mandragora содержали нервно-паралитическое вещество под названием атропин, а листья коки давали кокаин.
К концу 19 века аптекари и врачи использовали очищенные алкалоиды в качестве сильных седативных средств и местных анестетиков. Очищенный кокаин был одним из первых местных анестетиков, использовавшихся, в частности, для глазных операций.
Синтетический наркотик Прокаин был получен из кокаина в 1905 году в качестве местного анестетика без эйфорического и вызывающего привыкание эффекта кокаина. Он был более известен под торговой маркой новокаин и широко применялся в стоматологии.
Он был более известен под торговой маркой новокаин и широко применялся в стоматологии.
«Веронал» использовался для лечения психических заболеваний и в качестве снотворного. Байер, Германия, 19 лет03-1950.
В начале 20 века был разработан другой класс соединений, названных барбитуратами. «Веронал» был первым коммерчески доступным барбитуратом, продаваемым с 1903 года,
. В 1934 году был синтезирован барбитурат, названный тиопентал натрия. Это был кратковременный, но быстродействующий анестетик, который широко использовался на начальном этапе общей анестезии, чтобы привести пациента в бессознательное состояние. Во время Второй мировой войны его использовали в качестве сыворотки правды из-за его гипнотических свойств. Это также часть коктейля из наркотиков, используемых для смертной казни в Соединенных Штатах и для эвтаназии в Европе.
Кураре — это вещество на растительной основе, традиционно используемое коренными жителями Южной Америки для отравленных стрел.
