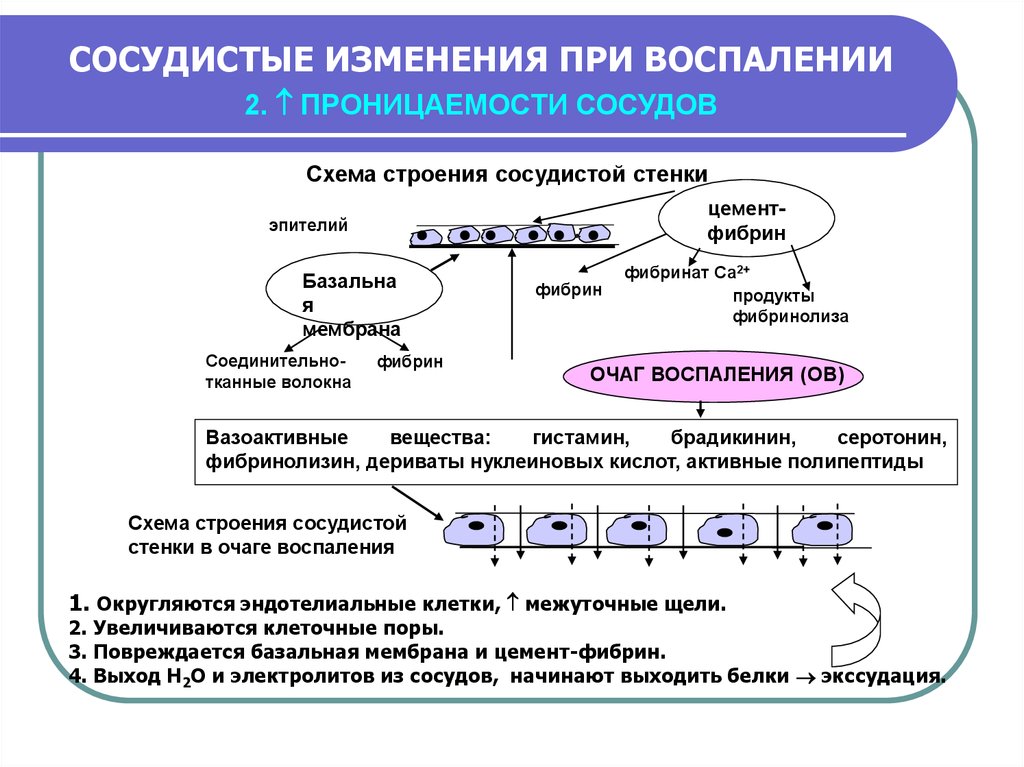
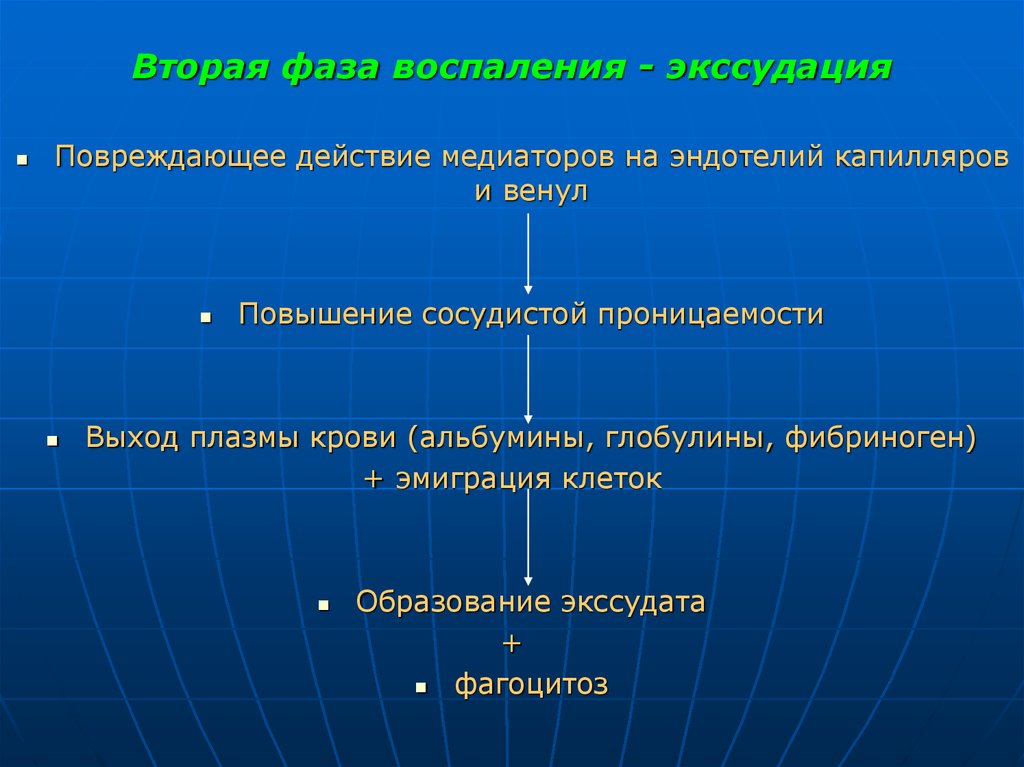
Страница не найдена
Размер:
AAA
Цвет: C C C
Изображения Вкл. Выкл.
Обычная версия сайта
RUENBY
Гомельский государственный
медицинский университет
-
Университет
- Университет
- История
- Руководство
- Устав и Символика
- Воспитательная деятельность
- Организация образовательного процесса
- Международное сотрудничество
- Система менеджмента качества
- Советы
- Факультеты
- Кафедры
- Подразделения
- Первичная профсоюзная организация работников
- Издания университета
- Гордость университета
- Выпускник-2021
- Первичная организация «Белорусский союз женщин»
- ГомГМУ в международных рейтингах
- Структура университета
-
Абитуриентам
- Приёмная комиссия
- Целевая подготовка
- Заключение, расторжение «целевого» договора
- Льготы для молодых специалистов
- Архив проходных баллов
- Карта и маршрут проезда
- Порядок приёма на 2022 год
- Специальности
- Контрольные цифры приёма в 2022 году
- Стоимость обучения
- Информация о ходе приёма документов
- Приём документов и время работы приёмной комиссии
- Порядок приёма граждан РФ, Кыргызстана, Таджикистана, Казахстана
- Pепетиционное тестирование
- Горячая линия по вопросам вступительной кампании
-
Студентам
- Первокурснику
- Расписание занятий
- Расписание экзаменов
- Информация для студентов
- Студенческий клуб
- Спортивный клуб
- Общежитие
- Нормативные документы
- Практика
- Стоимость обучения
- Безопасность жизнедеятельности
- БРСМ
- Профком студентов
- Учебный центр практической подготовки и симуляционного обучения
- Многофункциональная карточка студента
- Анкетирование студентов
-
Выпускникам
- Интернатура и клиническая ординатура
- Докторантура
- Аспирантура
- Магистратура
- Распределение
-
Врачам и специалистам
- Профессорский консультативный центр
- Факультет повышения квалификации и переподготовки
-
Иностранным гражданам
- Факультет иностранных студентов
- Стоимость обучения
- Регистрация и визы
- Полезная информация
- Правила приёма
- Информация о возможностях и условиях приема в 2022 году
- Официальные представители ГомГМУ по набору студентов
- Страхование иностранных граждан
- Приём на Подготовительное отделение иностранных граждан
- Прием иностранных граждан для обучения на английском языке / Training of foreign students in English
- Повышение квалификации и переподготовка для иностранных граждан
-
Научная деятельность
- Направления научной деятельности
- Научно-педагогические школы
- Студенчеcкое научное общество
- Инновационные технологии в ГомГМУ
- Научно-исследовательская часть
- Научно-исследовательская лаборатория
- Конкурсы, гранты, стипендии
- Работа комитета по этике
- Научные мероприятия
- В помощь исследователю
- Диссертационный совет
- «Горизонт Европа»
- Патенты
- Инструкции на метод
- Совет молодых ученых
- Госпрограмма (ЧАЭС)
- Главная
Фотохромотерапия для детей в ЛОР клинике №1 в Москве
- Преимущества
- Отзывы
- Врачи
- Статьи
- Контакты
- Лицензии
Преимущества
-
Оборудование европейского уровня
-
Дружелюбная команда опытных врачей
-
Вызов лор-врача на дом
-
Онлайн-консультация
-
Прием лор-врачей круглосуточно!
-
Междисциплинарный подход в лечении пациентов
Что такое фотохромотерапия и как она действует?
Фотохромотерапия – инновационная технология, сочетающая принципы физио- и рефлексотерапии. Терапевтический эффект достигается за счет воздействия на организм спектром электромагнитного излучения строго определенной длины волны.
Терапевтический эффект достигается за счет воздействия на организм спектром электромагнитного излучения строго определенной длины волны.
Фотохромотерапия относится, как и лазеротерапия, к светолечению и является спектральной фототерапией. По мнению учёных, в части случаев фотохромотерапия имеет терапевтический эффект больший, чем лазеротерапия.
Воздействие возможно как на клеточном уровне, уровне мембран, так и на уровне органа, системы органов и целостного организма. Этот метод терапии, в отличие от большинства известных методов физиотерапии, не связан с механическим и тепловым воздействием на ткани, что позволяет отнести его к «лечебным факторам малой интенсивности».
Фотохромотерапия не имеет фактических противопоказаний. Это абсолютно безболезненный и комфортный метод лечения.
Эффект фотохромотерапии в зависимости от цвета
Фотохромотерапия включает в себя четыре спектра света: синий, зелёный, красный, оранжевый, имеющие свои свойства и применяющиеся на различные виды и стадии воспаления.
Эффект воздействия СИНИМ ЦВЕТОМ (длина волны 450 нм):
- Выраженный противовоспалительный эффект за счет уменьшения тканевого отека.
- Обезболивающий эффект (воздействие на стадии экссудации).
- Антибактериальный эффект.
- Эффект регенерации за счет улучшения кровотока на уровне микроциркуляции.
- Противовирусный эффект.
- Иммуномоделирующий за счет активации моноцитарно-макрофагального звена иммунитета и повышения эффективности фагоцитоза.
Эффект воздействия КРАСНЫМ ЦВЕТОМ (длина волны 630 нм):
- Иммуномоделирующий эффект. Стимулирующее влияние на иммунную активность небных миндалин, как непосредственно после лечения, так и в отдаленный период до 1,5 года.
- Антибактериальный эффект (особенно выражен бактериостатический эффект на золотистый стафилококк).
- Выраженный противовоспалительный и противовирусный эффект на стадиях экссудации и пролиферации.
Эффект воздействия ЗЕЛЕНЫМ ЦВЕТОМ (длина волны 530 нм):
- Эффект регенерации, нормализация микроциркуляции.

- Антисептический, противомикробный.
- Противовоспалительный (на стадии альтерации).
Эффект воздействия ОРАНЖЕВЫМ ЦВЕТОМ (длина волны 585-590 нм):
- Специально был разработан для лечения хронического аденоидита, особенно при аллергическом процессе (по результатам риноцитограммы, повышение IgE общего и эозинофильно-катионового протеина), а также оказывает хороший эффект на лечение вазомоторного ринита (медикаментозный ринит, аллергический ринит, вазомоторный ринит у гипотоников).
- Иммуномоделирующий эффект на носоглоточную миндалину (аденоиды).
- Нормализация микроциркуляции слизистой оболочки носа.
- Антисептический, противомикробный эффект.
- Противовоспалительный, очень эффективно при отеке, выраженном слизистом отделяемом.
Фотохромотерапия и УЗОЛ-терапия – оптимальная пара
Фотохромотерапия является синергистом УЗОЛ-терапии. Этот вид терапии был запатентован и внедрен той же группой учёных, которым удалось сделать уникальный прорыв в физиотерапевтическом лечении лор-заболеваний. Один этот факт даёт гарантии качества и перспективности этого метода лечения. Поэтому эти виды физиолечения лучше всего действуют в комплексе.
Один этот факт даёт гарантии качества и перспективности этого метода лечения. Поэтому эти виды физиолечения лучше всего действуют в комплексе.
Фотохромотерапия в «ЛОР клинике плюс 1»
Лечение проводят ежедневно, 1 раз в день, курс лечения 8-10 процедур.
При проведении курса из 10-ти процедур фотохромотерапии, последняя (десятая) процедура проводится бесплатно.
Данная процедура включена в комплексные программы по лечению синуситов, аденоидитов, тонзиллитов, которые активно проводятся в нашей клинике. Это позволяет сэкономить до 25% от полной стоимости услуг.
Наши специалисты
Все специалисты
Обработка ран
Раны, виды ран
Для эффективного и правильного лечения ран важно применять дифференцированный подход: необходимо корректировать лечение ран не только в зависимости от этиологии и локализации повреждения, но и в зависимости от стадии раневого процесса, а также биологических процессов, протекающих на данный момент в ране.
Заживление любой раны происходит двумя способами: методом первичного натяжения при малой площади раневой поверхности за счет прилегания краев раны и ее линейной формы, и методом вторичного натяжения при обширной площади раны и наличии участков некроза.
Независимо от типа раны и ее этиологии, физиологические стадии раневого процесса будут протекать одинаково:
- Воспалительная, или стадия экссудации. Характеризуется отеком и гиперемией близлежащих тканей, а также специфическим раневым отделяемым. В этой стадии воспалительный процесс способствует отделению от раны нежизнеспособных тканей и очищению раневой поверхности. Основная задача местного лечения – обеспечить очищение раны и удаление избыточного экссудата без травмы раневой поверхности и существенного ее пересушивания. С этой задачей успешно справляются повязки от ПАУЛЬ ХАРТМАНН TenderWet plus (суперпоглощающая многослойная повязка и Sorbalgon (альгинантная повязка).
Пролиферативная стадия, или стадия грануляции.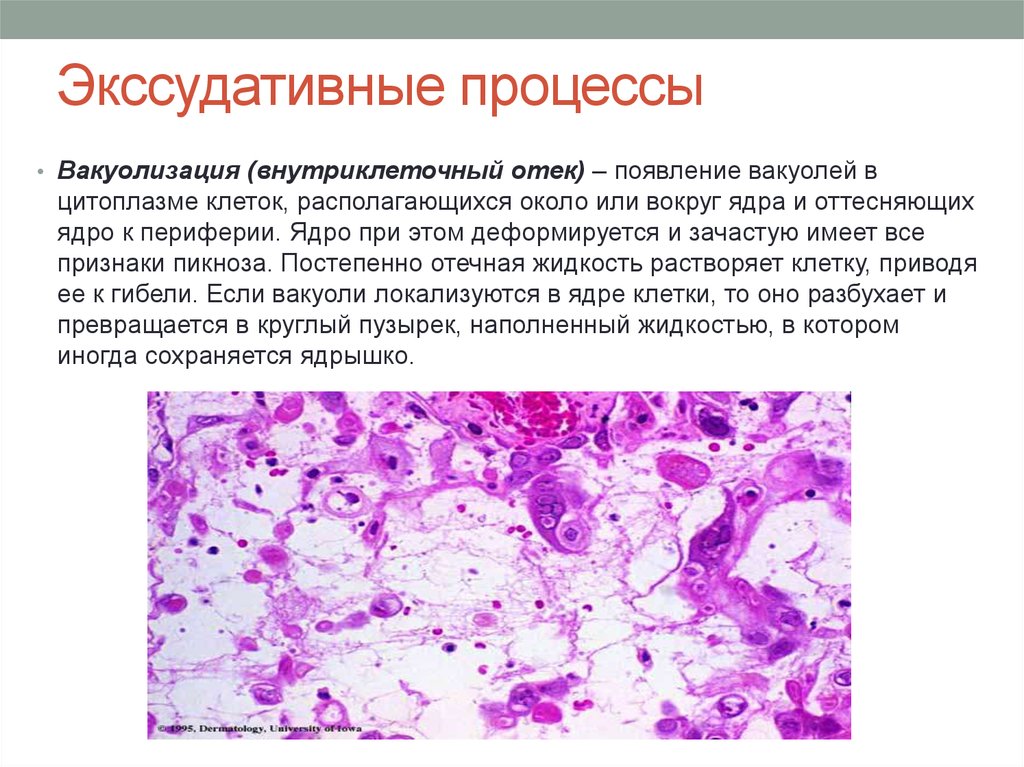 На этой стадии на участках раневой поверхности, лучше всего очистившихся от омертвевших тканей, начинают появляться грануляции – очажки деления эпителиальных клеток.Такие очаги грануляций чувствительны к пересыханию раны и их очень легко травмировать, поэтому они нуждаются в надежной защите от повреждающих факторов и дополнительном увлажнении. На данной фазе важно сохранить гидробаланс в ране. Поэтому повязка на рану, с одной стороны должна эффективно удалять излишний экссудат из раны, а с другой стороны увлажнять На этой стадии оптимальными для перевязки ран будут губчатые повязки с гидрогелевым покрытием HydroTac. Впитывающий слой данной повязки обеспечивает быстрое удаление избыточного экссудата, а гидрогелевое покрытие обеспечивает достаточное увлажнение сухих ран. Они поддерживают оптимальную влажную среду в ране, препятствуют ее вторичному инфицированию и надежно защищают от механических повреждений.
На этой стадии на участках раневой поверхности, лучше всего очистившихся от омертвевших тканей, начинают появляться грануляции – очажки деления эпителиальных клеток.Такие очаги грануляций чувствительны к пересыханию раны и их очень легко травмировать, поэтому они нуждаются в надежной защите от повреждающих факторов и дополнительном увлажнении. На данной фазе важно сохранить гидробаланс в ране. Поэтому повязка на рану, с одной стороны должна эффективно удалять излишний экссудат из раны, а с другой стороны увлажнять На этой стадии оптимальными для перевязки ран будут губчатые повязки с гидрогелевым покрытием HydroTac. Впитывающий слой данной повязки обеспечивает быстрое удаление избыточного экссудата, а гидрогелевое покрытие обеспечивает достаточное увлажнение сухих ран. Они поддерживают оптимальную влажную среду в ране, препятствуют ее вторичному инфицированию и надежно защищают от механических повреждений.
- Эпителизация, или стадия дифференцирования. На этой стадии происходит образование и реорганизация рубца, когда рана полностью сухая или же отделяемое очень незначительно.
 Экссудация на этой стадии может возникать только вследствие травмы раневой поверхности или ее инфицирования. Оптимальными перевязочными материалами на этой стадии для неинфицированных ран являются гидрогелевые повязки Hydrosorb.
Экссудация на этой стадии может возникать только вследствие травмы раневой поверхности или ее инфицирования. Оптимальными перевязочными материалами на этой стадии для неинфицированных ран являются гидрогелевые повязки Hydrosorb.
Особое внимание на стадии раневого процесса обращают при заживлении ран вторичным натяжением. Как правило, все фазы заживления раны плавно перетекают одна в другую и не имеют четких границ – в одной и той же ране разные участки могут находиться на разных стадиях заживления. Это необходимо обязательно учитывать при лечении ран.
Перевязки при лечении ран сочетаются с медикаментозной и антибактериальной терапией, а при необходимости – и хирургическим лечением. Любая обширная рана перед наложением повязки проходит первичную хирургическую обработку, заключающуюся в удалении инородных тел и нежизнеспособных тканей, восстановлении нарушенных анатомических соединений ткани (наложение швов). Если речь идет о поздних сроках первичной хирургической обработки раны (больной обратился спустя 48 и более часов после получения травмы) накладывается отсроченный шов – через 3-5 суток после обработки. Это делается для того, чтобы избежать развития анаэробной инфекции в ране.
Это делается для того, чтобы избежать развития анаэробной инфекции в ране.
Вышеизложенный способ лечения используется при гнойных ранах, если же речь идет об асептической ране (послеоперационной), то она нуждается в профилактике инфицирования, защите от механических повреждений и обеспечении покоя пораженного участка тела. Здесь оправданно будет применение антисептиков для обработки краев раны и стерильных марлевых повязок или специальных комплексных повязок.
В лечении всех видов ран большое значение имеет их обработка – сначала первичная, а затем дальнейшая регулярная. В первые 48 часов после нанесения раны необходимо провести ее первичную хирургическую обработку с целью создания наиболее благоприятных условий для заживления раны и предупреждения развития инфекции. Любая случайная рана считается первично инфицированной и должна быть подвержена первичной хирургической обработке.
Наилучшие результаты достигаются при проведении обработки ран в течение первых 7-8 часов после их нанесения. Первичная обработка раны на вторые сутки после ранения считается отсроченной, а по истечении 48 часов – поздней.
Первичная обработка раны на вторые сутки после ранения считается отсроченной, а по истечении 48 часов – поздней.
Первичная хирургическая обработка раны состоит из следующих этапов:
- Адекватное обезболивание.
- Промывание и очищение раны.
- Рассечение раны и хирургическое удаление размозженных и нежизнеспособных тканей. Этот этап выполняется для очищения раны и превращения любой раны в резаную, что ускоряет ее заживление.
- Извлечение инородных тел (если они есть).
- Остановка кровотечения.
- Восстановление анатомической целостности тканей (наложение швов, выполняется в том случае, если есть возможность свести края раны вместе).
- Наложение асептической повязки. Оптимально, если это будут повязки первой помощи Atrauman Ag и Branolind N, которые обладают антибактериальным действием и существенно сокращают срок заживления раны.
Дальнейшая обработка ран будет заключаться в использовании гипертонических растворов антисептиков – 25% раствора глюкозы, 10% раствора натрия хлорида и пр. , в применении протеолитических ферментов и регулярной смене повязок на ране. Обработка ран должна быть адекватной стадии раневого процесса, особенно важно правильно подбирать повязки в зависимости от физиологической фазы заживления раны:
, в применении протеолитических ферментов и регулярной смене повязок на ране. Обработка ран должна быть адекватной стадии раневого процесса, особенно важно правильно подбирать повязки в зависимости от физиологической фазы заживления раны:
- стадия (экссудация). Нужны повязки с высокой впитывающей способностью и способностью к вентиляции раны, обладающие низкой адгезией (не прилипающие к поверхности раны). Этим условиям полностью удовлетворяют повязки от ПАУЛЬ ХАРТМАНН TenderWet plus.
- стадия (пролиферация). Нужны повязки с высокой вентилирующей способностью и низкой адгезией, которые будут поддерживать оптимальную влажную среду в ране. Также повязка должна надежно защищать поверхность раны от механических повреждений. Оптимальными повязками для этой стадии будут HydroTac от ПАУЛЬ ХАРТМАНН.
- стадия (эпителизация). Основная задача повязок на данном этапе – защита раны от механических повреждений и инфицирования и поддержания в ней оптимальной влажности. С этими задачами также хорошо справляются повязки Hydrosorb.

При обработке ран важно своевременно менять повязки и подбирать перевязочный материал в зависимости от состояния раны.
Если речь идет о мелких ранах, ссадинах и царапинах, полученных в быту, обработку ран можно выполнить в домашних условиях. Для этого необходимо обработать руки антисептиком и только после обработки рук промыть собственно рану, подсушить ее салфеткой и аккуратно наложить повязку. Можно использовать повязки первой помощи Atrauman Ag и Branolind N, или же воспользоваться самоклеящейся повязкой Cosmopor antibacterial.
Периодонтит зубов что это такое, симптомы и лечение
- Международная Ассоциация стоматологов
- Консультируем пациентов со всей России и СНГ
Бесплатный звонок 8 800 350-02-76 Ежедневно 10:00-21:00
- Международная Ассоциация стоматологов
- Консультируем пациентов со всей России и СНГ
Периодонтит – заболевание, поражающее соединительную ткань, окружающую зубной корень и ответственную за прочное удерживание зуба. Воспалительный процесс периодонта свидетельствует о серьёзной проблеме – это может быть источник инфекции, который станет причиной образования гнойного мешка или приведет к ослаблению связки, расшатыванию зуба и к его потере.
Воспалительный процесс периодонта свидетельствует о серьёзной проблеме – это может быть источник инфекции, который станет причиной образования гнойного мешка или приведет к ослаблению связки, расшатыванию зуба и к его потере.
Виды и проявления периодонтита
|
Особенность протекания |
Тип |
Симптомы |
|
Острый |
Серозный |
В области зуба ноющие боли периодического характера. При постукивании и надкусывании болезненность отсутствует. |
|
Гнойный |
Боль носит разрывной, пульсирующий характер, самопроизвольно возникает и стихает; На десенной стороне образовывается флюс; Общее состояние ухудшается; Повышается температура; Отсутствует аппети.т |
|
|
Хронический |
Фиброзный |
Болевые ощущения отсутствуют. |
|
Гранулирующий |
Болезненность при касании, постукивании, надкусывании или надавливании. Дискомфорт при употреблении горячих продуктов. |
|
|
Гранулематозный |
Как правило, боль и дискомфорт отсутствуют. Возможно образования гнойного свища. Диагностика возможна по рентгеновскому снимку. |
Причины периодонтита
Чаще всего проникновение инфекции к корню происходит через корневой канал на верхушке зуба (апикальный периодонтит).
Существуют и другие причины.
- Кариес зуба, если его не лечить или не закончить лечение, позволяет инфекции опуститься к тканям периодонта.
- Механическое повреждение вследствие ушиба или удара, повлекшего перелом корня или его вывих. Вслед за гибелью пульпы страдает ткань периодонта.

- При наличии десневого кармана инфекция может распространяться на ткани периодонта. В этом случае будет наблюдаться припухлость десны, гнилостный запах изо рта, кровоточивость тканей.
- При длительном воздействии лекарственных препаратов (мышьяковый периодонтит).
- Неправильная пломбировка корневых каналов, когда пломбировочный материал выходит за пределы корня.
- Некачественное лечение кариеса.
Лечение периодонтита
В подавляющем большинстве случаев эффективным является консервативное лечение, но алгоритм зависит от степени запущенности заболевания.
Эндодонтическое лечение предполагает:
- Подготовительный этап – механическую чистку и расширение корневых каналов;
- Антисептическую обработку;
- Пломбирование.
Если периодонтит находится в стадии экссудации, то используется дренирование, чтобы обеспечить отток экссудата.
Если эффективная установка дренажа невозможна вследствие труднодоступного расположения очага, применяют периостомию (рассечение надкостницы).
Автор статьи: Мильев Семен Константинович
Специализация: Стоматолог–терапевт
Стаж: 6 лет
Возможно, Вас заинтересуют:
Имплантация — больше не проблема!Подробнее…
Здоровые зубы в любом возрастеПодробнее…
Онлайн консультация на сайтеУдобная онлайн-консультация из любой точки мира с нашими докторами.
Подробнее…
Публикуем рейтинг врачей и стоматологий за прошлый годНа нашем сайте появился новый раздел, посвященный лучшим специалистам в области лечения зубов.
Подробнее…
Тренинг по конометрическим решениям. 13 сентября — 14…- для цемента и винта бесплатно
- реставрация кресла
- с запатентованным подъемом .
 ..
..Подробнее…
Конгресс ЕАО с TRATE 26 сентября — 28 сентября…- Построить «Мост в будущее» имплантологии,
- принять участие в динамических и интерактивных…
Подробнее…
Ведущий хирург имплантолог МЦДИ Рутт Вознюк Владимир…Вознюк Владимир Александрович — ведущий стоматолог хирург-имплантолог был приглашен в прямой эфир на…
Подробнее…
Уникальный сенсор в помощь врачу-стоматологу — теперь…Эффективная и корректная диагностика прикуса (или окклюзии), является исключительно важной для зубов,…
Подробнее…
Если не нашли ответа
Наши консультанты и авторы статей
Анри Генри Дидерих
Президент Open Dental Community
Нестеренко Алексей Павлович
хирург-имплантолог
Кустов Никита Игоревич
стоматолог-ортопед
Мильев Семен Константинович
Стоматолог–терапевт
Максименко Елена Геннадьевна
стоматолог-ортодонт
Большакова Евгения Владимировна
гигиенист
Широков Иван Юрьевич
стоматолог-ортопед
Копылова Любовь Ивановна
хирург-имплантолог, стоматолог –терапевт
Алекперов Роман Борисович
Cтоматолог-ортопед
Попков Сергей Юрьевич
стоматолог-ортопед
Пак Роман Владимирович
стоматолог-ортопед
Палкин Дмитрий Алексеевич
хирург-имплантолог
Малиновский Игорь Юрьевич
челюстно-лицевой хирург-имплантолог
Сачеев Нанда
Президент международного открытого сообщества стоматологов (ODC) Индии
Альваро Бастида
Почетный член и международный спикер ODC
Эль Мохэб Мохамад
Член международного Открытого Сообщества стоматологов (ODC)
Вознюк Владимир Александрович
челюстно-лицевой хирург-имплантолог высшей категории
Омерэлли Эмир Романович
челюстно-лицевой хирург-имплантолог и кандидат медицинских наук
Сапронов Дмитрий Олегович
стоматолог-ортопед
Дениус Карпавичус (Литва)
Президент OPDECO (Open Dental Community) в Литве
Категории
- Болезни дёсен
- Болезни зубов
- Болезни полости рта
- Болезни языка
- методы лечения
Новости
Имплантация — больше не проблема!
Подробнее. ..
..
Здоровые зубы в любом возрасте
Подробнее…
Онлайн консультация на сайте
Подробнее…
Популярное на сайте
Что такое световая пломба?
Подробнее…
Депульпирование зуба
Подробнее…
Зубной камень — что это и как с ним бороться.
Подробнее…
Двусторонний синусит: описание болезни, причины, симптомы, стоимость лечения в Москве
Синусит – это часто встречающееся заболевание, при котором происходит воспаление в одной или нескольких придаточных пазухах носа. Согласно медицинской статистике, 1 из 10 человек страдает от данной патологии. Двусторонний синусит является серьезной болезнью, которая требует обязательного лечения с привлечением врача. Самолечение в такой ситуации категорически запрещается, так как может привести к крайне тяжелым последствиям. Заболевание классифицируется как двухстороннее в тех случаях, когда воспаление затрагивает две противоположные пазухи, расположенные по разным сторонам носа.
Заболевание классифицируется как двухстороннее в тех случаях, когда воспаление затрагивает две противоположные пазухи, расположенные по разным сторонам носа.
При синусите под действием аллергенов, бактерий или вирусов происходит отек слизистой носа, из-за чего пазухи оказываются закупоренными и в них начинает накапливаться воспалительный экссудат. Если при этом проходимость просвета пазухи не будет восстановлена, то самочувствие больного продолжит ухудшаться и в конечном итоге в воспаленных пазухах возникнет нагноение. Это состояние является тяжелым, и терапия требуется срочная, часто даже хирургическая. Чаще всего наблюдается двухсторонний гайморит (двусторонний верхнечелюстной синусит), при котором поражаются верхнечелюстные пазухи носа. Однако это не означает, что проблема не может затронуть и иные парные пазухи, такие как лобные или клиновидные. Течение болезни возможно острое (острый двусторонний синусит) или хроническое. В редких случаях возможно двухстороннее воспаление одновременно сразу всех парных придаточных пазух. Такое состояние является крайне серьезным. В медицине его называют пансинусит. Предупредить появление болезни помогает правильный образ жизни, который способствует поддержанию хорошего иммунитета.
Такое состояние является крайне серьезным. В медицине его называют пансинусит. Предупредить появление болезни помогает правильный образ жизни, который способствует поддержанию хорошего иммунитета.
Причины
Причин для появления патологии три. Они вызывают болезнь обычно при наличии провоцирующих факторов, которые приводят к падению иммунитета и ослаблению естественной защиты организма. У лиц, которые страдают от постоянного снижения иммунитета, вероятность возникновения патологии особенно высокая. Провоцируют развитие болезни такие причины:
-
проникновение инфекции в носовые пазухи – чаще всего вызывается проблема бактериями и несколько реже вирусами. Исключительными случаями будут грибковые синуситы. Проникновение бактерий может происходить из глотки, носовых проходов или инфекция попадает в пазухи с воздухом;
-
аллергическая реакция – также не редко провоцирует появление патологии. Из-за аллергии развивается отек слизистой, который нарушает отток содержимого придаточных пазух.
 В результате этого в них развивается застой, становящийся причиной дальнейшего формирования синусита, который в большинстве случаев бывает двухсторонним;
В результате этого в них развивается застой, становящийся причиной дальнейшего формирования синусита, который в большинстве случаев бывает двухсторонним;
-
механическое перекрытие просвета пазухи – различные полипы в полости носа часто бывают двухсторонними, из-за чего и происходит нарушение вентиляции сразу парных пазух. Такая причина патологии встречается не часто, но может иметь место.
В качестве факторов, которые приводят к падению местного иммунитета и позволяют начать развиваться проблеме, врачами выделяются такие виды воздействия на организм:
-
курение в активной и пассивной формах;
-
сильное общее переохлаждение;
-
наличие хронических воспалительных патологий глотки;
-
хронические воспалительные болезни полости носа;
-
разрастание аденоидов;
-
наличие в верхней челюсти кариозных зубов, которые оставлены без лечения;
-
хроническое недосыпание;
-
хроническое переутомление – не только физическое, но и эмоциональное;
-
сильный стресс;
-
однообразное питание, при котором организм недополучает витаминов и минералов.

При наличии предрасполагающих факторов, в значительной степени повышающих вероятность развития синусита, требуется особое внимание к своему здоровью. В такой ситуации любой насморк, который сохраняется более 7 дней, требует обязательного обращения к отоларингологу. Отказываться от профессионального лечения в подобных случаях недопустимо.
Классификация
В медицине двухсторонний синусит классифицируют по форме течения. Всего выделяют три разновидности двухстороннего синусита. Каждая из них развивается из предыдущей, если не проводится лечение. Из-за этого крайне важно при первых же подозрениях на воспаление придаточных носовых пазух обратиться за врачебной помощью. Разделение, в зависимости от тяжести процесса, такое:
-
двухсторонний катаральный синусит – наиболее легкая форма, которая не представляет серьезной опасности. При такой болезни у человека происходит отек слизистой, но полного перекрытия протока пазухи не происходит, и ее содержимое пусть и более медленно выходит наружу.
 Слизь, текущая из носа, прозрачная, тягучей консистенции и без неприятного запаха;
Слизь, текущая из носа, прозрачная, тягучей консистенции и без неприятного запаха;
-
экссудативный синусит – заболевание средней степени тяжести. В придаточных пазухах начинает скапливаться воспалительная жидкость (экссудат). Выделения из носа при этом слизисто-водянистые, очень обильные;
-
гнойный синусит – тяжелая форма, которая развивается при неправильном лечении экссудативной формы заболевания. О том, что имеет место такая патология, можно легко понять по выделению из носа желтоватой или зеленоватой слизи с очень резким неприятным запахом. Консистенция слизи тягучая. Также у больного появляется постоянное чувство течения по задней стенке глотки, которое вызывает потребность откашляться.
Самостоятельно по характеру выделений можно сделать предположение о том, какая форма нарушения имеет место, но правильно поставить диагноз под силу только отоларингологу.
Прогноз
В том случае если человек при первых же симптомах двойного синусита обратился за медицинской помощью, прогноз для него благоприятный. Патология будет полностью устранена еще на начальной стадии и при этом с применением самого щадящего метода. В такой ситуации не возникает осложнений, а риск скорого рецидива минимален.
Патология будет полностью устранена еще на начальной стадии и при этом с применением самого щадящего метода. В такой ситуации не возникает осложнений, а риск скорого рецидива минимален.
При запущенном заболевании, в зависимости от состояния пациента, наличия или отсутствия осложнений, прогноз меняется от неблагоприятного до плохого. В некоторых случаях при тяжелых осложнениях, даже в условиях современной клиники, спасти человека оказывается невозможно. Из-за этого откладывать терапию или проводить ее самостоятельно крайне не рекомендуется.
Диагностика
Предположительный диагноз ставится специалистом уже на первом приеме. Во время него осуществляется сбор анамнеза заболевания и выслушиваются жалобы пациента. Также проводят пальпацию областей носовых пазух и риноскопию. Для дальнейшего подтверждения диагноза показано проведение обследования. Это дает возможность точно определить степень поражения и больные пазухи.
1. Рентген лицевой части головы. Проводится чаще всего, так как позволяет сразу оценить состояние носовых пазух. В то же время у такого метода есть и противопоказания. Использовать его нельзя при беременности и в детском возрасте.
Проводится чаще всего, так как позволяет сразу оценить состояние носовых пазух. В то же время у такого метода есть и противопоказания. Использовать его нельзя при беременности и в детском возрасте.
2. Магнитно-резонансная или компьютерная томография. Позволяет выявить максимально точно пораженные пазухи, а также сразу оценить общее состояние полости носа и обнаружить новообразования, если они имеются.
3. Общий анализ крови. Требуется не всегда, а обычно назначается только при значительном нарушении в состоянии больного.
В том случае если основной причиной для появления патологии послужила аллергическая реакция, то пациента направляют на аллергопробу. Эта кожная процедура позволяет выявить раздражитель.
Мастоидит — симптомы и лечение
Клиника оториноларингологии (ЛОР), хирургии головы и шеи
г. Москва, Спиридоньевский пер., д. 5/1
Написать в WhatsApp
Автор: Александр Славский, оториноларинголог-хирург, доцент, кандидат медицинских наук
Мастоидит – гнойное воспаление слизистой оболочки и костной ткани сосцевидного отростка. Сосцевидный отросток расположен позади уха и содержит заполненные воздухом костные полости.
Сосцевидный отросток расположен позади уха и содержит заполненные воздухом костные полости.
Причины
Данный тип воспаления, как правило, развивается при высокой активности (вирулентности) инфекции на фоне сниженной сопротивляемости организма. Предрасполагающими факторами могут быть задержка начальных стадий острого гнойного среднего отита, механическое препятствие оттоку воспалительной жидкости — экссудата (скапливается в ухе при воспалении), а такженедостаточная аэрации полостей среднего уха при сопутствующих заболеваниях носа и околоносовых пазух.
Симптомы
Клинические проявления мастоидита могут появиться как на 1-2 сутки, так и на 5-8 неделе острого воспаления среднего уха. Пациентов беспокоит резкая болезненность в ухе и сосцевидном отростке с распространением на всю половину головы, появляется пульсирующий шум в ухе, прогрессируют явления общей интоксикации – слабость, недомогание, повышение температуры.
Диагностика
Основной перечень диагностических процедур при мастоидите:
-
Обязательный полный осмотр оториноларингологом с отомикроскопией (будут положительными типичные признаки).

При осмотре в заушной области отмечается отечность и покраснение кожи, сглаженность заушной кожной складки, при ощупывании и поколачивании эта область болезненная.
При осмотре барабанной перепонкиотмечается выраженная гиперемия барабанной перепонки с нависаниемзадневерхней стенки наружного слухового прохода (типичный признак мастоидита). Нередко может наблюдаться обильное гноетечение пульсирующего характера, характерен симптом «колодца» (когда при удалении гнойного отделяемого оно заполняет полость вновь).
- КТ височных костей (выявление признаков разрушения ячеек височной кости).
-
Клинический анализ крови с подсчетом лейкоцитарной формулы, СОЭ.
По данным лабораторных исследований отмечается повышение уровня лейкоцитов (клеток крови, которые защищают наш организм от инфекции), ускорение скорости оседания эритроцитов (СОЭ).
-
Аудиологическое обследование.
При аудиометрии слух снижен в основном по типу поражения звукопроводящего аппарата, но может быть и смешанного типа.

Классификация
Классификация мастоидитов по данным литературы разная. Остановимся на распространённой. Различают следующие формы мастоидита:
-
Первичный мастоидит – развивается, когда инфекция распространяется по кровяному руслу или при травматическом происхождении мастоидита.
-
Запоздалый мастоидит – развивается спустя долгое время после излечения воспалительного процесса в барабанной полости.
-
Рецидивирующий мастоидит – когда каждый новы отит сопровождается появлением признаков мастоидита.
Осложнения
С учетом особенности строения сосцевидного отростка (развитость клеточной системы) при определенных условиях скопление или прорыв гноя по костным ячейкам может вызвать не совсем типичные формы мастоидита. Они называются особыми формами.
К ним относят:
-
Зигоматицит – в патологический процесс вовлекаются скуловые клетки.
 Боль локализуется в области скулового отростка, где отмечается отек мягких тканей, а позже – прорыв гноя. Распространение воспаления на область глаза приводит к сужению глазной щели. При отоскопии отмечается нависание верхней стенки наружного слухового прохода.
Боль локализуется в области скулового отростка, где отмечается отек мягких тканей, а позже – прорыв гноя. Распространение воспаления на область глаза приводит к сужению глазной щели. При отоскопии отмечается нависание верхней стенки наружного слухового прохода. -
Поражение клеток Чителли – в патологический процесс вовлекаются клетки, находящиеся в глубине сосцевидного отростка вокруг синуса, что приводит к формированию вокруг последнего абсцесса и тромбофлебиту синуса.
-
Апецит – поражаются клетки, расположенные на верхушке сосцевидного отростка. При этом прорыв гноя по ячейкам может приводить к развитию особых форм мастоидита с поднадкосничным распространением гнойного процесса (субпериостальный абсцесс).
-
Бецольдовская форма мастоидита – движение головы болезненное, положение пациента вынужденное – голова наклонена в больную сторону и вперед. Боковая стенка шеи отечная, при пальпации верхушка сосцевидного отростка не контурируется, отмечается болезненная припухлость.
 При надавливании на инфильтрат отмечается гноетечение из уха. Процесс может осложниться распространением гноя по мягким тканям шеи в сторону за задней стенкой глотки (в область клетчатки, которая там располагается). Данный воспалительный процесс может привести к развитию гнойной болезни органов грудной клетки (развитие медиастинита.)
При надавливании на инфильтрат отмечается гноетечение из уха. Процесс может осложниться распространением гноя по мягким тканям шеи в сторону за задней стенкой глотки (в область клетчатки, которая там располагается). Данный воспалительный процесс может привести к развитию гнойной болезни органов грудной клетки (развитие медиастинита.) -
Мастоидит Орлеанского – область наружной поверхности верхушки сосцевидного отростка уплотнена (инфильтрирована, кожа над ней гиперемирована, болезненная на ощупь).
-
Мастоидит Муре – из верхушки сосцевидного отростка гной прорывается в мягкие ткани шеи, на глубокие шейные лимфатические узлы, позвоночник.
-
Петрозит – поражение верхушки пирамиды височной кости, которое сопровождается невропатией лицевого нерва, птозом, двоением в глазах, офтальмоплегией. Также может отмечаться парез мягкого неба, болезненные ощущения в глотке из-за поражения языкоглоточного нерва.
Стадии
Изменения в сосцевидном отростке при мастоидите различны в зависимости от стадии заболевания.
Выделяют следующие стадии:
I стадия — экссудативная. В процесс вовлекаются слизистая оболочка и надкостница сосцевидных ячеек; они наполнены гнойно-воспалительной жидкостью, слизистая оболочка воспалена и резко утолщена.
II стадия — альтеративная (деструктивная). Её характеризует преобладание деструктивных изменений, распространяющихся и на костные структуры сосцевидного отростка. При этом происходит разрушение кости, образование грануляций. Костные перемычки между ячейками некротизируются, и ячейки сливаются, образуя одну общую полость, наполненную гноем, — формируется эмпиема сосцевидного отростка.
Профилактика мастоидита – грамотное лечение острого отита
Лечебные мероприятия любой ушной патологии должны быть направлены, в первую очередь, на купирование боли и симптомов общей интоксикации, а также на приостановление распространения патологического процесса по клеточной системе височной кости, предупреждение развития стойких нарушений слуха и отогенных осложнений.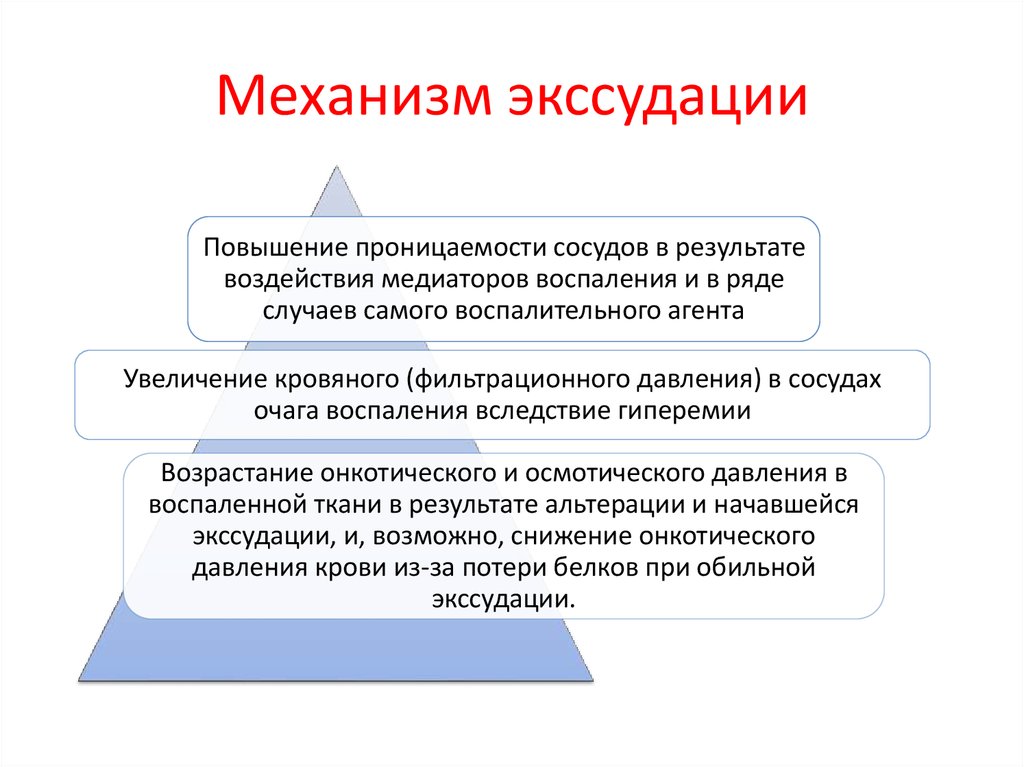
Большое внимание мы уделяем нормализации функции носового дыхания, в связи с чем назначаем сосудосуживающие капли в нос, препараты, содержащие топические глюкокортикостероиды. Для купирования боли и воспаления в ухе назначаем комбинированные ушные капли, обладающие обезболивающим, противовоспалительным и антимикробным эффектом.
Кроме местной терапии при среднетяжелом и тяжелом течении острого среднего отита проводится общее противовоспалительное лечение антибактериальными препаратами широкого действия.
Отсутствие правильного лечение острой ушной патологии, а также частые обострения этого заболевания могут приводить к осложнениям в дальнейшем к формированию хронических форм ушной патологии.
Лечение мастоидита
При возникновении мастоидита производится антромастоидотомия. Операция заключается во вскрытии сосцевидного отростка и удалении из него патологического содержимого. Проводится под общим наркозом под конролем микроскопа. Восстановительный период зависит от формы мастоидита и объема хирургического вмешательства.
Данный вид операций проводят, как правило, в экстренном порядке, потому что мастоидит может вызывать серьезные осложнения. Это внутричерепные осложнения, патология лицевого нерва, гнойные затеки мягких тканей шеи, и даже медиостиниты.
Антибактериальные препараты используются в обязательном порядке. Как правило, в начале заболевания назначают антибактериальный препарат широкого спектра действия, а после определения возбудителя выбирается препарат, к которым он максимально чувствителен.
Литература
-
Варосян Э.Г Острый гнойный средний отит, осложнения. Методическое пособия для врачей. 2019
-
Пальчун В.Т., Крюков А.И., Кунельская Н.Л. и др. Острое воспаление среднего уха. Вестник оториноларингологии.1997. № 6. 153-155.
-
Янов Ю.К., Антушова И.А. Антибактериальная терапия в оториноларингологии и основные принципы доказательной медицины. Российская оториноларингология. 2004.
 № 3(10) 122-124.
№ 3(10) 122-124. -
Сако Амиду Баба. Гнойное воспаление среднего уха, бактериологические исследования и терапевтические возможности. Вестник оториноларингологии. 1995. № 1. 12-14.
-
Зеликович Е.И. KT височной кости в диагностике адгезивного среднего отита. Вестник оториноларингологии. М, 2004. № 2. 33-35.
-
Butler C.C., Williams R.G. The etiology, Pathophysiology and Management of Otitis Media with Effusion. Curr. Infect. Dis. Rep., 2003, 3: 205-213.
-
Lieberthal, AS; Carroll, AE; Chonmaitree, T; Ganiats, TG; Hoberman, A; Jackson, MA; Joffe, MD; Miller, DT; Rosenfeld, RM; Sevilla, XD; Schwartz, RH; Thomas, PA; Tunkel, DE (March 2013). «The diagnosis and management of acute otitis media». Pediatrics. 131 (3): 964–999.
-
Kozyrskyj, A; Klassen, TP; Moffatt, M; Harvey, K (8 September 2010).
 «Short-course antibiotics for acute otitis media». The Cochrane Database of Systematic Reviews
«Short-course antibiotics for acute otitis media». The Cochrane Database of Systematic Reviews -
Rovers MM, Schilder AG, Zielhuis GA, Rosenfeld RM (2004). «Otitis media». Lancet. 363 (9407): 564–573.
Оценить
Средняя: 4,60 (10 оценок)
Острое воспаление — Особенности — Экссудат
звездочка звезда звезда звезда Star
На основе 16 рейтингов
Оригинал (S): Джесс Спеллер
Последнее обновление: 17 января 2022 г.
Ревизии:
Оригинальный автор (S): JESS Оригинальный автор (S): JESS Оригинальный автор (S): JESS Origin Последнее обновление: 17 января 2022 г.
Редакции: 9
format_list_bulleted Содержание добавить Удалить
- 1 Причины и оснащен
- 2 Изменения в ткани
- 2.
 1 Изменения крови
1 Изменения крови - 2.2 Эксудация жидкости
- 2.
- 3 Клеточная фаза инфляции острого острой.
- 5 Клиническая значимость
- 5.1 Абсцесс печени
Воспаление описывает реакцию ткани на повреждение и представляет собой серию процессов, запускаемых для ограничения повреждения ткани. Острое воспаление врожденный, немедленный и стереотипный ответ в краткосрочной перспективе после повреждения ткани.
В этой статье обсуждаются потенциальные причины и признаки острого воспаления, соответствующие изменения тканей и иммунных клеток . Наконец, , будут описаны некоторые клинические состояния, при которых происходит этот процесс.
Причины и признаки
Острое воспаление возникает в ответ на различные ситуации, когда может быть повреждение тканей. Общие причины включают инфекции, реакции гиперчувствительности , физические или химические агенты и некроз тканей .
Острое воспаление характеризуется пятью основными признаками:
Изменения тканей
Изменения кровотока
В первые несколько секунд после травмы возникает преходящая артериолярная вазоконстрикция для контроля любой потери крови, за которой следует артериолярная вазодилатация для усиления кровотока в близлежащих капиллярах и тканей. Это обеспечивает компоненты крови для лечения первичного повреждения и инициирования восстановления. Чем выше кровоток вызывает признаки покраснения и жара.
Тучные клетки, базофилы и тромбоциты в месте повреждения выделяют гистамин. Это приводит к тому, что кровеносные сосуды становятся более проницаемыми и в тканях образуется экссудат (жидкость, богатая белком). Циркуляция также замедляется, что в сочетании с экссудацией жидкости увеличивает концентрацию эритроцитов в кровотоке вблизи места повреждения. Эти два изменения приводят к признаку опухоли.
Выделение жидкости
Выделение жидкости происходит в соответствии с Законом Старлинга. Вазодилатация артериол приводит к повышению гидростатического давления и, как следствие, к усилению движения жидкости из сосудов. Вдобавок к этому повышенная проницаемость сосудов позволяет белкам перемещаться в интерстиций, что приводит к увеличению коллоидного давления и дальнейшему усилению движения жидкости из сосудов.
Вазодилатация артериол приводит к повышению гидростатического давления и, как следствие, к усилению движения жидкости из сосудов. Вдобавок к этому повышенная проницаемость сосудов позволяет белкам перемещаться в интерстиций, что приводит к увеличению коллоидного давления и дальнейшему усилению движения жидкости из сосудов.
Это увеличение тканевой жидкости также приводит к усилению лимфодренажа, , который может помочь удалить вредные вещества и микробы-возбудители.
Экссудация возникает в результате нескольких механизмов:
- Эндотелиальное сокращение, опосредованное гистамином и лейкотриенами
- Реорганизация цитоскелета, опосредованная цитокинами, IL-1 и TNF-α.
- Прямая травма, от ожогов токсическими веществами или химическими веществами.
- Зависимое от лейкоцитов повреждение, вызванное токсичными формами кислорода или ферментами лейкоцитов.

- Повышенный трансцитоз (каналы через эндотелиальную цитоплазму), опосредованный VEGF.
Эта жидкость позволяет доставлять белки плазмы, такие как фибрин, , непосредственно к месту повреждения.
Клеточная фаза острого воспаления
Основными иммунными клетками, участвующими в остром воспалении, являются нейтрофилы . Застой кровообращения позволяет нейтрофилам выстраиваться вдоль эндотелия вблизи места повреждения, что известно как маргинация . Далее они перекатываются по эндотелию, периодически прилипая.
После прокатки , они более активно прикрепляются к эндотелию, что известно как адгезия . Наконец, нейтрофилы мигрируют через стенки кровеносных сосудов. Нейтрофилы могут покидать кровеносные сосуды за счет расслабления межэндотелиальных клеточных соединений и переваривания базальной мембраны сосудов.
Нейтрофилы перемещаются в области повреждения посредством хемотаксиса. Это часто следует за градиентом концентрации хемотаксинов, в том числе C5a, LTB4 и бактериальные пептиды.
Это часто следует за градиентом концентрации хемотаксинов, в том числе C5a, LTB4 и бактериальные пептиды.
Нейтрофилы необходимы, поскольку они могут фагоцитировать патогенов и клеточный мусор для их удаления, чему способствуют опсонинов. Более подробную информацию о процессе фагоцитоза можно найти здесь.
Кафедрой патологии Каликутского медицинского колледжа [CC BY-SA 4.0 (http://creativecommons.org/licenses/by-sa/4.0)], через Wikimedia Commons
острое воспаление.
Как помогает острое воспаление?
Изменения, происходящие при остром воспалении, помогают контролировать инфекцию и восстанавливать нормальное состояние тканей:
- Экссудация жидкости способствует доставке белков плазмы к местам повреждения. Кроме того, он выводит токсины и увеличивает лимфодренаж.
- Инфильтрация нейтрофилов приводит к удалению патогенов и клеточного детрита.

- Вазодилатация, очень похожая на экссудацию, помогает увеличить доставку необходимых белков и клеток и повысить температуру тканей.
- Боль и потеря функции помогают обеспечить отдых и снизить риск дальнейшего повреждения тканей.
Клиническая значимость
Абсцесс печени
Острое воспаление может быть результатом инфекции, как в случае абсцесса. Абсцесс представляет собой болезненное скопление гноя в тканях, которое часто возникает из-за бактериальной инфекции. Когда это происходит в печени, возникает боль в правом подреберье, гепатомегалия, лихорадка, ночные поты, тошнота и рвота, потеря веса и желтуха.
Анализы крови часто показывают повышенное количество лейкоцитов, аномальные тесты функции печени и положительный посев крови. В дополнение к этому абсцесс может быть выявлен с помощью УЗИ или с помощью КТ .
Лечение включает антибиотиков, наряду с поддерживающими мерами, такими как введение жидкости, обезболивание и дренирование абсцесса . Дренаж обычно проводится под контролем УЗИ или КТ, и его можно либо аспирировать, либо дренировать через катетер; в зависимости от размера абсцесса. При разрыве абсцесса может потребоваться открытая операция.
Осложнения абсцессов печени включают сепсис, разрыв абсцесса, перитонит, и вторичную инфекцию с дальнейшими абсцессами.
Джеймс Хейлман, доктор медицины (собственная работа) [CC BY-SA 4.0 (http://creativecommons.org/licenses/by-sa/4.0)], через Wikimedia Commons
Рис. 4 — КТ, показывающая большую печень абсцесс. Красная стрелка указывает на абсцесс.
распечатать Распечатать эту статью
Acute Inflammation — TeachMeSurgery
- 1 Characteristic Features
- 2 Phases of Acute Inflammation
- 2.1 Vascular Phase
- 2.
 2 Cellular Phase
2 Cellular Phase
- 3 Outcomes
- 3.1 Abscess Formation
- 4 Key Points
- 5 Appendix – Химические медиаторы
Воспаление относится к начальной физиологической реакции на повреждение ткани , например, вызванные механическим, термическим, электрическим, радиационным, химическим воздействием или инфекцией.
Это может быть острое (продолжающееся в течение нескольких дней) или хроническое (в ответ на продолжающееся и неразрешенное оскорбление). Воспаление может перерасти в необратимое повреждение тканей или фиброз .
В этой статье мы рассмотрим процессы, связанные с острым воспалением.
Характеристика
Острое воспаление начинается в течение нескольких секунд или минут после повреждения тканей. Он характеризуется четырьмя ключевыми признаками ( латинские термины в скобках ):
- Покраснение ( покраснение ) – вторичное по отношению к расширению сосудов и усилению кровотока
- Жар ( калорий ) – локальное повышение температуры, в том числе из-за усиления кровотока
- Отек ( опухоль ) – результат повышенной проницаемости сосудов, приводящий к потере жидкости в интерстициальное пространство
- Боль ( dolor ) – вызванная стимуляцией местных нервных окончаний механическими и химическими медиаторами
Автор: Sapp / Общественное достояние
Рисунок 1. Покраснение (краснота) и припухлость (опухоль), характерные признаки острого воспаления
Покраснение (краснота) и припухлость (опухоль), характерные признаки острого воспаления
Фазы острого воспаления
Острое воспаление можно разделить на две стадии; (1) сосудистая фаза, за которой следует; (2) клеточная фаза.
Сосудистая фаза
В сосудистой фазе мелкие кровеносные сосуды, прилегающие к повреждению, расширяются ( вазодилатация ), и приток крови к этой области увеличивается. Эндотелиальные клетки сначала набухают, затем сокращаются, увеличивая пространство между ними, тем самым увеличивая проницаемость сосудистого барьера. Этот процесс регулируется химическими медиаторами (см. Приложение).
Экссудация жидкости приводит к чистой потере жидкости из сосудистого пространства в интерстициальное пространство, что приводит к отек (опухоль).
Образование увеличенной тканевой жидкости действует как среда, через которую могут мигрировать воспалительные белки (такие как комплемент и иммуноглобулины). Это также может помочь удалить патогенные микроорганизмы и клеточные остатки из этой области посредством лимфатического дренажа.
Это также может помочь удалить патогенные микроорганизмы и клеточные остатки из этой области посредством лимфатического дренажа.
Клеточная фаза
преобладающей клеткой острого воспаления является нейтрофил . Их привлекает место травмы присутствием хемотаксины медиаторы выделяются в кровь сразу после инсульта.
Миграция нейтрофилов происходит в четыре этапа (рис. 2):
- Маргинация – клетки выстраиваются против эндотелия
- Перекатывание – тесный контакт и перекатывание по эндотелию
- Адгезия – соединение с эндотелиальной стенкой
- Эмиграция – клетки перемещаются через стенку сосуда в зону поражения
Оказавшись в области, нейтрофилов распознают инородное тело и начинают фагоцитоз , процесс, при котором возбудитель поглощается и удерживается фагосомой.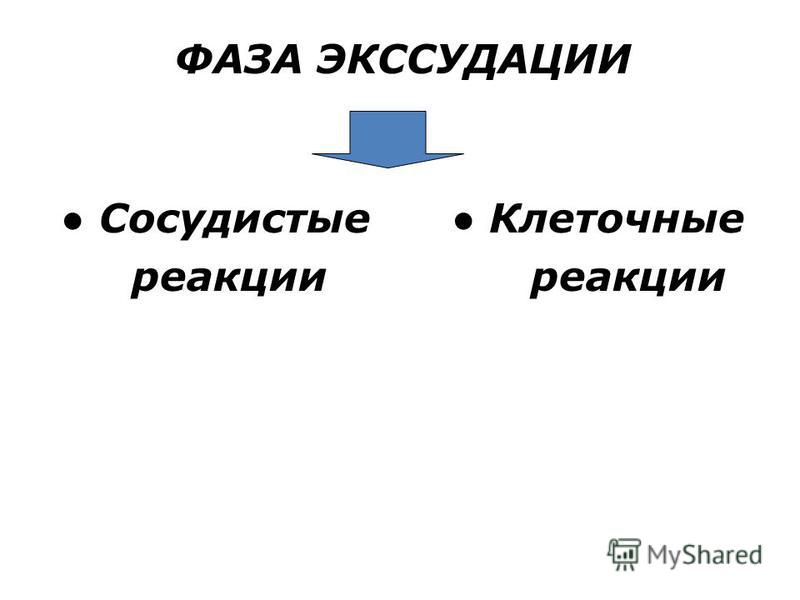 Затем фагосома разрушается с помощью кислороднезависимых (например, лизоцимов) или кислородзависимых (например, образование свободных радикалов) механизмов.
Затем фагосома разрушается с помощью кислороднезависимых (например, лизоцимов) или кислородзависимых (например, образование свободных радикалов) механизмов.
Открытым университетом [CC BY-NC-SA]
Рисунок 2 – Стадии острого воспаления; расширение сосудов, образование экссудата и миграция нейтрофилов
Исходы
После процесса острого воспаления возможны несколько результатов:
- Полное разрешение – с полной репарацией и разрушением инсульта
- Фиброз и образование рубцов – возникает в случаях значительного воспаления
- Хроническое воспаление – от персистирующего инсульта
- Формирование абсцесса
Абсцесс
Абсцесс – это локализованное скопление гноя в окружении грануляций ткани . Гной содержит некротических тканей с взвешенными погибшими и жизнеспособными нейтрофилами и мертвыми возбудителями . Он формируется, когда первичным поражением является гноеродная бактерия и происходит обширный некроз тканей.
Он формируется, когда первичным поражением является гноеродная бактерия и происходит обширный некроз тканей.
Начальный воспалительный экссудат раздвигает ткань, оставляя центр некротической ткани с нейтрофилами и патогенами. Со временем острое воспаление прекратится, и, если его не дренировать хирургическим путем, абсцесс будет заменен рубцовой тканью .
Абсцесс может быть источником системной диссеминации возбудителя, при этом абсцесс служит пристанищем для инфекции . Это также может вызвать постоянное повышение давления в тканях, что приводит к боли и разрушению местных структур .
Автор Yale Rosen [CC BY-SA 2.0], через Wikimedia Commons
0085
- Воспаление относится к начальной физиологической реакции на повреждение ткани
- Острое воспаление характеризуется четырьмя ключевыми признаками; покраснение (rubor), жар (calor), отек (опухоль) и боль (dolor)
- Преобладающей клеткой острого воспаления являются нейтрофилы
- Абсцесс представляет собой локализованное скопление гноя, окруженное грануляционной тканью
Приложение – Химические медиаторы
| Механизм | Посредники |
| Расширение сосудов | Histamine, Bradykinin, Complement (C3a, C5a), Leukotrienes (LTC 4 , LTD 4 ), Prostaglandins (PGI 2 , PGE 2 , PGD 2 , PGF 2 ) |
| Дегрануляция тучных клеток | Дополнение (C3a, C5a) |
| Хемотаксис | Интерлейкины (IL-8), PAF, комплемент (C5a), гистамин |
| Высвобождение лизосомальных гранул | Комплемент (C5a), интерлейкины (IL-8), PAF |
| Фагоцитоз | Дополнение (C3b) |
| Боль | Простагландины (PGE 2 ), Брадикинин, Гистамин |
| Лихорадка | Интерлейкины (IL-1, IL-6), TNF-α, простагландины (PGE 2 ) |
Таблица 1 — Химические медиаторы при острое воспаление
Печать Печать этой статьи
экссудат — определение и примеры
Эксудат
н.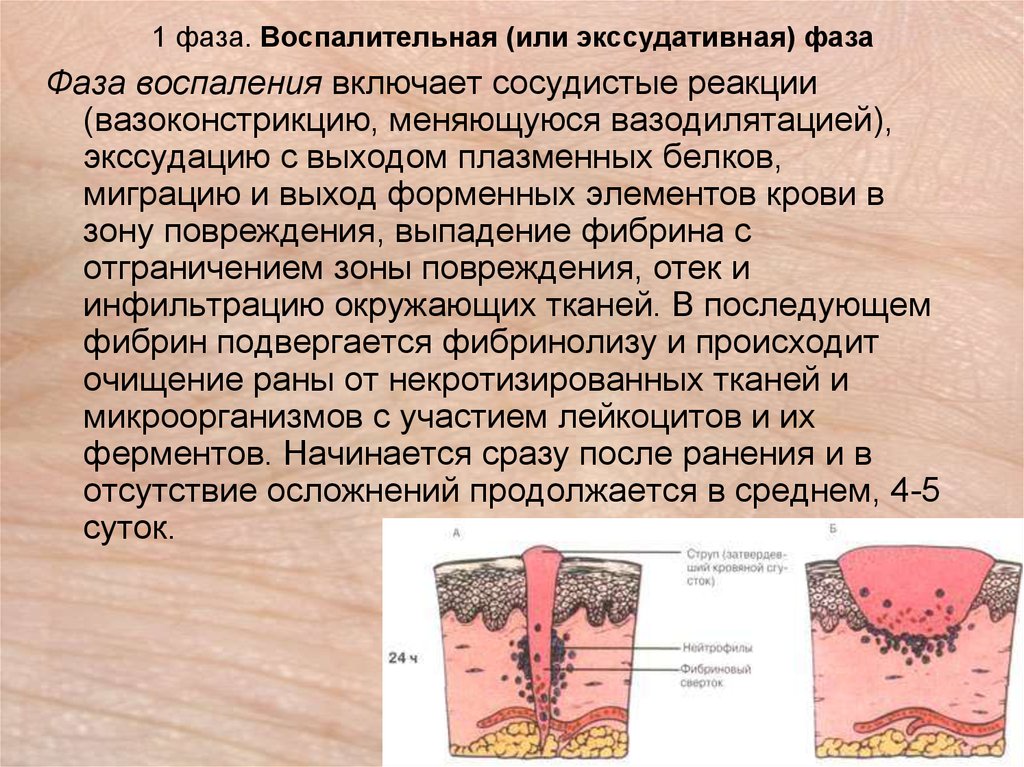 , такие как экссудат из раны и экссудат растений
, такие как экссудат из раны и экссудат растений
Содержание
Что такое экссудат? Воспаление или повреждение ткани приводит к повышению проницаемости кровеносных сосудов, что приводит к просачиванию или выделению жидкости из кровеносных сосудов в соседние ткани; выделяемая жидкость известна как экссудат . гнойный экссудат содержит многочисленные активные и мертвые нейтрофилы.
Фибринозный экссудат состоит в основном из фибриногена и фибрина. В случаях повреждения сосудов эритроциты также могут выделяться и обнаруживаться в экссудате. Растительные экссудаты включают вязкие вещества, просачивающиеся из пустот или пор. Примеры экссудатов растений включают соки, камеди, смолы и латекс.
У человека экссудат можно увидеть в ране или даже в глазу. Глазной экссудат чаще всего наблюдается у пациентов с диабетом, имеющим осложнение диабетическая ретинопатия , при которой возникает ретинальный экссудат. Давайте узнаем больше об этой теме и дадим определение экссудата в биологии и медицине.
Давайте узнаем больше об этой теме и дадим определение экссудата в биологии и медицине.
Экссудат Определение
Биологическое определение:
Экссудат представляет собой жидкость, которая выделяется или просачивается из кровеносных сосудов в прилегающих тканях в результате травмы или воспаления. Экссудат играет важную роль в заживлении раны. Экссудат представляет собой преимущественно воду с лейкоцитами, белками, ферментами, необходимыми для заживления ран, электролитами, макрофагами, тромбоцитами и нейтрофилами.
Этимология: от «истекать», от латинского «exudare», «exsudare», что означает «потеть».
Сравните: транссудат
Экссудат – это телесная жидкость, которая просачивается или выделяется из тканей при воспалении. Жидкость выделяется через поры или рану. Он может быть облачным или гнойным. Он содержит клетки экссудата (например, лейкоциты), сыворотку и фибрин.
У животных и человека экссудатом является любая жидкость, вытекающая из кровеносных сосудов, особенно в результате повреждения или воспаления. При наличии инфекции выделяемая жидкость может содержать лейкоциты.
Что является примером экссудата? Гной является наиболее частым примером экссудата.
Общая информация: Из чего состоит гной?
Гной представляет собой густой экссудат желто-зеленого цвета, непрозрачный, который можно увидеть в инфицированной ране. Гной в основном состоит из мусора, лейкоцитов (лейкоцитов) и микроорганизмов, которые могут быть мертвыми или живыми.
Жидкость или экссудат в основном представляют собой воду вместе с лейкоцитами, белками, электролитами, питательными веществами, ферментами, расщепляющими белки, такими как матриксные металлопротеиназы (ММР), факторами роста, медиаторами воспаления и другими компонентами клеточного экссудата, такими как клетки, такие как тромбоциты, нейтрофилы и макрофаги. Выделение экссудата является естественной реакцией на воспаление или травму. Выделение экссудата является важным этапом в процессе заживления раны.
Выделение экссудата является естественной реакцией на воспаление или травму. Выделение экссудата является важным этапом в процессе заживления раны.
Медицина
Что означает экссудат в ране? В медицине экссудат определяется так же, как указано выше. Физиологически выделение экссудата является важным этапом процесса заживления ран . Выделение экссудата способствует влажному заживлению ран. Соответственно, состав, объем и тип экссудата дают важную информацию о степени заживления раны.
Когда в ткани возникает рана или повреждение, естественным образом активируется воспалительный процесс в организме. Воспалительные цитокины, такие как брадикинин и гистамин, вызывают расширение и увеличение проницаемости кровеносных сосудов в месте повреждения. При повышенной проницаемости и воспалительной реакции из кровеносной системы в место раны выделяется лейкоцитосодержащая жидкость. Эта вытекающая или выделяемая жидкость известна как экссудат (рис. 1).
Рисунок 1: Процесс экссудации: повреждение, ведущее к воспалению и образованию экссудата. Изображение предоставлено: WebPath, организовано Университетом штата Юта.
Изображение предоставлено: WebPath, организовано Университетом штата Юта. Экссудат очень похож на сыворотку крови. Тяжесть и характер раны определяют состав и количество выделяемого экссудата. Соответственно, в острой ране и хронической ране экссудат будет различаться.
Разберем экссудат, выделяемый при острых и хронических ранах.
При острой ране, при травме или повреждении тканей происходит активация воспалительного пути, что приводит к расширению кровеносных капилляров, что приводит к подтеканию раневой жидкости в месте раны. Выделившийся экссудат содержит ферменты (такие как матриксные металлопротеиназы или ММП), лейкоциты, белки, макрофаги и нейтрофилы.
Таким образом, экссудат помогает удалить или ликвидировать бактерии или микроорганизмы из места раны, а также удалить мусор из места повреждения. Факторы роста, цитокины и протеолитические ферменты, необходимые для процесса заживления ран, обеспечиваются макрофагами, присутствующими в экссудате.
По мере заживления ран количество экссудата в острых ранах уменьшается. После ранения в первые 48–72 часа экссудат содержит тромбоциты и фибрин, однако по мере уменьшения кровотечения количество тромбоцитов и фибрина в экссудате уменьшается. Также характерно, что экссудат при остром заживлении ран богат факторами роста фибробластов, факторами роста эпителия и факторами роста тромбоцитов. Таким образом, можно сделать вывод, что экссудат при острых ранах выполняет следующие функции при заживлении раны:0013
После ранения в первые 48–72 часа экссудат содержит тромбоциты и фибрин, однако по мере уменьшения кровотечения количество тромбоцитов и фибрина в экссудате уменьшается. Также характерно, что экссудат при остром заживлении ран богат факторами роста фибробластов, факторами роста эпителия и факторами роста тромбоцитов. Таким образом, можно сделать вывод, что экссудат при острых ранах выполняет следующие функции при заживлении раны:0013
- Создает необходимую среду для влажного заживления ран
- Обеспечение необходимыми питательными веществами, необходимыми для клеточного метаболизма в месте заживления раны
- Дрейф клеток, восстанавливающих ткани, в необходимое место для заживления раны
- Удаление поврежденных или мертвых в процессе аутолиза для отделения хорошей ткани от плохой ткани в месте заживления раны
В то время как при хронической экссудативной ране экссудат поразительно богат протеолитическими ферментами, такими как проферменты ММР и сериновые протеиназы, которые разрушают матрикс раны. Экссудат из хронической раны дефицитен по активному фактору роста. Кроме того, экссудат, выделяемый при хронических ранах, богат воспалительными цитокинами, такими как интерлейкин-1 (IL-1) и фактор некроза опухоли α (TNF-α). В целом состав экссудата в хронической ране представляет собой сильно воспалительный экссудат, так что регенерация тканей и процесс заживления ран задерживаются.
Экссудат из хронической раны дефицитен по активному фактору роста. Кроме того, экссудат, выделяемый при хронических ранах, богат воспалительными цитокинами, такими как интерлейкин-1 (IL-1) и фактор некроза опухоли α (TNF-α). В целом состав экссудата в хронической ране представляет собой сильно воспалительный экссудат, так что регенерация тканей и процесс заживления ран задерживаются.
Может возникнуть вопрос, что такое воспалительный экссудат?
Это жидкость из раны, которая выделяется или вытекает из системы кровообращения в близлежащие ткани из-за воспаления и состоит из воспалительных цитокинов, ферментов и лейкоцитов.
Типы экссудата
Нормальный раневой экссудат жидкий, водянистый, соломенного цвета, без запаха и полупрозрачный. Однако в зависимости от стадии заживления раны экссудат может варьироваться. Кроме того, экссудат инфицированной раны будет отличаться по цвету, вязкости и текстуре от нормального экссудата.
Обильное дренирование — самая тяжелая разновидность дренирования, требующая немедленной медицинской помощи, так как большее насыщение раны экссудатом составляет 75% и более. Важно отметить, что по мере инфицирования раны экссудат становится вязким.
Важно отметить, что по мере инфицирования раны экссудат становится вязким.
Соответственно, существуют различные типы экссудата, перечисленные ниже (Таблица 1 и Рисунок 2):
Таблица 1: Типы раневого дренажа или экссудата и их свойства | ||||
|---|---|---|---|---|
| Тип экссудата | Консистенция и цвет | . Фибринозный экссудат | Тонкий, с тяжами фибрина, мутный | Экссудат нормального заживления ран |
| Серозно-геморрагический экссудат | Прозрачный, розового цвета, жидкий, водянистый | Нормальная рана экссудат | ||
| Сыльский экссудат | Красный, тонкий, водянистый | Эксудат из раненых, кровоточащий кровяной сосудие | ||
| 3333333. Serating кровяной сосудие | ||||
| 33333333333 гг. | ||||
| Гнойный экссудат или экссудат гноя | Густые, зеленые, серые или желтые выделения из раны | Бактериальная инфекция раны с тяжелым воспалением | ||
| Hemopurulent or bloody exudate | Red, dark, blood-stained, thick, highly viscous | Inflammatory cells with a bacterial infection | ||
| Hemorrhagic | Thick red-colored | Indicative of fragile blood capillaries/ trauma / Инфекция | ||
Источник данных: д-р Амита Джоши из Biology Online
Кроме того, имеется фибринозно-гнойный экссудат, который является своего рода гнойным экссудатом или экссудатом гноя, но богат фибрином и фибриногеном.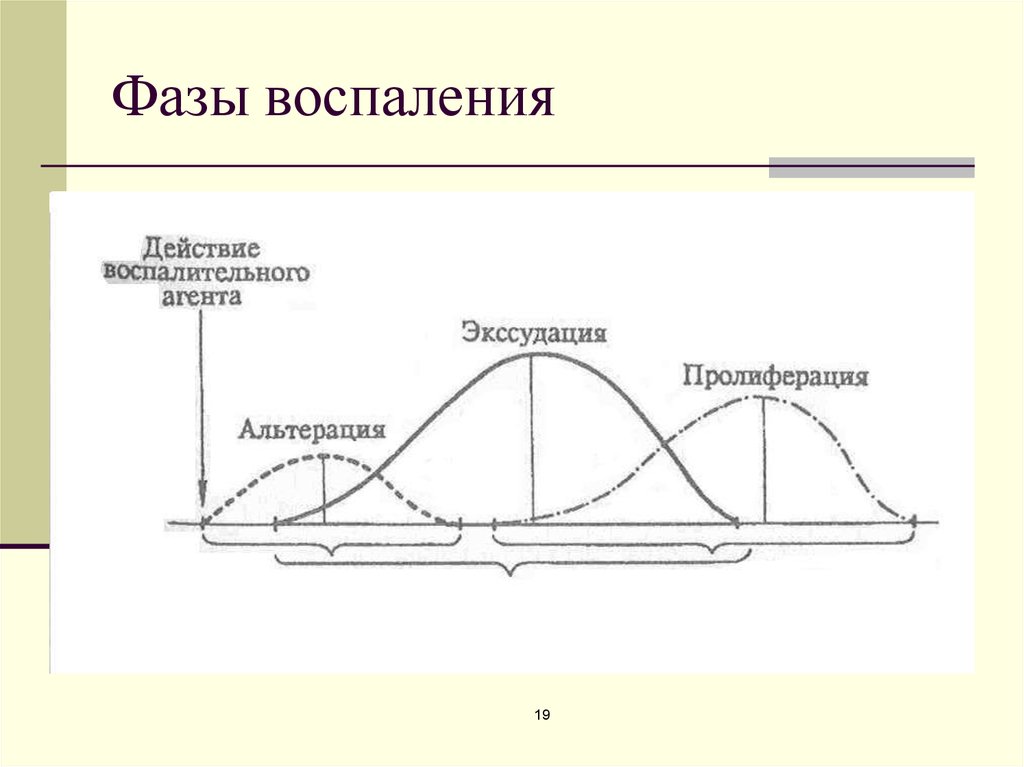 бактериальная пневмония, стрептококковая инфекция и ревмокардит.
бактериальная пневмония, стрептококковая инфекция и ревмокардит.
Экссудаты и транссудаты
Транссудат — это ультрафильтрованная жидкость, выделяемая или просачивающаяся из системы кровообращения из-за основных заболеваний, которые изменили венозное кровяное давление. Эта секретируемая жидкость отличается по составу от раневого экссудата. Транссудат содержит меньше белка и клеток. Критерии Лайта используются для дифференциации экссудата и транссудата, как указано ниже:
Жидкость является экссудатом, если …
- (белок выпота: белок сыворотки) > 0,5 Верхний предел лабораторного референтного диапазона ЛДГ в сыворотке
Посмотрите это видео о сравнении экссудата и транссудата:
свидетельствует об экссудате. Это связано с тем, что из-за травмы или повреждения клеток и тканей клеточная ЛДГ выходит из клетки и становится компонентом экссудата. Это характерная особенность экссудата.
Это связано с тем, что из-за травмы или повреждения клеток и тканей клеточная ЛДГ выходит из клетки и становится компонентом экссудата. Это характерная особенность экссудата.
Table 2: Clinical difference between Transudate vs Exudate | ||
|---|---|---|
| Characteristics | Exudate | Transudates |
| Total fluid protein | >30 g/L | ≤ 30 g/L |
| (Жидкость : сыворотка) соотношение белков | >0,5 | <0,5 |
| Удельный вес | >1,015 | <9,014730476|
| Холестерин | ≥ 1,2 ммоль/л | <1,2 ммоль/л |
| Флюидный лактат дегидрагеназа (LDH) | Fluid Lactate Dehrogenas нормального LDH в сыворотке | |
| Жидкости/сыворотка LDH | > 0,6 | <0,6 |
Источник данных: Exeterlaratory. com
com
Источник данных: exeterlaratory.com
5. особенно при травмах или заболеваниях. Однако корневой экссудат является частью нормальной метаболической физиологии растения с окружающей его почвой и микроорганизмами.
Какие примеры экссудата есть у растений?
Растительные экссудаты называются лаками, латексом, смолой, слизью и т. д. Как правило, растительные экссудаты богаты углеродом и выглядят как липкая вязкая жидкость. Экссудаты корней богаты органическими кислотами, аминокислотами и сахарами. Различные виды растений производят различные экссудаты, например, все виды латекса не имеют молочного цвета.
Например, экссудат олеандрового дерева ( Nerium oleander L.) и листьев тутового дерева ( Morus spp.) не имеет молочного цвета. Экссудаты также действуют как защитные механизмы от травоядных хищников. В то время как смола производится из определенных пор или железистых клеток растения.
Другим примером является слизь, вырабатываемая росянками (хищными растениями). Растение захватывает насекомых с помощью слизи, выделяемой железами на поверхности листьев.
Растение захватывает насекомых с помощью слизи, выделяемой железами на поверхности листьев.
| Рисунок 3: Фотографии слизи на листе росянки. На левой фотографии показано насекомое, пойманное слизистым листом. Присмотритесь к листу росянки на правом фото. Изображение предоставлено: Викимедиа (слева) и Михал Рубеш, CC BY-SA 3.0. | |
Факты о растениях: Корневые экссудаты признаны коммуникационной системой растений или системой корневого общения растений с окружающими их микробами в ризосфере
Ответьте на приведенный ниже тест, чтобы проверить, что вы узнали об экссудатах.
Викторина
Выберите лучший ответ.
1. Жидкость, содержащая общий белок жидкости >30 г/л
Экссудат
ТРАНСУДАТ
Эксудат и трансдат
2. Удельный вес менее 1,015
Удельный вес менее 1,015
Эксудат
Трансюдат
Exdate и Transudate
3. Тип Exudate, характеризуемый StrandAte Exdate
3. тип Exudate, характеризующийся Strand Ascudate
. Серозно-гнойный экссудат
4. Желтый, коричневый, непрозрачный, мутный, густой экссудат
Серозный экссудат
Фибринозный экссудат
Серозно-гнойный экссудат
5. Примеры экссудатов растений
лаки
смолы
лаки, смолы, слизи
Отправьте свои результаты (необязательно)
. Диагностика Раздел четвертый: Диагностика заболеваний среднего уха
| Отология Отделение отоларингологии, хирургии головы и шеи |
| Главная | Первый блок | Второй блок | Третий блок | Четвертый блок | Пятый блок | Шестая единица | Седьмой блок | Блок восемь | ссылки |
Болезни среднего уха обычно проявляются изменениями барабанной перепонки или через прозрачную барабанную перепонку. Здесь показаны наиболее распространенные условия.
Здесь показаны наиболее распространенные условия.
Буллезный мирингит
Анамнез:
6-летняя девочка обратилась в клинику с сильной болью в правом ухе. Неделю назад у нее была простуда и лихорадка, и до сих пор у нее заложенность носа. Ее родители утверждают, что у нее не было дренажа из уха. 9Нажмите на стрелку для просмотра видео
Информация: Буллезный мирингит многие считают прежде всего вирусным воспалением барабанной перепонки, сопровождающим простудные заболевания и грипп. Обычно это не вызывает повреждения среднего уха или слуховых косточек. Признаки и симптомы включают оталгию, закупорку, полноту, сильную боль при движении барабанной перепонки, геморрагические (герпетические) пузырьки на боковой поверхности барабанной перепонки и прилегающем канале. Барабанная перепонка может иметь пурпурный оттенок. На барабанной перепонке могут образоваться водянистые волдыри. Однако Дэвид Фэрбенкс, доктор медицины. в Антимикробной терапии в отоларингологии — Хирургия головы и шеи определяет острый буллезный мирингит при отсутствии предшествующей перфорации барабанной перепонки или холестеотомы как разновидность острого среднего отита. Он вызывается одними и теми же микроорганизмами (Streptococcus pneumoniae, Hemophilus influenzae и Moraxella catarrhalis) и лечится одними и теми же агентами.
в Антимикробной терапии в отоларингологии — Хирургия головы и шеи определяет острый буллезный мирингит при отсутствии предшествующей перфорации барабанной перепонки или холестеотомы как разновидность острого среднего отита. Он вызывается одними и теми же микроорганизмами (Streptococcus pneumoniae, Hemophilus influenzae и Moraxella catarrhalis) и лечится одними и теми же агентами.
Острый средний отит
Анамнез:
Это 30-летний мужчина, который поступил в офис с сильной болью в левом ухе, потерей слуха и лихорадкой в течение последних 24 часов. Три дня назад у него появились симптомы «насморка».
Осмотр:
Обратите внимание на покраснение барабанной перепонки из-за гиперваскуляризации. Это обычное явление на ранних стадиях острого среднего отита.
| 9Нажмите на стрелку для просмотра видео |
Информация: Острый средний отит — острое начало воспалительного процесса в слизистой оболочке среднего уха, сопровождающееся местными или системными признаками. Инфекция приводит к вздутию барабанной перепонки, отеку и покраснению из-за бактерий или вирусов, которые мигрировали из носоглотки через евстахиеву трубу в среднее ухо. Евстахиева труба становится все более заблокированной воспалением, и жидкость накапливается под давлением.
Инфекция приводит к вздутию барабанной перепонки, отеку и покраснению из-за бактерий или вирусов, которые мигрировали из носоглотки через евстахиеву трубу в среднее ухо. Евстахиева труба становится все более заблокированной воспалением, и жидкость накапливается под давлением.
Без лечения эта бактериальная инфекция протекает через четыре стадии .
- Первая стадия гиперемия слизистой оболочки . Закупорка евстахиевой трубы воспалением вначале вызывает отрицательное давление в полости среднего уха. Чувство полноты ощущается вместе с потерей слуха. Барабанная перепонка гиперемирована по рукоятке молоточка, вялой части и по периферии. Могут наблюдаться лихорадка и оталгия, но они не являются тяжелыми.
- Вторая стадия экссудация . Сыворотка, фибрин, эритроциты и полиморфноядерные лейкоциты выделяются в слизь, секретируемую бокаловидными клетками. Этот экссудат под давлением заполняет полость среднего уха. Барабанная перепонка сильно утолщается и выпячивается, что приводит к кондуктивной тугоухости, боли и оталгии.
 Возникает лихорадка. Достопримечательности плохо видны. У детей область сосцевидного отростка может быть болезненной и опухшей.
Возникает лихорадка. Достопримечательности плохо видны. У детей область сосцевидного отростка может быть болезненной и опухшей. - Третья стадия Нагноение ; также называют острым гнойным средним отитом. В этот момент происходит спонтанный разрыв барабанной перепонки, и в слизистой оболочке среднего уха присутствует пиогенная бактериальная экссудативная инфекция. Признаки и симптомы включают кондуктивную потерю слуха, боль, гнойные выделения, лихорадку, утолщение слизистой оболочки среднего уха, болезненность сосцевидного отростка и, возможно, абсцесс.
- Четвертая стадия либо разрешение , либо слияние и осложнения . Около 95% пролеченных случаев разрешаются спонтанно без слияния, что делает острый средний отит самокупирующимся патологическим процессом. У оставшихся 5% населения гной под давлением в сосцевидном отростке вызывает резорбцию костных перегородок воздухоносных клеток сосцевидного отростка, что приводит к слиянию (меньшие воздушные ячейки сливаются в более крупные полости неправильной формы, заполненные слизистой оболочкой, грануляциями и гноем под давлением).
 Эрозия кости во всех направлениях с образованием абсцесса внутри и/или снаружи сосцевидного отростка. Слизисто-гнойные выделения, колеблющиеся по количеству, продолжаются. Периодическая боль и болезненность сосцевидного отростка сопровождаются субфебрилитетом и лейкоцитозом, когда отделяемое находится под давлением. Рентгенография показывает декальцинацию и разрушение клеточных перегородок. Отмечается кондуктивная тугоухость. Другие признаки и симптомы могут включать провисание задне-верхней костной стенки меатуса, утолщение надкостницы и глубокую болезненность сосцевидного отростка.
Эрозия кости во всех направлениях с образованием абсцесса внутри и/или снаружи сосцевидного отростка. Слизисто-гнойные выделения, колеблющиеся по количеству, продолжаются. Периодическая боль и болезненность сосцевидного отростка сопровождаются субфебрилитетом и лейкоцитозом, когда отделяемое находится под давлением. Рентгенография показывает декальцинацию и разрушение клеточных перегородок. Отмечается кондуктивная тугоухость. Другие признаки и симптомы могут включать провисание задне-верхней костной стенки меатуса, утолщение надкостницы и глубокую болезненность сосцевидного отростка.
Осложнения могут включать острый мастоидит, петрозит, лабиринтит, паралич лицевого нерва, кондуктивную/нейросенсорную тугоухость и тромбоз латерального синуса. Осложнения за пределами барабанной перепонки и воздушных ячеек сосцевидного отростка включают поднадкостничный абсцесс сосцевидного отростка, экстрадуральный абсцесс, абсцесс головного мозга, лептоменингит и тромбофлебит сигмовидного синуса. Кость при остром сливающемся мастоидите мягкая из-за декальцинации и остеоклаза, но все еще живая. Новая кость может образоваться, когда гной, находящийся под давлением, освободится.
Кость при остром сливающемся мастоидите мягкая из-за декальцинации и остеоклаза, но все еще живая. Новая кость может образоваться, когда гной, находящийся под давлением, освободится.
Хронический средний отит возникает при перфорации барабанной перепонки с постоянным изменением среднего уха или без него. Степень слизисто-гнойного воспаления в среднем ухе вариабельна. Признаки и симптомы включают потерю слуховой костной ткани, перфорацию, ретракцию, помутнение и грануляционную ткань, включая полипы. Перфорация барабанной перепонки может привести к врастанию плоского эпителия. Хотя дренаж может быть более или менее непрерывным, активная инфекция характеризуется гиперемированной, утолщенной слизистой оболочкой со слизисто-гнойным отделяемым.
Серозный отит, острый и хронический
Анамнез:
Это 66-летний мужчина, который поступил в клинику с заложенностью правого уха в течение одного месяца. Ему дали Аугментин по поводу предыдущего острого отита. Его предыдущая медицинская история имеет большое значение для хирургии расщелины неба в детстве и частых ушных инфекций. Три года назад ему также установили трубки для миринготомии.
Его предыдущая медицинская история имеет большое значение для хирургии расщелины неба в детстве и частых ушных инфекций. Три года назад ему также установили трубки для миринготомии.
Осмотр:
Обратите внимание на желтую серозную жидкость за барабанной перепонкой. Особенно это видно на 7 и 9Нажмите на стрелку для просмотра видео

Информация: Серозный средний отит (СОМ) — острый заболевание уха, обусловленное скоплением жидкого водянистого транссудата в среднем ухе. Дисфункция евстахиевой трубы является основной причиной. Респираторные инфекции и аллергии являются предрасполагающими факторами. Серозный отит обычно встречается у детей младше шести лет с отитом в анамнезе. Пациенты с ранним первым эпизодом отита, низкой массой тела при рождении, кормлением из бутылочки и детским садом в анамнезе также более склонны к этому заболеванию. У взрослых баротравма от полета или подводного плавания может вызвать серозный отит.
Взрослые с небными проблемами и поражениями или опухолями носоглотки могут предъявлять серозный отит в качестве первой жалобы. У пациентов, подвергающихся лучевой терапии головы и гипербарической оксигенации, часто обнаруживают жидкость в среднем ухе. Признаки и симптомы включают нарушение слуха, ощущение пузырения, ушную инфекцию с выпячиванием барабанной перепонки и боль. Слух может различаться в разных положениях, поскольку жидкость перемещается в полости среднего уха.
Слух может различаться в разных положениях, поскольку жидкость перемещается в полости среднего уха.
Серозный средний отит — хронический — длительное скопление негнойной жидкости среднего уха за барабанной перепонкой. Серозный отит длительностью более трех месяцев поражает до 5-10% детей. СОМ часто встречается у пациентов с синдромальными состояниями, такими как синдром Тричера-Коллинза и трисомия 21, а также с такими аномалиями, как расщелина неба и синдром неподвижных ресничек.
Признаки и симптомы включают легкую отагию, заложенность носа, аутофонию, потерю слуха и обесцвечивание барабанной перепонки с ограниченной подвижностью. Осложнения могут включать холестеотому и разрушение косточек.
Тимпаносклероз
Анамнез:
Пациент, 5-летний мальчик, поступил в клинику на плановый школьный медосмотр. Его история положительна для миринготомии и трубок в возрасте двух лет. У него нет потери слуха.
Осмотр:
Обратите внимание на беловатую область неправильной формы в положении 2–4 часа в левом ухе. Это свидетельствует о тимпаносклерозе фиброзного слоя барабанной перепонки.
Это свидетельствует о тимпаносклерозе фиброзного слоя барабанной перепонки.
Информация: Тимпаносклероз — это коллаген в натяжной части барабанной перепонки, обычно обнаруживаемый у пациентов с рецидивирующим средним отитом в анамнезе. Тимпаносклероз проявляется в виде гладких, белых, слегка приподнятых участков плотной ткани. Обычно это происходит в области зажившей перфорации или экструдированной трубки после выздоровления от среднего отита. Потеря слуха обычно не отмечается, если не затронута большая часть барабанной перепонки. Тимпаносклероз обычно протекает бессимптомно. В редких случаях тимпаносклероз может поражать косточки и вызывать их фиксацию с последующей кондуктивной тугоухостью.
Полип ушной раковины
Анамнез:
Этот 52-летний джентльмен страдал длительным серозным отитом и перенес операцию миринготомии. Через год больной обратился в клинику с жалобами на заложенность левого уха и снижение слуха. Трубка засорилась и была удалена.
Через год больной обратился в клинику с жалобами на заложенность левого уха и снижение слуха. Трубка засорилась и была удалена.
Осмотр:
При осмотре левого уха перфорация видна в центре барабанной перепонки. Через перфорацию видна грануляционная ткань розового цвета. Остальная часть ТМ утолщена и непрозрачна из-за хронической инфекции. 9Нажмите на стрелку для просмотра видео
Информация: Полип ушной раковины представляет собой грануляционную ткань со ножкой, отходящей от среднего уха через перфорацию в барабанной перепонке. Обычно это связано с холестеатомой или остаточной вентиляционной трубкой. При гнойном среднем отите полип является признаком консолидации и хронизации. Этот хронический процесс трудно излечить без хирургического вмешательства.
Полипы могут возникать поодиночке или в множественных количествах, а их размеры весьма различны. Они могут закупоривать слуховой проход и выступать из слухового прохода. Консистенция может варьироваться от очень мягкой до твердой. Они могут казаться эритематозными или бледными.
Они могут закупоривать слуховой проход и выступать из слухового прохода. Консистенция может варьироваться от очень мягкой до твердой. Они могут казаться эритематозными или бледными.
Существует два типа полипов: слизистая оболочка и грануляции . Оба имеют воспалительное происхождение и состоят из смеси полиморфноядерных лейкоцитов, плазматических клеток, тучных клеток, гигантских клеток и фибробластов, содержащих многочисленные новые кровеносные сосуды.
Полипы слизистой оболочки образуются из складок слизистой оболочки, которые выступают наружу и покрыты тем же эпителиальным слоем, что и среднее ухо. Грануляционные полипы обычно не покрыты эпителием и часто свидетельствуют о холестеатоме. Грануляционные полипы также могут возникать рядом с тимпаностомической трубкой.
Ретракционный карман
Анамнез:
Женщина 50 лет обратилась в клинику с жалобами на снижение слуха и заложенность правого уха в течение 2 месяцев. У нее нет острых симптомов. У нее была перфорация барабанной перепонки пять лет назад.
У нее была перфорация барабанной перепонки пять лет назад.
Осмотр:
Барабанная перепонка имеет заднюю ретракцию в положении «9 часов». Ретракция прозрачна, потому что это место предыдущей перфорации, которая зажила без фиброзного слоя. Верхний ретракционный карман виден в положении «12 часов» в области вялой части сустава. В этой области барабанная перепонка не имеет фиброзного слоя и часто втягивается из-за хронического отрицательного давления в среднем ухе. Существует также выпот в среднем ухе, из-за чего барабанная перепонка кажется тусклой и непрозрачной. 9Нажмите на стрелку для просмотра видео
Информация: Ретракционный карман возникает, когда участок барабанной перепонки втягивается в полость среднего уха под действием хронического отрицательного давления. Верхний ретракционный карман возникает, когда вялая часть втянута в аттик. Задний ретракционный карман возникает, когда задняя часть БМ оттягивается, возможно, нависая над наковальней и стременем.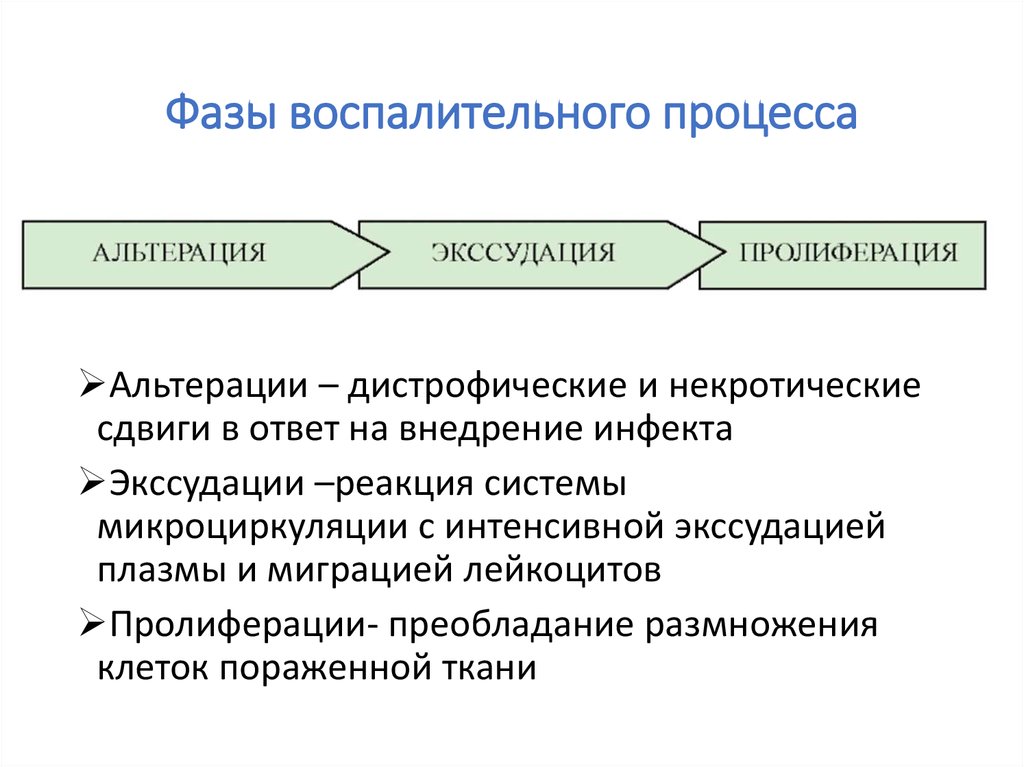 Карман вызван дисфункцией евстахиевой трубы, создающей отрицательное давление в полости среднего уха. Физическая ориентация кармана в барабанной перепонке часто препятствует правильному отслаиванию эпителия, позволяя накапливаться остаткам кератина, образуя холестеатому.
Карман вызван дисфункцией евстахиевой трубы, создающей отрицательное давление в полости среднего уха. Физическая ориентация кармана в барабанной перепонке часто препятствует правильному отслаиванию эпителия, позволяя накапливаться остаткам кератина, образуя холестеатому.
Адгезивный отит
Анамнез: Женщина 75 лет жалуется на сильную потерю слуха на левое ухо. У нее на протяжении всей жизни рецидивирующие ушные инфекции и несколько операций по восстановлению барабанной перепонки (тимпанопластика).
Осмотр: Обратите внимание на сильную ретракцию барабанной перепонки. Он сместился настолько медиально, что лежит на внутренней стенке среднего уха. Любые присутствующие косточки хорошо видны, потому что ТМ обволакивает их. Средняя часть костной стенки среднего уха — мыс — кажется белой. 9Нажмите на стрелку для просмотра видео
Информация: Адгезивный отит является конечной стадией серозного отита. Развивается в течение длительного периода времени на фоне хронического серозного среднего отита. Происходит атрофия барабанной перепонки, в результате чего она свисает и прилипает к наковальне и стремени, облитерируя полость среднего уха.
Развивается в течение длительного периода времени на фоне хронического серозного среднего отита. Происходит атрофия барабанной перепонки, в результате чего она свисает и прилипает к наковальне и стремени, облитерируя полость среднего уха.
Холестеатома
История: Это 40-летний мужчина, у которого в детстве было много инфекций. Его единственная жалоба на данный момент – это потеря слуха и заложенность левого уха. У него не было операций на ухе.
Обследование: Холестеотома занимает все пространство среднего уха. Его можно увидеть сквозь прозрачную ТМ, и он кажется белым. Ориентиры барабанной перепонки видны, но имеется небольшое выпячивание
На втором снимке показана холестеотома, образовавшаяся в перфорационном или ретракционном кармане через барабанную перепонку и растущая кнаружи от барабанной перепонки. У пациента в анамнезе хронический средний отит; холестеатома представляет собой беловатую область в положении «12 часов». Это обычная область для обнаружения холестеатомы, которая развивается из верхнего ретракционного кармана. Когда внешний чешуйчатый мусор отсасывается, в полости среднего уха виден образовавшийся перфорационный или ретракционный карман с оставшимся мусором. 9Нажмите на стрелку для просмотра видео
Когда внешний чешуйчатый мусор отсасывается, в полости среднего уха виден образовавшийся перфорационный или ретракционный карман с оставшимся мусором. 9Нажмите на стрелку для просмотра видео
Информация: Холестеатома представляет собой скопление кератина в концентрических луковицеобразных слоях, содержащих кристаллы холестерина. Это вызвано плоским эпителием, разрастающимся в замкнутом пространстве. Разрастающаяся масса слущенного эпителия разрушает окружающую кость. Холестеатомы могут развиваться при ретракции барабанной перепонки или плоскоклеточной метаплазии в среднем ухе из-за давней инфекции. Характерным признаком является наличие белых ороговевших частиц в среднем ухе. Холестеотома обычно вызывает эрозию косточек и может привести к повреждению полукружных каналов и лицевого нерва, что приводит к потере слуха, головокружению и параличу лицевого нерва
Холестеатомы требуют хирургического вмешательства, обычно мастоидэктомии и возможной реконструкции цепи косточек.
Баротравма
История:
Это 37-летняя женщина, которая была в 4-х дневном отпуске. Вчера она вернулась домой на самолете. При спуске она почувствовала сильное давление и боль в ухе.
Осмотр:
При осмотре уха видны эритематозные сосуды, расположенные параллельно молоточку. Это представляет собой гиперваскуляризацию, вторичную по отношению к изменениям давления, которые произошли, когда пациентка не смогла выровнять давление в пространстве своего среднего уха. 9Нажмите на стрелку, чтобы просмотреть видео.
Информация: Евстахиева труба нормально закрыта. Он открывается при положительном давлении в носоглотке или при сокращении небных мышц. Он действует как клапан трепетания и остается закрытым, если только он не открывается добровольно или рефлекторно. При наборе высоты в самолете внешнее давление уменьшается, в результате чего объем воздуха в среднем ухе увеличивается. Это относительное увеличение давления в среднем ухе пассивно открывает евстахиеву трубу, уменьшая перепад давления. Во время спуска объем среднего уха уменьшается, создавая относительно отрицательное давление в среднем ухе. Это давление препятствует открытию евстахиевой трубы и может привести к необратимому отрицательному давлению, вызывающему боль, головокружение, разрыв барабанной перепонки, кровоизлияние в среднее ухо (гемотимпанум) или выпот и потерю слуха.
Во время спуска объем среднего уха уменьшается, создавая относительно отрицательное давление в среднем ухе. Это давление препятствует открытию евстахиевой трубы и может привести к необратимому отрицательному давлению, вызывающему боль, головокружение, разрыв барабанной перепонки, кровоизлияние в среднее ухо (гемотимпанум) или выпот и потерю слуха.
Гемотимпанум, показанный выше, придает TM фиолетовый цвет. Полость среднего уха заполнена кровью, которая обычно рассасывается спонтанно. Тимпанометрия показала бы «плоскую» тимпанограмму. Деконгестанты могут быть предписаны, чтобы помочь в разрешении.
| Главная | Первый блок | Второй блок | Третий блок | Четвертый блок | Пятый блок | Шестая единица | Седьмой блок | Блок восемь | ссылки |
Администратор сайта:
Барбара
Хейвуд, доктор медицины.
Copyright © 2014
Все права защищены.
Оценка раневого экссудата и стратегии управления
- Дом
- Блоги
- Блог Линдси Андронако
Опубликовано Линдсей Андронако 27 июля 2016 г. 0013
0013
Категория блога:
Оценка раны и документация
Линдси Д. Андронако RN, BSN, CWCN, WOC, DAPWCA, FAACWS
Раневой экссудат и его правильная оценка и управление им долгое время были клинической проблемой в уходе за ранами. Оценка цвета экссудата, запаха, объема, вязкости и того, вызывает ли он мацерацию кожи вокруг раны, важно учитывать при составлении плана ухода за пациентом. Если нет надлежащего управления экссудатом, то высокие уровни протеазы и низкие уровни факторов роста будут негативно влиять на время заживления раны.
Типы раневого экссудата
Существует четыре типа раневого отделяемого: серозный, кровянистый, серозно-геморрагический и гнойный. Серозное отделяемое прозрачное, тонкое, водянистое. Выделение серозных выделений является типичной реакцией организма на стадии нормального воспалительного заживления. Тем не менее, если есть большое количество серозного отделяемого, это может быть результатом большого количества бионагрузки. Кровяной дренаж является нормальным явлением только во время воспалительной стадии заживления, когда небольшое количество этой крови может вытекать из раны полной или частичной толщины. Если он виден вне фазы воспаления, кровянистый дренаж может быть результатом травмы раны.
Кровяной дренаж является нормальным явлением только во время воспалительной стадии заживления, когда небольшое количество этой крови может вытекать из раны полной или частичной толщины. Если он виден вне фазы воспаления, кровянистый дренаж может быть результатом травмы раны.
Серозно-геморрагический дренаж является наиболее распространенным типом экссудата, наблюдаемого в ранах. Он тонкий, розовый и водянистый на вид. Гнойный отделяемый молочного цвета, обычно более густой консистенции, может быть серого, зеленого или желтого цвета. Если жидкость становится очень густой, это может быть признаком инфекции.
Рекомендации по управлению экссудатом
Экссудат является побочным продуктом вазодилатации на стадии воспаления, а при хронических ранах дренаж изменяется и содержит протеолитические ферменты. Эффективное лечение экссудата зависит от характеристик раны, таких как количество экссудата, расположение и состав экссудата. Хронические раны часто содержат бактерии, такие как псевдомонады или стафилококки, которые подавляют рост новых клеток. В этом случае могут быть полезны культуры для борьбы с бактериями, так что можно будет начать точный план лечения. Это могут быть противомикробные препараты для местного применения, антибиотики для местного применения, противогрибковые препараты или пероральные/в/в препараты.
В этом случае могут быть полезны культуры для борьбы с бактериями, так что можно будет начать точный план лечения. Это могут быть противомикробные препараты для местного применения, антибиотики для местного применения, противогрибковые препараты или пероральные/в/в препараты.
Другими соображениями являются стоимость и частота смены повязок. Когда пациент меняет марлевую повязку четыре раза в день из-за экссудата, для пациента и финансового результата было бы более выгодно использовать пенопластовую повязку. Меньшая смена повязки позволяет оставить раневое ложе нетронутым, что способствует миграции новых клеток. Когда раневые ложа остаются нетронутыми в оптимальной влажной среде, они заживают быстрее. Смена повязок только при необходимости также приводит к меньшему количеству травм вокруг раны, которые могут быть вызваны адгезивами или мацерационными повреждениями. Терапия ран отрицательным давлением, компрессионные повязки и пенные повязки могут помочь справиться с экссудатом.
В целом следует отметить, что выбор повязки должен основываться на индивидуальных характеристиках пациента и раны. Если рана не находится в нормальной воспалительной фазе заживления, клиницист должен выяснить, что является первопричиной и как управлять дренированием.
Источники
Малдер ГД. Количественная оценка раневых жидкостей для врача и исследователя. Лечение стомы при ранениях 1994 г .; 40(8): 66-9.
Никс ДП. Осмотр пациента и оценка заживления. В Bryant RA, Nix DP, ред. Острые и хронические раны: современные концепции лечения. Сент-Луис, Миссури: Мосби; 2007.
Smeets R, Ulrich D, Unglaub F, Wöltje M, Pallua N (2008)Влияние окисленной регенерированной целлюлозы/коллагеновой матрицы на протеазы в раневом экссудате пациентов с хроническими венозными язвами. Int Wound J 5 (2): 195-203.
Стоттс Н.А., Випке-Тевис Д.Д., Хопф Х.В. Кофакторы нарушения заживления ран. В Краснер Д.Л., Родехивер Г.Т., Сиббалд Р.Г., ред. Уход за хроническими ранами: Клинический справочник для медицинских работников. Малверн, Пенсильвания: HMP Communications; 2007: 215-20.
Малверн, Пенсильвания: HMP Communications; 2007: 215-20.
Воуден К., Воуден П. Роль экссудата в процессе заживления: понимание управления экссудатом. В: Уайт Р.Дж., редактор. Тенденции в уходе за ранами Том III. Лондон: Quay Books, 2004. 9.0013
Об авторе
Линдси (Пруссман) Андронако сертифицирована в области ухода за ранами Сертификационным советом по уходу за стомой после раны. Она также является дипломатом Американской ассоциации специалистов по уходу за ранами. В 2011 г. Андронако получила награду Dorland Health People’s Award в категории «Медицинская сестра, занимающаяся лечением стомированных ран», а в журнале Case In Point Magazine была отмечена как одна из «Лучших специалистов в области здравоохранения» за ее «увлеченное руководство и целостный подход к медицине».
Взгляды и мнения, выраженные в этом блоге, принадлежат исключительно автору и не отражают точку зрения WoundSource, Kestrel Health Information, Inc., ее филиалов или дочерних компаний.
Рекомендуется для вас
-
Юридические риски и ловушки при лечении ран – уход за ранами с высоты 30 000 футов
1 апреля 2021 г.
Хайди Кросс, MSN, RN, FNP-BC, CWON
С момента появления коронавирусной болезни 2019 (COVID-19) я мало летал, но я люблю путешествовать и люблю летать. Одно из моих любимых впечатлений — место у окна на высоте около 30 000 футов в ясный солнечный день. Виды могут быть захватывающими…
-
Что такое стандарт ухода за ранами?
31 мая 2022 г.
Оказание помощи пациентам с ранами осуществляется в соответствии с объемом и стандартами практики, которыми руководствуются медсестры и другие члены межпрофессиональной бригады по уходу за ранами. Разветвленная сеть врачей, медицинских исследователей, государственных регулирующих органов и авторов медицинских журналов помогает…
-
Навигация по уходу за ранами из больницы в дом
9 марта 2022 г.

Кари К. Харман, RN-C, CCM, CWCA, WCN-C, CSWD-C, ACCWS, DAPWCA
Для пациентов, выписанных из отделения неотложной помощи, дорога домой может быть усеяна выбоинами и лежачими полицейскими . У многих пациентов страх перед неизвестностью после впервые выявленной раны или обострения…
Динамика выделения экссудата из иссеченных сегментов корня кукурузы на разных стадиях развития 1 | Физиология растений
Фильтр поиска панели навигации Физиология растенийЭтот выпускЖурналыАмериканского общества биологов растенийНауки о растениях и лесоводствоКнигиЖурналыOxford Academic Термин поиска мобильного микросайта
Закрыть
Фильтр поиска панели навигации Физиология растенийЭтот выпускЖурналыАмериканского общества биологов растенийНауки о растениях и лесоводствоКнигиЖурналыOxford Academic Термин поиска на микросайте
Расширенный поиск
Журнальная статья
Ричард С. Смит
Смит
Ричард С. Смит
Ищите другие работы этого автора на:
Оксфордский академический
Google ученый
Физиология растений , том 45, выпуск 5, май 1970 г., страницы 571–575, https://doi.org/10.1104/pp.45.5.571
Опубликовано:
01 мая 1970 г.
Фильтр поиска панели навигации Физиология растенийЭтот выпускЖурналыАмериканского общества биологов растенийНауки о растениях и лесоводствоКнигиЖурналыOxford Academic Термин поиска мобильного микросайта
Закрыть
Фильтр поиска панели навигации Физиология растенийЭтот выпускЖурналыАмериканского общества биологов растенийНауки о растениях и лесоводствоКнигиЖурналыOxford Academic Термин поиска на микросайте
Advanced Search
Экссудаты ксилемы собирали с часовыми интервалами из коротких сегментов, которые были вырезаны из двух частей первичного корня проростков кукурузы ( Zea mays L. ) и частично погружены в экспериментальный солевой раствор, содержащий 86 Rb . Во всех сегментах наблюдалось изменение скорости выхода как объема, так и ионов в течение нескольких часов, после чего достигалось стационарное состояние, которое сохранялось в течение многих часов. Апикальные сегменты производили мало или совсем не выделяли экссудата в течение нескольких часов и не достигали устойчивого состояния до 18 или более часов после иссечения. Базальные сегменты продуцировали экссудат, содержащий обнаруживаемые количества изотопа, в течение часа, и они достигли устойчивого состояния примерно через 12 часов после иссечения. Во время их соответствующих устойчивых состояний апикальные сегменты производят в три раза больше объема в час и транслоцируют в восемь раз больше Rb в час, чем базальные сегменты.
) и частично погружены в экспериментальный солевой раствор, содержащий 86 Rb . Во всех сегментах наблюдалось изменение скорости выхода как объема, так и ионов в течение нескольких часов, после чего достигалось стационарное состояние, которое сохранялось в течение многих часов. Апикальные сегменты производили мало или совсем не выделяли экссудата в течение нескольких часов и не достигали устойчивого состояния до 18 или более часов после иссечения. Базальные сегменты продуцировали экссудат, содержащий обнаруживаемые количества изотопа, в течение часа, и они достигли устойчивого состояния примерно через 12 часов после иссечения. Во время их соответствующих устойчивых состояний апикальные сегменты производят в три раза больше объема в час и транслоцируют в восемь раз больше Rb в час, чем базальные сегменты.
Эти различия во времени экссудации и большие различия в продукции интерпретируются как указывающие на то, что две независимые системы транспорта ионов действуют одновременно в интактных корнях. Если эта интерпретация верна, то оказывается, что одна из этих систем обладает большей потенциальной способностью к ионному транспорту, чем другая.
Если эта интерпретация верна, то оказывается, что одна из этих систем обладает большей потенциальной способностью к ионному транспорту, чем другая.
1
Работа выполнена при поддержке Договора Комиссии по атомной энергии AT-(40-1)-3545.
Этот контент доступен только в формате PDF.
© 1970 Американское общество биологов растений.
. /standard_publication_model)
© 1970 Американское общество биологов растений
Раздел выпуска:
Статьи
Скачать все слайды
Реклама
Цитаты
Альтметрика
Дополнительная информация о метриках
Оповещения по электронной почте
Оповещение об активности статьи
Предварительные уведомления о статьях
Оповещение о новой проблеме
Оповещение о теме
Получайте эксклюзивные предложения и обновления от Oxford Academic
Ссылки на статьи по телефону
-
Последний
-
Самые читаемые
-
Самые цитируемые
Ген спирального белка WPRb придает рецессивную устойчивость к вирусу 9 зеленой крапчатой мозаики огурца.

 Диагностирование возможно только по снимку или легкому потемнению коронковой части зуба.
Диагностирование возможно только по снимку или легкому потемнению коронковой части зуба. Смит, Динамика экссудации из иссеченных сегментов корня кукурузы на разных стадиях развития, Физиология растений , Том 45, Выпуск 5, 19 мая70, страницы 571–575, https://doi.org/10.1104/pp.45.5.571
Смит, Динамика экссудации из иссеченных сегментов корня кукурузы на разных стадиях развития, Физиология растений , Том 45, Выпуск 5, 19 мая70, страницы 571–575, https://doi.org/10.1104/pp.45.5.571