Как лечить стоматит у младенцев?
Автор:
Marbery Gedrean| Проверил: Штеба Виктория Петровна | Последняя редакция: 05 июля 2021.
У родителей часто возникает вопрос: как лечить стоматит у грудничков? Ведь именно маленькие дети наиболее подвержены этому заболеванию.
Родители младенцев всегда беспокоятся о состоянии здоровья своего малыша. И это неудивительно, так как маленький организм еще не приспособлен к окружающей среде. У малыша сначала страдает слизистая оболочка, так как она очень нежная и тонкая. В связи с этим младенцы чаще всего страдают таким заболеванием, как стоматит.
Причины стоматита и сопутствующие симптомы
На самом деле стоматит считается одним из самых сложных инфекционных заболеваний, которое может появиться даже у новорожденных. В данном случае главная трудность заключается в том, что распознать это заболевание у грудничка довольно сложно. Прежде всего, для того чтобы узнать, какой должна быть схема лечения маленьких детей, необходимо выявить причины, вызывающие это заболевание, и сопутствующие симптомы.
Естественно, причин, вызывающих появление этого заболевания, очень много, поэтому среди них следует выделить наиболее распространенные. Довольно часто стоматит у маленького ребенка может появиться из-за того, что он постоянно кусает щеки или у него сколот какой-то зуб. Не менее важным фактором, вызывающим это заболевание, является ротовое дыхание. В том случае, когда человек дышит ртом, вся слизистая оболочка высыхает и раздражается. Во всяком случае, эти причины не так страшны, как наличие инфекции, с которой надо бороться любым способом. Часто герпетический стоматит возникает из-за наличия герпеса 1 типа.
Очень важно для родителей научиться отличать афтозный стоматит от герпетического стоматита.
Если говорить о наличии инфекции у новорожденных, то точная причина ее возникновения до сих пор не установлена. В этом случае существуют лишь определенные предположения, указывающие на возможную причину заболевания. Одной из них можно считать генетическую предрасположенность. В других случаях причина заболевания может лежать в иммунной системе ребенка. Кроме того, существуют и другие причины, указывающие на наличие афтозного стоматита. К ним относятся:
В других случаях причина заболевания может лежать в иммунной системе ребенка. Кроме того, существуют и другие причины, указывающие на наличие афтозного стоматита. К ним относятся:
Недостаток необходимых для организма элементов, таких как фолиевая кислота, железо, витамин В12.
Сильный эмоциональный стресс.
Наличие вирусной инфекции.
Наличие пищевой аллергии.
Помимо причин, существуют симптомы, указывающие на наличие этой инфекции. К ним относятся:
Наличие повышенной температуры порядка 38-39 ° С.
Отек десен.
Слюноотделение.
Неприятный запах изо рта.
Болезненные ощущения.
Правильное лечение стоматита у младенцев
Лечение стоматита у младенцев всегда считалось достаточно сложным, так как не всегда легко определить, насколько эффективно ребенок проходит лечение.
Довольно часто можно наблюдать ситуацию, когда молодые родители лечат стоматит у грудничков народными методами. Но, как показывает практика, они не всегда эффективны, а иногда и вредят детскому организму. Поэтому при появлении первых признаков необходимо обратиться за помощью к педиатру или детскому стоматологу, которые назначат эффективное лечение. В зависимости от того, какая форма заболевания будет у вашего ребенка, специалист подберет соответствующие лекарства.
Поэтому при появлении первых признаков необходимо обратиться за помощью к педиатру или детскому стоматологу, которые назначат эффективное лечение. В зависимости от того, какая форма заболевания будет у вашего ребенка, специалист подберет соответствующие лекарства.
Естественно, помимо применения медикаментов, маленький ребенок должен получать соответствующий уход со стороны родителей. Прежде всего, необходимо позаботиться о безопасности других членов семьи, так как это заболевание имеет инфекционную природу. Что касается питания, то при лечении стоматита у грудничков необходимо следить за тем, чтобы пища была теплой и жидкой. В этом случае молочные продукты – отличный вариант. Твердую пищу лучше исключить из рациона. Необходимо следить за тем, чтобы ребенок пил как можно больше теплой жидкости.
Крайне важно следить за состоянием ротовой полости малыша. В этом случае стоматит необходимо лечить частыми полосканиями. Лучшими вариантами для этого являются раствор перманганата калия, отвары шалфея или ромашки. В аптеке можно выбрать совершенно безопасные травы для полоскания, которые не вредят организму малыша.
В аптеке можно выбрать совершенно безопасные травы для полоскания, которые не вредят организму малыша.
Помните, что несвоевременное и неправильное лечение этого заболевания у младенцев впоследствии приводит к появлению хронической формы. В результате иммунитет ребенка будет снижаться, и он часто будет страдать различными инфекционными заболеваниями. Поэтому при появлении первых признаков стоматита необходимо немедленно обратиться за помощью к специалистам.
Стоматит у детей: симптомы и профилактика
Главная
Справочная информация
Материалы для родителей
Стоматит у детей: симптомы и профилактика
Стоматит— это воспаление слизистой оболочки полости рта. Для данного заболевания характерны все признаки воспалительного процесса: покраснение, боль, припухлость, нарушение функции, повышение местной и общей температуры тела.
Стоматит может возникать на слизистой любого участка ротовой полости: на десне, на языке, на слизистой нёба, в преддверии полости рта, в ретромолярной ямке, на слизистой щёк и губ. Заболевание может проявляться в самых различных формах: это может быть покраснение слизистой на определённом участке или возникновение язвочек в полости рта.
Заболевание может проявляться в самых различных формах: это может быть покраснение слизистой на определённом участке или возникновение язвочек в полости рта.
На первом месте по частоте распространения стоят вирусные стоматиты; из них не менее 80% случаев приходится на герпетический стоматит у детей. Реже стоматиты вирусной этиологии развиваются у детей на фоне ветряной оспы, кори, гриппа, краснухи, инфекционного мононуклеоза, аденовирусной, папилломавирусной, энтеровирусной, ВИЧ-инфекции и пр.
Среди грибковых поражений полости рта у грудничков наиболее часто диагностируется кандидозный стоматит (молочница грудных детей). Развитию кандидоза полости рта способствует длительная терапия антибактериальными или сульфаниламидными препаратами, сахарный диабет, иммунодефицит. Поражение грибком слизистой оболочки рта ребенка может произойти еще во время родов при соприкосновении с родовыми путями матери, больной вагинальным кандидозом.
Стоматиты бактериальной этиологии у детей могут вызываться стафилококком, стрептококком, а также возбудителей специфических инфекций – дифтерии, гонореи, туберкулеза, сифилиса.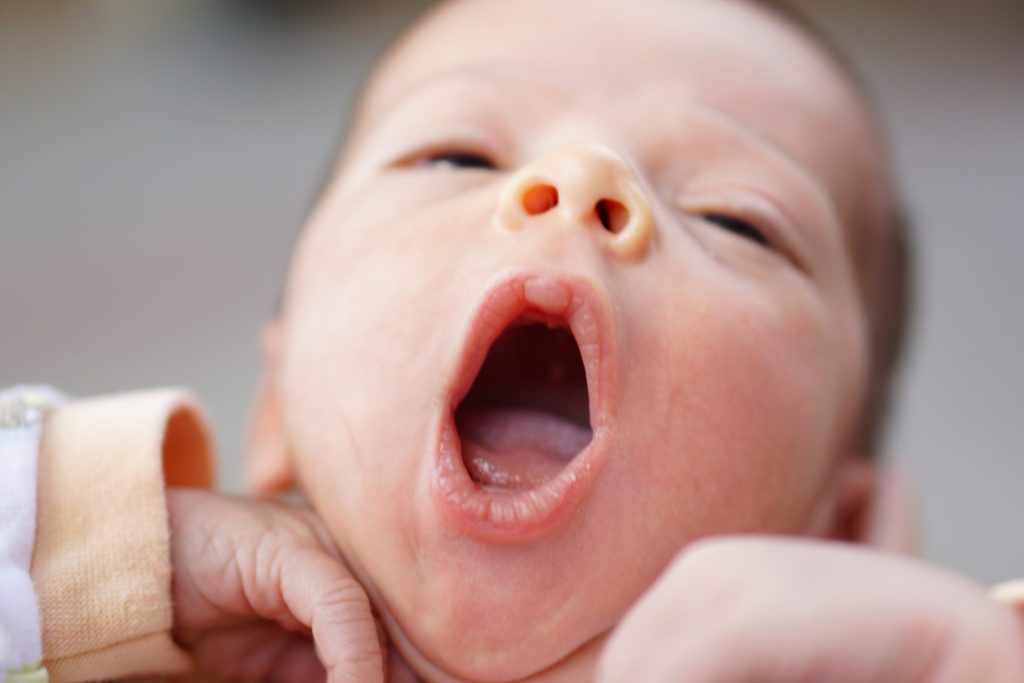 Симптоматические стоматиты у детей развиваются на фоне заболеваний ЖКТ (гастрита, дуоденита, энтерита, колита, дисбактериоза кишечника), системы крови, эндокринной, нервной системы, глистных инвазий.
Симптоматические стоматиты у детей развиваются на фоне заболеваний ЖКТ (гастрита, дуоденита, энтерита, колита, дисбактериоза кишечника), системы крови, эндокринной, нервной системы, глистных инвазий.
Травматический стоматит у детей возникает вследствие механической травмы слизистой полости рта соской, игрушкой; прорезывания зубов или прикусывания зубами губ, щеки, языка; чистки зубов; ожога полости рта горячей пищей (чаем, супом, киселем, молоком), повреждения слизистой при проведении стоматологических манипуляций.
Аллергический стоматит у детей может развиваться как реакция на местное воздействие аллергена (ингредиентов зубной пасты, леденцов)
Лечить данную болезнь у ребенка самостоятельно не рекомендуется, при проявлении симптомов всегда надо обращаться к педиатру или детскому стоматологу. Только врач должен назначать необходимые препараты.
Лечение стоматита у детей проводится с учетом этиологии заболевания и включает местную и общую терапию. При любой форме стоматита важно придерживаться диеты, исключающей прием раздражающей пищи; после каждого приема полоскать ротовую полость отварами трав или антисептиками до исчезновения признаков заболевания.
Профилактика стоматита у детей состоит в исключении любых микротравм, тщательном гигиеническом уходе за полостью рта, лечении сопутствующей патологии. Для снижения риска заболеваемости стоматитом детей грудного возраста важно регулярно дезинфицировать соски, бутылочки, игрушки; производить обработку груди матери перед каждым кормлением. Взрослым не следует облизывать соску или ложку ребенка.
Начиная с момента прорезывания первых зубов, необходимо регулярное посещение стоматолога для проведения профилактических мероприятий. Для чистки детских зубов рекомендуется использовать специальные зубные пасты, способствующие повышению местного иммунитета слизистой полости рта.
#дгп23 #материалыдляродителей
Поделиться:
Симптомы, причины, осложнения и лечение
Мукозит описывает воспаление и изъязвление слизистой оболочки пищеварительного тракта.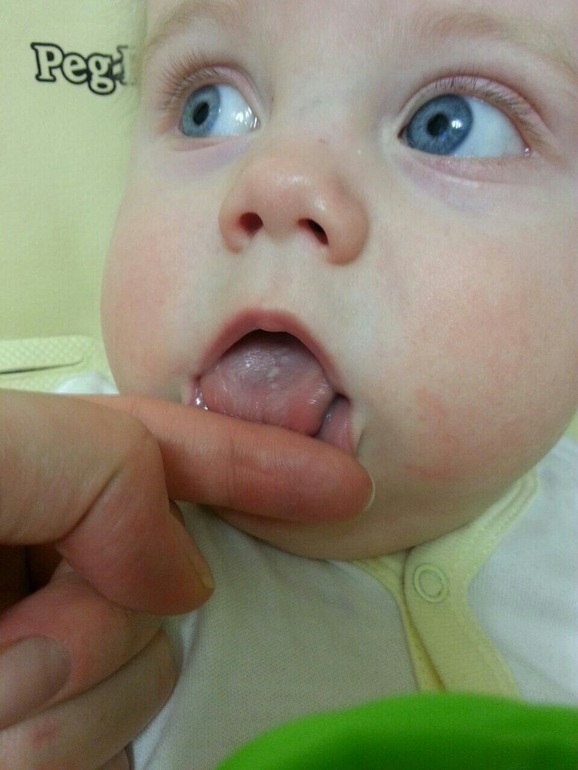 Это может вызвать болезненные язвы во рту или желудочно-кишечные симптомы. Это часто является результатом лечения рака.
Это может вызвать болезненные язвы во рту или желудочно-кишечные симптомы. Это часто является результатом лечения рака.
Воспаление тонкой слизистой оболочки пищеварительного тракта может быть болезненным. Это состояние, мукозит, может развиться в любом месте пищеварительного тракта, но чаще встречается во рту. Таким образом, термин мукозит является более синонимом орального мукозита.
Люди, которые проходят лечение от рака, такое как химиотерапия или лучевая терапия, имеют высокий риск развития этого состояния. Эти методы лечения используют определенные лекарства или облучение для уничтожения раковых клеток. Однако из-за характера этих методов лечения как химиотерапия, так и облучение могут вызывать побочные реакции, такие как воспаление и повреждение желудочно-кишечного тракта.
Некоторые люди также называют мукозит стоматитом. Однако этот термин в более общем смысле относится к воспалению тканей полости рта, в то время как мукозит описывает воспаление слизистой оболочки, вызванное химиотерапевтическими агентами или ионизирующим излучением.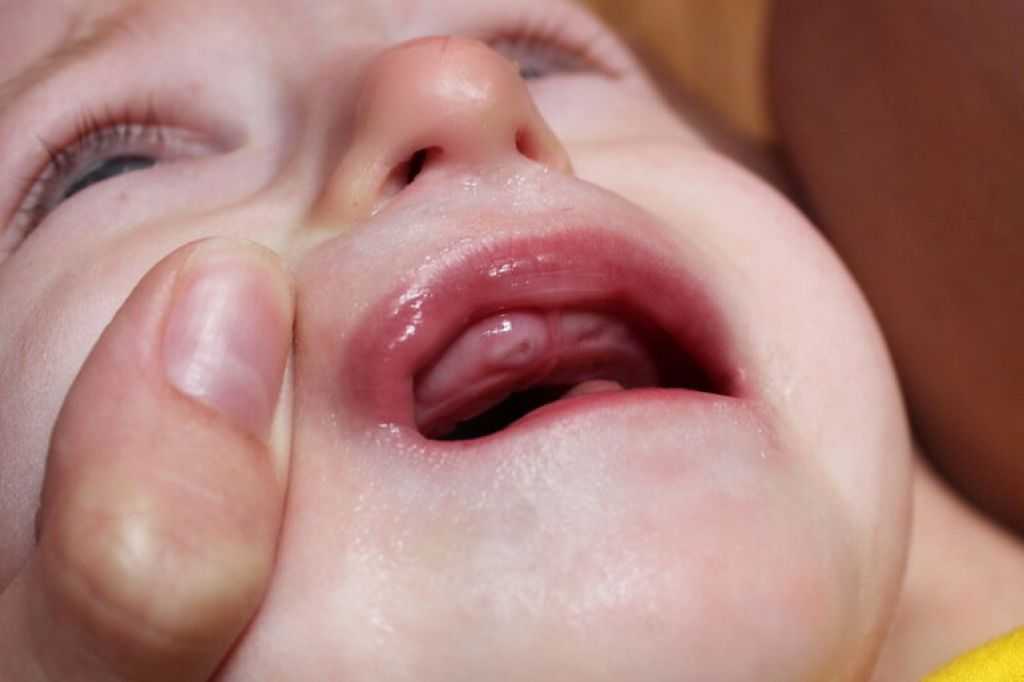 Поэтому люди могут думать о стоматите как о разновидности мукозита.
Поэтому люди могут думать о стоматите как о разновидности мукозита.
Во время лечения рака обезболивающие и противорвотные препараты могут помочь уменьшить симптомы. Симптомы мукозита должны пройти через несколько недель после окончания лечения рака.
В этой статье мы обсудим симптомы и причины мукозита, а также варианты лечения.
Мукозит может вызывать ряд симптомов, многие из которых поражают полость рта. Некоторые распространенные симптомы орального мукозита могут включать:
- сухость во рту
- блестящие, опухшие или красные десны
- мягкие белые пятна или гной на языке
- болезненные язвы во рту
- неприятный запах изо рта
- кровь во рту
- боль или легкое жжение во время еды
- проблемы с глотанием или речью
может включать:
- диарею
- запор
- язвы вокруг прямой кишки или заднего прохода
- кровь в кале
- желудочные спазмы
- вздутие живота
В очень тяжелых случаях слизь, гной или густая слюна могут заполнить рот. Если это происходит, это может помешать человеку есть.
Если это происходит, это может помешать человеку есть.
Лечение рака является частой причиной мукозита. Независимо от того, нацелены ли они на рак, следующие методы лечения часто вызывают мукозит:
- химиотерапия
- облучение головы, грудной клетки или шеи
- трансплантация костного мозга
- трансплантация стволовых клеток
Клетки слизистых оболочек организма быстро делятся, подобно раковым клеткам. Химиотерапия и лучевая терапия атакуют раковые клетки и любые другие быстро делящиеся клетки, в том числе клетки слизистых оболочек.
Некоторые данные свидетельствуют о том, что у 35–40% людей, получающих химиотерапию, может развиться мукозит в той или иной степени. Риск намного выше для людей, которые также получают лечение от рака головы и шеи.
Несколько факторов также могут увеличить риск мукозита. К ним относятся:
- женщины
- молодой возраст
- получавшие лечение от рака
- испытывающие сухость во рту до и во время лечения рака
- обезвоженные
- хроническое заболевание, такое как заболевание почек или диабет
- плохое состояние полости рта и гигиены
- жевание или курение табака
- употребление алкоголя
Мукозит относится к воспалению и изъязвлению слизистых оболочек. Это может произойти в любом месте пищеварительного тракта, от рта до ануса. Как правило, люди могут разделить его на оральный или желудочно-кишечный мукозит, в зависимости от его проявления.
Это может произойти в любом месте пищеварительного тракта, от рта до ануса. Как правило, люди могут разделить его на оральный или желудочно-кишечный мукозит, в зависимости от его проявления.
Некоторые эксперты могут описывать мукозит как наличие 5 фаз поражения:
- Инициация: Лечение начнется с повреждения клеток, но слизистая оболочка останется нормальной.
- Сигнализация: Клетки начинают реагировать на повреждение, активируя молекулы, которые способствуют воспалению и повреждению тканей.
- Усиление: Высвобождение этих молекул приводит к положительной обратной связи, усиливающей воспаление и повреждение тканей.
- Изъязвление: Повреждение от этих молекул становится видимым в виде изъязвления.
- Заживление: После прекращения лечения ткань может начать заживление.
Врачи также могут использовать различные шкалы для оценки тяжести мукозита. К этим шкалам относятся:
К этим шкалам относятся:
- Шкала онкологической группы лучевой терапии (RTOG)
- Шкала пероральной токсичности Всемирной организации здравоохранения (ВОЗ)
- Шкала общих терминологических критериев нежелательных явлений
- Общие критерии токсичности Национального института рака (NCI-CTC)
- Система определения стадии стоматита Western Consortium for Cancer Nursing Research
Хотя эти шкалы немного различаются, они обычно совпадают по шкале оценок от 1 до 4. Степень 1 может отражать легкие симптомы, такие как покраснение слизистой оболочки, в то время как степень 4 отображает более серьезные симптомы, которые могут включать опасные для жизни осложнения, такие как как кровотечение и глубокие изъязвления.
Существует несколько потенциальных осложнений мукозита. Например, человек может потерять аппетит к еде и питью.
Мукозит также может увеличить риск бактериальной, вирусной или грибковой инфекции. Особый риск представляет септицемия, бактериальное заражение крови. Это может произойти из-за потенциального повреждения слизистой оболочки, что делает ее более восприимчивой к патогенам, и из-за многих методов лечения рака, влияющих на иммунную систему, которая является защитой организма от инфекций. В результате этого лечение рака также может задержать выздоровление от мукозита.
Это может произойти из-за потенциального повреждения слизистой оболочки, что делает ее более восприимчивой к патогенам, и из-за многих методов лечения рака, влияющих на иммунную систему, которая является защитой организма от инфекций. В результате этого лечение рака также может задержать выздоровление от мукозита.
Кроме того, лечение мукозита может задержать лечение рака или вызвать дополнительные побочные эффекты.
Если симптомы мукозита мешают есть или пить, может развиться дефицит питательных веществ. Кто-то, проходящий лечение от рака, может уже испытывать трудности с приемом пищи, поэтому любые дополнительные проблемы вызывают особое беспокойство.
Симптомы мукозита часто очевидны на ранних стадиях лечения рака. Врач может диагностировать мукозит уже через 1–2 недели после лучевой терапии или в течение 3 дней после химиотерапии.
Сначала врач оценивает симптомы и историю болезни человека. Затем они спросят о прошлом или текущем лечении рака и осмотрят пораженный участок. Они могут, например, искать язвы и опухоль во рту.
Они могут, например, искать язвы и опухоль во рту.
Лечение обычно включает борьбу с любой инфекцией при купировании симптомов.
Для уменьшения симптомов, включая боль, врач может порекомендовать:
- ледяные чипсы, фруктовое мороженое и другие холодные продукты
- местные обезболивающие препараты
- лекарства от аллергии
- пастилки
- кортикостероиды
- спреи для предотвращения сухости во рту
Для лечения инфекции врач может предложить: кровоточивость десен
Не всегда возможно предотвратить мукозит. Тем не менее, человек может предпринять некоторые шаги, чтобы снизить риск.
Гигиена полости рта является важным элементом профилактики мукозита. Повседневная гигиена полости рта человека должна включать:
- регулярную чистку зубов
- использование зубной пасты, содержащей фторид
- частые осмотры у стоматолога
- использование зубной нити или межзубных ершиков для чистки между зубами
- регулярное использование жидкости для полоскания рта или полоскания горла с раствором соленой воды
- убедитесь, что все зубные протезы хорошо подходят
Другие профилактические меры включают:
- отказ от всех табачных изделий
- поддержание водного баланса
- увлажнение губ и рта
- здоровое, сбалансированное питание горячие, газированные или алкогольные напитки
- отказ от твердой или хрустящей пищи
- снижение потребления сахара
Мукозит может вызывать боль, дискомфорт и затруднения при приеме пищи. Это состояние распространено среди людей, проходящих лечение рака, такое как химиотерапия или лучевая терапия.
Это состояние распространено среди людей, проходящих лечение рака, такое как химиотерапия или лучевая терапия.
Людям с мукозитом следует обратиться к врачу, который порекомендует лечение для облегчения боли и сохранения влаги в пораженной области. Чтобы снизить риск развития мукозита, люди могут соблюдать надлежащую гигиену полости рта и избегать употребления определенных продуктов и напитков, таких как острые, острые или алкогольные.
Инфекция Mycoplasma Pneumoniae — DermNet
Автор: Dr Caroline Mahon, Регистратор дерматологии и педиатрии, Окленд, Новая Зеландия. 2013 г. Обновлено: д-р Ян Коулсон, консультант-дерматолог, Ланкашир, Великобритания. Апрель 2022.
Что такое
Mycoplasma pneumoniae ?Mycoplasma pneumoniae представляет собой бактериальный организм, у которого, в отличие от других бактерий, отсутствует клеточная стенка. Он вызывает инфекции дыхательных путей.
Как микоплазма вызывает инфекцию?
Инфекция передается при контакте с каплями, выделяемыми из верхних и нижних дыхательных путей инфицированных людей. Инкубационный период варьирует от 1 до 3 недель. M. pneumoniae является частой причиной внебольничной пневмонии во всем мире. Иммунитет после микоплазменной инфекции кратковременный и возможно развитие рецидивирующих инфекций.
Инкубационный период варьирует от 1 до 3 недель. M. pneumoniae является частой причиной внебольничной пневмонии во всем мире. Иммунитет после микоплазменной инфекции кратковременный и возможно развитие рецидивирующих инфекций.
Каковы симптомы микоплазменной инфекции?
Во многих случаях инфекция, вызванная M. pneumoniae , протекает бессимптомно или приводит к неспецифическим симптомам, таким как головная боль, субфебрильная температура, сухой кашель и недомогание. Дыхательное исследование часто нормальное, хотя при прослушивании грудной клетки стетоскопом могут быть обнаружены рассеянные крепитации (хрипы) и хрипы. Однако это может привести к пневмонии, серьезной легочной инфекции.
M. pneumoniae также может вызывать осложнения в других системах органов в результате прямой инвазии бактерий или иммунного ответа на инфекцию. Осложнения иногда бывают более серьезными, чем первичная респираторная инфекция.
Некоторые заболевания, связанные с микоплазмой, перечислены в таблице ниже.
| Система органов | Симптомы и заболевания, вызванные микоплазмой |
|---|---|
| Дыхательная система |
|
| Нервная система |
|
| Печень |
|
| Сердце |
|
| Система крови |
|
| Опорно-двигательный аппарат |
|
| Желудочно-кишечный тракт |
|
Сыпь, связанная с инфекцией
M. pneumoniaeСыпь поражает до одной трети пациентов с инфекцией дыхательных путей M. pneumoniae .
Наиболее частой сыпью является неспецифическая экзантема, при которой на туловище и конечностях появляются кратковременные красные пятна. Эти участки эритемы проходят сами по себе и не требуют специфического лечения.
Везикулы и буллы, петехии (небольшие пурпурные пятна из-за кровоизлияния в кожу) и крапивница (крапивница) также были описаны в связи с инфекцией
M. pneumoniae .
pneumoniae .
Пузыри, вызванные микоплазмой
Буллы, вызванные микоплазмой
Буллы, вызванные микоплазмой
Многоформная эритема
M. pneumoniae может иногда вызывать мультиформную буллезную эритему (МЭ; большая МЭ). Обычно присутствует несколько специфических особенностей.
- Приподнятые, красные, похожие на мишени поражения имеют три отдельные зоны, включая центральную буллу (волдырь).
- Сыпь обычно начинается на конечностях, а затем распространяется на туловище.
- Мукозит: часто конъюнктивит и изъязвление губ, рта (стоматит) и половых органов.
Большая атипичная многоформная эритема, вызванная микоплазмой
Атипичная многоформная эритема, вызванная микоплазмой
Целевые поражения, связанные с микоплазменной инфекцией
Синдром Стивенса-Джонсона/токсический эпидермальный некролиз
Синдром Стивенса-Джонсона (ССД)/токсический эпидермальный некролиз (ТЭН) в настоящее время считаются проявлениями одной и той же редкой, острой, серьезной кожной реакции, при которой наблюдается пластообразная кожа и слизистые оболочки потеря. Традиционная терминология описывает ССД с отслойкой кожи <10% площади поверхности тела (ППТ), ТЭН, когда она составляет >30% ПТП, и перекрытие, когда отслойка составляет от 10% до 30%. В большинстве случаев причиной являются лекарства.
Традиционная терминология описывает ССД с отслойкой кожи <10% площади поверхности тела (ППТ), ТЭН, когда она составляет >30% ПТП, и перекрытие, когда отслойка составляет от 10% до 30%. В большинстве случаев причиной являются лекарства.
M. pneumoniae является наиболее часто выявляемой инфекционной причиной ССД, особенно у детей и подростков. В недавнем ретроспективном обзоре всех случаев ССД, наблюдаемых в клинике Мэйо в США за 8 лет, было обнаружено, что 22% случаев связаны с инфекцией M. pneumoniae . Средний возраст этой группы составлял 14 лет с диапазоном от 10 до 36 лет.
В редких случаях M. pneumoniae ассоциируется с токсическим эпидермальным некролизом.
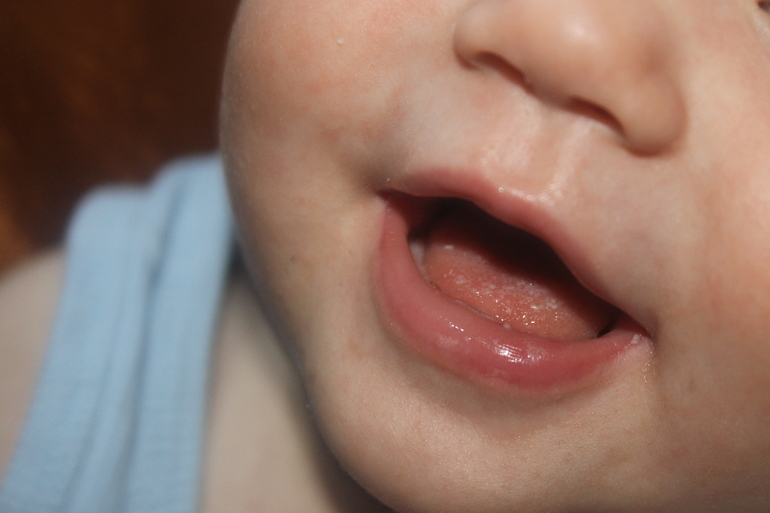
Микоплазма-ассоциированный мукозит
M. pneumoniae редко ассоциировался с оральным мукозитом (стоматитом), конъюнктивитом и изъязвлением слизистой оболочки половых органов без сопутствующей кожной сыпи. Это проявление было по-разному названо «атипичным» или «неполным» SJS (синдром Фукса), хотя было постулировано, что более подходящим термином для этого синдрома является «микоплазма-ассоциированный мукозит». Обычно поражает детей и молодых людей.
Обычно поражает детей и молодых людей.
Мукозит, вызванный микоплазмой
Мукозит, вызванный микоплазмой
Микоплазменная сыпь с мукозитом (MIRM)
Инфекция M. pneumoniae связана с высыпаниями на слизистых оболочках, часто с минимальными кожными изменениями, что отличается от синдрома Стивенса-Джонсона и многоформной эритемы. В обзоре 202 случаев пораженные пациенты были молодыми, средний возраст которых составлял 12 лет, а поражения кожи либо отсутствовали (34%), либо были редкими (47%). Оральные, глазные и урогенитальные поражения (94%, 82% и 63% соответственно). Кожные поражения были либо везикуло-буллезными, либо мишеневидными и обычно располагались акрально.
Реакция может быть классифицирована как:
- Классическая MIRM – атипичная пневмония с мукозитом и сыпью без слизистой оболочки, которая может проявляться:
- везикулобуллезные поражения (77%), рассеянные поражения-мишени (48%), папулы (14%), пятна (12%) и кореподобные высыпания (9%).

- везикулобуллезные поражения (77%), рассеянные поражения-мишени (48%), папулы (14%), пятна (12%) и кореподобные высыпания (9%).
- MIRM sine rash — атипичная пневмония с мукозитом, но без выраженной кожной сыпи без слизистых оболочек. Хотя могут быть «несколько мимолетных кореподобных поражений или несколько везикул».
- Тяжелая форма MIRM — атипичная пневмония с мукозитом (сообщалось о более чем 2 локализациях), — обширная кожная сыпь с распространенными неслизистыми пузырями или плоскими атипичными поражениями-мишенями.
Авторы подчеркнули, что ключевым отличием от герпесвируса или лекарственно-индуцированного Стивенса-Джонсона или токсического эпидермального некролиза является относительная редкость поражений кожи.
- Обширные кожные поражения, особенно с расположенными в центре волдырями и целевыми поражениями, с большей вероятностью могут быть вызваны лекарственными препаратами или простым герпесом.
- Чистое заболевание слизистой оболочки, скорее всего, связано с триггером Mycoplasma.
Несмотря на то, что поражения слизистых оболочек могут быть рубцовыми, общий прогноз был благоприятным.
Менее распространенные кожные проявления
Инфекция, вызванная M. pneumoniae , также была зарегистрирована в связи с рядом других кожных заболеваний, в том числе:
Диагностика инфекции
M. pneumoniaeКлиническое подозрение на инфекцию M. pneumoniae возникает у пациента с респираторным заболеванием и любым типом сыпи, но особенно многоформной эритемоподобной сыпью.
Самый быстрый диагностический тест M. pneumoniae полимеразная цепная реакция (ПЦР) мазка из зева, которая имеет чувствительность и специфичность 78–100%.
Серология микоплазмы (анализ крови) выявляет антитела IgM и IgG через 7–10 дней и 3 недели соответственно. Чувствительность и специфичность серологического исследования ниже, чем ПЦР (50–66%), но может быть повышена за счет проведения повторного теста в фазе выздоровления. Положительный тест считается подтвержденным, если единичный титр >1:32 или при повторном тестировании обнаруживается четырехкратное увеличение титра IgG или IgM по сравнению с исходным уровнем. Титры IgM остаются повышенными в течение нескольких недель, а IgG остаются повышенными в течение многих месяцев после инфицирования микоплазмой.
Результаты рентгенографии грудной клетки при инфекции M. pneumoniae неспецифичны. Чаще всего наблюдается пятнистая консолидация в одном или обоих легких. Небольшие плевральные выпоты (жидкость в слизистой оболочке легких) могут наблюдаться в 20% случаев.
Результаты обычных анализов крови также неспецифичны. Общее количество лейкоцитов и дифференциальное количество могут быть в пределах нормы. Анализ маркеров воспаления может выявить нормальные или повышенные уровни СРБ и СОЭ. Могут быть легкие, неспецифические отклонения в результатах функционального теста печени.
Анализ маркеров воспаления может выявить нормальные или повышенные уровни СРБ и СОЭ. Могут быть легкие, неспецифические отклонения в результатах функционального теста печени.
Общий анализ крови может выявить:
- Гемолиз с легкой нормоцитарной нормохромной анемией, повышенным числом ретикулоцитов и сниженным уровнем гаптоглобина и/или положительным тестом Комбса
- Холодовые агглютинины, т. е. высокие уровни антител IgM в крови, которые связывают эритроциты при температуре ниже температуры тела (21–28 градусов)
- Повышенное количество тромбоцитов (тромбоцитоз)
- Панцитопения (уменьшение количества эритроцитов, лейкоцитов и тромбоцитов), но встречается очень редко.
Лечение микоплазменной инфекции
Микоплазменную инфекцию обычно лечат макролидным антибиотиком, обычно эритромицином или рокситромицином. Они снижают заразность для других и могут улучшить респираторные симптомы, а также связанную с ними кожную сыпь.
Кларитромицин и азитромицин дороже, и для их использования в Новой Зеландии может потребоваться разрешение врача-инфекциониста. Они требуют менее частого приема, чем эритромицин или рокситромицин, и с меньшей вероятностью вызывают побочные эффекты со стороны желудочно-кишечного тракта.
Они требуют менее частого приема, чем эритромицин или рокситромицин, и с меньшей вероятностью вызывают побочные эффекты со стороны желудочно-кишечного тракта.
Альтернативными препаратами для пациентов с аллергией или непереносимостью макролидов или у пациентов с потенциальным лекарственным взаимодействием являются доксицилин или моксифлоксацин.
Вакцины против инфекции M. pneumoniae не существует.
Лечение кожных проявлений инфекции
M. pneumoniaeНеспецифическую сыпь, вызванную микоплазменной инфекцией, можно лечить мягкими смягчающими средствами для уменьшения дискомфорта.
Пероральные антигистаминные препараты могут быть полезны при крапивнице.
При наличии волдырей или поражении слизистых оболочек следует обратиться за консультацией к специалисту. Больным с мультиформной эритемой необходимы поддерживающая терапия и тщательное наблюдение.
- Средства для ухода за полостью рта, глазами и кожей половых органов
- Увлажнение и внимание к потребностям в питании
- Консультация офтальмолога, если глаза красные или болезненные, или есть нарушения зрения
- Рутинное использование кортикостероидов при сыпи, связанной с M.


