Ученые изучили сыпь у заразившихся коронавирусом :: Общество :: РБК
Испанские ученые пришли к выводу, что энантема в ротовой полости — сильная сыпь на слизистой оболочке — может являться одним из ранних симптомов коронавирусной инфекции. Результаты своих исследований они опубликовали в журнале JAMA Dermatology.
В исследовании участвовал 21 пациент с COVID-19 в возрасте от 40 до 69 лет. У 29% из них (шесть человек) обнаружились высыпания в полости рта.
Медики не утверждают однозначно, что сыпь появилась именно из-за COVID-19, так как энантема хоть и предполагает вирусную этиологию, но может быть вызвана и другими возбудителями. Кроме того, исследования осложняются еще и требованиями санитарной безопасности, которые необходимо соблюдать при осмотре пациентов.
Врачи назвали основные симптомы коронавируса у детейВ июне врач-эндокринолог, кандидат медицинских наук Зухра Павлова сообщила, что у людей, переболевших коронавирусной инфекцией, может наблюдаться необычный симптом — озноб.
виды, причины, фото, симптомы, лечение
Высыпания на языке – представляют собой следствие воспаления или увеличения сосочков, локализующихся на этом органе. Сам по себе это безопасный симптом, но может указывать на протекание тяжёлого заболевания.
Помимо патологических предрасполагающих факторов, выделяют категорию физиологических источников, т. е. не связанных с тем или иным патологическим процессом. Среди них стоит выделить нерациональное питание и пристрастие к вредным привычкам.
Наиболее часто в качестве дополнительных симптомов выступают – изменение цвета языка, что происходит на фоне образования на нём налёта, а также появления жжения и болезненности.
Поставить правильный диагноз, основываясь лишь на клинической картине невозможно, отчего диагностика в обязательном порядке должна носить комплексный подход. Также на последнюю роль играет тщательный осмотр ротовой полости.
Схема лечения напрямую зависит от этиологического фактора, но зачастую достаточно консервативных способов терапии.
Вызвать появление патологической сыпи на языке может широкий спектр предрасполагающих факторов, причём причины возникновения могут отличаться в зависимости от того, к какой возрастной категории принадлежит человек.
Высыпания на языке у взрослых зачастую формируются на фоне таких патологических состояний:
- любая аллергическая реакция;
- герпес;
- воспаление слизистой ротовой полости или стоматит;
- фарингит гранулёзной формы;
- гиповитаминоз, при котором отмечается недостаток витаминов в человеческом организме;
- широкий спектр патологий, приводящих к снижению сопротивляемости иммунной системы;
- протекание воспалительного процесса непосредственно на языке, что также носит название глоссит;
- гепатит или цирроз;
- заболевания крови;
- кандидоз ротовой полости;
- импетиго – при этом будет отмечаться формирование пузырьков, наполненных прозрачной жидкостью;
- пиогенная гранулёма;
- печёночная недостаточность;
- эритема экссудативного характера;
- химический ожог, который может произойти на фоне попадания в ротовую полость токсических кислотных соединений или высококонцентрированных щелочей.

Причины сыпи на языке у ребёнка, помимо вышеуказанных источников, могут быть представлены:
Молочница во рту у ребёнка
Неопасными причинами появления сыпи на языке у взрослого, реже у ребёнка выступают:
- употребление в пищу чрезмерно горячих блюд или напитков;
- порез костью;
- реакция на зубные протезы;
- пристрастие к вредным привычкам, а именно выкуриванию сигарет;
- привычка есть сильно острые или пересоленные блюда;
- изменение прикуса, возникшего после стоматологических манипуляций;
- развитие аллергической реакции на тот или иной продукт, зубную пасту или иное средство, предназначенное для ухода за ротовой полостью.
Сыпь на языке далеко не во всех случаях может представлять собой небольшие прыщики. Новообразования также могут выражаться в виде:
- пузырей;
- небольших припухлостей;
- язвочек;
- бородавок;
- воспалённых сосочков, покрывающих поверхность языка.

Патологические образования могут также отличаться по своей цветовой гамме, отчего бывают:
- белыми – зачастую возникают при кандидозе и стоматите;
- жёлтыми;
- красными – встречаются в подавляющем большинстве случаев;
- розовыми.
Однако главная классификация сыпи на языке у ребёнка или взрослого представлена местом локализации прыщей:
- на кончике языка – на основании клинических наблюдений принято считать, что поражение этого сегмента указывает на развитие проблем со стороны сердечно-сосудистой или пищеварительной системы;
- под языком – считается клиническим проявлением довольно редких патологий, в частности синдрома Кавасаки, саркомы Капоши, анемии пернициозного характера или злокачественных новообразований;
- на корне языка – такая локализация новообразований наиболее характерна для стоматита;
- по бокам языка – даёт возможность заподозрить герпетическую ангину.

Сыпь на языке у ребёнка и взрослого никогда не будет выступать в качестве единственного клинического признака. В подавляющем большинстве случаев такой симптом будет первым, а на его фоне начнут развиваться другие проявления.
Симптоматическая картина будет носить индивидуальный характер, поскольку полностью зависит от того патологического состояния, которое спровоцировало возникновение высыпаний на этом органе.
Среди местных дополнительных симптомов выделяют:
Красная сыпь на языке
- покраснение и отёчность;
- болевой синдром, который зачастую имеет незначительную степень выраженности;
- зуд и жжение;
- увеличение объёмов региональных лимфатических узлов;
- неприятные ощущения во время разговора или употребления пищи;
- стремительное повышение количества прыщей, пузырей или язвочек;
- формирование гнойников и флегмон – зачастую наблюдается при осложнённом протекании стоматита;
- выделение из пузырьков прозрачной жидкости или крови;
- образование корочек в местах выделения патологической жидкости;
-
обложенность языка налётом, оттенок которого будет зависеть от этиологии.
 Наиболее часто наблюдается белый и жёлтый налёт, но также бывает зелёным, синим, коричневым, оранжевым и чёрным.
Наиболее часто наблюдается белый и жёлтый налёт, но также бывает зелёным, синим, коричневым, оранжевым и чёрным.
При возникновении одного или нескольких симптомов на фоне основного признака требуется немедленное обращение за квалифицированной помощью к стоматологу.
На фоне того, что появлению новообразований на языке в виде прыщей, пузырьков, припухлостей или язвочек способствует большое количество самых разнообразных заболеваний, то поставить правильный диагноз на основании лишь клинических признаков не представляется возможным.
На этапе первичной диагностики клиницист должен:
- ознакомиться с клинической картиной и анамнезом жизни пациента – зачастую тогда, когда возникновение такого признака не имеет патологической основы, это даёт возможность установить наиболее характерный предрасполагающий фактор;
- провести тщательный стоматологический осмотр ротовой полости;
- детально опросить пациента на предмет первого времени появления и степени выраженности как основного симптома, так и дополнительной симптоматики.
Основу лабораторных исследований составляют:
- общеклинический анализ и биохимия крови – укажет на протекание патологического процесса;
- ПЦР-тесты;
- микроскопическое изучение соскоба, взятого с языка;
- бактериальный посев содержимого пузырьков.
После этого пациенту может быть порекомендовано посещение специалистов из других областей медицины, для консультации и возможного прохождения дополнительных инструментальных обследований.
Чтобы устранить патологические новообразования на языке необходимо ликвидировать основной недуг. Поскольку существует широкий спектр болезней провокаторов, то лечение будет носить индивидуальный характер.
Симптоматическая терапия в подавляющем большинстве случаев ограничивается приёмом таких лекарственных препаратов:
- антигистаминных веществ – при аллергической природе сыпи;
- антисептиков – для скорейшего заживления ран;
- пробиотиков – для ликвидации дисбактериоза;
- антибактериальных веществ и противовоспалительных лекарств – для уничтожения болезнетворных микроорганизмов.

Препараты-пробиотики
Не запрещается лечить высыпания при помощи народных средств, среди которых наиболее эффективными выступают:
- ромашка и календула;
- шиповник и шалфей;
- тысячелистник и зверобой;
- кора дуба и мелисса;
- листья малины и калины;
- мята и подорожник.
Во избежание появления на языке сыпи в виде бородавок, прыщей, язвочек или пузырей необходимо придерживаться таких профилактических правил:
- полностью отказаться от пагубных пристрастий;
- не употреблять в пищу чрезмерно горячие и острые блюда;
- использовать только качественные средства по уходу за ротовой полостью;
- своевременно лечить те заболевания, которые могут привести к появлению красной или белой сыпи;
- несколько раз в год проходить полный медицинский профилактический осмотр.
Прогноз высыпаний на языке диктуется этиологическим фактором, но поскольку такой специфический симптом вынуждает людей обращаться за квалифицированной помощью, то прогноз зачастую благоприятный.
Поделиться статьей:
Все ли корректно в статье с медицинской точки зрения?
Ответьте только в том случае, если у вас есть подтвержденные медицинские знаниябелый налет, красный язык, алергия, причины
.
Гигиена полости рта подразумевает не только чистку зубов, но и очищение языка. После ночного сна даже у здорового человека образуется белый налет на языке. Если налет легко снимается с помощью бинтика или зубной щетки и язык становится розовым и бархатистым, то поводов для беспокойства не должно быть.
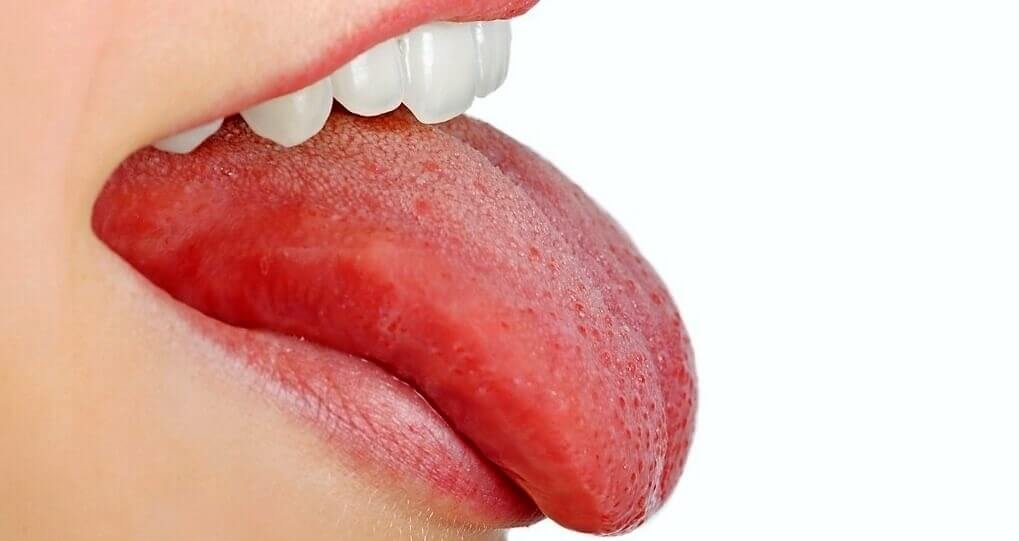
Красная сыпь на языке может иметь самое разное происхождение
Но, если у ребенка на поверхности языка появилась сыпь или образовался толстый слой налета, который не снимается, то это явный признак, что в организме произошел сбой и с визитом к доктору затягивать не рекомендуется.
Причины появления красной сыпи на языке
Причин, из-за которых может появиться красная сыпь на языке много. К примеру, источником могут быть заболевания полости рта, венерические заболевания, болезни желудочно-кишечного тракта или же нарушение в работе кровеносных сосудов. Также при авитаминозе и анемии язык может приобрести красный цвет. Но самой распространенной причиной, из-за которой появляется красная сыпь на языке, является аллергическая реакция на определенные продукты питания, средства бытовой химии, низкокачественную косметику, а также на пыльцу растений и на прочие аллергены.
К примеру, источником могут быть заболевания полости рта, венерические заболевания, болезни желудочно-кишечного тракта или же нарушение в работе кровеносных сосудов. Также при авитаминозе и анемии язык может приобрести красный цвет. Но самой распространенной причиной, из-за которой появляется красная сыпь на языке, является аллергическая реакция на определенные продукты питания, средства бытовой химии, низкокачественную косметику, а также на пыльцу растений и на прочие аллергены.
Если язык начало сыпать красными пятнами, а к тому же появился зуд или болевые ощущения, то следующей мерой должно быть посещение врача-аллерголога.
Аллергические проявления у ребенка — реакция на цитрусовые
Если красная сыпь на языке образовалась из-за иммунодефицита, то нужно пройти курс лечения иммуномодулятором (анаферон или рибомунил). Чтобы восстановить местный иммунитет в ротовой полости, применяют таблетки иммудон, которые необходимо пить 5 раз в день, на протяжении 30 дней.
При инфекционной болезни желудочно-кишечного тракта, которое вызывается ротавирусной или риновирусной инфекцией, также появляется сыпь на языке, но она дополнительно сопровождается кашлем.
Если в организме присутствует вирус герпеса, то на языке появляются красные пятна. Лечение включает в себя применение противовирусных препаратов.
Мелкая сыпь на языке
Еще одним проявлением аллергической реакции является мелкая сыпь на языке. Проблема в том, что многие люди при появлении мелкой сыпи не предпринимают никаких действий, так как не считают, что мелкие вкрапления могут быть отклонением от нормы. Но только после того, как сыпь не проходит, а начинает распространяться по всей ротовой полости и вызывает болезненные ощущения, большинство людей начинают обращаться за помощью в больницу. После пройденного курса лечебных мероприятий, сыпь бесследно исчезает.
Появление белой сыпи на языке
- Белая сыпь на языке, может указывать на аллергическое заболевание, одним из которых является атопический дерматит.

- Пятна белого цвета, которые имеют серый оттенок, могут появиться впоследствии курения.
- При появлении сыпи и пятен плотной консистенции, которые приподняты над поверхностью языка, нужно проявить бдительность и пройти обследование, ведь такая сыпь может переродиться в злокачественное новообразование.
- Белая сыпь на языке может появиться из-за механического повреждения от зубного протезирования. Для решения проблемы необходимо устранить протез или подкорректировать его расположение.
Проявления лейкоплакии — плотные пятна, которые не снимаются
Сыпь и раздражение на языке у ребенка
Почему появляется сыпь на языке у ребенка? Причины появления сыпи могут быть различными.
По характеру сыпи и симптомам можно выявить причину заболевания.
В редких случаях, язык ребенка покрывается сыпью при ветряной оспе, при фарингите появляется сыпь в виде конуса. Если у маленького ребенка появился красный лишай, то на поверхности языка будет большое количество точек красного цвета.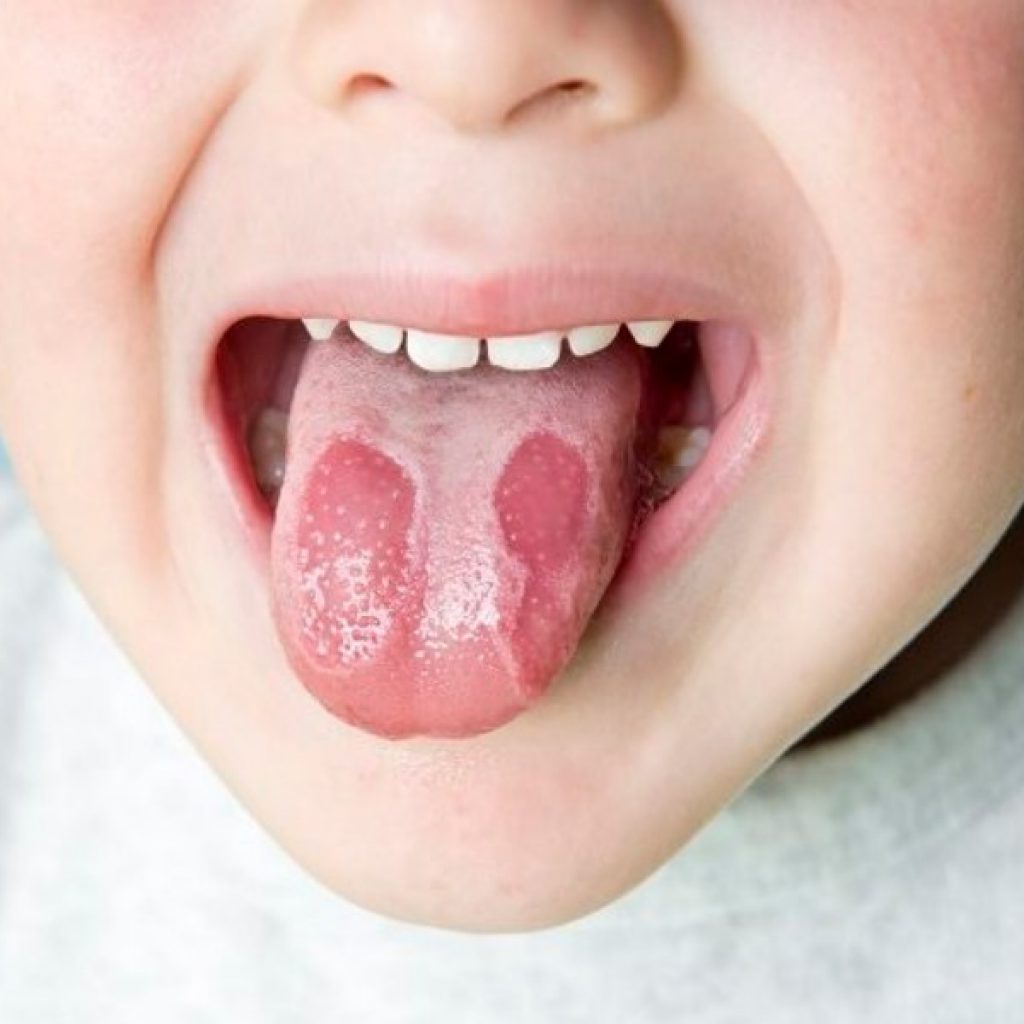 Творожистый налет на поверхности языка говорит о том, что у ребенка кандидоз (молочница). При попытках устранить отложения, язык начнет кровоточить, малыш становится капризным и плохо кушает, по той причине, что у него появляются сильные болевые ощущения во время принятия пищи.
Творожистый налет на поверхности языка говорит о том, что у ребенка кандидоз (молочница). При попытках устранить отложения, язык начнет кровоточить, малыш становится капризным и плохо кушает, по той причине, что у него появляются сильные болевые ощущения во время принятия пищи.
Герпес у ребенка на языке и на теле
Чтобы устранить молочницу у ребенка, нужно после каждого приема пищи давать малышу попить воды, а после этого аккуратно обработать поверхность языка бинтиком, смоченным в содовом растворе. Еще одним эффективным средством является отвар ромашки. Он оказывает обезболивающее и ранозаживляющее действие. Можно применять отвар коры дуба. Данное средство способствует быстрому заживлению ранок на языке.
Язык при скарлатине
Чаще всего сыпь на языке у детей появляется впоследствии инфекционного заболевания, которое носит название «скарлатина».
Симптомы скарлатины
Начало болезни проявляется острыми симптомами: температура тела повышается до 39 градусов, при глотании отмечается сильная и острая боль, озноб, слабость и ломота в теле. На второй день по всему телу появляется мелкая сыпь в виде ярких, красных вкраплений. Язык становится малинового цвета, а вкусовые рецепторы увеличиваются в размере. На нёбе и гландах образуется гнойный налет. В медицинской терминологии он носит название «пылающий зев». Примерно через 7–10 дней пятна начинают шелушиться. Скарлатина появляется в том случае, если на период заражения у ребенка не выработан иммунитет против вируса стрептококка.
На второй день по всему телу появляется мелкая сыпь в виде ярких, красных вкраплений. Язык становится малинового цвета, а вкусовые рецепторы увеличиваются в размере. На нёбе и гландах образуется гнойный налет. В медицинской терминологии он носит название «пылающий зев». Примерно через 7–10 дней пятна начинают шелушиться. Скарлатина появляется в том случае, если на период заражения у ребенка не выработан иммунитет против вируса стрептококка.
Малиновый язык — симптом скарлатины
Как происходит заражение
После того как стрептококк попал на слизистую оболочку, под его влиянием, в носоглотке начинается воспалительный процесс. Стрептококк выделяет ядовитое вещество, под названием «эритротоксин». Вещество попадает в кровеносную систему и разрушает клетки крови – эритроциты, и начинается интоксикация организма. По этой причине происходит расширение сосудов и появляется сыпь. На 8‐е сутки болезни иммунитет вырабатывает антитела к стрептококковой инфекции. После этого сыпь начинает уменьшаться. Если ребенок переболел скарлатиной, то у него сохранен пожизненный иммунитет. Но случаи рецидива болезни все равно существуют.
Если ребенок переболел скарлатиной, то у него сохранен пожизненный иммунитет. Но случаи рецидива болезни все равно существуют.
Основные симптомы скарлатины
Как лечить ребенка больного скарлатиной
Лечение нужно проводить в домашних условиях, по той причине, что заболевание является заразным и контактировать больному ребенку со здоровыми детьми нельзя.
Детей с тяжелым осложнением госпитализируют.
Лечение инфекционного процесса включает в себя:
- десятидневный курс антибиотиков в комплексе с пробиотиками;
- орошение горла раствором фурацилина и отварами лекарственных трав, таких как эвкалипт, ромашка и календула;
- применение противоаллергических средств;
- витаминотерапия;
- постельный режим.
Лечение при скарлатине назначает педиатр индивидуально
Появление аллергической сыпи на языке
По статистике, аллергическая сыпь может проявиться более чем у 80% населения. Язык является частью пищеварительной системы, на которой отображаются последствия аллергических веществ.
Причины развития болезни
Аллергическая реакция может произойти в любое время, под влиянием таких факторов, как:
- шерсть животных;
- пыль;
- лекарственные препараты;
- продукты питания (шоколад, мед, клубника, яйца, цитрусовые и прочее)
- алкоголь;
- некоторые растения;
- бытовая химия;
- косметика и прочее.
Аллергические вещества поражают пищеварительную систему и органы дыхания.
Если аллергия появилась на язычке у грудничка, то это явный признак, что кормящая грудью мать употребила аллерген, который и вызвал высыпания на языке.
Аллергены и провокаторы надо исключить из окружения
Симптомы аллергии на языке
Покалывание, зуд, жжение и красная сыпь на языке – это основные признаки аллергии. Обычно при аллергической реакции язык приобретает бордовую окраску, а в редких случаях он может быть белесый или коричневый. В местах изъязвления отмечается гиперемия, а также, появляются трещины на языке.
Опасность в том, что может произойти отек Квинке или появление гипертермии.
Что делать если образовался отек языка?
- При выявлении симптомов аллергии нужно хорошо прополоскать полость рта кипяченой водой.
- После этого необходимо выпить активированный уголь, из расчета 1 таблетка на 10 кг веса. Запивать уголь желательно большим количеством воды.
- Не лишней будет такая мера, как снижение действия аллергического препарата на организм, путем промывания желудка.
- Врачи аллергологи часто назначают препараты для избавления симптомов аллергии. К их группе можно отнести такие средства как Кларитин и Зодак. Но все симптомы снять лекарство не сможет, и тогда назначают дополнительное лечение.
- Далее назначается иммунопрофилактика в виде подкожной инъекции и капель.
Отек Квинке — опасное осложнение аллергии
Если сыпь на языке (или в других местах) появилась после применения лекарственных препаратов, то употреблять данное лекарство нельзя. Если этот факт проигнорировать, то можно вместо ожидаемой пользы, получить серьезное осложнение, нельзя заниматься самолечением. Лечение назначается только врачом и после выявления источника аллергии.
Если этот факт проигнорировать, то можно вместо ожидаемой пользы, получить серьезное осложнение, нельзя заниматься самолечением. Лечение назначается только врачом и после выявления источника аллергии.
Осложнения аллергической реакции
Отек Квинке является осложнением аллергии. Он способен развиваться очень быстро. Пострадать от данной патологии могут и дети и взрослые. При воздействии аллергического вещества происходит отек языка, и он становится красным и пухлым. В таком состоянии дыхательные пути могут быть частично или полностью перекрыты. Если начнет развиваться отечность гортани, то такое состояние крайне тяжелое и опасное. Следующей мерой будет быстрое оказание первой помощи.
Преднизолон при отеке Квинке надо дать до приезда скорой
Первая помощь при отеке Квинке:
- для поднятия артериального давления и для снижения отечности тканей вводят раствор адреналина 0,1 – 0,5 мл 0,1 %;
- гормональные препараты: преднизолон 60–90 мг в/м, дексазон 8–12 мг в/в;
- противоаллергические препараты: супрастин 2% — 2мл.
 В/м;
В/м; - мочегонные средства: лазикс 40–80 мг в/в струйно с физиологическим раствором;
- проведение дезинтоксикационной терапии.
Чтобы не было повторного отека Квинке, нужно стараться не контактировать с аллергеном. Также необходимо пройти курс витаминотерапии, для того, чтобы снизить проницаемость кровеносных сосудов и укрепить иммунную систему.
Почему на языке появляется налет белого цвета и высыпания
Как упоминалось выше, белый налет на языке является нормой, только в том случае, если он в малом количестве и легко снимается во время утренних гигиенических процедур. Но если налет так и остался, а изо рта исходит неприятный запах, то в организме начинается или прогрессирует недуг, который нужно выявить и искоренить.
Белая сыпь — симптом дисбактериоза
Если появился толстый слой белого налета на языке у взрослого, то делаем вывод, что это патология.
- Обследование при появлении налета на языке
- общий анализ крови;
- анализ крови на антитела к helicobacter pylori;
- сдача на бактериологический посев мазка из полости рта;
- сдача анализа крови на биохимию;
- ультразвуковое исследование внутренних органов.

Цвет и расположение налета при болезнях жкт
- При обострении гастрита — кончик и боковые части языка без отложений, а на остальной его части располагается толстый слой белого налета с сероватым оттенком. Появляется сухость во рту, а также кислый или горький привкус.
- При хроническом гастрите – налет локализуется посередине и ближе к основанию языка. Налет приобретает белый или серый цвет и появляется желтоватый оттенок.
- Язва желудка. При данном заболевании налет приобретает светло-серый цвет и густо покрывает заднюю часть языка и подлежащие ткани.
- Рак желудка. При раке желудка язык полностью покрыт белым налетом, который состоит из слизи, клеток эпителия и лейкоцитов. Стоит отметить, что слой налета плотной консистенции.
- При панкреатите увеличиваются рецепторы на языке, а налет приобретает желтовато-белый цвет. На спинке языка начинается процесс слущивания эпителия.
- Дисбактериоз кишечника и интоксикация. При данных патологиях увеличиваются рецепторы языка и окрашиваются в черный или коричневый цвет.

- При заболевании желчного пузыря и печени – налет на языке окрашен в желтый цвет.
- При гепатите локализуются отложения на передней части языка.
Желтый налет и темные пятна — проблемы с печенью
По той причине, что неприятный запах изо рта исчезает после чистки зубов лишь на несколько часов, большинство людей начинаю запасаться дорогостоящими зубными пастами, жвачками и спреями от неприятного галитоза, но проблема так и остается нерешенной. Все эти средства только прикрывают специфический запах, не уничтожая самой причины. В этом случае, необходимо обратится к врачу, и провести обследование организма, выявить заболевание и начать его лечение. Необходимо очищать зубы и поверхность языка зубной щеткой, а только после этого можно проводить полоскание ротовой полости отварами целебных трав, содовым раствором и целебными настоями. После пройденного курса лечения, налет и запах исчезают.
Поражение языка при стоматите
Стоматит выглядит как язвочки, покрытые белым налетом. В пораженных местах отмечается сильная боль — во время принятия пищи, питья и даже при разговоре. Если попытаться удалить налет, то изъязвления начнут кровоточить. Заболевание может проявиться не только на языке, но и в любом месте на слизистой ротовой полости. Стоматит на языке обозначается медицинским термином «глоссит».
В пораженных местах отмечается сильная боль — во время принятия пищи, питья и даже при разговоре. Если попытаться удалить налет, то изъязвления начнут кровоточить. Заболевание может проявиться не только на языке, но и в любом месте на слизистой ротовой полости. Стоматит на языке обозначается медицинским термином «глоссит».
Афтозный стоматит — пятна разной формы
Причины появления стоматита:
- перенесенное инфекционное заболевание, из-за которого снижается иммунитет;
- заболевание жкт;
- заболевания зубов: кариес, кровоточивость десен, зубной камень, пародонтит;
- у детей во время прорезывания зубов, а у взрослых из-за некачественного зубного протезирования;
- глистная инвазия;
- вредные привычки;
- авитаминоз.
Лечение стоматита
Главной целью при лечении глоссита является уничтожение причины воспаления. При зубном камне и кариесе нужно провести лечение зубов. При заболеваниях жкт или инфекционных процессах, в первую очередь необходимо пролечить данные болезни.
При стоматите нужно обрабатывать ротовую полость антисептиками.
Для этой цели можно использовать:
- раствор хлоргексидина;
- раствор аминокапроновой кислоты;
- 15% раствор буры в глицерине.
Раствор аминокапроновой кислоты применяется для полосканий
Перечисленные препараты обладают сильнейшими антисептическими свойствами. Применять данные средства просто: необходимо одним из растворов полоскать ротовую полость после приема пищи.
Для повышения защитных сил иммунной системы, нелишним будет прохождение курса витаминотерапии.
Коронавирус: «ковидные пальцы» и сыпь как симптомы Covid-19
- Зои Кляйнман
- Корреспондент Би-би-си
Автор фото, COVID-PIEL STUDY
Подпись к фото,«Ковидные пальцы» похожи на последствия обморожения
Как установили испанские врачи, у некоторых больных, госпитализированных с диагнозом Covid-19, прослеживаются пять видов кожных высыпаний.
Согласно клиническим наблюдениям испанских медиков, эти симптомы, включая так называемые «ковидные пальцы», чаще всего появляются у детей или молодых людей и сохраняются на коже в течение нескольких дней.
Сыпь часто является одним из симптомов вирусного заболевания; самый наглядный пример — ветряная оспа, которой сопутствует появление на теле везикул (волдырей). Однако испанских врачей удивило разнообразие видов сыпи при Covid-19.
В настоящий момент кожная сыпь не включена в список симптомов коронавирусной инфекции.
Тем не менее, в последнее время поступало много сообщений о «ковидных пальцах» — красной сыпи между пальцев ног, которая бывает у некоторых пациентов даже при отсутствии каких-либо других симптомов.
Однако, как говорит глава исследовательской группы врачей Игнасио Гарсия-Довал, наиболее распространенным видом сыпи являются макулопапулёзные высыпания (которые обычно возникают при заболевании корью) в виде маленьких красных бугорков, плоских или выпуклых, они чаще всего появляются на торсе.
«Очень странно наблюдать несколько разновидностей сыпи, причем некоторые из них весьма своеобразны, — сказал доктор Гарсия-Довал в интервью Би-би-си. — Высыпания обычно появляются позже, уже после респираторных симптомов этого заболевания, поэтому это не очень хороший метод диагностики пациентов».
Все пациенты, о которых говорится в в исследовании, были госпитализированы и имели респираторные симптомы.
В рамках этого исследования все испанские дерматологи описали кожные высыпания, которые они наблюдали у больных коронавирусной инфекцией в предыдущие две недели. Всего описано 375 случаев.
Выявлено пять разновидностей сыпи:
- Несимметричные пятна, похожие на результат обморожения, на руках и ногах, порой болезненные и вызывающие зуд. В основном встречаются у молодых пациентов с легким течением болезни, появляются на поздних стадиях и длятся примерно 12 дней. Замечены в 19% случаев.

- Очаговые высыпания в виде маленьких волдырей, которые могут вызывать зуд, отмечены на торсе и верхних и нижних конечностях. Возникают до появления каких-либо других симптомов и отмечены в 9% случаев у пациентов среднего возраста; сохраняются в течение 10 дней.
- Очаговые высыпания, похожие на крапивницу, белого или розового цвета, зачастую зудящие. Отмечены в 19% случаев, в основном на торсе, но бывают и на ладонях (внутренней стороне руки).
- Макулопапулёзные высыпания в виде небольших, плоских или выпуклых волдырей, которые наблюдались в 47% случаев. Эти высыпания держатся примерно неделю и появляются одновременно с другими симптомами, однако чаще всего сопровождают тяжелое течение болезни.
- Появление на коже сосудистой красно-синей сетки (ливедо) или признаков некроза кожи отмечено у 6% пациентов, в основном, пожилого возраста с тяжелым течением болезни.
В то же время специалисты отмечают, что сыпь может иметь различное происхождение и ее трудно классифицировать, не имея соответствующего опыта и знаний.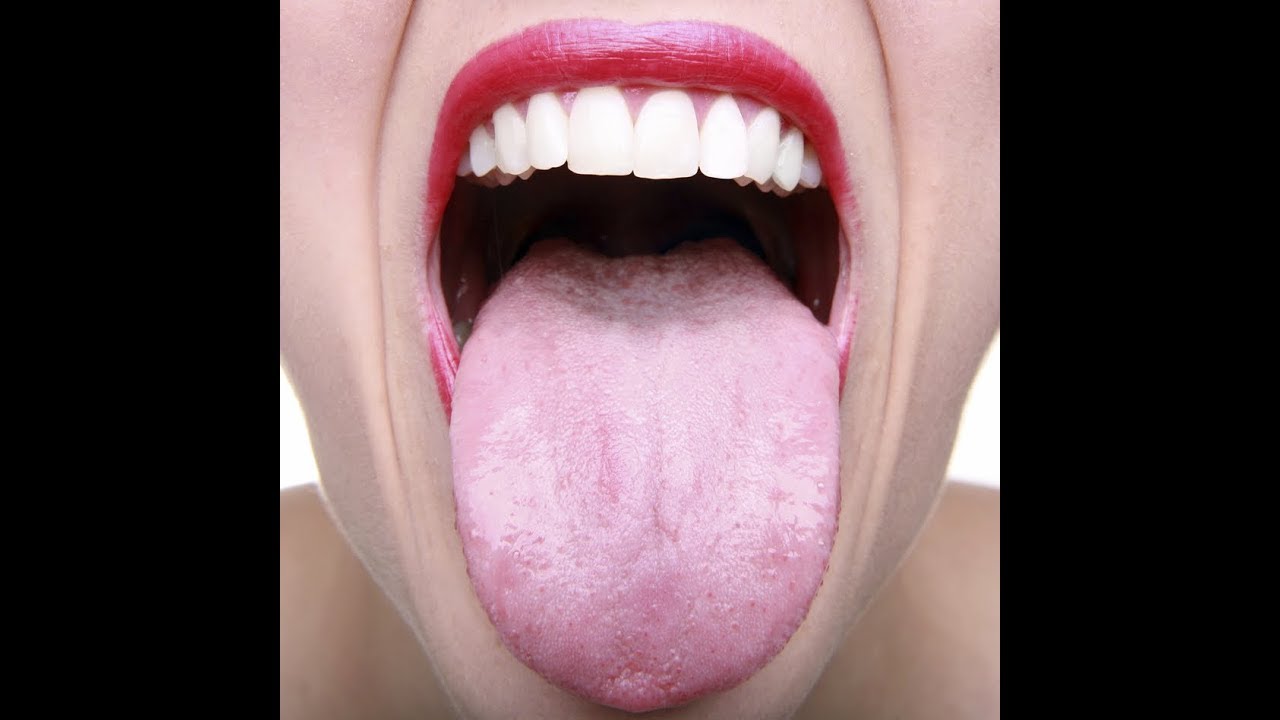
Не для самодиагностики
«Важность этого исследования не в том, чтобы помочь людям самим диагностировать у себя [Covid-19], а в том, чтобы помочь нам лучше понять, как этот вирус может отразиться на здоровье людей», — говорит президент Ассоциации британских дерматологов доктор Рут Мерфи.
Автор фото, COVID-PIEL STUDY
Подпись к фото,Сыпь, похожая на крапивницу, отмечена в половине случаев у больных с коронавирусной инфекцией
Как отмечает доктор Майкл Хэд из Саутгэмптонского университета, сыпь очень часто сопровождает многие вирусные инфекции, включая пневмонию.
«В случае с Covid-19 сыпь и кожные язвы были отмечены у определенного процента госпитализированных пациентов. Мы пока не знаем, насколько одно связано с другим, или почему, например, эти кожные воспаления у одних больных появляются, а у других нет», — говорит врач.
Американская академия дерматологии также составляет свой список кожных симптомов, которые наблюдаются у пациентов с коронавирусной инфекцией.
Петехиальная сыпь
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Петехиальная сыпь: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.Петехиальная сыпь связана с разрывом внутрикожных сосудов и может возникать из-за сбоя в работе многих систем организма (иммунная система, кроветворная), при длительном приеме некоторых лекарственных препаратов, при инфекционных заболеваниях (сепсис, тиф, скарлатина и др.), а также при физическом воздействии на кожу из-за которого возникает повреждение внутрикожных сосудов (при ношении слишком тесной одежды из грубой ткани, при физической травме кожи).
По сути, петехии – это выход крови из внутрикожных капилляров в межтканевое пространство в результате травмы сосуда или из-за изменения свойств крови.
Чаще всего петехиальные элементы плоские, размером не более 3 мм, могут быть фиолетового, пурпурного, красного цвета, над поверхностью не возвышаются, не пальпируются, не исчезают при надавливании или растягивании кожи, бывают единичными или множественными.
Физиологические причины появления петехиальной сыпи
- Травма кожи при ударе — основная причина появления петехий у здоровых людей. В полости рта петехии могут появиться после употребления слишком твердой пищи.
- Грубое воздействие на кожу (например, при наложении жгута), ношение тесной одежды и обуви.
- В послеродовом периоде у матери и ребенка возможно появление петехиальной сыпи из-за травм кожи во время родов.
- Сильный плач (чаще у детей), неукротимая рвота или кашель – причина появления единичных петехий в области глаз, рта, шеи.
Все вышеперечисленные причины не требуют специализированной помощи и лечения.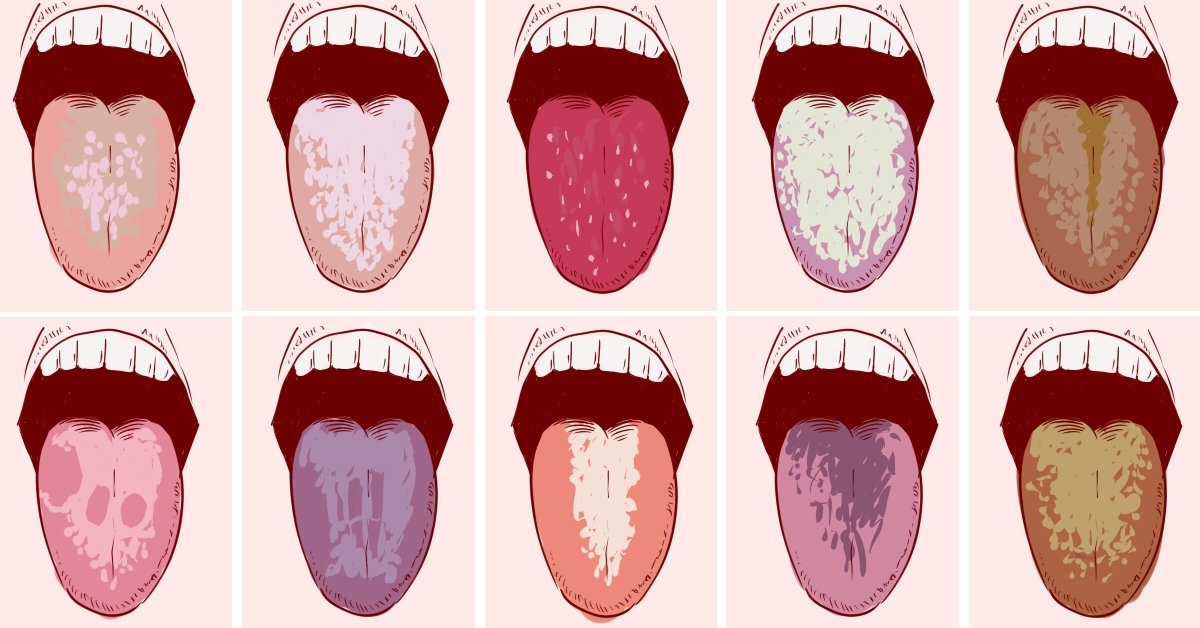
Патологические причины появления петехиальной сыпи
Чаще всего петехии появляются вследствие уменьшения количества тромбоцитов (элементов крови, ответственных за ее свертывание) в результате каких-либо состояний (или заболеваний), а также из-за снижения свертываемости крови как проявление некоторых болезней или действия определенных лекарственных препаратов.
-
Прием антикоагулянтов. При нарушениях ритма сердца, в комплексной терапии ишемической болезни сердца, в постинсультном периоде, при склонности к тромбообразованию и при других заболеваниях пациентам назначают препараты, разжижающие кровь (антикоагулянты и/или антиагреганты). На фоне приема таких препаратов происходит изменение реологических («текучих») свойств крови без изменения количества тромбоцитов. Назначение антикоагулянтов и антиагрегантов требует контроля работы системы свертывания. Исследование, которое отражает основные этапы процесса свертывания крови в организме называется коагулограмма (гемостазиограмма).
 В зависимости от того, к какой группе относится препарат «разжижающий кровь», контролировать нужно разные звенья коагулограммы. Периодичность контроля, коррекцию принимаемой дозы препарата и рекомендации по изменению образа жизни, прежде всего питания, вам даст лечащий врач.
В зависимости от того, к какой группе относится препарат «разжижающий кровь», контролировать нужно разные звенья коагулограммы. Периодичность контроля, коррекцию принимаемой дозы препарата и рекомендации по изменению образа жизни, прежде всего питания, вам даст лечащий врач.
Синонимы: Гемостазиограмма. Coagulation studies (coagulation profile, coag panel, coagulogram). Краткая характеристика исследования «Гемостазиограмма (коагулограмма) расширенная» Коагуляционное звено гемостаза: Протромбин (протромбиновое время, протромбин (по Квику)…
3 790 руб В корзину
- Некоторые аутоиммунные заболевания, такие как системная красная волчанка, тромбоцитопеническая пурпура, склеродермия и многие другие, сопровождаются появлением на коже петехий.
 Связано это чаще всего со специфическим поражением сосудов разного калибра. Помимо кожных проявлений для этой группы болезней характерны различные поражения суставов с нарушением их функции, лихорадка, миалгии (мышечная боль), невынашивание беременности, бесплодие.
Связано это чаще всего со специфическим поражением сосудов разного калибра. Помимо кожных проявлений для этой группы болезней характерны различные поражения суставов с нарушением их функции, лихорадка, миалгии (мышечная боль), невынашивание беременности, бесплодие. - Инфекционные заболевания, такие как тиф, скарлатина, инфекционный мононуклеоз, менингит, а также некоторые инфекции, передаваемые половым путем, могут сопровождаться появлением петехий. При инфекционном эндокардите и сепсисе также возможно появление петехиальной сыпи. При гонорее петехии обычно локализуются на коже в области крупных суставов и сопровождаются клиникой воспаления мочеполового тракта.
- При наличии новообразований в гипофизе или коре надпочечников, сопровождающихся повышением уровня гормонов, кожа истончается, легко травмируется, появляются багровые растяжки (стрии) на животе, бедрах, а также петехии, которые чаще всего локализующиеся на коже голеней.
- Недостаточное поступление в организм витаминов С и К ведет к нарушению проницаемости сосудистой стенки капилляров, в результате чего кровь может попасть в межтканевое пространство, появляются петехии, беспричинные синяки различных размеров.

- Во время и после проведения химио- и лучевой терапии возможно появление петехиальной сыпи, что объясняется снижением уровня тромбоцитов на фоне введения токсичных лекарств или воздействием ионизирующего излучения на ткани.
- Изменения кожи, мышц, развитие побочных симптомов при наличии онкологических заболеваний называют паранеопластическими процессами. Их развитие связано с реакцией организма на рост опухоли и часто сопровождается появлением сыпи различного характера, необъяснимых изменений кожи и мышц (дерматомиозит), слабости, снижения аппетита, похудения, быстрой утомляемости, длительным повышением температуры тела.
При возникновении единичных петехий по очевидным физиологическим причинам (травма, применение жгута при взятии крови и пр.) консультация врача не требуется.
При появлении обширных участков кожной сыпи, неважно, сопровождаются они другими симптомами или нет, необходимо немедленное обращение к врачу.
Диагностика при появлении петехий на коже
При приеме антикоагулянтов помимо оценки функции самой свертывающей системы крови — Гемостазиограмма (коагулограмма), скрининг;
Гемостазиограмма (коагулограмма), скринингСинонимы: Гемостазиограмма, коагулограмма. Coagulation studies (coagulation profile, coag panel, coagulogram). Краткая характеристика исследования «Гемостазиограмма (коагулограмма), скрининг» Включает следующие показатели: Протромбин (протромбиновое время, протромбин (по Квику), МН…
1 360 руб В корзину
особое внимание уделяется состоянию печени — Обследование печени: расширенное, (печень — основной орган, в котором синтезируются почти все факторы свертывающей системы крови),
4 840 руб В корзину
почек -Клубочковая фильтрация, расчет по формуле CKD-EPI – креатинин, (почки обеспечивают выведение лекарственных средств из организма).
300 руб В корзину
При подозрении на заболевания аутоиммунного характера назначают аутоиммунные скрининги.
Для более точной диагностики аутоиммунных заболеваний и подбора правильной терапии рекомендовано обращение к ревматологу, который при необходимости назначает скрининговые обследования для выявления патологии соединительной ткани — Скрининг болезней соединительной ткани,
Скрининг болезней соединительной ткани№ 1267 Антинуклеарный фактор на НЕр-2 клеточной линии № 825 Антитела к экстрагируемому нуклеарному антигену IgG При системной красной волчанке (СКВ) и других системных ревматических заболеваниях иммунный ответ направлен против нуклеопротеиновых антигенов, т.е. комплексов нуклеиновых кислот и белко…
2 120 руб В корзину
при подозрении на наличие ревматизма — Ревматоидный фактор (РФ),
Ревматоидный фактор (РФ, Rheumatoid factor, RF)
Синонимы: Ревматоидный фактор; РФ; ревмофактор. Rheumatoid factor (RF).
Краткая характеристика определяемого вещества Ревматоидный фактор
Антитела к собственным иммуноглобулинам класса G.
Аутоантитела (обычно относящиеся к классу IgM), реагирующие в качестве ауто…
Rheumatoid factor (RF).
Краткая характеристика определяемого вещества Ревматоидный фактор
Антитела к собственным иммуноглобулинам класса G.
Аутоантитела (обычно относящиеся к классу IgM), реагирующие в качестве ауто…
575 руб В корзину
антифосфолипидного синдрома — Антитела к фосфолипидам IgM/IgG,
Антитела к фосфолипидам IgM/IgG (anti-Phospholipid antibodies)Важный диагностический критерий антифосфолипидного синдрома (АФС). Антитела к фосфолипидам (АФЛ) — это аутоиммунные, или аутоантитела класса IgG и IgM, действие которых направлено против основных компонентов клеточных мембран — фосфолипидов и, соответственно, против собственных клеток и тканей ор…
1 120 руб В корзину
аутоиммунных заболеваний кожи — Антитела к межклеточному веществу и базальной мембране кожи и многих других.
2 070 руб В корзину
При привычном невынашивании беременности, бесплодии, при склонности к тромбозам во время беременности и вне ее гинеколог назначает лабораторные тесты по профилю Привычное невынашивание беременности (в т. ч. склонность к тромбозам при беременности: расширенная панель).8 090 руб В корзину
Некоторые заболевания, проявляющиеся петехиями на коже, в том числе сыпь над крупными суставами, могут быть диагностированы специальными комплексными анализами:
- Выявление возбудителей ИППП (7+КВМ*), соскоб эпителиальных клеток урогенитального тракта;
2 755 руб В корзину
- ИНБИОФЛОР. Условно-патогенные микоплазмы, мониторинг эффективности лечения (Ureaplasma urеalyticum, ДНК человека (КВМ)).
410 руб В корзину
Эти исследования назначаются урологом или гинекологом. Могут быть рекомендованы различные урогенитальные скрининги – например, ИНБИОФЛОР Условно-патогенные микоплазмы, скрининг, с последующим контролем эффективности лечения при посеве соскобов со слизистых половых органов. ИНБИОФЛОР. Условно-патогенные микоплазмы, скринингПрофиль предназначен для выявления условно-патогенных микоплазм, которые при определенных условиях могут вызывать воспалительные заболевания урогенитального тракта. В состав профиля №3026 входят тесты Ureaplasma urеalyticum, Ureaplasma parvum, Mycoplasma hominis, КВМ. …
630 руб В корзину
При необходимости надо сдать мазки на гонококк — Гонококк, определение ДНК (Neisseria gonorrhoeae, DNA) в соскобе эпителиальных клеток урогенитального тракта.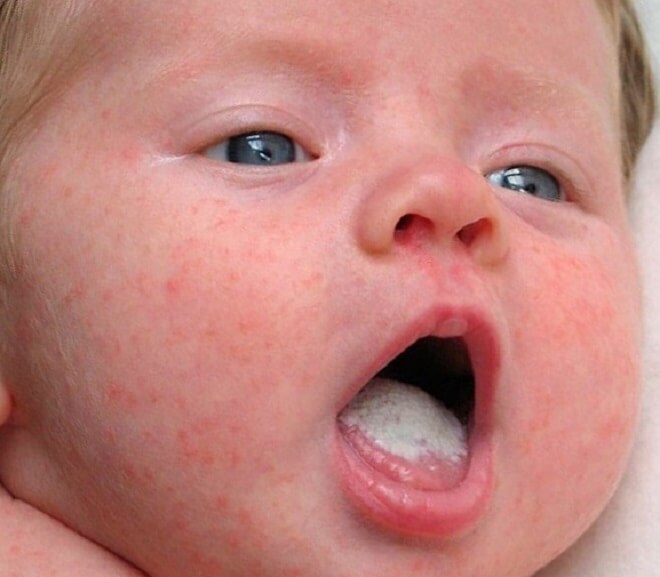
395 руб В корзину
При подозрении на менингит необходимо срочно обратиться к терапевту, неврологу или инфекционисту. Врачи поставят верный диагноз и назначат лечение, тем самым спасут жизнь и вернут привычный уровень социальной и физической активности человека. При необходимости используется компьютерная — КТ головного мозга и черепа
Сканирование головного мозга, черепа и окружающих их тканей, позволяющее диагностировать различные патологии.
или магнитно-резонансная томография головного мозга,
МРТ головного мозгаБезопасное и информативное сканирование структур головного мозга для диагностики его патологий.
люмбальная пункция с анализом спинномозговой жидкости, посев на менингококк (Neisseria meningitidis) и определение чувствительности к антимикробным препаратам.
875 руб В корзину
В настоящее время распространено проведение вакцинации от менингита — Менактра (вакцина против менингита) в декретированных группах и для детского населения.
Менактра (вакцина против менингита)Вакцинация, проводимая с целью формирования иммунной защиты от менингококковой инфекции. Рекомендована детям и людям со сниженным иммунитетом, а также в качестве экстренной профилактики при контакте с человеком, инфицированным менингококком.
Кардиолог или терапевт может заподозрить у пациента инфекционный эндокардит, для диагностики которого необходима эхокардиография. ЭхокардиографияИсследование, позволяющее оценить функциональные и органические изменения сердца, его сократимость, а также состояние клапанного аппарата.
Общий анализ крови отражает степень выраженности воспалительной реакции при инфекционном процессе, может потребоваться посев крови на стерильность.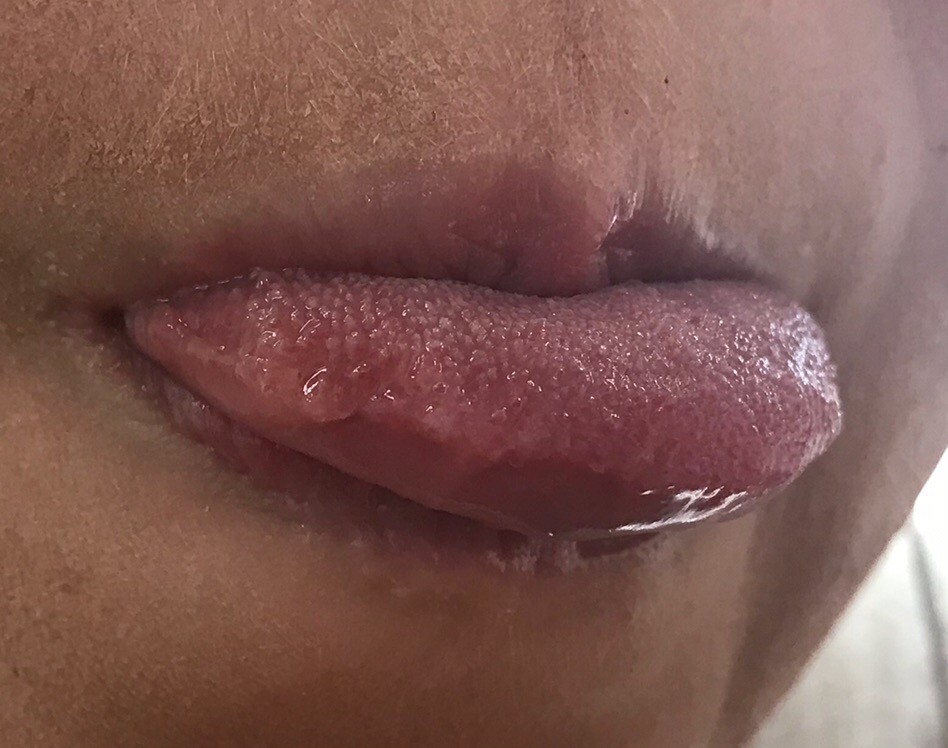
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ Кровь — это жидкая ткань, выполняющая различные функции, в том числе, транспорта …
720 руб В корзину
Опухоли головного мозга и надпочечников могут быть причиной появления петехиальной сыпи, как было описано выше. Невролог может назначить компьютерную — КТ головного мозга и черепаСканирование головного мозга, черепа и окружающих их тканей, позволяющее диагностировать различные патологии.
или магнитно-резонансную томографию головного мозга,
МРТ головного мозгаБезопасное и информативное сканирование структур головного мозга для диагностики его патологий.
УЗИ почек и надпочечников
или КТ малого таза, брюшной полости и забрюшинного пространства;
при необходимости – консультацию эндокринолога, нефролога, нейрохирурга.Для подтверждения гиповитаминоза при несбалансированном питании или приверженцам жестких диет необходимо сдать анализ крови для определения концентрации необходимых витаминов и микроэлементов.
9 330 руб В корзину
Лечение
В случаях, когда петехиальная сыпь появляется на фоне различных инфекционных заболеваний, врачом назначаются антибиотики определенного спектра действия под строгим лабораторно-клиническим контролем.
Лечением опухолевых процессов как причины появления петехий занимаются онкологи. В зависимости от стадии процесса, характеристик опухоли, наличия метастатического поражения других органов выбирается тактика ведения пациента.
При доказанных гиповитаминозах, при планировании диет, вегетарианстве рекомендовано включить в рацион питания поливитаминные комплексы или лекарственные препараты, восполняющие дефицит конкретного недостающего витамина или микроэлемента.
Литература:
Информация проверена экспертом
Лишова Екатерина Александровна
Высшее медицинское образование, опыт работы — 19 лет
Поделитесь этой статьей сейчасКраснуха
Краснуха является острой, заразной вирусной инфекцией. Если у детей и взрослых вирус краснухи обычно вызывает незначительное повышение температуры и сыпь, то инфицирование женщины в период беременности, особенно в первом триместре, может привести к выкидышу, гибели плода, мертворождению или врожденным порокам развития у младенца, известным как синдром врожденной краснухи (СВК).
Если у детей и взрослых вирус краснухи обычно вызывает незначительное повышение температуры и сыпь, то инфицирование женщины в период беременности, особенно в первом триместре, может привести к выкидышу, гибели плода, мертворождению или врожденным порокам развития у младенца, известным как синдром врожденной краснухи (СВК).
Вирус краснухи передается воздушно-капельным путем при чихании или кашле инфицированного человека. Человек является единственным известным носителем вируса краснухи.
Симптомы
У детей болезнь протекает, как правило, легко, с симптомами, включающими сыпь, незначительно повышенную температуру (<39°C), рвоту и легкий конъюнктивит. Сыпь, которая появляется в 50-80% случаев, обычно сначала выступает на лице и шее, затем опускается ниже по телу и длится 1-3 дня. Опухшие лимфатические узлы за ушами и на шее являются наиболее характерным клиническим признаком. У инфицированных взрослых людей, чаще у женщин, может развиваться артрит с болями в суставах, который длится обычно 3-10 дней.
После инфицирования вирус распространяется в организме человека в течение 5-7 дней. Симптомы обычно появляются через 2-3 недели после экспозиции. Наиболее инфекционный период наступает обычно через 1-5 дней после появления сыпи.
В случае, если инфицирование женщины вирусом краснухи происходит в начале ее беременности, вероятность того, что она передаст вирус плоду, составляет 90%. Это может вызвать гибель плода или синдром врожденной краснухи (СВК). Грудные дети с СВК могут выделять вирус в течение года или более после рождения. Дети с СВК могут выделять вирус в течение года или более после рождения.
Синдром врожденной краснухи
Дети с СВК могут страдать от нарушений слуха, дефектов глаз, пороков сердца и других пожизненных форм инвалидности, включая аутизм, сахарный диабет и дисфункцию щитовидной железы. В случае многих из таких нарушений требуются дорогостоящая терапия, хирургические операции и другие дорогие виды медицинской помощи.
Самый высокий риск СВК существует в странах, где женщины детородного возраста не имеют иммунитета к этой болезни (который вырабатывается либо в результате вакцинации, либо после перенесенной ранее краснухи).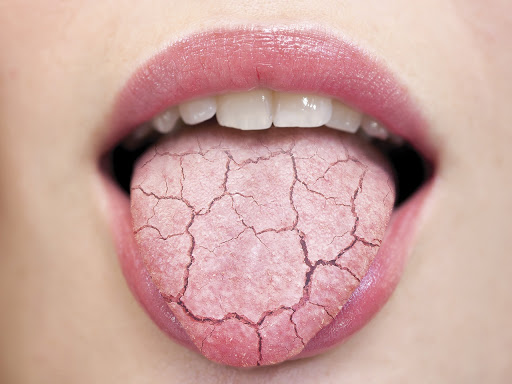 До введения вакцины до 4 детей на 1000 случаев рождения живых детей появлялись на свет с СВК.
До введения вакцины до 4 детей на 1000 случаев рождения живых детей появлялись на свет с СВК.
Вакцинация
Единственная доза вакцины против краснухи на основе живого аттенюированного штамма обеспечивает более 95% длительного иммунитета, схожего с иммунитетом, вырабатываемым в результате естественного инфицирования.
Вакцины против краснухи имеют либо моновалентную форму (вакцина, направленная только на один патоген), либо, чаще всего, комбинированную с другими вакцинами, такими как вакцины против кори (КК), кори и свинки (КСК) или кори, свинки и ветряной оспы (КСКВ).
Неблагоприятные реакции на вакцинацию обычно бывают легкими. Они могут включать боль и покраснение в месте инъекции, незначительное повышение температуры, сыпь и мышечные боли. Во время проведения кампаний массовой иммунизации в Американском регионе, охвативших более 250 миллионов подростков и взрослых людей, не было выявлено каких-либо серьезных неблагоприятных реакций, связанных с этой вакциной.
Деятельность ВОЗ
По рекомендациям ВОЗ, все страны, которые еще не ввели вакцину против краснухи, должны предусмотреть ее введение в рамках существующих устойчивых программ противокоревой иммунизации. На сегодняшний день цель по элиминации этой поддающейся профилактике причины пороков развития поставлена в четырех регионах ВОЗ. В 2015 г. Американский регион ВОЗ стал первым регионом в мире, который был объявлен свободным от эндемической передачи краснухи.
На сегодняшний день цель по элиминации этой поддающейся профилактике причины пороков развития поставлена в четырех регионах ВОЗ. В 2015 г. Американский регион ВОЗ стал первым регионом в мире, который был объявлен свободным от эндемической передачи краснухи.
Неуклонно растет число стран, применяющих вакцины против краснухи в рамках своих национальных программ иммунизации. По состоянию на декабрь 2018 г. вакцинация от краснухи была внедрена в 168 из 194 стран, и средний показатель охвата прививками от краснухи в мире по оценкам составил 69%. Число зарегистрированных случаев заболевания краснухой снизилось на 97% с 670 894 случаев в 102 странах в 2000 г. до 14 621 случая в 151 стране в 2018 г. Среди регионов ВОЗ распространенность СВК наиболее высока в Африканском регионе и в Регионе Юго-Восточной Азии, где охват прививками находится на самом низком уровне.
В апреле 2012 г. в рамках Инициативы по борьбе с корью — в настоящее время известной как Инициатива по борьбе с корью и краснухой — началась реализация Глобального стратегического плана борьбы с корью и краснухой, в котором поставлен ряд глобальных целей в этой области на период до 2020 гг.
К концу 2020 г.
- Завершить ликвидацию кори и краснухи, по меньшей мере, в 5 регионах ВОЗ.
Согласно докладу о ходе осуществления Глобального плана действий в отношении вакцин (ГПДВ) за 2018 г., подготовленному Стратегической консультативной группой экспертов ВОЗ (СКГЭ) по иммунизации, борьба с краснухой ведется недостаточно активно. Так, 42 страны до сих пор не внедрили вакцинацию от краснухи, а два региона (Африканский регион и Регион Восточного Средиземноморья) до сих пор не установили целевых показателей в области элиминации краснухи или борьбы с ней.
В интересах дальнейшей борьбы с этим заболеванием СКГЭ рекомендует в кратчайшие сроки включить прививки от краснухи в программы иммунизации. В качестве одного из членов-учредителей Инициативы по борьбе с корью и краснухой ВОЗ оказывает техническую поддержку правительствам и сообществам для улучшения программ регулярной иммунизации и проведения целевых кампаний вакцинации. Кроме того, Глобальная сеть лабораторий по кори и краснухе ВОЗ оказывают поддержку для диагностирования случаев краснухи и СВК и отслеживания распространения вирусов краснухи.
Болезни с сыпью, виды и причины ее появления, диагностика заболеваний и методы лечения – МЕДСИ
Оглавление
Кожа отображает все процессы, происходящие в организме человека. Не удивительно, что периодически на ней могут появляться различные высыпания. Относиться к ним только как к косметическому дефекту не стоит. Важно понимать, что такой симптом может быть первым признаком инфекционного или иного заболевания.
Если вы заметили сыпь на коже, следует обратиться за консультацией к дерматологу. Опытный врач сразу же определит ее причину и назначит необходимое лечение либо направит на дополнительную диагностику и консультацию к другому узкому специалисту. В любом случае пациент может рассчитывать на быструю квалифицированную помощь и устранение некрасивых образований и иных симптомов (зуда, болезненности и др.).
Виды сыпи и причины ее появления
Для визуальных изменений цвета и структуры кожных покровов нередко характерны не только стандартные покраснения и шелушения, но и болевой синдром.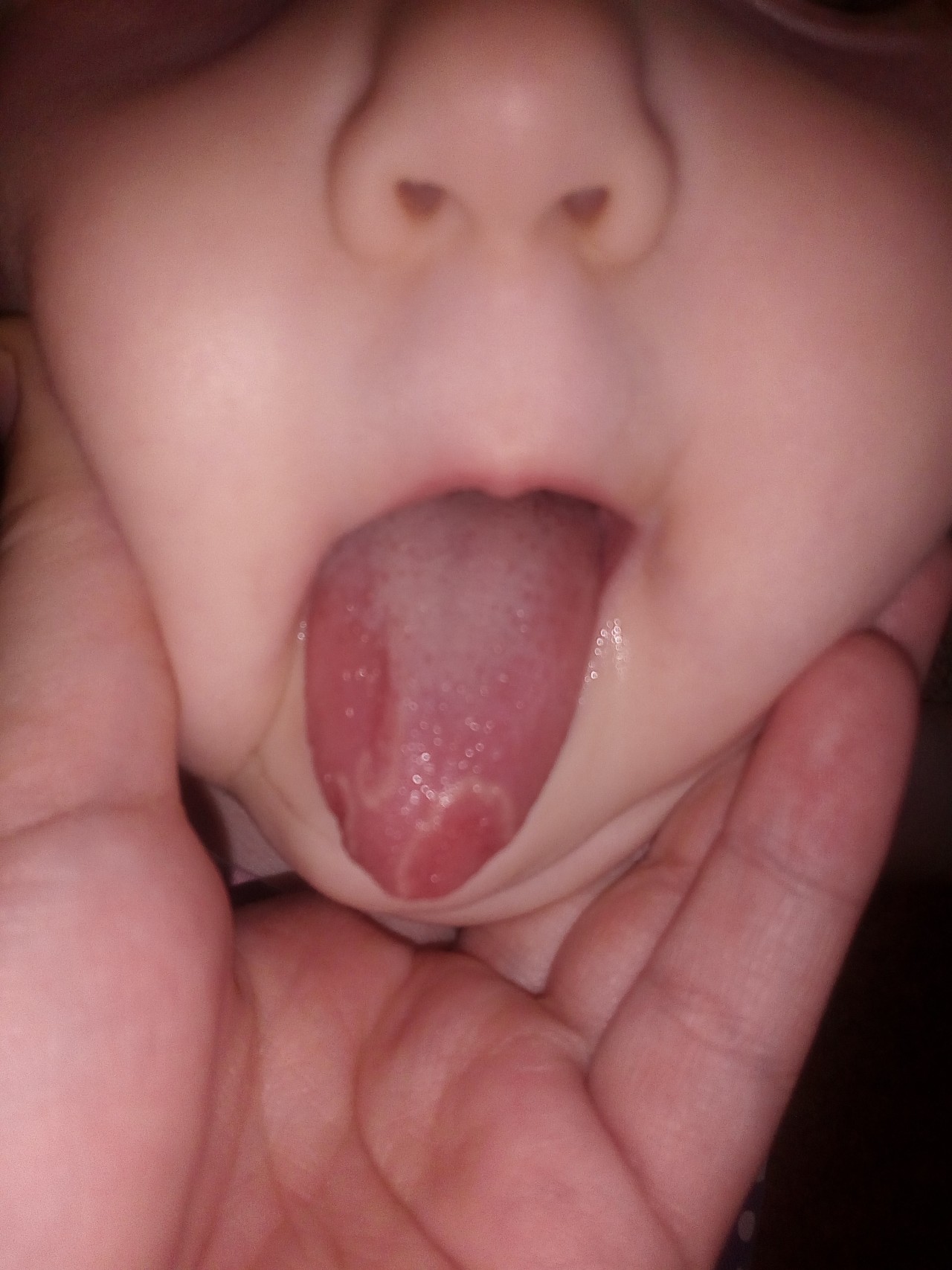 Сыпь на теле у взрослого или ребенка (в том числе у грудничка) обязательно требует лечения.
Сыпь на теле у взрослого или ребенка (в том числе у грудничка) обязательно требует лечения.
Это обусловлено тем, что возникает она по следующим причинам:
- Инфекционные заболевания: корь, краснуха, брюшной тиф, ветряная оспа и др.
- Аллергические реакции: на бытовые химические вещества, продукты питания, лекарственные препараты, цветение и др.
- Болезни сосудов и крови: нарушение проницаемости, строения эритроцитов и др.
Выделяют несколько разновидностей кожной сыпи.
В их числе:
- Гнойнички. Эти образования заполнены гнойным содержимым и характерны преимущественно для фурункулеза, фолликулита, пиодермии, импетиго, угрей
- Пузырьки. Данные образования заполнены жидкостью и имеют небольшие размеры (до 50 мм в диаметре). Обычно пузырьки свидетельствуют о наличии таких заболеваний, как герпес, ветряная оспа, экзема, опоясывающий лишай или аллергический дерматит
- Волдыри.
Обычно они спровоцированы аллергической реакцией и возникают при укусах насекомых, ожогах крапивой, токсикодермии. Волдыри зачастую проходят самостоятельно
- Пятна. Для них характерно локальное изменение цвета кожных покровов (покраснение или обесцвечивание). Пятна появляются при дерматитах, витилиго, сыпном и брюшном тифе, лейкодерме и др.
- Узелки. Эти образования отличаются изменением цвета, рельефа и структуры кожи и возникают обычно на фоне экземы, плоского лишая, псориаза и атопического дерматита. Узелки обычно имеют относительно небольшие размеры (до 3 сантиметров)
- Эритемы. Такие высыпания слегка возвышаются над поверхностью кожи и имеют ярко-красный цвет. Они характерны для аллергии на лекарственные препараты, пищевые продукты и другие раздражители
- Узлы. Такие образования могут достигать диаметра в 10 сантиметров. Даже после их заживления на коже остаются заметные рубцы
- Пурпуры.
 Эти высыпания представляют собой кожные кровоизлияния и наблюдаются при нарушениях процессов свертывания крови, дефиците витамина C, лейкозе и капилляротоксикозе
Эти высыпания представляют собой кожные кровоизлияния и наблюдаются при нарушениях процессов свертывания крови, дефиците витамина C, лейкозе и капилляротоксикозе
Интересно, что опытный дерматолог может определить источник проблемы по одной только локализации образований.
При аллергических реакциях, например, сыпь концентрируется преимущественно на лице и руках. Для общих инфекционных поражений характерно появление образований на спине и животе. Инфекции, передающиеся половым путем, провоцируют высыпания на внутренней поверхности бедер, коже вокруг анального отверстия, на половых органах. Пациенты жалуются и на другие симптомы таких патологий.
Диагностика
Прежде чем приступать к лечению угревой или любой другой сыпи, дерматолог обязательно проведет комплексный осмотр пациента и при необходимости назначит необходимую лабораторную и инструментальную диагностику.
Врач не просто осматривает пораженный участок кожи, но и определяет, когда и после чего произошли изменения. Поэтому пациенту важно постараться вспомнить, что спровоцировало появление образований.
Поэтому пациенту важно постараться вспомнить, что спровоцировало появление образований.
Если дерматологу не удается сразу определить причину сыпи, проводятся:
- Лабораторные исследования (анализы крови, микроскопия соскоба кожи и др.)
- Дерматоскопия – визуальный осмотр с использованием специального микроскопа
- Диаскопия – осмотр с надавливанием на кожу специальным медицинским шпателем (диаскопом)
Одними из популярных в дерматологии являются микроскопические исследования. Такая диагностика заключается в изучении под микроскопом соскобов со слизистых и кожи. Обследование позволяет выявить грибковые, бактериальные и другие поражения. Основными показаниями к его проведению являются подозрения на чесотку, демодекоз, грибок и иные заболевания, опасные серьезными осложнениями.
При необходимости исследуется и работа внутренних органов. Если у врача возникают подозрения на аллергические реакции и необходимо точно выявить опасное вещество, контакт с которым и провоцирует сыпь, выполняют специальные исследования (панели и др. ).
).
Терапия
Лечение кожной сыпи во многом определяется ее причинами.
При аллергической реакции, например, сначала полностью ограничивают любые контакты с опасными для пациента веществами. Затем проводят устранение признаков патологии.
При инфекционных поражениях также назначаются специальные лекарственные препараты. Обычно средства применяют в комплексе. Одни из них борются непосредственно с инфекцией, а другие – позволяют устранить внешние признаки заболевания. Пациентам рекомендуют применять как антибиотики, так и специальные антитоксические вещества, а также иммуноглобулины.
Нередко прибегают и к специальной диете.
При заболеваниях сосудов и крови также назначаются специальные препараты. Пациентам могут проводить переливания и другие процедуры.
Важно! Лечение аллергической и любой другой сыпи исключительно наружными средствами в виде кремов, гелей и мазей часто является неэффективным. Это связано с тем, что таким образом устраняются только симптомы патологии, но не ее причины. Не следует использовать широко разрекламированные средства и заниматься терапией самостоятельно! Это может усугубить ситуацию и изменить картину истинного заболевания, что приведет к трудностям в диагностике и затянет начало адекватного лечения сыпи на руках, ногах, спине, лице и других частях тела.
Это связано с тем, что таким образом устраняются только симптомы патологии, но не ее причины. Не следует использовать широко разрекламированные средства и заниматься терапией самостоятельно! Это может усугубить ситуацию и изменить картину истинного заболевания, что приведет к трудностям в диагностике и затянет начало адекватного лечения сыпи на руках, ногах, спине, лице и других частях тела.
Профилактика рецидивов
Профилактику рецидивов проще всего проводить тогда, когда вам уже хорошо известны причины сыпи.
Если она спровоцирована аллергической реакцией, следует:
- Исключить контакты с опасными веществами
- Придерживаться рекомендаций врача, касающихся употребления определенных продуктов (при необходимости следует питаться по специальной диете)
- Принимать рекомендованные лекарственные препараты
Предотвратить кожную сыпь, вызванную инфекционными поражениями, удастся при:
- Тщательном соблюдении личной гигиены
- Устранении контактов с уже зараженными людьми
- Исключении пребывания в местах с больших скоплением граждан в период обострения инфекционных болезней
- Своевременной вакцинации
- Отказе от использования чужих средств личной гигиены
- Регулярном проветривании помещений
- Насыщении рациона полезными минералами, витаминами и иными веществами
Важно! Следует регулярно посещать дерматолога, который своевременно проведет лечение угревой или иной сыпи, консультироваться с аллергологом и иммунологом. Эти специалисты помогут снизить риски рецидивов или полностью устранить их.
Эти специалисты помогут снизить риски рецидивов или полностью устранить их.
Преимущества лечения в МЕДСИ
- Опытные дерматовенерологи. Наши врачи являются кандидатами медицинских наук, специалистами высшей категории. Они постоянно повышают квалификацию и расширяют возможности в сфере диагностики, профилактики и терапии различных заболеваний
- Возможности для комплексных обследований. Диагностика может быть выполнена в течение одного дня. Мы располагаем новейшими приборами для осмотров и исследований
- Предоставление полного комплекса услуг. В нашей клинике осуществляются диагностика, лечение и реабилитация пациентов с различными видами сыпи
- Возможности для комплексного лечения и профилактики. Терапия проводится с применением современных лекарственных препаратов, а также физиометодик
- Индивидуальный подход. При подборе методов диагностики, профилактики и лечения врач ориентируется на общее состояние пациента, симптомы патологии, а также сопутствующие проблемы со здоровьем.
 Благодаря этому все манипуляции являются максимально эффективными и безопасными даже при наличии у больного целого ряда патологий
Благодаря этому все манипуляции являются максимально эффективными и безопасными даже при наличии у больного целого ряда патологий - Привлечение к работе с пациентом других врачей. При необходимости больной направляется к гастроэнтерологу, эндокринологу, неврологу и другим специалистам. Это позволяет быстро выявить основные патологии и провести их адекватное лечение
Если вы хотите, чтобы диагностика, лечение и профилактика рецидивов угревой или другой сыпи на лице, спине и иных частях тела у взрослого или ребенка были проведены в нашей клинике в Санкт-Петербурге, позвоните по номеру +7 (812) 336-33-33. Специалист запишет вас на прием на удобное время.
A Стрептококковая инфекция группы A
Бактерии вызывают скарлатину
Бактерии группы A Streptococcus или стрептококк группы A вызывают скарлатину. Бактерии иногда выделяют яд (токсин), вызывающий сыпь — «скарлатину» скарлатины.
Как заболеть скарлатиной
Стрептококковая инфекция группы А живет в носу и горле и может легко передаваться другим людям. Важно знать, что все инфицированные люди не имеют симптомов или кажутся больными.Зараженные люди распространяют бактерии при кашле или чихании, в результате чего из дыхательных путей образуются маленькие капельки, содержащие бактерии.
Важно знать, что все инфицированные люди не имеют симптомов или кажутся больными.Зараженные люди распространяют бактерии при кашле или чихании, в результате чего из дыхательных путей образуются маленькие капельки, содержащие бактерии.
Люди могут заболеть, если они:
- Вдохните эти капли
- Прикоснитесь к чему-нибудь с каплями, а затем коснитесь их рта или носа
- Пить из одного стакана или есть из одной тарелки с больным
- Язвы прикосновения на коже, вызванные стрептококком группы А (импетиго)
В редких случаях люди могут передавать стрептококк группы A через пищу, с которой неправильно обращаются (посетите страницу CDC по безопасности пищевых продуктов).Эксперты не считают, что домашние животные или предметы домашнего обихода, например игрушки, распространяют эти бактерии.
- Очень красный, боль в горле
- Лихорадка (101 ° F или выше)
- Беловатый налет на языке в начале болезни
- «Клубничный» (красный и бугристый) язык
- Красная кожная сыпь, напоминающая наждачную бумагу
- Ярко-красная кожа в складках подмышек, локтей и паха (область, где живот встречается с бедрами)
- Увеличение лимфоузлов на шее
Другие общие симптомы:
- Головная боль или ломота в теле
- Тошнота, рвота или боль в животе
Скарлатина: чего ожидать
Как правило, скарлатина — легкая инфекция.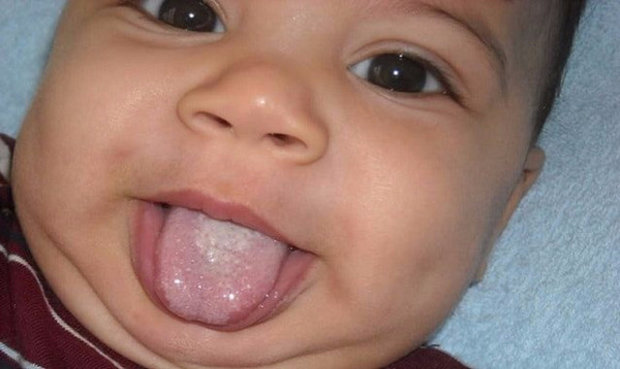 Обычно заболевание, вызванное стрептококком группы А, занимает от двух до пяти дней. Заболевание обычно начинается с повышения температуры тела и боли в горле. Также может быть озноб, рвота или боль в животе. Язык может иметь беловатый налет и опухать. Он также может иметь «клубничный» вид (красный и бугристый). Горло и миндалины могут быть очень красными и болезненными, а глотание может быть болезненным.
Обычно заболевание, вызванное стрептококком группы А, занимает от двух до пяти дней. Заболевание обычно начинается с повышения температуры тела и боли в горле. Также может быть озноб, рвота или боль в животе. Язык может иметь беловатый налет и опухать. Он также может иметь «клубничный» вид (красный и бугристый). Горло и миндалины могут быть очень красными и болезненными, а глотание может быть болезненным.
Обычно через день-два после начала болезни появляется красная сыпь. Однако сыпь может появиться до болезни или спустя 7 дней.Сначала сыпь может появиться на шее, подмышках и паху (в области, где живот встречается с бедрами). Со временем сыпь распространяется по телу. Сыпь обычно начинается с небольших плоских пятен, которые постепенно превращаются в мелкие неровности, напоминающие наждачную бумагу.
Хотя щеки могут выглядеть покрасневшими (румяными), вокруг рта может быть бледная область. Кожные складки подмышек, локтей и паха могут стать более красными, чем остальная сыпь. Сыпь от скарлатины проходит примерно через 7 дней.По мере исчезновения сыпи кожа вокруг кончиков пальцев рук и ног и в области паха может отслаиваться. Этот пилинг может длиться до нескольких недель.
Сыпь от скарлатины проходит примерно через 7 дней.По мере исчезновения сыпи кожа вокруг кончиков пальцев рук и ног и в области паха может отслаиваться. Этот пилинг может длиться до нескольких недель.
Дети и некоторые взрослые подвергаются повышенному риску
Любой может заболеть скарлатиной, но есть некоторые факторы, которые могут увеличить риск заражения этой инфекцией.
Скарлатина, как и ангина, чаще встречается у детей, чем у взрослых. Чаще всего встречается у детей от 5 до 15 лет. У детей младше 3 лет встречается редко.К взрослым, подверженным повышенному риску скарлатины, относятся:
- Родители детей школьного возраста
- Взрослые, часто контактирующие с детьми
Тесный контакт с другим человеком, больным скарлатиной, является наиболее частым фактором риска заболевания. Например, если у кого-то скарлатина, она часто передается другим людям в их семье.
Инфекционные болезни имеют тенденцию распространяться там, где собираются большие группы людей. Переполненные условия могут увеличить риск заражения стрептококковой инфекцией группы А.Эти настройки включают:
Переполненные условия могут увеличить риск заражения стрептококковой инфекцией группы А.Эти настройки включают:
- Школы
- Ясли
- Военно-учебные заведения
Врачи могут проверять и лечить скарлатину
Многие вирусы и бактерии могут вызывать заболевание, включающее красную сыпь и боль в горле. Только экспресс-тест на стрептококк или посев из горла может определить, является ли причиной стрептококка группы А.
Экспресс-тест на стрептококк включает мазок из горла и анализ мазка. Тест быстро показывает, вызывает ли болезнь стрептококк группы А.Если тест положительный, врачи могут назначить антибиотики. Если анализ отрицательный, но врач все еще подозревает скарлатину, он может взять мазок на посев из горла. Посев из горла требует времени, чтобы увидеть, растут ли стрептококковые бактерии группы А из тампона. Хотя на это требуется больше времени, посев из горла иногда выявляет инфекции, которые не учитывает экспресс-тест на стрептококк. Культивирование важно для детей и подростков, так как они могут заразиться ревматизмом в результате нелеченной инфекции скарлатины. Взрослым обычно нет необходимости делать посев из горла после отрицательного результата экспресс-теста на стрептококк.Взрослые, как правило, не подвергаются риску развития ревматической лихорадки после скарлатины.
Культивирование важно для детей и подростков, так как они могут заразиться ревматизмом в результате нелеченной инфекции скарлатины. Взрослым обычно нет необходимости делать посев из горла после отрицательного результата экспресс-теста на стрептококк.Взрослые, как правило, не подвергаются риску развития ревматической лихорадки после скарлатины.
Антибиотики быстро поправят здоровье
Врачи лечат скарлатину антибиотиками. Людям, у которых нет аллергии на пенициллин, рекомендуется использовать пенициллин или амоксициллин. Врачи могут использовать другие антибиотики для лечения скарлатины у людей с аллергией на пенициллин.
К преимуществам антибиотиков относятся:
- Уменьшение продолжительности болезни
- Уменьшение симптомов (улучшение самочувствия)
- Предотвращение распространения бактерий другим людям
- Предотвращение серьезных осложнений, таких как ревматическая лихорадка
Долгосрочные проблемы со здоровьем нечасты, но могут случиться
Осложнения возникают редко, но могут возникнуть после скарлатины.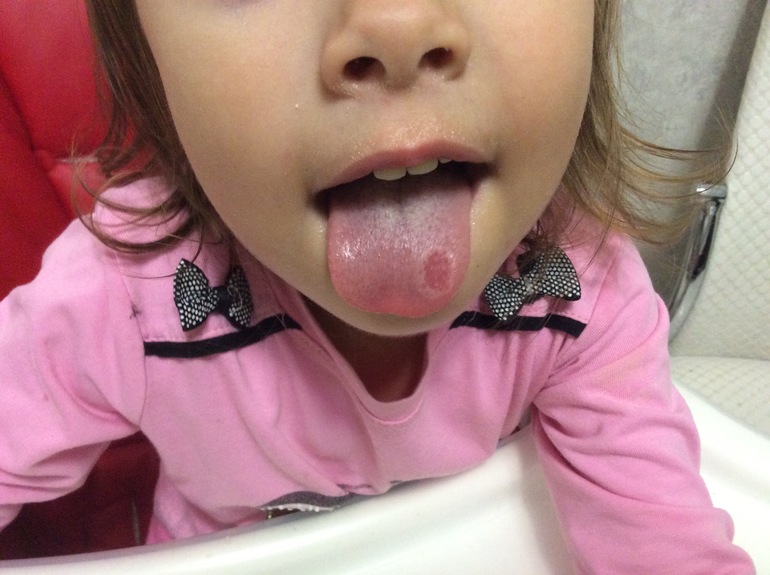 Это может произойти, если бактерии распространятся на другие части тела. Осложнения могут включать:
Это может произойти, если бактерии распространятся на другие части тела. Осложнения могут включать:
Лечение антибиотиками может предотвратить большинство этих проблем со здоровьем.
Защитите себя и других
Люди могут заболеть скарлатиной более одного раза. Скарлатина не защищает человека от повторного заражения в будущем. Хотя вакцины для предотвращения скарлатины нет, люди могут кое-что сделать, чтобы защитить себя и других.
Хорошая гигиена помогает предотвратить инфекцию, вызванную стрептококками группы А
Лучший способ предотвратить заражение или распространение стрептококковой инфекции группы А — это часто мыть руки.Это особенно важно после кашля или чихания, а также перед приготовлением пищи или приемом пищи. Чтобы соблюдать правила гигиены, вам следует:
- Прикрывайте рот и нос салфеткой, когда кашляете или чихаете
- Положите использованные салфетки в корзину для мусора
- Кашель или чихание в верхнюю часть рукава или локоть, а не в руки, если у вас нет салфетки
- Часто мойте руки водой с мылом не менее 20 секунд
- Используйте средство для рук на спиртовой основе, если мыло и вода недоступны.

Вам также следует мыть стаканы, посуду и тарелки после того, как ими воспользуется больной.После стирки эти вещи можно использовать для других.
Антибиотики помогают предотвратить передачу инфекции другим людям
Больным скарлатиной следует оставаться дома, не ходить на работу, в школу или в детский сад, пока они:
- Больше нет лихорадки
И - Принимали антибиотики не менее 12 часов
Принимайте рецепт точно так, как говорит врач. Не прекращайте прием лекарства, даже если вы или ваш ребенок чувствуете себя лучше, если только врач не скажет прекратить.
Начало страницы
Болезни рук, ящура и полости рта — Болезни и состояния
Болезнь рук, ног и рта — это распространенная инфекция, вызывающая язвы во рту и пятна на руках и ногах.
Чаще всего встречается у детей младшего возраста, особенно у детей младше 10 лет, но может поражать и детей старшего возраста, и взрослых.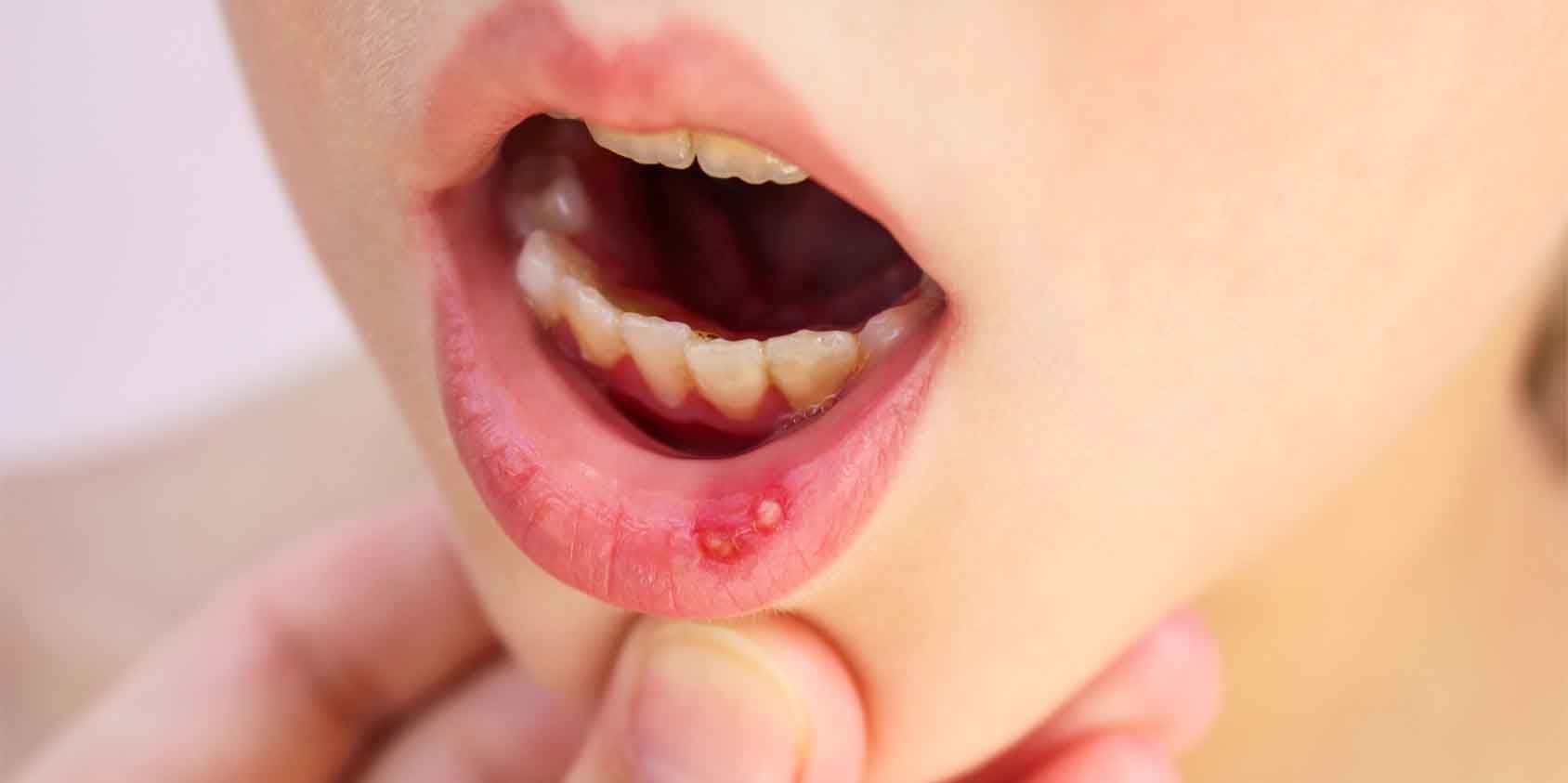
Заболевание рук, ягодиц и рта может быть неприятным, но обычно проходит само в течение 7-10 дней.Обычно вы можете позаботиться о себе или своем ребенке дома.
Инфекция не связана с ящуром, поражающим крупный рогатый скот, овец и свиней.
На этой странице:
Симптомы
Что делать, если он есть у вас или вашего ребенка
Когда обращаться за медицинской помощью
Как распространяется
Профилактика
Симптомы ящура, кисты и рта
Симптомы болезни рук, ящура и рта обычно развиваются через три-пять дней после контакта с инфекцией.
Первые симптомы могут включать:
- высокая температура (жар), обычно около 38-39 ° C (100,4-102,2F)
- общее недомогание
- потеря аппетита
- кашляет
- Боль в животе
- боль в горле и во рту
Язвы во рту
Через один-два дня на языке и во рту появляются красные пятна.
Они быстро развиваются в более крупные желто-серые язвы во рту с красными краями.
Язвы могут вызывать боль и затруднять прием пищи, питье и глотание. Они должны пройти в течение недели.
Пятнистая сыпь и волдыри
Вскоре после появления язв во рту вы, вероятно, заметите сыпь, состоящую из маленьких выступающих красных пятен на коже.
Обычно они развиваются на пальцах, тыльной стороне или ладонях рук, подошвах ног, а иногда и на ягодицах и паху.
Пятна могут затем превратиться в маленькие пузыри с серым центром.
Пятна и волдыри иногда могут вызывать зуд или дискомфорт и обычно сохраняются до 10 дней.
Что делать, если у вас или у вашего ребенка болезнь рук, ягодиц и рта
Если у вас болезнь рук, ящура и рта, лучше всего оставаться дома, пока вам не станет лучше. От этого нет лекарства, поэтому вы должны позволить этому идти своим чередом.
Чтобы облегчить симптомы у вас или вашего ребенка:
- пейте много жидкости, чтобы избежать обезвоживания — идеально подходят вода или молоко; может помочь кормить ребенка из бутылочки меньшего размера, но чаще, или кормить грудным молоком
- есть мягкую пищу, такую как картофельное пюре, йогурт и супы, если есть и глотание вызывает дискомфорт — избегайте горячих, кислых или острых продуктов и напитков
- примите безрецептурные обезболивающие, такие как парацетамол или ибупрофен, чтобы облегчить боль в горле и жар — аспирин нельзя давать детям младше 16 лет; парацетамол лучше всего, если вы беременны
- попробуйте полоскать горло теплой соленой водой, чтобы уменьшить дискомфорт от язв во рту — важно не глотать смесь, поэтому детям младшего возраста это не рекомендуется.

- в качестве альтернативы используйте гели для рта, ополаскиватели или спреи для язв во рту — их можно купить в аптеке, но обычно не рекомендуется, а некоторые не подходят для маленьких детей; посоветуйтесь с фармацевтом и убедитесь, что вы сначала прочитали инструкцию
Держите ребенка подальше от детского сада или школы, пока он не почувствует себя лучше.Взрослые с этим заболеванием должны избегать работы, пока они не почувствуют себя лучше.
Дополнительную информацию о том, как остановить распространение инфекции, см. Ниже в разделе «Профилактика заболеваний рук, ящура и рта».
Когда обращаться за медицинской помощью
Обычно вам не требуется медицинская помощь, если вы считаете, что у вас или вашего ребенка есть болезнь рук, ног и рта. Инфекция обычно проходит через 7-10 дней, и ваш врач мало что может сделать.
Антибиотики не помогут, так как болезнь рук, ящура вызывается вирусом.
Если вы не уверены, есть ли у вас или вашего ребенка заболевание рук, ящура и рта, вы можете позвонить в службу NHS 24 111 или своему терапевту за советом.
Вам также следует обратиться за медицинской помощью, если:
- Ваш ребенок не может или не хочет пить жидкость
- у вашего ребенка есть признаки обезвоживания, такие как невосприимчивость, выделение небольшого количества мочи или ее отсутствие совсем, или холодные руки и ноги
- у вашего ребенка появляются припадки (припадки), спутанность сознания, слабость или потеря сознания
- Вашему ребенку меньше трех месяцев, и у него температура 38C (101F) или выше, или ему от трех до шести месяцев и температура 39C (102F) или выше
- Кожа становится очень болезненной, красной, опухшей и горячей, или появляются гнойные выделения
- симптомы ухудшаются или не улучшаются через 7-10 дней
Посоветуйтесь со своим терапевтом, если вы беременны и заразились в течение нескольких недель до установленного срока.Инфекция во время беременности, как правило, не о чем беспокоиться, но есть небольшая вероятность, что она может вызвать заболевание вашего ребенка, если вы заразились незадолго до родов.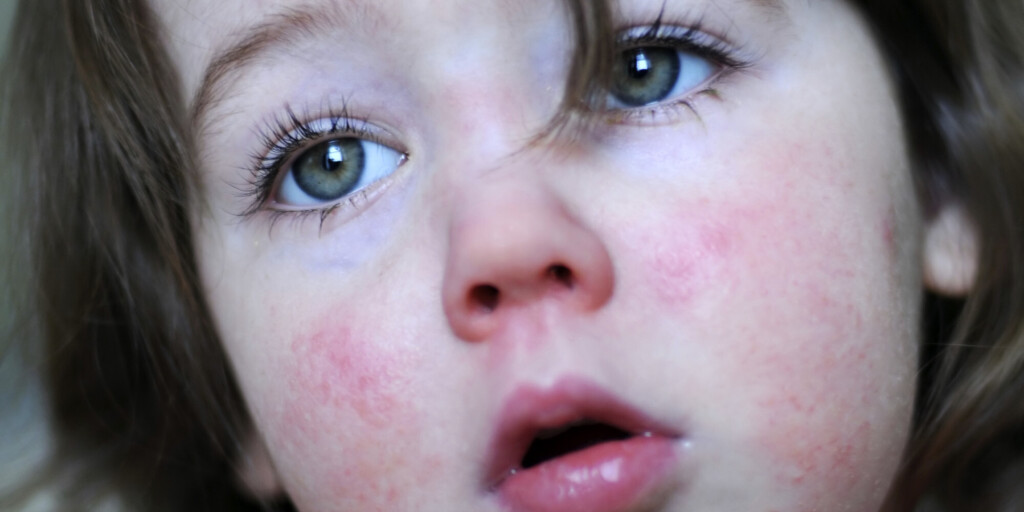
Подробнее о рисках заболеваний рук, ящура и рта во время беременности
Как распространяется болезнь рук, ящура и рта
Люди с заболеваниями рук, ящура и рта наиболее заразны с момента появления симптомов до улучшения самочувствия.
Инфекция может передаваться от близкого человека к человеку и при контакте с загрязненными поверхностями.Вирус находится в:
- капельки при кашле и чихании инфицированного человека — вы можете заразиться, если нанесете их на руки и затем дотронетесь до рта, или если вы вдохнете капельки
- какашек инфицированного человека — если инфицированный человек не моет руки должным образом после посещения туалета, он может заразить пищу или поверхности
- Слюна инфицированного человека или жидкость из его волдырей — вы можете заразиться, если попадете в рот
Заражение вызывается различными вирусами, поэтому заражение возможно более одного раза.У большинства людей с возрастом вырабатывается иммунитет к этим вирусам.
Профилактика болезней рук, ящура и рта
Не всегда можно избежать заражения рук, ящура и рта, но следование приведенным ниже советам может помочь остановить распространение инфекции.
- Не ходите на работу, в школу или детский сад, пока вы или ваш ребенок не почувствуете себя лучше — обычно нет необходимости ждать, пока последний волдырь не заживет, если в остальном вы здоровы.
- Используйте салфетки, чтобы прикрыть рот и нос, когда вы кашляете или чихаете, и как можно скорее убирайте использованные салфетки в мусорное ведро.
- Часто мойте руки водой с мылом, особенно после посещения туалета, кашля, чихания или использования подгузников, а также перед приготовлением пищи.
- Избегайте совместного использования чашек, посуды, полотенец и одежды с инфицированными людьми.
- Продезинфицируйте любые поверхности или предметы, которые могут быть загрязнены — лучше всего использовать бытовые чистящие средства на основе отбеливателя.

- Постельное белье или одежду, которые могли быть загрязнены, постирать отдельно горячей стиркой.
Клубничный язык: системное здоровье влияет на состояние здоровья полости рта
© Lukassek / Adobe StockЗемляничный язык, который также называют малиновым языком, описывается как красный язык, бугристый, опухший и, в некоторых случаях, увеличенный.Это состояние отражает системную проблему, а не расстройство полости рта. Когда присутствует клубничный язык, это означает, что есть основная проблема.
Чтобы определить основную причину, необходимо рассмотреть другие симптомы. 1 Здоровый язык розовый и покрыт небольшими сосочками. Эти светло-розовые сосочки углубляются, становятся красными и воспаляются, создавая вид клубники. Язык белой клубники имеет белый налет, сквозь который выступает увеличенная грибовидная форма.Красный клубничный язык — это место, где теряется белый налет, а язык темный или ярко-красный.
Это состояние чаще всего встречается у детей и малышей, хотя оно может встречаться и у взрослых. Лечение клубничного языка требует устранения основной причины симптома. 2
Лечение клубничного языка требует устранения основной причины симптома. 2
Болезнь Кавасаки и клубничный язык
Болезнь Кавасаки — это необычное аутоиммунное заболевание, которое вызывает воспаление артерий малого и среднего размера, включая коронарные артерии, которые снабжают кровью сердечную мышцу.
Признаки во рту, такие как клубничный язык, появляются в течение первых нескольких дней после начала лихорадки и считаются одним из первых признаков болезни Кавасаки. 3,4
Болезнь Кавасаки протекает в три фазы. Первая фаза (острая фаза в течение первых одиннадцати дней) включает в себя отек, покраснение, выступающие сосочки, вертикальные трещины и кровотечение на языке в области рта. 3 Воспаление слизистых оболочек рта и глотки приводит к сухости, покраснению и потрескавшимся губам и чрезвычайно опухшему языку (см. Рисунок 1).Во время второй фазы (подострой фазы, обычно происходящей между 12 -м и 21 -м -м днем) симптомы превращаются в шелушение кожи на пальцах рук и ног, боль в суставах и животе и отек, желтуху, рвоту и понос. Третья фаза (фаза выздоровления, обычно происходящая между 22 90 304 и 90 30 5 днем и концом второго месяца) — это фаза выздоровления, пока не исчезнут все признаки болезни. 3,4
Третья фаза (фаза выздоровления, обычно происходящая между 22 90 304 и 90 30 5 днем и концом второго месяца) — это фаза выздоровления, пока не исчезнут все признаки болезни. 3,4
Другими симптомами, позволяющими определить болезнь Кавасаки как первопричину клубничного языка, являются высокая температура или сыпь — болезненно-коричневая сыпь, пятнисто-папулезная сыпь с красными пятнами и бугорками или целевая сыпь на теле
Чаще всего встречается у детей младше пяти лет, хотя может возникнуть в любом возрасте.Лечение представляет собой терапию высокими дозами аспирина для снижения температуры, боли и воспаления суставов. Иммуноглобиновая терапия для уменьшения воспаления и снижения риска долгосрочных коронарных проблем. 4
Рисунок 1. Изображение земляничного языка любезно предоставлено Wikimedia Commons https://commons.wikimedia.org/w/index.php?curid=12776137Скарлатина и земляничный язык
Скарлатина — это бактериальная инфекция, которая возникает из-за стрептококковой инфекции группы А, когда ангина не лечится или не лечится. Когда активна скарлатина, степные бактерии выделяют вещество, которое вызывает клубничный язык и печально известную сыпь. Чаще встречается у детей 5-15 лет.
Когда активна скарлатина, степные бактерии выделяют вещество, которое вызывает клубничный язык и печально известную сыпь. Чаще встречается у детей 5-15 лет.
Чтобы определить, является ли первопричина клубничного языка скарлатиной, другими симптомами могут быть высокая температура и красная неровная сыпь, похожая на наждачную бумагу. Некоторые из оральных симптомов — покраснение лица с бледным кольцом вокруг рта. На начальной стадии скарлатины появляется белый клубничный (см. Рисунок 2) язык, который через четыре дня становится красным.
Эти симптомы обычно длятся около семи дней. Лечением скарлатины служат антибиотики. 5
Рисунок 2: Изображение земляничного языка любезно предоставлено Wikimedia Commons https://commons.wikimedia.org/wiki/File:Skarlatina.jpgЗемляничный язык от синдрома токсического шока
Это опасное для жизни заболевание, вызываемое токсинами, циркулирующими в кровотоке. Токсины вызываются золотистым стафилококком . Обычно это вызвано использованием тампонов и тампонадами носа.
Обычно это вызвано использованием тампонов и тампонадами носа.
Синдром токсического шока поражает большинство систем органов организма и вызывает сыпь и высокую температуру. Чтобы определить, является ли клубничный язык результатом синдрома токсического шока, следует рассмотреть другие симптомы: падение артериального давления, рвота, сыпь, внезапный сильный жар, головная боль, диарея, болезненное ощущение во всем теле и покраснение глаз, губ и кожи. язык. 6
Лечение проводится внутривенными вливаниями, антибиотиками и лекарствами для стабилизации артериального давления. 7
Клубничный язык от витаминной недостаточности
Клубничный язык может быть вызван дефицитом витаминов, например низким уровнем витамина B-12 и фолиевой кислоты.Дефицит этих витаминов группы B нарушает функцию нервной системы, мозга и образование красных кровяных телец. Низкий уровень B-12 может привести к анемии — состоянию, при котором в организме не хватает эритроцитов.
Язык станет опухшим и красным, а вкусовые рецепторы увеличатся. 4 Другими симптомами, позволяющими определить, является ли клубничный язык дефицитом витаминов, являются усталость, слабость, проблемы с памятью и проблемы с равновесием. 6 Более высокий риск дефицита витамина B связан с генетикой, аутоиммунными заболеваниями, диабетом, болезнью Крона, ВИЧ, лекарствами, вегетарианской диетой, возрастом и удалением частей желудка и кишечника. 8
Лечение заключается в добавках или изменении диеты. 6
Клубничный язык от аллергии
Клубничный язык может быть признаком аллергии на продукты или лекарства. Аллергическая реакция возникает, когда иммунная система атакует то, что она считает угрозой для организма, и высвобождает гистамины. Обычные продукты, вызывающие эту иммунную реакцию, — это фрукты и овощи. 1
Другие симптомы, позволяющие определить, является ли клубничный язык результатом аллергии, включают зуд, слезотечение, сыпь, царапание во рту и затрудненное дыхание. 6 Лечение заключается в поиске раздражителя, и, как только основной симптом исчезнет, язык вернется в свое нормальное состояние.
6 Лечение заключается в поиске раздражителя, и, как только основной симптом исчезнет, язык вернется в свое нормальное состояние.
Клубничный язык может быть связан с множеством системных состояний. Чтобы определить первопричину клубничного языка, необходимо знать другие симптомы. Как только основное заболевание будет разрешено, язык вернется в норму.
Теперь послушайте сегодняшний подкаст RDH Dental Hygiene. Ниже:
Список литературы
- Пул, Дж.Клубничный язык. ком. Получено с https://www.mymed.com/symptoms/strawberry-tongue .
- Причины появления клубничного языка. Получено с https://www.healthline.com/health/strawberry-tongue .
- Муджахед, А., Лор, К.М. Болезнь Кавасаки: знаете ли вы признаки? Получено с https://reference.medscape.com/slideshow/kawasaki-disease-6005698#1.
- Получено с https://www.tandurust.com/oral-care/strawberry-tongue-causes-treatment.
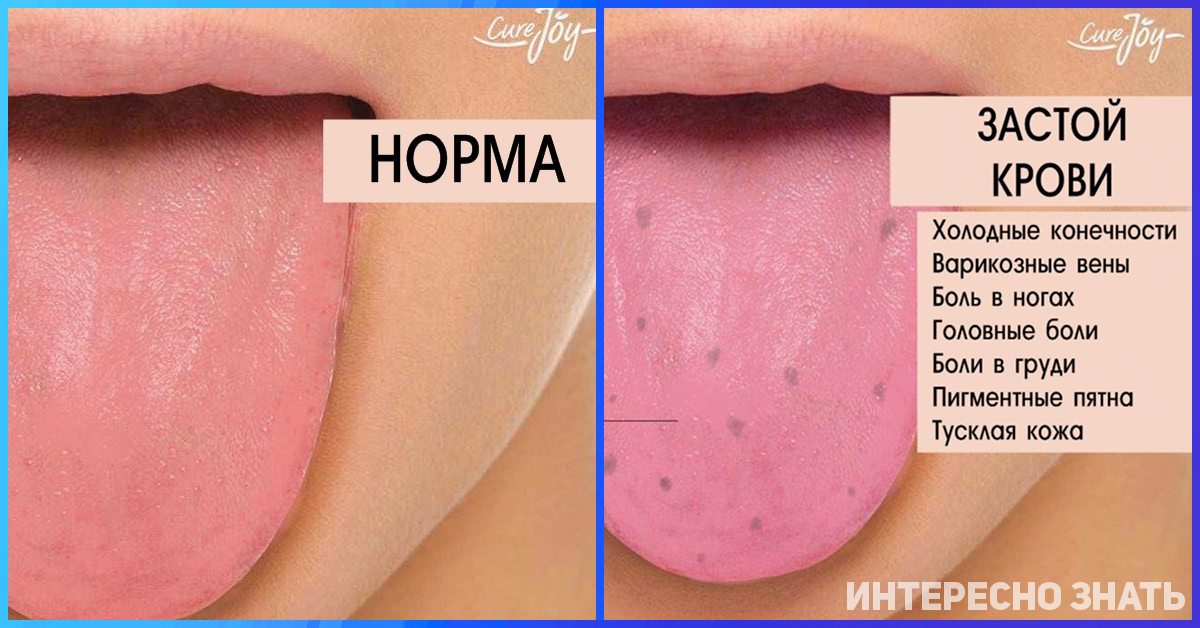 html.
html. - Сыпь от скарлатины — симптомы, причины, лечение, заразная, изображения. Получено с https://healthh.com/scarlet-fever-rash/.
- Что нужно знать о клубничном языке. Медицинские новости сегодня. Получено с https://www.medicalnewstoday.com/articles/320894.
- Bushra, J.S. Синдром токсического шока. eMedicineHealth . Получено с https://www.emedicinehealth.com/toxic_shock_syndrome/article_em.htm.
- Анемия, вызванная дефицитом витамина B-12. Кедры Синай. Получено с https://www.cedars-sinai.org/health-library/diseases-and-conditions/a/anemia-of-b12-deficiency.html
Strawberry Tongue — Изучены симптомы и их различные причины
Термин «клубничный язык» описывает язык, который является бугристым и опухшим, в ряде случаев язык также красный и увеличенный, напоминающий клубнику или даже малину. Следовательно, сам термин не требует пояснений. Иногда язык может быть белым в течение нескольких дней, а затем покраснеть.
Иногда язык может быть белым в течение нескольких дней, а затем покраснеть.
Земляничный язык — это не состояние само по себе, а скорее симптом, являющийся результатом другого заболевания или состояния.
Диагноз и лечение будут зависеть от основного состояния, и после начала лечения язык обычно возвращается к своему первоначальному цвету. Здоровый язык розовый и покрыт небольшими узелками, известными как сосочки.В случае клубничного языка светло-розовый цвет на этих узелках станет более глубоким и станет заметно красным и воспаленным.
Отличительным фактором между клубничным языком и другими заболеваниями языка, такими как глоссит, является то, что клубничный язык вызывает заметные красные шишки на языке, тогда как глоссит относится к красной окраске и воспалению языка, но не характеризуется шишками. . О глоссите мы поговорим ниже.
Каковы причины клубничного языка?
Неровный и опухший язык может быть по разным причинам.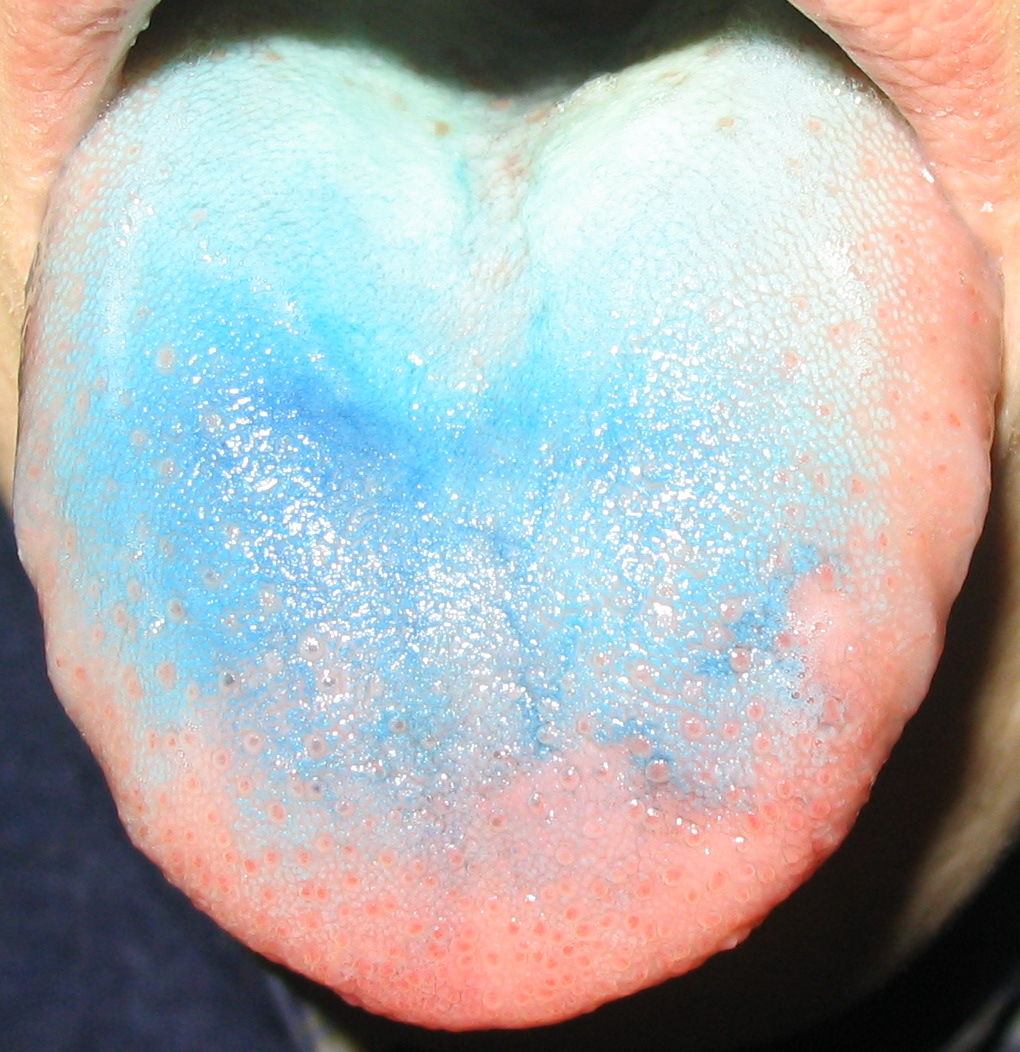 Ваш врач обычно спрашивает вас о связанных симптомах и проводит физический осмотр, чтобы определить первопричину воспаления языка.
Ваш врач обычно спрашивает вас о связанных симптомах и проводит физический осмотр, чтобы определить первопричину воспаления языка.
Следующие состояния могут вызывать клубничный язык в качестве симптома:
Скарлатина
Это бактериальное заболевание обычно возникает при отсутствии лечения ангины. Скарлатина приводит к появлению красной сыпи, покрывающей большую часть тела, и обычно наблюдается у детей в возрасте от пяти до пятнадцати лет.Скарлатина обычно является кратковременным заболеванием и проходит в течение нескольких дней или недель с помощью профессионального диагноза и курса антибиотиков.
Симптомы скарлатины включают:
- Белый клубничный язык в первые несколько дней, который впоследствии станет красным
- Красная сыпь, покрывающая большую часть тела
- Высокая температура
- Боль в горле
- Головная боль
- Красные линии в складках кожи (особенно в области паха)
Аллергия
Лекарственная или пищевая аллергия может вызывать ряд симптомов, в том числе клубничный язык.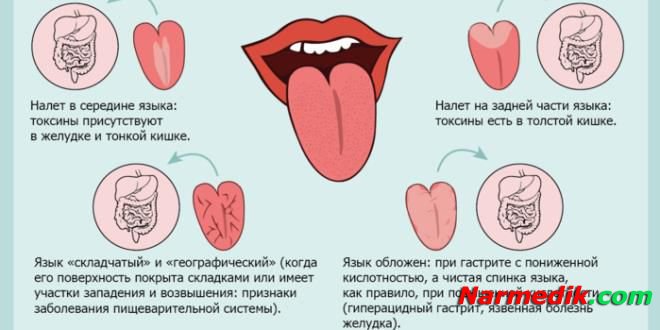 Аллергическая реакция возникает, когда иммунная система атакует то, что ошибочно воспринимается как угроза. Организм выделяет химическое вещество, известное как гистамин, которое вызывает ряд симптомов, связанных с аллергией.
Аллергическая реакция возникает, когда иммунная система атакует то, что ошибочно воспринимается как угроза. Организм выделяет химическое вещество, известное как гистамин, которое вызывает ряд симптомов, связанных с аллергией.
Употребление определенных фруктов и овощей является частой причиной появления клубничного языка как части аллергической реакции. Обычное лечение аллергических реакций — это антигистаминные препараты или, в более тяжелых случаях, EpiPen, если горло закрывается из-за воспаления и дыхательные пути заблокированы.
К симптомам аллергии относятся:
- Слезотечение и зуд в глазах
- Царапины во рту и горле
- Сыпь
- Затрудненное дыхание (это может привести к анафилактическому шоку и требует неотложной медицинской помощи)
- Клубничный язык
Витаминная недостаточность
Недостаток витамина B-12 также может вызвать клубничный язык. Витамин B-12 играет ключевую роль в функционировании нервной системы и мозга, а также в образовании красных кровяных телец в организме. Если уровень B-12 низкий, количество эритроцитов снизится, что может привести к анемии. Анемия — это состояние, при котором в организме недостаточно эритроцитов.
Если уровень B-12 низкий, количество эритроцитов снизится, что может привести к анемии. Анемия — это состояние, при котором в организме недостаточно эритроцитов.
Симптомы дефицита B-12 включают:
- Усталость
- Слабость
- Проблемы с памятью (когнитивные)
- Сложность равновесия
Симптомы анемии включают:
- Головокружение
- Учащенное сердцебиение
- Бледность кожи (бледная кожа)
- Головокружение
- Усталость
- Одышка
Болезнь Кавасаки
Болезнь Кавасаки — редкое заболевание, которое обычно наблюдается у детей, однако оно может развиться и у взрослых.Пока не ясно, почему у одних людей развивается болезнь Кавасаки, а у других нет, поэтому факторы риска не определены.
Заболевание приводит к воспалению некоторых артерий тела. Состояние обычно поддается лечению с помощью начальной лечебной терапии, включая внутривенный иммуноглобин и аспирин. Внутривенное введение лекарства будет осуществляться в медицинском учреждении.
Внутривенное введение лекарства будет осуществляться в медицинском учреждении.
Симптомы болезни Кавасаки включают:
- Сыпь
- Высокая температура
- Раздражение и покраснение глаз с густыми выделениями в некоторых случаях
- Шелушение и шелушение кожи
- Воспаление стоп и рук
- потрескавшиеся губы
- Клубничный язык
Синдром токсического шока (СТШ)
Синдром токсического шока — редкая и опасная для жизни реакция или побочный эффект некоторых бактериальных инфекций. Состояние возникает внезапно и вызвано выделением определенных токсичных и вредных веществ из-за чрезмерного бактериального роста, известного как стафилококк или золотистый стафилококк.
Эта бактерия обнаружена в организме многих женщин, и СТШ часто поражает женщин, у которых менструация, и связана с неправильным использованием тампонов. Тем не менее, мужчины также могут развить это состояние, если они подверглись воздействию этого конкретного штамма стафилококковых бактерий в результате недавней операции, открытых ран или если они используют протезы. Организм реагирует на бактерии быстрым падением артериального давления, в результате чего органы лишаются кислорода, что может привести к смерти.
Организм реагирует на бактерии быстрым падением артериального давления, в результате чего органы лишаются кислорода, что может привести к смерти.
Некоторые из факторов риска включают открытые раны, использование тампонов, которые являются супервпитывающими, без их регулярной замены, и недавняя операция. Носовая тампона, которая включает наложение марли, ваты или стерильных тампонов на носовую камеру с целью оказания непрерывного давления на носовую перегородку в попытке остановить кровотечение, также была определена как связанный фактор риска.
Симптомы синдрома токсического шока (СТШ) включают:
- Высокая температура, которая внезапно развивается
- Гипотония (пониженное давление)
- Тошнота
- Диарея или рвота
- Развитие сыпи, напоминающей солнечный ожог, на подошвах стоп и ладонях
- Головная боль
- Путаница
- Мышечные боли
- Клубничный язык
Жизненно важно знать, что СТШ может быть смертельным состоянием, требует немедленной медицинской помощи и требует неотложной медицинской помощи.
Клубничный язык и глоссит
Глоссит — это термин, обозначающий воспаленный язык. Глоссит вызывает отек языка, язык также меняет цвет и становится гладким на поверхности, в результате чего исчезают небольшие узелки на языке (сосочки). Эти сосочки играют жизненно важную роль в том, как мы едим, и содержат сотни тысяч маленьких сенсоров, известных как вкусовые рецепторы.
Существенное различие между глосситом и клубничным языком заключается в том, что последний приводит к появлению видимых выпуклостей на языке, а глоссит — к опуханию языка, изменению цвета и появлению гладкой поверхности.
Глоссит, как клубничный язык, часто является симптомом болезни или состояния здоровья, а не состоянием само по себе. Однако обычно это происходит в результате основного заболевания, которое не имеет никакого отношения к тем, которые вызывают клубничный язык.
К наиболее распространенным состояниям, вызывающим глоссит, относятся:
- Анемии (железодефицитные и злокачественные формы)
- Недостаток комплекса витаминов группы B
- Глютеновая болезнь / глютеновая болезнь без лечения
- Ксеростомия (сухость во рту)
- Аллергические реакции
- Инфекции полости рта, вызванные бактериями, вирусами или дрожжами
- Гормональный дисбаланс
- Травма языка из-за ожогов, неподходящих протезов или грубых зубов
Симптомы глоссита включают:
- Красный воспаленный язык с гладкой поверхностью (сосочки не видны)
- Болит язык
- Отек языка (в тяжелом состоянии может блокировать дыхательные пути, хотя это бывает редко)
- Затруднение при разговоре, жевании или глотании из-за дискомфорта и боли
Как правило, глоссит проходит сам по себе после лечения основной причины.
Добавить «COVID язык» и «шипение» в список возможных странных симптомов коронавируса
Пандемия началась уже больше года, а врачи все еще выявляют новые странные симптомы COVID-19, такие как то, что называют «языком COVID», а также жжение в ладонях и на ягодицах. ноги.
Центры по контролю и профилактике заболеваний (CDC) перечисляют 11 возможных признаков того, что кто-то инфицирован SARS-CoV-2, также известным как новый коронавирус, вызывающий COVID-19.К ним относятся:
- Лихорадка или озноб
- Кашель
- Одышка или затрудненное дыхание
- Усталость
- Боли в мышцах или теле
- Головная боль
- Новая потеря вкуса или запаха
- Больное горло
- Заложенность носа или насморк
- Тошнота или рвота
- Диарея
Но CDC отмечает, что это не охватывает всех возможных симптомов. Имейте в виду, что это все еще относительно новый вирус, который исследователи продолжают изучать, чтобы точно понять, как он распространяется, и почему некоторые люди сильно заболевают и умирают от него, в то время как другие проявляют незначительные признаки заражения или не проявляют их вовсе. все.
Имейте в виду, что это все еще относительно новый вирус, который исследователи продолжают изучать, чтобы точно понять, как он распространяется, и почему некоторые люди сильно заболевают и умирают от него, в то время как другие проявляют незначительные признаки заражения или не проявляют их вовсе. все.
И некоторые другие симптомы, о которых сообщают пациенты с COVID-19, довольно необычны, такие как опухшие или обесцвеченные «пальцы на ногах COVID» (псевдообмороженные поражения, называемые ознобами или обморожениями) или кожные высыпания, которые могут варьироваться от очагов до появления волдыри, похожие на ветрянку.
Обновление коронавируса: Надежды на вакцину подкрепляются данными Novavax и J&J, но опасения по поводу новых вариантов остаются
Подробнее: Поскольку новые штаммы коронавируса вызывают вопросы о качестве масок, рынок N95 в США по-прежнему сталкивается с поставками issues
Теперь мадридские исследователи добавляют к этому списку еще несколько странных симптомов после обследования 666 инфицированных взрослых пациентов в испанском полевом госпитале в апреле прошлого года. По сообщениям, каждый четвертый из этих пациентов заметил то, что называют «языком COVID», что включает в себя неприятные оральные проблемы, такие как: опухшие и воспаленные языки с углублениями на боку; небольшие бугорки или пятнистые участки на языке; и опухание рта или язвы.
По сообщениям, каждый четвертый из этих пациентов заметил то, что называют «языком COVID», что включает в себя неприятные оральные проблемы, такие как: опухшие и воспаленные языки с углублениями на боку; небольшие бугорки или пятнистые участки на языке; и опухание рта или язвы.
Более того, каждый десятый из этих пациентов сообщил о жжении в руках и ногах, крапивнице или других болезненных отеках конечностей.
Исследовательская группа представила свои выводы ранее на этой неделе, хотя они также были опубликованы в качестве исследовательского письма в Британском журнале дерматологии в сентябре прошлого года.Они предупредили, что все пациенты, проанализированные в этом исследовании, были взрослыми с пневмонией COVID-19, поэтому эти результаты не следует применять к детям или бессимптомным людям. Эти симптомы также не следует рассматривать как средство диагностики коронавируса. Вот что вам следует знать о тестировании на коронавирус.
Вот что вам следует знать о тестировании на коронавирус.
Британский исследователь Тим Спектор, профессор генетической эпидемиологии Королевского колледжа Лондона, также написал в Твиттере о языке COVID в начале этого месяца. «Видя увеличивающееся количество языков Covid и странные язвы во рту», - написал он.«Если у вас странный симптом или даже просто головная боль и усталость, оставайтесь дома!»
Он также сказал, что у каждого пятого пациента с COVID-19 наблюдаются «менее распространенные симптомы», такие как кожная сыпь. «Шипение» было еще одним словом, описывающим «электрические», «покалывающие» или «жгучие» ощущения, на которые некоторые пациенты с коронавирусом жаловались в Твиттере.
Хотя исследователи еще не определили причину таких странных симптомов, одна из теорий состоит в том, что «иммунная система просто очень сильно реагирует на этот коронавирус», как сказал доктор.Пурви Парих, детский аллерголог и иммунолог из NYU Langone Health, ранее сообщала MarketWatch. «Большая часть ущерба, причиняемого вирусом, на самом деле не связана с самой инфекцией; так ваша иммунная система на это реагирует ».
«Большая часть ущерба, причиняемого вирусом, на самом деле не связана с самой инфекцией; так ваша иммунная система на это реагирует ».
Связано: Мне сделали прививку от COVID-19. Что теперь? Могу ли я сесть в самолет или навестить семью? Мне все еще нужно носить маску?
Позвоните своему врачу или в местный отдел здравоохранения при появлении вышеуказанных признаков COVID-19 или при появлении каких-либо серьезных или вызывающих беспокойство симптомов.К таким «аварийным знакам» для COVID-19, о которых вы должны сообщить как можно скорее, относятся:
- Затрудненное дыхание
- Постоянная боль в груди или давление в груди
- Новое замешательство
- Неспособность проснуться после сна или бодрствовать
- Голубоватые губы или лицо
И вы всегда должны звонить 911 в случае любой неотложной медицинской помощи.
Будьте в курсе новостей MarketWatch о коронавирусе, включая последние новости о разработке и распространении вакцин, о статусе стимулирующих пакетов и новостях о новых штаммах.
сыпь во рту
Пандемия тяжелого острого респираторного синдрома, вызванного коронавирусом 2 (SARS-CoV-2), нанесла серьезный ущерб всему земному шару, в результате чего было инфицировано более 14,89 миллиона человек. Коронавирусное заболевание (COVID-19), вызванное SARS-CoV-2, имеет ряд симптомов, включая кашель, лихорадку и затрудненное дыхание. По мере развития болезни многие пациенты сообщали о потере запаха и вкуса как о других сопутствующих симптомах.
Новое исследование показало, что новый коронавирус также может вызвать появление сыпи во рту.У нескольких пациентов в Испании появились высыпания во рту, что ставит врачей в тупик, если они могут быть включены в список потенциальных симптомов, связанных с инфекцией SARS-CoV-2.
Исследование, проведенное учеными из университетской больницы Рамон-и-Кахал в Мадриде, описывает потенциальное дополнение к списку признаков и симптомов, проявляемых пациентами, инфицированными новым коронавирусом. Исследование опубликовано в журнале JAMA Dermatology .
Исследование опубликовано в журнале JAMA Dermatology .
Симптомы COVID-19
The U.Центры по контролю и профилактике заболеваний (CDC) впервые указали, что признаки и симптомы заболевания COVID-19 включают жар, кашель, боли и затрудненное дыхание. Позже к этому списку добавились потеря обоняния, потеря вкуса, боли в горле и головные боли.
В июне CDC также включил другие симптомы, которые наблюдались у пациентов с COVID-19, включая тошноту, диарею и насморк. Однако в апреле отдельная группа исследователей в Испании обнаружила поражения на ногах пациентов, которые также были связаны с новой коронавирусной инфекцией.
Исследование
Чтобы прийти к результатам этого нового исследования, исследователи обследовали 21 пациента подряд, у которых была кожная сыпь и COVID-19 в университетской больнице Рамон-и-Кахал в Мадриде в период с 30 марта по 8 апреля.
Команда стремилась определить, развилась ли у пациентов энамтема — термин, используемый для описания поражений на слизистых оболочках во рту.
Полости рта пациентов, у которых были энамтемы, были систематически исследованы и разделены на четыре группы: петехиальные, макулярные, макулярные с петехиями и эритематовезикулярные.
В исследуемой группе энамтемы или кожные высыпания во рту были замечены у шести из 21 пациента с COVID-19 в возрасте от 40 до 69 лет. Из них четыре из шести пострадавших пациентов были женщинами.
Исследователи отметили в исследовании, что многие случаи энамтем были связаны с вирусными инфекциями. Эти поражения могут проявляться петехиями, пятнами, пузырьками и папулами во рту. Однако наиболее частыми из них, связанными с вирусными инфекциями, являются эритематовезикулярные и петехиальные узоры.Кроме того, эти поражения обычно наблюдаются у взрослых.
Команда также сообщила, что эти поражения вряд ли были побочным эффектом лекарства, но больше связаны с самой инфекцией. Кроме того, команда заявила, что из-за опасений по поводу безопасности медицинских работников и клиницистов многие пациенты с подозрением на инфекцию SARS-CoV-2 или, как известно, инфицированы, не проходят обследование рта. Новый симптом теперь добавлен к списку симптомов, обнаруживаемых сегодня у пациентов.
Новый симптом теперь добавлен к списку симптомов, обнаруживаемых сегодня у пациентов.
«Эта работа описывает предварительные наблюдения и ограничена небольшим количеством случаев и отсутствием контрольной группы.Несмотря на увеличивающееся количество сообщений о кожной сыпи у пациентов с COVID-19, установить этиологический диагноз сложно. Однако присутствие энантемы является сильным ключом к разгадке, которая предполагает вирусную этиологию, а не лекарственную реакцию, особенно когда наблюдается петехиальный паттерн », — заключила команда в исследовании.
Число жертв коронавируса в мире
По мере того, как болезнь развивается и распространяется по всему миру, появляется много информации о вирусе. Вирус все еще активно распространяется, и число случаев заболевания в мире превысило 14 человек.89 миллионов. Число погибших достигло ошеломляющих 615 000 человек.
Соединенные Штаты сообщают о наибольшем количестве инфекций — 3,89 миллиона подтвержденных случаев, за ними следует Бразилия, число заболевших в которой за последние недели удвоилось и достигло 2,15 миллиона.
В Индии зарегистрировано 1,15 миллиона подтвержденных случаев, а в России — более 782 000 случаев. Одной из основных проблем Всемирной организации здравоохранения (ВОЗ) является распространение вируса в Южной Африке из-за опасений, что высокий уровень инфицирования может нанести ущерб национальной системе здравоохранения.В стране более 381 тысячи случаев заражения.
Источник:
Ссылка на журнал:
Герпетическая ангина | Ада
Что такое герпангина?
Герпетическая ангина — это вирусная инфекция полости рта, которая в большинстве случаев вызывается конкретным штаммом вируса Коксаки группы А, но также вирусом Коксаки группы В, эховирусом и энтеровирусом 71. Дети чаще поражаются, чем взрослые. Отличительным признаком герпангины являются небольшие, похожие на волдыри, язвы или поражения на нёбе и задней части глотки, которые часто болезненны.Обычно это не считается серьезным заболеванием, которое обычно проходит менее чем за 10 дней. Группы вирусов, вызывающих герпангину, очень заразны.
Группы вирусов, вызывающих герпангину, очень заразны.
Вирусные причины герпангины
Герпетическая ангина в большинстве случаев вызывается конкретным штаммом вируса Коксаки группы А, но также вирусом Коксаки группы В, эховирусом и энтеровирусом 71. Вирус Коксаки — это энтеровирус, связанный с полиовирусом, эховирусом и другими энтеровирусами. Эти вирусы широко распространены и распространяются при контакте между людьми, зараженными предметами, такими как дверные ручки и столовые приборы, воздушно-капельным путем и через зараженную воду.
Распространенным заболеванием, связанным с герпангиной, является болезнь рук, ящура (HFMD), , вызываемая вирусом Коксаки А16 и энтеровирусом 71. Энтеровирус 71 был причиной нескольких вспышек в Восточной и Юго-Восточной Азии, и он связан с энцефалитом. , хотя это редко.
Болезнь рук, ягодиц и рта очень похожа на герпангину, вызывая схожие симптомы, включая язвы и поражения. Разница между герпангиной и болезнью рук, ящура и рта объясняется ниже.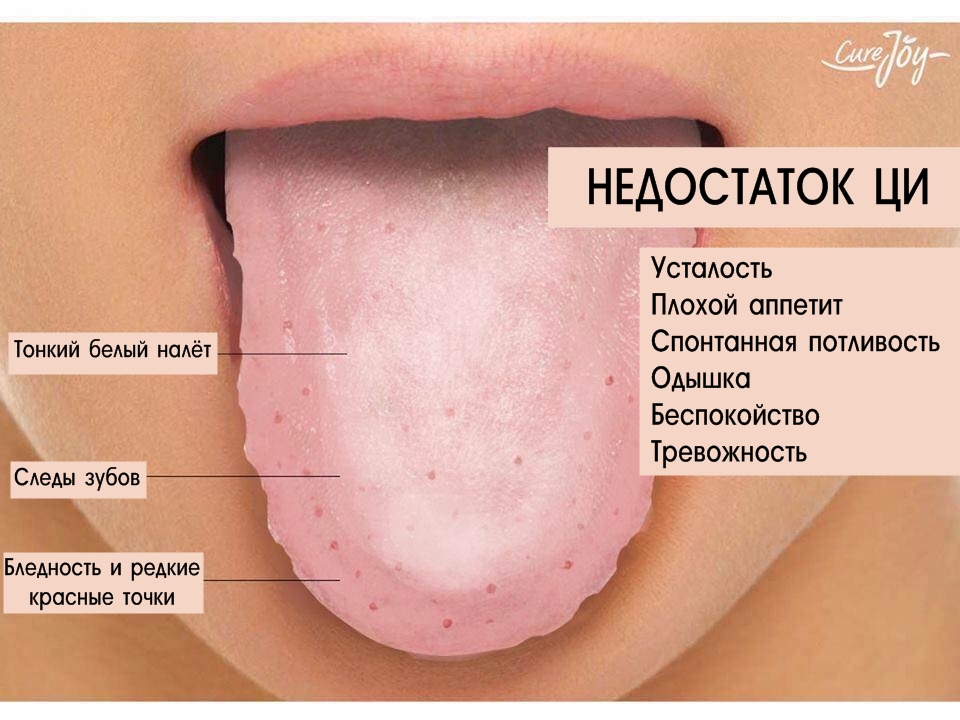
Симптомы герпангины
Симптомы герпангины у младенцев, детей раннего возраста и детей
Ранние симптомы герпангины аналогичны другим вирусным инфекциям, поражающим нос. и горло. К ним относятся:
- Боль в горле
- Боль при глотании
- Головная боль
- Внезапная лихорадка
- Боль в шее
- Увеличение лимфатических узлов
- Потеря аппетита
- Слюнотечение и / или рвота
Герпетическая ангина обычно считается доброкачественным заболеванием, но возможны осложнения.Одним из самых больших рисков, связанных с этим заболеванием, является обезвоживание, вызванное отказом человека от еды или воды из-за дискомфорта или отсутствия аппетита. Симптомы обезвоживания могут включать:
- Усталость
- Уменьшение мочеиспускания
- Сухость во рту.
Если есть подозрение на обезвоживание, немедленно обратитесь за медицинской помощью.
Обычно симптомы герпангины проходят в течение 7–10 дней. В случаях, когда
высокая температура или язвы не исчезают через пять дней подряд, следует проконсультироваться с врачом.
искал как можно скорее.Обеспокоены тем, что у вашего ребенка герпангина? Проконсультируйтесь с приложением Ada для бесплатной оценки симптомов.
В случаях, когда
высокая температура или язвы не исчезают через пять дней подряд, следует проконсультироваться с врачом.
искал как можно скорее.Обеспокоены тем, что у вашего ребенка герпангина? Проконсультируйтесь с приложением Ada для бесплатной оценки симптомов.
Симптомы герпангины у взрослых
Хотя герпангина — это в первую очередь заболевание, поражающее детей, взрослых также могут заразиться им. Родители часто заражаются герпангиной от больных детей, но, к счастью, у взрослых болезнь протекает не тяжелее, чем у детей. Однако из-за того, что еще не родившиеся дети могут быть затронуты, это может быть поводом для беспокойства, если беременная женщина заболевает ангиной; Смотри ниже.
Герпетическая ангина у взрослых имеет те же симптомы, что и герпангина у детей. К ним относятся:
- Боль в горле
- Боль при глотании
- Головная боль
- Внезапная лихорадка
- Боль в шее
- Увеличение лимфатических узлов
- Потеря аппетита
Взрослые с герпангиной обычно не имеют слюни или рвоты. Хотя эти симптомы вызывают дискомфорт, герпангина у взрослых имеет хороший прогноз, если нет других проявлений энтеровирусных инфекций. Редко, , но может включать асептический менингит. Герпетическая ангина у взрослых и подростков встречается гораздо реже, чем у детей. Герпетическая ангина у взрослых длится около десяти дней.
Хотя эти симптомы вызывают дискомфорт, герпангина у взрослых имеет хороший прогноз, если нет других проявлений энтеровирусных инфекций. Редко, , но может включать асептический менингит. Герпетическая ангина у взрослых и подростков встречается гораздо реже, чем у детей. Герпетическая ангина у взрослых длится около десяти дней.
Если беременная женщина заболевает ангиной или болезнью рук, ягодиц и рта, вирус может поразить будущего ребенка. Ребенок может быть маленьким для своего гестационного возраста, иметь низкий вес при рождении или родиться преждевременно, если он подвергся воздействию герпангины в утробе матери . Если беременная женщина заболевает ангиной, ей следует как можно скорее обратиться к врачу.
Язвы и поражения при герпангине
Герпетическая ангина отличается от других подобных состояний небольшими волдырями,
позже язвы, которые образуются на задней стенке глотки. Эти язвы начнут появляться в течение двух дней после заражения.![]()
Язвы, иначе называемые высыпаниями или эритематозными пятнами, развиваются по направлению к задней части рта и горла. Обычно они светло-красного цвета и в большинстве случаев менее полсантиметра в диаметре.На более поздней стадии заболевания язвы обычно можно отличить по светло-серому цвету и красной кайме. Их можно спутать с афтозными язвами во рту.
Болезнь кисти, ящура и герпангина
Заболевания рук, ящура и рта — это не то же самое, что герпангина, но течение каждого заболевания очень похоже. Подобно герпангине, HFMD имеет тенденцию поражать детей младшего возраста, но может также, реже, поражать детей старшего возраста и взрослых. У некоторых взрослых симптомы HFMD могут отсутствовать.
Симптомы болезней рук, ящура и рта у взрослых могут быть довольно серьезными, , но осложнения возникают редко. Вирус может вызвать воспаление сердца, легких и головного мозга, которое может быть очень серьезным.
Одно из самых отличительных различий между HFMD и герпангиной — это сыпь. Сыпь при герпангине ограничивается ротовой полостью, поражая:
- Задняя стенка горла
- Нёбо и мягкое небо
- Миндалины
- Язычок
- Язычок
При болезни рук, ящура, сыпь может поражать:
- Рот, включая язык, нёбо, миндалины, язычок и заднюю часть глотки
- Руки и ноги
- Колени и локти
- Ягодицы и гениталии
В отличие от сыпи, вызванной ветряной оспой, сыпь, вызванная HFMD, не вызывает зуда, , хотя она может быть немного болезненной.Поражения также обычно меньше, чем при ветрянке.
Полезно знать: Не считается, что HFMD и герпангина влияют на нерожденных детей женщин, которые заражаются этим заболеванием. Однако, если заражение происходит в последние три недели беременности, женщинам следует незамедлительно связаться со своим врачом.
Причины герпангины
Герпетическая ангина в большинстве случаев вызывается конкретным штаммом вируса Коксаки группы А, но также может быть вызвана вирусом Коксаки группы В, эховирусом и энтеровирусом 71.Каждый из этих вирусов очень заразен и чаще всего встречается у детей младше 7 лет. Дети более восприимчивы к этим вирусам, потому что они еще не обладают антителами, защищающими от них. Тем не менее, заболевание может поражать человека любого возраста.
Распространение герпангины и ящура рук
Как правило, вирус распространяется, когда фекалии инфицированного человека попадают в контакт с областью рта. Этот фекалий можно носить на руках, а также на предметы или поверхности.Вирус также может передаваться через спрей при кашле или чихании. человек с герпангиной. То же самое и с болезнями рук, ящура и рта. Дети могут выделять вирус с фекалиями в течение нескольких недель после заживления язв и поражений, поэтому члены семьи и лица, осуществляющие уход, должны следить за тем, чтобы каждый поддерживал личную и домашнюю гигиену.
Чтобы избежать распространения вирусов, вызывающих герпангину и HFMD, людям, которые контактируют с инфицированными детьми или взрослыми, следует:
- Соблюдайте гигиену рук при обращении с использованными салфетками или загрязненными подгузниками / подгузниками
- Грязную одежду, простыни и полотенца, которые использовались или носили пострадавшие люди, следует стирать в горячей воде
- Прикрывать нос и рот при кашле или чихании
- Не делитесь тарелками, чашками или стаканами, полотенцами или постельным бельем с кем-либо, кто болен или недавно болел HFMD или герпангиной
- Не прокалывайте язвы или поражения, особенно если они покрыты волдырями, поскольку жидкость в них содержит вирус.
Если вы обеспокоены тем, что у вас или у вашего близкого может быть герпангина или болезнь рук, ящура, вы можете бесплатно проверить симптомы в приложении Ada. **
Диагностика ангины
Диагностические тесты обычно не нужны для выявления герпангины. Хотя многие из симптомы вируса являются общими для других состояний, язвы уникальны, то есть врач сможет диагностировать вирус с помощью простого обследования и вопросов о другие симптомы и история болезни человека.Процесс диагностики заболеваний рук, ящура и рта аналогичен.
Лечение герпангины
Инфекция, вызывающая герпангину, обычно проходит без какого-либо специального лечения. Антибиотики не нужны, потому что заболевание вызвано вирусом. Однако есть доступные методы лечения для облегчения симптомов, вызванных инфекцией.
Наиболее распространенные методы лечения симптомов герпангины:
- Ибупрофен: Используется для облегчения боли и снижения температуры.
- Ацетаминофен / парацетамол: Используется для облегчения боли и снижения температуры.
- Анестетики: Могут помочь леденцы для онемения горла, жидкости для полоскания рта или гели для прорезывания зубов. для уменьшения боли, вызванной герпангиной.
- Жидкости: Чтобы избежать обезвоживания, важно принимать много жидкости во время заражение и выздоровление. Обычно рекомендуются вода и холодное молоко, так как они легкие глотать и может иметь успокаивающий эффект. Следует избегать цитрусовых и горячих напитков, потому что их может быть больно глотать.
Следует избегать приема аспирина как лечебного метода, особенно для детей и подростков, Кому следует полностью избегать приема аспирина, если только врач не попросил его принять.
Часто задаваемые вопросы о герпангине
В: Могут ли взрослые заразиться герпангиной?
A: Да, герпангина может возникнуть у людей любого возраста, хотя вирус чаще всего встречается у
дети младше 7 лет.
В: Есть ли домашние средства от герпангины?
A: Есть несколько домашних средств для лечения герпангины, в основном направленные на облегчение
боль из-за язв во рту или боли в горле.Одним из самых распространенных является использование льда. Подать заявление
кусочки льда прямо к язве не менее 10 минут дважды в день. Это должно помочь
облегчить отек и уменьшить боль. При выздоровлении от герпангины полоскание горла солью
вода может помочь заживлению язв во рту.
В: Как избежать распространения герпангины?
A: Чтобы избежать распространения герпангины, тем, кто страдает этим заболеванием, следует избегать длительного
контактировать с другими людьми и оставаться дома, не ходить на работу или учебу, если вам плохо.При кашле
или чихание, люди должны прикрывать рот и нос и обязательно мыть
руками тщательно через равные промежутки времени.
В: Представляет ли герпангина какой-либо риск во время беременности?
A: Герпетическая ангина вызывает риск побочных эффектов во время беременности. Женщины беспокоятся о
герпангина при беременности следует проконсультироваться с врачом и принять профилактические меры
чтобы избежать вируса в первую очередь. Если вы беременны и опасаетесь, что у вас может быть герпангина, проверьте приложение Ada, чтобы получить бесплатную оценку симптомов.
В: Может ли герпангина вызвать кожную сыпь?
A: Некоторые энтеровирусные инфекции могут вызывать кожную сыпь, также известную как экзантемы. Несмотря на то что
Вирус Коксаки, вызывающий герпангину, может вызывать сыпь, он нетипичен и должен быть
осмотрен врачом.
В: Связана ли герпангина с герпесом?
A: Несмотря на похожее звучание названий, герпангина и герпес не связаны между собой. Оба состояния вызывают язвы, язвы или поражения, но в разных местах, кроме того, эти два состояния вызываются отдельными вирусами: герпангина, вызванная вирусами Коксаки (А и В), энтеровирусом 71 и эховирусом, и герпесом, вызванным простым герпесом 1 (HSV1) и 2.
