таблетки, уколы, мази и свечи
Невралгией называется болезнь, при которой возникает воспаление или раздражение нерва. Заболевание сопровождается сильным болевым синдромом, вызывающим поражение периферических нервов. Обезболивающие при невралгии помогают не только купировать боль, но и приостановить развитие воспалительного процесса.
Причины и симптоматика патологии
Патология может поразить любой нерв в организме. Факторы, провоцирующие появление невралгии:
- переохлаждение;
- заболевания нервной системы;
- тяжелое течение ОРВИ;
- болезни инфекционного характера;
- патологии позвоночника: спондилоартрит, остеохондроз, спондилез;
- аллергическая реакция, интоксикация медикаментозными препаратами;
- вредное промышленное производство;
- воспаления и злокачественные опухоли;
- сдавление нерва при вынужденном положении;
- большое количество медицинских манипуляций в одной зоне тела.
Симптомы патологии зависят от вида данного заболевания.
Невралгия тройничного нерва вызывает интенсивную острую боль в лице, которая может возникнуть в любой момент. Перед началом приступа у человека начинает чесаться лицо, появляются мурашки по коже и онемение. Резкий болевой синдром длится на протяжении нескольких часов.
При межреберной невралгии спины возникает сильная боль в области ребер, которая усиливается при любых физических нагрузках, кашле, чихании или глубоком вдохе. В большинстве случаев причиной развития патологии является остеохондроз грудного отдела позвоночника.
Невралгия седалищного нерва вызывает болевой синдром в области ягодицы, который отдает в бедро, голень, пальцы ног. Боль становится интенсивнее во время движения, кашля или чихания. Больной ощущает болезненность или жжение в различных участках конечности. Такой болевой синдром приводит к обездвиживанию и не позволяет долго находиться в фиксированном положении.
При невралгии наружного кожного нерва бедра присутствует локальная ноющая и продолжительная боль, кожное жжение и онемение.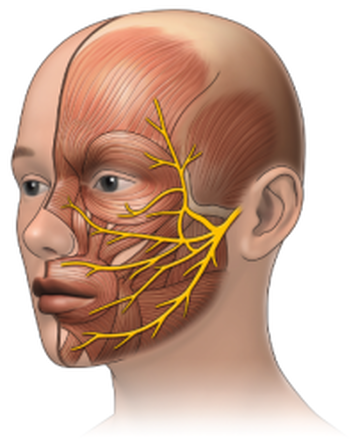 Приступ становится сильнее при движении. Часто болевой синдром не исчезает после приема обезболивающих лекарств.
Приступ становится сильнее при движении. Часто болевой синдром не исчезает после приема обезболивающих лекарств.
Невралгия затылочного нерва вызывает боль в зоне затылка, которая может подниматься выше, распространяясь на область висков и глаз. Приступ возникает внезапно. Не исключено появление рвоты и усиление болевого синдрома.
Постгерпетическая невралгия возникает у людей, в организме которых есть вирусы герпеса. Боль может быть острой и сильной. Появляется внезапно, независимо от обострения герпеса.
Без правильной терапии заболевание может перейти в невропатию. При такой патологии меняются ткани нерва и его чувствительность. Вследствие регулярных приступов боли у человека развивается депрессия, снижается иммунитет, беспокоит бессонница.
Виды болеутоляющих средств
Чтобы обезболить приступ невралгии, используются нестероидные противовоспалительные средства (НПВС), миорелаксанты и анальгетики. Они эффективно устраняют болевые ощущения, мышечные спазмы и уменьшают воспалительный процесс.
Обезболивающие средства выпускаются в форме:
- таблеток;
- инъекций для уколов;
- мази и геля;
- суппозиториев.
Выбирать лекарства и назначать дозировку должен только врач, учтя состояние здоровья больного и наличие повышенной чувствительности к каким-либо компонентам медикаментов.
Свечи, инъекции и таблетки являются наиболее предпочтительными препаратами для лечения невралгии, из-за скорости действия и продолжительности эффекта. Крема и гели лучше применять в качестве вспомогательного средства.
Watch this video on YouTube
Обезболивающие в форме таблеток эффективны, но их прием противопоказан при проблемах с желудочно-кишечным трактом, патологии печени и почек.
Таблетки
Список действенных таблетированных средств:
- Кеторолак и его аналоги Кетокам, Долак, Кетофрил, Кетанов.

- Залдиар, включающий в себя активные компоненты: трамадол и ацетоминафен (парацетамол).
- Ибупрофен, который в различных дозировках содержится в лекарствах Нурофен, Ибусан, Налгезин, Бруфен.
- Диклофенак.
Уколы
Широко применяются при невралгии болеутоляющие препараты, которые вводятся при помощи инъекций, так как они усваиваются организмом лучше таблеток.
Список обезболивающих медикаментов для внутримышечного введения:
- Кетанов.
- Лорноксикам.
- Торадол.
- Фламакс.
- Мелоксикам.
- Флексен.
При необходимости экстренного одноразового применения могут использоваться инъекции на основе анальгина. Продолжительное применение этих анальгетиков может привести к снижению уровня лейкоцитов в крови, но разовая инъекция способствует облегчению состояния в первые часы. К ним относятся:
- Спазган.
- Триган.
- Баралгин.
Местные препараты
Мазь и гель используются исключительно в сочетании с другими обезболивающими медикаментами в виде таблеток, уколов или суппозиториев. Как самостоятельное болеутоляющее средство при невралгии мази и гели недостаточно эффективны. Но их продолжительное систематическое применение оказывает стойкое противовоспалительное и спазмолитическое действие. Также подобные средства для наружного использования усиливают
Как самостоятельное болеутоляющее средство при невралгии мази и гели недостаточно эффективны. Но их продолжительное систематическое применение оказывает стойкое противовоспалительное и спазмолитическое действие. Также подобные средства для наружного использования усиливают
регенерационные свойства тканей и снимают нервное напряжение.
Список действенных мазей и гелей, которые помогают купировать боль при невралгии:
- Кетопрофен.
- Кетонал.
- Випросан.
- Финалгон.
- Миотон.
Во многих подобных медикаментах содержится пчелиный или змеиный яд. При гиперчувствительности организма больного к большинству веществ, входящих в состав обезболивающих кремов и гелей, в большинстве случаев врачи назначают Миотон — средство на основе растительных компонентов.
Использование свечей
Одним из способов снятия болевого синдрома при разных видах поражения периферических нервов является использование свечей. К эффективным ректальным суппозиториям относятся:
- Оки.

- Вольтарен.
Эти свечи быстро обезболивают, снимают воспаление и понижают высокую температуру тела. Но из-за необходимости соблюдения постельного режима и неудобства применения ректальные свечи редко используются при данной патологии.
Watch this video on YouTube
Заключение
Существует много различных болеутоляющих препаратов, которые применяются при невралгии. Благодаря их использованию можно снизить воспалительный процесс и устранить болевой синдром. Для достижения быстрого положительного эффекта виды обезболивающих лекарств могут комбинироваться между собой. Но делать это можно только под наблюдением врача во избежание неприятных последствий.
Невралгия тройничного нерва
 В европейской медицинской литературе первое описание этого заболевания принадлежит венецианскому врачу Масса (1550 г.), однако в самостоятельную нозологическую форму НТН выделил английский врач Джон Фотергилл (1781 г.) в своей монографии «Болезненные поражения лица». В Международной классификации болезней 10–го пересмотра (МКБ –10) в «поражения тройничного нерва» включаются «невралгия тройничного нерва (синдром пароксизмальной лицевой боли)», «атипичная лицевая боль», «другие поражения тройничного нерва» и «поражения тройничного нерва неуточненные». Международное общество головной боли (МОГБ) в разделе «краниальные невралгии, боли при поражении нервных стволов и деафферентационные боли» рассматривает «тригеминальную невралгию» как «идиопатическую» и «симптоматическую», а также «лицевые боли, не входящие в эту группу».
В европейской медицинской литературе первое описание этого заболевания принадлежит венецианскому врачу Масса (1550 г.), однако в самостоятельную нозологическую форму НТН выделил английский врач Джон Фотергилл (1781 г.) в своей монографии «Болезненные поражения лица». В Международной классификации болезней 10–го пересмотра (МКБ –10) в «поражения тройничного нерва» включаются «невралгия тройничного нерва (синдром пароксизмальной лицевой боли)», «атипичная лицевая боль», «другие поражения тройничного нерва» и «поражения тройничного нерва неуточненные». Международное общество головной боли (МОГБ) в разделе «краниальные невралгии, боли при поражении нервных стволов и деафферентационные боли» рассматривает «тригеминальную невралгию» как «идиопатическую» и «симптоматическую», а также «лицевые боли, не входящие в эту группу».
Взгляды на этиологию и патогенез НТН отличались значительным разнообразием. До начала XX века преобладало мнение о решающей роли в происхождении этого заболевания переохлаждения лица, местных хронических инфекций (зубо–челюстной системы, верхнечелюстных пазух), менингитов и арахноидитов основания мозга. Высказывались мнения о сдавлении периферических ветвей тройничного нерва в узких и длинных каналах лицевого скелета. В качестве причины НТН предполагали нарушения прикуса, необычно высокое стояние верхушки пирамиды височной кости, раздражающее корешок тройничного нерва, кальцификацию арахноидальных оболочек. В настоящее время общепринятой является точка зрения о
Высказывались мнения о сдавлении периферических ветвей тройничного нерва в узких и длинных каналах лицевого скелета. В качестве причины НТН предполагали нарушения прикуса, необычно высокое стояние верхушки пирамиды височной кости, раздражающее корешок тройничного нерва, кальцификацию арахноидальных оболочек. В настоящее время общепринятой является точка зрения о
 В нормальных физиологических условиях стимуляция быстропроводящих нервных волокон глубокой чувствительности тормозит поток сигналов по волокнам поверхностной чувствительности, проводящей болевые сигналы. При нарушении целостности нервных волокон возникает контакт между волокнами глубокой и поверхностной системы, поэтому стимулы в норме вызывающие торможение болевых сигналов (движение нижней челюсти, глотание и др.), напротив, будут способствовать усилению болевого потока в чувствительных ядрах тройничного нерва ствола мозга и запускать типичный сигнал, субъективно ощущаемый в виде боли. Разумеется, в оформлении болевого ощущения при приступах невралгии тройничного нерва принимают участие и другие многообразные стволовые, подкорковые и корковые структуры, но вышеописанный механизм возникновения боли, по–видимому, является ведущим.
В нормальных физиологических условиях стимуляция быстропроводящих нервных волокон глубокой чувствительности тормозит поток сигналов по волокнам поверхностной чувствительности, проводящей болевые сигналы. При нарушении целостности нервных волокон возникает контакт между волокнами глубокой и поверхностной системы, поэтому стимулы в норме вызывающие торможение болевых сигналов (движение нижней челюсти, глотание и др.), напротив, будут способствовать усилению болевого потока в чувствительных ядрах тройничного нерва ствола мозга и запускать типичный сигнал, субъективно ощущаемый в виде боли. Разумеется, в оформлении болевого ощущения при приступах невралгии тройничного нерва принимают участие и другие многообразные стволовые, подкорковые и корковые структуры, но вышеописанный механизм возникновения боли, по–видимому, является ведущим. По данным многолетних наблюдений клиники нервных болезней стоматологического факультета Московского государственного медико–стоматологического университета, невралгией тройничного нерва женщины заболевают чаще мужчин в соотношении 3:1, правосторонняя локализация встречается в 70% , левосторонняя в 29%, а двусторонняя – в 1%. Средний возраст, поступающих больных НТН в клинику впервые составляет 55 лет, тогда как анамнестические данные свидетельствуют о начале заболевания на 8–10 лет раньше. Первый приступ боли без всякой видимой причины наступает в 34%, совпадает с лечением зубов в 27%, с отрицательными эмоциями – у 17%, у остальных началу заболевания сопутствуют самые различные факторы (внезапное переохлаждение лица, респираторная инфекция, локальные травмы и др.).
Средний возраст, поступающих больных НТН в клинику впервые составляет 55 лет, тогда как анамнестические данные свидетельствуют о начале заболевания на 8–10 лет раньше. Первый приступ боли без всякой видимой причины наступает в 34%, совпадает с лечением зубов в 27%, с отрицательными эмоциями – у 17%, у остальных началу заболевания сопутствуют самые различные факторы (внезапное переохлаждение лица, респираторная инфекция, локальные травмы и др.).
Только у 23% больных НТН дебютирует развернутым болевым синдромом, тогда как у остальных – ограниченными, локальными, малоинтенсивными, стреляющими, дергающими или прокалывающими болями в области альвеолярного отростка или медиальных отделах лица. Такие приступы боли возникали по несколько раз в день, без четкой связи с запускающими факторами или зонами. Разнообразные виды амбулаторной терапии (акупунктура, парантеральная витаминотерапия, физиотерапия), приводили к прекращению болевого синдрома в среднем на 18 месяцев. У некоторых пациентов регресс таких умеренных болевых проявлений происходил и без всякого лечения.
Развернутый типичный болевой пароксизм невралгии тройничного нерва достаточно характерен и состоит из нескольких ключевых симптомов:
1. Кратковременная, никогда не превышающая двух минут (в среднем 10 – 12 секунд) чрезвычайно интенсивная боль стреляющего характера, сравниваемая больными с ударом электрического тока.
2. Между отдельными приступами боли имеется «светлый промежуток», разной продолжительности, в зависимости от характера обострения.
3. Рисунок боли всегда имеет определенную протяженность в границах сегментарной иннервации тройничного нерва и существенно не изменяется при последующих обострениях.
4. Наличие пусковых зон – гиперчувствительных участков на коже лица (обычно в области носогубного треугольника) и в полости рта, слабое раздражение которых приводит к типичному болевому приступу.
5. Наличие запускающих факторов – действий или условий, при которых возникают типичные присупы боли при НТН. Чаще всего это умывание, жевание, глотание, разговор, иногда даже дуновение ветра.
6. Типичное болевое поведение. Как правило, во время приступа боли больные не плачут, не кричат, а замирают в одной позе, в которой их застает приступ и, стараясь не двигаться, пережидают болевой период. Иногда растирают зону боли или давят на нее.
7. Избегание раздражения пусковой зоны. Когда больного просят указать ее, он не доносит палец на несколько сантиметров до гиперчувствительного участка, опасаясь спровоцировать приступ боли, а когда врач пытается коснуться этого участка, непроизвольно отшатывается.
8. На высоте болевого приступа могут возникнуть подергивания лицевой мускулатуры, однако в последнее время, в связи с применением для лечения НТН противоэпилептическими препаратами, этот симптом встречается редко.
9. Отсутствие чувствительного дефицита в зоне боли. Исключение при этом составляют больные после хирургических методов лечения НТН.
Традиционно описываемая болезненность точек выхода ветвей тройничного нерва на лицо (супраорбитальная вырезка, подглазничное и подбородочное отверстие) существенного диагностического значения не имеют, а возникающий при этом болевой приступ связан со стимуляцией пусковых зон соответствующего участка лица.
Первый визит при дебюте НТН, как правило, происходит к стоматологу, так как гиперчувствительные зоны у подавляющего числа больных располагаются не только на лице, но и в полости рта. До конца XX века, когда стоматологи были в меньшей степени знакомы с этиологией НТН, на стороне болевых приступов нередко ошибочно удалялись здоровые зубы. Следует, впрочем, заметить, что удаление зубов производилось по настоятельному требованию самих больных, связанному с тем, что после очередного удаления зуба болевые пароксизмы на некоторое время прекращались. Такое явление можно объяснить с позиций теории «ворот боли», когда раздражение рецепторов глубокой чувствительности околозубных тканей приводит к выделению тормозных медиаторов в стволовом ядерном комплексе тройничного нерва и временному прекращению приступов невралгии.
В период ремиссий сохраняется фобический синдром, с формированием охранительного поведения, т.к. больные, опасаясь наступления рецидива заболевания, всегда едят на половине рта противоположной боли и укутывают голову даже в теплую погоду.
Стадия развернутых болевых приступов может продолжаться десятки лет с ремиссиями и обострениями, но со временем, в старческом возрасте типичные невралгические приступы боли приобретают невропатические черты в виде легких болей, уменьшения интенсивности острой боли возникновения тупой постоянной атипичной лицевой боли.
По–видимому, определенная стадийность в течении НТН объясняется особенностями поражения корешка тройничного нерва под влиянием сдавления патологическими образованиями мосто–мозжечкового угла.
Следует иметь в виду, что при стойком болевом синдроме, появлении симптомов неврологического дефицита как со стороны тройничного, так и других черепных нервов (особенно лицевого и слухового), следует проводить тщательное обследование структур задней черепной ямки (МРТ, слуховые вызванные потенциалы и др.) для выявления возможного объемного образования и неотложного нейрохирургического вмешательства.
В классификационных критериях МАИБ, МОГБ имеются описательные характеристики атипичных болевых синдромов лицевого нерва, близких по клиническим проявлениям НТН. Вторичной НТН при лицевой травме присуща хроническая, пульсирующая, жгучая боль с пароксизмальными усиливающимися приступами в зонах распределения конечных ветвей тройничного нерва. Болевой синдром отличается умеренностью, продолжительностью, со временем присоединяются незначительные трофические нарушения. Важнейшими среди них являются следующие:
Важнейшими среди них являются следующие:
 Хронологически начало заболевания совпадает с травмой лица, реконструктивными операциями или затрудненным удалением зубов.
Хронологически начало заболевания совпадает с травмой лица, реконструктивными операциями или затрудненным удалением зубов.  Запускающими факторами могут служить механические раздражения корня языка и глотки (глотание, прием холодной или кислой пищи).
Запускающими факторами могут служить механические раздражения корня языка и глотки (глотание, прием холодной или кислой пищи).
SUNCT – синдром (англ. аббревиатура слов – кратковременная, односторонняя, невралгоподобная боль с конъюнктивитом и слезотечением). Проявляется односторонними, длящимися десятки секунд, обычно дневными периорбитальными болями, сопровождающимися преходящим конъюнктивитом, слезотечением и потением лба. Неврологического дефицита нет.
Единственным эффективным препаратом для консервативного лечения НТН является карбамазепин (Тегретол и др.). Карбамазепин, синтезированный Шиндлером в 1957 г. и введенный в клиническую практику терапии НТН Блумом в 1963 г., представляет по своим химическим свойством призводное иминостильбена, способность которого уменьшать проницаемость мембран нейронов, участвующих в ноцицептивных реакциях, для натрия и обусловливает его противоболевое действие.
Тегретол оказывает противосудорожный и одновременно психотропный эффект. Его можно назначать как основное лечебное средство, так и в сочетании с другими противоэпилептическими препаратами. Психотропный эффект Тегретола способствует повышению коммуникабельности больных и их социальной реабилитации. При эссенцальной невралгии тройничного нерва Тегретол в большинстве случаев предупреждает появление пароксизмальных болей. Тегретол вызывает быстрое улучшение при психических и вегетативных симптомах.
Его можно назначать как основное лечебное средство, так и в сочетании с другими противоэпилептическими препаратами. Психотропный эффект Тегретола способствует повышению коммуникабельности больных и их социальной реабилитации. При эссенцальной невралгии тройничного нерва Тегретол в большинстве случаев предупреждает появление пароксизмальных болей. Тегретол вызывает быстрое улучшение при психических и вегетативных симптомах.
Тегретол – противоэпилептический препарат, с периодом полураспада 20–40 часов (при повторных приемах и комбинированной терапии с другими противосудорожными препаратами он может снижаться до 8–12 часов), достаточно полно, но медленно и неравномерно всасывается из стандартных таблеток в верхнем и нижнем отделах кишечного тракта, с достижением максимального уровня содержания в сыворотке крови через 4 – 8 часов. Активное вещество карбамазепин соединяется с белками плазмы (около 75%), почти полностью метаболизируется в печени и переходит в активный метаболит – эпоксид, также обладающий противосудорожными свойствами.
Противопоказаниями к этому препарату являются заболевания костного мозга, предсердно–желудочковая блокада, гипонатриемия, комбинирование с ингибиторами моноаминооксидазы, препаратами лития, малые эпилептические припадки. Эффективность действия карбамазепина повышают дилтиазем, верапамил, никотинамид, эритромицин, а снижают вальпроаты, галоперидол, фенобарбитал. Препарат выпускается в виде таблеток 200 и 400 мг, таблеток с пролонгированным действием с разделительной бороздкой по 200 и 400 мг, разжевываемых таблеток по 100 мг и в виде сиропа (2%) (флаконы по 100 и 250 мл).
При НТН обычно назначается следующая схема лечения:
– два дня по 100 мг 3 раза в сутки (суточная доза 300 мг), – два дня по 200 мг 2 раза в сутки (суточная доза 400 мг), – два дня по 200 мг 3 раза в сутки (суточная доза 600 мг), – три дня по 200 мг 4 раза в сутки (суточная доза 800 мг).
При отсутствии противоболевого эффекта переходят к более высоким дозировкам – 1000 и 1200 мг в сутки, с распределением на 4–6 приемов.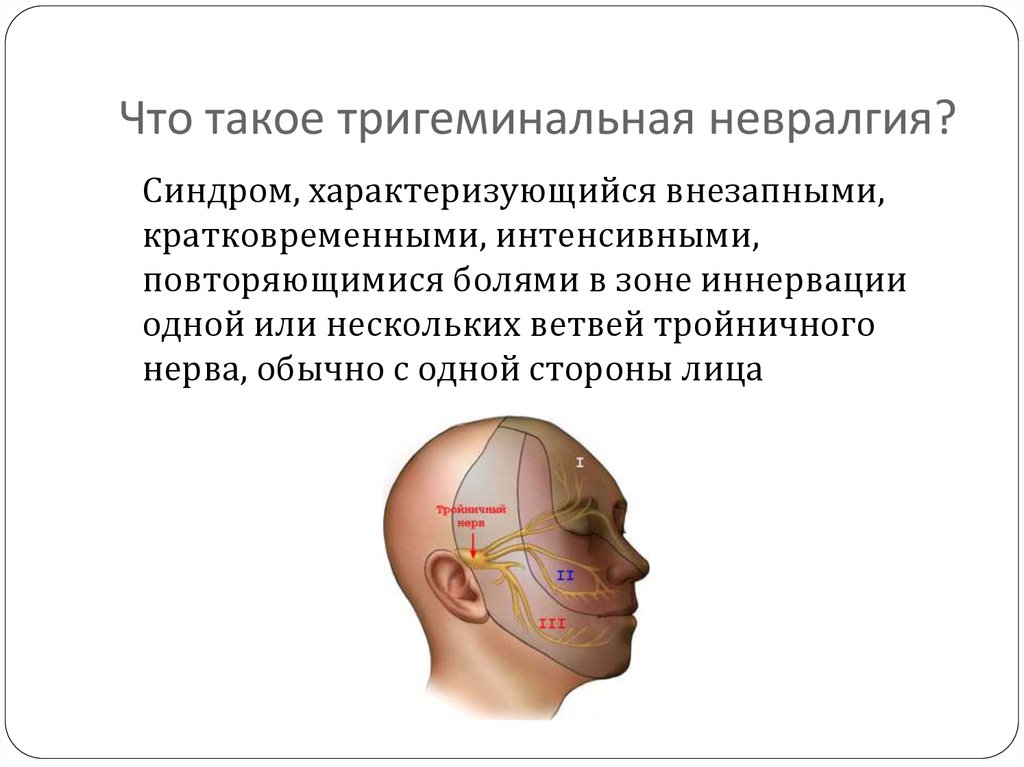 Рекомендуемая начальная доза для пациентов пожилого возраста составляет по 100 мг 2 раза/сут. При достижении достаточно выраженного результата следует остановиться на соответствующей суточной дозе в течение месяца и затем также медленно снизить эффективную дозу. Лечение карбамазепином на таком количестве необходимо продолжать без перерыва не менее, чем полгода, а затем перевести на поддерживающие дозы (200–400 мг в сутки в два приема). В последнее время карбамазепин (Тегретол) производится в сиропе, что хорошо переносится больными НТН.
Рекомендуемая начальная доза для пациентов пожилого возраста составляет по 100 мг 2 раза/сут. При достижении достаточно выраженного результата следует остановиться на соответствующей суточной дозе в течение месяца и затем также медленно снизить эффективную дозу. Лечение карбамазепином на таком количестве необходимо продолжать без перерыва не менее, чем полгода, а затем перевести на поддерживающие дозы (200–400 мг в сутки в два приема). В последнее время карбамазепин (Тегретол) производится в сиропе, что хорошо переносится больными НТН.
Таблетки и сироп Тегретола следует принимать вместе с едой или после еды с небольшим количеством жидкости. Сироп следует взбалтывать до употребления. Разжевываемые таблетки следует принимать после еды с небольшим количеством жидкости. Таблетки с пролонгированным действием (или целиком или, если так выписано, только половину) проглатывать вместе с едой или после еды с небольшим количеством жидкости, не разжевывая их. Разжевываемые таблетки и сироп особенно годятся для пациентов, которые с трудом проглатывают таблетки. Благодаря медленному, контролированному высвобождению активного вещества из таблеток, имеющих бороздку для деления, суточную дозу можно, как правило, принимать в 2 приема. Перед началом лечения необходимо провести исследование функции печени и картины крови. Впоследствии анализ крови следует проводить в течение первого месяца лечения еженедельно, а затем ежемесячно. Контроль функции печени должен осуществляться периодически. Непрогрессирующая или устойчивая асимптоматическая лейкопения, которая часто наблюдается, в общем не требует отмены препарата. Однако лечение Тегретолом следует прекратить при появлении прогрессирующей лейкопении или лейкопении, сопровождающейся клиническими симптомами, такими как лихорадка или ангина. Препарат обладает хорошей переносимостью. В отдельных случаях, особенно в начале лечения, могут наблюдаться такие побочные действия, как потеря аппетита, сухость во рту, рвота, диарея, запор, головная боль, головокружение, сонливость, атаксия, нарушения аккомодации, диплопия, у пожилых людей может наблюдаться спутанность сознания и возбуждение.
Благодаря медленному, контролированному высвобождению активного вещества из таблеток, имеющих бороздку для деления, суточную дозу можно, как правило, принимать в 2 приема. Перед началом лечения необходимо провести исследование функции печени и картины крови. Впоследствии анализ крови следует проводить в течение первого месяца лечения еженедельно, а затем ежемесячно. Контроль функции печени должен осуществляться периодически. Непрогрессирующая или устойчивая асимптоматическая лейкопения, которая часто наблюдается, в общем не требует отмены препарата. Однако лечение Тегретолом следует прекратить при появлении прогрессирующей лейкопении или лейкопении, сопровождающейся клиническими симптомами, такими как лихорадка или ангина. Препарат обладает хорошей переносимостью. В отдельных случаях, особенно в начале лечения, могут наблюдаться такие побочные действия, как потеря аппетита, сухость во рту, рвота, диарея, запор, головная боль, головокружение, сонливость, атаксия, нарушения аккомодации, диплопия, у пожилых людей может наблюдаться спутанность сознания и возбуждение. Эти побочные явления, как правило, исчезают через 7–14 дней сами собой или после временного уменьшения дозы Тегретола.
Эти побочные явления, как правило, исчезают через 7–14 дней сами собой или после временного уменьшения дозы Тегретола.
Менее эффективным препаратом, чем карбамазепин, но все же обладающим достаточно выраженнным противоболевым действием, является фенитоин. Фенитоин назначается 2–3 табл в сутки, противопоказания – нарушения функций печени и почек, кахексия, нарушения сердечного ритма, порфирия. Среди побочных реакций наиболее часто встречаются ажитация, вертиго, гиперплазия десен, контрактура Дипюитрена и др. Эффективность этого препарата повышают пропанолол, хлордиазепоксид, а снижают – стероиды, фолиевая кислота, галоперидол.
У ряда больных НТН противоболевое действие оказывают некоторые другие препараты, ряд убывающей эффективности которых представлен следующим образом – карбамазепин, фенитоин, клоназепам, вальпроевая кислота.
В период обострения НТН используется внутривенное (более эффективно капельное) введение натрия оксибутирата, по 5 мл 20 % раствора дважды в сутки (противопоказанием является гипокалемия), внутривенное струйное введение никотиновой кислоты 1%, начиная с 1 мл, с постепенным повышением до эффекта «воспламенения» (обычно 6–8 мл) и снижением к исходной дозе.
В период обострения применяется ультрафонофорез гидрокортизона, лазеропунктура на болевые точки, классическая акупунктура.
При сопутствующих спастических состояниях, сопровождающихся болевым синдромом при НТН, используются антиспастические препараты – миорелаксанты. Одним из представителей этой группы является тизанидин (Сирдалуд). Сирдалуд – миорелаксант центрального действия. Стимулируя пресинаптические a2–адренорецепторы, он приводит к угнетению полисинаптической передачи возбуждения в спинном мозге, вызывающей мышечный гипертонус. Препарат эффективен при болях умеренной или высокой интенсивности, особенно когда боль усиливается в течение ночи. Препарат характеризуется хорошей переносимостью. Доза подбирается индивидуально в течение 2–4 нед. и составляет 2–6 мг/сут.
При неэффективности консервативной терапии альтерантивым методов являются нейрохирургические методы лечения – ретрогассеральная терморизотомия, микроваскулярная декомпрессия тригеминального корешка и др
Карбамазепин: инструкция, цена, аналоги | таблетки Технолог
- schema.org/SiteNavigationElement»>
- Фармакологические свойства
- Показания Карбамазепин
- Применение Карбамазепин
- Противопоказания
- Побочные эффекты
- Особые указания
- Взаимодействия
- Передозировка
- Условия хранения
- Диагнозы
- Рекомендуемые аналоги
- Торговые наименования
карбамазепин обладает выраженным противосудорожным (противоэпилептическим), умеренным антидепрессивным и нормотимическим влиянием. При эпилепсии, наряду с положительной динамикой пароксизмов, карбамазепин улучшает эмоциональное состояние и повышает коммуникабельность больных с изменениями личности, что способствует их социальной реабилитации. Предотвращает или значительно уменьшает частоту эпилептических припадков, нормализует ЭЭГ.
Карбамазепин оказывает анальгезирующее действие при невралгии тройничного нерва, предупреждает развитие пароксизмальной боли. Анальгетическое действие карбамазепина при тригеминальной невралгии основано на уменьшении синаптической передачи в ядре тройничного нерва.
Механизм противосудорожного действия карбамазепина связан с ограничением распространения возбуждения с определенных зон коры головного мозга, с уменьшением посттетанического потенцирования в спинном мозге, со снижением скорости проведения по двигательным и чувствительным нервам, а также с неспецифическим мембраностабилизирующим эффектом.
Психотропное действие карбамазепина реализуется за счет изменений в транспорте ионов через клеточную мембрану благодаря повышению активности Na-K-АТФазы и торможению цАМФ. При этом не исключено ингибиторное влияние карбамазепина на нейропередачу в лимбической системе.
При несахарном диабете приводит к быстрой нормализации (рекомпенсации) водного баланса.
Карбамазепин после попадания в желудок относительно медленно высвобождается из таблетки. В неизмененной форме достигает пиковой концентрации в плазме крови через 4–24 ч после приема в разовой дозе. Терапевтическая концентрация карбамазепина в плазме крови составляет 5–12 мкг/мл. 70–80% карбамазепина связывается с белками плазмы. Биодоступность составляет 70–95%. Период полувыведения неизмененного карбамазепина — 26–65 ч, при длительном приеме вследствие аутоиндукции микросомальных ферментов печени уменьшается до 16–24 ч. Биотрансформируется в печени. Основной метаболит — 10, 11-эпоксид, обладающий противоэпилептическим действием. Выводится с мочой (72%) и с калом (23%). Проходит через плацентарный и гематоэнцефалический барьеры, проникает в грудное молоко. Метаболизм карбамазепина снижен у людей пожилого возраста и у детей.
70–80% карбамазепина связывается с белками плазмы. Биодоступность составляет 70–95%. Период полувыведения неизмененного карбамазепина — 26–65 ч, при длительном приеме вследствие аутоиндукции микросомальных ферментов печени уменьшается до 16–24 ч. Биотрансформируется в печени. Основной метаболит — 10, 11-эпоксид, обладающий противоэпилептическим действием. Выводится с мочой (72%) и с калом (23%). Проходит через плацентарный и гематоэнцефалический барьеры, проникает в грудное молоко. Метаболизм карбамазепина снижен у людей пожилого возраста и у детей.
эпилепсия (большие судорожные припадки, смешанные формы эпилепсии, фокальные припадки с простой или сложной симптоматикой), профилактика припадков при синдроме абстиненции у больных хроническим алкоголизмом, невралгия (тройничного нерва, глоссофарингеальная и постгерпетическая невралгия, невралгия при диабетической полинейропатии, острый идиопатический неврит, фантомная боль), пароксизмальная дизартрия и атаксия, тонические припадки, пароксизмальная парестезия и приступы боли, психозы (маниакально-депрессивный психоз, тревожно-ажитированная депрессия, кататоническое возбуждение), острая алкогольная абстиненция, центральный непарциальный несахарный диабет.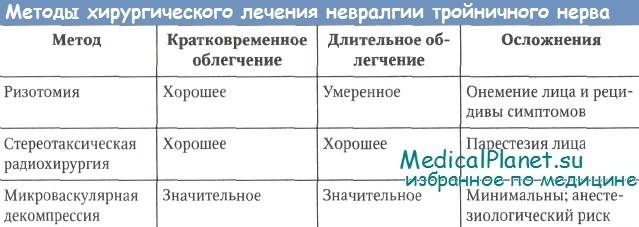
карбамазепин принимают внутрь во время еды. Взрослым для лечения эпилепсии в начале курса назначают по 0,2 г 1–2 раза в сутки, больным пожилого возраста — по 0,1 г (1/2 таблетки) 1–2 раза в сутки. Далее дозу постепенно повышают до 0,4 г 2–3 раза в сутки до достижения оптимальной суточной дозы 0,8–1,2 г. Максимальная доза — 1,6 г/сут.
Детям дозируют из расчета 10–20 мг/кг массы тела, что составляет для детей в возрасте 4–12 мес 0,1–0,2 г/сут, 2–3 лет — 0,2–0,3 г/сут, 4–7 лет — 0,3–0,5 г/сут, 8–14 лет — 0,5–1,0 г/сут, 15–18 лет — 0,8–1,2 г/сут. Суточную дозу делят на 2 приема. При лечении различных невралгий и болевых синдромов карбамазепин назначают в суточной дозе 0,2–0,4 г в 2–3 приема. Дозу постепенно повышают до исчезновения боли и назначают по 0,2 г 3–4 раза в сутки в течение 7–10 суток. Далее, после улучшения состояния больного, дозу постепенно снижают до поддерживающей (минимально эффективной), которую принимают длительное время. При синдроме абстиненции средняя доза карбамазепина составляет 0,2 г 3 раза в сутки. В тяжелых случаях в течение первых нескольких суток дозу можно повышать до 0,4 г 3 раза в сутки и объединять прием карбамазепина с седативно-гипнотическими препаратами (клометиазол, хлордиазепоксид). После ослабления острой формы возможно продолжение лечения карбамазепином как основным терапевтическим средством вплоть до исчезновения болевого синдрома.
В тяжелых случаях в течение первых нескольких суток дозу можно повышать до 0,4 г 3 раза в сутки и объединять прием карбамазепина с седативно-гипнотическими препаратами (клометиазол, хлордиазепоксид). После ослабления острой формы возможно продолжение лечения карбамазепином как основным терапевтическим средством вплоть до исчезновения болевого синдрома.
При лечении несахарного диабета средняя доза для взрослых составляет 0,2 г 2–3 раза в сутки, дозировки для детей — как при лечении эпилепсии.
индивидуальная непереносимость или повышенная чувствительность к карбамазепину и трициклическим антидепрессантам;
атриовентрикулярная блокада, заболевания костного мозга, гематологические болезни, тяжелые нарушения функции печени, почек, сердечной деятельности, обмена натрия, глаукома, простатит.
обычно выражены незначительно, чаще всего отмечаются в начале терапии и исчезают в течение нескольких дней. Возможны головокружение, сонливость, головная боль, агрессивное поведение, непроизвольные движения, артралгия, миалгия, фотосенсебилизация, брадикардия, аритмии, AV-блокада, анорексия, тошнота, диарея или запор, нарушение функции печени, лейкопения, тромбоцитопения, агранулоцитоз, апластическая анемия, генерализованная лимфаденопатия, отеки, нарушения функции почек, диспноэ, легочная недостаточность, алопеция, гинекомастия, сексуальные нарушения, аллергические реакции, эксфолиативный дерматит. В большинстве случаев побочные эффекты исчезают при снижении дозы или временной отмене препарата.
В большинстве случаев побочные эффекты исчезают при снижении дозы или временной отмене препарата.
лечение карбамазепином следует начинать с небольших доз, индивидуально повышая их до терапевтического уровня.
Желательно определять концентрацию препарата в плазме крови для подбора оптимальной дозы, особенно при объединенной терапии. При подборе дозы следует проявлять особую осторожность в отношении больных с сердечно-сосудистыми заболеваниями, нарушениями функции печени и/или почек, а также пацментов пожилого возраста.
Перед началом лечения необходимо провести исследования функции печени и картины крови. В дальнейшем эти исследования следует периодически повторять. Во время лечения карбамазепином следует воздерживаться от занятий такими видами деятельности, которые требуют повышенного внимания, поскольку препарат может замедлять скорость психических и двигательных реакций.
Лечение препаратом должно проводиться под наблюдением врача. В том случае, если выраженные побочные эффекты требуют отмены препарата, следует учитывать, что внезапное прекращение терапии может привести к развитию приступа.
В случае вынужденного внезапного прекращения применения карбамазепина перевод больного на другое противоэпилептическое средство должен проводиться с применением барбитуратов.
С осторожностью назначают карбамазепин при беременности. Следует тщательно взвесить ожидаемый терапевтический эффект и возможный риск, связанный с приемом препарата (особенно в первые 3 месяца). Это касается также и периода лактации, поскольку действующее вещество препарата проникает в грудное молоко. Однако карбамазепин рассматривается как препарат выбора у женщин детородного возраста, вынужденных принимать противосудорожные средства, а также как наиболее безопасный относительно плода.
У женщин, которые одновременно принимают карбамазепин и пероральные контрацептивы, могут развиться маточные кровотечения.
при одновременном применении карбамазепина с такими противосудорожными средствами, как фенитоин, фенобарбитал и примидон, отмечается снижение их концентрации в сыворотке крови. Карбамазепин уменьшает период полураспада фенитоина.
Одновременное назначение карбамазепина с эритромицином, изониазидом, верапамилом, дилтиаземом, декстропропоксифеном, вилоксазином и циметидином может привести к повышению концентрации карбамазепина в организме и развитию токсических реакций.
Карбамазепин приводит к уменьшению периода полувыведения доксициклина, в связи с чем доксициклин необходимо назначать с 12-часовым интервалом.
Одновременное назначение с варфарином приводит к снижению концентрации последнего в плазме крови и уменьшению периода его полувыведения.
Не следует назначать карбамазепин одновременно с ингибиторами МАО (перерыв между их назначением должен составлять не менее 2 недель).
При назначении или отмене карбамазепина необходимо изменять дозу антикоагулянтов (соответственно клиническим требованиям).
Во время лечения карбамазепином может снижаться надежность действия гормональных контрацептивов.
Поскольку карбамазепин, как и другие психотропные лекарственные препараты, может снижать толерантность к алкоголю, в процессе лечения препаратом рекомендуется воздерживаться от употребления спиртных напитков.
проявляется головокружением, сонливостью, тошнотой, рвотой, повышенной возбудимостью, раздражительностью, дезориентацией, непроизвольными движениями, гипо- и гиперрефлексией, мидриазом, гиперемией кожи, задержкой мочи, артериальной гипотонией или симптоматической гипотензией. В некоторых случаях могут развиваться лейкоцитоз, лейкопения, глюкозурия и кетонурия. Промывают желудок, проводят симптоматическое лечение.
при комнатной температуре в защищенном от света месте.
| Внутричерепная гипертензия после шунтирования желудочков | МКБ G97.2 |
| Генерализованная идиопатическая эпилепсия и эпилептические синдромы | МКБ G40.3 |
| Другие органические расстройства личности и поведения, обусловленные болезнью, травмой и дисфункцией головного мозга | МКБ F07.8 |
| Другие поражения лицевого нерва | МКБ G51.8 |
| Другие поражения тройничного нерва |
МКБ G50. 8 8 |
| Другие смешанные расстройства поведения и эмоций | МКБ F92.8 |
| Локализованная (фокальная) (парциальная) идиопатическая эпилепсия с судорожными припадками с фокальным началом | МКБ G40.0 |
| Локализованная (фокальная) (парциальная) симптоматическая эпилепсия и эпилептические синдромы с комплексными парциальными судорожными припадками | МКБ G40.2 |
| Межреберная невропатия | МКБ G58.0 |
| Невралгия тройничного нерва | МКБ G50.0 |
| Органические поражения ЦНС | МКБ F07.9 |
| Органическое бредовое (шизофреноподобное) расстройство | МКБ F06.2 |
| Острое полиморфное психотическое расстройство с симптомами шизофрении | МКБ F23.1 |
| Параноидная шизофрения |
МКБ F20. 0 0 |
| Последствия внутричерепного кровоизлияния | МКБ I69.1 |
| Последствия внутричерепной травмы | МКБ T90.5 |
| Постконтузионный синдром | МКБ F07.2 |
| Простой тип шизофрении | МКБ F20.6 |
| Расстройство личности органической этиологии | МКБ F07.0 |
| Шизоаффективное расстройство, маниакальный тип | МКБ F25.0 |
Варианты лечения боли при тройничном нерве: лекарства и хирургия
Невралгия тройничного нерва, или TGN, может изменить вашу жизнь. Это изнурительное и болезненное состояние затрагивает примерно 140 000 человек в Соединенных Штатах; ежегодно диагностируется около 14 000 новых случаев.
Боль в тройничном нерве, связанная с невралгией тройничного нерва, поражает пятый черепной нерв — нерв, отвечающий за чувствительность в различных областях лица, включая щеки, челюсть и виски.
Когда вы страдаете от этого конкретного типа боли тройничного нерва, это происходит из-за дисфункции тройничного нерва. По сути, нервные импульсы, передающие информацию от вашего лица к мозгу и обратно, дают осечку, создавая болезненные ощущения. Эта дисфункция может быть вызвана повреждением или травмой тройничного нерва или сдавлением нерва кровеносным сосудом, который проходит рядом с ним.
Ощущения, создаваемые этими «осечками», сравнимы с сильным ударом током по одной стороне лица. Каждый эпизод обычно длится всего несколько секунд, но может происходить от нескольких раз в день до нескольких раз в час.
Существуют варианты лечения, которые помогут вам избавиться от боли в тройничном нерве.
Лекарства от болей в тройничном нерве
В результате большого количества исследований было обнаружено, что некоторые лекарства более эффективны при болях в тройничном нерве, чем другие. Лекарства обычно являются первой линией защиты от боли в тройничном нерве. Ваш врач может захотеть, чтобы вы попробовали лекарства в течение нескольких недель или даже месяцев, прежде чем рекомендовать дальнейшее лечение.
Ваш врач может захотеть, чтобы вы попробовали лекарства в течение нескольких недель или даже месяцев, прежде чем рекомендовать дальнейшее лечение.
Противосудорожные препараты
Противосудорожные препараты оказались невероятно полезными при лечении боли тройничного нерва. Два, в частности, Тегретол и Трилептал, оказались эффективными при лечении некоторых случаев боли тройничного нерва. Оба этих препарата оказывают прямое влияние на нервы и на то, как по ним проходят импульсы. Основным недостатком этих препаратов является широкий спектр побочных эффектов. К ним относятся, среди прочего, головокружение, головные боли, чувство опьянения и тошноты. Иногда эти побочные эффекты слишком интенсивны, чтобы продолжать прием лекарства.
В других случаях лекарство может перестать действовать. Требуются все более и более высокие дозы, пока не будет достигнута максимальная дозировка, которая все еще не обеспечивает адекватного облегчения. В это время рекомендуется изучить другие варианты лечения с вашим врачом.
Наркотические болеутоляющие средства
Поскольку боль в тройничном нерве возникает из-за раздражения или повреждения нерва, наркотические средства не являются хорошим вариантом для этого типа боли. Они не лечат адекватно неприятные ощущения. Наркотики также вызывают сильное привыкание и не должны использоваться в течение длительного времени.
Нестероидные и стероидные противовоспалительные средства
Как НПВП (нестероидные противовоспалительные средства), так и кортикостероиды практически не помогают при невралгии тройничного нерва. Поскольку оба этих типа лекарств могут иметь серьезные побочные эффекты при длительном применении, они не рекомендуются при болях в тройничном нерве.
Хирургия
Если вы обнаружили, что противосудорожные препараты неэффективны при боли в тройничном нерве, следующим этапом лечения может стать хирургическое вмешательство. Есть несколько хирургических процедур, которые доказали свою эффективность в долгосрочном облегчении симптомов, связанных с невралгией тройничного нерва.
Микроваскулярная декомпрессия
В настоящее время наиболее эффективной хирургической операцией при болях в тройничном нерве является процедура, известная как микроваскулярная декомпрессия (MVD). В зависимости от причины боли в тройничном нерве, это может быть правильным вариантом для вас. Эта процедура эффективна только при невралгии тройничного нерва, вызванной сдавлением нерва кровеносным сосудом. Чтобы считаться кандидатом на микроваскулярную декомпрессию, боль в тройничном нерве должна быть вызвана этим типом компрессии. Вы также должны быть в добром здравии и в состоянии выдержать общий наркоз. Чтобы определить причину вашей невралгии тройничного нерва, необходимо провести специальный тест, известный как FIESTA-MRI. Это позволит вашему врачу увидеть, где все вены, артерии и нервы проходят по отношению друг к другу.
Если будет установлено, что вы подходите для МВД, вам назначат операцию. Ваш хирург сделает небольшое отверстие в кости у основания черепа размером с монету в полдоллара или меньше. С помощью специальных инструментов будут обнаружены нерв и кровеносный сосуд. Затем крошечная губка из тефлона помещается между нервом и веной или артерией в месте их соприкосновения, создавая подушку. Это эффективно препятствует тому, чтобы кровеносный сосуд пульсировал или терся о нерв. Будет проверена функция нерва, ваш череп закрыт, и вы начнете свое выздоровление.
С помощью специальных инструментов будут обнаружены нерв и кровеносный сосуд. Затем крошечная губка из тефлона помещается между нервом и веной или артерией в месте их соприкосновения, создавая подушку. Это эффективно препятствует тому, чтобы кровеносный сосуд пульсировал или терся о нерв. Будет проверена функция нерва, ваш череп закрыт, и вы начнете свое выздоровление.
Вы можете ожидать, что время восстановления после микроваскулярной декомпрессии займет около 2-4 недель. Первые несколько недель потребуют наибольшего внимания к деталям — вам нужно будет принимать обезболивающие в соответствии с предписаниями. Ваши действия, такие как поднятие тяжестей, будут ограничены, и вы будете быстрее уставать. Достаточное количество отдыха, регулярные короткие прогулки и сбалансированное питание будут иметь большое значение для обеспечения беспрепятственного восстановления. В течение этого времени важно следовать указаниям вашего хирурга и ограничивать активность в соответствии с рекомендациями. Вам также необходимо будет посещать все ваши последующие встречи, чтобы можно было точно отслеживать ваш прогресс.
Вам также необходимо будет посещать все ваши последующие встречи, чтобы можно было точно отслеживать ваш прогресс.
Вам может казаться, что боли в области тройничного нерва не видно конца. Однако, когда вы работаете с опытной командой врачей, включая невролога и нейрохирурга, вы можете снова начать исследовать возможности безболезненной жизни.
Что нужно знать о невралгии тройничного нерва0003
Невралгия тройничного нерва, или двойной тик, – это разрушительный лицевой болевой синдром, от которого страдают миллионы американцев. Однако, как объясняет Чак Микелл, доктор медицинских наук, нейрохирург, являющийся экспертом в лечении этого синдрома, при правильном диагнозе лечение доступно, и нет причин жить с болью при невралгии тройничного нерва.
Откуда такое название?
Тройничный нерв обеспечивает чувствительность лица; по одному с каждой стороны, и с каждой стороны по три ответвления. Когда человек страдает невралгией тройничного нерва, обычно поражается только одна из трех ветвей нерва. Боль может быть в челюсти, вдоль щеки или во лбу. Существует два типа невралгии тройничного нерва, которые могут возникнуть: тип 1 и тип 2. Невралгия тройничного нерва типа 1 (TN1) характеризуется острой (также называемой пронзающей) болью, которая возникает внезапными вспышками. Невралгия тройничного нерва 2 типа (TN2) характеризуется постоянной болью. Характерно, что при TN1 боль непостоянна; оно приходит и уходит, и его можно вызвать, прикоснувшись к коже. Люди с TN1 нередко перестают расчесывать волосы или чистить зубы.
Боль может быть в челюсти, вдоль щеки или во лбу. Существует два типа невралгии тройничного нерва, которые могут возникнуть: тип 1 и тип 2. Невралгия тройничного нерва типа 1 (TN1) характеризуется острой (также называемой пронзающей) болью, которая возникает внезапными вспышками. Невралгия тройничного нерва 2 типа (TN2) характеризуется постоянной болью. Характерно, что при TN1 боль непостоянна; оно приходит и уходит, и его можно вызвать, прикоснувшись к коже. Люди с TN1 нередко перестают расчесывать волосы или чистить зубы.
Что вызывает невралгию тройничного нерва?
TN1 вызывается сдавливанием нерва кровеносным сосудом. По не совсем ясным причинам пульсация кровеносного сосуда вызывает спазмы сильной боли. TN2, возможно, вызван TN1, которому позволили сохраняться без лечения, или это может быть признаком опасного поражения, такого как опухоль головного мозга.
Означает ли лицевая боль после операции или травмы, что у меня невралгия тройничного нерва?
Постоянная жгучая боль после повреждения тройничного нерва известна как синдром «деафферентации». Чаще всего наблюдается некоторое связанное онемение лица, а онемевшая область испытывает постоянную жгучую боль. Этот вид боли не поддается обычным методам лечения невралгии тройничного нерва. На самом деле, эти процедуры обычно усугубляют ситуацию. Боль деафферентации может реагировать на лекарства, стимулирующие электроды или, в редких случаях, на хирургическое вмешательство, называемое поражением каудального ядра DREZ (зона входа заднего корешка).
Чаще всего наблюдается некоторое связанное онемение лица, а онемевшая область испытывает постоянную жгучую боль. Этот вид боли не поддается обычным методам лечения невралгии тройничного нерва. На самом деле, эти процедуры обычно усугубляют ситуацию. Боль деафферентации может реагировать на лекарства, стимулирующие электроды или, в редких случаях, на хирургическое вмешательство, называемое поражением каудального ядра DREZ (зона входа заднего корешка).
Как лечится невралгия тройничного нерва?
Перед постановкой диагноза ТН невролог должен провести тщательное обследование, лечение зависит от типа ТН. Как TN1, так и TN2 часто успешно лечат судорогами (особенно полезны карбамазепин и окскарбазепин). Однако симптомы многих пациентов нелегко контролировать с помощью лекарств, или лекарства вызывают побочные эффекты, которые пациенты плохо переносят. В этих случаях можно рассмотреть возможность хирургического лечения.
Какие существуют хирургические варианты?
Хирургические методы лечения ТН делятся на две большие категории: операции, при которых снимается давление с нерва, и операции, предназначенные для разрушения части нерва (процедуры поражения). Первый вид операции называется микрососудистой декомпрессией (MVD). При МВД хирурги определяют сосуд, сдавливающий тройничный нерв, и помещают прокладку между сосудом и нервом. Из всех вариантов лечения MVD имеет самый высокий показатель успеха и самый низкий уровень долгосрочных рецидивов, хотя это операция на головном мозге. Процедуры поражения менее инвазивны, но имеют свои риски и связаны с некоторым онемением лица. Один из подходов заключается в том, чтобы ввести иглу в нерв под рентгенологическим контролем, а затем использовать баллон, тепло или глицерин для разрушения некоторых нервных волокон. Это называется ризотомия. Другой вариант — воздействовать на нерв очень точными лучами высокой дозы излучения. Это называется радиохирургией. В радиохирургии вообще нет открытой хирургии. Радиохирургия работает очень хорошо, но есть риск онемения лица. На самом деле, все процедуры при повреждении сопряжены с риском некоторого онемения лица; однако это не типичный исход после МВД. Тем не менее, лучшего хирургического лечения ТН не существует.
Первый вид операции называется микрососудистой декомпрессией (MVD). При МВД хирурги определяют сосуд, сдавливающий тройничный нерв, и помещают прокладку между сосудом и нервом. Из всех вариантов лечения MVD имеет самый высокий показатель успеха и самый низкий уровень долгосрочных рецидивов, хотя это операция на головном мозге. Процедуры поражения менее инвазивны, но имеют свои риски и связаны с некоторым онемением лица. Один из подходов заключается в том, чтобы ввести иглу в нерв под рентгенологическим контролем, а затем использовать баллон, тепло или глицерин для разрушения некоторых нервных волокон. Это называется ризотомия. Другой вариант — воздействовать на нерв очень точными лучами высокой дозы излучения. Это называется радиохирургией. В радиохирургии вообще нет открытой хирургии. Радиохирургия работает очень хорошо, но есть риск онемения лица. На самом деле, все процедуры при повреждении сопряжены с риском некоторого онемения лица; однако это не типичный исход после МВД. Тем не менее, лучшего хирургического лечения ТН не существует. Каждый метод имеет свои риски и преимущества. Невролог или нейрохирург может обсудить с вами все варианты и помочь вам выбрать лучший подход для вас.
Каждый метод имеет свои риски и преимущества. Невролог или нейрохирург может обсудить с вами все варианты и помочь вам выбрать лучший подход для вас.
Чем отличается Стоуни-Брук?
Как один из немногих нейрохирургов в районе трех штатов, прошедших дополнительную подготовку по функциональным неврологическим процедурам, местные неврологи часто обращаются ко мне за моими знаниями в области невралгии тройничного нерва. И все хирургические варианты, о которых я упоминал ранее, могут быть выполнены здесь, в Стоуни-Брук. Вы обнаружите, что мои коллеги и я в Stony Brook проводим много времени, разговаривая с вами, чтобы лучше понять ваши личные цели лечения. Мы также уделяем время изучению ваших страхов и тревог, чтобы помочь вам разработать план лечения, который подходит именно вам.
Чтобы узнать больше или записаться на прием к доктору Микеллу, позвоните по телефону (631) 444-1213.
Вся информация о здоровье и связанная со здоровьем информация, содержащаяся в этой статье, носит общий и/или образовательный характер и не должна использоваться в качестве замены визита к медицинскому работнику для получения помощи, диагностики, рекомендаций и лечения. Информация предназначена для того, чтобы предоставить людям только общую информацию для обсуждения со своим лечащим врачом. Он не предназначен для постановки медицинского диагноза или лечения или одобрения какого-либо конкретного теста, лечения, процедуры, услуги и т. д. Пользователь может полагаться на предоставленную информацию. С врачом следует проконсультироваться по вопросам, касающимся состояния здоровья, лечения и потребностей вас и вашей семьи. Университет Стоуни-Брук/SUNY – это программа позитивных действий, равных возможностей для преподавателей и работодателей.
Информация предназначена для того, чтобы предоставить людям только общую информацию для обсуждения со своим лечащим врачом. Он не предназначен для постановки медицинского диагноза или лечения или одобрения какого-либо конкретного теста, лечения, процедуры, услуги и т. д. Пользователь может полагаться на предоставленную информацию. С врачом следует проконсультироваться по вопросам, касающимся состояния здоровья, лечения и потребностей вас и вашей семьи. Университет Стоуни-Брук/SUNY – это программа позитивных действий, равных возможностей для преподавателей и работодателей.
Лекарственные средства, кроме тех, которые используются при эпилепсии для лечения невралгии тройничного нерва
Контрольный вопрос
Целью этого обзора была оценка эффектов непротивоэпилептических препаратов при невралгии тройничного нерва.
Фон
Невралгия тройничного нерва — это состояние, при котором поражается тройничный нерв, обеспечивающий чувствительность кожи лица. Состояние вызывает внезапную сильную колющую боль в лице возле носа, губ, щек, глаз или ушей. Заболеваемость невралгией тройничного нерва составляет от трех до пяти новых случаев на 100 000 человек в год. Стандартное лечение включает препараты, которые используются для лечения эпилепсии (противоэпилептические препараты), но непротивоэпилептические препараты, такие как баклофен и токаинид, использовались для лечения невралгии тройничного нерва с 19 века.70-е годы.
Состояние вызывает внезапную сильную колющую боль в лице возле носа, губ, щек, глаз или ушей. Заболеваемость невралгией тройничного нерва составляет от трех до пяти новых случаев на 100 000 человек в год. Стандартное лечение включает препараты, которые используются для лечения эпилепсии (противоэпилептические препараты), но непротивоэпилептические препараты, такие как баклофен и токаинид, использовались для лечения невралгии тройничного нерва с 19 века.70-е годы.
Характеристики исследования
После обширного поиска исследований мы нашли четыре испытания с участием 139 человек, которые соответствовали нашим критериям для включения в обзор. Три рандомизированных контролируемых исследования сравнивали три разных непротивоэпилептических препарата тизанидин, токаинид и пимозид с карбамазепином, который является стандартным лекарственным средством. Для обновления этого обзора в 2013 г. не было выявлено новых испытаний.
Результаты и качество доказательств
Согласно доказательствам низкого качества тизанидин не давал значительно большей пользы, чем карбамазепин. Отчет об испытании токаинида не позволил нам оценить, помог ли препарат облегчить боль при невралгии тройничного нерва, но исследования, не вошедшие в этот обзор, предполагают, что это лечение может иметь серьезные вредные последствия для крови. Побочные эффекты пимозида были очень распространены, но были доказательства низкого качества, что он более эффективен, чем карбамазепин. В четвертом испытании были получены доказательства низкого качества, что глазные капли пропаракаина гидрохлорида не показали каких-либо значительных преимуществ.
Отчет об испытании токаинида не позволил нам оценить, помог ли препарат облегчить боль при невралгии тройничного нерва, но исследования, не вошедшие в этот обзор, предполагают, что это лечение может иметь серьезные вредные последствия для крови. Побочные эффекты пимозида были очень распространены, но были доказательства низкого качества, что он более эффективен, чем карбамазепин. В четвертом испытании были получены доказательства низкого качества, что глазные капли пропаракаина гидрохлорида не показали каких-либо значительных преимуществ.
Недостаточно данных рандомизированных контролируемых исследований, чтобы продемонстрировать значительную пользу непротивоэпилептических препаратов при невралгии тройничного нерва. Необходимы дальнейшие рандомизированные контролируемые исследования с хорошим дизайном, чтобы установить, эффективны ли непротивоэпилептические препараты при невралгии тройничного нерва.
Поиски обзора актуальны на май 2013 г.
Выводы авторов:
Имеются доказательства низкого качества, что эффект тизанидина незначительно отличается от эффекта карбамазепина при лечении невралгии тройничного нерва. Пимозид более эффективен, чем карбамазепин, хотя доказательства низкого качества и данные не позволяют сравнивать частоту нежелательных явлений. Имеются также доказательства низкого качества, что 0,5% глазные капли пропаракаина гидрохлорида не обладают преимуществами по сравнению с плацебо. Ограниченность данных для токаинида не позволяет делать какие-либо выводы. Недостаточно данных рандомизированных контролируемых исследований, чтобы продемонстрировать значительную пользу непротивоэпилептических препаратов при невралгии тройничного нерва. Необходимы дополнительные исследования.
Пимозид более эффективен, чем карбамазепин, хотя доказательства низкого качества и данные не позволяют сравнивать частоту нежелательных явлений. Имеются также доказательства низкого качества, что 0,5% глазные капли пропаракаина гидрохлорида не обладают преимуществами по сравнению с плацебо. Ограниченность данных для токаинида не позволяет делать какие-либо выводы. Недостаточно данных рандомизированных контролируемых исследований, чтобы продемонстрировать значительную пользу непротивоэпилептических препаратов при невралгии тройничного нерва. Необходимы дополнительные исследования.
Читать аннотацию полностью…
История вопроса:
Невралгия тройничного нерва была определена Международной ассоциацией по изучению боли как внезапная, обычно односторонняя, сильная, кратковременная, колющая рецидивирующая боль с распространением на одну или несколько ветвей. пятого черепного нерва. Стандартное лечение – противоэпилептические препараты. Непротивоэпилептические препараты используются для лечения невралгии тройничного нерва с 1970-х годов. Это обновление обзора, впервые опубликованного в 2006 г. и ранее обновленного в 2011 г.
Это обновление обзора, впервые опубликованного в 2006 г. и ранее обновленного в 2011 г.
Цели:
Систематический обзор эффективности и переносимости непротивоэпилептических препаратов при невралгии тройничного нерва.
Стратегия поиска:
20 мая 2013 г. для этого обновленного обзора мы провели поиск в Кокрановском специализированном реестре группы нервно-мышечных заболеваний, CENTRAL (2013 г., выпуск 4), MEDLINE (с января 1966 г. по май 2013 г.), EMBASE (с января 1980 г. по май 2013 г.), LILACS (с января 1982 г. по май 2013 г.) и Китайской биомедицинской поисковой системы (с 1978 г. по май 2013 г.). Мы провели поиск текущих испытаний в реестрах клинических испытаний.
Критерии отбора:
Мы включили двойные слепые рандомизированные контролируемые испытания, в которых активное лекарственное средство применялось либо отдельно, либо в комбинации с другими непротивоэпилептическими препаратами в течение как минимум двух недель.
Сбор и анализ данных:
Два автора решили, какие испытания соответствуют критериям включения, и независимо оценили риск систематической ошибки. Мы оценили качество доказательств в соответствии с критериями GRADE для этого обновления.
Мы оценили качество доказательств в соответствии с критериями GRADE для этого обновления.
Основные результаты:
В этом обновлении 2013 года мы обновили поиск, но выявили только два новых текущих исследования. Обзор включает четыре испытания с участием 139 человек. Первичной конечной мерой в каждом случае было облегчение боли. В трех испытаниях один из пероральных непротивоэпилептических препаратов тизанидин, токаинид или пимозид сравнивали с карбамазепином. Качество доказательств для всех исходов, по которым были доступны данные, было низким. В испытании тизанидина с участием 12 участников (один выбыл из-за несвязанного заболевания) у одного из пяти участников, получавших тизанидин, и у четырех из шести, получавших карбамазепин, наблюдалось улучшение (отношение рисков (ОР) 0,30, 9).5% доверительный интервал (ДИ) от 0,05 до 1,89). При применении тизанидина было отмечено несколько побочных эффектов. Для пимозида были доказательства большей эффективности, чем для карбамазепина через шесть недель.
