разновидности и показания к применению
Терминальная анестезия – это одна из разновидностей местного обезболивания. Чтобы на определенном участке тела проводить необходимые манипуляции и не чувствовать боли, достаточно просто смазать кожные покровы или слизистые оболочки специальным раствором. Такой метод анестезии нашел широкое применение в стоматологии, офтальмологии, отоларингологии. Его также используют во время проведения бронхоскопии, гастроскопии, цистоскопии, ларингоскопии.
Общая характеристика
Почти все люди боятся боли — одни больше, другие меньше, ведь это естественное явление. Страх заложен в человеке самой природой для выживания. Но это, конечно, не значит, что человек должен прилагать героические усилия и мириться с дискомфортом или терпеть сильную боль. Для того чтобы избавиться от болевых ощущений, существует такой способ обезболивания, как терминальная анестезия.

При сложных операциях применяется наркоз. Но он в некоторой степени наносит вред человеческому организму, и пациенту довольно сложно из него выходить. Поэтому, если процедура достаточно простая и делается быстро, целесообразнее использовать местную анестезию — терминальную. В таком случае происходит обезболивание только какого-то определенного участка тела, при этом пациент находится в полном сознании. Для тех, кто боится боли, это настоящее спасение.
Применение в хирургии
Названный способ чаще всего применяется при поверхностных хирургических вмешательствах. В этом случае анестетик действует на поверхность, где проводится терминальная местная анестезия, непродолжительное время — примерно 15-25 минут.
Такой способ обезболивания не подходит для операций, которые длятся более долгое время. И чтобы немного продлить действие анестезирующего вещества, иногда в него добавляется адреналин. Этот препарат вызывает спазм капилляров и на некоторое время ухудшает кровоток. Благодаря же тому что раствор препарата не всасывается в общее кровеносное русло, его действие продлевается.
Достаточно часто для проведения местной терминальной анестезии применяют раствор «Лидокаина». Также могут использовать и другие местные анестетики. Раньше широко применялся «Новокаин», сейчас он используется редко.
Терминальная анестезия: препараты
Чтобы пациент не чувствовал боли во время процедур и небольших операций, применяются следующие препараты-анестетики:
- «Лидокаин»;
- «Дикаин»;
- «Анестезин»;
- «Новокаин»;
- «Тримекаин».
С помощью любого из перечисленных средств терминальная анестезия проводится довольно просто. Главное, что при этом необходимо знать врачу – какова концентрация препарата и промежуток времени, необходимый для того, чтобы он подействовал.

Как проводится поверхностное обезболивание
Как уже говорилось, больше всего для терминальной анестезии подходит раствор «Лидокаина». Чтобы обезболить поверхность кожи и слизистых оболочек, препарат должен иметь концентрацию 2,5 или 10 %.
Средство наносится различными способами. Им можно просто смазывать кожные покровы, смочить ватный диск и прикладывать его к слизистой оболочке или просто распылять через аэрозоль. Как будет наноситься препарат, зависит от того, в каком месте расположен оперируемый участок, а также от того, какое средство имеется у врача. Такие способы значительно удобнее, чем уколы «Новокаина».

Например, чтобы обезболить хирургическое вмешательство на конъюнктиве глаза, врач закапывает их, а если необходима операция на шейке матки, то в таком случае ватный тампон пропитывается анестезирующим раствором и вводится пациентке во влагалище. Кстати, чтобы оказать первую помощь при травмировании глаза, для снятия боли лучше всего подойдет «Новокаин». А для проведения диагностики в офтальмологии (для снятия болевых ощущений) используется аналог «Новокаина» – «Оксибупрокаин». Этот препарат оказывает более сильный анальгезирующий эффект.
Проведение проб на аллергию
Но прежде чем применять терминальную анестезию, проводятся аллергопробы, для того чтобы определить, нет ли у пациента нежелательной реакции на данный препарат.
Дело в том, что у анестетиков для местного обезболивания имеется значительный недостаток – они могут вызывать у некоторых пациентов острые аллергические реакции. Но это больше касается «Новокаина». «Лидокаин» и другие препараты на его основе становятся причиной аллергии значительно реже.
Когда необходимо обезболивание
Терминальная анестезия нужна при поверхностных операциях, когда в общем наркозе нет необходимости. Этот способ защитить от боли во время процедур очень удобный и не сложный. Препарат просто наносится на слизистые оболочки или кожные покровы, которые следует обезболить.
В этот случае нет необходимости делать укол, который сам по себе вызывает не очень приятные ощущения. Особенно этого боятся дети и начинают плакать только от одного вида шприца с иголкой. При использовании же «Лидокаина», который просто распыляется или наносится на кожу, дети воспринимают это спокойно.
Виды терминальной анестезии
При разных процедурах используются разные способы названного обезболивания:
- При несложных операциях в оториноларингологии применяется «Дикаин». Когда нужно удалить аденоиды, раствором этого препарата смазывают слизистую оболочку.
- Если гинекологическая операция будет проводиться на шейке матки, во влагалище помещают ватный тампон, предварительно пропитанный анестетиком. То же самое делается и перед хирургическим вмешательством в самом влагалище.
- Терминальная анестезия в виде специального геля с анестетиком наносится на десны, когда необходимо удалить молочный зуб. Такие зубы, когда они шатаются, удаляются практически безболезненно. Гель наносится просто, чтобы избежать неприятных ощущений на деснах.
- Еще одним видом терминальной анестезии являются капли для глаз, в состав которых входит «Оксибупрокаин». Они закапываются прямо в глаза перед проведением хирургических операций на конъюнктиве. Также в этом случае используются капли с тетракаином и лидокаином.
- При введении мочевых катетеров их поверхность также смазывают анестезирующим препаратом, что позволяет сделать процедуру не такой болезненной.
Подведем итоги
Итак, терминальная анестезия – это самый простой и быстрый вид местного обезболивания, который применяется для проведения несложных операций и процедур. В этом случае анестезирующий препарат наносят прямо на участок кожи, там, где планируется хирургическое вмешательство. Такое обезболивание идеально подходит для маленьких детей, которые пугаются инъекций.
Чтобы анестетик действовал дольше, в него следует добавить адреналин. Прежде, чем наносить раствор на слизистые оболочки или кожные покровы, нужно проверить, нет ли у пациента аллергии на данный препарат, чтобы впоследствии избежать отека Квинке или анафилактического шока.
fb.ru
Терминальная анестезия
Этот вид известен также как аппликационная или поверхностная анестезия. Основные сферы применения – стоматология, гастроэнтерология и проктология. От других видов терминальная местная анестезия (наркоз) отличается методом проведения: анестетики в форме спрея, геля или мази наносятся на поверхность кожного покрова или слизистых оболочек.
В проктологии местноанестезирующие гели и спрей (Катетджель, Лидохлор, Лидокаин и др.) используются при проведении проктологического осмотра и диагностических манипуляций: ректального осмотра, аноскопии, ректороманоскопии. Исследование при этом становится практически безболезненным. Также местная анестезия в проктологи применяется при проведении некоторых лечебных манипуляций: латексного лигирования геморроидальных узлов, склеротерапии геморроя, инфракрасной коагуляции внутренних геморроидальных узлов, а также при биопсии из прямой кишки.
Инфильтрационная анестезия
Применяется в стоматологии и хирургии, и представляет собой введение специальных растворов в мягкие ткани. Результатом проведения процедуры, помимо выраженного анестетического эффекта,становится повышение давления в тканях, и, как следствие, сужение кровеносных сосудов в них.
Регионарная анестезия
Этот вид подразумевает введение анестетика вблизи крупных нервных волокон и их сплетений, благодаря чему происходит обезболивание на локализованных участках. Она подразделяется на следующие виды местной анестезии:
проводниковая, с введением препаратов возле ствола периферического нерва или нервного сплетения;
спинальная, с введением препаратов в пространство между оболочками спинного мозга и «отключает» болевые рецепторы на обширном участке тела;
эпидуральная анестезия, с введением лекарств в пространство между спинным мозгом и стенками спинномозгового канала через специальный катетер.
Внутрисосудистая анестезия
Применяется преимущественно при хирургических вмешательствах на конечностях. Введение препаратов возможно только при наложении кровоостанавливающего жгута. Анестетик вводится в кровеносный сосуд, расположенный вблизи нерва, отвечающего за чувствительность конечности на участке ниже места введения препарата.
Последние годы, в связи с появление более эффективных местных анестетиков, существенно увеличилось количество проктологических операций, проводимых с использование местных анестетиков. Кроме того, нашими специалистами разработана методика комбинированного наркоза – сочетание местной анестезии и внутривенного наркоза. Это существенно снижает токсичность общего наркоза и уменьшает выраженность болевого синдрома в послеоперационном периоде, что позволяет пациенту быстрее восстановиться после операции.
Препараты для местной анестезии
Для осуществления местного обезболивания применяются следующие препараты:
Новокаин;
Дикаин;
Лидокаин;
Тримекаин;
Бупивакаин;
Наропин;
Ультракаин.
Каждый из них эффективен при проведении определенного вида анестезии. Так, Новокаин Дикаин и Лидокаин чаще применяются при необходимости обезболить кожные покровы и слизистые, в то время как более мощные препараты, такие как Наропин и Бупивакаин, используются для спинальной и эпидуральной анестезии.
Основным методом местной анестезии в нашей стране стало инфильтрационное обезболивание, являющееся наиболее простым и доступным. Распространению этого метода во многом способствовал А.В.Вишневский, разработавший оригинальную технику инфильтрационного обезболивания, которая основана на введении большого количества 0,25% раствора новокаина, создании в соответствующих замкнутых фасциальных пространствах тугого инфильтрата и обеспечении таким путем широкого контакта анестетика с сосудисто-нервными путями в области операции.
studfile.net
Периоды местной анестезии.
В течении местной анестезии выделяют следующие периоды:
1-й период – введение анестезирующего вещества.
2-й период –выжидания.
3-й период –полной анестезии.
4-й период –восстановления чувствительности.
1-й период. Включает время введения анестезирующего вещества в ткани, анатомические структуры или нанесения на поверхность кожи, слизистые покровы.
2-й период. Он длится от момента введения препарата до наступления аналгезии. Продолжительность зависит от метода анестезии и вида препарата. Так при инфильтрационной анестезии он длится 5-6 минут, при проводниковой 10-15 минут.
3-й период. В этот период выполняется операция. Продолжительность его также зависит от примененного препарата и вида анестезии. При инфильтрационной он может составлять 60 минут, при проводниковой, эпидуральной 1,5- 2 часа. В ходе операции может возникнуть необходимость повторного введения анестезирующего вещества, это позволяет увеличить продолжительность анестезии. В тоже время запоздалое введения препарата (больной начал чувствовать боль) может не дать желаемого эффекта. Следует помнить, что при местной анестезии устраняется болевая чувствительность, а тактильная может сохранятся. Поэтому больному следует четко разъяснить, что он будет чувствовать во время операции.
4-период. В этот период восстанавливается утраченная чувствительность. Он характеризуется появлением болей в области раны. Болевой синдром обусловлен прямым повреждением нервных структур и отеком тканей. Продолжительность периода зависит от вида анестетика, его концентрации.
Терминальная анестезия.
Терминальная анестезия — наиболее простой метод местной анестезии. Техника проведения анестезии заключается в нанесении раствора анестетика на слизистую оболочку либо путем ее смазывания, либо орошения с помощью специальных пульверизаторов, либо с помощью ингаляторов. Показаниями к применению контактной анестезии являются: 1) малая хирургия глаза, (наносится на роговицу) 2) необходимость выполнения эндоскопических исследований (бронхоскопия, гастродуоденоскопия, цистоскопия) 3) малая хирургия слизистых оболочек носа и ротовой полости (наносится на слизистую оболочку полости рта).
Для выполнения терминальной анестезии в последние годы предпочтение отдают менее токсичным и достаточно эффективным местным анестетикам амидной группы, в частности, лидокаину, тримекаину, используя при этом 5 % раствор лидокаина, пиромекаин (до 5 мл 5 % раствора). Анестетики всасываются весьма интенсивно, поэтому во избежание интоксикации необходимо строгое соблюдение допустимых доз.
Инфильтрационная анестезия
Инфильтрационная анестезия очень широко применяется в современной хирургии. Она используется при проведении диагностических биопсий, удалении небольших поверхностно расположенных опухолей, а также выполнении небольших нетравматичных операций (аппендэктомия, грыжесечение и пр.). Инфильтрационная анестезия не должна применятся в гнойной хирургии (нарушение норм асептики) и в онкологии (нарушение норм абластики).
Препараты используемые для инфильтрационной анестезии: 0,25-0,5 % растворы новокаина, 0,25-0,5 % растворы лидокаина, бупивакаин.
Техника инфильтрационной анестезии. В начале анестетик вводится внутрикожно до образования «лимонной корочки», этим достигается быстрое обезболивание кожи. Затем зона операции обкалывается раствором анестезирующего препарата, чем достигается хороший контакт анестезирующего препарата с чувствительными нервными окончаниями. Эффект анестезии наступает через 10-15 мин после введения анестетика в ткани.
Инфильтрационная анестезия по методу А. В. Вишневского («метод ползучего инфильтрата»). Метод предложен (1922) и детально разработан известным советским хирургом А. В. Вишневским. Он объединяет элементы инфильтрационной и проводниковой анестезии. т. к. анестезирующий препарат воздействует не только на рецепторы, но и блокирует проведение импульсов по нервным волокнам иннервирующих зону операции. В 1925 году А. В. Вишневский за разработку этого метода был удостоен премии Лариша.
Метод А. В Вишневского основан на послойном введении анестезирующего вещества, с учетом особенностей строения фасциальных футляров, при этом производится тугая инфильтрация тканей. Обезболивание производит хирург, пользуясь попеременно шприцем с раствором анестетика и скальпелем, поэтапно рассекая ткани.
Раствор анестетика вводится послойно. Вначале инфильтрируется кожа, в результате она приобретает вид «лимонной корочки» и подкожная жировая клетчатка. После их рассечения анестетик вводят в большом количестве в соответствующие фасциальные пространства в области операции, затем в мышцы. Раствор анестезирующего вещества, вводимый под давлением распространяется на значительном протяжении по межфасциальным каналам, омывая проходящие в них нервы и сосуды. Фасция является препятствием для распространения анестетика, поэтому посредством одного вкола иглы инфильтрируется анестетиком весь мышечнофасциальный футляр. В случае необходимости новая инъекция препарата осуществляется в край инфильтрата. После введения анестетика в футляр производят его рассечение.
При проведении анестезии следует помнить, что при преждевременном рассечении или случайном повреждении фасциального футляра раствор анестезирующего вещества будет выливаться в рану и создать плотный ползучий инфильтрат будет невозможно, соответственно обезболивающего эффекта достичь в этих условиях не удастся.
Метод тугого инфильтрата обеспечивает достаточную аналгезию при выполнении ряда несложных операций (грыжесечение, аппендэктомия).
Данный метод анестезии обладает некоторыми преимуществами.
Во-первых, при инфильтрации анестетика происходит гидравлическая препаровка тканей. Благодаря этому легко определяются сосуды, нервы, что позволяет избежать их повреждения, осуществить остановку кровотечения.
Во-вторых, применение низких концентраций раствора анестетика и удаление его по мере вытекания в рану, практически исключает опасность интоксикации, несмотря на введение больших объемов.
Для инфильтрационной анестезии по А. В. Вишневскому применяют 0,25-0,5 % растворы новокаина или лидокаина.
studfile.net
Местная анестезия: виды, методы, препараты.
В медицине местной анестезией называют временное «отключение» чувствительности тканей в месте проведения процедур, которые могут вызвать острую боль или сильный дискомфорт. Достигается это путем блокады рецепторов, отвечающих за формирование болевого импульса, и чувствительных волокон, по которым проводятся эти импульсы проводятся в головной мозг.
Что такое местная анестезия
Главная отличительная особенность местной анестезии – нахождение человека в сознании во время ее действия. Этот вид анестезии действует на рецепторы, которые расположены ниже уровня груди. Помимо полного обезболивания местная анестезия позволяет устранить и другие тактильные ощущения, включая температурное воздействие, давление на ткани или их растяжение.
Проведение местной анестезии возможно на следующих участках:
- на поверхности слизистых оболочек различных органов – трахеи, гортани, мочевого пузыря, бронхов и так далее;
- в толще ткани – костных, мышечных или мягких;
- по направлению нервного корешка, выходящего за границы оболочки спинного мозга.
- в проводящих импульс нервных клетках спинного мозга.
Главная цель, которую преследует проведение местной анестезии, – блокирование возникновения импульсов и их передачи с сохранением сознания.
Виды местной анестезии
В медицине встречаются следующие разновидности анестезии, отличающиеся по некоторым признакам и сфере применения:
- терминальная;
- инфильтрационная;
- регионарная;
- внутрисосудистая.
Каждая разновидность имеет перечень показаний и противопоказаний, которые необходимо учитывать при их проведении.
Терминальная анестезия
Этот вид известен также как аппликационная или поверхностная анестезия. Основные сферы применения – стоматология, гастроэнтерология и проктология. От других видов терминальная местная анестезия (наркоз) отличается методом проведения: анестетики в форме спрея, геля или мази наносятся на поверхность кожного покрова или слизистых оболочек.
В проктологии местноанестезирующие гели и спрей (Катетджель, Лидохлор, Лидокаин и др.) используются при проведении проктологического осмотра и диагностических манипуляций: ректального осмотра, аноскопии, ректороманоскопии. Исследование при этом становится практически безболезненным. Также местная анестезия в проктологи применяется при проведении некоторых лечебных манипуляций: латексного лигирования геморроидальных узлов, склеротерапии геморроя, инфракрасной коагуляции внутренних геморроидальных узлов, а также при биопсии из прямой кишки.

Инфильтрационная анестезия
Применяется в стоматологии и хирургии, и представляет собой введение специальных растворов в мягкие ткани. Результатом проведения процедуры, помимо выраженного анестетического эффекта,становится повышение давления в тканях, и, как следствие, сужение кровеносных сосудов в них.
Регионарная анестезия
Этот вид подразумевает введение анестетика вблизи крупных нервных волокон и их сплетений, благодаря чему происходит обезболивание на локализованных участках. Она подразделяется на следующие виды местной анестезии:
- проводниковая, с введением препаратов возле ствола периферического нерва или нервного сплетения;
- спинальная, с введением препаратов в пространство между оболочками спинного мозга и «отключает» болевые рецепторы на обширном участке тела;
- эпидуральная анестезия, с введением лекарств в пространство между спинным мозгом и стенками спинномозгового канала через специальный катетер.
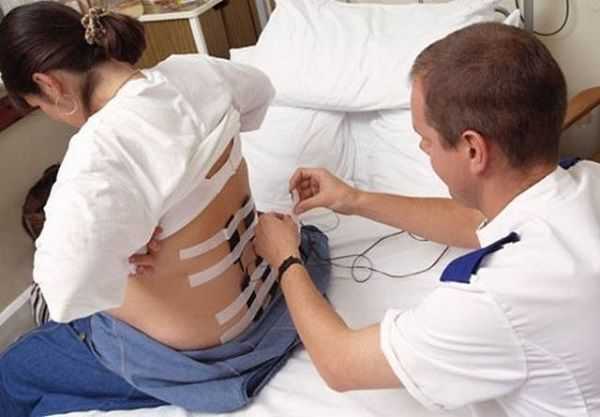
Внутрисосудистая анестезия
Применяется преимущественно при хирургических вмешательствах на конечностях. Введение препаратов возможно только при наложении кровоостанавливающего жгута. Анестетик вводится в кровеносный сосуд, расположенный вблизи нерва, отвечающего за чувствительность конечности на участке ниже места введения препарата.
Последние годы, в связи с появление более эффективных местных анестетиков, существенно увеличилось количество проктологических операций, проводимых с использование местных анестетиков. Кроме того, нашими специалистами разработана методика комбинированного наркоза – сочетание местной анестезии и внутривенного наркоза. Это существенно снижает токсичность общего наркоза и уменьшает выраженность болевого синдрома в послеоперационном периоде, что позволяет пациенту быстрее восстановиться после операции.
Наиболее часто при проведении проктологических операции (геморроидэтомии, иссечении анальных трещин, небольших параректальных свищей, полипов прямой кишки) применяется параректальная блокада, а также спинальная анестезия.
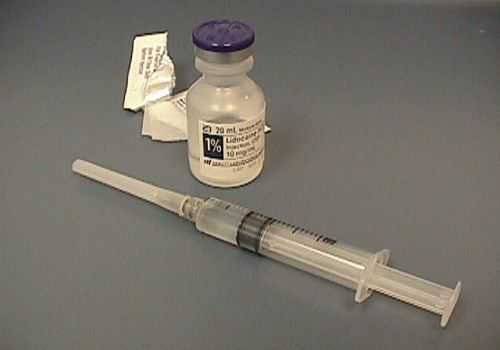
Препараты для местной анестезии
Для осуществления местного обезболивания применяются следующие препараты:
- Новокаин;
- Дикаин;
- Лидокаин;
- Тримекаин;
- Бупивакаин;
- Наропин;
- Ультракаин.
Каждый из них эффективен при проведении определенного вида анестезии. Так, Новокаин Дикаин и Лидокаин чаще применяются при необходимости обезболить кожные покровы и слизистые, в то время как более мощные препараты, такие как Наропин и Бупивакаин, используются для спинальной и эпидуральной анестезии.
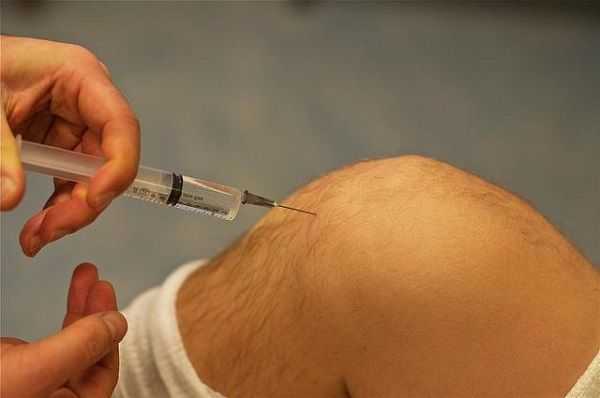
Показания к проведению местной анестезии
Все методы местной анестезии имеют одинаковый перечень показаний, и применяются при необходимости на короткое время (до полутора часов) обезболить определенную область. Использовать их рекомендуется:
- для проведения хирургического не полостном вмешательстве или небольших полостных операций, длительность проведения которых не превышает 60-90 минут;
- при непереносимости общего наркоза;
- если пациент находится в ослабленном состоянии;
- при необходимости проведения диагностических процедур на фоне выраженного болевого синдрома;
- при отказе пациента от общего наркоза;
- у пациентов в пожилом возрасте;
- когда нельзя использовать общий наркоз.
Противопоказания
Противопоказаниями к проведению местной анестезии являются следующие состояния:
- нервное возбуждение;
- психические заболевания;
- непереносимость анестетиков;
- детский возраст.
Не используют местное обезболивание и при большом объеме лечебных или диагностических манипуляций, которые могут занять много времени.
Возможные осложнения при использовании местной анестезии
Использование местных анестетиков несет определенные риски, в число которых входят несколько типов осложнений:
- поражение ЦНС и проводящей системы сердца;
- повреждение тканей позвоночника, нервных корешков и оболочки спинного мозга;
- нагноения в месте введения анестетика;
- аллергические реакции.
В большинстве случаев перечисленные проблемы возникают при нарушении техники проведения анестезии, или при недостаточно полном сборе анамнеза.
Как задать вопрос специалисту
Более подробно узнать о видах и методах проведения местной анестезии в нашей клинике можно у врача анестезиолога, проконсультироваться с которым можно в режиме онлайн. Заполните расположенную ниже форму с указанием адреса своей электронной почты, чтобы узнать больше информации от специалиста.
Амбулаторная проктология в Санкт — Петербурге. Консультация проктолога, современные методы лечения геморроя.
prokto.ru
Препараты, применяемые для местной анестезии.
Основные требования к местным анестетикам:
давать быстрый анальгезирующий эффект в минимальной концентрации;
давать полное обезболивание необходимой длительности;
не повреждать нервные структуры;
не вызывать общего токсического действия;
не разрушаться при стерилизации.
Все известные местные анестетики происходят от кокаина-алколоида кустарника произрастающего в Южной Америки Erythroxylon coca.
В зависимости от химической структуры местные анестетики делят на две группы:
сложные эфиры аминокислот с аминоспиртами,
амиды ксилидинового ряда.
Сложные эфиры аминокислот с аминоспиртами
Кокаин — исторически первый местный анестетик. Может использоваться для терминальной анестезии. Однако ввиду его использования в качестве наркотического средства, законное применение его по адекватным ценам затруднительно. В случае передозировки вызывает опасные осложнения со стороны ЦНС.
Новокаин (прокаин, марекаин, панкаин, синкаин, цитокаин, этокаин, аминокаин, аллокаин) наиболее широко используемый анестетик. Применяются 0,25 — 0,5 %; 1 — 2 %; 5 — 10 % растворы. Используется для инфильтрационной, проводниковой, внутривенной, эпидуральной, спинно-мозговой анестезий. Максимальная разовая доза 20 мг/кг. При инфильтрационной анестезии, когда необходимо вводить большое количество раствора новокаина можно ориентироваться на следующее правило. Допускается введение каждый час операции 2 г новокаина (800 мл — 0,25 %, 400 мл — 0,5 % раствора).
Дикаин (фомкаин, интеркаин, пантокаин, децикаин). Применяются 0,25 %; 0,3 %; 0,5 %; 1 %; 2 % растворы. Препарат в 15 раз сильнее новокаина и в 10 раз токсичнее. Используется для терминальной, эпидуральной анестезий. В последнее время начал вытесняться препаратами амидами ксилидинового ряда.
Амиды ксилидинового ряда
Лидокаин (ксилокаин, ксикаин, лигнокаин). Применяются 0,25 %; 0,5 %; 1 %; 2 %; 10 % растворы. Препарат в 4 раза сильнее новокаина и в 2 раза токсичнее. Используется для инфильтрационной, проводниковой, эпидуральной и спинномозговой анестезии. Реже, чем новокаин, вызывает аллергические реакции.
Тримекаин (мезокаин) Применяются 0,25 %; 0,5 %; 1 %; 2 % растворы. Препарат в 3 раза сильнее новокаина и в 1,5 раза токсичнее. Используется для инфильтрационной, проводниковой, эпидуральной анестезии.
Совкаин (бутилкаин, дубикаин, перкаин). Применяются 0,5 %, 1 % растворы. Препарат в 20 раз сильнее новокаина и в 20 раз токсичнее. Используется для спинномозговой анестезии.
Маркаин (бупивакаин). Применяется 0,5 % раствор. В 2-3 раза сильнее лидокаина и дает более длительный эффект. Используется для инфильтрационной, проводниковой, эпидуральной и спинномозговой анестезии.
Ультракаин (кортикаин). Применяются 1 %; 2 % растворы. Используется для инфильтрационной, проводниковой, эпидуральной анестезии.
К местным анестетикам могут добавляться различные фармацевтические вещества-вазоконстрикторы. Наиболее часто, учитывая, что анестетик вызывает вазодилятацию, что способствует более быстрому всасыванию и уходу его из зоны операции, а также проявлению токсического действия, добавляют адреналин.
Некоторые врачи применяют смеси разных анестетиков с целью получения сочетания их преимуществ. Так используют смесь лидокаина и бупивакаина. Первый препарат в этой комбинационной смеси обеспечивает быстрое начало обезболивающего эффекта, второй длительное действие. Но при использовании смесей следует помнить, что может увеличится токсическое действие.
studfile.net
Местные анестетики
Механизм действия местных анестетиков заключается в следующем. Обладая липоидотропностью, молекулы анестетика сосредоточиваются в мембранах нервных волокон, при этом они блокируют функцию натриевых каналов, препятствуя распространению потенциала действия.
В зависимости от химической структуры местные анестетики делят на две группы:
• сложные эфиры аминокислот с аминоспиртами;
• амиды ксилидинового ряда.
Сложные эфиры аминокислот с аминоспиртами
• Кокаин — исторически первый местный анестетик. Используют для терминальной анестезии. При передозировке возникают опасные осложнения со стороны ЦНС.
• Тетракаин — довольно токсичный препарат, в настоящее время вытеснен препаратами второй группы.
• Прокаин — один из наиболее широко используемых анестетиков. Применяют для инфильтрационной и проводниковой анестезии.
Амиды ксилидинового ряда
• Лидокаин даёт более выраженный местноанестетический эффект, незначительно превосходя прокаин по токсичности. Используется для инфильтрационной, проводниковой, перидуральной и спинномозговой анестезии. Как и все препараты этой группы, значительно реже, чем прокаин, вызывает аллергические реакции.
• Тримекаин — менее сильный анестетик, чем лидокаин, с теми же областями применения. Используют реже.
• Бумекаин применяют для терминальной анестезии, препарат превосходит по анестезирующему эффекту и кокаин, и тетракаин.
• Бупивакаин — один из наиболее распространённых современных препаратов. В 2-3 раза сильнее лидокаина, даёт наиболее длительный эффект. Области применения те же, что и у лидокаина.
Терминальная анестезия
Терминальная анестезия — наиболее простой метод местной анестезии. При этом в настоящее время используют тетракаин и бумекаин. Применяют при операциях в офтальмологии (наносят на роговицу), в стоматологии и ларингологии (наносят на слизистую оболочку полости рта), а также для выполнения эндоскопических исследований верхнего этажа желудочно-кишечного тракта.
Инфильтрационная анестезия
Метод инфильтрационной анестезии в отличие от терминальной применяют в хирургической практике довольно часто. Местную инфильтрационную анестезию используют при небольших нетравматичных операциях (удаление липомы, операция по поводу грыжи и пр.), особенно в тех случаях, когда наркоз представляет опасность для пациента.
Следует отметить, что инфильтрационная анестезия не должна осуществляться в гнойной хирургии (нарушение норм асептики) и онкологии (нарушение норм абластики).
Для инфильтрационной анестезии применяют прокаин, лидокаин, бупивакаин. Для усиления их эффекта в раствор добавляют сосудосуживающие препараты (эпинефрин).
В настоящее время инфильтрационную анестезию осуществляют по следующим принципам, разработанным А.В. Вишневским (метод «тугого ползучего инфильтрата»).
1. Использование низкоконцентрированных растворов местных анестетиков в большом количестве. Применяют 0,25-0,5% растворы прокаина или лидокаина, при этом во время анестезии безопасно использовать до 200-400 мл раствора (до 1 г сухого вещества анестетика).
2. Метод тугого инфильтрата. Для доступа анестетика ко всем рецепторам и мелким нервам необходимо туго инфильтрировать ткани — образуется так называемый ползучий инфильтрат по ходу предстоящего разреза. При необходимости новую инъекцию анестетика осуществляют в край инфильтрата. Таким образом, болезненным является только первое введение.
3. Послойность. Раствор анестетика вводят послойно. В первую очередь инфильтрируют кожу, за счёт обильного введения анестетика она приобретает вид «лимонной корочки». Затем после её рассечения инфильтрируют подкожную клетчатку и её рассекают. После этого анестетик вводят под фасцию, затем в мышцы, после чего пересекают указанные образования и т.д.
4. Учёт строения фасциальных футляров. Соблюдение этого принципа позволяет посредством одного вкола иглы наводнить анестетиком весь мышечно-фасциальный футляр. Важно учитывать и то, что фасция является препятствием для распространения анестетика.
5. Принцип гидравлической препаровки тканей. Введение большого количество раствора приводит к разделению анатомических образований, что в ряде случаев облегчает их препаровку.
studfile.net
МЕСТНЫЕ АНЕСТЕТИКИ
МЕСТНОАНЕСТЕЗИРУЮЩИЕ СРЕДСТВА
КЛАССИФИКАЦИЯ
Химически МА — это эфиры или амиды бензойной и парааминобензойной кислот (иногда других ароматических кислот)
Характер связи — амидная или эфирная определяет свойства этих веществ и их судьбу в организме.
Амино\эфиры:
пр. бензойной к-ты — кокаин
пр. парааминобензойной к-ты — анестезин, новокаин, дикаин
Амино\амиды
пр. ацетанилида — лидокаин, тримекаин, пиромекаин, ультракаин, мепивакаин
МЕХАНИЗМ ДЕЙСТВИЯ
МА обратимо блокируют генерацию и проведение нервных импульсов.
Основная точка приложения — мембрана нервных клеток.
МА обратимо блокируют проведение импульса по мембране аксонов и др. возбудимым мембранам, которые используют Nа каналы как главный генератор потенциалов действия.
Механизм действия местных анестетиков — блокада «быстропроводящих» натриевых каналов ( в фазу возбуждения мембраны) за счет связи с рецепторами внутри каналов.
Активация и инактивация мембранных каналов объясняется конформационными изменениями структуры мембран. Ионы Са ++ регулируют эти процессы за счет взаимодействия с рецепторами. Местные анестетики выступают как конкурентные антагонисты Са++.
Заряд мембраны стабилизирован. Волна возбуждения наталкивается на этот участок, затухает, перестает генерировать возбуждение соседних участков мембраны. Нарушается генерация потенциала действия и проведение прекращается.
Местные анестетики являются «стабилизаторами мембраны». Этот эффект характерен и для мембран миокарда, на нем основано противоаритмическое действие местных анестетиков.
МЕСТО ДЕЙСТВИЯ
Местные анестетики действуют на все волокна: чувствительные, двигательные, вегетативные. Сначала действуют на волокна маленького диаметра. Чувствительность выключается в следующем порядке: болевая, вкусовая, температурная, тактильная.
Болевая чувствительность проводится по безмиелиновым и тонким миелиновым волокнам. Болевая чувствительность исчезает первой, так как волокна, проводящие болевую чувствительность, имеют маленький диаметр. Миелиновая оболочка является препятствием для действия местных анестетиков (за исключением перехватов Ранвье). Для прекращения проведения по миелинизорованным волокнам необходимо, чтобы блокада распространилась на 3 последовательных узла (чем толще нерв, тем больше расстояние между узлами).
СТРОЕНИЕ МОЛЕКУЛЫ1МЕСТНОГО АНЕСТЕТИКА
В общем виде молекула включает 3 функциональных фрагмента:
1) ароматическая структура 2) промежуточная группа 3) аминогруппа.
Ароматическая группа липофильная, определяет способность проникать через мембраны.
Промежуточная группа — амидная или эфирная. МА с эфирной связью быстрее разрушаются, т.к. в организме много ферментов-эстераз (кровь, печень, тканевые жидкости).
Аминогруппа — гидрофильная, полярная. Определяет растворимость.
Предполагают, что во взаимодействии с мембраной участвуют ароматическая группа и аминогруппа.
ПРОНИКНОВЕНИЕ К НЕРВНОМУ ВОЛОКНУ
МА являются слабыми основаниями.
Для клинического применения обычно выпускаются в виде солей, т.к. это улучшает растворимость и повышает стабильность растворов.
В средах организма молекулы МА существуют либо в виде ионизированной формы, либо неионизированной.
Соли местных анестетиков (в ампуле) находятся в ионизированной форме (среда кислая).
Чтобы местный анестетик достиг нервных волокон, расположенных в мягких тканях, он переходит в неионизированную липоидорастворимую форму, так как в тканях среда слабощелочная.
Рецепторы для МА, с которыми наиболее активно связывается ионизированная форма, расположены на внутренней стороне клеточной мембраны. Однако, для трансмембранного переноса необходима неионизированная форма.
Прежде чем местный анестетик вступит во взаимодействие с рецептором на мембране нервного волокна, он переходит в ионизированнуюформу (в эпиневрии).
В очаге воспаления рН сдвинуто в кислую сторону, местный анестетик переходит в ионизированную форму, плохо проникает к нервному волокну, то есть неэффективен.
ВИДЫ МЕСТНОЙ АНЕСТЕЗИИ
ТЕРМИНАЛЬНАЯ-ПОВЕРХНОСТНАЯАНЕСТЕЗИЯ
Потеря слизистыми оболочками или кожей болевой чувствительности.
Используемые концентрации — от 0,4 % до 4%.
Лекарственные формы — порошки, таблетки, мази, суппозитории, растворы.
Применение — офтальмология, ларингология, урология, лечение ожогов, язв.
Препараты — анестезин, дикаин, лидокаин, тримекаин, пиромекаин, кокаин.
ИНФИЛЬТРАЦИОННАЯАНЕСТЕЗИЯ
Пропитывание тканей, особенно в областях прохождения мелких проводников,
слабым раствором местного анестетика .
Используемы концентрации — 0,125-0,5% растворы.
Применение — хирургическая практика (операции на конечностях, органах таза и живота).
Препараты –
Новокаин 0,25% раствор до 500 мл; 0,5% раствор до 150 мл; затем до 1000 мл 0,25% раствора на каждый час
Тримекаин и лидокаин: 0,25% раствор до 800 мл; 0,5% раствор до 400 мл на всю операцию.
ПРОВОДНИКОВАЯ АНЕСТЕЗИЯ
Результат блокады анестетиком крупного нервного ствола.
Утрачивается болевая чувствительность тканей, иннервируемых этим нервом.
Используемые концентрации -1-2% растворы.
Применение — стоматология, общая хирургия (ограниченные вмешательства), терапия (невралгии).
Препараты –
Новокаин и лидокаин: 1% раствор до 100 мл, 2% раствор до 25 мл.
ЭПИДУРАЛЬНАЯАНЕСТЕЗИЯ
Разновидность проводниковой анестезии.
Осуществляется введением анестетика в область входа задних корешков в несколько соседних сегментов
спинного мозга. Твердая мозговая оболочка при этом не прокалывается.
Используемы концентрации — те же, что и для проводниковой анестезии.
Применение — боли в послеоперационном периоде с нарушением динамики легочной вентиляции,
моторики желудочно-кишечного тракта, функций тазовых органов.
Препараты — те же, что и для проводниковой анестезии. Объем раствора 10-12 мл.
СПИННОМОЗГОВАЯ АНЕСТЕЗИЯ
Осуществляется введением анестетика в субарахноидальное пространство.
Блокируется передача возбуждения на протяжении нескольких сегментов во всех волокнах
чувствительных корешков.
Используемые концентрации — 2-5% растворы.
Применение — операции на кишечнике, органах таза, нижних конечностях.
Препараты — лидокаин.
ВНУТРИКОСТНАЯ АНЕСТЕЗИЯ
Раствор анестетика вводят в губчатое вещество кости, а выше места инъекции накладывают жгут.
Препарат распределяется в тканях конечности и наступает полная анестезия.
Длительность определяется сроком удержания жгута.
Применение — ортопедия и травматология.
РЕЗОРБТИВНОЕ ДЕЙСТВИЕ МЕСТНЫХ АНЕСТЕТИКОВ
Абсорбция местных анестетиков из места ведения зависит от нескольких факторов:
1) от дозы
При одной и той же общей дозе токсичность тем выше, чем более концентрированным является применяемый раствор.
2) от места введения
Аппликации МА на области с богатым кровоснабжением (слизистая трахеи) приводят к очень быстрой абсорбции и более высокому уровню препаратов в крови.
3) от связывания препарата с тканями
4) от присутствия вазоконстрикторов
Местные анестетики вызывают местное расширение сосудов вследствие блокады симпатических волокон (кроме кокаина).
Для уменьшения скорости всасывания и удлинения эффекта анестетика в раствор добавляют сосудосуживающие вещества (мезатон, фетанол, адреналин) каплями! Превышение концентраций и количеств сосудосуживающих приводит к серьезным осложнениям вплоть до летального исхода. Побочные реакции сосудосуживающих: подъем АД, тахикардия, боли в области сердца, стойкая ишемия ткани в месте инъекции с развитием ишемического некроза.
1 мл 0,1% раствора адреналина на 200 мл анестетика может вызвать такие побочные реакции.
5) от физико-химических свойств препарата
При отравлении дикаином угнетение дыхания и коллапс развиваются внезапно. Это связано с большой липоидотропностью дикаина, лучшим проникновением через ГЭБ и выраженным центральным действием.
Кроме того, скорость гидролиза дикаина медленная.
ТОКСИЧНОСТЬ
Действие на ЦНС
Передозировка при инфильтрационной анестезии проявляется возбуждающим действием, усилением двигательных рефлексов, рвоте, судорогах. Эти явления возникают на фоне угнетения дыхания, спутанности сознания. В высоких концентрациях МА могут вызывать судороги с последующей депрессией ЦНС и смертью.
Действие на периферическую нервную систему
При аппликации слишком больших доз все МА могут оказывать токсическое действие на ткань нерва. Описаны случаи остаточных двигательных и чувствительных нарушений после спинальной анестезии.
Действие на сердечно-сосудистую систему
Связано с прямым эффектом на мембраны гладких мышц миокарда и непрямым эффектом на вегетативные нервные волокна.
МА стабилизируют мембрану миокарда, подавляют аномальную пейсмеккерную активность. Обладают противоаритмическим действием.
Все МА (кроме кокаина) уменьшают силу сердечных сокращений и вызывают расширение артерий, что приводит к гипотензии. Сердечно-сосудистый коллапс и смерть возникают только при использовании больших доз (но иногда и при применении сравнительно малых доз для инфильтрационной анестезии).
Аллергические реакции
Эфирные МА метаболизируются до дериватов парааминобензойной кислоты. Эти продукты вызывают аллергические реакции. Амиды не метаболизируются. и аллергические реакции на препараты этой группы редки.
РЕЗОРБТИВНОЕ ДЕЙСТВИЕ
Новокаин в виде 0,25% раствора назначают внутривенно капельно пострадавшим в состоянии шока, чтобы ослабить патологические рефлексы с интерорецепторов и стабилизировать кровообращение.
Новокаин угнетающе действует на сосудисто-тканевые рецепторы, снижает реактивность сосудодвигательного и кардиального центров.
Лидокаин и тримекаин стабилизируют мембрану миокарда. Они применяются для лечения нарушений сердечного ритма.
СРАВНИТЕЛЬНАЯ ХАРАКТЕРИСТИКА ПРЕПАРАТОВ
АНЕСТЕЗИН
Применяется только поверхностно. Анестезин нерастворим. 5%-10% мази и присыпки — при заболеваниях кожи, сопровождающихся зудом, на раневые поверхности. Суппозитории (по 0,1 г препарата) — при заболеваниях прямой кишки (трещины, геморрой). Порошки, таблетки, «Альмагель А» — для обезболивания слизистых оболочек при спазмах и болях в желудке, повышенной чувствительности пищевода.
ДИКАИН = ТЕТРАКАИН
Применяется только поверхностно. Дикаин высокотоксичен. В глазной практике — при удалении инородных тел и оперативных вмешательствах.
2-3 капли 0,25-2% раствора.
Через 1-2 минуты развивается сильная анестезия.
Растворы, содержащие свыше 2% дикаина, могут вызвать повреждение эпителия роговицы.
При необходимости длительной анестезии выпускаются глазные пленки с дикаином.
В оториноларингологической практике — при оперативных вмешательствах удаление полипов, операция на среднем ухе.
В хирургической практике — для анестезии гортани при интубации.
В связи с быстрым всасыванием дикаина слизистыми оболочками дыхательных путей — применять с осторожностью, следя за состоянием больного. Детям до 10 лет анестезию дикаином не производят. В присутствии щелочи выпадает в осадок. Описаны смертельные случаи при передозировке.
НОВОКАИН
Имеет большую широту терапевтического действия. Помимо местноанестезирующего действия при всасывании оказывает резорбтивное действие: уменьшает образование ацетилхолина, блокирует вегетативные ганглии, уменьшает спазмы гладкой мускулатуры, понижает возбудимость мышцы сердца и возбудимость моторных зон коры головного мозга.
Применение —
Терминальная анестезия — мало пригоден, так как медленно проникает через неповрежденные слизистые оболочки. Иногда используют в оториноларингологической практике 10-20% растворы.
Инфильтрационная анестезия — 0,25-0,5% растворы — применяется часто.
Спинномозговая анестезия — 5% раствор — применяется часто.
Проводниковая анестезия -1-2% раствор.
Перидуральная анестезия — 2% раствор.
Растворы новокаина применяются также для лечения некоторых заболеваний внутривенно и внутрь.
Гипертоническая болезнь, спазмы кровеносных сосудов, фантомные боли, нейродермит, иридоциклит, спазмы гладкой мускулатуры кишечника (свечи).
Новокаин применяют для растворения пенициллина с целью удлинения действия.
Оказывает антисульфаниламидное действие — при метаболизме образует ПАБК.
ЛИДОКАИН = КСИКАИН
Сильное местноанестезирующее средство.
Вызывает все виды местной анестезии.
Сравнительно с новокаином действует быстрее, сильнее, более продолжительно.
В малых концентрациях (0,5%) по токсичности не отличается от новокаина,
с увеличением концентрации (1-2%) токсичность выше на 50%.
Концентрации те же, что и для новокаина.
Не оказывает антисульфаниламидного действия, так как не образует ПАБК.
Наряду с местноанестезирующей активностью лидокаин обладает выраженным антиаритмическим действием за счет стабилизирующего действия на клеточные мембраны миокарда.
ТРИМЕКАИН = МЕЗОКАИН
По структуре и свойствам близок к лидокаину.
Вызывает быстро наступающую, глубокую, продолжительную инфильтрационную, проводниковую, перидуральную и спинномозговую анестезию. В концентрациях 2-5% вызывает поверхностную анестезию (офтальмология, оториноларингология 2-8 капель). Относительно мало токсичен. Нет раздражающего действия.
ПИРОМЕКАИН = БУМЕКАИН
По структуре близок к тримекаину. Применяют для поверхностной анестезии. Офтальмология — 0,5-1% раствор 3-6 капель. Оториноларингология -1-2% раствор 1-5 мл. Бронхография — 2% раствор 10-15 мл.
КОКАИН
Применение ограниченное — местная анестезия конъюнктивы, роговицы
Вызывает сужение сосудов в области нанесения.
Оказывает выраженное влияние на ЦНС.
При всасывании вызывает эйфорию, возбуждение, затем угнетение ЦНС.
Развивается болезненное пристрастие — кокаинизм.
К кокаину развивается сильная психическая зависимость (по новым данным — и физическая). Толерантность развивается быстро, наркоман может принимать большие дозы по сравнению с терапевтическими. При его применении возможны передозировки, приводящие к смерти.
В настоящее время известны два способа применения кокаина. 1-й : вдыхание дозы. 2-й : выкуривание кристаллов кокаина-основания.
Кокаин поставляется в виде гидрохлорида и свободного основания (сгаск), полученного путем обработки соли щелочью и экстрагирования неполярным растворителем.
При выкуривании кокаина в виде свободного основания действующее начало поступает в кровь почти также быстро, как и при внутривенном введении, поэтому эффекты сильнее, чем при вдыхании через нос. Внутривенное введение используется редко в связи с опасностью передозировки.
«Кокаиновые дети» — повышение внутриутробной заболеваемости и смертности детей у матерей-наркоманок.
Выраженное сосудосуживающее действие кокаина приводит к развитию острого гипертензивного синдрома, приводящего к инфаркту миокарда и инсульту.
Передозировки кокаина обычно приводят к смерти, и жертвы погибают в течение минут из-за аритмий, угнетения дыхания и судорог.
БУПИВАКАИН=МАРКАИН=АНЕКАИН (амидный)
Высокоактивный препарат с выраженной МА активностью длительного действия (3-7 часов), начало действия через 5-10 минут.
Применяют 0,25-0,75% растворы (не более 175 мг).
Более кардиотоксичен, чем другие МА
Не применяется у детей младше 12 лет.
УЛЬТРАКАИН
Комбинированный препарат. Состав: МА артикаин + адреналин. Артикаин — амидный МА.
Эффект развивается через 1-3 мин. Продолжительность не менее 45 мин. Содержание адреналина низкое (минимальное сосудосуживающее действие, не влияет на ССС) Побочные эффекты: ЦНС — тремор, рвота.
Зрение — преходящая слепота, диплопия ССС — снижение АД, тахи- или брадикардия. Аллергические реакции относительно редко. Не вводится внутривенно! Максимально допустимая доза для взрослых — 7 мг\кг массы тела.
6
studfile.net
