как вылечить раз и навсегда?
Хронический тонзиллит: как вылечить раз и навсегда?Телефон горячей линии 8 (800) 707 71 81
О заболевании О лечении
Хронический тонзиллит, клиническая картина
Затяжной воспалительный процесс в области небных миндалин чаще является хроническим тонзиллитом. Заболевание может не сопровождаться ангинами. Симптомы хронического тонзиллита могут быть слабо выражены, поэтому многие не считают серьезным это заболевание. Но очевидно, что постоянный вялотекущий, иногда обостряющийся воспалительный процесс в организме в целом негативно отражается на здоровье. Снижается иммунитет и сопротивляемость стрессам, понижается работоспособность и эмоциональный фон. Кроме этого, он может провоцировать развитие таких серьезных заболеваний, как ревматизм, нефрит, полиартрит, холецистит, вегето-сосудистая дистония.
Распространенность хронического тонзиллита
Факторы риска заболевания
Кариозные зубы, хронический гнойный синусит, затрудненное носовое дыхание
Состояние местного и общего иммунитета
Неблагоприятные климатические условия, условия труда и быта
Состояние окружающей среды
Частота респираторных заболеваний, которые приводят к утрате нормального строения лимфоидного органа
Возраст
Чем опасен хронический тонзиллит?
осложнения:
- Заболевания сердечно-сосудистой системы: пороки, миокардиты, эндокардиты
- Заболевания мочевыделительной системы и гломерулонефриты
- Заболевания желудочно-кишечного тракта: колиты, гастриты, язвы в желудке и кишечнике
- Заболевания эндокринной системы: воспаления щитовидной и поджелудочной железы, диабет
- Нейроэндокринные расстройства – худоба или ожирение, нарушения гормонального баланса
- Кожные заболевания: от обычных прыщей и дерматомиозита до экземы и псориаза
- При беременности болезнь может спровоцировать различные отклонения в развитии плода и вызвать выкидыш
Как вылечить?
Поскольку развитию заболевания часто способствуют нарушение носового дыхания и инфекции в близлежащих органах, терапия начинается с оздоровления и восстановления функций органов полости рта и носоглотки.
Все манипуляции имеют цель сохранить миндалины и вернуть им защитную функцию для организма.
Чем лечить хронический тонзиллит
На практике устойчивый эффект при лечении дает использование антисептических и противоспалительных препаратов.
Однако для полного восстановления функций миндалин необходимо, кроме погашения воспалительных процессов, повысить общий иммунитет.
Поэтому врачи назначают препараты для повышения иммунитета. Использование иммуномодуляторов в сочетании с антибактериальными средствами дает наиболее высокий результат лечения заболевания.
Клинические исследования по изучению Галавита показали, что применение Галавита в составе комплексной терапии способствует нормализации работы иммунной системы как на местном, так и на системном уровне, снижению интенсивности воспалительного процесса в миндалинах, что в результате способствует усилению действия антибактериальных средств, более полному устранению возбудителя инфекции из организма, снижению тяжести заболевания, длительности протекании обострения и частоты повторного возникновения обострения.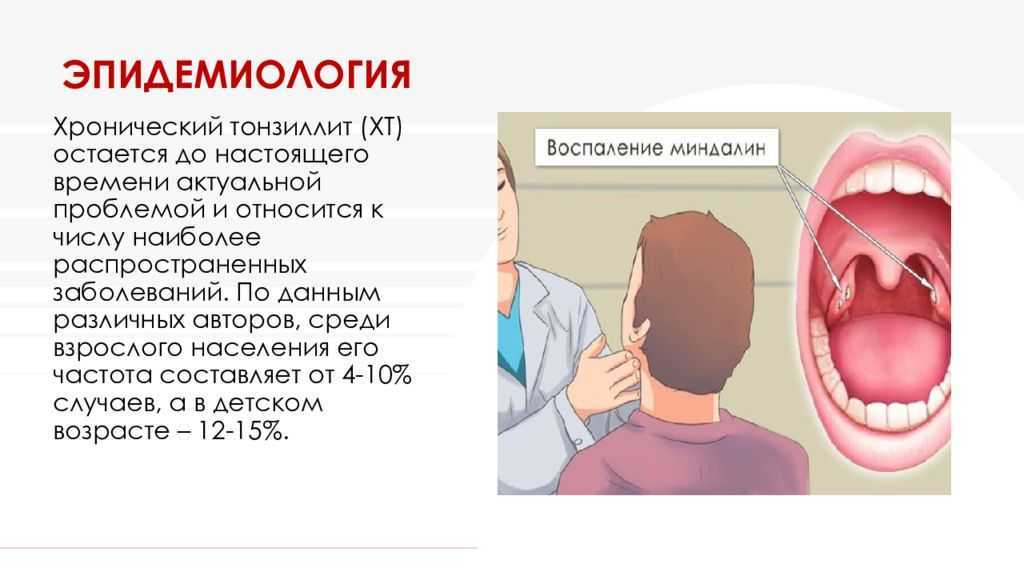
Как применять Галавит
Для профилактики:
в межрецидивный период с целью поддержания клинической ремиссии
– 100 мг/сут
Для лечения:
Первые 5 дней
5 доз по 100 мг/сут ежедневно
Следующие 10 дней
5 доз по 100 мг/сут через день
Следующие 15 дней
5 доз по 100 мг/сут через каждые 2 дня
Получить бесплатную
консультацию специалиста
по применению препарата Галавит для профилактики
Преимущества применения
Галавита при лечении
Надежный и проверенный
С 1997 ГОДА В КЛИНИЧЕСКОЙ ПРАКТИКЕ
совместим с любым видом терапии
Можно назначать без иммунограммы
Читайте также
Тонзиллит. Симптомы и лечение
Читать >
Лечение отита
Читать >
ЛОР-заболевания
Читать >
Заболевания ушей
Читать >
Ринофарингит
Читать >
Острый ринит
Читать >
Ангина: лечение, симптоматика и профилактика
Читать >
Что такое хронический тонзиллит
Читать >
Хронический тонзиллит | Статьи 100med
О тонзиллите — воспалении небных миндалин – известно много, настолько, что информация доступна практически любому желающему. В контексте состояния, которое описывается «болями в горле» и характеризует неблагополучие органа, который принято называть на французский манер, le glande («желудь»), часто рассматривают выбор плана лечения. Успех последнего не всегда заключается в хирургическом удалении или упорном консервативном лечении.
В контексте состояния, которое описывается «болями в горле» и характеризует неблагополучие органа, который принято называть на французский манер, le glande («желудь»), часто рассматривают выбор плана лечения. Успех последнего не всегда заключается в хирургическом удалении или упорном консервативном лечении.
Попытаемся понять, что следует за появлением диагноза «тонзиллит» и какие формы принимает заболевание. Для этого нужна «модель пациента»: описание группы потенциальных обладателей нездоровых «гланд». Кстати, форму «желудя» (le glande) чаще имеют здоровые небные миндалины, а при тонзиллите, последние приобретают шаровидную форму.
-
Тонзиллит чаще встречается и, соответственно, возрастает число случаев его хирургического лечения среди детей 4-12 лет и взрослых 20-30 лет. Эти периоды соответствуют перестройке лимфоидной ткани глотки, созреванию и выполнению барьерных свойств в соответствии с особенностями населяющей ее микрофлоры.
-
Наш пациент часто болеет – это вирусные инфекции, соматические заболевания, связанные с нарушениями иммунитета, различные врожденные синдромы.

-
Увеличение небных миндалин и, часто, носоглоточной или аденоидной миндалины не позволяет свободно дышать: препятствием служит как сама лимфоидная ткань, так и отек слизистой оболочки носа. Развивается синдром назальной обструкции.
-
Особенно выражены нарушения дыхания во сне, когда отсутствует возможность применения дополнительного мышечного усилия, пациент дышит только за счет работы диафрагмы. Появляются храп, реже эпизоды непродолжительных остановок дыхания во сне. Как говорил Евгений Ваганович Петросян, «когда я сплю, сам себя не контролирую».
-
Микробные сообщества в виде колоний, покрытых «панцирем» из сложных углеводов («пленки») выражены на корне языка, задней стенке глотки и в углублениях (криптах) миндалин. Избыток микрофлоры создает условия для неприятного запаха из полости рта (галитоз).
-
Иногда воспаление в небных миндалинах приводит к нарушению работы мышц глотки и затрудняет глотание (дисфагия).

Выбор «оптимального» способа лечения тонзиллита привел в 40-50-х годах 20 века к повсеместному их удалению практически у всех пациентов, начиная с периода физиологического увеличения в детстве. Платой за это было резкое ухудшение противоинфекционной защиты организма. Уже в начале 50-х годов авторы опровергли свою точку зрения, назвав способ лечения тонзиллита без конкретизации показаний «вакханалией». Прошло около 50 лет, и критерии (они же показания к операции) тонзиллэктомии стали общепринятыми (Paradise, 1984):
-
Количество рецидивов тонзиллита: более 7 за предшествующий год, или более 5 за каждый из 2 предшествующих годов, или более 3 за каждые предшествующие 3 года (с позиции пациента).
-
Боли в горле и один из признаков: температура тела более 38,3, шейный лимфаденит (узел более 2 см), экссудат в миндалинах, высев бета-гемолитического стрептококка группы А (БГСА).

-
Предшествующее лечение: антибиотики против БГСА в каждом эпизоде.
-
Условие: каждый эпизод тонзиллита документирован врачом, либо врач наблюдал 2 эпизода у пациента.
Тонзиллит приобрел статус инфекционного заболевания с системными осложнениями, которые зачастую, оказывают более негативное влияние. Одним из тяжелейших, отягощающих течение тонзиллита заболеваний, является поражение почек.
Звуковые феномены, издаваемые пациентом во сне: громкое затрудненное дыхание, посторонние шумы – вибрации мягких тканей глотки, или непродолжительные эпизоды отсутствия дыхания. Однако, кроме реакции окружающих лиц, следует обратить внимание на особенности строения лица пациента (см. рисунок). Маленькая нижняя челюсть (микрогнатия) и маленькая узкая гортаноглотка – анатомические предпосылки плохого дыхания даже при небольшом увеличении лимфоидной ткани.
Интоксикация, длительные эпизоды небольшого повышения температуры тела (до субфебрильных значений) свыше нескольких недель являются грозным признаком безобидного увеличения небных миндалин. У таких пациентов возрастает риск внешне не связанных с тонзиллитом заболеваний. И еще одна цитата из репертуара Фаины Георгиевны Раневской. «Медицина делает потрясающие успехи. Раньше на приеме мне говорили «раздевайтесь». Теперь, только «откройте рот». И все». Скорее всего, Ф.Г.Раневская неосознанно подчеркивает внимание терапевтов к состоянию небных миндалин. И это не шутка.
Даже харизматичные доктора, сторонники «доказательной медицины» (evidence-based medicine – EBM), позволяют себе задавать вопрос о целесообразности выбора способа лечения. Далее мы кратко сформулируем позицию EBM в отношении тонзиллэктомии (ТЭ).
При «инфекционной модели» заболевания:
-
Рецидивирующий острый тонзиллит рассматривается как показание к ТЭ, но показания к «необходимой ТЭ» различаются — см. критерии Paradise. «Хронический тонзиллит» не является строго детерминированным понятием, т.к. фактор времени у взрослых учитывать сложно, однако у детей период дебюта тонзиллита более понятен.
-
Перитонзиллярный абсцесс (лучше пользоваться дифференцированным понятием «перитонзиллит», но в МКБ-10 его нет – Ю.Н.). Тонкоигольная аспирация содержимого абсцесса может быть достаточной. Если есть эффективная анестезия во время операции, кроме пункции абсцесса, может выполняться одномоментное удаление миндалин (абсцесс-тонзиллэктомия). Риск послеоперационного кровотечения равен традиционной ТЭ. Традиционная ТЭ при лечении перитонзиллярного абсцесса в «эпоху антибиотиков» не является строго необходимой.
-
Инфекционный мононуклеоз.
 ТЭ обоснована при обструкции дыхательных путей или кровотечении из миндалин. ТЭ может сократить продолжительность заболевания, но компрометирует иммунную систему.
ТЭ обоснована при обструкции дыхательных путей или кровотечении из миндалин. ТЭ может сократить продолжительность заболевания, но компрометирует иммунную систему.
-
Ангина Симановского-Плаута-Венсана. Нет данных о ТЭ, равно как и о частых ангинах такого рода.
-
Синуситы. Нет строгих доказательств уровня А.
-
Бронхиты или кашель. Не показана — строго уровень А.
-
Хронический средний отит с экссудатом. Часть обзоров содержит утверждение, что при ХСО показана аденотомия, ТЭ не является необходимой.
Соматические локальные и системные заболевания:
-
IgA-нефропатия. ТЭ оказывает положительный эффект (см. рисунок выше)
-
Артропатия (боли в суставах). Положительный эффект у детей, у взрослых эффект ТЭ не доказан.

-
Дерматозы. На уровне случай-эффект: псориаз, ладонно-подошвенный пустулез.
-
Кишечные заболевания. ТЭ не оказывает эффект при неспецифическом язвенном колите или целиакии. ТЭ может рассматриваться как фактор риска хронических заболеваний кишечника.
-
Сердечные заболевания. Нет данных категории А.
-
Неясные лихорадки. У детей данных нет, в отличие от взрослых, когда после ТЭ уменьшается риск лихорадки «неясного генеза».
-
Атопии
-
Бронхиальная астма. У детей ТЭ не влияет на течение БА или аллергического ринита. У взрослых данных категории А нет.
-
Атопические заболевания никогда не являлись противопоказанием к ТЭ. У взрослых связь не выявлена.

«Неклассифицированные показания“:
-
Мальокклюзия, расщелины неба. Корреляции отсутствуют. Показания к ТЭ определяются индивидуально.
-
Галитоз. В ряде случаев ТЭ уменьшает галитоз. Доказательств категории А нет.
-
Геморрагический тонзиллит. Встречается редко у взрослых.
-
При опухолях необходимость дискуссии о целесообразности ТЭ отсутствует. ТЭ рассматривается как вариант биопсии.
-
Нарушения роста – микрогнатия (см. рисунок выше). Рассматривается в контексте обструкции дыхательных путей.
-
Энурез (ночное недержание мочи). Мнение об улучшении качества ночного сна при энурезе после ТЭ (в обзоре рассматривается авторами на последнем месте) – можно считать «тонкой немецкой шуткой», основанной на единичных публикациях.

Отдельные состояния:
-
Синдром Дауна. Макроглоссия при гиперплазии небных миндалин – в контексте дыхательных нарушений.
-
Веретено-клеточная анемия. Рецидивирующий эпизоды тонзиллита могут продолжаться гемолитической лихорадкой или иным кризовым апластическим состоянием. ТЭ улучшает состояние этих больных.
-
Церебральный паралич. Ограниченные показания к ТЭ.
Таким образом, показания к удалению небных миндалин сформулированы достаточно четко. Альтернативой является методика «малоинвазивного хирургического лечения» тонзиллита: при наличии воспалительных кист (их большинство), ограниченных в объеме рубцово-воспалительных изменений, могут использоваться менее радикальные воздействия. Вапоризация (выпаривание) при помощи высокочастотных электрокоагуляторов или лазеров, аргоно-плазменная коагуляция и пр. стали наиболее популярными вариантами хирургического лечения пациентов хроническим тонзиллитом.
стали наиболее популярными вариантами хирургического лечения пациентов хроническим тонзиллитом.
Автор статьи:
врач хирург-оториноларинголог, профессор, д.м.н. Назарочкин Юрий Валерианович
Аденовирус (для родителей) — Nemours KidsHealth
Что такое аденовирусы?
Аденовирусы представляют собой группу вирусов, которые могут вызывать инфекции. Аденовирусная (add-eh-noe-VY-rus) инфекция может возникнуть у детей любого возраста, но чаще встречается у младенцев и детей младшего возраста. Большинство детей перенесли хотя бы одну аденовирусную инфекцию в возрасте до 10 лет.
Существует множество различных типов аденовирусов, поэтому люди могут заразиться более одного раза. У этих вирусов нет «сезона», как у других вирусов (например, у гриппа), поэтому заражение может произойти в любое время года.
Какие заболевания вызывают у детей аденовирусы?
Аденовирусы часто вызывают лихорадку и такие заболевания, как:
- простуда
- конъюнктивит
- крупа
- бронхиолит
- пневмония
- гастроэнтерит
- инфекция мочевого пузыря
- менингит и энцефалит
Большинство инфекций протекают в легкой форме, но могут возникать и серьезные инфекции, особенно у младенцев и людей со слабой иммунной системой. Некоторые типы вируса связаны с более тяжелым заболеванием.
Некоторые типы вируса связаны с более тяжелым заболеванием.
Каковы признаки и симптомы аденовируса?
Симптомы аденовирусной инфекции зависят от типа аденовируса и пораженной части тела. Чаще всего возникают симптомы, похожие на простуду, такие как лихорадка, боль в горле; заложенный, насморк; и кашель.
Аденовирусы также могут вызывать:
- покраснение глаз и боль
- диарея
- рвота
- боль в животе
- частое мочеиспускание, жгучая боль при мочеиспускании, кровь в моче
- головная боль
Является ли аденовирус заразным?
Аденовирус очень заразен. Инфекции распространены в условиях тесного контакта, например, в детских садах, школах, больницах и летних лагерях.
Аденовирус может распространяться воздушно-капельным путем, когда инфицированный человек кашляет или чихает. Фекальный материал (фекалии) может распространять инфекцию через зараженную воду, грязные подгузники и плохое мытье рук. Вспышки аденовируса в летних лагерях связаны с загрязненной водой в бассейнах и озерах.
Вспышки аденовируса в летних лагерях связаны с загрязненной водой в бассейнах и озерах.
Ребенок также может заразиться вирусом, прикоснувшись к тому, у кого он есть. Аденовирусы могут сохраняться на поверхностях в течение длительного времени. Поэтому они могут распространяться на зараженных игрушках, полотенцах и других предметах.
Симптомы обычно проявляются через 2 дня или 2 недели после контакта с аденовирусом.
Как диагностируются аденовирусные инфекции?
Симптомы аденовирусной инфекции очень похожи на симптомы, вызываемые другими инфекциями. Обычно тесты не нужны, если у кого-то легкие симптомы. Но если у человека серьезная инфекция, для подтверждения диагноза врачи могут проверить выделения из дыхательных путей или конъюнктивы (глаза), образец стула, образец крови или мочи.
Врачи также проводят тесты на аденовирус при подозрении на вспышку. (Вспышка — это когда у многих людей появляются одни и те же симптомы.)
Как лечат аденовирусные инфекции?
Большинство аденовирусных инфекций излечиваются при домашнем лечении, включая:
- много отдыха
- употребление достаточного количества жидкости
- давать ацетаминофен, если лихорадка причиняет вашему ребенку дискомфорт
- с помощью увлажнителя или капель в нос с морской водой, чтобы помочь детям с заложенностью носа
Младенцы и дети с рвотой и диареей, которые не могут пить достаточное количество жидкости, могут нуждаться в лечении обезвоживания.
Младенцы (особенно новорожденные и недоношенные дети), люди со слабой иммунной системой, а также здоровые дети и взрослые с тяжелыми аденовирусными инфекциями могут нуждаться в противовирусных препаратах и лечении в больнице, которое может включать внутривенное введение жидкостей, кислород и дыхательные процедуры.
Как долго длятся аденовирусные инфекции?
Большинство аденовирусных инфекций длятся от нескольких дней до недели или двух. Тяжелые инфекции могут длиться дольше и вызывать затяжные симптомы, такие как кашель.
Можно ли предотвратить аденовирусную инфекцию?
Чтобы помочь предотвратить распространение аденовирусных инфекций, родители и другие опекуны должны:
- следить за тем, чтобы дети и опекуны хорошо и часто мыли руки
- содержать в чистоте общие поверхности (например, столешницы и игрушки)
- не пускать детей с инфекциями в детские сады и школы до исчезновения симптомов
- научите детей чихать и кашлять в рукава рубашки или салфетки, а не в руки
Когда следует звонить врачу?
Позвоните своему врачу, если ваш ребенок болен и:
- у него высокая температура или лихорадка, которая держится более нескольких дней
- имеет проблемы с дыханием
- младше 3 месяцев или имеет слабую иммунную систему
- имеет красные глаза, боль в глазах или изменение зрения
- имеет сильную диарею, рвоту или признаки обезвоживания, такие как меньшее мочеиспускание или меньшее количество мокрых подгузников, сухость во рту, запавшие глаза, усталость и вялость
Вы лучше всех знаете своего ребенка. Если они кажутся очень больными, немедленно позвоните своему врачу.
Если они кажутся очень больными, немедленно позвоните своему врачу.
Мононуклеоз (мононуклеоз) (для родителей) — Nemours KidsHealth
Что такое мононуклеоз?
Мононуклеоз (моно) — это вирусная инфекция, вызывающая боль в горле и лихорадку. Случаи часто случаются у подростков и молодых людей. Проходит самостоятельно после нескольких недель отдыха.
Что вызывает моно?
Мононуклеоз (mah-no-noo-klee-OH-sus), или инфекционный мононуклеоз , обычно вызывается вирусом Эпштейна-Барра (ВЭБ). Большинство детей подвергаются воздействию ВЭБ в какой-то момент своего взросления. Младенцы и маленькие дети, инфицированные ВЭБ, обычно имеют очень легкие симптомы или не имеют их вообще. Но у инфицированных подростков и молодых людей часто развиваются симптомы, характерные для моно.
Другие вирусы, такие как цитомегаловирус, также могут иногда вызывать моноподобное заболевание.
Каковы признаки и симптомы мононуклеоза?
Признаки мононуклеоза обычно проявляются примерно через 1–2 месяца после заражения вирусом. Его наиболее распространенные симптомы иногда ошибочно принимают за острый фарингит или грипп. К ним относятся:
Его наиболее распространенные симптомы иногда ошибочно принимают за острый фарингит или грипп. К ним относятся:
- лихорадка
- боль в горле с опухшими миндалинами, которые могут иметь белые пятна
- увеличение лимфатических узлов (желез) на шее
- очень устал
У человека также могут быть:
- головные боли
- боль в мышцах
- слабость
- боль в животе с увеличенной, чем обычно, печенью или селезенкой (орган в верхней левой части живота)
- кожная сыпь
- потеря аппетита
Является ли моно заразным?
Моно заразен. Он передается от человека к человеку при контакте со слюной (слюнами). Ее прозвали «болезнью поцелуев», потому что она может распространяться через поцелуи. Он также распространяется через кашель и чихание, или когда люди делятся чем-то с слюной (например, соломинкой, стаканом, столовым прибором или зубной щеткой).
Моно также может распространяться половым путем и при переливании крови, но это происходит гораздо реже.
Зараженные люди являются носителями вируса на всю жизнь, даже после исчезновения симптомов и даже если у них не было симптомов. После этого вирус находится в «спящем» или неактивном состоянии. Иногда дремлющий вирус «просыпается» и попадает в слюну человека. Это означает, что время от времени они могут быть заразными, даже если у них нет симптомов.
Как диагностируется моно?
Чтобы диагностировать моно, врачи проводят обследование, чтобы проверить такие вещи, как опухшие миндалины и увеличенная печень или селезенка, общие признаки инфекции. Иногда врач делает анализ крови.
Как лечить моно?
Лучшее лечение мононуклеоза — это достаточный отдых и прием жидкости, особенно в начале болезни, когда симптомы наиболее серьезны. Специального лекарства от моно не существует, но ацетаминофен или ибупрофен могут помочь облегчить лихорадку и боль в мышцах. Антибиотики не помогут, потому что они эффективны только против бактерий. У человека с моно, который принимает антибиотик, часто появляется сыпь.
Никогда не давайте аспирин ребенку с вирусным заболеванием, потому что его использование связано с синдромом Рея, который может вызвать печеночную недостаточность или даже привести к летальному исходу.
Сколько длится моно?
Моно симптомы обычно исчезают в течение 2–4 недель. Однако у некоторых подростков усталость и слабость могут сохраняться месяцами.
Можно ли предотвратить моно?
Вакцины для защиты от вируса Эпштейна-Барр не существует. Но вы можете помочь защитить своих детей от мононуклеоза, убедившись, что они избегают тесного контакта со всеми, у кого он есть.
У многих людей с мононуклеозом симптомы отсутствуют, но они все же могут передать его другим. Поэтому дети должны хорошо и часто мыть руки и не делиться напитками или столовыми приборами с другими, даже с людьми, которые кажутся здоровыми.
Что еще я должен знать?
Моно может вызвать увеличение селезенки на несколько недель или дольше. Увеличенная селезенка может разорваться, вызывая боль и кровотечение внутри живота, и требует экстренной операции.
