Трещина в челюсти: что с этим делать
Дисфункция челюсти: каковы различные варианты лечения?В настоящее время существует множество методов лечения, позволяющих облегчить, а затем и вылечить расстройства TMJ.
Медикаментозные методы лечения TMJ
Если безрецептурных обезболивающих средств может быть недостаточно для облегчения боли в TMJ, ваш стоматолог может выписать более сильные обезболивающие средства, такие как болеутоляющие и противовоспалительные препараты, по рецепту на ограниченный период времени.
Трициклические антидепрессанты, такие как амитриптилин, в основном используются для лечения депрессии, но в небольших дозах их иногда применяют для облегчения боли, при бруксизме и бессоннице.
Мышечные релаксанты также используются в течение нескольких дней или недель для облегчения боли, вызванной нарушениями в височно-нижнечелюстном суставе, вызванными мышечными спазмами.
Лечение окклюзионными аппаратами
На начальном этапе врач часто не может определить, связана ли боль в основном с мышечными спазмами или с заболеваниями суставов, если только у вас нет совершенно нормального обследования суставов (чисто мышечная стадия) или, наоборот, проблема с суставами очевидна, например, в случае тяжелого остеоартрита.
Поэтому мы обычно начинаем (за исключением особых случаев) лечение с окклюзионных аппаратов. Это лечение способно облегчить боль мышечного происхождения и регулировать незначительные и все еще обратимые нарушения в суставах. Это лечение, которое должно длиться не менее 2-3 месяцев, позволяет нам различать два происхождения боли (мышечное или суставное).
В девяти случаях из десяти лечение окклюзионным аппаратом оказывается эффективным и решает вашу проблему, потому что боль обычно связана с мышечными спазмами и незначительными нарушениями в суставах после мышечных спазмов. Даже если после лечения и после исчезновения боли остается щелкающий звук, свидетельствующий о нарушении мелких суставов, это допустимо, так как это явно не является причиной вашей боли.
Затем результат может быть стабилизирован путем лечения аномалий зубного сустава, чтобы расположить сустав и нижнюю челюсть в наиболее стабильном и наименее травматичном положении. Это может быть ортодонтия, чтобы правильно выровнять зубы, или протезирование, если необходимо изменить форму зубов, например, в случае износа.
Нелекарственные методы лечения
Для лечения нарушений TMJ существуют различные немедикаментозные методы лечения.
Физиотерапевтические процедуры растягивают и укрепляют мышечную систему и тем самым поддерживают дефектные суставы. Для поддержки этих упражнений терапевтические процедуры могут включать ультразвук, влажное тепло и лед.
Остеопатия поможет телу обрести постуральный баланс, воздействуя на череп и нижнюю челюсть. Но и на расстоянии на другие органы и рецепторы, которые могут быть вовлечены в боль.
Стресс является важным фактором, провоцирующим боль. Снижение стресса с помощью релаксации или упражнений йоги, иглоукалывания или даже психотерапии может помочь облегчить боль. Это поможет вам узнать факторы и поведение, которые могут усугубить боль, чтобы вы могли их избежать.
Хирургические методы лечения
Хирургическое лечение всегда является исключительным. Она должна быть предметом точной диагностики и тщательной оценки. Ожидаемые преимущества должны быть сопоставлены с соответствующими рисками.
Артроцентез — это минимально инвазивная процедура, при которой в сустав вводятся маленькие иглы. Затем через сустав отводится жидкость для удаления мусора и продуктов воспаления.
В некоторых случаях также может быть эффективна артроскопическая операция. Небольшая тонкая трубка (канюля) помещается в суставное пространство. Вводится артроскоп, и для операции используются небольшие хирургические инструменты.
Модифицированная кондилэктомия косвенно затрагивает TMJ через хирургию нижней челюсти, но не сам сустав. Он может быть полезен для снятия боли и в случаях закупорки.
Если боль в челюсти не проходит при использовании этих методов лечения, причина может заключаться в структурной проблеме. Ваш врач или стоматолог может предложить открытую операцию по восстановлению или замене сустава.
Однако операция на суставах сопряжена со многими рисками. Выбор этой процедуры должен быть тщательно продуман. Найдите время, чтобы обсудить все «за» и «против» с вашим врачом.
Лечение с помощью инъекций
Некоторым людям могут помочь инъекции кортикостероидов в сустав. Инъекции ботокса или других токсинов в челюстные мышцы могут облегчить боль, связанную с расстройствами TMJ.
Все чаще используется ботокс, хотя он известен своей способностью лечить мигрени. Ботокс также может снять мышечное напряжение, которое вызывает боль в TMJ.
Однако ботокс не рекомендуется беременным и кормящим женщинам, а также лицам с неврологическими расстройствами. Кроме того, если TMJ уже поврежден, для устранения проблемы вам может понадобиться не только инъекции ботокса.
Лечение расстройства TMJ в стоматологическом центре ChampelПерелом альвеолярного отростка — причины, лечение
Альвеолярный отросток – это костная часть верхней или нижней челюсти, к которой крепится зубной ряд. Чаще всего возникает перелом верхней челюсти. Это обусловлено более тонкой костью верхней челюсти, чем нижней, а также тем, что при нормальном ортогнатическом прикусе верхняя челюсть менее защищена от удара. При наличии дистального прикуса, когда верхняя челюсть значительно выпирает вперед относительно нижней, риск получения травмы увеличивается.
При наличии дистального прикуса, когда верхняя челюсть значительно выпирает вперед относительно нижней, риск получения травмы увеличивается.
Причины
Кроме механической травмы от удара, причиной перелома альвеолярной кости может быть какое-нибудь заболевание, которое нарушает нормальное состояние костных тканей:
- остеомиелит — воспаление костной ткани;
- фиброзный остит, характеризующийся дистрофией кости, утончением костной структуры;
- различные кисты и новообразования, вызывающие дистрофию костной ткани.
В случае наличия у пациента вышеперечисленных заболеваний, даже незначительное воздействие на кость может привести к перелому альвеолярного отростка.
У детей, возрастом от 5 до 7 лет, то есть на стадии роста постоянных зубов, также может быть диагностирована травма альвеолярного отростка по причине наличия в кости фолликулов постоянных зубов, которые впоследствии исчезают.
Симптомы перелома альвеолярного отростка
Перелом альвеолярного отростка может быть диагностирован при наличии:
- резких, похожих на спазмы, болей в челюсти при жевании или глотании слюны,
- отечности слизистой оболочки,
- рваных повреждениях десны (с кровотечением или без),
- болезненном смыкании челюстей,
При пальпации поврежденная часть может смещаться или прощупываться отделенная область. Внешне перелом характеризуется ушибами, синяками на лице в области перелома. Внешний осмотр и рентгенограмма показывает трещину альвеолярного отростка или полное отделение кости от основной черепной кости.
В зависимости от того, под каким углом произошел удар, надломленная часть может смещаться в разные стороны, внутрь или вглубь рта. Если удар пришелся на нижнюю челюсть,в этом случае воздействие происходит с помощью нижней челюсти на верхнюю, и отломленная часть смещается вверх.
Диагностика
Диагностику перелома проводит челюстно-лицевой хирург. Рентгенограмма может показывать разные степени повреждения:
- частичное повреждение – повреждение части кости, не полное отслоение;
- перелом без смещения – повреждение всех частей кости;
- полный перелом – на рентгене виден просвет между отделенной частью и черепом;
- перелом в разных местах – повреждение альвеолярного отростка в разных местах, раздробление кости;
- перелом с деформацией – полностью оторванная часть, смещенная под разным углом.
Лечение
Метод лечения подбирается в зависимости от установленной степени тяжести перелома. Перед любой манипуляцией врач производит обезболивание. Рваные ткани обрабатывают антисептиков во избежание заражения. Потом проводится реконструкция (при наличии обломков) и фиксация челюсти.
При наличии смещения, врач проводит вскрытие десны в области перелома (ревизию), для устранения острых краев отломков, после чего вручную ставит смещенную часть на место. Это необходимо сделать таким образом, чтобы она соответствовала правильному прикусу. После этого десна зашивается и на рану накладывается йодоформная повязка.
Это необходимо сделать таким образом, чтобы она соответствовала правильному прикусу. После этого десна зашивается и на рану накладывается йодоформная повязка.
Для фиксации альвеолярного отростка используют гладкую шину-скобу, которая крепится на три здоровых зуба по обе стороны отколотой части. Если нет такой возможности, то есть если зубы по одной из сторон не устойчивы или вообще отсутствуют, то для фиксации использую пять дополнительных зубов. Для большей иммобилизации зубного ряда может быть показано ношение подбородочной пращи.
Если травма приходится на передний отдел верхних моляров, то фиксация происходит за счет установки одночелюстной скобы, которая фиксируется на поврежденном участке (крепится лигатурами к здоровым зубам).
При полном отсутствии зубов устанавливается шина из быстро затвердевающей пластмассы.
После всех хирургических манипуляций, пациенту назначается антибактериальная терапия и и препараты для ускорения заживления и предотвращения развития воспаления в травмированной области.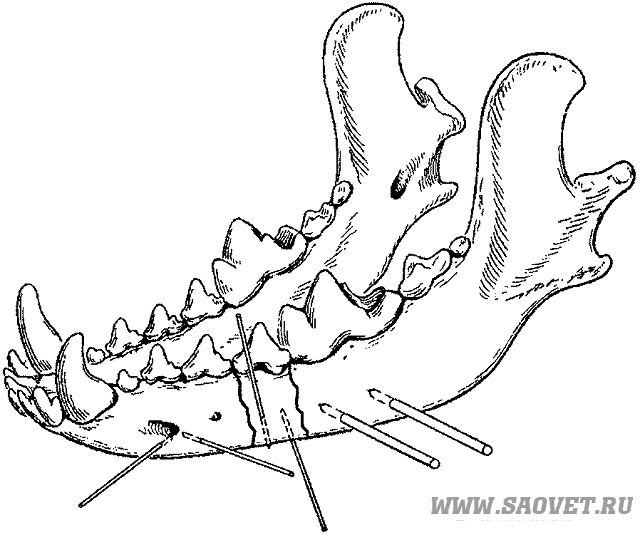
Реабилитационный период
Если при травме альвеолярного отростка не были повреждены корни зубов, то при правильной реконструкции и фиксации примерно через 8 недель образуется костная мозоль, и отросток прирастает обратно к челюсти. Прогноз лечения благоприятный.
При нарушении корней зубов, отломленные части могут уже не прижиться. Достичь консолидации, как правило, не удается даже при успешном проведении лечения.
Реабилитация после перелома нацелена на полное или максимальное восстановление функций пострадавшей части тела. Она может состоять из комплекса процедур, которые в зависимости от особенностей травмы, могут включать в себя:
- лечебную физкультуру,
- физиотерапию,
- массаж.
Чтобы дальнейшая реабилитация имела положительный эффект, каждая из составляющих комплекса должна быть подобрана квалифицированным специалистом с учетом всех индивидуальных особенностей пациента.
симптомы, диагностика, лечение, восстановление, осложнения, первая помощь
Перелом челюсти сопровождается нарушением целостности костных структур. Чаще всего подобные травматические повреждения возникают под воздействием механических факторов. Переломы могут быть спортивными, производственными, бытовыми. При этом около 75 % повреждений приходится на бытовые травмы.
Перелом нижней челюсти
При тяжёлом травматическом повреждении нижней челюсти нередко диагностируется перелом суставного отростка. Довольно часто встречаются и травмы в проекции ментального отростка, середине тела кости.
Симптомы перелома нижней челюсти
Выделяют несколько основных признаков перелома:
- наличие болевого синдрома, который усиливается при попытке говорить;
- асимметрия лица;
- местная отёчность;
- нарушение прикуса;
- образование гематомы.

Один из симптомов травмы – онемение определённого участка лица. При таких повреждениях наблюдается гиперемия кожного покрова, сопровождающаяся локальным повышением температуры. Могут возникать и такие симптомы, как повышение чувствительности зубов, ощущение двоения в глазах.
Перелом верхней челюсти
Травмы верхней челюсти диагностируются сравнительно реже (около 30 % от общего числа повреждений костных структур зубочелюстной системы). Такие переломы в большинстве случаев сопровождаются сотрясением мозга.
Симптомы перелома верхней челюсти
При повреждении верхнечелюстных костей наблюдаются:
- рвота;
- тошнота;
- сильно выраженный болевой синдром;
- возникновение резких болей при жевании;
- затруднение речи;
- ухудшение дыхательной функции.
Диагностика перелома челюсти
Выявление травм нижней челюсти не представляет особых сложностей. Для определения характера повреждений достаточно визуального осмотра и проведения пальпации. Затем пострадавшего направляют на расширенное обследование. Оно позволяет выявить осложнения и функциональные отклонения.
Затем пострадавшего направляют на расширенное обследование. Оно позволяет выявить осложнения и функциональные отклонения.
Клиническое обследование
При выполнении внеротового обследования визуализируют отёчность, кровоподтёки в поражённой области. После этого врач приступает к пальпации челюсти. При этом отмечается возникновение болевых ощущений, изменение контура.
При внутриротовом исследовании обнаруживается окрашивание слюны кровью. При этом специалистом проверяется целостность зубов, проводится детальный осмотр полости рта.
В процессе клинического обследования выполняют оценку двигательной активности нижней челюсти. При этом специалист обращает внимание на то, как происходит открывание и закрывание рта, выдвижение челюсти вперёд.
Простая рентгенография
При трещине в нижней челюсти рентген делается в разных проекциях. Изображения выполняются в левой и правой боковых косых проекциях. Кроме того, делают снимки в переднезадней проекции.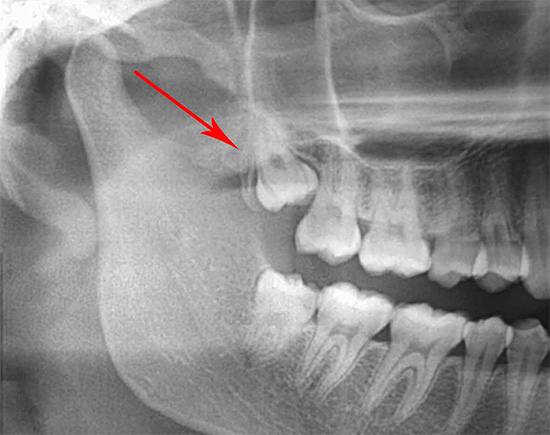 При подозрении на наличие перелома мыщелкового отростка дополнительно выполняют рентгенографию.
При подозрении на наличие перелома мыщелкового отростка дополнительно выполняют рентгенографию.
Обратите внимание! При подозрении на перелом стоит сделать обзорный снимок нижней и верхней челюсти. Благодаря такому изображению удаётся визуализировать изгибы поверхности в зоне костей черепа.
Ортопантомография
При выполнении диагностической процедуры визуализируют изменения, возникающие вследствие нарушения целостности нижней челюсти. Ортопантомография достаточно информативна.
Компьютерная томография КТ
Этот диагностический метод представляет собой сочетание компьютерного моделирования и рентгеновского излучения. В результате удаётся получить чёткое изображение среза костных структур. Процедура позволяет визуализировать часть костной ткани, остающуюся недоступной при выполнении рентгенографии.
Магнитно-резонансная томография МРТ
МРТ предусматривает воздействие на сканируемый участок постоянного магнитного поля. При этом электромагнитные импульсы быстро проникают через ткани.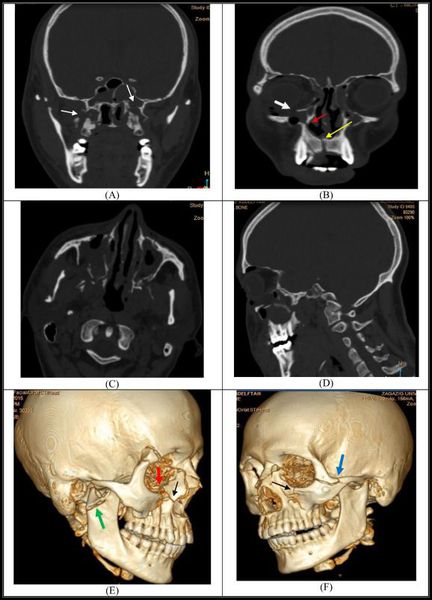 После отражения они поступают на датчики, что позволяет получить информацию о состоянии повреждённых структур. Полученная информация попадает в компьютерную систему.
После отражения они поступают на датчики, что позволяет получить информацию о состоянии повреждённых структур. Полученная информация попадает в компьютерную систему.
Классификация переломов челюсти
Переломы могут классифицироваться по разнообразным признакам:
- по отношению к области травмирования – непрямые и прямые;
- по количеству отломков – двойные, одиночные, множественные.
Виды переломов челюсти по тяжести травмы
По степени тяжести травмы переломы делятся на закрытые и открытые. Для открытого перелома характерны:
- повреждение слизистых оболочек, мышц;
- выпирание и смещение частей кости;
- нарушение целостности кожных покровов.
При открытом переломе велика опасность инфицирования повреждённых тканей. При закрытом, в свою очередь, травмируется только кость. При этом не наблюдается нарушение целостности мягких тканей.
Виды переломов челюсти по смещению обломков
Травмирование со смещением обычно является результатом сильного физического воздействия.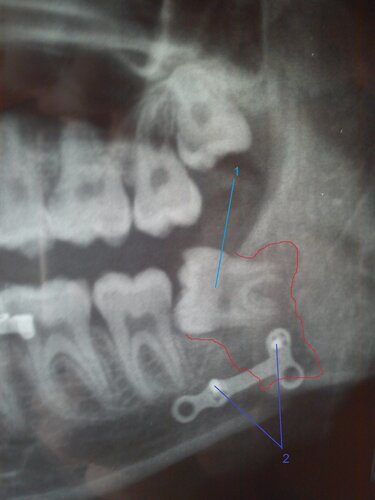 При этом отломки кости сдвигаются по отношению к другим костям, друг другу. Различают три типа смещения (венитальное, сагиттальное, трансверсальное).
При этом отломки кости сдвигаются по отношению к другим костям, друг другу. Различают три типа смещения (венитальное, сагиттальное, трансверсальное).
Виды переломов челюсти по локализации травмы
При одиночных переломах суставного отростка нижней челюсти образуются два отломка разного размера. Меньший из них смещается вниз (до соприкосновения с верхними единицами зубного ряда).
Важно! При двойных переломах средний из отломков смещается вниз (внутрь прикреплённой к нему челюстно-подъязычной мышцей), большой – вниз и к среднему отломку, меньший – вверх. В случае возникновения множественных переломов костные отломки смещаются в разные стороны (под воздействием прикрепляемых к ним пучков).
Первая помощь при подозрении на перелом челюсти
При подозрении на перелом необходима иммобилизация нижней челюсти с помощью повязки. При этом под зубы кладут жёсткий ровный предмет. Затем нижнюю челюсть прижимают к верхней, надёжно фиксируют бинтом.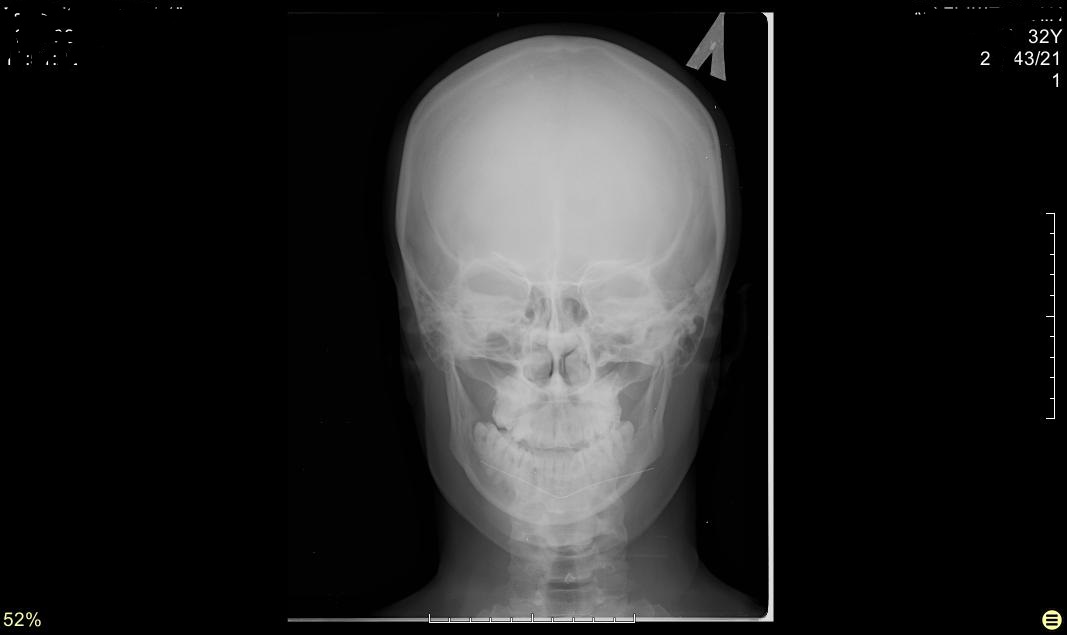
Важно! При подозрении на перелом челюсти пострадавшему запрещается говорить или пытаться открыть рот.
В случае потери сознания выполнение иммобилизации недопустимо (во избежание заглатывания языка и аспирации рвотных масс). При открытом повреждении, которое сопровождается кровотечением, необходим гемостаз (тампонирование стерильным материалом). Для облегчения боли и остановки кровотечения стоит приложить холод к травмированной области (к примеру, пакет из полиэтилена со льдом). Затем полость рта пациента освобождают от рвотных масс и кровяных сгустков.
До приезда сотрудников скорой помощи стоит уложить пострадавшего горизонтально на бок или обеспечить ему сидячее положение. Для устранения сильных болевых ощущений пациенту дают анальгетики («Пенталгин», «Напроксен»). Если пострадавший не в состоянии проглотить таблетку целиком, лекарство измельчают до состояния порошка и растворяют в воде. Если под рукой имеются обезболивающие средства в виде раствора, стоит сделать внутримышечную инъекцию.
Лечение переломов челюсти
Лечение сломанной челюсти предусматривает:
- репозицию костных структур. На указанном этапе повреждённые фрагменты сопоставляются врачом в правильном положении. Это способствует созданию оптимальных условий для правильного сращения травмированных элементов;
- фиксацию костей. После сопоставления костные фрагменты надёжно фиксируют. Это предупреждает последующее их смещение. Дополнительно могут проводиться шинирование или шунтирование;
- реабилитацию. На этом этапе используются массаж, физиотерапевтические процедуры, лечебная гимнастика.
Основные оперативные методики приведены в таблице ниже.
| Костный шов | В процессе оперативного вмешательства делают несколько отверстий в костных отломках. Через них вставляется стальная или титановая проволока, выполняющая фиксирующие функции. Такое оперативное вмешательство противопоказано при огнестрельном ранении, остеомиелите |
| Закрытое сопоставление отломков | При этом осуществляется сопоставление костей в нужном положении. Благодаря такому оперативному вмешательству становится возможным правильное сращение фрагментов. Если не удаётся сразу провести репозицию, сначала прибегают к эластическому вытяжению Благодаря такому оперативному вмешательству становится возможным правильное сращение фрагментов. Если не удаётся сразу провести репозицию, сначала прибегают к эластическому вытяжению |
| Использование накостных металлических пластин | Такие приспособления предназначены для выполнения остеосинтеза. Подобная методика предполагает фиксацию костей при помощи металлоконструкций. Остеосинтез показан при реконструктивной операции, многооскольчатом переломе. В процессе оперативного вмешательства мягкие ткани, расположенные в повреждённой области, обнажаются, затем приступают к репозиции. После этого выполняют фиксацию костей при помощи металлических конструкций |
Лечение перелома челюсти в домашних условиях
Не рекомендуется прибегать к лечению перелома в домашних условиях. Позднее обращение к доктору может стать причиной:
- возникновения гнойных процессов на месте травмы;
- неправильного привкуса;
- нарушения обоняния;
- возникновения трудностей при жевании и глотании пищи;
- порче зубов.

Режим питания
При переломе нижнечелюстных костей сразу же после получения травмы пациент не способен жевать. Поэтому он получает исключительно жидкую пищу. Пациентов кормят через соломинку или назогастральный зонд.
Существует два вида диетического рациона, рекомендованного при переломе нижней челюсти:
- первый стол. Он назначается при проблемах с глотанием и жеванием пищи. Рекомендованная калорийность рациона – 3000 ккал в сутки. Пища по консистенции напоминает жирные сливки. Первый стол предусматривает питание через зонд;
- второй стол. Его применяют в том случае, если пациент способен открывать рот. По консистенции пища похожа на густую сметану.
После выписки пострадавшего из лечебного учреждения рекомендованы перечисленные ниже продукты:
- овощные и фруктовые соки;
- кисломолочная продукция;
- мясной бульон;
- морсы и компоты.
При приготовлении пищи после выписки пациента из больницы используют блендер.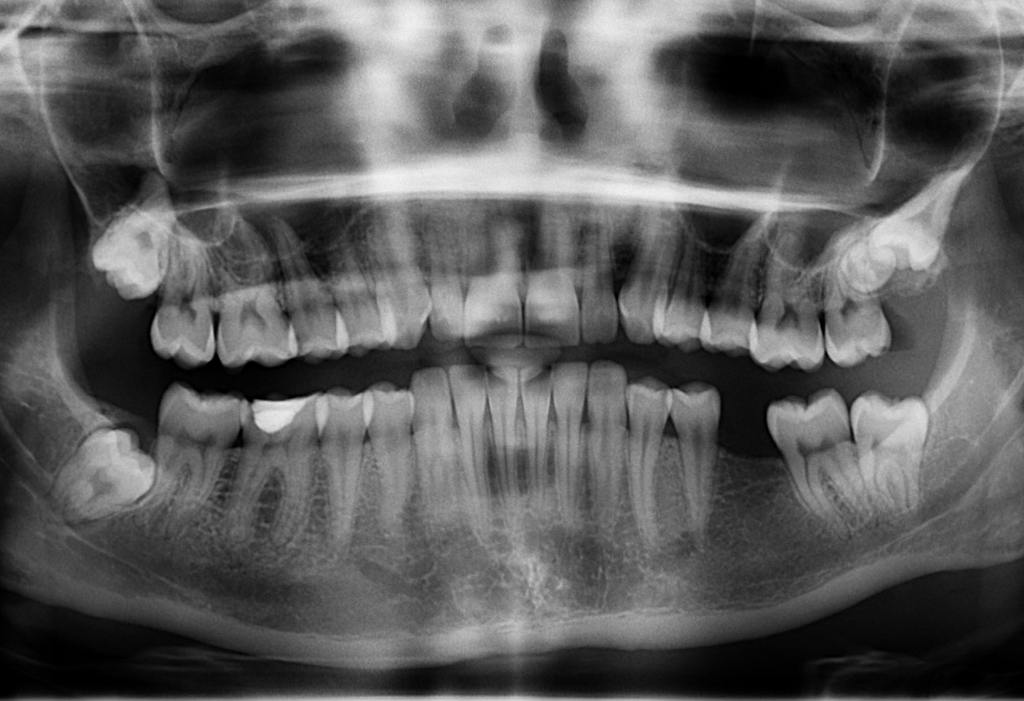 Этот прибор помогает измельчить продукты до жидкой консистенции.
Этот прибор помогает измельчить продукты до жидкой консистенции.
Восстановительные мероприятия
В течение всего восстановительного периода специалисты рекомендуют ежедневно полоскать ротовую полость: в перерывах между приёмами пищи, после еды. При этом следует использовать антисептические растворы:
- «Хлоргексидин»;
- «Фурациллин».
При выполнении полосканий применяют кружку Эсмарха. Её надо наполнить антисептическим раствором, повесить около умывальника и надёжно прикрепить резиновую трубку.
Для очищения полости рта от остатков пищи используют зубочистку. Два раза в день нужно применять зубную щётку и пасту. После очищающих процедур выполняют массаж дёсен. Эта процедура предназначена для усиления местного кровообращения.
Эта процедура предназначена для усиления местного кровообращения.
На этапе реабилитации после возникновения трещин в челюсти используют физиотерапевтические процедуры. Они предназначены для уменьшения болевых ощущений, устранения отёчности. Для достижения стабильных результатов физиотерапевтические сеансы проводят курсами. Особенно эффективны магнитотерапия, инфракрасное излучение, электрофорез, УВЧ-терапия.
Ещё одним действенным методом реабилитации считают лечебную гимнастику. Специальные упражнения делают сидя, лежа или стоя. Они подбираются с учётом тяжести состояния пострадавшего. Сеанс лечебной гимнастики начинают с плавного массажа мимических мышц. После этого делают упражнения для укрепления мышц плеч и шеи.
Кроме того, стоит периодически сжимать и разжимать челюсть. Это помогает разрабатывать мимические мышцы.
Возможные осложнения
Глубокая трещина в челюсти может стать причиной возникновения:
- остеомиелита;
- менингита;
- смещения зубного ряда;
- появления патологических больших промежутков между зубами в месте перелома;
- деформации лицевой области из-за смещения фрагментов костей;
- возникновения неправильного прикуса (на фоне смещения зубов).

Заключение
Избежать возникновения неблагоприятных последствий при трещине кости позволяет своевременная диагностика, грамотно продуманная тактика терапии, соблюдение надлежащих рекомендаций врача. Самолечение при подобных травмах недопустимо.
Adblock
detector
5 обнадеживающих фактов о переломе челюсти: Тихоокеанский центр челюстно-лицевой хирургии: челюстно-лицевая хирургия
5 обнадеживающих фактов о переломе челюсти: Тихоокеанский центр челюстно-лицевой хирургии: челюстно-лицевая хирургия Переломы челюсти обычно происходят в результате серьезной травмы лица, такой как автомобильная авария, серьезная спортивная авария, падение или даже драка. Также называемый переломом нижней челюсти, перелом челюсти обычно относится к перелому нижней челюсти (нижней челюсти), в то время как переломы верхней челюсти (верхней челюсти) иногда называют переломами средней части лица.
В Тихоокеанском центре челюстно-лицевой хирургии в Окленде и Сан-Франциско, Калифорния, Брэндон Канг, доктор медицинских наук, использует передовые методы для восстановления сломанных челюстей, восстановления функции челюсти и восстановления или замены зубов, выбитых во время травмы. Вот пять вещей, которые он хочет, чтобы его пациенты знали об этих лицевых переломах.
1. Они довольно распространены
Любой перелом лица может быть эмоционально травматичным, и переломы челюсти не исключение. Тем не менее, переломы челюсти нередки — фактически, они являются вторым наиболее распространенным переломом после переломов носа и 10-м наиболее распространенным переломом в целом. Это означает, что методы, используемые для исправления переломов челюсти, были хорошо протестированы, поэтому вы можете быть уверены в своем лечении.
2. Вам не всегда нужна операция
Челюстная хирургия играет важную роль в восстановлении многих типов переломов челюсти, особенно более тяжелых переломов. Но для менее сложных переломов вам может вообще не понадобиться операция.
Но для менее сложных переломов вам может вообще не понадобиться операция.
Легкие переломы, при которых ваши кости все еще находятся в правильном положении, часто можно лечить с помощью отдыха и иммобилизации, как правило, с использованием специальной повязки для стабильной фиксации челюсти. Доктор Канг дает вам инструкции о том, как ухаживать за сломанной челюстью, в том числе о том, какие продукты есть, пока она заживает.
3. Восстановление займет не так много времени, как вы думаете
После перелома челюсти большинство людей выздоравливают через 4-8 недель. Менее серьезные переломы часто требуют меньше времени. Если вы потеряли зубы, их восстановление может занять немного больше времени. Как правило, этот процесс не начинается до тех пор, пока челюстная кость не заживет.
4. Челюсти хорошо срастаются
Это означает, что после перелома вы можете ожидать восстановления нормальной функции после заживления. Большинству людей помогают легкие растяжки и другие лечебные упражнения для восстановления силы и гибкости.
Если у вас была операция, за которой последовал период неподвижности, или если ваша челюсть была закрыта проволокой, ваша челюсть определенно станет жесткой после заживления. В этих случаях может быть рекомендована дополнительная физиотерапия для расслабления и укрепления лицевых мышц. Главное — следовать указаниям доктора Канга на протяжении всего выздоровления.
5. Вы будете выглядеть так же
Многие люди беспокоятся, что переломы лица изменят их внешний вид. Конечно, любой перелом лица, если его не лечить должным образом, может изменить ваш внешний вид. (Подумайте об актере Оуэне Уилсоне и его дважды сломанном носе.)
Но хотя переломы челюсти могут сильно различаться по тяжести, доктор Канг владеет несколькими методами восстановления челюсти, ее функции и сохранения контуров лица.
Перелом против вывиха
Переломы челюсти отличаются от вывихов челюсти. Простой вывих означает, что ваша челюсть сместилась из своего нормального положения. В большинстве случаев его положение можно восстановить вручную.
В большинстве случаев его положение можно восстановить вручную.
Это не то, что вы должны попробовать сами — если вы это сделаете, вы можете столкнуться с более серьезными проблемами, включая переломы или повреждение нервов. Если вы считаете, что ваша челюсть вывихнута, доктор Канг может восстановить положение и функцию вашей челюсти, обычно после чего накладывает специальную повязку, чтобы удерживать челюсть на месте, пока она заживает.
Если вы испытываете необычную боль в челюсти или какие-либо другие симптомы, связанные с челюстью, или если вы думаете, что у вас сломана или вывихнута челюсть, не откладывайте лечение. Немедленно запишитесь на прием к доктору Кангу или обратитесь в ближайшее отделение неотложной помощи.
Вам также может понравиться…
Как предотвратить сухость лунок после удаления зуба мудрости
Сухая лунка — это осложнение, которое может возникнуть после удаления зуба мудрости, и, хотя оно случается нечасто, оно может вызывать сильный дискомфорт и повышать риск инфицирования. Вот что вы можете сделать, чтобы предотвратить это.
Вот что вы можете сделать, чтобы предотвратить это.
Как облегчить тревогу по поводу анестезии
Анестезия помогает пациентам оставаться расслабленными и чувствовать себя комфортно во время более сложных стоматологических процедур — на самом деле, вы будете спать большую часть своего визита. Тем не менее, если у вас никогда не было анестезии, вы можете немного нервничать. Вот что вам нужно знать.
Моему ребенку нужна операция по расщелине. Что теперь?
Дефекты расщелины влияют на физическое, косметическое и развитие вашего ребенка. Сегодняшние методы хирургии расщелины решают все эти проблемы, используя индивидуальный подход, адаптированный к уникальным потребностям каждого ребенка. Вот чего ожидать.
Наиболее распространенные заболевания полости рта
Заболевания полости рта ежегодно поражают миллионы людей. Ранняя диагностика и лечение имеют решающее значение, и оральная патология играет важную роль в обоих случаях. Вот что вы должны знать о наиболее распространенных заболеваниях, их симптомах и лечении.
Ранняя диагностика и лечение имеют решающее значение, и оральная патология играет важную роль в обоих случаях. Вот что вы должны знать о наиболее распространенных заболеваниях, их симптомах и лечении.
Как повреждаются ваши зубы
Ретинированные зубы случаются чаще, чем вы думаете, и без лечения они могут вызвать довольно серьезные проблемы со здоровьем полости рта. Вот почему ретинируются зубы и что мы можем сделать, чтобы их исправить.
Были ли у вас травмы лица? Мы можем помочь
Травмы лица ежегодно поражают миллионы людей, вызывая боль, функциональные проблемы и эстетические изменения. Обращение за квалифицированной помощью сразу после травмы является ключом к выздоровлению. Вот как мы можем помочь.
Перелом нижней челюсти — StatPearls — Книжная полка NCBI
Непрерывное обучение
Нижняя челюсть — один из наиболее часто ломающихся лицевых костей, который часто наблюдается в отделении неотложной помощи. В этом упражнении рассматривается анатомия нижней челюсти, диагностика и лечение перелома нижней челюсти. Это мероприятие подчеркивает роль межпрофессиональной команды в уходе за пациентами с переломами нижней челюсти.
В этом упражнении рассматривается анатомия нижней челюсти, диагностика и лечение перелома нижней челюсти. Это мероприятие подчеркивает роль межпрофессиональной команды в уходе за пациентами с переломами нижней челюсти.
Цели:
-
Опишите анатомию нижней челюсти.
-
Опишите патофизиологию перелома нижней челюсти.
-
Опишите диагностический инструмент для оценки перелома нижней челюсти.
-
Опишите лечение перелома нижней челюсти.
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Введение
Переломы лица составляют сравнительно небольшую долю обращений в отделение неотложной помощи, но из этих травм наиболее распространены переломы носа и нижней челюсти. В то время как подавляющее большинство переломов носа можно лечить без хирургического вмешательства, оперативное вмешательство при переломах нижней челюсти относительно распространено из-за сложности анатомии и функции структуры. Нижняя челюсть представляет собой подвижную кольцеобразную кость, которая часто ломается более чем в одном месте; эти переломы подвержены риску контаминации ран ротовой флорой, могут осложняться наличием зубов в линии перелома и в некоторых случаях могут нарушать проходимость дыхательных путей пациента.[1]
Нижняя челюсть представляет собой подвижную кольцеобразную кость, которая часто ломается более чем в одном месте; эти переломы подвержены риску контаминации ран ротовой флорой, могут осложняться наличием зубов в линии перелома и в некоторых случаях могут нарушать проходимость дыхательных путей пациента.[1]
Этиология
Нижняя челюсть является одной из лицевых костей, которые чаще всего ломаются, наряду с носовой и скуловой костями. Чаще всего переломы возникают в результате травм, таких как автомобильные аварии, физические ссоры, несчастные случаи на производстве, падения и контактные виды спорта. По этой причине крайне важно обследовать пациентов с переломами нижней челюсти на наличие других сопутствующих травм, включая шейный отдел позвоночника и черепно-мозговые травмы.[1]
Эпидемиология
Дорожно-транспортные происшествия и ссоры являются основными причинами переломов нижней челюсти в США и во всем мире. В условиях городской травмы на ссоры приходится большинство переломов (50%), а дорожно-транспортные происшествия менее вероятны (29%). %). У мужчин примерно в три раза больше переломов нижней челюсти, чем у женщин, причем большинство из них приходится на третье десятилетие жизни.
%). У мужчин примерно в три раза больше переломов нижней челюсти, чем у женщин, причем большинство из них приходится на третье десятилетие жизни.
Переломы нижней челюсти редко встречаются у детей в возрасте до шести лет, вероятно, из-за относительной выпуклости лба по сравнению с подбородком. Когда они действительно происходят, они часто представляют собой переломы по типу «зеленой ветки».
Патофизиология
Благодаря кольцеобразной структуре множественные переломы наблюдаются более чем в 50% случаев. Наиболее частым сочетанием повреждений является парасимфизарный перелом с контралатеральным углом или подмыщелковый перелом. Хотя исследования различаются по частоте переломов, наиболее распространенными отдельными местами переломов являются тело, мыщелок и угол. Симфизарная/парасимфизарная области реже ломаются, а ветвь и венечный отросток вовлекаются редко. В автомобильных авариях мыщелок был наиболее частым местом перелома; тогда как симфиз чаще всего ломался в мотоциклетных авариях.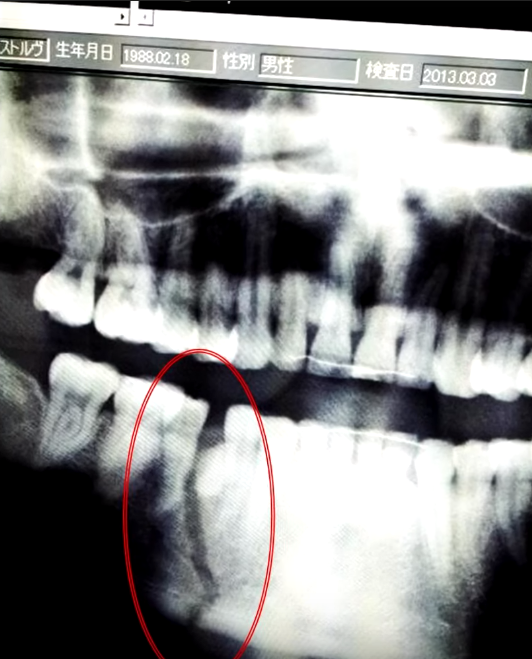 В случаях нападения угол является наиболее распространенным местом перелома [3].
В случаях нападения угол является наиболее распространенным местом перелома [3].
Переломы нижней челюсти можно классифицировать по степени благоприятности, основанной на связи между направлением линии перелома и тем, как мышечная деятельность уменьшает или отвлекает фрагменты перелома. Переломы нижней челюсти благоприятны, когда мышцы стремятся сблизить фрагменты перелома, и неблагоприятны, когда мышечные силы смещают фрагменты перелома. Примером благоприятного перелома является наклонный перелом непосредственно перед углом, при этом верхняя часть линии перелома расположена позади нижней стороны; эта конфигурация заставляет жевательную мышцу стягивать фрагменты вместе и стабилизировать перелом, а это означает, что хирургическое вправление может не потребоваться.
В зависимости от локализации перелома у пациента могут наблюдаться тризм, нарушение прикуса, отек и болезненность снаружи и внутри полости рта. Повреждение нижнего альвеолярного нерва может привести к анестезии нижней губы и подбородка. Также могут присутствовать шатающиеся зубы и внутриротовые рваные раны с костными выступами или без них.
Также могут присутствовать шатающиеся зубы и внутриротовые рваные раны с костными выступами или без них.
Пациенты с переломами нижней челюсти часто имеют другие сопутствующие травмы (43%). К наиболее частым сочетанным травмам относятся травмы головы (39%), рваные раны головы и шеи (30%), переломы средней части лица (28%), травмы глаз (16%), переломы носа (12%) и переломы шейного отдела позвоночника (11%)[1]
Наличие нижней зубы мудрости могут увеличить риск перелома угла нижней челюсти. Пациенты с переломом нижней челюсти, у которых есть зубы мудрости, также имеют более высокий риск инфицирования (16,6%) по сравнению с теми, у кого нет зубов мудрости (9,5%).[1]
У детей любой перелом нижней челюсти может привести к повреждению постоянных зубов. Показано наблюдение у челюстно-лицевого хирурга или детского стоматолога.
Анамнез и физикальное исследование
Пациенты жалуются на боль в нижней челюсти, асимметрию лица, деформацию и дисфагию. Также могут присутствовать неправильный прикус, уменьшение объема движений в височно-нижнечелюстном суставе, тризм или онемение нижней губы. Важно определить механизм травмы. В дорожно-транспортном происшествии у пострадавшего обычно возникают множественные, сложные или сообщающиеся переломы нижней челюсти. Перелом нижней челюсти в результате ссоры чаще бывает единичным, простым и без смещения.
Важно определить механизм травмы. В дорожно-транспортном происшествии у пострадавшего обычно возникают множественные, сложные или сообщающиеся переломы нижней челюсти. Перелом нижней челюсти в результате ссоры чаще бывает единичным, простым и без смещения.
При физикальном осмотре следует осмотреть челюстно-лицевую область на наличие деформации, включая экхимозы и отеки. Следует провести тщательное внутриротовое обследование; подъязычная гематома свидетельствует о скрытом переломе нижней челюсти. Следует также искать любой неправильный прикус, тризм или лицевую асимметрию.
Хотя часто трудно определить дооперационный статус окклюзии зубов пациента, полезно иметь стоматологические записи, которые могут служить ориентиром для хирургической репозиции перелома или переломов. Система, наиболее часто используемая для характеристики прикуса зубов, — это классификация Энгла. При окклюзии I класса мезиально-щечный бугорок первого моляра верхней челюсти входит в щечную борозду первого моляра нижней челюсти. При II классе окклюзии – прикусе – мезиально-щечный бугорок первого моляра верхней челюсти располагается мезиально (кпереди) от щечной борозды первого моляра нижней челюсти. При окклюзии III класса – прикусе – мезиально-щечный бугорок первого моляра верхней челюсти располагается дистально (кзади) от щечной борозды первого моляра нижней челюсти.[5]
При II классе окклюзии – прикусе – мезиально-щечный бугорок первого моляра верхней челюсти располагается мезиально (кпереди) от щечной борозды первого моляра нижней челюсти. При окклюзии III класса – прикусе – мезиально-щечный бугорок первого моляра верхней челюсти располагается дистально (кзади) от щечной борозды первого моляра нижней челюсти.[5]
Тест на прикус язычка — это быстрый и недорогой диагностический инструмент для прогнозирования переломов нижней челюсти. Он имеет чувствительность 88,5% и специфичность 95%. Его можно выполнить, попросив пациента крепко прикусить депрессор языка и держать депрессор языка зажатым между зубами. Исследователь должен скрутить язычок. Если нет перелома нижней челюсти, врач должен сломать лезвие. При наличии перелома нижней челюсти пациент открывает рот, потому что испытывает боль от перелома, а депрессор языка остается неповрежденным.[6]
Оценка
Диагностика переломов нижней челюсти требует рентгенографических исследований, включая серию изображений нижней челюсти, панораму и компьютерную томографию (КТ).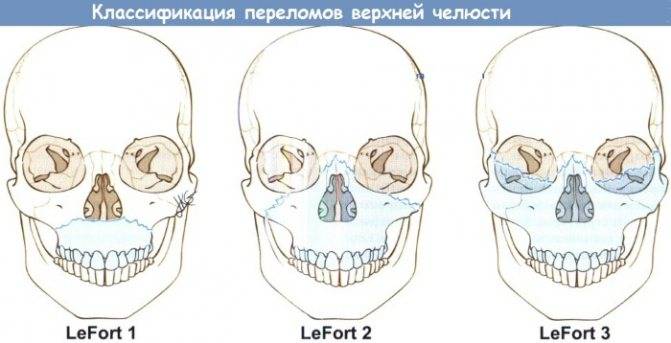 Нижнечелюстная серия включает переднезаднюю проекцию, двустороннюю косую проекцию и проекцию Тауна. Они лучше всего подходят для оценки мыщелков и шейки нижней челюсти. Стоматологическая панорама, или панорекс, лучше всего подходит для оценки симфиза и тела нижней челюсти. КТ показана при подозрении на сопутствующие переломы лица. Рентгенограмма грудной клетки необходима пациенту без сознания с отсутствующими зубами, чтобы исключить аспирацию. Лабораторные исследования, как правило, не показаны, если не ожидается срочное или экстренное хирургическое вмешательство. В таких ситуациях следует провести базовые скрининговые лабораторные исследования, включая общий анализ крови, полную или базовую метаболическую панель, тип и скрининг, а также протромбиновое время или МНО для пациентов, принимающих варфарин в качестве антикоагулянта.[7]
Нижнечелюстная серия включает переднезаднюю проекцию, двустороннюю косую проекцию и проекцию Тауна. Они лучше всего подходят для оценки мыщелков и шейки нижней челюсти. Стоматологическая панорама, или панорекс, лучше всего подходит для оценки симфиза и тела нижней челюсти. КТ показана при подозрении на сопутствующие переломы лица. Рентгенограмма грудной клетки необходима пациенту без сознания с отсутствующими зубами, чтобы исключить аспирацию. Лабораторные исследования, как правило, не показаны, если не ожидается срочное или экстренное хирургическое вмешательство. В таких ситуациях следует провести базовые скрининговые лабораторные исследования, включая общий анализ крови, полную или базовую метаболическую панель, тип и скрининг, а также протромбиновое время или МНО для пациентов, принимающих варфарин в качестве антикоагулянта.[7]
Лечение/управление
Пациенты с переломами нижней челюсти часто имеют сопутствующие травмы. Первоначальное лечение должно быть направлено на немедленные, потенциально опасные для жизни травмы, такие как обструкция дыхательных путей, массивное кровоизлияние, травма шейного отдела позвоночника и внутричерепная травма.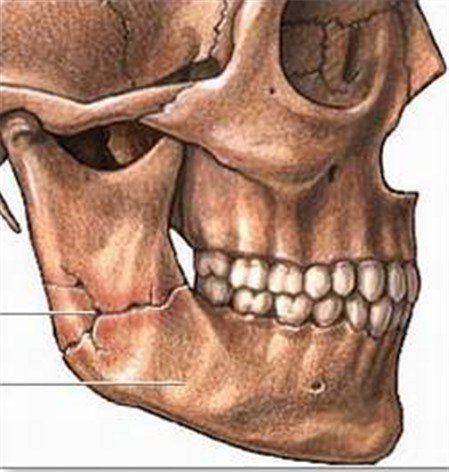 Если пероральная интубация не может быть выполнена, может потребоваться показанная хирургическая интубация дыхательных путей. Назотрахеальную интубацию не следует проводить при подозрении на перелом средней части лица, носа или передней части основания черепа. Пациенты с переломами нижней челюсти должны соблюдать меры предосторожности в отношении шейного отдела позвоночника до полного выздоровления.[8][9]][10]
Если пероральная интубация не может быть выполнена, может потребоваться показанная хирургическая интубация дыхательных путей. Назотрахеальную интубацию не следует проводить при подозрении на перелом средней части лица, носа или передней части основания черепа. Пациенты с переломами нижней челюсти должны соблюдать меры предосторожности в отношении шейного отдела позвоночника до полного выздоровления.[8][9]][10]
Переломы нижней челюсти с повреждением слизистой оболочки, десны или лунки зуба считаются открытыми переломами, и для снижения риска инфекции следует вводить внутриротовые антибиотики с покрытием анаэробными патогенами. Подходящие антибиотики включают ампициллин/сульбактам, амоксициллин/клавуланат и клиндамицин для пациентов с аллергией на пенициллин. Профилактика столбняка также должна рассматриваться при открытых переломах. Контроль боли должен быть достигнут с помощью ацетаминофена, НПВП и/или опиоидов. Стероиды и пакеты со льдом полезны для уменьшения отека.
Пациенты с линейными переломами, переломами без смещения или переломами по типу «зеленой ветки» могут лечиться амбулаторно с мягкой диетой, анальгетиками и неотложным наблюдением отоларинголога, орального и челюстно-лицевого хирурга или пластического хирурга для планового оперативного лечения, которое можно выполнять в амбулаторных условиях.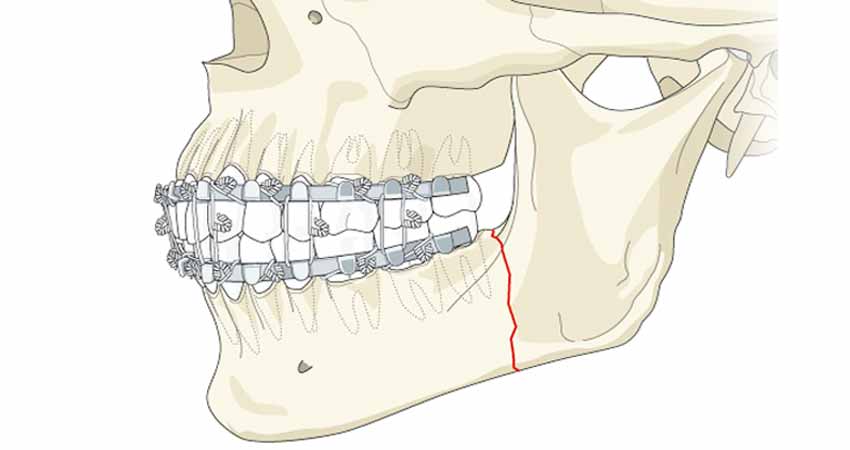 через 3-5 дней, оставляя время, чтобы отек немного спадал и облегчал операцию. Повязка Бартона, повязка на макушку головы и под нижнюю челюсть, может быть использована для стабилизации перелома и облегчения боли. Эти сравнительно несложные переломы часто лечат с помощью челюстно-нижнечелюстной фиксации (MMF), при которой верхняя и нижняя челюсти на некоторое время соединяются проволокой, чтобы стабилизировать перелом в процессе заживления. MMF может быть достигнута несколькими способами, одним из наиболее распространенных является использование дуг и дуг Эриха, хотя также используются уздечки, петли Ivy, межчелюстные фиксирующие винты и гибридные дуги. Проволочные петли также полезны при переломах альвеолярного отростка, обеспечивая межзубную фиксацию для стабилизации сегментов перелома. Исторически MMF длился 6-8 недель; в настоящее время многие хирурги будут использовать только жесткую ММФ со стальными проволоками в течение 2 недель или меньше, а затем заменяют дуги эластичными лентами или даже полностью отказываются от жесткой ММФ.
через 3-5 дней, оставляя время, чтобы отек немного спадал и облегчал операцию. Повязка Бартона, повязка на макушку головы и под нижнюю челюсть, может быть использована для стабилизации перелома и облегчения боли. Эти сравнительно несложные переломы часто лечат с помощью челюстно-нижнечелюстной фиксации (MMF), при которой верхняя и нижняя челюсти на некоторое время соединяются проволокой, чтобы стабилизировать перелом в процессе заживления. MMF может быть достигнута несколькими способами, одним из наиболее распространенных является использование дуг и дуг Эриха, хотя также используются уздечки, петли Ivy, межчелюстные фиксирующие винты и гибридные дуги. Проволочные петли также полезны при переломах альвеолярного отростка, обеспечивая межзубную фиксацию для стабилизации сегментов перелома. Исторически MMF длился 6-8 недель; в настоящее время многие хирурги будут использовать только жесткую ММФ со стальными проволоками в течение 2 недель или меньше, а затем заменяют дуги эластичными лентами или даже полностью отказываются от жесткой ММФ. Преимущество ММФ заключается в том, что он позволяет избежать риска установки пластин и винтов, но требует от пациента соблюдения длительного режима, который часто приводит к потере веса и может вызвать анкилоз височно-нижнечелюстного сустава. ММФ также является плохим выбором для пациентов с истощением, таких как алкоголики, и пациентов, склонных к рвоте, таких как беременные женщины и пациенты с судорожными расстройствами, поскольку они могут аспирироваться. По этой причине крайне важно снабдить даже пациентов, казалось бы, с низким уровнем риска, кусачками для высвобождения ММФ в случае рвоты. Пациенты, которые, вероятно, будут несоблюдением режима и перережут провода MMF при отсутствии рвоты или могут не следовать указаниям, вместо этого должны пройти открытую репозицию и внутреннюю фиксацию (ORIF).
Преимущество ММФ заключается в том, что он позволяет избежать риска установки пластин и винтов, но требует от пациента соблюдения длительного режима, который часто приводит к потере веса и может вызвать анкилоз височно-нижнечелюстного сустава. ММФ также является плохим выбором для пациентов с истощением, таких как алкоголики, и пациентов, склонных к рвоте, таких как беременные женщины и пациенты с судорожными расстройствами, поскольку они могут аспирироваться. По этой причине крайне важно снабдить даже пациентов, казалось бы, с низким уровнем риска, кусачками для высвобождения ММФ в случае рвоты. Пациенты, которые, вероятно, будут несоблюдением режима и перережут провода MMF при отсутствии рвоты или могут не следовать указаниям, вместо этого должны пройти открытую репозицию и внутреннюю фиксацию (ORIF).
ORIF с пластинами и винтами часто используется, когда нецелесообразно оставлять пациента в ММФ на длительный период времени, если имеются оскольчатые переломы, если некоторые из костных фрагментов лишены зубов и поэтому не вправляются с помощью ММФ, или если MMF в противном случае не обеспечивает достаточного восстановления. Общие ситуации включают перелом в углу или в подмыщелковой области, или если перелом охватывает всю высоту тела или симфиза, так что при размещении спиц MMF напряжение вдоль альвеолярного гребня вызывает линию перелома по нижнему краю. нижней челюсти расходиться. В последнем случае арочный стержень, используемый для MMF, функционирует как натяжная лента вдоль альвеолярного гребня, но для стабильности необходимы сжимающие силы вдоль нижнего края нижней челюсти, и часто используется прочная пластина, известная как «рекон-стержень». требуется в этом месте. Два-три стягивающих винта также можно использовать для фиксации переломов парасимфизарной области, что позволит избежать использования пальпируемых пластин. Напротив, угловые переломы, пересекающие косой гребень нижней челюсти, часто можно фиксировать с помощью только одной тонкой пластины Champy, в которой используются жевательные мышцы для стабилизации сломанных сегментов. Другой часто упоминаемый набор показаний для ORIF был описан Zide и Kent в 1999 г.
Общие ситуации включают перелом в углу или в подмыщелковой области, или если перелом охватывает всю высоту тела или симфиза, так что при размещении спиц MMF напряжение вдоль альвеолярного гребня вызывает линию перелома по нижнему краю. нижней челюсти расходиться. В последнем случае арочный стержень, используемый для MMF, функционирует как натяжная лента вдоль альвеолярного гребня, но для стабильности необходимы сжимающие силы вдоль нижнего края нижней челюсти, и часто используется прочная пластина, известная как «рекон-стержень». требуется в этом месте. Два-три стягивающих винта также можно использовать для фиксации переломов парасимфизарной области, что позволит избежать использования пальпируемых пластин. Напротив, угловые переломы, пересекающие косой гребень нижней челюсти, часто можно фиксировать с помощью только одной тонкой пластины Champy, в которой используются жевательные мышцы для стабилизации сломанных сегментов. Другой часто упоминаемый набор показаний для ORIF был описан Zide и Kent в 1999 г. 83, которые относятся к мыщелковым переломам. К абсолютным показаниям для ORIF относятся: смещение мыщелка в среднюю черепную ямку, неадекватная репозиция с помощью MMF, латеральное экстракапсулярное смещение мыщелка и инородное тело в височно-нижнечелюстном суставе. К относительным показаниям относятся: двусторонние мыщелковые переломы с оскольчатой средней частью лица, двусторонние переломы с нарушением прикуса в анамнезе, двусторонние переломы у пациентов с полной адентией, а также когда шинирование не рекомендуется. [11][12]
83, которые относятся к мыщелковым переломам. К абсолютным показаниям для ORIF относятся: смещение мыщелка в среднюю черепную ямку, неадекватная репозиция с помощью MMF, латеральное экстракапсулярное смещение мыщелка и инородное тело в височно-нижнечелюстном суставе. К относительным показаниям относятся: двусторонние мыщелковые переломы с оскольчатой средней частью лица, двусторонние переломы с нарушением прикуса в анамнезе, двусторонние переломы у пациентов с полной адентией, а также когда шинирование не рекомендуется. [11][12]
Двусторонние переломы нижней челюсти не редкость, но пациенты с полной адентией представляют собой уникальную проблему. В то время как неправильный прикус у пациентов с полной адентией не вызывает беспокойства, отсутствие зубов означает, что ММФ нельзя использовать для стабилизации сегментов перелома. В этих случаях можно использовать шины Ганнинга или внешние фиксаторы. Двусторонние переломы тела или ветви нижней челюсти также могут привести к ретракции переднего сегмента перелома из-за действия челюстно-подъязычной мышцы, что приводит к нарушению проходимости дыхательных путей и потенциальной необходимости экстренной интубации или хирургического вмешательства в дыхательные пути. Другой особой ситуацией является перелом нижней челюсти у детей; в большинстве этих случаев можно лечить консервативно с помощью мягкой диеты. К счастью, детям очень редко требуется ММФ. Иногда требуется ORIF, и многие хирурги предпочитают использовать рассасывающиеся пластины и винты, а не титан, чтобы свести к минимуму вероятность аномалий роста или повреждения зачатков зубов. [13]
Другой особой ситуацией является перелом нижней челюсти у детей; в большинстве этих случаев можно лечить консервативно с помощью мягкой диеты. К счастью, детям очень редко требуется ММФ. Иногда требуется ORIF, и многие хирурги предпочитают использовать рассасывающиеся пластины и винты, а не титан, чтобы свести к минимуму вероятность аномалий роста или повреждения зачатков зубов. [13]
Больным со значительным смещением переломов может быть показана госпитализация. Пациенты с нарушением проходимости дыхательных путей, пациенты, которые не могут переносить пероральное питание или выделения, а также пациенты с неадекватным контролем боли также нуждаются в госпитализации.[14][15]
Дифференциальный диагноз
Дифференциальный диагноз включает ушиб нижней челюсти, вывих нижней челюсти и изолированную травму зубов. При вывихе нижней челюсти, если вывихнут один мыщелок, челюсть отклоняется в сторону вывиха. При подмыщелковом переломе челюсть отклоняется в сторону перелома, что приводит к преждевременному контакту на стороне перелома и открытому прикусу на здоровой стороне.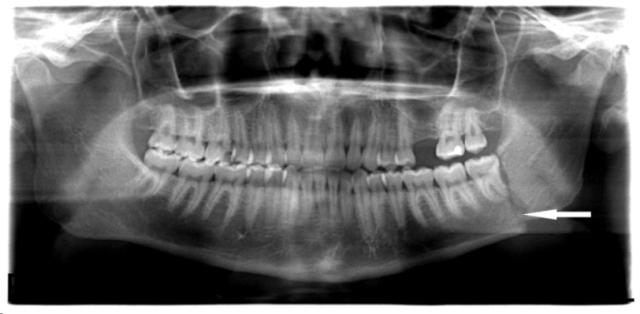
Прогноз
Общий прогноз для пациентов с переломами нижней челюсти благоприятный, особенно при отсутствии других сопутствующих повреждений. В то время как частота периоперационных осложнений у пациентов, перенесших ORIF, довольно высока из-за сложности восстановления (~ 20%), долгосрочные результаты хорошие, и только 7% пациентов сообщают о долгосрочных осложнениях, таких как абсцесс, неправильный сустав / несращение и аппаратное воздействие. Курение и употребление алкоголя, последнее из которых часто способствовало первоначальной причине перелома нижней челюсти, связаны с более высоким уровнем осложнений; возраст пациента, пол и тип травмы не коррелируют с результатами [16].
Осложнения
Независимо от метода лечения — консервативное лечение, закрытая репозиция с ММФ или ORIF — наиболее частым осложнением переломов нижней челюсти и их лечения является нарушение прикуса. ORIF имеет более высокий риск развития осложнений, чем закрытая репозиция — 21% против 17%, особенно при выполнении хирургами, не имеющими большой практики лицевых травм. Гипестезия нижней губы и подбородка также чрезвычайно распространена, при этом в некоторых исследованиях сообщается о частоте до 50%. Другие менее распространенные осложнения включают инфекцию, костное неправильное сращение/несращение, аппаратную экструзию, стойкий тризм или отклонение нижней челюсти с открытием и повреждение лицевого нерва. Переломы под углом связаны с самой высокой частотой развития осложнений.]
Гипестезия нижней губы и подбородка также чрезвычайно распространена, при этом в некоторых исследованиях сообщается о частоте до 50%. Другие менее распространенные осложнения включают инфекцию, костное неправильное сращение/несращение, аппаратную экструзию, стойкий тризм или отклонение нижней челюсти с открытием и повреждение лицевого нерва. Переломы под углом связаны с самой высокой частотой развития осложнений.]
Послеоперационный и реабилитационный уход
При более длительном MMF может потребоваться некоторая физиотерапия для восстановления диапазона движений после завершения лечения, включая использование устройства Therabite или аналогичного. В случае легкой послеоперационной аномалии прикуса ортодонтическое лечение может помочь вернуть пациенту преморбидный прикус.
Устрашение и обучение пациентов
К счастью, с появлением законов о ремнях и подушках безопасности, а также законов о шлемах, частота переломов нижней челюсти в результате дорожно-транспортных происшествий снизилась; однако межличностное насилие остается основной причиной этих травм. Учитывая, что многие физические ссоры вызваны употреблением рекреационных веществ, от алкоголя до внутривенных наркотиков, просвещение пациентов, направленное на отказ от наркотиков, может со временем еще больше снизить частоту переломов нижней челюсти.
Учитывая, что многие физические ссоры вызваны употреблением рекреационных веществ, от алкоголя до внутривенных наркотиков, просвещение пациентов, направленное на отказ от наркотиков, может со временем еще больше снизить частоту переломов нижней челюсти.
Улучшение результатов работы медицинской бригады
Переломы нижней челюсти часто связаны с другими серьезными травмами. В некоторых случаях дыхательные пути могут быть нарушены. Уход за пациентами с травмами лучше всего достигается с помощью межпрофессиональной команды клиницистов и специально обученных медсестер скорой помощи и травм. [Уровень V]
Контрольные вопросы
-
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
-
Комментарий к этой статье.
Ссылки
- 1.
-
Джин К.С., Ли Х., Сон Дж.Б., Хан Ю.С., Юнг ДУ, Сим Х.И., Ким Х.С. Типы и причины переломов в черепно-лицевой области: 8-летний обзор 2076 пациентов.
 Maxillofac Plast Reconstr Surg. 2018 дек;40(1):29. [Бесплатная статья PMC: PMC6186527] [PubMed: 30370262]
Maxillofac Plast Reconstr Surg. 2018 дек;40(1):29. [Бесплатная статья PMC: PMC6186527] [PubMed: 30370262] - 2.
-
Louis M, Agrawal N, Truong TA. Переломы средней трети лица II. Семин Пласт Хирург. 2017 Май; 31(2):94-99. [Бесплатная статья PMC: PMC5423797] [PubMed: 28496389]
- 3.
-
Фридрих К.Л., Пена-Веласко Г., Олсон Р.А. Изменение тенденций переломов нижней челюсти: обзор 1067 случаев. J Oral Maxillofac Surg. 1992 июнь; 50 (6): 586-9. [PubMed: 1593318]
- 4.
-
Алкан А., Челеби Н., Озден Б., Баш Б., Инал С. Биомеханическое сравнение различных методов пластин при восстановлении переломов угла нижней челюсти. Oral Surg Oral Med Oral Pathol Oral Radiol Endod. 2007 г., декабрь; 104 (6): 752-6. [PubMed: 17651992]
- 5.
-
Кац М.И. Пересмотренная классификация углов 2: модифицированная классификация углов. Am J Orthod Dentofacial Orthop. 1992 г., сен; 102 (3): 277–84. [PubMed: 1510054]
- 6.

-
Нейнер Дж., Фри Р., Калдито Г., Мур-Медин Т., Натан К.А. Тест на укус лезвия языка позволяет прогнозировать переломы нижней челюсти. Реконструкция черепно-челюстной травмы. 2016 июнь;9(2):121-4. [Бесплатная статья PMC: PMC4858423] [PubMed: 27162567]
- 7.
-
Эллис Э., Скотт К. Оценка пациентов с лицевыми переломами. Emerg Med Clin North Am. 2000 авг.; 18(3):411-48, vi. [В паблике: 10967733]
- 8.
-
Beirne JC, Butler PE, Brady FA. Повреждения шейного отдела позвоночника у пациентов с переломами лица: 1-летнее проспективное исследование. Int J Oral Maxillofac Surg. 1995 г., 24 февраля (1 часть 1): 26–9. [PubMed: 7782637]
- 9.
-
Синклер Д., Шварц М., Грусс Дж., Маклеллан Б. Ретроспективный обзор взаимосвязи между переломами лица, травмами головы и шейного отдела позвоночника. J Emerg Med. 1988 март-апрель;6(2):109-12. [PubMed: 3385170]
- 10.
-
Хауг Р.Х., Вибл Р.Т., Ликавец М.
 Дж., Конфорти П.Дж. Переломы шейного отдела позвоночника и челюстно-лицевые травмы. J Oral Maxillofac Surg. 1991 июль; 49 (7): 725-9. [PubMed: 2056371]
Дж., Конфорти П.Дж. Переломы шейного отдела позвоночника и челюстно-лицевые травмы. J Oral Maxillofac Surg. 1991 июль; 49 (7): 725-9. [PubMed: 2056371] - 11.
-
Champy M, Loddé JP, Grasset D, Muster D, Mariano A. [Остеосинтез и компрессия нижней челюсти]. Энн Чир Пласт. 1977;22(2):165-7. [PubMed: 889283]
- 12.
-
Zide MF, Kent JN. Показания к открытой репозиции переломов мыщелка нижней челюсти. J Oral Maxillofac Surg. 1983 февраля; 41(2):89-98. [PubMed: 6571887]
- 13.
-
Алларедди В., Итти А., Майорини Э., Ли М.К., Рампа С., Алларедди В., Наллиа Р.П. Посещения отделений неотложной помощи с переломами костей лица у детей и подростков: анализ профиля и предикторы причин травм. J Oral Maxillofac Surg. 2014 сен; 72 (9): 1756-65. [PubMed: 24813778]
- 14.
-
Пикрелл Б.Б., Холлиер Л.Х. Доказательная медицина: переломы нижней челюсти. Plast Reconstr Surg. 2017 июль;140(1):192е-200е. [PubMed: 28654619]
- 15.

-
Пикрелл Б.Б., Серебракян А.Т., Марисевич Р.С. Переломы нижней челюсти. Семин Пласт Хирург. 2017 Май; 31(2):100-107. [Бесплатная статья PMC: PMC5423793] [PubMed: 28496390]
- 16.
-
Furr AM, Schweinfurth JM, May WL. Факторы, связанные с отдаленными осложнениями после пластики переломов нижней челюсти. Ларингоскоп. 2006 март; 116(3):427-30. [PubMed: 16540903]
- 17.
-
Lamphier J, Ziccardi V, Ruvo A, Janel M. Осложнения переломов нижней челюсти в городском учебном центре. J Oral Maxillofac Surg. 2003 июль; 61 (7): 745-9; обсуждение 749-50. [PubMed: 12856243]
- 18.
-
Anyanechi CE, Saheeb BD. Осложнения перелома нижней челюсти: изучение методов лечения в Калабаре, Нигерия. West Indian Med J. 2014 Aug;63(4):349-53. [Бесплатная статья PMC: PMC4663938] [PubMed: 25429480]
- 19.
-
Hohman MH, Bhama PK, Hadlock TA. Эпидемиология ятрогенных повреждений лицевого нерва: десятилетний опыт.
 Ларингоскоп. 2014 Январь; 124 (1): 260-5. [PubMed: 23606475]
Ларингоскоп. 2014 Январь; 124 (1): 260-5. [PubMed: 23606475]
Следует ли удалять зубы на линии перелома челюсти?
J Istanb Univ Fac Dent. 2015 г.; 49(1): 61–65.
Опубликовано в Интернете 31 января 2015 г. doi: 10.17096/jiufd.98462
Информация об авторе Примечания к статье Информация об авторских правах и лицензии Отказ от ответственности влияние.
Важны локализация и тип перелома, а также причина перелома (дорожно-транспортное происшествие, рукопашная травма, патологические изменения).
Существовавшие ранее патологические поражения, положение зубов и способ их воздействия при переломе имеют большое влияние на прогноз. Извлекать ли
Зубы на линии перелома всегда вызывали споры среди стоматологов. Хотя некоторые исследователи выступают за удаление таких зубов, чтобы избежать
осложнений, другие считают, что сохранение этих зубов принесет больше пользы пациенту. Большинство клиницистов предпочитают лечить своих пациентов в зависимости от их собственных
предыдущий опыт. Цель этой статьи — установить рекомендации по оценке необходимости сохранения или удаления зубов на линии перелома.
Цель этой статьи — установить рекомендации по оценке необходимости сохранения или удаления зубов на линии перелома.
Ключевые слова: Перелом нижней челюсти, зубы в линии перелома, осложнения заживления
Нижняя челюсть самая прочная кость в челюстно-лицевая область (1). Переломы нижней челюсти бывают зависит от многих факторов. В зависимости от силы травмы и способности кости поглощать шок от травмы, в результате перелом может варьируются от одного волосяного перелома до множественных переломы вдоль нижней челюсти. Расположение и тип разрушения зависит от величины силы, плотность костной ткани, структурно слабые участки кости, состояние мягких тканей, окружающих лицо и направление, в котором жевательные мышцы тянут отломки костей (2). Клинически значимый переломы челюсти проявляются симптомами такие как боль, отек, гематома, нарушение прикуса, смещение и/или подвижность сломанной сегментов, асимметрия лица и дисфония (3).
При оценке переломов нижней челюсти в
с точки зрения этиологии, дорожно-транспортные происшествия, на которые приходится
32% всех переломов являются наиболее частой причиной
травмы с последующими рукопашными боями с частотой 32%
и 31,6% соответственно. Переломы, вызванные падениями,
видел 27% времени. Переломы, вызванные
выстрелы, спортивные аварии и патологические изменения
встречается редко (4, 5). Когда переломы классифицируют
по локализации переломы мыщелков лидируют при
36%, затем корпус (21%), угол (20%)
и переломы парасимфеза (14%) (4, 5).
Переломы, вызванные падениями,
видел 27% времени. Переломы, вызванные
выстрелы, спортивные аварии и патологические изменения
встречается редко (4, 5). Когда переломы классифицируют
по локализации переломы мыщелков лидируют при
36%, затем корпус (21%), угол (20%)
и переломы парасимфеза (14%) (4, 5).
Имеющиеся данные показывают, что 60% всех переломов видны в зубчатой области нижней челюсти и травма, вызвавшая перелом, часто приводит к повреждению к родственным зубам. Размер ущерба, нанесенного зубы в линии перелома могут осложнить перелом и поэтому процесс заживления влияет на результат лечения. Отрыв, подвывих, перелом корня, потеря жизненных сил и существовавшие ранее патологии зубов в линии перелома может привести к затягиванию осложнений период заживления (4, 6, 7, 8).
При обзоре литературы видно, что
нет точного протокола о том, является ли зуб
в линии перелома должны быть извлечены или нет.
Ранее большинство исследователей выступали за
зубы на линии перелома челюсти будут
источник инфекции в случае, если они должны были быть оставлены на месте
и предложил удалить эти зубы. Те же исследователи полагают, что извлечение
эти зубы предупреждают развитие остеомиелита,
обеспечение неосложненного периода заживления. Они
даже предложить удаление жизненно важных зубов в очереди
перелома следует избегать инфекции, поскольку они связаны с полостью рта через периодонзиум (4, 9).).
Некоторые исследователи считают, что зубы могли быть
сохраняется при заживлении перелома при стабильном
применяется шина или остеосинтез, в то время как другие предлагают
профилактическая антибиотикотерапия (10).
Те же исследователи полагают, что извлечение
эти зубы предупреждают развитие остеомиелита,
обеспечение неосложненного периода заживления. Они
даже предложить удаление жизненно важных зубов в очереди
перелома следует избегать инфекции, поскольку они связаны с полостью рта через периодонзиум (4, 9).).
Некоторые исследователи считают, что зубы могли быть
сохраняется при заживлении перелома при стабильном
применяется шина или остеосинтез, в то время как другие предлагают
профилактическая антибиотикотерапия (10).
При переломе опорной поверхности зуба нижняя челюсть, соотношение между линией перелома и зубы могут проявляться по-разному. Самсон и др. (11) оценили соотношение зубов по линии перелома на четыре основные группы; ().
Открыть в отдельном окне
Возможные линии перелома вокруг зубчатой области.
В первой группе линия перелома проходила через
периодонт вдоль корня односторонне, тогда как
во второй группе он проходил только через верхние
¾ корня. В третьей группе линия перелома
ограничивается верхушкой зуба. В четвертой группе
линия перелома окружает корень с двух сторон и
затем продолжается в альвеолярную кость. Худший
прогноз наблюдается в первой группе, в то время как наилучший
наблюдается в третьей группе.
В четвертой группе
линия перелома окружает корень с двух сторон и
затем продолжается в альвеолярную кость. Худший
прогноз наблюдается в первой группе, в то время как наилучший
наблюдается в третьей группе.
Андреассен и др. (12) изучили 492 перелома корня. у 432 пострадавших с травмами и выяснили, что 66% 50 зубов, сломанных близко к цементной эмали. соединения были потеряны в течение первых 10 лет из-за инфекции.
Маланчук и Копчак (13) определили
Факторы риска инфекции у пациентов с нижнечелюстной
переломы, расположенные в области опоры зуба, как отсроченные
медицинская помощь, множественные и оскольчатые переломы,
сопутствующие патологические расстройства и
тип используемого антибиотика. Они узнали, что старше
пациенты были более восприимчивы к инфекции во время
курс лечения. Они также заявили, что
частота инфицирования составила 55% у пациентов старше 60 лет и
нет существенной разницы между углами
и оскольчатые переломы. По Маланчуку
и Копчак (13) зуб в линии перелома не имел
значительное влияние на уровень заболеваемости, который был
25% среди пациентов с зубом в линии перелома против 22% у остальных. Данные, полученные в его
исследования показывают, что использование антибиотиков снижает
вероятность заражения даже при наличии зуба в
линии перелома, и он пришел к выводу, что инфекции нет.
только из-за зуба в линии перелома, но и
бактериями, которые могут проникнуть в зону перелома
через раны и разрывы слизистой оболочки.
Данные, полученные в его
исследования показывают, что использование антибиотиков снижает
вероятность заражения даже при наличии зуба в
линии перелома, и он пришел к выводу, что инфекции нет.
только из-за зуба в линии перелома, но и
бактериями, которые могут проникнуть в зону перелома
через раны и разрывы слизистой оболочки.
Эллис (14) пришел к выводу, что риск заражения немного выше, если на линии перелома присутствовал зуб но различия не были статистически значимыми. Кроме того, риск послеоперационной инфекции был не уменьшалась при удалении зуба.
Rai и Pradhan (5) исследовали 54 пациента с
угловые переломы, где присутствовал третий моляр
в линии перелома. Они разделили больных на
две группы; у первых 30 пациентов третий моляр
сохранялась, тогда как во второй группе третья
моляр удалили. Затем пациентов оценивали в
сроки инфицирования и окклюзионного несоответствия. в
первая группа, частота инфицирования и окклюзионной
расхождение составило 13,33%. Во второй группе,
Частота инфицирования и окклюзионного несоответствия была
2,5%1 и 16,66% соответственно.
Самсон и др. (11) изучили 62 перелома нижней челюсти. у 50 пациентов в 2010 г. Пациенты были отсортированы по локализация и смещение перелома ответ на тест на живучесть. Зубы 3 из 4 пациента с отрицательным ответом на предоперационное обследование. тест на жизнеспособность был извлечен из-за инфекции. Четвертый у пациента появились симптомы инфекции через 1 год следовать за. Установлена скорость заражения быть 6,5%.
Бобровски и др. (15) изучила серию 1542 г. перелом угла нижней челюсти. Из 788 случаев, когда зуб удалили, послеоперационная инфекция произошло в 84 случаях, из 754 случаев, когда зуб был сохранялась, послеоперационная инфекция также имела место у 84 случаи. Они пришли к выводу, что существенного статистическая разница между удалением или сохранением зуб в линии перелома и возникновение послеоперационная инфекция.
Судьба зачатков молочных зубов может различаться в
дети с переломами нижней челюсти. Возраст
пациента, стадии развития зуба и
величина травмы – это факторы, влияющие на
прогноз. Осложнения могут проявляться
нарушение развития корня зуба, сращение
и аномалии в морфологии. Зубы, находящиеся в
стадия обызвествления коронки затрагивается меньше, чем
те, которые находятся в стадии корнеобразования. Зуб
почки, находящиеся в линии излома, обычно (82%) прорастают нормально, однако в 18% случаев задерживаются
могут наблюдаться высыпания или сдавление. пока есть
нет признаков инфекции, зачатки зубов должны быть сохранены
и не должны быть повреждены во время курса
лечения (16).
Осложнения могут проявляться
нарушение развития корня зуба, сращение
и аномалии в морфологии. Зубы, находящиеся в
стадия обызвествления коронки затрагивается меньше, чем
те, которые находятся в стадии корнеобразования. Зуб
почки, находящиеся в линии излома, обычно (82%) прорастают нормально, однако в 18% случаев задерживаются
могут наблюдаться высыпания или сдавление. пока есть
нет признаков инфекции, зачатки зубов должны быть сохранены
и не должны быть повреждены во время курса
лечения (16).
При лечении больных с челюстно-лицевой травмой,
общие принципы лечения переломов костей
всегда следует помнить. Эти принципы
правильная анатомическая редукция кости
отломков, защищающих окклюзионную плоскость, с помощью
правильная техника фиксации, которая будет удерживать кость
фрагменты, иммобилизованные в функциональном положении при
сохранение окклюзии до окончания лечения,
и профилактика инфекции (17). Потому что зубы
в линии перелома влияют на эти четыре
принципов, в интересах пациента
хирург определяет курс лечения после
тщательное обследование. Пока зуб в переломе
линия усиливает стабилизацию между фрагментами кости
и облегчает сокращение этих фрагментов,
риск заражения является наиболее важным недостатком.
Удаление зубов в области угла, где
нижняя челюсть анатомически тоньше, что еще больше уменьшает
площадь поверхности между костными отломками и осложнениями
иммобилизация костных отломков (18, 19).
Часто можно увидеть, что в литературе зубы с
определенные показания для извлечения всегда извлекаются
и они не включены в исследование. Результаты, достижения
достигаются после исключения этих зубов. Когда
принятие решения об удалении зуба при переломе
линии, стоматологи должны помнить приведенную ниже таблицу и
подобрать план лечения индивидуально для каждого
пациента (таблица 1).
Пока зуб в переломе
линия усиливает стабилизацию между фрагментами кости
и облегчает сокращение этих фрагментов,
риск заражения является наиболее важным недостатком.
Удаление зубов в области угла, где
нижняя челюсть анатомически тоньше, что еще больше уменьшает
площадь поверхности между костными отломками и осложнениями
иммобилизация костных отломков (18, 19).
Часто можно увидеть, что в литературе зубы с
определенные показания для извлечения всегда извлекаются
и они не включены в исследование. Результаты, достижения
достигаются после исключения этих зубов. Когда
принятие решения об удалении зуба при переломе
линии, стоматологи должны помнить приведенную ниже таблицу и
подобрать план лечения индивидуально для каждого
пациента (таблица 1).
Еще один момент, который следует учитывать, — это определение времени
удаления зуба, расположенного в линии перелома
потому что экстракция увеличивает риск инфекции и
смещение отломков кости (20, 21). Следовательно
некоторые исследователи считают, что несрочное
удаления, такие как бессимптомные третьи моляры
можно отложить после 4-6 недель лечения
период (22).
Некоторые исследователи считают, что тест полезен, прежде чем решить, следует ли извлекать зуб на линии перелома. Однако, кажется, есть в литературе нет единого мнения о роли витальности тест при планировании лечения. Ведь во многих случаи, когда зубы на линии перелома могут отреагировать ложноположительный результат теста на жизнеспособность из-за острого апикального периодонтита. Хотя некоторые исследователи считают, что те, которые дают отрицательный ответ на тест, должны быть извлечены сразу, другие выступают за долгосрочную перспективу продолжение было бы более подходящим. Особенно зубы, не завершившие апексификацию, могут вновь стать жизненно важными благодаря реваскуляризации (4).
Молочные зубы с низкой подвижностью,
инфицированные и сломанные должны быть сохранены, если это возможно.
Постоянные зубы детей, находящиеся на линии
перелом должен быть сохранен интактным, когда это возможно
и их прогноз следует внимательно наблюдать. Зуб
бутоны, которые не заражены, также должны быть сохранены и
не повреждаться в процессе лечения (23).
Таблица 1.
Руководство по удалению зубов (18, 19).
| Абсолютные показания к экстракции | Относительные показания для экстракции | Относительные противопоказания для экстракции | ||||||
|---|---|---|---|---|---|---|---|---|
| Зубы с вертикальными переломами корней | Зуб с ускоренным периодонтитом | , которые являются необходимыми для Anatom Rescontitis | 9035 9033.2 2 2 | 2 9035. 9035. | 2 | . | . Зубной. 3 моляры) | Зубы, выполняющие функцию окклюзионной пробки |
| Зубы с периапикальной патологией | Корни с горизонтальными и/или косыми переломами | |||||||
| Decayed and/or fractured teeth that cannot be restorated | ||||||||
| Presence of acute infection in the fracture line | ||||||||
| Teeth that may cause acute pericoronitis | ||||||||
| Teeth that have переломы корней вблизи цементно-эмалевой границы |
Открыть в отдельном окне
Стоматологам следует быть более консервативными в отношении
зубы, находящиеся на линии перелома. В течение одного года
после лечения риск осложнений колеблется между
6%-25% для зубов на линии перелома. Хотя с
применение антибиотиков, профилактическое извлечение
бессимптомные зубы больше не нужны, закрыть
наблюдение и один год радиологического и клинического
рекомендуется следить.
В течение одного года
после лечения риск осложнений колеблется между
6%-25% для зубов на линии перелома. Хотя с
применение антибиотиков, профилактическое извлечение
бессимптомные зубы больше не нужны, закрыть
наблюдение и один год радиологического и клинического
рекомендуется следить.
Источник финансирования: Не заявлено.
Конфликт интересов: Не объявлено.
1. Патросинио Л.Г., Патросинио Дж. А., Борба Б. Х., Бонатти Бде С, Пинто ЛФ, СП Виейра, Коста Дж.М. Перелом нижней челюсти: анализ 293 пациентов, лечившихся в больнице клиник Федерального университета Уберландии. Браз Дж. Оториноларингол. 2005;71(5):560–565. [Бесплатная статья PMC] [PubMed] [Google Scholar]
2. Метин М., Сенер И., Тек М. Ретинированные зубы и перелом нижней челюсти. Евр Джей Дент. 2007;1(1):18–20. [Бесплатная статья PMC] [PubMed] [Google Scholar]
3. Thapliyal GK, Sinha R, Menon PS, Chakranarayan A. Лечение переломов нижней челюсти. МЯФИ. 2008;64(3):218–220. [Бесплатная статья PMC] [PubMed] [Google Scholar]
2008;64(3):218–220. [Бесплатная статья PMC] [PubMed] [Google Scholar]
4. Kamboozia AH, Punnia-Moorthy A. Судьба зубов в линиях перелома нижней челюсти. Клиническое и рентгенологическое исследование. Int J Oral Maxillofac Surg. 1993;22(2):97–101. [PubMed] [Google Scholar]
5. Рай С., Прадхан Р. Зуб на линии перелома: его прогноз и влияние на заживление. Индиан Джей Дент Рез. 2011;22(3):495–496. doi: 10.4103/0970-9290.87083. [PubMed] [CrossRef] [Google Scholar]
6. Волуевич М.А. Переломы нижней челюсти с ретинированным третьим моляром: анализ 47 случаев. Br J Oral Surg. 1980;18(2):125–131. [PubMed] [Google Scholar]
7. Лус Дж.Г., Мораес Р.Б., Д’Авила Р.П., Ямамото М.К. Факторы, способствующие повторному хирургическому лечению переломов нижней челюсти. Браз Орал Рез. 2013;27(3):258–265. doi: 10.1590/S1806-83242013005000007. [PubMed] [CrossRef] [Академия Google]
8. Хрчанович Б.Р. Факторы, влияющие на частоту переломов челюстно-лицевой области. Оральный челюстно-лицевой хирург. 2012;16(1):3–17. doi: 10.1007/s10006-011-0280-y. [PubMed] [CrossRef] [Google Scholar]
2012;16(1):3–17. doi: 10.1007/s10006-011-0280-y. [PubMed] [CrossRef] [Google Scholar]
9. Хрчанович Б.Р. Зубы по линии переломов нижней челюсти. Оральный челюстно-лицевой хирург. 2014;18(1):7–24. doi: 10.1007/s10006-012-0369-y. [PubMed] [CrossRef] [Google Scholar]
10. Чуонг Р., Донофф Р.Б., Гуральник В.К. Ретроспективный анализ 327 переломов нижней челюсти. J Oral Maxillofac Surg. 1983;41(5):305–309. — 309. [PubMed] [Google Scholar]
11. Samson J, John R, Jayakumar S. Зубы на линии перелома: сохранить или удалить? Реконструкция черепно-челюстной травмы. 2010;3(4):177–184. doi: 10.1055/s-0030-1268512. [PMC free article] [PubMed] [CrossRef] [Google Scholar]
12. Андреасен Йенс О., Аренсбург С.С., Цилингаридис Г. Переломы корня: влияние типа заживления и локализации перелома на выживаемость зубов — анализ 492 дела. Дент Трауматол. 2012 23 марта; 28 (5): 404–409. doi: 10.1111/j.1600-9657.2012.01132.x. [PubMed] [CrossRef] [Google Scholar]
13. Маланчук В. О., Копчак А.В. Факторы риска развития инфекции у больных с переломами нижней челюсти в области десны. J Краниомаксиллофак Хирург. 2007 г., 12 февраля; 35 (1): 57–62. doi: 10.1016/j.jcms.2006.07.865. [PubMed] [CrossRef] [Google Scholar]
О., Копчак А.В. Факторы риска развития инфекции у больных с переломами нижней челюсти в области десны. J Краниомаксиллофак Хирург. 2007 г., 12 февраля; 35 (1): 57–62. doi: 10.1016/j.jcms.2006.07.865. [PubMed] [CrossRef] [Google Scholar]
14. Ellis E., 3rd Результаты лечения пациентов с зубами на линии переломов угла нижней челюсти с помощью стабильной внутренней фиксации. J Oral Maxillofac Surg. 2002;60(8):863–865. [PubMed] [Академия Google]
15. Бобровский А.Н., Сонего К.Л., Чагас О.Л. Послеоперационная инфекция, связанная с лечением перелома угла нижней челюсти при наличии зубов на линии перелома: систематический обзор и метаанализ. Int J Oral Maxillofac Surg. 2013 г., 25 апреля; 42 (9): 1041–1048. doi: 10.1016/j.ijom.2013.02.021. [PubMed] [CrossRef] [Google Scholar]
16. Koenig WR, Olsson AB, Pensler JM. Судьба развивающихся зубов при травмах лица: зачатки зубов по линии переломов нижней челюсти у детей. Энн Пласт Сург. 1994;32(5):503–505. [PubMed] [Google Scholar]
17. Berg S, Pape HD. Зубы на линии перелома. Int J Oral Maxillofac Surg. 1992;21(3):145–146. [PubMed] [Google Scholar]
Berg S, Pape HD. Зубы на линии перелома. Int J Oral Maxillofac Surg. 1992;21(3):145–146. [PubMed] [Google Scholar]
18. Spinnato G, Alberto PL. Зубы по линии переломов нижней челюсти. Atlas Oral Maxillofac Surg Clin North Am. 2009;17(1):15–18. doi: 10.1016/j.cxom.2008.10.006. [PubMed] [CrossRef] [Google Scholar]
19. Гербино Г., Тарелло Ф., Фасолис М., Джоанни П.П. Жесткая фиксация зубами по линии переломов нижней челюсти. Int J Oral Maxillofac Surg. 1997;26(3):182–186. [PubMed] [Google Scholar]
20. Iizuka T, Lindqvist C, Hallikainen D, Paukku P. Инфекция после жесткой внутренней фиксации переломов нижней челюсти: клиническое и рентгенологическое исследование. J Oral Maxillofac Surg. 1991;49(6):585–593. — 593. [PubMed] [Google Scholar]
21. Амаратунга Н.А. Влияние зубов в линии переломов нижней челюсти на заживление. J Oral Maxillofac Surg. 1987;45(4):312–314. [PubMed] [Google Scholar]
22. Neal DC, Wagner WF, Alpert B. Заболеваемость, связанная с зубами на линии переломов нижней челюсти.
