3D диагностика и принципы визуализации 3-х моляров нижней челюсти
Рогацкин Д. В.
Врач-рентгенолог ООО «Ортос» (Смоленск)
Фрагмент главы готовящейся к печати книги «Радиодиагностика в стоматологии. 2D/3D».
Зубы 48, 38, называемые часто «нижними зубами мудрости» как правило имеют двух — или трехкорневое строение, но при этом длина и конфигурация корней чрезвычайно вариабельны. Это могут быть как короткие сросшиеся корни, так и непомерно длинные изогнутые с выраженной дивергенцией (рис. 1).
Рис. 1. Фрагмент панорамной томограммы, область моляров нижней челюсти слева. Передний корень зуба 38 увеличен в размере, искривлен. Тень корня пересекает просвет нижнечелюстного канала.
Существует целый ряд клинических показаний для удаления третьих моляров нижней челюсти, однако оперативное вмешательство нередко бывает сложным и осложненным, поэтому на этапе планирования имеется необходимость проведения тщательной предоперационной диагностики. Это обусловлено тем, что данные зубы занимают дистальное положение в зубном ряду и нередко находятся в состоянии ретенции. Согласно современным исследованиям, осложнения, связанные с повреждением нижнечелюстного нерва, возникают в среднем в 13% случаев от общего числа удалений (Wang et. al., 2016). Традиционная диагностика положения нижнечелюстного канала относительно корней третьего моляра с помощью панорамного снимка уже не может считаться достаточной и объективной. В ряде случаев, выполненное с целью уточнения трехмерное исследование вынуждает хирурга менять тактику вмешательства (Matzen et. al, 2013).
Это обусловлено тем, что данные зубы занимают дистальное положение в зубном ряду и нередко находятся в состоянии ретенции. Согласно современным исследованиям, осложнения, связанные с повреждением нижнечелюстного нерва, возникают в среднем в 13% случаев от общего числа удалений (Wang et. al., 2016). Традиционная диагностика положения нижнечелюстного канала относительно корней третьего моляра с помощью панорамного снимка уже не может считаться достаточной и объективной. В ряде случаев, выполненное с целью уточнения трехмерное исследование вынуждает хирурга менять тактику вмешательства (Matzen et. al, 2013).
Ретенированными зубами называют зубы, которые прорезались неполностью, в связи со сложными для прорезывания условиями, или сформировались импактными, то есть полностью погруженными в костную ткань.
Для описания положения третьего моляра можно рекомендовать принципы, заложенные в классификациях Винтера и Пэлла-Грегори. Винтер (Winter, 1926) оценивал положение вертикальной оси зуба мудрости относительно 2-го моляра и определил 5 вариантов положения – вертикальное (V – на рис.
- 1 – коронка не перекрыта костной тканью
- 2 – костная ткань перекрывает до половины поверхности коронки
- 3 – коронка полностью погружена в костную ткань по вертикали
и 3 уровня погружения:
- А – коронка 3го моляра контактирует с коронкой 2-го моляра
- В — коронка 3го моляра контактирует с пришеечной областью 2го моляра
- С — коронка 3го моляра контактирует с корнем 2-го моляра
В зависимости от класса, уровня и соотношения корня с нижнечелюстным нервом хирург выбирает способ фрагментации зуба и определяет тактику оперативного вмешательства (Maegawa et al. , 2003).
, 2003).
Рис. 2. Иллюстрация к классификации положения 3х моляров нижней челюсти по Pell&Gregory, Winter. Визуализация на основе панорамных томограмм. Столбцы по вертикали: V – вертикальное положение, М – мезиальный наклон, Н – горизонтальное положение. Ряды по горизонтали: А, В, С — уровни погружения (пояснение в тексте). Цифрами в ячейках таблицы указана степень перекрытия коронки костной тканью.
В 2015м году итальянскими исследователями (Maglione et al.) была предложена детальная и довольно сложная классификация соотношения корней ретенированного зуба мудрости и нижнечелюстного нерва. Авторы выделили 7 классов и целый ряд подклассов. Вероятно, предложенная градация имеет важное клиническое значение, но с точки зрения первичной диагностики и описания томограммы такая детализация может расцениваться как излишняя. С диагностической целью китайские специалисты предлагают всего лишь констатировать, что нерв проходит ниже зуба, вестибулярно от корня, язычно или между корней (Wang et.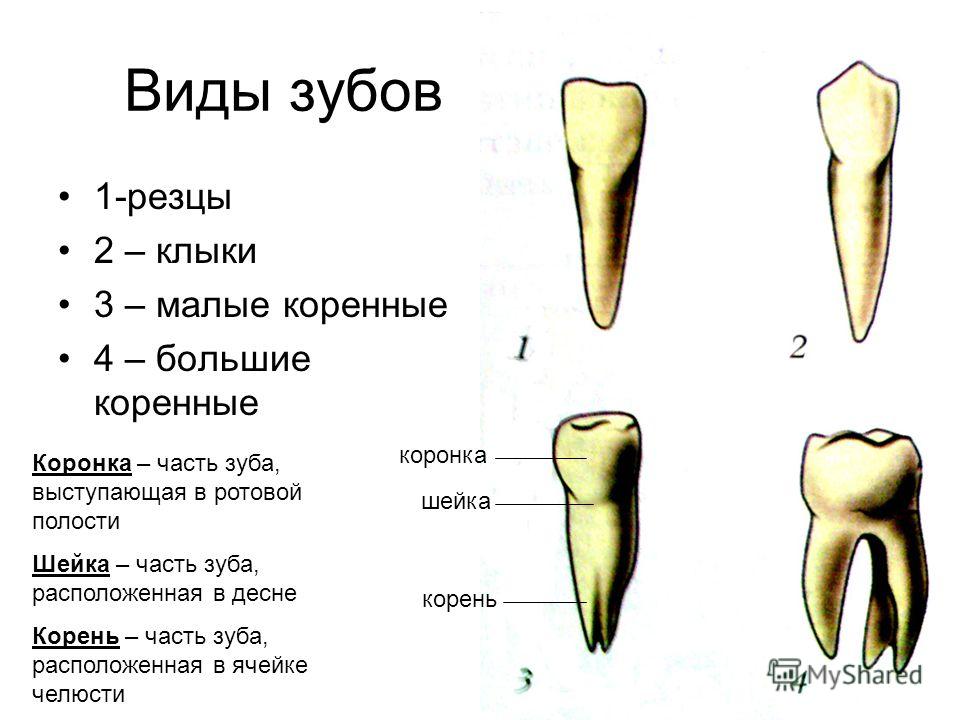
Прежде всего, адекватно оценить соотношения корня и нижнечелюстного канала при наличии минимума опций и использовании неинтерактивной системы координат, фиксированной в антропометрическом положении, достаточно сложно. В этом случае исследуемая область визуализируется в косом сечении без учета индивидуального строения и положения зуба, форма, размер и соотношение структур передается с искажением, отсутствует информация о соседнем зубе (рис. 3). Для получения наиболее информативного изображения необходимо ориентировать аксиальную и сагиттальную плоскости соответственно мезио-дистальной протяженности канала, с учетом его положения и конфигурации, а корональную фиксировать в точке наибольшего прилегания корня к нерву (рис. 4, 11). Оптимальная визуализация осуществляется в трех измерениях с указанием места, через которое проходит основное сечение.
- I – inferior – нерв находится в нижней позиции относительно зуба. Периапикально (апикально) при вертикальном положении и мезиальном наклоне – IA (рис. 7), перирадикулярно при горизонтальном положении – IR (рис. 6). В случае одновременного перирадикулярного нижнего прилегания и периапикального дистального, при горизонтальном положении или мезиальном наклоне – IRD (рис. 8).
- L – lateralis – нерв находится сбоку от зуба. LL – лингвально или LB – буккально (рис. 4).
- IR – inter-radicularis – нерв находится между корней в области фуракции.
 В этом случае может быть два варианта: IR1 – верхушки корней не смыкаются под нервом (рис. 9), IR2 – верхушки корней смыкаются под нервом охватывая его кольцом (рис. 10).
В этом случае может быть два варианта: IR1 – верхушки корней не смыкаются под нервом (рис. 9), IR2 – верхушки корней смыкаются под нервом охватывая его кольцом (рис. 10).
Рис. 3. Пример некорректной визуализации зуба 48 и его соотношения с нижнечелюстным нервом.
Рис. 4. Тот же зуб (рис. 3), корректная МPR визуализация с использованием интерактивной системы координат и регулируемой глубины выделенного слоя. Прицельная визуализация зуба 48 и нижнечелюстного канала. Глубина выделенного слоя 5 мм. Уровень погружения В, степень перекрытия коронки 3, положение М, соотношение с нервом LL – В3, M, LL (пояснение в тексте).
Рис. 5. Прицельная визуализация зуба 46, MPR. Аксиальное сечение продольно вдоль дистального («верхнего») корня. Двухкорневое строение, определяется перикорональное снижение плотности костной ткани полусферической формы, соответствующее начальным признакам развития одонтогенной кисты. С3, H, IRD.
Рис. 6. Тот же зуб (рис. 5), поперечное и продольное сечение (корональный и сагиттальный реформаты), прицельная визуализация соотношения корня зуба 48 с нижнечелюстным нервом.
Рис. 7. Корректное положение координат с целью визуализации соотношения переднего корня зуба 48 с нижнечелюстным нервом при В2, V, IA.
Рис. 8. Трехмерная визуализация нижнего и дистального соотношения корня зуба 48 с нижнечелюстным нервом по протяженности. С3, H, IRD, протяженность 10 мм.
Рис. 9. MPR, положение нерва между корней зуба 38 без смыкания апексов. В2, М, IR1.
Рис.10. MPR, положения нерва между корней зуба 38 с сомкнутыми апексами. С3, М, IR2.
Приведенные выше сокращения и обозначения, характеризующие положение третьих моляров и соотношение их корней с нижнечелюстным каналом, могут быть использованы в качестве индексов при статистических исследованиях. Например, на рис. 4 положение зуба соответствует индексу В3, M, LL, где В – уровень погружения, 3 – степень перекрытия коронки, М – положение зуба относительно вертикальной оси и LL – соотношение с нервом (см.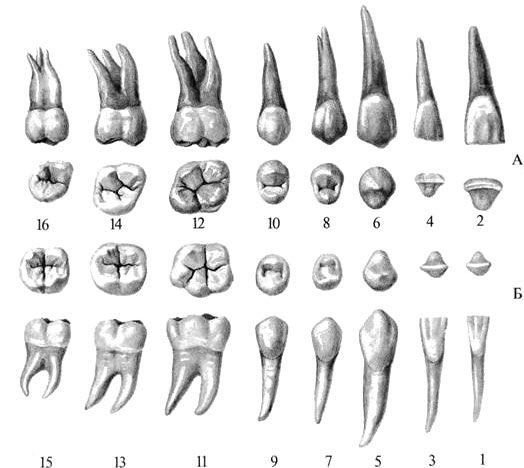
В ряде случаев нижнечелюстной канал определяется как находящийся на некотором расстоянии от корня ретенированного зуба (рис. 11). Кроме того, имитировать просвет нижнечелюстного канала может имеющееся в нижней позиции костномозговое пространство (рис. 12).
Рис. 11. Поперечное и продольное сечение через мезиальный корень зуба 38. Корень искривлен в веситбуло-оральном направлении, апикальная часть находится на расстоянии от канала нижнечелюстного нерва.
Рис. 12. MPR. Визуализация дистального корня зуба 38. В3, M, LL. Латерально-лингвальное положение нерва относительно корня, периапикально снижение плотности костной ткани за счет наличия костномозгового пространства.
Контакт зуба с нервом может быть как точечным, так и на определенном протяжении относительно поверхности зуба, например нижнее и дистальное прилегание при мезиальном наклоне и горизонтальном положении (рис. 5, 6, 8). В таких случаях следует указывать место и протяженность предполагаемого контакта.
Таким образом, в процессе первичной диагностики состояния и положения третьих моляров нижней челюсти следует оценивать и описывать следующие аспекты:
- Форму, конфигурацию и степень сохранности собственно зуба;
- Степень погружения относительно 2го моляра;
- Степень перекрытия коронки костной тканью;
Наличие или отсутствие наклона вертикальной оси 3го моляра относительно 2го, наличие инверсии, поперечного положения или эктопии;
- Соотношение корня с нижнечелюстным каналом;
- Наличие паталогических изменений окружающей костной ткани.
Полностью прорезавшиеся третьи моляры могут быть частично перекрыты мягкими тканями ретромолярной области, что способствует развитию перекоронита – воспаления нависающего десневого капюшона, что в свою очередь создает условия для формирования парадентальной кисты – кисты Крейга, ретромолярной кисты (рис. 13). Данная киста, как и радикулярная, является воспалительной, то есть возникает вследствие хронического воспалительного процесса. Как самостоятельное патологическое состояние описано в 1976г (Craig). Развивается в пришеечной области стоящих в зубном ряду или незначительно погруженных по вертикали зубов мудрости, чаще дистально, но может формироваться также с язычной или вестибулярной поверхности (рис. 14). В процессе своего развития разрушает костную ткань в ретромолярной области, легко нагнаивается, осложняет удаление причинного зуба, в редких случаях наблюдается спонтанный регресс парадентальной кисты.
Как самостоятельное патологическое состояние описано в 1976г (Craig). Развивается в пришеечной области стоящих в зубном ряду или незначительно погруженных по вертикали зубов мудрости, чаще дистально, но может формироваться также с язычной или вестибулярной поверхности (рис. 14). В процессе своего развития разрушает костную ткань в ретромолярной области, легко нагнаивается, осложняет удаление причинного зуба, в редких случаях наблюдается спонтанный регресс парадентальной кисты.
Рис. 13. MPR. Парадентальная киста в ретромолярной области связанная с зубом 38.
Рис. 14. MPR. Парадентальная киста с вестибулярным типом роста, связанная с зубом 38.
Наиболее частым паталогическим состоянием, связанным с наличием ретенированного зуба мудрости, является одонтогенная киста, которую традиционно называют фолликулярной. В отличие от околозубной кисты Крейга, она не является воспалительной и может развиваться вокруг коронки любого ретенированного зуба. Определение «фолликулярная» в современных классификациях уже не используется или упоминается как синоним, поскольку данный термин был признан некорректным (Browne&Smith,1991). Во-первых, определение «фолликулярная киста» гораздо раньше, чем в стоматологии было применено в гинекологии и дерматологии. Во-вторых, процесс исходит не собственно из фолликула зуба, а из сохранившегося эмалевого эпителия сформированной коронки зуба. В англоязычной литературе для данного паталогического состояния используется определение dentigeros cyst – «зубная киста», «киста от зуба», то есть, по сути, перевод термина cysta odontogenica – одонтогенная киста.
Во-первых, определение «фолликулярная киста» гораздо раньше, чем в стоматологии было применено в гинекологии и дерматологии. Во-вторых, процесс исходит не собственно из фолликула зуба, а из сохранившегося эмалевого эпителия сформированной коронки зуба. В англоязычной литературе для данного паталогического состояния используется определение dentigeros cyst – «зубная киста», «киста от зуба», то есть, по сути, перевод термина cysta odontogenica – одонтогенная киста.
Определение «зубосодержащая киста» (“tooth-bearing”) является не корректным, поскольку в просвете кисты при данном паталогическом состоянии находится только коронка зуба, оболочка фиксирована в пришеечной области, а корень остается в интактной костной ткани.
Радиологически на двухмерных снимках обычно различают центральный, латеральный и циркумферентный тип роста зубных кист (Shear&Speight, 2007). При центральном типе просветление равномерно окружает коронку по периметру, при латеральном — просвет кисты распространяется в одну сторону от коронки — мезиально или дистально. При циркумферентном типе роста тень зуба полностью проецируется на просвет кисты, создается впечатление, что она «обволакивает» большую часть корня. Однако, такой эффект следует скорее рассматривать как двухмерную проекционную суммацию просвета кисты и тени зуба. При работе с трехмерным изображением актуальным остается определение центрального (рис. 15) и латерального типа роста одонтогенной киты. При латеральном типе мезиальный рост обычно наблюдается от зубов с мезиальным наклоном или горизонтальным положением оси зуба (рис. 16) и деструкции подвергается собственно тело нижней челюсти каудально. Такие кисты довольно быстро вызывают симптоматику, связанную с компрессией нижнечелюстного нерва или нагноением. При дистальном типе роста разрушению подвергается угол и ветвь челюсти (рис. 17). Такие кисты встречаются редко, могут достигать больших размеров и долгое время не давать никакой симптоматики. В обоих случаях коронка определяется как полностью находящаяся в просвете деструкции, а корень, как располагающийся большей частью в костной ткани.
При циркумферентном типе роста тень зуба полностью проецируется на просвет кисты, создается впечатление, что она «обволакивает» большую часть корня. Однако, такой эффект следует скорее рассматривать как двухмерную проекционную суммацию просвета кисты и тени зуба. При работе с трехмерным изображением актуальным остается определение центрального (рис. 15) и латерального типа роста одонтогенной киты. При латеральном типе мезиальный рост обычно наблюдается от зубов с мезиальным наклоном или горизонтальным положением оси зуба (рис. 16) и деструкции подвергается собственно тело нижней челюсти каудально. Такие кисты довольно быстро вызывают симптоматику, связанную с компрессией нижнечелюстного нерва или нагноением. При дистальном типе роста разрушению подвергается угол и ветвь челюсти (рис. 17). Такие кисты встречаются редко, могут достигать больших размеров и долгое время не давать никакой симптоматики. В обоих случаях коронка определяется как полностью находящаяся в просвете деструкции, а корень, как располагающийся большей частью в костной ткани.
Рис. 15. MPR. Одонтогенная (фоликулярная) киста от зуба 48 с центральным типом роста.
Рис. 16. MPR. Одонтогенная киста от зуба 38 с латеральным мезиальным типом роста.
Рис. 17. MPR. Одонтогенная киста от зуба 38 с латеральным дистальным типом роста.
Дифференцировать простые одонтогенные кисты следует от связанных с зубами одонтогенных кератокист (рис. 18), воспалительных парадентальных кист (рис. 13, 14), интралюминальных (unicistic, однокамерных) амелобластом (рис. 19) и одонтогенных амелобластических фибром (рис. 20).
Рис. 18. Панорамный реформат. Кератокиста связанная с зубом 48.
Рис. 19. MPR. Интралюминальная амелобластома связанная с зубом 37.
Рис. 20. MPR. Амелобластическая фиброма связанная с зубом 37.
Третьи моляры нижней иногда развиваются аномально. Наиболее частой аномалией развития зубов мудрости является радикулярная диляцерация – искривления корня под большим углом (рис. 1, 21) и наличие дополнительного язычного корня (рис. 22). Кроме того, сами по себе третьи моляры могут быть сформированы в виде простой или составной одонтомы (рис. 23).
22). Кроме того, сами по себе третьи моляры могут быть сформированы в виде простой или составной одонтомы (рис. 23).
Рис. 21. Сагиттальный реформат мезио-дистальное сечение области зубов 37, 38. Диляцерация корня зуба 38.
Рис. 22. MPR. Прицельная визуализация дополнительного язычного корня (radix entomolaris) зуба 38. Корень искривлен под прямым углом относительно оси зуба.
Рис. 23. MPR. Составная одонтома развившаяся вместо зуба 48, импакция зуба 37, 4хкорневое строение зуба 37, положение нижнечелюстного нерва между корней зуба 37.
Сведения об авторе/литература
Рогацкин Дмитрий Васильевич, врач-рентгенолог ООО «Ортос», Россия, г. Смоленск
Rogatskin D. V., radiologist, LLC Ortos, Russia, Smolensk
3D diagnostics and visualization principles of 3 molars of the lower jaw
Аннотация. Согласно современным исследованиям, осложнения, связанные с повреждением нижнечелюстного нерва, возникают в среднем в 13% случаев от общего числа удалений. Традиционная диагностика положения нижнечелюстного канала относительно корней третьего моляра с помощью панорамного снимка уже не может считаться достаточной и объективной. В данной статье, которая является фрагментом из книги «Радиодиагностика в стоматологии. 2D/3D», описаны принципы и методы визуализации 3-х моляров нижней челюсти. Описания дополнены подробными иллюстрациями из врачебной практики.
Традиционная диагностика положения нижнечелюстного канала относительно корней третьего моляра с помощью панорамного снимка уже не может считаться достаточной и объективной. В данной статье, которая является фрагментом из книги «Радиодиагностика в стоматологии. 2D/3D», описаны принципы и методы визуализации 3-х моляров нижней челюсти. Описания дополнены подробными иллюстрациями из врачебной практики.
Annotation. According to modern research, complications associated with damage to the mandibular nerve occur on average in 13% of the total number of removals. The traditional diagnosis of the position of the mandibular canal relative to the roots of the third molar using a panoramic image can no longer be considered sufficient and objective. In this article, which is a fragment from the book “Radio Diagnostics in Dentistry. 2D / 3D ”, describes the principles and methods of visualization of 3 molars of the lower jaw. Descriptions are supplemented by detailed illustrations from medical practice.
Ключевые слова: нижние зубы мудрости; повреждения нижнечелюстного нерва; ретенированные зубы; фолликулярная киста; трехмерные изображения.
Key words: lower teeth of wisdom; damage to the mandibular nerve; retarded teeth; follicular cyst; three-dimensional images.
Литература
- Maglione M, Costantinides F, Bazzocchi G. Classification of impacted mandibular third molars on cone-beam CT images. J Clin Exp Dent. 2015;7(2):e224-31.
- Winter G.B. Impacted mandibular third molars. St Louis: American Medical Book Co.; 1926. p. 241–79.
- Pell GJ, Gregory BT. Impacted mandibular third molars: classification and modified techniques for removal. Dent Digest 1933;39:330–338.
- Dongmiao Wang, Tangyi Lin, Yanling Wang, Chao Sun, Lianfeng Yang, Hongbing Jiang, Jie Cheng. Radiographic features of anatomic relationship between impacted third molar and inferior alveolar canal on coronal CBCT images: risk factors for nerve injury after tooth extraction.
 Arch Med Sci. 2018 Apr;14(3):532-540.
Arch Med Sci. 2018 Apr;14(3):532-540. - Matzen LH, Christensen J, Hintze H, Schou S, Wenzel A. Influence of cone beam CT on treatment plan before surgical intervention of mandibular third molars and impact of radiographic factors on deciding on coronectomy vs surgical removal. Dentomaxillofac Radiol. 2013;42(1):98870341.Epub 2012 Aug 29.
- Hidenobu Maegawa, Kazuo Sano, Yoshimasa Kitagawa, Toshiyuki Ogasawara, Kazuki Miyauchi, Joji Sekine, Tsugio Inokuchi, Preoperative assessment of the relationship between the mandibular third molar and the mandibular canal by axial computed tomography with coronal and sagittal reconstruction Oral Surg Oral Med Oral Pathol Oral Radiol Endod 2003;96:639-46
- Craig GT. The paradental cyst. A specifi c infl ammatory odontogenic cyst. Br Dent J 1976;141:9-14.
- Browne RM, Smith AJ. Pathogenesis of odontogenic cysts. In: Browne RM, editor. Investigative Pathologyof the Odontogenic Cyst. Boca Ratonl: CRC Press; 1991. pp. 88–10
- Shear M, Speight P: Cysts of the oral and maxillofacial regions, ed 4, Oxford, 2007, Blackwell.
Удаление зуба мудрости Блог сети стоматологий Inndenta консультации по услугам стоматологии
Любые процедуры, связанные с зубом мудрости, часто пугают пациентов. Это становится причиной позднего обращения к стоматологам, когда единственным выходом остается операция по удалению зуба мудрости.
Содержание:
- Удаление зуба мудрости в нашей клинике
- Что такое зубы мудрости
- Больно ли удалять моляры
- Почему не стоит бояться удалять восьмерки
- В каких случаях зубы можно сохранить
- Когда нужно удалять третьи моляры
- Воспаление при прорезывании
- Процедура удаления зуба мудрости
- Удаление зуба мудрости на практике
- Восьмерки при ортодонтическом лечении
- Ретинированный и дистопированный зубы мудрости
- Удаление восьмерки у беременных и кормящих женщин
- Осложнения после удаления
- Рекомендации после удаления зуба мудрости
- Диагностика перед удалением зуба мудрости
- Запишитесь на удаление зуба мудрости к нам
Удаление зуба мудрости в нашей клинике
При наличии показаний зубы следует удалять сразу. Несвоевременное обращение к врачу может стать причиной осложнений. Хирурги клиники InnДента проводят операции по удалению коренных зубов после предварительной диагностики с соблюдением актуальных протоколов. Это гарантирует положительный результат и минимальные риски осложнений. Запишитесь на консультацию к нашему стоматологу. Врач проведет осмотр и подробно расскажет, как проводится удаление зуба мудрости в нашей клинике.
Несвоевременное обращение к врачу может стать причиной осложнений. Хирурги клиники InnДента проводят операции по удалению коренных зубов после предварительной диагностики с соблюдением актуальных протоколов. Это гарантирует положительный результат и минимальные риски осложнений. Запишитесь на консультацию к нашему стоматологу. Врач проведет осмотр и подробно расскажет, как проводится удаление зуба мудрости в нашей клинике.
Обращение в стоматологию InnДента это:
- Индивидуальный подход к каждому пациенту.
- Диагностика с применением новейшего оборудования.
- Привлечение куратора-координатора в ходе лечения.
- Комфортные условия пребывания в клинике — кофе, чай, наушники, средства гигиены, подарки и мороженое для маленьких пациентов.
Что такое зубы мудрости
Зуб мудрости — это третий моляр. Это последний зуб в зубном ряду. Бывает только постоянный и начинает прорезываться после 18 лет и позднее. У некоторых людей процесс затягивается на несколько лет и сопровождается при этом неприятными симптомами. Некоторые врачи считают его рудиментом и предлагают удалять сразу, как только единица прорезалась. Другие стоматологи рекомендуют по возможности сохранить моляр и использовать его в будущем под протезирование.
Некоторые врачи считают его рудиментом и предлагают удалять сразу, как только единица прорезалась. Другие стоматологи рекомендуют по возможности сохранить моляр и использовать его в будущем под протезирование.
Больно ли удалять моляры
Удаление восьмерки может быть как простым, так и сложным. Все зависит от индивидуальных особенностей пациента. Но в любом случае, за счет применения современных анестетиков процедура не вызывает никакого дискомфорта. Боль может возникнуть только после операции через 3-5 часов, когда действие анестетика закончится. Чтобы не допустить этого, стоматолог назначит анальгетики.
Почему не стоит бояться удалять восьмерки
При возникновении проблем с зубом мудрости следует сразу обращаться в клинику. Не стоит ожидать сложных процедур и бояться посещения врача. При необходимости в стоматологиях сегодня применяется седация, благодаря которой удается снять нервное напряжение и избежать лишнего стресса. В сложных случаях врач может предложить наркоз.
В каких случаях зубы можно сохранить
Третьи моляры могут оказаться необходимыми при потере большого количества жевательных зубов в качестве опоры под протез. Поэтому если единица растет в зубном ряду, не отклонена, полностью прорезалась и сохранена большая часть твердых тканей, моляр удалять не стоит.
Когда нужно удалять третьи моляры
Основными показаниями для хирургического лечения являются:
- Нарушение прорезывания единицы — рост вне зубного ряда, наклон коронки.
- Травмирование щеки, языка во время прикусывания.
- Воспаление пульпы на фоне сложного расположения корневых каналов и выраженного искривления корней.
- Выраженный недостаток места в зубном ряду.
Почему третьи моляры часто поражаются кариесом?
Основной причиной кариеса восьмерок является плохая гигиена. За счет расположения их сложно очищать зубной щеткой, что приводит к скоплению налета, в котором развиваются бактерии.
Воспаление при прорезывании
Отдельно стоит выделить такое заболевание, как перикоронарит. Это воспалительный процесс, связанный с нарушением прорезывания третьего моляра. При этом над ним формируется так называется капюшон из десны. Ткани отекают, вызывают острую боль, присоединяется гнойное воспаление. При отсутствии лечения развиваются осложнения. На нижней челюсти возможно распространение гнойного процесса на кость челюсти и в нижележащие отделы через фасции мышц. На верхней перикоронарит особенно опасен для счет близкого расположения очага в головному мозгу.
Это воспалительный процесс, связанный с нарушением прорезывания третьего моляра. При этом над ним формируется так называется капюшон из десны. Ткани отекают, вызывают острую боль, присоединяется гнойное воспаление. При отсутствии лечения развиваются осложнения. На нижней челюсти возможно распространение гнойного процесса на кость челюсти и в нижележащие отделы через фасции мышц. На верхней перикоронарит особенно опасен для счет близкого расположения очага в головному мозгу.
Процедура удаления зуба мудрости
При возникновении проблемы нужно записаться в стоматологию. В клинике InnДента сделать это можно как по телефону, так и оставив заявку в мессенджерах и социальных сетях. Наши администраторы свяжутся с вами, определят, к какому специалисту вас направить и предложат удобное время. Предварительно мы обязательно напомним пациенту о предстоящем визите.
На прием достаточно взять паспорт. В клинике наш администратор проводит вас в гардероб, далее заполнит вашу карту и сопроводит к кабинету. В назначенное время вас пригласит ассистент стоматолога. В кабинете врач проведет опрос, определит ваши жалобы и только после этого приступит к осмотру.
В назначенное время вас пригласит ассистент стоматолога. В кабинете врач проведет опрос, определит ваши жалобы и только после этого приступит к осмотру.
Предварительное обследование
В ходе осмотра ротовой полости стоматолог оценивает состояние зубов, десен. Определяет выраженность разрушения третьего моляра, его подвижность, полноту прорезывания, положение в зубном ряду. Характерными признаками воспаления могут быть отек, гиперемия, выделение гноя из-под десны. Возможно увеличение лимфоузлов. Далее назначаются обследования.
Подготовка к операции
В рамках подготовки к операции назначается рентген. При необходимости возможно выполнение КТ. Стоматолог оценивает результаты и составляет план лечения. На этом этапе приглашается куратор, который рассчитывает стоимость и в случае согласия пациента составляет договор.
Инструменты для удаления
Для проведения операции потребуются щипцы. Они могут быть для удаления верхнего зуба мудрости и для нижнего моляра. Также может потребоваться элеватор, бормашина и боры, скальпель.
Также может потребоваться элеватор, бормашина и боры, скальпель.
Удаление зуба мудрости на практике
Удаление 2-х зубов одновременно
Если коронковая часть сохранена, возможно удаление сразу двух моляров. Проводится операция аналогично, но важно помнить, что восстановление будет протекать сложнее.
Удаление 4 зубов одновременно
Все 4 восьмерки за одно посещение удаляют редко, но если есть такие показания, операцию можно провести под наркозом. Процедура выполняется амбулаторно после предварительной подготовки.
Удаление единиц при кариесе
В случае, если полость небольшая, врач сможет наложить щечки щипцов и удалить единицу сразу. Если же кариес поразил большую площадь, удержаться за стенки невозможно, поэтому может потребоваться применение элеватора или удаление корней по отдельности после разъединения с помощью бора.
Особенности удаления ретинированного/дистопированного моляра
В этом случае коронковая часть либо скрыта в тканях либо прорезалась частично. Это сложное удаление, требующее обеспечения доступа к зубу. Для этого создается разрез в проекции единицы, а сам зуб часто удаляется по частям после распила.
Это сложное удаление, требующее обеспечения доступа к зубу. Для этого создается разрез в проекции единицы, а сам зуб часто удаляется по частям после распила.
Особенности удаления восьмерок на нижней и верхней челюсти
За счет отличий в плотности тканей, чтобы вырвать единицу на верхней челюсти достаточно инфильтрационной анестезии, которая вводится непосредственно около корня. На нижней челюсти ткани более плотные, поэтому чаще применяется проводниковая анестезия, убирающая чувствительность со всей половины челюсти.
Восьмерки при ортодонтическом лечении
Ортодонты уделяют большое внимание состоянию восьмеркам. Именно они часто направляют пациентов на удаление на этапе подготовки к коррекции прикуса.
- Удаление моляров перед коррекцией прикуса: Особенно частой причиной нарушения прикуса является скученность зубов, когда им не хватает места в зубном ряду. В этом случае удаление восьмерки может обеспечить недостающее место для правильного расположения остальных единиц.
- Когда восьмерки не удаляют в ортодонтии: Если у пациента щели между зубами, нарушение прикуса не связано со скученностью, восьмерки можно сохранить. К тому же они могут участвовать в исправлении прикуса за счет того, что на них фиксируются ортодонтические конструкции.
Ретинированный и дистопированный зубы мудрости
Ретинированным зуб считается, если он не может самостоятельно прорезаться через костные ткани, что приводит к воспалению. Дистопированная единица изначально растет в сторону, травмируя зуб и мягкие ткани. В обоих случаях восьмерки выдергивают.
Почему зуб мудрости не прорезается?
Основной причиной нарушения прорезывания является недостаток места в кости челюсти. Также не исключены врожденные аномалии положения зачатка единицы.
Удаление восьмерки у беременных и кормящих женщин
Во время беременности и в период лактации врачи стараются не проводить сложных стоматологических процедур. В то же время, если у женщины острый период, высокий риск осложнений, можно удалять зуб и во время беременности. Современные анестетики позволяют сделать это без риска для плода.
В то же время, если у женщины острый период, высокий риск осложнений, можно удалять зуб и во время беременности. Современные анестетики позволяют сделать это без риска для плода.
Осложнения после удаления
Сложное удаление зуба мудрости повышает риски негативных последствий. Увеличивает вероятность осложнений игнорирование назначений врача и нарушение алгоритма проведения операции.
Возможные осложнения
- Кровотечения. В норме допускается выделение сукровицы в течение первых суток.
- Синдром сухой лунки. При отсутствии кровяного сгустка лунка не защищена от инфекции, что вызывает альвеолит с выраженными болями.
- Воспаление. Отек после операции может увеличиться на вторые сутки, но через 2-3 дня он должен спадать.
- Боль. Сразу после окончания действия анестетика может возникнуть боль, поэтому стоматологи назначают анальгетики.
При любом нарушении самочувствия следует обратиться к стоматологу.
Может ли подняться температура после операции?
Повышение температуры может оказаться ответной реакцией на операцию и стресс. В этом случае она нормализуется в течение 1-2 дней. Если температура нарастает, это может указывать на воспаление. В этом случае человек должен показаться стоматологу.
В этом случае она нормализуется в течение 1-2 дней. Если температура нарастает, это может указывать на воспаление. В этом случае человек должен показаться стоматологу.
Может ли после удаления восьмерки появиться флюс?
Увеличение отека сразу после операции рассматривается как норма. Флюс тоже может возникать на второй день, но через 2-3 в норме отечность должна уменьшаться. Ее увеличение указывает на осложнения.
Рекомендации после удаления зуба мудрости
Сразу после удаления единиц следует воздержаться от еды в течение минимум двух часов. Принимать пищу можно только после того, как закончится действие анестетика. Особенно это касается ситуаций, когда вырывали нижнюю восьмерку. Отсутствие чувствительности языка может привести к его травмам.
После операции стоматолог назначит анальгетики для снятия болей. Принимать их нужно в указанной дозировке. При наличии воспаления назначаются антибиотики.
Что едят после удаления зуба мудрости
В течение нескольких дней после хирургического лечения следует употреблять только теплую пищу в измельченном виде. Пережевывать еду лучше на противоположенной стороне.
Пережевывать еду лучше на противоположенной стороне.
Чем полоскать рот после удаления восьмерки
Активно полоскать рот нельзя, особенно первые сутки. Это может привести к вымыванию сгустка. Разрешаются ванночки. Для этого применяются различные антисептики. Стоматологи чаще назначают раствор хлоргексидина.
Диагностика перед удалением зуба мудрости
Для оценки состояния восьмерки и окружающих тканей мы назначаем рентгенографию и компьютерную томографию. Если планируется удалять единицу под наркозом, будут назначены дополнительные обследования.
Запишитесь на удаление зуба мудрости к нам
Если вы не знаете, стоит ли лечить зуб или его лучше удалить, запишитесь к нашему стоматологу.
Администратор по вашим жалобам определит, к какому специалисту вас направить, а врач после проведения осмотра предложит варианты лечения.
Хирургия полости рта, удаление третьих моляров нижней челюсти — StatPearls
Введение
Третьи моляры нижней челюсти являются наиболее часто удаляемыми зубами, на их долю приходится 18% удалений зубов. [1][2] Третьи моляры обычно развиваются в возрасте от 8 до 15 лет[3] и прорезываются в возрасте от 17 до 22 лет[4]. В результате такого замедленного прорезывания часто ретинированы третьи моляры нижней челюсти, от 17 до 69% имеют некоторую степень ретенции [5]. Удаление третьих моляров дополнительно осложняется их анатомической близостью к нижнему альвеолярному нерву (IAN), третьей ветви пятого черепного нерва, который обеспечивает сенсорную функцию нижней части щеки, подбородка, губы, языка, десен и зубов. 6]
[1][2] Третьи моляры обычно развиваются в возрасте от 8 до 15 лет[3] и прорезываются в возрасте от 17 до 22 лет[4]. В результате такого замедленного прорезывания часто ретинированы третьи моляры нижней челюсти, от 17 до 69% имеют некоторую степень ретенции [5]. Удаление третьих моляров дополнительно осложняется их анатомической близостью к нижнему альвеолярному нерву (IAN), третьей ветви пятого черепного нерва, который обеспечивает сенсорную функцию нижней части щеки, подбородка, губы, языка, десен и зубов. 6]
Ретенция, близость к ВНС и ограниченный доступ — все это усложняет удаление третьего моляра нижней челюсти. В этой статье рассматриваются анатомические соображения, оценка, показания, противопоказания и хирургические методы удаления нижних третьих моляров.
Анатомия и физиология
Нижнечелюстной нерв является третьей и самой крупной ветвью пятого черепного нерва, известного как тройничный нерв. Иннервирует кожу нижней части лица и губы, жевательные мышцы, нижнечелюстной зубной ряд, десны и передние две трети языка. Он обеспечивает как сенсорную, так и моторную функцию.
Он обеспечивает как сенсорную, так и моторную функцию.
Нижний альвеолярный нерв является самой крупной ветвью нижнечелюстного нерва. Он обеспечивает чувствительность кожи нижней части щеки, подбородка, губ, языка, зубов и десен. IAN является важным фактором при удалении нижних третьих моляров, поскольку эти две структуры часто расположены близко друг к другу. В результате существует повышенный риск повреждения IAN, что может привести к временному или постоянному изменению ощущений в области его распространения. Риск временного изменения чувствительности оценивается от 1 до 5%, в то время как постоянная дизестезия оценивается от 0 до 0,9.%.[8]
Конусно-лучевая компьютерная томография (КЛКТ) может предоставить дополнительную информацию о точном соотношении третьего моляра нижней челюсти и ВНП и количественно оценить риск ятрогенного повреждения нерва.
На обычных рентгенограммах, таких как ортопантомограмма (ОПГ/ДПТ), есть несколько рентгенологических особенностей, которые позволяют предположить близкое расположение третьего моляра к ВНС. (См. рис. 1).
(См. рис. 1).
Эти признаки включают:
-
Потеря кортикального покрытия нижнего зубного канала (IDC) – это видно как отсутствие белых «трамвайных линий» на обычных рентгенограммах.
-
Потемнение корней третьих моляров – проявляется в виде темных «полос» в апикальной области корней нижних третьих моляров.
-
Отклонение IDC — IDC обычно отклоняется от корней нижнего третьего моляра.
-
Сужение IDC — характеризуется локализованным сужением IDC вокруг области корня нижнего третьего моляра.
-
Дилацерация корней. Классифицируется как избыточное искривление корней нижних третьих моляров.
-
Сужение корней третьих моляров. Это проявляется как аномальное сужение апикальной области корней нижних третьих моляров.
Наличие одного или нескольких из этих рентгенографических признаков указывает на необходимость дальнейшей визуализации с помощью КЛКТ, которая может предоставить дополнительную информацию о взаимосвязи между нижним третьим моляром и IAN.
Показания
Нижние третьи моляры являются наиболее часто удаляемыми зубами, на их долю приходится 18% удалений зубов.[1][2] Это связано с их задним расположением внутри полости рта в сочетании с высокой вероятностью закупорки, часто приводящей к перикорониту. Перикоронит — это воспаление мягких тканей, окружающих коронку частично прорезавшегося зуба.[9]]
Показания к удалению нижнего третьего моляра включают рецидивирующие эпизоды перикоронита, неизлечимый кариес или кариес, распространяющийся на пульпу. Кроме того, горизонтальный или мезиоангулярный нижний третий моляр, вызывающий дистоцервикальный кариес в нижнем втором моляре, показан для удаления, чтобы облегчить восстановительное лечение нижнего второго моляра. Кроме того, удаление также показано для третьих моляров с одонтогенными кистами или опухолями, которые препятствуют хирургическому вмешательству (например, у пациентов, подвергающихся ортогнатической хирургии), или по линии перелома нижней челюсти. [10]
[10]
Скученность нижних передних зубов не является показанием к удалению нижних третьих моляров. Скученность нижних передних зубов иногда наблюдается одновременно с прорезыванием нижних зубов мудрости. Это привело к убеждению, что прорезывание третьих моляров вызывает мезиальную миграцию зубов, в результате чего резцы перемещаются, что приводит к скученности. Несколько исследований исследовали эту гипотезу. Тем не менее, большинство из них не обнаружили причинно-следственной связи между скученностью передних зубов и прорезыванием нижних третьих моляров.[11] Следовательно, Завави и Мелис (2014) утверждают, что удаление нижних третьих моляров не устраняет скученность передних зубов и, следовательно, не оправдывает потенциальный риск повреждения IAN.[11]
Противопоказания
Противопоказаниями к удалению нижних третьих моляров являются высокий риск повреждения IAN, сложная морфология корня, гиперцементоз и анкилоз. Кроме того, третьи моляры не будут удаляться у пациентов с внутривенным введением бисфосфонатов или лучевой терапией в анамнезе. [12]
[12]
Если КЛКТ указывает на тесную связь между корнями нижнего третьего моляра и ВНП или имеются другие противопоказания для удаления, коронэктомия служит альтернативой хирургическому удалению. Коронэктомия включает удаление коронковой структуры зуба, что обеспечивает устранение всей эмали, в то время как корни остаются на месте. Целью этой процедуры является удаление источника дискомфорта, например, луковицеобразной коронки частично прорезавшегося нижнего третьего моляра, приводящей к уплотнению пищи и последующему перикорониту, при этом корни остаются на месте, что снижает риск повреждения зуба. ИАН.
И наоборот, есть несколько случаев, когда коронэктомия противопоказана, включая кариес, распространяющийся на пульпу, аутоиммунные состояния в анамнезе или сниженный потенциал заживления, такие как сахарный диабет, операции на нижнем третьем моляре, препятствующие хирургическому вмешательству, такие как ортогнатическая или травматическая хирургия, и ассоциация зуба с обширными кистами или новообразованиями. [13]
[13]
Препарирование
При клинической оценке третьих моляров нижней челюсти необходимо собрать тщательный болевой, медицинский и социальный анамнез. Следует выявить медицинские проблемы, которые могут повлиять на лечение, в том числе нарушения свертываемости крови, лучевую терапию в анамнезе, использование бисфосфонатов и иммунодефицит. Это делается для того, чтобы установить способность пациента к послеоперационному заживлению и избежать ненужных сложных хирургических вмешательств у пациентов с риском замедленного заживления, например у пациентов с лучевой терапией челюсти в анамнезе, которые подвержены риску остеорадионекроза. Тщательная оценка на этом этапе также позволит выявить пациентов, у которых необходимо принять предоперационные меры, например, больных гемофилией.
Тщательное обследование нижнего третьего моляра фокусируется на положении, доступности и степени ретенции для определения сложности процедуры. Факторы, подлежащие оценке, приведены в таблице 1. Эти факторы оцениваются как клинически, так и рентгенологически.
Эти факторы оцениваются как клинически, так и рентгенологически.
Таблица 1. Факторы, определяющие сложность процедуры удаления нижних третьих моляров Оценка факторов, связанных с хирургическими трудностями при удалении ретинированного третьего моляра нижней челюсти. J Oral Maxillofac Surg 2007. [14]
Линии зимы (ВОЙНА)
Формальный индекс количественной оценки хирургической сложности удаления нижних третьих моляров был предложен Винтером в 1926 г. [15]. Этот метод предполагает использование трех иллюзорных линий. Первая из них представляет собой белую линию, которая проходит по жевательным поверхностям нижних моляров и проходит кзади над непрорезавшимся третьим моляром. Вторая линия, янтарная, проходит на уровне кости от дистальной части нижнего третьего моляра до межсептальной кости первого моляра. Третья линия, красная, представляет собой линию, проведенную перпендикулярно белой линии, идущую вниз к ожидаемой точке приложения на непрорезавшемся нижнем третьем моляре. Обычно это мезиальный аспект ЦЭГ, за исключением дисто-ангулярных третьих моляров, где точка приложения расположена дистально. (См. рис. 2.)
Обычно это мезиальный аспект ЦЭГ, за исключением дисто-ангулярных третьих моляров, где точка приложения расположена дистально. (См. рис. 2.)
Этот метод иллюстрирует степень удаления кости, необходимой для удаления зуба. Howe утверждает, что с увеличением субгребневой длины красной линии на каждый 1 мм сложность хирургического вмешательства возрастает в три раза.[15]
Техника
Конструкция с клапаном
Хирургический лоскут полости рта – это участок слизисто-надкостничной ткани , который хирургическим путем отделяют от подлежащей кости для улучшения хирургического доступа. Этот лоскут должен иметь собственное кровоснабжение.[16] Несколько принципов дизайна определяют успех слизисто-надкостничного лоскута. Во-первых, чтобы обеспечить адекватную тканевую перфузию всего лоскута, основание лоскута должно быть шире неприкрепленного края. Это предотвращает ишемический некроз, способствует заживлению и улучшает хирургический доступ. Размер слизисто-надкостничного лоскута должен соответствовать его назначению. При удалении нижних третьих моляров лоскут должен быть достаточно большим, чтобы визуализировать нижние третьи и вторые моляры и предотвратить натяжение лоскута.
При удалении нижних третьих моляров лоскут должен быть достаточно большим, чтобы визуализировать нижние третьи и вторые моляры и предотвратить натяжение лоскута.
Самое главное, нижний третий моляр близко расположен к язычному нерву, который защищен только тонкой слизистой оболочкой на медиальной стороне нижней челюсти. Двусторонний или трехсторонний лоскут, также известный как разрез Уорда, является идеальной конструкцией выбора, при этом дистальный разгрузочный разрез расположен щечно, чтобы избежать повреждения язычного нерва. Дистальный облегчающий разрез выполняют под углом 45° к дистально-щечному бугорку нижнего третьего моляра.
Ранее для предотвращения повреждения язычного нерва практиковалась защита язычного нерва путем поднятия язычного лоскута и ретракции язычных тканей с помощью аппарата Ховарта или аналогичного средства. Блэкберн (1989) демонстрирует, что это увеличивает риск повреждения язычного нерва и, как таковое, больше не показано.[17]
Хирургическое удаление
После создания подходящего слизисто-надкостничного лоскута ткани оттягиваются с помощью соответствующего инструмента, такого как ретрактор Rake или ретрактор Minnesota. В дополнение к ретракции лоскута мягких тканей назначением ретрактора является защита окружающих мягких тканей, таких как губы и слизистая оболочка щек.
В дополнение к ретракции лоскута мягких тканей назначением ретрактора является защита окружающих мягких тканей, таких как губы и слизистая оболочка щек.
Затем с помощью фиссурного или круглого бора на хирургическом наконечнике делают щечный желоб, чтобы создать пространство для движения третьего моляра нижней челюсти. В некоторых случаях этого достаточно, чтобы облегчить подъем зуба из лунки. Однако в других случаях перед удалением зуб необходимо распилить. Обычно это следует за последовательностью декоронации зуба, когда коронковая часть удаляется, после чего следует разделение корней, которые доставляются отдельно.[18]
Декорация зуба включает использование фиссурного или круглого бора перпендикулярно длинной оси зуба на уровне фуркации для отделения коронки от корней. В эту канавку помещается тонкий инструмент, такой как инструмент размера Couplands, и скручивается, чтобы устранить воздействие на коронковую часть зуба. После того, как коронка удалена, теперь можно визуализировать корни, которые должны быть разделены таким же образом, используя круглый или фиссурный бор, чтобы создать канавку, в которую помещается тонкий металлический инструмент и скручивается для разделения корней.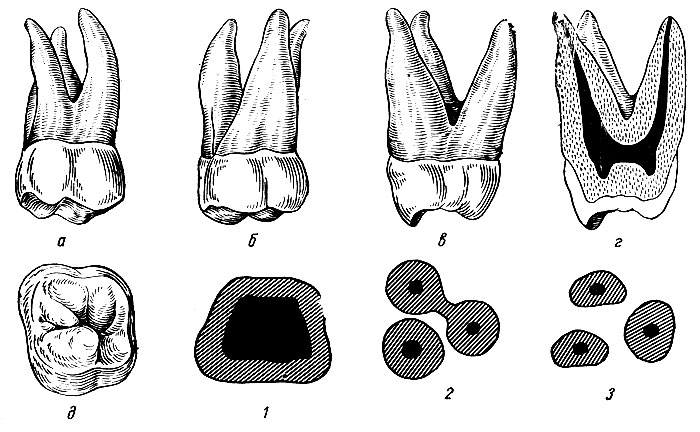 Корни должны быть доставлены отдельно.
Корни должны быть доставлены отдельно.
Лунку следует промыть и тщательно очистить до здоровой кости, избегая апикальной части лунки, чтобы предотвратить повреждение нижнего альвеолярного нерва. Закрытие лунки обычно достигается с помощью рассасывающихся швов.
Осложнения
Из-за хирургической сложности хирургии третьего моляра в результате часто возникают послеоперационная боль, отек и тризм. Эти эффекты преходящи и, как правило, хорошо купируются простой анальгезией. Другие осложнения включают альвеолярный остит, также известный как сухая лунка, который лечится тщательным промыванием лунки хлоргексидина глюконатом или физиологическим раствором и перевязкой лунки тугим рассасывающимся материалом [19].]
Кроме того, у пациентов, принимающих антикоагулянты, или у пациентов с нарушением свертываемости крови может наблюдаться продолжительное послеоперационное кровотечение, которое необходимо купировать путем санации лунки, введения гемостатических средств в лунку и закрытия кровоточащей лунки со швами. В то время как эти осложнения можно увидеть после любого удаления зубов, третьи моляры нижней челюсти рискуют повредить IAN и язычный нерв с последующим временным или постоянным изменением чувствительности щеки, подбородка, губы, языка и зубов. Как правило, парестезии преходящи и проходят спонтанно в течение нескольких дней, недель или месяцев. Если парестезия сохраняется через шесть месяцев, она считается постоянной.[20]
В то время как эти осложнения можно увидеть после любого удаления зубов, третьи моляры нижней челюсти рискуют повредить IAN и язычный нерв с последующим временным или постоянным изменением чувствительности щеки, подбородка, губы, языка и зубов. Как правило, парестезии преходящи и проходят спонтанно в течение нескольких дней, недель или месяцев. Если парестезия сохраняется через шесть месяцев, она считается постоянной.[20]
Клиническое значение
Парестезия полости рта в результате операции на третьем моляре в большинстве случаев предотвратима. Тщательная оценка и хирургическое планирование являются важными шагами для сведения к минимуму возможности повреждения нижнего альвеолярного или язычного нерва. Хотя относительно редко, IAN или парестезия язычного нерва могут серьезно повлиять на качество жизни пациента. На данный момент в очень немногих случаях сообщается о полном разрешении перманентной парестезии. В результате хорошее знание анатомии головы и шеи, хирургической техники и предоперационного планирования имеет решающее значение для успешных результатов лечения пациентов.
Улучшение результатов работы медицинской бригады
Удаление третьих моляров нижней челюсти может быть затруднено хирургическим путем. Их близость к важным структурам, таким как нижний зубной ряд и язычный нерв, имеет первостепенное значение при хирургическом планировании удаления. Поэтому важно рассмотреть альтернативные методы лечения, такие как коронэктомия, где это показано. Тщательная клиническая и рентгенологическая оценка имеет решающее значение для успешного исхода лечения пациента при удалении третьих моляров нижней челюсти. Ассистенты стоматолога и/или гигиенисты должны делать соответствующие рентгенографические снимки, чтобы стоматолог мог правильно идентифицировать состояние и определить дальнейшие действия.
Контрольные вопросы
-
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
-
Комментарий к этой статье.
Рисунок
Рентгенологические признаки, указывающие на непосредственную близость к IDC. Предоставил Ханеан Мухсин, BDS
Предоставил Ханеан Мухсин, BDS
Рисунок
Линии зимы (ВОЙНА). Предоставлено Hanean Muhsin, BDS
Ссылки
- 1.
-
Jafarian M, Etebarian A. Причины удаления постоянных зубов в общей стоматологической практике в Тегеране, Иран. Медицинская практика. 2013;22(3):239-44. [Бесплатная статья PMC: PMC5586753] [PubMed: 23295210]
- 2.
-
Алеся К., Халил Х.С. Причины и закономерности, связанные с удалением постоянных зубов у части населения Саудовской Аравии. Clin Cosmet Investig Dent. 2013;5:51-6. [Бесплатная статья PMC: PMC3753858] [PubMed: 23986651]
- 3.
-
Jung YH, Cho BH. Рентгенологическая оценка развития третьих моляров у детей в возрасте от 6 до 24 лет. Imaging Sci Dent. 2014 сен; 44 (3): 185-91. [Бесплатная статья PMC: PMC4182352] [PubMed: 25279338]
- 4.
-
Tuteja M, Bahirwani S, Balaji P. Оценка прорезывания третьего моляра для оценки хронологического возраста: панорамное исследование.
 J Forensic Dent Sci. 2012 янв;4(1):13-8. [Бесплатная статья PMC: PMC3470411] [PubMed: 23087576]
J Forensic Dent Sci. 2012 янв;4(1):13-8. [Бесплатная статья PMC: PMC3470411] [PubMed: 23087576] - 5.
-
Хашемипур М.А., Тахмасби-Арашлоу М., Фахими-Ханзаи Ф. Частота ретинированных третьих моляров нижней и верхней челюсти: рентгенографическое исследование в популяции на юго-востоке Ирана . Med Oral Patol Oral Cir Bucal. 01 января 2013 г .; 18 (1): e140-5. [Бесплатная статья PMC: PMC3548634] [PubMed: 23229243]
- 6.
-
Rödel R, Lang J. Периферические ветви лицевого нерва в области щеки и подбородка. Анатомия и клинические последствия. ХНО. 1996 окт; 44 (10): 572-6. [PubMed: 65]
- 7.
-
Кохан Э.Дж., Вирт Г.А. Анатомия шеи. Клин Пласт Хирург. 2014 Январь; 41(1):1-6. [PubMed: 24295343]
- 8.
-
Williams M, Tollervey D. Хирургия нижнего третьего моляра — согласие и коронэктомия. Бр Дент Дж. 25 марта 2016 г.; 220 (6): 287-8. [В паблике: 27012340]
- 9.
-
Дуглас А.
 Б., Дуглас Дж.М. Общие стоматологические неотложные состояния. Ам семейный врач. 2003 01 февраля; 67 (3): 511-6. [PubMed: 12588073]
Б., Дуглас Дж.М. Общие стоматологические неотложные состояния. Ам семейный врач. 2003 01 февраля; 67 (3): 511-6. [PubMed: 12588073] - 10.
-
Мелео Д., Пасифичи Л. Хирургическое удаление нижних третьих моляров: диагностические тесты и оперативная техника в профилактике повреждения нижнего альвеолярного нерва. Тематическое исследование. Оральный имплантат (Рим). 2008 июль; 1(2):78-86. [Бесплатная статья PMC: PMC3476507] [PubMed: 23285341]
- 11.
-
Zawawi KH, Melis M. Роль третьих моляров нижней челюсти в скученности нижних передних зубов и рецидивах после ортодонтического лечения: систематический обзор. Журнал «Научный мир». 2014;2014:615429. [Бесплатная статья PMC: PMC4032723] [PubMed: 24883415]
- 12.
-
Ласкин Д.М. Показания и противопоказания к удалению ретенированных третьих моляров. Дент Клин Норт Ам. 1969 окт; 13 (4): 919-28. [PubMed: 5258215]
- 13.
-
Cosola S, Kim YS, Park YM, Giammarinaro E, Covani U.
 Коронэктомия третьего моляра нижней челюсти: четыре года наблюдения за 130 случаями. Медицина (Каунас). 27 ноября 2020 г.; 56(12) [бесплатная статья PMC: PMC7760348] [PubMed: 33261207]
Коронэктомия третьего моляра нижней челюсти: четыре года наблюдения за 130 случаями. Медицина (Каунас). 27 ноября 2020 г.; 56(12) [бесплатная статья PMC: PMC7760348] [PubMed: 33261207] - 14.
-
Гботолорун О.М., Аротиба Г.Т., Ладейнде А.Л. Оценка факторов, связанных с хирургическими трудностями при удалении ретенированного третьего моляра нижней челюсти. J Oral Maxillofac Surg. 2007 г., октябрь; 65 (10): 1977-83. [PubMed: 17884525]
- 15.
-
Кумар С., Редди, член парламента, Чандра Л., Бхатнагар А. Загадка «красной линии»: концепция, срок действия которой истек? J Maxillofac Oral Surg. 2014 Декабрь; 13 (4): 612-4. [Бесплатная статья PMC: PMC4518800] [PubMed: 26225038]
- 16.
-
Jephcott A. Хирургическое лечение мягких тканей полости рта: 1. Дизайн лоскута. Обновление Дента. 2007 Oct;34(8):518-20, 522. [PubMed: 18019490]
- 17.
-
Blackburn CW, Bramley PA. Повреждение язычного нерва, связанное с удалением нижних третьих моляров.
 Бр Дент Дж. 05 августа 1989 г .; 167 (3): 103–107. [PubMed: 2765316]
Бр Дент Дж. 05 августа 1989 г .; 167 (3): 103–107. [PubMed: 2765316] - 18.
-
Синан В., Штейн К. Лечение пораженных третьих моляров. Oral Maxillofac Surg Clin North Am. 2020 ноябрь;32(4):519-559. [PubMed: 32919832]
- 19.
-
Мамун Дж. Этиология сухой лунки, диагностика и методы клинического лечения. J Korean Assoc Oral Maxillofac Surg. 2018 апр;44(2):52-58. [PMC бесплатная статья: PMC5932271] [PubMed: 29732309]
- 20.
-
Сариков Р., Юодзбалыс Г. Повреждение нижнего альвеолярного нерва после удаления третьего моляра нижней челюсти: обзор литературы. J Oral Maxillofac Res. 2014 окт-дек;5(4):e1. [Бесплатная статья PMC: PMC4306319] [PubMed: 25635208]
Третьи моляры нижней челюсти: «непослушные» или ХОРОШИЕ?
-
Поощряет обсуждение лечения кариозных вторых моляров нижней челюсти и связанных с ними ретенированных третьих моляров.
-
Обсуждаются вопросы, связанные с рентгенографическим изображением возможно кариозных вторых моляров нижней челюсти с ассоциированным ретинированным третьим моляром, а также возможное использование КЛКТ.

-
Учитывает многофакторный вклад в решения по лечению кариеса вторых моляров нижней челюсти с ассоциированным ретинированным третьим моляром.
В марте 2020 года исполнилось 20 лет со дня внедрения NICE TA1 — Руководство по удалению зубов мудрости . 1 С момента своего появления ретенция прорезавшихся или частично прорезавшихся третьих моляров нижней челюсти и связанный с этим риск кариеса вторых моляров нижней челюсти широко обсуждались как в общей практике, так и в больницах. Планирование лечения может зависеть от личной философии, а также от клинической оценки, опыта и знаний. Как это обычно бывает в стоматологии, наблюдались значительные различия в планах лечения в отношении риска кариеса вторых моляров, связанного с ретинированными третьими молярами. 2
На рис. 1 показан общий вид; нереставрированный зубной ряд у молодого пациента с хорошей гигиеной полости рта и частично прорезавшимся мезиоангулярным ретинированным третьим моляром, случайная находка у пациента без предъявления жалоб и бессимптомных вторых и третьих моляров нижней челюсти.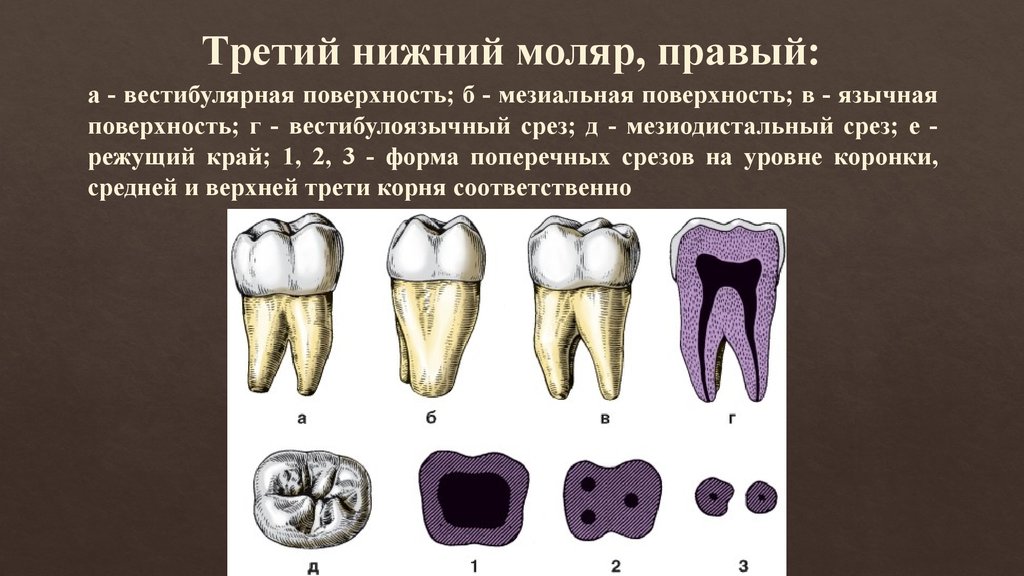 Однако отсутствие симптомов не должно приравниваться к отсутствию заболевания. Так, что дальше? Удалить третий моляр, оценить и/или восстановить второй моляр? Смотреть и контролировать? Удалить второй моляр и следить за движением третьего моляра? Дебаты твердо держатся вокруг руководства NICE.
Однако отсутствие симптомов не должно приравниваться к отсутствию заболевания. Так, что дальше? Удалить третий моляр, оценить и/или восстановить второй моляр? Смотреть и контролировать? Удалить второй моляр и следить за движением третьего моляра? Дебаты твердо держатся вокруг руководства NICE.
Прикусная рентгенограмма с возможным просветлением дистального отдела второго моляра с соседним мезиоангулярным третьим моляром
Изображение в натуральную величину одно упоминание во всем документе о возможности кариеса соседних зубов при ретинировании третьего моляра. 1 В то время как рентгенография зубов является широко распространенным дополнением к клиническому обследованию при диагностике кариеса, это не так просто в отношении обследования вторых моляров с ретенированным третьим моляром нижней челюсти. 3 Следует рассмотреть потенциальное использование дополнительных прикусных рентгенограмм при планировании лечения, даже несмотря на то, что только прикусные и периапикальные рентгенограммы обычно не дают преимуществ при рентгенографическом исследовании третьих моляров нижней челюсти. 3 , 4 Стоматологическая панорамная томография (DPT) присутствует не во всех общих стоматологических кабинетах, и недавно были выявлены ограничения, когда ложноположительный кариес был обнаружен во втором моляре нижней челюсти, когда диагноз кариеса был основан исключительно на информации из ДПТ; общность во вторичном уходе. 4
3 , 4 Стоматологическая панорамная томография (DPT) присутствует не во всех общих стоматологических кабинетах, и недавно были выявлены ограничения, когда ложноположительный кариес был обнаружен во втором моляре нижней челюсти, когда диагноз кариеса был основан исключительно на информации из ДПТ; общность во вторичном уходе. 4
Конусно-лучевая компьютерная томография (КЛКТ) обычно используется для помощи в планировании операции на третьем моляре. Новые рекомендации, основанные на фактических данных, утверждают, что КЛКТ-визуализация третьих моляров не должна использоваться рутинно перед их удалением и должна использоваться только тогда, когда на конкретный клинический вопрос нельзя ответить только с помощью обычной (панорамной и/или внутриротовой) визуализации. 5 Однако в сценарии, подобном рис. 1, можно ли отказаться от DPT в пользу КЛКТ, когда возможный кариес наблюдается на втором моляре? Исходя из этого, мы могли оценить наличие или отсутствие дистальной рентгенопрозрачности второго моляра, а также всю обычную информацию, которую КЛКТ предоставляет для планирования лечения, без необходимости проведения промежуточной ТДС. DPT первой линии может в любом случае способствовать дальнейшей визуализации, если третий моляр представляется «высоким риском» и находится в тесной связи с нижним альвеолярным каналом. С учетом вышеупомянутых ограничений в отношении учреждений DPT это будет зависеть исключительно от наличия оборудования КЛКТ, которое, вероятно, наиболее актуально для вторичной помощи. КЛКТ имеет ограничения, такие как артефакты, шумы и плохая контрастность мягких тканей. 6 Учитывая, однако, что эффективные дозы КЛКТ теперь сравнимы с КДС, а достижения в компьютерном программном обеспечении продолжают снижать дозу с протоколами минимальной дозы, специфичными для конкретной задачи, 7 мы упускаем какую-то хитрость в случаях, подобных рисунку 1 с КЛКТ? Спор в другой раз.
DPT первой линии может в любом случае способствовать дальнейшей визуализации, если третий моляр представляется «высоким риском» и находится в тесной связи с нижним альвеолярным каналом. С учетом вышеупомянутых ограничений в отношении учреждений DPT это будет зависеть исключительно от наличия оборудования КЛКТ, которое, вероятно, наиболее актуально для вторичной помощи. КЛКТ имеет ограничения, такие как артефакты, шумы и плохая контрастность мягких тканей. 6 Учитывая, однако, что эффективные дозы КЛКТ теперь сравнимы с КДС, а достижения в компьютерном программном обеспечении продолжают снижать дозу с протоколами минимальной дозы, специфичными для конкретной задачи, 7 мы упускаем какую-то хитрость в случаях, подобных рисунку 1 с КЛКТ? Спор в другой раз.
В таком случае разумно ли считать дистальный кариес вторых моляров, связанный с прорезавшимися или частично прорезавшимися ретинированными третьими молярами, показанием к удалению третьих моляров? Если да, то когда мы вмешаемся? Нам нужно определить «оптимальное» время для лечения — либо во время поступления, либо даже до того, как будет причинен какой-либо ущерб. 5
5
Хотя это создает дилемму в отношении пациентов с нереставрированными зубами и хорошей гигиеной полости рта, как насчет людей с умеренным или повышенным риском развития кариеса? Следует ли принимать во внимание общее состояние полости рта пациента при рассмотрении вопроса об удалении ретенированных нижних третьих моляров? Считаем ли мы плохое состояние полости рта, диету и кариес в других частях рта показаниями к профилактическому удалению ретенированных третьих моляров или же сосредоточимся на предоставлении эффективных профилактических рекомендаций для снижения риска развития кариеса у пациента? 8
Руководство NICE создало головную боль при планировании лечения. Однако это именно так; руководство – помощь в принятии решений, любое отклонение от которой должно быть оправдано. Хотя ни один стоматолог не станет поощрять ненужное удаление зуба, не в последнюю очередь ретинированного третьего моляра, мы обязаны дать пациентам возможность принимать полностью информированные решения, основанные на обоснованных рисках и преимуществах.
