13.11. Диагностика и лечение перекрестной окклюзии зубных рядов
13.11. Диагностика и лечение перекрестной окклюзии зубных рядов
Клиническая картина. Перекрестная окклюзия — это аномалия смыкания зубных рядов в трансверсальном направлении, при которой верхний или нижний зубной ряд располагается вестибулярно или орально относительно противоположного зубного ряда, имеющего правильную форму и нормальный размер (рис. 13.89).
Рис. 13.89. Смыкание моляров при физи-ологической окклюзии (верх). Одно- (слева) и двусторонняя (справа) перек-рестная окклюзия.
По
данным разных авторов, перекрестная
окклюзия у детей с молочными зубами
наблюдается, как правило, при врожденных
несоответствиях размеров челюстей,
осложнениях кариеса, нарушениях
физиологической стираемости зубов
и составляет от 0,3 до 1,9 % всех аномалий
окклюзии. Перед сменой молочных зубов
на постоянные, а также в период смены
зубов частота данной аномалии
увеличивается до 3 %, что свидетельствует
об отсутствии саморегуляции перекрестной
окклюзии.
По классификации Л.С. Персина (1990) различают три вида перекрестной окклюзии: палатиноокклюзию, лингвоокклюзию и вестибулоокклюзию. Возможно их сочетание. При палатиноокклюзии небные бугорки верхних боковых зубов проецируются при смыкании орально от продольных фиссур одноименных нижних зубов в результате уменьшения поперечного размера верхнего зубного ряда. При этом небные бугорки боковых зубов верхней челюсти при смыкании контактируют не с продольными фиссурами нижних боковых зубов, а с их язычными бугорками и при выраженности аномалии могут остаться без контактов.
Рис. 13.90.
Смыкание зубных рядов при лингвоокклюзии: правосторонняя (слева), двусторонняя (справа). Лингвоокклюзия, сформированная
за счет сужения нижнего зубного ряда,
характеризуется тем, что небные
бугорки верхних боковых зубов
проецируются при смыкании в щечную
сторону от продольных фиссур нижних
одноименных зубов и контактируют со
щечными бугорками премоляров и
моляров нижней челюсти (рис. 13.90). Вестибулоокклюзия формируется
в результате увеличения размера
верхнего и нижнего зубных рядов в
трансверсальном направлении. Она может
быть одно- и двусторонней. При
вестибулоокклюзии, сформированной
вследствие увеличения поперечного
размера нижнего зубного ряда, отмечается
значительное перекрытие верхних
боковых зубов нижними (рис. 13.91).
13.90). Вестибулоокклюзия формируется
в результате увеличения размера
верхнего и нижнего зубных рядов в
трансверсальном направлении. Она может
быть одно- и двусторонней. При
вестибулоокклюзии, сформированной
вследствие увеличения поперечного
размера нижнего зубного ряда, отмечается
значительное перекрытие верхних
боковых зубов нижними (рис. 13.91).
Рис. 13.91.
Основным
морфологическим признаком перекрестной
окклюзии является нарушение смыкания
боковых зубов в трансверсальном
направлении, однако центральные
резцы при этом могут контактировать
правильно. В клинике часто встречаются
разновидности перекрестной окклюзии,
обусловленные
несимметричным развитием зубных рядов
и челюстей. Возможно формирование
перекрестной окклюзии при привычном
смещении нижней челюсти влево или
вправо. У одного и того же пациента
наблюдается вестибулоокклюзия или
лингвоокклюзия на одной стороне и
палатиноокклюзия — на другой.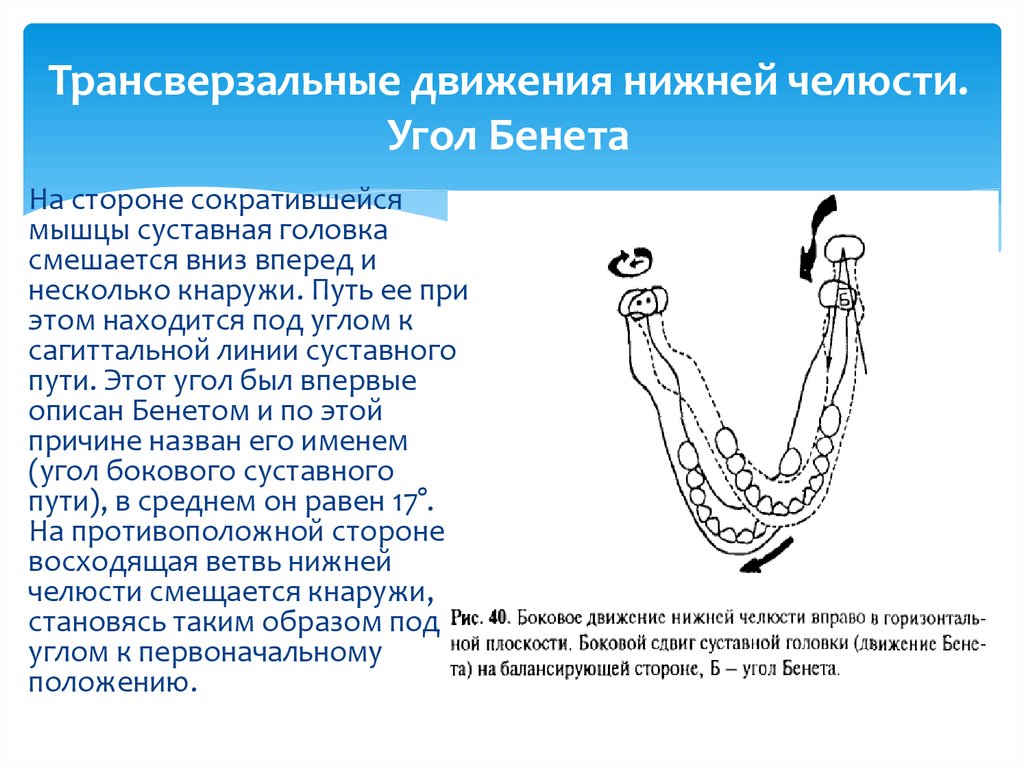 В случае,
когда размер верхнего зубного ряда
больше нижнего, обнаруживается
двусторонняя вестибулоокклюзия, а в
переднем отделе — глубокая резцовая
окклюзия. При этом линия косметического
центра может быть не нарушена.
В случае,
когда размер верхнего зубного ряда
больше нижнего, обнаруживается
двусторонняя вестибулоокклюзия, а в
переднем отделе — глубокая резцовая
окклюзия. При этом линия косметического
центра может быть не нарушена.
При диспропорции развития зубных рядов и уменьшении поперечного и продольного размера верхнего или нижнего зубного ряда наблюдается двусторонняя вестибулоокклюзия или лингвоокклюзия в сочетании с обратной резцовой окклюзией (рис. 13.92).
Рис. 13.92. Сочетание перекрестной окклюзии с обратным резцовым перекрытием передних зубов.
Симптомы
функциональных нарушений ЧЛО при
всех разновидностях перекрестной
окклюзии: нарушение эффективности
жевания, иногда неправильное глотание
и нечеткость речи, дисфункции ВНЧС,
бруксизм, функциональная недостаточность
жевательных мышц из-за неправильных
взаимоотношений зубов-антагонистов,
блокирование нижней челюсти и нарушение
ее боковых движений. Перекрестной
окклюзии могут сопутствовать
различные аномалии зубов, зубных
рядов, челюстей, а также аномалия окклюзии
в других направлениях (сагиттальном
и вертикальном).
Палатиноокклюзия
формируется за счет диспропорции
размеров боковых зубов (микродентии
верхней челюсти), диспропорции числа
боковых зубов (гиподентии верхних),
диспропорции поперечных размеров
зубных рядов, апикальных тел челюстей
(сужения верхнего зубного ряда,
апикального базиса верхней челюсти).
Лингвоокклюзия возникает из-за
диспропорции поперечных размеров
боковых зубов (микродентии нижней
челюсти), диспропорции числа боковых
зубов (гиподентии нижних), диспропорции
поперечных размеров зубных рядов,
апикальных базисов, тел челюстей
(сужения нижнего зубного ряда, апикального
базиса, тела нижней челюсти), привычного
латерального положения нижней
челюсти (при смещении нижней челюсти
влево — лингвоокклюзия справа).
Диагностика перекрестной окклюзии основывается
на данных клинического обследования
(жалобы на прикусывание слизистой
оболочки щек, боли в области ВНЧС,
несоответствие размеров зубных рядов
и суперконтакты, скученное положение
резцов, несоответствие расположения
уздечек верхней и нижней губ, выраженная
асимметрия лица), анамнеза (выяснение
наследственности, наличия вредных
привычек, положения головы во время
сна, врожденных заболеваний, наличия
травм ЧЛО, осложнений кариеса боковых
зубов и воспалительных процессов в
альвеолярном отростке), общего осмотра,
осмотра лица и полости рта, пальпации
ВНЧС при опускании и поднимании нижней
челюсти и дополнительных методов
исследования, измерения размера
зубов, ширины зубных рядов и апикальных
базисов (по методам Пона, Линдер-Харт,
Н.
Этиология
перекрестной окклюзии сводится к
неблагоприятным факторам воздействия,
которые вызывают диспропорцию
трансверсальных размеров, взаиморасположения
зубных рядов и развития челюстных
костей: наследственная предрасположенность,
нарушение кальциевого обмена в
организме (рахит, эндокринные сдвиги в
организме), нарушение нервно-рефлекторных
процессов (некоординированная
деятельность, гипо- и гипертонус
жевательных мышц, асимметрия тонического
состояния правой и левой жевательных
мышц), бруксизм, вредные привычки
(подпирание щеки рукой, сосание пальцев,
щек, языка и др.), неправильное положение
ребенка во время сна (на одном боку,
подкладывание руки, кулака под щеку),
при занятиях на скрипке, заболевания
носоглотки, ротовой тип дыхания,
сужение верхней челюсти в результате
нарушения воздействия хрящей носовой
перегородки на зоны роста верхней
челюсти, искривление носовой
перегородки, кариес и его осложнения,
травма, воспалительные процессы в
области альвеолярных отростков и
обусловленные ими нарушения роста
челюстей, атипичное расположение
зачатков зубов и их ретенция, задержка
смены молочных зубов постоянными,
нарушение последовательности прорезывания
зубов, нестершийся бугор нижнего
молочного клыка на одной стороне челюсти,
раннее разрушение и потеря молочных
моляров; неравномерные контакты
зубных рядов, анкилоз ВНЧС, одностороннее
укорочение или удлинение ветви и
тела нижней челюсти, гемиатрофия лица,
врожденные аномалии, обусловленные
несимметричным развитием челюстей
(расщелина губы, альвеолярного отростка
и неба, гемифациальная микросомия и
др.
Лечение перекрестной окклюзии, как и профилактика, зависит от ее разновидности, причин развития, возраста пациента и заключается в нормализации ширины зубных рядов, положения боковых зубов, установлении нижней челюсти в правильную позицию.
У детей с молочными зубами и в период их смены необходимо вести борьбу с вредными привычками и ротовым дыханием, давать жесткую пищу, назначать лечебную гимнастику, проводить сошлифовывание нестершихся бугров молочных клыков, затрудняющих трансверсальные (боковые) движения нижней челюсти. Блокирующее положение челюстей устраняют с помощью пластинки с накусочной площадкой, расширяющих пластинок, подбородочной пращи с более сильной резиновой тягой на стороне, противоположной смещению нижней челюсти; применяют также пластинки со щечными и внутриротовыми пелотами и заслонкой для языка или наклонной плоскостью, регулятор функции Френкеля, позиционер.
У
детей с постоянными зубами возможны
удаление отдельных зубов (чаще первого
премоляра) и их пришлифовка. При проведении
аппаратурного лечения используют
механически действующие аппараты,
сочетая их с косой межчелюстной
тягой. Расширение зубного ряда проводят
пластинками с винтами и распилом
параллельно небному шву либо
секторальным распилом и винтом,
протрагирующими пружинами и обязательным
разобщением зубных рядов. Хорошие
результаты дает применение несъем-ного
расширяющего аппарата бюгельной
конструкции, а также дуги Энгля
(стационарная) с межчелюстной резиновой
тягой. Используют кольца с крючками для
орально-вестибулярной тяги, пластинки
с фиксацией по Нападову, пелотами и
крючками, позиционеры, брекет-систему.
При проведении
аппаратурного лечения используют
механически действующие аппараты,
сочетая их с косой межчелюстной
тягой. Расширение зубного ряда проводят
пластинками с винтами и распилом
параллельно небному шву либо
секторальным распилом и винтом,
протрагирующими пружинами и обязательным
разобщением зубных рядов. Хорошие
результаты дает применение несъем-ного
расширяющего аппарата бюгельной
конструкции, а также дуги Энгля
(стационарная) с межчелюстной резиновой
тягой. Используют кольца с крючками для
орально-вестибулярной тяги, пластинки
с фиксацией по Нападову, пелотами и
крючками, позиционеры, брекет-систему.
Задача
ортодонтического лечения при односторонней
палатиноокклюзии — одностороннее
расширение верхнего зубного ряда.
Прежде всего необходимо произвести
разобщение зубных рядов пластинкой
на верхнюю челюсть с винтом, окклюзионными
накладками в боковом участке на
стороне правильного смыкания зубных
рядов. Обязательно нужны отпечатки
зубов-антагонистов, что позволяет
увеличить опору. За счет активации
винта происходит одностороннее
расширение верхнего зубного ряда.
За счет активации
винта происходит одностороннее
расширение верхнего зубного ряда.
Рис. 13.93. Расширение верхнего зубного ряда при двусторонней палатиноокклюзии.
При двусторонней палатиноокклюзии зубные ряды разобщают с обеих сторон (без наличия окклюзионных отпечатков). За счет активации ортодонтического винта или пружины Коффина происходит двустороннее расширение верхнего зубного ряда (рис. 13.93). При наличии ортодонтических колец на первые постоянные моляры со специальными замковыми креплениями на небной поверхности колец высокоэффективно воздействие пружинного стального небного расширяющего аппарата квадро-хеликс (quadro helix) либо пружинящего небного расширяющего приспособления из никель-титанового сплава, обладающего «памятью формы».
При
лингвоокклюзии (односторонней)
задачей ортодонтического лечения
является одностороннее расширение
нижнего зубного ряда. В этих случаях
изготавливается пластинка на нижнюю
челюсть с окклюзионными накладками и
отпечатками зубов-антагонистов на
стороне правильного смыкания зубных
рядов. Одностороннее расширение
нижнего зубного ряда происходит за счет
активации винта или пружинящего
элемента. При двусторонней лингвоокклюзии
задачей лечения является двустороннее
расширение нижнего зубного ряда. Для
этого изготавливают пластинку на
нижнюю челюсть с окклюзионными
накладками с обеих сторон (без отпечатков
зубов-антагонистов). Активация винта
или пружины способствует двустороннему
расширению нижнего зубного ряда. Можно
также использовать лингвальные дуговые
аппараты (рис. 13.94).
Одностороннее расширение
нижнего зубного ряда происходит за счет
активации винта или пружинящего
элемента. При двусторонней лингвоокклюзии
задачей лечения является двустороннее
расширение нижнего зубного ряда. Для
этого изготавливают пластинку на
нижнюю челюсть с окклюзионными
накладками с обеих сторон (без отпечатков
зубов-антагонистов). Активация винта
или пружины способствует двустороннему
расширению нижнего зубного ряда. Можно
также использовать лингвальные дуговые
аппараты (рис. 13.94).
Рис. 13.94. Расширение ниж-него зубного ряда при дву-сторонней лингвоокклюзии.
При вестибулоокклюзии (двусторонней) необходимо уменьшить трансверсальный размер «повинного» верхнего или нижнего зубного ряда. При вестибулоокклюзии, обусловленной чрезмерным развитием верхнего зубного ряда, изготавливают пластинку на верхний зубной ряд с окклюзионными накладками и удлиненной окклюзионной поверхностью для контакта с нижним зубным рядом.
Рис. 13.95. Ортодонтический аппарат, используемый
для лечения вестибулоокклюзии верхнего
зубного ряда и лингвоокклюзии нижнего
зубного ряда.
13.95. Ортодонтический аппарат, используемый
для лечения вестибулоокклюзии верхнего
зубного ряда и лингвоокклюзии нижнего
зубного ряда.
Трансверсальное сужение верхнего зубного ряда осуществляют за счет обратной активации винта (винт поставлен в аппарат в раскрученном состоянии) или сокращения размера пружинящего элемента.
При сочетании вестибулоокклюзии верхнего зубного ряда и лингвоокклюзии нижнего зубного ряда задачей лечения является сокращение трансверсального размера верхнего и расширение нижнего зубного ряда (рис. 13.95).
Лечение перекрестной окклюзии постоянных зубов чаще проводят с помощью эджуайз-техники. При этом используют раскрывающие пружины либо пружины сжатия, а также перекрестные межчелюстные эластичные тяги.
Стоматология ИНТАН, стоматологические клиники в Санкт-Петербурге
А
Б
В
Г
Д
Е
Ж
3
И
К
Л
М
Н
О
П
Р
С
Т
У
Ф
Х
Ц
Ч
Ш
Щ
Э
Ю
Я
A
B
C
D
E
F
G
H
I
J
K
L
M
N
O
P
Q
R
S
T
U
V
W
X
Y
Z
Активаторы для отбеливающих систем
Активаторы для отбеливающих систем — это аппараты, используемые для наружного отбеливания. В своём составе они могут содержать различные перекисные соединения. Основным элементом активаторов выступает ультрафиолетовое излучение, испускаемое различными источниками (например, галогеновой лампой). Ультрафиолетовое излучение воздействует на перекисные соединения и, тем самым, вызывает выделение атомарного кислорода, который, в свою очередь, обесцвечивает пигменты.
В своём составе они могут содержать различные перекисные соединения. Основным элементом активаторов выступает ультрафиолетовое излучение, испускаемое различными источниками (например, галогеновой лампой). Ультрафиолетовое излучение воздействует на перекисные соединения и, тем самым, вызывает выделение атомарного кислорода, который, в свою очередь, обесцвечивает пигменты.
Альбавит
Альбавит — средство для полоскания полости рта, выпускаемое в лечебно-профилактических целях. Благодаря наличию в составе пероксида карбомида, оно используется для отбеливания зубов. Кроме того, оно способно удалять зубной налёт, возникший в результате употребления табачной продукции, красящих продуктов. Обладает дезодорирующим эффектом.
Альбадент
Альбадент — лечебно-профилактическое средство для полоскания рта, предназначенное как для взрослых, так и для детей. Рекомендуется к использованию, когда требуется противовоспалительное средство. В своём составе содержит вещества, освежающие дыхание.
В своём составе содержит вещества, освежающие дыхание.
Альвеолы
Альвеолы – ячейки кости на верхней и нижней челюсти, в которых фиксируются зубы. Глубина таких ячеек всегда меньше длины корней зуба. Каждая альвеола отделяется от другой межальвеолярной перегородкой. В возрасте пятидесяти лет у людей наблюдается атрофия альвеолярного края.
Алюминия лактат
Алюминия лактат – порошкообразное средство, предназначенное для приостановления кровотечения. Обладает противовоспалительным и вяжущим эффектом. В своём составе содержит алюминиевую соль молочной кислоты.
Аномалии зубные
Аномалии зубные – всевозможные изменения зубов (размер, форма, число, положение и так далее).
Аномалии величины:
• Гигантские зубы – зубы с коронками большого размера.
• Мелкие зубы – зубы с коронками маленького размера.
Аномалии формы:
• Шиповидные зубы – зубы с коронками, конусовидной формы.![]()
• Уродливые зубы – зубы с неправильной формой коронки.
Аномалии положения:
• Диастема – щель, находящаяся между двумя центральными резцами (обычно на верхней челюсти).
• Тремы – все промежутки между зубами, кроме центральных резцов.
• Тортопозиция зубов – разворот зубов по оси.
• Скученность – расположение, при котором зубы налегают друг на друга, стоят повёрнутыми по оси.
• Дистопозиция боковых зубов – дистальное направление, наклон зубов.
• Мезиопозиция зубов – симметричное или ассиметричное смещение зубов по зубной дуге. Выражается корпусным смещением передних или боковых зубов.
• Инфра- и супрапозиция зубов – смещение зубов по отношению к вертикальной поверхности.
• Транспозиция зубов – положение зубов, при котором происходит их взаимозамещение.
• Экзопозиция передних и боковых зубов – отклонение или смещение верхних или нижних зубов.
• Пропозиция – экзопозиция верхних зубов
• Эндопозиция передних и боковых зубов – оральное положение зубов с наклоном внутрь от зубного ряда.
• Ретропозиция – эндопозиция резцов.
Аномалии числа зубов:
• Адентия – врождённое отсутствие зубов. Выделяют два вида адентии: частичную и полную.
• Гипердентия – наличие лишних зубов.
Аномалии сроков прорезывания зубов:
• Досрочное прорезывание – преждевременное прорезывание.
• Позднее прорезывание – запоздалое прорезывание.
• Ретенция зубов – отсутствие прорезывания сформировавшегося зуба.
Аномалии зубных рядов
Аномалии зубных рядов – изменение длины и формы зубных рядов. Подобные изменения часто сочетаются с аномалиями положения зубов и способствуют развитию аномалий прикуса. Выделяют три вида аномалий зубных рядов:
• Вертикальные аномалии зубных рядов предполагают изменение окклюзионной поверхности и различные степени фронтального перекрытия.
• Сагиттальные аномалии зубных рядов выражаются в их удлинении/укорочении.
• Трансверзальные аномалии зубных рядов – сужение или расширение зубных рядов.
Аномалии соотношения зубных дуг
Аномалии соотношения зубных дуг – различные виды отклонений от нормального смыкания зубных рядов. Различают три вида аномалий подобного рода:
• Вертикальные аномалии – нарушение окклюзионной поверхности зубных рядов в вертикальном направлении. Существует два типа вертикальных аномалий окклюзии:
1. Вертикальная резцовая дизокклюзия – выражается в отсутствии смыкания передней группы зубов.
2. Глубокая резцовая дизокклюзия – это отсутствие смыкания верхних и нижних резцов.
• Сагиттальные аномалии окклюзии выражаются нарушением смыкания нижнего зубного ряда в сагиттальном направлении по отношению к верхнему зубному ряду. К их числу относят:
1. Дистоокклюзия зубных рядов – нарушение смыкания зубных рядов в боковых участках, выражаемое в смещении верхнего ряда вперёд по отношению к нижнему (или смещении нижнего ряда назад по отношению к верхнему).
2. Мезиоокклюзия зубных рядов — нарушение смыкания зубных рядов в боковых участках, выражаемое в смещении верхнего зубного ряда назад по отношению к нижнему (или смещении нижнего ряда вперёд по отношению к верхнему). • Трансверзальные аномалии окклюзии – различные виды дефектов прикуса, возникающие в результате нарушения размеров нижнего/верхнего зубного ряда, нижней/верхней челюсти, смещения нижней челюсти. К числу трансверзальных аномалий окклюзии относят:
1. Вестибулоокклюзия – смещение зубного ряда (верхнего/нижнего) в сторону щеки.
2. Палатиноокклюзия – небное смещение верхнего зубного ряда.
3. Лингвоокклюзия – язычное смещение нижнего зубного ряда.
• Трансверзальные аномалии окклюзии – различные виды дефектов прикуса, возникающие в результате нарушения размеров нижнего/верхнего зубного ряда, нижней/верхней челюсти, смещения нижней челюсти. К числу трансверзальных аномалий окклюзии относят:
1. Вестибулоокклюзия – смещение зубного ряда (верхнего/нижнего) в сторону щеки.
2. Палатиноокклюзия – небное смещение верхнего зубного ряда.
3. Лингвоокклюзия – язычное смещение нижнего зубного ряда.
Вертебробазилярная недостаточность — StatPearls — NCBI Bookshelf
Непрерывное обучение
Вертебробазилярная недостаточность (ВБН) представляет собой неадекватный кровоток в заднем круге кровообращения головного мозга, который снабжается двумя позвоночными артериями, которые сливаются, образуя базилярную артерию. Вертебробазилярная сосудистая сеть также известна как задняя циркуляция и снабжает области, включая ствол мозга, таламус, гиппокамп, мозжечок, затылочную и медиальную височные доли. Инсульт может произойти либо из-за окклюзии позвоночной или основной артерии, либо из-за эмбола, который располагается проксимальнее головного мозга. В условиях неотложной помощи VBI является важным дифференциальным диагнозом, который следует учитывать. Его проявления могут иметь общие черты с другими причинами, включая лабиринтит, вестибулярный неврит и доброкачественное пароксизмальное позиционное головокружение (ДППГ). В этом упражнении рассматривается оценка и лечение вертебробазилярной недостаточности и подчеркивается роль членов межпрофессиональной команды в сотрудничестве для обеспечения хорошо скоординированного ухода и улучшения результатов для пострадавших пациентов.
В условиях неотложной помощи VBI является важным дифференциальным диагнозом, который следует учитывать. Его проявления могут иметь общие черты с другими причинами, включая лабиринтит, вестибулярный неврит и доброкачественное пароксизмальное позиционное головокружение (ДППГ). В этом упражнении рассматривается оценка и лечение вертебробазилярной недостаточности и подчеркивается роль членов межпрофессиональной команды в сотрудничестве для обеспечения хорошо скоординированного ухода и улучшения результатов для пострадавших пациентов.
Цели:
Просмотрите типичные результаты визуализации, связанные с вертебробазилярной недостаточностью.
Обобщите возможные варианты вторичной профилактики вертебробазилярной недостаточности.
Обзор патофизиологии вертебробазилярной недостаточности.
Объясните важность сотрудничества и общения между членами межпрофессиональной бригады для обеспечения соблюдения режима лечения для предотвращения дальнейших эпизодов и улучшения исходов у пациентов с вертебробазилярной недостаточностью.

Получите доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Введение
Вертебробазилярная недостаточность (ВБН) определяется неадекватным кровотоком в задней циркуляции головного мозга, снабжаемой двумя позвоночными артериями, которые сливаются, образуя базилярную артерию. Вертебробазилярные артерии кровоснабжают мозжечок, продолговатый мозг, средний мозг и затылочную кору. Когда кровоснабжение этих областей нарушено, это может привести к тяжелой инвалидности и/или смерти. Поскольку вовлекается мозжечок, у выживших часто остаются дисфункции многих органов, включая атаксию, гемиплегию, аномалии взора, дизартрию, дисфагию и параличи черепных нервов. К счастью, у многих пациентов вовлекаются мелкие сосуды, поэтому неврологический дефицит незначителен и локализован.
Термин VBI был придуман в 1950-х годах после того, как C. Miller Fisher использовал недостаточность сонных артерий для описания транзиторных ишемических атак (ТИА) на территориях, снабжаемых сонной артерией, и поэтому часто используется для описания коротких эпизодов транзиторных ишемических атак в вертебробазилярной области. . Вертебробазилярная сосудистая сеть, также известная как задняя циркуляция, снабжает кровью такие области, как ствол головного мозга, таламус, гиппокамп, мозжечок, затылочную и медиальную височные доли. Хотя пациенты могут первоначально не иметь симптомов, значительное накопление атеросклеротических бляшек с течением времени может привести к ишемическим явлениям. Инсульт может произойти либо из-за окклюзии позвоночной или основной артерии, либо из-за эмбола, который может располагаться проксимальнее головного мозга [1]. В условиях неотложной помощи VBI является важным диагнозом, который следует учитывать, поскольку многие симптомы могут проявляться, как и другие доброкачественные этиологии, такие как лабиринтит, вестибулярный неврит и доброкачественное пароксизмальное позиционное головокружение (ДППГ).
. Вертебробазилярная сосудистая сеть, также известная как задняя циркуляция, снабжает кровью такие области, как ствол головного мозга, таламус, гиппокамп, мозжечок, затылочную и медиальную височные доли. Хотя пациенты могут первоначально не иметь симптомов, значительное накопление атеросклеротических бляшек с течением времени может привести к ишемическим явлениям. Инсульт может произойти либо из-за окклюзии позвоночной или основной артерии, либо из-за эмбола, который может располагаться проксимальнее головного мозга [1]. В условиях неотложной помощи VBI является важным диагнозом, который следует учитывать, поскольку многие симптомы могут проявляться, как и другие доброкачественные этиологии, такие как лабиринтит, вестибулярный неврит и доброкачественное пароксизмальное позиционное головокружение (ДППГ).
Этиология
Определенные факторы риска предрасполагают пациентов к ВБН, особенно те, которые усугубляют атеросклероз. Эти факторы риска включают курение, артериальную гипертензию, возраст, пол, семейный анамнез и генетику, а также гиперлипидемию. Кроме того, пациенты с ишемической болезнью сердца или заболеванием периферических артерий в анамнезе подвергаются повышенному риску [2]. Другие этиологические причины могут включать кардиоэмболические состояния, такие как мерцательная аритмия, инфекционный эндокардит, расслоение позвоночной артерии и состояния системной гиперкоагуляции.
Кроме того, пациенты с ишемической болезнью сердца или заболеванием периферических артерий в анамнезе подвергаются повышенному риску [2]. Другие этиологические причины могут включать кардиоэмболические состояния, такие как мерцательная аритмия, инфекционный эндокардит, расслоение позвоночной артерии и состояния системной гиперкоагуляции.
Эпидемиология
Около четверти инсультов и ТИА происходят с вертебробазилярной локализацией. Как и распространенность атеросклеротического заболевания, вертебробазилярная болезнь возникает в более позднем возрасте, особенно в возрасте от 7 до 8 десяти лет, с преобладанием мужского пола. Целых 25% пожилых людей страдают нарушением равновесия и повышенным риском падения в результате ВБН. Подобно другим типам синдромов инсульта, афроамериканцы более распространены, чем другие этнические группы, по множеству причин, включая генетику, более высокую распространенность гипертонии и различия в оказании медицинской помощи.
Патофизиология
Как и при других типах инсульта, инфаркт может возникнуть в результате эмболии, тромбоза in situ или лакунарного заболевания, вторичного по отношению к хронической гипертензии. Обычно ВБН вызывают 2 процесса ишемии: гемодинамическая недостаточность и эмболия. В отличие от сонных артерий, эмболия позвоночных артерий встречается редко. Донорские участки для эмболии могут включать дугу аорты, место отхождения позвоночной артерии или проксимальные отделы подключичных артерий. Однако в большинстве случаев это связано с атеросклеротическим заболеванием.
Обычно ВБН вызывают 2 процесса ишемии: гемодинамическая недостаточность и эмболия. В отличие от сонных артерий, эмболия позвоночных артерий встречается редко. Донорские участки для эмболии могут включать дугу аорты, место отхождения позвоночной артерии или проксимальные отделы подключичных артерий. Однако в большинстве случаев это связано с атеросклеротическим заболеванием.
Гемодинамический
Снижение перфузии вызывает большинство VBI. Гемодинамическая ишемия возникает из-за неадекватного кровотока через базилярную артерию, особенно у пожилых людей и больных сахарным диабетом с плохим симпатическим контролем. Симптомы имеют тенденцию быть воспроизводимыми и короткими, редко вызывая инфаркт. Чтобы возникла гемодинамическая ишемия, должна быть окклюзия обеих позвоночных артерий или основной артерии. Кроме того, должен быть неполный вклад каротидного кровообращения через заднюю соединительную артерию в виллизиев круг. Другие причины снижения перфузии включают антигипертензивные препараты, сердечную аритмию, нарушение работы кардиостимулятора и васкулит. Таким образом, необходимо провести полное обследование, включая ЭКГ, для исключения кардиогенных причин. Окклюзии других кровеносных сосудов, такие как синдром подключичного обкрадывания, также могут вызывать ВБН за счет «кражи» кровотока из ствола головного мозга, когда кровь течет по пути наименьшего сопротивления через позвоночную артерию при наличии проксимального стеноза/окклюзии подключичной артерии.
Таким образом, необходимо провести полное обследование, включая ЭКГ, для исключения кардиогенных причин. Окклюзии других кровеносных сосудов, такие как синдром подключичного обкрадывания, также могут вызывать ВБН за счет «кражи» кровотока из ствола головного мозга, когда кровь течет по пути наименьшего сопротивления через позвоночную артерию при наличии проксимального стеноза/окклюзии подключичной артерии.
Эмболия
ВБИ может также возникать из атеросклеротических бляшек, которые впоследствии отрываются с образованием эмболов. Тем не менее, эмболы могут также развиваться в результате дефектов интимы, вторичных по отношению к травме, компрессии и, в редких случаях, вследствие фиброзно-мышечной дисплазии, аневризмы или расслоения. Возможно, до одной трети случаев происходят внутричерепно, так как дистальные эмболы формируются из поражений в подключичной, позвоночной или основной артерии. Большинство поражений, формирующихся экстракраниально, возникают из-за атеросклеротического нарастания в одной из позвоночных артерий, редко в безымянной или подключичной. В очень небольшом числе случаев тромбы могут возникать из эктатической или веретенообразной аневризмы основной артерии, которая затем может эмболизировать более дистальные ветви [3, 4, 5].
В очень небольшом числе случаев тромбы могут возникать из эктатической или веретенообразной аневризмы основной артерии, которая затем может эмболизировать более дистальные ветви [3, 4, 5].
Токсикокинетика
Отличие ВБН от полушарного инсульта
Поражения в результате ВБН имеют определенные клинические признаки, позволяющие дифференцировать их от полушарных инсультов: признаки обычно ипсилатеральны по отношению к поражению, а корково-спинальные клинические признаки видны на противоположной ноге и руке из-за пересечения.
Дисфагия и дизартрия распространены с VBI
С поражениями с стеблем мозга, синдром одностороннего Хорнера
NAUSEA, Vertigo, NYSTAGMUS и Vomiting являются общими, когда вценочная система — 9000.9004
. Поражение затылочной доли приводит к зрительно-пространственным дефектам или дефектам полей зренияВ целом когнитивные нарушения и афазия (корковый дефицит) отсутствуют
Анамнез и физикальное исследование
Наиболее частые находки в анамнезе пациента, позволяющие предположить ВБН, включают факторы риска сердечно-сосудистых заболеваний, такие как атеросклероз и пожилой возраст. Следует собрать тщательный анамнез и физикальное обследование, уделяя особое внимание не только неврологическому, но и кардиальному обследованию на наличие таких состояний, как аритмия, которые также могут вызывать симптомы. Симптомы ВБН являются результатом ишемии различных отделов головного мозга, снабжаемых задним кровообращением.
Следует собрать тщательный анамнез и физикальное обследование, уделяя особое внимание не только неврологическому, но и кардиальному обследованию на наличие таких состояний, как аритмия, которые также могут вызывать симптомы. Симптомы ВБН являются результатом ишемии различных отделов головного мозга, снабжаемых задним кровообращением.
Симптомы включают:
Головокружение (наиболее распространенный симптом)
Головокружение/обморок: Шестьдесят процентов пациентов с ВБН имеют по крайней мере 1 эпизод головокружения.
«Атаки падения:» пациент чувствует себя внезапно слабым в коленях и осень
Диплопия/Потеря зрения
Парестезия
Спустя
Dysphagia/Dysarthrha
- 111111111111111111111111111111111111111111111111111114
4
4
4
4
4
.Изменение сознания
Атаксия
Противоположная моторная слабость
Потеря температуры и боли
. СЛЕДУЮЩИЙ
9009 9000. СЛЕДУЕТСЯ
 0004 Головная боль
0004 Головная боль. в зависимости от локализации, такие как латеральный медуллярный синдром, медиальный медуллярный синдром, синдром базилярной артерии и окклюзия лабиринтной артерии. Другими аспектами анамнеза, которые следует отметить во время физического осмотра, являются воспроизводимые симптомы при изменении положения головы, то есть обмороки при поворотах головы в стороны (синдром Боу-Хантера) или при разгибании головы [6][7][8].
Физическое обследование
Результаты распространены после удара по позвоночнике и могут включать следующее:
. параличи (обычно паралич отводящего нерва)
Покачивание глаз
Паралич вертикального взора (поражение CN III)
Паралич горизонтального взора (поражение CN 6
Паралич лиц на лицевом нерве
Пыльбарный паралич (Дисартрия, Дисфония, дисфагия, Дисартрия, слабость лица)
.
 Синдром Горнера (часть медуллярного синдрома)
Синдром Горнера (часть медуллярного синдрома)
Необходимо соблюдать осторожность, чтобы исключить другие более доброкачественные состояния, которые также могут вызывать подобные симптомы, такие как лабиринтит, вестибулярный неврит и доброкачественное пароксизмальное позиционное головокружение (ДППГ). Головокружение является частым симптомом ВБН. Это также центральный симптом периферических вестибулярных расстройств, которые носят более доброкачественный характер. В условиях отделения неотложной помощи особенно важно различать головокружение, вызванное периферическим вестибулярным расстройством, и центральное вестибулярное нарушение, чаще всего связанное с вертебробазилярной недостаточностью (ВБН), которая может потребовать госпитализации. Головокружение само по себе не может быть диагностировано как ТИА или ВБН. Головокружение при наличии стволовых признаков или симптомов будет диагностическим признаком ТИА вертебробазилярной области. Физикальное обследование для поиска признаков ствола мозга или аномалий черепных нервов очень важно. Наличие признаков или симптомов контралатеральной конечности полезно. Тип нистагма, такой как вертикальный нистагм или нистагм изменения направления, указывает на VBI. Тест на выдвижение головы, если он выполнен и правильно интерпретирован, может дифференцировать периферическое головокружение от центрального головокружения из-за VBI у постели больного. Положительный тест на толчок головой указывает на периферическую причину головокружения.
Наличие признаков или симптомов контралатеральной конечности полезно. Тип нистагма, такой как вертикальный нистагм или нистагм изменения направления, указывает на VBI. Тест на выдвижение головы, если он выполнен и правильно интерпретирован, может дифференцировать периферическое головокружение от центрального головокружения из-за VBI у постели больного. Положительный тест на толчок головой указывает на периферическую причину головокружения.
Инсульт позвоночной артерии связан с различными синдромами в зависимости от клинических особенностей. Some of these syndromes include:
Locked in syndrome
Lateral medullary syndrome
Internuclear ophthalmoplegia
Cerebellar infarction
Medial medullary syndrome
Posterior cerebral artery occlusion
Оценка
Визуализация позвоночных и основных артерий с помощью артериографии важна для диагностики и лечения. Неинвазивная КТА или МРА обычно используется для визуализации позвоночно-базилярной системы для определения стеноза или окклюзии. CTA дает хорошие изображения как внутричерепных, так и экстракраниальных сосудов [9]. Внечерепной сосуд может потребовать МРА с контрастным усилением из-за артефактов глотания. При проведении КТА необходимо соблюдать осторожность, учитывая нефротоксичность контраста и лучевую нагрузку. При нарушении функции почек МР-контраст с гадолинием может также привести к редкому осложнению нефрогенного системного фиброза (НСФ), также известному как нефрогенная фиброзирующая дермопатия (НФД). МРТ всегда является лучшим методом визуализации для проблем со стволом мозга и задней черепной ямкой, особенно при остром инфаркте ствола мозга с диффузионно-взвешенной визуализацией.
Неинвазивная КТА или МРА обычно используется для визуализации позвоночно-базилярной системы для определения стеноза или окклюзии. CTA дает хорошие изображения как внутричерепных, так и экстракраниальных сосудов [9]. Внечерепной сосуд может потребовать МРА с контрастным усилением из-за артефактов глотания. При проведении КТА необходимо соблюдать осторожность, учитывая нефротоксичность контраста и лучевую нагрузку. При нарушении функции почек МР-контраст с гадолинием может также привести к редкому осложнению нефрогенного системного фиброза (НСФ), также известному как нефрогенная фиброзирующая дермопатия (НФД). МРТ всегда является лучшим методом визуализации для проблем со стволом мозга и задней черепной ямкой, особенно при остром инфаркте ствола мозга с диффузионно-взвешенной визуализацией.
Другая патология, такая как кавернома ствола мозга или поражения мостомозжечкового угла, включая акустическую шванному и дермоидные/эпидермоидные кисты, которые могут быть убедительно идентифицированы с помощью МРТ. Дуплексное УЗИ также может быть использовано при аномалиях внутри позвоночной артерии, хотя его возможности ограничены. Хотя трудно визуализировать V1 и V2, дуплексное ультразвуковое исследование может обнаружить изменения скорости кровотока из-за стеноза проксимальных позвонков или подключичного обкрадывания. Для пациентов старше 45 лет обследование должно включать выявление факторов риска, которые могут вызвать ВБН, таких как уровень холестерина, липидов, сахара в крови, артериального давления и отказ от курения. Если пациент моложе 45 лет, показано дальнейшее обследование для исключения кардиоэмболической причины, гиперкоагуляционных состояний, расслоения позвонков и фиброзно-мышечной дисплазии.
Дуплексное УЗИ также может быть использовано при аномалиях внутри позвоночной артерии, хотя его возможности ограничены. Хотя трудно визуализировать V1 и V2, дуплексное ультразвуковое исследование может обнаружить изменения скорости кровотока из-за стеноза проксимальных позвонков или подключичного обкрадывания. Для пациентов старше 45 лет обследование должно включать выявление факторов риска, которые могут вызвать ВБН, таких как уровень холестерина, липидов, сахара в крови, артериального давления и отказ от курения. Если пациент моложе 45 лет, показано дальнейшее обследование для исключения кардиоэмболической причины, гиперкоагуляционных состояний, расслоения позвонков и фиброзно-мышечной дисплазии.
Анализ крови должен включать полный общий анализ крови, электролиты, функцию почек, коагуляционный профиль, липидный профиль и функцию печени. У более молодых пациентов следует также исследовать волчаночный антикоагулянт, мутацию белка C, S и фактора V Лейдена.
ЭКГ может выявить ишемические изменения, аритмии (мерцательную аритмию) или ИМ.
Молодым пациентам также следует выполнить эхокардиографию для исключения вегетаций, пороков клапанов, шунтов справа налево или тромбов.
Лечение/управление
Как и при ишемическом инсульте переднего отдела кровообращения, лечение вертебробазилярной болезни требует оперативного вмешательства. Предыдущие транзиторные эпизоды (ТИА) могут сигнализировать о начале инфаркта в будущем. Если установлено, что причина эмболии кардиогенная, наиболее вероятно, вследствие мерцательной аритмии или механических клапанов сердца, то показана антикоагулянтная терапия. Хотя это и не так часто, расслоение позвонков, вторичное по отношению к травме, также может быть источником эмболии, которую снова лечат антитромботическими препаратами. В противном случае лечение зависит от снижения факторов риска, таких как курение, уровень холестерина и артериальная гипертензия. В острых случаях симптомы часто зависят от давления/перфузии. Может потребоваться усиление перфузии внутривенным введением жидкости и попытка избежать снижения артериального давления.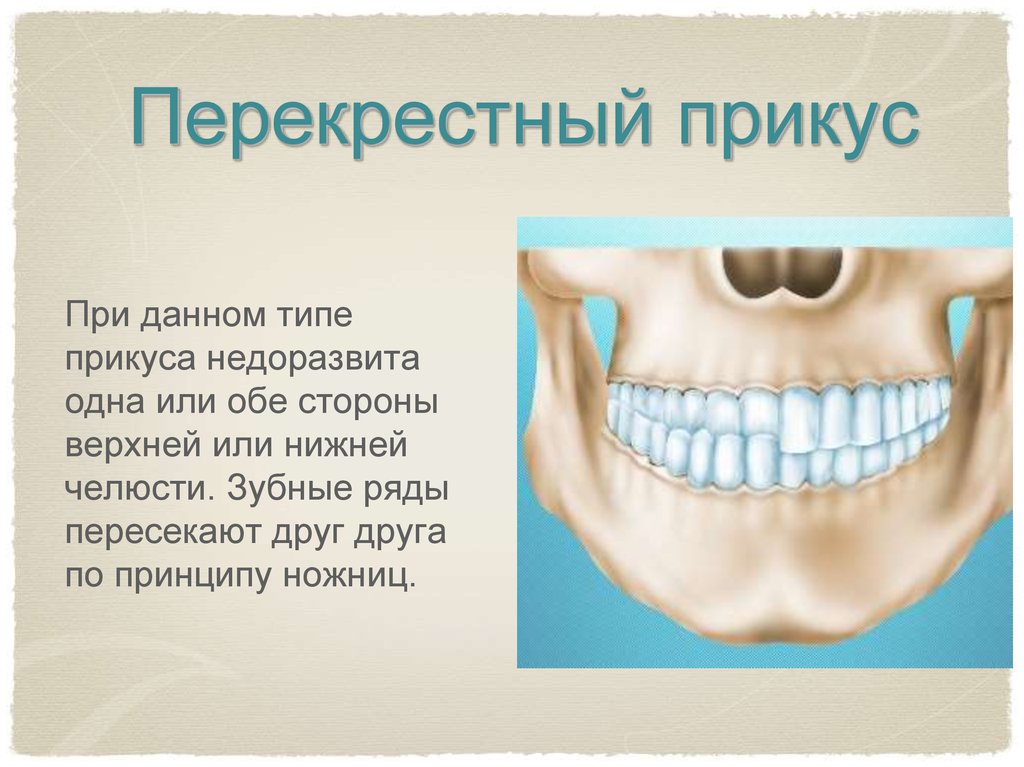 В долгосрочной перспективе более строгий контроль артериального давления важен для профилактики вторичного инсульта. Подобно всем типам ишемических событий, вторичная профилактика потребует мультимодального подхода, включая контроль АД, отказ от курения, строгий контроль уровня сахара в крови, использование статинов, изменение образа жизни, включая диету и физические упражнения [10]. Хирургические возможности очень ограничены [11]. Это зависит от расположения бляшки и эффективности ремонта. Чем дистальнее окклюзия от головного мозга, тем больше вероятность того, что хирургическое вмешательство будет рассмотрено как вариант [12]. Критерии хирургического вмешательства зависят от:
В долгосрочной перспективе более строгий контроль артериального давления важен для профилактики вторичного инсульта. Подобно всем типам ишемических событий, вторичная профилактика потребует мультимодального подхода, включая контроль АД, отказ от курения, строгий контроль уровня сахара в крови, использование статинов, изменение образа жизни, включая диету и физические упражнения [10]. Хирургические возможности очень ограничены [11]. Это зависит от расположения бляшки и эффективности ремонта. Чем дистальнее окклюзия от головного мозга, тем больше вероятность того, что хирургическое вмешательство будет рассмотрено как вариант [12]. Критерии хирургического вмешательства зависят от:
Двусторонний значимый стеноз ПА, т. е. стеноз более 60% В ОБЕИХ артериях. Или стеноз более 60% в доминантной позвоночной артерии (ПА), если контралатеральная гипоплазирована, заканчивается в задней нижней мозжечковой артерии (ЗНМА) или окклюзирована.
Симптоматическая эмболия, предположительно возникшая из-за поражения позвонка
Симптоматическая коррекция аневризмы или если аневризма больше 1,5 см, независимо от симптомов.

Существует 2 варианта хирургического лечения: открытый хирургический ремонт и эндоваскулярное лечение. Открытая хирургическая коррекция включает обходной шунт над стенозированной областью. Прямая артериальная транспозиция помещает артерию в соседний здоровый сосуд и соединяет 2 части [13]. Наиболее распространенной процедурой является эндоваскулярная коррекция, которая заключается в установке стента через катетер в паху. Затем в стенозированную позвоночную артерию помещают баллон с последующим стентированием [14].
Все пациенты с инсультом позвоночной артерии должны быть госпитализированы в отделение интенсивной терапии, особенно если они гемодинамически нестабильны, имеют колеблющиеся неврологические симптомы, другие сопутствующие заболевания и являются кандидатами на тромболитическую терапию.
После стабилизации состояния пациента решение о лечении зависит от продолжительности симптомов. Если пациенты обращаются в течение 4,5 часов после появления симптомов, tPA эффективна. Антикоагулянты могут быть использованы, но нет никаких доказательств того, что они могут улучшить результаты.
Антикоагулянты могут быть использованы, но нет никаких доказательств того, что они могут улучшить результаты.
Ангиопластика часто выполняется у пациентов со стенозом основной артерии, но ее роль при инсульте позвоночной артерии остается неясной.
Дифференциальный диагноз
Лабиринтит
Мелас (митохондриальная энцефалопатия, молочный ацидоз и инсульт.
Инсульт ишемический
Васкулит
Прогноз
Прогноз после инсульта позвоночной артерии зависит от тяжести, возраста пациента и других сопутствующих заболеваний. Существует также 10-15% риск рецидива. Даже при незначительном инсульте заболеваемость высока. Пациенты, которые выживают, часто нуждаются в обширной реабилитации в течение многих месяцев, и даже в этом случае может присутствовать остаточный неврологический дефицит.
Осложнения
Тромбоз глубоких вен
Аспирационная пневмония
MI
Легочная эмболия
СОВЕТСКИЙ СВЕДЕНИЯ.
 врач отделения, невролог, рентгенолог, терапевт и специалист по инсульту. Большинство пациентов становятся инвалидами, а восстановление выживших может занять годы.
врач отделения, невролог, рентгенолог, терапевт и специалист по инсульту. Большинство пациентов становятся инвалидами, а восстановление выживших может занять годы.В то время как окончательное лечение находится под наблюдением невролога, лечащий врач и практикующая медсестра должны обучать пациентов предотвращению дальнейших эпизодов. После инсульта позвоночной артерии у большинства пациентов наблюдается значительная инвалидность, а выздоровление затягивается. Этим пациентам требуется обширная реабилитация для улучшения речи, глотания и походки. Кроме того, необходимо решить многие проблемы ухода за больными, включая тренировку кишечника и мочевого пузыря, питание, безопасность пациентов, профилактику пролежней и выполнение повседневных действий.
Кроме того, пациенты часто впадают в депрессию, поэтому настоятельно рекомендуется консультация психиатра.
Пациенту следует отказаться от курения, соблюдать режим приема лекарств, поддерживать здоровый вес, контролировать уровень холестерина и регулярно заниматься физическими упражнениями.
 Из-за риска повторного инсульта жизненно важно последующее наблюдение. Тем, кто принимает варфарин, необходимо регулярно проверять МНО.
Из-за риска повторного инсульта жизненно важно последующее наблюдение. Тем, кто принимает варфарин, необходимо регулярно проверять МНО.Логопедия, трудотерапия и физиотерапия являются неотъемлемой частью лечения, и большинству пациентов требуется обширная реабилитация в течение многих месяцев. Медсестра по уходу на дому часто требуется для проверки выздоровления и прогресса пациента. Вся команда должна общаться, чтобы гарантировать, что пациент получает оптимальный стандарт лечения.
Исходы у пациентов с вертебробазилярной недостаточностью зависят от тяжести инсульта, возраста, сопутствующей патологии и степени неврологического дефицита.
Контрольные вопросы
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Комментарий к этой статье.
Рисунок
Анатомия позвоночной артерии. Изображение предоставлено О.Чайгасаме
Рисунок
Кровоснабжение позвоночной артерии.
 Предоставлено доктором Йоханнесом Соботтой (общественное достояние; https://commons.wikimedia.org/wiki/File:Sobo_19).09_3_548.png)
Предоставлено доктором Йоханнесом Соботтой (общественное достояние; https://commons.wikimedia.org/wiki/File:Sobo_19).09_3_548.png)Ссылки
- 1.
Caplan L, Chung CS, Wityk R, Glass T, Tapia J, Pazdera L, Chang HM, Dashe J, Chaves C, Vemmos K, Leary M, Dewitt L , Pessin M. Регистр инсульта заднего кровообращения медицинского центра Новой Англии: I. Методы, база данных, распределение поражений головного мозга, механизмы инсульта и исходы. Дж. Клин Нейрол. 2005 Апрель; 1(1):14-30. [Бесплатная статья PMC: PMC2854928] [PubMed: 20396469]
- 2.
Lima Neto AC, Bittar R, Gattas GS, Bor-Seng-Shu E, Oliveira ML, Monsanto RDC, Bittar LF. Патофизиология и диагностика вертебробазилярной недостаточности: обзор литературы. Int Arch Оториноларингол. 2017 июль; 21 (3): 302-307. [Бесплатная статья PMC: PMC5495592] [PubMed: 28680502]
- 3.
Наджафи М.Р., Тогианифар Н., Абдар Эсфахани М., Наджафи М.А., Моллакучакян М.
 Дж. Долихоэктазии вертебробазилярных артерий в виде транзиторных ишемических атак: клинический случай. АРЬЯ Атеросклера. 2016 янв; 12(1):55-8. [PMC бесплатная статья: PMC4834182] [PubMed: 27114738]
Дж. Долихоэктазии вертебробазилярных артерий в виде транзиторных ишемических атак: клинический случай. АРЬЯ Атеросклера. 2016 янв; 12(1):55-8. [PMC бесплатная статья: PMC4834182] [PubMed: 27114738]- 4.
Yuh SJ, Alkherayf F, Lesiuk H. Долихоэктазия позвоночных базилярных и внутренних сонных артерий: отчет о клиническом случае и обзор литературы. Сург Нейрол Инт. 2013; 4:153. [Бесплатная статья PMC: PMC3872646] [PubMed: 24381796]
- 5.
Лу М., Каплан Л.Р. Вертебробазилярная дилатативная артериопатия (долихоэктазия). Энн Н.Ю. Академия наук. 2010 Январь; 1184: 121-33. [PubMed: 20146694]
- 6.
Go G, Hwang SH, Park IS, Park H. Компрессия вращательной позвоночной артерии: синдром охотника за луком. J Korean Neurosurg Soc. 2013 г., сен; 54 (3): 243-5. [Бесплатная статья PMC: PMC3836934] [PubMed: 24278656]
- 7.
Yang YJ, Chien YY, Cheng WC. Вертебробазилярная недостаточность, связанная с шейным спондилезом.
 Описание случая и обзор литературы. Чанген И Сюэ За Чжи. 1992 июня; 15(2):100-4. [PubMed: 1515970]
Описание случая и обзор литературы. Чанген И Сюэ За Чжи. 1992 июня; 15(2):100-4. [PubMed: 1515970]- 8.
Buch VP, Madsen PJ, Vaughan KA, Koch PF, Kung DK, Ozturk AK. Вращательная вертебробазилярная недостаточность из-за компрессии персистирующего варианта первой межсегментарной позвоночной артерии: клинический случай. J Нейрохирург позвоночника. 2017 фев; 26 (2): 199-202. [PubMed: 27716015]
- 9.
Paşaoğlu L. Компьютерная томографическая ангиография вертебробазилярной системы при центральном головокружении. Медицина (Балтимор). 2017 март;96(12):e6297. [Бесплатная статья PMC: PMC5371445] [PubMed: 28328808]
- 10.
Caplan LR. Атеросклеротическое поражение позвоночных артерий шеи. Варианты лечения Curr Cardiovasc Med. 2003 г., июль; 5 (3): 251–256. [PubMed: 12777203]
- 11.
Комптер А., ван дер Ворп Х.Б., Шоневилле В.Дж., Вос Дж.А., Бойтен Дж., Недеркоорн П.Дж., Юттенбугаарт М., Ло Р.
 Т., Альгра А., Каппелль Л.Дж., исследователи VAST. Стентирование по сравнению с медикаментозным лечением у пациентов с симптоматическим стенозом позвоночной артерии: рандомизированное открытое исследование фазы 2. Ланцет Нейрол. 2015 июнь; 14 (6): 606-14. [В паблике: 25908089]
Т., Альгра А., Каппелль Л.Дж., исследователи VAST. Стентирование по сравнению с медикаментозным лечением у пациентов с симптоматическим стенозом позвоночной артерии: рандомизированное открытое исследование фазы 2. Ланцет Нейрол. 2015 июнь; 14 (6): 606-14. [В паблике: 25908089]- 12.
Кочак Б., Коркмазер Б., Ислак С., Кочер Н., Кизилкилич О. Эндоваскулярное лечение стеноза экстракраниальных позвоночных артерий. Мир J Радиол. 2012 г., 28 сентября; 4(9):391-400. [Бесплатная статья PMC: PMC3460226] [PubMed: 23024840]
- 13.
Рахея А., Таусский П., Кумпати Г.С., Кэдвелл В.Т. Шунтирование подключичной и внечерепной позвоночной артерии у пациента с вертебробазилярной недостаточностью: трехмерное операционное видео. Оперный нейрохирург (Хагерстаун). 2018 01 марта; 14 (3): 312. [В паблике: 28973539]
- 14.
Henry M, Polydorou A, Henry I, Ad Polydorou I, Hugel IM, Anagnostopoulou S. Ангиопластика и стентирование экстракраниального стеноза позвоночной артерии.
 Инт Ангиол. 2005 дек.; 24(4):311-24. [PubMed: 16355087]
Инт Ангиол. 2005 дек.; 24(4):311-24. [PubMed: 16355087]
Симптом внутреннего уха May Herald Окклюзия базилярной артерии — Полный текст — Отчеты о клинических случаях в неврологии 2021, Vol. 13, No. 1
У 75-летнего японца внезапно возникла правосторонняя кохлеарная и вестибулярная дисфункция. Окклюзия базилярной артерии и бессимптомный инфаркт правого мозжечка были выявлены через 3 дня. Их лечили внутривенным введением озагрела (антиагреганта) и эдаравона, поглотителя свободных радикалов. У больного не развились мозжечково-стволовые признаки. Его первый признак, скорее всего, отражал окклюзию правой лабиринтной артерии, которая предвещала окклюзию базилярной артерии или возникла вместе с ней. Этот случай подчеркивает возможность того, что внезапная дисфункция внутреннего уха может предвещать базилярный инсульт. Поэтому клиницисты должны начать соответствующую терапию для предотвращения опасных для жизни осложнений со стороны ствола головного мозга.
Введение
Окклюзия артерии сетчатки (внезапная потеря зрения на один глаз) может предвещать полушарный инсульт [1], поскольку центральная артерия сетчатки/офтальмология отходит от внутренней сонной артерии.
 Точно так же окклюзия лабиринтной артерии (внезапная глухота и головокружение на одно ухо) может предвещать базилярный инсульт [2], поскольку лабиринтная артерия раздваивается от передней нижней мозжечковой артерии (ПМА), отходящей от основной артерии [3]. Здесь мы приводим случай пожилого мужчины, который, скорее всего, впервые испытал окклюзию лабиринтной артерии, которая предвещала его окклюзию основной артерии и инфаркт мозжечка.
Точно так же окклюзия лабиринтной артерии (внезапная глухота и головокружение на одно ухо) может предвещать базилярный инсульт [2], поскольку лабиринтная артерия раздваивается от передней нижней мозжечковой артерии (ПМА), отходящей от основной артерии [3]. Здесь мы приводим случай пожилого мужчины, который, скорее всего, впервые испытал окклюзию лабиринтной артерии, которая предвещала его окклюзию основной артерии и инфаркт мозжечка.История болезни
75-летний японец с гипертонией, дислипидемией, диабетом и почечной дисфункцией, которого лечил диабетолог, внезапно почувствовал правостороннюю глухоту (правая кохлеарная дисфункция) с головокружением и нистагмом влево (вправо). вестибулярная дисфункция). Местный отолог подтвердил, что у него нет среднего отита или другой органической этиологии. Через три дня после появления симптомов со стороны внутреннего уха его направили в нашу больницу. 3Т-МРТ показала полную окклюзию основной артерии (рис. 1а, стрелка) и отсутствие поражения правого моста.

Рис. 1.
МРТ больного, мужчины 75 лет. a При поступлении 3Т МРТ выявила полную окклюзию основной артерии (стрелка). b На следующий день после поступления больного появились немые мелкие точечные высокосигнальные очаги в правом мозжечке правой области AICA/PICA (стрелки), но повреждения моста не наблюдалось.
Мы начали лечение внутривенным введением озагрела (антиагреганта) и эдаравона, поглотителя свободных радикалов. На следующий день появились немые мелкие точечные высокосигнальные очаги в правом мозжечке в области правой ПНМА/задней нижней мозжечковой артерии (ЗНМА) (рис. 1b, стрелки), но повреждения моста не наблюдалось. На тонкосрезовой МРТ сосцевидного отростка, включая орган внутреннего уха, латеральность не визуализируется. Мы не проводили МРТ с усилением гадолинием из-за почечной дисфункции пациента. Вскоре после этого осмотра его правая глухота и головокружение полностью исчезли без развития явной мозжечковой атаксии или комы.
Обсуждение
Что касается инсульта, известно, что, поскольку кровоснабжение внутреннего уха происходит из вертебробазилярной системы, вертебробазилярный ишемический инсульт может проявляться головокружением и потерей слуха вследствие инфаркта внутреннего уха (т.
 е. лабиринтного инфаркта). ). Иногда головокружение и снижение слуха являются предупреждающими симптомами надвигающегося вертебробазилярного ишемического инсульта (преимущественно в бассейне передней нижней мозжечковой артерии) [2, 4]. Известно, что среди сосудистых причин ишемический инсульт в области ПНМА является ведущей причиной острой вестибулярной тугоухости. Острая аудиовестибулярная потеря обычно связана с другими неврологическими симптомами или признаками, но редко может возникать изолированно (например, в виде лабиринтного инфаркта) [5].
е. лабиринтного инфаркта). ). Иногда головокружение и снижение слуха являются предупреждающими симптомами надвигающегося вертебробазилярного ишемического инсульта (преимущественно в бассейне передней нижней мозжечковой артерии) [2, 4]. Известно, что среди сосудистых причин ишемический инсульт в области ПНМА является ведущей причиной острой вестибулярной тугоухости. Острая аудиовестибулярная потеря обычно связана с другими неврологическими симптомами или признаками, но редко может возникать изолированно (например, в виде лабиринтного инфаркта) [5].Хотя мы не могли непосредственно визуализировать ишемию внутреннего уха/окклюзию лабиринтной артерии [6, 7] в случае нашего пациента, мы предполагаем, что в свете его клинического течения его первые симптомы (правая кохлеарная и вестибулярная дисфункция), скорее всего, отражали окклюзия правой лабиринтной артерии, которая предвещала – или произошла вместе с – его окклюзией основной артерии, за которой последовал инфаркт правого мозжечка (который был клинически бессимптомным).
 При обнаружении внезапной дисфункции внутреннего уха у пациента с риском инсульта (угроза атеросклероза, старение и т. д.) клиницисты должны провести дальнейшее неврологическое обследование и нейровизуализацию, а затем начать соответствующую терапию для предотвращения угрожающих жизни осложнений со стороны ствола головного мозга.
При обнаружении внезапной дисфункции внутреннего уха у пациента с риском инсульта (угроза атеросклероза, старение и т. д.) клиницисты должны провести дальнейшее неврологическое обследование и нейровизуализацию, а затем начать соответствующую терапию для предотвращения угрожающих жизни осложнений со стороны ствола головного мозга.В заключение, внезапная дисфункция внутреннего уха может предвещать базилярный инсульт; Поэтому клиницисты должны начать соответствующую терапию для предотвращения опасных для жизни осложнений со стороны ствола головного мозга.
Заявление об этике
Мы получили письменное информированное согласие пациента на публикацию данного отчета о клиническом случае и любых сопутствующих изображений.
Заявление о конфликте интересов
У нас нет конфликта интересов.
Источники финансирования
У нас нет спонсоров.
Вклад автора
Ю. Айба участвовал в сборе, анализе и интерпретации данных. Р. Сакакибара участвовал в разработке концепции и дизайна исследования, сборе данных, анализе и интерпретации данных, а также в подготовке рукописи.
 Т. Ямагучи участвовал в сборе данных. Ф. Татено участвовал в сборе данных.
Т. Ямагучи участвовал в сборе данных. Ф. Татено участвовал в сборе данных.Эта статья находится под лицензией Creative Commons Attribution-NonCommercial 4.0 International License (CC BY-NC). Использование и распространение в коммерческих целях требует письменного разрешения. Дозировка препарата: авторы и издатель приложили все усилия, чтобы гарантировать, что выбор препарата и дозировка, указанные в этом тексте, соответствуют текущим рекомендациям и практике на момент публикации. Тем не менее, в связи с продолжающимися исследованиями, изменениями в правительственных постановлениях и постоянным потоком информации, касающейся лекарственной терапии и реакций на лекарства, читателю настоятельно рекомендуется проверять вкладыш в упаковке для каждого лекарства на предмет любых изменений в показаниях и дозировке, а также для дополнительных предупреждений. и меры предосторожности. Это особенно важно, когда рекомендуемый агент является новым и/или редко используемым лекарственным средством.



 Синдром Горнера (часть медуллярного синдрома)
Синдром Горнера (часть медуллярного синдрома)
 врач отделения, невролог, рентгенолог, терапевт и специалист по инсульту. Большинство пациентов становятся инвалидами, а восстановление выживших может занять годы.
врач отделения, невролог, рентгенолог, терапевт и специалист по инсульту. Большинство пациентов становятся инвалидами, а восстановление выживших может занять годы.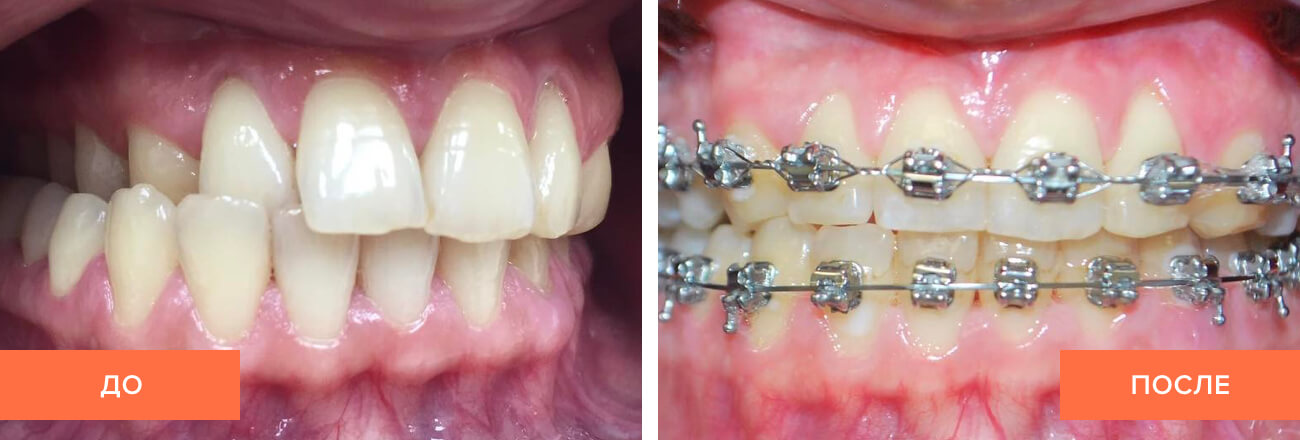 Из-за риска повторного инсульта жизненно важно последующее наблюдение. Тем, кто принимает варфарин, необходимо регулярно проверять МНО.
Из-за риска повторного инсульта жизненно важно последующее наблюдение. Тем, кто принимает варфарин, необходимо регулярно проверять МНО. Предоставлено доктором Йоханнесом Соботтой (общественное достояние; https://commons.wikimedia.org/wiki/File:Sobo_19).09_3_548.png)
Предоставлено доктором Йоханнесом Соботтой (общественное достояние; https://commons.wikimedia.org/wiki/File:Sobo_19).09_3_548.png) Дж. Долихоэктазии вертебробазилярных артерий в виде транзиторных ишемических атак: клинический случай. АРЬЯ Атеросклера. 2016 янв; 12(1):55-8. [PMC бесплатная статья: PMC4834182] [PubMed: 27114738]
Дж. Долихоэктазии вертебробазилярных артерий в виде транзиторных ишемических атак: клинический случай. АРЬЯ Атеросклера. 2016 янв; 12(1):55-8. [PMC бесплатная статья: PMC4834182] [PubMed: 27114738] Описание случая и обзор литературы. Чанген И Сюэ За Чжи. 1992 июня; 15(2):100-4. [PubMed: 1515970]
Описание случая и обзор литературы. Чанген И Сюэ За Чжи. 1992 июня; 15(2):100-4. [PubMed: 1515970] Т., Альгра А., Каппелль Л.Дж., исследователи VAST. Стентирование по сравнению с медикаментозным лечением у пациентов с симптоматическим стенозом позвоночной артерии: рандомизированное открытое исследование фазы 2. Ланцет Нейрол. 2015 июнь; 14 (6): 606-14. [В паблике: 25908089]
Т., Альгра А., Каппелль Л.Дж., исследователи VAST. Стентирование по сравнению с медикаментозным лечением у пациентов с симптоматическим стенозом позвоночной артерии: рандомизированное открытое исследование фазы 2. Ланцет Нейрол. 2015 июнь; 14 (6): 606-14. [В паблике: 25908089] Инт Ангиол. 2005 дек.; 24(4):311-24. [PubMed: 16355087]
Инт Ангиол. 2005 дек.; 24(4):311-24. [PubMed: 16355087]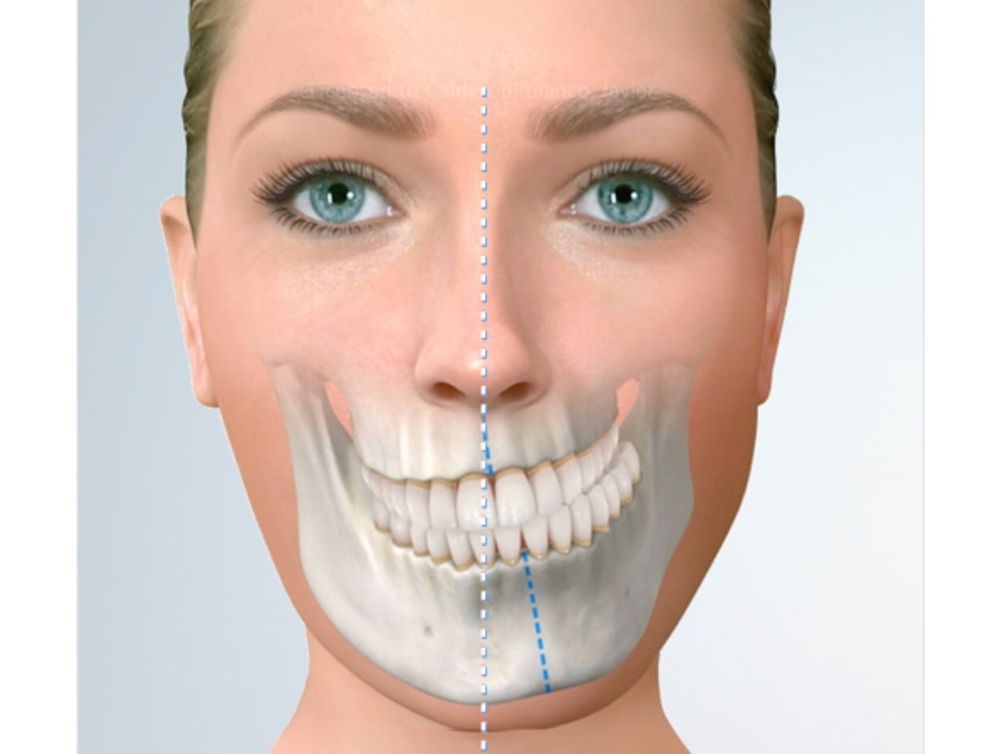 Точно так же окклюзия лабиринтной артерии (внезапная глухота и головокружение на одно ухо) может предвещать базилярный инсульт [2], поскольку лабиринтная артерия раздваивается от передней нижней мозжечковой артерии (ПМА), отходящей от основной артерии [3]. Здесь мы приводим случай пожилого мужчины, который, скорее всего, впервые испытал окклюзию лабиринтной артерии, которая предвещала его окклюзию основной артерии и инфаркт мозжечка.
Точно так же окклюзия лабиринтной артерии (внезапная глухота и головокружение на одно ухо) может предвещать базилярный инсульт [2], поскольку лабиринтная артерия раздваивается от передней нижней мозжечковой артерии (ПМА), отходящей от основной артерии [3]. Здесь мы приводим случай пожилого мужчины, который, скорее всего, впервые испытал окклюзию лабиринтной артерии, которая предвещала его окклюзию основной артерии и инфаркт мозжечка.
 е. лабиринтного инфаркта). ). Иногда головокружение и снижение слуха являются предупреждающими симптомами надвигающегося вертебробазилярного ишемического инсульта (преимущественно в бассейне передней нижней мозжечковой артерии) [2, 4]. Известно, что среди сосудистых причин ишемический инсульт в области ПНМА является ведущей причиной острой вестибулярной тугоухости. Острая аудиовестибулярная потеря обычно связана с другими неврологическими симптомами или признаками, но редко может возникать изолированно (например, в виде лабиринтного инфаркта) [5].
е. лабиринтного инфаркта). ). Иногда головокружение и снижение слуха являются предупреждающими симптомами надвигающегося вертебробазилярного ишемического инсульта (преимущественно в бассейне передней нижней мозжечковой артерии) [2, 4]. Известно, что среди сосудистых причин ишемический инсульт в области ПНМА является ведущей причиной острой вестибулярной тугоухости. Острая аудиовестибулярная потеря обычно связана с другими неврологическими симптомами или признаками, но редко может возникать изолированно (например, в виде лабиринтного инфаркта) [5].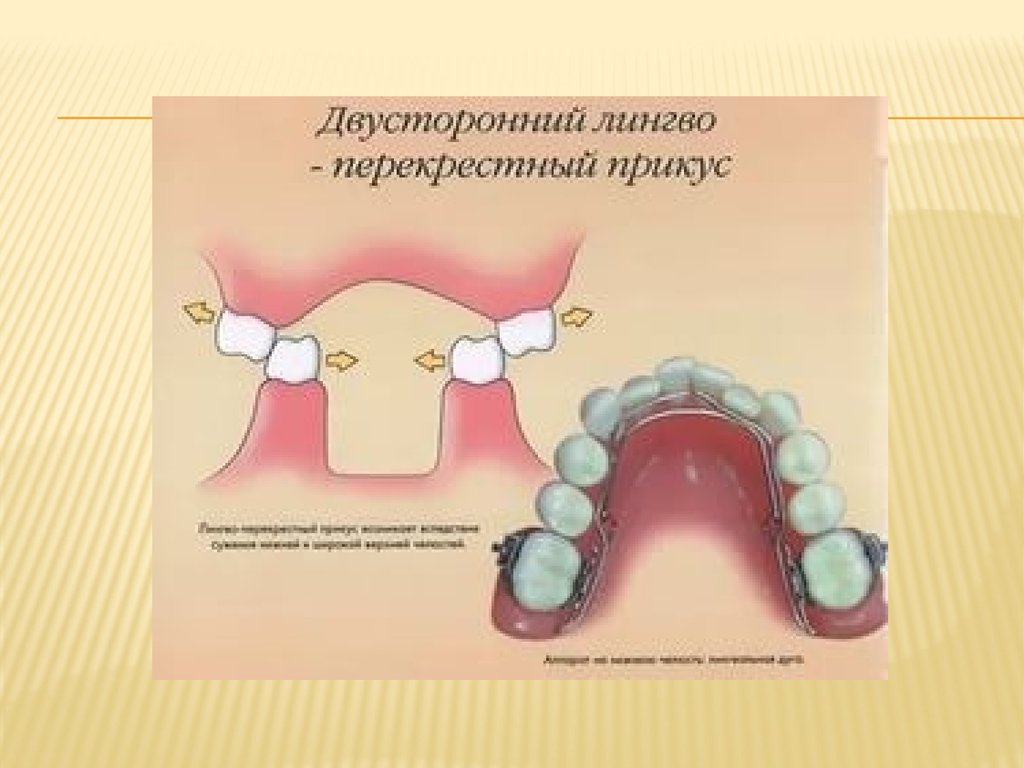 При обнаружении внезапной дисфункции внутреннего уха у пациента с риском инсульта (угроза атеросклероза, старение и т. д.) клиницисты должны провести дальнейшее неврологическое обследование и нейровизуализацию, а затем начать соответствующую терапию для предотвращения угрожающих жизни осложнений со стороны ствола головного мозга.
При обнаружении внезапной дисфункции внутреннего уха у пациента с риском инсульта (угроза атеросклероза, старение и т. д.) клиницисты должны провести дальнейшее неврологическое обследование и нейровизуализацию, а затем начать соответствующую терапию для предотвращения угрожающих жизни осложнений со стороны ствола головного мозга.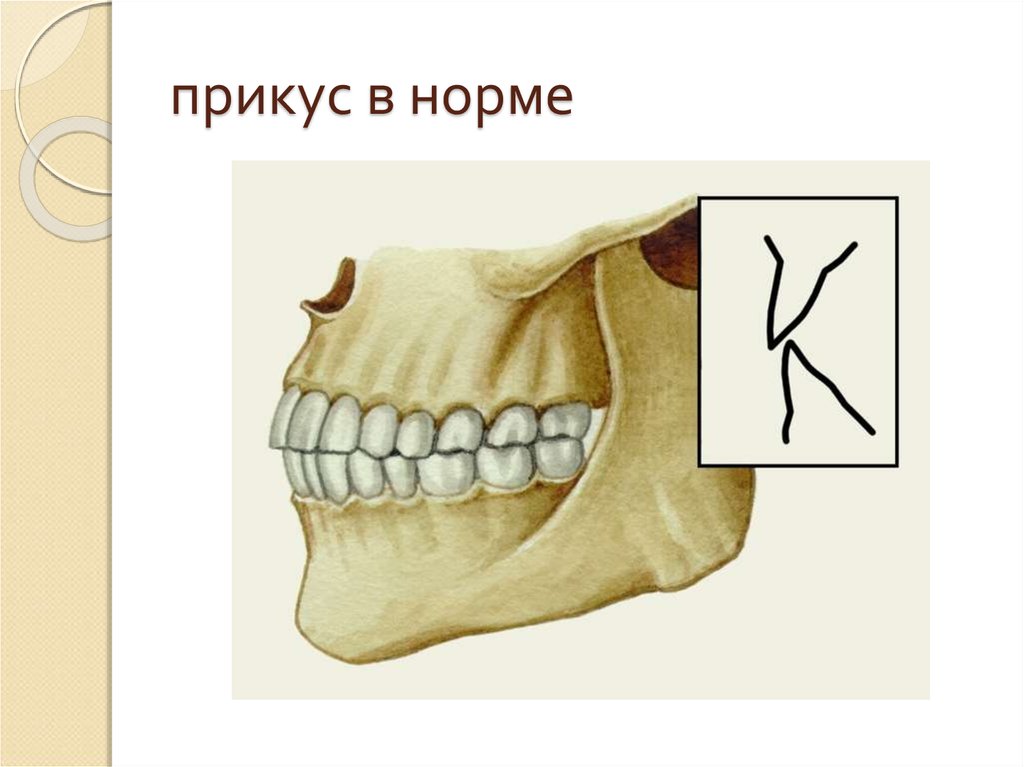 Т. Ямагучи участвовал в сборе данных. Ф. Татено участвовал в сборе данных.
Т. Ямагучи участвовал в сборе данных. Ф. Татено участвовал в сборе данных.