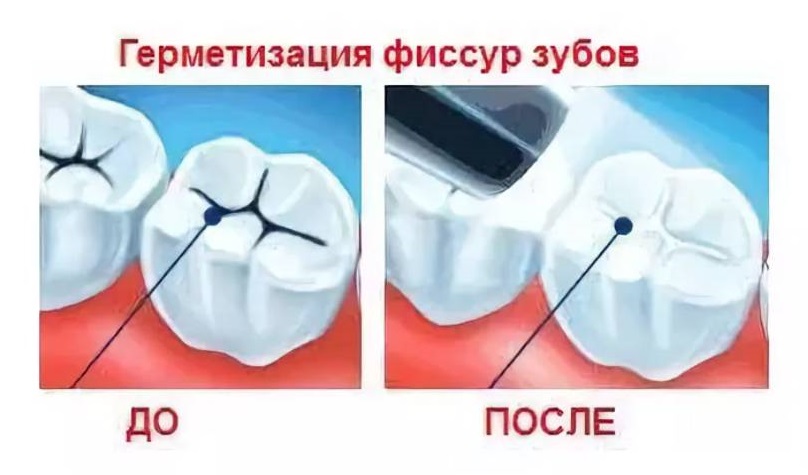
Герметизация фиссур | РОСЭК
Фиссурами называются естественные бороздки и углубления на жевательной поверхности моляров и премоляров. По анатомическому строению выделяют 4 вида фиссур.
Виды фиссур: A – воронкообразные, B – конусообразные, C – каплеобразные, D – полипообразные
Дно и стенки фиссур покрыты зубной эмалью, однако у детей эмаль еще не созрела окончательно, она слабо минерализована и больше всего подвержена воздействию микробов, что при плохой или недостаточной гигиене полости рта приводит к развитию кариеса.
В качестве профилактики кариеса у детей мы предлагаем герметизацию фиссур — покрытие желобков и ямок на жевательных и боковых поверхностях зуба специальными веществами, которые надежно защищают эмаль от проникновения болезнетворных бактерий и позволяют ей полноценно и правильно сформироваться.
Герметизация фиссур
Герметизация (запечатывание) фиссур выполняется не позднее, чем через 2 года после прорезывания зуба — как молочного, так и постоянного. Проводится она двумя способами — в зависимости от конфигурации (вида) фиссур.
Проводится она двумя способами — в зависимости от конфигурации (вида) фиссур.
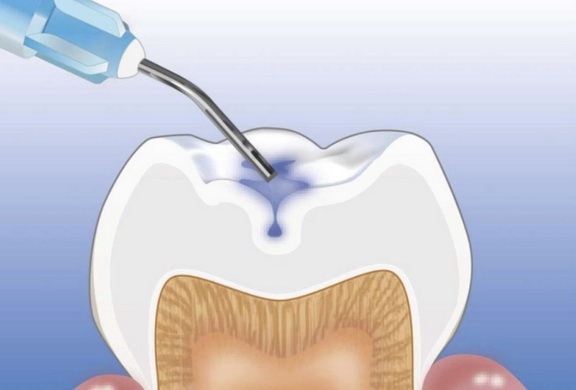
Неинвазивный метод (им запечатываются, в основном, конусообразные фиссуры) заключается в следующем. Поверхность зуба тщательно очищается от налета и остатков пищи. На эмаль в области фиссур наносится специальный гель с ортофосфорной кислотой и смывается водой, благодаря этому эмаль становится шероховатой, что необходимо для надежной фиксации герметика. После тщательной просушки подготовленные ямки и бороздки заполняются герметиком (силантом) и отсвечиваются УФ-лампой. Запечатанные фиссуры подгоняют в прикус, шлифуют и тщательно полируют.
Инвазивная методика идеально подходит при каплевидных и полипообразных фиссурах и дополнительно включает в себя раскрытие фиссуры в пределах эмали. После тщательной очистки поверхности зуба с помощью специального очень маленького бора фиссура раскрывается и осматривается на наличие скрытых кариозных полостей. Если все в норме, эмаль обрабатывается гелем с ортофосфорной кислотой (протравливается), наносится специальный бонд (клеевой слой) и фотополимеризуется светом УФ-лампы. Затем подготовленную полость заполняют пломбировочным материалом и также отсвечивают. В конце фиссуры заполняются жидким герметиком, который отверждается, шлифуется и полируется.
Затем подготовленную полость заполняют пломбировочным материалом и также отсвечивают. В конце фиссуры заполняются жидким герметиком, который отверждается, шлифуется и полируется.
Вне зависимости от выбранной методики заканчивается процедура герметизации фторированием зубов.
Для герметизации фиссур у детей чаще всего используется фторированный пломбировочный материал, который оказывает дополнительное химическое воздействие на неокрепшую зубную эмаль. Детские герметики могут быть прозрачными (позволяют визуально контролировать состояние фиссур, практически незаметны, поэтому трудно оценить сохранность самого герметика) или непрозрачными и даже цветными, что дает возможность родителям самостоятельно контролировать сохранность защитного покрытия, но в то же время не позволяет следить за состоянием фиссур.
Герметизация фиссур делается один раз. В дальнейшем, каждые полгода во время планового визита к стоматологу врач будет проверять состояние герметика и при необходимости снимать или корректировать его.
Помните! Чтобы Ваш ребенок имел ровные, здоровые и красивые зубы, стоматолога с целью профилактических и при необходимости лечебных процедур нужно посещать не менее двух раз в год.
С полным перечнем стоматологических услуг и прайс-листом Вы можете ознакомиться в разделе Услуги и цены, а также по тел. +7 (343) 28-620-28
Типы фиссур, размеры и их уровни минерализации.
Фиссурам присуща разнообразность формы, глубины и размеров. По данным Н.А. Кодолы (1983), глубина фиссур колеблется от 0,25 до 3 мм, ширина на дне — от 0,1 до 1,2 мм, ширина в области входа — от 0,005 до 1,5 мм. Толщина эмали на стенках фиссуры и в области дна колеблется в пределах от 1,3мм до 0,01мм.
Четыре типа строения фиссур:
1. Воронкообразное;
2. Конусообразное;
3. Каплеобразное;
4. Полипообразное.
Воронкообразные фиссуры – более открытые, хорошо минерализованы, в них не задерживаются пищевые остатки за счет свободного омывания ротовой жидкостью, являются кариесрезистентными.
Конусообразные – в основном минерализуются за счет ротовой жидкости, но появляются условия для задержки пищевых остатков и микроорганизмов.
Минерализация каплеобразных и полипообразных фиссур происходит в основном со стороны пульпы зуба. Этот процесс идет менее интенсивно, чем минерализация за счет ротовой жидкости, и фиссуры длительно остаются гипоминерализованными.
Процесс минерализации эмали начинается задолго до прорезывания зубов. Тотчас после прорезывания и в течении последующих 2-х лет минерализация зубов протекает довольно быстро, затем наступает ее замедление. В процессе «созревания» происходит сначала быстрое, а затем все более медленное насыщение эмали макро и микроэлементами. В состав эмали входят гидроксилапатиты, фторапатиты, карбоксиаптиты и хлорапатиты.
Для эмали незрелого зуба характерна большая пористость и меньшая плотность упаковки кристаллов. В незрелой эмали содержится меньшее количество фторапатито-подобных кристаллов, которые менее растворимы в кислотах, чем гидроксилапатиты, что делает ее более уязвимой для кислот.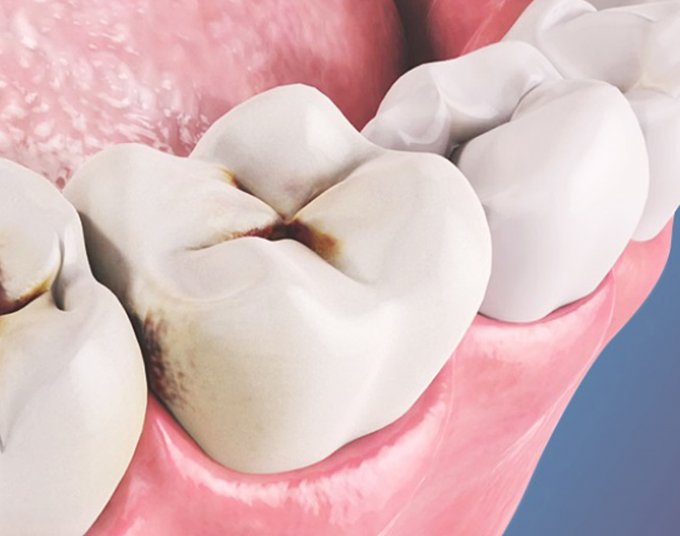
Нередко наблюдается спонтанное запечатывание фиссур естественным путем. В таких случаях в фиссурах обнаруживаются плотные высокоминерализованные образования, неоднородные по своей структуре. Минеральные образования находятся на самом дне фиссур – это единственная анатомическая зона, где центробежные токи ликвора, поступающие из соседних бугров и складок, концентрируются в одной точке, т.е. естественное минеральное запечатывание фиссур происходит преимущественно за счет эмалевого ликвора.
Тактика герметизации фиссур зубов на стадии созревания эмали основывается на данных об их исходном уровне минерализации (ИУМ).
• Высокий ИУМ – эмаль фиссур плотная, блестящая, зонд скользит по ее поверхности. Такие фиссуры кариесрезистивны в течении длительного периода времени;
• Средний ИУМ – единичные фиссуры имеют меловидный цвет, иногда отмечается задержка зонда в наиболее глубокой фиссуре. Распространенность кариеса в таких фиссурах к концу периода созревания составляет 80%.
• Низкий ИУМ (гипоминерализованные фиссур) – эмаль лишена блеска, цвет всех фиссур меловидный, имеется возможность извлечения зондом размягченной эмали, распространенность кариеса в таких зубах составляет 100% к году после прорезывания.
Анальная трещина: типы трещин, симптомы и лечение
Общие сведения об анальной трещине Анальная трещина представляет собой небольшой продольный разрыв или дефект во влажном слое, который выстилает задний проход и весь задний проход. Разрыв в анальной области может быть вызван травмой, вызванной прохождением твердого стула или чрезмерным напряжением во время дефекации. Чаще всего они локализуются в дистальной части зубчатой линии. Трещины анального канала можно классифицировать по причинам возникновения. В острых случаях анальная трещина обычно заживает в течение 4–8 недель с помощью традиционной терапии. Хронические незаживающие трещины, длящиеся более 10 недель, могут потребовать хирургического вмешательства.
- Первичные трещины: Эти трещины обычно не представляют опасности и недолговечны по своей природе и возникают из-за повреждения местных тканей. Травма может быть связана с прохождением твердого стула, хронической диареей, нормальными родами (естественными родами), повторяющейся травмой или анальным сексом.
- Вторичные трещины: такие трещины часто возникают у пациентов с предшествующими операциями на заднем проходе, у пациентов с воспалительными заболеваниями кишечника, инфекциями и даже раком.
В Индии часто встречаются трещины, и многие люди страдают от них в какой-то момент своей жизни. Трещина – это трещина в анальной области, которая может быть вызвана повреждением, вызванным прохождением твердых каловых масс или чрезмерным напряжением во время дефекации. Трещины чрезвычайно болезненны с минимальным кровотечением. Большинство трещин заживают при правильном питании и изменении образа жизни. Повторяющиеся трещины могут привести к образованию рубцов, что сделает анальное отверстие неспособным к полному расслаблению. Эта стадия требует хирургического вмешательства. На сегодняшний день методом выбора является латеральная сфинктеротомия. Это дает немедленное облегчение боли и является дневной процедурой. Свищи обычно представляют собой выделения через небольшое отверстие в анальной области. Выделения обычно циклические, появляются и исчезают и сопровождаются некоторой болью. Первоначально свищи могли проявляться как абсцессы, которые не могли зажить. Свищи требуют хирургического вмешательства и обычно не заживают при медикаментозном лечении. Обычные фистулоэктомии включают удаление всего свищевого хода посредством открытой операции, что приводит к ране, которая должна зажить.
Эта стадия требует хирургического вмешательства. На сегодняшний день методом выбора является латеральная сфинктеротомия. Это дает немедленное облегчение боли и является дневной процедурой. Свищи обычно представляют собой выделения через небольшое отверстие в анальной области. Выделения обычно циклические, появляются и исчезают и сопровождаются некоторой болью. Первоначально свищи могли проявляться как абсцессы, которые не могли зажить. Свищи требуют хирургического вмешательства и обычно не заживают при медикаментозном лечении. Обычные фистулоэктомии включают удаление всего свищевого хода посредством открытой операции, что приводит к ране, которая должна зажить.
Симптомы анальной трещины
- Наиболее частым симптомом анальной трещины является боль, о которой пациенты сообщают как о сильной и рвущей по своему характеру, обычно во время дефекации. Эта боль может длиться от нескольких минут до нескольких часов после дефекации.
- Кровотечение, описываемое как ярко-красные пятна крови на туалетной бумаге, унитазе или в виде полос на стуле.

- Самообнаружение пациентом геморроя в анальном канале.
- В случае вторичных трещин необходимо оценить характерные признаки основного заболевания, такого как ВЗК, туберкулез, ВИЧ/СПИД, для дальнейшего исследования
- История болезни и физикальное обследование пациентов с подозрением на нее позволяют установить точную диагностику анальной трещины на основе оценки симптомов у большинства пациентов без необходимости детального обследования. Идеальным способом физического исследования трещины является осторожное разведение ягодиц пациента, когда он лежит на боку. Областью внимания во время этого исследования должна быть задняя срединная линия. При осмотре острая анальная трещина видна как новый порез. Однако разрезы с приподнятыми краями и обнажением внутреннего сфинктера анальных мышечных волокон свидетельствуют о хронической анальной трещине.

- Пальцевое ректальное исследование обычно не требуется для диагностики анальной трещины и часто противопоказано из-за его болезненного характера.
- Однако в редких случаях рекомендуется аноскопия или другие рентгенологические методы диагностики, если трещина не видна или диагноз не ясен.
- Рентгенологическое обследование также рекомендуется, если у пациента имеется значительный кровоток ярко-красного цвета и у него/нее имеется повышенный риск злокачественного новообразования или симптомы указывают на вторичную анальную трещину
Большинство трещин заживают при правильном питании и изменении образа жизни.
- Анальные трещины в основном заживают, принимая меры по размягчению стула. Такие меры могут включать потребление продуктов с высоким содержанием клетчатки (например, псиллиума или испагуллы) или прием безрецептурных лекарств для смягчения стула.
- Ванны с теплой водой (сидячие) также считаются полезными с точки зрения улучшения гигиены, облегчения боли и уменьшения мышечных спазмов.

- Применение местных анестетиков или кремов для местного применения также может способствовать заживлению трещин и может рассматриваться как консервативное лечение трещин первой линии с точки зрения обезболивания. Эти лечебные мероприятия могут включать препараты, включая тринитрат глицерина, блокаторы кальциевых каналов или лигнокаин и гидрокортизон.
- Некоторые эксперты могут рекомендовать использование инъекций ботулинического токсина в качестве лечения второй линии, в основном у пациентов с высоким риском, до рекомендации операции. Однако среди экспертов нет единого мнения относительно определенной дозы или пути введения.
Хирургическое лечение трещин рекомендуется пациентам, не отвечающим на традиционное лечение. Кроме того, рецидивирующие трещины могут вызывать образование рубцовой ткани, что делает анальное отверстие неспособным к полному расслаблению, что требует хирургического лечения. Имеющиеся данные рекомендуют наблюдать за реакцией пациентов на консервативную терапию в течение 4–12 недель, прежде чем рекомендовать им операцию.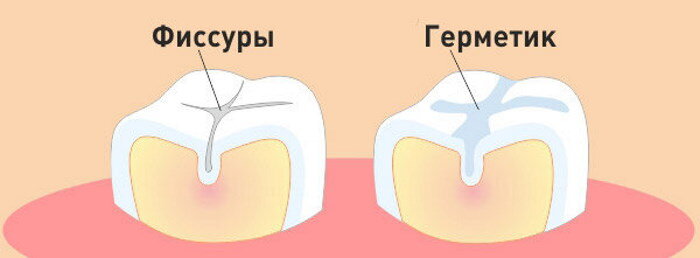
Пациентам с резистентными или рецидивирующими хроническими трещинами с тяжелыми симптомами может потребоваться хирургическое лечение, включающее рассечение небольшой части мышцы, которая расслабляется или напрягается, чтобы открыть или закрыть задний проход для прохождения стула, уменьшить его спазм и боль (боковая внутренняя сфинктеротомия ). Эта операция связана с отличной скоростью заживления около 95% у прописанных пациентов. Однако, будучи хирургической процедурой, она связана с риском побочных эффектов, таких как рецидив или потеря контроля над отхождением газов или дефекацией.
C) Выдвижение анальных лоскутовЭтот метод включает в себя взятие здоровых рассеченных тканей из других частей тела и их использование для восстановления трещины и увеличения притока крови к пораженному участку. Этот метод может быть предпочтительным для лечения застарелых анальных трещин в результате беременности или травмы анального канала.
В последнее время также используются более новые методы, такие как VAAFT – Лечение анальной фистулы с видеоассистированием.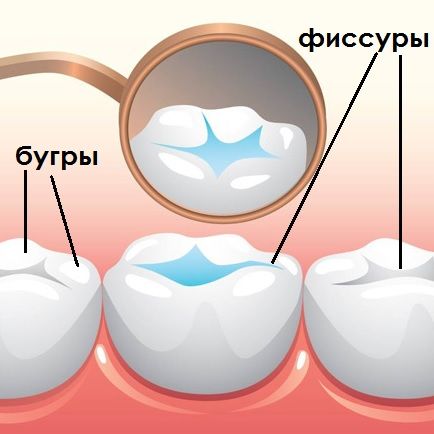 VAAFT использует прекрасную маленькую камеру, которая перемещается по тракту и разрушает его электрическим током. Этот процесс запечатывает тракт и помогает ему зажить позже. Установленное законом предупреждение: эта информация предоставляется с целью повышения общей осведомленности о заболевании и вариантах лечения с учетом наилучших интересов людей. Пожалуйста, проконсультируйтесь с врачом для правильного диагноза и подходящих вариантов лечения в зависимости от ситуации.
VAAFT использует прекрасную маленькую камеру, которая перемещается по тракту и разрушает его электрическим током. Этот процесс запечатывает тракт и помогает ему зажить позже. Установленное законом предупреждение: эта информация предоставляется с целью повышения общей осведомленности о заболевании и вариантах лечения с учетом наилучших интересов людей. Пожалуйста, проконсультируйтесь с врачом для правильного диагноза и подходящих вариантов лечения в зависимости от ситуации.
Анальные трещины — StatPearls — NCBI Bookshelf
Продолжение обучения
Анальная трещина — это поверхностный разрыв кожи дистальнее зубчатой линии. Анальные трещины распространены у тех, у кого в анамнезе были запоры или твердый стул, диета с низким содержанием клетчатки, травмы и предшествующие анальные операции. Анальные трещины могут быть острыми (продолжительностью менее шести недель) или хроническими (более шести недель). Большинство анальных трещин возникают либо по задней, либо по передней срединной линии.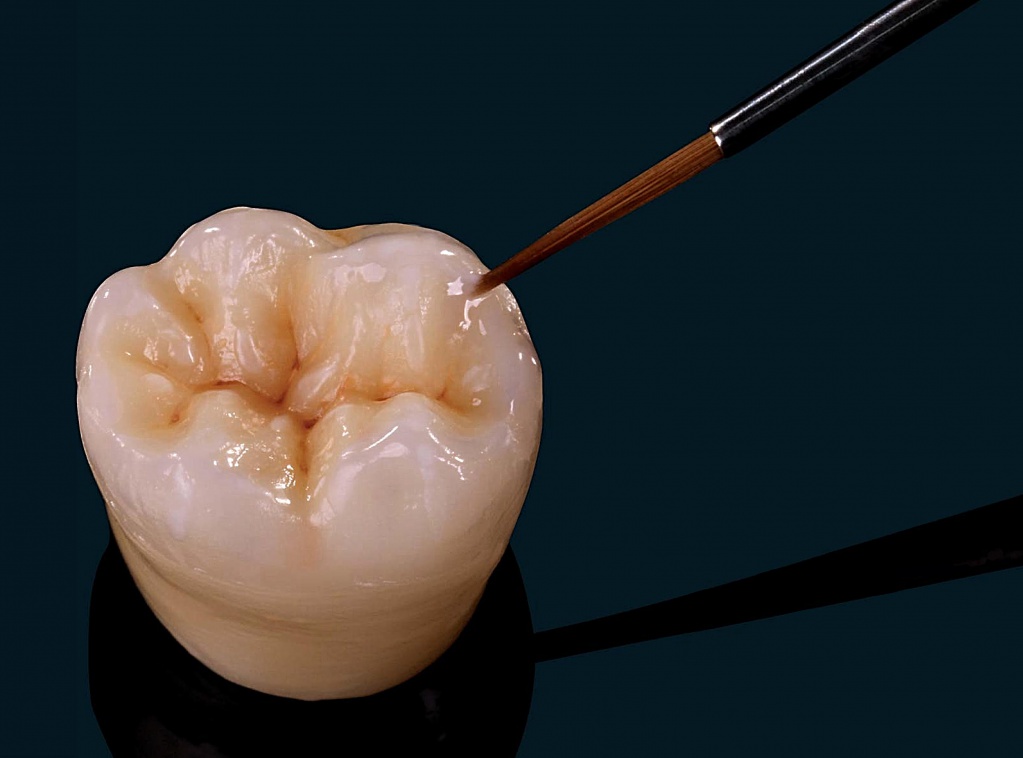 В других местах требуется дальнейшее обследование, чтобы исключить вторичные причины. В этом упражнении описывается этиология, клинические особенности и типы, а также стратегии лечения, включая консервативные и хирургические процедуры и послеоперационное ведение, а также излагаются изменения образа жизни для предотвращения рецидивов анальных трещин. Это мероприятие подчеркивает критическую роль межпрофессиональной бригады по уходу в уходе за пациентами с анальными трещинами и улучшении долгосрочных результатов.
В других местах требуется дальнейшее обследование, чтобы исключить вторичные причины. В этом упражнении описывается этиология, клинические особенности и типы, а также стратегии лечения, включая консервативные и хирургические процедуры и послеоперационное ведение, а также излагаются изменения образа жизни для предотвращения рецидивов анальных трещин. Это мероприятие подчеркивает критическую роль межпрофессиональной бригады по уходу в уходе за пациентами с анальными трещинами и улучшении долгосрочных результатов.
Цели:
Опишите этиологию анальных трещин.
Опишите клиническую картину пациентов с анальными трещинами.
Объясните различные варианты лечения, а также послеоперационное и долгосрочное ведение пациентов с анальными трещинами.
Определить важность улучшения координации между межпрофессиональной командой для улучшения долгосрочных результатов и качества жизни пациентов с анальными трещинами.

Получите доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Введение
Анальная трещина представляет собой поверхностный разрыв кожи дистальнее зубчатой линии и является причиной частых посещений отделения неотложной помощи. В большинстве случаев анальные трещины возникают в результате твердого стула, запора или травмы. Анальные трещины распространены как у взрослых, так и у детей, и у тех, у кого в анамнезе были запоры, эпизоды этого состояния возникают чаще. Анальные трещины могут быть острыми (продолжительностью менее шести недель) или хроническими (более шести недель). Большинство анальных трещин считаются первичными и обычно возникают на задней срединной линии. Небольшой процент из них может возникать на передней срединной линии. Другие локализации (атипичные/вторичные трещины) могут быть вызваны другими причинами, требующими дальнейшего лечения. Диагноз анальной трещины в первую очередь клинический. Существует несколько вариантов лечения, включая медикаментозное и хирургическое лечение.[1][2][3]
Существует несколько вариантов лечения, включая медикаментозное и хирургическое лечение.[1][2][3]
Этиология
Причины анальных трещин обычно включают запор, хроническую диарею, заболевания, передающиеся половым путем, туберкулез, воспалительные заболевания кишечника, ВИЧ, рак анального канала, деторождение, предшествующие анальные операции и анальный половой акт. Считается, что большинство острых анальных трещин возникает из-за прохождения твердого стула, инфекции, передающейся половым путем (ИППП), или анальной травмы из-за проникновения. Хроническая анальная трещина обычно представляет собой рецидив острой анальной трещины. Считается, что это также вызвано прохождением твердого стула на фоне повышенного тонуса анального сфинктера, при этом симптомы сохраняются более 6 недель. Сопутствующие состояния, такие как воспалительное заболевание кишечника, туберкулез, ВИЧ, рак анального канала и предшествующая анальная хирургия, являются предрасполагающими факторами как к острым, так и к хроническим атипичным анальным трещинам. Примерно у 40% пациентов с острыми анальными трещинами развиваются хронические анальные трещины.[4][5]
Примерно у 40% пациентов с острыми анальными трещинами развиваются хронические анальные трещины.[4][5]
Эпидемиология
Трещины заднего прохода присутствуют в любой возрастной группе; однако в основном они выявляются у детей и лиц среднего возраста. Пол в равной степени затрагивается, и каждый год в Соединенных Штатах диагностируется около 250 000 новых случаев [6].
Патофизиология
Анодерма относится к эпителиальному компоненту анального канала. Расположение ниже зубчатой линии. Это очень чувствительная область к микротравмам, которая может порваться при повторяющихся травмах или повышенном давлении. Из-за высокого давления в этой области это может привести к задержке заживления вследствие ишемии. Иногда разрыв может быть достаточно глубоким, чтобы обнажить мышцу сфинктера. Вместе со спазмами сфинктера это создает сильные боли при дефекации, а также некоторые ректальные кровотечения. Хорошо известно, что наиболее частым расположением анальной трещины является задняя срединная линия, потому что это место получает менее половины перфузии по сравнению с остальной частью анального канала.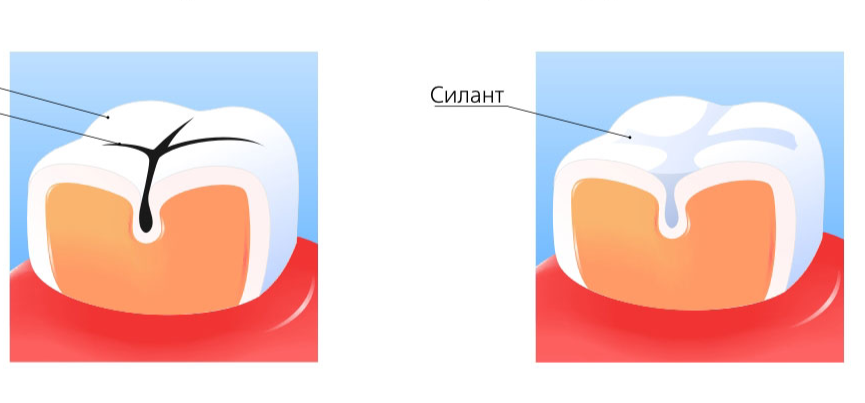 Перфузия анального канала обратно пропорциональна давлению сфинктера. Другие локализации анальных трещин, такие как боковая трещина, указывают на основную этиологию (среди прочих ВИЧ, туберкулез, болезнь Крона, язвенный колит). Причина этого другого местоположения неизвестна. Передние трещины встречаются редко и связаны с повреждением и дисфункцией наружного сфинктера.
Перфузия анального канала обратно пропорциональна давлению сфинктера. Другие локализации анальных трещин, такие как боковая трещина, указывают на основную этиологию (среди прочих ВИЧ, туберкулез, болезнь Крона, язвенный колит). Причина этого другого местоположения неизвестна. Передние трещины встречаются редко и связаны с повреждением и дисфункцией наружного сфинктера.
Анамнез и физикальное исследование
Пациенты с острыми анальными трещинами предъявляют жалобы на анальную боль, усиливающуюся во время дефекации. Иногда кровотечение связано с дефекацией, но обычно не является откровенным кровотечением. Боль обычно сохраняется в течение нескольких часов после дефекации. Часто острые анальные трещины ошибочно принимают за наружный или внутренний геморрой. Поэтому необходимо провести тщательный физический осмотр, чтобы разграничить их. Пациенты с хроническими анальными трещинами имеют в анамнезе болезненную дефекацию с ректальным кровотечением или без него, которое продолжается от нескольких месяцев до, возможно, лет. Сопутствующий запор является наиболее распространенным фактором, связанным с хроническими анальными трещинами, и у пациентов в анамнезе имеется длительный твердый стул. Пациенты с сопутствующими гранулематозными заболеваниями, такими как болезнь Крона, иногда сообщают о хронической анальной боли во время дефекации, которая является прерывистой, а не постоянной в течение длительного периода времени.
Сопутствующий запор является наиболее распространенным фактором, связанным с хроническими анальными трещинами, и у пациентов в анамнезе имеется длительный твердый стул. Пациенты с сопутствующими гранулематозными заболеваниями, такими как болезнь Крона, иногда сообщают о хронической анальной боли во время дефекации, которая является прерывистой, а не постоянной в течение длительного периода времени.
Физикальное обследование пациента с анальной трещиной должно проводиться в наиболее удобном для пациента положении. Литература предполагает, что наилучшее положение — это положение складного ножа на животе, когда пациент лежит на животе, а кровать сложена так, что пациент согнут в бедрах. Кровать, обычно используемая для достижения этого положения, обычно находится в операционной или процедурной комнате. Таким образом, лучший способ занять это положение в отделении неотложной помощи или в кабинете — это заставить пациента наклониться над столом для осмотра. Однако во многих случаях адекватный физикальный осмотр может быть достигнут, если пациент находится в положении лежа на боку. Крайне важно, чтобы физические манипуляции с анусом или прямой кишкой с помощью пальцевого исследования были сведены к минимуму, а инструменты, такие как аноскопия , никогда не использовались.
Крайне важно, чтобы физические манипуляции с анусом или прямой кишкой с помощью пальцевого исследования были сведены к минимуму, а инструменты, такие как аноскопия , никогда не использовались.
Анальная трещина проявляется как поверхностная рваная рана при острых проявлениях, обычно продольная, распространяющаяся проксимально. Кровотечение может быть, а может и не быть. Трещина, а иногда и весь анальный сфинктер могут быть чрезвычайно болезненны при пальпации. У худощавых пациентов этот разрыв обычно легко определяется; однако у пациентов с ожирением это может быть не так заметно. У пациента с ожирением легкое нажатие на передний или задний анальный сфинктер может воспроизвести боль и поставить диагноз.
При хронической анальной трещине может быть достаточно большой и глубокий разрыв, обнажающий мышечные волокна анального сфинктера. Кроме того, из-за повторяющихся травм и цикла заживления края иногда кажутся приподнятыми, и может присутствовать утолщение ткани на дистальных концах разрывов, что называется дозорным скоплением.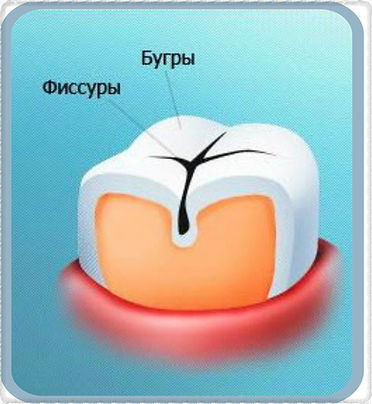 Грануляционная ткань может присутствовать или отсутствовать в зависимости от хронизации и стадии заживления.
Грануляционная ткань может присутствовать или отсутствовать в зависимости от хронизации и стадии заживления.
Обследование
Если у пациента есть хронические рецидивирующие анальные трещины, рекомендуется обследование под анестезией, чтобы установить точную причину и иногда лечить пациента. Оценка как острых, так и хронических анальных трещин первоначально включает определение того, является ли это первичной или вторичной анальной трещиной. Как описано ранее, первичная или типичная анальная трещина возникает в задней или передней средней линии, а атипичная или вторичная анальная трещина возникает в любом месте, кроме первичной анальной трещины. При обнаружении атипичной или вторичной анальной трещины следует немедленно исключить такие состояния, как болезнь Крона. Стоит отметить, что у пациентов с Кроном или другими сопутствующими заболеваниями анальные трещины могут располагаться в типичных/основных местах.
Лечение/управление
Первоначальное лечение анальных трещин проводится с помощью медицинских вмешательств. Рекомендуются частые сидячие ванны, анальгетики, размягчители стула и диета с высоким содержанием клетчатки. Предотвращение рецидива является основной целью. Адекватное потребление жидкости также помогает предотвратить рецидив анальных трещин и настоятельно рекомендуется. Если консервативное лечение с изменением диеты и слабительными средствами не помогает, можно использовать другие варианты, в том числе местные анальгетики, такие как 2% лидокаиновое желе, местный нифедипин, местный нитроглицерин или комбинацию местного нифедипина и лидокаина в сочетании с другим лекарством. Нифедипин для местного применения снижает тонус анального сфинктера, что способствует кровотоку и более быстрому заживлению. Нитроглицерин для местного применения действует как сосудорасширяющее средство, стимулируя увеличение притока крови к области трещины, увеличивая скорость заживления. Хотя было показано, что оба являются эффективными методами лечения, считается, что местный нифедипин превосходит местный нитроглицерин по двум параметрам.
Рекомендуются частые сидячие ванны, анальгетики, размягчители стула и диета с высоким содержанием клетчатки. Предотвращение рецидива является основной целью. Адекватное потребление жидкости также помогает предотвратить рецидив анальных трещин и настоятельно рекомендуется. Если консервативное лечение с изменением диеты и слабительными средствами не помогает, можно использовать другие варианты, в том числе местные анальгетики, такие как 2% лидокаиновое желе, местный нифедипин, местный нитроглицерин или комбинацию местного нифедипина и лидокаина в сочетании с другим лекарством. Нифедипин для местного применения снижает тонус анального сфинктера, что способствует кровотоку и более быстрому заживлению. Нитроглицерин для местного применения действует как сосудорасширяющее средство, стимулируя увеличение притока крови к области трещины, увеличивая скорость заживления. Хотя было показано, что оба являются эффективными методами лечения, считается, что местный нифедипин превосходит местный нитроглицерин по двум параметрам.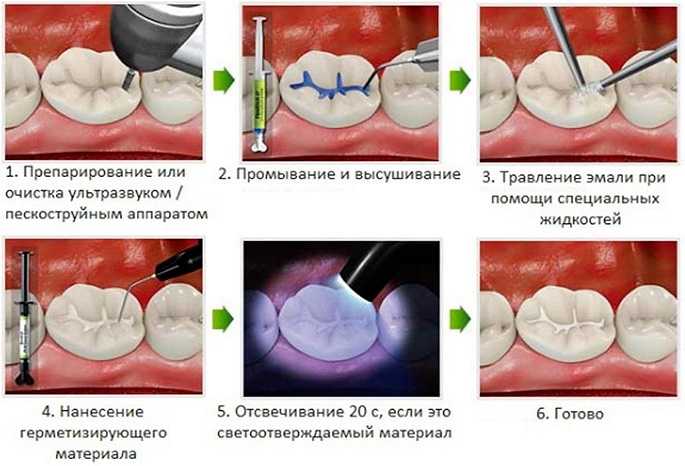 Во-первых, было обнаружено, что нифедипин приводит к более высокой скорости заживления по сравнению с нитроглицерином. Во-вторых, это привело к меньшему количеству побочных эффектов, так как нитроглицерин часто вызывает головные боли и гипотонию. Если пациенты используют нитроглицерин, им рекомендуется наносить мазь в сидячем положении и воздерживаться от слишком быстрого стояния. Пациентам также следует рекомендовать избегать таких лекарств, как силденафил, тадалафил и варденафил, при использовании нитроглицерина.]
Во-первых, было обнаружено, что нифедипин приводит к более высокой скорости заживления по сравнению с нитроглицерином. Во-вторых, это привело к меньшему количеству побочных эффектов, так как нитроглицерин часто вызывает головные боли и гипотонию. Если пациенты используют нитроглицерин, им рекомендуется наносить мазь в сидячем положении и воздерживаться от слишком быстрого стояния. Пациентам также следует рекомендовать избегать таких лекарств, как силденафил, тадалафил и варденафил, при использовании нитроглицерина.]
Хроническая анальная трещина (ХАН), как правило, труднее поддается лечению из-за рецидивов и осложнений. Помимо использования нитратов и блокаторов кальциевых каналов (БКК), для предотвращения рецидива CAF можно использовать третий фармакологический метод. Ботулинический токсин (БТ) обычно считается безопасным и обеспечивает значительное облегчение боли. По сравнению с нитратами и CCB, BTX превосходит и наиболее эффективен.
Консервативные методы, скорее всего, потерпят неудачу и имеют более высокий уровень неудач при хронически повторяющихся анальных трещинах. В этих ситуациях золотым стандартом является боковая внутренняя сфинктеротомия (LIS). Эта хирургическая процедура лечит CAF, предотвращая гипертонус внутреннего сфинктера. В исследовании, проведенном между 1984 и 1996 г., у 96 % пациентов, перенесших НИС, полностью исчезла ХПН в течение трех недель. В этой процедуре можно использовать открытую и закрытую технику под местной или общей анестезией. Было обнаружено, что у пациентов, перенесших LIS с местной анестезией, частота рецидивов CAF выше. При открытой технике ЛИС разрез делается поперек межсфинктерной борозды. Затем используется тупая диссекция для отделения внутреннего сфинктера от анальной слизистой оболочки. Наконец, внутренний сфинктер рассекают ножницами. При закрытой технике LIS делается небольшой разрез в межсфинктерной бороздке, и скальпель вводится параллельно внутреннему сфинктеру. Скальпель продвигают вдоль межсфинктерной борозды, а затем внутренний сфинктер пересекают, вращая скальпель по направлению к нему. Установлено, что скорость заживления одинакова как при открытом, так и при закрытом доступе.
В этих ситуациях золотым стандартом является боковая внутренняя сфинктеротомия (LIS). Эта хирургическая процедура лечит CAF, предотвращая гипертонус внутреннего сфинктера. В исследовании, проведенном между 1984 и 1996 г., у 96 % пациентов, перенесших НИС, полностью исчезла ХПН в течение трех недель. В этой процедуре можно использовать открытую и закрытую технику под местной или общей анестезией. Было обнаружено, что у пациентов, перенесших LIS с местной анестезией, частота рецидивов CAF выше. При открытой технике ЛИС разрез делается поперек межсфинктерной борозды. Затем используется тупая диссекция для отделения внутреннего сфинктера от анальной слизистой оболочки. Наконец, внутренний сфинктер рассекают ножницами. При закрытой технике LIS делается небольшой разрез в межсфинктерной бороздке, и скальпель вводится параллельно внутреннему сфинктеру. Скальпель продвигают вдоль межсфинктерной борозды, а затем внутренний сфинктер пересекают, вращая скальпель по направлению к нему. Установлено, что скорость заживления одинакова как при открытом, так и при закрытом доступе.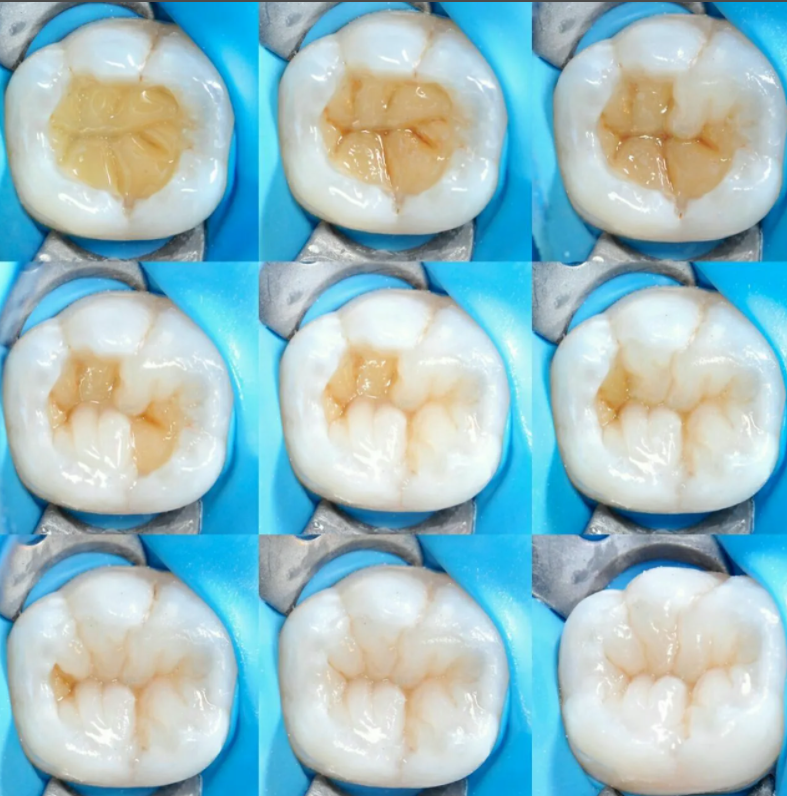
Хотя ЛИС практически излечивает во всех случаях CAF, она сопровождается осложнениями, которые медицинский работник должен обсудить с пациентом до процедуры. Недержание кала (включая неконтролируемые метеоризм, слабый стул, загрязнение и грубое недержание) является основным осложнением; это происходит примерно у 45% пациентов в ближайшем послеоперационном периоде с более высокой вероятностью у женщин (50% против 30% у мужчин). Несмотря на высокую частоту недержания мочи, оно носит транзиторный характер и обычно проходит. В течение пяти лет LIS уровень недержания существенно снижается до менее 10%, при этом общая потеря твердого стула составляет менее 1%. Рецидив CAF у пациентов после LIS составляет примерно 5%, у которых консервативные методы с фармакологическим лечением излечивают примерно 75%.
Другие острые осложнения операции LIS включают чрезмерное кровотечение, которое чаще встречается при открытой методике, и может потребоваться наложение швов. Приблизительно у 1% пациентов, перенесших закрытую методику, развивается перианальный абсцесс, главным образом из-за мертвого пространства, образовавшегося в результате расслоения слизистой оболочки заднего прохода.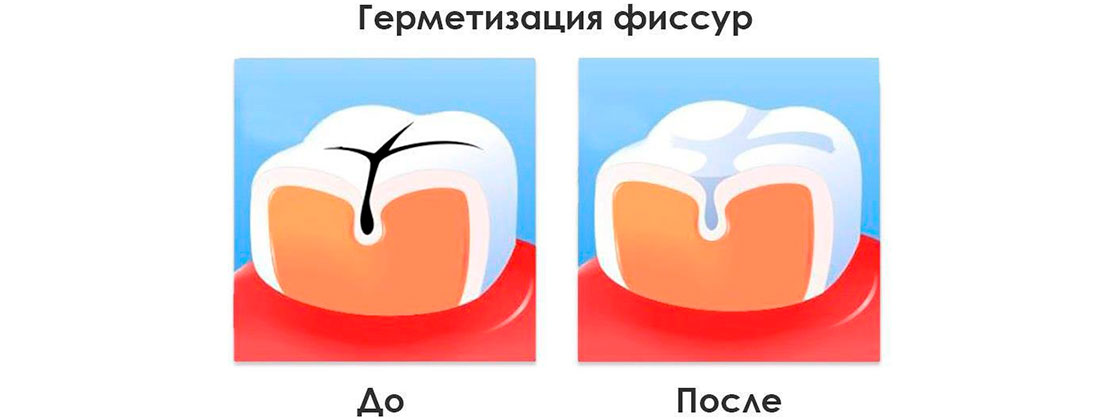
Одним из долговременных осложнений сфинктеротомии, наиболее часто встречающимся при пластике задних CAF, является деформация типа «замочная скважина». Замочная скважина обычно протекает бессимптомно и хорошо переносится больными. В исследовании более 600 пациентов, перенесших внутреннюю сфинктеротомию, только у 15 развилась деформация в форме замочной скважины, которая не была связана с каким-либо анальным недержанием, но была подвергнута пластике.
Дифференциальный диагноз
Трещина заднего прохода — это клинический диагноз, который ставится главным образом на основании только физического осмотра, который необходимо провести, чтобы исключить другие возможные причины боли в прямой кишке. Геморрой является наиболее частой находкой у пациентов с ректальной болью. Однако болезненны только наружные геморроидальные узлы, особенно если они тромбированы. У пациентов также могут быть перианальные абсцессы, которые вызывают боль при дефекации и могут кровоточить. Перианальные абсцессы также могут образовывать анальные свищи в более глубоком месте и либо кровоточить, либо иметь гнойное отделяемое.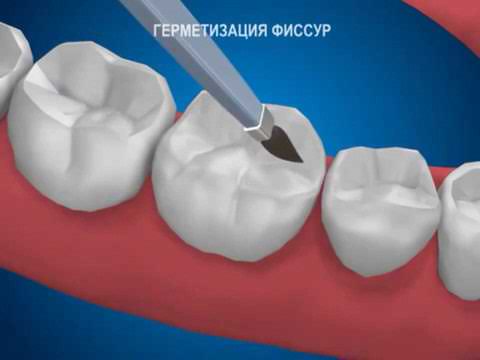 У пациентов с ИППП, воспалительными заболеваниями кишечника или туберкулезом могут образовываться перианальные изъязвления. Также может встречаться редкое состояние, известное как синдром солитарной язвы прямой кишки (SRUS); однако это поражение не имеет известной причины и обычно обнаруживается при ректороманоскопии в нескольких сантиметрах от самого заднего прохода.
У пациентов с ИППП, воспалительными заболеваниями кишечника или туберкулезом могут образовываться перианальные изъязвления. Также может встречаться редкое состояние, известное как синдром солитарной язвы прямой кишки (SRUS); однако это поражение не имеет известной причины и обычно обнаруживается при ректороманоскопии в нескольких сантиметрах от самого заднего прохода.
Прогноз
Острые анальные трещины у пациентов с низким риском обычно хорошо поддаются консервативному лечению и разрешаются в течение от нескольких дней до нескольких недель. Однако у части этих пациентов развивается CAF, требующая фармакологического лечения или хирургического лечения. Более 90% пациентов, подвергающихся хирургическому лечению, достигают излечения в течение 3–4 недель после операции [10].
Осложнения
К осложнениям анальных трещин относятся:
Консультации
Клинические рекомендации по лечению анальной трещины:
Острая анальная трещина: неоперативное лечение, включающее диету с высоким содержанием клетчатки, размягчители стула и сидячие ванны
Хроническая анальная трещина: местные средства, такие как нитраты или блокаторы кальциевых каналов
Хроническая анальная трещина.
 Те, у кого фармакологическая терапия не отвечает, могут лечиться ботулиническим токсином или внутренней анальной сфинктеротомией.
Те, у кого фармакологическая терапия не отвечает, могут лечиться ботулиническим токсином или внутренней анальной сфинктеротомией.
Сдерживание и обучение пациентов
Пациенты с анальными трещинами должны быть проинформированы о важности следующего:
Улучшение результатов медицинской бригады
С анальными трещинами лучше всего справляется межпрофессиональная команда. Анальные трещины часто возникают в отделении неотложной помощи, неотложной помощи или у поставщика первичной медико-санитарной помощи. Даже будучи доброкачественными, эти поражения могут вызывать сильную боль и влиять на качество жизни. Из-за большого количества пациентов с анальными трещинами хирург не может осмотреть их всех; следовательно, в соответствии с текущими рекомендациями, острые случаи обычно лечатся лечащим врачом или практикующей медсестрой с изменением образа жизни, слабительными средствами и диетой. Фармацевт, практикующая медсестра и поставщик первичной медико-санитарной помощи должны обучать пациента тому, как избегать запоров; это не только приводит к снижению частоты анальных трещин, но и помогает снизить стоимость лечения анальной трещины.
Медсестры и фармацевты часто помогают пациентам с анальными трещинами и могут рассказать о лекарствах, используемых для облегчения боли, и о том, как выполнять сидячие ванны. Если есть неблагоприятные последствия или усиление боли, медсестра и фармацевт должны помочь межпрофессиональной команде найти решение. Пациенты, которые не реагируют на консервативные мероприятия, должны быть направлены к специалисту.
Заболевание можно лечить разными способами; однако важно направить пациента к колоректальному хирургу, у которого больше опыта работы с этим заболеванием, чем у большинства других медицинских работников, когда медикаментозное лечение не помогает.
Результаты
Прогноз для большинства пациентов благоприятный, если они изменяют свой образ жизни и диету. В непокорных случаях хирургическое вмешательство может быть вариантом.
Контрольные вопросы
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Комментарий к этой статье.
Рисунок
Толстая кишка, внутренняя часть анального отверстия и нижняя часть прямой кишки, показаны столбики Морганьи и анальные клапаны между их нижними концами. Предоставлено Grey’s Anatomy Plates
Рисунок
Хроническая задняя анальная трещина. Предоставлено Джонатаном Лундом, Wikimedia Commons (Public Domain)
Ссылки
- 1.
Salem AE, Mohamed EA, Elghadban HM, Abdelghani GM. Потенциальная комбинированная местная терапия анальной трещины: разработка, оценка и клиническое исследование†. Наркотик Делив. 2018 ноябрь;25(1):1672-1682. [Бесплатная статья PMC: PMC6237160] [PubMed: 30430875]
- 2.
Siddiqui J, Fowler GE, Zahid A, Brown K, Young CJ.
 Лечение анальной трещины: обзор хирургической практики в Австралии и Новой Зеландии. Колоректальный дис. 201921 февраля (2): 226-233. [PubMed: 30411476]
Лечение анальной трещины: обзор хирургической практики в Австралии и Новой Зеландии. Колоректальный дис. 201921 февраля (2): 226-233. [PubMed: 30411476]- 3.
Картер Д., Дикман Р. Роль ботокса в колоректальных расстройствах. Варианты лечения Curr Гастроэнтерол. 2018 дек; 16 (4): 541-547. [PubMed: 30397849]
- 4.
Чхве Ю.С., Ким Д.С., Ли Д.Х., Ли Дж.Б., Ли Э.Дж., Ли С.Д., Сонг К.Х., Юнг Х.Дж. Клиническая характеристика и частота перианальных заболеваний у больных язвенным колитом. Энн Колопроктол. 2018 июнь;34(3):138-143. [Бесплатная статья PMC: PMC6046543] [PubMed: 29991202]
- 5.
Джамшиди Р. Аноректальный Жалобы: Геморрой, Трещины, Абсцессы, Фистулы. Clin Colon Rectal Surg. 2018 март; 31(2):117-120. [Бесплатная статья PMC: PMC5825861] [PubMed: 29487494]
- 6.
Эбингер С.М., Хардт Дж., Варшков Р., Шмид Б.М., Герольд А., Пост С., Марти Л. Оперативное и медикаментозное лечение хронических анальных трещин- обзор и сетевой метаанализ рандомизированных контролируемых испытаний.
 J Гастроэнтерол. 2017 июнь; 52 (6): 663-676. [В паблике: 28396998]. Текущее лечение перианальной болезни Крона. Текущая пробл. 2017 май; 54(5):262-298. [PubMed: 28583256]
J Гастроэнтерол. 2017 июнь; 52 (6): 663-676. [В паблике: 28396998]. Текущее лечение перианальной болезни Крона. Текущая пробл. 2017 май; 54(5):262-298. [PubMed: 28583256]- 8.
Стюарт Д.Б., Гертнер В., Глазго С., Мигали Дж., Фейнгольд Д., Стил С.Р. Клиническое практическое руководство по лечению анальных трещин. Расстройство прямой кишки. 2017 Январь;60(1):7-14. [В паблике: 27926552]
- 9.
Vogel JD, Johnson EK, Morris AM, Paquette IM, Saclarides TJ, Feingold DL, Steele SR. Клиническое практическое руководство по лечению аноректального абсцесса, фистулы в анусе и ректовагинальной фистулы. Расстройство прямой кишки. 2016 дек;59(12):1117-1133. [PubMed: 27824697]
- 10.
Брэди Дж.Т., Алтанс А.Р., Неупан Р., Досоки ЭМГ, Джабир М.А., Рейнольдс Х.Л., Стил С.Р., Штейн С.Л. Лечение анальной трещины: есть ли безопасный вариант? Am J Surg. 2017 окт; 214(4):623-628. [В паблике: 28701263]
- 11.
Sahebally SM, Meshkat B, Walsh SR, Beddy D.





 Те, у кого фармакологическая терапия не отвечает, могут лечиться ботулиническим токсином или внутренней анальной сфинктеротомией.
Те, у кого фармакологическая терапия не отвечает, могут лечиться ботулиническим токсином или внутренней анальной сфинктеротомией. Лечение анальной трещины: обзор хирургической практики в Австралии и Новой Зеландии. Колоректальный дис. 201921 февраля (2): 226-233. [PubMed: 30411476]
Лечение анальной трещины: обзор хирургической практики в Австралии и Новой Зеландии. Колоректальный дис. 201921 февраля (2): 226-233. [PubMed: 30411476] J Гастроэнтерол. 2017 июнь; 52 (6): 663-676. [В паблике: 28396998]. Текущее лечение перианальной болезни Крона. Текущая пробл. 2017 май; 54(5):262-298. [PubMed: 28583256]
J Гастроэнтерол. 2017 июнь; 52 (6): 663-676. [В паблике: 28396998]. Текущее лечение перианальной болезни Крона. Текущая пробл. 2017 май; 54(5):262-298. [PubMed: 28583256]