Обезболивание
Что нужно знать пациенту о получении обезболивающих препаратов
Право на обезболивание гарантировано гражданину законом. Пункт 5 статьи 19 Федерального закона от 21.11.2011 №323-ФЗ «Об основах охраны здоровья граждан в Российской Федерации» определяет, что пациент имеет право на «облегчение боли, связанной с заболеванием и (или) медицинским вмешательством, доступными методами и лекарственными препаратами».
Любой пациент с болевым синдромом, вне зависимости от диагноза, имеет право на получение обезболивающих лекарственных препаратов, в том числе наркосодержащих. Эффективное обезболивание можно и нужно получать не только при нахождении в стационаре или хосписе, но и при лечении на дому. В последнее время в законодательстве произошли важные изменения, существенно упростившие выписку, назначение и получение обезболивающих препаратов.
Главные изменения, которые нужно знать пациенту или его законному представителю:
- врач обязан выписать повторный рецепт на обезболивающий лекарственный препарат без возврата ранее выданных и использованных упаковок, ампул, трансдермальных систем;
- срок действия рецепта на получение в аптеке наркотического лекарственного препарата, купирующего болевой синдром, увеличен с 5 до 15 дней;
- рецепт на наркотический обезболивающий препарат может получить как сам пациент, так и его законный представитель (родственник).
 При получении рецепта родственником в амбулаторной карте пациента и рецепте делается специальная отметка. Чтобы доказать врачу факт родственной связи достаточно иметь паспорт или иные документы это подтверждающие;
При получении рецепта родственником в амбулаторной карте пациента и рецепте делается специальная отметка. Чтобы доказать врачу факт родственной связи достаточно иметь паспорт или иные документы это подтверждающие; - пациентам, нуждающимся в длительном лечении болевого синдрома, доза выдачи наркотических лекарственных препаратов для его купирования может быть увеличена в 2 раза.
В целях улучшения качества работы по оказанию медицинской помощи онкобольным Федеральной службой по надзору в сфере здравоохранения создана бесплатная «горячая линия» для приема обращений граждан о нарушении порядка назначения и выписки обезболивающих препаратов, а также электронный сервис для приема жалоб по данному вопросу.
Круглосуточные номера телефонов по вопросам обезболивания (включая выходные и праздничные дни):
- 8(4742)43-29-28 — ГУЗ «Липецкая городская больница № 6 им. В.В. Макущенко»
- 8-905-689-19-24 — телефон «Горячей линии»
- ГУЗ «Липецкая областная станция скорой медицинской помощи и медицины катастроф:
- 8(4742)22-94-15 — круглосуточно вопрос обезболивания
-
8(4742)22-94-10 — круглосуточно вопрос обезболивания
Пациенты или их родственники, столкнувшиеся с проблемами получения обезболивающих препаратов, могут позвонить по телефону горячей линии: 8(4742) 43-29-28, или написать обращение на электронную почту: gu-lg6@yandex.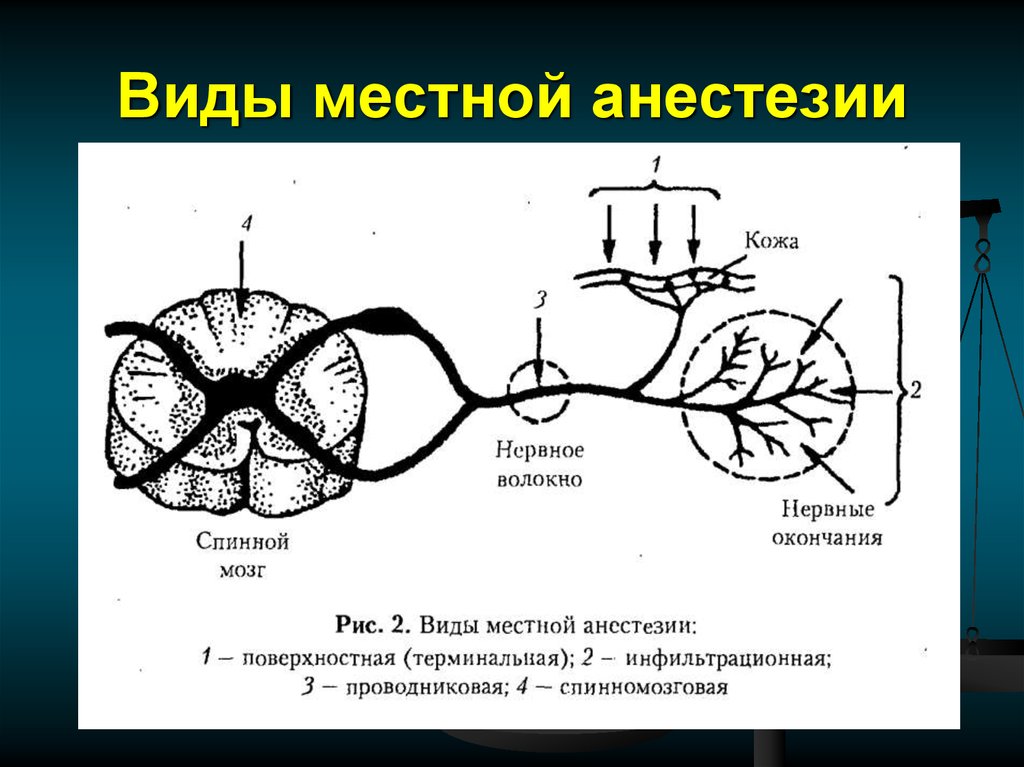 ru.
ru.
Звонки на номер «горячей линии» 8(4742) 74-04-47 принимаются круглосуточно, в течение рабочего дня обращения граждан принимаются специалистами Росздравнадзора по Липецкой области, в нерабочее время сообщения записываются на автоответчик для последующего ответа заявителю.
Контролирующий орган — Федеральная служба по надзору в сфере здравоохранения:
- номер круглосуточного телефона – 8-800-500-18-35
- электронный сервис – www.roszdravnadzor.ru/services/complaints
Что делать с болью? — Про Паллиатив
Содержание
Виды боли и причины ее возникновения
Оценка боли
Общие правила лечения боли
Побочные эффекты анальгетиков
Меры предосторожности при приеме обезболивающих
Если возникли трудности с получением обезболивающих
Нелекарственная терапия боли
Какая бывает боль, как определить ее уровень, что обязательно нужно знать о приеме сильных анальгетиков и какие существуют упражнения для облегчения боли — об этом рассказывается в главе «Что делать с болью» книги «Рядом с тяжелобольным», выпущенной фондом помощи хосписам «Вера». Публикуем этот фрагмент.
Публикуем этот фрагмент.
Скачать книгу «Рядом с тяжелобольным» в формате pdf
Боль не обязательный спутник болезни, но многие заболевания на разных стадиях сопровождаются болевым синдромом. Боль может захватывать всю территорию жизни, мешая есть и спать, думать и действовать, — организм лишается сил для борьбы с недугом.
Одна из важнейших задач и медиков, и близких — не позволять человеку страдать от боли. Обезболивающие препараты не лечат болезнь — причину боли, но они избавляют от мучений, давая силы жить.
Врачи могут прописать правильную схему обезболивания, но без помощи ухаживающих их старания будут малоэффективны — поэтому в данном разделе мы хотим рассказать вам о видах боли и методах борьбы с ней.
Важно
Ваш близкий не должен терпеть боль!
По закону, «пациент имеет право на облегчение боли, связанной с заболеванием, состоянием и (или) медицинским вмешательством, методами и лекарственными препаратами, в том числе наркотическими лекарственными препаратами и психотропными лекарственными препаратами». Это значит, что пациент имеет право на лечение любыми зарегистрированными в России обезболивающими препаратами, которые врач должен назначить в соответствии с принятыми Министерством здравоохранения в 2017 году клиническими рекомендациями «Хронический болевой синдром (ХБС) у взрослых пациентов, нуждающихся в паллиативной медицинской помощи по лечению хронического болевого синдром».
Это значит, что пациент имеет право на лечение любыми зарегистрированными в России обезболивающими препаратами, которые врач должен назначить в соответствии с принятыми Министерством здравоохранения в 2017 году клиническими рекомендациями «Хронический болевой синдром (ХБС) у взрослых пациентов, нуждающихся в паллиативной медицинской помощи по лечению хронического болевого синдром».
Существует два вида боли: острая и хроническая. Острая боль возникает внезапно. Время ее действия, как правило, ограниченно. Хроническая боль продолжается в течение длительного времени. Человек, долгое время испытывающий боль, ведет себя не так, как тот, для которого боль — новое ощущение. Люди, долгое время терпящие боль, могут не стонать, не проявлять двигательного беспокойства, частота пульса и дыхания у них может быть обычной, однако сдержанное поведение больного не означает, что он не испытывает боли.
Хроническая боль: причины и проявлениеАлголог Андрей Данилов о том, почему хроническая боль сложно поддается лечению
Пути распространения и проявления боли имеют сложный характер. В формировании ощущения боли участвуют многие составляющие. Чувствуя боль, ожидая ее усиления, человек испытывает не только неприятные физические ощущения, но и страдает душевно. Страдание — психическая реакция на боль или психологическая составляющая боли, и эта составляющая часто может преобладать над истинной (физической) болью.
Когда человек испытывает хроническую боль, он вынужден постоянно себя в чем-то ограничивать. Некоторые привычные ему действия становятся затруднительными или недоступными.
От сильной боли не всегда получается избавиться полностью, но можно научиться уменьшать ее до терпимого уровня. При регулировании боли нужно стремиться ввести ее в разумные пределы и избегать чрезвычайных ситуаций, когда она становится невыносимой.
В большинстве случаев причиной хронических болей у тяжелобольных людей становятся объемные образования, которые изменяют структуру и функцию вовлеченных в болезненный процесс органов и тканей.
Но существуют и другие причины боли. Например, дискомфорт в животе может быть следствием длительной задержки стула, обострением хронического гастрита или язвенной болезни желудка; суставная боль может иметь причиной хронический артрит; боль за грудиной быть проявлением заболеваний сердца и т.д. Говоря иными словами, ваш близкий «имеет право» на обострение своих хронических и «приобретение» новых заболеваний, одним из симптомов которых может быть боль.
Часто боль становится следствием перенесенной лучевой терапии или хирургического лечения. Это связано с травматизацией нервных волокон, их вовлечением в воспалительный или рубцовый процесс, с давлением при развившемся лимфостазе (отеке) конечности и т.д.
Как видите, существуют разные виды боли с различной их локализацией. Выявить причину каждой — задача лечащего врача.
Болевой порог у всех людей разный, поэтому только сам пациент может определить, насколько сильного у него болит.
Очень важно, чтобы ваш близкий откровенно говорил о своей боли. Некоторые больные склонны бодриться, преуменьшать силу боли, чтобы не тревожить близких. От правильной оценки болевого синдрома зависит эффективность дальнейшей терапии.
Поэтому рекомендуем вам воспользоваться принятыми в мире шкалами оценки боли: нумерологической оценочной (НОШ), визуально-аналоговой (ВАШ) или комплексной шкалой оценки боли, представленной ниже.
Рис.1. Комплексная шкала оценки боли
Боль нужно лечить, не дожидаясь, пока она из слабой станет умеренной, и тем более сильной. Если обезболивающие не помогают, вызывайте врача и просите скорректировать обезболивающую терапию.
Пациенты, сильно ослабленные болезнью, страдающие деменцией и другими психическими нарушениями или находящиеся в коме, не могут рассказать о своей боли и поэтому часто остаются необезболенными. Для оценки боли у невербальных больных также существует специальная шкала (рис. 2), она в первую очередь предназначена для дементных больных, но может быть использована и для тех, кто не может описать свою боль по другим причинам.
Для оценки боли у невербальных больных также существует специальная шкала (рис. 2), она в первую очередь предназначена для дементных больных, но может быть использована и для тех, кто не может описать свою боль по другим причинам.
Рис. 2. Шкала оценки боли у невербальных пациентов
Общие правила лечения болиЛечение боли врач проводит в соответствии с 3-ступенчатой лестницей обезболивания, разработанной Всемирной организацией здравоохранения, и российскими клиническими рекомендациями «Хронический болевой синдром (ХБС) у взрослых пациентов, нуждающихся в паллиативной медицинской помощи». В зависимости от уровня болевого синдрома врач назначает в качестве основного препарат одной из трех ступеней, дополняя его в случае необходимости препаратами предыдущей ступени и (или) ко-анальгетиками — лекарственными средствами, усиливающими действие основных анальгетиков.
При выраженной боли, которая не поддается лечению обычными анальгетиками, врач может назначить сильнодействующие опиоидные препараты. Больные или их близкие иногда отказываются от них, опасаясь, зависимости или ухудшения состояния. Клинический опыт и научные исследования подтверждают, что это не так.
Больные или их близкие иногда отказываются от них, опасаясь, зависимости или ухудшения состояния. Клинический опыт и научные исследования подтверждают, что это не так.
Важно
Пациенту, испытывающему боль, лекарство нужно для обезболивания, а не для получения новых ощущений. Организм использует анальгетики преимущественно в области болевых рецепторов, поэтому пациент даже при длительном приеме опиоидов не становится зависимым от них.
Попросите врача прописать вам схему приема препаратов в удобной для вас форме.
Пример схемы приема препарата
Если при хронической боли врач назначает обезболивающие препараты, то они должны применяться по рекомендуемой схеме, без отклонений от нее и под наблюдением специалистов. Лечение хронической боли будет всегда успешным, если придерживаться нескольких обязательных правил:
- Доза обезболивающего лекарства и интервалы между приемами подбираются таким образом, чтобы поддерживать устойчивую концентрацию его в крови и избегать усиления болей в эти промежутки.
 Поэтому при хронической боли так важно употребление анальгетиков по часам, регулярно, а не при появлении боли: прием препаратов должен «опережать» усиление боли.
Поэтому при хронической боли так важно употребление анальгетиков по часам, регулярно, а не при появлении боли: прием препаратов должен «опережать» усиление боли. - Если больной спит, возможно немного отсрочить прием обезболивающих. Особенно, если человек долго не мог уснуть или сильно истощен — в этом случае дать лекарство надо сразу после пробуждения. В целом, нужно стараться максимально следовать принципу приема лекарств «по часам».
- Если больной без сознания, то часы приема лекарств не пропускаются.
- Первоочередная задача — ночное обезболивание, потому что плохо проведенная ночь неизбежно влечет за собой «плохой» день. В течение 7–8-ми часового сна в ночной период надо стремиться поддержать в крови больного концентрацию анальгетика, достаточную для блокирования болевых рецепторов. При необходимости это достигается приемом непосредственно перед сном несколько большей дозы обезболивающего препарата и (или) комбинацией его с лекарством, обладающим успокаивающим эффектом, которое усилит и продлит действие анальгетика.
 Проконсультируйтесь с врачом, каким препаратом и в какой дозировке возможно купировать болевой синдром дополнительно в ночное время, если в этом будет необходимость.
Проконсультируйтесь с врачом, каким препаратом и в какой дозировке возможно купировать болевой синдром дополнительно в ночное время, если в этом будет необходимость. - Если появилась боль, а время очередного приема лекарственного препарата еще не наступило, надо срочно принять внеочередную дозу обезболивающего, а в положенное время принять лекарство по схеме и потом придерживаться ее. При повторении случаев прорыва боли схема обезболивания корректируется врачом.
- Принимать таблетированные обезболивающие препараты, если врачом не указано иначе, надо после еды, чтобы свести к минимуму их раздражающее действие на слизистую оболочку желудка.
- Если ваш близкий привык завтракать поздно, не надо откладывать из-за этого прием анальгетиков. Предложите ему что-то перекусить и дайте лекарство. Также надо поступать всегда, если назначенное время употребления обезболивающих не совпадает с основными приемами пищи.
 Что-то положить в рот перед тем, как выпить лекарство, — это должно стать правилом. При лечении хронического болевого синдрома принимаемые натощак препараты можно перечесть по пальцам, и врач скажет вам о них особо.
Что-то положить в рот перед тем, как выпить лекарство, — это должно стать правилом. При лечении хронического болевого синдрома принимаемые натощак препараты можно перечесть по пальцам, и врач скажет вам о них особо. - Инъекции лекарственных препаратов применяются лишь в том случае, если прием через рот невозможен из-за тошноты, рвоты, нарушений глотания, а через прямую кишку — из-за обострения заболеваний прямой кишки или отказа больного от этого пути введения. В случае парентерального (в виде инъекций) введения анальгетиков принцип применения по часам, естественно, сохраняется.
- В случае ректального приема необходимо особенно тщательно следить за регулярностью стула, так как наличие кала в прямой кишке затрудняет всасывание лекарственных препаратов.
Важно
Близкие пациента должны строго придерживаться назначений и рекомендаций врача и находиться в постоянном контакте с ним.
При приеме опиоидных анальгетиков возможны побочные эффекты, которые могут причинять больному не меньшие страдания, чем сама боль. НО! Все побочные эффекты можно или предупреждать, или лечить; некоторые из них проходят сами через несколько дней после начала приема препарата. Важно это понимать и не отказываться от сильнодействующих обезболивающих препаратов. Главное — сразу сообщайте о побочных эффектах врачу и просите назначить необходимую терапию. Если побочные эффекты не исчезают, врач может заменить анальгетик на другой из той же группы, пересчитав эквивалентную дозу.
Сонливость, слабость, головокружение
Обычно проходят через несколько дней после начала приема обезболивающих.
Запоры
Опиоидные анальгетики подавляют работу кишечника, поэтому при их приеме необходимо назначение слабительных препаратов. Обязательно обратитесь за рекомендациями к врачу.
Тошнота и рвота
Обычно исчезают через несколько дней после начала приема опиоидных обезболивающих. Врач также может назначить вам противорвотные препараты.
Толерантность к препарату (снижение эффекта прежних доз)
Если назначенная врачом доза анальгетика перестала помогать, значит, боль усилилась или у вас развилась толерантность к препарату. Развитие толерантности не означает, что у вас появилась зависимость. Обязательно проинформируйте о своем состоянии врача, чтобы он скорректировал схему лечения.
Контроль эффективности обезболивающей терапии
Выводы об эффективности схемы обезболивания делаются не раньше, чем через 1–2 суток от начала ее применения. Не стоит отказываться от предложенной схемы обезболивания из-за побочных эффектов ранее чем через 2 суток.
Для облегчения анализа эффективности обезболивания вашего близкому или вам желательно регулярно вести дневниковые записи по схеме: дата, время приема препарата, эффективность принятого средства. Такие записи помогают проводить коррекцию схемы обезболивания.
Такие записи помогают проводить коррекцию схемы обезболивания.
Адекватная схема обезболивания достигается применением анальгетика той или иной группы или комбинацией препаратов разных групп.
Меры предосторожности при приеме обезболивающих- Нельзя принимать обезболивающие препараты без назначения врача. Сообщайте врачу о любых изменениях интенсивности боли.
- Нельзя самостоятельно повышать дозу обезболивающего препарата, назначенного врачом. Прием большей дозировки без назначения врача может вызвать нарушение дыхания.
- Нельзя резко прекращать прием опиоидных анальгетиков, это может привести к ухудшению общего самочувствия. Врач поможет вам постепенно снизить дозу препарата, чтобы избежать неприятных симптомов.
- Употребление алкоголя на фоне приема обезболивающих может вызвать осложнения.
- Проконсультируйтесь с врачом, прежде чем дать больному принять вместе с опиоидными анальгетиками транквилизаторы, антигистаминные и другие препараты, обладающие снотворным действием.

- Обезболивающие препараты необходимо хранить в местах, недоступных для детей. Нельзя передавать лекарство другим людям.
Письменно изложите свою жалобу руководителю медицинской организации и получите письменный ответ.
Если проблема не решилась:
- Горячая линия помощи неизлечимо больным людям 8 (800) 700-84-36 (круглосуточно, бесплатно)
- Горячая линия Росздравнадзора 8 (800) 550-99-03 (работает в режиме записи сообщений)
- Главный внештатный специалист по паллиативной помощи вашего региона (контакты ГВС по паллиативной помощи регионов России можно найти на сайте Ассоциации профессональных участников хосписной помощи по ссылке — Ред.)
- Департамент / министерство здравоохранения вашего региона
- Главный внештатный специалист по паллиативной помощи РФ Невзорова Диана Владимировна nevzorovadv@zdrav.
 mos.ru
mos.ru
Существуют и другие способы облегчения боли, которые можно и нужно применять наряду с медикаментозным обезболиванием. К ним относятся:
- массаж рук и ног, всего тела, нежное поглаживание над эпицентром боли — к этому могут быть подключены «малосильные» члены семьи и желающие помочь посетители, которым массаж может быть доверен;
- холод или сухое тепло к болезненной области, что, наряду с массажем, способствует гашению болевой пульсации в спинном мозге;
- максимальная физическая активность, обеспеченная приспособлениями для ухода за собой и удобно оборудованным домашним местом для интересных занятий и работы. Она препятствует одеревенению мышц, вызывающему боль, и подключает головной мозг к занятиям, отвлекающим его от анализа боли;
- общение с домашними животными, которые дают нам примеры безмятежности и одаривают безусловной любовью;
- регулярное выполнение упражнений, направленных на расслабление мышц.

Простые способы уменьшить хроническую больАлголог Андрей Данилов о том, как сон, положительные эмоции и медитация влияют на восприятие боли
Упражнения на расслабление мышц
Реакцией практически на любую боль становятся мышечные спазмы — как поперечнополосатой мускулатуры, работу которой мы можем в значительной степени регулировать сознательно, так как она составляет мышцы нашего тела, так и гладкой мускулатуры, которая содержится в структуре всех внутренних органов, а также кровеносных и лимфатических сосудов.
Мышечные спазмы усугубляют боль. Все методы, способствующие мышечной релаксации, таким образом, уменьшают боль или даже могут полностью убирать некоторые виды боли, делая ее доступной воздействию собственных систем обезболивания организма.
К числу наиболее простых методов релаксации, которые можно использовать без помощи психотерапевта, относятся поступательная релаксация и дыхательные упражнения.
Поступательная релаксация доктора Питера Лендорффа
При проведении поступательной релаксации человек сначала напрягает определенные группы мышц, а потом их расслабляет. Такая последовательность позволяет делать расслабление более глубоко.
В книге американского врача Питера Лендорффа «Хроническая боль» об этом написано следующее:
«Расположитесь удобно в тихой комнате в кресле или в постели и начинайте медленно и глубоко дышать. Сосредоточьтесь на своем дыхании и начинайте работать по очереди с различными группами мышц. Начните с рук. Сожмите кулаки как можно крепче, задержитесь в этом положении на 10 секунд. Если это окажется утомительным, начните с меньшего, постепенно наращивая время. По истечении 10 секунд расслабьте кисти и руки, повторяя мысленно слова: “расслабление и освобождение”.
Почувствуйте, как напряжение вытекает из кончиков пальцев. Теперь переключите внимание на предплечья и плечи. Напрягите их мышцы как можно сильнее на 10 секунд, затем расслабьте, повторяя мысленно: “расслабление и освобождение”.
Затем пройдите таким образом пальцы ног, икры, бедра, ягодицы, живот, спину, грудь, шею, лицо и лоб. Просто расслабьтесь и освободитесь. Прочувствуйте, как из вашего тела вытекает напряжение и разливается тепло».
Вполне возможно проведение этих упражнений без предварительного напряжения мышц, если это по каким-либо причинам затруднительно.
Дыхательные упражнения
Дыхательные упражнения при работе с болью заключаются в следующем. Совершив мышечное расслабление так, как это было рассказано, с закрытыми глазами начните представлять, что выдыхаемый вами воздух может проходить через боль. Через несколько попыток больной легко начинает «выдыхать» через боль — она при этом как бы рассеивается в пространстве.
Этот метод может использоваться как «скорая помощь» в случае любых неприятных ощущений: устроившись удобно, с закрытыми глазами, необходимо сосредоточить свое внутреннее внимание на области неприятных ощущений и начинать «выдыхать» через них.
Подойдите к проблеме контроля над болью максимально ответственно, получите у лечащего врача все необходимые сведения о принципах лечения хронической боли и тщательно следуйте рекомендациям и предписаниям. И конечно, постоянно контактируйте с врачом.
Все, что вам нужно знать об основах обезболивания
Боль — это больше, чем просто ощущение дискомфорта. Это может повлиять на ваше общее самочувствие. Это также может привести к психическим расстройствам, таким как депрессия и тревога. Сила боли, которую вы испытываете, может многое рассказать врачу о вашем общем состоянии здоровья.
Острая боль возникает внезапно, обычно в течение нескольких дней или недель. Это имеет тенденцию разрешаться в течение нескольких недель.
Продолжается хроническая боль. По данным Центров по контролю и профилактике заболеваний (CDC), боль считается хронической, если она длится более 3 месяцев.
Методы обезболивания варьируются от домашнего лечения и рецептов до безрецептурных (OTC) лекарств и инвазивных процедур, таких как хирургия.
Обезболивание обычно не происходит за одну ночь, но это возможно. Болевой опыт каждого человека уникален.
Для лечения источника хронической боли вам может потребоваться посетить врача. Используйте эту простую шкалу, чтобы описать свою боль, чтобы вы могли получить необходимое облегчение.
Различают два основных типа боли: ноцицептивную и невропатическую.
Ноцицептивная боль — это реакция нервной системы, которая помогает защитить ваше тело. Заставляет отдергивать руку от горячей плиты, чтобы не обжечься. Боль от растяжения лодыжки заставляет вас отдохнуть и дать травме время для заживления.
Нейропатическая боль отличается тем, что не имеет известных преимуществ. Это может быть результатом неправильного понимания сигналов между нервами и головным или спинным мозгом. Или это может быть из-за повреждения нерва. Ваш мозг интерпретирует ошибочные сигналы от нервов как боль.
Примеры невропатической боли включают:
- постгерпетическую невралгию
- диабетическую невропатию
- синдром запястного канала
Чтобы получить эффективное облегчение боли, сначала необходимо найти источник боли. Узнайте, что вызывает наиболее распространенный тип боли.
Узнайте, что вызывает наиболее распространенный тип боли.
Обратитесь к врачу, если ваша боль:
- не прошла через 2–3 недели
- вызывает у вас стресс, беспокойство или депрессию
- мешает вам расслабиться или уснуть
- мешает вам заниматься спортом или участвовать в вашей обычной деятельности
- не улучшилось ни от одного из методов лечения, которые вы пробовали
Жизнь с хронической болью может быть эмоционально и физически сложной. Многие виды лечения могут помочь вам найти облегчение.
Безрецептурные обезболивающие, такие как ацетаминофен (тайленол) и нестероидные противовоспалительные препараты (НПВП), можно купить без рецепта врача.
НПВП блокируют вещества, называемые ЦОГ-1 и ЦОГ-2. Они снимают боль, связанную с воспалением.
Эти препараты полезны для условий, например:
- Головная боль
- болит спинка
- Боли мышц
- Артрит
- Менструальные боли
- и другие минорные травмы
 (Advil, Motrin)
(Advil, Motrin) Принимайте только то количество обезболивающего, которое указано на упаковке. Использование слишком большого количества этих препаратов может увеличить вероятность побочных эффектов.
Возможные побочные эффекты:
- повреждение почек
- обильное кровотечение
- язва желудка
Узнайте больше о НПВП, их побочных эффектах и принципах их действия.
Вы не можете купить более сильные обезболивающие, отпускаемые без рецепта. Некоторые НПВП, такие как диклофенак (Вольтарен), доступны только по рецепту врача.
Селективный ингибитор ЦОГ-2, целекоксиб (целебрекс), также эффективен для лечения боли, связанной с воспалением. Он доступен только по рецепту врача.
Более сильные опиоидные препараты, такие как гидрокодон и оксикодон, снимают сильную боль, например, после операции или серьезной травмы. Эти лекарства связаны с незаконным наркотиком опиумом. Они имеют тенденцию производить эйфорический эффект, в то время как они уменьшают боль.
Опиоиды могут быть опасны — они вызывают сильную зависимость. Они создают приятное ощущение, которое некоторые люди хотят повторять снова и снова, вызывая толерантность и потребность в более высоких дозах для достижения того же эффекта.
Некоторые другие лекарства, отпускаемые по рецепту, также известны тем, что вызывают привыкание. Их также следует использовать с осторожностью.
Вот рецептурные лекарства, вызывающие наибольшее привыкание.
Кортикостероиды подавляют и, таким образом, уменьшают воспалительную реакцию иммунной системы. Уменьшая воспаление, эти препараты также облегчают боль.
Врачи назначают стероиды для лечения воспалительных состояний, таких как воспалительный артрит. Примеры стероидных препаратов включают:
- гидрокортизон (Cortef)
- метилпреднизолон (Medrol)
- преднизолон (Prelone)
- prednisone (Deltasone)
Corticosteroids can cause side effects like:
- weight gain
- osteoporosis
- difficulty sleeping
- mood changes
- fluid retention
- high blood sugar
- increased risk for infections
Прием минимально возможной дозы в течение кратчайшего периода времени может помочь предотвратить побочные эффекты. Будьте осторожны с этими потенциальными лекарственными взаимодействиями, когда вы принимаете кортикостероидный препарат, такой как кортизон.
Будьте осторожны с этими потенциальными лекарственными взаимодействиями, когда вы принимаете кортикостероидный препарат, такой как кортизон.
Как упоминалось ранее, опиоиды являются сильными болеутоляющими средствами. Некоторые из них сделаны из мака. Другие производятся в лаборатории. Это так называемые синтетические опиоиды.
Вы можете принимать опиоиды для облегчения острой боли, например, после операции. Или вы можете принимать их в течение длительного времени, чтобы справиться с хронической болью.
Эти препараты выпускаются в формах с немедленным и пролонгированным высвобождением. Иногда их комбинируют с другим обезболивающим, например с ацетаминофеном.
Вы найдете опиоиды в таких продуктах, как:
- buprenorphine (Buprenex, Butrans)
- fentanyl (Duragesic)
- hydrocodone-acetaminophen (Vicodin)
- hydromorphone (Exalgo ER)
- meperidine (Demerol)
- oxycodone (OxyContin)
- oxymorphone (Opana)
- трамадол (ультрам)
Хотя опиоиды могут быть очень эффективными, они также вызывают сильное привыкание. Неправильное использование может привести к серьезным побочным эффектам, передозировке или даже смерти.
Неправильное использование может привести к серьезным побочным эффектам, передозировке или даже смерти.
Опиоиды могут вызывать побочные эффекты и другие эффекты, такие как:
- Стушение
- Тошнота
- ДРУГА ДАНА
- Запор
- Урегулированные суждение
- Передоза, которая может быть опасной для жизни
- Медленное летом. расстройство
- повышенный риск заражения инфекционными заболеваниями при совместном использовании инструментария для инъекций
- невынашивание беременности, низкая масса тела при рождении или рождение ребенка с симптомами зависимости и отмены при рождении (при использовании во время беременности)
При приеме этих лекарств внимательно следуйте указаниям врача. Узнайте, какие другие меры предосторожности следует принимать при использовании опиоидов.
Антидепрессанты были разработаны для лечения депрессии, но они также могут помочь при хронической боли при определенных состояниях, таких как мигрень и повреждение нервов.
Врачи до сих пор точно не знают, как эти препараты облегчают боль. Они могут уменьшать болевые сигналы, воздействуя на химические мессенджеры (называемые нейротрансмиттерами) в головном и спинном мозге и повышая их активность.
Врачи назначают несколько различных классов антидепрессантов для снятия боли:
- трициклические антидепрессанты, такие как имипрамин (тофранил), нортриптилин (памелор) и дезипрамин (норпрамин)
- селективные ингибиторы обратного захвата серотонина (СИОЗС), такие как флуоксетин ( прозак) и пароксетин (паксил)
- ингибиторы обратного захвата серотонина и норадреналина (SNRIs), такие как дулоксетин (Cymbalta) и венлафаксин (Effexor XR)
антидепрессанты могут вызывать побочные эффекты, такие как:
- сонливость
- бессонница
- тошнота
- сухость во рту
- головокружение
- запор
Сообщите своему врачу о любых побочных эффектах. Если они продолжаются, ваш врач может скорректировать дозу или перевести вас на другой антидепрессант.
Препараты для лечения судорог также выполняют двойную функцию, облегчая нервную боль. Нервы, поврежденные заболеваниями, такими как диабет или опоясывающий лишай, и нервы, которые чрезмерно чувствительны, например, при фибромиалгии, чрезмерно реагируют и посылают слишком много болевых сигналов.
Врачи точно не знают, как противосудорожные препараты действуют против боли. Они считают, что эти препараты помогают блокировать аномальные болевые сигналы между поврежденными нервами, головным и спинным мозгом.
Примеры антисеузационных препаратов, которые лечат боль:
- карбамазепин (Tegretol)
- Габапентин (нейронтин)
- фенитоин (Dilantin)
- Прегабалин (Lyrica)
9
9
9
9
9
- тошнота и рвота
- сонливость
- головная боль
- головокружение
- спутанность сознания
Противосудорожные препараты также могут повышать риск суицидальных мыслей и самоубийств. Ваш врач будет следить за побочными эффектами, пока вы принимаете эти лекарства.
Ваш врач будет следить за побочными эффектами, пока вы принимаете эти лекарства.
На протяжении тысячелетий люди использовали каннабис для снятия боли.
Исследователи обнаружили, что некоторые соединения каннабиса могут быть ответственны за этот обезболивающий эффект. Это включает в себя растительный химический каннабидиол (CBD).
CBD не вызывает ухудшения и не вызывает эйфории — другими словами, он не вызывает у вас «кайфа».
CBD может быть вариантом, если вы заинтересованы в потенциальном обезболивающем эффекте каннабиса.
Исследования на людях с болью от злокачественных заболеваний показывают, что CBD работает, изменяя активность эндоканнабиноидных рецепторов в мозге и теле, потенциально уменьшая воспаление и боль.
Одно исследование показало, что введение КБД крысам уменьшало их болевой ответ на разрез. Другое исследование дало крысам КБД внутрь и обнаружило, что у животных было значительно меньше боли и воспаления в седалищном нерве.
До сих пор исследования на людях были сосредоточены на потенциальных обезболивающих эффектах приема КБД вместе с тетрагидроканнабинолом (ТГК), который является основным психоактивным компонентом каннабиса.
Обзор исследований на людях показал, что прием назального спрея, содержащего КБД и ТГК в соотношении один к одному, может помочь справиться с хронической нейропатической болью.
Доказательства потенциальных преимуществ КБД все еще появляются, поэтому ученым необходимо продолжать изучать его потенциальную эффективность в различных применениях, в том числе для обезболивания.
Побочные эффекты КБД могут включать:
- усталость
- изменения аппетита и веса
- диарею
- потенциальное взаимодействие с некоторыми лекарствами
, особенно если вы принимаете какие-либо лекарства.
Также убедитесь, что вы знаете правила и возможные ограничения, которые могут применяться к CBD, где вы живете.
Пакет со льдом или горячий компресс — простой способ облегчить незначительную боль. Вопрос в том, какой из них вы должны использовать?
Вопрос в том, какой из них вы должны использовать?
Терапия холодом сужает кровеносные сосуды. Это уменьшает воспаление и отек, а также снимает боль. Лучше всего он работает сразу после травмы или во время обострения болезненного состояния, такого как подагрический артрит.
Тепловая терапия работает за счет увеличения притока крови к поврежденному участку. Это расслабляет напряженные мышцы. Он бывает двух видов: сухое тепло от грелки или пакета или влажное тепло от теплой мокрой тряпки или ванны. Используйте тепло при боли, которая длится более нескольких недель.
Прикладывайте тепло или холод примерно на 15 минут несколько раз в день.
Будьте осторожны, если у вас диабет или другое заболевание, влияющее на кровообращение или способность чувствовать боль. Вот еще несколько причин, по которым следует избегать горячей или холодной терапии.
Когда вы испытываете боль, у вас может возникнуть соблазн успокоиться, пока боль не пройдет. Вот почему врачи рекомендовали отдых людям, испытывающим боль. Однако новые исследования говорят об обратном.
Однако новые исследования говорят об обратном.
Обзор исследований, проведенный в 2017 году, показал, что упражнения — это эффективный способ облегчить боль. Это также может улучшить физическую функцию и качество жизни. Более того, физические упражнения вызывают лишь несколько побочных эффектов, помимо болезненности мышц.
Исследователи отмечают, что многие исследования упражнений при хронической боли имеют низкое качество, но они говорят, что общее исследование предполагает, что физическая активность может уменьшить тяжесть боли.
Аэробные упражнения также способствуют снижению веса. Это может снять нагрузку с болезненных суставов, если у вас остеоартрит. Тренировки с отягощениями могут помочь вашему телу вылечить поврежденные межпозвоночные диски. Вот несколько других способов, которыми физические упражнения могут помочь вам чувствовать себя лучше.
Физиотерапия (ФТ) сочетает в себе физические упражнения с практическими манипуляциями и обучением. Эксперты предпочитают физиотерапию обезболивающим, отпускаемым по рецепту. Это потому, что он может уменьшить боль без побочных эффектов лекарств и потенциальной зависимости.
Это потому, что он может уменьшить боль без побочных эффектов лекарств и потенциальной зависимости.
Физиотерапевт будет работать с вами, чтобы улучшить вашу силу и гибкость, чтобы вам было легче двигаться. Сеансы физкультуры также могут помочь расслабить напряженные мышцы и повысить устойчивость к боли.
Некоторые болезненные состояния, при которых может помочь физиотерапия:
- артрит
- фибромиалгия
- послеоперационная боль
- нервная боль
Йога сочетает позы с глубоким дыханием и медитацией. Это практикуется тысячи лет. Но только недавно исследователи начали раскрывать весь потенциал йоги как медицинского вмешательства.
Помимо улучшения силы, равновесия и гибкости, йога улучшает осанку. Улучшение осанки может облегчить многие боли, связанные с мышечным напряжением.
Йога также может облегчить боль и улучшить работу людей с хроническими заболеваниями, такими как артрит, боли в спине и фибромиалгия.
Как именно помогает от боли, неясно. Он может работать, вызывая высвобождение естественных болеутоляющих химических веществ, называемых эндорфинами, или способствуя состоянию расслабления.
Он может работать, вызывая высвобождение естественных болеутоляющих химических веществ, называемых эндорфинами, или способствуя состоянию расслабления.
Йога бывает разных стилей и интенсивности. Изучите различные практики, чтобы понять, какая из них лучше всего подходит для вас.
Музыка способна переместить вас в прошлое. Прослушивание музыки также может помочь облегчить боль — отчасти за счет снижения стресса и более эффективного преодоления дискомфорта.
В одном небольшом исследовании людей с болью, вызванной повреждением нервов, прослушивание классической (турецкой) музыки уменьшило болевые ощущения. Чем дольше участники слушали, тем больше отступала их боль.
Обзор более 90 исследований, проведенный в 2018 году, показал, что прослушивание музыки облегчает тревогу и боль до, во время и после операции. Ежедневное прослушивание музыки может помочь людям с хроническими болевыми состояниями, такими как фибромиалгия или артрит, чувствовать себя более комфортно и меньше беспокоиться.
Во время массажа терапевт использует растирание и давление, чтобы расслабить напряженные мышцы и сухожилия и помочь вам расслабиться. Эта практика может помочь облегчить боль, блокируя болевые сигналы и снимая стресс. Массаж обычно также успокаивает напряженные мышцы, улучшая приток к ним крови.
Еще одним преимуществом массажа является отсутствие побочных эффектов. Рисков практически нет, если только у вас нет:
- кожной сыпи
- некоторых видов сердечно-сосудистых заболеваний
- инфекции
Сначала проконсультируйтесь с врачом, если у вас есть какие-либо хронические заболевания, которые могут сделать этот опыт неудобным или менее рекомендуемым. Если это так, ваш массажист может изменить свою технику.
Массажисты используют различное давление, от легкого прикосновения до техники глубокого массажа мышц. Какой из них вы выберете, зависит от вашей терпимости и личных предпочтений. Узнайте о некоторых из наиболее распространенных видов массажа, используемых в Соединенных Штатах.
Хроническая боль является серьезной проблемой для здоровья. По данным CDC, это одна из самых распространенных причин, по которой взрослые обращаются к врачу в Соединенных Штатах, и до 40 процентов американцев живут с хронической болью.
Хотя некоторые болеутоляющие препараты могут вызывать привыкание, существует ряд препаратов, не вызывающих привыкания. Работайте со своим врачом, чтобы найти лучший для вас.
Существует также ряд альтернативных методов лечения хронической боли. Вмешательства, такие как упражнения, массаж и йога, могут улучшить качество жизни, не вызывая при этом вредных побочных эффектов.
Список распространенных анальгетиков + применение, типы и побочные эффекты
Анальгетики — это лекарства, которые используются для облегчения боли. Они также известны как болеутоляющие или болеутоляющие средства. Технически термин «анальгетик» относится к лекарству, которое облегчает боль, не усыпляя и не заставляя вас терять сознание.
Многие различные виды лекарств обладают болеутоляющими свойствами, и эксперты склонны группировать лекарства, которые действуют сходным образом. Две наиболее распространенные группы обезболивающих — это нестероидные противовоспалительные препараты (НПВП) и опиоиды (наркотики), но их гораздо больше.
Две наиболее распространенные группы обезболивающих — это нестероидные противовоспалительные препараты (НПВП) и опиоиды (наркотики), но их гораздо больше.
Иногда эксперты объединяют анальгетики в группы в зависимости от их эффективности или силы действия. Примером этого является анальгетическая лестница Всемирной организации здравоохранения. Этот поэтапный подход к облегчению боли рекомендует неопиоидные анальгетики, такие как ацетаминофен и НПВП, при легкой и умеренной боли; слабые опиоиды, такие как кодеин, дигидрокодеин или трамадол, при умеренной или сильной боли; и более сильные опиоиды, такие как оксикодон и морфин, при сильной боли.
Для чего используются анальгетики?
Анальгетики можно принимать для облегчения боли, возникающей при различных состояниях, таких как:- аппендицит
- рак
- врожденные пороки, такие как искривление позвоночника
- фибромиалгия
- болезнь желчного пузыря
- желудочно-кишечные расстройства
- головные боли
- неправильная техника подъема
- инфекция
- менструация
- мигрени
- рассеянный склероз
- повреждение нерва
- остеоартроз
- болевые синдромы
- плохая осанка
- ревматоидный артрит
- растяжения связок
- штаммы
- хирургия
- травма
- зубная боль
- промывание и обработка ран.

Важно отметить, что не все анальгетики подходят для всех этих состояний.
Каковы различия между анальгетиками?
В рамках одного и того же класса анальгетиков (например, НПВП) существуют различия в вероятности побочных эффектов, эффективности и способах их приема (например, внутрь, местно, путем инъекции).
Ниже мы перечислили семь различных классов анальгетиков:
- Комбинации анальгетиков (включая комбинации наркотических анальгетиков)
- Средства против мигрени
- Ингибиторы ЦОГ-2
- Разные анальгетики
- Наркотические анальгетики
- Нестероидные противовоспалительные препараты (НПВП)
- Салицилаты.
1. Комбинации анальгетиков, включая комбинации наркотических анальгетиков
Описание: Содержат анальгетики в сочетании с другими анальгетиками или с другими веществами, усиливающими анальгетический эффект (такими как кофеин) или вызывающими сон или другие желаемые эффекты.
Таблица: Общие комбинации анальгетиков (включая комбинации наркотических анальгетиков), доступные в США
| Общее название | Примеры торговых марок |
|---|---|
| ацетаминофен + аспирин | Экседрин для спины и тела |
| ацетаминофен + аспирин + кофеин | Атритен, Экседрин, Порошки от головной боли Goody’s |
| ацетаминофен + буталбитал | Бупап |
| ацетаминофен + буталбитал + кофеин | Capacet, Fioricet, Margesic |
| ацетаминофен + кофеин | Excedrin Quick Tab, Головная боль при напряжении Excedrin |
| ацетаминофен + кофеин + изометептеновая слизь | МиграТен, Продрин |
| Наколенник | |
| ацетаминофен + дифенгидрамин | Мидол ПМ, Тайленол ПМ |
| ацетаминофен + фенилтолоксамин | Лагесич, Миофен |
| аспирин + буталбитал + кофеин | Буталбитал соединение, Фиоринал |
| кодеин + ацетаминофен | Тайленол с кодеином #3 |
| кодеин + ацетаминофен + буталбитал + кофеин | Фиорисет с кодеином |
| кодеин + аспирин + буталбитал + кофеин | Аскомп с кодеином, Фиоринал с кодеином |
| дигидрокодеин + ацетаминофен + кофеин | Панлор-ДК, Трезикс |
| гидрокодон + ацетаминофен | Hycet, Лорсет, Лортаб, Норко, Викодин |
| гидрокодон + ибупрофен | Ибудон, Репрексин, Викопрофен |
| ибупрофен + дифенгидрамин | Advil PM, Motrin PM |
| напроксен + дифенгидрамин | Алев PM |
| оксикодон + ацетаминофен |
Percocet 2. 5/325, Primlev, Roxicet, Xartemis XR 5/325, Primlev, Roxicet, Xartemis XR |
| трамадол + ацетаминофен | Ультрасет |
2. Противомигренозные средства
Описание: Эти лекарства используются для облегчения боли, возникающей при мигрени. Существует несколько различных классов препаратов, которые могут облегчить мигрень, такие как спорыньи, триптаны и НПВП. Некоторые доступны в сочетании с кофеином (кофеин может повысить эффективность других ингредиентов и обладает обезболивающими свойствами).
Таблица: Общие анальгетики против мигрени, доступные в США
| Общее название | Примеры торговых марок |
|---|---|
| алмотриптан | Аксерт |
| дигидроэрготамин назальный | Мигранал (назальный) |
| элетриптан | Релпакс |
| эрготамин | Эргомар |
| эрготамин + кофеин | Cafergot (перорально/ректально), Migergot (перорально/ректально) |
| фроватриптан | Фрова |
| наратриптан | Слияние |
| ризатриптан | Максальт, Максальт-МЛТ |
| суматриптан для инъекций | Имитрекс, Имитрекс Назальный, Онзетра Ксейл |
| суматриптан + напроксен | Трексимет |
| золмитриптан | Зомиг, Зомиг-ЗМТ |
3.
 Ингибиторы ЦОГ-2
Ингибиторы ЦОГ-2 Описание: Ингибиторы ЦОГ-2 представляют собой тип нестероидного противовоспалительного препарата (НПВП), который специфически блокирует ферменты ЦОГ-2. Ферменты ЦОГ-2 отвечают за высвобождение простагландинов после инфекции или травмы. НПВП, которые стимулируют ферменты ЦОГ-2, имеют более высокий риск сердечно-сосудистых эффектов, но меньше желудочно-кишечных эффектов.
Таблица: Список ингибиторов ЦОГ-2, доступных в США
| Общее название | Примеры торговых марок |
|---|---|
| целекоксиб | Целебрекс |
| рофекоксиб | Отозвано из соображений безопасности |
| вальдекоксиб | Снято с производства |
4. Разные анальгетики
Описание: Разные анальгетики уникальны по своему действию. Примером может служить ацетаминофен, который до сих пор считается воздействующим на ферменты циклооксигеназы (ЦОГ), но иначе, чем НПВП.
Таблица: Список различных анальгетиков, доступных в США
5. Наркотические анальгетики
Описание: Действуют путем связывания с опиоидными рецепторами, которые являются частью опиоидной системы, которая контролирует боль, удовольствие и аддиктивное поведение. Основным опиоидным рецептором, с которым связываются наркотические анальгетики, является мю-рецептор.
Таблица: Список распространенных наркотических анальгетиков, доступных в США
| Общее название | Примеры торговых марок |
|---|---|
| альфентанил | Только универсальный |
| бупренорфин | Белбука, Пробуфин (имплантат), Субутекс |
| буторфанол (инъекции) | Только универсальный |
| кодеин | Только универсальный |
| фентанил | Actiq (пастилка/леденец), Duragesic (трансдермальный пластырь), Fentora (буккальная таблетка), Sublimaze (инъекция), Subsys (сублингвальный спрей) |
| гидрокодон | Hysingla ER, Зогидро ER |
| гидроморфон | Дилаудид, Эксальго, Палладоне |
| леворфанол | Лево-Дроморан |
| меперидин | Демерол, Меперитаб |
| метадон | Долофин, метадоза |
| морфин | Arymo ER, Duramorph (инъекция), Kadian, MS Contin |
| налбуфин | Нубаин |
| оксикодон | Оксидо, Оксиконтин, Оксифаст, Роксикодон, Xtampza ER |
| оксиморфон | Опана, Нуморфан (инъекции) |
| пропоксифен | Снято с производства |
| трамадол | Конзип, Ультрам |
| тапентадол | Нусинта |
6.
 Нестероидные противовоспалительные препараты (НПВП)
Нестероидные противовоспалительные препараты (НПВП) Описание: Блокируют ферменты циклооксигеназы, отвечающие за выработку простагландинов. НПВП, стимулирующие ферменты ЦОГ-1, чаще вызывают побочные эффекты со стороны желудочно-кишечного тракта; те, которые способствуют ферментам ЦОГ-2, имеют более высокий риск сердечно-сосудистых эффектов, но меньше желудочно-кишечных эффектов.
Таблица: Список распространенных нестероидных противовоспалительных препаратов (НПВП)
| Общее название | Примеры торговых марок |
|---|---|
| Более селективный ЦОГ-1* | |
| флурбипрофен | Ансаид |
| кеторолак (назальный) | Сприкс |
| кетопрофен | Орудис, Орувайл |
| толметин | Толектин ДС |
| аспирин | Байер, аспиритабс |
| Относительно неселективный | |
| ибупрофен | Адвил, Мотрин, Генприл, Мидол ИБ, Пропринал |
| напроксен | Aleve, Обезболивающее Flanax, Продленное высвобождение Midol, Naprosyn |
| Селективность ЦОГ-2 менее чем в 50 раз* | |
| индометацин | Индоцин, Тиворбекс |
| сулиндак | Клинорил |
| пироксикам | Фельдене |
| мефенамовая кислота | Понстел |
| мелоксикам | Мобик, Вивлодекс |
| диклофенак | Катафлам, Вольтарен, Зипсор, Зорволекс |
| целекоксиб | Целебрекс |
| этодолак | Лодин |
| Более чем в 50 раз селективнее в отношении ЦОГ-2 | |
| эторикоксиб | Не одобрено в США |
| люмиракоксиб | Не одобрено в США |
| рофекоксиб | Отозвано из соображений безопасности |
7.
 Салицилаты
Салицилаты Описание: Это вещества, которые естественным образом содержатся в некоторых растениях (таких как кора белой ивы и листья грушанки) или получены из салициловой кислоты. Не все обладают обезболивающим эффектом, некоторые используются в качестве пищевых консервантов и антисептиков. Те, которые облегчают боль, действуют аналогично НПВП.
Таблица: Список распространенных салицилатов с обезболивающим действием
Безопасны ли анальгетики?
Большинство анальгетиков считаются безопасными, если их принимать в течение коротких периодов времени и строго в соответствии с указаниями на упаковке или врачом. Некоторые анальгетики, такие как ибупрофен и ацетаминофен, считаются более безопасными, чем другие.
Наркотические анальгетики и комбинации наркотических анальгетиков связаны с некоторыми серьезными рисками, такими как угнетение дыхания (необычно медленное и поверхностное дыхание), расстройство, связанное с употреблением опиоидов, и потенциально смертельная передозировка. Они потенциально вызывают привыкание и должны использоваться только при определенных условиях и под строгим контролем.
Они потенциально вызывают привыкание и должны использоваться только при определенных условиях и под строгим контролем.
НПВП также связаны с некоторыми серьезными побочными эффектами, такими как увеличение риска смертельного сердечного приступа и инсульта. Некоторые НПВП, такие как диклофенак и целекоксиб, с большей вероятностью повышают этот риск, чем другие, и НПВП никогда не следует применять непосредственно перед или после операции по шунтированию сердца (аортокоронарное шунтирование или АКШ). Другие НПВП, такие как кеторолак, аспирин и индометацин, связаны с более высоким риском желудочно-кишечных побочных эффектов. Большинство НПВП не подходят для детей и подростков в возрасте до 18 лет. Ибупрофен — единственный НПВП, разрешенный для применения у детей в возрасте от трех месяцев и старше.
Каковы побочные эффекты анальгетиков?
Все лекарства имеют побочные эффекты, но степень уязвимости человека к ним зависит от нескольких различных факторов, таких как возраст, генетика, функция почек и пол (см. лечение распространенных побочных эффектов лекарств)
лечение распространенных побочных эффектов лекарств)
Наркотические анальгетики имеют много побочных эффектов, хотя люди с рак или неизлечимая болезнь, принимающие наркотики в течение длительного периода времени, могут стать устойчивыми к некоторым из этих побочных эффектов.
Сонливость, сонливость или головокружение характерны для большинства наркотических анальгетиков. Это может повлиять на вождение автомобиля или способность человека управлять механизмами и выполнять другие опасные задачи. Алкоголь может усиливать эти эффекты. См. наркотические анальгетики для других часто сообщаемых побочных эффектов.
НПВП также могут вызывать побочные эффекты, особенно при использовании в дозах, превышающих рекомендуемые, в течение длительного периода времени. Возможные побочные эффекты со стороны желудочно-кишечного тракта включают вздутие живота, диарею, запор, раздражение слизистой оболочки желудка, тошноту или рвоту. НПВП также могут влиять на функцию почек и снижать скорость кровотока через почки.

 При получении рецепта родственником в амбулаторной карте пациента и рецепте делается специальная отметка. Чтобы доказать врачу факт родственной связи достаточно иметь паспорт или иные документы это подтверждающие;
При получении рецепта родственником в амбулаторной карте пациента и рецепте делается специальная отметка. Чтобы доказать врачу факт родственной связи достаточно иметь паспорт или иные документы это подтверждающие;