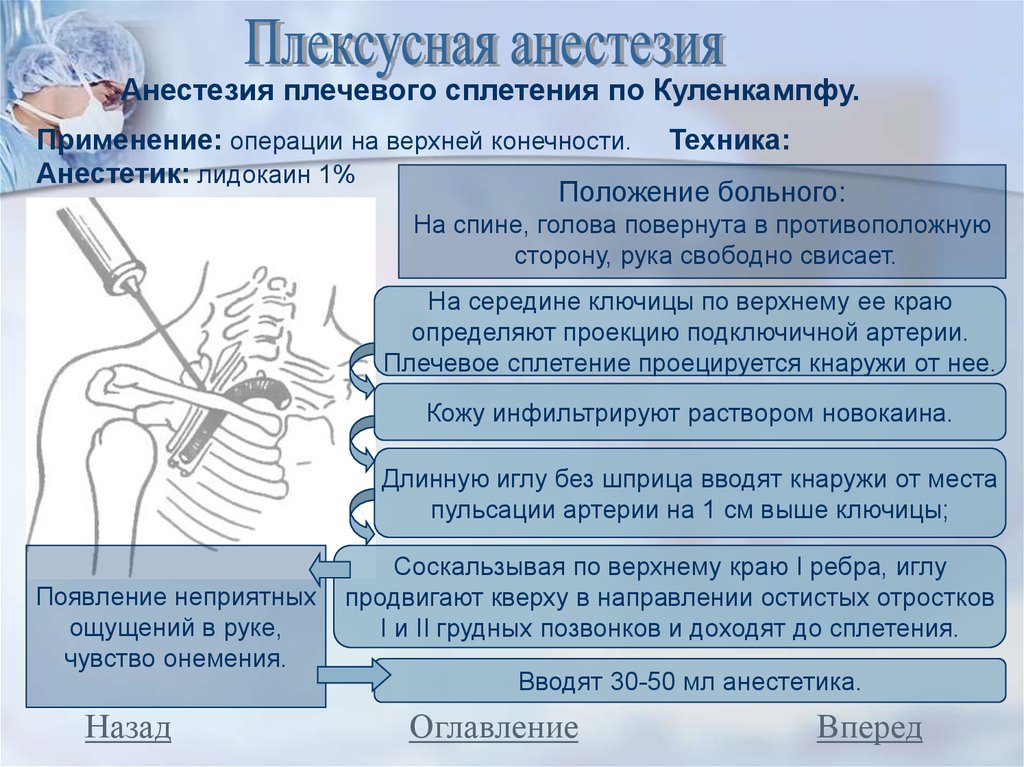
Внутрикостная анестезия в стоматологии — Клиника «Бирюлево» сети клиник «ИНТЕЛмед»
|
Главная / Прайс лист / Стоматология / Внутрикостная анестезия в стоматологии Внутрикостная анестезия: 400 руб Поход к стоматологу — страх многих детей и взрослых. Но времена, когда лечение зубов было мучительным, давно прошли. Бояться стоматологического кабинета несовременно. Качественные анестезирующие препараты сводят болезненные ощущения к минимуму даже при проведении сложных оперативных вмешательств. Внутрикостная анестезия в стоматологии обладает сильнейшим эффектом. Предполагает введение обезболивающего препарата непосредственно в кость. Применяют в редких случаях из-за сложной техники выполнения. Используют при недостаточной эффективности инфильтрационной или проводниковой анестезии.
Выполнением внутрикостной анестезии в стоматологии занимаются опытные специалисты. Внутрикостную анестезию в стоматологии ценят за:
К данному способу обезболивания прибегают при:
Постановка внутрикостной анестезии — сложная манипуляция. Обезболивающий раствор набирают в шприц с инъекционной иглой, снаружи которой расположена резьба. |
Новости 09.12.2022 Акция анализы. 08.12.2022 Внимание!!! Для жителей Бирюлево Восточное проходит Новогодняя акция – скидка 20% на лечение зубов. Внимание!!! Для жителей Бирюлево Восточное проходит Новогодняя акция – скидка 20% на лечение зубов. 18.08.2022 Акция!!!!! При первичной консультации врача-кардиолога Вы получаете ЭКГ с расшифровкой в подарок. 29.07.2022 3 D УЗИ в Бирюлево. 05.11.2021 В нашей Клинике проходит акция на первичную консультацию терапевта!!!!Все новости |
Современные аспекты внутрикостной дентальной анестезии
Г. М. Флейшер
врач-консультант ГУЗ «Областная стоматологическая поликлиника — Стоматологический центр» (Липецк), двукратный рекордсмен мировой Книги рекордов Гиннесса
Зубная боль относится к самым сильным болям и возникает при поражении зуба патологическим процессом.
Лечение зуба устраняет боль, но часто является весьма болезненной манипуляцией. Основным фактором, влияющим на качество лечебных действий (операций) в стоматологии, является эффективная анестезия.
Успехам современной стоматологии во многом способствуют разработки и внедрение в практику новых средств и методов, которые позволяют безболезненно проводить длительные и травматичные вмешательства в полости рта. В начале девяностых годов прошлого века неуклонно расширяющийся по форме и содержанию рынок стоматологических услуг стал активно насыщаться современным оборудованием — стоматологическими установками, инструментарием, пломбировочными и эндодонтическими материалами. В повседневную практику стали активно внедряться передовые, высокоэффективные в функциональном и эстетическом отношении, но вместе с тем трудоемкие и сложные в исполнении технологии. Их выполнение было возможно только на фоне качественной местной анестезии, обеспечивающей надежное обезболивание всего спектра выполняемых стоматологических вмешательств.
Высокоэффективное и безопасное обезболивание становилось абсолютно необходимым условием обеспечения качественного стоматологического лечения. Эффективность обезболивания во многом зависит от выбора анестетика, техники проведения обезболивания, инъекционных инструментов и путей введения анестетика. Наиболее широко используются аппликационные, инфильтрационные и проводниковые способы местного обезболивания. Альтернативой инфильтрационной и проводниковой анестезии может являться внутрикостная дентальная анестезия (спонгиозная), при которой анестетик вводится непосредственно в губчатое вещество челюсти или альвеолярного отростка между корнями зубов.
Внутрикостная дентальная анестезия в стоматологии впервые была проведена в 1891 г. норвежским врачом Otte, который осуществил внутрикостную дентальную инъекцию раствора кокаина через отверстие, просверленное бором в кортикальной пластинке нижней челюсти.
Английские и американские исследователи отдают первенство своим соотечественникам А.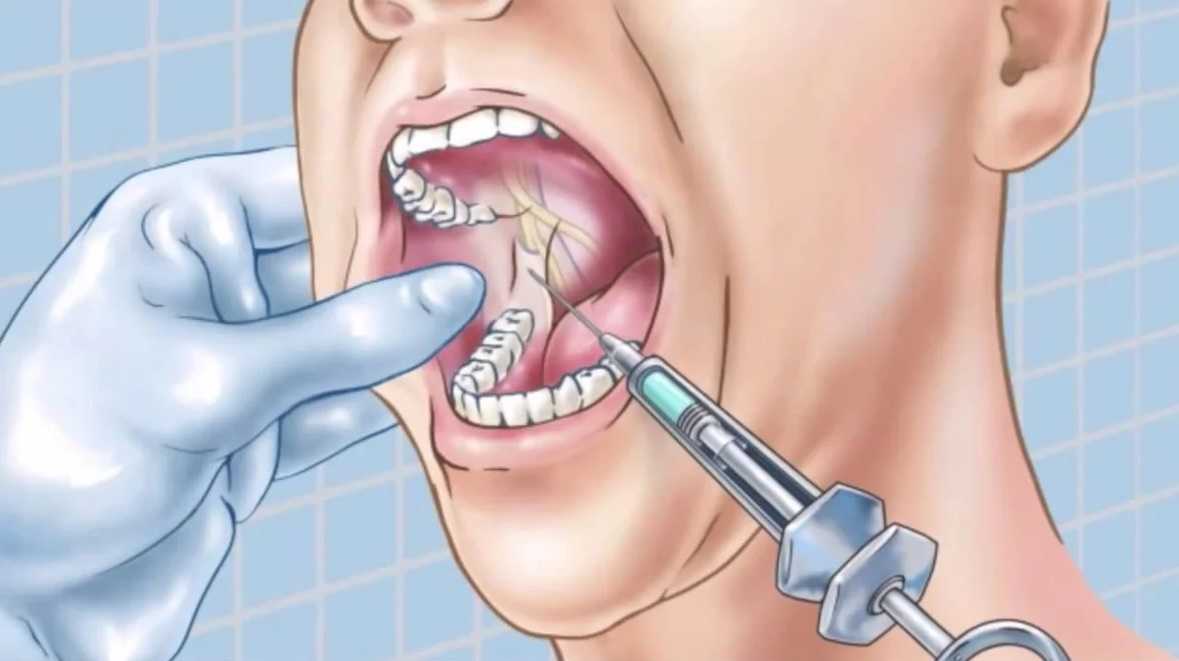 С. Раrrot (1910) и G. N. Hein (1906). Французские исследователи считают, что первооткрывателем внутрикостной дентальной анестезии в 1907 г. стал их соотечественник, доктор Nogui.
С. Раrrot (1910) и G. N. Hein (1906). Французские исследователи считают, что первооткрывателем внутрикостной дентальной анестезии в 1907 г. стал их соотечественник, доктор Nogui.
Техника внутрикостной дентальной анестезии, описанная Nogui как «транскортикальная анестезия», была идентична технике, предложенной ранее Otte.
Термин «транскортикальная анестезия» используется французскими авторами, соответствует российскому термину «внутрикостная анестезия» и подчеркивает, что при проведении анестезии игла проникает через кортикальную пластинку.
Было предложено несколько методов перфорации кортикальной пластинки с целью введения анестетика в губчатую ткань кости, которые представлены на рис. 1.
Техника выполнения внутрикостной дентальной анестезии
На месте прокола кости проводят инфильтрационную анестезию, рассекают слизистую оболочку, после чего на малых оборотах бормашины шаровидным бором трепанируют кортикальную пластинку кости сразу над межзубным сосочком (на верхней челюсти) или под ним (на нижней челюсти). Место перформации находится в вертикальной плоскости, разделяя межзубной сосочек пополам и на 2 мм ниже десневого края соседних зубов. Бор заглубляют в губчатую кость межзубной перегородки под углом 45° к продольной оси зуба на глубину до 2 мм.
Место перформации находится в вертикальной плоскости, разделяя межзубной сосочек пополам и на 2 мм ниже десневого края соседних зубов. Бор заглубляют в губчатую кость межзубной перегородки под углом 45° к продольной оси зуба на глубину до 2 мм.
Через образованный канал иглу вводят в губчатое вещество кости в области межзубной перегородки, с определенным усилием продвигают на 1—2 мм в глубину (при склеротических изменениях в костной ткани это тяжело осуществить, но довольно легко выполнить в молодом возрасте) и медленно вводят от 0,5 мл (при применении сильного анестетика) до 1,5 мл раствора слабого анестетика. Сразу же наступает сильное обезболивание соседних зубов.
Нужно отметить, что диаметр бора должен совпадать с диаметром иглы, иначе раствор анестетика вытечет в полость рта. Детальное изучение механизма внутрикостной дентальной анестезии было проведено А. Ж. Петрикасом (1974, 1983, 1997), который на основании клинических, гистологических и рентгенологических исследований сформировал представление о механизме действия внутрикостной дентальной анестезии. Один из путей распространения местного анестетического раствора состоит в диффузии его по костномозговым пространствам межзубной перегородки и периапикальной области. Второй путь состоит в проникновении раствора в сосудистое русло по тем же пространствам.
Один из путей распространения местного анестетического раствора состоит в диффузии его по костномозговым пространствам межзубной перегородки и периапикальной области. Второй путь состоит в проникновении раствора в сосудистое русло по тем же пространствам.
Рис. 1. Методы перфорации кортикальной пластинки с целью введения анестетика в губчатую ткань кости.
Метод внутрикостного дентального обезболивания не имел широкого распространения из-за трудностей, связанных с несовершенством игл и инъекторов. Появление новых систем и компьютерных инъекторов вернуло интерес к внутрикостным способам обезболивания. С 2006 года в стоматологической практике используются автоматизированный иньектор Quick Sleeper и иглы с асимметричной заточкой, предназначенные для проведения проводниковых, инфильтрационных и внутрикостных способов обезболивания. Для данного инъектора были также разработаны специальные иглы, имеющие смещенный центр и режущую боковую поверхность, что позволяет ему легко проникать в мягкие ткани, а также перфорировать кортикальную пластинку.
Применение внутрикостных дентальных способов обезболивания с помощью компьютерных инъекторов требует уточнения выбора местного анестетика, его количества, распространения в тканях, времени наступления и продолжительности анестезии. Электронная система Quick Sleeper (Dental Hi Tec, Франция) обеспечивает простоту в осуществлении внутрикостной дентальной анестезии, тем самым значительно облегчая повседневную работу. Эксклюзивная система PAR (Permanent Analysis of Resistance — постоянный анализ сопротивления) обеспечивает равномерное введение анестетика независимо от плотности тканей и устраняет риск поломки карпулы. Благодаря внутрикостной дентальной анестезии самый сложный клинический случай становится предельно простым.
Состав системы: базовый блок, ножная педаль для подачи анестетика и аспирационной пробы, инъектора в виде ручки с картриджем для стандартной карпулы анестетика с одноразовой иглой.
Это гарантирует, что в каждом клиническом случае скорость будет подходящей. Дополнительный «низкий» режим используется для обезболивания особо чувствительных участков, например уздечки языка, или при работе с детьми. Инъекции осуществляются под постоянным контролем, просты в выполнении, не причиняют боли и не травмируют тканей, позволяют врачу сосредоточиться только на точке введения.
Инъекции осуществляются под постоянным контролем, просты в выполнении, не причиняют боли и не травмируют тканей, позволяют врачу сосредоточиться только на точке введения.
Характеристики анестезии системой Quick Sleeper:
- Моментальное действие.
- Использование вазоконстрикторов (до 1:80000 адреналина) без риска некроза.
- Высокая эффективность для нижних моляров и зубов с пульпитом.
- Нет необходимости в небной или язычной инъекции даже для удаления зуба.
- Не происходит онемения мягких тканей.
- Минимальный объем субъективных ощущений. Отсутствует парестезия губ, языка. Есть ощущение онемения зуба («зуб стал деревянным»).
- Обезболивание от 2 до 8 зубов.
- Высокий коэффициент полезного действия за счет максимального совпадения мишени инъекции и объекта вмешательства, минимизирующий резорбтивный эффект.
- Низкая длительность эффекта, соответствующая дозе анестетика (15—20 мин.), и возможность управления его продолжительностью.
В публикации [3] автор с помощью программы iCATvision изучил глубину погружения иглы при внутрикостной дентальной анестезии в различных участках верхней и нижней челюстей, определена оптимальная глубина вкола для каждого участка. В публикации [8] авторы изучили проводниковую и внутрикостную, дентальные способы анестезии с использованием артикаинсодержащих анестетиков.
Внутрикостная дентальная анестезия отличается более быстрой скоростью наступления обезболивания (30—60 сек.) по сравнению с проводниковой анестезией (2—5 мин.), что дает возможность приступить к лечению сразу после инъекции. Введение 1,7—2,5 мл анестетика Ultracain D-S при проводниковой анестезии обеспечивает обезболивание в течение 40—60 минут. Внутрикостная инъекция 0,2—0,4 мл Ultracain D-S оказывает обезболивающее действие 25—40 минут. Прямым доказательством сосудистого введения анестетика является то, что почти во всех случаях проведения аспирации в корпусе шприца определялась кровь либо в виде ее заметных следов, либо — и чаще — полнокровно. Отрицательная аспирация говорит также о не вполне удавшейся перфорации, то есть непопадании перфоратора в костную ячейку и иногда невозможности проведения анестезии. Таким образом, при проведении внутрикостной инъекции для обезболивающего эффекта требуются меньшие дозы анестезирующего раствора по сравнению с проводниковыми способами анестезии, что позволяет рекомендовать внутрикостную дентальную анестезию для применения пациентов группы анестезиологического риска.
Отрицательная аспирация говорит также о не вполне удавшейся перфорации, то есть непопадании перфоратора в костную ячейку и иногда невозможности проведения анестезии. Таким образом, при проведении внутрикостной инъекции для обезболивающего эффекта требуются меньшие дозы анестезирующего раствора по сравнению с проводниковыми способами анестезии, что позволяет рекомендовать внутрикостную дентальную анестезию для применения пациентов группы анестезиологического риска.
При проводниковом обезболивании одновременно с блокадой нижнего луночкового нерва происходит блокада язычного и щечного нервов. Внутрикостное обезболивание не оказывает влияния на щечный и язычный нервы, отсутствует онемение мягких тканей щеки, языка. Наблюдение за динамикой изменений показателей артериального давления при проводниковом и внутрикостном способах введения анестезирующего раствора не выявило статистически достоверных различий.
Заключение
Внутрикостная дентальная анестезия может являться как дополнительным, так и основным способом обезболивания на стоматологическом терапевтическом приеме. Мгновенная скорость наступления обезболивания дает возможность приступить к лечению сразу после инъекции. Эффективное обезболивание при малых дозах анестезирующего раствора позволяет рекомендовать внутрикостную дентальную анестезию для применения у пациентов группы анестезиологического риска.
Мгновенная скорость наступления обезболивания дает возможность приступить к лечению сразу после инъекции. Эффективное обезболивание при малых дозах анестезирующего раствора позволяет рекомендовать внутрикостную дентальную анестезию для применения у пациентов группы анестезиологического риска.
Внутрикостная дентальная анестезия дает кратковременный эффект обезболивания, при котором не немеют щеки, губы и язык. Следовательно, только при грубо нарушенном кровотоке в венозном колене и/или при попадании в артерии анестетик способен клинически значимо диффундировать к нервам. Данный метод обезболивания считается одним из самых подходящих при удалении зуба. Преимуществом внутрикостной дентальной анестезии является то, что обезболивание наступает практически мгновенно и крайне редко бывает неэффективным. Но следует помнить, что внутрикостная дентальная анестезия противопоказана при наличии пародонтальных карманов с гнойным отделяемым. В зоне введения обезболивающего раствора отмечается изменение архитектоники костной ткани в виде расширения костномозговых пространств в 1,5—2 раза по сравнению с исходной, что дает представление о площади распространения анестетика в костной ткани.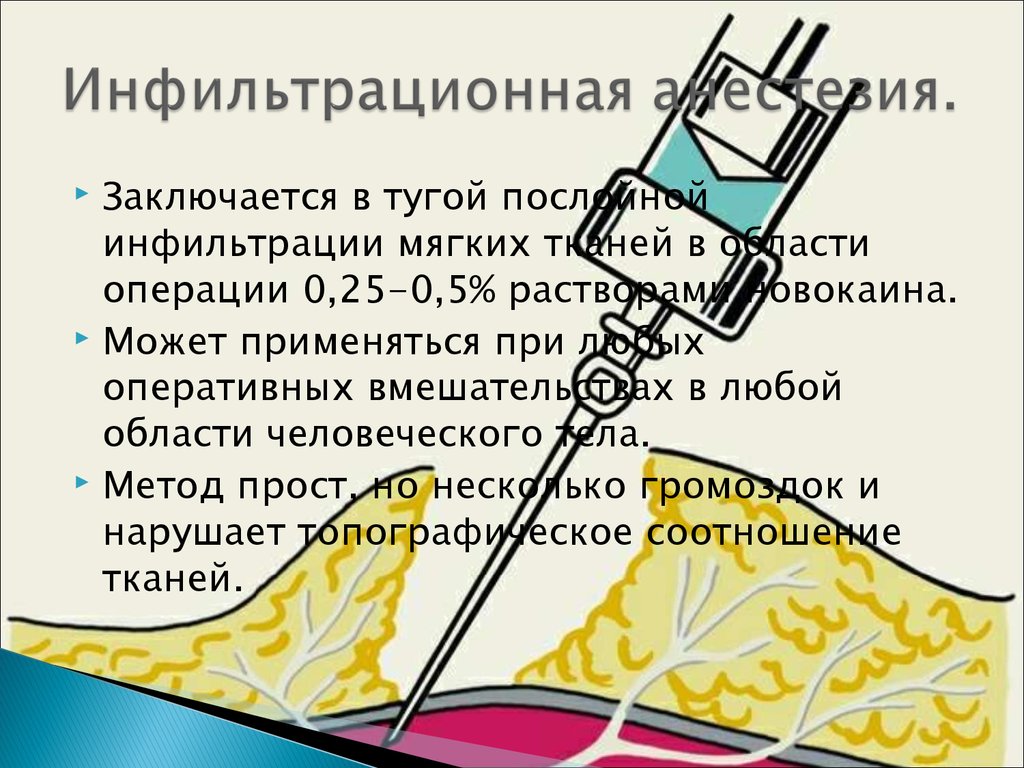 Площадь распространения анестетика зависит от плотности костной ткани. При длительном лечении (более 40 мин.) требуется повторное внутрикостное введение анестетика.
Площадь распространения анестетика зависит от плотности костной ткани. При длительном лечении (более 40 мин.) требуется повторное внутрикостное введение анестетика.
Для достижения эффективного и безопасного обезболивания внутрикостные способы обезболивания имеют большие перспективы благодаря использованию новых компьютерных инъекторов.
Внутрикостная инъекция в качестве дополнения к традиционным методам местной анестезии: клиническое исследование
J Conserv Dent. 2014 сентябрь-октябрь; 17(5): 432–435.
DOI: 10.4103/0972-0707.139828
, , 1 , 2 и
Авторитетная информация Примечания к авантюрной информации и лицензии. задача в стоматологии. Дополнительные методы местной анестезии и их арсенал, такие как внутрикостная инъекция (система Stabident и система X-tip), были предложены в качестве преимуществ в случаях, когда традиционные методы местной анестезии оказались неэффективными.
Цель:
Было проведено клиническое исследование с использованием внутрикостной инъекционной системы под названием X-tip для оценки ее эффективности в случаях, когда блокада нижнего альвеолярного нерва не обеспечила анестезию пульпы.
Материалы и методы:
Шестьдесят отобранных взрослых пациентов должны были пройти эндодонтическое лечение моляра нижней челюсти. Блокада нижнего альвеолярного нерва проводилась с использованием 4% артикаина с адреналином 1:100 000. У 24 пациентов (40%) боль отмечалась даже после проведения блокады ИАН; внутрикостную инъекцию вводили с использованием 4% артикаина, содержащего 1:100 000 адреналина, с использованием системы X-tip. Успех внутрикостной инъекции X-tip определялся как отсутствие боли или умеренная боль (оценка по визуальной аналоговой шкале Heft-Parker ≤ 54 мм) при эндодонтическом доступе или первоначальной инструментальной обработке.
Результаты:
Техника внутрикостной инъекции была успешной у 21 из 24 пациентов (87,5%), за исключением трех пациентов, у которых была боль даже после дополнительной инъекции X-tip.
Заключение:
В рамках данного исследования мы можем заключить, что дополнительная внутрикостная инъекция с использованием 4% артикаина с адреналином 1:100 000 оказывает статистически значимое влияние на достижение анестезии пульпы у пациентов с необратимым пульпитом.
Ключевые слова: Блокада нижнего альвеолярного нерва, визуальная аналоговая шкала Heft-Parker, внутрикостная анестезия, стабидент, X-Tip
Эффективный контроль боли во время эндодонтического лечения необходим для обеспечения комфорта пациента, а также для снижения стресса оператора. Хотя местные анестетики очень эффективны для анестезии нормальных тканей, местные анестетики обычно неэффективны у эндодонтических пациентов с воспаленными тканями.[1] Например, блокада нижнего альвеолярного нерва (НАН) связана с частотой неудач 15% у пациентов с нормальными тканями [2], тогда как блокада ННН неэффективна в 44-81% случаев у пациентов с необратимым пульпитом [3]. Точно так же сообщалось, что частота неудач при инфильтрационной инъекции верхней челюсти достигает 30% в зубах с необратимым пульпитом. Все пациенты в этих исследованиях выражали 100% онемение губ, но у некоторых были положительные результаты электротестирования пульпы, холодового тестирования или боли при доступе. [2,3] Было предложено несколько гипотез относительно причин неэффективности местной анестезии у эндодонтических пациентов необратимый пульпит. Было высказано предположение, что воспаление и инфекция пульпы и периапикальных тканей могут снизить pH ткани в пораженной области, что ограничивает способность местного анестетика контролировать боль; другие предполагают, что продукты воспаления усиливают нервную проводимость.[4] Необычная вазодилатация, вызванная воспалением, также может привести к системному поглощению раствора анестетика из места инфильтрации, что снижает его местную эффективность [4].
[2,3] Было предложено несколько гипотез относительно причин неэффективности местной анестезии у эндодонтических пациентов необратимый пульпит. Было высказано предположение, что воспаление и инфекция пульпы и периапикальных тканей могут снизить pH ткани в пораженной области, что ограничивает способность местного анестетика контролировать боль; другие предполагают, что продукты воспаления усиливают нервную проводимость.[4] Необычная вазодилатация, вызванная воспалением, также может привести к системному поглощению раствора анестетика из места инфильтрации, что снижает его местную эффективность [4].
Для достижения глубокой анестезии пульпы перед началом эндодонтического лечения рекомендуются различные средства дополнительной анестезии. Внутрикостная инъекция позволяет ввести раствор местного анестетика непосредственно в губчатую кость, прилегающую к анестезируемому зубу. Клинически изучались две внутрикостные системы: система Stabident® (Fairfax Dental Inc., Майами, Флорида) и система X-tip® (Dentsply, Йорк, Пенсильвания). Недавно были представлены две другие системы анестезии — IntraFlow® (Pro-Dex Inc., Санта-Ана, Калифорния) и Comfort Control Syringe® (Dentsply International, Йорк, Пенсильвания). Система Stabident® состоит из перфоратора с медленным приводом от рукоятки, твердой проволоки 27G со скошенным концом, которая при активации просверливает небольшое отверстие в кортикальной пластине. Раствор анестетика доставляется в губчатую кость через ультракороткую инъекторную иглу 27-G, вводимую в отверстие перфоратора. Система доставки анестезии X-tip® состоит из X-tip®, который разделяется на две части: сверло и компонент направляющей втулки. Сверлом (специальной полой иглой) направляющую втулку проводят через кортикальную пластинку, после чего она отделяется и выводится. Направляющая втулка предназначена для установки иглы 27-G для введения раствора анестетика. Направляющую втулку удаляют после завершения внутрикостной инъекции.
Недавно были представлены две другие системы анестезии — IntraFlow® (Pro-Dex Inc., Санта-Ана, Калифорния) и Comfort Control Syringe® (Dentsply International, Йорк, Пенсильвания). Система Stabident® состоит из перфоратора с медленным приводом от рукоятки, твердой проволоки 27G со скошенным концом, которая при активации просверливает небольшое отверстие в кортикальной пластине. Раствор анестетика доставляется в губчатую кость через ультракороткую инъекторную иглу 27-G, вводимую в отверстие перфоратора. Система доставки анестезии X-tip® состоит из X-tip®, который разделяется на две части: сверло и компонент направляющей втулки. Сверлом (специальной полой иглой) направляющую втулку проводят через кортикальную пластинку, после чего она отделяется и выводится. Направляющая втулка предназначена для установки иглы 27-G для введения раствора анестетика. Направляющую втулку удаляют после завершения внутрикостной инъекции.
Цель исследования
В отделении консервативной стоматологии и эндодонтии было проведено клиническое исследование с использованием внутрикостной инъекционной системы под названием X-tip для оценки ее эффективности в случаях, когда блокада нижнего альвеолярного нерва не обеспечила анестезию пульпы.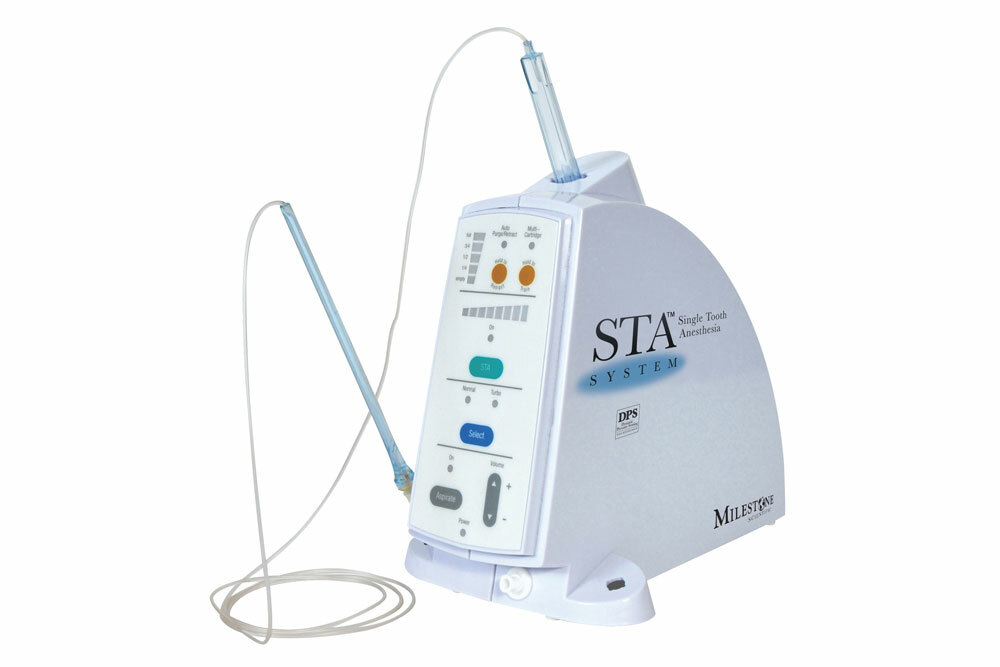 В данной статье представлены методика и результаты исследования.
В данной статье представлены методика и результаты исследования.
В исследовании приняли участие 60 взрослых пациентов: 34 мужчины и 26 женщин, в возрасте 18-43 лет, средний возраст 25 лет. Испытуемые были в добром здравии и не принимали никаких лекарств, которые могли бы изменить восприятие боли. Все отобранные пациенты должны были пройти эндодонтическое лечение моляра нижней челюсти. В исследование были включены моляры нижней челюсти с пульпалгией. Из исследования были исключены пациенты с отсутствием реакции на холодовые пробы или перирадикулярный патоз, а также пациенты с скомпрометированным соматическим здоровьем. Таким образом, у каждого отобранного пациента был один зуб, который соответствовал критериям клинического диагноза симптоматического необратимого пульпита.
Пациенты получали стандартную блокаду нижнего альвеолярного нерва с использованием 4% артикаина с адреналином 1:100 000. У 56 пациентов отмечалось выраженное онемение губ после однократного введения 1,5 мл раствора. Остальным четырем пациентам был назначен второй IANB. Убедившись в субъективных и объективных признаках анестезии у всех пациентов, коренной зуб нижней челюсти изолировали коффердамом и приступили к препарированию полости доступа. Пациенты были проинструктированы оценивать любой дискомфорт во время доступа с использованием визуальной аналоговой шкалы Хефта-Паркера (ВАШ HP) [5].
Остальным четырем пациентам был назначен второй IANB. Убедившись в субъективных и объективных признаках анестезии у всех пациентов, коренной зуб нижней челюсти изолировали коффердамом и приступили к препарированию полости доступа. Пациенты были проинструктированы оценивать любой дискомфорт во время доступа с использованием визуальной аналоговой шкалы Хефта-Паркера (ВАШ HP) [5].
HP VAS с диаметром 170 мм был разделен на четыре категории. Отсутствие боли соответствовало 0 мм. Легкая боль была больше 0 мм и меньше или равна 54 мм. Легкая боль включала дескрипторы слабой, слабой и легкой боли. Умеренная боль была более 54 мм и менее 114 мм. Сильная боль была больше или равна 114 мм. Сильная боль включала дескрипторы сильной, интенсивной и максимально возможной.[6] У 24 из 60 пациентов отмечалась умеренная или сильная боль (оценка HP по ВАШ > 54 мм) при доступе к дентину, при входе в пульповую камеру или при начальной установке файла, и они получили дополнительную внутрикостную инъекцию X-tip с использованием 4% артикаина, содержащего 1:100 000 адреналина.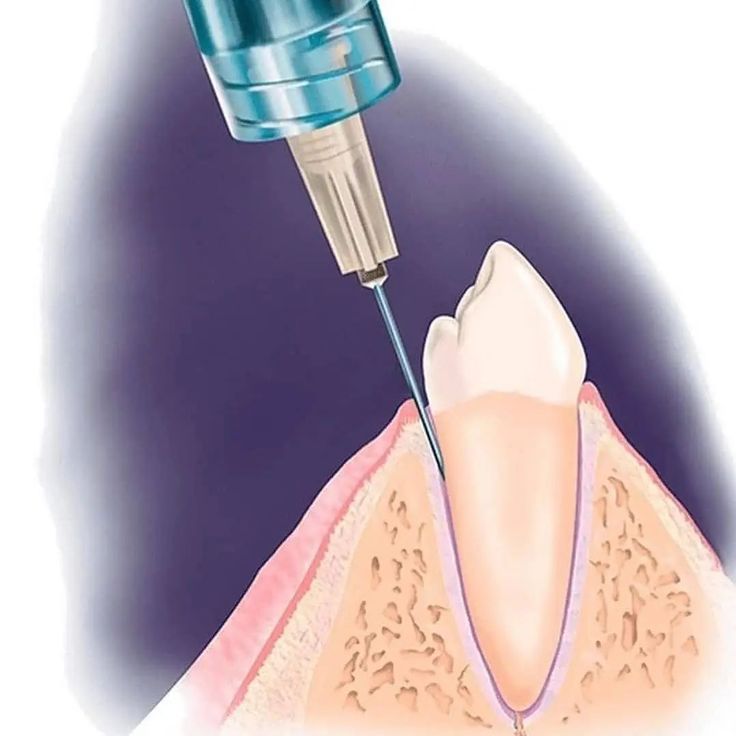
Процедура
Внутрикостная система X-tip дает пользователю указание определить место перфорации в прикрепленной десне. Это позволяет сделать перфорацию через кортикальную кость минимальной толщины и, как правило, на равном расстоянии между соседними структурами корня. Направляющая втулка системы X-Tip фиксируется на сверле. Поместите сверло с X-образным наконечником и направляющую втулку в низкоскоростной наконечник. Удерживая сверло под углом 90 градусов к кости, медленно активировали наконечник, при этом перфоратор слегка надавливал на кость, затем слегка оттягивал перфоратор, а затем снова прижимал его к кости. Это действие продолжалось до появления ощущения «прорыва» или до введения перфоратора на полную длину. Проникновение в кость должно занимать не более 2-4 секунд. Сверло с X-образным наконечником и направляющая втулка упадут в губчатую кость. Затем сверло было извлечено из направляющей втулки, оставив направляющую втулку на месте. Катридж-шприц с иглой X-tip вставлялся в направляющую втулку до его втулки и 0,9мл 4% артикаина с адреналином 1:100000 вводили медленно. Затем направляющую втулку удаляли с помощью кровоостанавливающего зажима или иглодержателя. При желании направляющую втулку можно оставить на месте на протяжении всей процедуры для повторных инъекций по мере необходимости.
Затем направляющую втулку удаляли с помощью кровоостанавливающего зажима или иглодержателя. При желании направляющую втулку можно оставить на месте на протяжении всей процедуры для повторных инъекций по мере необходимости.
Успех дополнительной методики X-tip определяется как «способность получить доступ к пульповой камере, разместить исходные файлы и обработать зуб без боли (оценка HP VAS равна нулю) или легкой боли (оценка HP VAS меньше или равна до 54 мм)» [7]. Если у пациента отмечалась умеренная или сильная боль (оценка HP по ВАШ более 54 мм) во время доступа или начальной инструментальной обработки, техника X-tip расценивалась как неэффективная, и для преодоления боли применялись другие методы. боль в пульпе, которые были успешными.
Статистический анализ
Данные о количестве пациентов с успешной и неудачной блокадой нижнего альвеолярного нерва и внутрикостной анестезией были собраны и статистически проанализированы с использованием SPSS версии 18.0. Успех анестезии рассчитывали с помощью парного теста t , и значение P <0,05 принимали за значимое.
У всех пациентов, перенесших стандартную блокаду нижнего альвеолярного нерва с использованием 4% артикаина с адреналином 1:100 000, отмечалось глубокое онемение губ. У 24 пациентов (40%) наблюдалась умеренная или сильная боль даже после проведения блокады IAN. Техника внутрикостной инъекции была успешной у 21 из 24 пациентов (87,5%), за исключением трех пациентов, у которых была боль даже после дополнительной инъекции X-tip [].
Таблица 1
Пациенты, достигшие успеха или неэффективности анестезии с помощью блокады нижнего альвеолярного нерва и техники инъекции X-tip
Открыто в отдельном окошке блокада нерва неадекватна. Традиционно внутрикостно вводили растворы лидокаина или мепивакаина. В апреле 2000 года артикаин был представлен в Соединенных Штатах. Артикаин имеет репутацию средства, обеспечивающего улучшенный местноанестезирующий эффект.[9]] Начало анестезии пульпы было быстрым у тех пациентов, которым вводили внутрикостную инъекцию.[10] Внутрикостная инъекция была более успешной, чем инъекция в периодонтальную связку, из-за большего количества раствора анестетика, доставленного при внутрикостной инъекции.
В этом исследовании 4% артикаин с адреналином 1:100 000 был предпочтительнее 2% лигнокаина с 1:100 000 адреналина. Было высказано предположение, что вариации фармакологии местного анестетика, а также вариации техники, используемой для введения анестетика, могут заметно повлиять на успех анестезии у эндодонтических пациентов. Например, Бигби 9.0064 и соавт. ., предполагают, что дополнительная внутрикостная инъекция 4% артикаина улучшает анестезирующую эффективность блока IAN в задних зубах нижней челюсти с необратимым пульпитом [11]. Другое исследование, проведенное Коэном и другими [12], показало, что дополнительная инъекция 2% лидокаина в периодонтальную связку была успешной в 74% случаев достижения контроля боли у пациентов с необратимым пульпитом. Kanaa et al ., с другой стороны, обнаружили, что 4% артикаин с адреналином 1:100 000 был более эффективным, чем 2% лидокаин 1:100 000 адреналина в достижении анестезии зубов нижней челюсти.[13] Макаде et al . , обнаружили, что анестезия под давлением более приемлема и предпочтительна для 70% пациентов, чем традиционная анестезия с помощью иглы (20%), хотя и анестезия под давлением и игла были одинаково эффективны при проведении стоматологических процедур [14]. Различные исследования также показали, что использование предоперационных препаратов повышает эффективность анестезии при лечении зубов с диагнозом необратимый пульпит. [15,16]
, обнаружили, что анестезия под давлением более приемлема и предпочтительна для 70% пациентов, чем традиционная анестезия с помощью иглы (20%), хотя и анестезия под давлением и игла были одинаково эффективны при проведении стоматологических процедур [14]. Различные исследования также показали, что использование предоперационных препаратов повышает эффективность анестезии при лечении зубов с диагнозом необратимый пульпит. [15,16]
внутрикостная инъекция для достижения анестезии пульпы у пациентов с необратимым пульпитом составила 82%, а частота неудач — 18%.[7] В текущем исследовании показатель успеха составил 87,5% (21/24), тогда как 12,5% (3/24) пациентов испытали неудачу анестезии. Отсутствие 100% успеха при использовании этой методики может быть связано с сужением губчатого пространства, которое ограничивает распределение раствора анестетика вокруг верхушек зубов.[6] Начало анестезии было немедленным у тех пациентов, которым были успешно проведены инъекции X-tip, т. е. эндодонтический доступ начинался сразу после установки коффердама, и пациенты не испытывали боли или испытывали ее слабо. Предыдущие исследования внутрикостной системы Stabident также показали немедленное начало действия [10, 17, 18]. Внутрикостные инъекции обеспечивают более короткую продолжительность анестезии, чем нижнечелюстная блокада или инфильтрация. Однако анестезия пульпы имеет продолжительность менее 60 минут с сосудосуживающими средствами и приблизительно 15-30 минут без сосудосуживающих средств [19].]
Предыдущие исследования внутрикостной системы Stabident также показали немедленное начало действия [10, 17, 18]. Внутрикостные инъекции обеспечивают более короткую продолжительность анестезии, чем нижнечелюстная блокада или инфильтрация. Однако анестезия пульпы имеет продолжительность менее 60 минут с сосудосуживающими средствами и приблизительно 15-30 минут без сосудосуживающих средств [19].]
Факторы риска, связанные с внутрикостными инъекциями, включают отделение перфораторной иглы от пластикового стержня и локальную инфекцию, которая может возникнуть в месте перфорации и может потребовать перорального применения антибиотиков. Наиболее серьезной проблемой при использовании этого пути является увеличение частоты сердечных сокращений, возникающее при использовании растворов, содержащих адреналин и левонордефрин.[19]
Было показано, что внутрикостное введение местного анестетика является эффективным методом достижения анестезии пульпы в задних зубах нижней челюсти у пациентов, у которых рутинная блокада нижнего альвеолярного нерва не удалась. Внутрикостная инъекция может быть полезным дополнением к арсеналу местных анестетиков стоматолога, когда желательна дополнительная анестезия, особенно у пациентов с необратимым пульпитом.
Внутрикостная инъекция может быть полезным дополнением к арсеналу местных анестетиков стоматолога, когда желательна дополнительная анестезия, особенно у пациентов с необратимым пульпитом.
Источник поддержки: Нет
Конфликт интересов: Не заявлено.
1. Мичан Дж.Г. Дополнительные способы местной анестезии. Int Endod J. 2002; 35: 885–96. [PubMed] [Google Scholar]
2. Ingle JI, Bakland LK. Эндодонтия. 5-е изд. Гамильтон: Б.К. Декер; 2002. Подготовка к эндодонтическому лечению; п. 385. [Google Scholar]
3. Matthews R, Drum M, Reader A, Nusstein J, Beck M. Articaine для дополнительной щечной нижнечелюстной инфильтрационной анестезии у пациентов с необратимым пульпитом при неэффективности блокады нижнего альвеолярного нерва. Дж Эндод. 2009 г.;35:343–6. [PubMed] [Google Scholar]
4. Хан А.А., Оватц С.Б., Шиндлер В.Г., Шварц С.А., Кейзер К., Харгривз К.М. Измерение механической аллодинии и эффективности местных анестетиков у пациентов с необратимым пульпитом и острым перирадикулярным периодонтитом. Дж Эндод. 2007; 33: 796–9. [PubMed] [Google Scholar]
Дж Эндод. 2007; 33: 796–9. [PubMed] [Google Scholar]
5. Heft MW, Parker SR. Экспериментальная основа для пересмотра графической шкалы оценки боли. Боль. 1984; 19: 153–61. [PubMed] [Google Scholar]
6. Верма П.К., Сривастава Р., Кумар М.Р. Анестезирующая эффективность внутрикостной инъекции X-tip с использованием 2% лидокаина с адреналином 1:80 000 у пациентов с необратимым пульпитом после блокады нижнего альвеолярного нерва: клиническое исследование. Джей Консерв Дент. 2013;16:162–6. [Бесплатная статья PMC] [PubMed] [Google Scholar]
7. Nusstein J, Kennedy S, Reader A, Beck M, Weaver J. Анестезирующая эффективность дополнительной внутрикостной инъекции X-tip у пациентов с необратимым пульпитом. Дж Эндод. 2003; 29: 724–8. [PubMed] [Google Scholar]
8. Маламед С.Ф., Ганьон С., Леблан Д. Гидрохлорид артикаина: исследование безопасности нового амидного местного анестетика. J Am Dent Assoc. 2001; 132:177–85. [PubMed] [Google Scholar]
9. Schertzer ER, Malamed SF.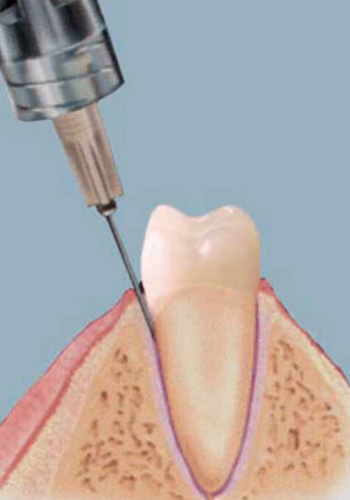 Артикаин против лидокаина. J Am Dent Assoc. 2000; 131:1248–50. [PubMed] [Академия Google]
Артикаин против лидокаина. J Am Dent Assoc. 2000; 131:1248–50. [PubMed] [Академия Google]
10. Данбар Д., Ридер А., Нист Р., Бек М., Мейерс В.Дж. Обезболивающая эффективность внутрикостной инъекции после блокады нижнеальвеолярного нерва. Дж Эндод. 1996; 22: 481–6. [PubMed] [Google Scholar]
11. Bigby J, Reader A, Nusstein J, Beck M. Анестезирующая эффективность лидокаина/меперидина при блокаде нижнего альвеолярного нерва у пациентов с необратимым пульпитом. Дж Эндод. 2007; 33:7–10. [PubMed] [Google Scholar]
12. Cohen HP, Cha BY, Spangberg LS. Эндодонтическая анестезия моляров нижней челюсти: клиническое исследование. Дж Эндод. 1993;19:370–3. [PubMed] [Google Scholar]
13. Kanaa MD, Whitworth JM, Corbett IP, Meechan JG. Артикаин и лидокаин нижнечелюстной щечной инфильтрационной анестезии: проспективное рандомизированное двойное слепое перекрестное исследование. Дж Эндод. 2006; 32: 296–8. [PubMed] [Google Scholar]
14. Makade CS, Shenoi PR, Gunwal MK. Сравнение приемлемости, предпочтения и эффективности анестезии под давлением и классической инфильтрационной анестезии при стоматологических реставрационных процедурах у взрослых пациентов. Джей Консерв Дент. 2014;17:169–74. [PMC free article] [PubMed] [Google Scholar]
Сравнение приемлемости, предпочтения и эффективности анестезии под давлением и классической инфильтрационной анестезии при стоматологических реставрационных процедурах у взрослых пациентов. Джей Консерв Дент. 2014;17:169–74. [PMC free article] [PubMed] [Google Scholar]
15. Йена А., Шаширеха Г. Влияние предоперационных препаратов на эффективность блокады нижнего альвеолярного нерва у пациентов с необратимым пульпитом: плацебо-контролируемое клиническое исследование. Джей Консерв Дент. 2013;16:171–4. [Бесплатная статья PMC] [PubMed] [Google Scholar]
16. Рамачандран А., Хан С.И., Моханавелу Д., Сентил Кумар К. Эффективность предоперационного перорального приема парацетамола, ибупрофена и ацеклофенака на успешность верхнечелюстной инфильтрации анестезия у пациентов с необратимым пульпитом: двойное слепое рандомизированное контролируемое клиническое исследование. Джей Консерв Дент. 2012;15:310–4. [Бесплатная статья PMC] [PubMed] [Google Scholar]
17. Чемберлен Т.М. , Дэвис Р.Д., Мерчисон Д.Ф., Хансен С.Р., Ричардсон Б.В. Системные эффекты внутрикостной инъекции 2% лидокаина с адреналином 1:100 000. Генерал Дент. 2000; 48: 299–302. [PubMed] [Google Scholar]
, Дэвис Р.Д., Мерчисон Д.Ф., Хансен С.Р., Ричардсон Б.В. Системные эффекты внутрикостной инъекции 2% лидокаина с адреналином 1:100 000. Генерал Дент. 2000; 48: 299–302. [PubMed] [Google Scholar]
18. Stabile P, Reader A, Gallatin E, Beck M, Weaver J. Анестезирующая эффективность и влияние на частоту сердечных сокращений внутрикостной инъекции 1,5% этидокаина (1: 200 000 адреналина) после нижнеальвеолярного блокада нерва. Oral Surg Oral Med Oral Pathol Oral Radiol Endod. 2000;89: 407–11. [PubMed] [Google Scholar]
19. Blanton PL, Jeske AH. Стоматологические местные анестетики: альтернативные методы доставки. J Am Dent Assoc. 2003; 134: 228–34. [PubMed] [Google Scholar]
Внутрикостная местная анестезия | Стоматология IQ
Фред К. Кварнстром, DDS, FADSA, FAGD, FICD, FACD, CDC, FACD
Местная анестезия чрезвычайно эффективна. Однако у всех нас были пациенты, которые просто не будут онеметь. Каким-то образом эти пациенты всегда кажутся теми, кто также опасается. У всех нас есть системы подавления боли и химические вещества, вырабатываемые организмом, которые помогают уменьшить боль. Эндорфины и серотонин представляют собой две группы эндогенных химических веществ. Есть мнение, что одна из причин беспокойства этих пациентов заключается в том, что у них всегда возникают проблемы с анестезией. Травма всегда причиняет им больше боли, чем другим пациентам, перенесшим ту же процедуру. Есть некоторые доказательства того, что это генетическое.
У всех нас есть системы подавления боли и химические вещества, вырабатываемые организмом, которые помогают уменьшить боль. Эндорфины и серотонин представляют собой две группы эндогенных химических веществ. Есть мнение, что одна из причин беспокойства этих пациентов заключается в том, что у них всегда возникают проблемы с анестезией. Травма всегда причиняет им больше боли, чем другим пациентам, перенесшим ту же процедуру. Есть некоторые доказательства того, что это генетическое.
Очень расстраивает и пациента, и стоматолога, когда невозможно получить глубокую местную анестезию. Наш график таков, что нам нужен предсказуемый способ достижения анестезии у всех пациентов; никому не нравится причинять боль своим пациентам.
При неэффективности типичной блокады или инфильтрации альтернативой являются внутрикостные инъекции. Этот метод был описан в течение многих лет с использованием различных методов и оборудования.
- Ранние методики требовали большой иглы для перфорации кортикального слоя кости.
 Затем этой большой иглой была сделана инъекция в мозговую кость.
Затем этой большой иглой была сделана инъекция в мозговую кость. - Недавно стали доступны устройства, которые перфорируют кортикальный слой кости с помощью иглы, вращающейся в медленно вращающейся ручке. Затем в это отверстие вводят иглу калибра 31 и в костномозговое пространство вводят местный анестетик (рис. 1, 2) .
- Другое устройство вводило местный анестетик через иглу, которая использовалась для перфорации, когда она была прикреплена к наконечнику.
- Некоторые из нас использовали PDL, периодонтальную связку, инъекции, когда анестезия не удалась. В кость, прилегающую к корню зуба, ввинчивали иглу и вводили местный анестетик. Некоторые считали важным, чтобы скос иглы был направлен к корню или от него. Я предположил, что локальный узел остался в пространстве PDL и проложил себе путь к верхушке корня, где он заблокировал нерв, входящий в корень. Более позднее исследование показало, что это была внутрикостная инъекция. Когда раствор отслеживали, он входил в костномозговое пространство и не оставался в пространстве PDL.
 Пространство PDL, которое мы так ясно видим в рентгеновских лучах, является рентгеновским артефактом. Зубная лунка не имеет плотной костной выстилки.
Пространство PDL, которое мы так ясно видим в рентгеновских лучах, является рентгеновским артефактом. Зубная лунка не имеет плотной костной выстилки.
Рис. 1 — Синяя втулка — это игла. Перфоратор имеет насадку для установки в низкоскоростной наконечник. Оба поставляются стерильными с пластиковой оболочкой для защиты стержня от острого конца после инъекции.
Рис. 2 — Перфоратор в медленноходном наконечнике, игла в шприце.
Я изучил устройство Stabident (см. пункт 2 выше), устройство для внутрикостных инъекций. У Stabident есть перфораторная игла, которая входит в угловой наконечник с низкой скоростью вращения.
- Сначала капните каплю местного анестетика на прикрепленную десну дистальнее зуба, который вы хотите обезболить.
- Немедленно перфорируйте вращающимся перфоратором (рис. 3) .
- Снимите перфоратор и проденьте иглу 31 калибра в это отверстие (рис. 4) .

- Очень медленно введите около 1 мл местного анестетика. Важно вводить очень медленно, поскольку препарат всасывается почти так же быстро, как если бы его вводили внутривенно (рис. 5) .
- Зуб немеет в течение секунд (рис. 6, 7) .
Рис. 3 — Перфоратор проникает между зубами дистальнее зуба, который вы хотите обезболить.
Рис. 4 — Игла прощупывает перфорацию.
Рис. 5 — Игла вставлена в перфорацию и вводится раствор.
Рис. 6 — Сравнение времени и показаний тестера пульпы показывает, что внутрикостная анестезия явно быстрее.
Рис. 7 — Эта диаграмма показывает статистические различия трех методов.
Я обнаружил в исследовании 60 пациентов с внутрикостными инъекциями и более традиционными блокадами и инфильтратами, что только один пациент ответил на электронный тестер пульпы через 30 секунд при использовании внутрикостных инъекций. Инфраальвеолярные блокады заняли восемь минут, а верхнечелюстные инфильтраты — три минуты, чтобы достичь анестезии.
Инфраальвеолярные блокады заняли восемь минут, а верхнечелюстные инфильтраты — три минуты, чтобы достичь анестезии.
Самое сложное в этой инъекции — найти отверстие, оставшееся в кости от перфоратора. Вытягивая перфоратор из кости, я не спускаю глаз с отверстия. Ассистент протягивает мне шприц с иглой 31-го калибра, и я, не отводя взгляда, осторожно ввожу иглу. Обычно это место отмечается небольшой каплей крови. Если это большая капля, ассистенту может потребоваться сдуть ее с помощью воздушного шприца, чтобы вы могли увидеть точное место перфорации. Оказавшись в отверстии, вставьте иглу в концентратор и введите очень медленно.
Если вы используете раствор с адреналином, сообщите пациенту, что его/ее сердце может биться сильнее и быстрее. Если вводить очень, очень медленно, проблем меньше. Еще лучше использовать анестетик, в котором не используется адреналин.
Были сообщения о том, что перфоратор сломался или выпал из адаптера наконечника. Небольшой иглодержатель всегда должен быть доступен на столике для брекетов. Если он сломается, вы, вероятно, сможете захватить его иглодержателем, если сделаете это немедленно. Если он исчезает в тканях, лучше всего немедленно направить пациента к челюстно-лицевому хирургу. Нынешние системы, кажется, решили эту проблему.
Если он сломается, вы, вероятно, сможете захватить его иглодержателем, если сделаете это немедленно. Если он исчезает в тканях, лучше всего немедленно направить пациента к челюстно-лицевому хирургу. Нынешние системы, кажется, решили эту проблему.
Это быстрая и простая техника с очень высокой вероятностью успеха.
Фред К. Куарнстром, DDS, FADSA, FAGD, FICD, FACD, CDC, FACD, окончил стоматологическую школу Вашингтонского университета в 1964 году и начал свою стоматологическую карьеру в качестве офицера-стоматолога в ВМС США. Он служил в морской пехоте и военно-морском строительном батальоне, совершив первый морской десант во Вьетнаме в районе Чу Лай. После службы на флоте он провел год в Вашингтонском больничном центре в Вашингтоне, округ Колумбия, в первый год ординатуры по анестезии. Он получил стипендию в Академии общей стоматологии, Американском стоматологическом обществе анестезиологов, Международном стоматологическом колледже и Американском стоматологическом колледже. Он является дипломатом Американского совета стоматологической анестезиологии и Национального совета стоматологической анестезиологии. Он является сертифицированным консультантом по стоматологическому страхованию Американской ассоциации стоматологических консультантов. Он провел более 500 курсов повышения квалификации по седации закисью азота, управлению практикой, использованию компьютеров, электронной стоматологической анестезии, внутривенной и пероральной седации Halcion. Он занимает должность клинического доцента кафедры стоматологических наук общественного здравоохранения Школы стоматологии Вашингтонского университета и стоматологического факультета Университета Британской Колумбии. Он является автором 45 статей, трех руководств, двух глав в книгах, книги для потребителей стоматологии под названием «Открой шире: твой кошелек, а не рот, руководство потребителя по стоматологии» и продолжает проводить исследования в области седации закисью азота, электронной стоматологической анестезии.
Он является дипломатом Американского совета стоматологической анестезиологии и Национального совета стоматологической анестезиологии. Он является сертифицированным консультантом по стоматологическому страхованию Американской ассоциации стоматологических консультантов. Он провел более 500 курсов повышения квалификации по седации закисью азота, управлению практикой, использованию компьютеров, электронной стоматологической анестезии, внутривенной и пероральной седации Halcion. Он занимает должность клинического доцента кафедры стоматологических наук общественного здравоохранения Школы стоматологии Вашингтонского университета и стоматологического факультета Университета Британской Колумбии. Он является автором 45 статей, трех руководств, двух глав в книгах, книги для потребителей стоматологии под названием «Открой шире: твой кошелек, а не рот, руководство потребителя по стоматологии» и продолжает проводить исследования в области седации закисью азота, электронной стоматологической анестезии.