Обезболивание: внутрикостная анестезия
В разработку метода внесли большой вклад сотрудники ВМедА им. С. М. Кирова — И. Л. Крупко, А. В. Воронцов, С. С. Ткаченко, Ю. И. Овчинников. Под внутрикостной анестезией могут быть проведены операции на конечностях.Метод не может быть применен при хирургических вмешательствах в области верхней трети плеча и бедра.
Внутрикостную анестезию сочетают с введением нейроплегических и нейролитических веществ и анальгетиков. За 45 — 50 мин до операции больному внутримышечно вводят 1 — 2 мл 2,5% раствора аминазина или пропазина, 2 мл 2% раствора димедрола или дипразина. Необходимо помнить, что под влиянием нейроплегической смеси может значительно снизиться артериальное давление. Возникшую гипотензию устраняют быстрым вливанием плазмолитических растворов и крови, а также внутривенным медленным введением 1 мл 5 % раствора эфедрина. Дыхание нормализуют внутривенным введением 3 — 4 мл 1 % раствора этимизола. Применение нейроплегических и нейролитических веществ значительно улучшает обезболивание.
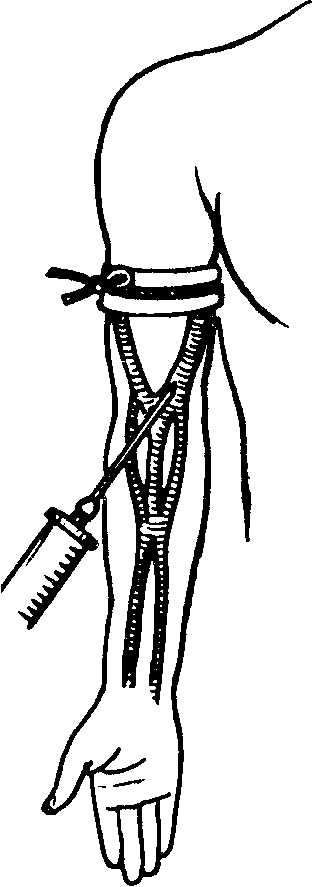
Для обезболивания применяют 0,5% раствор новокаина или тримекаина, 0,25 % раствор лигнокаина или 0,5 % раствор паскаина и следующий инструментарий: иглу для внутри-костной анестезии, иглу для внутри-кожных инъекций, 2- и 10-граммовые шприцы, эластический бинт или пневматические жгуты.
Конечности на 3—4 мин придают возвышенное положение для оттока венозной крови. Место предполагаемого наложения жгута на конечности покрывают ватной или ватномарлевой прокладкой. Затем накладывают жгут до исчезновения пульса на периферических артериях. С этой же целью применяют специальные пневматические жгуты.
При открытых и закрытых переломах новокаин вводят в неповрежденную кость дистальнее уровня перелома. При открытых переломах, когда такой возможности нет, новокаин вводят в область, расположенную проксимальнее места перелома.
После подготовки операционного поля мягкие ткани на месте предполагаемого вкола иглы обезболивают 1 — 5 мл 0,25 — 0,5% раствора новокаина.
Место введения анестетика и его количество при обезболивании переломов
| Участок конечности | Уровень наложения жгута | Место введения иглы | Кол-во раствора 0,5% новокаина, тримекаина, паскаина и 0,25% лигнокаина, мл |
| Стопа | Нижняя треть голени | Головка I плюсневой кости, пяточная кость | 45-50 |
| Голень | Нижняя треть бедра | Лодыжка, головка I плюсневой кости, пяточная кость | 90-120 |
| Бедро | Верхняя треть бедра | Мыщелки бедра и большеберцовой кости | 120-160 |
| Кисть | Нижняя треть предплечья | Головка I или II пястной кости | 25-35 |
| Предплечье | Нижняя треть плеча | Дистальные эпифизы лучевой или локтевой кости. Головка I или II пястной кости | 60-90 |
| Плечо | Верхняя треть плеча | Локтевой отросток или надмыщелки плеча | 70-100 |
При открытых повреждениях конечностей вместе с внутрикостным введением анестетика вводят антибиотики.
При возникновении болевых ощущений 1-й жгут снимают после предварительного наложения 2-го жгута дистальнее 1-го.
Время анестезии ограничено допустимыми сроками наложения, жгута на конечность. В случаях, если невозможно поддерживать обезболивание в течение длительного периода, иглу можно не извлекать. При продлении обезболивания на 5 —7 мин снимают жгут для восстановления кровообращения. Затем вновь накладывают жгут и через иглу вводят анестетик. При необходимости процедуру повторяют.
Перед снятием жгута, особенно ослабленным и пожилым больным, под кожу вводят 1 мл 10% раствора кофеина.
С.С. Ткаченко
medbe.ru
Внутрикостная анестезия — Хирургия
Внутрикостная анестезия является видоизменением внутривенной. Различие между ними заключается в способе введения обезболивающего раствора: не в просвет вены, а в губчатую кость.
Отсюда раствор быстро распространяется по капиллярам костного мозга, по мельчайшим венулам кости через сосуды питательных отверстий и периостальные, затем в глубокие и поверхностные вены конечности, заполняя всю венозную систему. Раствор быстро проникает в соседние ткани, парализует окончания чувствительных нервов и блокирует их стволы. Таким образом, внутрикостная анестезия, соединяя в себе элементы терминальной и проводниковой, вызывает полное обезболивание конечности во всю ее толщу и на всем протяжении от периферии до места наложения эластического жгута.
Техника внутрикостной анестезии
После обескровливания конечности поднятием ее вверх создают добавочно отток крови путем накладывания резинового бинта, начиная с периферии конечности до места выше предполагаемой операции; затем накладывают второй резиновый бинт выше конца первого бинта, после чего первый бинт снимают; в эпифиз какой-нибудь из костей оперируемой конечности буравящими движениями вводят круто скошенную иглу диаметром 0,8 мм с мандреном. Игла проникает через тонкий кортикальный слой в губчатую кость на 0,5—1,5 см, зависимо от размеров эпифиза. Избранными местами введения иглы на нижней конечности являются: наружная часть пяточной кости, наружная лодыжка голени, внутренний мыщелок большеберцовой кости, мыщелки бедра; на верхней конечности — головка 1 или 2 пястной кости, шиловидный отросток локтевой кости или дистальный эпифиз лучевой кости и надмыщелки плеча. Соответственно с этим перед пункцией накладывают эластический бинт выше лодыжек или на бедре; для верхней конечности выше лучезапястного сустава или на плече. Верхним уровнем внутрикостной анестезии есть граница между верхней и средне третью плеча или бедра, выше этого уровня обезболивание достигнуть нельзя.
Количество вводимого 0,24—0,5% новокаина для операции на руках у взрослых колеблется от 25 до 90 мл, на нижних — от 45 до 120 мл, зависимо от величины анестезируемого участка и возраста больного. Эмпирически получены следующие средние количества для различных сегментов конечностей: для стопы 50 мл, голени 100 мл, для бедра 120 мл, для кисти 25—30 мл, для предплечья 70 мл, для плеча 90 мл. Клиническими признаками заполнения венозной системы конечности анестезирующим раствором является вытекание из иглы раствора, окрашенного кровью, и белые пятна на коже, лишенных болевой чувствительности. Через 6—7 минут после окончания инъекции в 95% случаев наступает полное обезболивание, длящееся до снятия бинта. Редкие случаи неполной анестезии объясняются техническими ошибками (слабо наложенный бинт, недостаточное количество раствора, неправильный выбор места инъекции). При неполной анестезии рекомендуется без снятии бинта дополнительно местно ввести 0,5% новокаин по ходу разреза.
Противопоказания к внутрикостной анестезии: тромбофлебит, варикозное расширение вен, хронический остеомиелит.
Осложнения внутрикостной анестезии: боли от наложенного резинового бинта, кратковременный озноб, тошнота и рвота от интоксикации новокаином. Боли от бинта обычно наступают через 30—40 минут после начала операции, они легко снимаются, если переложить бинт несколько ниже. Поэтому при проведении этого обезболивания необходимо стерилизовать несколько бинтов. Прочие осложнения наступают очень редко, если за 5—10 минут перед снятием жгута ввести подкожно 1 мл 10% кофеина.
Метод внутрикостной анестезии получил распространение, особенно при операциях на нервах, сухожилиях и мышцах, у детей и подростков.
Статью подготовил и отредактировал: врач-хирург Пигович И.Б.
Видео:
Полезно:
surgeryzone.net
Внутрикостная анестезия в стоматологии — преимущества и недостатки
Практически ни одна современная стоматологическая процедура не обходится без местной анестезии.На сегодняшний день разработано немало способов обезболивания, но наиболее эффективным и универсальным в стоматологической практике считается способ внутрикостной анестезии.
Сущность и технология внутрикостной анестезии
Изначально технология внутрикостного обезболивания была разработана для нужд травматологии и экстренной медицины.В стоматологии этот метод обезболивания также стал очень востребован: помимо уже перечисленных достоинств у него обнаружилось еще одно – он не вызывал парестезии, онемения мягких тканей вокруг зуба, что часто сопровождает стандартные виды стоматологической анестезии.
Технология этого вида анестезии в несколько упрощенном виде выглядит следующим образом:
- Участок слизистой оболочки над костью обезболивается методом инфильтрационной анестезии – ткани пропитываются анестетиком, введенным с помощью инъекции. Это делается для того, чтобы обезболить десну перед дальнейшими манипуляциями.
- Слизистая оболочка рассекается.
- Затем при помощи бура высверливается небольшое отверстие в кортикальной пластинке – костном образовании, образующем стенки альвеол, в которых расположены зубы.
- Через полученное отверстие с помощью иглы в губчатое вещество кости вводится анестетик. При таком способе обезболивания анестетика требуется совсем немного – от 0,5 мл для сильных препаратов до 1,2 мл для слабых. Важно, чтобы при этом диаметр отверстия совпадал с диаметром иглы – иначе препарат вытечет в ротовую полость.
Эффект от внутрикостной анестезии наступает сразу же после введения препарата. Обезболивается не только тот зуб, который требуется прооперировать, но и соседние с ним. Этот способ в современной стоматологии считается наиболее перспективным: технология постоянно совершенствуется, разрабатываются специальные инструменты для более эффективного проведения внутрикостной анестезии.
Однако, несмотря на все свои достоинства, этот способ отнюдь не универсален – применять его можно не при всех стоматологических операциях.
Область применения внутрикостной анестезии
 Обычная область применения внутрикостной анестезии – удаление зубов, причем чаще всего этот способ применяется при экстракции нижних моляров.
Обычная область применения внутрикостной анестезии – удаление зубов, причем чаще всего этот способ применяется при экстракции нижних моляров.
Такая ситуация объясняется спецификой самого типа анестезии. Внутрикостное обезболивание дает сильный, но, к сожалению, недолгий эффект – не более 40 минут.
По этой причине оно не подходит для продолжительных и сложных операций, но прекрасно подходит для удаления зуба.
То, что этот тип анестезии чаще используется на нижних молярах, объясняется тем, что на нижней челюсти легче осуществлять бурение и введение анестетика. Строго говоря, практически все стоматологические операции на нижней челюсти выполняются проще и быстрее, чем на верхней, так что эта особенность вряд ли относится к внутрикостной анестезии как таковой.
При этом внутрикостное обезболивание практически незаменимо при операциях по удалению ретинированных (непрорезавшихся) и дистопированных (неправильно расположенных в ткани десны) зубов, удаление которых – достаточно сложная процедура.
С применением внутрикостной анестезии проводятся все операции в области альвеолярного отростка. Также оно широко применяется при стоматологических операциях у детей – благодаря быстроте, эффективности и минимуму неприятных ощущений. Усовершенствование технологии позволило расширить область применения данного вида анестезии, и сегодня его используют при реставрации зубов и установке виниров.
Прорыв в технологии внутрикостной анестезии был совершен в 2006 году с презентацией универсального компьютерного инъектора QuickSleeper. Инъектор подходит для всех типов инъекционной анестезии, но особо выдающиеся результаты он показал во время испытания внутрикостных способов обезболивания.
Для данного аппарата специально были разработаны особые иглы со смещенным центром тяжести и режущей кромкой для более быстрого и легкого проникновения в ткани, в том числе и костные. Использование QuickSleeper значительно расширило возможности применения внутрикостной анестезии.
Преимущества и недостатки
У этого способа обезболивания немало достоинств:
- высокая скорость наступления анестезии – практически сразу после введения препарата;
- качественное обезболивание: случаи, в которых анестезия «не взялась», исключительно редки;
- малый расход анестетика;
- отсутствие парестезии;
- минимум неприятных ощущений благодаря предварительному инфильтрационному обезболиванию и малому количеству нервных окончаний в самой губчатой ткани кости.
Однако есть и недостатки:
- уже упомянутая малая продолжительность анестезии;
- риск осложнений при попадании препарата в кровь; при высверливании канала существует риск повредить кровеносный сосуд, через который анестетик может проникнуть в кровяное русло. Впрочем, при грамотном исполнении всех манипуляций и медленном введении препарата риск снижается практически до нуля.
Необходимо упомянуть и об ограничениях и противопоказаниях к проведению анестезии.
Стоит иметь в виду, что они относятся скорее к анестезии как таковой, а не к описываемому методу:
- гнойный пародонтит. Абсолютное противопоказание к проведению большинства инъекционных обезболивающих процедур;
- аллергическая реакция на анестетик;
- острые заболевания сердечно-сосудистой системы;
- состояние психомоторного возбуждения;
- ранний детский возраст – до четырех лет;
- первый и последний триместры беременности.
Альтернативные методы обезболивания
Если по тем или иным причинам внутрикостный способ обезболивания пациенту не подходит, врачи прибегают к альтернативным методам:
- проводниковая анестезия – обезболивание путем обратимой блокады нервного импульса, идущего по крупному нервному стволу. Нерв «отключается» в результате введения небольшого количества анестетика;
- аппликационная анестезия – обезболивание путем нанесения анестетика непосредственно на ткани. Анестетик может быть в форме геля, пасты или (реже) аэрозоля. Самый простой метод обезболивания, но действует такая анестезия не дольше пятнадцати минут;
- инфильтрационная анестезия – самый распространенный метод обезболивания, при котором анестетик вводится непосредственно в ткани и пропитывает их;
- интралигаментарная (внутрисвязочная) анестезия – для ее осуществления анестетик вводится в периодонт, слой соединительной ткани, удерживающий зуб в лунке. Это удобный и малотравматичный вид обезболивания, однако используется он в основном у детей, и для взрослых может оказаться неэффективен;
- безыгольная струйная анестезия – оригинальный, практически нетравматичный метод, при котором костная ткань кортикальной пластинки пропитывается анестетиком, поданным струей под большим давлением. Его можно отнести к разновидности внутрикостного обезболивания – он обладает практически теми же достоинствами: быстрота наступления анестезии, малый расход анестетика, высокая эффективность. Единственный недостаток – безыгольную анестезию возможно провести только при наличии специального инъектора, который имеется далеко не во всех клиниках.
Несмотря на определенные ограничения и специфику применения, внутрикостная анестезия на сегодняшний день – один из наиболее перспективных методов.
Ее технология совершенствуется, разрабатываются новые инструменты, благодаря чему расширяется сфера ее использования. Следует ожидать, что в ближайшее время популярность и востребованность подобного метода обезболивания вырастут.
zubki2.ru
Внутрикостная анестезия
Внутрикостная анестезия является разновидностью внутривенного регионарного обезболивания и используется при ортопедических операциях на конечностях и в травматологии.
Обезболивающий раствор, введенный в губчатое вещество кости конечности, находящейся под жгутом, распространяется, по данным И. А. Крупко и соавт. (1969), по венозным и в меньшей степени по артериальным сосудам конечности до жгута. Специальные исследования показали, что раствор заполняет сосуды и капилляры сосочкового и сетчатого слоев кожи, подкожной клетчатки; инъецируются вне- и внутристволь-ные сосуды нервов, сосудистая сеть стенок сосудов, пери-и эндомускулярные сосуды, сосуды надкостницы и других тканей.
При внутрикостном введении новокаина в мыщелки бедра, плеча, болыпеберцовой кости, в локтевой отросток наступает проводниковая анестезия на дистальных участках конечностей. При введении обезболивающего раствора в кости кисти и стопы, в дистальные эпифизы голени и предплечья наступает прямая анестезия на всем протяжении конечности до жгута.
Внутрикостная анестезия осуществляется по следующей методике: на высоко поднятую конечность для лучшего оттока крови накладывают жгут выше места предполагаемой операции. В месте введения иглы в костный выступ производят обезболивание кожи, подкожной клетчатки и надкостницы 0,25% раствором новокаина через толстую иглу. Затем вращательным движением вводят иглу с мандреном в губчатое вещество кости. После удаления мандрена вводят 0,25% раствор новокаина. При операциях на стопе в количестве 100—150 мл, на кисти — 60—100 мл или соответственно 0,5% раствор в количестве 60 и 40 мл.
При операциях на стопе жгут накладывают на нижнюю треть голени. При анестезии голени жгут накладывают на нижнюю треть бедра и вводят до 100 мл 0,5% раствора новокаина в пяточную кость или лодыжку.
При операциях на бедре жгут следует наложить на верхнюю треть бедра, в его мыщелки вводят 120—150 мл 0,25% раствора новокаина. Максимальные количества 0,25% раствора новокаина для взрослых 250 мл, для детей 6—10 лет — 60 мл; 11—14 лет — до 100 мл. 15—17 лет— 150 мл.
Дистальное стягивание жгутом конечности может оказаться болезненным. Для предупреждения боли накладывают второй жгут, дистальнее первого, уже в анестезированной области, а ранее наложенный жгут снимают. Вместо жгута можно использовать манжетку тонометра. Давление в ней поддерживают выше давления у данного больного.
Осложнения внутрикостного обезболивания обычно связаны с быстрым снятием жгута и проявляются бледностью лица, холодным потом, сердечной недостаточностью. Для предупреждения осложнений рекомендуется медленное снятие жгута после введения 2 мл раствора кофеина.
Противопоказания: тромбофлебит, выраженные отеки конечностей. Положительной чертой проводниковой анастезии является принципиальная, возможность одной инъекцией обезболивающего раствора добиться обезболивания обширной зоны операции.
Существенными недостатками практического использования этого метода являются трудность определения локализации нервных стволов, которая весьма вариабельна, возможность их травмы и опасность осложнений, связанных с попаданием концентрированных растворов местных анестетиков в сосудистое русло через поврежденные артерию или вену с последущей интоксикацией. Преодолеть эти недостатки возможно при доскональном знании анатомии нервных стволов и сосудов.
При обычной подготовке больного к операции рекомендуется следующая премедикация: накануне операции на ночь дается снотворное типа ноксирона, за 45 мин до поступления больного в операционную в палате внутримышечно вводят дроперидол в дозе 0,4 мг/кг, 2 мл промедола и 0,5 мл 0,1% раствора атропина. У возбужденных больных в операцинной дополнительно вводят дроперидол внутривенно в дозе 0,1 мг/кг.
Кузин М. И., Харнас С. Ш. Местное обезболивание, 1982
extremed.ru
Поднадкостничная анестезия как разновидность инфильтрационной анестезии
При поднадкостничном депонировании раствора анестетика повышается эффективность инфильтрационного обезболивания. Для проведения поднадкостничной анестезии применяют короткую (до 30 мм), острую, тонкую иглу Вкол иглы осуществляют в слизистую оболочку альвеолярного отростка вестибулярной стороны в проекции середины коронки обезболиваемого зуба, отступя от переходной складки альвеолярного отростка на 2-3 мм. После укола создают дело анестетика. Через 20-30 секунд прокалывают надкостницу, иглу располагают по отношению к длинной оси зуба примерно под углом 45 градусов и несколько продвигают под надкостницей по направлению к верхушке корня зуба Для проведения анестезии используют 0,1 мл Ультракаина, 0,3-0.4 мл Лидокаина Тримекаина. Ввиду низкого обезболивающего эффекта Новокаина, использование его для проведения поднадкостничной анестезии нецелесообразно.
Инфильтрационная анестезия в области межзубных сосочков
Перед вколом иглы проводят аппликационную анестезию. Для проведения анестезии применяют короткую (10 мм), острую, тонкую иглу (диаметр 0,3 мм), для данной анестезии еще лучше использование карпульного шприца. Вкол иглы осуществляют в области основания межзубного сосочка до кости, после чего вводим 0,1 — 0,2 мл анестетика (Ультракаин, Лидокаин), после введения препарата он по круговой связке и периодонту зуба распространяется вплоть до верхушки. Для достижения полного обезболивающего эффекта инфильтрационную анестезию осуществляют в межзубные сосочки по обе стороны зуба, в проведении небной или язычной анестезии при этом отпадает необходимость.
Внутрикостная анестезия
Предложена в 1905 году. Долгое время не имела широкого применения из-за технических трудностей. Последние 5 лет стала популярна в США. Показана при лечении моляров нижней челюсти, так как при использовании традиционных методов анестезии иногда наблюдается неполная анестезия в области 36 и 46. Проводят аппликационную анестезию слизистой оболочки альвеолярного отростка челюсти. Рассекают слизистую оболочку в области основания межзубного сосочка, после чего шаровидным бором (диаметром соответствующим размерам иглы) трепанируют кортикальную пластинку челюсти. Через образованный канал вводят иглу в спонгиозную кость межзубной перегородки и медленно впрыскивают 0,5-1 мл анестетика. Сразу же в зоне введения анестетика наступает глубокая анестезия.
Интралигаментарная (внутрисвязочная) анестезия
В последние 15 лет в стоматологии и челюстно-лицевой хирургии достаточно широко используется метод интралигаментарной анестезии, то есть методика обезболивания путем введения анестетика в связку зуба. К сожалению, в доступной отечественной литературе мы не встретили сведений о технике проведения интралигаментарной анестезии, показаниях и противопоказаниях к ее использованию, а также возможных осложнениях, поэтому авторы сочли целесообразным более подробно остановиться на данном методе анестезии в настоящем учебном пособии.
Особенность данной анестезии заключается в том, что анестетик вводится а мягкие ткани альвеолярного отростка под большим давлением по сравнению с другими видами анестезии. Под большим давлением лекарственное вещество проникает в костную ткань альвеолярного отростка. Из кости анестетик распространяется вплоть до верхушки корня зуба и периапикальных тканей, в силу этого интралигаментарную анестезию иногда рассматривают как одну из форм внутрикостной анестезии.
Несмотря на то, что при данном виде анестезии велика возможность попадания анестетика в сосудистое русло, ввиду небольшого количества используемого препарата, вероятность развития побочных эффектов невелика. Из-за быстрого выведения лекарственного вещества обезболивающий эффект ограничивается в среднем 30-40 минутами.
До проведения анестезии проводят антисептическую обработку зубов и зубо-десневого кармана (бороздки). Вкол иглы производят в десневой бороздке при размещении иглы в контакте с зубом. Игла должна образовывать с корнем зуба угол в 30 градусов и продвигается вдоль длинника зуба до ощущения преграды, скос иглы при этом обращен к корню зуба. При достижении преграды делают поворот иглы на 180 градусов, чтобы скос был направлен в сторону альвеолы, что способствует лучшему проникновению анестетика. Введение препарата должно быть медленными (составлять 20-50 секунд), во-первых, для профилактики чрезмерного давления вещества на ткани во время инъекции, а во-вторых, при быстром введении часть анестетика может изливаться из тканей вдоль иглы, поэтому глубина анестезии может быть неадекватной. Рекомендуется проводить 2 инъекции в мезиальном и дистальном отделах зуба с вестибулярной стороны, вводя не более 0,2 мл Ультракаина на анестезию. При проведении анестезии а области многокорневых зубов необходимо провести 1-2 инъекции с язычной или небной стороны.
studfile.net
Внутривенная и внутрикостная анестезии. Показания, техника выполнения.
Внутривенный наркоз, как и другие виды анестезии, редко применяют самостоятельно в виде мононаркоза. и непременным проявлением их действия служит выключение сознания, а подавление реакции на внешние раздражители, то есть развитие общей анестезии как таковой происходит вторично на фоне глубокой наркотической депрессии ЦНС.
Исключением является кетамин — мощное аналгетическое средство, действие которого проявляется при частично или полностью сохранённом сознании.
Барбитураты (гексобарбитал, тиопентал натрий) до сих пор являются основными препаратами для внутривенного наркоза. Их используют для вводного наркоза и кратковременного наркоза при небольших операциях. Через 1-2 мин после внутривенного введения препаратов снимается психическое возбуждение, наступает некото-
рое речевое возбуждение, но фаза двигательного возбуждения практически отсутствует. Спустя 1 мин наступают помутнение и потеря сознания, чуть позже развивается гипорефлексия.
Оксибат натрия — наиболее «мягкий» анестетик. Применяют у тя- жёлых больных, так как обладает крайне малой токсичностью, а также оказывает умеренное антигипоксическое действие. Однако препарат не вызывает полной аналгезии и миорелаксации, что делает необходимым сочетать его с другими препаратами.
Кетамин. Нейрофизиологические механизмы действия препарата своеобразны и основаны на диссоциации связей между различными субстанциями мозга, что не позволяет его ставить в один ряд с другими средствами. Кетамин обладает большой терапевтической широтой действия и малой токсичностью, что делает его одним из самых популярных средств для внутривенной анестезии.
Аналгезия наступает через 1-2 мин после введения препарата. Иногда при этом не происходит потери сознания, что делает возможным словесный контакт, о котором больные потом не помнят вследствие развивающейся ретроградной амнезии. Кетамин можно рассматривать как истинный анальгетик. После операции аналгезия сохраняется ещё достаточно долго. Характерной особенностью препарата является его галлюциногенность.
Пропофол — один из новых препаратов для внутривенного наркоза. Обладает коротким действием, является одним из препаратов выбора для вводного наркоза. Обычно требует дополнительной аналгезии.
Нейролептаналгезия
Нейролептаналгезия — метод внутривенной анестезии, основанный на комбинированном применении мощного нейролептика дро- перидола и наркотического анальгетика фентанила.
Преимуществами метода является своеобразное действие на организм больного, характеризующееся быстрым наступлением безраз- личия к окружающему, отсутствием двигательного беспокойства, снижением выраженности вегетативных и метаболических реакций на хирургическую агрессию. Нейролептаналгезию обычно применяют в качестве компонента комбинированного наркоза или в сочетании с местной анестезией. Наиболее часто нейролептаналгезию проводят на фоне ИВЛ смесью закиси азота и кислорода.
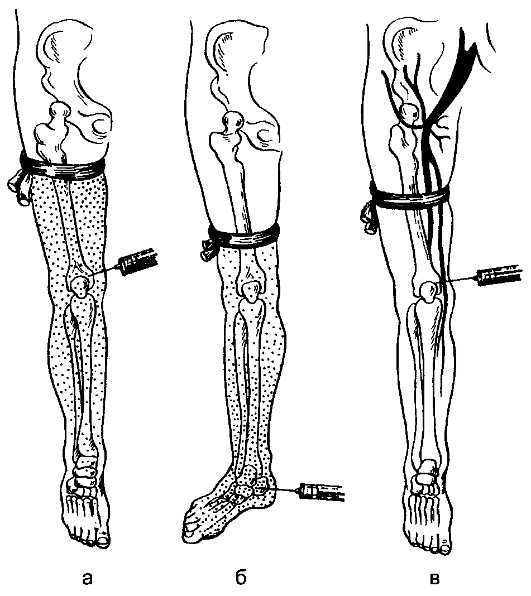
Внутрикостная анестезия — разновидность внутривенной местной анестезии. Анестезирующее вещество, введенное внутрикостно, попадает в венозную систему конечности, откуда диффундирует в ткани. Применяется внутрикостная анестезия при операциях на конечностях. Конечность изолируют от общего кровотока путем шшожения эластического бинта или манжеты тонометра. Анестезирующее вещество вводят на верхней конечности и мыщелки плеча, локтевой отросток, кости кисти, на нижней — в мыщелки бедра, лодыжки, пяточную кость. При операциях на верхней конечности жгут накладывают на плечо, при операции на стопе — на нижнюю треть голени, при операциях на голени—на нижнюю треть бедра и при операциях на бедре — на верхнюю треть бедра.
Над местом пункции кости кожу инфильтрируют 0,25% раствором новокаина, а затем этой же иглой анестезируют глубжележащие ткани и надкостницу. Иглу с мандреном для пункции кости проводят через кожу, клетчатку и вращательными движениями проникают через кортикальную пластинку в губчатое вещество кости. При операциях на стопе и голени используют 100—150 мл, на бедре — 150—200 мл, на верхней конечности — 100— 150 мл 0,25% раствора новокаина. После снятия жгута может отмечаться токсико-резорбтивное действие анестетика (слабость, головокружение, гипотензия, тошнота, рвота).
Для предупреждения токсического действия новокаина при быстром попадании его в общий кровоток после окончания операции больному перед снятием жгута вводят подкожно 2 мл раствора кофеина, затем медленно снимают жгут.
Потенцирование местной анестезии может быть достигнуто при сочетании анестезии с дачей лекарственных средств нейролептического действия (дропери-дол) и общих анальгетиков (фентанил). При сочетанном обезболивании, включающем местную анестезию и нейро-лептаналгезию, повышается эффект местной анестезии при одновременном благоприятном воздействии нейролептиков на психоэмоциональную сферу больного.
Эффективно сочетание местного обезболивания с общей аналгезией, достигаемой с помощью метоксифлурана, пентрана, без утраты сознания больного. В подобных сочетаниях взаимно усиливается обезболивающий эффект местных анестетиков и наркотического вещества.
cyberpedia.su
Внутрикостная анестезия — разновидность внутривенной местной анестезии. Анестезирующее вещество, введенное внутрикостно, попадает в венозную систему конечности, откуда диффундирует в ткани. Применяется внутрикостная анестезия при операциях на конечностях. Конечность изолируют от общего кровотока путем шшожения эластического бинта или манжеты тонометра. Анестезирующее вещество вводят на верхней конечности и мыщелки плеча, локтевой отросток, кости кисти, на нижней — в мыщелки бедра, лодыжки, пяточную кость. При операциях на верхней конечности жгут накладывают на плечо, при операции на стопе — на нижнюю треть голени, при операциях на голени—на нижнюю треть бедра и при операциях на бедре — на верхнюю треть бедра. Над местом пункции кости кожу инфильтрируют 0,25% раствором новокаина, а затем этой же иглой анестезируют глубжележащие ткани и надкостницу. Иглу с мандреном для пункции кости проводят через кожу, клетчатку и вращательными движениями проникают через кортикальную пластинку в губчатое вещество кости. При операциях на стопе и голени используют 100—150 мл, на бедре — 150—200 мл, на верхней конечности — 100— 150 мл 0,25% раствора новокаина. После снятия жгута может отмечаться токсико-резорбтивное действие анестетика (слабость, головокружение, гипотензия, тошнота, рвота). Для предупреждения токсического действия новокаина при быстром попадании его в общий кровоток после окончания операции больному перед снятием жгута вводят подкожно 2 мл раствора кофеина, затем медленно снимают жгут. Потенцирование местной анестезии может быть достигнуто при сочетании анестезии с дачей лекарственных средств нейролептического действия (дропери-дол) и общих анальгетиков (фентанил). При сочетанном обезболивании, включающем местную анестезию и нейро-лептаналгезию, повышается эффект местной анестезии при одновременном благоприятном воздействии нейролептиков на психоэмоциональную сферу больного. Эффективно сочетание местного обезболивания с общей аналгезией, достигаемой с помощью метоксифлурана, пентрана, без утраты сознания больного. В подобных сочетаниях взаимно усиливается обезболивающий эффект местных анестетиков и наркотического вещества. Нейролептаналгезию и общую аналгезию применяют для потенцирования различных видов местной анестезии (инфильтрационной, проводниковой, спинномозговой, пе-ридуральной). Благодаря нейролептаналгезии и общей аналгезии уменьшается доза и тем самым токсическое действие как местных анестетиков, так и наркотических веществ. Осложнения местного обезболивания связаны с аллергическими реакциями на введение анестетика или передозировкой анестетика или адреналина. Индивидуальная повышенная чувствительность к местным анестетикам проявляется в виде кожной сыпи, зуда, отека типа Квинке, ларинго- или бронхоспазма. Для лечения аллергических реакций применяют антигистаминные препараты, кортикостероиды, спазмолитические средства. Передозировка анестезирующего вещества при местной анестезии наступает при попадании больших количеств анестетика в кровяное русло. Симптомами передозировки являются беспокойство больного, гиперемия кожи, учащение пульса, повышение артериального давления, судороги. В тяжелых случаях при нарастающей интоксикации развиваются кома, коллапс, остановка дыхания и сердца. Легкие проявления передозировки удается ликвидировать введением барбитуратов, наркотических средств, вдыханием кислорода. В тяжелых случаях вводят сердечные и сосудотонизирующие средства, проводят трансфу-чии противошоковых кровезаменителей, искусственную вентиляцию легких, при остановке сердечной деятельности — массаж сердца. Профилактика осложнений местной анестезии заключается в выяснении анамнестических данных о переносимости препаратов и соблюдении методики проведения анестезии. a — при введении в мыщелок плеча; б—при введении в I пястную кость; в—при неправильно наложенном жгуте анестезирующее вещество уходит в общий кровоток |
neonatology.narod.ru
