От временной пломбы сильный вкус лекарства во рту — Москва
От временной пломбы сильный вкус лекарства во рту — МоскваАнастасия 20 июля 2018 г.
У меня очень сильно болел зуб, я пошла к стоматологу. Она мне почистила каналы, убрала гной, сказала закрывать нельзя, и когда ем, прикладывать вату. Прошло два дня, я пришла на приём, она установила мне временную пломбу с лекарством, взяла талон на 21 число.
Сразу после того как врач установила временную пломбу, зуб болел не сильно, и чувствовался вкус лекарства. К вечеру зуб заболел сильнее, я выпила таблетку и он перестал, но ночью я почувствовала сильный вкус йода, что сразу же заставило меня запаниковать. Я посмотрела, трещины никакой не было, и вроде ничего такого.
Прошло уже 3 дня, неприятный вкус не уходит, зуб немного побаливал. Сейчас посмотрела, есть маленькая трещина. Очень волнуюсь, до приёма не так скоро, а прийти раньше к стоматологу не имею возможности, живу в посёлке рядом с городом.
Может ли это навредить желудку? Или же как-то отрицательно повлиять на удаления нерва и пломбировки каналов? Что делать?
Эксперт topdent
5.0
42 отзыва
Присутствие привкуса йода может свидетельствовать о том, что в каналы зуба была помещена антисептическая паста на основе йода. Лучше обратиться к стоматологу-терапевту, для создания герметичности, в противном случае возможно попадание флоры в каналы.
Перелечивание каналов
от 1 400 ₽ в 113 клиниках
Пломбирование каналов зуба — современные материалы и методы
Болит зуб под временной пломбой — что делать
Вас консультируют
Эксперт topdent
Эксперт topdent
Зурначян
Артур Арамович
5.
57 отзывов
Стоматолог-имплантолог, ортопед, хирург, терапевт
Стаж: 12 лет
Эксперт topdent
Эксперт topdent
Эксперт topdent
Эксперт topdent
Эксперт topdent
Эксперт topdent
Эксперт topdent
Эксперт topdent
Эксперт topdent
Тоноян
Ани Ашотовна
5.0
33 отзыва
Стоматолог-терапевт, гигиенист, эндодонтист
Стаж: 13 лет
Эксперт topdent
Эксперт topdent
Эксперт topdent
Эксперт topdent
Эксперт topdent
Эксперт topdent
Эксперт topdent
Альбова
Ольга Андреевна
5.0
38 отзывов
Стоматолог-терапевт, детский стоматолог, пародонтолог, эндодонтист
Стаж: 20 лет
Эксперт topdent
Эксперт topdent
Неприятный привкус во рту: причины
Содержание
- Происхождение симптома
- Странное послевкусие у беременных
- Симптомы патологии
- Методы диагностики
- Лечение и профилактика
- Полезное видео
Специфическим симптомом, указывающим на возможную патологию, является неприятный привкус во рту после еды.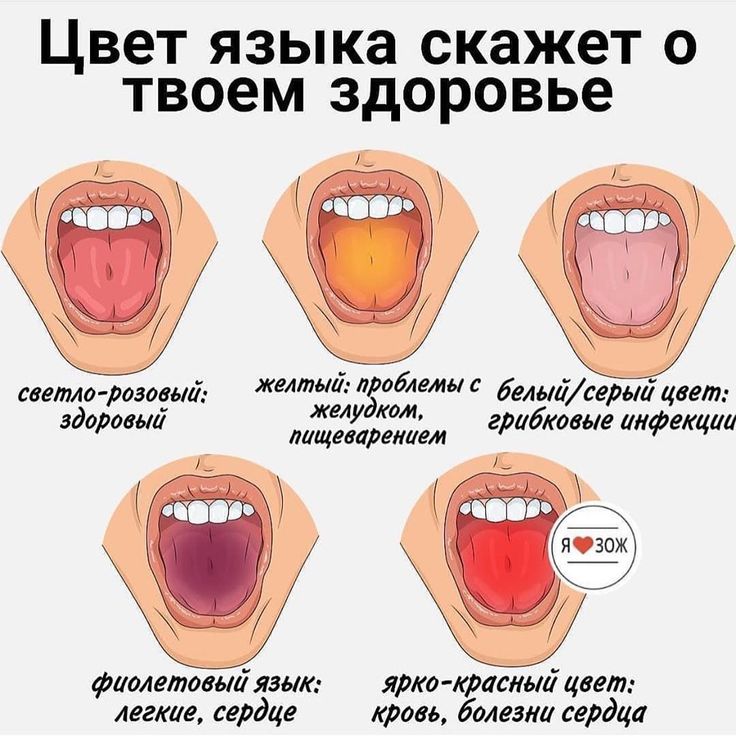
Причины его появления разные. В большинстве случаев, странный ротовой привкус возникает в результате развития гастроэнтерологического недуга.
Прежде, чем приступить к купированию его симптоматики, требуется точно определить стадию болезни.
Человек, прибегающий к симптоматической терапии, может ощущать непонятный привкус во рту по утру.
В данном материале мы рассмотрим, почему странный ротовой привкус возникает у людей разного возраста и пола, какими дополнительными симптомами характеризуется патологический процесс, а также методы лечения и профилактики.
Происхождение симптома
У разных людей неприятный привкус во рту после еды наблюдается по 2 основным причинам:
- Развитие болезни.
- Игнорирование гигиены ротовой полости.
Во втором случае, всё, что требуется от человека – это уделение должного внимания правилам гигиены рта.
Вероятно, проблема не возникла бы при регулярной чистке зубов.
Важно! Чтобы странное послевкусие не возникало в течение дня, стоматологи рекомендуют чистить зубы дважды в сутки: утром и перед сном.
Гораздо большой проблемой является развитие болезни, которое провоцирует появление данной проблемы.
Медики выделяют разные типы патологии, при наличии которых у пациента может появляться неприятный привкус во рту после еды:
- Гастрит.
- Рак ротовой полости.
- Язва желудка или двенадцатиперстной кишки.
- Желчекаменная болезнь.
- Патология грибковой этимологии.
- Дискинезия желчевыводящих путей.
- Эзофагит.
- Отоларингологический недуг.
- Инфекционное поражение организма.
- Дисфункция слюнной железы.
Это основные проблемы со здоровьем, при наличии которых возникает данная проблема.
Также медики выделяют категорию больных, предрасположенных к возникновению неприятного привкуса во рту после еды.
Речь идет о людях, которые:
- Страдают пищевым отравлением.
- Употребляют недостаточное количество жидкости (организм которых обезвожен).
- Злоупотребляют алкоголем.
- Часто курят.
- Не соблюдают правила здорового питания.
- Длительное время лечатся медикаментами.
Исключить себя из одной из этих категорий удается не всегда. Например, от пищевого отравления никто не застрахован.
Человек может случайно съесть продукт, который давно был испорчен. Подробнее остановимся на таком явлении, как обезвоживание организма.
Обезвоживание – это патологическое состояние, главной характеристикой которого является недостаточное количество жидкости в теле.
Пожалуй, каждый знает, что взрослый человек должен выпивать не менее 1,5 литра минеральной воды в день.
Это лучшая и простейшая профилактика обезвоживания. Когда уровень физиологической нормы воды ниже, метаболизм ухудшается.
Ухудшение обменных процессов приводит к набору веса. Почему? Дело в том, что когда в организме не достает жидкости, то процесс жирорасщепления замедляется.
Существует большое количество причин обезвоживания: от развития опасного заболевания, до физиологических процессов.
Чаще всего, к обезвоживанию приводит повышенное потоотделение или рвота. Если организм человека был подвергнут атаке болезнетворных токсинов, то возникнет естественная потребность в их экспорте.
Болезнетворные вещества покидают тело больного вместе с рвотными массами. Это абсолютно естественный физиологический процесс.
Если рвотных позывов человек, который подвергся интоксикации, не испытывает, их следует спровоцировать.
Простейший вариант — пить большое количества воды. Но не стоит забывать о том, что вместе с рвотными массами, тело человека покидает и вода.
Поэтому, если вы столкнулись с обильной рвотой, пейте как можно больше жидкости. В противном случае, ваш организм будет обезвожен.
Основные симптомы обезвоживания:
- Сильная жажда – основной признак данного состояния.
- Повышенная утомляемость.
- Потемнение урины.
- Слабость.
- Редкое мочеиспускание с минимальным количеством жидкости.
Неприятный привкус во рту после еды нередко возникает у беременных женщин. Остановимся на этом вопросе.
Остановимся на этом вопросе.
Странное послевкусие у беременных
Большинство будущих матерей сталкиваются со странными признаками физиологических изменений своего тела в период вынашивания ребенка.
Многих кислый/горький/сладкий ротовой привкус может не на шутку встревожить. Тем не менее, большинство «странных» симптомов исчезают после рождения малыша.
Основная причина появления неприятного ротового привкуса во втором и третьем триместре – это увеличение матки.
Когда женский детородный орган значительно увеличивается в размере, он сдавливает органы желудочно-кишечного тракта.
Отсюда – появление странного ротового привкуса. Матка толкает органы ЖКТ к грудной зоне.
Это приводит к тому, что желудочный сок может выйти за свои «естественные» пределы и попасть в пищевод.
По пищеводу небольшое количество желудочного сока попадает в ротовую полость, провоцируя появление специфического привкуса.
В большинстве случаев, беременные женщины испытывают кислый ротовой привкус. Именно его появление провоцируется попаданием в рот желудочного сока.
Именно его появление провоцируется попаданием в рот желудочного сока.
Такая клиническая картина приводит к появлению сильнейшей изжоги. Но, так как беременным женщинам практически нельзя употреблять медикаменты, многие терпят сильную изжогу.
Поэтому, заброс желудочного сока по пищеводу в рот является настоящей проблемой для этой категории больных.
Если после рождения малыша симптоматика не исчезла, вероятно, это связано с развитием болезни желудочно-кишечного тракта.
В данном случае, рекомендуем записаться на приём к гастроэнтерологу. Ситуация может усложниться появлением сильных желудочных болей.
Терпеть дискомфорт любой этимологии беременным женщинам нельзя, так как он непременно отражается и на ребенке.
Способы купирования желудочной боли должны быть изложены лечащим врачом.
Неприятный кисловатый ротовой привкус в период вынашивания плода может дать о себе знать в результате изменений в пищеварении, возникших в третьем триместре.
Такое случается, опять же, из-за увеличения размера матки, сдавливающей органы брюшной зоны.
Ситуация может осложниться появлением послеродового гастрита или рефлюкса. Помните, что лечением такой патологии может заниматься только профессиональный медик.
Симптомы патологии
Если человек четко ощущает привкус лекарства во рту, независимо от трапезы – это тревожно.
Вероятно это признак, указывающий на прогрессирование опасного недуга. Но сложно судить о степени тяжести болезни по одному симптому.
Патологическая клиническая картина:
- Сильная изжога.
- Рвота и тошнота.
- Потеря веса вследствие ухудшения аппетита.
- Сильное вздутие живота – метеоризм.
- Появление чувства тяжести в желудке. Симптом проявляется даже в том случае, если человек ничего не ел.
- Появление горького лекарственного привкуса в ротовой полости. Симптом проявляется, преимущественно, после употребления жареного и жирного.
- Частое урчание в животе.
- Отрыжка и неприятный запах изо рта.
- Чувство переполненного желудка.
 Симптом проявляется независимо от трапезы.
Симптом проявляется независимо от трапезы.
Наличие этих признаков болезни должно стать поводом для обращения за помощью к гастроэнтерологу.
Не стоит самостоятельно купировать эту симптоматику, так как самолечение может иметь негативные последствия для жизни и здоровья.
Иногда такая клиническая картина дополняется повышением температуры тела и повышенным потоотделением.
Если патология возникла из-за дисфункции слюнной железы, то больной столкнётся также с такими признаками патологии, как:
- Пересыхание ротовой полости и горла.
- Повышение температуры.
- Боль в момент речи. Человек испытывает дискомфорт даже при открывании рта.
- Появление ярко выраженного неприятного ротового вкуса.
- Боль в момент проглатывания.
Чтобы не провоцировать усиление горловой боли при дисфункции слюнной железы, рекомендуем употреблять в пищу только измельченные продукты.
Проглатывание крупных кусочков спровоцирует сильную боль в горле.
При наличии патологий органов дыхания, симптоматика дополняется:
- Сильной головной болью.
- Заложенностью носа.
- Тошнотой.
- Головокружением.
- Рвотой.
- Повышенной утомляемостью и слабостью.
- Бессонницей.
Но это ещё не всё. В некоторых случаях, неприятный привкус во рту возникает в результате нарушения функционирования печени.
Симптоматика у таких больных следующая:
- Сильнейшая боль в области правого подреберья (в медицине её называют «печёночной коликой»).
- Тошнота и частая рвота.
- Сбой в работе желудочно-кишечного тракта.
- Пожелтение кожного покрова.
- Частое и болезненное мочеиспускание.
Эти признаки патологии дают о себе знать в период обострения желчекаменной болезни.
Больной может испытывать сильнейшую боль, спровоцированную движением конкремента по желчному резервуару.
Когда крупный камень приходит в движение, он может застрять в протоке, соединяющей желчный пузырь и желудок.
Такая ситуация может обостриться воспалением стенок желчного пузыря. Отсюда – сильнейший дискомфорт в правом подреберье.
Купировать приступ этой опасной патологии в домашних условиях удается не всегда. Поэтому, если вам поставили диагноз «желчекаменная болезнь» и вы столкнулись с её обострением, мы рекомендуем вызывать скорую помощь.
Важно! Медики могут настоять на холецистэктомии – операции по удалению желчного пузыря. Это радикальная лечебная мера, которая избавит больного от печёночной колики. Если по мнению врачей, ваш желчный пузырь не функционирует, не стоит отказываться от холецистэктомии. Мнение о том, что жизнь человека без органа-резервуара будет неполноценной – ошибочно.
Наибольшую опасность для человеческой жизни представляет рак ротовой полости. Появление неприятного послевкусия по завершению трапезы, которое не сопровождается другими признаками патологии, может указывать на онкологию.
Отметим, что на первой стадии, рак практически никак себя не проявляет. Больной, разве что, будет ощущать ротовой дискомфорт.
Больной, разве что, будет ощущать ротовой дискомфорт.
Однако по мере прогрессирования онкологического процесса, симптоматика становится более явной.
Появление язв и эрозий на слизистой рта может быть спутано с инфекций. Но по мере прогрессирования недуга, новообразования растут.
Это становится причиной появления сильнейшего ротового зуда и жжения. Поэтому, при такой клинической картине рекомендуем обратиться в больницу.
Развитие патологии – это не единственный фактор, провоцирующий появление неприятного ротового привкуса.
Его первопричиной может быть медикаментозная терапия. Некоторые лекарства имеют свойство изменять вкусовые рецепторы, достаточно лишь положить их в рот.
В данном случае, какие-либо дополнительные симптомы, кроме горького ротового привкуса, не проявляются.
Неприятное послевкусие, появление которого было спровоцировано употреблением лекарств, характеризуется металлическим привкусом.
Больной может ощущать ротовую горечь. В его горле может першить. Это нормальное явление, которое исчезнет после завершения медикаментозного лечения.
Это нормальное явление, которое исчезнет после завершения медикаментозного лечения.
Прекращать прием лекарств, которые провоцируют першение в горле и неприятный привкус металла во рту, не стоит.
Назначать и отменять прием отдельного препарата может только специалист-медик.
Методы диагностики
Итак, вы обратились в больницу с жалобами на плохое самочувствие. Если ротовой вкус металла – это не единственная ваша проблема, то запись на прием к врачу было правильным решением.
Нет универсального специалиста, занимающегося лечением такой проблемы. В зависимости от клинической картины больного, его могут направить к:
- Инфекционисту.
- Терапевту.
- Стоматологу.
- Гастроэнтерологу.
Прежде, чем записаться на прием к одну из этих узких специалистов, рекомендуем заняться гигиеной ротовой полости.
Возможно, уход за здоровьем рта поможет избежать проявления этого неприятного симптома.
Если такие манипуляции не привели к желаемому эффекту, вероятно, без консультации специалиста не обойтись.
Независимо от врача, на прием к которому вы попали, перед началом лечения ему потребуется сделать первичный осмотр.
Главное требование к такой диагностике – объективность. Доктор должен собрать все жалобы своего пациента.
От вас требуется быть с ним откровенным. Постарайтесь максимально четко описать свои симптомы, не пытайтесь утаить что-либо.
В противном случае, в постановке диагноза возникнут сложности. Основные лабораторно-инструментальные методы диагностики:
- УЗИ органов брюшной зоны.
- КТ либо МРТ.
- Общий и биохимический анализ крови и мочи.
- ПЦР.
- Рентген органов брюшной зоны.
Кроме этого необходимо провести ряд гастроэнтерологических диагностических мероприятий.
Только после сбора всех данных о пациенте, а также получение результатов всех его анализов, врач сможет установить точную причину появления неприятного ротового привкуса.
Лечение и профилактика
Итак, вам был поставлен диагноз. Терапия зависит от него. В большинстве случаев, для ликвидации застойных явлений в желудочно-кишечном тракте требуется регулярный прием медикаментов.
Терапия зависит от него. В большинстве случаев, для ликвидации застойных явлений в желудочно-кишечном тракте требуется регулярный прием медикаментов.
Самостоятельно назначать их себе нельзя. В первую очередь, в медикаментозной терапии нуждаются пациенты, которые столкнулись с дисфункцией печени, желудка, кишечника и других внутренних органов.
После нормализации их функционирования, неприятный привкус во рту исчезнет. Но при запущенной стадии болезни, врачи рекомендуют операцию.
В некоторых случаях без хирургического вмешательства не обойтись. Например, гастроэнтеролог не сможет помочь пациенту, желчный пузырь которого «забит» конкрементами.
Такая клиническая картина указывает на отсутствие эффективных консервативных методов лечения.
Такому больному нужно вырезать желчный пузырь. В противном случае, он может умереть от появления осложнений желчекаменной болезни.
Если фактором, который спровоцировал появления неприятного ротового привкуса, стал недуг ЖКТ, больной нуждается в коррекции питания.
В данном случае, соблюдение строгой диеты – основа его выздоровления. Из меню необходимо исключить пищу, котрая тяжело усваивается желудком.
Говоря о профилактике появления горечи во рту, нужно отметить необходимость регулярной чистки зубов.
Полоскать рот водой стоматологи рекомендуют после каждой трапезы. И не стоит игнорировать недомогание! Чем раньше вы обнаружите патологию, тем больше шансов на её удачное купирование.
Полезное видео
Металлический вкус, кровотечение и отек
, написанный Келли Миллер
Медицинский анализ Роберта Бреннана 23 марта 2023 г.
В этой статье
- Сухой рот (ксеростомия)
- Грибная инфекция
- Генванг (GIGE Разрастание)
- Воспаление слизистой оболочки полости рта (мукозит)
- Язвы во рту (язвы)
- Изменения вкуса, включая металлический привкус
- Кариес
- Изменение цвета зубов
В следующий раз, когда вы будете принимать таблетку, задайте себе вопрос: что это лекарство сделает с моим ртом и зубами?
Вообще говоря, лекарства предназначены для улучшения вашего самочувствия. Но все лекарства, принимаемые перорально или инъекционно, сопряжены с риском побочных эффектов, и известно, что сотни лекарств вызывают проблемы с полостью рта. Лекарства, используемые для лечения рака, высокого кровяного давления, сильной боли, депрессии, аллергии и даже простуды, могут оказать негативное влияние на здоровье ваших зубов. Вот почему ваш стоматолог, а не только ваш врач, всегда должен знать обо всех лекарствах, которые вы принимаете, включая безрецептурные препараты, витамины и добавки.
Но все лекарства, принимаемые перорально или инъекционно, сопряжены с риском побочных эффектов, и известно, что сотни лекарств вызывают проблемы с полостью рта. Лекарства, используемые для лечения рака, высокого кровяного давления, сильной боли, депрессии, аллергии и даже простуды, могут оказать негативное влияние на здоровье ваших зубов. Вот почему ваш стоматолог, а не только ваш врач, всегда должен знать обо всех лекарствах, которые вы принимаете, включая безрецептурные препараты, витамины и добавки.
Ниже перечислены некоторые из наиболее распространенных побочных эффектов лекарственных препаратов, связанных с приемом внутрь.
Сухость во рту (ксеростомия)
Некоторые лекарства могут уменьшать количество слюны во рту, вызывая неприятную сухость во рту (ксеростомию). Без достаточного количества слюны ткани во рту могут раздражаться и воспаляться. Это увеличивает риск инфекции, кариеса и заболеваний десен.
Известно, что более 400 лекарств вызывают сухость во рту. Сухость во рту также является побочным эффектом некоторых химиотерапевтических препаратов.
Сухость во рту также является побочным эффектом некоторых химиотерапевтических препаратов.
Некоторые лекарства, которые перечисляют сухой во рту в качестве побочного эффекта:
- Антигистамины
- Антидепрессанты
- Антипсихотики
- ПРИЛОЖЕНИЯ ПАРКИНСОНА. ингибиторы превращающего фермента (АПФ), блокаторы кальциевых каналов, бета-блокаторы, препараты для лечения сердечного ритма и диуретики
- Противосудорожные препараты
- Изотретиноин, используемый для лечения акне
- Противотревожные препараты
- Средства против тошноты и диареи
- Наркотические обезболивающие средства
- Скополамин, используемые для предотвращения укачивания 6
- Препараты против сухости рта1 9000 быть неприятной проблемой. Однако во многих случаях польза от использования лекарства перевешивает риски и дискомфорт от сухости во рту. Облегчить симптомы может обильное питье или жевание жевательной резинки без сахара. Заменители слюны, такие как те, которые вы распыляете в рот, также могут быть эффективными.

Грибковая инфекция
Некоторые ингаляционные препараты, применяемые при астме, могут привести к дрожжевой инфекции во рту, называемой оральным кандидозом. Полоскание рта водой после использования ингалятора может помочь предотвратить этот побочный эффект.
Отек десен (разрастание десен)
Некоторые лекарства могут вызывать нарастание тканей десен, состояние, называемое «разрастанием десен». Ткань десны становится настолько опухшей, что начинает расти над зубами. Избыточный рост десен увеличивает риск заболеваний пародонта. Воспаленная ткань десны создает благоприятную среду для бактерий, которые могут повредить окружающие ткани зуба.
Лекарства, которые могут вызвать отек и разрастание десен, включают:
- Фенитоин, противосудорожный препарат
- Циклоспорин, иммунодепрессант, часто используемый для предотвращения отторжения трансплантата , и верапамил,
Мужчины более склонны к развитию этого побочного эффекта.
 Наличие зубного налета также повышает риск. Хорошая гигиена полости рта и более частые визиты к стоматологу (возможно, каждые три месяца) могут снизить вероятность развития этого заболевания.
Наличие зубного налета также повышает риск. Хорошая гигиена полости рта и более частые визиты к стоматологу (возможно, каждые три месяца) могут снизить вероятность развития этого заболевания. Воспаление внутренней оболочки рта (мукозит)
Мукозит — это воспаление влажной ткани, выстилающей рот и пищеварительный тракт. Эта ткань называется слизистой оболочкой. Мукозит является частым побочным эффектом химиотерапевтического лечения. Врачи считают, что некоторые химиотерапевтические препараты, в том числе метотрексат и 5-фторурацил, вызывают комплекс биологических изменений, повреждающих клетки, из которых состоят слизистые оболочки. Мукозит вызывает болезненный отек рта и языка и может привести к кровотечению, боли и язвам во рту. Состояние может затруднить прием пищи.
Вероятность развития мукозита повышается после приема химиотерапевтических препаратов, если вы пьете алкоголь, курите, не ухаживаете за зубами и деснами, обезвожены, страдаете диабетом, ВИЧ или заболеванием почек.

Химиотерапевтические лекарства, которые могут вызвать мукозит, включают:
- Алемтузумаб (Кампат)
- Аспарагиназа (ELSPAR)
- Блеомицин (бленоксан)
- BUSULFAN (Busulfex, Myleran) 110 (xalodabineabineabineabineabineabineabineabineabineabineabineabineabineabineabineabineabineabin.0011
- cyclophosphamide (Cytoxan)
- cytarabine (Cytosar-U)
- daunorubicin (Cerubidine)
- docetaxel (Taxotere)
- doxorubicin (Adriamycin)
- epirubicin (Ellence)
- etoposide (VePesid)
- fluorouracil (5- FU)
- гемцитабин (Гемзар)
- гидроксимочевина (Hydrea)
- идарубицин (идамицин)
- интерлейкин 2 (пролейкин)
- иринотекан (камптозар) 1 (
- ломустин)0010 mechlorethamine (Mustargen)
- melphalan (Alkeran)
- methotrexate (Rheumatrex)
- mitomycin (Mutamycin)
- mitoxantrone (Novantrone)
- oxaliplatin (Eloxatin)
- paclitaxel (Taxol)
- pemetrexed (Alimta)
- pentostatin (Нипент)
- Прокарбазин (Матулан)
- Тиотепа (Тиоплекс)
- Топотекан (Гикамтин)
- Трастузумаб (Герцептин)
- Третиноин (Везаноид)
- 011
- Винкристин (Онковин)
Язвы во рту (язвы)
Язва во рту относится к открытой (изъязвленной) язве, которая возникает во рту или на языке.
 Язвы во рту часто сравнивают с «кратерами», потому что они имеют отверстие посередине. Это отверстие на самом деле является разрывом влажной ткани (слизистой оболочки), которая выстилает рот. Язвы во рту также могут называться язвами.
Язвы во рту часто сравнивают с «кратерами», потому что они имеют отверстие посередине. Это отверстие на самом деле является разрывом влажной ткани (слизистой оболочки), которая выстилает рот. Язвы во рту также могут называться язвами. Химиотерапевтические препараты, вызывающие мукозит, могут вызывать язвы во рту. К таким препаратам относятся:
- alemtuzumab (Campath)
- bleomycin (Blenoxane)
- capecitabine (Xeloda)
- cetuximab (Erbitux)
- docetaxel (Taxotere)
- doxorubicin (Adriamycin)
- epirubicin (Ellence)
- erlotinib (Tarceva)
- фторурацил (5-ФУ)
- метотрексат (ревматрекс)
- сунитиниб (сутент)
- винкристин (онковин)
Другие лекарства, вызывающие язвы во рту, включают:
аспирин
- золото, используемое для лечения ревматоидного артрита
- пенициллин
- фенитоин
- Сульфонамиды
- Streptomycin
Вкус изменений вкуса, в том числе Metallic Taste
Иногда может быть Medication.
 Изменение способности организма ощущать вкусы называется дисгевзией. Некоторые лекарства могут изменить вкус пищи или вызвать металлический, соленый или горький привкус во рту. Изменения вкуса особенно распространены среди пожилых пациентов, которые принимают несколько лекарств.
Изменение способности организма ощущать вкусы называется дисгевзией. Некоторые лекарства могут изменить вкус пищи или вызвать металлический, соленый или горький привкус во рту. Изменения вкуса особенно распространены среди пожилых пациентов, которые принимают несколько лекарств. Обычно изменение вкуса носит временный характер и исчезает после прекращения приема лекарства.
Химиотерапевтические препараты, включая метотрексат и доксорубицин, являются частой причиной изменения вкуса.
Многие другие лекарства связаны с изменением вкуса. К ним относятся:
Противоаллергические (антигистаминные) препараты
- хлорфенирамина малеат
Антибиотики
- ампициллин
- блеомицин 910010 0fa0mandole0010 levofloxacin (Levaquin)
- lincomycin
- tetracyclines
Antifungals
- amphotericin B
- griseofulvin
metronidazole
Antipsychotics
- lithium
- trifluoperazine
Asthma medicines
- bamifylline
Bisphosphonates
- этидронат
Лекарства от артериального давления
- каптоприл, ингибитор АПФ
- Diltiazem, блокатор кальциевых каналов
- Enalapril, ингибитор ACE
Разжижатели крови
- Dipyridamole
(
11111111111111111119. Shorting Down-Down-Down-Down-CortIc. ДМСО)
Shorting Down-Down-Down-Down-CortIc. ДМСО) Противодиабетические препараты
- глипизид
Диуретики
- амилорид
- ethacrynic acid
Glaucoma medications
- Acetazolamide
Gout medications
- allopurinol
- colchicine
Heart medications
- nitroglycerin patch
Iron-deficiency anemia medications
- iron sorbitex (given в виде инъекций)
Миорелаксанты
- баклофен
- хлормезанон
Лекарства от болезни Паркинсона
- levodopa
Rheumatoid arthritis treatments
- gold
Seizure medications
- carbamazepine
- phenytoin
Thyroid medicines
- carbimazole
- methimazole
Transplant rejection drugs
- azathioprine
Противотуберкулезные препараты
- этамбутол
Средства для прекращения курения
- никотиновый кожный пластырь
Стимуляторы
- амфетамин
Разрушение зубов
Длительное употребление подслащенных лекарств может привести к разрушению зубов.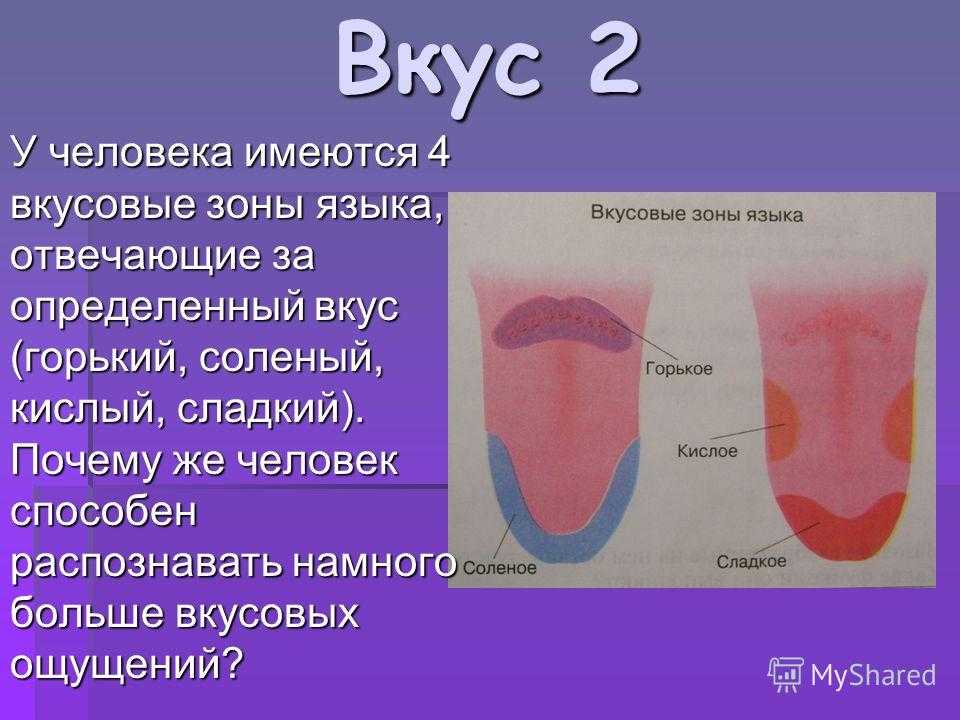 Сахар является дополнительным ингредиентом многих видов лекарственных препаратов, от витаминов и леденцов от кашля до антацидов и лекарств на основе сиропов. Прополощите рот после использования таких продуктов или спросите своего врача или фармацевта, есть ли альтернатива без сахара.
Сахар является дополнительным ингредиентом многих видов лекарственных препаратов, от витаминов и леденцов от кашля до антацидов и лекарств на основе сиропов. Прополощите рот после использования таких продуктов или спросите своего врача или фармацевта, есть ли альтернатива без сахара.
Обесцвечивание зубов
В 1950-х годах врачи обнаружили, что использование тетрациклиновых антибиотиков во время беременности приводит к тому, что зубы у детей приобретают коричневатый цвет. Когда человек принимает тетрациклин, часть лекарства оседает в кальции, который организм использует для строительства зубов. Когда зубы врастают, они желтоватого цвета и постепенно становятся коричневыми под воздействием солнечного света.
Тетрациклин, однако, не вызывает изменения цвета зубов, если принимать его после того, как все зубы сформированы. Это вызывает изменение цвета зубов только в том случае, если вы принимаете лекарство до того, как прорежутся молочные или постоянные зубы.
В настоящее время тетрациклин и родственные ему антибиотики не рекомендуются во время беременности или у детей младшего возраста (до 8 лет), у которых еще формируются зубы.
Считается, что другие лекарства воздействуют на материалы в существующих зубах или на них, вызывая окрашивание.
Следующие лекарства могут вызывать изменение цвета зубов на коричневый, желто-коричневый или серый цвет:
- амоксициллин-клавуланат (аугментин), антибиотик, используемый для лечения ряда бактериальных инфекций
- хлоргексидин, антисептик/дезинфицирующее средство
- доксициклин, антибиотик, родственный тетрациклину, который часто используется для лечения акне
- тетрациклин, антибиотик, используемый для лечения акне и некоторых респираторных инфекций белые полосы на зубной эмали или беловато-коричневый оттенок. В тяжелых случаях избыток фтора (называемый флюорозом) может привести к необратимому окрашиванию зубов в коричневый цвет.
Следующие препараты могут вызывать зеленоватый или сине-зеленый сероватый цвет:
- ципрофлоксацин (Cipro), антибиотик, известный как хинолон
- миноциклин, антибиотик, родственный тетрациклину
Соли железа, принимаемые внутрь, могут привести к почернению зубов.

Руководство по уходу за полостью рта
- Зубы и десны
- Другие проблемы с полостью рта
- Основы ухода за зубами
- Лечение и хирургия
- Ресурсы и инструменты Меняет ли кровяное давление на вкус лекарство?
В. Мое чувство вкуса не так хорошо, как несколько месяцев назад. Единственным большим изменением в моем здоровье стало то, что я начал принимать Капотен в дополнение к мочегонному средству, которое я принимал в течение некоторого времени для контроля артериального давления. Мне кажется, или новый наркотик может повлиять на мое чувство вкуса? Если это так, что я могу с этим поделать?
A. Сотни рецептурных и безрецептурных лекарств могут изменить вкусовые ощущения. Обычно они делают это, напрямую воздействуя на вкусовые рецепторы, изменяя способ, которым вкусовые рецепторы посылают и принимают нервные импульсы, или изменяя количество или химический состав слюны.
Ингибитор АПФ каптоприл (капотен) относится к этой группе. У некоторых людей каптоприл вызывает длительное ощущение горечи или солености. В других он делает сладкие продукты на вкус солеными. Некоторые люди замечают снижение вкусовых ощущений.
Хотя вероятным подозрением является каптоприл, вполне возможно, что ваш диуретик может быть причиной проблемы или способствовать ее возникновению. Поскольку диуретики побуждают почки выводить воду из организма, они могут вызывать сухость во рту. Калийсберегающий диуретик амилорид может вызывать стойкий горький вкус. К счастью, при приеме наиболее часто используемых диуретиков, гидрохлоротиазида и хлорталидона изменения вкуса не так часты.
Другие сердечно-сосудистые препараты, которые, как сообщается, изменяют вкус, включают статины, клопидогрел (плавикс) и различные бета-блокаторы, блокаторы кальциевых каналов и препараты, контролирующие ритм (см. список). Несердечные препараты с этим побочным эффектом включают антибиотики, стероиды, антидепрессанты и другие препараты, стабилизирующие настроение или поведение, а также препараты щитовидной железы.

Сердечно-сосудистые препараты, которые влияют на вкус:
Ингибиторы АПФ
каптоприл (капотен), эналаприл (вазотек), лизиноприл (принивил, зестрил)
Блокатор ангиотензиновых рецепторов
лозартан (Козаар)
Антиангинальное средство
нитроглицерин
Антиаритмические препараты
амиодарон (кордарон), флекаинид (тамбокор), прокаинамид (проканбид), пропафенон (ритмол), соталол (бетапейс)
Антиагрегант
клопидогрел (плавикс)
Бета-блокатор
пропранолол (анаприлин)
Блокаторы кальциевых каналов
дилтиазем (кардизем, др.), нифедипин (прокардиа, др.)
Средства, снижающие уровень холестерина
аторвастатин (липитор), флувастатин (лескол), ловастатин (мевакор), правастатин (правахол), симвастатин (зокор)
Диуретики
амилорид (Модуретик), спиронолактон (Альдактон)
Две другие возможности: Первая связана с возрастом.
 Начиная примерно с 60 лет, многие люди испытывают постепенную потерю вкуса и обоняния. Вполне возможно, что ваше начало приема каптоприла является отвлекающим маневром, и вы могли бы заметить изменения, даже если не принимали препарат.
Начиная примерно с 60 лет, многие люди испытывают постепенную потерю вкуса и обоняния. Вполне возможно, что ваше начало приема каптоприла является отвлекающим маневром, и вы могли бы заметить изменения, даже если не принимали препарат. Второе связано с обонянием, которое во многом определяет вкус большинства продуктов. Летучие молекулы, перемещающиеся изо рта в носовые проходы, создают сложные ароматы шоколада, соуса для стейков, пиццы, банана, мяты, кофе и многих других продуктов. Ущерб от вирусов, бактерий, загрязнений и других повреждений может ослабить обоняние.
На обоняние и, следовательно, на вкус также может влиять заложенность носа и воспаление, вызванное аллергией, пассивным курением или другими раздражителями, хронической инфекцией носовых пазух или полипами. Такие состояния, как диабет, заболевания печени, почек, болезнь Альцгеймера и болезнь Паркинсона, также могут снижать чувство вкуса и запаха.
Если изменение вкусовых ощущений, которое вы заметили, действительно связано с приемом каптоприла, переход на другой ингибитор АПФ или другой тип лекарств от кровяного давления может решить проблему.


