Гидраденит – статьи о здоровье
10.11.2022
Гидраденит – гнойное воспаление апокринных потовых желез. Болезнь развивается постепенно. Первые несколько дней воспаленная железа представляет собой плотный болезненный узелок размером с горошину. Через 5-7 дней он увеличивается в размерах до 2-3 сантиметров и приобретает грушевидную форму. Нарыв внешне напоминает сосок, из-за чего в народе болезнь получила название «сучье вымя».
Преимущественно поражаются подмышечные впадины. Реже страдает паховая область: большие половые губы у женщин и мошонка у мужчин, а также участок вокруг ануса. Встречаются случаи воспаления потовых желез вокруг сосков и в волосистой части головы.
Гидраденит никогда не наблюдается у детей и людей пожилого возраста. Это связано с тем, что функционирование апокриновых потовых желез начинается только к пубертатному периоду и угасает в пожилом возрасте. Большая часть заболеваний гидраденитом (около 85%) приходится на женщин в возрасте от 16 до 55 лет.
Причины
Заболевание чаще всего вызывается золотистым стафилококком. Но в некоторых случаях виновниками воспаления могут стать стрептококк или кишечная палочка. Бактерии попадают в потовую железу через протоку с поверхности кожи через царапины, повреждения. Повреждения кожи могут возникать во время бритья, при проведении эпиляции или при расчесывании кожи по причине зудящих дерматозов. Постоянноемокнутие и мацерация кожи из-за повышенной потливости также приводит к снижению ее барьерной функции и проникновению микроорганизмов.
Провоцирующими факторами являются неопрятность, несоблюдение гигиены тела и повышенная потливость. Они приводят к воспалению сальной железы, которая быстро увеличивается в размерах и становится похожей на коровье вымя. Вызвать гидраденит могут и некоторые другие причины, в частности, перестройка эндокринной системы или пониженный иммунитет. Если пациенту ставится диагноз гидраденит, лечение включает в себя целый комплекс методов – от общеукрепляющих процедур до хирургического вмешательства.
Если пациенту ставится диагноз гидраденит, лечение включает в себя целый комплекс методов – от общеукрепляющих процедур до хирургического вмешательства.
Симптомы
В числе основных симптомов, позволяющих диагностировать заболевание, следует отметить: появление плотного узла, которые возвышается над поверхностью кожи; постоянный зуд в области воспаления, а иногда и резкие боли; повышенная температура тела; при отсутствии лечения образуются рубцы, свищевые ходы и комедоны (черные угри).
Диагностика и лечение
Диагностика гидраденита осуществляется по характерной для него клинической картине. Для адекватного подбора антибиотикотерапии производится посев отделяемого с антибиотикограммой. Гидраденит опасен гнойными осложнениями вплоть до развития сепсиса. Его своевременное и правильное лечение позволяет избежать подобных осложнений, однако не исключает повтора заболевания.
Воспалившийся участок обрабатывают дезинфицирующими растворами и антисептическими препаратами. Лечение должно сопровождаться регулярными гигиеническими процедурами и уходом за телом. На поздних стадиях больным рекомендовано хирургическое лечение. Оно заключается во вскрытии и иссечении пораженных участков тканей и удалении свищевых ходов. Оперативные методы применяются в тех случаях, когда консервативное лечение не приводит к ожидаемым результатам. Пациентам обязательно назначается противомикробная терапия. Курс лечения длится около 14 дней. Если у человека наблюдается рецидивирующий гидраденит, лечение подразумевает проведение специфической иммунотерапии, при которой применяются гамма-глобулин и стафилококковые вакцины.
Лечение должно сопровождаться регулярными гигиеническими процедурами и уходом за телом. На поздних стадиях больным рекомендовано хирургическое лечение. Оно заключается во вскрытии и иссечении пораженных участков тканей и удалении свищевых ходов. Оперативные методы применяются в тех случаях, когда консервативное лечение не приводит к ожидаемым результатам. Пациентам обязательно назначается противомикробная терапия. Курс лечения длится около 14 дней. Если у человека наблюдается рецидивирующий гидраденит, лечение подразумевает проведение специфической иммунотерапии, при которой применяются гамма-глобулин и стафилококковые вакцины.
Что такое халязион и ячмень?
В повседневной офтальмологической практике зачастую наблюдаются случаи, когда пациенты жалуются на боль в веках или в их краях, локальную припухлость, покраснение. В настоящее время очень популярна так называемая самодиагностика, когда люди в интернете ищут причину своих жалоб, значительная часть вышеупомянутых пациентов зачастую приходят к ошибочному диагнозу – ячмень или hordeolum. К сожалению, иногда подобные ошибочные диагнозы мы слышим от пациентов, которые первично были осмотрены семейным врачом.
К сожалению, иногда подобные ошибочные диагнозы мы слышим от пациентов, которые первично были осмотрены семейным врачом.
Оба эти заболевания глаз – это воспаление расположенных в веках мейбомиевых желез или сальных желез Цейса, которые протекают либо стремительно и остро, либо пассивно и хронически. Мейбомиевы железы расположены на хрящевой пластине верхнего и нижнего века и на каждом веке их около 25-30 шт. Эти железы в норме медленно производят жир, который защищает глаз от сухости и укрепляет слезоточивую пленку, защищая слезы от преждевременного испарения. Их воспаление происходит в случаях, если их оттоки блокируется из-за механических причин или в результате инфекции.
Что такое ячмень или hordeolum?
Это стремительно развивающееся острое, гнойное неограниченное капсулой воспаление — мейбомит (внутренний или белая стрелка на изображении) или поверхностное воспаление сальных желез (внешнее или черная стрелка на изображении), которое в основном обусловлено стафилококковой инфекцией, получившей свое название благодаря сходству по размеру и внешнему виду с зерном ячменя.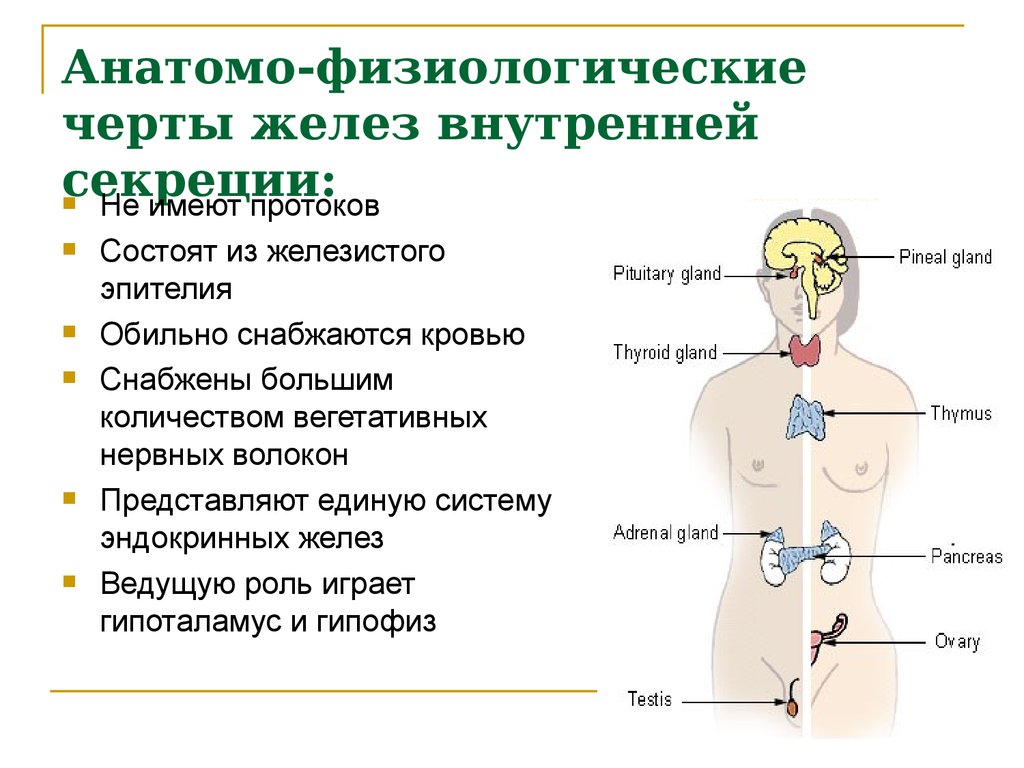
В подавляющем большинстве случаев основной причиной возникновения инфекции является утолщение секреции соответствующих желез и последующая стадия, что создает благоприятную среду для развития очага инфекции.
Процесс начинается с появления чувствительной точки на краю века, за которой следует локальная припухлость, на которой в течение 2-3 дней появляется желтая «головка». Отек века может затронуть все веко и быть довольно выраженным, отек может также затронуть слизистую глаза или конъюнктиву. В случае, если возник ячмень внутреннего типа, желтая «головка» будет видна только при открытии века.
Ячмень может появиться в нескольких местах одновременно, сливаться в один, а также могут возникать рецидивы или ячмень может появляться снова и снова.
Ячмень чаще возникает в случаях, когда у человека ослаблена иммунная система в результате употребления медикаментов или сопутствующих заболеваний, потому что организму не удалось справиться с микроорганизмами, присутствующими в организме или попадающими извне, и изолировать очаг инфекции.
Как лечить ячмень?
На ранней стадии пораженный участок можно подвергать воздействию сухого тепла (например, прикладывать вареное яйцо) в течение ~ 5-10 минут несколько раз в день, что поможет клеткам крови достигнуть очага воспаления и «бороться» с возбудителями воспаления, а также снижает симптомы. В случае ячменя целесообразно локально применять антибиотики в виде каплей или мазей. В случае, если это не помогает, окулист может порекомендовать сделать небольшой разрез, чтобы можно было выпустить гной, но ни в коем случае ячмень нельзя выдавливать, поскольку это может способствовать распространению инфекции и воспаления в окружающие ткани и вызвать серьезные осложнения, такие как орбитальная флегмона, менингит, сепсис и другие. В редких случаях назначают антибиотики в таблетках. В случаях, когда ячмень появляется повторно, может потребоваться консультация иммунолога, необходимо укреплять иммунитет и рекомендуется принимать витамины группы В.
Что такое халязион или chalazion?
В случае халязиона воспалительный процесс мейбомиевой железы протекает постепенно и обычно безболезненно, и постепенно увеличивается. Иногда халязион образуются из ячменя, но чаще это происходит самостоятельно.
Иногда халязион образуются из ячменя, но чаще это происходит самостоятельно.
Также способствующим этому процессу фактором является закупорка протока железы и начало воспалительного процесса, но возбудителем воспаления в основном не является инфекция. При его появлении вы обычно ощущаете твердую зернистую структуру в тканях века. Если халязион периодически повторяются, тогда могут возникнуть общие проблемы со здоровьем, которые вторично вызывают «неправильную» секрецию железы, которая в свою очередь вызывает блокировку желез. В отличие от ячменя, процесс воспаления халязиона ограничен капсулой, и поэтому существует возможность его эффективного хирургического лечения, но эффект локального применения антибиотиков не так хорош.
Как лечить халязион?
Часть вытягивается спонтанно в течение нескольких недель или месяцев, используя теплые, сухие компрессы и локально применяя антибиотики / кортикостероидные капли или мази в острый период. Однако в случаях, когда халязион не вытягивается, рекомендуется хирургическое лечение.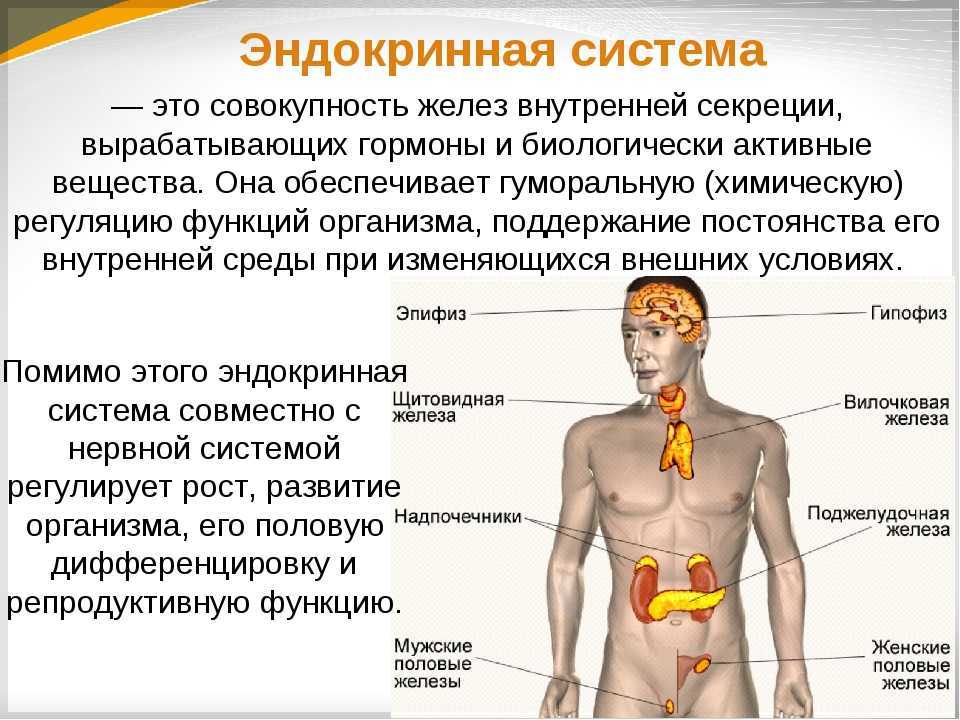 Это делается путем местной анестезии, делая разрез на коже или со стороны конъюнктивы и отделяя его от окружающих тканей, образование, по возможности не затрагивая капсулу, устраняется. Если разрез сделан со стороны кожи, накладываются швы. Если с внутренней части века, то швы не накладываются. В день операции на глаз наносят перевязку, которую можно снять уже на следующий день. При возвращении домой после операции, пациент сам не должен управлять автомобилем из-за закрытого глаза. На веке может возникнуть синяк, который может длиться до 2 недель. В первый день рекомендуется делать сухие холодные компрессы для уменьшения послеоперационного отека и синяков. После операции назначают локально антибиотики в виде каплей или мази. В некоторых случаях хирургический материал рекомендуется проверить гистологически, чтобы подтвердить его доброкачественность.
Это делается путем местной анестезии, делая разрез на коже или со стороны конъюнктивы и отделяя его от окружающих тканей, образование, по возможности не затрагивая капсулу, устраняется. Если разрез сделан со стороны кожи, накладываются швы. Если с внутренней части века, то швы не накладываются. В день операции на глаз наносят перевязку, которую можно снять уже на следующий день. При возвращении домой после операции, пациент сам не должен управлять автомобилем из-за закрытого глаза. На веке может возникнуть синяк, который может длиться до 2 недель. В первый день рекомендуется делать сухие холодные компрессы для уменьшения послеоперационного отека и синяков. После операции назначают локально антибиотики в виде каплей или мази. В некоторых случаях хирургический материал рекомендуется проверить гистологически, чтобы подтвердить его доброкачественность.
В целом
Тиреоидит — NHS
Тиреоидит — это отек (воспаление) щитовидной железы. Это вызывает либо необычно высокий, либо низкий уровень гормонов щитовидной железы в крови.
Это вызывает либо необычно высокий, либо низкий уровень гормонов щитовидной железы в крови.
Щитовидная железа представляет собой бабочкообразную железу на шее. Он вырабатывает гормоны, которые контролируют рост и обмен веществ в организме.
Эти гормоны воздействуют на такие процессы, как частота сердечных сокращений и температура тела, и превращают пищу в энергию для поддержания жизнедеятельности организма.
Существует несколько различных типов тиреоидита.
Тиреоидит Хашимото
Тиреоидит Хашимото вызывается иммунной системой, атакующей щитовидную железу, которая повреждает ее и вызывает ее увеличение.
Поскольку щитовидная железа со временем разрушается, она не может производить достаточно гормонов щитовидной железы. Это приводит к симптомам недостаточной активности щитовидной железы (гипотиреоз), таким как усталость, увеличение веса и сухость кожи.
Увеличенная щитовидная железа может также вызвать образование зоба (припухлости) в горле.
Для обнаружения состояния могут потребоваться месяцы или даже годы, потому что оно прогрессирует очень медленно.
Непонятно, что заставляет иммунную систему атаковать щитовидную железу. Тиреоидит Хашимото гораздо чаще встречается у женщин, чем у мужчин. Симптомы обычно впервые проявляются в возрасте от 30 до 50 лет, и иногда заболевание передается по наследству.
Тиреоидит Хашимото нельзя вылечить, но симптомы можно лечить с помощью лекарства под названием левотироксин. Левотироксин принимают для замены недостающего гормона щитовидной железы. Если у вас тиреоидит Хашимото, вам, возможно, придется принимать левотироксин до конца жизни.
Хирургическое вмешательство требуется лишь в редких случаях — например, если ваш зоб особенно неудобен или есть подозрение на рак.
Прочтите о лечении гипофункции щитовидной железы и лечении зоба.
Де Кервена (подострый) тиреоидит
Де Кервена (подострый) тиреоидит представляет собой болезненный отек щитовидной железы, предположительно вызванный вирусной инфекцией, такой как эпидемический паротит или грипп.
Чаще всего встречается у женщин в возрасте от 20 до 50 лет.
Обычно вызывает высокую температуру и боль в шее, челюсти или ухе. Щитовидная железа также может выделять слишком много гормонов щитовидной железы в кровь (тиреотоксикоз), что приводит к симптомам сверхактивной щитовидной железы (гипертиреоз).
Эти симптомы проходят через несколько дней. Часто следуют симптомы недостаточной активности щитовидной железы, длящиеся недели или месяцы, прежде чем железа полностью восстановится.
Сердцебиение и дрожь, связанные с тиреотоксикозом, можно лечить бета-блокаторами.
Вы можете принимать обезболивающие, такие как ибупрофен, чтобы облегчить боль. Если эти лекарства не действуют, могут быть назначены стероиды (противовоспалительные препараты).
Иногда тиреоидит де Кервена может вернуться, или низкий уровень гормонов щитовидной железы может быть постоянным. В этом случае вам, возможно, придется принимать левотироксин (или аналогичный препарат) в течение длительного времени.
Послеродовой тиреоидит
Послеродовой тиреоидит — редкое заболевание, которое может поражать недавно родивших женщин.
Это чаще всего встречается у женщин с диабетом 1 типа и предшествующим анамнезом послеродового тиреоидита.
При послеродовом тиреоидите иммунная система атакует щитовидную железу примерно в течение 6 месяцев после родов. Это вызывает временное повышение уровня гормонов щитовидной железы (тиреотоксикоз) и симптомы гиперактивности щитовидной железы.
Затем, через несколько недель, в железе истощаются гормоны щитовидной железы. Это приводит к низким уровням гормонов щитовидной железы и симптомам недостаточной активности щитовидной железы.
Однако не у каждой женщины с послеродовым тиреоидитом проходят обе эти фазы.
Если низкий уровень гормонов щитовидной железы вызывает тяжелые симптомы, может потребоваться прием лекарств до тех пор, пока состояние не улучшится.
Если высокие гормоны щитовидной железы вызывают симптомы, бета-блокаторы могут помочь.
У большинства женщин функция щитовидной железы возвращается к норме в течение 12 месяцев после родов, хотя иногда низкий уровень гормонов щитовидной железы может быть постоянным.
Тихий (безболезненный) тиреоидит
Тихий тиреоидит очень похож на послеродовой тиреоидит, но может поражать мужчин и женщин и не связан с родами.
Как и при послеродовом тиреоидите, может быть фаза высокого уровня гормонов щитовидной железы (тиреотоксикоз), вызывающая симптомы повышенной активности щитовидной железы. За этим могут последовать симптомы недостаточной активности щитовидной железы, прежде чем симптомы исчезнут через 12–18 месяцев.
Если низкие уровни гормонов щитовидной железы вызывают серьезные симптомы, может потребоваться лечение до тех пор, пока состояние не улучшится. Иногда низкий уровень щитовидной железы может быть постоянным.
Лекарственный тиреоидит
Некоторые лекарства могут повреждать щитовидную железу и вызывать либо симптомы гиперфункции щитовидной железы, либо симптомы гипофункции щитовидной железы.
Примеры:
- интерфероны (применяются для лечения рака)
- литий (принимаются при биполярном расстройстве)
Симптомы обычно кратковременны и могут пройти после прекращения приема лекарства.
Однако вы не должны прекращать прием прописанных лекарств, не обсудив это со своим врачом.
Лекарственный тиреоидит может вызывать боль вокруг щитовидной железы. Это можно облегчить с помощью болеутоляющих средств, таких как ибупрофен, хотя иногда могут потребоваться стероиды (противовоспалительные препараты).
Радиационно-индуцированный тиреоидит
Щитовидная железа иногда может быть повреждена лучевой терапией или лечением радиоактивным йодом, назначаемым по поводу гиперактивности щитовидной железы.
Это может привести либо к симптомам сверхактивной щитовидной железы, либо к симптомам недостаточной активности щитовидной железы.
Низкий уровень гормонов щитовидной железы обычно является постоянным, поэтому вам может потребоваться принимать лекарства в течение длительного времени.
Острый или инфекционный тиреоидит
Острый или инфекционный тиреоидит обычно вызывается бактериальной инфекцией. Это редкое явление, связанное с ослабленной иммунной системой или, у детей, с нарушением развития щитовидной железы.
Симптомы могут включать боль в горле, общее недомогание, отек щитовидной железы и, иногда симптомы сверхактивной щитовидной железы или симптомы недостаточной активности щитовидной железы.
Симптомы обычно улучшаются, когда инфекцию лечат антибиотиками.
Боль в щитовидной железе можно снять с помощью болеутоляющих средств, таких как ибупрофен.
Если симптомы тяжелые с признаками инфекции, может потребоваться ультразвуковое сканирование щитовидной железы для выявления других проблем.
Детям обычно требуется операция по удалению аномальной части щитовидной железы.
Помогите нам улучшить наш сайт
Не могли бы вы ответить на несколько вопросов о вашем сегодняшнем визите?
Примите участие в нашем опросе
Последняя проверка страницы: 24 сентября 2020 г.
Дата следующей проверки: 24 сентября 2023 г.
Надпочечники | Johns Hopkins Medicine
Анатомия надпочечников
Надпочечник состоит из двух основных частей:
-
Кора надпочечников — это внешняя область, а также самая большая часть надпочечника. Он разделен на три отдельные зоны: клубочковую зону, пучковую зону и сетчатую зону. Каждая зона отвечает за выработку определенных гормонов.
-
мозговое вещество надпочечников расположено внутри коры надпочечников в центре надпочечника. Он вырабатывает «гормоны стресса», в том числе адреналин.

Кора надпочечников и мозговое вещество надпочечников покрыты жировой капсулой , которая образует защитный слой вокруг надпочечников.
Гормоны надпочечников
Роль надпочечников в организме заключается в высвобождении определенных гормонов непосредственно в кровоток. Многие из этих гормонов связаны с тем, как организм реагирует на стресс, а некоторые жизненно необходимы. Обе части надпочечников — кора надпочечников и мозговое вещество надпочечников — выполняют различные и обособленные функции.
Каждая зона коры надпочечников секретирует определенный гормон. Основные гормоны, вырабатываемые корой надпочечников, включают:
Кортизол
Кортизол — это глюкокортикоидный гормон, вырабатываемый пучковой зоной, который играет несколько важных функций в организме. помогает контролировать использование организмом жиров, белков и углеводов; подавляет воспаление; регулирует артериальное давление; повышает сахар в крови; а также может уменьшить образование костей.
Этот гормон также контролирует цикл сна/бодрствования. Он высвобождается во время стресса, чтобы помочь вашему телу получить заряд энергии и лучше справиться с чрезвычайной ситуацией.
Как надпочечники вырабатывают кортизол
Надпочечники вырабатывают гормоны в ответ на сигналы от гипофиза в головном мозге, который реагирует на сигналы от гипоталамуса, также расположенного в мозге. Это называется гипоталамо-гипофизарно-надпочечниковой осью. Например, для выработки кортизола надпочечниками происходит следующее:
-
Гипоталамус вырабатывает кортикотропин-рилизинг-гормон (CRH), который стимулирует гипофиз к секреции адренокортикотропного гормона (АКТГ).
-
Затем
АКТГ стимулирует надпочечники вырабатывать и выделять в кровь гормоны кортизола.
-
В норме и гипоталамус, и гипофиз могут определить, есть ли в крови соответствующее количество циркулирующего кортизола. Если кортизола слишком много или слишком мало, эти железы соответственно изменяют количество высвобождаемых КРГ и АКТГ.
 Это называется петлей отрицательной обратной связи.
Это называется петлей отрицательной обратной связи. -
Избыточная выработка кортизола может происходить из узелков в надпочечниках или избыточная продукция АКТГ из опухоли в гипофизе или из другого источника.
Альдостерон
Этот минералокортикоидный гормон, вырабатываемый клубочковой зоной, играет центральную роль в регуляции артериального давления и некоторых электролитов (натрия и калия). Альдостерон посылает сигналы почкам, в результате чего почки поглощают больше натрия в кровоток и выделяют калий в мочу. Это означает, что альдостерон также помогает регулировать рН крови, контролируя уровень электролитов в крови.
ДГЭА и андрогенные стероиды
Эти гормоны, вырабатываемые сетчатой зоной, являются слабыми мужскими гормонами. Это гормоны-предшественники, которые в яичниках превращаются в женские гормоны (эстрогены), а в яичках — в мужские гормоны (андрогены). Однако эстрогены и андрогены вырабатываются в гораздо больших количествах яичниками и яичками.
Эпинефрин (адреналин) и норэпинефрин (норадреналин)
мозговое вещество надпочечников , внутренняя часть надпочечника, контролирует гормоны, которые инициируют реакцию бегства или борьбы. Основные гормоны, секретируемые мозговым веществом надпочечников, включают адреналин (адреналин) и норэпинефрин (норадреналин), которые имеют сходные функции.
Помимо прочего, эти гормоны способны увеличивать частоту сердечных сокращений и силу сердечных сокращений, усиливать приток крови к мышцам и мозгу, расслаблять гладкие мышцы дыхательных путей и способствовать метаболизму глюкозы (сахара). Они также контролируют сдавливание кровеносных сосудов (вазоконстрикцию), помогая поддерживать артериальное давление и повышая его в ответ на стресс.
Как и некоторые другие гормоны, вырабатываемые надпочечниками, адреналин и норадреналин часто активизируются в физически и эмоционально стрессовых ситуациях, когда вашему телу требуются дополнительные ресурсы и энергия, чтобы выдержать необычное напряжение.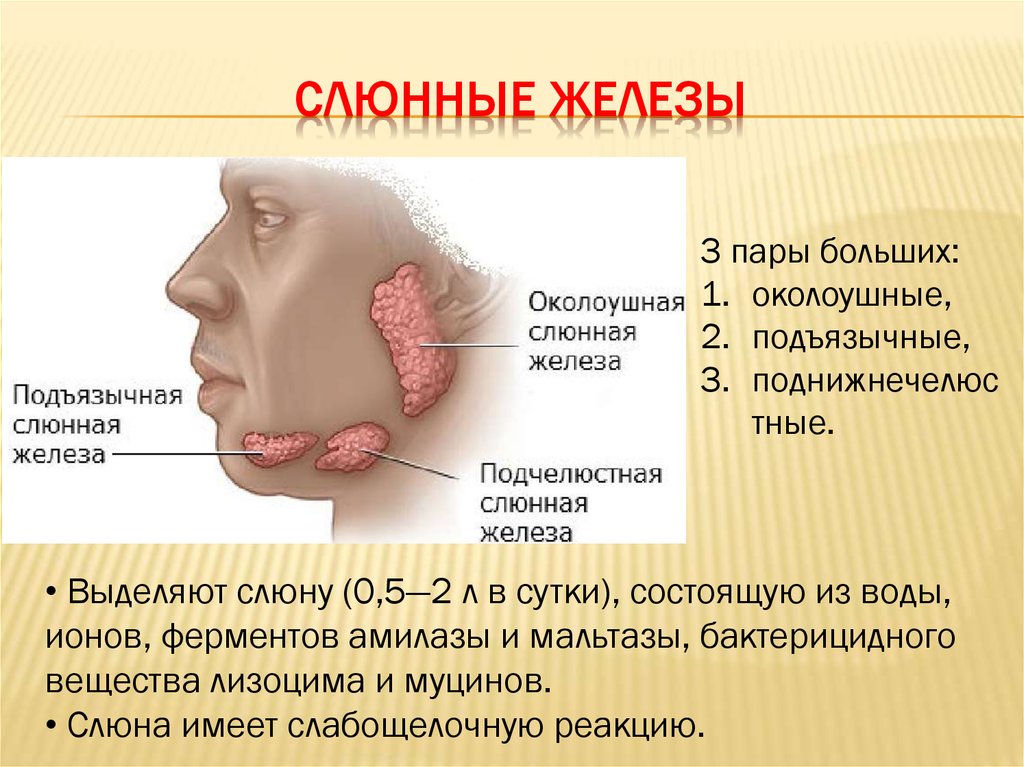
Заболевания надпочечников
Надпочечники вызывают проблемы со здоровьем двумя распространенными способами: они производят слишком мало или слишком много определенных гормонов, что приводит к гормональному дисбалансу. Эти нарушения функции надпочечников могут быть вызваны различными заболеваниями надпочечников или гипофиза.
Надпочечниковая недостаточность
Надпочечниковая недостаточность — редкое заболевание. Она может быть вызвана заболеванием надпочечников (первичная надпочечниковая недостаточность, болезнь Аддисона) или заболеваниями гипоталамуса или гипофиза (вторичная надпочечниковая недостаточность). Это противоположно синдрому Кушинга и характеризуется низким уровнем гормонов надпочечников. Симптомы включают потерю веса, плохой аппетит, тошноту и рвоту, утомляемость, потемнение кожи (только при первичной надпочечниковой недостаточности), боль в животе и другие.
Причинами первичной надпочечниковой недостаточности могут быть аутоиммунные заболевания, грибковые и другие инфекции, рак (редко) и генетические факторы.
Хотя надпочечниковая недостаточность обычно развивается со временем, она также может проявляться внезапно в виде острой надпочечниковой недостаточности (адреналовый криз). У него схожие симптомы, но последствия более серьезные, включая опасный для жизни шок, судороги и кому. Они могут развиться, если состояние не лечить.
Врожденная гиперплазия надпочечников
Надпочечниковая недостаточность также может быть результатом генетического заболевания, называемого врожденной гиперплазией надпочечников. Детям, которые рождаются с этим заболеванием, не хватает важного фермента, необходимого для производства кортизола, альдостерона или того и другого. В то же время у них часто наблюдается избыток андрогенов, что может приводить к мужским признакам у девочек и преждевременному половому созреванию у мальчиков.
Врожденная гиперплазия надпочечников может оставаться невыявленной в течение многих лет в зависимости от степени дефицита фермента. В более тяжелых случаях младенцы могут страдать от двойственности гениталий, обезвоживания, рвоты и задержки развития.
Гиперактивные надпочечники
Иногда в надпочечниках могут образовываться узлы, которые вырабатывают слишком много определенных гормонов. Узлы размером 4 сантиметра и больше, а также узлы, которые обнаруживают определенные особенности при визуализации, повышают подозрение на злокачественное новообразование. Как доброкачественные, так и раковые узлы могут продуцировать избыточное количество определенных гормонов, что называется функциональным узлом. Функциональные опухоли, злокачественные опухоли или узлы размером более 4 сантиметров рекомендуется направлять на хирургическую оценку.
Избыток кортизола: синдром Кушинга
Синдром Кушинга возникает в результате избыточной продукции кортизола надпочечниками. Симптомы могут включать увеличение веса и жировые отложения в определенных областях тела, таких как лицо, ниже задней части шеи, называемой буйволиным горбом, и в области живота; истончение рук и ног; фиолетовые растяжки на животе; волосы на лице; усталость; мышечная слабость; легко травмируется кожа; повышенное артериальное давление; диабет; и другие проблемы со здоровьем.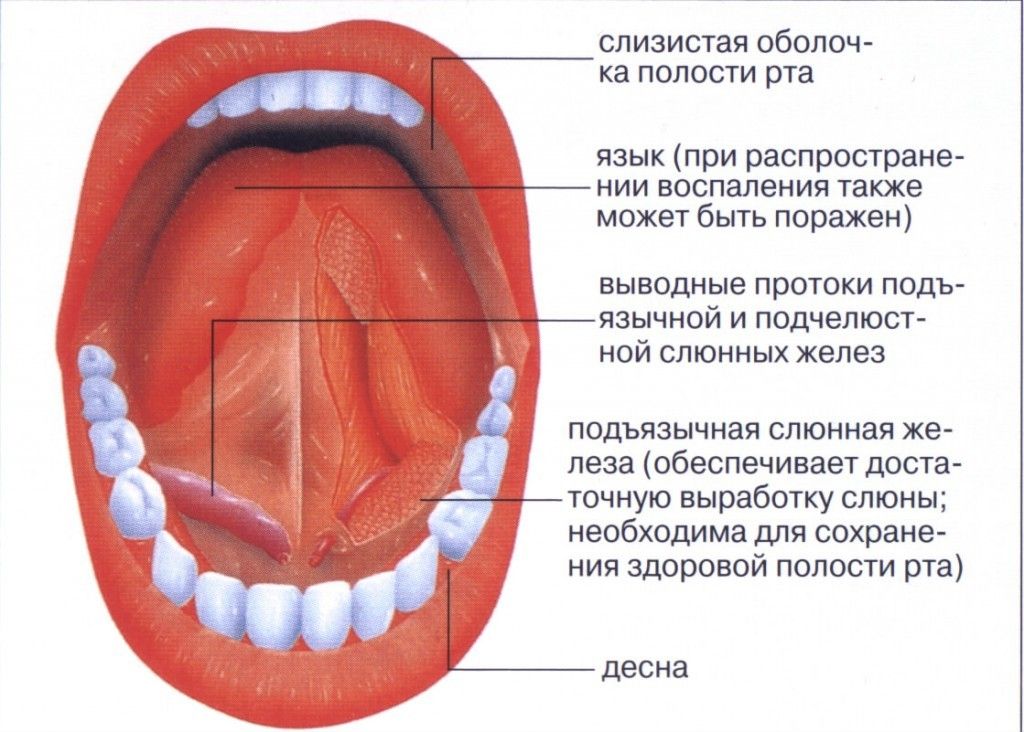
Избыточное производство кортизола также может быть вызвано перепроизводством АКТГ доброкачественной опухолью в гипофизе или опухолью в другом месте тела. Это известно как болезнь Кушинга. Другой распространенной причиной синдрома Кушинга является чрезмерное и длительное употребление наружных стероидов, таких как преднизолон или дексаметазон, которые назначают для лечения многих аутоиммунных или воспалительных заболеваний (например, волчанки, ревматоидного артрита, астмы, воспалительных заболеваний кишечника, рассеянного склероза и т. д.). )
Избыток альдостерона: гиперальдостеронизм
Гиперальдостеронизм возникает в результате перепроизводства альдостерона одним или обоими надпочечниками. Это характеризуется повышением кровяного давления, которое часто требует многих лекарств для контроля. У некоторых людей может развиться низкий уровень калия в крови, что может вызвать мышечные боли, слабость и спазмы. Когда причиной является гиперсекреция надпочечников, болезнь называется синдромом Конна.
Избыток адреналина или норадреналина: феохромоцитома
Феохромоцитома — это опухоль, которая приводит к избыточной выработке адреналина или норадреналина мозговым веществом надпочечников, что часто происходит вспышками. Иногда причиной гиперпродукции этих гормонов может быть ткань нервного гребня, сходная с мозговым веществом надпочечников. Это известно как параганглиома.
Феохромоцитомы могут вызывать постоянное или спорадическое высокое кровяное давление, которое трудно контролировать с помощью обычных лекарств. Другие симптомы включают головные боли, потливость, тремор, тревогу и учащенное сердцебиение. Некоторые люди генетически предрасположены к развитию этого типа опухоли.
Рак надпочечников
Злокачественные опухоли надпочечников (рак надпочечников), такие как адренокортикальная карцинома, встречаются редко и к моменту постановки диагноза часто распространяются на другие органы и ткани. Эти опухоли, как правило, вырастают довольно большими и могут достигать нескольких дюймов в диаметре.
