Лечение воспаления лимфоузлов | «Клинико-Диагностическое общество» (КДО)
В стандартной схеме лимфаденит является сопутствующим признаком заболевания. Это осложнение, возникающее при наличии патологий в организме человека. В основном сопровождает инфекционные болезни. Стоит понимать, что длительный период воспалительного процесса лимфоузлов может привести к серьезным последствиям. Так лимфаденит может перерасти в патологию, одновременно спровоцировав осложнения на других органах.
Причины воспаленияЛимфаденит делится на специфический и неспецифический тип. В первом случае к поражению лимфатической системы приводит проникновение в организм определенных бактерий, которые вызывают ряд сложнейших заболеваний: туберкулез, гонорея, сифилис, ВИЧ, чума и прочие.
Неспецифический вид воспаления проявляется при поражении гнойными возбудителями, а также производимыми ими токсинами. При этом развиваются такие болезни: кариес, псориаз, дерматит, ангина, паротит и ряд подобных патологий.
Существует еще понятие лимфаденопатия. Это воспаление лимфатической системы, которое возникает при злокачественных опухолях, аллергии, а также аутоиммунной патологии.
Увеличение подчелюстных лимфоузлов может наблюдаться при чрезмерных физических нагрузках. Это обусловлено повышенной нагрузкой на мышцы, а соответственно, большим количеством пропускаемой через узлы лимфы. При этом воспаление лимфатических узлов может наблюдаться как у женщин, так и у мужчин.
СимптомыОпределены общие симптомы лимфаденита, которые на начальных стадиях воспаления практически незаметны. По мере осложнения патологии симптоматика проявляется интенсивнее. К общим симптомам относят:
- увеличение лимфатических узлов;
- повышенная температура;
- головная боль;
- слабость;
- отсутствие аппетита.
При перетекании лимфаденита в хроническую форму признаки воспаления проявляются не так сильно.
Хроническое воспаление может привести к тому, что лимфоидная ткань будет замещаться соединительной. Вследствие этого лимфатические узлы скукоживаются и перестают функционировать. Может проявиться некроз узла, что приведет к развитию осложнений.
Стадии заболеванияСтепень проявление признаков воспалительного процесса зависит от стадии болезни. При остром лимфадените можно выделить три фазы:
- Катаральная. В этом случае увеличение незначительное и отсутствуют болезненные ощущения.
- Серозная. Воспаление лимфатических узлов переходит на область вокруг лимфоузла и при этом ощущается боль. Возможно поражение сосудов.
- Гнойная. Кожа в области лимфоузла опухает, боль проявляется более выражено.
Если не обращаться к врачу и заниматься самолечением, то лимфаденит очень быстро переходит в серьезное воспаление и будет угрожать здоровью пациента, вплоть до летального исхода. Важно начать лечение на начальной стадии, чтобы потом не бороться с хроническим нарушением и с осложнениями.
Важно начать лечение на начальной стадии, чтобы потом не бороться с хроническим нарушением и с осложнениями.
Гонорейное воспаление характеризуется резкими болями и увеличением паховых лимфатических узлов. Если лимфаденит вызван туберкулезом, то в результате поражения появляется лихорадочное состояние и интоксикация. Также воспаление смещается на окружающие узел ткани, а в некоторых случаях могут возникнуть некротические изменения лимфатической системы. Лимфаденит, сопровождающийся сифилисом, не вызывает нагноений. В этом случае воспалительный процесс односторонний. Узлы не спаиваются между собой и четко прощупываются при пальпации.
При обнаружении изменении в состоянии лимфатических узлов следует сразу обращаться к специалисту: терапевту, педиатру или хирургу. При выявлении патологий, спровоцировавших воспаление, потребуется осмотр компетентных специалистов: онколога, дерматовенеролога или инфекциониста.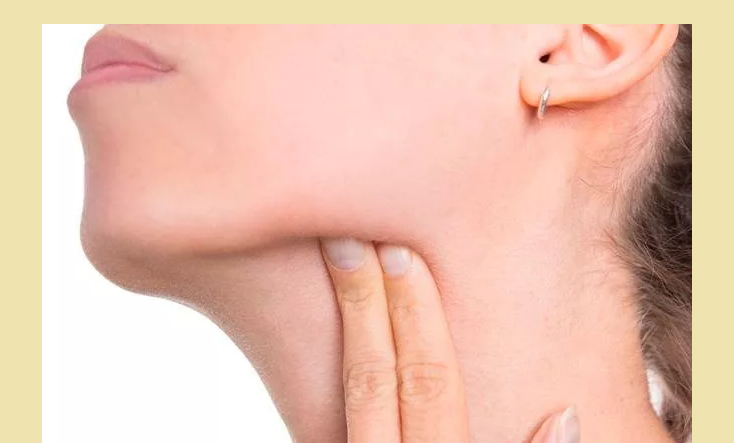
Диагностика патологий не вызывает трудностей. Заключение выдается на основании жалоб пациента на боль и появление общих симптомов лимфаденита. Также диагноз ставится после общего осмотра и пальпации тканей в области лимфоузлов. Для утверждения наличия воспаления пациенту предлагают сдать ряд анализов: общий анализ мочи и крови, а также биохимическое обследование венозной крови.
Если есть основания подозревать специфический тип лимфаденита, то следует провести дополнительные обследования: анализ крови на ВИЧ и сифилис, посев на наличие возбудителей и диаскинтест.
Также в число дополнительных исследований включены: рентген грудной клетки, УЗИ лимфоузлов, рентген сосудов лимфатических узлов с контрастированием, МРТ и лимфосцинтиграфия. Если заболевание находится в хронической стадии, то потребуется взятие пункции лимфоузла или изъятие образца на гистологический анализ.
Решение о применении каких-либо методов и назначении определенных препаратов, принимает лечащий врач.
- прием антибактериальных препаратов — антибиотиков;
- при выявлении вирусных поражений — противовирусные лекарства;
- для снятия отека — антигистаминные средства;
- противовоспалительные препараты, чтобы снизить температуру и улучшить общее состояние.
Одновременно с применением назначенных препаратов рекомендуется обильное питье. В большинстве случаев назначают капельницы, чтобы вывести из организма токсины. Наряду с использованием лекарственных препаратов назначается лечение физиопроцедурами: УВЧ, магнит, лазер и электрофорез.
Во время терапии пациенту необходимо полноценно питаться, чтобы в организм попадало достаточное количество белков, жиров и углеводов. Также рацион обогащается витаминным и минеральным комплексом.
При тяжелых формах воспаления, когда не помогает консервативное лечение, применяется хирургическое вмешательство.
Одним из осложнений является переход от острой формы воспаления к хронической. В этом случае патологические процессы протекают без ярко выраженных симптомов, но при незначительном ослаблении иммунитета лимфоузлы воспаляются с нагноениями.
Если воспаление длительное время не вылечивается, то возможно развитие гнойного поражения жировой клетчатки вокруг лимфатического узла. Состояние пациента ухудшается — появляется лихорадка, интоксикация, отек кожных покровов и сильная боль в области поражения. Также возможно развитие абсцесса и флегмона, при этом нагноения переходят на окружающие лимфоузлы ткани.
При тяжелом течении заболевания и невозможности организма с ним справиться вероятен риск развития сепсиса. В этом случае поражается кровеносная система, остальные органы, что может привести к летальному исходу.
Профилактика
В большинстве случаев причиной лимфаденита становятся неспецифические возбудители. В связи с этим нужна профилактика лимфаденита, чтобы избежать воспалений. Необходимо вести здоровый образ: правильно и сбалансировано питаться, избавиться от вредных привычек и соблюдать режим дня.
В связи с этим нужна профилактика лимфаденита, чтобы избежать воспалений. Необходимо вести здоровый образ: правильно и сбалансировано питаться, избавиться от вредных привычек и соблюдать режим дня.
Для людей с имеющимися хроническими заболеваниями следует систематически обследоваться. Также рекомендовано проходить осмотр у врача-стоматолога минимум один раз в полгода, поскольку нарушения в ротовой полости неизбежно ведут к воспалениям лимфатических узлов.
4 причины увеличения лимфатических узлов. Когда начинать беспокоиться?
Мало кто обращает внимание на лимфатические узлы, которые у каждого человека служат «сторожевыми постами» инфекции
Однако даже небольшое их увеличение может указывать на серьезную опасность, когда нужно принимать срочные меры.
Защитный барьер
Лимфоаденопатия, активизация лимфатических узлов – это «визитная карточка» самых разных заболеваний. Иногда врач, наблюдая этот симптом, не может объяснить причину возникновения болезни без специальных исследований.
Припухание лимфатических узлов бывает при краснухе, кори, мононуклеозе, токсоплазмозе, туберкулезе. Могут его вызвать и аденовирусные инфекции.
Лимфатические узлы обычно воспаляются недалеко от очага инфекции. Если болит горло, то увеличиваются шейные и подчелюстные лимфоузлы, если была ранка и гнойник на ноге – паховые, если на руке – подмышечные. Почему это происходит? Дело в том, что при попадании возбудителей инфекции в лимфатическую систему узлы начинают действовать как пограничная застава. Они задерживают инфекцию, препятствуя ее распространению. Усиливается производство лимфоцитов, защитных клеток организма, которые скапливаются в этих участках лимфатической системы. Так что, по сути, увеличение лимфоузлов говорит о том, что процесс естественной защиты организма начался. Но в то же время такой сигнал тревоги требует обращения к врачу.
К увеличению лимфоузлов склонны, как правило, полные, рыхлые люди. Порой припухание узлов у них проходит, не отражаясь на состоянии организма.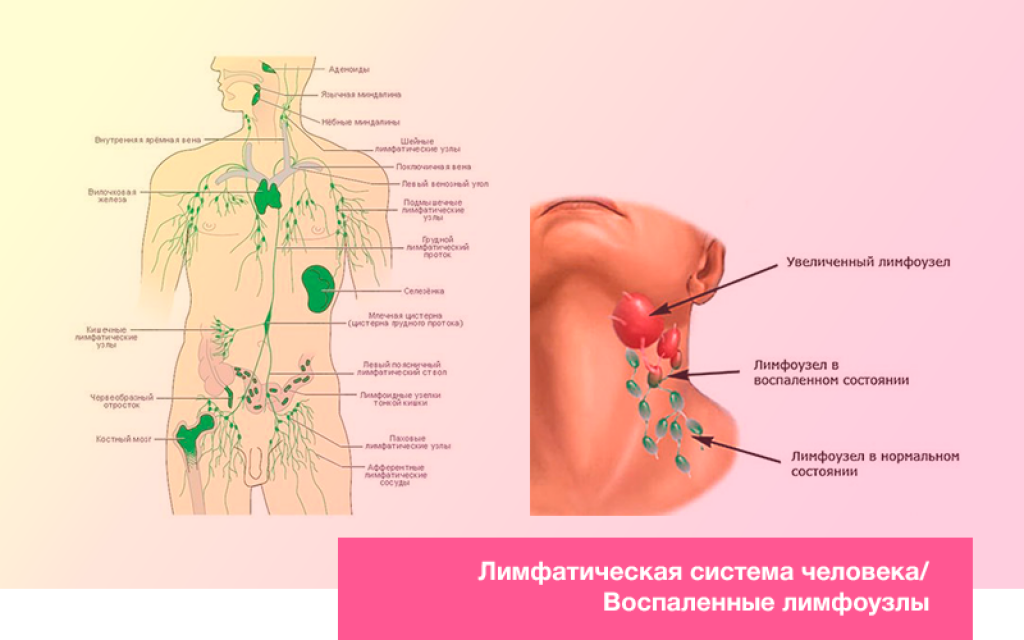 Бить тревогу надо, если увеличение держится слишком долго, а узел болезненный и достаточно велик – например, размером с грецкий орех. Нужно обратиться к специалистам, и они выяснят причину появления инфекции.
Бить тревогу надо, если увеличение держится слишком долго, а узел болезненный и достаточно велик – например, размером с грецкий орех. Нужно обратиться к специалистам, и они выяснят причину появления инфекции.
Причины для тревоги
› Причина первая. Поцарапала кошка. У многих в квартирах есть кошки, и не все они относятся к своим хозяевам «лояльно». Если домашний любимец как следует оцарапает руку, инфекция с кошачьих коготков может попасть в лимфу, и лимфоузел начинает на нее реагировать. Развивается «болезнь кошачьей царапины», или доброкачественный лимфоретикулез.
Сами кошки им не болеют, они только носят инфекцию на лапах. Но нанесенные им повреждения могут прогрессировать и проявляться в виде боли (от легкой до весьма чувствительной), а также припухлости недалеко от поврежденной области. К примеру, если пострадала рука в районе локтя, то распухание будет под мышкой. Может подняться небольшая температура – 37–37,5 градуса. Если организм не справляется с инфекцией, вовлекаются другие лимфоузлы – глотки, и тогда может начаться ангина, реагируют также печень и селезенка. Если царапина долго не заживает, появляется гной, небольшое уплотнение.
Если царапина долго не заживает, появляется гной, небольшое уплотнение.
Другая «кошачья» инфекция – токсоплазмоз – проникает в организм через пищеварительный тракт. При этом увеличиваются лимфатические узлы, держится невысокая температура, слабость, иногда опухают, слезятся глаза. Особенно опасна эта инфекция для беременных женщин. Если кто-то из домашних поражен этой инфекцией, будущей маме нужно исключить всякий контакт с больным и с зараженным животным. Эта инфекция может неблагоприятно отразиться на состоянии ребенка.
Меры безопасности:
• Чтобы избежать заражения, осторожно играйте с кошками.
• Если оцарапала, обязательно обработайте ранку йодом, понаблюдайте, пока не заживет.
• Когда инфекция все-таки начала распространяться, лимфоузлы припухли, надо обратиться к специалисту, который обязательно поможет, заболевание это излечимо.
› Причина вторая. Натерли ногу. Банальная и весьма частая причина увеличения лимфоузла – потертость на ноге от тесной обуви, которую не обработали должным образом антисептическими средствами. Бывает так, что ранка уже затянулась, и все успели забыть о том, что она была, – большинство людей не обращают внимания на то, что не болит, не беспокоит.
Бывает так, что ранка уже затянулась, и все успели забыть о том, что она была, – большинство людей не обращают внимания на то, что не болит, не беспокоит.
Но иногда инфекция все-таки попадает в лимфу и незаметно «облюбовывает» какой-нибудь близлежащий лимфоузел. В таких случаях организм иногда справляется сам, и припухлость проходит через некоторое время.Однако бывает, что увеличение лимфоузла сопровождается гнойным процессом, и тогда требуется помощь хирурга. Воспаленный лимфоузел нужно вскрыть и прочистить, иначе это может привести к заражению.
Меры безопасности:
• Носите обувь по ноге, никогда не отправляйтесь в дальнее путешествие в новых туфлях – предпочтите разношенные и удобные .
• Если на ноге образовалась ранка, обработайте ее бактерицидной мазью и только потом заклейте пластырем.
• Если нога долго не заживает, добавились другие неприятные ощущения, обратитесь к врачу.
› Причина третья. Фурункулы. Чаще всего они сигнализируют о гормональных всплесках. При повышенной потливости они могут появиться и в области подмышечных впадин. Порой это выглядит как плотные набухания, над которыми кожа краснеет, иногда даже больно поднять руку. Это гидраденит. Лечить его самостоятельно, привязывая листья алоэ или повязки с лечебными мазями, не имеет смысла. Лучше всего отправиться на прием к хирургу.
При повышенной потливости они могут появиться и в области подмышечных впадин. Порой это выглядит как плотные набухания, над которыми кожа краснеет, иногда даже больно поднять руку. Это гидраденит. Лечить его самостоятельно, привязывая листья алоэ или повязки с лечебными мазями, не имеет смысла. Лучше всего отправиться на прием к хирургу.
Меры безопасности:
• Кожу в том месте, где часто появляются фурункулы, нужно протирать салициловым спиртом или специальными лосьонами. Трогать, прокалывать их ни в коем случае нельзя! Лучше доверить лечение дерматологу: он пропишет мази и протирания, которые уменьшат эти неприятные явления.
• Если у вас повышенная потливость, нужно тщательнее следить за чистотой тела: мыться два раза в день под душем с мылом или гелем, чтобы очистить тело от пота и кожных выделений. Ежедневно нужно менять и белье, причем желательно, чтобы оно было хлопчатобумажным.
› Причина четвертая. Уплотнение в районе груди. Иногда увеличение лимфоузлов в подмышечной впадине может сочетаться с уплотнениями в ткани груди. Это признак очень опасного заболевания, требующего немедленного обращения к онкологу. Многие наши соотечественницы живут по принципу «пока гром не грянет…». Вот только нельзя забывать, что опухоль молочной железы – такая болезнь, что если «грянет», то шутить не станет.
Иногда увеличение лимфоузлов в подмышечной впадине может сочетаться с уплотнениями в ткани груди. Это признак очень опасного заболевания, требующего немедленного обращения к онкологу. Многие наши соотечественницы живут по принципу «пока гром не грянет…». Вот только нельзя забывать, что опухоль молочной железы – такая болезнь, что если «грянет», то шутить не станет.
Чтобы обеспечить профилактику, нужно приучить себя после 35 лет к регулярному самообследованию молочных желез, как к чистке зубов. Важно также обязательное посещение гинеколога – как минимум дважды в год. Женщинам с высоким риском заболевания – наследственным или связанным с образом жизни – рекомендуется так же специальное онкологическое обследование: маммография, УЗИ, анализ на онкомаркеры.
Меры безопасности:
• Два раза в месяц нужно тщательно ощупать каждую молочную железу, лежа и стоя. Если обнаруживается даже маленькое уплотнение, немедленно обратитесь к врачу.
• Наблюдение за грудью и подмышечными лимфоузлами стоит усилить, если случайно произошел ушиб или иная травма этой области.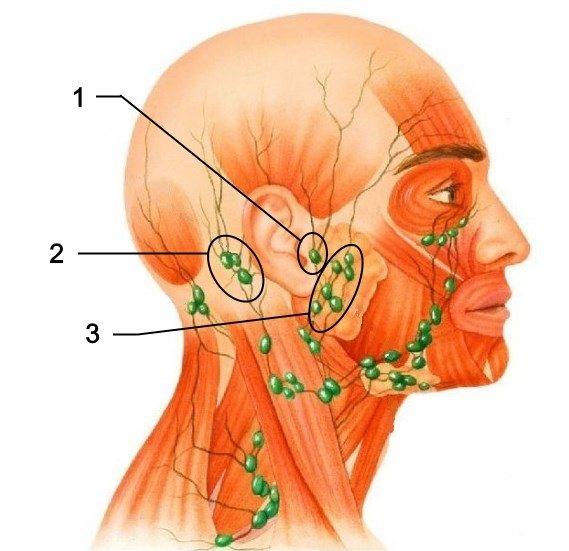
Статья «Узел проблем» из номера: «АиФ Здоровье»№31
Являются ли ваши опухшие железы симптомом РА? Признаки и симптомы
У вас есть сотни лимфатических узлов по всему телу и большие их скопления в трех конкретных областях: на шее, в подмышках и в паху.
Лимфатические узлы (также известные как железы) фильтруют отходы из лимфы, липкой прозрачной жидкости, содержащей лейкоциты, которые помогают бороться с инфекцией. Короче говоря, лимфатические узлы помогают сохранить ваше здоровье.
Возможно увеличение лимфатических узлов
Когда лимфатические узлы опухают или увеличиваются, врачи называют это состояние лимфаденопатией. Иногда припухлость локальная (только в одном месте тела), а иногда диффузная (по всему телу).
СВЯЗАННЫЕ: На что похожа боль при артрите?
Припухлость, которую вы видите или чувствуете, особенно на шее, в подмышечной впадине или в паху, может быть симптомом лимфаденопатии.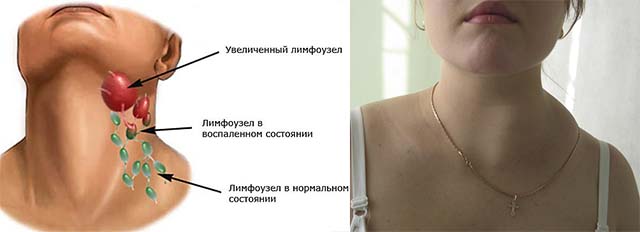 Некоторые опухшие лимфатические узлы едва заметны. Припухлость может быть болезненной или болезненной, а может и не быть, и вы можете нащупать одну или несколько припухлостей. Боль в горле может сопровождаться опухшими железами, что может вызвать болезненное глотание и ощущение болезненности, дискомфорта, боли или першения в горле, в зависимости от причины боли.
Некоторые опухшие лимфатические узлы едва заметны. Припухлость может быть болезненной или болезненной, а может и не быть, и вы можете нащупать одну или несколько припухлостей. Боль в горле может сопровождаться опухшими железами, что может вызвать болезненное глотание и ощущение болезненности, дискомфорта, боли или першения в горле, в зависимости от причины боли.
Если вы когда-либо испытывали этот симптом и у вас ревматоидный артрит, вы, возможно, задавались вопросом, связаны ли эти два симптома.
По словам Скотта Зашина, доктора медицинских наук, терапевта и ревматолога из Далласа, существует несколько распространенных причин лимфаденопатии, и большинство из них напрямую связаны с ревматоидным артритом. Но некоторые из них относятся к той же общей категории ревматических заболеваний, что и ревматоидный артрит.
Является ли ревматоидный артрит причиной увеличения лимфатических узлов? Наверное нет
Доктор Зашин объясняет некоторые из возможных основных причин опухших желез:
- Инфекция Как вирусные, так и бактериальные инфекции могут вызывать опухоль лимфатических узлов, включая ангину, COVID-19 или простуду, которая может включают боль или першение в горле, заложенность или насморк, чихание, кашель, головную боль, боль в суставах или усталость, корь, мононуклеоз, ушную инфекцию, зубную инфекцию, ВИЧ или кожную инфекцию.
 Если триггером является бактериальная инфекция, вам может потребоваться антибиотик. Если это вирусная инфекция, вам, возможно, придется просто подождать.
Если триггером является бактериальная инфекция, вам может потребоваться антибиотик. Если это вирусная инфекция, вам, возможно, придется просто подождать. - Синдром Шегрена У некоторых людей с воспалительным артритом также развивается синдром Шегрена. Общие симптомы этого аутоиммунного заболевания включают сухость глаз, рта и кожи, а также отек околоушных желез, которые расположены перед ушами и под ними. У небольшого числа людей с болезнью Шегрена могут быть увеличены лимфатические узлы.
- Болезнь Стилла Эта форма воспалительного артрита редко встречается у взрослых, но у людей с болезнью Стилла может развиться лимфаденопатия. «Через 30 лет у меня мог бы быть один или два пациента с этим», — говорит Зашин. Люди с болезнью Стилла, у которых увеличены лимфатические узлы, также могут иметь лихорадку, сыпь и увеличение печени и селезенки.
- Рак Многие виды рака могут вызывать увеличение лимфатических узлов.
 Люди с ревматоидным артритом, а также люди с синдромом Шегрена подвержены более высокому риску развития лимфомы, рака лимфатической системы, по сравнению с теми, у кого нет этих состояний. «Лимфома не характерна для ревматоидного артрита, но коррелирует с активностью заболевания. Таким образом, чем выше активность заболевания, тем выше риск лимфомы», — говорит Зашин. Хотя ранние исследования намекали на то, что некоторые препараты, используемые для лечения ревматоидного артрита, известные как биологические препараты, могут повышать риск лимфомы, последующие лонгитюдные исследования, в ходе которых ученые изучали пациентов в течение определенного периода времени, не подтвердили этот риск, говорит Зашин. Однако он отмечает, что Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США (FDA) некоторое время назад выпустило предупреждение об этом риске. Хотя это нельзя исключать как возможность — и эта тема все еще обсуждается — более поздние исследования показывают, что биологические препараты не увеличивают риск лимфомы.
Люди с ревматоидным артритом, а также люди с синдромом Шегрена подвержены более высокому риску развития лимфомы, рака лимфатической системы, по сравнению с теми, у кого нет этих состояний. «Лимфома не характерна для ревматоидного артрита, но коррелирует с активностью заболевания. Таким образом, чем выше активность заболевания, тем выше риск лимфомы», — говорит Зашин. Хотя ранние исследования намекали на то, что некоторые препараты, используемые для лечения ревматоидного артрита, известные как биологические препараты, могут повышать риск лимфомы, последующие лонгитюдные исследования, в ходе которых ученые изучали пациентов в течение определенного периода времени, не подтвердили этот риск, говорит Зашин. Однако он отмечает, что Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США (FDA) некоторое время назад выпустило предупреждение об этом риске. Хотя это нельзя исключать как возможность — и эта тема все еще обсуждается — более поздние исследования показывают, что биологические препараты не увеличивают риск лимфомы. Помимо опухших узлов, другие распространенные симптомы лимфомы включают потерю веса, сыпь, лихорадку и необычную усталость или кровотечение.
Помимо опухших узлов, другие распространенные симптомы лимфомы включают потерю веса, сыпь, лихорадку и необычную усталость или кровотечение. - Очень активный, неконтролируемый ревматоидный артрит, особенно если состояние длится много лет «Редко, но иногда можно увидеть увеличение лимфатических узлов, связанное с активностью ревматоидного артрита», — говорит Зашин. «Обычно это скорее диагноз исключения». Другими словами, ваш врач, вероятно, захочет сначала исключить другие возможные причины опухших желез, такие как инфекция или рак, прежде чем обвинять вас в ревматоидном артрите. «Я бы направил пациента к онкологу, если бы не видел очевидной причины для этого, например, если у пациента есть моно или другая инфекция», — говорит он.
СВЯЗАННЫЕ: Может ли чай помочь при ревматоидном артрите?
Лечение увеличенных лимфатических узлов широко варьируется в зависимости от причины. Если вы сразу же сообщите своему врачу о своих симптомах, вы можете работать вместе, чтобы определить следующие шаги. Вам могут прописать антибиотики, посоветовать следить за своим состоянием и подождать, не ухудшится ли оно, или вас могут вызвать в офис для биопсии. Независимо от того, серьезна причина или нет, ваш врач может помочь направить вас в правильном направлении и вернуть вам хорошее самочувствие.
Вам могут прописать антибиотики, посоветовать следить за своим состоянием и подождать, не ухудшится ли оно, или вас могут вызвать в офис для биопсии. Независимо от того, серьезна причина или нет, ваш врач может помочь направить вас в правильном направлении и вернуть вам хорошее самочувствие.
Как ревматоидный артрит может повлиять на все части вашего тела
Ревматоидный артрит влияет не только на суставную боль, но и на сердце, легкие, кожу, зрение, здоровье костей и многое другое. Узнайте о симптомах, осложнениях… есть может повлиять на ваше самочувствие. Откажитесь от этих провоспалительных продуктов, чтобы избежать обострения ревматоидного артрита… 9Связь между ревматоидным артритом и анемией под контролем? Узнайте о…
Сьюзен Л. Салливан
10 полезных закусок при ревматоидном артрите
Орехи, ягоды, йогурт и многое другое могут быть на вкусной и разнообразной Меню закусок при уматоидном артрите.
Мадлен Р. Ванн, MPH
7 полезных для артрита продуктов (и 1 напиток) в сезон барбекю , особенно если у вас ревматоидный артрит. Попробуйте эти полезные…
Бет Левин
10 продуктов, которые помогут победить воспаление при ревматоидном артрите
Узнайте о питательных веществах, которые могут помочь вашему телу уменьшить воспаление, связанное с ревматоидным артритом принадлежность , и другие симптомы.
Автор Beth Levine
Заболевания слюнных желез Отоларинголог Таузенд-Оукс, Калифорния
Слюнные железы находятся во рту, на лице и шее и рядом с ними. Обезвоживание является фактором риска некоторых заболеваний слюнных желез. Чтобы поддерживать хорошее здоровье полости рта, важно ежедневно выпивать много жидкости, чтобы стимулировать выработку слюны.
К основным слюнным железам относятся околоушные (на щеке и под ухом), поднижнечелюстные (под челюстью) и подъязычные (под языком) железы. Эти железы производят слюну, которая помогает увлажнить рот, инициирует переваривание пищи и помогает защитить зубы от кариеса. Есть также много крошечных мелких слюнных желез, расположенных вдоль губ, внутри щеки, рта и горла.
Каковы симптомы заболеваний слюнных желез?
Заболевания слюнных желез могут вызывать такие симптомы, как:
- Проблемы с едой
- Отек железы(ей) щеки и шеи
- Боль в железе(ах)
- Повторные инфекции
- Наросты или шишки внутри желез или шеи
Что вызывает заболевания слюнных желез?
Обструкция слюноотделения. Отток слюны в околоушных и поднижнечелюстных железах или протоках может быть блокирован камнями или сужением внутри протоков. Закупорка слюнного протока может привести к боли и отеку слюнной железы.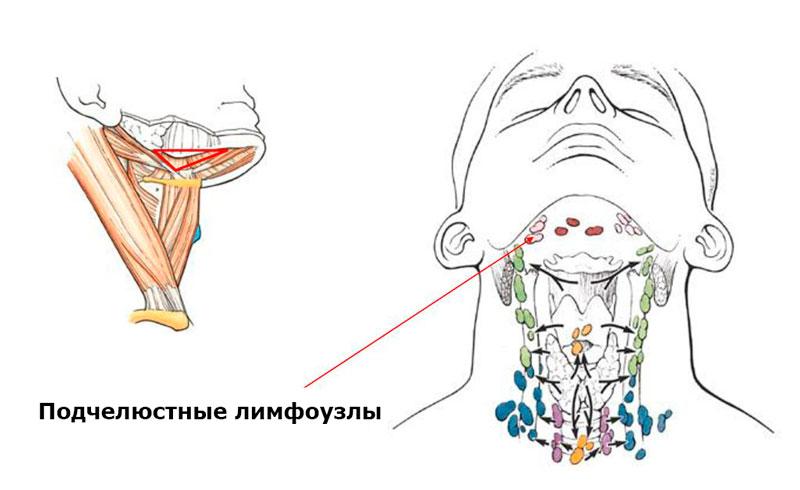 Как правило, железы набухают во время еды на несколько минут, а затем постепенно уменьшаются, чтобы снова увеличиться при следующем приеме пищи. Инфекция с сильными болями и отеком может развиться, если железа длительное время блокируется без возможности выделять скопившуюся слюну. Если не лечить стойкий отек железы, в железах может развиться тяжелая инфекция или абсцесс.
Как правило, железы набухают во время еды на несколько минут, а затем постепенно уменьшаются, чтобы снова увеличиться при следующем приеме пищи. Инфекция с сильными болями и отеком может развиться, если железа длительное время блокируется без возможности выделять скопившуюся слюну. Если не лечить стойкий отек железы, в железах может развиться тяжелая инфекция или абсцесс.
У вас может возникнуть отек или увеличение близлежащих лимфатических узлов с блокировкой слюноотделения. Эти лимфатические узлы представляют собой структуры в верхней части шеи, которые часто становятся болезненными при обычной ангине. На самом деле, некоторые из этих лимфатических узлов расположены на околоушной железе или глубоко внутри нее, или рядом с поднижнечелюстной железой. Когда эти лимфатические узлы увеличиваются из-за инфекции, у вас может появиться красная болезненная припухлость в этой области.
Опухоли. Раковые (злокачественные) или нераковые (доброкачественные) опухоли обычно проявляются в виде безболезненных узлов или увеличений. Опухоли редко поражают более одной железы и обнаруживаются в виде новообразований в околоушной, поднижнечелюстной области, на небе, дне рта, щеках или губах. Эти увеличения должен проверить ЛОР-врач (ухо, горло и нос) или отоларинголог.
Опухоли редко поражают более одной железы и обнаруживаются в виде новообразований в околоушной, поднижнечелюстной области, на небе, дне рта, щеках или губах. Эти увеличения должен проверить ЛОР-врач (ухо, горло и нос) или отоларинголог.
Раковые опухоли больших слюнных желез могут быстро расти, могут быть болезненными и могут привести к частичной или полной потере подвижности на пораженной стороне лица. Эти симптомы также должны быть немедленно проверены ЛОР-врачом.
Другие заболевания. Увеличение или воспаление слюнных желез также может быть вызвано аутоиммунными заболеваниями, такими как ВИЧ и синдром Шегрена, когда иммунная система организма атакует слюнные железы. Сухость во рту или сухость глаз являются симптомами синдрома Шегрена. Это может происходить при других системных заболеваниях, таких как ревматоидный артрит. Диабет может вызвать безболезненное увеличение слюнных желез, особенно околоушных желез.
Какие существуют варианты лечения?
Если ваш врач или ЛОР-специалист подозревает непроходимость слюнных желез, они могут обезболить отверстие слюнных протоков во рту и расширить проток, чтобы облегчить выход закупоривающего камня. Визуализация с помощью компьютерной томографии или ультразвука также может показать, где расположены кальцифицированные камни.
Визуализация с помощью компьютерной томографии или ультразвука также может показать, где расположены кальцифицированные камни.
Если в слюнной железе обнаружено новообразование, полезно пройти компьютерную томографию или магнитно-резонансную томографию. Иногда тонкоигольная аспирационная биопсия в кабинете врача помогает определить, что происходит. В редких случаях через околоушный проток вводят краситель и делают рентгеновский снимок железы, называемый сиалограммой. В качестве альтернативы можно использовать небольшие эндоскопы, называемые сиалендоскопами, для осмотра слюнных протоков, диагностики и лечения закупорки из-за камней или стеноза.
Биопсия малых слюнных желез губы может потребоваться для выявления некоторых аутоиммунных заболеваний, таких как синдром Шегрена.
Лечение заболеваний слюнных желез делится на две категории — медикаментозное и хирургическое — и зависит от характера проблемы. Если это связано с заболеваниями или расстройствами, которые затрагивают все тело, а не одну изолированную область, то необходимо лечить основную проблему. Для этого может потребоваться консультация с другими специалистами. Если расстройство связано с обструкцией слюнных желез и инфекцией, ваш врач или ЛОР-специалист может назначить антибиотики и порекомендовать увеличить количество жидкости.
Для этого может потребоваться консультация с другими специалистами. Если расстройство связано с обструкцией слюнных желез и инфекцией, ваш врач или ЛОР-специалист может назначить антибиотики и порекомендовать увеличить количество жидкости.
Если в слюнной железе образовалось новообразование, может быть рекомендовано его удаление. Большинство новообразований в области околоушной железы не являются злокачественными. Когда злокачественные образования расположены в околоушной железе, их можно удалить хирургическим путем, сохранив большую часть лицевого нерва внутри железы, которая двигает мышцы лица, в том числе мышцы рта и глаз. Лучевая терапия иногда рекомендуется после операции. Обычно его вводят через четыре-шесть недель после хирургической процедуры, чтобы обеспечить адекватное заживление перед облучением.
Те же общие принципы применимы к новообразованиям в поднижнечелюстной области или малых слюнных железах во рту и верхней части глотки. Доброкачественные образования лучше всего лечить консервативными мерами или хирургическим путем.
