Восстановление слизистой оболочки полости рта путем трансплантации аутогенных кератиноцитов: клиническое исследование
Поиск КабинетВосстановление слизистой оболочки полости рта путем трансплантации аутогенных кератиноцитов: клиническое исследование
Комплекс заболеваний слизистой оболочки полости рта иногда требует применения активной хирургической тактики. Состояния после резекции лейкоплакии, плоско клеточного рака, а также атрофии слизистой оболочки альвеолярного гребня, сопровождающиеся потерей или поражением ее участка на площади более 1 сма, требуют восстановления дефекта. В настоящее время хирургичес кая тактика сводится к перемещению свободных лоскутов. Однако не всегда операция может быть успешна. Это слу чается либо в связи с развитием осложнений (некроз трансплантата), или когда дефект не позволяет выполнить оперативное вмешательство, не нанеся ущерб тканям в месте забора (1, 2]. Альтернативой аутотрансплантации или пластики слизистой оболочки могут быть имплантации биологически активных материалов в зону дефекта с пос ледующим ожиданием эпителизации скаффолда с крае вых зон раны. В клинической практике стоматологов, дер матологов и хирургов в США широко используется децеллюлированная, специально очищенная от антигенов, человеческая дерма AlloDerm, которая предназначена для стимуляции процессов заживления слизистых оболочек и кожи (3, 4]. Кроме того, помимо скаффолдов для восстанов ления кожи в широкую практику были внедрены и клеточные аллотрансплантаты, ярким примером которых может слу жить Apligraf. Являясь живыми эквивалентами кожи, они зарекомендовали себя хорошо как в эстетической меди цине, так и в комбустиологии (5, 6]. Использование кле точных технологий в хирургической стоматологии кажется само собой разумеющимся делом.
В клинической практике стоматологов, дер матологов и хирургов в США широко используется децеллюлированная, специально очищенная от антигенов, человеческая дерма AlloDerm, которая предназначена для стимуляции процессов заживления слизистых оболочек и кожи (3, 4]. Кроме того, помимо скаффолдов для восстанов ления кожи в широкую практику были внедрены и клеточные аллотрансплантаты, ярким примером которых может слу жить Apligraf. Являясь живыми эквивалентами кожи, они зарекомендовали себя хорошо как в эстетической меди цине, так и в комбустиологии (5, 6]. Использование кле точных технологий в хирургической стоматологии кажется само собой разумеющимся делом.
Исследовательская группа Университета Кобз (Япония) продемонстрировала возможность использования аутотран сплантатов для восстановления дефектов слизистой обо лочки полости рта у пятнадцати пациентов с лейкоплакией, плоскоклеточным раком полости рта и атрофией слизистой оболочки в области альвеолярного гребня. Клеточный ма териал получали путем биопсии, кератиноциты выделяли, культивировали и наносили на AlloDerm.
Таким образом, данное наблюдение свидетельствует о кли нической эффективности метода трансплантации аутогенных кератиноцитов на бесклеточной дермальной матрице AlloDerm в сравнении с имплантацией той же матрицы носителя, но без клеток. Однако в исследовании остался нераскрытым вопрос: безопасно ли использовать подобные клеточные трансплантаты у онкологических пациентов. Внедрение в клиническую практику данного метода в Японии сильно ог раниченно в связи с отсутствием разрешения на использо вание матрицы AlloDerm, о чем и заявили авторы.
Подписаться на новости
Leave Blank:Do Not Change:
1036
Дата: 29 ноября 2007 г.
© При копировании любых материалов сайта, ссылка на источник обязательна.
Подняться вверх сайта
НМИЦ онкологии им. Н.Н. Блохина
Весной 2020 года у 78-летнего москвича Михаила Давыдова сломался съёмный зубной протез. Стал натирать, закровило. А на дворе самый разгар коронавируса, в клинику идти пенсионер опасался. Пошёл к стоматологу, когда уже образовалась язва. Тот посоветовал полоскать ромашкой. Исправно полоскал, а язва всё больше, верхняя челюсть стала опухать, появился запах гнилого мяса. Осенью гистологический анализ дал результат – рак слизистой оболочки альвеолярного отростка верхней челюсти 4 стадии. – Вот ведь как, – всплескивает руками Михаил Львович, – сам себе заработал онкологическое заболевание!
– Действительно, незаживающая ранка во рту, образовавшаяся из-за некачественного протеза, острого края отколовшегося зуба, постоянного кусания языка или щеки может закончиться развитием злокачественного процесса, – комментирует научный сотрудник отделения опухолей головы и шеи, д. м.н., профессор Рубен Азизян. – Опухоль у пациента прорастала в гайморову пазуху с распадом, морфологическая форма – плоскоклеточная. Нашей тактикой на первом этапе было хирургическое лечение, химиотерапия в таком возрасте может привести к серьёзным осложнениям.
м.н., профессор Рубен Азизян. – Опухоль у пациента прорастала в гайморову пазуху с распадом, морфологическая форма – плоскоклеточная. Нашей тактикой на первом этапе было хирургическое лечение, химиотерапия в таком возрасте может привести к серьёзным осложнениям.
– Опухоль удалена в объёме фрагментов верхней челюсти, твёрдого нёба, а также фрагментов нижней и передней стенок гайморовой пазухи, – продолжает доктор Азизян, – в пределах здоровых тканей, что и подтвердило гистологическое исследование удалённого материала. У пациента в анамнезе – инфаркт, слабое сердце. Поэтому важно было минимизировать наркозную нагрузку. У нас было очень мало времени, операция должна была длиться не более полутора часов. Мы уложились. Образовался обширный дефект, поэтому сразу после операции пациенту была установлена временная конструкция в виде пластинки для того, чтобы разграничивать полость рта и полость носа. Дальнейшая тактика в лечении этого пациента – не позднее месяца после операции начать курс лучевой терапии.
С временной пластинкой, без зубов на верхней челюсти, Михаилу Львовичу было сложно есть и разговаривать. И если проблему с едой можно было как-то решать при помощи протёртой пищи, то артикулировать, выговаривать слова, чтобы тебя поняли, никак не получалось. Оценив дефект, наши стоматологи с зубными техниками по индивидуальному оттиску изготовили съёмный протез с искусственными зубами и обтуратором, замещающим утраченные костные структуры и дёсны.
– Задача – восстановить функцию жевания и функцию речи, – комментирует врач-стоматолог-ортопед отделения опухолей головы и шеи, к.м.н. Айрапет Седракян. – Нужно учесть массу нюансов, чтобы пациент быстрее адаптировался к протезу, и он был комфортным в эксплуатации. Очень важно, как обтуратор прилегает к окружающим тканям – если у пациента оголена костная ткань, надо учесть, что через три месяца она закроется слизистой оболочкой. Рана заживает, идёт эпителизация. Протез не должен мешать регенеративному процессу.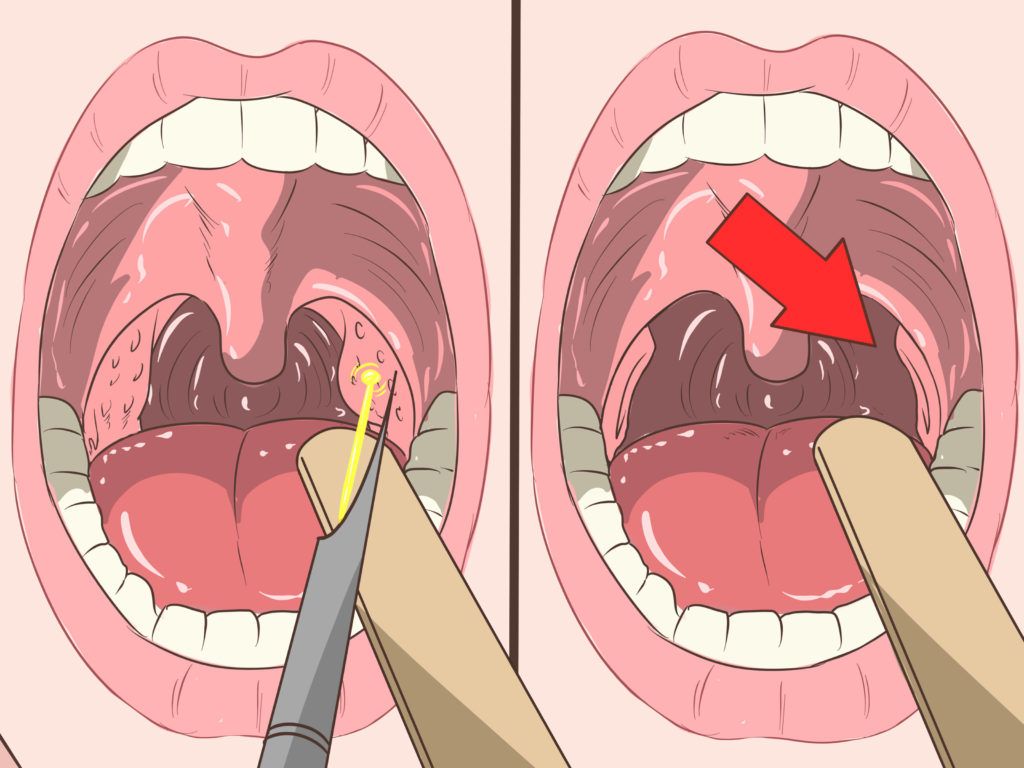
– У нас есть пациенты, которые без протеза даже спать не могут, – продолжает Айрапет Ншанович. – Окружающие ткани, теряя опору, зависают над дыхательными путями, человек просто не может дышать. А питаться без протеза вообще невозможно, пища попадает в носоглотку. За свой тридцатилетний опыт я сделал сотни протезов для онкобольных пациентов с дефектами, образовавшимися после удаления опухоли в полости рта. И каждый из них индивидуален, ни один не похож на другой!
Впереди у Михаила Львовича ещё курс лучевой терапии. Сейчас он чувствует себя хорошо, может жевать пищу и отчётливо говорить. – Планы у меня – жить, – энергично жестикулируя, делится наш пациент. – Много разного интересного в мире происходит. Надо быть в курсе. Я ветеран труда, всю жизнь работал в связи, на городской телефонной станции, кабельщиком-спайщиком. Раньше было некогда, а теперь есть время заниматься на даче садом-огородом. Но без фанатизма – в охотку. По лесу люблю бродить, грибы-ягоды собирать. Этот-то сезон, считай, профукал из-за болезни. В следующем обязательно наверстаю!
– Много разного интересного в мире происходит. Надо быть в курсе. Я ветеран труда, всю жизнь работал в связи, на городской телефонной станции, кабельщиком-спайщиком. Раньше было некогда, а теперь есть время заниматься на даче садом-огородом. Но без фанатизма – в охотку. По лесу люблю бродить, грибы-ягоды собирать. Этот-то сезон, считай, профукал из-за болезни. В следующем обязательно наверстаю!
Эффективное улучшение функции полости рта с помощью реставрационного лечения имплантатами после резекции нижней челюсти с лопаточным лоскутом: клинический случай | International Journal of Implant Dentistry
- Отчет о клиническом случае
- Открытый доступ
- Опубликовано:
- Такаюки Косака 1 ,
- Масахиро Вада
ORCID: orcid.
 org/0000-0002-0718-8371 1 ,
org/0000-0002-0718-8371 1 , - Suzuna Akema 1 ,
- Yuichi Nishimura 1 ,
- Kazuhide Matsunaga 2 ,
- Narikazu Uzawa 2 &
- …
- Kazunori Ikebe 1
Международный журнал имплантологической стоматологии том 8 , Номер статьи: 61 (2022) Процитировать эту статью
-
377 доступов
-
Сведения о показателях
Реферат
История вопроса
Обширная потеря зубов и окружающих тканей вследствие мандибулэктомии по поводу опухоли полости рта не только негативно сказывается на внешности, но и часто вызывает различные функциональные нарушения, снижая качество жизни (КЖ). В данном случае реконструкция лопаточным лоскутом была проведена вместе с сегментарной мандибулэктомией с целью функционального восстановления с помощью имплантатов, ориентированных на реставрацию. Был получен хороший результат с улучшением жевательной функции и качества жизни после протезирования.
В данном случае реконструкция лопаточным лоскутом была проведена вместе с сегментарной мандибулэктомией с целью функционального восстановления с помощью имплантатов, ориентированных на реставрацию. Был получен хороший результат с улучшением жевательной функции и качества жизни после протезирования.
Клинический случай
Пациентка, 37 лет, с диагнозом оссифицирующая фиброма левой стороны нижней челюсти. Выполнены сегментарная мандибулэктомия и реконструкция лопаточным лоскутом. Была проведена диагностическая симуляция имплантата, и на основании результата челюстно-лицевой хирург провел вторичную реконструкцию с использованием частиц губчатого костно-мозгового трансплантата. После полного заживления раны дважды проводили установку имплантатов и завершали окончательное ортопедическое лечение. Жевательная способность и максимальная сила прикуса, которые являются показателями жевательной функции, улучшились по сравнению с периодом до и после протезирования. Кроме того, качество жизни, связанное со здоровьем полости рта, улучшилось по сравнению с периодом до и после протезирования.
Кроме того, качество жизни, связанное со здоровьем полости рта, улучшилось по сравнению с периодом до и после протезирования.
Заключение
В данном случае пациенту после сегментарной мандибулэктомии по поводу опухоли нижней челюсти было проведено реставрационное лечение с хорошим результатом. Планирование лечебных мероприятий с акцентом на окончательное ортопедическое зрение может привести к улучшению функции полости рта у пациентов с обширными дефектами нижней челюсти.
История вопроса
При мандибулэктомии по поводу опухоли полости рта обширная потеря зубов и окружающих тканей не только негативно сказывается на внешнем виде, но и часто вызывает различные функциональные нарушения жевания, глотания и артикуляции [1], снижение качества жизни (КЖ) [2]. Реконструкция костных дефектов нижней челюсти с использованием аутогенной кости является эффективным средством улучшения не только утраченной морфологии нижней челюсти, но и функции полости рта и, таким образом, улучшения качества жизни пациента.
Первым выбором для реконструкции в случаях мандибулэктомии часто является васкуляризированный свободный лоскут с использованием кости подвздошной кости, малоберцовой кости, лопатки и т. д. [3]. Из них лопаточный лоскут обеспечивает чрезвычайно хорошее кровообращение как в кожном лоскуте, так и в костном лоскуте, а богато разветвленный сосудистый рисунок обеспечивает высокую степень гибкости в его использовании, что делает его подходящим почти для всех типов реконструкции нижней челюсти, за исключением чрезвычайно обширные дефекты [4].
Однако полное восстановление внешнего вида и функции полости рта после мандибулэктомии может быть достигнуто только при соответствующем послеоперационном ортопедическом лечении. Протез на имплантате может обеспечить высокий уровень удовлетворенности пациента как с точки зрения эстетики, так и с точки зрения функции [5, 6], но он требует достаточного количества кости, и перед началом лечения необходимо адекватное моделирование. Таким образом, имплантационное лечение, основанное на реставрации, при котором определяется форма окончательного протеза, а форма достигается за счет вторичной реконструкции кости с последующим протезированием на имплантатах, эффективно для обеспечения успеха протезирования на имплантатах при дефекте нижней челюсти. В то же время важно провести достаточную оценку функции полости рта и удовлетворенности пациента до и после операции.
В то же время важно провести достаточную оценку функции полости рта и удовлетворенности пациента до и после операции.
В данном случае случай сегментарной мандибулэктомии был пролечен путем проведения реконструкции лопаточным лоскутом с целью функционального восстановления с помощью имплантации на основе реставрации. Был получен хороший результат с улучшением жевательной функции и качества жизни после протезирования.
Описание случая
Пациентке была 37-летняя женщина. У нее была диагностирована оссифицирующая фиброма левой стороны нижней челюсти, по поводу которой в октябре 2018 г. в отделении стоматологических и челюстно-лицевых заболеваний Стоматологической больницы Осакского университета была проведена сегментарная мандибулэктомия и реконструкция лопаточного лоскута (рис. 1). Сначала был сделан разрез в левой поднижнечелюстной области, и был идентифицирован левый нижний край нижней челюсти. Затем был удален левый первый премоляр нижней челюсти и выполнена сегментарная мандибулэктомия области кзади от левого первого премоляра, включая мышечный отросток и нижнечелюстной угол.
Панорамная рентгенограмма после сегментарной мандибулэктомии и реконструкции
Изображение в натуральную величину
В результате операции отсутствовали зубы от первого левого премоляра нижней челюсти до левого второго моляра, все остальные зубы, кроме двусторонние вторые моляры верхней челюсти остаются (рис. 2). После заживления раны в отделении ортопедической стоматологии Университетской стоматологической больницы Осаки началось протезирование отсутствующих левых моляров нижней челюсти. Во-первых, была изготовлена трехмерная гипсовая модель нижней челюсти на основе данных мультидетекторной компьютерной томографии (МДКТ) (рис. 3), а также было смоделировано расположение и объем костного роста при вторичной реконструкции, чтобы изучить наилучшие место для установки имплантата. В частности, использовалось программное обеспечение для диагностического моделирования имплантатов (Landmark System, iCAT Corp., Осака, Япония) для определения идеальной супраструктуры имплантата для окклюзии на основе положения противоположных зубов, а виртуальные имплантаты помещались непосредственно под супраструктуру. В данном случае щечно-язычная ширина реконструированной области была значительно уменьшена в результате реконструкции костным лоскутом, и все виртуальные имплантаты отклонились от кости. Учитывая эту ситуацию, было запланировано количество кости, идеально необходимое для поддержки имплантата.
2). После заживления раны в отделении ортопедической стоматологии Университетской стоматологической больницы Осаки началось протезирование отсутствующих левых моляров нижней челюсти. Во-первых, была изготовлена трехмерная гипсовая модель нижней челюсти на основе данных мультидетекторной компьютерной томографии (МДКТ) (рис. 3), а также было смоделировано расположение и объем костного роста при вторичной реконструкции, чтобы изучить наилучшие место для установки имплантата. В частности, использовалось программное обеспечение для диагностического моделирования имплантатов (Landmark System, iCAT Corp., Осака, Япония) для определения идеальной супраструктуры имплантата для окклюзии на основе положения противоположных зубов, а виртуальные имплантаты помещались непосредственно под супраструктуру. В данном случае щечно-язычная ширина реконструированной области была значительно уменьшена в результате реконструкции костным лоскутом, и все виртуальные имплантаты отклонились от кости. Учитывая эту ситуацию, было запланировано количество кости, идеально необходимое для поддержки имплантата. Область, соответствующая нижнему левому первому премоляру, была близка к границе между нижнечелюстной костью и костью-трансплантатом; чтобы избежать установки имплантата в этом месте, для окончательного протеза на имплантатах был запланирован проксимальный консольный мост с имплантатами на левом втором премоляре нижней челюсти и первом моляре в качестве абатментов.
Область, соответствующая нижнему левому первому премоляру, была близка к границе между нижнечелюстной костью и костью-трансплантатом; чтобы избежать установки имплантата в этом месте, для окончательного протеза на имплантатах был запланирован проксимальный консольный мост с имплантатами на левом втором премоляре нижней челюсти и первом моляре в качестве абатментов.
Внутриротовой вид до протезирования
Изображение в натуральную величину
Рис. 3 Трехмерная гипсовая модель нижней челюсти до вторичной костной реконструкции трансплантат костного мозга (PCBM) был выполнен оральным хирургом в феврале 2020 года на основании результатов вышеуказанного моделирования. Сначала был сделан разрез в нижней части левой стороны нижней челюсти, и был идентифицирован нижний левый край нижней челюсти и нижний край лопаточной кости (кость трансплантата). Мягкие ткани, прикрепленные к кости трансплантата, отделяли щечно-язычно, чтобы обнажить всю область вокруг трансплантата. Затем была помещена предварительно подготовленная титановая сетчатая пластина, следуя морфологии кости от нижнего края нижней челюсти и костного трансплантата, и зафиксирована в этом положении винтами (рис. 4). В костной полости, созданной между зафиксированной таким образом титановой сетчатой пластиной и костным трансплантатом с язычной стороны, соответствующей дефекту язычного альвеолярного отростка от левого первого премоляра до второго моляра, достаточное количество ПКБМ, забранного из левой подвздошной кости был пересажен на высоту верхушки альвеолы.
Затем была помещена предварительно подготовленная титановая сетчатая пластина, следуя морфологии кости от нижнего края нижней челюсти и костного трансплантата, и зафиксирована в этом положении винтами (рис. 4). В костной полости, созданной между зафиксированной таким образом титановой сетчатой пластиной и костным трансплантатом с язычной стороны, соответствующей дефекту язычного альвеолярного отростка от левого первого премоляра до второго моляра, достаточное количество ПКБМ, забранного из левой подвздошной кости был пересажен на высоту верхушки альвеолы.
Вторичная реконструкция с использованием трансплантата PCBM, покрытого пластиной из титановой сетки
Изображение в натуральную величину
После заживления раны была проведена конусно-лучевая КТ для подтверждения количества пересаженной кости и окончательного было выполнено моделирование установки имплантата (рис. 5). Был изготовлен хирургический шаблон, после чего была проведена операция по установке имплантата. Сначала челюстно-лицевой хирург открыл центр кожного лоскута в ротовой полости, чтобы обнажить трансплантированную кость, а затем протезист установил имплантаты (Genesio Plus; φ3,8*10 мм, GC Company, Токио, Япония) в запланированном месте. сайты (35 и 36) (рис. 6). Первичная стабильность каждого имплантата была ниже 20 Нсм, поскольку плотность костной ткани в местах имплантатов, аугментированных с помощью PCBM, была относительно низкой.
Сначала челюстно-лицевой хирург открыл центр кожного лоскута в ротовой полости, чтобы обнажить трансплантированную кость, а затем протезист установил имплантаты (Genesio Plus; φ3,8*10 мм, GC Company, Токио, Япония) в запланированном месте. сайты (35 и 36) (рис. 6). Первичная стабильность каждого имплантата была ниже 20 Нсм, поскольку плотность костной ткани в местах имплантатов, аугментированных с помощью PCBM, была относительно низкой.
Окончательная симуляция установки имплантата с использованием конусно-лучевой компьютерной томографии ( a ) и данных поперечного сечения каждого положения имплантата. Имитация имплантата 36 ( b ) и имплантата 37 ( c )
Изображение в натуральную величину
Рис. 6Первая операция по установке имплантата ( a Full ) с использованием хирургического шаблона (
2 b 909048 ) size image После 5-месячного периода разгрузки была проведена вторая операция по установке абатмента и формирователя десны. Размещение супраструктуры имплантата было сочтено трудным, поскольку внутриротовой кожный лоскут стал более толстым из-за подкожной жировой ткани; поэтому челюстно-лицевой хирург выполнил пластику альвеолярного отростка, уменьшив количество подкожно-жировой клетчатки на кожном лоскуте и скорректировав форму лоскута. Затем протезист установил абатмент и формирователь десны. Дождавшись заживления раны от второй процедуры, методом открытой ложки сняли оттиски и установили временные реставрации. После установки тщательно проверяли чистоту вокруг имплантата и окклюзионное соотношение, снова снимали точные оттиски методом открытой ложки, а несъемный частичный протез, изготовленный из монолитного диоксида циркония, затягивали фиксирующими винтами (рис. 7, 8, 9).). Для оценки жевательной функции до и после протезирования оценивали жевательную функцию (Soshaku-noryoku sokuteiyou Gummy Jelly, UHA Mikakuto, Осака, Япония) и максимальную силу укуса (Dental Prescale II, GC, Токио, Япония). Жевательная способность улучшилась с 4 баллов до лечения до 6 баллов после лечения (рис.
Размещение супраструктуры имплантата было сочтено трудным, поскольку внутриротовой кожный лоскут стал более толстым из-за подкожной жировой ткани; поэтому челюстно-лицевой хирург выполнил пластику альвеолярного отростка, уменьшив количество подкожно-жировой клетчатки на кожном лоскуте и скорректировав форму лоскута. Затем протезист установил абатмент и формирователь десны. Дождавшись заживления раны от второй процедуры, методом открытой ложки сняли оттиски и установили временные реставрации. После установки тщательно проверяли чистоту вокруг имплантата и окклюзионное соотношение, снова снимали точные оттиски методом открытой ложки, а несъемный частичный протез, изготовленный из монолитного диоксида циркония, затягивали фиксирующими винтами (рис. 7, 8, 9).). Для оценки жевательной функции до и после протезирования оценивали жевательную функцию (Soshaku-noryoku sokuteiyou Gummy Jelly, UHA Mikakuto, Осака, Япония) и максимальную силу укуса (Dental Prescale II, GC, Токио, Япония). Жевательная способность улучшилась с 4 баллов до лечения до 6 баллов после лечения (рис. 10), а максимальная сила укуса улучшилась со значения до лечения 398,8 Н до значения после лечения 658,4 Н (рис. 10). Рис. 11). Кроме того, качество жизни, связанное со здоровьем полости рта, оценивали с использованием профиля воздействия на здоровье полости рта-14 (OHIP-14), который улучшился с 15 баллов до лечения до 1 балла после лечения.
10), а максимальная сила укуса улучшилась со значения до лечения 398,8 Н до значения после лечения 658,4 Н (рис. 10). Рис. 11). Кроме того, качество жизни, связанное со здоровьем полости рта, оценивали с использованием профиля воздействия на здоровье полости рта-14 (OHIP-14), который улучшился с 15 баллов до лечения до 1 балла после лечения.
Фиксированный частичный зубной протез с рамкой циркония
Полноразмерное изображение
Рис. 8Панорамная рентгенография после протезного лечения
Полноразмерное изображение
Фиг.
.
Рис. 10Проверка жевательной функции до ( a ) и после ( b ) протезирования
Изображение в полный размер
Рис. 11Исследование максимальной силы прикуса до ( a ) и после ( b ) протезирования
Изображение в натуральную величину
Обсуждение
В данном случае установка несъемного протеза с помощью имплантатов был выбран для протезирования после обширной резекции нижней челюсти из-за опухоли полости рта. Было выполнено моделирование для определения оптимальных мест установки имплантатов, а также проведена вторичная реконструкция для роста кости, необходимого для имплантатов. В результате было создано соответствующее окклюзионное соотношение в области дефекта нижней челюсти.
Было выполнено моделирование для определения оптимальных мест установки имплантатов, а также проведена вторичная реконструкция для роста кости, необходимого для имплантатов. В результате было создано соответствующее окклюзионное соотношение в области дефекта нижней челюсти.
На сегодняшний день имеется множество сообщений о случаях имплантации дефектов нижней челюсти после мандибулэктомии. В большинстве из них, однако, выполнялась реконструкция с использованием малоберцовой кости и пластины с последующей имплантационной терапией на пересаженной кости, что никоим образом не является достаточным для имплантатов. В данном случае желаемые места установки имплантатов были рассмотрены заранее, предусмотрев окончательный вид и окклюзионный статус, после чего достаточный объем кости был восполнен путем вторичной реконструкции. Это позволило разместить имплантант в оптимальном месте имплантации. Направленная костная регенерация (НКР), при которой стимулируется регенерация костной ткани в области с недостаточным количеством костной ткани, рутинно выполняется для имплантации во многих стоматологических клиниках [7]. Однако в таких случаях, как настоящий, с обширным дефектом нижней челюсти, реконструкция проводится с использованием кожного лоскута, который имеет свойства, отличные от нормальной слизистой оболочки альвеолярного отростка, регулировка объема кожного лоскута и тщательный контроль объема трансплантата. кости необходимы для вторичной реконструкции. Необходимо внедрить подход, объединяющий специалистов в области челюстно-лицевой хирургии и специалистов в области протезирования.
Однако в таких случаях, как настоящий, с обширным дефектом нижней челюсти, реконструкция проводится с использованием кожного лоскута, который имеет свойства, отличные от нормальной слизистой оболочки альвеолярного отростка, регулировка объема кожного лоскута и тщательный контроль объема трансплантата. кости необходимы для вторичной реконструкции. Необходимо внедрить подход, объединяющий специалистов в области челюстно-лицевой хирургии и специалистов в области протезирования.
В данном случае был составлен план с целью восстановления не только внешнего вида пациентки, но и ее жевательной функции, утраченной в результате мандибулэктомии. Существует множество методов оценки жевательной функции пациента, но важно, чтобы оценка была объективной и количественной. В данном случае использовали метод оценки степени измельчения с использованием мармеладного желе, предназначенного для измерения жевательной способности. В этом методе мармеладное желе свободно пережевывают 30 раз, а степень измельчения оценивают визуально, сравнивая его с таблицей баллов. [8] Поскольку этот метод позволяет любому легко оценить жевательную функцию, его часто используют не только для клинических оценок, но и в других условиях, таких как эпидемиологические исследования [9]., 10]. В данном случае окклюзия в области правого моляра была установлена до протезирования, так что жевательная функция в определенной степени была сохранена. Сама больная заявила, что ей как-то удавалось есть, откусывая задними зубами с правой стороны. Тем не менее, ее жевательные функции улучшились с 4 баллов до лечения до 6 баллов после лечения, и она заявила, что после протезирования она смогла пережевывать пищу на мелкие кусочки и что прием пищи занимал меньше времени. Таким образом, важно установить окклюзию с балансом между обеими сторонами в области моляров, чтобы обеспечить плавную жевательную функцию, и это было достигнуто в данном случае. Максимальная сила прикуса также оценивалась в данном случае как объективный показатель жевательной функции с использованием системы Dental Prescale.
[8] Поскольку этот метод позволяет любому легко оценить жевательную функцию, его часто используют не только для клинических оценок, но и в других условиях, таких как эпидемиологические исследования [9]., 10]. В данном случае окклюзия в области правого моляра была установлена до протезирования, так что жевательная функция в определенной степени была сохранена. Сама больная заявила, что ей как-то удавалось есть, откусывая задними зубами с правой стороны. Тем не менее, ее жевательные функции улучшились с 4 баллов до лечения до 6 баллов после лечения, и она заявила, что после протезирования она смогла пережевывать пищу на мелкие кусочки и что прием пищи занимал меньше времени. Таким образом, важно установить окклюзию с балансом между обеими сторонами в области моляров, чтобы обеспечить плавную жевательную функцию, и это было достигнуто в данном случае. Максимальная сила прикуса также оценивалась в данном случае как объективный показатель жевательной функции с использованием системы Dental Prescale. В этом методе между верхними и нижними зубами помещают пленку для измерения окклюзионной силы и оценивают состояние контакта зубов и общее давление, оказываемое зубами при максимальном окклюзионном давлении в максимальном межбугорковом положении [11]. Было показано, что максимальная сила укуса сильно коррелирует с жевательной функцией [12]. Установление окклюзионной поддержки с левой стороны и возможность оказания окклюзионного давления на двусторонние моляры привели к улучшению максимальной силы прикуса, что привело к улучшению жевательной функции.
В этом методе между верхними и нижними зубами помещают пленку для измерения окклюзионной силы и оценивают состояние контакта зубов и общее давление, оказываемое зубами при максимальном окклюзионном давлении в максимальном межбугорковом положении [11]. Было показано, что максимальная сила укуса сильно коррелирует с жевательной функцией [12]. Установление окклюзионной поддержки с левой стороны и возможность оказания окклюзионного давления на двусторонние моляры привели к улучшению максимальной силы прикуса, что привело к улучшению жевательной функции.
При оценке результатов стоматологического лечения важно оценивать субъективный уровень удовлетворенности, а также объективные показатели функции полости рта. В данном случае качество жизни, связанное со здоровьем полости рта, оценивалось как показатель субъективного уровня удовлетворенности. Результаты показали, что качество жизни, связанное со здоровьем полости рта, улучшилось после протезирования. Различные другие шкалы в дополнение к OHIP-14 были разработаны для оценки качества жизни, связанного со здоровьем полости рта, включая OHIP-49. [13] и Общий индекс оценки состояния полости рта (GOHAI) [14], которые широко используются в клинических и исследовательских целях. OHIP-14 — это укороченная версия OHIP-49, и она использовалась в данном случае, потому что помимо удобства использования сообщалось о ее надежности и достоверности [15]. Поскольку после протезирования наблюдалось улучшение не только объективных показателей жевательной функции, но и субъективного уровня удовлетворенности, ясно, что результаты протезирования в данном случае были хорошими.
[13] и Общий индекс оценки состояния полости рта (GOHAI) [14], которые широко используются в клинических и исследовательских целях. OHIP-14 — это укороченная версия OHIP-49, и она использовалась в данном случае, потому что помимо удобства использования сообщалось о ее надежности и достоверности [15]. Поскольку после протезирования наблюдалось улучшение не только объективных показателей жевательной функции, но и субъективного уровня удовлетворенности, ясно, что результаты протезирования в данном случае были хорошими.
В данном случае пациенту после сегментарной мандибулэктомии по поводу опухоли нижней челюсти было проведено реставрационное лечение с использованием имплантатов с хорошим результатом. Кроме того, можно было визуализировать и точно судить об эффектах лечения, проводя объективную оценку жевательной функции и субъективную оценку уровня удовлетворенности пациента до и после протезирования. Планирование лечебных мероприятий с акцентом на окончательное ортопедическое зрение с использованием опыта специалистов разных областей, как в данном случае, может привести к улучшению функции полости рта у пациентов с обширными дефектами нижней челюсти. В то же время мягкие ткани вокруг имплантата представляли собой кожный трансплантат, что совершенно не похоже на нормальную слизистую оболочку полости рта. В этом случае мы не проводили трансплантацию слизистой оболочки, такую как свободный десневой трансплантат или вестибулопластику. Поэтому к этому пациенту применяется строгий протокол обслуживания, включающий профессиональный уход и инструкции по гигиене полости рта. Считается, что лучше получить кератинизированную ткань вокруг имплантата, чтобы обеспечить лучшую очищаемость вокруг протеза на имплантате, если это применимо.
В то же время мягкие ткани вокруг имплантата представляли собой кожный трансплантат, что совершенно не похоже на нормальную слизистую оболочку полости рта. В этом случае мы не проводили трансплантацию слизистой оболочки, такую как свободный десневой трансплантат или вестибулопластику. Поэтому к этому пациенту применяется строгий протокол обслуживания, включающий профессиональный уход и инструкции по гигиене полости рта. Считается, что лучше получить кератинизированную ткань вокруг имплантата, чтобы обеспечить лучшую очищаемость вокруг протеза на имплантате, если это применимо.
Наличие данных и материалов
Неприменимо.
Сокращения
- КЖ:
-
Качество жизни
- МДКТ:
-
Многорядный компьютерный томограф
- ПКБМ:
-
Частицы губчатого вещества костей и костного мозга
- ОНИП:
-
Профиль воздействия на здоровье полости рта
- Великобритания:
-
Направленная костная регенерация
Ссылки
- «>
Yamashita Y, Mizuashi K, Shigematsu M, Goto M. Жевательная функция и нейросенсорные нарушения после коррекции нижней челюсти с помощью двусторонней сагиттальной остеотомии с расщепленной ветвью: сравнение жесткой внутренней фиксации минипластинами и бикортикальными винтами. Int J Oral Maxillofac Surg. 2007; 36: 118–22.
Артикул Google ученый
-
Bozec A, Poissonnet G, Chamorey E, Casanova C, Vallicioni C, Demard F, et al. Реконструкция головы и шеи свободным лоскутом и качество жизни: 2-летнее проспективное исследование. Ларингоскоп. 2008; 118: 874–80.
Артикул Google ученый
-
Такусима А., Харии К., Асато Х., Момосава А., Оказаки М., Накацука Т. Выбор костных и костно-кожных лоскутов для реконструкции нижней челюсти. Int J Clin Oncol. 2005; 10: 234–42.
Артикул Google ученый
- «>
Swartz WM, Banis JC, Newton ED, Ramasastry SS, Jones NF, Acland R. Костяно-кожный лоскут лопатки для реконструкции нижней и верхней челюсти. Plast Reconstr Surg. 1986; 77: 530–45.
Артикул Google ученый
-
Караязган-Саракоглу Б., Атай А., Коркмаз С., Гюнай Ю. Оценка качества жизни съемных протезов с опорой на имплантаты и несъемных металлоакриловых протезов у пациентов с краевой мандибулэктомией. Джей Простет Дент. 2016; 118: 551–60.
Артикул Google ученый
-
Паппалардо М., Цао К.К., Цанг М.Л., Чжэн Дж., Чан Ю.М., Цай С.Ю. Отдаленные результаты лечения пациентов с остеоинтегрированными имплантатами или без них после резекции амелобластомы нижней челюсти и реконструкции васкуляризированным костным трансплантатом: функциональная оценка и качество жизни. J Plast Reconstr Aestet Surg. 2018;71:1076–85.
Артикул Google ученый
- «>
Dellavia C, Canciani E, Pellegrini G, Tommasato G, Graziano D, Chiapasco M. Гистологическая оценка костной ткани нижней челюсти после направленной костной регенерации с помощью индивидуального компьютерного дизайна/компьютерного изготовления титановой сетки у людей: когорта изучение. Clin Implant Dent Relat Res. 2021; 23: 600–11.
Артикул Google ученый
-
Нокуби Т., Ишимута Ю., Нокуби Ф., Ясуи С., Кусуноки С., Оно Т. и др. Валидность и надежность метода визуальной оценки жевательной способности с использованием тестового мармеладного желе. Геродонтология. 2013; 30:76–82.
Артикул Google ученый
-
Игараси К., Ватанабэ Ю., Кугимия Ю., Широбе М., Эдахиро А., Канеда К. и др. Валидность метода визуальной оценки с использованием мармеладного желе для оценки эффективности жевания в крупномасштабном эпидемиологическом исследовании.
 J Оральная реабилитация. 2019;46:409–16.
J Оральная реабилитация. 2019;46:409–16. Артикул Google ученый
-
Suwanarpa K, Hasegawa Y, Salazar S, Kikuchi S, Yoshimoto T, Paphangkorakit J, et al. Можно ли предсказать жевательную функцию с помощью анкеты приема пищи у пожилых пациентов со съемными протезами? J Оральная реабилитация. 2021; 48: 582–91.
Артикул Google ученый
-
Хидаока О., Ивасаки М., Сайто М., Моримото Т. Влияние интенсивности сжатия на баланс силы прикуса, площадь окклюзионного контакта и среднее давление прикуса. Джей Дент Рез. 1999;78:1336–44.
Артикул Google ученый
-
Косака Т., Оно Т., Кида М., Кикуи М., Ямамото М., Ясуи С. и др. Многофакторная модель жевательной деятельности: исследование Suita. J Оральная реабилитация. 2016;43:340–7.
Артикул Google ученый
- «>
Слэйд Г.Д., Спенсер А.Дж. Разработка и оценка профиля воздействия на здоровье полости рта. Сообщество Dent Health. 1994; 11:3–11.
Google ученый
-
Атчисон К.А., Долан Т.А. Разработка гериатрического индекса оценки состояния полости рта. Дж. Дент, образование. 1990; 54: 680–7.
Артикул Google ученый
-
Слэйд ГД. Получение и проверка краткого профиля воздействия на здоровье полости рта. Сообщество Dent Oral Epidemiol. 1997; 25: 284–90.
Артикул Google ученый
Ссылки на скачивание
Благодарности
Неприменимо.
Финансирование
Не применимо.
Информация об авторе
Авторы и организации
-
Кафедра протезирования, геродонтологии и стоматологической реабилитации, Высшая школа стоматологии Осакского университета, 1-8 Ямадаока, Суита, Осака, 565-0871, Япония
Такаюки Косака, Масахиро Вада, Сузуна Акема, Юичи Нисимура и Казунори Икебе
-
Кафедра челюстно-лицевой хирургии II, Высшая школа стоматологии Университета Осаки, 1-8 Ямадаока, Суита, Осака, 5165-08
Казухидэ Мацунага и Нарикадзу Удзава
Авторы
- Такаюки Косака
Просмотр публикаций автора
Вы также можете искать этого автора в PubMed Google Академия
- Масахиро Вада
Посмотреть публикации автора
Вы также можете искать этого автора в PubMed Google Scholar
- Suzuna Akema
Просмотр публикаций автора
Вы также можете искать этого автора в PubMed Google Scholar
- Yuichi Nishimura
Просмотр публикаций автора
Вы также можете искать этого автора в PubMed Google Scholar
- Kazuhide Matsunaga
Просмотр публикаций автора
Вы также можете искать этого автора в PubMed Google Scholar
- Narikazu Uzawa
Просмотр публикаций автора
Вы также можете искать этого автора в PubMed Google Scholar
- Kazunori Ikebe
Просмотр публикаций автора
Вы также можете искать этого автора в PubMed Google Scholar
Вклады
ТЗ: концепция/дизайн, разработка статьи, сбор данных. MW: концепция/дизайн, критический пересмотр, протезирование. SA и YN: сбор данных, протезирование. КМ: критическая ревизия, оперативное вмешательство. НУ: критическая ревизия, оперативное вмешательство. КИ: критический пересмотр, оценка литературы. Все авторы прочитали и одобрили окончательный вариант рукописи.
MW: концепция/дизайн, критический пересмотр, протезирование. SA и YN: сбор данных, протезирование. КМ: критическая ревизия, оперативное вмешательство. НУ: критическая ревизия, оперативное вмешательство. КИ: критический пересмотр, оценка литературы. Все авторы прочитали и одобрили окончательный вариант рукописи.
Автор, ответственный за переписку
Масахиро Вада.
Декларация этики
Одобрение этики и согласие на участие
Не требуется соответствующим комитетом по этике.
Согласие на публикацию
От пациента было получено письменное информированное согласие на публикацию данного клинического случая и прилагаемых изображений.
Конкурирующие интересы
Авторы заявляют об отсутствии конкурирующих интересов.
Дополнительная информация
Примечание издателя
Springer Nature остается нейтральной в отношении юрисдикционных претензий в опубликованных картах и институциональной принадлежности.
Права и разрешения
Открытый доступ Эта статья находится под лицензией Creative Commons Attribution 4.0 International License, которая разрешает использование, совместное использование, адаптацию, распространение и воспроизведение на любом носителе или в любом формате при условии, что вы укажете авторство оригинальный автор(ы) и источник, предоставьте ссылку на лицензию Creative Commons и укажите, были ли внесены изменения. Изображения или другие сторонние материалы в этой статье включены в лицензию Creative Commons на статью, если иное не указано в кредитной строке материала. Если материал не включен в лицензию Creative Commons статьи, а ваше предполагаемое использование не разрешено законом или выходит за рамки разрешенного использования, вам необходимо получить разрешение непосредственно от правообладателя. Чтобы просмотреть копию этой лицензии, посетите http://creativecommons.org/licenses/by/4.0/.
Перепечатки и разрешения
Об этой статье
Полная реставрация и реконструкция полости рта | Orange, CA
Чрезвычайные ситуации 24/7
Адрес
Запрос бесплатную консультацию
Полная восстановление во рту и реконструкция во рту
Полная восстановление рта и полная реконструкция рта
Или с реконструкцией рта
. пломба из амальгамы может повлиять на самочувствие человека. Поэтому неудивительно, что постоянная боль в полости рта, обширные повреждения или серьезные эстетические проблемы будут иметь большое влияние на повседневную жизнь. В то время как некоторые пациенты могут решить свои проблемы с помощью одной или двух небольших процедур, другим требуется более комплексный план лечения, который оживит их улыбку и облегчит боль с помощью полной реконструкции рта.
пломба из амальгамы может повлиять на самочувствие человека. Поэтому неудивительно, что постоянная боль в полости рта, обширные повреждения или серьезные эстетические проблемы будут иметь большое влияние на повседневную жизнь. В то время как некоторые пациенты могут решить свои проблемы с помощью одной или двух небольших процедур, другим требуется более комплексный план лечения, который оживит их улыбку и облегчит боль с помощью полной реконструкции рта.
Что такое полная реконструкция полости рта?
Когда зубы и десны пациента сильно повреждены из-за эрозии эмали, кариеса, травмы, износа или заболевания десен, план полной реконструкции полости рта разработан для улучшения общего состояния полости рта, фундамента и косметического вида пациента. Полная реконструкция полости рта направлена не только на улучшение здоровья полости рта и стабильности зубного ряда, но и на восстановление структуры зуба для создания эстетически приятной улыбки. В зависимости от целей пациента полная реконструкция рта, скорее всего, будет сочетать в себе несколько процедур и процедур, выполняемых поэтапно.
Я кандидат на полную реконструкцию рта?
Пациенты, нуждающиеся в полной реконструкции полости рта, как правило, имеют обширные и сложные проблемы со здоровьем полости рта. Иногда люди рождаются с этими проблемами. Они также могут возникать из-за износа, разрушения или травмы.
Кандидаты на полную реконструкцию полости рта имеют сложные проблемы с зубами, которые:
- Вызывают боль
- Приводят к неправильному прикусу (неправильному прикусу)
- предотвратить их правильно пережевывать или перемещать рты
- , атакуйте речь
- Изменить форму их лица
- Создайте неатрагирующую улыбку
Обработки. методы лечения, используемые при полной реконструкции полости рта, будут варьироваться в зависимости от целей и потребностей пациента и могут включать следующее:
- Veeners
- Crowns
- Стоматологические имплантаты
- ClearCorrect Aligners или традиционную ортодонтику
- Зубной.
 Лечение корневых каналов
Лечение корневых каналов - Частичные, несъемные или съемные протезы
- Ночные каппы
- Нервно-мышечная стоматология
- Пункт списка
Во время первой консультации д-р Росалес или д-р Фотинос обсудят цели пациента и разработают комплексный план лечения, учитывая при этом функцию, стабильность и желаемую улыбку. На создание и разработку этого многогранного плана лечения могут уйти недели, и он является наиболее важным фактором в достижении и превышении желаемых результатов пациентов.
Сколько стоит полное восстановление полости рта?
Стоимость этих процедур может сильно различаться в зависимости от типа и объема необходимых работ, а также от того, вызвана ли реставрация или реконструкция несчастным случаем или травмой. Стоимость также зависит от стоматологического плана пациента или полиса медицинского страхования. Перед вашими процедурами сотрудники нашего офиса будут работать с нашими стоматологами и вашей страховой компанией, чтобы предоставить вам оценку общих затрат на полную реставрацию или реконструкцию и поэтапное лечение в соответствии с вашими потребностями.
Оживите свою улыбку: запишитесь на консультацию по реконструкции рта в Orange сегодня
Если вы страдаете от болезненного прикуса, у вас отсутствуют зубы и имеются обширные косметические проблемы или и то, и другое, то мы настоятельно рекомендуем вам записаться на консультацию по восстановлению улыбки в Orange, Калифорния. Д-р Фотинос или д-р Росалес обсудят ваши симптомы и цели в отношении улыбки и проведут полное обследование с фотографиями, рентгеном и цифровым сканированием вашего рта. Затем мы обсудим ваши варианты лечения и разработаем комплексный план восстановления улыбки, который поможет вам обрести удобную, привлекательную улыбку вашей мечты.
Запрос на прием
(стоимостью 495 долларов США)
Включает в себя полную серию рентгеновских снимков, внутриротовые и экстраоральные фотографии, комплексный стоматологический осмотр, регулярную чистку зубов, скрининг рака полости рта, скрининг апноэ во сне и ортодонтическое лечение.
