Лечение лимфаденита
Гинекология
Консультация гинеколога (Консервативные методы лечения)
Женское бесплодие
Кисты яичников
Эндометриоз
Миома матки
Внутриматочная контрацепция
Подбор методов контрацепции
Консультация гинеколога-эндокринолога
Гиперплазия эндометрия
Беременность и роды
УЗИ плода
Внематочная беременность
Невынашивание беременности
Замершая беременность
Пренатальный скрининг
Кардиотокография (КТГ)
Лечение бесплодия
Диагностика беременности
Подготовка к беременности
Ведение беременности
Маммология
Фиброаденома молочной железы
Послеродовой мастит
Мастопатия
Лактостаз
Киста молочной железы
Консультация врача-маммолога
Нарушения менструального цикла
Климакс
Поликистоз яичников
Дисфункция яичников
Аменорея
Альгодисменорея
Воспалительные заболевания половых органов
Воспалительные заболевания матки и придатков
Бактериальный вагиноз
Эндометрит
Цервицит
Кольпит
Вульвит
Вагинит
Бартолинит
Аднексит
Гинекологические манипуляции
Кольпоскопия
Аспирационная биопсия эндометрия
Биопсия
Введение/удаление ВМК
Гинекологические диагностические исследования
Исследование функции яичников
Исследование функции труб
Эндоскопические методы (лапароскопия, гистероскопия)
Бактериоскопическое исследование (мазок на флору)
Цитологическое исследование
Гинекологическое УЗИ
Гинекологические операции
Хирургичексий аборт
Мини-аборт
Медикаментозный аборт
Раздельное диагностическое выскабливание
Удаление полипов эндометрия
Коррекция задней спайки
Удаление липом и атером
Гистероскопия полости матки
Марсупиализация кисты бартолиновой железы
Удаление кондилом
Заболевания шейки матки
Кисты шейки матки
Дисплазия шейки матки
Полипы шейки матки
Лейкоплакия шейки матки
Заболевания, вызванные ВПЧ
Эритроплакия шейки матки
Эрозия шейки матки
Интимная пластика для женщин
Увеличение точки «G»
Интимная контурная пластика вульвы, влагалища, половых губ
Лазерное омоложение вульвы
Лазерное омоложение (уменьшение) влагалища
Хирургическая дефлорация
Лабиопластика (Пластика половых губ)
Гименопластика (Восстановление девственности)
Лечение заболеваний, передающихся половым путем
Уреаплазмоз
Трихомониаз
Цитомегаловирус
Хламидиоз
Микоплазмоз
Кандидоз (молочница)
Гонорея
Генитальный герпес
Гарднереллез
Лечение шейки матки
Радиоволновое лечение шейки матки («Сургитрон»)
Лечение шейки матки лазером
Эксцизия шейки матки
Конизация шейки матки
Биопсия шейки матки
Прививки от ВПЧ
Кардиология
Заболевания сердечно-сосудистой системы
Ишемическая болезнь сердца (ИБС)
Нейроциркуляторная дистония (НЦД)
Пороки сердца
Аритмия (нарушение сердечного ритма)
Стенокардия
Атеросклероз
Гипертоническая болезнь (гипертогия)
Хроническая сердечная недостаточность
Кардиологические обследования
Суточное мониторирование артериального давления (СМАД)
Суточное мониторирование ЭКГ по Холтеру
Эхокардиография (ЭхоКГ) с допплерографией
Электрокардиография (ЭКГ)
Консультация врача кардиолога
Биопеданс
Общая Хирургия
Гнойная хирургия
Лечение флегмоны
Лечение лимфаденита
Лечение паронихия
Лечение панариция
Лечение абсцесса
Лечение фурункула и карбункула
Лечение гидраденита
Консультация хирурга
Лечение и удаление грыж
Грыжа белой линии живота
Бедренная грыжа
Пупочная грыжа
Паховая и мошоночная грыжи
Хирургические операции, манипуляции и процедуры
Хирургические перевязки после операции
Иссечение рубцов, шрамов
Удаление инородных тел
Лечение гематомы (пункция, вскрытие)
Контрактура Дюпюитрена (ладонный фиброматоз)
Крепитирующий и стенозирующий лигаментит кисти
Подкожные разрывы ахиллова сухожилия
Операция Hallux valgus
Хирургическое лечение суставов
Пункции и инъекции суставов
Воспаление (отек, опухоль) суставов
Гигрома сустава
Бурсит суставов
Эпикондилит плеча, локтевого сустава
Лечение деформирующих артритов и артрозов суставов
Анализы и исследования
Анализы крови
Биохимический анализ крови
Клинический анализ крови
Все виды анализов и исследований
Анализы кала
Анализы на аллергию
Анализ спермы
Клиничексий анализ мочи
Анализы на ЗППП
Процедурный кабинет
Урология
Консультация уролога (Консервативные методы лечения)
Везикулит
Эпидидимит
Орхит
Недержание мочи (инконтиненция)
Преждевременное семяизвержение (эякуляция)
Аденома предстательной железы
Мужское бесплодие
Мочекаменная болезнь
Эректильная дисфункция
Нейрогенный мочевой пузырь
Баланопостит
Цистит
Уретрит
Простатит
Пиелонефрит
Урологические манипуляции
Катетеризация мочевого пузыря
Инстилляция мочевого пузыря и уретры
Массаж предстательной железы (простаты)
Диафаноскопия
Уретроскопия (в т. ч. под наркозом)
ч. под наркозом)
Цистоскопия (в т.ч. под наркозом)
Биопсия предстательной железы и яичек
Урологические диагностические исследования
Урологическое УЗИ
Уретроскопия
Электромиография в урологии
Цистометрия и профилометрия
MAR тест
Посев спермы
Урофлоуметрия
Спермограмма
Интимные операции для мужчин
Обрезание крайней плоти (циркумцизио)
Пластика уздечки крайней плоти
Хирургическое лечение преждевременного семяизвержения
Лечение Болезни Пейрони
Коррекция искривления полового члена
Протезирование яичка (имплантация протеза яичка)
Протезирование полового члена (имплантация эндофаллопротеза)
Восстановление крайней плоти
Увеличение (удлинение) полового члена
Корпоропластика — реконструктивно-пластические операции на половом члене
Урологические операции (Хирургические методы лечения)
Недержание мочи — хирургические методы лечения
Трансуретральная резекция (ТУР) простаты и мочевого пузыря
Олеогранулема полового члена
Фимоз
Эпицистостомия
Денервация головки полового члена
Сперматоцеле (удаление кисты яичка)
Вазэктомия (вазорезекция) — операция стерилизации мужчин
Варикоцеле
Водянка яичек (гидроцеле)
Слинговые операции (лечение недержания мочи)
Транспозиция уретры (лечении хронических циститов)
Орхиэктомия
Хирургическое лечение стриктуры уретры
Хирургическое лечение эписпадии и гипоспадии
Удаление полипов уретры
Микрохирургическое лечение бесплодия
Флебология
Заболевания вен
Трофические язвы
Тромбоз
Тромбофлебит
Варикозное расширение вен
Консультация флеболога
Foam-Form
Микросклеротерапия
Минифлебэктомия
Эндовенозная облитерация вен
Склеротерапия
Облитерация вен (лазерная, радиочастотная)
Лазерное лечение вен
Флебэктомия
Хирургическое лечение вен
Диагностика заболеваний вен
Лазерная Хирургия
Вросший ноготь
Лечение вросшего ногтя без операции удаления. Золотые пластины.
Золотые пластины.
Лазерное удаление вросшего ногтя
Злокачественные кожные образования
Меланома
Эпителиома
Базалиома
Образования на веках
Халязион
Ксантелазма
Удаление новообразований
Ангиома
Гранулема (ботриомикома)
Атерома (жировик)
Дерматофиброма
Кожный рог
Кератома
Липома
Подошвенные бородавки
Контагиозный моллюск
Родинки (невусы)
Сухие мозоли
Папилломы
Бородавки
Милиум
УЗИ
УЗИ матки
УЗИ молочных желез
УЗИ органов малого таза
УЗИ при беременности (Акушерское УЗИ)
УЗИ шейки матки
УЗИ яичников (УЗИ придатков)
Специальные виды УЗИ
Триплексное, дуплексное сканирование
УЗИ ректально-вагинальным датчиком
УЗИ с эффектом Доплера (Доплерометрия)
Трехмерное и четырехмерное УЗИ
УЗИ экспертного класса
УЗИ желез
УЗИ слюнных желез
УЗИ щитовидной железы
УЗИ органов брюшной полости
УЗИ желчного пузыря
УЗИ поджелудочной железы
УЗИ кишечника
УЗИ желудка
УЗИ печени
УЗИ поверхностных органов и стуктур
УЗИ мягких тканей
УЗИ лимфоузлов
УЗИ суставов
УЗИ сердца
УЗИ сердца (Эхокардиография с допплерометрией и ЦДК)
УЗИ сосудов
УЗИ вен
УЗИ артерии
УЗИ аорты
УЗИ семенных пузырьков
УЗИ сосудов полового члена
УЗИ полового члена
УЗИ простаты (предстательной железы)
УЗИ мошонки
УЗИ почек
УЗИ мочевого пузыря
Косметология
Аппаратная косметология
Алмазная микродермабразия
Микротоковая терапия
Дерматоскопия
УЗ терапия лица и тела
Хромотерапия
RF-лифтинг (радиочастотный лифтинг)
Инъекционная косметология
Плазмолифтинг
Лечение гипергидроза (потливости)
Подтяжка кожи лица
Мезотерапия, мезодиссолюция
Биоревитализация
Плазмотерапия
Коррекция овала лица
Увеличение и коррекция формы губ
Биоармирование
Контурная пластика (Ювидерм, Рестилайн, Суржидерм и др. )
)
Коррекция морщин (Ботокс, Диспорт, Ксеомин, Лантокс)
Лазерная косметология
Удаление татуировок
Удаление пигментных пятен
Лечение гемангиомы
Удаление сосудистых звездочек
Удаление сосудов
Лечение растяжек и стрий
Лазерный фракционный термолиз (фраксель)
Нитевой лифтинг (подтяжка нитями)
Подтяжка нитями (Мезонити, нити Aptos)
Пилинги косметологические
Лазерный пилинг
Химические пилинги
Пилинг кожи лица
Уходы косметологические
Крио термотерапия
Ультразвуковая чистка
Уход против морщин
Увлажняющий и антиоксидантный уход
Подтягивающий и укрепляющий уход
Чистка кожи лица
Психотерапия
Зависимости
Пищевая зависимость
Игровая зависимость
Наркотическая зависимость
Табачная зависимость
Алкогольная зависимость
Страхи и фобии
Аэрофобия (страх перед полетами)
Агорафобия (боязнь открытого пространства)
Клаустрофобия (боязнь замкнутого пространства)
Терапия
Заболевания желудочно-кишечного тракта
Холецистит
Панкреатит
Синдром раздраженной толстой кишки (СРТК)
Язвенная болезнь желудка и двенадцатиперстной кишки
Острые и хронические гастриты (Лечение гастрита)
Консультация терапевта
Дислипидэмия (повышение уровня холестерина крови)
Избыточный вес и ожирение
Анемия
Простудные вирусные заболевания (лечение и профилактика)
Лечение гриппа
Лечение ОРЗ
Лечение ОРВИ
Респираторные заболевания (заболевания органов дыхания)
Пневмония (воспаление легких)
Острые и хронические бронхиты (Лечение бронхита)
Эндокринология
Заболевания щитовидной железы
Узловой (многоузловой) зоб
Гипотиреоз
Гипертиреоз
Аутоиммунный тиреоидит щитовидной железы
Подострый тиреоидит щитовидной железы
Эндемический зоб
Диффузный токсический зоб
Консультация эндокринолога
Лечение ожирения
Инсулиновые помпы
Нарушения углеводного обмена
Нарушение гликемии натощак
Нарушение толерантности к глюкозе
Сахарный диабет беременных (гестационный диабет)
Сахарный диабет первого и второго типа
Эндокринные заболевания
Феохромоцитома и гиперальдостеронизм
Остеопороз
Синдром поликистозных яичников (СПКЯ)
Надпочечниковая недостаточность
Болезнь/синдром Иценко-Кушинга
Гипопитуитаризм
Гиперпаратиреоз
Синдром гиперпролактинемии
Аденома гипофиза
Метаболический синдром
Интимная хирургия
Вагинопластика (Пластика влагалища)
Интимная пластика для женщин
Интимные операции для мужчин
Генетическое тестирование
Выявление наследственных заболеваний и хромосомных патологий
Наследственные нарушения обмена веществ
Нервно-мышечные заболевания
Эпилепсия
Анализ кариотипа
Генетическая панель
Диетология
Трихология
Активное долголетие
Установление отцовства и родства
Направление Anti-Аge
Воспалились лимфоузлы на шее как лечить
Воспаление лимфатических узлов на шее встречается часто, это свидетельствует о развитии вирусного, инфекционного заболевания. Чтобы определить методы лечения, предварительно проводят диагностические тесты, без этого можно ставят неверный диагноз, прописывают ненужные препараты.
Чтобы определить методы лечения, предварительно проводят диагностические тесты, без этого можно ставят неверный диагноз, прописывают ненужные препараты.
Патогенез и симптомы
Лимфоузлы — образования, выполняющие барьерную функцию при проникновении токсинов и микроорганизмов. Через них проходят вирусные и бактериальные агенты, там же они уничтожаются. Из-за постоянного действия патогенных микроорганизмов может возникнуть воспалительный процесс.
Обычно воспаление развивается на фоне первичной болезни, которая может локализоваться в любой области тела, но в основном в носоглотке или ЛОР-органах.
В организме формируется первичный гнойный очаг. Оттуда токсины, микроорганизмы перемещаются по лимфе. Если иммунная система работает стабильно, они обезвреживаются без негативных реакций. Но может развиться осложнение в виде лимфаденита. У больного появляется следующие симптомы:
- повышение температуры тела до субфебрильных или высоких значений;
- болит область поражения, отдавая в шею и в голову, вне зависимости от локализации воспаленного узла;
- потеря аппетита, слабость, недомогание;
Образование нужно устранить своевременно, иначе возникнет прорыв гнойного содержимого. Это приведет к нарастанию интоксикация, тахикардии, сильной лихорадке. Возникнет угроза для жизни.
Это приведет к нарастанию интоксикация, тахикардии, сильной лихорадке. Возникнет угроза для жизни.
Причины состояния
Обычно причиной гнойного заражения лимфатических узлов остановится распространение стафилококков, стрептококков. Это составная часть условно-патогенной микрофлоры, начинающей размножаться при действии неблагоприятных факторов. Реже образуются другие микроорганизмы, например, пневмококки, клебсиеллы. Они выделяют токсины, приводящих не только к очаговым изменениям лимфатических узлов, но и общему ухудшению самочувствия. У взрослых людей причиной становятся следующие патологии:
- фурункул, карбункул, флегмона;
- рожа;
- трофические язвы, тромбофлебит;
- кариес, пульпит;
- остеомиелит.
У детей воспалительный процесс тоже развивается достаточно часто. Особенно на фоне нестабильной иммунной системы. Причиной становятся следующие болезни, представленные в таблице.
| Области патологии | Классификация болезней |
| ЛОР-органы | Отит, гайморит, гнойная ангина |
| Инфекции всего организма | Паротит, скарлатина, дифтерия, краснуха, брюшной тиф |
| Кожа, подкожно-жировая клетчатка | Экзема, пиодермия, диатез экссудативной природы |
Если у ребенка наблюдается снижение функции иммунной системы, даже обычное ОРВИ может вызвать воспаление лимфатических узлов.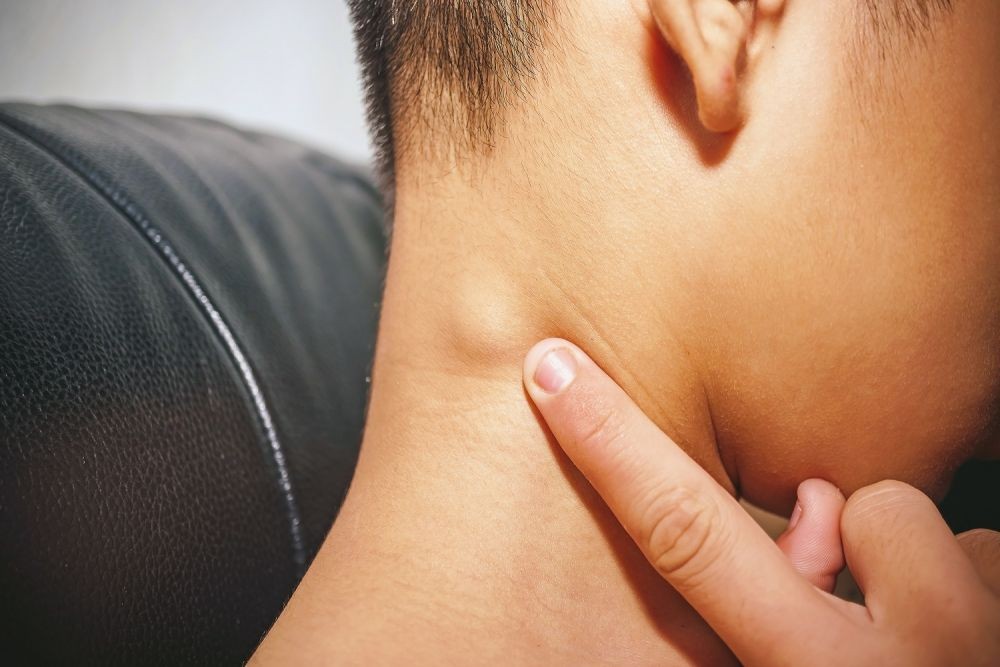 У полностью здоровых детей состояние встречается на фоне тяжелых инфекций. Состояние постепенно ухудшается, возникают осложнения.
У полностью здоровых детей состояние встречается на фоне тяжелых инфекций. Состояние постепенно ухудшается, возникают осложнения.
Как определить метод терапии?
Назначение лечебных процедур невозможно без первичной диагностики. Для этого обращаются к лечащему врачу, назначаемому анализы. Рекомендуется использовать следующие лабораторно-инструментальные тесты.
- Общеклинические исследования. Назначают ОАК, ОАМ, биохимические тесты, коагулограмму, лейкоцитарную формулу. Не позволяет выйти в общее состояние организма, но не идентифицирует патологии. И повышение лейкоцитов в крови видно, что происходит воспалительный процесс.
Благодаря тестам определяют бактериальную, вирусную, грибковую или иную природу патологии. От этого зависит, как врач будет лечить пациента. Применяют комплексный подход, чтобы быстро устранить состояние, нормализовать самочувствие человека.
Принципы лечения
Обычно применяют консервативный подход к терапии. Это означает, что применяют лекарственные средства в совокупности с физиотерапией. В процессе употребления препаратов врач смотрит на самочувствие. Если оно улучшается, лечение продолжают. При сильном недомогании, нарастании негативной симптоматики назначают дополнительные исследования.
Это означает, что применяют лекарственные средства в совокупности с физиотерапией. В процессе употребления препаратов врач смотрит на самочувствие. Если оно улучшается, лечение продолжают. При сильном недомогании, нарастании негативной симптоматики назначают дополнительные исследования.
Если выявлены обширные участки нагноения, есть опасность для здоровья и жизни пациента, применяют хирургические методы.
Дальнейшим лечением будет заниматься хирург. Он подберет оптимальное хирургическое вмешательство, которое не вредит окружающим тканям. Извлекать гнойное образование нужно как можно быстрее, так как всегда есть риск разрыва ткани с выходом содержимого в окружающее пространство и рядом находящиеся сосуды.
Если лимфаденит вызван первичной болезнью, необходимо ее полное устранение. Только после устранится воспалительный очаг. Поэтому важно первоначально определять тип инфекционного агента.
Назначение Амоксициллина
Амоксициллин — один из важнейших препаратов, помогающий бороться с гнойной инфекцией. В его основе содержится одноименное действующее вещество. Препарат выпускается в виде таблеток, ампул для инъекций, капсул, суспензий. Поэтому его применяют взрослые и дети с различной степенью патологии. При его приеме обеспечивается бактерицидное действие.
В его основе содержится одноименное действующее вещество. Препарат выпускается в виде таблеток, ампул для инъекций, капсул, суспензий. Поэтому его применяют взрослые и дети с различной степенью патологии. При его приеме обеспечивается бактерицидное действие.
После употребления препарат быстро распределяется по организму, связь с белками плазмы крови низкая. Метаболизм осуществляется в печени, выведение через почки. Показан к применению при инфекционно-воспалительных заболеваниях следующих отделов организма:
- ЛОР-органы;
- горло;
- респираторный тракт;
- ЖКТ, органы малого таза;
- кожа, мягкие ткани.
Лекарство имеет противопоказания при инфекционном мононуклеозе, тяжелых патологиях ЖКТ, бронхиальной астме, аллергии, повышенной чувствительности. Если применять с глюкокортикостероидами, количество противопоказаний увеличивается. Препарат может вызвать следующие побочные эффекты:
- местные, системные аллергические реакции;
- суперинфекция;
- неврологические расстройства;
- диспепсия, стоматит, воспаление кишечника, нарушение формирования стула.

У части бактерий есть устойчивость к амоксициллину. Тогда рекомендуется употреблять его в комбинации с клавулановой кислотой. Такой препарат называется Амоксиклав. Он устойчив к действию бета-лактамаз.
Эффективность Цефтриаксона
Цефтриаксон — средство на основе одноименного действующего вещества. Он имеет широкий спектр действия, обладает бактерицидным эффектом. Одно из главных качеств — устойчивость к бета-лактамазам.
При употреблении появляется высокая связь с белками плазмы крови, практически 100%. Средство хорошо распределяется в тканях, жидкостях, проникая в лимфатическую систему. Оно эффективно даже при менингите, переходит через гематоэнцефалический барьер. Используют при инфекционных поражениях следующих отделов организма:
- органы брюшной полости, малого таза;
- мочевыделительная, сердечно-сосудистая система;
- кожа, мягкие ткани, кости.
Препарат противопоказан при индивидуальной непереносимости. Побочные эффекты возникают при превышении дозы или индивидуальной непереносимости. Выделяют следующие негативные влияния:
Побочные эффекты возникают при превышении дозы или индивидуальной непереносимости. Выделяют следующие негативные влияния:
- диспепсические расстройства, воспаление печени и кишечника;
- неврологические реакции;
- нарушение продукты ростков крови;
- воспаление почек;
- кандидоз.
Лекарство разрешено даже при беременности, лактации. Врач должен учитывать, что оно не прошло достаточно клинических испытаний. Поэтому эффективность должна значительно превышает риск побочных действий.
Сильное средство Кларитромицин
Кларитромицин — препарат в виде таблеток, инъекций на основе одноименного действующего вещества. Это мощное антибактериальное средство широкого спектра действия. Оно входит группу макролидов, действует бактериостатически и бактерицидно. Это его главное преимущество.
Кларитромицин быстро и в большом количестве проникает в биологические жидкости, поэтому уничтожают инфекцию во многих отделах организма, в том числе лимфоузлах.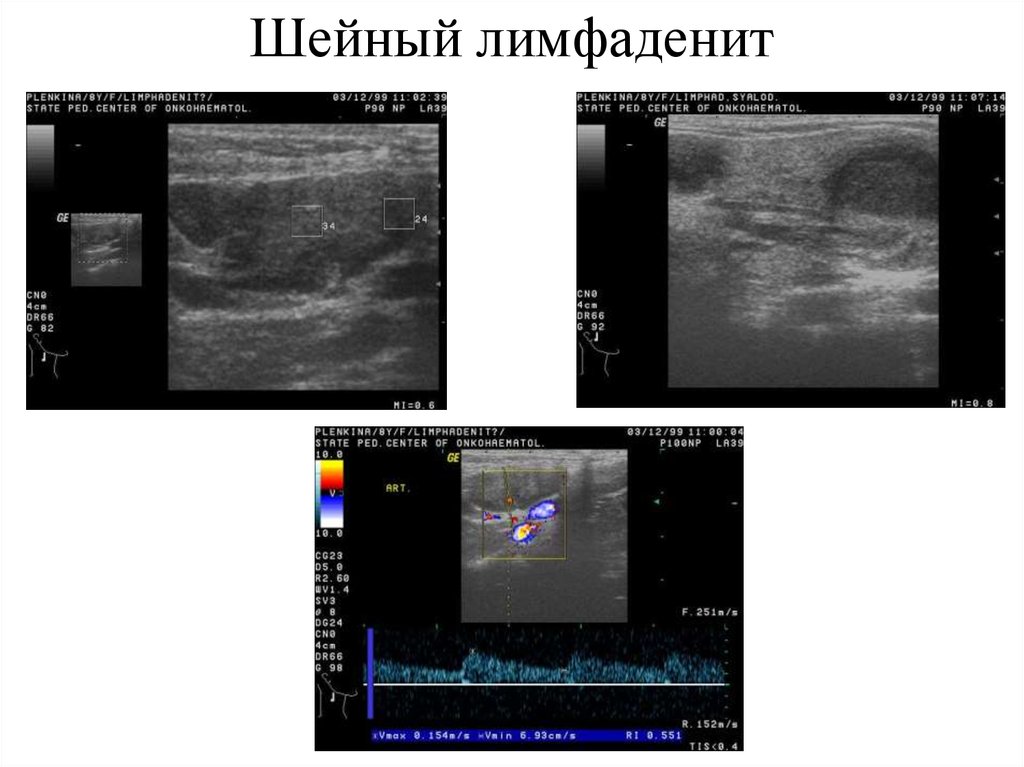
Лекарство показано к применению при инфекционно-воспалительных заболеваниях ЛОР-органов, дыхательных путей, кожи и мягких тканей. Его часто применяют для профилактики бактериального заражения пациентов со СПИДом. Но существуют следующие побочные эффекты:
- диспепсические реакции, нарушение формирования стула, воспаление отделов ЖКТ, гепатит;
- местные и системные аллергические реакции;
- неврологические расстройства;
- повышенное потоотделение, нарушение функции органов чувств;
Вещество противопоказано к применению при тяжелых поражениях печени, беременности и лактации. Оно входит в лекарственное взаимодействие с другими препаратами. Не рекомендуется принимать детям до 6 месяцев.
Применяют ли Тетрациклин
Тетрациклин — лекарство на основе одноименного действующие вещества. Это антибиотик с широким спектром действия, обладающий бактериостатическим действием. Активен в отношении стафилококков, стрептококков, нейсерии, эшерихии, многих других патогенов.
По фармакокинетике наблюдается всасывание в ЖКТ на 70%, распределение в большинство тканей и жидкостей организма. Действующее вещество проникает в лимфоузлы, уничтожая инфекцию. Переходит через плацентарный барьер и в грудное молоко. Показано к применению при инфекциях следующих отделов:
- респираторная система, ЛОР-органы;
- мочевыделительная, желчевыделительная система;
- половые органы;
- кожа, мягкие ткани, кости.
Антибиотик устраняет воспаление лимфоузлов на шее, но вызывает многочисленные побочные реакции. Среди них наблюдаются диспепсические расстройства, воспаление печени, невралгия, снижение ростков крови, аллергия, воспалительная реакция ЖКТ, дисбактериоз. Они возникают редко.
Также средство противопоказано при печеночной недостаточности, детям до 8 лет, микозах, индивидуальной непереносимости. При его употреблении рекомендуется периодически сдавать лабораторные анализы, выявляя функцию внутренних органов. Происходит перекрестное взаимодействие с другими препаратами, это нужно учитывать при комплексном лечении.
Дополнительные методы терапии
С помощью исследований было выявлено, что на состояние пациента при воспалительных реакциях в лимфоузлах шеи и головы благоприятное влияние оказывает физиотерапия. Применяют введение лекарств на фоне электрофореза, УВЧ-терапию. Благодаря им повышается метаболизм, регенерация поврежденных клеток. Восстановление поврежденных тканей происходит быстрее. Физиотерапию проводят только в комплексе с лекарственными препаратами, она не может быть единственным методом исследования.
Часто врачи назначают вскрытие гнойного образования. Особенно это важно на фоне появления аденофлегмоны. Внутрь вставляют трубку, через которую выводят гнойное отделяемое. Это называется дренаж. Внутреннюю часть обрабатывают антисептическими, антибактериальными средствами.
Используют введение витаминов, чтобы улучшить состояние иммунной системы, восстановить функциональность всего организма.
После завершения лечения периодически сдают анализы. Особенно, если увеличение регионарных лимфоузлов у пациента наблюдается часто.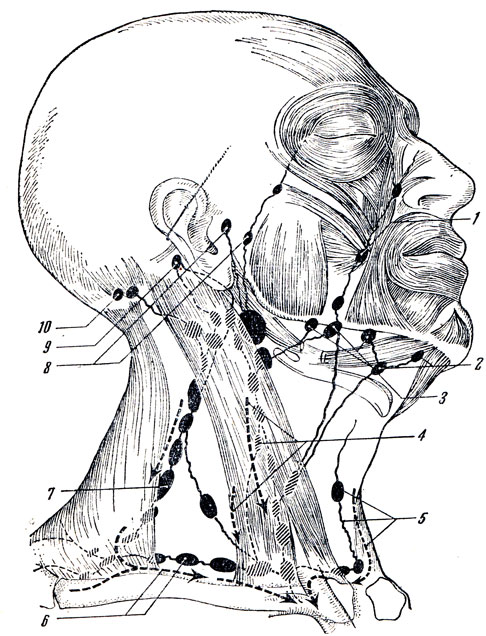 Это не снизит риск рецидива, зато своевременно выявит болезнь.
Это не снизит риск рецидива, зато своевременно выявит болезнь.
Можно ли устранить патологию консервативно
В большинстве случаев консервативные методы лечения помогают быстро. Особенно, если предварительно провести биопсию с исследованием содержимого лимфатического узла головы или шеи. Делают бакпосев, определяя точный патоген, вид антибиотиков, имеющих эффективность в его отношении.
Если у пациента наблюдается хроническое заболевание, иммунодефицит, важно своевременно выявить состояние лимфоузлов с помощью инструментальных тестов. Общеклинический анализ биологических жидкостей позволяет выявить состояния всего организма в период болезни. Если появились резкие скачки уровня лейкоцитов и СОЭ, лучше начать терапию.
Важно исследовать лимфоузлы не только в области нижней челюсти или за ушами, но и в других областях, например, паховой. Инфекция быстро распространяется по лимфе, проникая в новые области. Поэтому в паху тоже может начаться воспалительный процесс. Это опасно как для мужчин, так и для женщин, так как рядом находятся детородные органы.
Это опасно как для мужчин, так и для женщин, так как рядом находятся детородные органы.
Увеличение лимфатических узлов, как правило, не является самостоятельной болезнью и вызывается разными причинами. Чтобы не допустить серьезных осложнений, важно знать, по каким симптомам можно заподозрить лимфаденит, как его диагностируют и лечат.
Описание болезни, виды
Лимфаденит – это состояние, для которого характерно увеличение одного или нескольких лимфатических узлов. Возникает на фоне инфекционного, онкологического или воспалительного заболевания.
Увеличение лимфоузлов может происходить на одном участке тела или одновременно в разных частях. По этому признаку различают три вида патологии: одиночный, тотальный или регионарный лимфаденит.
В зависимости от причины воспаление может быть:
специфическим, то есть вызываться конкретным видом возбудителя – туберкулезной палочкой, гонококком, бледной трепонемой, вызывающей сифилис или иерсиниями, вызывающими чуму;
неспецифическим, то есть вызываться патогенной микрофлорой, которая может попасть в лимфатическую систему из наружных и внутренних гнойных очагов.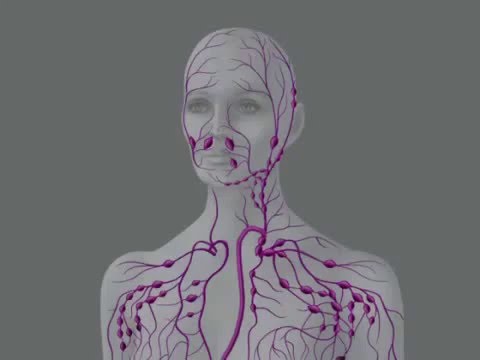 Вызвать лимфаденит может стафилококк или стрептококк, попавший в лимфоузел с током крови.
Вызвать лимфаденит может стафилококк или стрептококк, попавший в лимфоузел с током крови.
Если раны небольшие, а патологический процесс протекает локально, то ставится диагноз «регионарный лимфаденит», возникший как воспалительная реакция в близлежащих лимфатических узлах. Если инфекция общая или поражены обширные участки тела, то лимфаденит может возникнуть по всему телу.
Лимфаденит сопутствует инфекционным процессам в ротоглотке при ангине, воспалении аденоидов, гриппозной инфекции, отите, скарлатине. Также гипертрофия лимфоузлов сопровождает краснуху, дифтерию и паротит.
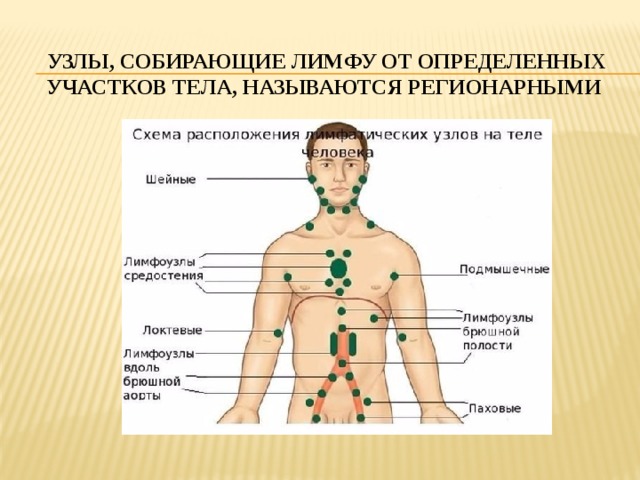
Основная локализация – это лимфоузлы подмышками, на шее и голове, в паху, а также подколенные и локтевые. Воспаление узлов брюшной полости, расположенных в глубине, называют мезаденитом.
Для болезни свойственны симптомы воспалительного процесса: головная боль, лихорадочное состояние, слабость.
Почему возникает лимфаденит
Каждый лимфатический узел имеет свою функцию – фильтрует кровь от инфекции, способной проникнуть в органы или поврежденные участки кожного покрова.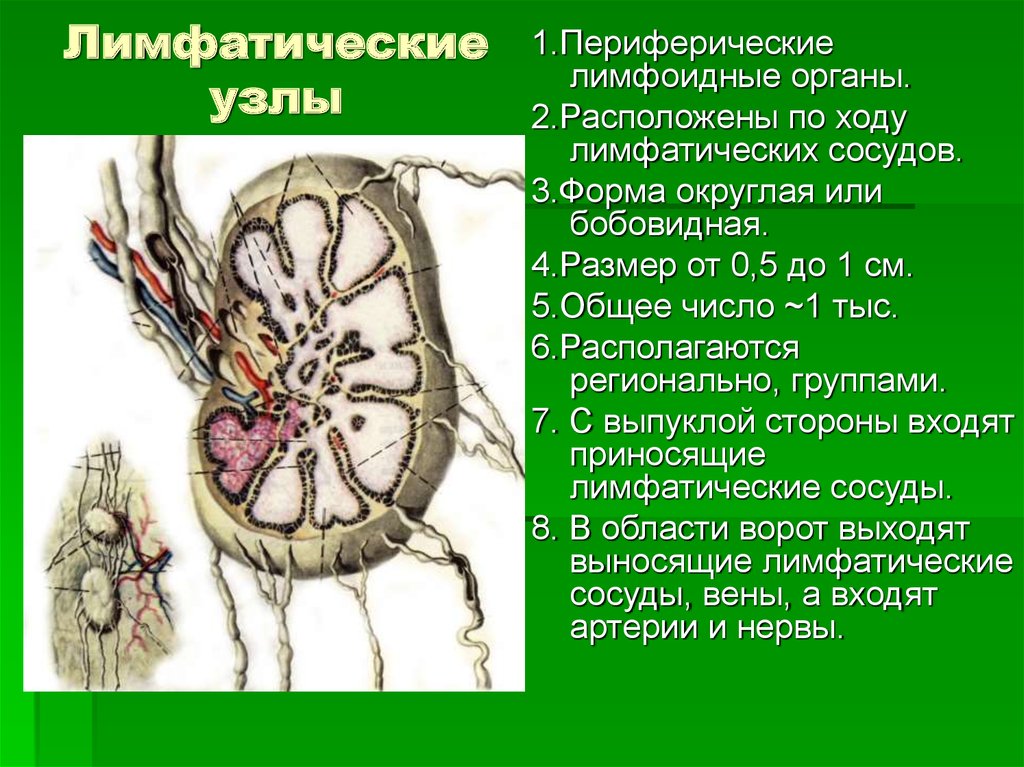 Все лимфоузлы отфильтровывают патогены и продукты их жизнедеятельности, частички разрушенных тканей. Как итог – появление воспаления и увеличение узла в размерах. Чаще всего, когда лимфоузлы увеличиваются и нагнаиваются, первичный источник инфекции уже полностью приходит в норму.
Все лимфоузлы отфильтровывают патогены и продукты их жизнедеятельности, частички разрушенных тканей. Как итог – появление воспаления и увеличение узла в размерах. Чаще всего, когда лимфоузлы увеличиваются и нагнаиваются, первичный источник инфекции уже полностью приходит в норму.
Главная причина лимфаденита – это природное стремление организма защититься от разноса микробов по всем органам. Однако сосредоточение инфекции в лимфоузлах и невозможность ее быстрого устранения – это риск образования дополнительного источника инфекции с формированием гнойников, а также опасность проникновения патогенов во внутренние органы.
При некоторых болезнях лимфоузлы могут быть воспаленными и являться очагом инфекции долго – месяцами и годами.
Инфекция может попасть в лимфоузел тремя путями:
при прямом поражении;
с лимфой от зараженных очагов в организме;
с кровью от внутренних органов.
У мужчин лимфаденит диагностируется как осложнение ОРЗ или венерических заболеваний. У женщин дополнительными причинами увеличения узлов являются мастит, неаккуратное бритье подмышечных впадин или наружных половых органов. У детей увеличение лимфоузлов происходит на фоне стоматологических и ЛОР-заболеваний.
У женщин дополнительными причинами увеличения узлов являются мастит, неаккуратное бритье подмышечных впадин или наружных половых органов. У детей увеличение лимфоузлов происходит на фоне стоматологических и ЛОР-заболеваний.
Острая и хроническая формы, симптомы
В зависимости от скорости протекания различают острый и хронический лимфаденит.
Развитие острой патологии проходит три этапа:
Катаральный, на котором краснеют и расширяются сосуды узла.
Гиперпластический: узел увеличивается в размерах, заполняется плазмой.
Гнойный, в полости узла образуется гной.
Заподозрить острый лимфаденит можно, если лимфоузлы увеличились и болезненны. Уже на начальной стадии процесса они легко прощупываются, становятся заметны другие признаки: воспаление близлежащих сосудов, подвижность узлов.
Если началось нагноение, то ощущается уплотнение, чувствуется боль при касании, возникают жалобы на ухудшение общего состояния – головную боль, слабость, лихорадку. Пораженный узел краснеет и отекает, его контуры размываются.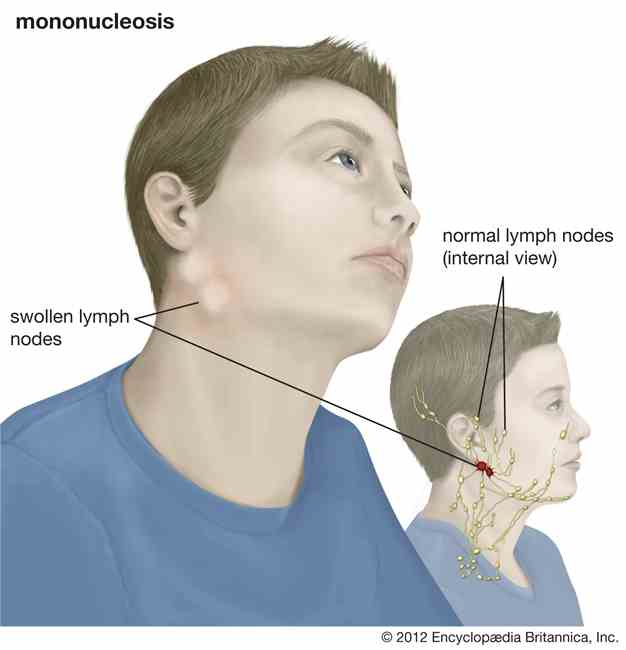
При отсутствии хирургического вмешательства нагноение приводит к абсцессу, который может прорваться вглубь или наружу.
Опасность затягивания с обращением к врачу в том, что лимфаденит может вызвать осложнения – флегмону, свищ, тромбофлебит, сепсис.
Для хронической формы характерно вялое течение. Лимфоузлы увеличены и малоболезненны, имеют плотную структуру и подвижны при пальпации. Симптомами является отек рук/ног или близко расположенных тканей из-за застоя лимфы и сбоя в работе узлов.
Обследования для постановки диагноза
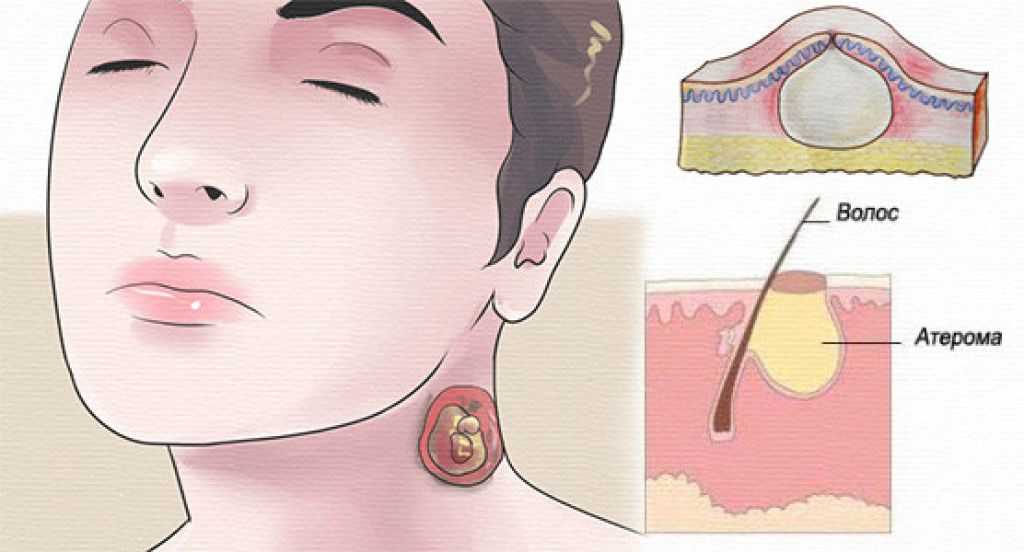
Если патология поверхностная, то диагностика не представляет сложностей. Важно установить причину состояния.
При постановке диагноза важно исключить флегмону, гнойную атерому и остеомиелит.
Дифференциальную диагностику лимфаденита проводят с флегмонами, гнойными атеромами или остеомиелитами.
Хроническую патологию необходимо дифференцировать от раковых патологий крови, исключить метастазирование новообразований в лимфоузлы и саркоидоз.
Чтобы выявить причину воспаления врач назначает:
рентген с контрастированием;
При лимфадените в общем анализе крови может быть обнаружено: увеличение лейкоцитов, нейтрофилов, моноцитов и эозинофилов. Снижение количества моноцитов и эозинофилов означает, что в организме идет гнойный процесс. Врач также обращает внимание на показатель СОЭ. Чем выше его значение, тем сильнее воспаление.
Благодаря УЗИ врач выявит:
как расположены лимфоузлы, как они взаимодействуют с тканями;
структуру и размер узлов;
присутствие воспалительного процесса, гнойных очагов;
инфекционные очаги внутри организма.
Рентген назначают при глубоком расположении узлов. С помощью компьютерной томографии врач более точно определит масштаб гнойного поражения, выявит размер, локализацию и очертания беспокоящих лимфатических узлов.
Взятие кусочка воспаленного узла на исследование (биопсию) назначают при подозрении на онкологию, при хронических воспалениях лимфоузлов, неэффективности проводимой терапии.
Терапия лимфаденита
Чтобы устранить воспаление лимфоузла, важно воздействовать на причину. При появлении жалоб следует обратиться к врачу общей практики или терапевту, который проведет осмотр и даст направления на анализы. Также возможно потребуются консультации ЛОРа, стоматолога, дерматолога, уролога, фтизиатра или хирурга.
Лечение включает: назначение лекарств, физиопроцедур, хирургическое вмешательство.
Цели применения медикаментов заключаются в устранении очага инфекции, снятии воспалительного процесса и улучшении состояния пациента.
Основные виды лекарств:
НПВС – Нимесулид, Кеторолак;
антигистаминные – Левоцетиризин, Зиртек, Супрастин;
антибиотики – Цефтриаксон, Бензилпенициллин;
противотуберкулезные и противогрибковые;
Купить препараты недорого можно в интернет-магазине. Сайт предоставляет возможность бронироватьлекарственные средства, узнавать про акции и скидки, заказывать доставку, предусмотрен самовывоз. Информацию о цене и медикаментах в наличии можно получить в любое время суток.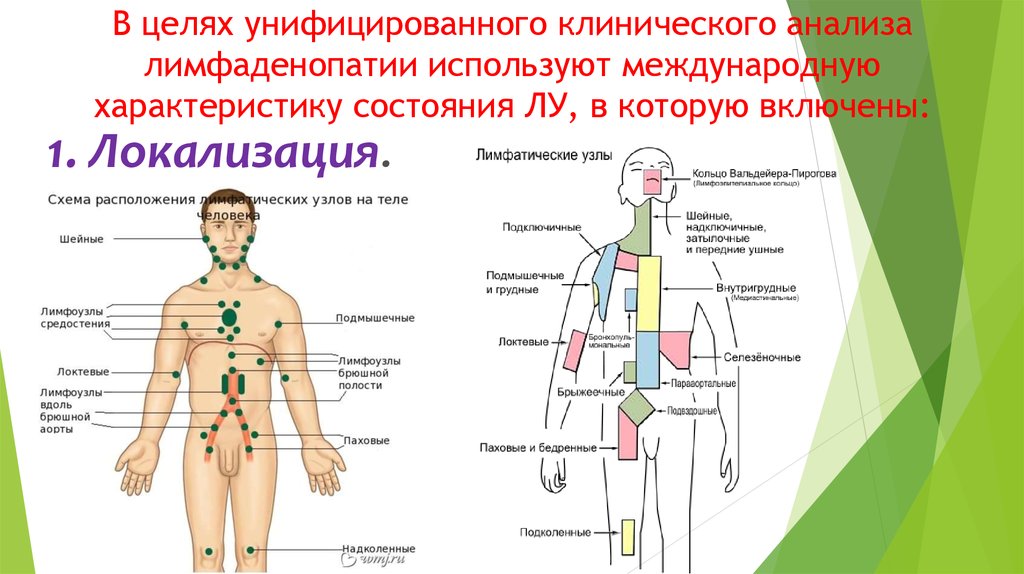
Все представленные на сайте материалы предназначены исключительно для образовательных целей и не предназначены для медицинских консультаций, диагностики или лечения. Администрация сайта, редакторы и авторы статей не несут ответственности за любые последствия и убытки, которые могут возникнуть при использовании материалов сайта.
Авторизуйтесьчтобы оставлять комментарии
Возрастные ограничения 18+
© 2022. Интернет-аптека AptStore. Все права защищены
Лицензия на осуществление фармацевтической деятельности ЛО-77-02-011246 от 17.11.2020 Скачать.
Шейный лимфаденит – воспаление различных групп лимфатических узлов, расположенных в области шеи. Чаще всего он встречается в детском возрасте и стихает после устранения причины основного заболевания. У взрослых лимфаденит представляет большую проблему и сложнее поддается терапии.
Что такое лимфоузел
Лимфатические узлы – это маленькие образования размером от 2-3 миллиметров до 2 сантиметров.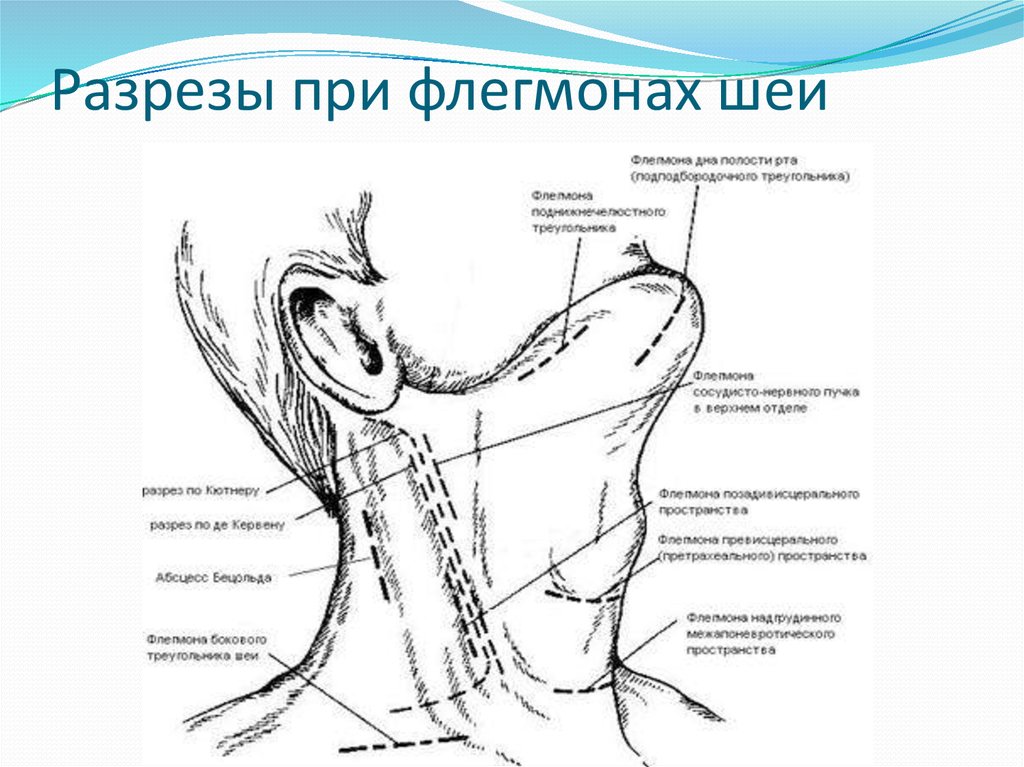 Они расположены небольшими группами по всему организму и являются его естественными «фильтрами». Лимфоузлы фильтруют и утилизируют патогенные микроорганизмы и аномальные клетки.
Они расположены небольшими группами по всему организму и являются его естественными «фильтрами». Лимфоузлы фильтруют и утилизируют патогенные микроорганизмы и аномальные клетки.
Увеличение их размеров – признак различных патологических процессов. Такой симптом может служить отправной точкой для дальнейшей диагностики болезней.
Расположение лимфоузлов на шее
Выделяют следующие группы лимфатических узлов, расположенных в области шеи и рядом с ней:
Верхние, средние и нижние яремные.
Лимфоузлы бокового треугольника шеи.
Шейный лимфаденит: что это, причины заболевания
Шейный лимфаденит – это воспаление лимфоузлов, расположенных в области шеи. Именно эти образования первыми реагируют на воздействие патогенных внешних факторов, таких как вирусы и бактерии. Поэтому увеличение и уплотнение лимфатических узлов – это симптом развития инфекционного процесса в организме.
Болезнетворные микроорганизмы, вызывающие ОРВИ, грипп, ангину, тонзиллит и другие состояния, проникают в тело человека и, зачастую, блокируются лимфоузлами, не приводя к развитию заболевания. В ряде случаев при этом может возникнуть острый или хронический лимфаденит.
В ряде случаев при этом может возникнуть острый или хронический лимфаденит.
Клинические проявления
Лимфаденит проявляется болями в области нижней челюсти и шеи. Выраженность симптома бывает различной и может нарастать при движениях и по мере прогрессирования заболевания.
Также отмечается увеличение лимфоузлов в размерах, их уплотнение, покраснение и отечность кожи над ними.
В тяжелых случаях может повышаться температура тела вплоть до 40 градусов, заметно ухудшаться общее состояние. Больно отмечает слабость, снижение работоспособности, сонливость, боли в голове, мышцах и суставах.
При переходе острого воспаления в хроническое, клинические проявления становятся стертыми. Наблюдается лишь небольшая отечность и болезненность в области пораженных лимфатических узлов.
Лечение лимфаденита
Тактика лечения шейного лимфаденита зависит от причины, вызвавшей заболевание, и степени его тяжести.
Медикаментозная терапия
Для лекарственной терапии используют следующие группы медикаментов:
Антибактериальные (Цефтриаксон, Амоксициллин, Амоксиклав). Такие препараты оказывают бактериостатическое или бактерицидное действие, угнетая процесс размножения микроорганизмов или вызывая их гибель.
Такие препараты оказывают бактериостатическое или бактерицидное действие, угнетая процесс размножения микроорганизмов или вызывая их гибель.
Противогрибковые (Амфотерицин, Флуконазол).
Противовирусные (Арбидол, ацикловир). Подавляют процесс образования РНК вируса и скорость элиминации его из организма.
НПВС (Нимесил, Диклофенак, Кеторолак). Снимают симптомы воспаления, снижают температуру тела и избавляют от болевых ощущений.
Иммуномодулирующие средства (Иммунал, Виферон). Активизируют естественные силы организма и помогают ему бороться с инфекцией.
Антигистаминные препараты (Супрастин, Тавегил). Уменьшают проницаемость сосудистых стенок, подавляют синтез медиаторов воспаления и препятствуют возникновению отеков тканей.
Народные средства
Для лечения шейного лимфаденита можно применять отвары и настои лекарственных растений. Однако применять такие средства следует только в комплексе с медикаментами и после согласования с лечащим врачом.
Важно! Греть воспаленные лимфатические узлы противопоказано. Такой способ «лечения» может привести к усугублению патологического процесса и усилению симптомов заболевания.
Такой способ «лечения» может привести к усугублению патологического процесса и усилению симптомов заболевания.
Хирургическое лечение
В большинстве случаев воспаление лимфатических узлов лечится консервативно. Однако существует ряд состояний, когда показаны хирургические методы:
Абсцесс или флегмона лимфоузла.
Отсутствие от эффекта лекарственной терапии.
Операция включает в себя вскрытие гнойного очага и удаление патологического содержимого. Проводится под местной анестезией или наркозом, в зависимости от тяжести состояния, возраста и психической устойчивости пациента.
После завершения хирургического вмешательства, рана тщательно промывается растворами антисептиков. Также рекомендуется проводить дренирование гнойной полости в течение 1-2 суток, чтобы предотвратить рецидив заболевания. После проведения всех вышеперечисленных лечебных мероприятий, рана послойно ушивается.
Проведение операции при шейном лимфадените запрещено при декомпенсированном состоянии пациента. Таким ситуациям относится:
Таким ситуациям относится:
Ишемический или геморрагический инсульт.
Острый инфаркт миокарда.
Тяжелая печеночная, почечная или сердечная недостаточность.
Физиотерапия
Для лечения шейного лимфаденита применяют и ряд физиотерапевтических методов:
Ультразвуковая терапия. Способствует снятию воспаления в зоне воздействия.
УФ-облучение. Также обладает выраженным противовоспалительным действием.
Электрофорез. Данный способ предполагает местное введение лекарственным препаратов посредством воздействия слабого электрического тока.
Лечение лазером. Такое воздействие помогает избавиться от болевых ощущений, улучшить кровообращение и активизировать клеточную регенерацию.
УВЧ-терапия. Обладает противовоспалительным и противоотечным действием.
Физио-методы лечения не следует использовать изолированное, а только в комплексе с приемом лекарственных препаратов.
Все представленные на сайте материалы предназначены исключительно для образовательных целей и не предназначены для медицинских консультаций, диагностики или лечения.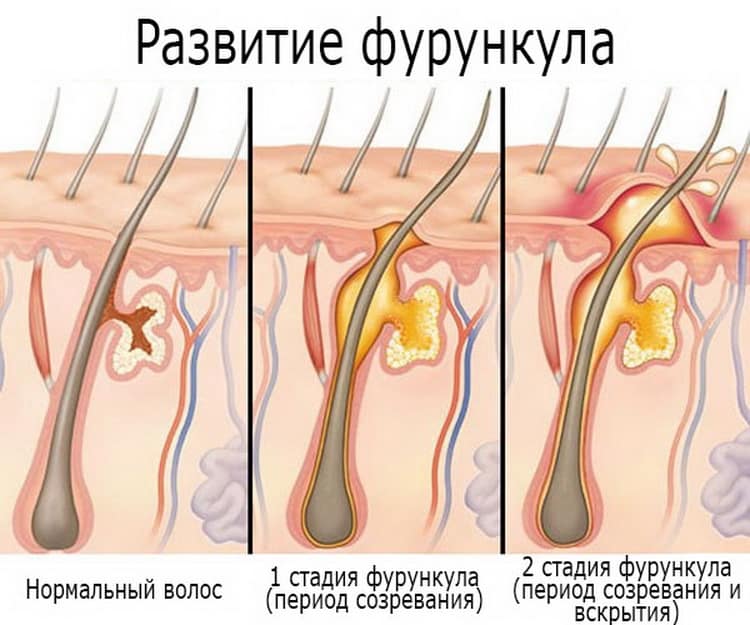 Администрация сайта, редакторы и авторы статей не несут ответственности за любые последствия и убытки, которые могут возникнуть при использовании материалов сайта.
Администрация сайта, редакторы и авторы статей не несут ответственности за любые последствия и убытки, которые могут возникнуть при использовании материалов сайта.
Лимфаденитом называют заболевание лимфоузлов со специфическим или неспецифическим заражением. Пациент обычно ощущает недомогание, слабость, болезненность и заметное увеличение лимфатических узлов. Реакция в виде воспаления и гипертермии обусловлена защитной функцией лимфосистемы. Она обеспечивает защиту организма от распространения инфекции.
Сама болезнь в большинстве историй протекает не самостоятельно, а как осложнение первопричины. Мельчайшие бактерии попадают в лимфу через слизистые оболочки или нарушенный кожный покров.
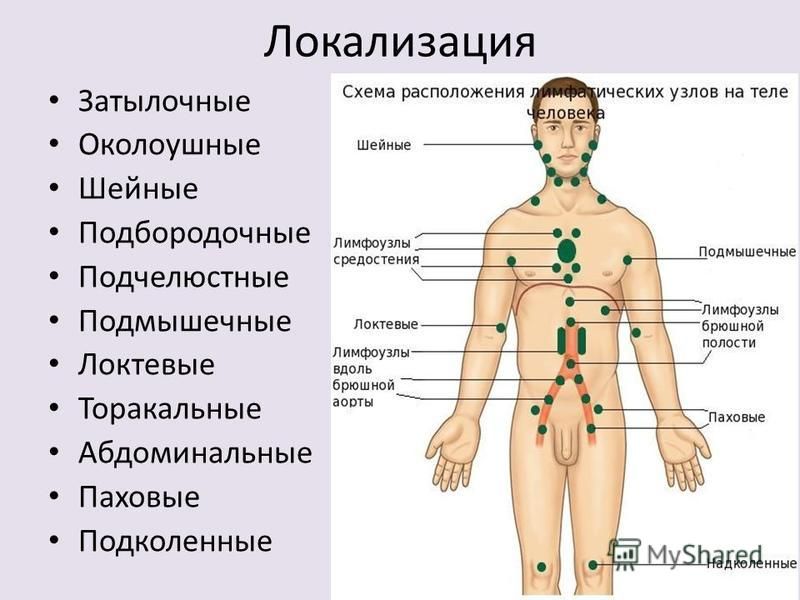
При лимфадените поражаются следующие типы лимфоузлов:
- шейные;
- локтевые;
- подчелюстные;
- подколенные;
- паховые;
- подмышечные.
Симптомы и признаки лимфаденита
Основными признаками или симптомами лимфаденита у взрослых являются:
- нагноения;
- фурункулы;
- флегмоны;
- гиперемия кожи возле лимфоузлов;
- боль в области лимфоузлов;
- мигрени;
- отсутствие аппетита или его заметное снижение;
- общее недомогание;
- отечность.
Далее может случиться скопление гноя и абсцесс. Если своевременно не вскрыть его, то содержимое имеет риск прорваться, вызвать лихорадку, тахикардию и поражение организма токсинами.
Заболевание «лимфаденит» в уже стойкой хронической форме не сопровождается острыми неприятными ощущениями. Сохраняется небольшая припухлость, боль слабо выражена.
Точно диагностировать заболевание может только врач. Не откладывайте консультацию — позвоните по телефону +7 (495) 775-73-60
Причины возникновения
Чтобы разобраться с болезнью, нужно понять главные причины лимфаденита, который может возникнуть у мужчин, женщин и детей. Лимфаденит у взрослых образуется за счет воздействия и активного размножения стафилококков, стрептококков. Причиной заболевания также становятся продукты их распада и выделяемые токсины. Они проникают в лимфу контактным, лимфогенным и гематогенным путем.
В результате заражения инфекция быстро адаптируется к новым условиям, начинает свое активное размножение и распространение по организму.
Пути заражения
Первопричиной вторичного заболевания могут быть:
- трофические язвы;
- остеомиелит;
- кариес;
- отит;
- грипп;
- тонзиллит;
- ангина;
- туберкулез;
- гонорея;
- чума;
- сибирская язва;
- сифилис;
- туляремия.
Поэтому, если у вас появились перечисленные выше болезни, то постарайтесь поскорее их устранить. Это поможет избежать вторичной инфекции, бороться с которой довольно сложно.
Виды заболевания
Сам лимфаденит подразделяют на разные виды в зависимости от выбранной классификации:
- по интенсивности и длительности воспаления – острый, хронический, рецидивирующий;
- по этиологии – специфический, неспецифический;
- по характеру протекающего воспаления – гнойный, серозный;
- по месту локализации – подчелюстной, подмышечный, паховый, шейный, околоушной.
Возможные осложнения
Диагноз «лимфаденит» – это веский повод, чтобы обратиться к врачу и незамедлительно приступить к лечению. В противном случае не исключены серьезные последствия, которые могут проявить себя через:
В противном случае не исключены серьезные последствия, которые могут проявить себя через:
- свищ;
- тромбофлебит;
- септикопиемию.
Если произойдет прорыв свища в пищевод или в бронхи, то есть высокая вероятность развития медиастинита, формирования бронхопульмональных или пищеводных свищей.
На фоне хронического лимфаденита часто происходят гнойные процессы в виде сепсиса или аденофлегмоны. Лимфоток нарушается, образуются рубцы, а здоровые ткани замещаются соединительными.
Когда следует обратиться к врачу
Лечит лимфаденит врач – сосудистый хирург. Записаться на первичный прием необходимо сразу же, после выявления первых симптомов лимфаденита. Болезнь активно развивается, принося боль, дискомфорт и угрозу для всего организма. Поэтому не стоит затягивать с посещением специалиста.
Получить помощь сосудистого хирурга или помощь других специалистов вы можете в АО «Медицина» (клиника академика Ройтберга). У нас работают профессионалы своего дела, которые смогут быстро устранить лимфаденит лимфоузлов.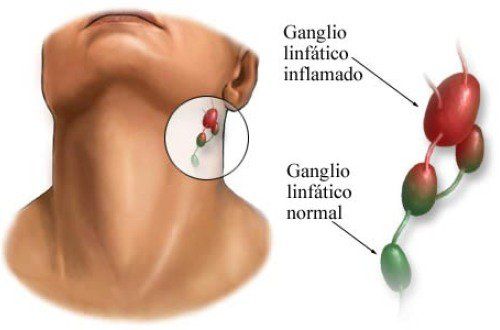 Они подберут комплексное индивидуальное лечение с учетом имеющихся заболеваний, возраста и состояния пациентов.
Они подберут комплексное индивидуальное лечение с учетом имеющихся заболеваний, возраста и состояния пациентов.
Как происходит диагностика лимфаденита
Диагностика лимфаденита лица, шеи, подмышечных впадин проводится путем сбора анамнеза и совокупности клинических проявлений. Труднее разобраться с тяжелыми формами заболевания, на фоне которого уже возникли осложнения.
Врачу необходимо определить первопричину, источник появления лимфаденита, подобрать соответствующее лечение.
Также для диагностики используют:
- пункцию;
- сдачу проб Манту и Пирке на туберкулезную палочку;
- рентген грудной клетки;
- пальпацию увеличенных лимфоузлов;
- КТ и МРТ пораженных сегментов.
Обычно к исследованию заболевания подключаются также инфекционисты, венерологи, фтизиатры. Специалисты могут назначить:
- общий анализ крови;
- анализ на ВИЧ;
- осмотр ЛОРа;
- УЗИ лимфоузлов и органов брюшной полости.
Лечение
Лечение лимфаденита у взрослого при его катаральной или гиперпластической форме проводится консервативными методами. Для этого подключают:
Для этого подключают:
- соблюдение покоя пациента;
- терапию антибиотиками;
- УВЧ;
- электрофорез;
- гальванизацию;
- покой пораженного участка тела;
- прием витаминов.
Дополнительно применяют препараты и мази с хорошим противовоспалительным эффектом, работающие на местном уровне.
Особое внимание уделяется лечению лимфаденита антибиотиками. Перед этим необходимо провести тест на чувствительность микроорганизмов к разным видам антибиотиков. Выбирают те препараты, к которым особо чувствительны возбудители.
Если речь идет о гнойном лимфадените, то потребуется вскрыть гнойники, удалить их содержимое и провести санацию пораженных участков.
При выявлении туберкулезной палочки пациента отправляют на лечение в условиях стационара. Это поможет постоянно наблюдать больного, контролировать его лечение и защитить других людей от потенциального заражения.
Для лечения хронической формы болезни нужно найти и вылечить основную причину, по которой страдают лимфоузлы. Только это поможет полностью избавиться от недуга, и больше никогда не вспоминать о нем.
Только это поможет полностью избавиться от недуга, и больше никогда не вспоминать о нем.
Профилактика
Чтобы предупредить острый лимфаденит у взрослых, необходимо соблюдать некоторые рекомендации. В качестве профилактических мер рекомендуется не допускать:
- микротравм;
- трещин;
- потертостей;
- ссадин.
В случае появления очагов инфекции (ангина, кариес, фурункулы), нужно оперативно с ними бороться. Это поможет избежать образования подмышечного, подчелюстного, шейного, пахового лимфаденита.
Как записаться к специалисту
Чтобы получить помощь сосудистого хирурга при лечении хронического или острого лимфаденита вы можете записаться на прием в АО «Медицина» (клиника академика Ройтберга). Звонки по номеру +7 (495) 775-73-60 принимаются круглосуточно.
Клиника находится в ЦАО Москвы недалеко от станций метро «Маяковская», «Белорусская», «Новослободская», «Тверская», «Чеховская». Адрес: 2-й Тверской-Ямской пер., 10.
Лимфостаз – одна из патологий лимфатической системы, связанная с нарушением обращения лимфы и ее задержкой в организме. Патология сопровождается уплотнением тканей, стойким отеком и утолщением конечности, нарушением ее подвижности, появлением на коже характерных язв и потемнением кожи.
Патология сопровождается уплотнением тканей, стойким отеком и утолщением конечности, нарушением ее подвижности, появлением на коже характерных язв и потемнением кожи.
Причины
Нарушение оттока лимфы и ее скопление в конечностях часто выступает следствием:
- нарушения выводящей функции почек;
- сердечной или хронической венозной недостаточности;
- посттромбофлебического синдрома;
- повреждения и непроходимости лимфатических сосудов;
- свища в структуре артерий и вен;
- сдавливания лимфотоков опухолями, воспаленными тканями, инфильтратами;
- порока лимфатической системы и т.д.
Точную причину заболевания можно назвать только при изучении анамнеза пациента и выявления основного заболевания, вызвавшего нарушения лимфотока.
Симптомы
На развитие заболевания указывает ряд характерных признаков:
- выраженный отек конечности, который развивается к вечеру и сходит на нет к утру;
- увеличение отечности при физической нагрузке, длительного ограничения подвижности руки и т.
 д.;
д.; - постоянный характер отечных явлений;
- заметный след, сохраняющийся на коже после нажатия на опухшую область тканей;
- кожный покров в месте застоя лимфы натягивается и уплотняется, что сопровождается выраженной болью.
При более тяжелых случаях, требующих немедленного вмешательства специалистов, у пациентов отмечаются:
- необратимые нарушения лимфотока;
- признаки доброкачественных кистозных и фиброзных образований в тканях;
- нарушения функционирования конечности;
- утрата контуров руки;
- появление контрактур из-за ограниченности движения;
- признаки трофических язв, экзем и рожистых воспалений;
- симптомы сепсиса тканей.
Возможные осложнения
При отсутствии своевременной медицинской помощи у пациента могут развиться:
- выраженный болевой синдром, вызванный сжатием нервных окончаний;
- глубокое поражение кожи множественными трофическими язвами и воспалительными процессами;
- тромбоз глубоких вен;
- депрессивное состояние;
- уплотнение лимфатических сосудов.

Стадии заболевания
Клинические проявления лимфостаза руки зависят от стадии и типа патологии:
- временный обратимый лимфостаз чаще возникает после оперативного вмешательства в области груди или верхних конечностей, легко проходит при ношении компрессионного рукава;
- подострый лимфостаз отличается болезненностью и выраженным отеком тканей, подлежит коррекции с помощью компрессионного рукава;
- хронический лимфостаз отличается длительным течением, с трудом поддается лечению.
По характерным признакам лимфостаза можно легко определить стадию развития патологии:
- I стадия называется спонтанно обратимой. Отек заметен, увеличивается ближе к вечеру и проходит к утру, при надавливании на кожу образуется ямка.
- II стадия – спонтанно необратимая. Кожа в месте отека становится плотнее, при надавливании на кожу ямка не остается. Кожа натянута и чувствительна, отмечается болевой синдром.
- III стадия носит необратимый характер.
 Из-за растяжения и разрастания соединительной ткани кожа покрывается рубцами, кистозными образованиями и папилломами. Конечность деформируется и становится практически неподвижной. Наступает стадия слоновости, названная по характерной форме отекших конечностей, теряющих первоначальное очертание.
Из-за растяжения и разрастания соединительной ткани кожа покрывается рубцами, кистозными образованиями и папилломами. Конечность деформируется и становится практически неподвижной. Наступает стадия слоновости, названная по характерной форме отекших конечностей, теряющих первоначальное очертание.
Диагностика
Установить предварительный диагноз удается уже на первом осмотре пациента и при изучении анамнеза. Подтвердить предположения специалиста позволяют:
- УЗИ органов брюшной полости и малого таза для уточнения состояния почек и выделительной системы;
- УЗИ вен верхних конечностей;
- Рентгенография грудной клетки;
- Лимфография на рентген-аппарате;
- Лимфосцинтография;
- Компьютерная или магнитно-резонансная томография.
Заключение о стадии и типе заболевания делается на основании комплексного результата всех перечисленных обследований.
Лечение
Основная цель лечебного курса – восстановить лимфоток и устранить последствия застоя лимфы. Поэтому приоритет отдан механическому воздействию на конечность с выраженной патологией. Хороший эффект дают:
Поэтому приоритет отдан механическому воздействию на конечность с выраженной патологией. Хороший эффект дают:
- физиотерапия;
- лимфодренажный массаж;
- аппаратная пневмокомпрессия;
- лечебная гимнастика при лимфостазе рук;
- ношение специального трикотажа;
- ЛФК и плавание для восстановления подвижности руки;
- местное лечение язв и поражений кожи.
В качестве вспомогательной меры пациенту рекомендовано ограничение соли в рационе.
При неэффективности принятых мер может быть принято решение о хирургическом лечении лимфостаза верхних конечностей, в процессе которого создаются искусственные пути оттока лимфы, а также удаляются образования соединительной ткани.
Профилактические меры
Предотвратить развитие и ускорить лечение лимфостаза верхних конечностей пациентам позволят:
- регулярная физическая нагрузка, специальная зарядка при лимфостазе рук;
- навыки лимфодренажного самомассажа;
- отказ от алкоголя и курения;
- пересмотр рациона для уменьшения объема блюд с повышенным содержанием жира и соли;
- отказ от тесной одежды и украшений, пережимающих руки;
- соблюдение техники безопасности с целью предотвращения перегрева или ожогов кожи;
- обработка ран и язв на руках с целью предотвращения их инфицирования;
- контроль веса.
Дополнительная рекомендация: во время сна конечность лучше размещать на подушке в поднятом состоянии.
Справиться с заболеванием на начальной стадии поможет правильный выбор компрессионного рукава. Желательно отдать предпочтение продукции известного производителя, что гарантирует качество и безопасность заказанного изделия.
Вопросы и ответы
Чем лечить лимфостаз руки?
Самостоятельные попытки справиться с заболеванием малоэффективны. Более того, они могут стать причиной серьезных осложнений. Тем более что акцент в лечении делается не на прием медикаментов, а на коррекцию лимфотока методами физиотерапии, ЛФК и ношением компрессионных изделий. Назначение лечебного курса должен осуществлять только опытный специалист.
Какие правильные упражнения при лимфостазе руки?
Чтобы справиться с отечностью и избежать нарастания патологического процесса, важно избегать бесконтрольного увеличения нагрузки. Упражнения и массажное воздействие сводятся к разработке отекшей руки, восстановлению лимфотока и снятию болезненных симптомов. Конкретный перечень упражнений подскажет специалист ЛФК во время занятий.
Конкретный перечень упражнений подскажет специалист ЛФК во время занятий.
Может ли лимфостаз стать одним из послеоперационных осложнений?
Хирургическое вмешательство – одна из частых причин лимфостаза. Поэтому при появлении первых признаков застоя лимфы в течение первых часов или дней после операции следует немедленно уведомить об этом лечащего врача. Лечение патологии, начатое на обратимой стадии, поможет справиться с заболеванием без последствий для общего состояния и подвижности отекшей руки.
ᐈ Лимфаденит (воспаление лимфоузлов) ~【Лечение в Киеве】
Увеличение лимфоузлов, их болезненность — явные признаки лимфаденита. Лимфаденит — это воспалительный процесс в лимфатических узлах, вызванный инфекционным заражением на фоне осложнений первичного воспаления. Это состояние сопровождается головной болью, недомоганием, лихорадкой. Чтобы избавиться от этого заболевания, следует обратиться за медицинской помощью к специалистам. Клиника МЕДИКОМ предлагает широкий спектр услуг по диагностике, проведению исследований и консультированию пациентов с лимфаденитом. Вовремя назначенное лечение поможет избежать более тяжелых последствий и вернуться к привычному образу жизни в кратчайшие сроки.
Вовремя назначенное лечение поможет избежать более тяжелых последствий и вернуться к привычному образу жизни в кратчайшие сроки.
Классификация лимфаденита
Исходя из локализации, различают такие виды лимфаденита:
- паховый;
- подчелюстной;
- подмышечный;
- шейный;
- околоушный.
В зависимости от причины возникновения патология бывает:
- специфической — вызвана особым видом возбудителей;
- неспецифической — появляется при попадании в лимфатические узлы микробов из ран, повреждений и т. д.
По интенсивности воспаления:
- острый лимфаденит — длится около двух недель, возникает при гонорее, ангине и др.;
- хронический — длится больше месяца.
Острая форма протекает в трех стадиях:
- катаральной — лимфоузлы пропитываются иммунными клетками, усиливается кровообращение;
- гиперпластической — лимфоидная ткань разрастается;
- гнойной — при длительном воспалении лимфоузлов происходит некроз тканей.

Этиология и патогенез
Причины лимфаденита делят на инфекционные и неинфекционные.
У взрослых заболевание вызывают стрептококки, стафилококки, выделяемые ими токсины, которые проникают в лимфоузел.
У детей воспаление чаще связано с болезнями лор-органов (ангина, отит), детскими инфекциями (паротит, скарлатина) и кожными патологиями.
Специфическую форму вызывают возбудители сифилиса, чумы, туберкулеза, сибирской язвы и т. д.
Обычно лимфаденит возникает при таких заболеваниях:
- Кариес
- ОРВИ
- Туберкулез
- Мононуклеоз
- Мочеполовые инфекции
- Болезнь кошачьих царапин
- ВИЧ
- Лейкоз
- Онкология и пр.
Неинфекционная форма заболевания возникает вследствие воспалительного процесса, реакции на опухоль или инородные тела.
Воспаление лимфоузлов обусловлено попаданием патогенной микрофлоры в организм, которая распространяется лимфой и кровью. Поражается один или несколько лимфатических узлов.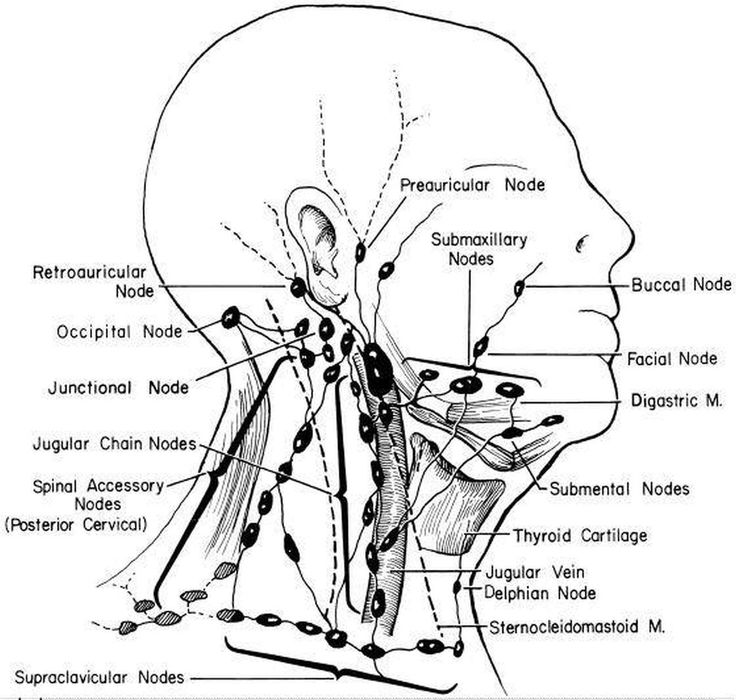 Процесс сопровождается их увеличением, повышением температуры, слабостью. Кожа в области воспаления меняет цвет, консистенция узла эластичная.
Процесс сопровождается их увеличением, повышением температуры, слабостью. Кожа в области воспаления меняет цвет, консистенция узла эластичная.
Симптомы лимфаденита
Основными симптомами лимфаденита являются:
- головная боль;
- лихорадка;
- ночная потливость;
- снижение аппетита;
- отек, покраснение, боль в области воспалённых лимфоузлов;
- вялость.
При развитии серьезных нарушений возникают дополнительные признаки:
- учащенное сердцебиение и дыхание;
- температура выше 39 °С;
- одышка;
- сильный отек, покраснение и боль в области воспалённых лимфоузлов.
Отметив подобные симптомы, необходимо срочно обратиться к врачу.
Особенности течения лимфаденита у беременных
Развитие специфического воспаления лимфоузлов чаще возникает в первом и втором триместре беременности. В группе риска будущие мамы, которые прошли гормональное лечение и имеют инфекции мочеполовой системы.
Общие симптомы воспаления:
- увеличение лимфоузлов;
- слабость;
- признаки интоксикации;
- мелкая сыпь;
- боль при касании к узлу.
Паховый лимфаденит часто вызван воспалением придатков, болезнями, передающимися половым путем. Подмышечная локализация возникает при мастите, мастопатии, от кошачьих царапин. Подчелюстное воспаление провоцируют гнойные процессы во рту и инфекции.
Особенности лимфаденита у детей
У ребенка воспаляются околоушные, подчелюстные и шейные лимфоузлы. Лимфаденит возникает как следствие:
- гайморита;
- отита;
- периодонтита;
- пульпита;
- кори;
- скарлатины;
- дифтерии;
- паротита и др.
Воспаление лимфоузлов протекает легко, выздоровление при лечении первопричины, происходит быстро.
Симптоматика практически не отличается от проявлений заболевания у взрослых.
Осложнения и последствия лимфаденита
При отсутствии терапии заболевание может вызвать такие осложнения как:
- остеомиелит;
- кожный абсцесс;
- тромбофлебит;
- сепсис;
- обширное распространение инфекции;
- энцефалит;
- слоновость конечностей.
Некоторые перечисленные патологии приводят к инвалидности или даже летальному исходу.
Диагностика лимфаденита
Врач диагностирует заболевание, опираясь на жалобы и симптомы пациента. Также назначается анализ крови для определения типа инфекции.
Диагностика может включать такие исследования как:
- КТ;
- МРТ;
- сдача проб на туберкулез;
- рентгенография грудной клетки;
- анализ на ВИЧ;
- осмотр ЛОР-врача;
- пальпация;
- УЗИ внутренних органов и/или лимфоузлов;
- кожно-аллергическая проба.
После тщательной диагностики лимфаденита и установления первопричины врач назначает терапию.
Лечение лимфаденита
Острая форма без нагноения лечится консервативно. Больной должен соблюдать постельный режим, правильно питаться, принимать витамины.
Медикаментозное лечение лимфаденита:
- прием антибиотиков, противовоспалительных и болеутоляющих препаратов;
- местное применение противовоспалительных мазей.
Физиотерапия включает:
- гальванизацию;
- УВЧ;
- электрофорез;
- лазеротерапию.
При обнаружении злокачественного или доброкачественного неопластического процесса необходима консультация онколога.
Хроническая форма лечится посредством устранения патологии, которая вызывает воспаление.
Операции при лимфадените
При гнойной форме показано вскрытие лимфаденита, удаление гноя, санация, дренирование пораженной области. После операции назначаются антибиотики, обезболивающие, противовоспалительные, антигистаминные препараты. В некоторых ситуациях — проводится удаление пораженных лимфоузлов.
Контроль излеченности
Врач постоянно контролирует эффективность лечения. Учитывается степень и скорость восстановления. Пациент считается здоровым, если:
- отсутствует интоксикация и воспаление;
- уменьшается размер лимфатических узлов;
- показатели крови и мочи в норме;
- сохраняется нормальная температура тела больше 3 дней;
- устранена первопричина.

В среднем лечение занимает 1–2 недели.
Профилактика лимфаденита
Воспалительный процесс возникает при запущенных заболеваниях или атаке вредоносных микроорганизмов. Поэтому, профилактические меры включают своевременное лечение инфекционных патологий, исключение травм, ссадин и повреждений. Для повышения иммунитета рекомендуется сбалансировать питание, заниматься спортом, отказаться от вредных привычек. Также, необходимо 1 раз в год проходить полное медицинское обследование.
Советы и рекомендации
Чтобы предотвратить лимфаденит, придерживайтесь следующих правил:
- не переохлаждайтесь;
- зимой носите головной убор и шарф;
- своевременно лечите гайморит, кариес и другие заболевания инфекционно-воспалительного характера;
- принимайте в пищу мед и продукты, богатые витамином С.
Статья носит информационно-ознакомительный характер. Пожалуйста, помните: самолечение может вредить вашему здоровью.
Автор статьи:
Алексеенко Елена Ивановна
Зав. терапевтическим отделением на Печерске, врач-кардиолог высшей категории
терапевтическим отделением на Печерске, врач-кардиолог высшей категории
Эксперт по направлению:
Овчинникова Наталья Николаевна
Заведующая консультативно-диагностическим и терапевтическим отделением стационара, врач-терапевт высшей категории
Какой врач лечит лимфаденит?
При первых признаках воспаления необходимо посетить семейного врача или терапевта. Дополнительно может понадобиться консультация хирурга, ЛОРа, инфекциониста, венеролога и физиотерапевта. Пройти комплексное лечение лимфаденита в Киеве можно в подразделениях клиники МЕДИКОМ на Оболони и Печерске. Высококвалифицированные врачи нашей клиники помогут быстро и эффективно восстановить ваше здоровье.
все специалисты
Сертификаты
Отзывы
24.05.2021 22:38
Ксения Г.Д.
Подробная информация, обязательно запишусь на прием.
06.04.2021 17:46
Мозгунов 2003
Отличная статья, профессиональные рекомендации, записался на прием
28. 02.2021 11:10
02.2021 11:10
Богачев 36
Спасибо за информативный сайт.
07.02.2021 12:59
Григорий
Отличная статья, очень помогла.
18.11.2020 14:15
Амелин 1998
Статья полезная, но я не совсем согласен я рекомендациями.
Показать еще 2
Всего 5 отзывов
оставить отзыв
Рекомендации для кистей и рук после удаления подмышечных лимфоузлов
Поделиться
Время для прочтения: Примерно 4 мин.
Здесь приведена информация о том, как предотвратить развитие инфекции и уменьшить отечность кисти и руки после операции по удалению подмышечных лимфоузлов. Соблюдение этих рекомендаций поможет предотвратить развитие лимфедемы.
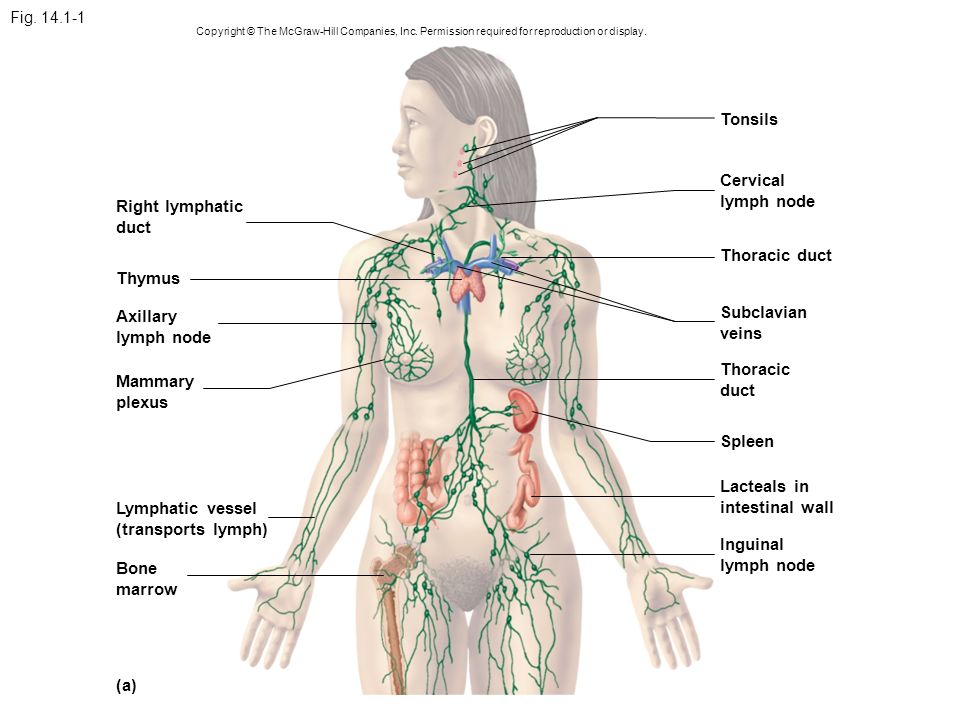
Вернуться к началу страницыИнформация о лимфатической системе
Рисунок 1. Нормальный отток лимфы
Лимфатическая система выполняет 2 функции:
- помогает бороться с инфекциями;
- способствует оттоку жидкости от разных участков тела.

Ваша лимфатическая система состоит из лимфоузлов, лимфатических сосудов и лимфатической жидкости (см. рисунок 1).
- Лимфатические узлы — это небольшие железы в форме фасоли, расположенные вдоль лимфатических сосудов. Ваши лимфатические узлы фильтруют лимфатическую жидкость, задерживая бактерии, вирусы, раковые клетки и продукты обмена веществ.
- Лимфатические сосуды — это крохотные трубочки, похожие на кровеносные сосуды, по которым жидкость течет к лимфоузлам и от них.
- Лимфатическая жидкость — это прозрачная жидкость, которая перемещается по лимфатической системе. Она переносит клетки, которые помогают бороться с инфекциями и другими болезнями.
Подмышечные лимфоузлы — это группа лимфоузлов в подмышечной области (подмышке), которые отводят лимфатическую жидкость от молочной железы и руки. Количество подмышечных лимфоузлов у всех разное. Удаление подмышечных лимфоузлов — это операция по удалению группы таких узлов.
О лимфедеме
Иногда, в результате удаления лимфоузлов, лимфатической системе становится сложно справляться с выведением жидкости. В этом случае лимфатическая жидкость может накапливаться там, где были удалены лимфоузлы. Эта лишняя жидкость вызывает образование отека, который называется лимфедема.
Лимфедема может развиваться в руке, кисти, молочной железе или туловище со стороны, подвергнутой лечению (сторона, где были удалены лимфоузлы).
Признаки лимфедемы
Лимфедема может развиться внезапно или постепенно. Это может произойти спустя месяцы или годы после операции.
Следите за появлением следующих симптомов лимфедемы в руке, кисти, молочной железе и туловище со стороны, подвергнутой лечению:
- Чувство тяжести, боли или ломоты
- Ощущение стянутости кожи
- Снижение гибкости
- отека;
- Изменения на коже, такие как стянутость или вдавления (когда на коже остается след от надавливания)
Если у вас появился отек, вы можете заметить следующее:
- вены на кисти затронутой лечением руки менее заметны, чем на кисти другой руки;
- кольца на пальце(-ах) затронутой лечением руки сидят туже или не надеваются;
- рукав рубашки со стороны, подвергнутой лечению, сидит плотнее, чем обычно.

Если у вас есть какие-либо признаки лимфедемы или возникли сомнения, позвоните вашему медицинскому сотруднику.
Вернуться к началу страницыСнижение риска развития лимфедемы
Важно предотвращать развитие инфекции и отечность, чтобы снизить риск возникновения лимфедемы.
Предотвращение развития инфекции
Лимфедема может возникнуть у вас с большей вероятностью, если в затронутой лечением руке появится инфекция. Это происходит из-за того, что для борьбы с инфекцией ваш организм будет вырабатывать дополнительные белые кровяные тельца и лимфатическую жидкость, и эта жидкость не будет выводиться должным образом.
Соблюдайте эти рекомендации, чтобы снизить риск развития инфекции.
- Берегитесь солнечных ожогов. Пользуйтесь солнцезащитным средством с фактором SPF не менее 30. Наносите его как можно чаще.
- Пользуйтесь средством от насекомых для предотвращения их укусов.
- Ежедневно используйте лосьон или крем, чтобы защитить кожу затронутой лечением руки и кисти.

- Не обрезайте кутикулу на затронутой лечением руке. Вместо этого аккуратно отодвиньте ее специальной палочкой для кутикулы.
- Надевайте защитные перчатки, когда выполняете работы во дворе или в саду, моете посуду или используете сильнодействующие моющие средства или проволочные мочалки.
- Надевайте наперсток во время шитья.
- Будьте осторожны, брея зону подмышки на затронутой лечением руке. Возможно, лучше использовать электрическую бритву. В случае пореза во время бритья обработайте его, следуя приведенным ниже инструкциям.
Если вы заметили какие-либо признаки инфекции (такие как покраснение, отек, более теплая, чем обычно, в этом месте кожа или болезненность), позвоните своему медицинскому сотруднику.
Уход за порезами и царапинами
- Промойте участок водой с мылом.
- Нанесите мазь с антибиотиком, например Bacitracin® или Neosporin®.
- Наложите повязку, например Band-Aid®.
Уход за ожогами
- Приложите к пораженному участку холодный компресс или поместите его под прохладную водопроводную воду примерно на 10 минут.
- Промойте участок водой с мылом.
- Наложите повязку, например Band-Aid.
- Профилактика отеков
Сразу после операции
Небольшой отек после операции — это нормальное явление. Этот отек может сохраняться до 6 недель, но он носит временный характер и постепенно исчезнет. После операции у вас также могут быть болевые и другие ощущения, например покалывания и пощипывания. Следуйте этим рекомендациям, чтобы снять отек после операции.
- Выполняйте упражнения 5 раз в день. Если ваш медицинский сотрудник рекомендует вам делать это реже или чаще, следуйте его рекомендациям.
- Продолжайте тренироваться до тех пор, пока не восстановится нормальная амплитуда движений плеча и руки. На это может потребоваться 4–6 недель после операции.
- Если вы чувствуете натяжение в грудной клетке или под рукой, возможно, будет полезно выполнять упражнения на растяжку еще дольше.
- Если через 4–6 недель нормальная амплитуда движений не восстановится, позвоните своему медицинскому сотруднику.

Долгосрочная перспектива
Выполнение следующих действий может помочь снизить риск развития лимфедемы.
- Попросите своих медицинских сотрудников брать кровь на анализ, делать инъекции (уколы), вводить внутривенные (в/в) капельницы и измерять артериальное давление на незатронутой лечением руке.
- В некоторых ситуациях, если кровь нельзя взять из незатронутой лечением руки, можно использовать для этого затронутую лечением руку. Медицинский сотрудник может рассказать вам о них.
- Если нельзя сделать инъекцию в незатронутую лечением руку, ягодичную мышцу, бедро или брюшную полость (живот), можно сделать инъекцию в затронутую лечением руку.
- Если артериальное давление невозможно измерить на незатронутой лечением руке, можно использовать для этого затронутую лечением руку.
- Если лимфатические узлы были удалены с обеих сторон, поговорите со своим медицинским сотрудником о том, какую руку использовать безопаснее всего.

- Поддерживайте здоровый вес тела или постарайтесь достичь его безопасными способами.
- Носите что-то тяжелое незатронутой лечением рукой или обеими руками, пока не восстановите силу с той стороны, которая была подвергнута лечению.
- Регулярно тренируйте и растягивайте мышцы, Обсудите со своим врачом или медсестрой/медбратом, какие упражнения подходят именно вам.
- Возобновляя физические упражнения и повседневные дела, делайте это медленно и постепенно. Если вы чувствуете дискомфорт, остановитесь и сделайте перерыв. Упражнения не должны причинять боль.
- Проконсультируйтесь со своим медицинским сотрудником, прежде чем возобновлять интенсивные физические нагрузки, такие как поднятие тяжестей или игра в теннис.
- Не носите плотно прилегающие или тяжелые ювелирные украшения, а также одежду с тугими резинками, оставляющими след. Все это может вызвать отек.
- Не прикладывайте грелки или горячие компрессы к затронутой лечением руке, плечу или грудной клетке.
- Если у вас на руке или кисти образовался отек, запишите, когда начался этот процесс. Если он не проходит спустя 1 неделю, позвоните своему медицинскому сотруднику.
Когда следует обращаться к своему медицинскому сотруднику?
Позвоните своему медицинскому сотруднику, если у вас появились следующие симптомы:
- любой участок руки, кисти, молочной железы или туловища со стороны, подвергнутой лечению, стал:
- горячим на ощупь;
- красным;
- более болезненным;
- более отекшим
- у вас температура 101 °F (38,3 °C) или выше;
- вы выполняете упражнения в соответствии с указаниями медицинского сотрудника, однако нормальная амплитуда движений через 4–6 недель не восстанавливается;
- отек спустя 1 неделю не проходит.
You must have JavaScript enabled to use this form.
Поделитесь своим мнением
Поделитесь своим мнением
Ваш отзыв поможет нам скорректировать информацию, предоставляемую пациентам и лицам, ухаживающим за больными.
Вопросы опросника
| Questions | Да | В некоторой степени | Нет |
|---|---|---|---|
|
Вам было легко понять эту информацию? |
Да |
В некоторой степени |
Нет |
Что следует объяснить более подробно?
Дата последнего обновления
Воспаление шейных лимфоузлов – лечение в ЛОР-центре
Зачем нужны лимфоузлы?
Каждый лимфоузел – это важный периферический орган, который вырабатывает антитела и прочие полезные клетки, препятствующие размножению инфекций. Именно лимфатические узлы отвечают за сопротивляемость иммунной системы, не давая болезни распространиться.
Виды воспалений шейных лимфоузлов
Воспаление лимфоузлов на шее – частый спутник простудных, инфекционных и ЛОР заболеваний. Научно его называют шейный лимфаденит. Патология может протекать в острой и хронической форме.
Острый
Для этой формы болезни характерна яркая выраженность симптомов. Острый лимфаденит имеет 3 разновидности:
- Катаральная – лимфоузел увеличивается, в нем образуются застойные процессы.
- Гиперпластическая – внутри узла образуется жидкость, лимфоидная ткань активно разрастается.
- Гнойная – в капсуле лимфоузла скапливается гной, в запущенных случаях развиваются абсцессы, которые поражают клетчатку и другие структуры.
Хронический
В отличие от острого, хронический лимфаденит отличается длительным течением и слабо выраженной симптоматикой. При этом в лимфоидной ткани могут произойти патологические изменения.
Причины болезни
Чаще всего воспаление развивается из-за попавшей в организм инфекции, но бывают и другие причины.
Инфекции
Основные причины воспаления лимфоузлов связаны с инфекционными воспалительным процессами. Патология формируется, когда в организм попадают стрептококки, стафилококки, кишечные и гнойные палочки, а также различные вирусы. Чаще всего воспаление лимфоузлов вызывается такими заболеваниями:
- Тонзиллит, фарингит и другие воспаления горла
- Ринит и синусит
- Отит
- Тяжелые инфекционные болезни – корь, скарлатина, дифтерия, грипп, ветрянка и т д
- Стоматит и другие воспалительные процессы ротовой полости
Другие причины
Иногда воспаление шейного лимфоузла – признак патологий кожи и мягких тканей. Оно развивается при экземах, фурункулах, рожистой болезни. Также лимфатические узлы на шее могут воспалиться из-за онкологических процессов – рака гортани, лимфомы, лейкемии. И наконец, причиной может быть банальное ослабление иммунитета.
Симптомы воспаления лимфоузлов
Болезнь проявляется в основном лимфаденопатией, но может давать и общую симптоматику.
Лимфаденопатия
Характеризуется вспуханием и болезненностью лимфоузлов. Неприятные ощущения усиливаются при надавливании. Если начался гнойный процесс, кожа в месте узла может покраснеть. Еще один характерный симптом – затрудненное глотание. Это связано с тем, что увеличение лимфатической ткани в области шеи сужает просвет горла.
Общие
Когда у человека воспаление лимфоузла, симптомы общей интоксикации проявляются довольно ярко:
- Повышается телесная температура
- Ощущается лихорадка и слабость
- Пропадает аппетит
- Болит голова
Диагностика заболевания
Распознать воспаление лимфоузлов можно с помощью визуального осмотра и пальпации. Дополнительно для уточнения диагноза назначаются:
- УЗИ области шеи – показывает состояние лимфоидной ткани, наличие отечности, разрастания, гноя измененных участков и т д.
- Анализы крови – показывают общее состояние организма и иммунной системы.

- Биопсия лимфатических узлов – проводится с помощью пункции и позволяет провести гистологическое исследование лимфоидной ткани.
По итогам диагностики врач определяет, чем лечить воспаление лимфоузлов.
Воспаление лимфоузлов у детей
Воспаление лимфоузлов у ребенка может развиваться довольно часто и протекать бурно. Это связано с тем, что детская иммунная система слишком восприимчива к инфекции, а барьерная функция еще недостаточно развита. Поэтому при любых патологических процессах в организме лимфоидная ткань воспаляется. При этом лечение лимфаденита осложняется тем, что ребенку подходят не все препараты. Подбирать их должен опытный врач, ювелирно высчитывая правильную дозировку.
Способы лечения воспалений шейных лимфоузлов
Если развилось воспаление лимфоузлов на шее, лечение включает:
- Прием антибиотиков или противовирусных средств – чтобы убить инфекцию.
- Местную терапию – компрессы с мазью Вишневского и другими препаратами, снимающие отечность.

- Физиотерапию – УВЧ и другие процедуры, ускоряющие восстановление лимфоидной ткани.
- Хирургическое вскрытие – применяется, когда необходимо лечение лимфаденита гнойной формы. Врач вскрывает воспалительный очаг, эвакуирует гной, промывает и дренирует рану.
В нашем ЛОР-центре для детей и взрослых знают, чем лечить воспаление лимфоузлов шеи. Опытные доктора проведут точную диагностику и подберут индивидуальную схему терапии.
Возможные осложнения болезни
Если не лечить патологию, может развиться гнойный процесс. Он приводит к образование свищей, флегмон, а также сепсиса. В особо запущенных случаях это может закончиться смертью.
Если гнойник прорывает, гной поражает клетчатку и другие окружающие ткани, может попасть в бронхи, пищевод и другие важные органы. Дальше инфекция распространяется на венозные сосуды, провоцируя тромбофлебит.
Хроническая форма болезни менее опасна, но тоже ведет к неприятным последствиям. Лимфоидная ткань узла начинает рубцеваться и постепенно замещается соединительной тканью.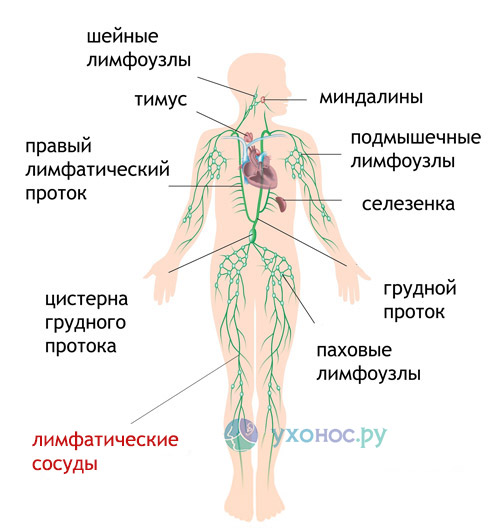 Это нарушает отток лимфы.
Это нарушает отток лимфы.
Профилактика
Чтобы шейные лимфоузлы не воспалялись, рекомендуется вовремя лечить инфекционные болезни, делать прививки от вирусов, поддерживать гигиену ротовой полости. Также профилактика включает здоровый образ жизни, укрепление иммунитета витаминами и врачебные осмотры хотя бы раз в год. Если же у вас напухли лимфатические узлы на шее – запишитесь на прием в наш ЛОР-центр!
Подробную информацию можно получить в колл-центре нашего ЛОР-центра для взрослых и детей по телефону:
+380986368979
✳️ ️ Операция на лимфоузлах шеи ✳️ ️ Хирургические операции в медицинском центре «RISHON»
Операция шейной диссекции в Харькове: лимфаденэктомия
Лимфоузлы в организме человека выполняют важные функции, пропуская через себя поток лимфы и удерживая патогенные клетки и микроорганизмы. В ряде случаев, злокачественный процесс из первичного очага в щитовидной железе распространяется (метастазирует) в регионарные шейные лимфоузлы. При доказанном метастатическом поражении лимфатических узлов шеи необходимо выполнять хирургическое вмешательство в объеме шейной диссекции. Операция шейной диссекции, которую проводят хирурги в Харькове в медицинском центре «Rishon», направлена на удаление пораженных раковой опухолью лимфоузлов. Благодаря ей можно избежать дальнейшего распространения злокачественных новообразований. Объем операции планируется в зависимости от вида и распространенности злокачественного процесса, а также уровня поражения лимфоузлов шеи. В большинстве случаев лимфаденэктомии в нашем медицинском центре выполняются селективно. То есть, удаляется жировая клетчатка с поражёнными лимфатическими узлами, и не затрагиваются ткани, расположенные рядом нервы, мышцы или железы. Таким образом, период восстановления сокращается, а после операции пациент не испытывает каких-либо ограничений. Применение косметических швов и современного шовного материала практически не оставляет шрамов и рубцов после операции.
При доказанном метастатическом поражении лимфатических узлов шеи необходимо выполнять хирургическое вмешательство в объеме шейной диссекции. Операция шейной диссекции, которую проводят хирурги в Харькове в медицинском центре «Rishon», направлена на удаление пораженных раковой опухолью лимфоузлов. Благодаря ей можно избежать дальнейшего распространения злокачественных новообразований. Объем операции планируется в зависимости от вида и распространенности злокачественного процесса, а также уровня поражения лимфоузлов шеи. В большинстве случаев лимфаденэктомии в нашем медицинском центре выполняются селективно. То есть, удаляется жировая клетчатка с поражёнными лимфатическими узлами, и не затрагиваются ткани, расположенные рядом нервы, мышцы или железы. Таким образом, период восстановления сокращается, а после операции пациент не испытывает каких-либо ограничений. Применение косметических швов и современного шовного материала практически не оставляет шрамов и рубцов после операции.
Информация об операции лимфаденэктомии
В шее находится несколько сотен лимфоузлов, через которые могут распространяться метастазы. Раньше повсеместно применялась радикальная диссекция, в ходе которой удалялись как узлы, так и соседние ткани, мышечные волокна, железы, кровеносные сосуды и нервы. После подобного лечения людям приходилось мириться не только с уродливыми шрамами, но и серьезными ограничениями в движении. На сегодняшний же момент в медицинском центре «Ришон» в Харькове практикуется операция селективно ориентированная диссекция шеи, которая не затрагивает соседние ткани и мышцы. Отметим, что решение об объемах хирургического вмешательства принимается хирургом после подробного изучения данных диагностики. И если окажется, что опухоль успела распространиться достаточно глубоко и нанести существенные поражения, врачам, возможно, придется удалять и другие составляющие шеи:
Раньше повсеместно применялась радикальная диссекция, в ходе которой удалялись как узлы, так и соседние ткани, мышечные волокна, железы, кровеносные сосуды и нервы. После подобного лечения людям приходилось мириться не только с уродливыми шрамами, но и серьезными ограничениями в движении. На сегодняшний же момент в медицинском центре «Ришон» в Харькове практикуется операция селективно ориентированная диссекция шеи, которая не затрагивает соседние ткани и мышцы. Отметим, что решение об объемах хирургического вмешательства принимается хирургом после подробного изучения данных диагностики. И если окажется, что опухоль успела распространиться достаточно глубоко и нанести существенные поражения, врачам, возможно, придется удалять и другие составляющие шеи:
- боковые шейные мышцы;
- вены для оттока крови от мозга;
- слюнные железы;
- нервы.
Специалисты нашего медицинского центра в Харькове, выполняя операции на лимфоузлах шеи, всеми силами пытаются нанести минимальный ущерб организму пациента. Непосредственно перед процедурой, подробно изучив данные диагностических исследований, хирург обязательно проведет консультацию. Во время ее проведения пациент узнает, какие именно области шеи будут затронуты, каковы возможные побочные эффекты и ограничения, чего в целом следует ожидать после хирургического вмешательства.
Непосредственно перед процедурой, подробно изучив данные диагностических исследований, хирург обязательно проведет консультацию. Во время ее проведения пациент узнает, какие именно области шеи будут затронуты, каковы возможные побочные эффекты и ограничения, чего в целом следует ожидать после хирургического вмешательства.
Подготовка и проведение операции шейной диссекции
Для подготовки к проведению операции врачу необходимо направить пациента на прохождение диагностики. В медицинском центре «Ришон» в Харькове имеется необходимое оборудование для анализов и визуализации раковой опухоли. Но даже в том случае, если поражение охватило не только лимфатические узлы, но и другие ткани, хирургами выполняется модифицированная радикальная шейная диссекция, в ходе которой происходит удаление лимфоузлов всех пяти уровней с сохранением анатомических образований: нервов, вен, мышц.
Как проводится операция на лимфоузлах шеи: ее основные этапы:
- разметка шеи
- введение наркоза;
- удаление жировой клетчатки с поражёнными лимфатическими узлами;
- установка дренажей для отведения остатков крови и лимфы;
- послойное закрытие раны с наложением косметических швов.

Решение об объёме хирургического вмешательства принимается врачом индивидуально, исходя из текущего состояния пациента и потенциальных рисков. Так, рак через шейные лимфоузлы с высокой вероятностью распространяется при обнаружении злокачественных новообразований в таких органах, как слюнные и паращитовидные железы, язык, гортань, носоглотка и пр. В Харькове модифицированная радикальная шейная лимфодиссекция выполняется с применением современных инструментов и электрохирургического оборудования, что позволяет специалистам проводить операцию безопасно и эффективно. В любом случае основная задача, которую ставят перед собой специалисты нашей клиники, — не допустить дальнейшего распространения рака на другие органы и минимизировать послеоперационные побочные эффекты для пациентов.
Реабилитация после операции на шее
Обычно после хирургического вмешательства пациенту достаточно всего двое суток для восстановления в условиях стационара под присмотром врачей. На вторые сутки извлекаются дренажи. Особенных ограничений в питании нет. Даже радикальная модифицированная шейная лимфодиссекция, — при условии, что она была выполнена хирургами на профессиональном уровне, — не приводит к каким-либо серьезным ограничениям. За исключением тех случаев, когда пришлось удалять нервы и мышцы, отвечающие, к примеру, за поворот головы или движения языка, рук. Функциональность вернется понемногу после прохождения курса реабилитации и физиотерапии.
Особенных ограничений в питании нет. Даже радикальная модифицированная шейная лимфодиссекция, — при условии, что она была выполнена хирургами на профессиональном уровне, — не приводит к каким-либо серьезным ограничениям. За исключением тех случаев, когда пришлось удалять нервы и мышцы, отвечающие, к примеру, за поворот головы или движения языка, рук. Функциональность вернется понемногу после прохождения курса реабилитации и физиотерапии.
Преимущества лечения в медцентре «Ришон» успели оценить тысячи пациентов:
- современный сервис европейского уровня;
- адекватный уровень цен даже при выполнении сложных операций;
- профессионализм хирургов и медицинского персонала;
- применение лапароскопических и эндоскопических методов лечения, после которых не остается шрамов от разрезов;
- современные лаборатории и диагностическое оборудование для выявления заболеваний на самых ранних стадиях.
Записаться на первую консультацию к лечащему специалисту Вы сможете в онлайн-режиме. Наши менеджеры предложат Вам удобное время для визита, а также ответят на любые вопросы, касающиеся стоимости лечения и объема предоставляемых медицинских услуг.
Наши менеджеры предложат Вам удобное время для визита, а также ответят на любые вопросы, касающиеся стоимости лечения и объема предоставляемых медицинских услуг.
Есть вопросы?
Оставьте ваши контакты и мы свяжемся с вами в ближайшее время.
Спасибо за обращение! В ближайшее время с Вами свяжутся наши менеджеры.
Анатомия, лимфатические узлы — StatPearls
Введение
Лимфатическая система состоит из лимфатических сосудов и лимфоидных органов, таких как вилочковая железа, миндалины, лимфатические узлы и селезенка. Они помогают в приобретенном и врожденном иммунитете, в фильтрации и дренировании интерстициальной жидкости, а также в рециркуляции клеток в конце их жизненного цикла. Жидкость, просачивающаяся из терминальных капилляров, возвращается в сосудистую систему через поверхностные и глубокие лимфатические сосуды, которые, в свою очередь, впадают в правый лимфатический проток и грудной проток. Правый лимфатический проток проходит по медиальному краю передней лестничной мышцы и отводит лимфу из правого верхнего квадранта тела.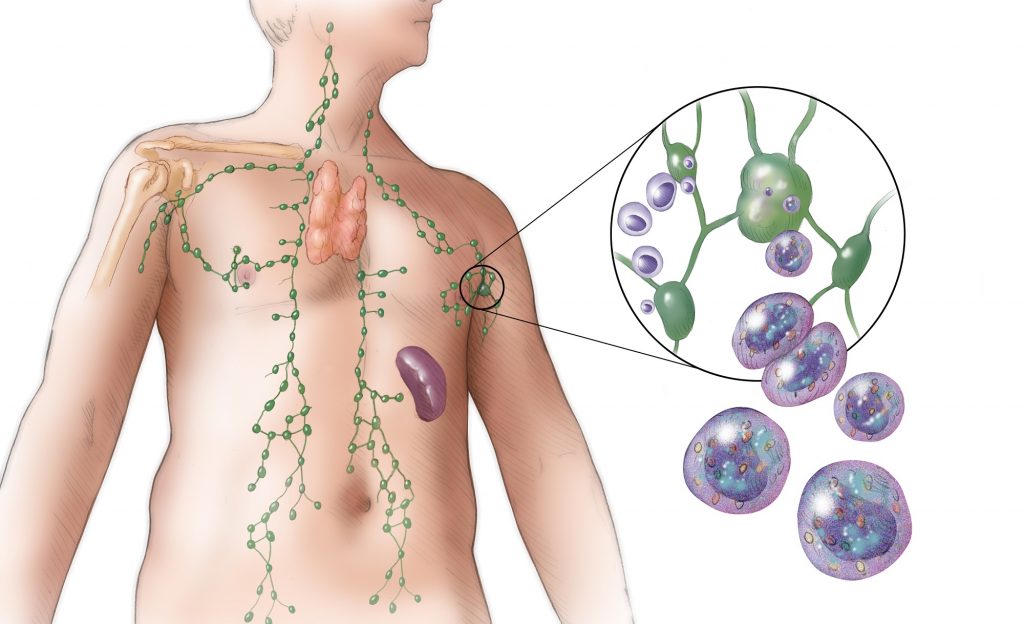 Грудной проток начинается от цистерны хили и имеет очень изменчивую анатомию. Правый лимфатический проток и грудной проток впадают в правую и левую подключичные артерии, соответственно, в яремно-венозном углу.
Грудной проток начинается от цистерны хили и имеет очень изменчивую анатомию. Правый лимфатический проток и грудной проток впадают в правую и левую подключичные артерии, соответственно, в яремно-венозном углу.
Лимфатические узлы находятся в месте схождения крупных кровеносных сосудов, и у взрослого человека примерно 800 лимфатических узлов обычно располагаются на шее, в подмышечных впадинах, грудной клетке, животе и паху. Они фильтруют поступающую лимфу и играют роль как в инфекции, так и в злокачественных новообразованиях. В этой статье мы обсудим структуру и функцию лимфатических узлов, а также их анатомическое деление.
Структура и функция
Лимфатические узлы имеют почковидную форму и получают лимфу по нескольким афферентным сосудам, а отфильтрованная лимфа отходит через один или два эфферентных сосуда. Узлы обычно имеют связанные артерию и вену, которые заканчиваются венулой с высоким эндотелием (HEV). HEV является местом трансэндотелиальной миграции циркулирующих лимфоцитов за счет Т- и В-клеточных эндотелиальных поверхностных рецепторов. [2]
[2]
Лимфатические узлы обычно имеют размер от 1 до 2 см и заключены в капсулу из жировой ткани. Нормальный размер зависит от местоположения, а также от измеряемой оси. Длинная ось должна быть 1 см или меньше. Они считаются патологическими, если теряют свою овальную форму, если есть потеря прикорневого жира, если есть асимметричное утолщение коры и если они постоянно увеличены.
Структура лимфатических узлов [4]
Капсула
Капсула лимфатического узла состоит из плотной соединительнотканной стромы и коллагеновых волокон. Капсула посылает внутрь лимфатического узла трабекулы, которые проходят внутрь, расходясь к центру.
Подлопаточный синус
Подкапсульный синус – это пространство между капсулой и корой, обеспечивающее транспортировку лимфатической жидкости.; его также называют лимфатическим путем, лимфатическим синусом или маргинальным синусом. Подкапсульный синус располагается под капсулой и пересекается как ретикулярными волокнами, так и клетками. Он принимает афферентные сосуды, продолжается в трабекулярные синусы и присоединяется к мозговому синусу в мозговом веществе лимфатического узла.
Он принимает афферентные сосуды, продолжается в трабекулярные синусы и присоединяется к мозговому синусу в мозговом веществе лимфатического узла.
Кортекс
Кора лимфатического узла представляет собой слой под подкапсульным синусом. Кора состоит из внешней коры и внутренней части, известной как паракора. Внешний слой коры также называют слоем В-клеток, он богат хемокинами CXCR5 и состоит в основном из В-клеток, организованных в фолликулы. Незрелые В-клетки развиваются в зародышевый центр при заражении антигеном. После этого покоящиеся В-клетки и дендритные клетки окружают зародышевый центр, образуя мантийную зону. Слой паракортекса, также называемый слоем Т-клеток, состоит из Т-клеток, которые взаимодействуют с дендритными клетками и богат хемокинами CCR7.
Медулла
Продолговатый мозг представляет собой самый внутренний слой лимфатического узла и содержит крупные кровеносные сосуды, синусы и мозговые тяжи. Медуллярные тяжи содержат секретирующие антитела плазматические клетки, В-клетки и макрофаги. Медуллярные синусы (или синусоиды ) представляют собой сосудоподобные пространства, разделяющие мозговые тяжи. Медуллярные синусы получают лимфу из трабекулярных синусов и корковых синусов и содержат ретикулярные клетки и гистоциты. Медуллярный синус отводит лимфу в эфферентные лимфатические сосуды.
Медуллярные синусы (или синусоиды ) представляют собой сосудоподобные пространства, разделяющие мозговые тяжи. Медуллярные синусы получают лимфу из трабекулярных синусов и корковых синусов и содержат ретикулярные клетки и гистоциты. Медуллярный синус отводит лимфу в эфферентные лимфатические сосуды.
Функция лимфатического узла [6]
Основной функцией лимфатических узлов является фильтрация интерстициальной жидкости, собранной из мягких тканей, и возвращение ее в сосудистую систему. Фильтрация этой экссудативной жидкости позволяет подвергать Т-клетки и В-клетки воздействию широкого спектра антигенов. Для активации антигенспецифических В- и Т-клеток они должны сначала подвергнуться воздействию антигенов с помощью антигенпрезентирующих клеток, дендритных клеток и фолликулярных дендритных клеток. Они являются частью как врожденного иммунного ответа, так и играют роль в адаптивном иммунитете.
Эмбриология
Лимфатические узлы начинают свое развитие внутриутробно в виде мезенхимального скопления, которое позже выпячивается, образуя лимфатический мешок. На 13-й неделе беременности начинает развиваться Т-клеточная область, а к 17-й неделе беременности в области паракортикальных лимфатических узлов обнаруживаются клетки межпальцевого ретикулума (подтип Т-клеток), окруженные лимфоидными клетками. Области В-клеток в лимфатических узлах начинают свое развитие на 14-й неделе беременности в маргинальном синусе с популяцией клеток-предшественников дендритного ретикулума, лимфобластов, иммунобластов и плазмобластов. К 20-й неделе беременности во внешнем корковом слое видны зарождающиеся первичные фолликулы, содержащие лимфоциты. В течение 12-й и 14-й недель беременности в лимфатических узлах происходит гранулопоэз и эритропоэз с временным образованием недифференцированных бластных клеток, моноцитов и макрофагов.
На 13-й неделе беременности начинает развиваться Т-клеточная область, а к 17-й неделе беременности в области паракортикальных лимфатических узлов обнаруживаются клетки межпальцевого ретикулума (подтип Т-клеток), окруженные лимфоидными клетками. Области В-клеток в лимфатических узлах начинают свое развитие на 14-й неделе беременности в маргинальном синусе с популяцией клеток-предшественников дендритного ретикулума, лимфобластов, иммунобластов и плазмобластов. К 20-й неделе беременности во внешнем корковом слое видны зарождающиеся первичные фолликулы, содержащие лимфоциты. В течение 12-й и 14-й недель беременности в лимфатических узлах происходит гранулопоэз и эритропоэз с временным образованием недифференцированных бластных клеток, моноцитов и макрофагов.
Кровоснабжение и лимфатическая система
Лимфатические узлы головы и шеи
Лимфатические узлы головы и шеи парные и широко разделены на поверхностные и глубокие узлы.
Поверхностный
Глубокий
С точки зрения анатомического рассечения их легче разделить на уровни шеи.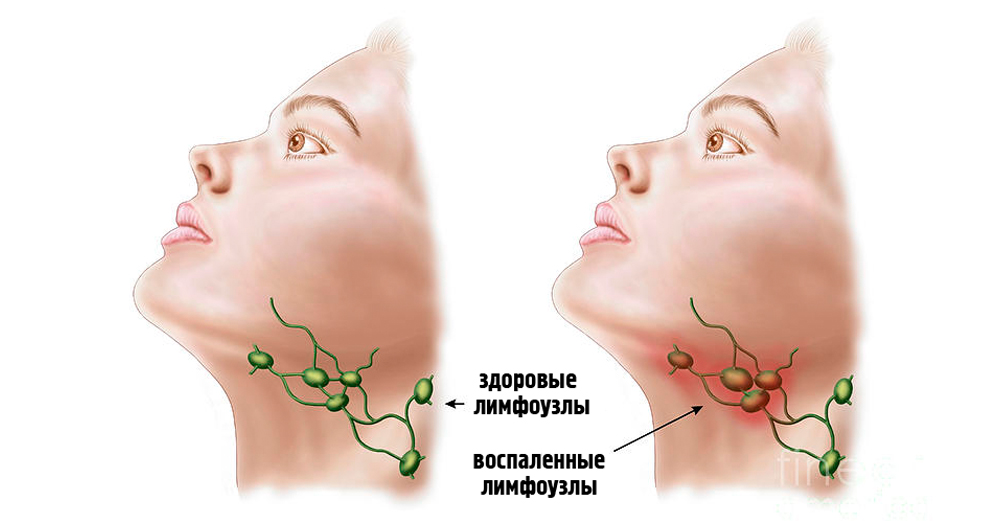 [9]
[9]
Уровень I
-
Уровень Iа (субподбородочные узлы) — спереди, по средней линии между передними брюшками парных двубрюшных мышц
-
Уровень Ib (поднижнечелюстные узлы) — в поднижнечелюстном треугольнике, как описано выше.
Уровень II
Эти узлы, также называемые верхними внутренними яремными узлами, находятся в анатомической области, ограниченной основанием черепа сверху, подъязычной костью снизу, поднижнечелюстной железой спереди, задним краем грудино-ключично-сосцевидной мышцы сбоку и внутренней сонная артерия медиально. Добавочный спинномозговой нерв разделяет узлы уровня IIa и IIb.
-
Уровень IIa (яремно-двубрюшные узлы) — поверхностная или кпереди от внутренней яремной вены
-
Уровень IIb — глубокая или кзади от внутренней яремной вены
Уровень III
Эти узлы также называются средними внутренними яремными узлами и связаны сверху подъязычной костью, перстневидным хрящом снизу, передним краем грудино-ключично-сосцевидной мышцы спереди, задним краем грудино-ключично-сосцевидной мышцы и общей сонной артерией медиально.
Уровень IV
Эти узлы также называются нижними внутренними яремными узлами и включают узел Вирхова. Анатомическая область, в которой они обнаруживаются, ограничена сверху перстневидным хрящом, ключицей снизу, грудино-ключично-сосцевидной мышцей спереди и общей сонной артерией медиально.
Уровень V
Они также называются узлами заднего треугольника и ограничены конвергенцией грудино-ключично-сосцевидной и трапециевидной мышц сверху, ключицы снизу, грудино-ключично-сосцевидной мышцы спереди и медиально и трапециевидной мышцы сзади.
-
Уровень Va — выше перстневидного хряща и включает добавочные узлы
-
Уровень Vb — ниже перстневидного хряща и включает поперечные шейные и надключичные узлы
Уровень VI
Этот уровень также называется передним отделом и содержит передние яремные, предтрахеальные, паратрахеальные, преперстневидные, предгортанные и щитовидные узлы. Сверху она ограничена подъязычной костью, снизу – надгрудной вырезкой, спереди – платизмой, а сбоку – с общей сонной артерией.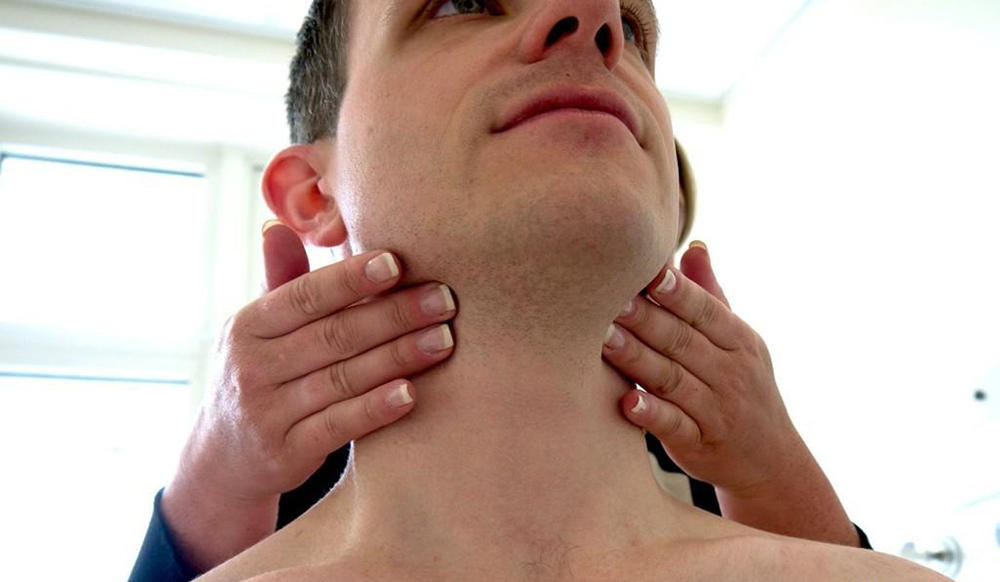
Лимфатические узлы верхней конечности
Глубокие и поверхностные лимфатические сосуды верхней конечности в конечном итоге впадают в подмышечные лимфатические узлы. Однако имеются надблоковые и локтевые лимфатические узлы на уровне локтя, плечевые лимфатические узлы и дельтопекторальные лимфатические узлы. Дренаж верхних конечностей особенный из-за наличия сторожевых или сторожевых лимфатических узлов. Они обычно крупнее остальных лимфатических узлов и первыми фильтруют поступающую лимфу. Однако нередко присутствуют и множественные сторожевые лимфатические узлы меньшего размера.[10][11]
Подмышечные узлы
-
Боковые лимфатические узлы (плечевые) — находятся позади подмышечной вены и являются первичными дренирующими лимфатическими узлами верхней конечности.
-
Центральные лимфатические узлы. Они находятся рядом со 2-й частью подмышечной артерии и получают лимфу от передних, задних и латеральных лимфатических узлов.

-
Апикальные лимфатические узлы — расположены рядом с 1-й частью подмышечной артерии и вены и фильтруют лимфу, поступающую из центральных подмышечных лимфатических узлов и головной вены.
Верхушечные узлы образуют подключичный лимфатический ствол, который впадает в правый лимфатический проток.
Лимфатические узлы нижней конечности
Поверхностные и глубокие лимфатические сосуды нижней конечности впадают в паховые лимфатические узлы в бедренном треугольнике. Эта анатомическая область, также называемая треугольником Скарпа, ограничена паховой связкой сверху, медиальным краем портняжной мышцы сбоку и медиальным краем длинной приводящей мышцы медиально.
Паховые узлы
Паховые лимфатические узлы разделяются на уровне (где большая подкожная вена переходит в глубокую бедренную вену) на подпаховые лимфатические узлы внизу и поверхностные паховые узлы вверху.[3]
-
Поверхностные паховые лимфатические узлы.
 Эти лимфатические узлы традиционно располагаются непосредственно ниже паховой связки и дренируют область промежности (половой член, мошонку, промежность), ягодичную область и часть брюшной стенки.
Эти лимфатические узлы традиционно располагаются непосредственно ниже паховой связки и дренируют область промежности (половой член, мошонку, промежность), ягодичную область и часть брюшной стенки.
Подвздошные узлы: [14]
Клиническое значение
Лимфатическая система участвует в развитии инфекционных, воспалительных и злокачественных заболеваний, поэтому увеличение лимфатических узлов может быть вызвано несколькими причинами. В случае лимфаденопатии неясного происхождения в диагностике может помочь эндоскопическое ультразвуковое исследование (ЭУЗИ) с тонкоигольной аспирацией (ТНА) или без нее.[15] Было показано, что этот диагностический метод имеет высокую точность с чувствительностью до 85% и специфичностью 100% и является ключевым в обнаружении и стадировании злокачественных новообразований. Для лимфатических узлов, которые не подлежат тонкоигольной биопсии, эластография играет все более важную роль, как и виртуальная биопсия.[17] Функциональные и анатомические данные можно получить с помощью более традиционных методов диагностики, таких как позитронно-эмиссионная томография (ПЭТ) в сочетании с компьютерной томографией. Однако обычно это метод визуализации всего тела и, следовательно, включает высокие дозы ионизирующего излучения. Несмотря на недавние достижения в методах визуализации, диагноз по-прежнему в значительной степени зависит от клинической корреляции с симптомами.
Однако обычно это метод визуализации всего тела и, следовательно, включает высокие дозы ионизирующего излучения. Несмотря на недавние достижения в методах визуализации, диагноз по-прежнему в значительной степени зависит от клинической корреляции с симптомами.
Контрольные вопросы
-
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
-
Комментарий к этой статье.
Рисунок
Лимфатическая система, шейные лимфатические узлы, лимфатические узлы молочной железы, цистерна хили, поясничные лимфатические узлы, тазовые лимфатические узлы, лимфатические узлы нижней конечности, грудной проток, вилочковая железа, подмышечные лимфатические узлы, селезенка, лимфатические узлы верхняя конечность, Паховая (подробнее…)
Рисунок
Глубокие шейные лимфатические узлы, Главная железа языка, Надподъязычная железа, Центральный ствол, Прерывающий узел, Стволы от края языка, Подподбородочная железа, Сосуды от верхушки, Сосуды от край языка, сосуды от корня языка. Предоставлено (подробнее…)
Предоставлено (подробнее…)
Рисунок
Подмышечные лимфатические узлы, Deltoideo Грудные железы, латеральная группа, Подключичная группа, Центральная группа, Подлопаточная группа, Грудная группа, Кожные собирательные стволы от грудной стенки, Кожные собирательные стволы, Подареолярное сплетение, Грудные группы, Молочные железы (больше. ..)
Ссылки
- 1.
-
Johnson OW, Chick JF, Chauhan NR, Fairchild AH, Fan CM, Stecker MS, Killoran TP, Suzuki-Han A. Грудной проток: клиническое значение, анатомические вариации, визуализации и эмболизации. Евро Радиол. 2016 авг; 26 (8): 2482-93. [PubMed: 26628065]
- 2.
-
Girard JP, Springer TA. Венулы с высоким эндотелием (HEV): специализированный эндотелий для миграции лимфоцитов. Иммунол сегодня. 1995 г., сен; 16 (9): 449–57. [PubMed: 7546210]
- 3.
-
Bontumasi N, Jacobson JA, Caoili E, Brandon C, Kim SM, Jamadar D. Паховые лимфатические узлы: размер, количество и другие характеристики у бессимптомных пациентов по данным КТ.
 Сур Радиол Анат. 2014 Декабрь; 36 (10): 1051-5. [PubMed: 24435023]
Сур Радиол Анат. 2014 Декабрь; 36 (10): 1051-5. [PubMed: 24435023] - 4.
-
Элмор С.А. Гистопатология лимфатических узлов. Токсикол патол. 2006;34(5):425-54. [Бесплатная статья PMC: PMC1892634] [PubMed: 17067938]
- 5.
-
Бальдацци В., Пачи П., Бернаски М., Кастильоне Ф. Моделирование возвращения лимфоцитов и их встречи в лимфатических узлах. Биоинформатика BMC. 2009 25 ноября; 10:387. [Бесплатная статья PMC: PMC27] [PubMed: 19939270]
- 6.
-
Ляо С., фон дер Вейд П.Ю. Лимфатическая система: активный путь иммунной защиты. Semin Cell Dev Biol. 2015 Февраль;38:83-9. [Бесплатная статья PMC: PMC4397130] [PubMed: 25534659]
- 7.
-
Markgraf R, von Gaudecker B, Müller-Hermelink HK. Развитие лимфатического узла человека. Сотовые Ткани Res. 1982;225(2):387-413. [PubMed: 6980711]
- 8.
-
Cupedo T. Развитие лимфатических узлов человека: воспалительное взаимодействие.
 Иммунол Летт. 2011 июль; 138 (1): 4–6. [PubMed: 21333686]
Иммунол Летт. 2011 июль; 138 (1): 4–6. [PubMed: 21333686] - 9.
-
Grégoire V, Ang K, Budach W, Grau C, Hamoir M, Langendijk JA, Lee A, Le QT, Maingon P, Nutting C, O’Sullivan B, Porceddu SV , Lengele B. Определение уровней шейных узлов при опухолях головы и шеи: обновление 2013 г. Согласованные рекомендации DAHANCA, EORTC, HKNPCSG, NCIC CTG, NCRI, RTOG, TROG. Радиотер Онкол. 2014 Январь; 110 (1): 172-81. [В паблике: 24183870]
- 10.
-
Суами Х., Тейлор Г.И., Пан В.Р. Лимфатические территории верхней конечности: анатомическое исследование и клиническое значение. Plast Reconstr Surg. 2007 Май; 119 (6): 1813-1822. [PubMed: 17440362]
- 11.
-
Cuadrado GA, де Андраде MFC, Akamatsu FE, Jacomo AL. Отток лимфы от верхней конечности и области молочной железы к подмышечной впадине: анатомическое исследование у мертворожденных. Лечение рака молочной железы. 2018 июнь; 169(2):251-256. [PubMed: 29380209]
- 12.
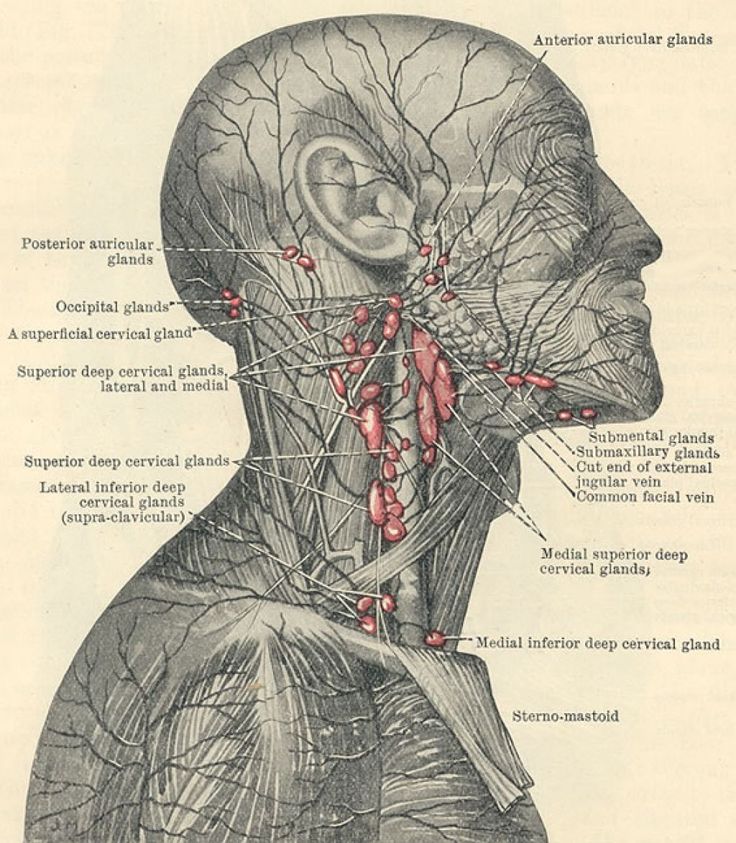
-
Pan WR, Wang DG, Levy SM, Chen Y. Поверхностный лимфодренаж нижних конечностей: анатомическое исследование и клинические последствия. Plast Reconstr Surg. 2013 г., сен; 132 (3): 696-707. [PubMed: 23985641]
- 13.
-
Пан В.Р., Леви С.М., Ван Д.Г. Расходящиеся пути оттока лимфы от пятки к паховой области: анатомическое исследование и клиническое значение. Лимфатический Рез Биол. 2014 сен; 12 (3): 169-74. [PubMed: 25229435]
- 14.
-
Хсу М.С., Иткин М. Лимфатическая анатомия. Tech Vasc Interv Radiol. 2016 дек.; 19(4):247-254. [PubMed: 27993319]
- 15.
-
Hocke M, Ignee A, Dietrich C. Роль эндоскопического ультразвука с контрастным усилением в лимфатических узлах. Эндоск УЗИ. 2017 янв-февраль;6(1):4-11. [Бесплатная статья PMC: PMC5331842] [PubMed: 28218194]
- 16.
-
Элоубейди М.А., Чен В.К., Эльтум И.А., Джала Д., Чхиенг Д.К., Джала Н., Викерс С.М., Уилкокс К.М. Эндоскопическая тонкоигольная аспирационная биопсия под ультразвуковым контролем у пациентов с подозрением на рак поджелудочной железы: точность диагностики, острые и 30-дневные осложнения.
 Am J Гастроэнтерол. 2003 Декабрь; 98(12):2663-8. [PubMed: 14687813]
Am J Гастроэнтерол. 2003 Декабрь; 98(12):2663-8. [PubMed: 14687813] - 17.
-
Popescu A, Săftoiu A. Может ли эластография заменить тонкоигольную аспирацию? Эндоск УЗИ. 2014 апр;3(2):109-17. [Бесплатная статья PMC: PMC4064158] [PubMed: 24955340]
Лимфатическая система — Канал лучшего здоровья
Лимфатическая система представляет собой сеть тонких трубочек по всему телу. Он отводит жидкость (называемую лимфой), просочившуюся из кровеносных сосудов в ткани, и выбрасывает ее обратно в кровоток через лимфатические узлы.
К основным функциям лимфатической системы относятся:
- управление уровнем жидкости в организме
- реакция на бактерии
- работа с раковыми клетками жиров в нашем рационе из кишечника.
Лимфатические узлы и другие лимфатические структуры, такие как селезенка и тимус, содержат особые лейкоциты, называемые лимфоцитами. Они могут быстро размножаться и высвобождать антитела в ответ на бактерии, вирусы и ряд других раздражителей из мертвых или умирающих клеток и клеток с ненормальным поведением, таких как раковые клетки.
Лимфатическая система и баланс жидкости
Кровь в наших кровеносных сосудах находится под постоянным давлением. Нам это нужно, чтобы проталкивать питательные вещества (пища, в которой нуждаются клетки), жидкости и некоторые клетки в ткани организма, чтобы снабжать эти ткани пищей, кислородом и защитой.
Все вытекшие в ткани жидкости и их содержимое (а также продукты жизнедеятельности, образующиеся в тканях, и бактерии, попадающие в них через нашу кожу) удаляются из них лимфатической системой.
Когда лимфатическая система не отводит жидкости из тканей должным образом, ткани опухают, появляются отеки и дискомфорт. Если припухлость сохраняется в течение короткого периода времени, это называется отеком. Если это длится дольше (более трех месяцев), это называется лимфатическим отеком.
Лимфатические сосуды
Лимфатические сосуды находятся повсюду в нашем теле. Как правило, в более активных областях их больше.
Мелкие лимфатические сосуды, по которым поступает жидкость, называются лимфатическими капиллярами.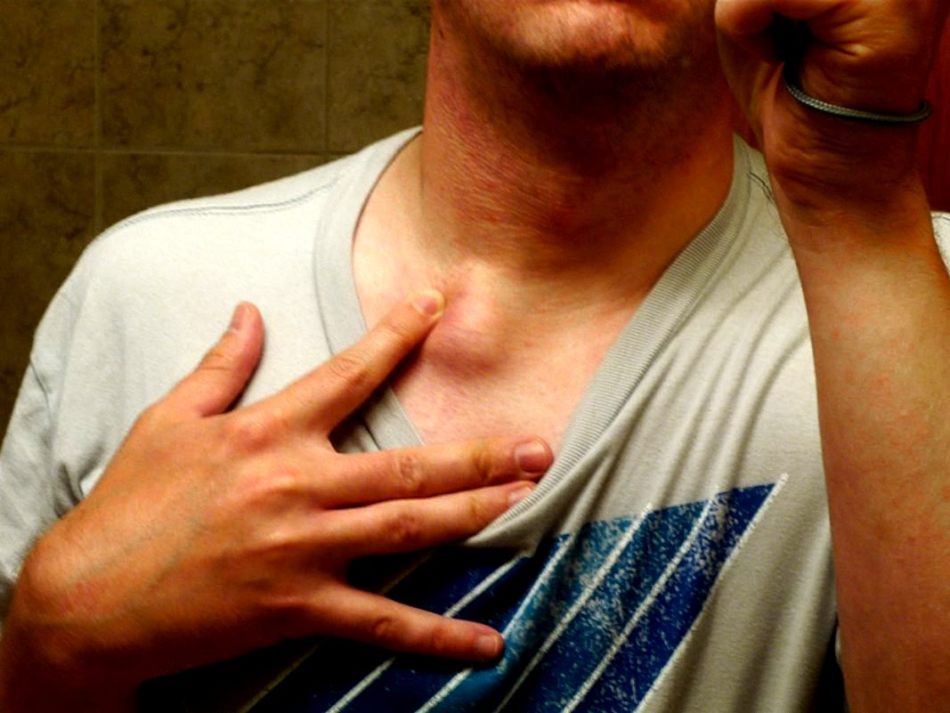 В стенках крупных лимфатических сосудов есть мышцы, благодаря которым они мягко и медленно пульсируют. Эти более крупные лимфатические сосуды также имеют клапаны, которые останавливают обратный ток лимфы.
В стенках крупных лимфатических сосудов есть мышцы, благодаря которым они мягко и медленно пульсируют. Эти более крупные лимфатические сосуды также имеют клапаны, которые останавливают обратный ток лимфы.
Лимфатические сосуды возвращают лимфу обратно в лимфатические узлы (всего их около 700), которые находятся в подмышечной впадине и в паху, а также во многих других частях тела, таких как рот, горло и кишечник.
Жидкость, поступающая в лимфатические узлы, проверяется и фильтруется. Большая его часть продолжается туда, где лимфатическая система большей части нашего тела (левая рука, живот, грудь и ноги) впадает в область левого плеча. Лимфа из правой руки и лица и части правой груди впадает в кровь в области правого плеча.
Селезенка
Селезенка расположена в брюшной полости (животе) с левой стороны, прямо под диафрагмой. Это самый большой из наших лимфатических органов.
Селезенка выполняет множество функций, фильтруя и контролируя нашу кровь. Он содержит ряд клеток, в том числе макрофаги — мусоровозы организма. Он также производит и хранит множество клеток, в том числе ряд лейкоцитов, которые важны для защиты нашего организма.
Он также производит и хранит множество клеток, в том числе ряд лейкоцитов, которые важны для защиты нашего организма.
Помимо удаления микробов, селезенка также разрушает старые или поврежденные эритроциты. Это также может помочь быстро увеличить объем крови, если человек теряет много крови.
Вилочковая железа
Вилочковая железа находится внутри грудной клетки, сразу за грудиной. Он фильтрует и контролирует содержание нашей крови. Он производит клетки, называемые Т-лимфоцитами, которые циркулируют по всему телу. Эти клетки важны для клеточно-опосредованного ответа на иммунный вызов, например, когда у нас есть инфекция.
Другая лимфоидная ткань
Большая часть нашей пищеварительной и дыхательной систем выстлана лимфатической тканью. Это необходимо там, потому что эти системы подвергаются воздействию внешней среды. Эта лимфатическая ткань играет очень важную роль в защите нашего организма.
Наиболее важные участки этой лимфоидной ткани находятся в горле (называемые миндалинами), в области кишечника (называемые пейеровыми бляшками) и в аппендиксе.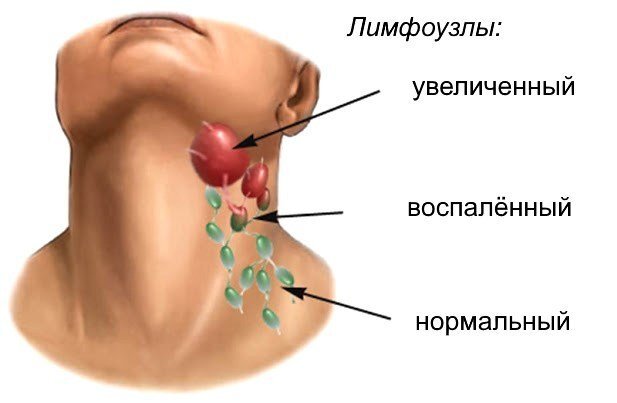
Лимфатические узлы
Лимфатические узлы являются фильтрами. Они находятся в различных точках тела, включая горло, подмышки, грудь, живот и пах. Как правило, они располагаются цепочками или группами. Все они погружены в жировую ткань и лежат близко к венам и артериям.
Лимфатические узлы выполняют широкий спектр функций, но обычно связаны с защитой организма. Бактерии (или их продукты), подхваченные из тканей клетками, называемыми макрофагами, или теми, которые попадают в лимфу, вынуждены просачиваться через лимфатические узлы. Там лейкоциты, называемые лимфоцитами, могут атаковать и убивать бактерии. Вирусы и раковые клетки также задерживаются и уничтожаются в лимфатических узлах.
При инфекции вырабатывается больше лимфоцитов. Вот почему ваши лимфатические узлы имеют тенденцию опухать, когда у вас есть инфекция.
Общие проблемы, связанные с лимфатической системой
Общие проблемы, связанные с лимфатической системой, можно разделить на связанные с:
- инфекцией
- болезнью
- разрушением или повреждением лимфатической системы или ее узлов.

К инфекциям относятся:
- железистая лихорадка – симптомы включают болезненность лимфатических узлов
- тонзиллит – инфекция миндалин в горле
- болезнь Крона – воспалительное заболевание кишечника.
К заболеваниям относятся:
- Болезнь Ходжкина – разновидность рака лимфатической системы.
Те, которые связаны с пороками развития, деструкцией или повреждением лимфатической системы или ее узлов, включают:
- первичный лимфатический отек – когда лимфатическая система не сформировалась должным образом. Может проявляться в виде отека конечности или части тела при рождении или может развиться в период полового созревания или позже в жизни
- вторичный лимфедема – Когда лимфатическая система повреждается хирургическим вмешательством или лучевой терапией, связанной с лечением рака, когда мягкие ткани повреждены в результате травмы или когда лимфатическая система имеет какую-либо другую причину структурного или функционального нарушения.

Где получить помощь
- Ваш семейный врач
Лимфома | Лимфатическая система
Что такое лимфатическая система?
Лимфатическая система представляет собой сеть трубок, тканей и органов, которая проходит по всему телу. Это часть вашей иммунной системы, которая помогает защитить вас от инфекции.
Рисунок: Лимфатическая системаЛимфатическая система включает в себя:
- лимфатические сосуды, несущие жидкость, называемую лимфой
- органов, в которых развиваются иммунные клетки:
- костный мозг
- тимус
- органов и тканей, где собираются иммунные клетки, готовые к борьбе с инфекцией:
- лимфатические узлы
- селезенка
- лимфоидная ткань, ассоциированная со слизистой оболочкой.
Любая часть лимфатической системы может быть поражена лимфомой.
Что делает лимфатическая система?
Лимфатическая система выполняет три основные функции:
- Она выводит жидкость из тканей и возвращает ее в кровоток.

- Он защищает ваш организм от болезней, удаляя микробы (бактерии, вирусы и паразиты) и токсины (яды), а также помогает разрушать старые, поврежденные или аномальные клетки.
- Помогает поглощать жиры и витамины из пищеварительной системы и доставлять их в кровоток.
Вернуться к началу
Лимфа
Лимфа — это жидкость, которая течет через вашу лимфатическую систему. Он образуется из жидкости, которая окружает все клетки вашего тела. Эта жидкость стекает из ваших тканей в крошечные лимфатические сосуды через створки или клапаны в стенках сосудов.
Лимфа может содержать:
- воду
- сахара, белки и жиры
- витамины, минералы и соли
- продукты жизнедеятельности клеток
- микробов или токсинов, попавших в ваш организм
- поврежденных или аномальных клеток, включая раковые клетки.
Вернуться к началу
Лимфа движется по трубкам, называемым лимфатическими сосудами.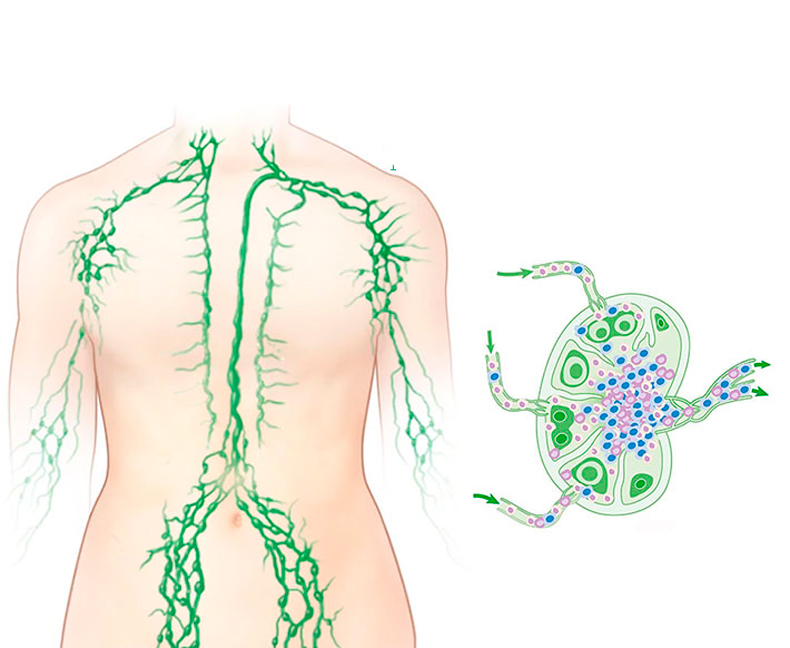 Крошечные лимфатические сосуды в тканях соединяются, образуя постепенно все более и более крупные лимфатические сосуды, немного похожие на ручьи, впадающие в реки. В конечном итоге они впадают в крупные сосуды, называемые лимфатическими протоками.
Крошечные лимфатические сосуды в тканях соединяются, образуя постепенно все более и более крупные лимфатические сосуды, немного похожие на ручьи, впадающие в реки. В конечном итоге они впадают в крупные сосуды, называемые лимфатическими протоками.
Лимфа из лимфатических протоков впадает в крупные вены рядом с сердцем и попадает в кровоток. Это удаляет лишнюю жидкость из вашего тела, что помогает поддерживать стабильное кровяное давление и предотвращает отеки.
Сердце не качает лимфу по телу. Вместо этого он проталкивается вперед, когда ваши лимфатические сосуды сдавливаются вашими мышцами и под действием силы тяжести, если сосуды находятся выше вашего сердца. В стенках лимфатических сосудов также есть мышечные клетки, которые помогают выдавливать лимфу по ходу. Односторонние клапаны внутри сосудов останавливают ток лимфы в обратном направлении.
Вернуться к началу
Лимфатические узлы
Лимфатические сосуды проходят через множество «контрольных точек», называемых лимфатическими узлами (иногда называемыми лимфатическими узлами). Лимфатические узлы представляют собой небольшие бобовидные образования. Обычно они имеют длину от 1 до 2 см.
Лимфатические узлы представляют собой небольшие бобовидные образования. Обычно они имеют длину от 1 до 2 см.
Рисунок: Структура лимфатического узла
Где находятся лимфатические узлы?
У вас есть сотни лимфатических узлов по всему телу, за исключением головного и спинного мозга. Они часто группируются вместе.
Некоторые группы лимфатических узлов находятся вблизи поверхности кожи, например, на шее (шейные лимфатические узлы), в подмышечных впадинах (подмышечные лимфатические узлы) или в паху (паховые лимфатические узлы). Иногда вы можете почувствовать их, если они опухают. Это часто происходит, если у вас есть инфекция и обычно не является признаком чего-то серьезного.
Глубоко внутри вашего тела находится множество других лимфатических узлов, например, в груди (медиастинальные лимфатические узлы) или животе (брюшные лимфатические узлы). Вы не можете почувствовать это снаружи.
Что делают лимфатические узлы?
Лимфатические узлы фильтруют лимфу. Они улавливают микробы и поврежденные или аномальные клетки и активируют иммунные реакции, чтобы помочь вашему организму избавиться от них.
Они улавливают микробы и поврежденные или аномальные клетки и активируют иммунные реакции, чтобы помочь вашему организму избавиться от них.
Лимфатические узлы содержат большое количество лейкоцитов, называемых лимфоцитами. Если у вас есть инфекция, лимфоциты размножаются внутри ваших лимфатических узлов. Они помогают бороться с инфекцией и вырабатывают химические вещества, которые активируют другие части вашей иммунной системы. Вот почему ваши лимфатические узлы опухают, когда у вас есть инфекция. Отек обычно проходит через пару недель, когда инфекция проходит.
Лимфоциты — это клетки, которые бесконтрольно растут, если у вас лимфома. Если клетки лимфомы накапливаются внутри ваших лимфатических узлов, отек обычно не уменьшается.
Вернуться к началу
Костный мозг
Костный мозг — это губчатая ткань в середине некоторых крупных костей вашего тела, таких как бедренная кость (бедренная кость), грудина (грудина), тазовая кость (таз) и кости позвоночника (позвонки). Ваш костный мозг производит клетки крови из особых клеток, называемых стволовыми клетками. Это неразвитые клетки, которые могут делиться и превращаться во все типы клеток крови, в которых нуждается ваше тело. К ним относятся эритроциты, тромбоциты и лейкоциты.
Ваш костный мозг производит клетки крови из особых клеток, называемых стволовыми клетками. Это неразвитые клетки, которые могут делиться и превращаться во все типы клеток крови, в которых нуждается ваше тело. К ним относятся эритроциты, тромбоциты и лейкоциты.
Лимфоциты (клетки, которые бесконтрольно разрастаются при лимфоме) представляют собой разновидность лейкоцитов. Они сделаны в вашем костном мозге. Некоторые из них полностью созревают там. Их называют В-лимфоцитами. Другие созревают в тимусе. Их называют Т-лимфоцитами.
Вернуться к началу
Вилочковая железа
Вилочковая железа представляет собой небольшую железу в форме бабочки в груди. Он находится за грудиной, прямо над сердцем.
В тимусе лейкоциты, называемые Т-лимфоцитами, развиваются в активные иммунные клетки. Они также учатся различать вещи, которые принадлежат вашему телу, и вещи, которые ему не принадлежат, поэтому они реагируют только на то, чего там быть не должно (например, вирусы и бактерии).
Полностью развитые Т-лимфоциты попадают в кровоток и лимфатическую систему.
Вернуться к началу
Селезенка
Селезенка — это орган, фильтрующий вашу кровь. Он находится за грудной клеткой на левой стороне тела, сразу за животом. Он размером со сжатый кулак.
Ваша селезенка содержит большое количество лейкоцитов, включая лимфоциты. Эти клетки помогают защитить вас от инфекций путем:
- удаления микробов из кровотока
- выработка антител
- активирует другие части вашей иммунной системы.
Селезенка также удаляет из кровотока старые и деформированные эритроциты и тромбоциты. В нем хранится небольшой запас здоровых эритроцитов и тромбоцитов, которые ваш организм может использовать в чрезвычайной ситуации. Если ваш костный мозг не работает должным образом, ваша селезенка также может быть резервным местом для производства новых клеток крови.
Вернуться к началу
Лимфоидная ткань, связанная со слизистой оболочкой
«Слизистая оболочка» — это влажный защитный слой клеток, который выстилает многие части вашего тела, такие как рот, кишечник и дыхательные пути. «Лимфоидная ткань» означает совокупность лимфоцитов (лейкоцитов). Ассоциированная со слизистой оболочкой лимфоидная ткань (MALT) представляет собой скопление лимфоцитов в слизистой оболочке.
«Лимфоидная ткань» означает совокупность лимфоцитов (лейкоцитов). Ассоциированная со слизистой оболочкой лимфоидная ткань (MALT) представляет собой скопление лимфоцитов в слизистой оболочке.
У вас есть MALT во многих местах вашего тела, особенно в тех местах, куда микробы могут легко проникнуть. СОЛОД включает:
- миндалины в задней части горла
- аденоиды в задней части носа
- бронхоассоциированная лимфоидная ткань в дыхательных путях
- связанная с кишечником лимфоидная ткань в кишечнике.
Иммунные клетки в MALT защищают вас, захватывая и уничтожая микробы и токсины до того, как они проникнут в ваш организм.
Все эти различные части вашей лимфатической системы работают вместе, чтобы защитить вас от инфекции.
Наверх
Как делать лимфодренажный массаж
Что такое лимфодренаж?
Лимфатическая система помогает выводить отходы из организма. Здоровая, активная лимфатическая система использует для этого естественные движения гладкой мышечной ткани.
Однако хирургическое вмешательство, заболевания или другие повреждения могут привести к накоплению жидкости в лимфатической системе и лимфатических узлах, что называется лимфедемой.
Если у вас когда-либо была операция на лимфатических узлах или с их участием, ваш врач мог предложить лимфодренажный массаж, проводимый сертифицированным массажистом или физиотерапевтом. Однако
лимфатический массаж не рекомендуется людям со следующими заболеваниями:
- застойная сердечная недостаточность
- тромбы в анамнезе или инсульт
- текущая инфекция
- проблемы с печенью
- проблемы с почками
узлы могут вызвать лимфедему как побочный эффект.
Лимфедема возникает только в области, прилегающей к хирургическому месту.
Например, если у вас удалены лимфатические узлы в ходе операции по удалению рака левой молочной железы, лимфедема может быть поражена только левой рукой, а не правой.
Лимфедема также может возникнуть в результате травмы или медицинских состояний, таких как застойная сердечная недостаточность (ЗСН) или образование тромбов в организме.
Для отведения выделений из поврежденного участка может помочь лимфатический массаж с легким давлением. Это один из методов, используемых для уменьшения лимфедемы.
Раахи Патель, PT, DPT, CLT, физиотерапевт и сертифицированный специалист по лимфедеме, который обучает людей выполнять собственный лимфатический массаж после операции.
«Мы недостаточно говорим о лимфедеме, — говорит Патель. Скопление жидкости вызывает дискомфорт и вызывает боль и тяжесть в пораженной области. И, по словам Пателя, «лимфедема 3-й стадии может быть разрушительной», вызывая значительную депрессию и отсутствие подвижности, что может осложнить заживление.
При выполнении лимфатического массажа важно, чтобы массаж затрагивал не только пораженную область. Вся лимфатическая система тела, за исключением головы, правой стороны груди и правой руки, впадает в левое плечо. Таким образом, массаж должен включать в себя все области для правильного дренажа.
Патель учит двум этапам лимфатического массажа: очищению и реабсорбции. Цель очистки состоит в том, чтобы создать вакуум с легким давлением, чтобы область была готова ввести больше жидкости, создавая эффект промывки.
Цель очистки состоит в том, чтобы создать вакуум с легким давлением, чтобы область была готова ввести больше жидкости, создавая эффект промывки.
Клинирование включает в себя:
- Supclavickel Lymph область : , расположенная непосредственно под областью ключи.0077 внутренняя часть локтей
Очищающие движения можно повторять до 10 раз в день. Патель советует: «Всегда массируйте обе стороны тела, а не только сторону с лимфедемой».
Руководство по клирингу
Клиринг состоит из трех этапов. Обязательно очистите надключичную область, подмышечную область и внутреннюю область локтя в указанном порядке.
Для очистки надключичной области:
- Начните с положения лежа на удобной плоской поверхности.
- Скрестите руки на груди, положив ладони чуть ниже ключиц.
- Затем медленно поднимите локти. Мышечная деятельность заключается в надавливании, необходимом для подготовки области к вымыванию лимфатической жидкости.

Затем очистите подмышечную область:
- Положите одну руку над головой.
- Другой рукой осторожно возьмитесь за область подмышек сверху вниз. Единственное необходимое давление — достаточно мягкое, чтобы сдвинуть поверхность кожи.
Наконец, очистите область внутри локтей:
- Положите руку прямо на бок.
- Пальцами противоположной руки осторожно потяните кожу внутри локтя по дюйму за раз.
Требуется очень легкое нажатие. «При лимфатическом массаже вы воздействуете только на поверхностную структуру кожи», — говорит Патель. Вот где скапливается жидкость.
Как делать лимфатический массаж ног
Цель лимфатического массажа ног — открыть лимфатические сосуды, чтобы лишняя жидкость стекала обратно в лимфатические узлы, расположенные в паху.
Существуют различные техники лимфатического массажа ног, но все они имеют одну и ту же конечную цель: высвободить жидкость, чтобы она прошла через лимфатические узлы.
Чтобы выполнить лимфатический массаж ног, выполните следующие действия:
- Выполните лимфатический массаж верхней части тела, прежде чем начинать с ног. Выполните три этапа очистки в надключичной области, подмышечной области и внутренней области локтя в указанном порядке. Это гарантирует, что система будет чистой, чтобы жидкость могла стекать.
- Используйте легкое давление. Если вы чувствуете мышцы под кожей, значит, вы нажимаете слишком сильно.
- Начните массаж ног с самой дальней точки от травмы или пораженного участка и продвигайтесь вниз. Например, если у вас отекла лодыжка, начните массаж с верхней части ноги.
- Начиная с верхней части ноги, положите одну руку на внутреннюю часть ноги, а другую на заднюю часть ноги.
- Слегка надавливая, растяните кожу с внутренней стороны ноги вверх и наружу, к бедру.
- Продолжайте движение вниз по ноге, пока не дойдете до колена.
- Когда вы дойдете до колена, потяните кожу вверх, чередуя руки, к подмышке.

- Повторить от 10 до 15 раз.
Вы завершили этап очистки лимфатического массажа.
Руководство по реабсорбции
Второй частью лимфатического массажа является реабсорбция. Для выполнения этого этапа массажа:
- Начните с пораженной части тела, наиболее удаленной от центра тела. Например, начните с кончиков пальцев, если у вас лимфедема кисти, предплечья и плеча.
- Мягкими, широкими движениями с достаточным давлением, чтобы сдвинуть поверхность кожи, массируйте от кончиков пальцев к кисти, от кисти к локтю и от локтя к плечу.
«Самое сложное в уходе за собой — это согласие пациента, особенно для женщин, которые так привыкли заботиться о других», — говорит Патель.
Она советует людям уделять не менее 20 минут в день лимфодренажному массажу. «Если у вас мало времени, выполните очистительный этап массажа».
Чтобы начать реабсорбцию на ногах, выполните качающие движения за коленом:
- Поместите обе руки под колени.
- Покачайте заднюю поверхность колена вращательными движениями вверх 10–15 раз.
Теперь ваше колено готово принять жидкость из голени, поэтому вы можете приступить к массажу голени:
- Положите одну руку на верхнюю часть голени, а другую за ногу.
- Растяните кожу движением вверх, затем отпустите.
- Продолжайте движение вниз к области лодыжки.
- Повторите вниз через лодыжку и стопы, всегда поглаживая вверх.
- Завершите массаж, мягко вытолкнув пальцами жидкость из пальцев ног вверх.
Как узнать, эффективен ли лимфодренажный массаж? «Это техника обслуживания», — говорит Патель. «Ваша лимфедема не должна ухудшиться, если вы регулярно практикуете лимфатический массаж».
Также пейте воду. Хорошо увлажненная ткань помогает выводить отходы.
Лечение лимфедемы также может включать:
- использование компрессионного рукава для предотвращения скопления жидкости
- посещение квалифицированного терапевта для проведения дренажного массажа в офисе
При выборе терапевта узнайте как можно больше об их образовании. «Массаж очень полезен для вас, но глубокий массаж тканей может быть слишком тяжелым для человека с лимфедемой, поэтому не думайте, что вы можете просто пойти к массажисту».
«Массаж очень полезен для вас, но глубокий массаж тканей может быть слишком тяжелым для человека с лимфедемой, поэтому не думайте, что вы можете просто пойти к массажисту».
Ищите кого-то, кто является сертифицированным терапевтом по лимфедеме (CLT) и предпочтительно физиотерапевтом или массажистом с обучением онкологии и патологии.
лимфатическая система | Структура, функции и факты
схема лимфатической системы человека
Смотреть все СМИ
- Ключевые люди:
- Флоренс Рена Сабин Уильям Хьюсон Томас Бартолин
- Связанные темы:
- лимфоидная ткань млечный грудной проток лимфатический сосуд лимфатический капилляр
Просмотреть весь связанный контент →
Популярные вопросы
Что такое лимфатическая система?
Лимфатическая система — это подсистема кровеносной системы тела позвоночных, состоящая из сложной сети сосудов, тканей и органов. Он помогает поддерживать баланс жидкости в организме, собирая лишнюю жидкость и твердые частицы из тканей и откладывая их в кровоток. При циркуляции крови по телу плазма крови просачивается в ткани через тонкие стенки капилляров. Вытекающая часть плазмы крови называется интерстициальной или внеклеточной жидкостью и содержит кислород, глюкозу, аминокислоты и другие питательные вещества, необходимые клеткам тканей. Хотя большая часть этой жидкости немедленно просачивается обратно в кровоток, часть ее вместе с твердыми частицами остается. Лимфатическая система удаляет эту жидкость и эти материалы из тканей, возвращая их через лимфатические сосуды в кровоток. Лимфатическая система также помогает защитить организм от инфекций.
Он помогает поддерживать баланс жидкости в организме, собирая лишнюю жидкость и твердые частицы из тканей и откладывая их в кровоток. При циркуляции крови по телу плазма крови просачивается в ткани через тонкие стенки капилляров. Вытекающая часть плазмы крови называется интерстициальной или внеклеточной жидкостью и содержит кислород, глюкозу, аминокислоты и другие питательные вещества, необходимые клеткам тканей. Хотя большая часть этой жидкости немедленно просачивается обратно в кровоток, часть ее вместе с твердыми частицами остается. Лимфатическая система удаляет эту жидкость и эти материалы из тканей, возвращая их через лимфатические сосуды в кровоток. Лимфатическая система также помогает защитить организм от инфекций.
система кровообращения
Узнайте больше о системе кровообращения.Каковы основные органы лимфатической системы?
- Лимфатическая система обычно делится на первичные лимфоидные органы, являющиеся местом созревания В- и Т-клеток, и вторичные лимфоидные органы, в которых происходит дальнейшая дифференцировка лимфоцитов.

- Первичные лимфоидные органы включают вилочковую железу, костный мозг и печень плода, а у птиц — структуру, называемую фабрициевой сумкой.
- У человека вилочковая железа и костный мозг играют ключевую роль в иммунной функции.
- Все лимфоциты происходят из стволовых клеток костного мозга. Стволовые клетки, которым суждено стать В-клетками, остаются в костном мозге по мере их созревания, в то время как потенциальные Т-клетки мигрируют в тимус для дальнейшего роста.
- Зрелые В- и Т-клетки выходят из первичных лимфоидных органов и переносятся кровотоком во вторичные лимфоидные органы, где активируются при контакте с чужеродными материалами или антигенами.
Подробнее ниже: Лимфоидные органы
стволовые клетки
Узнайте больше о стволовых клетках.Какова роль лимфатической системы в иммунитете?
Лимфатическая система не только служит дренажной сетью, но и помогает защитить организм от инфекции, производя лейкоциты, называемые лимфоцитами, которые помогают избавить организм от болезнетворных микроорганизмов. Органы и ткани лимфатической системы являются основными местами производства, дифференцировки и пролиферации двух типов лимфоцитов — Т-лимфоцитов и В-лимфоцитов, также называемых Т-клетками и В-клетками соответственно. Хотя лимфоциты распределены по всему телу, именно в лимфатической системе они чаще всего сталкиваются с чужеродными микроорганизмами.
Органы и ткани лимфатической системы являются основными местами производства, дифференцировки и пролиферации двух типов лимфоцитов — Т-лимфоцитов и В-лимфоцитов, также называемых Т-клетками и В-клетками соответственно. Хотя лимфоциты распределены по всему телу, именно в лимфатической системе они чаще всего сталкиваются с чужеродными микроорганизмами.
Подробнее читайте ниже: Роль в иммунитете
Т-клетки
Узнайте больше о Т-клетках.Какова роль лимфатической системы при заболеваниях?
Важность первичных лимфоидных органов подтверждается их участием в аутоиммунных заболеваниях. Два аутоиммунных заболевания, синдром Ди Джорджи и болезнь Незелофа, приводят к задержке развития тимуса и последующему снижению количества Т-клеток, а удаление бурсы у кур приводит к снижению количества В-клеток. Разрушение костного мозга также оказывает разрушительное воздействие на иммунную систему не только из-за его роли в качестве места развития В-клеток, но и потому, что он является источником стволовых клеток, которые являются предшественниками для дифференцировки лимфоцитов.
Подробнее читайте ниже: Болезни лимфатической системы
Резюме
Прочтите краткий обзор этой темы
лимфатическая система , подсистема кровеносной системы тела позвоночных, состоящая из сложной сети сосудов, тканей и органов. Лимфатическая система помогает поддерживать баланс жидкости в организме, собирая лишнюю жидкость и твердые частицы из тканей и откладывая их в кровоток. Он также помогает защитить организм от инфекций, снабжая борющиеся с болезнями клетки, называемые лимфоцитами. Эта статья посвящена лимфатической системе человека.
Лимфатическая циркуляция
Лимфатическая система может рассматриваться как необходимая дренажная система, поскольку при циркуляции крови по телу плазма крови просачивается в ткани через тонкие стенки капилляров. Вытекающая часть плазмы крови называется интерстициальной или внеклеточной жидкостью и содержит кислород, глюкозу, аминокислоты и другие питательные вещества, необходимые клеткам тканей. Хотя большая часть этой жидкости немедленно просачивается обратно в кровоток, часть ее вместе с твердыми частицами остается. Лимфатическая система удаляет эту жидкость и эти материалы из тканей, возвращая их по лимфатическим сосудам в кровоток, и таким образом предотвращает дисбаланс жидкости, который может привести к гибели организма.
Хотя большая часть этой жидкости немедленно просачивается обратно в кровоток, часть ее вместе с твердыми частицами остается. Лимфатическая система удаляет эту жидкость и эти материалы из тканей, возвращая их по лимфатическим сосудам в кровоток, и таким образом предотвращает дисбаланс жидкости, который может привести к гибели организма.
Жидкость и белки в тканях начинают свой путь обратно в кровоток, проходя через крошечные лимфатические капилляры, которые пронизывают почти все ткани тела. Лишь несколько областей, включая эпидермис кожи, слизистые оболочки, костный мозг и центральную нервную систему, свободны от лимфатических капилляров, в то время как такие области, как легкие, кишечник, мочеполовая система и дерма кожи, лишены лимфатических капилляров. плотно заполнены этими сосудами. Попав в лимфатическую систему, внеклеточная жидкость, которая теперь называется лимфой, стекает в более крупные сосуды, называемые лимфатическими. Эти сосуды сливаются, образуя один из двух крупных сосудов, называемых лимфатическими стволами, которые соединяются с венами у основания шеи. Один из этих стволов, правый лимфатический проток, дренирует верхнюю правую часть тела, возвращая лимфу в кровоток через правую подключичную вену. Другой ствол, грудной проток, впадает в левую подключичную вену. Лимфа транспортируется по системе сосудов за счет мышечных сокращений, а клапаны препятствуют току лимфы в обратном направлении. Лимфатические сосуды с промежутками испещрены небольшими массами лимфатической ткани, называемыми лимфатическими узлами, которые удаляют инородные тела, такие как инфекционные микроорганизмы, из лимфы, фильтрующейся через них.
Один из этих стволов, правый лимфатический проток, дренирует верхнюю правую часть тела, возвращая лимфу в кровоток через правую подключичную вену. Другой ствол, грудной проток, впадает в левую подключичную вену. Лимфа транспортируется по системе сосудов за счет мышечных сокращений, а клапаны препятствуют току лимфы в обратном направлении. Лимфатические сосуды с промежутками испещрены небольшими массами лимфатической ткани, называемыми лимфатическими узлами, которые удаляют инородные тела, такие как инфекционные микроорганизмы, из лимфы, фильтрующейся через них.
Лимфатическая система не только служит дренажной сетью, но и помогает защитить организм от инфекций, производя лейкоциты, называемые лимфоцитами, которые помогают избавить организм от болезнетворных микроорганизмов. Органы и ткани лимфатической системы являются основными местами продукции, дифференцировки и пролиферации двух типов лимфоцитов — Т-лимфоцитов и В-лимфоцитов, также называемых Т-клетками и В-клетками. Хотя лимфоциты распределены по всему телу, именно в лимфатической системе они чаще всего сталкиваются с чужеродными микроорганизмами.
Britannica Quiz
Человеческое тело
Возможно, вы знаете, что человеческий мозг состоит из двух половин, но какая часть человеческого тела состоит из крови? Узнайте об этом факте и многом другом, проверив оба полушария своего мозга в этой викторине по анатомии человека.
Лимфоидные органы
Лимфатическая система обычно делится на первичные лимфоидные органы, являющиеся местами созревания В- и Т-клеток, и вторичные лимфоидные органы, в которых происходит дальнейшая дифференцировка лимфоцитов. Первичные лимфоидные органы включают вилочковую железу, костный мозг, печень плода и, у птиц, структуру, называемую фабрициевой сумкой. У человека вилочковая железа и костный мозг играют ключевую роль в иммунной функции. Все лимфоциты происходят из стволовых клеток костного мозга. Стволовые клетки, которым суждено стать В-лимфоцитами, остаются в костном мозге по мере их созревания, в то время как перспективные Т-клетки мигрируют в тимус для дальнейшего роста. Зрелые В- и Т-лимфоциты покидают первичные лимфоидные органы и переносятся кровотоком во вторичные лимфоидные органы, где активируются при контакте с инородными материалами, такими как твердые частицы и инфекционные агенты, называемые в данном контексте антигенами.
Зрелые В- и Т-лимфоциты покидают первичные лимфоидные органы и переносятся кровотоком во вторичные лимфоидные органы, где активируются при контакте с инородными материалами, такими как твердые частицы и инфекционные агенты, называемые в данном контексте антигенами.
Вилочковая железа
Вилочковая железа расположена сразу за грудиной в верхней части грудной клетки. Это двудольный орган, который состоит из внешней, богатой лимфоцитами коры и внутреннего мозгового вещества. Дифференцировка Т-клеток происходит в коре тимуса. У человека вилочковая железа появляется в начале внутриутробного развития и продолжает расти до полового созревания, после чего начинает уменьшаться. Считается, что снижение активности тимуса является причиной снижения продукции Т-клеток с возрастом.
Оформите подписку Britannica Premium и получите доступ к эксклюзивному контенту. Подпишитесь сейчас
В коре тимуса развивающиеся Т-клетки, называемые тимоцитами, начинают различать собственные компоненты организма, называемые «собственными», и чужеродные для организма вещества, называемые «чужими». Это происходит, когда тимоциты подвергаются процессу, называемому положительным отбором, при котором они подвергаются воздействию собственных молекул, принадлежащих к главному комплексу гистосовместимости (MHC). Те клетки, которые способны распознавать молекулы МНС организма, сохраняются, а те, которые не могут связывать эти молекулы, разрушаются. Затем тимоциты перемещаются в мозговое вещество тимуса, где происходит дальнейшая дифференцировка. Там тимоциты, обладающие способностью атаковать собственные ткани организма, разрушаются в процессе, называемом негативным отбором.
Это происходит, когда тимоциты подвергаются процессу, называемому положительным отбором, при котором они подвергаются воздействию собственных молекул, принадлежащих к главному комплексу гистосовместимости (MHC). Те клетки, которые способны распознавать молекулы МНС организма, сохраняются, а те, которые не могут связывать эти молекулы, разрушаются. Затем тимоциты перемещаются в мозговое вещество тимуса, где происходит дальнейшая дифференцировка. Там тимоциты, обладающие способностью атаковать собственные ткани организма, разрушаются в процессе, называемом негативным отбором.
Положительный и отрицательный отбор разрушают большое количество тимоцитов; только от 5 до 10 процентов доживают до выхода из тимуса. Выжившие покидают вилочковую железу через специальные пути, называемые эфферентными (выходящими) лимфатическими путями, которые впадают в кровь и вторичные лимфоидные органы. Тимус не имеет афферентных (входящих) лимфатических сосудов, что подтверждает идею о том, что тимус является фабрикой Т-клеток, а не остановкой для отдыха циркулирующих лимфоцитов.
Лимфатическая система – определение, функция, структура
Определение
Лимфатическая система представляет собой сеть сосудов низкого давления, обеспечивающих путь возврата интерстициальной жидкости в кровеносную сосудистую сеть. Сеть лимфатических протоков присутствует по всему телу. Он перемещает жидкости обратно в систему кровообращения, а также обеспечивает важные иммунные функции.
Обзор
Для омовения клеток тела и снабжения их питательными веществами ежедневно через капилляры фильтруется около 20 литров плазмы крови. Большая часть этой тканевой жидкости перемещается непосредственно в вены и обратно к сердцу. Однако лимфатическая система перерабатывает около 20% этой жидкости, которая выходит из капилляров и клеток.
Лимфатическая система состоит из открытых сосудов, лимфатических узлов и органов, таких как миндалины, селезенка и тимус. В отличие от кровеносной системы, лимфатическая циркуляция не является замкнутым контуром. Это создает однонаправленный поток лимфы к сердцу. Лимфа возвращается в сердечно-сосудистую систему по подключичным венам, расположенным вблизи шеи.
Это создает однонаправленный поток лимфы к сердцу. Лимфа возвращается в сердечно-сосудистую систему по подключичным венам, расположенным вблизи шеи.
Изображение показывает лимфатическую циркуляцию с сетью лимфатических сосудов, основными органами и узлами.
Функция лимфатической системы
Существуют две основные функции лимфатической системы. Первый заключается в дренировании интерстициальной жидкости и поддержании жидкостного баланса между кровью и тканевой жидкостью. Во-вторых, для борьбы с инфекцией и опосредования иммунитета.
Гомеостаз жидкости
Лимфатическая циркуляция необходима для гомеостаза, поскольку она поддерживает баланс жидкости между тканями и кровеносными сосудами. Эта роль становится очевидной при повреждении лимфатического узла. Задержка воды, также известная как лимфедема, в конечности является одним из побочных эффектов закупорки лимфатического сосуда или узла. Это особенно верно после лечения рака, поскольку хирургическое вмешательство, лучевая терапия и химиотерапия могут повредить эту сложную сеть. Лимфедема может быть легкой или тяжелой, иногда даже приводя к утолщению кожи и нарушению иммунитета.
Это особенно верно после лечения рака, поскольку хирургическое вмешательство, лучевая терапия и химиотерапия могут повредить эту сложную сеть. Лимфедема может быть легкой или тяжелой, иногда даже приводя к утолщению кожи и нарушению иммунитета.
На изображении выше на обеих ногах наблюдается некоторая лимфедема, при этом правая ступня демонстрирует больший отек.
Иммунитет
Лимфоциты представляют собой группу лейкоцитов, которые находятся в узлах и органах лимфатической системы. К ним относятся В-клетки, Т-клетки и естественные клетки-киллеры. Лимфатические сосуды неспецифически собирают жидкость, окружающую ткани. Это означает, что лимфатическая система часто переносит патогены из разных частей тела в лимфатические узлы.
В-клетки и Т-клетки адаптивной иммунной системы помимо циркулирующих в организме находятся в лимфатических узлах. Созревание Т-клеток, а также выработка антител из В-клеток обусловлено их воздействием на патогены в лимфатических узлах. Другие иммунные клетки, такие как дендритные клетки, выполняют вспомогательную функцию в адаптивной иммунной системе, представляя антигены таким образом, чтобы стимулировать дифференцировку и выработку антител.
Другие иммунные клетки, такие как дендритные клетки, выполняют вспомогательную функцию в адаптивной иммунной системе, представляя антигены таким образом, чтобы стимулировать дифференцировку и выработку антител.
Присутствие макрофагов с расширенными пальцевидными выростами, называемыми псевдоножками, позволяет лимфатическому узлу улавливать посторонние предметы, фильтровать лимфу и удалять микроорганизмы. Многие другие защитные функции организма осуществляются лимфатической системой.
Структура лимфатической системы
Различные лимфатические сосуды впадают в узлы, расположенные по всему телу. Сосуды головы и рук впадают в лимфатические узлы на локтях и в подмышечных впадинах. Лимфатическая циркуляция от висцеральных органов стекает в узлы между легкими или расположенные вокруг кишечника. Эти узлы становятся центральными точками, в которых исследуется содержимое интерстициальной жидкости и удаляются многие вредные вещества.
Хотя это обычно означает патогены или клеточный дебрис, лимфатические узлы также являются первой точкой колонизации метастатических раковых клеток. На самом деле, операция по поводу рака молочной железы может включать удаление крупных лимфатических узлов подмышки в качестве меры предосторожности. Традиционная медицина многих стран уделяет внимание лимфатическим узлам и считает их оптимальное функционирование решающим фактором для поддержания хорошего здоровья.
На самом деле, операция по поводу рака молочной железы может включать удаление крупных лимфатических узлов подмышки в качестве меры предосторожности. Традиционная медицина многих стран уделяет внимание лимфатическим узлам и считает их оптимальное функционирование решающим фактором для поддержания хорошего здоровья.
Лимфатическая циркуляция состоит из лимфатических сосудов, лимфатических узлов и органов, таких как вилочковая железа, миндалины и селезенка.
Части лимфатической системы
Лимфатические сосуды
Лимфатические сосуды имеют очень тонкие стенки. Они имеют внутренний слой эндотелиальных клеток и слой гладких мышц и клапанов, препятствующих обратному току жидкости. Лимфатические сосуды прикреплены к окружающей ткани через соединительную ткань, называемую адвентицией.
Каждый лимфатический сосуд состоит из последовательно расположенных структурных и функциональных единиц, называемых лимфангионами. Лимфангион представляет собой сегмент лимфатического сосуда, ограниченный с обеих сторон полулунными клапанами. Когда круговые гладкие мышцы этих сосудов сокращаются, лимфа перемещается из одного лимфангиона в другой. Клапаны обеспечивают однонаправленное движение лимфатической жидкости. Сокращение скелетных мышц, окружающих эти сосуды, также может способствовать движению лимфы.
Когда круговые гладкие мышцы этих сосудов сокращаются, лимфа перемещается из одного лимфангиона в другой. Клапаны обеспечивают однонаправленное движение лимфатической жидкости. Сокращение скелетных мышц, окружающих эти сосуды, также может способствовать движению лимфы.
На изображении показано движение лимфы по лимфатическим сосудам.
Лимфатические узлы
Эти органы представляют собой небольшие бобовидные структуры, состоящие из сложно расположенных тканей. Они играют двойную роль в кровеносной и иммунной системах. Лимфатические узлы находятся глубоко внутри тела возле легких и кишечника, а также вблизи поверхности, как это видно в скоплениях лимфатических тканей возле подмышек и паха.
Приносящие лимфатические сосуды входят в узел с выпуклой стороны. Эфферентные сосуды отходят от ворот вогнутой поверхности. Каждый лимфатический узел покрыт фиброзной капсулой, которая также образует пальцевидные выступы в самом лимфатическом узле. Эти выступы обеспечивают механическую поддержку и структуру, а также делят лимфатический узел на несколько долек.
Эти выступы обеспечивают механическую поддержку и структуру, а также делят лимфатический узел на несколько долек.
На изображении показано поперечное сечение лимфатического узла с входящими и исходящими сосудами, их клапанами, фиброзной капсулой и субкомпартментами, называемыми узелками. Соединительные ткани внутри лимфатического узла обеспечивают места прикрепления клеток иммунной системы. Лимфатический узел содержит В-клетки, Т-клетки, макрофаги и дендритные клетки. Инфекция вызывает увеличение лимфатических узлов.
Тимус
Тимус является первичным лимфоидным органом, в котором созревают Т-клетки. Орган состоит из двух долей, каждая из которых разделена на наружную кору и внутреннюю мозговую оболочку. Созреванию Т-клеток способствуют эпителиальные клетки тимуса, когда они представляют антигены этим эволюционирующим лимфоцитам.
По мере созревания предшественников Т-клеток в тимусе происходят два события. Первый — это положительный отбор, который проверяет, есть ли у Т-клетки рецепторы, способные распознавать молекулы MHC, которые будут представлять антигены. Второй — отрицательный отбор, который удаляет Т-клетки, атакующие ткани организма и резидентную флору, потому что они реагируют на антигены этих клеток.
Первый — это положительный отбор, который проверяет, есть ли у Т-клетки рецепторы, способные распознавать молекулы MHC, которые будут представлять антигены. Второй — отрицательный отбор, который удаляет Т-клетки, атакующие ткани организма и резидентную флору, потому что они реагируют на антигены этих клеток.
Положительный отбор происходит в коре тимуса до того, как созревающие Т-клетки перемещаются в мозговой отдел для отрицательного отбора. Большая часть Т-клеток не может успешно проходить эти две стадии отбора. Когда отрицательный отбор не является строгим, это может привести к аутоиммунным нарушениям.
Миндалины
Миндалины представляют собой лимфоидные органы, содержащие антигенпрезентирующие клетки, называемые М-клетками. Эти клетки предупреждают В-клетки и Т-клетки внутри органа. Миндалины расположены ближе к задней стенке глотки, на пересечении дыхательных и пищеварительных путей. Это делает миндалины первой линией защиты от проглатываемых и вдыхаемых патогенов.
Селезенка
Селезенка в первую очередь связана с оборотом эритроцитов, но она также играет роль в лимфатической системе, удаляя бактерии и другие патогены, покрытые антителами. Клеточный иммунитет от Т-клеток также наблюдается в селезенке.
Болезни лимфатической системы
Есть два распространенных заболевания, влияющих на лимфатическую циркуляцию – либо задержка воды в тканях из-за нарушения лимфооттока, либо опухание лимфатических узлов. Оба эти заболевания могут возникать по ряду причин, от повреждения сосудов и узлов до инфекции или рака.
Лимфедема
Лимфедема может быть вызвана некоторыми лекарствами, лучевой терапией, инфекциями, вызванными бактериями или даже паразитическими червями. Лимфатический филяриатоз, также известный как слоновость, является распространенным заболеванием во многих тропических странах, которое распространяется через комаров-переносчиков. Возбудителями являются нематоды, большая часть которых вызывается Wuchereria bancrofti и Brugia malayi . Иногда другие заболевания, такие как туберкулез, проказа или повторяющиеся стрептококковые инфекции, также могут вызывать нарушение лимфооттока и приводить к лимфедеме.
Возбудителями являются нематоды, большая часть которых вызывается Wuchereria bancrofti и Brugia malayi . Иногда другие заболевания, такие как туберкулез, проказа или повторяющиеся стрептококковые инфекции, также могут вызывать нарушение лимфооттока и приводить к лимфедеме.
Лимфома
Лимфомы представляют собой группу раковых заболеваний, возникающих в результате неконтролируемого роста лимфоцитов. Чаще всего лимфомы диагностируют после выявления безболезненного увеличения лимфатического узла. Несмотря на то, что существует множество подтипов лимфом в зависимости от типа клеток и локализации, две основные категории — это лимфома Ходжкина и неходжкинская лимфома. Интересно, что интенсивный зуд является частым ранним симптомом лимфомы. Это, вероятно, опосредовано небольшими молекулами, называемыми цитокинами, которые могут действовать как нейромодуляторы, создавая ощущение зуда.
Волчанка
Волчанка — это аутоиммунное заболевание, при котором клетки иммунной системы атакуют ткани организма. Это заболевание может проявляться по-разному у каждого человека, поскольку оно может поражать практически все ткани организма. Боль в суставах и усталость являются общими симптомами. Прогрессирование заболевания приводит к увеличению лимфатических узлов.
Это заболевание может проявляться по-разному у каждого человека, поскольку оно может поражать практически все ткани организма. Боль в суставах и усталость являются общими симптомами. Прогрессирование заболевания приводит к увеличению лимфатических узлов.
Тест
1. Какое из этих утверждений о созревании Т-клеток верно?
A. Положительный отбор позволяет размножаться Т-клеткам, которые могут распознавать специфические патогенные антигены созревание происходит в тимусе
D. Все перечисленное
2. Почему массаж иногда рекомендуют для уменьшения лимфедемы?
A. Может усилить лимфодренаж
B. Может повысить мышечный тонус
C. Может увеличить пролиферацию лимфатических сосудов
D. Ни один из перечисленных 5 симптомов
лимфомы? B.
Ночная потливостьA. Обеспечивает циркуляцию интерстициальной жидкости
B. Позволяет иммунным клеткам перемещаться по организму
C.
