Системная красная волчанка — причины, диагностика и лечение в Астрахани | Болезни
Причины- Не установлены (аутоиммунная этиология)
- Красная сыпь на лице в виде бабочки, с поражением щек, либо другие виды сыпи, характерные для волчанки
- Выпадение волос без рубцевания
- Язвочки на слизистой оболочке рта или носа
- Воспаление суставов или болезненность и скованность суставов в утреннее время
- Скопление жидкости вокруг легких, сердца или других органов
- Нарушение функции почек
- Нарушение функции нервов или головного мозга
Симптомы волчанки у больных широко варьируются. Симптомы могут развиваться внезапно, начинаясь с повышенной температуры и напоминая внезапную инфекцию. В других случаях симптомы развиваются постепенно, в течение месяцев или лет, с приступами жара, недомогания или любого из перечисленных ниже симптомов, перемежающимися с периодами отсутствия симптомов или их минимальных проявлений.
Суставные проявления
Симптомы повреждения суставов, от перемежающейся боли в суставах до внезапного воспаления нескольких суставов наблюдаются приблизительно у 90% пациентов и могут длиться многие годы, прежде чем появятся другие симптомы.Воспаление суставов носит преимущественно периодический характер и, как правило, не приводит к повреждению суставов.
Проявления со стороны кожи и слизистых оболочек
Сыпь включает покраснение вокруг носа и на щеках в форме бабочки (волчаночная бабочка), выпуклые бугорки или пятна истонченной кожи; плоские или выпуклые участки покраснения на открытых участках лица и шеи, верхней части груди и локтях.Распространены язвочки на слизистых оболочках, особенно на небе рта, внутренней поверхности щек, деснах и в полости носа.
Генерализованное или очаговое выпадение волос (алопеция) — обычное явление при рецидивах. Возможны пятнистые покрасневшие участки боковых поверхностей ладоней и пальцев, покраснение и отеки вокруг ногтей, а также плоские, красновато-лиловые пятна между костяшками на внутренней поверхности пальцев.
У некоторых больных с волчанкой, особенно со светлой кожей, появляется сыпь при воздействии солнечного света (фоточувствительность). У пациентов с феноменом Рейно отмечается очень сильная бледность или синюшность пальцев рук и ног при воздействии холода.
Сердечно-легочные проявления
Со стороны сердечно-сосудистой и бронхолегочной систем отмечается рецидивирующий плеврит, сопровождающийся плевральным выпотом или без него. У больных волчанкой возможны боли в груди вследствие воспаления оболочки, окружающей сердце (перикардит).
Лимфаденопатия и изменения селезенки
Часто встречается генерализованное увеличение лимфатических узлов, особенно у детей, молодых людей и представителей негроидной расы любого возраста. Увеличение селезенки наблюдается приблизительно у 10% больных.
Неврологические проявления
Поражение головного мозга (психоневрологическая волчанка) может привести к головным болям, незначительным нарушениям умственной деятельности, изменениям личности, инсульту, судорожным припадкам, тяжелым психическим расстройствам (психозам).
Поражение почек
Поражение почек может быть минимальным и не сопровождаться симптомами, либо может прогрессировать и приводить к смерти. Поражение почек может возникнуть в любое время, и почки могут быть единственным органом, который затронуло поражение. Наиболее распространенным следствием почечной недостаточности является повышенное артериальное давление, наличие белка в моче и отеки.
Гематологические проявления
Возможно снижение числа эритроцитов, лейкоцитов и тромбоцитов. Тромбоциты задействованы в процессах свертывания крови, поэтому в случае существенного снижения их числа возможны кровотечения. Кроме того, в силу различных причин возможно ускорение свертывания крови, что может приводить к различным проблемам, затрагивающим другие органы (инсульты и сгустки крови в легких, а также повторные выкидыши).
Желудочно-кишечные проявления
У больных может наблюдаться тошнота, диарея и неопределенный дискомфорт в области живота. Развитие этих симптомов может быть предвестником рецидива заболевания. Нарушение кровоснабжения различных отделов желудочно-кишечного тракта способно приводить к усилению боли в животе, повреждению печени или поджелудочной железы (панкреатит) либо непроходимости или проникающему повреждению стенки желудочно-кишечного тракта.
Развитие этих симптомов может быть предвестником рецидива заболевания. Нарушение кровоснабжения различных отделов желудочно-кишечного тракта способно приводить к усилению боли в животе, повреждению печени или поджелудочной железы (панкреатит) либо непроходимости или проникающему повреждению стенки желудочно-кишечного тракта.
Акушерская патология
У беременных женщин наблюдается повышенный риск выкидыша и мертворождения. Рецидивы часто встречаются в течение беременности или непосредственно после родов.
симптомы и лечение младенца (с фото)
Стоматит у грудничка – это воспаление слизистой оболочки ротовой полости, вызываемое грибками, вирусами, бактериями, механическими повреждениями. Характерные признаки заболевания, виды стоматитов, способы лечения обзорно даны в статье.
Как выглядит стоматит у грудных детей
Стоматит у грудничков сопровождается гипертермией, болью, появлением язв, эрозий, отеков. Ранняя диагностика заболевания затруднена, начальные симптомы легко спутать с ангиной, ОРВИ (иногда появляются насморк, першение в горле). Отличительные особенности стоматита у новорожденных детей:
Отличительные особенности стоматита у новорожденных детей:
- Новообразования.
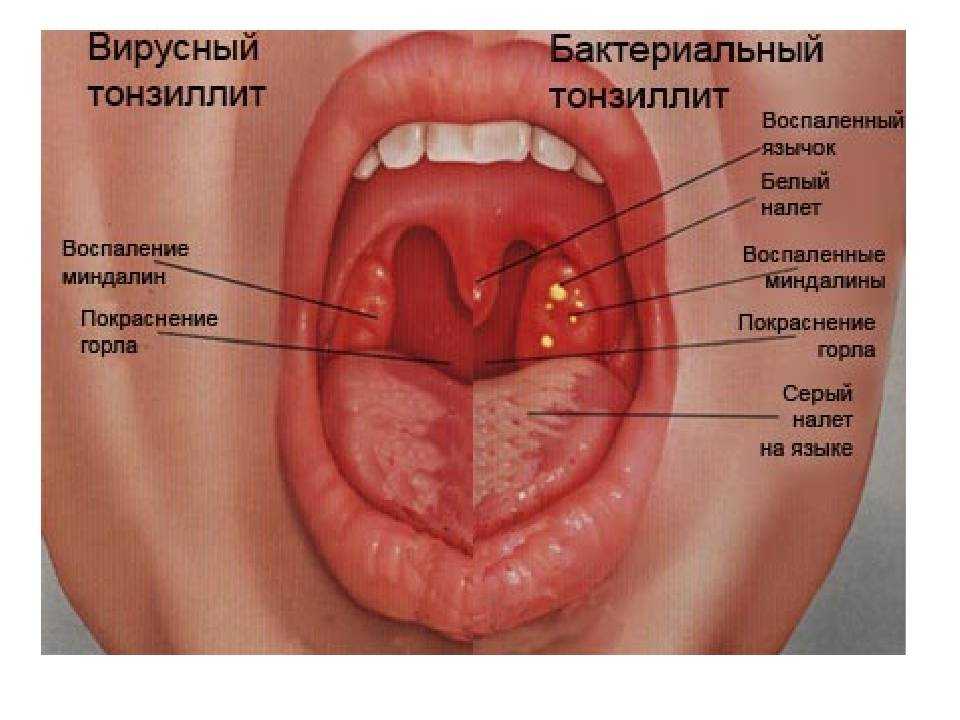
Стоматит у новорожденных проявляется болезненными язвами, внешний вид которых зависит от типа недуга. Бактериальный, травматический (контактный) вид характеризуется появлением гнойных язв, а в первом случае – образованием корочек на губах. Герпетический, вызываемый вирусными инфекциями, проявляет себя наличием во рту малыша пузырей, наполненных жидкостью. Образование афт (болезненных круглых язв) – это афтозный стоматит. При грибковом (кандидозном) стоматите воспаление слизистой проявляется зловонным грязно-белым налетом. При снятии его марлевым тампоном не избежать кровотечения. Симптомы стоматита у грудничков появляются на десне, нёбе, языке, внутренней поверхности щек.
При повышении температуры у ребенка необходимо сразу же обращаться к врачу.
- Высокая температура.
Признаки стоматита редко обходятся без гипертермии – около 38 ˚С и выше. Травматический и аллергический типы заболевания у ребенка проходят без существенного повышения температуры, герпетический характеризуется критическими показателями – 40–41˚С. Появление гипертермии не обязательно говорит о том, что у ребенка стоматит, но указанные симптомы в комплексе – верный признак заболевания.
Появление гипертермии не обязательно говорит о том, что у ребенка стоматит, но указанные симптомы в комплексе – верный признак заболевания.
- Покраснение и отек.
Болезни полости рта у младенца часто проявляются гиперемией, кровоточивостью десен, отечностью слизистых оболочек, гиперсаливацией (чрезмерным слюнотечением).
- Беспокойство.
Плохой сон, капризы, категорический отказ от еды, потеря аппетита, неприятный кисловатый запах изо рта у грудного ребенка – повод для тревоги.
Стоматиты у младенцев бывают нескольких видов: грибковый, афтозный, контактный, бактериальный, герпетический, аллергический. Последний проявляется нестерпимым зудом, кандидозный (грибковый) – плаксивостью, а при герпетическом (вирусном) недуге к температуре, отекам десен, язвам, добавляются вялость, слабость. Увеличенные лимфоузлы, тошнота – частые симптомы стоматита при всех видах заболевания.
Скрытый период длится от 4 до 8 суток. Промедление с лечением влечет появление тяжелых осложнений: пиодермии стрепто-стафилококковой (поражение тела, слизистых множественными ранами с гнойным содержимым), а также отека Квинке при аллергическом стоматите.
Обращаться за врачебной помощью следует, если беспокойство, температура, отсутствие аппетита, отказ ребенка от груди или смеси, раздражительность, вялость длятся 2–3 дня.
Отчего появляется заболевание
Причинами появления стоматита у маленького ребенка являются:
- Видовое разнообразие.
Бактериальный стоматит вызывают кокковые инфекции. Часто заболевание выступает в качестве осложнения после ангины, пневмонии, воспаления среднего уха, кариеса. Вирус герпеса провоцирует возникновение герпетического типа недуга. Травматический появляется вследствие механических повреждений: прикусываний, ожогов, травм острыми предметами, игрушками. Аллергия на пыль, цитрусовые, шерсть, лекарственные препараты вызывает аллергический стоматит. Афтозный имеет аутоиммунную природу, появляется из-за переутомления, авитаминоза, вследствие генетического фактора. Но чаще всего у новорожденного возникает грибковый вид заболевания, который провоцируют колонии микроорганизмов рода Кандида.
- Сбой иммунитета.
У грудничков иммунная система не сформирована в силу возраста, поэтому уязвима. Слюна новорожденного не содержит достаточное количество антисептических ферментов. Также защитные силы неокрепшего организма подрывает длительный прием антибактериальных препаратов, поэтому стоматит после антибиотиков – привычное явление.
- Серьезные заболевания.
Эндокринные патологии, ВИЧ-инфекция, сахарный диабет существенно снижают сопротивляемость организма ребенка к проникновению инфекции извне, разрастанию условно-патогенной флоры (кандидозный).
- Нарушение правил гигиены.
Неудовлетворительная обработка пустышек, бутылочек, игрушек, материнской груди в случае грудного вскармливания, а также некачественная уборка в доме потворствуют заболеванию. Вещи ребенка необходимо стирать порошками без примесей, гладить горячим утюгом. Нежелательно целовать маленького ребенка в губы, облизывать пустышки, чем грешат многие родители, бабушки – это становится причиной заражения.
- При родах.
Если будущая мама заражена грибковыми инфекциями, они передаются новорожденному при прохождении по родовым путям.
Диагностику заболевания у грудных детей проводит педиатр. Обращаться за помощью надо незамедлительно после обнаружения симптомов.
Как и чем лечить стоматит у новорожденного ребенка
Лечение стоматита у грудничков подразумевает использование народной терапии и традиционные методы. Независимо от вида заболевания выполняются общие правила:
- Соблюдение тщательной гигиены (стерилизация посуды, уборка).
- Обильный питьевой режим (препятствует интоксикации). Допустимы зеленый чай, морс, компот.
- Пюреобразная, не раздражающая пища (исключить сладкое, соленое, кислое). Ребенку дают протертые супы, овощное пюре.
Лечение стоматита с использованием народных средств проводят в домашних условиях после консультации с педиатром, в комплексе с медикаментозной терапией. Классическое средство – регулярное протирание ротовой полости ребенка марлевым тампоном, смоченным в водно-содовом растворе (1 ч. ложка на 250 г перекипяченной воды). Процедуру выполняют аккуратно, не травмируя нежную слизистую. Внутренняя поверхность рта обрабатывается до 6 раз в день за 30 минут до еды. Это снимает жжение.
ложка на 250 г перекипяченной воды). Процедуру выполняют аккуратно, не травмируя нежную слизистую. Внутренняя поверхность рта обрабатывается до 6 раз в день за 30 минут до еды. Это снимает жжение.
При появлении стоматита ребенку делают отвары из календулы, ромашки и зверобоя.
Второй способ обработки – применение настойки календулы, отваров ромашки, зверобоя или раствора фурацилина. Указанными компонентами обрабатывают не только ранки во рту у младенца, но и игрушки.
Не рекомендуется смазывать язвы зеленкой, смачивать перекисью водорода во избежание ожогов слизистой. Во время болезни нежелательно погружать пустышки в мед – он провоцирует развитие бактерий, чем ухудшает состояние ребенка.
Правильно лечить стоматит у грудничка помогают лекарственные препараты следующих групп:
- Противовирусные.
Если возбудитель заболевания – вирус, назначают Ацикловир. Используют не более 3 раз в сутки с перерывом 8 часов.
- Противогрибковые.
Кандидозный стоматит лечат Нистатином (готовые водные растворы или капли), Леворином, кандид-раствором.
- Анестетики.
Заболевание любого типа обязательно сопровождается болью, отеками, зудом, жжением. Дискомфорт снимают с помощью обезболивающих препаратов. Спрей «Прополис» допустимо применять для ребенка возрастом 1–2 месяца. Гель «Камистад» используют для лечения стоматита у детей с 3-месячного возраста.
- Ранозаживляющие.
Множественные язвы во рту у ребенка лопаются, травмируя слизистую, поэтому лечить стоматит у грудничков следует регенерирующими средствами – Солкосерилом, мазью (бальзам) Шостаковского. Последнюю наносят до 5 раз в сутки. Солкосерил применяют на сухой поверхности, затем орошают водой.
- Антигистаминные.
Аллергический стоматит у ребенка лечат Супрастином, Фенистилом.
При частом повторении заболевания у маленьких детей используют средства для поднятия иммунитета: Иммунал, Виферон (свечи), препараты с интерфероном.
У ребенка месячного возраста допускается лечить стоматит не всеми медикаментами. Категорически запрещено использовать:
Категорически запрещено использовать:
- Флуконазол.
- Гель «Холисал».
- Спреи, содержащие лидокаин (вызывают бронхоспазм).
- Метрогил Дента.
Первые два препарата используют у детей с наступления годичного возраста, а последний – с 6 лет. Ребенку младшей возрастной группы нельзя применять гель «Лидохлор».
Важный момент недопущения стоматита у грудных малышей – профилактика. Последовательное соблюдение гигиены рта, рук младенца, чистоты помещения, правил стерилизации посуды, обработки одежды, а также укрепление защитных сил организма обеспечат здоровье грудному ребенку, минимизируют риски возникновения заболевания.
comments powered by HyperComments
Энтеровирусная инфекция
18.09.2017
Энтеровирусная инфекция — это множественная группа острых инфекционных заболеваний, которые могут поражать детей и взрослых при заражении вирусами рода Enterovirus. Коварство возбудителей энтеровирусной инфекции в том, что они могут вызывать различные формы клинических проявлений, от легкого недомогания, до серьезного поражения центральной нервной системы. При развитии энтеровирусной инфекции, симптомы характеризуются лихорадочным состоянием и большим многообразием прочих признаков, обусловленных поражением дыхательной системы, желудочно-кишечного тракта, почек, центральной нервной системы и других органов.
Коварство возбудителей энтеровирусной инфекции в том, что они могут вызывать различные формы клинических проявлений, от легкого недомогания, до серьезного поражения центральной нервной системы. При развитии энтеровирусной инфекции, симптомы характеризуются лихорадочным состоянием и большим многообразием прочих признаков, обусловленных поражением дыхательной системы, желудочно-кишечного тракта, почек, центральной нервной системы и других органов.
Как распространяется инфекция:
Основной путь передачи энтеровирусной инфекции считается фекально-оральный.
Контактно-бытовой, через предметы быта, загрязненные руки, при несоблюдении личной гигиены.
Воздушно-капельный, если возбудитель размножается в дыхательных путях, при кашле, чиханье.
Водный путь — заражение может происходить при поливе овощей и фруктов зараженными сточными водами, а также при купании в открытых зараженных водоемах, по некоторым данным даже вода в кулерах является источником энтеровирусной инфекции.
Если беременная женщина заражена энтеровирусной инфекцией, возможен и вертикальный путь передачи возбудителя ребенку.
Для энтеровирусной инфекции характерна летне-осенняя сезонность, у человека очень высокая естественная восприимчивость, а после перенесенного заболевания несколько лет сохраняется типоспецифический иммунитет.
Инкубационный период любой энтеровирусной инфекций не более 2-7 дней.
Все заболевания, которые могут вызывать энетровирусы по тяжести воспалительного процесса, условно можно разделить на 2 группы:
Тяжелые заболевания
К ним относят острый паралич, гепатит, серозный менингит у детей и взрослых, перикардит, миокардит, неонатальные септикоподобные заболевания, любые хронические инфекции у ВИЧ инфицированных (ВИЧ инфекция: симптомы, стадии).
Менее тяжелые заболевания
Конъюнктивит, трехдневная лихорадка без сыпи или с сыпью, герпангина, везикулярный фарингит, плевродиния, увеит, гастроэнтерит. Энтеровирус D68 может протекать с сильным кашлем и бронхолегочной обструкцией.
Энтеровирус D68 может протекать с сильным кашлем и бронхолегочной обструкцией.
Симптомы:
Признаки ОРВИ. У детей появляется першение, боль в горле, иногда насморк, кашель, температура. Температура на первых этапах высокая, затем снижается и через 2-3 дня вновь резко подскакивает. Это явление называется «энтеровирусная лихорадка». Длится, как правило, 3 суток, ребенок будет ощущать недомогание. В этот период иногда проявляются понос, рвота, тошнота, которые могут резко прекратиться.
Сыпь. Это проявление заболевания носит название «экзантема». Появляется высыпание на второй день после роста температуры. Как правило, локализуется на шее, ногах, руках, лице, спине, груди. Внешне выглядит как мелкие красные точки на коже, идентично с проявлением кори. Иногда сыпь локализуется во рту, горле, выглядит как пузырьки, наполненные жидкостью, которые затем преобразуются в язвочки.
Боль в мышцах. Энтеровирусная инфекция в некоторых случаях поражает мышечную ткань. Локализуется чаще в области груди, живота, гораздо реже – спины, рук, ног. Ухудшение состояния проявляется при движении, боль имеет приступообразный характер. Продолжительность может составлять несколько минут и до получаса. Если не начать своевременную терапию, мышечные боли приобретут хронический характер.
Понос, рвота. Часто проявляются у детей до 2 лет при поражении организма энтеровирусной инфекцией. Порой сопровождается симптом вздутием живота, болями. Длиться диарея может несколько суток. Главная задача родителей в этот период – вовремя восстанавливать дефицит жидкости.
Дополнительные симптомы энтеровирусной инфекции:
сонливость, вялость;
боль в животе;
потеря аппетита;
отек конечностей;
общее недомогание;
обезвоживание;
конъюнктивит, покраснение глаз, слезотечение;
увеличение лимфоузлов.
У здоровых взрослых людей с крепким иммунитетом энтеровирусная инфекция не может развиваться до тяжелых патологических процессов, а чаще всего вообще протекает бессимптомно, что нельзя сказать о маленьких детях, особенно новорожденных и взрослых, ослабленных другими заболеваниями, такими как ВИЧ инфекция, онкологические заболевания, туберкулез.
Для предупреждения заболевания энтеровирусной инфекции необходимо соблюдать меры профилактики:
Употреблять гарантированно безопасную воду и напитки (кипяченная вода и напитки в фабричной упаковке).
Употреблять в пищу продукты, прошедшие термическую обработку.
Тщательно мыть фрукты и овощи безопасной водой и последующим ополаскиванием кипятком.
Не допускать при купании в водоемах и бассейнах, попадания воды в полость рта.
Соблюдать элементарные правила личной гигиены.
Следует избегать посещения массовых мероприятий, мест с большим количеством людей (общественный транспорт, кинотеатры и т.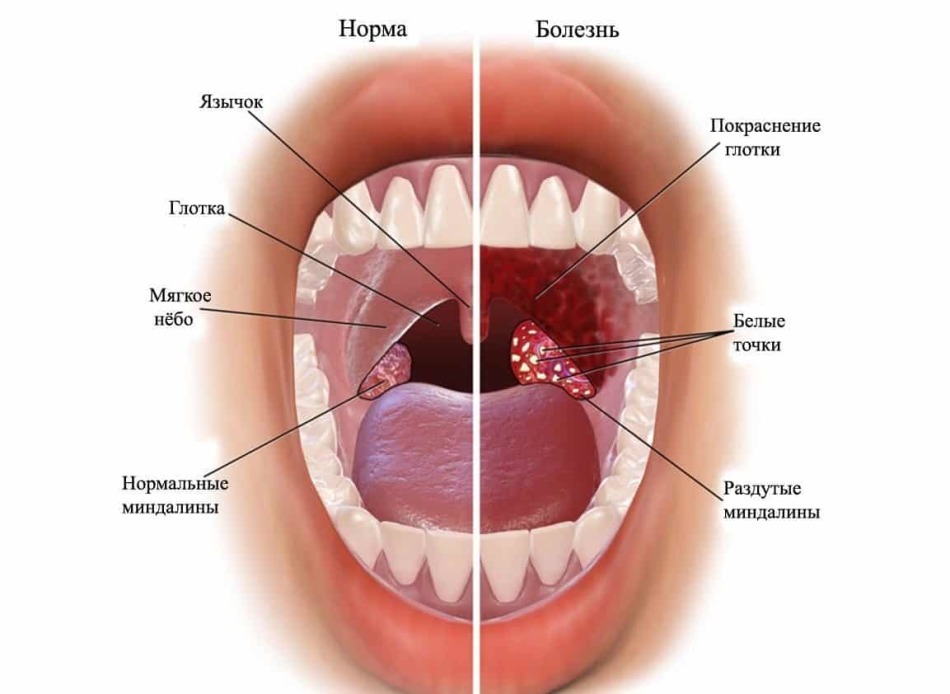 д.).
д.).
Рекомендуется влажная уборка жилых помещений не реже 2 раз в день, проветривание помещений.
Ни в коем случае не допускать посещения ребенком организованного детского коллектива (школа, детские дошкольные учреждения) с любыми проявлениями заболевания. При первых признаках заболевания необходимо немедленно обращаться за медицинской помощью, не заниматься самолечением!
Путешествие с ребенком: часто задаваемые вопросы для родителей
Автор: Клэр Маккарти, доктор медицинских наук, FAAP
Взять ребенка в самолет — это то, к чему большинство родителей относятся с трепетом, и на то есть веские причины.
Дети и авиаперелеты могут быть непредсказуемыми, и они не всегда хорошо сочетаются. Но предварительное планирование и подготовка могут помочь улучшить впечатления вашего ребенка, вас и всех остальных в самолете.
Когда мой ребенок станет достаточно взрослым, чтобы летать на самолете?
Как правило, детям не рекомендуется летать без необходимости вскоре после рождения. Авиаперелет увеличивает риск заражения новорожденного инфекционным заболеванием. Рождение младенцев
преждевременно, с хроническими заболеваниями сердца или легких, или с симптомами верхних или нижних дыхательных путей, также могут возникнуть проблемы с изменением уровня кислорода в воздушной кабине. Родители должны поговорить с педиатром своего ребенка перед полетом.
Авиаперелет увеличивает риск заражения новорожденного инфекционным заболеванием. Рождение младенцев
преждевременно, с хроническими заболеваниями сердца или легких, или с симптомами верхних или нижних дыхательных путей, также могут возникнуть проблемы с изменением уровня кислорода в воздушной кабине. Родители должны поговорить с педиатром своего ребенка перед полетом.
Если в вашем районе произошла вспышка кори или вы планируете поездку в страну, где произошла вспышка кори, ваш педиатр может порекомендовать вашему ребенку получить дополнительную дозу вакцины MMR. Это может быть дано уже в возрасте 6 месяцев. Узнайте больше здесь.
Нужен ли моему ребенку паспорт для международных поездок?
Да. Всем гражданам США, включая младенцев, необходим действующий паспорт для международных поездок. Родители или опекуны должны подать заявление вместе со своим ребенком лично, используя форму DS-11. Обязательно возьмите с собой свидетельство о рождении ребенка и фотографию, сделанную в течение последних 6 месяцев. Фотографии на паспорт должны быть сделаны так, чтобы на фотографии никого не было, что может быть непросто с младенцами. Чтобы сделать это безопасно, если ваш ребенок еще не может сидеть, Государственный департамент США рекомендует положить ребенка на спину на белое одеяло или простыню, чтобы обеспечить поддержку головы, не поддерживая ее. Другой вариант — накрыть автокресло простой белой простыней и сфотографировать ребенка, сидящего в нем.
Фотографии на паспорт должны быть сделаны так, чтобы на фотографии никого не было, что может быть непросто с младенцами. Чтобы сделать это безопасно, если ваш ребенок еще не может сидеть, Государственный департамент США рекомендует положить ребенка на спину на белое одеяло или простыню, чтобы обеспечить поддержку головы, не поддерживая ее. Другой вариант — накрыть автокресло простой белой простыней и сфотографировать ребенка, сидящего в нем.
Должен ли мой ребенок сидеть у меня на коленях во время полета?
В идеале нет. FAA не требует билет для детей в возрасте до 2 лет, но это означает, что ваш ребенок будет у вас на коленях. Если есть турбулентность или хуже, вы не сможете защитить своего ребенка на руках. Если вы не покупаете билет для своего ребенка, спросите, позволит ли ваша авиакомпания использовать свободное место. Если политика вашей авиакомпании позволяет это, избегайте самых загруженных дней и часов, чтобы увеличить вероятность найти свободное место рядом с вами.
Должен ли я взять с собой в самолет наше автокресло? Это считается багажом?
Автокресла, дополнительные сиденья и детские коляски обычно не считаются багажом, но правила варьируются в зависимости от авиакомпании; сверьтесь со своим перед полетом. В большинстве случаев их можно бесплатно проверить у ворот, где риск повреждения ниже. Если у вашего ребенка есть собственное кресло в самолете, возьмите с собой автокресло.
Какое место в самолете лучше всего подходит для ребенка?
-
Ищите на плоскости ряды с большим пространством , например перегородка. Выходные ряды отсутствуют по соображениям безопасности.
-
Выберите место ближе к окну, если возможно . Сиденья у прохода могут быть опасны для детей во время подачи напитков. Горячие напитки, передаваемые пассажирам, могут пролиться и вызвать ожоги, а их маленькие ручки и ножки могут быть захвачены проезжающими тележками.
 Места у прохода также ближе к падающим предметам с верхней корзины.
Места у прохода также ближе к падающим предметам с верхней корзины.
Есть ли способ, которым мой ребенок может лежать горизонтально во время длительных перелетов?
Пристегивание ребенка в автомобильном кресле или удерживающем устройстве остается самым безопасным вариантом. Тем не менее, есть и другие варианты, которые помогут ребенку спать комфортно, особенно на дальнемагистральных рейсах.
-
Детские люльки . Некоторые авиакомпании предлагают детские люльки, прикрепленные к стене переборки самолета—стене за камбузом, туалетом или другой кабиной. В некоторых салонах премиум-класса их можно встроить в отсек для сидений, чтобы использовать в переборочных рядах. Для большинства люлек в самолетах требуется, чтобы ребенок был младше 6 месяцев и / или весил 20 фунтов и еще не мог сидеть без посторонней помощи. Эти люльки иногда называют «люльками», корзинами и кроватками. Уточняйте у авиакомпании при бронировании.
-
Спальное место . За дополнительную плату некоторые международные авиакомпании позволяют вам забронировать три места в ряду с запирающимися удлинителями сидений, создавая «небесный диван» или спальное место, достаточно большое как для родителей, так и для ребенка.
-
Удлинители надувных сидений . Некоторые авиакомпании позволяют вам взять с собой собственное надувное сиденье, чтобы ваш ребенок мог вздремнуть лежа. Это довольно новые продукты, и не все авиакомпании разрешают их использовать, поэтому проверяйте их заранее. Вашему ребенку понадобится собственное сиденье, чтобы использовать его.
Примечание: Для всех вышеперечисленных вариантов ваш ребенок все равно должен быть пристегнут в автокресле или держаться на коленях во время взлета, турбулентности и посадки.
Смогу ли я получить жидкую смесь или сцеженное грудное молоко через службу безопасности?
Да, но вы должны соблюдать правила разумного количества.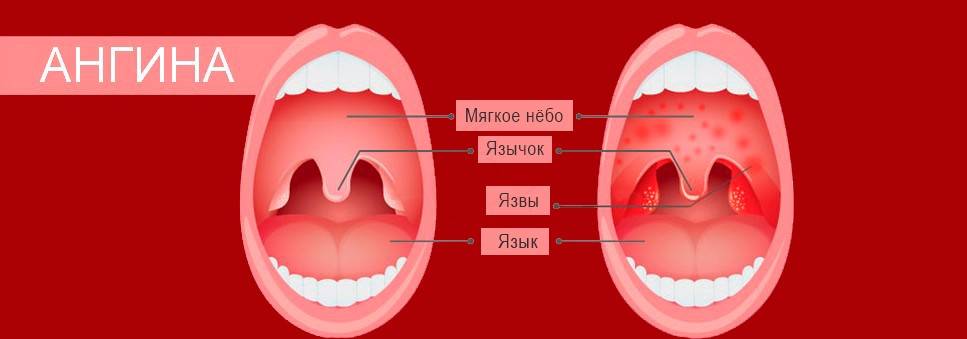 Это означает, что вы освобождаетесь от правила 3-1-1, ограничивающего жидкости до 3,4 унции.
Это означает, что вы освобождаетесь от правила 3-1-1, ограничивающего жидкости до 3,4 унции.
Упакуйте смесь, сцеженное грудное молоко или воду для смешивания с порошком отдельно и будьте готовы сообщить в TSA, что они у вас есть. Вы можете попросить их не проходить через рентгеновский аппарат (хотя это не должно вызвать проблем со здоровьем). Посетить Веб-сайт TSA для получения дополнительной информации.
Какие-нибудь советы, как обеспечить ребенку комфорт и удовлетворение в самолете?
-
Многослойное платье . Температура в самолете может сильно различаться, особенно если вы застряли в ожидании на взлетно-посадочной полосе, поэтому лучше всего носить многослойную одежду. Как вы выбираете одежду, выбирайте наряды, которые облегчают смену подгузника в небольшом пространстве. Кроме того, возьмите с собой сменную одежду или две на случай, если во время смены подгузника или во время кормления возникнет турбулентность.
 Возьмите полиэтиленовые пакеты для грязной одежды.
Возьмите полиэтиленовые пакеты для грязной одежды.
-
Будь готов к боли в ушах . Во время набора высоты после взлета и снижения перед посадкой изменение давления между наружным ухом и средним ухом может вызвать дискомфорт. Если ваш ребенок перенес операцию на ухе или ушную инфекцию за последние две недели, спросите его или ее врача, можно ли ему летать. Давать детям пить из грудь или бутылочка, или сосать пустышку, может помочь. Если у вашего ребенка простуда или ушная инфекция, доза ацетаминофен или ибупрофен может помочь; посоветуйтесь с врачом, какую дозу дать ребенку.
-
Имейте в виду, что s спящие младенцы легче для всех . Если возможно, путешествуйте в то время, когда ваш ребенок обычно спит, или подумайте о том, чтобы попытаться отложить сон до того, как придет время летать. Задержка рейса может иметь неприятные последствия, если ваш измученный ребенок решит кричать вместо сна.
 Но, возможно, стоит попробовать.
Но, возможно, стоит попробовать.
-
Подумайте о смене подгузника прямо перед посадкой. Сухой ребенок — счастливый ребенок. К счастью, когда вам нужно сменить подгузник в полете, многие самолеты имеют туалетные пеленальные столики. Если у вас нет, спросите у бортпроводника, есть ли на полу место, где вы можете разложить пеленальный коврик. Некоторые родители прибегают к смене подгузников на закрытом сиденье унитаза. Если вы попробуете это, всегда держите ребенка на руках и возьмите с собой одноразовую пеленальную подушку. Планируйте задержки; упаковать много припасов.
-
Отвлеките внимание . Возьмите с собой игрушки и книги и будьте готовы играть с ребенком все время. Планшет с видео может быть хорошим запасным вариантом, если игрушки и книги уже не помогают (мы не поощряем развлечения средства массовой информации для детей в возрасте до 2 лет, но отчаянные времена иногда могут потребовать отчаянных мер).
-
Не позволяйте взглядам добраться до вас . Несмотря на самое тщательное планирование и усилия, дети иногда плачут. Знайте, что вы сделали и делаете все, что могли. В этот момент одним из лучших способов успокоить ребенка может быть сохранение спокойствия самой. И помните, что на каждого человека, который смотрит на вас, приходится множество людей, которые сами прошли через это и сочувствуют вам.
-
Попросить о помощи . Договоритесь с авиакомпанией, чтобы помочь вам, если вам нужна помощь в организации стыковочного рейса. Перевозка детского удерживающего устройства, вашего ребенка и багажа через загруженный аэропорт может быть сложной задачей.
Дополнительная информация:
-
Советы по безопасности в путешествии
-
Советы путешественникам в отпуске
-
Меры предосторожности при международных поездках: информация для родителей
-
Часто задаваемые вопросы: часто задаваемые вопросы о полетах с детьми (FAA.
 gov)
gov)
-
Рекомендации по вакцинации для путешественников, включая путешественников с детьми (CDC.gov)
О докторе Маккарти:
Клэр Маккарти, доктор медицинских наук, FAAP, педиатр первичной помощи в Бостонской детской больнице, доцент педиатрии Гарвардской медицинской школы, старший редактор Harvard Health Publications и официальный представитель Американской академии педиатрии. Она пишет о здоровье и воспитании детей для
Harvard Health Blog , Huffington Post , и многие другие онлайновые и печатные публикации.
Информация, содержащаяся на этом веб-сайте, не должна использоваться в качестве замены медицинской помощи и рекомендаций вашего педиатра. Могут быть варианты лечения, которые ваш педиатр может порекомендовать в зависимости от индивидуальных фактов и обстоятельств.
Что значит иметь солнечную сторону ребенка?
«Солнечная сторона вверх» звучит очень весело, вызывая в воображении образы ярких утренних завтраков и летних дней. Но слышать, что ребенок, которого вы носите, готов к родам на солнечной стороне, гораздо менее радостно.
Но слышать, что ребенок, которого вы носите, готов к родам на солнечной стороне, гораздо менее радостно.
При поиске информации всплывают истории индукции, интенсивных родов и разрывов промежности. Внезапно солнечная сторона перестает казаться такой уж счастливой.
Но не стоит бояться, только от 5 до 8 процентов всех рождений являются солнечными. Хотя положение вашего ребенка может быть не идеальным для родов, вы можете многое сделать, чтобы подготовиться к любым проблемам и, возможно, даже избежать их.
Также известное как затылочно-заднее положение (OP) или заднее положение, солнечным боком вверх ребенок — это ребенок, расположенный головой вниз, но лицом к животу матери, так что затылочная кость (череп) ребенка прилегает к задней части таза.
Поскольку ребенок, рожденный естественным путем в этом положении, выходит на свет лицом вверх, к этим родам часто применяется термин «солнечной стороной вверх».
После 34 недель беременности ваш дородовой уход будет включать в себя проверку положения вашего ребенка лечащим врачом, врачом или акушеркой. Они часто оценивают положение, просто ощупывая живот снаружи, но самый точный и надежный способ определить положение ребенка — это УЗИ.
Они часто оценивают положение, просто ощупывая живот снаружи, но самый точный и надежный способ определить положение ребенка — это УЗИ.
В какой-то момент вам могут сказать, что ваш ребенок находится в таком положении.
Что в этой позиции делает ее менее желанной?
В положении солнечным боком спина ребенка вытянута вдоль позвоночника мамы, а подбородок ребенка приподнят, благодаря чему голова кажется больше, когда она входит в таз, по сравнению с положением ребенка спереди. (Окружность головы измеряется сзади больше, чем спереди).
Если вы узнаете, что ваш ребенок находится в таком положении, сделайте глубокий вдох. Все будет хорошо! У вас все еще могут быть полностью успешные вагинальные роды, несмотря на дополнительное напряжение, которое может вызвать положение лицом вверх.
Кроме того, имейте в виду, хотя многим женщинам говорят, что их новорожденные дети находятся в этом положении, большинство детей естественным образом перемещаются в предпочтительное переднее положение перед родами.
Во время беременности ребенок может находиться в нескольких положениях.
Передний отдел
Лучшее положение для родов — передний затылок (OA), или «лицом вниз». Это также называется головным предлежанием. Это когда ребенок находится в положении головой вниз, а тело обращено к спине мамы. В этом положении спинка ребенка легче сгибается, а подбородок подгибается, когда он проходит через таз.
Ягодичное предлежание
Если ребенок расположен головкой вверх в матке матери, ноги направлены в таз вперед, это называется тазовым предлежанием. Большинство младенцев естественным образом переворачиваются головкой вниз к 34 неделе.
Но если ребенок не перевернулся к 36 неделе (когда почти не осталось места для шевеления), ваш лечащий врач захочет обсудить варианты переворачивания ребенка и родов.
Поперечное положение
Крайне редкое и также известное как положение на боку или на плече, когда ребенок находится в поперечном положении, он или она лежит горизонтально (крест-накрест) в матке.
Это означает, что плечо ребенка может войти в таз первым, в результате чего ребенок может получить дополнительную родовую травму. Если обследование обнаружит, что ваш ребенок все еще находится в этом положении к 38 неделе, ваш врач или акушер обсудят доступные для вас варианты родов.
Как и все в жизни, работа сопряжена с некоторыми рисками. Солнечной стороной вверх, или задним положением, голова ребенка с большей вероятностью будет зажата лобковой костью.
Когда это происходит, на позвоночник и крестец оказывается давление, что может привести к более длительным и болезненным родам.
Потенциальные осложнения родов солнечным боком вверх включают:
- роды в спине (больше боли в спине, чем в животе)
- затяжные роды и родоразрешение
- тяжелые разрывы промежности
- повышенный риск вспомогательных вагинальных родов (щипцы или вакуум)
- повышенная потребность в кесаревом сечении
- начало и конец родовой деятельности
- меньшая вовлеченность ребенка в период потуг
- более длительное пребывание новорожденного (поступление в отделение интенсивной терапии) в больнице
Если вы или ваш ребенок подвергаетесь чрезмерной нагрузке во время родов, ваш лечащий врач, врач или акушерка решат, необходимы ли вспомогательные вагинальные роды или кесарево сечение.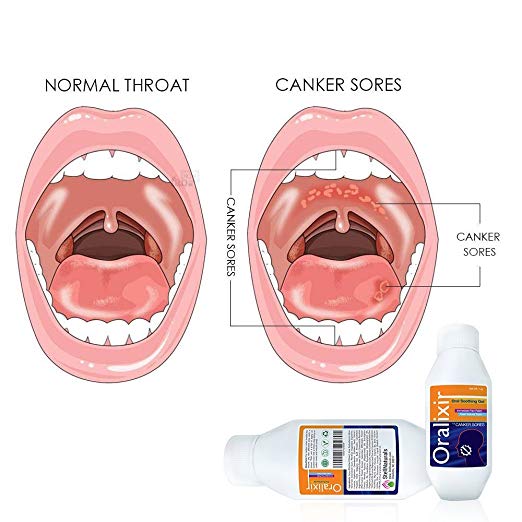
Если вы приближаетесь к доношенному сроку, а ваш ребенок находится в затылочно-заднем положении, постарайтесь не нервничать. Человеческое тело способно на многое. Потратьте некоторое время на подробное обсуждение потенциальных рисков для вас и вашего ребенка с вашим лечащим врачом, прежде чем соглашаться на какую-либо процедуру.
Обратите внимание на свое тело. Ваше анатомическое строение, осанка и уровень активности играют важную роль в том, как вы проходите через роды.
Первородящие матери и женщины с андроидным тазом (узким тазовым каналом) чаще рожают ребенка солнечной стороной вверх. Хотя вы не можете изменить форму таза, вы можете знать о возможных проблемах и обсуждать варианты со своим врачом.
Вероятно, у более высоких женщин присутствует андроидообразный таз с входным отверстием в форме сердца или треугольником, что может затруднить роды. В отличие от женщин с гинекоидным тазом (оптимальная форма таза для рождения детей), женщинам с андроидным тазом обычно приходится сильнее тужиться, больше двигаться и сталкиваться с большими трудностями при родах.
Хорошая осанка также играет ключевую роль в том, как выглядит положение ребенка во время родов.
Сохранение правильного положения при движении тазобедренных и тазовых суставов поможет ребенку занять более оптимальное положение. Чтобы помочь облегчить естественное вращение позиции, встаньте прямо и ведите себя активно. Используйте мяч для упражнений вместо стула (он заставляет правильно выровняться). Прогуляйтесь по кварталу.
Если вы часами сидите в течение дня, твердо держите обе ступни на земле, вытяните позвоночник, как шею жирафа, и отведите плечи назад
Как только начались активные роды, не думайте, что вам нужно оставаться в одном родовом положении. Одно исследование, проведенное в 2014 году, показало, что вращение в переднее положение менее вероятно у женщин, которые проводят не менее 50 процентов родового времени в лежачем положении (лежа на спине или боку).
Женщины, предпочитающие другие позы, например, на четвереньках, на корточках или сидя на мяче, могут иметь больше шансов повернуть ребенка кпереди перед родами.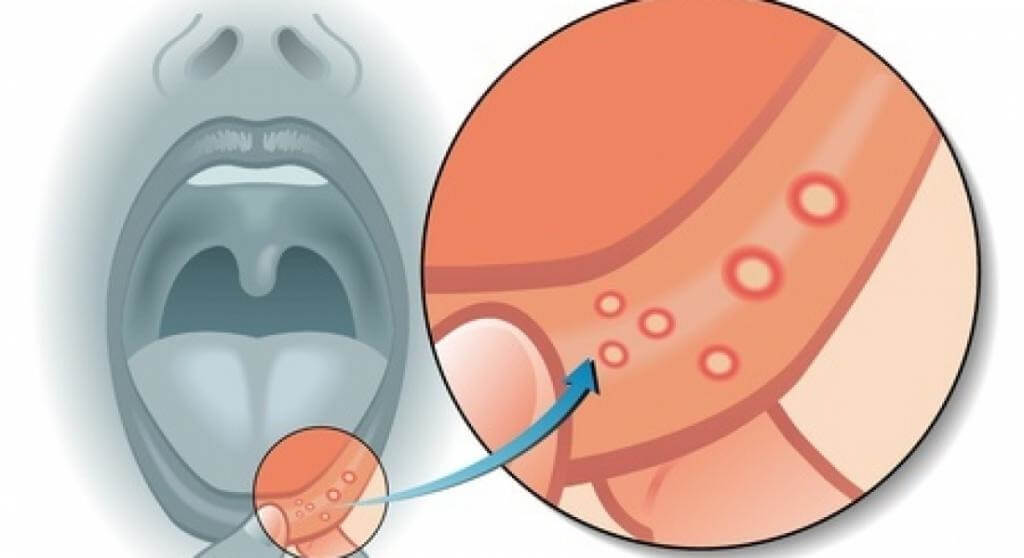 В качестве дополнительного бонуса, положение рук и коленей, когда вы снимаете давление ребенка на ваш позвоночник, также может помочь облегчить боль.
В качестве дополнительного бонуса, положение рук и коленей, когда вы снимаете давление ребенка на ваш позвоночник, также может помочь облегчить боль.
Возможно, во время родов врач может предложить использовать щипцы или вакуум, когда ребенок, обращенный солнечной стороной вверх, застревает в тазовой кости. Некоторые врачи и акушерки даже выполняют ручное вращение из заднего положения в переднее при полном раскрытии.
Каждая женщина, каждый ребенок и каждые роды разные.
Несмотря на трудности, у вас могут быть здоровые вагинальные роды с ребенком солнечной стороной вверх. Работа с вашим лечащим врачом и обсуждение ваших вариантов является ключом к вашему успеху.
Если у тебя солнечная сторона, детка, все будет в порядке! Оставайся позитивным.
И не забудьте встать прямо.
Защита от солнца для младенцев и детей
Младенцы и маленькие дети могут легко получить солнечные ожоги в Австралии даже в прохладные или пасмурные дни. Но с помощью нескольких простых шагов вы сможете защитить себя и своего ребенка от солнца.
Защита от солнца имеет важное значение в Австралии
Вы должны защищать своего ребенка от солнца со дня его рождения. У младенцев чувствительная кожа, которая может легко обжечься. Воздействие слишком большого количества ультрафиолетового (УФ) излучения солнца может привести к солнечным ожогам и повреждению глаз. Это также является основной причиной развития рака кожи у людей в более позднем возрасте.
Совет по раку Австралии рекомендует вам предпринять несколько шагов для защиты вашего младенца или ребенка от солнца всякий раз, когда УФ-индекс достигает 3 или выше.
Помните, что вашему ребенку не обязательно находиться прямо на солнце, чтобы не обжечься УФ-излучением. Ультрафиолетовые лучи все еще могут достигать их в прохладные или пасмурные дни, а также при отражении от воды, песка или снега. Ваш ребенок также может подвергаться воздействию УФ-излучения, когда вы гуляете с ним в коляске, ведете машину или если его одежда расположена неправильно.
Что такое УФ-индекс?
УФ-индекс показывает, насколько интенсивным является УФ-излучение в любое время дня. Каждая точка индекса соответствует 25 милливаттам УФ-излучения на квадратный метр. УФ-индекс 3 или выше означает, что уровень УФ-излучения достаточно высок, чтобы повредить кожу и привести к раку кожи.
Каждая точка индекса соответствует 25 милливаттам УФ-излучения на квадратный метр. УФ-индекс 3 или выше означает, что уровень УФ-излучения достаточно высок, чтобы повредить кожу и привести к раку кожи.
Вы должны держать детей в возрасте до 12 месяцев подальше от прямых солнечных лучей, когда уровень УФ-излучения достигает 3 или выше. Планируйте свой день так, чтобы не выходить на солнце в середине дня летом, когда уровень ультрафиолетового излучения наиболее высок.
Уровень УФ-излучения варьируется в зависимости от Австралии. Проверьте следующие источники УФ-индекса в вашем регионе и информацию о времени суток, когда вам необходимо использовать защиту от солнца:
- Веб-сайт Бюро метеорологии
- веб-сайт Совета по борьбе с раком
- Бесплатное приложение SunSmart Совета по борьбе с раком
- ваша местная газета или радиостанция
Slip, Slop, Slap, Seek, Slide
Младенцы и дети больше всего нуждаются в защите от солнца, когда уровень УФ-индекса достигает 3 или выше, о чем свидетельствует ежедневное время защиты от солнца. В эти часы следует:
В эти часы следует:
Наденьте одежду, максимально закрывающую кожу ребенка. Используйте свободную одежду из плотной ткани, предпочтительно с рейтингом UPF 50 (фактор защиты от ультрафиолета 50).
Slop на солнцезащитном креме (см. ниже). Детям старше 6 месяцев наносите солнцезащитный крем за 15–20 минут до выхода на улицу и обновляйте каждые 2 часа.
Наденьте широкополое ведерко или шляпу в стиле легионера, чтобы защитить лицо, шею и уши вашего ребенка. Для маленьких детей убедитесь, что ткань легко сминается, когда они ложатся, и наденьте ремешок на затылок, чтобы они не подавились.
Ищите оттенок . Желательно, чтобы ваш ребенок находился в темной тени. Вы можете создать тень от детской коляски, игровой площадки или оконных полотен. Помните, что вам по-прежнему нужна защита от солнца в тени, потому что некоторое количество УФ-излучения может достичь вашего ребенка.
Наденьте на солнцезащитные очки. Вы можете найти солнцезащитные очки для детей с мягкой резинкой, чтобы они оставались на месте. Ищите солнцезащитные очки с маркировкой AS/NZS 1067:2016. Не используйте игрушечные солнцезащитные очки.
Вы можете найти солнцезащитные очки для детей с мягкой резинкой, чтобы они оставались на месте. Ищите солнцезащитные очки с маркировкой AS/NZS 1067:2016. Не используйте игрушечные солнцезащитные очки.
Солнцезащитный крем
У младенцев очень чувствительная кожа, которая может реагировать на солнцезащитный крем. Не рекомендуется использовать солнцезащитный крем, если вашему ребенку меньше 6 месяцев. Детям старшего возраста проверяйте солнцезащитный крем на небольшом участке кожи внутри предплечья в течение нескольких дней, чтобы убедиться в отсутствии реакции.
Выбирайте водостойкий солнцезащитный крем широкого спектра действия с фактором защиты не менее 30+. Обильно нанесите его на лицо, руки и любые другие участки кожи вашего ребенка, которые не закрыты одеждой. Убедитесь, что срок годности солнцезащитного крема истек, и храните его в прохладном, затененном месте при температуре не выше 30°C.
Солнцезащитный крем следует использовать в качестве последней линии защиты после избегания прямых солнечных лучей, надевания закрывающей одежды, шляпы и тени.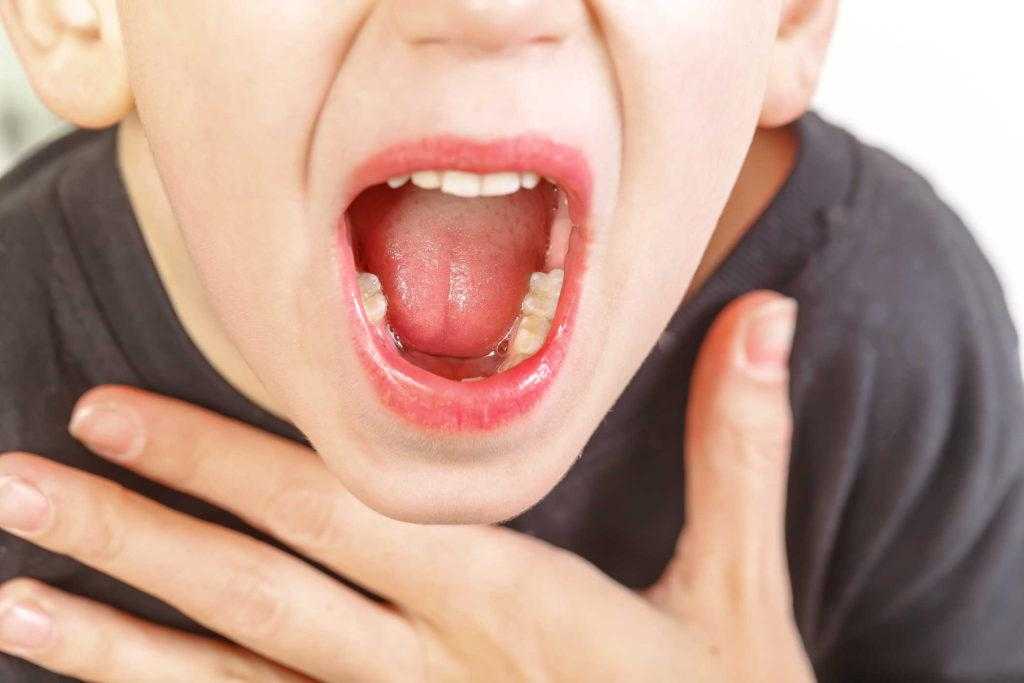 Если вашему ребенку приходится находиться на солнце, наносите солнцезащитный крем на те небольшие участки кожи, которые не закрыты пеленками, одеждой и головным убором.
Если вашему ребенку приходится находиться на солнце, наносите солнцезащитный крем на те небольшие участки кожи, которые не закрыты пеленками, одеждой и головным убором.
Одежда
Выбирайте одежду с длинными рукавами и штаны, чтобы максимально закрыть кожу ребенка. Хлопковая свободная одежда будет держать их в прохладе. Надевайте защитный жилет («опрометчивый») или гидрокостюм, когда ваш ребенок находится в воде.
Некоторые ткани имеют коэффициент защиты от ультрафиолета (UPF). Выберите самый высокий рейтинг UPF, который вы можете найти. В качестве альтернативы проверьте ткань, подняв ее на свет. Чем больше света проходит, тем больше УФ-излучения может пройти.
Лечение солнечных ожогов у младенцев и детей
Если у вашего ребенка красная, воспаленная и теплая кожа, возможно, у него солнечный ожог. Вы должны лечить солнечный ожог, как и любой другой ожог.
Если солнечный ожог незначительный, держите ребенка в помещении и дайте ему парацетамол или ибупрофен от боли и отека. Вы можете купать область с прохладной или чуть теплой водой. Не используйте безрецептурные мази или кремы от солнечных ожогов или любые натуральные средства для младенцев.
Вы можете купать область с прохладной или чуть теплой водой. Не используйте безрецептурные мази или кремы от солнечных ожогов или любые натуральные средства для младенцев.
Вам следует обратиться к врачу, если:
- есть волдыри
- у вашего ребенка жар или его трясет и знобит
- у них тошнота, рвота или головная боль
- ты не можешь контролировать их боль
- область сильно опухла или выглядит зараженной
Повреждение глаз и солнце
УФ-излучение может повредить глаза. Это может вызвать кратковременные проблемы, из-за которых глаза вашего ребенка краснеют и болят. Но многократное пребывание на солнце может привести к серьезным, долговременным проблемам с глазами, включая катаракту, повреждение сетчатки или роговицы или рак.
Вышеуказанные методы защиты от солнца помогут защитить глаза вашего ребенка.
Обезвоживание
Младенцы и маленькие дети особенно подвержены риску обезвоживания. Поэтому важно, чтобы ваш ребенок потреблял достаточно жидкости, чтобы предотвратить это. Младенцы должны производить от 6 до 8 бледных мокрых подгузников в день.
Младенцы должны производить от 6 до 8 бледных мокрых подгузников в день.
Если вы кормите грудью, вашему ребенку может потребоваться дополнительное питание в жаркую погоду. Детям на искусственном вскармливании можно давать охлажденную кипяченую воду. Давайте маленьким детям пить воду в течение дня. Не давайте им сладкие или газированные напитки.
Ваш ребенок также может быть обезвожен, если его родничок (мягкое место на макушке) впал.
Сильное обезвоживание очень опасно для маленьких детей. Немедленно обратитесь к врачу, если ваш ребенок:
- очень хочет пить
- очень сухо во рту
- быстро дышит
- имеет учащенное сердцебиение и низкое кровяное давление
- лихорадка
- имеет мало или совсем не мочи
- раздражителен, сонлив или сбит с толку
Потница и потница
Если вашему ребенку становится слишком жарко, у него может развиться потница, иногда называемая потницей. На это указывают маленькие красные пятна или волдыри на коже. Это часто встречается у детей и возникает из-за того, что их потовые железы не развиты должным образом.
Это часто встречается у детей и возникает из-за того, что их потовые железы не развиты должным образом.
Лечите потницу, давая ребенку теплую ванну. Оденьте их в легкую одежду и вынесите на некоторое время на свежий воздух. Избегайте безрецептурных кремов при лечении детей.
Вам следует обратиться к врачу, если:
- волдыри инфицируются (в них есть гной)
- сыпь длится более 3 дней
- ваш ребенок нездоров
Тепловой удар
Маленькие дети рискуют перегреться и сильно заболеть. Это называется тепловым ударом и требует неотложной медицинской помощи. Если вы считаете, что у вашего ребенка тепловой удар, позвоните по номеру три нуля (000) и вызовите скорую помощь.
Симптомы теплового удара включают:
- плохое самочувствие и раздражительность
- бледная, липкая кожа
- быть сонным и вялым
- обезвоживание (меньше бледных мокрых подгузников, чем обычно)
- слишком слаб, чтобы пить
- сухость кожи, рта и глаз (при плаче нет слез)
- запавший родничок
- высокая температура тела, красная, горячая и сухая кожа
- учащенное дыхание
- рвота
- путаница
- кома
Если вы считаете, что у вашего ребенка тепловой удар, перенесите его в прохладное место и снимите всю ненужную одежду.
