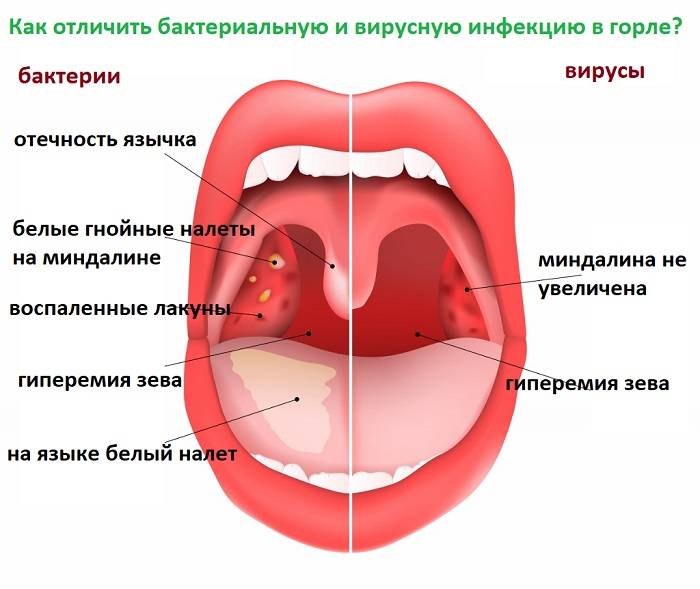
О чем говорят гнойнички на гландах без проявления температуры. Образование язвочек на миндалинах — причины и способы лечения
Язвы на гланде не являются самостоятельным заболеванием. Они относятся к некротическим проявлениям безтемпературной ангины, протекающей в атипичной форме. Эта болезнь является следствием сосуществования бактерий Spirillaceae Migula и Fusiformes Fustibus. Патогенные микробы способны жить на поверхности слизистой рта здорового человека. Симптомы заболевания будут отсутствовать. В случае возникновения благоприятных условий бактерии изменяют свои свойства и начинают развиваться, из-за чего болезнью изначально охватывается одна миндалина, а затем вся глотка.
Микробы живут на слизистой оболочке рта и в случае благоприятных условий вызывают воспаления.
Причины появления язв
Язвочки на миндалине являются следствием или симптомом более серьезных заболеваний. Их список представлен ниже:
- Гангренозная ангина.
 При этом заболевании язвочки покрывают всю полость рта. Проявляется этот тип ангины у людей с острым иммунодефицитом. Нередко язва появляется из-за распространения микробов, размножившихся в воспаленных миндалинах и попавших туда из кровоточащих десен или кариозной зубной эмали.
При этом заболевании язвочки покрывают всю полость рта. Проявляется этот тип ангины у людей с острым иммунодефицитом. Нередко язва появляется из-за распространения микробов, размножившихся в воспаленных миндалинах и попавших туда из кровоточащих десен или кариозной зубной эмали. - . При слабой форме язвы практически не появляются. Риск эрозии увеличивается при разрушении зубной эмали, парадонтите. Обычная ангина может перерасти в некротическую из-за не начатой вовремя терапии.
- Ангина, вызванная бактериями. При заболевании некроз возникает с начала воспалительного процесса и является одним из характерных симптомов. Хотя само заболевание считается редким.
- Хронический тонзиллит. Некротические ранки видны на миндалинах при сильно запущенной хронической стадии. Наряду с визуализируемыми язвами, у пациентов есть болевые ощущения в горле, апатия, у них сильно повышается температура. Сложность заключается в том, что при хроническом тонзиллите, когда нет его обострения, язвы не видны и не вызывает дискомфорта.
 Сразу возникают небольшие пузырьки, затем формируются впадинки. Из-за попадания пищи в ранки, после загноения появляются язвы сразу на одной миндалине, а если не лечить, то и на второй. Впоследствии эрозия распространяется по всей полости рта.
Сразу возникают небольшие пузырьки, затем формируются впадинки. Из-за попадания пищи в ранки, после загноения появляются язвы сразу на одной миндалине, а если не лечить, то и на второй. Впоследствии эрозия распространяется по всей полости рта. - . Заболевание вызвано бактерией дифтерийной палочки. Характер протекания и симптоматика зависят от тяжести заболевания. Язвочка, а затем и их скопление на гланде, появляются вне зависимости от стадии дифтерии. Болезнь встречается у непривитого в детстве взрослого, неправильно привитого ребенка.
- Язвенно-некротическая ангина. Для болезни характерно отсутствие симптомов длительное время. Зачастую поражается только одна миндалина, на которой появляются пузырьки. Затем воспаляется лимфоузел возле миндалины.
Обнаружить ангину можно при осмотре. Сразу визуализируются белые или желтоватые пленки налета, под которым скрываются пузырьки и язвы. При прикосновении они кровоточат. Помимо перечисленных заболеваний, появление язв на гландах провоцируется другими факторами:
- ранее перенесенные ОРВИ или другие инфекционные болезни, на фоне которых снизилась защитная функция организма;
- нарушение в работе сердца;
- ослабление сосудов;
- дисфункция системы кроветворения;
- авитаминоз, в частности дефицит витаминов группы С, В;
- несоблюдение личной гигиены рта;
- сифилис второй степени.

В любом из этих случаев строго противопоказано самолечение в домашних условиях. Для точного определения провокационных источников появления язв, возбудителя и источника гнойного воспаления нужен квалифицированный врач, который назначит соответствующие анализы, определит курс лечения, подберет антибиотики.
Диагностика
Существует два основных вида диагностирования некротического поражения лимфоидной железы:
- Внешний осмотр. На приеме у врача пациенту осматривают ротовую полость. По характеру язв, их месту расположения, оттенку и плотности налета, доктор способен определить, какая болезнь стала причиной появления. Первым признаком некрозного воспаления миндалевидной слизистой является нормальная или медленно растущая температура. В последнем случае можно судить о начавшихся осложнениях в виде воспаления и прогрессировании заболевания. Чтобы лучше рассмотреть характер некроза, врач может осторожно снять налет с поверхности миндалины. Под ним будет расположено язвенное дно, покрытое тонким слоем фиброзной мембраны.
 Как правило, у пациентов нет ярко выраженной боли в горле. Зачастую ощущается некоторый дискомфорт, например, чувство застрявшей инородной частицы. Ощущение усиливается при глотании. Другими характерными визуализируемыми признаками являются повышенное слюноотделение и гнилостный запах изо рта, ощущаемый на расстоянии.
Как правило, у пациентов нет ярко выраженной боли в горле. Зачастую ощущается некоторый дискомфорт, например, чувство застрявшей инородной частицы. Ощущение усиливается при глотании. Другими характерными визуализируемыми признаками являются повышенное слюноотделение и гнилостный запах изо рта, ощущаемый на расстоянии. - Лабораторные анализы. Этот вид определения относится к вспомогательным методам. Анализы и мазки позволяют с точностью сказать, какой вирус или бактерия является возбудителем гнойной инфекции. С их помощью врач назначает конкретные антибиотики и подбирает терапевтические процедуры.
Особенности лечения
Курс терапии на устранение язвенного проявления доктор может подобрать уже на первом осмотре. Метод определяется типом и стадией заболевания, вызвавшего некроз тканей лимфы. Сифилис лечится в стационарных условиях с применением сильных специфичных антибиотиков.
Язвенно-некротическую ангину или хроническую форму тонзиллита взрослому можно лечить дома. Однако ребенка следует положить в стационар. Медикаментозное лечение и физиотерапевтические методы подбираются согласно возрастной категории.
Однако ребенка следует положить в стационар. Медикаментозное лечение и физиотерапевтические методы подбираются согласно возрастной категории.
Так как в 90% случаев язвы вызваны тонзиллитами и бактериальными воспалениями верхних дыхательных путей, существуют несколько распространенных методов борьбы с болезнью.
Соблюдайте режим промываний горла для скорейшего выздоровления.
При лечении тонзиллита назначаются противомикробные средства. При диагностировании вирусного возбудителя курс антибиотиков не назначается. Появление язв на миндалинах говорит о бактериальной форме, поэтому назначаются противомикробные препараты.
При антибактериальном курсе терапии важно соблюдать точную кратность применения лекарств и длительность курса лечения. В противном случае, несоблюдение правил может привести к появлению устойчивых бактериальных штаммов.
В качестве консервативной терапии назначаются каждые полчаса.
Белая пленка из нагноений хорошо снимается солевыми растворами, отварами и настоями ромашки, коры дуба, шалфея, аптечными промывающими и дезинфицирующими составами.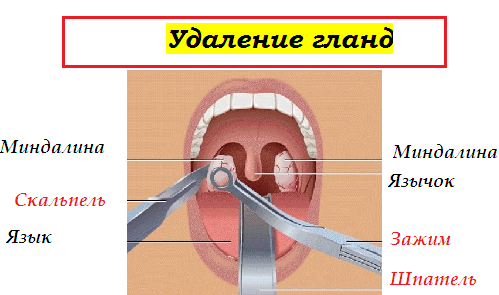
С целью обезболивания горла в язвах назначаются антисептики. Для снятия симптомов используются аптечные спреи, рассасывающиеся леденцы или пастилки. Важно соблюдать постельный режим, так как любой сквозняк, переохлаждение может привести к тяжелым осложнениям и затянувшейся болезни.
Рекомендовано обильное питье. Это может быть теплая кипяченая вода, чай с лимоном или медом, компоты из сухофруктов. Днем нужно пить много, а вечером следует уменьшать дозу, чтобы не перегрузить почки. Соки пить не рекомендуется — они могут раздражать горло.
Следует придерживаться диеты. Рациональное питание заключается в приеме легкой и полезной пищи. Нужно исключить горячие, жареные, жирные, копченые, острые блюда из меню. Идеальным питанием являются жидкие каши, перемолотые овощные супы, мясные бульоны. Постепенное возвращение к нормальной твердой пище допускается по мере прохождения симптомов и зарастания язв.
Для поддержания организма можно пропить курс витаминного комплекса или БАДов.
Встречаются случаи возникновения эрозии миндалин из-за нехватки определенного витамина.
Чтобы язвы в дальнейшем не были проблемой и осложнением при любом ОРВИ, рекомендуется два раза в год посещать отоларинголога, следить за гигиеной полости рта и принимать профилактические меры в сезон обострения простудных заболеваний.
Гнойники на миндалинах явление всегда неожиданное и вызывает беспокойство даже у тех, кто сталкивается с ними не в первый раз.
Появление такого симптома говорит о развитии инфекционного процесса, а возможно свидетельствует о проблемах в иммунной системе.
Обычно гной на миндалинах ассоциируется с ангиной, которая чревата необратимыми осложнениями при неадекватном лечении.
Однако, это не единственная причина налета в горле. Поэтому для установки диагноза и назначения соответствующей терапии необходима консультация специалиста.
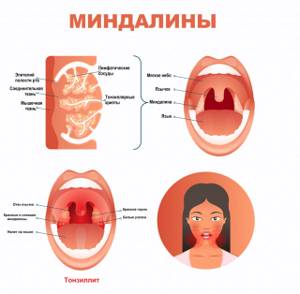
Строение и расположение миндалин (гланд). Функции
Миндалины представляют собой скопление лимфоидной ткани в носоглотке. Еще известны как гланды. Они первые участвуют в иммунном ответе при проникновении болезнетворных микроорганизмов из внешней среды с пищей или при дыхании.
Еще известны как гланды. Они первые участвуют в иммунном ответе при проникновении болезнетворных микроорганизмов из внешней среды с пищей или при дыхании.
Всего в носоглотке шесть миндалин, среди них различают парные и непарные.
- Небные — локализуются за мягким небом.
- Трубные — находятся в проекции глоточного отверстия слуховой трубы.
Непарные миндалины:
- Глоточная — локализуется на задней стенке глотки.
- Язычная — расположена на задней поверхности языка.
В основе строения миндалин лежит фолликулярная ткань. Именно она принимает участие в выработке макрофагов, лимфоцитов, плазмоцитов, которые первыми борются с инфекцией.
Снаружи гланды покрыты так называемой капсулой, по сути она представляет собой слизистую оболочку. Над миндалиной имеются углубления — крипты, которые выстланы изнутри эпителием, пропитанным лимфоцитами.
Иннервация хорошо развита, чем объясняется выраженная болезненность при воспалительных процессах.
Кровоснабжение осуществляется из бассейна наружной сонной артерии, поэтому при деструктивном воспалении есть риск прорыва гноя в кровяное русло с развитием менингита и сепсиса.
Функции:
- Защитная: макрофаги, вырабатываемые лимфоидным органом, уничтожают или задерживают вирусы, бактерии, грибы.
- Кроветворная: выработка лимфоцитов, являющихся важным компонентом в составе крови.
- Иммунная: лимфоциты, созревшие в фолликулах, вырабатывают иммуноглобулины (антитела) к различным видам антигенов, таким образом участвуя в гуморальном и клеточном иммунном ответе.
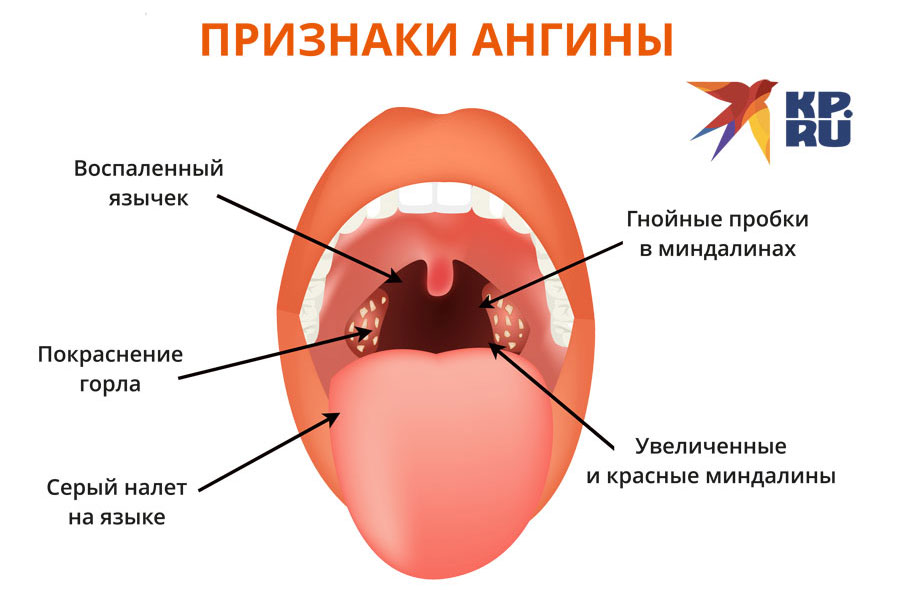
На гландах белые гнойнички: что это? Причины
Гнойнички на гландах никогда не появляются просто так. Они всегда являются признаком какого-либо заболевания. Чтобы приступить к лечению необходимо выяснить причину образования этих гнойников.
Почти всегда на гландах гнойники сопровождаются воспалительным процессом задней стенки глотки и мягкого неба.
Источник: сайт
Наиболее часто заболевания вызывают стрептококки, пневмококки, стафилококки, аденовирусы, грибы рода Кандида, дифтерийная палочка, хламидии, и даже возбудитель сифилиса у взрослого.
Заражение происходит от больного человека воздушно-капельным путем. Иногда источник инфекции находится в самом организме ввиде кариозных зубов, гайморита, остеомиелита и прочих очагов хронической инфекции.
Гнойники на миндалинах: фото
Не последнюю роль в развитии патологий играет сниженный иммунитет, переохлаждение, гиповитаминозы.
На основании проведенной фарингоскопии врач ставит предварительный диагноз и назначает необходимое лечение. Для подтверждения вида возбудителя и правильности проводимой терапии обязательно берется мазок из зева.
Сам по себе гной представляет собой результат барьерной реакции миндалин на действие болезнетворных микроорганизмов. В нем находятся частички бактерий, вирусов, клетки крови, эпителий слизистой оболочки и элементы отторгшихся тканей.
У ребенка на миндалине белая точка. Что это?
Дети больше подвержены любого рода инфекциям. Обнаружив у ребенка на миндалине белое пятно, пятнышко, в первую очередь, нужно думать об ангине.
Это хоть и распространенное заболевание, но при отсутствии адекватного лечения грозит серьезными осложнениями на почки, сердце, легкие.
Поэтому, если обнаружен хотя бы один гнойник на миндалине, его необходимо показать педиатру.
Безболезненные образования. Когда горло не болит
Существуют ситуации, когда белесые точки на задней стенки глотки являются случайной находкой. И отсутствие тонзиллита не вызывает сомнений даже у «неспециалиста».
Эти образования, как правило, безболезненны и не имеют никакого отношения к гною. В таком случае нужно вспомнить и предположить, что могло послужить причиной их образования.
Обычно это:
- Мелкие царапины, появившиеся при травматизации горла грубой пищей или твердыми предметами (привычка брать ручку в рот). Заживая, такие травмы покрываются белым налетом.
- Молочница полости рта.
Протекает она, как правило, без боли и температуры.Развивается на фоне сниженного иммунитета после длительного приема антибиотиков, цитостатиков, гормонов.
 Специфические грибковые наложения образуются на деснах, мягком небе, задней стенке глотки и гландах.
Специфические грибковые наложения образуются на деснах, мягком небе, задней стенке глотки и гландах. - Кистозные образования задней стенки глотки. Визуально киста выглядит как белый шарик. Со временем увеличивается в размере.
- Кусочки пищи, молочные продукты могут скапливаться в криптах и напоминать гнойничковые образования.
Гнойнички на миндалинах с температурой
Температурная реакция, сопровождающая инфекционные заболевания, свидетельствует о хорошем иммунитете.
Ангина — самая распространенная патология, при которой появляется белый налет в горле и повышается температура.
Гнойники при этом обширные, сливаются между собой, выходят за пределы миндалин. Больной испытывает сильную боль в горле, жжение, возникает чувство инородного тела.
Специфичным признаком считается появление неприятного запаха изо рта. Температура резко повышается до высоких значений, появляется озноб, ломота в теле.
Вторая причина гнойников в гландах связана с хроническим тонзиллитом. Развивается он после частых, недолеченных ангин.
Развивается он после частых, недолеченных ангин.
Характерно вялое течение воспалительного процесса. Температура повышается незначительно, либо вовсе отсутствует. Гланды в гнойниках практически постоянно.
В более редких случаях гнойное горло с температурой сопровождает скарлатину, дифтерию, лейкоплакию, сифилитическое поражение слизистых оболочек полости рта.
Эти заболевания самостоятельно не проходят и нуждаются в лечении. Вылечить больного без развития осложнений может .
Гнойники на миндалинах без температуры
Белые гнойники на миндалинах без температуры характерны для следующих патологий:
Ангина без температуры объясняется атипичным течением и свидетельствует о неполадках в иммунитете. Так же температура отсутствует у пожилых людей. Это объясняется возрастной инволюцией миндалин.
Белые гнойники на миндалинах без температуры могут сопровождать хронический тонзиллит.
Фарингит
— воспаление задней стенки глотки, вызванное вирусами или бактериями. Заболевание может начаться с преобладанием местных симптомов. Случайно можно обнаружить единичный гнойник на небе. Температурная реакция может отсутствовать.
Заболевание может начаться с преобладанием местных симптомов. Случайно можно обнаружить единичный гнойник на небе. Температурная реакция может отсутствовать.
Ларингит — воспаление гортани. На начальных этапах температура сохраняется в пределах нормы. Данная патология представляет опасность у детей младшего возраста.
Узкая голосовая щель у ребенка на фоне воспаления может полностью перекрытся и воздух не будет поступать в легкие. Лечение в таком случае должно быть незамедлительным, иначе существует большой риск развития асфиксии с летальным исходом.
Когда нужно обращаться к врачу?
Обнаруженный на глотке гнойник не должен оставаться без внимания. Относиться к такому симптому следует как проявлению ангины, так как несвоевременная диагностика или неправильное лечение этого заболевания ведет к развитию необратимых осложнений в других органах и системах.
Особое внимание должны вызывать: обширный гнойный налет, двухстороннее поражение миндалин, выраженная общая реакция организма (температура, озноб, усталость, недомогание).
Эти симптомы говорят в пользу бактериальной этиологии тонзиллита, которые и являются причиной осложненного течения заболевания.
В таком случае самолечение недопустимо, необходимо больное горло показать врачу. Он подскажет что делать и как эффективно справиться с заболеванием.
Белые гнойники на миндалинах: лечение
Чтобы избавиться от гнойного налета недостаточно лечить горло только местными препаратами. Терапия должна быть комплексной и воздействовать на весь организм, который направляет все силы на борьбу с инфекцией.
Необходимо ему в этом помочь, поскольку гнойники в горле — это не отдельная болезнь, а симптом какого-то заболевания.
Следовательно, чтобы вылечить больного нужно поставить точный диагноз, так как каждой патологии соответствует определенное лечение.
Чем лечить горло с гнойниками на миндалинах?
Самыми эффективными средствами являются медикаментозные препараты:
Предпочтение отдается антибиотикам пенициллинового ряда, цефалоспоринам, макролидам.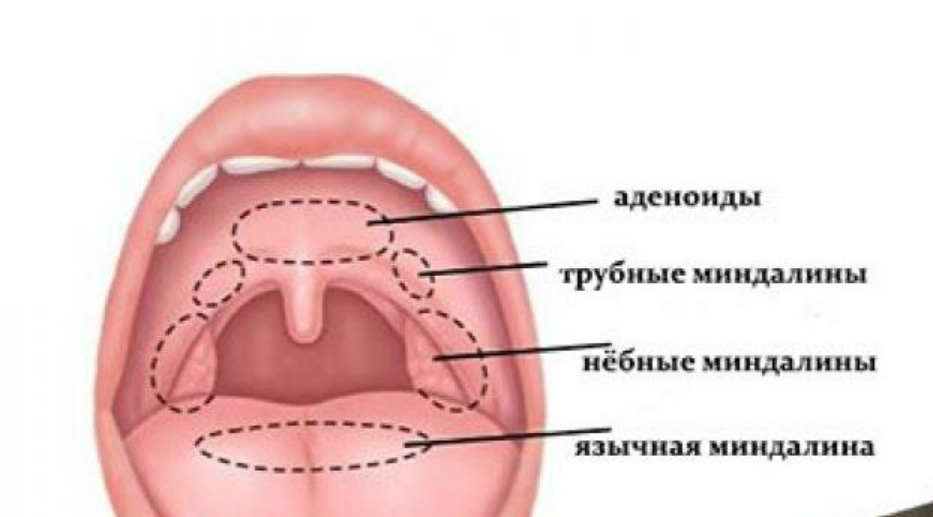 Они оказывают бактерицидный эффект на большинство болезнетворных микроорганизмов, вызывающих инфекцию верхних дыхательных путей.
Они оказывают бактерицидный эффект на большинство болезнетворных микроорганизмов, вызывающих инфекцию верхних дыхательных путей.
Антигистаминные средства применяются в совокупности с антибиотиками, чтобы снизить риск аллергической реакции на них. Кроме того, антигистаминные препараты снимают отек и раздражение мягких тканей.
Нестероидные противовоспалительные средства . Применяют для снижения повышенной температура тела. Кроме того, они обладают противовоспалительным и обезболивающим действием, поэтому допустимо их применение при выраженной болевой реакции, особенно у детей.
Местное лечение включает лекарства, которые воздействуют непосредственно на горло. Выпускаются в виде таблеток, пастилок, леденцов, различных спреев и растворов для полоскания.
Детям лекарства назначаются согласно возрастной дозировке.
Чем полоскать горло:
Раствор фурацилина
оказывает бактериостатический и противовоспалительный эффект. Горло полощут несколько раз в день после еды.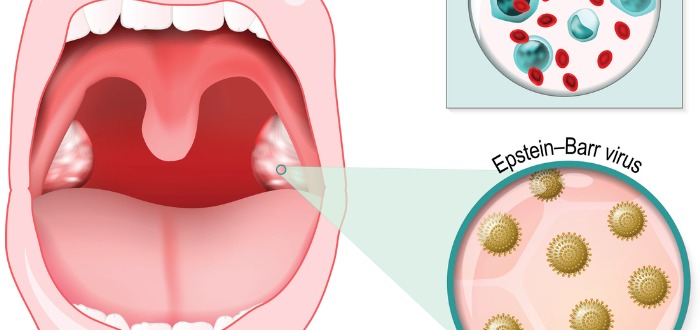
Солевой раствор. Самый распространенный метод среди населения. Готовится добавлением столовой ложки на стакан воды. Не имеет ограничений в применении по количеству раз. Снимает отечность мягких тканей, тем самым оказывая противовоспалительное и смягчающее действие.
Содовый раствор не менее известное средство для полоскания горла. Для приготовления такого раствора чайную ложку соды добавляют на стакан теплой воды. С медицинской точки зрения данное средство особенно эффективно при грибковом налете полости рта.
Отвары, настои, настойки на травах, обладающих антисептическим и противовоспалительным действием. Также они уменьшают раздражение и боль. Это всем известные антисептики растительного происхождения: цветки ромашки, календула, шалфей, кора дуба, мать-и-мачеха.
Народные средства и методы
От неприятных симптомов болезни всегда хочется избавиться побыстрее, а уж тем более избежать осложнений. Поэтому помимо назначений доктора хочется применить еще что-нибудь эффективное и безопасное, например, народные методы лечения.
Кроме того, они могут заменить лекарства местного действия, если они по каким-то причинам противопоказаны, например, при беременности.
Прежде чем приступать к такому лечению, предварительно стоит проконсультироваться у специалиста о возможности ее проведения.
Самые популярные методы и средства народной медицины:
- Ингаляции с маслом пихты, эвкалипта. Оказывают антимикробное и успокаивающее действие.
- Настой плодов шиповника. Обладает общеукрепляющим действием.
- Морсы с малиной, облепихой. Оказывают противовоспалительное и стимулирующее действие на иммунитет.
- Рассасывание прополиса, меда оказывает смягчающее и обволакивающее действие на горло. Стоит иметь ввиду, что данный метод обладает высокой степенью аллергенности.
- Чай с лимоном полезен при инфекционных болезнях, так как содержащийся в нем витамин С снижает интоксикацию и укрепляет иммунитет.
- Свекольный сок оказывает увлажняющее, смягчающее, общеукрепляющее действие.
 Для его приготовления на стакан свежевыжатого сока добавляют столовую ложку 6%-ой уксусной кислоты. Приготовленную смесь тщательно перемешивают и применяют для полоскания горла до 5-6 раз в день.
Для его приготовления на стакан свежевыжатого сока добавляют столовую ложку 6%-ой уксусной кислоты. Приготовленную смесь тщательно перемешивают и применяют для полоскания горла до 5-6 раз в день.
Нужно ли убирать гнойники с гланд самостоятельно? И можно ли?
При правильно подобранной терапии происходит самоочищение миндалин. В некоторых случаях, например, при гнойных пробках, может потребоваться необходимость их устранения. Определить показания к удалению гноя и убирать его должен только специалист.
Если такую процедуру выполнять самому, можно занести инфекцию дополнительно, также можно травмировать миндалины или нанести слизистой оболочке ожог при неправильной обработке антисептиками.
Самое опасное осложнение можно получить при чрезмерном выдавливании гнойной пробки. При этом существует большая вероятность инфицировать окружающие и глубже лежащие ткани.
Вопросы к доктору:
-Миндалины удалены, а на горле белые гнойники.
Миндалины — лимфоидный орган, который первый отвечает на действие патогенных микроорганизмов.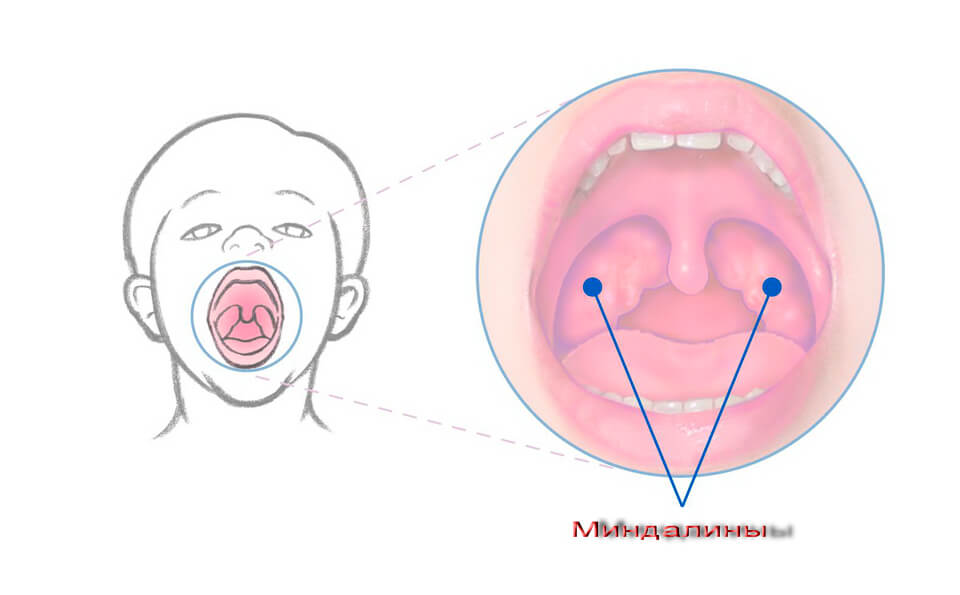
Очевидно, что их удаление увеличивает риск развития бактериальных и вирусных заболеваний, поскольку местный иммунитет ослабляется.
Человек становится более уязвимым и чаще страдает фарингитом, ларингитом или синуситом, которые клинически могут проявляться белым налетом на задней стенке глотки.
-Как снять гнойник с миндалин?
Убрать гной с лакун можно путем незначительного надавливания на миндалину. Делать это необходимо соблюдая все правила асептики. В результате из миндалин выходит гной.
При грубых манипуляциях можно выдавить гной в толщу мягких тканей и инфицировать близлежащие органы.
|
Язвы на гландах – это крайне неприятный симптом, который может появиться вследствие множества неблагоприятных факторов. Наиболее часто подобная проблема возникает после перенесенных заболеваний. Патогенная микрофлора, отвечающая за образование язвочек на миндалинах, очень быстро развивается после атипической ангины или же острого тонзиллита, а также его хронизации.
Особое значение в этом вопросе также имеет ослабленность иммунных реакций. Наиболее часто воспалительный процесс начинается на одной миндалине, затем переходит на другую, а следом, при отсутствии надлежащего лечения, полностью распространяется на глотку.
Возможные причины язвочек на миндалинах
Причин, по которым возникают язвы на миндалинах, существует довольно большое количество. В основном, к ним принято причислять заболевания инфекционной этиологии, а также прием антибиотиков, наличие кариозных зубов и воспалительных явлений в ротовой полости. Что же касается маленьких детей, то у них язвенное поражение миндалин и глотки довольно часто появляются из-за привычки тянуть большое количество предметов в рот.
У взрослых эта проблема несколько меняется, ведь появляются более вредные факторы, а именно табакокурение и употребление алкогольных напитков. Эти факторы достаточно сильно влияют на состояние слизистой оболочки гланд. Еще одним негативным моментом в развитии подобной патологии является постоянное переохлаждение.
- герпетическая ангина;
- ангина Симановского-Венсана;
- дифтерия;
- афтозный стоматит.
Герпетическая ангина
Возбудителем данной патологии является вирусная инфекция Коксаки. Возбудитель наиболее характерен для детей дошкольного возраста, также встречается и у более старших. Иногда болезнь может принимать эпидемиологический характер. Распространение вируса происходит аэрогенным или же контактным путем.
Ключевым симптомом, указывающим на развитие герпетической ангины, является появление на поверхности гланд маленьких пузырьков, которые в дальнейшем лопаются, на их месте возникают язвы. Также, помимо этого, могут быть и другие проявления болезни:
- общая слабость и снижение у ребенка двигательной активности;
- головная боль и ощущение ломоты в теле;
- общее диспепсическое расстройство;
- кашель и болезненные ощущения в горле.
Ангина Симановского-Венсана
Данную патологию могут вызывать два возбудителя, а именно спирохета и палочка Венсана. В норме они присутствуют на слизистой оболочке, однако при факторах, угнетающих иммунитет, начинается их неподконтрольное размножение.
В норме они присутствуют на слизистой оболочке, однако при факторах, угнетающих иммунитет, начинается их неподконтрольное размножение.
При развитии болезни наблюдается язвенное поражение одной миндалины, она увеличивается в размерах и приобретает красный оттенок, ее структура становится очень рыхлой. Дальше пораженная железа покрывается серо-желтым гнойным налетом.
Помимо этого, возможны и другие проявления болезни:
- гиперсаливация;
- боли во время глотания;
- увеличение подчелюстных и шейных лимфоузлов;
- неприятный запах изо рта.
Дифтерия
Данное заболевание поражает верхние дыхательные пути. Вызывается оно дифтерийной палочкой. Основной особенностью болезни является образование плотного серого налета на миндалинах. Он снимается с большим трудом, а на его месте остаются кровоточивые язвы.
Также возможны и другие проявления, а именно:
- ухудшение общего самочувствия;
- снижение аппетита;
- лихорадка и боль в горле;
- тахикардия.

Дифтерия является достаточно серьезным инфекционным заболеванием, при отсутствии надлежащего лечения оно может стать причиной большого количества осложнений. Наиболее опасное из них – дифтерийный круп, одним из последствий которого может стать летальный эффект.
Афтозный стоматит
Стоматит – это еще одна причина, по которой могут появляться язвочки на гландах. Данная патология относится к числу воспалительных процессов глотки и характеризуется инфекционным поражением ее слизистых оболочек. При тяжелом течении болезни на миндалинах появляются белые ранки небольшого размера. Также возможны и другие симптомы:
- повышение температуры;
- болезненность при употреблении пищи и питья;
- гиперсаливация.
Диагностика
Проблема воспалительных процессов миндалин достаточно распространена. Наиболее часто для диагностики язвочек на миндалинах применяют следующие методы исследования:
- сбор полного анамнеза;
- непосредственный осмотр глотки;
- лабораторные методы (общий и лабораторный анализ крови, гистологические пробы и посев на чувствительность к антибиотикам, взятие аллергологического анализа).

Особенности лечения
Наиболее часто для лечения воспалительного процесса гланд (проще говоря, той или иной формы тонзиллита) применяют медикаментозный вариант терапии. Для этого принято использовать следующие фармакологические группы препаратов или же их комбинации:
- обезболивающие и жаропонижающие;
- антибиотики, а также антимикозные и противовирусные препараты;
- неспецифические противовоспалительные средства.
В более тяжелых клинических случаях принято применять методики хирургического вмешательства. Также, в качестве вспомогательной терапии, используются средства народной медицины. Однако в этом случае главное не переусердствовать с самолечением и вовремя обращаться за квалифицированной врачебной помощью.
Острый тонзиллит. Определение, симптомы, лечение и профилактика :: Статьи
Острый тонзиллит (от латинского tonsillae — миндалины) — инфекционное воспаление небных миндалин и (реже) других компонентов глоточного кольца. В большинстве случаев возбудителями тонзиллита становятся бактерии — стрептококки и стафилококки 1 — однако болезнь также может иметь вирусное и грибковое происхождение 1 . Более распространенное название тонзиллита — ангина.
В большинстве случаев возбудителями тонзиллита становятся бактерии — стрептококки и стафилококки 1 — однако болезнь также может иметь вирусное и грибковое происхождение 1 . Более распространенное название тонзиллита — ангина.
Факторы, способствующие развитию тонзиллита
- вдыхание загрязненного воздуха
- общее переохлаждение организма
- курение
- бесконтрольный прием антибактериальных лекарств
Также в ангину может перерасти любая респираторная вирусная инфекция — при отсутствии своевременного лечения.
Формы и симптомы острого тонзиллита
В зависимости от клинических проявлений выделяют следующие формы тонзиллита 1:
Катаральный
Это самая легкая форма ангины, характеризующаяся неглубоким поражением миндалин и несильной интоксикацией организма. При катаральной ангине
- больной, как правило, испытывает легкую слабость и несильную головную боль
- температура тела повышается до 37.
 3-37.8 ºС
3-37.8 ºС - на миндалинах появляются покраснения и небольшие отеки
- боль и першение в горле умеренные
Фолликулярный
Эта форма заболевания также называется «гнойной ангиной» из-за своей главной отличительной черты — гнойных фолликул, образующихся на миндалинах больного. Помимо их появления, к симптомам тонзиллита этого вида относятся:
- повышение температуры до 39 ºС
- сильная головная боль
- ломота в мышцах и суставах
- слабость во всем теле
- ознобы
- повышенное слюноотделение
- воспаление подчелюстных и шейных лимфоузлов
- резкая боль в горле, иногда «отдающая» в уши
Лакунарный
Это еще более тяжелая форма протекания ангины. От фолликулярного лакунарный тонзиллит отличается в первую очередь тем, что гной скапливается не в фолликулах, а непосредственно в лакунах миндалин. Симптомы лакунарной ангины в целом похожи на таковые у фолликулярной, но температура тела больного повышается еще сильнее (до 40 ºС), а боль в горле — еще интенсивнее.
Язвенно-пленчатый
Отличительная черта этой формы ангины — налет серовато-белесого цвета на поверхности миндалин больного. При снятии этого налета на слизистой могут образовываться язвы. Прочие симптомы заболевания:
- повышение температуры до 38.5 ºС
- резкая боль в горле
- слабость и озноб
- сильное воспаление шейных, подчелюстных и затылочных лимфоузлов
- гнилостный запах изо рта
В большинстве случаев язвенно-пленчатая ангина имеет односторонний характер.
Особенности протекания ангины
При условии своевременной диагностики и адекватной медикаментозной терапии ангина у взрослых и детей протекает следующим образом2:
- инкубационный период тонзиллита составляет 1-4 суток
- в первый день заболевания начинают проявляться общие и местные симптомы — боль в горле при глотании, слабость, ломота в суставах, кратковременные ознобы, повышение температуры до 37.
 5-38.5 ºС
5-38.5 ºС - период разгара заболевания продолжается 2-5 дней. В это время у больного четко выражены все или почти все симптомы развившейся формы ангины
- процесс выздоровления занимает от 3 до 10 дней. Наблюдается постепенное снижение выраженности симптомов, улучшение общего самочувствия. В ходе периода выздоровления важно не прерывать терапию, даже если выраженных признаков болезни уже не наблюдается. Во избежание возобновления воспалительного процесса и развития осложнений лечение должно быть доведено до конца
Общая продолжительность острого тонзиллита как у взрослых, так и у детей — от 6 до 14 дней. Время выздоровления зависит от формы заболевания, общего физического состояния пациента, своевременности и адекватности лечения.
Возможные осложнения тонзиллита
2Распространенные осложнения ангины:
- паратонзиллит и паратонзиллярный абсцесс;
- латерофарингеальный абсцесс;
- заглоточный абсцесс;
- гнойный шейный лимфаденит;
- медиастинит;
- ревматизм;
- острый постстрептококковый гломерулонефрит;
- тонзилогенный сепсис;
- острый синусит;
- острый средний отит.

Лечение ангины у взрослых и детей
3, 4, 5Ключевой принцип терапии острого тонзиллита — в исключении самолечения. Лечение должно проводиться только под контролем врача, с неукоснительным соблюдением его предписаний.
Общие рекомендации при лечении ангины
- пациент, вне зависимости от формы протекания заболевания, должен быть изолирован в отдельном помещении на протяжении всего периода болезни
- помещение должно регулярно проветриваться, в нем необходимо каждый день проводить влажную уборку с применением антисептических средств
- больной должен пользоваться только своей индивидуальной посудой
- меню для больного нужно составить из легко усваиваемых продуктов. Предпочтительна измельченная, пюреобразная пища. Следует исключить слишком горячие блюда, а также острые, жирные, соленые и кислые продукты
- питье должно быть обильным и теплым, но не горячим
Жаропонижающие средства
Жаропонижающие средства нужно использовать только в случаях, когда температура тела больного поднимается выше 38. 4 ºС. Выбор препаратов зависит от возраста пациента и массы его тела.
4 ºС. Выбор препаратов зависит от возраста пациента и массы его тела.
Этиотропная (противовирусная) терапия
При ОРВИ, осложненных тонзиллитом, врачи рекомендуют применение индукторов интерферонов. Ведущими специалистами была клинически доказана эффективность данной группы средств — в том числе препарата Кагоцел6, 7, 8.
Лечебные эффекты Кагоцела при осложненных ангиной ОРВИ и гриппе6:
- снижение температуры тела до нормального уровня в течение 24-48 часов
- существенное снижение признаков интоксикации (головокружений, головной боли) в течение суток с момента начала курса
- уменьшение воспалительных изменений в ротоглотке (в том числе гнойных отложений в миндалинах) в течение двух суток
Для достижения лечебного эффекта прием Кагоцела следует начинать как можно скорее и не позднее четвертого дня заболевания. Кагоцел хорошо сочетается с другими противовирусными препаратами, иммуномодуляторами и антибактериальными средствами9.
У препарата существуют противопоказания: гиперчувствительность к компонентам препарата, беременность, период лактации, дефицит лактазы, непереносимость лактозы, глюкозо-галактозная мальабсорбция. Детям принимать Кагоцел при ОРВИ, в том числе осложненных тонзиллитом, можно только по достижении трехлетнего возраста9.
Кагоцел также разрешен к применению для профилактики ОРВИ — в этом случае используется следующая схема приема9:
- 2 дня — по 2 таблетки 1 раз в сутки
- перерыв в течение 5 дней
- повторение двухдневного цикла
Длительность профилактического курса может составлять от 1 недели до нескольких месяцев.
Антибиотики
Бактериальная этиология острых тонзиллитов встречается чаще вирусной. При бактериальном тонзиллите больному назначается курс антибактериальных препаратов (антибиотиков)3, 4, 5. Тип препарата выбирается врачом индивидуально, в соответствии с характером заболевания. При ангинах могут назначаться антибактериальные средства следующих групп:
При ангинах могут назначаться антибактериальные средства следующих групп:
- пенициллины
- макролиды
- цефалоспорины
Тип, дозировку и продолжительность курса приема антибиотиков может определить исключительно лечащий врач — в отличие от Кагоцела и других противовирусных средств, большинство антибактериальных препаратов можно принимать далеко не всем группам больных ангиной10.
Антигистаминные препараты
3, 4, 5Для снятия отечности миндалин при тонзиллите применяются антигистаминные средства:
- Диазолин
- Цетрин
- Супрастин
Местное лечение
3, 4, 5Для облегчения местных симптомов рекомендуется применение топических препаратов, обладающих обезболивающим, антисептическим, регенерирующим действием, в том числе:
- средств на основе бензидамина гидрохлорида, обладающих обезболивающим и антисептическим действиями
- кетопрофена, оказывающего анальгезирующее, противовоспалительное и жаропонижающее действия
Профилактика острых тонзиллитов
3, 4, 5Для профилактики воздушно-капельного пути распространения инфекции рекомендуется ограничение контактов для больных острыми тонзиллитом и тонзиллофарингитом.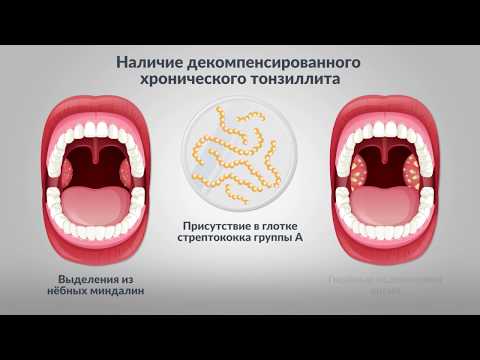
Также для снижения риска заболевания ангиной необходимо:
- соблюдать личную гигиену
- соблюдать меры неспецифической профилактики
- избегать переохлаждений
- придерживаться принципов здорового питания, отказаться от курения и потребления алкоголя
- не допускать развития ОРВИ, отитов, синуситов, а также заболеваний полости рта, таких как кариес.
При появлении первых симптомов острого тонзиллита нужно незамедлительно обратиться к врачу. Самостоятельное лечение ангины, прием тех или иных медикаментов без назначения специалиста, попытки перенести заболевание «на ногах» недопустимы и могут привести к серьезным осложнениям.
Литература
1. Е. И. Краснова, Н. И. Хохлова, В. П. Проворова, А. Н. Евстропов. Дифференциальная диагностика и лечебная тактика при остром тонзиллите (ангине) на современном этапе/ / Лечащий врач № 11/2018; С 58-63.
2.
Галченко М. Т. Ангины. Учебное пособие для студентов // Иркутск – 2009. УДК 616.322-002.1 ББК 56.8.
Т. Ангины. Учебное пособие для студентов // Иркутск – 2009. УДК 616.322-002.1 ББК 56.8.
3. Союз педиатров России, Межрегиональная ассоциация по клинической микробиологии и антимикробной химиотерапии (МАКМАХ), Евро-Азиатское общество по инфекционным болезням. Клинические рекомендации. Острый тонзиллит и фарингит у детей // 2021_
4. Министерство Здравоохранения Российской Федерации. Клинические рекомендации. Острый тонзиллит у детей // 2016
5. Министерство Здравоохранения Российской Федерации. Клинические рекомендации. Острый тонзиллофарингит: взрослые, дети // 2016
6. Сологуб Т.В., Цветков В.В. Кагоцел в терапии гриппа и острых респираторных вирусных инфекций: анализ и систематизация данных по результатам доклинических и клинических исследований // Терапевтический архив. – 2017. – Т. 89, № 8. – С. 113–119.
7.
Меркулова Л.Н., Колобухина Л.В., Кистенева Л.Б., Исаева Е.И. , Бурцева Е.И., Лукьянова Н.А., Комарова Т.Д., Кудряшова О.В., Машкова С.А., Полонский В.О., Оспельникова Т.П., Наровлянский А.Н., Ершов Ф.И. Терапевтическая эффективность Кагоцела при лечении больных неосложненным гриппом и гриппом, осложненным ангиной // Клиническая фармакология и терапия. – 2002. – Т. 11, № 5. – С. 21–23.
, Бурцева Е.И., Лукьянова Н.А., Комарова Т.Д., Кудряшова О.В., Машкова С.А., Полонский В.О., Оспельникова Т.П., Наровлянский А.Н., Ершов Ф.И. Терапевтическая эффективность Кагоцела при лечении больных неосложненным гриппом и гриппом, осложненным ангиной // Клиническая фармакология и терапия. – 2002. – Т. 11, № 5. – С. 21–23.
8. Фазылов В.Х., Ситников И.Г., Силина Е.В., Шевченко С.Б., Можина Л.Н., Замятина Л.Л. и др. Лечение ОРВИ и гриппа в рутинной клинической практике (результаты многоцентрового международного наблюдательного исследования FLU-EE) // Терапевтический архив. – 2016. – Т. 88, № 11. – С. 68–75.
9. «Инструкция по медицинскому применению препарата Кагоцел® N4, PN 002027/01 от 02.11.2020. Государственный реестр лекарственных средств. Актуальная ссылка на 30.04.2021»
10. С. С. Постников. Токсические эффекты антибиотиков // «ПРАКТИКА ПЕДИАТРА, ФАРМАКОЛОГИЯ», Москва, июнь 2006.
Популярно о сифилисе
“Знайте сифилис во всех его проявлениях и связях,
а все остальное приложится при клинической работе”
Сэр Вильям Оспер, 1897
Сифилис, или люэс (syphilis, lues) общее инфекционное заболевание, склонное без лечения к хроническому течению и рецидивам, способное поражать все органы и системы и передаваться внутриутробно.
Что вызывает сифилис?
Сифилис вызывает спирохета Treponema pallidum, ssp. pallidum, которая принадлежит к порядку spirochaetales.
Эндемическая Treponema pallidum является подвидом, который вызывает беджель, или эндемический сифилис. Другие патогенные трепонемы включают Treponema pallidum, ssp.pertenue, вызывающие фрабезию, и Treponema carateum, вызывающий пинту. Имеются и другие виды трепонем, как свободноживущие, так и поражающие животных.
Как появился сифилис?
Мнения о происхождении сифилиса противоречивы. Эпидемия сифилиса опустошила Европу в последнее десятилетие XV века, когда его прозвали “большая оспа”, в отличие от “малой”. Поскольку эпидемия совпала по времени с возвращением Колумба из Америки (1493 г.), многие авторитетные ученые считают, что сифилис был завезен из Вест-Индии. Примечательно, что, по-видимому, Колумб сам умер от сифилитического аортита.
Согласно другой теории, сифилис уже существовал в Старом Свете, однако более широко он распространился во время войн, начавшихся вскоре после того, как Колумб вернулся в Европу.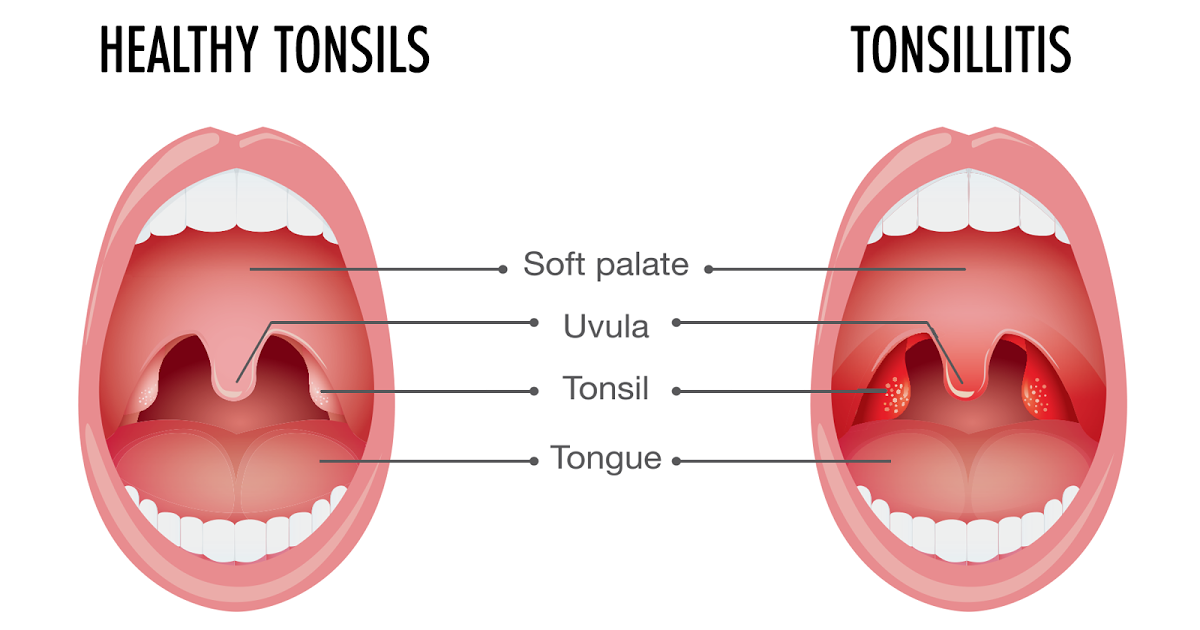
Как передается сифилис?
Как правило, половым путем, но он может быть врожденным или передаваться при переливании крови.
Микроорганизм чувствителен в различным воздействиям и быстро погибает от тепла, холода, мыла, дезинфекции и при высушивании.
В связи с высокой чувствительностью спирохеты возможность передачи ее через загрязненный стульчак в туалете чрезвычайно маловероятна.
Какова вероятность заражения сифилиса при половом контакте с зараженным партнером?
Типичный гунтеровский шанкр (твердый шанкр, nelcus durum)
Это возникшая в месте внедрения трепонемы безболезненная язва с плотным инфильтрированным краем. Диаметр ее может составлять от нескольких миллиметров до нескольких сантиметров.
Сопутствующий односторонний или двухсторонний регионарный лимфаденит развивается у 50-85% больных примерно через неделю после появления первичной язвы. Следует учесть, что до 50% всех шанкров носят атипичный характер.
Болезненные язвы, множественные язвы, вторично инфицированные, неуплотненные язвы — все это разновидности классического шанкра.
У некоторых пациентов первичная инфекция протекает бессимптомно или не обнаруживается, особенно у женщин, у которых шанкр может иметь внутреннее расположение.
Сроки развития первичного шанкра после внедрения микроорганизма
Время появления зависит от количества внедрившихся микроорганизмов. Первичный шанкр обычно возникает через 10-90 дней. В среднем этот период составляет около трех недель. Микроорганизмы попадают в регионарные лимфоузлы в первые несколько часов.
Могут ли шанкры располагаться вне гениталий?
Наиболее частые экстрагенитальные поражения наблюдаются на губах,
в области ануса, что связано с оральным и анальным половым контактом.
Последний может привести к появлению шанкра в прямой или толстой кишке на расстоянии до 20 см от анального отверстия.
Описаны случаи локализации шанкра на языке, миндалинах, вене, подбородке, соске, пупке, в подмышечной впадине и даже на нижней конечности.
Постановка диагноза экстрагенитального шанкра требует большого профессионализма!
Диагностика первичного сифилиса
Наиболее специфическим и быстрым методом диагностики первичного сифилиса является обнаружение спирохеты опытным специалистом при микроскопии в темном поле. Этот тест не всегда доступен для врачей и обычно требует направления пациента в медицинский центр или в клинику по лечению заболеваний, передаваемых половым
Этот тест не всегда доступен для врачей и обычно требует направления пациента в медицинский центр или в клинику по лечению заболеваний, передаваемых половым
путем.
При раннем первичном сифилисе тест VDRL (Venereal Disease Research Laboratory) и реагинная проба Rapid plasma regain — RPR дают отрицательный результат, поэтому должны повторяться каждую неделю в течение месяца, после чего могут быть признаны отрицательными.
Проба с абсорбцией флюоресцирующих спирохетозных антител (РИФ-абс) более чувствительна и становится положительной раньше.
Вторичный сифилис
Характеризуется распространением сифилитической инфекции в организме человека. Поражаются кожа, слизистые, лимфатические узлы, внутренние органы, кости, центральная нервная система. Течение вторичного сифилиса «приступообразное».
Высыпания каждого из приступов вторичного периода длятся 1,5-2 месяца, затем исчезают и появляются вновь.
Различают:
вторичный свежий сифилис
вторичный латентный сифилис
вторичный рецидивный сифилис
Во вторичном сифилисе высыпания на коже и слизистых имеют следующие особенности:
они повсеместны
доброкачественны
отсутствует температура
устойчивы к местному лечению
быстро исчезают после назначения противосифилитического лечения
Одним из важнейших симптомов при вторичном сифилисе считается полиаденит – поражение лимфатических узлов.
Их легко пропальпировать в подмышечных, паховых областях, в локтевых сгибах.
К наиболее важным специфическим признакам вторичного сифилиса относятся:
сифилитический гепатит (увеличение печени, повышение температуры, желтуха)
сифилитический гастрит
сифилитический нефрит
сифилитический миокардит
Поражение нервной системы при вторичном сифилисе называют нейросифилисом. Характерно поражение мозговых оболочек и сосудов.
При анализе цереброспинальной жидкости обнаруживают сифилитический менингит (нередко асимптомный), а так же сифилис сосудов мозга (менинговаскулярный сифилис), реже –сифилитические невриты и полиневриты, невралгии. Во вторичном периоде сифилиса: реакция Вассермана (RW) при вторичном свежем сифилисе наблюдается в 100% случаев; при вторичном рецидивном в 98-100%.
Третичный сифилис
Развивается у 40% больных на 3-4 году заболевания и продолжается неопределенно долго. Переходу болезни в третичный период способствуют неполноценное лечение или его отсутствие в предшествующих стадиях сифилиса, тяжелые сопутствующие заболевания, плохие бытовые условия и т.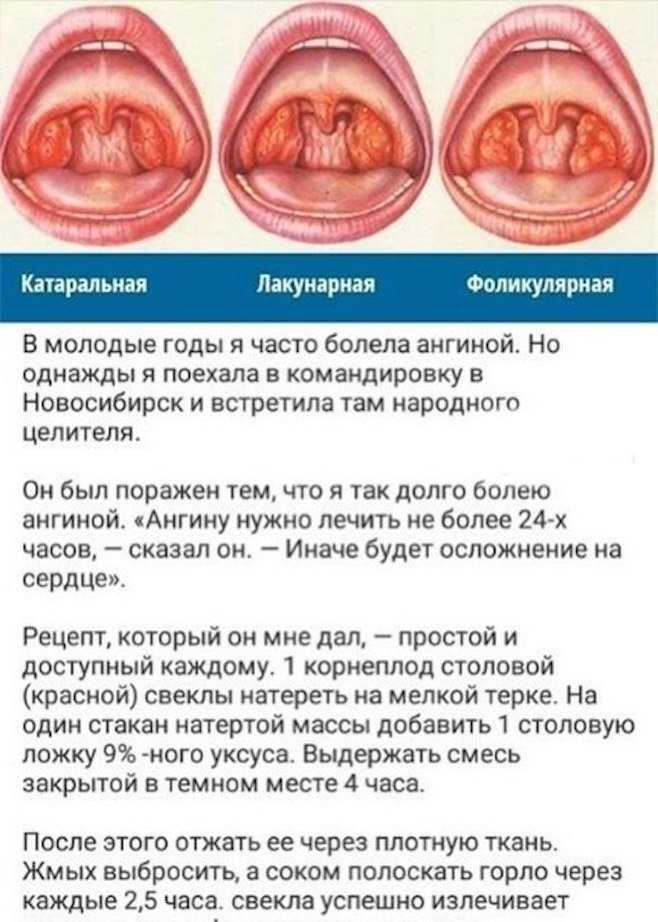 д.
д.
Проявления третичного сифилиса сопровождается часто неизгладимым обезображиванием внешнего вида больного,
тяжелыми нарушениями в органах и системах, приводят к инвалидности, а нередко и летальному исходу.
Особенности третичного сифилиса:
мощные воспалительные инфильтраты в виде бугорков и гумм, склонных к распаду;
ограниченность поражений;
волнообразное, перемежающее течение (проявления третичного сифилиса, просуществовав несколько месяцев, подвергаются спонтанному регрессу, после чего следует период относительного покоя инфекции).
Выделяют:
третичный активный сифилис
третичный латентный сифилис
Лечение сифилиса
Лечение сифилиса проводят после установления диагноза. Начинать лечение необходимо как можно раньше, что обуславливает важность своевременной диагностики и возможность госпитализации больного. Терапия должна быть комплексной, помимо специфических препаратов, действующих непосредственно на бледную трепонему, нужно, особенно в более поздних стадиях заболевания сифилисом, широко применять методы неспецифической патогенетической терапии, направленной на повышение сопротивляемости организма, устранение выявленной патологии.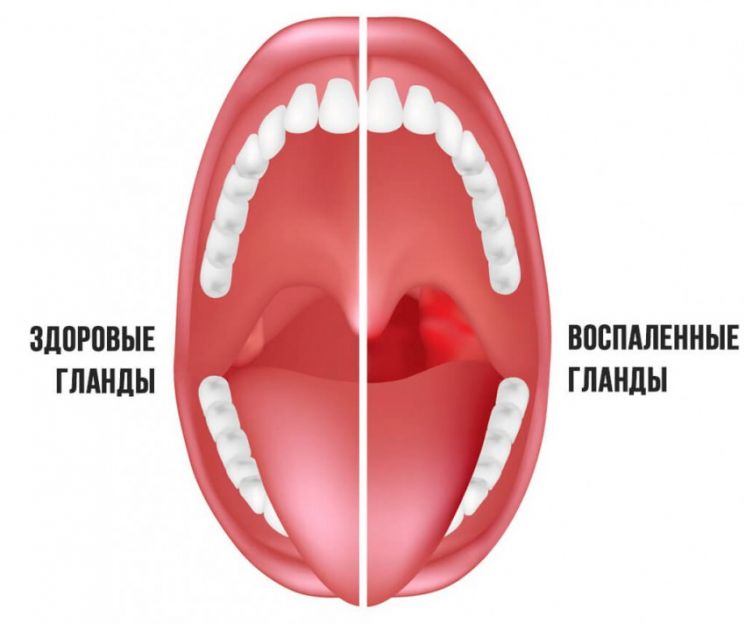
В процессе лечения необходим тщательный контроль за общим состоянием больного, переносимостью применяемых препаратов. Один раз в 10 дней делают общий анализ крови и мочи. Современные методы лечения больных сифилисом достаточно эффективны и обеспечивают излечение почти всех пациентов. Отрицательные результаты РИБТ и РИФ после окончания лечения являются одним из критериев его эффективности.
После окончания полноценного лечения пациент должен находиться под диспансерным наблюдением, продолжительность которого зависит от стадии болезни до начала лечения (обычно в течение 3-х лет).
5 Причины и когда следует обратиться к врачу
- Боль в горле часто вызывается вирусной инфекцией, которая может немного повышать температуру тела.
- Другие причины боли в горле без лихорадки включают аллергии, кислотный рефлюкс и ИППП.
- Обычно вам не нужно обращаться к врачу по поводу боли в горле, если у вас нет лихорадки.

Боль в горле невероятно распространена, на нее приходится около 4% посещений семейных врачей.
Большинство болей в горле вызывается вирусами, которые могут немного повышать температуру тела, но обычно недостаточно, чтобы вызвать лихорадку (100,4 °F или выше).
Боль в горле без лихорадки также может быть вызвана аллергией, рефлюксом, ИППП, поведением, таким как крик или пение, и раздражителями окружающей среды.
В большинстве случаев боль в горле без температуры не является поводом для беспокойства. «Как правило, боль в горле без лихорадки вызывает меньше беспокойства, чем боль в горле с лихорадкой», — говорит Хитен Патель, доктор медицинских наук, врач семейной медицины в Медицинском центре Векснера Университета штата Огайо.
Вот пять распространенных причин боли в горле, которые обычно не вызывают лихорадку.
1. Простуда
Одной из наиболее частых причин боли в горле без лихорадки является насморк. Если у вас простуда, вы можете испытывать другие симптомы, в том числе:
Если у вас простуда, вы можете испытывать другие симптомы, в том числе:
- Чихание
- Заложенность носа
- Кашель
- Слезотечение
- Чувство усталости
7-10 дней. По словам Патель, отдых, горячий чай с медом или прием ибупрофена от боли могут помочь контролировать симптомы.
2. Тонзиллит
Тонзиллит – это отек миндалин, которые представляют собой комки ткани в задней части глотки. Воспаление или отек чаще всего вызваны вирусной инфекцией, но также могут быть вызваны бактериальной инфекцией.
Тонзиллит чаще всего встречается у детей в возрасте до 2 лет, хотя он может встречаться и у взрослых. Если у вас или вашего ребенка тонзиллит, вы можете заметить следующие симптомы:
- Сильная боль в горле
- Красные опухшие миндалины; белый или желтый налет на миндалинах
- Затрудненное глотание
- Неприятный запах изо рта
- Опухание желез на шее
Лихорадка при тонзиллите возможна, но маловероятна, говорит Патель.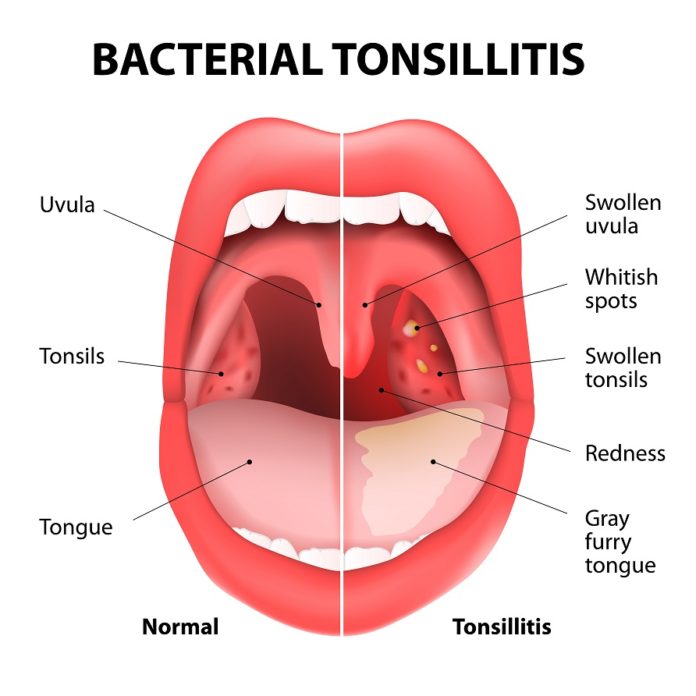
Как почувствовать себя лучше: Вирусный тонзиллит проходит сам по себе в течение 3-5 дней, говорит Патель. Используйте ибупрофен, чтобы контролировать боль, и ешьте успокаивающие продукты, такие как фруктовое мороженое или теплый чай. Если вы или ваш ребенок испытываете затруднения при глотании или повторяющиеся эпизоды тонзиллита, обратитесь к врачу.
Быстрый совет: Другие вирусные или бактериальные заболевания, включая острый фарингит, грипп, COVID, мононуклеоз и болезни рук, ящура и рта, также могут вызывать ангину, но если у вас есть какое-либо из этих заболеваний, у вас, вероятно, будет и лихорадка, говорит Патель.
3. Аллергия
Сезонная аллергия, также известная как аллергический ринит или сенная лихорадка, может вызывать боль в горле без лихорадки. Это происходит из-за постназального затекания или слизи из носа, стекающей в горло и раздражающей ее. По словам Патель, аллергия может вызывать боль в горле без температуры у детей и взрослых.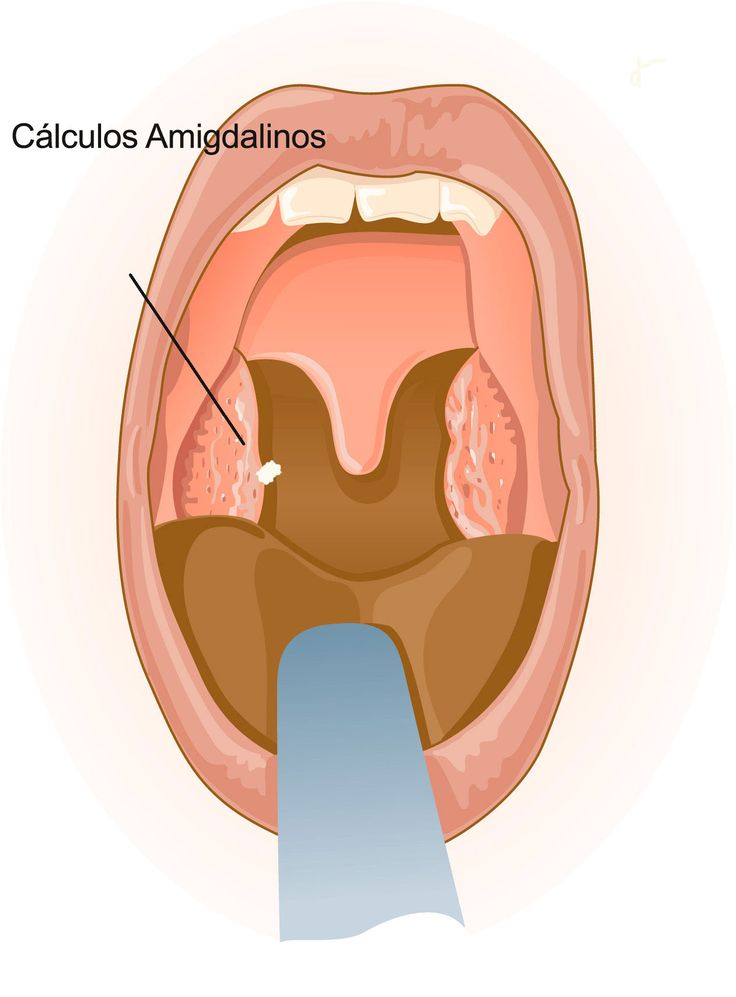
Если боль в горле вызвана аллергией, вы, скорее всего, заметите, что она возникает после воздействия провоцирующих факторов, таких как пыльца или перхоть домашних животных.
Другие симптомы аллергии включают:
- Чихание, насморк или заложенность носа
- Кашель
- Зуд, особенно в глазах, носу, рту и горле
- Головная боль и давление в носу и щеках
- Слезотечение, красные и опухшие глаза
Как улучшить самочувствие: Лучший способ контролировать аллергию — по возможности избегать триггеров, предпринимая такие действия, как закрытие окон, когда число аллергиков велико. Если вы все еще испытываете симптомы, используйте антигистаминный или стероидный спрей для носа, чтобы контролировать симптомы, которые уменьшат постназальное затекание в горло, говорит Патель.
4. Кислотный рефлюкс
Если у вас постоянная боль в горле без температуры, это может быть вызвано кислотным рефлюксом, говорит Патель. Рефлюкс, также известный как гастроэзофагеальный рефлюкс (ГЭР) и гастроэзофагеальная рефлюксная болезнь (ГЭРБ), возникает, когда содержимое желудка попадает через пищевод в горло и рот. Когда это происходит, это может раздражать горло.
Рефлюкс, также известный как гастроэзофагеальный рефлюкс (ГЭР) и гастроэзофагеальная рефлюксная болезнь (ГЭРБ), возникает, когда содержимое желудка попадает через пищевод в горло и рот. Когда это происходит, это может раздражать горло.
Рефлюкс может возникать время от времени или часто. Это чаще встречается у взрослых, беременных и людей с избыточным весом, хотя с рефлюксом может столкнуться каждый.
Если у вас боль в горле, вызванная рефлюксом, вы, вероятно, заметите другие симптомы, в том числе:
- Изжогу и связанную с ней боль в груди
- Хронический кашель или осиплость голоса
- Проблемы с глотанием
- Тошнота
- Язвы на гениталиях или во рту
- Боль при мочеиспускании или более частое мочеиспускание
- Увеличение или изменение выделений из половых органов
- Боль в области таза
- Боль в половом члене или влагалище
- Затрудненное дыхание
- Шумы или свист при дыхании
- Проблемы с глотанием
- Признаки обезвоживания
- Кровь в слюне
- Кровь в слюне (особенно у детей4)
- или мокрота
- Отек или боль в суставах
- Сыпь
- насморк
- кашель
- чихание
- зуд в глазах
- слезотечение вероятная причина боли в горле из-за аллергии.
Постназальный синдром
При постназальном синдроме избыточная слизь стекает из носовых пазух в заднюю часть горла. Это может привести к постоянному саднению, боли или першению в горле. Постназальное затекание может быть вызвано изменениями погоды, некоторыми лекарствами, острой пищей, искривлением носовой перегородки, аллергией, сухим воздухом и многим другим.
Помимо боли в горле, некоторые из симптомов постназального синдрома включают:
- отсутствие лихорадки
- неприятный запах изо рта
- ощущение постоянной необходимости сглатывать или откашляться
- кашель, который усиливается ночью
- тошнота от избыток слизи в желудке
Ротовое дыхание
Если вы постоянно дышите через рот, особенно во сне, это может привести к рецидивирующей боли в горле.
 Скорее всего, вы почувствуете это первым делом утром, когда проснетесь, и болезненность, скорее всего, уменьшится, как только вы выпьете.
Скорее всего, вы почувствуете это первым делом утром, когда проснетесь, и болезненность, скорее всего, уменьшится, как только вы выпьете. Симптомы ночного дыхания во рту включают в себя:
- сухой во рту
- Стремительный или сухой горло
- Христость
- Усталость и раздражительность при пробуждении
- Bad Breath
- Под вашим глаза в большинстве случаев дыхание через рот происходит из-за какой-то заложенности носа, которая мешает вам правильно дышать через нос. Это может включать заложенность носа, апноэ во сне и увеличение аденоидов или миндалин.
Кислотный рефлюкс
Кислотный рефлюкс, также известный как изжога, возникает, когда нижний пищеводный сфинктер (НПС) ослабевает и не может плотно закрываться. Затем содержимое желудка течет назад и вверх в пищевод. Иногда кислотный рефлюкс может привести к боли в горле. Если симптомы проявляются ежедневно, они могут вызывать постоянную болезненность.
Со временем желудочная кислота может повредить слизистую оболочку пищевода и горла.

Общие симптомы кислотного рефлюкса включают:
- боль в горле
- СДЕЛЕЙ
- Регургитация
- Кислого вкуса во рту
- Сжигание и дискомфорт (область верхнего среднего желудка)
- Проблемы с глотанием
Тонсиллит
, если вы испытываете продленное голубо не можете найти облегчение, возможно, у вас может быть инфекция, такая как тонзиллит. Чаще всего тонзиллит диагностируют у детей, но заболеть им можно в любом возрасте. Тонзиллит может быть вызван бактериальными инфекциями или вирусами.
Тонзиллит может рецидивировать (появляясь несколько раз в год) и требует лечения антибиотиками, отпускаемыми по рецепту. Поскольку существует несколько типов тонзиллита, симптомы сильно различаются и могут включать:
- затрудненное глотание или болезненное глотание
- голос, который кажется скрипучим или хриплым к опухшим лимфатическим узлам
- миндалины, которые кажутся красными и опухшими
- миндалины с белыми или желтыми пятнами
- неприятный запах изо рта
- лихорадка
- озноб
- головные боли — вирус Барра (ВЭБ).
 Хотя монотерапия может длиться до двух месяцев, в большинстве случаев она легкая и может быть устранена при минимальном лечении. Моно похоже на грипп, и его симптомы включают:
Хотя монотерапия может длиться до двух месяцев, в большинстве случаев она легкая и может быть устранена при минимальном лечении. Моно похоже на грипп, и его симптомы включают: - боль в горле
- опухшие миндалины
- лихорадка
- опухшие железы (подмышки и шея)
- Головная боль
- усталость
- мышечная слабость
- Ночные поты
Возможно, человек с моно -моно может испытать постоянное горло для горла. активная инфекция.
Гонорея
Гонорея – это инфекция, передающаяся половым путем (ИППП), вызываемая бактерией Neisseria gonorrhoeae . Вы можете думать об ИППП как о чем-то, что влияет только на ваши гениталии, но гонорейная инфекция в горле может возникнуть в результате незащищенного орального секса.
Когда гонорея поражает горло, это обычно приводит только к покраснению и постоянной боли в горле.
Загрязнение окружающей среды
Если вы живете в таком районе, как большой город, возможно, у вас может быть постоянная боль в горле из-за смога, конгломерата переносимых по воздуху загрязнителей.
 Особенно в жаркие дни дышать смогом может быть опасно. Помимо раздражения и боли в горле, вдыхаемый смог может вызвать:
Особенно в жаркие дни дышать смогом может быть опасно. Помимо раздражения и боли в горле, вдыхаемый смог может вызвать: - ухудшение симптомов астмы
- кашель
- раздражение грудной клетки
- затрудненное дыхание
- повреждение легких
Абсцесс миндалин
Перитонзиллярный абсцесс — это серьезная бактериальная инфекция миндалин, которая может вызывать постоянную сильную боль в горле. Это может произойти, когда тонзиллит не лечится должным образом. Возле одной из миндалин образуется заполненный гноем карман, когда инфекция вырывается из миндалины и распространяется на окружающие ткани.
Возможно, вы сможете увидеть абсцесс в задней части горла, но вполне возможно, что он может быть скрыт за одной из ваших миндалин. Симптомы обычно аналогичны симптомам тонзиллита, но более тяжелые. Среди них:
- боль в горле (обычно хуже с одной стороны)
- болезненность, болезненность, опухание желез в горле и челюсти
- боль в ушах на стороне боли в горле
- инфекция в одной или обеих миндалинах
- затрудненное открывание рта полностью
- затруднение при глотании
- затруднение при глотании слюны (слюнотечение)
- отек лица или шеи
- затруднение поворота головы из стороны в сторону
- затруднение наклона головы вниз (прижатие подбородка к груди)
- трудности с поднятием головы
- головная боль
- приглушенный голос
- лихорадка или озноб
- неприятный запах изо рта эмфизема легких и многое другое.

В легких случаях воздействие токсинов сигаретного дыма приводит к боли в горле. Но курение также является фактором риска рака горла, что также может привести к боли в горле.
Если боль в горле не проходит более двух дней, обратитесь к врачу для обследования. Причины боли в горле легко диагностируются, и большинство из них легко поддаются лечению. Но немедленно обратитесь к врачу или обратитесь за неотложной помощью, если вы испытываете:
- сильную боль, которая мешает есть, говорить или спать
- высокую температуру выше 101°F (38°C) горло вместе с опухшими гландами
- проблемы с поворотом головы
Если у вас еще нет лечащего врача, вы можете найти врачей в вашем районе с помощью инструмента Healthline FindCare.
Если у вас непрекращающаяся боль в горле, не связанная с инфекцией, симптомы можно лечить дома. Вот несколько способов облегчить симптомы боли в горле:
- Пососите леденец или леденец. Вот выбор на выбор.
- Пейте много воды.
- Ешьте фруктовое мороженое или колотый лед.
- Включите увлажнитель, если воздух в вашем доме сухой. Купите увлажнитель через Интернет.
- Промойте носовые проходы с помощью нети-пота или шприца с грушей. Покупайте нети-поты или шприцы с грушами.
- Побалуйте себя паровой процедурой (вдыхая пар из чаши с горячей водой или в душе).
- Глоток теплого бульона или чая.
- Добавьте мед и лимон в теплый чай или воду. Покупайте мед.
- Выпейте сок с небольшим количеством разбавленного яблочного уксуса. Найдите яблочный уксус в Интернете.
- Примите обезболивающее, такое как ацетаминофен (Тайленол), ибупрофен (Адвил) или напроксен (Аллив). Покупайте обезболивающие здесь.
- Полоскание соленой водой.
- Ограничьте воздействие или удалите аллергены из окружающей среды.
- Принимайте отпускаемые без рецепта лекарства от аллергии или простуды. Купите лекарства от аллергии или простуды.

- Бросить курить.
В некоторых случаях вашему лечащему врачу потребуется вмешательство с помощью лечебных решений, чтобы помочь вам найти облегчение:
- Если боль в горле вызвана кислотным рефлюксом, врач может назначить антациды для облегчения симптомов.
- Ваш врач может выписать рецептурное лекарство от аллергии, прививки от аллергии или назальный спрей, если сезонная аллергия вызывает боль в горле.
- При тонзиллите врач назначит курс антибиотиков для лечения инфекции.
- Если у вас мононуклеоз, ваш врач может назначить стероидные препараты для уменьшения отека и боли при инфекции ВЭБ.
При более тяжелых состояниях, таких как запущенная инфекция или перитонзиллярный абсцесс, вам может потребоваться госпитализация для введения антибиотиков через вену (внутривенно). В некоторых случаях абсцесс миндалины требует хирургического вмешательства. Хронически опухшие миндалины, которые нарушают дыхание или сон, возможно, должны быть удалены хирургическим путем.
В большинстве случаев постоянная боль в горле может пройти сама по себе в течение от нескольких дней до недели, в зависимости от ее причины и лечения. Симптомы инфекции горла могут сохраняться до семи дней, даже при лечении. Люди с мононуклеозом могут испытывать боль в горле до двух месяцев.
Если вам требуется операция по удалению миндалин или операция по лечению абсцесса, вы должны ожидать некоторую боль в горле в период восстановления.
Прочитайте эту статью на испанском языке.
Нет лихорадки, кашля, причин, ЗППП
Мы включаем продукты, которые мы считаем полезными для наших читателей. Если вы покупаете по ссылкам на этой странице, мы можем получить небольшую комиссию. Вот наш процесс.
Обзор
Боль в горле может сопровождаться болью, першением, охриплостью и жжением при глотании.
Персистирующая боль в горле может повторяться несколько раз или может быть длительной (хронической). Постоянная боль в горле может быть вызвана различными состояниями, в том числе несколькими потенциально опасными инфекциями, поэтому важно как можно быстрее определить ее причину.
Ряд состояний может вызвать постоянную боль в горле, в том числе:
Аллергии
Когда у вас аллергия, ваша иммунная система гиперреактивна к определенным веществам, которые обычно безвредны. Эти вещества называются аллергенами.
Общие аллергены включают продукты питания, некоторые растения, перхоть домашних животных, пыль и пыльцу. Вы особенно подвержены постоянной боли в горле, если у вас есть аллергия, связанная с вещами, которыми вы вдыхаете (пыльца, пыль, синтетические ароматы, плесень и т. д.).
Наиболее частые симптомы, связанные с этими видами аллергии, передающейся воздушно-капельным путем, включают:
- насморк
- кашель
- чихание
- зуд в глазах
- слезотечение
Постназальный затек при насморке и воспалении придаточных пазух носа – наиболее вероятная причина боли в горле вследствие аллергии.
Постназальный синдром
При постназальном синдроме избыточная слизь стекает из носовых пазух в заднюю часть горла.
 Это может привести к постоянному саднению, боли или першению в горле. Постназальное затекание может быть вызвано изменениями погоды, некоторыми лекарствами, острой пищей, искривлением носовой перегородки, аллергией, сухим воздухом и многим другим.
Это может привести к постоянному саднению, боли или першению в горле. Постназальное затекание может быть вызвано изменениями погоды, некоторыми лекарствами, острой пищей, искривлением носовой перегородки, аллергией, сухим воздухом и многим другим. Помимо боли в горле, некоторые из симптомов постназального синдрома включают:
- отсутствие лихорадки
- неприятный запах изо рта
- ощущение постоянной потребности сглатывать или прочищать горло
- кашель, который усиливается ночью
- тошнота из-за избытка слизи в желудке
если вы
дышите ртом 9019 постоянно дышите через рот, особенно когда вы спите, это может привести к рецидивирующей боли в горле. Скорее всего, вы почувствуете это первым делом утром, когда проснетесь, и болезненность, скорее всего, уменьшится, как только вы выпьете.Симптомы ночного дыхания во рту включают в себя:
- сухой во рту
- Стремительный или сухой горло
- Христость
- Усталость и раздражительность при пробуждении
- Bad Breath
- Под вашим глаза в большинстве случаев дыхание через рот происходит из-за какой-то заложенности носа, которая мешает вам правильно дышать через нос.
 Это может включать заложенность носа, апноэ во сне и увеличение аденоидов или миндалин.
Это может включать заложенность носа, апноэ во сне и увеличение аденоидов или миндалин. Кислотный рефлюкс
Кислотный рефлюкс, также известный как изжога, возникает, когда нижний пищеводный сфинктер (НПС) ослабевает и не может плотно закрываться. Затем содержимое желудка течет назад и вверх в пищевод. Иногда кислотный рефлюкс может привести к боли в горле. Если симптомы проявляются ежедневно, они могут вызывать постоянную болезненность.
Со временем желудочная кислота может повредить слизистую оболочку пищевода и горла.
Общие симптомы кислотного рефлюкса включают:
- боль в горле
- СДЕЛЕЙ
- Регургитация
- Кислого вкуса во рту
- Сжигание и дискомфорт (область верхнего среднего желудка)
- Проблемы с глотанием
Тонсиллит
, если вы испытываете продленное голубо не можете найти облегчение, возможно, у вас может быть инфекция, такая как тонзиллит. Чаще всего тонзиллит диагностируют у детей, но заболеть им можно в любом возрасте.
 Тонзиллит может быть вызван бактериальными инфекциями или вирусами.
Тонзиллит может быть вызван бактериальными инфекциями или вирусами. Тонзиллит может рецидивировать (появляясь несколько раз в год) и требует лечения антибиотиками, отпускаемыми по рецепту. Поскольку существует несколько типов тонзиллита, симптомы сильно различаются и могут включать:
- затрудненное глотание или болезненное глотание
- голос, который кажется скрипучим или хриплым к опухшим лимфатическим узлам
- миндалины, которые кажутся красными и опухшими
- миндалины с белыми или желтыми пятнами
- неприятный запах изо рта
- лихорадка
- озноб
- головные боли — вирус Барра (ВЭБ). Хотя монотерапия может длиться до двух месяцев, в большинстве случаев она легкая и может быть устранена при минимальном лечении. Моно похоже на грипп, и его симптомы включают:
- боль в горле
- опухшие миндалины
- лихорадка
- опухшие железы (подмышки и шея)
- Головная боль
- усталость
- мышечная слабость
- Ночные поты
Возможно, человек с моно -моно может испытать постоянное горло для горла.
 активная инфекция.
активная инфекция. Гонорея
Гонорея – это инфекция, передающаяся половым путем (ИППП), вызываемая бактерией Neisseria gonorrhoeae . Вы можете думать об ИППП как о чем-то, что влияет только на ваши гениталии, но гонорейная инфекция в горле может возникнуть в результате незащищенного орального секса.
Когда гонорея поражает горло, это обычно приводит только к покраснению и постоянной боли в горле.
Загрязнение окружающей среды
Если вы живете в таком районе, как большой город, возможно, у вас может быть постоянная боль в горле из-за смога, конгломерата переносимых по воздуху загрязнителей. Особенно в жаркие дни дышать смогом может быть опасно. Помимо раздражения и боли в горле, вдыхаемый смог может вызвать:
- ухудшение симптомов астмы
- кашель
- раздражение грудной клетки
- затрудненное дыхание
- повреждение легких
Абсцесс миндалин
Перитонзиллярный абсцесс — это серьезная бактериальная инфекция миндалин, которая может вызывать постоянную сильную боль в горле.
 Это может произойти, когда тонзиллит не лечится должным образом. Возле одной из миндалин образуется заполненный гноем карман, когда инфекция вырывается из миндалины и распространяется на окружающие ткани.
Это может произойти, когда тонзиллит не лечится должным образом. Возле одной из миндалин образуется заполненный гноем карман, когда инфекция вырывается из миндалины и распространяется на окружающие ткани. Возможно, вы сможете увидеть абсцесс в задней части горла, но вполне возможно, что он может быть скрыт за одной из ваших миндалин. Симптомы обычно аналогичны симптомам тонзиллита, но более тяжелые. Среди них:
- боль в горле (обычно хуже с одной стороны)
- болезненность, болезненность, опухание желез в горле и челюсти
- боль в ушах на стороне боли в горле
- инфекция в одной или обеих миндалинах
- затрудненное открывание рта полностью
- затруднение при глотании
- затруднение при глотании слюны (слюнотечение)
- отек лица или шеи
- затруднение поворота головы из стороны в сторону
- затруднение наклона головы вниз (прижатие подбородка к груди)
- трудности с поднятием головы
- головная боль
- приглушенный голос
- лихорадка или озноб
- неприятный запах изо рта эмфизема легких и многое другое.

В легких случаях воздействие токсинов сигаретного дыма приводит к боли в горле. Но курение также является фактором риска рака горла, что также может привести к боли в горле.
Если боль в горле не проходит более двух дней, обратитесь к врачу для обследования. Причины боли в горле легко диагностируются, и большинство из них легко поддаются лечению. Но немедленно обратитесь к врачу или обратитесь за неотложной помощью, если вы испытываете:
- сильную боль, которая мешает есть, говорить или спать
- высокую температуру выше 101°F (38°C) горло вместе с опухшими гландами
- проблемы с поворотом головы
Если у вас еще нет лечащего врача, вы можете найти врачей в вашем районе с помощью инструмента Healthline FindCare.
Если у вас непрекращающаяся боль в горле, не связанная с инфекцией, симптомы можно лечить дома. Вот несколько способов облегчить симптомы боли в горле:
- Пососите леденец или леденец. Вот выбор на выбор.
- Пейте много воды.
- Ешьте фруктовое мороженое или колотый лед.
- Включите увлажнитель, если воздух в вашем доме сухой. Купите увлажнитель через Интернет.
- Промойте носовые проходы с помощью нети-пота или шприца с грушей. Покупайте нети-поты или шприцы с грушами.
- Побалуйте себя паровой процедурой (вдыхая пар из чаши с горячей водой или в душе).
- Глоток теплого бульона или чая.
- Добавьте мед и лимон в теплый чай или воду. Покупайте мед.
- Выпейте сок с небольшим количеством разбавленного яблочного уксуса. Найдите яблочный уксус в Интернете.
- Примите обезболивающее, такое как ацетаминофен (Тайленол), ибупрофен (Адвил) или напроксен (Аллив). Покупайте обезболивающие здесь.
- Полоскание соленой водой.
- Ограничьте воздействие или удалите аллергены из окружающей среды.
- Принимайте отпускаемые без рецепта лекарства от аллергии или простуды. Купите лекарства от аллергии или простуды.

- Бросить курить.
В некоторых случаях вашему лечащему врачу потребуется вмешательство с помощью лечебных решений, чтобы помочь вам найти облегчение:
- Если боль в горле вызвана кислотным рефлюксом, врач может назначить антациды для облегчения симптомов.
- Ваш врач может выписать рецептурное лекарство от аллергии, прививки от аллергии или назальный спрей, если сезонная аллергия вызывает боль в горле.
- При тонзиллите врач назначит курс антибиотиков для лечения инфекции.
- Если у вас мононуклеоз, ваш врач может назначить стероидные препараты для уменьшения отека и боли при инфекции ВЭБ.
При более тяжелых состояниях, таких как запущенная инфекция или перитонзиллярный абсцесс, вам может потребоваться госпитализация для введения антибиотиков через вену (внутривенно). В некоторых случаях абсцесс миндалины требует хирургического вмешательства. Хронически опухшие миндалины, которые нарушают дыхание или сон, возможно, должны быть удалены хирургическим путем.

4
Регургитация симптомы могут ухудшиться, когда вы едите определенные продукты, такие как кислая или острая пища, или когда вы ложитесь, говорит Патель. Как почувствовать себя лучше: Изменения в образе жизни, такие как изменение диеты и снижение веса, могут помочь при хроническом рефлюксе. При легких или случайных приступах рефлюкса могут помочь антациды, но их не следует использовать каждый день. Если ваш рефлюкс случается часто, вам следует обратиться к врачу, говорит Джим Кини, доктор медицинских наук, соруководитель отделения неотложной помощи в больнице Providence Mission.
При легких или случайных приступах рефлюкса могут помочь антациды, но их не следует использовать каждый день. Если ваш рефлюкс случается часто, вам следует обратиться к врачу, говорит Джим Кини, доктор медицинских наук, соруководитель отделения неотложной помощи в больнице Providence Mission.
5. ИППП
Некоторые ИППП также могут вызывать боль в горле, особенно если у вас был оральный контакт с вирусом.
«К удивлению многих людей, заболевания, передающиеся половым путем, такие как гонорея и герпес, также могут вызывать боль в горле», — говорит Киани.
Боль в горле также может быть одним из первых симптомов ВИЧ-инфекции, проявляясь через несколько недель после заражения. Если у вас ВИЧ, у вас может быть лихорадка, а может и не быть.
Часто ИППП не имеют симптомов. Однако вы можете заметить следующие симптомы:
Как улучшить самочувствие: ИППП часто требуют лечения антибиотиками или другими противовирусными препаратами.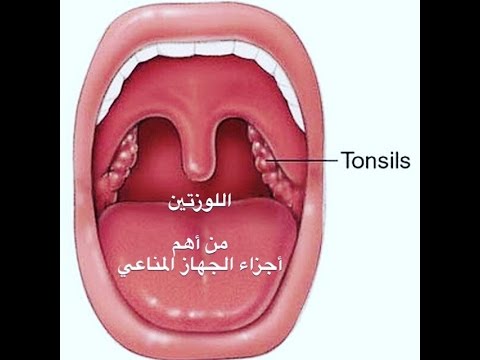 Если вы подозреваете, что боль в горле связана с ИППП, поговорите со своим врачом о проведении анализов. Регулярные обследования на ИППП являются частью рутинного ухода за всеми сексуально активными людьми.
Если вы подозреваете, что боль в горле связана с ИППП, поговорите со своим врачом о проведении анализов. Регулярные обследования на ИППП являются частью рутинного ухода за всеми сексуально активными людьми.
Когда обратиться к врачу
Обычно боль в горле без температуры проходит сама по себе, поэтому Киани рекомендует подождать несколько дней, прежде чем обращаться за медицинской помощью, если ваши симптомы легкие.
Тем не менее, вам следует немедленно обратиться за медицинской помощью, если у вас есть:
Если ваши симптомы не улучшатся в течение недели или если вы часто испытываете боль в горле без лихорадки, обратитесь к врачу, говорит Патель.
Советы инсайдеров
Иногда боль в горле без лихорадки может указывать на основную проблему со здоровьем, такую как рефлюкс, аллергия или постназальное затекание. В других случаях это может быть вызвано более серьезной инфекцией, такой как ИППП, требующей лечения.
В большинстве случаев боль в горле без лихорадки вызвана инфекцией или другими состояниями, которые проходят сами по себе и не являются медицинской проблемой, говорит Патель.
Использование ибупрофена для облегчения боли и глотание теплой воды с медом может облегчить симптомы до тех пор, пока боль в горле не исчезнет, обычно в течение недели.
«Обычно это проходит само собой и проходит без какого-либо лечения», — говорит Патель.
Келли Берч
Келли Бёрч – независимый журналист из Нью-Гэмпшира, пишущий о финансах, здоровье, семье и многом другом. Ее работы публиковались, среди прочего, в The Washington Post, The Chicago Tribune и Forbes. Подпишитесь на нее в Facebook или Twitter или узнайте больше здесь.
Ее работы публиковались, среди прочего, в The Washington Post, The Chicago Tribune и Forbes. Подпишитесь на нее в Facebook или Twitter или узнайте больше здесь.
ПодробнееПодробнее
Нет лихорадки, кашля, причин, ЗППП
Мы включаем продукты, которые мы считаем полезными для наших читателей. Если вы покупаете по ссылкам на этой странице, мы можем получить небольшую комиссию. Вот наш процесс.
Обзор
Боль в горле может сопровождаться болью, першением, охриплостью и жжением при глотании.
Персистирующая боль в горле может повторяться несколько раз или может быть длительной (хронической). Постоянная боль в горле может быть вызвана различными состояниями, в том числе несколькими потенциально опасными инфекциями, поэтому важно как можно быстрее определить ее причину.
Ряд состояний может вызвать постоянную боль в горле, в том числе:
Аллергии
Когда у вас аллергия, ваша иммунная система гиперреактивна к определенным веществам, которые обычно безвредны. Эти вещества называются аллергенами.
Эти вещества называются аллергенами.
Общие аллергены включают продукты питания, некоторые растения, перхоть домашних животных, пыль и пыльцу. Вы особенно подвержены постоянной боли в горле, если у вас есть аллергия, связанная с вещами, которыми вы вдыхаете (пыльца, пыль, синтетические ароматы, плесень и т. д.).
Наиболее частые симптомы, связанные с этими видами воздушно-капельной аллергии, включают:

 При этом заболевании язвочки покрывают всю полость рта. Проявляется этот тип ангины у людей с острым иммунодефицитом. Нередко язва появляется из-за распространения микробов, размножившихся в воспаленных миндалинах и попавших туда из кровоточащих десен или кариозной зубной эмали.
При этом заболевании язвочки покрывают всю полость рта. Проявляется этот тип ангины у людей с острым иммунодефицитом. Нередко язва появляется из-за распространения микробов, размножившихся в воспаленных миндалинах и попавших туда из кровоточащих десен или кариозной зубной эмали.