Прогения — патология прикуса
Прогения — отклонение от нормы в строении зубных рядов. Выражается в увеличении и выдвижении вперед нижней челюсти. Подобная патологическая деформация встречается по статистике в диапазоне 1,4 — 30% пациентов.
Внешние признаки:
Помимо выступающей нижней челюсти у пациентов с патологией наблюдают:
- западание лица в области средней части;
- утолщение нижней губы относительно верхней, ее выпячивание, а иногда и вывернутость;
- углубленные носогубные складки;
- увеличенный угол между нижней и верхней челюстью.
Чем опасна прогения?
При прогении нарушается процесс пережевывания, переваривания и усвоения пищи. Человек с сильно выраженной патологией испытывает затруднения во время еды, иногда даже не может полноценно откусывать, что ведет к повышенной нагрузке на желудочно-кишечный тракт.
Происходит перераспределение нагрузки на зубы, в результате чего некоторые из них изнашиваются быстрее и требуют частого лечения. Помимо этого, нарушаются пропорции и изменяется внешний вид лица. Подобный эстетический дефект в детском возрасте может стать причиной комплексов и замкнутости у ребенка.
Появляются и нарушения в ротовом дыхании. Следствие этого — повышенная заболеваемость простудными заболеваниями, периодическое обветривание губ и сухость слизистой оболочки полости рта.
Почему появляется прогения
Факторы, из-за которых появляются патологии прикуса делятся на врожденные и приобретенные. К врожденным относятся:
- заболевания матери в период беременности;
- родовые травмы;
- врожденное несращение неба и отростков альвеолы;
- зачатки зубов в начале формирования расположены аномально;
Причины приобретенной прогении:
- привычка сосать палец, язык или верхнюю губу;
- длительное использование пустышки;
- использование бутылочек для кормления смесями более 1,5 лет;
- дыхание ртом при хронических оториноларингологических заболеваниях и увеличении миндалин;
- запоздалая смена зубов;
- привычка опираться подбородком на руку в положении сидя;
- неправильное положение головы ребенка во время сна;
- непрофессионально проведенные хирургические операции.
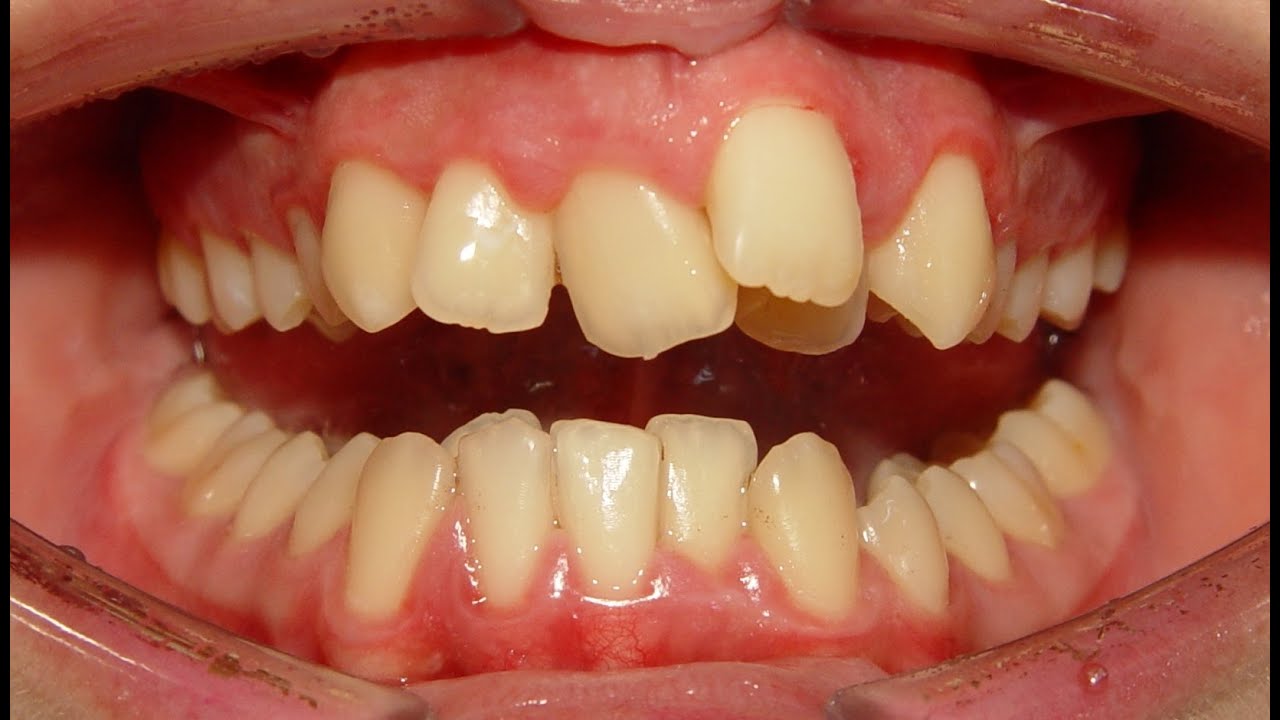
Перекрытие нижних зубов верхними при нормально сформированном прикусе составляет 1/3. Прогения демонстрирует обратную картину. При ранней постановке диагноза есть шанс сдержать развитие нижней челюсти.
Классификация прогении
Патология подразделяется на ложную и истинную.
В случаях истинной прогении в большей степени развивается нижняя челюсть. У пациентов с этим видом нарушена дикция и присутсивуют все внешние признаки патологии. На появление влияют факторы генетики, родовые травмы и заболевания женщины во время беременности. Важно начать лечение в раннем возрасте, пока челюстно-лицевые кости поддаются коррекции. Меры по исправлению сводятся к задерживанию развития нижней челюсти, применяют массаж, а иногда и хирургическое вмешательство. Во взрослом возрасте корректировка дается сложнее. Понадобится операция и ношение ортодонтической конструкции.
Для ложной прогении характерен нормальный размер челюстей. При этом нижняя смещена вперед. Такой прикус формируется, когда человеку приходится выдвигать ее, вследствие чего мышцы и связочный аппарат неправильно развиваются. Причинами выступают преждевременно потерянные или удаленные молочные зубы на верхней челюсти, запоздалая смена зубов или постоянная фиксация нижнего лицевого отдела в неправильном положении.
Исправление прикуса при прогении
Выбор методов исправления зависит от вида патологии и причин возникновения. Применяемые ортодонтические аппараты стимулируют развитие верхней челюсти и корректируют положение зубов. Стоматологи студии DaVinci используют:
- капы;
- трейнеры;
- пластины.
Это менее болезненные и продолжительные способы коррекции. Нужного результата при начале лечения во взрослом возрасте помогут достичь брекет-системы. Дети носят их от одного до полутора лет, период ношения у взрослых — около четырех лет.
Серьезные зубочелюстные деформации при нежелании использовать брекеты лечатся с помощью хирургического вмешательства во взрослом возрасте.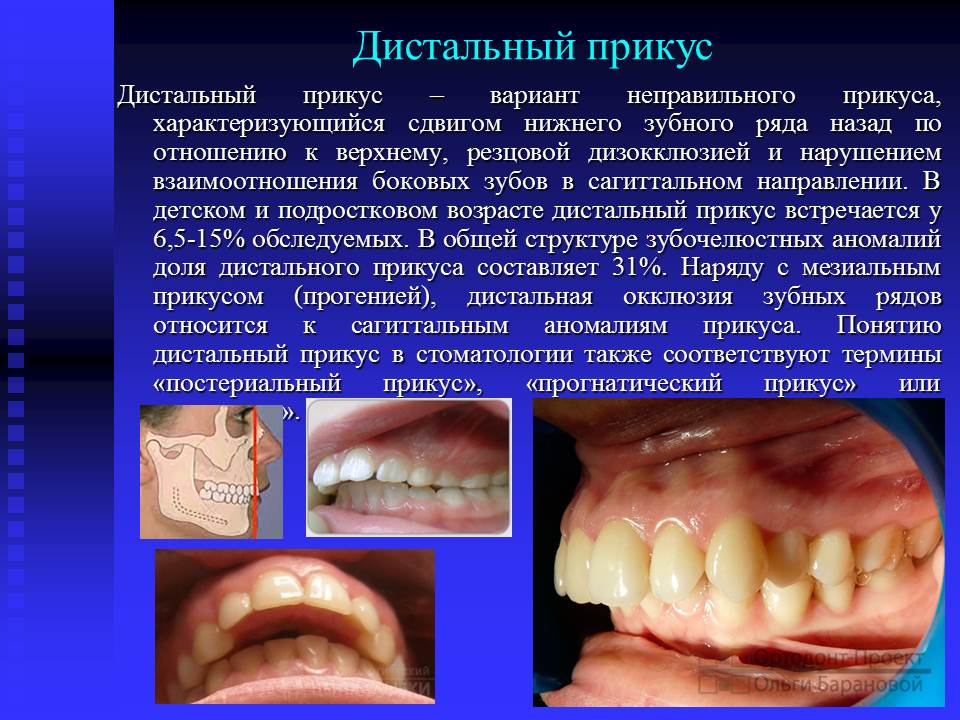 Операция — финансово затратный способ, сопряженный с риском осложнений. Поэтому, если стоматолог рекомендует ношение ортодонтических аппаратов — лучше прислушаться к совету.
Операция — финансово затратный способ, сопряженный с риском осложнений. Поэтому, если стоматолог рекомендует ношение ортодонтических аппаратов — лучше прислушаться к совету.
Профилактика
Если патология не врожденная, можно избежать формирования патологического прикуса путем своевременного принятия мер:
- первый поход к зубному врачу запланировать, когда ребенку 2-3 года;
- отказаться от курения и употребления алкоголя (даже в малых дозах) во время планирования беременности и в период вынашивания малыша;
- препятствовать развитию вредных привычек: отучить малыша сосать палец, вовремя избавиться от пустышки и бутылочки;
- с раннего детства приучать держать осанку ровно, так как доказана взаимосвязь всех систем в организме. Сутулость меняет наклон головы, что способствует постоянному выдвижению нижней челюсти вперед;
- следить за положением головы ребенка во время сна. Ребенок не должен привыкнуть подкладывать под нее подушку или кулачок. Избыточное давление на челюсть формирует неправильный прикус. Также стоит избегать запрокидывания или прижатой к груди головы.
Основные признаки прогении — сигнал для незамедлительного обращения к стоматологу. Уделите ребенку особое внимание, ведь именно в детском возрасте патологию легко исправить.
Виды патологического прикуса | Зайцева Анна
Окклюзия — это соотношение между зубами верхней и нижней челюстей во время их функционального контакта (когда Вы кусаете, жуете или смыкаете челюсти). В этой статье хочу показать на примерах самые распространенные виды патологических окклюзий.Прикус — это смыкание зубов при привычном, статическом положении нижней челюсти ( по Персину Л. С. ). Таким образом, прикус — понятие индивидуальное для каждого человека. Он может быть физиологическим (когда совпадает с центральным положением нижней челюсти) и патологическим (зависит от того, какое положение нижней челюсти привычно для человека).
Есть несколько видов физиологического прикуса :
Остальные виды относятся к патологическим :
1. Дистальная окклюзия( прикус)
Внешне выглядит, как будто верхняя челюсть выступает вперед, а нижняя занимает заднее положение. Может быть обусловлена:
- маленьким размером нижней челюсти
- большим размером верхней челюсти
- задним положением нижней челюсти
- передним положением верхней челюсти
- а может быть нормальное положение челюстей при неправильном расположении и наклонах зубов
Примеры дистальной окклюзии:
2.Мезиальная окклюзия (прикус)
Выглядит, как будто нижняя челюсть выступает вперед. Причиной может быть:
- большая нижняя челюсть
- маленькая верхняя челюсть
- переднее положение нижней челюсти при ее нормальном размере
- заднее положение верхней челюсти
- может быть только неправильное расположение и наклоны зубов
3. Перекрестный прикус
В норме верхние зубы должны перекрывать нижние, при данной патологии происходит все наоборот. Может быть вызвано:
- смещением челюстей в сторону
- сужением верхнего зубного ряда
4. Дезокклюзия (несмыкание зубов), или Открытый прикус. Может быть открытым в переднем или боковых отделах. Причины могут быть как скелетного, так и просто зубного характера.
5. Глубокое резцовое перекрытие
Когда резцы верхней челюсти сильно или полностью перекрывают резцы нижней челюсти.
Практически все деформации окклюзии отражаются на лицевой эстетике. Поэтому при их лечении лицо пациента преображается вместе с зубами. При неправильном смыкании зубов могут быть нарушены функции жевания и откусывания пищи, функции глотания и речи. Так что разговор иногда идет не только о красоте.
Как видите, причин неправильной окклюзии может быть много, и самое главное — знать, скелетного или нет они характера.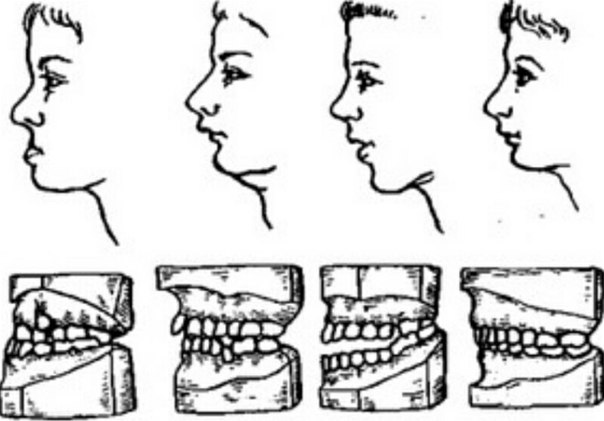 Некоторые виды патологии просто невозможно вылечить без помощи ортогнатической хирургии.
Некоторые виды патологии просто невозможно вылечить без помощи ортогнатической хирургии.
Желаю всем физиологической окклюзии!
Факторы риска патологии прикуса и их профилактика
Нормальный прикус встречается реже, чем патологический, и обнаруживается не более чем у 30 % населения. Состояние прикуса определяется сложным комплексом факторов, воздействующих на челюсти в различные периоды их формирования. Одним из условий, определяющих формирование патологического прикуса, является наследственность. К генетической патологии относят до 30–70 % случаев нарушения прикуса.
Другая группа практически неуправляемых негативных факторов действует в период внутриутробного развития и приводит к развитию так называемых пороков неизвестной природы: несращению костей, недоразвитию мышц и т.д.
Функции челюстно-лицевой области являются наиболее существенными среди факторов, влияющих на формирование прикуса. Нарушение осанки и функций челюстно-лицевой области, а также связанные с ними вредные привычки – факторы риска ортодонтической патологии.
Осанка – это привычное положение тела непринужденно стоящего человека. Она формируется в процессе физического развития ребенка и развития у него статико-динамических функций. При нормальной осанке мышечный тонус не мешает совпадению центральных линий челюстей: нижняя челюсть находится в оптимальном соотношении с верхней за счет взаимодействия векторов веса нижней челюсти, тяги трахеи, мышц шеи, дна полости рта, спины. К позотоническим осаночным рефлексам относят привычное положение сидящего и лежащего человека. Во время еды или работы за столом стопы должны стоять на полу, спина прямая, наклон головы не более 30°, подпирать голову руками не следует. Оптимальное для осанки положение во время сна – лежа на спине или на боку, на упругом жестком матраце, не допускающем деформации позвоночного столба, и невысокой подушке.
Профилактика. Формирование осанки ребенка должно находится под контролем родителей. Они должны обеспечить ребенка подходящей мебелью для сна и бодрствования, проводить гимнастику, делать массаж, что укрепляет мышцы и подготавливает их к стоянию, сидению, ползанию, ходьбе, контролировать правильное положение ребенка во время сна, еды и занятий за столом. Нарушения осанки диагностируют, как правило, педиатры, лечение проводят специалисты по лечебной физкультуре.
Функция дыхания. Изменение функции дыхания, имеющее значение в развитии аномалий прикуса, выражается в нарушении носового дыхания и появлении ротового или смешанного. При ротовом дыхании рот приоткрыт, нижняя челюсть смещена книзу и кзади, диафрагма полости рта расслаблена, из-за чего увеличивается нижняя часть лица, возникает второй подбородок, изменяется соотношение челюстей (нижняя челюсть смещается кзади).
Профилактика. Для формирования носового дыхания родители должны контролировать характер дыхания ребенка с раннего возраста. Носовые ходы должны быть свободными. У совсем маленьких детей их необходимо регулярно очищать. Рот младенца должен быть закрыт во время сна и в период бодрствования. Если у спящего ребенка мышцы, закрывающие рот, расслабляются, нужно легко прикоснуться к подбородку и осторожно закрыть рот. Приоткрытый рот и сухая красная кайма губ являются признаками ротового дыхания. При появлении его стойких признаков ребенка следует показать ЛОР-врачу.
При появлении его стойких признаков ребенка следует показать ЛОР-врачу.
Функция глотания имеет важное значение в развитии аномалий прикуса. Состояние функции глотания определяется тем, как протекает фаза отправного толчка кончика языка. Ребенок рождается со сформированным инфантильным глотанием (язык в фазе отправного толчка отталкивается от губ и щек), после прорезывания зубов наблюдается смешанный тип (язык начинает отталкиваться от фронтальных зубов) и в 4–5 лет у ребенка устанавливается соматический тип глотания (язык отталкивается от переднего участка неба). При нарушении функции глотания длительное время язык может отталкиваться от передних зубов, смещая их кпереди, приводя к тяжелым нарушениям прикуса. Профилактика. Формирование правильного глотания у ребенка во многом зависит от организации его вскармливания. Родители должны своевременно (примерно с прорезыванием первых зубов в возрасте 4–6 месяцев) вводить в рацион ребенка плотные по консистенции виды прикормов, пресекать избирательное отношение ребенка к твердой и жидкой еде, при кормлении не вкладывать в рот ребенка ложку, а приучать малыша снимать пищу с ложки губами, не запивать пищу.
Функция жевания. Жевание – основная функция зубочелюстной системы. Активное функциональное воздействие жевательной мускулатуры на скелет челюстно-лицевой области необходимо для нормального формирования прикуса. Жевание может быть активным и пассивным. Последнее развивается, как правило, в тех случаях, когда ребенка длительное время кормят протертой пищей. При снижении функциональной активности жевательной мускулатуры челюсти не получают должного развития, зубные дуги остаются суженными, зубы расположены скученно. Профилактика. Правильное и рациональное вскармливание ребенка является залогом формирования активного жевания. Также следует своевременно санировать полость рта, протезировать дефекты зубных рядов.
Функция речеобразования.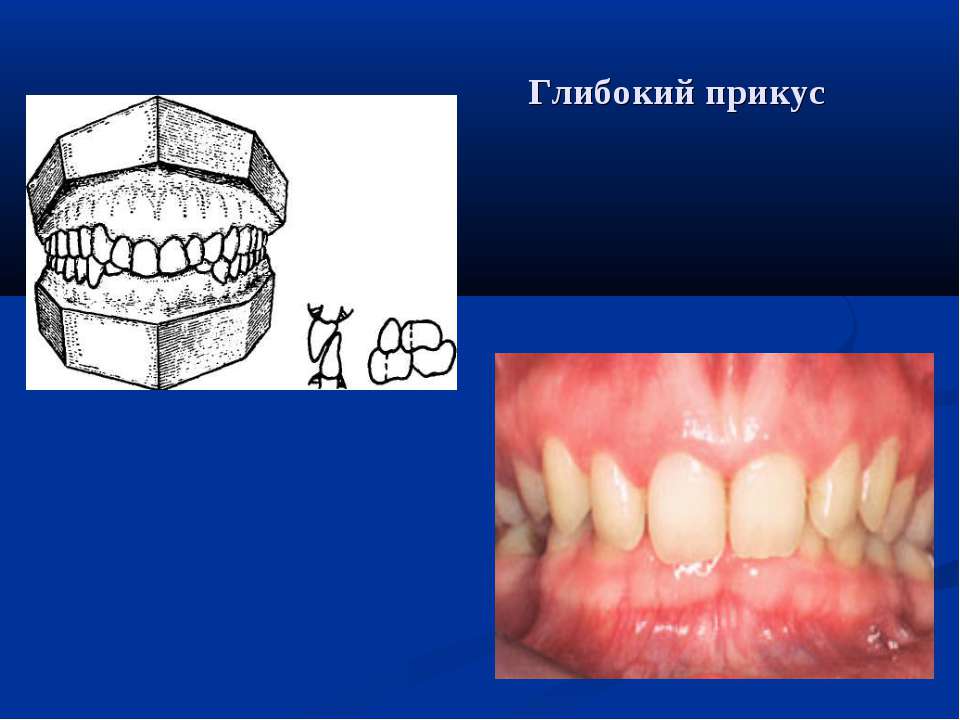 Органы полости рта – важная часть речевого аппарата. Наблюдают взаимообусловленность патологии прикуса и нарушений речи (дислалии). Неправильное положение языка при произношении шипящих и свистящих звуков (межзубное прокладывание языка) приводит к формированию неправильно прикуса.
Органы полости рта – важная часть речевого аппарата. Наблюдают взаимообусловленность патологии прикуса и нарушений речи (дислалии). Неправильное положение языка при произношении шипящих и свистящих звуков (межзубное прокладывание языка) приводит к формированию неправильно прикуса.
Профилактика. Ранняя диагностика нарушения звукопроизношения и его коррекция у логопеда позволяют предотвратить патологию прикуса. Сосательный рефлекс и связанные с ним вредные привычки. Развитие рефлекторных механизмов сосания начинается с 18-й недели антенатального развития ребенка. Этот рефлекс постепенно угасает и должен исчезнуть к концу 1-го года жизни. Длительное сосание пустышек, бутылочки часто приводит к деформациям в переднем участке верхней челюсти. Выраженные нарушения прикуса возникнут и при сосании пальцев, карандашей. В ряде случаев на основе рефлексов сосания пустышек (после года), а также языка, губ, щек, пальцев рук возникают патологические оральные привычки. Причиной их формирования является чаще всего неудовлетворение сосательного рефлекса. Эти привычки редко возникают у детей, находящихся на грудном вскармливании.
Профилактика. Правильная организация питания ребенка, а также нормальные условия для психического и физического развития помогут избежать появления вредных привычек, связанных с сосанием.
Виды и характеристики прикусов | Статьи
18 марта, 2020
Виды и характеристики прикусов
Согласно медицинской статистике, до 80% людей имеют те или иные нарушения в строении и функционировании зубочелюстного аппарата. В стоматологии врач-ортодонт проводит профилактику, диагностику, лечение выявленных нарушений зубочелюстных аномалий и аномалий прикуса.
Общая информация
В медицинской терминологии окклюзией обозначают взаимоотношения зубов. Стоматолог анализирует состояние жевательной мускулатуры и височно-челюстного сустава в момент, когда происходит сжатие челюстей.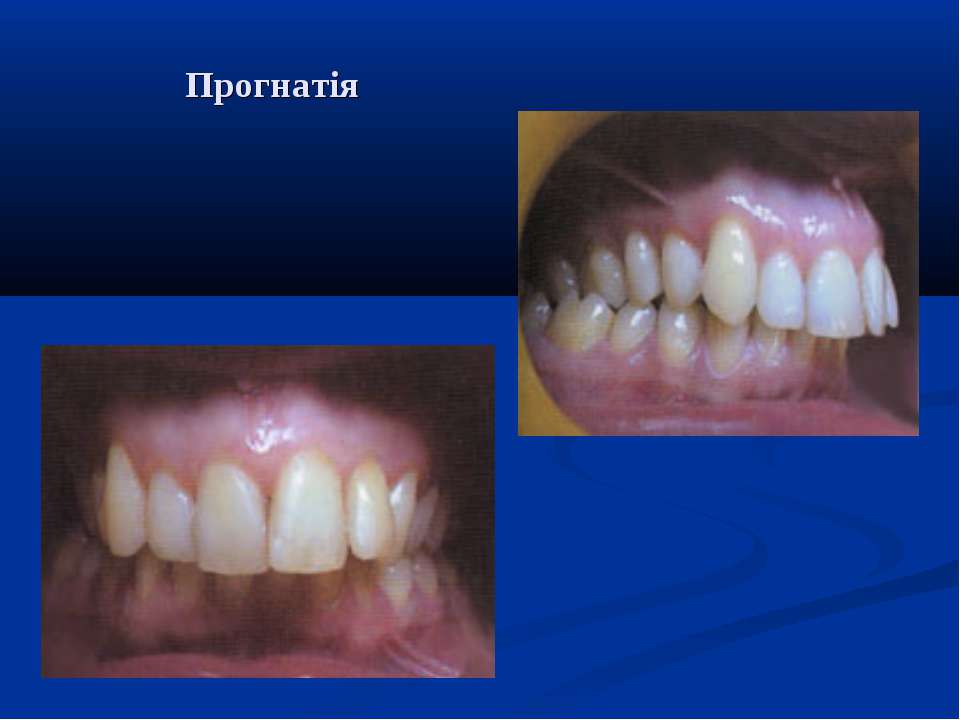
Прикус – это положение зубов по отношению друг к другу при полном смыкании челюстей.
Различают физиологический и патологический или, соответственно, правильный и неправильный прикус.
Физиологический прикус у человека обеспечивает качественное функционирование зубочелюстной системы (пережевывание пищи), четкую дикцию, свободное дыхание и привлекательную улыбку.
При правильном прикусе лицо гармонично, нижние и верхние челюсти сформированы пропорционально, нагрузка на все зубы осуществляется равномерно, вертикальная ось симметрии лица пересекает стык между передними резцами. Это дает возможность человеку тщательным образом пережевывать пищу, не травмируя при этом мягкие ткани или пародонт и не перегружая височно-челюстной сустав.
Физиологические виды прикуса
Ортогнатический
Признан эталонным видом прикуса, так как создает наиболее подходящие условия для обработки пищи при жевании.
- Верхний зубной ряд на треть перекрывает нижний.
- При соединении челюстей зубы тесно контактируют друг с другом.
- Отсутствуют промежутки и щели между резцами.
Бипрогнатический
Признаки прикуса:
- Верхние и нижние резцы расположены с небольшим вестибулярным наклоном – в сторону преддверия рта.
- Между резцами при смыкании сохраняется контакт.
- Верхние клыки перекрывают нижние клыки на несколько миллиметров.
Прямой прикус или ортогнатический
Данный вид прикуса диагностируется, когда при смыкании челюстей верхние зубы касаются режущего края нижнего ряда зубов. Отсутствуют пустоты, щели и скученность зубов. Наблюдается правильная окклюзия жевательных зубов.
Когда построение зубов считается неправильным
Основные признаки неправильного прикуса:
- Полное или частичное отсутствие контакта зубов при окклюзии.

- Нарушение процесса пережевывания пищи.
- Дефекты звукопроизношения.
- Изменение формы лица, обусловленное деформациями челюстей.
Патологические типы прикусов
Патологический прикус диагностируется, если присутствуют структурные отклонения от нормальной анатомии в строении зубочелюстного аппарата, а также обнаруживаются нарушения в работе жевательных мышц и височно-челюстного сустава.
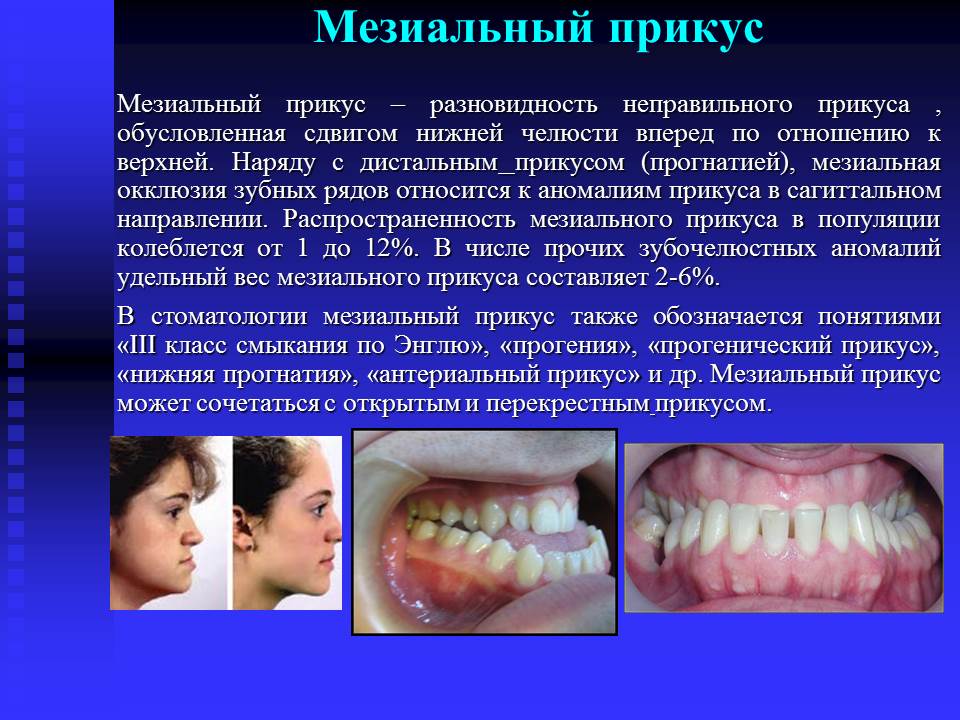
Мезиальный
Отличительной особенностью этого вида аномального прикуса является выдвижение вперед нижнего зубного ряда по отношению к верхнему.
У пациентов с мезиальным прикусом характерный внешний вид – массивный выступающий вперед подбородок, верхняя губа западает, профиль лица вогнутый. Присутствуют нарушения акта жевания и дефекты речи.
Глубокий
При глубоком прикусе резцы верхнего зубного ряда более чем на 50% закрывают нижние резцы. В отдельных случаях верхние резцы при смыкании зубов достигают десен нижней челюсти и травмируют их.
Ортогнатический, бипрогнатический, прямой прикус хотя и относятся к норме, однако такие виды прикуса могут быть причиной следующих проблем: повреждение эмали, сколы коронки, травмы мягких тканей ротовой полости.
Открытый
Основной признак патологии – это наличие вертикальной щели между зубными рядами в области фронтальных или жевательных зубов.
Открытый прикус часто формируется на фоне сужения альвеолярных дуг, из-за чего зубы имеют неправильную форму, располагаются скученно.
Симптомы: удлинение нижней трети лица, приоткрытый рот, гипертонус лицевых мышц, нарушенная дикция, затрудненное дыхание, неполноценное пережевывание пищи.
Перекрестный
Зубные ряды за счет смещения нижней челюсти в одну сторону смыкаются подобно ножницам крест-накрест, при этом отмечается недоразвитие челюсти с одной стороны.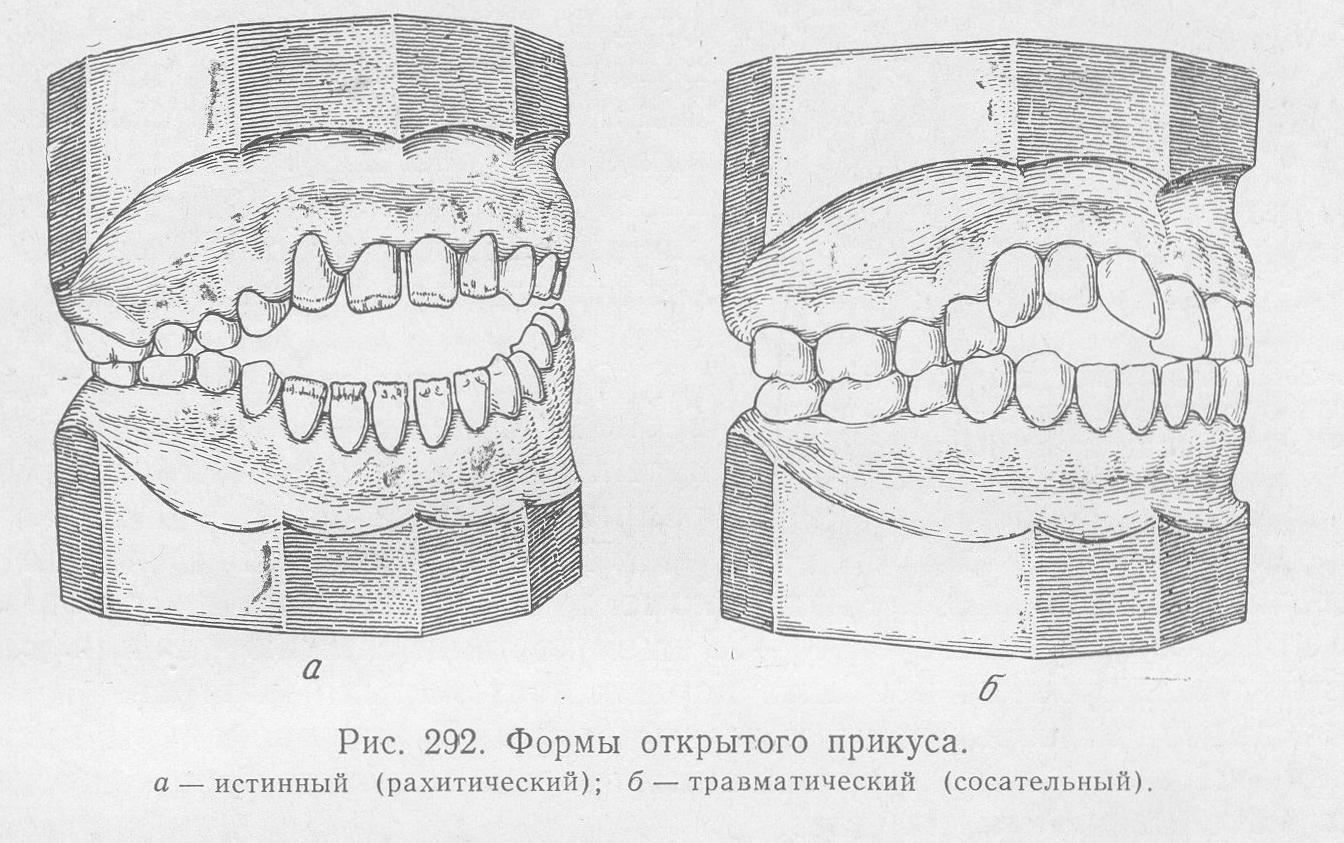 Выражена лицевая асимметрия.
Выражена лицевая асимметрия.
Дистальный
Это вариант патологического прикуса, при котором нижний зубной ряд сдвигается назад по отношению к верхнему. При этом фронтальная (передняя) группа зубов не соединяется, а жевательные зубы контактируют неправильно, что создает предпосылки для блокирования нормального развития и роста нижней челюсти.
Лицевые признаки дистального прикуса:
- выступание верхней челюсти;
- укорочение верхней губы и удлинение нижней;
- скошенный подбородок.
Дистопия
Разновидность аномального прикуса, когда зубы на верхней или нижней челюсти стоят вне зубного ряда, а не на своем месте. Кроме того, при дистопии зубы часто развернуты вокруг оси.
Причины формирования неправильного прикуса
Формирование прикуса — сложный и длительный процесс, который начинается еще на этапе внутриутробного развития, а заканчивается только при достижении человеком половой зрелости.
- Генетический фактор. Одной из ведущих причин формирования неправильного прикуса признана наследственность, которая определяет размеры и формы зубов, ширину и длину зубных рядов, высоту свода твердого неба, а также характер расположения зубов (редкие или скученные).
- Качество питания и заболевания матери в период беременности.
- Родовая травма. Полученные во время родов травмы челюсти приводят к смещению височно-челюстного сустава, а в дальнейшем к формированию патологического прикуса.
- Неправильный подбор сосок при искусственном вскармливании, когда ребенок не прикладывает достаточных усилий для добывания молока, как при сосании груди, что вызывает недоразвитие нижней челюсти.
- Несвоевременное введение в рацион твердой пищи в период прорезывания зубов. При отсутствии жевания не укрепляются мышцы зубочелюстного аппарата, от которых в большой степени зависит развитие челюстей.
- Поведенческие факторы: сосание соски, верхней губы, пальцев; сон с запрокидыванием головы.
- Нарушения в сроках и последовательности прорезывания зубов.
- ЛОР-патологии, из-за которых ребенок длительное время вынужден дышать ртом: хронические риниты, гаймориты, искривление носовой перегородки, аденоиды.
- Заболевания, затрагивающие рост и развитие костей.
Все эти факторы могут вызвать неправильное смыкание зубных рядов и сформировать патологический прикус.
Последствия неправильного прикуса зубов
Многие полагают, что патологический прикус – это только эстетический дефект. На самом деле, аномалии прикуса могут вызвать серьезные проблемы со здоровьем.
При неправильном прикусе нарушается пропорциональное развитие челюстей, что значительно влияет на мягкие ткани, для которых кости лицевого черепа служат опорой. Результатом является изменение пропорций лица, что влияет на эстетическую привлекательность человека.
При недостаточном пережевывании пищи расстраиваются все пищеварительные процессы: пища плохо обрабатывается ферментами, нарушается всасывание и усвоение питательных веществ в кишечнике. У детей следствием этого является задержка физического и нервно-психического развития. У взрослых возникают болезни желудка, кишечника и ухудшение общего состояния здоровья.
Неравномерная нагрузка при жевании нарушает функцию височно-челюстного сустава, что провоцирует головокружения, головные и ушные боли, возникновение сложностей при открывании рта. Сустав часто поражается артритом или артрозом.
Преимущественное давление на одни и те же зубы приводит к растяжению пародонтальных связок, отчего зубы становятся подвижными. При жевании они расшатываются, корни повреждают костную ткань лунок, что может вызвать воспаление альвеолярного гребня.
Травмирование режущими краями зубов слизистых десны или неба вызывает очаги воспаления в ротовой полости: стоматиты, гингивиты, пародонтиты.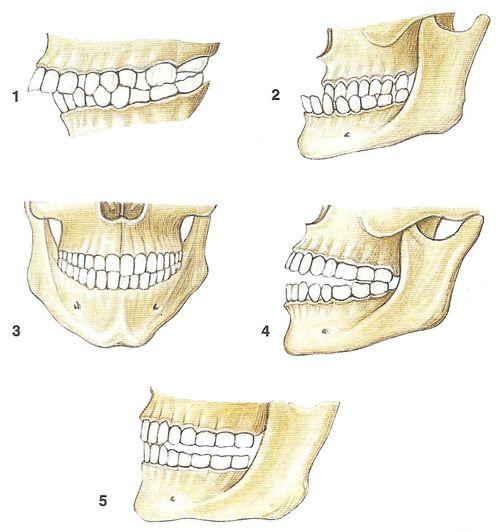
Неправильное смыкание челюстей приводит к тому, что разные группы зубов испытывают неравномерную нагрузку. Это провоцирует стирание эмали, дентина, сколы, что обуславливает деструкцию и раннюю потерю зубов.
Рецессия десны – уменьшение объема мягких тканей вокруг зуба происходит в результате ухудшения кровоснабжения. Ткани десны теряют упругость, опускаются вниз, при этом оголяются корни зубов.
Люди с нарушением прикуса часто испытывают трудности со звукопроизношением, что вызывает психологический дискомфорт.
При скученности и неестественном расположении зубов затрудняется гигиена ротовой полости. В труднодоступных местах скапливаются остатки пищевых волокон, образуется зубной налет, который является отличной средой для размножения болезнетворных микробов. Поэтому у людей с аномальным прикусом чаще наблюдается кариес и другие стоматологические заболевания.
Всех этих серьезных последствий можно избежать, если вовремя обратиться за помощью к специалисту – врачу-ортодонту. Исправление прикуса возможно в любом возрасте, но чем старше человек, тем больше усилий и времени понадобится, чтобы устранить патологию.
все статьи
Патология прикуса – исправление патологии прикуса в стоматологической клинике «Аполлония»
Прикус зубов является взаимодействием зубов между собой. Это происходит в результате смыкания обеих челюстей.
Если зубы расположены неправильно или наблюдается недостаточное развитие челюсти, то это неизбежно может привести к тому, что нарушится прикус зубов, и образуются аномалии прикуса.
Виды аномалий прикуса зубов
Дистальный прикус является, пожалуй, самой часто встречающейся аномалией прикуса. Для дистального прикуса характерна недоразвитая нижняя челюсть или наоборот чрезмерно развитая верхняя.
Мезиальный прикус является той аномалией прикуса, при которой верхняя челюсть недоразвита, а нижняя наоборот чрезмерно развита. Иными словами, нижняя челюсть существенно выступает вперед.
Иными словами, нижняя челюсть существенно выступает вперед.
Открытый прикус является той аномалией прикуса, при которой часть зубов обеих челюстей вообще не смыкаются. При этом может образоваться щель.
Глубокий прикус – это патология прикуса, которая наиболее распространена. Характеризуется тем, что во время смыкания челюстей резцы нижнего зубного ряда перекрываются резцами верхнего зубного ряда более чем на половину их длины. При этом стоит отметить, что нижние резцы не опираются на зубные бугорки верхних резцов.
Перекрестный прикус характеризуется слабым развитием одной из сторон любой челюсти.
Дистопия. При данной аномалии зубы могут располагаться не на своем месте. Они, как правило, смещаются со своего нормального положения в сторону.
Диастема. Данная патология встречается довольно часто и характеризуется тем, что возникают промежутки (щели) между центральными резцами шириной от 1 до 6 миллиметров.
Причины аномалий прикуса:
• Генетическая предрасположенность
• Родовая травма
• Формирование ротового дыхания
• Неправильное кормление
• Злоупотребление вредными привычками в детстве
• Злоупотребление соской-пустышкой
• Рахит
• Некорректная осанка
• Неравномерное стирание молочных зубов
• Затянувшаяся смена молочных зубов коренными
Последствия аномалий прикуса:
• Нарушения жевательных функций зубов
• Высокий риск возникновения различных заболеваний пародонта
• Заболевания височно-нижнечелюстного сустава
• Полная потеря зубов
• Возникновение дефектов речи
• Проблемы при имплантации зубов
• Проблемы при протезировании зубов
• Искажение формы лица
Исправление прикуса
Для того чтобы исправить прикус проводят специальное ортодонтическое лечение. Во время данного лечения с помощью специальных конструкций меняют положение зубов в зубном ряду. Если случай сложный, то могут прибегнуть к хирургическому вмешательству. Иногда стоматологи советуют прибегнуть к протезированию зубов.
Во время данного лечения с помощью специальных конструкций меняют положение зубов в зубном ряду. Если случай сложный, то могут прибегнуть к хирургическому вмешательству. Иногда стоматологи советуют прибегнуть к протезированию зубов.
Ортодонтическое лечение аномалий прикуса в настоящее время возможно в любом возрасте пациента, но ортодонты рекомендуют проводить его как можно раньше.
Если у вас патология прикуса и Вы хотите ее исправить, то Вам стоит обратиться к опытным стоматологам в частную стоматологическую клинику Аполлония по указанным в разделе «Контакты» телефонам.
Лечение патологического прикуса у взрослых
Патологический прикус обычно формируется годами. Его первые признаки можно обнаружить еще при наличии молочных зубов. В период смены зубов и вплоть до окончания подросткового возраста наблюдается наиболее благоприятное время для исправления неправильного прикуса. В детском возрасте для этого требуются минимальные вмешательства. Исправление прикуса у взрослых также возможно, но имеет свои особенности. Основные причины обращения к врачу: изменились социальные условия или изменились анатомические особенности зубочелюстной системы. В первом случае человеку стало необходимо блистать неотразимой улыбкой, а во втором – прогрессирующие заболевания полости рта, приводящие к необходимости комплексного лечения, в том числе и с помощью ортодонтии.
Исправление прикуса
СКИДКА 10%
распространяется на все брекет-системы и их установку.
Консультация ортодонта и активация оплачиваются отдельно.
Предложение действует по 31 января.
Наиболее часто встречаются такие виды патологии, как аномалии положения зубов, нарушения формы зубных дуг и смещения нижней челюсти. Именно они и приводят взрослого человека в клинику.
Не все виды неправильных прикусов у взрослых одинаково хорошо поддаются адекватному лечению.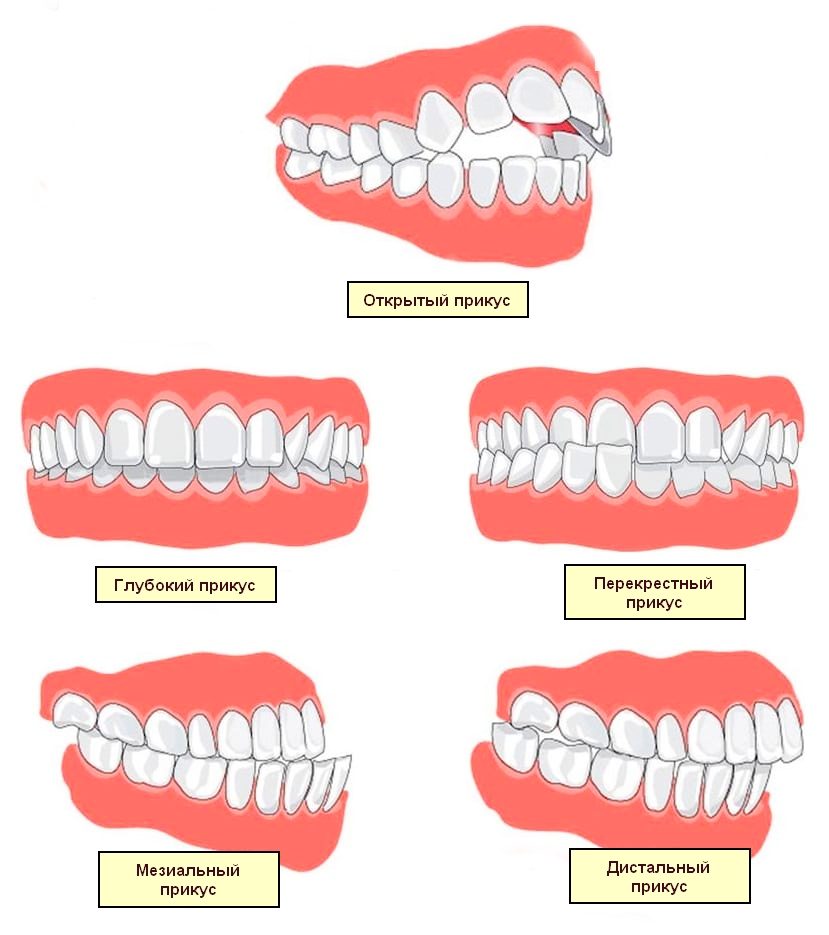 Обычно лечат дистальный прикус, зубоальвеолярная форма, реже мезиальный прикус. Причем лечение обычно проводится на фоне сопутствующей патологии:
Обычно лечат дистальный прикус, зубоальвеолярная форма, реже мезиальный прикус. Причем лечение обычно проводится на фоне сопутствующей патологии:
- множественный кариес;
- патологическая стертость коронок;
- адентия и ретенция зубов;
- задержавшиеся молочные зубы;
- избыточная подвижность зубов;
- заболевания пародонта и слизистой оболочки;
- заболевания височно-нижнечелюстного сустава
- нейромышечные заболевания и т.д.
Сопутствующая патология осложняет лечение, поэтому параллельно приходится заниматься ее устранением. Вопрос о возможности ортодонтического лечения решают после тщательного обследования, подготовки и проведения протезирования зубов.
Для лечения зубоальвеолярной формы дистального прикуса у подростков и моложежи до 25 лет можно попытаться переместить боковые зубы верхней челюсти до их нейтрального соотношения с нижними. Уже затем можно переходить к исправлению положения передних зубов. Иногда может понадобиться удаление некоторых зубов для высвобождения места под выравнивание оставшихся. Этот вопрос всегда решается индивидуально и совместно с пациентом. Ускорение ортодонтического лечения у взрослых возможно при применении хирургического исправления прикуса. В основном хирургическое лечение сводится к компактостеотомии (надрезу костной ткани) в области перемещаемых зубов. Такое оперативное вмешательство обычно проводится за 2 недели до ортодонтического лечения и способствует значительно более быстрому исправлению прикуса у подростков и взрослых.
Для регуляции положения зубов используют съемные конструкции для верхней челюсти с применением различных дуг, пружин и рычагов. Иногда приходится устанавливать несъемные кольца и укреплять их цементом для обеспечения должного их перемещения с помощью внутриротовой и внеротовой тяги.
Прогноз лечения взрослых пациентов зависит от множества факторов: разновидности нарушения прикуса, сопутствующих заболеваний, особенностей зубочелюстной системы. Так, прогноз лечения зубоальвеолярной формы открытого прикуса более благоприятный, чем у гнатической формы. Если в процессе лечения не устранены функциональные нарушения, то может возникнуть рецидив заболевания, потому крайне важно строго выполнять назначения и рекомендации врача.
Так, прогноз лечения зубоальвеолярной формы открытого прикуса более благоприятный, чем у гнатической формы. Если в процессе лечения не устранены функциональные нарушения, то может возникнуть рецидив заболевания, потому крайне важно строго выполнять назначения и рекомендации врача.
Стоматолог ортодонт
Изменения происходящие при снижении прикуса. Методы коррекции
Изменения происходящие при снижении прикуса. Методы коррекции.
Снижающийся прикус или снижение окклюзионной высоты, является осложнением, которое развивается в период сформированного, постоянного прикуса вследствие патологической стираемости зубов, функциональной перегрузки при обширных дефектах зубных рядов в боковых отделах и сопровождается ослаблением опорного аппарата зубов и их смещением. При осмотре полости рта выявляют патологическую стираемость до 1/3 длины коронки зуба с возможными углублениями в обнаженном дентине различной формы и степени выраженности.
По материалам массового обследования снижающийся прикус встречается у 6% населения в возрасте от 20 лет и старше.
Основные жалобы больных.
Нарушение конфигурации лица, боли в области височно-нижнечелюстного сустава (суставов), жевательных мышц, различных отделах лица, головы и шеи. Некоторые больные жалуются на понижение слуха, ощущение заложенности и шум в ушах, сухость во рту, заеды, боли, жжение в различных участках языка. Боли в области лица возникают при жевании, открывании и закрывании рта. По характеру болей в области лица можно отличить истинную невралгию тройничного нерва, при которой боли бывают приступообразными и острыми, от тупых, монотонных, усиливающихся болей при движении нижней челюсти. Однако указанные выше симптомы, наряду с другими, проявляются строго индивидуально, характеризуются различной степенью выраженности, и далеко не всегда наблюдается весь комплекс симптомов. Некоторые больные не придают должного значения таким явлениям, как крепитация, щелканье в области височно-нижнечелюстного сустава, смещение нижней челюсти при открывании или закрывании рта, ограниченное открывание рта, скрежет зубов (бруксизм), бруксомании, т. е. симптомам функциональных нарушений нервно-мышечного аппарата (парафункции).
е. симптомам функциональных нарушений нервно-мышечного аппарата (парафункции).
В тех случаях, когда причиной снижения окклюзионной высоты является только патологическая стираемость, зубы остаются устойчивыми, но форма их значительно изменяется, на всех зубах наблюдаются фасетки стирания. В зависимости от вида прикуса преобладает процесс стирания либо в а вертикальном, либо в горизонтальном направлении.
Клиническая картина снижающегося прикуса значительно ухудшается в тех случаях, когда патологическая стираемость зубов сочетается с потерей большого количества боковых зубов. Для таких больных, кроме функциональной перегрузки пародонта и патологической подвижности зубов, характерны расширение периодонтальной щели, деформация рядов, выражающаяся в зубоальвеолярном удлинении, наклоны зубов в разные стороны, а также внедрение в альвеолярный отросток зубов, несущую окклюзионную нагрузку. Эти нарушения особенно выражены при патологических прикусах (глубокий, перекрестный с глубоким резцовым перекрытием, прогенический и прогнатический). Указанные нарушения, как правило, сопровождаются снижением прикуса, которое несомненно, отражается на нагрузке и функциональном состоянии височно-нижечелюстного сустава.
Способы коррекции прикуса.
Существует пять основных путей корректирования прикуса, каждый из которых соответствует условиям особенностей строения челюстей и состоянию зубных рядов пациента.
1. Путь комплекса регулярных упражнений. Во время упражнений нагрузка приходится на жевательные и мимические мышцы. Упражнения способствуют профилактике, легкой коррекции и исправлению нарушения прикуса. Так же улучшают дикцию, формируют правильное положение челюстей и развивают мышечную память правильного движения; При всех достоинствах этого способа коррекции прикуса ест и минусы – этот процесс достаточно длителен, требует от человека много времени, сил и настойчивости.
2. Путь применения ортодонтических аппаратов. В этом качестве используются трейнеры, пластины,капы и брекет-системы. Они позволяют корректировать прикус в любом возрасте при помощи физического воздействия. Один из самых эффективных способов коррекции прикуса, минус – некоторое удобство при применении, а также имеются ограничения использования при серьезных деформациях прикуса.
Они позволяют корректировать прикус в любом возрасте при помощи физического воздействия. Один из самых эффективных способов коррекции прикуса, минус – некоторое удобство при применении, а также имеются ограничения использования при серьезных деформациях прикуса.
| Брекеты | Элайнеры (каппы) | Трейнеры |
Каппа представляет собой съемную конструкцию, фиксирующуюся на протезе или на зубах верхней или нижней челюсти. Она охватывает весь зубной ряд и имеет плотный контакт с жевательными поверхностями зубов-антагонистов, чем достигается устойчивость протезов и равномерное давление на подлежащие ткани протезного поля. Для обеспечения свободы движений нижней челюсти отпечатки зубов на окклюзионной поверхности каппы делают почти плоскими. Беспрепятственное скольжение зубов при передних и боковых жевательных движениях челюсти тщательно выверяется и достигается пришлифовыванием пластмассы. Каппу изготовляют из пластмассы, под цвет зубов, на ней моделируют вестибулярные поверхности зубов. Для уточнения границ каппы и обеспечения лучшей ее фиксации рекомендуется использовать метод параллелографии.
С помощью каппы высота прикуса поднимается на 3—4 мм выше уровня физиологического покоя, что сопровождается длительной релаксацией мышц, значительно облегчающей адаптацию мышечного аппарата к каппе. Предел возможного поднятия прикуса на каппе может быть установлен по следующим признакам: больной, хотя и с некоторым усилием, но в состоянии сомкнуть губы, в состоянии проглотить слюну.
После завершения подготовки высота прикуса снижается до конструктивной, проверяется реакция сустава и мышц, и спустя 2—3 нед больной получает новые протезы, с помощью которых полностью восстанавливается центральное соотношение челюстей.
Основным показанием для подготовки мышц являются длительное (10—25 лет) пользование протезами и, как правило, наблюдающееся при этом значительное снижение высоты прикуса и смещение нижней челюсти. Наблюдения показывают, что больные, которые не могли ранее освоить протезы даже с минимальным увеличением высоты прикуса, после предварительной подготовки успешно пользуются протезами. Срок адаптации к новым протезам сокращается с одного месяца до нескольких дней.
Наблюдения показывают, что больные, которые не могли ранее освоить протезы даже с минимальным увеличением высоты прикуса, после предварительной подготовки успешно пользуются протезами. Срок адаптации к новым протезам сокращается с одного месяца до нескольких дней.
Применив методику подготовки жевательных мышц также и при дисфункциях зубочелюстной системы, связанных со снижением прикуса, мы отметили, что после наложения каппы исчезают или заметно уменьшаются: спазм жевательной мускулатуры, боль или неудобства в области жевательных мышц и височно-нижнечелюстном суставе, уменьшаются или устраняются полностью смещения нижней челюсти как в окклюзии, так и при широком открывании рта.
3. Путь хирургического вмешательства. Хирургическая коррекция применяется только ко взрослым пациентам. Преимущество – возможно откорректировать даже самую сложную деформацию прикуса, отрицательная сторона в том, что хирургическое вмешательство – это всегда риск само по себе.
4. Комплексный метод. Метод сочетает в себе применение ортодонтического и хирургического вмешательства; Данный метод хорош для кардинальных действий в плане коррекции прикуса.
5. Ортопедическая коррекция (протезирование). Сюда относятся замена протезом удалённого зуба, установка виниров и коронок. Метод позволяет откорректировать прикус в кратчайшие сроки..
Виниры – специальные накладки для эстетической реставрации. Ставят их только на передние зубы. Но наиболее кардинальным решением по коррекции прикуса является исправление посредством установки коронок.
Виды протезирования:
Возможности современной стоматологии позволяют восстановить целостность улыбки в любой ситуации. Основные виды зубных протезов:
1. Съемные применяются при отсутствии всех зубов, конструкция крепится с помощью специальных пластин.
2. Несъемные используются для восстановления разрушенной части зуба, а также в случае потери одного-двух элементов. Такие изделия устанавливаются на определенный срок, их невозможно снять без помощи специалиста.
Такие изделия устанавливаются на определенный срок, их невозможно снять без помощи специалиста.
3. Имплантация – вживление в кость челюсти импланта (выполняющего роль корня), на который надевается коронка. Этот вид протезирования позволяет не только восстановить целостность улыбки, но и вернуть зубному ряду его функциональность. Этот метод выступает в качестве альтернативного, но дорогостоящего при протезировании.
Такой вид протезирования имеет высокую стоимость, но является наилучшим в своем роде, поскольку позволяет избежать различных неприятных последствий отсутствия зубов (например, атрофии челюстных тканей). С помощью имплантов можно восстановить один или большее количество дефектов. Как правило, при полном отсутствии зубного ряда используют съемные протезы, которые крепятся к искусственным корням с помощью балочного или кнопочного механизмов. Для восстановления нескольких зубов устанавливают специальные мостовидные протезы на имплантах.
Основные показания к проведению имплантации:
если отсутствует один зуб при наличии здоровых соседних,
утеря концевых жевательных единиц зубного ряда,
нет 1-2 опор для закрепления мостовидного протеза,
невозможно установить съемную конструкцию.
Современное протезирование начинается всегда с воскового восстановления формы зубов. Это необходимо для создания качественных протезов, виниров. Моделирование зубов из воска – абсолютно безболезненная процедура. Воск – это натуральный материал, который безопасен для здоровья человека.
Возможность моделирования зубов – настоящий прорыв в стоматологии. Дело в том, что пациент не всегда может озвучить свои желания, а стоматолог понять, что именно имеет в виду пациент. Для исключения этого непонимания и необходим wax-up.
Wax-up стоматология.
На приеме у стоматолога происходит снятие слепков. Затем их отправляют в лабораторию для моделирования при помощи воска. Восковое моделирование имеет массу преимуществ, а именно:
• неточности могут быть устранены на начальном этапе,
• пациент не будет испытывать неудобств при ношении протезов,
• моделирование зубов из воска сокращает период привыкания к протезам,
• соседние зубы не затрагиваются при изготовлении протезов,
• отличный конечный результат.
Все эти преимущества делают использование данного метода наиболее приемлемым по сравнению с другими методами протезирования.
Техника моделирования воском.
В современной стоматологии существует два подхода в Wax-up. В первом из них техник моделирует будущий зубной протез и предоставляет его на утверждение пациенту. Если у последнего имеются какие-то замечания, то в макет зуба вносят необходимые коррективы при помощи технического воска. Только после этого техник приступает к работе над будущей конструкцией. Здесь технология Wax-up используется только для показа скорого результата. На этом моделирование воском в ортопедии завершается.
Второй подход является технологически более сложным. Здесь техник занимается не только внешними данными зуба, но и его функциональностью. Сначала пациенту показывают работу на модели, а потом переносят в полость рта. На практике это получается примерно так. Техник отдаёт зуб, созданный благодаря восковому моделированию врачу, который при помощи специальной технологии производит установку в рот пациента. То есть ставят временную конструкцию максимально приближенную к будущему зубному протезу. С ней пациент ходит некоторое время, чтобы впоследствии можно было внести коррективы в итоговый протез.
САМУ ТЕХНОЛОГИЮ WAX-UP ПРОИЗВОДЯТ В НЕСКОЛЬКО ЭТАПОВ:
В самом начале врач снимает слепки зубов обеих челюстей. Их изготавливают из высококачественного силиконового материала.
Производят фиксацию привычного смыкания обеих челюстей. Процедуру производят при помощи прикусных валиков из силикона.
Затем стоматолог использует лицевую дугу для регистрации движений зубочелюстного аппарата. Это один из важнейших этапов воскового моделирования. Потом наступает черёд работы артикулятора, который отлаживает все жевательные движения пациента.
Принимая во внимание все лицевые признаки, измеряют прикус. Например, если он снижен, то его поднимают. Технология позволяет точно высчитать, на какую высоту необходимо установить прикус.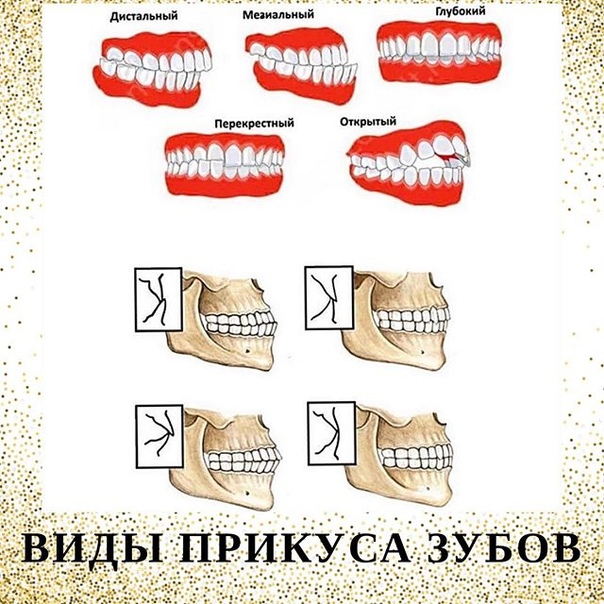 Благодаря ей техник максимально точно создать необходимый зуб.
Благодаря ей техник максимально точно создать необходимый зуб.
Происходит изготовление модели. Её гипсуют в артикулятор.
После анализа модели техник, учитывая пожелания врача и пациента, начинает восковое моделирование зуба.
Преимущества процедуры.
Технология Wax-up имеет множество преимуществ. Приведём наиболее явные из них:
• пациент может загодя посмотреть на будущий зуб;
• возможность корректировки внешнего вида зуба ещё до изготовления протеза, что благоприятно сказывается на цене и времени установки протеза;
• более щадящее препарирование;
• возможность осуществления прямой временной реставрации.
Выполнил врач стоматолог ортопед Молоков Е.В.
Контуры патологии — Укусы членистоногих
Неопухоль кожи
Характер периваскулярных и васкулопатических реакций кожи
Укусы членистоногих
Тема завершена: 1 мая 2016 г.
Незначительные изменения: 3 апреля 2020 г.
Авторские права: 2002-2021.com, PathologyO Inc.
PubMed Search: Укус членистоногого
просмотров страниц в 2020 г .: 5,000
просмотров страниц в 2021 г. по настоящее время: 1,086
Цитируйте эту страницу: Perkins IU, Gardner JM, Stuart LN.Укусы членистоногих. Сайт PathologyOutlines.com. https://www.pathologyoutlines.com/topic/skinnontumorarthropod.html. По состоянию на 27 марта 2021 г.
Определение / общее
- Встречается во всех возрастных группах на различных участках кожи
- Вызывается блохами, постельными клопами, кусающимися мухами, комарами, муравьями, клещами и пауками.
- Большинство укусов проходят самостоятельно без биопсии
- Укусы пауков коричневого отшельника и черной вдовы потенциально опасны, вызывая некроз, требующий хирургической обработки раны и иногда ампутации
Основные характеристики
- Различные клинические проявления от эритематозной папулы до узлового поражения с уплотнением, изъязвлением и пузырьками
- Часто самоограниченное; обширные или стойкие кожные реакции можно лечить стероидами внутри очага поражения
- Обычно проявляется под микроскопом смешанным инфильтратом лимфоцитов, гистиоцитов и эозинофилов
- Обильные случаи с плотным глубоким инфильтратом, богатым лимфоцитами, могут имитировать лимфому низкой степени злокачественности
- Укусы пауков часто проявляются некрозом и васкулитом
Участки
- Переменная, относящаяся к участку воздействия, включая:
- Укусы блох: лодыжки
- Укусы комаров: открытые участки кожи
- Укусы чиггеров: носки и линии пояса
Клинические признаки
- Различная клиническая картина: от небольших скоплений эритематозных папул до крупных глубоких фиолетовых узелков с уплотнениями, изъязвлениями или пузырьками
- Может напоминать лимфому или изъязвленную карциному
- Одиночная точка может быть обнаружена в месте контакта частей рта насекомых с кожей.

- Укус паука может привести к некрозу с нежизнеспособной тканью в основании язвы
Лечение
- Большинство прикусов самоограничиваются
- Антигистаминные препараты могут облегчить симптомы
- При тяжелых реакциях комаров («синдром Скитера») может потребоваться преднизон (Am Fam Physician 2013; 88: 841)
Клинические изображения
Изображения, размещенные на других серверах:
Микроскопическое (гистологическое) описание
- Обычно клиновидный поверхностный и глубокий смешанный воспалительный инфильтрат, состоящий из лимфоцитов, гистиоцитов, эозинофилов и иногда нейтрофилов
- Разбросанные эозинофилы в интерстициальных областях (вдали от сосудов), особенно в глубоких слоях дермы, являются полезным ключом к разгадке.
- Может также иметь заметный гранулематозный компонент
- Обычно наблюдается кожный отек; сосуды могут быть заметными
- Различные особенности эпидермиса, включая спонгиоз, акантоз, паракератоз; они наиболее заметны в центре поражения, где части рта проникают в эпидермис.
- Экскорированные поражения могут иметь выраженный паракератоз с образованием чешуйчатой корки, эпидермальную эрозию или явное изъязвление
- Может иметь лимфоидные зародышевые центры, напоминающие лимфому, с разрушением придатков, особенно потовых желез (J Cutan Pathol 2009; 36: 26)
- Части рта могут быть идентифицированы в центре поражения, особенно при укусах клещей
- Может быть вторичный васкулит
- Укусы пауков: часто проявляются выраженный некроз с обширным гнойным нейтрофильным воспалением кожи, часто распространяющимся на подлежащую подкожную ткань; васкулит мелких и крупных сосудов также распространен
- Укусы огненных муравьев:
- Острая фаза: может характеризоваться крапивницей.
- Более поздние стадии: смешанный воспалительный инфильтрат, состоящий из эозинофилов и нейтрофильных пустул
Микроскопические (гистологические) изображения
Изображения, размещенные на других серверах:
Дифференциальный диагноз
- Аллергический контактный дерматит: иногда может наблюдаться увеличение эозинофилов, но обычно в основном в поверхностной неглубокой дерме; часто имеет более широкие эпидермальные изменения, включая спонгиоз, паракератоз и микроабсцессы клеток Лангерганса; некроз и васкулит встречаются редко
- Эозинофильный фолликулит: перифолликулярный инфильтрат с многочисленными эозинофилами; могут быть связаны с ВИЧ, поэтому диагноз следует ставить с осторожностью; клиническая корреляция очень важна
- Реакция гиперчувствительности кожи (e.
 грамм. лекарственная сыпь): может иметь вид, очень похожий на реакцию укуса членистоногих; клиническая корреляция — лучший способ разделения; наличие изменений эпидермиса или клиновидного инфильтрата может способствовать укусу членистоногих
грамм. лекарственная сыпь): может иметь вид, очень похожий на реакцию укуса членистоногих; клиническая корреляция — лучший способ разделения; наличие изменений эпидермиса или клиновидного инфильтрата может способствовать укусу членистоногих
- Лимфоматоидный папулез: рассеянные или многочисленные атипичные лимфоциты CD30 +
- Синдром Уэллса (эозинофильный целлюлит): может иметь очень похожий внешний вид; поверхностный и глубокий инфильтрат с эозинофилами, которых может быть столько, что они дегранулируют, а свободные гранулы покрывают дегенерированные коллагеновые пучки («фигуры пламени»)
- Синдром Уэллса — это диагноз исключения — клинически необходимо исключить реакцию на укус членистоногого (может иметь фигуру пламени) и лекарственную сыпь.
Реакция укуса членистоногого (укус насекомого, укус насекомого)
Таблица II.
| Избегание |
| Удаление стингера (если все еще врезано) |
| Лед |
| Противозудные и анестетические средства местного применения |
| Оральная анальгезия |
| Пероральные антигистаминные препараты |
| Адреналин |
| Системные стероиды |
Оптимальный терапевтический подход к этому заболеванию
Лучший способ избавиться от укусов и укусов членистоногих — избегать их.Это начинается с постановки правильного диагноза и ознакомления пациента с методами воздействия. Следует свести к минимуму деятельность на открытом воздухе в местах, где могут быть обнаружены кусающие или жалящие насекомые. Защитная одежда. включая длинные рукава, брюки, головные уборы с москитной сеткой и перчатки, может потребоваться гарантия для продолжительных занятий на открытом воздухе. Если активность на открытом воздухе неизбежна, очень эффективны репелленты, содержащие ДЭТА (см. Ниже). У сенсибилизированных людей даже кратковременной активности на свежем воздухе, например прогулки по окрестностям, может быть достаточно, чтобы дать возможность укусить.
Ниже). У сенсибилизированных людей даже кратковременной активности на свежем воздухе, например прогулки по окрестностям, может быть достаточно, чтобы дать возможность укусить.
Если есть подозрение на нападение домашних членистоногих, необходима немедленная оценка авторитетным истребителем. Часто пациенты протестуют против того, что их дом чистый или что они использовали домашние методы уничтожения. По мнению автора, этого недостаточно.
Наиболее часто используемым репеллентом от насекомых является химическое вещество под названием N, N-диэтил-3-метилбензамид (DEET). ДЭТА хорошо действует против комаров, кусающих мух, чиггеров, блох, клещей и других членистоногих. Продукты с более высокими концентрациями ДЭТА служат дольше, а концентрация от 10 до 35% обычно эффективна в течение 4-6 часов.
В настоящее время доступны расширенные составы ДЭТА, которые действуют до 12 часов. Однако умеренные физические нагрузки, теплая погода или дождь могут резко снизить эффективность и долговечность местных препаратов ДЭТА. ДЭТА безопасен для одежды из хлопка, шерсти и нейлона, но он может повредить изделия из спандекса, искусственного шелка и кожи. Кроме того, он может повредить пластмассы в оправе очков или ручках инструментов, а также изделия из винила.
Перметрин — еще одно химическое вещество, которое часто используется на одежде для предотвращения появления комаров, клещей и других насекомых.Он более эффективен против клещей, чем ДЭТА. Когда на одежду наносится 0,5% перметринсодержащий продукт, его можно стирать до 5 раз. Рандомизированное исследование показало, что брезентовые палатки, обработанные 0,4% перметрина, могут уменьшить бремя укусов комаров у отдыхающих.
Пикаридин (KBR 3023) — новое химическое вещество, широко используемое в Европе. Есть несколько американских продуктов, которые также используют его. Вероятно, он так же эффективен, как ДЭТА для комаров, кусающих мух и клещей. Некоторые люди предпочитают пикаридиновые продукты, потому что они не имеют запаха и не повреждают пластмассы или ткани. В Европе показано, что продукт с 20% пикаридина действует от 8 до 10 часов.
В Европе показано, что продукт с 20% пикаридина действует от 8 до 10 часов.
Все репелленты от насекомых следует наносить равномерно на сухую поверхность, например открытую кожу или одежду. Следует соблюдать осторожность, чтобы не допустить попадания репеллента в глаза или рот. Можно использовать солнцезащитный крем в дополнение к репелленту от насекомых. Как и в случае с солнцезащитным кремом, репеллент следует нанести повторно после того, как вытереть полотенцем. Некоторые продукты необходимо нанести повторно после нескольких часов использования; этикетка продукта может быть очень полезной в этом отношении.Кроме того, все средства от насекомых следует смывать перед едой или отходом ко сну.
Реакции членистоногих обычно легкие и проходят самостоятельно. В лечении нет необходимости, если диагноз очевиден и симптомы не вызывают беспокойства. Однако многих пациентов очень беспокоят их зудящие поражения, иногда даже на грани поражения. В этих случаях я предлагаю следующую терапевтическую лестницу. Местные противозудные средства, такие как камфора и ментол 0,5%, или местные анестетики, такие как прамоксин 1%, можно использовать несколько раз в день для быстрого облегчения.Эти лекарства можно приобрести без рецепта в большинстве аптек.
Стероиды для местного применения, такие как 2,5% гидрокортизон, можно использовать один раз в день при стойких зудящих укусах. Более сильные стероиды, такие как триамцинолон 0,1% или флуоцинонид 0,05%, доступны в виде дженериков и стоят очень недорого. При обострении реакций укуса можно использовать суперсильные стероиды для местного применения, такие как 0,05% клобетазол, с окклюзией или без нее на срок до 2 недель за раз. Пероральные антигистаминные препараты, такие как фексофенадин 180 мг или цетиризин 10 мг, можно принимать один или два раза в день, чтобы уменьшить зуд.
Двойные слепые плацебо-контролируемые исследования показали, что цетиризин, левоцетиризин и лоратадин уменьшают диаметр волдыря и зуд из-за укусов комаров. Другое двойное слепое исследование показало, что цетиризин 10 мг более эффективен, чем 10 мг лоратадина, но также обладает более сильным седативным действием. Седативные антигистаминные препараты, такие как дифенгидрамин или гидроксизин, можно принимать внутрь в дозах 10-25 мг на ночь. Если седативный эффект не является проблемой и симптомы не исчезают, можно использовать более высокие дозы.
Другое двойное слепое исследование показало, что цетиризин 10 мг более эффективен, чем 10 мг лоратадина, но также обладает более сильным седативным действием. Седативные антигистаминные препараты, такие как дифенгидрамин или гидроксизин, можно принимать внутрь в дозах 10-25 мг на ночь. Если седативный эффект не является проблемой и симптомы не исчезают, можно использовать более высокие дозы.
Внутрикожная инъекция кортикостероидов может быть лучшим лечением обостренных реакций укуса.Триамцинолон в концентрациях 2,5-10 мг / мл можно вводить непосредственно в особенно беспокоящие поражения в дозах 0,1 мл или более, в зависимости от размера пораженного участка, подлежащего лечению. Необходимо внутрикожно ввести стероид в количестве, достаточном для побледнения поражения. Более высокие концентрации стероидов для инъекций увеличивают риск местной липоатрофии, хотя липоатрофия обычно самокорректируется через несколько месяцев или лет. В широко распространенных или серьезных случаях укусов насекомых короткие курсы пероральных кортикостероидов (таких как преднизон) могут быть быстро эффективными.Дозировку следует начинать с 0,5-0 мг / кг и постепенно снижать в течение 7-14 дней. Не существует эффективной иммунотерапии аллергических реакций на укусы насекомых.
При укусах насекомых может помочь применение льда с 15-минутными интервалами с тканью между льдом и кожей. Рекомендуется немедленно удалить жало, если оно все еще присутствует. Могут быть полезны местные анестетики, такие как лосьон с прамоксином 1% и пероральные анальгетики (парацетамол или ибупрофен). Сильная боль может потребовать кратковременной наркотической анальгезии.При сильных местных реакциях, особенно тех, которые затрагивают дистальные части конечностей или лицо / губы, рекомендуются пероральные антигистаминные препараты и системные кортикостероиды в дозах, аналогичных дозам при укусах членистоногих.
При анафилактических реакциях можно вводить внутримышечно адреналин (0,3–0,5 мл адреналина 1: 1000), при необходимости дозы можно повторять с 10-минутными интервалами. Также рекомендуется немедленная консультация с отделением интенсивной терапии. Системные кортикостероиды могут назначаться для предотвращения отсроченной или рецидивирующей анафилаксии.
Также рекомендуется немедленная консультация с отделением интенсивной терапии. Системные кортикостероиды могут назначаться для предотвращения отсроченной или рецидивирующей анафилаксии.
В отличие от реакций на укусы насекомых, существуют убедительные доказательства применения процедур десенсибилизации у пациентов с системными реакциями на укусы членистоногих. Несмотря на свою эффективность, десенсибилизация обычно не рекомендуется при крупных местных реакциях из-за низкой частоты последующих системных реакций. Доступны кожные пробы и тесты на IgE, специфичные для яда, для различных перепончатокрылых.
Ядовитая иммунотерапия показана пациентам с системными реакциями на укусы насекомых в анамнезе в сочетании с положительными кожными пробами или положительными испытаниями на специфические для яда IgE.Иммунотерапия должна проводиться квалифицированными медицинскими работниками, имеющими доступ к реанимационному оборудованию и службам неотложной помощи в маловероятном случае системной аллергической реакции во время иммунотерапии. Иммунотерапия на 75-95% защищает от дальнейших системных реакций. До сих пор не доказана эффективность сублингвальной иммунотерапии при системных реакциях на укусы членистоногих. Пациентам с анафилаксией в анамнезе следует предложить автоинъекционный адреналин.
Управление пациентами
Реакции на укусы членистоногих сложно лечить, особенно если они носят хронический характер.Пациенты часто считают, что они не видели насекомых или что окружающие не страдают от укусов. Когда физикальное обследование и / или биопсия показывают реакцию укуса, пациенту следует недвусмысленно сказать, что его или ее повреждения являются укусами.
Пациентам следует рекомендовать искать потенциальные источники воздействия, включая даже непродолжительное пребывание на открытом воздухе, контакт с домашними животными или животными, зарубежные или внутренние поездки или посещение дома друга. Приезд истребителя в дом имеет первостепенное значение. Когда это предлагается, пациенты иногда будут протестовать, что их дом чистый или что они использовали домашние методы уничтожения. По мнению автора, этого недостаточно. Например, хорошо известно, что постельные клопы могут уклоняться от домашних туманообразователей и многих пестицидов, прячась в стенах дома или в других защищенных зонах, пока химические вещества рассеиваются.
Когда это предлагается, пациенты иногда будут протестовать, что их дом чистый или что они использовали домашние методы уничтожения. По мнению автора, этого недостаточно. Например, хорошо известно, что постельные клопы могут уклоняться от домашних туманообразователей и многих пестицидов, прячась в стенах дома или в других защищенных зонах, пока химические вещества рассеиваются.
Если есть подозрение на нападение домашних членистоногих, необходима немедленная оценка авторитетным истребителем. Пациентам также следует сообщить, что клиническое или патологическое обследование реакций членистоногих не позволяет определить источник укусов, поскольку эти укусы являются реакционным паттерном, одинаковым независимо от того, какой антиген является провоцирующим.Только тщательный сбор анамнеза и изучение окружающей среды пациента могут точно определить источник укусов.
Не у всех бывает аллергия на укусы насекомых. Если у одного члена семьи есть реакция на укусы, а у других — нет, это может означать, что некоторые члены семьи не реагируют на укусы. Недавнее исследование показало, что до 25% укушенных клопами не имеют видимой реакции укуса. Скорее всего, все члены семьи будут укушены, но только у некоторых есть реакция.
Пациенты с укусами членистоногих не нуждаются в дерматологическом наблюдении после постановки диагноза, если в анамнезе нет анафилактических реакций.Долгосрочное ведение пациентов с сильными местными реакциями несколько противоречиво; по оценкам, у этих пациентов есть 5-10% шанс развития системной реакции при повторном ужалении. Хотя мнения расходятся, большинство экспертов рекомендуют пациентам с крупными местными реакциями в анамнезе иметь при себе автоинъекционный адреналин.
Необычные клинические сценарии, которые следует учитывать при ведении пациентов
Системные аллергические реакции на укусы насекомых имеют тенденцию быть более серьезными у пациентов с мастоцитозом, и пациенты с мастоцитозом могут иметь более высокий риск анафилаксии после укусов насекомых: исследования показывают, что от 6 до 27% взрослых пациентов с мастоцитозом будут испытывать анафилаксию на укусы перепончатокрылых. .Наиболее серьезные аллергические реакции возникают у людей с системным мастоцитозом, а не чисто кожным мастоцитозом.
.Наиболее серьезные аллергические реакции возникают у людей с системным мастоцитозом, а не чисто кожным мастоцитозом.
Среди пациентов с анафилаксией распространенность тучных клеток может достигать 7,9%. Триптаза сыворотки — недорогой и полезный тест для пациентов с анафилаксией в анамнезе на наличие заболевания тучных клеток. Пациенты с уровнем триптазы сыворотки более 20 мкг / л (некоторые авторы предлагают верхний предел 11,4 мкг / л) должны пройти полное обследование на предмет наличия основного заболевания тучных клеток, что может потребовать биопсии костного мозга.У таких пациентов может быть эффективна иммунотерапия ядом.
Все пациенты с мастоцитозом и анафилаксией в анамнезе должны иметь при себе адреналин для инъекций. Следует отметить, что укусы насекомых являются чрезвычайно редкой причиной анафилаксии у детей с мастоцитозом, хотя у этих детей действительно повышен общий риск анафилаксии. Большинство случаев анафилаксии у этих пациентов вызвано лекарствами, продуктами питания или другими триггерами.
Об усиленных реакциях, подобных укусу, сообщалось у пациентов с гематологическими злокачественными новообразованиями, особенно (но не исключительно) с хроническим лимфолейкозом.На сегодняшний день зарегистрировано около 50 случаев. Некоторые пациенты не поддаются традиционной терапии, включая системные кортикостероиды. Гистопатология варьируется от типичной реакции, подобной укусу, до массивного отека кожи и дегрануляции эозинофилов с фигурами пламени (синдром Уэллса). Пациенты часто, но не всегда, сообщают о контакте с членистоногими в анамнезе.
Неясно, действительно ли эти поражения у пациентов с гематологическими злокачественными новообразованиями связаны с членистоногими. Случаи, не связанные с укусами членистоногих, могут быть связаны с иммунодефицитом в сочетании с различными иммунологическими стимулами, такими как лекарства или инфекции.Независимо от этиологии следует учитывать возможность основного гематологического злокачественного новообразования у пожилых пациентов с выраженным укусом членистоногих или укусоподобными реакциями.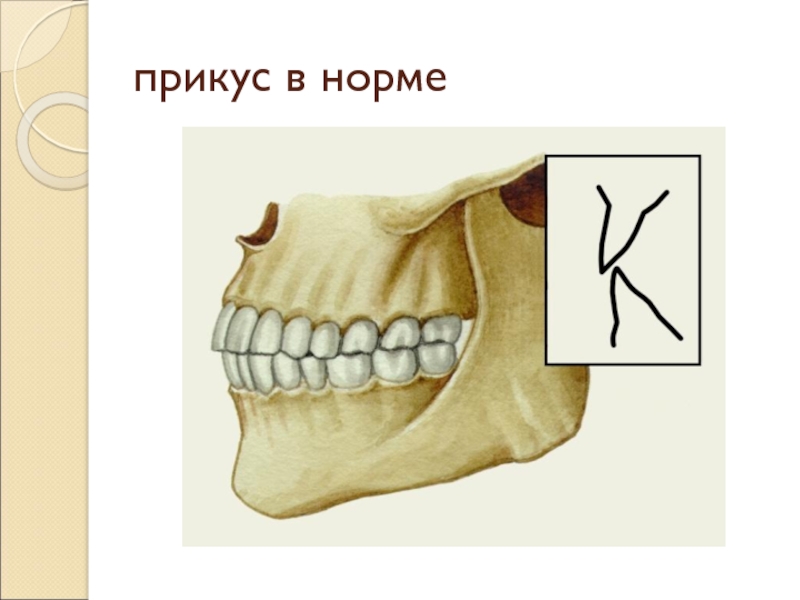
Какие есть доказательства?
Hoffman, DR. «Аллергены кусающих насекомых». Clin Allergy Immunol. т. 21. 2008. С. 251-60. (В этом недавнем обзоре рассматриваются известные аллергенные экстракты многих обычных кусающих насекомых, включая комаров, мух, клещей и постельных клопов.)
Стин, С.Дж., Карбонаро, Пенсильвания, Шварц, РА.«Членистоногие в дерматологии». J Am Acad Dermatol. т. 50. Июнь 2004 г., стр. 819-42. (Превосходный обзор папулезной крапивницы и большинства основных членистоногих, имеющих медицинское значение. Включает профилактические и лечебные меры.)
Северино, М., Бонадонна, П., Пассалаква, Г. «Большие местные реакции от жалящих насекомых: от эпидемиологии к управлению». Curr Opin Allergy Clin Immunol. т. 9. Август 2009. С. 334-7. (Тщательный обзор крупных местных реакций на укусы насекомых, включая меры лечения.)
Przybilla, B, Ruëff, F. «Аллергия на яд перепончатокрылых». J Dtsch Dermatol Ges. т. 8. 2010 февраля. С. 114–27. (Недавний тщательный обзор диагностики и лечения различных реакций на укусы перепончатокрылых.)
Карппинен, А., Каутиайнен, Х., Петман, Л., Бурри, П., Реунала, Т. «Сравнение цетиризина, эбастина и лоратадина в лечении немедленной аллергии на укусы комаров». Аллергия. т. 57. Июнь 2002 г., стр. 534-7. (Это двойное слепое плацебо-контролируемое исследование показало, что цетиризин 10 мг и эбастин 10 мг более эффективны, чем 10 мг лоратадина, в уменьшении волдыря и зуда от укусов комаров.)
Barzilai, A, Shpiro, D, Goldberg, I, Yacob-Hirsch, Y, Diaz-Cascajo, C, Meytes, D. «Реакция, подобная укусу насекомого, у пациентов с гематологическими злокачественными новообразованиями». Arch Dermatol. т. 135. 1999 Dec. pp. 1503-7. (Обзор преувеличенных реакций, подобных укусу, у пациентов с гематологическими злокачественными новообразованиями, включая некоторые теории относительно патогенеза этих реакций.)
Бонадонна, П., Занотти, Р. , Мюллер, У. «Мастоцитоз и аллергия на яд насекомых». Curr Opin Allergy Clin Immunol. т. 10. Август 2010 г., стр. 347–53. (Обзор взаимосвязи между мастоцитозом и системными аллергическими реакциями, предполагаемый патогенез, тестирование и лечение.)
, Мюллер, У. «Мастоцитоз и аллергия на яд насекомых». Curr Opin Allergy Clin Immunol. т. 10. Август 2010 г., стр. 347–53. (Обзор взаимосвязи между мастоцитозом и системными аллергическими реакциями, предполагаемый патогенез, тестирование и лечение.)
Brockow, K, Jofer, C, Behrendt, H, Ring, J. «Анафилаксия у пациентов с мастоцитозом: исследование истории болезни, клинических особенностей и факторов риска у 120 пациентов». Аллергия. т. 63. 2008 Февраль, стр. 226–32. (Это исследование пациентов с известным мастоцитозом показало, что укусы перепончатокрылых (особенно ос) были наиболее частой причиной анафилаксии у взрослых с мастоцитозом.Двадцать семь процентов их взрослой когорты сообщили об анафилаксии укусов перепончатокрылых. Напротив, укусы перепончатокрылых не вызывают анафилаксии у детей.)
Copyright © 2017, 2013 ООО «Поддержка принятия решений в медицине». Все права защищены.
Ни один спонсор или рекламодатель не участвовал, не одобрял и не платил за контент, предоставляемый Decision Support in Medicine LLC. Лицензионный контент является собственностью DSM и защищен авторским правом.
Укусы и укусы членистоногих | DermNet NZ
Автор: Ванесса Нган, штатный писатель, 2003 г.Обновлено Hon A / Prof Amanda Oakley, дерматолог, Гамильтон, Новая Зеландия, октябрь 2015 г.
Что такое членистоногие?
Членистоногие включают насекомых, пауков (паукообразных), клещей и клещей.
- Членистоногие могут поражать кожу человека, особенно чесотку и головные вши
- Могут укусить и укусить
- Они могут переносить такие болезни, как малярия, желтая лихорадка и филяриатоз
- Они могут вызывать аллергические состояния, такие как сенная лихорадка, астма и атопическая экзема
Укусы насекомых
Что вызывает укусы и укусы членистоногих?
Укусы и укусы насекомых можно разделить на две группы: ядовитые и неядовитые.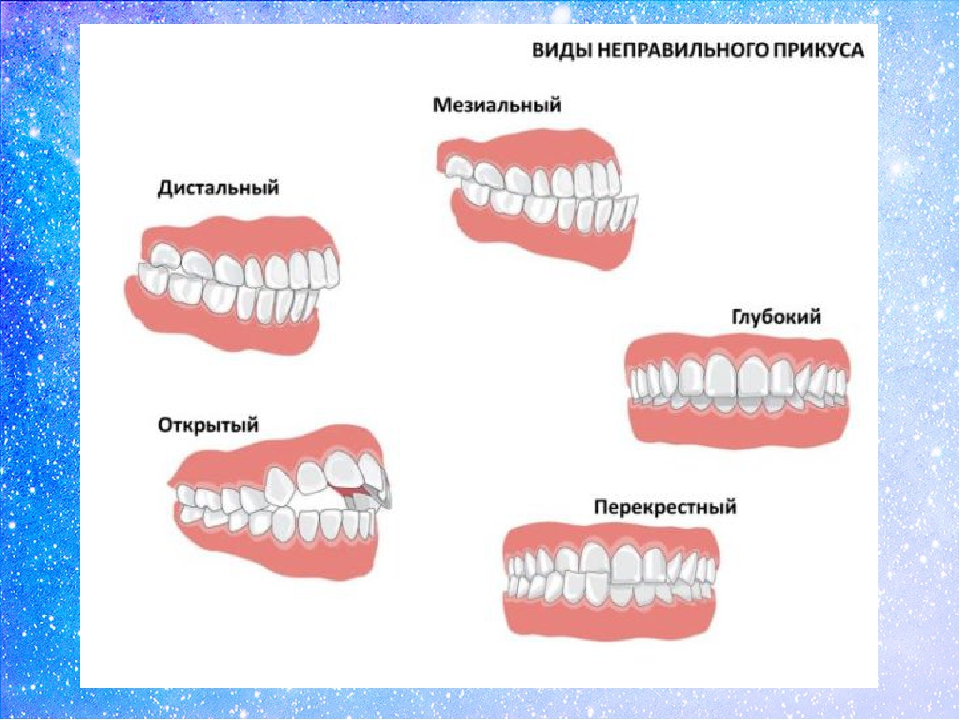 Небольшое количество пауков также ядовито.
Небольшое количество пауков также ядовито.
Ядовитые насекомые (жало)
Укус — это обычно нападение ядовитого насекомого, которое вводит ядовитый и болезненный яд через свое жало в качестве защитного механизма. К ядовитым насекомым относятся:
- Пчела
- Оса
- Хорнет
- Желтая куртка
- Огненный муравей.
Ядовитые пауки
Укусы ядовитых пауков редки, но обладают потенциально серьезной системной нейротоксичностью (например, видов Lactrodectus ) или обычно местными цитотоксическими эффектами (например, видов Loxosceles ).Большинство домашних пауков безвредны. Идентификация паука-нарушителя важна для определения лечения, включая противоядие.
Укусы неядовитых насекомых
Неядовитые насекомые протыкают кожу, чтобы питаться кровью. Обычно это приводит к сильному зуду. К неядовитым насекомым, которые кусают, относятся:
Гусеницы и моль
У некоторых гусениц и моли есть раздражающие волосы и острые шипы, вызывающие жалящую, непродолжительную папулезную крапивницу, дерматит и аллергические реакции.
Кто получает укусы и укусы членистоногих?
Любого человека, подвергшегося воздействию членистоногих, можно укусить или ужалить. Среда обитания членистоногих варьируется, и индивидуальные риски во многом зависят от географических и климатических факторов. Время суток может иметь значение. Например, одни комары кусаются ночью, а другие — днем. К другим факторам, которые следует учитывать, относятся:
- Тот факт, что в тропических регионах или летом в других местах носят меньше одежды
- Тот факт, что в садах или лесах наблюдается повышенная подверженность насекомым
- Перенаселенность, поездки и плохая гигиена
- Текущие или предыдущие домашние животные.
Комаров привлекает тепло тела, углекислый газ в выдыхаемом воздухе, человеческий пот и человеческая микрофлора.
Каковы клинические признаки укусов и укусов членистоногих?
Реакция на встречу с членистоногим зависит от вида, переносящего болезнь, и индивидуальных факторов, таких как иммунитет хозяина.
Ядовитый укус пчелы или осы обычно вызывает чувство покалывания или боли с покраснением и припухлостью. Повышенная чувствительность к яду влияет на реакцию.
- Большая локальная реакция вызывает более широкое распространение отека в течение нескольких часов.
- Анафилаксия приводит к немедленному ангионевротическому отеку, крапивнице и бронхоспазму и может быть опасна для жизни.
Укус насекомого проявляется в виде одной или нескольких сильно зудящих папул на участке тела, подверженном воздействию насекомого.
- Укусы насекомых часто возникают при выращивании сельскохозяйственных культур.
- Папула обычно проходит в течение нескольких часов.
- Может иметь центральный прозрачный или геморрагический волдырь и сохраняться в течение нескольких дней.
- При царапании образуется открытая язва.
Укусы насекомых
Другие изображения укусов насекомых …
Осложнения от укусов и укусов членистоногих
К осложнениям укусов членистоногих относятся:
Папулезная крапивница
Папулезная крапивница — это реакция гиперчувствительности, чаще всего у маленьких детей из-за бляшек и / или укусы комаров. Новые укусы сопровождаются реактивацией старых и проявляются в виде симметричных зудящих папул с крапивницей.Папулезная крапивница проходит с развитием иммунологической толерантности.
Стойкая реакция на укус насекомого
Одиночная стойкая реакция на укус насекомого может быть уртикарной, буллезной, васкулитической или гранулематозной.
Инфекции, передаваемые членистоногими
Заболевания, переносчиками которых являются определенные членистоногие, встречаются во всем мире, но особенно распространены в тропических и развивающихся регионах.
Сюда входят:
- Паразиты: малярия, лейшманиоз, трипаносомоз
- Бактерии: болезнь Лайма, чума, бациллярный ангиоматоз, возвратный тиф, туляремия, бабезиоз, болезнь Падаль
- Вирусные болезни: лихорадка денге, лихорадка чикунгунья, лихорадка Зика
- Риккетсиоз: сыпной тиф.
Как диагностируются укусы и укусы членистоногих?
Обычно люди знают об укусах, особенно если они наблюдали членистоногих, но иногда это не так. Клиническая картина обычно типична.
Биопсия кожи может указывать на то, что она показывает центральную точку, эозинофильный спонгиоз и клиновидный смешанный дермальный инфильтрат, распределенный вокруг потовых протоков / желез.
Как лечить укусы и укусы членистоногих?
Укусы
Если реакция легкая, укусы насекомых следует обработать, сначала удалив жало.Это необходимо, поскольку жало продолжает откачивать яд из мешка до тех пор, пока он не станет пустым или удаленным.
- Приложите твердый край, например, нож или кредитную карту, к коже рядом со встроенным жалом.
- Приложите постоянное сильное давление и соскребите по поверхности кожи, чтобы удалить жало. Это предпочтительнее, чем использование пинцета или пальцев, которые могут случайно выдавить больше яда в пациента.
- Очистите место дезинфицирующим средством.
- Приложите лед или холодный компресс, чтобы уменьшить боль и отек.Актуальный стероидный крем или лосьон с каламином можно наносить несколько раз в день, пока симптомы не исчезнут. При необходимости также можно принимать пероральные антигистаминные препараты.
Если укус насекомого вызывает серьезную реакцию или анафилаксию, следует немедленно обратиться за медицинской помощью. Если известно, что у пациента аллергия на укусы насекомых, он может носить с собой набор для лечения аллергии, содержащий адреналин (адреналин).
Укусы насекомых
Основная цель лечения укусов насекомых — предотвратить зуд.
Укусы насекомых-переносчиков болезни требуют специальной антимикробной терапии для лечения болезни.
Как предотвратить укусы и укусы членистоногих?
Следующие простые меры могут предотвратить укусы и укусы членистоногих:
- Носите полностью закрывающую одежду.

- Держите окна и двери закрытыми на ночь.
- Избегайте духов и яркой одежды, чтобы снизить риск укусов пчел.
- Избавляет от запахов на пикниках и в местах сбора мусора, которые могут привлекать насекомых.
- Уничтожьте или переместите ульи или гнезда поближе к дому.
- Сливные бассейны с застаивающейся водой, привлекающие комаров.
- Используйте электрические устройства для отпугивания насекомых и катушки с подсветкой.
- Регулярно очищайте кошек, собак и других домашних животных от блох.
- Нанесите репелленты от насекомых, содержащие ДЭТА (диэтилтолуамид), на открытые участки кожи.
- Нанесите перметрин на одежду для 2-недельной защиты с помощью двух циклов стирки. Его также можно наносить непосредственно на открытые участки кожи, защищая от насекомых в течение нескольких дней.
- Тиамин (витамин B1) можно использовать как системный репеллент от насекомых (кожа имеет характерный запах).
Укусы насекомых — StatPearls — Книжная полка NCBI
Этиология
Последствия укусов членистоногих обычно возникают из-за травм или местного воспаления и повышенной чувствительности к слюне членистоногих. Хотя некоторые членистоногие способны вводить яд при укусе, в большинстве случаев отравление происходит через жало, соединенное с ядовитой железой. Известные членистоногие, обладающие жалами, включают пчел, ос, шершней, огненных муравьев и скорпионов.И укусы, и укусы вызывают повреждение тканей, которое может служить воротами для вторичной бактериальной инфекции.
Четыре класса значимых с медицинской точки зрения членистоногих — это чилоподы, двуногие, насекомые и паукообразные. К каждому классу относятся следующие представители:
-
Chilopoda: многоножки
-
Двуногие: многоножки
-
Насекомые: перепончатокрылые (пчелы, осы, шершни и огненные муравьи), комары, клопы, блохи, вши. , гусеницы и мотыльки, а также целующиеся жуки
-
Паукообразные: пауки, скорпионы, клещи и клещи
Chilopods
Многоножки — хилоподы, для которых характерна структура кусания головы, соединенная с ядовитой железой.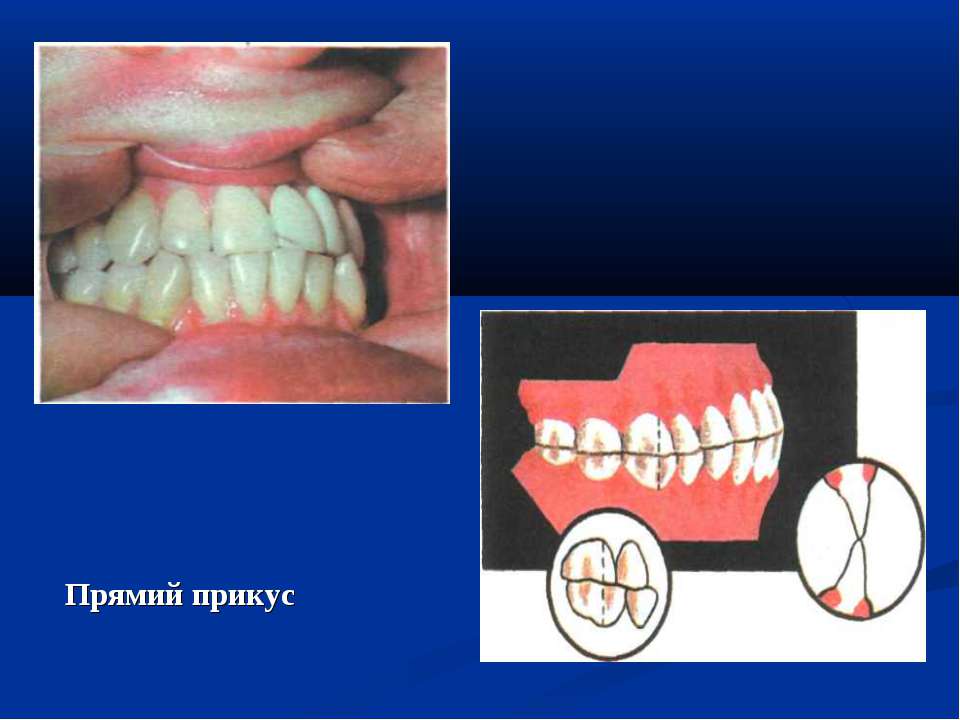 Укусы часто вызывают два геморрагических прокола, сопровождающихся эритемой и припухлостью. Яд состоит из биохимических медиаторов, в том числе металлопротеаз, которые вызывают немедленную локализованную боль [1]. Лечение, как правило, является поддерживающим и включает очистку пораженного участка водой с мылом, местное применение льда, местных стероидов и обезболивание с помощью ацетаминофена или НПВП. [2] Случаи, проявляющиеся сильной локальной болью, поддаются лечению с помощью местной инфильтрации лидокаина. [2]
Укусы часто вызывают два геморрагических прокола, сопровождающихся эритемой и припухлостью. Яд состоит из биохимических медиаторов, в том числе металлопротеаз, которые вызывают немедленную локализованную боль [1]. Лечение, как правило, является поддерживающим и включает очистку пораженного участка водой с мылом, местное применение льда, местных стероидов и обезболивание с помощью ацетаминофена или НПВП. [2] Случаи, проявляющиеся сильной локальной болью, поддаются лечению с помощью местной инфильтрации лидокаина. [2]
Diplopods
Многоножки — представители класса Diplopoda, характеризующиеся наличием двух пар ног на каждый сегмент тела.Многоножки наносят ущерб путем секреции ядовитой жидкости железами по бокам их частей тела, которая оказывает локализованное едкое действие на ткани. Клинически это может проявляться сильным жжением, сопровождающимся эритемой, а иногда и образованием пузырьков. Токсичная жидкость часто вызывает развитие локализованной области гиперпигментации, обычно коричневого или черного цвета, которая может длиться месяцами. [1] [3] Более серьезные травмы могут возникнуть при попадании в глаза, что может вызвать химический конъюнктивит или изъязвление роговицы.Лечение местного воздействия аналогично лечению ожога второй степени и включает местные антибиотики и анальгетики. Немедленное мытье области мыльной водой после воздействия может помочь уменьшить воздействие токсина. Лечение воздействия на глаза требует обильного орошения, окрашивания флюоресцеином для выявления язв, местных антибиотиков, циклоплегиков и направления к офтальмологу.
Insecta
К представителям класса Insecta, которые составляют примерно 60% всех видов членистоногих, относятся перепончатокрылые (пчелы, осы, шершни и огненные муравьи), комары, постельные клопы, блохи, вши, жуки, гусеницы и моль. и целовать жуков.[2]
Гусеницы и мотыльки
Хотя большинство гусениц и бабочек безвредны для человека, некоторые из них вызывают кожные заболевания при контакте с их защитными волосками или шипами. Наиболее частыми клиническими проявлениями воздействия являются эритема, зуд и развитие папул или крапивницы в месте контакта. В Соединенных Штатах наиболее серьезные клинические реакции возникают при контакте с Pus Caterpillar, который в основном встречается на юго-востоке Соединенных Штатов. Воздействие часто приводит не к зуду, а к местной жгучей боли и развитию геморрагических пурпурных папул, организованных в виде сетки.[3] Лечение кожных реакций, вызванных гусеницами и молью, состоит в основном из симптоматического лечения, включая применение местного льда, контроль зуда с помощью местных кортикостероидов и системных антигистаминных препаратов, а также обезболивание с помощью НПВП или ацетаминофена. [2] Если на коже присутствуют волоски или шипы, их можно удалить с помощью липкой ленты. [3]
Наиболее частыми клиническими проявлениями воздействия являются эритема, зуд и развитие папул или крапивницы в месте контакта. В Соединенных Штатах наиболее серьезные клинические реакции возникают при контакте с Pus Caterpillar, который в основном встречается на юго-востоке Соединенных Штатов. Воздействие часто приводит не к зуду, а к местной жгучей боли и развитию геморрагических пурпурных папул, организованных в виде сетки.[3] Лечение кожных реакций, вызванных гусеницами и молью, состоит в основном из симптоматического лечения, включая применение местного льда, контроль зуда с помощью местных кортикостероидов и системных антигистаминных препаратов, а также обезболивание с помощью НПВП или ацетаминофена. [2] Если на коже присутствуют волоски или шипы, их можно удалить с помощью липкой ленты. [3]
Клопы
Cimex lectularius , человеческий постельный клоп, является облигатным кровососом и распространен во всем мире. Он овальной формы, плоский, красно-коричневого цвета и около 3-6 мм в длину.Клопы обычно живут в щелях в стенах, полу, матрасах, подушках, каркасах кроватей и других конструкциях. Укусы иногда возникают линейно и чаще всего проявляются в виде небольшой папулы или точки, обычно без окружающей реакции. [3] Лечение укусов состоит в основном из симптоматической терапии с использованием местных глюкокортикоидов и системных антигистаминных препаратов для контроля зуда. [2] Вторичные инфекции следует лечить соответствующими антибиотиками. Устранение инвазий может быть трудным и требует сочетания профессионально применяемых инсектицидов и нехимических средств контроля.
Клопы-поцелуи
Клопы-поцелуи, или трехатомные клопы, представляют собой тип редувидных клопов, которые могут переносить паразит Trypanosoma cruzi , этиологический агент болезни Шагаса. Целующиеся клопы имеют длину от 1,5 до 2,5 см, коричневого или черного цвета и обычно имеют красные или желтые полосы на брюшке. Триатомы — это кровососущие насекомые и ночные кормилицы, которые переносят Trypanosoma cruzi с фекалиями.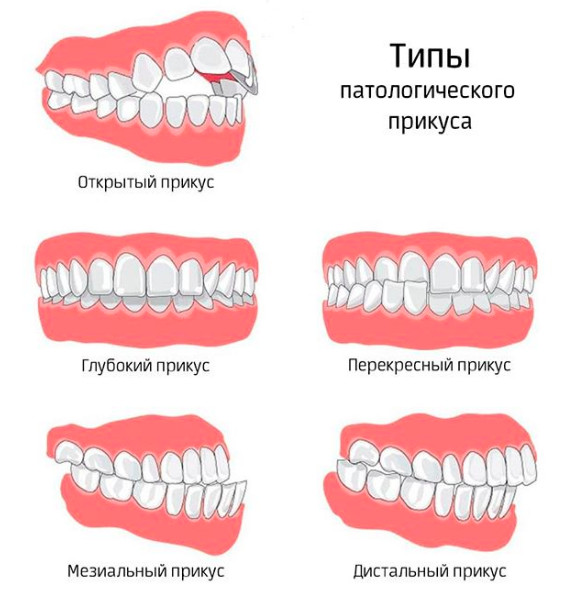 Их ареал простирается на юге Соединенных Штатов, в Мексике, Центральной Америке и Южной Америке, где они обычно живут на соломенных крышах или в трещинах и дырах некачественного жилья.Иногда жертвы могут непреднамеренно поцарапать или втирать фекалии в укушенную рану или слизистые оболочки, особенно глаза или рот. Укусы обычно безболезненны и представляют собой папулы с геморрагической точкой или пузырно-пузырчатые поражения [3]. Область локализованного отека, эритемы и уплотнения, соответствующая месту проникновения трипаносомы, известна как чагома. Классическим признаком острой болезни Шагаса является наличие чагомы на веке, известной как признак Романы. После острой фазы инфекции, которая может длиться несколько месяцев, пациенты переходят в хроническую фазу, в течение которой инфекция может оставаться бессимптомной в течение десятилетий.Примерно у 20-30% инфицированных пациентов разовьются сердечные или желудочно-кишечные осложнения.
Их ареал простирается на юге Соединенных Штатов, в Мексике, Центральной Америке и Южной Америке, где они обычно живут на соломенных крышах или в трещинах и дырах некачественного жилья.Иногда жертвы могут непреднамеренно поцарапать или втирать фекалии в укушенную рану или слизистые оболочки, особенно глаза или рот. Укусы обычно безболезненны и представляют собой папулы с геморрагической точкой или пузырно-пузырчатые поражения [3]. Область локализованного отека, эритемы и уплотнения, соответствующая месту проникновения трипаносомы, известна как чагома. Классическим признаком острой болезни Шагаса является наличие чагомы на веке, известной как признак Романы. После острой фазы инфекции, которая может длиться несколько месяцев, пациенты переходят в хроническую фазу, в течение которой инфекция может оставаться бессимптомной в течение десятилетий.Примерно у 20-30% инфицированных пациентов разовьются сердечные или желудочно-кишечные осложнения.
Вши
Вши — насекомые-паразиты, питающиеся кровью человека. У них шесть ног, от желтовато-коричневого до серовато-белого цвета, от 2,5 до 3,5 см в длину, без крыльев и плоской формы. Три типа вшей, которые питаются людьми, — это головная вошь, Pediculus humanus . capitus , тельцевая вошь, Pediculus humanus corporis и лобковая или крабовая вошь, Pthirus pubis .Хотя головные и лобковые вши не связаны с передачей болезней, они могут переносить тиф и возвратный тиф.
Головные вши
Головные вши чаще всего встречаются у детей младшего возраста в детских садах или начальной школе и обычно появляются на голове, бровях и ресницах. Головные вши существуют в одной из трех форм: взрослая особь, нимфа и яйцо. Яйца, также известные как гниды, имеют желтоватый оттенок и приклеиваются к стержням волос. Нимфа, незрелая вошь, вылупляется из яйца примерно через 8 дней и, как взрослая форма, является обязательным питателем крови.Общие симптомы заражения головными вшами включают ощущение чего-то движущегося в волосах, зуд или появление гнид или вшей. Диагноз ставится путем выявления гнид, нимф или взрослых вшей на коже головы или волосах. Лечение от головных вшей проводится педикулицидами, многие из которых отпускаются без рецепта. Обычные безрецептурные препараты включают пиретрин и 1% лосьон с перметрином. Пероральный ивермектин в начальной дозе 200 мкг / кг и повторение через 10 дней часто используется для лечения инфекций, вызванных вшами, но не одобрен FDA для этой цели.Удалять гниды следует с помощью мелкой расчески. Поскольку большинство методов лечения не уничтожают полностью яйца, обычно требуется повторное лечение через семь-десять дней.
Лобковые вши
Лобковые вши меньше, чем головные или нательные, их длина составляет от 1 до 2 мм. У них шесть ног с двумя большими передними ногами, которые напоминают щипцы краба. Распространение лобковых вшей обычно ограничивается участками с короткими волосами, такими как лобковые волосы, но иногда их можно найти на ресницах, бровях, а также в подмышечных волосах и волосах бороды.Как и головные вши, лобковые вши имеют форму яйца, личинки и взрослую особь. Передача обычно происходит половым путем, поэтому заражения чаще всего встречаются у взрослых. При обнаружении лобковых вшей врачи должны рассмотреть возможность выявления других инфекций, передающихся половым путем. Симптомы заражения сходны с симптомами головных вшей, и обнаружение вшей или гнид в лобковых волосах позволяет установить диагноз. Лечение лобковых вшей такое же, как и от головных вшей.Лечение вшей или гнид, обнаруженных на ресницах, включает нанесение офтальмологической мази на края век на 10 дней [3].
Вши
В отличие от головных и лобковых вшей, вши не живут на коже, а живут и откладывают яйца в швах одежды или постельных принадлежностей, перемещаясь на кожу только для того, чтобы поесть. Вши обычно передаются при прямом контакте, но также могут передаваться через одежду, постельное белье и полотенца. В Соединенных Штатах вши чаще всего встречаются среди бездомных.Хотя у телесных вшей есть общие симптомы с другими вшами, они вызывают более сильный зуд, вторичный по отношению к аллергической реакции на слюну вшей. Пиодермия может быть обнаружена на участках, покрытых одеждой, таких как подмышечная впадина, туловище и пах. В отличие от головных и лобковых вшей, диагностика заражения обычно заключается в обнаружении яиц и вшей в швах одежды, а не на коже. Лечение вшей обычно не требует применения педикулицидов, потому что улучшение гигиены, включая принятие душа и доступ к регулярно стираемой одежде, часто помогает искоренить заражение.Стирать всю одежду, постельное белье и полотенца в горячей воде и сушить в машине в горячем режиме. Зуд можно лечить системными антигистаминными препаратами, а при вторичной инфекции могут потребоваться антибиотики. Если фармакологическое лечение считается целесообразным, оно состоит из тех же средств, которые используются для лечения лобковых и головных вшей. Вши представляют значительный риск для здоровья, поскольку они способны переносить такие заболевания, как эпидемический тиф, окопная лихорадка и эпидемический возвратный тиф. [3]
Пиодермия может быть обнаружена на участках, покрытых одеждой, таких как подмышечная впадина, туловище и пах. В отличие от головных и лобковых вшей, диагностика заражения обычно заключается в обнаружении яиц и вшей в швах одежды, а не на коже. Лечение вшей обычно не требует применения педикулицидов, потому что улучшение гигиены, включая принятие душа и доступ к регулярно стираемой одежде, часто помогает искоренить заражение.Стирать всю одежду, постельное белье и полотенца в горячей воде и сушить в машине в горячем режиме. Зуд можно лечить системными антигистаминными препаратами, а при вторичной инфекции могут потребоваться антибиотики. Если фармакологическое лечение считается целесообразным, оно состоит из тех же средств, которые используются для лечения лобковых и головных вшей. Вши представляют значительный риск для здоровья, поскольку они способны переносить такие заболевания, как эпидемический тиф, окопная лихорадка и эпидемический возвратный тиф. [3]
Комары
Комары принадлежат к семейству Culicidae и характеризуются сложными глазами, тонкими крыльями, длинными тонкими ногами и хоботками, которые позволяют кусать и получать пищу с кровью.Укусы комаров вызывают минимальные травмы и часто не ощущаются хозяином. Наиболее частым симптомом является зуд, а наиболее частой находкой на коже является наличие волдырей при крапивнице. Лечение укусов комаров симптоматическое и включает аппликацию льда, местные кортикостероиды и системные антигистаминные препараты. Наибольшую опасность от комаров представляют их способность передавать несколько серьезных заболеваний, включая малярию, филяриатоз, желтую лихорадку, лихорадку денге, вирус Западного Нила, вирус Зика и чикунгунью.
Мухи
Есть ряд важных с медицинской точки зрения мух, которые кусают людей, в первую очередь олень, конная муха, песчаная муха и муха цеце. При приеме пищи с кровью мухи используют свой специально сконструированный ротовой аппарат, чтобы разрывать кожу, вводить содержащую антикоагулянт слюну и затем всасывать образовавшееся кровотечение.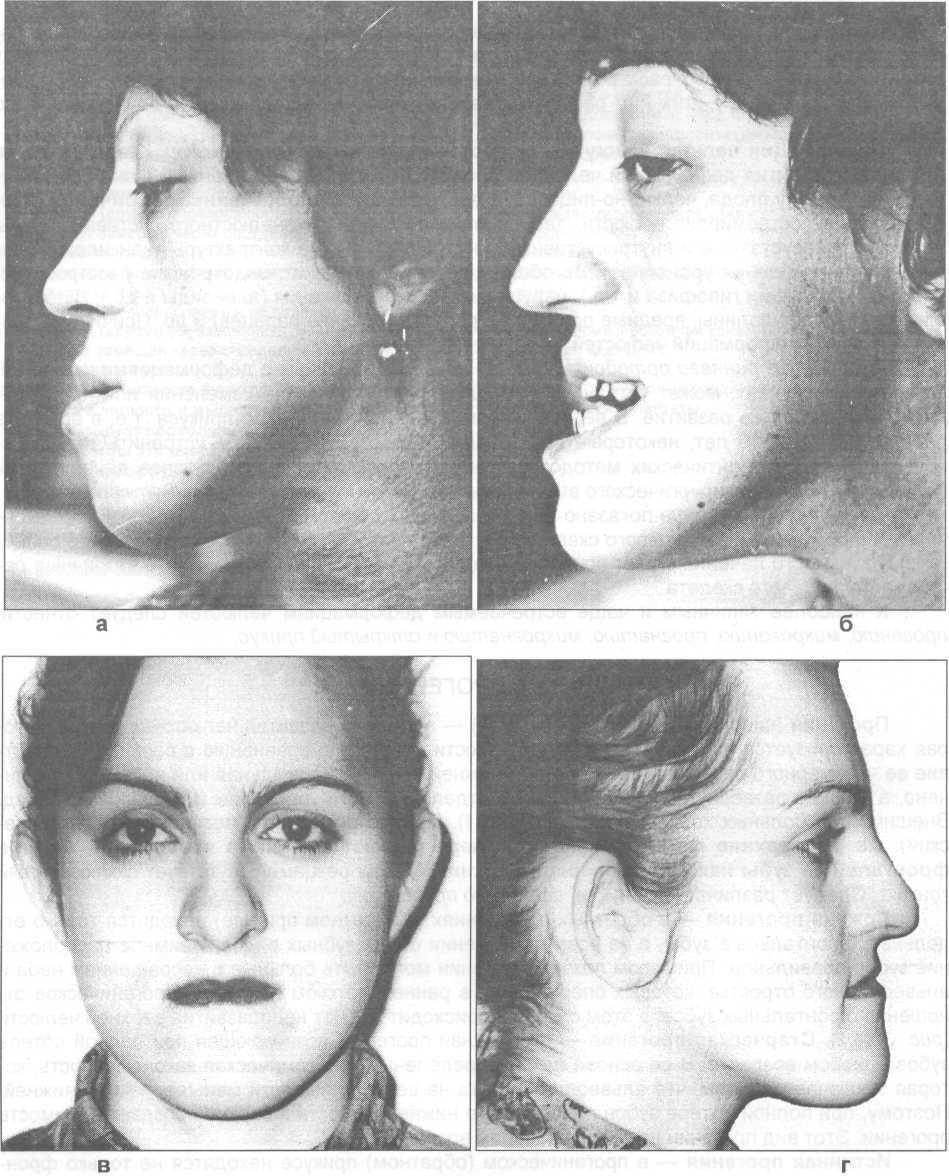 Некоторые мухи могут переносить серьезные заболевания, такие как муха цеце, передающая трипаносомоз, песчаная муха, передающая бартонеллез и лейшманиоз, и оленьая муха, передающая туляремию.Некоторые мухи, такие как черная муха и конина, могут вызывать серьезные аллергические и даже анафилактические реакции. Укусы мух обычно довольно болезненны и могут вызывать значительное кожное воспаление и развитие крупных волдырей и папул. Лечение состоит из симптоматической помощи, включая нанесение льда, обезболивание с помощью ацетаминофена или НПВП, тщательное промывание раны и системные антигистаминные препараты от зуда.
Некоторые мухи могут переносить серьезные заболевания, такие как муха цеце, передающая трипаносомоз, песчаная муха, передающая бартонеллез и лейшманиоз, и оленьая муха, передающая туляремию.Некоторые мухи, такие как черная муха и конина, могут вызывать серьезные аллергические и даже анафилактические реакции. Укусы мух обычно довольно болезненны и могут вызывать значительное кожное воспаление и развитие крупных волдырей и папул. Лечение состоит из симптоматической помощи, включая нанесение льда, обезболивание с помощью ацетаминофена или НПВП, тщательное промывание раны и системные антигистаминные препараты от зуда.
Миаз — это заболевание, которое возникает при заражении личинками мух.Раневой миаз возникает, когда мухи откладывают личинки на рану или рядом с ней, где они питаются окружающей тканью. Обычно личинки удаляются при обильном орошении, но иногда требуется санация раны [4]. Фурункулярный миаз возникает, когда личинки мух зарываются в кожу. Наиболее заметной причиной фурункулярного миаза является человеческий овод, обитающий в Карибском бассейне, а также в Центральной и Южной Америке. Передача обычно происходит, когда самка мухи откладывает яйца непосредственно на кровососущее насекомое, такое как комар [2]. Когда насекомое приземляется и кусает свою жертву, яйца откладываются на коже, вылупляются, а личинки быстро зарываются под кожей и полностью созревают через 5-10 недель.Клинически личинки овода образуют эритематозную папулу или узелок с центральной точкой, представляющей дыхательную трубку личинки [4]. В то время как личинки появляются самопроизвольно через 5-10 недель, хирургический разрез и удаление обычно являются лечением. Другой вариант лечения — покрыть пораженное место толстым слоем вазелина или свиного жира, который перекрывает дыхательную трубку личинки и вызывает ее выход в течение 24 часов. [4] Дополнительное лечение включает обновление иммунизации против столбняка, введение антибиотиков в случае вторичного заражения и парацетамол или НПВП для снятия боли.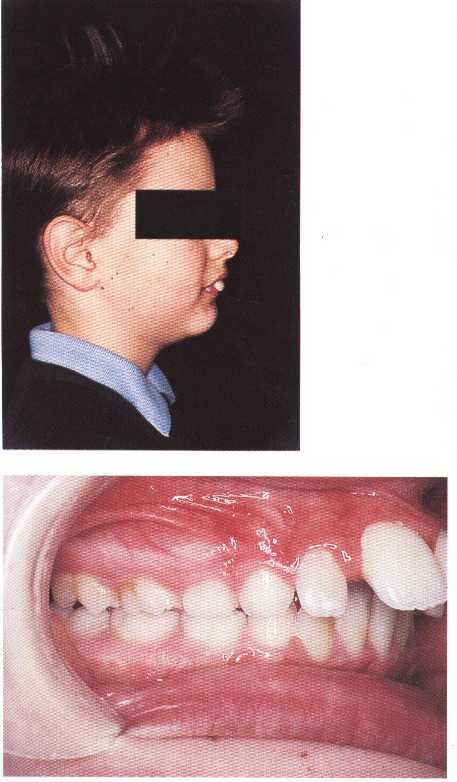
Hymenoptera
В отряд перепончатокрылых входят осы, пчелы, жёлтые куртки, шершни и огненные муравьи. У всех этих насекомых есть болезненное укус, наносимое их хвостовым жалом, вводящим яд. Состав этих ядов сложен, и некоторые из них могут вызывать перекрестную сенсибилизацию. Местные реакции на укусы являются наиболее частыми и проявляются немедленным появлением локальной боли, эритемы и отека. Анафилактические реакции могут проявляться первыми симптомами зуда, покраснения лица и крапивницы, которые могут быстро прогрессировать до хрипов, одышки, ангионевротического отека и стридора, рвоты, спазмов в животе и обморока.Семейство перепончатокрылых Apoidea, состоящее из медоносных пчел и шмелей, обладает жалом с изогнутыми зазубринами, который остается у жертвы после укуса. Африканизированные пчелы, или пчелы-убийцы, — чрезвычайно агрессивные пчелы, завезенные в Соединенные Штаты из Бразилии в конце 1950-х годов. Они наиболее широко распространены на юго-западе США, особенно в Техасе, Аризоне и Калифорнии, но продолжают мигрировать на север и восток. Осы и желтые куртки составляют семейство Vespidae, которое, в отличие от членов семейства Apoidea, не теряет своего жала при атаке и может укусить несколько раз.
Лечение неосложненных укусов включает снятие жала вручную, наложение ледяных компрессов и обезболивающих. Короткие курсы системных антигистаминных препаратов и кортикостероидов эффективны при более тяжелых локализованных реакциях [5].
Огненные муравьи — это перепончатокрылые, принадлежащие к семейству Formicidae, которые живут в больших наземных колониях на юго-востоке США. Они могут быть красными или черными, очень агрессивны и часто атакуют стаями. Огненные муравьи начинают свою атаку с того, что цепляются за свою жертву мощными челюстями, а затем наносят до 10 укусов своим яйцекладом.Их яд состоит из алкалоидов и вызывает сильную жгучую боль. Их яд может вызвать анафилаксию и потенциально может вызвать перекрестную сенсибилизацию с ядом других перепончатокрылых. Как и в случае с семействами Vespidae и Apoidea, большинство реакций связано с локализованными дерматологическими признаками. Отличительной особенностью является наличие двух центральных геморрагических точек от укуса муравья, окруженных кольцом эритематозных папул, вызванных укусом [5]. Эти папулы развиваются в пузырьки, а затем в стерильные зудящие пустулы в течение 6–24 часов.Лечение такое же, как и при укусах других перепончатокрылых. [2]
Как и в случае с семействами Vespidae и Apoidea, большинство реакций связано с локализованными дерматологическими признаками. Отличительной особенностью является наличие двух центральных геморрагических точек от укуса муравья, окруженных кольцом эритематозных папул, вызванных укусом [5]. Эти папулы развиваются в пузырьки, а затем в стерильные зудящие пустулы в течение 6–24 часов.Лечение такое же, как и при укусах других перепончатокрылых. [2]
Блохи
Блохи — бескрылые эктопаразиты, питающиеся млекопитающими и птицами. Они от 2 до 4 мм в длину, тонкие, от красного до коричневого цвета. Укусы блох обычно проявляются в виде эритематозных папул, часто с геморрагическим центром. Укусы также могут проявляться в виде крапивницы, пузырьков или пузырей. Зуд может быть сильным, а расчесывание поражений может привести к раздражению кожи и вторичной бактериальной инфекции. Основная цель лечения укусов блох — контролировать сильный зуд с помощью местного лосьона с каламином или кортикостероидов, а также системных антигистаминных препаратов.Наиболее значительным медицинским воздействием блох является их способность служить переносчиками нескольких серьезных и потенциально смертельных заболеваний, включая туляремию, эндемический тиф и бубонную чуму.
Паукообразные
Паукообразные — это класс членистоногих, в который входят клещи, клещи, скорпионы и пауки.
Клещи
Нимфальные и взрослые клещи характеризуются наличием восьми ног с парой когтей на концах и овальным телом, которое наполняется кровью во время кормления.Большинство клещей относятся к категории жестких клещей, принадлежащих к семейству Ixodidae, или мягких клещей, принадлежащих к семейству Argasidae. Клещи питаются, вырезая отверстие в эпидермисе и вводя антикоагулянты или соединения, подавляющие агрегацию тромбоцитов. Укусы клещей обычно безболезненны и могут сопровождаться разнообразными высыпаниями и другими дерматологическими признаками, что затрудняет диагностику. Укусы часто проявляются в виде эритематозных папул с окружающей эритемой, в то время как другие могут проявляться как зудящие уртикарные поражения. Клещевые инфекционные заболевания, такие как болезнь Лайма и пятнистая лихорадка Скалистых гор, с характерными высыпаниями; однако они не всегда идентифицируются.
Клещевые инфекционные заболевания, такие как болезнь Лайма и пятнистая лихорадка Скалистых гор, с характерными высыпаниями; однако они не всегда идентифицируются.
Наиболее значительным воздействием клещей на людей является их способность служить переносчиками серьезных заболеваний, включая пятнистую лихорадку Скалистых гор, эндемический сыпной тиф, эрлихиоз, Ку-лихорадку, энцефалит, геморрагическую лихорадку, болезнь Лайма, возвратный тиф, туляремию, бабезиоз.
Простые неосложненные укусы клещей лечат обычным уходом за ранами, местными кортикостероидами и системными антигистаминными препаратами от зуда и антибиотиками, если присутствует вторичная инфекция.Клещей следует удалять с помощью пинцета с острым концом, захватив клеща как можно ближе к коже и потянув вверх, равномерно и осторожно надавливая. Другие широко рекламируемые методы удаления клещей, такие как нанесение лака для ногтей, спирта или горячего тушения спички, не рекомендуются, поскольку они не влияют на отслоение и могут вызвать срыгивание клеща в рану, увеличивая риск передачи болезни. [6]
Чесотка
Чесотка — это поражение кожи, вызываемое восьминогим чесоточным клещом человека, Sarcoptes scabiei .Клещ небольшой, около 0,4 мм, зарывается в роговой слой кожи, где откладывает яйца. Чесотка распространяется по всему миру и обычно передается при длительном прямом контакте, часто половом. Начальные инфекции часто протекают бессимптомно в течение 2–6 недель, а развитие симптомов является результатом аллергической реакции на белки клещей, откладывающиеся под кожей. [4] Наиболее частые проявления заражения чесоткой включают сильный зуд, часто усиливающийся ночью или при воздействии высоких температур, а также наличие эритематозных папул или узелков.Крошечные норы, образовавшиеся в результате проникновения самки клеща под кожу, могут выглядеть как выпуклые, линейные или изогнутые серовато-белые линии на поверхности кожи, а иногда и содержать черное пятнышко, представляющее самку клеща.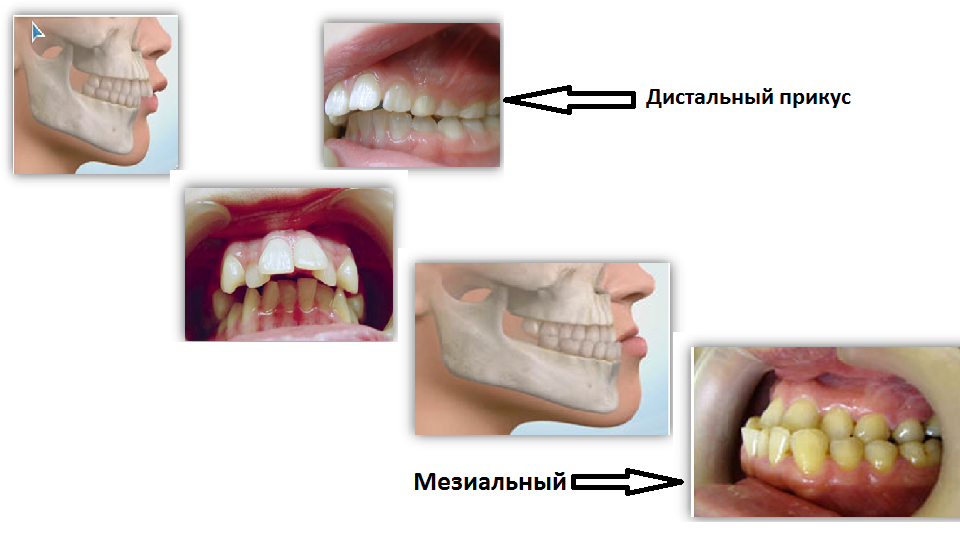 Кожные пузырьки могут присутствовать, но являются более частым проявлением заражения чесоткой у младенцев и детей младшего возраста. Дерматологические находки при заражении чесоткой чаще всего присутствуют в перепончатых пространствах пальцев рук и ног, вентральной поверхности запястья, локтей, спины, ягодиц и наружных половых органов.В основе диагностики лежат симптомы сильного зуда, сопровождающиеся появлением соответствующей сыпи или норок. Подтверждением диагноза может быть микроскопическая оценка соскоба кожи, на котором обнаруживается клещ, его яйца или фекалии. [3]
Кожные пузырьки могут присутствовать, но являются более частым проявлением заражения чесоткой у младенцев и детей младшего возраста. Дерматологические находки при заражении чесоткой чаще всего присутствуют в перепончатых пространствах пальцев рук и ног, вентральной поверхности запястья, локтей, спины, ягодиц и наружных половых органов.В основе диагностики лежат симптомы сильного зуда, сопровождающиеся появлением соответствующей сыпи или норок. Подтверждением диагноза может быть микроскопическая оценка соскоба кожи, на котором обнаруживается клещ, его яйца или фекалии. [3]
Перметрин, 5% крем, является препаратом выбора для лечения чесотки. Его наносят от шеи вниз перед сном, а затем смывают утром. Рекомендуется проводить два курса лечения с интервалом в неделю. [3] Хотя FDA не одобрено для лечения чесотки, пероральное противопаразитарное средство ивермектин часто используется, особенно у тех, кто не прошел другие методы лечения или не переносит местные лекарства.[4] Лечение зуда от заражения чесоткой проводится системными антигистаминными препаратами.
Норвежская чесотка, также известная как корковая чесотка, представляет собой тяжелую форму заражения чесоткой, которая может возникать у пожилых, ослабленных или ослабленных пациентов. В отличие от пациентов с типичной инфекцией чесотки, пациенты с норвежской чесоткой проявляются толстой гиперкератозной кожей, иногда описываемой как «грязная» по внешнему виду. Протокол лечения чесотки с коркой опубликован Центрами по контролю заболеваний (CDC), состоящий из крема с перметрином, применяемого ежедневно в течение 1 недели, а затем дважды в неделю в сочетании с ивермектином 200 мкг / кг в дни 1, 2, 8, 9 и 15.[4]
Скорпионы
Скорпионы — большие паукообразные с парой передних ног, обладающих щипцами. Их хвостовидная структура, содержащая жало и две ядовитые железы. В Соединенных Штатах только скорпион из коры, Centruroides exilicauda , обладает ядом, способным вызвать системную токсичность.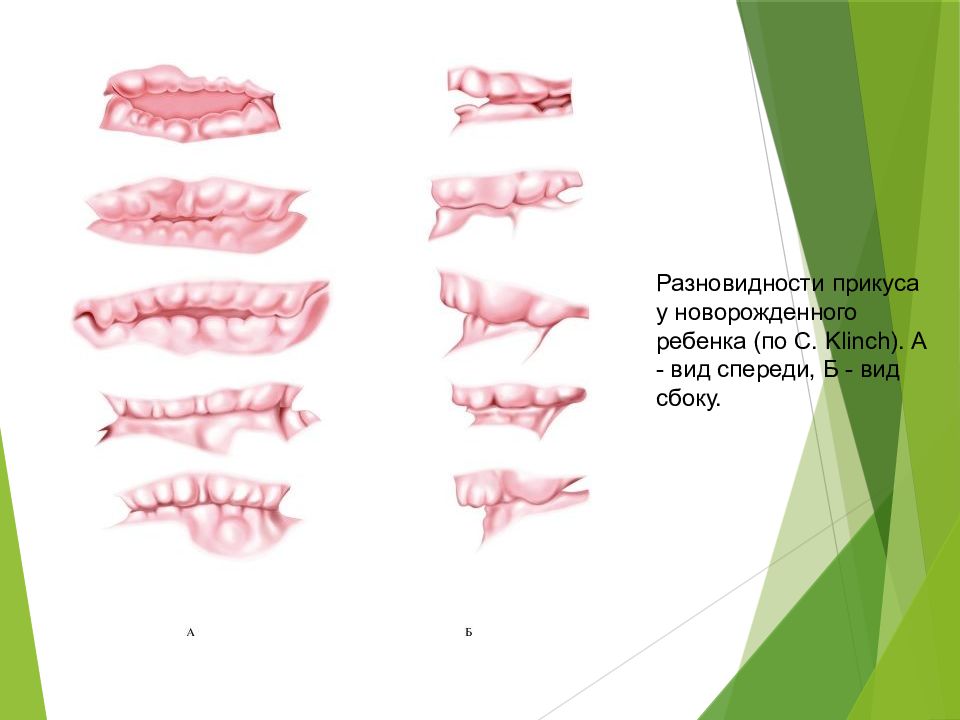 [7] Большинство укусов вызывают только локализованную боль, аналогичную укусу перепончатокрылых, и диагностическим признаком является повышенная чувствительность к прикосновению. или нажав на область. [5] Хотя системные симптомы встречаются редко, яд скорпиона из коры может вызывать ряд побочных вегетативных и двигательных эффектов, таких как гипертония, тахикардия, тахидисритмии, миоклонус и фасцикуляции.[5] Клинические последствия этих эффектов могут быть особенно серьезными у детей.
[7] Большинство укусов вызывают только локализованную боль, аналогичную укусу перепончатокрылых, и диагностическим признаком является повышенная чувствительность к прикосновению. или нажав на область. [5] Хотя системные симптомы встречаются редко, яд скорпиона из коры может вызывать ряд побочных вегетативных и двигательных эффектов, таких как гипертония, тахикардия, тахидисритмии, миоклонус и фасцикуляции.[5] Клинические последствия этих эффектов могут быть особенно серьезными у детей.
Диагноз отравления скорпионом обычно основывается на анамнезе укуса скорпиона, присутствии в эндемичном для скорпиона регионе и характерных признаках отравления. При отравлении легкой степени тяжести лабораторные исследования обычно не требуются. У пациентов с умеренными и тяжелыми симптомами необходимы сывороточные электролиты, ферменты печени, креатинкиназа и анализ мочи. В зависимости от состояния пациента могут потребоваться дополнительные исследования, такие как сывороточная липаза, общий анализ крови, исследования свертывания крови и ЭКГ.
За исключением детей, большинство укусов проявляется так же, как укусы перепончатокрылых, и с ними можно справиться с помощью поддерживающей терапии, включая удаление жала, если оно есть, очистку места с мылом и водой, прикладывание льда к области и парацетамол от боли. Возбуждение, мышечные спазмы и миоклонус следует лечить с помощью бензодиазепинов, в то время как лечение тахиаритмий и гипертонии проводится с помощью внутривенных бета-адреноблокаторов. Имеется одобренное FDA противоядие, специфичное для центруроидов, но только для случаев тяжелой системной токсичности.[1]
Пауки
Пауки — плотоядные членистоногие, которые используют яд для обездвиживания, а в некоторых случаях и для переваривания добычи. В Северной Америке двумя пауками, которые обладают наибольшим потенциалом вызывать серьезные заболевания, являются Черная вдова и коричневый отшельник.
Коричневые пауки-отшельники ( Loxosceles reclusa ) имеют длину примерно от 1 до 1,5 см и размах ног более 2,5 см.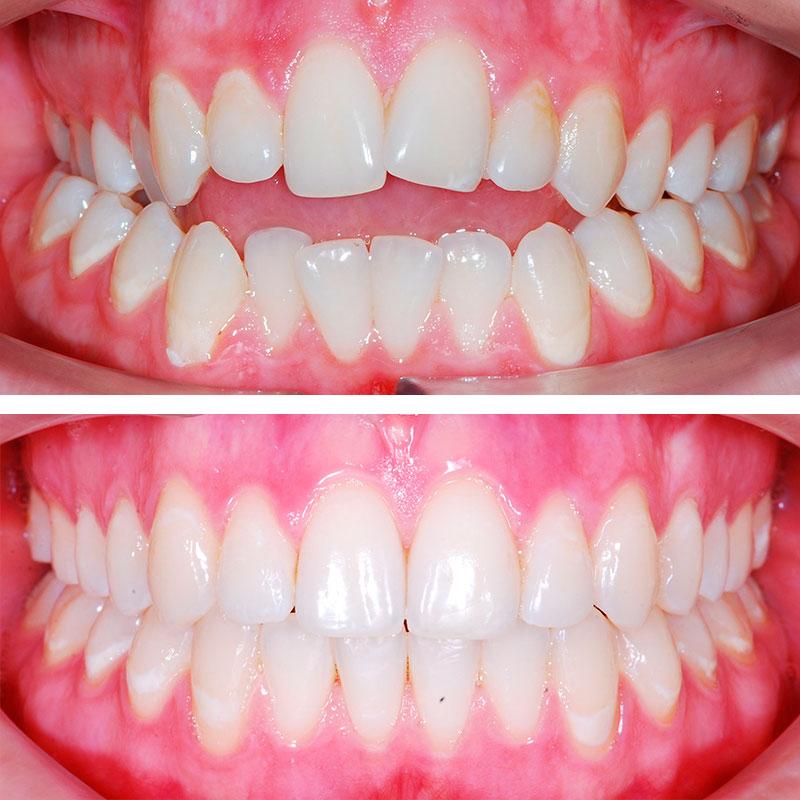 У них от желтого до коричневого цвета головогруди, коричневое брюшко и отметина в форме скрипки на спинной головогруди, что и объясняет его прозвище «паук-скрипач».Они преимущественно обитают на юге и в центральной части Соединенных Штатов и обитают в темных и сухих местах, таких как поленницы, сараи, туалеты и гаражи. Укусы обычно происходят в конечности, когда паук беспокоит его жилище или когда он чувствует угрозу. Укусы могут восприниматься как острое покалывание, но часто безболезненны и вызывают лишь незначительные, несущественные реакции, обычно проявляющиеся в виде небольших эритематозных поражений. При некоторых укусах из-за ишемии тканей появляется цианоз или бледность, иногда с появлением геморрагических волдырей.Наиболее частым осложнением серьезных отравлений является некроз кожи на всю ее толщину, который может потребовать значительной хирургической обработки раны и пересадки кожи. [1]
У них от желтого до коричневого цвета головогруди, коричневое брюшко и отметина в форме скрипки на спинной головогруди, что и объясняет его прозвище «паук-скрипач».Они преимущественно обитают на юге и в центральной части Соединенных Штатов и обитают в темных и сухих местах, таких как поленницы, сараи, туалеты и гаражи. Укусы обычно происходят в конечности, когда паук беспокоит его жилище или когда он чувствует угрозу. Укусы могут восприниматься как острое покалывание, но часто безболезненны и вызывают лишь незначительные, несущественные реакции, обычно проявляющиеся в виде небольших эритематозных поражений. При некоторых укусах из-за ишемии тканей появляется цианоз или бледность, иногда с появлением геморрагических волдырей.Наиболее частым осложнением серьезных отравлений является некроз кожи на всю ее толщину, который может потребовать значительной хирургической обработки раны и пересадки кожи. [1]
Яд бурого отшельника чрезвычайно сложен и содержит гемолитические ферменты, которые могут вызывать разрушение и некроз тканей. Диагностика неосложненных укусов коричневого отшельника может быть трудной, поскольку первоначальный укус часто бывает безболезненным, и паук может остаться незамеченным. Диагноз обычно основывается на анамнезе, особенно если паук был замечен, в сочетании с характерными дерматологическими признаками.Лечение отравления коричневым отшельником зависит от клинической картины. При неосложненных укусах лечение состоит из обычного ухода за раной, оценки столбнячного статуса и местного применения льда, который может снизить активность повреждающих ферментов, обнаруженных в яде. В случае некротических изъязвлений раннее иссечение не рекомендуется, так как это может привести к повторному разрушению раны, замедленному заживлению, рубцеванию и долговременной дисфункции дистальных отделов конечностей [5].
Черные вдовы — пауки из рода Latrodectus, наиболее известным из которых является североамериканская черная вдова Latrodectus mactans.В Северной Америке встречается пять видов пауков Latrodectus, и только три из пяти — черные. Они имеют длину примерно 1,5 см и размах ног до 4 см. Пауки-вдовы темно-коричневые или черные с округлым блестящим брюшком и наиболее широко известны по наличию красных или оранжевых песочных часов на вентральной поверхности брюшка. Они проживают по всей территории Соединенных Штатов и предпочитают плести свои сети в темных, тесных местах, таких как поленницы, подвалы, места для прогулок, чердаки и ящики для хранения.Большинство укусов носит защитный характер и происходит, когда самка паука ощущает угрозу для себя или своих яиц, или когда паука непреднамеренно потревожили. Хотя у черной вдовы есть потенциально опасный яд, многие укусы вызывают лишь минимальные симптомы и не вызывают серьезных повреждений.
Они имеют длину примерно 1,5 см и размах ног до 4 см. Пауки-вдовы темно-коричневые или черные с округлым блестящим брюшком и наиболее широко известны по наличию красных или оранжевых песочных часов на вентральной поверхности брюшка. Они проживают по всей территории Соединенных Штатов и предпочитают плести свои сети в темных, тесных местах, таких как поленницы, подвалы, места для прогулок, чердаки и ящики для хранения.Большинство укусов носит защитный характер и происходит, когда самка паука ощущает угрозу для себя или своих яиц, или когда паука непреднамеренно потревожили. Хотя у черной вдовы есть потенциально опасный яд, многие укусы вызывают лишь минимальные симптомы и не вызывают серьезных повреждений.
Ощущение укуса обычно выражается в виде острого укола, которое может перерасти в тупую боль или онемение в месте укуса. Могут быть видны две красные точки, а окружающая эритема может появиться в течение 60 минут после укуса.Серьезные реакции могут проявляться в виде сильных мышечных спазмов и боли в груди, животе и пояснице. Другие клинические проявления могут включать гипертонию, потоотделение, слюноотделение, возбужденное состояние, фасцикуляцию, птоз, тошноту, рвоту и одышку. Тяжелые симптомы обычно возникают в течение 1-6 часов и продолжаются от 12 до 48 часов.
Яд паука черной вдовы отличается сильнодействующим нейротоксином, альфа-латротоксином, который, в отличие от коричневого отшельника, не вызывает местного некроза.Лечение тех, у кого нет системных симптомов, заключается в поддерживающей терапии, включая мытье места укуса, прикладывание пакета со льдом к области, обновление иммунизации против столбняка и лечение боли ацетаминофеном [5]. Мышечные спазмы, спазмы и боль обычно снимаются бензодиазепинами и опиатами. [7] Противоядие от latrodectus, полученное из сыворотки крови лошади, доступно, но предназначено для тех, кто имеет значительное системное поражение.
Чиггеры
Чиггеры — это крошечные личинки красных клещей, размером 0.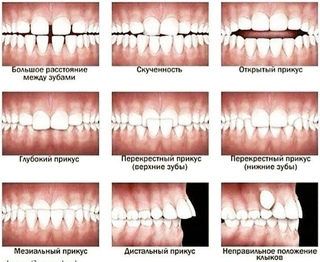 От 3 до 1,0 мм длиной, принадлежат к семейству Thrombiculidae. Встречи с чиггерами обычно происходят в высокой траве, сорняках и в лесах. Заражение происходит, когда личинки клещей питаются кожей человека, преимущественно в тех местах, где они достигают стягивающей области одежды, например, на лодыжках, бедрах или талии. Укусы обычно не ощущаются вначале, но аллергическая реакция на слюну клещей вызывает развитие чрезвычайно зудящих красных папул через 3–14 часов. Клещи видны на коже в виде крошечных красных точек, которые часто ползут, пока не достигнут области соприкосновения одежды и кожи, такой как верх носка или линия пояса брюк.Если они есть, их можно легко удалить в душе, протерев кожу водой с мылом. Основное лечение заключается в том, чтобы контролировать сильный зуд с помощью местного лосьона с каламином или кортикостероидов и системных антигистаминных препаратов. Чиггеры не передают никаких заболеваний в США, но являются переносчиками скрабового тифа в некоторых частях Азии, России и на островах Индийского и Тихого океанов.
От 3 до 1,0 мм длиной, принадлежат к семейству Thrombiculidae. Встречи с чиггерами обычно происходят в высокой траве, сорняках и в лесах. Заражение происходит, когда личинки клещей питаются кожей человека, преимущественно в тех местах, где они достигают стягивающей области одежды, например, на лодыжках, бедрах или талии. Укусы обычно не ощущаются вначале, но аллергическая реакция на слюну клещей вызывает развитие чрезвычайно зудящих красных папул через 3–14 часов. Клещи видны на коже в виде крошечных красных точек, которые часто ползут, пока не достигнут области соприкосновения одежды и кожи, такой как верх носка или линия пояса брюк.Если они есть, их можно легко удалить в душе, протерев кожу водой с мылом. Основное лечение заключается в том, чтобы контролировать сильный зуд с помощью местного лосьона с каламином или кортикостероидов и системных антигистаминных препаратов. Чиггеры не передают никаких заболеваний в США, но являются переносчиками скрабового тифа в некоторых частях Азии, России и на островах Индийского и Тихого океанов.
Экологическая патология — AMBOSS
Последнее обновление: 17 марта 2021 г.
Резюме
Экологическая патология — это исследование условий, вызванных воздействием факторов окружающей среды, таких как резкие перепады температуры и высоты, электричество, дикая природа и т. Д. токсина.
Электротравмы часто являются мультисистемными травмами и требуют тщательного обследования. Ожоги разной степени являются одними из наиболее частых случаев. Воздействие переменного тока может привести к потенциально опасным для жизни аритмиям. Поражения от молнии, редкий подтип электрических повреждений, могут проявляться характерными кожными изменениями, такими как фигуры Лихтенберга.
Укусы и укусы животных — частая причина обращений в отделение неотложной помощи. Симптомы различаются по степени выраженности в зависимости от организма.Местные симптомы обычно включают боль, отек и парестезию. Системные признаки отравления могут ограничиваться неспецифическими симптомами (например, тошнотой и рвотой) или приводить к нейротоксичности, вегетативной дисфункции и шоку.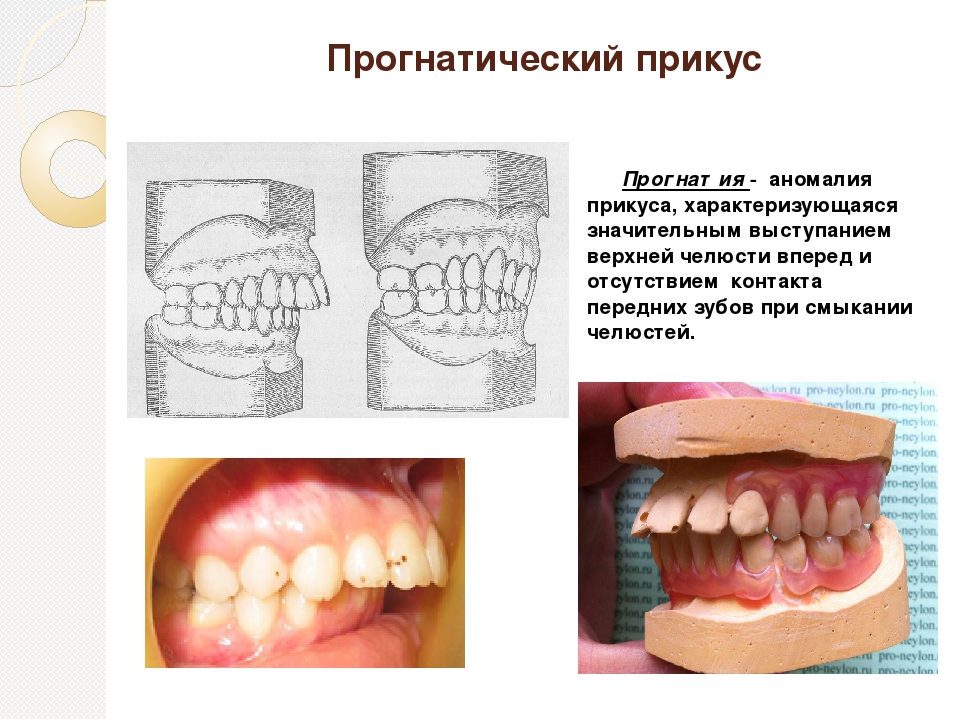
Высотная болезнь, которая обычно возникает на высоте> 8000 футов (∼ 2500 м), включает острую горную болезнь, высокогорный отек мозга и высокогорный отек легких. Основным триггером является низкий уровень кислорода, который может привести к гипоксии, тахипноэ, полицитемии, отеку легких и отеку головного мозга в первые часы или дни пребывания на большой высоте.
Обзор
Охвачено этой статьей
Охвачено другими статьями
Электротравма
Электротравма (производственная или бытовая)
[1]-
Эпидемиология
- Электротравмы составляют ок. 4% обращений в специализированные ожоговые службы. [2]
- Настройка
- Дети: чаще всего бытовые травмы
- Взрослые: чаще всего на производстве
- Электротравмы на рабочем месте вызывают прибл.150 смертей в год в США. [3]
-
Этиология
- Источники высокого напряжения (> 1000 В): например, удары молнии, промышленные устройства, линии электропитания
- Источники низкого напряжения (120–1000 В): например, бытовые приборы, удлинители или розетки
-
Патофизиология: электрический ток входит в тело (точка входа), проходит через ткани и органы, а затем выходит из тела (точка выхода).
- Большинство повреждений тканей происходит в результате термического повреждения, которое возникает, когда электрический ток преобразуется в тепло при попадании в ткань.
- Нетепловая травма включает в себя прямую электрическую травму нервной ткани и опорно-двигательные аппарат (травмы вторичных по отношению к тетаническому сокращению мышц).
- Тяжесть травмы зависит от:
- Ток
- Постоянный ток (DC): например, в аккумуляторах, автомобилях, компьютерах
- Переменный ток (AC): большинство бытовых электронных устройств (например, телевизор, тостер, стиральная машина ) и розетки
-
Переменный ток обычно более опасен, чем постоянный ток, потому что переменный ток с большей вероятностью может вызвать фибрилляцию желудочков.

- Частота (в Гц): Низкочастотный переменный ток () вызывает сокращение мышц, что может помешать человеку отпустить источник, продлевая воздействие.
- Напряжение (В): Чем выше напряжение источника, тем тяжелее травмы, которые он может нанести.
- Сопротивление тканей
- Сухая кожа имеет более высокое сопротивление, чем влажная кожа.
- Наименьшее сопротивление в воде.
- Ток
- Клинические особенности: поражение электрическим током часто поражает несколько систем.
- Ведение: В целом людей с (подозреваемыми) электрическими повреждениями следует рассматривать как пациентов с травмами (см. «Ведение пациентов с травмами»). Необходимы тщательная оценка и частая переоценка, поскольку некоторые травмы сначала могут быть не видны.
-
Профилактика
- Соблюдение правил безопасности на рабочем месте
- Просвещение о потенциальных источниках воздействия на дом и рабочее место
- Защитные ограждения
- Правильное включение защитного оборудования для отключения
Удар молнии
[1] [4]- Определение: тип поражения электрическим током, вызванного ударом молнии.
-
Эпидемиология [5]
- Прибл.250 поражений молнией в год в США
- Ответственный за 20–30 смертей в год в США (уровень смертности ∼ 10%)
- Патофизиология: удар молнии — это тип электрического разряда с напряжением выше 10 миллионов вольт, который генерирует ударную волну и сильное тепло внутри тела менее чем за секунду (малое время воздействия).
- Клинические особенности
-
Диагностика
- Диагноз основывается на анамнезе (например, пациент с измененным психическим статусом обнаружен на открытом воздухе) и клинических данных.
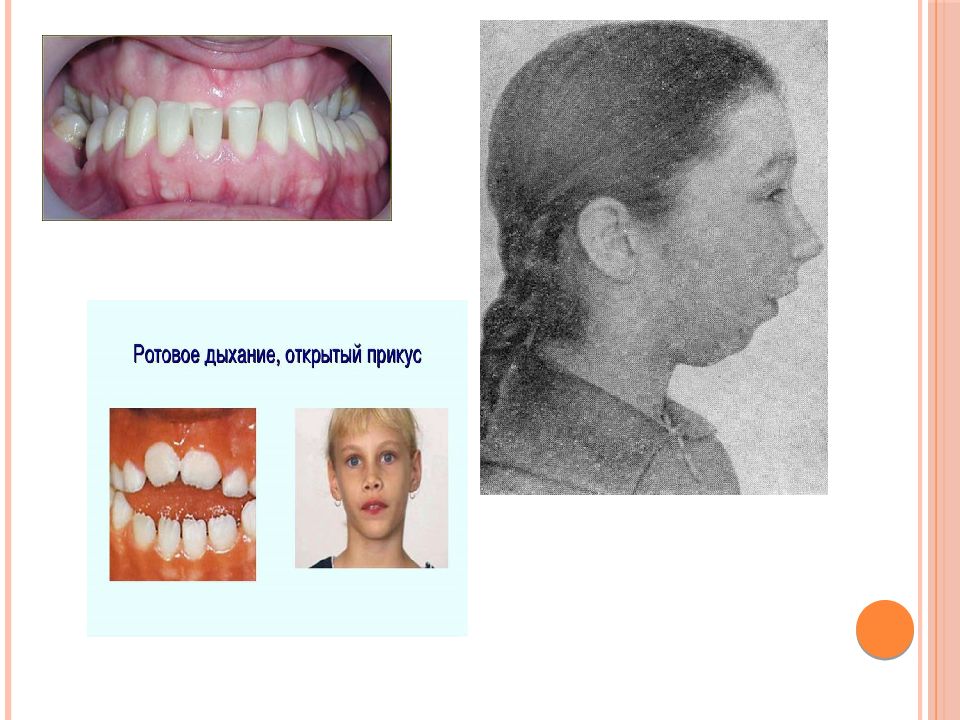
- Следы на одежде, свидетельствующие о поражении молнией
- Сгруппированные дыры в одежде
- Разрыв кожи и подошвы обуви
- Следы плавления на теле от металла (пряжки ремня, наручные часы)
- Диагноз основывается на анамнезе (например, пациент с измененным психическим статусом обнаружен на открытом воздухе) и клинических данных.
-
Профилактика: правильное поведение во время грозы.
- Избегайте купания на открытом воздухе.
- Найдите безопасное закрытое убежище.
- Держитесь подальше от бетонных полов, стен и электронного оборудования.
Укусы и укусы животных
Информацию об общем лечении укусов животных см. В разделах «Укушенные раны» и «Оценка риска бешенства».
Укусы змей
[6] [7]-
Эпидемиология [8]
- Примерно 5000 укусов ядовитых змей в год в США.
- Кроталинских змей (ямовые гадюки, например, гремучие змеи, медноголовые, ватно-пасти) являются причиной большинства укусов змей в США.
-
Клинические признаки
- «Сухие укусы» (укусы без отравления): незначительные местные симптомы
- Отравление приводит к различной степени местных и системных симптомов, которые зависят от количества и токсичности яда (см. Таблицу ниже).
| Распространенные укусы змей | ||||
|---|---|---|---|---|
| Гремучие змеи | Коралловые змеи | Черная змея мамба | ||
|
| |||
| Географическое положение |
|
| ||
| Веном |
| |||
| Клинические особенности отравления | Местное |
|
| |
| Системный |
| |||
- Диагностика: обычно основана на анамнезе (описание возможных идентифицирующих признаков змеи) и клинических признаках
-
Управление
-
Применение противоядия
- При укусах гадюки: Crotalidae поливалентный иммунный комплекс
- Побочные эффекты: гиперчувствительность, сывороточная болезнь
- Иммобилизация давлением и / или жгуты не рекомендуются как часть рутинного лечения в США. [9]
- Пациенты должны находиться под пристальным наблюдением на предмет признаков сердечно-сосудистой нестабильности и респираторной недостаточности.
-
Применение противоядия
Укусы пауков
- Диагностика укусов пауков обычно основана на анамнезе и клинических проявлениях.
- Общее лечение включает очистку раны, охлаждение и обезболивание.
- Они редко требуют специального лечения.
| Обычные укусы пауков | |||
|---|---|---|---|
| Коричневый паук-отшельник | Вдовий паук | ||
| Отличительные особенности |
|
| |
| Географическое положение |
|
| |
| Яд |
| ||
| Клинические особенности | Местный |
|
|
| Системный |
| ||
| Специальная обработка | |||
Укус скорпиона
- Большинство укусов скорпиона в США болезненны, но не вызывают серьезных симптомов.
Жало скорпиона из коры
- Географическое положение: юго-запад США
- Патофизиология: яд содержит нейротоксин, ингибирующий инактивацию натриевых каналов → длительная деполяризация → гипервозбудимость нейрональной мембраны
- Клинические особенности
- Диагностика: на основании анамнеза и клинических признаков
- Лечение: введение противоядия в тяжелых случаях
Укус медузы
-
Географическое положение
- По всему миру в прибрежных водах
- Коробчатая медуза: Гавайи, Северная Австралия, тропическая Атлантика
-
Патофизиология: у медуз есть щупальца со специальными капсулами (нематоцистами), которые прикрепляются к коже и выделяют яд.
 Токсичность яда зависит от вида.
Токсичность яда зависит от вида.
- Клинические особенности
- Диагностика: на основании анамнеза и клинических признаков
-
Лечение: Регулярное лечение зависит от вида медуз и географического положения. [10]
- Применяйте местный уксус: рекомендуется только для некоторых видов медуз (например, коробчатых медуз).
- Удалите прикрепленные щупальца и промойте место укуса морской водой.
- Погрузить в горячую воду для снятия боли.
- Назначьте противоядие в случае сильных укусов (например, укусов на больших площадях, системных симптомов).
Укус перепончатокрылых
- Примеры: пчелы, осы, желтые куртки, шершни, огненные муравьи
- . Географическое положение: по всему миру
- Патофизиология: насекомые из отряда перепончатокрылых выделяют яд в ткани при укусе, вызывая местную кожную реакцию и потенциально опасные для жизни системные реакции.
-
Клинические особенности
- Местная кожная реакция в месте укуса
- Начальная боль
- Отек и покраснение появляются в течение нескольких минут после укуса.
- Обычно проходит в течение часов
- Большие местные реакции (LLR): постепенно увеличивающаяся область отека и покраснения (обычно> 10 см), которая длится в течение нескольких дней [11]
- Возможны системные аллергические реакции, анафилаксия
- Местная кожная реакция в месте укуса
- Диагностика: в первую очередь клинический диагноз
-
Лечение
- Удаление жала, если оно все еще остается в коже
- Холодные компрессы
- Обезболивание (НПВП)
- Наблюдение за пациентами с множественными укусами или системными реакциями или другими аллергиями в анамнезе
- Тяжелые случаи
Высотная болезнь
Высотная болезнь относится к группе синдромов, которые могут возникать на больших высотах (обычно на высоте более 8000 футов или 2500 м).
Острая горная болезнь (AMS)
[12]-
Начало
- Обычно через 6–12 часов после прибытия на большую высоту
- Возможно более раннее или позднее начало (в пределах 1-24 часов после прибытия)
-
Факторы, вызывающие осаждение
- Быстрый подъем
- Повышенный риск на экстремальной высоте> 18 000 футов (∼ 5 500 м)
- Предыдущие симптомы высотной болезни
-
Патофизиология: парциальное давление кислорода во вдыхаемом воздухе (PiO 2 ) и оксигенация снижаются на больших высотах.Акклиматизация, нормальный компенсаторный процесс, который происходит в ответ на низкий уровень кислорода на большой высоте, происходит в различных системах органов в течение первых часов или дней. Физиологические изменения обычно становятся значительными на высоте> 8000 футов (~ 2500 м). См. «Акклиматизация».
- Ранние изменения
- Поздние изменения
- Клинические особенности
- Диагностика: обычно диагностируется клинически на основании развития симптомов только после восхождения на большую высоту
-
Лечение: симптомы могут исчезнуть спонтанно через 12–48 часов акклиматизации.
- Наркотики (симптоматические)
- Добавка кислорода
- Спуск с высоты
-
Профилактика
- Акклиматизация на высоту 6000 футов перед восхождением
- Для альпинистов: дополнительный кислород
- Избегайте употребления алкоголя.
- Лекарственные средства: ацетазоламид, дексаметазон.
Высотный отек головного мозга (HACE)
- Начало: обычно через 12–72 часа после прибытия на большую высоту
- Фактор риска: подъем на высоту> 12000 футов (~ 3700 м)
-
Патофизиология
- Не до конца изучен, но обычно считается крайним прогрессированием AMS с той же основной патофизиологией
- Скорее всего, повышенная проницаемость сосудов головного мозга и церебральный кровоток приводят к высокому внутрисосудистому давлению и отеку мозга.
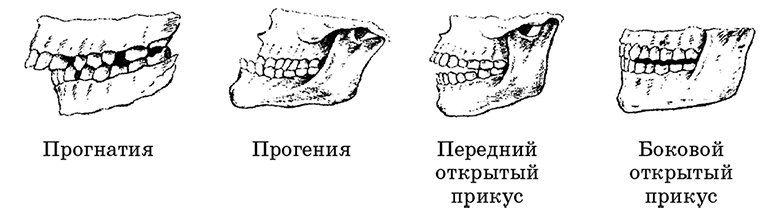
- Клинические особенности
- Диагностика
-
Лечение
- Немедленный спуск
- Кислородная добавка
- Дексаметазон (используется в качестве критически важного лекарственного средства, улучшающего симптомы)
- Профилактика: ацетазоламид (ускоряет акклиматизацию), дексаметазон.
Высотный отек легких (HAPE)
[13]- Начало: обычно через 2–4 дня после прибытия на большую высоту
- Фактор риска: быстрый подъем на высоту> 14 500 футов (∼ 4420 м)
- Патофизиология
- Клинические особенности
- Диагностика: основывается прежде всего на анамнезе и клинических характеристиках
- Лечение
- Профилактика
Ссылки
- Luks AM et al.. Острая высотная болезнь. Европейский респираторный обзор . 2017; 26 год (143): с.160096. DOI: 10.1183 / 16000617.0096-2016. | Открыть в режиме чтения QxMD
- Стрим Джо, Гриссом СК. Обновленная информация о высокогорном отеке легких: патогенез, профилактика и лечение. Медицина дикой природы и окружающей среды . 2008; 19 (4): с.293. DOI: 10.1580 / 07-weme-rev-173.1. | Открыть в режиме чтения QxMD
- Лавонас Э.Дж., Руха А.М., Баннер В. и др.Унифицированный алгоритм лечения укуса кроталиновой змеи в США: результаты научно-обоснованного консенсусного семинара. BMC Emerg Med . 2011; 11 (1). DOI: 10.1186 / 1471-227x-11-2. | Открыть в режиме чтения QxMD
- Канаан NC, Рэй Дж., Стюарт М. и др. Практические рекомендации Общества врачей дикой природы по лечению отравлений питвайпера в Соединенных Штатах и Канаде. Среда дикой природы . 2015; 26 год (4): стр.472-487. DOI: 10.1016 / j.wem.2015.05.007. | Открыть в режиме чтения QxMD
-
Руха А.
 М., Кляйншмидт К.С. и др. Эпидемиология, клиническое течение и лечение укусов змей в реестре укусов змей Северной Америки. J Med Toxicol . 2017; 13
(4): с.309-320.
DOI: 10.1007 / s13181-017-0633-5. | Открыть в режиме чтения QxMD
М., Кляйншмидт К.С. и др. Эпидемиология, клиническое течение и лечение укусов змей в реестре укусов змей Северной Америки. J Med Toxicol . 2017; 13
(4): с.309-320.
DOI: 10.1007 / s13181-017-0633-5. | Открыть в режиме чтения QxMD
- Американский колледж медицинской токсикологии, Американская академия клинической токсикологии и др. Иммобилизация давлением после отравления североамериканской змеей Crotalinae. Клин Токсикол . 2011; 49 (10): с.881-882. DOI: 10.3109 / 15563650.2011.610802. | Открыть в режиме чтения QxMD
- Лечение отравления медузами. https://www.aafp.org/afp/2014/0515/od1.html . Обновлено: 15 мая 2014 г. Дата обращения: 13 декабря 2020 г.
- Било М.Б., Мартини М., Праветтони В. и др. Сильные местные реакции на укусы перепончатокрылых: результат повторных укусов в реальной жизни. Аллергия .2019; 74 (10): с.1969-1976. DOI: 10.1111 / all.13863. | Открыть в режиме чтения QxMD
- Роте К., Цокос М., Хэндрик В. Укусы животных и человека .. Deutsches Arzteblatt international . 2015; 112 (25): с.433-42; Виктория 443. DOI: 10.3238 / arztebl.2015.0433. | Открыть в режиме чтения QxMD
- Хафтель А., Шарман Т. Vibrio Vulnificus. StatPearls . 2020 г. .
- Гентжес Дж., Шихе К.Электрические травмы в отделении неотложной помощи: обзор, основанный на фактах .. Emerg Med Pract . 2018; 20 (11): стр.1-20.
- Заболеваемость ожогами и лечение в США: 2016 г. http://ameriburn.org/who-we-are/media/burn-incidence-fact-sheet/ . Обновлено: 1 января 2020 г. Доступ: 23 ноября 2020 г.
-
Статистика травм и смертей на рабочем месте.
https: // www.
 esfi.org/workplace-injury-and-fatality-statistics .
Обновлено: 1 января 2020 г.
Доступ: 23 ноября 2020 г.
esfi.org/workplace-injury-and-fatality-statistics .
Обновлено: 1 января 2020 г.
Доступ: 23 ноября 2020 г.
- Дэвис С., Энгельн А., Джонсон Э.Л. и др. Практические рекомендации Общества врачей дикой природы по профилактике и лечению травм от молний: обновление 2014 г. Среда дикой природы . 2014; 25 (4): стр.S86-S95. DOI: 10.1016 / j.wem.2014.08.011. | Открыть в режиме чтения QxMD
- Насколько опасна молния ?. https://www.weather.gov/safety/lightning-odds . . Дата обращения: 11 декабря 2020 г.
- Ритенур А.Е. и др .. Удар молнии: обзор. Бернс . 2008; 34 (5): с.585-594. DOI: 10.1016 / j.burns.2007.11.006. | Открыть в режиме чтения QxMD
- Сэнфорд А., Гамелли Р.Л. Молнии и термические травмы . Эльзевир ; 2014 г. : п. 981-986
Реакция на укус насекомого у пациентов с гематологическими злокачественными новообразованиями | Аллергия и клиническая иммунология | JAMA дерматология
Фон Повышенная реакция на укусы насекомых, в основном комаров, нечасто описывается у больных хроническим лимфолейкозом.Поражения кожи обычно появляются через несколько месяцев или лет после постановки диагноза лейкемии и не связаны с лабораторными данными, течением заболевания или терапией.
Наблюдения
Мы описываем 8 пациентов с различными гематологическими заболеваниями (хронический лимфолейкоз, острый лимфобластный лейкоз, острый моноцитарный лейкоз, мантийно-клеточная лимфома, крупноклеточная лимфома и миелофиброз), у которых развилась реакция, подобная укусу насекомого. Хотя клиническая картина и гистологические характеристики поражений были типичными для укусов насекомых, ни у одного из пациентов не было истории болезни, курса лечения или реакции на лечение, указывающих на нападения членистоногих. У 2 пациентов высыпание предшествовало диагностике злокачественного новообразования. Сыпь сохранялась от месяцев до лет и не поддавалась лечению, кроме системных кортикостероидов. У 3 пациентов с хроническим лимфолейкозом прогноз был хуже, чем ожидалось. В первом случае полимеразная цепная реакция выявила лейкемические клетки в инфильтрате.
У 2 пациентов высыпание предшествовало диагностике злокачественного новообразования. Сыпь сохранялась от месяцев до лет и не поддавалась лечению, кроме системных кортикостероидов. У 3 пациентов с хроническим лимфолейкозом прогноз был хуже, чем ожидалось. В первом случае полимеразная цепная реакция выявила лейкемические клетки в инфильтрате.
Выводы Реакция, подобная укусу насекомого, — это нечастое, беспокоящее и трудно поддающееся лечению неспецифическое явление у пациентов с гематологическими злокачественными новообразованиями.Поскольку это может предшествовать гематологическому нарушению, ориентированное обследование является оправданным. Мы предполагаем, что иммунодефицит играет роль в его патогенезе; однако точный патогенез и его прогностические последствия ждут дальнейших исследований.
ВЫРЫВЫ КОЖИ часто встречаются у пациентов со злокачественными гематологическими новообразованиями. Это может быть связано либо с поражением кожи злокачественными клетками (специфическое поражение), либо с неметастатическим (паранеопластическим или неспецифическим) явлением. 1 , 2 Среди поражений в последней группе чрезмерная реакция на укус насекомого нечасто описывается у пациентов с хроническим лимфолейкозом (ХЛЛ). 3 -7 Мы описываем 8 пациентов с различными гематологическими заболеваниями, у которых наблюдалась реакция, подобная укусу насекомого, и обсуждаем этот феномен.
С 1995 по 1998 год в нашу дерматологическую клинику было направлено 8 пациентов с характерными зудящими папулезными или пузырно-пузырчатыми высыпаниями, указывающими на укусы насекомых.У всех пациентов диагноз гематологического заболевания был основан на результатах периферической крови (абсолютный лимфоцитоз> 5 × 10 9 лимфоцитов / л для пациентов с ХЛЛ) и на результатах биопсии костного мозга или лимфатических узлов. За всеми пациентами наблюдали клиническое течение высыпаний и их заболевание.
За всеми пациентами наблюдали клиническое течение высыпаний и их заболевание.
Всего у всех пациентов было выполнено 13 биопсий кожи. Срезы (толщиной 4 мкм) от фиксированных формалином блоков, залитых парафином, окрашивали гематоксилин-эозином.Срезы также окрашивали пан-B-клеточным маркером (CD20, мышиный моноклональный L26 против человека), пан-T-клеточным маркером (CD45RO, мышиный моноклональный UCHL1 и CD3, кроличьи поликлональные антитела против человека) и анти- Белки вируса Эпштейна-Барра (EBV) (мышиный моноклональный CS1-4) (все получены от DAKO Ltd, Glostrup, Дания) с использованием стандартной методики стрептавидин-биотиновой иммунопероксидазы. В 2 случаях части биоптатов замораживали в жидком азоте. Была проведена прямая иммунофлуоресценция с антителами против IgG, IgM, IgA, C3 и фибриногена.Во всех случаях В-клеточной лимфомы или лейкемии для обнаружения злокачественных клеток в инфильтрате использовали полимеразную цепную реакцию, проводимую на залитых парафином срезах, как описано ранее. 8 Вкратце, ДНК была извлечена из срезов толщиной 5 мкм залитых парафином блоков и амплифицирована с использованием процедуры семенного посева с праймерами Fr3A и LJH в первом 30-цикловом раунде и Fr3A и VLJH во втором 20-циклическом раунде. цикл. Каждая реакция содержала 1 мкл ДНК; выбранные праймеры — 10 пмоль; каждый дезоксинуклеотидтрифосфат, 200 мкмоль / л; хлорид магния, 4 или 5 ммоль / л; диметилсульфоксид, 10% об. / об .; и Taq-полимераза и буфер, 0.2 ЕД, поставляется производителем (Bioline, Лондон, Англия). Первый раунд цикла полимеразной цепной реакции состоял из отжига в течение 30 секунд при 56 ° C, удлинения в течение 1 минуты при 72 ° C и денатурации в течение 30 секунд при 94 ° C. Температура отжига во втором раунде составляла 60 ° C. Перед каждым циклом реакционную смесь нагревали до 94 ° C в течение 4 минут, а после каждого цикла выполняли последнюю стадию продления продолжительностью 6 минут. Материал, амплифицированный полимеразной цепной реакцией, подвергали электрофорезу в 2% агарозном геле в буфере Трисборная кислота EDTA (TBE), 250 В, в течение 25 минут.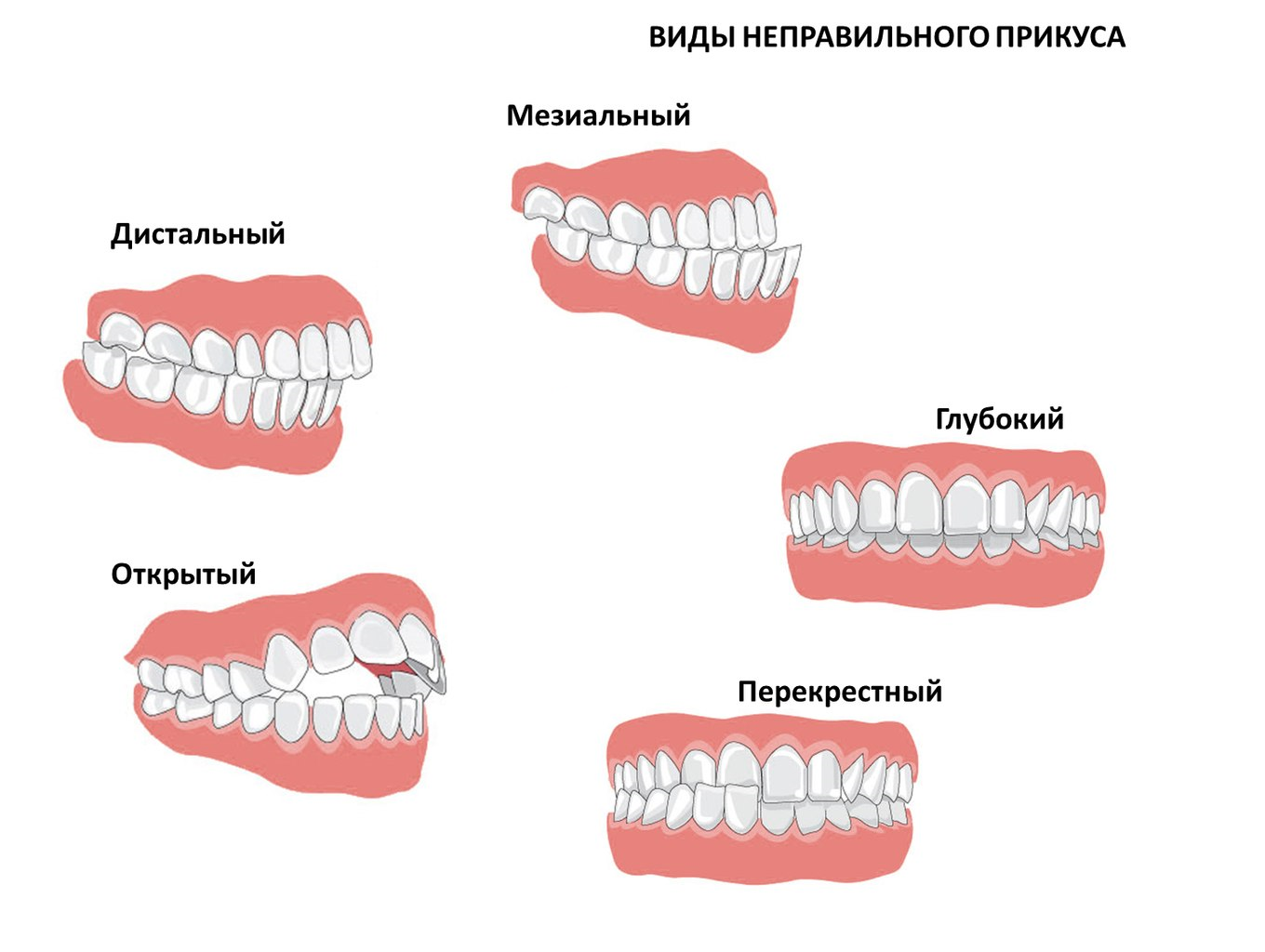
Клинические особенности 8 пациентов суммированы в Таблице 1. У всех пациентов клинические проявления были такими, как красные зудящие папулы или бляшки (Рисунок 1). У 1 пациента (пациент 3) появились отечные, почти буллезные поражения (рис. 2). У другого пациента (пациент 6) одно поражение превратилось в стойкую язву. Поражения были равномерно распределены на открытых и необлученных участках, и не было сезонных изменений в их внешнем виде.Ни один из пациентов не сообщил и не вспомнил ни об укусах насекомых, ни о деятельности на свежем воздухе. Одиночное поражение сохранялось около недели, а затем исчезло, редко оставляя поствоспалительную гиперпигментацию. Рецидивирующие поражения были правилом. Максимальная продолжительность высыпания составила 5 лет (пациенты 5 и 6). Ни у одного пациента не было периферического эозинофильного лейкоцитоза.
Характеристики пациента и клинические данные о реакции, подобной укусу насекомого *
Рисунок 1.
Красные папулы, некоторые с экскориациями, у пациента с лимфомой из клеток мантии после 5 лет заболевания и курса химиотерапии.
Рисунок 2.
Отечные эродированные бляшки у пациента с хроническим лимфолейкозом.
Только 3 из 8 пациентов имели ХЛЛ. У всех из них сыпь появилась через несколько месяцев или лет после постановки диагноза лейкемии. У 2 пациентов, у 1 с мантийно-клеточной лимфомой (пациент 5) и у 1 с острым моноцитарным лейкозом (пациент 7), сыпь опередила диагноз гематологического заболевания на 24 и 6 месяцев соответственно.У всех 3 пациентов с ХЛЛ, похоже, наблюдалось ускоренное течение болезни, большее, чем ожидалось; 1 пациент (пациент 3) умер от трансформации в синдром Рихтера, а у 2 пациентов (пациенты 4 и 6) была начата химиотерапия из-за распространения злокачественного клона, что вызвало тяжелую панцитопению. У всех пациентов, кроме 1 (пациент 8), не было обнаружено временной связи между высыпанием и терапией гематологического заболевания, когда это проводилось.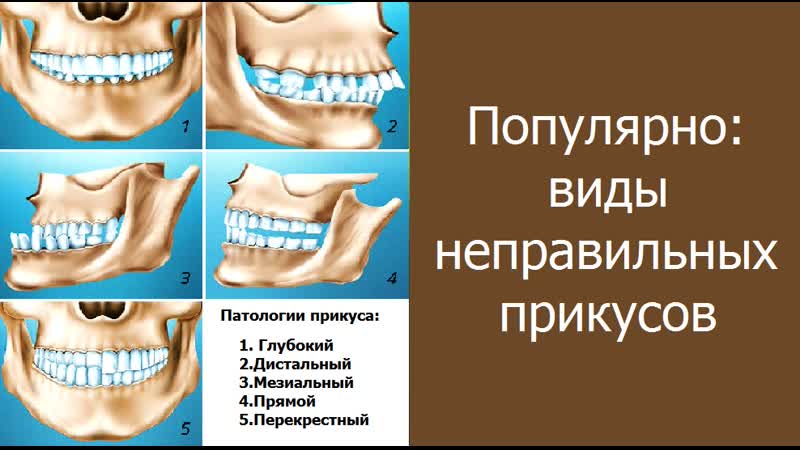 У этого пациента реакция, похожая на укус насекомого, появилась вскоре после начала курса химиотерапии (комбинация циклофосфамида, доксорубицина гидрохлорида, винкристина сульфата [онковина] и преднизона).
У этого пациента реакция, похожая на укус насекомого, появилась вскоре после начала курса химиотерапии (комбинация циклофосфамида, доксорубицина гидрохлорида, винкристина сульфата [онковина] и преднизона).
Все пациенты получали лечение против чесотки, потому что при рассмотрении клинических проявлений у некоторых пациентов, гистологических характеристик и того, что эти пациенты были либо с подавленным иммунитетом, либо были госпитализированы, чесотку нужно было исключить. Пациенты также были проинструктированы избегать активного отдыха и использовать репелленты и инсектициды. Все эти меры не принесли пользы, и сыпь не исчезла. Лечение местными противозудными средствами, местными кортикостероидами и системными антигистаминными препаратами не принесло или принесло только временное облегчение.Только системные кортикостероиды в дозе, эквивалентной преднизолону, 40 мг / сут или более, были эффективны в подавлении высыпаний. Однако поражения рецидивировали при снижении дозы кортикостероидов. Улучшение также было замечено у 1 пациента, который получил комбинированную химиотерапию по поводу его болезни, но это, вероятно, связано с тем, что в схему лечения были включены кортикостероиды. У 1 пациента (пациент 1) сыпь исчезла после естественной фототерапии на Мертвом море, а у других 2 пациентов (пациенты 5 и 8) 3 месяца фототерапии УФ-В не принесли пользы или помогли лишь частично.Одни только низкие дозы хлорамбуцила были неэффективны у 1 из этих пациентов. Интерферон альфа вызвал лишь временное облегчение у 1 пациента (пациент 3). У другой пациентки, которая вылечилась от острого лимфобластного лейкоза (пациент 2), высыпание прошло спонтанно.
Все образцы биопсии показали поверхностный и глубокий периваскулярный и интерстициальный инфильтрат, состоящий из небольших лимфоцитов и эозинофилов (рис. 3). Плотность инфильтрата варьировалась в зависимости от случая. Образец биопсии 1 из буллезных очагов, полученных от пациента 3, выявил массивный субэпидермальный отек, напоминающий тот, что наблюдается при синдроме Свита. Большинство лимфоцитов окрашено маркерами Т-лимфоцитов. Оба маркера Т-лимфоцитов (CD45RO и CD3) окрашивали примерно одинаковый процент клеток в инфильтрате. У 7 из 8 пациентов Т-лимфоциты составляли более 90% инфильтрата. У 1 пациента с ХЛЛ (пациент 6) В-клетки превышали 30% инфильтрата. Только у этого пациента полимеразная цепная реакция выявила моноклональность, предполагающую присутствие лейкемических клеток в инфильтрате. Вирусные белки Эпштейна-Барра не были обнаружены ни в одном образце биопсии.Результаты прямой иммунофлуоресценции были отрицательными в обоих случаях, когда она была протестирована.
Большинство лимфоцитов окрашено маркерами Т-лимфоцитов. Оба маркера Т-лимфоцитов (CD45RO и CD3) окрашивали примерно одинаковый процент клеток в инфильтрате. У 7 из 8 пациентов Т-лимфоциты составляли более 90% инфильтрата. У 1 пациента с ХЛЛ (пациент 6) В-клетки превышали 30% инфильтрата. Только у этого пациента полимеразная цепная реакция выявила моноклональность, предполагающую присутствие лейкемических клеток в инфильтрате. Вирусные белки Эпштейна-Барра не были обнаружены ни в одном образце биопсии.Результаты прямой иммунофлуоресценции были отрицательными в обоих случаях, когда она была протестирована.
Рис. 3.
Слева. Образец биопсии показывает поверхностный, глубокий и интерстициальный периваскулярный инфильтрат, включающий также подкожно-жировую клетчатку (исходное увеличение × 20). Справа: инфильтрат состоит из лимфоцитов и эозинофилов (исходное увеличение × 200).
Пациенты с ХЛЛ могут проявлять чрезмерную реакцию на укусы насекомых. 3 -7 Сообщается также об одном случае у пациента с лимфоцитарной лимфомой. 9 Во всех случаях, кроме 1, 7 кожных повреждений появлялись от месяцев до лет после постановки диагноза лейкемии или лимфомы и не были связаны с лабораторными данными, течением заболевания или назначенной терапией. 3 -7,9 Термин «преувеличенная реакция на укусы насекомых» был придуман Виидом 3 и принят другими 5 -7,9 , потому что поражения либо были большими, либо с развитыми пузырями.
Диагноз укусов насекомых во всех отчетах, включая наш, основывался на морфологических и гистологических характеристиках поражений. Однако из 31 пациента с этим явлением, описанного в англоязычной литературе, только 11 вспомнили нападения членистоногих, в основном комаров. 3 -7,9 Weed 3 также обнаружил выраженную положительную кожную реакцию на москитный антиген у 5 из 8 пациентов.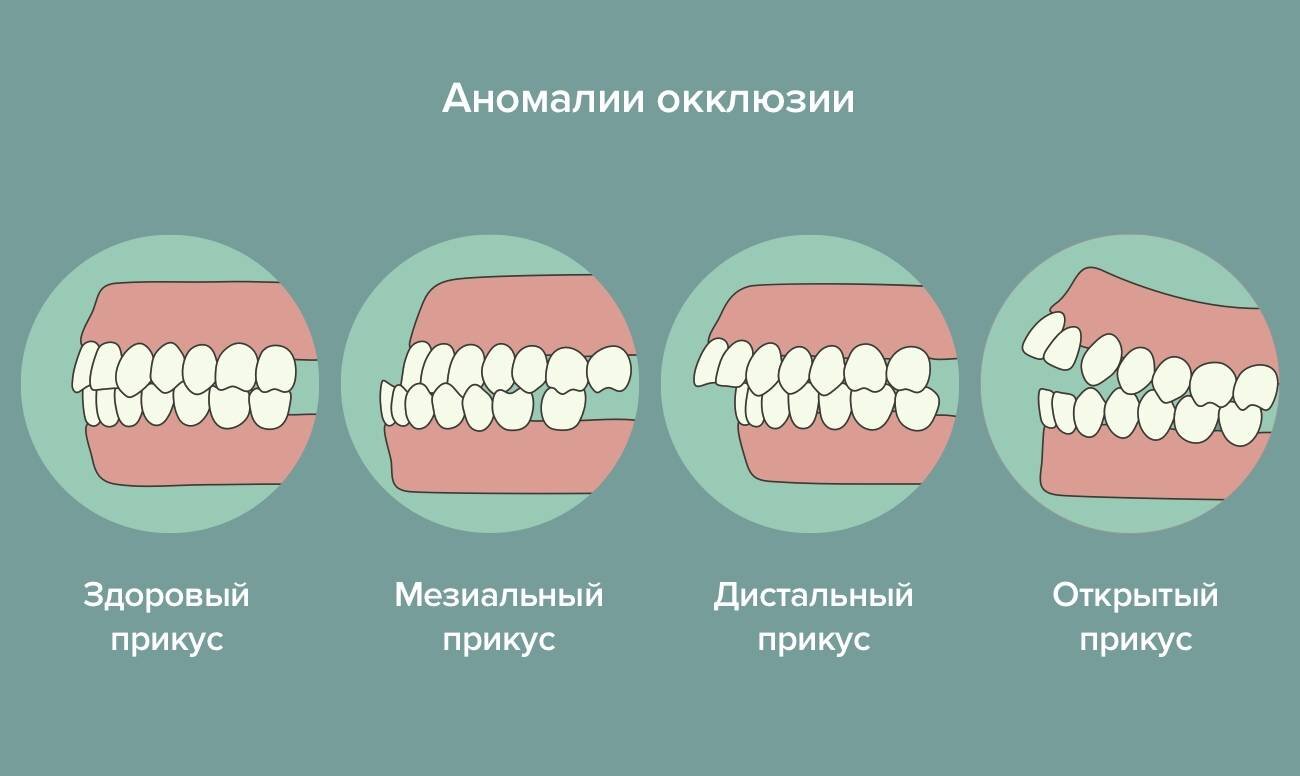 У всех пациентов в настоящем исследовании ни история, ни распределение, курс или эффективность профилактических мер и лечения не подтверждали предположение о чрезмерной реакции на нападение членистоногих.У 1 пациента это может быть связано с химиотерапией, а у другого — лейкозом кожи. Следовательно, может оказаться, что укусы насекомых не являются необходимыми для инициирования высыпания, и следует отдавать предпочтение таким терминам, как «реакция, подобная укусу насекомого» или «эозинофильная сыпь при гематопролиферативном заболевании». Более того, реакция, подобная укусу насекомого, у этих пациентов имеет общие черты или даже может быть идентична папулезной сыпи, описанной у пациентов с инфекцией вируса иммунодефицита человека. 10 , 11 Таким образом, иммунодефицит в сочетании с различными иммунологическими стимулами (укусы насекомых, лекарства или вирусные инфекции) могут играть роль в патогенезе обоих высыпаний.Также вероятно, что синдром Уэллса, который был описан у пациентов со злокачественными гематологическими заболеваниями, 12 , является не чем иным, как вариантом этой реакции, подобной укусу насекомого. 13 , 14
У всех пациентов в настоящем исследовании ни история, ни распределение, курс или эффективность профилактических мер и лечения не подтверждали предположение о чрезмерной реакции на нападение членистоногих.У 1 пациента это может быть связано с химиотерапией, а у другого — лейкозом кожи. Следовательно, может оказаться, что укусы насекомых не являются необходимыми для инициирования высыпания, и следует отдавать предпочтение таким терминам, как «реакция, подобная укусу насекомого» или «эозинофильная сыпь при гематопролиферативном заболевании». Более того, реакция, подобная укусу насекомого, у этих пациентов имеет общие черты или даже может быть идентична папулезной сыпи, описанной у пациентов с инфекцией вируса иммунодефицита человека. 10 , 11 Таким образом, иммунодефицит в сочетании с различными иммунологическими стимулами (укусы насекомых, лекарства или вирусные инфекции) могут играть роль в патогенезе обоих высыпаний.Также вероятно, что синдром Уэллса, который был описан у пациентов со злокачественными гематологическими заболеваниями, 12 , является не чем иным, как вариантом этой реакции, подобной укусу насекомого. 13 , 14
В данной серии статей дополнительно разъясняются аспекты этого ответа. Во-первых, это явление наблюдается не только у пациентов с ХЛЛ, но и у пациентов с другими гематопролиферативными заболеваниями, что подчеркивает его универсальность как «неспецифического» явления при этих заболеваниях.Во-вторых, сыпь может предшествовать диагностике гематологического нарушения, и при сохранении поражения рекомендуется ориентированное обследование. Интересно, что большинство гематологических заболеваний у наших пациентов возникло из-за В-клеток (3 случая ХЛЛ, мантийно-клеточных и крупноклеточных лимфом, а также острый лимфобластный лейкоз). Таким образом, можно предположить, что общий механизм (дисбаланс цитокинов с избытком интерлейкина 4 и интерлейкина 5) приводит к пролиферации злокачественных В-клеток и измененному иммунному ответу, характеризующемуся эозинофильным инфильтратом. 15 С другой стороны, неопластические В-клетки могут быть ответственны за реакцию гиперчувствительности кожи.
15 С другой стороны, неопластические В-клетки могут быть ответственны за реакцию гиперчувствительности кожи.
В Японии гиперчувствительность к укусам комаров была связана с лимфоцитозом естественных киллеров (NK) -клеток. 16 У большинства из этих пациентов спустя годы развился злокачественный гистиоцитоз. В 1 сообщении, 17 пациент, который был гиперчувствителен к укусам комаров и имел EBV-инфекцию, заболел NK-клеточной лимфомой. Недавно была обнаружена связь между гиперчувствительностью к укусам комаров и клональной пролиферацией ДНК-положительных NK-клеток EBV. 18 Исследователи предполагают, что это может быть причиной гиперчувствительности и лейкемической трансформации. Маркер CD45RO окрашивает Т-лимфоциты и NK-клетки. Маркер CD3 окрашивает только Т-лимфоциты. Поскольку мы не обнаружили заметной разницы между этими пятнами в образцах биопсии от пациентов с реакцией, подобной укусу насекомого, присутствовал лишь небольшой процент NK-клеток. Следовательно, можно сделать вывод, что NK-клетки не играли основной роли в развитии этой реакции.Наши результаты также не подтверждают роль EBV в эволюции реакции, подобной укусу насекомых. Хотя эти наблюдения могут отражать различные эпидемиологические характеристики ВЭБ-инфекции между Восточной Азией и западными странами, две реакции гиперчувствительности могут быть совершенно разными явлениями, молекулярный механизм которых требует дальнейшего изучения.
Наши случаи также подтверждают доказательства того, что эта сыпь не связана с буллезным пемфигоидом. 4 , 7 Однако, поскольку есть сообщения о буллезном пемфигоиде, связанном со злокачественными новообразованиями, 19 , 20 , необходимо проводить прямую иммунофлуоресценцию всякий раз, когда имеется клиническое подозрение на пемфигоид, поскольку одних гистологических признаков недостаточно, чтобы исключить пемфигоид.
Традиционно определяемые специфические поражения, например, кожный лейкоз или лимфоматозная инфильтрация кожи, могут быть исключены на основе иммунофенотипа и молекулярно-биологических анализов. У 1 пациента с ХЛЛ, у которого развилась стойкая язва, инфильтрат содержал злокачественные В-клетки; таким образом, это может фактически представлять лейкемию кожи. Однако это может быть просто отражением распределения неопластических клеток в крови и их способности реагировать на иммунологические стимулы. 21
У 1 пациента с ХЛЛ, у которого развилась стойкая язва, инфильтрат содержал злокачественные В-клетки; таким образом, это может фактически представлять лейкемию кожи. Однако это может быть просто отражением распределения неопластических клеток в крови и их способности реагировать на иммунологические стимулы. 21
Во всех опубликованных случаях реакции, подобной укусу насекомых, 3 , 5 -7,9 высыпание не было связано с лабораторными данными, течением заболевания или назначенной терапией. Это тоже тенденция в нынешней серии. Однако наблюдение за 3 пациентами с ХЛЛ, у которых за относительно короткий период наблюдалось прогрессирование болезни, заслуживает особого внимания. Летальные осложнения также развились у 3 из 8 пациентов с ХЛЛ, описанных Davis et al. 7 Необходимы более крупные серии исследований, чтобы установить, имеет ли эта реакция прогностическое значение для пациентов с ХЛЛ, особенно в свете недавнего наблюдения, что на прогноз не влияют специфические кожные инфильтраты у пациентов с ХЛЛ. 22
Реакция у этих пациентов, похожая на укус насекомого, представляет собой терапевтическую проблему. Davis et al. 7 сообщили о переменном улучшении у некоторых из своих пациентов, прошедших химиотерапию по поводу ХЛЛ.Пероральные глюкокортикоиды и внутривенный иммуноглобулин, казалось, работали лучше, в то время как антибиотики вообще не помогали. Ни один из пациентов в данной серии не ответил должным образом на большинство мер (местное лечение противозудными средствами и кортикостероидами, системная антигистаминная терапия, фототерапия УФ-В, изолированная химиотерапия и терапия интерфероном). Только преднизон в дозе 40 мг / сут или более был эффективен в подавлении сыпи. Наблюдение за 1 пациентом, который отреагировал на фототерапию Мертвого моря, может указывать на то, что псорален-УФ-А может быть полезным.Исчезновение высыпаний у пациентки, которая вылечилась от лейкемии, еще больше подчеркивает взаимосвязь между двумя ситуациями.
Таким образом, реакция, подобная укусу насекомого, должна быть включена в различные неспецифические высыпания, сопровождающие гематопролиферативные нарушения. Клиницисты должны знать, что это явление может предшествовать диагностике гематологического нарушения; Таким образом, рекомендуется ориентированное исследование. Помимо кортикостероидов, терапия этого беспокоящего высыпания требует дальнейших исследований; его патогенез также требует дальнейшего изучения.
Принята к публикации 26 июля 1999 г.
Представлено частично на совместном заседании Международного общества дерматопатологов и Американского общества дерматопатологов, Новый Орлеан, штат Луизиана, 17 марта 1999 г.
Автор, ответственный за переписку: Авив Барзилай, доктор медицинских наук, магистр, отделение дерматологии, Медицинский центр Шиба, 52621 Тель-Хашомер, Израиль (электронная почта: [email protected]).
1.Маки Р.М. Лимфомы и лейкозы. Чемпион RHBurton JLEbling FJGeds. Грач Учебник дерматологии. 35 изд. Oxford, England Blackwell Scientific Publications 1992; 2107–2114 Google Scholar3. Р.И. Повышенная гиперчувствительность замедленного типа к укусам комаров при хроническом лимфолейкозе. Кровь. 1965; 22253-268 Google Scholar4.Rosen LBFrank BLRywlin AM Характерная везикулобуллезная сыпь у больных хроническим лимфолейкозом. J Am Acad Dermatol. 1986; 15943- 950Google ScholarCrossref 5.Kolbusz RVMicetich Кармин ARMassa M Преувеличенная реакция на укусы насекомых: необычное проявление хронического лимфолейкоза. Int J Dermatol. 1989; 28186-187Google ScholarCrossref 6.Pederson Дж. Карганелло JVan-Der Weyden М.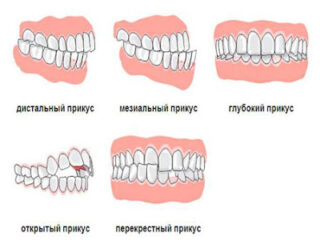 Б. Преувеличенная реакция на укусы насекомых у больных хроническим лимфолейкозом: клинические и гистологические данные. Патология. 1990; 22141-143Google ScholarCrossref 7. Дэвис
MDPPerniciaro
CDahl
PRRandle
HRMcEvoy
М.Т.Лейферман
К.М. Преувеличенная реакция укуса членистоногих у пациентов с хроническим лимфолейкозом: клиническое, гистопатологическое и иммунопатологическое исследование восьми пациентов. J Am Acad Dermatol. 1998; 3927-35Google ScholarCrossref 8. Ван
JHTrainor
KJBrisco
MJMorley
AA Моноклональность В-клеточной лимфомы обнаружена в срезах, залитых парафином, с помощью полимеразной цепной реакции. J Clin Pathol. 1990; 43888-890Google ScholarCrossref 9. Хьюстон
JGKeene
WR Повышенная гиперчувствительность замедленного типа к яду комаров в сочетании с лимфопролиферативными заболеваниями. J Fla Med Assoc. 1970; 5715-17Google Scholar 10.Hevia
ОХименес-Акоста
FCeballos
Свинья
EWPenneys
Н.С. Зудящая папулезная сыпь при синдроме приобретенного иммунодефицита: клинико-патологическое исследование. J Am Acad Dermatol. 1991; 24231-235Google ScholarCrossref 11.Сундхарам
JA Зудящая кожная сыпь при синдроме приобретенного иммунодефицита: укусы членистоногих [комментарий]? Arch Dermatol. 1990; 126539Google ScholarCrossref 12.Schmidt-Reise
LGудат
WBockers
МКноп
J Eosinophile Zellulitis: klinishe und histologie aspekete [Эозинофильный целлюлит: клинические и гистологические аспекты]. Hautarzt. , 1991; 42523-525, Google Scholar, 13, Шорр.
WFTauscheck
А.Л.Диксон
КБМельски
JW Эозинофильный целлюлит (синдром Уэллса): гистологические и клинические особенности реакции членистоногих.
Б. Преувеличенная реакция на укусы насекомых у больных хроническим лимфолейкозом: клинические и гистологические данные. Патология. 1990; 22141-143Google ScholarCrossref 7. Дэвис
MDPPerniciaro
CDahl
PRRandle
HRMcEvoy
М.Т.Лейферман
К.М. Преувеличенная реакция укуса членистоногих у пациентов с хроническим лимфолейкозом: клиническое, гистопатологическое и иммунопатологическое исследование восьми пациентов. J Am Acad Dermatol. 1998; 3927-35Google ScholarCrossref 8. Ван
JHTrainor
KJBrisco
MJMorley
AA Моноклональность В-клеточной лимфомы обнаружена в срезах, залитых парафином, с помощью полимеразной цепной реакции. J Clin Pathol. 1990; 43888-890Google ScholarCrossref 9. Хьюстон
JGKeene
WR Повышенная гиперчувствительность замедленного типа к яду комаров в сочетании с лимфопролиферативными заболеваниями. J Fla Med Assoc. 1970; 5715-17Google Scholar 10.Hevia
ОХименес-Акоста
FCeballos
Свинья
EWPenneys
Н.С. Зудящая папулезная сыпь при синдроме приобретенного иммунодефицита: клинико-патологическое исследование. J Am Acad Dermatol. 1991; 24231-235Google ScholarCrossref 11.Сундхарам
JA Зудящая кожная сыпь при синдроме приобретенного иммунодефицита: укусы членистоногих [комментарий]? Arch Dermatol. 1990; 126539Google ScholarCrossref 12.Schmidt-Reise
LGудат
WBockers
МКноп
J Eosinophile Zellulitis: klinishe und histologie aspekete [Эозинофильный целлюлит: клинические и гистологические аспекты]. Hautarzt. , 1991; 42523-525, Google Scholar, 13, Шорр.
WFTauscheck
А.Л.Диксон
КБМельски
JW Эозинофильный целлюлит (синдром Уэллса): гистологические и клинические особенности реакции членистоногих.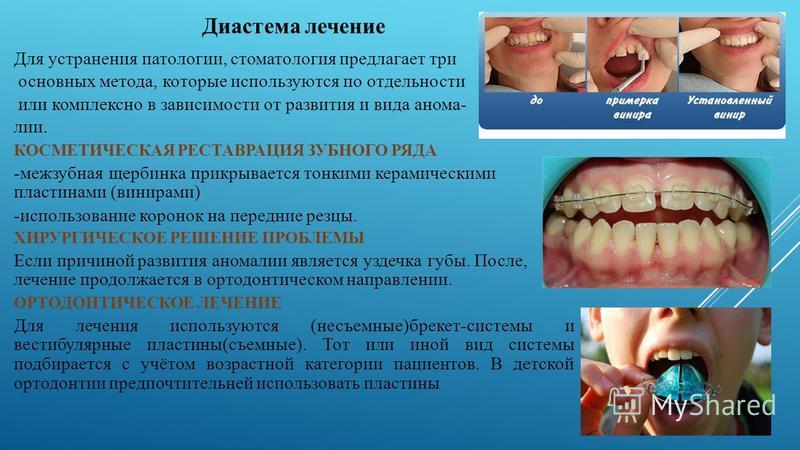 1996; 201000-1010Google ScholarCrossref
1996; 201000-1010Google ScholarCrossref
(PDF) Патология укуса змеи у коровы
Патология укуса змеи у коровы
H.S. Банга *, Р. Брар, С.Г. Чавхан, Х.С. Сандху и А. Каммон
Кафедра ветеринарной патологии, Университет ветеринарии и зоотехники Гуру Ангад Дев, Лудхиана
Abstract
У коровы, укусившей змею, описана патология грубых и гистопатологических повреждений.Поражения
свидетельствовали об укусах змей семейства Viperidae, поскольку поражения были гемотоксичными, что подтверждалось в сердце, легких и трахее
, помимо отстоя крови.
Ключевые слова: Кровоизлияние, мышечная дегенерация, отстой крови, семейство гадюк
* Автор, ответственный за переписку
Введение
Укусы ядовитых змей являются причиной
смертей более чем 1 миллиона животных в мире ежегодно
(Bucheri et al. 1968 г.). Семейства, состоящие из
ядовитых змей: семейство Viperidae (включая
гадюки Рассела, гремучую змею и гадюку),
семействоElapidae (включая кобр, крайтов, мамба и
коралловых змей), семейство Crotalinae (гадюки) ,
Семейство Hydrophinae (морские змеи) и семейство Colubridae
(Boomslang) (Catcott, 1979; Clarks and
Clarke, 1967).Яд змей семейств
Viperidae, Crotalidae и Colubridae
преимущественно гемотоксичен и вызывает в основном
местную боль, отек, отек и сочится кровь
в месте укуса (Clarks and Clarke, 1967;
Kannabuch2 Kan. и Sitprija, 2008; Nelson, 1989) и
смерть наступает в течение 2-4 дней (Nelson, 1989;
Radostits et al., 2000; Vani Prasad and Koley,
2006). Яд змей семейства Elapidae
преимущественно нейротоксичен, вызывая паралич
и смерть от дыхательной недостаточности в течение 20
минут до 6 часов (Nelson, 1989; Radostits et al.,
2000; Вани Прасад и Колей, 2006 г.).
Материалы и методы
Корова была доставлена на вскрытие в патологоанатомический отдел
Ветеринарного отделения
Патология, ГАДВАСУ, Лудхиана, с историей укусов
змей. Рядом с коровой хозяин обнаружил змею в раздавленном состоянии
Рядом с коровой хозяин обнаружил змею в раздавленном состоянии
. Сначала корову обработал местный ветеринар
и доставил в ветеринарную клинику
, GADVASU, Ludhiana, где она умерла от укуса змеи
, до начала лечения
.Было проведено тщательное вскрытие и собрано
образцов ткани легкого, трахеи, слизистой оболочки щек,
сердца и печени в 10% формалине для гистопатологического исследования
. Образцы тканей
ипосле изготовления срезов толщиной 5 мкм были обработаны по стандартному протоколу окрашивания гематоксилином и эозином
как
согласно стандартному протоколу Luna (1968).
Результаты
Вскрытие коровы показало наличие пары
эллиптических красных колотых ран 2 мм, которые
были равны нулю.На расстоянии 8 см (предполагаемые раны от укуса змеи)
на слизистой оболочке брюшной полости рта (рис.
1). На подкожном отделе слизистой оболочки щеки также обнаружены петехиальные кровоизлияния
–. Мультифокальные
петехиальных или экхимотических кровоизлияний на
брюшине (рис. 2), эпикардиальной (рис. 4) и суб-
эндокардиальной поверхности сердца, кроме того, справа были видны многочисленные бледные линейные полосы
.
миокард желудочков.На легком (рис. 5)
и паренхиме печени наблюдались кровоизлияния различного размера
. Заметные экхимотические до
суточных кровоизлияний были различимы в просвете трахеи
(рис. 3), что также выявило
пенистого содержимого.
Гистопатологическое исследование слизистой оболочки щечной
выявило область дегенерации буккального эпителия
, проявляющуюся в виде участка
нанесенного зуба (слепка) в слизистой оболочке.Эпителиальная ткань суб-
имела признаки заметного диффузного кровоизлияния
(рис. 7 и 8). Характерное поражение слизистой оболочки щек размером
свидетельствовало о скоплении
крови в сосудах, помимо нанесения
эритроцитов на стенку сосуда (рис.

 г., металлический привкус, тошнота, рвота, боль в животе
г., металлический привкус, тошнота, рвота, боль в животе
